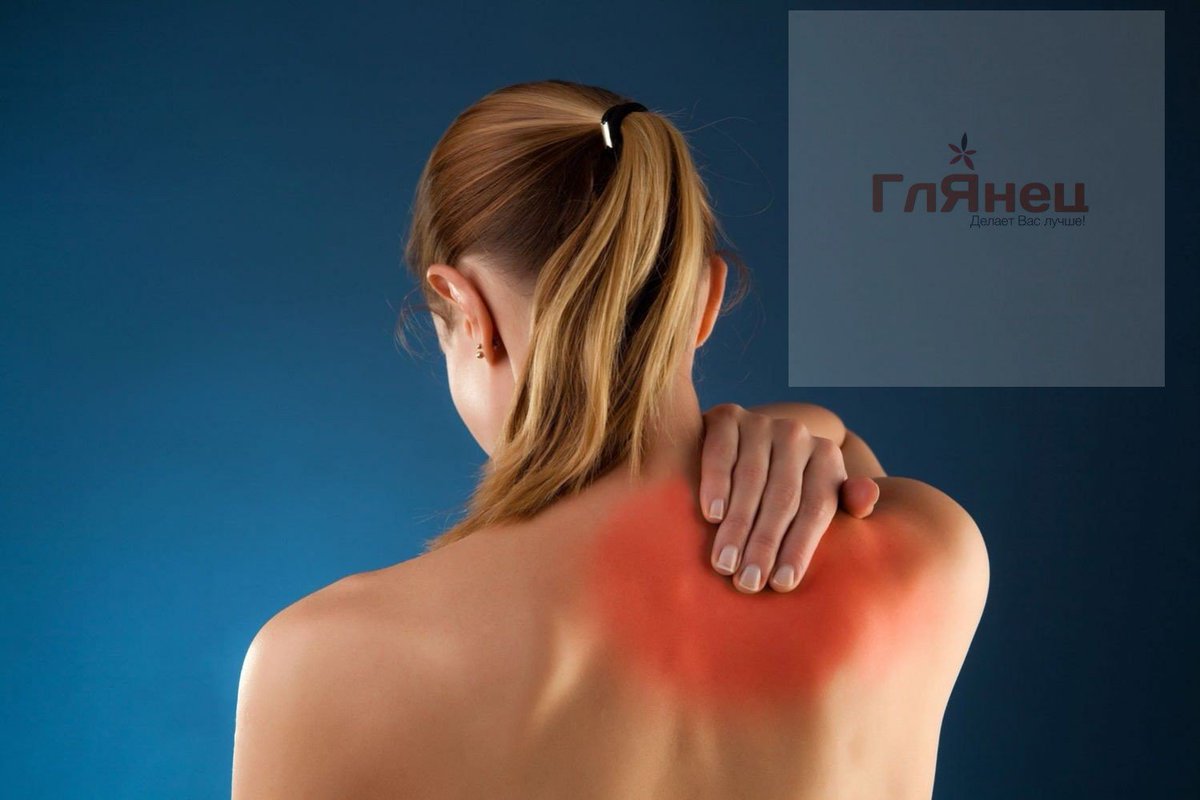
Остеохондроз — Лечение в Казани!
Остеохондроз позвоночника (спины и шеи) часто возникает вследствие разрушения хрящевой ткани межпозвоночных дисков. Впоследствии в этот процесс вовлекаются замыкательные пластинки соседних позвонков. При этом, прежде всего, нарушается питание дисков, в котором начинаются дегенеративно-дистрофические процессы (процессы разрушения). Все это, так же может привести к развитию грыжи межпозвоночного диска.
Симптомы остеохондроза
- Ноющая боль в спине, пояснице, грудном отделе или шее,
- Ограничение подвижности из–за боли,
- Усиление боли при долгом сидении, резких движениях, кашле или чихании, подъёме тяжести.
Основные причины возникновения остеохондроза:
- Подъем тяжестей,
- Излишний вес,
- Травмы, в том числе спортивные.

Боль может быть в одном месте, и за счет ущемления нерва и нервной проводимости, отдавать в ногу, руку, область грудной клетки или даже живота. Как издревле говорили: «Спина — дерево жизни», поэтому от состояния позвоночника зависит жизнедеятельность всего организма.
Лечение остеохондроза в Казани
Важно понимать, что заболевания опорно-двигательного аппарата, в том числе остеохондроз, требуют комплексного лечения!
Основные классические методы лечения неврологических проявлений остеохондроза:
Немедикаментозные
- ВЭВЛ-МЕДЕЛ
- Лазеро-Вакуумный Массаж,
- Механотерапевтическая Кинезотерапия,
- Лечебная физкультура (специальные упражнения для растяжения мышечно-хрящевого аппарата),
- Иногда, применение ортопедических средств (в начальный период лечения, в качестве опоры и разгрузки мышц).
Медикаментозные
- Применение обезболивающих и других средств фармакотерапии (часто, снимает симптомы, но не лечит заболевания),
Хирургические
- Определяется врачом-нейрохирургом.

Комплекс лечения остеохондроза ВЭВЛ-МЕДЕЛ, без операции
Эпоха решения проблемы остеохондроза с помощью методов хирургии и лекарственных препаратов уходит в прошлое. Это связано с применением, в том числе, такой эффективной методики неоперативного лечения как ВЭВЛ (Внутримышечная Электростимуляция и Внутривенное Лазерное лечение).
ВЭВЛ-МЕДЕЛ кардинально устраняет симптомы остеохондроза:
- Восстанавливает клеточное питание в пораженных тканях, нервах, мышцах, костной ткани,
- Останавливает разрушение позвоночных дисков,
- Улучшить кровообращение,
- Устраняет болевой синдром,
- Нормализует нервную передачу, функцию всего позвоночника и конечностей.
Неврологи Клиники МЕДЕЛ в Казани успешно решают эти задачи без операции, с помощью инновационного высокоэффективного комплексного метода ВЭВЛ-МЕДЕЛ. Современные технологии помогают успешно излечить боли в поясничном, шейном и грудном отделах позвоночника без хирургического вмешательства. Эффективность метода до 95%.
Эффективность метода до 95%.
Подробнее: Боли Спины, Суставов и Головы.
Записаться на прием в Казани,
а так же задать вопросы вы можете по тел.: (843) 520-20-20.
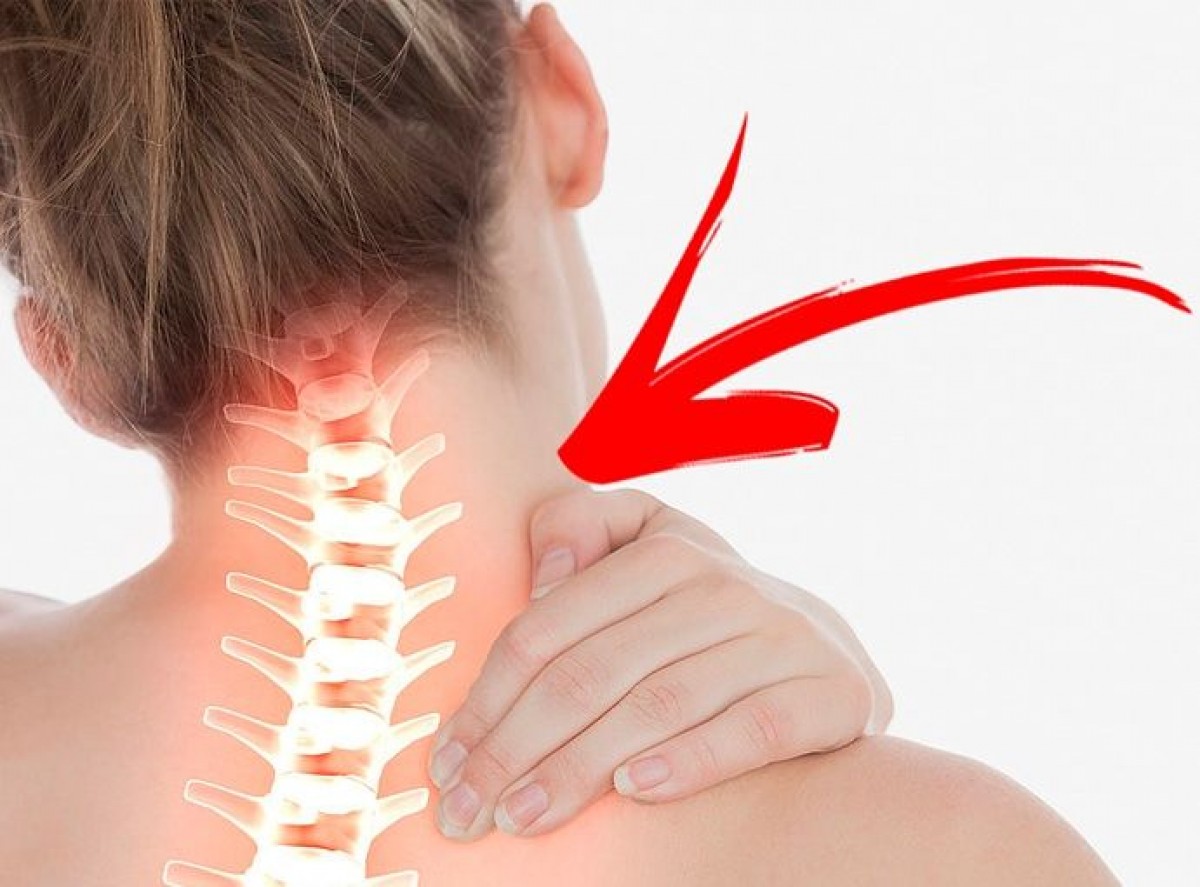
Шейный остеохондроз
На начальном этапе симптомы заболевания только начинают проявляться. На второй стадии их проявление выражено конкретнее, при этом усиливаясь при движениях головы, сильной усталости и стрессе. Третей стадией является появление патологических отростков позвонкового диска (остеофитов), наблюдается разрыв фиброзного кольца, что приводит к выпадению ядра позвонкового диска и, как следствие, образованию грыжи шейного отдела позвоночника. На третьей стадии боль наблюдается непрерывно, при этом затруднены движения головой и плечами, человек не способен выполнять стандартные бытовые операции.
Симптомы
Одним из основных симптомов остеохондроза шейного отдела позвоночника является боль в задней части шеи, что обусловленно защемлением или воспалением нервных корешков. Боль при этом обычно отдает в шейно-воротниковую зону, плечо, предплечье и под лопатку. Боль способна распространяться в левую или правую руку и приводить к онемению некоторых пальцев.
Боль при этом обычно отдает в шейно-воротниковую зону, плечо, предплечье и под лопатку. Боль способна распространяться в левую или правую руку и приводить к онемению некоторых пальцев.
Кроме боли в для шейного остеохондроза характерны:
- головокружение,
- «мушки» перед глазами,
- ухудшение слуха,
- снижение памяти,
- головная боль с локализацией в затылке и висках.
Если заболевание длится в течение нескольких лет, то к нему может добавиться атеросклероз сосудов и дисциркуляторная энцефалопатия (серьезного снижения умственных способностей).
При круговом движении головой больной с шейным остеохондрозом обычно слышит характерный хруст.
Причины
Основной причиной остеохондроза шейного отдела является неправильное положением тела в сидячем положение. Кроме этого, при выполнении ежедневных операций в наклоне вперед, во время строительно-ремонтных работ с закинутой назад головой также нетрудно приобрести симптомы данного заболевания.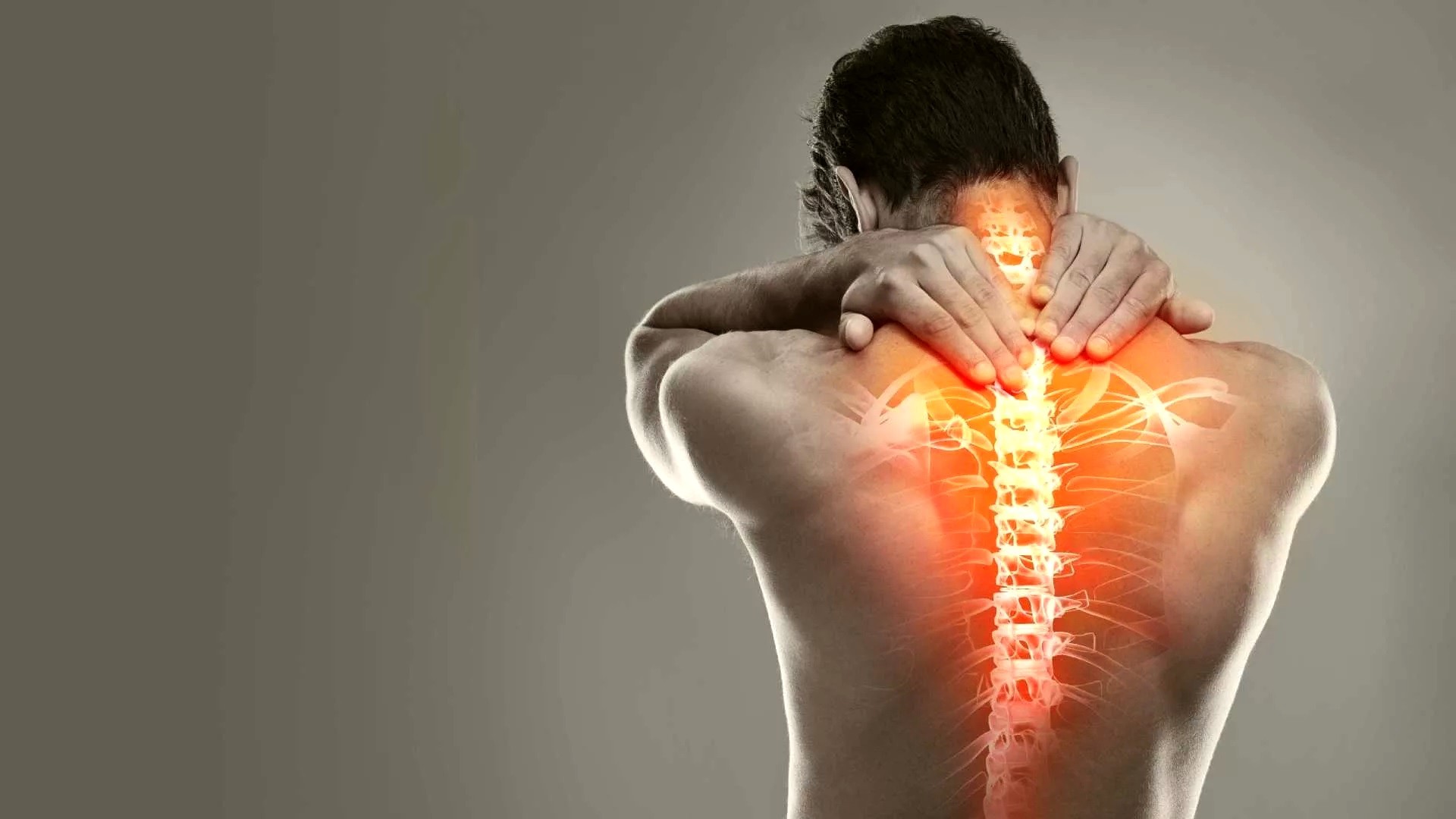 Это связано с тем, что чрезмерная нагрузка на шею способна изменять структуру хрящевых тканей, что может привести к патологическим изменениям межпозвонковых дисков. Помимо этого, причинами развития шейного остеохондроза могут быть нарушение обмена кальция в организме, наследственные факторы, травмы, сильное переохлаждение, усиленные занятия спортом.
Это связано с тем, что чрезмерная нагрузка на шею способна изменять структуру хрящевых тканей, что может привести к патологическим изменениям межпозвонковых дисков. Помимо этого, причинами развития шейного остеохондроза могут быть нарушение обмена кальция в организме, наследственные факторы, травмы, сильное переохлаждение, усиленные занятия спортом.
Лечение
Полностью вылечить и предотвратить повторное развитие остеохондроза шейного отдела позвоночника можно только при полном изменении образа жизни, постоянной профилактике и санаторно-курортном лечении. На практике же этого добиваются немногие.
На первой стадии развития остеохондроза пациенту обычно помогает консервативное немедикаментозное лечение. При этом необходимо скорректировать осанку, больше уделять внимания правильному оборудованию рабочего места, чаще прерываться на простую лечебную физкультуру. Положительный эффект вцелом на весь опорно-двигательный аппарат способны оказать плавание, повышение двигательной активности, прием витаминно-минеральных комплексов.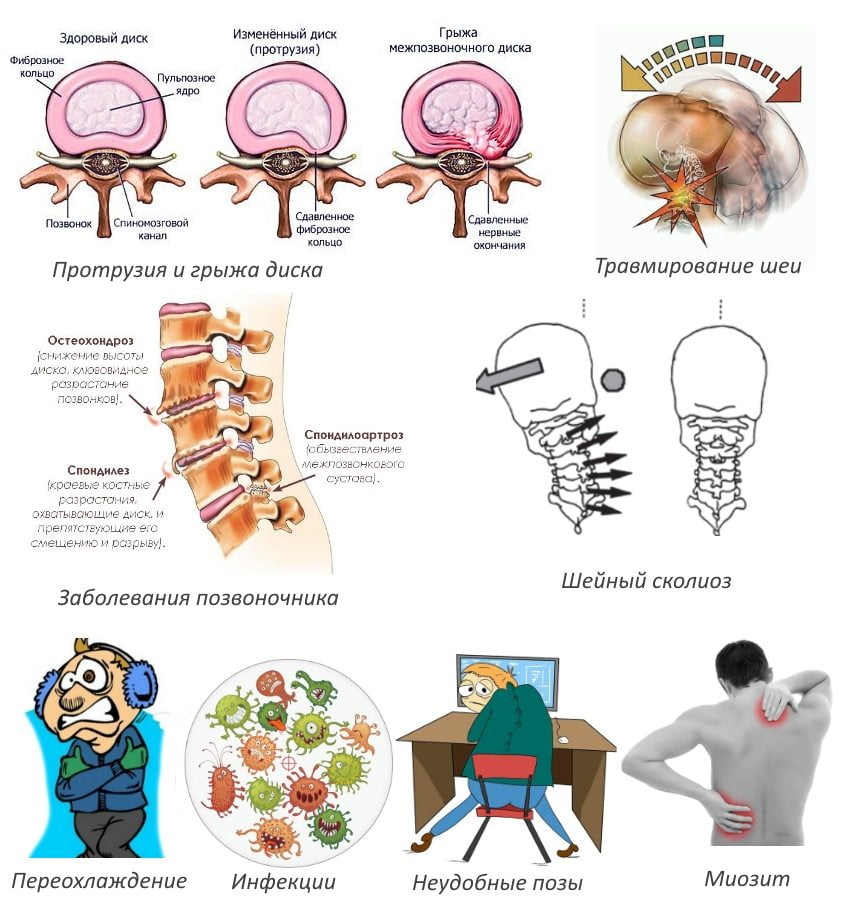
В случае, когда лечение было начато на второй или третьей стадиях заболевания, основной задачей является снятии болевого синдрома. В запущенных случаях для стабилизации поврежденных позвонков могут быть назначены хирургические методы лечения, однако такие случаи индивидуальны и современная физиотерапия часто помогает этого избежать.
Физиотерапевтические
методыВ случаях, если медикаментозная терапия противопоказана или не проявила необходимого положительного эффекта, при лечении шейного остеохондроза применяются методы физиотерапии классической и нетрадиционной медицины. В первую очередь они нацелены на устранение мышечных спазмов, воспаления и болевого синдрома.
Рефлексотерапия. Суть метода заключается в стимуляции биологически активные точки, вводя в них специальные тонкие иглы на определенную глубину. Процедура является болезненной и помогает снять болевой синдром в позвоночнике. Полный курс рефлексотерапии состоит из несколько сеансов.
Массаж. Классический метод устранения боли в мышцах и улучшения кровотока.
Ударно-волновая терапия (УВТ). Способна восстанавливать кровоток и устранять остеофиты, возвращает хрящевой ткани нормальную структуру. Положительный эффект наблюдается уже после 1–2 сеансов. Курс УВТ обычно составляет до десяти процедур и может быть назначен в составе комплексной терапии.
Лечебная физкультура. Ряд определенных ежедневный упражнений помогает укреплять мышечный корсет шейного отдела позвоночника, что, в свою очередь, позволяет снизить нагрузку на этот участок. ЛФК показана на всех стадиях заболеваний, а также в качестве профилактической меры. Комплекс таких упражнений может включать в себя:
- повороты головы в стороны;
- наклоны головы вперед и назад;
- поднятие плеч;
- поочередное напряжение сгибателей и разгибателей шеи при неподвижном положении головы.
Упражнения требуется повторять по 5–7 раз. Длительность занятия — 15–20 минут.
Длительность занятия — 15–20 минут.
Комплекс упражнений всегда подбирается специалистами по лечебной физкультуре с учетом специфики заболевания и состояния пациенты.
Питание и образ жизни. Как в процессе консервативного лечения, так и после хирургического вмешательства, рекомендуется употреблять в пищу богатые кальцием и витаминами продукты, корректировка привычных поз и осанки в целом, ортопедические подушки и матрас.
Профилактика
Необходимо по возможности избегать переохлаждения и инфекционных заболеваний, длительного нахождения за компьютером в одной позе. Если вам предстоит длительное путешествие, используйте поддерживающую шейную подушку, способную снизить мышечное напряжение. Для ежедневного сна рекомендуется использовать ортопедические подушки и матрас, способные обеспечить правильное положение головы.
Остеопатия при лечении шейного отдела позвоночника
Интересные статьи
/ Остеопатия при лечении шейного отдела позвоночника
Остеопатия при лечении шейного отдела позвоночника
Остеопатия при лечении шейного отдела позвоночника деликатно решает проблемы, связанные с функционированием этого участка.
Если своевременно не начать лечение, за болями в шее могут последовать мигрени, головокружение, шум в ушах и нарушение походки. Смещение шейных позвонков грозит не только ущемлением нервов, но и пережатием сосудов, которые снабжают кровью головной мозг. Предотвратить или устранить эти последствия вам помогут специалисты клиники «Институт остеопатии Мохова».
Показания для остеопатического лечения шейного отдела
Шейный остеохондроз считается одним из самых коварных проявлений этого заболевания. Под его воздействием позвоночник начинает подстраиваться под такое состояние шеи, чтобы сохранить центральную ось тела. Вслед за этим разворачиваются в противоположную сторону поясничный отдел и крестец. При этом на некоторых участках существенно повышаются локальные нагрузки, что грозит повреждением межпозвоночных дисков.
Остеопатическое лечение шейного отдела также рекомендуют как эффективный метод терапии при:
• различных травмах;
• воспалении и переохлаждении шейного отдела позвоночника.
Если вашего ребенка будет лечить высокопрофессиональный остеопат для новорожденных, отзывы о котором можно найти на сайте нашей клиники, то он устранит проблему без силового воздействия. Это позволит избежать впоследствии различных нарушений в развитии новорожденного.
Как лечит остеопат?
Исключительность методов остеопатического лечения шейного отдела позвоночника заключается в их щадящем и при этом эффективном воздействии. Такой вариант лечения шейных заболеваний зачастую становится единственно возможным (когда, к примеру, воспалительный процесс у кормящей женщины нельзя устранить лекарственными препаратами).
Квалифицированную помощь остеопатов вы всегда сможете получить в клинике «Институт остеопатии Мохова».
С этой проблемой успешно справляются следующие специалисты нашей клиники:
Лечение остеохондроза в санатории в Кисловодске
Одно из профильных направлений нашего санатория — лечение заболеваний опорно-двигательного аппарата. В том числе и остеохондроза, которым, по статистике, страдает 80% населения. Причем зачастую люди даже не подозревают о том, что у них развивается патология позвоночника, и обращаются к врачам уже тогда, когда изменения дают о себе знать.
В том числе и остеохондроза, которым, по статистике, страдает 80% населения. Причем зачастую люди даже не подозревают о том, что у них развивается патология позвоночника, и обращаются к врачам уже тогда, когда изменения дают о себе знать.
Актуальность проблемы
Малоподвижный образ жизни, сидячая офисная работа, неправильный выбор спального места, неравномерные нагрузки на спину и суставы — все это провоцирует развитие дегенеративно-дистрофических процессов. Страдают как межпозвоночные диски и тела позвонков, так и связки и суставные поверхности. Остеохондроз может развиться как в шейном и грудном, так и в поясничном отделе позвоночника.
Если вы ищете, в каком санатории пройти лечение остеохондроза, обратите внимание на те учреждения, где лечат это заболевание комплексными методами, сочетая аппаратные, бальнеологические и физиотерапевтические процедуры. «Виктория» — один из немногих санаториев в Кисловодске, которые предлагают широкий спектр услуг для лечения остеохондроза. Расскажем о них подробнее.
Расскажем о них подробнее.
Методы лечения остеохондроза
В ходе первичной консультации со специалистом определяется список процедур для лечения остеохондроза позвоночника. Среди них могут быть:
- ЛФК — лечебная физкультура, которая представляет собой групповое выполнение упражнений с учетом текущего состояния пациента и его диагноза.
- Гимнастика в бассейне — для улучшения подвижности позвоночника. Занятия подходят для пациентов пожилого возраста или людей с излишней массой тела.
- Занятия на тренажерах — для укрепления позвоночника. Набор упражнений составляется индивидуально.
- Мануальная терапия — для снятия болевых ощущений. Подразумевает посещение мануального терапевта и выполнение специальных упражнений под его контролем.
- Массаж — процедура поможет снять мышечное напряжение, активизировать кровоток и отток лимфы.
У нас активно практикуются бальнеология и водолечение:
- Лечебные души — для улучшения питания тканей и снятия мышечных зажимов.

- Грязелечение с применением целебной грязи Тамбуканского озера — для снятия воспалений, насыщения организма биологически активными веществами, стимулирования кровообращения, снижения мышечного тонуса.
Также в нашем санатории вы можете пройти курс физиотерапевтических процедур:
- Озонорефлексотерапия — для снятия воспалений и устранения болей.
- ДДТ-терапия (лечение токами) — для увеличения тонуса мышц и усиления кровообращения.
- ДМВ-терапия (лечение электрическими и магнитными колебаниями) — для расширения сосудов и улучшения питания тканей.
- Магнитотурботрон — для улучшения микроциркуляции в организме.
- Криосауна — для тренировки сосудов.
- Магнитотерапия — для улучшения клеточного обмена.
- Ультрафонофорез — для повышения проникновения лекарственных препаратов, нанесенных локально на болезненные участки.
После курса процедур в нашем санатории вы значительно улучшите свое самочувствие, избавитесь от давно беспокоящих болей и наладите подвижность позвоночника.
Возврат к списку
Адрес санатория:Россия, Ставропольский край, г. Кисловодск, ул. Кирова, д.12
Отдел реализации путевок (г. Кисловодск):
Тел: 8 (800) 250-60-63
e-mail: [email protected]
Посмотреть на карте
диагностика и лечение в Ярославле
Диагностика и лечение остеохондроза в Ярославле может стать настоящим испытанием для человека, который столкнулся с такой проблемой. Термин «остеохондроз» для человека, далекого от медицины, обычно означает хроническое заболевание, характеризующееся периодическими болями в области позвоночника. При этом у пациентов сохраняется убеждение, что для диагностики данного состояния необходима рентгенография позвоночника, а лучше МРТ или КТ, так как «на нем лучше видно изменения». У многих пациентов существует убежденность в том, что, если это заболевание хроническое, то нужно и профилактическое медикаментозное лечение, даже вне обострения, вплоть до плановой госпитализации в стационар с проведением «курса капельниц».
Поэтому, если вам поставили диагноз остеохондроз шейного, грудного, поясничного отдела позвоночника или распространенный остеохондроз и именно этим объясняют все ваши жалобы, то это значит, что самое время обратиться на консультацию к нашим специалистам, так как с точки зрения современной медицины такого диагноза как остеохондроз позвоночника не существует.
Вообще все боли в области позвоночника можно разделить на две группы — первичные и вторичные. Первичные боли связаны с каким-либо конкретным заболеванием и, по сути, являются его симптомом. Это может быть онкология, ревматические заболевания, инфекционное поражение позвоночника, перелом позвоночника и т.п. При всех этих причинах боль в позвоночнике не является единственным симптомом и при внимательном осмотре специалист обнаружит так называемые «красные флаги» — дополнительные настораживающие симптомы. Только в этом случае необходимо дообследование, установление причины боли и соответствующее лечение.
Другая группа — это так называемые первичные, неспецифические боли, которые вызваны совокупностью возрастных изменений в позвоночнике с механической его перегрузкой в повседневной жизни. Распознать такую боль можно при внимательном осмотре, при этом это тот случай, когда на дополнительном обследовании — рентгенографии, МРТ и КТ можно сэкономить, так как они абсолютно бесполезны в плане диагностики причины боли, они могут лишь исключить серьезные заболевания, о которых речь шла выше. При этом нет взаимосвязи между изменениями на снимках и клиническими проявлениями: могут быть очень частые и интенсивные боли в области позвоночника при нормальной рентгенологической картине, и может вообще не быть болей при распространенных дегенеративных изменениях в позвоночнике. Кроме того, результаты последних исследований говорят о том, что чрезмерное назначение обследований может быть вредно — полученное заключение может усиливать тревогу у пациентов, а неправильные представления о причинах боли вызывать ее хронизацию.
Диагностика остеохондроза в нашей клинике включает в первую очередь подробное выяснение жалоб, обстоятельств возникновения боли и сопутствующих симптомов. Все это делается для того, чтобы не пропустить «красные флаги» серьезных заболеваний. После этого проводится неврологический и ортопедический осмотр. Чаще всего уже на этом этапе становится ясна истинная причина жалоб и дополнительное обследование не требуется, можно приступать к лечению.
Лечение остеохондроза у нас проводится с применением докзанно эффективных методов лечения — при острой боли это в первую очередь медикаментозное лечение, при боли подострой и хронической — комплексное лечение с использованием медикаментозных средств, методов физической реабилитации и рекомендаций по коррекции условий повседневной жизни, являющихся причинами жалоб.
Важное место в консультативном приеме занимает разъяснение причин боли, так как научно доказанно, что правильные представления пациента о его жалобах — залог к успешному лечению.
Поэтому, если Вы или Ваши родные столкнулись с таким диагнозом как остеохондроз позвоночника и находитесь на этапе выбора куда обратиться в Ярославле для диагностики состояния позвоночника и лечения, то мы ждем Вас на прием к нашим специалистам.
Остеохондроз — Многопрофильная клиника Уромед
Остеохондроз
Остеохондроз – комплекс дистрофических нарушений в суставных хрящах. Чаще всего поражаются межпозвонковые диски, что провоцирует возникновение ноющей боли в области поясницы, онемение конечностей и чувством ломаты.
При остеохондрозе как правило поражаются межпозвоночные диски, связочный аппарат и костная структура позвонков. Изменения могут проходить в течение нескольких лет, их зона локализации может быть в любом отделе позвоночника.
Вызвать появление и развитие остеохондроза могут травмы позвоночника, нарушение обменных процессов, генетическая предрасположенность человека, постоянные сильные нагрузки на позвоночник, наличие избыточного веса.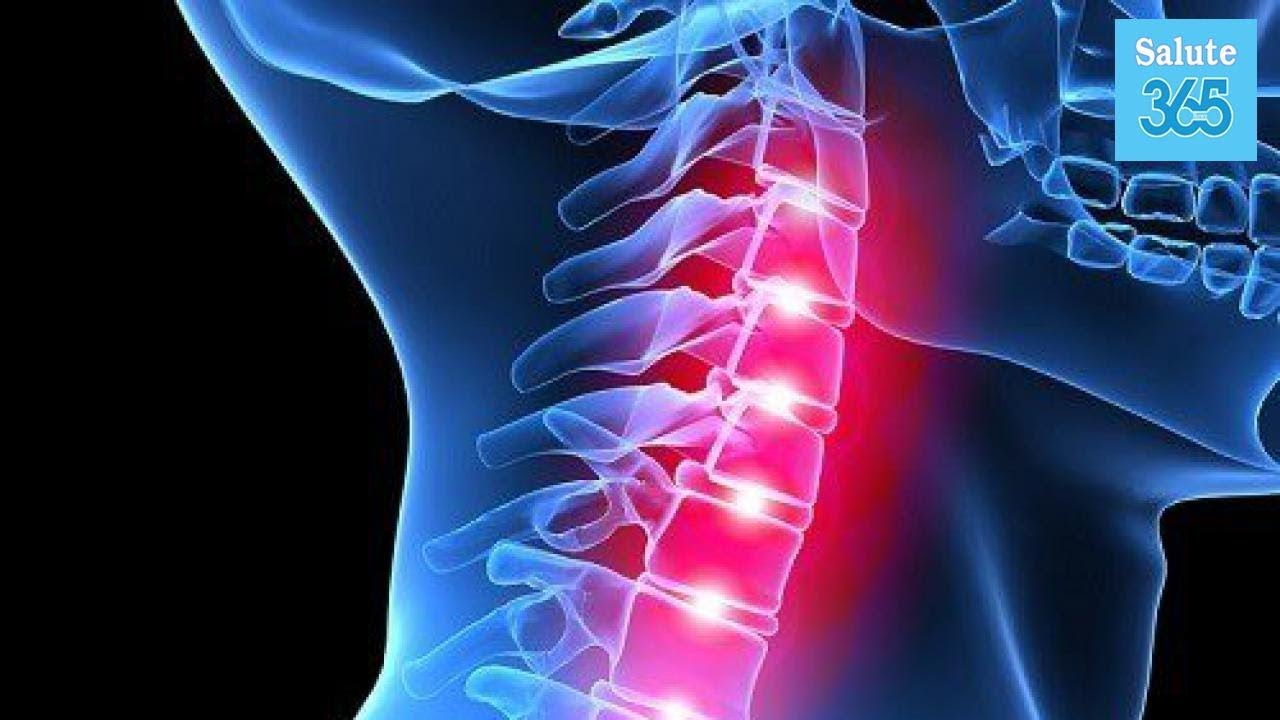 Также остеохондроз может появиться в виду старения организма и других индивидуальных причин.
Также остеохондроз может появиться в виду старения организма и других индивидуальных причин.
Клиническая картина заболевания может быть весьма разной в зависимости от вида остеохондроза.
Так, например, при шейном остеохондрозе человек испытывает тупую боль в области шеи, которая может сопровождаться онемением рук,головными болями и головокружением. Для грудного остеохондроза свойственны совсем другого рода симптомы – боль в загрудинной области, похожая на боль при болезни сердца. Для поясничного остеохондроза свойственны появление боли в пояснице и ногах.
Любой из видов остеохондроза требует незамедлительного точного диагностирования и лечения.
Диагностика остеохондроза в клинике «Уромед»
На первичном приеме пациент рассказывает врачу о своих жалобах. Врач проводит осмотр пациента, собирает данные для составления анамнеза.
Остеохондроз – это заболевание, которые нельзя диагностировать без прохождения обследования, поэтому, при наличии врачебных оснований, подозрений на остеохондроз, пациенту назначается прохождение соответствующего обследования: рентген позвоночника, компьютерная томография или магнитно-резонансная томография и другие виды обследований, которые необходимы для подтверждения или опровержения промежуточного диагноза.
Лечение остеохондроза в клинике «Уромед»
Комплексное лечение включает в себя снятие острых болей, а также эффективное терапевтическое воздействие на очаг поражения.
Пациенту может быть прописан постельный режим, ношение фиксирующих приспособлений, разработан индивидуальный курс питания и лечебные гимнастические упражнения. Для снятия болевых ощущений назначаются медикаментозные препараты подходящей группы и сферы действия.
Важно соблюдать курс назначенного лечения после точного диагностирования заболевания и выполнять рекомендации врачей-неврологов.
В запущенных случаях остеохондроза, а также в ситуации сдавливания спинного мозга назначается лечение с применением хирургических методов.
Виды остеохондроза:Остеохондроз поясничного отдела;1
Остеохондроз поясничного отдела;
2
Остеохондроз шейного отдела;
3
Остеохондроз грудного отдела;
4
Смешенный тип (повреждение в нескольких отделах)
Артрит шеи | Сидарс-Синай
Не то, что вы ищете?Обзор
Боль в шее — частая часть естественного процесса старения.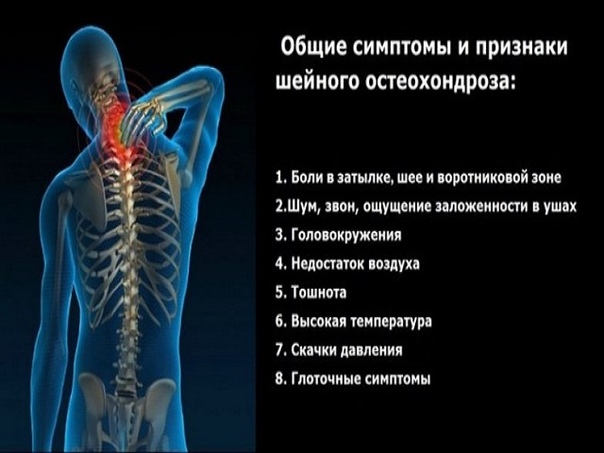
Как и все остальное тело, кости шеи меняются с возрастом. Поверхности, на которых соединяются кости, становятся более шероховатыми. Диски, которые смягчают кости позвоночника, становятся более сухими, а связки, удерживающие кости на месте, становятся жестче.
Со временем артрит шеи может возникнуть в результате костных шпор или шероховатостей, которые развиваются на поверхности кости и образуют проблемы со связками и дисками.
Позвоночный канал может сужаться, давя на спинной мозг и нервы к рукам. Травмы также могут вызвать давление на спинной мозг. Возникающая в результате боль может варьироваться от легкого дискомфорта до сильной и парализующей.
Симптомы
Признаки этого состояния включают:
- Хроническая боль и скованность в шее, которые могут усиливаться при вертикальном движении
- Звук или ощущение хлопка в шее при движении
- Непроизвольные сокращения мышц (спазмы), вызывающие боль или потерю подвижности, или головные боли, начинающиеся с шеи
- Онемение и слабость в руках и пальцах
- Слабость в ногах и трудности при ходьбе
- Раздражительность
- Усталость и нарушение сна
- Трудности в работе
Если у вас артрит шеи, симптомы могут длиться несколько месяцев или стать хроническими.
Диагностика
В дополнение к истории болезни пациента и физическому обследованию может быть проведено МРТ (магнитно-резонансная томография), чтобы показать костные шпоры, вызывающие боль.
Лечение
В большинстве случаев, если симптомы легкие, врач может порекомендовать отдых, шейный бандаж, лекарства и физиотерапию. Однако они не лечат первопричину.
Операция может потребоваться, если у вас сильная боль, которая не проходит с другими методами лечения, или если симптомы ухудшаются.Операция по удалению костных шпор или материала диска помогает освободить сдавленный нерв, облегчая боль.
Не то, что вы ищете?Хирургическое решение дегенеративного заболевания шеи
Крошечные образования на шее могут создать серьезные проблемы в других частях тела. Шейный остеоартрит, характеризующийся разрушением костей и хрящей шеи, может вызывать иррадиирующую боль в руках и ногах, онемение, затруднения при ходьбе, нарушение координации и даже недержание мочи.
И это не редкость — примерно каждый пятый человек старше 65 лет страдает симптомами артрита шеи, — говорит Деб Бхоумик, доктор медицинских наук, нейрохирург, специализирующийся на сложной хирургии позвоночника в Медицинском центре UNC.
К счастью, UNC Health Care предлагает процедуру, которая поможет облегчить эти симптомы: полное артропластика диска или TDA.
Как работает TDA
Диски на шее или шейные диски — это подушечки между позвонками, которые не дают костям тереться друг о друга. Когда эти диски деградируют, они могут вызвать радикулопатию, то есть сдавление нерва в позвоночнике, или миелопатию, то есть повреждение спинного мозга.Эти состояния обычно вызывают иррадиацию.
«Пациенты часто говорят, что это шокирующая боль в руке, которая распространяется от шеи до руки», — говорит доктор Боумик. «Обычно они больше всего жалуются на боль в руке».
И радикулопатию, и миелопатию можно лечить с помощью ТДА, при котором хирург делает небольшой разрез и удаляет поврежденный диск и ткани. Позвонки осторожно разводят в стороны и вставляют шейный искусственный диск из металла и пластика.
Позвонки осторожно разводят в стороны и вставляют шейный искусственный диск из металла и пластика.
«С шейными искусственными межпозвоночными дисками вы уменьшаете шансы развития новых артритических проблем на разных уровнях позвоночника, поэтому вы также уменьшаете шансы на необходимость дальнейшей операции в будущем», -Бхоумик говорит. «Мы уменьшаем износ на других уровнях позвоночника».
Более старая процедура лечения шейного отдела межпозвоночного диска, предшествующая TDA, называется передней шейной дискэктомией и спондилодезом (ACDF), более известная как спондилодез. Во время ACDF поврежденный диск удаляется, и на его место ставится костный трансплантат, чтобы стабилизировать область. Со временем тело заживает трансплантат, который соединяет кости вместе.
Обратной стороной ACDF является то, что он вызывает ограниченный диапазон движений.Бхоумик говорит. Таким образом, хотя он может уменьшить симптомы дегенерации шейки матки, он также «сплавляет этот сегмент позвоночника, поэтому другим сегментам приходится работать усерднее».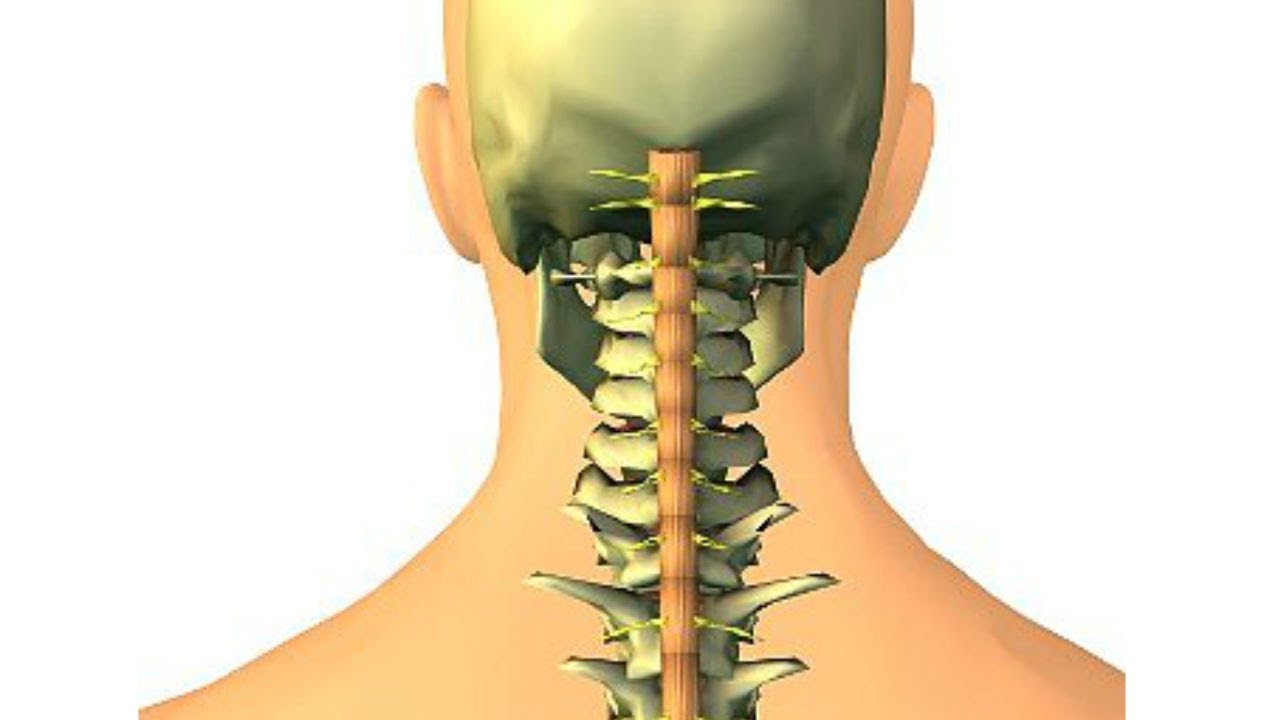
Этот стресс может вызвать дальнейшие артритные изменения, называемые болезнью смежных сегментов, в различных областях позвоночника. Для этого может потребоваться дополнительная операция; процедура TDA снижает этот риск.
Прохождение TDA
Искусственные диски не новость, но за последние два года операция была одобрена для лечения большего количества частей позвоночника, включая шею.
«Я думаю, что идея проведения операции на нескольких уровнях позвоночника позволяет нам бороться с большим количеством заболеваний и помогать большему количеству пациентов», — говорит доктор Бхоумик. «Раньше у некоторых людей могло быть несколько операций как на передней, так и на задней части позвоночника или у них было слияние нескольких уровней».
Когда Ларри Смит, которому сейчас 75 лет, почувствовал слабость в руке около четырех лет назад, ему сделали ламинэктомию, при которой задняя часть одного или нескольких позвонков была удалена, а оставшаяся кость срастается, а также ламинопластика, которая снижает давление на позвоночник. шнур, чтобы остановить его развитие.
шнур, чтобы остановить его развитие.
«Я хорошо тренировался в течение нескольких лет, но затем у меня началась некоторая повышенная слабость и ограниченный диапазон движений», — говорит Смит. Он пошел на повторное наблюдение к своему неврологу, который направил его к доктору Бхоумику. Изучив результаты МРТ Смита, доктор Боумик рекомендовал ТДА.
«Идея заключалась в том, чтобы предотвратить ослабление моей руки и, возможно, добиться улучшения», — говорит Смит.
В апреле Смит прошел процедуру TDA с доктором Бхоумиком и пошел на физиотерапию, чтобы улучшить свой диапазон движений и силу.Хотя доктор Бхоумик говорит, что пройдет несколько месяцев, прежде чем Смит увидит какое-либо возможное улучшение его слабости в руке, Смит считает, что повседневные задачи легче, чем раньше.
«После операции я могу делать то, что не мог делать уже пару лет», — говорит он. «У меня не было возможности использовать левую руку, чтобы разделить волосы, и теперь я могу это сделать, и у меня не так много проблем с пуговицами. Это все еще немного сложно, но уже не так, как было раньше. Я чувствую себя лучше и очень доволен выздоровлением.Эта операция действительно пошла мне на пользу ».
Это все еще немного сложно, но уже не так, как было раньше. Я чувствую себя лучше и очень доволен выздоровлением.Эта операция действительно пошла мне на пользу ».
Вы чувствуете покалывание в руках или ногах? Найдите ближайшего к вам врача, который может вам помочь.
Шейный спондилез — обзор
Шейный спондилез
Шейный спондилез — это возрастное дегенеративное заболевание, которое иногда называют цервикальным артритом , сегментарной нестабильностью , гипертрофический артрит , дегенеративный артроз позвоночника , дегенеративный артроз , или дегенеративное заболевание . 3 Считается, что это часть нормального процесса старения позвоночника и обычно наблюдается у людей после 40 лет. 47 Радиологическое исследование бессимптомных лиц показало, что спондилотические изменения более чем на 50% к 50 годам. и до 90% к 65 годам. 48–50 Спондилез имеет как воспалительный, так и дегенеративный компонент, которые в конечном итоге приводят к артриту шейного отдела позвоночника. Термин цервикальный спондилез означает потерю механической целостности шейного межпозвоночного диска, ведущую к нестабильности пораженного сегмента, а затем к симптомам компрессии нервного корешка или спинного мозга, вызванным стенозом либо в межпозвоночном отверстии, либо в позвоночном канале (Таблица 3-5). 51 Хотя спондилез наиболее явно проявляется в шейном отделе позвоночника из-за его подвижности, он может возникать и в других областях позвоночника, особенно в нижнем отделе поясничного отдела позвоночника. Состояние начинается с дегенерации межпозвоночного диска, которая может возникнуть в результате повреждения диска или плохого питания. Состояние плохого питания
Термин цервикальный спондилез означает потерю механической целостности шейного межпозвоночного диска, ведущую к нестабильности пораженного сегмента, а затем к симптомам компрессии нервного корешка или спинного мозга, вызванным стенозом либо в межпозвоночном отверстии, либо в позвоночном канале (Таблица 3-5). 51 Хотя спондилез наиболее явно проявляется в шейном отделе позвоночника из-за его подвижности, он может возникать и в других областях позвоночника, особенно в нижнем отделе поясничного отдела позвоночника. Состояние начинается с дегенерации межпозвоночного диска, которая может возникнуть в результате повреждения диска или плохого питания. Состояние плохого питания
Синонимы к спондилезу
- •
(шейный) * болезнь диска / дегенерация
- •
Сегментарная нестабильность
- •
- 24 Гипертрофический24 Гипертрофический24 Дегенеративный спондилез
- •
(шейный) * артроз
может быть результатом изменений хрящевой замыкательной пластинки между диском и телом позвонка, что приводит к отсутствию взаимообмена питательными веществами.
По мере того, как диск дегенерирует и теряет объем, происходит уменьшение мукополисахаридов в пульпозном ядре, что приводит к увеличению количества коллагена в пульпозном ядре. Эти изменения приводят к потере тургора диска 52 , 53 и потере способности диска противостоять силам сжатия. Со временем кольцо, поскольку оно начинает действовать как недокачанная шина, начинает выступать за границы тела позвонка. Это приводит к потере буферных свойств пульпозного ядра.Поглощение удара больше не распространяется или поглощается равномерно фиброзным кольцом или хрящевой концевой пластиной. Повышенная подвижность (из-за «недостаточно накачанной шины» диска) приводит к большему напряжению сдвига, вращения и тяги на диске и прилегающем позвонке. Результатом этих действий является сближение тел позвонков и потеря нормального лордотического искривления шейного отдела позвоночника. Кроме того, ножки начинают сближаться, что приводит к перекрытию или подвывиху фасеточных суставов, что приводит к сближению пластинки. Это, в свою очередь, может привести к возможному вздутию желтой связки, особенно когда шейный отдел позвоночника находится в нейтральном положении или разгибании, а также к дегенерации суставов по фон Люшке. Эти изменения впоследствии приводят к снижению ROM, укорочению шейного отдела позвоночника и потере жесткости позвоночника. 53 , 54
Это, в свою очередь, может привести к возможному вздутию желтой связки, особенно когда шейный отдел позвоночника находится в нейтральном положении или разгибании, а также к дегенерации суставов по фон Люшке. Эти изменения впоследствии приводят к снижению ROM, укорочению шейного отдела позвоночника и потере жесткости позвоночника. 53 , 54
Как уже говорилось ранее, по мере дегенерации диска пульпозное ядро начинает терять свой тургор, а его гелеобразная ткань, которая обычно находится под давлением, начинает фиброзу и приобретает вид аналогично кольцевому пространству.Диск также начинает терять высоту, вызывая небольшое перекрытие суставных поверхностей скулового сустава; это, в свою очередь, приводит к трансляционной нестабильности (т. е. к потере артрокинематического контроля). Со временем эта нестабильность приводит к образованию защитных остеофитов и ограничению движений. 51 , 53 Радиологические данные показывают, что эти изменения обнаруживаются у 60% пациентов старше 45 лет и у 85% пациентов старше 65 лет, даже если симптомы отсутствуют. 51 , 53–55 В шейном отделе позвоночника наиболее часто и серьезно поражаются области C5-6 и C6-7. 3 Если симптомы будут развиваться, они обычно появляются в возрасте от 35 до 55 лет. Исследование трупов, проведенное Lee и Riew 56 , показало, что образцы верхней шейки матки чаще поражались фасеточным артрозом, чем нижние уровни. В том же исследовании было обнаружено, что среди пожилых людей распространенность фасеточного артроза достигает 29.87% для уровня C4-C5, который был наиболее часто затронутым сегментом, за которым следуют уровень C3-C4, затем C2-C3, C5-C6 и C6-C7. 3 , 55 Если симптомы будут развиваться, они, как правило, проявляются в возрасте от 35 до 55 лет.
51 , 53–55 В шейном отделе позвоночника наиболее часто и серьезно поражаются области C5-6 и C6-7. 3 Если симптомы будут развиваться, они обычно появляются в возрасте от 35 до 55 лет. Исследование трупов, проведенное Lee и Riew 56 , показало, что образцы верхней шейки матки чаще поражались фасеточным артрозом, чем нижние уровни. В том же исследовании было обнаружено, что среди пожилых людей распространенность фасеточного артроза достигает 29.87% для уровня C4-C5, который был наиболее часто затронутым сегментом, за которым следуют уровень C3-C4, затем C2-C3, C5-C6 и C6-C7. 3 , 55 Если симптомы будут развиваться, они, как правило, проявляются в возрасте от 35 до 55 лет.
Kirkaldy-Willis 55 разделил спондилез на три стадии: дисфункциональную, нестабильную и стабилизационную. Хотя он разработал эти стадии для поясничного отдела позвоночника, они в равной степени применимы к любой области позвоночника. Согласно описанию Киркалди-Уиллиса, эти стадии начинаются, когда пациент жалуется на симптомы. Однако заболевание начинается задолго до того, как симптомы становятся очевидными. Первоначально спондилез развивается незаметно (незаметно) и протекает бессимптомно. 6
Согласно описанию Киркалди-Уиллиса, эти стадии начинаются, когда пациент жалуется на симптомы. Однако заболевание начинается задолго до того, как симптомы становятся очевидными. Первоначально спондилез развивается незаметно (незаметно) и протекает бессимптомно. 6
В стадии дисфункции , 55 пациент жалуется на неспецифическую боль в шее с локальной болезненностью (таблица 3-6). При рентгенологическом исследовании дегенерация диска очевидна, что проявляется в потере высоты и выпячивании фиброзного кольца за пределы позвонков.Наряду с защитным мышечным спазмом могут возникать аномальные функции фасеточных суставов (то есть подвывих, вызванный дегенерацией диска) и синовит, хотя этот подвывих редко виден на рентгеновских снимках. Боковое сгибание или вращение обычно ограничено или жестко и болезненно, особенно в одну сторону. То же самое и с удлинением шейки матки. Неврологическое обследование на этом этапе часто дает отрицательный результат. В некоторых случаях симптомы могут быть связаны с недавней травмой, такой как автомобильная авария, хотя на самом деле они уже присутствовали, даже если пациент не жаловался на симптомы.
Нестабильная стадия 55 отмечена повышенной дряблостью зигапофиза или фасеточной капсулы (Таблица 3-7). Может стать очевидным аномальный «ритм позвоночника» или «неустойчивый бег трусцой» (т. Е. Мерцание кожи над позвоночником во время движений). Этот нестабильный бег является признаком отсутствия контроля за артрокинематическими движениями (т.е. существует дефицит контроля над моторикой), когда пациент двигает шею и голову. Диск продолжает дегенерировать и в некоторых случаях может образовывать грыжу, а на нестабильных стадиях может возникать еще большее выпячивание, что приводит к гипермобильности.Это приводит к сегментарной гипермобильности (т. Е. Трансляционной нестабильности). Наблюдается прогрессирующая дегенерация фасеточных суставов, что может привести к синдрому фасеточных суставов. 56 Боль в корешке также может наблюдаться из-за того, что корешки боковых нервов могут застрять в межпозвоночном отверстии. 57 Тракционные шпоры (обычно находящиеся спереди) иногда видны при рентгенологическом исследовании. 58 Тяговые шпоры возникают из-за ненормальных нагрузок на крайние точки прикрепления фиброзного кольца и, как полагают, связаны с чрезмерной подвижностью, вызванной дегенеративным диском. 51 , 59 Тяговые шпоры обычно видны на расстоянии 2–3 мм от края диска вертикального корпуса и выступают горизонтально.
Тракционные шпоры не являются остеофитами когтей или краев, которые встречаются на краю тела позвонка (рис. 3-2). Остеофит копытца обычно связан с потерей высоты диска и выпуклостью кольца, которое поднимает надкостницу от края позвонка, вызывая закладку новой кости. Остеофит или шпора когтя могут также зацепиться за диск по краю диска.Остеофиты — это физиологическая реакция на компрессионную нагрузку, которая отражает попытки организма стабилизировать позвоночник. 59 , 60
При дегенерации диска в шейном отделе позвоночника суставы фон Люшки, также называемые унковертебральными суставами, сближаются, что приводит к третьему месту образования остеофитов. Интрафораминальные остеофиты вторгаются в межпозвонковое отверстие и, возможно, на позвоночную артерию, что приводит к неврологическим симптомам и повышенной вероятности синдрома позвоночной артерии. 61 Передняя спинномозговая артерия может утолщаться, что приводит к сосудистой недостаточности, или может произойти сжатие питательных сосудов. Зильберштейн 61 утверждает, что суставы фон Лушки фактически сформированы этой дегенерацией и трением и что они не являются истинными синовиальными суставами. Интрафораминальные остеофиты ограничивают движение и в конечном итоге стабилизируют сустав, в котором находится фрагментированный диск.
В нестабильной стадии пациенты жалуются в первую очередь на дисфункцию шеи (см. Таблицу 3-7).Они также часто жалуются на «защемление» или внезапную боль в шее в части диска во время движения. 54 На этой стадии наблюдается более сильное ограничение движений, чем на дисфункциональной, а также нескоординированные движения (т. Е. Аномальные паттерны движений), вызванные дисфункцией функционального подразделения позвоночника (т. Е. Диска и двух апофизарных суставов). На этой стадии также могут наблюдаться окружные разрывы фиброзного кольца и радиальные разрывы, идущие от фиброзного кольца до пульпозного ядра.
На заключительной стадии или стадии стабилизации , 55 происходит фиброз фасеточных суставов, а также еще большая дегенерация диска и образование остеофитов (Таблица 3-8). Остеофиты образуются по краям фасеточных суставов, что приводит к увеличению фасеток. На этой стадии чаще встречается защемление корешка бокового нерва, что приводит к появлению корешковых признаков и латеральному стенозу в межпозвоночном отверстии. В то же время остеоартроз (ОА) фасеточных суставов становится все более очевидным.
Сужение дегенерирующего диска на разных стадиях спондилеза может привести к переднему соударению унковертебральными шпорами, к переднему соударению из-за выпуклости кольца и к заднему соударению со стороны остеофитов фасеточных суставов и фиброзу рукавов эпидурального нерва. 51 , 57 Дегенерация фасеточного сустава приводит к эрозии суставного хряща и заеданию края сустава с образованием фасеточных остеофитов. Синовиальная оболочка утолщается, и это, в сочетании с образованием фасеточных остеофитов, приводит к уменьшению размера межпозвонкового отверстия и большей вероятности появления корешковых признаков и симптомов.Фиброз нервного корешка также может быть результатом дегенерации диска, приводящей к воспалительным изменениям, трения нервного корешка и оболочки о грубые ножки во время движения или повреждения нервного корешка. Хрящевая замыкательная пластинка тела позвонка дегенерирует на протяжении всего развития спондилеза, проявляя истончение, фибрилляцию и трещины. Трещины могут распространяться на всю толщину концевой пластинки, а грануляционная ткань может прорастать в диск, усиливая фиброз диска. 54
Признаками и симптомами шейного спондилеза в основном являются боль, ограничение движений, а на более поздних стадиях — корешковые признаки. Радикулопатия шейки матки — наиболее частый симптом дегенеративного заболевания шейки матки, который заставляет пациентов обращаться за лечением. 62 Это происходит из-за комбинации дегенеративных изменений шейного отдела позвоночника, таких как грыжа диска, остеоартроз унковертебральных и фасеточных суставов, уменьшение межпозвонковой высоты и спондилолистез шейных позвонков.В некоторых случаях спинной мозг или передние спинномозговые сосуды могут быть сдавлены, что приводит к миелопатическим симптомам. 63 , 64 Сообщалось, что шейная спондилотическая миелопатия является наиболее серьезным и инвалидизирующим прогрессированием этого заболевания. 48 Боль может быть нечеткой или плохо выраженной, или это может быть тупая ноющая боль, которая со временем усиливается и затем имеет тенденцию относиться к плечу или руке, а не к шее. Боль, как правило, усиливается при движении и чаще проявляется ближе к концу.Первоначально корешковая боль передается в соответствующий дерматом, а позже поражаются миотомы. Рентгенологическое обследование показывает сужение одного или нескольких межпозвонковых дисков, остеофитную шпору и неровности, а также склероз тела позвонка. 54 , 64 , 65
Келлгрен и Лоуренс 66 разработали набор критериев для классификации дегенеративного спондилеза на основе рентгенограмм боковых отделов шейного отдела позвоночника в нормальной выборке населения.Классификация носит качественный характер и широко используется для описания рентгенологических изменений шейного отдела позвоночника. Эта классификация представляет собой пятибалльную шкалу от «0» (отсутствие дегенерации) до «4» (сильное сужение дискового пространства со склерозом и крупными остеофитами). Гор и др. 67 добавил некоторые критерии, касающиеся сужения дискового пространства, склероза концевой пластинки, а также передних и задних остеофитов. Согласно исследованию Ofiram et al., 68 , хотя классификация, постулированная Келлгреном и Лоуренсом, оказалась надежной, она дает только качественное и общее описание дегенеративных изменений.Поэтому они создали количественный рентгенологический индекс: шейный дегенеративный индекс (CDI) для измерения шейного спондилеза. 68 CDI включает четыре фактора: сужение дискового пространства, склероз концевой пластинки, образование остеофитов и олистез (передний или задний), что делает индекс более конкретным. Индекс рассчитывается на основе стандартной серии рентгенограмм шейки матки с четырьмя проекциями (переднезаднее, латеральное, сгибание и разгибание), суммируя четыре фактора для получения окончательной оценки CDI.Низкая оценка соответствует нормальным или очень незначительным признакам дегенеративных изменений, а высокая оценка представляет более дегенеративные спондилитические изменения шейного отдела позвоночника на рентгенограмме. Подробную информацию о системе подсчета очков можно найти в Таблице 3-9. Таким образом, общий CDI рассчитывается как сумма оценок факторов на всех уровнях (эквивалентная сумме оценок уровней по всем факторам), в результате чего возможная оценка CDI варьируется от 0 (нормальный внешний вид) до 60 (наиболее тяжелая дегенерация при каждый уровень). Этот индекс является инновационным и может дать оценку по уровню шейного отдела позвоночника, по независимому фактору и в сумме по всему шейному отделу позвоночника.Сообщается, что он обладает хорошей надежностью внутри эксперта (0,87–0,89) и между экспертом (0,86), особенно для старших оценщиков. Таким образом, этот индекс полезен и клинически значим для оценки шейного спондилеза и может иметь прямое применение для продольных исследований шейного спондилеза.
Цервикальная дистония — NORD (Национальная организация по редким заболеваниям)
Лечение
Не каждый вариант лечения цервикальной дистонии эффективен для всех пациентов.Поэтому не существует единой стратегии, подходящей для каждого случая. Большинство методов лечения являются симптоматическими и предназначены для снятия спазмов, боли и нарушения осанки или нарушения функций. Определение схемы лечения, наиболее эффективной в отдельных случаях, может потребовать терпения и настойчивости со стороны пациента и врача.
Существует три основных варианта лечения: инъекции ботулинического токсина, пероральные препараты и, в некоторых случаях, хирургическое вмешательство. Эти методы лечения можно использовать по отдельности или в комбинации.Кроме того, физиотерапия может стать полезным дополнением к лечению. В некоторых случаях, если есть уловка, например прикосновение к подбородку, мягкий шейный воротник может оказаться полезным.
Инъекции ботулинического токсина — лучший метод лечения очаговой дистонии, при шейной и шейной дистонии. Ботулинический токсин — это нейротоксин, который вводится в дистонические мышцы шеи небольшими дозами. Ботулинический токсин работает, не позволяя нерву высвобождать посредник, называемый ацетилхолином, который заставляет мышцу сокращаться.Это вызывает слабость мышцы. Воздействие ботулотоксина на мышцы начинается примерно через 2-3 дня после инъекции, достигает пика примерно через 4 недели и обеспечивает облегчение примерно на 2-6 месяцев. Лечение ботулиническим токсином — это не лечение, а лечение симптомов. Когда действие ботулотоксина проходит, симптомы цервикальной дистонии повторяются, и для сохранения эффекта требуется еще одна инъекция. Чтобы инъекции ботулинического токсина были успешными, крайне важно, чтобы врач, выполняющий инъекции, хорошо разбирался в цервикальной дистонии, функциональной анатомии мышц шеи, а также типе и дозах используемого ботулинического токсина.
В настоящее время существует четыре марки ботулинического токсина, одобренные Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для лечения людей с цервикальной дистонией. Существует три марки ботулинического токсина серотипа A, включая онаботулинумтоксин A (BOTOX, Allergan Inc.), абоботулинумтоксин A (Dysport, Tercica Inc) и инкоботулинумтоксин A (Xeomin, Merz Pharmaceuticals). Существует один препарат ботулинического токсина типа B, называемый римаботулинумтоксином B (Myobloc, Solstice, US World Meds). Эти бренды не являются взаимозаменяемыми, и каждый из них следует вводить как уникальный препарат.В настоящее время нет клинических данных, подтверждающих использование одного вместо другого. Наиболее частые побочные эффекты от инъекции — затруднение глотания, боль и иногда слабость в шее. Эти побочные эффекты обычно легкие и преходящие, длящиеся несколько недель. У FDA есть предупреждение в виде «черного ящика» относительно использования любого из этих токсинов, которое указывает на то, что токсин может распространяться из места инъекции. Однако при дозах, используемых для лечения цервикальной дистонии, клинические эффекты распространения токсина редки, если их вводит опытный врач.
В настоящее время нет пероральных препаратов, одобренных FDA для использования при дистонии. Среди пероральных препаратов наиболее часто используются дофаминергические агенты (леводопа), холинолитики (бензтропин, тригексифенидил), баклофен и клоназепам. Эти препараты обычно наиболее эффективны у детей с генерализованной дистонией. У взрослых побочные эффекты этих агентов, включая проблемы с памятью и седативный эффект, часто возникают до того, как может быть достигнута эффективная доза. Хирургическое лечение цервикальной дистонии бывает двух типов.Один из них — избирательная периферическая денервация, при которой перерезаются нервы дистонических мышц. Несмотря на то, что это считается эффективным, этот подход ограничен возможностью доступа к задействованному нерву, необходимостью значительного опыта хирурга и возможностью возникновения побочных эффектов. Побочные эффекты от операции не редкость, и после операции следует длительный период реабилитации.
Операция по глубокой стимуляции головного мозга (DBS) эффективна при цервикальной дистонии и может быть подходящей для пациентов, которые теряют реакцию на ботулинический токсин или имеют форму цервикальной дистонии, которую трудно лечить с помощью инъекций, в частности антероколлис.DBS включает размещение электродов (тонких проводов) в области мозга, называемой бледным шаром, с обеих сторон. Электроды подключены к стимуляторам, которые посылают в мозг небольшие электрические импульсы. Хотя точный механизм не ясен, электрические импульсы, кажется, «перезагружают» мозг и улучшают дистонические движения. После установки DBS стимуляторы программируются на оптимальный результат.
В последнее время клинические исследования были сосредоточены на новых пероральных методах лечения, новых составах ботулотоксина и оптимизации методологии DBS.
Может ли остеоартрит вызывать мою головную боль?
Вопрос: У меня ОА позвоночника. У меня частые головные боли, и я задаюсь вопросом, могут ли они быть связаны с моим артритом. Если да, то что мне делать? Обычные обезболивающие не помогают.
Ответ: Иногда головные боли могут возникать в результате остеоартрита (ОА) высоко в области шеи, где позвоночник встречается с черепом, но это необычно.
Поскольку вы говорите, что обезболивающие не помогают, я подозреваю, что вы можете испытывать возвратные головные боли, также называемые чрезмерным употреблением лекарств или токсическими головными болями.Слишком частый прием обезболивающих или других лекарств от головной боли (например, прописанных при мигрени) может создать отрицательный цикл.
Например, на этикетках некоторых болеутоляющих указано, что их можно использовать не более 10 дней; если вы будете использовать их дольше, ваше тело может привыкнуть к ним. Затем, когда вы все же остановитесь, ваше тело проходит через форму отмены. Вы испытываете головные боли, похожие на те, которые возникают, когда некоторые люди не принимают утренний кофеин. Это побуждает вас принимать больше обезболивающих, что усугубляет проблему.
Если отскок головной боли не ваша проблема, используйте безрецептурные обезболивающие, такие как ацетаминофен ( Tylenol ), ибупрофен ( Advil , Motrin ) или напроксен ( Aleve ), Это не поможет, я предлагаю вам обратиться к врачу и попросить другое лекарство. Например, антидепрессант, принимаемый ежедневно, может помочь предотвратить головные боли, не вызывая головных болей отскока.
Также обсудите со своим врачом возможность более диффузного болевого синдрома, такого как фибромиалгия.Люди с фибромиалгией часто испытывают боли в позвоночнике, а также головные боли, которые не поддаются лечению типичными болеутоляющими. Если ваш врач действительно диагностирует фибромиалгию, план лечения, включающий физические упражнения, обезболивающие и, возможно, антидепрессанты для улучшения глубокого сна, могут помочь облегчить ваши головные боли, а также боль в позвоночнике.
Daniel Clauw, MD
Директор Исследовательского центра хронической боли и усталости
Мичиганский университет
Ann Arbor, Michigan
Боль в шее — Консультант по ревматологии
Есть ли у этого пациента боль в шее?
Шейная спондилотическая миелопатия
Начало шейной спондилотической миелопатии коварно и часто сопровождается спастичностью походки с последующим онемением верхних конечностей и потерей мелкой моторики рук.Симптомы различаются, но могут включать:
Спастическая аномалия походки, как ножницы, была отмечена некоторыми авторами как самый ранний наиболее стойкий симптом, возможно, вызванный дисфункцией спинного отдела позвоночника, вызывающей проприоцептивное нарушение, а также снижение болевой чувствительности.
Боль в шее, подлопаточной области или плече с иррадиацией в руки.
Потеря чувствительности и парестезии в руках (возможно, дерматомное распространение).
Признаки верхних мотонейронов, такие как клонус, гиперрефлексия и гипертонус, могут присутствовать в нижних конечностях.Симптом Бабинского может присутствовать, но не так часто, как клонус.
Слабость, мышечное истощение и гипорефлексия могут быть обнаружены в верхних конечностях, причем чаще всего поражаются миотомы C5-C7.
Также может наблюдаться дисфункция мочевого пузыря, позывы, частота и задержка мочевого пузыря.
Другие клинические синдромы, связанные с шейным спондилезом, включают боль в шее и шейную радикулопатию.
Шейная радикулопатия
Пациенты сообщают о корешковой боли, отдающей в верхние конечности, с болью в шее или без нее.Кроме того, часто сообщается, что симптомы начинаются незаметно, как правило, без явного острого побуждающего события. Клиническое обследование должно выявить сенсорный и моторный дефицит и рефлекторные нарушения. Аномальные рефлексы помогут отличить радикулопатию от миелопатии.
Парестезия или онемение в распределении нервных корешков может возникать примерно в 80% случаев, но также может быть нелокализуемым. Радикулопатии с C5-C6-распределением являются наиболее распространенными; однако из-за перекрытия дерматомов хорошо разграниченные поражения, локализуемые в одном корне, не так легко и часто обнаруживаются.Субъективная слабость встречается реже, чем парестезии.
Начальные симптомы боли и парестезии, как правило, значительно более выражены при грыже диска. Между тем, радикулопатия, вторичная по отношению к спондилезу, и сужение фораминального отверстия более распространены и могут иметь более постепенное начало с медленно прогрессирующими неврологическими симптомами. Боль в шее и руке встречается повсеместно при шейной радикулопатии, хотя и не часто при четко выраженных дерматомных паттернах. Возможные места боли включают грудь, плечо, лопатку и шейный отдел позвоночника.
Любая тщательная физическая оценка радикулопатии должна включать оценку классических «признаков опасности». Такие симптомы, как нарушение походки и дисфункция кишечника / мочевого пузыря, могут указывать на миелопатию. Лихорадка, озноб, потоотделение, непреднамеренная потеря веса, наличие новообразований в анамнезе, употребление наркотиков и хроническое подавление иммунитета должны предупредить врача о потенциальном инфекционном процессе или новообразовании.
Хотя сенсорные симптомы, такие как жжение и покалывание, могут быть распределены по дерматомам, боль от радикулопатии чаще относится к миотомному типу.Потеря чувствительности в C5, C6, C7, C8 может быть обнаружена в боковом плече (C5), большом и указательном пальцах (C6), задней части предплечья / безымянном пальце (C7) или пятом пальце (C8).
Радикулопатия нервных корешков C5, C6, C7 может проявляться гипорефлексией пронаторных / плечевых, двуглавых и трехглавых рефлексов соответственно. Не существует стандартных рефлексов, связанных с нервными корешками C8 и T1.
Если считается, что скелетно-мышечная боль в плече является частью дифференциала, необходимо провести тщательное обследование плеча на предмет асимметрии, боли при пальпации, диапазона движений и силы.Нестабильность плеча может имитировать радикулопатическую боль, но обнаруживается не по дерматомному типу.
Повреждения периферических нервов также должны рассматриваться как возможные причины боли, опять же не распределенные по дерматомическому типу. Плечевой плексит также следует учитывать при дифференциальной диагностике. Боль / сенсорные изменения в множественных дерматомных распределениях при отсутствии боли в шее и при отрицательном маневре Сперлинга повышают вероятность развития плексопатии и могут вызвать необходимость обследования опухолей.
Тест Сперлинга очень специфичен для шейной радикулопатии, но относительно нечувствителен ((имел чувствительность 6/20 (30%) и специфичность 160/172 (93%)), что означает, что отрицательный тест Сперлинга определенно не исключает диагноз шейная радикулопатия.
Цервикальная дискогенная боль
Дискогенная боль в позвоночнике имеет тенденцию быть диффузной и осевой, и ее нелегко разделить на дерматомные узоры. Признаки, отличающие дискогенную боль от корешковой, включают: отсутствие односторонности (т.е. боль не является левосторонней или правосторонней, а распространяется с обеих сторон на уровне пораженного позвоночника) и отсутствие симптомов, связанных с конечностями. Симптомы дискогенной боли неспецифичны и многогранны, возможно, включая боль в задней части шеи, затылочную и подзатылочную боль и боль в лопатке.
Предыдущие авторы отмечали, что поднятие тяжестей и другие движения, которые повышают внутридисковое давление, могут усилить дискогенную боль. Другие усугубляющие факторы включают кашель, чихание или другие маневры типа Вальсальвы.Сидячая боль является обычным явлением, потому что управление автомобилем и тяжелая техника создают вибрационные силы, которые также могут усугубить дискогенную боль. Лежа в положении лежа или на спине снижает внутридисковое давление и может облегчить симптомы.
При осмотре клиницист не обнаружит неврологического дефицита, скорее, боль ограничивает диапазон движений шейки матки. Рефлексы и проверка силы должны быть в норме.
Болезнь шейки матки
Тупые боли в шее, локализующиеся в задней части шеи с уменьшением ROM, являются частыми симптомами поражения шейных отделов шейки матки.Фасеточная болезнь также может вызывать прерывистое излучение боли в плечо или середину спины. До 88% пациентов с болями в Z-суставе могут иметь головные боли.
Боль в шейных фасетках / скуловых суставах (Z-суставах) может проявляться потерей диапазона движений шейки матки, болезненностью при пальпации фасеточных суставов или параспинальных мышц, болью при растяжении или вращении шейки матки и отсутствием неврологических аномалий.
Схемы обращения к специалистам по боли в суставах отображены следующим образом:
Фасетки C2-C3: задняя верхняя часть шейного отдела и головка
Фасетки C3-C4: заднебоковая шейная область без продолжения в голову или плечо
Фасеты C4-C5: заднебоковая средняя и нижняя шейная область и верхняя часть плеча
Фасеты C5-C6: заднебоковой средний и нижний шейный отдел позвоночника и верхнебоковой аспект плеча, доходящий до ости лопатки
Фасетки C6-C7: верхнебоковая часть плеча, доходящая до нижнего края лопатки.
Какие тесты выполнить?
Шейная спондилотическая миелопатия
Визуализация
Простые пленки могут демонстрировать образование остеофитов, кифоз, антеролистез или ретролистез.
Простые боковые рентгеновские лучи можно использовать для оценки диаметра переднего канала и возможных причин повреждения спинного мозга. Шейная спондилотическая миелопатия вероятна, если диаметр канала меньше 10 мм, и маловероятна, если диаметр канала больше 16 мм. Отношение Торг (ширина канала / тела позвонка) <0.8 (норма 1,0) также может указывать на стеноз шейного отдела позвоночника. См. Рисунок 1.
Рисунок 1.
.
МРТ — наш основной инструмент в оценке стеноза шейки матки. МРТ позволяет проводить подробный анализ костей и тканей спинного мозга, межпозвонковых дисков, остеофитов позвонков и связок. Кроме того, возможность исключить опухоль или сиринкс с помощью МРТ имеет решающее значение в диагностике стеноза шейки матки.
Тем не менее, хотя МРТ обеспечивает адекватную анатомическую визуализацию костей с возможностью оценки динамических изменений сигнала спинного мозга, КТ лучше подходит для оценки остеофитов позвонков и подробной анатомии костей.КТ также может быть полезным дополнением для оценки диаметра костного канала или для лучшего определения костного компонента комплекса диск-остеофит.
Клиницист всегда должен начинать с изображения МРТ с подавлением жировой ткани, так как оно обеспечивает лучшее обнаружение ранней патологии спинного мозга по сравнению с Т2-взвешенными изображениями. Т2-взвешенные изображения МРТ на уровне сдавления позвоночника также могут показывать изменения сигнала, характерные для отека, воспаления, ишемии, миеломаляции или глиоза. В случаях клинически легкой шейной миелопатии повышенная интенсивность сигнала не связана с плохим исходом консервативного лечения или тяжестью миелопатии.
В нашем учреждении мы используем секвенирование с подавлением жира для оценки отека пуповины или миеломаляции.
Шейная радикулопатия
Изображения
Визуализация обычно проводится у всех пациентов, когда симптомы не исчезают после 6-8 недель консервативного лечения или раньше, когда есть доказательства миелопатии или слабость обнаруживается при первоначальном клиническом обследовании. Ранняя визуализация также показана при наличии рака в анамнезе или при наличии клинических признаков и симптомов, указывающих на инфекцию.Обычная рентгеновская пленка должна быть получена при первоначальной оценке для базовой оценки заболевания шейного отдела позвоночника, особенно фораминального нарушения у пациента с радикулопатией.
Хотя патологию мягких тканей трудно увидеть на простых снимках, важная информация, касающаяся потери высоты диска, анатомического строения костей, грубого спондилеза, стеноза шейки матки и выравнивания шейного отдела позвоночника, может быть очень полезной при принятии решения о следующих клинических шагах. Простые пленки с изображениями сгибания и разгибания также важны для предоперационной оценки и полезны при оценке изменений смещения и угла поворота шейного отдела позвоночника.
Магнитно-резонансная томография (МРТ) — это подход первой линии. Хотя в некоторых литературных источниках предполагается, что Т2-взвешенные изображения лучше подходят для оценки нервных отверстий, с этим согласны не все радиологи. Что наиболее важно при визуализации, так это получение тонких срезов, перпендикулярных пространству диска.
Жировые супрессивные последовательности очень чувствительны к незначительному воспалению спинного мозга и корня и способны обнаруживать костное воспаление фасеточных суставов, возможно, причастное к развитию шейной радикулопатии.
ПоследовательностиT1, усиленные гадолинием, используются для исключения остеомиелита, метастатических неопластических процессов и систематических воспалительных процессов.
Хотя КТ лучше при обнаружении остеофитических изменений позвоночника, МРТ остается предпочтительным менее инвазивным методом выбора. Клинически КТ может быть полезна, если МРТ выявляет повреждение спинного мозга и неясно, является ли этиология мягкими тканями или остеофитом диска. КТ также является вариантом по умолчанию, если у пациента есть кардиостимулятор, и может быть полезно добавить миелографию, чтобы лучше оценить анатомию.
ЭМГ может использоваться для подтверждения радикулопатии шейки матки в тех случаях, когда визуализация (МРТ) не коррелирует с клиническим обследованием. Если такое несоответствие существует, ЭМГ можно использовать для оценки миотомной денервации примерно через 3-6 недель после начала травмы. ЭМГ также будет полезна у пациента с подозрением на повреждение сплетения и слабость в конечностях, которые не подтверждаются или не совпадают с МРТ, или если имеется периферическое ущемление или сопутствующее сдавление нерва, такое как синдром запястного канала.
Цервикальная дискогенная боль
Изображения
Плоские снимки шейного отдела позвоночника обычно используются при первичной оценке заболевания шейного отдела позвоночника. Важная информация, касающаяся потери высоты диска и его дегенерации, анатомического выравнивания костей, крупного спондилеза с сужением фораминала, малого диаметра цервикального канала, может быть очень полезной при принятии решения о следующих клинических шагах. Простые пленки с изображениями сгибания и разгибания важны для оценки повышенной подвижности сегмента. Виды сгибания и разгибания обычно не выполняются при первоначальной оценке в нетравматических случаях, если только пациент не выздоравливает.Оценка ден с помощью пленок открытого рта C1-C2 может быть показана пациентам старше 65 лет, которые могут быть более восприимчивыми к заболеванию на этом уровне.
МРТ — это надежный тест первой линии для оценки заболевания шейного диска (т. Е. Грыжи диска). МРТ очень хорошо помогает отличить грыжу диска от остеофитической компрессии (фораминальное ущемление), но некоторые врачи могут использовать КТ в качестве дополнения, если качество МР-изображения не является оптимальным. Зона высокой интенсивности в кольцевом пространстве может быть видна на Т2-взвешенных МРТ-изображениях при дискогенном заболевании; однако радиальные трещины фиброзного кольца легче всего увидеть на постдискограмме компьютерной томографии.
Иссушение диска, потеря высоты диска, кольцевая трещина, остеофиты и реактивные изменения концевой пластинки являются общими радиологическими маркерами дегенерации диска, наблюдаемыми на МРТ.
Хотя КТ-дискография полезна для вовлечения определенных уровней диска в дискогенную боль, это редко, если вообще когда-либо, из-за ее инвазивности. Кроме того, дискография чувствительна, но не специфична для дискогенной боли.
Болезнь шейки матки
Изображения
Первоначальные рентгенограммы должны быть передними, боковыми и косыми видами шейного отдела позвоночника, чтобы оценить суставную щель, сужение фораминального отверстия, фасеточную артропатию.Пациентам старшего возраста стоит сделать снимок открытого рта, чтобы оценить нестабильность шейного отдела позвоночника C1-C2.
В то время как подвывих обнаруживается с помощью простых пленок, компьютерная томография более чувствительна при обнаружении перелома сустава.
МРТ является следующим шагом в визуализации и особенно полезен, когда изображения с подавлением жира выполняются для подавления сигнала жира для оптимизации чувствительности при обнаружении воспаления костных фасеток.
Как следует вести пациентов с болью в шее?
Шейная спондилотическая миелопатия
Основой консервативного лечения является уменьшение диапазона энергичных движений шеи, ограничение подъема тяжестей и обучение осанке.Вытяжение шейки матки противопоказано при шейной спондилотической миелопатии.
Пациенты с хорошими результатами при консервативном лечении, как правило, имеют более пожилой возраст и имеют нормальное время центральной моторной проводимости согласно исследованиям нервной проводимости (показатель для изучения центральных моторных путей, рассчитываемый путем определения разницы между латентным периодом моторно-вызванных потенциалов и временем периферической проводимости). ).
Пациенты с хорошими результатами в группах хирургического лечения, как правило, имели более тяжелые клинические неврологические нарушения.Обобщая эти тенденции, исследование предполагает, что пациентов следует лечить консервативно, если у них есть поперечная область позвоночника более 70 мм2 на МРТ, они пожилого возраста и имеют нормальную CMCT (Kadanka et al, 2004).
В целом операция больше подходит для пациентов с худшим неврологическим статусом и уменьшенной поперечной площадью спинного мозга.
В другом исследовании хирургическое лечение не показало лучших результатов, чем консервативное лечение у пациентов с отсутствием или очень постепенным неврологическим поражением.Консервативное лечение должно проводиться интенсивно, пока течение болезни продолжается относительно быстро, поскольку оно, вероятно, не так эффективно при длительной болезни.
В целом, симптомы минимального неврологического нарушения без нарушения походки или патологических рефлексов можно лечить консервативно, но пациенты с клинической миелопатией и радиологической компрессией спинного мозга требуют хирургического вмешательства.
Последующее наблюдение должно происходить через 6 месяцев после первоначального диагноза, при котором следует провести повторную МРТ для оценки дополнительных радиологических улучшений и изменений сигнала пуповины.Впоследствии для симптоматического мониторинга целесообразно проводить ежегодное наблюдение.
Неотложная декомпрессия необходима пациентам с признаками тяжелой миелопатии и прогрессирующим неврологическим ухудшением при последующем наблюдении.
Случаи, при которых существует высокая вероятность увеличения сегментарных движений шейного отдела позвоночника, могут потребовать временной фиксации и должны быть направлены на хирургическое обследование раньше. Стабильность оценивается с помощью рентгеновских снимков сгибания и разгибания. Угол более 10 градусов и трансляция более 3 мм вызывают беспокойство на уровне стеноза.
Шейная радикулопатия
При отсутствии двигательного дефицита и миелопатии пациенты с болью и парестезиями из-за радикулопатии лечат консервативно с помощью физиотерапии, чтобы начать нейромоторное переобучение для улучшения прочности и стабильности позвоночника. Нейровизуализация с помощью МРТ проводится пациентам с клиническими признаками двигательной слабости.
В нашей клинике часто используется следующий подход к первичному лечению:
Короткий двухнедельный курс пероральных противовоспалительных средств с коротким периодом относительного отдыха (не более 2 дней) с последующей физиотерапией.
Если после терапии и НПВП улучшения не наступит, мы продлим курс лечения еще на 2 недели.
В случаях, когда есть подозрение на фораминальный компромисс, можно рассмотреть шейное вытяжение (но не показано в случаях, когда подозревается парацентральная грыжа диска).
Хотя другие предлагали использовать шейный воротник, мы рекомендуем использовать шейный воротник только на ночь. Это позволяет расслабить параспинальную мускулатуру шеи и предотвратить неудобное положение шеи во время сна.
Консервативная терапия подходит для пациентов с шейной радикулопатией, у которых есть корешковая боль, парестезия, онемение, двигательная слабость и потеря чувствительности при отсутствии миелопатии. Отчеты показывают, что у 80% пациентов, получавших консервативное лечение, наблюдается отличное выздоровление с исчезновением боли и двигательного / сенсорного дефицита.
В редких случаях для снятия болезненных мышечных спазмов можно использовать циклобензаприн или диазепам. Этот режим лечения может быть наиболее полезным для облегчения боли, облегчения участия в терапии и предоставления пациентам возможности спать по ночам.
Мы повторно оцениваем наших пациентов через 4-8 недель, чтобы оценить реакцию на консервативное лечение, и переходили к рентгенографии, как описано выше, если клиническое улучшение не наступило или если симптомы ухудшились. На этом этапе также может быть рассмотрен вариант постепенного уменьшения дозы метилпреднизолона (но только после того, как будет проведена надлежащая визуализация, чтобы исключить инфекционные процессы, если есть клинические подозрения).
Еще через 4-8 недель терапии мы можем рассмотреть вопрос об эпидуральных инъекциях глюкокортикоидов. Трансфораминальные или интерламинарные эпидуральные инъекции глюкокортикоидов могут обеспечить облегчение симптомов в течение 6 месяцев и более у 60% пациентов.
Глюкокортикоид, не содержащий частиц (например, дексаметазон), может снизить риск ишемических осложнений, связанных с эпидуральными инъекциями стероидов.
Цервикальная дискогенная боль
Многогранная комплексная программа реабилитации является основой консервативного лечения дискогенной боли в шейном отделе и должна быть направлена на укрепление, стабилизацию, растяжение и диапазон движений шейного отдела позвоночника. Нервно-мышечное перевоспитание имеет решающее значение для развития компенсаторных изменений осанки.Растяжка должна сочетаться с укреплением, чтобы поддерживать успехи, достигнутые с помощью терапии.
НПВП могут использоваться для контроля боли и воспаления, что может облегчить участие в терапии. Кроме того, трициклические антидепрессанты могут помочь контролировать боль и регулировать сон. Опиаты следует употреблять с осторожностью. В некоторых случаях для облегчения боли может помочь использование мягкого шейного воротника на ночь. Рекомендуется ограниченное использование шейного воротника в ночное время, чтобы предотвратить потерю диапазона движений и силы, которая может возникнуть при хроническом дневном использовании.
Такие методы, как лед, тепло и TENS-терапия используются на практике, но их эффективность не доказана в рандомизированных контролируемых исследованиях.
Операция не показана в случаях грыжи центрального диска без признаков миелопатии или прогрессирующего неврологического упадка (т. Е. Дисфункции кишечника / мочевого пузыря, двигательной слабости, постоянной боли). Лучшими кандидатами на операцию являются пациенты с двигательной слабостью, обострением миелопатии, упорной корешковой болью и механической нестабильностью шейного отдела позвоночника.
Болезнь шейки матки
В целом, ключом к реабилитации является переобучение, укрепление и развитие компенсаторной нервно-мышечной динамики. Функциональное укрепление лопатки, переобучение осанки и стабилизация шейки матки являются столпами реабилитации. Исследования показали, что терапия стабилизации шейки матки может уменьшить боль, улучшить функцию и предотвратить повторные травмы.
Криотерапия вызывает локальное сужение сосудов и снижение высвобождения медиаторов воспаления, что делает ее потенциально полезным методом для симптоматического контроля боли в шейных отделах шейки матки.
В качестве дополнения к физиотерапии мы часто рекомендуем носить на ночь мягкий шейный воротник с застежкой-липучкой спереди. Это особенно полезно для пациентов, которые испытывают ночную боль и / или утреннюю скованность.
Пациентам, которые не реагируют на физиотерапию и 2-недельную терапию НПВП, может помочь второй 2-недельный курс НПВП. В редких случаях может помочь курс постепенного снижения дозы метилпреднизолона в течение 1 недели, если пациенту удалось добиться улучшения подвижности шейного отдела позвоночника с помощью терапии, но при этом сохраняется постоянная боль.Если через 12 недель симптомы остаются рефрактерными или ухудшаются, можно рассмотреть вопрос о введении кортикостероидов в фасеточные суставы. Блокады медиальной ветви для подтверждения диагноза фасеточно-опосредованной боли с последующей радиочастотной аблацией медиальных ветвей, снабжающих фасеточные суставы, являются еще одним альтернативным вариантом, который может обеспечить более 12 месяцев облегчения боли в шее у 58-74% пациентов.
При умеренной и сильной боли могут потребоваться наркотические обезболивающие, но они могут ограничить выздоровление. Мы обнаружили, что трамадол более полезен и с меньшей вероятностью вызывает зависимость, чем наркотические препараты, и имеет такую же эффективность у наших пациентов.
Бензодиазепины, расслабляющие мышцы, могут помочь при мышечных спазмах. Предлагаем брать их на ночь.
Артродез шейки матки разрешен только в случае неудачного консервативного лечения. В исследовании было отмечено, что сращение шейки матки при фасеточной артропатии неблагоприятно по сравнению с таковым при радикулопатии (Williams et al, 1968). За несколько лет практики наше учреждение не направило ни одного пациента с фасеточной артропатией для проведения артродеза шейки матки.
Что происходит с пациентами с болью в шее?
Шейная спондилотическая миелопатия
Шейная спондилотическая миелопатия — наиболее частая причина миелопатии у взрослых старше 55 лет, способная вызывать усиление боли.Это может проявляться в виде медленного, ступенчатого спада или длительного периода покоя. Длительные периоды тяжелого стеноза связаны с демиелинизацией и могут привести к некрозу как серого, так и белого вещества. При тяжелых и / или длительных симптомах вероятность улучшения при неоперационных мерах невысока.
Объективно измеримое ухудшение редко остро наблюдается у пациентов моложе 75 лет. У пациентов со стенозом шейки матки без миелопатии, у которых есть отклонения от нормы электромиографии или клиническая радикулопатия, может развиться симптоматическая шейная спондилотическая миелопатия.
Дегенеративные изменения вероятнее всего затронут уровни C5-6, C6-7 и C4-5 в указанном порядке. Некоторые исследования показали, что травмы мягких тканей, которые приводят к сильной начальной боли, положительно коррелируют с плохим долгосрочным результатом.
Спинномозговые каналы, которые являются узкими врожденными или обусловленными развитием, могут быть дополнительно нарушены с развитием остеофитных комплексов дегенеративных дисков, протрузией дискового материала, гипертрофией желтой связки и окостенением задней продольной связки.
Компрессия спинного мозга может сопровождаться ишемическими изменениями. Анатомически передняя спинномозговая артерия подвержена сдавливанию из-за грыжи диска, остеофитов и окостенения задней продольной связки, в то время как сегментарные ветви могут быть повреждены остеофитическим сужением межпозвонковых отверстий.
Шейный спондилез / артрит способен поражать корешки спинномозговых нервов, а также клетки спинного мозга и передних рогов в сером веществе спинного мозга, вызывая дефицит нижних мотонейронов.Как указано выше, наиболее часто вовлекаются сегменты C5-6, C6-7, что приводит к наличию признаков нижних мотонейронов (гипорефлексия, фасцикуляции, атрофия, слабость) в миотомах C6 или C7.
Важно отметить, что вышеуказанные результаты гиперрефлексии, клонуса и спастичности обнаруживаются при наличии признаков верхних мотонейронов во всем мире.
Шейная радикулопатия
По определению, радикулопатия — это заболевание нервного корешка, чаще всего возникающее в результате парацентральной грыжи диска или сужения и соударения фораминалов.Фораминальный удар считается наиболее распространенной этиологией радикулопатии, причем до 75% случаев являются результатом уменьшения высоты диска и дегенеративного заболевания позвоночника унковертебрального сустава и Z-сустава.
Консервативное лечение радикулопатии шейки матки дает очень хорошие результаты. Более 80% пациентов выздоравливают без хирургического вмешательства.
Сдавление нервных корешков само по себе не вызывает боли, если только ганглии задних корешков не сдавлены.Гипоксия нервного корешка и дорзального ганглия усугубляет воздействие компрессии нервного корешка.
Медиаторы воспаления, такие как простагландин E2, интерлейкин-6 и оксид азота, высвобождаются грыжей шейных межпозвонковых дисков. Было показано, что разрешение болезненных симптомов коррелирует с улучшением грыжи диска при последующем рентгенологическом наблюдении.
Предыдущие исследования показали, что, хотя хирургическое лечение приводит к более значительному уменьшению боли, чем физиотерапия, через 1 год нет разницы в результатах между двумя группами лечения.
Цервикальная дискогенная боль
Заболевания шейного отдела позвоночника могут составлять до 36% всех заболеваний межпозвонковых дисков. Грыжа пульпозного ядра, остеохондроз и разрушение внутреннего диска являются общими подтипами дисфункции шейного диска.
Грыжа диска характеризуется проникновением интрадискового материала и фиброзного кольца за заднюю поверхность тела позвонка. В зависимости от степени грыжи диск можно охарактеризовать как выпуклый, выступающий, выдавленный или секвестрированный.Дегенеративная болезнь диска характеризуется постепенной потерей высоты диска, дегенерацией пульпозного ядра и прогрессирующими разрывами кольца. Наконец, внутридисковое заболевание характеризуется как разрушение, самоограничивающееся внутренней матрицей самого фиброзного кольца.
Несколько авторов описали прогрессирование остеохондроза. Окружные разрывы образуются в заднебоковом кольце после многократного использования и могут развиться, чтобы слиться в радиальные разрывы, которые, в свою очередь, могут стать радиальными трещинами.Впоследствии может произойти потеря высоты диска из-за разрывов диска, вызывающих кольцевую трещину.
Кольцевидная трещина внутри диска без внешней деформации диска — это определение внутридисковой дегенерации и может быть результатом ядерной деградации, связанной с травмой, шейного сгибания / вращения кольца или хлыстовой травмы. Поскольку периферия фиброзного кольца иннервируется, диск может быть основной причиной боли.
Болезнь шейки матки
Прогноз для пациентов с болью в шейно-фасеточных суставах, как правило, благоприятный, и большинство болевых и корешковых симптомов, вызванных вторжением в отверстие или нервный корешок артропатией шейной фасетки и остеофитическими изменениями, часто полностью исчезают с помощью физиотерапии.
Как использовать коллективную заботу?
Шейная спондилотическая миелопатия
Консультации специалистов
Консультация ортопеда / нейрохирургии должна быть проведена как можно скорее в случае острого ухудшения состояния и прогрессирующего неврологического упадка. Как правило, пациент со спондилезом и изменениями сигнала пуповины должен быть осмотрен хирургом, даже если изначально были выбраны консервативные меры.
Терапевты (физиотерапевты и профессиональные)
Краеугольным камнем консервативной терапии является улучшение баланса и ADL, а также стабильности и механики походки.Если показано хирургическое вмешательство и пациент подвергается высокому риску дальнейших травм, иммобилизуйте шейный отдел позвоночника с помощью воротника или корсета, который удерживает голову в нейтральном или слегка согнутом положении. Манипуляции и тракция противопоказаны из-за возможности обострения неврологической травмы.
Шейная радикулопатия
Хирургическое вмешательство следует рекомендовать пациентам со стойкими прогрессирующими симптомами инвалидизации с ухудшением неврологического дефицита или признаками тяжелой миелопатии.
Цервикальная дискогенная боль
Консультация ортопеда или нейрохирурга позвоночника необходима в случае острого ухудшения состояния, отказа от оказания неотложной помощи и прогрессирующего неврологического упадка.
Болезнь шейки матки
Консультация ортопеда / нейрохирургии должна проводиться при остром ухудшении состояния и / или прогрессирующем неврологическом упадке.
Существуют ли руководящие принципы клинической практики для принятия решений?
Шейная спондилотическая миелопатия
№
Шейная радикулопатия
№
Цервикальная дискогенная боль
№
Болезнь шейки матки
№
Прочие соображения
Шейная спондилотическая миелопатия
Коды МКБ-10
Шейная радикулопатия
Коды МКБ-10
Цервикальная дискогенная боль
Коды МКБ-10
M50.30 — Другая дегенерация шейного отдела позвоночника, шейная область неуточненная
M50.31 — Другая дегенерация шейного отдела позвоночника, высокий шейный отдел
M50.32 — Другая дегенерация шейного отдела позвоночника, средне-шейная область
M50.90 — Поражение межпозвоночного диска неуточненное
M50.20 — Другое смещение шейного диска в шейной области неуточненное
Болезнь шейки матки
Коды МКБ-10
Какие доказательства?
Шейная спондилотическая миелопатия
Мац, PG.«Естественное течение шейной спондилотической миелопатии». J Нейрохирургия позвоночника. об. 11. 2009 августа. С. 104–11.
McCormick, WE, Steinmetz, MP, Benzel, EC. «Шейная спондилотическая миелопатия: поставьте трудный диагноз, затем направьте на операцию». Cleve Clin J Med. об. 70. Октябрь 2003 г., стр. 899–904.
Эмери, SE. «Шейная спондилотическая миелопатия: диагностика и лечение». J Am Acad Orthop Surg. об. 9. 2001 ноя-дек. С. 376-88.
Kadanka, Z, Mares, M, Bednarík, J, Smrcka, V, Krbec, M, Chaloupka, R, Dusek, L.«Прогностические факторы для легких форм спондилотической миелопатии шейки матки, леченных консервативным или хирургическим путем». Eur J Neurol .. vol. 12. 2005. С. 16
.Rao, SC, Fehlings, MG. «Оптимальный рентгенологический метод для оценки повреждения позвоночного канала и компрессии спинного мозга у пациентов с травмой шейного отдела спинного мозга. Часть I: Анализ опубликованной литературы, основанный на фактах ». Spine (Phila Pa, 1976). об. 24. 1999, 15 марта. С. 598-604.
Торг, Ю.С., Павлов, Н, Генуарио, ЮВ.«Неврапраксия шейного отдела спинного мозга с преходящей квадриплегией». J Bone Joint Surg Am. об. 68. Dec 1986. pp. 1354–70.
Брутто, JD, Benzel, EC, Camins, MB. «Дорсальный хирургический доступ при шейной спондилотической миелопатии». Методы нейрохирургии. 1999. С. 162-176.
Mehalic, TF, Pezzuti, RT, Applebaum, BI. «Магнитно-резонансная томография и шейная спондилотическая миелопатия». Нейрохирургия. об. 26. 1990. pp. 217-227.
Мацумото, М., Тояма, Ю., Исикава, М., Тиба, К., Судзуки, Н., Фудзимура, Ю.«Повышенная интенсивность сигнала спинного мозга на магнитно-резонансных изображениях при шейном компрессионном миелопатии. Прогнозирует ли это исход консервативного лечения ». Spine (Phila Pa 1976) .. vol. 25. 2000. С. 677
.Йошимацу, Х., Нагата, К., Гото, Х., Сонода, К., Андо, Н., Имото, Х., Машима, Т., Такамия, Ю. «Консервативное лечение шейной спондилотической миелопатии. Прогнозирование эффектов лечения с помощью многомерного анализа ». Spine J. vol. 1. Июль-август 2001 г. стр.269-73.
Мазанец, Д., Редди, А. «Нейрохирургия». Медицинское лечение шейного спондилеза. об. 60. 2007, январь, стр. S43-50.
Самии, А., Лучано, Калифорния, Дамброзия, Дж. М., Халлетт, М. «Время проведения центральной моторной проводимости: воспроизводимость и дискомфорт различных методов». Мышечный нерв. об. 21. 1998, ноябрь, стр. 1445-50.
Самии, А., Лучано, Калифорния, Дамброзия, Дж. М., Халлетт, М. «Мышечный нерв». Время центрального моторного проведения: воспроизводимость и дискомфорт различных методов. об. 21. 1998, ноябрь, стр. 1445-50.
Каданка, З., Беднарик, Дж., Воханка, С., Влах, О., Стейскал, Л., Халоупка, Р. «Консервативное лечение по сравнению с хирургическим вмешательством при спондилотической шейной миелопатии: проспективное рандомизированное исследование». Eur Spine J. vol. 9. 2000. pp. 538
.Уоткинсон, А., Гарган, М.Ф., Баннистер, Г.К. «Факторы прогноза при повреждении мягких тканей шейного отдела позвоночника». Травма. об. 22. 1991. С. 307-9.
Гор, Д.Р., Сепик, С.Б., Гарднер, GM.«Боль в шее: длительное наблюдение за 205 пациентами». Позвоночник. об. 12. 1987. С. 1-5.
Фанг, Д. «Цервикальная спондилотическая миелопатия, J Hong Kong Med Assoc». т. 46. 1994 Sept. pp. 173–174.
Шейная радикулопатия
Радхакришнан, К., Личи, У. Дж., О’Фаллон, ВМ, Курланд, Литва. «Эпидемиология шейных радикулопатий. Популяционное исследование, проведенное в Рочестере, штат Миннесота, с 1976 по 1990 годы ». Мозг .. т. 117. 1994. С. 325
.Элленберг, MR, Хонет, JC, Treanor, WJ.«Шейная радикулопатия». Arch Phys Med Rehabil .. vol. 75. 1994. pp. 342
.Carette, S, Fehlings, MG. «Клиническая практика. Шейная радикулопатия ». N Engl J Med .. vol. 353. 2005. С. 392
.Тонг, Х.С., Хейг, А.Дж., Ямакава, К. «Тест Сперлинга и шейный радикулопатия». Spine (Phila Pa 1976) .. vol. 27. 2002. pp. 156
.Юсем, DM, Атлас, SW, Голдберг, HI, Гроссман, Род-Айленд. «Дегенеративное сужение нервных отверстий шейного отдела позвоночника: оценка с использованием МРТ-изображений с градиентным эхом 3DFT с высоким разрешением». AJNR Am J Neuroradiol .. vol. 12. 1991. pp. 229
.Бартлетт, Р.Дж., Хилл, К.Р., Гардинер, Э. «Сравнение МРТ с усилением Т2 и гадолинием с КТ-миелографией при цервикальной радикулопатии». Br J Radiol .. vol. 71. 1998. pp. 11
Modic, MT, Masaryk, TJ, Mulopulos, GP, Bundschuh, C, Han, JS, Bohlman, H. «Радикулопатия шейки матки: проспективная оценка с помощью магнитно-резонансной томографии с поверхностной катушкой, КТ с метризамидом и миелография с метризамидом». Радиология .. т.161. 1986. pp. 753
Хоне, Дж. К., Пури, К. «Шейный радикулит: лечение и результаты у 82 пациентов». Arch Phys Med Rehabil .. vol. 57. 1976. pp. 12
Мазанец, Д., Редди, А. «Медицинское лечение шейного спондилеза». Нейрохирургия. об. 60. 2007, январь, стр. S43-50.
Aker, PD, Gross, AR, Goldsmith, CH, Peloso, P. «Консервативное лечение механической боли в шее: систематический обзор и метаанализ». BMJ. об. 313. 1996.С. 1291-1296.
Slipman, CW, Lipetz, JS, Jackson, HB, Rogers, DP, Vresilovic, EJ. «Терапевтическая селективная блокада нервных корешков в нехирургическом лечении травматической шейной спондилотической корешковой боли: ретроспективный анализ с независимым клиническим обзором». Arch Phys Med Rehabil. об. 81. 2000. С. 741-6.
Дрейфус, П., Бейкер, Р., Богдук, Н. «Сравнительная эффективность цервикальных трансфораминальных инъекций с кортикостероидными препаратами в виде частиц и без частиц при шейной корешковой боли». Pain Med. Май-июн. об. 7. 2006. С. 237–42.
Шелеруд, РА, Пайнтер, Канзас. «Более редкие причины радикулопатии: опухоли позвоночника, инфекции и другие необычные причины». Phys Med Rehabil Clin N Am. об. 13. 2002. С. 645–96.
Howe, JF, Loeser, JD, Calvin, WH. «Механочувствительность ганглиев задних корешков и хронически поврежденных аксонов: физиологическая основа корешковой боли при компрессии нервных корешков». Боль. об. 3. 1977. С. 25–41.
Sugawara, O, Atsuta, Y, Iwahara, T, Muramoto, T, Watakabe, M, Takemitsu, Y.«Влияние механического сжатия и гипоксии на нервный корешок и ганглии задних корешков: анализ эктопического возбуждения с использованием модели in vitro». Позвоночник. об. 21. 1996. С. 2089–94.
Maigne, JY, Deligne, L. «Контрольное компьютерное томографическое исследование 21 случая неоперационно леченной грыжи шейного межпозвонкового мягкого диска». Позвоночник. об. 19. 1994. С. 189–91.
Буш, К., Чаудхури, Р., Хиллиер, С., Пенни, Дж. «Патоморфологические изменения, сопровождающие разрешение шейной радикулопатии: проспективное исследование с повторной магнитно-резонансной томографией». Позвоночник. об. 22. 1997. С. 183-6.
Persson, LC, Carlsson, CA, Carlsson, JY. «Длительная шейная корешковая боль купируется хирургическим путем, физиотерапией или шейным воротником: проспективное рандомизированное исследование». Позвоночник. об. 22. 1997. С. 751-8.
Цервикальная дискогенная боль
Schofferman, J, Garges, K, Goldthwaite, N, Koestler, M, Libby, E. «Передняя дискэктомия и спондилодез верхней шейки матки уменьшают дискогенную шейную головную боль». Spine (Phila Pa, 1976). об. 27. 15 октября 2002 г., с. 2240-4.
Гарви, Т.А., Трансфельдт, Э.Э., Малкольм, Дж. Р., Кос, П. «Результат передней шейной дискэктомии и спондилодеза, воспринимаемый пациентами, лечившимися по поводу доминантной аксиально-механической шейки позвоночника». Spine (Phila Pa, 1976). об. 27. 2002 Sep 1. pp. 1887–95; обсуждение 1895.
Брэддом, Р.Л., Бушбахер, Р.М., Думитру, Д. «Физическая медицина и реабилитация». 2007. С. 797-824.
Миядзаки, М., Хонг, ЮЗ, Юн, Ш. «Надежность системы оценки дегенерации шейного межпозвонкового диска на основе магнитно-резонансной томографии». J Spinal Disord Tech. об. 21. июн 2008. С. 288–92.
Норка, JH, Гордон, RE, Deutsch, AL. «Шейный отдел позвоночника: взгляд радиолога». Phys Med Rehabil Clin N Am. об. 14. Август 2003 г., стр. 493-548.
Грабб, С.А., Келли, СК. «Дискография шейки матки: клинические последствия 12-летнего опыта». Spine (Phila Pa, 1976). об. 25. 2000 июня 1. С. 1382–9.
Бхадра, А.К., Раман, А.С., Кейси, А.Т., Кроуфорд, Р.Дж. «Одноуровневая радикулопатия шейки матки: клинический результат и экономическая эффективность четырех методик передней шейной дискэктомии и слияния и артропластики диска». Eur Spine J. vol. 18. февраля 2009. С. 232-7.
Hult, L. «Синдромы шейного, спинного и поясничного отделов позвоночника; полевое исследование неотобранного материала 1200 рабочих разных профессий с особым упором на дегенерацию диска и так называемый мышечный ревматизм ». Acta Orthop Scand Suppl. об. 17. 1954. С. 1-102.
Грант Р. Н., Маккензи Р. А., Грант Р. «Механическая диагностика и терапия шейного и грудного отделов позвоночника». Физиотерапия шейного и грудного отделов позвоночника. 1998. С. 359–77.
Cuccurullo Sarah, J. «Обзор Совета по физической медицине и реабилитации». 2010.
Crock, HV. «Переоценка поражений межпозвонковых дисков». Med J Aust. об. 1. 1970 May 16. С. 983–9.
Киркалди-Уиллис, WH, Киркалди-Уиллис, WH. «Патология и патогенез остеохондроза». Управление болью в пояснице. 1988. С. 49
.Киркалди-Уиллис, WH, Киркалди-Уиллис, WH. «Патология и патогенез остеохондроза». Управление болью в пояснице. 1988. С. 49
.Болезнь шейки матки
Лорд С.М., Барнсли Л., Уоллис Б.Дж., Богдук Н. «Головная боль третьего затылочного нерва: исследование распространенности». J Neurol Neurosurg Psychiatry. об. 57. 1994 Oct. pp. 1187–90.
Брэддом, Р.Л., Бушбахер, Р.М., Думитру, Д. «Физическая медицина и реабилитация». 2007. С. 797-824.
Friedenberg, ZB, Miller, WT. «Дегенеративное заболевание шейного отдела позвоночника». J Bone Joint Surg Am. об. 45. Sep 1963. pp. 1171-8.
Dwyer, A, Aprill, C, Bogduk, N. «Паттерны боли в шейных зигапофизарных суставах. I: Исследование на нормальных добровольцах ». Позвоночник. об. 15. июня 1990. С. 453-7.
Суини, Т., Прентис, Ц, Зааль, Дж. А. «Методика стабилизации шейно-грудных мышц». Phys Med Rehabil State Art Rev .. vol. 4. 1990. С. 335–360.
Lehman, JF. «Лечебное тепло и холод». 1990.
Уильямс, Дж. Л., Аллен, МБ, Харкесс, Дж. У.«Поздние результаты шейной дискэктомии и межтелового спондилодеза: некоторые факторы, влияющие на результаты». J Bone Joint Surg Am. Март т. 50. 1968. pp. 277–86.
Газелька, HM, Книвель, S, Mauck, WD, Moeschler, SM, Pingree, MJ, Rho, RH, Lamer, TJ. «Заболеваемость невропатической болью после радиочастотной денервации третьего затылочного нерва». J Pain Res .. vol. 7. 2014. С. 195–198.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.