Ощущение жара
Подтверждаю Подробнее
- ИНВИТРО
- Библиотека
- Симптомы
- Ощущение жара
Менопауза
Сахарный диабет
Климакс
Тиреотоксикоз
Феохромоцитома
63532 24 Августа
Чувство жара, которое испытывает человек, возникает из-за резкого расширения и кровенаполнения мелких подкожных сосудов. Это состояние называется артериальной гиперемией. При этом кожа краснеет, становится горячей.
Это состояние называется артериальной гиперемией. При этом кожа краснеет, становится горячей.
Просвет сосудов регулируется симпатической и парасимпатической нервной системой. Его изменения зависят от сигналов сосудодвигательного (вазомоторного) центра ЦНС, гормонов, пирогенных (вызывающих жар) веществ, поступающих в кровь, и ряда других факторов.
Разновидности ощущения жара
На сосуды постоянно влияют факторы, оказывающие сосудосуживающее либо сосудорасширяющее воздействие. Например, при стрессе сосуды под влиянием гормона адреналина сужаются, кожа бледнеет. По окончании стрессовой ситуации сосуды расслабляются и наполняются кровью.
Патологическая артериальная гиперемия, которая сопровождается чувством жара, развивается либо под действием раздражителей (инфекции, токсины, продукты распада тканей при ожоге, пирогенные вещества), либо при нарушении нервной регуляции.
Различают нейрогенную артериальную гиперемию (возникающую в ответ на раздражение нервных окончаний) и метаболическую (обусловленную действием местных химических факторов). Примером нейрогенной артериальной гиперемии служит покраснение лица и шеи при гипертонической болезни, климактерическом синдроме, а также при сильных эмоциях.
Примером нейрогенной артериальной гиперемии служит покраснение лица и шеи при гипертонической болезни, климактерическом синдроме, а также при сильных эмоциях.
Метаболическое воздействие на напряжение сосудов оказывают электролиты крови: кальций и натрий сужают сосуды и повышают давление, а калий и магний, наоборот, расширяют. К метаболическим регуляторам относятся углекислый газ, органические кислоты, гормоны.
Возможные причины ощущения жара
Прилив крови к коже и ощущение жара могут вызывать горячие, острые и пряные блюда.
Такое же воздействие на организм оказывает алкоголь, который способствует расширению кровеносных сосудов.
Прием некоторых лекарственных препаратов также может вызывать ощущение распространяющегося по телу жара. В их число входят сосудорасширяющие, гормональные средства, антидепрессанты и т. д.
Причины возникновения артериальной гиперемии и, как следствие, чувства жара могут быть разными. При нарушении регуляции сосудистого тонуса может развиваться артериальная гипертензия, сопровождаемая внезапным повышением артериального давления – гипертоническим кризом. Чаще всего причиной такого состояния становится гипертоническая болезнь. Однако в трети случаев артериальную гипертензию вызывают заболевания внутренних органов: острый гломерулонефрит и другие поражения почек, опухоли надпочечников и прочие заболевания эндокринной системы. Величина подъема артериального давления при гипертоническом кризе зависит от возраста и индивидуальных особенностей человека. В молодом возрасте симптомы криза могут возникнуть при более низком уровне артериального давления, а в пожилом – при более высоком.
При нарушении регуляции сосудистого тонуса может развиваться артериальная гипертензия, сопровождаемая внезапным повышением артериального давления – гипертоническим кризом. Чаще всего причиной такого состояния становится гипертоническая болезнь. Однако в трети случаев артериальную гипертензию вызывают заболевания внутренних органов: острый гломерулонефрит и другие поражения почек, опухоли надпочечников и прочие заболевания эндокринной системы. Величина подъема артериального давления при гипертоническом кризе зависит от возраста и индивидуальных особенностей человека. В молодом возрасте симптомы криза могут возникнуть при более низком уровне артериального давления, а в пожилом – при более высоком.
Резкому повышению артериального давления сопутствуют головная боль, головокружение, тошнота, рвота, нарушения зрения («мушки», двоение). Возможно онемение конечностей, ощущение мурашек, учащенное сердцебиение, одышка.
Из-за нарушения нервной регуляции возникает озноб, сменяющийся жаром, усиление потливости. Завершение криза сопровождается учащенным мочеиспусканием.
Завершение криза сопровождается учащенным мочеиспусканием.
Повышение артериального давления и сопровождающие это состояние симптомы возникают и при опухоли надпочечника – феохромоцитоме и других гормонопродуцирующих опухолях. Опухоль секретирует большое количество катехоламинов (адреналина и норадреналина).
Клинические признаки феохромоцитомы могут включать головную боль, потливость, усиленное сердцебиение, раздражительность, потерю массы тела, боли в груди, тошноту, рвоту, слабость, утомляемость. В некоторых случаях у пациентов могут возникать жар, одышка, приливы, повышенная жажда, учащенное мочеиспускание, головокружение, шум в ушах.
Многие женщины жалуются на приливы жара во время климактерического периода. Изменение гормонального фона происходит еще до прекращения менструаций, в период пременопаузы (менопаузального перехода). Сначала ее проявления незначительны, и чаще всего им не придают значения либо относят к последствиям усталости и психического перенапряжения.
Женщины описывают их как периодическое кратковременное ощущение жара с последующим ознобом, усиленной потливостью, учащенным сердцебиением.
В большинстве случаев приливы незначительно нарушают самочувствие. Артериальная гиперемия и чувство жара могут быть признаком нарушения функции щитовидной железы, например, при тиреотоксикозе. Пациенты с тиреотоксикозом жалуются на общую слабость, утомляемость, раздражительность, нарушение сна, потливость, дрожание пальцев, сердцебиение, иногда боли в области сердца.
Несмотря на повышенный аппетит, пациенты с тиреотоксикозом худеют.
 Кожа становится теплой и влажной, сосуды кожи расширяются, что сопровождается покраснением лица. Усиливается потоотделение, ногти становятся ломкими, выпадают волосы.
Кожа становится теплой и влажной, сосуды кожи расширяются, что сопровождается покраснением лица. Усиливается потоотделение, ногти становятся ломкими, выпадают волосы.Иногда приливы и ощущение жара в сочетании с повышенным артериальным давлением возникают при сахарном диабете. Этим симптомам сопутствуют общее недомогание, потливость, жажда, увеличение объема выделяемой мочи.
К каким врачам обращаться?
При регулярных появлениях таких симптомов, как жар и приливы, необходимо обратиться к
терапевту, который на основании предъявляемых жалоб и анализов направит к
гинекологу или
эндокринологу.
Диагностика и обследования
Появление периодических приливов, сопровождаемых чувством жара, потливостью, покраснением кожи лица, требует обязательной диагностики.
Врач оценивает жалобы пациента, учитывая возраст, пол и сопутствующие заболевания. При повышении артериального давления, переходящего в кризы, необходимо определить характер патологии – первичный (связанный с нарушением нервной регуляции) или вторичный (вследствие заболеваний внутренних органов). Для этого назначают клинический анализ крови и общий анализ мочи, анализ мочи по Нечипоренко, анализ крови на глюкозу, холестерин, креатинин.
Для этого назначают клинический анализ крови и общий анализ мочи, анализ мочи по Нечипоренко, анализ крови на глюкозу, холестерин, креатинин.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий…
До 1 рабочего дня
Доступно с выездом на дом
810 руб
В корзину
Анализ мочи общий (Анализ мочи с микроскопией осадка)
Метод определения
Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскоп…
Аппаратная микроскоп…
До 1 рабочего дня
Доступно с выездом на дом
410 руб
В корзину
Исследование мочи по методу Нечипоренко (Nechiporenko Urine Test)
Синонимы: Определение количества форменных элементов крови в осадке мочи; Проба Нечипоренко; Исследование мочи методом Нечипоренко. Analysis of urine Nechiporenko; Urinalysis; Urine…
До 1 рабочего дня
Доступно с выездом на дом
475 руб
В корзину
Глюкоза (в крови) (Glucose)
Материал для исследования
Сыворотка или плазма крови.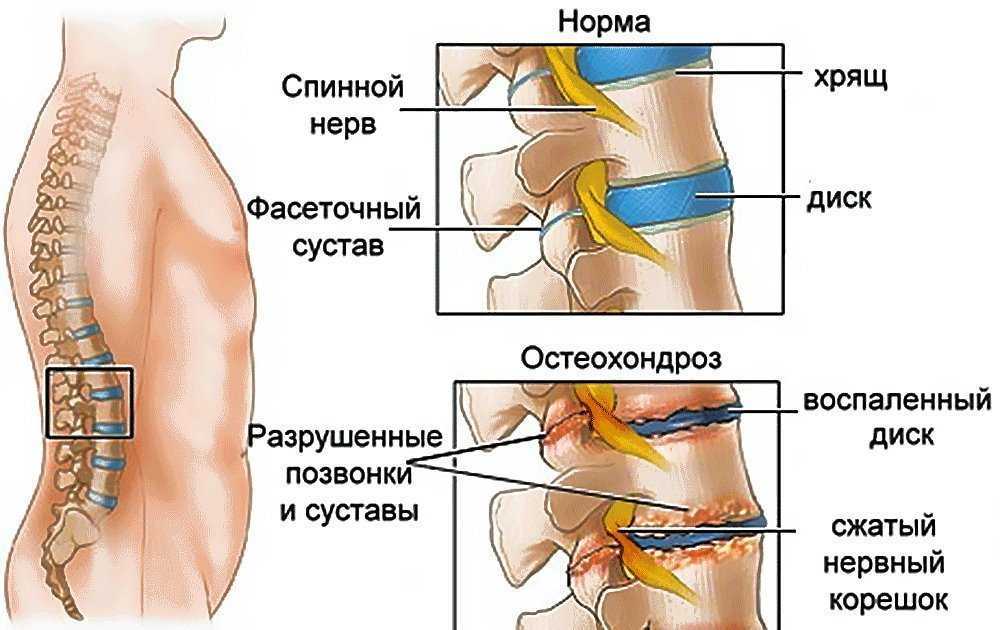
До 1 рабочего дня
Доступно с выездом на дом
335 руб
В корзину
Холестерин общий (холестерин, Cholesterol total)
Синонимы: Холестерол, холестерин. Blood cholesterol, Cholesterol, Chol, Cholesterol total. Краткая характеристика определяемого вещества Холестерин общий Около 80% всего холестерина синт…
До 1 рабочего дня
Доступно с выездом на дом
370 руб
В корзину
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat.
Краткая характеристика определя…
Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat.
Краткая характеристика определя…
До 1 рабочего дня
Доступно с выездом на дом
370 руб
В корзину
Диагностика тиреотоксикоза основана на клинических проявлениях болезни и результатах лабораторных и инструментальных обследований. К ним относят определение уровня ТТГ, свободных Т4 и Т3, уровня антител к рецептору ТТГ (АТ-рТТГ) и уровня антител к тиреоидной пероксидазе (АТ-ТПО).
Щитовидная железа: расширенное обследование
До 1 рабочего дня
Доступно с выездом на дом
3 185 руб
В корзину
Антитела к тиреоидной пероксидазе (АТ-ТПО, микросомальные антитела, Anti-Thyroid Peroxidase Autoantibodies)
Синонимы: Анализа крови на АТ-ТПО; Антитела к микросомальному антигену; АТПО. Antimicrosomal Antibodies; Antithyroid Microsomal Antibodies; Thyroid Peroxidase Autoantibodies; TPO Antibodies; Thyroid Peroxidase Test; Thyroid microsomal a…
Antimicrosomal Antibodies; Antithyroid Microsomal Antibodies; Thyroid Peroxidase Autoantibodies; TPO Antibodies; Thyroid Peroxidase Test; Thyroid microsomal a…
До 1 рабочего дня
Доступно с выездом на дом
790 руб
В корзину
Кроме того, проводят УЗИ щитовидной железы, сцинтиграфическое исследование, а при наличии узлов – тонкоигольную биопсию.
УЗИ щитовидной железы, паращитовидных желез и регионарных лимфоузлов
Исследование щитовидной и паращитовидных желез, позволяющее оценить их структуру, а также обнаружить патологические изменения этих органов и регионарных лимфоуз…
2 040 руб Записаться
При симптомах опухоли надпочечника выполняют стимулирующие пробы, определяют уровень катехоламинов в суточной моче и плазме крови, метанефринов в суточном анализе мочи.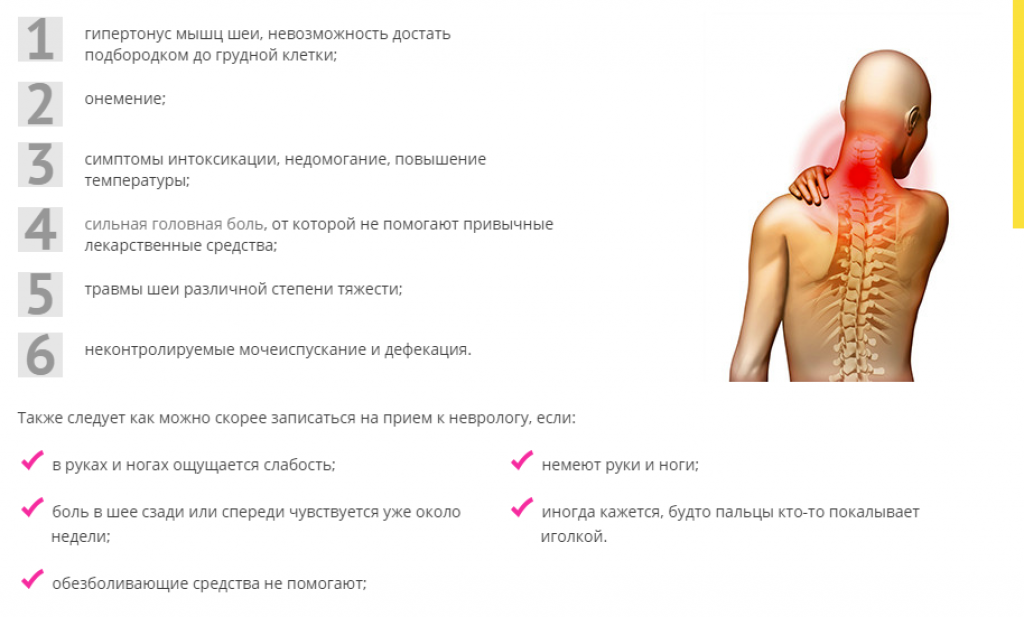
Катехоламины, суточная моча: адреналин, норадреналин, дофамин
Катехоламины — биологически активные вещества из группы биогенных аминов. Адреналин — основной гормон мозгового вещества надпочечников, образующийся здесь в …
До 4 рабочих дней
Доступно с выездом на дом
2 645 руб
В корзину
Катехоламины в плазме (адреналин, норадреналин, дофамин)
Исследование используют в диагностике феохромоцитом, дифференциальной диагностике гипертензивных состояний, при дисфункциях симпатадреналовой системы и патол…
До 4 рабочих дней
Доступно с выездом на дом
2 645 руб
В корзину
Метанефрины фракционированные (свободные и конъюгированные), 24-часовая моча (Metanephrines fractionated, free and conjugated , 24-h urine)
Промежуточные метаболиты адреналина и норадреналина. Чувствительный скрининговый тест в диагностике феохромоцитомы.
См. также тесты – Катехоламины плазмы (п…
Чувствительный скрининговый тест в диагностике феохромоцитомы.
См. также тесты – Катехоламины плазмы (п…
До 4 рабочих дней
Доступно с выездом на дом
3 425 руб
В корзину
Необходимо также МРТ органов брюшной полости и забрюшинного пространства, как правило, с применением контраста.
Введение контрастного препарата (МРТ)
Введение контрастного вещества осуществляется внутривенно.
5 840 руб Записаться
Лечение
Ощущение жара и приливы являются только симптомами заболевания, поэтому лечение врач назначает после диагностики основной патологии.
Что делать при появлении жара?
Если чувство жара вызвано повышением температуры вследствие инфекционных процессов и интоксикации, необходимо снизить температуру тела и приступить к лечению болезни. При гипертоническом кризе нужно вызвать скорую помощь. Ощущение жара, возникающее при резком расширении сосудов из-за нейроэндокринных нарушений, не требует лекарственной терапии.
Тем не менее мероприятия, направленные на восстановление тонуса сосудов (контрастный душ, нормализация сна, ежедневные физические упражнения, здоровое питание), приводят к снижению симптомов гиперемии и улучшению самочувствия.
Источники:
- Касян В.Н., Адамян Л.В. Патофизиология приливов жара. Фокус на нейрогормональную регуляцию. Проблемы репродукции. 2017;1:115-121. doi: 10.17116/repro2017231115-121
- Максимович Н.А. Анализ чувствительности и специфичности теста с реактивной гиперемией при диагностике дисфункции эндотелия у детей с вегетативными расстройствами.
 Журнал Гродненского государственного медицинского университета «Практикующему врачу». 2012;2:101-103.
Журнал Гродненского государственного медицинского университета «Практикующему врачу». 2012;2:101-103. - Клинические рекомендации «Менопауза и климактерическое состояние у женщины». Разраб.: Российское общество акушеров-гинекологов. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Рекомендации
Дефицит магния
9924 04 Февраля
Спастичность мышц
9768 04 Февраля
Ураты в моче
10840 16 Января
Показать еще
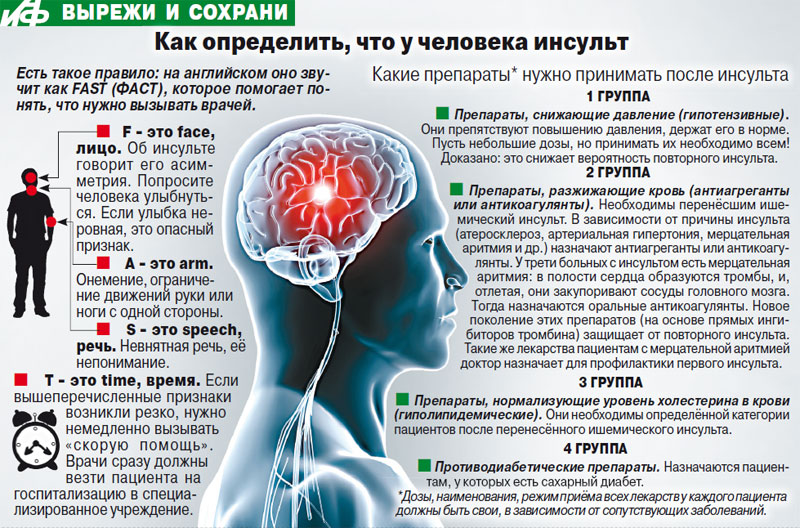
Инсульт
Сахарный диабет
Онемение лица
Онемение лица: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Сахарный диабет
Атеросклероз
ВИЧ
Длительное заживление раны
Длительное заживление раны: причины, диагностика и способы лечения
Подробнее
Гипертония
Кардиомиопатия
Миокардит
Гастроэзофагеальная рефлюксная болезнь
Язва
ХОБЛ
Сахарный диабет
Гипертиреоз
Гипотиреоз
Дефицит железа
Экстрасистолия
Экстрасистолия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.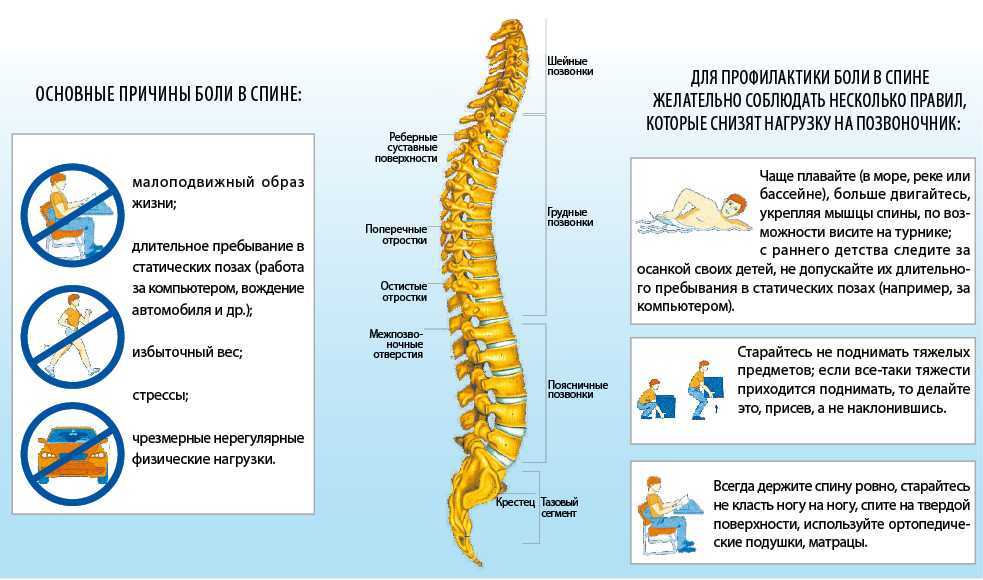
Подробнее
Гепатит
Атеросклероз
Сахарный диабет
Гипертония
Метаболический синдром
Повышен уровень холестерина
Повышен уровень холестерина: причины повышения, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Язва
Рвота
Сахарный диабет
Гастрит
Горечь во рту
Горечь во рту: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.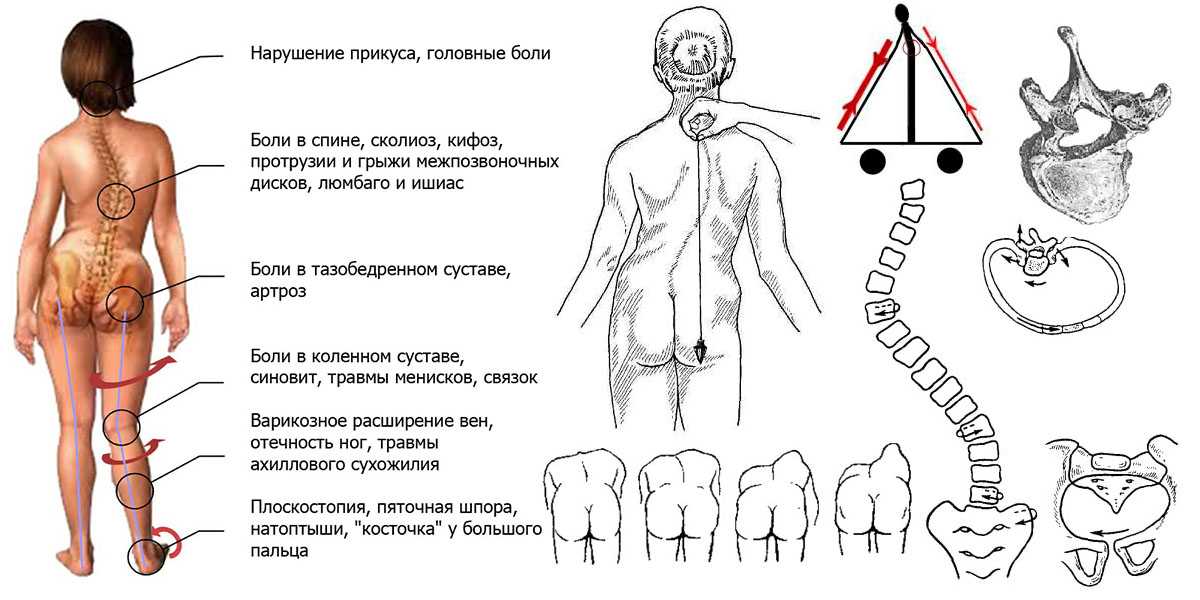
Подробнее
Ничего не найдено
Попробуйте изменить запрос или выберите врача, или услугу из списка.
Врач не найден
Попробуйте изменить запрос или выберите врача из списка
Медицинский офис не найден
Попробуйте изменить запрос или выберите медицинский офис из списка
Терапевт Травмотолог-ортопед Эндокринолог Уролог Гинеколог Врач ультразвуковой диагностики Врач-кардиолог Врач-педиатр
Ничего не найдено
Попробуйте изменить запрос
Спасибо!
Вы успешно записались на прием
Подробную информацию отправили на вашу электронную почту
Подпишитесь на наши рассылки
Введите e-mail
Даю согласие на обработку персональных данных
Подписаться
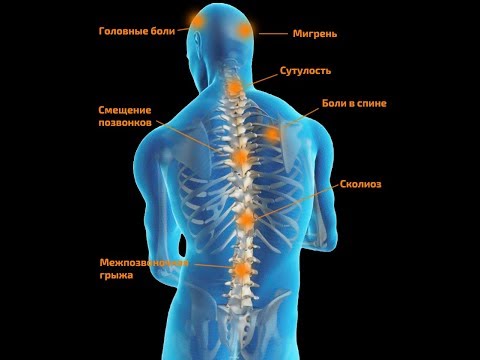
16 причин возникновения жара в спине
Практически каждый человек сталкивался когда-либо с проблемой жара в области спины. У кого-то жжение почти не заметно и появляется достаточно редко, другие же мучаются из-за этого состояния систематически, а сами проявления недомогания очень болезненны.
У кого-то жжение почти не заметно и появляется достаточно редко, другие же мучаются из-за этого состояния систематически, а сами проявления недомогания очень болезненны.
Большинство больных за помощью в больницу не спешит, считая это лишь переутомлением и перенапряжением мышц.
Однако причины ощущения жара в спине могут быть самыми разными, начиная болезнями позвоночника и заканчивая сахарным диабетом и ветрянкой.
Сразу обратиться желательно к терапевту общей направленности, а затем, определив причину болезни, тот вас перенаправит к нужному специалисту.
Причины возникновения проблемы
Рассмотрим основные причины, являющиеся наиболее распространенными:
- Судорожное сокращение мышц, которое происходит из-за чрезмерных спортивных нагрузок, физического труда. Сильнейшая боль из-за этого длится достаточно долго.
- Из-за переохлаждения часто бросает в жар и болит спина. Может также наблюдаться нарушение подвижности позвоночного столба.

- При остеохондрозе различных отделов позвоночника жжение чувствуется слабо, но регулярно. В основном неприятные ощущения концентрируются в районе грудного отдела.
- Опоясывающий герпес проявляется в виде водяных подкожных пузырей в области спины. На первых порах симптоматика болезни может проявляться в покалывании и жаре. Поводом для возникновения опоясывающего герпеса является вирус Varicella zoster, который присутствует в организме у каждого переболевшего ветрянкой, а дает о себе знать только при снижении иммунитета.
- При сахарном диабете нарушается работа большинства систем организма, включая нервную, отчего и возникает чувство жжения. Помимо этого, признаками сахарной болезни считаются учащенное мочеиспускание, слабость, падение остроты зрения, сыпь на коже, ожирение либо недостаточность веса, долгое заживление порезов, царапин.
- Причиной жара в спине может стать грыжа межпозвоночных дисков. Ощущение жжения сопровождается болью при наклонах, кашле, чихании.
 В положении больного лежа симптоматика не выражена.
В положении больного лежа симптоматика не выражена. - При сколиозе могут воспаляться мышечные волокна, что становится поводом для возникновения жжения.
- Излишняя подвижность позвонков, во многих случаях дополняющаяся постоянным чувством утомления. Распространенные причины данного заболевания – травмы, лишний вес, физические нагрузки сверх меры.
- Радикулит поясничного отдела позвоночника. Повод для его возникновения – повышенная нагрузка на спину.
- Отклонения в работе сердечной мышцы. При таких патологиях наблюдается жар в спине и области лопаток, в поясничном отделе позвоночника.
- Из-за инсульта циркуляция крови в головном мозге ухудшается, что является причиной микротравм, случившихся из-за отсутствия поступления крови и питательных веществ. Как симптом возможен жар в спине.
- При сужении позвоночного канала чувство боли сопровождает каждую принятую позу.
- Воспаление седалищного нерва как следствие повышенной нагрузки на нервы позвоночного столба.

- Повреждение ребер или позвоночника, микротрещины в костях.
- Рефлюкс – заболевание, при котором содержимое желудка поступает назад в пищевод. Человек ощущает жар в груди, на спине и между лопатками.
- Аллергические реакции.
Общие рекомендации по лечению
Для начала необходимо определить причину приливов жара в спине, руках. Несмотря на неудобства, которые доставляет жжение в спине, важно обратиться к терапевту или врачу общей практики, чтобы избежать появления осложнений.
По результатам осмотра вас могут перенаправить к неврологу, урологу, гинекологу. Для избавления от жара в спине доктор должен выяснить причину при подробном осмотре:
- При переохлаждении позвоночника применяются спазмолитики в виде таблеток, гелей, инъекций. Мази не просто утоляют боль, а разогревают нездоровый участок, улучшая циркуляцию крови в нем.
- Для устранения боли врач может назначить массаж.
Если жар появился в результате растяжения мышечных волокон и связок, защемления нервных окончаний, смещения позвоночных дисков, используются сначала обезболивающие препараты, затем средства от воспаления.
Лечение сопровождается физиопроцедурами, ношением бандажа, иглоукалыванием (акупунктурой), лечебно-оздоровительной физкультурой (ЛФК). Пациенту в этот отрезок времени необходимо соблюдать покой и, по возможности, постельный режим.
Отличным способом избавиться от постоянной боли и поддерживать мышечный корсет в тонусе поможет лечебная физкультура от Александры Бониной.
Если вы хотите получить больше информации и подобных упражнений для позвоночника и суставов от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
Оставьте комментарий
Комментарии для сайта Cackle
Боль в спине: причины, симптомы и методы лечения
Боль в спине является частой причиной отсутствия на работе и обращения за медицинской помощью. Это может быть неудобно и изнурительно.
Может возникнуть в результате травмы, физической активности и некоторых заболеваний. Боль в спине может беспокоить людей любого возраста по разным причинам. По мере того как люди становятся старше, вероятность развития болей в пояснице увеличивается из-за таких факторов, как предыдущая профессия и остеохондроз.
Боль в пояснице может быть связана с костным поясничным отделом позвоночника, дисками между позвонками, связками вокруг позвоночника и дисков, спинным мозгом и нервами, мышцами нижней части спины, внутренними органами брюшной полости и таза и кожей вокруг поясничной области.
Боль в верхней части спины может быть связана с заболеваниями аорты, опухолями грудной клетки и воспалением позвоночника.
Проблемы с позвоночником, такие как остеопороз, могут привести к болям в спине.
Спина человека состоит из сложной структуры мышц, связок, сухожилий, дисков и костей, которые вместе поддерживают тело и позволяют нам двигаться.
Сегменты позвоночника покрыты хрящеподобными подушечками, называемыми дисками.
Проблемы с любым из этих компонентов могут привести к болям в спине. В некоторых случаях боли в спине ее причина остается неясной.
Повреждения могут быть вызваны, среди прочего, напряжением, заболеваниями и плохой осанкой.
Деформация
Боль в спине обычно возникает в результате деформации, напряжения или травмы. Частыми причинами болей в спине являются:
- растяжение мышц или связок
- мышечный спазм
- мышечное напряжение
- повреждение дисков
- травмы, переломы или падения
К действиям, которые могут привести к напряжениям или спазмам, относятся:
- неправильный подъем чего-либо
- подъем чего-либо слишком тяжелого
- резкое и неловкое движение
структурные проблемы при болях в спине.
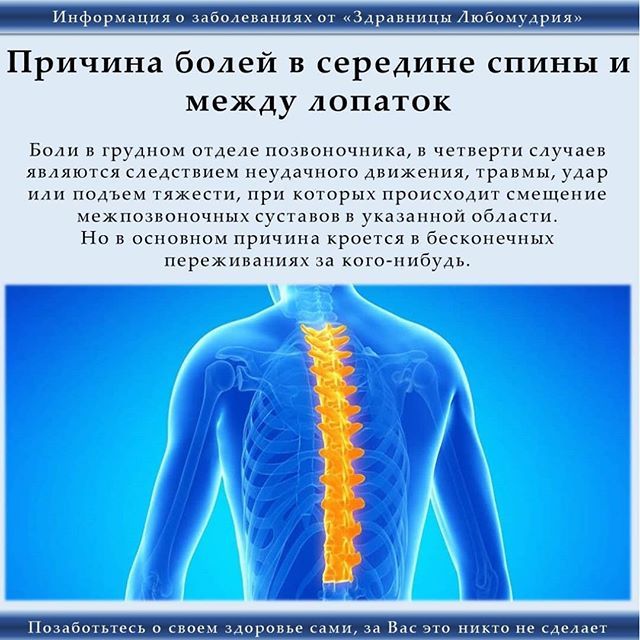
- Разрывы дисков: Каждый позвонок в позвоночнике защищен дисками. При разрыве диска давление на нерв будет больше, что приведет к боли в спине.
- Выпячивание дисков: Во многом так же, как и разрывы межпозвоночных дисков, выпячивание межпозвоночных дисков может привести к большему давлению на нерв.
- Ишиас: Острая и стреляющая боль проходит через ягодицу и вниз по задней части ноги, вызванная выпячиванием или грыжей межпозвонкового диска, сдавливающей нерв.
- Артрит: Остеоартрит может вызвать проблемы с тазобедренными суставами, нижней частью спины и другими местами. В некоторых случаях пространство вокруг спинного мозга сужается. Это известно как спинальный стеноз.
- Аномальное искривление позвоночника: Необычное искривление позвоночника может вызвать боль в спине. Примером может служить сколиоз, при котором позвоночник искривляется в сторону.
- Остеопороз: Кости, включая позвонки позвоночника, становятся хрупкими и пористыми, что повышает вероятность компрессионных переломов.

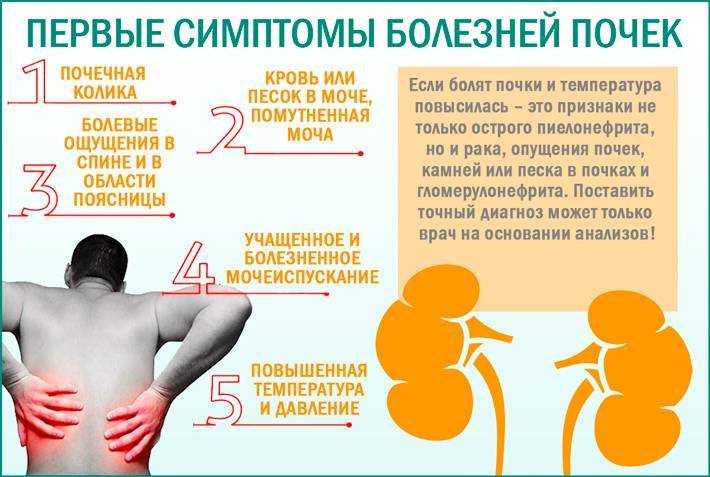
- Проблемы с почками : Камни в почках или почечная инфекция могут вызвать боль в спине.
Движение и осанка
Очень сгорбленное сидячее положение при работе за компьютером может со временем привести к увеличению проблем со спиной и плечами.
Боль в спине также может быть вызвана некоторыми повседневными делами или плохой осанкой.
Примеры включают:
- скручивание
- кашель или чихание
- мышечное напряжение
- чрезмерное растяжение
- неуклюжее или длительное сгибание 29028 длительное сидение или поднятие чего-либо 8
- вытягивание шеи вперед, например, при вождении автомобиля или работе за компьютером
- длительное вождение без перерыва, даже если вы не горбитесь
- сон на матрасе, который не поддерживает тело и не удерживает позвоночник прямо
Другие причины
Некоторые медицинские состояния могут приводить к болям в спине.
- Синдром конского хвоста: Конский хвост представляет собой пучок корешков спинномозговых нервов, отходящих от нижнего конца спинного мозга. Симптомы включают тупую боль в нижней части спины и верхней части ягодиц, а также онемение ягодиц, гениталий и бедер. Иногда отмечаются нарушения функции кишечника и мочевого пузыря.
- Рак позвоночника: Опухоль на позвоночнике может давить на нерв, вызывая боль в спине.
- Инфекция позвоночника: Лихорадка и болезненная, теплая область на спине могут быть вызваны инфекцией позвоночника.
- Другие инфекции: Воспалительные заболевания органов малого таза, инфекции мочевого пузыря или почек также могут вызывать боли в спине.
- Нарушения сна: Люди с нарушениями сна чаще испытывают боли в спине по сравнению с другими.
- Опоясывающий лишай: Инфекция, поражающая нервы, может привести к болям в спине. Это зависит от того, какие нервы поражены.
Следующие факторы связаны с повышенным риском развития болей в пояснице:
- профессиональная деятельность
- беременность
- малоподвижный образ жизни
- плохая физическая форма
- пожилой возраст 8
- 0 ожирение и избыточный вес
- напряженные физические упражнения или работа, особенно если они выполняются неправильно
- генетические факторы
- заболевания, такие как артрит и рак
Боли в пояснице также чаще встречаются у женщин, чем у мужчин, возможно, из-за гормональных факторов. Стресс, тревога и расстройства настроения также связаны с болью в спине.
Стресс, тревога и расстройства настроения также связаны с болью в спине.
Основным симптомом боли в спине является боль в любом месте спины, а иногда и в ягодицах и ногах.
Некоторые проблемы со спиной могут вызывать боль в других частях тела, в зависимости от пораженных нервов.
Боль часто проходит без лечения, но если она возникает у любого из следующих людей, следует обратиться к врачу:
- потеря веса
- лихорадка
- воспаление или опухоль на спине
- постоянная боль в спине, когда она лежит или отдых не помогает
- боль в ногах
- боль, распространяющаяся ниже колен
- недавняя травма, удар или травма спины
- недержание мочи
- затрудненное мочеиспускание
- недержание кала или потеря контроля над дефекацией
- онемение вокруг гениталий
- онемение вокруг ануса
- онемение вокруг ягодиц
Когда следует обратиться к врачу, если вы испытываете онемение или покалывание, или боль в спине:
- , которая не проходит в покое
- после травмы или падения
- при онемении ног
- при слабости
- с лихорадкой
- с необъяснимой потерей веса
Врач обычно может диагностировать боль в спине, спросив о симптомах и проведя медицинский осмотр.
Визуализирующее сканирование и другие тесты могут потребоваться, если:
- боль в спине возникает в результате травмы
- может быть основная причина, требующая лечения
- боль сохраняется в течение длительного периода
рентген , МРТ или КТ могут дать информацию о состоянии мягких тканей спины.
- Рентген может показать расположение костей и обнаружить признаки артрита или переломов костей, но он может не выявить повреждения мышц, спинного мозга, нервов или дисков.
- МРТ или КТ могут выявить грыжи межпозвоночных дисков или проблемы с тканями, сухожилиями, нервами, связками, кровеносными сосудами, мышцами и костями.
- Сканирование костей позволяет выявить опухоли костей или компрессионные переломы, вызванные остеопорозом. В вену вводят радиоактивное вещество или индикатор. Трейсер накапливается в костях и помогает врачу обнаружить проблемы с костями с помощью специальной камеры.
- Электромиография или ЭМГ измеряет электрические импульсы, производимые нервами в ответ на мышцы.
 Это может подтвердить компрессию нерва, которая может возникнуть при грыже диска или спинальном стенозе.
Это может подтвердить компрессию нерва, которая может возникнуть при грыже диска или спинальном стенозе.
Врач может также назначить анализ крови при подозрении на инфекцию.
Другие виды диагностики
- Хиропрактик проведет диагностику на ощупь, пальпации и визуальном осмотре. Хиропрактика известна как прямой подход с упором на коррекцию суставов позвоночника. Хиропрактик может также захотеть увидеть результаты сканирования изображений и любых анализов крови и мочи.
- Остеопат также проводит диагностику с помощью пальпации и визуального осмотра. Остеопатия включает в себя медленное и ритмичное растяжение, известное как мобилизация, давление или непрямые техники, а также манипулирование суставами и мышцами.
- Физиотерапевт занимается диагностикой проблем с суставами и мягкими тканями тела.
Хроническая или острая боль?
Боль в спине подразделяется на два типа:
- Острая боль начинается внезапно и длится до 6 недель.

- Хроническая или длительная боль развивается в течение более длительного периода, длится более 3 месяцев и вызывает постоянные проблемы.
Если у человека наблюдаются как периодические приступы более интенсивной боли, так и довольно непрерывная легкая боль в спине, врачу может быть трудно определить, есть ли у него острая или хроническая боль в спине.
Боль в спине обычно проходит после отдыха и приема домашних средств, но иногда необходимо лечение.
Домашнее лечение
Болеутоляющие препараты, отпускаемые без рецепта (OTC), обычно нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут уменьшить дискомфорт. Применение горячего компресса или пакета со льдом к болезненной области также может уменьшить боль.
Отдых от напряженной деятельности может помочь, но движение уменьшит скованность, уменьшит боль и предотвратит ослабление мышц.
Медикаментозное лечение
Если домашние процедуры не облегчают боль в спине, врач может порекомендовать следующие лекарства, физиотерапию или и то, и другое.
Лекарства : Боль в спине, которая не купируется безрецептурными обезболивающими, может потребовать рецептурного НПВП. Кодеин или гидрокодон, которые являются наркотиками, могут быть назначены на короткий период времени. Они требуют тщательного наблюдения со стороны врача. В некоторых случаях могут быть использованы миорелаксанты.
Антидепрессанты, такие как амитриптилин, могут быть назначены, но исследования их эффективности продолжаются, и данные противоречивы.
Физиотерапия: Применение тепла, льда, ультразвука и электростимуляции, а также некоторые методы расслабления мышц спины и мягких тканей могут облегчить боль.
По мере уменьшения боли физиотерапевт может ввести некоторые упражнения на гибкость и силу для мышц спины и живота. Также могут помочь методы улучшения осанки.
Пациенту будет рекомендовано регулярно практиковать техники, даже после того, как боль уйдет, чтобы предотвратить повторение болей в спине.
Инъекции кортизона: Если другие варианты неэффективны, их можно вводить в эпидуральное пространство вокруг спинного мозга.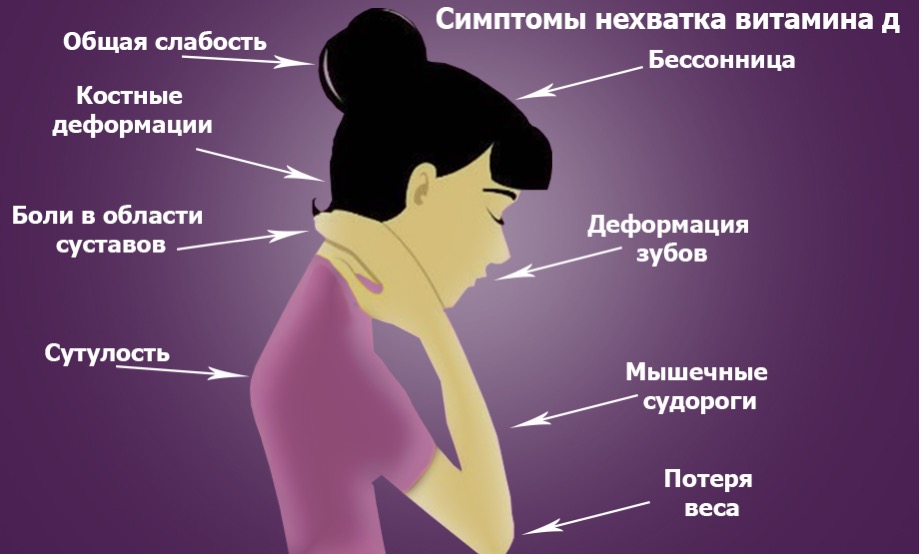 Кортизон является противовоспалительным препаратом. Это помогает уменьшить воспаление вокруг нервных корешков. Инъекции также могут использоваться для обезболивания областей, которые, как считается, вызывают боль.
Кортизон является противовоспалительным препаратом. Это помогает уменьшить воспаление вокруг нервных корешков. Инъекции также могут использоваться для обезболивания областей, которые, как считается, вызывают боль.
Ботокс : Согласно некоторым ранним исследованиям, ботокс (токсин ботулизма) уменьшает боль, парализуя растянутые мышцы при спазме. Эти инъекции эффективны в течение примерно 3-4 месяцев.
Тяга : Блоки и утяжелители используются для растяжки спины. Это может привести к возвращению грыжи межпозвонкового диска в исходное положение. Он также может облегчить боль, но только во время вытяжения.
Когнитивно-поведенческая терапия (КПТ): КПТ может помочь справиться с хронической болью в спине, поощряя новые способы мышления. Это могут быть техники релаксации и способы поддержания позитивного настроя. Исследования показали, что пациенты с КПТ, как правило, становятся более активными и выполняют физические упражнения, что приводит к снижению риска рецидива боли в спине.
Дополнительные методы лечения
Дополнительные методы лечения могут использоваться наряду с традиционными методами лечения или самостоятельно.
Хиропрактика, остеопатия, шиацу и акупунктура могут облегчить боль в спине, а также помочь пациенту расслабиться.
- Остеопат специализируется на лечении скелета и мышц.
- Хиропрактик лечит суставы, мышцы и кости. Основное внимание уделяется позвоночнику.
- Шиацу , также известный как пальцевая терапия, представляет собой тип массажа, при котором давление применяется вдоль энергетических линий в теле. Шиацу-терапевт оказывает давление пальцами, большими пальцами и локтями.
- Акупунктура родом из Китая. Он состоит из введения тонких игл и определенных точек в тело. Иглоукалывание может помочь организму высвободить естественные обезболивающие — эндорфины, а также стимулировать нервную и мышечную ткани.
- Йога включает определенные позы, движения и дыхательные упражнения.
 Некоторые из них могут помочь укрепить мышцы спины и улучшить осанку. Необходимо следить за тем, чтобы упражнения не усиливали боль в спине.
Некоторые из них могут помочь укрепить мышцы спины и улучшить осанку. Необходимо следить за тем, чтобы упражнения не усиливали боль в спине.
Исследования дополнительных методов лечения дали смешанные результаты. Некоторые люди испытали значительную пользу, а другие нет. При рассмотрении альтернативных методов лечения важно использовать хорошо квалифицированного и зарегистрированного терапевта.
Чрескожная электрическая стимуляция нервов (ЧЭНС) — популярная терапия для пациентов с хроническими болями в спине. Аппарат TENS подает в тело небольшие электрические импульсы через электроды, расположенные на коже.
Эксперты считают, что ЧЭНС побуждает организм вырабатывать эндорфины и может блокировать болевые сигналы, возвращающиеся в мозг. Исследования TENS дали смешанные результаты. Некоторые не выявили никаких преимуществ, в то время как другие указали, что это может быть полезно для некоторых людей.
Аппарат TENS следует использовать под руководством врача или медицинского работника.
Его нельзя использовать лицам, которые:
- беременны
- имеют эпилепсию в анамнезе
- имеют кардиостимулятор
- имеет сердечные заболевания в анамнезе
ЧЭНС считается «безопасной, неинвазивной, недорогой и удобной для пациентов» и, по-видимому, уменьшает боль, но необходимы дополнительные доказательства, чтобы подтвердить ее эффективность в повышении уровня активности.
Хирургия
Хирургия при болях в спине проводится очень редко. Если у пациента есть грыжа межпозвоночного диска, операция может быть вариантом, особенно если есть постоянная боль и сдавление нерва, которые могут привести к мышечной слабости.
Примеры хирургических процедур включают:
- Слияние : Два позвонка соединяются вместе, между ними вставляется костный трансплантат. Позвонки шинируют вместе металлическими пластинами, винтами или клетями. Существует значительно больший риск развития артрита в соседних позвонках.
- Искусственный диск : Вставлен искусственный диск; он заменяет подушку между двумя позвонками.

- Дискэктомия: Часть диска может быть удалена, если она раздражает или давит на нерв.
- Частичное удаление позвонка: Небольшой участок позвонка может быть удален, если он защемляет спинной мозг или нервы.
Введение клеток для регенерации межпозвонковых дисков: Ученые из Университета Дьюка, Северная Каролина, разработали новые биоматериалы, которые могут доставить бустерную дозу репаративных клеток в студенистое ядро, эффективно устраняя боль, вызванную остеохондрозом.
Меры по снижению риска развития болей в спине состоят в основном из устранения некоторых факторов риска.
Упражнение : Регулярные упражнения помогают увеличить силу и контролировать массу тела. Направляемые аэробные упражнения с низким воздействием могут улучшить здоровье сердца, не напрягая и не дергая спину. Перед началом любой программы упражнений поговорите со специалистом в области здравоохранения.
Существует два основных типа упражнений, которые люди могут выполнять, чтобы уменьшить риск болей в спине:
- Упражнения для укрепления мышц кора задействуют мышцы живота и спины, помогая укрепить мышцы, защищающие спину.

- Тренировка гибкости направлена на улучшение гибкости корпуса, включая позвоночник, бедра и верхнюю часть ног.
Диета : Убедитесь, что в вашем рационе достаточно кальция и витамина D, так как они необходимы для здоровья костей. Здоровая диета также помогает контролировать массу тела.
Курение : Значительно более высокий процент курильщиков испытывает боли в спине по сравнению с некурящими того же возраста, роста и веса.
Масса тела : Вес, который люди несут, и то, где они его несут, влияет на риск развития болей в спине. Разница в риске болей в спине между людьми с ожирением и людьми с нормальным весом значительна. Люди, которые переносят свой вес в области живота, а не в области ягодиц и бедер, также подвергаются большему риску.
Поза стоя : Убедитесь, что у вас нейтральное положение таза. Встаньте прямо, голова смотрит вперед, спина прямая, равномерно распределите вес на обеих ногах. Держите ноги прямо, а голову на одной линии с позвоночником.
Поделиться на Pinterest
Поза сидя : Хорошее сиденье для работы должно иметь хорошую поддержку спины, подлокотники и поворотное основание. Когда сидите, старайтесь держать колени и бедра на одном уровне, а ступни упираться в пол или использовать скамеечку для ног. В идеале вы должны быть в состоянии сидеть прямо с опорой на поясницу. Если вы используете клавиатуру, убедитесь, что ваши локти находятся под прямым углом, а предплечья расположены горизонтально.
Подъем : При подъеме вещей используйте ноги, а не спину.
Держите спину как можно прямее, ноги расставьте, а одну ногу немного выставьте вперед, чтобы сохранить равновесие. Согните только колени, держите вес близко к телу и выпрямляйте ноги, как можно меньше меняя положение спины.
Сгибание спины изначально неизбежно, но когда вы сгибаете спину, старайтесь не сутулиться и обязательно напрягите мышцы живота, чтобы таз был втянут. Самое главное, не выпрямляйте ноги перед подъемом, иначе вы используйте спину для большей части работы.
Не поднимайте и не крутите одновременно: Если что-то особенно тяжелое, посмотрите, сможете ли вы поднять это с кем-то другим. Во время подъема смотрите прямо перед собой, а не вверх и не вниз, чтобы задняя часть шеи образовывала непрерывную прямую линию от позвоночника.
Перемещение предметов: Для спины лучше толкать предметы по полу, используя силу ног, а не тянуть их.
Обувь: Обувь на плоской подошве снижает нагрузку на спину.
Вождение автомобиля : Очень важно иметь правильную опору для спины. Убедитесь, что боковые зеркала установлены правильно, поэтому вам не нужно их крутить. Педали должны быть прямо перед вашими ногами. Если вы находитесь в длительном путешествии, делайте много перерывов. Выйдите из машины и пройдитесь.
Кровать: У вас должен быть матрас, который держит ваш позвоночник прямым и в то же время поддерживает вес ваших плеч и ягодиц. Используйте подушку, но не ту, из-за которой ваша шея сгибается под крутым углом.
Прочтите статью на испанском языке.
Боль в спине: причины, симптомы и лечение
Боль в спине является частой причиной отсутствия на работе и обращения за медицинской помощью. Это может быть неудобно и изнурительно.
Может возникнуть в результате травмы, физической активности и некоторых заболеваний. Боль в спине может беспокоить людей любого возраста по разным причинам. По мере того как люди становятся старше, вероятность развития болей в пояснице увеличивается из-за таких факторов, как предыдущая профессия и остеохондроз.
Боль в пояснице может быть связана с костями поясничного отдела позвоночника, дисками между позвонками, связками вокруг позвоночника и дисков, спинным мозгом и нервами, мышцами нижней части спины, внутренними органами брюшной полости и таза и кожей вокруг поясничной области.
Боль в верхней части спины может быть связана с поражением аорты, опухолями грудной клетки и воспалением позвоночника.
Проблемы с позвоночником, такие как остеопороз, могут привести к болям в спине.
Спина человека состоит из сложной структуры мышц, связок, сухожилий, дисков и костей, которые вместе поддерживают тело и позволяют нам двигаться.
Сегменты позвоночника покрыты хрящеподобными подушечками, называемыми дисками.
Проблемы с любым из этих компонентов могут привести к болям в спине. В некоторых случаях боли в спине ее причина остается неясной.
Повреждения могут быть вызваны, среди прочего, напряжением, заболеваниями и плохой осанкой.
Деформация
Боль в спине обычно возникает в результате деформации, напряжения или травмы. Частыми причинами болей в спине являются:
- растяжение мышц или связок
- a мышечный спазм
- мышечное напряжение
- поврежденные диски
- травмы, переломы или падения
К действиям, которые могут привести к напряжениям или спазмам, относятся:
- неправильный подъем чего-либо движение
Структурные проблемы
Ряд структурных проблем также может привести к болям в спине.
- Разрывы дисков: Каждый позвонок в позвоночнике защищен дисками. При разрыве диска давление на нерв будет больше, что приведет к боли в спине.
- Выпячивание дисков: Во многом так же, как и разрывы межпозвоночных дисков, выпячивание межпозвоночных дисков может привести к большему давлению на нерв.
- Ишиас: Острая и стреляющая боль проходит через ягодицу и вниз по задней части ноги, вызванная выпячиванием или грыжей межпозвонкового диска, сдавливающей нерв.
- Артрит: Остеоартрит может вызвать проблемы с тазобедренными суставами, нижней частью спины и другими местами. В некоторых случаях пространство вокруг спинного мозга сужается. Это известно как спинальный стеноз.
- Аномальное искривление позвоночника: Необычное искривление позвоночника может вызвать боль в спине. Примером может служить сколиоз, при котором позвоночник искривляется в сторону.
- Остеопороз: Кости, включая позвонки позвоночника, становятся хрупкими и пористыми, что повышает вероятность компрессионных переломов.

- Проблемы с почками : Камни в почках или почечная инфекция могут вызвать боль в спине.
Движение и осанка
Очень сгорбленное сидячее положение при работе за компьютером может со временем привести к увеличению проблем со спиной и плечами.
Боль в спине также может быть вызвана некоторыми повседневными делами или плохой осанкой.
Примеры включают:
- скручивание
- кашель или чихание
- мышечное напряжение
- чрезмерное растяжение
- неуклюжее или длительное сгибание 29028 длительное сидение или поднятие чего-либо 8
- вытягивание шеи вперед, например, при вождении автомобиля или работе за компьютером
- длительное вождение без перерыва, даже если вы не горбитесь
- сон на матрасе, который не поддерживает тело и не удерживает позвоночник прямо
Другие причины
Некоторые медицинские состояния могут приводить к болям в спине.
- Синдром конского хвоста: Конский хвост представляет собой пучок корешков спинномозговых нервов, отходящих от нижнего конца спинного мозга. Симптомы включают тупую боль в нижней части спины и верхней части ягодиц, а также онемение ягодиц, гениталий и бедер. Иногда отмечаются нарушения функции кишечника и мочевого пузыря.
- Рак позвоночника: Опухоль на позвоночнике может давить на нерв, вызывая боль в спине.
- Инфекция позвоночника: Лихорадка и болезненная, теплая область на спине могут быть вызваны инфекцией позвоночника.
- Другие инфекции: Воспалительные заболевания органов малого таза, инфекции мочевого пузыря или почек также могут вызывать боли в спине.
- Нарушения сна: Люди с нарушениями сна чаще испытывают боли в спине по сравнению с другими.
- Опоясывающий лишай: Инфекция, поражающая нервы, может привести к болям в спине. Это зависит от того, какие нервы поражены.
Следующие факторы связаны с повышенным риском развития болей в пояснице:
- профессиональная деятельность
- беременность
- малоподвижный образ жизни
- плохая физическая форма
- пожилой возраст 8
- 0 ожирение и избыточный вес
- напряженные физические упражнения или работа, особенно если они выполняются неправильно
- генетические факторы
- заболевания, такие как артрит и рак
Боли в пояснице также чаще встречаются у женщин, чем у мужчин, возможно, из-за гормональных факторов. Стресс, тревога и расстройства настроения также связаны с болью в спине.
Стресс, тревога и расстройства настроения также связаны с болью в спине.
Основным симптомом боли в спине является боль в любом месте спины, а иногда и в ягодицах и ногах.
Некоторые проблемы со спиной могут вызывать боль в других частях тела, в зависимости от пораженных нервов.
Боль часто проходит без лечения, но если она возникает у любого из следующих людей, следует обратиться к врачу:
- потеря веса
- лихорадка
- воспаление или опухоль на спине
- постоянная боль в спине, когда она лежит или отдых не помогает
- боль в ногах
- боль, распространяющаяся ниже колен
- недавняя травма, удар или травма спины
- недержание мочи
- затрудненное мочеиспускание
- недержание кала или потеря контроля над дефекацией
- онемение вокруг гениталий
- онемение вокруг ануса
- онемение вокруг ягодиц
Когда следует обратиться к врачу, если вы испытываете онемение или покалывание, или боль в спине:
- , которая не проходит в покое
- после травмы или падения
- при онемении ног
- при слабости
- с лихорадкой
- с необъяснимой потерей веса
Врач обычно может диагностировать боль в спине, спросив о симптомах и проведя медицинский осмотр.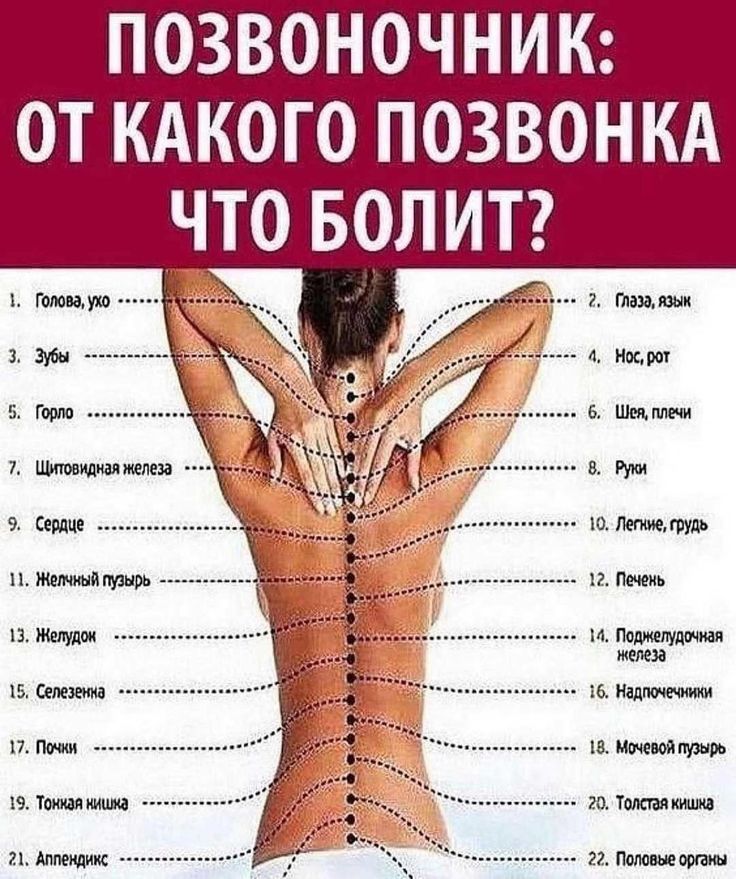
Визуализирующее сканирование и другие тесты могут потребоваться, если:
- боль в спине возникает в результате травмы
- может быть основная причина, требующая лечения
- боль сохраняется в течение длительного периода
рентген , МРТ или КТ могут дать информацию о состоянии мягких тканей спины.
- Рентген может показать расположение костей и обнаружить признаки артрита или переломов костей, но он может не выявить повреждения мышц, спинного мозга, нервов или дисков.
- МРТ или КТ могут выявить грыжи межпозвоночных дисков или проблемы с тканями, сухожилиями, нервами, связками, кровеносными сосудами, мышцами и костями.
- Сканирование костей позволяет выявить опухоли костей или компрессионные переломы, вызванные остеопорозом. В вену вводят радиоактивное вещество или индикатор. Трейсер накапливается в костях и помогает врачу обнаружить проблемы с костями с помощью специальной камеры.
- Электромиография или ЭМГ измеряет электрические импульсы, производимые нервами в ответ на мышцы.
 Это может подтвердить компрессию нерва, которая может возникнуть при грыже диска или спинальном стенозе.
Это может подтвердить компрессию нерва, которая может возникнуть при грыже диска или спинальном стенозе.
Врач может также назначить анализ крови при подозрении на инфекцию.
Другие виды диагностики
- Хиропрактик проведет диагностику на ощупь, пальпации и визуальном осмотре. Хиропрактика известна как прямой подход с упором на коррекцию суставов позвоночника. Хиропрактик может также захотеть увидеть результаты сканирования изображений и любых анализов крови и мочи.
- Остеопат также проводит диагностику с помощью пальпации и визуального осмотра. Остеопатия включает в себя медленное и ритмичное растяжение, известное как мобилизация, давление или непрямые техники, а также манипулирование суставами и мышцами.
- Физиотерапевт занимается диагностикой проблем с суставами и мягкими тканями тела.
Хроническая или острая боль?
Боль в спине подразделяется на два типа:
- Острая боль начинается внезапно и длится до 6 недель.

- Хроническая или длительная боль развивается в течение более длительного периода, длится более 3 месяцев и вызывает постоянные проблемы.
Если у человека наблюдаются как периодические приступы более интенсивной боли, так и довольно непрерывная легкая боль в спине, врачу может быть трудно определить, есть ли у него острая или хроническая боль в спине.
Боль в спине обычно проходит после отдыха и приема домашних средств, но иногда необходимо лечение.
Домашнее лечение
Болеутоляющие препараты, отпускаемые без рецепта (OTC), обычно нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут уменьшить дискомфорт. Применение горячего компресса или пакета со льдом к болезненной области также может уменьшить боль.
Отдых от напряженной деятельности может помочь, но движение уменьшит скованность, уменьшит боль и предотвратит ослабление мышц.
Медикаментозное лечение
Если домашние процедуры не облегчают боль в спине, врач может порекомендовать следующие лекарства, физиотерапию или и то, и другое.
Лекарства : Боль в спине, которая не купируется безрецептурными обезболивающими, может потребовать рецептурного НПВП. Кодеин или гидрокодон, которые являются наркотиками, могут быть назначены на короткий период времени. Они требуют тщательного наблюдения со стороны врача. В некоторых случаях могут быть использованы миорелаксанты.
Антидепрессанты, такие как амитриптилин, могут быть назначены, но исследования их эффективности продолжаются, и данные противоречивы.
Физиотерапия: Применение тепла, льда, ультразвука и электростимуляции, а также некоторые методы расслабления мышц спины и мягких тканей могут облегчить боль.
По мере уменьшения боли физиотерапевт может ввести некоторые упражнения на гибкость и силу для мышц спины и живота. Также могут помочь методы улучшения осанки.
Пациенту будет рекомендовано регулярно практиковать техники, даже после того, как боль уйдет, чтобы предотвратить повторение болей в спине.
Инъекции кортизона: Если другие варианты неэффективны, их можно вводить в эпидуральное пространство вокруг спинного мозга.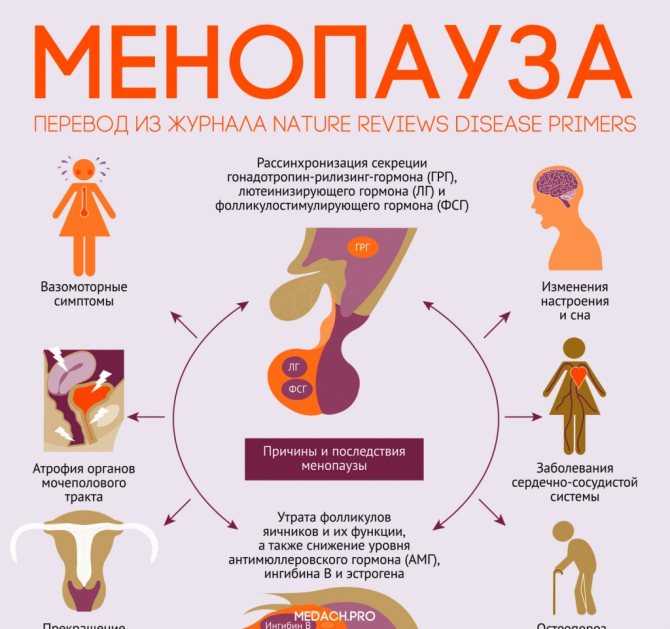 Кортизон является противовоспалительным препаратом. Это помогает уменьшить воспаление вокруг нервных корешков. Инъекции также могут использоваться для обезболивания областей, которые, как считается, вызывают боль.
Кортизон является противовоспалительным препаратом. Это помогает уменьшить воспаление вокруг нервных корешков. Инъекции также могут использоваться для обезболивания областей, которые, как считается, вызывают боль.
Ботокс : Согласно некоторым ранним исследованиям, ботокс (токсин ботулизма) уменьшает боль, парализуя растянутые мышцы при спазме. Эти инъекции эффективны в течение примерно 3-4 месяцев.
Тяга : Блоки и утяжелители используются для растяжки спины. Это может привести к возвращению грыжи межпозвонкового диска в исходное положение. Он также может облегчить боль, но только во время вытяжения.
Когнитивно-поведенческая терапия (КПТ): КПТ может помочь справиться с хронической болью в спине, поощряя новые способы мышления. Это могут быть техники релаксации и способы поддержания позитивного настроя. Исследования показали, что пациенты с КПТ, как правило, становятся более активными и выполняют физические упражнения, что приводит к снижению риска рецидива боли в спине.
Дополнительные методы лечения
Дополнительные методы лечения могут использоваться наряду с традиционными методами лечения или самостоятельно.
Хиропрактика, остеопатия, шиацу и акупунктура могут облегчить боль в спине, а также помочь пациенту расслабиться.
- Остеопат специализируется на лечении скелета и мышц.
- Хиропрактик лечит суставы, мышцы и кости. Основное внимание уделяется позвоночнику.
- Шиацу , также известный как пальцевая терапия, представляет собой тип массажа, при котором давление применяется вдоль энергетических линий в теле. Шиацу-терапевт оказывает давление пальцами, большими пальцами и локтями.
- Акупунктура родом из Китая. Он состоит из введения тонких игл и определенных точек в тело. Иглоукалывание может помочь организму высвободить естественные обезболивающие — эндорфины, а также стимулировать нервную и мышечную ткани.
- Йога включает определенные позы, движения и дыхательные упражнения.
 Некоторые из них могут помочь укрепить мышцы спины и улучшить осанку. Необходимо следить за тем, чтобы упражнения не усиливали боль в спине.
Некоторые из них могут помочь укрепить мышцы спины и улучшить осанку. Необходимо следить за тем, чтобы упражнения не усиливали боль в спине.
Исследования дополнительных методов лечения дали смешанные результаты. Некоторые люди испытали значительную пользу, а другие нет. При рассмотрении альтернативных методов лечения важно использовать хорошо квалифицированного и зарегистрированного терапевта.
Чрескожная электрическая стимуляция нервов (ЧЭНС) — популярная терапия для пациентов с хроническими болями в спине. Аппарат TENS подает в тело небольшие электрические импульсы через электроды, расположенные на коже.
Эксперты считают, что ЧЭНС побуждает организм вырабатывать эндорфины и может блокировать болевые сигналы, возвращающиеся в мозг. Исследования TENS дали смешанные результаты. Некоторые не выявили никаких преимуществ, в то время как другие указали, что это может быть полезно для некоторых людей.
Аппарат TENS следует использовать под руководством врача или медицинского работника.
Его нельзя использовать лицам, которые:
- беременны
- имеют эпилепсию в анамнезе
- имеют кардиостимулятор
- имеет сердечные заболевания в анамнезе
ЧЭНС считается «безопасной, неинвазивной, недорогой и удобной для пациентов» и, по-видимому, уменьшает боль, но необходимы дополнительные доказательства, чтобы подтвердить ее эффективность в повышении уровня активности.
Хирургия
Хирургия при болях в спине проводится очень редко. Если у пациента есть грыжа межпозвоночного диска, операция может быть вариантом, особенно если есть постоянная боль и сдавление нерва, которые могут привести к мышечной слабости.
Примеры хирургических процедур включают:
- Слияние : Два позвонка соединяются вместе, между ними вставляется костный трансплантат. Позвонки шинируют вместе металлическими пластинами, винтами или клетями. Существует значительно больший риск развития артрита в соседних позвонках.
- Искусственный диск : Вставлен искусственный диск; он заменяет подушку между двумя позвонками.

- Дискэктомия: Часть диска может быть удалена, если она раздражает или давит на нерв.
- Частичное удаление позвонка: Небольшой участок позвонка может быть удален, если он защемляет спинной мозг или нервы.
Введение клеток для регенерации межпозвонковых дисков: Ученые из Университета Дьюка, Северная Каролина, разработали новые биоматериалы, которые могут доставить бустерную дозу репаративных клеток в студенистое ядро, эффективно устраняя боль, вызванную остеохондрозом.
Меры по снижению риска развития болей в спине состоят в основном из устранения некоторых факторов риска.
Упражнение : Регулярные упражнения помогают увеличить силу и контролировать массу тела. Направляемые аэробные упражнения с низким воздействием могут улучшить здоровье сердца, не напрягая и не дергая спину. Перед началом любой программы упражнений поговорите со специалистом в области здравоохранения.
Существует два основных типа упражнений, которые люди могут выполнять, чтобы уменьшить риск болей в спине:
- Упражнения для укрепления мышц кора задействуют мышцы живота и спины, помогая укрепить мышцы, защищающие спину.

- Тренировка гибкости направлена на улучшение гибкости корпуса, включая позвоночник, бедра и верхнюю часть ног.
Диета : Убедитесь, что в вашем рационе достаточно кальция и витамина D, так как они необходимы для здоровья костей. Здоровая диета также помогает контролировать массу тела.
Курение : Значительно более высокий процент курильщиков испытывает боли в спине по сравнению с некурящими того же возраста, роста и веса.
Масса тела : Вес, который люди несут, и то, где они его несут, влияет на риск развития болей в спине. Разница в риске болей в спине между людьми с ожирением и людьми с нормальным весом значительна. Люди, которые переносят свой вес в области живота, а не в области ягодиц и бедер, также подвергаются большему риску.
Поза стоя : Убедитесь, что у вас нейтральное положение таза. Встаньте прямо, голова смотрит вперед, спина прямая, равномерно распределите вес на обеих ногах. Держите ноги прямо, а голову на одной линии с позвоночником.
Поделиться на Pinterest
Поза сидя : Хорошее сиденье для работы должно иметь хорошую поддержку спины, подлокотники и поворотное основание. Когда сидите, старайтесь держать колени и бедра на одном уровне, а ступни упираться в пол или использовать скамеечку для ног. В идеале вы должны быть в состоянии сидеть прямо с опорой на поясницу. Если вы используете клавиатуру, убедитесь, что ваши локти находятся под прямым углом, а предплечья расположены горизонтально.
Подъем : При подъеме вещей используйте ноги, а не спину.
Держите спину как можно прямее, ноги расставьте, а одну ногу немного выставьте вперед, чтобы сохранить равновесие. Согните только колени, держите вес близко к телу и выпрямляйте ноги, как можно меньше меняя положение спины.
Сгибание спины изначально неизбежно, но когда вы сгибаете спину, старайтесь не сутулиться и обязательно напрягите мышцы живота, чтобы таз был втянут. Самое главное, не выпрямляйте ноги перед подъемом, иначе вы используйте спину для большей части работы.
Не поднимайте и не крутите одновременно: Если что-то особенно тяжелое, посмотрите, сможете ли вы поднять это с кем-то другим. Во время подъема смотрите прямо перед собой, а не вверх и не вниз, чтобы задняя часть шеи образовывала непрерывную прямую линию от позвоночника.
Перемещение предметов: Для спины лучше толкать предметы по полу, используя силу ног, а не тянуть их.
Обувь: Обувь на плоской подошве снижает нагрузку на спину.
Вождение автомобиля : Очень важно иметь правильную опору для спины. Убедитесь, что боковые зеркала установлены правильно, поэтому вам не нужно их крутить. Педали должны быть прямо перед вашими ногами. Если вы находитесь в длительном путешествии, делайте много перерывов. Выйдите из машины и пройдитесь.
Кровать: У вас должен быть матрас, который держит ваш позвоночник прямым и в то же время поддерживает вес ваших плеч и ягодиц. Используйте подушку, но не ту, из-за которой ваша шея сгибается под крутым углом.
 Журнал Гродненского государственного медицинского университета «Практикующему врачу». 2012;2:101-103.
Журнал Гродненского государственного медицинского университета «Практикующему врачу». 2012;2:101-103.
 В положении больного лежа симптоматика не выражена.
В положении больного лежа симптоматика не выражена.
 Это может подтвердить компрессию нерва, которая может возникнуть при грыже диска или спинальном стенозе.
Это может подтвердить компрессию нерва, которая может возникнуть при грыже диска или спинальном стенозе.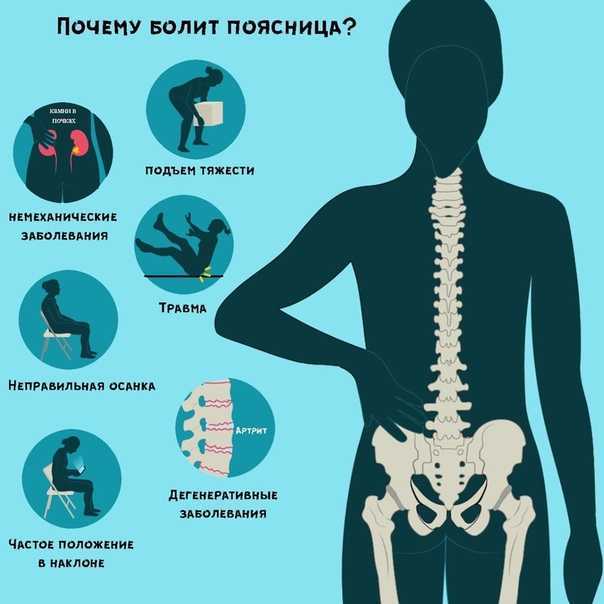
 Некоторые из них могут помочь укрепить мышцы спины и улучшить осанку. Необходимо следить за тем, чтобы упражнения не усиливали боль в спине.
Некоторые из них могут помочь укрепить мышцы спины и улучшить осанку. Необходимо следить за тем, чтобы упражнения не усиливали боль в спине.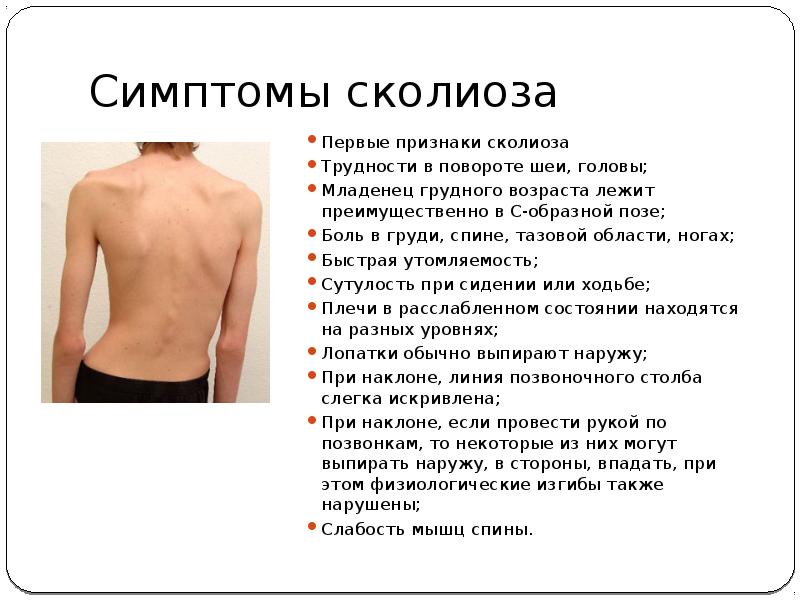


 Это может подтвердить компрессию нерва, которая может возникнуть при грыже диска или спинальном стенозе.
Это может подтвердить компрессию нерва, которая может возникнуть при грыже диска или спинальном стенозе.
 Некоторые из них могут помочь укрепить мышцы спины и улучшить осанку. Необходимо следить за тем, чтобы упражнения не усиливали боль в спине.
Некоторые из них могут помочь укрепить мышцы спины и улучшить осанку. Необходимо следить за тем, чтобы упражнения не усиливали боль в спине.