упражнения для шеи при остеохондрозе
Шейный остеохондроз — это довольно распространённое заболевание. Особенно часто ему подвержены лица сидячего труда, водители, спортсмены. Для полноценной профилактики и лечения шейного остеохондроза нами разработан и успешно применяется эффективный комплекс упражнений для шеи. Нужно знать, что при острых болях в шее упражнения делать нельзя. Заниматься нужно начинать только после полноценного курса лечения, когда наступит значительное облегчение болевых симптомов.
Основные принципы эффективных тренировок, в том числе и при шейном остеохондрозе, это постепенность и регулярность. Нагрузку нужно увеличивать медленно, постепенно увеличивая силу напряжения мышц и количество повторений. Начинать нужно с 3-5 повторений каждого упражнения и довести его до 10 — 15. Нельзя делать упражнения, если они усиливают боль.
Наоборот, после правильной тренировки должна ощущаться приятная усталость и увеличение подвижности шеи.
Комплекс упражнений нужно выполнять ежедневно. Если у Вас сидячая работа, то делайте его несколько раз в день. Устраивайте себе маленькие перерывы на 3-5 минут каждые пол часа. Встаньте, пройдитесь, разомните суставы, сделайте несколько упражнений из нашего комплекса прямо на рабочем месте.
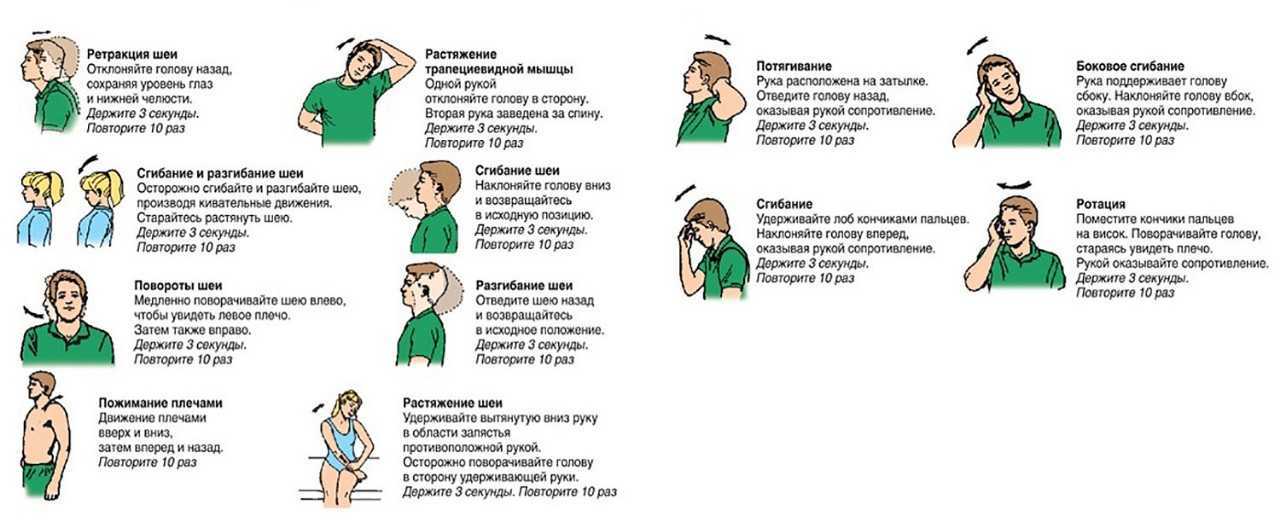
Упражнение № 1. Наклоны головы в сторону.
Исходное положение: сидя, руки вдоль туловища. Делайте медленные наклоны головы в стороны поочерёдно вправо и влево пытаясь достать ухом до плеча. Плечи не поднимайте. Усилий прикладывать не нужно, шея должна двигаться свободно. Останавливайтесь в нижних положениях на несколько секунд. Выполните 7-10 раз в каждую сторону.
Упражнение № 2. Повороты головы в стороны.
Повороты головы в стороны.
Исходное положение: сидя, руки вдоль туловища. Выполните поворот головы вправо до упора, затем влево. Пытайтесь посмотреть глазами себе за спину. Усилий прикладывать не нужно. Выполняйте упражнение не допуская боли. Выполните 7-10 раз в каждую сторону.
Упражнение № 3. Наклоны головы вперёд и запрокидывание назад.
Исходное положение то же. Медленно наклоняйте голову вперёд, пытаясь достать подбородком до грудины. Можно немного помочь себе руками, не допуская боли. Затем осторожно поднимите голову вверх и посмотрите на потолок. Выполните 7-10 раз.
Упражнение №4. На сопротивление. Руки на лоб.
Исходное положение: сидя, руки в замок и ладонными поверхностями ложатся на лоб, локти разведены в стороны. Осуществляйте давление руками на лоб, сопротивляясь с помощью мышц шеи. Фаза напряжения 10 секунд, расслабление 10-15 секунд. Повторить 7-10 раз.
Упражнение №5. На сопротивление. Руки на затылок.
На сопротивление. Руки на затылок.
Исходное положение: сидя, руки в замок ладонями на затылке, локти разведены в стороны. Осуществляйте давление руками на затылок, сопротивляясь с помощью мышц шеи. Давление выполняется в передне-заднем направлении, не сдавливая затылок. Напряжение 10 секунд, расслабление 10 -15 секунд. Повторить 7-10 раз.
Упражнение №6. На сопротивление. Рука на правую боковую поверхность головы, затем левую.
Исходное положение: сидя, правая рука лежит ладонью на правой боковой поверхности головы над ухом. Осуществляйте давление рукой на голову, сопротивляйтесь, напрягая мышцы боковой поверхности шеи. Напряжение 10 секунд, расслабление 10-15 секунд. Повторите 7-10 раз вправо, затем то же самое левой рукой на левый висок.
Метки
ЛЕЧЕБНАЯ ФИЗКУЛЬТУРААвтор записи
Автор:manual-plus
Зарядка при остеохондрозе шейного отдела позвоночника
Содержание↓[показать]
Остеохондроз шейного отдела позвоночника является наиболее распространённой формой заболевания. Достижения современной медицины позволяют проводить безопасное лечение остеохондроза с использованием различных методов. Пациентам зачастую в сочетании с медикаментозным лечением и физиотерапией для укрепления мышц назначается зарядка при остеохондрозе шейного отдела позвоночника.
Достижения современной медицины позволяют проводить безопасное лечение остеохондроза с использованием различных методов. Пациентам зачастую в сочетании с медикаментозным лечением и физиотерапией для укрепления мышц назначается зарядка при остеохондрозе шейного отдела позвоночника.
Пациентам Юсуповской больницы предлагается профессионально подобранный комплекс упражнений для укрепления мышц, восстановления объема движений при остеохондрозе. Реализацию программы ЛФК осуществляют квалифицированные инструкторы.
Эффективность лечебной зарядки при остеохондрозе
Подбор упражнений для зарядки при остеохондрозе назначается врачами-неврологами Юсуповской больницы на основе обследований и результатов анализов. Индивидуальный комплекс для каждого пациента составляется в соответствии со стадией заболевания. Самолечение при шейном остеохондрозе может нанести вред позвоночнику или не принести положительного результата.
Зарядка при шейном остеохондрозе, качественно подобранная специалистом, помогает достичь определенных результатов. Упражнения при остеохондрозе позвоночника помогают:
Упражнения при остеохондрозе позвоночника помогают:
- ускорить обмен веществ;
- предупредить дальнейшее развитие заболевания;
- улучшить тонус мышц;
- усилить приток крови к пораженным тканям;
- получить заряд бодрости;
- улучшить общее состояние организма.
ЛФК инструкторы при лечении пациентов с остеохондрозом применяют исключительно безопасные упражнения, позволяющие достичь максимального лечебного эффекта.
Занятия ЛФК: рекомендации
Зарядка при остеохондрозе шейного отдела позвоночника должна осуществляться в присутствии квалифицированного специалиста. Ведущими ЛФК инструкторами совместно с врачами разработаны рекомендации по выполнению лечебных упражнений:
- перед зарядкой следует разогревать мышцы, данная мера снижает вероятность получения в ходе занятия травмы;
- комплекс упражнений выполняется строго в соответствии с рекомендациями лечащего врача;
- выполнять упражнения необходимо плавно, без резких движений;
- одежда для зарядки должна быть комфортной, не стесняющей движения;
- в ходе зарядки не следует перегружать мышцы;
- болевые ощущения являются серьезным основанием для прекращения выполнения данного упражнения или зарядки в целом;
- усложнение комплекса упражнений должно происходить постепенно;
- упражнения следует делать регулярно для положительной динамики.

Уникальность лечения остеохондроза в Юсуповской больнице заключается в том, что зарядка при шейном остеохондрозе проводится опытными ЛФК инструкторами, использующими индивидуальную программу для каждого пациента. Для составления комплекса упражнений привлекаются врачи-неврологи, терапевты, инструкторы Юсуповской больницы.
В коде консультации ЛФК тренеры рассказывают пациентам об особенностях занятий, ставят задачи, которые необходимо будет достичь. В процессе взаимодействия с пациентом специалист отслеживает состояние пациента, анализирует его успехи и осуществляет корректировку программы занятий.
Зарядка при шейном остеохондрозе в Юсуповской больнице
Врачи-неврологи Юсуповской больницы считают, что зарядка при остеохондрозе шейного отдела позвоночника должна проводиться у пациентов при отсутствии противопоказаний. Движение является залогом долголетия и хорошего самочувствия людей.
Квалифицированные сотрудники клиники неврологи и центра реабилитации Юсуповской больницы помогут больному правильно организовать зарядку при остеохондрозе, чтобы остановить патологический процесс и укрепить опорно-двигательный аппарат. Шейный отдел позвоночника является наиболее крупным, кроме этого, через него проходят нервные волокна, крупные кровеносные сосуды, поэтому различные упражнения должны выполняться с максимальной осторожностью.
Шейный отдел позвоночника является наиболее крупным, кроме этого, через него проходят нервные волокна, крупные кровеносные сосуды, поэтому различные упражнения должны выполняться с максимальной осторожностью.
Занятия лечебной физкультурой в Юсуповской больнице проводятся в просторном, комфортном зале, оборудованном необходимыми приспособлениями. Персонал медицинского учреждения осуществляет обслуживание клиентов на европейском уровне. Каждый клиент получает информационное сопровождение лечения, включающее сведения об услугах, их стоимости, датах и времени посещения специалистов, имеющихся специальных предложениях.
Основными преимуществами клиник являются: качественные услуги, вежливый персонал, современная материально-техническая база. В Юсуповской больнице отсутствуют очереди на прием к специалисту, так как посещение врачей осуществляется в удобное время по предварительной записи по телефону Юсуповской больницы.
клинический случай с акцентом на использование О-дуги, навигацию в управлении с обзором литературы
%PDF-1. 4
%
1 0 объект
>
эндообъект
2 0 объект
>поток
2022-03-25T02:33:48Adobe InDesign 15.0 (Windows)2022-03-25T16:08:24+01:002022-03-25T16:08:24+01:00Adobe PDF Library 15.0; изменено с использованием iText® 5.3.5 © 2000-2012 1T3XT BVBA (SPRINGER SBM; лицензионная версия) Агенезия ножки; пояснично-крестцовый отдел; аномалия нервных корешков; -00151-3
4
%
1 0 объект
>
эндообъект
2 0 объект
>поток
2022-03-25T02:33:48Adobe InDesign 15.0 (Windows)2022-03-25T16:08:24+01:002022-03-25T16:08:24+01:00Adobe PDF Library 15.0; изменено с использованием iText® 5.3.5 © 2000-2012 1T3XT BVBA (SPRINGER SBM; лицензионная версия) Агенезия ножки; пояснично-крестцовый отдел; аномалия нервных корешков; -00151-3
 1186/s41984-022-00151-32010-04-23true
1186/s41984-022-00151-32010-04-23true org/crossmark/1.0/crossmarkCrossmark Schema
org/crossmark/1.0/crossmarkCrossmark Schema Вместо использования #other обратитесь к группе PRISM по адресу [email protected], чтобы запросить добавление вашего термина в словарь, контролируемый платформой.urlURI
Вместо использования #other обратитесь к группе PRISM по адресу [email protected], чтобы запросить добавление вашего термина в словарь, контролируемый платформой.urlURI При использовании prism:eIssn ДОЛЖЕН содержать ISSN электронной версии.issnText
При использовании prism:eIssn ДОЛЖЕН содержать ISSN электронной версии.issnText
 adobe.com/xap/1.0/mm/xmpMMXMP Схема управления мультимедиа
adobe.com/xap/1.0/mm/xmpMMXMP Схема управления мультимедиа Это может быть позиция, в которой документ был изменен с момента самой последней истории событий (stEvt:changed). Для ресурса в списке xmpMM:Ingredients ResourceRef использует этот тип, чтобы идентифицировать как часть содержащего документа, которая ссылается на ресурс, так и часть ссылочного ресурса, на который ссылаются.http://ns.adobe.com /xap/1.0/sType/Part#stPartPart
Это может быть позиция, в которой документ был изменен с момента самой последней истории событий (stEvt:changed). Для ресурса в списке xmpMM:Ingredients ResourceRef использует этот тип, чтобы идентифицировать как часть содержащего документа, которая ссылается на ресурс, так и часть ссылочного ресурса, на который ссылаются.http://ns.adobe.com /xap/1.0/sType/Part#stPartPart ORCiD — это постоянный идентификатор (непатентованный буквенно-цифровой код), позволяющий однозначно идентифицировать научных и других академических авторов.
ORCiD — это постоянный идентификатор (непатентованный буквенно-цифровой код), позволяющий однозначно идентифицировать научных и других академических авторов.Медицинская школа для юристов: Как врач проводит ортопедическое обследование — Блог эксперта-свидетеля
youtube.com/embed/KFStYNo5P2I?feature=oembed» frameborder=»0″ allowfullscreen=»»/>Адвокаты по травмам, судебным разбирательствам и другие юристы, занимающиеся медицинскими юридическими вопросами, все чаще обнаруживают, что им необходимо глубокое понимание опорно-двигательного аппарата. В этой программе д-р Джереми Стерн, сертифицированный хирург-ортопед, продемонстрирует и объяснит полное ортопедическое обследование. Понимание клинической оценки и диагностических процедур, используемых при проведении ортопедического обследования, поможет вам оценить медицинские показания в вашем случае. Необходимо базовое понимание анатомии опорно-двигательного аппарата.
Скелет состоит из 206 костей, обеспечивающих поддержку и защиту жизненно важных тканей и органов. Кости являются неотъемлемой частью координации и движения суставов и групп мышц и производят эритроциты. Аппендикулярный скелет состоит из костей плеч, рук, ног и таза. В позвоночнике семь шейных, 12 грудных, пять поясничных, пять крестцовых и четыре копчиковых позвонка. Атлас и ось — это первый и второй шейные позвонки, обеспечивающие вращение и наклон головы. Суставные поверхности, где стык позвонков защищены и удерживаются на месте параллельными связками со всех сторон позвоночника.
Атлас и ось — это первый и второй шейные позвонки, обеспечивающие вращение и наклон головы. Суставные поверхности, где стык позвонков защищены и удерживаются на месте параллельными связками со всех сторон позвоночника.
Скелетные мышцы, прикрепленные к костям, сухожилиям и связкам и составляющие от 40 до 45% общей массы тела, при этом более 600 мышц используются для передвижения и движения. Сухожилия представляют собой прочные полосы ткани, соединяющие мышцу с мышцей и с костями. Связки представляют собой плотные, но гибкие полосы ткани, которые соединяют кости с другими костями. Термины «растяжение» и «растяжение» часто используются для описания повреждения связок, мышц или сухожилий. Однако важно уточнить, является ли травма ушибом, разрывом или перерастяжением. Отрыв – это отрыв мягких тканей от кости. Хрящ представляет собой полугладкий слой эластичного геля на концах костей. Суставы – это места, где сходятся две поверхности костей.
Плечо — это свободно подвижный сустав, выстланный смазывающей синовиальной жидкостью. Диапазон движения — это степень движения в углах, совершаемого суставами. Свободно подвижные суставы, такие как колено, имеют более одного диапазона движений, например, при сгибании и разгибании. Адвокаты с привлечением медицинских работников должны оценить, не вызвано ли повреждение опорно-двигательного аппарата травматическим повреждением. Ранее существовавшие состояния, такие как врожденные аномалии, дегенеративные заболевания и опухолевые состояния, усложняют диагностику и прогноз и должны учитываться во время обследования.
Диапазон движения — это степень движения в углах, совершаемого суставами. Свободно подвижные суставы, такие как колено, имеют более одного диапазона движений, например, при сгибании и разгибании. Адвокаты с привлечением медицинских работников должны оценить, не вызвано ли повреждение опорно-двигательного аппарата травматическим повреждением. Ранее существовавшие состояния, такие как врожденные аномалии, дегенеративные заболевания и опухолевые состояния, усложняют диагностику и прогноз и должны учитываться во время обследования.
Доктор Стерн: Проведение полного ортопедического осмотра состоит из нескольких типов обследований. Прежде чем мы начнем медицинский осмотр, у обследуемого берется история болезни. За этим следует скрининговый осмотр, затем специальное физическое обследование, направленное на состояние пациента. Анамнез должен включать основную жалобу пациента, недавние и прошлые травмы, общее состояние здоровья и повседневную деятельность. Я хочу определить начало жалобы, ее продолжительность и частоту, а также провоцирующие или облегчающие факторы, сопутствующие симптомы и предшествующее лечение.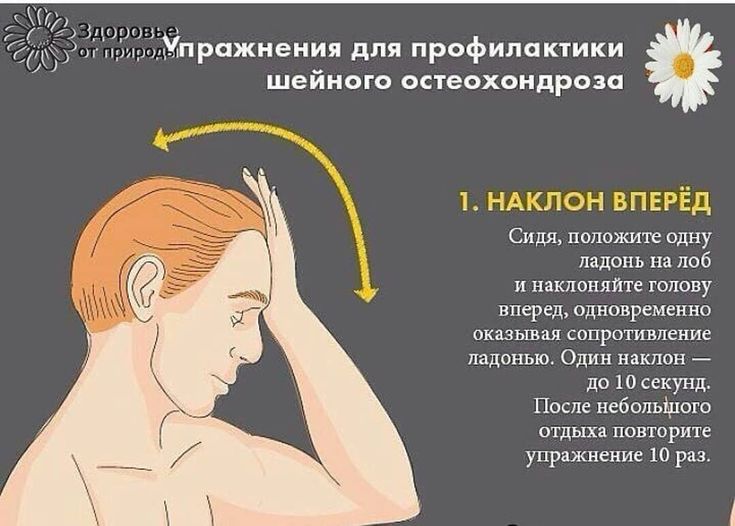
Особенно важно точно определить, чем пациент занимается на работе, и знать любые изменения симптомов с течением времени. Также важно отметить доминирующую руку и степень ограничения больного в трудовой и досуговой деятельности. Ортопедический скрининг-осмотр начинается, когда пациент входит в палату. Вы наблюдаете за походкой, силой и координацией пациента. А затем приступайте к осмотру больного на предмет симметрии. Если бы я только мог попросить вас встать. Осмотр спереди на наличие кровоподтеков или кровоподтеков, припухлости, несоответствия мышц между правой и левой стороной, что может быть признаком неврологического повреждения или атрофии из-за болевой реакции. А не могли бы вы повернуться, пожалуйста? Осматривая со спины снова, ища те же самые особенности.
И если бы вы могли еще раз повернуться. Теперь мы измеряем неравенство длины конечностей, измеряя расстояние от передней верхней подвздошной ости до медиальной лодыжки или лодыжки. Неравенство в этом измерении может быть объективным, но не очень конкретным признаком дисфункции сустава или спазма поясничной мышцы, который не может быть вызван травмой этой мышцы. Кроме того, мы измерили бы размер мышц. Лучше всего это делать по заданным точкам, по костным ориентирам. Измерения окружности конечности следует проводить с мышцей в одном и том же состоянии напряжения, чтобы измерения были воспроизводимыми и точными от визита к визиту, а также для записи этих измерений в качестве исходных данных в таблице.
Кроме того, мы измерили бы размер мышц. Лучше всего это делать по заданным точкам, по костным ориентирам. Измерения окружности конечности следует проводить с мышцей в одном и том же состоянии напряжения, чтобы измерения были воспроизводимыми и точными от визита к визиту, а также для записи этих измерений в качестве исходных данных в таблице.
Изменения в мышечной массе также могут быть связаны с атрофией, которая чаще всего возникает из-за болевой реакции. Теперь мы собираемся измерить диапазон движения как активно, так и пассивно. Если бы я мог попросить вас сесть прямо здесь. Активное движение — это когда пациент использует свои мышцы для перемещения сустава в определенном диапазоне движений. Если бы я мог попросить вас вытянуть руку как можно дальше перед собой. Здесь мы видим гиперэкстензию примерно на четыре-пять градусов. И если бы ты мог согнуть руку. А здесь мы видим активное сгибание примерно на 155 градусов. Если есть какие-либо ограничения активных движений, которые могут быть вызваны травмами мышц или сухожилий, проблемами с нервами или дисфункцией суставов, я бы продолжил измерение пассивного диапазона движений, когда я перемещаю руку пациента в определенном диапазоне движений. Здесь я снова получу небольшую гиперэкстензию на пять градусов и полное сгибание примерно на 155 градусов. Блоки пассивного диапазона движений почти всегда связаны с дисфункцией суставов. Это очень объективный вывод.
Здесь я снова получу небольшую гиперэкстензию на пять градусов и полное сгибание примерно на 155 градусов. Блоки пассивного диапазона движений почти всегда связаны с дисфункцией суставов. Это очень объективный вывод.
Теперь, когда мы завершили общее скрининговое обследование, мы перейдем к более конкретным костно-мышечным системам. В данном случае мы будем исследовать шейный отдел позвоночника. Сначала я исследовал позвоночник на предмет выравнивания и симметрии мышц спереди, а затем сзади. Кроме того, со спины мы будем искать нормальный шейный лордоз или искривление. Потеря этой кривизны может быть вызвана мышечным спазмом или, что более важно, повреждением связок или дисков в шейном отделе позвоночника.
Ведущий: Автомобильные аварии часто приводят к хлыстовым травмам. Хлыстовая травма — это универсальная фраза, обозначающая гиперэкстензионную травму шеи. Это может включать повреждение дисков, фасеточных суставов, связок, сухожилий и мышц. Эта группа травм может быть как легкой, как мышечное напряжение, так и разрушительной, как парализующая травма. Основные ранее существовавшие состояния могут также увеличить тяжесть травмы из-за кажущейся легкой травмы.
Основные ранее существовавшие состояния могут также увеличить тяжесть травмы из-за кажущейся легкой травмы.
Д-р Стерн: Сейчас я собираюсь пропальпировать остистые отростки от затылка или основания черепа до седьмого шейного позвонка. Я пальпирую на предмет болезненности в этой области, что может указывать на повреждение связок и мышечный спазм. Повреждения или растяжения связок возникают с первого по третий, при этом растяжение первой степени является легкой травмой растяжения без реального удлинения связки. При растяжении второй степени наблюдается удлинение и, возможно, разрыв связки, но связка все еще цела. В то время как растяжение третьей степени представляет собой связку, которая разрывается на две отдельные части. Растяжения могут вызвать очень легкие травмы, которые проходят без какого-либо лечения, или более серьезные травмы, которые могут потребовать хирургического вмешательства. Теперь мы собираемся измерить диапазон движения шейного отдела позвоночника.
Некоторые используют для этого два инклинометра. Я чаще использую метод DRE для оценки движения шейного отдела позвоночника. Здесь я просил пациента активно прижимать подбородок к груди, насколько он мог. И я видел, как далеко в дюймах отошел подбородок, и просил пациента наклонить голову назад, насколько это возможно. Снова смотрим на расстояние от затылка до спины. Теперь, если бы вы могли поставить голову прямо и повернуть подбородок так далеко к этому плечу, как вы можете, а затем так далеко к этому плечу, как вы можете. Теперь, возвращая подбородок к середине, я прошу вас наклонить ухо вниз к этому плечу, а затем снова к этому плечу и снова вверх к середине.
Я чаще использую метод DRE для оценки движения шейного отдела позвоночника. Здесь я просил пациента активно прижимать подбородок к груди, насколько он мог. И я видел, как далеко в дюймах отошел подбородок, и просил пациента наклонить голову назад, насколько это возможно. Снова смотрим на расстояние от затылка до спины. Теперь, если бы вы могли поставить голову прямо и повернуть подбородок так далеко к этому плечу, как вы можете, а затем так далеко к этому плечу, как вы можете. Теперь, возвращая подбородок к середине, я прошу вас наклонить ухо вниз к этому плечу, а затем снова к этому плечу и снова вверх к середине.
Если есть какие-либо ограничения в активных движениях, я бы снова проверил пассивные движения, хотя я думаю, что это следует делать очень осторожно у тех, у кого была травма шейного отдела позвоночника, потому что вы можете нанести дополнительный ущерб. Опять же, я бы записал расстояния от различных анатомических ориентиров до основания плеча, груди, любой области, которую мы измеряем. Несмотря на то, что диапазон движений является объективным показателем, он требует от пациента максимальных усилий и сотрудничества, чтобы сделать его значимым.
Несмотря на то, что диапазон движений является объективным показателем, он требует от пациента максимальных усилий и сотрудничества, чтобы сделать его значимым.
Ведущий: Врачи часто используют инклинометры для оценки амплитуды движений и оценки случаев необратимых нарушений и инвалидности. Руководства Американской медицинской ассоциации по оценке необратимых нарушений описывают принципы получения точных измерений инклинометра. Предпочтительно использовать метод двух инклинометров, поскольку он дает более точную оценку любой потери диапазона движения. Измерения проводятся для сгибания и разгибания шейных позвонков, бокового сгибания шейных позвонков и ротации шейных позвонков. Углы расширения определяются путем вычитания нижнего угла из верхнего угла.
Доктор Стерн: После завершения медицинского осмотра часто назначаются вспомогательные диагностические тесты. Рентген назначается примерно в 90% случаев шейного отдела позвоночника и часто оказывается весьма полезным. Рентгеновские снимки могут показать переломы, фасеточные вывихи или разрывы связок, если получают проекции со сгибанием и разгибанием. В тех случаях, когда рентгена может быть недостаточно, можно заказать МРТ шейного отдела позвоночника, которая может показать грыжу диска и/или повреждение связок.
В тех случаях, когда рентгена может быть недостаточно, можно заказать МРТ шейного отдела позвоночника, которая может показать грыжу диска и/или повреждение связок.
Обследование плечевого сустава начинается с наблюдения за пациентом спереди в поисках асимметрии массы дельтовидных мышц, которая может указывать на атрофию, связанную с поражением подмышечного нерва. А также выступы в области акромиально-ключичных суставов или акромиально-ключичных суставов, что может указывать на повреждение связок в этой области. Затем я осматривал пациента со спины в поисках атрофии надостной или подостной мышцы, что могло указывать на разрыв вращательной манжеты плеча или повреждение надлопаточного нерва. Затем я просил пациента сделать активный диапазон движений. Можете ли вы поднять руки как можно выше и опустить их обратно? И я бы сделал это спереди и сбоку, пожалуйста, и сзади вниз.
Пациенты, у которых при опускании руки боль сильнее, чем при поднятии, может быть признаком разрыва вращательной манжеты плеча. Вращательная манжета — это четыре мышцы над плечом, которые помогают удерживать мяч в гнезде и помогают вращать руку. Эти мышцы могут быть повреждены при повторяющемся использовании над головой или в результате единичного травматического события. Затем вы проверяете внешнее вращение в нуле. Держите локти близко к бокам и поворачивайте руки наружу и назад к середине и внешнему вращению на 90 градусов. Если бы вы могли поднять руки и повернуть их обратно. Руки назад, насколько вы можете получить их. Хороший.
Вращательная манжета — это четыре мышцы над плечом, которые помогают удерживать мяч в гнезде и помогают вращать руку. Эти мышцы могут быть повреждены при повторяющемся использовании над головой или в результате единичного травматического события. Затем вы проверяете внешнее вращение в нуле. Держите локти близко к бокам и поворачивайте руки наружу и назад к середине и внешнему вращению на 90 градусов. Если бы вы могли поднять руки и повернуть их обратно. Руки назад, насколько вы можете получить их. Хороший.
Последним будет попросить пациента поднять большой палец как можно выше вверх по спине, отлично. Опустите это и сделайте это с другой стороны, отлично. Потеря внутренней ротации является одним из самых ранних признаков у человека с травмой плечевого сустава. Теперь я проверял мышечную силу, особенно вращательную манжету плеча. Если бы вы могли просто поднять руки таким образом и прижаться к потолку так сильно, как только можете. Это проверка надостной мышцы, и я не должен опускать руки пациента. Конечно, руки должны быть равны правой и левой.
Конечно, руки должны быть равны правой и левой.
Теперь, если бы я мог попросить вас развести руки в стороны. Это проверка подостной мышцы. Хорошо. И опять же, это должно быть равно. Вы бы также проверили бицепсы. Не дай мне выпрямить тебе руку, отлично. И трицепс. Не дай мне согнуть тебе руку, очень хорошо. И, наконец, дельтовидные мышцы в стороны. Не дай мне снова опустить руки, очень хорошо. Вы можете опустить руки. И, наконец, мы проверяли импинджмент или защемление вращательной манжеты с помощью некоторых провокационных тестов. Вынужденное сгибание вперед в плоскости лопатки. Это было бы болезненно для тех, у кого тендинит или бурсит вращательной манжеты плеча. Внешнее вращение и отведение и внутреннее вращение на 90 градусов. Я бы еще раз сравнил две стороны, чтобы увидеть, есть ли разница. Мы также можем проверить нестабильность плеча, которая может свидетельствовать о повреждении связок, потянув вниз и ища знак борозды или увеличение пространства между акромионом и вершиной плечевой кости.
А также переводить головку плечевой кости вперед и назад рукой в сторону и снова на 90 градусов. Любое увеличение перевода должно быть отмечено, будь то вперед, назад или вниз. Обследование поясничного отдела позвоночника начиналось с того, что пациента просили встать и снять рубашку. Я буду наблюдать за спиной, особенно за нижней частью спины, в поисках нормального поясничного лордоза или искривления. Я бы также искал сколиоз или боковое искривление позвоночника, которое иногда проявляется реберным горбом или поворотом туловища, разницей в высоте плеч или бедер. Если бы ты снова мог повернуться боком.
Я бы попросил пациента наклониться и попытаться дотронуться до пальцев ног. Снова посмотрите на выравнивание позвоночника и на то, как далеко пациент может дотянуться руками до земли. Если бы ты снова мог встать. Теперь я бы попросил пациента просто стоять нормально, осматривая мышцы, проверяя, есть ли какие-либо заметные отеки, которые могут свидетельствовать о повреждении мышц с кровотечением внутри мышцы или спазмом при пальпации. Просто повернитесь еще немного в сторону, пальпируя особенно вокруг позвоночника вдоль параспинальных мышц. Опять же, этот спазм может указывать на фасеточные проблемы, такие как мелкие суставы в позвоночнике, проблемы с мышцами или связками в спине, а также грыжи дисков. Я также пальпировал вдоль остистых отростков, снова ища повреждения связок.
Просто повернитесь еще немного в сторону, пальпируя особенно вокруг позвоночника вдоль параспинальных мышц. Опять же, этот спазм может указывать на фасеточные проблемы, такие как мелкие суставы в позвоночнике, проблемы с мышцами или связками в спине, а также грыжи дисков. Я также пальпировал вдоль остистых отростков, снова ища повреждения связок.
Чтобы начать исследование нервных корешков, я просил пациента сесть на стол и начинал с исследования рефлексов. Для начала просто расслабьте ноги, пусть они свободно свисают, исследуя четырехглавый рефлекс. Важно отметить, что важно не наличие или отсутствие рефлексов, а сравнение правого и левого. Они должны быть одинаковыми. Затем я проверял рефлекс подергивания лодыжки, а затем проверял раздражение нервных корешков. Могу я попросить вас лечь головой на подушку? Тестом, наиболее часто используемым для раздражения нервных корешков, является подъем прямой ноги.
В этом тесте я просто кладу пациента на кровать и поднимаю ногу до тех пор, пока пациент не покажет, что это болезненно. Положительным тестом является боль, которая распространяется по ноге, обычно ниже колена. Боль в спине во время этого обследования не считается положительным результатом. Положительный результат при поднятии прямой ноги снова будет вызван раздражением нервных корешков, чаще всего из-за грыжи диска. В дополнение к поднятию прямой ноги вы могли бы искать перекрестный знак, когда я поднимал эту ногу, и иногда пациент сообщал о боли в противоположной ноге. Это иногда положительно для центральной грыжи диска. Тест Ласега выполняется путем повторного разгибания ноги пациента до того места, где он укажет на боль, слегка согнув колено, а затем надавив на подколенное пространство, чтобы увидеть, не вызывает ли дополнительное напряжение нервных корешков увеличение у пациента корешковые или болевые ощущения, распространяющиеся вниз по ноге.
Положительным тестом является боль, которая распространяется по ноге, обычно ниже колена. Боль в спине во время этого обследования не считается положительным результатом. Положительный результат при поднятии прямой ноги снова будет вызван раздражением нервных корешков, чаще всего из-за грыжи диска. В дополнение к поднятию прямой ноги вы могли бы искать перекрестный знак, когда я поднимал эту ногу, и иногда пациент сообщал о боли в противоположной ноге. Это иногда положительно для центральной грыжи диска. Тест Ласега выполняется путем повторного разгибания ноги пациента до того места, где он укажет на боль, слегка согнув колено, а затем надавив на подколенное пространство, чтобы увидеть, не вызывает ли дополнительное напряжение нервных корешков увеличение у пациента корешковые или болевые ощущения, распространяющиеся вниз по ноге.
Затем я исследовал пациента на силу, начиная с самых дистальных мышц, таких как длинный разгибатель большого пальца стопы или разгибатели большого пальца стопы.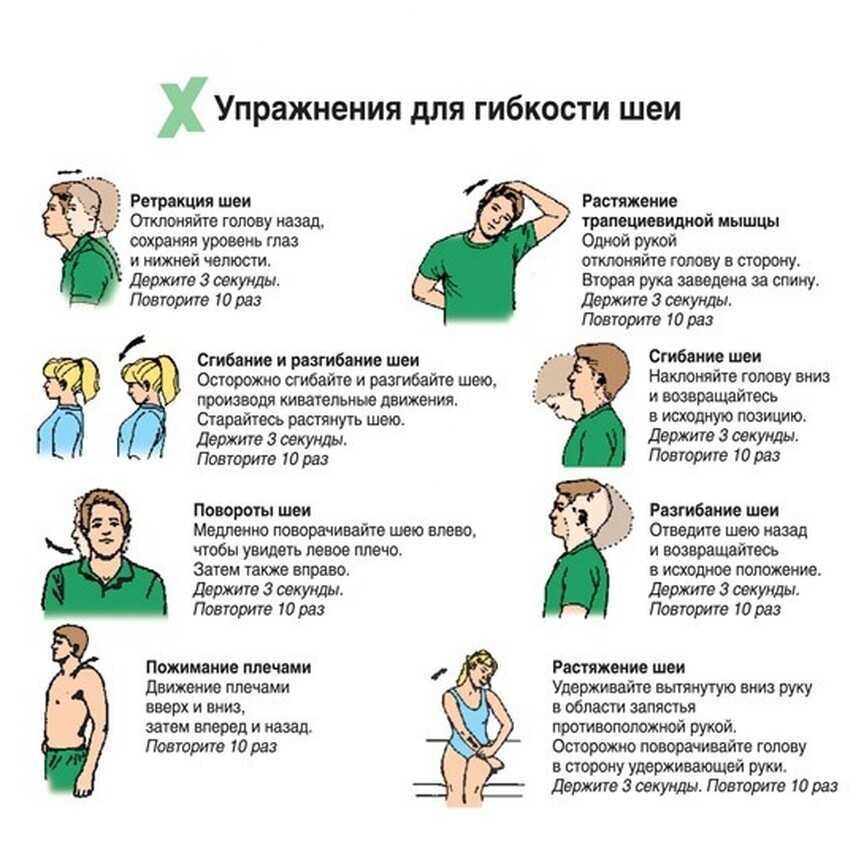 Можешь ли ты держать пальцы ног так высоко, как только можешь, и не позволять мне тянуть их вниз? Опять же, мы ищем симметричную или даже мышечную силу с обеих сторон. Затем я проверил всю стопу. Можешь поднять ногу? Это передняя большеберцовая мышца, расслабьтесь и попросите пациента надавить на нее ступнями. Нажмите сильно, очень хорошо. Я пальпировал икроножные мышцы, просил пациента держать ногу прямо. Не дай мне согнуть колено. Проверяем четырехглавую мышцу и сгибаем колено и не даем мне его разогнуть. Прощупывая подколенные сухожилия, расслабьтесь. Любая разница между правым и левым может указывать на проблему с нервом, мышцей или сухожилием.
Можешь ли ты держать пальцы ног так высоко, как только можешь, и не позволять мне тянуть их вниз? Опять же, мы ищем симметричную или даже мышечную силу с обеих сторон. Затем я проверил всю стопу. Можешь поднять ногу? Это передняя большеберцовая мышца, расслабьтесь и попросите пациента надавить на нее ступнями. Нажмите сильно, очень хорошо. Я пальпировал икроножные мышцы, просил пациента держать ногу прямо. Не дай мне согнуть колено. Проверяем четырехглавую мышцу и сгибаем колено и не даем мне его разогнуть. Прощупывая подколенные сухожилия, расслабьтесь. Любая разница между правым и левым может указывать на проблему с нервом, мышцей или сухожилием.
И, наконец, мы проверим чувствительность. Это можно сделать с помощью ручной пальпации. Есть ли разница в том, как это ощущается из стороны в сторону? Или с помощью игольчатого колеса или штифта, что сейчас не так часто делают, потому что люди боятся использовать острые предметы для одного пациента за другим. Проверку чувствительности также можно провести с помощью камертона, но это делается не так часто.
Host: Компрессия спинного мозга обычно происходит из-за фрагментов перелома или гематомы. При наличии у обследуемого дегенеративного заболевания шейного отдела позвоночника обследуемый может получить компрессию с простой травмой гиперэкстензии. Фасеточный вывих, частичный вывих позвоночника, может спонтанно вправляться, оставляя нормальный рентген при сильно поврежденном спинном мозге. МРТ может выявить сжатый пуповину. Клиенты со сдавлением спинного мозга могут иметь разную степень нарушений.
Д-р Стерн: Теперь мы собираемся исследовать диапазон движений нижней части позвоночника, сначала попросив пациента встать. Просто встань здесь ради меня. Существует несколько различных способов исследования диапазона движений в позвоночнике. Одним из них является метод двух инклинометров. Я собираюсь использовать более анатомический метод и связать его с DRE или методом оценки, связанной с диагностикой, для определения нарушений. Если бы ты мог просто наклониться и показать мне, как далеко ты можешь дотянуться руками до пола, ладно… и снова встать. В этом случае вы зафиксируете, что больной может коснуться ладонями пола. В других обстоятельствах это могут быть кончики пальцев на полу, кончики пальцев на верхней части стопы, кончики пальцев в шести дюймах от пола и т. д.
В этом случае вы зафиксируете, что больной может коснуться ладонями пола. В других обстоятельствах это могут быть кончики пальцев на полу, кончики пальцев на верхней части стопы, кончики пальцев в шести дюймах от пола и т. д.
Боль при наклоне вперед снова может быть вызвана раздражением нервных корешков, особенно если боль распространяется вниз по ногам и к стопе. Затем я прошу пациента наклониться назад, насколько он может, и отступить. Боль при этом движении чаще всего связана со спинальным стенозом или защемлением спинного мозга, как правило, из-за артритических изменений в позвоночнике. Вы бы также посмотрели на изгиб в сторону. Опять же, отмечая, как далеко рука опускается в сторону и в другую сторону, и вращение туловища. Можете ли вы повернуть свое тело так далеко, как сможете, и как можно дальше в другую сторону? И опять же, это можно зафиксировать плечом прямо вперед, на 20 градусов вперед и т. д.
Ведущий: Чтобы оценить поражение пояснично-крестцовой области, инклинометр измеряет пояснично-крестцовое сгибание и разгибание, а также боковое сгибание. В зависимости от измерения общего движения крестца тест на достоверность проводится путем регистрации угла подъема прямой ноги пациента в положении лежа на спине.
В зависимости от измерения общего движения крестца тест на достоверность проводится путем регистрации угла подъема прямой ноги пациента в положении лежа на спине.
Д-р Стерн: Есть пять физических признаков, называемых симптомами Уодделла, которые связаны с нефизиологической болью. В качестве примера мы покажем дистракционный тест, при котором, когда пациента спрашивают, болезненно ли ему поднимать прямую ногу, он отвечает положительно, но когда тот же тест проводится с пациентом в сидячем положении… не могли бы вы сесть и сползти вниз? до конца стола… где я делаю вид, что смотрю на колено больного, но снова делаю подъем прямой ноги, больной не замечает боли. Этот тест очень сильно положителен для нефизиологического источника боли. Другие четыре признака Уодделла, которые также указывают на нефизиологическую боль, — это онемение при распределении чулок и перчаток, которое не соответствует нормальной анатомии нервной системы. Регионарные нарушения, такие как слабость, которая опять-таки носит неанатомический характер и не соответствует нормальной нервной анатомии.
Боль при осевой нагрузке или боль при вращении туловища, которая не должна вызывать раздражения нервных корешков и болевого поведения, такого как гримаса или стоны при легкой пальпации спины. Любые три из пяти положительных признаков Уодделла имеют большое значение для нефизиологической боли. Миелография может быть полезна для выявления аномалий позвоночника, таких как грыжа диска. На этой миелограмме мы видим грыжу межпозвонкового диска на этом уровне, вызывающую отсечение наполнения красителем этого нервного корешка. Спондилолистез – это соскальзывание одного поясничного позвонка поверх другого. Это может произойти из-за травм или врожденных причин или, в данном случае, из-за дегенеративной причины. Как вы можете видеть на этом рентгеновском снимке, четвертый поясничный позвонок сместился вперед примерно на один сантиметр по сравнению с пятым поясничным позвонком. Для сравнения, третий поясничный позвонок и четвертый поясничный позвонок выстраиваются равномерно.
МРТ — это высокоэффективный инструмент для визуализации некостных отделов позвоночника. Они могут быть полезны при диагностике спинального стеноза, вызванного гипотрофией связочных тканей позвоночника или интраспинальными опухолями. На этой МРТ мы видим очень большую грыжу диска, удаляющую нервный корешок. Дискография может быть полезна для выявления грыж диска и внутреннего разрыва диска. Принцип работы дискографии заключается в том, что врач вводит в диск рентгеноконтрастный краситель и физиологический раствор. Пока он делает инъекцию, врач отмечает, как трудно ввести краситель в диск, поскольку это говорит вам кое-что о внутренней части диска, а также о фиброзном кольце. Если во время инъекции воспроизводится боль, о которой сообщал пациент, это будет положительной дискограммой грыжи на этом уровне.
Они могут быть полезны при диагностике спинального стеноза, вызванного гипотрофией связочных тканей позвоночника или интраспинальными опухолями. На этой МРТ мы видим очень большую грыжу диска, удаляющую нервный корешок. Дискография может быть полезна для выявления грыж диска и внутреннего разрыва диска. Принцип работы дискографии заключается в том, что врач вводит в диск рентгеноконтрастный краситель и физиологический раствор. Пока он делает инъекцию, врач отмечает, как трудно ввести краситель в диск, поскольку это говорит вам кое-что о внутренней части диска, а также о фиброзном кольце. Если во время инъекции воспроизводится боль, о которой сообщал пациент, это будет положительной дискограммой грыжи на этом уровне.
Травмы колена относятся к наиболее частым травмам опорно-двигательного аппарата. И, чтобы начать осмотр колена, я смотрел на пациента глазами примерно на уровне его колена, и пациент полностью нес вес. Я ищу выравнивание нижних конечностей, независимо от того, согнуты ли их колени или выгнуты наружу, что обычно является признаком артрита. Я ищу отек, особенно манжеты, который может быть признаком опасного для жизни состояния ТГВ или тромбоза глубоких вен, который представляет собой сгусток крови в венозной системе нижней конечности. Кроме того, я бы обратил внимание на мышечную атрофию, которая может быть вызвана любым количеством повреждений мышц, сухожилий или суставов, или просто реакцией на боль.
Я ищу отек, особенно манжеты, который может быть признаком опасного для жизни состояния ТГВ или тромбоза глубоких вен, который представляет собой сгусток крови в венозной системе нижней конечности. Кроме того, я бы обратил внимание на мышечную атрофию, которая может быть вызвана любым количеством повреждений мышц, сухожилий или суставов, или просто реакцией на боль.
Если бы я мог попросить вас заступиться за меня, и если бы вы могли стоять только на правой ноге, а теперь только на левой ноге, теперь спиной к обеим. И если бы вы могли полностью присесть, как я, и встать обратно. Боль в ноге при полном приседании часто может быть признаком повреждения мениска или хряща, но также может быть признаком артрита. Самая важная часть наблюдения за приседанием состоит в том, чтобы увидеть, ровно ли обе ноги, и записать глубину, на которую обе ноги могут приседать. Если я смогу заставить тебя сесть на стол и положить голову на подушку. Следующей частью обследования будет проверка наличия отека в коленном суставе. Вы можете сделать это путем баллотирования надколенника, когда одна рука вдавливает отек как можно сильнее в колено, а другая рука прижимает коленную чашечку вниз, наблюдая, плавает ли она на подушке жидкости. В коленном суставе не должно быть жидкости или очень мало жидкости.
Вы можете сделать это путем баллотирования надколенника, когда одна рука вдавливает отек как можно сильнее в колено, а другая рука прижимает коленную чашечку вниз, наблюдая, плавает ли она на подушке жидкости. В коленном суставе не должно быть жидкости или очень мало жидкости.
Кроме того, удерживая руку в том же положении, вы можете нажимать медиально и латерально, чтобы увидеть, перетекает ли жидкость с одной стороны колена на другую. Опять же, в коленном суставе должно быть очень мало жидкости. Затем обследование переходит к надколеннику путем пальпации всех поверхностей вокруг надколенника или коленной чашечки, касаясь нижней поверхности коленной чашечки с внутренней стороны, что часто является признаком хондромаляции или хондроза, который представляет собой огрубение нижней части коленной чашечки. поверхность надколенника. То же самое может быть и в боковом направлении. Я бы исследовал надколенник на предмет его наклона, чтобы увидеть, насколько далеко он может наклонить этот край надколенника вверх. Нормальная надколенник будет наклонена примерно на пять градусов.
Нормальная надколенник будет наклонена примерно на пять градусов.
Этот тест, если есть уплотнение в боковых структурах, которое может добавить к артриту на внешней части колена. Кроме того, я бы проверил скольжение, чтобы увидеть, насколько далеко я могу протолкнуть надколенник внутрь и наружу. Аномальные результаты в этом тесте обычно указывают либо на нестабильность надколенника, либо опять же на уплотнение надколенника. После завершения осмотра надколенника я перешел к осмотру связок. Во-первых, я бы проверил, возможно, самую важную связку колена, переднюю крестообразную связку или ПКС. Наиболее чувствительным тестом для этого является тест Лахмана, при котором колено сгибается примерно на 15 градусов. Одна рука держит большеберцовую кость или кость ноги и тянет ее вперед, проверяя твердую конечную точку и получая представление о том, насколько нога продвигается вперед под бедром.
Наиболее важным в этом тесте является сравнение одной ноги с другой, потому что у большинства людей они очень похожи без повреждений. Вторым тестом на переднюю крестообразную связку может быть тест на передний ящик, при котором стопу обычно поддерживают, сидя на ней. Руки за ногой и ее резко вытягивают вперед. Опять же, мы ищем передний перевод ноги под бедро. Чтобы проверить заднюю крестообразную связку или ЗКС, мы ищем ступеньку большеберцовой кости выше бедренной кости. Мы ищем знак заднего ящика или снова толкаем ногу назад, ищем твердую конечную точку и смотрим, провисает ли нога, когда ее держат в 9-м положении.0 градусов.
Вторым тестом на переднюю крестообразную связку может быть тест на передний ящик, при котором стопу обычно поддерживают, сидя на ней. Руки за ногой и ее резко вытягивают вперед. Опять же, мы ищем передний перевод ноги под бедро. Чтобы проверить заднюю крестообразную связку или ЗКС, мы ищем ступеньку большеберцовой кости выше бедренной кости. Мы ищем знак заднего ящика или снова толкаем ногу назад, ищем твердую конечную точку и смотрим, провисает ли нога, когда ее держат в 9-м положении.0 градусов.
Обследование связок завершается проверкой внутренней связки, медиальной коллатерали и внешней связки, латеральной коллатерали как при полном разгибании, так и при нескольких градусах сгибания. Любые аномальные движения в любом из этих тестов указывали бы на повреждение связок, и нужно было бы оценить степень травмы как растяжение связок первой, второй или третьей степени. Когда обследование связок будет завершено, мы перейдем к обследованию менисков или коленных хрящей. Это обследование лучше всего проводить путем пальпации линии сустава вручную, пытаясь выявить боль у пациента и ища припухлость вдоль линии сустава. Кроме того, мы проводим тест на отскок, резко опуская колено в разгибание и проверяя, не вызывает ли это боль. Тест на сгибание, при котором ногу заставляют полностью согнуть и посмотреть, не вызывает ли это боль, и тест Мак-Мюррея, при котором пальцы помещаются на линию сустава, а нога поворачивается во внутреннюю и внешнюю ротацию. Опять ищем боль, но в этом тесте также щелчок по линии сустава.
Кроме того, мы проводим тест на отскок, резко опуская колено в разгибание и проверяя, не вызывает ли это боль. Тест на сгибание, при котором ногу заставляют полностью согнуть и посмотреть, не вызывает ли это боль, и тест Мак-Мюррея, при котором пальцы помещаются на линию сустава, а нога поворачивается во внутреннюю и внешнюю ротацию. Опять ищем боль, но в этом тесте также щелчок по линии сустава.
Последней частью теста будет пальпация сухожилия надколенника, надколенника и сухожилия четырехглавой мышцы на наличие тендинита или бурсита. Болезненность в этой области следует сравнить с противоположным коленом, опять же, чтобы попытаться выявить реакцию на тендинит. МРТ и другие инструменты, которые могут быть очень полезны при диагностике повреждений связок вокруг колена. На этой МРТ вы можете четко увидеть неповрежденную заднюю крестообразную связку или ПКС и разорванную переднюю крестообразную связку или ПКС.
Обследование запястья начинается с осмотра предплечья и запястья, выявления атрофии мышц и проверки диапазона движений.