Поделиться Авторы: врач, к. м. н., Толмачева Е. А., [email protected] Оглавление:
Трудно себе представить, что дети, даже младенцы, могут быть жертвами артрита. Артрит обычно трудно диагностировать у маленького ребенка. Часто дети не жалуются непосредственно на боль, но они все время недовольные, капризные и отказываются от пищи. Припухлость сустава также бывает трудно обнаружить. Хромота, нежелание ходить или обычно использовать руки во время игры могут быть первыми признаками артрита. Когда сустав воспален, диагноз поставить проще, потому что это один из признаков болезни так же, как скованность по утрам. Есть несколько различных видов артрита, которые возникают в детстве. Пауциартикулярный (или олигоартикулярный — олигосуставной) ювенильный хронический артритЭто самый распространенный вид ювенильного хронического артрита, составляющий приблизительно 50 % всех диагнозов. Он поражает четыре или меньше суставов, может быть назван моносуставным (моноартикулярным) ювенильным хроническим артритом, если поражает только один сустав (чаще всего коленный). Поскольку этот вид заболевания затрагивает небольшое количество суставов, лечение обычно инъекциями кортикостероида в суставы и/или пероральными нестероидными противовоспалительными препаратами (НПВС). Развитие болезни хорошо контролируется у 70 % детей, выходящих в ремиссию (выздоровление) после 3-4 лет лечения. Оставшаяся группа прогрессирует в многосуставное поражение. Многосуставной (полиартикулярный) ювенильный хронический артритЭта форма болезни затрагивает более 4 суставов. Часто при данной форме вовлекаются суставы рук и ног, сопровождающиеся болью, припухлостью и скованностью суставов. Сухожилия, сгибающие мышцы рук могут также воспалиться, вследствие чего часто трудно писать, особенно если вовлечены запястья. Вовлечение суставов нижних конечностей может привести к проблемам с ходьбой. Дети часто будут чувствовать себя нездоровыми, особенно когда болезнь в активной форме. Также как НПВС для контроля над болезнью будут использоваться антиревматические препараты или иммунодепрессанты, чтобы помочь предотвратить серьезное повреждение суставов. Только у небольшого количества детей (приблизительно 5 %, главным образом у девочек-подростков) находят положительный ревматоидный фактор (РФ). Такое состояние называетсяювенильный ревматоидный артрит (JRA — juvenile rheumatoid arthritis), и для таких детей очень важно как можно раньше начать прием препаратов из группы лекарственных средств базисной терапии ревматических заболеваний, чтобы предотвратить повреждение суставов. Системный ювенильный хронический артритЭта болезнь является часто самой трудной в диагностике, тем более что артрит может отсутствовать в начале болезни. Эта форма болезни может возникнуть у детей любого возраста, но больше всего распространена в младших возрастных группах до 5 лет. Она обычно начинается с высокой лихорадки, более тяжелой по вечерам, чем в течение дня. Нет никаких определенных тестов, чтобы диагностировать системный ювенильный хронический артрит, но анализы крови могут исключить другие состояния. Лечение, вероятно, будет включать большие дозы НПВС, кортикостероиды для приема внутрь или внутривенного введения, средства базисной терапии ревматических заболеваний или иммунодепрессанты, необходимые для контроля воспалительного процесса. Ювенильный спондилоартритЭта болезнь составляет менее 10 % от всех диагнозов ювенильного хронического артрита. Спондилоартрит поражает в основном подростков, вызывая артрит бедренных, коленных или голеностопных суставов. Также может быть воспаление сухожилий в том месте, где они присоединяются к кости, например, Ахиллово сухожилия в пятке. Данная форма болезни часто сопровождается острым воспалением глаза (иридоциклит). Также может развиться воспаление суставов и сочленений крестца и позвоночника. 90 % детей с спондилоартропатией (спондилоартритом) несут HLA B27 антиген, который может быть обнаружен при выполнении специального анализа крови. Лечение: НПВС, инъекции кортикостероидов в суставы и прием препаратов базисной терапии ревматических заболеваний. ЛечениеЧтобы избежать повреждения суставов и многих других последствий ювенильного хронического артрита, лечение должно продолжаться даже в то время, когда болезнь не проявляет своей активности. Лечение будет включать прием лекарственных препаратов, физиотерапию, лечебную физкультуру, массаж, отдых (санаторно-курортное лечение рекомендуют в период минимальной активности или ремиссии) и может также включать использование шин для временной иммобилизации сустава, чтобы помочь суставам удерживать лучшее положение и делать возможными движения. Специальные ботинки и стельки помогают поддержать ногу. Для детей лечение необходимо, им должна быть оказана поддержка и понимание, чтобы справиться с болью и физической неспособностью, пытаясь поддержать нормальную жизнь настолько, насколько это возможно. Осложнения терапииПрепараты, применяемые для лечения ювенильного хронического артрита, имеют много побочных эффектов. Так, нестероидные противовоспалительные средства и глюкокортикоиды при пероральном приёме повышают кислотообразующую функцию желудка и могут вызвать хронический гастрит с развитием эрозивно-язвенного процесса, поэтому их необходимо принимать после еды и желательно запивать щелочным питьём. Если ребёнок, страдающий ювенильным хроническим артритом и получающий лечение, жалуется на боли в животе, необходимо срочно показать его врачу, провести эндоскопическое исследование желудка, чтобы не пропустить тяжёлое осложнение, например прободение язвы. ПрогнозЮвенильный хронического артрит — заболевание пожизненное, однако при правильно подобранной терапии и систематическом наблюдении ревматолога возможна длительная ремиссия (выздоровление) с удовлетворительным качеством жизни (возможна учёба, приобретение среднего и высшего образования, работа по профессии). Артрит — болезнь, которая вначале своего развития незаметна и может меняться изо дня в день, последствия болезни имеют огромное влияние на нормальную жизнь ребенка. Что можете сделать Вы?Во всех случаях, когда ваш ребенок начинает капризничать, при любых активных движениях вы замечаете, что он щадит ручку или ножку, в случае если ребенок умеет разговаривать, он жалуется вам на боль в ручке или ножке, никак не связанную с травмой, или вы сами замечаете, что какой-то из суставов немного изменен (покраснел, припух, изменил форму, ребенок не дает вам до него дотронуться) нужно незамедлительно обратиться к врачу-ревматологу. Что можете сделать врач?Врач проведет тщательный осмотр, назначит необходимые исследования и специфические лабораторные тесты, которые позволят поставить точный диагноз. Учитывая диагноз, возраст ребенка назначит лечение, которое позволит приостановить болезнь, а в лучшем случае добиться излечения. ПрофилактикаПрофилактика возможна только вторичная, т.е. профилактика рецидивов ювенильного хронического артрита, да и то только в том случае, если больной находится постоянно под наблюдением ревматолога. Вторичная профилактика предусматривает постоянное наблюдение за клиническими проявлениями и лабораторными показателями болезни. При наличии признаков начинающегося обострения необходимо усилить медикаментозную терапию, уменьшить физическую нагрузку (учёба на дому для школьников) и в случае необходимости поместить больного в стационар, желательно в тот, где он уже ранее находился. M08 — Юношеский [ювенильный] артрит
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению. Список использованной литературы
← Предыдущая статья Следующая статья → Читать далее Вас может заинтересовать
|
Ювенильный ревматоидный артрит — описание, признаки, лечение, профилактика и диагностика на сайте › Болезни › ДокторПитер.
 ру
руЮвенильный ревматоидный артрит – это артрит, которым страдают дети до 16 лет. Заболевание характеризуется воспалением и ограничением движения суставов. Длится оно дольше шести недель. Также эта болезнь известна как болезнь Стилла, детский хронический артрит и ювенильный хронический полиартрит.
Признаки
Типичные признаки ювенильного ревматоидного артрита – боль в суставе, его припухлость, скованность в движениях. Эти симптомы усиливаются по утрам или после короткого сна. При этом дети, даже маленькие, на боль не жалуются.
Это заболевание может сопровождаться лихорадкой, потерей аппетита и снижением веса. В некоторых случаях на руках и ногах появляется сыпь. Иногда увеличиваются лимфоузлы.
При ювенильном ревматоидном артрите возможно замедление роста. В некоторых случаях пораженные суставы развиваются с разной скоростью, и из-за этого длина рук или ног у ребенка может отличаться друг от друга.
Описание
Ювенильный ревматоидный артрит – аутоиммунное заболевание, то есть иммунная система ошибочно воспринимает ткани собственного организма как чужеродные и пытается их уничтожить. Однако почему происходит подобный сбой в работе иммунной системы, специалисты до сих пор не знают. Предполагается, что запускать болезнь могут инфекционные заболевания, профилактические прививки, особенно против кори, паротита или краснухи. Причем после вакцинации ревматоидным артритом чаще заболевают девочки. Однако инфекция – не единственная причина развития ювенильного ревматоидного артрита. Он может также развиваться после травм суставов, переохлаждения, перегревания на солнце.
Однако почему происходит подобный сбой в работе иммунной системы, специалисты до сих пор не знают. Предполагается, что запускать болезнь могут инфекционные заболевания, профилактические прививки, особенно против кори, паротита или краснухи. Причем после вакцинации ревматоидным артритом чаще заболевают девочки. Однако инфекция – не единственная причина развития ювенильного ревматоидного артрита. Он может также развиваться после травм суставов, переохлаждения, перегревания на солнце.
При ювенильном ревматоидном артрите происходит негнойное воспаление синовиальных оболочек. Суставная жидкость при этом выделяется в повышенном количестве и скапливается в полости сустава. Синовиальная оболочка утолщается, прилегает к суставному хрящу и через некоторое время спаивается с ним. Происходит эрозия хряща. И через некоторое время хрящ разрушается. Причем время, в течение которого происходят эти изменения, у всех пациентов разное.
По количеству пораженных суставов различают:
- моноартрит, если поражен один сустав;
- олигоартрит (пауциартикулярный артрит), если поражено не более четырех суставов;
- полиартрит (генерализованный артрит), если поражено более четырех суставов;
-
системный ревматоидный артрит, при котором поражаются не только суставы, но и другие органы и ткани.

Олигоартрит может быть двух типов – первого и второго. 80 % детей, страдающих олигоартритом первого типа – девочки. Заболевание начинается в младшем возрасте, обычно поражаются голеностопные, коленные и локтевые суставы. Заболевание сопровождается хроническим иридоциклитом. Ревматоидный фактор (аутоантитела к иммуноглобулину G) отсутствует. В 10 % случаев у детей на всю жизнь остаются проблемы со зрением и в 20 % случаев – с суставами.
Олигоартритом второго типа страдают в основном мальчики. Он развивается позже, чем олигоартрит первого типа. При этом поражаются крупные суставы, чаще всего, тазобедренные. Заболевание часто сопровождается сакроилеитом (воспалением крестцово-подвздошного сустава), в 10-20 % случаев к нему присоединяется острый иридоциклит. Ревматоидный фактор отсутствует. Часто у детей, переболевших олигоартритом второго типа, сохраняется спондилоартропатия (заболевание суставов и мест присоединения сухожилий к костям).
Полиартрит разделяют на положительный и отрицательный по ревматоидному фактору.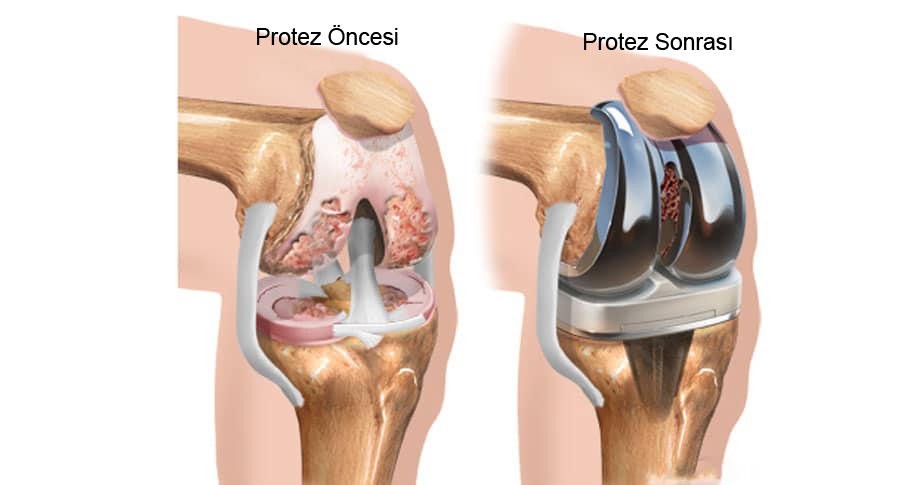 И тем, и другим страдают в основном девочки. Полиартрит, отрицательный по ревматоидному фактору может развиваться у детей в любом возрасте, и поражает он любые суставы. Изредка болезнь сопровождается иридоциклитом (воспалением сосудистой оболочки переднего отдела глазного яблока). В 10-45 % случаев исход болезни – тяжелый артрит.
И тем, и другим страдают в основном девочки. Полиартрит, отрицательный по ревматоидному фактору может развиваться у детей в любом возрасте, и поражает он любые суставы. Изредка болезнь сопровождается иридоциклитом (воспалением сосудистой оболочки переднего отдела глазного яблока). В 10-45 % случаев исход болезни – тяжелый артрит.
Полиартрит, положительный по ревматоидному фактору развивается обычно в старшем детском возрасте, поражает любые суставы. Изредка он сопровождается сакроилеитом. В 50 % случаев на всю жизнь у детей, перенесших это заболевание, сохраняется тяжелый артрит.
60 % детей, страдающих системным ревматоидным артритом – мальчики. Заболевание может развиться у ребенка в любом возрасте. Поражаться могут любые суставы. Ревматоидный фактор отсутствует. В 25 % случаев у переболевших на всю жизнь сохраняется тяжелый артрит.
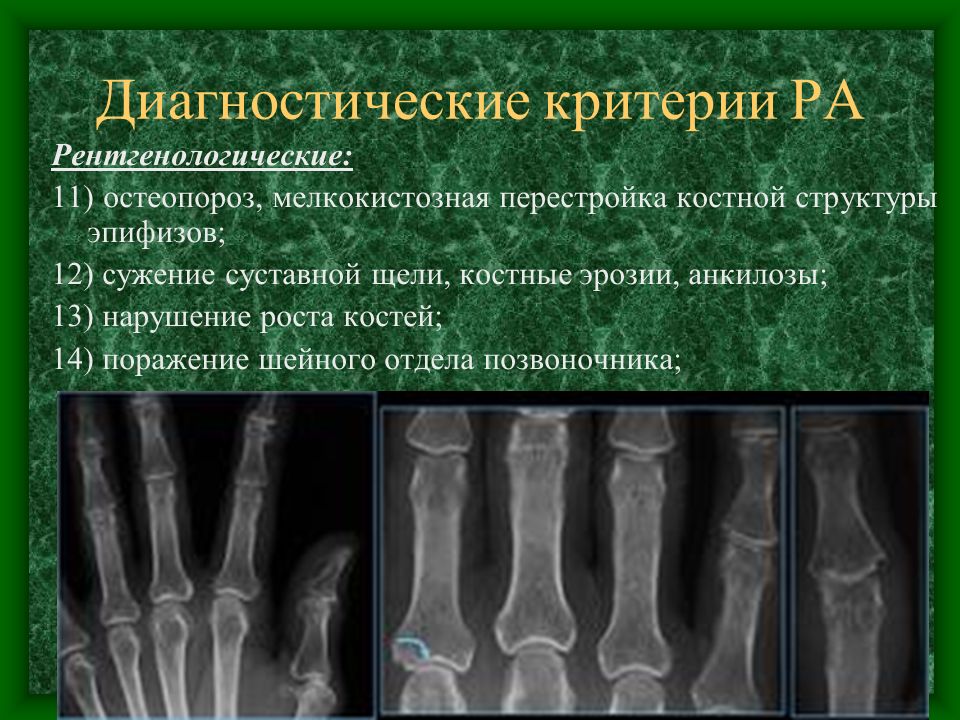
По характеру течения ювенильный ревматоидный артрит может быть острым, подострым, хроническим и хроническим с обострениями.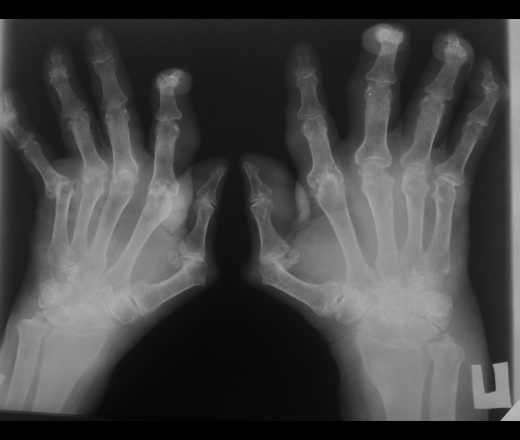
Диагностика
Для постановки правильного диагноза требуется консультация педиатра, ревматолога, травматолога-ортопеда. Обязательно нужно сдать общий и биохимический анализы крови. Также делают:
- ультразвуковое исследование пораженного сустава;
- рентгенографию пораженного сустава;
- компьютерную томографию органов грудной полости;
- компьютерную томографию органов забрюшинного пространства;
- пункцию костного мозга;
- эхокардиографию.
Лечение
Основные задачи при лечении ювенильного ревматоидного артрита – снятие воспаления, удаление суставных проявлений, восстановление нормальной работы пораженных суставов, предотвращение их разрушения.
Для снятия воспаления назначают нестероидные противовоспалительные средства или глюкокортикоиды.
Часто для лечения ювенильного ревматоидного артрита назначают и иммуносупрессоры (препараты, подавляющие иммунную систему).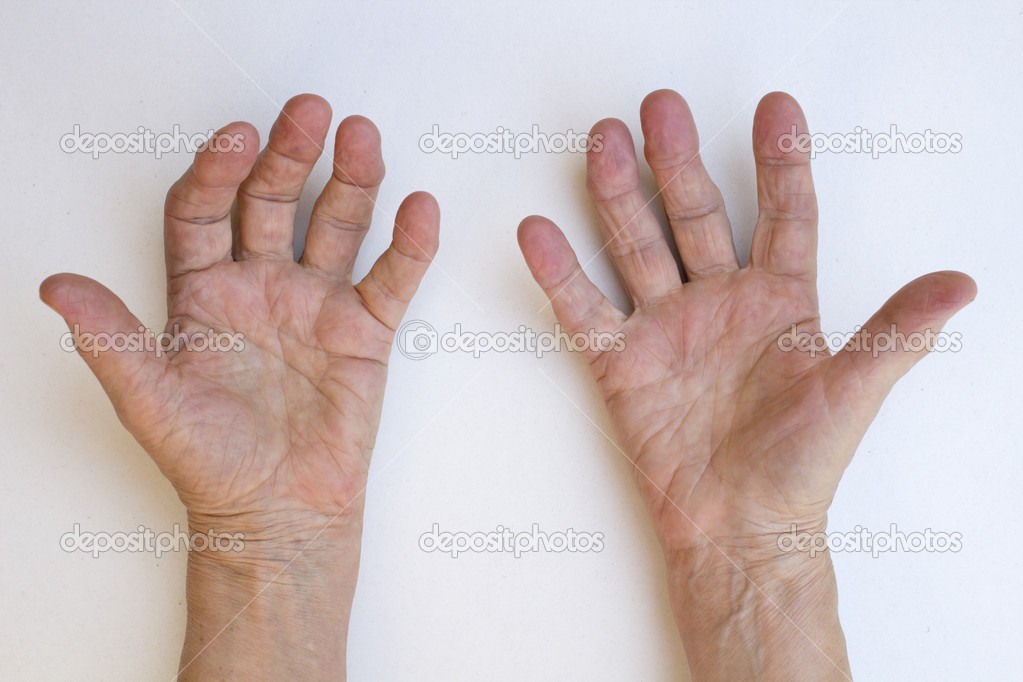 Принимать эти препараты нужно непрерывно и длительно. А их отмена нередко вызывает обострение заболевания.
Принимать эти препараты нужно непрерывно и длительно. А их отмена нередко вызывает обострение заболевания.
При сильной деформации сустава проводят операцию по его восстановлению.
Хороший эффект при лечении ревматоидного артрита дает физиотерапия. Она помогает снять воспаление и предотвратить деформацию составов. Часто применяют электрофорез, ультразвук, ультрафиолетовое облучение пораженных суставов, магнитотерапию и грязелечение.
Образ жизни
Детям, страдающим ювенильным ревматоидным артритом, противопоказаны профилактические прививки. А вот МАНТУ, несмотря на то, что туберкулин – это убитые культуры микобактерий туберкулеза, опасности для страдающих этим заболеванием не несет. Им нельзя принимать препараты, стимулирующие иммунитет.
Профилактика
Специфической профилактики ювенильного ревматоидного артрита не разработано, так как точной причины его возникновения врачи пока не знают. Но для предотвращения этого заболевания нужно снизить факторы риска. То есть, необходимо избегать переохлаждения, длительного пребывания на солнце, защищаться от инфекций.
То есть, необходимо избегать переохлаждения, длительного пребывания на солнце, защищаться от инфекций.
© Доктор Питер
Пауциартикулярный юношеский артрит: лечение, профилактика
Обновлено:
Содержание
- 1 От чего возникает патология?
- 2 На какие симптомы следует обратить внимание?
- 3 Диагностические мероприятия
- 4 Лечение патологии
- 5 Профилактика пауциартикулярного юношеского артрита
Возникновение такого заболевания, как пауциартикулярный юношеский артрит, не является редкостью. Эта патология с системным началом часто проявляется у детей младше 16-ти лет. Для организма ребенка характерно поражение ступней, бедер, щиколоток и запястных или пальцевых суставов. Частой причиной появления заболевания в юношеском возрасте является инфекционное поражение мочеполовой системы или пищеварительного тракта. Параллельное инфицирование коленного, запястного сустава и лодыжки сопровождается вялым течением, что затрудняет своевременное диагностирование заболевания. При неправильном лечении может развиться ювенильный артрит, который является хронической формой болезни.
При неправильном лечении может развиться ювенильный артрит, который является хронической формой болезни.
От чего возникает патология?
В 50% случаев воспалительных заболеваний суставов встречается именно юношеская форма артрита.
Его название связано с возрастом пациента, так как начинается развитие патологии еще с младенчества. К основным причинам проявления болезни в раннем возрасте относятся такие:
- ранее перенесенные инфекционные заболевания;
- сильное переохлаждение;
- нарушение обменных процессов организма;
- ослабленный иммунитет;
- травмы или ушибы;
- наследственный фактор.
Вернуться к оглавлению
На какие симптомы следует обратить внимание?
Чаще всего пауциартикулярный юношеский артрит появляется в таком возрасте, когда ребенок еще не может точно объяснить возникшую проблему, и указать место локализации болевого синдрома. Поэтому родители должны следить за детьми, а при появлении одного или нескольких признаков, обратиться за консультацией к врачу. К основным симптомам артрита, который развивается в детском возрасте, относят такие проявления, как:
К основным симптомам артрита, который развивается в детском возрасте, относят такие проявления, как:
- болевой синдром;
- припухлость;
- покраснение кожи на пораженном участке;
- повышенная температура тела;
- явно выраженный воспалительный процесс в суставе;
- симптомы интоксикации;
- прихрамывание при поражении нижних конечностей.
Вернуться к оглавлению
Диагностические мероприятия
Обследование юного пациента начинается с опроса и установления клинической картины болезни. Врач расспрашивает о перенесенных ранее инфекционных болезнях, возможных заболеваниях суставов у всех членов семьи. Пальпация позволяет выявить локализацию боли и значительную деформацию в суставе. Для подтверждения диагноза пауциартикулярный артрит назначается ряд таких дополнительных исследований:
- Общий и биохимический анализ крови. Эти исследования позволяют выявить наличие воспалительного процесса в организме и признаков интоксикации.

- Бактериологическое исследование. Эта процедура помогает определить возбудителя инфекционной болезни.
- Артроскопия. Эта мини-операция позволяет осмотреть сустав изнутри с помощью специальной камеры, которая вводится через небольшой прокол. При этом также проводится анализ синовиальной жидкости, отобранной из пораженного участка.
- Рентгенография. Это исследование позволяет выявить только явные повреждения или смещения костей или хрящей.
- КТ или МРТ. Эти современные виды обследования проводятся в случае необходимости исследования окружающих тканей.
Вернуться к оглавлению
Лечение патологии
В лечебную схему обязательно включаются курсы массажа.Терапия артрита проводится комплексно. С помощью медикаментов удается убрать болевой синдром и нейтрализовать воспалительный процесс. Для этого используют обезболивающие и нестероидные противовоспалительные препараты. Для приостановления деструкции сустава назначается комплекс антидепрессантов.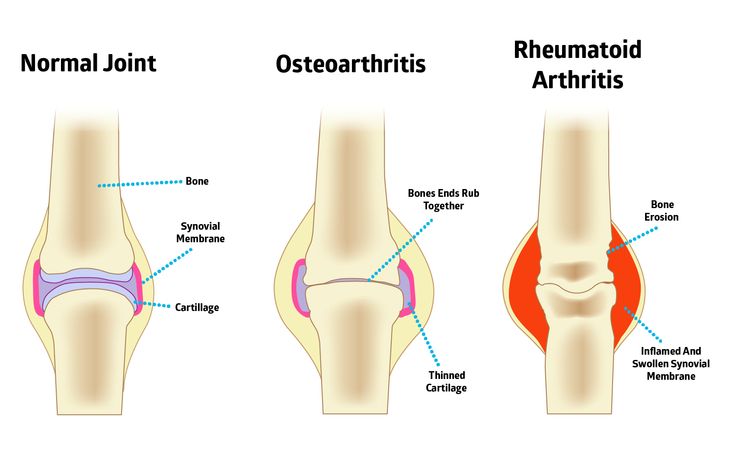 Медикаментозное лечение проводится вместе с гимнастикой, массажем и физиотерапевтическими процедурами.
Медикаментозное лечение проводится вместе с гимнастикой, массажем и физиотерапевтическими процедурами.
Следует помнить, что препараты и их дозировку, а также комплекс необходимых процедур определяет только врач.
Вернуться к оглавлению
Профилактика пауциартикулярного юношеского артрита
Для предотвращения рецидива болезни ребенок должен придерживаться превентивных мер. Нагрузку на суставы лучше ограничить только необходимыми движениями. Комплекс упражнений, разработанный врачом, рекомендуется выполнять и после облегчения болезни. Так как воздействие низких температур провоцирует обострение, то переохлаждения лучше избегать. В то же время и пребывание под палящим солнцем отрицательно сказывается на здоровье ребенка. Рекомендуется избегать контакта с людьми, болеющими инфекционными заболеваниями. В рацион детей рекомендуется включить больше белковых продуктов. Для укрепления суставов употреблять больше пищи, богатой кальцием и витамином D. При выявлении подозрительных симптомов нужно срочно обратиться к врачу, так как юношеский артрит легче вылечить на ранних стадиях, что избавит от нежелательных осложнений.
При выявлении подозрительных симптомов нужно срочно обратиться к врачу, так как юношеский артрит легче вылечить на ранних стадиях, что избавит от нежелательных осложнений.
Системный, малосуставной и полиартикулярный ювенильный артрит
Если у ребенка или подростка младше 16 лет наблюдается воспаление и тугоподвижность суставов в течение более 6 недель, это может быть ювенильный идиопатический артрит, ранее называвшийся ювенильным идиопатическим артритом.
Воспаление может вызвать покраснение, отек, повышение температуры и болезненность суставов. Но некоторые дети, у которых он есть, могут не жаловаться на боль в суставах.
Заболевание может повлиять на любой сустав и может ограничить его работу.
Большинство детей с ювенильным идиопатическим артритом полностью выздоравливают. При правильном лечении они, скорее всего, поправятся и будут жить нормальной жизнью.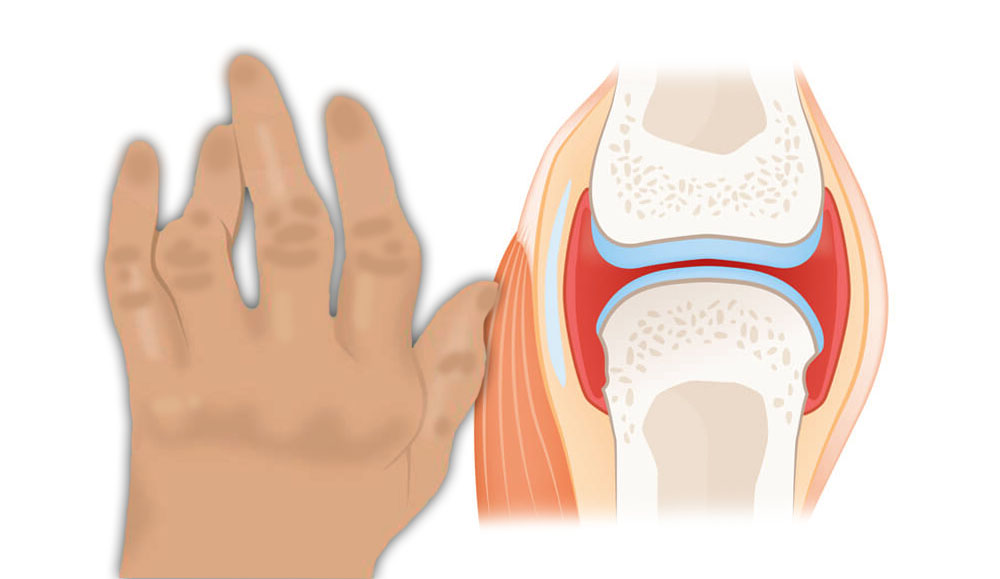
Причины
Ювенильный идиопатический артрит является аутоиммунным заболеванием. Это означает, что иммунная система атакует здоровые клетки и ткани. Это вызывает воспаление.
Исследователи точно не знают, почему это происходит. Но они думают, что это двухэтапный процесс. Во-первых, что-то в генах ребенка делает его более вероятным. Затем что-то еще, например, вирус, запускает сам артрит.
Чем он отличается от ревматоидного артрита у взрослых?
Взрослые, у которых есть это заболевание, обычно имеют симптомы на протяжении всей жизни. Но исследования показывают, что во взрослом возрасте 70% детей с ювенильным идиопатическим артритом перерастают его. У них больше нет симптомов.
Симптомы
Помимо болей в суставах, это может вызвать хроническую лихорадку и анемию, которая представляет собой нехватку эритроцитов. Он также может поражать сердце, легкие, глаза и нервную систему.
Обострения, периоды обострения могут длиться несколько недель. Позже симптомы могут уменьшиться. Среди них:
Позже симптомы могут уменьшиться. Среди них:
- Лихорадка 103 F или выше
- Розовая сыпь, появляющаяся и исчезающая
- Воспаление глаз
- Боль или скованность в суставах
- Хромота
- Отек суставов Проблемы с движениями пальцев или рук
- влияет на такие вещи, как почерк или окраску
- Проблемы с развитием и ростом костей
Различные типы ювенильного идиопатического артрита
Существует три вида. Каждый тип основан на количестве пораженных суставов, симптомах и определенных антителах, которые могут быть в крови.
- Вовлечены четыре или меньше суставов. Врачи называют это малосуставным ювенильным идиопатическим артритом.
Самая распространенная форма. Около половины всех детей с ювенильным идиопатическим артритом имеют этот тип.
Обычно поражает крупные суставы, такие как колени. Чаще всего им болеют девочки до 8 лет.
У некоторых детей с этим типом в крови присутствуют особые белки, называемые антинуклеарными антителами.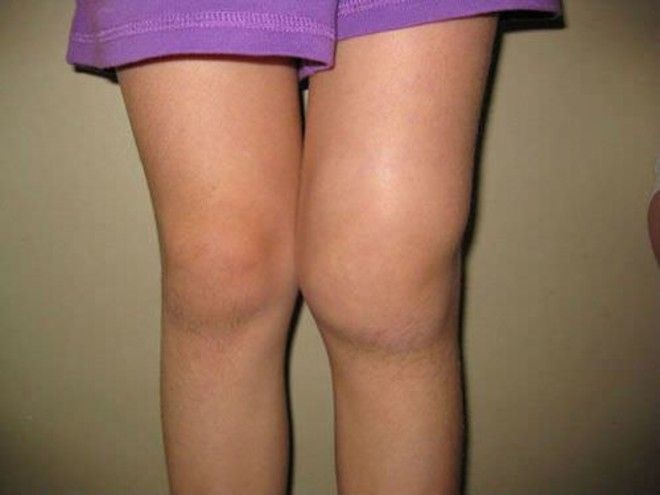 Они более склонны к глазным заболеваниям, таким как ирит, который представляет собой воспаление радужной оболочки или окрашенной части глаза. Они также могут заболеть увеитом, то есть воспалением внутреннего глаза. Эти дети нуждаются в регулярных осмотрах глаз у офтальмолога, врача, который специализируется на заболеваниях глаз.
Они более склонны к глазным заболеваниям, таким как ирит, который представляет собой воспаление радужной оболочки или окрашенной части глаза. Они также могут заболеть увеитом, то есть воспалением внутреннего глаза. Эти дети нуждаются в регулярных осмотрах глаз у офтальмолога, врача, который специализируется на заболеваниях глаз.
Многие дети с этим заболеванием перерастают его во взрослом возрасте. Тем не менее, проблемы со зрением могут продолжаться, а суставные симптомы могут вернуться.
- Поражаются пять или более суставов. Возможно, вы слышали, что это называется полиартикулярным ювенильным идиопатическим артритом.
Около 30% всех детей с ювенильным идиопатическим артритом имеют этот тип. Обычно он поражает мелкие суставы, такие как суставы рук и ног, но иногда может поражать и крупные суставы.
Этот тип ювенильного идиопатического артрита обычно симметричен. Это означает, что он влияет на одни и те же суставы с обеих сторон тела.
У некоторых детей с этим заболеванием в крови присутствует химическое вещество иммунной системы, называемое ревматоидным фактором. Они часто имеют более тяжелую форму состояния.
- Поражает большую часть тела. Врачи могут назвать эту форму «системной».
Признаки этого включают отек суставов, лихорадку и светло-розовую сыпь. Это может поражать сердце, печень, селезенку и лимфатические узлы.
У небольшого процента детей с этим заболеванием развивается артрит суставов. У них может быть тяжелый артрит, который сохраняется во взрослом возрасте.
Диагностика
Ювенильный идиопатический артрит часто трудно диагностировать. Иногда дети, у которых она есть, не жалуются на боль. На самом деле, родители могут не знать о симптомах.
Некоторые симптомы похожи на другие серьезные состояния, такие как инфекции, рак, заболевания костей, болезнь Лайма и волчанка.
Если врач считает, что у ребенка может быть ювенильный идиопатический артрит, он спросит о симптомах и истории болезни семьи. Они проведут медицинский осмотр ребенка, чтобы выявить припухлость суставов, сыпь, признаки воспаления внутренних органов и проблемы с глазами. Они также могут взять образцы крови и суставной жидкости ребенка, а также использовать рентген или другие тесты.
Они проведут медицинский осмотр ребенка, чтобы выявить припухлость суставов, сыпь, признаки воспаления внутренних органов и проблемы с глазами. Они также могут взять образцы крови и суставной жидкости ребенка, а также использовать рентген или другие тесты.
Лечение
Лечение обычно включает медикаментозное лечение и физические упражнения. Цели:
- Остановить воспаление
- Облегчение боли и отека
- Укрепление суставов и помогите им лучше двигаться
- Предотвращение повреждения суставов и других осложнений
препараты
Лекарства от идиопатического идиопатического аририта. (Нестероидные противовоспалительные препараты)
Лекарства могут уменьшить боль, лихорадку и воспаление.
Они бывают в виде жидкости или таблеток. Люди обычно принимают их от одного до 4 раз в день. Некоторыми распространенными НПВП являются аспирин, ибупрофен, напроксен и толметин.
Хотя НПВП облегчают боль и воспаление, они также имеют побочные эффекты. К ним относятся боль в животе, тошнота, рвота, головная боль и анемия. Иногда ваш врач может дать вам другое лекарство для защиты желудка, чтобы вы могли принимать его вместе с НПВП. Это снизит вероятность желудочного кровотечения.
К ним относятся боль в животе, тошнота, рвота, головная боль и анемия. Иногда ваш врач может дать вам другое лекарство для защиты желудка, чтобы вы могли принимать его вместе с НПВП. Это снизит вероятность желудочного кровотечения.
Если ваш ребенок плохо реагирует на НПВП, врач может назначить новый препарат под названием Xatmep. Ксатмеп — первый готовый к применению раствор метотрексата для перорального применения, одобренный для применения у детей с полиартикулярным ювенильным идиопатическим артритом. Агрессивная терапия, это лекарство помогает уменьшить дальнейшее повреждение суставов и помогает сохранить функцию суставов. Побочные эффекты могут включать головокружение, усталость, озноб и лихорадку.
Лекарства, предотвращающие ухудшение состояния
Ваш врач может прописать «БМАРП», что означает противоревматические препараты, модифицирующие заболевание. Они также помогают при тугоподвижности суставов, боли и отеках. Примеры включают гидроксихлорохин (плаквенил), метотрексат и сульфасалазин (азульфидин).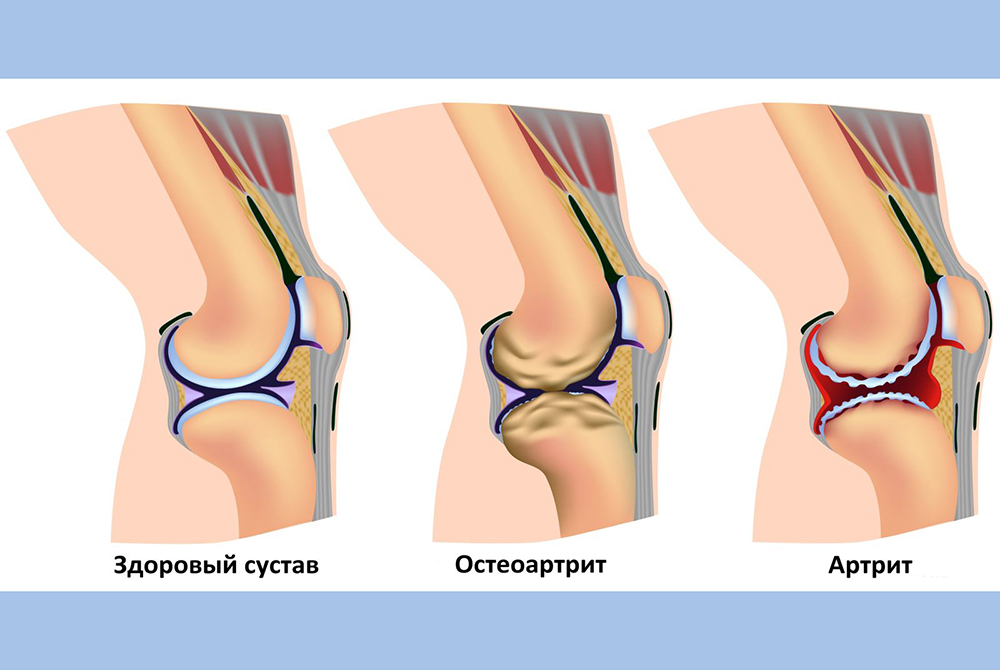
Для начала действия этих лекарств может потребоваться от 3 до 6 месяцев.
Поскольку это сильнодействующие препараты, вашему ребенку потребуется частое обследование для выявления побочных эффектов. Они могут включать анемию, низкий уровень крови и проблемы с почками и печенью. Другими возможными проблемами могут быть боли в животе, диарея, рвота, тошнота, головные боли, сыпь, потеря аппетита и слабость.
«Биологические» препараты для иммунной системы
Эти препараты созданы с помощью генной инженерии для воздействия на иммунную систему. К ним относятся адалимумаб (Хумира), адалимумаб-атто (Амджевита), биоаналог Хумиры, анакинра (Кинерет), этанерцепт (Энбрел), этанерцепт-szzs (Эреизи), биоаналог Энбрела, инфликсимаб (Ремикейд) и инфликсимаб-дииб. (Inflectra), биоаналог Ремикейда.
Если вы их принимаете, у вас больше шансов получить инфекцию, в том числе такие серьезные заболевания, как туберкулез. Некоторые биопрепараты одобрены FDA только для использования у взрослых. Проконсультируйтесь с врачом о том, какие из них подходят для детей.
Проконсультируйтесь с врачом о том, какие из них подходят для детей.
Если вам нужны кортикостероиды
Это сильнодействующие противовоспалительные препараты. Врачи обычно назначают их только в том случае, если другие методы лечения не работают или если состояние тяжелое.
Этот тип стероидов не из тех, которые увеличивают ваши мышцы.
Кортикостероиды выпускаются в виде таблеток или жидкостей и обычно назначаются на короткий период времени и в низких дозах. Серьезные побочные эффекты могут возникнуть, если их принимать слишком долго. К ним относятся задержка роста, язвы, перепады настроения, увеличение веса, «лунообразное лицо», мышечная слабость, высокое кровяное давление, остеопороз, катаракта и инфекции.
Примеры стероидов включают дексаметазон, гидрокортизон, метилпреднизолон, преднизолон и преднизолон.
Упражнения
Упражнения и физическая активность важны для детей с ювенильным идиопатическим артритом. Движение приносит меньше боли, увеличивает силу и поддерживает подвижность суставов.
С помощью физиотерапевтов и эрготерапевтов дети учатся простым способам выполнения повседневных дел. Терапевты обучают их упражнениям для улучшения их гибкости и силы.
Может помочь использование горячих и холодных процедур. Например, теплый компресс может расслабить напряженную мышцу, а пакет со льдом часто уменьшает отек и воспаление.
Терапевты также могут сделать шины для детей, чтобы правильно расположить их суставы и уменьшить боль. Их можно использовать на коленях, запястьях и пальцах, а также ночью во время сна.
Если у вашего ребенка ювенильный идиопатический артрит, поощряйте его выходить на улицу и вести активный образ жизни. Избегайте контактных видов спорта и вместо этого займитесь тем, что не нагружает суставы, например плаванием.
Осложнения
Проблемы с глазами связаны с некоторыми формами ювенильного идиопатического артрита, поэтому следите за проверками зрения вашего ребенка.
Заболевание также может вызывать проблемы со здоровьем полости рта, если поражает челюсть и затрудняет чистку зубов щеткой и зубной нитью.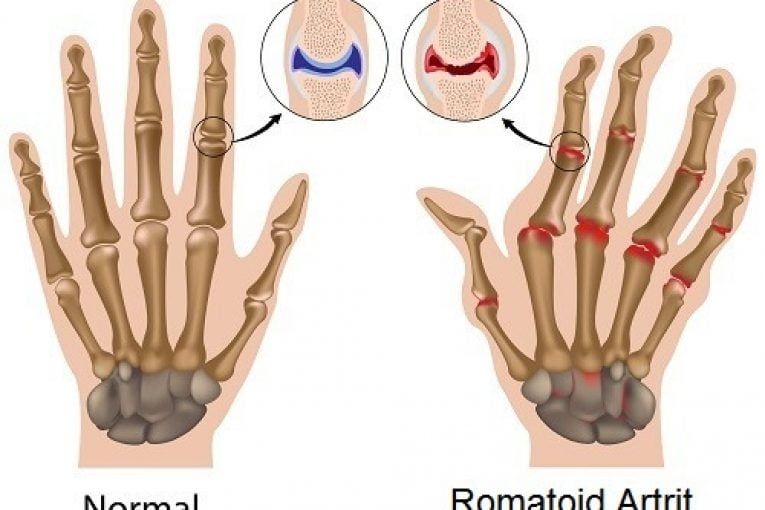 Стоматологи могут порекомендовать специальные зубные щетки и зубную нить, чтобы помочь детям ухаживать за полостью рта.
Стоматологи могут порекомендовать специальные зубные щетки и зубную нить, чтобы помочь детям ухаживать за полостью рта.
Боль в височно-нижнечелюстном суставе (ВНЧС) или челюсти иногда возникает при ювенильном идиопатическом артрите. Определенные упражнения могут помочь при боли в челюсти и тугоподвижности. Если нижняя челюсть развивается неправильно, это может привести к неправильному прикусу. Ортодонт обычно может это исправить. В некоторых случаях может потребоваться хирургическое вмешательство.
Вы также можете узнать у лечащего врача своего ребенка его вес. Некоторым детям с этим заболеванием может потребоваться больше калорий. Другие набирают слишком много веса из-за проблем с активностью или из-за побочных эффектов от лекарств. Дополнительный вес плохо влияет на суставы.
Малосуставной ювенильный ревматоидный артрит: симптомы и прочее
Малосуставной ювенильный ревматоидный артрит является наиболее распространенным типом ювенильного ревматоидного артрита. Заболевание поражает детей до 16 лет. Симптомы включают боль и отек коленей и других крупных суставов. Но лечение может помочь уменьшить боль у детей и улучшить их повседневную деятельность.
Заболевание поражает детей до 16 лет. Симптомы включают боль и отек коленей и других крупных суставов. Но лечение может помочь уменьшить боль у детей и улучшить их повседневную деятельность.
В этой статье мы более подробно рассмотрим малосуставной ювенильный ревматоидный артрит, включая причины, симптомы, диагностику и лечение.
Два названия для одного состояния
Малосуставной ювенильный ревматоидный артрит — это старое название состояния, которое теперь иногда называют олигоартикулярным ювенильным идиопатическим артритом (ЮИА). Хотя вы, вероятно, все еще будете использовать оба имени, каждое из них относится к одному и тому же состоянию.
Малосуставной ювенильный ревматоидный артрит (ЮРА) является формой ювенильного идиопатического артрита (ЮИА). Олигоартикулярный ЮИА — новое название этого состояния.
Все формы ЮИА вызывают отек и воспаление суставов у детей до 16 лет. Диагноз ПЮРА означает поражение четырех или менее суставов. PJRA обычно вызывает воспаление в коленях или других крупных суставах. Около половины детей с ЮИА имеют ПЮРА.
Около половины детей с ЮИА имеют ПЮРА.
PJRA часто проходит быстро, не вызывая повреждения суставов. Когда PJRA длится дольше 6 месяцев, это называется персистирующим олигоартритом. Когда ПЮРА длится более 6 месяцев и начинает поражать более четырех суставов, это называется расширенным олигоартикулярным ЮИА. Примерно у трети детей с ПЮРА разовьется распространенный олигоартикулярный ЮИА.
Малосуставной ювенильный ревматоидный артрит в сравнении с полиартикулярным ювенильным ревматоидным артритом
PJRA отличается от полиартикулярного ювенильного ревматоидного артрита. При полиартикулярном ювенильном ревматоидном артрите у ребенка поражаются не менее пяти суставов. К ним часто относятся мелкие суставы, например, суставы рук и ног ребенка. Около 50% детей с ЮИА страдают полиартикулярным ювенильным ревматоидным артритом.
PJRA еще не имеет известной причины. Но, как и все формы ревматоидного артрита, PJRA является аутоиммунным заболеванием. Аутоиммунные состояния возникают, когда что-то заставляет вашу иммунную систему атаковать ваши здоровые клетки и ткани.
Факторы риска
PJRA иногда может передаваться по наследству. Существует связь между PJRA и унаследованным геном, называемым HLA-антигеном DR4. Исследователи считают, что у людей с этим геном чаще развивается PJRA.
Другие факторы риска включают:
- Развитие инфекции. Инфекция или болезнь могут вызвать PJRA у детей, особенно если у них есть антиген HLA DR4. Но необходимо провести дополнительные исследования этой связи.
- Быть девушкой. Вероятность развития ПЯРА у девочек может быть выше, чем у мальчиков.
- Девочка младше 7 лет. Девочки в возрасте от 2 до 7 лет могут быть более склонны к развитию PJRA.
- Быть мальчиком старше 8 лет. У мальчиков может быть повышенный шанс столкнуться с PJRA после 8 лет.
Пиковое число новых случаев PJRA приходится на возраст от 2 до 3 лет. Состояние редко наблюдается после 10 лет.
Симптомы PJRA могут различаться в зависимости от ребенка и пораженных суставов. Ребенок с PJRA обычно хромает по утрам и может упоминать или не упоминать о боли. Детей часто приводят к врачу из-за опухшего колена.
Ребенок с PJRA обычно хромает по утрам и может упоминать или не упоминать о боли. Детей часто приводят к врачу из-за опухшего колена.
У некоторых детей симптомы проявляются ежедневно, но у других симптомы проявляются только во время эпизодов или обострений их PJRA. Симптомы включают:
- опухшие коленные, плечевые, локтевые, голеностопные или другие суставы
- болезненные и скованные суставы по утрам или после сна
- трудности при использовании суставов
- суставы теплые, красные или обесцвеченные
- уменьшились аппетит
- усталость
- воспаление глаз
- проблемы с набором веса
Сейчас нет единого теста для PJRA. Вместо этого врачи изучат симптомы и историю болезни вашего ребенка. Будут проведены тесты, чтобы исключить другие условия.
Врач вашего ребенка может направить к специалисту, называемому детским ревматологом, для подтверждения диагноза PJRA. Как правило, PJRA может быть диагностирован только у детей в возрасте до 16 лет, у которых симптомы наблюдаются не менее 6 недель.
Следующие тесты могут быть выполнены для подтверждения или исключения других состояний:
Анализ крови
Вероятно, у вашего ребенка будет взят анализ крови. Антитела, которые часто наблюдаются при других типах ревматоидного артрита, таких как ревматоидный фактор (РФ), обычно отрицательны. Антинуклеарные антитела (ANA) могут быть положительными при PJRA, что может увеличить вероятность воспаления глаз (иритоциклит/увеит).
Другие тесты могут быть проведены для поиска отклонений, которые могут указывать на другие состояния, такие как болезнь Лайма, злокачественные новообразования и другие типы артрита. Маркеры воспаления также могут быть повышены, включая С-реактивный белок (СРБ) и скорость оседания эритроцитов (СОЭ).
Общий анализ крови (CBC) или тесты на количество лейкоцитов будут искать повышенные лейкоциты, которые указывают на инфекцию, , а также искать анемию, которую можно увидеть при PJRA.
Визуализирующие обследования
Ваш врач может назначить рентген или МРТ для получения изображений мышц, органов и костей вашего ребенка с близкого расстояния. Эти изображения могут показать повреждение и воспаление, что может помочь в постановке диагноза.
Эти изображения могут показать повреждение и воспаление, что может помочь в постановке диагноза.
Аспирация сустава
Аспирация сустава — это тест, который проводится путем введения полой иглы в сустав для удаления жидкости, называемой синовиальной жидкостью. Этот тест может быть сделан, если есть подозрение на инфекцию.
Лечение PJRA зависит от ребенка. При разработке плана лечения врачи учитывают возраст, симптомы и общее состояние здоровья вашего ребенка. Лечение будет сосредоточено на уменьшении боли и управлении симптомами.
Лечение может включать:
- Нестероидные противовоспалительные препараты (НПВП). НПВП могут помочь уменьшить воспаление и боль.
- Кортикостероидные препараты. Внутрисуставные инъекции глюкокортикоидов могут уменьшить воспаление и уменьшить боль у детей с тяжелыми симптомами PJRA.
- Болезнь-модифицирующие противоревматические препараты (БМАРП). Небиологические БПВП, такие как метотрексат, сульфасалазин или лефлуномид, помогают справиться с воспалением и уменьшить симптомы.

- Биопрепараты. Биопрепараты, такие как блокаторы фактора некроза опухоли (ФНО), могут успокоить иммунную систему вашего ребенка. Это может быть вариантом, если другие лекарства не помогают.
- Физиотерапия и трудотерапия. Сеансы физиотерапии и трудотерапии могут помочь вашему ребенку улучшить силу и способность выполнять повседневные задачи, такие как одевание и купание.
- Проверка зрения. Дети с PJRA могут чаще испытывать воспаление глаз. Регулярные осмотры глаз могут помочь выявить и устранить любые проблемы.
- Диета и контроль веса. Поддержание умеренного веса может уменьшить симптомы PJRA. Противовоспалительная диета также может помочь справиться с болью.
- Домашнее обезболивающее . Много отдыхайте, принимайте теплые ванны при боли в суставах и прикладывайте пакеты со льдом, чтобы помочь вашему ребенку справиться с болью дома.
- Упражнения с низкой ударной нагрузкой.
 Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
Перспективы PJRA могут быть разными. Некоторые дети полностью выздоравливают в течение нескольких месяцев. Другие дети могут иметь симптомы в течение многих лет или симптомы, которые ухудшаются с возрастом. Ухудшение симптомов может привести к осложнениям в отношении роста костей, здоровья глаз и даже функции органов.
Но лечение может помочь детям с PJRA справиться с симптомами и предотвратить осложнения. Детский ревматолог вашего ребенка может разработать план лечения, направленный на купирование боли и улучшение способности вашего ребенка выполнять повседневные действия. Многие дети с PJRA могут справляться со своими симптомами, посещать школу и заниматься другими делами.
PJRA — это разновидность ювенильного ревматоидного артрита. Состояние также называют олигоартикулярным ЮИА.
Около половины детей с ювенильным ревматоидным артритом имеют ПЮРА. PJRA обычно поражает крупные суставы, такие как колени и плечи. Это вызывает отек, боль и скованность.
PJRA обычно поражает крупные суставы, такие как колени и плечи. Это вызывает отек, боль и скованность.
PJRA возникает у детей в возрасте до 16 лет, и его можно лечить с помощью комбинации обезболивающих препаратов и физиотерапии. Некоторые дети выздоравливают от PJRA без каких-либо осложнений, но у других детей симптомы могут ухудшаться по мере взросления. Но лечение может помочь детям с PJRA справиться со своими симптомами и улучшить выполнение повседневных задач.
Малосуставной ювенильный ревматоидный артрит: симптомы и прочее
Малосуставной ювенильный ревматоидный артрит является наиболее распространенным типом ювенильного ревматоидного артрита. Заболевание поражает детей до 16 лет. Симптомы включают боль и отек коленей и других крупных суставов. Но лечение может помочь уменьшить боль у детей и улучшить их повседневную деятельность.
В этой статье мы более подробно рассмотрим малосуставной ювенильный ревматоидный артрит, включая причины, симптомы, диагностику и лечение.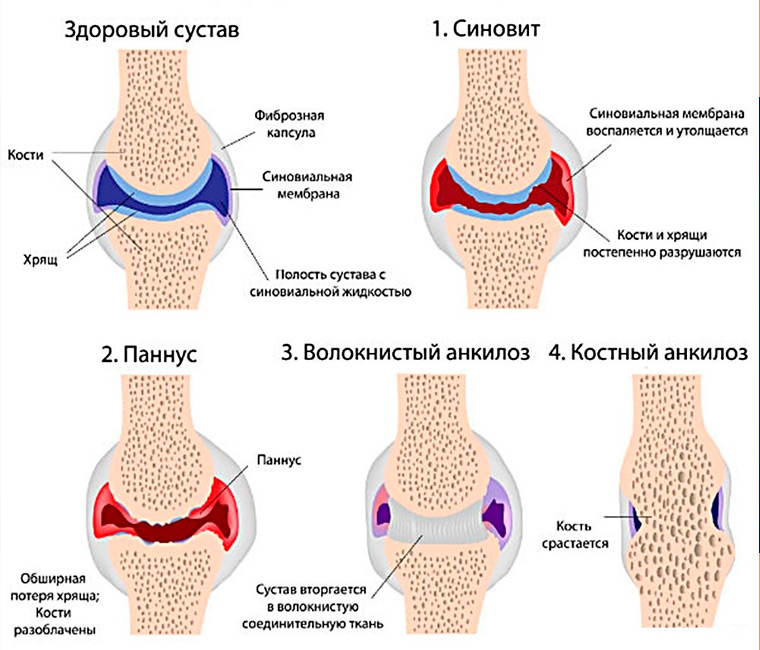
Два названия для одного состояния
Малосуставной ювенильный ревматоидный артрит — старое название состояния, которое теперь иногда называют олигоартикулярным ювенильным идиопатическим артритом (ЮИА). Хотя вы, вероятно, все еще будете использовать оба имени, каждое из них относится к одному и тому же состоянию.
Малосуставной ювенильный ревматоидный артрит (ЮРА) является формой ювенильного идиопатического артрита (ЮИА). Олигоартикулярный ЮИА — новое название этого состояния.
Все формы ЮИА вызывают отек и воспаление суставов у детей до 16 лет. Диагноз ПЮРА означает поражение четырех или менее суставов. PJRA обычно вызывает воспаление в коленях или других крупных суставах. Около половины детей с ЮИА имеют ПЮРА.
PJRA часто проходит быстро, не вызывая повреждения суставов. Когда PJRA длится дольше 6 месяцев, это называется персистирующим олигоартритом. Когда ПЮРА длится более 6 месяцев и начинает поражать более четырех суставов, это называется расширенным олигоартикулярным ЮИА.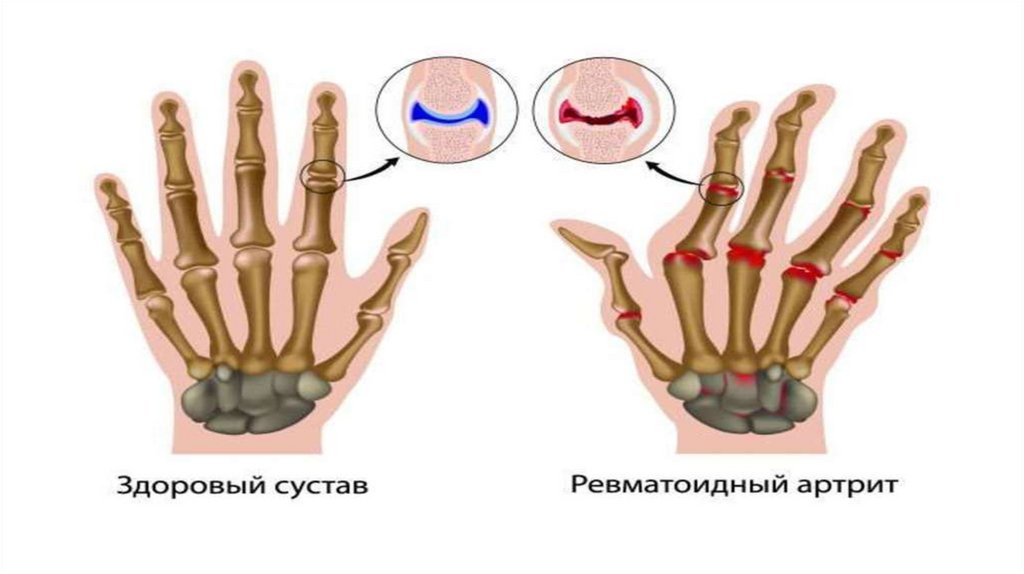 Примерно у трети детей с ПЮРА разовьется распространенный олигоартикулярный ЮИА.
Примерно у трети детей с ПЮРА разовьется распространенный олигоартикулярный ЮИА.
Малосуставной ювенильный ревматоидный артрит в сравнении с полиартикулярным ювенильным ревматоидным артритом
PJRA отличается от полиартикулярного ювенильного ревматоидного артрита. При полиартикулярном ювенильном ревматоидном артрите у ребенка поражаются не менее пяти суставов. К ним часто относятся мелкие суставы, например, суставы рук и ног ребенка. Около 50% детей с ЮИА страдают полиартикулярным ювенильным ревматоидным артритом.
PJRA еще не имеет известной причины. Но, как и все формы ревматоидного артрита, PJRA является аутоиммунным заболеванием. Аутоиммунные состояния возникают, когда что-то заставляет вашу иммунную систему атаковать ваши здоровые клетки и ткани.
Факторы риска
PJRA иногда может передаваться по наследству. Существует связь между PJRA и унаследованным геном, называемым HLA-антигеном DR4. Исследователи считают, что у людей с этим геном чаще развивается PJRA.
Другие факторы риска включают:
- Развитие инфекции. Инфекция или болезнь могут вызвать PJRA у детей, особенно если у них есть антиген HLA DR4. Но необходимо провести дополнительные исследования этой связи.
- Быть девушкой. Вероятность развития ПЯРА у девочек может быть выше, чем у мальчиков.
- Девочка младше 7 лет. Девочки в возрасте от 2 до 7 лет могут быть более склонны к развитию PJRA.
- Быть мальчиком старше 8 лет. У мальчиков может быть повышенный шанс столкнуться с PJRA после 8 лет.
Пиковое число новых случаев PJRA приходится на возраст от 2 до 3 лет. Состояние редко наблюдается после 10 лет.
Симптомы PJRA могут различаться в зависимости от ребенка и пораженных суставов. Ребенок с PJRA обычно хромает по утрам и может упоминать или не упоминать о боли. Детей часто приводят к врачу из-за опухшего колена.
У некоторых детей симптомы проявляются ежедневно, но у других симптомы проявляются только во время эпизодов или обострений их PJRA. Симптомы включают:
Симптомы включают:
- опухшие коленные, плечевые, локтевые, голеностопные или другие суставы
- болезненные и тугоподвижные суставы по утрам или после сна
- трудности при использовании суставов
- суставы горячие, красные или обесцвеченные
- снижение аппетита
- усталость
- воспаление глаз
- проблемы с набором веса
В настоящее время нет единого теста на PJRA. Вместо этого врачи изучат симптомы и историю болезни вашего ребенка. Будут проведены тесты, чтобы исключить другие условия.
Врач вашего ребенка может направить к специалисту, называемому детским ревматологом, для подтверждения диагноза PJRA. Как правило, PJRA может быть диагностирован только у детей в возрасте до 16 лет, у которых симптомы наблюдаются не менее 6 недель.
Для подтверждения или исключения других заболеваний могут быть проведены следующие анализы:
Анализ крови
Вероятно, у вашего ребенка будет взят анализ крови.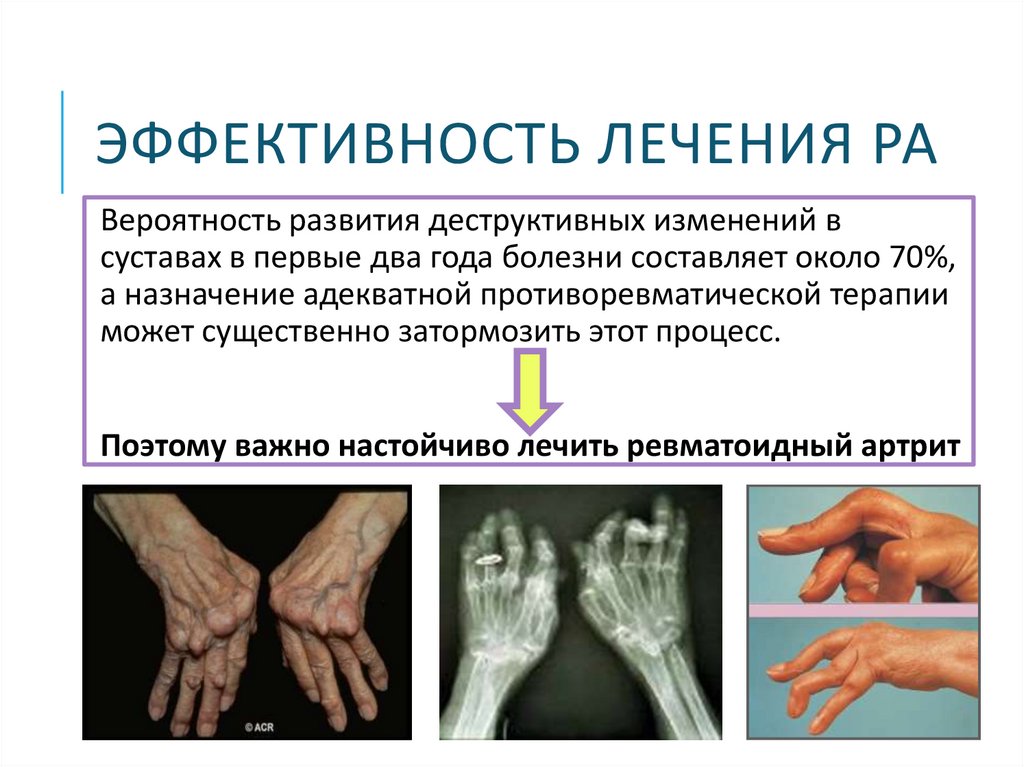 Антитела, которые часто наблюдаются при других типах ревматоидного артрита, таких как ревматоидный фактор (РФ), обычно отрицательны. Антинуклеарные антитела (ANA) могут быть положительными при PJRA, что может увеличить вероятность воспаления глаз (иритоциклит/увеит).
Антитела, которые часто наблюдаются при других типах ревматоидного артрита, таких как ревматоидный фактор (РФ), обычно отрицательны. Антинуклеарные антитела (ANA) могут быть положительными при PJRA, что может увеличить вероятность воспаления глаз (иритоциклит/увеит).
Другие тесты могут быть проведены для поиска отклонений, которые могут указывать на другие состояния, такие как болезнь Лайма, злокачественные новообразования и другие типы артрита. Маркеры воспаления также могут быть повышены, включая С-реактивный белок (СРБ) и скорость оседания эритроцитов (СОЭ).
Общий анализ крови (CBC) или тесты на количество лейкоцитов будут искать повышенные лейкоциты, которые указывают на инфекцию, , а также искать анемию, которую можно увидеть при PJRA.
Визуальные тесты
Ваш врач может назначить рентген или МРТ, чтобы получить изображения мышц, органов и костей вашего ребенка крупным планом. Эти изображения могут показать повреждение и воспаление, что может помочь в постановке диагноза.
Аспирация сустава
Аспирация сустава — это тест, который проводится путем введения полой иглы в сустав для удаления жидкости, называемой синовиальной жидкостью. Этот тест может быть сделан, если есть подозрение на инфекцию.
Лечение PJRA зависит от ребенка. При разработке плана лечения врачи учитывают возраст, симптомы и общее состояние здоровья вашего ребенка. Лечение будет сосредоточено на уменьшении боли и управлении симптомами.
Лечение может включать:
- Нестероидные противовоспалительные препараты (НПВП). НПВП могут помочь уменьшить воспаление и боль.
- Кортикостероидные препараты. Внутрисуставные инъекции глюкокортикоидов могут уменьшить воспаление и уменьшить боль у детей с тяжелыми симптомами PJRA.
- Болезнь-модифицирующие противоревматические препараты (БМАРП). Небиологические БПВП, такие как метотрексат, сульфасалазин или лефлуномид, помогают справиться с воспалением и уменьшить симптомы.

- Биопрепараты. Биопрепараты, такие как блокаторы фактора некроза опухоли (ФНО), могут успокоить иммунную систему вашего ребенка. Это может быть вариантом, если другие лекарства не помогают.
- Физиотерапия и трудотерапия. Сеансы физиотерапии и трудотерапии могут помочь вашему ребенку улучшить силу и способность выполнять повседневные задачи, такие как одевание и купание.
- Проверка зрения. Дети с PJRA могут чаще испытывать воспаление глаз. Регулярные осмотры глаз могут помочь выявить и устранить любые проблемы.
- Диета и контроль веса. Поддержание умеренного веса может уменьшить симптомы PJRA. Противовоспалительная диета также может помочь справиться с болью.
- Домашнее обезболивающее . Много отдыхайте, принимайте теплые ванны при боли в суставах и прикладывайте пакеты со льдом, чтобы помочь вашему ребенку справиться с болью дома.
- Упражнения с низкой ударной нагрузкой.
 Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
Перспективы PJRA могут быть разными. Некоторые дети полностью выздоравливают в течение нескольких месяцев. Другие дети могут иметь симптомы в течение многих лет или симптомы, которые ухудшаются с возрастом. Ухудшение симптомов может привести к осложнениям в отношении роста костей, здоровья глаз и даже функции органов.
Но лечение может помочь детям с PJRA справиться с симптомами и предотвратить осложнения. Детский ревматолог вашего ребенка может разработать план лечения, направленный на купирование боли и улучшение способности вашего ребенка выполнять повседневные действия. Многие дети с PJRA могут справляться со своими симптомами, посещать школу и заниматься другими делами.
PJRA — это разновидность ювенильного ревматоидного артрита. Состояние также называют олигоартикулярным ЮИА.
Около половины детей с ювенильным ревматоидным артритом имеют ПЮРА. PJRA обычно поражает крупные суставы, такие как колени и плечи. Это вызывает отек, боль и скованность.
PJRA обычно поражает крупные суставы, такие как колени и плечи. Это вызывает отек, боль и скованность.
PJRA возникает у детей в возрасте до 16 лет, и его можно лечить с помощью комбинации обезболивающих препаратов и физиотерапии. Некоторые дети выздоравливают от PJRA без каких-либо осложнений, но у других детей симптомы могут ухудшаться по мере взросления. Но лечение может помочь детям с PJRA справиться со своими симптомами и улучшить выполнение повседневных задач.
Малосуставной ювенильный ревматоидный артрит: симптомы и прочее
Малосуставной ювенильный ревматоидный артрит является наиболее распространенным типом ювенильного ревматоидного артрита. Заболевание поражает детей до 16 лет. Симптомы включают боль и отек коленей и других крупных суставов. Но лечение может помочь уменьшить боль у детей и улучшить их повседневную деятельность.
В этой статье мы более подробно рассмотрим малосуставной ювенильный ревматоидный артрит, включая причины, симптомы, диагностику и лечение.
Два названия для одного состояния
Малосуставной ювенильный ревматоидный артрит — это старое название состояния, которое теперь иногда называют олигоартикулярным ювенильным идиопатическим артритом (ЮИА). Хотя вы, вероятно, все еще будете использовать оба имени, каждое из них относится к одному и тому же состоянию.
Малосуставной ювенильный ревматоидный артрит (ЮРА) является формой ювенильного идиопатического артрита (ЮИА). Олигоартикулярный ЮИА — новое название этого состояния.
Все формы ЮИА вызывают отек и воспаление суставов у детей до 16 лет. Диагноз ПЮРА означает поражение четырех или менее суставов. PJRA обычно вызывает воспаление в коленях или других крупных суставах. Около половины детей с ЮИА имеют ПЮРА.
PJRA часто проходит быстро, не вызывая повреждения суставов. Когда PJRA длится дольше 6 месяцев, это называется персистирующим олигоартритом. Когда ПЮРА длится более 6 месяцев и начинает поражать более четырех суставов, это называется расширенным олигоартикулярным ЮИА. Примерно у трети детей с ПЮРА разовьется распространенный олигоартикулярный ЮИА.
Примерно у трети детей с ПЮРА разовьется распространенный олигоартикулярный ЮИА.
Малосуставной ювенильный ревматоидный артрит в сравнении с полиартикулярным ювенильным ревматоидным артритом
PJRA отличается от полиартикулярного ювенильного ревматоидного артрита. При полиартикулярном ювенильном ревматоидном артрите у ребенка поражаются не менее пяти суставов. К ним часто относятся мелкие суставы, например, суставы рук и ног ребенка. Около 50% детей с ЮИА страдают полиартикулярным ювенильным ревматоидным артритом.
PJRA еще не имеет известной причины. Но, как и все формы ревматоидного артрита, PJRA является аутоиммунным заболеванием. Аутоиммунные состояния возникают, когда что-то заставляет вашу иммунную систему атаковать ваши здоровые клетки и ткани.
Факторы риска
PJRA иногда может передаваться по наследству. Существует связь между PJRA и унаследованным геном, называемым HLA-антигеном DR4. Исследователи считают, что у людей с этим геном чаще развивается PJRA.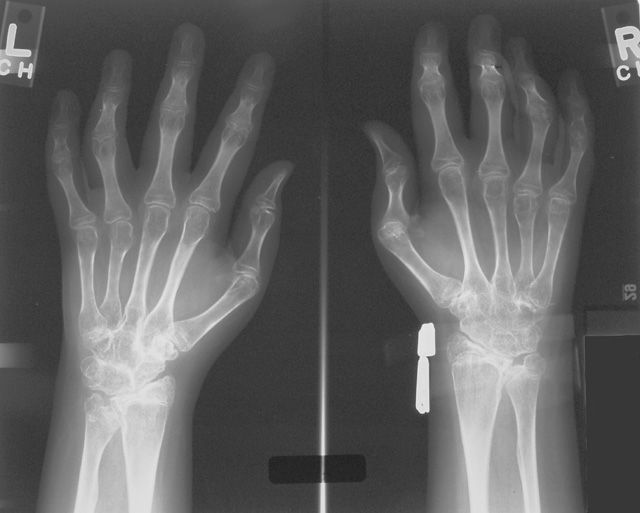
Другие факторы риска включают:
- Развитие инфекции. Инфекция или болезнь могут вызвать PJRA у детей, особенно если у них есть антиген HLA DR4. Но необходимо провести дополнительные исследования этой связи.
- Быть девушкой. Вероятность развития ПЯРА у девочек может быть выше, чем у мальчиков.
- Девочка младше 7 лет. Девочки в возрасте от 2 до 7 лет могут быть более склонны к развитию PJRA.
- Быть мальчиком старше 8 лет. У мальчиков может быть повышенный шанс столкнуться с PJRA после 8 лет.
Пиковое число новых случаев PJRA приходится на возраст от 2 до 3 лет. Состояние редко наблюдается после 10 лет.
Симптомы PJRA могут различаться в зависимости от ребенка и пораженных суставов. Ребенок с PJRA обычно хромает по утрам и может упоминать или не упоминать о боли. Детей часто приводят к врачу из-за опухшего колена.
У некоторых детей симптомы проявляются ежедневно, но у других симптомы проявляются только во время эпизодов или обострений их PJRA. Симптомы включают:
Симптомы включают:
- опухшие коленные, плечевые, локтевые, голеностопные или другие суставы
- болезненные и скованные суставы по утрам или после сна
- трудности при использовании суставов
- суставы теплые, красные или обесцвеченные
- уменьшились аппетит
- усталость
- воспаление глаз
- проблемы с набором веса
Сейчас нет единого теста для PJRA. Вместо этого врачи изучат симптомы и историю болезни вашего ребенка. Будут проведены тесты, чтобы исключить другие условия.
Врач вашего ребенка может направить к специалисту, называемому детским ревматологом, для подтверждения диагноза PJRA. Как правило, PJRA может быть диагностирован только у детей в возрасте до 16 лет, у которых симптомы наблюдаются не менее 6 недель.
Следующие тесты могут быть выполнены для подтверждения или исключения других состояний:
Анализ крови
Вероятно, у вашего ребенка будет взят анализ крови.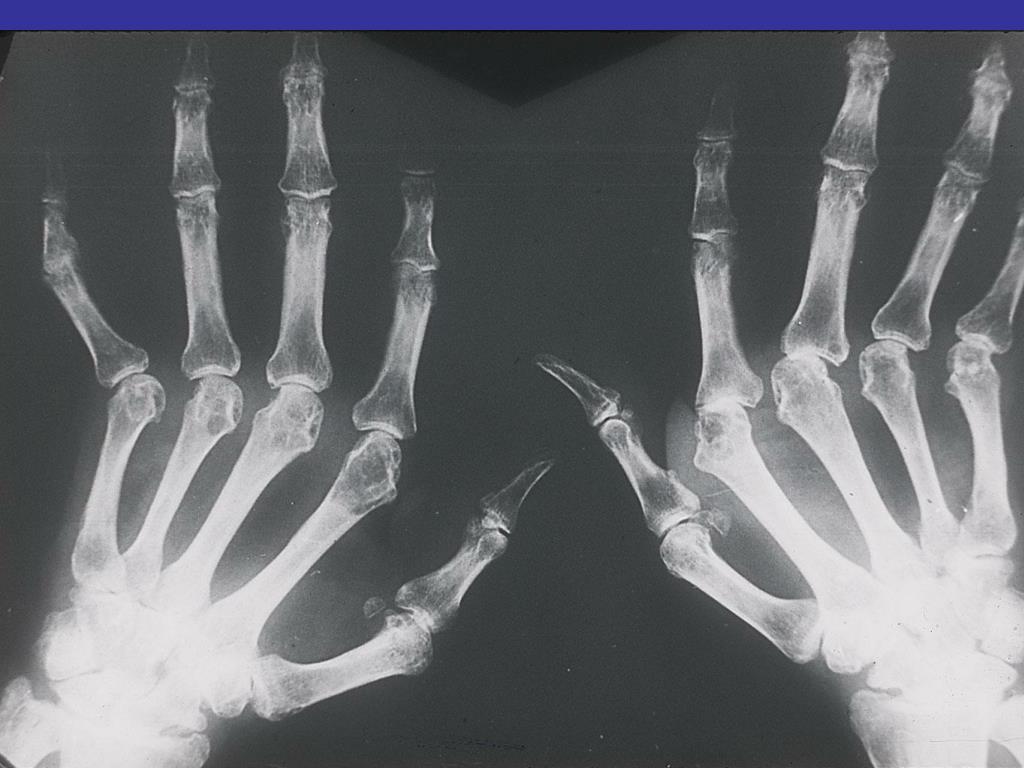 Антитела, которые часто наблюдаются при других типах ревматоидного артрита, таких как ревматоидный фактор (РФ), обычно отрицательны. Антинуклеарные антитела (ANA) могут быть положительными при PJRA, что может увеличить вероятность воспаления глаз (иритоциклит/увеит).
Антитела, которые часто наблюдаются при других типах ревматоидного артрита, таких как ревматоидный фактор (РФ), обычно отрицательны. Антинуклеарные антитела (ANA) могут быть положительными при PJRA, что может увеличить вероятность воспаления глаз (иритоциклит/увеит).
Другие тесты могут быть проведены для поиска отклонений, которые могут указывать на другие состояния, такие как болезнь Лайма, злокачественные новообразования и другие типы артрита. Маркеры воспаления также могут быть повышены, включая С-реактивный белок (СРБ) и скорость оседания эритроцитов (СОЭ).
Общий анализ крови (CBC) или тесты на количество лейкоцитов будут искать повышенные лейкоциты, которые указывают на инфекцию, , а также искать анемию, которую можно увидеть при PJRA.
Визуализирующие обследования
Ваш врач может назначить рентген или МРТ для получения изображений мышц, органов и костей вашего ребенка с близкого расстояния. Эти изображения могут показать повреждение и воспаление, что может помочь в постановке диагноза.
Аспирация сустава
Аспирация сустава — это тест, который проводится путем введения полой иглы в сустав для удаления жидкости, называемой синовиальной жидкостью. Этот тест может быть сделан, если есть подозрение на инфекцию.
Лечение PJRA зависит от ребенка. При разработке плана лечения врачи учитывают возраст, симптомы и общее состояние здоровья вашего ребенка. Лечение будет сосредоточено на уменьшении боли и управлении симптомами.
Лечение может включать:
- Нестероидные противовоспалительные препараты (НПВП). НПВП могут помочь уменьшить воспаление и боль.
- Кортикостероидные препараты. Внутрисуставные инъекции глюкокортикоидов могут уменьшить воспаление и уменьшить боль у детей с тяжелыми симптомами PJRA.
- Болезнь-модифицирующие противоревматические препараты (БМАРП). Небиологические БПВП, такие как метотрексат, сульфасалазин или лефлуномид, помогают справиться с воспалением и уменьшить симптомы.

- Биопрепараты. Биопрепараты, такие как блокаторы фактора некроза опухоли (ФНО), могут успокоить иммунную систему вашего ребенка. Это может быть вариантом, если другие лекарства не помогают.
- Физиотерапия и трудотерапия. Сеансы физиотерапии и трудотерапии могут помочь вашему ребенку улучшить силу и способность выполнять повседневные задачи, такие как одевание и купание.
- Проверка зрения. Дети с PJRA могут чаще испытывать воспаление глаз. Регулярные осмотры глаз могут помочь выявить и устранить любые проблемы.
- Диета и контроль веса. Поддержание умеренного веса может уменьшить симптомы PJRA. Противовоспалительная диета также может помочь справиться с болью.
- Домашнее обезболивающее . Много отдыхайте, принимайте теплые ванны при боли в суставах и прикладывайте пакеты со льдом, чтобы помочь вашему ребенку справиться с болью дома.
- Упражнения с низкой ударной нагрузкой.
 Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
Перспективы PJRA могут быть разными. Некоторые дети полностью выздоравливают в течение нескольких месяцев. Другие дети могут иметь симптомы в течение многих лет или симптомы, которые ухудшаются с возрастом. Ухудшение симптомов может привести к осложнениям в отношении роста костей, здоровья глаз и даже функции органов.
Но лечение может помочь детям с PJRA справиться с симптомами и предотвратить осложнения. Детский ревматолог вашего ребенка может разработать план лечения, направленный на купирование боли и улучшение способности вашего ребенка выполнять повседневные действия. Многие дети с PJRA могут справляться со своими симптомами, посещать школу и заниматься другими делами.
PJRA — это разновидность ювенильного ревматоидного артрита. Состояние также называют олигоартикулярным ЮИА.
Около половины детей с ювенильным ревматоидным артритом имеют ПЮРА. PJRA обычно поражает крупные суставы, такие как колени и плечи. Это вызывает отек, боль и скованность.
PJRA обычно поражает крупные суставы, такие как колени и плечи. Это вызывает отек, боль и скованность.
PJRA возникает у детей в возрасте до 16 лет, и его можно лечить с помощью комбинации обезболивающих препаратов и физиотерапии. Некоторые дети выздоравливают от PJRA без каких-либо осложнений, но у других детей симптомы могут ухудшаться по мере взросления. Но лечение может помочь детям с PJRA справиться со своими симптомами и улучшить выполнение повседневных задач.
Малосуставной ювенильный ревматоидный артрит: симптомы и прочее
Малосуставной ювенильный ревматоидный артрит является наиболее распространенным типом ювенильного ревматоидного артрита. Заболевание поражает детей до 16 лет. Симптомы включают боль и отек коленей и других крупных суставов. Но лечение может помочь уменьшить боль у детей и улучшить их повседневную деятельность.
В этой статье мы более подробно рассмотрим малосуставной ювенильный ревматоидный артрит, включая причины, симптомы, диагностику и лечение.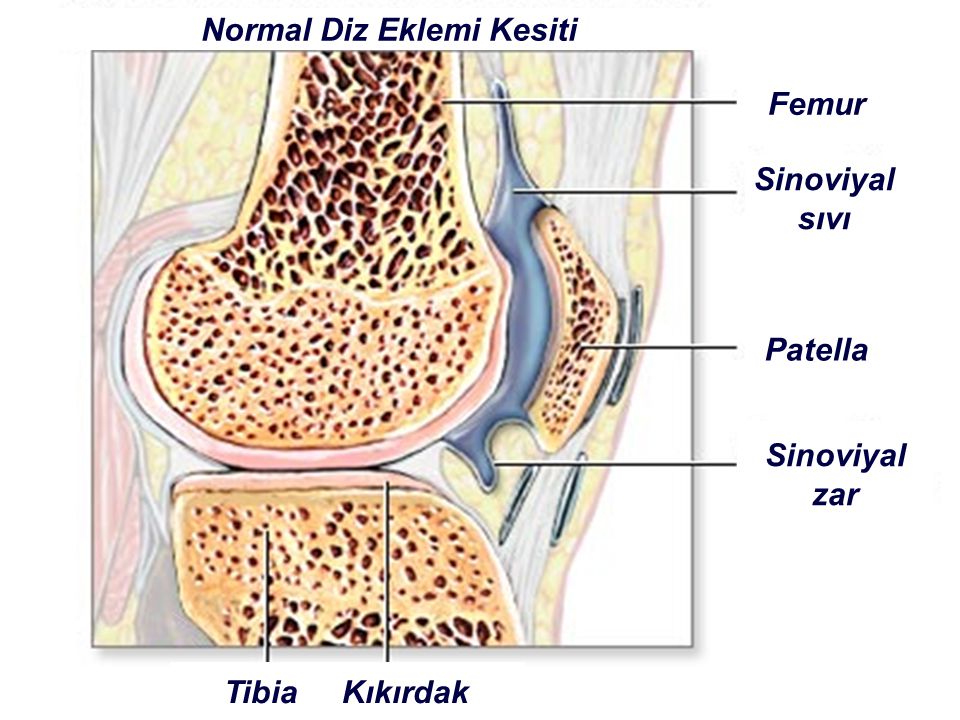
Два названия для одного состояния
Малосуставной ювенильный ревматоидный артрит — старое название состояния, которое теперь иногда называют олигоартикулярным ювенильным идиопатическим артритом (ЮИА). Хотя вы, вероятно, все еще будете использовать оба имени, каждое из них относится к одному и тому же состоянию.
Малосуставной ювенильный ревматоидный артрит (ЮРА) является формой ювенильного идиопатического артрита (ЮИА). Олигоартикулярный ЮИА — новое название этого состояния.
Все формы ЮИА вызывают отек и воспаление суставов у детей до 16 лет. Диагноз ПЮРА означает поражение четырех или менее суставов. PJRA обычно вызывает воспаление в коленях или других крупных суставах. Около половины детей с ЮИА имеют ПЮРА.
PJRA часто проходит быстро, не вызывая повреждения суставов. Когда PJRA длится дольше 6 месяцев, это называется персистирующим олигоартритом. Когда ПЮРА длится более 6 месяцев и начинает поражать более четырех суставов, это называется расширенным олигоартикулярным ЮИА. Примерно у трети детей с ПЮРА разовьется распространенный олигоартикулярный ЮИА.
Примерно у трети детей с ПЮРА разовьется распространенный олигоартикулярный ЮИА.
Малосуставной ювенильный ревматоидный артрит в сравнении с полиартикулярным ювенильным ревматоидным артритом
PJRA отличается от полиартикулярного ювенильного ревматоидного артрита. При полиартикулярном ювенильном ревматоидном артрите у ребенка поражаются не менее пяти суставов. К ним часто относятся мелкие суставы, например, суставы рук и ног ребенка. Около 50% детей с ЮИА страдают полиартикулярным ювенильным ревматоидным артритом.
PJRA еще не имеет известной причины. Но, как и все формы ревматоидного артрита, PJRA является аутоиммунным заболеванием. Аутоиммунные состояния возникают, когда что-то заставляет вашу иммунную систему атаковать ваши здоровые клетки и ткани.
Факторы риска
PJRA иногда может передаваться по наследству. Существует связь между PJRA и унаследованным геном, называемым HLA-антигеном DR4. Исследователи считают, что у людей с этим геном чаще развивается PJRA.
Другие факторы риска включают:
- Развитие инфекции. Инфекция или болезнь могут вызвать PJRA у детей, особенно если у них есть антиген HLA DR4. Но необходимо провести дополнительные исследования этой связи.
- Быть девушкой. Вероятность развития ПЯРА у девочек может быть выше, чем у мальчиков.
- Девочка младше 7 лет. Девочки в возрасте от 2 до 7 лет могут быть более склонны к развитию PJRA.
- Быть мальчиком старше 8 лет. У мальчиков может быть повышенный шанс столкнуться с PJRA после 8 лет.
Пиковое число новых случаев PJRA приходится на возраст от 2 до 3 лет. Состояние редко наблюдается после 10 лет.
Симптомы PJRA могут различаться в зависимости от ребенка и пораженных суставов. Ребенок с PJRA обычно хромает по утрам и может упоминать или не упоминать о боли. Детей часто приводят к врачу из-за опухшего колена.
У некоторых детей симптомы проявляются ежедневно, но у других симптомы проявляются только во время эпизодов или обострений их PJRA.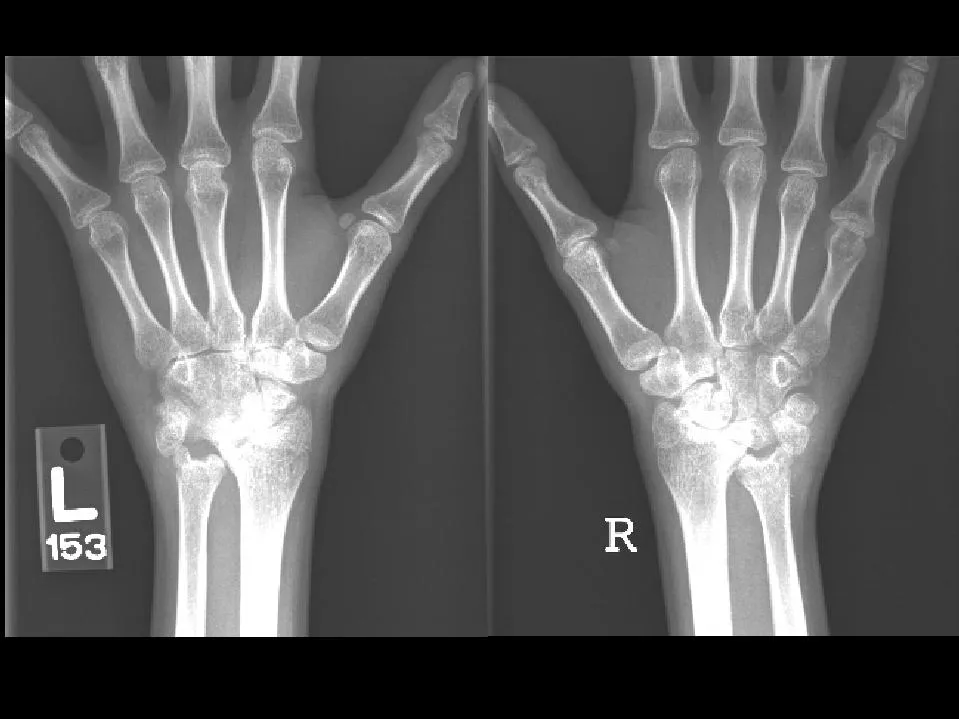 Симптомы включают:
Симптомы включают:
- опухшие коленные, плечевые, локтевые, голеностопные или другие суставы
- болезненные и тугоподвижные суставы по утрам или после сна
- трудности при использовании суставов
- суставы горячие, красные или обесцвеченные
- снижение аппетита
- усталость
- воспаление глаз
- проблемы с набором веса
В настоящее время нет единого теста на PJRA. Вместо этого врачи изучат симптомы и историю болезни вашего ребенка. Будут проведены тесты, чтобы исключить другие условия.
Врач вашего ребенка может направить к специалисту, называемому детским ревматологом, для подтверждения диагноза PJRA. Как правило, PJRA может быть диагностирован только у детей в возрасте до 16 лет, у которых симптомы наблюдаются не менее 6 недель.
Для подтверждения или исключения других заболеваний могут быть проведены следующие анализы:
Анализ крови
Вероятно, у вашего ребенка будет взят анализ крови. Антитела, которые часто наблюдаются при других типах ревматоидного артрита, таких как ревматоидный фактор (РФ), обычно отрицательны. Антинуклеарные антитела (ANA) могут быть положительными при PJRA, что может увеличить вероятность воспаления глаз (иритоциклит/увеит).
Антитела, которые часто наблюдаются при других типах ревматоидного артрита, таких как ревматоидный фактор (РФ), обычно отрицательны. Антинуклеарные антитела (ANA) могут быть положительными при PJRA, что может увеличить вероятность воспаления глаз (иритоциклит/увеит).
Другие тесты могут быть проведены для поиска отклонений, которые могут указывать на другие состояния, такие как болезнь Лайма, злокачественные новообразования и другие типы артрита. Маркеры воспаления также могут быть повышены, включая С-реактивный белок (СРБ) и скорость оседания эритроцитов (СОЭ).
Общий анализ крови (CBC) или тесты на количество лейкоцитов будут искать повышенные лейкоциты, которые указывают на инфекцию, , а также искать анемию, которую можно увидеть при PJRA.
Визуальные тесты
Ваш врач может назначить рентген или МРТ, чтобы получить изображения мышц, органов и костей вашего ребенка крупным планом. Эти изображения могут показать повреждение и воспаление, что может помочь в постановке диагноза.
Аспирация сустава
Аспирация сустава — это тест, который проводится путем введения полой иглы в сустав для удаления жидкости, называемой синовиальной жидкостью. Этот тест может быть сделан, если есть подозрение на инфекцию.
Лечение PJRA зависит от ребенка. При разработке плана лечения врачи учитывают возраст, симптомы и общее состояние здоровья вашего ребенка. Лечение будет сосредоточено на уменьшении боли и управлении симптомами.
Лечение может включать:
- Нестероидные противовоспалительные препараты (НПВП). НПВП могут помочь уменьшить воспаление и боль.
- Кортикостероидные препараты. Внутрисуставные инъекции глюкокортикоидов могут уменьшить воспаление и уменьшить боль у детей с тяжелыми симптомами PJRA.
- Болезнь-модифицирующие противоревматические препараты (БМАРП). Небиологические БПВП, такие как метотрексат, сульфасалазин или лефлуномид, помогают справиться с воспалением и уменьшить симптомы.

- Биопрепараты. Биопрепараты, такие как блокаторы фактора некроза опухоли (ФНО), могут успокоить иммунную систему вашего ребенка. Это может быть вариантом, если другие лекарства не помогают.
- Физиотерапия и трудотерапия. Сеансы физиотерапии и трудотерапии могут помочь вашему ребенку улучшить силу и способность выполнять повседневные задачи, такие как одевание и купание.
- Проверка зрения. Дети с PJRA могут чаще испытывать воспаление глаз. Регулярные осмотры глаз могут помочь выявить и устранить любые проблемы.
- Диета и контроль веса. Поддержание умеренного веса может уменьшить симптомы PJRA. Противовоспалительная диета также может помочь справиться с болью.
- Домашнее обезболивающее . Много отдыхайте, принимайте теплые ванны при боли в суставах и прикладывайте пакеты со льдом, чтобы помочь вашему ребенку справиться с болью дома.
- Упражнения с низкой ударной нагрузкой.
 Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
Перспективы PJRA могут быть разными. Некоторые дети полностью выздоравливают в течение нескольких месяцев. Другие дети могут иметь симптомы в течение многих лет или симптомы, которые ухудшаются с возрастом. Ухудшение симптомов может привести к осложнениям в отношении роста костей, здоровья глаз и даже функции органов.
Но лечение может помочь детям с PJRA справиться с симптомами и предотвратить осложнения. Детский ревматолог вашего ребенка может разработать план лечения, направленный на купирование боли и улучшение способности вашего ребенка выполнять повседневные действия. Многие дети с PJRA могут справляться со своими симптомами, посещать школу и заниматься другими делами.
PJRA — это разновидность ювенильного ревматоидного артрита. Состояние также называют олигоартикулярным ЮИА.
Около половины детей с ювенильным ревматоидным артритом имеют ПЮРА. PJRA обычно поражает крупные суставы, такие как колени и плечи. Это вызывает отек, боль и скованность.
PJRA обычно поражает крупные суставы, такие как колени и плечи. Это вызывает отек, боль и скованность.
PJRA возникает у детей в возрасте до 16 лет, и его можно лечить с помощью комбинации обезболивающих препаратов и физиотерапии. Некоторые дети выздоравливают от PJRA без каких-либо осложнений, но у других детей симптомы могут ухудшаться по мере взросления. Но лечение может помочь детям с PJRA справиться со своими симптомами и улучшить выполнение повседневных задач.
Малосуставной ювенильный ревматоидный артрит: симптомы и прочее
Малосуставной ювенильный ревматоидный артрит является наиболее распространенным типом ювенильного ревматоидного артрита. Заболевание поражает детей до 16 лет. Симптомы включают боль и отек коленей и других крупных суставов. Но лечение может помочь уменьшить боль у детей и улучшить их повседневную деятельность.
В этой статье мы более подробно рассмотрим малосуставной ювенильный ревматоидный артрит, включая причины, симптомы, диагностику и лечение.
Два названия для одного состояния
Малосуставной ювенильный ревматоидный артрит — это старое название состояния, которое теперь иногда называют олигоартикулярным ювенильным идиопатическим артритом (ЮИА). Хотя вы, вероятно, все еще будете использовать оба имени, каждое из них относится к одному и тому же состоянию.
Малосуставной ювенильный ревматоидный артрит (ЮРА) является формой ювенильного идиопатического артрита (ЮИА). Олигоартикулярный ЮИА — новое название этого состояния.
Все формы ЮИА вызывают отек и воспаление суставов у детей до 16 лет. Диагноз ПЮРА означает поражение четырех или менее суставов. PJRA обычно вызывает воспаление в коленях или других крупных суставах. Около половины детей с ЮИА имеют ПЮРА.
PJRA часто проходит быстро, не вызывая повреждения суставов. Когда PJRA длится дольше 6 месяцев, это называется персистирующим олигоартритом. Когда ПЮРА длится более 6 месяцев и начинает поражать более четырех суставов, это называется расширенным олигоартикулярным ЮИА. Примерно у трети детей с ПЮРА разовьется распространенный олигоартикулярный ЮИА.
Примерно у трети детей с ПЮРА разовьется распространенный олигоартикулярный ЮИА.
Малосуставной ювенильный ревматоидный артрит в сравнении с полиартикулярным ювенильным ревматоидным артритом
PJRA отличается от полиартикулярного ювенильного ревматоидного артрита. При полиартикулярном ювенильном ревматоидном артрите у ребенка поражаются не менее пяти суставов. К ним часто относятся мелкие суставы, например, суставы рук и ног ребенка. Около 50% детей с ЮИА страдают полиартикулярным ювенильным ревматоидным артритом.
PJRA еще не имеет известной причины. Но, как и все формы ревматоидного артрита, PJRA является аутоиммунным заболеванием. Аутоиммунные состояния возникают, когда что-то заставляет вашу иммунную систему атаковать ваши здоровые клетки и ткани.
Факторы риска
PJRA иногда может передаваться по наследству. Существует связь между PJRA и унаследованным геном, называемым HLA-антигеном DR4. Исследователи считают, что у людей с этим геном чаще развивается PJRA.
Другие факторы риска включают:
- Развитие инфекции. Инфекция или болезнь могут вызвать PJRA у детей, особенно если у них есть антиген HLA DR4. Но необходимо провести дополнительные исследования этой связи.
- Быть девушкой. Вероятность развития ПЯРА у девочек может быть выше, чем у мальчиков.
- Девочка младше 7 лет. Девочки в возрасте от 2 до 7 лет могут быть более склонны к развитию PJRA.
- Быть мальчиком старше 8 лет. У мальчиков может быть повышенный шанс столкнуться с PJRA после 8 лет.
Пиковое число новых случаев PJRA приходится на возраст от 2 до 3 лет. Состояние редко наблюдается после 10 лет.
Симптомы PJRA могут различаться в зависимости от ребенка и пораженных суставов. Ребенок с PJRA обычно хромает по утрам и может упоминать или не упоминать о боли. Детей часто приводят к врачу из-за опухшего колена.
У некоторых детей симптомы проявляются ежедневно, но у других симптомы проявляются только во время эпизодов или обострений их PJRA. Симптомы включают:
Симптомы включают:
- опухшие коленные, плечевые, локтевые, голеностопные или другие суставы
- болезненные и скованные суставы по утрам или после сна
- трудности при использовании суставов
- суставы теплые, красные или обесцвеченные
- уменьшились аппетит
- усталость
- воспаление глаз
- проблемы с набором веса
Сейчас нет единого теста для PJRA. Вместо этого врачи изучат симптомы и историю болезни вашего ребенка. Будут проведены тесты, чтобы исключить другие условия.
Врач вашего ребенка может направить к специалисту, называемому детским ревматологом, для подтверждения диагноза PJRA. Как правило, PJRA может быть диагностирован только у детей в возрасте до 16 лет, у которых симптомы наблюдаются не менее 6 недель.
Следующие тесты могут быть выполнены для подтверждения или исключения других состояний:
Анализ крови
Вероятно, у вашего ребенка будет взят анализ крови. Антитела, которые часто наблюдаются при других типах ревматоидного артрита, таких как ревматоидный фактор (РФ), обычно отрицательны. Антинуклеарные антитела (ANA) могут быть положительными при PJRA, что может увеличить вероятность воспаления глаз (иритоциклит/увеит).
Антитела, которые часто наблюдаются при других типах ревматоидного артрита, таких как ревматоидный фактор (РФ), обычно отрицательны. Антинуклеарные антитела (ANA) могут быть положительными при PJRA, что может увеличить вероятность воспаления глаз (иритоциклит/увеит).
Другие тесты могут быть проведены для поиска отклонений, которые могут указывать на другие состояния, такие как болезнь Лайма, злокачественные новообразования и другие типы артрита. Маркеры воспаления также могут быть повышены, включая С-реактивный белок (СРБ) и скорость оседания эритроцитов (СОЭ).
Общий анализ крови (CBC) или тесты на количество лейкоцитов будут искать повышенные лейкоциты, которые указывают на инфекцию, , а также искать анемию, которую можно увидеть при PJRA.
Визуализирующие обследования
Ваш врач может назначить рентген или МРТ для получения изображений мышц, органов и костей вашего ребенка с близкого расстояния. Эти изображения могут показать повреждение и воспаление, что может помочь в постановке диагноза.
Аспирация сустава
Аспирация сустава — это тест, который проводится путем введения полой иглы в сустав для удаления жидкости, называемой синовиальной жидкостью. Этот тест может быть сделан, если есть подозрение на инфекцию.
Лечение PJRA зависит от ребенка. При разработке плана лечения врачи учитывают возраст, симптомы и общее состояние здоровья вашего ребенка. Лечение будет сосредоточено на уменьшении боли и управлении симптомами.
Лечение может включать:
- Нестероидные противовоспалительные препараты (НПВП). НПВП могут помочь уменьшить воспаление и боль.
- Кортикостероидные препараты. Внутрисуставные инъекции глюкокортикоидов могут уменьшить воспаление и уменьшить боль у детей с тяжелыми симптомами PJRA.
- Болезнь-модифицирующие противоревматические препараты (БМАРП). Небиологические БПВП, такие как метотрексат, сульфасалазин или лефлуномид, помогают справиться с воспалением и уменьшить симптомы.

- Биопрепараты. Биопрепараты, такие как блокаторы фактора некроза опухоли (ФНО), могут успокоить иммунную систему вашего ребенка. Это может быть вариантом, если другие лекарства не помогают.
- Физиотерапия и трудотерапия. Сеансы физиотерапии и трудотерапии могут помочь вашему ребенку улучшить силу и способность выполнять повседневные задачи, такие как одевание и купание.
- Проверка зрения. Дети с PJRA могут чаще испытывать воспаление глаз. Регулярные осмотры глаз могут помочь выявить и устранить любые проблемы.
- Диета и контроль веса. Поддержание умеренного веса может уменьшить симптомы PJRA. Противовоспалительная диета также может помочь справиться с болью.
- Домашнее обезболивающее . Много отдыхайте, принимайте теплые ванны при боли в суставах и прикладывайте пакеты со льдом, чтобы помочь вашему ребенку справиться с болью дома.
- Упражнения с низкой ударной нагрузкой.
 Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
Перспективы PJRA могут быть разными. Некоторые дети полностью выздоравливают в течение нескольких месяцев. Другие дети могут иметь симптомы в течение многих лет или симптомы, которые ухудшаются с возрастом. Ухудшение симптомов может привести к осложнениям в отношении роста костей, здоровья глаз и даже функции органов.
Но лечение может помочь детям с PJRA справиться с симптомами и предотвратить осложнения. Детский ревматолог вашего ребенка может разработать план лечения, направленный на купирование боли и улучшение способности вашего ребенка выполнять повседневные действия. Многие дети с PJRA могут справляться со своими симптомами, посещать школу и заниматься другими делами.
PJRA — это разновидность ювенильного ревматоидного артрита. Состояние также называют олигоартикулярным ЮИА.
Около половины детей с ювенильным ревматоидным артритом имеют ПЮРА.

 Наиболее часто заболевают дети младше 5 лет, девочки ,болеют чаще, чем мальчики. Этот артрит часто сопровождается поражением глаз, а в анализах крови присутствуют антитела, называемые антинуклеарными фактором или АНФ.
Наиболее часто заболевают дети младше 5 лет, девочки ,болеют чаще, чем мальчики. Этот артрит часто сопровождается поражением глаз, а в анализах крови присутствуют антитела, называемые антинуклеарными фактором или АНФ.
 Краснота, пятнистая иногда, зудящая сыпь часто сопровождает лихорадку – появляется при подъеме температуры и снижается при нормализации температуры, обычно более заметная на руках и ногах. Может также встречаться увеличение гланд (воспаление небных миндалин).
Краснота, пятнистая иногда, зудящая сыпь часто сопровождает лихорадку – появляется при подъеме температуры и снижается при нормализации температуры, обычно более заметная на руках и ногах. Может также встречаться увеличение гланд (воспаление небных миндалин).
 Предотвращение контрактур (сращений) сустава — главная цель физиотерапии для ювенильного хронического артрита.
Предотвращение контрактур (сращений) сустава — главная цель физиотерапии для ювенильного хронического артрита.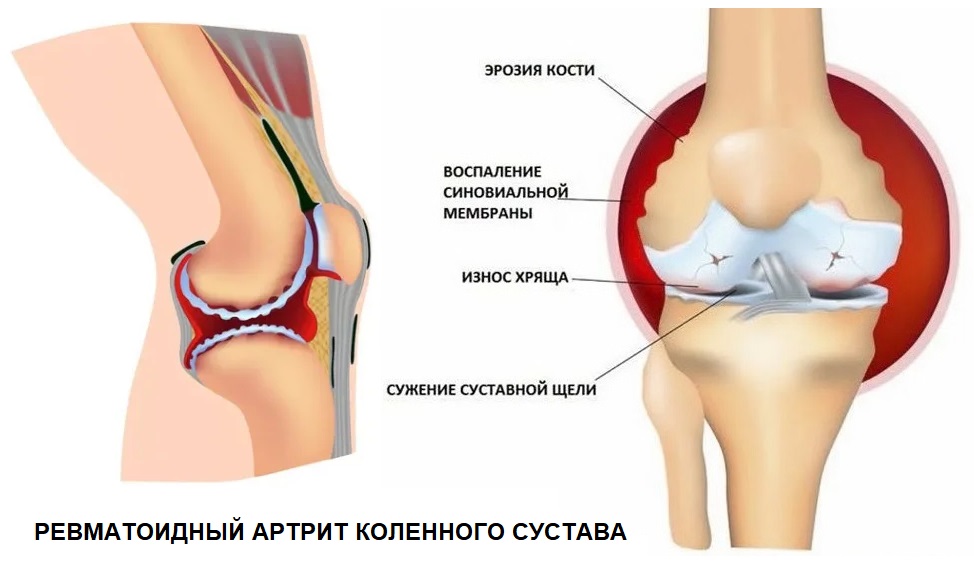 При часто рецидивирующем течении, системных проявлениях болезни прогноз более пессимистичен — рано происходит инвалидизация, активная жизнь ограничена.
При часто рецидивирующем течении, системных проявлениях болезни прогноз более пессимистичен — рано происходит инвалидизация, активная жизнь ограничена.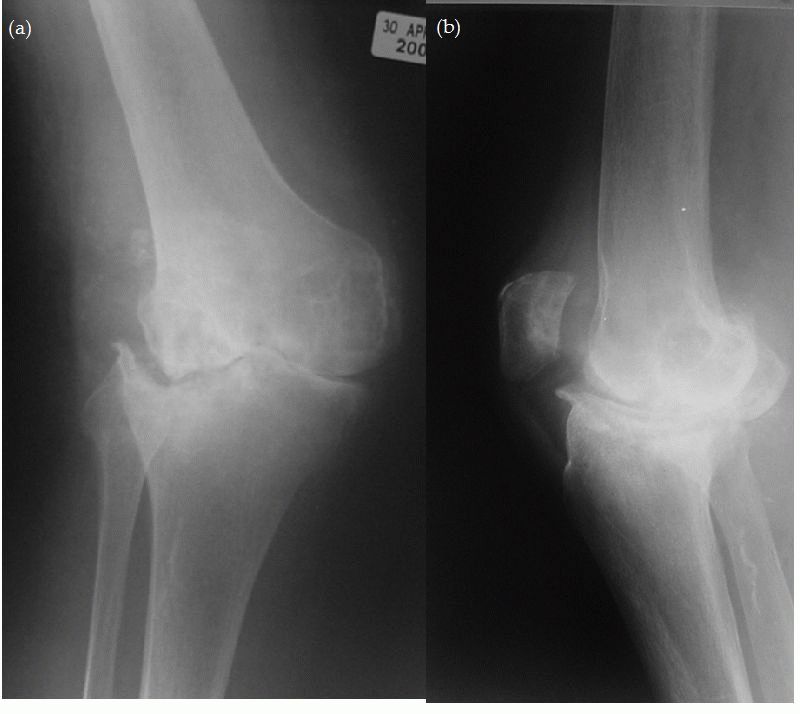
 прим. 1%: тубы 20 г, 30 г, 40 г или 50 г
прим. 1%: тубы 20 г, 30 г, 40 г или 50 г D. VRSAC BRANCH PLANT SABAC
(Сербия)
D. VRSAC BRANCH PLANT SABAC
(Сербия) прим. 1%: тубы 40 г или 50 г
прим. 1%: тубы 40 г или 50 г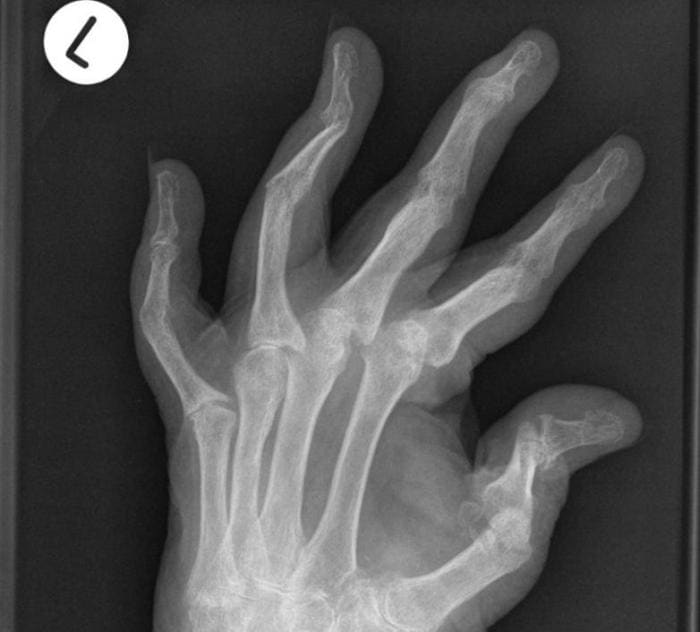 прим. 0.5%: тубы 35 г или 50 г
прим. 0.5%: тубы 35 г или 50 г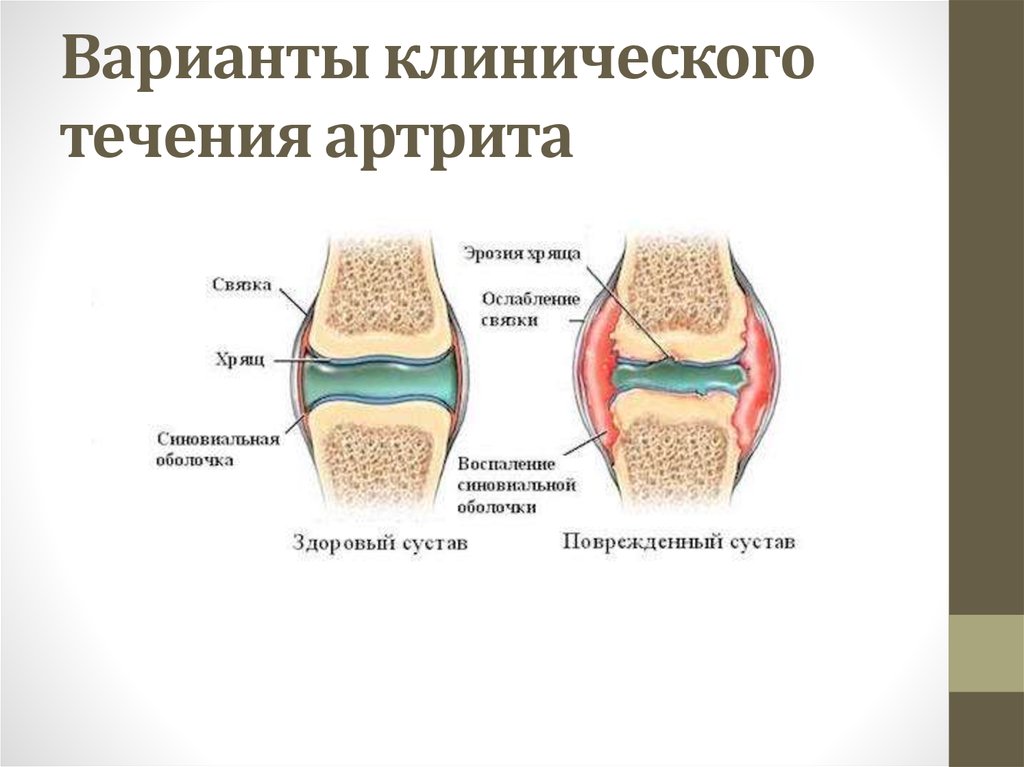 В 3-х томах. Том Основы ревматологии. / Джон Х. Клиппел, Джон Х. Стоун, Лесли Дж. Кроуфорд; пер. с англ. под ред. Е.Л. Насонова, В.А. Насоновой, Ю.А. Олюнина. — М.: ГЭОТАР-Медиа, 201- 368 c.
В 3-х томах. Том Основы ревматологии. / Джон Х. Клиппел, Джон Х. Стоун, Лесли Дж. Кроуфорд; пер. с англ. под ред. Е.Л. Насонова, В.А. Насоновой, Ю.А. Олюнина. — М.: ГЭОТАР-Медиа, 201- 368 c.


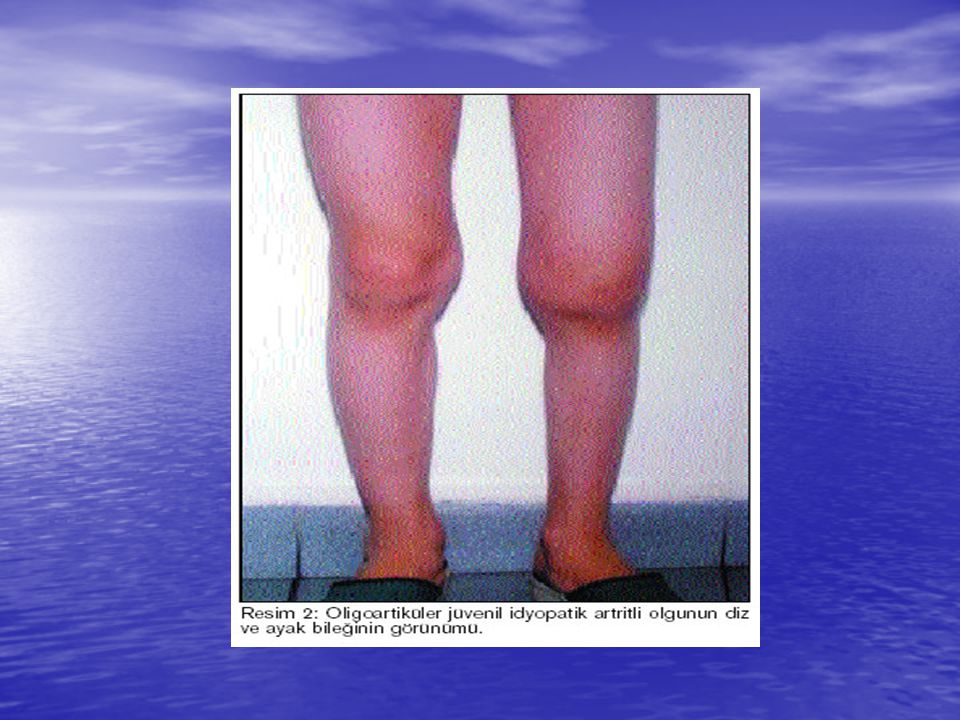 Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
 Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
 Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.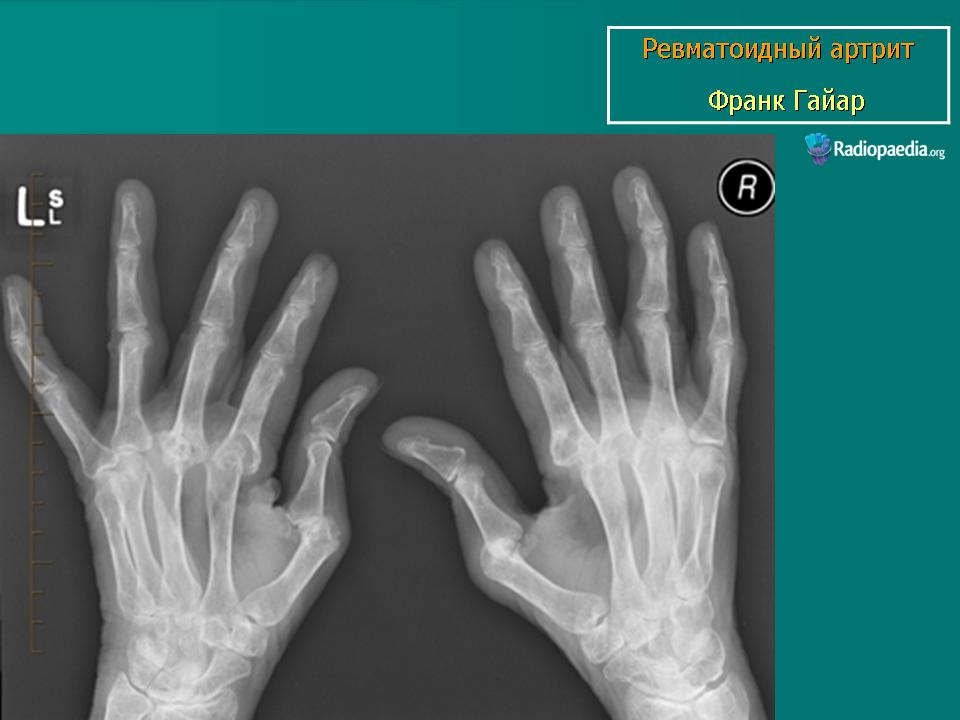
 Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
 Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.
Врач вашего ребенка может порекомендовать легкие для суставов упражнения, например йогу.