Эритразма — Симптомы, лечение — Медицинский справочник АМК
Эритразма – это заболевание, которое поражает кожный покров человека (кроме ногтей и волосистой части тела). Его развитие вызывает бактерия Corynebacterium minutissimum. Высыпания имеют строго очерченный характер и под микроскопом выглядят как красные пятна. Наиболее часто патология встречается у мужчин.
Эритразма в большинстве случаев является следствием повышенного потоотделения, изменения кислотно-щелочного баланса кожи или нарушения целостности кожных покровов.
Бактерии-возбудители могут долгое время жить на коже человека, не вызывая патологического процесса. Однако если создана питательная среда для размножения и попадания возбудителя в кожу, начинается воспаление.
Эритразма передается от человека к человеку. Наиболее вероятный способ заражения – использование чужой одежды и полотенец. Передача возбудителя от больного человека возможна на пляже, в бассейне или при тесном контакте.
Проконсультируйтесь с дерматовенерологом
Не откладывайте лечение
Записаться
Я принимаю условия пользовательского соглашения и даю согласие на обработку персональных данных в соответствии с требованиями «152-ФЗ»
Симптомы эритразмы
Развитие патологии вызывает повышенная потливость. Поэтому из-за физиологических особенностей заболевание наиболее часто встречается у представителей сильной половины человечества.
Воспаления появляются в складках кожи, где имеется благоприятная среда для размножения бактерий. Обычно болезнь начинается на внутренней поверхности бедер, подмышками или в паху. Так же патология может развиться между пальцев или на животе. Если заболевание поражает женщину, то высыпания могут появиться под грудью.
Эритразма редко встречается у молодых людей. Чаще она поражает более старшее поколение.
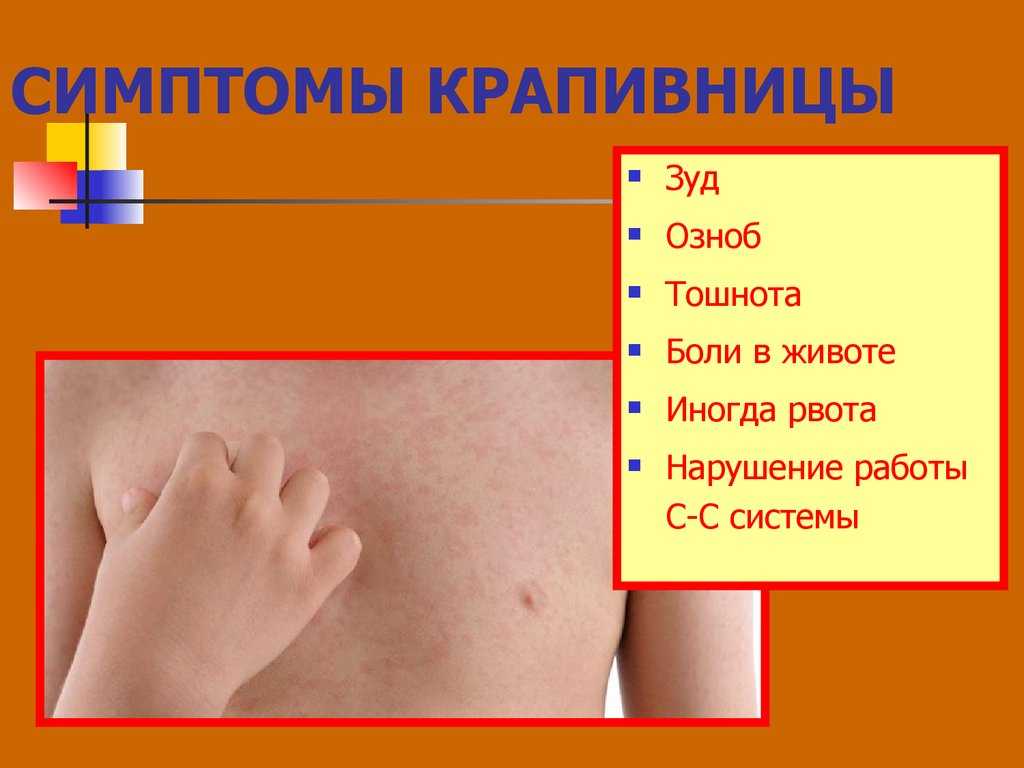
Основным симптомом эритразмы являются характерные высыпания.
Размер участка поражения – от точки до 10 сантиметров в диаметре. Высыпания обычно имеют круглую форму с ярко обозначенными краями. При прогрессировании болезни, пятна сливаются в один большой пораженный бактериями участок.
Патология начинается небольшим шелушением. При этом человек не ощущает дискомфорта. Пятна обнаруживаются случайно.
Если патология не лечится, возможно присоединение вторничной инфекции. Тогда появляется зуд и боль. Так же вероятен переход заболевания в хроническую форму при нарушении терапевтической схемы.
Хроническая эритразма имеет периоды затишья и обострения. Наиболее часто новые высыпания появляются в теплое время года. В этот период человек начинает больше потеть, что создает благоприятные условия для размножения бактерии.
Как ставят диагноз эритразмы
Поставить диагноз не составляет особого труда. Обычно достаточно очного осмотра больного и просвечивания высыпания лампой Вуда. Если под светом лампы пораженные участки кожи окрашиваются в красный цвет, то сомнений обычно не возникает. Такая особенность обычно возникает из-за выделения болезнетворными микроорганизмами водорастворимых порфиринов.
Обычно достаточно очного осмотра больного и просвечивания высыпания лампой Вуда. Если под светом лампы пораженные участки кожи окрашиваются в красный цвет, то сомнений обычно не возникает. Такая особенность обычно возникает из-за выделения болезнетворными микроорганизмами водорастворимых порфиринов.
Однако, прежде чем прибегнуть к диагностике лампой Вуда, стоит удостовериться, что больной ни чем не обрабатывал высыпания. Иначе красящий пигмент может смыться и будет поставлен неверный диагноз.
Паховая форма заболевания имеет характерные особенности. Высыпания отличают выступы по краям, мацерация и пузырьки. Тем не менее, эритразму очень легко спутать с рубромикозом паховой области. У этих двух патологий схожая симптоматика. При диагностике стоит особое внимание уделить краям воспаленных участков. При рубромикозе они будут прерывисты, а эритразма будет иметь сплошной ярко выраженный край.
Лечение эритразмы
Так как воспаления вызывают болезнетворные микроорганизмы, то для лечения патологии используют антибактериальные мази. Нередко участки поражения обрабатывают эритромициновой или серно-дегтярной мазью.
Нередко участки поражения обрабатывают эритромициновой или серно-дегтярной мазью.
Терапия обычно занимает не менее недели. Обрабатывать высыпания необходимо два раза в день, каждый раз удаляя остатки старой мази.
Если к основному заболеванию присоединяется вторичная инфекция, участки пораженной кожи смазывают салициловым спиртом или йодом. В запущенных случаях и при больших по площади высыпаниям, назначают системные антибиотики.
Чтобы эффект от лечения заболевания был максимальным, больным рекомендуют принимать солнечные мази или пройти курс УФО. Процедура поможет подсушить кожу в зоне поражения и быстрее избавится от патологии.
Когда врач ставит диагноз эритразма, необходимо провести дезинфекцию всех личных вещей больного. Обработке подлежит постельное белье, все полотенца и одежда.
Пока не окончен курс терапии, одежду заболевшего человека стоит ежедневно менять, стирать и гладить с обеих сторон. По окончании лечения все участки кожи, где были высыпания в течение месяца ежедневно обрабатываются салициловым спиртом и присыпаются тальком.
Профилактика эритразмы
Основная мера профилактики этого заразного заболевания – соблюдение гигиены. Чтобы не создавать на коже благоприятной среды для размножения микроорганизмов, следует регулярно принимать душ и насухо вытирать кожные складки. Особенно подмышки, паховую область, шею и живот.
Одной из важных мер профилактики является снижение потливости. Это достигается сменой синтетической одежды на натуральную, использованием дезодорантов, и ежедневными гигиеническими процедурами.
Так же стоит помнить, что вся новая одежда перед ноской должна быть выстирана и проглажена.
Запишитесь на приём к врачу-дерматовенерологу
Не откладывайте лечение
Записаться
Я принимаю условия пользовательского соглашения и даю согласие на обработку персональных данных в соответствии с требованиями «152-ФЗ»
Почему стоит выбрать Американскую Медицинскую Клинику?
-
Команда профессионалов.
 В клинике 24 часа в сутки 7 дней в неделю работают кандидаты и доктора медицинских наук, профессора и доценты кафедр ведущих вузов, врачи первой и высшей квалификационной категории. Мы трудимся без праздников и выходных для того, чтобы вы были здоровы и счастливы.
В клинике 24 часа в сутки 7 дней в неделю работают кандидаты и доктора медицинских наук, профессора и доценты кафедр ведущих вузов, врачи первой и высшей квалификационной категории. Мы трудимся без праздников и выходных для того, чтобы вы были здоровы и счастливы. - Регулярное повышение квалификации. Каждый врач на регулярной основе проходит курсы повышения квалификации, посещает семинары, ездит на стажировки, участвует в конференциях, проходит обучение за границей. Это помогает поддерживать квалификацию врачей на высшем уровне. На сегодняшний день подготовка докторов АМК позволяет им обучать молодых докторов, выступая в качестве экспертов на семинарах европейского уровня.
- Передовые технологии. Мы регулярно инвестируем средства не только в обучение и профессиональное развитие персонала, но и в приобретение самого современного оборудования ведущих европейских производителей.
-
Ценность времени.
 В Американской Медицинской Клинике созданы все условия для комфортного проведения комплексного обследования и диагностики пациента в день обращения.
В Американской Медицинской Клинике созданы все условия для комфортного проведения комплексного обследования и диагностики пациента в день обращения. - Доверие со стороны клиентов. За 25 лет безупречной работы свое здоровье нам доверили более чем 500 000 пациентов. Более 80% пациентов рекомендуют нас своим родным и близким.
- Гарантии. Мы несем 100 % ответственность за качество предоставляемых услуг, высокий уровень которых подтвержден многолетним опытом работы. Внимание и чуткое отношение врачей с более чем десятилетним стажем медицинской практики дают устойчивый положительный результат.
симптомы и способы лечения в EMC
-
Диагностика и лечение экземы по международным протоколам
-
Врачи-дерматологи с опытом работы и длительных стажировок в ведущих клиниках Израиля и западной Европы
Возможность получения второго мнения у ведущих мировых экспертов в лечении экземы
-
Мы помогаем даже в самых сложных случаях
Лечение экземы
В каждом случае для правильного подбора терапии необходима предварительная диагностика, которая может включать иммунологические, аллергологические, биохимические методы и микробиологическое обследование. При необходимости проводятся консультации узких специалистов (терапевта, эндокринолога, гастроэнтеролога, психотерапевта и др.).
При необходимости проводятся консультации узких специалистов (терапевта, эндокринолога, гастроэнтеролога, психотерапевта и др.).
Комплексное персонифицированное лечение назначается с учетом особенностей и степени поражения кожных покровов и всегда включает прием антигистаминных препаратов.
При назначении терапии врач также учитывает пол и возраст пациента, анамнез, результаты проведенного ранее лечения, индивидуальную непереносимость препаратов. Ключевыми факторами являются стадия и распространенность заболевания.
Что такое экзема?
Экзема – это хроническое воспалительное кожное заболевание, сопровождающееся зудом, покраснением и высыпаниями в виде маленьких пузырьков с жидкостью. Высыпания напоминают пузырьки воздуха, образующиеся при закипании воды. Отсюда и название заболевания (с греч. eczeo — вскипать).
Экзема не передается от человека к человеку. Это генетически обусловленное заболевание. Экзема встречается достаточно часто, она диагностируется примерно у 30-40% пациентов, обращающихся на прием к врачу-дерматологу.
Как выглядит экзема, и на каких частях тела появляется
Мокнущая и зудящая кожа на лице и руках
Высыпания на коже в виде пузырьков и бугорков, сопровождающиеся покраснением, могут быть проявлениями истинной экземы. Впоследствии пузырьки вскрываются с выделением серозной жидкости, на их месте образуются неглубокие точечные эрозии (язвочки). Выделившаяся жидкость подсыхает с образованием мягкой корочки.
Появление повторных высыпаний в области патологического очага приводит к одновременной локализации на коже и везикул, и язвочек, и корок. Все высыпания сопровождаются сильным зудом, который причиняет значительный дискомфорт пациенту и снижает качество жизни. Иногда ночной зуд становится причиной бессонницы.
Для высыпаний характерна симметричность, отсутствие четких границ у зоны поражения.
Высыпания имеют тенденцию к распространению на грудь, туловище, живот и спину.
Чешуйчатый слой на границе волосистой части головы
На волосистой части головы часто развивается себорейная экзема. На начальных стадиях она проявляется единичными желтоватыми узелками, количество которых быстро увеличивается. Узелки превращаются в пятна с образованием на поверхности белесых чешуек.
На начальных стадиях она проявляется единичными желтоватыми узелками, количество которых быстро увеличивается. Узелки превращаются в пятна с образованием на поверхности белесых чешуек.
Вследствие слияния очагов высыпаний на границе волос часто образуется “себорейная корона” — чешуйчатое кольцо, по краям которого расположены участки гиперемированной кожи. Без лечения эта форма экземы с волосистой части головы распространяется на заушные складки и шею.
Некоторые врачи считают себорейную экзему лишь разновидностью истинной себореи с незначительными отличиями в течении патологического процесса.
Округлые высыпания на коже рук
Зудящие высыпания на руках могут указывать на множество разных заболеваний. Экзема – одно из них, в 80% случаев истинная экзема локализуется именно на руках.
Высыпания на начальной стадии имеют округлые очертания, с развитием заболевания контуры утрачивают правильность. Подобный характер высыпаний на руках свойственен также микотической экземе.
Микробная экзема на руках появляется редко и отличается образованием гнойных корочек на поверхности.
Высыпания с четкими краями на ногах
В связи с повышенной частотой травмирования кожи и с хронической венозной недостаточностью на ногах чаще всего появляются посттравматическая и микробная экзема. В 75% случаев они отмечаются у женщин. Высыпания чаще располагаются рядом с варикозно-расширенными венами, имеют округлую форму и четкие границы.
Часто микробная экзема проявляется множеством отдельных округлых очагов размером до 3 см. Из-за сходства с россыпью монет эту форму экземы называют монетовидной.
Симметричные шелушащиеся высыпания на теле
Симметричность высыпаний характерна для истинной экземы. В большинстве случаев она первично появляется на конечностях, но иногда очаги изначально образуются на туловище.
На ранних этапах очаги выглядят типично и состоят из пузырьков, наполненных жидкостью. При длительном течении на месте мокнущих очагов появляются участки уплотненной кожи с усилением кожного рисунка. При хронической экземе очаги во время заживления покрываются шелушащейся кожей, экзема переходит в сухую форму.
При хронической экземе очаги во время заживления покрываются шелушащейся кожей, экзема переходит в сухую форму.
Мелкозернистые высыпания на ладонях и подошвах
Экзема может поражать кожу ладоней и стоп. В этих случаях из-за особенностей строения кожи очаги экземы проявляются в виде небольших белёсых бугорков. Бугорки объединяются, образуя пузыри, которые могут вскрываться. После вскрытия на ладонях и стопах остаются крупные язвочки, выделяющие серозную жидкость.
Мозолевидные высыпания на ладонях
Высыпания на ладонях в виде мозолей, появляющиеся в нехарактерных для мозолей местах, могут указывать на тилотическую экзему. Пузырьки образуются, но могут не вскрываться из-за особенностей строения кожи.
Тилотическая экзема обычно сопровождает истинную экзему, поэтому при появлении мозолевидных высыпаний рекомендуется обратить внимание на остальные участки тела.
Множественные пузырьки в подмышечной области с волоском в центре
Высыпания, в центре которых располагается волосок, являются признаком сикоза – особого поражения волосяных фолликулов. Высыпания подобного рода, расположенные вне волосистой части головы, называются сикозиформной экземой. На экзему также указывает наличие зуда, которым сопровождаются высыпания. Кроме подмышечной области данный тип экземы может локализоваться на подбородке, верхней губе и лобковой зоне.
Высыпания подобного рода, расположенные вне волосистой части головы, называются сикозиформной экземой. На экзему также указывает наличие зуда, которым сопровождаются высыпания. Кроме подмышечной области данный тип экземы может локализоваться на подбородке, верхней губе и лобковой зоне.
Уплотнения на коже рук и на теле
Уплотнение кожи может быть свидетельством перехода экземы в хроническую форму. Дополнительно на хронизацию заболевания указывает уменьшение мокнутия и появление больших участков уплотненной, шелушащейся кожи.
Участки депигментации после шелушения на коже
Обычно появляются на этапе выздоровления. На месте высыпаний кожа более светлая. Чаще всего такие светлые пятна проходят самостоятельно в течение месяца.
Участки депигментации появляются после большинства видов экзем, но чаще после истинной и микробной.
Множественные бугорки на лице и руках без мокнутия и корочек
Иногда при истинной экземе пузырьки не вскрываются, а проявляются лишь множественными бугорками и папулами. Так проявляется пруригинозная экзема – одна из разновидностей истинной экземы. Пруригинозная экзема локализуется на разгибательных поверхностях рук и на лице.
Так проявляется пруригинозная экзема – одна из разновидностей истинной экземы. Пруригинозная экзема локализуется на разгибательных поверхностях рук и на лице.
Зудящие участки покраснений на коже ног и рук
Гиперемированный и зудящий участок кожи с множеством высыпаний указывает на истинную, либо микробную экзему. Наиболее выраженно кожный зуд при экземе проявляется на стадиях активного образования свежих папул и везикул. Зуд усиливается при присоединении бактериальной флоры.
При варикозной и посттравматической экземе данные симптомы отмечаются в большинстве случаев на ногах. При профессиональной экземе зуд и гиперемия являются типичными признаками. Выраженность симптомов усиливается после повторного контакта с провоцирующим агентом. После устранения провоцирующего фактора симптомы исчезают.
Нагноение и зуд вокруг ранок на ногах и руках
Гиперемия кожи и образование гнойных корок указывают на микробную экзему. Чаще всего они появляются на участках кожи, которые наиболее подвержены травмированию.
При высыхании гноя образуются грубые корки, которые отпадают, обнажая продолжающую мокнуть кожу.
Виды экземы
Понимание разновидностей экзем необходимо для правильного назначения лечения.
Истинная, или идиопатическая экзема.
Отличается классическим течением, высыпания проходят все шесть этапов.
Этапы истинной экземы:
Первый этап. Для него характерны широкие очаги гиперемии с красно-синим оттенком и с размытыми краями без четких границ.
Второй этап — папулообразование. Появляются мягкие узелковые соединения, сливающиеся в небольшие очаги. Местами появляются отечность и бляшки.
Третий этап – вазекулезный. Узелки постепенно превращаются в пузырьки.
Четвертый этап. Скопление подкожного экссудата становится причиной вскрытия папул и выделения серозной жидкости. На коже появляются точечные очаги мацерации с углублениями (колодцами).
Пятый этап – крустозный. Выделяющаяся серозная жидкость начинает подсыхать, формирующиеся корочки наслаиваются друг на друга.
Шестой этап – сквамозный. Засохшие беловатые чешуйки самостоятельно отделяются, кожа восстанавливается. В местах сыпи могут оставаться розовые или белесые пятна.
Именно серозные колодцы являются главным отличительным признаком истинной экземы. Очаги воспаления чаще располагаются в симметричном порядке. Первые симптомы появляются на лице и на руках, затем болезнь распространяется на другие участки тела. Присоединяется сильный зуд и болезненность в местах образования язвочек.
Без лечения процесс быстро перетекает в хроническую стадию, когда даже в период ремиссии очаги высыпаний чрезмерно уплотняются, на коже появляется выраженный линейный рисунок.
Хроническая экзема
Острая стадия истинной экземы может довольно быстро перетекать в хроническую. Для нее характерны уплотнение и огрубение эндогенных очагов. Активно появляются новые высыпания с последующей инфильтрацией и образованием серозных колодцев. Зуд многократно усиливается и не прекращается даже ночью, поэтому пациенты с хронической экземой часто страдают бессонницей. После избавления от симптоматики на пораженных участках нарушается пигментация, появляется сухость кожи.
Для нее характерны уплотнение и огрубение эндогенных очагов. Активно появляются новые высыпания с последующей инфильтрацией и образованием серозных колодцев. Зуд многократно усиливается и не прекращается даже ночью, поэтому пациенты с хронической экземой часто страдают бессонницей. После избавления от симптоматики на пораженных участках нарушается пигментация, появляется сухость кожи.
Обострения чаще приходятся на зимний период.
Микробная экзема
Вызывается инфекционными или грибковыми агентами. Возникает на стадии вскрытия папул при истинной экземе или при хронической язвенно-вегетирующей пиодермии, в местах свищей, ран и т.д.
Патогенные очаги имеют четкие границы розового цвета. Помимо папул и мокнущих эрозий, из которых выделяется жидкость, происходит наслоение гнойных корок. Размер пораженных участков быстро увеличивается. Часто рядом с очагами образуются отдельные пустулы с шелушащимися участками.
В зависимости от источника заболевания, микробную экзему подразделяют на монетовидную и варикозную.
Монетовидная экзема
Название обусловлено появлением красных пятен, по форме напоминающих монеты. Образования могут не проходить в течение длительного времени (от месяца до нескольких лет). В большинстве случаев симптоматика начинает проявляться на внутренней поверхности бедра и внешней стороне кистей.
Помимо пузырьков красно-розового, иногда синеватого оттенка, появляется сильный зуд и жжение, отмечается мокнутие после вскрытия высыпаний.
Варикозная экзема
Первично развивается на ногах. Сопровождается умеренным зудом, повышенной сухостью кожи, чешуйчатыми образованиями в местах локализации расширенных венозных сосудов. Заболевание сильно влияет на состояние кожи — появляются отечные, гиперемированные очаги с бордово-фиолетовым оттенком. На коже появляются специфические темные пятна.
Также на коже образуются мелкие пузырьки, которые вскрываются с выделением жидкости и образованием язвочек. Стадия мокнутия примерно через две недели переходит в этап подсыхания. Образуются наросты по типу корок. Патологические очаги уплотняются и темнеют, вплоть до коричневого цвета. При нажатии появляется болезненность.
Стадия мокнутия примерно через две недели переходит в этап подсыхания. Образуются наросты по типу корок. Патологические очаги уплотняются и темнеют, вплоть до коричневого цвета. При нажатии появляется болезненность.
Воспалительный процесс сопровождается сильным зудом. Пациент расчесывает очаги воспаления, вследствие чего образуются ссадины и трещины на коже, появляется риск присоединения вторичной инфекции.
Себорейная экзема
Триггером этого типа экземы являются ослабление местного иммунитета, дисфункция работы сальных желез, нарушение питания кожи головы. У большинства пациентов в анамнезе есть врожденные аллергические реакции.
В составе волосяного эпителиального слоя у каждого человека есть грибок Pityrosporum ovale. При сбоях в защитной функции он может проникать глубже, в ответ местный иммунитет реагирует в виде аллергической реакции. Начинается воспалительный процесс в виде локального отека. В норме он прекращается после лечения грибка, но при себорейной экземе воспалительный процесс более ярко выражен и продолжается длительное время.
Особенность себорейной экземы — чрезмерная активность сальных желез в очагах поражения. Происходит склеивание истонченных кожных чешуек и формирование желтых жирных хлопьев.
Локализация высыпаний:
-
туловище: область пупка, грудь, вокруг ореол молочных желез, в складках подмышечной и паховой зон;
-
голова: носогубная складка, уши и область за ушами, брови, подбородок, ресницы, волосистая часть головы.
Сухая экзема
На начальных этапах образуются пятна с размытыми розовыми краями, впоследствии контуры приобретают красный оттенок. Появляются острые папулы, сливающиеся в крупные бляшки.
Пузырьки не образуются, но происходит нарушение целостности кожи. Верхний тонкий и сухой слой отшелушивается, образуя мелкие и глубокие трещинки. Без лечения болезнь прогрессирует и переходит в острую форму с мокнутием, образованием плотных корок и сильным покраснением. При этом пациент может не испытывать болезненных ощущений.
При этом пациент может не испытывать болезненных ощущений.
Болезнь обостряется в сухие и холодные сезоны года.
Аллергическая экзема
Является следствием гиперчувствительности организма к внешним или внутренним раздражителям. Чаще развивается у пациентов со слабым иммунным ответом.
Основной фактор — контакт с инородными соединениями, вызывающими избыточное продуцирование гистамина.
Любые проявления заболевания вызывают возбуждение нервной системы, поэтому пациент испытывает раздражение, может страдать бессонницей и сильными головными болями.
Симптомы:
-
высыпания, сопровождающиеся зудом,
-
сухость и шелушение кожи,
-
на месте вскрывающихся пузырьков образуются корочки,
-
покраснение кожных покровов, наличие жжения,
-
уплотнение кожи в очах поражения.

Аллергическая экзема подразделяется на сухую и мокнущую. Для первого вида характерна сухая, отшелушивающаяся кожа. Триггером может быть прямой контакт с аллергеном или наличие внутренних заболеваний.
Второй вид чаще локализуется на кистях и возникает вследствие прямого контакта с химическим веществом. При этом кожа сильно отекает, появляются очаги красного цвета с мелкими папулами, которые после вскрытия превращаются в болезненные язвы.
Высыпания при таком типе экземы могут появляться на любых частях тела.
Дисгидротическая экзема
Дисгидроз поражает потовые железы стоп (в 20% случаев) и кистей (80%), имеет хроническое течение с сезонными обострениями. На поражённых участках образуются серозные пузырьки.
Отличительным признаком дисгидроза является развитие везикул. Высыпания покрыты плотной оболочкой. Гнойные выделения появляются только при присоединении вторичной инфекции. В обычных условиях образования содержат прозрачную жидкость.
Все этапы сопровождаются постепенно нарастающим зудом. Очаги высыпаний отекают и шелушатся. Везикулы вскрываются сами, либо в процессе расчесывания или повреждения, на их месте появляются небольшие ранки и трещины. Кожный рисунок становится более отчетливым.
При этом виде экземы зуд появляется раньше кожных симптомов, высыпания образуются позже сначала на боковых участках пальцев, затем на ладонях и стопах.
Мокнущая экзема
Для этого вида характерно несколько фаз. Первая фаза: на коже появляются розовые пятна разной формы и размера, отеки, а также папулы или везикулы. Из-за постоянного выделения подкожного экссудата образуются мокнущие зоны.
Вскрываясь, образования покрываются корочками с активным отшелушиванием. Особенность этого типа — сыпь находится на разных этапах развития. В одной зоне могут располагаться новые и уже вскрывшиеся высыпания, также наблюдается и отторжение омертвевших клеток. Сильный зуд вызывает бессонницу и неврозы.
При хронизации процесса кожа в пораженных зонах уплотняется и рубцуется, появляется сине-красный оттенок. В период ремиссии кожа в очагах поражения постоянно шелушится.
Симптоматика
Симптомы экземы могут варьироваться в зависимости от типа заболевания, однако есть общие симптомы:
-
регулярное повышение температуры тела при профессиональной экземе;
-
появление очага воспаления и покраснения, утолщение кожи;
-
появление сыпи;
-
повышение чувствительности кожи, появление зуда, снижающего качество жизни пациента;
-
появление болезненных трещин, ранок, эрозии на месте высыпаний, образование серозных или геморрагических корочек;
-
повышенная сухость кожи, потеря эластичности в период ремиссии.

У экземы очень специфические проявления даже при небольшой площади высыпаний. У взрослых она, как правило, поражает большие участки тела, чаще на руках, плечах, лице, стопах и голени. Экзема также может протекать на фоне отечности и покраснения кожи.
Экзема тяжело поддается лечению, возможны частые рецидивы, но благодаря современным протоколам, врачам все чаще удается добиться стойких ремиссий. Важно своевременно обратиться к врачу.
Экзема на лице
Городской воздух, особенности климата, неправильный уход могут оказывать на кожу негативное воздействие. Если вы заметили на лице зудящие отечные красноватые пятна с высыпаниями в виде пузырьков, которые лопаются, образуя корочки, а корочки затем сливаются в большое мокнущее пятно, срочно записывайтесь на прием к дерматологу. Это особенно актуально, учитывая, что экзему сопровождают сильное жжение и зуд.
Для заболевания характерна симметричность, если высыпания появились на одной стороне лица, они появятся и на другой. Экзема может поражать область рта и глаз. Кожа на веках уплотняется и огрубевает, появляется зуд и шелушение. На губах образуются пластинчатые чешуйки, которые затем превращаются в кровоточащие болезненные трещины.
Экзема может поражать область рта и глаз. Кожа на веках уплотняется и огрубевает, появляется зуд и шелушение. На губах образуются пластинчатые чешуйки, которые затем превращаются в кровоточащие болезненные трещины.
На лице появляется истинная, себорейная и профессиональная экзема. Симптомы во многом схожи. Отдельные участки на лице отекают и краснеют, затем появляются мелкие зудящие пузырьки, наполненные прозрачной или мутноватой жидкостью. На коже образуются трещины, она начинает шелушиться.
Истинная экзема отличается симметричными высыпаниями, себорейная появляется на волосистой части головы, а профессиональная возникает в местах прямого контакта с раздражителем.
Экзема на ногах
Зачастую экзема на ногах появляется в результате аллергической реакции и наличия сосудистой патологии нижних конечностей (варикозная экзема). Также триггерами могут быть психоэмоциональное состояние и сниженный иммунитет.
Наиболее часто на ногах появляется микробная экзема. Локализуется в местах ожогов, послеоперационных швов, грибковой инфекции, варикозного расширения вен. Экзема возникает на фоне уже имеющегося воспалительного процесса.
Локализуется в местах ожогов, послеоперационных швов, грибковой инфекции, варикозного расширения вен. Экзема возникает на фоне уже имеющегося воспалительного процесса.
Основные симптомы экземы на ногах:
-
отечность ног;
-
появление характерной корки;
-
болезненный вид и сухость кожи;
-
появление пузырьков, трещин и пигментации в местах локализации.
Возможны нарушения сна и головная боль.
Самолечение экземы недопустимо. Оно может привести к развитию осложнений и затруднить лечебный процесс.
Экзема на руках
По интенсивности развития заболевания на руках можно выделить острую и хроническую экзему.
В зависимости от триггеров выделяются:
-
микробная (поражает области вокруг ран, ссадин, фурункулов),
-
профессиональная,
-
дисгидротическая (поражает ладони, ногти), роговая (может проявляться в форме мозолей).

Существует детская экзема, которая проявляется сильной сыпью на руках и может пройти с возрастом.
Выделяют 4 стадии заболевания:
-
Эритематозная – отек и покраснение очага.
-
Папуловезикулезная – появление высыпаний.
-
Мокнущая – вскрытие пузырьков.
-
Корковая – формирование корок.
При переходе заболевания в хроническую стадию кожа становится грубой, появляется пигментация, шелушение, сухость.
Причины возникновения заболевания
Наследственный фактор – главная причина возникновения экземы. Если есть случаи экземы у близких родственников, у пациента в разы повышается вероятность развития данного заболевания.
Один из провоцирующих факторов – нарушения иммунитета. Иммунитет начинает вырабатывать иммуноглобулины к собственным клеткам кожи, что влечет за собой появление участков воспаления. Нарушение межклеточного иммунитета подтверждается дисбалансом гликопротеинов: лабораторные показатели IgG и IgE выше нормы, IgM — в дефиците.
Нарушение межклеточного иммунитета подтверждается дисбалансом гликопротеинов: лабораторные показатели IgG и IgE выше нормы, IgM — в дефиците.
Есть связь между обострениями экземы и стрессами.
Научно доказано, что пищевые привычки и нарушения в работе ЖКТ также могут влиять на развитие экземы.
Как лечить экзему
Мокнущая экзема
Мокнущая экзема характера для всех видов экзем. После проведения диагностики врач-дерматолог составит персонализированный план лечения, включающий:
- Медикаментозное лечение:
а) общее;
б) местное.
-
Физиотерапия.
-
Соблюдение диеты.
Цель лечения – диагностировать и устранить причину заболевания.
Сухая экзема
Сухая экзема проявляется чрезмерной сухостью кожи. Отличительными чертами являются:
-
хроническое течение;
-
сезонные обострения;
-
локализация на любом участке кожи, но чаще всего — на конечностях.

Часто сухая экзема на руках является признаком заболевания печени или желудочно-кишечного тракта. Также может появляться из-за частых стрессов. Но основной фактор – это генетическая предрасположенность.
При лечении крайне важна приверженность терапии, все назначенные в рамках плана лечения мероприятия должны быть выполнены полностью. Лечение нельзя прерывать при первых признаках улучшения.
Хороший эффект на ранних стадиях развития экземы показывают кортикостероиды в форме мази. Но они не рекомендованы для длительного применения. Для устранения симптомов в дальнейшем используют смягчающие средства.
Лечащий дерматолог может порекомендовать консультации профильных специалистов: эндокринолога, гастроэнтеролога и др. Мультидисциплинарный подход позволяет улучшать результаты терапии.
Лечение экземы медикаментами
Развитие экземы связано с повышенной чувствительностью организма к ряду раздражителей. Поэтому лечение должно быть системным с назначением гормональных мазей, антигистаминных препаратов, антибиотиков. Задача врача – подбор наиболее эффективных препаратов в каждом конкретном случае.
Задача врача – подбор наиболее эффективных препаратов в каждом конкретном случае.
Сорбенты и антигистаминные препараты
Антигистаминные препараты позволяют избавиться от зуда и воспаления.
Антибактериальная терапия
Антибиотики с тетрациклином с осторожностью назначаются детям до 10 лет. Лабораторная диагностика помогает врачу определиться наиболее безопасным препаратом.
Препараты, снимающие зуд, и успокоительные
-
увлажняющие средства;
-
пероральные вещества;
-
кортикостероиды внутривенно.
Среди успокоительных средств чаще назначаются «Новопассит», «Персен», «Валемидин».
Гормональные препараты
Терапевтические схемы включают гидрокортизон. Гормональные препараты рекомендуются в виде мазей, таблеток, лосьонов. Данные препараты не рекомендуется использовать более 2 недель из-за возможных осложнений.
Данные препараты не рекомендуется использовать более 2 недель из-за возможных осложнений.
Кремы на кортикостероидной основе эффективны при мокнущей экземе, потому что они подсушивают кожу. Мази обладают заживляющим эффектом и устраняют грубые корки. При локализации в волосистой части головы используются эмульсии и лосьоны с легкой текстурой.
Антисептические и противовоспалительные средства
Для исключения дополнительных осложнений и расстройств используются антисептические препараты:
Выбор препарата зависит от вида экземы и от сопутствующих заболеваний, поэтому должен проводиться только лечащим врачом.
Особенности лечения экземы на руках
Для местного лечения экземы используются мази (пасты и кремы) с кортикостероидами – гормонами, обладающими выраженным противовоспалительным эффектом. Они позволяют уменьшить воспалительную реакцию и ускорить процесс регенерации кожи.
Мази с кортикостероидами имеют побочные эффекты: истончение кожи, увеличение риска бактериальной и грибковой инфекции и др. Поэтому они должны назначаться только лечащим врачом.
Поэтому они должны назначаться только лечащим врачом.
Есть негормональные препараты, которые также являются эффективными в лечении экземы. Это топические ингибиторы кальциневрина — мазь такролимус (протопик) и крем пимекролимус. Они снижают воспаление и зуд. Дозировку и длительность приема также должен определять только лечащий врач.
При тяжелой форме экземы, обширных очагах воспаления и отсутствии эффекта от местной терапии назначается системное лечение в виде иммуносупрессоров – лекарственных средств, подавляющих иммунитет.
При тяжелом течении заболевания, а также при эритродермии назначаются цитостатики.
При лечении микробной и грибковой экземы применяются антибиотики и противогрибковые средства.
Особенности лечения экземы на ногах
Экзема на ногах зачастую развивается вследствие аллергической реакции или выраженной сосудистой патологии (варикозная экзема). Дополнительными провоцирующими факторами могут быть ослабленный иммунитет и длительное психоэмоциональное напряжение.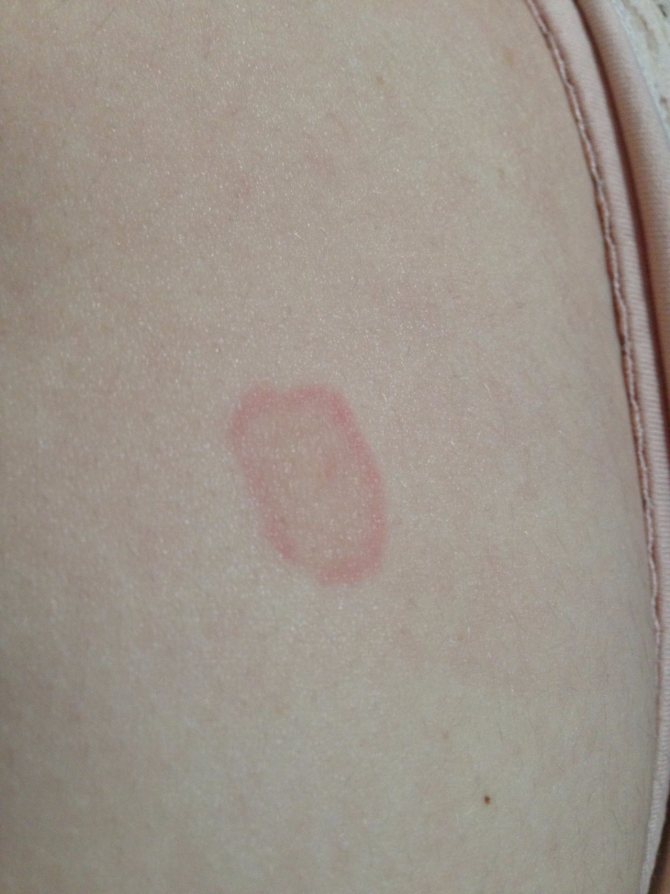
Наиболее часто на ногах развивается микробная экзема. Основная локализация в местах ожогов, послеоперационных швов, грибковой инфекции, варикозного расширения вен. Экзема развивается на фоне уже имеющегося воспалительного процесса.
Основные симптомы экземы на ногах:
Могут возникать нарушения сна и головная боль.
При своевременном обращении к врачу прогноз по лечению экземы на ногах благоприятный.
Из чего состоит лечение экземы
Суть лечения экземы заключается в:
-
исключении контакта с раздражителями,
-
правильном питании,
-
устранении зуда,
-
местном лечении с помощью мазей и кремов,
-
общем лечении с помощью таблетированных препаратов и инъекций.
Лечение экземы у детей ничем не отличается от лечения у взрослых.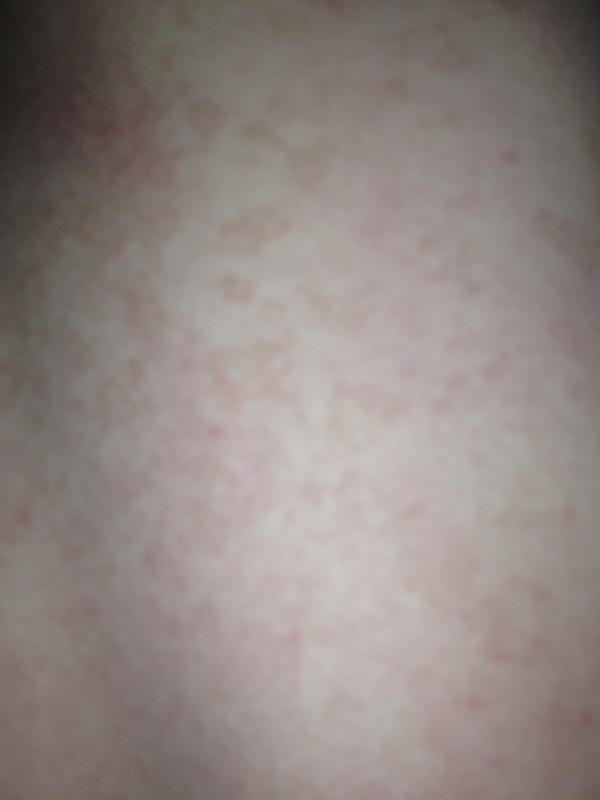 Зачастую в лечебный план включаются физиотерапевтические методы, которые позволяют воздействовать непосредственно на поврежденные участки.
Зачастую в лечебный план включаются физиотерапевтические методы, которые позволяют воздействовать непосредственно на поврежденные участки.
Дерматологи, благодаря сочетанию различных методов, разрабатывают наилучшее лечение для каждого пациента.
Лечение экземы у детей
Для определения тактики лечения необходимо установить вид экземы, причину ее появления и дифференцировать с другими дерматологическими заболеваниями (герпесной сыпью, диатезом, аллергическими реакциями, крапивницей, лишаем и др.).
Диагностика включает:
-
общий анализ крови;
-
соскоб с кожи для исследования под микроскопом;
-
аллергопробы при атопической экземе для выявления источника аллергии;
-
гистологическое исследование – для диагностики аутоиммунных заболеваний.
Лечение подбирается с учетом результатов обследований, возраста и особенностей состояния здоровья маленького пациента.
Комплексное терапевтическое лечение включает:
-
Индивидуальную диету
-
Седативные препараты (для регуляции сна)
-
Антигистаминные препараты (для снятия зуда и жжения)
-
Противовоспалительные препараты (для снятия отечности кожи и улучшения общего состояния)
-
Поливитамины
-
Антибиотики или противовирусные препараты
Для ускорения процессов восстановления, а также в качестве альтернативы некоторым лекарственным препаратам, может назначаться физиотерапия.
Обязательна антисептическая обработка ран и ссадин для исключения вторичных инфекций.
Особенно важно правильно ухаживать за кожей ребенка и соблюдать все рекомендации дерматолога, который подберет индивидуальные средства ухода.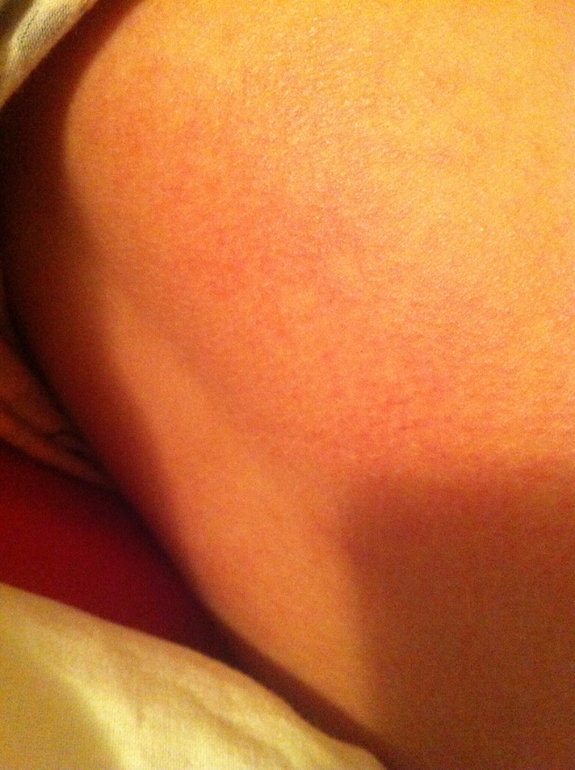
Профилактика экземы
Важно соблюдение личной гигиены, недопустимо частое перегревание, сопровождающееся повышенным потоотделением. Сбалансированное питание должно включать молочно-растительную пищу с низким количеством углеводов и пряностей.
Профилактика экземы у взрослых
Переутомление и стресс могут быть триггерами развития экземы, поэтому важно соблюдать баланс между работой и личной жизнью, уделять время на полноценный сон и отдых, заниматься спортом.
Используйте перчатки при работе по дому, это исключит вероятность попадания на кожу агрессивных моющих средств. Тщательно очищайте кожу рук и используйте защитные увлажняющие средства.
При повышенной жирности кожи и генетической предрасположенности к экземе:
-
рекомендуется исключить из рациона жирные, сладкие, жареные и острые блюда.
-
не рекомендуется посещать баню и сауну.
-
не желательно посещать страны с повышенной влажностью или слишком жарким климатом.

При профессиональной экземе рекомендуется сменить место работы, чтобы избежать осложнений.
Профилактика экземы у детей
-
Соблюдение правил личной гигиены
-
Отсутствие опрелостей кожи
-
Здоровое и сбалансированное питание
-
Регулярная уборка
-
Обувь и одежда из натуральных материалов
-
Отдых на морских побережьях
При возникновении симптомов не откладывайте визит к врачу.
Записаться на консультацию к дерматологам ЕМС можно по телефону +7 (495) 933 66 55.
поражения кожи — СПБ ГБУЗ «Кожно-венерологический диспансер № 4»
Красная волчанка (КВ) – мультифакториальное аутоиммунное воспалительное заболевание соединительной ткани, поражающее различные органы и системы и имеющее широкий спектр клинических проявлений.
Заболеваемость кожными формами КВ составляет 3,0–4,2 случаев на 100000 населения в год, при этом больные с дискоидной КВ составляют 70–80%. Начало заболевания чаще всего отмечается в возрасте от 20 до 40 лет, женщины болеют чаще мужчин.
Различают специфические и неспецифические поражения кожи при КВ. Среди специфических поражений кожи выделяют хроническую, подострую и острую формы заболевания.
Клиническая картина
Дискоидная КВ характеризуется триадой симптомов: эритемой, гиперкератозом и атрофией. Очаги могут быть локализованными (с поражением преимущественно области лица (скулы, щеки и крылья носа), ушных раковин, волосистой части головы) или распространенными. На коже появляются гиперемические пятна, которые медленно увеличиваются в размерах, инфильтрируются и превращаются в возвышающиеся бляшки. На их поверхности в центральной части появляется сначала фолликулярный, а затем сплошной гиперкератоз. По периферии очагов сохраняется зона активного воспаления, имеется гиперпигментация. Бляшки медленно увеличиваются в размерах, в центральной части наблюдается разрешение элементов с формированием грубой западающей обезображивающей рубцовой атрофии кожи, на фоне которой могут появиться телеангиэктазии.
Бляшки медленно увеличиваются в размерах, в центральной части наблюдается разрешение элементов с формированием грубой западающей обезображивающей рубцовой атрофии кожи, на фоне которой могут появиться телеангиэктазии.
В области красной каймы губ высыпания представлены слегка инфильтрированными вишнево-красными пятнами, покрытыми небольшим количеством трудно удаляемых чешуек. При поражении волосистой части головы развивается эритема различной формы с шелушением на поверхности, по разрешении которой остается рубцовая атрофия, телеангиэктазии и участки гипо- и гиперпигментации. Зона рубцовой алопеции формируется в центре очагов, характерно присутствие участков с сохранившимися волосами в очагах облысения.
Глубокая КВ (люпус-панникулит) клинически проявляется одним или несколькими глубоко расположенными плотными узлами, подвижными, четко контурированными и не спаянными с окружающими тканями. Кожа над узлами имеет застойную вишневую окраску, нередко встречаются очаги эритемы и гиперкератоза, характерные для дискоидной КВ (сочетание глубокой и дискоидной КВ). После разрешения узлов остаются участки атрофии подкожной клетчатки, проявляющиеся глубокими западениями. В отдельных случаях узлы могут изъязвляться, образуя при заживлении грубые втянутые рубцы. Возможно отложение солей кальция в коже с образованием кальцификатов. Высыпания обычно локализуется ассиметрично в области лица, шеи, плеч, молочных желез (люпус-мастит), бедер и ягодиц.
После разрешения узлов остаются участки атрофии подкожной клетчатки, проявляющиеся глубокими западениями. В отдельных случаях узлы могут изъязвляться, образуя при заживлении грубые втянутые рубцы. Возможно отложение солей кальция в коже с образованием кальцификатов. Высыпания обычно локализуется ассиметрично в области лица, шеи, плеч, молочных желез (люпус-мастит), бедер и ягодиц.
При веррукозной (гипертрофической) КВ отмечается развитие одиночных резко выступающих над уровнем кожи бляшек с выраженным гиперкератозом и бородавчатой поверхностью. Наиболее частой локализацией этой формы КВ является лицо, тыльная поверхность кистей, разгибательные поверхности предплечий и плеч. Веррукозная КВ может сочетаться с дискоидной КВ, что облегчает диагностику заболевания. Отмечается резистентность высыпаний к проводимой терапии.
Опухолевидная КВ рассматривается рядом авторов, как хроническая кожная форма КВ, другие относят ее к промежуточной форме заболевания. Клиническая картина представлена высыпаниями на коже в виде плотных уртикароподобных папул и бляшек красного цвета (от розового до синюшного), округлой, неправильной или кольцевидной формы, имеющих четкие границы, с блестящей поверхностью, которые локализуются на участках, подвергающихся инсоляции – в области верхней части груди, спины, плеч, шеи, лица.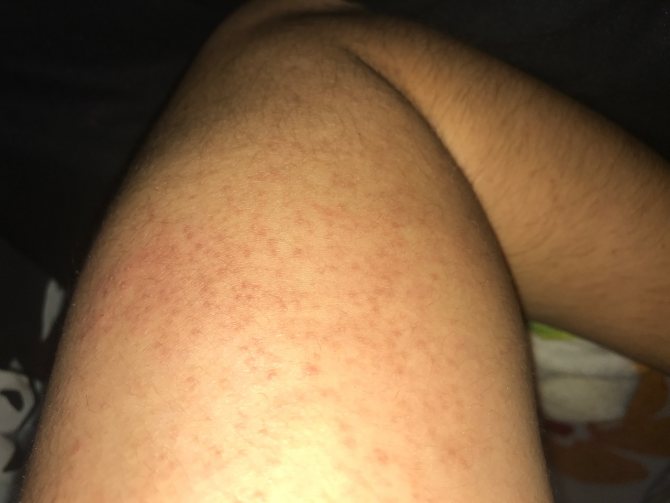 Иногда элементы могут сливаться, образуя полициклические фигуры. Обострения заболевания чаще наблюдаются в весенне-летний период. Высыпания могут спонтанно бесследно разрешаться спустя несколько недель или существовать длительно. Часто наблюдаются ежегодные обострения заболевания после пребывания на солнце с повторным появлением элементов на одних и тех же местах.
Иногда элементы могут сливаться, образуя полициклические фигуры. Обострения заболевания чаще наблюдаются в весенне-летний период. Высыпания могут спонтанно бесследно разрешаться спустя несколько недель или существовать длительно. Часто наблюдаются ежегодные обострения заболевания после пребывания на солнце с повторным появлением элементов на одних и тех же местах.
КВ слизистых оболочек может развиваться одновременно или предшествовать поражению кожи. Эта форма заболевания редко своевременно диагностируется (в 10–50% случаев). Высыпания чаще наблюдаются на слизистой оболочке полости рта, но могут локализоваться в полости носа, на гениталиях, конъюнктиве. Элементы представлены гиперемическими пятнами, папулами синюшно-красного цвета, покрытыми белесоватыми наслоениями, редко – пузырями. Возможно развитие болезненных эрозий и язв. Разрешение высыпаний часто сопровождается формированием рубцов или рубцовой атрофии.
Подострая кожная КВ имеет переходную клиническую картину между острой и хронической КВ.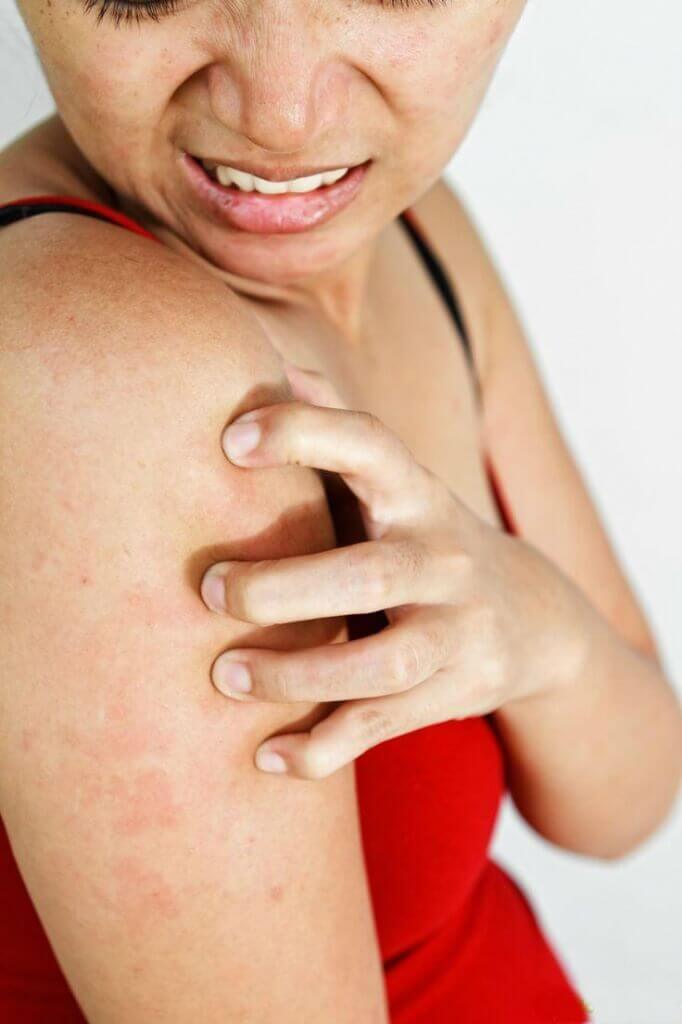 Эта форма проявляется развитием папуло-сквамозных или кольцевидных эритематозных высыпаний. При псориазиформной КВ элементы представлены гиперемическими папулами и небольшими бляшками в области плеч, верхней части груди и спины, редко – на коже лица, ушных раковин, волосистой части головы, которые могут сливаться между собой. На поверхности пятен и бляшек имеются плотно сидящие чешуйки и незначительный гиперкератоз, усиливающийся в области устьев волосяных фолликулов. Кольцевидная форма заболевания характеризуется формированием гиперемических пятен и эритем в виде колец и полициклических фигур с гиперкератозом и шелушением на поверхности, которые располагаются преимущественно на участках кожи, подвергающихся инсоляции. Возможно сочетание папуло-сквамозной и кольцевидной форм у одного больного. Высыпания при подострой кожной КВ могут разрешаться без рубцов, образуя длительно существующие очаги гипопигментации с телеангиэктазиями на поверхности, или формировать очень поверхностную рубцовую атрофию.
Эта форма проявляется развитием папуло-сквамозных или кольцевидных эритематозных высыпаний. При псориазиформной КВ элементы представлены гиперемическими папулами и небольшими бляшками в области плеч, верхней части груди и спины, редко – на коже лица, ушных раковин, волосистой части головы, которые могут сливаться между собой. На поверхности пятен и бляшек имеются плотно сидящие чешуйки и незначительный гиперкератоз, усиливающийся в области устьев волосяных фолликулов. Кольцевидная форма заболевания характеризуется формированием гиперемических пятен и эритем в виде колец и полициклических фигур с гиперкератозом и шелушением на поверхности, которые располагаются преимущественно на участках кожи, подвергающихся инсоляции. Возможно сочетание папуло-сквамозной и кольцевидной форм у одного больного. Высыпания при подострой кожной КВ могут разрешаться без рубцов, образуя длительно существующие очаги гипопигментации с телеангиэктазиями на поверхности, или формировать очень поверхностную рубцовую атрофию. У данной категории больных часто имеются относительно нетяжелые системные проявления КВ: артралгии, артриты и другие симптомы поражения костно-мышечной системы без вовлечения в патологический процесс почек, центральной нервной системы, серозных оболочек.
У данной категории больных часто имеются относительно нетяжелые системные проявления КВ: артралгии, артриты и другие симптомы поражения костно-мышечной системы без вовлечения в патологический процесс почек, центральной нервной системы, серозных оболочек.
Острая кожная форма КВ всегда является проявлением системной КВ, которая манифестирует с поражения кожи в 70–85% случаев. Острая форма КВ характеризуется развитием на коже лица в области скул, щек и носа («крылья бабочки») эритемы с цианотичным оттенком в центре и отеком. Реже встречаются распространенные пятнисто-папулезные высыпания. Элементы сыпи обычно появляются после пребывания на солнце, существуют несколько дней и разрешаются, оставляя незначительные гиперпигментные пятна. Своеобразным эквивалентом «бабочки» является центробежная эритема Биетта, которая возникает в области щек в виде слегка отечных, ярких гиперемических пятен, медленно увеличивающихся в размерах за счет периферического роста и одновременно разрешающихся в центральной части. Возможно поражение красной каймы губ, развитие отека лица, появление распространенных пятнисто-папулезных высыпаний на симметричных участках кожи. Поражение слизистой оболочки полости рта, твердого неба, носа может протекать с образованием эрозий и язв. В редких случаях клиническая картина острой кожной формы КВ может иметь сходство с токсическим эпидермальным некролизом.
Возможно поражение красной каймы губ, развитие отека лица, появление распространенных пятнисто-папулезных высыпаний на симметричных участках кожи. Поражение слизистой оболочки полости рта, твердого неба, носа может протекать с образованием эрозий и язв. В редких случаях клиническая картина острой кожной формы КВ может иметь сходство с токсическим эпидермальным некролизом.
У пациентов с кожными формами КВ нередко наблюдаются перекрестные проявления поражений кожи. Две и более клинических форм кожной КВ наблюдаются у 35% больных, острая кожная КВ, ассоциированная с дискоидной КВ – у 30%, с подострой кожной КВ – у 14%, с дискоидной и подострой кожной КВ – у 15% больных.
Вероятность развития СКВ составляет до 90% при острой КВ, 35–50% – при подострой КВ, около 20% – при распространенных формах хронической КВ и не более 5% – при локализованной дискоидной КВ.
Жалобы и анамнез
Больные предъявляют жалобы на высыпания, обычно не сопровождающиеся субъективными ощущениями.
Появлению высыпаний может способствовать солнечное или ультрафиолетовое излучение. Обострения заболевания чаще наблюдаются в весенне-летний период.
Лечение
В качестве терапии первой линии КВ с поражением кожи топические глюкокортикостероидные препараты и системные антималярийные препараты.
Реабилитация больных КВ достигается в условиях местных курортов. Больным КВ противопоказаны физиотерапия и курортное лечение на юге страны с инсоляцией. Им нужно воздерживаться от купания в жарко натопленных банях, парилках, саунах, нежелательно длительно находиться у горячей плиты. Оптимальными условиями труда больных является работа в сухих теплых производственных помещениях
Всем больным КВ рекомендуются меры по защите кожи от солнечных лучей: ношение головных уборов, одежды с длинными рукавами, с закрытым декольте, брюк и длинных юбок, регулярные аппликации фотозащитных кремов с высоким индексом SPF (>50).
Рекомендуется наблюдение больных красной волчанкой врачом-дерматовенерологом, врачом-ревматологом, врачом-терапевтом, врачом-эндокринологом, врачом-неврологом, врачом-гинекологом со всесторонним клиническим и лабораторным обследованием. Диспансерное наблюдение за этими больными позволяет значительно улучшить прогноз заболевания. Диспансеризация больных красной волчанкой обеспечивает полноценное обследование, своевременное лечение сопутствующих заболеваний, хронических очагов инфекции, проведение оздоровительных мероприятий.
Диспансерное наблюдение за этими больными позволяет значительно улучшить прогноз заболевания. Диспансеризация больных красной волчанкой обеспечивает полноценное обследование, своевременное лечение сопутствующих заболеваний, хронических очагов инфекции, проведение оздоровительных мероприятий.
Кикоть И. В.
Общие кожные высыпания и что с ними делать — Институт Диамантина
Что это за сыпь? Вот что нужно искать, чтобы диагностировать распространенную кожную жалобу. взято с сайта www.shutterstock.com21 марта 2018 г.
Х. Питер Сойер, Университет Квинсленда, , и Кэти Ли, , Университет Квинсленда,
Эта статья является частью нашей серии статей о коже: почему она у нас есть , что он делает и что может пойти не так. Прочтите другие статьи из этой серии здесь.
Каждый сталкивался с неприятной сыпью на коже – розовой, красной или пурпурной, плоской или бугристой, зудящей, чешуйчатой, гнойной или просто неприглядной. Такое разнообразие неудивительно, ведь кожа — сложный орган.
Такое разнообразие неудивительно, ведь кожа — сложный орган.
Инфекции, аллергические реакции, проблемы с иммунной системой и даже плохие реакции на лекарства могут проявляться сыпью.
Вот несколько наиболее распространенных типов.
Лекарственная аллергия
Почти каждое отпускаемое по рецепту лекарство может вызывать сыпь в качестве побочного эффекта, и более 80% из них являются «экзантематозными лекарственными высыпаниями», то есть широко распространенной сыпью, сопровождаемой другими симптомами, такими как головная боль, лихорадка и общее самочувствие. нездоров.
Эта сыпь обычно появляется в течение двух недель после начала приема нового лекарства в виде широко распространенной симметричной сыпи с пятнами от розового до красного цвета, плоскими или приподнятыми и твердыми, которые могут объединяться в пятна.
Подробнее: Распространенные шишки и бугорки на коже и под ней: что это такое?
Этот тип сыпи является реакцией гиперчувствительности, при которой атакующие солдаты иммунной системы (так называемые «Т-клетки») обнаруживают лекарство и пытаются вывести его из организма, высвобождая воспалительные белки.
В очень редких случаях препарат может вызывать серьезную и опасную для жизни сыпь, называемую «токсическим эпидермальным некролизом», при которой кожа начинает шелушиться пластами. Это чаще встречается у ханьцев с определенным генетическим вариантом и требует интенсивной терапии или лечения в ожоговом отделении.
В большинстве случаев лекарственная сыпь проходит в течение недели после прекращения приема проблемного лекарства или в течение нескольких недель в затяжных случаях. В то же время, или если лекарство необходимо, стероидные кремы (которые уменьшают воспаление) и смягчающие (смягчающие) увлажняющие средства могут принести некоторое облегчение.
Аллергический контактный дерматит
Аллергический контактный дерматит вызывается прямым контактом кожи с веществом, на которое у человека аллергия. Т-клетки иммунной системы слишком остро реагируют на аллерген и высвобождают белки, которые привлекают больше иммунных клеток в область, делая ее красной и опухшей.
Подробнее: Почему в Австралии так много рака кожи? (Подсказка: это не из-за озоновой дыры). Реакция часто задерживается на 48-72 часа, поэтому бывает сложно точно определить, что вызвало реакцию. Он также должен исчезнуть сам по себе в течение нескольких дней, если аллерген больше не находится на коже.
Контактная аллергия может развиться внезапно после многих лет воздействия аллергена. Ювелирные изделия, содержащие никель, ароматизаторы в лосьонах, бытовые чистящие средства, консерванты в продуктах для волос и латекс в перчатках или презервативах являются распространенными источниками. Дерматолог может провести пластырь, чтобы определить, является ли вещество аллергеном, нанеся его на небольшой участок кожи.
Тяжелый контактный дерматит от пластыря с лекарством. Dr. Khatmando Активный дерматит лечится смягчающими увлажняющими средствами и стероидными кремами, либо пероральными стероидами или препаратами для подавления иммунной системы, если заболевание очень тяжелое. Дальнейшие эпизоды можно предотвратить, узнав об источниках аллергена, внимательно прочитав этикетки и используя перчатки для работы с продуктами, содержащими аллерген.
Дальнейшие эпизоды можно предотвратить, узнав об источниках аллергена, внимательно прочитав этикетки и используя перчатки для работы с продуктами, содержащими аллерген.
Экзема
Атопический дерматит или атопическая экзема (часто называемая просто экземой) очень часто встречается у детей в возрасте от трех месяцев и старше, но появляется и у взрослых, часто с сенной лихорадкой и астмой.
Атопический дерматит проявляется пятнами сильно зудящей красной кожи, иногда с волдырями и мокнущими пятнами. У детей часто появляются открытые язвы и струпья, потому что они настолько чешутся, что трудно удержаться от расчесывания.
Со временем кожа становится утолщенной и грубой из-за частых расчесов и растираний. Детский атопический дерматит имеет тенденцию к улучшению по мере взросления ребенка, но может продолжаться. Гораздо реже атопический дерматит может впервые появиться во взрослом возрасте.
Атопический дерматит очень часто встречается у детей, но часто улучшается по мере взросления. DermNet New Zealand
DermNet New ZealandАтопический дерматит — это заболевание иммунной системы, при котором структурные дефекты кожного барьера облегчают проникновение раздражителей в кожу. Это нарушает тонкий баланс микробного сообщества на нашей коже, вызывая перегрузку иммунной системы. Триггеры включают стресс, потливость, грубые волокна в одежде, вдыхание аллергенов, таких как пыльца, раздражители, такие как мыло или духи, и употребление в пищу продуктов, на которые у нас аллергия.
Стероидные кремы могут помочь в лечении обострения атопического дерматита, но их не следует использовать постоянно. В очень тяжелых случаях назначают иммунодепрессанты. Постоянный контроль над атопическим дерматитом часто включает в себя использование смягчающих увлажняющих средств для борьбы с сухостью кожи, сохранение прохлады, отказ от горячей воды или раздражителей, а также уменьшение количества аллергенов, таких как пылевые клещи, в доме.
В тяжелых случаях, когда эти методы не помогают, препарат дупилумаб только что был одобрен для использования в Австралии. Этот препарат блокирует специфический клеточный рецептор, чтобы не дать иммунным клеткам обнаружить два сверхактивных воспалительных белка.
Этот препарат блокирует специфический клеточный рецептор, чтобы не дать иммунным клеткам обнаружить два сверхактивных воспалительных белка.
Атопический дерматит может иметь большое влияние на качество жизни из-за бессонницы из-за постоянного зуда и ограничений в одежде, средствах ухода за телом, домашних животных или деятельности. Его присутствие на видных частях тела, таких как лицо и руки, также может снизить самооценку. Вечерние седативные средства для улучшения сна и психотерапия могут помочь уменьшить влияние на повседневную жизнь.
Псориаз
Псориаз — еще одно хроническое иммунное заболевание. Он может начаться в любом возрасте и может сохраняться на протяжении всей жизни и обычно представляет собой красные бляшки (приподнятая или утолщенная кожа) с четко очерченными краями и серебристо-белыми чешуйками размером от нескольких миллиметров до нескольких сантиметров. Сверхактивное воспаление также может повредить суставы и привести к псориатическому артриту.
Подробнее: Кожа — очень важный (и самый большой) наш орган: что она делает?
Часто бляшки кажутся зудящими или болезненными, а поскольку псориаз длится долго и может проявляться на хорошо видимых частях тела, он часто сопровождается серьезными психологическими последствиями.
Поражения при псориазе приподняты, красны и часто имеют белые чешуйки. DermNet New ZealandПсориаз вызван слишком большим количеством новых клеток кожи, которые вырабатываются и слишком быстро перемещаются на поверхность кожи . Точно неизвестно, почему, но обычно в коже наблюдается переизбыток воспалительных белков-мессенджеров.
Это может быть вызвано или усугублено стрептококковой инфекцией, такой как тонзиллит, курением, гормональными изменениями, такими как менопауза, и некоторыми лекарствами. Генетика играет важную роль в предрасположенности к псориазу, а также в эффективности лечения.
Хронический бляшечный псориаз, наиболее распространенная форма, может быть очень устойчивым к лечению. Небольшие участки можно лечить кремами, содержащими стероиды, каменноугольную смолу или витамин D. Если большая часть тела покрыта бляшками, используются пероральные иммунодепрессанты или фототерапия, при которой используется направленный ультрафиолетовый свет для разрушения сверхактивных иммунных клеток. Умеренное пребывание на солнце иногда улучшает течение псориаза, но солнечные ожоги могут усугубить его — сложный баланс в австралийской среде с высоким уровнем ультрафиолетового излучения.
Небольшие участки можно лечить кремами, содержащими стероиды, каменноугольную смолу или витамин D. Если большая часть тела покрыта бляшками, используются пероральные иммунодепрессанты или фототерапия, при которой используется направленный ультрафиолетовый свет для разрушения сверхактивных иммунных клеток. Умеренное пребывание на солнце иногда улучшает течение псориаза, но солнечные ожоги могут усугубить его — сложный баланс в австралийской среде с высоким уровнем ультрафиолетового излучения.
Эти процедуры обычно могут улучшить состояние бляшек, но полностью удалить их может быть очень сложно. На рынке появилось несколько новых лекарств от тяжелого псориаза, которые не поддаются другому лечению.
Опоясывающий лишай
Опоясывающий лишай, или стригущий лишай, вызывается вовсе не глистами, а грибковой инфекцией. Опоясывающий лишай обычно называют в соответствии с участком тела, на котором он находится, но одни и те же виды грибка могут вызывать опоясывающий лишай во многих частях тела, и он может распространяться с одной части тела на другую, например, при расчесывании или использовании загрязненной полотенце.
Опоясывающий лишай стопы на стопах является важным типом, потому что споры могут жить в течение нескольких недель в общих душевых и раздевалках, что делает его распространенным источником инфекции, которая затем может распространиться на туловище, руки и ноги (дерматомикоз туловища) или в паху (дерматомикоз или зуд спортсмена). Кошки, собаки и другие животные являются частыми источниками грибка стригущего лишая, но многие виды также могут передаваться между людьми.
Грибок продолжает распространяться дальше, в то время как внутренняя область заживает, образуя характерную форму кольца. Грук Да ОгерКак правило, лишай распространяется в виде круглого или овального пятна, часто заживающего в середине, так что оно выглядит как красное чешуйчатое кольцо инфекции. Иногда это также может стать грибковым абсцессом, который выглядит как фурункул, кажется заболоченным и имеет пустулы.
На стопах это может выглядеть как круги стригущего лишая, пятнистые мелкие сухие чешуйки на подошве, волдыри на подъеме или влажные красные шелушащиеся участки между пальцами ног (эпидермофития стопы).
В паху он может иметь чешуйчатую, красную выпуклую границу и быть очень зудящим.
Опоясывающий лишай диагностируется с помощью микроскопического исследования и лабораторного посева соскобов кожи. Его обычно лечат противогрибковыми кремами или пероральными противогрибковыми препаратами, если он сохраняется. В теплых влажных складках тела может перейти в хроническую форму.
Опоясывающий лишай
Опоясывающий лишай — это известная болезненная сыпь с образованием пузырей, вызванная реактивацией вируса ветряной оспы, вируса ветряной оспы, обычно спустя годы или десятилетия после первоначальной инфекции.
Вирус находится в состоянии покоя в нервах возле позвоночника и мигрирует вниз по сенсорному нерву к коже, когда он реактивируется, но неизвестно, почему вирус реактивируется. Некоторыми возможными триггерами являются лучевая терапия, операции на позвоночнике, другие инфекции или рак.
Опоясывающий лишай образует болезненную красную сыпь в виде пузырей вдоль линии чувствительного нерва. Fisle
FisleОпоясывающий лишай начинается с боли в коже, которую часто описывают как жгучую или колющую, за которой через один-три дня следует сыпь в виде приподнятых красных бугорков, которые превращаются в волдыри, а затем покрываются коркой. Сыпь обычно ограничивается узкой дугой кожи вдоль сенсорного нерва, в котором находится вирус.
У пациентов часто наблюдается лихорадка, головная боль и увеличение лимфатических узлов. Восстановление занимает от двух до четырех недель, но боль может сохраняться после заживления сыпи, что называется постгерпетической невралгией.
Если вирус обнаружен в течение трех дней после начала заболевания, противовирусные препараты могут уменьшить тяжесть симптомов и продолжительность инфекции. В противном случае лечение состоит из порошков или растворов для подсушивания сыпи, а также обезболивания и отдыха.
Австралийцы старше 70 лет имеют право на бесплатную вакцинацию против опоясывающего лишая, которая вдвое снижает риск опоясывающего лишая.
Х. Питер Сойер, профессор дерматологии, Университет Квинсленда, , и Кэти Ли, научный сотрудник, Университет Квинсленда
Первоначально эта статья была опубликована на The Conversation. Прочтите исходную статью.
Распространенные кожные высыпания и что с ними делать
Эта статья является частью нашей серии статей о коже: почему она у нас есть, что она делает и что может пойти не так. Другие статьи цикла читайте здесь.
Каждый сталкивался с неприятной сыпью на коже – розовой, красной или лиловой, плоской или бугристой, зудящей, чешуйчатой, гнойной или просто неприглядной. Такое разнообразие неудивительно, ведь кожа — сложный орган.
Инфекции, аллергические реакции, проблемы с иммунной системой и даже плохие реакции на лекарства могут проявляться сыпью.
Вот несколько наиболее распространенных типов.
Лекарственная аллергия
Почти все отпускаемые по рецепту лекарства могут вызывать сыпь в качестве побочного эффекта, и более 80% из них являются «экзантематозными лекарственными высыпаниями», то есть распространенной сыпью, сопровождаемой другими симптомами, такими как головная боль, лихорадка и общее самочувствие. нездоров.
нездоров.
Эта сыпь обычно появляется в течение двух недель после начала приема нового лекарства в виде широко распространенной симметричной сыпи с пятнами от розового до красного цвета, плоскими или приподнятыми и твердыми, которые могут объединяться в пятна.
Читать далее: Обычные шишки и шишки на коже и под ней: что это такое?
Этот тип сыпи является реакцией гиперчувствительности, при которой атакующие солдаты иммунной системы (так называемые «Т-клетки») обнаруживают лекарство и пытаются вывести его из организма, высвобождая воспалительные белки.
Экзантематозная лекарственная сыпь. ДермНет Новая Зеландия. В очень редких случаях препарат может вызывать серьезную и опасную для жизни сыпь, называемую «токсическим эпидермальным некролизом», при которой кожа начинает шелушиться пластами. Это чаще встречается у ханьцев с определенным генетическим вариантом и требует интенсивной терапии или лечения в ожоговом отделении.
В большинстве случаев лекарственная сыпь проходит в течение недели после того, как пациент перестанет принимать проблемное лекарство, или в течение нескольких недель в затяжных случаях. В то же время, или если лекарство необходимо, стероидные кремы (которые уменьшают воспаление) и смягчающие (смягчающие) увлажняющие средства могут принести некоторое облегчение.
Аллергический контактный дерматит
Аллергический контактный дерматит вызывается прямым контактом кожи с веществом, на которое у человека аллергия. Т-клетки иммунной системы слишком остро реагируют на аллерген и высвобождают белки, которые привлекают больше иммунных клеток в область, делая ее красной и опухшей.
Читать далее: Почему в Австралии так много рака кожи? (Подсказка: это не из-за озоновой дыры)
Часто зудит, может быть с волдырями или сухим, но бугристым. Реакция часто задерживается на 48-72 часа, поэтому бывает сложно точно определить, что вызвало реакцию. Он также должен исчезнуть сам по себе в течение нескольких дней, если аллерген больше не находится на коже.
Он также должен исчезнуть сам по себе в течение нескольких дней, если аллерген больше не находится на коже.
Контактная аллергия может развиться внезапно после многолетнего контакта с аллергеном. Ювелирные изделия, содержащие никель, ароматизаторы в лосьонах, бытовые чистящие средства, консерванты в продуктах для волос и латекс в перчатках или презервативах являются распространенными источниками. Дерматолог может провести пластырь, чтобы определить, является ли вещество аллергеном, нанеся его на небольшой участок кожи.
Тяжелый контактный дерматит от лекарственного пластыря. Доктор Хатмандо Активный дерматит лечится смягчающими увлажняющими средствами и стероидными кремами или пероральными стероидами или препаратами для подавления иммунной системы, если он очень тяжелый. Дальнейшие эпизоды можно предотвратить, узнав об источниках аллергена, внимательно прочитав этикетки и используя перчатки для работы с продуктами, содержащими аллерген.
Экзема
Атопический дерматит или атопическая экзема (часто называемая просто экземой) очень часто встречается у детей в возрасте от трех месяцев, но появляется и у взрослых, часто с сенной лихорадкой и астмой.
Атопический дерматит проявляется пятнами сильно зудящей красной кожи, иногда с волдырями и мокнущими пятнами. У детей часто появляются открытые язвы и струпья, потому что они настолько чешутся, что трудно удержаться от расчесывания.
Со временем кожа становится утолщенной и грубой из-за частых расчесов и растираний. Детский атопический дерматит имеет тенденцию к улучшению по мере взросления ребенка, но может продолжаться. Гораздо реже атопический дерматит может впервые появиться во взрослом возрасте.
Атопический дерматит очень часто встречается у детей, но часто улучшается по мере взросления. ДермНет Новая Зеландия Атопический дерматит — заболевание иммунной системы, при котором
структурные дефекты кожного барьера облегчают проникновение раздражителей в кожу. Это нарушает тонкий баланс микробного сообщества на нашей коже, вызывая перегрузку иммунной системы. Триггеры включают стресс, потливость, грубые волокна в одежде, вдыхание аллергенов, таких как пыльца, раздражители, такие как мыло или духи, и употребление в пищу продуктов, на которые у нас аллергия.
Это нарушает тонкий баланс микробного сообщества на нашей коже, вызывая перегрузку иммунной системы. Триггеры включают стресс, потливость, грубые волокна в одежде, вдыхание аллергенов, таких как пыльца, раздражители, такие как мыло или духи, и употребление в пищу продуктов, на которые у нас аллергия.
Стероидные кремы могут помочь в лечении обострения атопического дерматита, но их не следует использовать постоянно. В очень тяжелых случаях назначают иммунодепрессанты. Постоянный контроль над атопическим дерматитом часто включает в себя использование смягчающих увлажняющих средств для борьбы с сухостью кожи, сохранение прохлады, отказ от горячей воды или раздражителей, а также уменьшение количества аллергенов, таких как пылевые клещи, в доме.
В тяжелых случаях, когда эти методы не реагируют, препарат дупилумаб только что был одобрен для использования в Австралии. Этот препарат блокирует специфический клеточный рецептор, чтобы не дать иммунным клеткам обнаружить два сверхактивных воспалительных белка.
Атопический дерматит может иметь большое влияние на качество жизни из-за бессонницы из-за постоянного зуда и ограничений в одежде, средствах для ухода за телом, домашних животных или деятельности. Его присутствие на видных частях тела, таких как лицо и руки, также может снизить самооценку. Вечерние седативные средства для улучшения сна и психотерапия могут помочь уменьшить влияние на повседневную жизнь.
Псориаз
Псориаз — еще одно хроническое иммунное заболевание. Он может начаться в любом возрасте и может сохраняться на протяжении всей жизни и обычно представляет собой красные бляшки (приподнятая или утолщенная кожа) с четко очерченными краями и серебристо-белыми чешуйками размером от нескольких миллиметров до нескольких сантиметров. Сверхактивное воспаление может также повредить суставы и привести к псориатическому артриту.
Читать далее: Кожа — очень важный (и самый большой) наш орган: что она делает?
Часто бляшки чешутся или болят, а поскольку псориаз длится долго и может заметно проявляться на хорошо видимых частях тела, он часто сопровождается тяжелыми психологическими последствиями.
Псориаз вызывается тем, что образуется слишком много новых клеток кожи, которые слишком быстро перемещаются на поверхность кожи. Точно неизвестно, почему, но обычно в коже наблюдается переизбыток воспалительных белков-мессенджеров.
Это может быть вызвано или усугублено стрептококковой инфекцией, такой как тонзиллит, курением, гормональными изменениями, такими как менопауза, и некоторыми лекарствами. Генетика играет важную роль в предрасположенности к псориазу, а также в эффективности лечения.
Хронический бляшечный псориаз, наиболее распространенная форма, может быть очень устойчивым к лечению. Небольшие участки можно лечить кремами, содержащими стероиды, каменноугольную смолу или витамин D. Если большая часть тела покрыта бляшками, используются пероральные иммунодепрессанты или фототерапия, при которой используется направленное ультрафиолетовое излучение для разрушения сверхактивных иммунных клеток. Умеренное пребывание на солнце иногда улучшает течение псориаза, но солнечные ожоги могут усугубить его — сложный баланс в австралийской среде с высоким уровнем ультрафиолетового излучения.
Умеренное пребывание на солнце иногда улучшает течение псориаза, но солнечные ожоги могут усугубить его — сложный баланс в австралийской среде с высоким уровнем ультрафиолетового излучения.
Эти процедуры обычно могут улучшить состояние бляшек, но полностью удалить их может быть очень сложно. На рынке появилось несколько новых препаратов для лечения тяжелого псориаза, который не поддается другим видам лечения.
Опоясывающий лишай
Опоясывающий лишай, или стригущий лишай, вызывается вовсе не глистами, а грибковой инфекцией. Опоясывающий лишай обычно называют в соответствии с участком тела, на котором он находится, но одни и те же виды грибка могут вызывать опоясывающий лишай во многих частях тела, и он может распространяться с одной части тела на другую, например, при расчесывании или использовании загрязненной полотенце.
Опоясывающий лишай стопы на стопах является важным типом, потому что споры могут жить в течение нескольких недель в общих душевых и раздевалках, что делает его распространенным источником инфекции, которая затем может распространиться на туловище, руки и ноги (дерматомикоз туловища) или в паху (дерматомикоз или зуд спортсмена). Кошки, собаки и другие животные являются частыми источниками грибка стригущего лишая, но многие виды также могут передаваться между людьми.
Кошки, собаки и другие животные являются частыми источниками грибка стригущего лишая, но многие виды также могут передаваться между людьми.
Как правило, лишай распространяется в виде круглого или овального пятна, часто заживающего в середине, так что оно выглядит как красное чешуйчатое кольцо инфекции. Иногда это также может стать грибковым абсцессом, который выглядит как фурункул, кажется заболоченным и имеет пустулы.
На стопах это может выглядеть как круги стригущего лишая, пятнистые мелкие сухие чешуйки на подошве, волдыри на подъеме или влажные красные шелушащиеся участки между пальцами ног (эпидермофития стопы).
В паху он может иметь чешуйчатую, красную выпуклую границу и быть очень зудящим.
Опоясывающий лишай диагностируется с помощью микроскопического исследования и лабораторного посева соскобов кожи. Его обычно лечат противогрибковыми кремами или пероральными противогрибковыми препаратами, если он сохраняется. В теплых влажных складках тела может перейти в хроническую форму.
Его обычно лечат противогрибковыми кремами или пероральными противогрибковыми препаратами, если он сохраняется. В теплых влажных складках тела может перейти в хроническую форму.
Опоясывающий лишай
Опоясывающий лишай — это известная болезненная сыпь с образованием пузырей, вызванная реактивацией вируса ветряной оспы, вируса ветряной оспы, обычно спустя годы или десятилетия после первоначальной инфекции.
Вирус находится в состоянии покоя в нервах возле позвоночника и мигрирует вниз по сенсорному нерву к коже, когда он реактивируется, но неизвестно, почему вирус реактивируется. Некоторыми возможными триггерами являются лучевая терапия, операции на позвоночнике, другие инфекции или рак.
Опоясывающий лишай образует болезненную красную сыпь в виде пузырей вдоль линии сенсорного нерва. Файл Опоясывающий лишай начинается с боли в коже, которая часто описывается как жгучая или колющая, за которой следует через один-три дня сыпь в виде приподнятых красных бугорков, которые превращаются в волдыри, а затем покрываются коркой. Сыпь обычно ограничивается узкой дугой кожи вдоль сенсорного нерва, в котором находится вирус.
Сыпь обычно ограничивается узкой дугой кожи вдоль сенсорного нерва, в котором находится вирус.
У пациентов часто наблюдается лихорадка, головная боль и увеличение лимфатических узлов. Восстановление занимает от двух до четырех недель, но боль может сохраняться после заживления сыпи, что называется постгерпетической невралгией.
Если вирус обнаружен в течение трех дней после начала заболевания, противовирусные препараты могут уменьшить тяжесть симптомов и продолжительность инфекции. В противном случае лечение состоит из порошков или растворов для подсушивания сыпи, а также обезболивания и отдыха.
Австралийцы старше 70 лет имеют право на бесплатную вакцинацию против опоясывающего лишая, которая вдвое снижает риск опоясывающего лишая.
Герпетиформный дерматит (DH) | Причины и лечение
Из этой серии Целиакия Желудочно-кишечная мальабсорбция
Герпетиформный дерматит — кожное заболевание, при котором появляется очень зудящая сыпь. Это вызвано непереносимостью пищевого ингредиента, называемого глютеном. Его можно эффективно лечить с помощью лекарств и безглютеновой диеты. Герпетиформный дерматит связан с глютеновой болезнью, которая также вызывается непереносимостью глютена. Часто требуется лечение обоих состояний.
Это вызвано непереносимостью пищевого ингредиента, называемого глютеном. Его можно эффективно лечить с помощью лекарств и безглютеновой диеты. Герпетиформный дерматит связан с глютеновой болезнью, которая также вызывается непереносимостью глютена. Часто требуется лечение обоих состояний.
Герпетиформный дерматит
В этой статье
- Что такое герпетиформный дерматит?
- Что вызывает герпетиформный дерматит?
- У кого развивается герпетиформный дерматит?
- Каковы симптомы герпетиформного дерматита?
- Как диагностируется герпетиформный дерматит?
- Как лечится герпетиформный дерматит?
- Возможны ли осложнения?
- Каков прогноз?
Что такое герпетиформный дерматит?
Герпетиформный дерматит (ГД) — кожное заболевание, вызывающее очень зудящую сыпь. Это связано с непереносимостью глютена, природного вещества (белка), содержащегося в определенных продуктах. Глютен есть в пшенице, ржи и ячмене. Непереносимость глютена также вызывает состояние кишечника, называемое глютеновой болезнью, которая тесно связана с DH.
Глютен есть в пшенице, ржи и ячмене. Непереносимость глютена также вызывает состояние кишечника, называемое глютеновой болезнью, которая тесно связана с DH.
Что вызывает герпетиформный дерматит?
Причиной ДГ является непереносимость глютена. В этом состоянии ваше тело реагирует на глютен в пище. Непереносимость глютена также иногда называют чувствительностью к глютену.
Люди с непереносимостью глютена имеют своего рода аллергию на глютен, но это не то же самое, что обычная пищевая аллергия. При непереносимости глютена глютен каким-то образом заставляет иммунную систему вашего организма реагировать против собственных органов организма. Это вместо того, чтобы делать то, что обычно делает иммунная система, то есть защищаться от инфекций и т. д. Это может привести к различным симптомам в разных частях вашего тела. При DH поражается ваша кожа.
Точно неизвестно, что в первую очередь вызывает непереносимость глютена.
Непереносимость глютена также обычно вызывает воспаление в кишечнике (в тонком кишечнике). Когда это происходит, это называется целиакией. Большинство людей с DH имеют некоторую степень глютеновой болезни. Однако у них могло не быть никаких заметных симптомов, и их целиакия могла быть не диагностирована. Подробнее см. в отдельной брошюре под названием «Глютеновая болезнь».
Когда это происходит, это называется целиакией. Большинство людей с DH имеют некоторую степень глютеновой болезни. Однако у них могло не быть никаких заметных симптомов, и их целиакия могла быть не диагностирована. Подробнее см. в отдельной брошюре под названием «Глютеновая болезнь».
Остальная часть брошюры посвящена DH.
У кого развивается герпетиформный дерматит?
- Примерно у 1 из 10 000 человек есть DH. Примерно 1 из 8 человек с глютеновой болезнью будет иметь DH.
- DH чаще встречается у мужчин, чем у женщин, и обычно начинается в возрасте 30-50 лет, хотя может возникнуть в любом возрасте.
Каковы симптомы герпетиформного дерматита?
Очень зудящая сыпь. Он может поражать любую часть вашей кожи, но обычно на локтях, коленях, ягодицах и коже головы. Сыпь обычно появляется на обеих сторонах тела одновременно (симметрично). Сыпь имеет волдыри и/или приподнятые пятна (папулы), но волдыри обычно соскабливают, оставляя струпья. До появления волдырей в этом месте может быть жжение или покалывание.
До появления волдырей в этом месте может быть жжение или покалывание.
Сыпь может меняться от недели к неделе, но обычно не проходит без лечения.
Сыпь при герпетиформном дерматите
У вас также могут быть симптомы глютеновой болезни, такие как симптомы со стороны живота или необъяснимая усталость. Однако у некоторых людей с глютеновой болезнью симптомы мало выражены, и ДГ может быть первым признаком целиакии.
Как диагностируется герпетиформный дерматит?
Существуют различные кожные заболевания, которые вызывают зудящую сыпь с волдырями, поэтому для достоверной диагностики DH необходим тест. Тест представляет собой биопсию кожи. Это включает в себя взятие небольшого образца кожи под местной анестезией. Образец исследуют под микроскопом в лаборатории с помощью специального теста для поиска антител, называемых IgA. Этот тест может надежно диагностировать DH.
Если есть подозрение на DH, вам, как правило, также предложат пройти обследование на целиакию. Анализы крови могут помочь определить вероятность целиакии. Если анализы крови положительны, вам может быть предложено исследование кишечника (биопсия для взятия образца слизистой оболочки кишечника), которое может подтвердить наличие у вас глютеновой болезни.
Анализы крови могут помочь определить вероятность целиакии. Если анализы крови положительны, вам может быть предложено исследование кишечника (биопсия для взятия образца слизистой оболочки кишечника), которое может подтвердить наличие у вас глютеновой болезни.
Как лечится герпетиформный дерматит?
Существует два метода лечения ДГ:
- Диета
- Лекарства
Диета
В долгосрочной перспективе безглютеновая диета будет постепенно уменьшать симптомы ДГ и может полностью вылечить ДГ. (Эта диета также лечит глютеновую болезнь.) Однако для улучшения DH диетой могут потребоваться месяцы или годы. Поэтому для контроля над кожными симптомами часто требуется медикаментозное лечение. Дополнительную информацию о безглютеновой диете см. в отдельной брошюре под названием «Диета для больных целиакией». В Великобритании дополнительную информацию также можно получить от компании Celiac UK — см. раздел «Дополнительная литература и ссылки» ниже.
Лекарство
Лекарство помогает быстро справиться с сыпью. Обычным лекарством от DH является дапсон. Дапсон часто останавливает зуд в течение двух дней. Дапсон может иметь побочные эффекты, включая анемию. Поэтому во время приема необходимы регулярные осмотры и анализы крови.
Обычным лекарством от DH является дапсон. Дапсон часто останавливает зуд в течение двух дней. Дапсон может иметь побочные эффекты, включая анемию. Поэтому во время приема необходимы регулярные осмотры и анализы крови.
Дапсон используется для лечения определенных кожных заболеваний, включая DH. Как именно это работает, неизвестно. Тем не менее, он, по-видимому, обладает противовоспалительным и антибактериальным действием. При DH, вероятно, полезно противовоспалительное действие.
Если вы не можете принимать дапсон или у вас есть побочные эффекты от него, доступны другие альтернативные лекарства, например, сульфасалазин или сульфапиридин.
Возможны ли осложнения?
DH сам по себе обычно не вызывает осложнений. Однако непереносимость глютена и глютеновая болезнь, если их не лечить, могут привести к заболеванию и возможным осложнениям. Большинство этих проблем можно предотвратить или вылечить, соблюдая безглютеновую диету, которая лечит как DH, так и целиакию.
Каков прогноз?
При отсутствии лечения DH имеет тенденцию к обострению и ослаблению тяжести, но обычно продолжается.
При лечении прогноз (прогноз) очень хороший, так как DH проходит с помощью лекарств и безглютеновой диеты. Дапсон обычно быстро устраняет сыпь. Безглютеновая диета помогает дольше — может потребоваться год или больше, чтобы получить полную пользу. Около 8 из 10 человек с DH имеют хорошие результаты от диеты, поэтому они могут либо прекратить прием дапсона, либо уменьшить дозу.
Антига Э., Капрони М.; Диагностика и лечение герпетиформного дерматита. Clin Cosmet Investig Dermatol. 2015 Май 138:257-65. DOI: 10.2147/CCID.S69127. eCollection 2015.
Ludvigsson JF, Bai JC, Biagi F, et al; Диагностика и лечение целиакии у взрослых: рекомендации Британского общества гастроэнтерологов. Кишка. 2014 авг. 63(8):1210-28. doi: 10.1136/gutjnl-2013-306578. Epub 2014 10 июня.
Pelkowski TD, Viera AJ; Целиакия: диагностика и лечение.

 В клинике 24 часа в сутки 7 дней в неделю работают кандидаты и доктора медицинских наук, профессора и доценты кафедр ведущих вузов, врачи первой и высшей квалификационной категории. Мы трудимся без праздников и выходных для того, чтобы вы были здоровы и счастливы.
В клинике 24 часа в сутки 7 дней в неделю работают кандидаты и доктора медицинских наук, профессора и доценты кафедр ведущих вузов, врачи первой и высшей квалификационной категории. Мы трудимся без праздников и выходных для того, чтобы вы были здоровы и счастливы.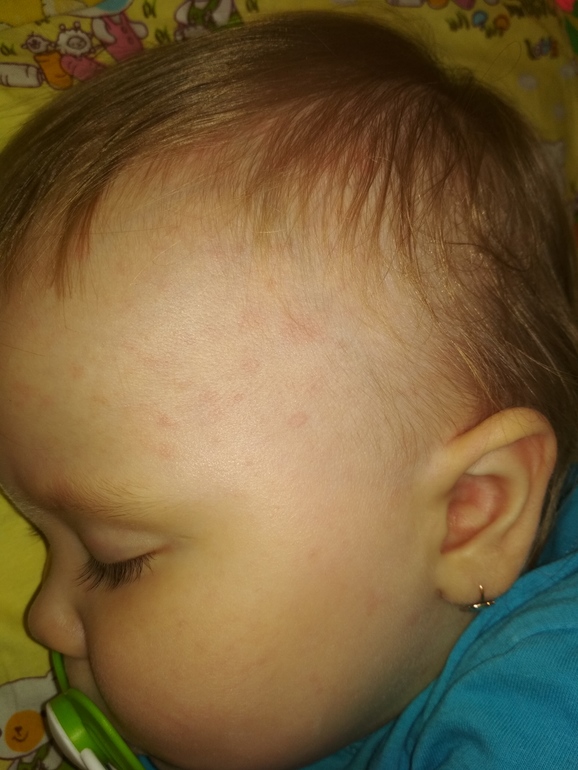 В Американской Медицинской Клинике созданы все условия для комфортного проведения комплексного обследования и диагностики пациента в день обращения.
В Американской Медицинской Клинике созданы все условия для комфортного проведения комплексного обследования и диагностики пациента в день обращения.