Геморрагическая лихорадка Эбола — симптомы болезни, профилактика » Государственное Бюджетное Учреждение Здравоохранения МО Орехово-Зуевский районный Центр Общей Врачебной Семейной Практики
Сообщение. Пилотный проект. Данная форма не предназначена для приема обращений граждан в порядке Федерального закона от 02.05.2006 № 59-ФЗ «О порядке рассмотрения обращений граждан Российской Федерации» и предоставляет возможность направить электронное сообщение в рамках реализации пилотного проекта по внедрению «Единого окна цифровой обратной связи». Ответ на сообщение будет направлен не позднее 8 рабочих дней после дня его регистрации, а по отдельным тематикам – в укороченные сроки.
Что такое Геморрагическая лихорадка Эбола —
Геморрагическая лихорадка Эбола (Ebola Haemorrhagic Fever, EHF, лат. Ebola febris haemorrhagica) — острая вирусная высококонтагиозная болезнь, вызываемая вирусом Эбола. Редкое, но очень опасное заболевание — летальность в 50-90 % клинических случаев. Поражает человека, некоторых приматов, а также, как выяснилось, и свиней.
Редкое, но очень опасное заболевание — летальность в 50-90 % клинических случаев. Поражает человека, некоторых приматов, а также, как выяснилось, и свиней.
Что провоцирует Геморрагическая лихорадка Эбола:
Впервые вирус Эбола был идентифицирован в экваториальной провинции Судана и прилегающих районах Заира (сейчас Демократическая республика Конго) в 1976 году. В Судане заболело 284 человека, из них умерло 151. В Заире — 318 (умерло 280). Вирус был выделен в районе реки Эбола в Заире. Это дало название вирусу.
Вирус Эбола или просто Эбола — общее название для вирусов одного рода Ebolavirus, входящих в семейства филовирусов, вызывающих геморрагическую лихорадку Эбола у высших приматов.
По своим морфологическим свойствам вирус совпадает с вирусом Марбург (Marburgvirus), но отличается в антигенном отношении. Оба этих вируса относятся к семейству филовирусов (Filoviridae). Вирус Эбола делится на пять подтипов: суданский, заирский, кот-д’ивуарский, рестонский и бундибугио.
Патогенез (что происходит?) во время Геморрагической лихорадки Эбола:
В течение инкубационного периода вирус репродуцируется в регионарных лимфатических узлах, селезёнке и, возможно, других органах. Острое начало заболевания с лихорадки совпадает с развитием интенсивной вирусемии с полиорганной диссеминацией возбудителя. Поражение клеток и тканей различных органов предположительно обусловлено как прямым цитопатическим действием вируса, так и аутоиммунными реакциями. Развитие нарушений микроциркуляции и реологических свойств крови проявляется капилляротоксикозом с геморрагическим синдромом, периваскулярными отёками, ДВС-синдромом. Диссеминированная внутрисосудистая коагуляция представляет собой ведущий синдром, выявляемый гистологически. Патологические изменения в органах в виде очаговых некрозов, рассеянных геморрагии в клинической картине проявляются признаками гепатитов, интерстициальных пневмоний, панкреатитов, орхитов и др.
Симптомы Геморрагической лихорадки Эбола:
Инкубационный период варьирует от нескольких дней до 2-3 нед. Начало заболевания острое, с повышения температуры тела до 38-39 °С, головной боли, миалгий и артралгий, недомогания, тошноты. В течение первых дней у большинства больных возникают явления ангины; воспаление миндалин вызывает ощущение болезненного «шара в горле». В разгар заболевания присоединяются неукротимая рвота, боли в животе и диарея геморрагического характера с испражнениями в виде мелены. Быстро развивается геморрагический синдром с проявлениями кожных кровоизлияний, органных кровотечений, кровавой рвоты. Часто наблюдают признаки энцефалопатии в виде возбуждения и агрессивности больных; в случаях выздоровления они длительно сохраняются и в период рекон-валесценции. На 4-6-й день от начала болезни приблизительно у половины больных появляется экзантема сливного характера.
Летальный исход наступает, как правило, в начале 2-й недели болезни. Его основные причины — кровотечения, интоксикация, гиповолемический и инфекционно-токсический шоки.
В случаях выздоровления острая фаза заболевания продолжается 2-3 нед. Период реконвалесценции затягивается до 2-3 мес, сопровождается астенизацией, анорексией, снижением массы тела, выпадением волос, иногда развитием психических нарушений.
Осложнения
Осложнениями можно считать все тяжёлые патогенетически обусловленные процессы, ведущие в конечном счете к смерти больных: кровотечения, гиповолемический и инфекционно-токсический шоки. Прогноз заболевания крайне неблагоприятен; в отдельных очагах летальность составляет от 50% до 90%.
Диагностика Геморрагической лихорадки Эбола:
Распознавание основывается на эпидемиологических предпосылках (пребывание в эндемичной местности, контакты с больными и др.) и характерной клинической симптоматике. Специализированные лабораторные тесты регистрируют определённые антигены и/или гены вируса. Антитела к вирусу могут быть определены, и вирус может быть изолирован в клеточной культуре. Тестирование образцов крови связано с большим риском заражения и должны проводиться при максимальном уровне биологической защиты. Новые разработки в технике диагностики включают не проникающие методы диагноза (с использованием образцов слюны и мочи).
Специализированные лабораторные тесты регистрируют определённые антигены и/или гены вируса. Антитела к вирусу могут быть определены, и вирус может быть изолирован в клеточной культуре. Тестирование образцов крови связано с большим риском заражения и должны проводиться при максимальном уровне биологической защиты. Новые разработки в технике диагностики включают не проникающие методы диагноза (с использованием образцов слюны и мочи).
Дифференциальная диагностика представляет значительные сложности в связи с отсутствием специфических клинических признаков и скоротечностью развития заболевания. В Украину заболевание может быть занесено из стран Центральной и Западной Африки.
Лечение Геморрагической лихорадки Эбола:
В определённых случаях требуется интенсивный уход: в случае дегидратации — внутривенные вливания и оральную регидрацию растворами, содержащими электролиты. Пока не существует приемлемого лечения или вакцины против лихорадки Эбола. Несколько кандидатов в вакцины тестируется, но пройдёт ещё несколько лет, прежде чем они станут доступными. Новая лекарственная терапия показала многообещающие результаты в лабораторных исследованиях. Но она тоже может стать доступной только через несколько лет.
Новая лекарственная терапия показала многообещающие результаты в лабораторных исследованиях. Но она тоже может стать доступной только через несколько лет.
Профилактика Геморрагической лихорадки Эбола:
Больные геморрагическими лихорадками Ласса, Марбурга и Эбола подлежат немедленной госпитализации в боксовые отделения с соблюдением строгого режима, рекомендуемого в случаях особо опасных инфекций, таких как чума и оспа. Выздоровевших выписывают не ранее 21-го дня от начала болезни при нормализации состояния больных и 3-кратных отрицательных вирусологических исследованиях. Все предметы обихода больного должны быть строго индивидуальными, маркированными. Их хранят и дезинфицируют в боксе. Для лечения применяют инструменты разового пользования; после употребления их авто-клавируют или сжигают. В период текущей дезинфекции применяют 2% раствор фенола [с добавлением 0,5% гидрокарбоната натрия (1:500)], йодоформ (450 г на 1 мл активного йода с добавлением 0,2% натрия нитрата).
Лиц, находившихся в непосредственном контакте с больным (или лицом, у которого подозревают развитие заболевания), изолируют в бокс и наблюдают в течение 21 дня. Во всех случаях подозрения на заражение вирусом Эбола вводят специфический иммуноглобулин из сыворотки гипериммунизированных лошадей. Срок действия иммуноглобулин — 7-10 дней.
К каким докторам следует обращаться если у Вас Геморрагическая лихорадка Эбола:
Инфекционист
Эбола: симптомы, лечение, профилактика
Опаснейшим инфекционным заболеванием, приводящим к летальному исходу в 90% случаев заражения, является лихорадка Эбола. Это вирусная лихорадка, течение которой сопровождается выраженным геморрагическим синдромом. Возбудитель заболевания, вирус Эбола, был обнаружен в 1976 году в Африке и получил название от одноименной реки, в долине которой произошла вспышка инфекционной лихорадки. Последняя и наиболее тяжелая эпидемическая вспышка произошла в 2014 году, после чего заболевание было признано угрозой планетарного масштаба.
Это вирусная лихорадка, течение которой сопровождается выраженным геморрагическим синдромом. Возбудитель заболевания, вирус Эбола, был обнаружен в 1976 году в Африке и получил название от одноименной реки, в долине которой произошла вспышка инфекционной лихорадки. Последняя и наиболее тяжелая эпидемическая вспышка произошла в 2014 году, после чего заболевание было признано угрозой планетарного масштаба.
Общие сведения
Болезнь Эбола является зоонозной эндемичной инфекцией, т.е. основным резервуаром для вируса служат животные, обитающие в джунглях Африки. Инфицирование человека происходит во время контакта с зараженным животным либо его тушкой. В дальнейшем вирус предается от больного человека к здоровым. На сегодняшний день известно несколько путей передачи Эбола:
- контактный – при прямых контактах с инфицированными людьми, их биологическими материалами и предметами обихода, в том числе одеждой и постельным бельем;
- инъекционный – при использовании одного шприца для инъекций нескольким людям;
- половой – при половых контактах.

У зараженного человека вирус присутствует во всех выделениях и биологических жидкостях: в крови, слюне, моче, носоглоточной слизи, сперме и т. д. Через микротравмы на коже или слизистой он проникает в организм и поражает, в первую очередь, лимфоузлы и селезенку, затем диссеминирует в другие органы и ткани, провоцируя многочисленные некрозы и кровотечения, в том числе внутренние. Большинство случаев заканчиваются гибелью больного из-за сильной кровопотери, инфекционной интоксикации и гиповолемического шока.
Как распознать заболевание
В нашей стране фактором риска заражения вирусом Эбола является поездка в Экваториальную Африку либо контакт с человеком, недавно вернувшимся из этого региона, с выраженными проявлениями инфекции. До появления симптомов больной не распространяет инфекцию, так как вирусы в его выделениях отсутствуют.
В начале заболевания клинические признаки Эболы похожи на большинство острых заболеваний инфекционного генеза и включают:
- резкое повышение температуры до 38-39°С, лихорадку;
- боль в суставах и мышцах;
- головную боль;
- слабость, усталость, недомогание;
- боль и ощущение кома в горле.

В течение нескольких первых дней в горле у пациента развивается ангина или язвенный фарингит, появляются боли в животе и сильная диарея. Характерным симптомом Эболы становится изменение лица больного, которое становится похожим на маску, выражающую тоску или агрессию, с глубоко запавшими глазами.
Примерно через неделю или чуть менее появляются сильные боли в грудной клетке, усиливаются боли в животе, появляется кровь в каловых массах. На коже появляется красноватая сыпь, покрывающая нижнюю половину туловища и конечности. Развивается геморрагия, выраженная наружными и внутренними кровотечениями. При благоприятном течении болезни клиническое выздоровление наступает спустя две-три недели, однако восстановительный период продолжается в течение последующих двух-трех месяцев.
Диагностические методы
Для нашей страны лихорадка Эбола остается крайне редким заболеванием, поэтому диагностические исследования выполняются в специализированных вирусологических лабораториях, в которых соблюдаются самые высокие стандарты биологической безопасности. Вирус выделяют из любых биологических жидкостей больного, после чего его переносят на клеточные культуры, выполняют тесты ПЦР, исследуют биоптаты кожи и внутренних органов при помощи электронного микроскопа. Кроме того, выполняют общий анализ и коагулограмму крови, чтобы выявить характерные изменения.
Вирус выделяют из любых биологических жидкостей больного, после чего его переносят на клеточные культуры, выполняют тесты ПЦР, исследуют биоптаты кожи и внутренних органов при помощи электронного микроскопа. Кроме того, выполняют общий анализ и коагулограмму крови, чтобы выявить характерные изменения.
Особенности лечебного процесса
Для лечения Эболы пациента в специальном боксе-изоляторе доставляют в оборудованное медицинские учреждение и помещают в закрытый бокс с применением надлежащих мер для предотвращения дальнейшего распространения инфекции. Медицинский персонал использует комплексную барьерную защиту и ведет круглосуточное наблюдение за состоянием больного. Терапия заключается, главным образом, в устранении действия токсинов на организм пациента, борьбе с обезвоживанием, наступающим из-за продолжительной диареи, проявлениями геморрагии. Введение плазмы крови, взятой у выздоровевших людей, в ряде случаев оказывает положительное влияние на течение болезни.
На сегодняшний день вакцина от геморрагической лихорадки до сих пор не разработана, хотя испытания экспериментальных образцов проводятся в лабораториях нескольких стран. Профилактика Эбола заключается в отслеживании контактов заболевших и своевременной изоляции всех людей, контактировавших с ними даже в течение непродолжительного времени.
Немаловажное значение придается санитарным мерам – карантинному контролю в аэропортах, соблюдении правил индивидуальной защиты, обеззараживании помещений и предметов быта, использовавшихся инфицированными. Людям с подозрением на инфицирование вирусом Эбола назначают введение специфического иммуноглобулина, который вырабатывают из сыворотки крови. Высочайшая летальность и контагиозность инфекции заставляют применять самые суровые меры, чтобы не допустить возможность ее распространения.
Часто задаваемые вопросы
Как гарантированно не заболеть болезнью Эбола во время путешествия в Африку?
В настоящее время регионы, в которых присутствует определенный риск заражения лихорадкой Эбола, ограничиваются Нигерией, Гвинеей, Либерией и Сьерра-Леоне. Чтобы избежать инфекции, необходимо избегать контактов с больными людьми, их выделениями, а также с теми, кто недавно переболел и вылечился. Не рекомендуется участвовать в похоронах людей, умерших от этого заболевания. Кроме того, следует остерегаться диких животных, которые могут передать болезнь при укусе, не употреблять в пищу плохо прожаренное мясо. Тщательное соблюдение правил личной гигиены – обязательное условие вашей безопасности.
Чтобы избежать инфекции, необходимо избегать контактов с больными людьми, их выделениями, а также с теми, кто недавно переболел и вылечился. Не рекомендуется участвовать в похоронах людей, умерших от этого заболевания. Кроме того, следует остерегаться диких животных, которые могут передать болезнь при укусе, не употреблять в пищу плохо прожаренное мясо. Тщательное соблюдение правил личной гигиены – обязательное условие вашей безопасности.
Можно ли заболеть, сидя в салоне самолета с больным лихорадкой Эбола?
Как показывает практика, вирус Эбола передается только при тесном контакте, во время которого биологические жидкости или выделения больного контактируют с кожей или слизистой здорового человека. Воздушно-капельным путем эта инфекция не передается.
Нужно ли проходить обследование после поездки в Африку?
При путешествии в страны Экваториальной Африки риск инфицирования лихорадкой Эбола остается крайне небольшим, особенно если в поездке вы не контактировали с больным человеком. Если в течение трех недель после возвращения никаких признаков заболевания нет, значит, вы полностью здоровы. При появлении подозрительных симптомов следует позвонить своему врачу по телефону и сообщить о предполагаемой инфекции.
Если в течение трех недель после возвращения никаких признаков заболевания нет, значит, вы полностью здоровы. При появлении подозрительных симптомов следует позвонить своему врачу по телефону и сообщить о предполагаемой инфекции.
Вирус Эбола ( Filoviridae: Ebolavirus: Zaire ebolavirus ): фатальные адаптационные мутации | Должикова
Аннотация
Болезнь, вызванная вирусом Эбола (БВВЭ) (прежнее название — геморрагическая лихорадка Эбола), — одно из самых опасных инфекционных заболеваний, поражающих человека и приматов. С момента идентификации первой вспышки в 1976 г. в мире зарегистрировано более 25 аналогичных эпизодов, самый крупный из которых в 2014-2016 гг. перерос в эпидемию и унёс жизни свыше 11 тыс. человек. В настоящее время одновременно в восточной и западной частях Демократической Республики Конго (ДРК) протекают 2 независимые вспышки БВВЭ. Считается, что естественным резервуаром её возбудителей являются летучие мыши (Microchiroptera), однако инфекционный агент из них до сих пор не выделен. Известно, что большинство вирусов животных не способно реплицироваться в человеческом организме. Для того чтобы произошло заражение человека, необходимо наличие адаптационных мутаций (АМ). В данном обзоре на основании результатов ряда исследований сформулирована гипотеза о том, что формирование мутационных изменений подобного рода происходит непосредственно в популяциях людей и приматов, приводя в дальнейшем к развитию вспышек БВВЭ.
Известно, что большинство вирусов животных не способно реплицироваться в человеческом организме. Для того чтобы произошло заражение человека, необходимо наличие адаптационных мутаций (АМ). В данном обзоре на основании результатов ряда исследований сформулирована гипотеза о том, что формирование мутационных изменений подобного рода происходит непосредственно в популяциях людей и приматов, приводя в дальнейшем к развитию вспышек БВВЭ.
Ключевые слова
вирус Эбола, адаптационные мутации
Для цитирования:
Должикова И.В., Щербинин Д.Н., Логунов Д.Ю., Гинцбург А.Л. Вирус Эбола (Filoviridae: Ebolavirus: Zaire ebolavirus): фатальные адаптационные мутации. Вопросы вирусологии. 2021;66(1):7-16.
https://doi. org/10.36233/0507-4088-23
org/10.36233/0507-4088-23
For citation:
Dolzhikova I.V., Shcherbinin D.N., Logunov D.Yu., Gintsburg A.L. Ebola virus (Filoviridae: Ebolavirus: Zaire ebolavirus): fatal adaptation mutations. Problems of Virology. 2021;66(1):7-16. https://doi.org/10.36233/0507-4088-23
Адаптационные мутации в структуре гликопротеина вируса Эбола приводят к увеличению его инфекционности для клеток человека и приматов
Болезнь, вызванная вирусом Эбола (БВВЭ), – одно из самых опасных инфекционных заболеваний, поражающих человека и приматов. Она характеризуется тяжёлым течением, развитием общей интоксикации и высоким уровнем летальности, достигающим 90% [1][2][3]. Возбудители БВВЭ принадлежат к роду эболавирусов (Ebolavirus), относящихся к семейству филовирусов (Filoviridae) [4]. В настоящее время известно 6 видов этого рода: Zaire ebolavirus (ZEBOV) (вирус Эбола, ВЭ), Sudan ebolavirus (SUDV), Bundibugyo ebolavirus (BDBV), Reston ebolavirus (RESTV), Tai Forest ebolavirus (TAFV), Bombali ebolavirus (BOMV), из них первые 3 наиболее патогенны для человека.
В настоящее время известно 6 видов этого рода: Zaire ebolavirus (ZEBOV) (вирус Эбола, ВЭ), Sudan ebolavirus (SUDV), Bundibugyo ebolavirus (BDBV), Reston ebolavirus (RESTV), Tai Forest ebolavirus (TAFV), Bombali ebolavirus (BOMV), из них первые 3 наиболее патогенны для человека.
Вирус Эбола (ВЭ) имеет сложное строение. В его структуру входят липидная оболочка с трансмембранными белками, нуклеокапсид с геномной РНК и полимеразным комплексом, а также матриксный слой, состоящий из белков VP24 и VP40 [5]. Вирусный геном представлен молекулой одноцепочечной РНК (оцРНК) отрицательной полярности, которая кодирует структурные и неструктурные белки. Она расположена в центральной части вириона, будучи связана с нуклеопротеином (NP) и белками нуклеокапсида (VP30). Там же находятся белки VP35 и каталитическая субъединица вирусной полимеразы L [6][7][8]. Посредством матриксных белков VP24 и VP40 нуклеокапсид соединён с внутренней стороной липидного бислоя вирусной оболочки, сформированного из плазматической мембраны клетки хозяина во время отпочковывания от неё вириона [6–8]. Молекулы оболочечного гликопротеина (GP), заякоренные в бислой, формируют шипики и играют важнейшую роль в жизненном цикле вируса, поскольку опосредуют процесс интернализации.
Молекулы оболочечного гликопротеина (GP), заякоренные в бислой, формируют шипики и играют важнейшую роль в жизненном цикле вируса, поскольку опосредуют процесс интернализации.
Исследование различных мутаций в белках ВЭ показало, что наиболее эффективными из них с точки зрения размножения вируса являются те, которые затрагивают его полноразмерный гликопротеин. Так, в работе Wong G. и соавт. продемонстрировано, что приобретаемые мутации в структуре GP позволяют патогену более эффективно осуществлять интернализацию, что приводит к повышению скорости роста и, как следствие, увеличению выхода вирусного потомства из клеток [9]. В итоге возрастает инфекционность агента как in vitro, так и in vivo. Сходные результаты получены разными авторами
[10][11] при изучении адаптационных мутаций (АМ) в гликопротеине ВЭ на клеточных культурах различных млекопитающих. В частности, Kurosaki Y. и соавт. показали, что во время культивирования рассматриваемого возбудителя или вируса везикулярного стоматита (vesicular stomatitis virus, VSV), гликопротеин которого заменён на таковой ВЭ, в клеточной культуре Vero E6 формируются АМ структуры гликопротеина, приводящие к повышению эффективности вирусной интернализации. Это, в свою очередь, обусловливает увеличение скорости роста и выхода потомства вируса из клетки. Таким образом, появление и закрепление мутационных изменений подобного рода ведёт к возрастанию инфекционности ВЭ для клеток человека и приматов [12][13][14][15].
Это, в свою очередь, обусловливает увеличение скорости роста и выхода потомства вируса из клетки. Таким образом, появление и закрепление мутационных изменений подобного рода ведёт к возрастанию инфекционности ВЭ для клеток человека и приматов [12][13][14][15].
Исследование АМ данного инфекционного агента в период разворачивающейся эпидемии 2014–2016 гг. выявило несколько ключевых мутаций, результатом которых стало широкое распространение заболевания. Среди них в первую очередь следует отметить мутационные изменения в полноразмерном гликопротеине вируса, позволившие последнему интернализироваться в несколько раз эффективнее [16][17].
От первой вспышки БВВЭ к фатальным адаптационным мутациям
С момента выделения патогена и до настоящего времени известно более 25 вспышек БВВЭ (см. таблицу), самая крупная из которых в 2014–2016 гг. переросла в эпидемию и унесла жизни свыше 11 тыс. человек [18][19].
Хронология вспышек БВВЭ с 1976 г. [19]
Chronology of the EVD outbreaks since 1976 [19]
Первый эпизод был зарегистрирован в конце июня 1976 г. в Судане (г. Нзара) у 3 работников хлопковой фабрики, путь заражения при этом не был описан [20]. Немного позднее, в сентябре того же года, имела место вспышка в Демократической Республике Конго (ДРК) (ранее – Заир) в районе деревни Ямбуку [21]. Первый заболевший лечился в больнице Yambuku Mission Hospital (YMH) с помощью инъекции от возможной малярии. Последующая передача инфекции произошла при использовании заражённых игл и шприцев в больнице и поликлиниках этого района, а также в ходе тесного личного контакта.
в Судане (г. Нзара) у 3 работников хлопковой фабрики, путь заражения при этом не был описан [20]. Немного позднее, в сентябре того же года, имела место вспышка в Демократической Республике Конго (ДРК) (ранее – Заир) в районе деревни Ямбуку [21]. Первый заболевший лечился в больнице Yambuku Mission Hospital (YMH) с помощью инъекции от возможной малярии. Последующая передача инфекции произошла при использовании заражённых игл и шприцев в больнице и поликлиниках этого района, а также в ходе тесного личного контакта.
В 2014 г. вспышка, переросшая в эпидемию, началась с заболевания 18-месячного мальчика, проживавшего в деревне Мелианду на юге Гвинеи [22][23]. Вероятной причиной заражения ребёнка считают контакт с летучими мышами или их отделяемым (моча, фекалии, слюна).
При детальном рассмотрении эпизодов БВВЭ обращает на себя внимание, что часто первичным пациентом выступает один человек или небольшая группа людей, от которого/которых заболевание начинает передаваться остальным. В документах на сайтах Всемирной организации здравоохранения (ВОЗ) и Центров по контролю и профилактике заболеваний (Centers for Disease Control and Prevention, CDC) США указано, что наиболее вероятной причиной болезни у первичных пациентов в основном служит контакт с заражёнными/погибшими обезьянами (Haplorhini) либо летучими мышами (Microchiroptera). При контакте с первыми заболевание проявлялось практически одновременно у всех контактировавших, в то время как во втором случае – у единичных [24]. Для того чтобы произошло эффективное заражение человека (с развитием инфекционного процесса), необходимо наличие АМ, поскольку большинство вирусов животных не способно реплицироваться в человеческом организме [25].
В документах на сайтах Всемирной организации здравоохранения (ВОЗ) и Центров по контролю и профилактике заболеваний (Centers for Disease Control and Prevention, CDC) США указано, что наиболее вероятной причиной болезни у первичных пациентов в основном служит контакт с заражёнными/погибшими обезьянами (Haplorhini) либо летучими мышами (Microchiroptera). При контакте с первыми заболевание проявлялось практически одновременно у всех контактировавших, в то время как во втором случае – у единичных [24]. Для того чтобы произошло эффективное заражение человека (с развитием инфекционного процесса), необходимо наличие АМ, поскольку большинство вирусов животных не способно реплицироваться в человеческом организме [25].
До сих пор из летучих мышей не выделен ВЭ, обладающий высокой инфекционностью, несмотря на то что исследуемые животные были ПЦР-позитивными [26]. Вирусный агент, полученный из их тканей, крайне неэффективно размножается в клеточных культурах человека и приматов, а следовательно, для репликации в человеческом организме ему необходимы АМ [17]. Важным этапом в исследовании АМ структуры гликопротеина, входящего в ВЭ, стало установление феномена утраты последним инфекционности для летучих мышей на фоне таких мутационных изменений. Urbanowicz R.A. с соавт. показали, что эти мутации обусловливают рост инфекционности вируса для человека и в то же время ведут к снижению проявления этого свойства по отношению к клеткам летучих мышей [17].
Важным этапом в исследовании АМ структуры гликопротеина, входящего в ВЭ, стало установление феномена утраты последним инфекционности для летучих мышей на фоне таких мутационных изменений. Urbanowicz R.A. с соавт. показали, что эти мутации обусловливают рост инфекционности вируса для человека и в то же время ведут к снижению проявления этого свойства по отношению к клеткам летучих мышей [17].
АМ могут появляться во время персистенции ВЭ в организме обезьян, которые контактируют с отделяемым заражённых летучих мышей (слюна, фекалии), а также поедают их. Способность вирусного агента в этих ситуациях мутировать показана при культивировании на культуре клеток эпителия почки африканской зелёной мартышки (Chlorocebus sabaeus) – Vero E6 [10][11], а также в ходе изучения его мутационной изменчивости у заражённых обезьян [27]: детектирован возбудитель с мутациями в различных областях генома (в том числе ответственных за структуру гликопротеина), приводящими к повышению эффективности интернализации. Адаптированный вирус способен активно размножаться в клетках обезьян и человека; результат попадания такого патогена в организм – развитие БВВЭ у индивидуума. Необходимо подчеркнуть, что все случаи контакта человека с заражёнными обезьянами приводили к заболеванию. Ярким примером этого служит эпизод в Центральной Африке, когда группа людей направилась на охоту и принесла в деревню погибшее (по тогда ещё не ясным причинам) животное, которое затем употребили в пищу. Спустя несколько дней в деревне началась вспышка БВВЭ.
Адаптированный вирус способен активно размножаться в клетках обезьян и человека; результат попадания такого патогена в организм – развитие БВВЭ у индивидуума. Необходимо подчеркнуть, что все случаи контакта человека с заражёнными обезьянами приводили к заболеванию. Ярким примером этого служит эпизод в Центральной Африке, когда группа людей направилась на охоту и принесла в деревню погибшее (по тогда ещё не ясным причинам) животное, которое затем употребили в пищу. Спустя несколько дней в деревне началась вспышка БВВЭ.
АМ могут возникать, по всей видимости, и в человеческом организме. Интерес вызывает тот факт, что у населения эндемичных территорий обнаруживают специфические антитела (АТ) к ВЭ, несмотря на то что признаков заболевания у них не было. В Судане у 19% людей, контактировавших с больными и не имевших ранее контакта с возбудителем, в сыворотке крови определяются специфические АТ. В ДРК 1% живущих в деревнях за пределами эпидемической зоны людей, которые не имели контакта с заболевшими БВВЭ и ранее не проявляли симптомов болезни, также имеют подобные АТ [21]. В эндемичных районах страны (деревни в окрестности города Тандала) у 7% населения детектированы АТ к ВЭ, причём наличие их прямо коррелирует с возрастом: от 1% у детей до 4 лет до 21% у лиц старше 60 лет [28]. Ряд других исследований также показал серопозитивность людей к эболавирусам: 20,8% в Центральной Африканской Республике (ЦАР) [29], 22% в Судане [38], 13% – в Либерии [40], 11% в Габоне [34–37], 10% в ДРК [28][30–33], 7% – в Камеруне [41][42], 4% на Мадагаскаре [39], 2% в Нигерии [43], по 1% – в Федеративной Республике Германии (ФРГ) [44] и Кении [45]. Совсем недавние работы, опубликованные в июле 2020 г., свидетельствуют, что в Уганде проживающие и работающие в районах повышенного риска в 5,4 раза более серопозитивны к филовирусам, чем жители центральной части страны [46]. Таким образом, представители населения эндемичных по БВВЭ регионов так или иначе контактируют с носителями ВЭ (летучими мышами) в процессе их вылавливания, приготовления для употребления в пищу, поедания и т.д.
В эндемичных районах страны (деревни в окрестности города Тандала) у 7% населения детектированы АТ к ВЭ, причём наличие их прямо коррелирует с возрастом: от 1% у детей до 4 лет до 21% у лиц старше 60 лет [28]. Ряд других исследований также показал серопозитивность людей к эболавирусам: 20,8% в Центральной Африканской Республике (ЦАР) [29], 22% в Судане [38], 13% – в Либерии [40], 11% в Габоне [34–37], 10% в ДРК [28][30–33], 7% – в Камеруне [41][42], 4% на Мадагаскаре [39], 2% в Нигерии [43], по 1% – в Федеративной Республике Германии (ФРГ) [44] и Кении [45]. Совсем недавние работы, опубликованные в июле 2020 г., свидетельствуют, что в Уганде проживающие и работающие в районах повышенного риска в 5,4 раза более серопозитивны к филовирусам, чем жители центральной части страны [46]. Таким образом, представители населения эндемичных по БВВЭ регионов так или иначе контактируют с носителями ВЭ (летучими мышами) в процессе их вылавливания, приготовления для употребления в пищу, поедания и т.д. В результате у проконтактировавших с вирусом может формироваться специфический иммунный ответ, который, по всей видимости, не позволяет прогрессировать заболеванию в нулевом пациенте. Однако возбудитель может персистировать у таких лиц, приобретая АМ; при этом болезнь у них не развивается, поскольку иммунная система позволяет сдерживать развитие инфекционного процесса. Для подтверждения этой гипотезы целесообразно проведение сравнительного анализа геномов ВЭ, выделенного от летучих мышей, с геномами возбудителя, изолированного от заболевших/погибших людей и обезьян, однако в настоящее время это не представляется возможным. В общедоступных базах данных (GenBank) имеется информация о нуклеотидных последовательностях гликопротеина ВЭ, основанная на изучении полученной из тканей заболевших людей и обезьян РНК, но отсутствуют аналогичные сведения относительно биологического материала природного резервуара патогена – летучих мышей. Имеется только 7 последовательностей, кодирующих полимеразу L рассматриваемого вируса, выделенного от этих животных.
В результате у проконтактировавших с вирусом может формироваться специфический иммунный ответ, который, по всей видимости, не позволяет прогрессировать заболеванию в нулевом пациенте. Однако возбудитель может персистировать у таких лиц, приобретая АМ; при этом болезнь у них не развивается, поскольку иммунная система позволяет сдерживать развитие инфекционного процесса. Для подтверждения этой гипотезы целесообразно проведение сравнительного анализа геномов ВЭ, выделенного от летучих мышей, с геномами возбудителя, изолированного от заболевших/погибших людей и обезьян, однако в настоящее время это не представляется возможным. В общедоступных базах данных (GenBank) имеется информация о нуклеотидных последовательностях гликопротеина ВЭ, основанная на изучении полученной из тканей заболевших людей и обезьян РНК, но отсутствуют аналогичные сведения относительно биологического материала природного резервуара патогена – летучих мышей. Имеется только 7 последовательностей, кодирующих полимеразу L рассматриваемого вируса, выделенного от этих животных.
Преодоление межвидового барьера
Таким образом, можно предположить несколько возможных вариантов преодоления вирусом межвидового барьера.
Вариант 1. Заражение людей происходит от летучих мышей или других животных, несущих адаптированный патоген.
Так, в начале эпидемии 2014–2016 гг. первичным пациентом был маленький мальчик, который играл с другими ребятами в старом дереве, где жила колония бульдоговых летучих мышей (Mops condylurus). Они представляют собой потенциальный резервуар ВЭ (недавно открытый новый вид эболавирусов – Bombali ebolavirus – выделен от животных этого вида). Летучие мыши обычно живут колониями, внутри каждой из которых возможно наличие особи, несущей вирус с мутациями. Заболевший ребёнок мог контактировать именно с таким животным [25].
В рамках этого варианта предполагается, что адаптация происходит в организме летучих мышей, после чего адаптированный вирус переходит на человека или обезьяну; при этом, поскольку люди отличаются от приматов, мутации могут быть различными (рис. 1). Обезьяны, в свою очередь, генетически ближе к людям по сравнению с летучими мышами, и поэтому преодоление межвидового барьера обезьяна–человек происходит легче, чем в случае с летучей мышью и человеком. Это общепринятая (классическая) в настоящее время схема. Однако остаётся неясным, способен ли возбудитель адаптироваться к отсутствующим в исходном организме структурам, учитывая, что ткани летучих мышей не содержат клеточных рецепторов человека, обезьян или представителей иных видов. При отрицательном ответе на этот вопрос появление адаптированного вируса следует признать невозможным.
1). Обезьяны, в свою очередь, генетически ближе к людям по сравнению с летучими мышами, и поэтому преодоление межвидового барьера обезьяна–человек происходит легче, чем в случае с летучей мышью и человеком. Это общепринятая (классическая) в настоящее время схема. Однако остаётся неясным, способен ли возбудитель адаптироваться к отсутствующим в исходном организме структурам, учитывая, что ткани летучих мышей не содержат клеточных рецепторов человека, обезьян или представителей иных видов. При отрицательном ответе на этот вопрос появление адаптированного вируса следует признать невозможным.
Рис. 1. Предполагаемый путь заражения людей или обезьян от летучих мышей, несущих мутантный вирус.
Fig. 1. The presumable route of infection in humans or monkeys from bats carrying the mutant virus.
Вариант 2. Заражение людей (или других животных) происходит от летучих мышей, несущих неадаптированный агент.
Этот вариант противоположен первому; постулируется, что АМ происходят в человеческом организме (рис. 2). Вирус адаптируется к окружающим его клеточным структурам, в данном случае – к клеткам человека. Однако в данной модели появляется ряд других проблем, а именно:
2). Вирус адаптируется к окружающим его клеточным структурам, в данном случае – к клеткам человека. Однако в данной модели появляется ряд других проблем, а именно:
Рис. 2. Предполагаемый путь заражения людей или других животных от летучих мышей, несущих неадаптированный вирус.
Fig. 2. The presumable route of infection in humans or other animals from bats carrying the unadapted virus.
1) Адаптированный к клеткам летучих мышей инфекционный агент не может прикрепляться к клеткам человека, проникать в них, реплицироваться и т.д., о чём говорилось ранее. Необходимы те или иные АМ, которые появляются именно в процессе репликации вирусного генома, т.е. после прохождения всех указанных этапов.
2) В данном варианте из невирулентного возбудителя формируется высоковирулентный, т.е. летальность его в человеческом организме постепенно нарастает, а не снижается. Однако подобный процесс не наблюдается ни в природе, ни даже в лабораторных экспериментах. Летальность вируса после преодоления межвидового барьера всегда высокая и постепенно уменьшается. Тем не менее в случае вызываемых ВЭ эпидемий понижения вирулентности не наблюдается (что, вероятно, является позитивным моментом, поскольку ведёт к эрадикации инфекции), однако это явление часто имеет место при других вирусных заболеваниях.
Летальность вируса после преодоления межвидового барьера всегда высокая и постепенно уменьшается. Тем не менее в случае вызываемых ВЭ эпидемий понижения вирулентности не наблюдается (что, вероятно, является позитивным моментом, поскольку ведёт к эрадикации инфекции), однако это явление часто имеет место при других вирусных заболеваниях.
Вариант 3. Заражение людей происходит от животных, у которых часть микропопуляции вирусов имеет АМ.
Данная модель теории преодоления межвидового барьера, объединяющая все черты рассмотренных выше вариантов, привлекательна для многих современных исследователей и основана на теории квазивидов, предложенной ещё в 1982 г. нобелевским лауреатом Манфредом Эйгеном [47]. Он сформулировал гипотезу о существовании квазивидов – вирусных микропопуляций. Смысл её заключается в том, что РНК-вирусы в отличие от других организмов (в т.ч. ДНК-содержащих вирусов) очень быстро мутируют и потому существуют не как точные клоны одного вириона, а в виде микропопуляции во многом сходных, но в то же время несколько различающихся по нуклеотидным и белковым последовательностям частиц.
Таким образом, при большой концентрации вирионов и/или частом контакте с источником инфекции в случае присутствия варианта ВЭ, умеренно адаптированного к клеткам человека в результате стохастических мутаций, возможно заражение последнего (рис. 3). При этом вирус получает доступ к размножению, а, следовательно, к приобретению ряда других АМ, высокоспецифичных для репликации в человеческих клетках. Рассматриваемый вариант способен объяснить вышеупомянутые проблемы, а также результат одного экспериментального наблюдения:
Рис. 3. Предполагаемый путь заражения людей от животных, у которых часть микропопуляции вирусов имеет АМ.
Fig. 3. The presumable route of infection in humans from animals with part of the virus micropopulation having AM.
- В отличие от первой модели преодоления межвидового барьера при данном механизме вирус в организме летучих мышей не претерпевает адаптации к клеточным структурам человека, но в то же время в составе микропопуляции ВЭ имеются вирионы с низкой приспособленностью (fitness) к ним.

- Логично предположить, что у всех заражённых инфекционный процесс протекает либо в острой (при адаптации возбудителя), либо в инаппарантной форме – при неспособности вируса к репликации или невозможности перехода болезни в острое течение до формирования специфического иммунитета. При этом в случае развития острой формы инфекции и начала эпидемии происходит постепенное снижение вирулентности.
- Множество людей, не проявлявших симптомов болезни, вызванной ВЭ, имеют АТ к нему. Другими словами, имело место инаппарантное течение процесса, т.е., попав в организм, инфекционный агент вызвал образование АТ, однако заболевание не развилось, так как вирус не приспособлен к клеткам человека.
Вариант 4. Заражение людей происходит от различных животных, при этом нулевой пациент не проявляет признаков болезни.
Мы рассматриваем ещё один гипотетический путь преодоления межвидового барьера, при котором инфицирование происходит от различных животных неадаптированным вирусом. При этом в силу отсутствия адаптации патогена к клеткам человека инфекционный процесс может протекать либо временно (транзиторно), либо инаппарантно с возможным переходом – за счёт АМ в геноме вируса – в истинную персистенцию, характеризующуюся вирусовыделением на фоне отсутствия симптомов заболевания. В организме данного индивидуума (нулевого пациента) происходят АМ к соответствующим клеточным структурам. Персистирующий же характер инфекции с выделением возбудителя означает возможность заражения первичного пациента – первого человека с признаками болезни (рис. 4).
При этом в силу отсутствия адаптации патогена к клеткам человека инфекционный процесс может протекать либо временно (транзиторно), либо инаппарантно с возможным переходом – за счёт АМ в геноме вируса – в истинную персистенцию, характеризующуюся вирусовыделением на фоне отсутствия симптомов заболевания. В организме данного индивидуума (нулевого пациента) происходят АМ к соответствующим клеточным структурам. Персистирующий же характер инфекции с выделением возбудителя означает возможность заражения первичного пациента – первого человека с признаками болезни (рис. 4).
Рис. 4. Предполагаемый путь заражения людей от различных животных без проявления признаков заболевания у нулевого пациента.
Fig. 4. The presumable route of infection in humans from various animals without showing signs of disease in the index case.
В пользу данного варианта свидетельствуют некоторые наблюдения и факты, в частности:
- Возможность приобретения инфекционным процессом характера истинной персистенции (наличие вирусовыделения при отсутствии симптомов заболевания).
 Известны случаи, когда после купирования острой формы инфекции вирус сохранялся в организме. Вероятно, появляются генетические варианты ВЭ, способные по неизвестному пока механизму персистировать, при этом инфекционный агент всегда выделяется из иммунопривилегированных органов. Можно предполагать, что изменённые варианты вируса способны проникать в них, однако ввиду отсутствия благоприятных условий для репликации возбудитель со временем полностью исчезает. По-видимому, эпидемиологического значения этот феномен не имеет, однако допустима вероятность заражения с его участием другого индивидуума, от которого может начаться эпидемическая вспышка. Так, в одной из работ показано, что у выживших после БВВЭ людей и обезьян происходит персистенция инфекции [48]. Другие авторы продемонстрировали, что ВЭ может длительное время персистировать в суставной и семенной жидкостях, в передней камере глаза, костном мозге, грудном молоке, поте и других биологических средах организма человека [49]. Обследование 93 выживших после БВВЭ мужчин показало, что через 2–3 мес РНК ВЭ в сперме имели 100%, спустя 4–6 мес – 65%, через 7–9 мес – 26% [49].
Известны случаи, когда после купирования острой формы инфекции вирус сохранялся в организме. Вероятно, появляются генетические варианты ВЭ, способные по неизвестному пока механизму персистировать, при этом инфекционный агент всегда выделяется из иммунопривилегированных органов. Можно предполагать, что изменённые варианты вируса способны проникать в них, однако ввиду отсутствия благоприятных условий для репликации возбудитель со временем полностью исчезает. По-видимому, эпидемиологического значения этот феномен не имеет, однако допустима вероятность заражения с его участием другого индивидуума, от которого может начаться эпидемическая вспышка. Так, в одной из работ показано, что у выживших после БВВЭ людей и обезьян происходит персистенция инфекции [48]. Другие авторы продемонстрировали, что ВЭ может длительное время персистировать в суставной и семенной жидкостях, в передней камере глаза, костном мозге, грудном молоке, поте и других биологических средах организма человека [49]. Обследование 93 выживших после БВВЭ мужчин показало, что через 2–3 мес РНК ВЭ в сперме имели 100%, спустя 4–6 мес – 65%, через 7–9 мес – 26% [49]. Ещё в одном исследовании у 11 (8%) из 137 мужчин через 2 года после болезни в семенной жидкости продолжала детектироваться РНК возбудителя [50].
Ещё в одном исследовании у 11 (8%) из 137 мужчин через 2 года после болезни в семенной жидкости продолжала детектироваться РНК возбудителя [50].
Примечательно, что БВВЭ может протекать и в хронической форме, когда происходит реактивация болезни у реконвалесцентов [51][52]. Описано возникновение через несколько месяцев после выздоровления повторной инфекции, с наибольшей вероятностью вызванной персистирующим в организме вирусом. В частности, у однократно перенёсшей заболевание медицинской сестры спустя 9 мес начался менингит, при этом ВЭ определялся в крови и ликворе; у врача через 9 нед от момента выздоровления развился увеит с детекцией инфекционного агента во внутриглазной жидкости [53]. Информация о случаях реинфекции в литературе отсутствует.
Наличие иммунной прослойки к эболавирусам среди населения эндемичных регионов. Как обсуждалось выше, у проживающих в эндемичных по БВВЭ районах детектируют АТ, специфичные к её возбудителям. Таким образом, нулевой пациент может иметь АТ к вирусу и в случае заражения при наличии способности к передаче инфекции не проявлять признаков заболевания. Наше предположение сводится к тому, что жители этих территорий так или иначе контактируют с животными – носителями эболавирусов: в процессе вылавливания, приготовления их для употребления в пищу, поедания и т.д. В результате у проконтактировавших, во-первых, вырабатываются специфические АТ, которые не позволяют развиваться болезни в нулевом пациенте, а, во-вторых, эболавирусы могут персистировать у имевших контакт с ними, приобретая при этом необходимые АМ. Нулевые пациенты в таком случае выступают в качестве потенциального источника инфекции. Такие носители могут активно мигрировать из одних регионов в другие (например, во время военных действий, которые нередки для Центральной и Восточной Африки), что может приводить к формированию вспышек болезни в местах с ранее благоприятной эпидемиологической ситуацией по БВВЭ.
Наше предположение сводится к тому, что жители этих территорий так или иначе контактируют с животными – носителями эболавирусов: в процессе вылавливания, приготовления их для употребления в пищу, поедания и т.д. В результате у проконтактировавших, во-первых, вырабатываются специфические АТ, которые не позволяют развиваться болезни в нулевом пациенте, а, во-вторых, эболавирусы могут персистировать у имевших контакт с ними, приобретая при этом необходимые АМ. Нулевые пациенты в таком случае выступают в качестве потенциального источника инфекции. Такие носители могут активно мигрировать из одних регионов в другие (например, во время военных действий, которые нередки для Центральной и Восточной Африки), что может приводить к формированию вспышек болезни в местах с ранее благоприятной эпидемиологической ситуацией по БВВЭ.
Заключение
Вирусы рода Ebolavirus – высокопатогенные инфекционные агенты с весьма значительным эпидемическим потенциалом, поэтому их изучение является одной из приоритетных задач в плане эпидемиологического благополучия человечества. Однако в силу нехватки информации о вариантах эболавирусов (главным образом существующих в естественных условиях) исследование эволюции данной таксономической группы и механизмов преодоления её представителями межвидовых барьеров затруднено. В связи с этим возникают сложности в оценке эпидемического потенциала конкретного варианта патогена, а также в решении вопроса о том, на основе какой разновидности гликопротеина как основного протективного антигена необходимо создавать вакцинные препараты. Следовательно, одним из основных исследовательских направлений должно быть изучение изолятов филовирусов, выделенных из природных резервуаров. Преодоление межвидового барьера с участием человека, по всей видимости, может достигаться неким единым механизмом, который необходимо более детально исследовать и сформулировать как комбинацию вышеописанных вариантов. Вероятно, детальное понимание этого пути позволит в дальнейшем прогнозировать появление и распространение вспышек БВВЭ, а также сократить количество эболавирусных эпидемий.
Однако в силу нехватки информации о вариантах эболавирусов (главным образом существующих в естественных условиях) исследование эволюции данной таксономической группы и механизмов преодоления её представителями межвидовых барьеров затруднено. В связи с этим возникают сложности в оценке эпидемического потенциала конкретного варианта патогена, а также в решении вопроса о том, на основе какой разновидности гликопротеина как основного протективного антигена необходимо создавать вакцинные препараты. Следовательно, одним из основных исследовательских направлений должно быть изучение изолятов филовирусов, выделенных из природных резервуаров. Преодоление межвидового барьера с участием человека, по всей видимости, может достигаться неким единым механизмом, который необходимо более детально исследовать и сформулировать как комбинацию вышеописанных вариантов. Вероятно, детальное понимание этого пути позволит в дальнейшем прогнозировать появление и распространение вспышек БВВЭ, а также сократить количество эболавирусных эпидемий.
Список литературы
1. Sanchez A., Geisbert T.W., Feldmann H. Filoviridae: Marburg and Ebola viruses. In: Knipe D.M., Howley P.M., eds. Fields Virology. Philadelphia: Lippincott Williams & Wilkins; 2006: 1409-48.
2. Taylor D.J., Leach R.W., Bruenn J. Filoviruses are ancient and integrated into mammalian genomes. BMC Evol. Biol. 2010; 10: 193. https://doi.org/10.1186/1471-2148-10-193.
3. Geisbert T.W. Marburg and Ebola hemorrhagic fever (Filoviruses). In: Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases. Philadelphia: Elsevier; 2015: 1995-9.
4. International Committee on Taxonomy of Viruses. Available at: https://talk.ictvonline.org/taxonomy/p/taxonomy-history?taxnode_id=201901569 (accessed January 14, 2021).
5. Bharat T.A., Noda T., Riches J.D., Kraehling V, Kolesnikova L., Becker S., et al. Structural dissection of Ebola virus and its assembly determinants using cryo-electron tomography. Proc. Natl. Acad. Sci. USA. 2012; 109(11): 4275-80. https://doi.org/10.1073/pnas.1120453109.
https://doi.org/10.1073/pnas.1120453109.
6. Ascenzi P., Bocedi A., Heptonstall J., Capobianchi M.R., Di Caro A., Mastrangelo E., et al. Ebolavirus and Marburgvirus: insight the Filoviridae family. Mol. Aspects Med. 2008; 29(3): 151-85. https://doi.org/10.1016/j.mam.2007.09.005.
7. Gutsche I., Desfosses A., Effantin G., Ling W.L., Haupt M., Ruigrok R.W., et al. Structural virology. Near-atomic cryo-EM structure of the helical measles virus nucleocapsid. Science. 2015; 348(6235): 704-7. https://doi.org/10.1126/science.aaa5137.
8. Beniac D.R., Booth T.F. Structure of the Ebola virus glycoprotein spike within the virion envelope at 11 A resolution. Sci. Rep. 2017; 7: 46374. https://doi.org/10.1038/srep46374.
9. Wong G., He S., Leung A., Cao W., Bi Y, Zhang Z., et al. Naturally occurring single mutations in Ebola virus observably impact infectivity. J. Virol. 2018; 93(1): e01098-18. https://doi.org/10.1128/JVI.01098-18.
10. Ruedas J.B., Arnold C.E., Palacios G. , Connor J.H. Growth-adaptive mutations in the Ebola virus Makona glycoprotein alter different steps in the virus entry pathway. J. Virol. 2018; 92(19): e00820-18. https://doi.org/10.1128/JVI.00820-18.
, Connor J.H. Growth-adaptive mutations in the Ebola virus Makona glycoprotein alter different steps in the virus entry pathway. J. Virol. 2018; 92(19): e00820-18. https://doi.org/10.1128/JVI.00820-18.
11. Ruedas J.B., Ladner J.T., Ettinger C.R., Gummuluru S., Palacios G., Connor J.H. Spontaneous mutation at amino acid 544 of the Ebola virus glycoprotein potentiates virus entry and selection in tissue culture. J. Virol. 2017; 91(15): e00392-17. https://doi.org/10.1128/JVI.00392-17.
12. Kurosaki Y., Ueda M.T., Nakano Y., Yasuda J., Koyanagi Y., Sato K., et al. Different effects of two mutations on the infectivity of Ebola virus glycoprotein in nine mammalian species. J. Gen. Virol. 2018; 99(2): 181-6. https://doi.org/10.1099/jgv.0.000999.
13. Diehl W.E., Lin A.E., Grubaugh N.D., Carvalho L.M., Kim K., Kyawe P.P., et al. Ebola virus glycoprotein with increased infectivity dominated the 2013-2016 epidemic. Cell. 2016; 167(4): 1088-98. e6. https://doi.org/10.1016/j.cell.2016. 10.014.
10.014.
14. Ueda M.T., Kurosaki Y., Izumi T., Nakano Y., Oloniniyi O.K., Yasuda J., et al. Functional mutations in spike glycoprotein of Zaire ebolavirus associated with an increase in infection efficiency. Genes Cells. 2017; 22(2): 148-59. https://doi.org/10.1111/gtc.12463.
15. Wang M.K., Lim S.Y., Lee S.M., Cunningham J.M. Biochemical basis for increased activity of Ebola glycoprotein in the 2013-16 epidemic. Cell Host Microbe. 2017; 21(3): 367-75. https://doi.org/10.1016/j.chom.2017.02.002.
16. Dietzel E., Schudt G., Krahling V, Matrosovich M., Becker S. Functional characterization of adaptive mutations during the West African Ebola virus outbreak. J. Virol. 2017; 91(2): e01913-16. https://doi.org/10.1128/JVI.01913-16.
17. Urbanowicz R.A., McClure C.P., Sakuntabhai A., Sall A.A., Kobinger G., Muller M.A., et al. Human adaptation of Ebola virus during the West African outbreak. Cell. 2016; 167(4): 1079-87.e5. https://doi.org/10.1016/j.cell.2016.10.013.
18. wHo. Ebola Situation Report-21; 2015. Available at: https:// apps.who.int/ebola/current-situation/ebola-situation-report-21-october-2015 (accessed January 14, 2021).
wHo. Ebola Situation Report-21; 2015. Available at: https:// apps.who.int/ebola/current-situation/ebola-situation-report-21-october-2015 (accessed January 14, 2021).
19. CDC. Ebola virus disease distribution map: Cases of Ebola virus disease in Africa since 1976. Available at: https://www.cdc.gov/vhf/ebola/history/distribution-map.html (accessed January 14, 2021).
20. Ebola haemorrhagic fever in Sudan, 1976. Report of a WHO/ International Study Team. Bull. World Health Organ. 1978; 56(2): 247-70.
21. Report of an International Commission. Ebola haemorrhagic fever in Zaire, 1976. Bull. WorldHealth Organ. 1978; 56(2): 271-93.
22. Baize S., Pannetier D., Oestereich L., Rieger T., Koivogui L., Magassouba N., et al. Emergence of Zaire Ebola virus disease in Guinea. N. Engl. J. Med 2014; 371(15): 1418-25. https://doi.org/10.1056/NEJMoa1404505.
23. CDC. 2014-2016 Ebola Outbreak in West Africa. Available at: https://www.cdc.gov/vhf/ebola/history/2014-2016-outbreak/index. html (accessed January 14, 2021).
html (accessed January 14, 2021).
24. Mari Saez A., Weiss S., Nowak K., Lapeyre V, Zimmermann F., Dux A., et al. Investigating the zoonotic origin of the West African Ebola epidemic. EMBO Mol. Med. 2015; 7(1): 17-23. https://doi.org/10.15252/emmm.201404792.
25. Warren C.J., Sawyer S.L. How host genetics dictates successful viral zoonosis. PLoS Biol. 2019; 17(4): e3000217. https://doi.org/10.1371/journal.pbio.3000217.
26. Edenborough K.M., Bokelmann M., Lander A., Couacy-Hymann E., Lechner J., Drechsel O., et al. Dendritic cells generated from Mops condylurus, a likely filovirus reservoir host, are susceptible to and activated by Zaire ebolavirus infection. Front. Immunol. 2019; 10: 2414. https://doi.org/10.3389/fimmu.2019.02414.
27. Guedj J., Piorkowski G., Jacquot F., Madelain V., Nguyen T.H.T., Rodallec A., et al. Antiviral efficacy of favipiravir against Ebola virus: A translational study in cynomolgus macaques. PLoS Med 2018; 15(3): e1002535. https://doi.org/10. 1371/journal.pmed.1002535.
1371/journal.pmed.1002535.
28. Heymann D.L., Weisfeld J.S., Webb P.A., Johnson K.M., Cairns T., Berquist H. Ebola hemorrhagic fever: Tandala, Zaire, 1977-1978 external icon. J. Infect. Dis. 1980; 142(3): 372-6. https://doi.org/10.1093/infdis/142.3.372.
29. Meunier D.M., Johnson E.D., Gonzalez J.P., Georges-Courbot M.C., Madelon M.C., Georges A.J. Current serologic data on viral hemorrhagic fevers in the Central African Republic. Bull. Soc. Pathol. Exot. Filiales. 1987; 80(1): 51-61 (in French).
30. Nkoghe D., Padilla C., Becquart P., Wauquier N., Moussavou G., Akue J.P., et al. Risk factors for Zaire ebolavirus-specific IgG in rural gabonese populations. J. Infect. Dis. 2011; 204 (Suppl. 3): S768-75. https://doi.org/10.1093/infdis/jir344.
31. Busico K.M., Marshall K.L., Ksiazek T.G., Roels T.H., Fleerackers Y., Feldmann H., et al. Prevalence of IgG antibodies to Ebola virus in individuals during an Ebola outbreak, Democratic Republic of the Congo, 1995. J. Infect. Dis. 1999; 179(Suppl. 1): S102-7. https://doi.org/10.1086/514309.
Dis. 1999; 179(Suppl. 1): S102-7. https://doi.org/10.1086/514309.
32. Becquart P., Wauquier N., Mahlakoiv T., Nkoghe D., Padilla C., Souris M., et al. High prevalence of both humoral and cellular immunity to Zaire ebolavirus among rural populations in Gabon. PLoS One. 2010; 5(2): e9126. https://doi.org/10.1371/journal.pone.0009126.
33. Van der Groen G., Pattyn S.R. Measurement of antibodies to Ebola virus in human sera from N.W.-Zaire. Ann. Soc. Belg. Med. Trop. 1979; 59(1): 87-92.
34. Allela L., Bourry O., Pouillot R., Delicat A., Yaba P., Kumulungui B., et al. Ebola virus antibody prevalence in dogs and human risk. Emerg. Infect. Dis. 2005; 11(3): 385-90. https://doi.org/10.3201/eid1103.040981.
35. Heffernan R.T., Pambo B., Hatchett R.J., Leman P.A., Swane-poel R., Ryder R.W. Low seroprevalence of IgG antibodies to Ebola virus in an epidemic zone: Ogooue-Ivindo region, Northeastern Gabon, 1997. J. Infect. Dis. 2005; 191(6): 964-8. https://doi.org/10.1086/427994.
36. Lahm S.A., Kombila M., Swanepoel R., Barnes R.F.W. Morbidity and mortality of wild animals in relation to outbreaks of Ebola haemorrhagic fever in Gabon, 1994-2003. Trans. R. Soc. Trop. Med. Hyg. 2007; 101(1): 64-78. https://doi.org/10.1016/j.trst-mh.2006.07.002.
37. Georges A.J., Leroy E.M., Renaut A.A., Benissan C.T., Nabias R.J., Ngoc M.T., et al. Ebola hemorrhagic fever outbreaks in Gabon, 1994-1997: epidemiologic and health control issues. J. Infect. Dis. 1999; 179(Suppl. 1): S65-75. https://doi.org/10.1086/514290.
38. Baron R.C., McCormick J.B., Zubeir O.A. Ebola virus disease in southern Sudan: hospital dissemination and intrafamilial spread. Bull. World Health Organ. 1983; 61(6): 997-1003.
39. Mathiot C.C., Georges A.J., Fontenille D., Coulanges P. Antibodies to haemorrhagic fever viruses in Madagascar populations. Trans. R. Soc. Trop. Med. Hyg. 1989; 83(3): 407-9. https://doi.org/10.1016/0035-9203(89)90519-1.
40. Van der Waals F.W., Pomeroy K. L., Goudsmit J., Asher D.M., Gajdusek D.C. Hemorrhagic fever virus infections in an isolated rainforest area of Central Liberia. Limitations of the indirect immunofluorescence slide test for antibody screening in Africa. Trop. Geogr Med. 1986; 38(3): 209-14.
L., Goudsmit J., Asher D.M., Gajdusek D.C. Hemorrhagic fever virus infections in an isolated rainforest area of Central Liberia. Limitations of the indirect immunofluorescence slide test for antibody screening in Africa. Trop. Geogr Med. 1986; 38(3): 209-14.
41. Bouree P., Bergmann J.F. Ebola virus infection in man: a serological and epidemiological survey in the Cameroons. Am. J. Trop. Med. Hyg. 1983; 32(6): 1465-6. https://doi.org/10.4269/ajtmh.1983.32.1465.
42. Paix M.A., Poveda J.D., Malvy D., Bailly C., Merlin M., Fleury H.J. Serological study of the virus responsible for hemorrhagic fever in an urban population of Cameroon. Bull. Soc. Pathol. Exot. Filiales. 1988; 81(4): 679-82 (in French).
43. Tomori O., Fabiyi A., Sorungbe A., Smith A., McCormick J.B. Viral hemorrhagic fever antibodies in Nigerian populations. Am J. Trop. Med. Hyg. 1988; 38(2): 407-10. https://doi.org/10.4269/ajtmh.1988.38.407.
44. Becker S., Feldmann H., Will C., Slenczka W. Evidence for occurrence of filovirus antibodies in humans and imported monkeys: do subclinical filovirus infections occur worldwide? Med. Microbiol. Immunol. 1992; 181(1): 43-55. https://doi.org/10.1007/BF00193395.
Microbiol. Immunol. 1992; 181(1): 43-55. https://doi.org/10.1007/BF00193395.
45. Johnson B.K., Ocheng D., Gichogo A., Okiro M., Libondo D., Tukei P.M., et al. Antibodies against haemorrhagic fever viruses in Kenya populations. Trans. R. Soc. Trop. Med. Hyg. 1983; 77(5): 731-3. https://doi.org/10.1016/0035-9203(83)90216-x.
46. Nyakarahuka L., Schafer I.J., Balinandi S., Mulei S., Tumusiime A., Kyondo J., et al. A retrospective cohort investigation of seropreva-lence of Marburg virus and ebolaviruses in two different ecological zones in Uganda. BMC Infect. Dis. 2020; 20(1): 461. https://doi.org/10.1186/s12879-020-05187-0.
47. Эйген М., Шустер П. Гиперцикл. Принципы самоорганизации макромолекул. Пер. с англ. М.: Мир; 1982.
48. Zeng X., Blancett C.D., Koistinen K.A., Schellhase C.W., Bearss J.J., Radoshitzky S.R., et al. Identification and pathological characterization of persistent asymptomatic Ebola virus infection in rhesus monkeys. Nat. Microbiol. 2017; 2: 17113. https://doi.org/10.1038/nmicrobiol.2017.113.
https://doi.org/10.1038/nmicrobiol.2017.113.
49. Deen G.F., Broutet N., Xu W., Knust B., Sesay F.R., McDonald S.L.R., et al. Ebola RNA persistence in semen of Ebola virus disease survivors — final report. N. Engl. J. Med. 2017; 377(15): 142837. https://doi.org/10.1056/NEJMoa1511410.
50. Fischer W.A., Brown J., Wohl D.A., Loftis A.J., Tozay S., Reeves E., et al. Ebola virus ribonucleic acid detection in Semen more than two years after resolution of acute Ebola virus infection. Open Forum Infect. Dis. 2017; 4(3): ofx155. https://doi.org/10.1093/ofid/ofx155.
51. Forrester J.V. Ebola virus and persistent chronic infection: when does replication cease? Ann. Transl. Med. 2018; 6(Suppl. 1): S39. https://doi.org/10.21037/atm.2018.09.60.
52. Varkey J.B., Shantha J.G., Crozier I., Kraft C.S., Lyon G.M., MehtaA.K., et al. Persistence of Ebola virus in ocular fluid during convalescence. N. Engl. J. Med. 2015; 372(25): 2423-7. https://doi.org/10.1038/nri2940.
53. MacIntyre C. R., Chughtai A.A. Recurrence and reinfection — a new paradigm for the management of Ebola virus disease. Int. J. Infect. Dis. 2016; 43: 58-61. https://doi.org/10.1016/j.ijid.2015.12.011.
R., Chughtai A.A. Recurrence and reinfection — a new paradigm for the management of Ebola virus disease. Int. J. Infect. Dis. 2016; 43: 58-61. https://doi.org/10.1016/j.ijid.2015.12.011.
Об авторах
И. В. Должикова
ФГБУ Национальный исследовательский центр эпидемиологии и микробиологии имени почётного академика Н.Ф. Гамалеи Минздрава России
Россия
Должикова Инна Вадимовна — кандидат биологических наук, заведующая лабораторией Государственной коллекции вирусовю
123098, Москва
Д. Н. Щербинин
ФГБУ Национальный исследовательский центр эпидемиологии и микробиологии имени почётного академика Н.Ф. Гамалеи Минздрава России
Россия
Щербинин Дмитрий Николаевич — кандидат биологических наук, научный сотрудник лаборатории молекулярной биотехнологии.
123098, Москва
Д. Ю. Логунов
ФГБУ Национальный исследовательский центр эпидемиологии и микробиологии имени почётного академика Н.Ф. Гамалеи Минздрава России
Россия
Логунов Денис Юрьевич — член-корреспондент РАН, заместитель директора.
123098, Москва
А. Л. Гинцбург
ФГБУ Национальный исследовательский центр эпидемиологии и микробиологии имени почётного академика Н.Ф. Гамалеи Минздрава России
Россия
Гинцбург Александр Леонидович — доктор биологических наук, академик РАН, директор.
123098, Москва
Лихорадка Эбола: симптомы, диагностика и лечение
Геморрагическая лихорадка Эбола – это острое вирусное заболевание, передающееся от больного животного или человека здоровым животным или людям, восприимчивым к возбудителю вируса Эбола. Данное заболевание характеризуется симптомами, проявляющимися в достаточно тяжелой форме, а также высоким уровнем смертности.
Данное заболевание характеризуется симптомами, проявляющимися в достаточно тяжелой форме, а также высоким уровнем смертности.
Общее описание заболевания
Лихорадка, вызываемая вирусом Эбола, относится к категории тяжелых и редких заболеваний. Правда, в последнее время случаи заражения этим смертельным заболеванием участились и приобрели масштаб эпидемии, что заставляет медиков со всего мира бить тревогу. Статистика заболевания выглядит удручающе – летальный исход наступает в 90% случаев. Наибольшая вероятность выздоровления наблюдается у пациентов, получивших необходимое терапевтическое лечение на ранних этапах протекания болезни.
Возбудитель заболевания может передаваться контактным, инъекционным и воздушно-капельным путем. Вирус Эбола обнаруживается в крови, слюне, моче, сперме и носоглоточной слизи зараженного. Заразиться геморрагической лихорадкой можно в процессе ухода за больным человеком (через предметы обихода, подвергшиеся загрязнению выделениями больного (кровь, моча и т. д.) или при незащищенном половом контакте.
д.) или при незащищенном половом контакте.
Особенностью вируса Эбола является относительно высокая восприимчивость к нему, при этом она не зависит ни от возраста, ни от пола пациентов. Иммунитет, который вырабатывается после перенесенной инфекции, отличается высокой степенью устойчивости, поэтому случаи повторного заражения встречаются крайне редко.
Области распространения вируса Эбола отмечаются в Центральной и Западной Африке (Нигерия, Эфиопия, Заир, Судан, Сенегал, Камерун, Габон, Центрально-Африканская республика). В большинстве случаев вспышки инфекции наблюдаются в весенне-летний период.
Симптомы лихорадки Эбола
Входными воротами для попадания вируса Эбола в организм человека являются слизистые оболочки и кожный покров. При попадании возбудителя инфекции в селезенку и лимфоузлы начинается его репликация – самовоспроизведение вируса в организме. Этому также активно способствует развитие состояния интенсивной вирусемии, при котором вирус попадает в кровоток и быстро поражает все жизненно-важные органы.
Вирус Эбола вызывает сокращение продуцирования тромбоцитов, что приводит к поражению эндотелия (внутреннего слоя поверхности) сосудов и внутренних органов, развитию массовых очагов кровоизлияния. В острый период заболевания наиболее выраженные физиологические изменения происходят в железах внутренней секреции, лимфоидных образованиях, печени, селезенке, почках и головном мозге. На фоне такого воздействия клиническая картина заболевания сопровождается дополнительными признаками, сопутствующими пневмонии, орхиту, гепатитам и прочим заболеваниям.
Инкубационный период у лихорадки Эбола может длиться от нескольких дней до нескольких недель в зависимости от состояния иммунной системы зараженного. Признаки лихорадки начинаются внезапно и сопровождаются резким подъемом температуры до 40 градусов. У больного появляется сильная головная боль, а также боль в мышцах и общая слабость. Кроме того, больного беспокоит першение и сухость в горле, которое по ощущениям можно сравнить с «веревкой в горле». Также в первые сутки заболевания может появиться сухой кашель, вызывающий сильную боль в области грудной клетки.
Также в первые сутки заболевания может появиться сухой кашель, вызывающий сильную боль в области грудной клетки.
Вторые и третьи сутки заболевания характеризуются появлением боли в животе, рвоты, диареи с черным полужидким калом и неприятным запахом (образуется за счет кровоизлияния в желудке и кишечнике). На фоне всех этих симптомов у зараженных лихорадкой Эбола развивается серьезное обезвоживание организма.
К третьим-четвертым суткам появляются более тяжелые симптомы проявления геморрагической лихорадки. К ним относятся желудочные, маточные, кишечные кровоизлияния и кровоточивость слизистых. На участках кожи, где имеются повреждения, образуются геморрагии (кровоизлияния).
К пятым-седьмым суткам больше половины больных сталкивается с такими симптомами, как кореподобная сыпь, которая при исчезновении сопровождается шелушением кожи.
В целом у больных наблюдается сонливость, заторможенность и спутанность сознания. В отдельных случаях наблюдается психомоторное возбуждение, характеризующееся патологическим состоянием, при котором может проявляться двигательное беспокойство с различным уровнем интенсивности – от чрезмерной суетливости до проявления действий разрушительного масштаба. Такое возбужденное состояние, как правило, дополняется излишней речевой активностью (больной становится многоречивым, постоянно выкрикивает различные фразы и отдельные звуки) и ярко выраженными расстройствами аффективного характера (тревожность, растерянность, озлобленность, гнев, ярость и пр.).
Такое возбужденное состояние, как правило, дополняется излишней речевой активностью (больной становится многоречивым, постоянно выкрикивает различные фразы и отдельные звуки) и ярко выраженными расстройствами аффективного характера (тревожность, растерянность, озлобленность, гнев, ярость и пр.).
К концу первой-началу второй недели заболевания (8-9 сутки) в большинстве случаев наступает летальный исход, основной причиной которого являются кровотечения, интоксикация организма и развитие гиповолемического шока.
При благоприятном исходе заболевания длительность лихорадочного периода составляется в среднем 10-12 суток и долгий период выздоровления – 2-3 месяца. Период восстановления сопровождается проявлением ряда различных состояний. Во-первых, у больного отмечается астенизация – состояние психоэмоционального истощения организма, угнетение функций нервной системы. Во-вторых, человек, перенесший лихорадку Эбола, страдает от специфического синдрома анорексии (полное отсутствие аппетита при острой потребности в питании истощенного болезнью организма) и кахексии (состояние крайнего физиологического истощения организма).
Диагностика и лечение заболевания
Диагностировать лихорадку Эбола довольно сложно из-за отсутствия клинических проявлений специфического типа, а также по причине слишком быстрого распространения и развития инфекции. Проникновение эпидемии лихорадки Эбола в нашу страну возможно только при условии предшествующего посещения стран Центральной и Западной Африки и заражения от инфицированного источника.
Лечение заболевания требует экстренной госпитализации больного и его последующей изоляции в отдельном боксе. Для борьбы с симптомами лихорадки Эбола используется комплекс общепринятых мер, направленных на устранение интоксикации, обезвоживания, кровотечения и шока. Больной должен круглосуточно находиться под медицинским контролем при строгом соблюдении постельного режима.
Вирус Эбола
Вспомним:
Ebolavirus (Вирус Эбо́ла) — род вирусов из семейства филовирусов, вызывающих геморрагическую лихорадку Эбола у высших приматов. Отличается высоким уровнем летальности. Относится к особо опасным вирусным инфекциям.
Отличается высоким уровнем летальности. Относится к особо опасным вирусным инфекциям.
Краткие исторические сведения
Впервые заболевание зарегистрировано и описано в районе Эбола (Заир) в 1976 г. В это же время из крови у одного из умерших больных выделен возбудитель. Вспышки инфекции в Заире и Судане в 1976-1979 гг., в Заире в 1994-1995 гг., исчисляемые сотнями заболевших, сопровождались высокой летальностью (от 53% до 88%). В 1996 г. вспышка лихорадки Эбола зарегистрирована в Габоне. Данные ретроспективного серологического скрининга населения позволяют утверждать, что эпидемии заболевания отмечали в 1960-1965 гг. в Нигерии, Сенегале, Эфиопии.
Геморрагическая лихорадка Эбола
Механизм передачи лихорадки Эбола разнообразный. Политропность вируса, многообразие путей его выделения из организма определяют возможность заражения при контакте с кровью больных, половым и аэрозольным путями, при пользовании общими предметами обихода и совместном питании. Установлено, что заражение при лихорадке Эбола в основном реализуется путём прямого контакта с инфицированным материалом. Заболевание очень контагиозно и передаётся при попадании вируса на кожу и слизистые оболочки. Наиболее опасна кровь. Наибольшему риску заражения подвергается медицинский персонал при уходе за больными. Отсутствие заболеваний среди лиц, находившихся с больными в одном помещении, но не имевших с ними тесного контакта, позволило сделать вывод о том, что воздушно-капельная передача маловероятна.
Установлено, что заражение при лихорадке Эбола в основном реализуется путём прямого контакта с инфицированным материалом. Заболевание очень контагиозно и передаётся при попадании вируса на кожу и слизистые оболочки. Наиболее опасна кровь. Наибольшему риску заражения подвергается медицинский персонал при уходе за больными. Отсутствие заболеваний среди лиц, находившихся с больными в одном помещении, но не имевших с ними тесного контакта, позволило сделать вывод о том, что воздушно-капельная передача маловероятна.
Естественная восприимчивость людей к лихорадке Эбола высокая. Постинфекционный иммунитет стойкий. Повторные случаи заболеваний редки; их частота не превышает 5%.
Инкубационный период составляет от 2 до 21 дня.
Для лихорадки Эбола характерны внезапное повышение температуры тела, выраженная общая слабость, мышечные и головные боли, а также боли в горле. Зачастую это сопровождается рвотой, диареей, сыпью, нарушением функций почек и печени, а в некоторых случаях как внутренними, так и внешними кровотечениями. В лабораторных тестах выявляются низкие уровни белых кровяных клеток и тромбоцитов наряду с повышенным содержанием ферментов печени[12].
В лабораторных тестах выявляются низкие уровни белых кровяных клеток и тромбоцитов наряду с повышенным содержанием ферментов печени[12].
В тяжелых случаях заболевания требуется интенсивная заместительная терапия, так как пациенты часто страдают от обезвоживания и нуждаются во внутривенных вливаниях или пероральной регидратации с помощью растворов, содержащих электролиты. Лечение проводят в специализированных инфекционных отделениях с режимом строгой изоляции. Применяют методы патогенетической и симптоматической терапии. В большинстве случаев они оказываются малоэффективными. Этиотропная терапия не разработана. В эпидемических очагах может быть получен положительный эффект от применения плазмы реконвалесцентов.
Лихорадка Эбола — это так называемая природно-очаговая болезнь. Географически территории таких инфекций ограничены природными очагами, т. е.экосистемами, где они поддерживаются в каком-то первичном резервуаре. Им может быть только клеточный хозяин, без которого существование таких вирусов в течение миллионов и более лет невозможно. Человек, обезьяны и даже летучие мыши для вирусов геморрагических лихорадок являются биологическим тупиком. Вспышки болезни среди людей возникают в результате нарушения природных экосистем, вмещающих вирус, и при наличии механизма передачи вируса к людям, проживающим на территориях его природных очагов. Это исключительные по своей сложности процессы. Но так сложилось, что они произошли, а на территориях Эболы живут люди, которых мы называем африканцами. Вот и весь секрет.
Человек, обезьяны и даже летучие мыши для вирусов геморрагических лихорадок являются биологическим тупиком. Вспышки болезни среди людей возникают в результате нарушения природных экосистем, вмещающих вирус, и при наличии механизма передачи вируса к людям, проживающим на территориях его природных очагов. Это исключительные по своей сложности процессы. Но так сложилось, что они произошли, а на территориях Эболы живут люди, которых мы называем африканцами. Вот и весь секрет.
Нынешняя эпидемическая ситуация, напугавшая ВОЗ, вызревала не один десяток лет, а может быть и дольше. В движение пришли мощные природные силы, о которых мы ничего не знаем. Поэтому и эпидемия носит упорный и длительный в нашем понимании времени характер. Но границы природных очагов лихорадки Эбола давно очерчены учеными-эпидемиологами. А внутри очагов заболевают и африканцы, и белые, живущие, работающие там.
Но обратите внимание, европейцы заболевают именно на территориях этих природных очагов и больными приезжают в Европу.
 То же и с американцами.
То же и с американцами.Эпидемиологический надзор
Осуществление Международной системы эпидемиологического надзора за контагиозными геморрагическими лихорадками призвано обеспечить необходимой информацией для своевременного и полного проведения профилактических мероприятий. В связи с трудностью в ряде случаев осуществления полноценной лабораторной диагностики заболеваний важнейшее значение приобретают клинические проявления. С учётом концепции ВОЗ все страны обязаны немедленно уведомлять штаб-квартиру о единичных или групповых тяжёлых заболеваниях, для которых характерен синдром острой геморрагической лихорадки. По определению Комитета экспертов ВОЗ, больной лихорадкой Ласса, Марбург и Эбола — человек с лихорадочным заболеванием, сопровождающимся одним или несколькими из следующих признаков: выделение вируса, 4-кратное нарастание титров антител к вирусу через 1-2 нед после забора. При лихорадке Ласса титры IgG при поступлении не менее 1:512 и позитивные титры IgM, при лихорадках Марбург и Эбола- содержание IgM 1:8 и выше, IgG — 1:64 в РИФ.
Профилактические мероприятия
В результате фундаментальных исследований биологических свойств вируса Эбола созданы предпосылки для разработки вакцины и неспецифических защитных препаратов.
Мероприятия в эпидемическом очаге
Больные геморрагическими лихорадками Ласса, Марбурга и Эбола подлежат немедленной госпитализации в боксовые отделения с соблюдением строгого режима, рекомендуемого в случаях особо опасных инфекций, таких как чума и оспа. Выздоровевших выписывают не ранее 21-го дня от начала болезни при нормализации состояния больных и 3-кратных отрицательных вирусологических исследованиях. Все предметы обихода больного должны быть строго индивидуальными, маркированными. Их хранят и дезинфицируют в боксе. Для лечения применяют инструменты разового пользования; после употребления их авто-клавируют или сжигают. В период текущей дезинфекции применяют 2% раствор фенола [с добавлением 0,5% гидрокарбоната натрия (1:500)], йодоформ (450 г на 1 мл активного йода с добавлением 0,2% натрия нитрата). Выделения больных также обрабатывают соответствующим образом. Обслуживающий персонал должен работать в противочумном костюме 1 типа. Разработаны специальные пластиковые боксы, в которых с помощью вытяжной системы, снабжённой блоком дезактивации, обеспечивается приток воздуха в одном направлении — внутрь бокса. Такие боксы снабжены обычной системой для обеспечения полной безопасности персонала во время медицинских манипуляций. Особую осторожность следует соблюдать при исследованиях крови и других биологических материалов от больных геморрагическими лихорадками и подозрительных на заболевание.
Выделения больных также обрабатывают соответствующим образом. Обслуживающий персонал должен работать в противочумном костюме 1 типа. Разработаны специальные пластиковые боксы, в которых с помощью вытяжной системы, снабжённой блоком дезактивации, обеспечивается приток воздуха в одном направлении — внутрь бокса. Такие боксы снабжены обычной системой для обеспечения полной безопасности персонала во время медицинских манипуляций. Особую осторожность следует соблюдать при исследованиях крови и других биологических материалов от больных геморрагическими лихорадками и подозрительных на заболевание.
Лиц, находившихся в непосредственном контакте с больным лихорадкой Эбола(или лицом, у которого подозревают развитие заболевания), изолируют в бокс и наблюдают в течение 21 дня. Во всех случаях подозрения на заражение вирусом Эбола вводят специфический иммуноглобулин из сыворотки гипериммунизированных лошадей. Срок действия иммуноглобулин — 7-10 дней
Последние новости
После распространения вируса Эбола в западной Африке прошел один год. В Гвинее, Либерии и Сьерра-Леоне жертвами вируса стали более десяти тысяч человек. Есть мнение, что пик распространения вируса уже позади, однако расслабляться нельзя. Необходимо внимательно следить за ситуацией.
В Гвинее, Либерии и Сьерра-Леоне жертвами вируса стали более десяти тысяч человек. Есть мнение, что пик распространения вируса уже позади, однако расслабляться нельзя. Необходимо внимательно следить за ситуацией.
Распространение вируса Эбола наглядно продемонстрировало, сколь мало мировое сообщество готово к появлению опасных вирусов, которые способны распространиться по всему миру. Помимо Эболы есть и другие вирусы, которых следует опасаться: новые гриппы и ближневосточный респираторный синдром. Необходимо создать международную систему, которая будет готова реагировать на вирус, появившийся в любой части мира.
Профессор Университета Тохоку Хитоси Оситани (Hitoshi Oshitani) говорит о том, что Эбола — это вирус, на который сравнительно легко реагировать. Он передается при контакте с выделениями организма. Грипп распространяется воздушно-капельным путем, поэтому с ним сложнее бороться, чем с Эболой. В этот раз на распространение вируса Эбола повлияла запоздалая реакция со стороны Всемирной организации здравоохранения. Во время кризиса проявились слабые места организации: недостаток капитала и сотрудников. В качестве ответной меры появился проект создания фонда с капиталом в 100 миллионов долларов на случай чрезвычайной ситуации. Достаточно ли этого? За распространением вируса стоят социальный хаос и нищета. По всей видимости, мировому сообществу необходимо приложить усилия к тому, чтобы обеспечить стабильную политическую обстановку и медицинскую базу в развивающихся странах. Также необходимо позаботиться о разработке вакцин и лекарств. По расчетам Всемирного банка, в случае повсеместного распространения нового гриппа миру будет нанесен экономический ущерб в размере трех триллионов долларов. Необходима реакция в масштабах всей планеты.
Во время кризиса проявились слабые места организации: недостаток капитала и сотрудников. В качестве ответной меры появился проект создания фонда с капиталом в 100 миллионов долларов на случай чрезвычайной ситуации. Достаточно ли этого? За распространением вируса стоят социальный хаос и нищета. По всей видимости, мировому сообществу необходимо приложить усилия к тому, чтобы обеспечить стабильную политическую обстановку и медицинскую базу в развивающихся странах. Также необходимо позаботиться о разработке вакцин и лекарств. По расчетам Всемирного банка, в случае повсеместного распространения нового гриппа миру будет нанесен экономический ущерб в размере трех триллионов долларов. Необходима реакция в масштабах всей планеты.
Многие страны и Китай помогли решить проблему Эболы, отправив свои команды в страны, где распространился вирус. Япония отправила около 20 врачей через Всемирную организацию здравоохранения, а также предоставила спецодежду и финансовую помощь в размере 100 миллионов долларов. Тем не менее этого было недостаточно.
Тем не менее этого было недостаточно.
Страны, где распространился вирус, находятся далеко от большинства высокоразвитых стран, поэтому сложно реагировать в полную силу. Тем не менее опасные вирусы необходимо изучать, находясь в эпицентре, поэтому очевидно, что был упущен шанс подготовить опытных специалистов.
Следует приложить усилия не только к подготовке кадров внутри отдельной страны, но и создать мировую систему, при которой появится возможность в случае чрезвычайной ситуации направлять специалистов непосредственно к месту событий.
Лихорадка Эбола: ученые сообщили о прорыве в борьбе с вирусом
Подпишитесь на нашу рассылку ”Контекст”: она поможет вам разобраться в событиях.
Автор фото, Reuters
Подпись к фото,Вспышка лихорадки Эбола, начавшаяся в ДРК в прошлом году, унесла жизни более 1800 человек — это 70% всех инфицированных
Лихорадка Эбола скоро может стать полностью излечимой болезнью, распространение которой можно предотвратить. Два новых препарата показали высокую эффективность при лечении этого заболевания в ходе клинических испытаний в Африке.
Два новых препарата показали высокую эффективность при лечении этого заболевания в ходе клинических испытаний в Африке.
Всего ученые тестировали четыре препарата, два из которых показали высокий уровень выживаемости пациентов в ходе клинических испытаний в Демократической республике Конго.
От двух других препаратов было решено отказаться из-за их значительно меньшей эффективности.
Работу врачей и ученых, проводивших клинические испытания, координировала Всемирная организация здравоохранения (ВОЗ).
- Российская вакцина против Эболы: вопросы и ответы
- Ученые признали эффективность новой вакцины от лихорадки Эбола
Два экспериментальных препарата — REGN-EB3 компании Regeneron и mAb114 — были разработаны на основе антител, собранных у людей, выживших после заражения вирусом Эбола.
На ранних стадиях заболевания препараты REGN-EB3 и моноклональное антитело mAb114 продемонстрировали особо высокую эффективность — выжили около 90% пациентов, которым было назначено лечение с использованием этих лекарств.
Действие этих препаратов основано на активности антител, которые нейтрализуют повреждающее действие вируса Эбола на клетки человека. Согласно решению ВОЗ, эти два препарата будут использоваться для лечения пациентов в ДРК.
В Национальном институте аллергических и инфекционных заболеваний США, который финансировал исследования в ДРК, заявили, что результаты клинических испытаний говорят о большом прорыве в поисках эффективного средства борьбы с вирусом Эбола.
По словам директора института Энтони Фаучи, два новых лекарства — это первые препараты, с помощью которых удалось добитья значительного снижения уровня смертности среди пациентов с диагнозом «лихорадка Эбола».
Результаты клинических испытаний
Клинические испытания, которые проводили ученые из разных стран мира под руководством ВОЗ, начались в ноябре прошлого года.
Всего было протестировано четыре препарата. В клинических испытаниях приняли участие более 700 пациентов, зараженных вирусом Эбола. На момент публикации предварительных результатов испытаний, ученые получили данные о лечении 499 участников.
На момент публикации предварительных результатов испытаний, ученые получили данные о лечении 499 участников.
Автор фото, Reuters
Подпись к фото,Клинические испытания, которые проводили ученые из разных стран мира под руководством ВОЗ, начались в ноябре прошлого года
Национальный институт аллергических и инфекционных заболеваний США сообщил, что 49% пациентов, принимавших ZMapp, и 53%, принимавших Remdesivir, умерли в ходе исследования. Для сравнения, среди пациентов, принимавших препараты, оказавшиеся более эффективными,- REGN-EB3 и mAb-114 — умерли 29 и 34 процента соответственно.
Особую эффективность препарат REGN-EB3 продемонстрировал в случае лечения лихорадки Эбола на ранних стадиях заболевания, когда уровень концентрации вируса в крови значительно ниже, чем на более поздних стадиях.
Выживаемость среди пациентов с низким уровнем вируса в крови, принимавших REGN-EB3, составила 94%. Из тех, кому был предложен mAb114, 89% выжили.
- В России не хватает импортных вакцин от гриппа. Как быть тем, кто хочет сделать прививку?
- Почему все больше людей отказывается делать прививки?
Пропустить Подкаст и продолжить чтение.
Подкаст
Что это было?
Мы быстро, просто и понятно объясняем, что случилось, почему это важно и что будет дальше.
эпизоды
Конец истории Подкаст
По словам главы базирующейся в Лондоне благотворительной организации Wellcome Trust Джереми Фаррара, клинические испытания говорят о том, что мы стали ближе к тому моменту, когда лихорадка Эбола из страшной смертельной болезни превратится излечимую, распространение которой можно будет эффективно предотвращать.
«Нам не удастся полностью победить вирус Эбола, но мы должны научиться останавливать и предотвращать вспышки этого заболевания», — говорит Фаррар.
Борьбе с распространением заболевания врачам мешала убежденность жителей Африки в том, что лихорадка Эбола неизлечима, из-за чего те, у кого наблюдались симптомы лихорадки, решали не обращаться за медицинской помощью.
По словам Фаучи, ученые и врачи надеются, что новые препараты, продемонстрировавшие высокую эффективность в борьбе с заболеванием, убедят пациентов в Африке обращаться за медицинской помощью на ранних стадиях болезни.
Однако самым надежным способом предотвращения вспышек заболевания и эпидемий, по словам Джереми Фаррара, была бы разработка эффективной вакцины.
Почему распространение вируса Эбола сложно остановить?
Вспышка лихорадки Эбола в ДРК началась в августе прошлого года — это самая масштабная вспышка из десяти, которые были зарегистрированы в стране с 1976 года. С августа прошлого года жертвами вируса стали более 1800 жителей ДРК.
В июле ВОЗ объявила, что ситуация с распространением лихорадки Эбола в ДРК — чрезвычайная, и должна быть поставлена под контроль международного сообщества.
Лихорадка Эбола: симптомы и источники заражения
Автор фото, BSIP/Getty Images
- Лихорадка Эбола — вирусная болезнь, первые симптомы которой: резкое повышение температуры тела, сильная слабость, боль в мышцах, боль в горле
- На более поздних стадиях заболевания развивается обезвоживание организма, рвота, появляется геморрагическая сыпь, начинаются кровотечения из желудочно-кишечного тракта, носа, десен
- Люди инфицируются вирусом Эбола в результате либо контакта с инфицированными животными (обычно после забоя, приготовления или употребления в пищу), либо контакта с жидкостями организма инфицированных людей
- Обычно пациенты умирают от обезвоживания или при остановке работы отдельных органов
Крупнейшей вспышкой лихорадки Эбола стала эпидемия в Западной Африке, которая началась в феврале 2014 года и продолжалась до декабря 2015-го.
Эпидемия началась в Гвинее и распространилась на Либерию, Сьерра-Леоне, Нигерию, Сенегал, США, Испанию и Мали. Ее жертвами стали более 11 тыс. человек.
Автор фото, Reuters
Подпись к фото,Только за этот год около 200 медицинских учреждений в ДРК подверглись нападениям
Попытки остановить новую вспышку лихорадки Эбола в ДРК оказались не слишком эффективными.
Борьба с заболеванием осложнялись конфликтом на востоке страны — продолжающимися нападениями боевиков, а также недоверием местного населения врачам и сотрудникам международных организаций.
На прошлой неделе в Демократической Республике Конго были задержаны трое врачей, подозреваемых в причастности к гибели сотрудника ВОЗ в апреле этого года. Эпидемиолог ВОЗ Ричард Валери Музоко Кибунг был убит в ходе нападения на университетскую больницу в Бутембо в середине апреля, еще двое его коллег получили ранения.
Только за этот год около 200 медицинских учреждений в ДРК подверглись нападениям — в основном это центры, где проводится вакцинация против Эболы.
Болезнь, вызванная вирусом Эбола
Болезнь, вызванная вирусом Эбола- All topics »
- A
- B
- C
- D
- E
- F
- G
- H
- I
- J
- K
- L
- M
- N
- O
- P
- Q
- R
- S
- T
- U
- V
- W
- x
- Y
- Z
- Ресурсы »
- Бюллетени
- Факты в картинках
- Мультимедиа
- Публикации
- Вопросы и Ответы
- Инструменты и наборы инструментов
- Популярный »
- Загрязнение воздуха
- Коронавирусная болезнь (COVID-19)
- Гепатит
- оспа обезьян
- Все страны »
- A
- B
- C
- D
- E
- F
- G
- H
- I
- J
- K
- L
- M
- N
- P
- Q
- P
- Q
- P
- 9
- P
- 9
- 4000
- P
- 9
- 4000
- T
- U
- V
- W
- X
- Y
- Z
- Регионы »
- Африка
- Америка
- Юго-Восточная Азия
- Европа
- Восточное Средиземноморье
- Западная часть Тихого океана
- ВОЗ в странах »
- Статистика
- Стратегии сотрудничества
- Украина ЧП
- все новости »
- Выпуски новостей
- Заявления
- Кампании
- Комментарии
- События
- Тематические истории
- Выступления
- Прожекторы
- Информационные бюллетени
- Библиотека фотографий
- Список рассылки СМИ
- Заголовки »
- Сконцентрируйся »
- Афганистан кризис
- COVID-19 пандемия
- Кризис в Северной Эфиопии
- Сирийский кризис
- Украина ЧП
- Вспышка оспы обезьян
- Кризис Большого Африканского Рога
- Последний »
- Новости о вспышках болезней
- Советы путешественникам
- Отчеты о ситуации
- Еженедельный эпидемиологический отчет
- ВОЗ в чрезвычайных ситуациях »
- Наблюдение
- Исследовательская работа
- Финансирование
- Партнеры
- Операции
- Независимый надзорный и консультативный комитет
- Данные ВОЗ »
- Глобальные оценки здоровья
- ЦУР в области здравоохранения
- База данных о смертности
- Сборы данных
- Панели инструментов »
- Информационная панель COVID-19
- Приборная панель «Три миллиарда»
- Монитор неравенства в отношении здоровья
- Особенности »
- Глобальная обсерватория здравоохранения
- СЧЕТ
- Инсайты и визуализации
- Инструменты сбора данных
- Отчеты »
- Мировая статистика здравоохранения 2022 г.

- избыточная смертность от COVID
- DDI В ФОКУСЕ: 2022 г.
- Мировая статистика здравоохранения 2022 г.
- О ком »
- Люди
- Команды
- Структура
- Партнерство и сотрудничество
- Сотрудничающие центры
- Сети, комитеты и консультативные группы
- Трансформация
- Наша работа »
- Общая программа работы
- Академия ВОЗ
- мероприятия
- Инициативы
- Финансирование »
- Инвестиционный кейс
- Фонд ВОЗ
- Подотчетность »
- Аудит
- Бюджет
- Финансовые отчеты
- Портал программного бюджета
- Отчет о результатах
- Управление »
- Всемирная ассамблея здравоохранения
- Исполнительный совет
- Выборы Генерального директора
- Веб-сайт руководящих органов
- Дом/
- Вопросы здравоохранения/
- Болезнь, вызванная вирусом Эбола
Группа Всемирного банка/ В. Тремо
Тремо
Представители сообщества приезжают навестить семью на окраине Бени, чтобы привлечь внимание к лихорадке Эбола.
© Кредиты
Информационные бюллетени
Данные
- Новости вспышки болезней
Технические руководства
- Все технические руководящие принципы
- Клиническое управление
Обучение и электронное обучение
- Eprotect Prontication Health and Safety
- Ebola: Ресурсы для знаний для реагирования
- 9. заболевание
- Эбола: GO 2.0
Группы ВОЗ
- Вспышки заболеваний
- Политика и стандарты в отношении продуктов медицинского назначения – стандартизация вакцин
- Медицинские изделия для борьбы со вспышкой лихорадки Эбола
- Сексуальное и репродуктивное здоровье и исследования (SRH)
Вспышки
- Мбандака, Экваториальная провинция, Демократическая Республика Конго, 2022 г.

- Северное Киву, Демократическая Республика Конго, октябрь-декабрь 2021 г.
- Северное Киву, Демократическая Республика Конго, февраль-май 2021 г.
- N Зерекоре, Гвинея, февраль-июнь 2021 г.
- Экваториальная республика, Демократическая Республика Конго, июнь-ноябрь 2020 г.
- Северное Киву/Итури, Демократическая Республика Конго, август 2018 г. — июнь 2020 г.
- Экваториальная зона, Демократическая Республика Конго, май-июль 2018 г. Западная Африка, 2014–2016 гг.
© WHO/S. Хоки
Новости
Все →Факты в картинках
Все →Выжившие после лихорадки Эбола
Все →19 февраля 2019 г.
Программа помощи лицам, пережившим лихорадку Эбола
Выжившие после лихорадки Эбола нуждаются во всесторонней поддержке для решения медицинских и психосоциальных проблем, с которыми они сталкиваются, а также для сведения к минимуму риска дальнейшей передачи вируса Эбола.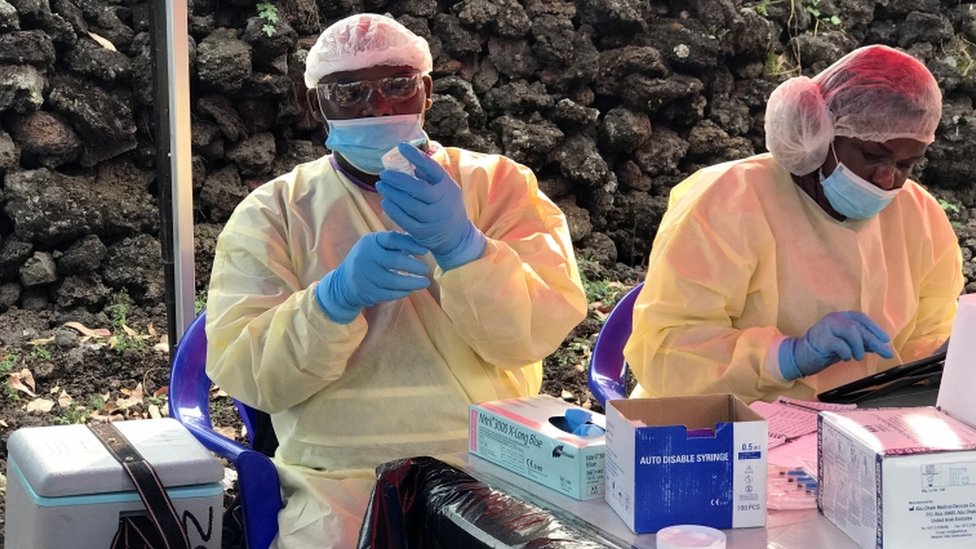
Читать далее
Наша работа
Запасы вакцины против Эболы
Видео
Все →27 июня 2018 г.
Шесть вещей, которые нужно знать о лихорадке Эбола
15 июня 2015 г.
ВОЗ: Если вы можете победить лихорадку Эбола, вы можете победить что угодно
Учебный пакет ВОЗ Go
Публикации
Все →ВОЗ Болезнь, вызванная вирусом Эбола (БВВЭ) Клиническое ведение: живое руководство содержит самые последние рекомендации Организации по клиническим…
И REGN-EB3, и mAb114 рекомендуются для использования при БВВЭ.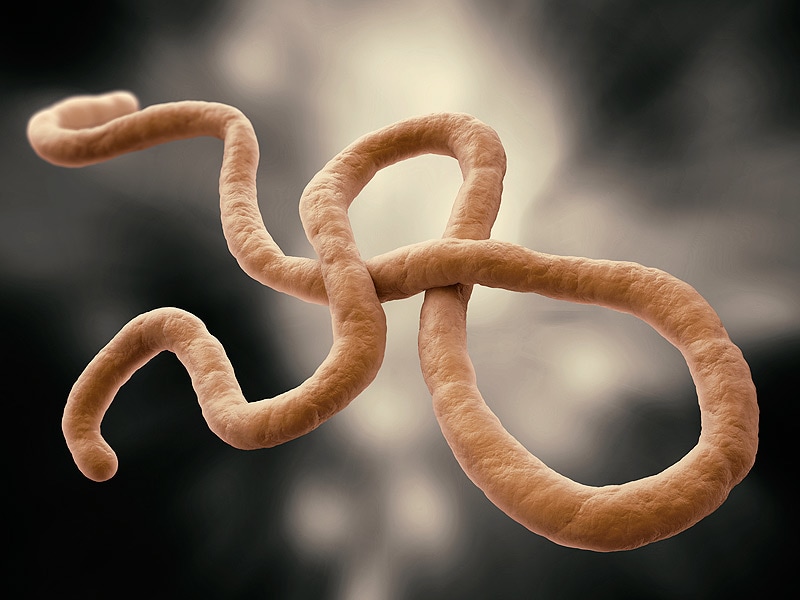 Два препарата не следует давать вместе.
Выбор моноклонального антитела для использования…
Два препарата не следует давать вместе.
Выбор моноклонального антитела для использования…
И mAb114, и REGN-EB3 рекомендуются для использования при БВВЭ. Два препарата не следует давать вместе. Выбор моноклонального антитела зависит от…
Сообщалось о реакциях гиперчувствительности, включая явления, связанные с инфузией, во время и после инфузии с REGN-EB3. Наиболее распространенные нежелательные явления…
ВОЗ отслеживает достижения и текущий прогресс от исследований и разработок до клинических испытаний вакцин против суданского вируса (SUDV). Трекер предоставляет…
Группа ВОЗ по разработке рекомендаций по терапии Эболы Вирусная болезнь
Группа ведения пациентов Всемирной организации здравоохранения (ВОЗ) и Всемирной программы по чрезвычайным ситуациям в области здравоохранения (WHE) разрабатывает руководство по борьбе с вирусом Эбола (БВВЭ)…
Infographics
Related health topics
Related links
- Preparedness
- Research and Development Blueprint
- Partners and networks
Disease outbreak news (DONs)
- All disease новости о вспышках
Вирус Эбола — StatPearls — Книжная полка NCBI
Непрерывное обучение
Вирус Эбола — заразный смертельный вирус, вызывающий геморрагическую лихорадку.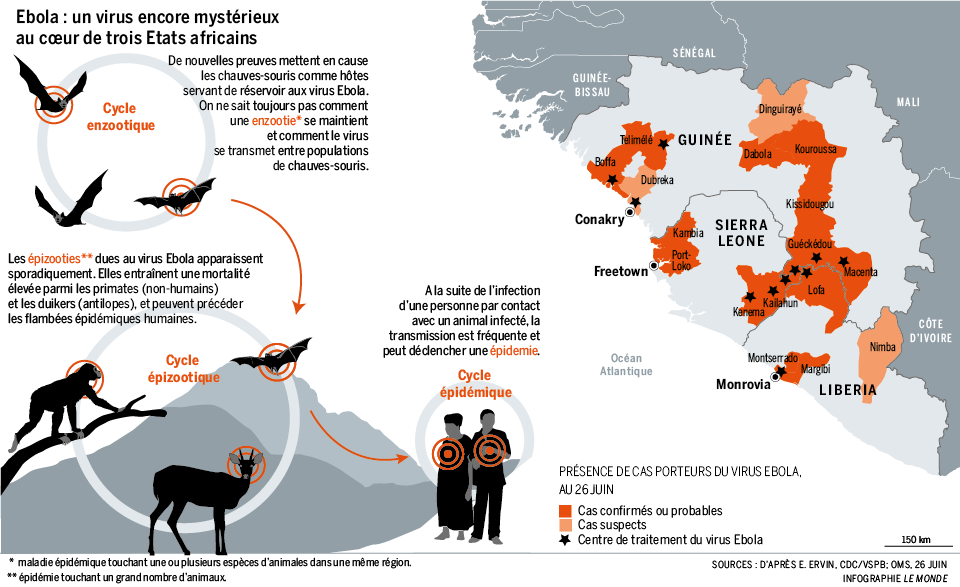 Недавняя эпидемия в Западной Африке длилась три года и затронула несколько стран за пределами континентальной Африки. Сложная эпидемия может иметь разрушительные глобальные последствия для здравоохранения, экономики и общества. В этом упражнении описывается оценка и лечение пациентов, инфицированных вирусом Эбола, и объясняется роль медицинской бригады в оценке и лечении пациентов с этим заболеванием.
Недавняя эпидемия в Западной Африке длилась три года и затронула несколько стран за пределами континентальной Африки. Сложная эпидемия может иметь разрушительные глобальные последствия для здравоохранения, экономики и общества. В этом упражнении описывается оценка и лечение пациентов, инфицированных вирусом Эбола, и объясняется роль медицинской бригады в оценке и лечении пациентов с этим заболеванием.
Цели:
Определите этиологию заболеваний и неотложных состояний, связанных с вирусом Эбола.
Опишите обследование пациентов, инфицированных вирусом Эбола.
Опишите варианты лечения, доступные для вируса Эбола.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Вирус Эбола относится к Filoviridae семья. Название происходит от латинского слова « filum», что означает нить. Нитевидный вирус имеет характерную скрученную нитевидную форму.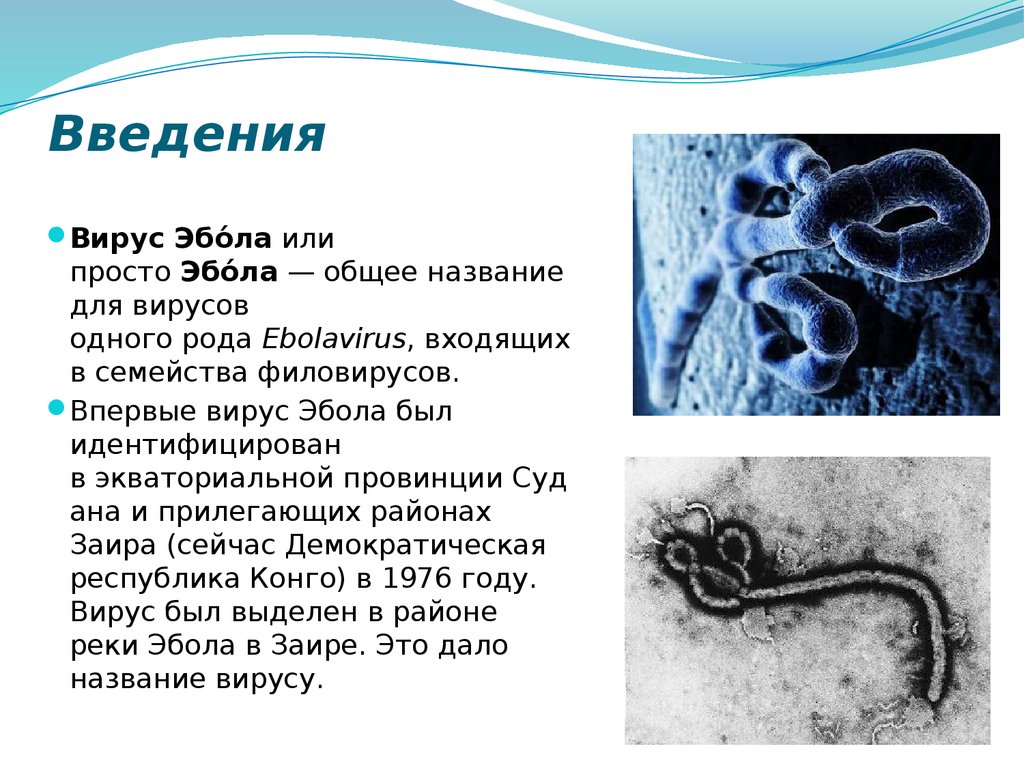 Вирусы Filoviridae представляют собой РНК-вирусы с отрицательной цепью. Они чаще всего заражают людей и приматов, вызывая геморрагическую лихорадку со смертельным исходом.[1] Наиболее вирулентным вирусом в семействе является марбургский вирус, в то время как третий член семейства, цеувавирус, пока существует только у летучих мышей, эндемичных для Испании.[2] Существует пять подтипов вирусов Эбола, названных на основе топографических открытий: Заир, Бундибугио, Судан, Рестон и Лес Тай. По данным Всемирной организации здравоохранения, летучие мыши, принадлежащие к семейству Pteropodidae , могут служить естественным хозяином для вируса Эбола.
Вирусы Filoviridae представляют собой РНК-вирусы с отрицательной цепью. Они чаще всего заражают людей и приматов, вызывая геморрагическую лихорадку со смертельным исходом.[1] Наиболее вирулентным вирусом в семействе является марбургский вирус, в то время как третий член семейства, цеувавирус, пока существует только у летучих мышей, эндемичных для Испании.[2] Существует пять подтипов вирусов Эбола, названных на основе топографических открытий: Заир, Бундибугио, Судан, Рестон и Лес Тай. По данным Всемирной организации здравоохранения, летучие мыши, принадлежащие к семейству Pteropodidae , могут служить естественным хозяином для вируса Эбола.
Болезнь, вызванная вирусом Эбола, когда-то известная как геморрагическая лихорадка Эбола, определяется культовой геморрагической лихорадкой, но более распространенные симптомы неспецифичны, такие как лихорадка, недомогание, головная боль, диарея или рвота.[3] Заболевание может быстро прогрессировать до полиорганной недостаточности, приводящей к шоку с последующей смертью. Летальность колеблется от 25% до 90%; средний уровень летальности составляет около 50%. Диапазон зависит в первую очередь от типа штамма эболавируса, самым смертоносным из которых является эболавирус Заира.[4] Основными переменными, влияющими на выживаемость, являются раннее выявление заболевания и доступ к медицинской помощи для стабилизации состояния пациента и поддерживающей медицинской помощи.
Летальность колеблется от 25% до 90%; средний уровень летальности составляет около 50%. Диапазон зависит в первую очередь от типа штамма эболавируса, самым смертоносным из которых является эболавирус Заира.[4] Основными переменными, влияющими на выживаемость, являются раннее выявление заболевания и доступ к медицинской помощи для стабилизации состояния пациента и поддерживающей медицинской помощи.
В связи с увеличением числа вспышек болезни, вызванной вирусом Эбола, раннее выявление остается жизненно важным для снижения риска эпидемии. Несколько контрмер, таких как создание вакцины и экспресс-тестирование с помощью иммунологических анализов или полимеразной цепной реакции (ПЦР) в реальном времени, были предприняты в целях снижения риска глобальной пандемии или изнурительной эпидемии. Ранее вирус идентифицировали в образцах крови с помощью электронного микроскопа. Вирус очень устойчив, для уничтожения вируса требуются высокие дозы гамма-излучения и ультрафиолетового света, длительные периоды продолжительностью 30 минут и более при сильном нагревании до 60 градусов по Цельсию (140 градусов по Фаренгейту). [4] До сих пор не существует лечения или профилактики для пациентов с болезнью, вызванной вирусом Эбола.
[4] До сих пор не существует лечения или профилактики для пациентов с болезнью, вызванной вирусом Эбола.
Этиология
Вирус Эбола был назван в честь реки Эбола, где он впервые появился в 1976 году. Рабочая теория зоонозного переносчика инфекции, вызванной вирусом Эбола у людей, заключается в употреблении в пищу мяса инфицированных нечеловеческих приматов, таких как обезьяны, человекообразные обезьяны и шимпанзе. Штаммы Эболавируса могут быть обнаружены у летучих мышей. Однако передача вируса человеку еще не доказана.
Зараженные люди могут передавать вирус при контакте с жидкостями организма, включая слюну, кровь, мочу, фекалии, пот, грудное молоко, сперму или фомиты. Интересно, что вирус Эбола может сохраняться в сперме до 21 дня после выздоровления пациента. На сегодняшний день имеется противоречивая информация о том, являются ли вагинальные выделения переносчиком или источником распространения вируса Эбола. После заражения вирус будет инкубировать внутри хозяина в течение бессимптомного незаразного периода, который обычно длится от нескольких дней до нескольких недель. Инфицированный человек, проявляющий признаки и симптомы, напоминающие типичное вирусное заболевание, считается заразным.
Инфицированный человек, проявляющий признаки и симптомы, напоминающие типичное вирусное заболевание, считается заразным.
Вирус попадает к новому хозяину через слизистые оболочки или поврежденную кожу. Обратите внимание, что слизистая оболочка не обязательно должна быть повреждена, чтобы вирус проник в хозяина. Вирус может сохраняться вне человеческого организма неизвестное количество времени. Чаще всего постельное белье, одежду, медицинскую посуду, которыми пользуются пациенты, сжигают или утилизируют как медицинские отходы, чтобы избежать заражения и риска распространения вируса.[5]
Эпидемиология
Вирус Эбола был открыт в 1976, считается редким экзотическим заболеванием, в основном изучаемым в строго засекреченных лабораториях. С момента его открытия с 1976 г. произошло более 20 вспышек; многие вспышки были ограничены сельскими районами Судана, Демократической Республики Конго, Габона, Республики Конго и Уганды. Эндемические вспышки вируса Эбола, чаще всего Заирского и Суданского эболавируса , связаны с употреблением в пищу зараженного мяса обезьян. Распространение эпидемии обычно происходит из-за передачи членам семьи, затем членам сообщества и похоронным практикам. Несколько вспышек были вызваны лабораторным загрязнением.
Распространение эпидемии обычно происходит из-за передачи членам семьи, затем членам сообщества и похоронным практикам. Несколько вспышек были вызваны лабораторным загрязнением.
Последняя вспышка считается продолжающейся с 1 июня 2020 г. в Демократической Республике Конго. Самая продолжительная вспышка, превратившаяся в эпидемию, охватила Западную Африку, некоторые части Европы и США. Эта сложная эпидемия нанесла ущерб системам здравоохранения в некоторых странах и пролила свет на отсутствие готовности к эпидемиям. Большинство зарегистрированных случаев за пределами Африки было у медицинских работников, оказывающих помощь в регионах с активной вспышкой, со строгими ограничениями на поездки и эффективными стратегиями карантина, лишь несколько путешественников заразились из-за прямого контакта с людьми.
Уровень смертности колеблется от 25% до 90% в зависимости от штамма эболавируса. Самый смертоносный штамм, штамм Заир, когда-то был смертельным на 90%. Благодаря повышению осведомленности, просвещению и раннему выявлению средний уровень смертности составляет около 50%. Вирус Эбола заразен только тогда, когда у человека наблюдаются продромальные симптомы, такие как лихорадка, озноб, тошнота, рвота, или когда люди вступают в контакт с инфицированными трупами.[7][4] Из-за способа передачи и тревожного уровня летальности вирус вызывает опасения в отношении боевого биологического агента.
Вирус Эбола заразен только тогда, когда у человека наблюдаются продромальные симптомы, такие как лихорадка, озноб, тошнота, рвота, или когда люди вступают в контакт с инфицированными трупами.[7][4] Из-за способа передачи и тревожного уровня летальности вирус вызывает опасения в отношении боевого биологического агента.
Патофизиология
После заражения вирусом хозяина наступает инкубационный период от 2 до 21 дня. С момента появления симптомов смерть может наступить очень быстро, часто в течение шести дней.[6] Высоковирулентный вирус активирует как врожденную, так и адаптивную иммунную систему, вызывая иммунно-опосредованное повреждение клеток, что ставит под угрозу функцию многих жизненно важных органов, таких как легкие, сердце, почки, печень.[8] Пагубное воздействие которых приводит к полиорганной недостаточности. У выздоравливающих пациентов вырабатываются специфические антитела к вирусу Эбола.[9]] Однако были выявлены долгосрочные последствия, включая гепатит, психоз, увеит, повреждение спинного мозга.
На молекулярном уровне присутствие вируса в крови вызывает прямое высвобождение цитокинов, которые активируют реагенты острой фазы, вызывая повреждение клеток. Геморрагический аспект является более сложным и включает нарушение каскада коагуляции из-за агрегации тромбоцитов, которая секвестрирует тромбоциты, вызывая одновременное увеличение количества тромбов и свертывание соответственно [4]. При этом повреждая печень, снижая выработку факторов свертывания крови.
Вирус реплицируется после проникновения через мембрану клетки-хозяина путем связывания с шипами гликопротеинов и эндоцитоза, опосредованного клатрином. Оказавшись внутри клетки, вирус высвобождает свой нуклеокапсид в цитоплазму клетки-хозяина, где он реплицируется. Транскрипция и трансляция вирусной РНК в вирусные белки инициируются VP30, активирующим стартовый ген. Фосфорилирование VP30 транскрибируемыми вирусными белками превращает VP30, при этом VP30, по-видимому, является регуляторным белком, и в настоящее время проводятся фармацевтические исследования, направленные конкретно на VP30. Вирус высвобождается в клетку, отпочковываясь от клеточной мембраны, вызывая прямое повреждение клетки, что может сигнализировать о гибели клетки. В настоящее время этот процесс до конца не изучен.
Вирус высвобождается в клетку, отпочковываясь от клеточной мембраны, вызывая прямое повреждение клетки, что может сигнализировать о гибели клетки. В настоящее время этот процесс до конца не изучен.
Анамнез и медицинский осмотр
Лица или медицинские работники с внезапной лихорадкой, тошнотой, болью в животе, рвотой, диареей, недомоганием, миалгиями, кровотечением из слизистых оболочек, кожи, глаз, носа, ушей. Заразились особенно те, кто путешествовал или вступал в тесный контакт с кем-либо, кто ездил в эндемичные страны с известными или активными вспышками вируса Эбола в течение последних трех недель. При физическом осмотре у пациента могут быть продромальные симптомы, стабильное или прогрессирующее заболевание и шок.
Оценка
Первичное и наиболее важное обследование будет заключаться в оценке состояния пациента и получении хорошего набора показателей жизнедеятельности, включая температуру, артериальное давление, частоту сердечных сокращений, насыщение кислородом, частоту дыхания.
Laboratory Testing
CBC (complete blood count)
CMP (comprehensive metabolic panel) will show liver and renal function
UA (urinalysis)
Ebola virus antigen with immunofluorescence ELISA (менее чувствителен, чем ОТ-ПЦР)[10]
Ebola virus PCR testing
Ebola virus antibody
Basic coagulation profile
Type and screen
Treatment / Management
The cornerstone of management and treatment for patients infected with the Ebola вируса и проявления симптомов болезни, вызванной вирусом Эбола, является поддерживающей терапией. Повторяющаяся потеря жидкости при внутривенном введении жидкостей и электролитов, контролирование температуры жаропонижающими средствами.
Помимо поддерживающей терапии, обширные экстренные исследования во время последней вспышки вируса Эбола дали многообещающие результаты. Эти исследования были сосредоточены на лечении, включая использование реконвалесцентной плазмы, моноклональных антител, противовирусных препаратов, таких как ремдесивир.[11] Одним из наиболее эффективных методов лечения является профилактика, разработано несколько вакцин. Дальнейшее предотвращение распространения посредством введения запретов на международные поездки и проверки на выезде при выезде из стран с активными вспышками лихорадки Эбола является важнейшим немедицинским вмешательством.[12]
Эти исследования были сосредоточены на лечении, включая использование реконвалесцентной плазмы, моноклональных антител, противовирусных препаратов, таких как ремдесивир.[11] Одним из наиболее эффективных методов лечения является профилактика, разработано несколько вакцин. Дальнейшее предотвращение распространения посредством введения запретов на международные поездки и проверки на выезде при выезде из стран с активными вспышками лихорадки Эбола является важнейшим немедицинским вмешательством.[12]
Дифференциальный диагноз
Заболевание, вызванное вирусом Эбола, следует дифференцировать от других причин геморрагической лихорадки и распространенных вирусных заболеваний, проявляющихся сходными продромальными симптомами и желудочно-кишечными симптомами.
Геморрагическая лихорадка Вирус лихорадки Ласса Похожие продромальные симптомы
Малярия
Брюшной тиф
Грипп
Холера
Shigella
Rotavirus
Norovirus
Обучение жителей сельских районов распознаванию признаков и симптомов болезни, вызванной вирусом Эбола.
Обучение путям распространения вируса Эбола
Телесные жидкости, половые контакты, трупы
Выявление мертвых или больных животных поблизости и сообщение о них
Симптомы и признаки заболевания заболеть
Выделение вируса через сперму в течение 21 дня после выздоровления
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
- 1.
Emanuel J, Marzi A, Feldmann H. Филовирусы: экология, молекулярная биология и эволюция. Adv вирус Res. 2018;100:189-221. [PubMed: 29551136]
- 2.
Негредо А., Паласиос Г., Васкес-Морон С., Гонсалес Ф., Допазо Х., Молеро Ф., Жусте Дж., Кетглас Дж., Савджи Н., де ла Крус Мартинес М., Эррера Х.Е. , Писарро М., Хатчисон С.К., Эчеварриа Дж. Э., Липкин В. И., Тенорио А. Открытие эболавирусоподобного филовируса в Европе. PLoS Патог.
 2011 Окт;7(10):e1002304. [Бесплатная статья PMC: PMC3197594] [PubMed: 22039362]
2011 Окт;7(10):e1002304. [Бесплатная статья PMC: PMC3197594] [PubMed: 22039362]- 3.
Диксон М.Г., Шафер И.Дж., Центры по контролю и профилактике заболеваний (CDC). Вспышка вирусной болезни Эбола — Западная Африка, 2014 г. MMWR Morb Mortal Wkly Rep. 2014 Jun 27;63(25):548-51. [Бесплатная статья PMC: PMC5779383] [PubMed: 24964881]
- 4.
Завилинская Б., Кош-Вненчак М. Общее введение в биологию и болезни вируса Эбола. Фолиа Мед Краков. 2014;54(3):57-65. [PubMed: 25694096]
- 5.
Maxmen A. Вспышка лихорадки Эбола объявлена чрезвычайной ситуацией международного значения. Природа. 2019 17 июля; [PubMed: 32669721]
- 6.
Нкоге Д., Форменти П., Лерой Э.М., Ннеге С., Эду С.И., Ба Дж. Роуз А., Бауш Д., Рейнольдс М., Роллин П., Чуейбу С., Шонго Р., Жергонн Б., Коне Л.М., Яда А., Рот С., Мве МТ. [Многочисленные вспышки геморрагической лихорадки, вызванной вирусом Эбола, в Габоне с октября 2001 г.
 по апрель 2002 г.]. Бык Сок Патол Экзот. 2005 Сентябрь; 98(3):224-9. [PubMed: 16267965]
по апрель 2002 г.]. Бык Сок Патол Экзот. 2005 Сентябрь; 98(3):224-9. [PubMed: 16267965]- 7.
Джейкоб С.Т., Крозье И., Фишер В.А., Хьюлетт А., Крафт К.С., Вега М.А., Сока М.Дж., Валь В., Гриффитс А., Боллинджер Л., Кун Д.Х. Заболевание вирусом Эбола. Праймеры Nat Rev Dis. 20 фев 2020;6(1):13. [Бесплатная статья PMC: PMC7223853] [PubMed: 32080199]
- 8.
Базелер Л., Чертоу Д.С., Джонсон К.М., Фельдманн Х., Моренс Д.М. Патогенез вирусной болезни Эбола. Анну Рев Патол. 2017 24 января; 12: 387-418. [В паблике: 27959626]
- 9.
Bente D, Gren J, Strong JE, Feldmann H. Моделирование заболеваний вирусами Эбола и Марбург. Dis Model Mech. 2009 янв-февраль;2(1-2):12-7. [Бесплатная статья PMC: PMC2615158] [PubMed: 1
13]- 10.
To KK, Chan JF, Tsang AK, Cheng VC, Yuen KY. Болезнь, вызванная вирусом Эбола: инфекционное заболевание со смертельным исходом, вновь возникающее в Западной Африке.
 микробы заражают. 2015 Февраль;17(2):84-97. [Бесплатная статья PMC: PMC7110538] [PubMed: 25456100]
микробы заражают. 2015 Февраль;17(2):84-97. [Бесплатная статья PMC: PMC7110538] [PubMed: 25456100]- 11.
Иверсен П.Л., Кейн К.Д., Зенг Х., Панчал Р.Г., Уоррен Т.К., Радошицки С.Р., Кун Д.Х., Мудхасани Р.Р., Купер С.Л., Шертлефф А.С., Насар Ф., Сунай М.М., Дюплантье А.Дж., Итон Б.П., Зумбрун Э.Э., Бикслер С.Л. , Мартин С., Мейниг Дж.М., Чан С.И., Санчес-Локхарт М., Паласиос Г.Ф., Кугельман Дж.Р., Мартинс К.А., Питт М.Л., Крозье И., Сондерс Д.Л. Недавние успехи в терапии болезни, вызванной вирусом Эбола: не время для самоуспокоенности. Ланцет Infect Dis. 2020 сен;20(9):e231-e237. [Бесплатная статья PMC: PMC7302789] [PubMed: 32563280]
- 12.
Богоч И.И., Создатель М.И., Цетрон М.С., Браунштейн Дж.С., Песик Н., Миниота Дж., Там Т., Ху В., Николуччи А., Ахмед С., Юн Дж.В., Берри И., Хей С.И., Анема А., Татем А.Дж., Макфадден Д., Герман М., Хан К. Оценка возможности международного распространения вируса Эбола через коммерческие авиаперевозки во время вспышки в Западной Африке в 2014 г.
 Ланцет. 2015 03 января; 385 (9962): 29-35. [Бесплатная статья PMC: PMC4286618] [PubMed: 25458732]
Ланцет. 2015 03 января; 385 (9962): 29-35. [Бесплатная статья PMC: PMC4286618] [PubMed: 25458732]- 13.
Мулангу С., Додд Л.Е., Дэйви Р.Т., Тшиани Мбая О., Прощан М., Мукади Д., Лусакибанза Манзо М., Нзоло Д., Чомба Олома А., Ибанда А., Али Р., Кулибали С., Левин А.С., Граис Р., Диас Дж., Лейн Х.К., Муйембе-Тамфум Дж.Дж., Группа писателей PALM. Сивахера Б., Камара М., Коджан Р., Уокер Р., Дигеро-Кемп Б., Цао Х., Мукумбай П., Мбала-Кингебени П., Ахука С., Альберт С., Боннетт Т., Крозье И., Дювенхаге М., Проффит С., Тейтельбаум М., Менч Т., Абулхаб Дж., Барретт К., Кэхилл К., Коне К., Экес Р., Хенсли Л., Херпин Б., Хиггс Э., Леджервуд Дж., Пирсон Дж., Смольскис М., Соу Й., Тирни Дж., Сивапаласингам С., Холман В., Геттер Н., Валле Д., Нордуолл Дж., Исследовательская группа Консорциума PALM. Рандомизированное контролируемое исследование терапии вирусной болезни Эбола. N Engl J Med. 201912 декабря; 381(24):2293-2303. [PubMed: 31774950]
- Загрузить PDF-версию в формате для печати: PD5F
Эбола: часто задаваемые вопросы - В Западной Африке больше нет широкомасштабной вспышки лихорадки Эбола.
 Спорадические случаи все еще могут возникать.
Спорадические случаи все еще могут возникать. - В Миннесоте никто не заразился лихорадкой Эбола.
- Эбола не передается через воздух, пищу или воду. Он распространяется только при прямом контакте с кровью или другими биологическими жидкостями человека с симптомами лихорадки Эбола или умершего от лихорадки Эбола.
- Эбола, или болезнь, вызванная вирусом Эбола (БВВЭ), вызывается вирусом Эбола, членом семейства филовирусов. Он поражает многие системы органов и часто вызывает тяжелые заболевания.
- Эбола не новый вирус.
- Эбола хорошо изучена с момента ее открытия в 1976 году. Мы многое знаем об этом вирусе и о том, как он распространяется.
- Симптомы лихорадки Эбола чаще всего проявляются через 8–10 дней после контакта с вирусом Эбола, но могут проявиться уже через 2–21 день после заражения.
 Симптомы включают:
Симптомы включают:- Лихорадка
- Головная боль
- Боли в суставах и мышцах
- Слабость
- Диарея
- Рвота
- Боль в животе
- Отсутствие аппетита
- Аномальное кровотечение
- Эбола — серьезное заболевание с высокой летальностью. К сожалению, нет доступных лекарств для лечения лихорадки Эбола, а также нет вакцины или лекарства для предотвращения лихорадки Эбола.
- Не существует лекарства для лечения лихорадки Эбола и вакцины для ее предотвращения. Вакцины находятся в разработке, но ни одна из них еще не одобрена.
- Лечение лихорадки Эбола является поддерживающим, что означает введение жидкости, поддержание артериального давления и восполнение потерянной крови.
- Обращение за медицинской помощью сразу после появления симптомов повышает шансы на выживание.

- Как правило, лихорадка Эбола не остается в организме после полного выздоровления пациента.
- Вирус Эбола обнаруживается в сперме и грудном молоке в течение более длительного периода времени. Людям, которые выздоравливают, необходимо предпринять некоторые дополнительные шаги, чтобы другие не подвергались воздействию этих жидкостей.
- Имеющиеся данные показывают, что у людей, выздоровевших от лихорадки Эбола, вырабатываются антитела, которые, вероятно, защищают их от того же штамма примерно на 10 лет или дольше.
- Эбола передается при прямом контакте с кровью или другими биологическими жидкостями (например, рвотными массами, диареей, мочой, грудным молоком, потом, спермой) инфицированного человека с симптомами лихорадки Эбола или недавно умершего от лихорадки Эбола.

- Он также может распространяться на предметах или поверхностях, загрязненных биологическими жидкостями инфицированного человека, например, на неочищенной одежде или постельном белье больного человека.
- Эбола может передаваться от одного человека к другому, только если у кого-то есть симптомы.
- Эбола не передается через воздух, пищу или воду.
- Эбола не передается через повседневный контакт.
- В некоторых случаях вирус Эбола может передаваться от больных или мертвых диких животных. Точно неизвестно, какие дикие животные переносят лихорадку Эбола, но она была обнаружена у летучих мышей, обезьян и человекообразных обезьян.
- Эбола обычно не передается через пищу, но охота, разделка и переработка мяса диких животных приводят к контакту людей с кровью и другими жидкостями потенциально зараженных животных. Ввоз мяса диких животных в США является незаконным.
- В настоящее время нет сообщений о том, что собаки или другие домашние животные заболевают лихорадкой Эбола или передают ее людям.

- Нет данных о том, что комары или другие насекомые являются переносчиками лихорадки Эбола.
- Чтобы человек мог заразить других людей вирусом Эбола, он должен:
- Находиться в течение последних 21 дня в районе, где наблюдается болезнь Эбола,
И - Был в контакте с кровью или биологическими жидкостями (такими как: рвота, диарея, моча, грудное молоко, пот, сперма) человека, больного Эболой или умершего от Эболы,
И - Развились симптомы лихорадки Эбола.
- Находиться в течение последних 21 дня в районе, где наблюдается болезнь Эбола,
- Нет. Эбола не передается воздушно-капельным путем.
- Передача воздушно-капельным путем означает, что микробы висят в воздухе после того, как человек разговаривает, кашляет или чихает. Микробы в воздухе могут вызвать заболевание еще долго после того, как инфицированный человек покинет комнату, поэтому прямой контакт не требуется, чтобы кто-то еще заболел.
 Это не относится к Эболе.
Это не относится к Эболе.- Заболевания, передающиеся воздушно-капельным путем, включают: ветряную оспу, туберкулез и корь.
- Чтобы заразиться лихорадкой Эбола, вы должны вступить в непосредственный контакт с биологическими жидкостями человека, больного лихорадкой Эбола.
- В сперме некоторых мужчин, выздоровевших от лихорадки Эбола, обнаружен вирус Эбола. Возможна передача половым путем.
- Передача инфекции от женщины к мужчине менее вероятна, но теоретически возможна.
- Необходимы дополнительные исследования рисков передачи инфекции половым путем.
- Вирус постоянно мутирует, но скорость мутаций крайне низкая. Учитывая тип вируса, очень маловероятно, что лихорадка Эбола будет передаваться по воздуху.
- Вирус Эбола, высохший на поверхностях, таких как дверные ручки и столешницы, может сохраняться в течение нескольких часов; однако вирус, который находится на поверхностях в жидкостях организма, таких как кровь, может жить дольше.

- Риск заражения лихорадкой Эбола среди населения чрезвычайно низок.
- Эбола не передается при случайном контакте с кем-либо, кто путешествовал по странам Западной Африки со вспышками лихорадки Эбола. Человек не может распространять лихорадку Эбола, если у него нет симптомов.
- Медицинские работники или члены семьи, ухаживающие за больным Эболой, подвергаются наибольшему риску, поскольку они могут контактировать с кровью или биологическими жидкостями.
- Нет. Вам не нужно избегать контакта с кем-то, кто недавно побывал в стране, где произошла вспышка лихорадки Эбола.
- Эбола передается через прямой контакт с кровью или биологическими жидкостями. Он распространяется только тогда, когда у человека проявляются симптомы.
 Хотя в Миннесоте нет случаев лихорадки Эбола, всегда полезно избегать контакта с кровью другого человека.
Хотя в Миннесоте нет случаев лихорадки Эбола, всегда полезно избегать контакта с кровью другого человека.- Люди, работающие в медицинских учреждениях или занимающиеся другими видами деятельности, которые могут контактировать с кровью или другими биологическими жидкостями, должны пройти соответствующую подготовку.
- Если у человека, который недавно путешествовал в Западную Африку, есть симптомы лихорадки Эбола (включая лихорадку), ему следует связаться со своим лечащим врачом и рассказать ему об истории своих поездок. Их поставщик медицинских услуг оценит риск заражения лихорадкой Эбола, а также другими более распространенными инфекциями в Западной Африке, такими как малярия и брюшной тиф.
- Нет. Нет причин избегать общественного транспорта или других общественных мест.
- Лица, находящиеся под наблюдением на предмет выявления симптомов лихорадки Эбола и получившие известное воздействие, будут лишены возможности пользоваться общественным транспортом или посещать массовые собрания, но у других нет причин избегать общественного транспорта или общественных мест.

- Лица, находящиеся под наблюдением на предмет выявления симптомов лихорадки Эбола и получившие известное воздействие, будут лишены возможности пользоваться общественным транспортом или посещать массовые собрания, но у других нет причин избегать общественного транспорта или общественных мест.
- Риск заражения лихорадкой Эбола среди населения чрезвычайно низок.
- В Миннесоте никто не заразился лихорадкой Эбола.
- MDH: Эбола
- CDC: Эбола
- CDC: Уведомления и рекомендации для путешественников
- ВОЗ: Уведомления и рекомендации для путешественников
- высокая температура
- головная боль
- боль в суставах и мышцах
- боль в горле
- сильная мышечная слабость
- непосредственное прикосновение к телу человека, у которого есть симптомы или недавно умершего от болезни инфицированного человека – вирус может сохраняться в течение нескольких дней вне организма
- прикосновение к нестерилизованным иглам или медицинскому оборудованию, используемому при уходе за инфицированным человеком остаются в сперме через много месяцев после выздоровления
- обращение или употребление в пищу сырого или недоваренного мяса диких животных
- часто мойте руки с мылом и водой – используйте спиртовые антисептики для рук, если мыло недоступно
- убедитесь, что фрукты и овощи вымыты и очищены от кожуры прежде чем съесть их
- избегать физического контакта с кем-либо, у кого есть возможные симптомы инфекции
- не прикасайтесь к мертвым животным или их сырому мясу
- не ешьте мясо диких животных (диких животных, убитых для еды)
- работники реагирования
- Вопросы и ответы по Эболе
- Эбола Мультимедиа : Видео с пресс-конференций, презентации и другие ресурсы
- Информация о вирусе Эбола на других языках
- Руководство для медицинских работников и медицинских учреждений
- Руководство по Эболе для школ
- Активный мониторинг путешественников и других лиц, потенциально подверженных риску заражения вирусом Эбола
8 Гастроэнтерит
Prognosis
The rate of recovery depends on early intervention and access to adequate healthcare with the administration of continuous supportive care and close-interval patient reassessment.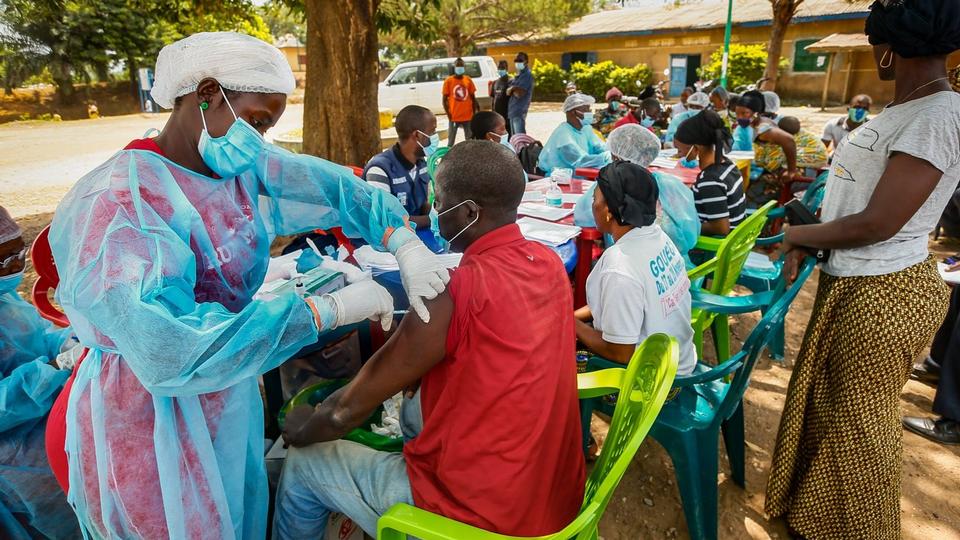 Даже при оптимальном лечении смертность остается в среднем на уровне 50%.
Даже при оптимальном лечении смертность остается в среднем на уровне 50%.
Осложнения
Основными осложнениями, вызываемыми вирусом Эбола, являются геморрагическая лихорадка и полиорганная недостаточность, приводящие к шоку и, в конечном итоге, к смерти. С трупами необходимо обращаться с надлежащими средствами индивидуальной защиты, поскольку они все еще могут передавать вирус из-за своей устойчивости к умеренным изменениям температуры.
Сдерживание и просвещение пациентов
Жизненно важно информировать общественность о том, как ограничить число случаев, распространяющихся в обществе, и, следовательно, общественность должна быть осведомлена о следующем:
Общественное здравоохранение
Обучение пациентов
Улучшение результатов группы здравоохранения
Вирус Эбола по-прежнему вызывает кризис общественного здравоохранения. Это сложный вирус, вызывающий смертельную болезнь, которую трудно сдержать. Если бы не отдаленные и сельские районы вспышек, страх перед пандемией Эболы был бы более заметным. Последняя эпидемия вируса Эбола выявила повышенную потребность в информировании о зоонозных, редких заболеваниях. Рост числа вспышек вируса Эбола прямо коррелирует с риском пандемии, при этом основным переносчиком являются путешествия.
Это сложный вирус, вызывающий смертельную болезнь, которую трудно сдержать. Если бы не отдаленные и сельские районы вспышек, страх перед пандемией Эболы был бы более заметным. Последняя эпидемия вируса Эбола выявила повышенную потребность в информировании о зоонозных, редких заболеваниях. Рост числа вспышек вируса Эбола прямо коррелирует с риском пандемии, при этом основным переносчиком являются путешествия.
Поддерживающая терапия остается определяющим фактором хорошего прогноза и результата. Создание отделений лечения болезни, вызванной вирусом Эбола (ETU), в больницах или преобразование территорий для создания ETU для оказания поддерживающей терапии остается приоритетом общественного здравоохранения. Дополнительная терапия моноклональными антителами и противовирусными препаратами успешно снизила смертность от болезни, вызванной вирусом Эбола, во время недавней эпидемии. Исследование PALM эффективно нацелено на исследование, показывающее, что моноклональные антитела с высокой направленностью превосходят моноклональные антитела с меньшей специфичностью и противовирусный ремдесивир. (Уровень I) По мере увеличения количества вариантов лечения крайне важно, чтобы поставщики медицинских услуг сохраняли бдительность при выявлении, сдерживании и обучении использованию СИЗ для сдерживания распространения вируса Эбола.
(Уровень I) По мере увеличения количества вариантов лечения крайне важно, чтобы поставщики медицинских услуг сохраняли бдительность при выявлении, сдерживании и обучении использованию СИЗ для сдерживания распространения вируса Эбола.
Контрольные вопросы
Рисунок
Вирус эбола. Предоставлено S bhimji MD
Ссылки
Вспышка Эболы: часто задаваемые вопросы
Департамент здравоохранения Миннесоты
На этой странице вопросы о:
Заболевание, вызванное вирусом Эбола
Передача
Риск заражения
Дополнительная информация
Важно знать:
Болезнь, вызванная вирусом Эбола
Что такое Эбола?
Является ли Эбола новым вирусом? Как много мы знаем об этом?
Каковы симптомы лихорадки Эбола?
Как вы лечите лихорадку Эбола?
Остается ли вирус Эбола в организме после выздоровления пациента?
Если человек выживает после заражения лихорадкой Эбола, становится ли он невосприимчивым к ней?
Передача
Как распространяется лихорадка Эбола?
Кто может передать лихорадку Эбола другим?
Передается ли Эбола воздушно-капельным путем?
Передается ли Эбола половым путем?
Есть опасения, что вирус будет мутировать и распространяться по воздуху?
Как долго лихорадка Эбола сохраняется вне организма?
Риск заражения
Кто подвергается риску?
Следует ли мне избегать контакта с
родственник/коллега по работе/одноклассник/сосед, который недавно ездил в Западную Африку?
Следует ли мне избегать общественного транспорта?
Информация об Эболе:
Уведомления и рекомендации для путешественников:
Болезнь, вызванная вирусом Эбола — NHS
Болезнь, вызванная вирусом Эбола, представляет собой серьезную вирусную инфекцию, возникшую в странах Африки к югу от Сахары. Никто не заразился лихорадкой Эбола от кого-то еще в Великобритании.
Совет путешественникам
Для большинства людей, посещающих страны Африки к югу от Сахары, риск заражения вирусом Эбола минимален.
Люди, подвергающиеся наибольшему риску, — это те, кто ухаживает за инфицированными людьми, например, работники по оказанию помощи, или те, кто обращается с их кровью или биологическими жидкостями, например, работники больниц, лабораторий и члены семьи.
Для получения последней информации о лихорадке Эбола в Африке см. информацию Всемирной организации здравоохранения о вирусе Эбола.
Министерство иностранных дел и по делам Содружества также предоставляет посетителям рекомендации по каждой стране, включая последнюю информацию о потенциальных рисках для здоровья.
Симптомы Эбола
У человека, инфицированного вирусом Эбола, обычно развиваются:
Эти симптомы появляются внезапно, между 2 и 21 днем после заражения.
Могут последовать диарея, тошнота, сыпь, боль в животе и снижение функции почек и печени. Затем инфекция может вызвать внутреннее кровотечение, а также кровотечение из ушей, глаз, носа или рта.
Что делать, если вы заболели
Как можно скорее обратитесь к врачу, если вы заболели во время поездки за границу. Позвоните в NHS 111 или обратитесь к врачу общей практики, если вы заболели после возвращения в Великобританию.
Крайне маловероятно, что у вас Эбола, но это может быть другое серьезное заболевание, такое как холера или малярия, поэтому обратитесь за помощью, если вам потребуются анализы или лечение.
Всегда не забывайте упоминать историю своих недавних поездок, так как это может помочь определить причину.
Иногда врач может захотеть взять образец вашей крови, мочи или фекалий, чтобы проверить их на инфекции.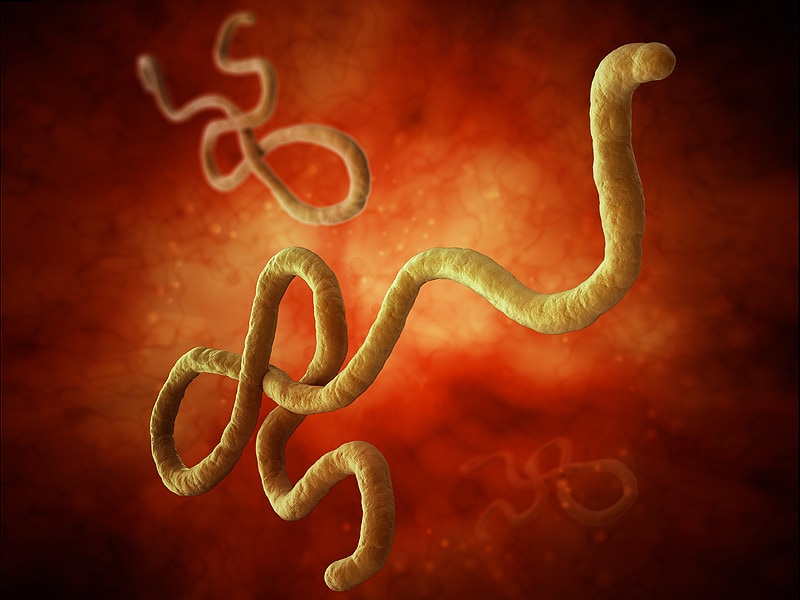
Как распространяется лихорадка Эбола
Заболевание, вызванное вирусом Эбола, передается при контакте с кровью, биологическими жидкостями или органами инфицированного человека или животного.
Например, он может распространяться через:
Эбола не может быть заражена через обычные социальные контакты, такие как рукопожатие, с людьми, у которых нет симптомов.
Лечение от Эболы
В настоящее время не существует лицензированного лечения или вакцины от болезни, вызванной вирусом Эбола, хотя вакцины и лекарственные препараты разрабатываются и тестируются.
Любой район, где происходит вспышка, должен быть немедленно помещен на карантин, а люди с инфекцией должны лечиться изолированно в отделениях интенсивной терапии.
Часто встречается обезвоживание, поэтому жидкости можно вводить непосредственно в вену. Уровень кислорода в крови и кровяное давление также необходимо поддерживать на правильном уровне, а также поддерживать органы, пока организм человека борется с инфекцией.
Медицинские работники должны избегать контакта с биологическими жидкостями инфицированного пациента, используя средства защиты, такие как перчатки, халат и маску.
Болезнь, вызванная вирусом Эбола, часто приводит к летальному исходу: каждый второй человек умирает от этой болезни. Чем раньше человеку будет оказана помощь, тем больше у него шансов выжить.
Чем раньше человеку будет оказана помощь, тем больше у него шансов выжить.
Профилактика Эболы
Риск заражения вирусом Эбола во время путешествия по Африке невелик. Тем не менее, вы должны соблюдать эти простые меры предосторожности, чтобы свести к минимуму риск заражения потенциально серьезными инфекциями:
Дополнительная информация
Последняя проверка страницы: 06 августа 2019 г.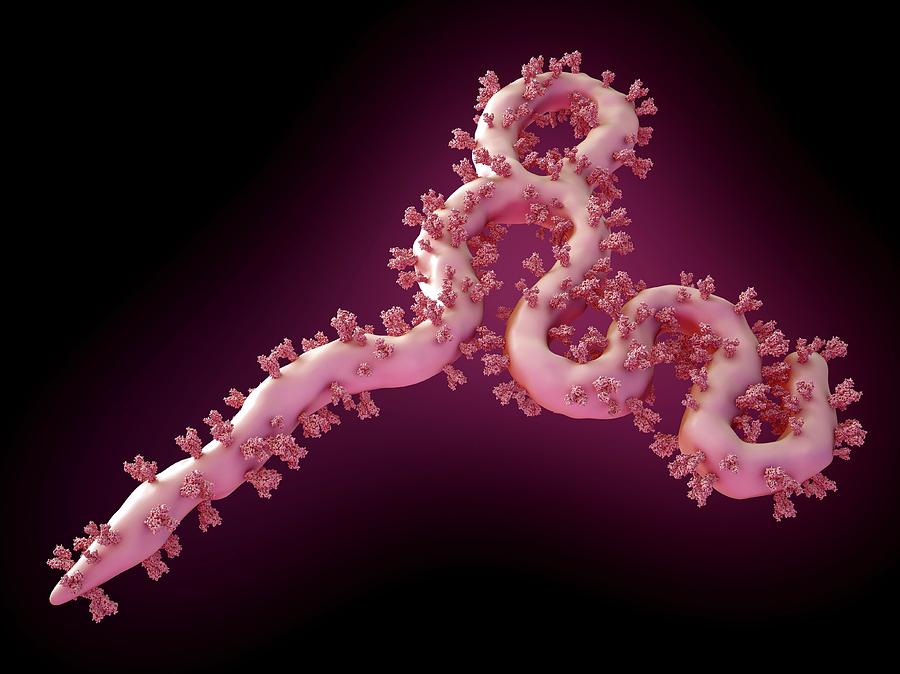
Следующая проверка должна быть завершена: 06 августа 2022 г.
страниц — Эбола
Болезнь, вызванная вирусом Эбола (БВВЭ), представляет собой тяжелое вирусное заболевание, часто со смертельным исходом. В настоящее время происходят вспышки лихорадки Эбола в западноафриканских странах Гвинее и Сьерра-Леоне. Эта страница предназначена для ознакомления жителей Мэриленда с фактами о вирусе и информирования их о шагах, предпринятых штатом Мэриленд для защиты здоровья населения.
На сегодняшний день в Мэриленде не зарегистрировано ни одного случая заболевания.
Либерия Обновление:
9 мая 2015 г. Всемирная организация здравоохранения объявила об окончании вспышки лихорадки Эбола в Либерии, а 13 мая 2015 г. Центры по контролю и профилактике заболеваний (CDC) изменили классификацию Либерии на « страна с прежней широко распространенной передачей и нынешними установленными мерами борьбы». С 17 июня 2015 г. путешественники, прибывающие в Соединенные Штаты из Либерии, будут по-прежнему проходить проверку при въезде, однако, поскольку вспышка лихорадки Эбола в Либерии уже закончилась, CDC больше не рекомендует активное наблюдение за этими путешественниками, если только они не совершали недавних поездок. в Гвинею или Сьерра-Леоне. Людей, прибывающих из Либерии, которые также не были в Сьерра-Леоне или Гвинее, вместо этого теперь просят следить за своим здоровьем, обращаться к поставщику медицинских услуг, если у них появляются новые симптомы, и сообщать о недавней поездке.
Всемирная организация здравоохранения объявила об окончании вспышки лихорадки Эбола в Либерии, а 13 мая 2015 г. Центры по контролю и профилактике заболеваний (CDC) изменили классификацию Либерии на « страна с прежней широко распространенной передачей и нынешними установленными мерами борьбы». С 17 июня 2015 г. путешественники, прибывающие в Соединенные Штаты из Либерии, будут по-прежнему проходить проверку при въезде, однако, поскольку вспышка лихорадки Эбола в Либерии уже закончилась, CDC больше не рекомендует активное наблюдение за этими путешественниками, если только они не совершали недавних поездок. в Гвинею или Сьерра-Леоне. Людей, прибывающих из Либерии, которые также не были в Сьерра-Леоне или Гвинее, вместо этого теперь просят следить за своим здоровьем, обращаться к поставщику медицинских услуг, если у них появляются новые симптомы, и сообщать о недавней поездке.
Каковы симптомы лихорадки Эбола?
Симптомы лихорадки Эбола обычно включают лихорадку. Другие симптомы могут включать головную боль, диарею, рвоту, слабость, боли в суставах и мышцах, боль в животе, отсутствие аппетита и кровотечение. Симптомы могут быть похожи на другие, более распространенные инфекции. Симптомы появляются через 2–21 день после заражения вирусом, но чаще всего через 8–10 дней после заражения.
Другие симптомы могут включать головную боль, диарею, рвоту, слабость, боли в суставах и мышцах, боль в животе, отсутствие аппетита и кровотечение. Симптомы могут быть похожи на другие, более распространенные инфекции. Симптомы появляются через 2–21 день после заражения вирусом, но чаще всего через 8–10 дней после заражения.
Как распространяется Эбола?
Лица, у которых нет лихорадки, не заразны и не могут передать заболевание другому человеку. Вирус Эбола передается через прямой контакт с кровью или биологическими жидкостями инфицированного человека с симптомами или через контакт с предметами (такими как иглы), загрязненными инфицированными биологическими жидкостями. Передача также может происходить при непосредственном контакте с летучими мышами, грызунами или приматами в районах, где встречается лихорадка Эбола.
Как распространяется лихорадка Эбола
Кто подвержен риску заражения лихорадкой Эбола?
Лица, которые недавно были в стране с известной лихорадкой Эбола, и у которых также были: или
- Прямое обращение с летучими мышами, грызунами или приматами.

Если у кого-то есть симптомы лихорадки Эбола и возможное заражение, этому человеку следует обратиться к врачу.
Что такое лечение лихорадки Эбола?
Специального лечения лихорадки Эбола не существует; лечение ограничивается тщательным наблюдением и поддерживающей терапией
Каков риск лихорадки Эбола в Мэриленде?
Жителей Мэриленда защищают от лихорадки Эбола ряд действий:
- Во-первых, существуют ограничения на поездки для больных людей из затронутых стран.
- Во-вторых, предпринимаются усилия по проверке пассажиров по прибытии в США.
- В-третьих, наша система здравоохранения может выявлять потенциальные случаи, изолировать людей и проводить тестирование.
- В-четвертых, если есть случай в Мэриленде, больницы могут изолировать больного человека и предоставить поддерживающую помощь, которая может спасти жизнь.
 DHMH окажет дополнительную поддержку больницам для обеспечения безопасности наших медицинских работников.
DHMH окажет дополнительную поддержку больницам для обеспечения безопасности наших медицинских работников. - В-пятых, наша система общественного здравоохранения может отслеживать контакты заболевших и предотвращать дальнейшее распространение.
- В-шестых, DHMH осуществляет мониторинг отделений неотложной помощи и тесно сотрудничает с больницами и CDC.
Из-за этих шагов — хотя возможно, что дополнительные случаи могут появиться в Соединенных Штатах, включая Мэриленд — очень маловероятно, что здесь будет значительная вспышка. Строгое соблюдение правил инфекционного контроля предотвращает распространение вируса в медицинских учреждениях. DHMH будет продолжать тесно сотрудничать с лидерами в области инфекционного контроля и CDC для поддержки медицинских работников.
Чем занимается DHMH?
DHMH следит за ситуацией в стране и в мире и постоянно поддерживает связь с CDC. DHMH проводит эпиднадзор за заболеваниями и регулярно связывается с больницами Мэриленда и поставщиками медицинских услуг и распространяет рекомендации. DHMH работает с поставщиками медицинских услуг и местными департаментами здравоохранения, чтобы быстро расследовать сообщения о возможных инфекциях, вызванных лихорадкой Эбола.
DHMH работает с поставщиками медицинских услуг и местными департаментами здравоохранения, чтобы быстро расследовать сообщения о возможных инфекциях, вызванных лихорадкой Эбола.
В случае, если пациент из Мэриленда с высоким риском [кто-то, у кого проявляются симптомы, а также путешествовал в страну Западной Африки, где происходит вспышка Эболы или , также вступил в контакт с биологическими жидкостями инфицированного человека] требуется тестирование, лаборатория DHMH (работающая совместно с лабораторией CDC) будет тестировать образцы от этого пациента. В случае, если лаборатории CDC и DHMH дадут результат, подтверждающий заражение лихорадкой Эбола, мы поделимся этой информацией с общественностью.
Где я могу узнать больше?
Для получения самой последней информации о лихорадке Эбола и вспышках, вызванных лихорадкой Эбола, посетите веб-сайт http://www.cdc.gov/vhf/ebola/
Загрузите общий информационный бюллетень DHMH Ebola
Эбола | Отдел по борьбе со вспышками заболеваний
Телефон для сообщений о заболеваниях:
(808) 586-4586
Заболевание, вызванное вирусом Эбола (БВВЭ), — это редкое вирусное заболевание, которое может привести к летальному исходу. Несколько стран Западной Африки сильно пострадали от крупнейшей в истории эпидемии БВВЭ. Эбола не встречается в природе в США
Несколько стран Западной Африки сильно пострадали от крупнейшей в истории эпидемии БВВЭ. Эбола не встречается в природе в США
Симптомы лихорадки Эбола включают:
- Лихорадка
- Сильная головная боль
- Боль в мышцах
- Слабость
- Усталость
- Диарея
- Рвота
- Боль в животе (желудке)
- Необъяснимое кровотечение (кровотечение или гематома)
Симптомы могут проявиться через 2-21 день после контакта с вирусом Эбола, но в среднем через 8-10 дней. Выздоровление от лихорадки Эбола зависит от хорошей поддерживающей клинической помощи и иммунного ответа пациента. У людей, выздоравливающих от лихорадки Эбола, вырабатываются антитела, которые сохраняются не менее 10 лет.
Эбола распространяется через прямой контакт с кровью или биологическими жидкостями инфицированного человека, у которого проявляются симптомы лихорадки Эбола, или через контакт с предметами (такими как иглы), которые были загрязнены инфицированными биологическими жидкостями. Инфицированные люди, у которых нет симптомов, не заразны. Эбола также может передаваться при контакте с инфицированными животными, такими как летучие мыши, или мясом инфицированных животных (мясо диких животных). Эбола не является респираторным заболеванием, таким как грипп, поэтому она не передается по воздуху.
Инфицированные люди, у которых нет симптомов, не заразны. Эбола также может передаваться при контакте с инфицированными животными, такими как летучие мыши, или мясом инфицированных животных (мясо диких животных). Эбола не является респираторным заболеванием, таким как грипп, поэтому она не передается по воздуху.
Диагностировать лихорадку Эбола у человека, который был инфицирован всего несколько дней, сложно, поскольку ранние симптомы, такие как лихорадка, неспецифичны для инфекции Эбола и часто наблюдаются у пациентов с более распространенными заболеваниями, такими как малярия и брюшной тиф.
Однако следует изолировать человека и уведомить органы общественного здравоохранения, если он имеет ранние симптомы лихорадки Эбола и контактировал с:
- кровью или биологическими жидкостями человека, больного лихорадкой Эбола или умершего от нее,
- предмета, которые были загрязнены кровью или биологическими жидкостями человека, больного лихорадкой Эбола или умершего от нее,
- инфицированных летучих мышей и приматов (обезьян и мартышек) или
- сперма мужчины, вылечившегося от лихорадки Эбола
Затем можно взять образцы у пациента и протестировать их для подтверждения инфекции.
Вирус Эбола обнаруживается в крови только после появления симптомов, в первую очередь лихорадки, которые сопровождают рост циркулирующего вируса в организме пациента. Может пройти до трех дней после появления симптомов, прежде чем вирус достигнет обнаруживаемого уровня. Лабораторные тесты, используемые в диагностике, включают:
- Иммуноферментный анализ с захватом антигена (ELISA)
- ИФА IgM
- Полимеразная цепная реакция (ПЦР)
- Выделение вируса
Симптомы лихорадки Эбола и осложнения лечатся по мере их появления. Следующие основные вмешательства при раннем применении могут значительно повысить шансы на выживание:
- Введение внутривенных жидкостей (IV) и балансировка электролитов (солей тела).
- Поддержание кислородного статуса и артериального давления.
- Лечение других инфекций в случае их возникновения.
Экспериментальные вакцины и методы лечения лихорадки Эбола находятся в стадии разработки, но они еще не полностью проверены на безопасность и эффективность.
Выздоровление от лихорадки Эбола зависит от хорошей поддерживающей терапии и иммунного ответа пациента. У людей, выздоравливающих от лихорадки Эбола, вырабатываются антитела, которые сохраняются не менее 10 лет, а возможно, и дольше. Неизвестно, имеют ли выздоровевшие люди иммунитет на всю жизнь или они могут заразиться другим видом Эболы. У некоторых людей, выздоровевших от лихорадки Эбола, развились долговременные осложнения, такие как проблемы с суставами и зрением.
Вакцины против лихорадки Эбола, одобренной FDA, не существует.
Если вы путешествуете или находитесь в районе, пораженном вспышкой лихорадки Эбола, обязательно соблюдайте следующие правила:
- Соблюдайте тщательную гигиену. Например, мойте руки водой с мылом или дезинфицирующим средством для рук на спиртовой основе и избегайте контакта с кровью и биологическими жидкостями (такими как моча, фекалии, слюна, пот, моча, рвота, грудное молоко, сперма и вагинальные выделения).
- Не прикасайтесь к предметам, которые могли контактировать с кровью или биологическими жидкостями инфицированного человека (например, с одеждой, постельным бельем, иглами и медицинским оборудованием).

- Избегайте ритуалов похорон или погребения, требующих обращения с телом человека, умершего от лихорадки Эбола.
- Избегайте контакта с летучими мышами и приматами, кровью, жидкостями и сырым мясом, приготовленным из этих животных.
- Избегайте учреждений в Западной Африке, где лечат больных лихорадкой Эбола. Посольство или консульство США часто может дать совет по поводу помещений.
- Избегайте контакта со спермой мужчины, перенесшего лихорадку Эбола, пока не убедитесь, что лихорадка Эбола исчезла из его спермы.
- После возвращения следите за своим здоровьем в течение 21 дня и немедленно обратитесь за медицинской помощью, если у вас появятся симптомы лихорадки Эбола.
Медицинские работники, которые могут контактировать с людьми, инфицированными лихорадкой Эбола, должны соблюдать следующие правила:
- Носить соответствующие средства индивидуальной защиты (СИЗ).
- Соблюдайте надлежащие меры инфекционного контроля и стерилизации.
 Для получения дополнительной информации см. Медицинские работники и настройки в США.
Для получения дополнительной информации см. Медицинские работники и настройки в США. - Изолировать пациентов с лихорадкой Эбола от других пациентов.
- Избегайте прямого незащищенного контакта с телами людей, умерших от лихорадки Эбола.
- Сообщите работникам здравоохранения, если у вас был прямой контакт с кровью или биологическими жидкостями, такими как, помимо прочего, фекалии, слюна, моча, рвота и сперма человека, больного лихорадкой Эбола. Вирус может попасть в организм через поврежденную кожу или незащищенные слизистые оболочки, например, глаз, носа или рта.
Временное руководство по обеспечению готовности больниц США для пациентов, находящихся под наблюдением (PUI) или с подтвержденным заболеванием, вызванным вирусом Эбола (EVD): основа для многоуровневого подхода
Рекомендации для медицинских учреждений США по обеспечению адекватных запасов средств индивидуальной защиты (СИЗ) для обеспечения готовности к Эболе
10 основных советов по планированию реагирования на Эболу: самооценка готовности к Эболе для государственных и местных органов здравоохранения
Концепция планирования операций в связи с Эболой (Word Doc)
Временное руководство по карантину собак и кошек после контакта с человеком с подтвержденной болезнью, вызванной вирусом Эбола (PDF)
Временное руководство для должностных лиц органов здравоохранения в отношении домашних животных, контактировавших с болезнью, вызванной вирусом Эбола (PDF)
WHO ELALA Веб -сайт
USAID EBALA Веб -сайт
Вирусные специальные патогенные филиалы (CDC)
ELALA FIRTheet (CDC)
CDC Think Ebola Flyer (PDF)
ANSE ALS EBLA DISTER DISTIPE
ANSE ALS EBLA для EBOLA FLYER (PDF)
ANSE ALS EBLA DISTARE DISTIPE
ANSE ALS EBLA FREARESE (PDF)
AS.



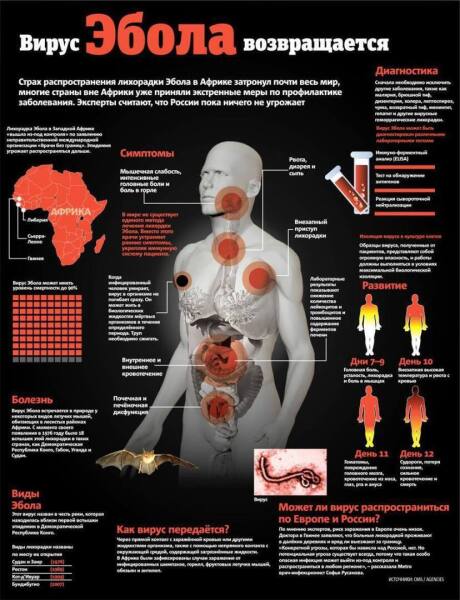 Известны случаи, когда после купирования острой формы инфекции вирус сохранялся в организме. Вероятно, появляются генетические варианты ВЭ, способные по неизвестному пока механизму персистировать, при этом инфекционный агент всегда выделяется из иммунопривилегированных органов. Можно предполагать, что изменённые варианты вируса способны проникать в них, однако ввиду отсутствия благоприятных условий для репликации возбудитель со временем полностью исчезает. По-видимому, эпидемиологического значения этот феномен не имеет, однако допустима вероятность заражения с его участием другого индивидуума, от которого может начаться эпидемическая вспышка. Так, в одной из работ показано, что у выживших после БВВЭ людей и обезьян происходит персистенция инфекции [48]. Другие авторы продемонстрировали, что ВЭ может длительное время персистировать в суставной и семенной жидкостях, в передней камере глаза, костном мозге, грудном молоке, поте и других биологических средах организма человека [49]. Обследование 93 выживших после БВВЭ мужчин показало, что через 2–3 мес РНК ВЭ в сперме имели 100%, спустя 4–6 мес – 65%, через 7–9 мес – 26% [49].
Известны случаи, когда после купирования острой формы инфекции вирус сохранялся в организме. Вероятно, появляются генетические варианты ВЭ, способные по неизвестному пока механизму персистировать, при этом инфекционный агент всегда выделяется из иммунопривилегированных органов. Можно предполагать, что изменённые варианты вируса способны проникать в них, однако ввиду отсутствия благоприятных условий для репликации возбудитель со временем полностью исчезает. По-видимому, эпидемиологического значения этот феномен не имеет, однако допустима вероятность заражения с его участием другого индивидуума, от которого может начаться эпидемическая вспышка. Так, в одной из работ показано, что у выживших после БВВЭ людей и обезьян происходит персистенция инфекции [48]. Другие авторы продемонстрировали, что ВЭ может длительное время персистировать в суставной и семенной жидкостях, в передней камере глаза, костном мозге, грудном молоке, поте и других биологических средах организма человека [49]. Обследование 93 выживших после БВВЭ мужчин показало, что через 2–3 мес РНК ВЭ в сперме имели 100%, спустя 4–6 мес – 65%, через 7–9 мес – 26% [49]. Ещё в одном исследовании у 11 (8%) из 137 мужчин через 2 года после болезни в семенной жидкости продолжала детектироваться РНК возбудителя [50].
Ещё в одном исследовании у 11 (8%) из 137 мужчин через 2 года после болезни в семенной жидкости продолжала детектироваться РНК возбудителя [50].

 2011 Окт;7(10):e1002304. [Бесплатная статья PMC: PMC3197594] [PubMed: 22039362]
2011 Окт;7(10):e1002304. [Бесплатная статья PMC: PMC3197594] [PubMed: 22039362] по апрель 2002 г.]. Бык Сок Патол Экзот. 2005 Сентябрь; 98(3):224-9. [PubMed: 16267965]
по апрель 2002 г.]. Бык Сок Патол Экзот. 2005 Сентябрь; 98(3):224-9. [PubMed: 16267965] микробы заражают. 2015 Февраль;17(2):84-97. [Бесплатная статья PMC: PMC7110538] [PubMed: 25456100]
микробы заражают. 2015 Февраль;17(2):84-97. [Бесплатная статья PMC: PMC7110538] [PubMed: 25456100] Ланцет. 2015 03 января; 385 (9962): 29-35. [Бесплатная статья PMC: PMC4286618] [PubMed: 25458732]
Ланцет. 2015 03 января; 385 (9962): 29-35. [Бесплатная статья PMC: PMC4286618] [PubMed: 25458732]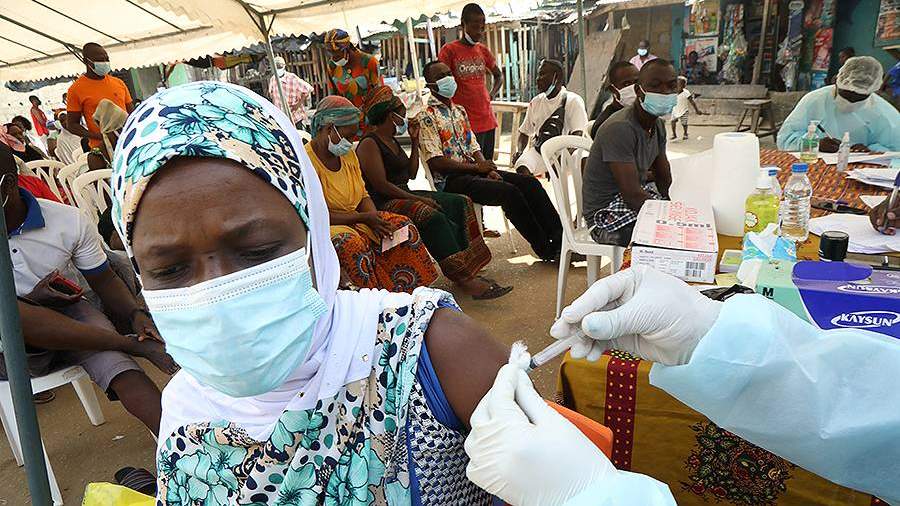 Спорадические случаи все еще могут возникать.
Спорадические случаи все еще могут возникать. Симптомы включают:
Симптомы включают: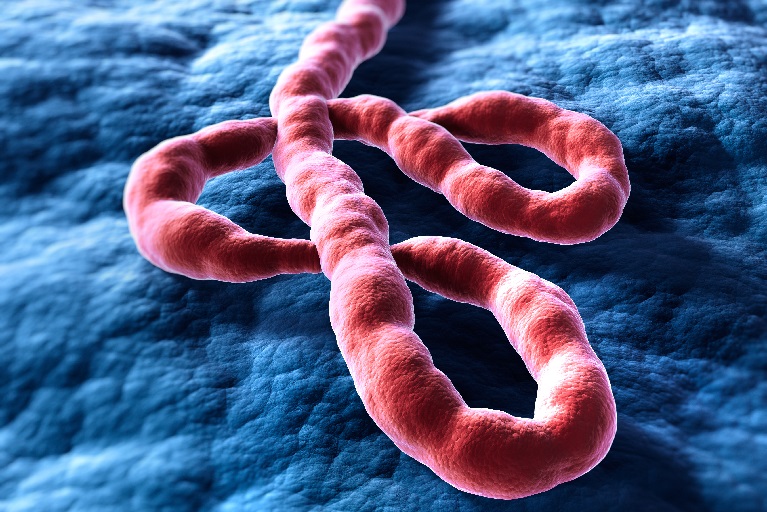


 Это не относится к Эболе.
Это не относится к Эболе.
 Хотя в Миннесоте нет случаев лихорадки Эбола, всегда полезно избегать контакта с кровью другого человека.
Хотя в Миннесоте нет случаев лихорадки Эбола, всегда полезно избегать контакта с кровью другого человека.

 DHMH окажет дополнительную поддержку больницам для обеспечения безопасности наших медицинских работников.
DHMH окажет дополнительную поддержку больницам для обеспечения безопасности наших медицинских работников.
 Для получения дополнительной информации см. Медицинские работники и настройки в США.
Для получения дополнительной информации см. Медицинские работники и настройки в США.