Виды переломов
Перелом (fractura) — частичное или полное нарушение целостности кости. Чаще всего переломы возникают при внезапном воздействии на кость значительной механической силы, когда костная система не изменена. Такие переломы называются механическими (травматическими). Целостность и непрерывность кости может быть нарушена также развивающимся в ней патологическим процессом. Такой перелом называется патологическим (спонтанным). Он может возникнуть без какого-либо внешнего воздействия или оно бывает очень незначительным.
Нарушение целостности кости под действием механической силы всегда сопровождается повреждением мягких тканей. Степень повреждения последних, а также и характер перелома во многом зависит от силы механического воздействия. Нарушение целостности кости, когда связь между ее частями не нарушена, принято называть трещиной (fissura).
В клинической практике переломы встречаются довольно часто.
Большинство случаев переломов встречается в возрасте от 20 до 40 лет у мужчин. Частота отдельных видов переломов тесно связана с определенными сезонами. Так, переломы позвоночника чаще встречаются летом во время купального сезона, а переломы лодыжек и эпифизарные переломы костей чаще наблюдаются зимой при падениях на обледенелых дорогах. Переломы нижних конечностей.
Классификация переломов:
В зависимости от того, сообщается ли костная рана с внешней средой через поврежденные ткани тела или нет, все переломы следует делить на закрытые и открытые.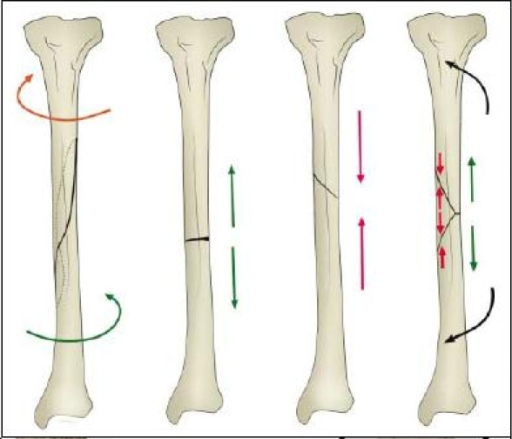 Такое деление переломов принципиально очень важно, т.к. при открытых переломах всегда имеется опасность проникновения в рану патогенных микроорганизмов и развития в зоне перелома гнойного или гнилостного воспалительного процесса. Это всегда необходимо учитывать при оказании первой помощи пострадавшему с переломом, а тем более при лечении переломов.
Такое деление переломов принципиально очень важно, т.к. при открытых переломах всегда имеется опасность проникновения в рану патогенных микроорганизмов и развития в зоне перелома гнойного или гнилостного воспалительного процесса. Это всегда необходимо учитывать при оказании первой помощи пострадавшему с переломом, а тем более при лечении переломов.
По локализации переломы делятся на диафизарные, метафизарные и эпифизарные.
Эпифизарные (внутрисуставные) переломы являются наиболее тяжелыми.
При них резко нарушается конфигурация сустава и очень часто остается стойкое нарушение движений в нем. В некоторых случаях (особенно у детей) бывает отрыв эпифиза, так называемый эпифизиолиз, который чаще наблюдается в области эпифиза плечевой, лучевой и большеберцовой костей.
Метафизарные (околосуставные переломы) нередко бывают фиксированными за счет сцепления одного отломка кости другим. Иначе, они называются вколоченными. Надкостница при этих переломах часто не повреждается. Поэтому такие переломы чаще имеют характер трещин в виде продольных, лучистых и спиральных линий.
Иначе, они называются вколоченными. Надкостница при этих переломах часто не повреждается. Поэтому такие переломы чаще имеют характер трещин в виде продольных, лучистых и спиральных линий.
В клинической практике чаще приходится встречаться с диафизарными переломами.
С учетом механизма образования перелома принято разделять переломы от сдавления по оси, от сгибания, от скручивания. В основе механизма различных видов переломов костей лежат законы механики, по которым молекулы под влиянием травмы или приближаются к друг другу (сжатие, компрессионные переломы), или удаляются друг от друга (отрывные переломы). Или, наконец, перемещаются по отношению к друг другу как по винтовой нарезке (спиральные, винтообразные переломы). Степень разрушения кости зависит от продолжительности воздействия на кость внешнего травмирующего фактора и направления силы этого фактора.
Переломы от сдавления или сжатия могут произойти как в продольном, так и в поперечном по отношению к оси кости направлении. Длинные трубчатые кости чаще повреждаются при сдавлении их в поперечном направлении, чем в продольном. Сдавление этих костей в продольном направлении приводит к образованию вколоченных переломов. Часто переломы от сдавления локализуются в позвоночнике, тела позвонков которого как бы сплющиваются.
Длинные трубчатые кости чаще повреждаются при сдавлении их в поперечном направлении, чем в продольном. Сдавление этих костей в продольном направлении приводит к образованию вколоченных переломов. Часто переломы от сдавления локализуются в позвоночнике, тела позвонков которого как бы сплющиваются.
Переломы от сгибания происходят от прямого и непрямого насилия. Кость сгибается до предела своей упругости и ломается. При этом на выпуклой стороне кости возникает разрыв поверхностных ее частей, образуется ряд идущих в различных направлениях трещин. Кость ломается, образую иногда осколок треугольной формы.
Переломы от скручивания по продольной оси кости называются торзионными, спиральными или винтообразными. Эти переломы локализуются в больших трубчатых костях (бедро, плечо, большеберцовая кость). Перелом обычно располагается вдали от точки приложения силы.
Отрывные переломы происходят вследствие резкого мышечного сокращения наступающего внезапно. При этом отрываются участки кости, к которым прикрепляются резко сократившаяся мышца.
При этом отрываются участки кости, к которым прикрепляются резко сократившаяся мышца.
В зависимости от степени нарушения целостности кости переломы принято делить на полные и неполные (трещины). При полном переломе кость повреждается на всем протяжении ее ткани, что позволяет костным отломкам смещаться по отношению к друг другу ( переломы со смещением). При неполных переломах смещение отломков кости не происходит ( переломы без смещения). Типичным примером неполного перелома может быть поднадкостничный перелом, встречающийся у детей в возрасте до 15 лет.
По направлению линии перелома кости принято говорить о переломах поперечных (линия перелома располагается перпендикулярно к оси кости), продольных (линия перелома идет вдоль оси кости). Косых (линия перелома направлена к оси кости под углом), винтообразных или спиральных (скручивание отломков кости по ее оси). Причины, которые приводят к смещению костных отломков при переломе костей, можно разделить на три вида: 1) первичное смещение, возникающее по действием физической силы и направление ее действия; 2) вторичное смещение, обусловленное сокращением мышц, прикрепляющихся к сломанной кости; 3) третичное смещение, образующееся при воздействии вторичных внешних механизмов на поврежденную кость (неправильная транспортировка с места травмы, беспокойное поведение больного).
О множественных переломах говорят и в тех случаях, когда у пострадавшего сломано несколько костей.
Если при переломе кости происходит повреждение органов, находящихся в зоне расположения перелома, то такие переломы называются осложненными. Если перелом не сопровождается повреждением органов, то он называется простым, однако, следует отметить, что на самом деле простых переломов не бывает, так как при переломе всегда имеет место повреждение мягких тканей в зоне его расположения. Но поскольку эти повреждения тканей не требуют специального лечения, то эти переломы считают неосложненными.
Осложненными считают переломы костей черепа с повреждением ткани мозга, переломы костей таза с повреждением органов малого таза, открытые перелом, переломы костей с повреждением крупных сосудов и нервов.
Перейти в раздел Реабилитация
Примеры лечения переломов плечевой кости
Перелом плечевой кости в недавнем прошлом являлся чрезвычайно серьезной проблемой для пациента. При таком переломе пациент на несколько месяцев лишался возможности обслуживать себя в быту, т.к. одной рукой затруднительно выполнять даже элементарную бытовую работу. Также пациент был вынужден носить массивную гипсовую или пластиковую повязка, что делает проблематичным нормальное ношение одежды, поездки в транспорте, гигиенические процедуры (невозможно просто нормально принять душ).
На фотографии показан пример повязки наложенная при переломе плечевой кости по «старым» принципам лечения. Не сложно представить, как себя чувствует пациент в такой повязке, учитывая то, что носить ее необходимо не менее 2 мес.
На современном этапе развития травматологии существуют методики, позволяющие эффективно помочь пациенту, не обременяя его ношением гипсовой или пластиковой повязки, в ближайшие сроки после операции, буквально за несколько дней, вернуть его к нормальному образу жизни.
Приведем некоторые клинические примеры лечения пациентов с переломами различных отделов плечевой кости.
Все операции были выполнены специалистами Ортоцентра.
Переломы верхнего отдела плеча (проксимального отдела плечевой кости).
Такие переломы при некорректном лечении могут привести к выраженным нарушениям движений в плечевом суставе, когда пациент элементарно не может достать рукой до головы. Оперативное лечение таких переломов сложно и требует высокой квалификации хирурга и применения современных методик. При соблюдении этих условий в настоящее время можно достичь практически полного восстановления функции плечевого сустава.
Примеры из практики специалистов Ортоцентра.
Пациентка с тяжелым переломом верхнего отдела (хирургической шейки) плечевой кости.
Рентгенограмма до операции.
Выполнена операция: металлоостеосинтез плечевой кости современной полиаксиальной пластиной LCP.
Гипсовая повязка после операции не применялась, сразу разрешен полный объем движений в плечевом суставе, разработка суставов. Пациентка смогла выйти на работу через несколько дней после операции, полностью обслуживала себя в быту, носила нормальную одежду, т.е. в ближайшие сроки после операции вернулась к нормальной жизни.
Пациентка смогла выйти на работу через несколько дней после операции, полностью обслуживала себя в быту, носила нормальную одежду, т.е. в ближайшие сроки после операции вернулась к нормальной жизни.
Результат через 1 мес. после операции. Функция конечности полностью восстановлена.
Пациентка с очень тяжелым переломом верхнего отдела плечевой кости со значительным смещением отломков.
Рентгенограмма до операции.
Выполнена операция: металлоостеосинтез плечевой кости полиаксиальной пластиной LCP.
Гипсовая повязка после операции не применялась, сразу после операции начата физкультура для суставов и мышц конечности.
Результат через 1,5 мес. после операции.
Конечность совершенно не отличается от здоровой, рубца на месте операции не видно (накладывался косметический шов). Функция плечевого сустава полностью восстановлена.
Пациентка с оскольчатым переломом верхнего отдела плечевой кости.
Рентгенограмма до операции.
Выполнена операция: металлоостеосинтез плечевой кости высокотехнологичным стержнем Targon.
Гипсовая повязка после операции не применялась, сразу после операции начата физкультура для суставов и мышц конечности.
Результат через 3 дня после операции.
Еще не сняты швы, виден отек, кровоподтеки на конечности после перелома. Пациентка уже может выполнять несложную бытовую работу, обслуживать себя без посторонней помощи.
Переломы среднего отдела плеча (диафиза плечевой кости).
Раньше операция выполнялась через большой разрез (15-20 см.) для установки пластины. При этом существует риск повреждения лучевого нерва, который проходит в средней трети плеча. Лучевой нерв чрезвычайно чувствителен к воздействию и иногда смещение его в сторону для установки пластины приводит к блоку проведения по нему импульсов на несколько месяцев. Большой разрез также ведет к длительному заживлению послеоперационной раны, выраженному болевому синдрому, необходимо длительное время ограничивать нагрузку на конечность.
В настоящее время при достаточной квалификации хирурга и современном оснащении операцию можно выполнить через небольшие разрезы, которые становятся незаметными через некоторое время после операции, с минимальной травматизацией тканей и минимальным риском осложнений.
Пациент с оскольчатым переломом среднего отдела плечевой кости.
Выполнена операция: металлоостеосинтез плечевой кости стержнем с блокирующими винтами, введенным ретроградно.
Гипсовая повязка после операции не применялась, сразу после операции начата физкультура для суставов и мышц конечности.
Результат через 4 мес. после операции.
Видно, что мышцы, функция суставов полностью восстановились.
Пациентка с переломом среднего отдела плечевой кости.
Выполнена операция: металлоостеосинтез плечевой кости стержнем с блокирующими винтами, введенным ретроградно.
Результат через 2 мес. после операции.
Функция конечности полностью восстановились.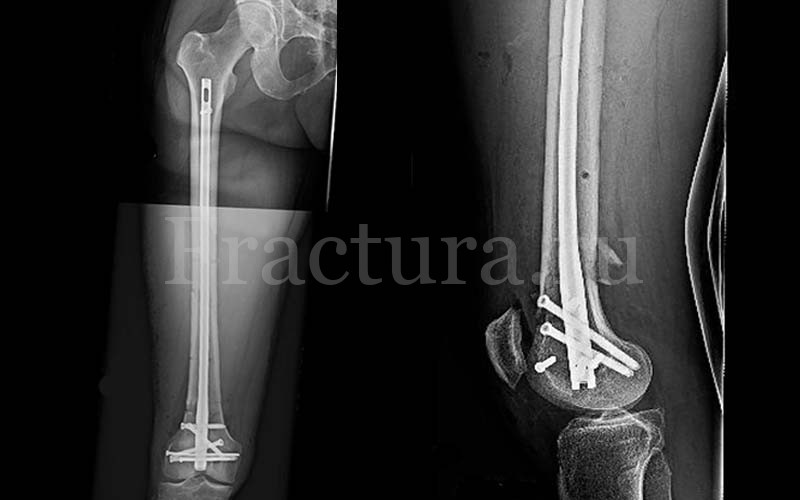
Внутрисуставные переломы нижнего отдела (мыщелков) плечевой кости с повреждением локтевого сустава.
Такие переломы чрезвычайно сложны для лечения, что обусловлено сложным анатомическим строением локтевого сустава, как правило, многооскольчатым характером перелома, низкой плотностью костной ткани костей в данной зоне, особенно у пожилых пациентов вследствие остеопороза. При нестабильной фиксации после операции необходима гипсовая повязка, что ведет к формированию ограничений движений (контрактура) в локтевом суставе, иногда движения в полном объеме пациенты не могут разработать никогда. При неадекватном восстановлении сложной суставной поверхности локтевого сустава после операции развивается артроз, сопровождающийся болями и ограничением движений.
Для полноценного восстановления конечности после переломов данного типа требует высокая квалификация хирурга и использование современных методик операций.
Приведем несколько клинических примеров из личного опыта специалистов Ортоцентра.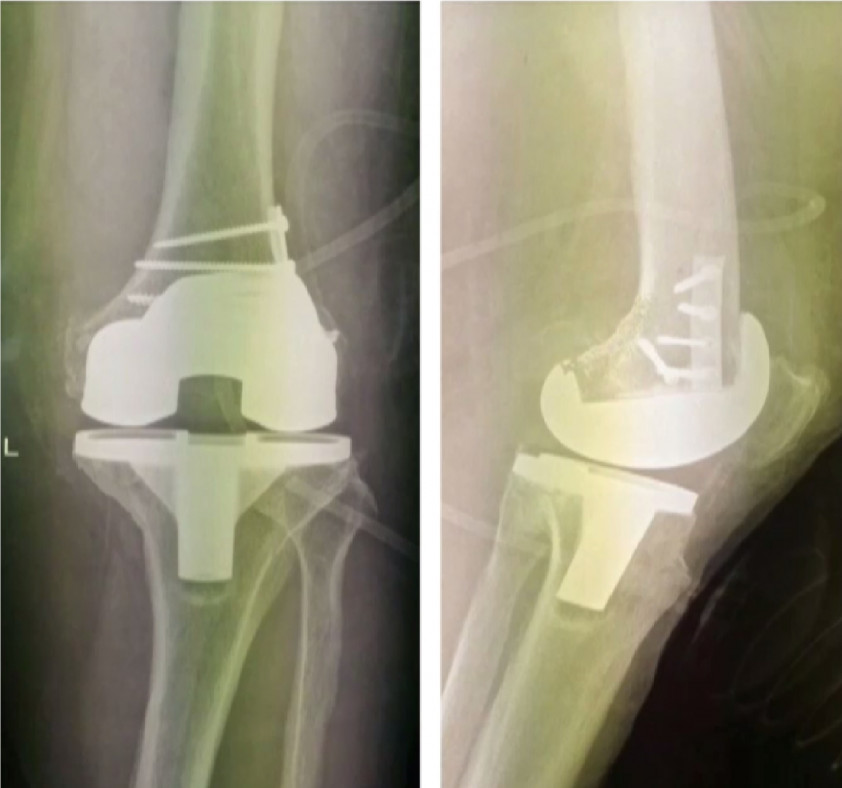
Пациентка с тяжелым внутрисуставным переломом нижнего отдела (мыщелков) плечевой кости с тяжелым повреждением локтевого сустава.
Рентгенограмма до операции.
Выполнена операция: металлоостеосинтез плечевой кости современными пластинами LCP, анатомия локтевого сустава полностью восстановлена.
Гипсовая повязка после операции не применялась, сразу разрешена разработка движений в суставах конечности. Результат через 5 дней после операции. Швы еще не сняты, виден отек, кровоподтеки на конечности после перелома. Уже видна хорошая функция конечности.
Результат через 3 мес. после операции. Функция конечности полностью восстановлена.
Пациентка с тяжелым внутрисуставным переломом нижнего отдела (мыщелков) плечевой кости с повреждением локтевого сустава.
Рентгенограмма до операции.
Выполнена операция: металлоостеосинтез плечевой кости пластинами LCP, анатомия локтевого сустава полностью восстановлена. Гипсовая повязка после операции не применялась, сразу разрешена разработка движений в суставах конечности.
Гипсовая повязка после операции не применялась, сразу разрешена разработка движений в суставах конечности.
Результат через 14 дней после операции. Швы только что сняты. Уже видна функция конечности, достаточная для обслуживания себя в быту.
Результат через 3 мес. после операции. Функция конечности полностью восстановлена.
Пациентка с чрезвычайно тяжелым повреждением: тяжелым внутрисуставным переломом нижнего отдела плечевой кости с повреждением локтевого сустава с перелом средней трети локтевой кости со смещением отломков (дорожная травма).
Рентгенограмма до операции.
Выполнена операция: металлоостеосинтез плечевой кости пластинами LCP, анатомия локтевого сустава полностью восстановлена, остеосинтез локтевой кости стержнем с блокированием через небольшие разрезы-проколы (до 1 см.).
Гипсовая повязка после операции не применялась, сразу разрешена разработка движений в суставах конечности. Результат через 3 недели после операции. Уже видна хорошая функция конечности.
Уже видна хорошая функция конечности.
Результат через 4 мес. после операции. Функция конечности полностью восстановлена. Конечность ничем не отличается от здоровой.
Перелом у собаки: как определить, как лечить
Автор: Мелексишвили Диана Алексеевна
Симптомы. Как определить перелом у собаки (признаки перелома)
Когда собака получает сильный удар, независимо от его происхождения, наличие перелома — это возможность, о которой мы всегда должны помнить. Не во всех случаях появляется рана, указывающая на наличие открытого перелома. Могут появиться следующие признаки перелома:
- сильная боль. Собака будет жаловаться, не выполнять команды, может укусить;
- припухлость места перелома собаки;
- если перелом находится на грудной или тазовой конечности, собака не сможет на нее опираться;
- деформации конечностей.

Первая помощь при обнаружении признаков перелома у собаки
После несчастного случая собаку с травмой необходимо аккуратно транспортировать ветеринару для оценки ее состояния. Если собака находится в состоянии шока или мы подозреваем, что у нее может быть перелом позвоночника, ее необходимо переместить, осторожно положив на плоскую поверхность или, в противном случае, на одеяло, приподняв его по углам.
Кроме того, не пытайтесь самостоятельно зафиксировать конечность, которая предположительно сломана. Возможно, потребуется надеть намордник, потому что боль и стресс заставляют некоторых собак реагировать агрессивно.
Следует учитывать, что не все обезболивающие препараты, используемые в гуманной медицине, показаны животным. Некоторые из них даже могут погубить собаку, поэтому не следует самостоятельно давать препараты без очной либо заочной консультации ветеринарного врача.
Любые кровоточащие участки или участки с выступающей костью должны быть по возможности обработаны раствором Хлоргексидина или Мирамистина и покрыты стерильной марлей или чистой тканью. Сломанную кость или кости следует как можно меньше беспокоить.
Сломанную кость или кости следует как можно меньше беспокоить.
Виды переломов
Переломы костей собак можно разделить на открытые и закрытые, простые и сложные
Открытый перелом у собаки легко распознать по открытой кровоточащей ране, часто с торчащими из нее обломками костей.
При закрытом переломе отломки кости могут выпирать сквозь кожу, не пробивая её.
Также, в зависимости от линии перелома, можно выделить поперечный, косой, винтовой, оскольчатый, продольный переломы.
В зависимости от линии перелома, можно выделить поперечный, косой, винтовой, оскольчатый, продольный переломыДиагностика перелома
Ветеринарный врач оценит общее состояние здоровья вашей собаки, чтобы убедиться, что нет более серьезных проблем, угрожающих здоровью. Основной диагностикой перелома у собак являются пальпация поврежденной части тела для выявления нестабильности этой области, и проведения рентгенографии области предполагаемого перелома.
Лечение переломов костей у собак
Самым важным для предотвращения дальнейшего повреждения является раннее обнаружение переломов костей у собак. В противном случае это может повлиять на подвижность или функции тела. На выбор метода лечения переломов собак будут влиять несколько факторов, например возраст, размер животного, тип перелома.
Как правило, выполняется рентген пораженной части и оценивается возможность проведения операции. Основной задачей оперативного вмешательства при переломе у собак является сопоставление обломков и их фиксация. Это позволит кости срастись и функционировать должным образом.
Операции при переломе конечностей у собак не являются экстренными, и в некоторых случаях требуют предварительной подготовки. Исключением может быть стабилизация позвоночного столба при его переломе, но срочность операции можно определить только после неврологического осмотра пациента.
При переломе бедренной кости, плечевой кости, предплечья собак обычно используются металлические пластины, фиксирующиеся на винтах, которые при нормальном течении реабилитации и сращении кости не требуется извлекать.
При переломах голени, сложных либо открытых переломах собак обычно используют аппараты внешней фиксации, похожие на аппараты Елизарова, которые после полного заживления костей необходимо извлечь.
Некоторые переломы собак могут быть настолько серьезными, что требуют ампутации, например переломы с одновременной травмой нервов либо сложные переломы, обломки которых не представляется возможным сопоставить для адекватного сращения. В таких случаях конечность даже после оперативного лечения теряет свою опорную функцию и прогноз на восстановление конечности у собак ухудшается.
При переломе хвоста у собак обычное лечение не проводится, если чувствительность хвоста не нарушена. В противном случае, если хвост начинает приносить собаке дискомфорт, рекомендована ампутация.
При переломе таза у собак решение об оперативном лечении принимается только после осмотра хирурга и рентгенографии, т.к. в зависимости от типа перелома и смещения обломков определяется необходимость и объем оперативного вмешательства
Перелом позвоночника у собаки чаще всего требует оперативного лечения, но прогноз зависит от тяжести повреждения спинного мозга, так что требует обязательного осмотра хирурга, а в некоторых случаях проведения МРТ-диагностики.
Переломы мечевидного отростка у собак обычно не требуют хирургического вмешательства, однако может потребоваться курс обезболивающей терапии для уменьшения боли.
Необходимо учитывать, что каждый перелом кости у собак уникален, поэтому выбор метода хирургической коррекции и прогноз на восстановление определяется хирургом по результату осмотра и рентгенографии.
В некоторых случаях возможна фиксация поврежденной лапы собаки лангетой, но этот метод имеет ряд ограничений, поэтому необходима консультация хирурга-травмотолога.
Обезболивающая терапия назначается при любом виде перелома у собак.
Остеосинтез предплечья собаки накостной пластиной Остеосинтез голени собаки аппаратом внешней фиксацииВосстановление после перелома
Для обеспечения быстрого послеоперационного восстановления необходимое строгое ограничение подвижности на прооперированную лапу. Собакам мелких пород рекомендовано содержание в клетке.
Ограничение подвижности является очень важным этапом заживления переломов у собак, т.к. при повышенной нагрузке на прооперированную конечность может произойти смещение обломков и неправильное их заживление в будущем либо перелом имплантов, что потребует повторной операции.
Так же следует наблюдать за состоянием повязок, они всегда должны оставаться сухими. Если повязка намокла, либо появился отек пальцев прооперированной конечности, необходимо сменить повязку на чистую, которую не следует туго затягивать. Также не следует допускать, чтобы собака грызла повязки, разлизывала швы или спицы. Елизаветинский воротник — наиболее широко используемое и самое эффективное устройство для ограничения разлизывания швов.
В случае появления обильного количества гнойных выделений по месту выхода спиц из кожи или по шву рекомендован повторный осмотр хирурга и рентгенография для исключения инфекции импланта и кости.
Кости обычно заживают от 4 до 8 недель. Послеоперационные рентгеновские снимки раз в 2-4 недели обычно проводятся для наблюдения за срастанием перелома.
Переломы лодыжек | EMC
Европейская Клиника Спортивной Травматологии и Ортопедии (ECSTO) проводит диагностику и лечение травм и повреждений опорно-двигательного аппарата, в том числе переломов лодыжек – одного из распространенных внутрисуставных переломов, возникающего при чрезмерной супинации (поворот стопы подошвой внутрь), пронации (опущение свода стопы), аддукции (приведение по направлению к центральной оси тела) или абдукции (отведение от центральной оси тела).
Классификация переломов
Наиболее широко применяется классификация АО (Arbeitsgemeinschaft fur Osteosynthesefragen с немецкого — Ассоциация Остеосинтеза), согласно которой различают следующие виды переломов лодыжек:
Повреждения в области ниже синдесмоза:
- изолированное повреждение;
- с переломом медиальной лодыжки;
- с переломом заднемедиального края.
Повреждения малоберцовой кости на уровне синдесмоза:
- изолированный перелом;
- с медиальными повреждениями;
- с медиальными повреждениями и переломом заднелатерального края.
Повреждения в области выше синдесмоза:
- диафизарный простой перелом малоберцовой кости;
- диафизарный многооскольчатый перелом малоберцовой кости;
- проксимальный перелом малоберцовой кости.
Также различают открытый и закрытый переломы лодыжек.
Диагностика перелома лодыжки
Предварительный диагноз можно поставить на основании симптомов переломов лодыжек, к которым относятся боль, деформация стопы в области голеностопного сустава и изменение цвета кожи. Для подтверждения диагноза необходимо пройти клиническое обследование, включающее пальпацию проксимального большеберцово-малоберцового сочленения, а также костей голени по всей длине, связочного аппарата голеностопного сустава.
С целью определения вида перелома и степени повреждения связок необходимо пройти рентгеновское исследование, которое выполняется в боковой и передне-задней проекциях. Отметим, что рентгеновские снимки всей голени позволяют выявить перелом в проксимальном отделе голени или вывихи в проксимальном большеберцово-малоберцовом суставе.
В случае наличия изолированного перелома внутренней лодыжки, изолированного перелома заднего края большеберцовой кости или разрыва синдесмоза возможно повреждение межкостной мембраны, а также перелом верхней трети малоберцовой кости.
Для оценки состояния мягких тканей проводится сонография и артрография.
Консервативное лечение переломов лодыжек
Целью консервативного лечения является точное анатомическое восстановление нарушенных соотношений элементов голеностопного сустава, а также надежная их фиксация и заживление поврежденных связок. Консервативное лечение показано при переломах лодыжек без смещения, а также при тяжелых сопутствующих заболеваниях или плохом состоянии мягких тканей, когда операция противопоказана. Консервативное лечение переломов лодыжек со смещением возможно в том случае, если общее состояние или локальные изменения не позволяют выполнить оперативное лечение.
Одномоментная закрытая репозиция перелома лодыжек применяется наиболее часто. При вправлении чрезвычайно важно точно знать локализацию отломков. Переднезадняя и боковая проекции рентгенограммы дают наиболее точное представление о положении отломков и стопы, в соответствии с которыми и производится вправление перелома. Вправление происходит под местным обезболиванием. В более тяжелых случаях применяется внутрикостное обезболивание и/или интубационный наркоз с релаксантами.
После вправления перелома и наложения гипсовой повязки обязательно делаются контрольные рентгенограммы в переднезадней и боковой проекциях.
Иммобилизация перелома лодыжки без смещения длится около 6-8 недель, а полное восстановление после перелома лодыжки — около 2-3 месяцев.
Оперативное лечение переломов лодыжек
Хирургическое лечение показано при открытых переломах, переломах лодыжек со смещением и переломах при значительном закрытом повреждении мягких тканей. Целью оперативного лечения является анатомически точное восстановление костей, восстановление связочно-капсульного аппарата и синдесмоза, а также стабильный остеосинтез, дающий возможность функционального лечения.
Наиболее благоприятным временем для остеосинтеза являются первые 6-8 часов после травмы до – образования большого отека. В противном случае, операция будет производиться после спадания отека — на 4-6 день после перелома. До операции перелом должен быть зафиксирован рассеченной гипсовой повязкой или с помощью скелетного вытяжения.
Лечение открытых переломов лодыжек осуществляется в соответствии с общими правилами лечения открытых переломов. Внутренний остеосинтез проводится после заживления ран мягких тканей.
Перелом большеберцовой кости — причины, симптомы, диагностика и лечение
Перелом большеберцовой кости – это нарушение целостности более крупной кости голени. В большинстве случаев вместе с большеберцовой костью ломается и малоберцовая. Повреждение проявляется резкой болью, отеком, деформацией, крепитацией и патологической подвижностью в области голени. Опора на ногу невозможна. Для уточнения диагноза назначают рентгенографию. Лечение может быть оперативным (фиксация отломков с помощью штифтов, пластин и аппаратов внешней фиксации) или консервативным (скелетное вытяжение с последующим наложением гипсовой повязки).
Общие сведения
Перелом большеберцовой кости – часто встречающаяся травма, которая имеет большое значение, как в силу своей распространенности, так и в силу возможных негативных последствий. В абсолютном большинстве случаев сопровождается смещением отломков (по длине, угловым, ротационным). Переломы большеберцовой кости часто сочетаются с другими травмами: переломами таза, переломами других костей конечностей, переломами ребер, повреждением грудной клетки, тупой травмой живота и т. д. Лечение переломов костей голени осуществляют врачи-травматологи.
Перелом большеберцовой кости
Причины
Причиной переломов большеберцовой кости, как правило, являются высокоэнергетические травмы (автомобильные аварии, падения с высоты, несчастные случаи на производстве, техногенные и природные катастрофы). Повреждение возникает вследствие значительных прямых, изгибающих и скручивающих воздействий, что обуславливает высокую долю сложных поражений (открытых, оскольчатых, косых и винтообразных переломов). Все перечисленное в ряде случаев становится причиной неблагоприятных исходов: укорочения и искривления конечности вследствие неправильного сращения, отсутствия сращения и образования ложных суставов и т. д.
Патанатомия
Голень образована двумя костями – малоберцовой и большеберцовой. Большеберцовая кость – более крупная, массивная. Она несет основную нагрузку на конечность, участвует в образовании голеностопного и коленного суставов. Малоберцовая кость имеет вспомогательное значение и является местом прикрепления мышц. Как правило, при повреждениях голени ломаются обе кости, однако сохранение функции конечности в первую очередь зависит от восстановления целостности и формы большеберцовой кости.
Классификация
Переломы тела большеберцовой кости практически всегда нестабильны и сопровождаются более или менее выраженным смещением отломков. В зависимости от расположения линии излома и количества фрагментов в травматологии и ортопедии выделяют следующие виды повреждений:
- Поперечный перелом. Линия излома перпендикулярна оси кости. При одновременном нарушении целостности малоберцовой кости, как правило, наблюдается нестабильность фрагментов. Если малоберцовая кость не повреждена, возможно относительно стабильное повреждение без существенного смещения отломков.
- Косой перелом. Линия излома расположена под углом. Перелом нестабильный, имеется тенденция к увеличению смещения.
- Винтообразный перелом. Возникает при воздействии скручивающей силы. Линия излома имеет вид спирали. Повреждение обычно нестабильное.
- Оскольчатый перелом. Под воздействием травмирующей силы образуется три или более костных фрагмента. Оскольчатый перелом отличается крайней нестабильностью.
Кроме того, выделяют открытые и закрытые повреждения большеберцовой кости. При закрытых переломах кожа не повреждена, при открытых целостность кожи нарушена, область перелома сообщается с внешней средой. Открытые переломы часто сопровождаются серьезными повреждениями мягких тканей, при таких травмах существует более высокий риск развития осложнений: нагноения раны, остеомиелита, неправильного сращения, отсутствия сращения и т. д.
Симптомы перелома
Пациент жалуется на резкую боль. Голень деформирована: укорочена, скручена (стопа развернута внутрь или наружу отношению к коленному суставу), углообразно искривлена. В области повреждения определяется крепитация и патологическая подвижность. Опора и движения невозможны. Отек нарастает с течением времени: сразу после травмы отечность может отсутствовать, затем голень увеличивается в объеме, на коже появляются кровоподтеки. При открытых повреждениях на голени имеется рана, в которой могут быть видны отломки костей.
Диагностика
Диагноз подтверждают при помощи рентгенографии голени. Изучение снимков позволяет установить количество отломков и характер смещения, наличие или отсутствие сопутствующего перелома малоберцовой кости, а также вовлеченность голеностопного и коленного сустава. В отдельных случаях (обычно – при повреждении суставов) больного могут дополнительно направить на КТ сустава. При подозрении на повреждение нервов и сосудов назначают консультацию сосудистого хирурга, невролога или нейрохирурга.
Лечение перелома большеберцовой кости
На догоспитальном этапе пострадавшему дают обезболивающее, осуществляют иммобилизацию голени специальной шиной или подручными средствами (например, двумя досками). Необходимо, чтобы нижняя часть шины «захватывала» голеностопный сустав, а верхняя доходила до верхней трети бедра. При открытых переломах с кожи вокруг раны удаляют инородные тела и крупные загрязнения, рану закрывают стерильной повязкой. При обильном кровотечении накладывают жгут на бедро. При наличии травматического шока (может развиваться при множественных и сочетанных повреждениях) проводят противошоковые мероприятия.
Тактика стационарного лечения зависит от уровня и характера повреждения и может быть консервативной или оперативной. При стабильных переломах большеберцовой кости без смещения (встречаются крайне редко) возможна иммобилизация гипсовой повязкой. В остальных случаях необходимо накладывать скелетное вытяжение. Спицу проводят через пяточную кость, ногу укладывают на шину. Средняя величина начального груза для взрослого человека составляет 4-7 кг и зависит от веса тела, степени развития мышц, вида и характера смещения отломков. В последующем при необходимости массу груза можно уменьшать или увеличивать.
В дальнейшем возможны два варианта. При консервативном лечении скелетное вытяжение сохраняют в течение 4 недель, добиваясь правильного стояния фрагментов. После появления рентгенологических признаков костной мозоли вытяжение снимают, на ногу накладывают гипс сроком еще на 2,5 месяца. На начальном этапе пациенту назначают анальгетики. В течение всего периода лечения показано ЛФК и физиолечение. После снятия гипса проводят реабилитационные мероприятия.
Показанием для оперативного лечения являются многооскольчатые переломы, при которых невозможно восстановить нормальное положение отломков с использованием консервативных методов. Кроме того, хирургическое лечение применяют для ранней активизации пациентов и предупреждения развития посттравматических контрактур. В большинстве случаев операции выполняют через неделю и более после поступления пациента в стационар. К этому времени состояние больного обычно нормализуется, отек конечности уменьшается, а врачи успевают провести всестороннее обследование с целью выявления противопоказаний к оперативному вмешательству. В предоперационном периоде пациент находится на скелетном вытяжении.
При оперативном лечении переломов большеберцовой кости используют различные металлоконструкции, в том числе – интрамедуллярные штифты, пластины и блокирующие стержни. Выбор способа остеосинтеза осуществляют с учетом характера и уровня перелома. В большинстве случаев предпочтительным является интрамедуллярный (внутрикостный) остеосинтез большеберцовой кости. Кроме того, при таких повреждениях широко используют внеочаговый остеосинтез аппаратами Илизарова – этот метод позволяет восстанавливать нормальное взаиморасположение отломков не только одномоментно (во время операции), но и в послеоперационном периоде. Он может применяться для лечения самых сложных повреждений, в том числе – раздробленных переломов с образованием дефекта кости. Недостатком методики является наличие массивной и неудобной внешней металлоконструкции.
Прогноз и профилактика
Период сращения неосложненного перелома большеберцовой кости в среднем составляет 4 месяца. При оскольчатых переломах, открытых повреждениях и тяжелых сочетанных травмах этот срок может увеличиваться до полугода и более. Обязательным условием полноценного восстановления функции конечности является выполнение рекомендаций врача, в том числе – раннее возобновление движений, регулярные занятия ЛФК и ограничение нагрузки на травмированную ногу. Профилактика включает меры по предупреждению травматизма в быту и на производстве.
перелом винтообразный — это… Что такое перелом винтообразный?
- перелом винтообразный
- (f. spiralis; син. П. спиральный) П., линия которого на рентгенограмме имеет форму спирали.
Большой медицинский словарь. 2000.
- перелом вдавленный
- перелом вколоченный
Смотреть что такое «перелом винтообразный» в других словарях:
Перелом — (fractura) повреждение кости с нарушением ее целости. Перелом акушерский (f. obstetrica) см. Перелом родовой. Перелом Бартона см. Бартона перелом. Перелом Беннетта см. Беннетта перелом. Перелом Буша см. Буша перелом. Перелом вдавленный (f. cum… … Медицинская энциклопедия
перелом спиральный — (f. spiralis) см. Перелом винтообразный … Большой медицинский словарь
ПЕРЕЛОМ КОСТЕЙ ГОЛЕНИ — мед. Перелом диафиза малоберцовой кости • Причины: удар по наружной поверхности голени • Клиническая картина: боль в месте перелома, усиливающаяся при пальпации. Других характерных симптомов перелома не отмечают из за анатомических особенностей… … Справочник по болезням
ГОССЕЛЕНА ПЕРЕЛОМ — (описан французским хирургом L. А. Gosselin, 1815–1887) – винтообразный перелом большеберцовой кости на границе средней и нижней трети и перелом малоберцовой кости. Gosselin L. A., Stimson L. A. trans. Clinical lectures on surgery Philadelphia,… … Энциклопедический словарь по психологии и педагогике
Переломы — I Переломы (fracturae) нарушение целости кости под действием травмирующей силы, превосходящей упругость костной ткани. Различают травматические П., возникающие обычно внезапно под действием значительной механической силы на неизмененную,… … Медицинская энциклопедия
перелом лучевой кости со смещением и без / вывих / трещина – Лечение и восстановление
Лучевая кость руки – это длинная трубчатая неподвижная парная кость в составе предплечья, тело которой имеет трехгранную форму с тремя поверхностями (передней, задней и боковой) и тремя краями (передним, задним и межкостным). Она располагается рядом с локтевой костью, поэтому они зависимы друг от друга и взаимосвязаны. Внизу эти кости соединяются с костями запястья. Так формируется лучезапястный сустав. Также лучевая кость несет ответственность за подвижность предплечья в локте, а плеча – в плечевом суставе. Но по статистике, при почти таких же строении и анатомии, ломается лучевая кость намного чаще локтевой.
Виды повреждений
Перечень заболеваний и травм, связанных с лучевой костью:
- Воспаление надкостницы лучевой кости, в результате может серьезно нарушиться питание костных тканей, что способно повлечь за собой постепенное разрушение кости
- Дегенеративные поражения суставной поверхности – это процесс истончения хрящевой ткани от чрезмерных нагрузок (спорт, тяжелый труд), вследствие чего происходит ухудшение амортизации и скольжения в суставе, возникает все более сильное трение, приводящее к разрушению сустава
- Остеомиелит – заболевание, поражающее все ткани, из которых состоит лучевая кость (надкостница, сама кость и костный мозг)
- Переломы.
Классификация переломов лучевой кости:- Травматические и паталогические (в зависимости от природы возникновения)
- Закрытые и открытые (в зависимости от нарушения кожных покровов)
- Косые, продольные, поперечные, Т-образные, винтообразные, вколоченные (при которых костные отломки входят («вколачиваются») друг в друга) и оскольчатые (в зависимости от линии разлома)
- Остеопороз – снижение плотности костей
- Опухолевые заболевания кости (доброкачественные и злокачественные)
Любой тип перелома может быть как со смещением костных отломков, так и без смещения. Перелом лучевой кости без смещения чаще всего происходит в виде трещины в костной ткани.
Важно знать, что болезни и травмы лучевой кости зачастую сопровождаются схожими болезнями локтевой кости, поэтому при обнаружении проблем с одной костью следует обследовать и другую.
Симптоматика
Клиническая картина переломов лучевой кости следующая:
- Возникновение сильных болевых ощущений от запястья до локтя
- Отек и припухлость
- Возможна гематома (но не всегда)
- При переломах со смещением может появиться характерный хрустящий звук при пальпации отломков и видимая деформация лучезапястного сустава
- Онемение кончиков пальцев
- Движения в лучезапястном суставе ограничены
К какому врачу обращаться
В случае возникновения серьезной травмы следует незамедлительно доставить пострадавшего в отделение травматологии, где ему будет оказана квалифицированная медицинская помощь.
Специалисты, которые Вам помогут:
Диагностика
Диагностика при травмах лучевой кости включает в себя:
- Опрос пациента об обстоятельствах травмы
- Первоначальный осмотр врача
- Лучевая диагностика:
Варианты лечения
Ключевые методы лечения переломов: консервативные и хирургические.
Консервативное лечение назначается при закрытых переломах без смещения и представляет собой наложение иммобилизующей гипсовой повязки на травмированную область после спадания отека. Вместе с этим врач назначает прием обезболивающих средств, противовоспалительных нестероидных препаратов и при необходимости антибиотиков. Сроки срастания неосложненных переломов варьируются от 4-х до 5-и недель. После снятия гипса доктор назначает восстановительное лечение.
Хирургическая операция необходима при переломах со смещением и оскольчатых переломах. Основная цель всех лечебных мероприятий – восстановление функциональности поврежденной руки (как было до травмы).
Основным методом лечения переломов является репозиция. Суть метода заключается в возвращении смещенных отломков лучевой кости на прежние места и дальнейшей их фиксации. Репозиция бывает закрытой и открытой. Открытая репозиция предполагает осуществление разреза на месте повреждения, сопоставление отломков костей и скрепление их специальными конструкциями (спицами, дистракционными аппаратами (например, аппарат Илизарова), пластинами). Эта операция называется остеосинтезом.
После снятия гипсовой повязки назначается курс реабилитации, индивидуальный для каждого пациента. Реабилитация может включать в себя: физиотерапевтические процедуры (электрофорез, УВЧ, парафинотерапия и др.), массаж рук, лечебная физкультура (со специальным комплексом восстановительных физических упражнений), соблюдение рекомендуемой врачом диеты.
Записаться на прием к профильным специалистам в Москве Вам предлагает клиника ЦКБ РАН.
Причины и методы поиска
Рисунок 1
Рисунок 2
Зубные имплантаты уже много лет являются средством лечения отсутствующих зубов. Их использование было хорошо задокументировано и признано предсказуемым методом замены зубов. 1,2 С увеличением использования дентальных имплантатов в последние несколько десятилетий количество осложнений, возникающих в результате такого использования, также увеличилось.Практикующие стоматологи должны научиться распознавать эти осложнения и быть готовыми управлять ими в своей практике.
Стоматологические осложнения описаны и опубликованы в литературе уже много лет. Goodacre и др. Распределили их по категориям в зависимости от типа протеза, расположения дуги, до протезирования, после протезирования, длины имплантата и качества кости. 3 Он также классифицировал их как осложнения, связанные с хирургическим вмешательством, периимплантатом и / или механически связанные с имплантатом.В другой опубликованной статье осложнения, связанные с имплантацией зубов, были разделены на осложнения, связанные с биологическими или аппаратными средствами. Биологические осложнения связаны с окружающими мягкими и твердыми тканями. Аппаратные сложности связаны с имплантатами и ортопедическими компонентами реставраций. 4
Обычно используемые стоматологические инструменты для удаления винтов:
Рисунок 3
Explorer.
Рисунок 4
Кровоостанавливающий зажим изогнутый.
Рисунок 5
Ультразвуковой скалер.
Рисунок 6
Экскаватор-ложка.
Рисунок 7
Круглый бор.
Осложнения, связанные с аппаратным обеспечением, в частности, ослабление винта имплантата, были названы наиболее частым осложнением для имплантата одиночного зуба. 5 Частое ослабление винта иногда может привести к его поломке.Goodacre и др. Сообщили о частоте переломов протезов с золотым винтом до 19% и о переломах винтов абатмента до 8%. 6 Ослабление винта объясняется различными факторами. Эти факторы могут варьироваться от неадекватного плана лечения и конструкции, несоответствия компонентов, недостаточной затяжки винтов, чрезмерной нагрузки и / или несоответствующей конструкции винта. 7 Неадекватный план лечения может быть связан с оценкой пациента и неадекватным планированием лечения в результате недостаточного количества и расположения имплантатов.Несоответствие компонентов может быть связано с неточной структурой ведущих непассивных надстроек. Пассивность надстроек зависит от точного понимания стоматологических материалов и выявления ошибок, вызванных расширением камня, деформацией воска, расширением паковочной массы, усадкой металла и усадкой акрила / фарфора. Это понимание должно привести к правильному использованию клинических и лабораторных методов, а также к использованию точных материалов. Неправильная затяжка винтов — еще одна причина, которая может привести к ослаблению или поломке винтов.Не все винты созданы одинаково, и не все они рассчитаны на момент затяжки 32 Нсм. Следует соблюдать надлежащее значение крутящего момента, указанное в инструкциях производителя. Чрезмерная нагрузка может быть связана с неправильным дизайном окклюзии или парафункциональными привычками, такими как бруксизм. Чрезмерная высота коронки или чрезмерная длина консоли, приводящие к увеличению моментной силы, также могут быть способствующими факторами. Неадекватная конструкция винта, влияющая на предварительную нагрузку, может быть связана с плохой конструкцией головки винта, несоответствующим составом металла, а также состоянием поверхности и конструкцией резьбы.
К сожалению, в случае, когда ослабление винта имплантата в конечном итоге приводит к перелому винта, справиться с таким осложнением может быть довольно сложно. Было опубликовано множество статей, в которых обсуждаются их уникальные методы восстановления сломанных винтов. В этой статье будут рассмотрены некоторые из опубликованных методов восстановления сломанных винтов имплантата, а также рассмотрены некоторые клинические случаи и рассмотрены варианты восстановления сломанных винтов.
В большинстве опубликованных статей обсуждается, что если есть сломанный винт имплантата, вариант лечения заключается в извлечении винта или удалении имплантата.Более консервативное решение — попытаться извлечь фрагмент винта, чтобы имплант можно было использовать повторно. Одно из соображений заключается в том, чтобы различить, находится ли фрагмент над телом имплантата или внутри тела имплантата. Если сломанный винт виден и находится над телом имплантата, большинство авторов обсуждают технику использования гемостата или острого проводника, прикладываемого к фрагменту против часовой стрелки для его извлечения. 8
Однако, если сломанный винт находится внутри корпуса имплантата, извлечь фрагмент винта будет сложнее.Также существует риск повреждения внутренней резьбы тела имплантата. Видимость и доступ также станут более трудными. Большинство согласятся с необходимостью изолировать территорию для улучшения видимости. Некоторые методы основаны на коммерчески доступной системе извлечения, требующей от клинициста приобретения специальных наборов сверл для извлечения сломанных винтов. Другие методы пытаются изменить общедоступные стоматологические инструменты, чтобы можно было извлекать винты. Большинство подходов часто начиналось с более консервативных методов.Эти методы могут включать также использование острого проводника для ослабления фрагмента винта путем заклинивания фрагмента против часовой стрелки. Другие рекомендуют придать оголенный фрагмент винта шероховатость и сделать какое-нибудь углубление с помощью вращающегося инструмента, прежде чем использовать острый проводник для захвата фрагмента. Считается, что за счет модификации обнаженного винтового фрагмента улучшается взаимодействие с вращающимся инструментом при приложении обратного крутящего момента для поддержки сломанного фрагмента.В некоторых случаях Gooty et al. рекомендуется использовать ультразвуковой скейлер, чтобы отсоединить фрагмент, если другие инструменты не сработали. 9 Satwalekar P et al. Рекомендуется доработать экскаватор-ложку для зацепления сломанного фрагмента после проточки на фрагменте винта. 10
Также важно понимать, что если фрагмент винта не ослабляется, некоторые авторы предполагают, что во время предыдущих попыток извлечения винта могло быть повреждение внутренней резьбы, что затрудняет путь, по которому фрагмент может пройти.Некоторые авторы рекомендуют намеренно втягивать фрагмент дальше в тело имплантата, применяя направление по часовой стрелке, а затем повторно постукивая по нескольким нитям над фрагментом, прежде чем пытаться вытащить его. 11 Также предполагается, что при многократных попытках извлечения в теле имплантата могут остаться металлические кусочки, препятствующие правильному зацеплению. В результате на протяжении всей процедуры следует проводить обильные поливы, чтобы очистить эти металлические части и избежать перегрева участка.
Имеющиеся в продаже наборы для снятия винта:
Рисунок 8
Изображение вилочного наконечника.
Рисунок 9
Набор для извлечения Nobelbiocare.
Рисунок 10
Набор для спасения имплантатов Salvin.
Рисунок 11
Комплект для снятия винта ОССВК + деталь.
Рисунок 12
Набор для снятия винта Neobiotech.
Если более консервативный подход не сработал, то можно приобрести некоторые коммерчески доступные инструменты и системы поиска.Многие крупные производители имплантатов предоставят свои собственные, если потребуется. Некоторые поставщики зубных имплантатов также создали свои собственные наборы для спасения или извлечения имплантатов и винтов для покупки. Многие из этих наборов могут быть довольно дорогими. Но многие из них будут нести аналогичные предметы для попыток поиска. Большинство этих коммерчески доступных систем будет включать в себя набор сверл различных размеров, форм и длины. Цель состоит в том, чтобы зацепить сломанный фрагмент, а затем применить обратный крутящий момент для поддержки фрагмента.В комплект также входит набор направляющих для сверл или «втулок» для сверл. Цель состоит в том, чтобы выровнять или наклонить сверло в правильном осевом направлении к имплантату, чтобы минимизировать повреждение внутренней резьбы имплантата. Наконец, в комплект обычно входит набор инструментов для повторного нарезания резьбы, и цель состоит в том, чтобы повторно заправить внутреннюю структуру имплантата, если в процессе извлечения произойдет какое-либо повреждение. Илмаз и Иман обсуждали вилочный концевой инструмент от Astratech, специально разработанный для захвата фрагмента винта.После включения инструмент можно поместить в низкоскоростной наконечник и приложить обратный крутящий момент, чтобы поддержать незакрепленный фрагмент. 12 Nergiz et al. описано с использованием ремонтного набора IMZ TwinPlus K 3.3 от Dentsply Friadent. 13 Лутербахер и др. Описали набор услуг, доступный для системы ITI.
Некоторые другие практикующие врачи описали в своих статьях свои уникальные методы извлечения сломанного винта. Вместо того, чтобы полагаться на дорогостоящие коммерчески доступные поисковые системы, они полагаются на более широко доступные инструменты в стоматологическом кабинете.Уильямсон и др. Впервые описали методику, в которой небольшой круглый бор используется для преобразования верхней части сломанного винта в конфигурацию, подобную пазу. 14 Затем другой круглый бор модифицируется для придания ему формы, напоминающей отвертку, где он может быть помещен в низкоскоростной наконечник и прикладывает обратный крутящий момент для поддержки незакрепленного фрагмента винта.
Использование модифицированных вращающихся инструментов для извлечения шнеков может быть экономичным и удобным. Однако существует риск повреждения внутренней резьбы, если бор накладывается под углом к положению имплантата.Чтобы свести к минимуму этот риск, Юн и др. Рекомендовали настроить шаблон сверла с использованием обычного слепочного штифта. 15 В этой статье он описал преобразование оттискного штифта с использованием автополимеризующейся смолы как способ стабилизации его над имплантатом без винта. По сути, пространство в слепочном столбе, которое обычно занимало бы винт, теперь является каналом для вращающихся инструментов для извлечения винта.
В случае, когда сломанные винты не могут быть восстановлены или когда внутренняя структура имплантата была повреждена, что делает его невозможным для восстановления, Canpolat et al рекомендуют изготовить индивидуальный дюбель и цементировать локаторный абатмент или что-то подобное внутри тела имплантата, чтобы может использоваться в качестве абатмента для съемного протеза. 16 Pipko et al. Также предложили аналогичный подход к изготовлению литого стержня дюбеля для поддержки реставрации одиночной коронки имплантата. 17
Случай 1
Это пациент, который обратился в клинику с шинированными коронками на имплантатах, которые откололись от имплантатов. Осмотр и рентгенограммы показали, что шинированные коронки полностью отделены от имплантатов. Фрагменты винта были видны над имплантатами и были расшатаны. Кровоостанавливающий зажим использовали для закрепления фрагментов по отдельности и медленно вращали против часовой стрелки для извлечения обоих фрагментов.Остальные фрагменты остались внутри коронок и были удалены через отверстия доступа. Однако было отмечено, что новые заказанные винты не проходят через винтовые каналы коронок имплантата. Было обнаружено, что каналы для винтов могли быть деформированы в процессе разрушения винта. Корпус был отправлен в лабораторию для дальнейшей оценки, и винтовые каналы пришлось отрегулировать до тех пор, пока винты не войдут в них снова. Шинированные коронки имплантата были позже повторно вставлены и затянуты с усилием 32 Нсм.
Корпус 1:
Рисунок 13
Рисунок 14
Рисунок 15
Случай 2
Пациенту направлено удаление мостовидного протеза на имплантате 36-x-34. Протезный винт в области имплантата 36 был удален, и у пациента также было ограниченное открытие рта. После оценки была предпринята первоначальная попытка удалить снятый винт консервативными методами.Однако из-за ограниченного открывания рта эта первая попытка оказалась безуспешной. Позже было решено увеличить отверстие для доступа к винтам на окклюзионной поверхности для улучшения видимости. Это особенно важно для людей с ограниченным ртом. Более крупный, чем обычно, доступ позволит отвертке или инструментам иметь большую свободу маневрирования по участку для извлечения. В этом случае позже было отмечено, что между стенками смотрового отверстия и винтом есть заедание.Вокруг сломанного винта образовалось кольцо пространства, а на выступающем винте образовалась конфигурация, напоминающая паз. Мост в конце концов расшатался, и его сняли для лучшей видимости. После удаления мостовидного протеза винт остался внутри корпуса имплантата. Позже его удалили с помощью кровоостанавливающего зажима.
Корпус 2:
Рисунок 16
Рисунок 17
Рисунок 18
Рисунок 19
Случай 3
Это пациент направлен на удаление винта.Согласно анамнезу, реставрационная коронка была затянута выше предложенного значения. Получившийся винт отломился на уровне абатмента. Это имплант, имеющий конус Морзе вместе с винтовым соединением. На этапе обследования было обнаружено, что винт абатмента был заподлицо с абатментом. Была сделана попытка создать конфигурацию паза с винтом абатмента. Но оказалось, что это неэффективно из-за небольшой доступной площади поверхности. Позже было принято решение отказаться от абатмента.Верхняя часть абатмента была уменьшена и сплющена намеренно, чтобы удалить ранее сделанные царапины. Вокруг сломанного винта образовалось пустое кольцо. Была создана конфигурация прорези, и весь абатмент был удален с помощью отвертки против часовой стрелки. Позднее имплант был восстановлен с помощью коронки с винтовой фиксацией.
Корпус 3:
Рисунок 20
Рисунок 21
Рисунок 22
Продолжительное ослабление винта может со временем привести к его поломке.В результате практикующий стоматолог должен понимать их причины и предлагать решение, чтобы свести к минимуму риск дальнейшего ослабления винта и перелома. Некоторые из этих решений будут основаны на правильном выборе пациента, правильном выборе места установки имплантата, направленном на уменьшение силы момента. Другие методы будут нацелены на создание более точной основы с использованием методов противодействия ошибкам, связанным с ограничением стоматологических материалов. Наконец, правильная затяжка винта и благоприятная окклюзионная схема важны для минимизации риска ослабления винта и их переломов.Переломы винтов имплантата могут быть трудными для лечения клинически. Опубликованные статьи, в которых обсуждались предлагаемые методы, были рассмотрены здесь. Прежде чем рассматривать более инвазивные необратимые процедуры, следует попробовать более консервативный подход. Существует множество имеющихся в продаже наборов для извлечения винтов. В качестве альтернативы можно рассмотреть возможность направления этих случаев к местному ортопеду для извлечения винта. Важно сохранить неповрежденную внутреннюю структуру имплантата, чтобы сохранить возможность его восстановления.В любом случае, правильное планирование лечения и хорошее понимание стоматологических материалов имеют первостепенное значение, чтобы избежать такого рода осложнений, связанных с имплантацией. ОН
Опубликованные статьи о методах извлечения винтов имплантата:
Oral Health приветствует эту оригинальную статью.
Список литературы
- Балши Т.Дж.: Профилактика и устранение осложнений с помощью имплантатов, встроенных в хозеоинтеграцию. Дент Клин Норт Ам 1989; 33: 821-868
- Nergiz I, Schmage P, Shahin R: Удаление сломанного винта абатмента имплантата: клинический отчет.Дж. Prosthet Dent 2004; 91: 513-517
- Goodacre CJ, Kan JY, Rungcharassaeng K: Клинические осложнения остеоинтегрированных имплантатов. Дж. Prosthet Dent 1999; 81: 537-552 .
- Aglietta M, Siciliano VI, Zwahlen M, et al: систематический обзор выживаемости и частоты осложнений фиксированных зубных протезов с опорой на имплантаты с консольными удлинителями после периода наблюдения не менее 5 лет. Clin Oral Implants Res 2009; 20: 441-451 .
- Canpolat C, Ozkurt-Kayahan Z, Kazazoglu E: Лечение перелома винта абатмента имплантата: клинический отчет.Дж. Prosthodont 2014; 23: 402-405
- Luterbacher S, Fourmousis I, Lang NP и др.: Переломы ортопедических абатментов в остеоинтегрированных имплантатах: техническое осложнение, с которым необходимо справиться. Clin Oral Implants Res 2000; 11: 163-170
- Satwalekar P, Chander KS, Reddy BA и др.: Простой и экономичный метод, используемый для удаления сломанного винта абатмента имплантата: описание случая. J Int Oral Health 2013; 5: 120-123 .
- Williamson RT, Robinson FG: Техника извлечения сломанных винтов имплантата.Дж. Prosthet Dent 2001; 86: 549-550
- Yilmaz B, McGlumphy E: Техника извлечения сломанных винтов имплантата. Дж. Prosthet Dent 2011; 105: 137-138 .
- Валиа М.С., Арора С., Лутра Р. и др.: Удаление сломанного винта зубного имплантата с использованием новой техники: описание случая. J Oral Implantol 2012; 38: 747-750 .
- Cranin AN, Dibling JB, Simons A, et al: Отчет о частоте переломов вставки имплантата и восстановлении дентальных имплантатов Core-Vent. J. Oral Implantol 1990; 16: 184-188 .
- Misch CE: Современная стоматология на имплантатах (изд 2).Сент-Луис, Мосби, 1999, стр. 580-582
Доктор Беатрис Леунг получила степень доктора стоматологической хирургии в Университете Торонто. После окончания учебы она переехала в Бостон, чтобы закончить год ординатуры общей практики в Бостонском медицинском центре. Затем она завершила трехлетнюю резидентуру по ортопедической стоматологии, а также получила степень магистра общественного здравоохранения в Университете Питтсбурга. Она занимается частной практикой в центре Торонто и в районе Йорк более 12 лет.За это время она преподавала протезирование как аспирантам, так и студентам бакалавриата в Университете Торонто, а также в качестве штатного ортопеда в отделении протезирования имплантатов на факультете. С доктором Люном можно связаться по следующей контактной информации: Pleasant Boulevard, 39, Lower Level, Toronto, ON, M4T 1K2, 416-927-9085. Электронная почта: [email protected]. Интернет-адрес: www.drbeatriceleung.ca
СВЯЗАННАЯ СТАТЬЯ: Реабилитация имплантатом полной дуги: парафункциональные проблемы и решения
Переломы дентальных имплантатов Осложнения с винтами: 3 метода извлечения винтов
Хотя в литературе дентальные имплантаты имеют высокий уровень выживаемости как варианты замены естественных зубов, их неудачи все же случаются.(1) Осложнения и отказ имплантата можно разделить на ранний отказ и поздний отказ . Ранний отказ происходит до установки комплекса абатмента и коронки, а поздний отказ происходит после того, как винтовой зажим зубного имплантата был нагружен. (2) Поздний отказ можно подразделить на биологических и механических осложнений . Биологические осложнения обычно связаны с проблемами, вызванными бактериями, которые приводят к повреждению мягких и твердых тканей, окружающих зубной имплант.(3) Механические осложнения обычно связаны с повреждением компонентов протеза или винта имплантата из-за окклюзионной травмы и / или усталости материала. Эти осложнения могут включать переломы тела имплантата, абатмента, коронки, супраструктуры и тела винта. (4)
Согласно литературным данным, ослабление винта и перелом имеют самую высокую распространенность ортопедических осложнений за 10-летний период и могут достигать 45%. (5) Конструкция как камеры имплантата, так и самого винта с годами изменилась, а компоненты винта были покрыты разными материалами, чтобы уменьшить вероятность перелома винта.(6) Кроме того, в различных статьях описаны методы предотвращения ослабления и / или разрушения винта. (7) К сожалению, после того, как винт зубного имплантата сломался, попытка удалить его из камеры имплантата может оказаться сложной задачей. Цель этой статьи — кратко описать три метода извлечения винта после перелома.
Методы извлечения винта дентального имплантата
№ 1 — Кавитрон и инструментыАртериальные щипцы, исследователи, экскаваторы-ложки и кавитроны использовались, когда перелом винта происходит в коронковой трети камеры имплантата (рис. 1) .Колебания ультразвукового инструмента для удаления зубного камня могут постепенно поворачивать винт, помещая тонкий наконечник ультразвукового инструмента для удаления зубного камня непосредственно на верхнюю часть винта. (8) Добавление смазки, такой как эвгенол или минеральное масло, может уменьшить трение и облегчить зажим, чтобы облегчить извлечение винта.
Рис. 1: Когда винтовые переломы возникают в коронковой трети камеры дентального имплантата, для извлечения винтов полезны артериальные щипцы, проводники, экскаваторы-ложки и кавитроны.No.2 — Высокоскоростной и низкоскоростной наконечники
С помощью высокоскоростного наконечника, оснащенного алмазным бором, подготовьте паз шириной 1 мм в наиболее окклюзионной части фрагмента сломанного винта (рис. 2). Выполните следующие действия:
- Крепко держите наконечник, чтобы бор случайно не попал в корпус имплантата. Используйте плоскую мини-отвертку подходящего размера и выверните винт. В системах Brånemark есть такая отвертка, которую можно купить в местном хозяйственном магазине.
- Низкооборотный угловой наконечник с твердосплавным бором на четверть круга, работающий в реверсивном режиме, может помочь выкрутить винт. Маленькое круглое сверло действует как отвертка и удерживает головку фрагмента. (8)
Существует много различных типов комплектов для извлечения винтов / имплантатов и спасательных комплектов разными компаниями.Эти типы наборов производят компании Nobel Biocare, Neobiotech, Osstem (OssVK), BTI Biotechnology Institute и Salvin Dental Specialties. Автор добился большого успеха в извлечении винтов с помощью набора для спасения имплантатов от Salvin Dental (рис. 3). Этот набор особенно полезен, когда сломанный винт сломан в апикальных 50% камеры имплантата (рис. 4). Ниже приведены этапы использования этого набора для извлечения винтов имплантата (рис. 5).
- Вставьте соответствующую направляющую для сверла на платформу имплантата.Используйте угловой наконечник с пилотным сверлом на скорости 1000–1250 об / мин в обратном направлении с помощью откачивающего движения и обильного орошения, чтобы создать углубление глубиной 1–2 мм в сломанной головке винта. Это создает точку покупки следующего метчика.
- Отсосите металлическую стружку и орошайте область.
- Продолжая двигаться задним ходом, используйте метчик со скоростью 70–80 об / мин, чтобы вывернуть сломанный винт из камеры для винта.
Рисунок 4: Сломанный винт имплантата сломан в апикальных 50% камеры имплантата
Скотт Фроум, доктор медицинских наук , выпускник Государственного университета Нью-Йорка, школа Стоуни Брук стоматолога, частнопрактикующий пародонтолог по адресу: 1110 2nd Avenue, Suite 305, New York City, New York. Он является редакционным директором Perio-Implant Advisory и входит в состав редакционного совета Dental Economics .Д-р Фрум, дипломат Американского совета пародонтологии, является клиническим доцентом отделения пародонтологии в Школе стоматологической медицины Университета Стони-Брук. Он входит в совет редакционных консультантов журнала Academy News Академии остеоинтеграции. Свяжитесь с ним через его веб-сайт drscottfroum.com или (212) 751-8530.
3 метода удаления сломанных винтов абатмента
Типичный перелом головки винта абатмента происходит от стержня или корпуса.
Безусловно, удаление оставшегося фрагмента имеет решающее значение для будущего использования приспособления для имплантата. При оценке реставраций с фиксированными мостовидными протезами на имплантатах за пятилетний период Kreissl и др. Обнаружили, что частота перелома винта абатмента составляет 3,9 процента, а ослабление винта — 6,7 процента. 1 Значение фиксированного мостовидного протеза или, возможно, даже фиксированно-гибридной или фиксированно-съемной реставрации заключается в том, что ослабленный винт абатмента только на одном абатменте может существовать в течение длительного периода времени, прежде чем его можно будет обнаружить клинически.
Основная причина перелома винтаТак какова наиболее частая причина перелома винта? Ответ — незамеченное ослабление винта.
Причины ослабления винта при современных соединениях зубных имплантатов:
- Контакт между абатментом и прилегающей альвеолярной костью при приложении заранее определенной силы с помощью динамометрического ключа
- Динамометрический ключ может быть неточным, в результате значения крутящего момента ниже или, возможно, выше рекомендуемых значений
- Отсутствие динамометрического ключа для затягивания винта абатмента
- Подконструкция, соединяющая два или более имплантата без так называемой «пассивной посадки»
Предполагается, что чаще всего можно увидеть перелом винта абатмента и, вероятно, легче удалить оставшийся фрагмент с конструкцией платформы с внешним шестигранником.Многие из внутренних соединений имеют гораздо большую площадь поверхности, доступную для плотного контакта, где абатмент мог сломаться внутри самого приспособления для имплантата. Доктор Джон Карсон написал отличную статью о том, как восстановить сломанный абатмент имплантата в этом случае.
Три метода удаления сломанного винта абатментаТехники перечислены в порядке от консервативного до агрессивного. Подумайте о методах, поскольку они зависят от того, насколько глубоко внутри зубного имплантата расположен сломанный конец или оставшаяся часть винта абатмента.
- Скалер (Montana Jack): Острый заостренный конец используется для удаления остатка винта абатмента против часовой стрелки. Инструмент для масштабирования — отличный способ начать процесс, и во многих случаях это все, что нужно. Из-за того, что винт абатмента обычно ломается, оставшаяся часть может быть зажата металлическим осколком или неровным краем, застрявшим между резьбой фиксатора имплантата. Затем можно использовать ультразвуковой скейлер для вибрации оставшейся части винта абатмента.Один из методов, обсуждаемых в литературе, включает работу с наконечником, чтобы добавить пару углублений с помощью круглого бора, чтобы создать видимую контрольную точку, а также «край», который можно захватить скалером.
- Маленький круглый бор и наконечник: Д-р Гордон Дж. Кристенсен утверждает, что ½ круглого бора в наконечнике, вращающемся по часовой стрелке (если смотреть вниз от хвостовика бора до конечного рабочего конца круглого бора), может контактировать с внешним краем. оставшегося винта абатмента для вращения против часовой стрелки и ослабления оставшегося фрагмента. 2 Вторичной альтернативой является создание горизонтальной прорези в стержне того, что осталось от винта абатмента, для работы с небольшим прямым отверткой для удаления фрагмента. Работа с наконечником на небольшой площади сопряжена с определенным риском — например, возможно повреждение внутренних элементов приспособления для зубного имплантата.
- Роторные инструменты с обратным нарезанием резьбы: Этот инструмент, предназначенный для использования с наконечником и продаваемый в виде набора, предоставляет еще один метод механического удаления сломанного винта абатмента.Конечно, отдельные наборы различаются по методу извлечения сломанного остатка винта абатмента и различаются по защите соединения зубного имплантата с абатментом — будь то внутренняя (коническая, шестигранная или гибридная конструкция) или внешняя (обычно шестиугольник). Один инновационный метод, описанный Юном и др., Описывает модификацию внутренней поверхности слепочного абатмента для использования в качестве метода центрирования бора с обратным нарезанием резьбы по центру стержня винта абатмента, одновременно действуя для защиты внутренней поверхности. удерживающие и препятствующие вращению элементы крепления зубного имплантата. 3
Определите тип зубного имплантата, чтобы помочь определить ожидаемый успех. В исследовании Кима и др. Короткие винты абатмента обеспечивают адекватное сопротивление окклюзионным силам до тех пор, пока три с половиной резьбы входят в зацепление с внутренней резьбой фиксатора зубного имплантата. 4 Обратите внимание на различные конструкции резьбы на Рисунке 1.
Когда винт абатмента ломается после периода, который, вероятно, является периодом деформации (при ослаблении винта происходит разрушение винта), может быть проще удалить фрагмент с меньшим количеством резьбы.Другой нюанс, который может создать проблемы, связан с конструкцией резьбы винта абатмента. Одним из примеров является система имплантатов Ankylos с интерфейсом, сваренным лазерной сваркой, где резьба добавляется к стержню винта абатмента после того, как он вставлен в абатмент. Удаление сломанной резьбы от винта абатмента представляет собой особую задачу.
Обратите внимание на состояние альвеолярной кости, непосредственно окружающей зубной имплантат, а также на состояние соседних зубов или соседних зубных имплантатов.Подумайте об особенностях конструкции винта абатмента и состоянии зубного имплантата, чтобы определить, сколько времени вы готовы потратить на удаление фрагмента винта абатмента.
Список литературы
- Kreissl ME, Gerds T, Muche R, Heydecke G, Strub JR. Технические осложнения несъемных частичных протезов с опорой на имплантаты в случаях частичной адентии после среднего периода наблюдения 5 лет. Клинические исследования оральных имплантатов. 2007. 18: 720–726.
- Christensen GJ.Клинический совет: как легко удалить сломанные винты абатмента в зубных имплантатах. Dentistry IQ, Руководство для предпочтительных клиентов июль / август. 2010, Т. 15 Выпуск 4.
- Юн Дж.Х., Ли Х., Ким М.Я. Безопасное удаление сломанного винта абатмента с помощью индивидуализированной направляющей для сверла и ротационного инструмента: клинический отчет. Журнал протезирования. 2016; 25 (2): 170-173;
- Yeo IS , Lee JH , Kang TJ , Kim SK , Heo SJ , Koak JY , Park JM , Lee SY .Влияние длины винта абатмента на ослабление винта в дентальных имплантатах с внешними соединениями абатмента после термоциклирования. Международный журнал оральных челюстно-лицевых имплантатов. 2014; 29 (1): 59-62.
(Щелкните эту ссылку, чтобы увидеть больше статей о стоматологии доктора Дугласа Бентинга .)
Дуглас Г. Бентинг, D.D.S., M.S., F.A.C.P., Spear Visiting Faculty и Contributing Author — www.drbenting.com
Управление винтом абатмента с переломом имплантата
Пациенту 66 лет была установлена коронка с опорой на имплант в участке № 5, правый первый премоляр верхней челюсти.Через пять лет после установки он представил фарфор, сплавленный с металлической коронкой, и сломанный винт абатмента. Фрагмент коронки / абатмента / коронкового винта был выполнен как одно целое (рис. 1). Рентгенограмма показала хорошо интегрированный имплантат (Implant Direct, Вентура, Калифорния) с небольшой шейкой матки, но клинически незначительной потерей маргинальной кости. Фрагмент, оставшийся в приспособлении, был удален обратным вращением фрезы №557 с гирляндой. Сначала боковые лапы фрезы №557 (SS White, Longwood, NJ) были удалены камнем, оставив нетронутыми только концевые режущие лезвия (рис. 2).Фрезу поместили в низкоскоростной наконечник, а направление вращения изменили на против часовой стрелки (рис. 3). Затем конец заусенца прикладывали непосредственно к концу фрагмента, оставшемуся в приспособлении. Заусенец медленно вращали против сломанной детали, чтобы повернуть фрагмент винта в обратном направлении из приспособления (Рисунок 4). Были приняты меры, чтобы не прикасаться к стенкам с резьбой, чтобы предотвратить повреждение в результате выдавливания. После того, как фрагмент обнажился, наконечник переводили в обычный режим вращения, по часовой стрелке, и в угловой наконечник помещали заусенец №33 1/3 (SS White).Этот вращающийся заусенец прикладывали к обнаженному фрагменту, чтобы полностью вывести его из приспособления. Затем отверстие для винта промывали разбавленным водным (10: 1) гипохлоритом натрия для удаления любого мусора. Коронку с цементированным комплексом абатмент / абатмент-винт-фрагмент поместили в стоматологическую фарфоровую печь и довели до температуры от 100 ° / мин до 1000 ° C, а затем выдержали там в течение 20 минут (рисунки 5 и 6). Затем коронку / абатмент / винт-фрагмент вынули из печи и дали остыть до температуры окружающей среды.Затем абатмент легко отделился от внутренней части коронки (рис. 7). Металлические части коронки и абатмента отполированы. Утилизированный абатмент был снабжен новым винтом абатмента, а затем новый винт абатмента, абатмент и коронка были вставлены в приспособление и оценены на соответствие и окклюзионную функцию. Была оценена окклюзионная схема, и противоположный лицевой бугор был удален путем выборочной шлифовки и полировки. Винт абатмента был затянут на место, а затем коронка была повторно зафиксирована стеклоиономерным цементом, модифицированным смолой (FujiCEM, ESPE, 3M Co, Minneapolis, Minn).Перед схватыванием излишки цемента были сдуты струей воды и воздуха, а края коронки залиты водой, чтобы предотвратить затвердевание излишка цемента. После 2-х минутного первоначального схватывания весь остаточный краевой цемент был удален. Пациент в течение года находился в спокойном состоянии.
Как происходит миграция винта или перелом после передней шейки матки …: Клиническая хирургия позвоночника
Дизайн исследования:
Ретроспективное когортное исследование.
Цель:
Целью данной статьи является оценка влияния миграции винтов и переломов, связанных с передним покрытием шейки матки, на отдаленные рентгенологические и клинические результаты.
Справочные данные:
Миграция и поломка винта, обнаруженные после передней шейной дискэктомии / корпэктомии и сращивания с гальваническим покрытием, могут вызвать различные осложнения, связанные с имплантатом, и снизить скорость спондилодеза. Однако об их долгосрочном прогнозе известно немного.
Материалы и методы:
Ретроспективно были проанализированы медицинские записи и рентгенографические данные 248 последовательных пациентов, перенесших переднюю цервикальную дискэктомию и спондилодез или переднюю цервикальную корпэктомию и спондилодез с помощью системы динамического гальванического покрытия и наблюдаемых в течение ≥2 лет. Пациенты, у которых произошла миграция или поломка винта, были отнесены к группе отказа винта (группа SF, n = 25). Пациенты без ослабления винта или перелома до последнего наблюдения были определены как группа без отказа (группа NF, n = 223).Оценивались визуальные аналоговые шкалы боли в шее, боли в руке и индекса инвалидности шеи. Радиологические измерения были выполнены для анализа твердого плавления. Твердое сращение было определено как межостистое движение ≤1 мм на боковых рентгеновских снимках сгибания / разгибания.
Результатов:
Ряд уровней слияния значимо ассоциировался с повышенным риском отказа винта ( P <0,01). В общей сложности у 13 пациентов в группе SF было достигнуто прочное слияние при окончательном наблюдении, хотя частота слияния во все послеоперационные моменты времени была значительно ниже в группе SF, чем в группе NF, в том числе при окончательном наблюдении ( P < 0.01). Отказ у 23 (92%) пациентов с отказом винта развился на самом нижнем инструментальном позвонке. Группы SF и NF испытали одинаковую степень боли в шее, боли в руке и индексы нарушений шеи. Случаев полной винтовой экструзии или связанных с этим осложнений, требующих повторного хирургического вмешательства, не было.
Вывод:
Хотя отказ винта увеличил частоту возникновения псевдоартроза, он не усугубил послеоперационную боль в руке, шее или инвалидность шеи.Поскольку поврежденные имплантаты редко мигрируют до такой степени, что представляет опасность для трахеопищеводных структур, немедленное удаление требуется редко.
Установка модифицированного транспедикулярного винта на уровне перелома для лечения разрывных переломов грудопоясничного отдела: протокол рандомизированного контролируемого исследования
Введение
Диагностика, классификация и лечение разрывных переломов грудопоясничного отдела остаются спорными1. Лечение таких переломов направлено на стабилизацию позвоночника, предотвращение краткосрочных и долгосрочных деформаций и неврологических нарушений при одновременном улучшении клинического исхода.2 Передний, задний и комбинированный хирургические доступы используются для лечения нестабильных взрывных переломов, но оптимальный подход остается неясным.3 Тем не менее, хирурги-спинальные хирурги чаще используют задний доступ из-за простоты его применения, уменьшения интраоперационного кровотечения и низкого степень инвазивности. Фиксация транспедикулярного винта с коротким сегментом (на один уровень выше и на один уровень ниже уровня перелома) используется чаще, чем фиксация с длинным сегментом для лечения разрывных переломов грудопоясничного отдела.4–8 Однако несколько исследований показали, что фиксация транспедикулярного винта с коротким сегментом недостаточна для достижения и поддержания репозиции переломов грудопоясничного отдела и связана с неприемлемым уровнем неудач. 9–13 Дополнительная транспедикулярная пластика для поддержки передней колонны было предложено предотвратить сбой 4 5 14
Для получения более жестких конструкций с короткими сегментами некоторые хирурги добавляют транспедикулярные винты на уровне сломанного позвонка.1 8 15 Клинически и биомеханически установка двух дополнительных винтов на уровне перелома увеличивает жесткость системы фиксации и может быть полезным для реконструкции передней колонны.8 Однако некоторые группы предположили, что установка транспедикулярного винта на уровне перелома усугубляет травму сломанного позвонка. Здесь мы оптимизировали установку двух транспедикулярных винтов на уровне перелома. Оптимизированное добавление транспедикулярных винтов после дистракции сломанного позвонка может быть связано с облегчением травмы на уровне перелома. На сегодняшний день ни одно клиническое исследование не изучало эффективность этого другого порядка установки транспедикулярных винтов на уровне повреждения.
Это рандомизированное контролируемое исследование (РКИ) было разработано для изучения того, влияет ли новый порядок установки транспедикулярных винтов на эффективность задних коротких сегментов на уровне перелома при взрывных переломах грудопоясничного отдела.Результаты предоставят более надежные доказательства и рекомендации по лечению пациентов с разрывными переломами грудопоясничного отдела.
Материалы и методы
Всем участникам будет предложено подписать форму информированного согласия. Это исследование было зарегистрировано в Реестре клинических испытаний Национального института здравоохранения США: NCT03384368. Протокол соответствует Стандартным пунктам протокола: Рекомендации по интервенционным испытаниям16.
Участники
Это исследование представляет собой РКИ в параллельных группах, проведенных в Ортопедической больнице, Второй дочерней больнице и Детской больнице Юйин Медицинского университета Вэньчжоу.
Рандомизация и ослепление
Участники будут случайным образом разделены на группу с отвлечением (SD) или группу с отвлечением (DS) на основе схемы рандомизации с перестановкой блоков. Используя размер блока четыре в запланированной компьютерной программе рандомизации, окончательные групповые назначения будут запечатаны в непрозрачные конверты. Чтобы обеспечить надлежащее управление процедурой рандомизации, порядковые номера будут отмечены на непрозрачном конверте, а групповое назначение будет запечатано внутри.Все конверты будут последовательно пронумерованы. Конверты будут доставлены в соответствии с порядковыми номерами пациентов, а хирург будет проинформирован о случайных номерах и групповых назначениях по телефону или электронной почте. Пациенты не будут знать о распределении до тех пор, пока не будут заполнены последние анкеты. В последний период наблюдения слепой может быть освобожден по просьбе пациента. Кроме того, оценщик также будет ослеплен. На рисунке 1 представлена диаграмма дизайна исследования.
Рис. 1Блок-схема, показывающая этапы набора участников, лечения и анализа. SD, сначала имплантируются шесть транспедикулярных винтов, а затем выполняется дистракция; DS сначала имплантируются четыре транспедикулярных винта, затем выполняется дистракция, после чего устанавливаются два транспедикулярных винта на уровне перелома.
Критерии включения
Возраст ≥18 лет.
Одиночный перелом грудопоясничного перехода.
АО перелом А3 или А4.
Классификация и оценка тяжести грудопоясничной травмы> 4 и длительность перелома <2 недель.
Аппаратура заднего короткосегментного педикулярного винта на уровне перелома.
Критерии исключения
Предыдущий инструментарий на ножке на том же уровне.
Мультисегментарный перелом грудопоясничного отдела или тип перелома, отличный от АО типа A3 или A4.
Беременность.
Активная инфекция или предыдущая инфекция в месте операции.
Планируемая эмиграция в течение 2 лет после зачисления.
Болезнь или длительное употребление лекарств, влияющих на стабильность окружающей среды позвоночника (например, метаболическое заболевание костей, туберкулез позвоночника).
Текущее использование антикоагулянтов (например, варфарин) или послеоперационное использование гепарина более 6 месяцев.
Вмешательства
SD группа
Пациента помещают в положение лежа с U-образными подушками под грудную клетку и обе подвздошные кости так, чтобы живот подвешивали, и применяли общий наркоз.Задний разрез кожи по средней линии выполняется в центре уровня перелома позвонка, определяемого с помощью рентгеноскопии, чтобы обнажить пластину позвонка и слои суставного отростка. Согласно техническим требованиям установки транспедикулярных винтов, четыре транспедикулярных винта вставляются в позвонки на один уровень выше и на один уровень ниже перелома позвонка. Затем в поврежденное тело позвонка вводят два транспедикулярных винта. Длина и диаметр транспедикулярных винтов выбираются в соответствии с характеристиками различных фиксированных сегментов.После установки всех винтов и придания стержню соответствующей кривизны выполняется сборка. Дистракция применяется для исправления деформации и достижения непрямой декомпрессии с последующим затягиванием конструкции. Ни одному пациенту не будет проводиться ламинэктомия или спондилодез. Достигается полный гомеостаз, рана послойно ушивается над дренажем. Применяется чистая повязка (рисунок 2).
Рисунок 2Пример хирургического вмешательства в порядке SD с использованием рентгеноскопии при разрывных переломах грудопоясничного отдела.Все фотографии были собраны из второй дочерней больницы и детской больницы Юйин Медицинского университета Вэньчжоу. SD, сначала имплантируются шесть транспедикулярных винтов, а затем выполняется дистракция. SD, отвлечение внимания.
Группа DS
Пациента помещают в положение лежа с U-образными подушками под грудную клетку и обе подвздошные кости так, чтобы живот был подвешен, и применяется общая анестезия. Задний разрез кожи по средней линии выполняется в центре уровня перелома позвонка, определяемого с помощью рентгеноскопии, чтобы обнажить пластину позвонка и слои суставного отростка.В группе DS четыре транспедикулярных винта сначала вставляются в позвонки на один уровень выше и на один уровень ниже сломанного позвонка. После соединения стержней и винтов с помощью щипцов-расширителей прикладывается отвлекающая сила для восстановления лордоза и роста тела. Затем снимаем титановые стержни с одной стороны и вставляем транспедикулярный винт на уровне перелома. Далее заменяем и фиксируем штангу. Такая же операция проводится на контралатеральной стороне. Таким образом, в обе группы ставят по шесть транспедикулярных винтов.Ни одному пациенту не будет проводиться ламинэктомия или спондилодез. Достигается полный гомеостаз, рана послойно ушивается над дренажем. Применяется чистая повязка (рисунок 3).
Рисунок 3Пример хирургического вмешательства по порядку DS с использованием рентгеноскопии при разрывных переломах грудопоясничного отдела. Все фотографии были собраны из второй дочерней больницы и детской больницы Юйин Медицинского университета Вэньчжоу. DS сначала имплантируются четыре транспедикулярных винта, затем выполняется дистракция, после чего устанавливаются два транспедикулярных винта на уровне перелома.DS, отвлекающий винт.
Измерение результатов
Первичные исходы
Процент потери высоты тела позвонка будет рассчитан с использованием отношения передней высоты травмированного позвонка к средней передней высоте двух соседних неповрежденных позвонков. Он будет оцениваться на боковых рентгенограммах или сагиттальных срезах КТ до операции, во время операции, на 3-й день после операции и через 1, 3, 6, 12 и 24 месяца после операции.
Глубина винта в травмированном позвонке рассчитывается с использованием отношения вертикального расстояния между кончиком винта и задней стенкой тела позвонка к расстоянию между передней и задней стенками тела позвонка.Он будет оцениваться во время операции с помощью рентгеновской флуоресценции.
Кифоз (Кобб) угол. Согласно предыдущему отчету, 17 локальных кифозов будут оцениваться путем измерения угла Кобба между верхней и нижней концевыми пластинами сломанного позвонка. Он будет оцениваться с помощью рентгеновской флуоресценции до операции, во время операции, на 3-й день после операции и через 1, 3, 6, 12 и 24 месяца после операции.
Вторичные исходы
Степень боли в спине и нижних конечностях во время наблюдения будет оцениваться с помощью визуальной аналоговой шкалы (ВАШ).Показатели боли в спине и ногах по ВАШ будут регистрироваться до операции, на 3-й день после операции и через 1, 3, 6, 12 и 24 месяца после операции.
Показатели индекса инвалидности Освестри (ODI) будут регистрироваться до операции, на 3-й день после операции и через 1, 3, 6, 12 и 24 месяца после операции.
Оценки Японской ортопедической ассоциации (JOA) будут записаны до операции, на 3-й день после операции и через 1, 3, 6, 12 и 24 месяца после операции. Функциональное улучшение будет выражаться скоростью восстановления балла JOA.
Время операции и интраоперационная кровопотеря будут записаны сразу после операции.
Будет регистрироваться перелом ножки, перелом во время операции, послеоперационная инфекция, тромбоз глубоких вен, повреждение нерва и любые другие прямые или косвенные хирургические осложнения.
Шкала обесценения Американской ассоциации травм позвоночника (ASIA) будет оцениваться до операции, на 3-й день после операции и через 1, 3, 6, 12 и 24 месяца после операции.
В таблице 1 представлены времена сбора данных.
Таблица 1Время сбора данных
Базовые демографические данные
Будут регистрироваться пол, возраст, индекс массы тела, привычка к курению, диагноз, уровень и частота диабета.
Последующее наблюдение
Последующее наблюдение будет проводиться до операции, во время операции, на 3-й день после операции и через 1, 3, 6, 12 и 24 месяца после операции.
Мониторинг
Все исследователи, прошедшие обучение надлежащей клинической практике, будут независимо собирать данные и оценивать клинические результаты лечения.Во время исследования будет периодически проводиться мониторинг безопасности и данных. Только главный исследователь (W-FN) будет иметь доступ к окончательному набору данных испытания. Все бумажные и электронные версии историй болезни будут храниться в течение 10 лет в защищенных исследовательских архивах Второй дочерней больницы и Детской больницы Юйин Медицинского университета Вэньчжоу с ограниченным доступом.
Расчет размера выборки
Поскольку ранее не проводилось аналогичных испытаний с использованием нашего плана РКИ, мы выполнили анализ мощности, чтобы определить размер выборки, необходимый для демонстрации безопасности, с вероятностью ошибки типа I 5% и 80% вероятностью избежания ошибка типа II.В связанных исследованиях 18 19 среднее значение контрольной группы составило 0,891, а среднее значение группы вмешательства — 0,914 (было принято σ = 3). Мы провели два независимых t-критерия выборки с использованием программного обеспечения Power Analysis и Sample Size и получили результат 28. Мы предлагаем зарегистрировать 56 участников (28 рандомизированных в каждую группу) и предлагаем набор эффективного размера выборки не менее 70 участников. чтобы учесть процент отсева 20%.
Статистический анализ
Данные испытания будут проанализированы с помощью SPSS V.Программное обеспечение 18.0. Различия между исходными и контрольными точками времени, а также различия между группами SD и DS по времени операции, интраоперационной кровопотере, процентной потере высоты тела позвонка, глубине винта в травмированных позвонках, кифозу (угол Кобба), баллам по ВАШ , Оценка ODI, оценка JOA и оценка ASIA будут проанализированы с помощью t-критериев независимых выборок с вероятностью ошибки типа I 5%. Возникновение осложнений будет сравниваться с помощью χ . 2 тест.Степень сжатия переднего края (высота тела позвонка), угол Кобба, баллы по ВАШ, баллы ODI, баллы JOA и баллы ASIA, оцениваемые до операции, во время операции, на 3-й день после операции и через 1, 3, 6, 12 и 24 месяца. в послеоперационный период будет проанализирован дисперсионным анализом повторных измерений.
Участие пациентов и общественности
Ни пациенты, ни общественность не участвовали в разработке вопросов исследования, выборе критериев оценки результатов, дизайне исследования или его проведении.
Обсуждение
Оптимальное хирургическое лечение взрывных переломов грудопоясничного отдела остается спорным, и никаких научно обоснованных рекомендаций по наиболее подходящему хирургическому доступу или методике инструментария не разработано15. хирургическое лечение таких переломов, поскольку оно связано с низкими показателями заболеваемости и сопутствующей патологии 5 11 24 25
Спрос на операции по хирургии разрывных переломов грудопоясничного отдела заметно вырос за последние 10 лет и, как ожидается, в ближайшем будущем будет расти.В этой статье описывается обоснование и протокол рандомизированного контролируемого исследования, которое должно быть проведено в Китае для изучения эффективности различных порядков установки транспедикулярных винтов на уровне разрывных переломов грудопоясничного отдела. Исследование предназначено для включения контрольной группы SD для сравнения клинических исходов с таковыми в группе DS. В группе SD перед дистракцией устанавливают два транспедикулярных винта на уровне перелома. Установка этих винтов непосредственно в позвонок без репозиции может сделать позвонок уязвимым, что повлияет на последующую репозицию перелома и потенциально может привести к смещению перелома.И наоборот, в группе DS транспедикулярные винты устанавливаются после выполнения дистракции. Вправление тела позвонка перед наложением транспедикулярных винтов приведет к меньшему повреждению сломанного позвонка. Мы предполагаем, что DS превосходит SD, уменьшая степень сжатия передней границы (высоту тела позвонка) и улучшая другие клинические исходы. Если эта гипотеза окажется верной, будет разработан менее инвазивный порядок установки транспедикулярных винтов на уровне повреждения.
Это исследование — первое рандомизированное контролируемое исследование, в котором сравнивается СД и хирургия СД. РКИ имеет преимущество в контроле всех возможных переменных из-за генерации случайной последовательности, в которой смешивающие факторы и систематическая ошибка могут быть более проблематичными. Высококачественные РКИ часто считаются золотым стандартом для исследования эффективности вмешательства. Однако систематическая ошибка при последующем наблюдении остается самым большим ограничением РКИ.
Рандомизированные испытания, сравнивающие хирургическое и нехирургическое лечение, имеют несколько особенностей, которые отличаются от испытаний лекарственных средств и могут привести к серьезным ограничениям.Более того, по сравнению с испытаниями лекарств, хирургия имеет много необратимых черт.
Если наша гипотеза подтвердится, наши результаты будут важны для планирования и разработки вариантов лечения разрывных переломов грудопоясничного отдела. Мы ожидаем, что результаты предоставят более надежные доказательства и более разумный выбор для хирургов при лечении пациентов с разрывными переломами грудопоясничного отдела.
Биоабсорбируемый магниевый винт в сравнении с традиционной фиксацией титановым винтом при переломах медиальной лодыжки | Journal of Orthopaedics and Traumatology
В этом исследовании ретроспективно сравнивалась фиксация переломов ММ двумя разными имплантатами.Клинические результаты при окончательном наблюдении были одинаковыми в обеих группах. Сращение перелома достигнуто у всех пациентов без серьезных осложнений. Рентгенологически аналогичные результаты получены в отношении развития посттравматического остеоартроза. Однако частота удаления имплантата была статистически выше с титановыми винтами. Клинические и рентгенологические результаты при фиксации переломов ММ винтами Mg не уступали по сравнению с фиксацией титановыми винтами, но это давало важное преимущество, так как предотвращалось удаление имплантата.Таким образом, можно утверждать, что использование биоабсорбируемых имплантатов из магния так же безопасно и эффективно, как и обычные имплантаты, и не требует удаления имплантата.
Первоначальные клинические исследования биоабсорбируемых имплантатов из магния были выполнены при остеотомиях с коррекцией вальгусной деформации [17, 22]. Благодаря успеху этих исследований, показания были расширены за последнее десятилетие и стали включать в себя различные остеотомии и фиксацию переломов [16, 18, 19, 23, 24]. Однако мало исследований сообщают о результатах фиксации перелома голеностопного сустава [16, 18, 19].Biber et al. [16] сообщили об успешном исходе инфрасиндесмотического перелома боковой лодыжки. Аналогичным образом Acar et al. [19] сообщили, что они достигли сращения при другом инфрасиндесмотическом переломе латеральной лодыжки. Kose et al. [18] оценили краткосрочные клинико-рентгенологические результаты переломов ММ, зафиксированных винтами Mg, у 11 пациентов. Получены отличные клинические результаты и сращение перелома без осложнений. Однако до настоящего времени сравнение с титановыми винтами не проводилось. Результаты текущего исследования согласуются с этими предыдущими исследованиями.Биоабсорбируемые винты Mg обеспечивают адекватную фиксацию переломов ММ. Кроме того, их использование предотвращает операции по удалению имплантата.
Учитывая, что мягкая оболочка вокруг лодыжки тонкая, в частности вокруг медиальной лодыжки, удаление имплантата является частой операцией после перелома лодыжки. В современной литературе сообщается о частоте удаления имплантата до 81% [6,7,8,9, 25, 26]. Наиболее частыми симптомами являются боль, выступающие детали оборудования, трудности с ношением обуви и функциональные нарушения.Многие авторы сообщают, что снижение количества жалоб пациентов после удаления имплантата непредсказуемо, но некоторые авторы рекомендуют рутинное удаление [26]. Однако эти операции подвержены многим осложнениям, таким как сломанная или частично оставшаяся часть оборудования, инфекция, нарушение заживления ран и значительные ятрогенные травмы [9, 27]. Kasai et al. [9] проанализировали 80 операций по удалению имплантата голеностопного сустава и сообщили об артериальной травме у одного пациента, волдырях у трех, повреждениях нервов у трех, некрозе кожи у двух и инфекции у двух.Кроме того, удаление имплантата — технически сложная хирургическая процедура, для которой может потребоваться специальное оборудование [27]. Поэтому нельзя недооценивать эти операции. В этом контексте предотвращение операций по удалению имплантатов дает значительные преимущества как для пациентов, так и для хирургов. В нескольких исследованиях предлагается использовать компрессионные винты без головки из титана, чтобы исключить необходимость удаления имплантата при переломах ММ. Авторы утверждали, что винты без головки не вызывали раздражения, связанного с имплантатом, потому что винты были полностью утоплены в кости [28,29,30].Точно так же конструкция Mg-винтов без головки оказывается выгодной.
Биоабсорбируемые имплантаты Mg дороже обычных имплантатов. Следовательно, первоначальные хирургические затраты высоки по сравнению с титановыми и стальными имплантатами. Однако исследования по анализу затрат в литературе показали, что биоабсорбируемые имплантаты имеют преимущество при подсчете общих затрат. Juutilainen et al. [31] провели кумулятивный анализ затрат для 140 пациентов, перенесших лечение перелома голеностопного сустава (92 биодеградируемых винтовых фиксации против 48 металлических винтовых фиксаций), и предположили, что биодеградируемая винтовая фиксация более экономична, чем металлические имплантаты, когда все затраты (первоначальные затраты плюс затраты на удаление имплантата) учитываются.В другом исследовании Bostman et al. [32] сообщили, что финансовое преимущество биоабсорбируемых винтов может быть получено только после 21% удаления имплантата при одномаллеолярных переломах. Klauser провел анализ совокупных затрат, исходя из предположения, что частота удаления имплантата при фиксации вальгусной остеотомии составляет 8%, и предположил, что использование биоабсорбируемых Mg-винтов во всех процедурах лечения вальгусной деформации большого пальца стопы сэкономит около 9 миллионов евро в Германии [33]. Учитывая высокую скорость удаления имплантата, биоабсорбируемые винты могут быть экономически эффективными при переломах голеностопного сустава.
Биорассасывающиеся винты Mg разрушаются под действием других механизмов, чем полимерные рассасывающиеся имплантаты. Полимерные имплантаты сначала гидролизуются и распадаются на мономеры в результате ферментативной реакции, а затем эти мономеры входят в цикл лимонной кислоты и выводятся из организма в виде воды и углекислого газа. Во время ферментативного гидролиза локальный pH снижается, и вокруг имплантатов возникает кислая среда [34]. Напротив, разрушение имплантатов Mg представляет собой электрохимическую реакцию, а не ферментативный гидролиз.После имплантации Mg-винтов они вступают в реакцию с жидкостями в ткани, особенно с водой, и превращаются в газообразный Mg (OH) 2 и водород (H 2 ) [12, 13, 15]. Образующийся газообразный водород обнаруживается радиологически сначала в мягких тканях, а затем в костной ткани. Однако со временем этот газ поглощается, исчезает из окружающей среды и не может быть обнаружен с помощью изображений. Более того, эта реакция не мешает сращению перелома [18]. Поскольку газообразный водород в кости наблюдается как рентгенопрозрачные участки, неопытные хирурги или радиологи, впервые использующие этот имплантат, могут рассматривать это как остеолиз.
В дополнение к благоприятным клиническим результатам биоабсорбируемых винтов Mg, несколько исследований также сообщили о плохих результатах и осложнениях. Meier et al. [35] наблюдали образование кист в раннем периоде и сообщили о задержке сращения в пяти случаях острых переломов ладьевидной кости. Рентгенологические кисты сохранялись до шестого месяца, но клинические и рентгенологические результаты пациентов были отличными через 1 год. Эти результаты фактически отражают нормальный процесс деградации винтов Mg, описанный выше.В другом отчете о случае, Mg-винты использовались при хирургии артродеза запястья, и аналогично сообщалось об образовании кисты и несращении [36]. Кроме того, Клаузер сообщил о результатах остеотомии вальгусной деформации большого пальца стопы, фиксированной винтами Mg, у большой группы пациентов, состоящей из 100 пациентов. Было зарегистрировано три случая замедленного заживления ран, два случая инфицирования глубокого операционного поля и один перелом винта [33]. Аналогичным образом Windhagen et al. [22] сообщили о проблемах с местным заживлением ран у двух пациентов, перенесших операцию вальгусной деформации большого пальца стопы.Инфекция и замедленное заживление ран могут развиваться из-за множества факторов и могут быть связаны не только с самим имплантатом. В настоящем исследовании не наблюдалось местных проблем заживления ран или глубокой инфекции.
У этого исследования есть некоторые сильные стороны и ограничения. Во-первых, наиболее серьезным ограничением является ретроспективный сбор данных. Хотя переломы лодыжки являются распространенными переломами, в исследование было включено относительно ограниченное число пациентов; однако отбор пациентов, леченных двумя компрессионными винтами по поводу перелома ММ, уменьшил наше количество пациентов.Помимо изолированных переломов медиальной лодыжки, были включены и другие варианты переломов лодыжки, но обе группы были статистически сопоставимы по нескольким предоперационным клиническим и рентгенологическим характеристикам. Все пациенты наблюдались до полного сращения перелома. Средний срок наблюдения составил 2 года, что позволило нам оценить среднесрочные результаты, включая посттравматический остеоартрит. Однако для выявления отдаленных осложнений и последствий потребуется более длительное наблюдение.
В заключение, биоабсорбируемые винты из магния и титана обладают сходной терапевтической эффективностью при фиксации переломов ММ.Соединение перелома может быть получено с помощью обоих винтов без значительных осложнений. Рентгенологические результаты также были аналогичными. Однако важнейшим преимуществом было предотвращение операций по удалению имплантата с винтовой фиксацией Mg. Благодаря этому преимуществу, биорассасывающиеся винты Mg могут быть подходящим вариантом фиксации при этом показании в будущем.
