Тромбоз подколенной вены: симптомы, лечение, фото
Содержание
- Что за болезнь
- Причины развития болезни
- Клинические признаки
- Может ли тромб рассосаться сам
- Диагностические меры
- Методы лечения
- Методы устранения тромбоза
- Симптомы тромбоза подколенной вены
- Диагностика для определения тромбоза
- Причины развития тромбоза подколенной вены
Кровообращение в организме – постоянный процесс, благодаря которому возможна жизнь и поддержание всех тканей и органов в хорошем состоянии. Когда сосуд закупоривается, для здоровья человека возникает серьезная опасность. Рассмотрим, почему развивается тромбоз подколенной вены, как вовремя выявить патологию и какое лечение будет самым эффективным.
Что за болезнь
Тромбоз подколенной вены – заболевание, при котором внутри сосуда образуется тромб. Он локализуется по центру подколенной ямки.
Он локализуется по центру подколенной ямки.
На заметку!
Среди всех тромбозов поражение подколенной вены встречается в 20% случаев.
Заболевание несет опасность. Это связано с его бессимптомным протеканием. Некоторые клинические признаки напоминают другие болезни, из-за чего сложно поставить точный диагноз на ранних стадиях.
Причины развития болезни
Точные причины возникновения тромбоза подколенной вены остаются невыясненными. Длительные исследования показали, что спровоцировать заболевание могут следующие факторы:
- Процессы старения;
- Повышение свертываемости крови;
- Колебания гормонального фона;
- Варикозное расширение вен;
- Аутоиммунные заболевания;
- Травмы мягких тканей;
- Переломы костей и травмы суставов;
- Ношение тесной обуви или одежды.
Причины развития тромбоза подколенной вены
Риск развития заболевания повышается во время беременности. Человек оказывается в группе риска, если пьет мало воды, долгое время находится в неподвижном положении.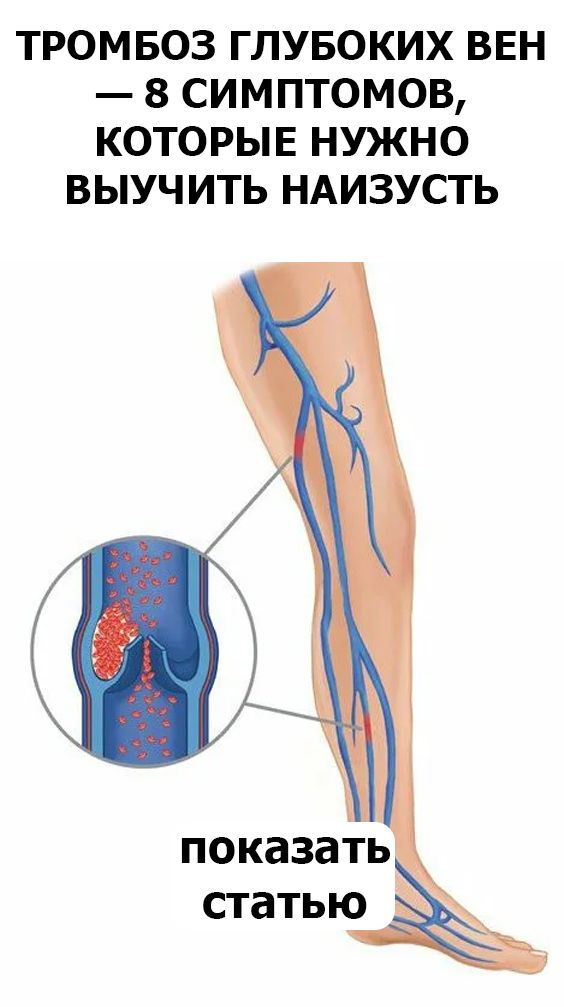
На заметку!
Вредные привычки, особенно курение, и переедание повышают риск развития тромбоза.
Клинические признаки
Заметить у себя симптомы тромбоза подколенной вены может быть непросто, так как только у половины пациентов проявлялись ощутимые признаки, и они обращались к врачу. Нередко болезнь проходит без внешних проявлений.
Человек должен обратить внимание на следующие симптомы тромба в ноге под коленом сзади:
- Неприятные ощущения под коленом;
- Боль, усиливающаяся после выполнения нагрузки;
- Отечность;
- Увеличение обхвата ноги в этой зоне;
- Острая боль при сгибании;
- Чувство тяжести в ногах, особенно по вечерам.
Большинство пациентов отмечают, что основные симптомы становятся менее выраженными, если ногу поднять выше уровня тела или занять горизонтальное положение. Осмотр подколенной вены позволяет увидеть, что сосуды в этой зоне набухли, стали больше. При пальпации ощутимо, что ткани горячее, чем кожа в других местах.
Ниже места расположения тромба может изменяться цвет кожного покрова. У многих пациентов он становился синюшным, на вид блестящим. Бледность кожи – признак того, что кровь прекратила поступление.
Интересно!
Хотя само место локализации тромба приводит к повышению местной температуры, конечность, пораженная болезнью, становится холоднее здоровой.
После того, как подколенная вена перекрылась тромбом, симптомы усилятся на второй день. Станут заметны сосуды, они изменят цвет, проступят ближе к поверхности кожи.
В редких случаях человек испытывает симптомы общего характера. Снижается работоспособность, повышается температура. Может возникать усталость, головная боль и общая вялость.
Интересно!
Тромбоз подколенной вены чаще всего формируется только на одной конечности, вторая остается неизменной.
Симптомы тромбоза подколенной вены
Может ли тромб рассосаться сам
Многие пациенты спрашивают у врачей – сколько рассасывается тромб под коленом. Ответ неоднозначный, так как в половине случаев самостоятельно исчезновение закупорки возможно.
Ответ неоднозначный, так как в половине случаев самостоятельно исчезновение закупорки возможно.
Если тромб полностью перекрывает сосудистое русло, вероятность, что он рассосется невелика. Самостоятельное растворение возможно только для небольших молодых образований, и происходит это в течение 2-х суток с момента его появления.
Врачи не рекомендуют ждать, пока вена придет в норму самостоятельно. Если тромб увеличится, а затем оторвется, и начнет перемещаться по кровеносному руслу, он может перекрыть питание жизненно важным органам. Это ведет не только к серьезным нарушениям, но и к смертельному исходу.
Диагностические меры
На фото тромбоза подколенной вены видно, что визуально отличить патологию от других заболеваний сложно. Внешние признаки могут напоминать многие другие болезни, не только связанные с сосудами.
Для постановки точного диагноза врач может назначить следующие медицинские процедуры:
- Ультразвуковое обследование вены;
- Дуплексное ангиосканирование с использованием контрастного вещества.

Ангиосканирование – наиболее точная процедура, позволяющая врачу в реальном времени оценить размер тромба, его место расположения, подвижность. Исследование покажет, насколько сильно перекрыт просвет сосуда, и какую лучше помощь оказать пациенту.
Диагностические методики для определения тромбоза
Методы лечения
Лечение тромба под коленом проводится разными способами. Только врач определит эффективную методику. Применяется консервативная и хирургическая методика.
Медикаментозное лечение
Даже лечение препаратами при тромбозе проводится в стационаре. Пациента госпитализируют и назначают ему постельный режим. Покой важно соблюдать минимум неделю, но в тяжелых случаях этот срок увеличивается.
Важно!
Чтобы лечение при тромбозе было эффективным, важно увеличить объем потребляемой жидкости.
Для восстановления состояния артерий и вен врач подбирает лекарственное лечение. При тромбозе назначаются препараты следующих групп:
- Антикоагулянты при тромбозе подавляют выработку факторов свертываемости крови;
- Флеботоники поддерживают тонус сосудистых стенок;
- Ангиопротекторы оптимизируют скорость кровотока;
- Тромболитики предназначенны для растворения тромбов;
- Антибиотики применяются при развитии бактериальной инфекции.

Для уменьшения болевого синдрома при тромбозе подколенной вены могут применяться противовоспалительные и болеутоляющие препараты общего или местного воздействия. Можно прикладывать прохладные компрессы.
Немедикаментозные методики
Помимо приема препаратов пациент должен изменить свой образ жизни и некоторые привычки. Улучшить состояние и остановить прогрессирование можно с помощью доступных способов.
Важно!
Согревание больного места или спиртовые примочки запрещены, так как могут спровоцировать прогрессирование патологии.
К консервативной методике лечения тромбоза подколенных вен можно отнести применение специального компрессионного белья. Такие изделия можно приобрести в аптеке. Не стоит использовать их без консультации с врачом.
Питание при тромбозе – важный аспект лечения. Есть продукты, которые могут ускорить процессы выздоровления. От некоторых блюд важно отказаться.
Если врач разрешит, следует выполнять физические упражнения. Нагрузки не должны быть высокими, однако важно, чтоб на этапе реабилитации конечность не была надолго обездвижена. В противном случае может произойти рецидив.
Нагрузки не должны быть высокими, однако важно, чтоб на этапе реабилитации конечность не была надолго обездвижена. В противном случае может произойти рецидив.
Методы устранения тромбоза
Хирургическое лечение
Помимо медикаментозных средств пациенту может быть назначена операция. Вмешательство на голени проводят в случаях, когда лечение препаратами не дало желаемого эффекта или пациент слишком поздно обратился за помощью врача.
Главная цель вмешательства – восстановить просвет сосуда и предотвратить осложнения в виде закупорки легочной артерии. Тромбоэмболия этого сосуда приводит к мгновенной смерти.
Применяются следующие методики:
- Баллонная тромбэкстракция – удаление тромба из сосуда;
- Установка кава-фильтра – прибора, предотвращающего попадание сгустка в легочную артерию;
- Пликация вены – прошивка с созданием дополнительных просветов.
После вмешательства требуется курс антикоагулянтов для предотвращения рецидива. Хорошим эффектом обладает регионарная терапия, когда препараты вводят в непосредственной близости к образовавшемуся сгустку.
Своевременное лечение – залог спасения жизни и сохранения здоровья. Поэтому важно при первых симптомах посетить специалиста.
Тромбоз подколенной вены: причины, симптомы, лечение
Причины патологии
Тромб в подколенной вене образуется достаточно редко, но все же есть пациенты с таким диагнозом. Установить абсолютно все возможные причины развития патологии на данный момент не удалось, но их список постепенно пополняется. На сегодняшний день выделяют следующие провоцирующие факторы развития тромбоза в подколенной ямке:
- Последствия переломов. После серьезных травм нижних конечностей пациенту необходимо длительное время носить гипс, а затем и утягивающие повязки.
 Все это способствует нарушению кровообращения, в частности его замедлению, в результате чего образуются застои, становящиеся впоследствии тромбами.
Все это способствует нарушению кровообращения, в частности его замедлению, в результате чего образуются застои, становящиеся впоследствии тромбами. - Варикозное расширение вен. Если вовремя не начать лечение варикоза, может возникнуть тромбофлебит – воспаление стенки сосуда с последующим образованием тромба.
- Онкологические заболевания. При наличии злокачественных опухолей вероятность развития тромбоза увеличивается, особенно если имела место операция.
- Длительный постельный режим. Если пациенту приходилось долго находиться в лежачем положении, велика вероятность нарушения кровообращения. Опасность выше для пожилых людей.
- Прием гормональных контрацептивов. Применение таких препаратов может нарушить гормональный баланс в организме, что напрямую влияет на все остальные внутренние системы, в том числе и кровеносную.
- Заболевания сердца и кровеносной системы. Наиболее подвержены тромбозу люди, страдающие ишемией, васкулитом и аутоиммунными патологиями.

- Повреждения внутренней поверхности сосудистой стенки. Это может произойти в результате аллергической реакции или механического воздействия, нередко этому способствует инфекционное заболевание.
Однако стоит учитывать, что даже при наличии перечисленных факторов вероятность развития тромбоза неоднозначна. В большинстве случаев патология возникает у людей, которые так или иначе склонны к ней, то есть у пациентов из групп риска. К ним относятся курящие и употребляющие алкоголь люди, женщины старше 40 лет, а также перенесшие трудные беременности или роды. Кроме того, под угрозой находятся люди, ведущие малоподвижный образ жизни, и страдающие от избыточного веса.
Основные симптомы
Опасность тромбоза подколенной вены состоит в том, что во многих случаях он протекает без выраженных симптомов, а первые признаки проявляются только в экстренной ситуации, когда тромб закупоривает сосуд или отрывается. Также следует учитывать, что только у половины пациентов патология протекает классически, у других же наблюдаются те или иные вариации ее развития.
Обычно тромбоз вены под коленом проявляет следующие симптомы:
- Тянущая боль. Неприятные ощущения локализуются в подколенной ямке, поначалу они могут ощущаться, как чувство распирания, но затем переходят в явную боль, усиливающуюся при любом движении ногой.
- Отечность. При тромбозе нарушается кровообращение, и жидкая составляющая крови просачивается сквозь стенки вены, вызывая отеки, обычно локализующиеся под коленом.
- Локальное изменение температуры. В результате тромбообразования область над коленом будет горячей, а под ним – напротив, холодной, поскольку во всей конечности нарушается кровообращение.
- Набухание поверхностных вен. В результате частичной или полной закупорки подколенной вены, кровь ищет обходные пути и начинает течь по другим сосудам, при этом они перегружаются и заметно набухают. Постепенно они становятся видны над поверхность кожи.
- Ухудшение общего состояния. Это происходит редко, симптомы обычно носят локальный характер.
 Однако в некоторых случаях пациент все же может ощущать головную боль, слабость и усталость, а температура может повышаться до 37-39 градусов.
Однако в некоторых случаях пациент все же может ощущать головную боль, слабость и усталость, а температура может повышаться до 37-39 градусов.
Симптомы тромбоза подколенной вены схожи с некоторыми другими заболеваниями, в частности, с поражениями суставов – артритами и артрозами. По этой причине не стоит заниматься самодиагностикой и лечением, лучше обратиться к грамотному специалисту, которые подберет подходящую терапию.
Обычно тромбоз поражает подколенную вену только на одной ноге.
Диагностика тромбоза
При обнаружении подобных признаков лучше обратиться к терапевту, он назначит первичные анализы, по результатам которых сможет направить пациента к нужному врачу.
В случае с тромбозом лечащим специалистом становится сосудистый хирург или флеболог.
Он должен провести устный опрос и выяснить не только особенности текущего состояния, но и все возможные предпосылки тромбоза. После этого доктор проводит первичный осмотр, сравнивая больную ногу со здоровой.
В ходе осмотра врач может применить методы специализированных проб, чтобы убедиться в верности диагноза.
Во-первых, применяется проба Хоманса: находясь, в положении лежа, пациент сгибает ногу в колене, а врач производит движения голеностопным суставом, при этом должна ощущаться боль в голени.
Во-вторых, проба Мозеса: если возникает боль при сдавливании голени и по направлению вперед-назад, а при надавливании с боков пациент не чувствует дискомфорта, можно подтвердить диагноз.
В-третьих, проба Ловенберга: на голень пациента надевают манжету тонометра и нагнетают давление, при этом у пациента с тромбозом боль появится при значении 80-100 мм рт. ст.
Самым информативным инструментальным методом диагностики тромбоза считается ультразвуковое исследование с допплером. Это стандартное по технике проведения УЗИ, но в аппарате установлен датчик допплера, ориентированный на рассмотрение именно кровеносных сосудов. Также врач может назначить ультразвуковое ангиосканирование с цветным картированием (УЗДС). Эти два метода дополняют друг друга, позволяя создать более полную клиническую картину.
Эти два метода дополняют друг друга, позволяя создать более полную клиническую картину.
Классическое лечение
Несмотря на бытующее мнение, что тромб можно удалить только в ходе операции, заболевание поддается и консервативной терапии. Однако следует учитывать, что такое лечение будет эффективно только на ранних стадиях заболевания, а в тяжелых случаях неизбежно хирургическое вмешательство.
Медикаментозное лечение
Если у врача нет опасений по поводу состояния тромба, назначается консервативная терапия, основу которой составляют лекарственные препараты, принимаемые внутрь. При этом наименования средств определяются индивидуально в каждом конкретном случае, поскольку у каждого пациента могут быть свои жалобы и предрасположенности.
В общем виде схема лечения выглядит следующим образом:
- Антикоагулянты. Способствуют разжижению крови и рассасыванию тромбов, предотвращают их повторное появление.
 Чаще всего назначается Гепарин или варфарин.
Чаще всего назначается Гепарин или варфарин. - НПВС. Нестероидные противовоспалительные средства способствуют снятию воспаления, отечности и боли. К ним относится Диклофенак, Ибупрофен, Аэртал и т. д.
- Венотоники. Способствует восстановлению венозных стенок и оттоку застойной крови от участка образования тромба. Чаще всего назначаются Троксевазин, Троксерутин или Эсцин.
- Ангиопротекторы. Эти препараты способствуют уменьшению проницаемости сосудистых стенок, нормализации метаболических процессов и улучшению мироциркуляции крови. Среди них можно выделить Рутин, Троксевазин и Эскузан.
- Тромболитики. Эти лекарства направлены непосредственно на расщепление и последующее растворение тромба. К ним относятся Стрептокиназа, Альтеплаза, Тенектеплаза, Ретеплаза и др.
Если тромбоз осложнен инфекцией дополнительно назначают антимикробные средства. Для уменьшения выраженности симптомов можно применять аптечные средства для наружного использования. Ярко выраженным эффектом обладает Гепариновая мазь, также можно применять Венолайф, Лиотон, Эскузан и т. д.
д.
Другие методы
Лечение тромбоза подколенной вены можно дополнять немедикаментозными методами. Чтобы снять симптомы, рекомендуется носить компрессионные чулки, выбранные совместно с лучащим врачом, либо накладывать утягивающую повязку на подколенную область. Это необходимо делать сразу после пробуждения, не вставая с кровати, а снимается компрессионное белье или эластичный бинт перед сном или водными процедурами.
Помимо этого, пациентам обычно назначается лечебная гимнастика, направленная на улучшение кровообращения в подколенной зоне. При этом можно выполнять как классические упражнения, например, «Ножницы», «Березка», «Ножницы» и подобные им, так и некоторые асаны йоги. Согласовывать комплекс упражнений необходимо с лечащим врачом, чтобы не навредить своему состоянию. Чтобы гимнастика возымела эффект, ее нужно выполнять регулярно, желательно, каждый день.
Также следует уделить внимание своему рациону, а страдающим от избыточной массы тела рекомендуется сесть на специализированную диету.
В целом питание при тромбозе подколенной вены должно быть направлено на достижение оптимального веса, что снизит нагрузку на колени, на укрепление сосудистой стенки и уменьшение степени вязкости крови.
Следует употреблять больше фруктов и овощей в разном виде, особенно полезны при тромбозе плоды с высоким содержанием витамина C, витамина E и бета-каротина. Для непосредственного разжижения крови следует употреблять больше имбиря, лука, чеснока, вишни, клювы и черники. При этом следует выпивать до двух литров в день, если это не противоречит индивидуальной норме.
При этом следует частично или полностью ограничить употребление животных жиров, кофе, алкоголя, сливок, сметаны, кондитерских изделий, жирных блюд, копченостей и маринадов. Вместе с этим желательно отказаться от курения и в целом отдать предпочтение здоровому образу жизни – совершать больше пеших прогулок, контролировать потребление калорий, урегулировать время работы и отдыха.
Хирургическое вмешательство
Если консервативное лечение не приносит желаемых результатов, пациенту может быть назначена операция. Она также необходима в тяжелых случаях, когда врач опасается за здоровье пациента. Хирургическое вмешательство может проводиться как в государственных лечебных учреждениях, так и в платных клиниках.
Она также необходима в тяжелых случаях, когда врач опасается за здоровье пациента. Хирургическое вмешательство может проводиться как в государственных лечебных учреждениях, так и в платных клиниках.
Самым прогрессивным оперативным методом удаления тромбов на сегодняшний день является тромбэктомия. Ее достоинство в том, что она малоинвазивна, то есть не предполагает проведения крупных надрезов. Через небольшой прокол в тромбированную вену вводится катетер, который извлекает сгусток, а если это невозможно, то растворяет его на месте. После такой операции пациенту нужно в течение трех суток носить компрессионное белье, чтобы избежать возникновения рецидива.
Относительно новым методом является установка кава-фильтра, то есть своеобразной ловушки для тромба. В ходе операции в просвете вены закрепляется специальное устройство, по вшенему виду, напоминающее зонтик. Оно свободно пропускает кровь, но задерживает на своей поверхности любые по величине сгустки. Принимая препараты для рассасывания тромбов, пациент быстро избавляется от проблемы, при этом отсутствует опасность того, что сгусток будет перемещаться и закупорит сосуд жизненно-важного органа.
Также могут применяться операции, предусматривающие полное удаление подколенной вены. В любом случае после хирургического вмешательства пациенту потребуется регулярно применять профилактические меры для предотвращения рецидивов и осложнений. Кроме того, ему потребуется в течение нескольких лет постоянно наблюдаться у врача для прослеживания динамики.
Беспокоит боль в ноге или вокруг колена – Часть вторая, или История о том, как не пропустить опаснейший тромб
(по историям реальных пациентов)
По моим наблюдениям именно осенью, когда отдыхающие уже вернулись из отпусков, поездок, позаканчивали все свои летние дела, и появляется немного свободного времени, многие наконец могут прислушаться к своему телу, вернее к симптомам, которое оно им подает. Прислушаться и понять, что, увы, уже какое-то время побаливает нога или что-то тянет под коленкой, и наконец сказать себе «пора бы провериться».
Сегодня я вам расскажу несколько поучительных историй наших реальных пациентов, которые случились буквально за последние 2 недели.
История 1. Самая, наверное, поучительная история. Итак, к нам пришла женщина с историей ее мучений, с которыми ей никто не мог помочь. Она рассказала, что у нее давно были какие-то вены, но они ее особенно не беспокоили, а беспокоило колено. В конце лета она полетела на родину к родственникам через океан. Через пару дней после хождения по родным местам у нее стала побаливать нога вокруг колена, пациентка подумала, что, наверное, где-то по дороге ударилась или оступилась. Тем не менее, она пошла к врачу (в европейскую клинику, как она сказала). Ее там просветили, посмотрели и сказали, что проблема в ее больном колене и даже сделали ей операцию на колене – лапароскопическую (как она с гордостью сказала). К сожалению, боль так и не прошла полностью, лишь слегка затихла. Потом она вернулась назад в Америку и здесь ее по-прежнему беспокоила эта боль в ноге и в районе колена. Она пошла к своему доктору терапевту, который направил ее к ортопеду и потом реабилитологу. Здесь она лечилась всякими таблетками и физиотерапией, но безрезультатно. С момента начала боли до прихода к нам прошло около 2 месяцев. И тут вечером ее подруга (наша пациентка) показала ей мою статью об осложнениях и надоумила ее пойти к Городецкому: «а вдруг у нее что-то другое, а не колено», — сказала подруга. И что вы думаете, мы у нее нашли? Да, у нее были не очень специфические симптомы, немного стертая картина боли, но после того, я подробно собрал все жалобы и как все происходило, я подумал, что скорее всего сейчас найду у нее тромб. И именно так и случилось, в подколенной ямке в глубокой основной вене и соседней вене у нее два тромба, которые у нее так болели и вызывали все ее проблемы на протяжении этих двух месяцев. И как это произошло, остается только догадываться. Ее смотрели столько докторов на ее родине, ей даже сделали какую-то операцию на колене по этому поводу, а причина-то была совсем в другом. Опять же наша тихая коварная венная болезнь сделала свое дело – тромбоз глубоких вен.
Здесь она лечилась всякими таблетками и физиотерапией, но безрезультатно. С момента начала боли до прихода к нам прошло около 2 месяцев. И тут вечером ее подруга (наша пациентка) показала ей мою статью об осложнениях и надоумила ее пойти к Городецкому: «а вдруг у нее что-то другое, а не колено», — сказала подруга. И что вы думаете, мы у нее нашли? Да, у нее были не очень специфические симптомы, немного стертая картина боли, но после того, я подробно собрал все жалобы и как все происходило, я подумал, что скорее всего сейчас найду у нее тромб. И именно так и случилось, в подколенной ямке в глубокой основной вене и соседней вене у нее два тромба, которые у нее так болели и вызывали все ее проблемы на протяжении этих двух месяцев. И как это произошло, остается только догадываться. Ее смотрели столько докторов на ее родине, ей даже сделали какую-то операцию на колене по этому поводу, а причина-то была совсем в другом. Опять же наша тихая коварная венная болезнь сделала свое дело – тромбоз глубоких вен. Это, конечно, страшно. Мы ее сразу же отправили к ее семейному доктору и потом в больницу. Как потом нам рассказали ее родственники, в больнице ей сказали, когда увидели эти тромбы: «Если вы, не дай Бог, начнете кашлять или еще что-то, сразу же к нам — дай Бог, чтобы эти тромбы, не оторвались и не пошли в легкие и сердце!» Сразу скажу, что все закончилось благополучно, пациентку выписали, они принимает специальные препараты, которые помогут растворить эти тромбы, но вы представляете какой страх она испытала, когда вот так, по сути, случайный приход на обследование к нам потенциально спас ей жизнь. Поэтому я в который раз хочу повторить, как важно слушать свой организм, не игнорировать свою пусть даже не очень большую боль, а идти и обследоваться вовремя. И идти к хорошему и грамотному специалисту, что весьма и весьма важно. Варикозная болезнь на современном этапе медицины лечится просто прекрасно, главное не затягивать с лечением – вот что главное! И помните, что именно в ногах образуется самый большой процент смертельных тромбов, которые с легкостью могут оторваться и пойти в сердце и легкие!
Это, конечно, страшно. Мы ее сразу же отправили к ее семейному доктору и потом в больницу. Как потом нам рассказали ее родственники, в больнице ей сказали, когда увидели эти тромбы: «Если вы, не дай Бог, начнете кашлять или еще что-то, сразу же к нам — дай Бог, чтобы эти тромбы, не оторвались и не пошли в легкие и сердце!» Сразу скажу, что все закончилось благополучно, пациентку выписали, они принимает специальные препараты, которые помогут растворить эти тромбы, но вы представляете какой страх она испытала, когда вот так, по сути, случайный приход на обследование к нам потенциально спас ей жизнь. Поэтому я в который раз хочу повторить, как важно слушать свой организм, не игнорировать свою пусть даже не очень большую боль, а идти и обследоваться вовремя. И идти к хорошему и грамотному специалисту, что весьма и весьма важно. Варикозная болезнь на современном этапе медицины лечится просто прекрасно, главное не затягивать с лечением – вот что главное! И помните, что именно в ногах образуется самый большой процент смертельных тромбов, которые с легкостью могут оторваться и пойти в сердце и легкие!
История 2. (К нам приходит много польских пациентов, и вот история одной из них). Женщина за 60 лет, очень приятная пациентка, пришла к нам с тем, что в последнее время у нее стала больше уставать левая нога, тяжесть больше, чем обычно, — и появилась болезненная «гулька» на внутренней поверхности бедра где-то около 2-3 недель назад. Внешне у нее явно выраженные больные вены, но, как и все наши пациенты, она на это не сильно обращала внимания, а вот этот болезненный комок ее напугал. Мы стали смотреть ее на ультразвуке — и снова тромб. Именно в том месте, где у нее болит, — большой и круглый свежий тромб, который к тому же закупорил соседние ответвления и притоки в вене, вызывая все ее симптомы. Опять же вам настоящий пример, как коварно работает варикоз: есть визуальные вены, но они так особо не болят, ну устают ноги, но, а у кого не устают, спросите вы. А вот так в один день после какого-то провоцирующего фактора — раз и тромб. Мы уже сделали этой пациентке специальную процедуру и этот тромб больше не угроза для нее, потому что мы полностью закрыли этому тромбу путь в кровоток, и он больше не опасен.
(К нам приходит много польских пациентов, и вот история одной из них). Женщина за 60 лет, очень приятная пациентка, пришла к нам с тем, что в последнее время у нее стала больше уставать левая нога, тяжесть больше, чем обычно, — и появилась болезненная «гулька» на внутренней поверхности бедра где-то около 2-3 недель назад. Внешне у нее явно выраженные больные вены, но, как и все наши пациенты, она на это не сильно обращала внимания, а вот этот болезненный комок ее напугал. Мы стали смотреть ее на ультразвуке — и снова тромб. Именно в том месте, где у нее болит, — большой и круглый свежий тромб, который к тому же закупорил соседние ответвления и притоки в вене, вызывая все ее симптомы. Опять же вам настоящий пример, как коварно работает варикоз: есть визуальные вены, но они так особо не болят, ну устают ноги, но, а у кого не устают, спросите вы. А вот так в один день после какого-то провоцирующего фактора — раз и тромб. Мы уже сделали этой пациентке специальную процедуру и этот тромб больше не угроза для нее, потому что мы полностью закрыли этому тромбу путь в кровоток, и он больше не опасен. Но ведь всей этой ситуации могло и не случиться вовсе, если бы лечение больных вен было проведено вовремя. Я всегда очень переживаю, когда у меня такие пациенты с тромбозом: это всегда стресс и для пациента и для доктора. Ведь в такие моменты нужно принимать экстренные меры и все делать очень быстро, поэтому, пожалуйста, не доводите свои ноги до такой ситуации.
Но ведь всей этой ситуации могло и не случиться вовсе, если бы лечение больных вен было проведено вовремя. Я всегда очень переживаю, когда у меня такие пациенты с тромбозом: это всегда стресс и для пациента и для доктора. Ведь в такие моменты нужно принимать экстренные меры и все делать очень быстро, поэтому, пожалуйста, не доводите свои ноги до такой ситуации.
История 3. (Еще одна история нашего польского пациента). Пришел к нам мужчина средних лет, сказал, что уже прошел лечение варикозных вен в какой-то другой клинике в Чикаго, но его вены не то что не ушли, а стали еще хуже. Он жаловался на торчащие вены на правой ноге, боли в ногах к вечеру, тяжесть, усталость и некоторую отечность. Пациент сказал мне, что, как он думал, он прошел лечение в той клинике, значит, по венам у него должно быть все нормально, уже стал думать, что ноги у него болят совсем подругой причине. И опять же ему попалась на глаза моя статья в газете, где он прочитал, что если у человека болит нога или ноги, и боль никак не проходит, самое главное – это прийти вовремя на обследование и исключить самые серьезные причины, такие как тромбоз и тромбофлебит. К тому же он меня спросил, почему же после лечения в той клинике у него так не исчезли торчащие вены на правой ноге. Мы стали смотреть его вены на ультразвуке и, увы, все его больные вены были на месте и, конечно, его торчащие варикозные вены снабжались из этих больных вен, и самое главное в них начался тромбофлебит. То есть, конечно, варикозные вены у него были давно, и кровь в них постоянно застаивалась и вены все раздувались, и расширялись, пока не начинается воспаление в самой вене и потом формируется тромб. Так и произошло в его случае. Этот пример хорошо показывает, как важно правильно выбрать верного доктора, ведь от этого напрямую зависит успех вашего лечения. Я много раз писал, чтобы вы никогда не верили зазывающим рекламам и ярким картинкам – и повторюсь, потому что это очень важно. Про хорошего доктора и настоящего специалиста скажут его результаты, рассказанные его пациентами, а не театральные заготовки-рекламки с актерами и большими обещаниями. Поэтому всегда спрашивайте у своих родственников и друзей, кто имел положительный опыт лечения вен, и доверяйте только специалистам!
К тому же он меня спросил, почему же после лечения в той клинике у него так не исчезли торчащие вены на правой ноге. Мы стали смотреть его вены на ультразвуке и, увы, все его больные вены были на месте и, конечно, его торчащие варикозные вены снабжались из этих больных вен, и самое главное в них начался тромбофлебит. То есть, конечно, варикозные вены у него были давно, и кровь в них постоянно застаивалась и вены все раздувались, и расширялись, пока не начинается воспаление в самой вене и потом формируется тромб. Так и произошло в его случае. Этот пример хорошо показывает, как важно правильно выбрать верного доктора, ведь от этого напрямую зависит успех вашего лечения. Я много раз писал, чтобы вы никогда не верили зазывающим рекламам и ярким картинкам – и повторюсь, потому что это очень важно. Про хорошего доктора и настоящего специалиста скажут его результаты, рассказанные его пациентами, а не театральные заготовки-рекламки с актерами и большими обещаниями. Поэтому всегда спрашивайте у своих родственников и друзей, кто имел положительный опыт лечения вен, и доверяйте только специалистам!
В заключение, я хочу сказать, никогда не бойтесь прийти обследоваться, никогда не затягивайте с обследованием особенно, если у вас есть симптомы. Лучше все сделать заранее, чем потом оказаться перед фактом, что есть реальная угроза, которую вы столько лет игнорировали. Лучше предотвратить появление тромбов, чем потом бороться и пытаться их лечить в страхе за собственную жизнь. Как говорится, все надо делать вовремя и с умом.
Лучше все сделать заранее, чем потом оказаться перед фактом, что есть реальная угроза, которую вы столько лет игнорировали. Лучше предотвратить появление тромбов, чем потом бороться и пытаться их лечить в страхе за собственную жизнь. Как говорится, все надо делать вовремя и с умом.
На этом — все, надеюсь, вам было интересно, и вы узнали для себя что-то новое и полезное. Задать свои вопросы и прийти ко мне на прием вы можете по телефону 847-298-2200.
Информационная служба 7days.us
симптомы, артерии, лечение, что такое тромб в колене
Содержание
- Причины развития болезни и ее признаки
- Диагностика тромба в подколенной области
- Как лечат заболевание хирургическим путем
- Консервативные методы терапии болезни
Тромбоз подколенной вены возникает из-за образования тромба в центральной части подколенной ямки. Тромб мешает нормальному течению крови. Тромбоз подколенной артерии возникает редко, протекает в большинстве случаев практически без симптомов. Человека беспокоит болезненность в зоне голени или задней области коленного сустава.
Человека беспокоит болезненность в зоне голени или задней области коленного сустава.
Чаще всего такие боли диагностируются как ущемление в зоне седалищного нерва, возникшее из-за развития остеохондроза. Большинство пациентов вообще не придает какого-либо значения такому болевому синдрому.
Причины развития болезни и ее признаки
Почему возникают тромбы под коленом врачам выяснить пока не удалось.
Определен ряд факторов, способствующих развитию заболевания:
- Возраст человека превышает 40 лет. Чаще всего болезнь поражает женщин, возраст которых колеблется от 40 до 50 лет.
- Тромбообразованию может поспособствовать хирургическая операция. Тромб возникает при длительном хирургическом воздействии из-за травмы на тканях, которая нарушает нормальную циркуляцию крови у больного, находящегося длительный период под наркозом.
- Перелом нижних конечностей нарушает нормальный ток крови, а длительная иммобилизация ноги приводит к развитию тромба в области коленного сустава.

- При тромбофлебите нижних конечностей, развившемся из-за варикозной болезни, возможно образование тромба в области подколенных суставов.
- Тромбоэмболия при злокачественной опухоли желудка, легких, поджелудочной железы или яичников позволяет оторвавшемуся тромбу проникнуть в нижние конечности, а затем закупорить сосуды ног. Чаще всего такое поражение развивается у людей, перенесших операцию.
- Длительный постельный режим, период беременности и родов, послеродовое состояние женщины могут привести к появлению тромба.
- Болезни может поспособствовать прием противозачаточных препаратов.
- Установлено, что такое заболевание, как грипп, а также другие бактериальные и вирусные инфекционные поражения, вызывающие воспаление, могут косвенно поспособствовать появлению тромба.
- Переедание, курение, потребление большого количества алкоголя, неправильное питание, ожирение, нарушение режима труда и отдыха приводят к развитию застоя крови в разных частях организма, а это является питательной средой для образования тромбов.

При поражении подколенной артерии симптомы болезни проявляются в виде острой тянущей боли в зоне икроножной мышцы. Болезненность усиливается в вечернее время.
Другие признаки описываемого заболевания:
- Возникновение резкой боли при физической нагрузке и тыльном сгибании стоп.
- Развитие отека на ноге, посинение кожи и развитие бледности кожных покровов ниже мест закупорки сосудов тромбом.
- Тяжесть на нижних конечностях, ощущение холода на коже в месте поражения.
Через двое суток после появления тромба происходит расширение вен, их проявление на коже, человек чувствует слабость.
Диагностика тромба в подколенной области
Простой, но не точный метод определения болезни предполагает использование манжеты от тонометра. Ее накладывают на больную голень, а затем нагнетают воздух. Когда давление достигнет 80-100 мм. рт. ст. при наличии тромба больной будет жаловаться на болезненность в ноге. Если болезни нет, то нога практически не болит при давлении до 165 мм. рт. ст.
рт. ст.
Чаще всего точный диагноз ставится при использовании дуплексного ультразвукового сканирования (УЗДС). Метод позволяет увидеть место нахождения тромба, определить его размеры, подвижность. При этом врачи выявляют состояние венозной стенки, определяют скорость движения крови в артериях. Полученные данные позволяют назначить пациенту соответствующее лечение.
Как лечат заболевание хирургическим путем
При диагностировании тромбоза подколенных вен лечить больного врачи будут в хирургическом отделении при стационаре.
Продолжительность терапии зависит от того, есть ли риск развития у больного тромбоэмболии легочной артерии. Если тромб неподвижен, то подобной опасности нет. Пациенту назначается строгий постельный режим. Он должен лежать в течение 3-7 суток.
Если же тромб может двигаться или у врачей нет возможности проведения полного обследования, то больной должен будет соблюдать строгий постельный режим на протяжении 7-10 дней. Ногу больного укладывают на возвышении.
Хирургическая операция может проводиться различными методами. Эффективным способом удаления тромба из подколенных артерий считается метод эндоваскулярной баллонной тромбоэкстракции. Такой способ лечения позволяет в короткие сроки устранить тромбы из вен при одновременном восстановлении нормального течения крови по сосудам. При своевременном проведении такой операции у больного полностью восстанавливается подвижность ноги.
Проведение такой терапии на 10-14 сутки после диагностики врачи считают нецелесообразным и неэффективным, т.к. за 2 недели тромб успевает плотно спаяться со стенками сосуда, а это приводит к полному разрушению клапанов артерии.
Консервативные методы терапии болезни
Если хирургическое вмешательство можно отложить, то врач чаще всего рекомендует больному компрессионную терапию. Она производится при помощи эластичных бинтов, наматываемых на больную ногу. Этот способ улучшает отток венозной крови, способствует сохранению клапанов артерий.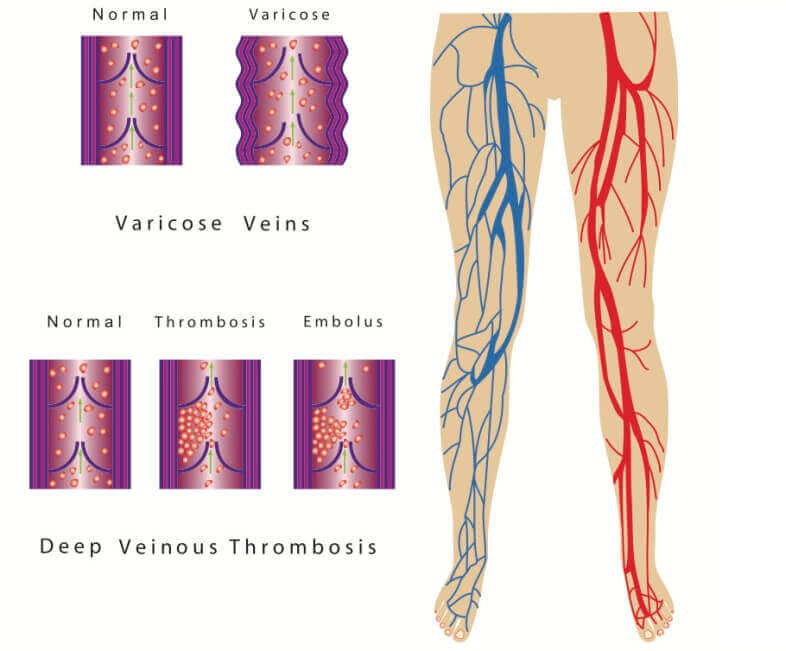
Для повышения эффективности консервативной терапии кожные покровы в месте развития тромбоза рекомендуется смазывать различными флеботропными медикаментами. Например, используются мази Венорутон, Репарил гель, Троксевазин. Могут быть назначены подобные препараты в форме таблеток.
Одновременно с этим могут быть назначены другие лекарства, например, антикоагулянты.
Эти препараты не дают крови свернуться, уменьшают уровень тромбина в кровяной плазме больного. Под воздействием антикоагулянтов происходит разжижение крови, что препятствует образованию тромбов. Чаще всего применяются такие медикаменты, как Гепарин или Варфарин.
Для снятия болезненных ощущений врачи назначают больному обезболивающие медикаменты, например, Аэртал, Диклофенак.
Чтобы восстановить нормальный отток крови из нижних конечностей, применяют такие медикаменты, как Троксевазин, Эсцин, Вариус или Троксерутин.
Для расширения артерий и сосудистых образований применяется аскорбиновая кислота, препараты Эскузан, Рутин и другие медикаментозные средства. Их использование позволяет устранить отечность пораженных тканей.
Для растворения самого тромба на раннем этапе развития заболевания используются такие лекарства, как Стрептокиназа, Альтеплаза, комбинированные лекарства типа Урокиназы-Плазминогена и другие подобные медикаменты.
На поздней стадии болезни эти препараты не употребляются, т.к. могут привести к отрыву тромба с последующим осложнением. Такое развитие болезни чаще всего приводит к гибели пациента, если тромб имеет достаточно крупные размеры.
Если лечебные процедуры не проводятся, то от закупорки вены погибает до 15% больных из-за развития осложнений. Чаще всего развивается венозная гангрена или сердечная недостаточность.
Профилактика заболевания не выработана, т.к. неясно происхождение болезни. Надо знать, что тромбоз можно успешно вылечить только на ранней стадии развития. Самолечение может привести к полной блокаде оттока крови из ноги. Поэтому при первом подозрении на тромбоз рекомендуется обращаться к врачу.
Самолечение может привести к полной блокаде оттока крови из ноги. Поэтому при первом подозрении на тромбоз рекомендуется обращаться к врачу.
Нижнекамская центральная районная многопрофильная больница
Главная/Новости/
Тромбоз: причины, симптомы и профилактика
17.02.2020Как можно быстрее залатать повреждённый участок, такую задачу ставит перед собой организм при повреждении сосудов или кровотечении, а заплатками служат сгустки крови — тромбы. Процесс образования тромбов называется тромбообразованием, но медики называют его проще — тромбоз. О нем и поговорим в этом номере с сердечно-сосудистым хирургом Русланом Фадисовичем Шакировым.
— Руслан Фадисович, простыми словами, что такое тромбоз?
Тромбоз – это закупорка сосудов сгустками крови, чаще всего вен нижних конечностей. Тромбоз вен нижних конечностей подразделяется на тромбоз поверхностных и глубоких вен, который является более опасным.
Основной причиной тромбоза вен нижних конечностей является застой в крови, например при авиа-перелетах, когда человек долго едет в машине (более двух часов), нетранспортабельные и прикованные к постели люди.
— Как простому человеку предположить, что у него возник тромбоз?
— Это жалобы пациента, основными из которых является резкий отёк ноги на фоне полного здоровья, распирающие боли в икроножных мышцах, с такими симптомами человек обязательно должен обратиться к врачу. Чаще всего люди ждут 5-7 дней, но это ошибка, потому что летальные исходы происходят в первые дни после тромбоза.
— Какова причина образования тромбов?
— Тромбы – это многофакторный процесс, с возрастом факторы риска образования тромбоза увеличиваются, например, онкозаболевания или после инсульта, после операции в первые сутки, другие категории лиц с врождёнными нарушениями крови, то есть человек с рождения предрасположен к тромбозам, а также травмы и беременность могут спровоцировать образование тромбов
— Вредные привычки могут оказать влияние на появление болезни?
— Курение на развитие тромбов не влияет, но влияет на образование атеросклеротических бляшек в артериях, которые, в конечном счёте, вырастая до определённого размера, могут спровоцировать тромбоз артерий. А принятие алкоголя уже на следующий день может повлиять на развитие тромбоза, особенно если совместить баню и алкоголь. Человек в состоянии алкогольного опьянения может уснуть в неудобном положении, что может спровоцировать тромбоз вен нижних конечностей. Чтобы в будущем себя обезопасить, надо знать признаки заболевания. Тромбоз глубоких вен считается более опасным. Основной жалобой при тромбозе глубоких вен, повторюсь, является отёк ноги на фоне полного здоровья. Когда тромбоз ближе к туловищу, тогда происходит отёк всей ноги до области паха, если тромбоз до уровня колена, тогда отекает только голень, при этом он может быть незначительным, но будет распирающая боль в икроножной мышце. Тромбофлебит поверхностных вен чаще всего происходит на фоне варикозной болезни вен нижних конечностей, основным признаком которой является появление по ходу вены шнуровидного тяжа ярко-красного цвета и горячей на ощупь. В таких случаях нужно обращаться сразу в больницу.
А принятие алкоголя уже на следующий день может повлиять на развитие тромбоза, особенно если совместить баню и алкоголь. Человек в состоянии алкогольного опьянения может уснуть в неудобном положении, что может спровоцировать тромбоз вен нижних конечностей. Чтобы в будущем себя обезопасить, надо знать признаки заболевания. Тромбоз глубоких вен считается более опасным. Основной жалобой при тромбозе глубоких вен, повторюсь, является отёк ноги на фоне полного здоровья. Когда тромбоз ближе к туловищу, тогда происходит отёк всей ноги до области паха, если тромбоз до уровня колена, тогда отекает только голень, при этом он может быть незначительным, но будет распирающая боль в икроножной мышце. Тромбофлебит поверхностных вен чаще всего происходит на фоне варикозной болезни вен нижних конечностей, основным признаком которой является появление по ходу вены шнуровидного тяжа ярко-красного цвета и горячей на ощупь. В таких случаях нужно обращаться сразу в больницу.
— Говорят «оторвался тромб», что означает это понятие?
— Когда «оторвался тромб», то речь идёт о тромбоэмболических осложнениях. И чтобы тромб не оторвался, человеку нужно явиться в больницу в первые сутки после появления вышеперечисленных признаков. Пациент ощутить «болтается» тромб или нет, не может. Для этого нужно обратиться к врачу и провести УЗИ. Люди думают, что тромбы накапливаются годами. Нет, они не накапливаются, они появляются внезапно и в здоровом состоянии.
И чтобы тромб не оторвался, человеку нужно явиться в больницу в первые сутки после появления вышеперечисленных признаков. Пациент ощутить «болтается» тромб или нет, не может. Для этого нужно обратиться к врачу и провести УЗИ. Люди думают, что тромбы накапливаются годами. Нет, они не накапливаются, они появляются внезапно и в здоровом состоянии.
— Как определить, что тромб оторвался?
— Первым признаком является резкое чувство нехватки воздуха, если тромбоз мелких ветвей лёгочных артерий, то там начинается сухой кашель и без температуры, а если крупных ветвей – то вплоть до потери сознания и летального исхода. И поэтому нужно просто во время обратиться к врачу, даже без предварительной записи, в будние дни к терапевту или хирургу, а в праздничные или выходные дни в приёмный покой или вызвать скорую помощь. Профилактику тромбоза определяют врачи, в группу риска входят люди старше 60 лет, прикованные к постели, послеоперационные, онкобольные, беременные и те, у которых тромбофилия. Такие пациенты в целях профилактики пьют препараты и носят компрессионное белье.
Такие пациенты в целях профилактики пьют препараты и носят компрессионное белье.
— Какова статистика в городе?
— За месяц в среднем обращаются 4-5 человек с вновь выявленными диагнозами, а так в среднем по статистике 60-70 человек на 100 000 населения до 60 лет и после этого возраста риск тромбоза увеличивается до 200 человек на 100 000 населения за год.
— Какие рекомендации дадите читателям?
— Для того чтобы снизить риск возникновения тромбов, нужно больше двигаться — ходить всегда полезнее, чем сидеть, стоять или лежать, а также нужно пить больше воды. Если есть отягощённая семейная история по тромбозам и человек в группе риска, можно носить компрессионный трикотаж, заниматься плаванием, принимать контрастный душ, но лучше сначала проконсультироваться с врачом.
По материалам газеты «Мировой вестник», автор Лилия Чебышева.
Тромб под коленом: симптомы, лечение, последствия
Содержание
- 1 В чем причина?
- 1.
 1 Группа риска
1 Группа риска
- 1.
- 2 Как выявить проблему: основные симптомы
- 3 Диагностика
- 4 Какое назначают лечение?
- 4.1 Медикаментозная терапия
- 4.2 Необходимость хирургического вмешательства
- 4.3 Другие методы терапии
- 5 Какие могут быть последствия?
- 6 Как избежать проблемы?
Формирование сгустков крови в сосудах называется тромбозом. Образовавшийся тромб под коленом препятствует правильному кровообращению, провоцирует болевые ощущения в голени и под коленным сочленением. Патологию часто путают с защемлением нервных окончаний на фоне остеохондроза. При отсутствии лечения тромб может оторваться и спровоцировать тромбоэмболию, ведущую к смерти, поэтому важно при наличии любых симптомов тромбоза без промедлений обращаться в больницу.
В чем причина?
Закупорка подколенной вены диагностируется редко. Обычно нарушение выявляют у людей, имеющих предрасположенность к нарушению свертываемости крови.
Выделяют ряд факторов, способных спровоцировать образование тромба под коленом:
- Оперативное вмешательство. Любая операция может стать причиной повышенной свертываемости крови, из-за чего образуются тромбы, в том числе и на ноге.
- Перелом. Сильное повреждение конечности требует применения гипсовой повязки и обездвижения. Это негативно сказывается на кровообращении, возникает застой, грозящий формированием тромбов.
- Варикоз. При отсутствии лечения осложняется тромбофлебитом. На фоне воспалительного процесса образуются кровяные сгустки.
- Онкология. Риск образования тромбов повышается при наличии раковых опухолей, особенно после операции.
- Постельный режим. Если человеку пришлось много времени провести в постели, нарушается кровообращение. Чаще эта причина выявляется у пожилых людей и лиц, страдающих гиподинамией из-за особенностей профессии.
- Лечение гормональными средствами. Продолжительный прием контрацептивов нарушает гормональный фон, что негативно сказывается на кровеносной системе.

- Сопутствующие болезни. Вероятность образования тромбоза возрастает у людей с васкулитом, ишемией и аутоиммунными заболеваниями.
- Нарушение целостности внутренней оболочки сосуда. Возникает на фоне травмы, инфекционного или токсического поражения.
Вернуться к оглавлению
Группа риска
Курильщики чаще других страдают от такой патологии.К развитию патологии в большей степени подвержены:
- курящие люди;
- женщины старше 40-ка лет;
- беременные;
- лица с избыточной массой тела.
Вернуться к оглавлению
Как выявить проблему: основные симптомы
Тромбоз подколенной вены часто протекает в скрытой форме. При отсутствии клинической картины подколенный тромб обнаруживается, только если вена полностью закупорена или кровяной сгусток оторвался. У всех нарушение проявляется по-разному. Симптомами нарушения являются:
- Болевые ощущения. Боль имеет распирающий характер, усиливаясь со временем так, что каждое движение сопровождается дискомфортом.

- Отеки. Возникают из-за того, что при нарушении кровотока плазма просачивается через стенки сосуда в мягкие ткани.
- Изменение локальной температуры. Кожный покров над коленом теплый, а под ним ― холодный. При масштабном изменении кровотока пораженная нога холоднее здоровой.
- Набухание подкожных вен. Из-за тромба в подколенной вене усиливает кровоток в других сосудах. На фоне повышенной нагрузки они набухают.
- Общее ухудшение состояния пациента. Встречается редко. У человека может повыситься температура, возникает головная боль. Он жалуется на слабость и упадок сил.
Вернуться к оглавлению
Диагностика
Чтобы выявить кровяной сгусток и оценить его свойства, нужной сделать УЗД проблемной области.Тромбоз подколенного сосуда может иметь проявления, схожие с болезнями суставов, что затрудняет диагностику. Точно выявить наличие кровяного сгустка без специального обследования нельзя.

Чтобы обнаружить наличие и особенности тромба, применяют следующие методы:
- Ультразвуковое дуплексное ангиосканирование. Это безопасный, неинвазивный способ обнаружения кровяных сгустков. Дает возможность установить размер тромба, его расположение и подвижность, выявить состояние сосудистых стенок.
- Ультразвуковая допплерография. Устанавливает проходимость поверхностной и глубокой вены, обнаруживает месторасположения кровяного сгустка.
Вернуться к оглавлению
Какое назначают лечение?
Медикаментозная терапия
На начальном этапе развития тромбоза с патологией борются посредством лекарственных препаратов. Пациенту назначают средства нескольких групп:
- Антикоагулянты. Разжижают кровь, что позволяет растворить сгустки. Предупреждают рецидив.
- НПВС. Применяются для устранения симптомов: болей, отека, воспаления.
- Венотоники. Восстанавливают состояние вен, нормализуют кровообращение в той области, где находится сгусток.

- Ангиопротекторы. Нормализуют обменные процессы и микроциркуляцию, снижают проницаемость сосудистых стенок.
- Тромболитики. Имеющиеся кровяные сгустки растворяются.
Вернуться к оглавлению
Необходимость хирургического вмешательства
Для устранения проблемы может быть проведена установка кава-фильтра.Операция проводится, если консервативные методы терапии не дают результатов. Основные методики оперативного лечения:
- Тромбэктомия. Малоинвазивный способ удаления кровяного сгустка через катетер, введенный в сосуд.
- Установка кава-фильтра. В русло вены устанавливается специальное устройство, не препятствующее кровотоку, но захватывающее тромбы. При сопутствующем применении тромболитиков патология быстро устраняется.
- Полное иссечение вены. В тяжелых случаях пациенту вырезают подколенный сосуд.
Вернуться к оглавлению
Другие методы терапии
На фоне применения лекарственных препаратов пациенту рекомендуется:
- ЛФК;
- использование компрессионных чулок;
- устранение лишнего веса;
- низкохолестериновая диета.

Вернуться к оглавлению
Какие могут быть последствия?
Самым страшным последствием патологии может быть смерть пациента.Образование тромба в любой части тела является опасной патологией. Тромбоз подколенного сосуда может спровоцировать такие последствия, как:
- нарушение кровоснабжения и функций ноги;
- образование трофической язвы;
- легочная тромбоэмболия;
- летальный исход.
Вернуться к оглавлению
Как избежать проблемы?
Многие факторы приводят к образованию тромба под коленом, поэтому целенаправленная профилактика затруднительна. Исключение составляет послеоперационный период. Чтобы избежать тромбоза, нужно избавиться от лишнего веса, отказаться от куреня и алкоголя, избегать травм, минимизировать потребление пищи богатой холестерином, больше двигаться.
Лечение тромбоза глубоких вен ниже колена
Общие сведения
Венозная тромбоэмболия (ВТЭ) — это состояние, при котором в вене образуется тромб, чаще всего в глубоких венах ног или таза. Это известно как тромбоз глубоких вен или ТГВ. Сгусток крови может сместиться и попасть в кровь, особенно в легочные артерии. Это известно как легочная эмболия или ТЭЛА. Термин ВТЭ включает как ТГВ, так и ТЭЛА.
Это известно как тромбоз глубоких вен или ТГВ. Сгусток крови может сместиться и попасть в кровь, особенно в легочные артерии. Это известно как легочная эмболия или ТЭЛА. Термин ВТЭ включает как ТГВ, так и ТЭЛА.
Дистальный ТГВ (также известный как изолированный дистальный ТГВ, ТГВ голени или ТГВ ниже колена) возникает при образовании тромба внутри вен ног (ниже колена). Прорастание тромба в проксимальные (выше колена) вены и миграция тромба в легкие (ЛЭ) являются наиболее частыми осложнениями. Наилучшее лечение дистального ТГВ четко не установлено. Дистальный ТГВ можно лечить антикоагулянтами (лекарствами, помогающими предотвратить образование тромбов), с дополнительным использованием компрессионных чулок или без них, или можно не назначать лекарства, и можно проводить повторные ультразвуковые исследования, чтобы увидеть, растут ли тромбы, что требует антикоагуляция. Основным побочным эффектом антикоагулянтов является повышенный риск кровотечения.
Характеристики исследований и основные результаты
Мы выявили восемь рандомизированных контролируемых испытаний (клинические исследования, в которых людей случайным образом распределяют в одну из двух или более групп лечения), в которых участвовало 1239 человек. В пяти из этих испытаний участников рандомизировали для приема антикоагулянтов на срок до трех месяцев по сравнению с отсутствием антикоагулянтов. В трех испытаниях сравнивали лечение антикоагулянтами в разные периоды времени.
В пяти из этих испытаний участников рандомизировали для приема антикоагулянтов на срок до трех месяцев по сравнению с отсутствием антикоагулянтов. В трех испытаниях сравнивали лечение антикоагулянтами в разные периоды времени.
Наш обзор показал, что у участников с дистальным ТГВ по сравнению с отсутствием антикоагулянтной терапии или плацебо (фиктивное лечение) антикоагулянтная терапия снижает риск рецидива ВТЭ. Аналогичные результаты были получены в отношении рецидива ТГВ, в то время как не было явного влияния на риск ТЭЛА. Это преимущество было замечено за счет увеличения клинически значимых незначительных кровотечений, но не больших кровотечений.
При прямом сравнении продолжительности лечения антикоагулянтная терапия в течение трех месяцев и более превосходила более короткий курс продолжительностью до шести недель, демонстрируя сниженный риск рецидива ВТЭ и ТГВ без четкой разницы в частоте больших кровотечений и клинически значимых не- большое кровотечение.
Надежность доказательств
Для сравнения антикоагулянтной терапии с отсутствием антикоагулянтной терапии или плацебо достоверность доказательств была высокой в отношении рецидива ВТЭ, ТГВ и клинически значимых небольших кровотечений и низкой в отношении ТЭЛА и массивного кровотечения. Для сравнения антикоагулянтной терапии в течение трех и более месяцев по сравнению с шестью неделями надежность доказательств была высокой в отношении рецидива ВТЭ и ТГВ; и низкий для ТЭЛА, большого кровотечения и клинически значимого небольшого кровотечения. Надежность доказательств была снижена из-за вариации (или неточности) результатов из-за небольшого количества событий.
Для сравнения антикоагулянтной терапии в течение трех и более месяцев по сравнению с шестью неделями надежность доказательств была высокой в отношении рецидива ВТЭ и ТГВ; и низкий для ТЭЛА, большого кровотечения и клинически значимого небольшого кровотечения. Надежность доказательств была снижена из-за вариации (или неточности) результатов из-за небольшого количества событий.
Заключение
В нашем обзоре была обнаружена польза для людей с дистальным ТГВ, получавших антикоагулянтную терапию, с небольшой или отсутствующей четкой разницей в больших кровотечениях, хотя наблюдалось увеличение клинически значимых малых кровотечений по сравнению с отсутствием лечения или плацебо. Небольшое количество участников этого метаанализа и убедительность доказательств указывают на то, что необходимы дополнительные исследования в отношении лечения дистального ТГВ. Необходимы рандомизированные контролируемые испытания, сравнивающие различные методы лечения и различные периоды лечения с плацебо или компрессионной терапией.
Выводы авторов:
В нашем обзоре была обнаружена польза для людей с дистальным ТГВ, получавших антикоагулянтную терапию с использованием АВК, с небольшими различиями или без различий в отношении больших кровотечений, хотя наблюдалось увеличение клинически значимых незначительных кровотечений по сравнению с отсутствием вмешательства или плацебо. Небольшое количество участников этого метаанализа и убедительность доказательств побуждают к проведению дополнительных исследований в отношении лечения дистального ТГВ. Необходимы РКИ, сравнивающие различные методы лечения и различные периоды лечения с плацебо или компрессионной терапией.
Читать аннотацию полностью…
История вопроса:
Лечение дистального (ниже колена) тромбоза глубоких вен (ТГВ) четко не установлено. Дистальный ТГВ можно лечить с помощью антикоагулянтов или контролировать с тщательным наблюдением для выявления прогрессирования в проксимальные вены (выше колена), что требует антикоагулянтной терапии. Сторонники этой стратегии мониторинга основывают свое решение об отказе от антикоагулянтной терапии на том факте, что прогрессирование заболевания встречается редко и большинство людей могут быть избавлены от потенциального кровотечения и других побочных эффектов антикоагулянтной терапии.
Сторонники этой стратегии мониторинга основывают свое решение об отказе от антикоагулянтной терапии на том факте, что прогрессирование заболевания встречается редко и большинство людей могут быть избавлены от потенциального кровотечения и других побочных эффектов антикоагулянтной терапии.
Цели:
Оценить влияние различных лечебных мероприятий на людей с дистальным (ниже колена) тромбозом глубоких вен (ТГВ).
Стратегия поиска:
Кокрановский специалист по сосудистой информации провел поиск в Кокрановском специализированном реестре сосудов, базах данных CENTRAL, MEDLINE, Embase и CINAHL, а также в Международной платформе реестра клинических испытаний Всемирной организации здравоохранения и регистрах исследований ClinicalTrials.gov до 12 февраля 2019 г. Мы также провели поиск проверка рекомендаций для выявления дополнительных исследований.
Критерии отбора:
Рандомизированные контролируемые испытания (РКИ) лечения дистального ТГВ.
Сбор и анализ данных:
Два автора обзора независимо друг от друга выбрали испытания и извлекли данные. Мы решали разногласия путем обсуждения. Основными исходами, представляющими интерес, были рецидив венозной тромбоэмболии (ВТЭ), ТГВ и массивное кровотечение, период наблюдения варьировался от трех месяцев до двух лет. Мы провели метаанализ модели с фиксированным эффектом с отношением рисков (RR) и 95% доверительные интервалы (ДИ). Мы оценили достоверность доказательств с помощью GRADE.
Мы решали разногласия путем обсуждения. Основными исходами, представляющими интерес, были рецидив венозной тромбоэмболии (ВТЭ), ТГВ и массивное кровотечение, период наблюдения варьировался от трех месяцев до двух лет. Мы провели метаанализ модели с фиксированным эффектом с отношением рисков (RR) и 95% доверительные интервалы (ДИ). Мы оценили достоверность доказательств с помощью GRADE.
Основные результаты:
Мы выявили восемь РКИ с участием 1239 участников. В пяти испытаниях участников рандомизировали для приема антикоагулянтов на срок до трех месяцев по сравнению с отсутствием антикоагулянтов. В трех испытаниях сравнивали лечение антикоагулянтами в разные периоды времени.
Антикоагулянт по сравнению с отсутствием вмешательства или плацебо при лечении дистального ТГВ
Антикоагулянтная терапия антагонистом витамина К (АВК) снижала риск рецидива ВТЭ во время наблюдения по сравнению с участниками, не получавшими антикоагулянты (ОР 0,34, 95% ДИ от 0,15 до 0,77; 5 исследований, 496 участников; I 2 = 3%; доказательства высокой достоверности) и снижал риск рецидива ТГВ (ОР 0,25, 95% ДИ от 0,10 до 0,67; 5 исследований, 496 участников; I 2 = 0%; доказательства высокой достоверности). Не было явного влияния на риск легочной эмболии (ТЭЛА) (ОР 0,81, 95% ДИ от 0,18 до 3,59; 4 исследования, 480 участников; I 2 = 0%; доказательства низкой определенности). Различий в частоте массивных кровотечений при применении антикоагулянтов по сравнению с плацебо практически не было (ОР 0,76, 95% ДИ от 0,13 до 4,62; 4 исследования, 480 участников; I 2 = 26%; доказательства низкой определенности). В группе, получавшей антикоагулянты, наблюдалось увеличение клинически значимых незначительных кровотечений (ОР 3,34, 95% ДИ от 1,07 до 10,46; 2 исследования, 322 участника; I 2 = 0%; доказательства высокой достоверности). В группе антикоагулянтов зарегистрирован один летальный исход, не связанный с ТЭЛА или массивным кровотечением.
Не было явного влияния на риск легочной эмболии (ТЭЛА) (ОР 0,81, 95% ДИ от 0,18 до 3,59; 4 исследования, 480 участников; I 2 = 0%; доказательства низкой определенности). Различий в частоте массивных кровотечений при применении антикоагулянтов по сравнению с плацебо практически не было (ОР 0,76, 95% ДИ от 0,13 до 4,62; 4 исследования, 480 участников; I 2 = 26%; доказательства низкой определенности). В группе, получавшей антикоагулянты, наблюдалось увеличение клинически значимых незначительных кровотечений (ОР 3,34, 95% ДИ от 1,07 до 10,46; 2 исследования, 322 участника; I 2 = 0%; доказательства высокой достоверности). В группе антикоагулянтов зарегистрирован один летальный исход, не связанный с ТЭЛА или массивным кровотечением.
Антикоагулянтная терапия в течение трех и более месяцев по сравнению с антикоагулянтной терапией в течение шести недель при лечении дистального ТГВ
В трех РКИ с участием 736 участников сравнивали три или более месяцев антикоагулянтной терапии с шестинедельной антикоагулянтной терапией.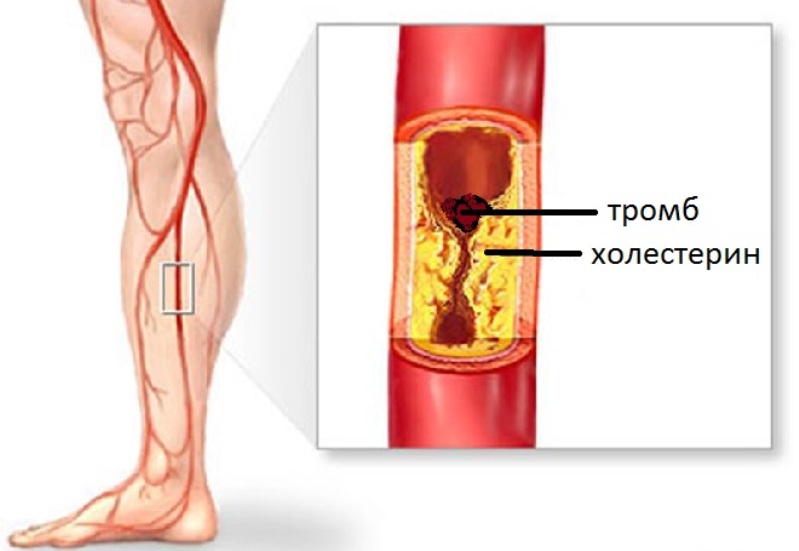 Антикоагулянтная терапия АВК в течение трех месяцев и более снижала частоту рецидивов ВТЭ до 5,8% по сравнению с 13,9% у участников, получавших лечение в течение шести недель (ОР 0,42, 95% ДИ от 0,26 до 0,68; 3 исследования, 736 участников; I 2 = 50%; доказательства высокой достоверности). Риск рецидива ТГВ также был снижен (ОР 0,32, 95% ДИ от 0,16 до 0,64; 2 исследования, 389 участников; I 2 = 48%; доказательства с высоким уровнем достоверности), но, вероятно, разница в ТЭЛА была незначительной или отсутствовала (ОР 1,05, 95% ДИ от 0,19 до 5,88; 2 исследования, 389 участников; I 2 = 0%; доказательства с низким уровнем достоверности). Не было четкой разницы в частоте больших кровотечений (ОР 3,42, 95% ДИ от 0,36 до 32,35; 2 исследования, 389 участников; I 2 = 0%; доказательства с низким уровнем достоверности) или клинически значимых небольших кровотечениях (ОР 1,76). , 95% ДИ от 0,90 до 3,42; 2 исследования, 389 участников; I 2 = 1%; доказательства с низким уровнем достоверности) между тремя и более месяцами лечения и шестью неделями лечения.
Антикоагулянтная терапия АВК в течение трех месяцев и более снижала частоту рецидивов ВТЭ до 5,8% по сравнению с 13,9% у участников, получавших лечение в течение шести недель (ОР 0,42, 95% ДИ от 0,26 до 0,68; 3 исследования, 736 участников; I 2 = 50%; доказательства высокой достоверности). Риск рецидива ТГВ также был снижен (ОР 0,32, 95% ДИ от 0,16 до 0,64; 2 исследования, 389 участников; I 2 = 48%; доказательства с высоким уровнем достоверности), но, вероятно, разница в ТЭЛА была незначительной или отсутствовала (ОР 1,05, 95% ДИ от 0,19 до 5,88; 2 исследования, 389 участников; I 2 = 0%; доказательства с низким уровнем достоверности). Не было четкой разницы в частоте больших кровотечений (ОР 3,42, 95% ДИ от 0,36 до 32,35; 2 исследования, 389 участников; I 2 = 0%; доказательства с низким уровнем достоверности) или клинически значимых небольших кровотечениях (ОР 1,76). , 95% ДИ от 0,90 до 3,42; 2 исследования, 389 участников; I 2 = 1%; доказательства с низким уровнем достоверности) между тремя и более месяцами лечения и шестью неделями лечения. Сообщений об общей смертности или ТЭЛА и тяжелых случаях смерти, связанных с кровотечением, не поступало.
Сообщений об общей смертности или ТЭЛА и тяжелых случаях смерти, связанных с кровотечением, не поступало.
Тромбоз глубоких вен — OrthoInfo
Тромбоз глубоких вен, или ТГВ, возникает, когда в одной из глубоких вен тела образуется тромб. Это может произойти, если вена повреждается или кровоток в вене замедляется или прекращается. Хотя существует ряд факторов риска развития ТГВ, два из наиболее распространенных — это травма нижней части тела и хирургическое вмешательство на бедрах или ногах.
ТГВ может иметь серьезные последствия. Если тромб отрывается, он может пройти через кровоток и заблокировать приток крови к легким. Хотя это осложнение встречается редко, оно называется тромбоэмболия легочной артерии — может привести к летальному исходу. Даже если тромб не отрывается, он может привести к необратимому повреждению клапанов вены. Это повреждение может привести к долгосрочным проблемам в ногах, таким как боль, отек и язвы на ногах.
Во многих случаях ТГВ протекает бессимптомно и его очень трудно обнаружить. По этой причине врачи сосредотачиваются на предотвращении развития ТГВ, используя различные виды терапии, в зависимости от потребностей пациента. Ваш врач предпримет шаги для предотвращения ТГВ, если у вас большой перелом или вам предстоит операция на нижних конечностях, включая полную замену тазобедренного или коленного сустава.
По этой причине врачи сосредотачиваются на предотвращении развития ТГВ, используя различные виды терапии, в зависимости от потребностей пациента. Ваш врач предпримет шаги для предотвращения ТГВ, если у вас большой перелом или вам предстоит операция на нижних конечностях, включая полную замену тазобедренного или коленного сустава.
Сгустки крови могут образоваться в одной из глубоких вен тела. Хотя ТГВ может возникнуть в любой глубокой вене, чаще всего это происходит в венах таза, голени или бедра.
Артерии — это кровеносные сосуды, которые несут богатую кислородом кровь от сердца ко всем другим частям тела. Вены возвращают обедненную кислородом кровь обратно к сердцу. В организме есть два типа вен:
- Поверхностные вены лежат непосредственно под поверхностью кожи
- Глубокие вены расположены глубоко в мышцах
Тромбоз глубоких вен (ТГВ) возникает, когда в одной из глубоких вен образуется сгусток крови (тромб). Хотя ТГВ может возникнуть в любой глубокой вене, чаще всего это происходит в венах таза, голени или бедра.
Несколько факторов могут повлиять на кровоток в глубоких венах и увеличить риск образования тромбов. К ним относятся:
- Пожилой возраст
- ТГВ или легочная эмболия в личном или семейном анамнезе
- Рак
- Наличие заболевания вен, например варикозного расширения вен
- Курение
- Использование противозачаточных таблеток или гормональной терапии
- Беременность
- Избыточный вес или ожирение
- Наследование нарушения свертываемости крови
Перелом бедра или ноги, а также серьезная операция на бедре, колене или голени могут повлиять на нормальный кровоток и свертываемость крови. В этих ортопедических ситуациях образованию тромбов в венах способствуют три основных фактора: замедление кровотока, гиперкоагуляция и повреждение вен.
Кровь, которая медленно течет по венам (стазис) Стенки вен гладкие. Это помогает крови течь свободно и смешиваться с естественными агентами (антикоагулянтами) в крови, которые препятствуют свертыванию клеток крови. Кровь, которая не течет свободно и не смешивается с антикоагулянтами, может с большей вероятностью сворачиваться. Вот почему важно следить за признаками ТГВ у людей, которые находятся на постельном режиме, иммобилизованы в шине или гипсовой повязке или не могут двигаться в течение длительного периода времени.
Это помогает крови течь свободно и смешиваться с естественными агентами (антикоагулянтами) в крови, которые препятствуют свертыванию клеток крови. Кровь, которая не течет свободно и не смешивается с антикоагулянтами, может с большей вероятностью сворачиваться. Вот почему важно следить за признаками ТГВ у людей, которые находятся на постельном режиме, иммобилизованы в шине или гипсовой повязке или не могут двигаться в течение длительного периода времени.
Кровь сгущается или сгущается вокруг вещества, которому не место в венах. Во время операции такие вещества, как тканевые остатки, коллаген или жир, могут попасть в систему крови и вызвать коагуляцию крови. Кроме того, во время тотального эндопротезирования тазобедренного сустава подготовка кости к установке протеза может привести к выделению организмом химических веществ, называемых антигенами , в систему крови. Эти антигены также могут стимулировать образование тромбов.
Повреждение стенок вен Во время операции врач должен перемещать или втягивать мягкие ткани, такие как связки, мышцы и сухожилия, чтобы добраться до оперируемой области. В некоторых случаях это может привести к высвобождению встречающихся в природе веществ, способствующих свертыванию крови.
В некоторых случаях это может привести к высвобождению встречающихся в природе веществ, способствующих свертыванию крови.
Легочная эмболия — это тромб, который отрывается и перемещается по венам. Это может произойти сразу после образования тромба или через несколько дней. Если тромб достигает легких, он может блокировать приток крови к легким и сердцу.
Легочная эмболия требует неотложной медицинской помощи и может привести к смерти.
Посттромботический синдром У некоторых людей с ТГВ развиваются долговременные симптомы в икрах, состояние, называемое посттромботическим синдромом. Посттромботический синдром возникает, когда повреждение вен приводит к венозной гипертензии или повышению артериального давления в венах выше нормы. Это повышенное давление может повредить клапаны, которые контролируют кровоток по венам. Это позволяет крови скапливаться в этом месте, что иногда вызывает стойкое ухудшение состояния.
Это позволяет крови скапливаться в этом месте, что иногда вызывает стойкое ухудшение состояния.
Пациенты с посттромботическим синдромом могут испытывать симптомы, которые могут повлиять на качество их жизни, включая боль, отек, изменения кожи и язвы на ногах.
Симптомы ТГВ проявляются в пораженной тромбом ноге и включают:
- Отек
- Боль или нежность
- Расширенные вены
- Красная или обесцвеченная кожа
- Уплотнение или утолщение вены, называемое «пуповиной»
Однако многие пациенты вообще не испытывают никаких симптомов.
В некоторых случаях легочная эмболия может быть первым признаком ТГВ. Симптомы легочной эмболии включают:
- Одышку
- Внезапное появление боли в груди
- Кашель
- Срыгивание или рвота кровью
Если ваш врач подозревает ТГВ, он или она назначит диагностические тесты.
Испытания Дуплексное УЗИ. Это наиболее распространенный тест на ТГВ. Ультразвук использует высокочастотные звуковые волны, которые отражаются от тела, подобно технологии, используемой для проверки состояния плода. Это создает картину кровеносных сосудов. Дуплексное ультразвуковое исследование сочетает в себе традиционную ультразвуковую технологию с доплеровской технологией, которая создает цветное изображение, показывающее, как кровь течет по телу.
Это наиболее распространенный тест на ТГВ. Ультразвук использует высокочастотные звуковые волны, которые отражаются от тела, подобно технологии, используемой для проверки состояния плода. Это создает картину кровеносных сосудов. Дуплексное ультразвуковое исследование сочетает в себе традиционную ультразвуковую технологию с доплеровской технологией, которая создает цветное изображение, показывающее, как кровь течет по телу.
УЗИ неинвазивно и безболезненно. Его можно повторять регулярно, потому что он не требует облучения. Если у вас нет кровяного сгустка, дуплексное УЗИ может помочь выявить другие причины ваших симптомов.
(слева) При УЗИ лаборант помещает неинвазивный датчик, называемый «преобразователем», на ногу пациента. (справа) Датчик отправляет изображения на ультразвуковой аппарат и экран.
Магнитно-резонансная томография (МРТ). МРТ дает подробные изображения поперечных сечений структур внутри тела, включая кровеносные сосуды и вены. Тест безболезненный и неинвазивный. Хотя МРТ используется нечасто, некоторые врачи могут использовать его для обнаружения сгустков крови в области таза и бедра.
Тест безболезненный и неинвазивный. Хотя МРТ используется нечасто, некоторые врачи могут использовать его для обнаружения сгустков крови в области таза и бедра.
позволяет просматривать обе ноги одновременно. Однако его нельзя использовать для пациентов с некоторыми имплантированными устройствами, такими как кардиостимуляторы.
Венография. При венографии врач вводит контрастный раствор (или краситель) в вену. Раствор смешивается с кровью и течет по венам. Затем рентген пораженной ноги покажет, есть ли какие-либо закупорки вен голени и бедра.
Венография используется редко, поскольку она инвазивна и требует облучения.
К началу
Поскольку ТГВ может возникнуть после обширного перелома или хирургического вмешательства, многие пациенты уже госпитализированы в момент постановки диагноза. Целями лечения ТГВ являются:
- Остановить рост тромба
- Предотвращение отрыва тромба и его перемещения в легкие, где это может привести к легочной эмболии
- Уменьшить вероятность образования еще одного тромба
- Свести к минимуму риск развития других осложнений
Чаще всего лечение ТГВ нехирургическое.
Антикоагулянты. Нехирургическое лечение обычно заключается в приеме антикоагулянтов — препаратов, разжижающих кровь, которые предотвращают дальнейшее образование тромбов и помогают растворять существующие тромбы. Прием антикоагулянтов начинают сразу после выявления тромба.
Антикоагулянты могут вызвать проблемы с кровотечением, если доза слишком высока, поэтому их использование необходимо тщательно контролировать, находитесь ли вы в больнице или дома. В зависимости от лекарства, которое вы принимаете, ваш врач может назначить частые анализы крови, чтобы проверить, сколько времени требуется для свертывания крови. Важно убедиться, что уровень лекарства в крови достаточно высок, чтобы предотвратить образование тромбов, но не слишком высок, чтобы вызвать чрезмерное кровотечение.
Наиболее распространенными антикоагулянтами, используемыми для лечения ТГВ, являются ингибиторы Ха, гепарин, низкомолекулярный гепарин (НМГ) и варфарин (кумадин).
- Ингибиторы Ха. Эти новые антикоагулянты назначаются перорально. Они просты в применении, не требуют контроля анализа крови и корректировки доз. Из-за этого их широко назначают.
- Варфарин. После терапии гепарином или НМГ обычно следует прием варфарина в течение 3–6 месяцев перорально. Варфарину требуется не менее 36 часов, чтобы начать действовать, и от 4 до 5 дней, чтобы достичь максимальной эффективности. По этой причине в начале лечения назначают и гепарин, и варфарин; гепарин защищает пациента, сохраняя его или ее кровь антикоагулянтной до тех пор, пока не «подействует» варфарин. Варфарин реже используется с момента появления ингибиторов Ха, поскольку он требует частого контроля крови, в то время как ингибиторы Ха не требуют.
Существуют преимущества и риски для всех типов антикоагулянтов. Ваш врач обсудит с вами, какое лекарство подойдет вам лучше всего.
Обследование и серийное УЗИ. В зависимости от ваших индивидуальных факторов риска ваш врач может лечить изолированный ТГВ ниже колена или голени с наблюдением и мониторингом с помощью серийных дуплексных ультразвуковых сканирований, а не антикоагулянтной терапией. Ваш врач обсудит, какой тип лечения подходит именно вам.
В зависимости от ваших индивидуальных факторов риска ваш врач может лечить изолированный ТГВ ниже колена или голени с наблюдением и мониторингом с помощью серийных дуплексных ультразвуковых сканирований, а не антикоагулянтной терапией. Ваш врач обсудит, какой тип лечения подходит именно вам.
Тромболитики. В некоторых случаях врач может порекомендовать использование тромболитиков. Эти растворяющие тромб препараты вводятся через катетер непосредственно в тромб и используются только при чрезвычайно высоком риске тромбоэмболии легочной артерии.
Хирургическое лечение Если антикоагулянты не останавливают увеличение размера тромба или если у вас есть заболевание, не позволяющее принимать антикоагулянты, врач может порекомендовать операцию по установке небольшого устройства, называемого 9.0099 кава-фильтр в главную вену, ведущую к сердцу. Этот фильтр предназначен для улавливания большинства сгустков крови, проходящих через кровоток, до того, как они достигнут легких и вызовут легочную эмболию. В редких случаях может быть рекомендована операция по удалению тромба из вен или легких.
В редких случаях может быть рекомендована операция по удалению тромба из вен или легких.
Если вам предстоит ортопедическая операция, риск развития ТГВ наиболее высок в период от 2 до 10 дней после операции и включает время после выписки из больницы. Вы остаетесь в опасности в течение примерно 3 месяцев.
Меры, которые ваш врач использует для предотвращения ТГВ, называются профилактикой. Он или она будет использовать несколько превентивных мер в комбинации. Например, если у вас полная замена коленного или тазобедренного сустава, врач может назначить раннее движение и физические упражнения, компрессионные чулки и лекарства, которые разжижают кровь и снижают способность организма образовывать тромбы.
Раннее движение и физиотерапия Большинство пациентов начинают ходить или выполнять другие упражнения для ног как можно скорее после операции. Выполнение простых подъемов ног, лежа в постели, поможет увеличить кровоток по венам. Кроме того, физиотерапевт научит вас специальным упражнениям, чтобы восстановить подвижность суставов, укрепить нижнюю часть тела и улучшить кровообращение в глубоких венах.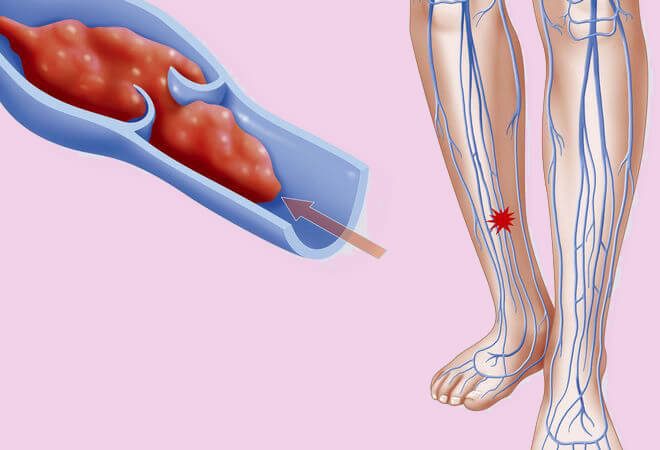 Если боль после операции мешает вам двигаться, вам могут дать обезболивающее, чтобы вы могли двигаться более комфортно.
Если боль после операции мешает вам двигаться, вам могут дать обезболивающее, чтобы вы могли двигаться более комфортно.
Эластичные компрессионные чулки градуированной формы плотно облегают лодыжку и становятся свободнее по мере подъема вверх по ноге. Компрессия, которую они обеспечивают, может помочь кровообращению, предотвращая скопление крови в венах.
Кроме того, ваш врач может порекомендовать вам использовать внешнее пневматическое компрессионное устройство после операции. Это устройство, которое носят как ботинок, оказывает пульсирующее давление на икру. Это давление похоже на то, которое вы испытываете во время ходьбы. Компрессионные устройства не только улучшают венозный кровоток, но и стимулируют собственную способность организма предотвращать образование тромбов.
Пневматическое компрессионное устройство.
Антикоагулянты Антикоагулянты или препараты для разжижения крови используются для предотвращения роста тромбов и образования новых тромбов. Если вам предстоит операция по замене сустава, вы начнете принимать антикоагулянты на следующий день после операции и продолжите лечение в больнице и дома. Продолжительность приема лекарства будет варьироваться в зависимости от типа перенесенной операции, а также других факторов риска.
Если вам предстоит операция по замене сустава, вы начнете принимать антикоагулянты на следующий день после операции и продолжите лечение в больнице и дома. Продолжительность приема лекарства будет варьироваться в зависимости от типа перенесенной операции, а также других факторов риска.
Если вы перенесли травму нижней части тела, вам могут быть назначены дополнительные профилактические меры. В редких случаях, если вы не можете принимать антикоагулянты, врач может порекомендовать установить кава-фильтр в основную вену, ведущую к сердцу. Это делается для того, чтобы предотвратить попадание потенциального ТГВ в сердце и легкие и вызвать легочную эмболию.
Узнайте больше: Предотвращение образования тромбов после ортопедических операций (видео)
К началу
Тромбоз глубоких вен у беременных
Тромбоз глубоких вен (ТГВ) — это серьезное заболевание, при котором в глубокой вене тела, обычно в ноге, образуется тромб.
Срочный совет: Немедленно позвоните своему врачу общей практики, акушерке или 111, если у вас:
- боль, отек и болезненность в 1 ноге, обычно в задней части голени (голени) – боль может усиливаться при ходьбе
- сильная боль или повышение температуры кожи в пораженной области
- покраснение кожи, особенно на задней части ноги ниже колена
Это может быть признаком тромбоза глубоких вен. Обычно это происходит только в 1 ноге, но не всегда.
Если тромб оторвется в кровоток, он может закупорить 1 кровеносный сосуд в легких. Это называется легочной эмболией (ТЭЛА) и требует неотложного лечения.
Требуются немедленные действия: Немедленно позвоните по номеру 999, если вы:
- внезапное затруднение дыхания
- боль или скованность в груди или верхней части спины
- кашель с кровью
Это может быть признаком тромба в легких (тромбоэмболия легочной артерии).
ТЭЛА может быть фатальной, но риск развития ТЭЛА очень мал, если ТГВ диагностирован и лечится.
Подробнее о ТГВ
ТГВ не характерен для беременных. Но у вас больше шансов развить ТГВ на любой стадии беременности и в течение 6 недель после родов, чем у небеременных людей того же возраста.
ТГВ не всегда имеет симптомы.
Во время беременности часто возникают отеки или дискомфорт в ногах, так что это само по себе не всегда означает наличие серьезной проблемы.
Вы в опасности?
Ваш риск развития ТГВ во время беременности еще выше, если у вас:
- или у близкого члена семьи был тромб до
- вам больше 35 лет
- вы страдаете ожирением (имеете индекс массы тела 30 или более)
- перенесли тяжелую инфекцию или недавнюю серьезную травму, например, перелом ноги
- имеют состояние, при котором повышается вероятность образования тромбов (тромбофилия)
- вынашивают близнецов или многоплодных детей
- прошли курс лечения от бесплодия
- делают кесарево сечение
- курят – получают поддержку, чтобы бросить курить
- имеют тяжелое варикозное расширение вен (болезненные или выше колена с покраснением или отеком)
- обезвоженные
Лечение ТГВ во время беременности
Если у вас развился ТГВ во время беременности, вам, вероятно, потребуются инъекции лекарства, чтобы остановить рост тромба, чтобы ваше тело могло его растворить.
Лекарство под названием гепарин не влияет на вашего развивающегося ребенка.
Подробнее о лечении ТГВ
Инъекции также снижают риск возникновения ТЭЛА и образования нового тромба.
Инъекции обычно необходимы до конца беременности и по крайней мере до 6 недель после рождения ребенка.
Хотя лечение ТГВ необходимо, есть вещи, которые вы можете сделать, чтобы помочь себе.
К ним относятся:
- как можно больше вести активный образ жизни – об этом вам может посоветовать акушерка или врач
- ношение предписанных компрессионных чулок для улучшения кровообращения в ногах
Путешествия и ТГВ
Путешествие продолжительностью более 4 часов (дальние поездки) увеличивает риск развития ТГВ.
Неизвестно, повышается ли этот риск во время беременности, но для снижения риска ТГВ во время путешествия:
- пейте много воды
- избегайте употребления алкоголя во время беременности
- выполняйте простые упражнения для ног, например, регулярно сгибайте лодыжки — если вы находитесь в самолете, большинство авиакомпаний предоставляют информацию об упражнениях, которые вы можете выполнять во время полета
- , если это возможно, ходите во время дозаправочных остановок или ходите вверх и вниз по автобусу , поездом или самолетом (когда это безопасно)
На сайте healthtalk.org есть видео и письменные интервью с людьми, рассказывающими о своем опыте образования тромбов во время беременности
Последняя проверка страницы: 23 апреля 2021 г.
Срок следующего рассмотрения: 23 апреля 2024 г.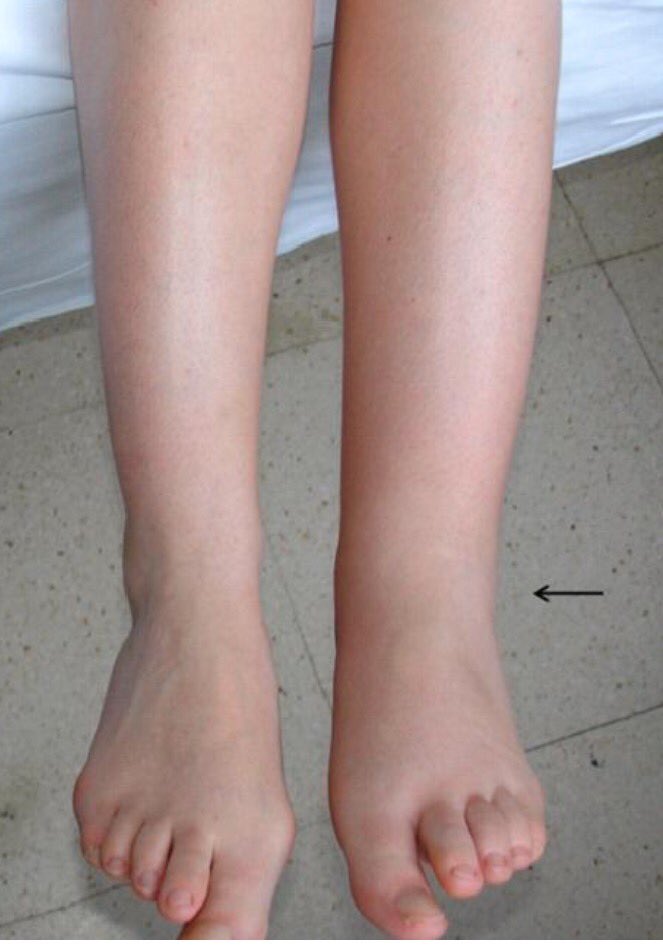
Тромбоз глубоких вен
Тромбоз глубоких вен просмотр
все
клиник
Тромбоз глубоких вен
Stephen F. Quinn, M.D. . Каковы выводы? Какой у вас диагноз?
1a
1b
1c
Рисунок 1:Два аксиальных изображения, взвешенных по протонной плотности, с подавлением жира, одно чуть выше уровня бугристости большеберцовой кости (1a), а другое более каудальное изображение на уровне бугристости большеберцовой кости (1b), и взвешенное по протонной плотности изображение с подавлением жира дано сагиттальное изображение (1c) проксимального отдела нижней конечности.
Результаты
2a
2b
2c
(звездочки), а также изменения сигнала в области другой икроножной вены более кзади и латеральнее (стрелка). На (2b) более каудальном аксиальном изображении, взвешенном по протонной плотности, с подавленным жиром, видна центральная область пониженного сигнала и периферического повышенного сигнала, включающая более заднюю и латеральную икроножную вену (незаштрихованная стрелка). На (2c) сагиттальном изображении, взвешенном по плотности протонов, видно растяжение и повышенный сигнал в более передней икроножной вене (стрелка) и сниженный центральный сигнал, периферический повышенный сигнал и растяжение более задней икроножной вены (открытые стрелки).
На (2b) более каудальном аксиальном изображении, взвешенном по протонной плотности, с подавленным жиром, видна центральная область пониженного сигнала и периферического повышенного сигнала, включающая более заднюю и латеральную икроножную вену (незаштрихованная стрелка). На (2c) сагиттальном изображении, взвешенном по плотности протонов, видно растяжение и повышенный сигнал в более передней икроножной вене (стрелка) и сниженный центральный сигнал, периферический повышенный сигнал и растяжение более задней икроножной вены (открытые стрелки).Диагностика
Острый тромбоз (тромбофлебит) икроножных вен.
Введение Тромбоз глубоких вен (ТГВ) мышечных венозных ветвей икроножной и камбаловидной мышц является важной находкой, которую иногда впервые обнаруживают при МРТ. 1 ТГВ этих мышечных вен может быть связан с незначительной травмой нижней конечности и часто клинически не подозревается. 2 Несмотря на то, что истинная частота и оптимальное лечение ТГВ икроножной и камбаловидной вен не установлены, диагностика важна из-за возможности проксимальной миграции тромбоза и возникающей в результате легочной эмболии, а также поздних осложнений венозной недостаточности.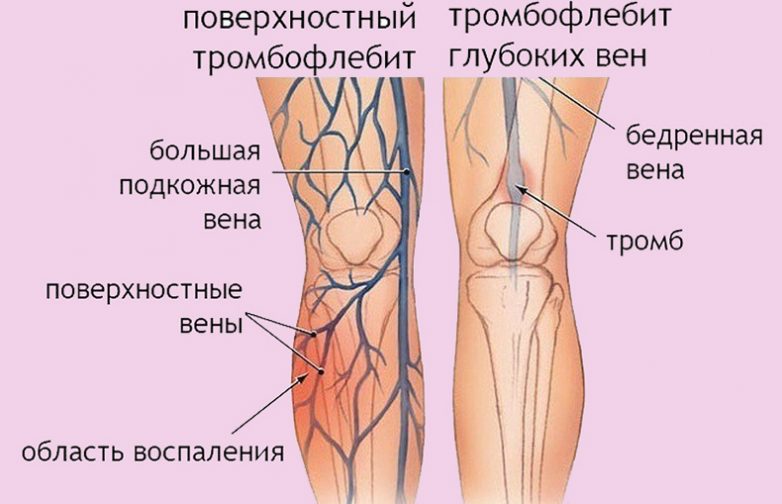 3 , 4 , 5 , 6 , , 7 . МРТ вен голени вариабельна и затрудняет диагностику ТГВ. Анатомические нюансы икроножных и камбаловидных вен обычно игнорируются, за исключением врачей, занимающихся флебологией. Parellada и другие описали диагностические признаки ТГВ икроножных и камбаловидных вен как выраженный реактивный отек в окружающих мягких тканях и мышцах, разветвление усиливающих ободок структур внутримышечных сплетений и расширение сосудов. 1
3 , 4 , 5 , 6 , , 7 . МРТ вен голени вариабельна и затрудняет диагностику ТГВ. Анатомические нюансы икроножных и камбаловидных вен обычно игнорируются, за исключением врачей, занимающихся флебологией. Parellada и другие описали диагностические признаки ТГВ икроножных и камбаловидных вен как выраженный реактивный отек в окружающих мягких тканях и мышцах, разветвление усиливающих ободок структур внутримышечных сплетений и расширение сосудов. 1
Для икроножных и камбаловидных вен используются различные термины, включая икроножные вены, мышечные вены, подошвенные вены, синусоидные вены и мешотчатые вены. 8 В этом обсуждении будут использоваться термины икроножная и камбаловидная вены.
Анатомия икроножной и камбаловидной вен вариабельна. В одной серии исследований на трупах количество икроножных вен варьировало от 2 до 12 на головку каждой мышцы. 9 (рис. 3а) Большая часть икроножных вен впадает в подколенную вену (рис. 4а, 5а). Возможность визуализации икроножных вен с помощью МРТ варьируется отчасти из-за сжимаемости вен. С прокладочными и поверхностными катушками вены могут быть сжаты и не видны. У других пациентов с венозной недостаточностью или мышечным развитием икроножных мышц вены могут быть заметными по размеру.
9 (рис. 3а) Большая часть икроножных вен впадает в подколенную вену (рис. 4а, 5а). Возможность визуализации икроножных вен с помощью МРТ варьируется отчасти из-за сжимаемости вен. С прокладочными и поверхностными катушками вены могут быть сжаты и не видны. У других пациентов с венозной недостаточностью или мышечным развитием икроножных мышц вены могут быть заметными по размеру.
3
Рисунок 3:На (3a) аксиальном взвешенном по протонной плотности изображении 45-летнего мужчины видны нормальные икроножные вены, которые более многочисленны и крупнее в медиальной части головы, что является обычным признаком (стрелки). . Присутствуют дублированные подколенные вены, а более крупная и более медиальная вена имеет нормальные изменения внутрипросветного сигнала, что является еще одним частым признаком, связанным с сосудистым кровотоком (стрелка).
4
Рис. 4: На (4a) аксиальном протонно-взвешенном изображении с подавлением жира 26-летнего мужчины видна нормальная икроножная вена (острие стрелки), впадающая в подколенную вену (стрелка). Между медиальной и латеральной головками икроножной мышцы проходит малая подкожная вена (изогнутая стрелка).
Между медиальной и латеральной головками икроножной мышцы проходит малая подкожная вена (изогнутая стрелка).
5
Рис. 5:На сагиттальном изображении, взвешенном по плотности протонов, с подавлением жира показаны множественные икроножные вены (стрелки), впадающие в подколенную венозную систему.
Камбаловидные вены еще более разнообразны и многочисленны, чем икроножные вены, и в одном исследовании на трупах количество вен варьировалось от 7 до 38, а длина вен варьировалась от 0,9 до 2,8 см. 10 Камбаловидные вены впадают в заднюю большеберцовую, малоберцовую и коммуникантную вены. 11
6
Рисунок 6: На (6a) аксиальном взвешенном по плотности протонном изображении с подавлением жира 34-летнего мужчины демонстрируется короткая тромбированная камбаловидная вена (изогнутая стрелка), соединенная с тромбированной задней большеберцовой веной. сложный (стрелка). Этот пример был использован потому, что нормальные вены камбаловидной мышцы плохо видны при обычной МРТ. Отек мягких тканей вокруг тромбированных сосудов. Малоберцовые вены также тромбированы (стрелка).
сложный (стрелка). Этот пример был использован потому, что нормальные вены камбаловидной мышцы плохо видны при обычной МРТ. Отек мягких тканей вокруг тромбированных сосудов. Малоберцовые вены также тромбированы (стрелка).
7
Рисунок 7:На сагиттальном изображении, взвешенном по протонной плотности, с подавлением жира, видна горизонтально ориентированная тромбированная камбаловидная вена (изогнутая стрелка), соединенная с тромбированной задней большеберцовой веной (стрелки).
Клинические проявления Тромбоз глубоких вен нижних конечностей поражает 1-2% населения с годовой заболеваемостью 0,5-1 на 1000 населения. 12 Факторы риска ТГВ вен голени, включая икроножную и камбаловидной мышцы, включают злокачественное новообразование, неподвижность, предшествующий ТГВ, травму и послеоперационный статус. 13 Van Stralen и другие сообщили, что ТГВ вен голени тесно связан с небольшими травмами, локализованными в ноге, тогда как в других анатомических областях эта ассоциация не наблюдалась. У носителей фактора V Лейден с травмой ноги было обнаружено 50-кратное увеличение риска по сравнению с неносителями без травмы. 2
У носителей фактора V Лейден с травмой ноги было обнаружено 50-кратное увеличение риска по сравнению с неносителями без травмы. 2
Было показано, что икроножная и камбаловидная вены являются частым источником легочной эмболии. 3, 14 Большинство сосудистых лабораторий исследуют только переднюю большеберцовую, заднюю большеберцовую и малоберцовую вены, и только меньшинство лабораторий исследует камбаловидную и икроножную вены. Сорок процентов пациентов с острым изолированным ТГВ голени будут иметь нормальные дуплексные сонограммы, если не опрашиваются мышечные вены голени. 15
Дифференциальный диагноз Боль в икроножных мышцах является распространенной клинической проблемой, а физикальное обследование, как известно, неспецифично, включая часто оклеветанный симптом Хоманса. Длинный список причин может вызвать боль в голени, включая тромбофлебит, разрыв/расслоение подколенной кисты, миозит, воспалительную псевдоопухоль, разрыв аневризмы подколенной артерии, травмы мышц и внутренние нарушения коленного сустава. 16 У некоторых пациентов может сосуществовать более одного из этих состояний. 17
16 У некоторых пациентов может сосуществовать более одного из этих состояний. 17
Дуплексная сонография является основой визуализации при ТГВ нижних конечностей, включая икроножные и камбаловидные вены. Дуплексная сонография легкодоступна в большинстве областей, относительно недорога, безопасна и быстра и может быть выполнена даже у нестабильных пациентов. Хотя дуплексная сонография является методом выбора для оценки ТГВ голени, она также является надежным методом оценки повреждений мягких тканей голени. 18 Как обсуждалось ранее, при подозрении на тромбоз икроножной и камбаловидной вен необходимо уведомить сосудистую лабораторию, проводящую дуплексное исследование, о необходимости опроса этих сосудистых сегментов.
МР-признаки ТГВ икроножной и камбаловидной мышц включают тубулярную ветвящуюся структуру с переменным внутрипросветным сигналом на изображениях с протонной плотностью и подавлением жира, которые чаще всего проявляются сниженным сигналом в центре и повышенным сигналом на периферии (рис. 8а). У других пациентов степень внутрипросветного усиления сигнала варьирует от полного (рис. 2а) до умеренного (рис. 9а). Тромбированные сосуды могут быть растянуты (рис. 9б, 9в). На Т1-взвешенных изображениях внутрипросветный сигнал часто повышен. Обычны отек периваскулярных мягких тканей и прилегающих мышц (рис. 10а). Проспективных исследований для проверки специфичности, чувствительности и точности этих результатов МРТ не проводилось, поэтому крайне важно провести дуплексную сонографию для корреляции, если эти результаты МРТ присутствуют.
8а). У других пациентов степень внутрипросветного усиления сигнала варьирует от полного (рис. 2а) до умеренного (рис. 9а). Тромбированные сосуды могут быть растянуты (рис. 9б, 9в). На Т1-взвешенных изображениях внутрипросветный сигнал часто повышен. Обычны отек периваскулярных мягких тканей и прилегающих мышц (рис. 10а). Проспективных исследований для проверки специфичности, чувствительности и точности этих результатов МРТ не проводилось, поэтому крайне важно провести дуплексную сонографию для корреляции, если эти результаты МРТ присутствуют.
8
Рисунок 8:На (8a) аксиальном протонно-взвешенном изображении с подавлением жира у 49-летней женщины демонстрируется тромбированная горизонтально ориентированная икроножная вена (стрелка) с преимущественно сниженным центральным внутрипросветным сигналом с более периферическим усилением сигнала, включая периваскулярное поражение.
9A
9B
9C
Рисунок 9: (9A) осевой протоновой протоне-протонный протекал, простиранный в воздухе (Arrowsed) с модром с модром (Arrowsed) с модром (Arrowsed) с модром (Arrowsed) с модром (Arrowsed) с модром. повышенный сигнал, преимущественно периферический. (9б) аксиальное изображение с подавлением жира, взвешенное по протонной плотности, у мужчины 51 года демонстрирует тромбированную камбаловидную вену (стрелка), которая растянута с преимущественно сниженным внутрипросветным сигналом (звездочка). На более краниальном (9c) аксиальном изображении, взвешенном по протонной плотности, с подавлением жира выявляется частично тромбированная камбаловидная вена (стрелка), соединенная с малоберцовой веной.
повышенный сигнал, преимущественно периферический. (9б) аксиальное изображение с подавлением жира, взвешенное по протонной плотности, у мужчины 51 года демонстрирует тромбированную камбаловидную вену (стрелка), которая растянута с преимущественно сниженным внутрипросветным сигналом (звездочка). На более краниальном (9c) аксиальном изображении, взвешенном по протонной плотности, с подавлением жира выявляется частично тромбированная камбаловидная вена (стрелка), соединенная с малоберцовой веной.
10
Рис. 10:A (10a) Т1-взвешенное сагиттальное изображение мужчины 40 лет демонстрирует тромбированную икроножную вену (стрелка) с повышенным внутрипросветным сигналом.
В обзорной статье Orbell и другие заявили, что МРТ имеет некоторые преимущества по сравнению с дуплексной ультрасонографией и требует усовершенствования, прежде чем ее можно будет использовать в клинической практике для оценки венозного тромбоза.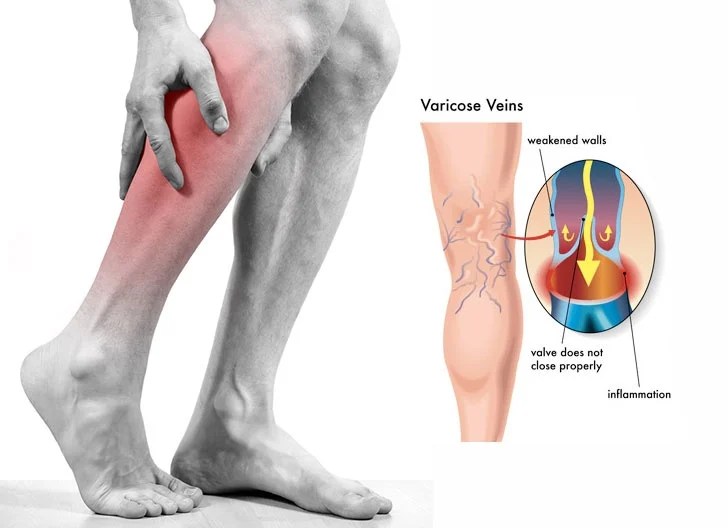 Венография или КТ-венография упоминаются как исследования, которые могут быть полезны, когда дуплексное сканирование неадекватно. 12 МР-венография (МРВ), которая обычно не используется при МРТ опорно-двигательного аппарата, в руках опытных исследователей оказалась полезной для оценки ТГВ. 19
Венография или КТ-венография упоминаются как исследования, которые могут быть полезны, когда дуплексное сканирование неадекватно. 12 МР-венография (МРВ), которая обычно не используется при МРТ опорно-двигательного аппарата, в руках опытных исследователей оказалась полезной для оценки ТГВ. 19
Лечение икроножного и камбаловидного ТГВ является спорным. Singh и другие выступали за то, чтобы не лечить бессимптомных пациентов с изолированным ТГВ голени, и вместо этого рекомендовали серийные дуплексные исследования для оценки проксимального распространения тромба. Подгруппе пациентов после ортопедических вмешательств, которые склонны к большему распространению тромба, действительно была рекомендована антикоагулянтная терапия. 6 Macdonald и другие обнаружили, что скорость распространения тромба из икроножных и камбаловидных вен составляет 3%, и предложили, чтобы последующая визуализация в течение 2 недель не требовалась.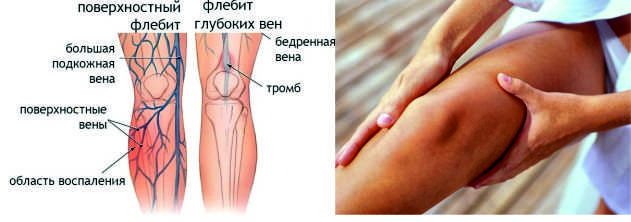 20 Pangas и другие, проанализировавшие несколько статей на тему ТГВ икроножной и камбаловидной мышц, пришли к выводу, что этим пациентам следует проводить серийные дуплексные исследования, и лечение «может считаться полезным», если есть распространение тромба. 4 Sales и другие обнаружили, что лечение с антикоагулянтами и без них имеет схожие результаты, и рекомендовали провести рандомизированное исследование. 5 Lautz и другие обнаружили, что у пациентов с изолированным ТГВ икроножной и камбаловидной мышц частота венозной тромбоэмболии при антикоагулянтной терапии была «значительно» ниже, чем у пациентов, не получавших антикоагулянтную терапию. 21
20 Pangas и другие, проанализировавшие несколько статей на тему ТГВ икроножной и камбаловидной мышц, пришли к выводу, что этим пациентам следует проводить серийные дуплексные исследования, и лечение «может считаться полезным», если есть распространение тромба. 4 Sales и другие обнаружили, что лечение с антикоагулянтами и без них имеет схожие результаты, и рекомендовали провести рандомизированное исследование. 5 Lautz и другие обнаружили, что у пациентов с изолированным ТГВ икроножной и камбаловидной мышц частота венозной тромбоэмболии при антикоагулянтной терапии была «значительно» ниже, чем у пациентов, не получавших антикоагулянтную терапию. 21
Тромбоз глубоких вен (ТГВ) мышечных венозных ветвей икроножной и камбаловидной мышц является важной находкой, которую иногда впервые обнаруживают при МРТ. ТГВ этих мышечных вен связан с незначительной травмой нижней конечности и часто клинически не подозревается. Диагноз важен из-за возможности проксимальной миграции тромба и последующей легочной эмболии, а также поздних осложнений венозной недостаточности. Чтобы поставить этот диагноз с помощью МРТ, необходимо знание диагностических признаков. Предложенные МР-критерии венозного тромбоза включают растяжение сосудов, периваскулярный отек и изменение сигнала сосуда. Внешний вид варьируется и чаще всего проявляется как сниженный центральный сигнал и повышенный периферический сигнал на изображениях, взвешенных по плотности протонов, с подавлением жира. При подозрении на МРТ следует провести венозное дуплексное исследование и обратиться в сосудистую лабораторию, чтобы убедиться, что во время исследования исследованы икроножные и камбаловидные вены.
Диагноз важен из-за возможности проксимальной миграции тромба и последующей легочной эмболии, а также поздних осложнений венозной недостаточности. Чтобы поставить этот диагноз с помощью МРТ, необходимо знание диагностических признаков. Предложенные МР-критерии венозного тромбоза включают растяжение сосудов, периваскулярный отек и изменение сигнала сосуда. Внешний вид варьируется и чаще всего проявляется как сниженный центральный сигнал и повышенный периферический сигнал на изображениях, взвешенных по плотности протонов, с подавлением жира. При подозрении на МРТ следует провести венозное дуплексное исследование и обратиться в сосудистую лабораторию, чтобы убедиться, что во время исследования исследованы икроножные и камбаловидные вены.
Ссылки
- Parellada AJ, Morrison WB, Reiter SB, Carrino JA, Glickman PL, Kloss LA, et al. Неожиданный тромбоз глубоких вен нижних конечностей, симулирующий скелетно-мышечную патологию. Скелетная радиология. 2006;35(9):659-64. ↩
- Van Stralen KJ, Rosendaal FR, Doggen CJ.
 Легкие травмы как фактор риска венозных тромбозов. Архив внутренней медицины. 2008;168(1):21-6. ↩
Легкие травмы как фактор риска венозных тромбозов. Архив внутренней медицины. 2008;168(1):21-6. ↩ - Ohgi S, Tachibana M, Ikebuchi M, Kanaoka Y, Maeda T, Mori T. Легочная эмболия у пациентов с изолированным тромбозом подошвенной вены. Ангиология. 1998;49(9):759-64. ↩
- Pengas I, Nash W, Reed N, Kumar S. Доказательства лечения тромбоза мышечных вен у ортопедических пациентов. Журнал ортопедии и травматологии: официальный журнал Итальянского общества ортопедии и травматологии. 2013;14(3):159-64. ↩
- Sales CM, Haq F, Bustami R, Sun F. Лечение изолированного тромбоза камбаловидной и икроножной вен. Журнал сосудистой хирургии. 2010;52(5):1251-4. ↩
- Сингх К., Якоуб Д., Джангола П., ДеЧикка М., Патель К.А., Марзук Ф. и др. Раннее наблюдение и рекомендации по лечению изолированного тромбоза глубоких вен голени. Журнал сосудистой хирургии. 2012;55(1):136-40. ↩
- Ван С.Дж., Ван Дж.В., Венг Л.Х., Хуан К.С., Ю ПК. Клиническое значение мышечного тромбоза глубоких вен после тотального эндопротезирования коленного сустава.
 Медицинский журнал Чан Гунг. 2007;30(1):41-6. ↩
Медицинский журнал Чан Гунг. 2007;30(1):41-6. ↩ - Caggiati A, Bergan JJ, Gloviczki P, Jantet G, Wendell-Smith CP, Partsch H, et al. Номенклатура вен нижних конечностей: международный междисциплинарный консенсус. Журнал сосудистой хирургии. 2002;36(2):416-22. ↩
- Арагао Х.А., Рейс Ф.П., Питта Г.Б., Миранда Ф. мл., Поли де Фигейреду Л.Ф. Анатомическое исследование икроножной венозной сети и предложение по классификации вен. Европейский журнал сосудистой и эндоваскулярной хирургии: официальный журнал Европейского общества сосудистой хирургии. 2006;31(4):439-42. ↩
- Рейс Ф.П., Арагао Х.А., де Фигейредо Л.Ф., Миранда Ф. мл., Нуньес М.А., Фейтоса В.Л. Венозный отток камбаловидной мышцы. Хирургическая и рентгенологическая анатомия: SRA. 2008;30(4):341-5. ↩
- Sequeira CM, Juliano Y, N.F. N, Mayall RC, Miranda F, Jr. Камбаловидные вены: анатомическая основа и их роль в происхождении тромбоза глубоких вен нижних конечностей. Rev Assoc Med Bras 2007; 53: 305-10.
 ↩
↩ - Orbell JH, Smith A, Burnand KG, Waltham M. Визуализация тромбоза глубоких вен. Британский журнал хирургии. 2008;95(2):137-46. ↩
- Брайан С., Фрайс Ричард Б., Бхагван С. Клинические характеристики пациентов с изолированным тромбозом вен голени в большой клинической больнице. Международный журнал сосудистой медицины. 2011;2011:414093. ↩
- Йошимура Н., Хори Ю., Хории Ю., Такано Т., Исикава Х., Аояма Х. Где чаще всего локализуется ТГВ? Оценка с помощью КТ-венографии. Японский журнал радиологии. 2012;30(5):393-7. ↩
- Лабропулос Н., Уэбб К.М., Канг С.С., Мансур М.А., Филлиунг Д.Р., Сайз Г.П. и др. Паттерны и распространение изолированного тромбоза глубоких вен голени. Журнал сосудистой хирургии. 1999;30(5):787-91. ↩
- Ага А., Димарканджело М.Т., Регинато А.Дж. Боль в икроножных мышцах и отек (псевдотромбофлебит), вызванные разрывом подошвенной мышцы/сухожилия. Журнал клинической ревматологии: практические отчеты по ревматическим заболеваниям и заболеваниям опорно-двигательного аппарата.
 1996;2(3):147-51. ↩
1996;2(3):147-51. ↩ - Славский Д.П. Тромбоз глубоких вен, осложняющий разрыв медиальной головки икроножной мышцы. Журнал ортопедической травмы. 1994;8(3):263-4. ↩
- Su LY, Guo FJ, Xu G, Han XJ, Sun CK, Zhang Z и др. Дифференциальная диагностика изолированного тромбоза вен икроножной мышцы и икроножной гематомы с помощью высокочастотного ультразвука. Китайский медицинский журнал. 2013;126(23):4448-52. ↩
- Spritzer CE. Прогресс в МРТ венозной системы. Перспективы сосудистой хирургии и эндоваскулярной терапии. 2009;21(2):105-16. ↩
- Macdonald PS, Kahn SR, Miller N, Obrand D. Кратковременное естественное течение тромбоза изолированной икроножной и камбаловидной вен. Журнал сосудистой хирургии. 2003;37(3):523-7. ↩
- Лаутц Т.Б., Аббас Ф., Уолш С.Дж., Чоу С., Амаранто Д.Дж., Ван Э. и др. Изолированный тромбоз икроножной и камбаловидной вен: следует ли этим пациентам получать терапевтическую антикоагулянтную терапию? Анналы хирургии. 2010;251(4):735-42.
 ↩
↩
просмотреть все веб-клиники
Боль в ноге нормальна или это тромб?
перейти к содержаниюПо данным Американского общества гематологов, каждый год в Соединенных Штатах примерно 900 000 человек страдают от тромбоза глубоких вен или образования тромбов.
Знайте, на что обращать внимание, и избегайте серьезных осложнений.
Первым признаком образования тромба является легкая боль. По мере усиления боли кожа возле кровяного сгустка может стать красной и очень теплой на ощупь. Поскольку сгустки крови ограничивают кровоток, боль часто ограничивает способность человека двигаться.
В большинстве случаев тромбы возникают в венах ног, но они также могут образовываться в артериях и других частях тела.
Сгустки крови опасны.Если тромб оторвется и попадет по венам или артериям в сердце, легкие или мозг, это может вызвать сердечный приступ, легочную эмболию, инсульт или даже смерть.
Как образуются тромбы? У здоровых людей сгустки крови образуются естественным образом после травмы или операции. Тромбоциты и плазма в крови объединяются, чтобы начать процесс свертывания крови. Первая задача этих клеток — построить плотину, останавливающую кровь, которая не дает людям умереть от кровотечения после незначительного пореза или царапины. Вторая задача этой группы клеток — создать корку для защиты кожи от инфекции, пока тело заживает.
Тромбоциты и плазма в крови объединяются, чтобы начать процесс свертывания крови. Первая задача этих клеток — построить плотину, останавливающую кровь, которая не дает людям умереть от кровотечения после незначительного пореза или царапины. Вторая задача этой группы клеток — создать корку для защиты кожи от инфекции, пока тело заживает.
Это нормальная реакция организма на травму. По мере заживления тканей струпья растворяются и всасываются обратно в организм.
Но тромбы, образующиеся в венах и артериях, могут быть опасны.Когда кровообращение в кровеносных сосудах замедляется из-за травмы или других сужающих условий, кровь сгущается. Тромбоциты и плазма связывают клетки крови вместе и образуют сгусток.
Наиболее опасны тромбы, образующиеся без видимых причин.
Как артериальные, так и венозные тромбы могут вызвать опасные осложнения для здоровья, если тромб перемещается.
Основной причиной артериальных тромбов является атеросклероз или уплотнение артерий. Когда бляшка на стенке артерии разрывается, тромбоциты и плазма устремляются внутрь, чтобы восстановить повреждение и создать тромб. Если тромб отрывается и попадает в легкие или мозг, это может иметь фатальные последствия.
Когда бляшка на стенке артерии разрывается, тромбоциты и плазма устремляются внутрь, чтобы восстановить повреждение и создать тромб. Если тромб отрывается и попадает в легкие или мозг, это может иметь фатальные последствия.
Тромбоз глубоких вен или тромбы ТГВ возникают на руках и ногах, но чаще на последних.
Люди, страдающие тромбозом глубоких вен, будут ощущать усиливающуюся боль. Кожа вокруг этой области станет теплой и чувствительной к прикосновению. Кожа может покраснеть, поскольку организм пытается избавиться от сгустка. Если кровоток ограничен, люди часто чувствуют боль, когда двигают пораженным участком. Любой, у кого есть эти симптомы, должен позвонить по телефону 9-1-1 и немедленно обратиться за медицинской помощью.
Есть ли у вас риск тромбоза глубоких вен?Некоторые состояния повышают вероятность тромбоза глубоких вен.
• Ожирение замедляет кровоток, что создает возможность образования тромбов.
• Сидение в одном положении в течение двух-трех часов и более во время путешествия в автомобиле или самолете препятствует движению мышц и нарушает нормальное кровообращение.
• Курение снижает содержание кислорода в крови и кровоток.
• Травма или операция могут вызвать иммобилизацию и нагрузку на систему кровообращения, что повышает риск.
• Возраст увеличивает риск, особенно для людей старше 60 лет.
• Диабет повреждает нервы и нарушает кровообращение.
• Рак и хронические воспалительные заболевания повышают риск нарушения кровообращения.
• Беременность, противозачаточные таблетки и другие гормональные препараты могут повлиять на реакцию организма на свертывание крови.
Некоторые исследования показывают, что спортсмены, занимающиеся выносливостью, также могут иметь повышенный риск образования опасных для жизни тромбов из-за травм, обезвоживания и путешествий. Признаки тромба имитируют симптомы многих травм мышц, связанных со спортом. Спортсмены могут игнорировать тромб, думая, что это травма, которая со временем заживет.
Да. Многие тромбы можно предотвратить.
Предотвратите образование тромбов в артериальной крови, соблюдая диету, контролируя артериальное давление и принимая меры для контроля уровня холестерина. Поработайте со своим лечащим врачом, чтобы определить наилучший план профилактики для вашего здоровья. Вы можете снизить риск образования тромбов в венах, изменив образ жизни.
• Если вы курите, бросьте.
• Если у вас избыточный вес, похудейте, употребляя в пищу продукты, богатые питательными веществами, и занимайтесь спортом, чтобы сжечь лишние калории.
• Избегайте длительных периодов неподвижности. Если вы путешествуете на машине, часто останавливайтесь. Если вы летите, вставайте и прохаживайтесь каждые час или два.
• Если у вас диабет или хроническое воспалительное заболевание, будьте бдительны и берегите свое здоровье. Спросите своего поставщика медицинских услуг о конкретных способах предотвращения образования тромбов.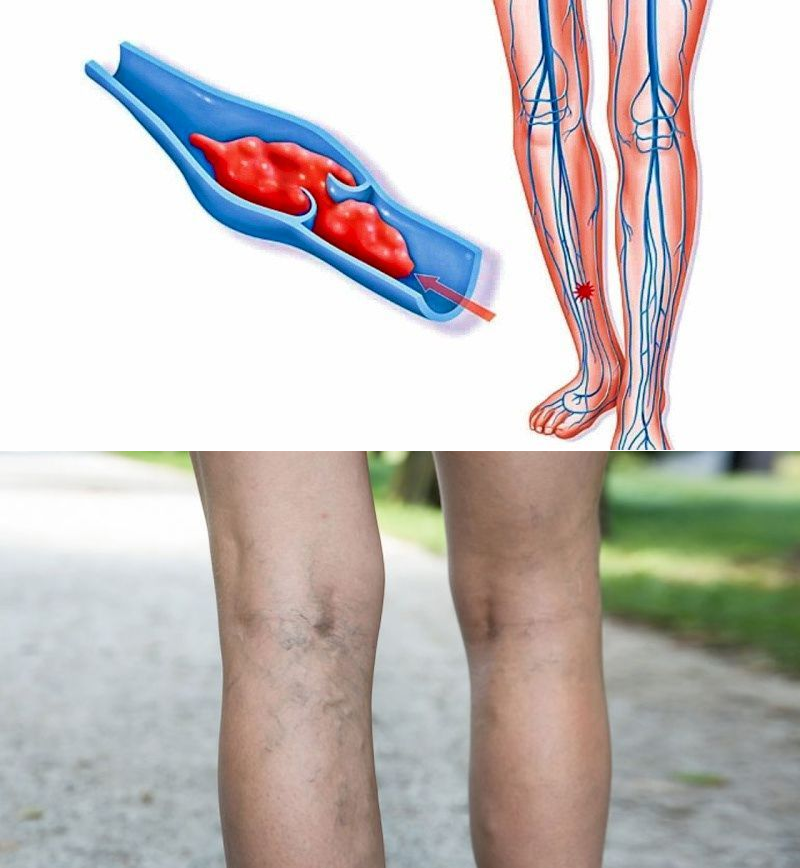
Если вам поставили диагноз тромбоза глубоких вен, ваш лечащий врач может направить вас к гематологу, врачу, специализирующемуся на лечении заболеваний, связанных с кровью.
После постановки диагноза ваша медицинская бригада определит, какое лечение является наиболее эффективным для вашего состояния. Ваш план лечения будет основываться на вашем текущем состоянии здоровья, любых сопутствующих заболеваниях и местонахождении кровяного сгустка.
Лекарство является эффективным средством для лечения некоторых типов тромбов.
Антикоагулянты , такие как варфарин или гепарин, предотвращают образование тромбов.
Тромболитики растворяют сгустки крови, которые образовались и вызывают проблемы.
Катетерный тромболизис. Другие тромбы требуют большего вмешательства. Тромболизис под катетером — это процедура, при которой в вену вводится катетер для доставки растворяющего тромб препарата непосредственно к тромбу.
Хирургия. Сгустки, расположенные в критических областях или те, которые плохо реагируют на лекарства или другие минимально инвазивные методы, могут потребовать хирургического удаления.
Что делать, если у меня болит нога, но я не уверен, что это тромб?Сгустки крови, вызывающие симптомы, серьезны и требуют немедленной медицинской помощи. Если у вас есть боль в ногах или руках, сопровождающаяся покраснением и отеком, которые, кажется, усиливаются, обратитесь к своему врачу или обратитесь в отделение неотложной помощи для лечения.
Область скользящей панели переключения
Ссылка для загрузки страницы Перейти к началуТромбоз глубоких вен после длительного стояния на коленях: клинический случай | Медицина труда
Журнальная статья
Дж. Луринг ван Бек,
Дж. Луринг ван Бек
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
К. Версфельд,
Версфельд,
К. Версфельд
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Р. Эрлих
Р. Эрлих
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Медицина труда , том 64, выпуск 4, июнь 2014 г., страницы 305–307, https://doi.org/10.1093/occmed/kqu041
Опубликовано:
11 апреля 2014 г.
Фильтр поиска панели навигации Медицина трудаЭтот выпускГематологические заболеванияМедицина трудаКнигиЖурналыOxford Academic Термин поиска мобильного микросайта
Закрыть
Фильтр поиска панели навигации Медицина трудаЭтот выпускГематологические заболеванияМедицина трудаКнигиЖурналыOxford Academic Термин поиска на микросайте
Advanced Search
Abstract
В этом отчете описывается производитель пресс-форм из стеклопластика в яхтостроительной отрасли, у которого развился тромбоз глубоких вен (ТГВ) после 6 недель работы в положении на коленях. Мы предполагаем, что его длительное стояние на коленях в сочетании с сдавливающими ремнями наколенников вызвало сдавление сосудов, усугубившее его ТГВ. Заподозрен гиперкоагуляционный диатез, но не подтвержден. В качестве возможных профилактических мер предлагается обучение операторов и работодателей, изменение методов работы и использование наколенников без бретелек.
Мы предполагаем, что его длительное стояние на коленях в сочетании с сдавливающими ремнями наколенников вызвало сдавление сосудов, усугубившее его ТГВ. Заподозрен гиперкоагуляционный диатез, но не подтвержден. В качестве возможных профилактических мер предлагается обучение операторов и работодателей, изменение методов работы и использование наколенников без бретелек.
Судостроение, тромбоз глубоких вен, стекловолокно, наколенники, наколенники.
Введение
Тромбоз глубоких вен (ТГВ) нижних конечностей является серьезным заболеванием с потенциально опасными для жизни последствиями легочной эмболии или долговременным осложнением посттромботического синдрома, которое может ограничивать профессию пациента и качество медицинской помощи. жизнь. Связанный с профессиональной деятельностью ТГВ был описан как следствие длительной неподвижности, обычно в положении сидя [1], но редко описывался после длительного стояния на коленях.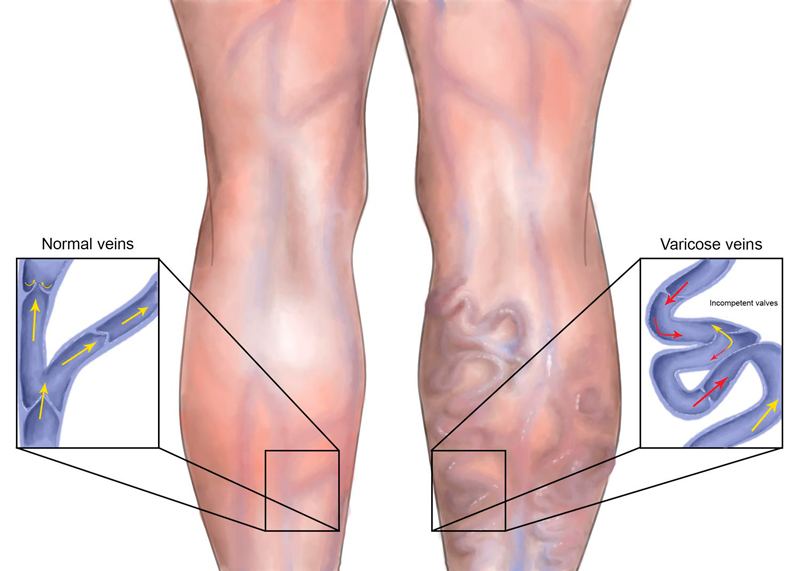 Ранее сообщалось об одном случае, когда плиточник носил тесные наколенники [2]. Мы описываем аналогичный случай ТГВ после венозного застоя из-за длительного стояния на коленях и сжатия ремнями наколенников.
Ранее сообщалось об одном случае, когда плиточник носил тесные наколенники [2]. Мы описываем аналогичный случай ТГВ после венозного застоя из-за длительного стояния на коленях и сжатия ремнями наколенников.
История болезни
41-летний мужчина, производитель пресс-форм на заводе по производству яхт из стеклопластика, обратился в клинику гигиены труда с жалобами на боль и отек левой голени в течение 3 дней. Его направили в больницу, где поставили диагноз ТГВ. В анамнезе не было примечательной истории болезни, недавних поездок на дальние расстояния, хирургических вмешательств, травм или приема лекарств. Он был футболистом с нормальным индексом массы тела и выкуривал около одной пачки сигарет в день с 18 лет.
В течение 2 лет работал в инструментальном отделе, изготовляя формы из стеклопластика, на которые ламинируются детали лодок из стеклопластика. Перед презентацией ему поручили заново уложить противоскользящие участки формы палубы 39-футового катамарана. Это была необычно длительная задача, которую он раньше выполнял всего по 2–3 часа в день. Работа требовала электрического шлифования формы до тех пор, пока поверхность не станет ровной. Затем он уложил противоскользящую пленку, на которую нанес смолу. Пузырьки воздуха выдавливались из каждого блока вручную. В течение примерно 6 недель он работал над этой задачей стоя на коленях большую часть своего 8-часового рабочего дня. Он вставал только во время обеденного перерыва (15 минут утром и 30 минут на обед) и туалета (в среднем три раза в день). Материалы были получены коллегой. Он носил наколенники из жесткого пеноматериала, удерживаемые на месте 3-сантиметровыми ремнями из жесткой лямки со скользящими застежками (рис. 1). Чтобы еще больше уменьшить давление на большеберцовые бугры, он работал, почти полностью согнув колени, а седалищные бугры опирались на пятки. Задача выдавливания пузырьков воздуха требовала медленных и тщательных усилий. Движения ног в положении на коленях ограничивались тремя 45-минутными периодами в день во время примерки панелей.
Это была необычно длительная задача, которую он раньше выполнял всего по 2–3 часа в день. Работа требовала электрического шлифования формы до тех пор, пока поверхность не станет ровной. Затем он уложил противоскользящую пленку, на которую нанес смолу. Пузырьки воздуха выдавливались из каждого блока вручную. В течение примерно 6 недель он работал над этой задачей стоя на коленях большую часть своего 8-часового рабочего дня. Он вставал только во время обеденного перерыва (15 минут утром и 30 минут на обед) и туалета (в среднем три раза в день). Материалы были получены коллегой. Он носил наколенники из жесткого пеноматериала, удерживаемые на месте 3-сантиметровыми ремнями из жесткой лямки со скользящими застежками (рис. 1). Чтобы еще больше уменьшить давление на большеберцовые бугры, он работал, почти полностью согнув колени, а седалищные бугры опирались на пятки. Задача выдавливания пузырьков воздуха требовала медленных и тщательных усилий. Движения ног в положении на коленях ограничивались тремя 45-минутными периодами в день во время примерки панелей. Он сообщил, что наколенники удобно сидят, когда он стоит, но затягиваются, когда он сгибает колени. За 3 недели до госпитализации он испытывал скованность и онемение левой ноги при стоянии. За несколько дней до обращения он заметил отек левой ноги и трудности с опорой на вес.
Он сообщил, что наколенники удобно сидят, когда он стоит, но затягиваются, когда он сгибает колени. За 3 недели до госпитализации он испытывал скованность и онемение левой ноги при стоянии. За несколько дней до обращения он заметил отек левой ноги и трудности с опорой на вес.
Рисунок 1.
Открыть в новой вкладкеСкачать слайд
Пациент показан в том положении, в котором он работал на палубе лодки, с использованием наколенников.
При поступлении у него не было беспокойства, тахипноэ или цианоза. Сердечно-сосудистые, респираторные, абдоминальные и неврологические обследования были нормальными. Левая икра была опухшей, напряженной и умеренно болезненной, но не эритематозной. Левая середина голени была на 2 см больше в диаметре, чем правая. Периферический пульс пальпировался с двух сторон, осмотр правой нижней конечности в норме. УЗИ левой ноги показало нормальный кровоток и сжимаемость общих бедренных и подколенных вен, но сниженный кровоток и сжимаемость в поверхностной бедренной вене с наличием тромба. Был диагностирован ТГВ, и его лечили инъекциями эноксапарина в течение 4 дней, в то время как варфарин был начат. Никаких других специальных исследований не проводилось, и был начат мониторинг международного нормализованного отношения (МНО). Он вернулся к работе и был переведен на альтернативную работу, которая не предполагала стоять на коленях.
Был диагностирован ТГВ, и его лечили инъекциями эноксапарина в течение 4 дней, в то время как варфарин был начат. Никаких других специальных исследований не проводилось, и был начат мониторинг международного нормализованного отношения (МНО). Он вернулся к работе и был переведен на альтернативную работу, которая не предполагала стоять на коленях.
Стабилизировать МНО оказалось сложно, и он страдал от постоянных болей в ногах. Впоследствии он прошел дальнейшее обследование на коагулопатию. Общий анализ крови, функция печени, почек и щитовидной железы, антитела к вирусу иммунодефицита человека, фибриноген и тромбиновое время были в норме. Частичное тромбопластиновое время удлинялось за счет варфарина. Тесты на гликопротеин β-2 и антикардиолипиновые антитела были отрицательными, но два положительных теста на волчаночный антикоагулянт были получены с интервалом в 12 недель. Все остальные аутоиммунные тесты были в норме. Поскольку он должен был продолжать принимать варфарин, диагноз антифосфолипидного синдрома не мог быть подтвержден.
Обсуждение
Профессиональное ТГВ ранее описывалось как синдром тромбоэмболии сидячей неподвижности после длительного сидения за компьютером [1]. Этот случай предполагает, что взаимодействие длительного стояния на коленях во время работы со стягивающими наколенниками увеличивает риск ТГВ. В этом случае могли присутствовать два из трех компонентов триады Вирхова [3], способствующих венозной тромбоэмболии, а именно венозный застой вследствие длительной неподвижности с внешней компрессией и микротравма эндотелия сосудов тугими ремнями. Заподозрен гиперкоагуляционный диатез, но не подтвержден.
В предыдущем отчете о плиточнике, работавшем на корточках большую часть дня, причина была связана с наколенниками с тугими эластичными лентами, которые охватывают колени сзади [2]. В данном случае период стояния на коленях был экстремальным, а именно шесть рабочих недель. Внешняя венозная компрессия, вызывающая венозную тромбоэмболию, была описана в различных контекстах [2,4–6]. ТГВ также был описан у трех человек, которые умерли от легочной эмболии после 3 дней продолжительной молитвы на коленях, хотя обезвоживание из-за поста могло быть одним из факторов [7].
ТГВ также был описан у трех человек, которые умерли от легочной эмболии после 3 дней продолжительной молитвы на коленях, хотя обезвоживание из-за поста могло быть одним из факторов [7].
Хотя профессиональный риск ТГВ от стояния на коленях или удерживания наколенников ремнями редко документируется, он может быть более распространенным, чем считается в настоящее время. Многие профессии требуют, чтобы работники в течение длительного времени стояли на коленях, например, при укладке полов. Профессиональные факторы следует искать у пациентов с ТГВ, чтобы определить возможности для профилактики. Работники, выполняющие работу на коленях, а также их работодатели должны быть проинформированы о возможных рисках такой работы и о профилактических методах работы. Следует ограничить длительное пребывание на коленях и поощрять регулярные перерывы для мобилизации с упражнениями на икры и адекватным потреблением жидкости. Задания, требующие длительного стояния на коленях, должны быть, по возможности, изменены, чтобы можно было использовать альтернативные рабочие положения. Использование мягких брюк [2] или наколенников без бретелек, которые помещаются в карманы рабочих брюк или удерживаются на месте неопреновым или эластичным трикотажным полотном, может снизить риск венозного сужения.
Использование мягких брюк [2] или наколенников без бретелек, которые помещаются в карманы рабочих брюк или удерживаются на месте неопреновым или эластичным трикотажным полотном, может снизить риск венозного сужения.
Ключевые моменты
Продолжительное стояние на коленях в производственных условиях и наколенники, удерживаемые ремешками, считаются факторами риска возникновения тромбоза глубоких вен.
Защитные меры должны включать частые перерывы для мобилизации и использование не сдавливающих наколенников.
Работодатели и работники должны быть осведомлены о рисках длительного стояния на коленях и о защитных методах работы.
Конфликт интересов
Не объявлено.
Ссылки
1.
Хили
B
LEVIN
E
Perrin
K
Weatherall
M
Beasley
R
2 MBeasley
R
2.
Длительная неподвижность в сидячем положении, связанная с работой и компьютером, и риск венозной тромбоэмболии
.
JR Soc Med
2010
;
103
:
447
–
454
.
2.
Линч
Т
Корриган
Дж
Мюррей
Д
.
Тромбоз глубоких вен у плиточника, носящего плотные наколенники
.
Ир Мед Дж
2003
;
96
:
26
–
27
.
3.
Рейтсма
PH
Versteeg
HH
Мидделдорп
S
.
Механистический взгляд на факторы риска венозной тромбоэмболии
.
Артериосклеры Тромб Васк Биол
2012
;
32
:
563
–
568
.
4.
Хиль Мартин
AR
Каррерас Айя
М
Арриета Ардьета
I
Лабайен Азпаррен
I
.
Синдром Кокетта, синдром Мэя-Тернера или синдром сдавления подвздошной вены
.
Radiologia
, 21 мая 2012.
5.
Shiota
M
Kotani
Y
Umemoto
M
et al.
Тромбоз глубоких вен связан с большой миомой матки
.
Тохоку J Опыт Мед
2011
;
224
:
87
–
89
.
6.
Schön
N
Netzsch
C
Kröger
K
.
Тромбоз подключичной вены и альпинизм
.
Клин Рез Кардиол
2007
;
96
:
42
–
44
.
7.
Шин Ким
Y
.
Три случая тромбоэмболии легочной артерии и интенсивная молитвенная деятельность как новый возможный фактор риска
.

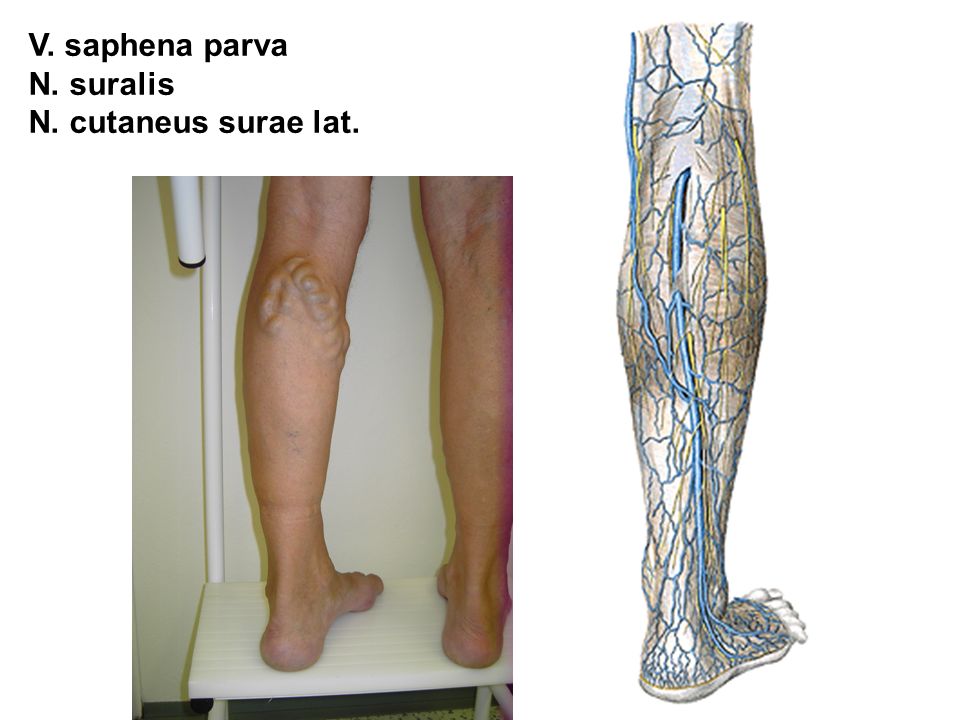
 Все это способствует нарушению кровообращения, в частности его замедлению, в результате чего образуются застои, становящиеся впоследствии тромбами.
Все это способствует нарушению кровообращения, в частности его замедлению, в результате чего образуются застои, становящиеся впоследствии тромбами.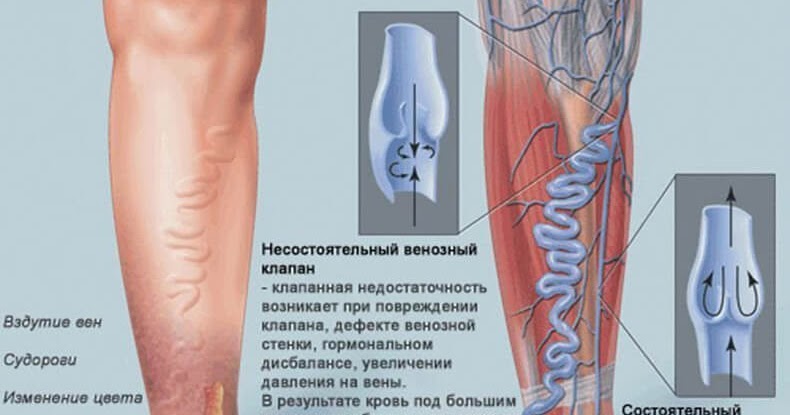
 Однако в некоторых случаях пациент все же может ощущать головную боль, слабость и усталость, а температура может повышаться до 37-39 градусов.
Однако в некоторых случаях пациент все же может ощущать головную боль, слабость и усталость, а температура может повышаться до 37-39 градусов. Чаще всего назначается Гепарин или варфарин.
Чаще всего назначается Гепарин или варфарин.
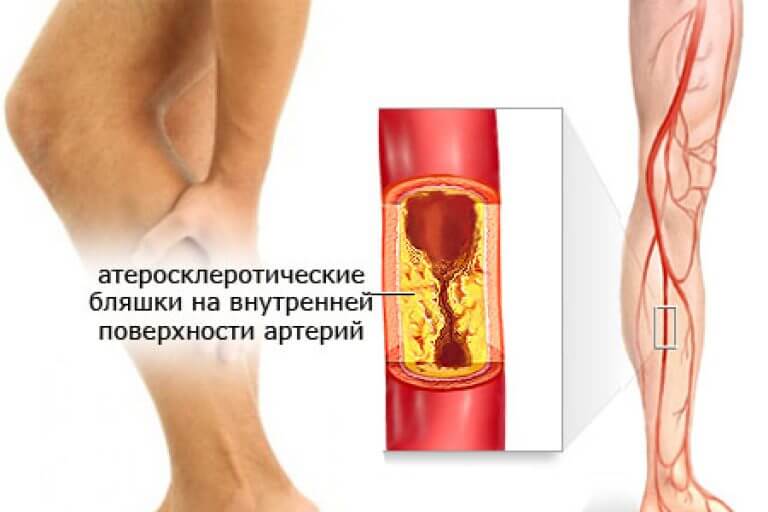

 1 Группа риска
1 Группа риска
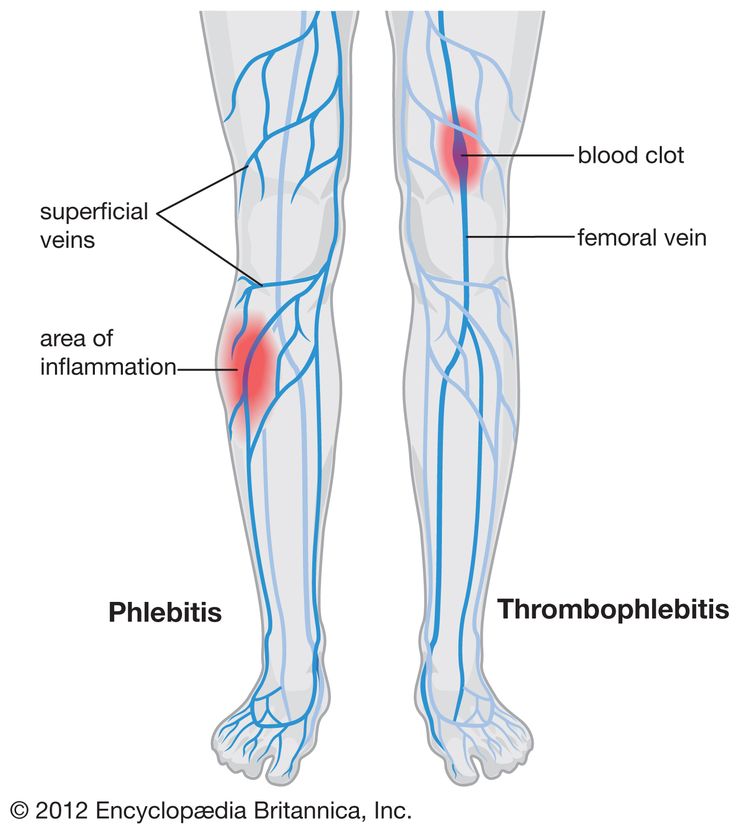


 Легкие травмы как фактор риска венозных тромбозов. Архив внутренней медицины. 2008;168(1):21-6. ↩
Легкие травмы как фактор риска венозных тромбозов. Архив внутренней медицины. 2008;168(1):21-6. ↩ Медицинский журнал Чан Гунг. 2007;30(1):41-6. ↩
Медицинский журнал Чан Гунг. 2007;30(1):41-6. ↩ ↩
↩ 1996;2(3):147-51. ↩
1996;2(3):147-51. ↩ ↩
↩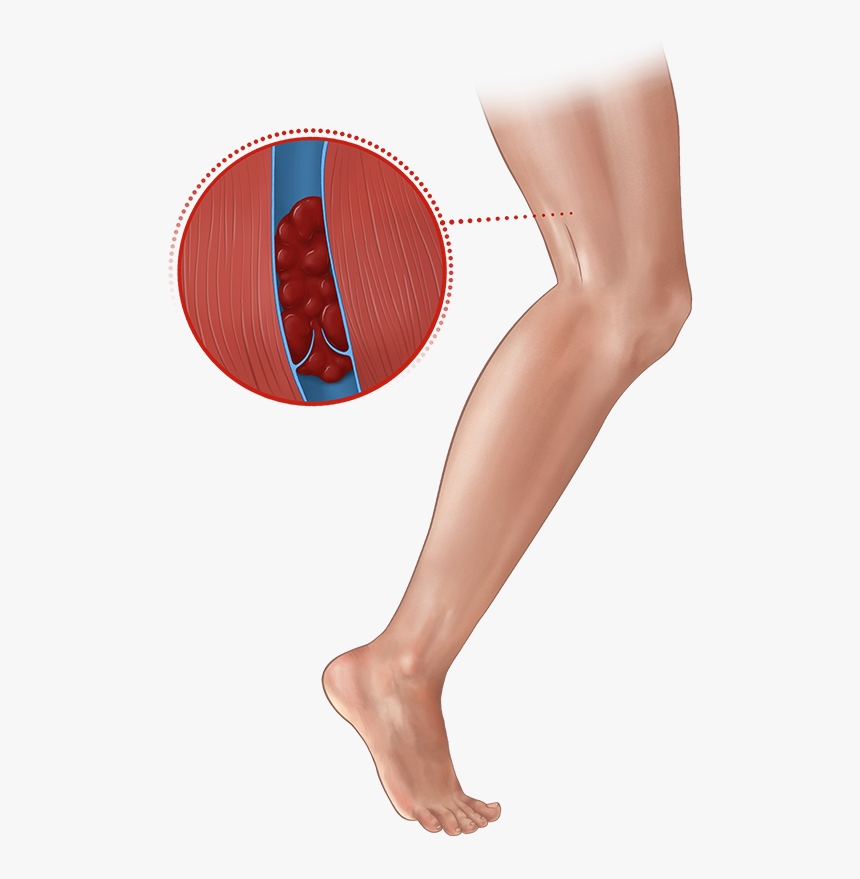 Looringh van Beeck, K. Versfeld, R. Ehrlich, Тромбоз глубоких вен после длительного стояния на коленях: клинический случай, Медицина труда , том 64, выпуск 4, июнь 2014 г., страницы 305–307, https ://doi.org/10.1093/occmed/kqu041
Looringh van Beeck, K. Versfeld, R. Ehrlich, Тромбоз глубоких вен после длительного стояния на коленях: клинический случай, Медицина труда , том 64, выпуск 4, июнь 2014 г., страницы 305–307, https ://doi.org/10.1093/occmed/kqu041