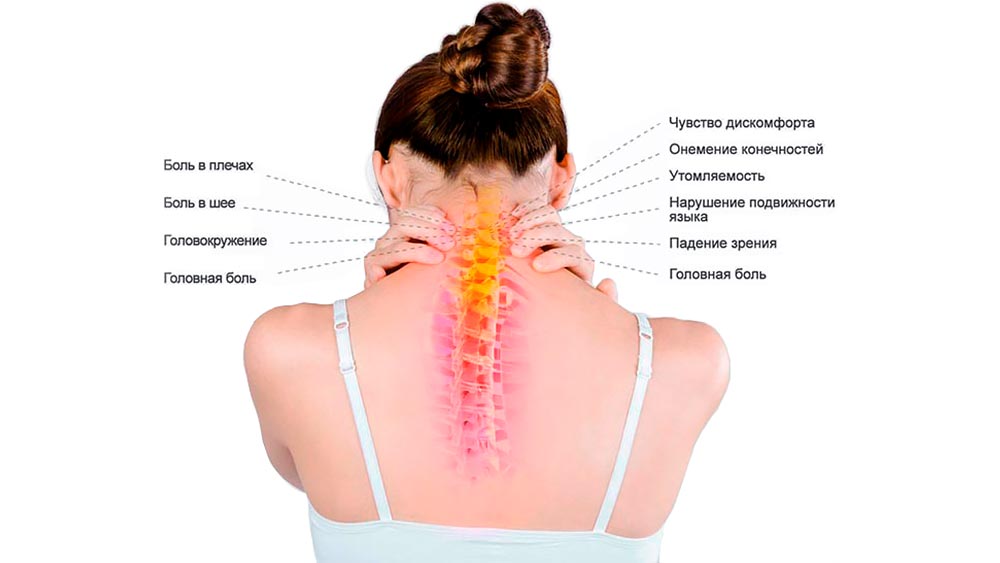
Лечение остеохондроза в Москве в соответствии с современными стандартами терапии
Содержание↓[показать]
Несмотря на широкое распространение остеохондроза среди населения, далеко не все знают стандарты оказания медицинской помощи при данном заболевании.
В Юсуповской больнице доктора разъясняют каждому пациенту причины развития патологии в каждом частном случае и методы борьбы с ней.
Стандарт лечения остеохондроза позвоночника
Прежде чем переходить к рассмотрению методов терапии остеохондроза, необходимо остановиться на факторах, провоцирующих развитие заболевания, а также его клинической картине.
Деградация дисков и позвонковые деформации возникают по той причине, что с возрастом нагрузка, распределяемая между отдельными частями позвоночника, изменяется. Это может случиться вследствие воздействия различных факторов, приводящих к травматизации межпозвоночных дисков. При этом давление на суставы и хрящи в пораженной части позвоночного столба увеличивается в десятки раз. Это приводит к разрушению дисков, а, соответственно, к защемлению нервов и кровеносных сосудов.
Это приводит к разрушению дисков, а, соответственно, к защемлению нервов и кровеносных сосудов.
Среди факторов, провоцирующих риск возникновения остеохондроза, выделяют:
- наследственную предрасположенность;
- нарушения во время внутриутробного развития органа;
- возрастные изменения хрящевой ткани.
С возрастом нагрузка на отдельные позвонки увеличивается, что и приводит к остеохондрозу со всеми вытекающими из этого последствиями. Как правило, заболеванию подвержены люди, профессионально занимающиеся спортом, либо, наоборот, ведущие малоподвижный образ жизни (например, при сидячей работе за компьютером), регулярно поднимающие тяжести и пр. Непропорционально распределенные нагрузки стимулируют модификационные изменения в хрящевой ткани в точках наивысшего давления.
Спровоцировать развитие остеохондроза могут травмы спины, искривление позвоночного столба, различные инфекции, долгое регулярное пребывание человека в неудобной позе и пр.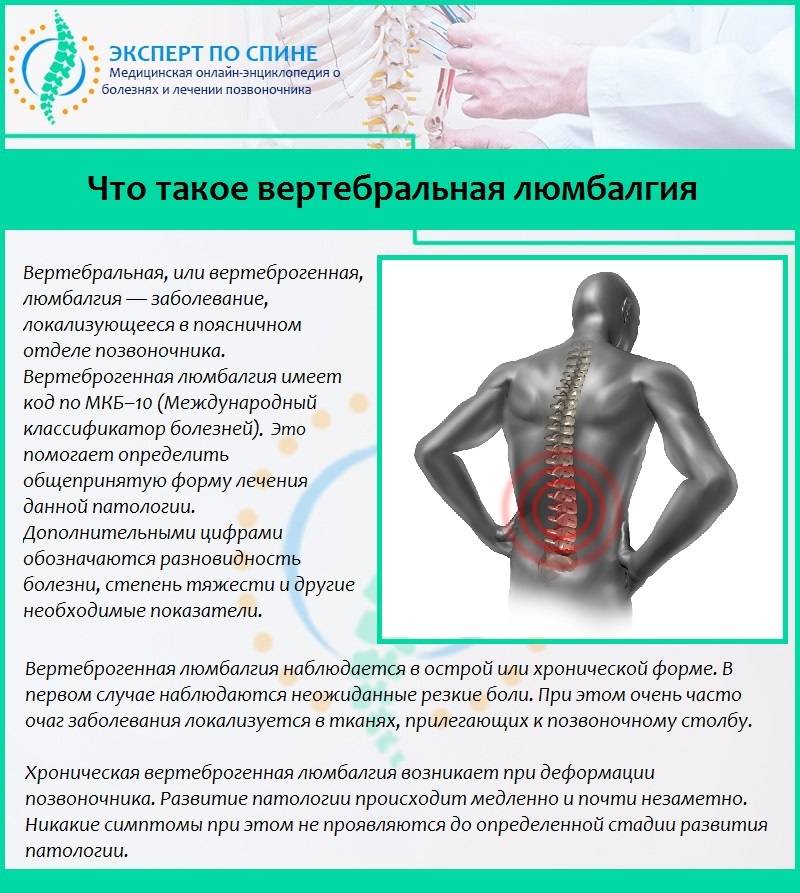
К развитию остеохондроза может привести нарушенный обмен веществ, а также дефицит минералов и микроэлементов.
Золотым стандартом лечения остеохондроза является консервативная терапия. Она предполагает прием медикаментов, физиотерапевтические процедуры и лечебную физкультуру.
К хирургическому лечению остеохондроза прибегают лишь в 1-3% всех случаев при имеющихся на то весомых показаниях. Вмешательство на позвоночнике является сложнейшей манипуляцией, требующей высочайшей квалификации хирурга. Кроме того, такая операция, даже при условии ее успешного проведения, может сопровождаться целым рядом осложнений. Поэтому после хирургического вмешательства пациент еще довольно длительное время проводят в условиях стационара под чутким наблюдением медицинского персонала.
Основными направлениями лечения остеохондроза являются:
- избавление пациентов от болевых ощущений;
- устранение спазма и зажатости мышечных тканей;
- купирование воспалительного процесса.

Без квалифицированной медицинской помощи справиться с заболеванием самостоятельно практически невозможно. Кроме того, самолечение, как правило, приводит к осложнениям. Нередко при неправильном подборе методов лечения больные выводят заболевание из стадии ремиссии в стадию обострения.
Лекарственная терапия при остеохондрозе
Курс медикаментозного лечения предполагает прием следующих препаратов:
- хондропротекторов. Действие данной группы препаратов направлено на купирование воспалительного процесса, а также нормализацию кровообращения и обменных процессов;
- анальгетиков. Они снимают болевой синдром и улучшают качество жизни пациентов;
- спазмолитиков;
- нестероидных противовоспалительных препаратов, отвечающих за нормализацию обменных процессов в тканях, а также регенерацию хрящевой ткани;
- ангиопротекторов, отвечающих за доставку крови к позвоночнику;
- сосудорасширяющих средств;
- венотоников, способствующих лучшему оттоку крови.
 Они обеспечивают разжижение венозной крови и предотвращают возникновение застоев и тромбов.
Они обеспечивают разжижение венозной крови и предотвращают возникновение застоев и тромбов.
Физиотерапевтические процедуры при остеохондрозе
Остеохондроз – заболевание, требующее комплексного подхода к лечению. На фоне лекарственной терапии доктора Юсуповской больницы назначают своим пациентам различные физиотерапевтические процедуры:
- электрофорез;
- магнитотерапия;
- иглоукалывание;
- лазерная терапия;
- ультразвуковая терапия;
- массажи.
Также очень эффективной при лечении остеохондроза является лечебная физкультура. Иногда она может выступать в качестве самостоятельного метода и приводить к выраженному терапевтическому эффекту без приема каких-либо медикаментов.
Стандарт лечения остеохондроза позвоночника. Приказ
Стандарты оказания медицинской помощи при дегенеративных нарушениях позвоночника и спинного мозга изложены в приказе Минздрава № 653н от 07.11.2012. С его содержанием может ознакомиться каждый желающих, так как он находится в свободном доступе в интернет-источниках и других ресурсах.
В клинике на консультации доктора расскажут пациентам о тактике лечения остеохондроза и подберут наиболее эффективный план терапии для каждого больного в зависимости от показаний и противопоказаний, симптоматики заболевания, тяжести течения остеохондроза, ряда других факторов.
Записаться на прием к специалисту можно по телефону Юсуповской больницы.
Класс XIII. Болезни костно-мышечной системы и соединительной ткани (M00-M99) — РДКБ ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России
Размер:
A
A
A
Цвет: CCC
Изображения Вкл.Выкл.
Обычная версия сайта
- Главная
- org/Breadcrumb» itemprop=»child» itemref=»bx_breadcrumb_2″> Специалистам
- Стандарты специализированной медицинской помощи
Приказ Министерства здравоохранения и социального развития РФ от 11 августа 2005 г. N 508 «Об утверждении стандарта медицинской помощи больным гонартрозом» (438.3 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 11 августа 2005 г. N 510 «Об утверждении стандарта медицинской помощи больным с уточненными поражениями суставов, не классифицированными в других рубриках (нестабильный тазобедренный сустав)» (452.6 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 11 августа 2005 г. N 516 «Об утверждении стандарта медицинской помощи больным коксартрозом» (439 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 11 августа 2005 г. N 520 «Об утверждении стандарта медицинской помощи больным остеомиелитом» (473.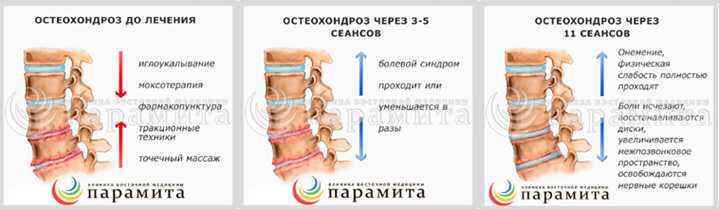 4 КБ)
4 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 11 августа 2005 г. N 521 «Об утверждении стандарта медицинской помощи больным сколиозом» (404.8 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 11 августа 2005 г. N 522 «Об утверждении стандарта медицинской помощи больным с юношеским остеохондрозом головки бедренной кости (Легга-Кальве-Пертеса)» (802.6 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 12 сентября 2005 г. N 567 «Об утверждении стандарта медицинской помощи больным системной красной волчанкой» (649.8 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 20 сентября 2005 г. N 587 «Об утверждении стандарта медицинской помощи больным ревматоидным артритом» (737 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 10 ноября 2005 г. N 673 «Об утверждении стандарта медицинской помощи больным дерматополимиозитом» (670.3 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 30 ноября 2005 г.
Приказ Министерства здравоохранения и социального развития РФ от 13 января 2006 г. N 19 «Об утверждении стандарта медицинской помощи больным с врожденными аномалиями (пороками развития) костей черепа и лица, врожденными костно-мышечными деформациями головы и лица, позвоночника и грудной клетки, другими приобретенными деформациями головы» (416.1 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 1 июня 2006 г. N 444 «Об утверждении стандарта медицинской помощи больным с анкилозом сустава» (603 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 21 июля 2006 г. N 553 «Об утверждении стандарта медицинской помощи больным с остеонекрозом» (570 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 21 июля 2006 г. N 555 «Об утверждении стандарта медицинской помощи больным со спинальной нестабильностью» (625.9 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 21 июля 2006 г.
Приказ Министерства здравоохранения и социального развития РФ от 21 июля 2006 г. N 558 «Об утверждении стандарта медицинской помощи больным со спондилолистезом» (592.3 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 21 июля 2006 г. N 559 «Об утверждении стандарта медицинской помощи больным со спинальным стенозом» (609.5 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 21 июля 2006 г. N 561 «Об утверждении стандарта медицинской помощи больным с поражениями межпозвоночных дисков шейного отдела, поражениями межпозвоночных дисков других отделов» (1.9 MБ)
Приказ Министерства здравоохранения и социального развития РФ от 17 января 2007 г. N 41 «Об утверждении стандарта медицинской помощи больным ревматоидным артритом (при оказании специализированной помощи)» (595.6 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 17 января 2007 г. N 42 «Об утверждении стандарта медицинской помощи больным с дерматополимиозитом (при оказании специализированной помощи)» (597.6 КБ)
N 42 «Об утверждении стандарта медицинской помощи больным с дерматополимиозитом (при оказании специализированной помощи)» (597.6 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 17 января 2007 г. N 44 «Об утверждении стандарта медицинской помощи больным анкилозирующим спондилитом (при оказании специализированной помощи)» (265.7 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 17 января 2007 г. N 45 «Об утверждении стандарта медицинской помощи больным системным склерозом (при оказании специализированной помощи)» (590.3 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 21 мая 2007 г. N 348 «Об утверждении стандарта медицинской помощи больным с системной красной волчанкой (при оказании специализированной помощи)» (631.5 КБ)
Приказ Министерства здравоохранения и социального развития РФ от 18 декабря 2007 г. N 776 «Об утверждении стандарта медицинской помощи больным с псориатическим артритом» (529.7 КБ)
Приказ Министерства здравоохранения РФ от 7 ноября 2012 г.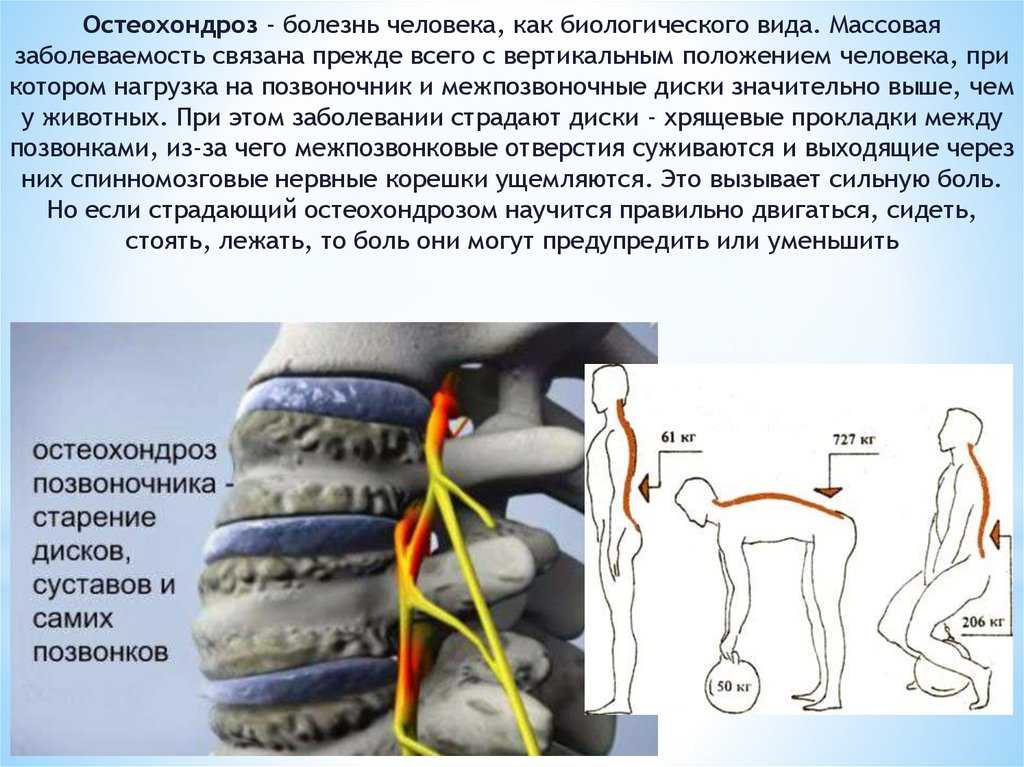 N 613н «Об утверждении стандарта специализированной медицинской помощи при системной красной волчанке» (813 КБ)
N 613н «Об утверждении стандарта специализированной медицинской помощи при системной красной волчанке» (813 КБ)
Приказ Министерства здравоохранения РФ от 7 ноября 2012 г. N 617н «Об утверждении стандарта специализированной медицинской помощи при дерматополимиозите» (773 КБ)
Приказ Министерства здравоохранения РФ от 7 ноября 2012 г. N 631н «Об утверждении стандарта специализированной медицинской помощи при узелковом полиартериите и родственных состояниях, других некротизирующих васкулопатиях и других системных поражениях соединительной ткани» (Файл отсутствует)
Приказ Министерства здравоохранения РФ от 7 ноября 2012 г. N 653н «Об утверждении стандарта специализированной медицинской помощи при дегенеративных заболеваниях позвоночника и спинного мозга» (713.8 КБ)
Приказ Министерства здравоохранения РФ от 7 ноября 2012 г. N 654н «Об утверждении стандарта медицинской помощи при системной красной волчанке (в дневном стационаре)» (475.3 КБ)
Приказ Министерства здравоохранения РФ от 7 ноября 2012 г. N 668н «Об утверждении стандарта специализированной медицинской помощи детям при юношеском артрите с системным началом» (628 КБ)
N 668н «Об утверждении стандарта специализированной медицинской помощи детям при юношеском артрите с системным началом» (628 КБ)
Приказ Министерства здравоохранения РФ от 7 ноября 2012 г. N 686н «Об утверждении стандарта специализированной медицинской помощи при системном склерозе» (804.8 КБ)
Приказ Министерства здравоохранения РФ от 7 ноября 2012 г. N 687н «Об утверждении стандарта специализированной медицинской помощи при анкилозирующем спондилите, псориатическом артрите, других спондилоартритах» (499 КБ)
Приказ Министерства здравоохранения РФ от 9 ноября 2012 г. N 706н «Об утверждении стандарта специализированной медицинской помощи при узелковом полиартериите и родственных состояниях, других некротизирующих васкулопатиях, других системных поражениях соединительной ткани» (835 КБ)
Приказ Министерства здравоохранения РФ от 9 ноября 2012 г. N 749н «Об утверждении стандарта специализированной медицинской помощи при дерматополимиозите» (408.9 КБ)
Приказ Министерства здравоохранения РФ от 9 ноября 2012 г. N 861н «Об утверждении стандарта специализированной медицинской помощи при донорстве аутологичного костного мозга» (618.1 КБ)
N 861н «Об утверждении стандарта специализированной медицинской помощи при донорстве аутологичного костного мозга» (618.1 КБ)
Приказ Министерства здравоохранения РФ от 20 декабря 2012 г. N 1202н «Об утверждении стандарта специализированной медицинской помощи детям при других спондилезах с радикулопатией, поражении межпозвоночного диска поясничного и других отделов позвоночника с радикулопатией, радикулопатии» (374.1 КБ)
Приказ Министерства здравоохранения РФ от 24 декабря 2012 г. N 1547н «Об утверждении стандарта специализированной медицинской помощи при поражении межпозвонкового диска и других отделов позвоночника с радикулопатией (консервативное лечение)» (448.3 КБ)
Двусторонний рассекающий остеохондрит латеральных мыщелков бедра
Мадлен МакХью, MS, ATC, PA-S2
Биография/Раскрытия
Опубликовано:
Биография: Макхью — студент-ассистент врача в Университете Раша.
Раскрытие информации: McHugh не сообщает о соответствующей финансовой информации.
Вы успешно добавили оповещения. Вы получите электронное письмо, когда будет опубликован новый контент.
Щелкните здесь, чтобы управлять оповещениями по электронной почте
Нам не удалось обработать ваш запрос. Пожалуйста, попробуйте позже. Если у вас по-прежнему возникает эта проблема, свяжитесь с нами по адресу [email protected].
Иссушающий остеохондрит Поражение латерального мыщелка бедренной кости встречается относительно редко и еще реже в двусторонних коленных суставах. Данный случай является примером такого диагноза. Затем автор рассматривает этиологию, распространенность, анамнез, физикальное обследование, диагностическую визуализацию и варианты лечения, а также исходы поражений коленного сустава при ОКР.
— Сэм Дайер, PA-C, MHS
13-летний баскетболист с обширным анамнезом рассекающего остеохондрита латерального мыщелка левой бедренной кости в анамнезе обратился в клинику детской ортопедической хирургии.
Мадлен МакХью
У него была 3-месячная история боли в правом колене и 1-недельная история блокировки колена. Его предыдущий рассекающий остеохондрит (OCD) был высокой степени тяжести с замедленным заживлением, и он был в 1-летнем состоянии после артроскопии левого коленного сустава с удалением рыхлого тела и микропереломом. При физикальном осмотре окружность его правой четырехглавой мышцы была уменьшена по сравнению с левой, и была болезненность при пальпации над нижним полюсом надколенника и латеральной жировой подушкой на правом колене. Симптом Уилсона был положительным справа, и у него был полный диапазон движений на обеих сторонах. Рентгенограммы двусторонних коленей продемонстрировали прозрачное поражение в субхондральной переднемедиальной части правого латерального мыщелка бедра, сходное по расположению с поражением на его контралатеральном колене 1 год назад. Выполнена МРТ правого коленного сустава, которая выявила ОКР 2-й степени в переднемедиальной части правого латерального мыщелка бедра. С семьей обсуждались как оперативные, так и неоперативные варианты, но, учитывая наличие в анамнезе пациента контралатерального поражения высокой степени тяжести с замедленным заживлением, было выбрано хирургическое лечение. Поскольку поражение было прикрепленным и несмещаемым, была выполнена артроскопия правого коленного сустава с сверлением OCD и внутренней фиксацией.
Выполнена МРТ правого коленного сустава, которая выявила ОКР 2-й степени в переднемедиальной части правого латерального мыщелка бедра. С семьей обсуждались как оперативные, так и неоперативные варианты, но, учитывая наличие в анамнезе пациента контралатерального поражения высокой степени тяжести с замедленным заживлением, было выбрано хирургическое лечение. Поскольку поражение было прикрепленным и несмещаемым, была выполнена артроскопия правого коленного сустава с сверлением OCD и внутренней фиксацией.
После процедуры пациент был помещен в коленный ортез с откидным замком, зафиксированный в разгибании, с переносимой нагрузкой на 5 недель и начал физиотерапию. Через два месяца после операции пациент имел полный диапазон движений и силу, отрицал какую-либо боль или болезненность. Рентгенограммы продемонстрировали периодическое заживление поражений, вызванных ОКР, и он начал постепенно переходить к занятиям спортом. Через пять месяцев после операции ему дали полное разрешение.
Окончательная причина обсессивно-компульсивного расстройства неизвестна, но существует множество предполагаемых этиологий, включая повторяющиеся микротравмы, генетическую предрасположенность, недостаточность сосудистой архитектуры надхрящницы и локальную ишемию после однократной травмы. В педиатрии поражения ОКР обычно наблюдаются у детей, занимающихся спортом с высоким уровнем активности, что поддерживает теорию повторяющихся микротравм как основного механизма травмы.
В педиатрии поражения ОКР обычно наблюдаются у детей, занимающихся спортом с высоким уровнем активности, что поддерживает теорию повторяющихся микротравм как основного механизма травмы.
Общая распространенность ОКР коленного сустава у детей оценивается от 15 до 29 на 100 000 пациентов, при этом около 70 % локализуются в медиальном мыщелке бедренной кости, а остальные — в латеральном мыщелке, с двусторонним поражением менее чем в 10 % случаев. пациенты. В крупном обсервационном исследовании с участием более 1 миллиона пациентов у 192 детей в возрасте от 6 до 19 лет было обнаружено ОКР коленного сустава с преобладанием мужчин и женщин 4:1, а самая высокая заболеваемость была у пациентов в возрасте от 12 до 19 лет.
Активные пациенты с поражением коленного сустава, страдающим ОКР, обычно имеют хроническое течение с ухудшением симптомов в течение нескольких месяцев. Ранние стадии ОКР обычно проявляются неспецифической, плохо локализованной болью в колене при активности. Но по мере прогрессирования травмы происходит постепенное появление скованности и прерывистого отека во время или после активности./49.jpg) Если присутствует поражение высокой степени или оно превратилось в свободное инородное тело, у пациента может наблюдаться захват или блокировка колена
Если присутствует поражение высокой степени или оно превратилось в свободное инородное тело, у пациента может наблюдаться захват или блокировка колена
При подозрении на ОКР пациенты должны получить первоначальные обзорные рентгенограммы двусторонних коленных суставов, поскольку обнаруживаются двусторонние поражения ОКР у 25% пациентов, а также может быть полезным для дифференциации поражений ОКР от нормальных вариантов окостенения мыщелков бедра у детей. Если рентгенограммы отрицательны, но клиническое подозрение остается высоким, или для классификации поражений (стадии I-IV) и планирования хирургического вмешательства, МРТ без контраста является методом выбора.
Лечение ОКР коленного сустава состоит из оперативного или консервативного лечения. Рекомендуемое лечение основано на вероятности заживления без операции, которая в значительной степени определяется зрелостью скелета и характеристиками обсессивно-компульсивного расстройства, такими как размер или стабильность. Начальное консервативное лечение предлагается детям с обсессивно-компульсивным расстройством колена I, II или III стадии и обычно состоит из ограничения активности, иммобилизации в течение 4–6 недель, физиотерапии и постепенного возвращения к занятиям спортом при отсутствии симптомов, что обычно занимает 6 месяцев. Хотя это считается стандартом лечения, никакие проспективные исследования не определяли эффективность этих консервативных методов, и ни один из методов лечения стабильных или нестабильных поражений не продемонстрировал превосходства.
Хотя это считается стандартом лечения, никакие проспективные исследования не определяли эффективность этих консервативных методов, и ни один из методов лечения стабильных или нестабильных поражений не продемонстрировал превосходства.
Хирургическое лечение оправдано для детей с обсессивно-компульсивным расстройством, у которых имеется рыхлое инородное тело или которые не ответили на консервативное лечение в течение 4–6 месяцев. Существует несколько хирургических методов, включая артроскопическое сверление, фиксацию металлическими винтами, биодеградируемую фиксацию, микропереломы и трансплантацию хондроцитов. Выбор метода зависит от зрелости скелета пациента, стадии фрагмента ОКР и размера поражения. Рекомендации по послеоперационному ведению варьируются в зависимости от протокола хирурга.
Скорость заживления зависит от возраста пациента и стадии поражения; при консервативном лечении они варьируются от 50% до более чем 90%, при этом самая высокая скорость заживления наблюдается у пациентов с обсессивно-компульсивным расстройством I стадии. В целом, у пациентов с полным излечением ОКР функция суставов должна полностью восстановиться, и примерно 50% пациентов с поражением III или IV стадии подвержены риску хронической боли, механических симптомов и артрита.
В целом, у пациентов с полным излечением ОКР функция суставов должна полностью восстановиться, и примерно 50% пациентов с поражением III или IV стадии подвержены риску хронической боли, механических симптомов и артрита.
ОКР коленного сустава является относительно распространенной детской травмой. Большинство из них возникают хронически в течение нескольких месяцев в результате повторяющихся стрессов или микротравм при высоком уровне активности. Повреждения ОКР должны быть в дифференциальной диагностике для всех пациентов с постепенным началом боли, скованностью и периодическим отеком во время или после физической активности, а также любым захватом или блокировкой колена. Этим пациентам требуется рентгенограмма коленного сустава для оценки поражений ОКР, поскольку раннее вмешательство может ограничить прогрессирование поражений и увеличить вероятность заживления при консервативном лечении, что в конечном итоге снижает долгосрочные осложнения. Однако, несмотря на раннее вмешательство, скорость заживления зависит от возраста пациента и состояния поражения, и пациенты подвержены риску хронической боли, механических симптомов и артрита независимо от вмешательства. Важно надлежащим образом выявлять эти травмы и продолжать исследовать как профилактические меры, так и наиболее подходящее лечение, поскольку до сих пор существуют разногласия по поводу стандартов лечения.
Важно надлежащим образом выявлять эти травмы и продолжать исследовать как профилактические меры, так и наиболее подходящее лечение, поскольку до сих пор существуют разногласия по поводу стандартов лечения.
Каталожные номера:
Aichroth P. J Bone Surg . 1971; doi: 10.1302/0301-620X.53B3.440.
Chambers HG, et al. J Am Acad Orthop Surg . 2011; doi: 10.5435/00124635-201105000-00008.
Clanton TO, et al. Clin Orthop Relat Res . 1982; 167: 50-64.
Конрад Дж. М. и др. Am J Sports Med . 2003; doi: 10.1177/03635465030310052301.
Kessler JI, et al. Am J Sports Med . 2014; doi: 10.1177/0363546513510390.
Krause M, et al. Am J Sports Med . 2013; doi: 10.1177/0363546513496049.
Леттс М. и др. J Педиатр Ортоп . 2003; doi: 10.1097/00004694-200309000-00008.
Лечение расслаивающего остеохондрита (ОКР). https://www.uptodate.com/contents/management-of-osteochondritis-dissecans-ocd?search=osteochondritis%20dissecans&source=search_result&selectedTitle=2~28&usage_type=default&display_rank=2. По состоянию на 24 июня 2021 г.
Рассекающий остеохондрит (ОКР): клинические проявления и диагностика. https://www.uptodate.com/contents/osteochondritis-dissecans-ocd-clinical-manifestations-and-diagnosis?search=OCD%20lesion&source=search_result&selectedTitle=2~150&usage_type=default&display_rank=2#h31753890. По состоянию на 24 июня 2021 г.
Хирургическое лечение расслаивающих поражений остеохондрита
ВВЕДЕНИЕ
Рассекающий остеохондрит (ОКР) — это патологическое заболевание суставов, поражающее субхондральную кость и вышележащий суставной хрящ. 1 Заболевание приводит к потере субхондральной кости и дестабилизации вышележащего суставного хряща, что приводит к отделению и повышенной восприимчивости образовавшегося фрагмента к нагрузке и сдвигу.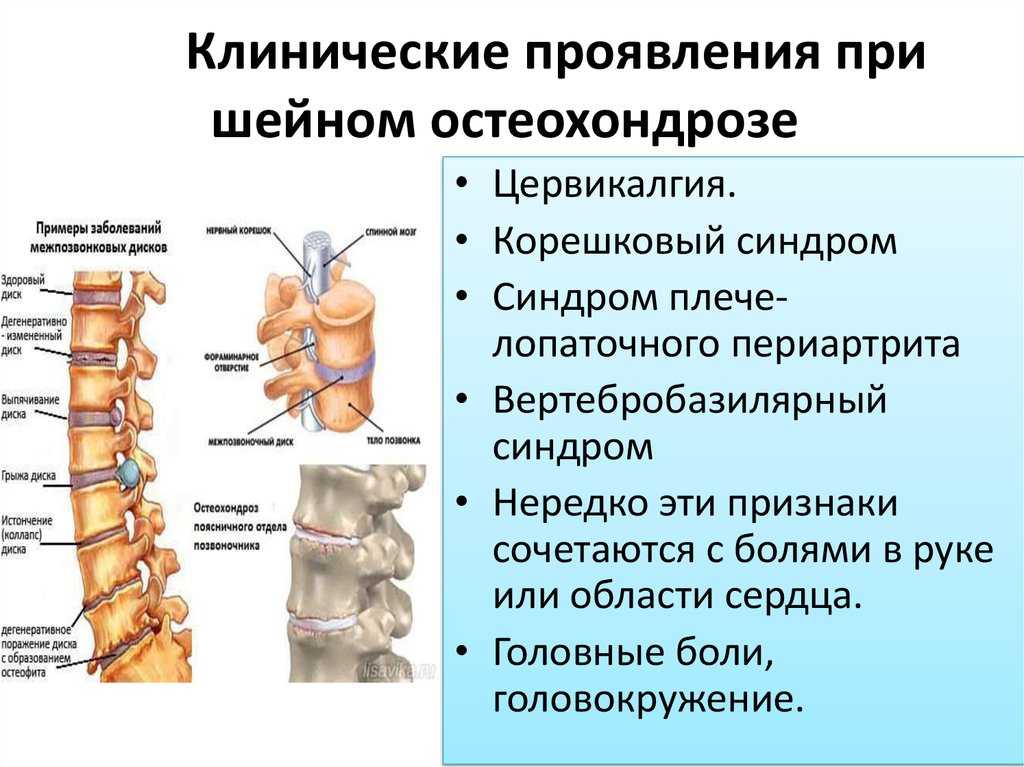 2 Истинная этиология неизвестна, но это состояние может быть связано с повторяющимися микротравмами, единичным острым травматическим событием, ишемией сосудов, эндокринопатией и/или генетической предрасположенностью. 3 Независимо от этиологии конечным результатом является фрагментация как хряща, так и кости, которая может прогрессировать до ранних дегенеративных изменений и потери функции в пораженной области. После выявления поражения можно разделить на четыре категории на основании результатов МРТ, рентгенографии и артроскопии. 4 , 5 , 6 На последних стадиях может развиться биполярный остеоартрит, что приводит к необходимости проведения нехрящевых восстановительных вмешательств, таких как эндопротезирование.
2 Истинная этиология неизвестна, но это состояние может быть связано с повторяющимися микротравмами, единичным острым травматическим событием, ишемией сосудов, эндокринопатией и/или генетической предрасположенностью. 3 Независимо от этиологии конечным результатом является фрагментация как хряща, так и кости, которая может прогрессировать до ранних дегенеративных изменений и потери функции в пораженной области. После выявления поражения можно разделить на четыре категории на основании результатов МРТ, рентгенографии и артроскопии. 4 , 5 , 6 На последних стадиях может развиться биполярный остеоартрит, что приводит к необходимости проведения нехрящевых восстановительных вмешательств, таких как эндопротезирование.
Распространенность ОКР оценивается от 15 до 30 на 100 000, при этом большинство поражений происходит в колене. Около 80 % случаев поражают медиальный мыщелок бедра (MFC), 15 % — латеральный мыщелок бедренной кости и 5 % — пателлофеморальную область. Более 70% всех поражений ОКР обнаруживаются в «классической» области латеральной поверхности MFC, пересекающей межмыщелковую вырезку рядом с бедренным отпечатком задней крестообразной связки (ЗКС). 7
Более 70% всех поражений ОКР обнаруживаются в «классической» области латеральной поверхности MFC, пересекающей межмыщелковую вырезку рядом с бедренным отпечатком задней крестообразной связки (ЗКС). 7
Курс лечения поражения во многом зависит от его стабильности, которая наиболее точно оценивается артроскопически, так как результаты МРТ показали общую точность определения стабильности поражения 53%. 8 В случае стабильного поражения и короткой продолжительности симптомов консервативное лечение может быть успешным. В прошлом эти поражения лечили иммобилизацией и ограничением нагрузки. Однако опубликованные исследования показали, что длительная иммобилизация может нанести вред здоровью коленного сустава; таким образом, используемое в настоящее время нехирургическое лечение должно быть сосредоточено на перерыве в занятиях спортом и высокой ударной нагрузкой на 6-8 недель с учетом нормальной весовой нагрузки у комплаентного пациента. 9
Попросив пациента принять участие в «программе относительного отдыха», аналогично рекомендациям по лечению стрессовых переломов, можно сохранить здоровье сустава без ущерба для потенциала заживления симптоматического ОКР. Продолжительность времени, необходимого для того, чтобы у пациента исчезли симптомы и чтобы он мог безопасно вернуться к активной деятельности, сильно различается и является соображением при принятии решения о хирургическом вмешательстве.
Продолжительность времени, необходимого для того, чтобы у пациента исчезли симптомы и чтобы он мог безопасно вернуться к активной деятельности, сильно различается и является соображением при принятии решения о хирургическом вмешательстве.
В случае неэффективности консервативного лечения или при наличии нестабильности отломка хирургическое вмешательство включает удаление отломка, сверление (антеградное или ретроградное), внутреннюю фиксацию, 2 стимуляция костного мозга, имплантация аутологичных хондроцитов (ACI) или трансплантация костно-хрящевого аутотрансплантата/аллотрансплантата для восстановления повреждения или восполнения области потери хряща. В крайнем случае эндопротезирование суставов может быть единственным возможным решением в запущенных случаях.
ТОНКОСТЬ ПРИНЯТИЯ РЕШЕНИЙ
Уникальным для ОКР является тот факт, что пациенты с этой патологией могут иметь очень мало симптомов до тех пор, пока фрагмент не станет дестабилизированным из-за эндогенного естественного течения этого поражения или из-за острой или повторяющейся травмы. Симптоматическое ОКР с нестабильностью отломков уместно рассматривать как внутрисуставное атрофическое несращение перелома. Эту концепцию важно признать
Симптоматическое ОКР с нестабильностью отломков уместно рассматривать как внутрисуставное атрофическое несращение перелома. Эту концепцию важно признать
, потому что он касается решений о лечении и технических шагов, необходимых для успешного заживления дефекта. Поскольку естественное течение изолированного поражения ОКР не прояснено ни в существующей литературе, ни в нашем современном опыте, успешное клиническое лечение часто достигается путем удаления фрагмента, по крайней мере, в краткосрочной и среднесрочной перспективе. Хотя интуитивно разумно всегда пытаться сохранить жизнеспособный фрагмент и обеспечить жесткую фиксацию, чтобы способствовать биологическому сращению любого костно-хрящевого фрагмента, тот факт, что многие пациенты могут клинически переносить вогнутый, четко очерченный костно-хрящевой дефект, является провокационным до такой степени, что доброкачественное игнорирование Последующее удаление фрагментов остается практическим вариантом лечения в некоторых случаях.
Результирующее малочисленность симптомов после удаления фрагментов объясняется типичной геометрией и относительно ненагруженным расположением этих поражений, что позволяет ложу дефекта стать клинически бессимптомным просто потому, что окружающая костно-суставная среда может «экранировать» поражение, делая это менее клинически значимо. Остается спорным вопрос о том, когда лечить эти поражения на ранней стадии с помощью процедур восстановления хряща, когда первоначальное иссечение фрагмента делает пациента клинически нормальным. Поскольку ни одна процедура восстановления хряща не может длиться «вечно» и не продемонстрировала окончательного предотвращения прогрессирования остеоартрита с течением времени, принятие решения остается сложной задачей для пациента с бессимптомным дефектом после удаления фрагмента. Это особенно верно для спортсменов высокого уровня, которые делают ставку на краткосрочное и среднесрочное поддержание функциональной активности.
ОТБОР ПАЦИЕНТОВ
Тщательный анамнез является обязательным и должен подчеркивать любые провоцирующие события, любые основные метаболические или системные состояния, которые могли способствовать ОКР, продолжительность симптомов и предыдущие попытки лечения (как нехирургического, так и хирургического). Существует ряд факторов риска, связанных с обсессивно-компульсивным расстройством, которые также следует тщательно изучить в анамнезе пациента. Вероятность развития ОКР у мужчин в четыре раза выше. Те, кто являются афроамериканцами, имеют дисковидный латеральный мениск, имеют семейный анамнез ОКР или активно занимаются спортом, также подвергаются повышенному риску. 10 , 11 Типичное проявление ОКР в колене включает боль и отек, связанные с активностью. 1 , 3 О нестабильности обычно не сообщается, хотя механические симптомы, такие как заедание или запирание, могут возникать, если фрагмент дестабилизировался или полностью отделился и действует как свободное тело. При физикальном обследовании пациенты обычно имеют болезненность, локализованную над компартментом, где расположено поражение ОКР. 1 Пациент может ходить анталгической походкой или с ротацией ноги наружу (симптом Вильсона) для уменьшения давления на пораженный участок.
Существует ряд факторов риска, связанных с обсессивно-компульсивным расстройством, которые также следует тщательно изучить в анамнезе пациента. Вероятность развития ОКР у мужчин в четыре раза выше. Те, кто являются афроамериканцами, имеют дисковидный латеральный мениск, имеют семейный анамнез ОКР или активно занимаются спортом, также подвергаются повышенному риску. 10 , 11 Типичное проявление ОКР в колене включает боль и отек, связанные с активностью. 1 , 3 О нестабильности обычно не сообщается, хотя механические симптомы, такие как заедание или запирание, могут возникать, если фрагмент дестабилизировался или полностью отделился и действует как свободное тело. При физикальном обследовании пациенты обычно имеют болезненность, локализованную над компартментом, где расположено поражение ОКР. 1 Пациент может ходить анталгической походкой или с ротацией ноги наружу (симптом Вильсона) для уменьшения давления на пораженный участок. При внешнем вращении поражение, расположенное на MFC, не будет соприкасаться с медиальным бугорком большеберцовой кости, что уменьшает боль, связанную с движением на границе поражения. Суставной выпот, снижение объема движений, симптомы подвижности тела и атрофия четырехглавой мышцы могут присутствовать по-разному, в зависимости от степени и стадии поражения, а также продолжительности симптомов.
При внешнем вращении поражение, расположенное на MFC, не будет соприкасаться с медиальным бугорком большеберцовой кости, что уменьшает боль, связанную с движением на границе поражения. Суставной выпот, снижение объема движений, симптомы подвижности тела и атрофия четырехглавой мышцы могут присутствовать по-разному, в зависимости от степени и стадии поражения, а также продолжительности симптомов.
При планировании хирургического вмешательства важно учитывать место поражения. Некоторые участки, такие как классическое расположение на MFC, имеют частоту спонтанного разрешения менее 30%, в то время как неклассические расположения имеют гораздо больше шансов на заживление у подростков: при консервативном лечении сообщается о показателях заживления от 88% до 100%. 3
Идеальным кандидатом для первичной пластики является нестабильное поражение у активного симптоматического пациента. 12 Идеальный пациент готов соблюдать послеоперационные ограничения нагрузки и активности и понимает вероятную потребность во второй процедуре удаления металлоконструкций. Пациентам с открытыми рентгенограммами и у которых консервативное лечение стабильного фрагмента не приводит к симптоматическому и рентгенологическому улучшению, следует рассмотреть вопрос о ретроградном или антеградном сверлении. При артроскопически стабильных симптоматических поражениях может помочь фиксация биорассасывающимися винтами, при этом головки винтов заглубляются чуть ниже уровня субхондральной пластинки в качестве дополнения к экстраартикулярному или периартикулярному сверлению. При артроскопически нестабильных, симптоматических поражениях с интактным хрящом, прикрепленным к жизнеспособной кости, помогает санация и стимуляция костного мозга поверхности дефекта и фиксация фрагмента металлическими винтами с погружением головок винтов глубоко в суставной хрящ для последующего удаления. Если эти начальные методы лечения не устраняют симптомы, окончательное восстановление хряща (остеохондральная аутотрансплантация, трансплантация костно-хрящевого аллотрансплантата или ACI) может рассматриваться как последующее хирургическое вмешательство.
Пациентам с открытыми рентгенограммами и у которых консервативное лечение стабильного фрагмента не приводит к симптоматическому и рентгенологическому улучшению, следует рассмотреть вопрос о ретроградном или антеградном сверлении. При артроскопически стабильных симптоматических поражениях может помочь фиксация биорассасывающимися винтами, при этом головки винтов заглубляются чуть ниже уровня субхондральной пластинки в качестве дополнения к экстраартикулярному или периартикулярному сверлению. При артроскопически нестабильных, симптоматических поражениях с интактным хрящом, прикрепленным к жизнеспособной кости, помогает санация и стимуляция костного мозга поверхности дефекта и фиксация фрагмента металлическими винтами с погружением головок винтов глубоко в суставной хрящ для последующего удаления. Если эти начальные методы лечения не устраняют симптомы, окончательное восстановление хряща (остеохондральная аутотрансплантация, трансплантация костно-хрящевого аллотрансплантата или ACI) может рассматриваться как последующее хирургическое вмешательство.
ПРОТИВОПОКАЗАНИЯ К ХИРУРГИЧЕСКОМУ ВЛЕЧЕНИЮ
Возраст, клинические симптомы, характеристики поражения и зрелость скелета — это несколько важных факторов, которые необходимо учитывать при рассмотрении вопроса о хирургическом лечении ОКР. Физический статус используется для разделения ОКР на ювенильное ОКР (ЮОКР) или ОКР взрослых (ОКР). Хотя большинство AOCD развиваются в результате прогрессирования нелеченого JOCD, лечение этих двух заболеваний сильно различается. В случае JOCD консервативное лечение рекомендуется для стабильных поражений. 13 Рекомендуя пациентам снизить уровень активности, вызывающей симптомы, клиницисты надеются смягчить симптомы пациентов, а также создать условия для спонтанного заживления за счет снижения нагрузки на поврежденную сторону колена. Модификация активности может включать ограничения по весовой нагрузке и запрет на участие в спортивных мероприятиях или мероприятиях с высокой ударной нагрузкой. 14 , 15 Эта стратегия дает хорошие результаты у молоди из-за их повышенной
регенеративная способность хондроцитов и мезенхимальных стволовых клеток. 16 В крупном многоцентровом европейском педиатрическом исследовании с участием 355 пациентов, прошедших хирургическое лечение, и 154 пациентов, пролеченных консервативно, у пациентов с поражением < 2 см 2 , обнаруженным в классической локализации, прогноз был улучшен, без признаков выпота или рассечение на изображении. 17
16 В крупном многоцентровом европейском педиатрическом исследовании с участием 355 пациентов, прошедших хирургическое лечение, и 154 пациентов, пролеченных консервативно, у пациентов с поражением < 2 см 2 , обнаруженным в классической локализации, прогноз был улучшен, без признаков выпота или рассечение на изображении. 17
Первичная хирургическая фиксация не рекомендуется, если поражение свободно перемещается в виде рыхлого тела, а нижележащая субхондральная кость скомпрометирована. Первоначальная стратегия в этой популяции пациентов должна включать удаление рыхлых тел и возможную биопсию хондроцитов для последующей ОКИ, если у пациента проявляются стойкие симптомы, связанные с результирующим хондральным дефектом. В таких случаях первичная стимуляция костного мозга также может рассматриваться в каждом конкретном случае.
ПРЕДОПЕРАЦИОННАЯ ВИЗУАЛИЗАЦИЯ
Поскольку физические признаки ОКР часто расплывчаты и неспецифичны, физикальное обследование не может использоваться изолированно для диагностики этого типа патологии. Визуализация имеет решающее значение в оценке пациентов с этими симптомами и должна включать в себя простую рентгенографическую серию и часто последующую МРТ. Предварительные рентгенограммы должны быть стандартными и включать переднюю опорную нагрузку коленного сустава, нагрузку на коленный сустав со сгибанием на 45°, боковую проекцию и проекцию Merchant 3 (рис. 1). В дополнение к стандартной переднезадней проекции следует получать переднезаднюю проекцию с нагрузкой на сгибание, поскольку она позволяет лучше визуализировать поражения вдоль заднелатеральной поверхности MFC. Открытые участки тела являются положительным предиктором заживления ОКР-поражения и должны быть отмечены на обычных рентгенограммах.
Визуализация имеет решающее значение в оценке пациентов с этими симптомами и должна включать в себя простую рентгенографическую серию и часто последующую МРТ. Предварительные рентгенограммы должны быть стандартными и включать переднюю опорную нагрузку коленного сустава, нагрузку на коленный сустав со сгибанием на 45°, боковую проекцию и проекцию Merchant 3 (рис. 1). В дополнение к стандартной переднезадней проекции следует получать переднезаднюю проекцию с нагрузкой на сгибание, поскольку она позволяет лучше визуализировать поражения вдоль заднелатеральной поверхности MFC. Открытые участки тела являются положительным предиктором заживления ОКР-поражения и должны быть отмечены на обычных рентгенограммах.
РИСУНОК 1. Рентгенограмма поражения при рассекающем остеохондрозе (ОКР). А. Рентгенограмма левого колена в прямой проекции с нагрузкой показывает поражение медиального мыщелка бедренной кости (МБК). |
 Они обеспечивают разжижение венозной крови и предотвращают возникновение застоев и тромбов.
Они обеспечивают разжижение венозной крови и предотвращают возникновение застоев и тромбов.