Пяточная шпора и остеофиты — причины, симптомы и лечение в Санкт-Петерубрге
Записаться на прием
Пяточная шпора или плантарный(подошвенный) фасциит — это хроническое заболевание характеризующееся болями в пятке при ходьбе всвязи с образованием остеофита в виде»шипа» (костное рарастание шиповидной формы)на нижней поверхности пяточной кости.
Остеофиты — краевое разрастание тканей кости в результате воздействия различных факторов. Наиболее часто остеофиты возникают на поверхностях костей стоп («пяточная шпора») и суставных поверхностях.
Причины возникновения пяточной шпоры:
- продольное плоскостопие
- избыточный вес.
- длительные перегрузки пяток
Симптомы пяточной шпоры.
Пациенты отмечают сильные и резкие боли в пятке особенно при ходьбе. Для пяточной шпоры наиболее характерны «стартовые боли», т. е. возникновение болей утром или после длительного пребывания в положение сидя. В течение рабочего дня боль при ходьбе несколько стихает, но к вечеру возможно так же усиление болевого синдрома. Боль в пятке проявляется внезапно, без какой-либо видимой причины. Диагноз пяточная шпора устанавливается на основании данных рентгенологического исследования и клинических данных. При надавливание на подошвенную поверхности пятки отмечается интенсивная боль. Иногда это могут быть разлитые боли по всей пятке, но чаще все же локальные боли в центре или на внутренней поверхности пяточной области.
е. возникновение болей утром или после длительного пребывания в положение сидя. В течение рабочего дня боль при ходьбе несколько стихает, но к вечеру возможно так же усиление болевого синдрома. Боль в пятке проявляется внезапно, без какой-либо видимой причины. Диагноз пяточная шпора устанавливается на основании данных рентгенологического исследования и клинических данных. При надавливание на подошвенную поверхности пятки отмечается интенсивная боль. Иногда это могут быть разлитые боли по всей пятке, но чаще все же локальные боли в центре или на внутренней поверхности пяточной области.
На первичной консультации врач проведет обследование, поставит диагноз назначит комплекс процедур, который
учитывает все особенности пациента, а также его состояние.
 В завершение курса лечения специалист дает рекомендации по профилактике заболевания и предотвращению рецидивов
В завершение курса лечения специалист дает рекомендации по профилактике заболевания и предотвращению рецидивовДаже, казалось бы, самые незначительные боли в спине между лопатками могут быть сигналом о серьезном заболевании, которое лишь набирает обороты, а потому вы никогда не должны пренебрегать советом и помощью специалиста.
Процедуры, которые применяются при болезни
- Лазерное удаление новообразований
- Прием дерматолога
- Консультация терапевта
- Биопунктура
- Висцеральная мануальная терапия
- Индивидуальная ЛФК
- Лазеротерапия
- Лечебный массаж
- Мануальная терапия
- Медицинские анализы
- Обезболивающие блокады
- Остеопатия
- Пальпаторная диагностика
- Рефлексотерапия
- Физиотерапия
- Электрофорез
- Лекарственная терапия
- Гирудотерапия
- Клинико-нейропсихологическое тестирование
- Дуплексное сканирование
- Детский невролог
- Профилактика постковидных осложнений.

- Ультразвуковое исследование (УЗИ)
- Электрокардиограмма (ЭКГ)
- Холтеровское (суточное) мониторирование
- Аутоплазмотерапия
- Врач иммунолог. Прием иммунолога.
- Лимфодренажный массаж
- Консультация невролога
- Консультация эндокринолога
- Консультация аллерголога
- Консультация гастроэнтеролога
- Боли в спине
- Боли в шее
- Боли в ногах
- Радикулит
- Заболевания суставов
- Защемление нерва
- Межпозвонковая грыжа
- Межрёберная невралгия
- Онемение участков кожи
- Воспаление мышц (миозит)
- Искривление осанки
- Кифоз
- Сколиоз
- Остеохондроз
- Спондилёз
- Вегето-сосудистая дистония
- Нарушения сна
- Головная боль
- Отложения солей
- Плоскостопие
- Пяточная шпора, остеофиты
- Спортивная травма
- Балетная травма
- Эндокринные нарушения
- Аллергия
- Заболевания желудочно-кишечного тракта (ЖКТ)
- Причины обращения к неврологу
Многопрофильная клиника «Проксимед» сотрудничает с ведущими страховыми компаниями г. Санкт-Петербург и России:
Санкт-Петербург и России:
Подошвенная бородавка (шипица): причины и методы лечения
Подошвенные бородавки – это вид бородавок, возникающий на подошвах стоп и на ладонях. Из всех кожных бородавок подошвенная встречается в 30%. Именно их чаще всего удаляют.
Единственная причина – это вирус папилломы человека, сокращенно – ВПЧ.
Схема заражения: человек поцарапал кожу. Вирус проникает в кожу. Встраивается в гены клеток кожи. Клетка приобретает уродливые формы, становясь похожей на клетки опухоли.
Внимание: некоторые типы вируса папилломы человека могут вызывать дисплазию и рак шейки матки.
Инфицирование типом ВПЧ, вызывающим бородавки, происходит в детстве. Почти все дети инфицируются этим вирусом — в детских садах, в школах, в общественных местах. Но заболевают не все — все зависит от иммунитета. В детском возрасте бородавки появляются первый раз.
Главное проявление: плотное округлое образование на ладони или подошве стопы.
Главный симптом: боль при ходьбе и зуд в области бородавки.
Начальная стадия:
- появляется небольшая «мозоль»,
- она чешется,
- при ходьбе болит.
Через 2-4 недели:
- в центре появляется шершавая поверхность,
- часто — черные точки в центре,**
- по краям — небольшой валик ороговевшей кожи.
Почему?
- Почему шипицы возникают именно на ладони и подошве? Потому что кожа здесь особенно плотная (в отличие от других частей тела).

- Почему болит при ходьбе? Потому что шипица растет вовнутрь. При ходьбе вес тела надавливает на бородавку и она сдавливает болевые рецепторы.
- Почему кожный зуд? Потому что уродливые клетки подошвенной бородавки на стопе и на ладони давят на соседние кожные рецепторы, что приводит к зуду.
- Почему черные точки? Это результат закупорки кровеносных сосудов в толще бородавки на стопе или на ладони.
Размеры — 3 -10 мм. При этом они возвышаются над поверхностью кожи всего на 1-2 мм, потому что они растут вовнутрь и вширь. Рядом могут появиться дочерние бородавки. Они сливаются с материнской и формируют болезненный конгломерат. Это явный показатель снижения иммунитета. И это часто требует медикаментозного лечения.
Методы лечения:
У 90% людей подошвенная бородавка проходит без лечения на ранней стадии. Иммунная система подавляет вирус и заживляет кожный покров.
Время самоизлечения зависит от стадии процесса: от 2 недель — до 1,5 лет.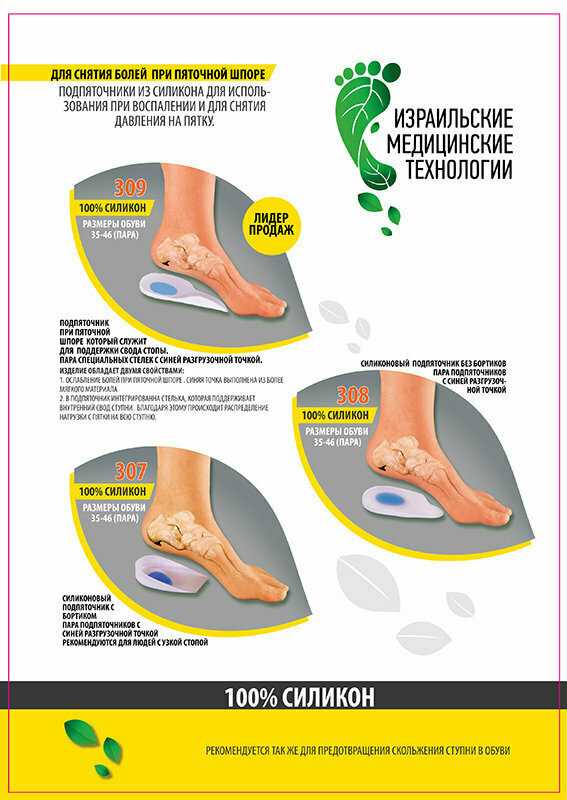
Когда надо лечить шипицу?
- если сильно болит,
- если мешает при ходьбе,
- если разрослась до больших размеров,
- если рядом появляются дочерние.
Как и чем лечить бородавки на ступнях?
Удаление — способ лечения, успешный у 98% пациентов
Удаление лекарственными препаратами
Для этих целей используются местнонекротизирующие средства. Солкодерм, вартокс, дуофилм, колломак , суперчистотел и другие В их состав входят кислоты или щелочи. Удаление подошвенных бородавок (шипиц) происходит через химический ожог кожи. Бородавка отмирает. А на этом месте остается малозаметный рубчик. Время лечения-длительное: в среднем 14-20 дней). Вероятность рецидива (повторного появления на этом же месте) – очень высокая.
Инструментальное удаление
- Лазер.
Ваша бородавка испарится под действием лазера. На этом месте у вас останется углубленная рана. Рана заживет за 10-14 дней.
Недостатки метода: глубокая рана после удаления. Грубое рубцевание.
Рана заживет за 10-14 дней.
Недостатки метода: глубокая рана после удаления. Грубое рубцевание.
- Жидкий азот.
Происходит глубокая заморозка тканей. Образуется пузырь. Будет очень больно и потом еще больно!! Заживает 14 дней. Недостатки метода: Сильная боль при удалении и после удаления. Длительное заживление. Грубый рубец.
- Радиоволновое излучение (аппарат «Сургитрон»).
Такой же эффект как от лазера — испарение тканей. И останется от бородавки только углубление-ранка.
Преимущества метода:
Близлежащие сосуды коагулируются, образуя на месте новообразования плотную корочку, таким образом, удаление выполняется без повреждения сосудов и не вызывает даже самой незначительной кровопотери. Корочка после 7-10 дней самостоятельно отпадает. На её месте – малозаметный рубчик.
Производится выжигание бородавки электрокоагулятором. Это тот же скальпель, только электрический. В крупных клиниках сейчас используется редко.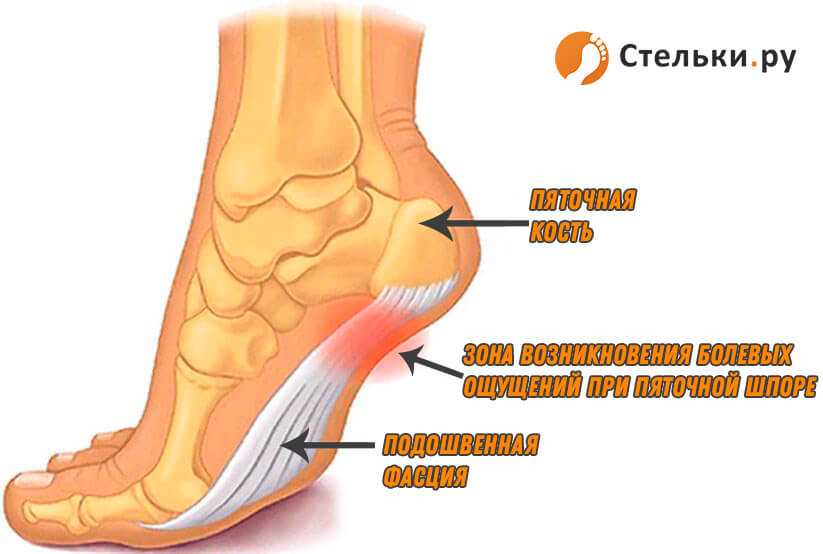
Профилактика — основа основ
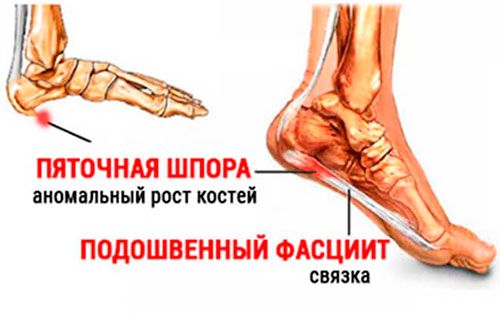
- Ношение свободной обуви.
- Лечение чрезмерной потливости ступней.
- Обработка травм, царапин и порезов стоп.
- Здоровый образ жизни и укрепление иммунитета — это предупреждение вирусных болезней, в том числе и вируса ВПЧ.
подошвенная бородавка удаление бородавок шипица
Пожалуйста, включите JavaScript для просмотра комментариев.
Костная шпора на верхней части стопы: причины, лечение и профилактика
Костная шпора — это разрастание лишней кости. Обычно он развивается там, где встречаются две или более костей. Эти костные выступы формируются, когда тело пытается восстановить себя. Костные шпоры могут ощущаться как твердый комок или бугорок под кожей.
Вероятность развития костной шпоры на стопе увеличивается с возрастом. Его влияние на вашу повседневную жизнь зависит от серьезности. Некоторые люди даже не замечают костную шпору на ноге. Другие имеют дело с парализующей болью, которая мешает ходить, стоять или носить обувь.
Другие имеют дело с парализующей болью, которая мешает ходить, стоять или носить обувь.
Костная шпора на верхней части стопы иногда возникает из-за остеоартрита, разновидности артрита. При этом состоянии хрящи между костями могут со временем разрушаться. Чтобы компенсировать отсутствие хряща, в организме образуются дополнительные костные разрастания, называемые костными шпорами.
Остеоартрит — не единственное, что вызывает костную шпору на верхней части стопы. Ряд других факторов может вызвать разрушение хряща, что приводит к росту костной шпоры.
Действия, которые могут способствовать образованию костных шпор, включают танцы, бег и физические упражнения. Другие причины включают в себя:
- травма стопы
- ожирение или избыточный вес
- ношение тесной обуви
Костные шпоры обычно возникают на стопе из-за большого давления на эти кости.
Если у вас есть костная шпора на стопе, она, скорее всего, появится в верхней части средней части стопы. У вас также может развиться шпора на пальце ноги или пяточная шпора.
У вас также может развиться шпора на пальце ноги или пяточная шпора.
Хотя костные шпоры часто встречаются на стопе, они могут образовываться и на других частях тела, включая:
- колени
- бедра
- позвоночник
- плечо
- лодыжка
Несколько факторов повышают риск развития костной шпоры на стопе. Помимо остеоартрита, к этим факторам риска относятся:
- Возраст. Чем вы старше, тем выше риск получить костную шпору. Хрящ с возрастом разрушается, и этот постепенный износ побуждает организм создавать дополнительную кость в попытке восстановить себя.
- Физическая активность. Регулярная физическая активность помогает поддерживать здоровый вес и повышает уровень энергии. Но это также может вызвать дополнительную нагрузку на ваши ноги, что повышает риск образования костных шпор.
- Ношение тесной обуви. Тесная обувь может сдавливать пальцы ног и вызывать постоянное трение ступней и пальцев ног.

- Травмы. Костные шпоры могут развиваться после незначительной травмы, такой как ушиб или после перелома.
- Лишний вес. Избыточный вес оказывает дополнительную нагрузку на стопы и другие кости. Это может привести к более быстрому разрушению хряща, что приведет к образованию костной шпоры.
- Плоскостопие. Низкий свод стопы или его отсутствие может привести к тому, что при стоянии вся стопа будет касаться пола. Это создает дополнительную нагрузку на суставы и вызывает различные проблемы, такие как молоткообразный палец, волдыри, бурсит и костные шпоры.
Костные шпоры не всегда вызывают симптомы. Можно иметь его и не осознавать этого. У некоторых людей, однако, появляется боль или болезненность в верхней части средней части стопы. Боль варьируется от человека к человеку и может постепенно усиливаться.
Другие симптомы костной шпоры на стопе включают:
- покраснение и отек
- тугоподвижность
- ограничение подвижности в суставах
- натоптыши
- затруднения при стоянии или ходьбе не улучшить.
 Врач проведет физический осмотр стопы и суставов, чтобы определить локализацию боли и оценить диапазон движений.
Врач проведет физический осмотр стопы и суставов, чтобы определить локализацию боли и оценить диапазон движений.Для диагностики костной шпоры врачи проведут визуализирующий тест (во время которого делаются подробные снимки суставов стопы). Варианты включают рентген, компьютерную томографию или МРТ.
Вам не нужно лечить костную шпору, которая не вызывает симптомов. Так как костная шпора не исчезнет сама по себе, варианты облегчения мучительной боли включают:
Потеря веса
Потеря веса уменьшает давление на кости стопы и облегчает боль, связанную с костной шпорой. Вот несколько советов:
- занимайтесь спортом не менее 30 минут 3 раза в неделю
- сократите потребление калорий
- контролируйте порции
- употребляйте больше фруктов, овощей, нежирного мяса и цельнозерновых продуктов
- сократить потребление сахара, жареной и жирной пищи
Сменить обувь или надеть прокладки
Смена обуви также может облегчить симптомы костной шпоры, особенно если вы работаете на ногах.

Выбирайте не слишком тесную и не слишком свободную обувь, которая не сдавливает пальцы ног. Носите обувь с закругленным или квадратным носком для дополнительного пространства. Если у вас низкий свод стопы, добавьте к обуви дополнительную набивку, чтобы уменьшить давление.
Терапия теплом и льдом
Чередование терапии льдом и теплом также может облегчить боль, связанную с костной шпорой. Тепло может уменьшить боль и скованность, а лед может уменьшить воспаление и отек. Положите на ногу холодный компресс или грелку на 10–15 минут несколько раз в день.
Инъекция кортизона
Поговорите с врачом, чтобы узнать, подходит ли вам инъекция кортизона, которая помогает остановить воспаление. Врач вводит лекарство непосредственно в кость, чтобы облегчить боль, скованность и отек.
Ботинки для ходьбы
Ботинки для ходьбы предназначены для защиты стопы после травмы или операции. Их также можно носить для снятия давления и боли, связанной с костной шпорой.

Обезболивающие
Безрецептурные обезболивающие (ибупрофен, ацетаминофен или напроксен натрия) могут уменьшить воспаление и боль при костной шпоре. Принимайте по назначению.
Операция по удалению костной шпоры на стопе
Врач может порекомендовать операцию по удалению костной шпоры. Как правило, операция возможна только в том случае, если костная шпора вызывает сильную боль или ограничивает подвижность.
Возможно, вы не сможете предотвратить костные шпоры, если у вас остеоартрит. Тем не менее, вы можете снизить риск его развития, поддерживая здоровый вес, уменьшая нагрузку на суставы и надевая правильную обувь. Если у вас плоскостопие, носите стельки, предназначенные для поддержки свода стопы.
Костные шпоры могут мешать ходить или носить обувь, поэтому не игнорируйте симптомы этого состояния. Поговорите с врачом, если вы чувствуете боль или подозреваете костную шпору на верхней части стопы.
С помощью лекарств и внесения некоторых изменений в жизнь вы можете улучшить свои симптомы и предотвратить ухудшение состояния костной шпоры.

Костная шпора на верхней части стопы: причины, лечение и профилактика
Костная шпора — это разрастание дополнительной кости. Обычно он развивается там, где встречаются две или более костей. Эти костные выступы формируются, когда тело пытается восстановить себя. Костные шпоры могут ощущаться как твердый комок или бугорок под кожей.
Вероятность развития костной шпоры на стопе увеличивается с возрастом. Его влияние на вашу повседневную жизнь зависит от серьезности. Некоторые люди даже не замечают костную шпору на ноге. Другие имеют дело с парализующей болью, которая мешает ходить, стоять или носить обувь.
Костная шпора на верхней части стопы иногда возникает из-за остеоартрита, разновидности артрита. При этом состоянии хрящи между костями могут со временем разрушаться. Чтобы компенсировать отсутствие хряща, в организме образуются дополнительные костные разрастания, называемые костными шпорами.
Остеоартрит — не единственное, что вызывает костную шпору на верхней части стопы.
 Ряд других факторов может вызвать разрушение хряща, что приводит к росту костной шпоры.
Ряд других факторов может вызвать разрушение хряща, что приводит к росту костной шпоры.Действия, которые могут способствовать образованию костных шпор, включают танцы, бег и физические упражнения. Другие причины включают:
- травмы стопы
- ожирение или избыточный вес
- ношение тесной обуви
Костные шпоры обычно возникают на стопе из-за большого давления на эти кости.
Если у вас есть костная шпора на стопе, она, скорее всего, появится на средней части стопы. У вас также может развиться шпора на пальце ноги или пяточная шпора.
Хотя костные шпоры часто встречаются на стопе, они могут образовываться и на других частях тела, включая:
- колени
- бедра
- позвоночник
- плечо
- несколько факторов риска развития а костная шпора на стопе. Помимо остеоартрита, к этим факторам риска относятся:
- Возраст. Чем вы старше, тем выше риск получить костную шпору.
 Хрящ с возрастом разрушается, и этот постепенный износ побуждает организм создавать дополнительную кость в попытке восстановить себя.
Хрящ с возрастом разрушается, и этот постепенный износ побуждает организм создавать дополнительную кость в попытке восстановить себя. - Физическая активность. Регулярная физическая активность помогает поддерживать здоровый вес и повышает уровень энергии. Но это также может вызвать дополнительную нагрузку на ваши ноги, что повышает риск образования костных шпор.
- Ношение тесной обуви. Тесная обувь может сдавливать пальцы ног и вызывать постоянное трение ступней и пальцев ног.
- Травмы. Костные шпоры могут развиваться после незначительной травмы, такой как ушиб или после перелома.
- Лишний вес. Избыточный вес оказывает дополнительную нагрузку на стопы и другие кости. Это может привести к более быстрому разрушению хряща, что приведет к образованию костной шпоры.
- Плоскостопие. Низкий свод стопы или его отсутствие может привести к тому, что при стоянии вся стопа будет касаться пола.
 Это создает дополнительную нагрузку на суставы и вызывает различные проблемы, такие как молоткообразный палец, волдыри, бурсит и костные шпоры.
Это создает дополнительную нагрузку на суставы и вызывает различные проблемы, такие как молоткообразный палец, волдыри, бурсит и костные шпоры.
Костные шпоры не всегда вызывают симптомы. Можно иметь его и не осознавать этого. У некоторых людей, однако, появляется боль или болезненность в верхней части средней части стопы. Боль варьируется от человека к человеку и может постепенно усиливаться.
Другие симптомы костной шпоры на стопе включают:
- покраснение и отек
- тугоподвижность
- ограничение подвижности в суставах не улучшить. Врач проведет физический осмотр стопы и суставов, чтобы определить локализацию боли и оценить диапазон движений.
Для диагностики костной шпоры врачи проведут визуализирующий тест (во время которого делаются подробные снимки суставов стопы). Варианты включают рентген, компьютерную томографию или МРТ.
Вам не требуется лечение костной шпоры, которая не вызывает симптомов. Так как костная шпора не исчезнет сама по себе, варианты облегчения мучительной боли включают:
Потеря веса
Потеря веса уменьшает давление на кости стопы и облегчает боль, связанную с костной шпорой.
 Вот несколько советов:
Вот несколько советов:- занимайтесь физическими упражнениями не менее 30 минут 3 раза в неделю
- сократите потребление калорий жирная пища
Смените обувь или наденьте прокладку
Смена обуви также может облегчить симптомы костной шпоры, особенно если вы работаете на ногах.
Выбирайте не слишком тесную и не слишком свободную обувь, которая не сдавливает пальцы ног. Носите обувь с закругленным или квадратным носком для дополнительного пространства. Если у вас низкий свод стопы, добавьте к обуви дополнительную набивку, чтобы уменьшить давление.
Терапия теплом и льдом
Чередование терапии льдом и теплом также может облегчить боль, связанную с костной шпорой. Тепло может уменьшить боль и скованность, а лед может уменьшить воспаление и отек. Положите на ногу холодный компресс или грелку на 10–15 минут несколько раз в день.
Инъекция кортизона
Поговорите с врачом, чтобы узнать, подходите ли вы для инъекции кортизона, которая помогает остановить воспаление.
 Врач вводит лекарство непосредственно в кость, чтобы облегчить боль, скованность и отек.
Врач вводит лекарство непосредственно в кость, чтобы облегчить боль, скованность и отек.Ботинки для ходьбы
Ботинки для ходьбы предназначены для защиты стопы после травмы или операции. Их также можно носить для снятия давления и боли, связанной с костной шпорой.
Обезболивающие
Безрецептурные обезболивающие (ибупрофен, ацетаминофен или напроксен натрия) могут уменьшить воспаление и боль при костной шпоре. Принимайте по назначению.
Операция по удалению костной шпоры на стопе
Возможно, вы не сможете предотвратить костные шпоры, если у вас остеоартрит. Тем не менее, вы можете снизить риск его развития, поддерживая здоровый вес, уменьшая нагрузку на суставы и надевая правильную обувь. Если у вас плоскостопие, носите стельки, предназначенные для поддержки свода стопы.

- Возраст. Чем вы старше, тем выше риск получить костную шпору.


 Врач проведет физический осмотр стопы и суставов, чтобы определить локализацию боли и оценить диапазон движений.
Врач проведет физический осмотр стопы и суставов, чтобы определить локализацию боли и оценить диапазон движений.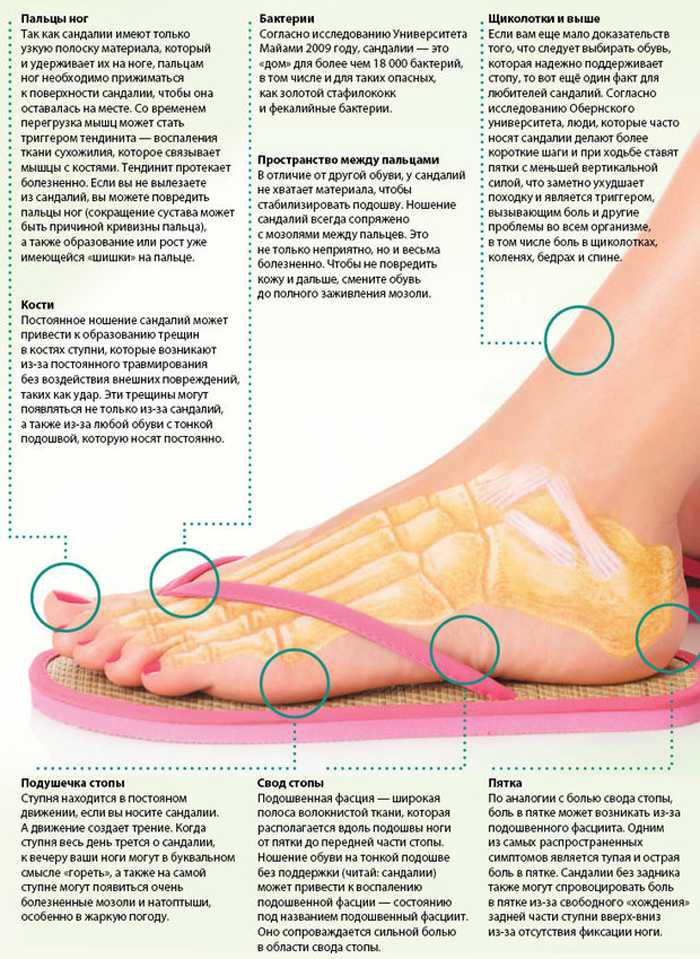


 Ряд других факторов может вызвать разрушение хряща, что приводит к росту костной шпоры.
Ряд других факторов может вызвать разрушение хряща, что приводит к росту костной шпоры. Хрящ с возрастом разрушается, и этот постепенный износ побуждает организм создавать дополнительную кость в попытке восстановить себя.
Хрящ с возрастом разрушается, и этот постепенный износ побуждает организм создавать дополнительную кость в попытке восстановить себя.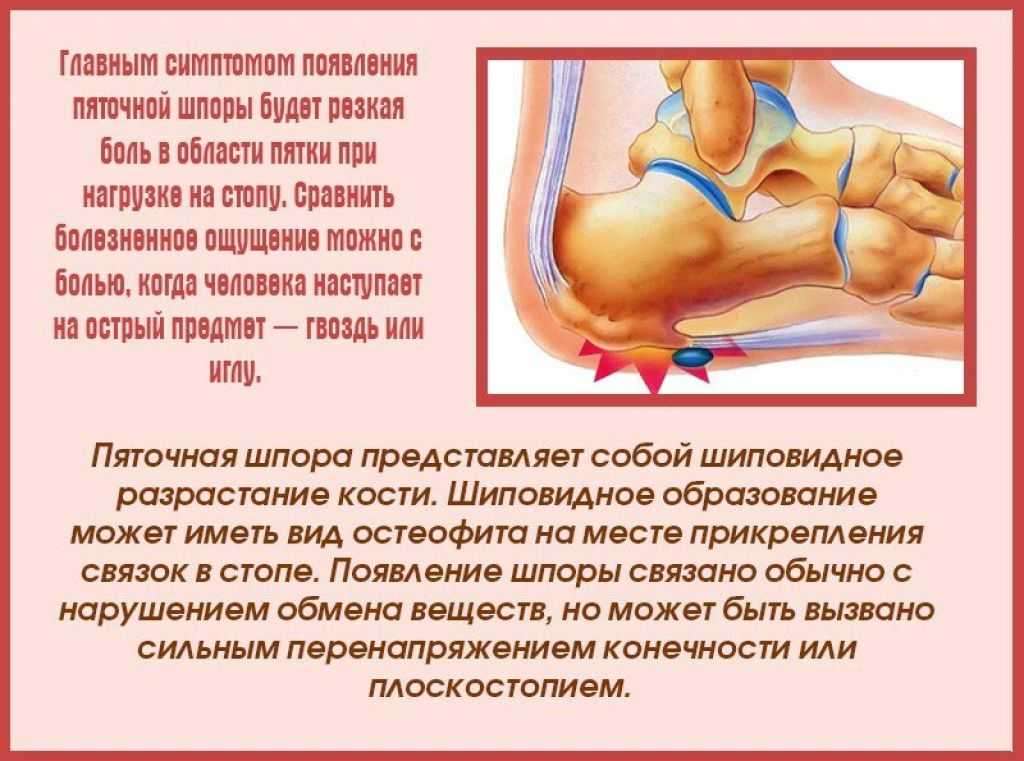 Это создает дополнительную нагрузку на суставы и вызывает различные проблемы, такие как молоткообразный палец, волдыри, бурсит и костные шпоры.
Это создает дополнительную нагрузку на суставы и вызывает различные проблемы, такие как молоткообразный палец, волдыри, бурсит и костные шпоры. Вот несколько советов:
Вот несколько советов: Врач вводит лекарство непосредственно в кость, чтобы облегчить боль, скованность и отек.
Врач вводит лекарство непосредственно в кость, чтобы облегчить боль, скованность и отек.