лечение, код по МКБ – 10
Болезнь Шляттера — разрушение и поражение хрящевой и костной ткани коленного сустава в области надколенника. Обычно это происходит в период неоконченного роста костей у детей из-за интенсивных физических нагрузок. Шифр патологии по МКБ-10 — М92.5. По своей сути заболевание является разновидностью остеохондроза.
- 1. Сущность патологии
- 2. Анатомия коленного сустава
- 3. Причины развития недуга и факторы риска
- 4. Симптоматические проявления
- 5. Возможные осложнения
- 6. Диагностические мероприятия
- 7. Лечебная тактика
- 8. Профилактические мероприятия
Показать всё
1
Сущность патологииДанное поражение не имеет воспалительного характера и не является инфекцией. В медицине это носит название асептического поражения эпифиза головки большой берцовой кости. Случается оно при интенсивной нагрузке на неокрепшее колено ребенка. Это заболевание относится к патологиям ОДА — опорно-двигательного аппарата, чаще встречается у юных спортсменов в возрасте от 10 до 18 лет.
Это заболевание относится к патологиям ОДА — опорно-двигательного аппарата, чаще встречается у юных спортсменов в возрасте от 10 до 18 лет.
Обычно повышенную физическую активность и подвижность проявляют мальчики, в связи с этим патология — их прерогатива. Первое описание болезни сделал швейцарский хирург Шляттер в 1906 г, и в это же время в Америке заболевание было описано хирургом Осгудом. Поэтому болезнь называют по их фамилиям — болезнь Шляттера-Осгуда. Медицинское название такого поражения — остеохондропатия бугристости большеберцовой кости, иначе говоря, омертвение, а затем и отмирание хрящевого участка указанной кости голени.
Кроме поражения хрящевой ткани некротизируется и костная. Вначале формируется хрящевая шишка (гипертрофия бугристости) на нижнем полюсе коленной чашечки. Поражается сначала одно колено, а затем и другое, бывают случаи, когда поражаются оба сразу. Коленный сустав оказывается ограниченным в своей подвижности. Бугристость — это, иначе говоря, место прикрепления надколенной связки. Если эту шишку не лечить, она костенеет. Болезнь Шляттера встречается у каждого пятого подростка, а у подростков, не имеющих отношения к спорту — у каждого двадцатого. У взрослых эта патология встречается очень редко. Хрящевая ткань является непрочной, быстро истончается и изнашивается при нагрузках. При этом может быть и разрыв связок. То есть в колене развивается посттравматическое состояние. Данная патология ОДА развивается при хроническом травмировании кости и ее зоны роста — ядра. Травма может быть при усилении нагрузок или при падании на колено.
Если эту шишку не лечить, она костенеет. Болезнь Шляттера встречается у каждого пятого подростка, а у подростков, не имеющих отношения к спорту — у каждого двадцатого. У взрослых эта патология встречается очень редко. Хрящевая ткань является непрочной, быстро истончается и изнашивается при нагрузках. При этом может быть и разрыв связок. То есть в колене развивается посттравматическое состояние. Данная патология ОДА развивается при хроническом травмировании кости и ее зоны роста — ядра. Травма может быть при усилении нагрузок или при падании на колено.
2
Анатомия коленного суставаКолено — очень сложный сустав по своему строению. При его повреждениях способность человека к передвижению сходит на нет. Коленный сустав соединяет 2 крупные трубчатые кости — бедро и голень; он включает в себя сверху бедренную кость, а снизу его составляющей является большеберцовая кость. В голени имеется еще и малоберцовая кость, но к колену она отношения не имеет и крепится сбоку к большеберцовой кости. Спереди колена имеется надколенник — округлая косточка, к которой крепятся связки.
Спереди колена имеется надколенник — округлая косточка, к которой крепятся связки.
Феморальная или бедренная кость оканчивается 2 крупными округлыми выступами — мыщелками. Они образуют вместе суставную поверхность и покрыты слоем хряща. Между мыщелками имеется желобообразное углубление, по которому скользит надколенник при ходьбе и других движениях ноги. Большеберцовая кость тоже имеет свою суставную поверхность, но она ровная и гладкая. Толщина суставного хряща не больше 6 мм. Он нужен для уменьшения возникающего трения костей в колене при движениях ноги. Также хрящ играет роль амортизатора, который первым принимает на себя все удары. Коленный сустав укреплен и стабилизирован рядом связок, как внутри сустава, так и снаружи. Они состоят из плотной соединительной ткани. Разгибает колено квадрицепс, а для сгибания его работают мышцы — сгибатели на задней поверхности бедра.
3
Причины развития недуга и факторы рискаНарост под коленом образуется, когда ребенок переходит в разряд профессиональных спортсменов, которые испытывают особенно сильные нагрузки в области колена и на тренировках выкладываются до конца, по максимуму.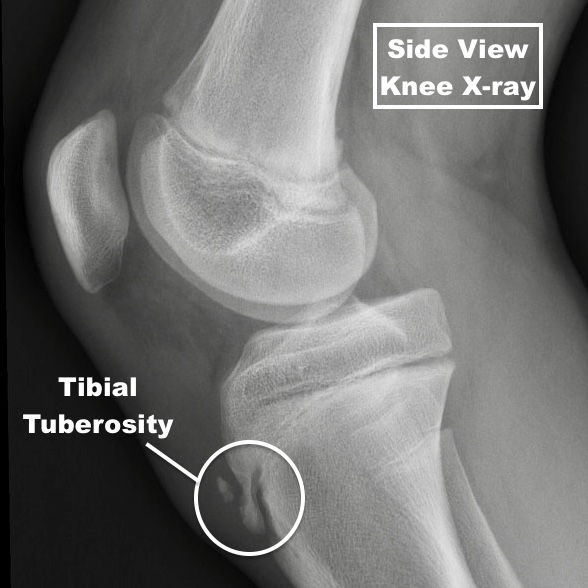 Любой вид спорта, который предполагает резкие наклоны, удары, прыжки, бег, резкие повороты ног, падения, когда большая нагрузка приходится на квадрицепс — четырехглавую мышцу бедра — можно считать фактором риска, и синдром чаще возникает именно в этих условиях. К таким видам спорта относятся: хоккей, футбол, баскетбол, волейбол, гандбол, акробатика, художественная и спортивная гимнастика, атлетика, бокс, кикбоксинг, каратэ, фигурное катание, большой теннис, лыжный спорт, фехтование, современные спортивные танцы, дзюдо, самбо, балет.
Любой вид спорта, который предполагает резкие наклоны, удары, прыжки, бег, резкие повороты ног, падения, когда большая нагрузка приходится на квадрицепс — четырехглавую мышцу бедра — можно считать фактором риска, и синдром чаще возникает именно в этих условиях. К таким видам спорта относятся: хоккей, футбол, баскетбол, волейбол, гандбол, акробатика, художественная и спортивная гимнастика, атлетика, бокс, кикбоксинг, каратэ, фигурное катание, большой теннис, лыжный спорт, фехтование, современные спортивные танцы, дзюдо, самбо, балет.
Четырехглавая мышца бедра является самой крупной в человеческой анатомии. Имеет 4 головки. В нижней трети бедра они сливаются в единое сухожилие, которое охватывает надколенник и крепится к бугристости большеберцовой кости. Функция этой мышцы заключается в разгибании голени, а прямая мышца участвует в сгибании бедра и верхним своим концом крепится к бедренной кости. Все приседания, наклоны, прыжки — во всех этих движениях участвует квадрицепс, и ее сухожилия при этом чрезмерно растягиваются. Так как рост костей у детей еще не закончен, сухожилие тоже не окрепло, оно от постоянных нагрузок растягивается и слабеет. Появляются мелкие надрывы, микротравмы, нарушается кровоток в области колена. В этих условиях организм включает ответную реакцию в виде роста массы кости, которая и становится бугристостью.
Так как рост костей у детей еще не закончен, сухожилие тоже не окрепло, оно от постоянных нагрузок растягивается и слабеет. Появляются мелкие надрывы, микротравмы, нарушается кровоток в области колена. В этих условиях организм включает ответную реакцию в виде роста массы кости, которая и становится бугристостью.
Другие причины: непосредственные переломы колена, вывихи, трещины и травмы коленной чашечки или надколенника. Из-за надрывов сухожилия развивается воспалительная реакция и отек. Образуется пустота, и она заполняется костной шишкой, напоминающей опухоль. Кроме этого, развивается синовит — воспаление синовиальной оболочки коленного сустава, при этом в суставной сумке образуется выпот, отек усугубляется. У взрослых микротравмы подобное воздействие оказывают гораздо реже. Синовит грозит полной неподвижностью колена и даже инвалидностью. Поэтому лечение обязательно.
4
Симптоматические проявленияСимптоматика определяется разрушением костной и хрящевой ткани. Основные признаки — локальная боль и отечность сустава. Сначала в области нижнего полюса надколенника появляется нарост, при ощупывании он твердый и напоминает опухоль. Симптомы в виде болезненных ощущений в колене сначала незначительные и редкие, они могут возникать только при физических нагрузках. После усиленных тренировок они уже становятся постоянными и локализуются с внутренней стороны коленного сустава и голени. Особенно это ощущается при некоторых видах движений: при подъеме и спуске по лестнице, при приседаниях, разгибаниях и сгибаниях ног. Затем боль начинает сопровождать больного уже при обычной ходьбе и даже в состоянии покоя. Колено отекает, и появляется припухлость.
Основные признаки — локальная боль и отечность сустава. Сначала в области нижнего полюса надколенника появляется нарост, при ощупывании он твердый и напоминает опухоль. Симптомы в виде болезненных ощущений в колене сначала незначительные и редкие, они могут возникать только при физических нагрузках. После усиленных тренировок они уже становятся постоянными и локализуются с внутренней стороны коленного сустава и голени. Особенно это ощущается при некоторых видах движений: при подъеме и спуске по лестнице, при приседаниях, разгибаниях и сгибаниях ног. Затем боль начинает сопровождать больного уже при обычной ходьбе и даже в состоянии покоя. Колено отекает, и появляется припухлость.
Признаков воспаления в общепринятом смысле слова, таких как гиперемия, подъем температуры, не бывает. Нередко болезнь Шляттера протекает волнообразно, с ремиссиями и обострениями. В дальнейшем отек становится постоянным, он усиливается после нагрузок, часто по утрам. Припухлость становится твердой, как выступ. При перенапряжении боль возрастает и становится стреляющей, резкой. Обычно больные к врачу обращаются только в случае полной неподвижности колена и сильной боли в нем. Во всех остальных случаях все списывается на недомогание. Болезненность держится месяцами, может протекать и до 2 лет, пока не прекратится период роста костей. Полное выздоровление наступает после окончания физического роста детей. Прогноз обычно благоприятный.
При перенапряжении боль возрастает и становится стреляющей, резкой. Обычно больные к врачу обращаются только в случае полной неподвижности колена и сильной боли в нем. Во всех остальных случаях все списывается на недомогание. Болезненность держится месяцами, может протекать и до 2 лет, пока не прекратится период роста костей. Полное выздоровление наступает после окончания физического роста детей. Прогноз обычно благоприятный.
5
Возможные осложненияИмеющаяся шишка обычно не беспокоит. Сустав вне обострений тоже спокоен. Но иногда появляются смещения мениска вверх, что, конечно, ограничивает подвижность ноги. При этом может развиваться остеоартроз сустава, боль становится постоянной. Колено начинает всегда реагировать на перемену погоды усилением болей. Обычно родителей подростков интересует вопрос, берут ли с подобной патологией на службу в армию? Да, берут. Отсрочка, если и дается, то на полгода. Только если полностью нарушены движения в коленном суставе, призывник может быть признан негодным к строевой службе. В каждом конкретном случае этот вопрос решается индивидуально, общих шаблонов нет. Костяные образования под коленом обычно не уходят.
В каждом конкретном случае этот вопрос решается индивидуально, общих шаблонов нет. Костяные образования под коленом обычно не уходят.
6
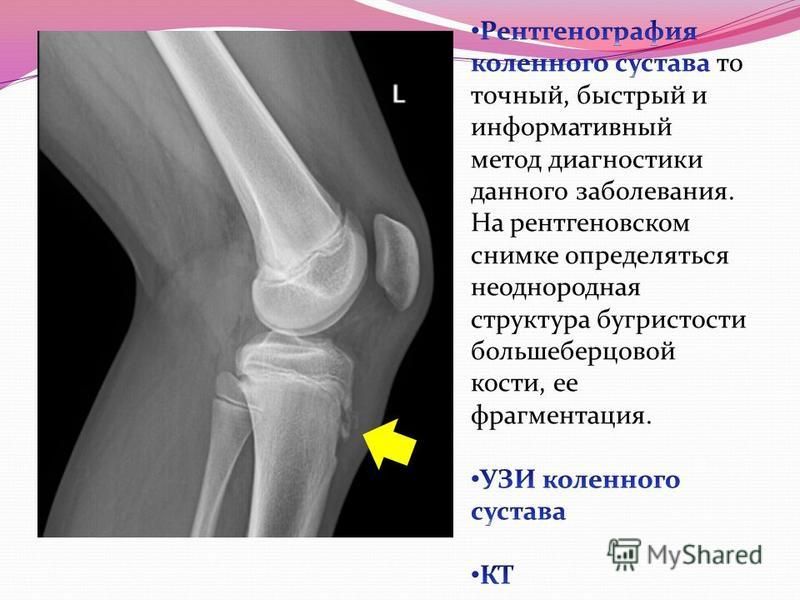
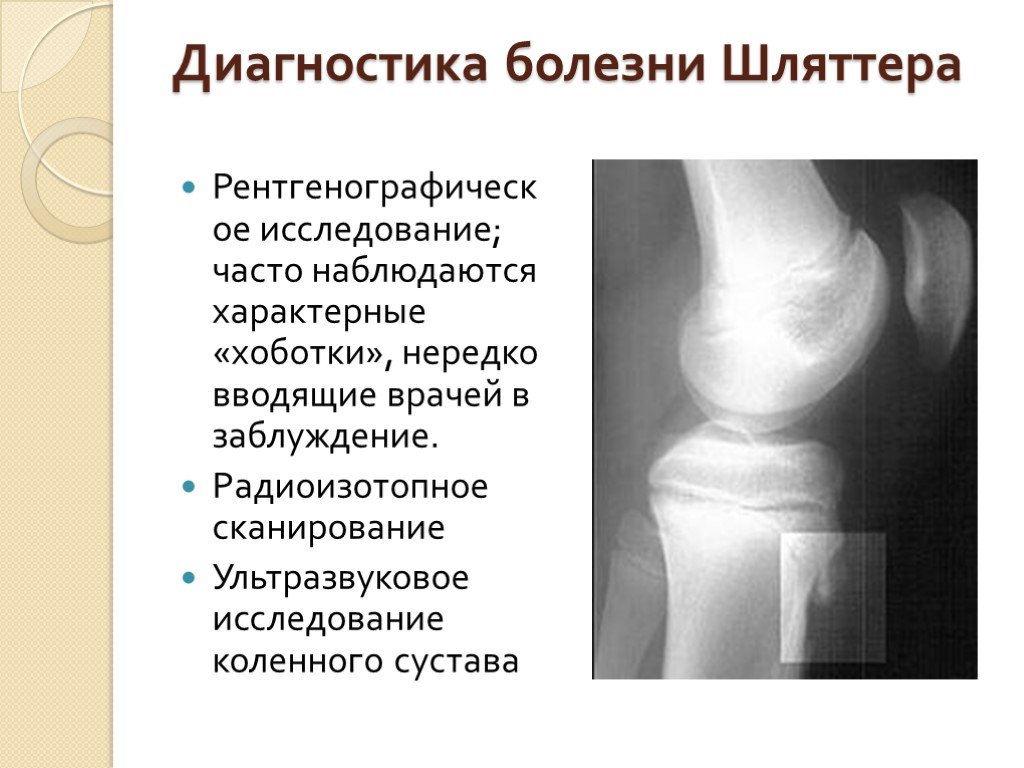
Диагностические мероприятияСамое главное значение при диагностике имеет рентгенография сустава. Рентген проводится в 2 проекциях: прямой и боковой. Тогда полученные данные становятся полными. Рентген позволяет увидеть опухоли, ушибы и растяжения, травмы колена, разрывы связок. При боковых снимках определяется наличие “хоботков” в области бугристости, могут определяться изолированные костные фрагменты. Эпифиз может быть искривленным, надломленным и пр. При сложных случаях назначают УЗИ колена, МРТ, радиоизотопное сканирование (при этом определяются участки с повышенным поглощением радионуклидного препарата), денситометрию коленного сустава, т.е. рентгенологическое определение плотности кости.
7
Лечебная тактикаЛечение включает в себя консерватиную терапию, физиолечение и операцию. В первую очередь создают иммобилизацию больной ноги — максимально уменьшают физические нагрузки. Нога должна оставаться в покое за счет наложения гипсовых манжет, бандажей. Во время тренировок обязательно на колене должны быть наколенники и ортезы — те же наколенники, но более сложной конструкции. Они бывают мягкие и твердые, даже с шарнирами. Эластичные ортезы бывают открытые и закрытые. Закрытые обладают согревающим эффектом, они фиксируют коленную чашечку. Открытый тип — его натяжение регулируется, могут быть боковые ребра жесткости. Шарнирные наколенники позволяют регулировать степень подвижности сустава.
Нога должна оставаться в покое за счет наложения гипсовых манжет, бандажей. Во время тренировок обязательно на колене должны быть наколенники и ортезы — те же наколенники, но более сложной конструкции. Они бывают мягкие и твердые, даже с шарнирами. Эластичные ортезы бывают открытые и закрытые. Закрытые обладают согревающим эффектом, они фиксируют коленную чашечку. Открытый тип — его натяжение регулируется, могут быть боковые ребра жесткости. Шарнирные наколенники позволяют регулировать степень подвижности сустава.
Кроме этих защитных механизмов назначаются для лечения физиотерапевтические методы. По данным рентгена больные делятся по степени выражености остеохондропатии на 3 группы, им назначают несколько отличающиеся процедуры. Среди них:
- электрофорез с прокаином и кальцием, аминофиллином, никотиновой кислотой, кокарбоксилазой;
- убусное УФО;
- магнитотерапия, ударно-волновая терапия;
- грязелечение;
- озокерит и аппликации с парафином для согревания.

Также используется массаж и ЛФК, мази с согревающим и противовоспалительным действием типа Траумеля, Фастум-геля, Капсикама и Хондроксида.
Из препаратов для снятия воспаления назначают НПВС — Индометацин, Ацетаминофен, Нимесулид, Тайленол, Ибупрофен и др. Кроме этого, хороший эффект дают витамины группы В и витамин Е в инъекциях.
В комплекс ЛФК включаются упражнения, которые укрепляют мышцы бедра и сустава колена. Натренированные мышцы способны противостоять большим нагрузкам. При проведении массажа используют согревающие мази. Среди которых оптимальна Троксевазиновая. Применяются и согревающие компрессы. В общей сложности лечение может продолжаться около года. Но если консервативное лечение не дает эффекта в течение даже 2 лет, прибегают к хирургическим способам. При этом “мертвый” сустав удаляется и заменяется на имплант из пластика. После операции боли держатся в течение 2 недель, в этот период назначают анальгетики.
Лечение проводится обычно под контролем специалиста по травматологии или ортопедии. Для повышения иммунитета можно элементарно принимать отвар плодов шиповника.
Для повышения иммунитета можно элементарно принимать отвар плодов шиповника.
8
Профилактические мероприятияПоскольку заболевание легче предупредить, нужно следить за нагрузкой на коленные суставы в период активного роста ребенка. Во время спортивных тренировок профилактика будет заключаться в соблюдении осторожности и использовании защитных механизмов. При тяжелых формах болезни и на период лечения любые нагрузки жестко ограничиваются. Необходимо следить за сохранением нормального веса. У подростков с нагрузками следует быть особенно осторожными тогда, когда дело касается коленных суставов, и уметь грамотно их распределять. Это необходимо потому, что рост костей заканчивается после 18 лет. Наиболее оптимальный вид спорта — плавание.
Рассказать ВКонтакте Поделиться в Facebook Рассказать в Одноклассниках
Показания к лечению — Санаторий им. Крупской
| Болезни опорно-двигательного аппарата
Нервные и психоневрологические болезни
|
Министерство здравоохранения Российской Федерации
Министерство здравоохранения Республики Крым
Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека
Официальный сайт муниципального образования городской округ Евпатория Республики Крым
|
Ювенильный остеохондроз нижних конечностей, кроме стопы
2012 г. МКБ-9-КМ Код диагноза 732.4
Ювенильный остеохондроз нижних конечностей, кроме стопы
- Краткое описание: Юв. остеохондроз ног.
- МКБ-9-CM 732.4 — это оплачиваемый медицинский код, который можно использовать для указания диагноза в заявлении о возмещении расходов, однако код 732.4 следует использовать только для заявлений с датой вручения 30 сентября 2015 г. или ранее. дата обслуживания 1 октября 2015 г. или позднее, используйте эквивалентный код (или коды) МКБ-10-CM.

- Вы просматриваете версию МКБ-9-СМ 732.4 2012 года.
- Более поздние версии МКБ-9-СМ 732.4: 2013 2014 2015.
Преобразование в МКБ-10-СМ: 732.4 преобразуется примерно в:
- 2015/16 МКБ-10-СМ M92.40 Ювенильный остеохондроз надколенника неуточненный коленный
Или:
- 2015/16 МКБ-10-СМ M92.50 Ювенильный остеохондроз большеберцовой и малоберцовой костей неуточненный Примерные синонимы
- Bilat tibia vara
- Двусторонний tibia vara
- Ювенильный остеохондроз двух суставов малоберцовой кости
- Ювенильный остеохондроз двух суставов ног
- Ювенильный остеохондроз двух суставов ног
- Juvenile osteochondrosis of bilat patella
- Juvenile osteochondrosis of bilat secondary patellar center
- Juvenile osteochondrosis of bilat tibias
- Juvenile osteochondrosis of bilateral fibulas
- Juvenile osteochondrosis of bilateral legs
- Juvenile osteochondrosis of bilateral legs excluding feet
- Juvenile osteochondrosis двусторонней надколенника
- Ювенильный остеохондроз двусторонней надколенника
- Ювенильный остеохондроз двустороннего вторичного центра надколенника
- Juvenile osteochondrosis of bilateral tibias
- Juvenile osteochondrosis of fibula
- Juvenile osteochondrosis of L leg
- Juvenile osteochondrosis of L patella
- Juvenile osteochondrosis of L tibia
- Juvenile osteochondrosis of left fibula
- Juvenile osteochondrosis of left leg
- Ювенильный остеохондроз левой голени, кроме стопы
- Ювенильный остеохондроз левой надколенника
- Ювенильный остеохондроз левой надколенника (надколенника)
- Ювенильный остеохондроз левого вторичного надколенного центра
- Ювенильный остеохондроз левого голени
- Ювенильный остеохондроз ног
- Ювенильный остеохондроз
- Джувенный юношский osteoChondrosis of Legnestelile 9000
- Ювенильный рентгенский рентгенский.

- Ювенильный остеохондроз надколенника (надколенника)
- Ювенильный остеохондроз правой ноги
- Ювенильный остеохондроз R Patella
- Ювенильный остеохондроз R -тибии
- Ювенильный остеохондроз правой малоберцовой кости
- Ювенильный остеохондроз правой
- 0
- Ювенильный отеллоз правой пато -ноги. надколенника)
- Ювенильный остеохондроз правого вторичного центра надколенника
- Ювенильный остеохондроз правой голени
- Juvenile osteochondrosis of secondary patellar center
- Juvenile osteochondrosis of the secondary patellar center
- Juvenile osteochondrosis of tibia
- Juvenile osteochondrosis of tibial tubercle
- Juvenile osteochondrosis, secondary kneecap
- Left tibia vara
- Osgood Schlatter disease
- Osgood Болезнь Шлаттера
- Болезнь Осгуда-Шлаттера левого коленного сустава
- Болезнь Осгуда-Шлаттера левого коленного сустава
- Osgood Schlatters Болезнь правого колена
- Осгуд Шлаттер от правого коленного колена
- Правая голень VARA
- Tibia vara, обе стороны
применяются к
- Остехохондроз (Юношеский).
 центр надколенника (по Кёлеру)
центр надколенника (по Кёлеру) - проксимальный отдел большеберцовой кости (по Блаунту)
- вторичный центр надколенника (по Синдингу-Ларсену)
- бугорок большеберцовой кости (по Осгуду-Шлаттеру)
- Вара большеберцовой кости
МКБ-9-КМ Том 2 Записи индекса, содержащие обратные ссылки на 732.4:
- Болезнь Блаунта (вара большеберцовой кости) 732.4
- Болезнь Блаунта-Барбера (вара большеберцовой кости) -d009
see also Syndrome
- Blount’s (tibia vara) 732.4
- Köhler’s
- first (osteoarthrosis juvenilis) 732.5
- second (Freiberg’s infraction, metatarsal head) 732.5
- patellar 732.4
- tarsal navicular (bone) (osteoarthrosis juvenilis) 732.5
- Larsen (-Johansson) (juvenile osteopathia patellae) 732.4
- Osgood’s tibia (tubercle) 732.
 4
4
- Osgood-Schlatter 732.4
- Тибия Шлаттера (Tubercle) 732.4
- Schlatter-Osgood 732.4
- SINDING-LARSEN (МОЖЕСТВЕННАЯ Остеопатия Паттеллы) 732.4
- ERLACHER Blount Syndrome (TIBIA) 732.4
- patellar 732.4
- disease 732.4
- osteochondrosis 732.4
- Blount’s 732.4
- deformans juvenilis (coxae) (бедро) 732.1
- Болезнь Шейермана 732.0
- позвоночник 732.0
- большеберцовая кость 732.4
- vertebra 732.0
- juvenile, juvenilis 732.6
- arm 732.3
- capital femoral epiphysis 732.
 1
1 - capitellum humeri 732.3
- capitular epiphysis 732.1
- carpal scaphoid 732.3
- clavicle, sternal epiphysis 732.6
- coxae 732.1
- deformans 732.1
- стопа 732.5
- кисть 732.3
- бедро и таз 732.1
- нижняя конечность, кроме стопы 732.4
- Lunate, запястье 732,3
- Медиальная кунеписная кость 732,5
- Перевещание (головка) 732,5
- Месятарсафалангиальные 732,5
- Navicler, Ankle 732.5
- 932.4
- . Первичный палаток (из NEL -PATELARIDENTER (OTRICELER).
- позвоночник 732.0
- ладьевидная предплюсна 732.5
- большеберцовая кость (эпифиз) (бугристость) 732.4
- верхняя конечность 732.3
- позвонок (тело) (Кальве) 732.0
9 epiphyseal plates (of Scheuermann) 732.0
- Köhler’s (disease) (navicular, ankle) 732.5
- patellar 732.4
- tarsal navicular 732.


 3
3 после окончания острого периода
после окончания острого периода ), сопровождающиеся контрактурами и деформациями крупных суставов
), сопровождающиеся контрактурами и деформациями крупных суставов 0
0

 после операции или травмы)
после операции или травмы)

 центр надколенника (по Кёлеру)
центр надколенника (по Кёлеру)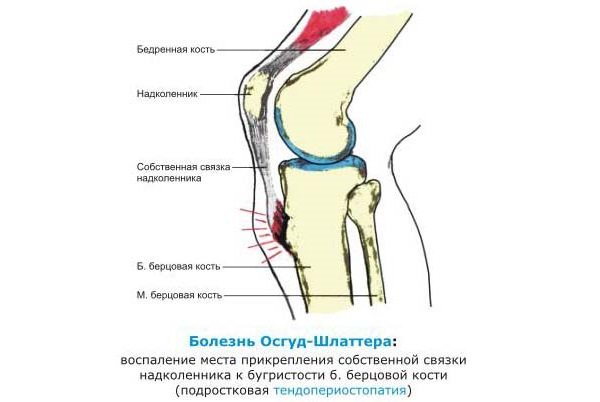 4
4 1
1