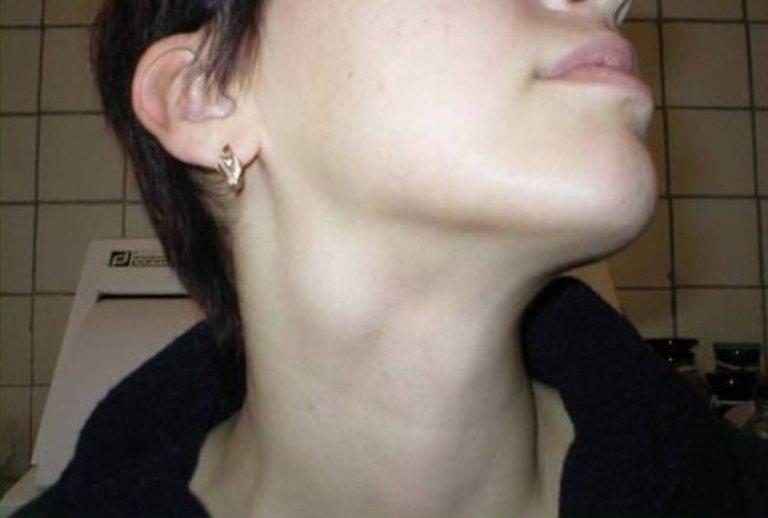
Симптомы опухоли шеи
В медицине под термином «опухоли шеи» понимаются различные злокачественные образования разнообразной структуры, характеризующиеся локализацией в глотке, гортани и трахеи. То есть этот термин в стандартной интерпретации не включает новообразования в ЦНС, глазах, нервной, эндокринной и лимфатической системах, несмотря на то, что они тоже могут развиваться в шейном отделе. Симптомы опухоли шеи в значительной степени определяются характером факторов, вызвавших их.
Примерно 80% новообразований шеи и головы обусловлено использованием табачной и алкогольной продукции. К другим фактором риска можно отнести воздействие радиации, ВПЧ, работу на вредном производстве, вирус Эпштейна-Барра. Симптомы опухоли головы и шеи зависят от того, каким типом раковых клеток они вызваны. Наиболее часто новообразования шейного отдела обусловлены плоскоклеточным раком. Стандартной мерой для подтверждения диагноза является биопсия. Для правильной постановки диагноза важны не только симптоматические проявления и результаты осмотра врачом, но и совокупность данных специализированного медицинского обследования.
Для общих групп населения обычно не проводится скрининг на злокачественные новообразования шейного отдела. Однако регулярные осмотры групп населения, наиболее подверженных риску, могут быть полезны. Во многих случаях новообразования шейного отдела поддаются лечению при ранней диагностике. По этой причине при обнаружении симптомов опухоли шеи необходимо обратиться к врачу ля скорейшего уточнения ситуации. Запоздалая реакция на признаки новообразования или их игнорирование могут привести к снижению эффективности лечения.
Ряд видов новообразований шеи обычно начинается с безобидных на первый взгляд проявлений. Таковыми могут быть опухоль лимфоузлов на шее, боль в горле или осиплость голоса. Однако при раке гортани эти болезненные состояния могут усиливаться и приобретать хронический характер. В гортани или на шее могут присутствовать уплотнения или изъязвления, которые не исчезают и не заживают. Симптомы опухоли шеи также могут включать проблемы с глотанием, которые могут вызывать болезненные ощущения.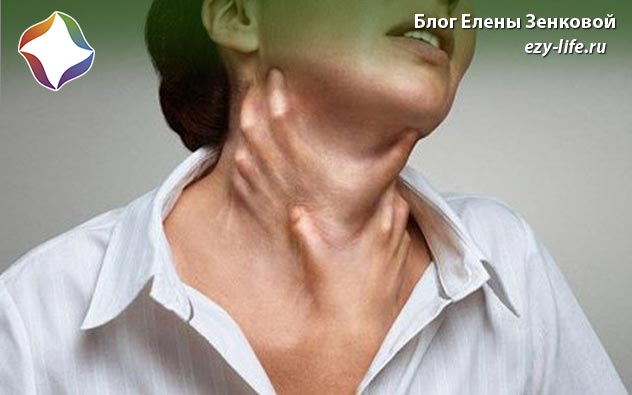
Орофарингеальная плоскоклеточная карцинома
Это заболевание характеризуется локализацией в ротовой части глотки. Плоскоклеточная карцинома сильнее взаимосвязана с наличием ВПЧ, чем другие типы рака шеи. Пациенты с орофарингеальной плоскоклеточной карциномой более подвержены риску развития первичного рака шеи и головы. Возможные симптомы опухоли шеи при орофарингеальной карциноме включают:
- наличие незаживающих ран,
- болезненные ощущения и проблемы с глотанием,
- необъяснимая потеря веса,
- изменения голоса,
- болевые ощущения в ушах,
- уплотнения на задней части горла или рта,
- уплотнения на шее,
- ноющая боль за грудиной,
- кашель.

Гипофарингеальный рак
Выявление гипофарингеального рака зачастую происходит с опозданием или на поздних стадиях, что объясняет неблагоприятный прогноз, связанный с этим типом рака. При этом заболевании зачастую отмечается большая изменчивость проявлений симптомов. Этот вид рака может быть диагностирован только специалистом, способным проводить ларингоскопию. Признаки новообразования, наиболее характерные для этого заболевания, приведены ниже:
- нарушение глотания,
- нарушения голосообразования,
- ушная боль,
- увеличение лимфатических узлов,
- боль в горле,
- боль при глотании,
- свистящее дыхание,
- кашель.
Этим симптомам должно быть уделено повышенное внимание, если пациент является курильщиком или злоупотребляет алкоголем. Проблемы с глотанием являются обычным признаком, который возникает на начальных этапах заболевания.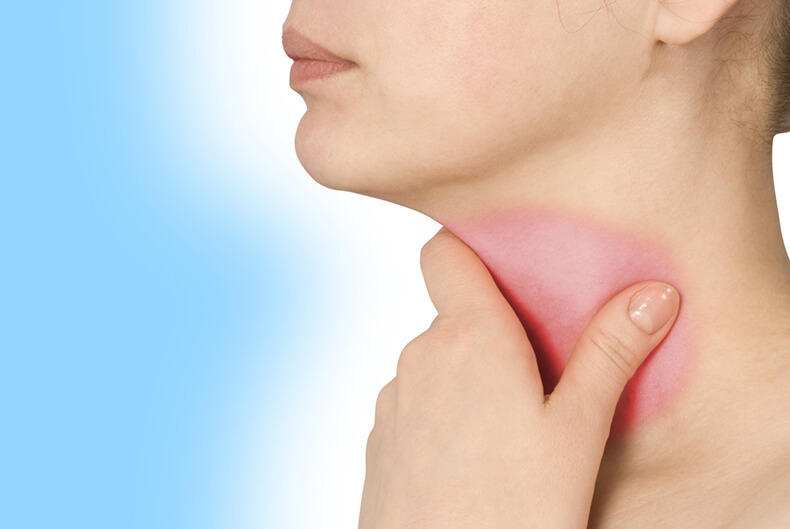 Сначала они носят нерегулярный характер, но постепенно усиливаются и становятся постоянными. Нарушения голосообразования или осиплость могут быть последствием гипофарингеального рака. Односторонняя боль в ушах порой присутствует среди первых симптомов опухоли шеи при этом заболевании. Для уточнения диагноза требуется проведение осмотра ушей специалистом.
Сначала они носят нерегулярный характер, но постепенно усиливаются и становятся постоянными. Нарушения голосообразования или осиплость могут быть последствием гипофарингеального рака. Односторонняя боль в ушах порой присутствует среди первых симптомов опухоли шеи при этом заболевании. Для уточнения диагноза требуется проведение осмотра ушей специалистом.
Если боль в горле продолжается больше двух недель, то это может указывать на наличие гипофарингеального рака. Боль при глотании является достаточно тревожным симптомом. Несмотря на то, что большинство случаев болезненных ощущений в горле вызвано инфекциями, если у пациента отсутствуют признаки локального инфекционного процесса, то следует проанализировать возможность присутствия гипофарингеального рака.
Хронический непрекращающийся кашель может присутствовать среди первых симптомов опухоли шеи. Новообразование порой вызывает кашель за счет раздражения гортани. Кашель при этом обычно является сухим и зачастую сопряжен с глотанием.
Рак гортани
Лечение рака гортани в ряде случаев облегчается тем, что это заболевание зачастую выявляется на ранних стадиях, когда новообразование еще небольшое, локализованное и не успело распространиться. Однако симптомы опухоли шеи при этом заболевании зачастую могут дезориентировать при постановке диагноза или же могут проявиться весьма поздно.
Продолжительная осиплость является одним из наиболее характерных проявлений при этом виде опухоли. В случае сохранения осиплости на протяжении более двух недель требуется посещение врача. Осиплость при раке гортани является непосредственным результатом локализации опухоли на голосовых связках, являющихся наиболее частым местом расположения этого вида новообразований. Однако на ранних этапах опухоль может располагаться в других участках гортани, приводя к изменению тональности голоса, кашлю, проблемам с дыханием и глотанием, ушной боли и т. д. В таких случаях осиплость голоса может развиваться позднее или отсутствовать вообще.
Рак трахеи
Рак трахеи являются сравнительно редким видом новообразований. Наиболее часто признаки опухоли шеи при этом заболевании проявляются затруднением дыхания и одышкой при физических нагрузках. Рак трахеи обычно сопровождается кашлем. Однако кашель при этом не носит каких-либо отличительных характеристик, позволяющих облегчить постановку диагноза. По мере сужения трахеи возникает свистящее дыхание, характерное для этого вида опухоли. К сожалению, часты случаи, когда рак трахеи принимают за астму и не лечат надлежащим образом.
Опухание шеи — причины, диагностика и лечение
Опухание шеи возникает при инфекционных, эндокринных, аллергических, отоларингологических, стоматологических заболеваниях, травматических повреждениях, некоторых соматических патологиях. Может быть острым, хроническим, одно- или двусторонним, локальным или распространенным. Иногда сочетается с болью, локальной гиперемией, гипертермией, повышением температуры тела, симптомами интоксикации. Причина опухания устанавливается с помощью данных опроса, внешнего осмотра, УЗИ, рентгенографии, отоларингологических методик, лабораторных исследований. До постановки диагноза рекомендован покой.
Причина опухания устанавливается с помощью данных опроса, внешнего осмотра, УЗИ, рентгенографии, отоларингологических методик, лабораторных исследований. До постановки диагноза рекомендован покой.
Почему опухает шея
Травматические повреждения
Ушибы мягких тканей сопровождаются умеренным локальным отеком, болями, усиливающимися во время движений шеей. Опухание исчезает в течение нескольких дней. Подвывих шейного позвонка становится следствием резкого поворота головы, чаще выявляется у детей. Несимметричная отечность задней поверхности шеи дополняется вынужденным положением головы, болями, напряжением мышц. При переломах локальная припухлость определяется в проекции остистого отростка поврежденного позвонка.
У пострадавших с травмами гортани наружный отек обычно незначительный. Выраженное опухание может быть следствием тяжелых осложнений: внутреннего кровотечения в мягкие ткани, подкожной эмфиземы, возникшей на фоне разрыва либо проникающего ранения гортани.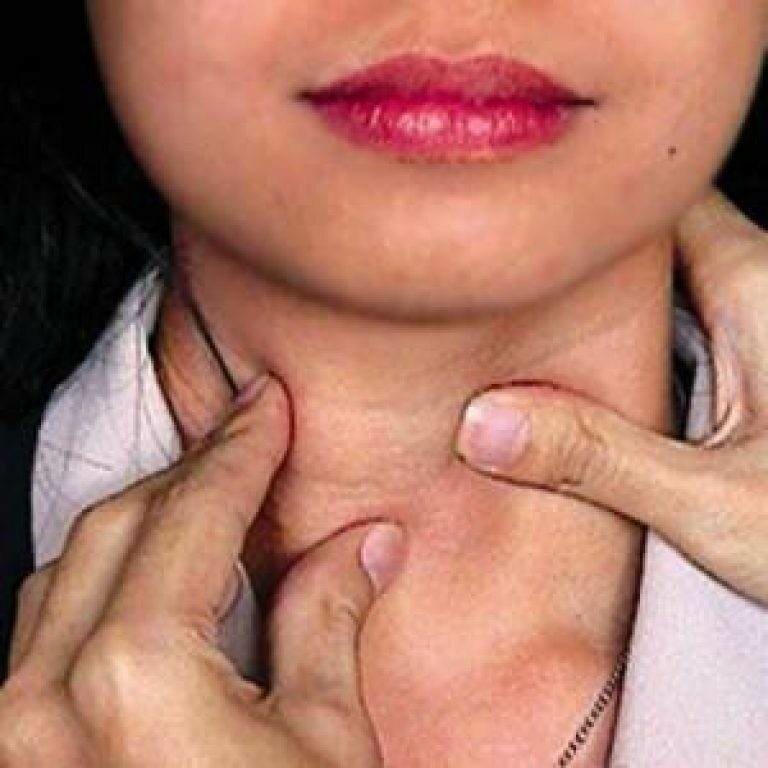 Отмечаются затруднения дыхания, афония, болевой синдром. Возможны кровохарканье, асфиксия.
Отмечаются затруднения дыхания, афония, болевой синдром. Возможны кровохарканье, асфиксия.
При неосложненных инородных телах гортани симптом отсутствует. На фоне воспаления в зоне расположения постороннего предмета возникает опухание различной степени выраженности, сочетающееся с болями, гипертермией, симптомами интоксикации. Опасным для жизни состоянием является перфорация гортани острым инородным телом с развитием подкожной эмфиземы.
Болезни лимфатической системы
Опухание шеи часто связано с воспалением регионарных лимфатических узлов. Причиной лимфаденита могут стать следующие заболевания:
- Гнойные поражения мягких тканей: инфицированные раны, фурункулы, карбункулы, абсцессы, флегмоны лица, головы и шеи.
- Стоматологические проблемы: кариес, пульпит, флюс, стоматит, гнойный паротит, околочелюстной абсцесс, абсцессы языка, полости рта, остеомиелит челюсти.
- ЛОР-патологии: ангина, хронический тонзиллит, паратонзиллярный, парафарингеальный, внутриминдаликовый абсцессы, отиты, фарингит, ларингит.

- Детские инфекционные болезни: дифтерия, скарлатина, свинка.
- Опасные инфекции: чума, сибирская язва.
У детей с хроническими заболеваниями кожи лимфаденит шейных, подчелюстных, затылочных лимфоузлов возникает при развитии герпетиформной экземы Капоши. Увеличение лимфатических узлов также становится следствием лимфогенного распространения злокачественных опухолей: рака языка, нижней и верхней челюсти, гортани, глотки, носа, придаточных пазух.
Опухание шеи при тиреоидите
Эндокринные патологии
Наиболее выраженное диффузное опухание шеи отмечается при микседеме. Отекает не только шея, но и лицо, в тяжелых случаях отечность распространяется по всему телу. Отличительными особенностями являются отсутствие покраснения, побледнения, ямок при надавливании на кожу, одышка, вялость, заторможенность, повышенная чувствительность к холоду. Изменение передней поверхности шеи определяется при всех формах зоба:
- Диффузный эутиреоидный зоб.
 Общее состояние не изменено, иногда наблюдаются слабость, головные боли. В легких случаях опухание заметно только при ощупывании, запрокидывании головы, в тяжелых достигает степени выраженного косметического дефекта.
Общее состояние не изменено, иногда наблюдаются слабость, головные боли. В легких случаях опухание заметно только при ощупывании, запрокидывании головы, в тяжелых достигает степени выраженного косметического дефекта. - Диффузный токсический зоб. Обнаруживается развернутая симптоматика тиреотоксикоза. Щитовидная железа равномерно увеличена, степень опухания не всегда коррелирует с тяжестью проявлений болезни.
- Узловой зоб. Функция железы чаще сохранена, у некоторых пациентов выявляются признаки гипо- или гипертиреоза. Опухание шеи неравномерное, одна сторона больше другой.
При остром тиреоидите припухлость сочетается с болезненностью, локальной гипертермией, гипертермией. Начало гнойной формы тиреоидита знаменуется усилением болей, тяжелой лихорадкой, лимфаденитом. У больных подострым тиреоидитом температура тела субфебрильная, отмечается опухание, умеренная болезненность в проекции щитовидной железы, в половине случаев выявляются симптомы тиреотоксикоза. Хронический тиреоидит развивается постепенно. Зона поражения бугристая, безболезненная.
Хронический тиреоидит развивается постепенно. Зона поражения бугристая, безболезненная.
Челюстно-лицевая патология
Причиной припухлости нередко становятся заболевания слюнных желез, мягких тканей. Опухание наблюдается при следующих патологических состояниях:
- Сиаладенит. Чаще страдает околоушная слюнная железа, односторонняя болезненная припухлость располагается на границе шеи и нижней челюсти, рядом с мочкой ушной раковины. Реже поражаются подчелюстные слюнные железы, которые локализуются в поднижнечелюстном треугольнике шеи.
- Гнойный паротит. При гнойном воспалении опухание распространяется на шею, щеку, подчелюстную область со стороны поражения. Возникает ярко выраженная деформация. Отмечаются боли, общая гипертермия, резкая слабость, разбитость.
- Абсцесс слюнной железы. Наряду с околоушной могут страдать другие слюнные железы. В 50% случаев воспаление захватывает парный орган.
 Зона опухания соответствует расположению пораженной железы. Наблюдается резкая болезненность, фебрильная температура тела, выраженный синдром интоксикации.
Зона опухания соответствует расположению пораженной железы. Наблюдается резкая болезненность, фебрильная температура тела, выраженный синдром интоксикации. - Околочелюстной абсцесс. Формируется как осложнение тонзиллита, фурункулеза, инфицированных ссадин кожи, слизистой полости рта. Выявляется одностороннее опухание в зоне подчелюстного треугольника. При прорыве абсцесса отечность распространяется вниз по шее.
- Флегмона шеи. Провоцируется одонтогенной либо тонзилогенной инфекцией, инородными телами гортаноглотки. Отек появляется с одной стороны, быстро нарастает, диффузно охватывает значительную часть шеи. Кожа над областью опухания красная, горячая, напряженная. Общее состояние тяжелое.
Болезни ЛОР-органов
Опухание шеи при отоларингологических заболеваниях чаще обусловлено лимфаденитом. К болезням, сопровождающимся припухлостью шеи, не связанной с увеличением лимфатических узлов, относят:
- Хондроперихондрит гортани.
 Ограниченная зона опухания располагается спереди в нижней или средней трети шеи. Сочетается с ознобами, слабостью, гипертермией, болями, усиливающимися при разговоре, кашле, глотании.
Ограниченная зона опухания располагается спереди в нижней или средней трети шеи. Сочетается с ознобами, слабостью, гипертермией, болями, усиливающимися при разговоре, кашле, глотании. - Кисту шеи. Опухолевидное образование локализуется по боковой либо передней поверхности, четче контурируется при повороте головы в противоположную сторону. В отсутствие воспаления протекает бессимптомно. При инфицировании кожа краснеет, киста увеличивается, становится болезненной, опухание распространяется за пределы зону поражения.
- Заглоточный абсцесс. Обнаруживаются опухание шеи за углом нижней челюсти, боль в горле, нарушения дыхания, усугубляющиеся в вертикальном положении, выраженное нарушение общего состояния, гипертермия.
- Синдром Лемьера. Постангинальный анаэробный сепсис проявляется опуханием нижней части боковой поверхности шеи (в проекции яремной вены), болезненностью, прогрессирующим ухудшением состояния вплоть до нарушений сознания и речи, развитием пневмоний, артритов, остеомиелита.

- Ангину Людвига. Для болезни характерно стремительное начало и тяжелое течение с лихорадкой, интоксикацией, сильными болями в горле, диффузным опуханием мягких тканей шеи. При пальпации ткани болезненные, плотные, «деревянистые».
Аллергия
При ангиоотеке наблюдается опухание шеи, лица, губ, век, ушных раковин, конечностей, зоны половых органов. Отек безболезненный, сопровождается чувством напряжения и распирания, бледностью кожи. Провоцируется контактом с аллергенами: лекарственными средствами, пищевыми продуктами, ядом насекомых. Иногда возникает вследствие псевдоаллергии. Кроме того, выраженная отечность лица, шеи, стоп, кистей рук обнаруживается при отечном типе аллергии на салицилаты.
Инфекционные болезни
Наиболее распространенной инфекционной причиной опухания шеи является эпидемический паротит. Припухлость выявляется в области слюнных желез, чаще двухсторонняя, иногда несимметричная. Из-за увеличения верхних отделов шеи лицо приобретает грушевидную форму. Сильная отечность передних отделов шеи выявляется при токсической форме дифтерии. 1 степень характеризуется отеком, доходящим до середины шеи, 2 – до ключиц, 3 – распространением на лицо, грудь, спину, заднюю поверхность шеи.
Из-за увеличения верхних отделов шеи лицо приобретает грушевидную форму. Сильная отечность передних отделов шеи выявляется при токсической форме дифтерии. 1 степень характеризуется отеком, доходящим до середины шеи, 2 – до ключиц, 3 – распространением на лицо, грудь, спину, заднюю поверхность шеи.
У пациентов с сыпным тифом покраснение, опухание лица и шеи дополняется инъекцией конъюнктивы, появлением густой сыпи на туловище и конечностях, гепатоспленомегалией, олигурией, неврологическими нарушениями, выраженной интоксикацией.
Новообразования
Локальное опухание шеи может быть обусловлено развитием неоплазий, в число которых входят:
- липомы, фибромы;
- рак глотки и гортани;
- опухоли щитовидной железы.
Доброкачественные новообразования представляют собой ограниченные безболезненные припухлости, не увеличивающиеся либо очень медленно увеличивающиеся в размере. Злокачественные неоплазии быстро прогрессируют, вызывают увеличение лимфоузлов, прорастают соседние органы, сопровождаются нарушениями дыхания и глотания, изменениями голоса.
Злокачественные неоплазии быстро прогрессируют, вызывают увеличение лимфоузлов, прорастают соседние органы, сопровождаются нарушениями дыхания и глотания, изменениями голоса.
Другие причины
Перечень других причин опухания шеи включает ряд заболеваний разнообразной этиологии:
- Ревматология, ортопедия: шейный миозит, болезнь Шульмана, склеродермия, дерматомиозит.
- Кардиология, пульмонология: экссудативный перикардит, плеврит, медиастинит, синдром верхней полой вены.
- Дерматология: фурункулез, буллезный дерматит.
- Неврология: синдром Мелькерссона-Розенталя.
- Нефрология: мембранозный гломерулонефрит.
- Неотложные состояния: цитокиновый шторм.
Диагностика
Установлением причины опухания шеи занимаются врачи-терапевты. По показаниям пациентов направляют к отоларингологам, эндокринологам, челюстно-лицевым хирургам, другим специалистам. Обследование включает объективные, инструментальные, лабораторные методики. Проводятся следующие диагностические процедуры:
Обследование включает объективные, инструментальные, лабораторные методики. Проводятся следующие диагностические процедуры:
- Опрос, общий осмотр. Базовое исследование, позволяющее установить предварительный диагноз, составить план дальнейшего обследования. Предполагает изучение симптомов, анамнеза заболевания, оценку внешних изменений.
- Сонография. УЗИ шеи информативно при изучении состояния органов и мягких тканей, позволяет выявлять опухоли, зоны воспаления, определять локализацию, границы патологических процессов. УЗИ щитовидной железы назначается при подозрении на эндокринную причину опухания шеи. УЗИ лимфатических узлов рекомендовано при лимфаденитах, раковых опухолях.
- Рентгенография. Для исключения подвывихов, переломов позвонков назначают рентгенографию C1 либо шейного отдела позвоночника. При симптомах поражения ЛОР-органов выполняют рентгенографию гортани.
- Другие визуализационные методики.
 КТ, МРТ шеи проводятся для детализации информации, полученной в ходе сонографии или рентгенографии, дают возможность уточнить локализацию, объем, характер патологического процесса.
КТ, МРТ шеи проводятся для детализации информации, полученной в ходе сонографии или рентгенографии, дают возможность уточнить локализацию, объем, характер патологического процесса. - Радиоизотопная сцинтиграфия. Эффективна при изучении щитовидной железы, визуализирует узлы, подтверждает наличие диффузных изменений.
- Эндоскопический осмотр горла. Прямую и непрямую ларингоскопию, микроларингоскопию, фиброларингоскопию назначают при поражениях гортани. По показаниям в ходе исследования осуществляют биопсию.
- Лабораторные анализы. В зависимости имеющейся симптоматики могут выполняться общий и биохимический анализы крови, исследование уровня тиреоидных гормонов и антител к ним, микробиологический анализ смывов, пунктатов, образцов крови, цитологическое либо гистологическое исследование биоптата.
Пальпация шеи
Лечение
Помощь на догоспитальном этапе
При травматических повреждениях шею необходимо зафиксировать ватно-марлевым воротником. В остальных случаях рекомендуется обеспечить шее функциональный покой, не заниматься самолечением, поскольку опухание возникает при множестве заболеваний, требующих разных подходов к терапии. При интенсивном болевом синдроме допускается использование обезболивающих средств. Греть шею нельзя – это может усилить воспалительные и другие патологические процессы.
В остальных случаях рекомендуется обеспечить шее функциональный покой, не заниматься самолечением, поскольку опухание возникает при множестве заболеваний, требующих разных подходов к терапии. При интенсивном болевом синдроме допускается использование обезболивающих средств. Греть шею нельзя – это может усилить воспалительные и другие патологические процессы.
Консервативная терапия
Схема консервативного лечения включает охранительный режим, этиопатогенетическую и симптоматическую медикаментозную терапию, физиотерапию. Используются следующие лекарственные препараты:
- НПВС. Применяются в форме таблеток, инъекций, местных средств. Оказывают обезболивающее и противовоспалительное действие.
- Антибиотики. Назначаются медикаменты широкого спектра действия, после получения результатов посева осуществляется замена препаратов с учетом чувствительности возбудителя. При обширных гнойных процессах рекомендованы комбинации из двух лекарств.

- Антитиреоидные средства. В качестве показания к применению медикаментов рассматривается гипертиреоз. При гипотиреозе осуществляется заместительная терапия.
- Антигистаминные препараты. Необходимы при опухании шеи, обусловленном аллергическими реакциями.
После устранения острых явлений используются УВЧ, лазеротерапия, электрофорез с новокаином, противовоспалительными препаратами. Пациентам с онкологическими болезнями проводят химиотерапию, лучевую терапию.
Хирургическое лечение
При острых болях производятся блокады с местными анестетиками. С учетом характера патологии выполняются следующие операции:
- Травматические повреждения: трансоральная фиксация, наложение Гало-аппарата, ПХО ран шеи, трахеостомия, хордэктомия, резекция гортани, ларингопексия, удаление инородных тел гортани, реконструктивные вмешательства.
- Челюстно-лицевые патологии: паротидэктомия, вскрытие абсцессов и флегмон шеи, бужирование выводящего протока слюнной железы.

- Эндокринные заболевания: энуклеация узла, субтотальная резекция щитовидной железы, гемитиреоидэктомия.
- Отоларингологические болезни: удаление срединной или боковой кисты шеи, вскрытие заглоточного абсцесса.
- Опухоли: иссечение липом и фибром шеи, удаление щитовидной железы, радиойодтерапия при раке щитовидной железы, ларингэктомия, ларингофарингэктомия, гемиларингэктомия, установка голосового протеза, операции Крайля, Ванаха.
Почему болит шея и что с этим делать
3 июля 2019ЛикбезЗдоровье
Есть лишь три признака того, что боль в шее опасна.
Поделиться
0Если в шее покалывает, пощёлкивает, простреливает, её сводит судорогой, можете выдыхать: с вероятностью 99% ничего жуткого с вами не происходит. Лишь 1% болей в шее вызванWhen to Worry About Neck Pain… and when not to! действительно тревожными причинами. И чаще всего эти опасные заболевания проявляют себя не слишком сильно.
Когда боль в шее действительно опасна
Иногда боль в шее может быть симптомом аутоиммунного заболевания, опухолей, воспалений, защемления нерва, проблем с кровеносными сосудами или повреждения спинного мозга. Предположить неприятное заболевание можно, если вы наблюдаете у себя сразу три важных признака.
- Дискомфорт или боль в шее не прекращается минимум несколько дней.
- Неприятные ощущения нарастают.
- У вас есть как минимум один «отягчающий фактор»:
- возраст старше 55 или младше 20 лет;
- усиливающаяся болезненность при постукивании;
- лихорадка, тошнота или общее недомогание;
- потеря веса;
- регулярные головные боли;
- скованность в простейших движениях;
- онемение, покалывание, слабость в других частях тела — руках или ногах.
При совпадении всех трёх пунктов постарайтесь как можно быстрее обратиться к терапевту. Врач назначит вам анализы и, возможно, направит к узким специалистам для уточнения причин и постановки диагноза.
Существует ещё одна очевидная ситуация, когда боль нельзя оставлять без немедленного внимания: если вы попали в ДТП, упали с велосипеда, лыж, сноуборда или травмировались другим способом и острые болезненные ощущения в шее возникли сразу после этого. Тут можно немедля обращаться в травмпункт или к хирургу.
Почему болит шея
Шея тонкая и гибкая, а ей приходится держать увесистую голову, которая ещё и крутится туда-сюда, нарушая равновесие. В общем, напряжения хватает. Но в некоторых ситуацияхNeck pain нагрузка увеличивается и появляется боль. Кроме того, нередко свою роль в возникновении последней играют и другие факторы.
Мышечное напряжение
С ним знакомы почти все, кто проводит много времени за компьютером или столом. Сидя, мы неосознанно подаёмся вперёд, вынося голову за плечевой пояс. Чтобы удержать её в таком нефизиологичном положении, мышцам приходится всерьёз напрягаться. Если это длится часами, шея начинает болеть.
Есть и дополнительный нюанс: со временем мускулы привыкают находиться в неправильном положении и их уже не так просто расслабить. А значит, боли напряжения становятся регулярными.
А значит, боли напряжения становятся регулярными.
Кстати, мускулы шеи перегружают даже такие, на первый взгляд, безобидные вещи, как чтение в постели или привычка стискивать зубы.
Изношенные суставы
Как и другие суставы в теле, шейные изнашиваются с возрастом. Прокладки между ними — эластичные хрящи, которые обеспечивают необходимую амортизацию при нагрузках и мягкие повороты, — становятся тоньше, а иногда и вовсе разрушаются.
Из-за истончившихся хрящей суставы при движении трутся один о другой. Это вызывает скованность и болезненность.
Хлыстовые травмы
Едете вы, например, в маршрутке, и в какой-то момент она резко тормозит. Ваша голова по инерции подаётся вперёд, а затем откидывается назад и снова движется вперёд, на грудь.
Нагрузка на мышцы увеличивается, они резко растягиваются, появляются микроразрывы. Ортопеды называют это хлыстовой травмой из-за характерного движения шеи.
Воспаление мышц
Побегал без шарфика зимой или посидел на сквозняке — и вот, шею продуло. Говоря медицинскими терминами, из-за воздействия холода воспалились мышцы — начался миозитMyositis.
Говоря медицинскими терминами, из-за воздействия холода воспалились мышцы — начался миозитMyositis.
Мышцы шеи могут воспалиться также на фоне инфекционных заболеваний: ОРВИ, гриппа, вирусной ангины… Чаще всего миозит не опасен и в течение нескольких дней проходит сам собой. Однако важно отслеживать симптомы, перечисленные в пункте «Когда боль в шее действительно опасна», чтобы при необходимости вовремя обратиться к врачу.
Воспаление лимфатических узлов
Строго говоря, в данном случае болит не сама шея, а скопления лимфатических клеток. Увеличившиеся, болезненные лимфоузлы — верный признак того, что организм борется с инфекциейSwollen lymph nodes, сосредоточенной в области шеи и головы.
Чаще всего речь идёт о простудных заболеваниях — гриппе, ОРВИ, инфекциях уха. Но иногда причиной воспаления лимфоузлов в районе шеи может быть и «экзотика». Например, развивающийся кариес в одном из зубов, начинающаяся корь, расстройства иммунитета и даже ВИЧ.
Установить точную причину может только квалифицированный врач, поэтому тщательно отслеживайте своё состояние, чтобы не пропустить опасные признаки и вовремя проконсультироваться со специалистом.
Что делать, если шея болит прямо сейчас
Абсолютное большинство проблем с шеей связано либо с мышечными болями напряжения, либо с изношенностью суставов. Эти ситуации не требуют специального лечения. Дискомфорт, как правило, проходит в течение нескольких дней.
Облегчать боль, если она совсем уж портит вам жизнь, медики рекомендуютWhy Does My Neck Hurt? так:
- Примите обезболивающее — аспирин, ибупрофен или парацетамол.
- Приложите к шее завёрнутый в тонкое полотенце пакет со льдом или замороженными овощами — это в том числе поможет снять отёчность, если она есть. Использовать холод можно в течение первых 2–3 дней.
- Если дискомфорт не прошёл через 2–3 дня, облегчать состояние лучше с помощью влажного тепла. Например, принимая горячий душ или прикладывая к шее смоченное в горячей воде полотенце.
- Делайте упражнения, которые помогут мягко растянуть мышцы шеи и улучшить кровообращение. Учтите, тренировки запрещены при острой боли или подозрении на заболевания шейного отдела позвоночника — защемление нерва, грыжу и так далее.
 Ещё раз сверьте свои ощущения с пунктом «Когда боль в шее действительно опасна» и при малейших сомнениях как можно быстрее проконсультируйтесь с врачом.
Ещё раз сверьте свои ощущения с пунктом «Когда боль в шее действительно опасна» и при малейших сомнениях как можно быстрее проконсультируйтесь с врачом.
Что делать, чтобы шея не болела
Самый эффективный способ борьбы с болью в шее — профилактика. Чтобы облегчить жизнь этой важной части тела, выполняйте следующие рекомендации.
- Следите за осанкой. Когда вы стоите или сидите, убедитесь, что ваши плечи расположены прямо над бёдрами, а уши — над плечами.
- Делайте перерывы и разминку. Если вы много работаете за компьютером или путешествуете сидя, при каждом удобном случае вставайте, двигайтесь, разминайте плечи и вытягивайте шею.
- Отрегулируйте высоту стола и стула, монитора и клавиатуры компьютера. Дисплей должен находиться на уровне ваших глаз, а колени — чуть ниже бёдер. Клавиатура — лежать на столе так, чтобы вы могли комфортно работать на ней, положив локти на подлокотники кресла.
- Избавьтесь от привычки держать телефон между ухом и плечом во время разговора.
 Если руки заняты, используйте гарнитуру или громкую связь.
Если руки заняты, используйте гарнитуру или громкую связь. - Если вы курите, вот вам ещё один повод бросить. Курение ухудшает состояние питающих мышцы кровеносных сосудов и хрящевой ткани. В итоге повышается риск развития болей в шее.
- Не носите тяжёлые сумки на ремнях через плечо.
- Спите так, чтобы голова и шея находились на одном уровне с телом — это уменьшит нагрузку на позвоночник. В идеале спать на спине, подложив под шею небольшой валик, а под бёдра — плоскую подушку.
- Следите за своим меню, даже если прямо сейчас у вас ничего не болит. Сбалансированный рацион обеспечит питанием мышцы и продлит здоровье суставов.
- Будьте осторожны, избегайте сквозняков и травм.
- Тщательно следите за здоровьем в простудный сезон. Лайфхакер уже советовал, как не подхватить грипп.
Читайте также 😦
- 5 продуктов для здоровья суставов
- 5 приложений для исправления осанки и снятия боли в шее
- Гимнастика для шеи: 11 упражнений, которые снимут напряжение и улучшат осанку
Опухшие лимфатические узлы: симптомы, причины и прочее
Лимфатические узлы — это небольшие железы, фильтрующие лимфу, прозрачную жидкость, циркулирующую по лимфатической системе. Во время инфекции или болезни в лимфатических узлах накапливаются бактерии, мертвые или больные клетки. Симптомы могут включать кашель, усталость и лихорадку.
Во время инфекции или болезни в лимфатических узлах накапливаются бактерии, мертвые или больные клетки. Симптомы могут включать кашель, усталость и лихорадку.
Лимфатическая система состоит из каналов по всему телу, похожих на кровеносные сосуды. Лимфатические узлы — это небольшие железы, которые фильтруют лимфу — прозрачную жидкость, циркулирующую по лимфатической системе.
Лимфатические узлы расположены по всему телу. Их можно найти под кожей во многих областях, в том числе:
- в подмышечных впадинах
- под челюстью
- над ключицей
- по обе стороны шеи
- по обе стороны от паха
лимфатические узлы хранить лейкоциты, которые отвечают за уничтожение вторгшихся организмов.
Лимфатические узлы также действуют как военный контрольно-пропускной пункт. Когда бактерии, вирусы и аномальные или больные клетки проходят через лимфатические каналы, они останавливаются в лимфатическом узле.
Столкнувшись с инфекцией или заболеванием, в лимфатических узлах накапливаются остатки, такие как бактерии и мертвые или больные клетки.
Лимфаденопатия — другое название отека лимфатических узлов. Симптомы, которые могут присутствовать вместе с опухшими лимфатическими узлами:
- кашель
- усталость
- лихорадка
- озноб
- насморк
- потливость
Опухшие лимфатические узлы — это один из признаков того, что ваша лимфатическая система работает над избавлением организма от инфекций и болезней.
Инфекции
Лимфатические узлы увеличиваются, когда инфекция возникает в той области, где они расположены. Например, лимфатические узлы на шее могут опухнуть в ответ на инфекцию верхних дыхательных путей, например простуду.
Увеличение лимфатических узлов головы и шеи также может быть вызвано такими инфекциями, как:
- ушная инфекция
- Sinus Infection
- The Frul
- Стрекковая горла
- Мононуклеоз (MONO)
- Зубная инфекция, включающая в себя абсцццццензированный зуб
- кожная инфекция
- ВИЧ
Половые инфекции (STIS), такие как Syphif или Gropeae или гонима. по поводу увеличения лимфатических узлов в паховой области.
по поводу увеличения лимфатических узлов в паховой области.
Другие возможные причины включают:
- лихорадку от кошачьих царапин
- тонзиллит
- токсоплазмоз
- туберкулез
- опоясывающий лишай
Неинфекционные причины
Серьезные состояния, такие как нарушения иммунной системы или рак, могут вызвать увеличение лимфатических узлов по всему телу.
Расстройства иммунной системы, вызывающие увеличение лимфатических узлов, включают волчанку и ревматоидный артрит.
Любые виды рака, которые распространяются в организме, могут вызвать увеличение лимфатических узлов. Когда рак из одной области распространяется на лимфатические узлы, выживаемость снижается. Лимфома, которая является раком лимфатической системы, также вызывает увеличение лимфатических узлов.
Другие причины опухших лимфатических узлов включают, но не ограничиваются:
- Некоторые лекарства, такие как антисезерия и противомалярийные лекарства
- Аллергические реакции на лекарства
- Стресс
- Рот.
 Лимфома Ходжкина
Лимфома Ходжкина - Неходжкинская лимфома
- Синдром Сезари, редкий тип лимфомы
Увеличенные лимфатические узлы могут быть размером с горошину или размером с вишню.
Они могут быть болезненными на ощупь или при определенных движениях.
Опухшие лимфатические узлы под челюстью или по обе стороны шеи могут болеть, когда вы поворачиваете голову определенным образом или пережевываете пищу. Их часто можно почувствовать, просто проведя рукой по шее чуть ниже линии подбородка. Они могут быть и нежными.
Если вы недавно заболели или получили травму, сообщите об этом врачу. Эта информация жизненно важна, чтобы помочь им определить причину ваших симптомов.
Врач также спросит вас о вашей истории болезни. Поскольку некоторые заболевания или лекарства могут вызвать увеличение лимфатических узлов, предоставление истории болезни поможет установить диагноз.
После того, как вы обсудите симптомы с врачом, он проведет медицинский осмотр.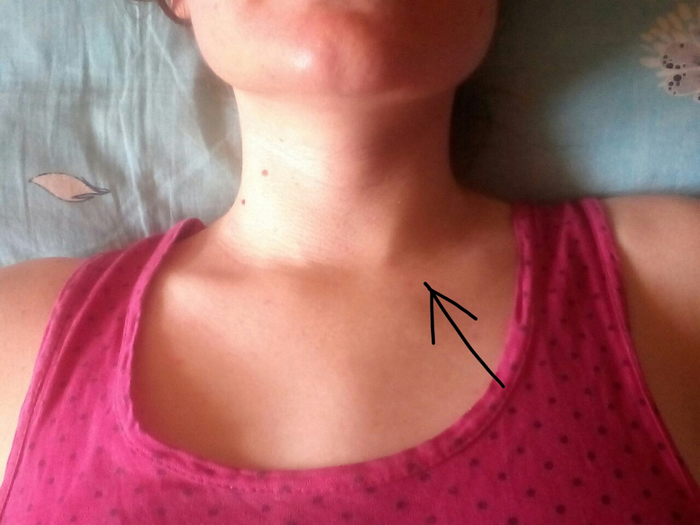 Это состоит в проверке размера ваших лимфатических узлов и их ощупывании, чтобы увидеть, не болезненны ли они.
Это состоит в проверке размера ваших лимфатических узлов и их ощупывании, чтобы увидеть, не болезненны ли они.
После физического осмотра могут быть назначены анализы крови для выявления определенных заболеваний.
При необходимости врач может назначить визуализирующее исследование для дальнейшей оценки лимфатического узла или других участков тела, которые могли вызвать увеличение лимфатического узла. Общие тесты визуализации, используемые для проверки лимфатических узлов, включают:
- Рентген
- УЗИ
- КТ
Если вышеуказанные тесты указывают на необходимость дальнейшего обследования, врач может назначить МРТ.
В некоторых случаях после МРТ может потребоваться дальнейшее обследование. В этом случае врач может назначить биопсию лимфатического узла. Это минимально инвазивный тест, который заключается в использовании тонких игольчатых инструментов для взятия образца клеток из лимфатического узла. Затем клетки отправляют в лабораторию, где их проверяют на основные заболевания, такие как рак.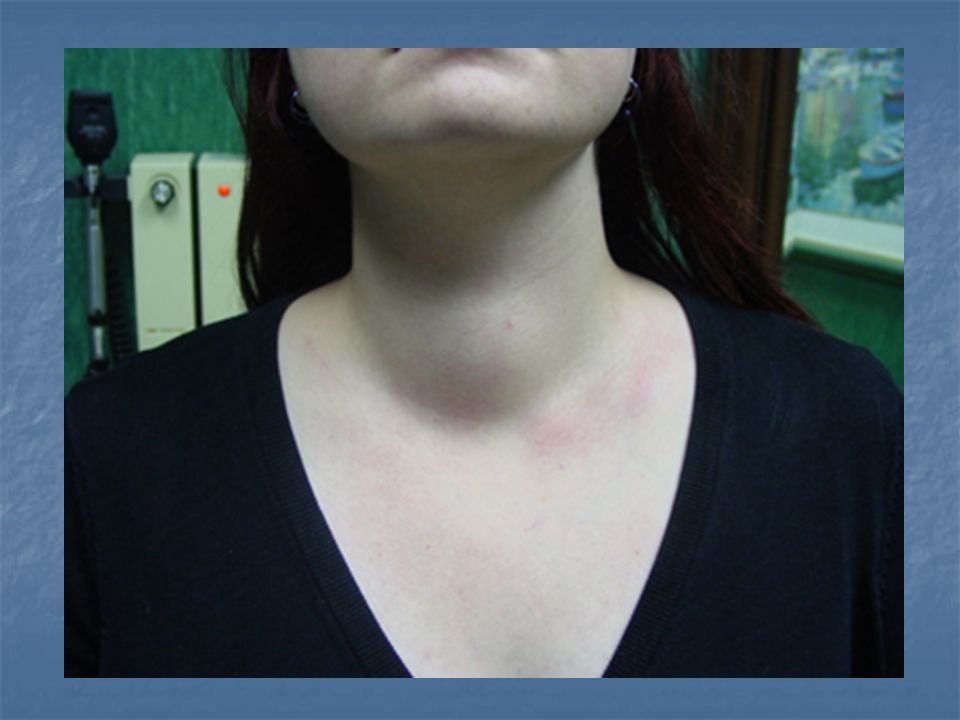
При необходимости врач может удалить весь лимфатический узел.
Опухшие лимфатические узлы могут уменьшиться сами по себе без какого-либо лечения. В некоторых случаях врач может пожелать наблюдать за ними без лечения.
В случае инфекции вам могут прописать антибиотики или противовирусные препараты для устранения состояния, вызывающего увеличение лимфатических узлов. Ваш врач может также порекомендовать лекарства, такие как ацетаминофен (тайленол) и ибупрофен (адвил, мотрин), чтобы облегчить боль и уменьшить воспаление.
Увеличение лимфатических узлов, вызванное раком, может не уменьшиться до нормального размера до тех пор, пока рак не будет вылечен. Лечение рака может включать удаление опухоли или пораженных лимфатических узлов. Это может также включать химиотерапию для уменьшения опухоли.
Ваш врач обсудит с вами наиболее подходящий вариант лечения.
Единственный способ предотвратить увеличение лимфатических узлов — это предотвратить условия, которые могут их вызвать. Ниже приведены некоторые шаги, которые вы можете предпринять:
Ниже приведены некоторые шаги, которые вы можете предпринять:
- Соблюдайте правила гигиены полости рта, чтобы сохранить здоровье зубов и десен.
- Часто мойте руки.
- Сделайте прививку от таких заболеваний, как опоясывающий лишай, туберкулез и грипп.
- Не делитесь едой, напитками или личными вещами, такими как полотенца, с кем-либо, у кого есть заразная инфекция, такая как моно или простуда.
- Используйте презервативы или другие средства защиты во время полового акта.
- Попросите своего врача сменить лекарство, если у вас возникнет неблагоприятная или аллергическая реакция.
- Избегайте диких кошек и не позволяйте своим домашним кошкам играть на улице.
Если вы испытываете какие-либо симптомы, которые иногда сопровождают увеличение лимфатических узлов, или если у вас болезненное увеличение лимфатических узлов и нет других симптомов, обратитесь к врачу. Опухшие, но не болезненные лимфатические узлы могут быть признаком серьезной проблемы.
В некоторых случаях увеличенный лимфатический узел уменьшается по мере исчезновения других симптомов. Если лимфатический узел опух и болит или опухоль держится более нескольких дней, также обратитесь к врачу.
Прочитайте эту статью на испанском языке.
Опухшие лимфатические узлы: симптомы, причины и прочее
Лимфатические узлы — это небольшие железы, фильтрующие лимфу, прозрачную жидкость, циркулирующую по лимфатической системе. Во время инфекции или болезни в лимфатических узлах накапливаются бактерии, мертвые или больные клетки. Симптомы могут включать кашель, усталость и лихорадку.
Лимфатическая система состоит из каналов по всему телу, похожих на кровеносные сосуды. Лимфатические узлы — это небольшие железы, которые фильтруют лимфу — прозрачную жидкость, циркулирующую по лимфатической системе.
Лимфатические узлы расположены по всему телу. Их можно найти под кожей во многих областях, в том числе:
- в подмышечных впадинах
- под челюстью
- над ключицей
- по обе стороны шеи
- по обе стороны от паха
лимфатические узлы хранить лейкоциты, которые отвечают за уничтожение вторгшихся организмов.
Лимфатические узлы также действуют как военный контрольно-пропускной пункт. Когда бактерии, вирусы и аномальные или больные клетки проходят через лимфатические каналы, они останавливаются в лимфатическом узле.
Столкнувшись с инфекцией или заболеванием, в лимфатических узлах накапливаются остатки, такие как бактерии и мертвые или больные клетки.
Лимфаденопатия — другое название отека лимфатических узлов. Симптомы, которые могут присутствовать вместе с опухшими лимфатическими узлами:
- кашель
- усталость
- лихорадка
- озноб
- насморк
- потливость
Опухшие лимфатические узлы — это один из признаков того, что ваша лимфатическая система работает над избавлением организма от инфекций и болезней.
Инфекции
Лимфатические узлы увеличиваются, когда инфекция возникает в той области, где они расположены. Например, лимфатические узлы на шее могут опухнуть в ответ на инфекцию верхних дыхательных путей, например простуду.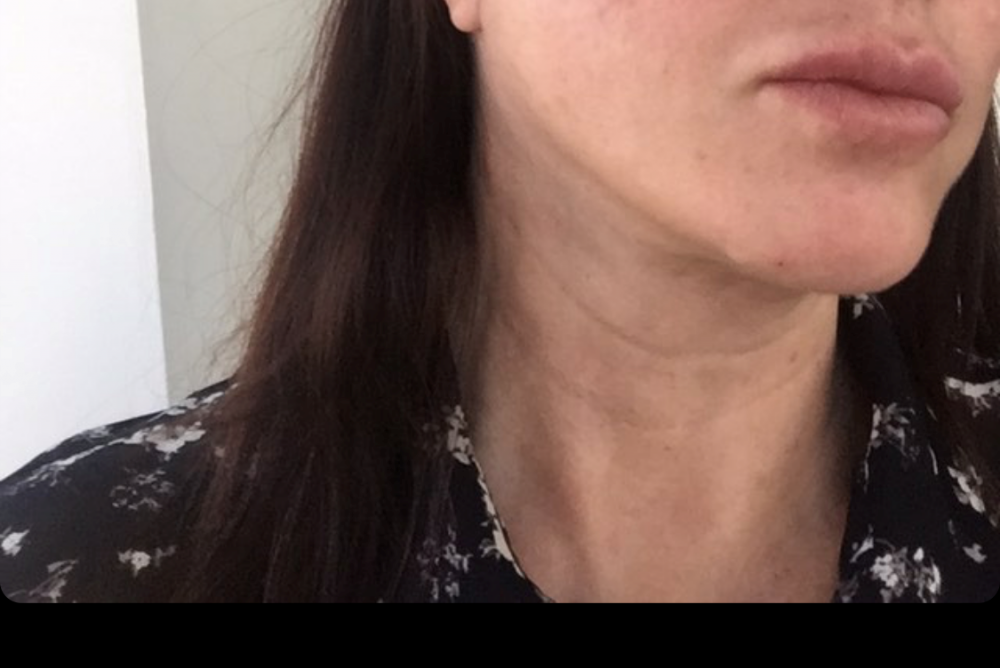
Увеличение лимфатических узлов головы и шеи также может быть вызвано такими инфекциями, как:
- ушная инфекция
- Sinus Infection
- The Frul
- Стрекковая горла
- Мононуклеоз (MONO)
- Зубная инфекция, включающая в себя абсцццццензированный зуб
- кожная инфекция
- ВИЧ
Половые инфекции (STIS), такие как Syphif или Gropeae или гонима. по поводу увеличения лимфатических узлов в паховой области.
Другие возможные причины включают:
- лихорадку от кошачьих царапин
- тонзиллит
- токсоплазмоз
- туберкулез
- опоясывающий лишай
Неинфекционные причины
Серьезные состояния, такие как нарушения иммунной системы или рак, могут вызвать увеличение лимфатических узлов по всему телу.
Расстройства иммунной системы, вызывающие увеличение лимфатических узлов, включают волчанку и ревматоидный артрит.
Любые виды рака, которые распространяются в организме, могут вызвать увеличение лимфатических узлов. Когда рак из одной области распространяется на лимфатические узлы, выживаемость снижается. Лимфома, которая является раком лимфатической системы, также вызывает увеличение лимфатических узлов.
Когда рак из одной области распространяется на лимфатические узлы, выживаемость снижается. Лимфома, которая является раком лимфатической системы, также вызывает увеличение лимфатических узлов.
Другие причины опухших лимфатических узлов включают, но не ограничиваются:
- Некоторые лекарства, такие как антисезерия и противомалярийные лекарства
- Аллергические реакции на лекарства
- Стресс
- Рот. Лимфома Ходжкина
- Неходжкинская лимфома
- Синдром Сезари, редкий тип лимфомы
Увеличенные лимфатические узлы могут быть размером с горошину или размером с вишню.
Они могут быть болезненными на ощупь или при определенных движениях.
Опухшие лимфатические узлы под челюстью или по обе стороны шеи могут болеть, когда вы поворачиваете голову определенным образом или пережевываете пищу. Их часто можно почувствовать, просто проведя рукой по шее чуть ниже линии подбородка. Они могут быть и нежными.
Если вы недавно заболели или получили травму, сообщите об этом врачу. Эта информация жизненно важна, чтобы помочь им определить причину ваших симптомов.
Врач также спросит вас о вашей истории болезни. Поскольку некоторые заболевания или лекарства могут вызвать увеличение лимфатических узлов, предоставление истории болезни поможет установить диагноз.
После того, как вы обсудите симптомы с врачом, он проведет медицинский осмотр. Это состоит в проверке размера ваших лимфатических узлов и их ощупывании, чтобы увидеть, не болезненны ли они.
После физического осмотра могут быть назначены анализы крови для выявления определенных заболеваний.
При необходимости врач может назначить визуализирующее исследование для дальнейшей оценки лимфатического узла или других участков тела, которые могли вызвать увеличение лимфатического узла. Общие тесты визуализации, используемые для проверки лимфатических узлов, включают:
- Рентген
- УЗИ
- КТ
Если вышеуказанные тесты указывают на необходимость дальнейшего обследования, врач может назначить МРТ.
В некоторых случаях после МРТ может потребоваться дальнейшее обследование. В этом случае врач может назначить биопсию лимфатического узла. Это минимально инвазивный тест, который заключается в использовании тонких игольчатых инструментов для взятия образца клеток из лимфатического узла. Затем клетки отправляют в лабораторию, где их проверяют на основные заболевания, такие как рак.
При необходимости врач может удалить весь лимфатический узел.
Опухшие лимфатические узлы могут уменьшиться сами по себе без какого-либо лечения. В некоторых случаях врач может пожелать наблюдать за ними без лечения.
В случае инфекции вам могут прописать антибиотики или противовирусные препараты для устранения состояния, вызывающего увеличение лимфатических узлов. Ваш врач может также порекомендовать лекарства, такие как ацетаминофен (тайленол) и ибупрофен (адвил, мотрин), чтобы облегчить боль и уменьшить воспаление.
Увеличение лимфатических узлов, вызванное раком, может не уменьшиться до нормального размера до тех пор, пока рак не будет вылечен. Лечение рака может включать удаление опухоли или пораженных лимфатических узлов. Это может также включать химиотерапию для уменьшения опухоли.
Лечение рака может включать удаление опухоли или пораженных лимфатических узлов. Это может также включать химиотерапию для уменьшения опухоли.
Ваш врач обсудит с вами наиболее подходящий вариант лечения.
Единственный способ предотвратить увеличение лимфатических узлов — это предотвратить условия, которые могут их вызвать. Ниже приведены некоторые шаги, которые вы можете предпринять:
- Соблюдайте правила гигиены полости рта, чтобы сохранить здоровье зубов и десен.
- Часто мойте руки.
- Сделайте прививку от таких заболеваний, как опоясывающий лишай, туберкулез и грипп.
- Не делитесь едой, напитками или личными вещами, такими как полотенца, с кем-либо, у кого есть заразная инфекция, такая как моно или простуда.
- Используйте презервативы или другие средства защиты во время полового акта.
- Попросите своего врача сменить лекарство, если у вас возникнет неблагоприятная или аллергическая реакция.
- Избегайте диких кошек и не позволяйте своим домашним кошкам играть на улице.

Если вы испытываете какие-либо симптомы, которые иногда сопровождают увеличение лимфатических узлов, или если у вас болезненное увеличение лимфатических узлов и нет других симптомов, обратитесь к врачу. Опухшие, но не болезненные лимфатические узлы могут быть признаком серьезной проблемы.
В некоторых случаях увеличенный лимфатический узел уменьшается по мере исчезновения других симптомов. Если лимфатический узел опух и болит или опухоль держится более нескольких дней, также обратитесь к врачу.
Прочитайте эту статью на испанском языке.
Опухшие лимфатические узлы: симптомы, причины и прочее
Лимфатические узлы — это небольшие железы, фильтрующие лимфу, прозрачную жидкость, циркулирующую по лимфатической системе. Во время инфекции или болезни в лимфатических узлах накапливаются бактерии, мертвые или больные клетки. Симптомы могут включать кашель, усталость и лихорадку.
Лимфатическая система состоит из каналов по всему телу, похожих на кровеносные сосуды. Лимфатические узлы — это небольшие железы, которые фильтруют лимфу — прозрачную жидкость, циркулирующую по лимфатической системе.
Лимфатические узлы — это небольшие железы, которые фильтруют лимфу — прозрачную жидкость, циркулирующую по лимфатической системе.
Лимфатические узлы расположены по всему телу. Их можно найти под кожей во многих областях, в том числе:
- в подмышечных впадинах
- под челюстью
- над ключицей
- по обе стороны шеи
- по обе стороны от паха
лимфатические узлы хранить лейкоциты, которые отвечают за уничтожение вторгшихся организмов.
Лимфатические узлы также действуют как военный контрольно-пропускной пункт. Когда бактерии, вирусы и аномальные или больные клетки проходят через лимфатические каналы, они останавливаются в лимфатическом узле.
Столкнувшись с инфекцией или заболеванием, в лимфатических узлах накапливаются остатки, такие как бактерии и мертвые или больные клетки.
Лимфаденопатия — другое название отека лимфатических узлов. Симптомы, которые могут присутствовать вместе с опухшими лимфатическими узлами:
- кашель
- усталость
- лихорадка
- озноб
- насморк
- потливость

Опухшие лимфатические узлы — это один из признаков того, что ваша лимфатическая система работает над избавлением организма от инфекций и болезней.
Инфекции
Лимфатические узлы увеличиваются, когда инфекция возникает в той области, где они расположены. Например, лимфатические узлы на шее могут опухнуть в ответ на инфекцию верхних дыхательных путей, например простуду.
Увеличение лимфатических узлов головы и шеи также может быть вызвано такими инфекциями, как:
- ушная инфекция
- Sinus Infection
- The Frul
- Стрекковая горла
- Мононуклеоз (MONO)
- Зубная инфекция, включающая в себя абсцццццензированный зуб
- кожная инфекция
- ВИЧ
Половые инфекции (STIS), такие как Syphif или Gropeae или гонима. по поводу увеличения лимфатических узлов в паховой области.
Другие возможные причины включают:
- лихорадку от кошачьих царапин
- тонзиллит
- токсоплазмоз
- туберкулез
- опоясывающий лишай
Неинфекционные причины
Серьезные состояния, такие как нарушения иммунной системы или рак, могут вызвать увеличение лимфатических узлов по всему телу.
Расстройства иммунной системы, вызывающие увеличение лимфатических узлов, включают волчанку и ревматоидный артрит.
Любые виды рака, которые распространяются в организме, могут вызвать увеличение лимфатических узлов. Когда рак из одной области распространяется на лимфатические узлы, выживаемость снижается. Лимфома, которая является раком лимфатической системы, также вызывает увеличение лимфатических узлов.
Другие причины опухших лимфатических узлов включают, но не ограничиваются:
- Некоторые лекарства, такие как антисезерия и противомалярийные лекарства
- Аллергические реакции на лекарства
- Стресс
- Рот. Лимфома Ходжкина
- Неходжкинская лимфома
- Синдром Сезари, редкий тип лимфомы
Увеличенные лимфатические узлы могут быть размером с горошину или размером с вишню.
Они могут быть болезненными на ощупь или при определенных движениях.
Опухшие лимфатические узлы под челюстью или по обе стороны шеи могут болеть, когда вы поворачиваете голову определенным образом или пережевываете пищу.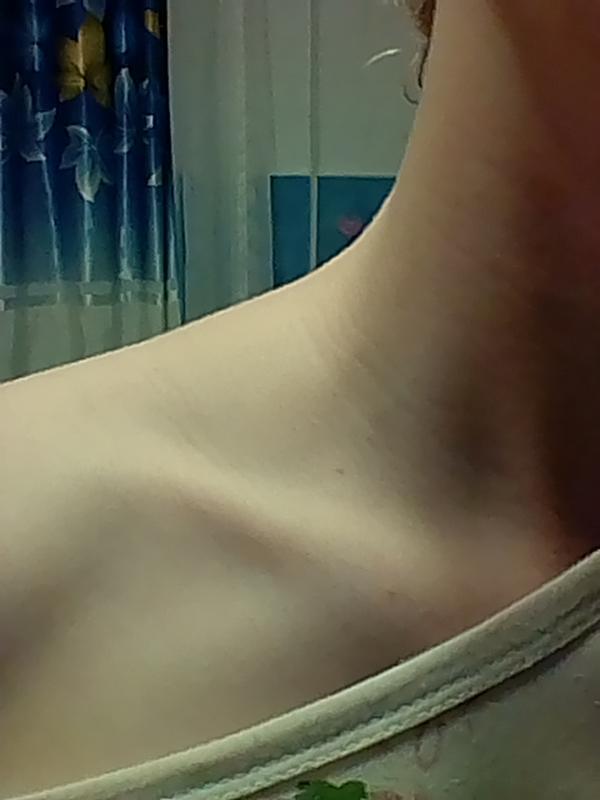 Их часто можно почувствовать, просто проведя рукой по шее чуть ниже линии подбородка. Они могут быть и нежными.
Их часто можно почувствовать, просто проведя рукой по шее чуть ниже линии подбородка. Они могут быть и нежными.
Если вы недавно заболели или получили травму, сообщите об этом врачу. Эта информация жизненно важна, чтобы помочь им определить причину ваших симптомов.
Врач также спросит вас о вашей истории болезни. Поскольку некоторые заболевания или лекарства могут вызвать увеличение лимфатических узлов, предоставление истории болезни поможет установить диагноз.
После того, как вы обсудите симптомы с врачом, он проведет медицинский осмотр. Это состоит в проверке размера ваших лимфатических узлов и их ощупывании, чтобы увидеть, не болезненны ли они.
После физического осмотра могут быть назначены анализы крови для выявления определенных заболеваний.
При необходимости врач может назначить визуализирующее исследование для дальнейшей оценки лимфатического узла или других участков тела, которые могли вызвать увеличение лимфатического узла. Общие тесты визуализации, используемые для проверки лимфатических узлов, включают:
- Рентген
- УЗИ
- КТ
Если вышеуказанные тесты указывают на необходимость дальнейшего обследования, врач может назначить МРТ.
В некоторых случаях после МРТ может потребоваться дальнейшее обследование. В этом случае врач может назначить биопсию лимфатического узла. Это минимально инвазивный тест, который заключается в использовании тонких игольчатых инструментов для взятия образца клеток из лимфатического узла. Затем клетки отправляют в лабораторию, где их проверяют на основные заболевания, такие как рак.
При необходимости врач может удалить весь лимфатический узел.
Опухшие лимфатические узлы могут уменьшиться сами по себе без какого-либо лечения. В некоторых случаях врач может пожелать наблюдать за ними без лечения.
В случае инфекции вам могут прописать антибиотики или противовирусные препараты для устранения состояния, вызывающего увеличение лимфатических узлов. Ваш врач может также порекомендовать лекарства, такие как ацетаминофен (тайленол) и ибупрофен (адвил, мотрин), чтобы облегчить боль и уменьшить воспаление.
Увеличение лимфатических узлов, вызванное раком, может не уменьшиться до нормального размера до тех пор, пока рак не будет вылечен. Лечение рака может включать удаление опухоли или пораженных лимфатических узлов. Это может также включать химиотерапию для уменьшения опухоли.
Лечение рака может включать удаление опухоли или пораженных лимфатических узлов. Это может также включать химиотерапию для уменьшения опухоли.
Ваш врач обсудит с вами наиболее подходящий вариант лечения.
Единственный способ предотвратить увеличение лимфатических узлов — это предотвратить условия, которые могут их вызвать. Ниже приведены некоторые шаги, которые вы можете предпринять:
- Соблюдайте правила гигиены полости рта, чтобы сохранить здоровье зубов и десен.
- Часто мойте руки.
- Сделайте прививку от таких заболеваний, как опоясывающий лишай, туберкулез и грипп.
- Не делитесь едой, напитками или личными вещами, такими как полотенца, с кем-либо, у кого есть заразная инфекция, такая как моно или простуда.
- Используйте презервативы или другие средства защиты во время полового акта.
- Попросите своего врача сменить лекарство, если у вас возникнет неблагоприятная или аллергическая реакция.
- Избегайте диких кошек и не позволяйте своим домашним кошкам играть на улице.



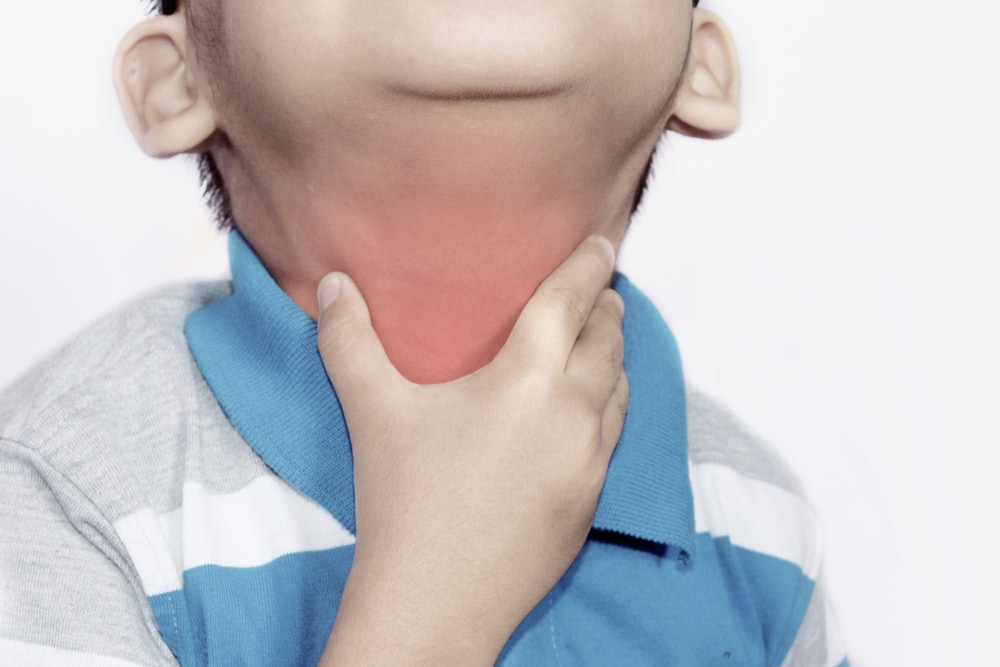 Общее состояние не изменено, иногда наблюдаются слабость, головные боли. В легких случаях опухание заметно только при ощупывании, запрокидывании головы, в тяжелых достигает степени выраженного косметического дефекта.
Общее состояние не изменено, иногда наблюдаются слабость, головные боли. В легких случаях опухание заметно только при ощупывании, запрокидывании головы, в тяжелых достигает степени выраженного косметического дефекта.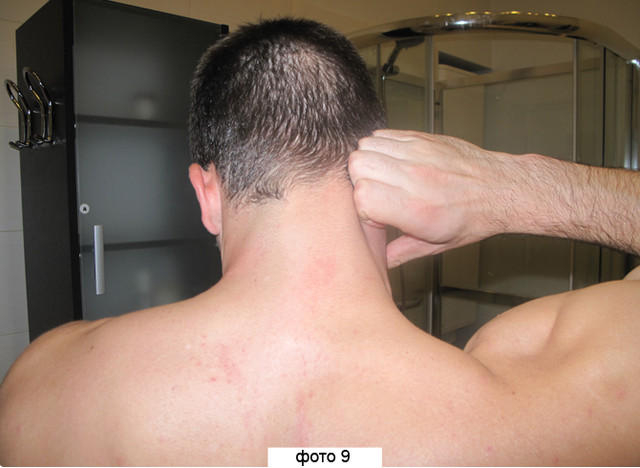 Зона опухания соответствует расположению пораженной железы. Наблюдается резкая болезненность, фебрильная температура тела, выраженный синдром интоксикации.
Зона опухания соответствует расположению пораженной железы. Наблюдается резкая болезненность, фебрильная температура тела, выраженный синдром интоксикации.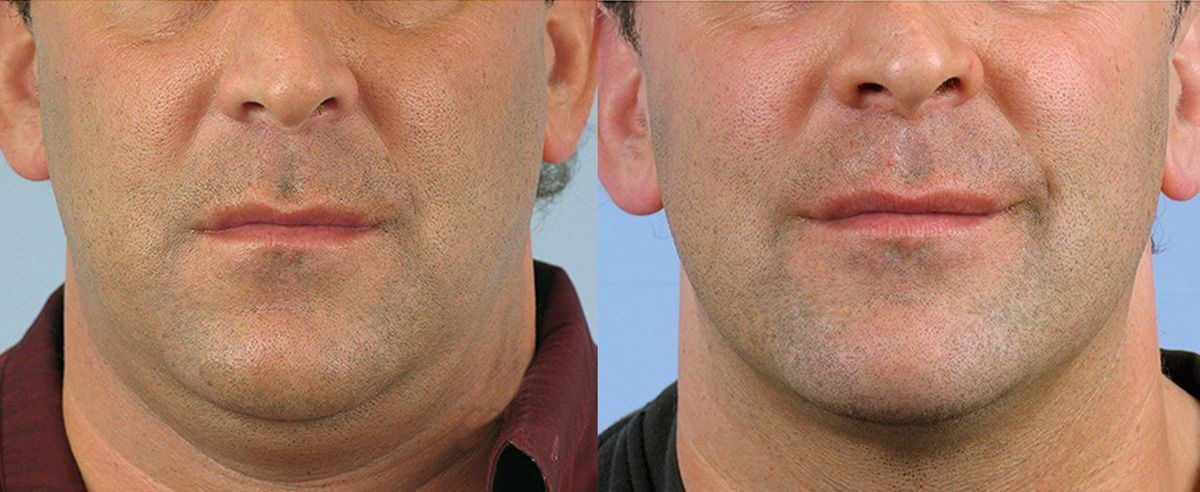 Ограниченная зона опухания располагается спереди в нижней или средней трети шеи. Сочетается с ознобами, слабостью, гипертермией, болями, усиливающимися при разговоре, кашле, глотании.
Ограниченная зона опухания располагается спереди в нижней или средней трети шеи. Сочетается с ознобами, слабостью, гипертермией, болями, усиливающимися при разговоре, кашле, глотании.
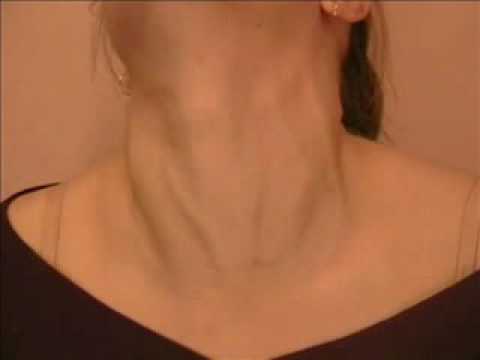 КТ, МРТ шеи проводятся для детализации информации, полученной в ходе сонографии или рентгенографии, дают возможность уточнить локализацию, объем, характер патологического процесса.
КТ, МРТ шеи проводятся для детализации информации, полученной в ходе сонографии или рентгенографии, дают возможность уточнить локализацию, объем, характер патологического процесса.

 Ещё раз сверьте свои ощущения с пунктом «Когда боль в шее действительно опасна» и при малейших сомнениях как можно быстрее проконсультируйтесь с врачом.
Ещё раз сверьте свои ощущения с пунктом «Когда боль в шее действительно опасна» и при малейших сомнениях как можно быстрее проконсультируйтесь с врачом.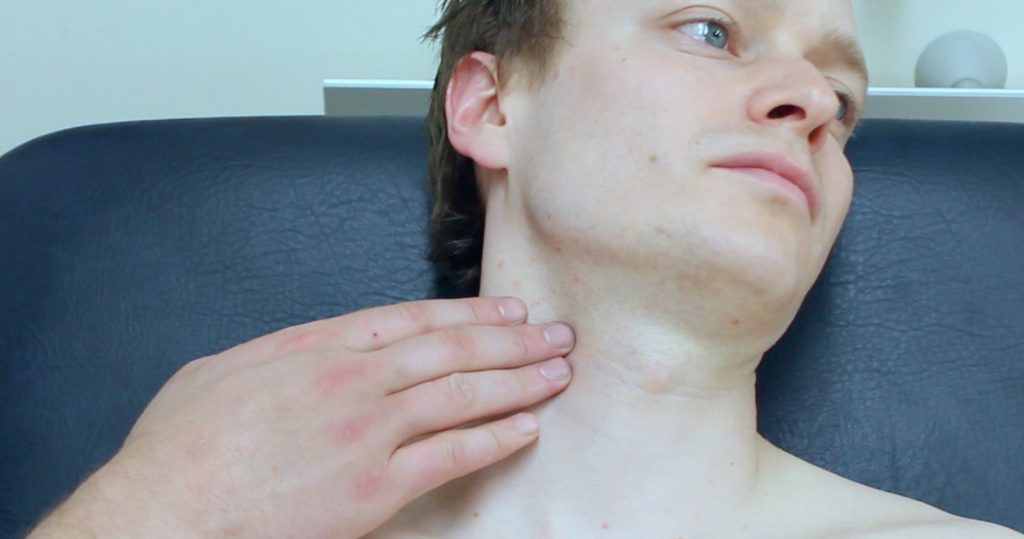 Если руки заняты, используйте гарнитуру или громкую связь.
Если руки заняты, используйте гарнитуру или громкую связь. Лимфома Ходжкина
Лимфома Ходжкина