Лечение шейного отдела позвоночника | «ПрофМедЦентр»
Тел. коммерческого отдела: +7(473)333-0-555
Регистратура (колл-центр): +7(473)202-1-200
Шейный отдел позвоночника соединяет голову и туловище человека, не имеет мышц и околомышечных тканей. По этой причине именно этот отдел является самым подвижным и хрупким, а потому часто нуждается в лечении.
Шейный отдел состоит из 7 позвонков, которые между собой соединяются дисками. Их соединение по конфигурации напоминает букву «С», которая вперед развернута выпуклой стороной. Первый позвонок состоит из передней и задней дуг, соединяющихся между собой боковыми костными утолщениями. Наличие суставных отростков в позвоночнике дает возможность поворачивать голову, наклонять ее назад и вперед. При движениях также задействуется второй позвонок, имеющий зубовидный отросток. Оба позвонка входят в верхнюю часть шейного отдела, а нижние позвонки (начиная с третьего) составляют нижнюю часть.
Нижняя часть шеи (с третьего по шестой позвонки) соединяется с грудным отделом позвоночника. Последний седьмой позвонок – выступающий, выполняет функцию соединения грудного и шейного отделов. Стабилизируют любые амплитудные движения суставные капсулы, связки и позвоночные сегменты, а нестабильность состояния свидетельствует о возникновении функциональных отклонений в позвоночнике и патологий.
Причины появления болей и заболевания
- Периодические боли в шейном отделе в позвоночнике возникают практически у каждого второго взрослого. В большинстве случаев это связано с условиями работы, при которой человек занимает одно и то же положение, не держит ровно спину, наклоняет вперед голову и т. п. Такие боли особенно характерны для швей, офисных работников, студентов. Чаще всего болезненные шейные ощущения возникают в вечернее время, могут усиливаться при поворотах головы, в особо запущенных случаях ощущается хруст при движениях.
 В некоторых случаях достаточно пройти курс массажа, чтобы снять мышечное напряжение и поработать проблемные места. В запущенных ситуациях, при которых болевой синдром может распространяться на лопатки и область надплечья, требуется посещение специалиста.
В некоторых случаях достаточно пройти курс массажа, чтобы снять мышечное напряжение и поработать проблемные места. В запущенных ситуациях, при которых болевой синдром может распространяться на лопатки и область надплечья, требуется посещение специалиста. - Еще одним из очень распространенных заболеваний шейного отдела позвоночника является шейный остеохондроз. Заболевание выражается в патологических изменениях межпозвоночных дисков и позвонков. Человек с патологией ощущает дискомфорт в области шеи, который усиливается после длительного занятия неудобного положения, при воздействии сквозняков, активных движений головой и спортивных нагрузок. Для остеохондроза, кроме болевого синдрома, характерны ощущения онемения в области шеи. Для облегчения болезненных ощущений человек старается держать голову неподвижно, при поворотах делает разворот не шеей, а всем корпусом. Развитие остеохондроза часто приводит к появлению характерных прострелов, которые возникают при резких и активных движениях.

- Частые причины развития болевого синдрома связаны с получением травм. В травмированных областях может наблюдаться покраснение, появление припухлостей, ссадин. Любой ушиб шейного отдела позвоночника требует оказания незамедлительной врачебной помощи.
- Тянущие, стреляющие или жгучие боли часто свидетельствуют о появлении стеноза позвоночного канала. Человек часто ощущает снижение чувствительности в задних отделах шеи. Для того чтобы уменьшить болезненные ощущения, единственным спасением выступает занятие вынужденного неподвижного положения, при котором спина не двигается.
- При защемлении сосудистых пучков шейного отдела позвоночника человек может слышать звон в ушах, испытывать головокружение, усиливающиеся боли, предобморочные состояния.

- Частые резкие пульсирующие боли, усиление которых не зависит от времени суток, в ряде случаев свидетельствует о возникновении воспалительных процессов. Он может быть симптомами развития эпидурального абсцесса, остеомиелита позвонков, который неизбежно сопровождается повышением температуры тела, появлением озноба и холодного пота. Боль настолько интенсивная, что часто человек становится не способен спокойно спать.
- Ревматические патологии затрагивают костно-хрящевые структуры, при этом
- Тупые ноющие боли, которые не прекращаются в течение 2–3 дней, могут свидетельствовать о развитии менингита или энцефалита на начальных стадиях. Но для этих заболеваний боль неизбежно распространится на зону головы, дискомфортные ощущения появятся в лобной и затылочной части, способны сопровождаться рвотой или тошнотой.
 Если при этом отмечается нарушение чувствительности в шейном отделе позвоночника, требуется незамедлительное обращение к специалисту.
Если при этом отмечается нарушение чувствительности в шейном отделе позвоночника, требуется незамедлительное обращение к специалисту.
Диагностика заболеваний
При возникновении дискомфортных ощущений в шейном отделе позвоночника необходимо обратиться к травматологу или врачу-ортопеду. Перед началом лечения рекомендуем пройти комплексное обследование позвоночного столба, в ряде случаев понадобится сдача лабораторных анализов.
Диагностика может включать:
- Функциональные пробы, которые позволяют оценить координацию движения. В ходе диагностики специалист проверяет чувствительность задних отделов шеи, анализирует мышечную силу верхних конечностей, способность осуществлять движения, в которых задействуется шея.
- КТ и МРТ. Методики позволяют детально исследовать шейные позвонки, изучить структуру костной ткани и наличие изменений, определить переломы, а если они имеются – степень смещения отломков.
 Для визуализации межпозвоночных дисков назначается МРТ.
Для визуализации межпозвоночных дисков назначается МРТ. - Рентгенологическое обследование. Диагностика позволяет быстро выявить основные причины, из-за которых возникают болезненные ощущения. На снимке хорошо визуализируются объемные образования, признаки развития спондилолистеза (смещение) и спондилита (болезнь воспалительного характера).
- ЭМГ – электромиография. Обследование проводится для исключения или подтверждения подозрений развития заболеваний нервно-мышечной системы. Полученные результаты помогают оценить степень активности отдельных областей шейного отдела. Если имеются сведения о повреждении нерва (например, в результате травмы), назначается электронейрография.
- УЗИ – данная методика менее информативна по сравнению с МРТ, но во многих случаях ее достаточно для выявления ряда заболеваний. Диагностирование с помощью ультразвуковых аппаратов назначается при болевых ощущениях, которые способны сопровождаться головокружениями, нестабильным артериальным давлением, периодическим онемением конечностей.
 УЗИ поможет выявить ряд патологий – вывихи, нестабильность позвонков, остеохондроз, приобретенные или врожденные аномалии, протрузии, сужение артерий и сосудов.
УЗИ поможет выявить ряд патологий – вывихи, нестабильность позвонков, остеохондроз, приобретенные или врожденные аномалии, протрузии, сужение артерий и сосудов.
При наличии у пациента признаков заболеваний других систем и органов (например, лор-органов, сердца, щитовидной железы) обязательно получите консультацию узких специалистов. Результаты диагностики шейных патологий могут быть дополнены анализами уровня гормонов щитовидной железы, биохимическим и общим анализом крови.
Лечение
Схема лечения разрабатывается только после оценки результатов диагностики и постановки точного диагноза. Лечение заболеваний шейного отдела позвоночника, как правило, носит комплексный характер и направлено на устранение симптомов и проведение этиотропной терапии.
Терапия может включать:
- Медикаментозное лечение.
- Посещение мануального терапевта, остеопата.
- Прохождение курса массажа.

- Физиотерапию.
- Индивидуальные занятия с врачом-реабилитологом, в особенности при возникновении болезней, вызванных травмами.
Лекарственная терапия состоит из применения ряда препаратов:
- Местных анестетиков, которые помогут быстро устранить болезненные ощущения в шейном отделе позвоночника. При сильных обострениях это могут быть лечебные блокады, гораздо реже – эпидуральные блокады.
- Для лечения острых и хронических заболеваний назначается НПВС. Медикаменты позволяют снять воспаление, устранить болевой синдром.
- Для усиления противовоспалительного эффекта и снятия боли пациенту следует принимать витамины группы B, которые позволяют снизить скорость развития патологической болевой импульсации.
- При хронических болях курс лечения остеохондроза шейного отдела позвоночника может быть дополнен противосудорожными препаратами.
- Для устранения спазма назначается миорелаксанты, действие которых направлено на снижение интенсивности болезненных ощущений.

- С целью восстановления хрящевой ткани назначаются хондропротекторы, применение которых показывает положительные результаты на начальных стадиях развития остеохондроза.
Мануальная терапия для лечения шейного отдела направлена на проработку области позвоночника и окружающих его мягких тканей. Использование различных приемов в ходе лечения позволяет не только улучшить самочувствие, но и добиться длительного периода ремиссии. Мануальный терапевт прорабатывает проблемные зоны в шейно-воротниковой зоне, благодаря чему удается вернуть позвонки в анатомически правильное положение, освободить сдавленные нервы, увеличив расстояние между позвонками, нормализовать кровообращение и улучшить процессы питания тканей, устранить спазмы и улучшить подвижность. За счет такого
Физиотерапевтическое лечение назначаются только в периоды ремиссии, когда острые боли в шейном отделе позвоночника уже не беспокоят пациента. Регулярное проведение различных процедур позволяет восстановить мышечный тонус в шейном отделе и улучшить кровообращение. Это может быть лазерная терапия, прием грязевых ванн, электрофорез, ультразвуковая терапия, коррекция и вытяжение позвоночника. Количество сеансов определяется в зависимости от поставленного диагноза, но, как правило, для снятия шейных болей достаточно курса из 7–15 процедур.
Регулярное проведение различных процедур позволяет восстановить мышечный тонус в шейном отделе и улучшить кровообращение. Это может быть лазерная терапия, прием грязевых ванн, электрофорез, ультразвуковая терапия, коррекция и вытяжение позвоночника. Количество сеансов определяется в зависимости от поставленного диагноза, но, как правило, для снятия шейных болей достаточно курса из 7–15 процедур.
Также пациентам поможет посещение занятий по лечебной физкультуре. На занятиях удастся снять перенапряжение мышц, остановить дегенеративно-дистрофические процессы, но при этом использовать комплексы необходимо с учетом индивидуальных особенностей пациента, его возраста и степени запущенности заболевания. Лечебные гимнастические упражнения направлены на укрепление мышечного каркаса и выравнивание осанки.
Если консервативные методы лечения не приводят к достижению заметных результатов или врачом было принято обоснованное решение о том, что такого лечения недостаточно, то проводится оперативное вмешательство. Вид хирургического лечения шейного отдела позвоночника зависит от диагностированного заболевания – трансфасеточное, эндоскопическое удаление грыжи, удаление позвонковых отростков, грыжи и т. п.
Вид хирургического лечения шейного отдела позвоночника зависит от диагностированного заболевания – трансфасеточное, эндоскопическое удаление грыжи, удаление позвонковых отростков, грыжи и т. п.
Для того чтобы не усугубить развитие заболеваний, а в ряде случаев и предотвратить их появление, придерживайтесь профилактических рекомендаций. Среди них – умеренные занятия спортом, соблюдение правил здорового питания, выдерживание прямой осанки (особенно важно для работников офисов и подобных профессий). Также в качестве профилактики заболеваний рекомендуется массаж шейно-воротниковой зоны. Если деятельность связана с необходимостью регулярного занятия сидячего положения, то в перерывах между рабочими процессами делайте легкие разминки в виде поворотов, наклонов туловища. Игнорирование болезненных ощущений рискует привести к развитию хронических патологий, которые будут переходить в острую стадию после переохлаждений, перенапряжения или травмирования.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА. ЛИЦЕНЗИЯ ЛО-36-01-003511 от 5.10.2018
НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА. ЛИЦЕНЗИЯ ЛО-36-01-003511 от 5.10.2018
Наши контакты
– тел. для организаций
– тел. для физических лиц
Адрес
г. Воронеж, ул. Владимира Невского, д. 13/1
Режим работы
Пн-Чт: с 8:00 до 17:00, Пт: с 8:00 до 16:30
Шейный отдел позвоночника это 7 верхних его позвонков
Шейный отдел позвоночника самый подвижный. Ему свойственны все виды движений в полном объеме. Это предпосылки к частым ущемлениям и подвывихам! В поперечных отростках позвонков есть отверстия, которые образуют канал, через который проходит позвоночная артерия, которая снабжает кислородом и питательными веществам головной мозг, мозжечок, органы слуха, а также позвоночный нерв.
Проблема шейного остеохондроза сегодня очень актуальна. Не секрет, что в современном мире от шейного остеохондроза страдает каждый второй-третий человек….
Единственная причина, которая играет решающую роль в развитии шейного остеохондроза – это постоянный сидячий образ за компьютером, за рулем, за письменным столом. …
…
При наклоне головы вниз в положении сидя, нагрузка на шейные позвонки будет, согласно принципу рычага во много раз больше, чем если сидеть, подняв голову вверх.
Шейный остеохондроз, если говорить научным языком, — это дистрофический процесс, поражающий межпозвонковые диски и хрящи межпозвонковых суставов, со временем вовлекающий в этот процесс сами тела позвонков. И задача процесса его лечения — это остановить этот процесс, а потом и вовсе повернуть его вспять!…
Отчего именно при шейном остеохондрозе часто:
— болит и кружится голова,
— темнеет в глазах, поднимается давление?
Это позвоночная артерия «нанизывает» на себя позвонки, как шнурок — связку баранок. Только дырочка у такой «баранки» очень узкая, и малейшее смещение шейного позвонка приводит сначала к рефлекторному спазму позвоночной артерии, а в запущенных случаях и к сдавливанию ее.
Поэтому-то для шейного остеохондроза характерен так называемый синдром вегето-сосудистой недостаточности — любимый диагноз участковых терапевтов, когда картина заболевания неясна.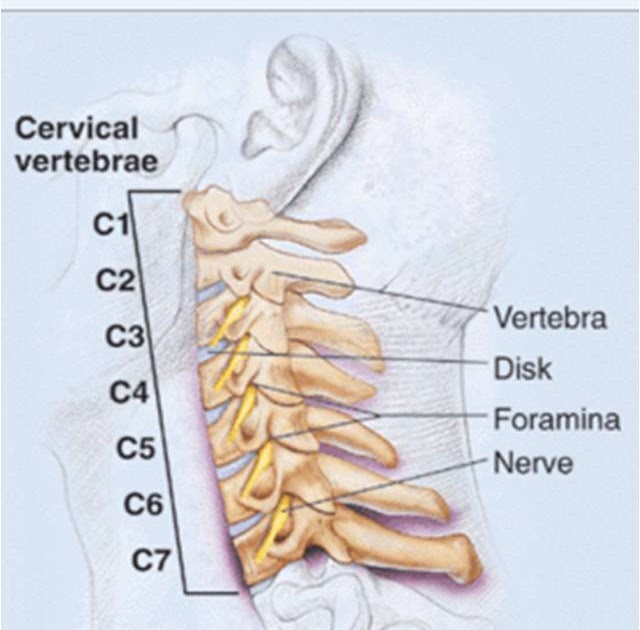 А все дело в том, что нарушено кровоснабжение центров равновесия и ряда вегетативных центров, управляющих процессами жизнедеятельности.
А все дело в том, что нарушено кровоснабжение центров равновесия и ряда вегетативных центров, управляющих процессами жизнедеятельности.
Кроме того, при остеохондрозе шейного отдела могут присутствовать и корешковые симптомы (шейный радикулит). Боль отдает в руку, иногда в отдельные пальцы руки. Подчас наблюдается их онемение, похолодание, «мраморная» окраска. Причина этого — нарушение прохождения импульса по нервному волокну. Поскольку точно известно, какой нерв из-под какого позвонка выходит, по онемению того или иного пальца можно судить о смещении конкретного позвонка.
Тест: нет ли у Вас шейного остеохондроза?
Чтобы понять, не страдаете ли вы шейным остеохондрозом, попробуйте ответить на следующие вопросы теста.
- Есть ли боль рано утром? Не просыпаетесь ли вы от боли?
- Не появляется ли боль при запрокидывании головы?
- Легко ли вам поворачивать голову?
- Не было ли травм головы и шеи?
- Нет ли ограничений в движениях головой, нет .
 хруста во время движений?
хруста во время движений? - Боль приступообразная или постоянная?
- Нет ли боли, покалывания, онемения, слабости руках?
- Усиливается ли боль при движениях?
- Не болят ли плечи?
- Нет ли головной боли и головокружения?
После этого своеобразного теста необходимо знать, что объем движений в шейном отделе позвоночника в норме:
- сгибание — 45 градусов,
- разгибание — 50 градусов,
- наклоны в стороны (отведение и приведение) — 45 градусов в каждую сторону,
- поворот (скручивание) — по 75 градусов в каждую сторону.
Прежде всего, постоянно следить за осанкой: прямо сидеть не только на работе за компьютером, но и дома за обедом, спать на специальной ортопедической подушке «МЕЧТА» М-1.
Старайтесь избегать нескольких «не»:
1) не запрокидывать надолго голову;
2) не поворачивать часто голову в сторону боли;
3) не наклонять голову во время поднятия тяжести;
4) не читать и не писать наклонившись
5) не спать на высокой подушке.
Для лечения надо уменьшить нагрузку на шейные позвонки и временно ограничить наклоны головы и повороты ею, чтобы снять раздражение корешка спинномозгового нерва.
Хорошую помощь в этом оказывает бандаж для шеи ОРТЕЗ 2В и ОРТЕЗ 2В1.
В период острого течения болезни бывают эффективны болеутоляющие и противовоспалительные лекарственные препараты.
Как только стихает боль, по рекомендации врача мануальной терапии можно начать заниматься лечебной физкультурой.
Анатомическое исследование остистого отростка седьмого шейного позвонка на основании трехмерной компьютерной томографической реконструкции
1. Баюми А.Б., Эфе И.Е., Берк С., Каспер Э.М., Токтас З.О., Конья Д. Задняя ригидная обработка С7: Хирургические аспекты и биомеханика шейно-грудного перехода. Обзор литературы. Мировой нейрохирург. 2018;111:216–226. doi: 10.1016/j.wneu.2017.12.026. [PubMed] [CrossRef] [Google Scholar]
2. Cho W, Maeda T, Park Y, Buchowski JM, Nabb CE, Riew D. Распространенность раздвоения остистых отростков C7. Global Spine J. 2012; 2:99–104. doi: 10.1055/s-0032-1319776. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Global Spine J. 2012; 2:99–104. doi: 10.1055/s-0032-1319776. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
3. Greiner TM. Анализ формы шейного остистого отростка. Клин Анат. 2017;30:894–900. doi: 10.1002/ca.22948. [PubMed] [CrossRef] [Google Scholar]
4. Асват Р. Конфигурация шейных остистых отростков в черно-белых образцах скелета из Южной Африки. J судебная медицина. 2012; 57: 176–181. doi: 10.1111/j.1556-4029.2011.01942.x. [PubMed] [CrossRef] [Google Scholar]
5. Hong JT, Yi JS, Kim JT, Ji C, Ryu KS, Park CK. Клинические и рентгенологические результаты применения ламинарных винтов на уровне С2 и С7 для задней инструментальной обработки: обзор 25 случаев и сравнение внутриламинарной фиксации винтов на уровне С2 и С7. Мировой нейрохирург. 2010;73:112–118. doi: 10.1016/j.surneu.2009.06.010. [PubMed] [CrossRef] [Google Scholar]
6. Це М.С., Чан Ч., Вонг К.К., Вонг В.К. Количественная анатомия позвонка C7 на юге Китая для введения винтов для боковых масс и транспедикулярных винтов.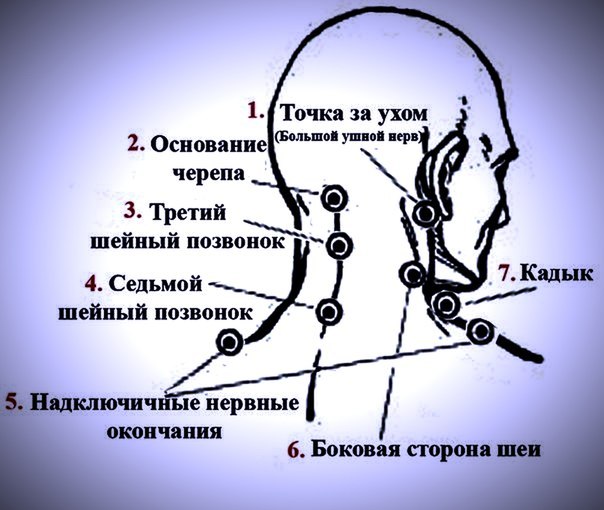 Asian Spine J. 2016; 10: 705–710. doi: 10.4184/asj.2016.10.4.705. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
Asian Spine J. 2016; 10: 705–710. doi: 10.4184/asj.2016.10.4.705. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
7. Kothe R, Ruther W, Schneider E, Linkeet B. Биомеханический анализ транспедикулярной винтовой фиксации в субаксиальном шейном отделе позвоночника. Позвоночник (Фила Па, 1976) 2004; 29: 1869–1875. doi: 10.1097/01.brs.0000137287.67388.0b. [PubMed] [CrossRef] [Google Scholar]
8. Ono A, Tonosaki Y, Yokoyama T, Aburakawa S, Takeuchi K, Numasawa T, Wada K, Kachi T, Toh S. Хирургическая анатомия затылочных мышц в задней части тела. шейно-грудной переход: значение сохранения остистого отростка С7 при цервикальной ламинопластике. Позвоночник (Фила Па, 1976) 2008; 33: E349–E354. doi: 10.1097/BRS.0b013e31817152cc. [PubMed] [CrossRef] [Google Scholar]
9. Liao W, Guo L, Bao H, Wanget L. Морфометрический анализ седьмого шейного позвонка для введения транспедикулярных винтов. Индийский Дж. Ортоп. 2015;49: 272–277. doi: 10.4103/0019-5413.156186. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
10. Barrey C, Cotton F, Jund J, Mertens P, Perrin G. Транспедикулярное завинчивание седьмого шейного позвонка: анатомические соображения и хирургическая техника. Сур Радиол Анат. 2003; 25: 354–360. doi: 10.1007/s00276-003-0163-5. [PubMed] [CrossRef] [Google Scholar]
Barrey C, Cotton F, Jund J, Mertens P, Perrin G. Транспедикулярное завинчивание седьмого шейного позвонка: анатомические соображения и хирургическая техника. Сур Радиол Анат. 2003; 25: 354–360. doi: 10.1007/s00276-003-0163-5. [PubMed] [CrossRef] [Google Scholar]
11. Томасино А., Парих К., Коллер Х., Цинк В., Циурис А.Дж., Стейнбергер Дж., Хартл Р. Позвоночная артерия и шейная ножка: морфометрический анализ критической окрестности. J Нейрохирург позвоночника. 2010;13:52–60. дои: 10.3171/2010.3.SPINE09231. [PubMed] [CrossRef] [Google Scholar]
12. Брюно М., Корнелиус Дж. Ф., Марнефф В., Триффо М., Джордж Б. Анатомические вариации сегмента V2 позвоночной артерии. Нейрохирургия. 2006; 59: ONS20–ONS24. [PubMed] [Google Scholar]
13. Йованович М.С. Сравнительное исследование поперечных отверстий шестого и седьмого шейных позвонков. Сур Радиол Анарт. 1990; 12: 167–172. doi: 10.1007/BF01624518. [PubMed] [CrossRef] [Google Scholar]
14. Шелл А., Ри Дж. М., Холбрук Дж. , Ленехан Э., Парк К.Ю. Оценка фораминального стеноза в шейном отделе позвоночника: сравнение трехмерной компьютерной томографической реконструкции поверхности с двухмерными модальностями. Global Spine J. 2017; 7: 266–271. дои: 10.1177/2192568217699190. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
, Ленехан Э., Парк К.Ю. Оценка фораминального стеноза в шейном отделе позвоночника: сравнение трехмерной компьютерной томографической реконструкции поверхности с двухмерными модальностями. Global Spine J. 2017; 7: 266–271. дои: 10.1177/2192568217699190. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
15. Shin S, Yoon DM, Yoon KB. Определение правильного шейного уровня путем пальпации остистых отростков. Анест Анальг. 2011;112:1232–1235. doi: 10.1213/ANE.0b013e3182110f9f. [PubMed] [CrossRef] [Google Scholar]
16. Ингрэм Л.А., Снодграсс С.Дж., Риветт Д.А. Сравнение жесткости шейного отдела позвоночника у лиц с хронической неспецифической болью в шее и у бессимптомных лиц. J Orthop Sports Phys Ther. 2015;45:162–169. doi: 10.2519/jospt.2015.5711. [PubMed] [CrossRef] [Google Scholar]
17. Robinson R, Robinson HS, Bjorke G, Kvaleet A. Надежность и достоверность метода пальпации для определения остистых отростков C7 и L5. Мужчина Тер. 2009; 14:409–414. doi: 10. 1016/j.math.2008.06.002. [PubMed] [CrossRef] [Google Scholar]
1016/j.math.2008.06.002. [PubMed] [CrossRef] [Google Scholar]
18. Hogan Q. Анатомия нервной оси. В: Cousins MJ, Carr DB, Horlocker TT, Bridenbaugh TH, редакторы. Казинс и Нейронная блокада Брайденбо в клинической анестезии и медицине боли. 4-е издание. Филадельфия: Липпинкотт Уильямс и Уилкинс; 2009 г.. стр. 181–212. [Google Scholar]
19. Cooperstein R, Haneline MT. Пальпация остистого отростка с использованием кончика лопатки в качестве ориентира по сравнению со стандартным рентгенологическим критерием. J Chiropr Med. 2007; 6: 87–93. doi: 10.1016/j.jcme.2007.07.001. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
20. Zenmyo M, Komiya S, Hamada T, Inouee A. Солитарная костная киста в остистом отростке шейного отдела позвоночника: история болезни. Позвоночник (Фила Па, 1976) 2000; 25: 641–642. дои: 10.1097/00007632-200003010-00019. [PubMed] [CrossRef] [Google Scholar]
21. Zhang P, Shen Y, Zhang YZ, Ding WY, Xu JX, Cao JM. Сохранение остистого отростка С7 при ламинэктомии в сочетании с винтом латеральной массы для предотвращения аксиального симптома.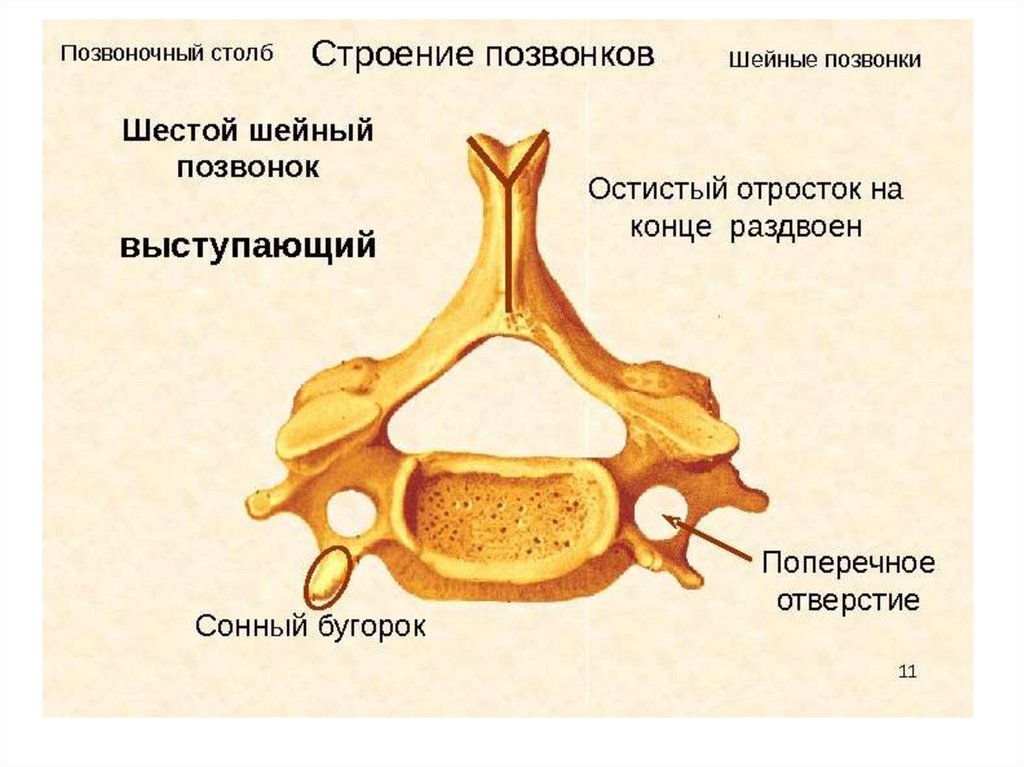 J Ортоп Sci. 2011; 16: 492–497. doi: 10.1007/s00776-011-0115-6. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
J Ортоп Sci. 2011; 16: 492–497. doi: 10.1007/s00776-011-0115-6. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
22. Takeuchi T, Shono Y. Важность сохранения остистого отростка C7 и прикрепленной выйной связки при ламинопластике с французской дверью для уменьшения послеоперационных осевых симптомов. Европейский позвоночник Дж. 2007; 16: 1417–1422. doi: 10.1007/s00586-007-0352-8. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
23. Умеда М., Сасаи К., Кусида Т., Вакабаяши Э., Маруяма Т., Икеура А., Иида Х. Менее инвазивная шейная ламинопластика при спондилотической миелопатии с сохранением полуостистых мышц шеи и затылочной связки. J Нейрохирург позвоночника. 2013;18:545–552. doi: 10.3171/2013.2.SPINE12468. [PubMed] [CrossRef] [Google Scholar]
24. Mori E, Ueta T, Maeda T, Yugué I, Kawano O, Shiba K. Влияние сохранения остистого отростка C-6 и его параспинального мышечного прикрепления на профилактику послеоперационной аксиальной боли в шее при ламинопластике С3-6. J Нейрохирург позвоночника. 2015;22:221–229. doi: 10.3171/2014.11.SPINE131153. [PubMed] [CrossRef] [Google Scholar]
J Нейрохирург позвоночника. 2015;22:221–229. doi: 10.3171/2014.11.SPINE131153. [PubMed] [CrossRef] [Google Scholar]
25. Kato M, Nakamura H, Konishi S, Dohzono S, Toyoda H, Fukushima W, Kondo K, Matsuda H. Влияние сохранения параспинальных мышц на послеоперационную аксиальную боль в селективной шейная ламинопластика. Позвоночник (Фила Па, 1976) 2008; 33: E455–E459. doi: 10.1097/BRS.0b013e318178e607. [PubMed] [CrossRef] [Google Scholar]
26. Zhang P, Shen Y, Zhang YZ, Ding WY, Xu JX, Cao JM. Сохранение остистого отростка С7 при ламинэктомии в сочетании с винтом латеральной массы для предотвращения аксиального симптома. J Ортоп Sci. 2011;16:492–497. doi: 10.1007/s00776-011-0115-6. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
27. Hosono N, Sakaura H, Mukai Y, Fujii R, Yoshikawa H. Ламинопластика C3-6 берет верх над ламинопластикой C3-7 со значительно меньшей частотой осевых боль в шее. Европейский позвоночник Дж. 2006; 15: 1375–1379. doi: 10.1007/s00586-006-0089-9. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
[PMC free article] [PubMed] [CrossRef] [Google Scholar]
28. Secer HI, Harman F, Aytar MH, Kahraman S. Ламинопластика с сохранением мышечных прикреплений C2 и C7 при цервикальной спондилотической миелопатии, ретроспектива изучать. Турк Нейрохирург. 2018;28:257–262. [PubMed] [Академия Google]
29. Karaikovic EE, Kunakornsawat S, Daubs MD, Madsen TW, Gaines RW., Jr. Хирургическая анатомия шейных ножек: ориентиры для локализации входа задней шейной ножки. J Заболевание позвоночника. 2000; 13:63–72. doi: 10.1097/00002517-200002000-00013. [PubMed] [CrossRef] [Google Scholar]
30. Bazaldúa CJJ, González LA, Gómez SA, Villarreal SE, Velázquez GSE, Sánchez UA, Elizondo-Omaña RE, Guznán LS. Морфометрическое исследование шейных позвонков C3-C7 у населения из северо-восточной Мексики. Int J Morphol. 2011;29: 325–330. doi: 10.4067/S0717-95022011000200003. [CrossRef] [Google Scholar]
31. Парашар Р., Саксена Д., Чаухан С., Арора Р., Абхиджит Дж. Морфометрическое исследование ножки, пластинки и остистого отростка позвонков С3-С7 у населения Раджастхана. Int J Res Med. 2014;3:140–145. [Google Scholar]
Int J Res Med. 2014;3:140–145. [Google Scholar]
32. Prabavathy G, Philip XC, Arthi G, Sadeesh T. Морфометрическое исследование шейных позвонков C3-C7 у населения Южной Индии — клинико-анатомический подход. Итальянец Дж. Анат Эмбриоль. 2017; 122:49–57. [Академия Google]
33. Ри Дж.М., Крайваттанапонг С., Хаттон В.К. Сравнение жесткости транспедикулярной и латеральной винтовой конструкции в шейно-грудном переходе: биомеханическое исследование. Позвоночник (Фила Па, 1976) 2005; 30: E636–E640. doi: 10.1097/01.brs.0000184750.80067.a1. [PubMed] [CrossRef] [Google Scholar]
34. Ramos-Peek J. Критерии тревоги для шейных, грудных и поясничных транспедикулярных бригад. Клиника Нейрофизиол. 2016;127:e304–e305. doi: 10.1016/j.clinph.2016.05.279. [CrossRef] [Академия Google]
35. Wu C, Chen C, Wu W, Zhao W, Sun P, Fan J, Bi Z, Zhang J, Ouyang J. Биомеханический анализ дифференциальной прочности на отрыв костных винтов с использованием цервикальной передней транспедикулярной техники в норме и при остеопорозе шейные трупные ости. Позвоночник (Фила Па, 1976) 2015; 40: E1–E8. doi: 10.1097/BRS.0000000000000644. [PubMed] [CrossRef] [Google Scholar]
Позвоночник (Фила Па, 1976) 2015; 40: E1–E8. doi: 10.1097/BRS.0000000000000644. [PubMed] [CrossRef] [Google Scholar]
36. Fan D, Song R, Zhang M, Bai R, Li Y, Zhang Z, Wu H, Wang Y, Zhao L, Gao W, et al. Рекомендации по выбору латеральной массы С1 и транспедикулярных винтов С2 у детей младше 6 лет. Позвоночник (Фила Па 1976) 2017;42:E949–E955. doi: 10.1097/BRS.0000000000002016. [PubMed] [CrossRef] [Google Scholar]
37. Kajino T, Taneichi H, Suda K, Kaneda K. Хирургическая анатомия для размещения транспедикулярных винтов в шейном отделе позвоночника. J Japan Spine Res Soc. 2004; 15: 141–142. [Google Scholar]
38. Lee H, Hong JT, Kim IS, Kim MS, Sung JH, Lee SW. Анатомическая целесообразность установки задних транспедикулярных винтов у детей: компьютерный томографический анализ детей до 10 лет. J Korean Neurosurg Soc. 2014; 56: 475–481. doi: 10.3340/jkns.2014.56.6.475. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
39. Меламед К.Х., Абтин Ф.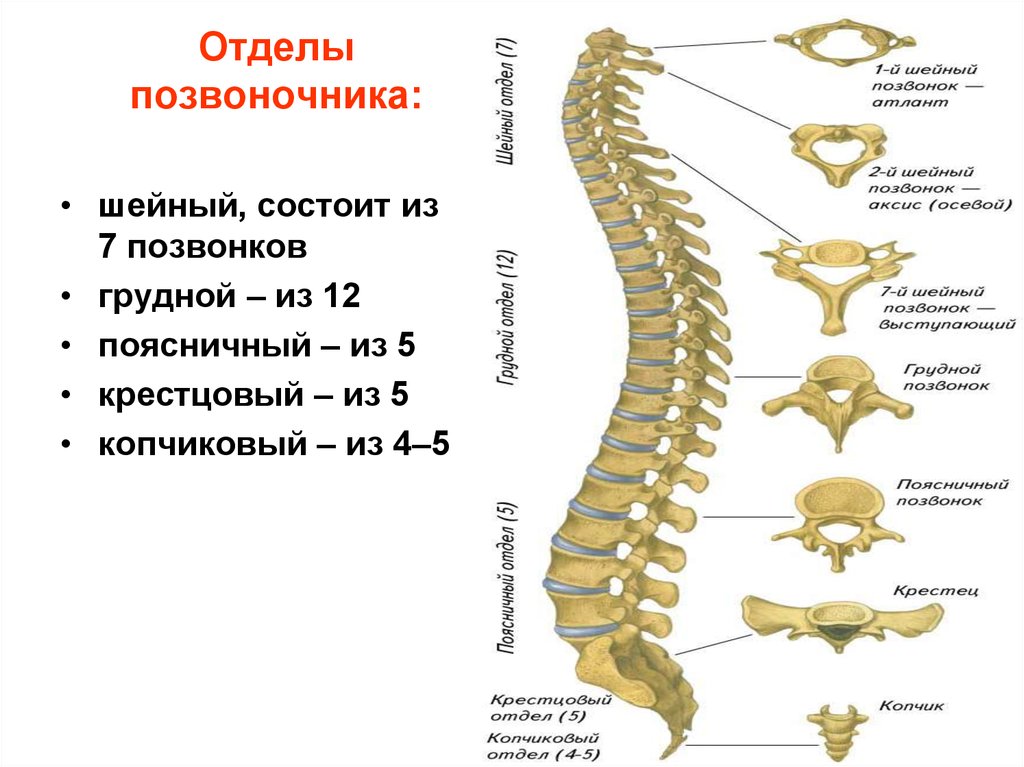 , Барьяктаревич И., Купер С.Б. Диагностическое значение количественной КТ органов грудной клетки при спонтанном пневмотораксе. Грудь. 2017;152:e109–e114. doi: 10.1016/j.chest.2017.07.013. [PubMed] [CrossRef] [Google Scholar]
, Барьяктаревич И., Купер С.Б. Диагностическое значение количественной КТ органов грудной клетки при спонтанном пневмотораксе. Грудь. 2017;152:e109–e114. doi: 10.1016/j.chest.2017.07.013. [PubMed] [CrossRef] [Google Scholar]
40. Feng ST, Zhu H, Peng Z, Huang L, Dong Z, Xu L, Huang K, Yang X, Lin Z, Li ZP. Индивидуально оптимизированный протокол введения контрастного вещества при расширенной КТ для визуализации печени. Контрастные среды Mol Imaging. 2017;2017:7350429. дои: 10.1155/2017/7350429. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
41. Riaz S, Naz F, Bashir H, Niazi IK. «Знак бутылочной щетки» — менингеальное заболевание позвоночника на ПЭТ-КТ с 18F-FDG. Клин Нукл Мед. 2016;41:726–727. doi: 10.1097/RLU.0000000000001294. [PubMed] [CrossRef] [Google Scholar]
Анатомия, голова и шея: шейные позвонки — StatPearls
Введение
Позвоночник, или позвоночный столб, представляет собой сегментарный набор из 33 костей и связанных с ними мягких тканей, составляющих субкраниальную часть осевого скелета. Он подразделяется на пять областей в зависимости от кривизны и морфологии: шейный, грудной и поясничный отделы позвоночника, крестец и копчик. В шейном, грудном и поясничном отделах позвоночника имеется семь, двенадцать и пять сочленяющихся позвонков. Несмотря на некоторое сходство с точки зрения морфологии костей, эти три области по-разному уравновешивают жесткость позвоночника с гибкостью и движением и сочленяются особым образом, что способствует общему S-образному искривлению позвоночника. Между тем, крестец и копчик представляют собой два набора сросшихся позвонков в каудальной части позвоночника, которые не передают движения. Пять сросшихся позвонков обычно образуют крестец, а четыре — копчик.
Он подразделяется на пять областей в зависимости от кривизны и морфологии: шейный, грудной и поясничный отделы позвоночника, крестец и копчик. В шейном, грудном и поясничном отделах позвоночника имеется семь, двенадцать и пять сочленяющихся позвонков. Несмотря на некоторое сходство с точки зрения морфологии костей, эти три области по-разному уравновешивают жесткость позвоночника с гибкостью и движением и сочленяются особым образом, что способствует общему S-образному искривлению позвоночника. Между тем, крестец и копчик представляют собой два набора сросшихся позвонков в каудальной части позвоночника, которые не передают движения. Пять сросшихся позвонков обычно образуют крестец, а четыре — копчик.
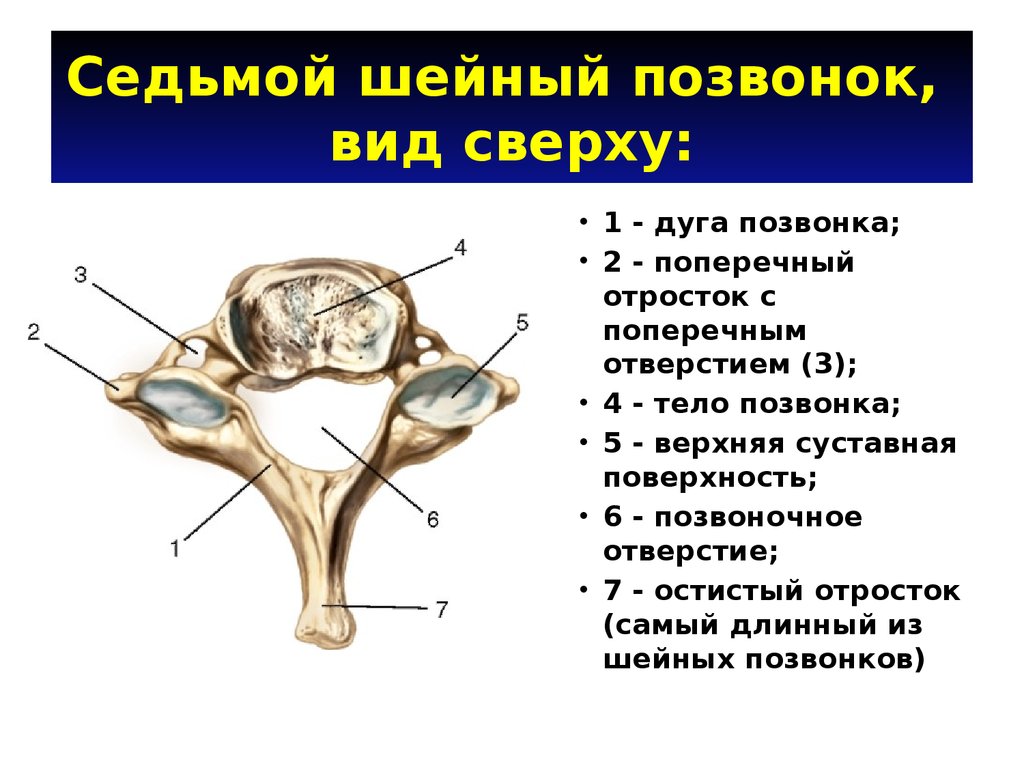
Шейный отдел позвоночника, состоящий из семи шейных позвонков, обозначаемых от C1 до C7, делится на два основных сегмента: краниоцервикальное соединение (CCJ) и субаксиальный отдел позвоночника. CCJ включает затылок и два наиболее краниальных шейных позвонка, известных как атлас (C1) и осевой (C2). К субаксиальному отделу позвоночника относятся пять наиболее каудальных шейных позвонков (С3-С5). В целом, шейный отдел позвоночника отвечает за поддержку веса черепа и обеспечение движения головы и шеи.
К субаксиальному отделу позвоночника относятся пять наиболее каудальных шейных позвонков (С3-С5). В целом, шейный отдел позвоночника отвечает за поддержку веса черепа и обеспечение движения головы и шеи.
Структура и функция
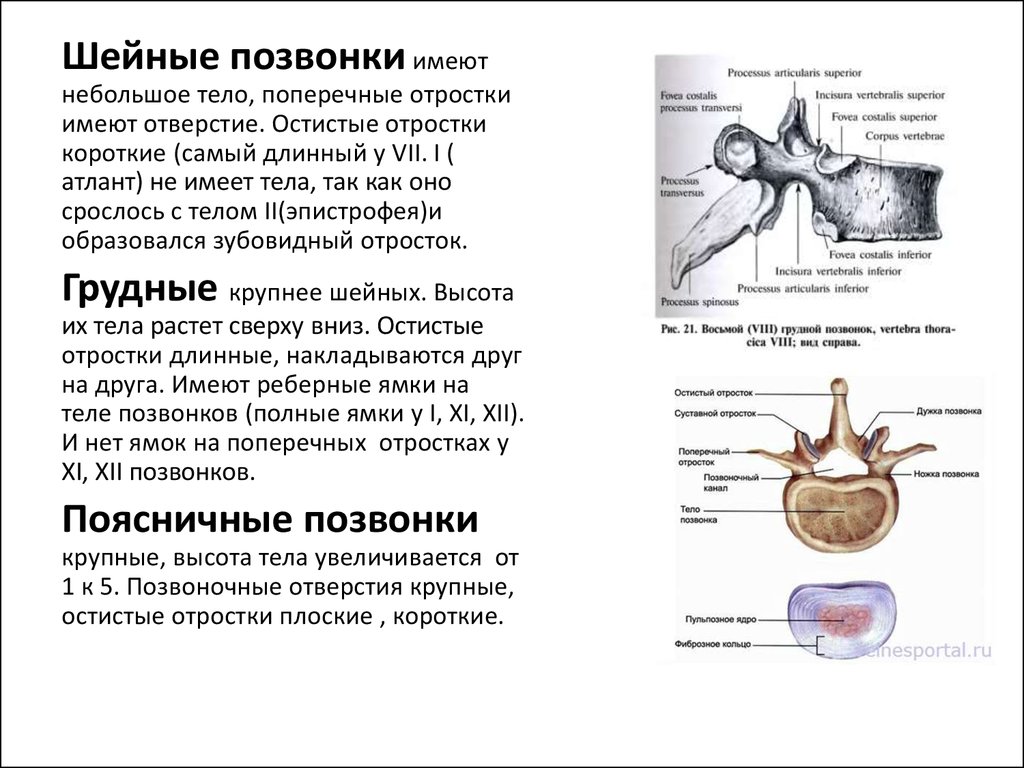
Типичные позвонки имеют отличительные анатомические структуры, которые сохраняются в шейном, грудном и поясничном отделах. Как правило, каждый позвонок состоит из вентрального тела позвонка, состоящего в основном из трабекулярной губчатой ткани, и более плотной, в основном кортикальной дорсальной дуги позвонка. Тело позвонка является основным местом межпозвонкового сочленения и несущей нагрузкой. Тело каждого позвонка связано со своими краниальными и каудальными аналогами межпозвонковым диском. Дорсальная дуга обычно состоит из пары ножек, отходящих от дорсального тела позвонка, которые дорсально соединяются парой плоских пластинок. Две пластинки соединяются по средней линии, образуя дорсальный выступ, называемый остистым отростком. Ножки, пластинки и тыльная часть тела позвонка образуют позвоночное отверстие, полное костное кольцо, которое окружает спинной мозг.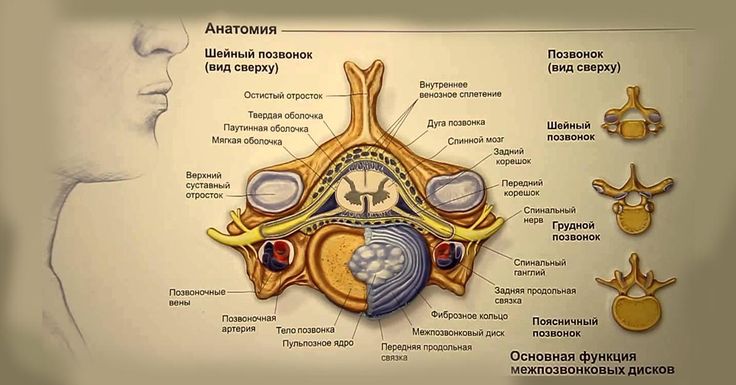 Его основная роль заключается в защите спинного мозга и связанных с ним сосудистых структур. Кроме того, поперечные отростки, а также верхний и нижний суставные отростки присутствуют вблизи соединения ножек и пластинок. В шейном отделе реберный отросток становится передней частью поперечного отростка, окружающего отверстие позвоночной артерии.[2]
Его основная роль заключается в защите спинного мозга и связанных с ним сосудистых структур. Кроме того, поперечные отростки, а также верхний и нижний суставные отростки присутствуют вблизи соединения ножек и пластинок. В шейном отделе реберный отросток становится передней частью поперечного отростка, окружающего отверстие позвоночной артерии.[2]
Уникальные особенности шейного отдела позвоночника
Несмотря на наличие наиболее типичных признаков позвонков, внутри шейного отдела позвоночника существует значительное количество анатомических вариаций. Основная роль шейного отдела позвоночника заключается в поддержке и содействии движению головы и шеи. Большие тела позвонков не нужны, учитывая относительно небольшую нагрузку на этом уровне. Таким образом, увеличенный диапазон движений имеет приоритет над размером и жесткостью позвонков. Однако дополнительное движение и гибкость могут нести повышенный риск повреждения спинного мозга и связанных с ним нервно-сосудистых структур.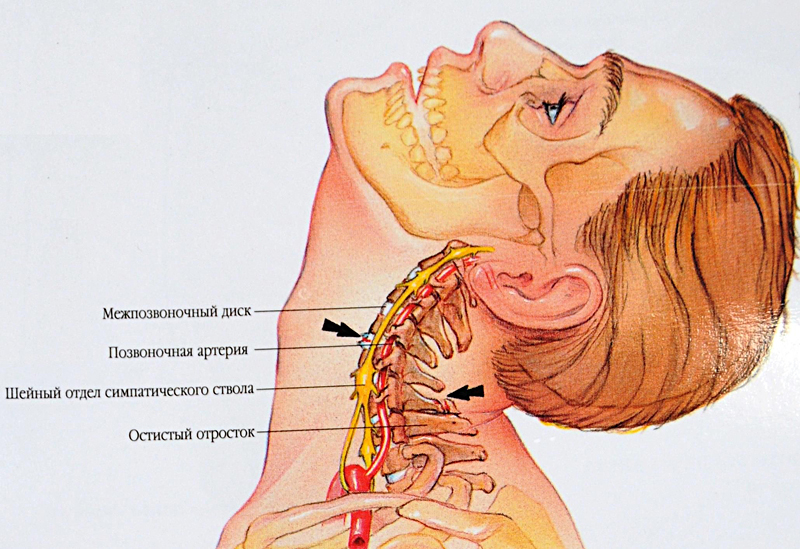 Все семь шейных позвонков имеют поперечное отверстие в пределах их поперечных отростков, где пара позвоночных артерий проходит краниально через позвонки, начиная с С6, а затем проходит медиально через дугу С1 к большому затылочному отверстию. Остистые отростки позвонков от С2 до С6 раздвоены, С1 имеет задний бугорок вместо остистого отростка, а С7 имеет гораздо более крупный и единственный остистый отросток, известный как выдающийся позвонок, который подобен таковым в грудных позвонках. [3]
Все семь шейных позвонков имеют поперечное отверстие в пределах их поперечных отростков, где пара позвоночных артерий проходит краниально через позвонки, начиная с С6, а затем проходит медиально через дугу С1 к большому затылочному отверстию. Остистые отростки позвонков от С2 до С6 раздвоены, С1 имеет задний бугорок вместо остистого отростка, а С7 имеет гораздо более крупный и единственный остистый отросток, известный как выдающийся позвонок, который подобен таковым в грудных позвонках. [3]
Верхний шейный отдел позвоночника – атлас (C1) и ось (C2)
Верхний шейный отдел шейного отдела позвоночника включает С1 и С2, которые чаще называют атлантом и осью соответственно. Основная функция атланта — поддерживать и удерживать основание затылка в атланто-затылочном сочленении. Таким образом, у атласа есть много уникальных особенностей, которых нет у остальной части позвоночника. В частности, в атласе отсутствует тело позвонка, и вместо этого он образует большое кольцеобразное слияние передней и задней дуг, что позволяет C1 вмещать спинной мозг, когда он выходит из большого затылочного отверстия. Атлас имеет выраженные вогнутые и медиально обращенные суставные поверхности, на которых располагаются выпуклые затылочные мыщелки. Эта морфология помогает суставу обеспечивать примерно пятьдесят процентов сгибания-разгибания шеи, но ограничивает боковое смещение затылка. Эти суставы получают дополнительную стабилизацию за счет крепких связок мягких тканей, которые обеспечивают плотное прилегание к затылку.
Атлас имеет выраженные вогнутые и медиально обращенные суставные поверхности, на которых располагаются выпуклые затылочные мыщелки. Эта морфология помогает суставу обеспечивать примерно пятьдесят процентов сгибания-разгибания шеи, но ограничивает боковое смещение затылка. Эти суставы получают дополнительную стабилизацию за счет крепких связок мягких тканей, которые обеспечивают плотное прилегание к затылку.
Ось, или С2, также обладает уникальными анатомическими особенностями. В то время как атлант отвечает за размещение затылка, ось является основной несущей костью верхней шейной области. Отличительной чертой является зубовидный отросток, или логово, костный выступ, отходящий краниально от тела позвонка. Он развился из тела атланта и служит основной точкой прикрепления мягких тканей, стабилизирующих атлантоаксиальное соединение. В отличие от атланто-затылочного сустава, атланто-аксиальное соединение отвечает примерно за пятьдесят процентов вращательного движения шейного отдела позвоночника.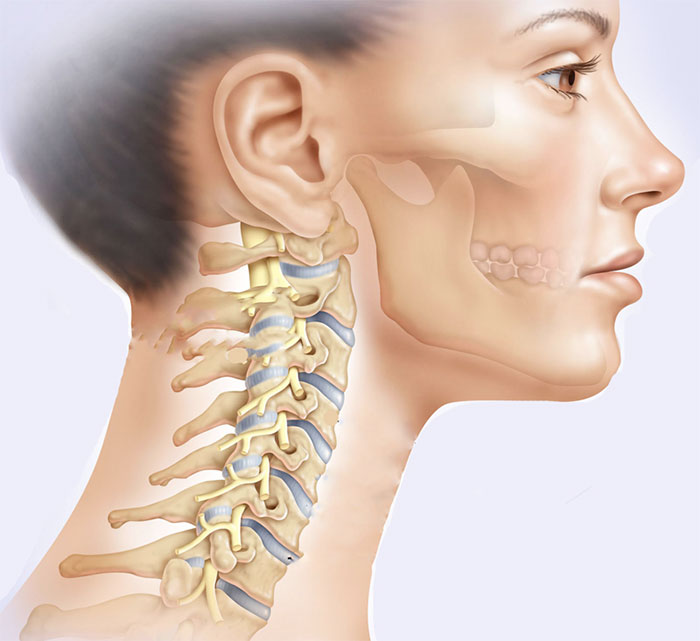 Соединение имеет три сочленения: срединный атлантозубовидный (или атлантодентальный) сустав и пару атлантоаксиальных фасеточных суставов. Атланто-зубовидный сустав позволяет передней дуге атланта вращаться на зубовидном отростке. Латеральные фасеточные суставы включают сочленение нижних фасеток атланта и верхних фасеток оси; эти суставы довольно мелкие, чтобы обеспечить значительные движения.
Соединение имеет три сочленения: срединный атлантозубовидный (или атлантодентальный) сустав и пару атлантоаксиальных фасеточных суставов. Атланто-зубовидный сустав позволяет передней дуге атланта вращаться на зубовидном отростке. Латеральные фасеточные суставы включают сочленение нижних фасеток атланта и верхних фасеток оси; эти суставы довольно мелкие, чтобы обеспечить значительные движения.
Субаксиальный шейный отдел позвоночника — от C3 до C7
Все пять позвонков в этой области имеют почти идентичные морфологические и функциональные особенности и, по сравнению с верхним шейным отделом позвоночника, имеют большинство общих характеристик с типичной анатомией позвонков. Уникально для них то, что все пять позвонков обладают крючковидными отростками, которые представляют собой костные выступы на боковых краях тела позвонка, которые сочленяются в суставах Люшка, чтобы обеспечить дополнительную стабильность и предотвратить листез позвонков.
Также существуют некоторые незначительные особенности C7, которые отличают его от остальной части субаксиальной области.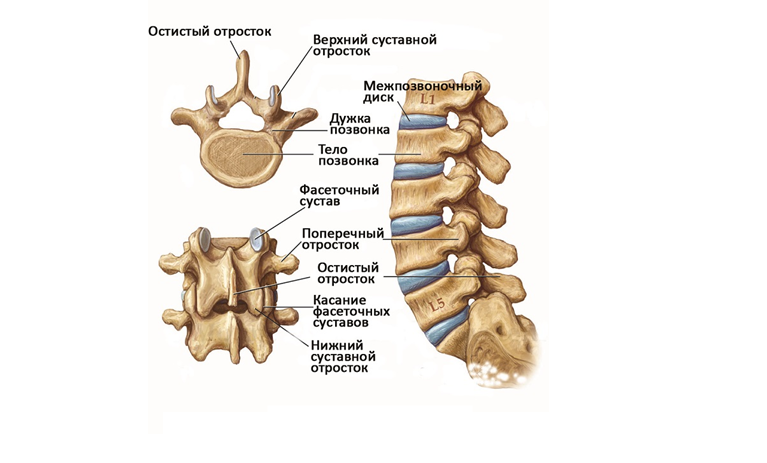 Поперечное отверстие С7 меньше в диаметре, чем остальная часть области, и обычно не содержит позвоночных артерий. Вместо этого позвоночные артерии пересекаются спереди от поперечных отростков С7, а затем идут краниально через поперечные отверстия С6. Кроме того, C7 считается переходным позвонком и, как таковой, имеет остистый отросток и нижние фасетки, которые напоминают грудные позвонки. Позвонок также имеет несколько большее тело позвонка.
Поперечное отверстие С7 меньше в диаметре, чем остальная часть области, и обычно не содержит позвоночных артерий. Вместо этого позвоночные артерии пересекаются спереди от поперечных отростков С7, а затем идут краниально через поперечные отверстия С6. Кроме того, C7 считается переходным позвонком и, как таковой, имеет остистый отросток и нижние фасетки, которые напоминают грудные позвонки. Позвонок также имеет несколько большее тело позвонка.
Эмбриология
Позвоночный столб происходит из сомитов, части параксиальной мезодермы. Более сорока пар сомитов развиваются краниокаудально вдоль хорды в процессе удлинения оси тела. Под действием местных факторов, секретируемых хордой, нервной трубкой, эктодермой и висцеральной мезодермой, сомиты быстро подвергаются эндотелиально-мезенхимальному переходу (ЕМТ) с образованием склеротома, дерматома и миотома. Позвоночный столб в конечном итоге происходит из мезенхимального склеротома, тогда как дермомиотом образует мышечные клетки и покрывающую их дерму.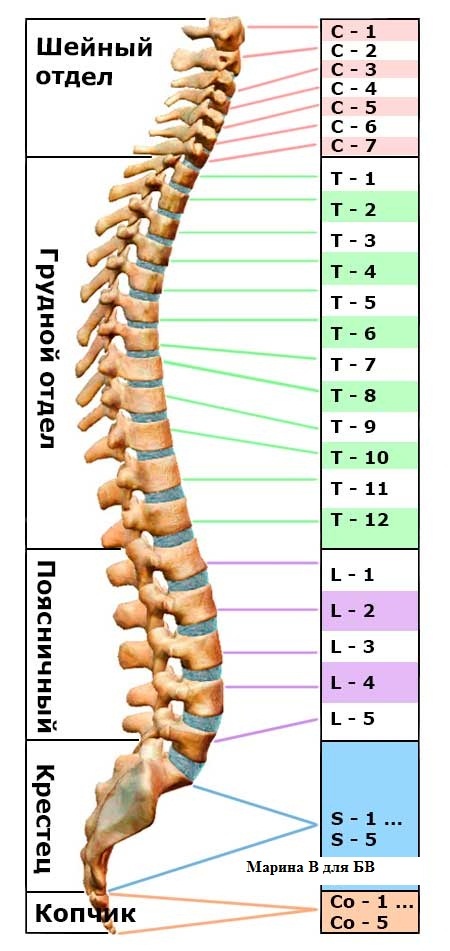
В течение четвертой недели эмбриогенеза клетки склеротома быстро развиваются вокруг хорды и нервной трубки, что свидетельствует об инициации истинного развития позвоночного столба и основания черепа. Под влиянием множества факторов, создаваемых хордой, сегментация столбца прогрессирует. Клетки, которые в конечном итоге сформируют фиброзное кольцо и студенистое ядро межпозвонковых дисков, сливаются между скоплениями клеток склеротома, а скопления этих клеток склеротома позже сливаются, чтобы дать начало независимым позвонкам к шестой неделе эмбрионального развития. Впоследствии окостенение начинается с трех основных центров окостенения в отдельном позвонке и прогрессирует до пяти центров окостенения в течение первого года жизни. Два вторичных центра окостенения, которые развиваются позже, будут способствовать формированию зоны роста позвонков.
Центры окостенения зубовидного отростка особенно важны, поскольку у детей их часто ошибочно принимают за переломы. Соединение между зубами и телом осевого позвонка не срастается примерно до шестилетнего возраста, тогда как вторичные центры окостенения появляются примерно в возрасте трех лет и сливаются с черепной частью зуба к двенадцати годам.
Кровоснабжение и лимфатическая система
Дистальнее бифуркации подключичных артерий позвоночные артерии идут краниально к основанию черепа. Они проходят мимо позвонков С7 вперед, прежде чем войти в поперечное отверстие С6. После выхода из поперечного отверстия С2 артерии изгибаются латерально, чтобы войти в более широко расположенное поперечное отверстие С1, а затем возвращаются медиально через верхнюю часть свода атланта перед входом в основание черепа. Основные притоки позвоночных артерий, шейные корешковые артерии, снабжают кровью непосредственно тела шейных позвонков.]
В шейном отделе также расположены сонные артерии. Правая общая сонная артерия является ветвью плечеголовной артерии, тогда как левая общая сонная артерия отходит непосредственно от дуги аорты. Затем общие сонные артерии разветвляются на внутреннюю и наружную сонные артерии на уровне позвонка С3. Несмотря на их связь с шеей, они не проникают в какие-либо структуры шейного отдела позвоночника.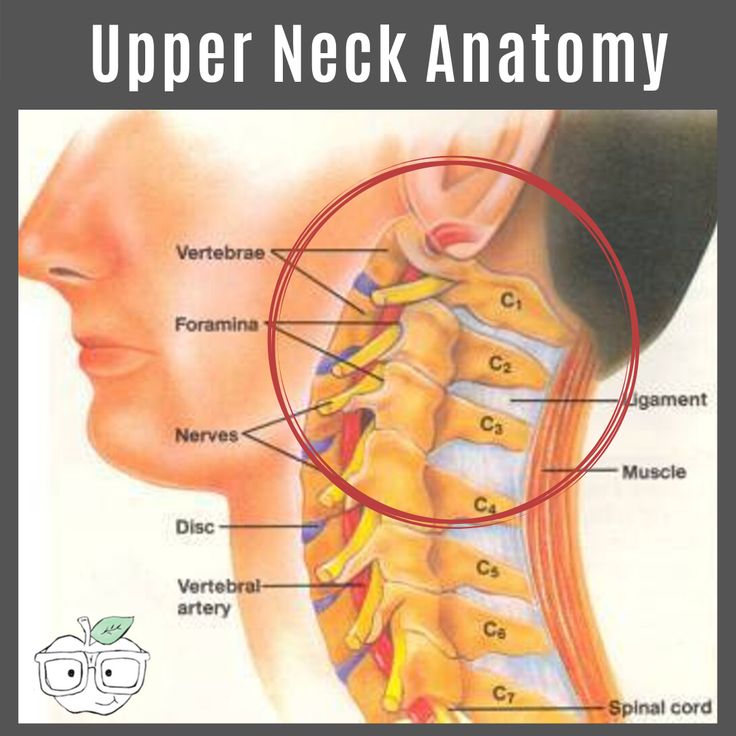 [9]
[9]
Нервы
Шейный отдел позвоночника функционирует как костная защита спинного мозга на выходе из черепа. Несмотря на наличие семи шейных позвонков, есть восемь пар шейных нервов, называемых С1-С8. C1-C7 выходят из позвоночника краниально к связанным с ним позвонкам, а C8 выходит каудально к C7.
Прямая иннервация позвоночника очень сложна, однако в вентральном отделе шейного отдела позвоночника были идентифицированы три отдельных источника иннервации. К ним относятся ветви симпатического ствола, симпатические коммуникантные ветви и периневральные сосудистые сплетения позвоночных артерий. При этом задняя часть шейного отдела позвоночника иннервируется медиальной ветвью задних первичных ветвей. Считается, что позвоночные нервы, проходя через межпозвонковые отверстия с позвоночными артериями, обеспечивают дополнительную симпатическую иннервацию.
Мышцы
Шейные позвонки служат местом начала и прикрепления множества мышц, поддерживающих и обеспечивающих движение головы и шеи. Сзади мышцы, выпрямляющие позвоночник, глубокой части спины пересекают всю длину позвоночника и прикрепляются к остистым и поперечным отросткам верхних грудных и шейных позвонков. Эти мышцы в основном обеспечивают постуральную поддержку, но также помогают сгибать и разгибать позвоночник. Мышцы задней части шеи и подзатылочного треугольника связаны с шейными позвонками и обеспечивают разгибание, вращение и боковое сгибание шеи. Глубокие мышцы передней части шеи также берут начало от различных ориентиров шейных позвонков, прежде чем прикрепиться к черепу или первому или второму ребру. Эти мышцы отвечают за сгибание шеи, вращение, боковое сгибание и стабилизацию черепа.[4]
Сзади мышцы, выпрямляющие позвоночник, глубокой части спины пересекают всю длину позвоночника и прикрепляются к остистым и поперечным отросткам верхних грудных и шейных позвонков. Эти мышцы в основном обеспечивают постуральную поддержку, но также помогают сгибать и разгибать позвоночник. Мышцы задней части шеи и подзатылочного треугольника связаны с шейными позвонками и обеспечивают разгибание, вращение и боковое сгибание шеи. Глубокие мышцы передней части шеи также берут начало от различных ориентиров шейных позвонков, прежде чем прикрепиться к черепу или первому или второму ребру. Эти мышцы отвечают за сгибание шеи, вращение, боковое сгибание и стабилизацию черепа.[4]
Физиологические варианты
Во время эмбриогенеза позвонки обычно развиваются из трех первичных центров окостенения: один в центре тела позвонка и один в любой дуге позвонка. Однако в течение первого года жизни можно выделить пять центров окостенения. Один расположен на любом поперечном отростке, один на краю остистого отростка и один как в верхней, так и в нижней частях тела.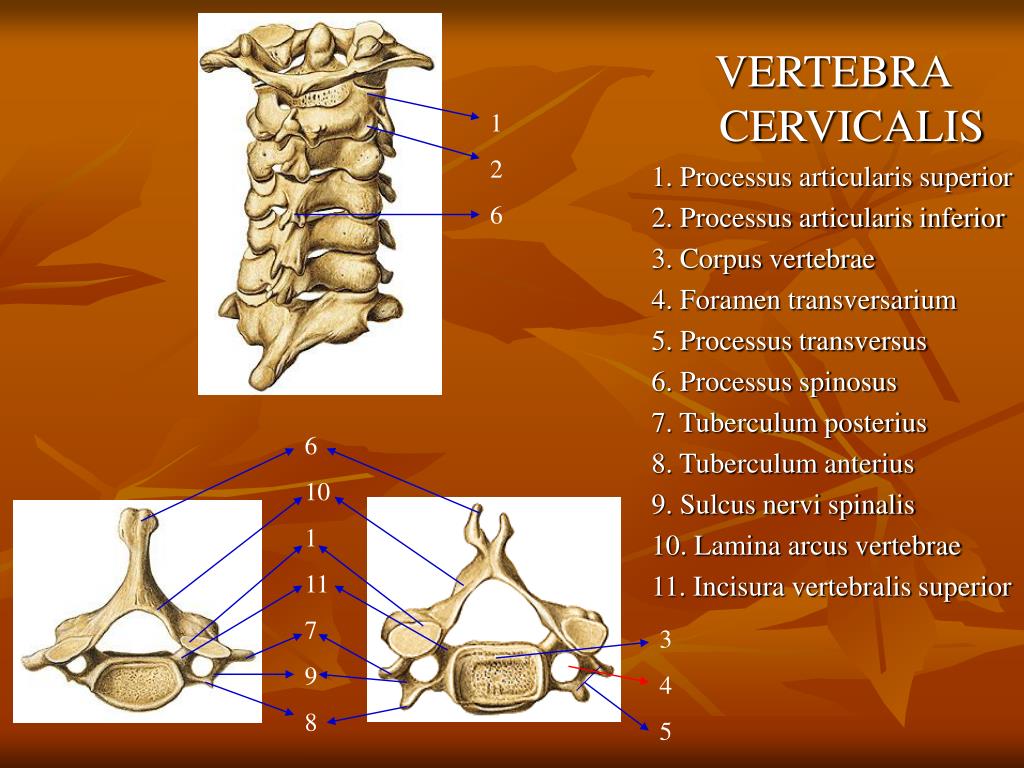 Кость, окостеневшая в этих пяти областях, способствует развитию пластинок роста. Следовательно, отсутствие или асимметрия развития зоны роста может быть фактором, способствующим врожденным дефектам шейных позвонков.[8]
Кость, окостеневшая в этих пяти областях, способствует развитию пластинок роста. Следовательно, отсутствие или асимметрия развития зоны роста может быть фактором, способствующим врожденным дефектам шейных позвонков.[8]
Хирургические аспекты
Шейный отдел позвоночника находится рядом со многими жизненно важными структурами головы и шеи. Большинство оперативных вмешательств на шейном отделе позвоночника выполняются либо из переднего, либо из заднего срединного доступа. Передний доступ к шейному отделу позвоночника используется для обнажения тел позвонков от С2 до Т1. Он показан для передней шейной дискэктомии и спондилодеза, корпэктомии и спондилодеза, замены шейного диска, резекции опухоли, перелома и инфекции. Сторона доступа определяется предпочтениями хирурга. Левосторонний доступ часто предпочтительнее, так как возвратный гортанный нерв демонстрирует менее вариабельное течение по сравнению с правосторонним, и повреждение этого нерва может привести к параличу голосовых связок и охриплости. Однако клиническая значимость остается спорной. Поверхностная диссекция либо разделяет, либо пересекает платизму на желаемом уровне. Затем идентифицируют грудино-ключично-сосцевидную мышцу и отводят ее латерально, защищая оболочку сонной артерии и оставляя лямочную мускулатуру медиально. В этом слое важна тщательная диссекция, чтобы избежать повреждения структур внутри оболочки. Глубоко трахею и пищевод отводят медиально, чтобы обеспечить доступ к длинным мышцам шеи. Затем длинная мышца шеи рассекается в продольном направлении и отводится латерально, обнажая переднюю продольную связку, покрывающую тела позвонков и диски. Тщательное размещение ретрактора и диссекция важны, чтобы избежать повреждения трахеи, пищевода и звездчатого ганглия, обычно расположенного вокруг латерального края длинной мышцы шеи на уровне С6. Повреждение этой симпатической структуры может привести к синдрому Горнера, характеризующемуся птозом, ангидрозом, миозом, энофтальмом и потерей цилиоспинального рефлекса на стороне повреждения.
Однако клиническая значимость остается спорной. Поверхностная диссекция либо разделяет, либо пересекает платизму на желаемом уровне. Затем идентифицируют грудино-ключично-сосцевидную мышцу и отводят ее латерально, защищая оболочку сонной артерии и оставляя лямочную мускулатуру медиально. В этом слое важна тщательная диссекция, чтобы избежать повреждения структур внутри оболочки. Глубоко трахею и пищевод отводят медиально, чтобы обеспечить доступ к длинным мышцам шеи. Затем длинная мышца шеи рассекается в продольном направлении и отводится латерально, обнажая переднюю продольную связку, покрывающую тела позвонков и диски. Тщательное размещение ретрактора и диссекция важны, чтобы избежать повреждения трахеи, пищевода и звездчатого ганглия, обычно расположенного вокруг латерального края длинной мышцы шеи на уровне С6. Повреждение этой симпатической структуры может привести к синдрому Горнера, характеризующемуся птозом, ангидрозом, миозом, энофтальмом и потерей цилиоспинального рефлекса на стороне повреждения.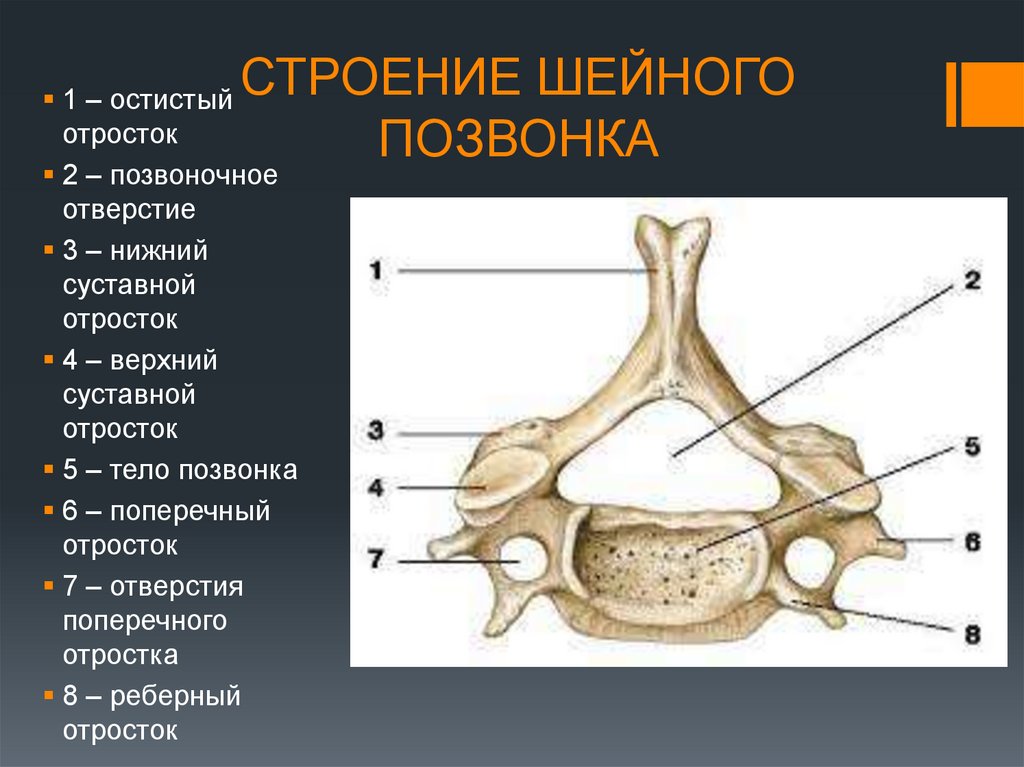 Послеоперационная боковая рентгенограмма шейного отдела позвоночника имеет жизненно важное значение для оценки любого отека мягких тканей. Тень мягких тканей впереди шейного отдела позвоночника должна быть менее 10 мм на уровне С1, менее 5 мм на уровне С3 и менее 15–20 мм на уровне С6.[2]
Послеоперационная боковая рентгенограмма шейного отдела позвоночника имеет жизненно важное значение для оценки любого отека мягких тканей. Тень мягких тканей впереди шейного отдела позвоночника должна быть менее 10 мм на уровне С1, менее 5 мм на уровне С3 и менее 15–20 мм на уровне С6.[2]
При заднем доступе к шейному отделу позвоночника используется срединная плоскость между параспинальной мускулатурой. Адекватный гемостаз и размещение ретрактора во время этого доступа также важны для сведения к минимуму кровотечения из мышц. Этот доступ обеспечивает доступ к задним элементам шейного отдела позвоночника и используется для множества процедур, включая ламинэктомию, ламинопластику, фораминотомию и заднюю шейную инструментальную обработку. Особенности анатомии шейного отдела позвоночника не позволяют безопасно установить транспедикулярную фиксацию; это в первую очередь связано с тем, что ножки от С3 до С6 маленькие и расположены близко к позвоночным артериям. Вместо этого предпочтительнее размещать винты боковых масс.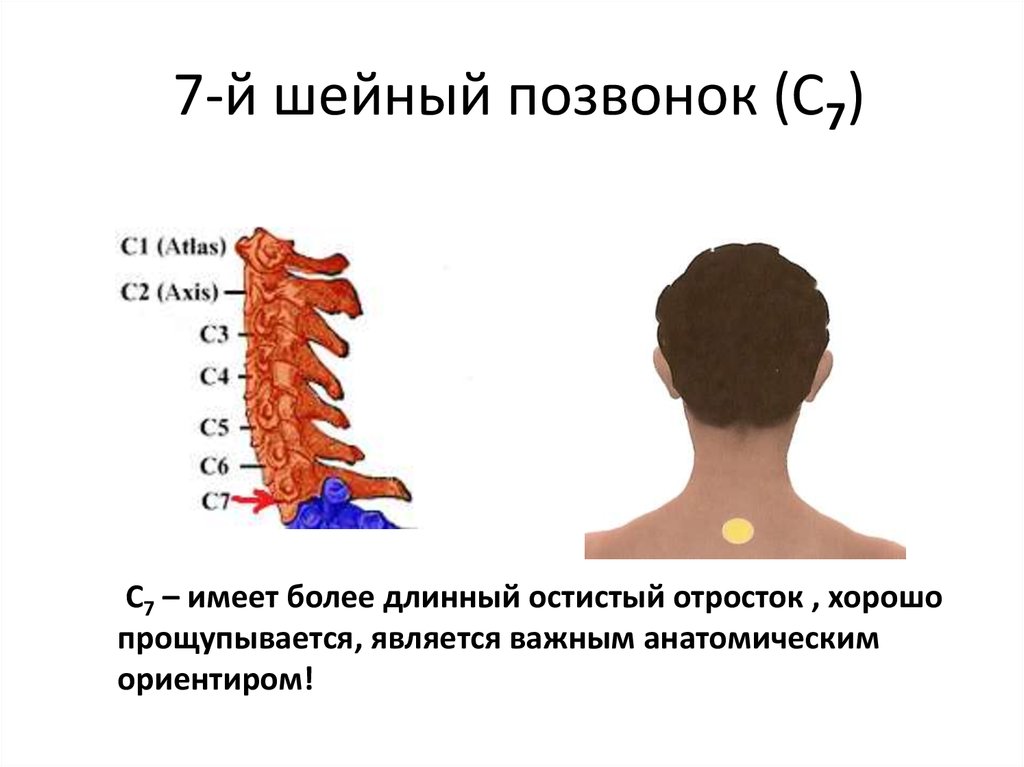 Для снижения риска повреждения позвоночных артерий рекомендуется осторожное размещение винтов для боковых масс, часто достигаемое с помощью рентгенографической навигации. Безопасное размещение транспедикулярных винтов обычно возможно в С2 и С7.
Для снижения риска повреждения позвоночных артерий рекомендуется осторожное размещение винтов для боковых масс, часто достигаемое с помощью рентгенографической навигации. Безопасное размещение транспедикулярных винтов обычно возможно в С2 и С7.
Переломы верхнегрудного отдела позвоночника чаще всего доступны из заднего доступа. Уникальная анатомия этого сегмента позвоночника порождает особые риски, которые требуют учета во время хирургического вмешательства. При размещении винтов для латеральной массы на уровне атланта рассечение задней дуги не должно выходить за пределы средней линии более чем на 1,5 см, чтобы свести к минимуму риск повреждения позвоночных артерий. При установке винтов латеральной массы С1 винт должен располагаться под углом от 10 до 15 градусов кнутри, чтобы избежать латерального прохождения позвоночной артерии [2]. Трансартикулярное размещение винтов на уровне С1-С2 также сопряжено с риском повреждения позвоночной артерии, поскольку винт проходит через межсуставную часть С2. Между тем, установка транспедикулярного винта С2 сопряжена с меньшим риском повреждения позвоночной артерии, но в зависимости от длины винта может привести к некоторому риску повреждения внутренней сонной артерии. В случаях, связанных со спондилодезом верхнего шейного отдела позвоночника, хирург должен информировать пациента о риске потенциальной потери половины движений в плоскостях вращения и сгибания-разгибания шейного отдела позвоночника.[2]
Между тем, установка транспедикулярного винта С2 сопряжена с меньшим риском повреждения позвоночной артерии, но в зависимости от длины винта может привести к некоторому риску повреждения внутренней сонной артерии. В случаях, связанных со спондилодезом верхнего шейного отдела позвоночника, хирург должен информировать пациента о риске потенциальной потери половины движений в плоскостях вращения и сгибания-разгибания шейного отдела позвоночника.[2]
Клиническое значение
Соответствующая литература показала, что более 10% взрослого населения страдают от «частых» эпизодов боли в шее, описываемых как минимум три случая боли в год. Хотя само по себе это число может представлять далеко идущую распространенность, это может быть консервативной оценкой. Другие исследования показали, что распространенность боли в шее является четвертой по значимости причиной глобальной инвалидности, при этом ежегодный показатель распространенности боли в шее достигает 30%. Таким образом, боль в шее представляет собой значительное социально-экономическое бремя. Его часто классифицируют на основе продолжительности (острый, подострый или хронический) или механистически (механический, невропатический или референтный). Боль в шее также может быть вторичной по отношению к ревматологическим заболеваниям. [3] [11]
Его часто классифицируют на основе продолжительности (острый, подострый или хронический) или механистически (механический, невропатический или референтный). Боль в шее также может быть вторичной по отношению к ревматологическим заболеваниям. [3] [11]
Острая боль в шее часто возникает в результате травмы или спортивной травмы. Обеспечение стабильности шейного отдела позвоночника имеет первостепенное значение для предотвращения дальнейших пагубных последствий. В результате может развиться широкий спектр патологий в верхнем шейном отделе позвоночника, включая переломы затылочного мыщелка, атланта и вертлужной впадины или атланта С2. Другие диагнозы включают вывихи краниоцервикального и атлантоаксиального сочленений. Точно так же и в субаксиальном шейном отделе имеется такое же большое разнообразие остротравматической патологии. Независимо от локализации, специфические характеристики повреждения шейного отдела позвоночника диктуют его ведение и лечение. Пропущенный или неправильный диагноз может иметь серьезные долгосрочные последствия, учитывая высокие неврологические ставки.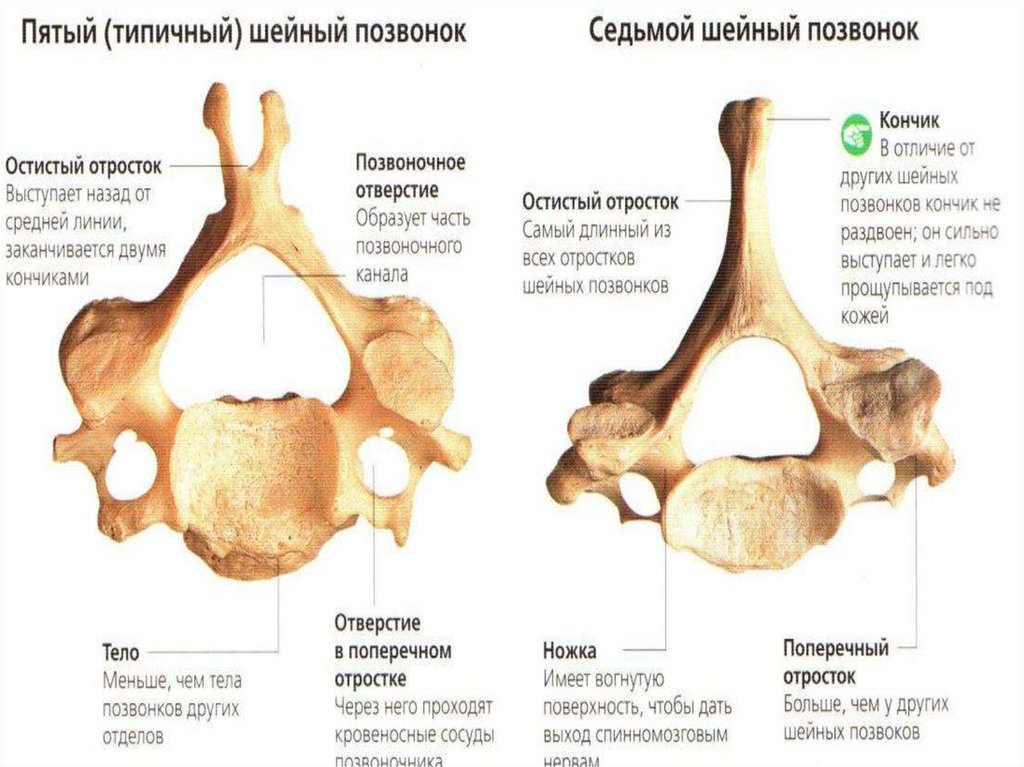 Таким образом, перекрестная рентгенография и компьютерная томография (КТ) являются бесценными инструментами для оценки переломов или измененных пространственных отношений между позвонками, тогда как МРТ предпочтительнее в случаях, связанных с потенциальным повреждением спинного мозга и мягких тканей.
Таким образом, перекрестная рентгенография и компьютерная томография (КТ) являются бесценными инструментами для оценки переломов или измененных пространственных отношений между позвонками, тогда как МРТ предпочтительнее в случаях, связанных с потенциальным повреждением спинного мозга и мягких тканей.
Подострая и хроническая боль в шее также имеют различную этиологию. Артрит шейных фасеточных суставов является частой причиной механической боли в шее. Между тем, компрессия нервных корешков, грыжа межпозвонкового диска и спинальный стеноз являются наиболее частыми причинами периферической нейропатической боли в шее. Подробный анамнез и физикальное обследование могут помочь дифференцировать невропатическую и механическую боль в шее. В некоторых случаях пациенты могут получить пользу от диагностической визуализации и дальнейшего обследования для постановки правильного диагноза и плана лечения.[11]
Контрольные вопросы
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.

Комментарий к этой статье.
Рисунок
Шейные позвонки. Предоставлено Gray’s Anatomy Plates
Рисунок
Шейные позвонки, второй шейный позвонок; Эпистрофей или Аксис; Со стороны. Предоставлено Gray’s Anatomy Plates
Рисунок
Шейные позвонки, седьмой шейный позвонок. Предоставлено Grey’s Anatomy Plates
Ссылки
- 1.
Modes RJ, Lafci Fahrioglu S. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 5 февраля 2022 г. Анатомия, спина. [PubMed: 30969568]
- 2.
Хсу В.К. Передовые методы хирургии шейного отдела позвоночника. J Bone Joint Surg Am. 2011 20 апреля; 93 (8): 780-8. [PubMed: 21508286]
- 3.
Bland JH, Boushey DR. Анатомия и физиология шейного отдела позвоночника. Семин Артрит Реум. 1990 августа; 20(1):1-20. [PubMed: 2218549]
- 4.
Богдук Н., Мерсер С. Биомеханика шейного отдела позвоночника.
 I: Нормальная кинематика. Clin Biomech (Бристоль, Эйвон). 2000 ноябрь; 15 (9): 633-48. [PubMed: 10946096]
I: Нормальная кинематика. Clin Biomech (Бристоль, Эйвон). 2000 ноябрь; 15 (9): 633-48. [PubMed: 10946096]- 5.
O’Brien WT, Shen P, Lee P. The Dens: нормальное развитие, варианты и аномалии развития и травматические повреждения. J Clin Imaging Sci. 2015;5:38. [Бесплатная статья PMC: PMC4498315] [PubMed: 26199787]
- 6.
Такеучи М., Аояма М., Вакао Н., Тавада Й., Камия М., Осука К., Мацуо Н., Такаясу М. Распространенность аномалий уровня С7 на уровне С7: важный ориентир для УЗИ шейного нерва. Акта Радиол. 2016 март; 57(3):318-24. [PubMed: 25838451]
- 7.
Scaal M. Раннее развитие позвоночника. Semin Cell Dev Biol. 2016 янв;49:83-91. [PubMed: 26564689]
- 8.
Каплан К.М., Спивак Дж.М., Бендо Дж.А. Эмбриология позвоночника и связанные с ним врожденные аномалии. Spine J. 2005 г., сентябрь-октябрь; 5(5):564-76. [В паблике: 16153587]
- 9.
Князь Э.А., Ан Ш.

 В некоторых случаях достаточно пройти курс массажа, чтобы снять мышечное напряжение и поработать проблемные места. В запущенных ситуациях, при которых болевой синдром может распространяться на лопатки и область надплечья, требуется посещение специалиста.
В некоторых случаях достаточно пройти курс массажа, чтобы снять мышечное напряжение и поработать проблемные места. В запущенных ситуациях, при которых болевой синдром может распространяться на лопатки и область надплечья, требуется посещение специалиста.
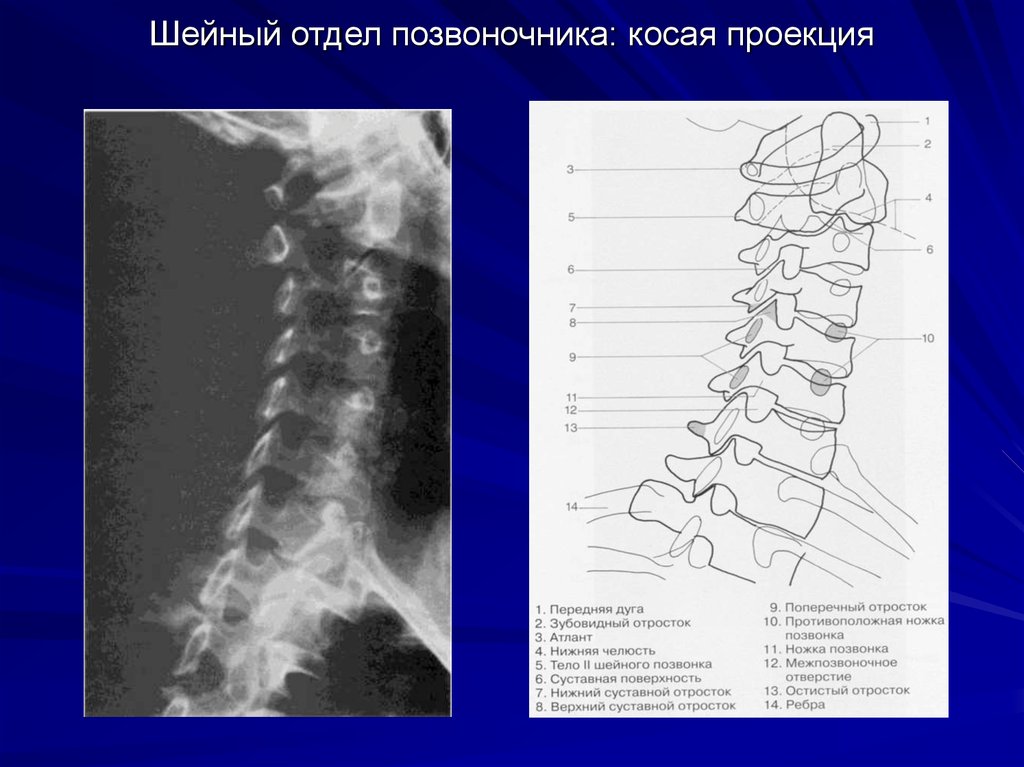
 Если при этом отмечается нарушение чувствительности в шейном отделе позвоночника, требуется незамедлительное обращение к специалисту.
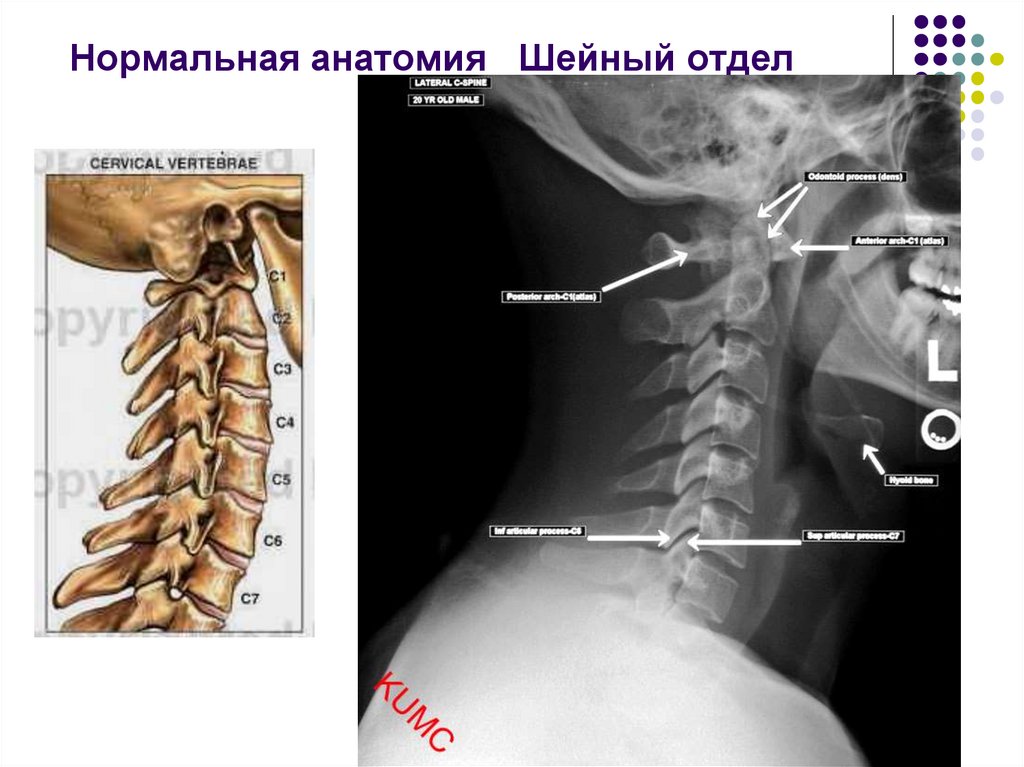
Если при этом отмечается нарушение чувствительности в шейном отделе позвоночника, требуется незамедлительное обращение к специалисту.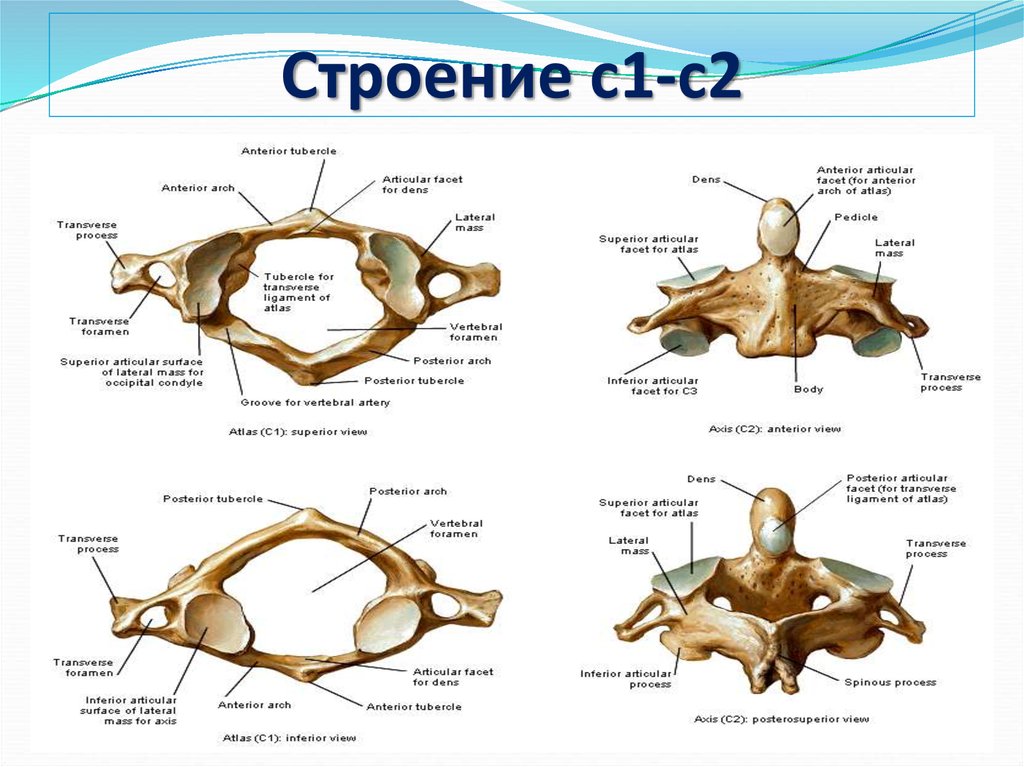 Для визуализации межпозвоночных дисков назначается МРТ.
Для визуализации межпозвоночных дисков назначается МРТ.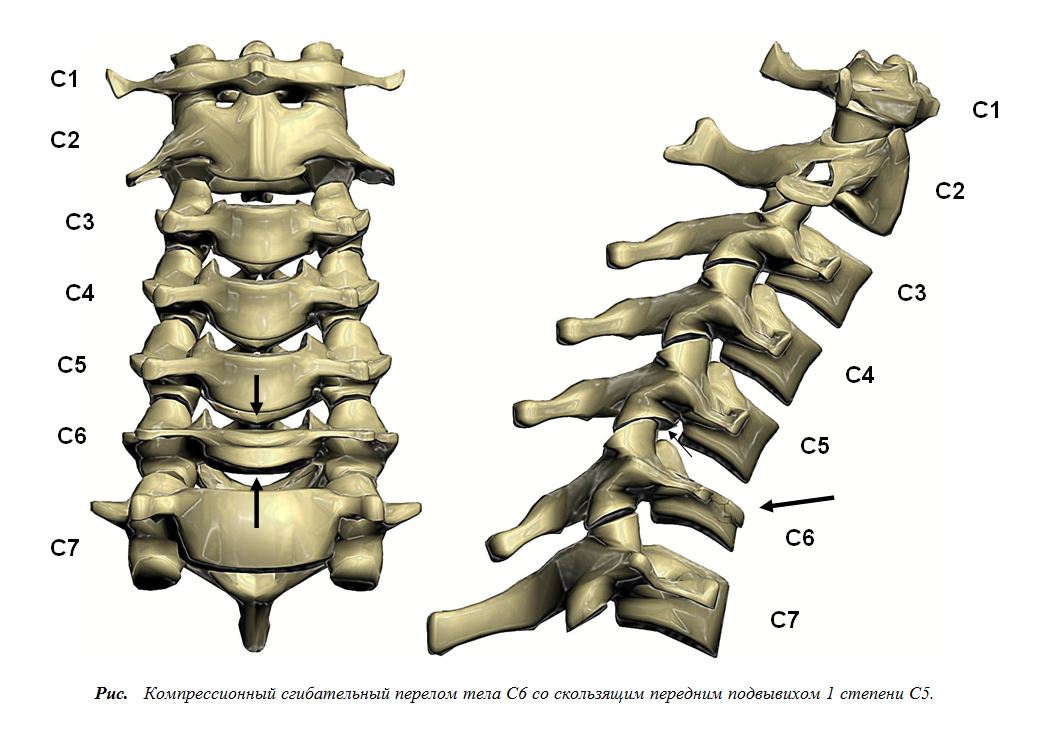 УЗИ поможет выявить ряд патологий – вывихи, нестабильность позвонков, остеохондроз, приобретенные или врожденные аномалии, протрузии, сужение артерий и сосудов.
УЗИ поможет выявить ряд патологий – вывихи, нестабильность позвонков, остеохондроз, приобретенные или врожденные аномалии, протрузии, сужение артерий и сосудов.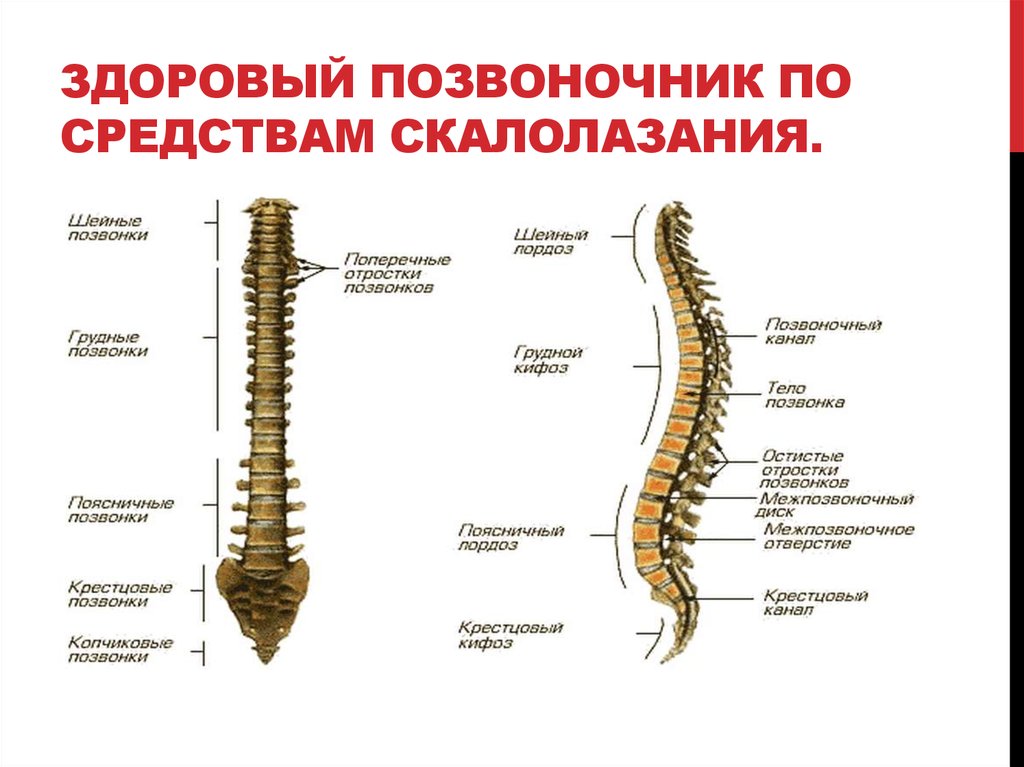
 хруста во время движений?
хруста во время движений?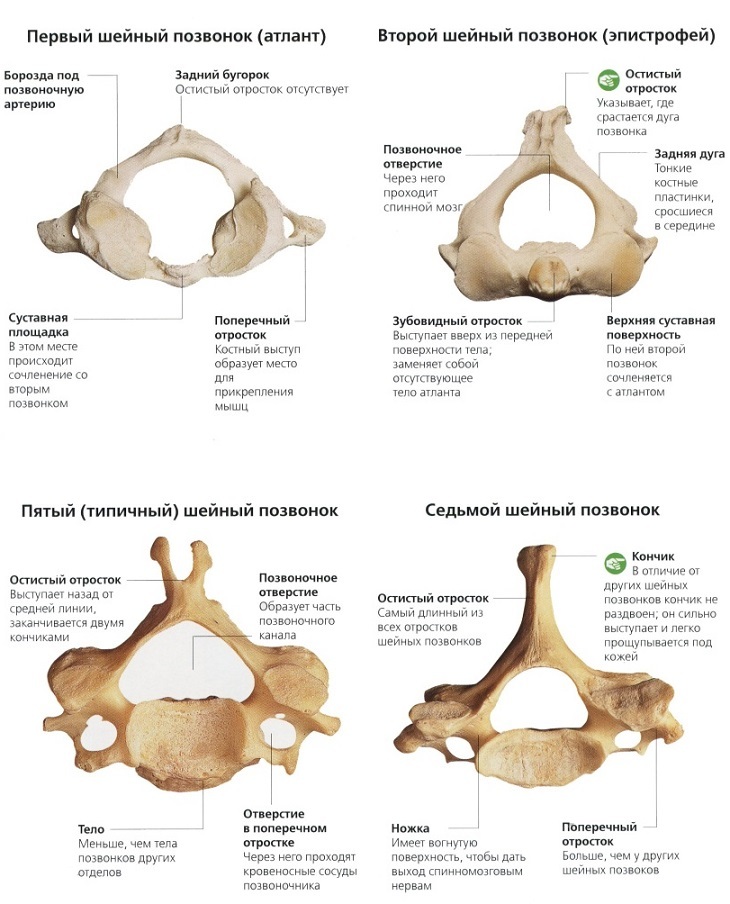
 I: Нормальная кинематика. Clin Biomech (Бристоль, Эйвон). 2000 ноябрь; 15 (9): 633-48. [PubMed: 10946096]
I: Нормальная кинематика. Clin Biomech (Бристоль, Эйвон). 2000 ноябрь; 15 (9): 633-48. [PubMed: 10946096]