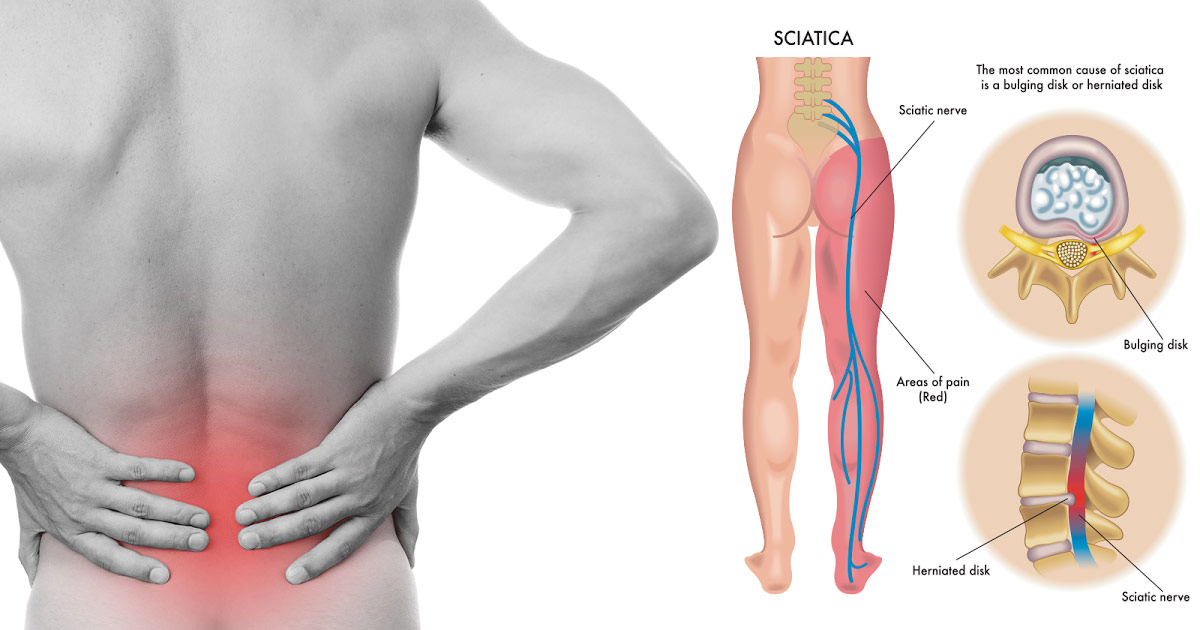
Боль в пояснице отдает в правую ягодицу
Основные причины
Сидячая работа, малоподвижный образ жизни. В сидячем положении основная нагрузка приходится именно на область таза и поясничный отдел позвоночника. Если человек много времени проводит, не меняя позы, нарушается кровообращение в малом тазу, происходит кислородное голодание мышц, а неправильная осанка может стать причиной заболеваний позвоночника и защемления нервных окончаний.
Ушиб ягодичных мышц после падения либо удара. При этом боли имеют достаточно интенсивный характер, возникает дискомфорт при сидении, прикосновении к поврежденному участку. Повреждение ягодицы может также возникнуть вследствие инъекции. Иногда вследствие неправильно выполненной инъекции может возникнуть абсцесс. При этом боль тем временем не уходит, а только усиливается, на месте укола прощупывается уплотнение или, напротив, размягчение тканей, может повышаться температура.
Хронический стресс. В условиях стресса все мышцы напряжены, тело рефлекторно готовится к удару. Если такое состояние не проходит длительное время, возникает мышечный спазм.
Если такое состояние не проходит длительное время, возникает мышечный спазм.
Чрезмерные физические нагрузки. При этом боль возникает сразу после травмирующего движения, она резкая, простреливающая, может переходить в жжение.
Беременность. Растущий плод увеличивает нагрузку на позвоночник и суставы. Если женщина не соблюдает меры предосторожности: не носит дородовый бандаж, надевает высокие каблуки, носит тяжести, могут пострадать подвздошно-крестцовые суставы.
Пилонидальная киста. Представляет собой врожденную патологию — эпителиальный копчиковый ход. Может не давать о себе знать долгие годы, но подвержена риску инфицирования и воспаления. При этом формируется абсцесс. Характерна сильная боль, повышение температуры тела, в складке между ягодицами могут образовываться свищи, через которые выделяется гной.
Заболевания опорно-двигательного аппарата. Их можно разделить на несколько больших групп.
Патологии позвоночника: остеохондроз поясничного отдела (боли ноющего характера, которые усиливаются при нагрузке), межпозвоночные грыжи (чреваты ущемлением нервных окончаний, что вызывает постоянную сильную боль), поясничный миелит (воспаление спинного мозга), опухоли позвоночника и травмы копчика.
Воспалительные заболевания тазобедренного сустава (бурсит, коксартроз, артрит).
Миозит — воспаление мышц. Может быть вызван инфекциями, травмами, аутоимунными болезнями. Характерна постоянная выраженная боль, усиливающаяся при нагрузках, ослабление мышечной силы.
Трохантерит — воспаление бедренных мышц. Характерна приступообразность болей.
Невралгии, среди которых наиболее часто встречается радикулит (в основном у пожилых пациентов), а также ишиас — сдавление седалишного нерва. При этом боль захватывает всю ногу, конечность ограничена в движениях, характер боли острый.
Заболевания внутренних органов
Часто болит поясница и правая ягодица при гинекологических патологиях (миома, злокачественные новообразования в матке, онкология или киста правого яичника).
При мочекаменной болезни боль может иррадиировать в поясницу при полной либо частичной закупорке камнем правого мочеточника.
Заболевания прямой кишки (геморрой, проктит, колиты, злокачественные образования) чаще вызывают боль в левой ягодице.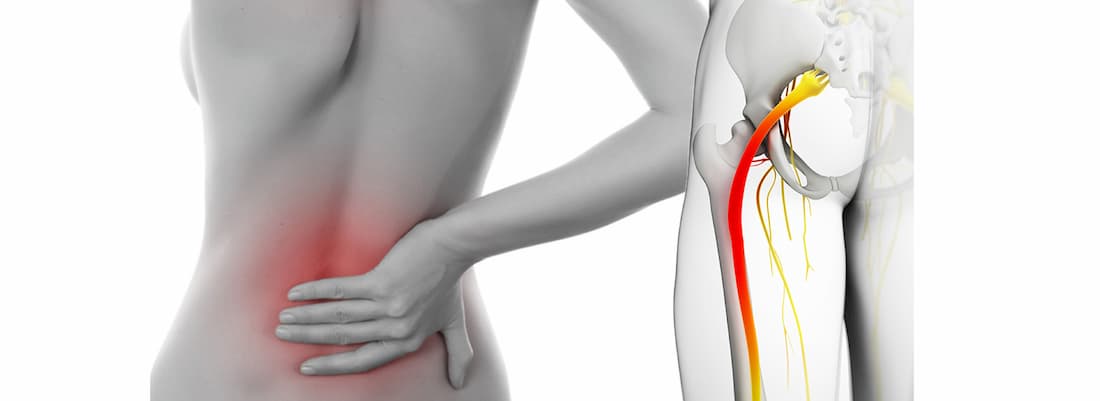
Лечение
Если болит поясница справа и отдает в правую ягодицу, чаще всего это следствие проблем с суставами и позвоночником, поэтому в первую очередь желательно проконсультироваться с врачом-ортопедом, неврологом либо мануальным терапевтом. Лечение позвоночника и суставов обычно включает в себя массаж, физиотерапию и лечебную гимнастику. В запущенных случаях, например, при грыжах межпозвоночных дисков, может понадобиться хирургическое вмешательство.
Желательно также пройти обследование у гинеколога и проктолога.
Профилактика боли в спине:
- Регулярная гимнастика для спины и конечностей, особенно при сидячих видах работы;
- Укрепление мышц спины с помощью плавания;
- Расслабление мышц с помощью массажа;
- Контроль за весом и осанкой;
- Соблюдение правильной техники выполнения силовых упражнений на тренировке;
Но самое главное в профилактике — своевременное обращение к специалисту, если проблема уже появилась.
Боль в пояснице отдает в левую ягодицу
Боль чуть ниже спины — в чем причина?
Отдающие в ягодицу боли преследуют в первую очередь людей с сидячей работой: такими ощущениями глубокие мышцы поясницы, поддерживающие тело в вертикальном положении, сигнализируют, что они постоянно перенапряжены. Положение сидя на стуле или в кресле без опоры на спинку — самое нефизиологичное для человека, мышцы спины в этом случае устают гораздо больше, чем даже при положении стоя, поскольку на них ложится более высокая нагрузка.
Нарушения осанки, плоскостопие и другие ортопедические проблемы тоже могут привести к ситуации, когда болит поясница, левая ягодица и нога. Механизм такой же: тело находится в неудобной позе, мышцы перенапрягаются и болят. Третий вариант — неудобные, неортопедические подушка и матрас, вместо отдыха приносящие мускулам дополнительную работу.
При грыжах и протрузиях межпозвоночных дисков и других заболеваниях, которые приводят к корешковому синдрому (например, остеохондрозе и спондилезе), боль в пояснице чаще отдает в правую или левую ногу, минуя ягодицу. Однако бывают и исключения, поэтому, как и при любых болях в спине, в этом случае необходимо установить точный диагноз.
Подсказка для врача
Чтобы помочь врачу определиться с диагнозом, расскажите ему подробно, как и когда у вас болит поясница и левая или правая ягодица. Например, болезненность проявляется утром, а к приходу на работу становится уже терпимо. Может быть, боль вас будит по ночам. Она вправе возникать после физической нагрузки или ближе к вечеру. Все эти нюансы нужно знать вашему лечащему врачу, чтобы как можно быстрее установить диагноз и перейти от поддерживающей терапии к лечению причин недуга.
Охота на диагноз
Первое исследование, которое назначает врач, если к нему обратились для лечения спины и позвоночника, это рентгеновский снимок беспокоящего отдела в двух проекциях. По результатам может понадобиться МРТ (магнитно-резонансная томография). Анализы крови и мочи нужны редко, только если врач подозревает патологию органов малого таза. В этом случае тактика постановки диагноза принципиально отличается от той, что применяется при лечении позвоночника и суставов. Благо, для ответа на вопрос, спина виновата в состоянии пациента или внутренние органы, опытному врачу чаще всего хватает осмотра на приеме.
По результатам может понадобиться МРТ (магнитно-резонансная томография). Анализы крови и мочи нужны редко, только если врач подозревает патологию органов малого таза. В этом случае тактика постановки диагноза принципиально отличается от той, что применяется при лечении позвоночника и суставов. Благо, для ответа на вопрос, спина виновата в состоянии пациента или внутренние органы, опытному врачу чаще всего хватает осмотра на приеме.
Секреты терапии
Как и в других случаях при болях в спине из-за перенапряжения мышц, при болезненности в области поясницы и ягодиц применяют обезболивающие и расслабляющие мускулатуру препараты. Но ждать от них полного прекращения болевых ощущений, к сожалению, не приходится. Главное лечение — это мануальная терапия, остеопатия, массаж, лечебная гимнастика (ЛФК). При выраженном болевом синдроме хороший результат дает метод нейромышечной активации Neurac с использованием подвесной системы RedCord. Вспомогательные процедуры — различные физиотерапевтические методы: магнитотерапия, электрофорез и другие.
Забыть о боли навсегда
Чтобы не страдать от болей в спине, связанных с мышечным перенапряжением, необходимо многое изменить в жизни. Важно решить ортопедические проблемы, правильно обустроить рабочее и спальное место.
При сидячей работе единственный способ сберечь спину — несколько раз за день делать перерывы, физкультминутки. Комплекс гимнастических упражнений до или после работы поможет восстановить кровоток в мускулах и дать им разнообразную нагрузку. Это хорошо профилактирует перенапряжение из-за статических поз.
Регулярные занятия помогут сделать ремиссию (состояние, когда пациента не беспокоит заболевание) длительной, а регулярные занятия физкультурой во многих случаях помогут распрощаться с болями в спине навсегда.
Симптомы, причины, лечение, упражнения и более
, написанные Roma Lightsey
в этой статье
- Признаки синдрома Пириформиса и симптомы
- Piriformis Диагностика синдроформ
- .
Синдром грушевидной мышцы — это редкое нервно-мышечное заболевание, которое возникает, когда грушевидная мышца сдавливает седалищный нерв.
 Грушевидная мышца представляет собой плоскую лентовидную мышцу, расположенную на ягодицах в верхней части тазобедренного сустава. Эта мышца играет важную роль в движении нижней части тела, потому что она стабилизирует тазобедренный сустав, а также поднимает и отводит бедро от тела. Это позволяет нам ходить, переносить вес с одной ноги на другую и сохранять равновесие. Он также используется в видах спорта, которые включают в себя подъем и вращение бедер — короче говоря, почти при каждом движении бедер и ног.
Грушевидная мышца представляет собой плоскую лентовидную мышцу, расположенную на ягодицах в верхней части тазобедренного сустава. Эта мышца играет важную роль в движении нижней части тела, потому что она стабилизирует тазобедренный сустав, а также поднимает и отводит бедро от тела. Это позволяет нам ходить, переносить вес с одной ноги на другую и сохранять равновесие. Он также используется в видах спорта, которые включают в себя подъем и вращение бедер — короче говоря, почти при каждом движении бедер и ног.Седалищный нерв — это толстый и длинный нерв в организме. Он проходит рядом или проходит через грушевидную мышцу, спускается по задней части ноги и в конечном итоге разветвляется на более мелкие нервы, которые заканчиваются в стопах. Сдавление нерва может быть вызвано спазмом грушевидной мышцы.
Синдром грушевидной мышцы Признаки и симптомы
Синдром грушевидной мышцы обычно начинается с боли, покалывания или онемения в ягодицах. Боль может быть сильной и распространяться по длине седалищного нерва (ишиас).
 Боль возникает из-за того, что грушевидная мышца сдавливает седалищный нерв, например, при сидении в автомобильном кресле или беге. Боль также может быть вызвана подъемом по лестнице, сильным давлением непосредственно на грушевидную мышцу или длительным сидением. Однако в большинстве случаев ишиас не связан с синдромом грушевидной мышцы.
Боль возникает из-за того, что грушевидная мышца сдавливает седалищный нерв, например, при сидении в автомобильном кресле или беге. Боль также может быть вызвана подъемом по лестнице, сильным давлением непосредственно на грушевидную мышцу или длительным сидением. Однако в большинстве случаев ишиас не связан с синдромом грушевидной мышцы.Диагностика синдрома грушевидной мышцы
Точного теста на синдром грушевидной мышцы не существует. Во многих случаях в анамнезе имеется травма этой области, повторяющаяся активная деятельность, такая как бег на длинные дистанции или длительное сидение. Диагноз синдрома грушевидной мышцы ставится на основании сообщения пациента о симптомах и физического осмотра с использованием различных движений, вызывающих боль в грушевидной мышце. В некоторых случаях во время медицинского осмотра можно обнаружить сокращенную или болезненную грушевидную мышцу.
Поскольку симптомы могут быть сходными при других состояниях, могут потребоваться рентгенологические исследования, такие как МРТ, для исключения других причин сдавления седалищного нерва, таких как грыжа межпозвоночного диска.

Лечение синдрома грушевидной мышцы
Если боль вызвана сидением или определенной деятельностью, старайтесь избегать положений, вызывающих боль. Отдых, лед и тепло могут облегчить симптомы. Врач или физиотерапевт может предложить программу упражнений и растяжек, которые помогут уменьшить компрессию седалищного нерва. Остеопатическое манипулятивное лечение используется для облегчения боли и увеличения диапазона движений. Некоторые медицинские работники могут порекомендовать противовоспалительные препараты, миорелаксанты или инъекции кортикостероидов или анестетиков. Некоторые врачи пробовали другие методы лечения, такие как ионофорез, при котором используется слабый электрический ток, и инъекции ботулинического токсина (ботокса). Некоторые считают, что, используя паралитические свойства ботулинического токсина, инъекции ботокса снимают мышечное напряжение и компрессию седалищного нерва, чтобы минимизировать боль.
В крайнем случае может быть рекомендована операция.

Профилактика синдрома грушевидной мышцы
Поскольку синдром грушевидной мышцы обычно вызывается занятиями спортом или движениями, которые постоянно нагружают грушевидную мышцу, например бег или выпады, профилактика часто связана с хорошей формой. Избегайте бега или упражнений на холмах или неровных поверхностях. Перед занятиями хорошо разогрейтесь и постепенно увеличивайте интенсивность. Соблюдайте правильную осанку во время бега, ходьбы или занятий спортом. Если возникает боль, прекратите деятельность и отдохните, пока боль не утихнет. Обратитесь к поставщику медицинских услуг по мере необходимости.
Руководство по борьбе с боли
- Типы боли
- Симптомы и причинах
- Диагностика и тесты
- Лечение и уход
- Жизнь и управление
- Поддержка и ресурсы
Боли с спиной на левой стороне. : Причины, лечение
Приблизительно 84 процента взрослых сообщают о боли в пояснице в тот или иной момент своей жизни.
 Боль может быть с одной стороны позвоночника или с обеих сторон. Точное местонахождение боли может дать подсказки о ее причине.
Боль может быть с одной стороны позвоночника или с обеих сторон. Точное местонахождение боли может дать подсказки о ее причине.Нижняя часть спины состоит из пяти позвонков. Диски между ними амортизируют кости, связки удерживают позвонки на месте, а сухожилия прикрепляют мышцы к позвоночнику. Нижняя часть спины имеет 31 нерв. Кроме того, рядом с нижней частью спины расположены такие органы, как почки, поджелудочная железа, толстая кишка и матка.
Все они могут быть причиной болей в левой части поясницы, поэтому возможных причин может быть много. Хотя многие из них требуют лечения, большинство из них несерьезны.
Существует много потенциальных причин болей в пояснице с левой стороны. Некоторые из них специфичны для этой области, в то время как другие могут вызывать боль в любой части спины. Общие причины включают в себя:
Растяжение или растяжение мышц
Растяжение или растяжение мышц являются наиболее частой причиной болей в пояснице.
Растяжение – это разрыв или растяжение сухожилия или мышцы, а растяжение – это разрыв или растяжение связки.

Растяжения и вывихи обычно возникают, когда вы неправильно скручиваете или поднимаете что-то, поднимаете что-то тяжелое или перенапрягаете мышцы спины.
Эти травмы могут вызвать отек, трудности при движении и спазмы в спине.
Ишиас
Ишиас – это боль, вызванная сдавлением седалищного нерва. Это нерв, который проходит через ваши ягодицы и вниз по задней части ноги.
Ишиас обычно вызывается грыжей межпозвонкового диска, костной шпорой или спинальным стенозом, сдавливающим часть седалищного нерва.
Ишиас обычно поражает только одну сторону тела. Это вызывает электрическую или жгучую боль в пояснице, которая иррадиирует вниз по ноге. Боль может усиливаться, когда вы кашляете, чихаете или сидите в течение длительного времени.
Серьезные причины ишиаса могут вызвать слабость и онемение в ноге.
Грыжа диска
Грыжа диска возникает, когда один или несколько дисков между позвонками сдавливаются и выпячиваются наружу в позвоночный канал.

Эти выпуклые диски часто сдавливают нервы, вызывая боль, онемение и слабость. Грыжа диска также является частой причиной ишиаса.
Грыжа межпозвоночного диска может быть вызвана травмой. Они также становятся более распространенными с возрастом, потому что диски естественным образом дегенерируют. Если у вас грыжа межпозвоночного диска, скорее всего, вы недавно испытывали боль в пояснице.
Остеоартрит
Остеоартрит — это когда хрящ между позвонками начинает разрушаться. Нижняя часть спины является распространенным местом остеоартрита из-за стресса при ходьбе.
Остеоартрит обычно возникает в результате естественного износа, но более вероятным фактором, повышающим его вероятность, могут быть предыдущие травмы спины.
Боль и скованность являются наиболее распространенными симптомами остеоартрита. Скручивание или сгибание спины может быть особенно болезненным.
Дисфункция крестцово-подвздошных суставов
Дисфункция крестцово-подвздошных суставов также называется сакроилеитом.
 У вас есть два крестцово-подвздошных сустава, по одному с каждой стороны позвоночника, где он соединяется с верхней частью таза. Сакроилеит – это воспаление этого сустава. Это может затронуть одну или обе стороны.
У вас есть два крестцово-подвздошных сустава, по одному с каждой стороны позвоночника, где он соединяется с верхней частью таза. Сакроилеит – это воспаление этого сустава. Это может затронуть одну или обе стороны.Боль в нижней части спины и ягодицах является наиболее распространенным симптомом. Боль обычно усиливается при:
- стоянии
- подъеме по лестнице
- беге
- чрезмерной нагрузке на пораженную ногу
- делать большие шаги
Камни в почках или инфекции
Почки играют жизненно важную роль в выведении отходов из организма. В этих органах могут образовываться камни в почках. Эти камни могут возникать по разным причинам, например, из-за накопления отходов или недостатка жидкости в почках.
Маленькие камни в почках могут не вызывать никаких симптомов и могут проходить самостоятельно. Более крупные камни, которые могут потребовать лечения, могут вызывать следующие симптомы:
- боль при мочеиспускании
- острая боль с одной стороны в нижней части спины
- кровь в моче
- рвота
- тошнота
- лихорадка
Инфекция почек обычно начинается с инфекции мочевыводящих путей (ИМП).
 Он вызывает большинство тех же симптомов, что и камни в почках. Если не лечить, почечная инфекция может необратимо повредить ваши почки.
Он вызывает большинство тех же симптомов, что и камни в почках. Если не лечить, почечная инфекция может необратимо повредить ваши почки.Эндометриоз
Эндометриоз возникает из клеток, напоминающих слизистую оболочку матки, называемых клетками эндометрия, которые растут вне матки. Эти клетки могут набухать и кровоточить каждый месяц, когда у вас начинается менструация, что вызывает боль и другие проблемы.
Эндометриоз чаще всего встречается у женщин в возрасте от 30 до 40 лет.
Боль является наиболее частым симптомом, в том числе:
- очень болезненные менструальные спазмы
- боль в пояснице
- тазовая боль
- боль во время секса
- болезненные движения кишечника или мочеиспускания во время менструации
5 :
- кровотечения между менструациями (мазни)
- обильные менструации
- проблемы с пищеварением, такие как диарея
- вздутие живота
- бесплодие
Фибромы
Фибромы – это опухоли, растущие в стенке матки.
 Обычно они доброкачественные.
Обычно они доброкачественные.Симптомы миомы включают:
- Тяжелые кровотечения в период
- болезненные периоды
- Нижний вздутие живота
- Полное ощущение в нижней части живота
- Боли в пояснице
- Частое моче возможные причины болей в пояснице с левой стороны
Панкреатит и язвенный колит могут вызывать боль в пояснице. Однако это редкий симптом обоих. Когда они вызывают боль в спине, она обычно выше в спине. Оба состояния должны рассматриваться как можно скорее врачом.
Боль в спине очень распространена во время беременности. Это может быть из-за:
- более тяжелой передней части тела, напряжения мышц спины
- изменения осанки
- мышц живота слабеют по мере роста живота, что означает, что ваш позвоночник не так хорошо поддерживается
- радикулит
- гормоны, вызывающие расслабление связок в области таза для подготовки к родам (если они становятся слишком подвижными, это может вызвать боль)
- дисфункция суставов SI
- почечная инфекция (если более распространены инфекции мочевыводящих путей во время беременности не лечатся должным образом)
Хотя многие причины болей в пояснице можно устранить со временем и безрецептурными средствами, некоторые из них могут потребовать медицинской помощи.
 Обратитесь к врачу, если у вас есть:
Обратитесь к врачу, если у вас есть:- боль, которая не проходит через несколько недель
- онемение, покалывание и слабость, особенно в ногах
- проблемы с опорожнением кишечника
- проблемы с мочеиспусканием
- сильная боль, особенно внезапная
- лихорадка
- необъяснимая потеря веса
- боль после падения или травмы
Если вам нужна помощь в поиске лечащего врача, вы можете найти врачей в вашем районе с помощью инструмента Healthline FindCare.
Чтобы диагностировать боль в пояснице, врач сначала проведет медицинский осмотр. Они посмотрят, насколько хорошо вы двигаетесь и есть ли у вашей спины какие-либо видимые проблемы.
Потом возьмут историю болезни. Это будет охватывать ваши симптомы, любые недавние травмы, предыдущие проблемы со спиной и тяжесть вашей боли.
Медицинского осмотра и истории болезни часто бывает достаточно, чтобы врач мог определить причину вашей боли. Тем не менее, им также может потребоваться пройти тест на визуализацию.
 Потенциальные тесты включают:
Потенциальные тесты включают:- Рентген, который может найти сломанные или смещенные кости.
- Компьютерная томография, показывающая мягкие ткани, такие как диски между позвонками, и потенциальные опухоли
- миелограмма, при которой используется краситель для усиления контраста при компьютерной томографии или рентгене, чтобы помочь врачу определить компрессию нерва или спинного мозга
- тест нервной проводимости, если врач подозревает проблемы с нервами проблемы с костями (используется не так часто, как рентген)
- УЗИ для более тщательного изучения мягких тканей (используется не так часто, как КТ)
- анализы крови, если врач подозревает инфекцию
- МРТ, если есть признаки серьезная проблема
В целом существует не так много данных о лечении болей в пояснице, не вызванных конкретной проблемой. Во многих случаях помогают время, отдых и болеутоляющие средства. Другие проблемы требуют медицинской помощи и лечения.
Если у вас нет признаков серьезного заболевания или недавней травмы, вы часто можете сначала попробовать домашние средства, а затем обратиться к врачу, если у вас все еще есть боль.

Уход за собой
Домашние процедуры могут включать:
- лед
- горячие компрессы
- местный обезболивающий лосьон или крем
- нестероидные противовоспалительные препараты (НПВП)
- отдых (если это не длительный постельный режим)
- ограничение деятельности, вызывающей усиление боли
- упражнения
- физиотерапию
- противосудорожные препараты для лечения некоторых нервных заболеваний
- миорелаксанты
- антибиотики при инфекциях почек
- блокады нервов
- инъекции стероидов при воспалении
- дробление или удаление камней в почках
- иглоукалывание (хотя исследования его эффективности при болях в спине неоднозначны) если у вас серьезная проблема, например сдавление нерва, или если другие методы лечения не помогли
- лечение
Лечение может варьироваться в зависимости от причины боли. Потенциальные методы лечения включают:
Боль в пояснице с левой стороны, над ягодицами, может иметь множество возможных причин.

 Грушевидная мышца представляет собой плоскую лентовидную мышцу, расположенную на ягодицах в верхней части тазобедренного сустава. Эта мышца играет важную роль в движении нижней части тела, потому что она стабилизирует тазобедренный сустав, а также поднимает и отводит бедро от тела. Это позволяет нам ходить, переносить вес с одной ноги на другую и сохранять равновесие. Он также используется в видах спорта, которые включают в себя подъем и вращение бедер — короче говоря, почти при каждом движении бедер и ног.
Грушевидная мышца представляет собой плоскую лентовидную мышцу, расположенную на ягодицах в верхней части тазобедренного сустава. Эта мышца играет важную роль в движении нижней части тела, потому что она стабилизирует тазобедренный сустав, а также поднимает и отводит бедро от тела. Это позволяет нам ходить, переносить вес с одной ноги на другую и сохранять равновесие. Он также используется в видах спорта, которые включают в себя подъем и вращение бедер — короче говоря, почти при каждом движении бедер и ног.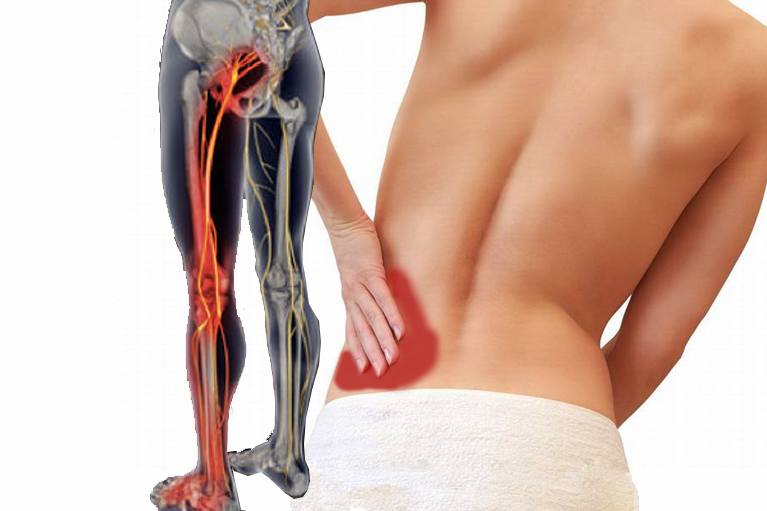 Боль возникает из-за того, что грушевидная мышца сдавливает седалищный нерв, например, при сидении в автомобильном кресле или беге. Боль также может быть вызвана подъемом по лестнице, сильным давлением непосредственно на грушевидную мышцу или длительным сидением. Однако в большинстве случаев ишиас не связан с синдромом грушевидной мышцы.
Боль возникает из-за того, что грушевидная мышца сдавливает седалищный нерв, например, при сидении в автомобильном кресле или беге. Боль также может быть вызвана подъемом по лестнице, сильным давлением непосредственно на грушевидную мышцу или длительным сидением. Однако в большинстве случаев ишиас не связан с синдромом грушевидной мышцы.

 Боль может быть с одной стороны позвоночника или с обеих сторон. Точное местонахождение боли может дать подсказки о ее причине.
Боль может быть с одной стороны позвоночника или с обеих сторон. Точное местонахождение боли может дать подсказки о ее причине.

 У вас есть два крестцово-подвздошных сустава, по одному с каждой стороны позвоночника, где он соединяется с верхней частью таза. Сакроилеит – это воспаление этого сустава. Это может затронуть одну или обе стороны.
У вас есть два крестцово-подвздошных сустава, по одному с каждой стороны позвоночника, где он соединяется с верхней частью таза. Сакроилеит – это воспаление этого сустава. Это может затронуть одну или обе стороны.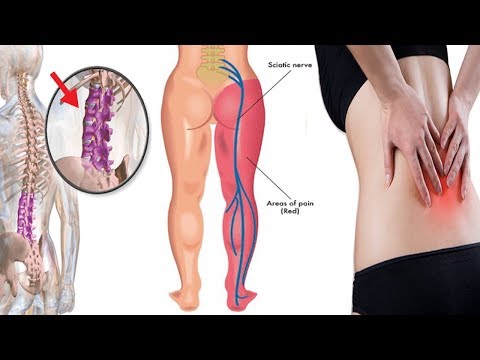 Он вызывает большинство тех же симптомов, что и камни в почках. Если не лечить, почечная инфекция может необратимо повредить ваши почки.
Он вызывает большинство тех же симптомов, что и камни в почках. Если не лечить, почечная инфекция может необратимо повредить ваши почки. Обычно они доброкачественные.
Обычно они доброкачественные. Обратитесь к врачу, если у вас есть:
Обратитесь к врачу, если у вас есть: Потенциальные тесты включают:
Потенциальные тесты включают: