Что делать, если заболел простудой?,
25 декабря 2019 г.
Зимой низкие температуры, нехватка витаминов и эпидемии вирусов то и дело отправляют человека на больничный. Любая болезнь – это стресс для организма. Она может привести к осложнениям, обострению хронических заболеваний, выбивает человека из привычного темпа жизни. Чтобы не пропустить начало простудного заболевания, нужно вовремя распознавать первые его проявления. Если появились жар, озноб, ломота в теле или головная боль, необходимо незамедлительно выполнить ряд обязательных действий.
- Согрейтесь
Холодно на улице, чувствуете, как замерзли ноги — по возвращению домой погрейтесь в горячей ванне, распарьте ноги ванночкой с сухой горчицей. Выпейте чая с малиновым вареньем или медом, укутайтесь в теплый свитер или халат и избегайте переохлаждения, чтобы не усугубить ситуацию.
- Останьтесь дома
Если вы уже заметили у себя первые симптомы – повышение температуры к вечеру, общая слабость, кашель, насморк – останьтесь дома и вызовите врача. При температуре выше 38 °С врач из районной поликлиники должен прийти к вам на дом.
- Дайте себе отдых
Многие люди, особенно женщины, чувствуя, что начинают заболевать простудой, действительно остаются дома, но при этом принимаются делать все те дела, до которых не доходили руки. Немаловажным условием скорейшего выздоровления человека является правильный уход и снижение физической нагрузки. Даже если вы не испытываете упадка сил, перегружать себя домашними делами не стоит. Не тратьте силы, которые понадобятся для победы над болезнью.
- Пейте больше жидкости
Миф о том, что вода помогает при лечении простуды и гриппа – это всего лишь миф. Однако организм в период болезни страдает от обезвоживания, и даже на начальном этапе заболевания важно поддерживать правильный водный баланс. Старайтесь пить чистую воду, а не кофе, чай или газированные напитки.
- Питайтесь правильно
Когда организм усиленно борется, чтобы не поддаться болезни, постарайтесь не перегружать его жирной и тяжелой пищей. Отдайте предпочтение легким супам, бульонам, кашам. Кушайте фрукты и овощи, снабжайте себя витаминами для поддержания иммунитета, пейте чай с лимоном. Ну и конечно, не забывайте про куриный суп, о полезных свойствах которого без преувеличения ходят легенды.
- Проветривайте помещение
Если этого не делать, ваша квартира скоро превратится в рассадник ваших же микробов и бактерий. А это не только мешает организму бороться с болезнью, но и повышает риск заразить за компанию ваших домочадцев. Разумеется, проветривайте помещение, покидая его, чтобы не ухудшить свое состояние низкими температурами – особенно когда на улице стоят морозы.
- Пользуйтесь одноразовыми платками
Раскошельтесь на пачку-другую одноразовых платочков – стоят они не так дорого, а вот пользу свою оправдают. Обычный носовой платок после нескольких использований превращается в скопление микробов, да и стирать его при обильном насморке замучаетесь. А одноразовые платочки гигиеничны и удобны в использовании.
- Осторожность с лекарствами
Многие люди склонны заниматься самолечением. Этому способствует обилие рекламы лекарств в СМИ. Заметив у себя симптом «как у героя рекламы», человек ставит себе диагноз и спешит в аптеку за рекламируемым препаратом. Однако один и тот же симптом может указывать на абсолютно разные заболевания. Например, изжога может быть как последствием банального переедания, так и симптомом заболеваний органов пищеварения. А кашель даже при простуде может иметь различный характер, а потому лечится разными препаратами. Затягивая с визитом к врачу, человек усугубляет свою болезнь и травит свой организм, возможно, бесполезными в данном случае лекарствами.
Помните! Скорейшему выздоровлению способствует следование инструкциям доктора. Не игнорируй вызов врача на дом или его посещение в поликлинике.
КАК ПОБЕДИТЬ ОРЗ И ГРИПП
С наступлением осени людей пугает не похолодание, а эпидемии
О том, как быстро и безопасно справиться с болезнью, рассказала зав.отд.врачей общей практики Сафронова Надежда Александровна.
— Повышенная температура, общее недомогание, неприятные ощущения в горле
Как понять, это ОРВИ или грипп?
ОРВИ- это острые респираторные заболевания. Возбудителями ОРЗ могут быть самые различные вирусы, в том числе, и вирус гриппа. В период отсутствия эпидемий вирус гриппа среди возбудителей ОРЗ занимает всего порядка 5%, а само заболевание в это время может протекать не так выражено. Другое дело – период эпидемий, тогда опасность гриппа возрастает в разы! Особенной опасности в плане развития осложнений подвергаются группы риска – дети, беременные женщины, пожилые, люди с хроническими заболеваниями органов дыхания,с ослабленным иммунитом..
ОРВИ как правило» разворачивается» постепенно. Начинается заболевание с озноба,насморка,болей в горле,кашдя. На первой стадии заболевания может пояаиться только один из симптомов,а остальные дать о себе знать в ближайшие два-три дня.Температура тела при ОРВИ повышается до 38 градусов и держится около 2-4 суток.После ее снижения болезнь начинает отступать и как правило уже через неделю человек возвращается к обычной жизни.. Если симптомы не проходят, то мы имеем дело с осложнениями.
Вирусы гриппа способны вывести человека из строя буквально за считанные часы. Еще утром вы чувствовали себя хорощо,а к полудню-температура 39 градусов и выше.озноб.слабость,ломота во всем теле,головные боли.При этом сбить температуру нелегко и держится она до пяти дней. Другие симптомы гриппа-боль в горле.упорный сухой кашель.заложенность в груди. Если человек столкнулся с вирусом гриппа.то даже после завершения его острой стадии он может чувствовать слабость.недомогание в течение 2-3 недель.. При гриппе всегда нужно вызывать врача на дом, никуда не ходить, это чревато осложнениями, да и создает неблагоприятную эпидемиологическую обстановку.
Еще утром вы чувствовали себя хорощо,а к полудню-температура 39 градусов и выше.озноб.слабость,ломота во всем теле,головные боли.При этом сбить температуру нелегко и держится она до пяти дней. Другие симптомы гриппа-боль в горле.упорный сухой кашель.заложенность в груди. Если человек столкнулся с вирусом гриппа.то даже после завершения его острой стадии он может чувствовать слабость.недомогание в течение 2-3 недель.. При гриппе всегда нужно вызывать врача на дом, никуда не ходить, это чревато осложнениями, да и создает неблагоприятную эпидемиологическую обстановку.
Можно ли защититься от гриппа с помощью прививки?
Можно и нужно. Ее делают один раз ежегодно,в начале каждого сезона простуд. Октябрь- свмый подходящий этого месяц. Так что поторопитесь защить себя и всю свою семью от гриппа
Поможет ли прием противовирусных препаратов справиться с болезнью?
Среди населения в последнее время стало модно принимать противовирусные препараты, например, «Арбидол», «Реленза» или «Тамифлю» и т.д. Почему-то люди считают, что они помогают от всего сразу – и лечат грипп и все остальные ОРЗ, и повышают иммунитет. На самом деле эти препараты характеризуются своим спектром действия и предназначены для лечения вируса гриппа. Более того, постепенно некоторые штаммы вируса гриппа демонстрируют устойчивость к содержащимся в этих препаратах противовирусным веществам. Стоит отметить, что при использовании таких препаратов нужно обязательно консультироваться с врачом. Тот, кто самостоятельно назначает себе лечение, лишний раз может навредить своему организму.
Нужно ли принимать антибиотики, чтобы быстро победить болезнь?
Принимая антибиотики с первого дня болезни, занимаясь самолечением, вы только наносите большой вред своему организму! Антибиотики назначаются только врачами и только в случае осложнений – легкие формы заболеваний ими не лечатся! Иначе в лучшем случае вы заработаете дисбактериоз, а в худшем – серьезно подорвете свое здоровье.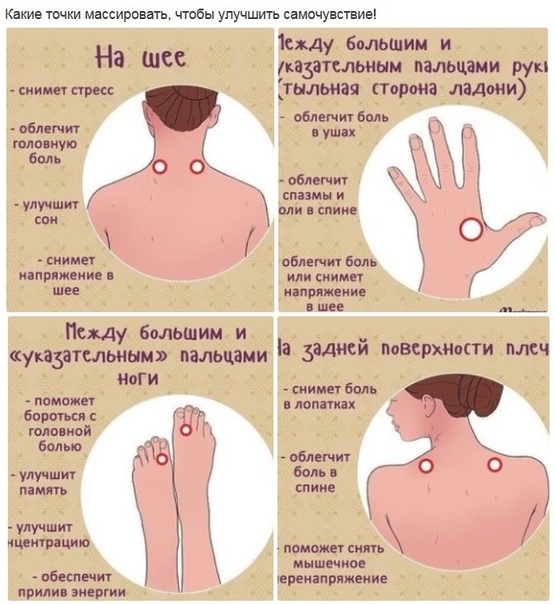
Нужно ли лечить симптомы болезни?
Жаропонижающие средства в т.ч. нестероидные противовоспалительные препараты обычно не назначаются пациенту при температуре ниже 38 градусов. Высокая температуратела является защитным фактором, и снижать ее нужно разумно. Эти перпараты назначаются в случаях.когда имеется сильная непереносимая головная боль.судорожный синдром. Кроме того, некоторые пациенты не могут переносить даже небольшое повышение температуры (лица, страдающие заболеваниями сердца и сосудов, беременные и др.).
У части пациентов после или в момент ОРЗ имеется склонность к развитию воспаления придаточных пазух носа или аллергических ринитов. Поэтому у таких людей необходимо лечить насморк соответственно противоотечными и противоаллергическими препаратами. В аптеках продается множество комбинированных» противопростудных» симптоматических препаратов.Они содержат необходимые для лечения вещества в сбалансированных дозах, что уменьшает риск передозировки. Только нужно помнить, что их употребление должно быть тоже по показаниям и в соответствии с рекомендуемыми суточными дозировками. Бывают случаи бесконтрольного применения этих препаратов. Кроме того, иногда пациенты не смотрят, что содержится в комбинированных препаратах, и дублируют использование лекарственных средств – например, вместе с указанными препаратами употребляют дополнительно нестероидные противовоспалительные средства. Такое тоже недопустимо.
Вообще рекомендуется перед покупкой любых комбинированных препаратов обязательно ознакомится с их составом, инструкцией, и, если не уверены, посоветуйтесь с врачом, который назначит подходящий вам препарат исходя из полной картины заболевания
Нужно ли заниматься профилактикой и поддержкой иммунной системы?
Для профилактики ОРВИ целесообразны закаливающие процедуры,прием поливитаминов,рациональное питание с употреблением овощей и фруктов.содержащих аскорбиновую кислоту.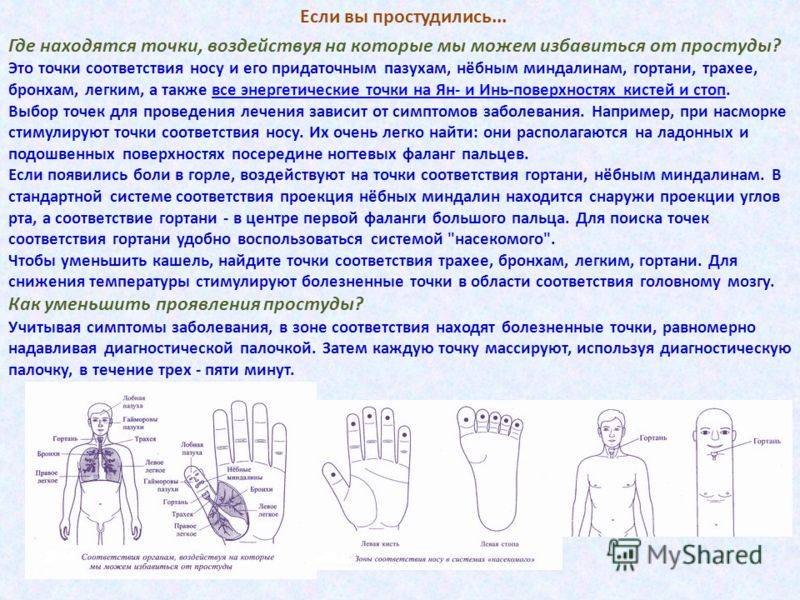 Для профилактики гриппа лучшей профилактикой является своевременно сделанная прививка.
Для профилактики гриппа лучшей профилактикой является своевременно сделанная прививка.
НА ЗАМЕТКУ
Теперь каждый туляк может внести свои предложения и высказать мнение по оказанию медицинских услуг на сайте лечебного учреждения и сайте Министерства здравоохранения РФ .
Эксперты называют этот опрос формой общественного контроля качества оказания медицинских услуг. На официальных сайтах тульских клиник теперь можно найти две формы анкет – для оценки качества оказания услуг поликлиниками и стационарами. Опросники анонимные и единые для всех лечебных учреждений не только Тульской области, но и по всей Российской Федерации
Пациенты могут оценить профессионализм, доброжелательность медицинского персонала, условия обслуживания, доступность медицинских услуг, внести свои пожелания и предложения.
Результаты анкетирования помогут улучшить качество медицинской помощи.. И повлиять на этот показатель своим голосом сегодня может каждый пациент.
Сайт Больницы им. Д.Я.Ваныкина www.bsmp-tula.ru
Сайт Министерства здравоохранения РФ- https://www.rosminzdrav.ru
Названы отличия коронавируса от ОРВИ
Врач-терапевт высшей категории Татьяна Романенко рассказала о способах отличить коронавирусную инфекцию от обычного гриппа и ОРВИ. Так, оба заболевания начинаются примерно с одинаковых симптомов, однако впоследствии прослеживаются изменения.
На начальном этапе коронавирус имеет сходство с сезонным гриппом и ОРВИ: в первые дни ощущаются легкая слабость и недомогание, нет высокой температуры. Но дальше прослеживаются отличия.
«Обычная простуда или ОРВИ богаты катаральными явлениями: температура может быть невысокой, но при этом есть насморк, першение в горле, ломота в мышцах. У кого-то это сопровождается нарушением стула, диареей, большой слизистой отделяемостью», — рассказала Романенко «Ридусу» .
В то же время при легкой форме коронавируса инфицированные ощущают потерю обоняния и вкуса, жалуются на пассивность при отсутствии болевых симптомов.
Также есть отличия по продолжительности заболевания. Неосложненный ОРВИ длится от трех до семи дней, а при коронавирусе — до двух, в некоторых случаях до трех недель.
Если пациент болен тяжелой формой коронавируса, то температура почти сразу повышается до 38,5–39 градусов, начинается кашель, ощущаются нехватка кислорода, одышка. В данной ситуации человека необходимо госпитализировать.
Кроме того, отличия гриппа от COVID-19 — сильная головная боль и ломота во всем теле.
«Сезонный грипп начинается резко, с высокой температуры, выраженной головной боли, резкой боли в мышцах, суставах. При этом кашель может быть или не быть. Это плохое самочувствие при гриппе обычно длится пару дней, редко — пять дней, а потом должно наступить облегчение. В отличие от ковидной тяжелой инфекции, когда улучшение наступает в лучшем случае на десятые сутки», — отметила Романенко.
Врач посоветовала при появлении первых признаков простуды соблюдать режим самоизоляции и вызвать врача.
Ранее врач-иммунолог рассказал, что человек может повторно заразиться коронавирусной инфекцией через два–три месяца. По словам специалиста, это зависит от того, как долго держится высокий уровень антител в организме.
Почему болят суставы — причины, лечение и профилактика
Количество просмотров: 209 895
Дата последнего обновления: 22.03.2021 г.
Среднее время прочтения: 9 минут
Содержание:
Болезни, из-за которых возникают боли в суставах
Лечение боли в суставах
Медикаментозные методы
Препарат Мотрин® при болях в суставах
Образовательное видео «Боль в суставах»
Более половины людей старше 40 лет регулярно испытывают боль в суставах. Причины обусловлены механическими травмами, длительным переохлаждением, возрастными изменениями в костных тканях, чрезмерными физическими нагрузками, вирусными/инфекционными заболеваниями, генетической предрасположенностью, вредными привычками и др. Также появлению боли в суставах способствует работа во влажных условиях, на холоде и т. д.
Также появлению боли в суставах способствует работа во влажных условиях, на холоде и т. д.
Болезни, из-за которых возникают боли в суставах
Боль в суставе, которая возникает без объективной причины, носит название «артралгия». Она может появиться вследствие ревматических, инфекционных, аутоиммунных, неврологических заболеваниях и ряда других причин. Проявлять себя болью могут многие патологии:
- реактивный артрит – воспалительное заболевание с поражением суставов, развивающееся после перенесения некоторых инфекций (мочеполовых, ЖКТ). Возникает чаще всего у людей 20-40 лет. Проявляется острой болью при сгибании, покраснением кожи над пораженным суставом, отечностью тканей, повышенной температурой тела. Реактивный артрит, который включает в себя следующие симптомы: артрит, конъюнктивит, уретрит или цервицит, колит и характерные поражения кожи, называется синдромом Рейтера;
- ревматоидный артрит – относится к аутоиммунным заболеваниям, затрагивает коленные и локтевые суставы, стопы и кисти. Отличается постоянной болезненностью в пораженной области. Суставы деформируются, отекают, на коже появляются ревматоидные узелки. У больного часто отмечаются снижение веса, поражения глаз, кожи, селезенки;
- псориатический артрит – считается генетически обусловленной патологией. Болезнь чаще всего распространяется на стопы и пальцы рук, причем правый и левый суставы поражаются несимметрично. Характерно наличие бляшек, багрово-синюшного оттенка на больных участках;
- остеоартроз – относится к наиболее распространенным болезням невоспалительного происхождения. Затрагивает тазобедренные, коленные, лучезапястные суставы. Основные проявления: ноющая боль, хруст и скованность, которая становится заметнее при нагрузке. Над больной областью отекают ткани, отмечается повышение температуры тела;
- подагра – болезнь, которая передается по наследству. В основе ее возникновения лежит нарушение обмена веществ, приводящее к отложению солей.
 Чаще всего патологические изменения наблюдаются в голеностопных суставах, на локтях и на больших пальцах ног. Кожа над больными суставами становится горячей, краснеет, отекает и шелушится. Подагра в большинстве случаев сопровождается поражением почек и сердца;
Чаще всего патологические изменения наблюдаются в голеностопных суставах, на локтях и на больших пальцах ног. Кожа над больными суставами становится горячей, краснеет, отекает и шелушится. Подагра в большинстве случаев сопровождается поражением почек и сердца; - анкилозирующий спондилоартрит (или болезнь Бехтерева) – относится к воспалительным заболеваниям и характеризуется постепенным повреждением суставов различных отделов позвоночника. При этой патологии в суставах со временем образуется рубцовая ткань с отложившимися на ней солями, что значительно ограничивает подвижность. У человека держится температура, сильно страдает осанка, боли в крестце и пояснице более выражены по ночам. Спинные мышцы становятся скованными в состоянии покоя, отмечается болезненность в грудной клетке, особенно при глубоком вдохе. Причины до конца не ясны. Чаще встречается у мужчин 20–40 лет. При отсутствии лечения значительно нарушается подвижность позвоночника, вплоть до полной его неподвижности;
- посттравматический артрит – может затрагивать любые суставы: плечевые, голеностопные, тазобедренные, коленные и др. Является последствием вывихов, переломов и растяжения связок, повреждения сухожилий, сильных ушибов. При отсутствии своевременного лечения переходит в хроническую форму. Признаки посттравматического артрита: болевой синдром, хруст в суставах, ломота в костях, припухлость в зоне травмирования, скованность движений;
- остеоартрит – встречается преимущественно у людей старше 50 лет, так как вызывается постоянными нагрузками на суставы. Проявляется болезнь болями, покраснением кожи и отеками.
Отдельно следует сказать о лекарственной артралгии, которая относится к временным болезненным состояниям. Она так же, как и описанные выше патологии, проявляется сильными болями в суставах, но ее причиной выступает прием определенных лекарств: антибиотиков, транквилизаторов и некоторых других групп. Особенно часто подобное осложнение отмечается при высокой дозировке препаратов.
Наверх к содержанию
Лечение боли в суставах
Боли в суставах могут быть обусловлены механическими травмами, длительным переохлаждением, возрастными изменениями в костных тканях, чрезмерными физическими нагрузками, вирусными/инфекционными заболеваниями, генетической предрасположенностью, вредными привычками и др. Поставить точный диагноз, проведя необходимые исследования, в состоянии только врач. Самостоятельно определить, как лечить боли в суставах в каждом конкретном случае, невозможно, так как причины появления разных болезней отличаются. Обращаться за помощью к специалистам нужно при первых признаках заболевания, это поможет вовремя провести лечение и избежать тяжелых необратимых деформаций.
Наверх к содержанию
Медикаментозные методы
К этим методам относится применение мазей, таблеток, растворов для инъекций, пластырей, свечей. Рассмотрим более подробно медикаментозные методы лечения, которые врачи сегодня рекомендуют своим пациентам.
Нестероидные противовоспалительные средства. НПВС не содержат гормонов. Их главное назначение – устранить боль, уменьшить воспалительную реакцию. Они не влияют на скорость патологического процесса и не контролируют его, но хорошо убирают такие сопутствующие симптомы, как острая боль и местное повышение температуры. Обычно НПВС принимают в виде таблеток или наносят в виде кремов или мазей на больную область. При тяжелых состояниях лучший способ введения – инъекции непосредственно в пораженный сустав.
Показания для применения НПВС: артриты всех типов, артроз, синдром Рейтера, остеоартроз, боли после хирургического вмешательства на суставах. Эти препараты помогают быстро обезболить беспокоящую область, если принимать их в нужных дозировках. Длительное применение НПВС в корректных дозировках возможно после консультации с врачом.
Глюкокортикоиды. Эти лекарства обладают обезболивающим, противовоспалительным, противоаллергическим и иммунорегулирующим эффектами. При болях в суставах они применяются двумя способами:
- системно – посредством внутримышечных или внутривенных инъекций;
- локально – путем внутрисуставных инъекций.

К показаниям к применению относятся ревматоидный артрит, подагра, остеоартроз, синовит и другие состояния, сопровождающиеся сильной болью. Глюкокортикоиды считаются второй линией лечения после НПВС, если они оказываются недостаточно эффективными по прошествии двух недель. Применение глюкокортикостероидов возможно только в соответствии с рекомендацией врача по указанной им схеме
Относительными противопоказаниями для использования глюкокортикоидов считаются язвенная болезнь, сахарный диабет, сердечная недостаточность, артериальная гипертензия, эпилепсия. Но даже при перечисленных противопоказаниях возможно применение глюкокортикостероидов строго под наблюдением врача, если потенциальная польза от лечения превышает риск развития нежелательных явлений.
Хондропротекторы. Эти лекарства относятся к средствам с недоказанной эффективностью и безопасностью. В их состав включены биологически активные добавки, которые теоретически должны замедлять течение болезни, однако на практике получить нужные результаты пока не удалось.
Физиотерапевтические методы лечения
В арсенал методов врачей входят также стимуляция электрическим током, холодо- и теплотерапия, ультразвук. Их эффективность во многом зависит от причины и стадии заболевания. В некоторых случаях физиотерапия позволяет вернуть поврежденным суставам подвижность и уменьшить болезненность.
Хирургические методы лечения
При значительных разрушениях суставов может потребоваться операция, чтобы восстановить анатомию органа. Чаще всего больным проводят гемиартропластику (частичную пересадку кости) или полную замену сустава путем протезирования. Грамотно проведенное хирургическое вмешательство избавляет от боли, восстанавливает функции сустава и возвращает пациенту трудоспособность. Обычно к хирургическим методам лечения прибегают на последних стадиях заболевания.
Лечебная физкультура
ЛФК часто назначается врачами после операций на суставах и в качестве составной части комплекса лечения болей в суставах. Лечебная физкультура под контролем специалиста помогает решать сразу несколько задач:
Лечебная физкультура под контролем специалиста помогает решать сразу несколько задач:
- поддерживать подвижность сустава на должном уровне;
- постепенно увеличивать силу мышц и укреплять связки;
- развивать гибкость тела и контролировать вес;
- повышать выносливость сердечно-сосудистой системы.
Наверх к содержанию
Препарат Мотрин® при болях в суставах
Мотрин® – лекарственный препарат, относящийся к группе НПВС и способствующий снятию болезненных ощущений в суставах. Его действие также направлено против воспаления, поэтому с его помощью можно достичь избавления от отеков. Средство разрешено к применению у взрослых и детей старше 12 лет. Перед использованием Мотрин® следует ознакомиться с инструкцией к препарату и проконсультироваться с врачом.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Образовательное видео «Боль в суставах»
Лечение и профилактика орви и гриппа у беременных
Грипп и другие острые респираторные вирусные инфекции (ОРВИ) занимают особое место среди инфекционных заболеваний беременных. Эти заболевания не являются такими безобидными, как многие думают.
Особенно это касается беременных женщин. Актуальность проблемы острых респираторных заболеваний вирусной природы определяется их распространенностью, неуправляемостью, высокой заразностью.
Современные условия урбанизации создают основу для частой встречи женщин с различными респираторными вирусами в течение всего срока беременности. Среди патологии беременных ОРВИ занимают первое место по распространенности — более 2/3 от общей заболеваемости острыми инфекциями. Это связано с высокой восприимчивостью беременных к вирусным инфекциям, что обусловлено особенностями иммунитета беременных.
Влияние вирусной инфекции на течение беременности и состояние плода характеризуется возможным инфицированием плаценты, околоплодных оболочек, а также самого плода, косвенным влиянием в результате развития у беременной лихорадки, нарушения равновесия, постоянства в организме и др.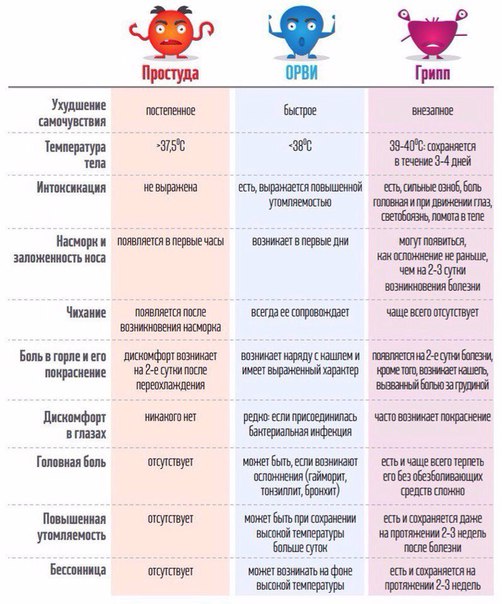 Многообразие клинических эффектов объясняется временем инфицирования к сроку беременности, свойствами и вирулентностью вируса, состоянием плацентарного барьера и защитных сил, как матери, так и плода.
Многообразие клинических эффектов объясняется временем инфицирования к сроку беременности, свойствами и вирулентностью вируса, состоянием плацентарного барьера и защитных сил, как матери, так и плода.
Для беременных характерно затяжное течение ОРВИ при отсутствии тяжелых клинических проявлений. Это объясняется способностью вирусов респираторной группы к репродукции в плаценте, а также особенностью иммунной системы беременной (состояние физиологического иммунодефицита).
Основные клинические симптомы ОРВИ: недомогание, слабость, повышенная утомляемость на фоне субфебрильной или нормальной температуры, заложенность носа, насморк, першение в горле, переходящее в поверхностный кашель.
Наиболее характерная для беременных стертая клиника ОРВИ часто является причиной недостаточного внимания к самому факту заболевания, полагая, что «банальная простуда совершенно безвредна».
Но это не так. Вирусная инфекция может оказать на течение беременности негативное воздействие, вплоть до преждевременного отхождения околоплодных вод. Кроме того, вирус, проникая через плаценту к плоду, может вызвать инфицирование плода.
ЧТО ТАКОЕ ГРИПП?
Симптомы гриппа известны всем — это высокая температура, общая слабость, головная боль, боль в мышцах рук, ног, пояснице, боль в глазах, заложенность носа, першение в горле, сухой кашель. Могут беспокоить головокружение, тошнота, рвота, понос. Гриппом нельзя заразиться, просто промочив ноги — эта инфекция проникает в организм воздушно-капельным путем от зараженного человека.
Вирус гриппа, попав в организм, поражает эпителий респираторного тракта, особенно трахеи, начинает быстро размножаться. Повышение проницаемости сосудистой стенки приводит к появлению петехиальной сыпи на коже и слизистой оболочке щек и мягкого неба, кровоизлиянию в склеры глаз, реже — к кровохарканью, носовым кровотечениям. Грипп снижает иммунитет и тем самым способствует обострению хронических заболеваний, таких как бронхиальная астма и хронический бронхит, сердечно-сосудистые заболевания, нарушения обмена веществ, заболевания почек и др.
Кроме пневмонии грипп вызывает и такие осложнения, как воспаление мышцы сердца, которое может привести к развитию сердечной недостаточности, синусит, отит и др. Кроме этого, на ослабленный гриппом организм нередко присоединятся бактериальная инфекция — пневмококковая, гемофильная, стафилококковая. Своими осложнениями и опасен грипп во время беременности, так как он может вызвать нарушение функций всех систем организма беременной.
Самое неприятное — это угроза выкидыша или преждевременных родов. Вирус гриппа вызывает кислородное голодание плода вследствие развития комплекса нарушений со стороны плода и плаценты (фетоплацетарная недостаточность), внутриутробное инфицирование (септическое состояние, врожденная пневмония и др.) и гибель плода, отклонения в физическом и психическом развитии малыша.
ЛЕЧЕНИЕ ОРВИ И ГРИППА ВО ВРЕМЯ БЕРЕМЕННОСТИ
При появлении первых признаков ОРВИ (общая слабость, утомляемость, потеря аппетита, головная боль, подъем температуры, першение и боль в горле, кашель, насморк) необходимо обратиться за консультацией к врачу-терапевту, врачу общей практики или вызвать врача на дом, а не заниматься самолечением. Врач оценит состояние и назначит обследование и лечение.
При легком течении простудных заболеваний лечение можно начинать с использования народных средств. Рекомендуется теплое обильное питье (зеленый чай с лимоном, малиновым вареньем, медом, клюквенный и брусничный морсы, настой из цветков ромашки, липы, ягод и листьев черной смородины). Полезен напиток из шиповника, который готовят из пропорции 5 столовых ложек измельченных сухих плодов на 1 л кипятка. Смесь настаивают в термосе 8-12 часов. Теплый настой употребляют по 1 стакану 3-4 раза в день. Шиповник и черная смородина являются богатыми источниками аскорбиновой кислоты (витамина С). Необходимо помнить, что на поздних сроках беременности обильное питье может спровоцировать появление отеков.
При заболевании ОРВИ и гриппом питание должно быть калорийным и легкоусвояемым (предпочтение отдается углеводам). В рацион необходимо включать каши (манную, овсяную, гречневую и др.), картофельное и овощное пюре, мед, варенье, джем, фрукты (киви, апельсины, бананы и др.). Исключаются острые, жареные, соленые продукты. Полезным дополнением к блюдам может стать свежий лук и чеснок.
В рацион необходимо включать каши (манную, овсяную, гречневую и др.), картофельное и овощное пюре, мед, варенье, джем, фрукты (киви, апельсины, бананы и др.). Исключаются острые, жареные, соленые продукты. Полезным дополнением к блюдам может стать свежий лук и чеснок.
Лук и чеснок необходимо использовать при первых признаках болезни. Если по каким-то причинам нельзя употреблять эти овощи внутрь, достаточно разложить в помещении мелко нарезанные на кусочки эти ароматные продукты и вдыхать пары, в которых содержатся фитонциды, губительно действующие на вирусы и бактерии.
Если нет аллергии, рекомендуется проводить ароматерапию с использованием эфирных масел, пары которых убивают болезнетворные микроорганизмы, освежают дыхание, уменьшают отечность слизистой.
В качестве растительного иммуностимулятора можно использовать хрен. Корень хрена натереть на мелкой терке, смешать в равных пропорциях с сахаром, смесь поставить в теплое место на 12 часов, отжать выделившийся сок и принимать в первые 2 дня болезни по 1 столовой ложке через каждый час.
При ОРВИ помогает теплая ванна для рук, воздействуя на рецепторы ладоней. При использовании ванны происходит вдыхание паров воды, которые увлажняют дыхательные пути. Для усиления эффекта в воду можно добавить морскую соль, настои лекарственных трав. После приема ванны необходимо надеть варежки и теплые шерстяные носки.
При першении в горле, заложенности носа и кашле полезно назначение ингаляций с Боржоми, содовым раствором, с настоем из цветков ромашки, календулы, листьев шалфея, эвкалипта, и др. с использованием небулайзера или широких емкостей. Ингаляции рекомендуется делать 2-3 раза в день в течение 7-10 минут.
При першении и боли в горле рекомендуется полоскание горла настоем травы (ромашка, эвкалипт, календула, кора дуба), раствором соли и йода (на стакан теплой воды 1 чайная ложка соли и 2-3 капли йода). Полоскание горла необходимо до улучшения самочувствия.
При насморке обязательно регулярное проветривание и увлажнение помещения, промывание носа физиологическим раствором хлорида натрия, который можно приготовить самостоятельно (в стакане теплой кипяченой воды растворить ½ чайной ложки кухонной или морской соли) или купить физиологический раствор в аптеке. Можно использовать медицинские препараты из морской соли и воды, такие как Салин, Аква Марис, Хьюмер, Долфин и др. Промывание необходимо повторять 4-6 раз в сутки.
Можно использовать медицинские препараты из морской соли и воды, такие как Салин, Аква Марис, Хьюмер, Долфин и др. Промывание необходимо повторять 4-6 раз в сутки.
При подъеме температуры выше 38° помогут прохладные водные компрессы на лоб, растирание областей подмышечных и подколенных впадин, запястья, локтевых сгибов раствором уксуса (на одну часть уксуса берется три части воды).
При назначении народных средств необходимо учитывать наличие аллергических реакций на лекарственные травы, мед, лимон и др.
Во время беременности запрещается парить ноги, накладывать горчичники, посещать бани и сауны, принимать горячие ванны, использовать корень солодки при кашле, так как солодка (лакрица) вызывает отеки и подъем артериального давления. Не приветствуется активное лечение медом и малиной, так как это может привести к повышению тонуса матки, спровоцировать развитие аллергии у ребенка.
При неэффективности лечения народными средствами, но только по рекомендации врача, при ОРВИ и гриппе можно применять ряд медикаментозных препаратов, разрешенных во время беременности.
Для снижения температуры тела показан парацетомол, противопоказаны аспирин, комплексные препараты (колдрекс, фервекс, терафлю и др.), ибупрофен, нестероидные противовоспалительные препараты.
Сосудосуживающие капли в нос беременным противопоказаны, так как они вызывают сужение сосудов плаценты, повышают артериальное давление. Для лечения насморка у беременных можно использовать пиносол, если у пациентки отсутствует аллергия на эфирные масла, а также синупрет в форме драже и таблеток.
При кашле разрешается использовать мукалтин, со 2-го и 3-го триместров беременности допускается амброксол.
При боли в горле безопасны для беременных женщин спреи для горла и растворы для полоскания: Хлоргексидин, Мирамистин, Ингалипт, Аргенто Септ, Люголь, Стрепсилс Плюс, Тантум Верде, Стопангин (разрешен со 2-го триместра беременности).
Не все лекарственные средства с противовирусным действием могут быть назначены беременным, так как некоторые из них обладают токсическим действием на плод, а о безопасности применения других недостаточно информации. Для лечения и профилактики ОРВИ в течение всей беременности можно принимать Оциллококцинум, Инфлюцид. Начинать прием данных препаратов необходимо при первых симптомах заболевания.
Для лечения и профилактики ОРВИ в течение всей беременности можно принимать Оциллококцинум, Инфлюцид. Начинать прием данных препаратов необходимо при первых симптомах заболевания.
Показаны препараты группы интерферона и индукторы интерферонов, обладающие противовирусным и иммуномодулирующим действием. Из этих препаратов допускаются к применению во время беременности следующие: со 2-го триместра беременности можно использовать свечи Виферон, на протяжении беременности допускается прием Гриппферона и Генферона (спрей назальный и капли назальные).
Умифеновир (арпетол, арбидол) обладает широким спектром противовирусного действия, кроме того, он обладает низкой токсичностью, что позволяет использовать его в качестве противовирусного средства для лечения гриппа у беременных.
Назначаемая доза умифеновира по 200 мг 4 раза в день (каждые 6 часов) 5 дней.
Вопрос о назначении антибиотиков при ОРВИ и гриппе решает врач. Во время беременности разрешены для приема антибактериальные средства пенициллинового и цефалоспоринового ряда, а также макролиды. При беременности противопоказаны тетрациклины (доксициклин), фторхинолоны (ципрофлоксацин, левофлоксацин), ко-тримоксазол и другие сульфаниламиды, аминогликозиды (канамицин, гентамицин, амикацин).
СПОСОБЫ ПРОФИЛАКТИКИ ОРВИ И ГРИППА ВО ВРЕМЯ БЕРЕМЕННОСТИ:
А. Неспецифическая профилактика
1.Соблюдение правил личной гигиены:
- «Этикет кашля» — прикрывать нос и рот салфеткой во время кашля или чихания. После использования выбрасывать салфетку в мусор. Если салфетка отсутствует чихать и кашлять в локтевой изгиб.
- Частое мытье рук с мылом и водой, особенно после кашля и чихания.
- Использование спиртсодержащих средств для мытья рук.
- Избегать близкого контакта с заболевшими (расстояние не менее 1 метра), объятий, поцелуев и рукопожатий.

- Избегать касаний руками глаз, носа, рта.
- Обязательное промывание носа и полоскание рта после возвращения домой.
2.Предупреждение инфицирования и распространения инфекций:
- Изоляция заболевших, использование отдельной посуды.
- Влажная уборка и частое проветривание помещений.
- Частые прогулки на свежем воздухе.
- Избегать пребывания в людных местах и контакта с заболевшими.
- Отмена массовых мероприятий.
- Использование средств защиты (марлевые повязки, респираторные маски).
- Смазывание слизистой носа оксолиновой мазью перед выходом на улицу во время эпидемий ОРВИ.
3.Повышение устойчивости организма:
- Прием витаминных препаратов, настоев трав, богатых витамином С (настои из шиповника и черной смородины), лимона, клюквенного и брусничного морсов).
- Рациональное питание с включением свежих овощей и фруктов, прием растительных фитонцидов (лук, чеснок, хрен).
- Лекарственная профилактика после контакта с заболевшим лицом (Гриппферон, Виферон, Оциллококцинум).
В. Специфическая профилактика гриппа.
Наиболее эффективным методом профилактики гриппа является иммунизация беременных женщин и их близких родственников.
Прививку лучше сделать на стадии планирования беременности. Если этого не произошло, прививаться можно, начиная со 2-го триместра беременности. Современные вакцины второго поколения – Флюваксин (Китай), Бегривак (Германия), Ваксигрип (Франция), Флюарикс (Бельгия) и третьего поколения – Гриппол и Гриппол плюс (РФ), Агриппал SI (Италия), Инфлювак (Нидерланды) разрешены к применению у беременных, начиная со 2-го триместра беременности, в период лактации и у детей с 6-месячного возраста.
Сделать выбор в пользу профилактической прививки – это шаг к сохранению здоровья в эпидемию гриппа.
Микша Ядвига Станиславовна, доцент кафедры поликлинической терапии БГМУ, канд. мед. наук
Боль в мышцах: причины и симптомы. Диагностике, профилактика и лечение
Количество просмотров: 137 976
Дата последнего обновления: 22.03.2021 г.
Среднее время прочтения: 13 минут
Содержание:
Причины болей
Симптомы боли в мышцах
Различают острые и хронические миалгии
Диагностика
Лечение
Медикаментозная терапия
Профилактика
Боль в мышцах или миалгия – одна из частых причин обращения за медицинской помощью1. Около 30% больных на приеме у врача предъявляют жалобы на боли, которые часто связаны со скелетными мышцами2. Это объясняется тем, что мышечная система – одна из самых крупных в человеческом организме. Всего в теле человека насчитывается более 600 мышц3, их масса составляет 35-40%3 от общего веса, а у определенной категории людей, например, спортсменов, эта цифра может достигать 60%3.
Мышцы делятся по типу строения на скелетные, которые составляют большую часть мышечной массы, и гладкие, в основном представленные в мускулатуре внутренних полых органов (желудок, кишечник, бронхи, сосудистая стенка).
Причины болей
Определить причину мышечных болей бывает довольно сложно, так как миалгии могут быть обусловлены не только патологией самой мышцы, но и нередко становятся маской других заболеваний – ревматических, эндокринологических, инфекционных и неврологических1.
Основные причины боли в мышцах1:
- Травма: ушиб, растяжение, разрыв, отрыв мышцы. Особенно часто встречается в спорте, обычно не несет прямой угрозы жизни, не всегда диагностируется своевременно и может привести к осложнениям в виде гематом, воспалений, развитии контрактур. и имеют четкую локализацию.
- Чрезмерные физические нагрузки, особенно если мышцы не разогреты или слабо тренированы.
 Это крепатура или отсроченная мышечная болезненность, ослабевает максимум через 7 дней.
Это крепатура или отсроченная мышечная болезненность, ослабевает максимум через 7 дней. - Ревматические и системные заболевания (ревматическая полимиалгия5, фибромиалгия, остеоартриты и другие). Характеризуются поражением костно-мышечной системы и соединительной ткани, интенсивными и скованностью движений, особенно в области плечевого пояса, шеи и спины.
- Воспалительные процессы в мышечной ткани – миозиты7. Могут быть инфекционного (энтеровирусная инфекция, токсоплазмоз, туберкулез) и неинфекционного происхождения.
- Прием некоторых лекарственных веществ (например, статинов для снижения уровня холестерина8). Тяжесть таких проявлений может варьировать от дискомфорта и незначительной боли до воспаления (миозита) и даже гибели мышечных волокон (мионекроз). Подобные симптомы развиваются у 3-5% пациентов8 и часто становятся причиной отказа от дальнейшего лечения препаратами этой группы.
- Токсическое действие, в том числе, вирусное. В этих случаях на первый план выступают симптомы, характерные для вирусных инфекций: повышение температуры, боли в горле, заложенность носа, кашель и т.д. Мышечные боли могут быть показателем тяжести заболевания.
- Неврогенные боли (миопатии). Хронические, иногда резкие боли в мышцах, которые дополняются слабостью мышц и другими неврологическими проявлениями.
- Электролитные нарушения (недостаток калия, магния). Дефицит микроэлементов может привести к нарушению передачи нервных импульсов к мышечным волокнам, их патологическим сокращениям, и как следствие, болевым ощущениям.
- Сосудистая патология. При нарушениях кровообращения мышцы страдают от недостатка кислорода.
- Эндокринные заболевания и обменные нарушения. При гипотиреозе одним из симптомов являются отеки, которые могут вызывать боли в мышцах.
- Переохлаждение или механическое перенапряжение, связанное с нарушением осанки, поддержанием нефизиологической позы, скелетными асимметриями11.

- Стресс. Тревога, которая сопровождает стрессовые ситуации приводит к мышечному спазму, снижению болевого порога и формированию хронического болевого синдрома11.
Одна из самых распространенных проблем – это боль в спине. При этом часто роль остеохондроза позвоночника переоценивают и большинство болевых проявлений имеют мышечное или миогенное происхождение9 и связаны с вовлечением мягких тканей, то есть мышц, фасций – мышечных оболочек – или связок в 99% случаев10. Специалисты объединяют это явление в миофасциальный болевой синдром, который имеет свои особенности течения и требует специального подхода в лечении.
Наверх к содержанию
Симптомы боли в мышцах
Наиболее типичную мышечную боль пациенты описывают так10:
- ноющая,
- сжимающая,
- тянущая,
- сверлящая,
- разлитая.
Чаще всего причина боли в мышцах связана с повышенной нагрузкой, которая может приводить к микротравмам, спазму или повышению тонуса. После отдыха мышечные боли могут возобновляться, что отличает их от суставных10.
Сопровождаться такие ощущения могут скованностью при движениях. Те мышцы, которые длительно находятся в напряжении, например, «статические», то есть те, что вовлечены в поддерживание определенной позы или положения тела, могут давать более сильные болевые ощущения, в них чаще всего обнаруживаются уплотнения и болезненность при обследовании.
Боль в мышцах может быть локальной или распространенной, также она может иметь зоны отражения (иррадиации), сопутствовать ей могут нарушения чувствительности10, особенно когда боль относится к миофасциальному синдрому (МФС).
Дополнительные критерии МФС: ограничение объема движений, тугой мышечный тяж, отраженная боль.
С повышением температуры и болями в мышцах протекают обычно воспалительные процессы – миозиты, в том числе ревматического происхождения, а также вирусные инфекции – грипп, вирус Коксаки и другие.
Наверх к содержанию
Различают острые и хронические миалгии
Острая боль чаще всего наблюдается при травмах, перегрузках, инфекционных заболеваниях. Она может иметь разную интенсивность – от незначительной до резко выраженной, обычно проходит за 2-7 дней.
Хроническая боль длится может длиться больше месяца и обычно свидетельствует о развитии миофасциального синдрома.
Выделяют такие степени мышечной боли9:
1 степень. Локальная или местная боль, которая проявляется только при воздействии на мышцу – давлении или растяжении. При пальпации можно обнаружить уплотнение, а в ответ на прощупывание могут быть небольшие судорожные подергивания. Мышечная сила в норме.
2 степень. Боль спонтанная, тянущая, по всей мышце, обнаруживаются соответствующие кожные зоны с повышенной болевой активностью. Сила мышц может незначительно снижаться, примерно на 25%9.
3 степень. Разлитая выраженная боль в покое, задействована целая группа мышц, их сила снижается на 30% и больше.
Наверх к содержанию
Диагностика
От того, какая боль в мышцах наблюдается у пациента, зависит диагноз и выбор лечения. Основными диагностическими критериями миогенной, то есть имеющей мышечное происхождение, боли, считаются:
- уплотнение, которое проявляется изменениями формы, размера, конфигурации, протяженности и консистенции,
- повышение сократительной активности, особенно в ответ на пальпацию,
- нарушение координации между отдельными мышечными группами.
Выявить конкретный очаг поражения в мышцах бывает не всегда просто, поэтому обязательно проводят тщательный опрос и обследование.
Так, миогенные боли в области мышц плечевого пояса могут проявляться болью в висках, ощущением «тяжелой» головы, утрат ой чувства равновесия, болезненными ощущениями в плечевом суставе даже ночью, в покое9.
Для диагностики миалгий назначают лабораторные и инструментальные методы обследований.
Лабораторные методы1:
- общий развернутый анализ крови: изменения лейкоцитарной формулы, скорости оседания эритроцитов могут говорить о наличии воспалительного процесса, снижение гемоглобина (анемия) тоже может быть причиной мышечных болей;
- анализ крови на электролиты и микроэлементы: калий, магний, железо, кальций и другие7;
- определение острофазовых показателей (С-реактивный белок) – их повышение говорит в пользу ревматических заболеваний;
- определение уровня гормонов щитовидной железы для исключения гипотиреоза;
- иммунологические тесты – для выявления аутоиммунных процессов в организме;
- определение уровня специфических «мышечных» ферментов – КФК (креатинфосфокиназы)1, при повреждении мышечных клеток КФК поступают в кровь и показатель получается увеличенным.
КФК – один из важных показателей для диагностики миалгий.
Различают миалгии с повышением активности креатинфосфокиназы и без.
К первым относятся: воспаления мышечной ткани (миозиты), токсическое поражение, травмы, последствия чрезмерных физических нагрузок.
Из инструментальных методов используют УЗИ и миографию1.
Чаще всего хронические миалгии при миофасциальном синдроме требуют дифференциальной диагностики с ревматическими и системными заболеваниями, такими как ревматическая полимиалгия и фибромиалгия1.
Ревматическая полимиалгия в основном диагностируется у людей 55-60 лет.
Сочетается с:
- длительной лихорадкой, похудением,
- скованностью движений,
- незначительными болями в суставах,
- резким повышением лабораторных показателей, таких как С-реактивный белок и СОЭ;
- мышечная боль локализуется в области крупных суставов, шеи, бедер, наблюдается постоянно,
- отсутствует слабость при боли в мышцах;
- значительное улучшение наступает после назначения даже маленьких доз гормональных препаратов (глюкокортикоидов)1.

Отличительные особенности фибромиалгии:
- чаще страдают женщины от 40 до 60 лет;
- боль симметричная, постоянная, распространяется на несколько групп мышц, связок и костей;
- всегда сопровождается психологическими нарушениями: тревогой, депрессией;
- улучшение наступает после назначения антидепрессантов.
Наверх к содержанию
Лечение
Лечение боли в мышцах всегда комплексное с сочетанием медикаментозных и немедикаментозных методов и должно учитывать причину.
Как снять боли в мышцах: общие принципы1:
- Обеспечить покой для пострадавшей мышцы.
- Использовать местные обезболивающие средства.
- Принимать нестероидные противовоспалительные средства внутрь и локально в виде гелей, мазей, кремов.
- Использовать горячие влажные компрессы и обертывания.
- Делать лечебную физкультуру: упражнения на мягкое растяжение и расслабление мышц.
- Ходить на расслабляющий массаж.
- Лечить основное заболевание или корректировать дефицит электролитов, витаминов.
Наверх к содержанию
Медикаментозная терапия
Действие лекарственных средств при миалгиях должно быть направлено на уменьшение болевых ощущений, снятие спазма и воспаления1. Для этого в первую очередь назначают препараты из группы нестероидных противовоспалительных средств (НПВС), в том числе, Мотрин®.
Мотрин® выпускается в виде таблеток для приема внутрь. Препарат показан при болях в мышцах, связанных с воспалением, травмой, перегрузкой. Он обладает обезболивающим, противовоспалительным и жаропонижающим действием, которое может продолжаться до 12 часов12,13. Если у вас нет возможности посетить врача в ближайшее время, а боль причиняет ощутимый дискомфорт, то принимать Мотрин® можно так: 2 таблетки как стартовую дозу и затем по 2 таблетки каждые 12 часов или по 1 таблетке каждые 8 часов. Курс приема без консультации врача, не дольше 5 дней. Если интенсивность и характер боли не меняется, то необходимо немедленно обратиться к специалисту (терапевту, травматологу, ревматологу) для выяснения причины миалгии и полноценного лечения.
Если интенсивность и характер боли не меняется, то необходимо немедленно обратиться к специалисту (терапевту, травматологу, ревматологу) для выяснения причины миалгии и полноценного лечения.
Как еще избавиться от боли в мышцах?
Народные средства чаще всего используются при хроническом болевом синдроме. Большинство из них связаны с отвлекающими процедурами, имеют раздражающее или разогревающее действие11. Такими раздражителями могут быть: стручковый перец, эфирные масла сосны, пихты, эвкалипта, мяты и другие. Также применяются средства на основе пчелиного и змеиного ядов11. При нанесении их на кожу появляется чувство тепла или жжения, которое может отвлечь от болевых ощущений.
При использовании подобных методов нужно помнить о том, что эти методы не являются лечением причины заболевания, а могут помочь на время немного снять симптомы за счет раздражающего действия.
Наверх к содержанию
Профилактика
Для профилактики миалгий необходимо укреплять мышечный каркас, выполнять упражнения на растяжку и релаксацию2. Это эффективно защищает от микротравм и растяжений. При хронических мышечных болях может понадобиться изменение образа жизни: пересмотр нагрузки, физической активности, смена рода деятельности, предупреждение стрессов, изменения рациона питания для коррекции дефицита витаминов и микроэлементов.
Периодические курсы массажа также помогают поддерживать тонус мышц.
Любая мышечная боль, которая не связана с конкретной травмой или перегрузкой должна стать поводом для обращения к врачу и тщательной диагностики, так как может маскировать множество серьезных заболеваний.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература:
- Н.А.Шостак. Миалгии: подходы к дифференциальной диагностике, лечение.
 Современная ревматология, 2013, №3, с.21-24.
Современная ревматология, 2013, №3, с.21-24. - О.В.Воробьева. Боль в спине и конечностях в практике терапевта (фокус на невоспалительные миалгии). Справочник поликлинического врача. 2014; 06: 6-12.
- И.В.Гайворонский, Г.И.Ничипорук, А.И.Гайворонский. Анатомия и физиология человека, 6-е издание. Учебник. Москва. Издательский центр «Академия», 2011, 498с.
- Проф. Франциско Биоска Директор Департамента медицины и спортивной адаптации ФК Шахтер (Донецк, Украина). Мышечные травмы. Актуальные аспекты спортивной медицины, Москва, 2009. С.48-55.
- И.Б.Башкова, Е.И.Буслаева. Ревматическая полимиалгия: редко диагностируемое, но нередко встречающееся заболевание. РМЖ «Медицинское обозрение», №1, 04.12.2017, с.48-52.
- Г.А.Иваничев. Патогенетические аспекты формирования и проявления классических болевых мышечных синдромов. Мануальная терапия, 2009. №3 (35), с.3-12.
- Т.А.Захарычева, А.С.Шировокова, Н.В.Левун, М.В.Лазарева. Миогенные боли в практике врача. Дальневосточный журнал инфекционной патологии, №34, 2018. С.84-88.
- М.Г.Бубнова*. Нежелательные эффекты терапии статинами: реальные доказательства. Кардиосоматика. 2019; 01: 51-61
- Г.А.Иваничев. Клинические болевые мышечные синдромы. Казанский медицинский журнал, 2011, т.92, №2, с.244-248.
- Е.В.Подчуфарова . Место нестероидных противовоспалительных препаратов в лечении острых скелетно-мышечных болевых синдромов. Consilium Medicum. 2010; 9: 95-100
- Природа в помощь. Отвлекающие и разогревающие средства. Справочник провизора. 2013; 04: 31.
- Инструкция по применению Мотрин®.
- Fricke JR et al. Efficacy and safety of naproxen sodium and ibuprofen for pain relief after oral surgery. Curr Ther Research. 1993; 54(6):619-627.
Как отличить грипп от банальной простуды — Российская газета
Ранняя холодная осень не дала нам возможности постепенно приспособиться к понижению температуры, отсутствию солнца и постоянной слякоти: сегодня едва ли не каждый второй хлюпает носом, чихает и жалуется на головную боль. Заболеваемость гриппом и ОРВИ в стране в первую неделю октября составила 687 случаев на 100 тыс. человек (данные мониторинга НИИ гриппа), в большинстве регионов страны превысив эпидпорог на несколько процентов.
Заболеваемость гриппом и ОРВИ в стране в первую неделю октября составила 687 случаев на 100 тыс. человек (данные мониторинга НИИ гриппа), в большинстве регионов страны превысив эпидпорог на несколько процентов.
При этом эпидемиологи объясняют: нынешняя волна простуды связана с распространением всевозможных острых респираторных (то есть поражающих верхние дыхательные пути) вирусных инфекций. Но это пока не грипп. Заболевание ОРВИ, конечно, неприятно, но в абсолютном большинстве случаев заканчивается через несколько дней без каких-либо серьезных последствий. Грипп куда опаснее — причем именно своими осложнениями, вплоть до летальных исходов. Накануне нового эпидсезона Роспотребнадзор еще раз напомнил всем нам простые правила из серии «что нужно знать о гриппе».
Чем опасен грипп?
Заболеть им может любой человек, «встретившийся» с вирусом. Источник вируса гриппа — всегда человек. От инфицированных людей вирус попадает в носоглотку окружающих, заражение может также произойти через слизистую оболочку глаз, если, например, потереть их грязными руками.
Грипп опасен обострением имеющихся хронических заболеваний (сердечных, легочных и т.д.). Кроме того, он вызывает осложнения:
легочные — пневмония, бронхит. Именно стремительное развитие воспаления легких — это причина большинства смертей от гриппа;
со стороны верхних дыхательных путей и ЛОР-органов — отит, синусит, гайморит, трахеит;
со стороны сердечно-сосудистой системы — миокардит, перикардит;
нервной системы — менингит, менингоэнцефалит, энцефалит.
Когда нас призывают сделать прививку от гриппа, врачи имеют в виду и защиту от таких тяжелых последствий.
Как отличить грипп от банальной ОРВИ?
Один из основных признаков: грипп чаще всего начинается внезапно. У человека в считаные часы поднимается температура, его бьет озноб, раскалывается голова, возникает светобоязнь, ломит мышцы и суставы.
Все эти признаки — результат агрессии возбудителей гриппа, вирусов типов А и В, которые отличаются исключительно высокой скоростью размножения. Поэтому за считаные часы после заражения вирус глубоко поражает слизистые оболочки дыхательных путей, а затем и весь организм.
Поэтому за считаные часы после заражения вирус глубоко поражает слизистые оболочки дыхательных путей, а затем и весь организм.
Основные симптомы гриппа — жар, температура 37,5-39 С, головная боль, боль в мышцах, суставах, глазах (больно смотреть на свет), озноб, разбитость, кашель, насморк или заложенный нос, боль и першение в горле.
Домашние средства облегчают состояние, но в борьбе с вирусом они бессильны
Важно: ОРВИ вызывают те же симптомы, но состояние больного обычно менее тяжелое, и болезнь развивается не столь стремительно, а постепенно. Чаще всего температура повышается незначительно — до 38 С.
Грипп важно не пропустить, чтобы свести к минимуму угрозу осложнений. Поэтому четкий диагноз должен поставить врач, он же назначает лечение.
Что делать, если заболели?
При первых симптомах болезни нужно остаться дома. Во-первых, так вы не заразите окружающих, во-вторых, соблюдая постельный режим и назначенное лечение, избежите осложнений. При температуре 38-39 С вызовите неотложку, если появляются тревожные симптомы, угрожающие жизни (например, судороги), звоните в «скорую помощь».
Самолечение при гриппе опасно, именно врач должен выбрать тактику лечения в зависимости от возраста и состояния больного.
Противовирусные препараты небезопасны, хотя многие из них продаются в аптеках без рецепта. И все же пить и рекламируемые таблетки «против гриппа», и всевозможные иммуномодуляторы без контроля врача не стоит. Мало кто знает, но и «обычный» аспирин может вызвать внутренние кровотечения, а избыток парацетамола — это удар по печени. Общие рекомендации: теплое обильное питье (чай с лимоном, клюквенный, брусничный, черносмородиновый морс, щелочные минеральные воды). Пить нужно чаще — это помогает справиться с температурой и уменьшить интоксикацию.
Что делать родственникам?
При кашле и чихании больной выделяет вирусы, которые с каплями слизи могут разлетаться на расстояние до 8 метров. Важно разорвать цепочку распространения вируса: ему некомфортно в прохладе и влажном воздухе. Поэтому комнату, где находится больной, почаще проветривают, делают влажную уборку, хорошо также включить увлажнитель воздуха.
Поэтому комнату, где находится больной, почаще проветривают, делают влажную уборку, хорошо также включить увлажнитель воздуха.
Вот какие рекомендации дал известный педиатр Евгений Комаровский: «Тактика ваших действий совершенно не зависит от того, как называется вирус. Грипп сезонный, свиной, пандемический — это не важно. Важно лишь то, что это вирус, что он передается воздушно-капельным путем и поражает органы дыхания. Если имеете возможность привиться — прививайтесь, но при условии, что для этого не надо будет сидеть в сопливой толпе в поликлинике. В остальном — соблюдайте элементарные меры предосторожности. Есть возможность пройти остановку пешком — сделайте это. Вообще избегайте людных мест. Не трогайте свое лицо. Мойте руки часто, много, носите с собой влажные дезинфицирующие салфетки. Учитесь сами и учите детей кашлять-чихать не в ладошку, а в платок или, если платка нет, в локоть».
Глава Роспотребнадзора Анна Попова добавила: источниками вируса становятся и бумажные деньги, и мобильные телефоны. Гаджеты и трубки стационарных телефонов в офисах разумно почаще протирать дезинфицирующим раствором. И, конечно, мыть руки.
Почему боли в коленях и суставах усиливаются, когда холодно
Вы, наверное, задавались вопросом: «Почему мои ноги болят, когда холодно?» Боли в суставах — это симптомы травмы или основного заболевания. Но холодная погода вызывает боли в суставах, особенно когда зимой приходится проводить время на свежем воздухе. Давайте кратко рассмотрим причины такого рода боли и способы ее лечения.
В чем причина боли в коленях в холодную погоду?
В конце осени или зимой жалобы на боли в суставах обычно слышны чаще, чем в другое время года.Нет достаточных исследований, чтобы доказать причину этого состояния. В холодные месяцы тело пытается сохранить больше тепла, и оно отправляет больше крови в органы в средней части тела, такие как сердце, легкие и органы пищеварения.
Следовательно, в ногах, коленях, руках, плечах и других суставах меньше крови. Это, в свою очередь, вызывает сужение кровеносных сосудов в суставах. Снижение кровотока делает эти области более жесткими и холодными, что может вызвать боль и дискомфорт.
Это, в свою очередь, вызывает сужение кровеносных сосудов в суставах. Снижение кровотока делает эти области более жесткими и холодными, что может вызвать боль и дискомфорт.
Влияет ли атмосферное давление на боль?
В холодную погоду суставы воспаляются из-за перепада атмосферного давления. Это может вызвать усиление боли в суставах из-за повышенной чувствительности нервов и плохого кровообращения.
Почему болит колено в холодную погоду?
Вы можете чувствовать боль в разных частях тела. Но дискомфорт в холодную погоду возникает в основном в бедрах, коленях и лодыжках. Это происходит чаще, когда вы регулярно бегаете.Если вы больше тренируетесь на морозе, вы увеличиваете нагрузку на суставы, несущие вес. Как объяснялось ранее, боль, которую вы чувствуете, может быть вызвана ограничением кровотока в суставах или изменениями давления.
Что можно сделать, чтобы уменьшить боль в суставах в холодную погоду?
Сохранение тепла может помочь вам уменьшить боль в суставах в холодную погоду, особенно когда вы собираетесь бегать на улице зимой. Вот несколько способов разогреться:
- Сделайте разминку: Потратьте пять минут или более на растяжку.Это снижает скованность и предотвращает травмы суставов.
- Не прекращайте бегать внезапно: Когда вам нужно сделать перерыв, продолжайте ходить, чтобы коленные суставы не замерзли и не начали болеть.
- Как следует успокоиться: Сразу после бега сделайте небольшую растяжку, чтобы уменьшить напряжение мышц, возникающее вскоре после продолжительных упражнений.
- Оставайтесь в помещении в очень холодные дни: Тренируйтесь в помещении.Вместо того, чтобы бегать по заснеженному асфальту, займитесь беговой дорожкой и сделайте 20-минутную кардио-тренировку.
Что делать, если ваши суставы все еще болят в холодную погоду?
Если после применения этих советов вы обнаружите, что ваши суставы все еще болят, вам нужно поговорить с физиотерапевтом или ортопедом. Позвоните нам прямо сейчас, чтобы записаться на прием в OrthoBethesda. Мы проведем полное обследование ваших суставов, чтобы определить, вызвана ли боль, которую вы чувствуете, состоянием здоровья.
Позвоните нам прямо сейчас, чтобы записаться на прием в OrthoBethesda. Мы проведем полное обследование ваших суставов, чтобы определить, вызвана ли боль, которую вы чувствуете, состоянием здоровья.
болей, вызванных гриппом: факторы риска и лечение
Один из самых ярких симптомов гриппа — болезненные боли в теле. У большинства людей мышцы настолько болезненны и болезненны, что становится больно двигаться. Кроме того, из-за боли в теле вы можете чувствовать себя слабым, утомленным и крайне истощенным. К счастью, с ними можно успешно справиться.
Verywell / Мишела Буттиноль
Причины
Когда человек заболевает гриппом, в организме выделяются естественные химические вещества, которые помогают ему бороться с инфекцией.Этот иммунный ответ вызывает мышечные боли и боли. Боль в теле — это хороший знак, хотя это может и не казаться, потому что ваше тело делает то, что должно делать, чтобы помочь вам поправиться.
Обезвоживание также может способствовать появлению болей в теле при гриппе. Тело всегда нуждается в воде, чтобы предотвратить спазмы и болезненность мышц, а это особенно важно, когда вы больны.
Факторы риска
Некоторые люди испытывают ломоту и боли каждый раз, когда заболевают гриппом, в то время как другие — редко.Пожилые люди и люди с хроническими заболеваниями, такими как диабет и аутоиммунные заболевания, как правило, испытывают более сильную боль во время гриппа, потому что их организмам труднее бороться с инфекцией. Каждый раз, когда организму приходится работать усерднее, боли возникают все чаще.
Люди, живущие в более холодном климате, также могут испытывать больше боли в теле при гриппе. Когда тело подвергается воздействию низких температур, оно более подвержено болезненности. Грипп также снижает сопротивляемость организма к холоду, чем обычно.
Это грипп?
Помимо болей в теле, общие симптомы гриппа включают кашель, боль в горле, насморк или заложенность носа, головные боли и усталость. У некоторых людей может подниматься температура, реже — рвота или диарея.
У некоторых людей может подниматься температура, реже — рвота или диарея.
Лечение
Есть несколько вещей, которые вы можете сделать, чтобы помочь справиться с болями в теле, когда вы пытаетесь вылечиться от гриппа.
Примите обезболивающее
Обезболивающие, отпускаемые без рецепта, могут помочь вам чувствовать себя более комфортно.Нестероидные противовоспалительные препараты (НПВП) с большей вероятностью помогут при болях, чем другие обезболивающие, такие как тайленол (ацетаминофен). Примеры НПВП включают мотрин или адвил (ибупрофен), аспирин и алев (напроксен).
Если вы не можете принимать болеутоляющие НПВП из-за проблем с почками, желудка или других заболеваний, поговорите со своим врачом об альтернативных методах лечения болей в теле.
Аспирин нельзя давать детям младше 18 лет, особенно при гриппе, из-за риска развития синдрома Рея.
Оставайтесь гидратированными
Когда вы болеете гриппом или лихорадкой, ваше тело имеет тенденцию терять намного больше жидкости из-за чрезмерного потоотделения, а в некоторых случаях из-за рвоты или диареи. Питье большого количества прозрачных жидкостей для восстановления жидкостей организма — важная часть помощи вашему организму в борьбе с инфекцией.
Чтобы помочь вашему организму оставаться гидратированным, пейте много воды, бульона, чая, электролитных и спортивных напитков, а также выбирайте суп, если у вас есть проблемы с едой.
Много отдыхайте
Сон играет большую роль в регулировании многих иммунных функций, которые необходимы для лечения и уменьшения воспаления в организме.Болезненные боли в теле могут даже затруднить отдых, но очень важно заставить себя расслабиться во время гриппа. Как можно больше спать и отдыхать, это дает вашему организму лучший шанс побороть инфекцию.
Примените тепло или примите теплую ванну
Теплая ванна или душ могут помочь расслабить мышцы и уменьшить боль в теле, но если у вас жар, воду следует держать теплой, чтобы не повышать температуру. Поскольку высокая температура может вызвать головокружение и общую слабость, лучше не принимать душ, если вы испытываете эти симптомы.Дети с лихорадкой или симптомами простуды также должны находиться под наблюдением при принятии душа или ванны, чтобы избежать травм.
Поскольку высокая температура может вызвать головокружение и общую слабость, лучше не принимать душ, если вы испытываете эти симптомы.Дети с лихорадкой или симптомами простуды также должны находиться под наблюдением при принятии душа или ванны, чтобы избежать травм.
Грелки и одеяла с подогревом могут немного облегчить вашу боль. Будьте осторожны, чтобы не перегреться, чтобы не обжечься, и подумайте о том, чтобы установить таймер, если есть шанс заснуть.
Облегчить боль с помощью массажа
Хотя массаж вряд ли вылечит от гриппа в одночасье, косвенно он может помочь вам быстрее выздороветь. Помимо облегчения боли в теле, массаж может снизить уровень кортизола, гормона стресса, который ослабляет ваш иммунитет, нарушая определенные белые кровяные тельца, борющиеся с инфекциями.
Многие массажисты не лечат людей, когда они больны, но друг или член семьи также могут помочь. Массаж с помощью кремов местного действия может улучшить кровоток и облегчить боль; просто имейте в виду, что вирусы гриппа заразны, и любой, кто делает вам массаж, может подвергнуться риску.
Используйте испаритель или увлажнитель
Сухой воздух может увеличить риск заражения гриппоподобными патогенами или усугубить симптомы гриппа. Когда вирус гриппа попадает в дыхательные пути, он попадает в слизь, что помогает предотвратить распространение инфекции.Однако, когда воздух холодный и сухой, слизь в дыхательных путях высыхает, что затрудняет защиту от вируса.
Поддержание относительной влажности 40-60% может уменьшить распространение передачи инфекции по дому и облегчить респираторные симптомы, такие как кашель и заложенность носа. Это также может помочь ускорить выздоровление, уменьшив боль и воспаление в горле и улучшив сон.
Когда обращаться к врачу
Хотя боли в теле при гриппе являются нормальным явлением, если они станут более серьезными, чем вы ожидаете, вам следует обратиться к врачу.
Вам также следует обратиться за медицинской помощью при мышечных болях, если:
- Есть признаки инфекции, такие как покраснение или припухлость вокруг мышцы
- Плохое кровообращение в области, которая болит (например, в ногах)
- Вас недавно укусил клещ
- Боль не проходит в течение трех дней
Позвоните в службу 911 или обратитесь в местное отделение неотложной помощи, если:
- У вас затрудненное дыхание или одышка
- У вас мышечная слабость или вы не можете двигать частью своего тела
- У вас рвота, ригидность шеи и жар
Некоторые люди, особенно дети, при гриппе могут испытывать очень болезненные судороги в ногах. Судороги в ногах могут быть настолько болезненными, что ходьба затруднена или сопровождается хромотой. Если ваш ребенок жалуется на боли в ногах в икрах или отказывается ходить, обратитесь к педиатру вашей семьи, чтобы определить, необходимы ли обследование и лечение.
Судороги в ногах могут быть настолько болезненными, что ходьба затруднена или сопровождается хромотой. Если ваш ребенок жалуется на боли в ногах в икрах или отказывается ходить, обратитесь к педиатру вашей семьи, чтобы определить, необходимы ли обследование и лечение.
Может быть что-то еще?
Иногда вирус гриппа можно спутать с другими заболеваниями, например с пневмонией. Если у вас кашель, одышка, жар, озноб, утомляемость и низкий аппетит, помимо острой боли в груди, не проходит лихорадка или вы кашляете с большим количеством мокроты, обратитесь к врачу. чтобы исключить пневмонию.
Слово от Verywell
Симптомы гриппа могут различаться в зависимости от штамма гриппа и больного человека. У многих людей стадии гриппа начинаются с болей в теле, которые являются одним из наиболее распространенных симптомов гриппа. Когда все, от головы и шеи до ног, болит, может быть очень трудно расслабиться и позаботиться о себе. Сделайте все возможное, чтобы облегчить боль и поддержать вашу иммунную систему, и успокаивайтесь, зная, что со временем и TLC вы избавитесь от боли и будете в пути.
Боль в суставах в холодную погоду: почему у вас болят зимние тренировки
Когда лето в книгах, ваши тренировки на свежем воздухе, скорее всего, остынут — и вскоре станут совершенно холодными. А поскольку времена года меняются, боли в суставах в холодную погоду — это то, что вы можете испытывать до или после осенних и зимних тренировок.
Боль в суставах часто является признаком травмы или основного заболевания. Но боли в суставах в холодную погоду могут быть совершенно другим зверьком. У некоторых людей холодная погода вызывает особую слабую боль в суставах или недомогание.
Может быть, вы испытали это на себе после долгой декабрьской пробежки или слышали, как кто-то сказал, что погода «заставляет их колени болеть». Вот почему более прохладная погода может вызвать у вас боль.
Что вызывает боль в суставах в холодную погоду?
Существует не так много исследований относительно того, что за этим стоит, но многие люди действительно испытывают дискомфорт в суставах в холодную погоду.
«Общая боль в суставах, особенно в коленях, — распространенная жалоба, которую мы слышим осенью и зимой», — Лорен Фаррелл, M.С.П.Т., физиотерапевт и директор клиники профессиональной физиотерапии в Хобокене, штат Нью-Джерси, рассказывает SELF.
Фактически, в исследовании 2014 года с участием почти 3000 пожилых людей с остеоартритом, опубликованном в BMC Musculoskeletal Disorders , двое из трех считают, что погодные условия влияют на их боль в суставах. Из этих людей 30% сообщают, что чувствительны только к холоду.
По словам Фаррелла, исследований, объясняющих, почему люди чувствуют боли в суставах в холодную погоду, недостаточно, но у экспертов есть несколько теорий.«Исследование предполагает, что в более холодную погоду тело будет сохранять тепло, и оно будет направлять больше крови в органы в центре тела, такие как сердце или легкие», — сказал Армин Тегерани, доктор медицины, хирург-ортопед и основатель. из Manhattan Orthopaedic Care, сообщает SELF. «Когда это произойдет, руки, ноги, плечи, коленные суставы — эти кровеносные сосуды сузятся», — говорит он. Снижение кровотока делает эти области более холодными и жесткими, что может вызвать дискомфорт и боль.
Другая распространенная теория состоит в том, что «когда холодно и / или сыро, изменения барометрического давления могут вызвать воспалительную реакцию в суставах», — говорит Фаррелл.«Эта реакция может привести к усилению боли в суставах из-за изменений в кровообращении и возможной чувствительности нервных волокон». Однако, по ее словам, нет доказательств, подтверждающих или опровергающих, действительно ли эти реакции происходят в организме.
Где вы чувствуете боль в суставах в холодную погоду?
Боль в суставах в холодную погоду чаще всего возникает в коленях, бедрах и лодыжках.
Хотя это может произойти в любой части тела, это недомогание в холодную погоду чаще всего встречается в суставах, несущих вес, и основные суставы, которые попадают в эту категорию, — это суставы нижней части тела. «Это особенно верно для бегунов, которые, как правило, проводят более длительные периоды времени, тренируясь на улице в холодную погоду», — говорит Фаррелл.
«Это особенно верно для бегунов, которые, как правило, проводят более длительные периоды времени, тренируясь на улице в холодную погоду», — говорит Фаррелл.
Как облегчить боль в суставах в холодную погоду?
Независимо от причины, многие люди зимой ощущают скованность и боль. Но есть кое-что, что вы можете сделать, чтобы прохладная погода реже беспокоила ваши суставы.
Один важный? Убедитесь, что вы успели хорошо разогреться перед бегом на улице в холодную погоду или другой тренировкой, Дженнифер Морган, П.T., D.P.T., C.S.C.S., спортивный физиотерапевт из Медицинского центра Векснера при Университете штата Огайо, рассказывает SELF.
Это означает буквально разогревать тело легкими движениями — например, быстрой ходьбой — еще до того, как вы начнете выполнять конкретную разминку, — говорит она.
«Это поможет крови течь по вашему телу и к мышцам», — говорит Морган.
Через несколько минут ходьбы вы можете приступить к динамическим растягивающим движениям, таким как высокие колени, удары ягодицами или выпады вперед, говорит она.
На улице холодно! Болят ли суставы?
Скованность, ломота и боли часто связаны с переменами погоды, особенно с понижением температуры зимой. Понимание того, почему одни люди реагируют на изменения погоды, а другие нет, непонятно, но есть несколько шагов, которые вы можете предпринять, чтобы чувствовать себя более комфортно и снизить риск, когда погода становится холодной.
Почему холод вызывает боль и скованность?Нет единого объяснения того, почему падение температуры влияет на ваши суставы.Одна теория связана с падением атмосферного давления, которое вызывает расширение сухожилий, мышц и окружающих тканей. Из-за ограниченного пространства внутри тела это может вызвать боль, особенно в суставах, пораженных артритом.
Некоторые люди более восприимчивы, чем другие? Тело каждого человека реагирует на колебания атмосферного давления, но люди с артритом и хронические боли более уязвимы для дискомфорта. Кроме того, плохая погода может повлиять на настроение людей; если вам грустно или вы в депрессии, восприятие боли может усилиться.
Кроме того, плохая погода может повлиять на настроение людей; если вам грустно или вы в депрессии, восприятие боли может усилиться.
Если вы испытываете какие-либо необычные или новые симптомы со стороны суставов, такие как стойкий отек, покраснение, трудности с давлением или использованием сустава, рекомендуется проконсультироваться с врачом. Если у вас постоянная или сильная боль, которая приводит к потере трудоспособности, немедленно обратитесь за медицинской помощью.
Снизьте риск боли в суставах- Избавьтесь от шока от холода, одеваясь в несколько слоев, чтобы не замерзнуть.
- Укрепите мышцы и кости с помощью упражнений. Это снижает нагрузку на суставы, поэтому они менее подвержены травмам.
- Поддерживайте здоровый вес, чтобы снизить нагрузку на суставы, особенно колени.
- Избегайте ненужной нагрузки на суставы во время повседневной деятельности.
- Приложите грелки к болезненным участкам. Тепло помогает расслабить мышцы.
- Вставайте, гуляйте и проявляйте активность в помещении и на улице. Перед выходом на улицу потянитесь, чтобы ослабить жесткие суставы.Активный образ жизни зимой сохраняет ваши мышцы и суставы здоровыми.
- Высыпайтесь, придерживайтесь здоровой диеты и сохраняйте позитивный настрой.
Есть ли связь между холодной погодой и болью в мышцах и суставах?
Большинство из нас слышали, как друзья или родственники говорили, что они страдают от усиленных болей в мышцах и суставах в холодную, сырую и неустойчивую погоду, и у некоторых есть личный опыт в этом. Другие отвергают это как сказку старых жен, но это утверждение всплывает в культурах по всему миру и на протяжении всей истории.
Гиппократ отметил около 400 г. до н.э. влияние ветра и дождя на хронические заболевания в своей книге Воздух, вода и места (1).
В Азии и Китае «ревматизм» переводится как «ветряная болезнь» (2).
В произведении Шекспира «Сон в летнюю ночь » Титания говорит о «заразных туманах» и «смутных температурах», которыми «изобилуют ревматические заболевания»
(2.1.70-91).
Здесь уместно отметить, что «ревматизм» — это старомодный термин для обозначения болей в любой части тела.Он больше не используется в медицинской литературе, но сегодня «ревматология» означает изучение заболеваний суставов, включая многие типы артритов.
Типы состояний и заболеваний, которые часто называют «погодными болями», действительно вызывают хронические боли в мышцах и суставах.
К ним относятся ревматоидный артрит, остеоартрит, фантомная боль в конечностях, боль в рубцах, подагра, невралгия тройничного нерва и неспецифическая боль в пояснице (3). В отношении боли были изучены погодные условия: температура, атмосферное давление, осадки, влажность, грозы, солнечный свет и повышенная ионизация воздуха.
Так есть ли связь между погодой и болью в мышцах и суставах? Был проведен ряд исследований с неоднозначными результатами. Ученым сложно анализировать что-то настолько субъективное, как переживание боли людьми, когда, несомненно, задействованы другие факторы, такие как уровень упражнений, настроение и диета. Кроме того, многие артриты имеют циклический характер обострения и ремиссии. Добавьте это к различным моделям, наблюдаемым в погоде, и вполне вероятно, что в какой-то момент они совпадут.Человеческая природа — искать закономерности и замечать совпадения, и некоторые из наиболее скептических отчетов считают, что именно это и происходит (4). Однако наш собственный клинический опыт подсказывает нам, что существует связь между болью в мышцах и суставах и погодными условиями, и стоит взглянуть на некоторые конкретные исследования, чтобы попытаться выяснить, что же происходит на самом деле.
Недавние исследования были сосредоточены на возможности того, что изменения атмосферного давления могут быть причиной усиления боли у людей с артритом или хронической болью, особенно непосредственно перед или во время периода пониженного давления, а также сопутствующих ему холодных и сырых условий. Когда давление воздуха падает, молекулы воздуха и газы расширяются. Теория состоит в том, что при низком давлении газы и жидкости в наших суставах расширяются аналогичным образом, оказывая давление на нервы и повышая их чувствительность к боли. Кроме того, в области микротравмы, такой как артритный сустав или рубцовая мышца, ткани разной плотности могут расширяться и сокращаться по-разному, чем соседние, что увеличивает жесткость и боль (3). Нет убедительных доказательств, подтверждающих эту теорию. Исследование, проведенное в 1995 году с участием 557 человек, пришло к выводу, что «изменения барометрического давления являются главной связью между погодой и болью» (5).Опрос населения, охвативший 2491 человек в возрасте от 25 до 60 лет, проживающих на северо-западе Соединенного Королевства в 2005–2006 гг., Показал, что
Когда давление воздуха падает, молекулы воздуха и газы расширяются. Теория состоит в том, что при низком давлении газы и жидкости в наших суставах расширяются аналогичным образом, оказывая давление на нервы и повышая их чувствительность к боли. Кроме того, в области микротравмы, такой как артритный сустав или рубцовая мышца, ткани разной плотности могут расширяться и сокращаться по-разному, чем соседние, что увеличивает жесткость и боль (3). Нет убедительных доказательств, подтверждающих эту теорию. Исследование, проведенное в 1995 году с участием 557 человек, пришло к выводу, что «изменения барометрического давления являются главной связью между погодой и болью» (5).Опрос населения, охвативший 2491 человек в возрасте от 25 до 60 лет, проживающих на северо-западе Соединенного Королевства в 2005–2006 гг., Показал, что
сообщения о боли были выше в дни с самым низким средним давлением, но связь с давлением была непоследовательной. и не было никаких свидетельств какой-либо тенденции в отношениях. Самая сильная связь с отчетами о боли была связана с продолжительностью солнечного света и средней дневной температурой ». (6)
Опрос показал, что
« Участники, заполнившие анкету в дни, когда температура и количество солнечных часов были самыми высокими, были значительно реже. сообщали о любой боли и примерно вдвое реже сообщали о хронической и широко распространенной боли.’
В целом мы чувствуем себя более счастливыми и расслабленными в теплую и солнечную погоду и, возможно, с меньшей вероятностью заметим или сообщим о боли.
Мы сгибаемся, когда нам холодно, делая мышцы более упругими и менее подвижными. В солнечную погоду мы больше получаем витамин D, который укрепляет наши кости и хрящи. Исследования показали, что у пациентов с остеоартритом с низким уровнем витамина D симптомы ухудшаются (7). Мы также знаем, что разогретые мышцы длиннее и эластичнее, поэтому мы «разогреваемся» перед тренировкой, чтобы избежать травм, и прикладываем тепло к больным мышцам, чтобы облегчить боль.
Сборы и переезд в место с теплым солнечным климатом — не выход, хотя временно может помочь. Факты свидетельствуют о том, что, когда люди переезжают в более теплый климат, они чувствуют себя лучше в течение первых нескольких месяцев, «но затем их тело привыкает к этой погоде, и они начинают чувствовать себя так же, как и раньше» (9). ваши сумки пока что, но есть меры, которые вы можете предпринять, чтобы минимизировать боли в зимние месяцы.
Важно отметить, что в теплые солнечные дни люди чаще занимаются спортом.Человеческое тело создано, чтобы двигаться, и регулярные упражнения — лучшее, что мы можем сделать для нашего общего здоровья. Это особенно актуально для тех, кто страдает артритом и другими болезненными состояниями мышц и суставов (8), хотя важно выполнять упражнения на подходящем для вас уровне. Если вы уже испытываете боль, идея тренировок может показаться непосильной, но любое легкое движение лучше, чем полное отсутствие движения.
Регулярные упражнения уменьшают скованность, укрепляют мышцы, улучшают кровообращение, помогают контролировать вес — уменьшают нагрузку на суставы, помогают поддерживать плотность костей, улучшают сон и поднимают настроение.Все это помогает предотвратить боль.
После фантастически теплого и солнечного года ночи хорошо и по-настоящему втянулись, в воздухе холодно, и многие из нас готовятся впасть в спячку на диване с уютным пледом и горячим шоколадом. Согреться — это здорово, но не бойтесь дополнять это регулярными упражнениями и движениями, которые помогут вам чувствовать себя бодрее, здоровее и счастливее, а также избавиться от болей и болей. И попробуйте выбраться на улицу в эти редкие солнечные дни!
Итак, хотя нет окончательных доказательств того, может ли погода влиять на мышечно-скелетную боль, есть много анекдотических сообщений, что это так.Что вы думаете? Нам будет интересно прочитать ваши комментарии.
Ссылки
1. Тверски, Амос, 1995, «Об убеждении, что боль при артрите связана с погодой» http://www. pnas.org/content/93/7/2895.full.pdf
pnas.org/content/93/7/2895.full.pdf
2. Смедслунд, Гейр и др., 2009 г., «Действительно ли погода имеет значение…» http://onlinelibrary.wiley.com/doi/10.1002/art.24729/pdf
3. Джемисон, Роберт Н., 1996 г., Влияние погоды на отчет о боли »https://www.brainlab.org/wp-content/uploads/2014/03/Influence-of-Weather-on-Report-of-Pain.pdf
4. Редельмайер, Д., 2005, «Действительно ли влажная или влажная погода усугубляет боль при артрите? Если да, то как? », Scientific American http://www.scientificamerican.com/article/does-damp-or-wet-weather/
5. Википедия, 2014 г.« Ревматизм »http://en.wikipedia.org /wiki/Rheumatism#.22Rheumatism.22_and_weather
6. Macfarlane, Tatiana V et al, 2009, «Влияет ли погода на боль? Результаты исследования EpiFunD в Северо-Западной Англии http://rheumatology.oxfordjournals.org/content/49/8/1513.full
7. «Взятие ответственности за артрит», стр.192, Reader’s Digest Health Solutions.
8. «Почему упражнения важны?» Исследования артрита, Великобритания http://www.arthritisresearchuk.org/arthritis-information/arthritis-and-daily-life/exercise-and-arthritis/why-is-exercise-important. aspx
9. Назарио, Б., «Предсказывают ли ваши боли и боли дождь?», MedicineNet.com, http://www.medicinenet.com/script/main/art.asp?articlekey=52133
Советы при простуде Средство от погодных условий
От потери тепла до недостаточного питья воды — существует множество причин, по которым вы можете испытывать более частые или сильные судороги и болезненные ощущения в ногах зимой.Хотя вы не сможете полностью избежать Джека Фроста, вы можете нейтрализовать некоторые эффекты. Следуйте этим советам, чтобы облегчить мышечные судороги, жесткость и стеснение в холодную погоду.
Прикладывайте тепло
Поскольку тепло способствует расширению кровеносных сосудов и способствует кровотоку, наложение грелки или обертывания может помочь облегчить болезненные и жесткие мышцы. (Кроме того, они обеспечивают дополнительный уровень защиты от холода!) Вы можете найти различные размеры и типы в крупных магазинах, таких как Target и Walmart, в местных аптеках или в Интернете для удобной доставки. Теплая ванна с эпсомской солью также может облегчить мышечные спазмы.
Теплая ванна с эпсомской солью также может облегчить мышечные спазмы.
В путь
Холодная погода заставляет нас оставаться в помещении, закутавшись в одеяла на диване. Но слишком много сидения может вызвать судороги в ногах и ступнях. Приведите свое тело в движение с помощью легкой растяжки и упражнений. Medicare предлагает советы по созданию домашнего тренажерного зала с небольшим оборудованием и легкими упражнениями, разработанными специально для пожилых людей. Помните, что у вас также есть доступ к неограниченным фитнес-ресурсам на вашем телефоне, компьютере или планшете! Настройте поиск в соответствии с вашим уровнем активности и интересами, например йогой.
Избегайте чрезмерной активности
Хотя важно оставаться активным зимой, не следует чрезмерно напрягать свои мышцы — они уже работают больше, чем обычно, для выполнения обычно легких задач. По возможности избегайте таких утомительных занятий, как уборка снега лопатой. Если вам необходимо сгребать лопатой, убедитесь, что вы собрали связку и толкаете или поднимаете только небольшое количество снега за раз. Медицинские работники также рекомендуют убирать снег лопатой в обоих направлениях, чтобы избежать повторяющихся нагрузок.
Оставайтесь гидратированными
Обезвоживание — частая причина мышечных судорог, и зимой воду часто заменяют горячими напитками, такими как кофе и чай.Хотя эти продукты с кофеином могут помочь вам согреться, они являются мочегонными средствами — вы фактически теряете воду, когда пьете их! Обратите внимание на потребление h3O в холодные месяцы и постарайтесь пить столько, сколько вы обычно делаете в более мягкие месяцы.
Используйте Theraworx Relief
Судороги ног и ступней могут возникнуть в любое время, в любую погоду и без предупреждения. Будьте готовы круглосуточно, круглый год с Theraworx Relief. Клинически доказано, что раствор для местного применения снимает мышечные спазмы и может даже предотвратить их при ежедневном использовании.Вы также можете использовать Theraworx Relief, чтобы быстро снять мышечное напряжение и уменьшить болезненность мышц. Наносить легко, нежирно и без запаха, а поскольку Theraworx Relief изготовлен из безопасных и нежных ингредиентов, вы можете наносить его столько раз, сколько необходимо. Во многих местных аптеках есть Theraworx Relief, или вы можете заказать его прямо на веб-сайте.
Дополнительные советы по снятию мышечных судорог можно найти в блоге Theraworx Relief. Мы делимся не только информацией, которая поможет вам понять судороги ног и ступней, но и полезными ресурсами, которые помогут вам жить своей лучшей жизнью.
Боль в ногах, боль в верхних и нижних конечностях
Заболевание периферических артерий (ЗПА), также известное как заболевание периферических сосудов (ЗПС), затрагивает более 18 миллионов американцев, но многие не знают, что они у них есть. ЗПА возникает, когда на стенках периферических артерий накапливаются бляшки, которые могут ограничивать приток крови к конечностям и внутренним органам.
При ЗПА вены и артерии, обеспечивающие кровоснабжение организма, закупориваются и обеспечивают недостаточное кровоснабжение.Это может повлиять на системы и органы вашего тела, включая сердце и мозг.
Для многих людей боль и спазмы в ногах являются первым признаком ЗПА. Вы можете почувствовать боль, когда поставите ноги на подставку для ног. Во время сна вы можете почувствовать судороги в ногах. Когда вы ходите, у вас может быть постоянная тупая боль в ногах.
Заболевание часто наблюдается в ногах, потому что они обеспечивают мощное перекачивающее действие для кровоснабжения организма. Когда кровообращение в ногах ограничено, человек может видеть или чувствовать боль в ногах, покалывание, онемение, холод, изменение цвета и раны.
Люди на ранних стадиях PVD часто жалуются на тяжесть в ногах или слабость. Ночью, когда они отдыхают, их ноги могут испытывать жжение или боль.
Если боль в ноге прекращается по окончании физической активности, это называется перемежающейся хромотой.
 Чаще всего патологические изменения наблюдаются в голеностопных суставах, на локтях и на больших пальцах ног. Кожа над больными суставами становится горячей, краснеет, отекает и шелушится. Подагра в большинстве случаев сопровождается поражением почек и сердца;
Чаще всего патологические изменения наблюдаются в голеностопных суставах, на локтях и на больших пальцах ног. Кожа над больными суставами становится горячей, краснеет, отекает и шелушится. Подагра в большинстве случаев сопровождается поражением почек и сердца;
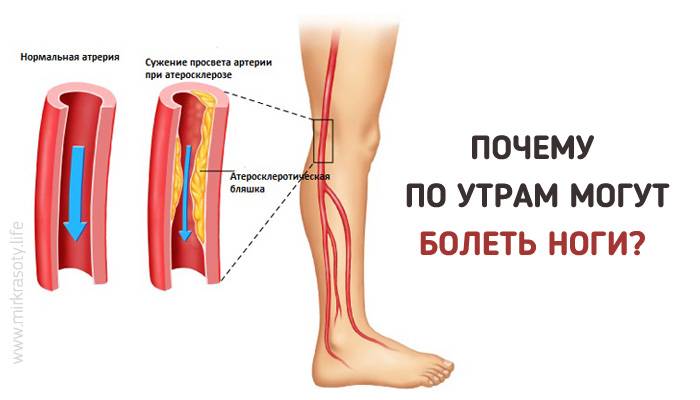 Современная ревматология, 2013, №3, с.21-24.
Современная ревматология, 2013, №3, с.21-24.