Подколенная вена — e-Anatomy — IMAIOS
ПОДПИСАТЬСЯ
ПОДПИСАТЬСЯ
Определение
English
Определение этой анатомической структуры пока отсутствует
Определение на:
English
Я даю согласие на уступку прав, связанных с моим участием в проекте, в соответствии с Правила и условия пользования сайтом.
Я даю согласие на уступку прав, связанных с моим участием в проекте, в соответствии с Правила и условия пользования сайтом.
Галерея
Сравнительная анатомия животных
- Подколенная вена
Переводы
IMAIOS и некоторые третьи лица используют файлы cookie или подобные технологии, в частности для измерения аудитории.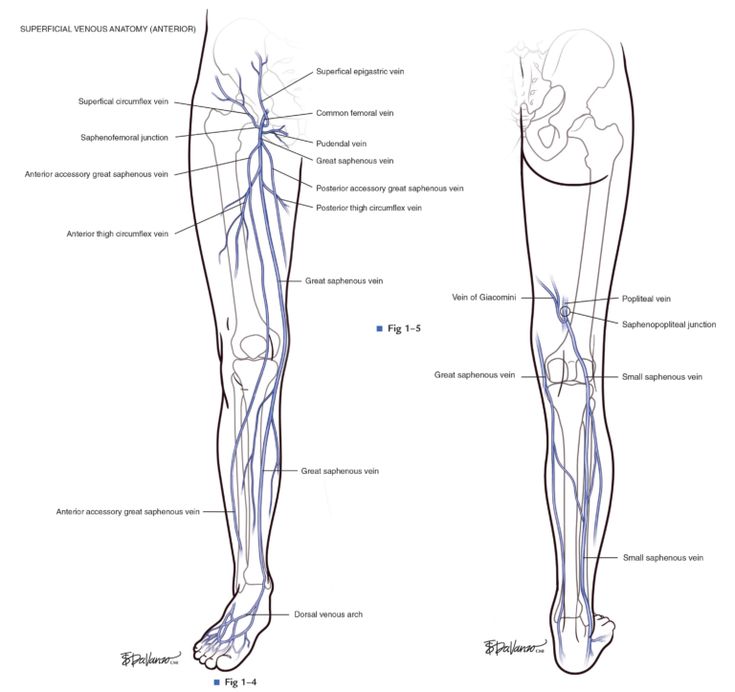 Файлы cookie позволяют нам анализировать и сохранять такую информацию, как характеристики вашего устройства и определенные персональные данные (например, IP-адреса, данные о навигации, использовании и местонахождении, уникальные идентификаторы). Эти данные обрабатываются в следующих целях: анализ и улучшение опыта пользователя и/или нашего контента, продуктов и сервисов, измерение и анализ аудитории, взаимодействие с социальными сетями, отображение персонализированного контента, измерение производительности и привлекательности контента. Для получения дополнительной информации ознакомьтесь с нашей политикой конфиденциальности: privacy policy.
Файлы cookie позволяют нам анализировать и сохранять такую информацию, как характеристики вашего устройства и определенные персональные данные (например, IP-адреса, данные о навигации, использовании и местонахождении, уникальные идентификаторы). Эти данные обрабатываются в следующих целях: анализ и улучшение опыта пользователя и/или нашего контента, продуктов и сервисов, измерение и анализ аудитории, взаимодействие с социальными сетями, отображение персонализированного контента, измерение производительности и привлекательности контента. Для получения дополнительной информации ознакомьтесь с нашей политикой конфиденциальности: privacy policy.
Вы можете дать, отозвать или отказаться от согласия на обработку данных в любое время, воспользовавшись нашим инструментом для настройки файлов cookie. Если вы не согласны с использованием данных технологий, это будет расцениваться как отказ от имеющего правомерный интерес хранения любых файлов cookie. Чтобы дать согласие на использование этих технологий, нажмите кнопку «Принять все файлы cookie».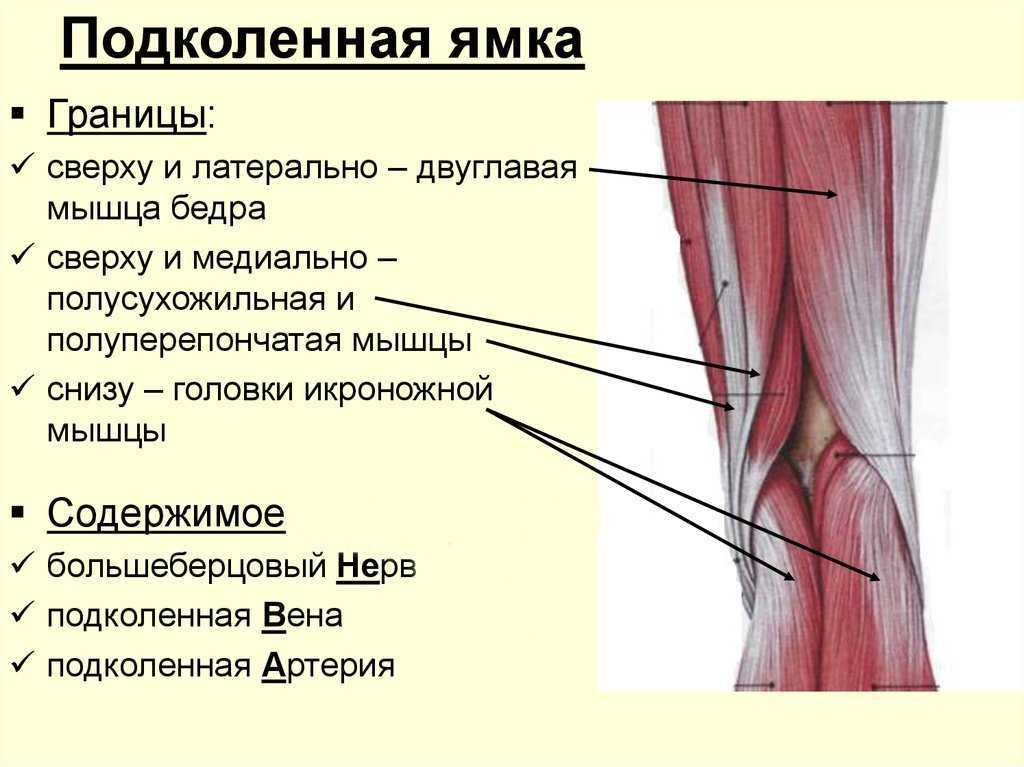
Аналитические файлы сookie
Эти файлы cookiе предназначены для измерения аудитории: статистика посещаемости сайта позволяет улучшить качество его работы.
- Google Analytics
1.2. Анатомия вен нижних конечностейФлебологический Центр «Антирефлюкс»
Первая попытка создать классификацию поверхностной венозной сети нижних конечностей в нашей стране принадлежит известному отечественному анатому В. Н. Шевкуненко (1949). Он считал, что происходящая в эмбриогенезе редукция первичной венозной сети приводит к возникновению магистральных подкожных стволов. В соответствии с этим, все возможные варианты строения он разделил на три типа: а) тип неполной редукции; б) тип крайней степени редукции и в) промежуточный тип (рис. 1.3)
Рис. 1.3. Типы изменчивости поверхностных вен нижних конечностей [Шевкуненко В.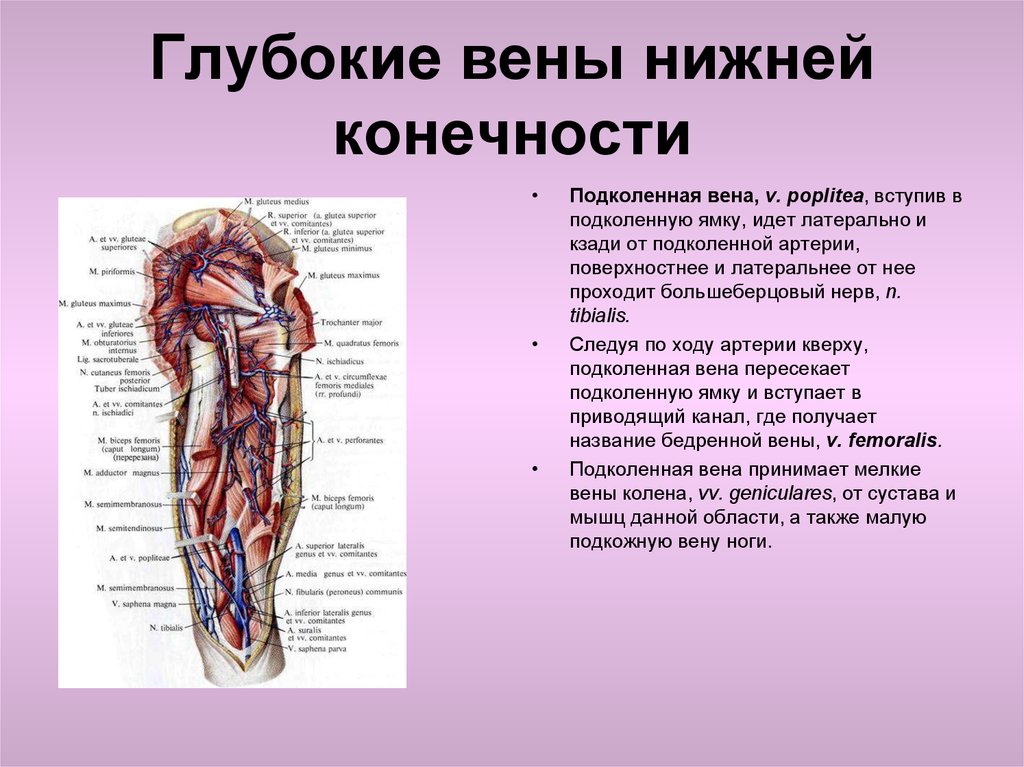
Если в поверхностной венозной системе, преимущественно на голени, доминирует промежуточный тип строения вен, то для глубоких вен наиболее распространена магистральная форма, являющаяся результатом крайней степени редукции первичной венозной сети. При данной форме глубокие вены представлены двумя равноценными стволами с малым числом анастомозов между ними. При рассыпной форме вены голени многоствольные, с большим числом анастомозов. Промежуточная форма занимает среднее положение. Все три типа строения поверхностной венозной системы нижних конечностей (магистральный, рассыпной и промежуточный) изучены достаточно подробно и не вызывают существенных споров. Значительно больше разногласий существует в описании особенностей строения глубоких вен на различных уровнях нижней конечности, особенно их взаимосвязи между собой. Истоками нижней полой вены являются вены стопы, где они образуют две сети — кожную венозную подошвенную сеть и кожную венозную сеть тыла стопы.
На подошвенной поверхности стопы выделяют подкожную венозную подошвенную дугу, которая широко анастомозирует с краевыми венами и посылает в каждый межпальцевый промежуток межголовчатые вены, которые анастомозируют с венами, образующими тыльную дугу. Глубокая венозная система стопы формируется из парных вен-спутниц, сопровождающих артерии. Эти вены образуют две глубокие дуги: тыльную и подошвенную. Поверхностные и глубокие дуги связаны многочисленными анастомозами. Из тыльной глубокой дуги формируются передние большеберцовые вены (vv. tidiales an teriores), из подошвенной (vv.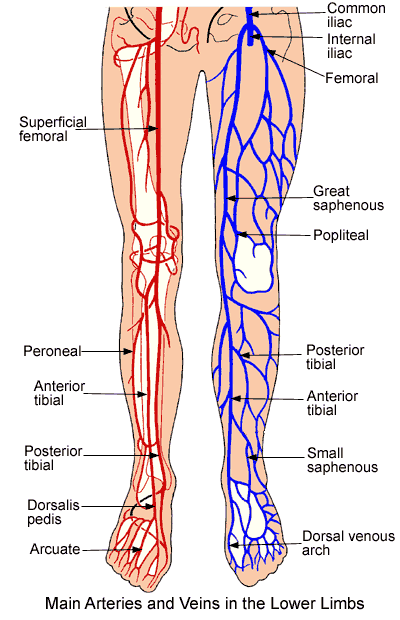
Венозные клапаны имеются лишь в наиболее крупных венах стопы. Их локализация и количество непостоянны. Поверхностная венозная система стопы связана с глубокой системой сосудами, не имеющими клапанов. Этот факт имеет немаловажное значение в клинической практике, так как введение различных лекарственных и контрастных веществ в поверхностные вены стопы в дистальном направлении обеспечивает беспрепятственное поступление их в глубокую венозную систему нижней конечности. Благодаря этой анатомической особенности возможно также измерение венозного давления в глубоких венах сегмента стопы путем пункции поверхностной вены стопы. По данным ряда авторов на уровне стопы находится около 50 таких сосудов, из которых 15 расположены на уровне подошвы.
Венозная система голени представлена тремя основными глубокими коллекторами (передними, задними большеберцовыми и малоберцовыми) и двумя поверхностными — большой и малой — подкожными венами.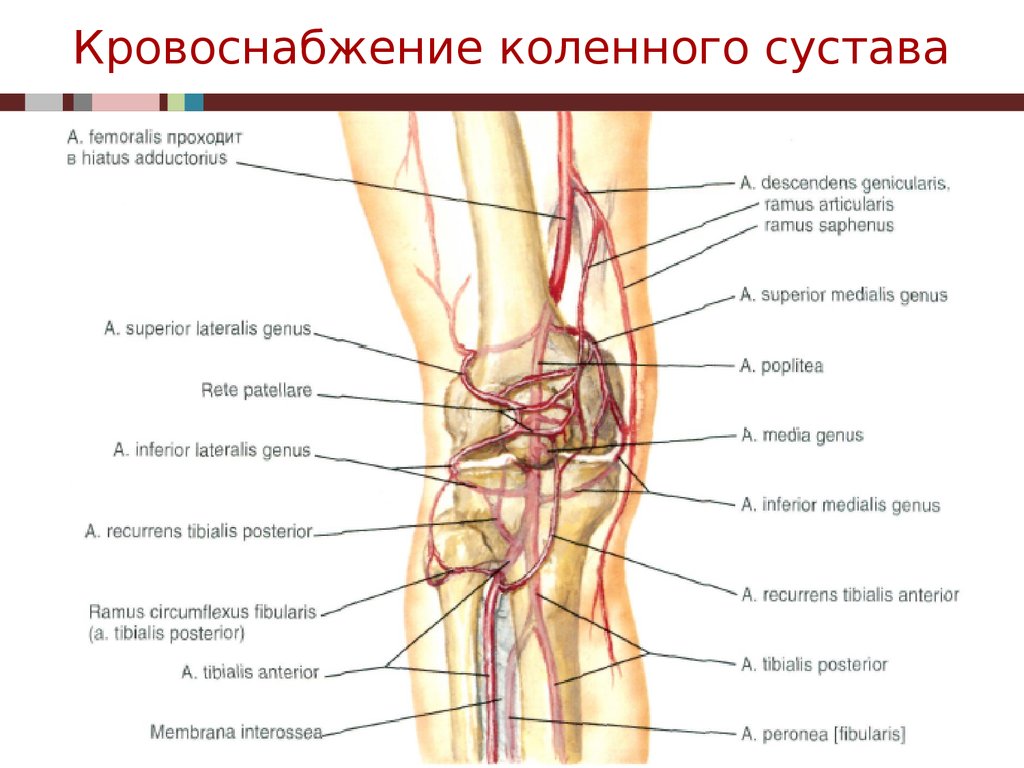 Поскольку основную нагрузку в осуществлении оттока с периферии несут задние большеберцовые вены, в которые дренируются малоберцовые вены, именно характер их поражения определяет выраженность клинических проявлений нарушений венозного оттока из дистальных отделов конечности.
Поскольку основную нагрузку в осуществлении оттока с периферии несут задние большеберцовые вены, в которые дренируются малоберцовые вены, именно характер их поражения определяет выраженность клинических проявлений нарушений венозного оттока из дистальных отделов конечности.
Большая подкожная вена нижней конечности (v. saphena magna), являясь продолжением медиальной краевой вены (v. marginalis medialis), переходит на голень по переднему краю внутренней лодыжки, далее проходит вдоль медиального края большеберцовой кости и, огибая сзади медиальный мыщелок бедренной кости, в области коленного сустава переходит на внутреннюю поверхность бедра.
Малая подкожная вена (v. saphena parva) является продолжением наружной краевой вены стопы (v. marginalis lateralis). Проходя позади наружной лодыжки и направляясь кверху, малая подкожная вена сначала располагается по наружному краю ахиллова сухожилия, а затем ложится на его заднюю поверхность, приближаясь к средней линии задней поверхности голени. Обычно начиная с этой области вена представлена одним стволом, реже — двумя. На границе средней и нижней трети голени малая подкожная вена проникает в толщу глубокой фасции и располагается между ее листками. Достигнув подколенной ямки, она прободает глубокий листок фасции и впадает в подколенную вену. Реже малая подкожная вена, проходя выше подколенной ямки, впадает в бедренную вену или притоки глубокой вены бедра, а иногда заканчивается в каком-либо притоке большой подкожной вены. Часто в своем терминальном отделе вена раздваивается и впадает в глубокие или подкожные вены отдельными стволами. В верхней трети голени малая подкожная вена образует многочисленные анастомозы с системой большой подкожной вены.
Обычно начиная с этой области вена представлена одним стволом, реже — двумя. На границе средней и нижней трети голени малая подкожная вена проникает в толщу глубокой фасции и располагается между ее листками. Достигнув подколенной ямки, она прободает глубокий листок фасции и впадает в подколенную вену. Реже малая подкожная вена, проходя выше подколенной ямки, впадает в бедренную вену или притоки глубокой вены бедра, а иногда заканчивается в каком-либо притоке большой подкожной вены. Часто в своем терминальном отделе вена раздваивается и впадает в глубокие или подкожные вены отдельными стволами. В верхней трети голени малая подкожная вена образует многочисленные анастомозы с системой большой подкожной вены.
Большая и малая подкожные вены на своем протяжении имеют большое количество глубоких ветвей. Глубокие вены голени в верхней трети ее образуют подколенную вену, истоками которой служат задние и передние большеберцовые вены.
Поверхностные вены сообщаются с глубокими посредством перфорирующих вен или перфорантов (vv.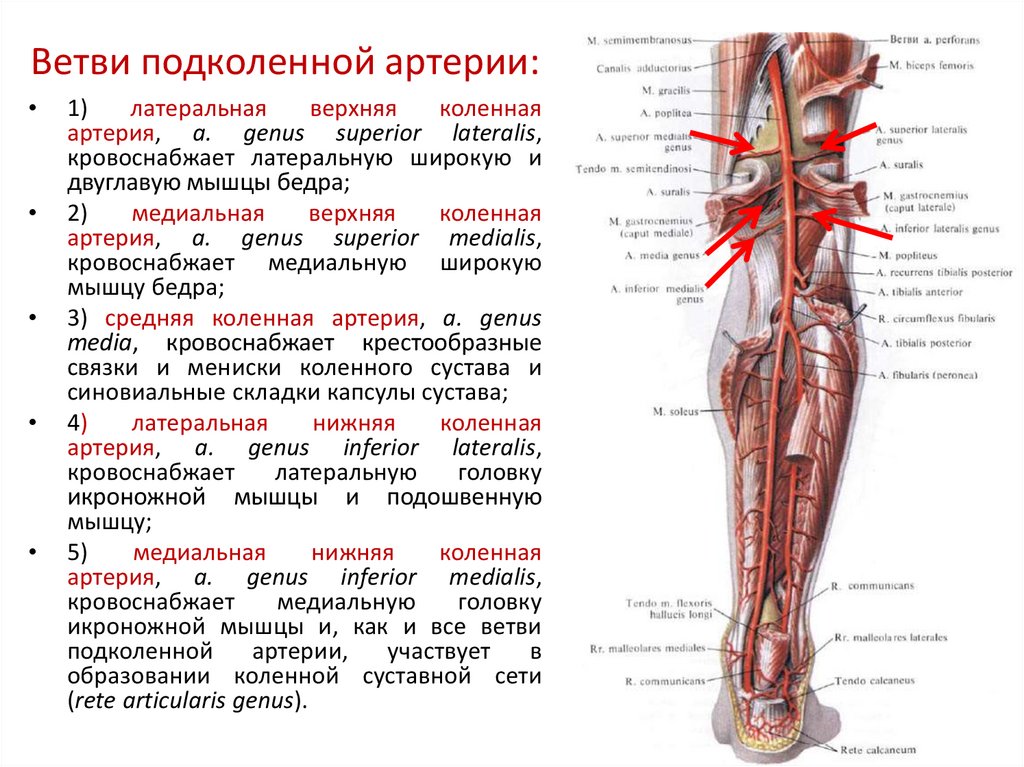 perforantes). Ю. Х. Лодер (1803) подразделил эти вены на прямые, соединяющие основные стволы подкожных вен с глубокими, и непрямые, обеспечивающие связь притоков подкожных вен с глубокими венозными магистралями. С этого времени в литературе сохраняется терминологическая путаница в отношении вен, связывающих поверхностную и глубокую венозные системы. R. Linton определил прямые перфорантные вены как вены, связующие поверхностные вены с глубокими, а коммуникантные — как вены, соединяющие поверхностные вены с мышечными. Нередко в литературе и практике термины «перфоранты» и «коммуниканты» считаются равнозначными и употребляются произвольно. В отечественной литературе в настоящее время общепринято считать прямыми коммуникантные вены, впадающие в основные стволы глубоких вен, а непрямыми — коммуникантные вены, соединяющие поверх-ностные вены с мышечными притоками глубоких вен. Перфорантными называют отделы коммуникантных вен на уровне прохождения (перфорации) собственной фасции голени. Многие авторы объединяют понятия перфорантных и коммуникантных вен в единую группу внутренних прободающих вен.
perforantes). Ю. Х. Лодер (1803) подразделил эти вены на прямые, соединяющие основные стволы подкожных вен с глубокими, и непрямые, обеспечивающие связь притоков подкожных вен с глубокими венозными магистралями. С этого времени в литературе сохраняется терминологическая путаница в отношении вен, связывающих поверхностную и глубокую венозные системы. R. Linton определил прямые перфорантные вены как вены, связующие поверхностные вены с глубокими, а коммуникантные — как вены, соединяющие поверхностные вены с мышечными. Нередко в литературе и практике термины «перфоранты» и «коммуниканты» считаются равнозначными и употребляются произвольно. В отечественной литературе в настоящее время общепринято считать прямыми коммуникантные вены, впадающие в основные стволы глубоких вен, а непрямыми — коммуникантные вены, соединяющие поверх-ностные вены с мышечными притоками глубоких вен. Перфорантными называют отделы коммуникантных вен на уровне прохождения (перфорации) собственной фасции голени. Многие авторы объединяют понятия перфорантных и коммуникантных вен в единую группу внутренних прободающих вен.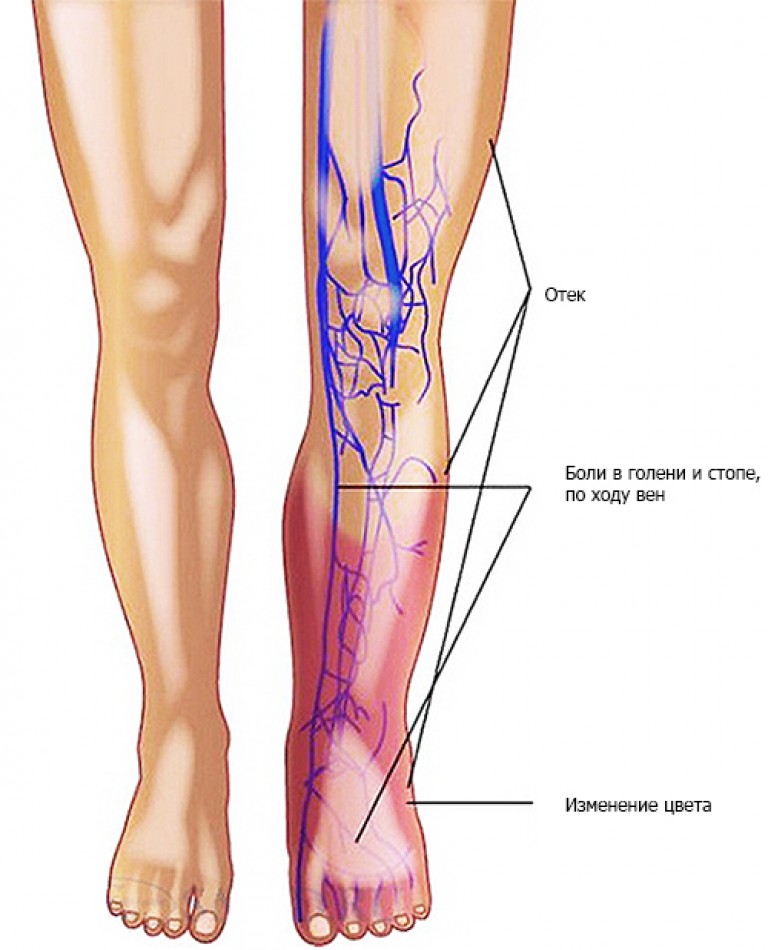 Начинаясь от поверхности одним или несколькими притоками, после слияния ствол вены проходит через фасцию, впадая в глубокую или мышечную вену самостоятельно либо разделяясь на ветви. В связи с этим некоторые авторы выделяют соответственно несколько форм коммуникантных вен: простая, сложная, атипичная, ветвящаяся и собирающая. Другие исследователи считают, что вена-перфоратор обеспечивает направленную передачу крови из осей поверхностных вен в глубокие вены с помощью перфорации поверхностного апоневроза. Коммуникантная вена способствует индифферентной диффузии крови между различными осями или участками поверхностных вен в супраапоневротические пространства. При этом подразделение этих вен идет по основным топографическим группам — медиальным, латеральным и задним.
Начинаясь от поверхности одним или несколькими притоками, после слияния ствол вены проходит через фасцию, впадая в глубокую или мышечную вену самостоятельно либо разделяясь на ветви. В связи с этим некоторые авторы выделяют соответственно несколько форм коммуникантных вен: простая, сложная, атипичная, ветвящаяся и собирающая. Другие исследователи считают, что вена-перфоратор обеспечивает направленную передачу крови из осей поверхностных вен в глубокие вены с помощью перфорации поверхностного апоневроза. Коммуникантная вена способствует индифферентной диффузии крови между различными осями или участками поверхностных вен в супраапоневротические пространства. При этом подразделение этих вен идет по основным топографическим группам — медиальным, латеральным и задним.
В каждой нижней конечности описано до 155 перфорантов, называемых «постоянными» и выявляемых не менее чем в 75% исследований и оперативных вмешательств, проведенных по поводу варикозной болезни. Связь между подкожными и глубокими венами осуществляется главным образом опосредованно, т. е. через мышечные вены. Количество прямых коммуникантных вен на голени колеблется в пределах от 3 до 10. Непрямых коммуникантных вен гораздо больше, чем прямых. Большинство перфорантов расположены вдоль осей «силовых» линий. Такое расположение отвечает функциональной необходимости. Простейший комплекс вены-перфоратора представлен простой веной Coсkett. Она содержит: 1) сегмент супраапоневротический, берущий свое начало в ближайшей оси поверхностной вены; 2) сегмент трансапоневротический, перфорирующий поверхностный апоневроз через больший или меньший просвет, позволяющий в ряде случаев обеспечить проход совместно с веной артериолы и ветви нерва; 3) сегмент субапоневротический, весьма быстро заканчивающийся в ближайшей оси глубокой вены; 4) клапанный аппарат, классически включающий один-два супраапоневротических клапана, один-три субапоневротических клапана, обязательным элементом которых является наличие прикрепительного кольца, соответствующего утолщению венозной стенки.
е. через мышечные вены. Количество прямых коммуникантных вен на голени колеблется в пределах от 3 до 10. Непрямых коммуникантных вен гораздо больше, чем прямых. Большинство перфорантов расположены вдоль осей «силовых» линий. Такое расположение отвечает функциональной необходимости. Простейший комплекс вены-перфоратора представлен простой веной Coсkett. Она содержит: 1) сегмент супраапоневротический, берущий свое начало в ближайшей оси поверхностной вены; 2) сегмент трансапоневротический, перфорирующий поверхностный апоневроз через больший или меньший просвет, позволяющий в ряде случаев обеспечить проход совместно с веной артериолы и ветви нерва; 3) сегмент субапоневротический, весьма быстро заканчивающийся в ближайшей оси глубокой вены; 4) клапанный аппарат, классически включающий один-два супраапоневротических клапана, один-три субапоневротических клапана, обязательным элементом которых является наличие прикрепительного кольца, соответствующего утолщению венозной стенки.
Вариабелен и диаметр коммуникантных вен. По различным данным, в норме он колеблется от 0,1 до 4 мм. При патологических процессах эктазия коммуникантных вен может достигать 7—8 мм и более. С точки зрения практической хирургии, на наш взгляд наиболее приемлема классификация французской флебологической школы. Они разделяют перфорантные вены на минимальные (1—1,5 мм), средние (2— 2,5 мм) и объемные (3—3,5 мм). Термин «мегавена» применяется для сосудов диаметром более 5 мм.
По различным данным, в норме он колеблется от 0,1 до 4 мм. При патологических процессах эктазия коммуникантных вен может достигать 7—8 мм и более. С точки зрения практической хирургии, на наш взгляд наиболее приемлема классификация французской флебологической школы. Они разделяют перфорантные вены на минимальные (1—1,5 мм), средние (2— 2,5 мм) и объемные (3—3,5 мм). Термин «мегавена» применяется для сосудов диаметром более 5 мм.
Благодаря последним анатомическим, ультразвуковым и эндоскопическим исследованиям венозной системы нижних конечностей появилась возможность отчетливо распознавать венозные клапаны, которые имеют вид прозрачной вуали и способны сопротивляться мощным гемодинамическим ударам мышечных насосов. Количество, локализация и направленность створок клапанных структур вен также достаточно вариабельны. Утверждение, что все вены, связующие поверхностную и глубокую венозные системы, имеют клапаны, пропускающие кровь только в глубину, — не может быть признано абсолютно достоверным, так как выявлены бесклапанные перфорантные вены на стопе и голени.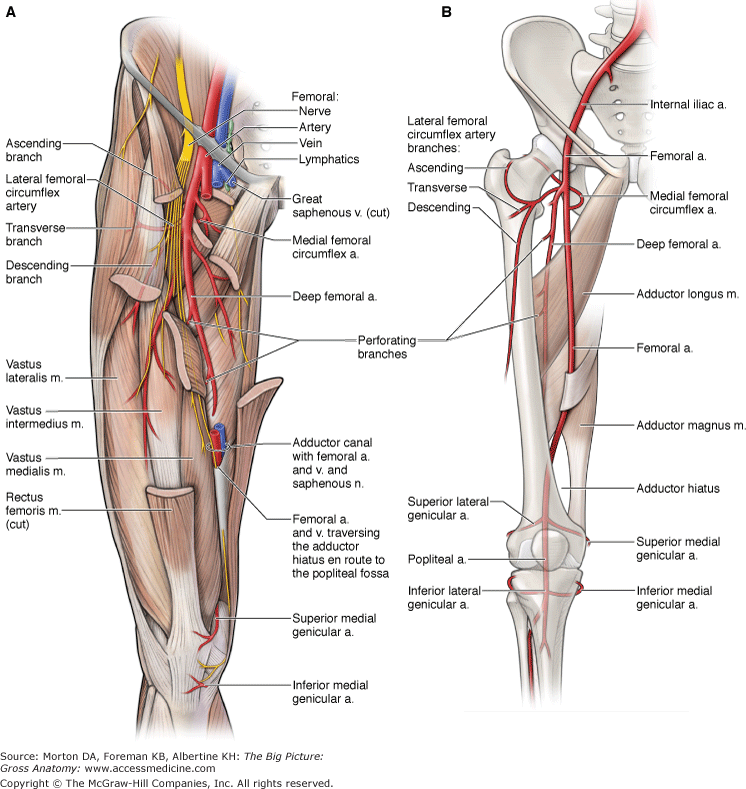 В венах голени также имеются клапаны, створки которых ориентированы в сторону поверхностных вен в одних случаях и в обратном направлении — в других. Пассивно функционируя в зависимости от направленности кровотока, клапанный аппарат вен нижних конечностей предотвращает ретроградный сброс крови, защищая венулы и капилляры от резкого перепада давления при работе мышечно-венозных механизмов стопы, голени и бедра. Отсюда и взаимная обусловленность локализации и функции клапанов.
В венах голени также имеются клапаны, створки которых ориентированы в сторону поверхностных вен в одних случаях и в обратном направлении — в других. Пассивно функционируя в зависимости от направленности кровотока, клапанный аппарат вен нижних конечностей предотвращает ретроградный сброс крови, защищая венулы и капилляры от резкого перепада давления при работе мышечно-венозных механизмов стопы, голени и бедра. Отсюда и взаимная обусловленность локализации и функции клапанов.
Значительная вариабельность строения поверхностной венозной сети нижних конечностей усугубляется разночтением в названиях вен и присутствием большого количества эпонимов, особенно в наименованиях перфорантных вен. Для устранения таких разночтений и создания унифицированной терминологии вен нижних конечностей в 2001 г. в Риме был создан Международный междисциплинарный консенсус по венозной анатомической номенклатуре. Согласно ему все вены нижних конечностей условно подразделяются на три системы:
- Поверхностные вены.

- Глубокие вены.
- Перфорантные вены.
Поверхностные вены лежат в промежутке между кожей и глубокой (мышечной) фасцией. БПВ при этом находится в своем собственном фасциальном футляре, образованном расщеплением поверхностной фасции. Ствол МПВ также находится в собственном фасциальном футляре, наружная стенка которого представляет собой поверхностный листок мышечной фасции. Поверхностные вены обеспечивают отток примерно 10% крови из нижних конечностей. Глубокие вены расположены в пространствах, находящихся глубже этой мышечной фасции. Кроме этого, глубокие вены всегда сопровождают одноименные артерии, чего не бывает с поверхностными венами.
Рис. 1.24. Поверхностные вены нижних конечностей
Глубокие вены обеспечивают основной дренаж крови — 90% всей крови из нижних конечностей оттекает по ним. Перфорантные вены прободают глубокую фасцию, соединяя при этом поверхностные и глубокие вены. Термин «коммуникантные вены» оставлен для вен, соединяющих между собой те или иные вены одной системы (т. е. или поверхностные между собой, или глубокие между собой).
е. или поверхностные между собой, или глубокие между собой).
Основные поверхностные вены:
1. Большая подкожная вена (БПВ) — vena saphena magna, в англоязычной литературе — great saphenous vein (GSV). Своим истоком имеет медиальную краевую вену стопы. Идет кверху по медиальной поверхности голени, а затем бедра. Дренируется в БВ на уровне паховой складки. Имеет 10—15 клапанов. Поверхностная фасция расщепляется на два листка, образуя канал для БПВ и кожных нервов. На бедре ствол БПВ и его крупные притоки по отношению к фасции могут принимать три основных типа взаиморасположения: — i-тип, при котором ствол БПВ целиком лежит субфасциально от СФС до коленного сустава; — h-тип, при котором ствол БПВ сопровождает крупный приток, расположенный надфасциально. В определенном месте он прободает фасцию и впадает в БПВ. Дистальнее этого места ствол БПВ, как правило, значительно меньшего диаметра, чем его приток; — s-тип, крайняя степень h-типа, при этом ствол БПВ дистальнее места впадения притока аплазирован. При этом создается впечатление, что ствол БПВ в какой-то момент круто меняет направление, прободая фасцию. Имеющийся фасциальный канал многими авторами рассматривается как защитный наружный «чехол», предохраняющий ствол БПВ при повышении давления в нем от чрезмерного растяжения.
При этом создается впечатление, что ствол БПВ в какой-то момент круто меняет направление, прободая фасцию. Имеющийся фасциальный канал многими авторами рассматривается как защитный наружный «чехол», предохраняющий ствол БПВ при повышении давления в нем от чрезмерного растяжения.
2. Наиболее постоянные притоки:
2.1. Межсафенная(ые) вена(ы) [vena(e)) intersaphena(e)], в англоязычной литературе — intersaphenous vein(s) — идет (идут) по медиальной поверхности голени. Соединяет между собой БПВ и МПВ. Часто имеет связи с перфорантными венами медиальной поверхности голени.
2.2. Задняя окружающая бедро вена (vena circumflexa femoris posterior), в англоязычной литературе — pos terior thigh circumflex vein. Может иметь своим истоком МПВ, а также латеральную венозную систему. Поднимается из задней части бедра, обвивая его, и дренируется в БПВ.
2.3. Передняя окружающая бедро вена (vena circumflexa femoris anterior), в англоязычной литературе — anteri or thigh circumflex vein. Может иметь своим истоком латеральную венозную систему. Поднимается по передней поверхности бедра, огибая его, и дренируется в БПВ.
Может иметь своим истоком латеральную венозную систему. Поднимается по передней поверхности бедра, огибая его, и дренируется в БПВ.
2.4. Задняя добавочная большая подкожная вена (vena saphena magna accessoria posterior), в англоязычной литературе — posterior accessory great saphenous vein (сегмент этой вены на голени называется задняя арочная вена или вена Леонардо). Так называется любой венозный сегмент на бедре и голени, идущий параллельно и кзади от БПВ.
2.5. Передняя добавочная большая подкожная вена (vena saphena magna accessoria anterior), в англоязычной литературе — anterior accessory great saphenous vein. Так называется любой венозный сегмент на бедре и голени, идущий параллельно и кпереди от БПВ.
2.6. Поверхностная добавочная большая подкожная вена (vena saphena magna accessoria superficialis), в англоязычной литературе — superficial accessory great saphenous vein. Так называется любой венозный сегмент на бедре и голени, идущий параллельно от БПВ и поверхностнее относительно ее фасциального футляра.
3. Малая подкожная вена (vena saphena parva), в англоязычной литературе — small saphenous vein. Имеет своим истоком наружную краевую вену стопы. Поднимается по задней поверхности голени и впадает в подколенную вену чаще всего на уровне подколенной складки. Принимает следующие притоки:
3.1. Поверхностная добавочная малая подкожная вена (vena saphena parva accessoria superficialis), в англоязычной литературе — superficial accessory small saphenous vein. Идет параллельно со стволом МПВ над поверхностным листком ее фасциального футляра. Часто самостоятельно впадает в подколенную вену.
3.2. Краниальное продолжение малой подкожной вены (extensio cranialis venae saphenae parvae), в англоязычной литературе cranial extension of the small saphenous vein. Ранее называлась бедренно-подколенной веной (v. femoropoplitea). Является рудиментом эмбрионального межвенозного анастомоза. Когда имеется анастомоз между этой веной и задней окружающей бедро веной из системы БПВ, она носит название вена Джиакомини.
4. Латеральная венозная система (systema venosa lateralis membri inferioris), в англоязычной литературе — lateral ve nous system. Расположена по передней и латеральной поверхности бедра и голени. Предполагается, что она является рудиментом существовавшей в эмбриональный период системы латеральной маргинальной вены.
5. Паховое венозное сплетение (confluens venosus subin guinalis), в англоязычной литературе — confluence of su perficial inguinal veins. Представляет собой терминальный отдел БПВ возле соустья с БВ. Сюда, кроме перечисленных последних трех притоков, впадают три достаточно постоянных притока: поверхностная надчревная вена (v. epigastrica superficialis), наружная срамная вена (v. pu denda externa) и поверхностная вена, окружающая подвздошную кость (v. circumflexa ilei superficialis). В англоязычной литературе существует давно устоявшийся термин Crosse, обозначающий этот анатомический сегмент БПВ с перечисленными притоками.
Рис. 1.5. Перфорантные вены латеральной и задней поверхностей нижних конечностей
Рис. 1.6. Перфорантные вены передней и медиальной поверхностей нижних конечностей
1.6. Перфорантные вены передней и медиальной поверхностей нижних конечностей
Несомненно, что перечислены и имеют собственные имена только основные клинически значимые венозные коллекторы. Учитывая высокое разнообразие строения поверхностной венозной сети, прочие не вошедшие сюда поверхностные вены следует называть по их анатомической локализации. Глубокие вены, как уже указывалось, расположены глубже мышечной фасции и часто сопровождают одноименные артерии.
Перфорантные вены — одна из самых многочисленных и разнообразных по форме и строению венозных систем. В клинической практике часто называются по фамилиям авторов, причастных к их описанию. Это не только неудобно и тяжело для запоминания, но иногда и исторически не совсем корректно. Поэтому в приведенном международном консенсусе предлагается называть перфорантные вены по их анатомической локализации.
Таким образом, все перфорантные вены нижних конечностей следует разделить на 6 групп, которые разбиты на подгруппы:
1.
Перфорантные вены стопы
1.1. Дорсальные перфорантные вены стопы
1.2. Медиальные перфорантные вены стопы
1.3. Латеральные перфорантные вены стопы
1.4. Плантарные перфорантные вены стопы
2. Перфорантные вены лодыжки
2.1. Медиальные перфорантные вены лодыжки
2.2. Передние перфорантные вены лодыжки
2.3. Латеральные перфорантные вены лодыжки
3. Перфорантные вены голени
3.1. Медиальные перфорантные вены голени
3.1.1. Паратибиальные перфорантные вены
3.
1.2. Заднебольшеберцовые перфорантные вены
3.2. Передние перфорантные вены голени
3.3. Латеральные перфорантные вены голени
3.4. Задние перфорантные вены голени
3.4.1. Медиальные икроножные перфорантные вены
3.4.2. Латеральные икроножные перфорантные вены
3.4.3. Междуглавые перфорантные вены
3.4.4. Параахиллярные перфорантные вены
4. Перфорантные вены области коленного сустава
4.1. Медиальные перфорантные вены области коленного сустава
4.2. Наднадколенниковые перфорантные вены
4.
3. Перфорантные вены латеральной поверхности коленного сустава
4.4. Поднадколенниковые перфорантные вены
4.5. Перфорантные вены подколенной ямки
5. Перфорантные вены бедра
5.1. Медиальные перфорантные вены бедра
5.1.1. Перфорантные вены приводящего канала
5.1.2. Перфорантные вены паховой области
5.2. Перфорантные вены передней поверхности бедра
5.3. Перфорантные вены латеральной поверхности бедра
5.4. Перфорантные вены задней поверхности бедра
5.4.1. Перфорантные вены заднемедиальной поверхности бедра
5.
4.2. Седалищные перфорантные вены
5.4.3. Перфорантные вены заднелатеральной поверхности бедра
5.5. Срамные перфорантные вены
6. Перфорантные вены ягодиц
6.1. Верхние ягодичные перфорантные вены
6.2. Средние ягодичные перфорантные вены
6.3. Нижние ягодичные перфорантные вены
Анатомия, костный таз и нижняя конечность: подколенная вена — StatPearls
Итан Сойер; Маргарет А. Синклер; Прасанна Тади.
Информация об авторе и организациях
Последнее обновление: 8 августа 2022 г.
Введение
Подколенная вена расположена позади колена в подколенной области, которая является основным путем венозного возврата из голени. Вена образуется из соединения передней и задней большеберцовых вен на границе подколенной артерии. Вена находится в подколенной ямке на задней стороне колена. Вена пересекает с медиальной на латеральную сторону подколенной артерии в ямке. Считается глубокой веной ноги. Однако он имеет как глубокие, так и поверхностные притоки, вносящие вклад в его кровоток. Подколенная вена переименовывается в бедренную вену после того, как она проходит через приводящую щель бедра.
Вена образуется из соединения передней и задней большеберцовых вен на границе подколенной артерии. Вена находится в подколенной ямке на задней стороне колена. Вена пересекает с медиальной на латеральную сторону подколенной артерии в ямке. Считается глубокой веной ноги. Однако он имеет как глубокие, так и поверхностные притоки, вносящие вклад в его кровоток. Подколенная вена переименовывается в бедренную вену после того, как она проходит через приводящую щель бедра.
Структура и функция
Подколенная вена отвечает за большую часть дренажа из голени. Вена впадает в бедренные вены, которые впадают в нижнюю полую вену и возвращаются в правое предсердие сердца. Задняя большеберцовая вена, малоберцовая вена и передняя большеберцовая вена являются глубокими венами голени, которые сходятся, образуя подколенную вену на уровне подколенной мышцы. Малая подкожная вена представляет собой поверхностный сосуд, который дренирует заднюю часть голени и впадает в подколенную вену. [1]
Подколенная вена находится в подколенной ямке. Подколенная ямка определяется двуглавой мышцей бедра проксимолатерально; полуперепончатые и полусухожильные мышцы проксимедиально; и икроножной дистально. Большеберцовый нерв, подколенная вена и подколенная артерия находятся в ямке. Структуры представлены от медиального к латеральному в следующем порядке: подколенная артерия, подколенная вена и большеберцовый нерв. После выхода из подколенной ямки вена проходит через приводящую щель, которая находится в большой приводящей мышце, и переименовывается в бедренную вену.
Подколенная ямка определяется двуглавой мышцей бедра проксимолатерально; полуперепончатые и полусухожильные мышцы проксимедиально; и икроножной дистально. Большеберцовый нерв, подколенная вена и подколенная артерия находятся в ямке. Структуры представлены от медиального к латеральному в следующем порядке: подколенная артерия, подколенная вена и большеберцовый нерв. После выхода из подколенной ямки вена проходит через приводящую щель, которая находится в большой приводящей мышце, и переименовывается в бедренную вену.
Поверхностный отдел бедра содержит подкожные ткани между кожей и мышечной фасцией, тогда как глубокий отдел включает ткани, расположенные глубже мышечной фасции. Поверхностный отдел содержит поверхностные и перфорантные вены. Глубокий отдел содержит глубокие вены. Сообщение между отделами происходит перфорантными венами. [2]
Эмбриология
Развитие зачатков нижних конечностей начинается на четвертой неделе развития и продолжается до пятой недели.[1] Считается, что ангиогенез венозной системы голени индуцируется ангио-направляющими нервами, формирующими основу для венозных сплетений, которые формируют вены голени. Несколько венозных сплетений сливаются в подколенной области голени, что приводит к нескольким различным конфигурациям корней подколенной вены.
Несколько венозных сплетений сливаются в подколенной области голени, что приводит к нескольким различным конфигурациям корней подколенной вены.
Кровоснабжение и лимфатическая система
Подколенная артерия проходит впереди подколенной вены и является основным источником кровоснабжения подколенной области, а также голени. Это продолжение бедренной артерии, которая называется подколенной артерией после прохождения через приводящее отверстие. На уровне подколенной мышцы она посылает ветвь кпереди, образуя переднюю большеберцовую артерию, а подколенная артерия продолжает делиться на заднюю большеберцовую артерию и малоберцовую артерию. В подколенной ямке вена пересекает артерию, двигаясь от медиальной стороны к латеральной. [4]]
Лимфа из лимфатических узлов подколенной ямки поднимается в пределах бедра вместе с подколенными сосудами, а затем по бедренным сосудам, пока не впадает в глубокие паховые лимфатические узлы. В подколенной ямке и вдоль подколенных сосудов имеется несколько лимфатических узлов, встроенных в жировой слой. [5]
[5]
Нервы
Подколенная вена располагается медиальнее большеберцового и общего малоберцового нервов в подколенной ямке.
Симпатическая нервная система играет важную роль в контроле венозной емкости и отвечает за барорецепторный рефлекс, при котором венозный возврат к сердцу увеличивается за счет рефлекторного повышения симпатического тонуса в ответ на гипотензию.[6]
Мышцы
Сокращение мышц нижних конечностей важно для поддержания адекватного венозного кровотока к сердцу. Сокращение икроножных мышц, таких как икроножная и камбаловидная, вызывает повышение давления в венах голени, таких как задняя большеберцовая вена. Это повышенное давление создает градиент, по которому кровь может двигаться проксимально в подколенную вену и обратно к сердцу.[7]
Физиологические варианты
Существует несколько различных анатомических вариантов происхождения подколенной вены. Обычно вена берет начало на уровне подколенной мышцы от слияния передней большеберцовой, задней большеберцовой и малоберцовой вен. Тем не менее, задокументированные варианты включают подколенные вены, которые берут начало ближе к расщелине приводящей мышцы из двух или трех притоков. Кроме того, также сообщалось о случаях удвоения подколенных вен.[2]
Тем не менее, задокументированные варианты включают подколенные вены, которые берут начало ближе к расщелине приводящей мышцы из двух или трех притоков. Кроме того, также сообщалось о случаях удвоения подколенных вен.[2]
Различия также существуют в анатомическом отношении вены к ее артериальному аналогу. Подколенная вена обычно проходит позади подколенной артерии, хотя анатомы отмечают варианты, при которых вена пересекает артерию и лежит медиально от нее. Кроме того, были зарегистрированы случаи, когда не было ни подколенных, ни бедренных вен, а вместо них сохранялась седалищная вена, дренирующая нижнюю конечность.[8]
Хирургические аспекты
Из-за расположения подколенной вены в подколенной области крайне важно знать расположение подколенной вены при заднем доступе к колену. Задний доступ к колену не является общепринятой техникой, и его наиболее часто используют при восстановлении сосудисто-нервного пучка в случаях травмы. Хотя это менее распространено, оно также используется при восстановлении отрывных переломов задней крестообразной связки на плато большеберцовой кости, иссечении кисты Бейкера, рецессии икроножной мышцы вследствие контрактур и удлинении подколенного сухожилия [9]. ]
]
Крайне важно иметь полное представление о нормальной анатомии, а также об анатомических вариантах подколенной вены и остальной части сосудисто-нервного пучка в подколенной ямке, поскольку повреждение этих структур может привести к значительному нарушению сосудисто-нервного аппарата нижняя конечность. При выполнении глубокой диссекции с использованием заднего доступа предлагается тупая диссекция вблизи сосудисто-нервного пучка, чтобы свести к минимуму риск травмы [9].
При травматических повреждениях подколенной кости риску подвергаются как подколенная артерия, так и вена. Хотя повреждение подколенной артерии сопряжено с повышенным риском ишемии голени и последующей ампутации, в случаях, когда и подколенная вена, и артерия повреждаются, не было обнаружено увеличения частоты ампутаций по сравнению с повреждением только артерии.[10]
Клиническое значение
Подколенная вена является одним из наиболее частых мест развития тромбоза глубоких вен (ТГВ). Они могут быть опасными для жизни, когда часть тромба отрывается и образует легочную эмболию по мере продвижения к легким. Кроме того, при криптогенном инсульте всегда выполняйте дуплексное УЗИ ног, чтобы исключить тромбоз глубоких вен. При наличии следует выполнить чреспищеводную эхокардиографию, чтобы исключить открытое овальное окно. Пациентам с тромбозом глубоких вен необходимо начинать лечение кумадином или более новыми антикоагулянтами. Продолжительность лечения зависит от привлеченного провоцирующего фактора. Общие факторы риска ТГВ включают курение, ограниченную подвижность, недавнюю операцию и комбинированные оральные контрацептивы.
Кроме того, при криптогенном инсульте всегда выполняйте дуплексное УЗИ ног, чтобы исключить тромбоз глубоких вен. При наличии следует выполнить чреспищеводную эхокардиографию, чтобы исключить открытое овальное окно. Пациентам с тромбозом глубоких вен необходимо начинать лечение кумадином или более новыми антикоагулянтами. Продолжительность лечения зависит от привлеченного провоцирующего фактора. Общие факторы риска ТГВ включают курение, ограниченную подвижность, недавнюю операцию и комбинированные оральные контрацептивы.
Тромбоз поверхностных вен (ТПВ) также регистрируется с увеличением заболеваемости в связи с более широким распознаванием и диагностикой. Общие предрасполагающие факторы аналогичны ТГВ и включают варикозное расширение вен, иммобилизацию, травму, ожирение и использование оральных контрацептивов. СВТ может возникать в притоках подколенной вены, включая малую подкожную вену. [11]
Ущемление подколенной вены — редкое развитие, которое обычно возникает вторично по отношению к мышечной или сухожильной аномалии, вызывающей компрессию вены. Наиболее частой причиной является анатомическая вариация расположения головок икроножных мышц. Другими причинами ущемления могут быть аневризмы подколенных артерий, гипертрофия икроножных мышц у спортсменов и разрывы подколенных кист. Ущемление подколенной вены может вызывать симптомы, сходные с симптомами хронической венозной недостаточности. Некоторые из этих последствий включают отек голени дистальнее места ущемления, венозную хромоту, варикозное расширение вен нижних конечностей, изменения кожного застоя и развитие ТГВ вторично по отношению к венозному застою [12].
Наиболее частой причиной является анатомическая вариация расположения головок икроножных мышц. Другими причинами ущемления могут быть аневризмы подколенных артерий, гипертрофия икроножных мышц у спортсменов и разрывы подколенных кист. Ущемление подколенной вены может вызывать симптомы, сходные с симптомами хронической венозной недостаточности. Некоторые из этих последствий включают отек голени дистальнее места ущемления, венозную хромоту, варикозное расширение вен нижних конечностей, изменения кожного застоя и развитие ТГВ вторично по отношению к венозному застою [12].
Другие вопросы
Аневризмы подколенных вен, хотя и встречаются редко, являются еще одним опасным развитием в сосуде, поскольку они могут увеличить риск образования тромба и последующей легочной эмболии, вызывая значительную заболеваемость и смертность.[13]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.

Рисунок
Подколенная ямка. Изображение предоставлено S Bhimji MD
Ссылки
- 1.
Хайланд С., Синклер М.А., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, костный таз и нижняя конечность, подколенная область. [PubMed: 30422486]
- 2.
Sadowska A, Spodnik JH, Wójcik S. Изменения венозной анатомии подколенной ямки: последствия для диагностики тромбоза глубоких вен. Фолиа Морфол (Варш). 2013 фев; 72 (1): 51-6. [PubMed: 23749711]
- 3.
Uhl JF, Gillot C. Эмбриология и трехмерная анатомия поверхностной венозной системы нижних конечностей. Флебология. 2007;22(5):194-206. [PubMed: 18269070]
- 4.
Томашевский К.А., Попелушко П., Грейвс М.Ю., Пенкала П.А., Генри Б.М., Рой Дж., Хси В.К., Валоча Дж.А. Доказательная хирургическая анатомия подколенной артерии и варианты ее ветвления. J Vasc Surg.
 2017 Февраль;65(2):521-529.e6. [PubMed: 26994952]
2017 Февраль;65(2):521-529.e6. [PubMed: 26994952]- 5.
Pan WR, Wang DG, Levy SM, Chen Y. Поверхностный лимфатический дренаж нижних конечностей: анатомическое исследование и клинические последствия. Plast Reconstr Surg. 2013 г., сен; 132 (3): 696-707. [PubMed: 23985641]
- 6.
Пан CC. Вегетативная регуляция венозной системы в норме и при патологии: действие лекарств. Фармакол Тер. 2001 г., май-июнь; 90 (2-3): 179-230. [PubMed: 11578657]
- 7.
Recek C. Насосная активность голени, влияющая на венозную гемодинамику в нижней конечности. Int J Angiol. 2013 март; 22(1):23-30. [Бесплатная статья PMC: PMC3699225] [PubMed: 24436580]
- 8.
Park EA, Chung JW, Lee W, Yin YH, Ha J, Kim SJ, Park JH. Трехмерная оценка анатомических вариаций бедренной и подколенной вен по отношению к сопровождающей артерии с помощью КТ-венографии. Корейский J Radiol. 2011 май-июнь;12(3):327-40. [Бесплатная статья PMC: PMC3088850] [PubMed: 21603292]
- 9.

Faucett SC, Gannon J, Chahla J, Ferrari MB, LaPrade RF. Задний хирургический доступ к колену. Артроск Тех. 2017 апр;6(2):e391-e395. [Бесплатная статья PMC: PMC5443038] [PubMed: 28580257]
- 10.
Дуа А., Десаи С.С., Али Ф., Ян К., Ли С. Восстановление подколенной вены может не влиять на частоту ампутаций при комбинированном повреждении подколенной артерии и вены . Сосудистый. 2016 апр; 24 (2): 166-70. [PubMed: 26006048]
- 11.
Литцендорф М.Е., Сатиани Б. Тромбоз поверхностных вен: прогрессирование заболевания и развитие подходов к лечению. Управление рисками для здоровья Vasc. 2011;7:569-75. [Бесплатная статья PMC: PMC3180510] [PubMed: 21966221]
- 12.
Доннели Э., Бусуттил А., Дэвис А.Х. Не забывайте о подколенном венозном захвате. Eur J Vasc Endovasc Surg. 2017 май; 53(5):613-614. [PubMed: 28392055]
- 13.
Johnstone JK, Fleming MD, Gloviczki P, Stone W, Kalra M, Oderich GS, Duncan AA, De Martino RR, Bower TC.
 Хирургическое лечение аневризм подколенных вен. Энн Васк Сург. 2015 авг; 29 (6): 1084-9. [PubMed: 26009475]
Хирургическое лечение аневризм подколенных вен. Энн Васк Сург. 2015 авг; 29 (6): 1084-9. [PubMed: 26009475]
Подколенная вена: Анатомия и расположение
Автор:
Шахаб Шахид МББС
•
Рецензент:
Джером Гоффин
Последнее рассмотрение: 14 февраля 2022 г.
Время считывания: 4 минуты
Подколенная вена является глубокой веной голени. Он отводит кровь от ноги в бедренную вену, которая отводит кровь в нижнюю полую вену, чтобы вернуться в правое предсердие сердца.
Глубокие вены содержат клапаны, как и поверхностные вены тела. Они также полагаются на мышечные сокращения, чтобы помочь возврату венозной крови в правое предсердие сердца.
В этой статье мы обсудим анатомию и клиническое значение подколенной вены.
Содержимое
- Анатомия
- Подколенная ямка
- Притоки
- Местоположение
- Клинические точки
- Источники
+ Показать все
Анатомия
Подколенная ямка
Подколенная вена (вид сверху) Подколенная вена представляет собой глубокую вену, которая дренирует ногу . Седалищный нерв проходит вниз по задней поверхности голени, а его самая крупная ветвь, большеберцовый нерв, является самой поверхностной структурой подколенной ямки, которая представляет собой ромбовидную ямку, лежащую на задней поверхности колена. Двуглавая мышца бедра определяет подколенную ямку проксимолатерально, а полуперепончатая мышца и полусухожильная мышца определяют ее проксимедиальную границу. Две головки икроножной мышцы образуют нижние границы медиально и латерально.
Седалищный нерв проходит вниз по задней поверхности голени, а его самая крупная ветвь, большеберцовый нерв, является самой поверхностной структурой подколенной ямки, которая представляет собой ромбовидную ямку, лежащую на задней поверхности колена. Двуглавая мышца бедра определяет подколенную ямку проксимолатерально, а полуперепончатая мышца и полусухожильная мышца определяют ее проксимедиальную границу. Две головки икроножной мышцы образуют нижние границы медиально и латерально.
Чтобы запомнить порядок структур в подколенной ямке (от медиального к латеральному), можно использовать следующую мнемонику; S erve A nd V olley N ext B all.
- S полумембранозный/ S эмитендинозный
- А повторный
- В айн
- N
- B ледяная кость бедра
Притоки
Подколенная вена образуется в результате слияния глубоких вен голени , то есть задней большеберцовой, передней большеберцовой и общей малоберцовой вен. Он также получает венозную кровь из поверхностной вены латеральной ножки , то есть короткой подкожной вены. Короткая подкожная вена прободает глубокую фасцию голени и входит в подколенную ямку, проходя через две головки икроножных мышц.
Он также получает венозную кровь из поверхностной вены латеральной ножки , то есть короткой подкожной вены. Короткая подкожная вена прободает глубокую фасцию голени и входит в подколенную ямку, проходя через две головки икроножных мышц.
Расположение
Затем подколенная вена поднимается вверх и проходит через отверстие приводящей мышцы (отверстие, образованное между двумя местами прикрепления большой приводящей мышцы) и становится бедренной веной , которая проходит сверху и проходит в бедренном треугольнике медиально от бедренная артерия, которая находится медиальнее бедренного нерва. Бедренный нерв проходит под паховой связкой и обеспечивает двигательную иннервацию передней поверхности бедра.
Клинические точки
Аневризма подколенной вены: Аневризмы подколенной вены встречаются редко и обычно не проявляются клинически. Хирургическое лечение показано, если оно вызывает такие симптомы, как:
- Тромбоз глубоких вен
- Легочная эмболия
Тромбоз глубоких вен: Глубокие вены нижних конечностей наиболее уязвимы для этого состояния, которое редко проявляется в верхних конечностях. Любой пациент с протромботическими факторами риска подвержен риску тромбоза глубоких вен. Вот некоторые из этих факторов:
Любой пациент с протромботическими факторами риска подвержен риску тромбоза глубоких вен. Вот некоторые из этих факторов:
- Курение
- Отсутствие подвижности
- Использование противозачаточных таблеток эстрогена
- Недавняя операция
Источники
Весь контент, публикуемый на Kenhub, проверяется экспертами в области медицины и анатомии. Информация, которую мы предоставляем, основана на научной литературе и рецензируемых исследованиях. Kenhub не дает медицинских консультаций. Вы можете узнать больше о наших стандартах создания и проверки контента, прочитав наши рекомендации по качеству контента.
Каталожные номера:
- Фрэнк Х.Неттер, доктор медицинских наук: Атлас анатомии человека, 5-е издание, Эльзевир Сондерс.
- Чамми С. Синнатамби: Региональная и прикладная анатомия Ласта, 12-е издание, Churchill Livingstone Elsevier.
- Ричард Л. Дрейк, А. Уэйн Вогл, Адам.
