Вопрос врачу: как избежать тромбоза
Что можно сделать, чтобы снизить риск тромбообразования? Какую роль в возникновении тромбозов играет наследственность? Какое обследование нужно пройти, чтобы проверить состояние своих сосудов? Какие методы исследования используются сегодня? Всем ли в определенном возрасте нужны антикоагулянты?
На эти и другие вопросы пациентов отвечает сердечно-сосудистый хирург НМИЦ хирургии им. А.В. Вишневского, кандидат медицинских наук, доцент Заурбек Ахсарбекович Адырхаев.
– Какую роль в возникновении тромбозов играет наследственность?
– С точки зрения наследственности есть несколько факторов, которые могут предопределять повышенные риски тромбозов. Первый из них – генетические мутации, которых существует не менее 12. При артериальных тромбозах это еще врожденная гиперхолестеринемия и гипергомоцистеинемия. Эти и другие наследственные факторы, которые cпособны на уровне реологии крови предопределять повышенную предрасположенность к тромбообразованию – как венозному, так и артериальному – могут быть выявлены с помощью лабораторной диагностики.
– Артериальные тромбозы и атеросклеротические бляшки – это явления одного ряда?
– Бляшки могут повышать риски артериального тромбоза – сужать просвет сосуда и тем самым способствовать изменению спектра кровотока в этой области. Либо они фрагментируются – и тогда их кусочки могут отрываться, закрывая просвет сосуда или затрудняя локально ток крови в нем, что приводит к снижению скорости кровотока и образованию тромбов в этой области.
– В чем отличия тромба от бляшки? У них разная структура?
– Бляшка – более плотное образование, тромб же представляет собой сгусток крови. Свежий тромб – багрово-красного цвета, мягкий, по структуре чем-то напоминающий слизня.
– Почему у одних он образуется, а у других нет? Каков механизм такого загустения крови?
– Все сосудистые врачи знают правила «триады Вирхова» (Рудольф Вирхов – немецкий патолог, пионер в патофизиологии тромбоза). Чтобы процесс формирования тромба был запущен, обязательно должны иметь место три фактора: замедление кровотока, повреждение эндотелия (внутренней выстилки сосуда) и коагулопатия (повышенная свертываемость крови). Только при наличии этих трех факторов возможно образование тромба. Одного фактора недостаточно, но если он присутствует, как правило, к нему присоединяются другие и рано или поздно начинают себя проявлять. Проще говоря, если у пациента есть наследственная коагулопатия, он уже находится в группе риска. Он может отправиться в долгий 8-часовой перелет, уснуть в самолете и не проснуться, потому что к его коагулопатии присоединится такой фактор, как снижение скорости кровотока.
Только при наличии этих трех факторов возможно образование тромба. Одного фактора недостаточно, но если он присутствует, как правило, к нему присоединяются другие и рано или поздно начинают себя проявлять. Проще говоря, если у пациента есть наследственная коагулопатия, он уже находится в группе риска. Он может отправиться в долгий 8-часовой перелет, уснуть в самолете и не проснуться, потому что к его коагулопатии присоединится такой фактор, как снижение скорости кровотока.
– В каких случаях она снижается?
– При длительных статических нагрузках – если человек долго стоит, или сидит, или едет в машине, летит в самолете… Словом, нахождение в неподвижном состоянии способствует образованию венозного тромбоза. В группе риска также пациенты, которые имеют какую-то сопутствующую патологию – онкозаболевания, гинекологические заболевания, требующие приема гормональных препаратов. Кстати, оральные контрацептивы также повышают эти риски.
Артериальные тромбозы очень редко случаются без наличия системного атеросклероза.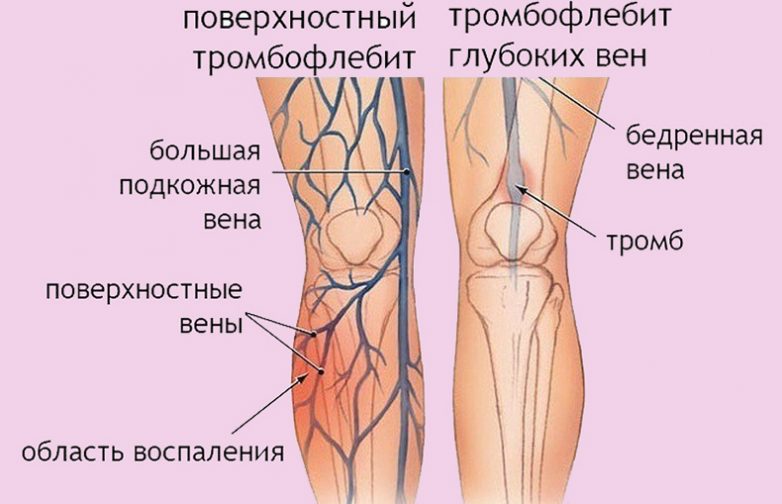 Другим фактором риска их возникновения, безусловно, является нарушение сердечного ритма. Если у пациента даже с невыраженным атеросклерозом есть мерцательная аритмия, то на ее фоне образовываются тромбы в сердце, которые могут мигрировать и закрывать сосуды, в том числе магистральные – вплоть до аорты и подвздошных артерий, вызывая острую ишемию сосудов ног.
Другим фактором риска их возникновения, безусловно, является нарушение сердечного ритма. Если у пациента даже с невыраженным атеросклерозом есть мерцательная аритмия, то на ее фоне образовываются тромбы в сердце, которые могут мигрировать и закрывать сосуды, в том числе магистральные – вплоть до аорты и подвздошных артерий, вызывая острую ишемию сосудов ног.
– В каких частях тела обычно образуются тромбы?
– При венозных тромбозах самая частая локализация – глубокие вены ног. Опасность заключается в том, что тромб быстро поднимается с нижних конечностей в бедренные подвздошные вены. Это несет в себе колоссальные риски тромбоэмболии легочной артерии – то, что в народе часто называют «тромб оторвался». Это самое грозное осложнение венозных тромбозов, и, конечно, если оно вовремя не диагностировано, то несет в себе реальную угрозу для жизни пациента.
При артериальных тромбозах самое распространенное осложнение – эмболия в бифуркацию аорты, когда закрываются подвздошные артерии, а также эмболия в артерии ног. Чаще всего страдают артерии голени и поверхностные бедренные артерии, хотя могут и другие. Здесь уже речь идет о спасении конечности, потому что, как правило, у таких больных возникает острая ишемия, которая требует экстренного оперативного вмешательства с целью восстановления кровотока в ноге. И если это не будет сделано в ближайшие часы, пациент может потерять ногу.
Чаще всего страдают артерии голени и поверхностные бедренные артерии, хотя могут и другие. Здесь уже речь идет о спасении конечности, потому что, как правило, у таких больных возникает острая ишемия, которая требует экстренного оперативного вмешательства с целью восстановления кровотока в ноге. И если это не будет сделано в ближайшие часы, пациент может потерять ногу.
– А если тромбоз есть, но он бессимптомный, что должно побудить человека отправиться к врачу?
– Тут нам тоже придется разделить тромбозы венозные и артериальные. В первом случае это, как правило, ощущение напряжения в нижней конечности, иногда уже визуально оцениваемый ее отек, боль и покраснение по ходу вен, которые просвечиваются на ноге. Вот эти моменты должны, конечно, насторожить, особенно если это случается после тех эпизодов, о которых мы говорили, – приема гормональных препаратов, беременности у женщин в 3-м триместре, длительных переездов, сидячей работы… Если человек ощущает напряжение, отек и боль в конечности, а также покраснение и гиперемию по ходу вены, конечно, он должен обратиться к врачу.
Если тромбоз локализуется только в венах голени, зачастую для пациента это даже может пройти незамеченным, и мы узнаем об этом потом – когда он обследуется по каким-то другим причинам. Делая ультразвук, мы видим, что вены изменены, и даже если тромбов нет, есть признаки того, что пациент тромбоз перенес.
Что касается артериального тромбоза, то его сложно не заметить. Если кровоток в каком-то сегменте конечности прекращается внезапно, пациент так или иначе это почувствует. Безусловно, это острая боль, похолодание конечности. Чем больше по времени длится ишемия, тем больше неврологических осложнений присоединяется – в виде онемения ноги, ограничения движения в голеностопном, в коленном суставе. На более поздних стадиях, конечно, появляется отек.
Самая тяжелая стадия – формирование так называемой контрактуры в коленном и голеностопном суставах, когда пациент уже не может двигать ногой самостоятельно из-за сильного болевого синдрома в результате спазмирования мышц. Меняется цвет ноги, она становится сначала бледной, потом появляется мраморная окраска. Тяжелые эпизоды острой ишемии сопровождаются такими опасными осложнениями, как флегмона стопы и т.д.
Тяжелые эпизоды острой ишемии сопровождаются такими опасными осложнениями, как флегмона стопы и т.д.
Если этот процесс развивается быстро, он может привести к влажной гангрене, когда пациенту уже помочь невозможно. Поэтому так важно не пропустить первые симптомы – резкую боль, которая приобретает постоянный характер, похолодание ноги, изменение цвета кожных покровов. И, безусловно, пытаться лечиться домашними средствами не следует, нужно срочно обращаться к врачу.
– Чем отличается доплерография сосудов ног от УЗИ, и в каких случаях делается это исследование?
– Доплерографическое исследование показывает в основном скоростные характеристики кровотока, она не направлена на то, чтобы определить состояние внутренней выстилки сосуда, визуализировать бляшки или тромбы, которые там гнездятся. Это сегодня уже не информативно, и в своей рутинной практике мы переходим на цветовое дуплексное сканирование. Оно позволяет получить полные данные как о скоростных характеристиках кровотока, так и о состоянии сосуда в целом: толщине его стенки, степени воспаления, если оно есть, наличии или отсутствии атеросклеротических бляшек, насколько они сужают просвет сосуда, есть в нем тромбы или нет, насколько они распространяются, сколько сантиметров сосуда занимают, как плотно фиксированы к стенке (что тоже очень важно).
– Мы говорим про ноги, но ведь бывают тромбы и в сосудах головы. Или это отдельная история?
– Такой тромбоз ведет к грозному осложнению – инсульту. Сегодня в Москве, да и по всей России, открыто огромное количество сосудистых центров, которые призваны бороться с острыми коронарными синдромами и острыми инсультами. Тромбоз выливается в так называемый инсульт в ходу, то есть у пациента присутствует вся клиника инсульта (немеет часть тела, рука или нога, нарушается речь и т.д.). Если к такому пациенту вовремя приедет скорая помощь, она доставит его в один из сосудистых центров, где будет предпринята попытка либо системного или локального тромболизиса (растворения тромбов), либо механической тромбоэкстракции, когда с помощью специальных устройств этот тромб из артерии извлекается.
Сейчас для этого все возможности есть, и довольно успешно с этими состояниями справляются. Главное – сделать все вовремя, попасть в так называемое терапевтическое окно (от 6 до 12 часов).
– Существует мнение, что после определенного возраста всем нужно принимать кроворазжижающие препараты, и все будет в порядке.
– Начнем с того, что может человек сделать сам, чтобы максимально себя обезопасить. Первое и основное – это активный образ жизни. Нужны аэробные нагрузки. Я говорю своим пациентам: вы должны гулять 30-60 минут в день, причем не прогулочным шагом, а ускоряясь до 3-4 км в час. Занимайтесь скандинавской ходьбой, плавайте, делайте то, что вам больше нравится, но обязательно двигайтесь! И на воздухе вы должны проводить не менее получаса-часа в день, причем проводить активно. Безусловно, надо отказаться от курения – это доказанный факт риска атеросклероза и любых осложнений атеротромбоза.
Третье – конечно, питание. Сейчас самая популярная диета, которая звучит во всех рекомендациях, – средиземноморская. Она доступна, и придерживаться ее легко и приятно. Принципы очень просты: ограничение потребления животных жиров и красного мяса (до 1-2 раз в неделю), преобладание растительных жиров и рыбы, основа рациона – растительная пища и растительные белки.
И еще важный момент. Для того чтобы снизить риск тромбообразования, нужно соблюдать адекватный режим гидратации организма. Человек должен потреблять необходимое количество жидкости в день, и это никак не меньше литра-полутора (с супом, киселем, водой, чаем, — необязательно пить только чистую воду). Потребляя жидкость, вы добиваетесь разжижения крови физиологическим путем. Если человек регулярно не добирает жидкости и в его кровеносном русле недостаточное ее количество, естественно, кровь будет сгущаться, и концентрация красных кровяных телец на 1 мл крови будет возрастать. В этой ситуации он может, например, сходить в баню и вернуться оттуда с венозным или артериальным тромбозом. Потея, человек теряет до нескольких литров жидкости, а значит, такое же количество должен восполнить.
Человек должен потреблять необходимое количество жидкости в день, и это никак не меньше литра-полутора (с супом, киселем, водой, чаем, — необязательно пить только чистую воду). Потребляя жидкость, вы добиваетесь разжижения крови физиологическим путем. Если человек регулярно не добирает жидкости и в его кровеносном русле недостаточное ее количество, естественно, кровь будет сгущаться, и концентрация красных кровяных телец на 1 мл крови будет возрастать. В этой ситуации он может, например, сходить в баню и вернуться оттуда с венозным или артериальным тромбозом. Потея, человек теряет до нескольких литров жидкости, а значит, такое же количество должен восполнить.
Теперь по поводу препаратов. Я считаю, что без рекомендации врача ничего никому принимать не следует. Терапевты амбулаторного звена сейчас весьма образованы в области профилактики и возможных осложнений сердечно-сосудистых заболеваний, поэтому каждый человек должен наблюдаться в поликлинике, проходить диспансеризацию, которая возрождается в нашей стране, и при наличии проблем — состоять на учете у кардиолога или терапевта, который в соответствии с показаниями будет назначать терапию. А пить препарат, который на слуху или который соседке прописали — нельзя.
А пить препарат, который на слуху или который соседке прописали — нельзя.
Раньше для снижения рисков инфарктов и инсультов всем подряд назначали аспирин – так вот сейчас стали появляться исследования, которые говорят о сомнительной пользе бесконтрольного и поголовного назначения аспирина. 40 процентов людей вообще толерантны к этому препарату, то есть, принимая аспирин, они не получают того эффекта, ради которого его пьют. И никто, кто назначает этот аспирин, не отслеживает ожидаемый эффект. Зато негативное воздействие на желудок есть у всех и уже давно доказано.
– Но ведь появились новые поколения антиагрегантов.
– Они тоже не показаны всем, поскольку настолько сильно разжижают кровь, что влекут за собой риск кровотечения. Да, кому-то они нужны, особенно после 50 лет, но их должны назначать врачи по показаниям. Каждый должен заниматься своим делом. Врач – лечить, а пациент – будучи ответственным за свое здоровье – по максимуму стараться вести здоровый образ жизни и своевременно и периодически обращаться докторам.
– Вы говорили о здоровом образе жизни. А если, скажем, тромб уже есть или формируется, разве фитнес не может спровоцировать его движение?
– Если в возрасте 50 лет вы впервые в своей жизни решили заняться фитнесом, безусловно, сначала вы должны обследоваться. Перед началом занятий необходимо пройти элементарное фитнес-тестирование. Это совсем не то, когда рассказывают, как и какой тренажер работает, вас должен проконсультировать врач, который определит вашу толерантность к физической нагрузке, сделает тесты под контролем ЭКГ и других приборов.
– Смоделируем такую ситуацию. Человек знает, что в его роду были инсульты и случаи тромбов. И он хочет максимально себя обезопасить. Какие обследования ему сделать, чтобы проверить состояние сосудов?
– Во-первых, общий и биохимический анализ крови, на липидный профиль – узнать индекс атерогенности (соотношение липопротеидов высокой и низкой плотности).
Нужно сдать коагулограмму – посмотреть показатели свертываемости крови, сделать ЭКГ, измерить лодыжечно-плечевой индекс, отражающий состояние кровообращения в нижних конечностях. Если этот индекс снижен, можно говорить о системном атеросклерозе. Надо определить в крови уровень гомоцистеина (повышенный его показатель тоже может говорить об атеросклеротических осложнениях), а также сделать ультразвук сонных артерий.
Если этот индекс снижен, можно говорить о системном атеросклерозе. Надо определить в крови уровень гомоцистеина (повышенный его показатель тоже может говорить об атеросклеротических осложнениях), а также сделать ультразвук сонных артерий.
Я бы еще не упускал из виду ультразвук брюшной полости, на котором можно посмотреть, нет ли аневризмы аорты, которая часто бывает первым манифестирующим заболеванием у пациента с атеросклерозом. И, безусловно, если проводить более углубленное обследование, потребуется эхокардиография, позволяющая увидеть, нормально ли функционирует сердечная мышца.
Головной мозг, сердце и нижние конечности – вот точки риска атеросклероза и образования тромбов для человека, который знает свою наследственную предрасположенность к этим заболеваниям. И перечисленные исследования – тот минимум, который позволит ему составить первичную картину.
– И после этого жить спокойно?
– Не совсем так. Человек, который сделал все эти исследования, должен потом прийти к врачу. Даже если показатели в пределах нормы, это может быть верхняя граница нормы, что уже свидетельствует о каких-то изменениях. Только врач может определить риски. А если изменения в сосудах выявлены, раз в год надо обследования повторять.
Даже если показатели в пределах нормы, это может быть верхняя граница нормы, что уже свидетельствует о каких-то изменениях. Только врач может определить риски. А если изменения в сосудах выявлены, раз в год надо обследования повторять.
Более того, я всем рекомендую следить за сахаром крови, потому что сахарный диабет тоже является одним из факторов риска и ухудшает прогноз у больных с атеросклерозом. Что касается венозного тромбоза, здесь следует обратить внимание, не отекают ли у вас ноги к концу рабочего дня, не чувствуется ли дискомфорт после длительных переездов и перелетов, не бывает ли трудно надеть сапоги или туфли. В этом случае нужно делать ультразвук вен и опять же обращаться к врачу.
Главное – не заниматься самолечением, это никогда не будет эффективно. Берегите свои сосуды и здоровье в целом!
Полная версия интервью опубликована в №5/20 журнала «Будь здоров».
Оторвался тромб. Симптомы и последствия – Сайт Винского
Содержание
- Оторвался тромб
- Мои исходные данные перед отрывом тромба
- Симптомы тромбоза
- Размер и комфорт автомобиля
- Чем эти случаи похожи?
- Факторы приводящие к тромбозу за рулем
- Что чувствует человек при отрыве тромба
- После того как тромб оторвался
- В больнице с ТЭЛА
- Что мне предстоит сейчас делать в больнице
- Что мне предстоит в будущем после отрыва тромба
- Что делать, чтобы не оторвался тромб
- Что делать если ноет нога
- Дополнение: тромбоз и холестерин
- Дополнение от 21/07/16
- Хорошие новости
Оторвался тромб
Я не врач по сосудистым заболеваниям.
Но вот опять попал в больницу с тромбоэмболией лёгочной артерии (ТЭЛА). Это, когда отрывается тромб и попадает в легкие, закупоривая сосуды.
Делать в больнице, кроме просмотра росговноТВ, — нечего.
Поэтому решил написать вторую часть, или продолжение своей статьи от 2012 года Тромбоз вен из-за частых и длительных авиаперелетов
На всякий случай скажу, что статьи на этом сайте я пишу только на основе собственного опыта.
Часть вторая будет посвящена тромбозу глубоких вен ног и русской рулетке — последствиям отрыва тромба с попаданием его в сосуды легких (ТЭЛА).
Рулетка потому, что человек или умирает, или остается в живых.
Мои исходные данные перед отрывом тромба
1) Довольно короткий перелет Москва — Салоники (Греция) 3 часа в экономе.
2) После — отдых на море в течении 6 дней.
3) Переезд на небольшом автомобиле из Салоники (северо-восток Греции) на побережье Ионического моря Греции (500 км).
4) Жара.
Симптомы тромбоза
Знакомые симптомы тромбоза появились во время переезда по Греции: от Салоники до островов Ионического моря на автомобиле.
Учитывая свой первый опыт тромбоза, я летаю в экономе если перелет менее 4 часов. В остальных случаях (после 2012 года), стал летать только в бизнес-классе с горизонтально раскладывающимися сидениями. А перед полетом принимал аспирин.
Исследование вен, которое я делал дважды в год в санатории Машук Акватерм, в марте показало: «все вены чистые».
После перелета из Москвы в Грецию, 6 дней мы отдыхали на пляжах Ситонии и никаких симптомов тромбоза не было.
Поэтому вариант (1) влияния перелетов, которых у нас было много (как обычно) в этом году, на образование тромба я исключаю. Тромбы в венах образуются довольно быстро: час-два. Следовательно — под подозрение попадает автомобиль (3).
Но и до последней поездки в Грецию мы всегда брали автомобили в прокат, и проезжал я иной раз побольше чем 300 км в день.
Стал анализировать и вспоминать:
Были длительные переезды на авто в США, Канаде, Австралии, Новой Зеландии, Бразилии… Но симптомов тромбоза не было.
Размер и комфорт автомобиля
Хотя нет — сейчас вспомнил: в Австралии не было в доступе больших внедорожников Land Cruiser, поэтому пришлось взять FJ Cruiser с неудобным сидением и меньшим размером салона (сидение не могло двигаться дальше чем я привык).
И после поездки в Аутбэк (длинные перегоны и жара) — заныла левая нога.
Это был знакомый симптом начала тромбоза и мы в первой же попавшейся на пути деревне заехали в аптеку и купили компрессионные гольфы и аспирин.
Были похожие симптомы во время путешествия на малолитражке по Марокко, но тогда как только начала ныть нога, мы сразу же остановились и отдыхали в отеле в течении 3-х дней.
Чем эти случаи похожи?
1) Размером автомобиля и удобством его сидений.
2) Жара. Иной раз хочется пить, а вода закончилась.
Относительно жары в Европе: мы катаемся по Европе вне сезона летних отпусков, то есть когда на улице не жарко.
Обычно в пик летней жары мы стараемся выбраться в те страны, где в другое время прохладно — Канада, Шотландия, Исландия, Норвегия.
Ну, а если и выбрались на море в Европу, то не ездим на далекие расстояния — только локальные вылазки не более 100 км.
Факторы приводящие к тромбозу за рулем
Делаю вывод, что для тромбоза за рулем нужно сочетание нескольких факторов:
1) Наследственная тромбофилия (выясняется по анализу крови).
2) Неудобное сидение автомобиля и механическая КПП из-за чего левая нога сдавливается краем сидения и затекает.
3) Жара и обезвоживание организма.
Что чувствует человек при отрыве тромба
Ранее я написал о симптомах при образовании тромба в глубоких венах ног:
— Ломота в ноге (в этот раз болело бедро) как будто растяжение.
— Озноб и высокая температура вечером.
Но если первый раз все обошлось — тромб был в суральной вене и не болтался.
То в этот раз тромб оторвался и попал в легкие.
Вернее в один из сосудов легких, закупорив его. В результате чего какая-то часть легкого умерла.
Это называется инфаркт легкого.
Для информации: если отрывающийся тромб достаточно большой, он перекрывает легочную артерию, вызывая почти мгновенную смерть.
В моём случае просто повезло: тромб был маленький и не смог закупорить все легкое.
Я отделался инфарктной пневмонией: в умершем участке легких развивается воспаление.
Наверно поэтому, почувствовав ломоту в ноге и озноб и в тоже время жжение и боль в легких, я большее внимание обратил именно на легкие, соотнеся свою температуру с простудой из-за кондиционера.
После того как тромб оторвался
Однако боль в ноге не проходила и на третий день путешествия по островам Ионического моря мы решили срочно прервать путешествие и эвакуироваться в Москву.
Я выбрал путь максимально щадящий: с одной пересадкой и ночевкой в Праге, так чтобы рейс был не дольше 2-х часов. Перед полетом пил аспирин.
В больнице с ТЭЛА
В больнице терапевт по традиции сказал, что я здоров:
— температуры у меня не было
— легкие не хрипели
— рентген ничего не показал.
Но я настоял на УЗИ глубоких вен и, после УЗИ, по такой же традиции был отправлен на скорой помощи в отделение сосудистой хирургии.
Там мне сделали компьютерную томографию легких с красителем в крови (йод) и сообщили диагноз: тромбоэмболия лёгочной артерии (ТЭЛА).
Что мне предстоит сейчас делать в больнице
1) Пару раз в неделю делать УЗИ и смотреть за динамикой рассасывания тромба в бедре (динамика хорошая — по 2 см в день).
2) Ежедневно ставить капельницу с раствором, который тромб смывает.
3) Продолжать колоть в живот уколы антикоагулянтов и несколько дней продолжить колоть антибиотики, чтоб добить пневмонию.
Что мне предстоит в будущем после отрыва тромба
1) Пожизненный приём Ксарелто.
2) Ношение компрессионых чулков в самолете и при длительной езде на автомобиле.
3) Пересмотр вида транспорта, стиля путешествий и маршрутов ближайших поездок.
На июль-август рассматриваю путешествия на хаусботе в Германии и Великобритании.
От поездки в далекую Австралию отказался потеряв деньги. Китай перенес с июля на конец августа. Хорватия на авто под вопросом.
А потом у нас азиатчина без авто: Филиппины, Таиланд, Борнео и зимовка на Пхукете. Намибию в феврале отменил.
Что делать, чтобы не оторвался тромб
Рекомендации которые я могу дать исходя из собственного опыта:
1) Во время длительного переезда на авто обязательно останавливаться через 2 часа и ходите приседайте около машины, чтобы разогнать кровь в ногах.
2) Если жарко — обязательно имейте запас воды и пейте воду за рулем.
3) По возможности настройте сидение так, чтобы его край не пережимал сосуды под коленкой.
4) По возможности арендуйте комфортную машину на автомате: аренда авто по всему миру.
Если после длительного вождения или стояния в пробке почувствовали ломоту в ноге (тупая боль, как будто ударился ногой или потянул) не делайте физических усилий по подъему тяжести.
Тромб отрывается в момент напряжения брюшной полости.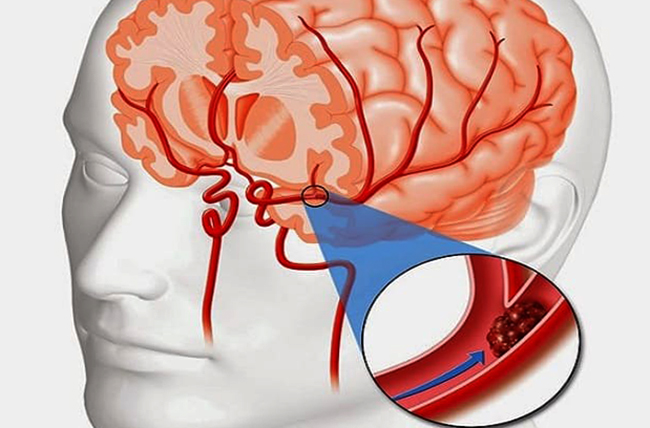
Я подозреваю, что в моем случае момент отрыва совпал с вытаскиванием чемодана из багажника — то есть в момент, когда кровь ускоряет своё течение.
И хотя у меня было много случаев образования тромбов в глубоких венах до части 1 (вспомнил моменты когда была ломота в ноге и температура во время автопробегов в Австралии, Марокко, Боливии, а УЗИ показало в венах следы от старых тромбов), все они проходили без последствий. Образовался тромб, поболел, сам рассосался.
Поэтому сильно пугаться не надо.
Что делать если ноет нога
Если у вас вдруг заболела нога после длительного вождения — по возможности сделайте УЗИ глубоких вен.
У меня по незнанию все эти тромбы поломали клапанную систему вен в ногах, вот поэтому придется теперь постоянно в компрессионных гольфах ходить.
Завтра выписываюсь из больницы и еду на дачу.
На следующей неделе буду планировать наш график поездок с учетом новых реалий.
Дополнение: тромбоз и холестерин
Вижу в комментариях, что путают тромбы в венах (они образуются только в венах) с повышенным холестерином, который воздействует на артерии.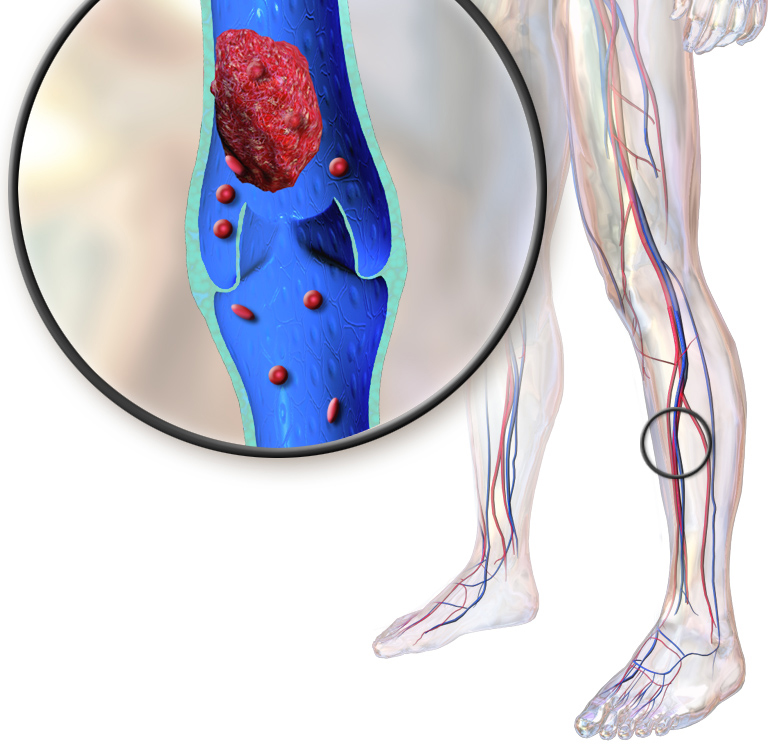 Это разные вещи. Холестерин повреждает стенки артерий, что приводит к другим не менее тяжелым последствиям: инсульты, инфаркты сердца, атеросклероз…
Это разные вещи. Холестерин повреждает стенки артерий, что приводит к другим не менее тяжелым последствиям: инсульты, инфаркты сердца, атеросклероз…
Хочу подчеркнуть, что моя статья относится именно к тромбозу глубоких вен ног (90% всех тромбозов).
Дополнение от 21/07/16
В «Пироговке» сдал анализ крови на «Генетический риск нарушений системы свертывания — 3510 руб».
Результата ждать 14 дней, но итак ясно — система свертывания крови у меня безвозвратно нарушена. Поэтому прием Ксарелто прописан пожизненный.
Сделал подробный УЗИ вен на обеих ногах и вердикт был таков: тромбозы были у меня и раньше 2012 года, просто я о них не подозревал.
Ну болела нога какое-то время, потом проходила — следы от тромбов обнаружены в обеих ногах и в 90% вен.
Сделал КТ легких: есть следы от попавших в сосуды тромбов, но пневмонии уже нет.
Проконсультировался с доктором, к сожалению гольфы прописаны к постоянному ношению, что самое неудобное в этой ситуации.
Хорошие новости
Но есть и хорошие новости.
Менять образ жизни не собираюсь, поэтому продолжаю путешествия.
Открытиями из которых буду по прежнему делиться на сайте: Путешествие по озерному краю Польши на арендованной яхте (июль 2016).
И хоть риск есть, но он такой же по вероятности, как поймать головой шальной кирпич, упавший с крыши.
Вопросы о тромбозе можно задать в специальной теме на форуме
как не допустить болезнь и кто в группе риска
Как оказалось, тромбы в сосудах — это «тихие убийцы», представляющие опасность для каждого из нас. Развитию болезни способствует высокий уровень холестерина, курение, стресс, сахарный диабет, лишний вес. Как образуются тромбы и что делать, чтобы этого избежать, ИА «Татар-информ» рассказал заведующий кардиологическим отделением Республиканской клинической больницы Альберт Гильманов.
Что такое тромб?
Тромб — это сгусток крови, образовавшийся еще при жизни пациента в просвете кровеносного сосуда или в полости сердца.
Причиной образования тромбов является повреждение сосудов. Оно может быть наружным, например при порезе пальца. Но более опасны внутренние повреждения, протекающие незаметно, рассказал ИА «Татар-информ» заведующий кардиологическим отделением РКБ Альберт Гильманов.
«Сосуд состоит их трех слоев: наружный слой (самый крепкий), внутренний мышечный слой и крайний тонкий одноклеточный слой — эндотелий. Именно повреждение эндотелия приводит к внутреннему надрыву сосуда, который запускает процесс тромбообразования», — пояснил он.
Почему происходит отрыв тромба?
ТАССВнутренний надрыв или повреждение сосуда происходит в основном в тех местах, где откладывается холестерин. Эндотелий начинает выпячиваться в просвет сосуда. Процесс отложения холестерина занимает долгое время, человек может и не подозревать об этих процессах, отметил врач.
«После 25 лет мы перестаем расти, и тот лишний холестерин, который производится в печени, откладывается в сосудах. Тем самым в печени производится столько же холестерина, сколько вам нужно было, когда вам было 10 лет, а сейчас, когда вам 25–30, вам столько холестерина не нужно, и он начинает откладываться про запас», — сказал он.
Чтобы разорвать этот сосуд, необходимо соблюдение определенных условий: повышение пульса, давления или появление внешних неблагоприятных факторов провоцирует спазм сосуда. Например, резкое переохлаждение, изменение атмосферного давления, резкая смена погоды.
Кто в группе риска?
К сердечной катастрофе приводят высокий уровень холестерина, курение, стресс, гипертоническая болезнь, сахарный диабет, абдоминальное ожирение. В группе риска также мужчины старше 55 лет, женщины старше 65 лет.
«Из-за курения стенка сосуда — эндотелий — превращается в решето. Количество холестерина, который на ней откладывается, в 3–4 раза превышает возраст человека, то есть у 30-летнего курящего будет тот же результат, что и у 60-летнего человека. Поэтому любой доктор против курения», — отметил Альберт Гильманов.
Если человек в группе риска, то он должен найти доктора, которому доверяет, и наблюдаться у него, ежегодно проходить диспансеризацию. Нужно сообщать доктору всю информацию о себе, сдавать анализы.
«А если есть факторы риска, то понадобится углубленное исследование. УЗИ сердца, ЭКГ дает информацию только о состоянии сердца в покое. А как оно работает при нагрузках, правильно ли течет кровь, есть ли изменения, помогают узнать нагрузочные тесты», — добавил собеседник агентства.
Что еще может спровоцировать надрыв?
Любая катастрофа в организме неподготовленного человека происходит на фоне повышения давления и пульса, подчеркнул заведующий кардиологическим отделением РКБ.
«Вы порадовались за человека, повысился пульс, адреналин — надорвался сосуд. Побежали за автобусом 100 метров, сосуды напряглись — произошел разрыв. Любая физическая активность, даже подъем по лестнице, может привести к ишемии, сужению, надрыву, разрыву сосуда», — сказал он.
Развитию недуга может способствовать напряженная работа, добавил эксперт. «Если человек испытывает стресс на работе, нервничает, не может отвлечься и отдохнуть. Повышается тонус сосуда, и если есть отложения холестерина, то он может порваться, что приводит к инфаркту или инсульту», — рассказал Гильманов.
Что делать, если внезапно стало плохо?
Если у вас появилась острая загрудинная боль, боль в шее, резкая потливость, слабость, головокружение, то эти симптомы могут напоминать инфаркт миокарда. В этом случае необходимо сесть или лечь. Обычно кратковременного отдыха бывает достаточно, чтобы восстановить нормальное питание сердечной мышцы.
«Люди, страдающие болезнями сердца, могут принять нитроглицерин. Если в течение трех, условно пяти минут ситуация не исправляется и вам так же плохо, то нужно обращаться за медицинской помощью», — заметил специалист.
В мире от болезни сердца погибает ежегодно около 17 млн человек. Из них внезапно, резко уходят из жизни примерно 25%. В России около 150 тыс. людей в год погибают от внезапной сердечной смерти. В 90% случаев причина – ишемическая болезнь сердца, и за две недели отмечались предвестники надвигающейся катастрофы. И только 22% из них обращаются за медицинской помощью.
Как уберечь себя от недуга?
Говоря о профилактике, неверно говорить, что нужно защищаться от тромбов. Необходимо защищать свои сосуды от отложений холестерина, дал напутствие заведующий кардиологическим отделением Республиканской клинической больницы Альберт Гильманов.
Необходимо защищать свои сосуды от отложений холестерина, дал напутствие заведующий кардиологическим отделением Республиканской клинической больницы Альберт Гильманов.
Советы при этом известны каждому: употреблять больше овощей и фруктов, воды, заниматься физической активностью (в меру), употреблять алкоголь в правильных дозах (не более 100 мл сухого вина), избегать стрессов.
«К сожалению, сейчас мы работаем по факту: люди обращаются к врачу, когда уже случилась катастрофа. С молодого возраста нужно заниматься собой, задумываться, влиять на факторы риска, которые могут привести к развитию заболевания. Не в 35 и старше, а заранее продумывать, как выглядят сосуды, есть ли предвестники проблем. Если человек не может определить, есть у него фактор риска или нет, нужно обратиться к специалистам», — заключил собеседник агентства.
Оставляйте реакции
Почему это важно?
Расскажите друзьям
Комментарии 0
- Нет комментариев
Ученые считают разгаданной загадку тромбов после вакцины – DW – 06.
 12.2021
12.2021После сообщений о появлении тромбов при вакцинации препаратом Oxford-AstraZeneca многие в ЕС стали прививаться вместо него вакциной BioNTech/Pfizer (торговое название — Comirnaty)Фото: Weber/Eibner-Pressefoto/picture alliance
НаукаВеликобритания
Зульфикар Аббани | Евгений Жуков
6 декабря 2021 г.
Группа ученых утверждает, что установила причину появления тромбов после прививки от COVID-19. Исследование дает надежду на то, что видоизмененные препараты не будут иметь такого побочного действия.
https://www.dw.com/ru/uchenye-polagajut-chto-razgadali-zagadku-trombov-posle-vakciny-ot-koronavirusa/a-60012082
Реклама
Международная группа исследователей из Великобритании и США, возможно, установила, почему у некоторых людей появляются тромбы после введения им вакцин от коронавируса производства AstraZeneca или Johnson & Johnson.
Сообщения о том, что иногда у молодых людей после введения этих вакцин развивается редкая форма свертывания крови, стали появляться примерно в марте 2021 года. Реагируя на это, некоторые страны ограничили применение вакцины AstraZeneca — ее стали вводить только пожилым людям.
Реагируя на это, некоторые страны ограничили применение вакцины AstraZeneca — ее стали вводить только пожилым людям.
Теперь, спустя восемь месяцев, исследователи, изучавшие эту вакцину, опубликовали свои результаты, которые уже прошли рецензирование. Они считают, что эти векторные вакцины способны привлекать белок, который может вызывать иммунный ответ, запускающий потенциально опасный процесс — свертывание крови.
Этот белок, известный под названием «тромбоцитарный фактор 4» (англ. Platelet factor 4, PF4; другие обозначения: CXCL4 или антигепариновый фактор), связан со свертыванием крови.
Тромбоз: ситуация редкая, но опасная
«Вызванная вакциной иммунная тромботическая тромбоцитопения, также известная как тромбоз с синдромом тромбоцитопении (недостатка тромбоцитов. — Ред.), — это опасное для жизни состояние, встречающееся у очень небольшого числа людей», — пишут исследователи в пресс-релизе.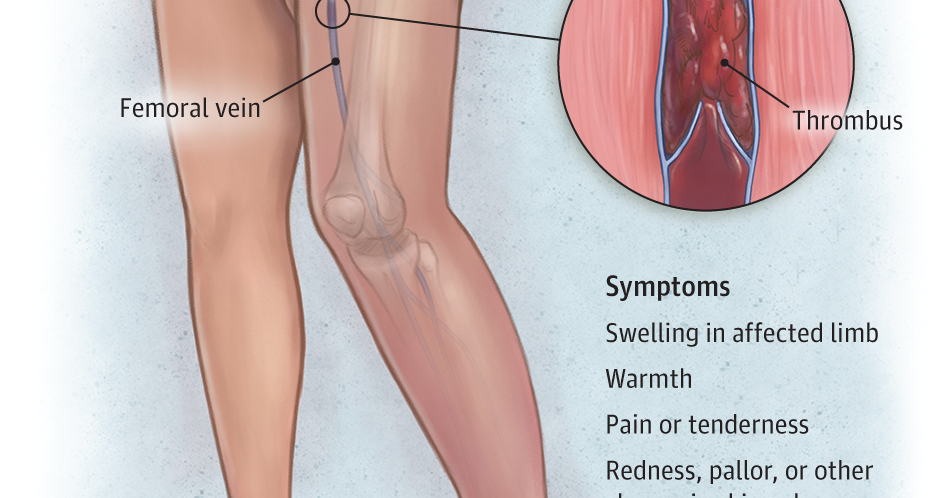
Судить о том, насколько редким является это состояние, можно по данным статистики. Так, в октябре 2021 года Британский фонд сердца сообщил, что в Великобритании было выявлено 423 случая образования тромбов после введения примерно 24,9 миллиона первых доз вакцины и 24,1 миллиона вторых доз. Из 423 человек, у которых образовались тромбы, 72 умерли. Шесть из них скончались после второй дозы вакцины. В Германии и Австралии также было зарегистрировано несколько смертей.
Результаты исследований указывают на вирусный вектор
В вакцинах Oxford-AstraZeneca и Johnson & Johnson используется технология вирусного вектора. В пресс-релизе, опубликованном Университетом Кардиффа, говорится, что образование тромбов вызывает «именно вирусный вектор — в данном случае аденовирус, используемый для переноса генетического материала коронавируса в клетки — и способ его связывания с тромбоцитарным фактором 4 (PF4)».
youtube.com/embed/y3PHXMhKK94″>Аденовирусы — это обычные вирусы, которые вызывают различные заболевания, от ангины до конъюнктивита. Они также могут использоваться в качестве носителя, транспортного средства в вакцинах — они помогают доставить информацию нашей иммунной системе, чтобы она знала, что такое коронавирус и что его нужно победить. В таком случае их называют «вирусными векторами».
В очень редких случаях, предполагают ученые, «вирусный вектор может попасть в поток крови и связаться с PF4, где иммунная система воспринимает его как чужеродный». Исследователи считают, что такой неправильный иммунитет может привести к выделению антител против PF4, которые связываются с тромбоцитами и активируют их, «заставляя их собираться вместе и вызывая образование тромбов после введения вакцины у очень небольшого числа людей».
Остается невыясненным, почему именно иммунная система может рассматривать PF4 как угрозу.
DW направила просьбу об интервью ведущим исследователям — Александру Бейкеру из клиники Мэйо в Аризоне и Алану Паркеру из Кардиффского университета, но на момент написания статьи не получила ответа.
Возможное решение проблемы тромбов
Впрочем, это не первое исследование, посвященное роли PF4 в образовании у некоторых людей тромбов после введения векторных вакцин. В апреле 2021 года Европейское агентство лекарственных средств (EMA) заявило, что обнаружило «возможную связь очень редких случаев необычных тромбов с низким уровнем тромбоцитов в крови».
А в мае немецкие исследователи сообщили в опубликованном препринте (на тот момент еще не прошедшем рецензирование), что обнаружили антитела против PF4 у людей, получивших векторные вакцины.
Однако нынешнее исследование, проведенное в Кардиффе и Аризоне, уже рецензировано, и его авторы утверждают, что теперь они больше понимают, почему видят проблему в белке PF4.
По их словам, вакцина с вирусным вектором Vaxzevria производства компании AstraZeneca — также известная как ChAdOx1 — имеет сильный отрицательный заряд, который «может действовать как магнит и притягивать белки с противоположным, положительным зарядом, такие как PF4». Теперь, когда это ученым известно, они могут приступать к работе над потенциальным решением проблемы.
Теперь, когда это ученым известно, они могут приступать к работе над потенциальным решением проблемы.
В пресс-релизе приводятся слова ведущего автора исследования Александра Бейкера о том, что существует «возможность разработать капсид, или внешнюю оболочку вакцины, чтобы предотвратить это взаимодействие». «Изменение ChAdOx1 с целью снижения электроотрицательности может уменьшить вероятность возникновения тромбоза с синдромом тромбоцитопении», — указывает ученый.
Это также не первый случай, когда вакцины уже начинают использовать и лишь затем обнаруживается, что они вызывают редкие или ранее неизвестные риски для здоровья — но в то же время защищают людей от того заболевания, для борьбы с которой и были разработаны. Так произошло, например, с одной из вакцин против полиомиелита. Она помогла искоренить дикий полиомиелит, но в то же время вызвала другую форму вируса, вакцинного происхождения (цПВВП), с которой в мире борются до сих пор.
По тому, что сейчас известно о редком риске возникновения тромбов, можно ожидать, что ученые смогут усовершенствовать вакцины против коронавируса.
Смотрите также:
Что делать тем, чью прививку не признают в ЕС?
To view this video please enable JavaScript, and consider upgrading to a web browser that supports HTML5 video
Написать в редакцию
Реклама
Пропустить раздел Топ-тема1 стр. из 3
Пропустить раздел Другие публикации DWНа главную страницу
По какой причине образуются тромбы и как этого избежать?
Почему образуются тромбы в сосудах и как этого избежать? Знать это желательно каждому современному человеку, чтобы эффективно вести профилактику. Тромбоз – страшная и опасная болезнь, которая может спровоцировать летальный исход. Зная, почему образуется тромб и человек умирает, люди ведут себя гораздо аккуратнее. Нужно помнить, что важно придерживаться правильного питания, отказаться от вредных привычек и регулярно посещать врача. Располагая подтвержденной, корректной информацией о том, отчего образуются тромбы и почему они отрываются, человек может вовремя заподозрить у себя неполадки со здоровьем и обратиться за терапевтической помощью.
Располагая подтвержденной, корректной информацией о том, отчего образуются тромбы и почему они отрываются, человек может вовремя заподозрить у себя неполадки со здоровьем и обратиться за терапевтической помощью.
О чем идет речь?
Тромбоз – болезнь, спровоцированная некорректной скоростью свертывания крови. При этой патологии в крови формируются сгустки, вены и артерии закупориваются, кровоток нарушается. В настоящее время частота сердечно-сосудистых патологий стала больше, нежели несколько десятилетий назад, а сами заболевания неуклонно «молодеют», то есть среди пациентов все больше людей среднего и даже молодого возраста, хотя раньше тромбоз считался бичом тех, кто постарше. Врачи уже довольно давно занимаются проблемой того, почему образуются тромбы в сосудах у молодых, но, к сожалению, в настоящий момент нельзя сказать, что известны все без исключения причины, приводящие к этому заболеванию. И все же ряд факторов риска был сформулирован.
Необходимо помнить, что тромбоз опасен для всех без исключения, это заболевание может спровоцировать даже смерть пациента. Наилучший вариант лечения – это знать, почему образуются тромбы у молодых, принимать профилактические меры и вести здоровый образ жизни. Это надолго оградит человека от проблем с сосудами.
Наилучший вариант лечения – это знать, почему образуются тромбы у молодых, принимать профилактические меры и вести здоровый образ жизни. Это надолго оградит человека от проблем с сосудами.
Группы риска
О том, почему образуются тромбы и как этого избежать, должен знать любой человек, ведь в группе риска — практически все население планеты. Если человек знает основные факторы риска и осведомлен, что в его жизни они есть, он внимательнее относится к своему здоровью и чаще проходит обследования у врача.
Знать, почему образуются тромбы и как этого избежать, должны все без исключения люди в возрасте 40 лет и старше, так как сам возраст уже является фактором опасности. Повышена вероятность развития патологии в период климакса у женщин, при ожирении, патологиях сосудов, сердца. Нередко тромбы появляются как сопутствующие проблемы нарушения свертываемости. Каким должно быть лечение, почему образуются тромбы в сосудах, необходимо обязательно рассказать человеку, страдающему зависимостью от алкоголя, так как любовь к горячительным напиткам заметно увеличивает вероятность тромбоза и может спровоцировать наиболее печальный исход – смерть. Также заболевание может поразить тех, кто ведет малоподвижный образ жизни, в том числе длительное время соблюдает постельный режим. Тромбы чаще преследуют тех, кто сталкивается со стрессовыми ситуациями, борется с онкологией или неправильно питается.
Также заболевание может поразить тех, кто ведет малоподвижный образ жизни, в том числе длительное время соблюдает постельный режим. Тромбы чаще преследуют тех, кто сталкивается со стрессовыми ситуациями, борется с онкологией или неправильно питается.
Это важно знать!
В ряде случаев тромбы появляются в местах повреждения сосудистой стенки, а таковые могут быть спровоцированы различными факторами. Не на последнем месте – хирургическое вмешательство. О том, почему образуются тромбы после операции, обычно врач рассказывает в период реабилитации пациента, а также объясняет, по каким признакам заподозрить неладное и когда нужно обратиться за помощью врачей. При операции доктора могут повредить стенки кровеносных сосудов, где затем образуется волокнистая сетка – в нее попадают лейкоциты, тромбоциты. Со временем это новообразование разрастается достаточно большим и закрывает часть кровеносного сосуда или даже полностью перекрывает его.
Тромбоз может провоцироваться беременностью, так как на этот процесс сильно влияет гормональный фон, в период вынашивания плода претерпевающий изменения. Врачи и по сей день не знают точно, почему образуются тромбы в сосудах при плохой наследственности, но сам факт закономерности установлен точно: склонность к тромбам может передаться от родителей детям. Также вероятность развития патологии выше, если человек ведет сидячий образ жизни. Об этой причине, почему образуются тромбы в сосудах, должны знать все современные люди: большинство наших сограждан работают в офисах, магазинах, где целый день вынуждены сидеть на одном месте. Растет риск и для тех, кто изо дня в день вынужден много времени проводить на ногах.
Врачи и по сей день не знают точно, почему образуются тромбы в сосудах при плохой наследственности, но сам факт закономерности установлен точно: склонность к тромбам может передаться от родителей детям. Также вероятность развития патологии выше, если человек ведет сидячий образ жизни. Об этой причине, почему образуются тромбы в сосудах, должны знать все современные люди: большинство наших сограждан работают в офисах, магазинах, где целый день вынуждены сидеть на одном месте. Растет риск и для тех, кто изо дня в день вынужден много времени проводить на ногах.
Ответственность и предусмотрительность
Предотвратить заболевание намного проще, чем вылечить его, не говоря уж об опасных последствиях вплоть до летального исхода. При этом нужно понимать, что тромб в процессе своего формирования статичен, но все равно опасен – его разрастание приводит к перекрытию сосуда. Развиваясь, он может оторваться от стенки и отправиться «гулять» по кровеносной системе. Это приводит к непредсказуемым последствиям – у некоторых новообразование даже может рассосаться само, а у других попадает в жизненно важную артерию и полностью блокирует ее, что провоцирует инсульт или другую опасную для жизни ситуацию. Как видно из медицинской статистики, чаще всего от тромбоза страдает сердце.
Как видно из медицинской статистики, чаще всего от тромбоза страдает сердце.
Наиболее эффективный, но в то же время самый радикальный метод предотвратить тромбоз – это медикаменты. Так как врачи уже давно установили большую часть причин, почему образуются тромбы в сосудах, были разработаны препараты, позволяющие снизить риск такой патологии. Выбирает медикаментозную терапию врач, оценивая состояние больного и анализируя негативные и положительные последствия терапии. Обычно доктор рассказывает пациенту, почему образуются и отрываются тромбы после операции, тогда же подбирает курс лечения, длящийся реабилитационный период. В некоторых случаях прием специфических препаратов сопряжен с диагностированием заболеваний, провоцирующих появление тромбов. О том, почему образуются и отрываются тромбы, доктор обязательно расскажет больному на приеме, учтя особенности именно его ситуации.
Аспирин и тромбы
Почему образуются тромбы? Чаще всего дело в нарушении качества крови: свёртываемость становится слишком высокой, а сама кровь – густой. Именно поэтому для предотвращения формирования тромбов можно применять аспирин и препараты, его содержащие. Перед началом курса лечения нужно посоветоваться с врачом, чтобы более детально уяснить для себя, почему образуются тромбы.
Именно поэтому для предотвращения формирования тромбов можно применять аспирин и препараты, его содержащие. Перед началом курса лечения нужно посоветоваться с врачом, чтобы более детально уяснить для себя, почему образуются тромбы.
Аспирин при регулярном использовании разжижает кровь, предупреждает застойные явления. Как удалось выяснить в ходе исследований, такое лечение снижает риск заболевания вдвое. Обычно аспирин постоянно пьют те, кто уже столкнулся с тромбами, а также при выявлении сердечных или сосудистых патологий. Например, о пользе аспирина, о том, почему образуется тромб, чем опасен его отрыв обязательно должны знать больные варикозом.
Активный подход к проблеме
Если есть основания предполагать, что вероятность развития тромбоза очень высока, тогда доктор выписывает антикоагулянты, одновременно с этим объясняя больному, почему образовывается тромб и каким образом эти медикаменты могут его предотвратить. Препараты были разработаны для улучшения качества крови – она становится жиже. Выбирать их для себя по собственному желанию, без рекомендации доктора категорически не рекомендуется, это может привести к непредсказуемым осложнениям.
Выбирать их для себя по собственному желанию, без рекомендации доктора категорически не рекомендуется, это может привести к непредсказуемым осложнениям.
Среди антикоагулянтов в настоящее время в нашей стране особенно распространены средства под наименованиями «Гепарин», «Варфарин», «Синкумар». В аптеке они продаются строго при наличии рецепта лечащего врача. Доктор также определяет дозировку и длительность терапевтического курса, основываясь на особенностях конкретной ситуации и анализируя состояние пациента. Обычно курс длится до полутора месяцев, после чего пациент сдает несколько анализов, из которых врачу видно, почему образуется тромб (если он появился), либо становится ясно, что риск миновал.
Что еще поможет?
Если больной знает, почему образуется тромб и каким образом его предотвратить, он может в повседневности применять удобные для него меры профилактики, обязательно усиливая их правильным образом жизни, отказом от жирной пищи и вредных привычек. Хороший результат показывает применение специфических кремов и мазей, разработанных специально для предотвращения появления тромбов.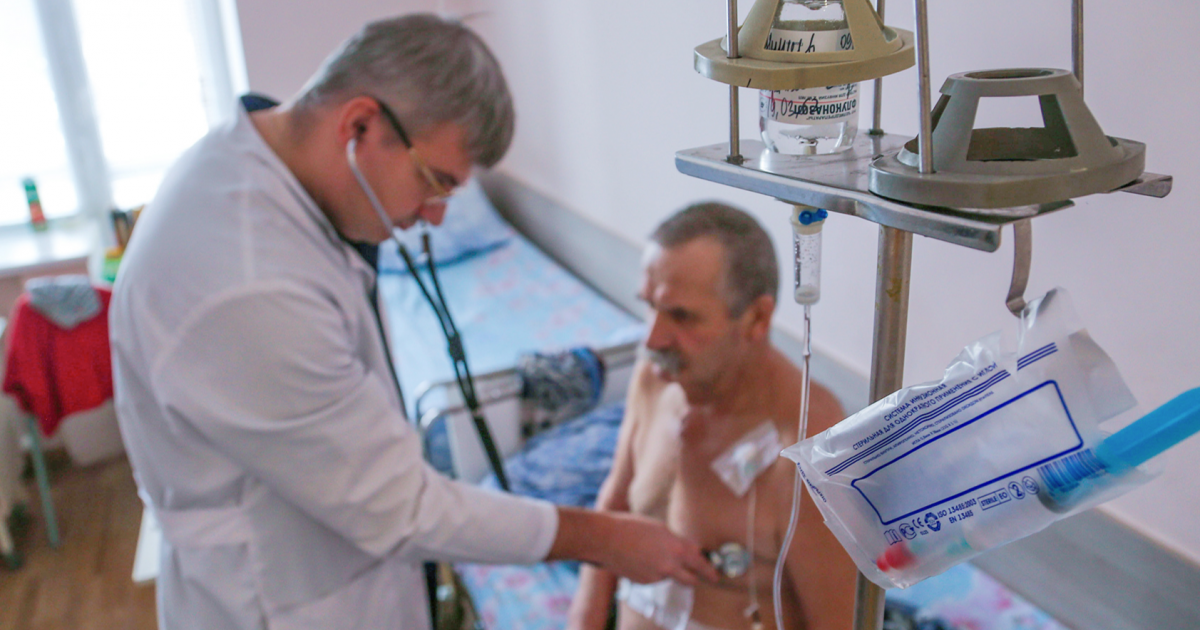
Большая часть препаратов против тромбоза для наружного применения имеет широкий спектр действия. Эти средства укрепляют стенки сосудов и стимулируют кровоток, устраняют отеки и снимают болевой синдром. Как видно из информации, предоставляемой аптеками, наиболее велик спрос на крем «Венолайф», мазь Вишневского и гепариновую мазь. Чтобы профилактика была результативной, нужно пользоваться средством регулярно и в соответствии с инструкцией производителя. Преимущественно медикаменты разработаны для ежедневного применения.
Питание и тромбы
Поскольку тромбы зачастую образуются из-за обилия холестерина в крови, а это сопряжено с неправильным питанием, предупредить тромбоз можно, перейдя на корректную диету. В то же время не нужно усердствовать слишком сильно и пытаться похудеть: большая часть диетических программ построена на эффекте обезвоживания, что делает стенки сосудов хрупкими и провоцирует формирование тромбов.
Корректировка рациона, позволяющая уменьшить вероятность заболевания, предполагает не похудание, а нормализацию рациона и разнообразие меню. Преимущественно нужно употреблять в пищу продукты, стимулирующие кровоток и улучшающие качество крови. При лишних килограммах перед переходом на диету обязательно нужно записаться к диетологу, чтобы определить причину переизбытка веса и устранить ее, не навредив сосудам.
Преимущественно нужно употреблять в пищу продукты, стимулирующие кровоток и улучшающие качество крови. При лишних килограммах перед переходом на диету обязательно нужно записаться к диетологу, чтобы определить причину переизбытка веса и устранить ее, не навредив сосудам.
Пользу принесёт разнообразное меню, богатое фруктами, злаками, овощами, мясом с минимальным уровнем жирности. Не будет лишним пить молоко, включить в рацион кисломолочные продукты. Предпочтение нужно отдавать пище, понижающей холестерин в крови. В качестве заправки лучше использовать растительные масла. Из специй рекомендованы имбирь, чеснок.
А чего нельзя
При риске развития тромбов категорически нельзя есть сало, сосиски и колбасу, а также копченые, жареные, жирные блюда, в том числе жирное мясо. Необходимо исключить из рациона масло, маргарин, еду быстрого приготовления, по возможности избегать твердых сыров, сладкого, кондитерской продукции и напитков с газом.
Активность и тромбы
Почему образуются тромбы у большинства наших соотечественников? Мы ведем слишком малоподвижный образ жизни! Большинство из нас почти всю жизнь проводят на работе, стоя или сидя, едут домой, сидя в транспорте, а дома садятся перед телевизором отдыхать.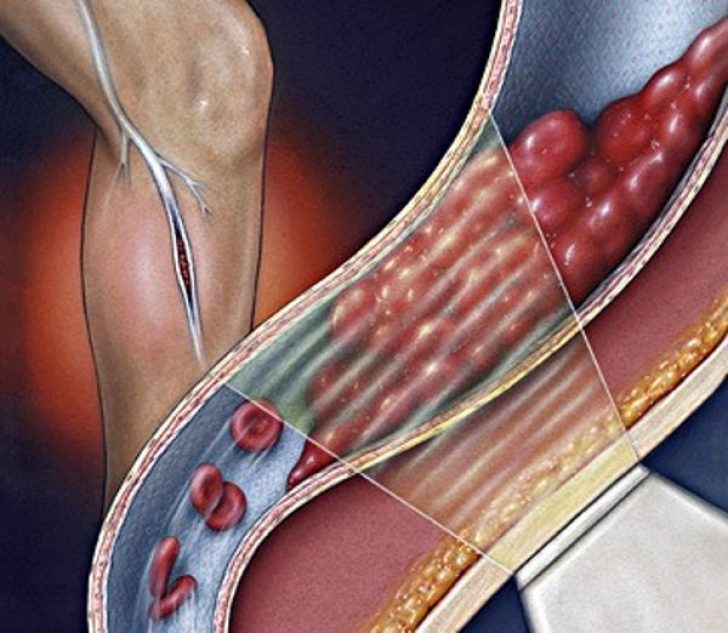 Подобный режим жизни провоцирует ухудшение качества крови и может стать причиной образования тромбов. Наиболее высок риск формирования тромбов из-за малой подвижности в ногах.
Подобный режим жизни провоцирует ухудшение качества крови и может стать причиной образования тромбов. Наиболее высок риск формирования тромбов из-за малой подвижности в ногах.
Чтобы предупредить тромбоз, нужно регулярно давать своему организму нагрузки. Не нужно стремиться к спортивным вершинам, особенно при наличии сердечных или сосудистых патологий – это только лишь повысит опасность для здоровья и жизни, но какое-нибудь занятие подобрать нужно. Зачастую выбирают скандинавскую ходьбу, йогу или аэробику. Можно заниматься плаванием, по утрам выходить на недлинные пробежки или просто ежедневно делать гимнастику. Зарядка позволяет «разогнать кровь», дает заряд бодрости на весь день и предупреждает формирование тромбов.
Тромбоз: неудачная попытка защитить себя
Удивительно, но факт: тромбы в нашем организме формируются как результат активности по защите работы внутренних систем и тканей! Обычно заболевание спровоцировано повреждением капилляров, и в травмированных местах быстро возникают своеобразные «пробочки», позволяющие не выпускать кровь вне пределов сосуда.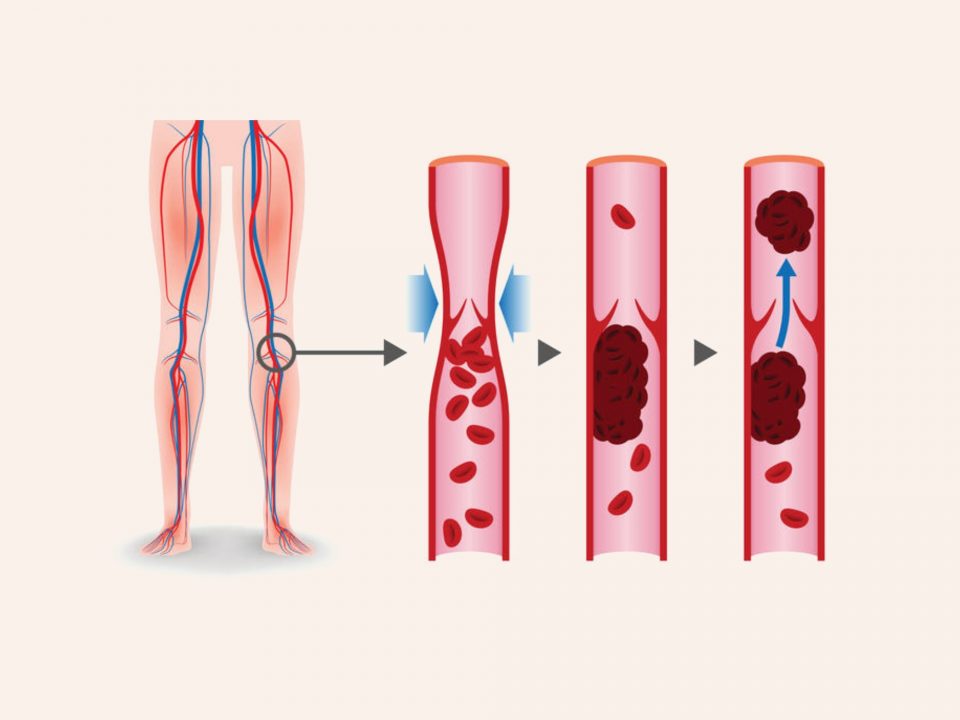 Если кровь не может собираться в тромбы, это может быть смертельно опасной патологией, но и склонность к формированию этих «пробок» тоже несет немалый риск для человека.
Если кровь не может собираться в тромбы, это может быть смертельно опасной патологией, но и склонность к формированию этих «пробок» тоже несет немалый риск для человека.
Замедленный кровоток обусловливает высокий уровень вязкости крови. Наибольшую опасность представляет собой обтурирующий тромб. При варикозе, высоком давлении вероятность патологии выше, чем у здоровых людей. Сгустки в крови формируются из-за склонности к застою и турбулентных явлений в венах.
Кровь, сосуды и тромбы
Вязкая животворная жидкость – одна из очень распространенных причин формирования тромбов у многих больных. Нередко это спровоцировано онкологией, аутоиммунной болезнью, генетическими нарушениями, обезвоживанием.
Атеросклеротические изменения сосудов – еще одна очень распространённая причина появления тромбоза. При такой патологии в сосудах формируются атеросклеротические бляшки – наросты жировой ткани, накапливающие кальций. Под влиянием формирований сосуды перестают быть эластичными, на них появляются язвы, хрупкость повышается. Так как в организме заложено формирование тромбов на каждом поврежденном участке, то всякая язвочка становится потенциальным новообразованием, которое закрывает некоторый процент диаметра кровеносного сосуда и в перспективе может оторваться от стенки.
Так как в организме заложено формирование тромбов на каждом поврежденном участке, то всякая язвочка становится потенциальным новообразованием, которое закрывает некоторый процент диаметра кровеносного сосуда и в перспективе может оторваться от стенки.
Артериальный и венозный тромбоз
Для артерий наибольшую опасность несет атеросклероз – именно в этом типе кровеносных сосудов бляшки растут особенно активно. Холестерин может закрепляться на сосудистых стенках, что провоцирует осаждение липидов и формование опасной бляшки. При этом внутренние системы человеческого организма рассматривают такие бляшки как дефекты, на которые необходимо закрепить фибрин, тромбоциты для оздоровления участка. Это приводит к формированию сперва рыхлого, а затем плотного сгустка, не рассасывающегося со временем, перекрывающего кровеносный сосуд.
Вены не страдают от холестерина, как артерии, но и тут тромбы могут образовываться – уже по другим причинам. В большинстве случаев провоцирующий фактор – разрушение тканей сосудов. Зачастую все начинается с воспалительного процесса, поражающего венозную стенку. Это провоцирует появление сгустка и приводит к тромбофлебиту. Воспаление может возникнуть по разным причинам – вирус, инфекция, порок клапанов (от рождения или приобретенный), варикоз. В некоторых случаях воспалительный процесс провоцирует сепсис, смертельно опасный для человека. Если заболевание не сопровождается воспалением, но стенки вен все равно разрушаются, тогда диагноз – флеботромбоз.
Зачастую все начинается с воспалительного процесса, поражающего венозную стенку. Это провоцирует появление сгустка и приводит к тромбофлебиту. Воспаление может возникнуть по разным причинам – вирус, инфекция, порок клапанов (от рождения или приобретенный), варикоз. В некоторых случаях воспалительный процесс провоцирует сепсис, смертельно опасный для человека. Если заболевание не сопровождается воспалением, но стенки вен все равно разрушаются, тогда диагноз – флеботромбоз.
Тромбы: опасность для жизни
Тромбоз по ряду причин поражает сердце. Чаще всего дело в проблемах кровотока: турбулентность или низкая скорость. В некоторых случаях новообразования спровоцированы инфарктом, из-за чего ткани сердца не получают достаточного питания. Причиной может быть перенесённая на сердце операция. Высок риск тромбоза при наличии пороков сердца, как от рождения, так и приобретенных с годами. Инфекция, токсикоз, повлиявшие на миокард, атеросклероз – все это повышает вероятность формирования тромба в сердце.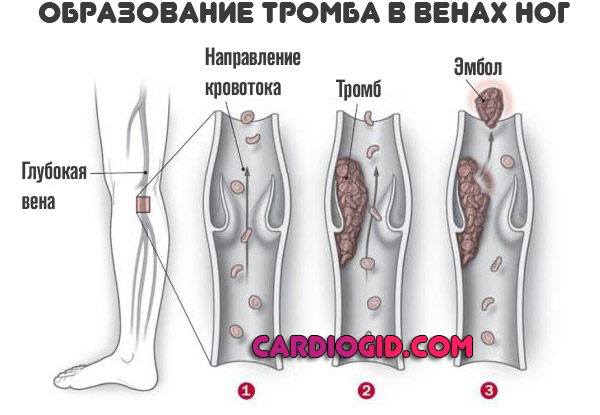 Если здесь появилось такое новообразование, высока вероятность отрыва и непредсказуемой закупорки жизненно важного сосуда, в том числе в головном мозге.
Если здесь появилось такое новообразование, высока вероятность отрыва и непредсказуемой закупорки жизненно важного сосуда, в том числе в головном мозге.
Формирование новообразования в кровеносных сосудах головного мозга – это опасное явление, которое может привести к тяжелым последствиям. Преимущественно причина в атеросклерозе, но нередко проблемы спровоцированы гипертоническим кризом, мальформацией сосудов или аневризмами.
Отрыв тромба причины: Почему человек умирает от отрыва тромба: главные симптомы и провоцирующие смерть факторы – 10.05.2019
10 мая 2019, 06:10
Отрыв тромба одна из частых причин смерти людей. Причем зачастую внезапно от этого погибают совсем молодые и здоровые люди, у которых никаких проблем с организмом ранее не было.
«Обозреватель» решил разобраться в проблеме и рассказал о главных факторах, а также о том, как можно обезопаситься от этой беды, передает «Диалог.UA».
Наверняка вы слышали истории о том, что, казалось бы, здоровый на вид человек внезапно умер. А причиной стало то, что у него произошел отрыв тромба и «тромбанул в легкие», точнее артерию легких. Эти случаи внезапной смерти шокируют родных и близких людей. Что это значит? Можно ли обезопаситься от подобного исхода?
А причиной стало то, что у него произошел отрыв тромба и «тромбанул в легкие», точнее артерию легких. Эти случаи внезапной смерти шокируют родных и близких людей. Что это значит? Можно ли обезопаситься от подобного исхода?
Чтобы понять, отчего такое возможно, нужно представить, что есть в организме сгусток, который ждет своего часа.
Для запуска патологического процесса необходимы следующие основные условия:
Тромб не должен полностью перекрывать просвет сосуда – не обтурирующий – тогда он может перемещаться беспрепятственно внутри сосуда. Чаще всего такой сгусток образуется в сосудах нижних конечностей и в полостях сердца.
Кровоток должен быть с достаточной скоростью, чтобы мог произойти отрыв тромба.
Как отрывается тромб
Опасность кровяного сгустка в том, что он способен перемещаться по кровеносной системе на достаточные расстояния. Еще одна особенность состоит в том, что эмбол может делиться на несколько более мелких по размеру кусочков, которые вызывают закупорку нескольких сосудов.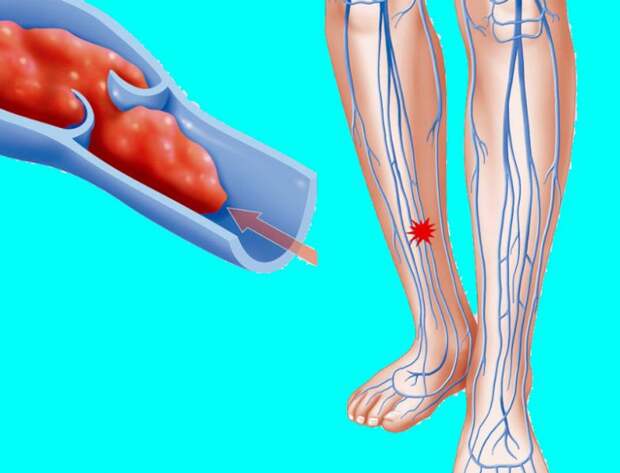
В качестве примера можно привести тромбоэмболию легочной артерии (ТЭЛА) – серьезное заболевание, часто приводящее к быстрой смерти пациента. Происхождение сгустка – вены ног.
Поэтому следует обратить особое внимание на варикоз и тромбофлебит вен нижних конечностей. Именно сгустки в глубоких венах голени приводят к тяжелому последствию — закупорке артерии легких.
Однако, сложно предугадать, почему произошла катастрофа именно в этот момент. Например, пациент после хирургической операции уже готовится у выписке, но тут вдруг возникает тромбоэмболия. Поэтому следует достаточно сил приложить для профилактики тромбоза и лечения тромбов.
Как распознать
Как понять, что тромб оторвался? Симптомы зависит от того, какой именно сосуд поражен. При закупорке артерии возникает острая нехватка кислорода и питательных веществ того органа, который этой артерией кровоснабжается. Сначала возникает ишемия, а затем некроз.
Чаще всего встречаются следующие варианты :
Когда поражается артерия головного мозга, возникает инсульт.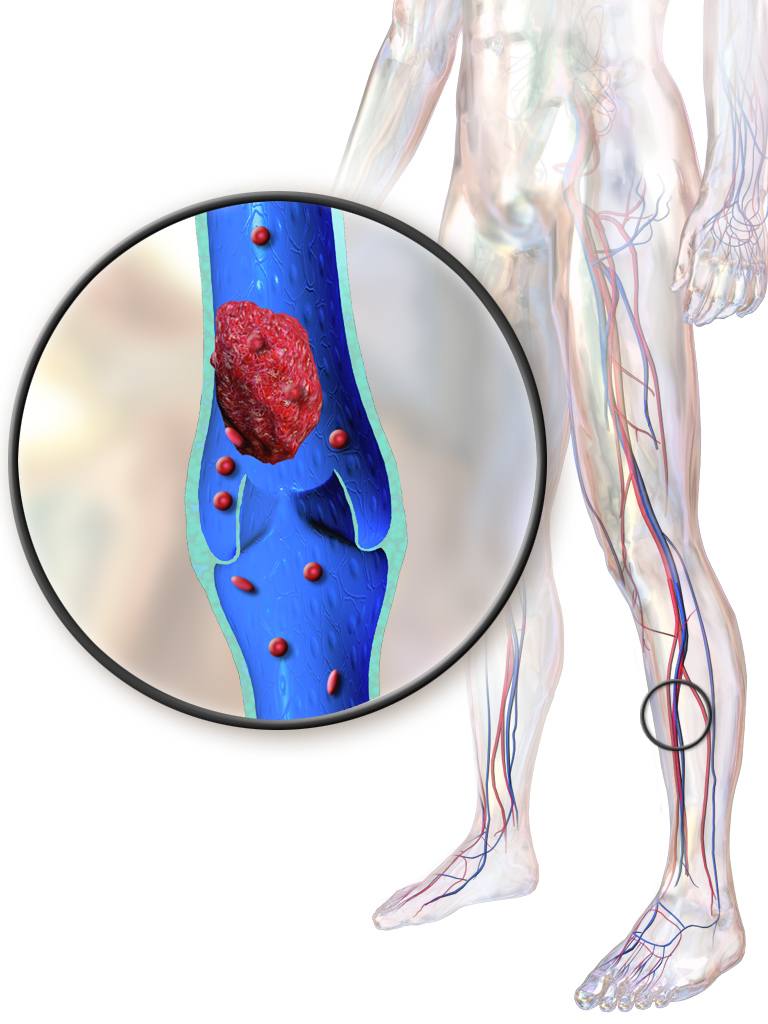 Признаками становится нарушение чувствительности или двигательной активности конечностей, наступает паралич. Может перекосить лицо (оно становится не симметричным), изменяется речь, трудно выговаривать слова, глотать пищу.
Признаками становится нарушение чувствительности или двигательной активности конечностей, наступает паралич. Может перекосить лицо (оно становится не симметричным), изменяется речь, трудно выговаривать слова, глотать пищу.
Поражаются коронарные артерии — развивается инфаркт миокарда. Характерными признаками является боль за грудиной. Она может быть давящего, пекущего, сжимающего характера. Может быть только лишь в области сердца, а может отдавать в любую или обе руки, межлопаточную область, шею, нижнюю челюсть или живот.
При закупорке сосудов кишечника развивается мезентериальный тромбоз. Возникает боль в животе, некроз кишечника с развитием перитонита.
Тромбируется артерия руки или ноги — развивается гангрена конечности. Сначала пораженная конечность становится бледнее и холоднее, чем здоровая. А затем происходит некроз тканей.
Тромбоз артерии легких – очень опасное заболевание. Когда развивается такое поражение, человек начинает задыхаться. Затем синеет, перестает дышать.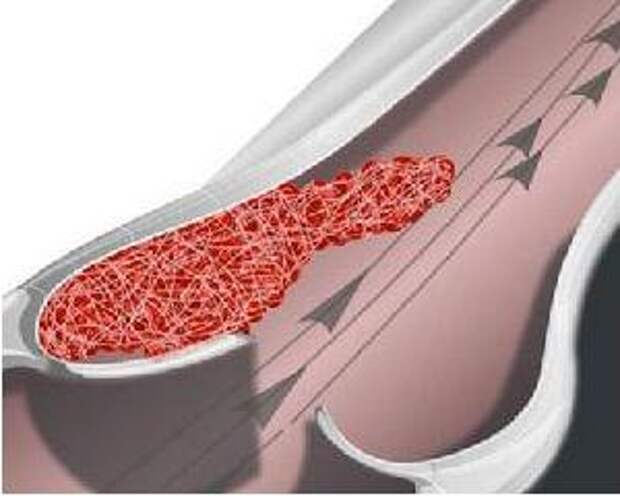 Начинается это, как правило, внезапно, на фоне полного благополучия. Если вдруг появились такие признаки, то срочно нужна помощь медиков. При остановке дыхания и сердцебиения следует делать массаж сердца и искусственную вентиляцию легких .
Начинается это, как правило, внезапно, на фоне полного благополучия. Если вдруг появились такие признаки, то срочно нужна помощь медиков. При остановке дыхания и сердцебиения следует делать массаж сердца и искусственную вентиляцию легких .
Бывает так, что тромб оторвался и перекрыл вену. Симптомы при этом тоже различаются в зависимости от того, какая именно вена поражена. Особенность сгустка в вене по сравнению с артерией в том, что нарушение оттока крови приводит в застойным явлениям и размножению микроорганизмов. Поэтому воспаляются сначала окружающие ткани, а затем может возникнуть заражение крови (сепсис).
Итак, чаще всего такие поражения:
Произошла закупорка вен ноги — конечность краснеет, отекает, болит.
При поражении воротной вены возникает цирроз печени, боль в животе.
Закупорились вены, несущие кровь от мозга — возникает боль в шее, головная боль, нарушение зрения.
Профилактика
Чтобы тромб в организме не образовался, необходимо следить за вязкостью крови.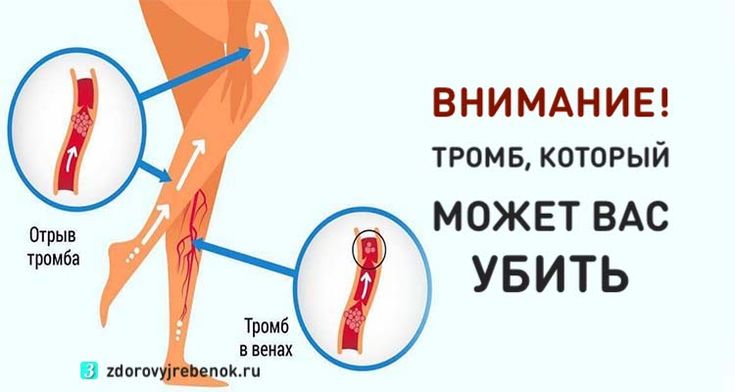 Если вы состоите в группе риска, то доктор может посчитать нужным назначить антиагрегантные препараты (например, аспирин). Их следует принимать регулярно. В случае пренебрежения пациента советам доктора может произойти тромбоз. Особенно опасно поражение артерии легких – это может привести к молниеносной смерти. Не следует и самостоятельно начинать прием данных лекарств, так как не всем они подходят. Обязательно проконсультируйтесь с вашим врачом.
Если вы состоите в группе риска, то доктор может посчитать нужным назначить антиагрегантные препараты (например, аспирин). Их следует принимать регулярно. В случае пренебрежения пациента советам доктора может произойти тромбоз. Особенно опасно поражение артерии легких – это может привести к молниеносной смерти. Не следует и самостоятельно начинать прием данных лекарств, так как не всем они подходят. Обязательно проконсультируйтесь с вашим врачом.
Важную роль в образовании сгустка играет неподвижный образ жизнии вынужденное положение тела. Например, после операции необходимо соблюдать постельный режим, у многих людей работа связана с длительным стоянием, сидением. Поэтому следует периодически двигаться. При необходимости рекомендуется эластическое бинтование нижних конечностей. Полезно заниматься физическими упражнениями (каждый выбирает по своему усмотрению). Особенно хороши пешие прогулки и плавание.
Рацион должен состоять из той пищи, благодаря которой снижается уровень холестерина в крови.
Как бороться
Тактика лечения зависит от того, где тромб расположен. Если произошел тромбоз артерий, то необходимо делать срочное лизирование (растворение) эмбола. Так, например, при закупорке сосудов головного мозга возникает инсульт, сосудов сердца – инфаркт миокарда, сосудов кишечника – мезентериальный тромбоз. Для восстановления кровотока оптимальное время – не более двух часов с момента катастрофы. Применяют терапевтические и хирургические методы лечения.
Лечение артериальной закупорки, проводится с помощью лекарственных препаратов
Лекарственное лечение артериальной закупорки представляет собой прием препаратов, способствующих растворению тромба (тромболитиков) и облегчению симптомов. При процессе в венах тактика лечения может быть другой. Все зависит от того, какова степень опасности. Бывает так, что тромб перемещается свободно и беспрепятственно по вене (так называемый флотирующий тип), тогда устанавливают на вену выше тромба специальный фильтр. При отрыве тромба он не пройдет дальше .
При процессе в венах тактика лечения может быть другой. Все зависит от того, какова степень опасности. Бывает так, что тромб перемещается свободно и беспрепятственно по вене (так называемый флотирующий тип), тогда устанавливают на вену выше тромба специальный фильтр. При отрыве тромба он не пройдет дальше .
Применяют также антикоагулянты (гепарин и др.) для стабилизации тромба. В результате происходит восстановление кровотока. Когда не помогают лекарства или отрыв тромба угрожает жизни, то применяют хирургические методы лечения. Все они направлены на восстановление кровотока. Главная задача – это механическое удаление тромба. Также проводят стентирование – устанавливают стент внутри сосуда, таким образом расширяя его просвет. Шунтирование – это создание дополнительного сосуда в обход закупоренному.
При имеющихся тромбах в сосудах или в полости сердца, то не стоит пускать на самотек этот факт. Следует принимать лекарства строго в той дозировке и периодичности, как назначил доктор.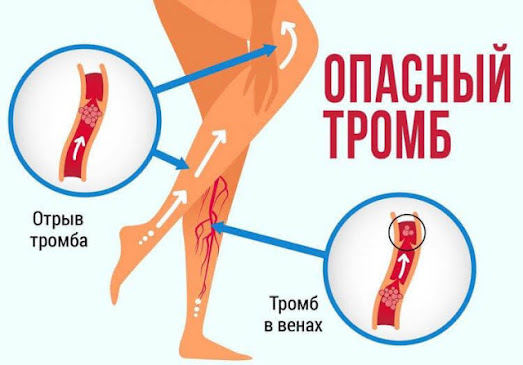 Старайтесь не залеживаться и не засиживаться на долгое время, ходите побольше пешком. Если необходимо, то применяйте тугое бинтование. Самолечением тоже заниматься не стоит. Может вы приверженец лечением народными методами или пиявками, то проконсультируйтесь с доктором, прежде чем начать какое-нибудь лечение.
Старайтесь не залеживаться и не засиживаться на долгое время, ходите побольше пешком. Если необходимо, то применяйте тугое бинтование. Самолечением тоже заниматься не стоит. Может вы приверженец лечением народными методами или пиявками, то проконсультируйтесь с доктором, прежде чем начать какое-нибудь лечение.
Напомним, 9 мая в Москве с российским журналистом Доренко посреди дороги произошло смертельное ЧП.
Сергей Доренко ехал на мотоцикле и внезапно потерял сознание. Врачи делали все возможное, чтобы спасти журналиста.
По предварительным данным у Доренко оторвался тромб.
Тромбоз (сгустки крови) | Бостонская детская больница
Тромбоз — это сгусток крови, который образуется в венах или иногда артериях организма. Тромбоз может быть серьезным или неудобным, но часто возникает как осложнение процедуры, лекарства или другого заболевания. Если не лечить тромбоз, он может вызвать долгосрочные проблемы; такие как хронический отек, боль или даже необратимое повреждение внутренних органов.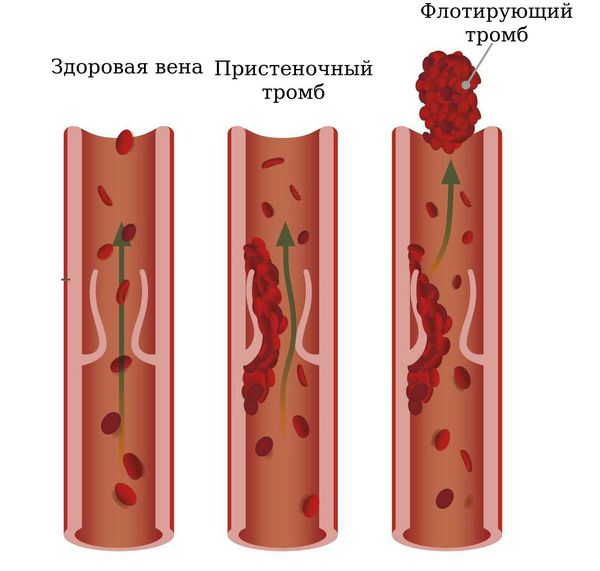
Тромбофилия относится ко всему, что увеличивает склонность к образованию тромбов. Тромбоз у детей встречается редко и чаще всего наблюдается у детей со сложными медицинскими проблемами или процедурами. Тромбофилию можно считать противоположностью гемофилии, расстройству, которое препятствует свертыванию крови.
Как классифицируется тромбофилия?
Тромбофилия относится к группе заболеваний, которые повышают склонность ребенка к образованию опасных тромбов. Существует два основных типа тромбофилии:
- Наследственная тромбофилия вызывается определенными генетическими состояниями.
- Приобретенная тромбофилия вызвана факторами образа жизни или заболеваниями, включая неподвижность, ожирение, малоподвижный образ жизни, травму, курение или использование оральных контрацептивов.
Как мы лечим тромбоз
Детей и молодых людей с тромбами лечат в рамках программы Dana-Farber/Boston Children’s Thrombosis and Anticoagulation Program.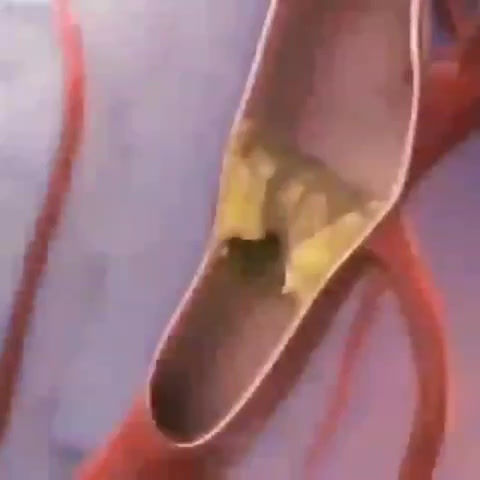 Благодаря нашей уникальной программе мы можем быстро выявлять детей, которым необходимы антикоагулянты (или «разжижители крови»), используя установленные рекомендации по мониторингу и выявлению рисков. Дети, не находящиеся в больнице, посещают наш амбулаторный центр, в котором работают детские гематологи и педиатрические гематологи, специализирующиеся на диагностике и лечении тромбоза.
Благодаря нашей уникальной программе мы можем быстро выявлять детей, которым необходимы антикоагулянты (или «разжижители крови»), используя установленные рекомендации по мониторингу и выявлению рисков. Дети, не находящиеся в больнице, посещают наш амбулаторный центр, в котором работают детские гематологи и педиатрические гематологи, специализирующиеся на диагностике и лечении тромбоза.
Наши области исследований в области тромбоза
Для многих детей с редкими или трудноизлечимыми заболеваниями клинические испытания предоставляют новые возможности. Участие в любом клиническом исследовании является полностью добровольным. Мы позаботимся о том, чтобы полностью объяснить все элементы плана лечения до начала исследования, и вы можете исключить своего ребенка из медицинского исследования в любое время. В настоящее время наша группа гематологов изучает несколько новых пероральных препаратов для разжижения крови у детей для лечения и профилактики образования тромбов. Мы также участвуем в международном исследовании продолжительности антикоагулянтной терапии, необходимой для лечения тромбоза. Ваш гематолог может упомянуть о возможности участия в этих исследованиях, но вы можете свободно спрашивать о текущих исследованиях, имеющих отношение к вашему ребенку.
Ваш гематолог может упомянуть о возможности участия в этих исследованиях, но вы можете свободно спрашивать о текущих исследованиях, имеющих отношение к вашему ребенку.
Исследователи Dana-Farber/Boston Children’s проводят научные и клинические исследования тромбоцитов и связанных с ними аспектов гемостаза и тромбоза. Особое внимание уделяется антитромбоцитарной терапии, в том числе характеристике:
- того, как недавно открытые молекулы и механизмы могут помочь контролировать тромбоциты и свертывание крови
- как антитромбоцитарные препараты влияют на нормальное свертывание крови (коагуляцию) и аспекты иммунной системы (например, воспаление)
- взаимосвязь между эффективностью антитромбоцитарной терапии и балансом между тромбозом (неконтролируемое свертывание крови) и кровоизлиянием (неконтролируемое кровотечение)
- как тесты функции тромбоцитов могут помочь в выборе антитромбоцитарной терапии в клинике
Тромбоз | Симптомы и причины
Каковы симптомы тромбоза?
Симптомы тромбоза у детей могут значительно различаться в зависимости от размера и расположения кровяного сгустка, и каждый ребенок может испытывать симптомы по-разному. Тромбоз может возникнуть в любом месте тела ребенка, но чаще всего в ногах или руках (тромбоз глубоких вен или ТГВ) или в легких (тромбоэмболия легочной артерии). Другие типы тромбоза включают синус-венозный тромбоз и артериальный тромбоз.
Тромбоз может возникнуть в любом месте тела ребенка, но чаще всего в ногах или руках (тромбоз глубоких вен или ТГВ) или в легких (тромбоэмболия легочной артерии). Другие типы тромбоза включают синус-венозный тромбоз и артериальный тромбоз.
У детей с тромбозом ног или рук могут быть следующие симптомы:
- отек
- боль
- покраснение и тепло
- субфебрильная лихорадка
- в некоторых случаях можно даже почувствовать сгусток, как узел или веревку под кожей
Если у ребенка легочная эмболия, он может испытывать:
- боль в груди
- одышка, часто начинающаяся внезапно
Легочная эмболия представляет собой угрожающую жизни неотложную медицинскую помощь, и вам следует немедленно обратиться за помощью, если вы подозреваете это состояние у своего ребенка.
Важно понимать, что некоторые симптомы тромбоза могут напоминать симптомы других более распространенных заболеваний. Поскольку некоторые из этих симптомов также могут указывать на другие состояния, важно, чтобы ваш ребенок был осмотрен квалифицированным медицинским работником для постановки точного диагноза и быстрого лечения. Если у вас есть семейная история тромбоза, важно поднять этот вопрос во время оценки этих симптомов.
Если у вас есть семейная история тромбоза, важно поднять этот вопрос во время оценки этих симптомов.
Что вызывает тромбоз?
Существует три категории причин тромбоза: повреждение кровеносного сосуда (катетер или хирургическое вмешательство), замедление кровотока (неподвижность) и/или тромбофилия (если сама кровь склонна к свертыванию).
Причины тромбоза зависят от того, наследственный или приобретенный тромбоз у вашего ребенка. Наследственная тромбофилия вызвана определенными генетическими условиями, в то время как приобретенная тромбофилия вызвана факторами образа жизни или заболеваниями.
Возможные факторы приобретенной тромбофилии включают:
- неподвижность
- ожирение
- малоподвижный образ жизни
- травма
У подростков и взрослых факторы риска также могут включать курение или использование оральных контрацептивов. У некоторых пациентов с хроническим воспалением или ревматологическими заболеваниями может развиться синдром антифосфолипидных антител — заболевание, при котором антитела, вырабатываемые пациентом, вызывают тромбоз.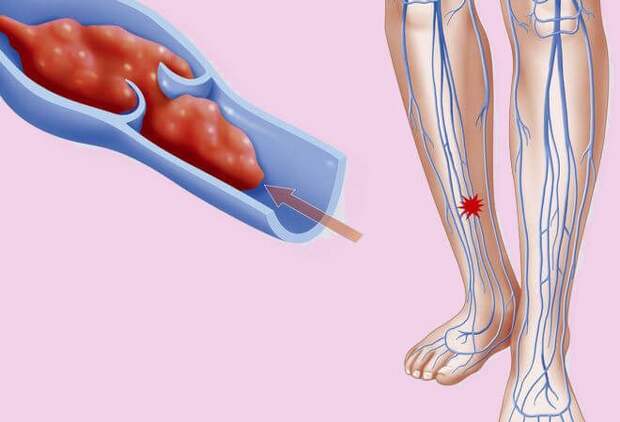
Тромбоз | Диагностика и лечение
Как диагностируется тромбоз?
Первым шагом в лечении вашего ребенка является постановка точного и полного диагноза. При подозрении на тромбоз проводится визуализация, чтобы подтвердить диагноз и определить, где начинается и где заканчивается тромб. Тромбоз иногда обнаруживают случайно, но в основном потому, что у пациентов появляются признаки и симптомы сгустка крови.
Если у вашего ребенка есть подозрение на тромбоз, диагностические тесты могут включать:
- медицинский осмотр для оценки симптомов тромба
- ультразвук, метод визуализации, использующий высокочастотные звуковые волны и их эхо для получения изображений внутренней части тела вашего ребенка
- магнитно-резонансная томография (МРТ), визуализирующее исследование, при котором используется большой магнит, радиоволны и компьютер для получения двух- и трехмерных изображений органов, тканей и костей тела вашего ребенка
- компьютерная томография (КТ или КТ) — неинвазивная процедура, в которой используется рентгеновское оборудование и компьютеры для создания подробных изображений поперечного сечения тела вашего ребенка
- анализ образцов крови для оценки нормального свертывания крови вашего ребенка и выявления отклонений в уровне определенных белков
- генетические тесты могут быть выполнены для выявления наследственных заболеваний (наследственная тромбофилия)
Врач может обсудить с вами другие диагностические тесты в зависимости от индивидуальной ситуации вашего ребенка. После того, как мы завершим все необходимые анализы, наши специалисты встретятся, чтобы проанализировать и обсудить то, что они узнали о состоянии вашего ребенка. Затем мы встретимся с вами и вашей семьей, чтобы обсудить результаты и наметить наилучшие возможные варианты лечения.
После того, как мы завершим все необходимые анализы, наши специалисты встретятся, чтобы проанализировать и обсудить то, что они узнали о состоянии вашего ребенка. Затем мы встретимся с вами и вашей семьей, чтобы обсудить результаты и наметить наилучшие возможные варианты лечения.
Какие существуют варианты лечения тромбоза?
Лечебная группа вашего ребенка определит конкретный план ухода. В большинстве случаев тромбоз лечат антикоагулянтами (препаратами для разжижения крови). Эти лекарства предотвращают рост тромба и снижают риск его разрыва и возникновения дальнейших осложнений. Вашему ребенку может потребоваться продолжать принимать эти лекарства в течение нескольких месяцев после первоначального лечения.
Примеры антикоагулянтов, которые может назначить лечащий врач вашего ребенка, включают:
- инъекции под кожу (также называемые подкожными инъекциями) низкомолекулярного гепарина, такого как эноксапарин (Lovenox) или дальтепарин (Fragmin)
- пероральные средства, такие как варфарин (кумадин)
- гепарин внутривенно
- антиагреганты, такие как аспирин, клопидогрель (плавикс) или прасугрел (эфиент)
Другие методы лечения могут включать ношение компрессионных чулок, сохранение физической активности и применение теплых компрессов для улучшения кровотока и уменьшения боли, вызванной тромбом.
Конечно, команда врачей вашего ребенка поможет определить наилучший подход к уникальной ситуации вашего ребенка, основываясь на ряде факторов, включая:
- возраст вашего ребенка, общее состояние здоровья и историю болезни
- тяжесть заболевания
- переносимость вашим ребенком определенных лекарств, процедур или методов лечения
- как врачи вашего ребенка ожидают развития болезни
- ваше мнение и предпочтения
Каковы долгосрочные перспективы для детей с тромбозом?
Некоторые тромбозы глубоких вен могут пройти без лечения. Лечение проводится, чтобы помочь избавиться от тромба и свести к минимуму осложнения тромбоза. Если сгусток крови останется, другие вены расширятся, чтобы обойти закупорку. Иногда эти вены видны, как варикозное расширение вен. После образования тромба у некоторых людей появляется длительная боль и отек в ноге, называемый посттромботическим синдромом, который вызван снижением кровотока и повреждением пораженной вены. У некоторых пациентов также наблюдаются изменения цвета кожи, которые могут не проявляться в течение года или более после этого.
У некоторых пациентов также наблюдаются изменения цвета кожи, которые могут не проявляться в течение года или более после этого.
Сгустки крови в бедре с большей вероятностью оторвутся и попадут в легкие, чем сгустки крови ниже колена или в руках. Легочная эмболия может быть опасным для жизни неотложным состоянием, требующим немедленной медицинской помощи.
Тромбоз | Программы и услуги
Отделения
Центры
Программы
Тромбоз | Свяжитесь с нами
Причины, предупреждающие знаки, лечение и профилактика тромбоза глубоких вен
Автор: WebMD Редакторские авторы
Если кровь течет по венам слишком медленно, это может привести к скоплению клеток крови, называемому тромбом. Когда тромб образуется в вене глубоко внутри вашего тела, это вызывает то, что врачи называют тромбозом глубоких вен (ТГВ). Скорее всего, это произойдет в голени, бедре или тазу. Но это может произойти и в других частях вашего тела.
Скорее всего, это произойдет в голени, бедре или тазу. Но это может произойти и в других частях вашего тела.
ТГВ может привести к серьезным проблемам со здоровьем. В некоторых случаях это может быть фатальным. Вот почему, если вы думаете, что у вас есть, вы должны немедленно обратиться к врачу.
Какие знаки?
Не у всех с ТГВ проявляются симптомы. Но вы можете заметить любое из следующего:
- Отек ноги или руки, который появляется без предупреждения
- Боль или болезненность при стоянии или ходьбе
- Повышение температуры в области боли
- Расширенные вены
- Кожа, которая выглядит красной или синий
Если сгусток крови отрывается и перемещается по кровотоку, он может застрять в кровеносном сосуде легкого. Врачи называют это легочной эмболией или ТЭЛА. Это может быть фатальным.
Некоторые люди не знают, что у них ТГВ, пока это не произойдет. К признакам ТЭЛА относятся:
- Одышка
- Боль в груди, усиливающаяся при глубоком вдохе
- Кашель с кровью
- Учащение пульса
ТГВ Причины и факторы риска
Многие вещи могут повысить ваши шансы заболеть ТГВ. Вот некоторые из наиболее распространенных:
Вот некоторые из наиболее распространенных:
- Возраст. ТГВ может произойти в любом возрасте, но риск возрастает после 40 лет.
- Длительное сидение. Когда вы долго сидите, мышцы голеней остаются расслабленными. Это затрудняет циркуляцию крови или ее перемещение, как это должно быть. Длительные перелеты или поездки на автомобиле могут подвергнуть вас риску.
- Постельный режим, например, когда вы находитесь в больнице в течение длительного времени, также может сохранить ваши мышцы неподвижными и повысить вероятность ТГВ.
- Беременность. Вынашивание ребенка оказывает большее давление на вены ног и таза. Более того, тромб может образоваться в течение 6 недель после родов.
- Ожирение. Люди с индексом массы тела (ИМТ) выше 30 имеют более высокий риск ТГВ. ИМТ — это показатель того, сколько у вас жира в организме по сравнению с вашим ростом и весом.
- Серьезные проблемы со здоровьем.
 Такие состояния, как раздражение кишечника, рак и сердечно-сосудистые заболевания, могут повышать риск.
Такие состояния, как раздражение кишечника, рак и сердечно-сосудистые заболевания, могут повышать риск. - Некоторые наследственные заболевания крови. Некоторые болезни, передающиеся по наследству, могут сделать вашу кровь более густой, чем обычно, или привести к тому, что она свернется больше, чем должна.
- Травма вены. Это могло произойти в результате перелома кости, операции или другой травмы.
- Курение делает клетки крови более липкими, чем они должны быть. Это также повреждает слизистую оболочку ваших кровеносных сосудов. Это облегчает образование тромбов.
- Противозачаточные таблетки или заместительная гормональная терапия. Эстроген в них повышает способность крови к свертыванию. (Таблетки, содержащие только прогестерон, не имеют такого риска.)
- Инфекция в вашей крови, венах или где-либо еще может привести к ТГВ.
- Воспаление.
 Это может быть связано с инфекцией, хирургическим вмешательством, травмой или какой-либо другой основной причиной.
Это может быть связано с инфекцией, хирургическим вмешательством, травмой или какой-либо другой основной причиной. - Высокий уровень холестерина.
В некоторых случаях ни причина, ни симптомы ТГВ не совсем ясны, поэтому сообщите своему врачу о любых изменениях, которые вы заметите, если у вас повышенный риск ТГВ.
Как лечится ТГВ?
Ваш врач не позволит тромбу увеличиться в размерах или оторваться и попасть в легкие. Они также захотят снизить ваши шансы получить еще один ТГВ.
Это можно сделать одним из трех способов:
- Медицина. Препараты для разжижения крови являются наиболее распространенными препаратами, используемыми для лечения ТГВ. Они снижают способность вашей крови сворачиваться. Возможно, вам придется принимать их в течение 6 месяцев. Если у вас серьезные симптомы или ваш сгусток очень большой, врач может дать вам сильнодействующее лекарство для его растворения. Эти лекарства, называемые тромболитиками, имеют серьезные побочные эффекты, такие как внезапное кровотечение.
 Поэтому их не так часто назначают.
Поэтому их не так часто назначают. - Фильтр нижней полой вены (НПВ). Если вы не можете принимать препараты для разжижения крови или если они не помогают, врач может ввести в нижнюю полую вену небольшой конусообразный фильтр. Это самая большая вена в вашем теле. Фильтр может поймать большой сгусток, прежде чем он достигнет ваших легких.
- Компрессионные чулки. Эти специальные носки очень тугие в области щиколотки и становятся свободнее, когда достигают колена. Это давление предотвращает скопление крови в венах. Некоторые виды можно купить в аптеке. Но ваш врач может назначить более сильную версию, которую может подобрать специалист.
Могу ли я предотвратить ТГВ?
Простые изменения в образе жизни могут помочь снизить ваши шансы на его получение. Попробуйте эти простые советы, чтобы ваша кровь циркулировала должным образом:
- Берегите себя. Бросить курить, похудеть и вести активный образ жизни.

- Проходите регулярные осмотры. И если ваш врач прописал лекарство для лечения проблемы со здоровьем, принимайте его в соответствии с указаниями.
- Не сидите слишком долго. Если вы путешествуете на 4 часа и более, делайте перерывы, чтобы согнуть и растянуть мышцы голени. Если вы в самолете, ходите вверх и вниз по проходу каждый час. Во время длительных поездок останавливайтесь каждые 2 часа, чтобы размяться. Носите свободную одежду и пейте много воды.
- План послеоперационного ухода. Поговорите со своим врачом о том, что вы можете сделать, чтобы предотвратить ТГВ после операции. Они могут предложить вам носить компрессионные чулки или принимать препараты, разжижающие кровь. Вам также захочется встать с постели и начать двигаться.
Осложнения и прогноз
До половины людей с ТГВ имеют долгосрочные осложнения из-за повреждения вен нижних конечностей (посттромботический синдром), в которых кровь задерживается слишком долго (хроническая венозная недостаточность). Вы можете заметить боль, отек и покраснение, которые могут привести к открытым ранам, если вы не получите своевременное лечение. Со временем это может затруднить выполнение повседневных дел и даже ходьбу.
Вы можете заметить боль, отек и покраснение, которые могут привести к открытым ранам, если вы не получите своевременное лечение. Со временем это может затруднить выполнение повседневных дел и даже ходьбу.
Наибольшее беспокойство в связи с тромбом вызывает ТГВ, который отрывается и вызывает легочную эмболию (см. выше). Если сгусток не слишком большой и вы достаточно быстро получаете правильное лечение, вы можете выздороветь, хотя может быть какое-то долгосрочное повреждение легких.
Около трети людей, перенесших ТГВ или ТЭЛА, имеют более высокий риск другого инцидента.
Next In Тромбоз глубоких вен
СимптомыТромбоз глубоких вен — признаки легочной эмболии
Что такое тромбоз глубоких вен (ТГВ)?
Тромбоз глубоких вен (ТГВ) – это тромб. Эти сгустки обычно образуются глубоко в венах ног. ТГВ является распространенным и может быть опасным. Если сгусток крови отрывается и перемещается по кровотоку, он может блокировать кровеносный сосуд в легких. Эта закупорка (называемая легочной эмболией) может привести к летальному исходу.
Эта закупорка (называемая легочной эмболией) может привести к летальному исходу.
Симптомы ТГВ
У некоторых людей с ТГВ симптомы отсутствуют. У большинства есть отеки на одной или обеих ногах. Часто возникает боль или болезненность в одной ноге (может возникать только при стоянии или ходьбе). Ваша кожа может быть теплой или выглядеть красной или обесцвеченной. Если у вас есть какие-либо из этих симптомов, немедленно позвоните своему врачу.
Что вызывает ТГВ?
Часто причиной ТГВ является несколько факторов. Ваш риск ТГВ увеличивается, если у вас одновременно есть несколько факторов риска. Вы подвержены более высокому риску ТГВ, если вы:
- Вам 60 лет или больше.
- Неактивны в течение длительного периода времени, например, когда вы летите на самолете, совершаете длительную поездку на автомобиле или восстанавливаетесь в постели после операции.
- Заболевание, вызывающее повышенную свертываемость крови.
- Иметь травму или операцию, которая уменьшает приток крови к части тела.

- Наличие центрального венозного катетера.
- Беременны или недавно родили.
- Имеют избыточный вес или страдают ожирением.
- Варикозное расширение вен или васкулит.
- Рак.
- Курите.
- Принимать противозачаточные таблетки или получать гормональную терапию, в том числе при симптомах постменопаузы.
Как диагностируется ТГВ?
Если вы подозреваете, что у вас может быть ТГВ, обратитесь к врачу. Они рассмотрят ваши симптомы и историю болезни и проведут медицинский осмотр. Они могут заказать тесты, чтобы помочь диагностировать это. УЗИ – самый распространенный тест. Он использует звуковые волны для проверки кровотока в венах. Венография также может быть сделана, чтобы найти сгустки крови. Врач вводит краситель в ваши вены, а затем делает рентген, чтобы проверить кровоток.
Можно ли предотвратить или избежать ТГВ?
Есть несколько способов предотвратить ТГВ. Это более важно, если вы находитесь в группе повышенного риска.
- Часто занимайтесь физическими упражнениями. Если вы неактивны в течение длительного периода времени, переместите ноги. Вставайте каждый час или около того и ходите, если можете. Если вам необходимо оставаться в сидячем положении, выполняйте упражнения для голеней. Поставьте ноги на землю, поочередно поднимайте пятки и пальцы ног. Это растягивает икры и поддерживает кровоток.
- Вытяните ноги и слегка помассируйте мышцы.
- Встаньте с постели и двигайтесь как можно скорее после болезни или операции.
- Контролируйте свое кровяное давление.
- Не курить.
- Похудеть, если у вас избыточный вес.
Лечение ТГВ
Основными целями лечения ТГВ являются:
- Остановить увеличение тромба.
- Предотвратите отрыв тромба и попадание его в легкие.
- Предотвратить образование тромбов в будущем.
Некоторые лекарства используются для лечения и профилактики ТГВ. Общие из них включают варфарин или гепарин. Они разжижают кровь, чтобы не образовывались сгустки. Варфарин принимают в виде таблеток, а гепарин вводят внутривенно (в ваши вены). Варфарин может вызвать врожденные дефекты. Беременные женщины не должны принимать варфарин. Если вы не можете принимать гепарин, врач может назначить другой тип, называемый ингибитором тромбина. Новые программы лечения рекомендуют НОАК (новые пероральные антикоагулянты) как предпочтительные лекарства в большинстве случаев. Торговые марки включают Eliquis, Pradaxa и Xarelto.
Они разжижают кровь, чтобы не образовывались сгустки. Варфарин принимают в виде таблеток, а гепарин вводят внутривенно (в ваши вены). Варфарин может вызвать врожденные дефекты. Беременные женщины не должны принимать варфарин. Если вы не можете принимать гепарин, врач может назначить другой тип, называемый ингибитором тромбина. Новые программы лечения рекомендуют НОАК (новые пероральные антикоагулянты) как предпочтительные лекарства в большинстве случаев. Торговые марки включают Eliquis, Pradaxa и Xarelto.
Антикоагулянты могут вызвать кровотечение. Например, вы можете заметить, что вашей крови требуется больше времени для свертывания, когда вы порезались. Вы также можете легко получить синяки. Если у вас необычное или сильное кровотечение, немедленно позвоните своему врачу.
Некоторые другие лекарства могут влиять на эффективность антикоагулянтов. Поговорите со своим врачом, прежде чем принимать какое-либо новое лекарство. Сюда входят безрецептурные лекарства и витамины.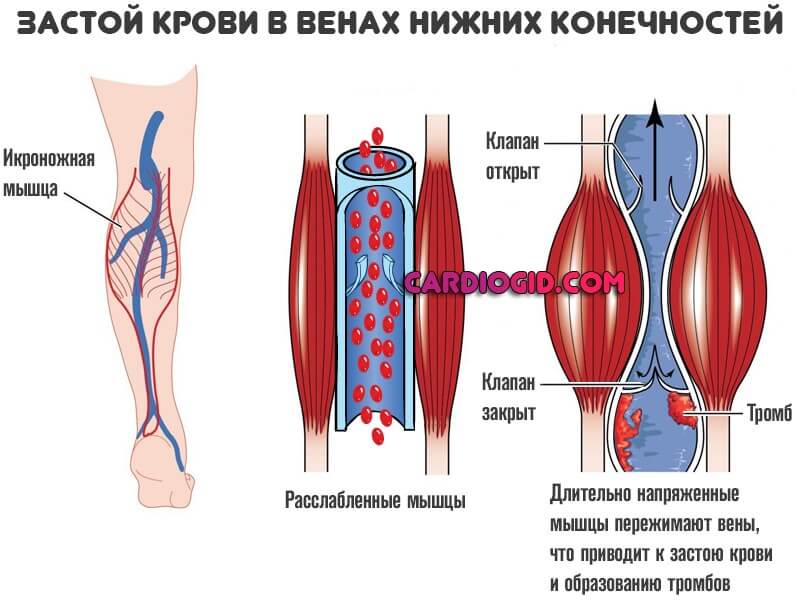 Определенные продукты, богатые витамином К, такие как темно-зеленые овощи, также могут иметь эффект.
Определенные продукты, богатые витамином К, такие как темно-зеленые овощи, также могут иметь эффект.
Существуют и другие варианты лечения, если вы не можете принимать лекарства для разжижения крови или если антикоагулянты не действуют. Ваш врач может предложить установить фильтр в полую вену. Это главная вена, которая несет кровь от нижней части тела к сердцу. Этот фильтр может уловить сгусток, когда он движется по кровотоку, и предотвратить его попадание в легкие. Это лечение чаще применяется для людей, у которых несколько тромбов попали в легкие.
Жизнь с ТГВ
Важно начать лечение ТГВ сразу. Чтобы тромб ушел, требуется от 3 до 6 месяцев. В это время есть вещи, которые вы можете сделать, чтобы облегчить симптомы. Поднимите ногу, чтобы уменьшить отек. Поговорите со своим врачом об использовании компрессионных чулок. Они охватывают свод стопы до колена. Они создают давление на ногу, чтобы уменьшить отек и облегчить боль.
У некоторых людей тромб может никогда полностью не раствориться. Это может привести к образованию рубцовой ткани в венах. ТГВ также может привести к посттромботическому синдрому. Люди, которые получают это, имеют хронический (долговременный) отек и боль.
Это может привести к образованию рубцовой ткани в венах. ТГВ также может привести к посттромботическому синдрому. Люди, которые получают это, имеют хронический (долговременный) отек и боль.
Если у вас ТГВ и вы испытываете следующие симптомы, немедленно обратитесь за помощью. Это признаки того, что сгусток мог попасть в ваши легкие. У вас может быть легочная эмболия.
- одышка
- боль в груди
- головокружение
- обморок
- учащенное сердцебиение
- кашляющая кровь
Вопросы к врачу
- Какова вероятная причина моего ТГВ?
- Какое лечение лучше всего подходит для меня?
- Как долго мне нужно принимать антикоагулянты? Каковы побочные эффекты или риски?
- Могу ли я употреблять алкоголь или заниматься спортом во время приема антикоагулянтов?
- Могу ли я изменить свой образ жизни, чтобы снизить риск образования тромбов?
- Если у меня однажды будет ТГВ, каков риск образования тромбов в будущем?
- Безопасно ли мне путешествовать?
- Увеличивает ли ТГВ риск других проблем со здоровьем?
Ресурсы
Национальные институты здравоохранения, MedlinePlus: Тромбоз глубоких вен
Copyright © Американская академия семейных врачей
Эта информация является общей и может не относиться ко всем. Поговорите со своим семейным врачом, чтобы узнать, относится ли эта информация к вам, и получить дополнительную информацию по этому вопросу.
Поговорите со своим семейным врачом, чтобы узнать, относится ли эта информация к вам, и получить дополнительную информацию по этому вопросу.
Легочная эмболия | Тромбоз глубоких вен
На этой странице
Основы
- Резюме
- Начните здесь
- Диагностика и тесты
- Лечение и терапия
Узнать больше
- Жить с
- Связанные вопросы
Смотрите, играйте и учитесь
- Ссылки недоступны
Исследования
- Статистика и исследования
- Клинические испытания
- Журнальная статья
Ресурсы
- Справочная служба
- Найти эксперта
Для вас
- Раздаточные материалы для пациентов
Что такое легочная эмболия (ТЭЛА)?
Легочная эмболия (ТЭЛА) представляет собой внезапную закупорку легочной артерии.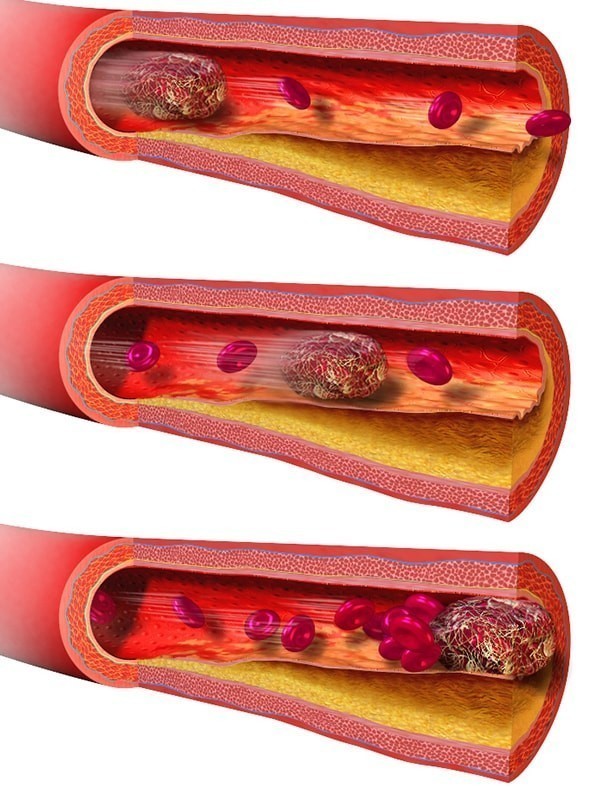 Обычно это происходит, когда тромб отрывается и с током крови попадает в легкие. ТЭЛА является серьезным заболеванием, которое может вызвать:
Обычно это происходит, когда тромб отрывается и с током крови попадает в легкие. ТЭЛА является серьезным заболеванием, которое может вызвать:
- Необратимое повреждение легких
- Низкий уровень кислорода в крови
- Повреждение других органов в организме из-за недостатка кислорода
ТЭЛА может быть опасной для жизни, особенно если сгусток большой или если сгустков много.
Что вызывает легочную эмболию (ТЭЛА)?
Причиной обычно является тромб в ноге, называемый тромбозом глубоких вен, который отрывается и с током крови попадает в легкие.
Кто подвержен риску легочной эмболии (ТЭЛА)?
Любой человек может заболеть легочной эмболией (ТЭЛА), но некоторые факторы могут повысить риск ТЭЛА:
- Хирургическое вмешательство, особенно операция по замене сустава
- Определенные медицинские состояния, включая
- Раки
- Болезни сердца
- Болезни легких
- Перелом бедра или кости голени или другая травма
- Лекарства на основе гормонов, , такие как противозачаточные таблетки или заместительная гормональная терапия
- Беременность и роды.
 Риск наиболее высок в течение примерно шести недель после родов.
Риск наиболее высок в течение примерно шести недель после родов. - Отсутствие движения в течение длительного времени, например, постельный режим, наложение гипса или длительный перелет на самолете
- Возраст. Ваш риск увеличивается с возрастом, особенно после 40 лет.
- Семейный анамнез и генетика. Определенные генетические изменения, которые могут увеличить риск образования тромбов и ТЭЛА.
- Ожирение
Каковы симптомы легочной эмболии (ТЭЛА)?
Половина людей с легочной эмболией не имеют симптомов. Если у вас есть симптомы, они могут включать одышку, боль в груди или кашель с кровью. Симптомы тромба включают повышение температуры, отек, боль, болезненность и покраснение ноги.
Как диагностируется легочная эмболия (ТЭЛА)?
Диагностика ТЭЛА может быть затруднена. Чтобы поставить диагноз, ваш лечащий врач:
- Соберите свой анамнез, в том числе расспросите о своих симптомах и факторах риска ПЭ
- Пройти медосмотр
- Проведите несколько тестов, в том числе различные тесты визуализации и, возможно, некоторые анализы крови
Какие существуют методы лечения легочной эмболии (ТЭЛА)?
Если у вас ТЭЛА, вам необходимо немедленно обратиться за медицинской помощью. Целью лечения является разрушение тромбов и предотвращение образования других тромбов. Варианты лечения включают лекарства и процедуры.
Целью лечения является разрушение тромбов и предотвращение образования других тромбов. Варианты лечения включают лекарства и процедуры.
Лекарства :
- Антикоагулянты, или разбавители крови препятствуют увеличению тромбов и образованию новых тромбов. Вы можете получить их в виде инъекции, таблетки или внутривенно. (внутривенно). Они могут вызвать кровотечение, особенно если вы принимаете другие лекарства, которые также разжижают кровь, например аспирин.
- Тромболитики – это лекарства для растворения тромбов. Вы можете получить их, если у вас есть большие сгустки, которые вызывают серьезные симптомы или другие серьезные осложнения. Тромболитики могут вызвать внезапное кровотечение, поэтому они используются, если ваша ТЭЛА серьезна и может быть опасной для жизни.
Процедуры :
- Катетерное удаление тромба использует гибкую трубку для доступа к тромбу в легком.
 Ваш поставщик медицинских услуг может вставить инструмент в трубку, чтобы разрушить сгусток или ввести лекарство через трубку. Обычно перед этой процедурой вы получите лекарство, которое усыпит вас.
Ваш поставщик медицинских услуг может вставить инструмент в трубку, чтобы разрушить сгусток или ввести лекарство через трубку. Обычно перед этой процедурой вы получите лекарство, которое усыпит вас. - Полый венозный фильтр может использоваться у некоторых людей, которым противопоказаны препараты, разжижающие кровь. Ваш поставщик медицинских услуг вставляет фильтр в крупную вену, называемую полой веной. Фильтр улавливает сгустки крови до того, как они попадут в легкие, что предотвращает легочную эмболию. Но фильтр не препятствует образованию новых тромбов.
Можно ли предотвратить легочную эмболию (ТЭЛА)?
Предотвращение образования новых тромбов может предотвратить ТЭЛА. Профилактика может включать:
- Продолжение приема антикоагулянтов. Также важно проходить регулярные осмотры у своего поставщика медицинских услуг, чтобы убедиться, что дозировка ваших лекарств помогает предотвратить образование тромбов, но не вызывает кровотечения.

- Здоровые для сердца изменения образа жизни, такие как здоровое для сердца питание, физические упражнения и, если вы курите, отказ от курения Использование компрессионного трикотажа для предотвращения тромбоза глубоких вен (ТГВ)
- Перемещение ног при длительном сидении (например, в длительных поездках)
- Как можно скорее передвигаться после операции или прикованности к постели
NIH: Национальный институт сердца, легких и крови
- Венозная тромбоэмболия (сгустки крови) (Центры по контролю и профилактике заболеваний) Также на Испанский
- Что такое венозная тромбоэмболия? (Национальный институт сердца, легких и крови) Также на Испанский
- КТ-ангиография (КТА) (Американский колледж радиологии; Радиологическое общество Северной Америки) Также на Испанский
- Тест на D-димер (Национальная медицинская библиотека) Также на Испанский
- Тест изоферментов лактатдегидрогеназы (ЛДГ) (Национальная медицинская библиотека) Также на Испанский
- Тесты на заболевания легких (Национальный институт сердца, легких и крови) Также на Испанский
- V/Q-сканирование (Национальная медицинская библиотека)
- Разжижители крови: MedlinePlus Health Topic (Национальная медицинская библиотека) Также на Испанский
- Катетер-направленный тромболизис (Американский колледж радиологии; Радиологическое общество Северной Америки) Также на Испанский
- Руководство для пациентов по восстановлению после тромбоза глубоких вен или легочной эмболии (Американская Ассоциация Сердца)
- Сгустки крови и путешествия: что нужно знать (Центры по контролю и профилактике заболеваний) Также на Испанский
- Гепарин-индуцированная тромбоцитопения (Американская Ассоциация Сердца) — PDF
- Венозная тромбоэмболия и спортсмены-марафонцы (Американская Ассоциация Сердца) — PDF
- Данные и статистика ТГВ/ТЭЛА (Центры по контролю и профилактике заболеваний)
- ClinicalTrials.
 gov: легочная эмболия
(Национальные институты здоровья)
gov: легочная эмболия
(Национальные институты здоровья)
- Статья: Рандомизированное двойное слепое плацебо-контролируемое экспериментальное исследование ресвератрола для амбулаторного лечения.
 ..
.. - Статья: Катетер-направленный тромболизис под контролем УЗИ в сравнении с монотерапией антикоагулянтами при острой легочной эмболии промежуточного и высокого риска:…
- Статья: Может ли тромбопрофилактика создать связь для онкологических больных, перенесших хирургическое и/или.
 ..
.. - Легочная эмболия — см. больше статей
- Как работают легкие (Национальный институт сердца, легких и крови) Также на Испанский
- Национальный институт сердца, легких и крови
Как избежать тромбов во время полета: совет сосудистого хирурга
Планируете ли вы отпуск в дальние страны или частые командировки, путешествия на большие расстояния могут вызвать нагрузку на ваше тело. Но кто подвержен риску редкого, но серьезного осложнения тромбов?
Но кто подвержен риску редкого, но серьезного осложнения тромбов?
Когда речь идет о полетах продолжительностью от 4 до 6 часов, особое беспокойство вызывает тромбоз глубоких вен (ТГВ). ТГВ — это сосудистое заболевание, при котором тромб образуется в крупной глубокой вене, обычно в ногах, и потенциально опасен для жизни, если тромб отрывается, перемещается в легкие и блокирует артерию между легкими и сердцем (состояние называется легочной эмболией или ТЭЛА).
Часто пациенты с варикозным расширением вен предполагают, что они подвержены более высокому риску, но Даниэль Баджакян, доктор медицинских наук, сосудистый хирург и директор программы вен, говорит, что это не так.
«Знаете, часть этого — миф», — говорит доктор Баджакян. «Если вы посмотрите на статистику, возможно, некоторые люди с варикозным расширением вен более склонны к ТГВ, но это почти то же самое, что и население в целом, и вполне вероятно, что здесь задействованы другие факторы».
Варикозное расширение вен — это широко распространенное заболевание, возникающее при повреждении клапана в вене, расположенной близко к коже. Неисправный клапан заставляет кровь течь обратно и скапливаться, создавая искривленные и опухшие поверхностные вены. Хотя варикозное расширение вен может быть болезненным и требует лечения, само по себе оно не опасно.
Неисправный клапан заставляет кровь течь обратно и скапливаться, создавая искривленные и опухшие поверхностные вены. Хотя варикозное расширение вен может быть болезненным и требует лечения, само по себе оно не опасно.
Самым большим фактором риска ТГВ во время полета является ожирение; По словам доктора Баджакяна, существует несколько различных реальностей авиаперелетов в целом, которые подвергают людей риску.
Во-первых, изменения давления воздуха в салоне снижают насыщение крови кислородом, что может вызвать каскад свертывания крови, естественную реакцию организма на свертывание крови. «Это одна из вещей, которые, по нашему мнению, делают людей склонными к ТГВ», — говорит доктор Баджакян. «Когда наши тела кровоточат, мы инициируем каскад образования тромбов, но есть некоторые вещи, которые могут вызвать его, чего не должно быть».
Во-вторых, это неподвижность. Полет требует, чтобы ваше тело было сковано и ограничено в течение длительного времени. «Вашим венам действительно нужна некоторая подвижность, чтобы кровь циркулировала от ног обратно к сердцу. Если вы находитесь в положении, когда ничего не делаете, вы также повышаете вероятность образования тромба», — говорит доктор Баджакян.
Если вы находитесь в положении, когда ничего не делаете, вы также повышаете вероятность образования тромба», — говорит доктор Баджакян.
В-третьих, обезвоживание. Легко забыть выпить воды, спеша на рейс, а путешественники, употребляющие алкоголь или кофеин, могут стать еще более обезвоженными. «Затем люди принимают снотворное и отключаются на время полета», — говорит доктор Баджакян. «Итак, существует множество предотвратимых факторов, о которых важно поговорить».
Доктор Баджакян раньше советовал людям ходить вверх и вниз по проходам, чтобы поддерживать кровоток, но это становится все труднее сделать из-за размера и конфигурации салонов самолетов. Упражнения на икры — это то, что вы можете делать, не вставая со своего места. «Подъемы икр и растяжка очень важны», — говорит доктор Баджакян. «У многих авиакомпаний в журнале есть брошюра, в которой показаны эти упражнения на мобильность, и это действительно работает. Это ускоряет кровообращение».
Еще один важный совет — не запихивайте все под переднее сиденье. «Если вам не нужно много путешествовать, не делайте этого. Положите все в верхнюю корзину. В противном случае у вас нет места для движения. Выполнение упражнений и предотвращение обезвоживания — действительно лучшие инструменты, которые у нас есть во время длительных перелетов».
«Если вам не нужно много путешествовать, не делайте этого. Положите все в верхнюю корзину. В противном случае у вас нет места для движения. Выполнение упражнений и предотвращение обезвоживания — действительно лучшие инструменты, которые у нас есть во время длительных перелетов».
Если у вас в прошлом были тромбозы глубоких вен или имеется высокий риск повторного образования тромбов, д-р Баджакян рекомендует проконсультироваться с врачом перед полетом продолжительностью более 4–6 часов. В некоторых случаях чрезвычайно высокого риска она может назначить курс низких доз антикоагулянтов во время путешествия.
Распознать симптомы образования тромбов после долгой поездки так же важно, как и заранее принять эти профилактические меры. «Даже молодые здоровые люди в этот начальный период [после образования тромба] подвергаются риску», — говорит доктор Баджакян. «И это очень легко поставить с помощью УЗИ, которое доступно практически везде. Это простой тест».
Любое необычное явление в течение недели или двух после длительного перелета — боль в ноге, ломота, тяжесть в ноге, отек — может быть тромбом. «Если у вас есть какие-либо из этих жалоб, особенно односторонние симптомы, вам лучше не думать, что это растянутая мышца, и списать ее со счетов», — говорит доктор Баджакян. «УЗИ — процедура с нулевым риском».
«Если у вас есть какие-либо из этих жалоб, особенно односторонние симптомы, вам лучше не думать, что это растянутая мышца, и списать ее со счетов», — говорит доктор Баджакян. «УЗИ — процедура с нулевым риском».
После постановки диагноза вы можете принимать лекарства и знать, что в течение нескольких часов вы полностью избавлены от антикоагулянтов и защищены от дальнейшего риска. «Даже если вы находитесь за границей, вы можете пройти начальное лечение, — говорит доктор Баджакян. — Неосложненный ТГВ можно лечить прямо в кабинете врача».
Несмотря на то, что вероятность образования тромба очень мала, выполнение этих простых шагов может снизить риск, держать вас в курсе и позволить вам наслаждаться любым ожидающим вас пунктом назначения. Счастливых путешествий!
Узнайте больше о программе Vein.
Тромбоз глубоких вен | Университетская больница GW, Вашингтон, округ Колумбия
Тромбоз глубоких вен (ТГВ) – это образование кровяного сгустка (тромба) в вене глубоко внутри тела. Сгусток может нарушить кровообращение, оторваться и пройти через кровоток, где он может застрять в мозге, легких, сердце или другой области, вызвав повреждение. ТГВ обычно возникает в голени, бедре или тазу. Иногда поражаются вены рук.
Сгусток может нарушить кровообращение, оторваться и пройти через кровоток, где он может застрять в мозге, легких, сердце или другой области, вызвав повреждение. ТГВ обычно возникает в голени, бедре или тазу. Иногда поражаются вены рук.
По данным Национального института здравоохранения, тромбоз глубоких вен (ТГВ) ежегодно возникает примерно у одного из каждых 1000 человек в США. От одного до пяти процентов больных ТГВ умирают от осложнений.
Факторы риска
- Возраст 40 лет и старше
- Неподвижность, например, постельный режим или длительное сидение
- Недавняя операция или травма
- Нарушения свертывания крови
- Наличие центрального венозного катетера
- Травмы конечностей и/или ортопедические процедуры
- Роды в течение последних шести месяцев
- Гормональная терапия или использование оральных контрацептивов
- Выкидыш в анамнезе
- Ожирение
- Употребление табака
- Предыдущий ТГВ или семейный анамнез ТГВ
- Предыдущий или текущий рак
Симптомы
- Боль или болезненность в ногах
- Отек (отек) ноги или нижней конечности
- Теплая кожа
- Поверхностные вены становятся более заметными
- Изменение цвета кожи и/или покраснение
- Усталость ног
Легочная эмболия
Легочная эмболия, которая может привести к летальному исходу, возникает, когда тромб попадает в легкое, блокируя подачу кислорода и вызывая сердечную недостаточность. Большинство легочных эмболий вызвано ТГВ. При раннем лечении люди с ТГВ могут снизить свои шансы на развитие опасной для жизни легочной эмболии до менее чем одного процента. Разбавители крови, такие как гепарин и кумадин, эффективны в предотвращении дальнейшего свертывания крови и могут предотвратить возникновение легочной эмболии. Некоторые симптомы легочной эмболии включают одышку, учащенный пульс, потливость, острую боль в груди, кашель с кровью и обмороки. Симптомы часто неспецифичны и могут имитировать многие другие сердечно-легочные явления.
Большинство легочных эмболий вызвано ТГВ. При раннем лечении люди с ТГВ могут снизить свои шансы на развитие опасной для жизни легочной эмболии до менее чем одного процента. Разбавители крови, такие как гепарин и кумадин, эффективны в предотвращении дальнейшего свертывания крови и могут предотвратить возникновение легочной эмболии. Некоторые симптомы легочной эмболии включают одышку, учащенный пульс, потливость, острую боль в груди, кашель с кровью и обмороки. Симптомы часто неспецифичны и могут имитировать многие другие сердечно-легочные явления.
Варианты лечения
Если у пациента есть ряд факторов риска, для скрининга ТГВ используются ультразвуковое исследование, магнитно-резонансная томография (МРТ) или венография/флебография (рентгеновское исследование, определяющее вены и тромбы).
ТГВ может пройти самостоятельно, но существует риск рецидива. Чтобы помочь уменьшить боль и отек, которые могут возникнуть при ТГВ, пациентам часто советуют приподнять ногу (ноги), использовать грелку, гулять и носить компрессионные чулки. Кроме того, доступно несколько вариантов лечения:
Кроме того, доступно несколько вариантов лечения:
- Тромбэктомия Тромболизис — Катетерный тромболизис выполняется под контролем визуализации интервенционными радиологами. Эта процедура предназначена для быстрого разрыва тромба, восстановления кровотока в вене и потенциального сохранения функции клапана, чтобы минимизировать риск посттромботического синдрома (распространенное состояние, при котором тромб остается в ноге, потому что пациент лечился только антикоагулянты).
- Антикоагулянтное лекарство — Используется в основном для предотвращения фатальной легочной эмболии, пациенты проходят короткий курс гепарина (антикоагулянт) менее недели, а также начинают курс варфарина продолжительностью от 3 до 6 месяцев, который увеличивает время, необходимое для крови. свернуться.
- Фильтр «Гринфилд» для нижней полой вены тромб (легочная эмболия). Извлекаемые фильтры становятся все более распространенными, особенно у молодых людей, но существует повышенный риск повреждения нижней полой вены, если фильтр смещается или его пытаются удалить через три недели.

 Такие состояния, как раздражение кишечника, рак и сердечно-сосудистые заболевания, могут повышать риск.
Такие состояния, как раздражение кишечника, рак и сердечно-сосудистые заболевания, могут повышать риск. Это может быть связано с инфекцией, хирургическим вмешательством, травмой или какой-либо другой основной причиной.
Это может быть связано с инфекцией, хирургическим вмешательством, травмой или какой-либо другой основной причиной.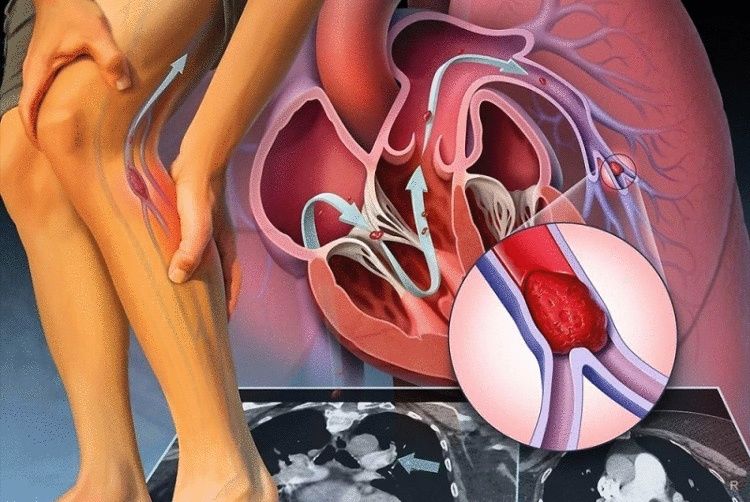 Поэтому их не так часто назначают.
Поэтому их не так часто назначают.
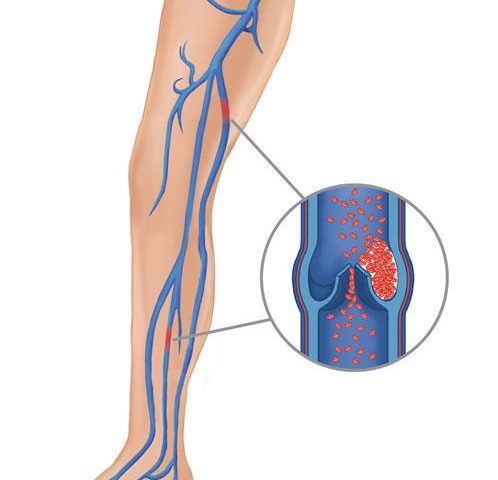
 Риск наиболее высок в течение примерно шести недель после родов.
Риск наиболее высок в течение примерно шести недель после родов. Ваш поставщик медицинских услуг может вставить инструмент в трубку, чтобы разрушить сгусток или ввести лекарство через трубку. Обычно перед этой процедурой вы получите лекарство, которое усыпит вас.
Ваш поставщик медицинских услуг может вставить инструмент в трубку, чтобы разрушить сгусток или ввести лекарство через трубку. Обычно перед этой процедурой вы получите лекарство, которое усыпит вас.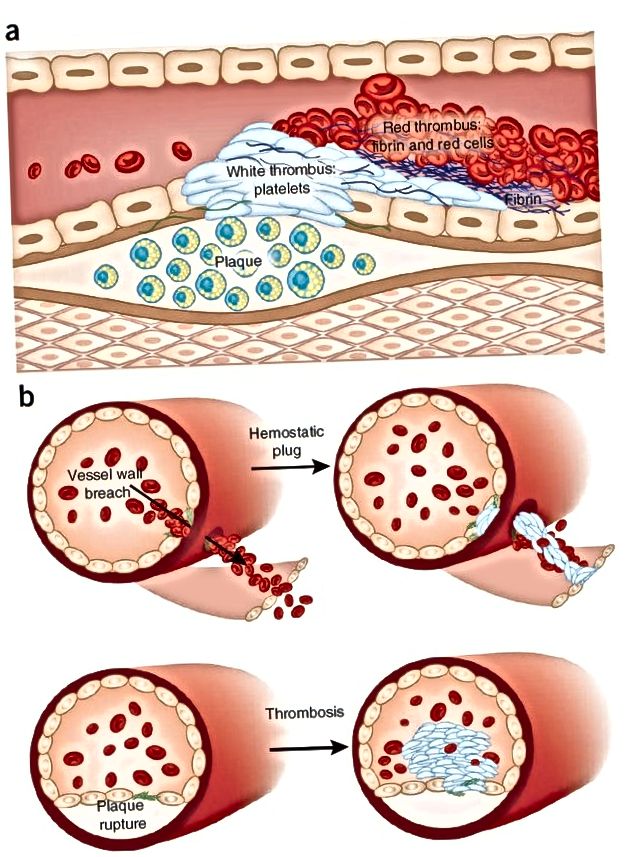
 gov: легочная эмболия
(Национальные институты здоровья)
gov: легочная эмболия
(Национальные институты здоровья) ..
.. ..
..