Перелом скуловой кости — виды травмы, лечение, симптомы
Скуловые дуги представляют собой комплекс, образованный височными и скуловыми отростками. Перелом скуловой кости — часто встречающаяся травма, которая может произойти не только при ударе во время возникновения конфликта, но и при опасной ситуации на производстве, в быту, при ДТП или на спортивных состязаниях. Подобные повреждения достаточно опасны для жизни из-за близости головного мозга и усиленного кровоснабжения.
Виды и характерная симптоматика травмы
По своим характеристикам перелом скуловой дуги может быть:
- открытым изолированным со смещением или без смещения;
- закрытым со смещением или без него;
- сочетанным переломом со смещением или без него;
- сочетанным переломом с повреждением других лицевых костей и верхнечелюстной пазухи;
- травматическим дефектом скуловой дуги и кости с нарушением подвижности нижней челюсти и деформацией лица.
В зависимости от времени, прошедшего после травмирования, переломы делятся на свежие, которые получены в течение последних 10 суток, застарелые — от 11 до 30 дней, несросшиеся и неправильно сросшиеся — после 30 дней. Признаки перелома следующие:
Признаки перелома следующие:
- Болевые ощущения в области средней трети лица, усиливающиеся при открывании рта.
- Деформация лицевой кости вследствие повреждения тканей и смещения обломков.
- Носовое кровотечение при нарушении целостности верхнечелюстной пазухи.
- Ограничение подвижности нижней челюсти.
- Повреждение жевательных мышц, которое проявляется в виде отеков скуловой области, припухлостей, кровоизлияний, ран.
- Онемение в области крыльев носа, верхней губы, подглазничной области.
- Кровоизлияние в сетчатку глаза, нарушение зрения в результате повреждения глазного яблока, двоение в глазах.
- Спустя 2 дня после травмы может возникнуть синдром Пурчера, который выражается в резком падении зрения, изменениях в сетчатке, ее отслойке, вплоть до атрофии зрительного нерва.
Первая помощь
Первая помощь, оказанная сразу после травмы, достаточно важна, поскольку исключает риск возможных осложнений. Она заключается в прикладывании холода на поврежденную область, введении обезболивающего укола и транспортировке пострадавшего в травматологический пункт в положении лежа на боку. Если из раны видны обломки, вправлять их нельзя. Следует наложить повязку и доставить больного в медицинское учреждение.
Если из раны видны обломки, вправлять их нельзя. Следует наложить повязку и доставить больного в медицинское учреждение.
При сильном кровотечении необходимо пережать артерию, что делает сам пострадавший. В случае если состояние травмированного не позволяет это сделать, то человек, оказывающий ему помощь, фиксирует нижнюю челюсть повязкой, используя бинт или отрезок ткани. Такое фиксирование не даст обломкам сместиться и уменьшит болевые ощущения.
Методы лечения
В медицинском пункте больному проводят предварительную пальпацию, затем делают рентгенограмму, которая показывает степень разрушения костной ткани и возможные последствия травмы.
Рекомендуется и консультация окулиста, т. к. повреждение может затрагивать область глазных орбит.
Методы лечения перелома скуловой дуги бывают консервативными и хирургическими. При несущественных повреждениях лицевой кости или небольших смещениях назначается консервативный метод, использование которого предусматривает покой и применение противовоспалительных лекарств, оказывающих также обезболивающее воздействие.
Хирургическое лечение может быть неоперативным и оперативным. Неоперативное, или бескровное, вмешательство показано при свежих, легко вправляемых переломах, когда хирург репонирует скуловую кость с помощью большого или указательного пальца. В другом случае используется специальная лопатка или медицинский шпатель, обернутый марлей, с помощью которого вправляются дуга, скуловая кость или ее отломки. Такой вариант наиболее эффективен в первые 3 дня после травмы.
При застарелых переломах (больше 10 дней) применяется оперативное вмешательство, когда скуловая кость вправляется через разрез, произведенный за скуло-альвеолярным гребнем. С помощью прочного короткого элеватора, продвинутого под смещенную кость, ее репонируют в прежнее положение. В тяжелых случаях требуется несколько операций с установкой пластины или специального фиксатора.
После вправления и фиксации скуловой кости обеспечивается покой и ограничение употребления твердой пищи. На область поражения накладывается холод, назначаются противовоспалительные препараты, нейропротекторы и курс физиотерапии (электрофорез, ультразвук, импульсная и магнитная терапия, УВЧ), которые дополняют лечение и снимают отек.
Реабилитация и восстановление
При легкой форме травмы постельного режима не требуется. В период восстановления после перелома в рацион включают куриный бульон, йогурты, кефир, молоко, картофельное пюре. Если есть трудности в открывании рта, допускается питание через трубочку. При оперативном вмешательстве реабилитация затягивается. Если была установлена пластина, то важную роль играет адаптация окружающих тканей к инородному материалу.
В сложных случаях фиксация сохраняется до 12 дней. Восстановительный период может продолжаться до 1,5 месяца. После снятия фиксатора челюсть необходимо разрабатывать. Для этого рекомендуется использовать жевательную резинку. Укрепляет кости употребление препаратов, содержащих кальций.
Укрепляет кости употребление препаратов, содержащих кальций.
Возможные последствия
При несвоевременном обращении за помощью и отсутствии необходимых мер последствия перелома бывают достаточно негативными. При застарелой травме происходит деформация лицевых костей черепа и формируется устойчивая асимметрия лица, снижающая эстетический вид травмированного человека. Отсутствие лечения может привести к инфекционному процессу в пазухах носа. Нередко возникает верхнечелюстной синусит, плохо лечащийся и приводящий к постепенной резорбции костной ткани.
Watch this video on YouTube
Наиболее опасным последствием перелома скуловой орбиты может быть синдром Пурчера, при котором поражаются глаза, что грозит полной потерей зрения и пожизненной инвалидизацией. Поэтому после травмирования головы важно как можно быстрее обратиться к хирургу для исключения факта глубоких повреждений костной ткани.
Посетить врача стоит и в случае, если через какое-то время после перелома боль в области скулы не проходит.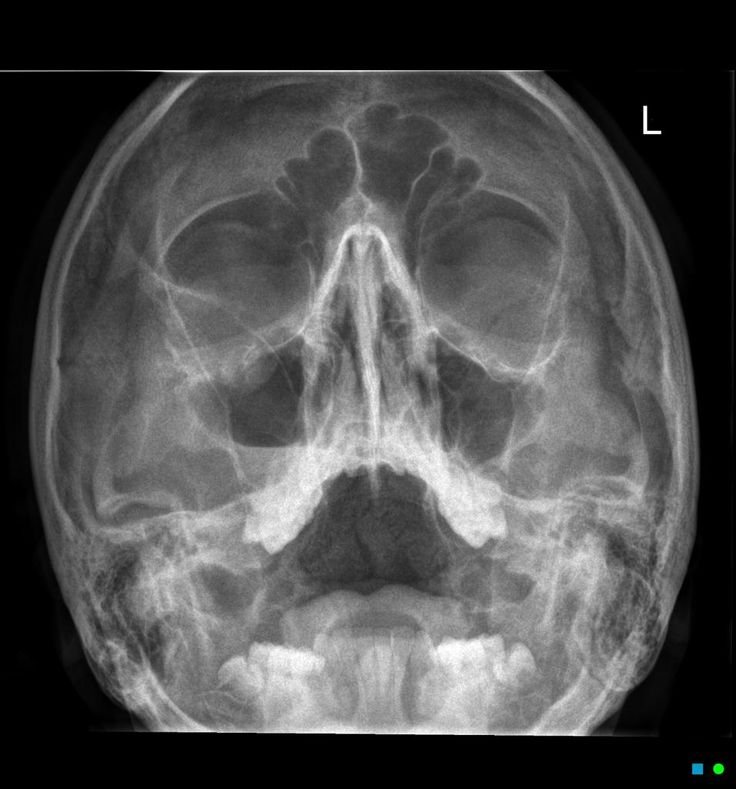
Перелом скуловой кости
Скуловая кость является одним из «пазлов», составляющих лицевой скелет. Обычно она ломается в области соединения с соседними костями. Это так называемые швы: скуло-лобный, скуло-верхнечелюстной, скуло-височный.
Рассказывает Алексей Лобков, челюстно-лицевой хирург, оториноларинголог
Скуловая кость является одним из «пазлов», составляющих лицевой скелет. Обычно она ломается в области соединения с соседними костями. Это так называемые швы: скуло-лобный, скуло-верхнечелюстной, скуло-височный.
Переломы скулового комплекса различной степени тяжести происходят, когда «под удар» попадает область скулового возвышения (самая выступающая точка под глазом).
Чаще всего скуловой комплекс страдает в результате нападения, ДТП (особенно у не пристегнутых пассажиров на заднем сидении), падения с высоты.
Классификация переломов
При травмах чаще всего происходит повреждение не только скуловой, но и соседних костей.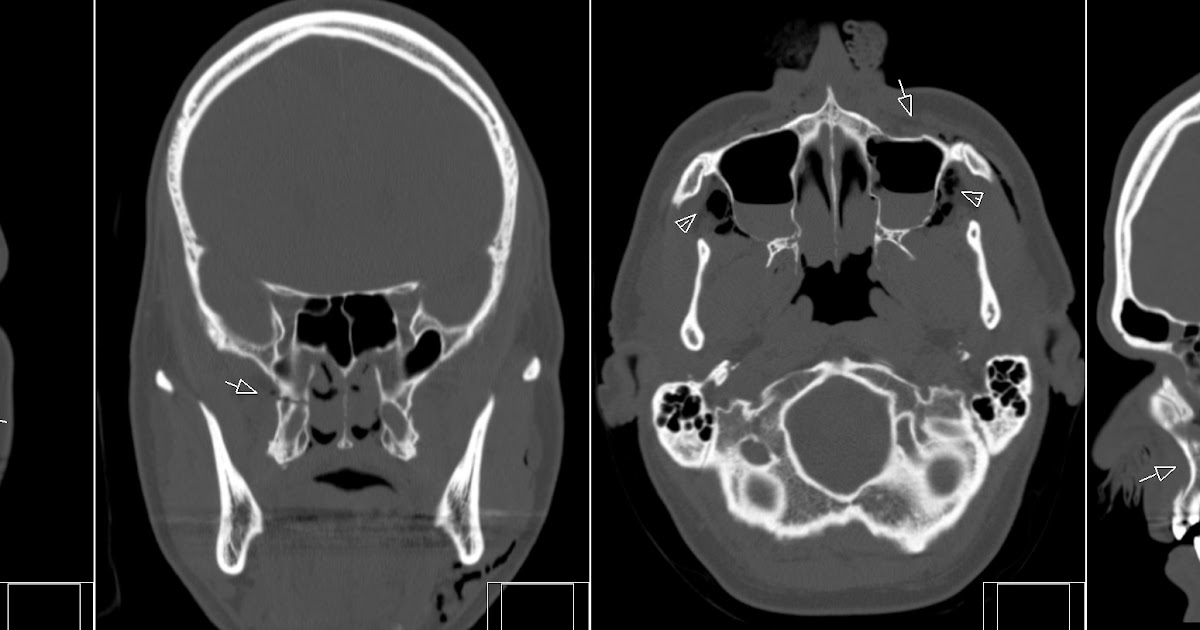
Что характеризует повреждение?
После травмы возникают:
- боль,
- отек,
- деформация области травмы,
- онемение кожи подглазничной области и зубов верхней челюсти на стороне поражения,
- кровотечение из носа со стороны травмы,
- ограничение открывания и боковых движений нижней челюсти,
- боль при жевании.
Первая помощь:
- Приложить холод к месту повреждения. Это может быть пакет со льдом, завернутый в полотенце.
- Если есть рана, обработать её водным антисептиком (мирамистин, хлоргексидин) и наложить повязку.
- Если боль сильная, принять обезболивающее.
- Обратиться в клинику, где вас осмотрит доктор и назначит дополнительные обследования.
 Это может быть рентгенограмма или компьютерная томография.
Это может быть рентгенограмма или компьютерная томография.
Последствия перелома скуловой кости
Перелом со смещением отломков может привести к деформации лица и нарушению функции жевания.
Осложнения, возникающие после перелома скуловой кости
- Со стороны придаточных пазух носа: верхнечелюстной синусит.
- Со стороны глаза: энофтальм, гипофтальм, двоение в глазах.
- Длительное онемение зубов верхней челюсти и кожи подглазничной области.
- Ограничение открывания рта, ограничение боковых движений челюсти, которые вызывают трудности при приеме пищи.
Диагностика
В диагностике травм лицевого скелета «золотым стандартом» является компьютерная томография, при этом срезы должны быть выполнены с минимальным шагом 0,5-1 мм.
Лечение перелома скуловой кости
 При этом пациентам рекомендуют:
При этом пациентам рекомендуют:
- на 10-14 дней исключить продукты, требующие пережевывания, потому что жевательная мышца прикрепляется частично к височной кости и может вызвать смещение отломков;
- применять противоотечные примочки и мази;
- принимать обезболивающие препараты в случае боли.
Переломы скуловой кости со смещением отломков требуют хирургического лечения.
Методы оперативного лечения
Хирургические методы лечения переломов скуловой кости особенно активно развивались во второй половине 20 века. Множество авторов предлагали свои методы доступа к скуловой кости и ее репозиции: Метод Лимберга, Казаньяна, Дубова, Дюшанта…
Ради справедливости стоит отметить, что один из авторских методов мы используем до сих пор. Это метод Лимберга, но применяем его только при изолированных переломах скуловой дуги, которые не требуют дополнительной фиксации после репозиции.
С внедрением в широкую практику компьютерной томографии появилась возможность перед операцией иметь «карту» линий перелома, а современные технические возможности и принципы остеосинтеза объединили все существующие методы в один.
Операция, выполняемая по этому методу, направлена на то, чтобы репонировать (поставить в правильное положение, сопоставить) отломки и зафиксировать их титановыми микропластинами. Пластины устанавливаются на кость через микроразрезы. Согласно современным принципам для стабильной фиксации скуловой кости необходимо, как минимум, 3 точки фиксации отломков: в области нижнеглазничного края, скуло-лобного шва и скуло-альвеолярного гребня.
В результате сократилась продолжительность реабилитации. Время пребывания в стационаре составляет от 1 до 3 суток. Как правило, на следующий день после операции выполняют контрольную компьютерную томографию и в случае отсутствия осложнений пациента выписывают.
К обычной жизни пациенты возвращаются через 7-10 дней.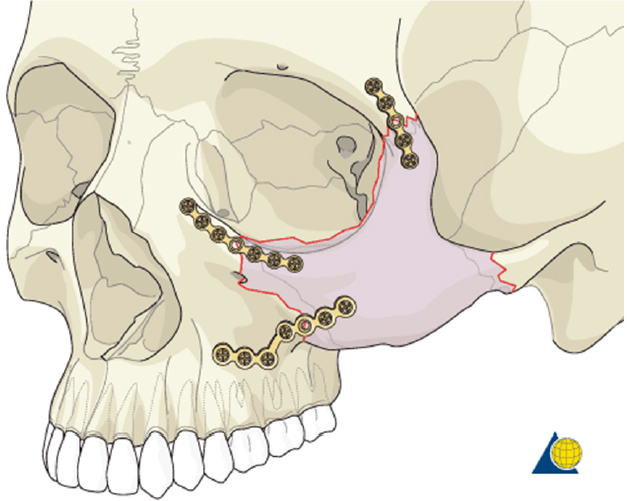 До одного месяца не рекомендуются баня, сауна, бассейн, контактные виды спорта, переохлаждение.
До одного месяца не рекомендуются баня, сауна, бассейн, контактные виды спорта, переохлаждение.
Автор: Алексей Лобков, челюстно-лицевой хирург, оториноларинголог
Репозиция скуловой кости/дуги по Лимбергу в Калуге
Услуги
Челюстно-лицевая хирургия
Репозиция скуловой кости/дуги по Лимбергу
Посмотреть статьи >> Посмотреть все услуги >>
Перелом скуловой кости, опытный врач видит сразу, так как на лице образуется так называемая «ступенька» из-за западания скуловой кости. Помимо этого, у пациента полностью пропадает способность открывать рот или двигать нижней челюстью. Появляется припухлость, а в клетчатке глаза происходит кровоизлияние, так же обычно происходит носовое кровотечение. Для полноты картины повреждений, пациента отправляют в рентген кабинет, для снимка травмированной области.
После подтверждения диагноза, а также понимания тяжести перелома скуловой кости, врач принимает решение по восстановлению её целостности. На сегодняшний день, одним из наиболее эффективных и распространенных методов лечения такой травмы, является методика Лимберга А.А.
Это внедрение небольшого крючка под кожу, через разрез, который находится точно на пересечении линий, проходящие от нижней скуловой кости, а вторая от угла глаза, к низу черепа. После это проходит репозиция кости, правильное положение подтверждается характерным щелчком. Если нужного результата добиться не удается, то врач может использовать в качестве дополнительного инструмента – спицу Киршнера, которая вводится через кожу.
На сегодняшний день, одним из наиболее эффективных и распространенных методов лечения такой травмы, является методика Лимберга А.А.
Это внедрение небольшого крючка под кожу, через разрез, который находится точно на пересечении линий, проходящие от нижней скуловой кости, а вторая от угла глаза, к низу черепа. После это проходит репозиция кости, правильное положение подтверждается характерным щелчком. Если нужного результата добиться не удается, то врач может использовать в качестве дополнительного инструмента – спицу Киршнера, которая вводится через кожу.
Помимо эффективности, метод Лимберга, является самым, косметически безопасным, а если применять для надреза, современный аппарат «Сургитрон», то и вовсе можно сделать незаметный косметический шов, который со временем будет практически не видно.
После проведения операции, пациенту в течение трех недель необходимо будет придерживаться диеты из мягкой пищи, нельзя спать на травмированной стороне лица, и максимально ограничить открывание рта. Перелом, скуловой кости или дуги – серьезная травма, которая требует экстренной медицинской помощи, так как возможны серьезные осложнения и необратимые последствия. В том числе, с повторным, контролируемым переломом, для правильно репозиции костей.
Перелом, скуловой кости или дуги – серьезная травма, которая требует экстренной медицинской помощи, так как возможны серьезные осложнения и необратимые последствия. В том числе, с повторным, контролируемым переломом, для правильно репозиции костей.
Вы можете обратиться в нашу клинику Боли по записи, при получении подобной или любой другой травмы. Один из лучших челюстно-лицевых и пластических хирургов ведут прием именно в нашей клинике. Предварительный звонок, по указанным телефонам, позволит нам подготовиться к Вашему приезду и оказать скорую медицинскую помощь.
Врачи
Записаться к врачу
$pol_textmass=4
Ольга
Хочу сказать огромное спасибо челюстно-лицевому хирургу Денису Леонидовичу Гараничеву за успешно проведенную 26.07.2022 года операцию моей дочери по удалению дистопированных 48, 38 зубов, за Ваше чуткость и внимание, за заботливое отношение, за высокий профессионализм и золотые руки! Хочу пожелать Вам дальнейших успехов, здоровья, всех благ!
04. 08.2022
08.2022
Ответ на Отзыв
Добрый день, Ольга! Спасибо Вам за уделенное время на отзыв! Желаем Вам и Ваше семье здоровья и отличного настроения! С уважением, администрация Клиники БОЛИ
Полностью отзыв
Руслан
Дениса Леонидовича посоветовали как опытного хирурга. Живу в Обнинске. В прошлом году удалили в клинике Like Smile два верхних зуба мудрости. Для удаления Нижних зубов попросили сделать 3D-снимок. После ознакомления хирург отказался проводить операцию, так как оба зуба касались челюстного нерва. Только в этом году решился провести операцию. Обратился сразу к Денису Леонидовичу. Что сказать о самой операции и её последствиях? Я такого не ожидал, если честно. Удаляли сразу 2 зуба (врач посоветовал, я не стал с ним спорить). После заморозки я сразу начал трогать челюсть и, о, счастье! Вся чувствительность осталась. Нервы не задеты! Опухлость прошла на 3-й день! Это круто! Денис Леонидович — талант! Дай Бог ему здоровья и многих спасений!
19. 06.2022
06.2022
Ответ на Отзыв
Добрый день, Руслан! Благодарим Вас за отзыв! Денис Леонидович действительно талантливый врач. Мы безумно гордимся тем, что он в нашей команде! Желаем Вам здоровья и летнего настроения! С уважением, администрация Клиники Боли
Полностью отзыв
Мария
Пишу по свежим следам) С огромной благодарностью о проделанной работе. Несколько недель назад было решено удалять зубы мудрости для установки брекетов. Встал вопрос о выборе специалиста, так как было огромное желание поскорее завершить начатое. И какое счастье было попасть к Денису
Леонидовичу. От первого ознакомительного приёма до выхода меня из операционного кабинета — всё было на высшем уровне. Анастезиолог Раков Владимир Игоревич, команда медсестёр — это нечто. Всё объяснили, рассказали) Всё время поддерживали, интересовались о самочувствии! Нет слов. Если бы не головная боль после наркоза — почти как в санатории побывала !!! Ещё раз большое человеческое СПАСИБО
04. 06.2022
06.2022
Ответ на Отзыв
Здравствуйте, Мария! Благодарим Вас за отзыв! Желаем Вам здоровья и отличного летнего настроения! С уважением, администрация Клиники Боли
Полностью отзыв
Ольга
С детства боюсь зубных врачей. Лечу зубы только с уколом. Один из зубов запустила и нужно уже было удалять. Все мои попытки не увенчались успехом. Страх был настолько сильным,что в кабинете врача я была в предобморочном состоянии. Несколько раз от страха отменяла запись. Искала для себя какой-то способ удаление зуба,чтобы облегчить свои страдания. В интернете наткнулась на Клинику боли и прочитала о чудо-способе-удаление под седацией. Записалась к Гараничеву Денису Леонидовичу. В назначенный день с самого утра ноги были ватные от страха,руки тряслись. После беседы с Денисом Леонидовичем и Солдатовой Ириной Викторовной страх начал постепенно уходить,а когда началась процедура и вовсе от него не осталось и следа. Все прошло очень быстро и абсолютно безболезненно. Спасибо огромное Денису Леонидовичу и всей бригаде,которая ассистировала на моей операции по удалению зуба 17.08.2021г.!!!!Внимательный,чуткий персонал. Очень хорошее отношение к пациентам. Какого было мое удивление,когда отошла анестезия дома,что у меня ничего не болит. Никакого ощущения «ноющей десны» в месте удаления. Небольшая припухлость и все. Удаление под седацией-это лучшее,что могли придумать для таких трусов как я! Ещё раз от всей души огромное спасибо за ваш труд!! Здоровья и процветания!
Спасибо огромное Денису Леонидовичу и всей бригаде,которая ассистировала на моей операции по удалению зуба 17.08.2021г.!!!!Внимательный,чуткий персонал. Очень хорошее отношение к пациентам. Какого было мое удивление,когда отошла анестезия дома,что у меня ничего не болит. Никакого ощущения «ноющей десны» в месте удаления. Небольшая припухлость и все. Удаление под седацией-это лучшее,что могли придумать для таких трусов как я! Ещё раз от всей души огромное спасибо за ваш труд!! Здоровья и процветания!
18.08.2021
Ответ на Отзыв
Здравствуйте, Ольга! Благодарим Вас за такой подробный отзыв! Да, действительно, под седацией удалять зубы гораздо приятнее =) Мы очень рады, что Вы отметили работу врача и всей бригады, им будет очень приятно прочитать Ваш отзыв. Спасибо Вам ещё раз! Желаем Вам здоровья! С уважением, администрация Клиники Боли
Полностью отзыв
Лариса Ивановна
Отзывчивый, доброжелательный, профессиональный доктор. Прекрасно знает и выполняет свою работу.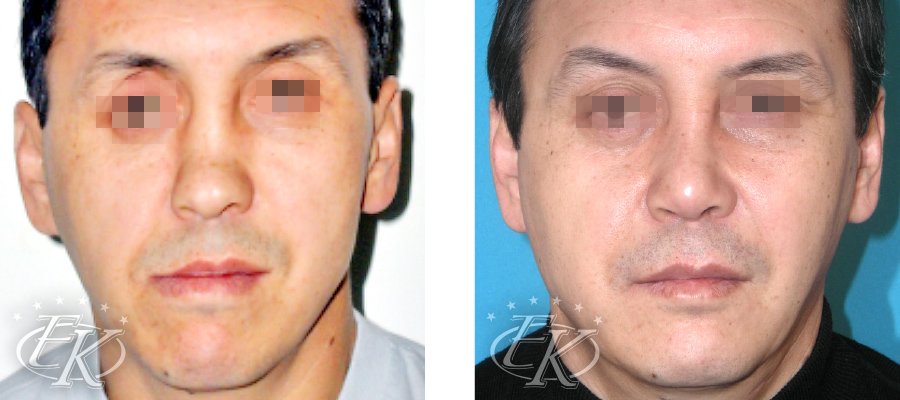 Очень качественно и аккуратно выполняет все действия. Удаление зуба прошло практически не заметно. Спасибо за доброе отношение к своим пациентам и квалифициронные знания, профессиональные действия вашего доктора
Очень качественно и аккуратно выполняет все действия. Удаление зуба прошло практически не заметно. Спасибо за доброе отношение к своим пациентам и квалифициронные знания, профессиональные действия вашего доктора
30.06.2021
Ответ на Отзыв
Добрый вечер, Лариса Ивановна! Спасибо, что нашли время на отзыв. мы очень рады, что Вы остались довольны качеством оказанных услуг. Мы передадим Денису Леонидовичу Ваши слова. Будьте здоровы! С уважением, администрация Клиники Боли
Полностью отзыв
Столярова Н.А.
Очень понравилось отношение врача к пациенту, очень вежливый, культурный, аккуратный. Делает не больно, хорошо дает консультацию, как потом ухаживать за собой и чем обрабатывать. Благодарю.
17.12.2020
Ответ на Отзыв
Добрый вечер! Спасибо Вам за отзыв! Мы искренне радуемся всякий раз, когда видим благодарность со стороны пациента. Обязательно передадим Вашу благодарность Денису Леонидовичу! Будьте здоровы! С уважением, администрация Клиники Боли
Полностью отзыв
Евгения
Удаляла сразу 2 зуба мудрости у Гараничева Дениса Олеговича под седацией, т. к. с возрастом стала панически бояться зубных врачей. Живу в Туле, но по рекомендации знакомой решила удалять зубы именно у Дениса Олеговича (в Туле отказывались делать без стационара и тем более с седацией). Никаких негативных впечатлений, седация — это супер 🙂 Вся операция-около часа, от успокаивающего коктейля никаких последствий. Далее все зарастало без осложнений. Очень рада, что есть такой врач и такая клиника!Огромное спасибо!
к. с возрастом стала панически бояться зубных врачей. Живу в Туле, но по рекомендации знакомой решила удалять зубы именно у Дениса Олеговича (в Туле отказывались делать без стационара и тем более с седацией). Никаких негативных впечатлений, седация — это супер 🙂 Вся операция-около часа, от успокаивающего коктейля никаких последствий. Далее все зарастало без осложнений. Очень рада, что есть такой врач и такая клиника!Огромное спасибо!
09.03.2020
Ответ на Отзыв
Добрый день, Евгения! Спасибо Вам за такой теплый отзыв, с душой! Желаем вам скорейшего выздоровления! Передадим Денису Леонидовичу Ваши слова! Ему будет очень приятно. Будьте здоровы! С уважением, администрация Клиники Боли
Полностью отзыв
Наталия Петровна
Панически боюсь зубных врачей, очень боюсь. Терпела когда заболел левый нижний зуб мудрости почти месяц, с переменным успехом. Перед глазами так и стояли две подруги, которые за последний год удаляли сложные нижние зубы. По два-три раза ходили к хирургу в стоматологию «додёргивать» кусочки зубов, корней. Это трэш! Я же точно знаю, что зубы мудрости никто не лечит. Со страху дотянула, пока уже спать и есть не могла. Изучила Интернет вдоль и поперек. К зубному не пошла, пришла в клинику к челюстно-лицевому хирургу Гараничеву Денису Леонидовичу. Аккуратный, не страшный, сразу удалять зуб не стал, таблетки выписал, полоскания, чтобы опухоль уменьшилась, воспаление прошло. Как меня всей семьей выпихивали, когда уже пора было зуб дергать… Волшебный человек анестезиолог — Ирина Викторовна! Так нам трусам и надо — обезболивание, успокоительное в капельницу, доброе слово. Спасибо большое Денису Леонидовичу и всему мед. персоналу. За терпение и спокойствие. Извините, если что не так. Вряд ли вы мечтаете о таких пациентах, но с подобными проблемами если и обращусь когда-нибудь, то теперь только к вам! СПАСИБО.
По два-три раза ходили к хирургу в стоматологию «додёргивать» кусочки зубов, корней. Это трэш! Я же точно знаю, что зубы мудрости никто не лечит. Со страху дотянула, пока уже спать и есть не могла. Изучила Интернет вдоль и поперек. К зубному не пошла, пришла в клинику к челюстно-лицевому хирургу Гараничеву Денису Леонидовичу. Аккуратный, не страшный, сразу удалять зуб не стал, таблетки выписал, полоскания, чтобы опухоль уменьшилась, воспаление прошло. Как меня всей семьей выпихивали, когда уже пора было зуб дергать… Волшебный человек анестезиолог — Ирина Викторовна! Так нам трусам и надо — обезболивание, успокоительное в капельницу, доброе слово. Спасибо большое Денису Леонидовичу и всему мед. персоналу. За терпение и спокойствие. Извините, если что не так. Вряд ли вы мечтаете о таких пациентах, но с подобными проблемами если и обращусь когда-нибудь, то теперь только к вам! СПАСИБО.
18.09.2019
Полностью отзыв
Показать все отзывы
Врачи
Что показывает рентген скуловой кости?
Главная
Вики
Рентгенография
Рентгенография скуловых костей
Скуловая кость относится к парным. Она соединяет лобную, височную и верхнечелюстную кости, укрепляя лицевой череп. Скуловая кость имеет два отростка:
Она соединяет лобную, височную и верхнечелюстную кости, укрепляя лицевой череп. Скуловая кость имеет два отростка:
- Височный. Он образует скуловую дугу вместе со скуловым отростком височной кости.
- Лобный. Имеет направление к лобной кости.
Наиболее информативным и простым диагностическим методом выявления патологий скуловой кости является рентгенография. С её помощью можно оценить размеры кости, расположение, сравнить симметрию парных костей, определить нарушение структуры костной ткани, а также выявить прочие отклонения.
Скуловую кость первично можно увидеть на общем снимке черепа, а затем для уточнения диагноза можно сделать прицельный снимок именно области расположения скул.
Показания к проведению
Врач может назначить пациенту рентген скуловой кости при переломе или подозрении на него. Случается это после удара или ушиба. Иногда такая патология может не иметь яркой симптоматики.
Также рентген скуловой кости в различных укладках будет полезен для выявления аномалии строения. Такой дефект обычно имеет врождённый характер.
Рентген можно провести и с целью подтверждения или опровержения таких костных патологий, как остеомиелит.
Что показывает процедура?
- На снимках видны очертания кости, можно оценить её размер, симметричность (так как это кость парная), структуру.
- Можно рассмотреть и места сопряжения скуловой кости с другими костями черепа, например с лобной, височной.
- Рентгеновские снимки позволяют увидеть перелом скуловой кости, а также определить, имеет ли место смещение.
- При наличии у пациента воспалительных заболеваний костной ткани, таких как остеомиелит, рентген покажет очаги поражения, если они находятся на скуловой кости.
Рентген скуловой кости при переломе
При переломе на рентгеновском снимке скуловой кости будут визуализироваться тонкие, вытянутые затемнения. Это и есть переломы либо трещины. Также для перелома скуловой кости характерна деформация и западание в определённой области. Ярким признаком перелома станет визуализирующаяся «ступенька» в нижнеглазной части и районе скуловой дуги. Симптомами перелома при этом могут стать болевые ощущения при открывании рта или совершении боковых движений нижней челюстью. Также переломы скул могут сопровождаться кровоизлияниями в сетчатку глаза. Пациент может ощущать потерю чувствительности глаз, что связано с повреждением подглазничного нерва.
Это и есть переломы либо трещины. Также для перелома скуловой кости характерна деформация и западание в определённой области. Ярким признаком перелома станет визуализирующаяся «ступенька» в нижнеглазной части и районе скуловой дуги. Симптомами перелома при этом могут стать болевые ощущения при открывании рта или совершении боковых движений нижней челюстью. Также переломы скул могут сопровождаться кровоизлияниями в сетчатку глаза. Пациент может ощущать потерю чувствительности глаз, что связано с повреждением подглазничного нерва.
Важно оценить размер переломов, выяснить точное количество, понять, является ли перелом оскольчатым, задевают ли осколки смежные со скулой кости носа, челюсти, глазницы, мягкие ткани и стенки пазух.
Подготовка исследованию
Рентген скуловых костей не требует специальной подготовки, диет, предварительных лабораторных исследований и так далее. Пациент должен прийти на процедуру в спокойном состоянии, снять с себя все украшения, очки, если есть – зубной протез.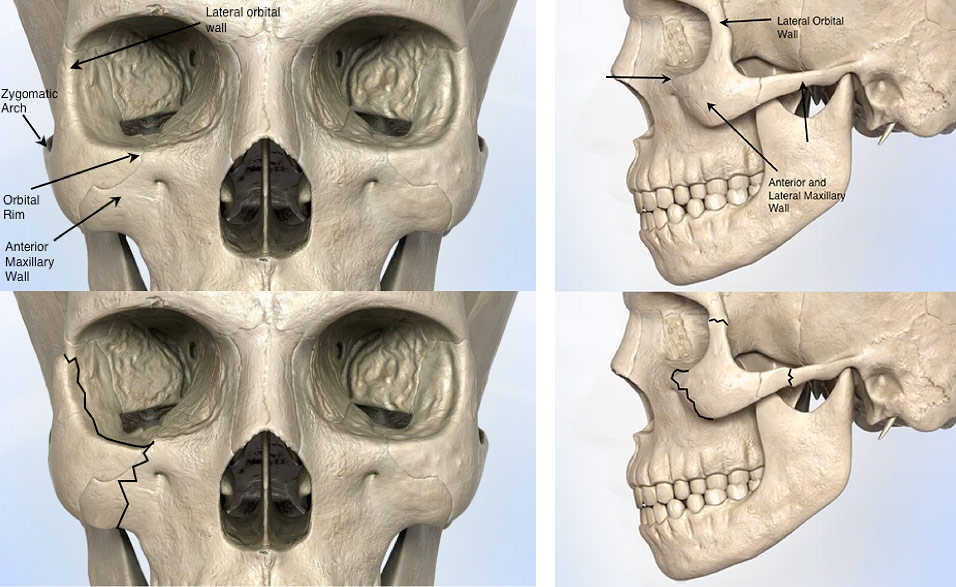 Для защиты тела ниже уровня шеи на пациента надевают специальный свинцовый фартук.
Для защиты тела ниже уровня шеи на пациента надевают специальный свинцовый фартук.
Как проходит процедура?
Рентгенография скуловых костей при переломах или других патологиях может производиться в разных укладках, которые помогают сделать снимки в нужных проекциях. Для получения поперечной проекции пациента укладывают на живот. Руки он вытягивает вдоль туловища. Исследуемая сторона головы соприкасается с декой стола верхнеглазничным краем, скуловой костью и в ряде случаев кончиком носа. Интересующая скуловая кость находится в центре разметки деки стола. Перед включением высокого напряжения на рентгеновской трубке пациенту нужно задержать дыхание и не шевелится. Рентгенографическое исследование скуловых костей и скуловых дуг рекомендуется производить как с правой, так и с левой стороны (для дальнейшего сравнения).
Для получения рентгеновского снимка скуловых дуг в косой передней проекции пациента также укладывают на живот, руки вытягиваются вдоль туловища. Голова повернута так, чтобы исследуемая сторона ее была отдалена от кассеты. Подбородок приведен к передней поверхности шеи.
Голова повернута так, чтобы исследуемая сторона ее была отдалена от кассеты. Подбородок приведен к передней поверхности шеи.
Для получения снимка скуловой кости в тангенциальной проекции больного также укладывают на живот, а голову поворачивают в сторону таким образом, чтобы срединная сагиттальная плоскость ее образовывала с кассетой угол в 60°, открытый кзади. Плоскость физиологической горизонтали при этом должна располагаться перпендикулярно кассете. Кассету размером 13х18 см устанавливают в продольном положении. Пучок излучения направляют касательно по отношению к исследуемой скуловой кости.
Противопоказания для проведения
Рентгенологическое исследование может быть отменено или отложено, если больной находится в тяжёлом состоянии. Также нельзя делать рентген скул беременным женщинам, детям до 15 лет.
Расшифровка результатов
Расшифровку снимка выполняет врач-рентгенолог. Возможно также привлечение и других специалистов, например хирурга.
Возможно также привлечение и других специалистов, например хирурга.
Оценивается размер скуловой кости, её расположение, соединение с другими костями черепа. Также важно оценить структуру, чёткость границ.
Нормальные показатели рентгена
У скуловой кости есть три плоскости: латеральная, глазничная и височная. Глазничная область кости должна быть гладкая, она участвует в формировании некоторых глазничных отделов. На ее плоскости находится глазнично-скуловое отверстие. К внутренней стороне обращена глазничная плоскость, которая, взаимодействуя с височной костью, образует височную ямку. На ней находится височно-скуловое отверстие. Латеральная часть кости имеет немного выпуклую форму.
Запишитесь на диагностику или консультацию уже сегодня!
Записаться можно по телефону: +7 (812) 901-03-03
Или оставьте заявку
ФИО
Номер телефона
Нажимая кнопку «Записаться на прием», я принимаю условия Политики обработки и обеспечения безопасности ПДн и даю согласие на обработку моих ПДн.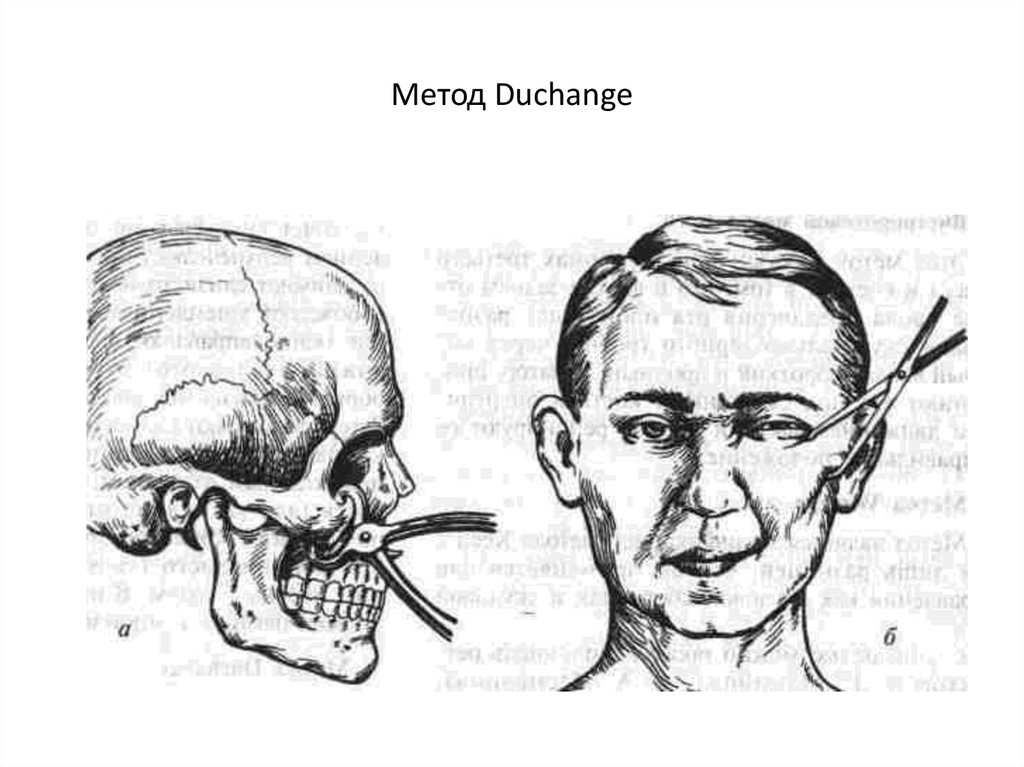
Наши медицинские центры
- 901836745526,30.323946321381″>
Запись на прием
Фамилия пациента*
Некорректное имя
Имя*
Отчество
Контактный телефон*
E-mail*
Нажимая кнопку «Записаться на прием», я принимаю условия Политики обработки и обеспечения безопасности ПДн и даю согласие на обработку моих ПДн.
Запись и оплата повторного онлайн приёма
Фамилия пациента*
Некорректное имя
Имя*
Отчество*
Контактный телефон*
E-mail*
Нажимая кнопку «Отправить заявку», я принимаю условия Политики обработки и обеспечения безопасности ПДн и даю согласие на обработку моих ПДн.
О файлах cookie на этом веб-сайте
Мы используем cookie-файлы, IP-адреса и данные об устройствах для аналитики, чтобы Ваше посещение сайта было удобным и персонализированным. Вы можете отключить cookie-файлы в настройках вашего браузера. Продолжая пользоваться нашим сайтом, Вы даете согласие на обработку перечисленных данных и принимаете условия Политики обработки и обеспечения безопасности ПДн.
Краниофациальная травма. Переломы скуловой кости
Переломы скуловой кости — часто встречающееся повреждение, которое может быть изолированным или сочетаться с другими переломами черепа и лицевого скелета. По частоте переломы скуловой кости стоят на втором месте после переломов костей носа.
Переломами скуловой кости являются любые повреждения, при которых нарушается целостность одного или нескольких из ее сочленений с прилежащими костными структурами мозгового и лицевого черепа. Таким образом, в перелом могут вовлекаться один (например, перелом скуловой дуги) или несколько отростков скуловой кости. Обычно, в перелом вовлекается вся скуловая кость. Изолированный перелом скуловой дуги встречается редко, он вызывает минимальное западение тканей латеральных отделов щеки (рис. 16-17.).
Таким образом, в перелом могут вовлекаться один (например, перелом скуловой дуги) или несколько отростков скуловой кости. Обычно, в перелом вовлекается вся скуловая кость. Изолированный перелом скуловой дуги встречается редко, он вызывает минимальное западение тканей латеральных отделов щеки (рис. 16-17.).
Смещенный кнутри фрагмент скуловой дуги может препятствовать движениям венечного отростка нижней челюсти, — этот симптом требует оперативного устранения перелома.
Смешение скуловой кости при ее переломах определяется направлением и величиной травмирующей силы. Оно происходит параллельно направлению действия силы повреждения и жевательной мышцы. При переломах скуловая кость может быть ротирована по горизонтальной или вертикальной оси и смещаться медиально, латерально, кзади или книзу.
Рис. 16-15. Взрывной перелом нижней стенки и нижнего края правой орбиты. А (1—3) — Внешний вид больной через 2 месяца после травмы. Выявляется правосторонний энофтальм и гипофтальм, углубление верхней орбито-пальпебральной борозды (энофтальм наиболее четко выявляется если осматривать пациента с запрокинутой кзади головой, сравнивая обе стороны спереди снизу). Ограничение подвижности OD кверху. Диплопия. Б — КТ фронтальные до операции. В — КТ сагиттальная реформация аксиальных срезов правой орбиты. Б, В — выявляется перелом нижней стенки и увеличение объема правой орбиты с пролабированием содержимого орбиты в верхнечелюстную пазуху. Г — КТ 3D— Визуализирует перелом нижнего края и дна правой орбиты.
Ограничение подвижности OD кверху. Диплопия. Б — КТ фронтальные до операции. В — КТ сагиттальная реформация аксиальных срезов правой орбиты. Б, В — выявляется перелом нижней стенки и увеличение объема правой орбиты с пролабированием содержимого орбиты в верхнечелюстную пазуху. Г — КТ 3D— Визуализирует перелом нижнего края и дна правой орбиты.
Диагностика
Переломы скуловой кости влияют на объем орбиты, положение глазного яблока, зрительные функции, функцию нижней челюсти, а также изменяют внешний вид лица больного.
В области щеки, периорбитальной области, слизистой верхней переходной складки полости рта имеются гематомы и отек мягких тканей. Могут определяться также субконъюнктивальные кровоизлияния, кровотечение из носового хода, вызванное разрывом слизистой верхнечелюстной пазухи на стороне травмы, подкожная эмфизема.
Отёк мягких тканей и/или смещение скуловой кости из-за анатомической близости могут препятствовать нормальным движениям венечного отростка нижней челюсти, вызывая ограничение открывания рта.
Орбитальные симптомы, развивающиеся при переломах скуловой кости, включают диплопию, дистопию глазного яблока, нарушение взора вверх из-за ущемления нижней прямой мышцы в линии перелома, дислокацию век. Латеральная канталь-ная связка, которая прикрепляется к лобному отростку скуловой кости, может быть смещена книзу; при этом возникает так называемый антимонголоидный разрез глазной щели. При пальпации в области нижнего края орбиты, лобно-скулового шва может определяться деформация в форме «ступеньки» или вдавления.
Рис. 16-15. (продолжение) И (1-3). Внешний вид больной через 2,5 месяца после операции. Устранен гипо- и энофтальм, восстановлен объем движений OD кверху, диплопия регрессировала.
При видимом уплощении в области скулового выступа симметричная пальпация скуловых костей обнаруживает его смещение кзади на стороне травмы в сравнении со здоровой стороной. Уплощение в области скулового выступа лучше видно, если осматривать пациента, сравнивая обе стороны стоя над ним сзади, или осматривать его спереди снизу (рис. 16-14). Уплощение скулового выступа четко выявляется либо непосредственно после травмы, пока не успел развиться выраженный отек, либо после того как исчезает отечность мягких тканей.
16-14). Уплощение скулового выступа четко выявляется либо непосредственно после травмы, пока не успел развиться выраженный отек, либо после того как исчезает отечность мягких тканей.
Рис. 16-16. (продолжение) К (1—9) — Фронтальные КТ после второй реконструктивной операции. Демонстрируют правильное анатомическое положение реконструированных верхней и нижней стенок левой орбиты и восстановление размеров ее полости, репозицию OS. Л — КТ 3D после второй реконструктивной операции.
Рис. 16-17. Изолированный перелом скуловой дуги со смещением костных фрагментов кнутри. А — КТ аксиальные Б, В — Рентгенограммы лицевого скелета.
Перелом скуловой кости может сопровождаться её смещением. Если оно происходит латерально или книзу, — объём орбиты увеличивается, и, после регресса отека мягких тканей, развивается эноф-тальм (рис.16-14, 21). При медиальном же смещении скуловой кости объём орбиты может уменьшаться, что приводит к экзофтальму.
При переломах скуловой кости часто отмечаются чувствительные расстройства в зоне иннервации нижнеглазничного нерва вследствие его повреждения. В большинстве случаев восстановление чувствительности происходит в течение 6—9 месяцев.
Переломы скуловой кости лучше всего выявляются на аксиальных и коронарных КТ, которые позволяют в деталях определить локализацию переломов, смещение костей и состояние мягких тканей. Аксиальные срезы являются предпочтительными для выявления состояния латеральной стенки орбиты и скуловой дуги; в то время как фронтальные (коронарные) срезы необходимы для определения степени повреждения дна орбиты (рис 16-18, 21).
Лечение
Переломы скуловой кости без смещения или с минимальным смещением, которые не вызывают функциональных расстройств и возможного косметического дефекта, не требуют хирургического лечения. Больные с такими переломами обязательно должны повторно осматриваться через 7—10 дней для выявления возможного смещения скуловой кости и косметического дефекта, а также скрытых признаков переломов дна орбиты и решения вопроса о дальнейшей тактике ведения.
Показаниями к оперативному лечению переломов скуловой кости являются:
1) Деформация контуров лица и орбиты.
2) Значительное смешение фрагментов.
3) Нестабильный характер перелома (перелом с разрывом лобно-скулового шва и оскольчатый перелом).
4) Энофтальм.
5) Диплопия.
6) Дистопия глазного яблока.
7) Уменьшение объема движений нижней челюсти.
8) Создание условий для выполнения офтальмопластических операций на веках или при анофтальме на мягких тканях орбиты (рис 16-19, 20).
Репозиция скуловой кости может не выполняться у больных пожилого возраста, когда проведение оперативного вмешательства является рискованным. С другой стороны, у молодого соматически благополучного больного даже минимально смещенный перелом должен быть устранен для того, чтобы восстановить нормальный контур лица и орбиты, свести к минимуму возможность последующего западения скулового выступа, устранить давление на нижнеглазничный нерв.
Следует всегда помнить о том, что хотя и редким, но очень тяжёлым осложнением хирургического лечения перелома скуловой кости является потеря зрения либо в результате прямого повреждения ЗН смещённым костным фрагментом или при переломе канала ЗН, либо в результате компрессии нерва из-за развивающегося отёка или ретробульбарной гематомы.
Поэтому относительным противопоказанием к проведению оперативного лечения перелома скуловой кости будет имевшаяся до травмы односторонняя слепота на противоположной стороне, поскольку при развитии описанного выше осложнения на единственный видящий глаз на стороне травмы, последствия для больного будут катастрофическими. В этой связи понятно, почему тщательное офтальмологическое обследование больного и документирование состояния зрительных функций до операции являются абсолютно необходимыми.
Оптимальное время для проведения оперативного лечения
Перелом скуловой кости не является патологией, которая требует неотложного хирургического вмешательства. Развивающийся отек мягких тканей затрудняет проведение открытой репозиции, что может отрицательно сказаться на окончательном результате операции. В то же время, откладывание вмешательства на время, превышающее сроки развития фиброза мягких тканей и заживления перелома (3—4 недели), затрудняет простую репозицию скуловой кости. В идеале открытая репозиция должна была бы производиться немедленно после травмы и до наступления отека, но в реальных условиях это случается редко.
В идеале открытая репозиция должна была бы производиться немедленно после травмы и до наступления отека, но в реальных условиях это случается редко.
Выжидание в течение нескольких дней разрешения отека и стабилизации состояния больного (в случае политравмы) обычно не сказывается отрицательно на результатах хирургического вмешательства, более того оптимизирует их. Если это необходимо, операция может быть отложена до 10 дней, чтобы регрессировал отек. Однако, следует учитывать, что после 2-х недель смещенные кости начинают срастаться, поскольку формируется тканевой рубец.
Рис. 16-18. Перелом правой скуловой кости со смещением (перелом скуло-орбитального комплекса справа). Операция — репозиция правой скуловой кости с фиксацией в области лобно-скулового шва, нижнеглазничного края, скуло-верхнечелюстного сочленения титановыми мини- и микропластинами, реконструкция дна орбиты расщепленной аутокостью. А — Рентгенограмма лицевого скелета до операции; Б — КТ аксиальные до операции; В — КТ фронтальные до операции; Г — Рентгенограмма лицевого скелета после операции; Д — КТ аксиальные после операции; Е — КТ фронтальные после операции.
Рис. 16-19. Последствия тяжелой краниофациальной травмы. Перелом левой скуловой кости со смещением и выраженной деформацией левой скулсьорбитальной области. Взрывные переломы нижней и медиальной стенок левой орбиты, перелом нижней стенки правой орбиты. Перелом костей носа со смещением. Анофтальм слева. Состояние после операции репозиции скуловой кости слева и фиксации проволочным швом в области лобно-скулового шва. Оперирована в одном из отделений челюстно-лицевой хирургии г. Москвы. В Институт нейрохирургии им. Н.Н. Бурденко поступила через 2,5 года после травмы для проведения реконструктивного вмешательства на левой орбите и подготовки к офтальмопластической операции. Произведена операция — остеотомия и репозиция левой скуловой кости с фиксацией ее в области лобно-скулового шва, скуловой дуги, нижнеглазничного края и скуло-верхнечелюстного сочленения титановыми мини- и микропластинами посредством коронарного, нижнеглазничного и трансоралъного доступов. Одномоментно произведена реконструкция нижней, внутренней, латеральной стенок левой орбиты с использованием расщепленной аутокости со свода черепа с восстановлением объема орбиты. На противоположной стороне операция по поводу перелома нижней стенки орбиты не проводилась. А — Фронтальные КТ до операции; Б — Фронтальные КТ после операции; В — Рентгенограмма орбит после операции; Г — КТ 3 D до операции; Д — КТ 3 D после операции. На послеоперационных рентгенограммах и КТ видны фиксированные костные аутотрансплантаты (указаны стрелками), расположенные в полости левой орбиты в правильном положении. Восстановлен объем и контуры левой орбиты: 1. Титановая микропластина, фиксирующая аутотрансплантат в области медиальной стенки к лобной кости; 2. Титановая минипластина в области лобно-скулового шва.
На противоположной стороне операция по поводу перелома нижней стенки орбиты не проводилась. А — Фронтальные КТ до операции; Б — Фронтальные КТ после операции; В — Рентгенограмма орбит после операции; Г — КТ 3 D до операции; Д — КТ 3 D после операции. На послеоперационных рентгенограммах и КТ видны фиксированные костные аутотрансплантаты (указаны стрелками), расположенные в полости левой орбиты в правильном положении. Восстановлен объем и контуры левой орбиты: 1. Титановая микропластина, фиксирующая аутотрансплантат в области медиальной стенки к лобной кости; 2. Титановая минипластина в области лобно-скулового шва.
Рис. 16-20. Последствия тяжелой краниофациальной травмы. Перелом левой скуловой кости со смешением задних отделов тела и скуловой дуги. Дефект латерального края и латеральной стенки левой орбиты. Выраженная деформация левой скуло-орбитальной области. Левосторонний анофтальм. В Институт нейрохирургии им. Н.Н. Бурденко поступил через 1,5 года после травмы для проведения реконструктивной операции на левой орбите с целью подготовки к последующему офтальмопластическому вмешательству. А — Рентгенограмма придаточных пазух носа до операции. Б1 — Стереолитографическая модель черепа больного, изготовленная в Институте проблем лазерных и информационных технологий РАН (г.Шатура) по данным проведенного в Институте нейрохирургии аксиального КТ исследования на спиральном томографе для планирования оперативного вмешательства. Б2 — Та же модель, на которой кости лицевого скелета и мозгового черепа выделены различными цветами. В (1—3) — КТ аксиальные — до операции.
А — Рентгенограмма придаточных пазух носа до операции. Б1 — Стереолитографическая модель черепа больного, изготовленная в Институте проблем лазерных и информационных технологий РАН (г.Шатура) по данным проведенного в Институте нейрохирургии аксиального КТ исследования на спиральном томографе для планирования оперативного вмешательства. Б2 — Та же модель, на которой кости лицевого скелета и мозгового черепа выделены различными цветами. В (1—3) — КТ аксиальные — до операции.
Рис. 16-20. (продолжение) Ж (1—3) — КТ аксиальные после операции. 3 (1—3) КТ 3D после операции. Рентгенограммы черепа и КГ показывают симметрию реконструированных отделов скуло-орбитальной области слева, латерального края и латеральной стенки левой орбиты. Больной подготовлен к проведению офтальмопластической операции на мягких тканях левой орбиты.
Оперативные вмешательства при переломах скуловой кости
Многие переломы скуловой кости после вправления являются стабильными без какой-либо фиксации, особенно когда изначальное смещение было представлено в виде медиальной или латеральной ротации вокруг вертикальной оси без разрыва лобно-скулового шва. Свежие переломы имеют большую тенденцию к стабильности после репозиции, чем те, которые были устранены позднее 2-х недель после травмы.
Свежие переломы имеют большую тенденцию к стабильности после репозиции, чем те, которые были устранены позднее 2-х недель после травмы.
Закрытая (непрямая) репозиция или открытая репозиция без фиксации (крючком Лимберга, или по методике Gillie или Keen) может быть выполнена только в том случае, когда вовлечение в перелом дна орбиты является минимальным и отсутствует его дефект. Чаще всего этот метод применяется при лечении изолированных переломов дуги скуловой кости с медиальным смещением. Следует помнить, что в некоторых случаях после репозиции без фиксации происходит повторное смещение скуловой кости вследствие нестабильности перелома.
Непрямая репозиция скуловой кости может быть выполнена посредством височного, чрескожного или внутриротового доступа.
Наиболее распространенный метод — репозиция скуловой кости при помощи крючка Лимберга. Через небольшой кожный разрез до Змм на боковой поверхности щеки крючок заводится под внутреннюю поверхность тела скуловой кости и производится тракция в направлении противоположном смещению кости. После репозиции скуловой кости накладывается один кожный шов.
После репозиции скуловой кости накладывается один кожный шов.
Если после репозиции вправленный перелом скуловой кости остаётся нестабильным в результате оскольчатого характера перелома или отсроченного вправления, принципиально существуют две возможности дальнейшей тактики ведения больного. Первая — выполнение открытой репозиции с проведением жёсткой внутренней фиксации титановыми конструкциями, и вторая, альтернативная ей — применение некоторых видов временной фиксации. Ранее с этой целью широко использовалась тампонада верхнечелюстной пазухи и непрямая фиксация репонированной скуловой кости к другим частям лицевого скелета на время заживления перелома, например непрямая трансантралъная внутренняя фиксация с помощью спицы по Киршнеру. Следует особо подчеркнуть, что развитие техники прямой внутренней фиксации с использованием титановых минипластин и минивинтов в последнее десятилетие свело применение методов непрямой фиксации практически на нет.
Открытая репозиция и внутренняя фиксация с использованием титановых конструкций является оптимальным способом лечения нестабильных и оскольчатых переломов скуловой кости, а также методом выбора для лечения переломов скуловой кости со значительным расхождением лобноскулового шва. В последнем случае фиксация может осуществляться путем чрескостного проведения проволочного шва или с использованием минипластины.
В последнем случае фиксация может осуществляться путем чрескостного проведения проволочного шва или с использованием минипластины.
Использование титановых мини- и микропластин это — наиболее надежный и безопасный метод фиксации нестабильных переломов скуловой кости. Решение о том, где нужно накладывать пластины, принимается с учётом типа смещения. Стабилизация достигается наложением минимум двух минипластин по наружному и нижнему краю орбиты или лобно-скуловому и скуло-верхнечелюстному сочленениям.
Дно орбиты всегда вовлечено в перелом скуловой кости, и, если имеются признаки выпячивания содержимого орбиты в верхнечелюстную пазуху или признаки значительного смещения нижнего края орбиты, показано хирургическое вмешательство. При этом помещение титановой микропластины на нижний край орбиты в дополнение к минипластине на лобно-скуловом шве является обязательным правилом, хотя оскольчатый характер перелома края орбиты может снизить эффективность оперативного лечения.
После открытой репозиции скуловой кости целесообразно произвести ревизию дна орбиты, чтобы убедиться в отсутствии ущемления периорбитальных тканей между фрагментами костей, которое могло произойти во время операции, и, при наличии дефекта, выполнить одномоментную реконструкцию дна орбиты с использованием аутокости (рис. 16-18).
Следует помнить, что, как и все переломы лицевого скелета, переломы скуловой кости нарушают его трёхмерную пространственную анатомию. Смещение скуловой кости следует рассматривать по отношению к трём измерениям, и ошибка, допущенная при сопоставлении и фиксации отломков в первом пункте, только усугубится при фиксации перелома в последующих пунктах.
Если в остром периоде травмы не было проведено, по тем или иным причинам, адекватное хирургическое лечение перелома скуловой кости, может произойти его неправильная консолидация (рис. 16-19, 20, 21). При наличии минимальной деформации без вовлечения орбиты или оскольчатого характера перелома, препятствующего проведению репозиции скуловой кости en bloc, для восстановления нормальных контуров можно просто использовать поднакостнично установленные ауто- или аллотрансплантаты.
В случае же выраженной деформации, сочетающейся с функциональным дефицитом, оптимальным путём лечения больного является проведение остеотомии скуловой кости по линиям перелома с последующей репозицией костных фрагментов, их фиксацией и, при необходимости, использованием костного аутотран-сплантата (рис 16-19, 20).
Возможными острыми или хроническими осложнениями хирургического лечения переломов скуловой кости, кроме упомянутого выше самого редкого и грозного, — повреждения ЗН в результате проводимых манипуляций, являются воспаление верхнечелюстной пазухи, диплопия, энофтальм, синдром верхней глазничной щели, синдром вершины орбиты, анестезия в зоне иннервации нижнеглазничного нерва, редко — невралгия нижнеглазничного нерва, повреждение слёзной железы.
При оскольчатых переломах скуловой кости с грубым смещением и значительным увеличением размеров орбиты с дистопией глазного яблока, благодаря использованию костных аутотрансплантатов можно добиться удовлетворительного результата, выполняя реконструктивные вмешательства даже в отдаленные сроки после травмы (рис. 16-21).
16-21).
С.А.Еолчиян, АА.Потапов, Ф.А.Ван Дамм, В.П.Ипполитов, М.Г.Катаев
Опубликовал Константин Моканов
Травматология челюстно-лицевой области | Преображенская Клиника
Челюстно-лицевая травматология направлена на лечение травм костей и мягких тканей лица, челюстей, а также посттравматических деформирующих рубцов. Обращения пациентов к челюстно-лицевому хирургу связаны, как правило, с последствиями переломов костей лица, нарушениями целостности мягких тканей лица и других осложнений, возникающих при повреждениях челюстно-лицевой области. Вследствие травм пациенты предъявляют жалобы на нарушение жизненно-важных функций, к примеру таких, как прием пищи, речь, дыхание и пр. Кроме того, травмы становятся причинами эстетических нарушений.
Чаще всего причинами нарушения целостности тканей челюстно-лицевой области являются бытовые травмы, повреждения, полученные в результате дорожно-транспортных происшествий, огнестрельных ранений. В случае отсутствия у пациента возможности получения неотложной помощи непосредственно после возникновения травмы в течение нескольких месяцев формируются посттравматические деформации челюстно-лицевой области, требующие в дальнейшем более сложного и длительного лечения.
Стоимость оперативного лечения:
|
Репозиция скуловой дуги крючком Лимберга |
7590 |
|
Внутривенная/спиномозговая анестезия |
11000 |
|
Эндотрахеальный наркоз/до 120 минут |
19000 |
|
Пребывание в стационаре (амбулаторно) |
3850 |
|
ОБЩАЯ СТОИМОСТЬ: |
41440 |
|
Репозиция скуловой кости крючком Лимберга |
23100 |
|
Внутривенная/спиномозговая анестезия |
11000 |
|
Эндотрахеальный наркоз/до 120 минут |
19000 |
|
Пребывание в стационаре (амбулаторно) |
3850 |
|
ОБЩАЯ СТОИМОСТЬ: |
56950 |
|
Репозиция костей носа |
7590 |
|
Внутривенная/спиномозговая анестезия |
11000 |
|
Пребывание в стационаре (амбулаторно) |
3850 |
|
ОБЩАЯ СТОИМОСТЬ: |
22440 |
|
Открытая репозиция, остеосинтез нижней челюсти в области тела внутриротовым доступом(без стоимости фиксирующих матер-лов |
33280 |
|
Эндотрахеальный наркоз/до 120 минут |
19000 |
|
Пребывание в стационаре (1 сутки) |
7700 |
|
ОБЩАЯ СТОИМОСТЬ: |
59980 |
|
Открытая репозиция, остеозинтез нижней челюсти в области угла внутриротовым доступом(без стоимости фиксирующих матер-лов |
42350 |
|
Эндотрахеальный наркоз/до 120 минут |
19000 |
|
Пребывание в стационаре (1 сутки) |
7700 |
|
ОБЩАЯ СТОИМОСТЬ: |
69050 |
|
Открытая репозиция, остеосинтез нижней челюсти в области ветви внеротовым доступом |
45100 |
|
Эндотрахеальный наркоз/до 120 минут |
19000 |
|
Пребывание в стационаре (1 сутки) |
7700 |
|
ОБЩАЯ СТОИМОСТЬ: |
71800 |
|
Пластика нижней стенки глазницы (без учета стоимости цифрового 3D-планирования и стоимости материалов) |
23100 |
|
Эндотрахеальный наркоз/до 120 минут |
19000 |
|
Пребывание в стационаре (1 сутки) |
7700 |
|
ОБЩАЯ СТОИМОСТЬ: |
49800 |
|
Пластика более одной стенки глазницы (без учета стом-сти цифрового 3D-планирования и стом-сти материалов) |
37400 |
|
Эндотрахеальный наркоз/до 120 минут |
19000 |
|
Пребывание в стационаре (1 сутки) |
7700 |
|
ОБЩАЯ СТОИМОСТЬ: |
64100 |
|
Открытая репозиция, остеосинтез скуло-орбитального комплекса титановыми мини-пластинами (без пластики н/стенки глазницы) |
75020 |
|
Эндотрахеальный наркоз/тотальная внутривенная анестезия |
30000 |
|
Пребывание в стационаре (1 сутки) |
7700 |
|
ОБЩАЯ СТОИМОСТЬ: |
112720 |
|
Открытая репозиция, остеосинтез скуло-орбитального комплекса титановыми мини-пластинами с пластикой н/стенки глазницы |
90750 |
|
Эндотрахеальный наркоз/тотальная внутривенная анестезия |
30000 |
|
Пребывание в стационаре (1 сутки) |
7700 |
|
ОБЩАЯ СТОИМОСТЬ: |
128450 |
|
Удаление инородного тела мягких тканей лица,шеи |
6600 |
|
Местная анестезия/седация |
6000 |
|
Пребывание в стационаре (амбулаторно) |
3850 |
|
ОБЩАЯ СТОИМОСТЬ: |
16450 |
|
Закрытая репозиция,иммобилизация нижней челюсти путем фиксации внутрикостных титановых винтов IMF(без стоимости винтов) |
13640 |
|
Местная анестезия/седация |
6000 |
|
Пребывание в стационаре (амбулаторно) |
3850 |
|
ОБЩАЯ СТОИМОСТЬ: |
23490 |
|
Отсроченное лечение перелома костей носа/репозиция костей носа |
25000 |
|
Местная анестезия/седация |
6000 |
|
Пребывание в стационаре (амбулаторно) |
3850 |
|
ОБЩАЯ СТОИМОСТЬ: |
34850 |
Часто задаваемые вопросы
С чем связано возникновение сложностей при проведении операций в челюстно-лицевой области?
В челюстно-лицевой области много анатомически важных образований. Сложности проведения челюстно-лицевых операций зависят от области и характера повреждения, длительности и глубины воздействия травмирующего агента, а также качества и объема оказанной ранее помощи. К примеру, операции на нижней челюсти достаточно сложны в связи с ее подвижностью, наличием в этой зоне крупных магистральных сосудов.
Сложности проведения челюстно-лицевых операций зависят от области и характера повреждения, длительности и глубины воздействия травмирующего агента, а также качества и объема оказанной ранее помощи. К примеру, операции на нижней челюсти достаточно сложны в связи с ее подвижностью, наличием в этой зоне крупных магистральных сосудов.
Основная же сложность заключается, прежде всего, в том, что челюстно-лицевая область — это визуально-значимая зона, и, как правило, в современных реалиях пациент испытывает потребность в восстановлении не только той или иной нарушенной функции, но и эстетической составляющей. Комплексный подход к проведению подобных операций позволяет врачам «Преображенской Клиники» восстанавливать и физиологические функции, и эстетические параметры лица. Это обеспечивает полноценную реабилитацию пациента.
Благодаря каким современным медицинским технологиям осуществляется челюстно-лицевая хирургия в «Преображенской Клинике»?
В «Преображенской Клинике» развито два основных современных направления, позволяющих успешно осуществлять лечение челюстно-лицевых травм
цифровое планирование и микрохирургия. Так, в случае травмы лицевого черепа по данным компьютерной томографии биоинженер моделирует правильный контур деформированных или утраченных костей. Даже если последние отсутствуют, к примеру, на левой половине лица, выполняется зеркальное отображение правой, на основе которого для пациента изготавливается индивидуальный титановый имплант. В ходе операции челюстно-лицевой хирург устанавливает имплант на место недостающих костных тканей. Специалисты клиники в совершенстве владеют всеми видами остеосинтеза (сочленения костных отломков) костей лицевого черепа, начиная от свода черепа и заканчивая нижней третью лица.
Так, в случае травмы лицевого черепа по данным компьютерной томографии биоинженер моделирует правильный контур деформированных или утраченных костей. Даже если последние отсутствуют, к примеру, на левой половине лица, выполняется зеркальное отображение правой, на основе которого для пациента изготавливается индивидуальный титановый имплант. В ходе операции челюстно-лицевой хирург устанавливает имплант на место недостающих костных тканей. Специалисты клиники в совершенстве владеют всеми видами остеосинтеза (сочленения костных отломков) костей лицевого черепа, начиная от свода черепа и заканчивая нижней третью лица.
Микрохирургические технологии позволяют выполнить аутотрансплантацию — перенести собственные мягкие ткани, кости или мышцы пациента вместе с сосудами из какой-то другой зоны, к примеру, голени, руки или бедра, в область лица и таким образом осуществить лечение.
Технологии позволяют выполнить также одномоментное зубочелюстное протезирование. В случае, если отсутствует часть нижней челюсти с зубами у пациента, можно кость перенести с голени, одновременно поставить имплант, изготовить и установить несъемный зубной протез. То есть, пациент за одну операцию получит целый комплекс восстановительных хирургических манипуляций, благодаря которому дефект будет устранен. Так восстанавливается и функция, и эстетика лица.
То есть, пациент за одну операцию получит целый комплекс восстановительных хирургических манипуляций, благодаря которому дефект будет устранен. Так восстанавливается и функция, и эстетика лица.
Как долго длится челюстно-лицевая операция?
Самые продолжительные операции длятся по 10-15 часов.
Как быстро пациенту с челюстно-лицевой травмой следует обратиться к врачу?
Сегодня в челюстно-лицевой травматологии неразрешимых ситуаций практически не существует. Тем не менее, время не на стороне пациента. Дело в том, что с течением времени на травмированных тканях формируются рубцы, а это увеличивает объем работы, который необходимо будет выполнить. Операция существенно усложняется во всех отношениях: в планировании, реабилитации, технической части, продолжительности работы, длительности анестезиологического пособия, то есть самого наркоза. Поэтому, чем раньше пациент после случившейся травмы обратится к врачу, тем проще ему будет помочь. И, как правило, результат будет лучше.
Как быстро происходит реабилитация, заживление после вмешательства?
Это зависит от объема операции. Но в целом реабилитация проходит достаточно быстро, учитывая применяемые технологи и существующие условия пребывания в «Преображенской Клинике». Даже в случаях большой микрохирургии пациенты на пятые-седьмые сутки уходят домой самостоятельно. К примеру, при трансплантации тканей с голени, несмотря на то, что она отвечает за опорную функцию. Далее пациенты наблюдаются амбулаторно.
Каких квалификаций от специалистов требует челюстно-лицевая операция?
В «Преображенской Клинике» работает мультидисциплинарная команда врачей. Это челюстно-лицевые хирурги, пластические хирурги, онкологи, ортопеды-стоматологи, биоинженеры. Каждый является профессионалом в своей сфере ответственности, В то же время все специалисты владеют основами сосудистой и микрососудистой хирургии, принципами пластической хирургии, успешно работая в команде на стыке этих дисциплин.
Оставить заявку
Обратный звонок
Вход Зарегистрироваться
Регистрация Уже регистрировались? Войти
Я даю согласие на обработку персональных данных и соглашаюсь с политикой конфиденциальности
Восставновление пароля Отменить
Перелом скуловой дуги — StatPearls
Непрерывное обучение
Перелом скуловой кости является вторым наиболее распространенным переломом лица после переломов носа, который может вызвать значительную косметическую и функциональную деформацию. В этом упражнении рассматривается оценка и лечение пациентов с переломами скуловой кости и объясняется роль межпрофессиональной команды в улучшении ухода за пациентами с таким переломом.
В этом упражнении рассматривается оценка и лечение пациентов с переломами скуловой кости и объясняется роль межпрофессиональной команды в улучшении ухода за пациентами с таким переломом.
Цели:
Определите этиологию переломов скуловой кости.
Просмотрите оценку переломов скуловой кости.
Объясните варианты лечения различных типов переломов, связанных с переломами скуловой кости.
Опишите стратегии межпрофессиональной бригады для улучшения координации помощи и взаимодействия с межпрофессиональной медицинской бригадой для улучшения исходов переломов скуловой кости.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Скуловая кость — это кость, которая вносит жизненно важный вклад как в структуру, так и в эстетику средней части лица и сочленяется с несколькими костями черепно-лицевого скелета. Скуловая кость и ее сочленения составляют скулово-верхнечелюстной комплекс (ZMC). Переломы скуловой дуги (ZA) или любого из ее костных сочленений могут вызывать значительные функциональные и косметические нарушения. Лечение переломов скуловой дуги и ZMC должно быть индивидуальным для каждого пациента, но может варьироваться от простого наблюдения до открытой репозиции с внутренней фиксацией (ORIF).
Скуловая кость и ее сочленения составляют скулово-верхнечелюстной комплекс (ZMC). Переломы скуловой дуги (ZA) или любого из ее костных сочленений могут вызывать значительные функциональные и косметические нарушения. Лечение переломов скуловой дуги и ZMC должно быть индивидуальным для каждого пациента, но может варьироваться от простого наблюдения до открытой репозиции с внутренней фиксацией (ORIF).
Анатомия
Скуловая кость представляет собой самый переднебоковой выступ средней части лица. Он играет ключевую роль структурно, поскольку поглощает и рассеивает силы от основания черепа. Зигома также включает значительную часть нижней и боковой стенок орбиты; таким образом, переломы скуловой кости требуют исследования переломов орбиты.
Скуловая кость имеет четыре сочленения, называемых комплексом ZMC:
Скулово-височный (ZT) шов — височный отросток скуловой кости сочленяется со скуловым отростком височной кости, образуя переднебоковую проекцию скуловой дуги (ZA)
Zygomaticomaxillary (ZM) suture and the infraorbital rim (IOR)
Zygomaticofrontal (ZF) suture
Zygomaticosphenoidal (ZS) suture
NOTE: Fractures of the ZMC complex may be mistakenly referred to как «перелом треноги», хотя на самом деле правильная терминология — «перелом тетрапода», учитывая четыре сочленения скуловой кости, как указано выше.
Нейроанатомия
Парестезия лица является частым последствием перелома ZMC, учитывая его близость к чувствительным нервам, таким как подглазничный нерв, скуло-лицевой нерв и скулово-височный нерв (все ветви черепного нерва V2).
Подглазничный нерв выходит из верхней челюсти через подглазничное отверстие, медиальнее сочленения верхней челюсти и скуловой кости. Подглазничный нерв обнаруживает сенсорную информацию от щеки, верхней губы, носа и переднего зубного ряда верхней челюсти.
Скулово-лицевой и скулово-височный нервы передают сенсорную информацию от латеральной щеки и передней височной области соответственно. Они являются ветвями скулового нерва, который берет начало в крылонебной ямке, входит в глазницу через нижнюю глазничную щель и проходит по латеральной стенке глазницы. Затем скулово-лицевая и скулово-височная ветви выходят через одноименные отверстия в скуловой кости.
Тяжелые переломы ZMC также могут привести к ипсилатеральному параличу лицевого нерва, поскольку лицевой нерв тесно связан со скуловой дугой. Фронтальная ветвь лицевого нерва выходит из околоушной железы в пределах околоушно-жевательной фасции и пересекает поверхностно скуловую дугу в безымянной фасции глубоко к поверхностной мышечно-апоневротической системе (SMAS). Затем лобная ветвь переходит на нижнюю поверхность височно-теменной фасции, где она идет, чтобы иннервировать лобную мышцу.
Фронтальная ветвь лицевого нерва выходит из околоушной железы в пределах околоушно-жевательной фасции и пересекает поверхностно скуловую дугу в безымянной фасции глубоко к поверхностной мышечно-апоневротической системе (SMAS). Затем лобная ветвь переходит на нижнюю поверхность височно-теменной фасции, где она идет, чтобы иннервировать лобную мышцу.
Анатомия мышц
Височная мышца начинается вдоль височной линии теменной и лобной костей и проходит медиально к скуловой дуге, чтобы прикрепиться к венечному отростку нижней челюсти. Он также имеет прикрепления к скуловой кости.
Жевательная мышца начинается на нижней стороне скуловой кости и скуловой дуги и прикрепляется к углу нижней челюсти.
Большая и малая скуловые мышцы — это мимические мышцы, которые берут начало на скуловой кости и прикрепляются к углу рта, помогая поднять спайку.
Другие достопримечательности
Бугорок Уитнола: место прикрепления сухожилия латерального глазного века, расположенное на медиальной поверхности лобного отростка скуловой кости.
Этиология
Переломы скуловой кости почти всегда являются результатом ударной травмы. Наиболее распространенными механизмами являются нападение, автомобильные столкновения, падения и спортивные травмы.
Эпидемиология
Большинство переломов скуловой кости происходит у мужчин в возрасте от 20 до 29 лет. Переломы ZMC встречаются часто, поскольку оценки показывают, что переломы ZMC составляют 25% переломов лица.[2]
Исторический и физический
История
Крайне важно установить механизм и время травмы. Обратите внимание, была ли травма вызвана тупой или проникающей травмой, так как проникающая травма с большей вероятностью затрагивает более глубоко лежащие нервно-сосудистые структуры.[2] Следует спросить о предшествующих травмах лица или операциях на лице, которые могут затруднить восстановление переломов.
Физический
Как и у любого пациента с травмой, важно начать обследование с оценки «Азбуки». Убедитесь, что у пациента адекватные дыхательные пути, он дышит спонтанно и что любое кровотечение находится под контролем. Также жизненно важно «очистить» шейный отдел позвоночника от любых сопутствующих травм. Осмотрите лицо, отметив любую очевидную асимметрию, рваные раны и экхимозы кожи. Ипсилатеральное носовое кровотечение является обычным явлением и требует контроля, если оно тяжелое. Необходимо провести офтальмологическое обследование, в том числе проверить остроту зрения, поля зрения и экстраокулярные движения. У пациента с травмой ZMC уплощение лица может быть очевидным с высоты птичьего полета, что вызвано депрессией скулового возвышения; однако уплощение лица может быть скрыто отеком мягких тканей. Клиницист должен отметить положение земного шара. Энофтальм может быть виден с высоты птичьего полета. Следует пальпировать лицо, отмечая костные выступы или подвижность нижележащего черепно-лицевого скелета. Необходимо провести всестороннее обследование черепных нервов, уделяя особое внимание движениям лица и ощущениям.
Убедитесь, что у пациента адекватные дыхательные пути, он дышит спонтанно и что любое кровотечение находится под контролем. Также жизненно важно «очистить» шейный отдел позвоночника от любых сопутствующих травм. Осмотрите лицо, отметив любую очевидную асимметрию, рваные раны и экхимозы кожи. Ипсилатеральное носовое кровотечение является обычным явлением и требует контроля, если оно тяжелое. Необходимо провести офтальмологическое обследование, в том числе проверить остроту зрения, поля зрения и экстраокулярные движения. У пациента с травмой ZMC уплощение лица может быть очевидным с высоты птичьего полета, что вызвано депрессией скулового возвышения; однако уплощение лица может быть скрыто отеком мягких тканей. Клиницист должен отметить положение земного шара. Энофтальм может быть виден с высоты птичьего полета. Следует пальпировать лицо, отмечая костные выступы или подвижность нижележащего черепно-лицевого скелета. Необходимо провести всестороннее обследование черепных нервов, уделяя особое внимание движениям лица и ощущениям.
Оценка
После полного сбора анамнеза и физикального обследования визуализация почти всегда необходима при подозрении на перелом скуловой дуги или ZMC. Исторически сложилось так, что плоская пленка Waters view использовалась для оценки переломов ZMC. Компьютерная томография (КТ) в настоящее время является золотым стандартом визуализации. Трехмерная реконструкция особенно полезна для предоперационного планирования. Интраоперационное использование КТ также может иметь значение для оценки адекватности вправления переломов, но убедительных доказательств в поддержку рутинного использования этой практики нет [3].
Классификация переломов ZMC
Для дальнейшей категоризации переломов ZMC использовались различные системы классификации. Ниже приведена широко используемая система, предложенная Зинггом [4]:
Тип A: неполный перелом скуловой кости с вовлечением одной опоры
1: перелом скуловой дуги
3: перелом подглазничного края
Тип B: сломаны все четыре опоры (полный перелом тетрапода) с неповрежденной скуловой костью перелом
Лечение/управление
Лечение переломов ZMC можно в целом разделить на три категории: медикаментозное лечение, закрытое вправление и открытое вправление с внутренней фиксацией (ORIF). Лечение переломов ZMC является спорным и требует индивидуального подхода в каждом конкретном случае.
Лечение переломов ZMC является спорным и требует индивидуального подхода в каждом конкретном случае.
Медицинский менеджмент
Переломы скуловой кости обычно видны при минимальном смещении или отсутствии смещения сегментов перелома. Кроме того, медикаментозное лечение может быть предпочтительным, если другие сопутствующие заболевания препятствуют безопасному хирургическому вмешательству. Нет убедительных доказательств в пользу профилактического применения антибиотиков при переломах верхней и средней части лица, хотя некоторые хирурги назначают 5–7-дневный курс антибиотиков, особенно при наличии сообщения с верхнечелюстной пазухой. Если назначены антибиотики, они должны воздействовать на синоназальную флору.[5]
Оперативное управление
Показанием к оперативному лечению переломов скуловой дуги и ЗМК является восстановление формы и функции ЗМК. Переломы ZMC или скуловой дуги часто могут приводить к неприглядной скуловой депрессии, которую необходимо исправить для восстановления нормального контура лица. Переломы ZMC также могут вызывать серьезные функциональные проблемы, включая тризм, энофтальм и/или диплопию, а также парестезии подглазничного нерва. Подозрение на повреждение глазного яблока является противопоказанием к оперативному лечению переломов ZMC и должно быть диагностировано/лечено до любого хирургического вмешательства для восстановления скуловой дуги или участков перелома ZMC.
Переломы ZMC также могут вызывать серьезные функциональные проблемы, включая тризм, энофтальм и/или диплопию, а также парестезии подглазничного нерва. Подозрение на повреждение глазного яблока является противопоказанием к оперативному лечению переломов ZMC и должно быть диагностировано/лечено до любого хирургического вмешательства для восстановления скуловой дуги или участков перелома ZMC.
Принцип лечения лицевых переломов включает способность вправлять и/или фиксировать переломы, затрагивающие лицевые контрфорсы, для восстановления структурной целостности средней части лица. Существует несколько методов восстановления скуловой дуги и переломов ZMA, хотя закрытое вправление может быть адекватным для простых, низкоскоростных повреждений скуловой дуги (см. ТИП A1 ниже), которые не со смещением или с минимальным смещением и остаются стабильными после первоначальных попыток вправления [2]. ORIF следует выбирать при оскольчатых переломах или переломах, которые могут стать нестабильными после вправления. Как правило, профильные титановые мини-пластины обычно используются для фиксации участков переломов, работая таким образом, чтобы восстанавливать переломы от латерального до медиального и от стабильного до нестабильного сегментов. Рассасывающиеся пластины также могут использоваться для фиксации в случаях, когда последующее наблюдение маловероятно, но такие пластины не следует использовать рутинно, поскольку рассасывающиеся пластины структурно слабее в биомеханических исследованиях [6]. 9[7] , в то время как переломы скуловой дуги со смещением требуют репозиции, что возможно с помощью доступа Гиллиса через височный разрез, чрескожного введения винта Кэролла-Жирара непосредственно над вдавленным местом перелома или доступа Кина через трансоральный разрез в преддверии верхней челюсти. Изолированные переломы дуги, которые не являются стабильными после репозиции, могут быть снаружи шинированы сердечными проволоками или покрыты пластинами через коронарный разрез.[8]
Как правило, профильные титановые мини-пластины обычно используются для фиксации участков переломов, работая таким образом, чтобы восстанавливать переломы от латерального до медиального и от стабильного до нестабильного сегментов. Рассасывающиеся пластины также могут использоваться для фиксации в случаях, когда последующее наблюдение маловероятно, но такие пластины не следует использовать рутинно, поскольку рассасывающиеся пластины структурно слабее в биомеханических исследованиях [6]. 9[7] , в то время как переломы скуловой дуги со смещением требуют репозиции, что возможно с помощью доступа Гиллиса через височный разрез, чрескожного введения винта Кэролла-Жирара непосредственно над вдавленным местом перелома или доступа Кина через трансоральный разрез в преддверии верхней челюсти. Изолированные переломы дуги, которые не являются стабильными после репозиции, могут быть снаружи шинированы сердечными проволоками или покрыты пластинами через коронарный разрез.[8]
Тип A2 (перелом латеральной стенки орбиты) — репозицию и фиксацию этой области лучше всего проводить через латеральный надбровный разрез или надрез блефаропластики. Маленькие минипластины обеспечивают адекватную стабилизацию таких переломов.
Маленькие минипластины обеспечивают адекватную стабилизацию таких переломов.
Тип A3 (Подглазничный обод) — Подглазничный обод (IOR) следует уменьшить и покрыть пластиной для восстановления его нормального контура, а оптимальным доступом является трансконъюнктивальный разрез или разрез нижнего века.
Тип B (переломы четвероногих) — Переломы четвероногих с небольшим смещением иногда можно вправить с помощью доступа Гиллиса или Кина. Однако большинство переломов четвероногих остаются нестабильными после таких попыток вправления и в конечном итоге требуют ORIF с одноточечной фиксацией (скулово-верхнечелюстной контрфорс или скулово-лобный шов), двухточечной фиксацией (контрфорс ZM и скулово-лобный шов) и трехточечной фиксацией (скулово-лобный шов). ИОР). Наконец, скуловая дуга может быть покрыта пластиной через корональный разрез или ранее существовавшие рваные раны в качестве четвертой точки фиксации, если это необходимо.
Тип C (Оскольчатый перелом четвероногих) — оскольчатые переломы четвероногих являются абсолютным показанием к ORIF (после исключения повреждения орбиты). 2 или больше, дно орбиты следует отремонтировать. Дополнительные показания включают неразрешенный окулокардиальный рефлекс, первичную диплопию, энофтальм и ущемление экстраокулярных мышц. Можно использовать множество различных материалов, включая титановую сетку, твердую мозговую оболочку, височную фасцию и другие аллогенные имплантаты.[7] После ремонта следует провести пробу форсированной дукции, чтобы убедиться в нормальной подвижности глазного яблока.
2 или больше, дно орбиты следует отремонтировать. Дополнительные показания включают неразрешенный окулокардиальный рефлекс, первичную диплопию, энофтальм и ущемление экстраокулярных мышц. Можно использовать множество различных материалов, включая титановую сетку, твердую мозговую оболочку, височную фасцию и другие аллогенные имплантаты.[7] После ремонта следует провести пробу форсированной дукции, чтобы убедиться в нормальной подвижности глазного яблока.
Количество точек фиксации
Нет единого мнения о том, сколько точек фиксации необходимо при лечении переломов ZMC. Как правило, чем больше оскольчатый или нестабильный перелом, тем больше точек фиксации потребуется для обеспечения хорошего результата. Недавний метаанализ показал, что трехточечная фиксация вызывала меньшую нестабильность перелома и орбитальную дистопию через три месяца после операции по сравнению с двухточечной фиксацией, но качество доказательств было низким [9].] Интраоперационная компьютерная томография используется для визуализации сочленений скуловой кости и подтверждения адекватной репозиции. Скуловую дугу и ее сочленения также можно пальпировать после фиксации, чтобы определить, нужны ли дополнительные точки фиксации.
Скуловую дугу и ее сочленения также можно пальпировать после фиксации, чтобы определить, нужны ли дополнительные точки фиксации.
Заказ гальванического покрытия
Универсального порядка нанесения пластин при многоточечной фиксации не существует. При одноточечной фиксации контрфорс ZM обычно обшивается. Скулово-лобный шов также может быть покрыт пластинами, хотя большинство считает, что внутриротовой разрез, используемый для пластин ZM-контрфорса, менее болезненный, чем подходы к ZF-шву. При двухточечной фиксации сначала следует наплавить скулово-лобный шов, а затем контрфорс ZM. При трех- или четырехточечной фиксации сначала требуется покрытие ZF, затем ZM-контрфорса, затем IOR, а затем, при необходимости, скуловой дуги. Если с самого начала планируется нанесение пластины на скуловую дугу, часто ее можно сначала нанести, чтобы обеспечить адекватную проекцию ZMC. Если необходима сопутствующая коррекция дна орбиты, ее следует проводить после выполнения репозиции скуловой кости.
Суспензия мягких тканей
Если сухожилие латерального глазного яблока повреждено, его необходимо ресуспендировать с пришиванием к бугорку Уитнола. Скуловое возвышение может быть подвешено для предотвращения эктропиона или склерального проявления.
Обзор хирургических доступов
По возможности для доступа к местам фиксации используются имеющиеся рваные раны.
Скулово-лобный шов
Боковой надбровный разрез
Верхний блефаропластиковый разрез
Трансконъюнктивальный разрез с латеральной кантотомией
Корональный разрез
внутриротовой разрез
ИОР и дно орбиты
Субцилиарный или субтарзальный разрез
Трансконъюнктивальный разрез
Скуловая дуга
Чрескожный колотый разрез для установки винта Кэролла-Жирара — требует заметного рубца и теоретически подвергает риску лицевой нерв
Височный разрез (Гиллис) — скрывает рубец по линии роста волос; ПРИМЕЧАНИЕ: лицевой нерв можно сохранить, оставаясь глубоко в височной фасции (например, в поверхностном слое глубокой височной фасции) во время диссекции
Внутриротовой разрез (Шин) — скрывает рубец во рту и предотвращает повреждение лицевого нерва; ПРИМЕЧАНИЕ: тщательное, водонепроницаемое закрытие внутриротового разреза может предотвратить обнажение пластины во рту и образование ороантрального свища в верхнечелюстной пазухе
Корональный или гемикоронарный разрез
Сроки ремонта
Заживление переломов должно производиться как можно быстрее до образования рубцов и начала заживления костных фрагментов. Поскольку значительный отек лица маскирует эстетические деформации и затрудняет экспозицию, восстановление перелома в идеале должно происходить в течение 7–10 дней после первоначальной травмы. Репарация перелома в период от 2 до 6 недель после травмы возможна, но обычно более сложна из-за последующего фиброза и рубцевания. Восстановление перелома после шести недель чрезвычайно сложно, но хирург может облегчить его, используя интраоперационную визуализацию и навигацию. Если необходимо восстановление орбитального дна, в идеале это должно произойти в течение двух недель после травмы.
Поскольку значительный отек лица маскирует эстетические деформации и затрудняет экспозицию, восстановление перелома в идеале должно происходить в течение 7–10 дней после первоначальной травмы. Репарация перелома в период от 2 до 6 недель после травмы возможна, но обычно более сложна из-за последующего фиброза и рубцевания. Восстановление перелома после шести недель чрезвычайно сложно, но хирург может облегчить его, используя интраоперационную визуализацию и навигацию. Если необходимо восстановление орбитального дна, в идеале это должно произойти в течение двух недель после травмы.
Дифференциальный диагноз
Как указано выше, скуловая кость включает значительную часть нижней и боковой стенок орбиты; таким образом, любой перелом скуловой кости требует расследования переломов или травм орбиты. Кроме того, необходимо исключить травму шейного отдела позвоночника, а также другие сопутствующие переломы лица, включая переломы лобной пазухи, носа, средней части лица (например, переломы Лефорта, NOE) и нижней челюсти. Следует также исключить гематому перегородки, чтобы избежать некроза перегородки и, как следствие, седловидной деформации носа. Наконец, неправильный прикус также требует внимания.
Следует также исключить гематому перегородки, чтобы избежать некроза перегородки и, как следствие, седловидной деформации носа. Наконец, неправильный прикус также требует внимания.
Прогноз
Оскольчатые переломы ZMC имеют худшие исходы, чем неоскольчатые переломы, и имеют более высокую частоту повторных операций.[10] По оценкам, до 5% пациентов потребуется повторная операция в течение четырех недель из-за неадекватного вправления перелома.[11] У пациентов могут наблюдаться стойкие парестезии, энофтальм, диплопия и дисфункция височно-нижнечелюстного сустава.[10][12] По оценкам исследований, некоторая степень послеоперационной асимметрии возникает у 20–40% пациентов, а значительная асимметрия возникает у 3–4% пациентов. Постоянная парестезия возникает у 22–65% пациентов.[13]
Осложнения
Осложнения переломов ZMC могут быть связаны с самой начальной травмой или оперативным вмешательством.[14]
ПАНЯ
Асимметрия лица
РАСПОЛНИТЕЛЬНЫЙ
РАСПОЛОЖЕНИЕ (Эпистаксис)
ОБОРУДОВАНИЯ НЕДВИЖИМОСТЬ (Пальмируемость))1111111119
ОБОРУДОВАНИЯ НЕДВИЖИМОСТЬ (Пальмируемость))
.

Лицевой парезис или паралич
Плохой косметический результат
Trismus
Орбитальный осложнение (обычно связанный с клинически значимым сопутствующим орбитальным перерывом орбитального пола)
- 111111111111111111111111111111111111111111111111111111111111111111111111111111111 ГОДА.
Эктропион/энтропион/неправильное положение век
- 111111111111111111111111111111111111111111111111111111111111111111111111111111111 ГОДА.
Обнажение/абразия роговицы
Птоз
epiphora
Enophthalmos/Orbital Dystopia
Diplopia
Высшая орбитальная пласка синдрома
после оперативной и повторной ухода в поставке. Несмотря на это, пациенту следует рекомендовать воздерживаться от физических нагрузок в течение как минимум двух недель, чтобы обеспечить полное заживление с минимальными синяками и отеками. В зависимости от вовлеченных переломов вспомогательная послеоперационная помощь может включать смазывание глазных капель (переломы орбиты), промывание носа (сообщение с синоназальным содержимым), полоскание рта (использование внутриротовых разрезов) или мягкую диету (переломы нижней челюсти/неправильный прикус).
 Линии разрезов требуют применения мази с антибиотиком (должна быть офтальмологическая мазь для периорбитальных разрезов) в течение не менее 72 часов после операции, а затем переходят на вазелиновую мазь до полного заживления разрезов. Избегание пребывания на солнце и/или надлежащая защита от солнца, а также использование кремов/мазей от шрамов на основе силикона могут помочь улучшить внешний вид любых шрамов. В послеоперационном периоде за пациентом следует внимательно наблюдать на предмет любых потенциальных осложнений, а именно связанных с инфекцией и/или нарушениями зрения. Посещения обычно происходят через неделю после операции, а затем через несколько недель до тех пор, пока переломы не станут стабильными и не будут исключены любые осложнения.
Линии разрезов требуют применения мази с антибиотиком (должна быть офтальмологическая мазь для периорбитальных разрезов) в течение не менее 72 часов после операции, а затем переходят на вазелиновую мазь до полного заживления разрезов. Избегание пребывания на солнце и/или надлежащая защита от солнца, а также использование кремов/мазей от шрамов на основе силикона могут помочь улучшить внешний вид любых шрамов. В послеоперационном периоде за пациентом следует внимательно наблюдать на предмет любых потенциальных осложнений, а именно связанных с инфекцией и/или нарушениями зрения. Посещения обычно происходят через неделю после операции, а затем через несколько недель до тех пор, пока переломы не станут стабильными и не будут исключены любые осложнения.Консультации
Как указывалось ранее, необходимо провести полное обследование травм, чтобы исключить любые сопутствующие травмы, чтобы определить наиболее подходящие консультации (например, нейрохирургия, офтальмология, ортопедическая хирургия, пластическая хирургия, отоларингология, челюстно-лицевая хирургия, сосудистая хирургия). , так далее.).
, так далее.).
ПРИМЕЧАНИЕ. Травмы глаз встречаются в 20–60 % переломов ZMC. Должен быть очень низкий порог для консультации офтальмолога при подозрении на травму орбиты.
Сдерживание и просвещение пациентов
Важно тщательно консультировать пациентов относительно потенциальных острых и долгосрочных осложнений операции, чтобы они могли принять обоснованное решение о лечении.
Жемчуг и другие проблемы
Существующие данные относительно лечения переломов ZMC относительно низкого качества, что приводит к различиям в схемах лечения; тем не менее, внимание к форме и функции остается решающим при оценке и восстановлении таких переломов.
Варианты лечения переломов ZMC включают наблюдение, закрытую репозицию и ORIF в зависимости от тяжести переломов.
Используйте как можно меньше разрезов и точек фиксации для достижения стабильной репозиции и фиксации.
Должен быть низкий порог для консультации офтальмолога, чтобы исключить травму орбиты.

Нет убедительных доказательств необходимости рутинного применения антибиотиков при лечении переломов скуловой кости.
Улучшение результатов медицинской бригады
Успешное лечение переломов скуловой дуги и ZMC требует координации между хирургической бригадой (отоларингология, пластическая хирургия, челюстно-лицевая хирургия), офтальмологией, анестезиологией, травматологией и периоперационным уходом, работающей как сплоченный, межпрофессиональный коллектив. Тщательная предоперационная оценка имеет первостепенное значение. Очень важно выявлять и документировать сопутствующие травмы, чтобы в первую очередь решать самые насущные проблемы — любая глазная травма требует внимания до лечения перелома. Сопутствующие заболевания требуют учета при выборе оперативного или консервативного лечения. В послеоперационном периоде специально обученный медицинский персонал должен тщательно контролировать остроту зрения и экстраокулярные движения. Пациент должен понимать, что парестезии подглазничного нерва и тризм нередки и могут сохраняться. Хирургическая бригада и медицинский персонал должны предостеречь пациента от подъема тяжестей и физических нагрузок в течение как минимум двух недель после операции. Этот межпрофессиональный командный подход является лучшим средством для достижения положительных результатов лечения пациентов с минимальными неблагоприятными событиями. [Уровень 5]
Хирургическая бригада и медицинский персонал должны предостеречь пациента от подъема тяжестей и физических нагрузок в течение как минимум двух недель после операции. Этот межпрофессиональный командный подход является лучшим средством для достижения положительных результатов лечения пациентов с минимальными неблагоприятными событиями. [Уровень 5]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Анатомия поверхности Маркировка поверхности, вид головы сбоку; показаны поверхностные отношения костей, скуловой бугорок, скулово-лобный шов, надглазничное отверстие, глабелла, насион, инион, базовая линия Рейда, верхняя височная линия, брегма, лямбда, астерион. Внесен (подробнее…)
Рисунок
Череп спереди. Клиновидная, верхняя челюсть, лобная кость, скуловая кость. Предоставлено Gray’s Anatomy Plates
Рисунок
Скуловая кость. Изображение предоставлено доктором Чайгасаме
Изображение предоставлено доктором Чайгасаме
Рисунок
Перелом скуловой кости. Изображение предоставлено S Bhimji MD
Ссылки
- 1.
Agarwal CA, Mendenhall SD, Foreman KB, Owsley JQ. Ход лобной ветви лицевого нерва по отношению к фасциальным плоскостям: анатомическое исследование. Plast Reconstr Surg. 2010 февраль; 125 (2): 532-537. [ПубМед: 20124839]
- 2.
Strong EB, Gary C. Лечение сложных переломов скуловой кости. Пластмасса для лица Surg Clin North Am. 2017 ноябрь;25(4):547-562. [PubMed: 28941507]
- 3.
van Hout WM, Van Cann EM, Muradin MS, Frank MH, Koole R. Интраоперационная визуализация для восстановления скулово-челюстных сложных переломов: всесторонний обзор литературы. J Краниомаксиллофак Хирург. 2014 Декабрь; 42 (8): 1918-23. [PubMed: 25213198]
- 4.
Zingg M, Laedrach K, Chen J, Chowdhury K, Vuillemin T, Sutter F, Raveh J. Классификация и лечение переломов скуловой кости: обзор 1025 случаев.
 J Oral Maxillofac Surg. 1992 г., август; 50(8):778-90. [PubMed: 1634968]
J Oral Maxillofac Surg. 1992 г., август; 50(8):778-90. [PubMed: 1634968]- 5.
Мундингер Г.С., Борсук Д.Э., Оха З., Кристи М.Р., Бойович Б., Дорафшар А.Х., Родригес Э.Д. Антибиотики и переломы лица: рекомендации, основанные на фактических данных, по сравнению с практикой, основанной на опыте. Реконструкция черепно-челюстной травмы. 2015 март;8(1):64-78. [Бесплатная статья PMC: PMC4329036] [PubMed: 25709755]
- 6.
Chu SG, Lee JS, Lee JW, Yang JD, Chung HY, Cho BC, Choi KY. Сравнение четырех типов рассасывающихся пластин, используемых для внутренней фиксации переломов скуло-верхнечелюстного комплекса. J Краниомаксиллофак Хирург. 2019 март; 47(3):383-388. [PubMed: 30711471]
- 7.
Marinho RO, Freire-Maia B. Лечение переломов скулово-челюстного комплекса. Oral Maxillofac Surg Clin North Am. 2013 ноябрь;25(4):617-36. [В паблике: 24055372]
- 8.
Hindin DI, Muetterties CE, Mehta C, Boukovalas S, Lee JC, Bradley JP.
 Лечение изолированного перелома скуловой дуги: улучшение результатов с помощью внешнего шинирования. Plast Reconstr Surg. 2017 Май; 139(5):1162e-1171e. [PubMed: 28445374]
Лечение изолированного перелома скуловой дуги: улучшение результатов с помощью внешнего шинирования. Plast Reconstr Surg. 2017 Май; 139(5):1162e-1171e. [PubMed: 28445374]- 9.
Джазаери Х.Э., Хаванин Н., Ю Дж.В., Лопес Дж., Шамлиян Т., Пикок З.С., Дорафшар А.Х. Точки фиксации при лечении травматических переломов скулово-челюстного комплекса: систематический обзор и метаанализ. J Oral Maxillofac Surg. 2019Октябрь 77 (10): 2064-2073. [PubMed: 31132344]
- 10.
Ван Хаут В.М., Ван Канн Э.М., Куле Р., Розенберг А.Дж. Хирургическое лечение односторонних переломов скулово-челюстного комплекса: 7-летнее обсервационное исследование, оценивающее результаты лечения в 153 случаях. J Краниомаксиллофак Хирург. 2016 ноябрь;44(11):1859-1865. [PubMed: 27733307]
- 11.
Старч-Дженсен Т., Линнебьерг Л.Б., Дженсен Д.Д. Лечение сложных переломов скуловой кости с хирургическим или нехирургическим вмешательством: ретроспективное исследование.
 Open Dent J. 2018; 12:377-387. [Бесплатная статья PMC: PMC6129990] [PubMed: 30202484]
Open Dent J. 2018; 12:377-387. [Бесплатная статья PMC: PMC6129990] [PubMed: 30202484]- 12.
Rajantie H, Snäll J, Thorén H. Послеоперационная височно-нижнечелюстная дисфункция у пациентов с переломами скулового комплекса: проспективное последующее исследование. Br J Oral Maxillofac Surg. 2018 сен; 56 (7): 573-577. [PubMed: 29970263]
- 13.
Балакришнан К., Эбенезер В., Дакир А., Кумар С., Пракаш Д. Лечение переломов штатива (скулово-челюстной комплекс) 1-точечная и 2-точечная фиксация: 5-летний обзор. Дж. Фарм Биологически активная наука. 7 апреля 2015 г. (Приложение 1): S242-7. [Бесплатная статья PMC: PMC4439683] [PubMed: 26015723]
- 14.
Birgfeld CB, Mundinger GS, Gruss JS. Доказательная медицина: оценка и лечение переломов скуловой кости. Plast Reconstr Surg. 2017 Январь; 139(1):168e-180e. [PubMed: 28027253]
Перелом скуловой дуги — StatPearls
Непрерывное обучение
Перелом скуловой кости является вторым наиболее распространенным переломом лица после переломов носа, который может вызвать значительную косметическую и функциональную деформацию. В этом упражнении рассматривается оценка и лечение пациентов с переломами скуловой кости и объясняется роль межпрофессиональной команды в улучшении ухода за пациентами с таким переломом.
В этом упражнении рассматривается оценка и лечение пациентов с переломами скуловой кости и объясняется роль межпрофессиональной команды в улучшении ухода за пациентами с таким переломом.
Цели:
Определите этиологию переломов скуловой кости.
Просмотрите оценку переломов скуловой кости.
Объясните варианты лечения различных типов переломов, связанных с переломами скуловой кости.
Опишите стратегии межпрофессиональной бригады для улучшения координации помощи и взаимодействия с межпрофессиональной медицинской бригадой для улучшения исходов переломов скуловой кости.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Скуловая кость — это кость, которая вносит жизненно важный вклад как в структуру, так и в эстетику средней части лица и сочленяется с несколькими костями черепно-лицевого скелета. Скуловая кость и ее сочленения составляют скулово-верхнечелюстной комплекс (ZMC). Переломы скуловой дуги (ZA) или любого из ее костных сочленений могут вызывать значительные функциональные и косметические нарушения. Лечение переломов скуловой дуги и ZMC должно быть индивидуальным для каждого пациента, но может варьироваться от простого наблюдения до открытой репозиции с внутренней фиксацией (ORIF).
Скуловая кость и ее сочленения составляют скулово-верхнечелюстной комплекс (ZMC). Переломы скуловой дуги (ZA) или любого из ее костных сочленений могут вызывать значительные функциональные и косметические нарушения. Лечение переломов скуловой дуги и ZMC должно быть индивидуальным для каждого пациента, но может варьироваться от простого наблюдения до открытой репозиции с внутренней фиксацией (ORIF).
Анатомия
Скуловая кость представляет собой самый переднебоковой выступ средней части лица. Он играет ключевую роль структурно, поскольку поглощает и рассеивает силы от основания черепа. Зигома также включает значительную часть нижней и боковой стенок орбиты; таким образом, переломы скуловой кости требуют исследования переломов орбиты.
Скуловая кость имеет четыре сочленения, называемых комплексом ZMC:
Скулово-височный (ZT) шов — височный отросток скуловой кости сочленяется со скуловым отростком височной кости, образуя переднебоковую проекцию скуловой дуги (ZA)
Zygomaticomaxillary (ZM) suture and the infraorbital rim (IOR)
Zygomaticofrontal (ZF) suture
Zygomaticosphenoidal (ZS) suture
NOTE: Fractures of the ZMC complex may be mistakenly referred to как «перелом треноги», хотя на самом деле правильная терминология — «перелом тетрапода», учитывая четыре сочленения скуловой кости, как указано выше.
Нейроанатомия
Парестезия лица является частым последствием перелома ZMC, учитывая его близость к чувствительным нервам, таким как подглазничный нерв, скуло-лицевой нерв и скулово-височный нерв (все ветви черепного нерва V2).
Подглазничный нерв выходит из верхней челюсти через подглазничное отверстие, медиальнее сочленения верхней челюсти и скуловой кости. Подглазничный нерв обнаруживает сенсорную информацию от щеки, верхней губы, носа и переднего зубного ряда верхней челюсти.
Скулово-лицевой и скулово-височный нервы передают сенсорную информацию от латеральной щеки и передней височной области соответственно. Они являются ветвями скулового нерва, который берет начало в крылонебной ямке, входит в глазницу через нижнюю глазничную щель и проходит по латеральной стенке глазницы. Затем скулово-лицевая и скулово-височная ветви выходят через одноименные отверстия в скуловой кости.
Тяжелые переломы ZMC также могут привести к ипсилатеральному параличу лицевого нерва, поскольку лицевой нерв тесно связан со скуловой дугой. Фронтальная ветвь лицевого нерва выходит из околоушной железы в пределах околоушно-жевательной фасции и пересекает поверхностно скуловую дугу в безымянной фасции глубоко к поверхностной мышечно-апоневротической системе (SMAS). Затем лобная ветвь переходит на нижнюю поверхность височно-теменной фасции, где она идет, чтобы иннервировать лобную мышцу.
Фронтальная ветвь лицевого нерва выходит из околоушной железы в пределах околоушно-жевательной фасции и пересекает поверхностно скуловую дугу в безымянной фасции глубоко к поверхностной мышечно-апоневротической системе (SMAS). Затем лобная ветвь переходит на нижнюю поверхность височно-теменной фасции, где она идет, чтобы иннервировать лобную мышцу.
Анатомия мышц
Височная мышца начинается вдоль височной линии теменной и лобной костей и проходит медиально к скуловой дуге, чтобы прикрепиться к венечному отростку нижней челюсти. Он также имеет прикрепления к скуловой кости.
Жевательная мышца начинается на нижней стороне скуловой кости и скуловой дуги и прикрепляется к углу нижней челюсти.
Большая и малая скуловые мышцы — это мимические мышцы, которые берут начало на скуловой кости и прикрепляются к углу рта, помогая поднять спайку.
Другие достопримечательности
Бугорок Уитнола: место прикрепления сухожилия латерального глазного века, расположенное на медиальной поверхности лобного отростка скуловой кости.
Этиология
Переломы скуловой кости почти всегда являются результатом ударной травмы. Наиболее распространенными механизмами являются нападение, автомобильные столкновения, падения и спортивные травмы.
Эпидемиология
Большинство переломов скуловой кости происходит у мужчин в возрасте от 20 до 29 лет. Переломы ZMC встречаются часто, поскольку оценки показывают, что переломы ZMC составляют 25% переломов лица.[2]
Исторический и физический
История
Крайне важно установить механизм и время травмы. Обратите внимание, была ли травма вызвана тупой или проникающей травмой, так как проникающая травма с большей вероятностью затрагивает более глубоко лежащие нервно-сосудистые структуры.[2] Следует спросить о предшествующих травмах лица или операциях на лице, которые могут затруднить восстановление переломов.
Физический
Как и у любого пациента с травмой, важно начать обследование с оценки «Азбуки». Убедитесь, что у пациента адекватные дыхательные пути, он дышит спонтанно и что любое кровотечение находится под контролем. Также жизненно важно «очистить» шейный отдел позвоночника от любых сопутствующих травм. Осмотрите лицо, отметив любую очевидную асимметрию, рваные раны и экхимозы кожи. Ипсилатеральное носовое кровотечение является обычным явлением и требует контроля, если оно тяжелое. Необходимо провести офтальмологическое обследование, в том числе проверить остроту зрения, поля зрения и экстраокулярные движения. У пациента с травмой ZMC уплощение лица может быть очевидным с высоты птичьего полета, что вызвано депрессией скулового возвышения; однако уплощение лица может быть скрыто отеком мягких тканей. Клиницист должен отметить положение земного шара. Энофтальм может быть виден с высоты птичьего полета. Следует пальпировать лицо, отмечая костные выступы или подвижность нижележащего черепно-лицевого скелета. Необходимо провести всестороннее обследование черепных нервов, уделяя особое внимание движениям лица и ощущениям.
Убедитесь, что у пациента адекватные дыхательные пути, он дышит спонтанно и что любое кровотечение находится под контролем. Также жизненно важно «очистить» шейный отдел позвоночника от любых сопутствующих травм. Осмотрите лицо, отметив любую очевидную асимметрию, рваные раны и экхимозы кожи. Ипсилатеральное носовое кровотечение является обычным явлением и требует контроля, если оно тяжелое. Необходимо провести офтальмологическое обследование, в том числе проверить остроту зрения, поля зрения и экстраокулярные движения. У пациента с травмой ZMC уплощение лица может быть очевидным с высоты птичьего полета, что вызвано депрессией скулового возвышения; однако уплощение лица может быть скрыто отеком мягких тканей. Клиницист должен отметить положение земного шара. Энофтальм может быть виден с высоты птичьего полета. Следует пальпировать лицо, отмечая костные выступы или подвижность нижележащего черепно-лицевого скелета. Необходимо провести всестороннее обследование черепных нервов, уделяя особое внимание движениям лица и ощущениям.
Оценка
После полного сбора анамнеза и физикального обследования визуализация почти всегда необходима при подозрении на перелом скуловой дуги или ZMC. Исторически сложилось так, что плоская пленка Waters view использовалась для оценки переломов ZMC. Компьютерная томография (КТ) в настоящее время является золотым стандартом визуализации. Трехмерная реконструкция особенно полезна для предоперационного планирования. Интраоперационное использование КТ также может иметь значение для оценки адекватности вправления переломов, но убедительных доказательств в поддержку рутинного использования этой практики нет [3].
Классификация переломов ZMC
Для дальнейшей категоризации переломов ZMC использовались различные системы классификации. Ниже приведена широко используемая система, предложенная Зинггом [4]:
Тип A: неполный перелом скуловой кости с вовлечением одной опоры
1: перелом скуловой дуги
3: перелом подглазничного края
Тип B: сломаны все четыре опоры (полный перелом тетрапода) с неповрежденной скуловой костью перелом
Лечение/управление
Лечение переломов ZMC можно в целом разделить на три категории: медикаментозное лечение, закрытое вправление и открытое вправление с внутренней фиксацией (ORIF). Лечение переломов ZMC является спорным и требует индивидуального подхода в каждом конкретном случае.
Лечение переломов ZMC является спорным и требует индивидуального подхода в каждом конкретном случае.
Медицинский менеджмент
Переломы скуловой кости обычно видны при минимальном смещении или отсутствии смещения сегментов перелома. Кроме того, медикаментозное лечение может быть предпочтительным, если другие сопутствующие заболевания препятствуют безопасному хирургическому вмешательству. Нет убедительных доказательств в пользу профилактического применения антибиотиков при переломах верхней и средней части лица, хотя некоторые хирурги назначают 5–7-дневный курс антибиотиков, особенно при наличии сообщения с верхнечелюстной пазухой. Если назначены антибиотики, они должны воздействовать на синоназальную флору.[5]
Оперативное управление
Показанием к оперативному лечению переломов скуловой дуги и ЗМК является восстановление формы и функции ЗМК. Переломы ZMC или скуловой дуги часто могут приводить к неприглядной скуловой депрессии, которую необходимо исправить для восстановления нормального контура лица. Переломы ZMC также могут вызывать серьезные функциональные проблемы, включая тризм, энофтальм и/или диплопию, а также парестезии подглазничного нерва. Подозрение на повреждение глазного яблока является противопоказанием к оперативному лечению переломов ZMC и должно быть диагностировано/лечено до любого хирургического вмешательства для восстановления скуловой дуги или участков перелома ZMC.
Переломы ZMC также могут вызывать серьезные функциональные проблемы, включая тризм, энофтальм и/или диплопию, а также парестезии подглазничного нерва. Подозрение на повреждение глазного яблока является противопоказанием к оперативному лечению переломов ZMC и должно быть диагностировано/лечено до любого хирургического вмешательства для восстановления скуловой дуги или участков перелома ZMC.
Принцип лечения лицевых переломов включает способность вправлять и/или фиксировать переломы, затрагивающие лицевые контрфорсы, для восстановления структурной целостности средней части лица. Существует несколько методов восстановления скуловой дуги и переломов ZMA, хотя закрытое вправление может быть адекватным для простых, низкоскоростных повреждений скуловой дуги (см. ТИП A1 ниже), которые не со смещением или с минимальным смещением и остаются стабильными после первоначальных попыток вправления [2]. ORIF следует выбирать при оскольчатых переломах или переломах, которые могут стать нестабильными после вправления. Как правило, профильные титановые мини-пластины обычно используются для фиксации участков переломов, работая таким образом, чтобы восстанавливать переломы от латерального до медиального и от стабильного до нестабильного сегментов. Рассасывающиеся пластины также могут использоваться для фиксации в случаях, когда последующее наблюдение маловероятно, но такие пластины не следует использовать рутинно, поскольку рассасывающиеся пластины структурно слабее в биомеханических исследованиях [6]. 9[7] , в то время как переломы скуловой дуги со смещением требуют репозиции, что возможно с помощью доступа Гиллиса через височный разрез, чрескожного введения винта Кэролла-Жирара непосредственно над вдавленным местом перелома или доступа Кина через трансоральный разрез в преддверии верхней челюсти. Изолированные переломы дуги, которые не являются стабильными после репозиции, могут быть снаружи шинированы сердечными проволоками или покрыты пластинами через коронарный разрез.[8]
Как правило, профильные титановые мини-пластины обычно используются для фиксации участков переломов, работая таким образом, чтобы восстанавливать переломы от латерального до медиального и от стабильного до нестабильного сегментов. Рассасывающиеся пластины также могут использоваться для фиксации в случаях, когда последующее наблюдение маловероятно, но такие пластины не следует использовать рутинно, поскольку рассасывающиеся пластины структурно слабее в биомеханических исследованиях [6]. 9[7] , в то время как переломы скуловой дуги со смещением требуют репозиции, что возможно с помощью доступа Гиллиса через височный разрез, чрескожного введения винта Кэролла-Жирара непосредственно над вдавленным местом перелома или доступа Кина через трансоральный разрез в преддверии верхней челюсти. Изолированные переломы дуги, которые не являются стабильными после репозиции, могут быть снаружи шинированы сердечными проволоками или покрыты пластинами через коронарный разрез.[8]
Тип A2 (перелом латеральной стенки орбиты) — репозицию и фиксацию этой области лучше всего проводить через латеральный надбровный разрез или надрез блефаропластики. Маленькие минипластины обеспечивают адекватную стабилизацию таких переломов.
Маленькие минипластины обеспечивают адекватную стабилизацию таких переломов.
Тип A3 (Подглазничный обод) — Подглазничный обод (IOR) следует уменьшить и покрыть пластиной для восстановления его нормального контура, а оптимальным доступом является трансконъюнктивальный разрез или разрез нижнего века.
Тип B (переломы четвероногих) — Переломы четвероногих с небольшим смещением иногда можно вправить с помощью доступа Гиллиса или Кина. Однако большинство переломов четвероногих остаются нестабильными после таких попыток вправления и в конечном итоге требуют ORIF с одноточечной фиксацией (скулово-верхнечелюстной контрфорс или скулово-лобный шов), двухточечной фиксацией (контрфорс ZM и скулово-лобный шов) и трехточечной фиксацией (скулово-лобный шов). ИОР). Наконец, скуловая дуга может быть покрыта пластиной через корональный разрез или ранее существовавшие рваные раны в качестве четвертой точки фиксации, если это необходимо.
Тип C (Оскольчатый перелом четвероногих) — оскольчатые переломы четвероногих являются абсолютным показанием к ORIF (после исключения повреждения орбиты). 2 или больше, дно орбиты следует отремонтировать. Дополнительные показания включают неразрешенный окулокардиальный рефлекс, первичную диплопию, энофтальм и ущемление экстраокулярных мышц. Можно использовать множество различных материалов, включая титановую сетку, твердую мозговую оболочку, височную фасцию и другие аллогенные имплантаты.[7] После ремонта следует провести пробу форсированной дукции, чтобы убедиться в нормальной подвижности глазного яблока.
2 или больше, дно орбиты следует отремонтировать. Дополнительные показания включают неразрешенный окулокардиальный рефлекс, первичную диплопию, энофтальм и ущемление экстраокулярных мышц. Можно использовать множество различных материалов, включая титановую сетку, твердую мозговую оболочку, височную фасцию и другие аллогенные имплантаты.[7] После ремонта следует провести пробу форсированной дукции, чтобы убедиться в нормальной подвижности глазного яблока.
Количество точек фиксации
Нет единого мнения о том, сколько точек фиксации необходимо при лечении переломов ZMC. Как правило, чем больше оскольчатый или нестабильный перелом, тем больше точек фиксации потребуется для обеспечения хорошего результата. Недавний метаанализ показал, что трехточечная фиксация вызывала меньшую нестабильность перелома и орбитальную дистопию через три месяца после операции по сравнению с двухточечной фиксацией, но качество доказательств было низким [9].] Интраоперационная компьютерная томография используется для визуализации сочленений скуловой кости и подтверждения адекватной репозиции. Скуловую дугу и ее сочленения также можно пальпировать после фиксации, чтобы определить, нужны ли дополнительные точки фиксации.
Скуловую дугу и ее сочленения также можно пальпировать после фиксации, чтобы определить, нужны ли дополнительные точки фиксации.
Заказ гальванического покрытия
Универсального порядка нанесения пластин при многоточечной фиксации не существует. При одноточечной фиксации контрфорс ZM обычно обшивается. Скулово-лобный шов также может быть покрыт пластинами, хотя большинство считает, что внутриротовой разрез, используемый для пластин ZM-контрфорса, менее болезненный, чем подходы к ZF-шву. При двухточечной фиксации сначала следует наплавить скулово-лобный шов, а затем контрфорс ZM. При трех- или четырехточечной фиксации сначала требуется покрытие ZF, затем ZM-контрфорса, затем IOR, а затем, при необходимости, скуловой дуги. Если с самого начала планируется нанесение пластины на скуловую дугу, часто ее можно сначала нанести, чтобы обеспечить адекватную проекцию ZMC. Если необходима сопутствующая коррекция дна орбиты, ее следует проводить после выполнения репозиции скуловой кости.
Суспензия мягких тканей
Если сухожилие латерального глазного яблока повреждено, его необходимо ресуспендировать с пришиванием к бугорку Уитнола. Скуловое возвышение может быть подвешено для предотвращения эктропиона или склерального проявления.
Обзор хирургических доступов
По возможности для доступа к местам фиксации используются имеющиеся рваные раны.
Скулово-лобный шов
Боковой надбровный разрез
Верхний блефаропластиковый разрез
Трансконъюнктивальный разрез с латеральной кантотомией
Корональный разрез
внутриротовой разрез
ИОР и дно орбиты
Субцилиарный или субтарзальный разрез
Трансконъюнктивальный разрез
Скуловая дуга
Чрескожный колотый разрез для установки винта Кэролла-Жирара — требует заметного рубца и теоретически подвергает риску лицевой нерв
Височный разрез (Гиллис) — скрывает рубец по линии роста волос; ПРИМЕЧАНИЕ: лицевой нерв можно сохранить, оставаясь глубоко в височной фасции (например, в поверхностном слое глубокой височной фасции) во время диссекции
Внутриротовой разрез (Шин) — скрывает рубец во рту и предотвращает повреждение лицевого нерва; ПРИМЕЧАНИЕ: тщательное, водонепроницаемое закрытие внутриротового разреза может предотвратить обнажение пластины во рту и образование ороантрального свища в верхнечелюстной пазухе
Корональный или гемикоронарный разрез
Сроки ремонта
Заживление переломов должно производиться как можно быстрее до образования рубцов и начала заживления костных фрагментов. Поскольку значительный отек лица маскирует эстетические деформации и затрудняет экспозицию, восстановление перелома в идеале должно происходить в течение 7–10 дней после первоначальной травмы. Репарация перелома в период от 2 до 6 недель после травмы возможна, но обычно более сложна из-за последующего фиброза и рубцевания. Восстановление перелома после шести недель чрезвычайно сложно, но хирург может облегчить его, используя интраоперационную визуализацию и навигацию. Если необходимо восстановление орбитального дна, в идеале это должно произойти в течение двух недель после травмы.
Поскольку значительный отек лица маскирует эстетические деформации и затрудняет экспозицию, восстановление перелома в идеале должно происходить в течение 7–10 дней после первоначальной травмы. Репарация перелома в период от 2 до 6 недель после травмы возможна, но обычно более сложна из-за последующего фиброза и рубцевания. Восстановление перелома после шести недель чрезвычайно сложно, но хирург может облегчить его, используя интраоперационную визуализацию и навигацию. Если необходимо восстановление орбитального дна, в идеале это должно произойти в течение двух недель после травмы.
Дифференциальный диагноз
Как указано выше, скуловая кость включает значительную часть нижней и боковой стенок орбиты; таким образом, любой перелом скуловой кости требует расследования переломов или травм орбиты. Кроме того, необходимо исключить травму шейного отдела позвоночника, а также другие сопутствующие переломы лица, включая переломы лобной пазухи, носа, средней части лица (например, переломы Лефорта, NOE) и нижней челюсти. Следует также исключить гематому перегородки, чтобы избежать некроза перегородки и, как следствие, седловидной деформации носа. Наконец, неправильный прикус также требует внимания.
Следует также исключить гематому перегородки, чтобы избежать некроза перегородки и, как следствие, седловидной деформации носа. Наконец, неправильный прикус также требует внимания.
Прогноз
Оскольчатые переломы ZMC имеют худшие исходы, чем неоскольчатые переломы, и имеют более высокую частоту повторных операций.[10] По оценкам, до 5% пациентов потребуется повторная операция в течение четырех недель из-за неадекватного вправления перелома.[11] У пациентов могут наблюдаться стойкие парестезии, энофтальм, диплопия и дисфункция височно-нижнечелюстного сустава.[10][12] По оценкам исследований, некоторая степень послеоперационной асимметрии возникает у 20–40% пациентов, а значительная асимметрия возникает у 3–4% пациентов. Постоянная парестезия возникает у 22–65% пациентов.[13]
Осложнения
Осложнения переломов ZMC могут быть связаны с самой начальной травмой или оперативным вмешательством.[14]
ПАНЯ
Асимметрия лица
РАСПОЛНИТЕЛЬНЫЙ
РАСПОЛОЖЕНИЕ (Эпистаксис)
ОБОРУДОВАНИЯ НЕДВИЖИМОСТЬ (Пальмируемость))1111111119
ОБОРУДОВАНИЯ НЕДВИЖИМОСТЬ (Пальмируемость))
.

Лицевой парезис или паралич
Плохой косметический результат
Trismus
Орбитальный осложнение (обычно связанный с клинически значимым сопутствующим орбитальным перерывом орбитального пола)
- 111111111111111111111111111111111111111111111111111111111111111111111111111111111 ГОДА.
Эктропион/энтропион/неправильное положение век
- 111111111111111111111111111111111111111111111111111111111111111111111111111111111 ГОДА.
Обнажение/абразия роговицы
Птоз
epiphora
Enophthalmos/Orbital Dystopia
Diplopia
Высшая орбитальная пласка синдрома
после оперативной и повторной ухода в поставке. Несмотря на это, пациенту следует рекомендовать воздерживаться от физических нагрузок в течение как минимум двух недель, чтобы обеспечить полное заживление с минимальными синяками и отеками. В зависимости от вовлеченных переломов вспомогательная послеоперационная помощь может включать смазывание глазных капель (переломы орбиты), промывание носа (сообщение с синоназальным содержимым), полоскание рта (использование внутриротовых разрезов) или мягкую диету (переломы нижней челюсти/неправильный прикус).
 Линии разрезов требуют применения мази с антибиотиком (должна быть офтальмологическая мазь для периорбитальных разрезов) в течение не менее 72 часов после операции, а затем переходят на вазелиновую мазь до полного заживления разрезов. Избегание пребывания на солнце и/или надлежащая защита от солнца, а также использование кремов/мазей от шрамов на основе силикона могут помочь улучшить внешний вид любых шрамов. В послеоперационном периоде за пациентом следует внимательно наблюдать на предмет любых потенциальных осложнений, а именно связанных с инфекцией и/или нарушениями зрения. Посещения обычно происходят через неделю после операции, а затем через несколько недель до тех пор, пока переломы не станут стабильными и не будут исключены любые осложнения.
Линии разрезов требуют применения мази с антибиотиком (должна быть офтальмологическая мазь для периорбитальных разрезов) в течение не менее 72 часов после операции, а затем переходят на вазелиновую мазь до полного заживления разрезов. Избегание пребывания на солнце и/или надлежащая защита от солнца, а также использование кремов/мазей от шрамов на основе силикона могут помочь улучшить внешний вид любых шрамов. В послеоперационном периоде за пациентом следует внимательно наблюдать на предмет любых потенциальных осложнений, а именно связанных с инфекцией и/или нарушениями зрения. Посещения обычно происходят через неделю после операции, а затем через несколько недель до тех пор, пока переломы не станут стабильными и не будут исключены любые осложнения.Консультации
Как указывалось ранее, необходимо провести полное обследование травм, чтобы исключить любые сопутствующие травмы, чтобы определить наиболее подходящие консультации (например, нейрохирургия, офтальмология, ортопедическая хирургия, пластическая хирургия, отоларингология, челюстно-лицевая хирургия, сосудистая хирургия). , так далее.).
, так далее.).
ПРИМЕЧАНИЕ. Травмы глаз встречаются в 20–60 % переломов ZMC. Должен быть очень низкий порог для консультации офтальмолога при подозрении на травму орбиты.
Сдерживание и просвещение пациентов
Важно тщательно консультировать пациентов относительно потенциальных острых и долгосрочных осложнений операции, чтобы они могли принять обоснованное решение о лечении.
Жемчуг и другие проблемы
Существующие данные относительно лечения переломов ZMC относительно низкого качества, что приводит к различиям в схемах лечения; тем не менее, внимание к форме и функции остается решающим при оценке и восстановлении таких переломов.
Варианты лечения переломов ZMC включают наблюдение, закрытую репозицию и ORIF в зависимости от тяжести переломов.
Используйте как можно меньше разрезов и точек фиксации для достижения стабильной репозиции и фиксации.
Должен быть низкий порог для консультации офтальмолога, чтобы исключить травму орбиты.

Нет убедительных доказательств необходимости рутинного применения антибиотиков при лечении переломов скуловой кости.
Улучшение результатов медицинской бригады
Успешное лечение переломов скуловой дуги и ZMC требует координации между хирургической бригадой (отоларингология, пластическая хирургия, челюстно-лицевая хирургия), офтальмологией, анестезиологией, травматологией и периоперационным уходом, работающей как сплоченный, межпрофессиональный коллектив. Тщательная предоперационная оценка имеет первостепенное значение. Очень важно выявлять и документировать сопутствующие травмы, чтобы в первую очередь решать самые насущные проблемы — любая глазная травма требует внимания до лечения перелома. Сопутствующие заболевания требуют учета при выборе оперативного или консервативного лечения. В послеоперационном периоде специально обученный медицинский персонал должен тщательно контролировать остроту зрения и экстраокулярные движения. Пациент должен понимать, что парестезии подглазничного нерва и тризм нередки и могут сохраняться. Хирургическая бригада и медицинский персонал должны предостеречь пациента от подъема тяжестей и физических нагрузок в течение как минимум двух недель после операции. Этот межпрофессиональный командный подход является лучшим средством для достижения положительных результатов лечения пациентов с минимальными неблагоприятными событиями. [Уровень 5]
Хирургическая бригада и медицинский персонал должны предостеречь пациента от подъема тяжестей и физических нагрузок в течение как минимум двух недель после операции. Этот межпрофессиональный командный подход является лучшим средством для достижения положительных результатов лечения пациентов с минимальными неблагоприятными событиями. [Уровень 5]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Анатомия поверхности Маркировка поверхности, вид головы сбоку; показаны поверхностные отношения костей, скуловой бугорок, скулово-лобный шов, надглазничное отверстие, глабелла, насион, инион, базовая линия Рейда, верхняя височная линия, брегма, лямбда, астерион. Внесен (подробнее…)
Рисунок
Череп спереди. Клиновидная, верхняя челюсть, лобная кость, скуловая кость. Предоставлено Gray’s Anatomy Plates
Рисунок
Скуловая кость. Изображение предоставлено доктором Чайгасаме
Изображение предоставлено доктором Чайгасаме
Рисунок
Перелом скуловой кости. Изображение предоставлено S Bhimji MD
Ссылки
- 1.
Agarwal CA, Mendenhall SD, Foreman KB, Owsley JQ. Ход лобной ветви лицевого нерва по отношению к фасциальным плоскостям: анатомическое исследование. Plast Reconstr Surg. 2010 февраль; 125 (2): 532-537. [ПубМед: 20124839]
- 2.
Strong EB, Gary C. Лечение сложных переломов скуловой кости. Пластмасса для лица Surg Clin North Am. 2017 ноябрь;25(4):547-562. [PubMed: 28941507]
- 3.
van Hout WM, Van Cann EM, Muradin MS, Frank MH, Koole R. Интраоперационная визуализация для восстановления скулово-челюстных сложных переломов: всесторонний обзор литературы. J Краниомаксиллофак Хирург. 2014 Декабрь; 42 (8): 1918-23. [PubMed: 25213198]
- 4.
Zingg M, Laedrach K, Chen J, Chowdhury K, Vuillemin T, Sutter F, Raveh J. Классификация и лечение переломов скуловой кости: обзор 1025 случаев.
 J Oral Maxillofac Surg. 1992 г., август; 50(8):778-90. [PubMed: 1634968]
J Oral Maxillofac Surg. 1992 г., август; 50(8):778-90. [PubMed: 1634968]- 5.
Мундингер Г.С., Борсук Д.Э., Оха З., Кристи М.Р., Бойович Б., Дорафшар А.Х., Родригес Э.Д. Антибиотики и переломы лица: рекомендации, основанные на фактических данных, по сравнению с практикой, основанной на опыте. Реконструкция черепно-челюстной травмы. 2015 март;8(1):64-78. [Бесплатная статья PMC: PMC4329036] [PubMed: 25709755]
- 6.
Chu SG, Lee JS, Lee JW, Yang JD, Chung HY, Cho BC, Choi KY. Сравнение четырех типов рассасывающихся пластин, используемых для внутренней фиксации переломов скуло-верхнечелюстного комплекса. J Краниомаксиллофак Хирург. 2019 март; 47(3):383-388. [PubMed: 30711471]
- 7.
Marinho RO, Freire-Maia B. Лечение переломов скулово-челюстного комплекса. Oral Maxillofac Surg Clin North Am. 2013 ноябрь;25(4):617-36. [В паблике: 24055372]
- 8.
Hindin DI, Muetterties CE, Mehta C, Boukovalas S, Lee JC, Bradley JP.
 Лечение изолированного перелома скуловой дуги: улучшение результатов с помощью внешнего шинирования. Plast Reconstr Surg. 2017 Май; 139(5):1162e-1171e. [PubMed: 28445374]
Лечение изолированного перелома скуловой дуги: улучшение результатов с помощью внешнего шинирования. Plast Reconstr Surg. 2017 Май; 139(5):1162e-1171e. [PubMed: 28445374]- 9.
Джазаери Х.Э., Хаванин Н., Ю Дж.В., Лопес Дж., Шамлиян Т., Пикок З.С., Дорафшар А.Х. Точки фиксации при лечении травматических переломов скулово-челюстного комплекса: систематический обзор и метаанализ. J Oral Maxillofac Surg. 2019Октябрь 77 (10): 2064-2073. [PubMed: 31132344]
- 10.
Ван Хаут В.М., Ван Канн Э.М., Куле Р., Розенберг А.Дж. Хирургическое лечение односторонних переломов скулово-челюстного комплекса: 7-летнее обсервационное исследование, оценивающее результаты лечения в 153 случаях. J Краниомаксиллофак Хирург. 2016 ноябрь;44(11):1859-1865. [PubMed: 27733307]
- 11.
Старч-Дженсен Т., Линнебьерг Л.Б., Дженсен Д.Д. Лечение сложных переломов скуловой кости с хирургическим или нехирургическим вмешательством: ретроспективное исследование.
 Open Dent J. 2018; 12:377-387. [Бесплатная статья PMC: PMC6129990] [PubMed: 30202484]
Open Dent J. 2018; 12:377-387. [Бесплатная статья PMC: PMC6129990] [PubMed: 30202484]- 12.
Rajantie H, Snäll J, Thorén H. Послеоперационная височно-нижнечелюстная дисфункция у пациентов с переломами скулового комплекса: проспективное последующее исследование. Br J Oral Maxillofac Surg. 2018 сен; 56 (7): 573-577. [PubMed: 29970263]
- 13.
Балакришнан К., Эбенезер В., Дакир А., Кумар С., Пракаш Д. Лечение переломов штатива (скулово-челюстной комплекс) 1-точечная и 2-точечная фиксация: 5-летний обзор. Дж. Фарм Биологически активная наука. 7 апреля 2015 г. (Приложение 1): S242-7. [Бесплатная статья PMC: PMC4439683] [PubMed: 26015723]
- 14.
Birgfeld CB, Mundinger GS, Gruss JS. Доказательная медицина: оценка и лечение переломов скуловой кости. Plast Reconstr Surg. 2017 Январь; 139(1):168e-180e. [PubMed: 28027253]
Перелом скуловой дуги — StatPearls
Непрерывное обучение
Перелом скуловой кости является вторым наиболее распространенным переломом лица после переломов носа, который может вызвать значительную косметическую и функциональную деформацию. В этом упражнении рассматривается оценка и лечение пациентов с переломами скуловой кости и объясняется роль межпрофессиональной команды в улучшении ухода за пациентами с таким переломом.
В этом упражнении рассматривается оценка и лечение пациентов с переломами скуловой кости и объясняется роль межпрофессиональной команды в улучшении ухода за пациентами с таким переломом.
Цели:
Определите этиологию переломов скуловой кости.
Просмотрите оценку переломов скуловой кости.
Объясните варианты лечения различных типов переломов, связанных с переломами скуловой кости.
Опишите стратегии межпрофессиональной бригады для улучшения координации помощи и взаимодействия с межпрофессиональной медицинской бригадой для улучшения исходов переломов скуловой кости.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Скуловая кость — это кость, которая вносит жизненно важный вклад как в структуру, так и в эстетику средней части лица и сочленяется с несколькими костями черепно-лицевого скелета. Скуловая кость и ее сочленения составляют скулово-верхнечелюстной комплекс (ZMC). Переломы скуловой дуги (ZA) или любого из ее костных сочленений могут вызывать значительные функциональные и косметические нарушения. Лечение переломов скуловой дуги и ZMC должно быть индивидуальным для каждого пациента, но может варьироваться от простого наблюдения до открытой репозиции с внутренней фиксацией (ORIF).
Скуловая кость и ее сочленения составляют скулово-верхнечелюстной комплекс (ZMC). Переломы скуловой дуги (ZA) или любого из ее костных сочленений могут вызывать значительные функциональные и косметические нарушения. Лечение переломов скуловой дуги и ZMC должно быть индивидуальным для каждого пациента, но может варьироваться от простого наблюдения до открытой репозиции с внутренней фиксацией (ORIF).
Анатомия
Скуловая кость представляет собой самый переднебоковой выступ средней части лица. Он играет ключевую роль структурно, поскольку поглощает и рассеивает силы от основания черепа. Зигома также включает значительную часть нижней и боковой стенок орбиты; таким образом, переломы скуловой кости требуют исследования переломов орбиты.
Скуловая кость имеет четыре сочленения, называемых комплексом ZMC:
Скулово-височный (ZT) шов — височный отросток скуловой кости сочленяется со скуловым отростком височной кости, образуя переднебоковую проекцию скуловой дуги (ZA)
Zygomaticomaxillary (ZM) suture and the infraorbital rim (IOR)
Zygomaticofrontal (ZF) suture
Zygomaticosphenoidal (ZS) suture
NOTE: Fractures of the ZMC complex may be mistakenly referred to как «перелом треноги», хотя на самом деле правильная терминология — «перелом тетрапода», учитывая четыре сочленения скуловой кости, как указано выше.
Нейроанатомия
Парестезия лица является частым последствием перелома ZMC, учитывая его близость к чувствительным нервам, таким как подглазничный нерв, скуло-лицевой нерв и скулово-височный нерв (все ветви черепного нерва V2).
Подглазничный нерв выходит из верхней челюсти через подглазничное отверстие, медиальнее сочленения верхней челюсти и скуловой кости. Подглазничный нерв обнаруживает сенсорную информацию от щеки, верхней губы, носа и переднего зубного ряда верхней челюсти.
Скулово-лицевой и скулово-височный нервы передают сенсорную информацию от латеральной щеки и передней височной области соответственно. Они являются ветвями скулового нерва, который берет начало в крылонебной ямке, входит в глазницу через нижнюю глазничную щель и проходит по латеральной стенке глазницы. Затем скулово-лицевая и скулово-височная ветви выходят через одноименные отверстия в скуловой кости.
Тяжелые переломы ZMC также могут привести к ипсилатеральному параличу лицевого нерва, поскольку лицевой нерв тесно связан со скуловой дугой. Фронтальная ветвь лицевого нерва выходит из околоушной железы в пределах околоушно-жевательной фасции и пересекает поверхностно скуловую дугу в безымянной фасции глубоко к поверхностной мышечно-апоневротической системе (SMAS). Затем лобная ветвь переходит на нижнюю поверхность височно-теменной фасции, где она идет, чтобы иннервировать лобную мышцу.
Фронтальная ветвь лицевого нерва выходит из околоушной железы в пределах околоушно-жевательной фасции и пересекает поверхностно скуловую дугу в безымянной фасции глубоко к поверхностной мышечно-апоневротической системе (SMAS). Затем лобная ветвь переходит на нижнюю поверхность височно-теменной фасции, где она идет, чтобы иннервировать лобную мышцу.
Анатомия мышц
Височная мышца начинается вдоль височной линии теменной и лобной костей и проходит медиально к скуловой дуге, чтобы прикрепиться к венечному отростку нижней челюсти. Он также имеет прикрепления к скуловой кости.
Жевательная мышца начинается на нижней стороне скуловой кости и скуловой дуги и прикрепляется к углу нижней челюсти.
Большая и малая скуловые мышцы — это мимические мышцы, которые берут начало на скуловой кости и прикрепляются к углу рта, помогая поднять спайку.
Другие достопримечательности
Бугорок Уитнола: место прикрепления сухожилия латерального глазного века, расположенное на медиальной поверхности лобного отростка скуловой кости.
Этиология
Переломы скуловой кости почти всегда являются результатом ударной травмы. Наиболее распространенными механизмами являются нападение, автомобильные столкновения, падения и спортивные травмы.
Эпидемиология
Большинство переломов скуловой кости происходит у мужчин в возрасте от 20 до 29 лет. Переломы ZMC встречаются часто, поскольку оценки показывают, что переломы ZMC составляют 25% переломов лица.[2]
Исторический и физический
История
Крайне важно установить механизм и время травмы. Обратите внимание, была ли травма вызвана тупой или проникающей травмой, так как проникающая травма с большей вероятностью затрагивает более глубоко лежащие нервно-сосудистые структуры.[2] Следует спросить о предшествующих травмах лица или операциях на лице, которые могут затруднить восстановление переломов.
Физический
Как и у любого пациента с травмой, важно начать обследование с оценки «Азбуки». Убедитесь, что у пациента адекватные дыхательные пути, он дышит спонтанно и что любое кровотечение находится под контролем. Также жизненно важно «очистить» шейный отдел позвоночника от любых сопутствующих травм. Осмотрите лицо, отметив любую очевидную асимметрию, рваные раны и экхимозы кожи. Ипсилатеральное носовое кровотечение является обычным явлением и требует контроля, если оно тяжелое. Необходимо провести офтальмологическое обследование, в том числе проверить остроту зрения, поля зрения и экстраокулярные движения. У пациента с травмой ZMC уплощение лица может быть очевидным с высоты птичьего полета, что вызвано депрессией скулового возвышения; однако уплощение лица может быть скрыто отеком мягких тканей. Клиницист должен отметить положение земного шара. Энофтальм может быть виден с высоты птичьего полета. Следует пальпировать лицо, отмечая костные выступы или подвижность нижележащего черепно-лицевого скелета. Необходимо провести всестороннее обследование черепных нервов, уделяя особое внимание движениям лица и ощущениям.
Убедитесь, что у пациента адекватные дыхательные пути, он дышит спонтанно и что любое кровотечение находится под контролем. Также жизненно важно «очистить» шейный отдел позвоночника от любых сопутствующих травм. Осмотрите лицо, отметив любую очевидную асимметрию, рваные раны и экхимозы кожи. Ипсилатеральное носовое кровотечение является обычным явлением и требует контроля, если оно тяжелое. Необходимо провести офтальмологическое обследование, в том числе проверить остроту зрения, поля зрения и экстраокулярные движения. У пациента с травмой ZMC уплощение лица может быть очевидным с высоты птичьего полета, что вызвано депрессией скулового возвышения; однако уплощение лица может быть скрыто отеком мягких тканей. Клиницист должен отметить положение земного шара. Энофтальм может быть виден с высоты птичьего полета. Следует пальпировать лицо, отмечая костные выступы или подвижность нижележащего черепно-лицевого скелета. Необходимо провести всестороннее обследование черепных нервов, уделяя особое внимание движениям лица и ощущениям.
Оценка
После полного сбора анамнеза и физикального обследования визуализация почти всегда необходима при подозрении на перелом скуловой дуги или ZMC. Исторически сложилось так, что плоская пленка Waters view использовалась для оценки переломов ZMC. Компьютерная томография (КТ) в настоящее время является золотым стандартом визуализации. Трехмерная реконструкция особенно полезна для предоперационного планирования. Интраоперационное использование КТ также может иметь значение для оценки адекватности вправления переломов, но убедительных доказательств в поддержку рутинного использования этой практики нет [3].
Классификация переломов ZMC
Для дальнейшей категоризации переломов ZMC использовались различные системы классификации. Ниже приведена широко используемая система, предложенная Зинггом [4]:
Тип A: неполный перелом скуловой кости с вовлечением одной опоры
1: перелом скуловой дуги
3: перелом подглазничного края
Тип B: сломаны все четыре опоры (полный перелом тетрапода) с неповрежденной скуловой костью перелом
Лечение/управление
Лечение переломов ZMC можно в целом разделить на три категории: медикаментозное лечение, закрытое вправление и открытое вправление с внутренней фиксацией (ORIF). Лечение переломов ZMC является спорным и требует индивидуального подхода в каждом конкретном случае.
Лечение переломов ZMC является спорным и требует индивидуального подхода в каждом конкретном случае.
Медицинский менеджмент
Переломы скуловой кости обычно видны при минимальном смещении или отсутствии смещения сегментов перелома. Кроме того, медикаментозное лечение может быть предпочтительным, если другие сопутствующие заболевания препятствуют безопасному хирургическому вмешательству. Нет убедительных доказательств в пользу профилактического применения антибиотиков при переломах верхней и средней части лица, хотя некоторые хирурги назначают 5–7-дневный курс антибиотиков, особенно при наличии сообщения с верхнечелюстной пазухой. Если назначены антибиотики, они должны воздействовать на синоназальную флору.[5]
Оперативное управление
Показанием к оперативному лечению переломов скуловой дуги и ЗМК является восстановление формы и функции ЗМК. Переломы ZMC или скуловой дуги часто могут приводить к неприглядной скуловой депрессии, которую необходимо исправить для восстановления нормального контура лица. Переломы ZMC также могут вызывать серьезные функциональные проблемы, включая тризм, энофтальм и/или диплопию, а также парестезии подглазничного нерва. Подозрение на повреждение глазного яблока является противопоказанием к оперативному лечению переломов ZMC и должно быть диагностировано/лечено до любого хирургического вмешательства для восстановления скуловой дуги или участков перелома ZMC.
Переломы ZMC также могут вызывать серьезные функциональные проблемы, включая тризм, энофтальм и/или диплопию, а также парестезии подглазничного нерва. Подозрение на повреждение глазного яблока является противопоказанием к оперативному лечению переломов ZMC и должно быть диагностировано/лечено до любого хирургического вмешательства для восстановления скуловой дуги или участков перелома ZMC.
Принцип лечения лицевых переломов включает способность вправлять и/или фиксировать переломы, затрагивающие лицевые контрфорсы, для восстановления структурной целостности средней части лица. Существует несколько методов восстановления скуловой дуги и переломов ZMA, хотя закрытое вправление может быть адекватным для простых, низкоскоростных повреждений скуловой дуги (см. ТИП A1 ниже), которые не со смещением или с минимальным смещением и остаются стабильными после первоначальных попыток вправления [2]. ORIF следует выбирать при оскольчатых переломах или переломах, которые могут стать нестабильными после вправления. Как правило, профильные титановые мини-пластины обычно используются для фиксации участков переломов, работая таким образом, чтобы восстанавливать переломы от латерального до медиального и от стабильного до нестабильного сегментов. Рассасывающиеся пластины также могут использоваться для фиксации в случаях, когда последующее наблюдение маловероятно, но такие пластины не следует использовать рутинно, поскольку рассасывающиеся пластины структурно слабее в биомеханических исследованиях [6]. 9[7] , в то время как переломы скуловой дуги со смещением требуют репозиции, что возможно с помощью доступа Гиллиса через височный разрез, чрескожного введения винта Кэролла-Жирара непосредственно над вдавленным местом перелома или доступа Кина через трансоральный разрез в преддверии верхней челюсти. Изолированные переломы дуги, которые не являются стабильными после репозиции, могут быть снаружи шинированы сердечными проволоками или покрыты пластинами через коронарный разрез.[8]
Как правило, профильные титановые мини-пластины обычно используются для фиксации участков переломов, работая таким образом, чтобы восстанавливать переломы от латерального до медиального и от стабильного до нестабильного сегментов. Рассасывающиеся пластины также могут использоваться для фиксации в случаях, когда последующее наблюдение маловероятно, но такие пластины не следует использовать рутинно, поскольку рассасывающиеся пластины структурно слабее в биомеханических исследованиях [6]. 9[7] , в то время как переломы скуловой дуги со смещением требуют репозиции, что возможно с помощью доступа Гиллиса через височный разрез, чрескожного введения винта Кэролла-Жирара непосредственно над вдавленным местом перелома или доступа Кина через трансоральный разрез в преддверии верхней челюсти. Изолированные переломы дуги, которые не являются стабильными после репозиции, могут быть снаружи шинированы сердечными проволоками или покрыты пластинами через коронарный разрез.[8]
Тип A2 (перелом латеральной стенки орбиты) — репозицию и фиксацию этой области лучше всего проводить через латеральный надбровный разрез или надрез блефаропластики. Маленькие минипластины обеспечивают адекватную стабилизацию таких переломов.
Маленькие минипластины обеспечивают адекватную стабилизацию таких переломов.
Тип A3 (Подглазничный обод) — Подглазничный обод (IOR) следует уменьшить и покрыть пластиной для восстановления его нормального контура, а оптимальным доступом является трансконъюнктивальный разрез или разрез нижнего века.
Тип B (переломы четвероногих) — Переломы четвероногих с небольшим смещением иногда можно вправить с помощью доступа Гиллиса или Кина. Однако большинство переломов четвероногих остаются нестабильными после таких попыток вправления и в конечном итоге требуют ORIF с одноточечной фиксацией (скулово-верхнечелюстной контрфорс или скулово-лобный шов), двухточечной фиксацией (контрфорс ZM и скулово-лобный шов) и трехточечной фиксацией (скулово-лобный шов). ИОР). Наконец, скуловая дуга может быть покрыта пластиной через корональный разрез или ранее существовавшие рваные раны в качестве четвертой точки фиксации, если это необходимо.
Тип C (Оскольчатый перелом четвероногих) — оскольчатые переломы четвероногих являются абсолютным показанием к ORIF (после исключения повреждения орбиты). 2 или больше, дно орбиты следует отремонтировать. Дополнительные показания включают неразрешенный окулокардиальный рефлекс, первичную диплопию, энофтальм и ущемление экстраокулярных мышц. Можно использовать множество различных материалов, включая титановую сетку, твердую мозговую оболочку, височную фасцию и другие аллогенные имплантаты.[7] После ремонта следует провести пробу форсированной дукции, чтобы убедиться в нормальной подвижности глазного яблока.
2 или больше, дно орбиты следует отремонтировать. Дополнительные показания включают неразрешенный окулокардиальный рефлекс, первичную диплопию, энофтальм и ущемление экстраокулярных мышц. Можно использовать множество различных материалов, включая титановую сетку, твердую мозговую оболочку, височную фасцию и другие аллогенные имплантаты.[7] После ремонта следует провести пробу форсированной дукции, чтобы убедиться в нормальной подвижности глазного яблока.
Количество точек фиксации
Нет единого мнения о том, сколько точек фиксации необходимо при лечении переломов ZMC. Как правило, чем больше оскольчатый или нестабильный перелом, тем больше точек фиксации потребуется для обеспечения хорошего результата. Недавний метаанализ показал, что трехточечная фиксация вызывала меньшую нестабильность перелома и орбитальную дистопию через три месяца после операции по сравнению с двухточечной фиксацией, но качество доказательств было низким [9].] Интраоперационная компьютерная томография используется для визуализации сочленений скуловой кости и подтверждения адекватной репозиции. Скуловую дугу и ее сочленения также можно пальпировать после фиксации, чтобы определить, нужны ли дополнительные точки фиксации.
Скуловую дугу и ее сочленения также можно пальпировать после фиксации, чтобы определить, нужны ли дополнительные точки фиксации.
Заказ гальванического покрытия
Универсального порядка нанесения пластин при многоточечной фиксации не существует. При одноточечной фиксации контрфорс ZM обычно обшивается. Скулово-лобный шов также может быть покрыт пластинами, хотя большинство считает, что внутриротовой разрез, используемый для пластин ZM-контрфорса, менее болезненный, чем подходы к ZF-шву. При двухточечной фиксации сначала следует наплавить скулово-лобный шов, а затем контрфорс ZM. При трех- или четырехточечной фиксации сначала требуется покрытие ZF, затем ZM-контрфорса, затем IOR, а затем, при необходимости, скуловой дуги. Если с самого начала планируется нанесение пластины на скуловую дугу, часто ее можно сначала нанести, чтобы обеспечить адекватную проекцию ZMC. Если необходима сопутствующая коррекция дна орбиты, ее следует проводить после выполнения репозиции скуловой кости.
Суспензия мягких тканей
Если сухожилие латерального глазного яблока повреждено, его необходимо ресуспендировать с пришиванием к бугорку Уитнола. Скуловое возвышение может быть подвешено для предотвращения эктропиона или склерального проявления.
Обзор хирургических доступов
По возможности для доступа к местам фиксации используются имеющиеся рваные раны.
Скулово-лобный шов
Боковой надбровный разрез
Верхний блефаропластиковый разрез
Трансконъюнктивальный разрез с латеральной кантотомией
Корональный разрез
внутриротовой разрез
ИОР и дно орбиты
Субцилиарный или субтарзальный разрез
Трансконъюнктивальный разрез
Скуловая дуга
Чрескожный колотый разрез для установки винта Кэролла-Жирара — требует заметного рубца и теоретически подвергает риску лицевой нерв
Височный разрез (Гиллис) — скрывает рубец по линии роста волос; ПРИМЕЧАНИЕ: лицевой нерв можно сохранить, оставаясь глубоко в височной фасции (например, в поверхностном слое глубокой височной фасции) во время диссекции
Внутриротовой разрез (Шин) — скрывает рубец во рту и предотвращает повреждение лицевого нерва; ПРИМЕЧАНИЕ: тщательное, водонепроницаемое закрытие внутриротового разреза может предотвратить обнажение пластины во рту и образование ороантрального свища в верхнечелюстной пазухе
Корональный или гемикоронарный разрез
Сроки ремонта
Заживление переломов должно производиться как можно быстрее до образования рубцов и начала заживления костных фрагментов. Поскольку значительный отек лица маскирует эстетические деформации и затрудняет экспозицию, восстановление перелома в идеале должно происходить в течение 7–10 дней после первоначальной травмы. Репарация перелома в период от 2 до 6 недель после травмы возможна, но обычно более сложна из-за последующего фиброза и рубцевания. Восстановление перелома после шести недель чрезвычайно сложно, но хирург может облегчить его, используя интраоперационную визуализацию и навигацию. Если необходимо восстановление орбитального дна, в идеале это должно произойти в течение двух недель после травмы.
Поскольку значительный отек лица маскирует эстетические деформации и затрудняет экспозицию, восстановление перелома в идеале должно происходить в течение 7–10 дней после первоначальной травмы. Репарация перелома в период от 2 до 6 недель после травмы возможна, но обычно более сложна из-за последующего фиброза и рубцевания. Восстановление перелома после шести недель чрезвычайно сложно, но хирург может облегчить его, используя интраоперационную визуализацию и навигацию. Если необходимо восстановление орбитального дна, в идеале это должно произойти в течение двух недель после травмы.
Дифференциальный диагноз
Как указано выше, скуловая кость включает значительную часть нижней и боковой стенок орбиты; таким образом, любой перелом скуловой кости требует расследования переломов или травм орбиты. Кроме того, необходимо исключить травму шейного отдела позвоночника, а также другие сопутствующие переломы лица, включая переломы лобной пазухи, носа, средней части лица (например, переломы Лефорта, NOE) и нижней челюсти. Следует также исключить гематому перегородки, чтобы избежать некроза перегородки и, как следствие, седловидной деформации носа. Наконец, неправильный прикус также требует внимания.
Следует также исключить гематому перегородки, чтобы избежать некроза перегородки и, как следствие, седловидной деформации носа. Наконец, неправильный прикус также требует внимания.
Прогноз
Оскольчатые переломы ZMC имеют худшие исходы, чем неоскольчатые переломы, и имеют более высокую частоту повторных операций.[10] По оценкам, до 5% пациентов потребуется повторная операция в течение четырех недель из-за неадекватного вправления перелома.[11] У пациентов могут наблюдаться стойкие парестезии, энофтальм, диплопия и дисфункция височно-нижнечелюстного сустава.[10][12] По оценкам исследований, некоторая степень послеоперационной асимметрии возникает у 20–40% пациентов, а значительная асимметрия возникает у 3–4% пациентов. Постоянная парестезия возникает у 22–65% пациентов.[13]
Осложнения
Осложнения переломов ZMC могут быть связаны с самой начальной травмой или оперативным вмешательством.[14]
ПАНЯ
Асимметрия лица
РАСПОЛНИТЕЛЬНЫЙ
РАСПОЛОЖЕНИЕ (Эпистаксис)
ОБОРУДОВАНИЯ НЕДВИЖИМОСТЬ (Пальмируемость))1111111119
ОБОРУДОВАНИЯ НЕДВИЖИМОСТЬ (Пальмируемость))
.

Лицевой парезис или паралич
Плохой косметический результат
Trismus
Орбитальный осложнение (обычно связанный с клинически значимым сопутствующим орбитальным перерывом орбитального пола)
- 111111111111111111111111111111111111111111111111111111111111111111111111111111111 ГОДА.
Эктропион/энтропион/неправильное положение век
- 111111111111111111111111111111111111111111111111111111111111111111111111111111111 ГОДА.
Обнажение/абразия роговицы
Птоз
epiphora
Enophthalmos/Orbital Dystopia
Diplopia
Высшая орбитальная пласка синдрома
после оперативной и повторной ухода в поставке. Несмотря на это, пациенту следует рекомендовать воздерживаться от физических нагрузок в течение как минимум двух недель, чтобы обеспечить полное заживление с минимальными синяками и отеками. В зависимости от вовлеченных переломов вспомогательная послеоперационная помощь может включать смазывание глазных капель (переломы орбиты), промывание носа (сообщение с синоназальным содержимым), полоскание рта (использование внутриротовых разрезов) или мягкую диету (переломы нижней челюсти/неправильный прикус).
 Линии разрезов требуют применения мази с антибиотиком (должна быть офтальмологическая мазь для периорбитальных разрезов) в течение не менее 72 часов после операции, а затем переходят на вазелиновую мазь до полного заживления разрезов. Избегание пребывания на солнце и/или надлежащая защита от солнца, а также использование кремов/мазей от шрамов на основе силикона могут помочь улучшить внешний вид любых шрамов. В послеоперационном периоде за пациентом следует внимательно наблюдать на предмет любых потенциальных осложнений, а именно связанных с инфекцией и/или нарушениями зрения. Посещения обычно происходят через неделю после операции, а затем через несколько недель до тех пор, пока переломы не станут стабильными и не будут исключены любые осложнения.
Линии разрезов требуют применения мази с антибиотиком (должна быть офтальмологическая мазь для периорбитальных разрезов) в течение не менее 72 часов после операции, а затем переходят на вазелиновую мазь до полного заживления разрезов. Избегание пребывания на солнце и/или надлежащая защита от солнца, а также использование кремов/мазей от шрамов на основе силикона могут помочь улучшить внешний вид любых шрамов. В послеоперационном периоде за пациентом следует внимательно наблюдать на предмет любых потенциальных осложнений, а именно связанных с инфекцией и/или нарушениями зрения. Посещения обычно происходят через неделю после операции, а затем через несколько недель до тех пор, пока переломы не станут стабильными и не будут исключены любые осложнения.Консультации
Как указывалось ранее, необходимо провести полное обследование травм, чтобы исключить любые сопутствующие травмы, чтобы определить наиболее подходящие консультации (например, нейрохирургия, офтальмология, ортопедическая хирургия, пластическая хирургия, отоларингология, челюстно-лицевая хирургия, сосудистая хирургия). , так далее.).
, так далее.).
ПРИМЕЧАНИЕ. Травмы глаз встречаются в 20–60 % переломов ZMC. Должен быть очень низкий порог для консультации офтальмолога при подозрении на травму орбиты.
Сдерживание и просвещение пациентов
Важно тщательно консультировать пациентов относительно потенциальных острых и долгосрочных осложнений операции, чтобы они могли принять обоснованное решение о лечении.
Жемчуг и другие проблемы
Существующие данные относительно лечения переломов ZMC относительно низкого качества, что приводит к различиям в схемах лечения; тем не менее, внимание к форме и функции остается решающим при оценке и восстановлении таких переломов.
Варианты лечения переломов ZMC включают наблюдение, закрытую репозицию и ORIF в зависимости от тяжести переломов.
Используйте как можно меньше разрезов и точек фиксации для достижения стабильной репозиции и фиксации.
Должен быть низкий порог для консультации офтальмолога, чтобы исключить травму орбиты.

Нет убедительных доказательств необходимости рутинного применения антибиотиков при лечении переломов скуловой кости.
Улучшение результатов медицинской бригады
Успешное лечение переломов скуловой дуги и ZMC требует координации между хирургической бригадой (отоларингология, пластическая хирургия, челюстно-лицевая хирургия), офтальмологией, анестезиологией, травматологией и периоперационным уходом, работающей как сплоченный, межпрофессиональный коллектив. Тщательная предоперационная оценка имеет первостепенное значение. Очень важно выявлять и документировать сопутствующие травмы, чтобы в первую очередь решать самые насущные проблемы — любая глазная травма требует внимания до лечения перелома. Сопутствующие заболевания требуют учета при выборе оперативного или консервативного лечения. В послеоперационном периоде специально обученный медицинский персонал должен тщательно контролировать остроту зрения и экстраокулярные движения. Пациент должен понимать, что парестезии подглазничного нерва и тризм нередки и могут сохраняться. Хирургическая бригада и медицинский персонал должны предостеречь пациента от подъема тяжестей и физических нагрузок в течение как минимум двух недель после операции. Этот межпрофессиональный командный подход является лучшим средством для достижения положительных результатов лечения пациентов с минимальными неблагоприятными событиями. [Уровень 5]
Хирургическая бригада и медицинский персонал должны предостеречь пациента от подъема тяжестей и физических нагрузок в течение как минимум двух недель после операции. Этот межпрофессиональный командный подход является лучшим средством для достижения положительных результатов лечения пациентов с минимальными неблагоприятными событиями. [Уровень 5]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Анатомия поверхности Маркировка поверхности, вид головы сбоку; показаны поверхностные отношения костей, скуловой бугорок, скулово-лобный шов, надглазничное отверстие, глабелла, насион, инион, базовая линия Рейда, верхняя височная линия, брегма, лямбда, астерион. Внесен (подробнее…)
Рисунок
Череп спереди. Клиновидная, верхняя челюсть, лобная кость, скуловая кость. Предоставлено Gray’s Anatomy Plates
Рисунок
Скуловая кость. Изображение предоставлено доктором Чайгасаме
Изображение предоставлено доктором Чайгасаме
Рисунок
Перелом скуловой кости. Изображение предоставлено S Bhimji MD
Ссылки
- 1.
Agarwal CA, Mendenhall SD, Foreman KB, Owsley JQ. Ход лобной ветви лицевого нерва по отношению к фасциальным плоскостям: анатомическое исследование. Plast Reconstr Surg. 2010 февраль; 125 (2): 532-537. [ПубМед: 20124839]
- 2.
Strong EB, Gary C. Лечение сложных переломов скуловой кости. Пластмасса для лица Surg Clin North Am. 2017 ноябрь;25(4):547-562. [PubMed: 28941507]
- 3.
van Hout WM, Van Cann EM, Muradin MS, Frank MH, Koole R. Интраоперационная визуализация для восстановления скулово-челюстных сложных переломов: всесторонний обзор литературы. J Краниомаксиллофак Хирург. 2014 Декабрь; 42 (8): 1918-23. [PubMed: 25213198]
- 4.
Zingg M, Laedrach K, Chen J, Chowdhury K, Vuillemin T, Sutter F, Raveh J. Классификация и лечение переломов скуловой кости: обзор 1025 случаев.
 J Oral Maxillofac Surg. 1992 г., август; 50(8):778-90. [PubMed: 1634968]
J Oral Maxillofac Surg. 1992 г., август; 50(8):778-90. [PubMed: 1634968]- 5.
Мундингер Г.С., Борсук Д.Э., Оха З., Кристи М.Р., Бойович Б., Дорафшар А.Х., Родригес Э.Д. Антибиотики и переломы лица: рекомендации, основанные на фактических данных, по сравнению с практикой, основанной на опыте. Реконструкция черепно-челюстной травмы. 2015 март;8(1):64-78. [Бесплатная статья PMC: PMC4329036] [PubMed: 25709755]
- 6.
Chu SG, Lee JS, Lee JW, Yang JD, Chung HY, Cho BC, Choi KY. Сравнение четырех типов рассасывающихся пластин, используемых для внутренней фиксации переломов скуло-верхнечелюстного комплекса. J Краниомаксиллофак Хирург. 2019 март; 47(3):383-388. [PubMed: 30711471]
- 7.
Marinho RO, Freire-Maia B. Лечение переломов скулово-челюстного комплекса. Oral Maxillofac Surg Clin North Am. 2013 ноябрь;25(4):617-36. [В паблике: 24055372]
- 8.
Hindin DI, Muetterties CE, Mehta C, Boukovalas S, Lee JC, Bradley JP.
 Лечение изолированного перелома скуловой дуги: улучшение результатов с помощью внешнего шинирования. Plast Reconstr Surg. 2017 Май; 139(5):1162e-1171e. [PubMed: 28445374]
Лечение изолированного перелома скуловой дуги: улучшение результатов с помощью внешнего шинирования. Plast Reconstr Surg. 2017 Май; 139(5):1162e-1171e. [PubMed: 28445374]- 9.
Джазаери Х.Э., Хаванин Н., Ю Дж.В., Лопес Дж., Шамлиян Т., Пикок З.С., Дорафшар А.Х. Точки фиксации при лечении травматических переломов скулово-челюстного комплекса: систематический обзор и метаанализ. J Oral Maxillofac Surg. 2019Октябрь 77 (10): 2064-2073. [PubMed: 31132344]
- 10.
Ван Хаут В.М., Ван Канн Э.М., Куле Р., Розенберг А.Дж. Хирургическое лечение односторонних переломов скулово-челюстного комплекса: 7-летнее обсервационное исследование, оценивающее результаты лечения в 153 случаях. J Краниомаксиллофак Хирург. 2016 ноябрь;44(11):1859-1865. [PubMed: 27733307]
- 11.
Старч-Дженсен Т., Линнебьерг Л.Б., Дженсен Д.Д. Лечение сложных переломов скуловой кости с хирургическим или нехирургическим вмешательством: ретроспективное исследование.
 Open Dent J. 2018; 12:377-387. [Бесплатная статья PMC: PMC6129990] [PubMed: 30202484]
Open Dent J. 2018; 12:377-387. [Бесплатная статья PMC: PMC6129990] [PubMed: 30202484]- 12.
Rajantie H, Snäll J, Thorén H. Послеоперационная височно-нижнечелюстная дисфункция у пациентов с переломами скулового комплекса: проспективное последующее исследование. Br J Oral Maxillofac Surg. 2018 сен; 56 (7): 573-577. [PubMed: 29970263]
- 13.
Балакришнан К., Эбенезер В., Дакир А., Кумар С., Пракаш Д. Лечение переломов штатива (скулово-челюстной комплекс) 1-точечная и 2-точечная фиксация: 5-летний обзор. Дж. Фарм Биологически активная наука. 7 апреля 2015 г. (Приложение 1): S242-7. [Бесплатная статья PMC: PMC4439683] [PubMed: 26015723]
- 14.
Birgfeld CB, Mundinger GS, Gruss JS. Доказательная медицина: оценка и лечение переломов скуловой кости. Plast Reconstr Surg. 2017 Январь; 139(1):168e-180e. [PubMed: 28027253]
Перелом скуловой дуги — StatPearls
Непрерывное обучение
Перелом скуловой кости является вторым наиболее распространенным переломом лица после переломов носа, который может вызвать значительную косметическую и функциональную деформацию. В этом упражнении рассматривается оценка и лечение пациентов с переломами скуловой кости и объясняется роль межпрофессиональной команды в улучшении ухода за пациентами с таким переломом.
В этом упражнении рассматривается оценка и лечение пациентов с переломами скуловой кости и объясняется роль межпрофессиональной команды в улучшении ухода за пациентами с таким переломом.
Цели:
Определите этиологию переломов скуловой кости.
Просмотрите оценку переломов скуловой кости.
Объясните варианты лечения различных типов переломов, связанных с переломами скуловой кости.
Опишите стратегии межпрофессиональной бригады для улучшения координации помощи и взаимодействия с межпрофессиональной медицинской бригадой для улучшения исходов переломов скуловой кости.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Скуловая кость — это кость, которая вносит жизненно важный вклад как в структуру, так и в эстетику средней части лица и сочленяется с несколькими костями черепно-лицевого скелета. Скуловая кость и ее сочленения составляют скулово-верхнечелюстной комплекс (ZMC). Переломы скуловой дуги (ZA) или любого из ее костных сочленений могут вызывать значительные функциональные и косметические нарушения. Лечение переломов скуловой дуги и ZMC должно быть индивидуальным для каждого пациента, но может варьироваться от простого наблюдения до открытой репозиции с внутренней фиксацией (ORIF).
Скуловая кость и ее сочленения составляют скулово-верхнечелюстной комплекс (ZMC). Переломы скуловой дуги (ZA) или любого из ее костных сочленений могут вызывать значительные функциональные и косметические нарушения. Лечение переломов скуловой дуги и ZMC должно быть индивидуальным для каждого пациента, но может варьироваться от простого наблюдения до открытой репозиции с внутренней фиксацией (ORIF).
Анатомия
Скуловая кость представляет собой самый переднебоковой выступ средней части лица. Он играет ключевую роль структурно, поскольку поглощает и рассеивает силы от основания черепа. Зигома также включает значительную часть нижней и боковой стенок орбиты; таким образом, переломы скуловой кости требуют исследования переломов орбиты.
Скуловая кость имеет четыре сочленения, называемых комплексом ZMC:
Скулово-височный (ZT) шов — височный отросток скуловой кости сочленяется со скуловым отростком височной кости, образуя переднебоковую проекцию скуловой дуги (ZA)
Zygomaticomaxillary (ZM) suture and the infraorbital rim (IOR)
Zygomaticofrontal (ZF) suture
Zygomaticosphenoidal (ZS) suture
NOTE: Fractures of the ZMC complex may be mistakenly referred to как «перелом треноги», хотя на самом деле правильная терминология — «перелом тетрапода», учитывая четыре сочленения скуловой кости, как указано выше.
Нейроанатомия
Парестезия лица является частым последствием перелома ZMC, учитывая его близость к чувствительным нервам, таким как подглазничный нерв, скуло-лицевой нерв и скулово-височный нерв (все ветви черепного нерва V2).
Подглазничный нерв выходит из верхней челюсти через подглазничное отверстие, медиальнее сочленения верхней челюсти и скуловой кости. Подглазничный нерв обнаруживает сенсорную информацию от щеки, верхней губы, носа и переднего зубного ряда верхней челюсти.
Скулово-лицевой и скулово-височный нервы передают сенсорную информацию от латеральной щеки и передней височной области соответственно. Они являются ветвями скулового нерва, который берет начало в крылонебной ямке, входит в глазницу через нижнюю глазничную щель и проходит по латеральной стенке глазницы. Затем скулово-лицевая и скулово-височная ветви выходят через одноименные отверстия в скуловой кости.
Тяжелые переломы ZMC также могут привести к ипсилатеральному параличу лицевого нерва, поскольку лицевой нерв тесно связан со скуловой дугой. Фронтальная ветвь лицевого нерва выходит из околоушной железы в пределах околоушно-жевательной фасции и пересекает поверхностно скуловую дугу в безымянной фасции глубоко к поверхностной мышечно-апоневротической системе (SMAS). Затем лобная ветвь переходит на нижнюю поверхность височно-теменной фасции, где она идет, чтобы иннервировать лобную мышцу.
Фронтальная ветвь лицевого нерва выходит из околоушной железы в пределах околоушно-жевательной фасции и пересекает поверхностно скуловую дугу в безымянной фасции глубоко к поверхностной мышечно-апоневротической системе (SMAS). Затем лобная ветвь переходит на нижнюю поверхность височно-теменной фасции, где она идет, чтобы иннервировать лобную мышцу.
Анатомия мышц
Височная мышца начинается вдоль височной линии теменной и лобной костей и проходит медиально к скуловой дуге, чтобы прикрепиться к венечному отростку нижней челюсти. Он также имеет прикрепления к скуловой кости.
Жевательная мышца начинается на нижней стороне скуловой кости и скуловой дуги и прикрепляется к углу нижней челюсти.
Большая и малая скуловые мышцы — это мимические мышцы, которые берут начало на скуловой кости и прикрепляются к углу рта, помогая поднять спайку.
Другие достопримечательности
Бугорок Уитнола: место прикрепления сухожилия латерального глазного века, расположенное на медиальной поверхности лобного отростка скуловой кости.
Этиология
Переломы скуловой кости почти всегда являются результатом ударной травмы. Наиболее распространенными механизмами являются нападение, автомобильные столкновения, падения и спортивные травмы.
Эпидемиология
Большинство переломов скуловой кости происходит у мужчин в возрасте от 20 до 29 лет. Переломы ZMC встречаются часто, поскольку оценки показывают, что переломы ZMC составляют 25% переломов лица.[2]
Исторический и физический
История
Крайне важно установить механизм и время травмы. Обратите внимание, была ли травма вызвана тупой или проникающей травмой, так как проникающая травма с большей вероятностью затрагивает более глубоко лежащие нервно-сосудистые структуры.[2] Следует спросить о предшествующих травмах лица или операциях на лице, которые могут затруднить восстановление переломов.
Физический
Как и у любого пациента с травмой, важно начать обследование с оценки «Азбуки». Убедитесь, что у пациента адекватные дыхательные пути, он дышит спонтанно и что любое кровотечение находится под контролем. Также жизненно важно «очистить» шейный отдел позвоночника от любых сопутствующих травм. Осмотрите лицо, отметив любую очевидную асимметрию, рваные раны и экхимозы кожи. Ипсилатеральное носовое кровотечение является обычным явлением и требует контроля, если оно тяжелое. Необходимо провести офтальмологическое обследование, в том числе проверить остроту зрения, поля зрения и экстраокулярные движения. У пациента с травмой ZMC уплощение лица может быть очевидным с высоты птичьего полета, что вызвано депрессией скулового возвышения; однако уплощение лица может быть скрыто отеком мягких тканей. Клиницист должен отметить положение земного шара. Энофтальм может быть виден с высоты птичьего полета. Следует пальпировать лицо, отмечая костные выступы или подвижность нижележащего черепно-лицевого скелета. Необходимо провести всестороннее обследование черепных нервов, уделяя особое внимание движениям лица и ощущениям.
Убедитесь, что у пациента адекватные дыхательные пути, он дышит спонтанно и что любое кровотечение находится под контролем. Также жизненно важно «очистить» шейный отдел позвоночника от любых сопутствующих травм. Осмотрите лицо, отметив любую очевидную асимметрию, рваные раны и экхимозы кожи. Ипсилатеральное носовое кровотечение является обычным явлением и требует контроля, если оно тяжелое. Необходимо провести офтальмологическое обследование, в том числе проверить остроту зрения, поля зрения и экстраокулярные движения. У пациента с травмой ZMC уплощение лица может быть очевидным с высоты птичьего полета, что вызвано депрессией скулового возвышения; однако уплощение лица может быть скрыто отеком мягких тканей. Клиницист должен отметить положение земного шара. Энофтальм может быть виден с высоты птичьего полета. Следует пальпировать лицо, отмечая костные выступы или подвижность нижележащего черепно-лицевого скелета. Необходимо провести всестороннее обследование черепных нервов, уделяя особое внимание движениям лица и ощущениям.
Оценка
После полного сбора анамнеза и физикального обследования визуализация почти всегда необходима при подозрении на перелом скуловой дуги или ZMC. Исторически сложилось так, что плоская пленка Waters view использовалась для оценки переломов ZMC. Компьютерная томография (КТ) в настоящее время является золотым стандартом визуализации. Трехмерная реконструкция особенно полезна для предоперационного планирования. Интраоперационное использование КТ также может иметь значение для оценки адекватности вправления переломов, но убедительных доказательств в поддержку рутинного использования этой практики нет [3].
Классификация переломов ZMC
Для дальнейшей категоризации переломов ZMC использовались различные системы классификации. Ниже приведена широко используемая система, предложенная Зинггом [4]:
Тип A: неполный перелом скуловой кости с вовлечением одной опоры
1: перелом скуловой дуги
3: перелом подглазничного края
Тип B: сломаны все четыре опоры (полный перелом тетрапода) с неповрежденной скуловой костью перелом
Лечение/управление
Лечение переломов ZMC можно в целом разделить на три категории: медикаментозное лечение, закрытое вправление и открытое вправление с внутренней фиксацией (ORIF). Лечение переломов ZMC является спорным и требует индивидуального подхода в каждом конкретном случае.
Лечение переломов ZMC является спорным и требует индивидуального подхода в каждом конкретном случае.
Медицинский менеджмент
Переломы скуловой кости обычно видны при минимальном смещении или отсутствии смещения сегментов перелома. Кроме того, медикаментозное лечение может быть предпочтительным, если другие сопутствующие заболевания препятствуют безопасному хирургическому вмешательству. Нет убедительных доказательств в пользу профилактического применения антибиотиков при переломах верхней и средней части лица, хотя некоторые хирурги назначают 5–7-дневный курс антибиотиков, особенно при наличии сообщения с верхнечелюстной пазухой. Если назначены антибиотики, они должны воздействовать на синоназальную флору.[5]
Оперативное управление
Показанием к оперативному лечению переломов скуловой дуги и ЗМК является восстановление формы и функции ЗМК. Переломы ZMC или скуловой дуги часто могут приводить к неприглядной скуловой депрессии, которую необходимо исправить для восстановления нормального контура лица. Переломы ZMC также могут вызывать серьезные функциональные проблемы, включая тризм, энофтальм и/или диплопию, а также парестезии подглазничного нерва. Подозрение на повреждение глазного яблока является противопоказанием к оперативному лечению переломов ZMC и должно быть диагностировано/лечено до любого хирургического вмешательства для восстановления скуловой дуги или участков перелома ZMC.
Переломы ZMC также могут вызывать серьезные функциональные проблемы, включая тризм, энофтальм и/или диплопию, а также парестезии подглазничного нерва. Подозрение на повреждение глазного яблока является противопоказанием к оперативному лечению переломов ZMC и должно быть диагностировано/лечено до любого хирургического вмешательства для восстановления скуловой дуги или участков перелома ZMC.
Принцип лечения лицевых переломов включает способность вправлять и/или фиксировать переломы, затрагивающие лицевые контрфорсы, для восстановления структурной целостности средней части лица. Существует несколько методов восстановления скуловой дуги и переломов ZMA, хотя закрытое вправление может быть адекватным для простых, низкоскоростных повреждений скуловой дуги (см. ТИП A1 ниже), которые не со смещением или с минимальным смещением и остаются стабильными после первоначальных попыток вправления [2]. ORIF следует выбирать при оскольчатых переломах или переломах, которые могут стать нестабильными после вправления. Как правило, профильные титановые мини-пластины обычно используются для фиксации участков переломов, работая таким образом, чтобы восстанавливать переломы от латерального до медиального и от стабильного до нестабильного сегментов. Рассасывающиеся пластины также могут использоваться для фиксации в случаях, когда последующее наблюдение маловероятно, но такие пластины не следует использовать рутинно, поскольку рассасывающиеся пластины структурно слабее в биомеханических исследованиях [6]. 9[7] , в то время как переломы скуловой дуги со смещением требуют репозиции, что возможно с помощью доступа Гиллиса через височный разрез, чрескожного введения винта Кэролла-Жирара непосредственно над вдавленным местом перелома или доступа Кина через трансоральный разрез в преддверии верхней челюсти. Изолированные переломы дуги, которые не являются стабильными после репозиции, могут быть снаружи шинированы сердечными проволоками или покрыты пластинами через коронарный разрез.[8]
Как правило, профильные титановые мини-пластины обычно используются для фиксации участков переломов, работая таким образом, чтобы восстанавливать переломы от латерального до медиального и от стабильного до нестабильного сегментов. Рассасывающиеся пластины также могут использоваться для фиксации в случаях, когда последующее наблюдение маловероятно, но такие пластины не следует использовать рутинно, поскольку рассасывающиеся пластины структурно слабее в биомеханических исследованиях [6]. 9[7] , в то время как переломы скуловой дуги со смещением требуют репозиции, что возможно с помощью доступа Гиллиса через височный разрез, чрескожного введения винта Кэролла-Жирара непосредственно над вдавленным местом перелома или доступа Кина через трансоральный разрез в преддверии верхней челюсти. Изолированные переломы дуги, которые не являются стабильными после репозиции, могут быть снаружи шинированы сердечными проволоками или покрыты пластинами через коронарный разрез.[8]
Тип A2 (перелом латеральной стенки орбиты) — репозицию и фиксацию этой области лучше всего проводить через латеральный надбровный разрез или надрез блефаропластики. Маленькие минипластины обеспечивают адекватную стабилизацию таких переломов.
Маленькие минипластины обеспечивают адекватную стабилизацию таких переломов.
Тип A3 (Подглазничный обод) — Подглазничный обод (IOR) следует уменьшить и покрыть пластиной для восстановления его нормального контура, а оптимальным доступом является трансконъюнктивальный разрез или разрез нижнего века.
Тип B (переломы четвероногих) — Переломы четвероногих с небольшим смещением иногда можно вправить с помощью доступа Гиллиса или Кина. Однако большинство переломов четвероногих остаются нестабильными после таких попыток вправления и в конечном итоге требуют ORIF с одноточечной фиксацией (скулово-верхнечелюстной контрфорс или скулово-лобный шов), двухточечной фиксацией (контрфорс ZM и скулово-лобный шов) и трехточечной фиксацией (скулово-лобный шов). ИОР). Наконец, скуловая дуга может быть покрыта пластиной через корональный разрез или ранее существовавшие рваные раны в качестве четвертой точки фиксации, если это необходимо.
Тип C (Оскольчатый перелом четвероногих) — оскольчатые переломы четвероногих являются абсолютным показанием к ORIF (после исключения повреждения орбиты). 2 или больше, дно орбиты следует отремонтировать. Дополнительные показания включают неразрешенный окулокардиальный рефлекс, первичную диплопию, энофтальм и ущемление экстраокулярных мышц. Можно использовать множество различных материалов, включая титановую сетку, твердую мозговую оболочку, височную фасцию и другие аллогенные имплантаты.[7] После ремонта следует провести пробу форсированной дукции, чтобы убедиться в нормальной подвижности глазного яблока.
2 или больше, дно орбиты следует отремонтировать. Дополнительные показания включают неразрешенный окулокардиальный рефлекс, первичную диплопию, энофтальм и ущемление экстраокулярных мышц. Можно использовать множество различных материалов, включая титановую сетку, твердую мозговую оболочку, височную фасцию и другие аллогенные имплантаты.[7] После ремонта следует провести пробу форсированной дукции, чтобы убедиться в нормальной подвижности глазного яблока.
Количество точек фиксации
Нет единого мнения о том, сколько точек фиксации необходимо при лечении переломов ZMC. Как правило, чем больше оскольчатый или нестабильный перелом, тем больше точек фиксации потребуется для обеспечения хорошего результата. Недавний метаанализ показал, что трехточечная фиксация вызывала меньшую нестабильность перелома и орбитальную дистопию через три месяца после операции по сравнению с двухточечной фиксацией, но качество доказательств было низким [9].] Интраоперационная компьютерная томография используется для визуализации сочленений скуловой кости и подтверждения адекватной репозиции. Скуловую дугу и ее сочленения также можно пальпировать после фиксации, чтобы определить, нужны ли дополнительные точки фиксации.
Скуловую дугу и ее сочленения также можно пальпировать после фиксации, чтобы определить, нужны ли дополнительные точки фиксации.
Заказ гальванического покрытия
Универсального порядка нанесения пластин при многоточечной фиксации не существует. При одноточечной фиксации контрфорс ZM обычно обшивается. Скулово-лобный шов также может быть покрыт пластинами, хотя большинство считает, что внутриротовой разрез, используемый для пластин ZM-контрфорса, менее болезненный, чем подходы к ZF-шву. При двухточечной фиксации сначала следует наплавить скулово-лобный шов, а затем контрфорс ZM. При трех- или четырехточечной фиксации сначала требуется покрытие ZF, затем ZM-контрфорса, затем IOR, а затем, при необходимости, скуловой дуги. Если с самого начала планируется нанесение пластины на скуловую дугу, часто ее можно сначала нанести, чтобы обеспечить адекватную проекцию ZMC. Если необходима сопутствующая коррекция дна орбиты, ее следует проводить после выполнения репозиции скуловой кости.
Суспензия мягких тканей
Если сухожилие латерального глазного яблока повреждено, его необходимо ресуспендировать с пришиванием к бугорку Уитнола. Скуловое возвышение может быть подвешено для предотвращения эктропиона или склерального проявления.
Обзор хирургических доступов
По возможности для доступа к местам фиксации используются имеющиеся рваные раны.
Скулово-лобный шов
Боковой надбровный разрез
Верхний блефаропластиковый разрез
Трансконъюнктивальный разрез с латеральной кантотомией
Корональный разрез
внутриротовой разрез
ИОР и дно орбиты
Субцилиарный или субтарзальный разрез
Трансконъюнктивальный разрез
Скуловая дуга
Чрескожный колотый разрез для установки винта Кэролла-Жирара — требует заметного рубца и теоретически подвергает риску лицевой нерв
Височный разрез (Гиллис) — скрывает рубец по линии роста волос; ПРИМЕЧАНИЕ: лицевой нерв можно сохранить, оставаясь глубоко в височной фасции (например, в поверхностном слое глубокой височной фасции) во время диссекции
Внутриротовой разрез (Шин) — скрывает рубец во рту и предотвращает повреждение лицевого нерва; ПРИМЕЧАНИЕ: тщательное, водонепроницаемое закрытие внутриротового разреза может предотвратить обнажение пластины во рту и образование ороантрального свища в верхнечелюстной пазухе
Корональный или гемикоронарный разрез
Сроки ремонта
Заживление переломов должно производиться как можно быстрее до образования рубцов и начала заживления костных фрагментов. Поскольку значительный отек лица маскирует эстетические деформации и затрудняет экспозицию, восстановление перелома в идеале должно происходить в течение 7–10 дней после первоначальной травмы. Репарация перелома в период от 2 до 6 недель после травмы возможна, но обычно более сложна из-за последующего фиброза и рубцевания. Восстановление перелома после шести недель чрезвычайно сложно, но хирург может облегчить его, используя интраоперационную визуализацию и навигацию. Если необходимо восстановление орбитального дна, в идеале это должно произойти в течение двух недель после травмы.
Поскольку значительный отек лица маскирует эстетические деформации и затрудняет экспозицию, восстановление перелома в идеале должно происходить в течение 7–10 дней после первоначальной травмы. Репарация перелома в период от 2 до 6 недель после травмы возможна, но обычно более сложна из-за последующего фиброза и рубцевания. Восстановление перелома после шести недель чрезвычайно сложно, но хирург может облегчить его, используя интраоперационную визуализацию и навигацию. Если необходимо восстановление орбитального дна, в идеале это должно произойти в течение двух недель после травмы.
Дифференциальный диагноз
Как указано выше, скуловая кость включает значительную часть нижней и боковой стенок орбиты; таким образом, любой перелом скуловой кости требует расследования переломов или травм орбиты. Кроме того, необходимо исключить травму шейного отдела позвоночника, а также другие сопутствующие переломы лица, включая переломы лобной пазухи, носа, средней части лица (например, переломы Лефорта, NOE) и нижней челюсти. Следует также исключить гематому перегородки, чтобы избежать некроза перегородки и, как следствие, седловидной деформации носа. Наконец, неправильный прикус также требует внимания.
Следует также исключить гематому перегородки, чтобы избежать некроза перегородки и, как следствие, седловидной деформации носа. Наконец, неправильный прикус также требует внимания.
Прогноз
Оскольчатые переломы ZMC имеют худшие исходы, чем неоскольчатые переломы, и имеют более высокую частоту повторных операций.[10] По оценкам, до 5% пациентов потребуется повторная операция в течение четырех недель из-за неадекватного вправления перелома.[11] У пациентов могут наблюдаться стойкие парестезии, энофтальм, диплопия и дисфункция височно-нижнечелюстного сустава.[10][12] По оценкам исследований, некоторая степень послеоперационной асимметрии возникает у 20–40% пациентов, а значительная асимметрия возникает у 3–4% пациентов. Постоянная парестезия возникает у 22–65% пациентов.[13]
Осложнения
Осложнения переломов ZMC могут быть связаны с самой начальной травмой или оперативным вмешательством.[14]
ПАНЯ
Асимметрия лица
РАСПОЛНИТЕЛЬНЫЙ
РАСПОЛОЖЕНИЕ (Эпистаксис)
ОБОРУДОВАНИЯ НЕДВИЖИМОСТЬ (Пальмируемость))1111111119
ОБОРУДОВАНИЯ НЕДВИЖИМОСТЬ (Пальмируемость))
.

Лицевой парезис или паралич
Плохой косметический результат
Trismus
Орбитальный осложнение (обычно связанный с клинически значимым сопутствующим орбитальным перерывом орбитального пола)
- 111111111111111111111111111111111111111111111111111111111111111111111111111111111 ГОДА.
Эктропион/энтропион/неправильное положение век
- 111111111111111111111111111111111111111111111111111111111111111111111111111111111 ГОДА.
Обнажение/абразия роговицы
Птоз
epiphora
Enophthalmos/Orbital Dystopia
Diplopia
Высшая орбитальная пласка синдрома
после оперативной и повторной ухода в поставке. Несмотря на это, пациенту следует рекомендовать воздерживаться от физических нагрузок в течение как минимум двух недель, чтобы обеспечить полное заживление с минимальными синяками и отеками. В зависимости от вовлеченных переломов вспомогательная послеоперационная помощь может включать смазывание глазных капель (переломы орбиты), промывание носа (сообщение с синоназальным содержимым), полоскание рта (использование внутриротовых разрезов) или мягкую диету (переломы нижней челюсти/неправильный прикус).
 Линии разрезов требуют применения мази с антибиотиком (должна быть офтальмологическая мазь для периорбитальных разрезов) в течение не менее 72 часов после операции, а затем переходят на вазелиновую мазь до полного заживления разрезов. Избегание пребывания на солнце и/или надлежащая защита от солнца, а также использование кремов/мазей от шрамов на основе силикона могут помочь улучшить внешний вид любых шрамов. В послеоперационном периоде за пациентом следует внимательно наблюдать на предмет любых потенциальных осложнений, а именно связанных с инфекцией и/или нарушениями зрения. Посещения обычно происходят через неделю после операции, а затем через несколько недель до тех пор, пока переломы не станут стабильными и не будут исключены любые осложнения.
Линии разрезов требуют применения мази с антибиотиком (должна быть офтальмологическая мазь для периорбитальных разрезов) в течение не менее 72 часов после операции, а затем переходят на вазелиновую мазь до полного заживления разрезов. Избегание пребывания на солнце и/или надлежащая защита от солнца, а также использование кремов/мазей от шрамов на основе силикона могут помочь улучшить внешний вид любых шрамов. В послеоперационном периоде за пациентом следует внимательно наблюдать на предмет любых потенциальных осложнений, а именно связанных с инфекцией и/или нарушениями зрения. Посещения обычно происходят через неделю после операции, а затем через несколько недель до тех пор, пока переломы не станут стабильными и не будут исключены любые осложнения.Консультации
Как указывалось ранее, необходимо провести полное обследование травм, чтобы исключить любые сопутствующие травмы, чтобы определить наиболее подходящие консультации (например, нейрохирургия, офтальмология, ортопедическая хирургия, пластическая хирургия, отоларингология, челюстно-лицевая хирургия, сосудистая хирургия). , так далее.).
, так далее.).
ПРИМЕЧАНИЕ. Травмы глаз встречаются в 20–60 % переломов ZMC. Должен быть очень низкий порог для консультации офтальмолога при подозрении на травму орбиты.
Сдерживание и просвещение пациентов
Важно тщательно консультировать пациентов относительно потенциальных острых и долгосрочных осложнений операции, чтобы они могли принять обоснованное решение о лечении.
Жемчуг и другие проблемы
Существующие данные относительно лечения переломов ZMC относительно низкого качества, что приводит к различиям в схемах лечения; тем не менее, внимание к форме и функции остается решающим при оценке и восстановлении таких переломов.
Варианты лечения переломов ZMC включают наблюдение, закрытую репозицию и ORIF в зависимости от тяжести переломов.
Используйте как можно меньше разрезов и точек фиксации для достижения стабильной репозиции и фиксации.
Должен быть низкий порог для консультации офтальмолога, чтобы исключить травму орбиты.

Нет убедительных доказательств необходимости рутинного применения антибиотиков при лечении переломов скуловой кости.
Улучшение результатов медицинской бригады
Успешное лечение переломов скуловой дуги и ZMC требует координации между хирургической бригадой (отоларингология, пластическая хирургия, челюстно-лицевая хирургия), офтальмологией, анестезиологией, травматологией и периоперационным уходом, работающей как сплоченный, межпрофессиональный коллектив. Тщательная предоперационная оценка имеет первостепенное значение. Очень важно выявлять и документировать сопутствующие травмы, чтобы в первую очередь решать самые насущные проблемы — любая глазная травма требует внимания до лечения перелома. Сопутствующие заболевания требуют учета при выборе оперативного или консервативного лечения. В послеоперационном периоде специально обученный медицинский персонал должен тщательно контролировать остроту зрения и экстраокулярные движения. Пациент должен понимать, что парестезии подглазничного нерва и тризм нередки и могут сохраняться. Хирургическая бригада и медицинский персонал должны предостеречь пациента от подъема тяжестей и физических нагрузок в течение как минимум двух недель после операции. Этот межпрофессиональный командный подход является лучшим средством для достижения положительных результатов лечения пациентов с минимальными неблагоприятными событиями. [Уровень 5]
Хирургическая бригада и медицинский персонал должны предостеречь пациента от подъема тяжестей и физических нагрузок в течение как минимум двух недель после операции. Этот межпрофессиональный командный подход является лучшим средством для достижения положительных результатов лечения пациентов с минимальными неблагоприятными событиями. [Уровень 5]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Анатомия поверхности Маркировка поверхности, вид головы сбоку; показаны поверхностные отношения костей, скуловой бугорок, скулово-лобный шов, надглазничное отверстие, глабелла, насион, инион, базовая линия Рейда, верхняя височная линия, брегма, лямбда, астерион. Внесен (подробнее…)
Рисунок
Череп спереди. Клиновидная, верхняя челюсть, лобная кость, скуловая кость. Предоставлено Gray’s Anatomy Plates
Рисунок
Скуловая кость. Изображение предоставлено доктором Чайгасаме
Изображение предоставлено доктором Чайгасаме
Рисунок
Перелом скуловой кости. Изображение предоставлено S Bhimji MD
Ссылки
- 1.
Agarwal CA, Mendenhall SD, Foreman KB, Owsley JQ. Ход лобной ветви лицевого нерва по отношению к фасциальным плоскостям: анатомическое исследование. Plast Reconstr Surg. 2010 февраль; 125 (2): 532-537. [ПубМед: 20124839]
- 2.
Strong EB, Gary C. Лечение сложных переломов скуловой кости. Пластмасса для лица Surg Clin North Am. 2017 ноябрь;25(4):547-562. [PubMed: 28941507]
- 3.
van Hout WM, Van Cann EM, Muradin MS, Frank MH, Koole R. Интраоперационная визуализация для восстановления скулово-челюстных сложных переломов: всесторонний обзор литературы. J Краниомаксиллофак Хирург. 2014 Декабрь; 42 (8): 1918-23. [PubMed: 25213198]
- 4.
Zingg M, Laedrach K, Chen J, Chowdhury K, Vuillemin T, Sutter F, Raveh J. Классификация и лечение переломов скуловой кости: обзор 1025 случаев.
 J Oral Maxillofac Surg. 1992 г., август; 50(8):778-90. [PubMed: 1634968]
J Oral Maxillofac Surg. 1992 г., август; 50(8):778-90. [PubMed: 1634968]- 5.
Мундингер Г.С., Борсук Д.Э., Оха З., Кристи М.Р., Бойович Б., Дорафшар А.Х., Родригес Э.Д. Антибиотики и переломы лица: рекомендации, основанные на фактических данных, по сравнению с практикой, основанной на опыте. Реконструкция черепно-челюстной травмы. 2015 март;8(1):64-78. [Бесплатная статья PMC: PMC4329036] [PubMed: 25709755]
- 6.
Chu SG, Lee JS, Lee JW, Yang JD, Chung HY, Cho BC, Choi KY. Сравнение четырех типов рассасывающихся пластин, используемых для внутренней фиксации переломов скуло-верхнечелюстного комплекса. J Краниомаксиллофак Хирург. 2019 март; 47(3):383-388. [PubMed: 30711471]
- 7.
Marinho RO, Freire-Maia B. Лечение переломов скулово-челюстного комплекса. Oral Maxillofac Surg Clin North Am. 2013 ноябрь;25(4):617-36. [В паблике: 24055372]
- 8.
Hindin DI, Muetterties CE, Mehta C, Boukovalas S, Lee JC, Bradley JP.
 Лечение изолированного перелома скуловой дуги: улучшение результатов с помощью внешнего шинирования. Plast Reconstr Surg. 2017 Май; 139(5):1162e-1171e. [PubMed: 28445374]
Лечение изолированного перелома скуловой дуги: улучшение результатов с помощью внешнего шинирования. Plast Reconstr Surg. 2017 Май; 139(5):1162e-1171e. [PubMed: 28445374]- 9.
Джазаери Х.Э., Хаванин Н., Ю Дж.В., Лопес Дж., Шамлиян Т., Пикок З.С., Дорафшар А.Х. Точки фиксации при лечении травматических переломов скулово-челюстного комплекса: систематический обзор и метаанализ. J Oral Maxillofac Surg. 2019Октябрь 77 (10): 2064-2073. [PubMed: 31132344]
- 10.
Ван Хаут В.М., Ван Канн Э.М., Куле Р., Розенберг А.Дж. Хирургическое лечение односторонних переломов скулово-челюстного комплекса: 7-летнее обсервационное исследование, оценивающее результаты лечения в 153 случаях. J Краниомаксиллофак Хирург. 2016 ноябрь;44(11):1859-1865. [PubMed: 27733307]
- 11.
Старч-Дженсен Т., Линнебьерг Л.Б., Дженсен Д.Д. Лечение сложных переломов скуловой кости с хирургическим или нехирургическим вмешательством: ретроспективное исследование.
 Open Dent J. 2018; 12:377-387. [Бесплатная статья PMC: PMC6129990] [PubMed: 30202484]
Open Dent J. 2018; 12:377-387. [Бесплатная статья PMC: PMC6129990] [PubMed: 30202484]- 12.
Rajantie H, Snäll J, Thorén H. Послеоперационная височно-нижнечелюстная дисфункция у пациентов с переломами скулового комплекса: проспективное последующее исследование. Br J Oral Maxillofac Surg. 2018 сен; 56 (7): 573-577. [PubMed: 29970263]
- 13.
Балакришнан К., Эбенезер В., Дакир А., Кумар С., Пракаш Д. Лечение переломов штатива (скулово-челюстной комплекс) 1-точечная и 2-точечная фиксация: 5-летний обзор. Дж. Фарм Биологически активная наука. 7 апреля 2015 г. (Приложение 1): S242-7. [Бесплатная статья PMC: PMC4439683] [PubMed: 26015723]
- 14.
Birgfeld CB, Mundinger GS, Gruss JS. Доказательная медицина: оценка и лечение переломов скуловой кости. Plast Reconstr Surg. 2017 Январь; 139(1):168e-180e. [PubMed: 28027253]
Перелом скуловой дуги — StatPearls
Непрерывное обучение
Перелом скуловой кости является вторым наиболее распространенным переломом лица после переломов носа, который может вызвать значительную косметическую и функциональную деформацию. В этом упражнении рассматривается оценка и лечение пациентов с переломами скуловой кости и объясняется роль межпрофессиональной команды в улучшении ухода за пациентами с таким переломом.
В этом упражнении рассматривается оценка и лечение пациентов с переломами скуловой кости и объясняется роль межпрофессиональной команды в улучшении ухода за пациентами с таким переломом.
Цели:
Определите этиологию переломов скуловой кости.
Просмотрите оценку переломов скуловой кости.
Объясните варианты лечения различных типов переломов, связанных с переломами скуловой кости.
Опишите стратегии межпрофессиональной бригады для улучшения координации помощи и взаимодействия с межпрофессиональной медицинской бригадой для улучшения исходов переломов скуловой кости.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Скуловая кость — это кость, которая вносит жизненно важный вклад как в структуру, так и в эстетику средней части лица и сочленяется с несколькими костями черепно-лицевого скелета. Скуловая кость и ее сочленения составляют скулово-верхнечелюстной комплекс (ZMC). Переломы скуловой дуги (ZA) или любого из ее костных сочленений могут вызывать значительные функциональные и косметические нарушения. Лечение переломов скуловой дуги и ZMC должно быть индивидуальным для каждого пациента, но может варьироваться от простого наблюдения до открытой репозиции с внутренней фиксацией (ORIF).
Скуловая кость и ее сочленения составляют скулово-верхнечелюстной комплекс (ZMC). Переломы скуловой дуги (ZA) или любого из ее костных сочленений могут вызывать значительные функциональные и косметические нарушения. Лечение переломов скуловой дуги и ZMC должно быть индивидуальным для каждого пациента, но может варьироваться от простого наблюдения до открытой репозиции с внутренней фиксацией (ORIF).
Анатомия
Скуловая кость представляет собой самый переднебоковой выступ средней части лица. Он играет ключевую роль структурно, поскольку поглощает и рассеивает силы от основания черепа. Зигома также включает значительную часть нижней и боковой стенок орбиты; таким образом, переломы скуловой кости требуют исследования переломов орбиты.
Скуловая кость имеет четыре сочленения, называемых комплексом ZMC:
Скулово-височный (ZT) шов — височный отросток скуловой кости сочленяется со скуловым отростком височной кости, образуя переднебоковую проекцию скуловой дуги (ZA)
Zygomaticomaxillary (ZM) suture and the infraorbital rim (IOR)
Zygomaticofrontal (ZF) suture
Zygomaticosphenoidal (ZS) suture
NOTE: Fractures of the ZMC complex may be mistakenly referred to как «перелом треноги», хотя на самом деле правильная терминология — «перелом тетрапода», учитывая четыре сочленения скуловой кости, как указано выше.
Нейроанатомия
Парестезия лица является частым последствием перелома ZMC, учитывая его близость к чувствительным нервам, таким как подглазничный нерв, скуло-лицевой нерв и скулово-височный нерв (все ветви черепного нерва V2).
Подглазничный нерв выходит из верхней челюсти через подглазничное отверстие, медиальнее сочленения верхней челюсти и скуловой кости. Подглазничный нерв обнаруживает сенсорную информацию от щеки, верхней губы, носа и переднего зубного ряда верхней челюсти.
Скулово-лицевой и скулово-височный нервы передают сенсорную информацию от латеральной щеки и передней височной области соответственно. Они являются ветвями скулового нерва, который берет начало в крылонебной ямке, входит в глазницу через нижнюю глазничную щель и проходит по латеральной стенке глазницы. Затем скулово-лицевая и скулово-височная ветви выходят через одноименные отверстия в скуловой кости.
Тяжелые переломы ZMC также могут привести к ипсилатеральному параличу лицевого нерва, поскольку лицевой нерв тесно связан со скуловой дугой. Фронтальная ветвь лицевого нерва выходит из околоушной железы в пределах околоушно-жевательной фасции и пересекает поверхностно скуловую дугу в безымянной фасции глубоко к поверхностной мышечно-апоневротической системе (SMAS). Затем лобная ветвь переходит на нижнюю поверхность височно-теменной фасции, где она идет, чтобы иннервировать лобную мышцу.
Фронтальная ветвь лицевого нерва выходит из околоушной железы в пределах околоушно-жевательной фасции и пересекает поверхностно скуловую дугу в безымянной фасции глубоко к поверхностной мышечно-апоневротической системе (SMAS). Затем лобная ветвь переходит на нижнюю поверхность височно-теменной фасции, где она идет, чтобы иннервировать лобную мышцу.
Анатомия мышц
Височная мышца начинается вдоль височной линии теменной и лобной костей и проходит медиально к скуловой дуге, чтобы прикрепиться к венечному отростку нижней челюсти. Он также имеет прикрепления к скуловой кости.
Жевательная мышца начинается на нижней стороне скуловой кости и скуловой дуги и прикрепляется к углу нижней челюсти.
Большая и малая скуловые мышцы — это мимические мышцы, которые берут начало на скуловой кости и прикрепляются к углу рта, помогая поднять спайку.
Другие достопримечательности
Бугорок Уитнола: место прикрепления сухожилия латерального глазного века, расположенное на медиальной поверхности лобного отростка скуловой кости.
Этиология
Переломы скуловой кости почти всегда являются результатом ударной травмы. Наиболее распространенными механизмами являются нападение, автомобильные столкновения, падения и спортивные травмы.
Эпидемиология
Большинство переломов скуловой кости происходит у мужчин в возрасте от 20 до 29 лет. Переломы ZMC встречаются часто, поскольку оценки показывают, что переломы ZMC составляют 25% переломов лица.[2]
Исторический и физический
История
Крайне важно установить механизм и время травмы. Обратите внимание, была ли травма вызвана тупой или проникающей травмой, так как проникающая травма с большей вероятностью затрагивает более глубоко лежащие нервно-сосудистые структуры.[2] Следует спросить о предшествующих травмах лица или операциях на лице, которые могут затруднить восстановление переломов.
Физический
Как и у любого пациента с травмой, важно начать обследование с оценки «Азбуки». Убедитесь, что у пациента адекватные дыхательные пути, он дышит спонтанно и что любое кровотечение находится под контролем. Также жизненно важно «очистить» шейный отдел позвоночника от любых сопутствующих травм. Осмотрите лицо, отметив любую очевидную асимметрию, рваные раны и экхимозы кожи. Ипсилатеральное носовое кровотечение является обычным явлением и требует контроля, если оно тяжелое. Необходимо провести офтальмологическое обследование, в том числе проверить остроту зрения, поля зрения и экстраокулярные движения. У пациента с травмой ZMC уплощение лица может быть очевидным с высоты птичьего полета, что вызвано депрессией скулового возвышения; однако уплощение лица может быть скрыто отеком мягких тканей. Клиницист должен отметить положение земного шара. Энофтальм может быть виден с высоты птичьего полета. Следует пальпировать лицо, отмечая костные выступы или подвижность нижележащего черепно-лицевого скелета. Необходимо провести всестороннее обследование черепных нервов, уделяя особое внимание движениям лица и ощущениям.
Убедитесь, что у пациента адекватные дыхательные пути, он дышит спонтанно и что любое кровотечение находится под контролем. Также жизненно важно «очистить» шейный отдел позвоночника от любых сопутствующих травм. Осмотрите лицо, отметив любую очевидную асимметрию, рваные раны и экхимозы кожи. Ипсилатеральное носовое кровотечение является обычным явлением и требует контроля, если оно тяжелое. Необходимо провести офтальмологическое обследование, в том числе проверить остроту зрения, поля зрения и экстраокулярные движения. У пациента с травмой ZMC уплощение лица может быть очевидным с высоты птичьего полета, что вызвано депрессией скулового возвышения; однако уплощение лица может быть скрыто отеком мягких тканей. Клиницист должен отметить положение земного шара. Энофтальм может быть виден с высоты птичьего полета. Следует пальпировать лицо, отмечая костные выступы или подвижность нижележащего черепно-лицевого скелета. Необходимо провести всестороннее обследование черепных нервов, уделяя особое внимание движениям лица и ощущениям.
Оценка
После полного сбора анамнеза и физикального обследования визуализация почти всегда необходима при подозрении на перелом скуловой дуги или ZMC. Исторически сложилось так, что плоская пленка Waters view использовалась для оценки переломов ZMC. Компьютерная томография (КТ) в настоящее время является золотым стандартом визуализации. Трехмерная реконструкция особенно полезна для предоперационного планирования. Интраоперационное использование КТ также может иметь значение для оценки адекватности вправления переломов, но убедительных доказательств в поддержку рутинного использования этой практики нет [3].
Классификация переломов ZMC
Для дальнейшей категоризации переломов ZMC использовались различные системы классификации. Ниже приведена широко используемая система, предложенная Зинггом [4]:
Тип A: неполный перелом скуловой кости с вовлечением одной опоры
1: перелом скуловой дуги
3: перелом подглазничного края
Тип B: сломаны все четыре опоры (полный перелом тетрапода) с неповрежденной скуловой костью перелом
Лечение/управление
Лечение переломов ZMC можно в целом разделить на три категории: медикаментозное лечение, закрытое вправление и открытое вправление с внутренней фиксацией (ORIF). Лечение переломов ZMC является спорным и требует индивидуального подхода в каждом конкретном случае.
Лечение переломов ZMC является спорным и требует индивидуального подхода в каждом конкретном случае.
Медицинский менеджмент
Переломы скуловой кости обычно видны при минимальном смещении или отсутствии смещения сегментов перелома. Кроме того, медикаментозное лечение может быть предпочтительным, если другие сопутствующие заболевания препятствуют безопасному хирургическому вмешательству. Нет убедительных доказательств в пользу профилактического применения антибиотиков при переломах верхней и средней части лица, хотя некоторые хирурги назначают 5–7-дневный курс антибиотиков, особенно при наличии сообщения с верхнечелюстной пазухой. Если назначены антибиотики, они должны воздействовать на синоназальную флору.[5]
Оперативное управление
Показанием к оперативному лечению переломов скуловой дуги и ЗМК является восстановление формы и функции ЗМК. Переломы ZMC или скуловой дуги часто могут приводить к неприглядной скуловой депрессии, которую необходимо исправить для восстановления нормального контура лица. Переломы ZMC также могут вызывать серьезные функциональные проблемы, включая тризм, энофтальм и/или диплопию, а также парестезии подглазничного нерва. Подозрение на повреждение глазного яблока является противопоказанием к оперативному лечению переломов ZMC и должно быть диагностировано/лечено до любого хирургического вмешательства для восстановления скуловой дуги или участков перелома ZMC.
Переломы ZMC также могут вызывать серьезные функциональные проблемы, включая тризм, энофтальм и/или диплопию, а также парестезии подглазничного нерва. Подозрение на повреждение глазного яблока является противопоказанием к оперативному лечению переломов ZMC и должно быть диагностировано/лечено до любого хирургического вмешательства для восстановления скуловой дуги или участков перелома ZMC.
Принцип лечения лицевых переломов включает способность вправлять и/или фиксировать переломы, затрагивающие лицевые контрфорсы, для восстановления структурной целостности средней части лица. Существует несколько методов восстановления скуловой дуги и переломов ZMA, хотя закрытое вправление может быть адекватным для простых, низкоскоростных повреждений скуловой дуги (см. ТИП A1 ниже), которые не со смещением или с минимальным смещением и остаются стабильными после первоначальных попыток вправления [2]. ORIF следует выбирать при оскольчатых переломах или переломах, которые могут стать нестабильными после вправления. Как правило, профильные титановые мини-пластины обычно используются для фиксации участков переломов, работая таким образом, чтобы восстанавливать переломы от латерального до медиального и от стабильного до нестабильного сегментов. Рассасывающиеся пластины также могут использоваться для фиксации в случаях, когда последующее наблюдение маловероятно, но такие пластины не следует использовать рутинно, поскольку рассасывающиеся пластины структурно слабее в биомеханических исследованиях [6]. 9[7] , в то время как переломы скуловой дуги со смещением требуют репозиции, что возможно с помощью доступа Гиллиса через височный разрез, чрескожного введения винта Кэролла-Жирара непосредственно над вдавленным местом перелома или доступа Кина через трансоральный разрез в преддверии верхней челюсти. Изолированные переломы дуги, которые не являются стабильными после репозиции, могут быть снаружи шинированы сердечными проволоками или покрыты пластинами через коронарный разрез.[8]
Как правило, профильные титановые мини-пластины обычно используются для фиксации участков переломов, работая таким образом, чтобы восстанавливать переломы от латерального до медиального и от стабильного до нестабильного сегментов. Рассасывающиеся пластины также могут использоваться для фиксации в случаях, когда последующее наблюдение маловероятно, но такие пластины не следует использовать рутинно, поскольку рассасывающиеся пластины структурно слабее в биомеханических исследованиях [6]. 9[7] , в то время как переломы скуловой дуги со смещением требуют репозиции, что возможно с помощью доступа Гиллиса через височный разрез, чрескожного введения винта Кэролла-Жирара непосредственно над вдавленным местом перелома или доступа Кина через трансоральный разрез в преддверии верхней челюсти. Изолированные переломы дуги, которые не являются стабильными после репозиции, могут быть снаружи шинированы сердечными проволоками или покрыты пластинами через коронарный разрез.[8]
Тип A2 (перелом латеральной стенки орбиты) — репозицию и фиксацию этой области лучше всего проводить через латеральный надбровный разрез или надрез блефаропластики. Маленькие минипластины обеспечивают адекватную стабилизацию таких переломов.
Маленькие минипластины обеспечивают адекватную стабилизацию таких переломов.
Тип A3 (Подглазничный обод) — Подглазничный обод (IOR) следует уменьшить и покрыть пластиной для восстановления его нормального контура, а оптимальным доступом является трансконъюнктивальный разрез или разрез нижнего века.
Тип B (переломы четвероногих) — Переломы четвероногих с небольшим смещением иногда можно вправить с помощью доступа Гиллиса или Кина. Однако большинство переломов четвероногих остаются нестабильными после таких попыток вправления и в конечном итоге требуют ORIF с одноточечной фиксацией (скулово-верхнечелюстной контрфорс или скулово-лобный шов), двухточечной фиксацией (контрфорс ZM и скулово-лобный шов) и трехточечной фиксацией (скулово-лобный шов). ИОР). Наконец, скуловая дуга может быть покрыта пластиной через корональный разрез или ранее существовавшие рваные раны в качестве четвертой точки фиксации, если это необходимо.
Тип C (Оскольчатый перелом четвероногих) — оскольчатые переломы четвероногих являются абсолютным показанием к ORIF (после исключения повреждения орбиты). 2 или больше, дно орбиты следует отремонтировать. Дополнительные показания включают неразрешенный окулокардиальный рефлекс, первичную диплопию, энофтальм и ущемление экстраокулярных мышц. Можно использовать множество различных материалов, включая титановую сетку, твердую мозговую оболочку, височную фасцию и другие аллогенные имплантаты.[7] После ремонта следует провести пробу форсированной дукции, чтобы убедиться в нормальной подвижности глазного яблока.
2 или больше, дно орбиты следует отремонтировать. Дополнительные показания включают неразрешенный окулокардиальный рефлекс, первичную диплопию, энофтальм и ущемление экстраокулярных мышц. Можно использовать множество различных материалов, включая титановую сетку, твердую мозговую оболочку, височную фасцию и другие аллогенные имплантаты.[7] После ремонта следует провести пробу форсированной дукции, чтобы убедиться в нормальной подвижности глазного яблока.
Количество точек фиксации
Нет единого мнения о том, сколько точек фиксации необходимо при лечении переломов ZMC. Как правило, чем больше оскольчатый или нестабильный перелом, тем больше точек фиксации потребуется для обеспечения хорошего результата. Недавний метаанализ показал, что трехточечная фиксация вызывала меньшую нестабильность перелома и орбитальную дистопию через три месяца после операции по сравнению с двухточечной фиксацией, но качество доказательств было низким [9].] Интраоперационная компьютерная томография используется для визуализации сочленений скуловой кости и подтверждения адекватной репозиции. Скуловую дугу и ее сочленения также можно пальпировать после фиксации, чтобы определить, нужны ли дополнительные точки фиксации.
Скуловую дугу и ее сочленения также можно пальпировать после фиксации, чтобы определить, нужны ли дополнительные точки фиксации.
Заказ гальванического покрытия
Универсального порядка нанесения пластин при многоточечной фиксации не существует. При одноточечной фиксации контрфорс ZM обычно обшивается. Скулово-лобный шов также может быть покрыт пластинами, хотя большинство считает, что внутриротовой разрез, используемый для пластин ZM-контрфорса, менее болезненный, чем подходы к ZF-шву. При двухточечной фиксации сначала следует наплавить скулово-лобный шов, а затем контрфорс ZM. При трех- или четырехточечной фиксации сначала требуется покрытие ZF, затем ZM-контрфорса, затем IOR, а затем, при необходимости, скуловой дуги. Если с самого начала планируется нанесение пластины на скуловую дугу, часто ее можно сначала нанести, чтобы обеспечить адекватную проекцию ZMC. Если необходима сопутствующая коррекция дна орбиты, ее следует проводить после выполнения репозиции скуловой кости.
Суспензия мягких тканей
Если сухожилие латерального глазного яблока повреждено, его необходимо ресуспендировать с пришиванием к бугорку Уитнола. Скуловое возвышение может быть подвешено для предотвращения эктропиона или склерального проявления.
Обзор хирургических доступов
По возможности для доступа к местам фиксации используются имеющиеся рваные раны.
Скулово-лобный шов
Боковой надбровный разрез
Верхний блефаропластиковый разрез
Трансконъюнктивальный разрез с латеральной кантотомией
Корональный разрез
внутриротовой разрез
ИОР и дно орбиты
Субцилиарный или субтарзальный разрез
Трансконъюнктивальный разрез
Скуловая дуга
Чрескожный колотый разрез для установки винта Кэролла-Жирара — требует заметного рубца и теоретически подвергает риску лицевой нерв
Височный разрез (Гиллис) — скрывает рубец по линии роста волос; ПРИМЕЧАНИЕ: лицевой нерв можно сохранить, оставаясь глубоко в височной фасции (например, в поверхностном слое глубокой височной фасции) во время диссекции
Внутриротовой разрез (Шин) — скрывает рубец во рту и предотвращает повреждение лицевого нерва; ПРИМЕЧАНИЕ: тщательное, водонепроницаемое закрытие внутриротового разреза может предотвратить обнажение пластины во рту и образование ороантрального свища в верхнечелюстной пазухе
Корональный или гемикоронарный разрез
Сроки ремонта
Заживление переломов должно производиться как можно быстрее до образования рубцов и начала заживления костных фрагментов. Поскольку значительный отек лица маскирует эстетические деформации и затрудняет экспозицию, восстановление перелома в идеале должно происходить в течение 7–10 дней после первоначальной травмы. Репарация перелома в период от 2 до 6 недель после травмы возможна, но обычно более сложна из-за последующего фиброза и рубцевания. Восстановление перелома после шести недель чрезвычайно сложно, но хирург может облегчить его, используя интраоперационную визуализацию и навигацию. Если необходимо восстановление орбитального дна, в идеале это должно произойти в течение двух недель после травмы.
Поскольку значительный отек лица маскирует эстетические деформации и затрудняет экспозицию, восстановление перелома в идеале должно происходить в течение 7–10 дней после первоначальной травмы. Репарация перелома в период от 2 до 6 недель после травмы возможна, но обычно более сложна из-за последующего фиброза и рубцевания. Восстановление перелома после шести недель чрезвычайно сложно, но хирург может облегчить его, используя интраоперационную визуализацию и навигацию. Если необходимо восстановление орбитального дна, в идеале это должно произойти в течение двух недель после травмы.
Дифференциальный диагноз
Как указано выше, скуловая кость включает значительную часть нижней и боковой стенок орбиты; таким образом, любой перелом скуловой кости требует расследования переломов или травм орбиты. Кроме того, необходимо исключить травму шейного отдела позвоночника, а также другие сопутствующие переломы лица, включая переломы лобной пазухи, носа, средней части лица (например, переломы Лефорта, NOE) и нижней челюсти. Следует также исключить гематому перегородки, чтобы избежать некроза перегородки и, как следствие, седловидной деформации носа. Наконец, неправильный прикус также требует внимания.
Следует также исключить гематому перегородки, чтобы избежать некроза перегородки и, как следствие, седловидной деформации носа. Наконец, неправильный прикус также требует внимания.
Прогноз
Оскольчатые переломы ZMC имеют худшие исходы, чем неоскольчатые переломы, и имеют более высокую частоту повторных операций.[10] По оценкам, до 5% пациентов потребуется повторная операция в течение четырех недель из-за неадекватного вправления перелома.[11] У пациентов могут наблюдаться стойкие парестезии, энофтальм, диплопия и дисфункция височно-нижнечелюстного сустава.[10][12] По оценкам исследований, некоторая степень послеоперационной асимметрии возникает у 20–40% пациентов, а значительная асимметрия возникает у 3–4% пациентов. Постоянная парестезия возникает у 22–65% пациентов.[13]
Осложнения
Осложнения переломов ZMC могут быть связаны с самой начальной травмой или оперативным вмешательством.[14]
ПАНЯ
Асимметрия лица
РАСПОЛНИТЕЛЬНЫЙ
РАСПОЛОЖЕНИЕ (Эпистаксис)
ОБОРУДОВАНИЯ НЕДВИЖИМОСТЬ (Пальмируемость))1111111119
ОБОРУДОВАНИЯ НЕДВИЖИМОСТЬ (Пальмируемость))
.

Лицевой парезис или паралич
Плохой косметический результат
Trismus
Орбитальный осложнение (обычно связанный с клинически значимым сопутствующим орбитальным перерывом орбитального пола)
- 111111111111111111111111111111111111111111111111111111111111111111111111111111111 ГОДА.
Эктропион/энтропион/неправильное положение век
- 111111111111111111111111111111111111111111111111111111111111111111111111111111111 ГОДА.
Обнажение/абразия роговицы
Птоз
epiphora
Enophthalmos/Orbital Dystopia
Diplopia
Высшая орбитальная пласка синдрома
после оперативной и повторной ухода в поставке. Несмотря на это, пациенту следует рекомендовать воздерживаться от физических нагрузок в течение как минимум двух недель, чтобы обеспечить полное заживление с минимальными синяками и отеками. В зависимости от вовлеченных переломов вспомогательная послеоперационная помощь может включать смазывание глазных капель (переломы орбиты), промывание носа (сообщение с синоназальным содержимым), полоскание рта (использование внутриротовых разрезов) или мягкую диету (переломы нижней челюсти/неправильный прикус).
 Линии разрезов требуют применения мази с антибиотиком (должна быть офтальмологическая мазь для периорбитальных разрезов) в течение не менее 72 часов после операции, а затем переходят на вазелиновую мазь до полного заживления разрезов. Избегание пребывания на солнце и/или надлежащая защита от солнца, а также использование кремов/мазей от шрамов на основе силикона могут помочь улучшить внешний вид любых шрамов. В послеоперационном периоде за пациентом следует внимательно наблюдать на предмет любых потенциальных осложнений, а именно связанных с инфекцией и/или нарушениями зрения. Посещения обычно происходят через неделю после операции, а затем через несколько недель до тех пор, пока переломы не станут стабильными и не будут исключены любые осложнения.
Линии разрезов требуют применения мази с антибиотиком (должна быть офтальмологическая мазь для периорбитальных разрезов) в течение не менее 72 часов после операции, а затем переходят на вазелиновую мазь до полного заживления разрезов. Избегание пребывания на солнце и/или надлежащая защита от солнца, а также использование кремов/мазей от шрамов на основе силикона могут помочь улучшить внешний вид любых шрамов. В послеоперационном периоде за пациентом следует внимательно наблюдать на предмет любых потенциальных осложнений, а именно связанных с инфекцией и/или нарушениями зрения. Посещения обычно происходят через неделю после операции, а затем через несколько недель до тех пор, пока переломы не станут стабильными и не будут исключены любые осложнения.Консультации
Как указывалось ранее, необходимо провести полное обследование травм, чтобы исключить любые сопутствующие травмы, чтобы определить наиболее подходящие консультации (например, нейрохирургия, офтальмология, ортопедическая хирургия, пластическая хирургия, отоларингология, челюстно-лицевая хирургия, сосудистая хирургия). , так далее.).
, так далее.).
ПРИМЕЧАНИЕ. Травмы глаз встречаются в 20–60 % переломов ZMC. Должен быть очень низкий порог для консультации офтальмолога при подозрении на травму орбиты.
Сдерживание и просвещение пациентов
Важно тщательно консультировать пациентов относительно потенциальных острых и долгосрочных осложнений операции, чтобы они могли принять обоснованное решение о лечении.
Жемчуг и другие проблемы
Существующие данные относительно лечения переломов ZMC относительно низкого качества, что приводит к различиям в схемах лечения; тем не менее, внимание к форме и функции остается решающим при оценке и восстановлении таких переломов.
Варианты лечения переломов ZMC включают наблюдение, закрытую репозицию и ORIF в зависимости от тяжести переломов.
Используйте как можно меньше разрезов и точек фиксации для достижения стабильной репозиции и фиксации.
Должен быть низкий порог для консультации офтальмолога, чтобы исключить травму орбиты.

Нет убедительных доказательств необходимости рутинного применения антибиотиков при лечении переломов скуловой кости.
Улучшение результатов медицинской бригады
Успешное лечение переломов скуловой дуги и ZMC требует координации между хирургической бригадой (отоларингология, пластическая хирургия, челюстно-лицевая хирургия), офтальмологией, анестезиологией, травматологией и периоперационным уходом, работающей как сплоченный, межпрофессиональный коллектив. Тщательная предоперационная оценка имеет первостепенное значение. Очень важно выявлять и документировать сопутствующие травмы, чтобы в первую очередь решать самые насущные проблемы — любая глазная травма требует внимания до лечения перелома. Сопутствующие заболевания требуют учета при выборе оперативного или консервативного лечения. В послеоперационном периоде специально обученный медицинский персонал должен тщательно контролировать остроту зрения и экстраокулярные движения. Пациент должен понимать, что парестезии подглазничного нерва и тризм нередки и могут сохраняться. Хирургическая бригада и медицинский персонал должны предостеречь пациента от подъема тяжестей и физических нагрузок в течение как минимум двух недель после операции. Этот межпрофессиональный командный подход является лучшим средством для достижения положительных результатов лечения пациентов с минимальными неблагоприятными событиями. [Уровень 5]
Хирургическая бригада и медицинский персонал должны предостеречь пациента от подъема тяжестей и физических нагрузок в течение как минимум двух недель после операции. Этот межпрофессиональный командный подход является лучшим средством для достижения положительных результатов лечения пациентов с минимальными неблагоприятными событиями. [Уровень 5]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Анатомия поверхности Маркировка поверхности, вид головы сбоку; показаны поверхностные отношения костей, скуловой бугорок, скулово-лобный шов, надглазничное отверстие, глабелла, насион, инион, базовая линия Рейда, верхняя височная линия, брегма, лямбда, астерион. Внесен (подробнее…)
Рисунок
Череп спереди. Клиновидная, верхняя челюсть, лобная кость, скуловая кость. Предоставлено Gray’s Anatomy Plates
Рисунок
Скуловая кость. Изображение предоставлено доктором Чайгасаме
Изображение предоставлено доктором Чайгасаме
Рисунок
Перелом скуловой кости. Изображение предоставлено S Bhimji MD
Ссылки
- 1.
Agarwal CA, Mendenhall SD, Foreman KB, Owsley JQ. Ход лобной ветви лицевого нерва по отношению к фасциальным плоскостям: анатомическое исследование. Plast Reconstr Surg. 2010 февраль; 125 (2): 532-537. [ПубМед: 20124839]
- 2.
Strong EB, Gary C. Лечение сложных переломов скуловой кости. Пластмасса для лица Surg Clin North Am. 2017 ноябрь;25(4):547-562. [PubMed: 28941507]
- 3.
van Hout WM, Van Cann EM, Muradin MS, Frank MH, Koole R. Интраоперационная визуализация для восстановления скулово-челюстных сложных переломов: всесторонний обзор литературы. J Краниомаксиллофак Хирург. 2014 Декабрь; 42 (8): 1918-23. [PubMed: 25213198]
- 4.
Zingg M, Laedrach K, Chen J, Chowdhury K, Vuillemin T, Sutter F, Raveh J. Классификация и лечение переломов скуловой кости: обзор 1025 случаев.
 J Oral Maxillofac Surg. 1992 г., август; 50(8):778-90. [PubMed: 1634968]
J Oral Maxillofac Surg. 1992 г., август; 50(8):778-90. [PubMed: 1634968]- 5.
Мундингер Г.С., Борсук Д.Э., Оха З., Кристи М.Р., Бойович Б., Дорафшар А.Х., Родригес Э.Д. Антибиотики и переломы лица: рекомендации, основанные на фактических данных, по сравнению с практикой, основанной на опыте. Реконструкция черепно-челюстной травмы. 2015 март;8(1):64-78. [Бесплатная статья PMC: PMC4329036] [PubMed: 25709755]
- 6.
Chu SG, Lee JS, Lee JW, Yang JD, Chung HY, Cho BC, Choi KY. Сравнение четырех типов рассасывающихся пластин, используемых для внутренней фиксации переломов скуло-верхнечелюстного комплекса. J Краниомаксиллофак Хирург. 2019 март; 47(3):383-388. [PubMed: 30711471]
- 7.
Marinho RO, Freire-Maia B. Лечение переломов скулово-челюстного комплекса. Oral Maxillofac Surg Clin North Am. 2013 ноябрь;25(4):617-36. [В паблике: 24055372]
- 8.
Hindin DI, Muetterties CE, Mehta C, Boukovalas S, Lee JC, Bradley JP.
 Лечение изолированного перелома скуловой дуги: улучшение результатов с помощью внешнего шинирования. Plast Reconstr Surg. 2017 Май; 139(5):1162e-1171e. [PubMed: 28445374]
Лечение изолированного перелома скуловой дуги: улучшение результатов с помощью внешнего шинирования. Plast Reconstr Surg. 2017 Май; 139(5):1162e-1171e. [PubMed: 28445374]- 9.
Джазаери Х.Э., Хаванин Н., Ю Дж.В., Лопес Дж., Шамлиян Т., Пикок З.С., Дорафшар А.Х. Точки фиксации при лечении травматических переломов скулово-челюстного комплекса: систематический обзор и метаанализ. J Oral Maxillofac Surg. 2019Октябрь 77 (10): 2064-2073. [PubMed: 31132344]
- 10.
Ван Хаут В.М., Ван Канн Э.М., Куле Р., Розенберг А.Дж. Хирургическое лечение односторонних переломов скулово-челюстного комплекса: 7-летнее обсервационное исследование, оценивающее результаты лечения в 153 случаях. J Краниомаксиллофак Хирург. 2016 ноябрь;44(11):1859-1865. [PubMed: 27733307]
- 11.
Старч-Дженсен Т., Линнебьерг Л.Б., Дженсен Д.Д. Лечение сложных переломов скуловой кости с хирургическим или нехирургическим вмешательством: ретроспективное исследование.
 Open Dent J. 2018; 12:377-387. [Бесплатная статья PMC: PMC6129990] [PubMed: 30202484]
Open Dent J. 2018; 12:377-387. [Бесплатная статья PMC: PMC6129990] [PubMed: 30202484]- 12.
Rajantie H, Snäll J, Thorén H. Послеоперационная височно-нижнечелюстная дисфункция у пациентов с переломами скулового комплекса: проспективное последующее исследование. Br J Oral Maxillofac Surg. 2018 сен; 56 (7): 573-577. [PubMed: 29970263]
- 13.
Балакришнан К., Эбенезер В., Дакир А., Кумар С., Пракаш Д. Лечение переломов штатива (скулово-челюстной комплекс) 1-точечная и 2-точечная фиксация: 5-летний обзор. Дж. Фарм Биологически активная наука. 7 апреля 2015 г. (Приложение 1): S242-7. [Бесплатная статья PMC: PMC4439683] [PubMed: 26015723]
- 14.
Birgfeld CB, Mundinger GS, Gruss JS. Доказательная медицина: оценка и лечение переломов скуловой кости. Plast Reconstr Surg. 2017 Январь; 139(1):168e-180e. [PubMed: 28027253]
Перелом скуловой дуги — PubMed
Книга
Джеффри М. Бержерон 1 , Блейк С. Раджио 2
Раджио 2
Источник: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2022 9 января0005
.
Принадлежности
Принадлежности
- 1 Тулейн
- 2 Университет Торонто
- PMID: 31751088
- Идентификатор книжной полки: НБК549898
Бесплатные книги и документы
Книга
Джеффри М. Бержерон и др.
Бесплатные книги и документы
Источник: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2022 янв.
Остров сокровищ (Флорида): StatPearls Publishing; 2022 янв.
.
Авторы
Джеффри М. Бержерон 1 , Блейк С. Раджио 2
Принадлежности
- 1 Тулейн
- 2 Университет Торонто
- PMID: 31751088
- Идентификатор книжной полки: НБК549898
Выдержка
Скуловая кость — это кость, которая вносит жизненно важный вклад как в структуру, так и в эстетику средней части лица и сочленяется с несколькими костями черепно-лицевого скелета. Скуловая кость и ее сочленения составляют скулово-верхнечелюстной комплекс (ЗМК). Переломы скуловой дуги (ZA) или любого из ее костных сочленений могут вызывать значительные функциональные и косметические нарушения. Лечение переломов скуловой дуги и ZMC должно быть индивидуальным для каждого пациента, но может варьироваться от простого наблюдения до открытой репозиции с внутренней фиксацией (ORIF).
Скуловая кость и ее сочленения составляют скулово-верхнечелюстной комплекс (ЗМК). Переломы скуловой дуги (ZA) или любого из ее костных сочленений могут вызывать значительные функциональные и косметические нарушения. Лечение переломов скуловой дуги и ZMC должно быть индивидуальным для каждого пациента, но может варьироваться от простого наблюдения до открытой репозиции с внутренней фиксацией (ORIF).
Анатомия
Зигома является наиболее переднелатеральной проекцией средней части лица. Он играет ключевую роль структурно, поскольку поглощает и рассеивает силы от основания черепа. Зигома также включает значительную часть нижней и боковой стенок орбиты; таким образом, переломы скуловой кости требуют исследования переломов орбиты.
Скуловая кость имеет четыре сочленения, называемые комплексом ZMC:
Скулово-височный (ZT) шов — височный отросток скуловой кости сочленяется со скуловым отростком височной кости, образуя переднебоковую проекцию скуловой дуги (ZA) )
Скулово-лобный (ZF) шов
Скулово-спинновидный (ZS) шов
ПРИМЕЧАНИЕ. Переломы комплекса ZMC могут быть ошибочно названы «переломом треноги», хотя на самом деле правильной терминологией является «перелом тетрапода», учитывая четыре сочленения скуловой кости, как указано выше.
Нейроанатомия
Парестезия лица является частым последствием перелома ZMC, учитывая его близость к чувствительным нервам, таким как подглазничный нерв, скуло-лицевой нерв и скулово-височный нерв (все ветви черепного нерва V2).
Подглазничный нерв выходит из верхней челюсти через подглазничное отверстие, медиальнее сочленения верхней челюсти и скуловой кости.
 Подглазничный нерв обнаруживает сенсорную информацию от щеки, верхней губы, носа и переднего зубного ряда верхней челюсти.
Подглазничный нерв обнаруживает сенсорную информацию от щеки, верхней губы, носа и переднего зубного ряда верхней челюсти.Скулово-лицевой и скулово-височный нервы передают сенсорную информацию от латеральной щеки и передней височной области соответственно. Они являются ветвями скулового нерва, который берет начало в крылонебной ямке, входит в глазницу через нижнюю глазничную щель и проходит по латеральной стенке глазницы. Затем скулово-лицевые и скулово-височные ветви выходят через одноименные отверстия в скуловой кости.
Тяжелые переломы ZMC также могут привести к ипсилатеральному параличу лицевого нерва, поскольку лицевой нерв тесно связан со скуловой дугой. Фронтальная ветвь лицевого нерва выходит из околоушной железы в пределах околоушно-жевательной фасции и пересекает поверхностно скуловую дугу в безымянной фасции глубоко к поверхностной мышечно-апоневротической системе (SMAS). Затем лобная ветвь переходит на нижнюю поверхность височно-теменной фасции, где она идет, иннервируя лобную мышцу.
Анатомия мышц
Височная мышца начинается вдоль височной линии теменной и лобной костей и проходит медиально к скуловой дуге, чтобы прикрепиться к венечному отростку нижней челюсти. Он также имеет прикрепления к скуловой кости.
Массетер начинается на нижней стороне скуловой кости и скуловой дуги и прикрепляется к углу нижней челюсти.
Большая и малая скуловые мышцы — это мимические мышцы, которые берут начало на скуловой кости и прикрепляются к углу рта, помогая поднимать спайки.
Другие достопримечательности
Бугорок Уитнола: место прикрепления латерального кантального сухожилия, расположенное на медиальной поверхности лобного отростка скуловой кости.
Авторское право © 2022, StatPearls Publishing LLC.
Разделы
- Непрерывное образование
- Введение
- Этиология
- Эпидемиология
- История и физические
- Оценка
- Лечение / управление
- Дифференциальный диагноз
- Прогноз
- Осложнения
- Послеоперационный и реабилитационный уход
- Консультации
- Сдерживание и обучение пациентов
- Жемчуг и другие вопросы
- Улучшение результатов команды здравоохранения
- Обзорные вопросы
- использованная литература
Похожие статьи
Анатомия, голова и шея, орбитальные кости.

Shumway CL, Motlagh M, Wade M. Шамуэй С.Л. и соавт. 2021 г., 26 июля. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2022 янв.–. 2021 г., 26 июля. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2022 янв.–. PMID: 30285385 Бесплатные книги и документы.
Ход лобной ветви лицевого нерва по отношению к фасциальным плоскостям: анатомическое исследование.
Агарвал, Калифорния, Менденхолл, SD 3-й, Форман, KB, Оусли, JQ. Агарвал, Калифорния, и соавт. Plast Reconstr Surg. 2010 февраль; 125 (2): 532-537. doi: 10.1097/PRS.0b013e3181c82e9d. Plast Reconstr Surg. 2010. PMID: 20124839
Ход скулово-височного нерва в глазнице и височной области.
Хван К.
 , Су М.С., Ли С.И., Чунг И.Х.
Хван К. и др.
J Craniofac Surg. 2004 март; 15 (2): 209-14. doi: 10.1097/00001665-200403000-00005.
J Craniofac Surg. 2004.
PMID: 15167230
, Су М.С., Ли С.И., Чунг И.Х.
Хван К. и др.
J Craniofac Surg. 2004 март; 15 (2): 209-14. doi: 10.1097/00001665-200403000-00005.
J Craniofac Surg. 2004.
PMID: 15167230Фронтальная ветвь лицевого нерва через скуловую дугу: анатомическая значимость техники high-SMAS.
Трасслер А.П., Стефан П., Хатеф Д., Шавериен М., Мид Р., Бартон Ф.Е. Trussler AP и соавт. Plast Reconstr Surg. 2010 г., апрель; 125(4):1221-1229. doi: 10.1097/PRS.0b013e3181d18136. Plast Reconstr Surg. 2010. PMID: 20335873
Подтяжка середины лба.
Патель, Британская Колумбия, Малхотра Р. Патель BC и соавт. 2022 г., 24 мая. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2022 янв.–. 2022 г., 24 мая.
 В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2022 янв.–.
PMID: 30571073
Бесплатные книги и документы.
В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2022 янв.–.
PMID: 30571073
Бесплатные книги и документы.
Посмотреть все похожие статьи
использованная литература
- Агарвал К.А., Менденхолл С.Д., Форман К.Б., Оусли Дж.К. Ход лобной ветви лицевого нерва по отношению к фасциальным плоскостям: анатомическое исследование. Plast Reconstr Surg. 2010 февраль; 125 (2): 532-537. — пабмед
- Стронг Э.Б., Гэри С. Лечение сложных переломов скулово-челюстной кости. Пластмасса для лица Surg Clin North Am. 2017 ноябрь;25(4):547-562. — пабмед
- van Hout WM, Van Cann EM, Muradin MS, Frank MH, Koole R.
 Интраоперационная визуализация для восстановления скулово-верхнечелюстных комплексных переломов: всесторонний обзор литературы. J Краниомаксиллофак Хирург. 2014 дек;42(8):1918-23.
—
пабмед
Интраоперационная визуализация для восстановления скулово-верхнечелюстных комплексных переломов: всесторонний обзор литературы. J Краниомаксиллофак Хирург. 2014 дек;42(8):1918-23.
—
пабмед
- van Hout WM, Van Cann EM, Muradin MS, Frank MH, Koole R.
- Zingg M, Laedrach K, Chen J, Chowdhury K, Vuillemin T, Sutter F, Raveh J. Классификация и лечение переломов скуловой кости: обзор 1025 случаев. J Oral Maxillofac Surg. 1992 г., август; 50(8):778-90. — пабмед
- Мундингер Г.С., Борсук Д.Э., Оха З., Кристи М.Р., Бойович Б.

- Мундингер Г.С., Борсук Д.Э., Оха З., Кристи М.Р., Бойович Б.
 Это может быть рентгенограмма или компьютерная томография.
Это может быть рентгенограмма или компьютерная томография.