Отекли и покраснели веки — что делать?
Что делать, если у Вас покраснело и опухло веко? Эти симптомы возникают после травм, укусов насекомых и в результате других причин. Их достаточно много. Однако зачастую наличие одновременно отечности и покраснения век свидетельствует о развитии воспалительного глазного заболевания. Узнаем, при каких болезнях появляются эти признаки.
В этой статье
- Почему опухло верхнее веко и покраснело?
- Опухло и покраснело веко: неофтальмологические причины
- Опухло и покраснело веко утром: причины
- Опухло верхнее веко и покраснело — какие еще могут быть причины?
- Отек глаза и покраснение век — офтальмологические причины
- Опухли и покраснели веки при конъюнктивите — что делать?
- Покраснело и опухло верхнее веко при блефарите
- Отек и покраснение верхних век при ячмене
- Веки покраснели и отекли при халязионе — что делать?
- Опухло и покраснело веко — что делать?
Почему опухло верхнее веко и покраснело?
Отек и покраснение век — это частый симптом, возникающий почти при всех офтальмологических заболеваниях воспалительного характера. Может он развиваться и вследствие причин, которые не связаны с патологиями. Собственно, данный признак не является специфическим.
Может он развиваться и вследствие причин, которые не связаны с патологиями. Собственно, данный признак не является специфическим.
Одного этого симптома обычно недостаточно для того, чтобы выявить патологию или другой спровоцировавший его фактор. Перечислим кратко причины, которые вызывают покраснение и отек века.
Опухло и покраснело веко: неофтальмологические причины
Кожа век очень тонкая. В связи с этим отеки и появляются в первую очередь в этой области лица. Основная причина отечности — скопление лишней жидкости в межклеточном пространстве. Это может произойти при следующих болезнях:
- вегетососудистая дистония;
- гипотериоз;
- аллергия;
- онкология;
- дерматит и другие заболевания кожи;
- анемия;
- патологии мочевыделительной системы;
- брюшная водянка;
- болезни сердца и сосудов.
Обычно отекают верхние веки.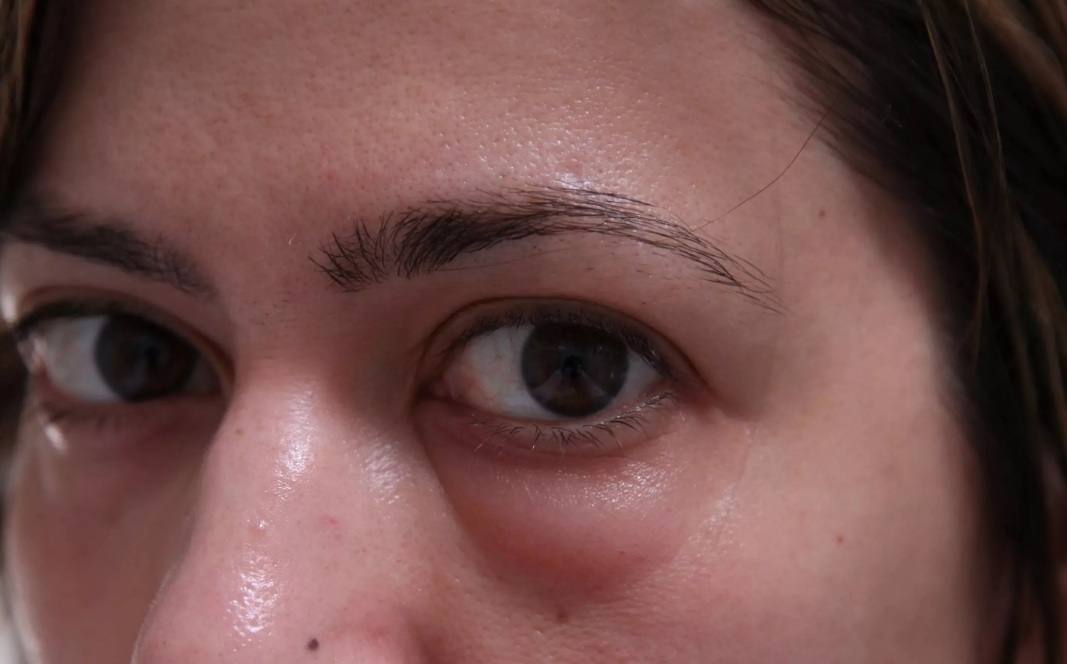 При этом данные заболевания, как правило, не сопровождаются покраснением глаз. Оба этих признака наблюдаются только при аллергии. Независимо от того, какой именно фактор из перечисленных спровоцировал отечность век и гиперемию, лечить нужно основной недуг. Если купировать только симптом, вероятнее всего, он появится снова. Рассмотрим другие причины отека века или глаза, которые не связаны с патологическими процессами.
При этом данные заболевания, как правило, не сопровождаются покраснением глаз. Оба этих признака наблюдаются только при аллергии. Независимо от того, какой именно фактор из перечисленных спровоцировал отечность век и гиперемию, лечить нужно основной недуг. Если купировать только симптом, вероятнее всего, он появится снова. Рассмотрим другие причины отека века или глаза, которые не связаны с патологическими процессами.
Опухло и покраснело веко утром: причины
- Отек верхних век нередко появляется после сна. Вызывается это, как правило, застоем жидкости в организме, что может произойти вследствие:
- употребления алкоголя;
- позднего ужина, состоящего из слишком соленых продуктов;
- переутомления;
- бессонницы;
- плача или стресса.
Покраснение глаза или век при его отечности может свидетельствовать о большом объеме жидкости в межклеточном пространстве.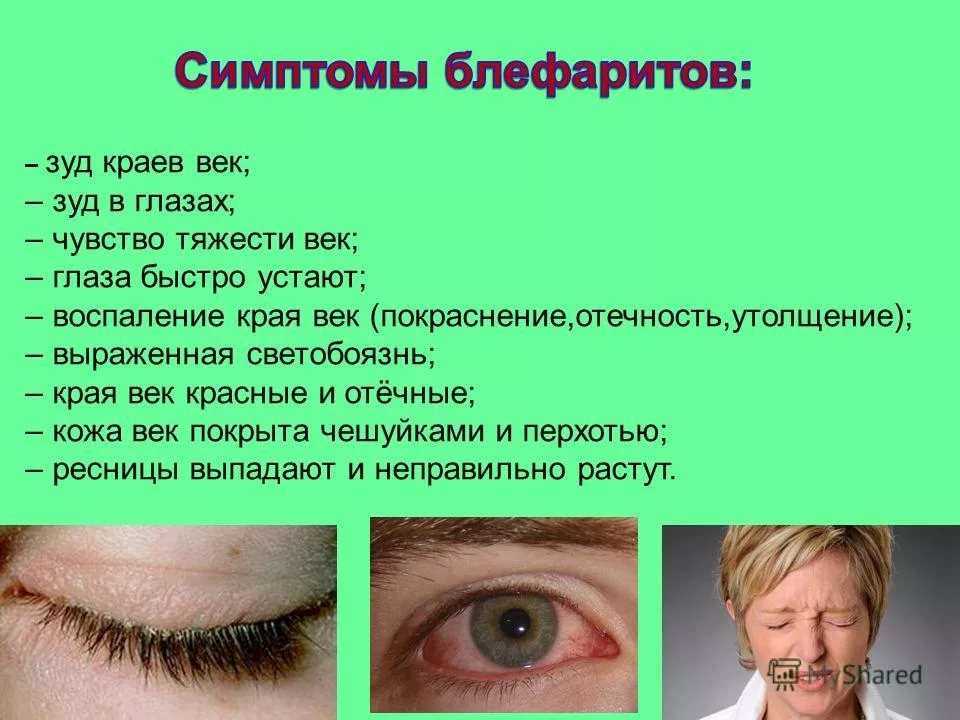 Гиперемия развивается из-за переполненности сосудов, что бывает при сильных отеках. Также этот симптом может возникнуть из-за слез. Человек трет глаза руками, а утром обнаруживает, что они опухли и покраснели.
Гиперемия развивается из-за переполненности сосудов, что бывает при сильных отеках. Также этот симптом может возникнуть из-за слез. Человек трет глаза руками, а утром обнаруживает, что они опухли и покраснели.
Что нужно делать, чтобы избавиться от этих симптомов, вызванных естественными причинами? Единственная возможность быстро избавиться от опухших век и покраснения глаз — делать примочки, компрессы или лимфодренажный массаж. Также рекомендуется восстановить баланс солей и жидкости в организме. Полностью отеки не пропадут. Они исчезнут только после того, как Вы отдохнете и выспитесь.
Опухло верхнее веко и покраснело — какие еще могут быть причины?
Перечислим еще несколько факторов и перейдем к офтальмологическим заболеваниям. Отек и покраснение верхнего века могут возникнуть вследствие укуса насекомого, травмы, после татуажа или операции, проведенной на глазу. В таких случаях лимфодренажный массаж противопоказан. Необходимо обратиться к врачу, чтобы он определил точную причину отека и гиперемии. Необходимо убедиться, что не началось воспаление. Народные средства также лучше не применять до консультации со специалистом.
Необходимо убедиться, что не началось воспаление. Народные средства также лучше не применять до консультации со специалистом.
Отек глаза и покраснение век — офтальмологические причины
Почти все глазные болезни, при которых начинается воспалительный процесс, вызывают покраснение глаза, отечность век и области вокруг глазниц. Перечислим самые распространенные офтальмопатологии, сопровождающиеся воспалением тканей век и глазных яблок:
- конъюнктивит;
- блефарит;
- ячмень;
- халязион.
У этих заболеваний очень схожие симптомы. При этом каждое из них разделяется на множество разновидностей. Точно поставить диагноз может только окулист. При этом таких признаков, как отек верхнего века и покраснение глаз, недостаточно, чтобы выявить болезнь и ее причину.
Опишем кратко эти патологии.
Опухли и покраснели веки при конъюнктивите — что делать?
Конъюнктивит — это воспалительное заболевание, которое поражает конъюнктиву, или соединительную оболочку глаза. Видов этой болезни очень много. Она классифицируется по нескольким основаниям, в том числе по причинам. Исходя из них, можно выделить такие разновидности конъюнктивита, как бактериальный, грибковый, вирусный, хламидийный, аллергический и пр. Они отличаются симптоматикой. Общими для них являются следующие признаки:
Видов этой болезни очень много. Она классифицируется по нескольким основаниям, в том числе по причинам. Исходя из них, можно выделить такие разновидности конъюнктивита, как бактериальный, грибковый, вирусный, хламидийный, аллергический и пр. Они отличаются симптоматикой. Общими для них являются следующие признаки:
- жжение и зуд;
- слезотечение;
- светобоязнь;
- покраснение слизистой глаза и век;
- отечность;
- боль;
- выделение слизи или гноя.
Лечение конъюнктивита осуществляется с помощью лекарственных препаратов, назначаемых врачом. Чаще всего воспаление конъюнктивы возникает при аллергии или в результате попадания на соединительную оболочку бактерий. Краснота с глаз и век устраняется увлажняющими каплями. Отечность век спадает только после того, как подавлена причина воспалительного процесса. Конъюнктивит может развиться на одном или обоих глазах. Бактериальный, грибковый и вирусный виды этого недуга принимают изначально одностороннюю форму. Аллергия почти всегда носит двусторонний характер — краснеют и отекают оба глаза.
Бактериальный, грибковый и вирусный виды этого недуга принимают изначально одностороннюю форму. Аллергия почти всегда носит двусторонний характер — краснеют и отекают оба глаза.
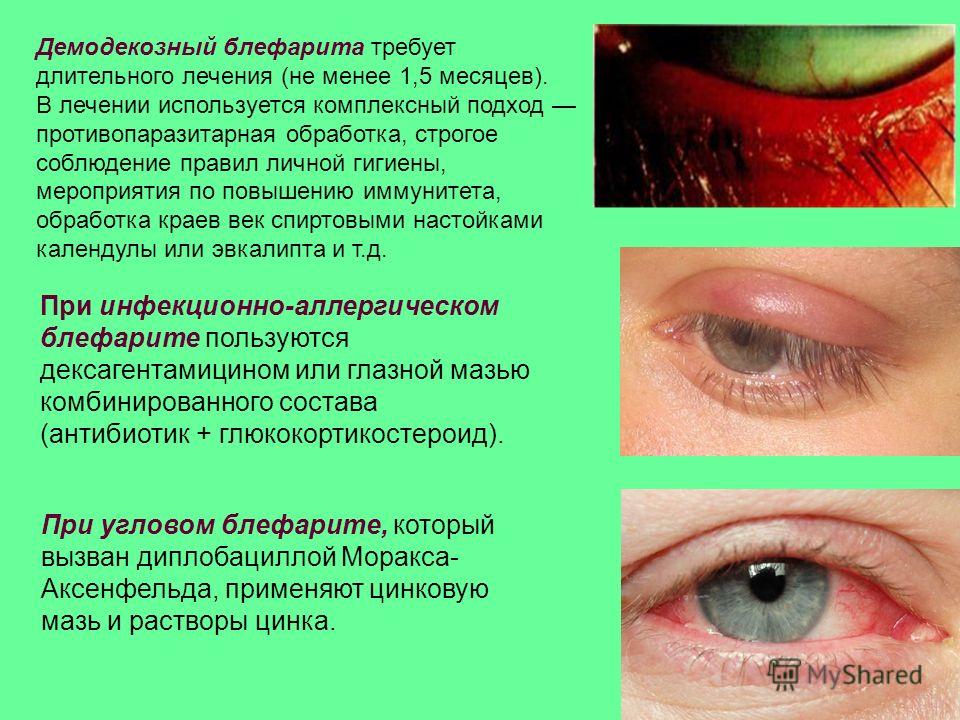
Покраснело и опухло верхнее веко при блефарите
- покраснение;
- отек;
- выделение секрета;
- склеивание ресниц;
- сухость глаз;
- образование уплотнения в толще века.
Через несколько дней возникают вторичные признаки:
- светочувствительность;
- слезоточивость;
- двоение изображения;
- образование корочек по краям век;
- выпадение ресниц.

Обычно наблюдается воспаление верхнего века. Заболевание бывает двусторонним и односторонним. Часто оно сначала поражает одну сторону, а через какое-то время распространяется и на другую. Воспаление века на одном глазу в большинстве случаев возникает при инфекциях. Двусторонний блефарит бывает при аллергии.
Лечится эта болезнь с помощью мазей, гелей и глазных капель. Вид препарата назначается исходя из причин развития блефарита. Он может осложниться, если не завершить лечение. Краснота, отечность и другие симптомы могут исчезнуть сразу после начала медикаментозной терапией. Однако это не значит, что заболевание отступило. Из-за неправильного лечения блефарит может привести к конъюнктивиту и кератиту.
Отек и покраснение верхних век при ячмене
Если веко опухло, покраснело, в нем ощущается уплотнение, возможно, возник ячмень — острое гнойное воспаление, которое локализуется в сальных железах или волосяных мешочках век.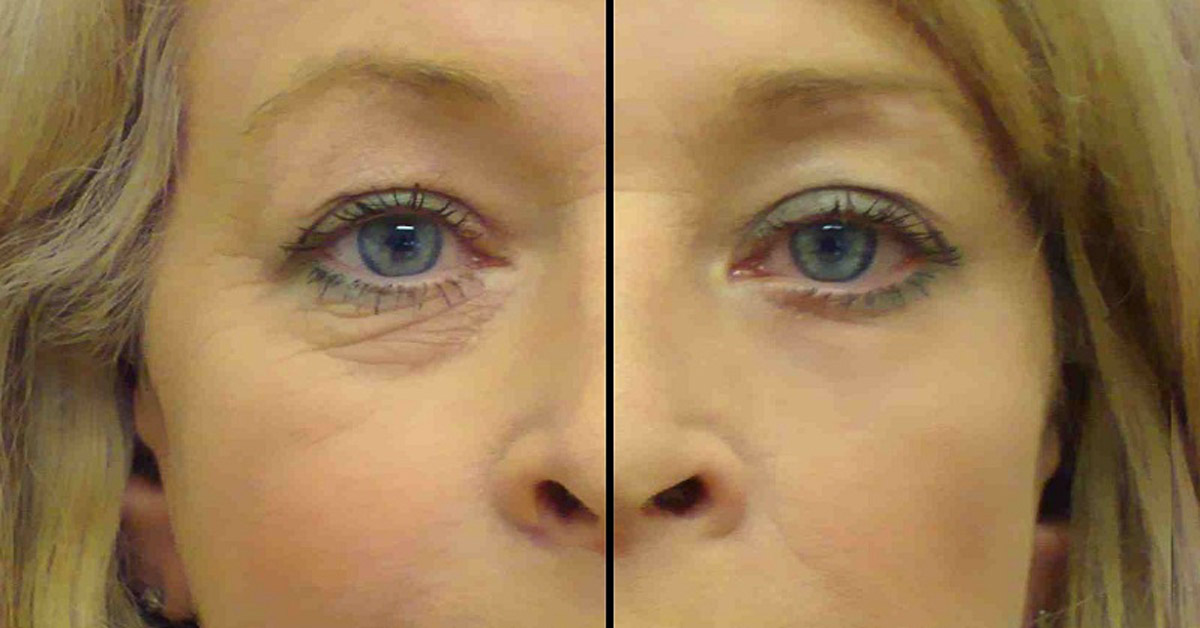
- зуд и боль;
- слезотечение;
- ощущение инородного тела в глазу;
- отек глаза;
- гиперемия.
Веко отекает очень сильно, что может привести к полному закрытию глаза. Также ячмень нередко вызывает повышение температуры тела, головную боль, тошноту, общее недомогание. Это говорит о серьезном инфицировании организма. Патология поражает преимущественно веко одного глаза. Двусторонняя форма диагностируется крайне редко.
Что нужно делать при возникновении ячменя? Зачастую он созревает и самопроизвольно вскрывается. Этот процесс можно ускорить, но только после посещения окулиста, который назначит необходимые лекарства. При неблагоприятном течении приходится делать операцию.
Веки покраснели и отекли при халязионе — что делать?
Халязион представляет собой доброкачественное уплотнение в толще хряща верхнего века (на нижних веках развивается редко).
- сильная отечность;
- боль пульсирующего характера;
- гиперемия век и кожи вокруг глаза;
- повышение температуры тела.
Лечится халязион на начальной стадии лекарствами и физиопроцедурами. Если они не помогают, назначается операция по удалению градины.
Опухло и покраснело веко — что делать?
Итак, если у Вас отекли и покраснели веки, не стоит паниковать. Не всегда причиной этого являются болезни. Однако и прибегать к помощи народных средств и различных лекарств без одобрения врача нежелательно. Теперь Вы знаете, что опухать и краснеть веки могут при самых разных обстоятельствах. Слишком много факторов способны спровоцировать эти симптомы.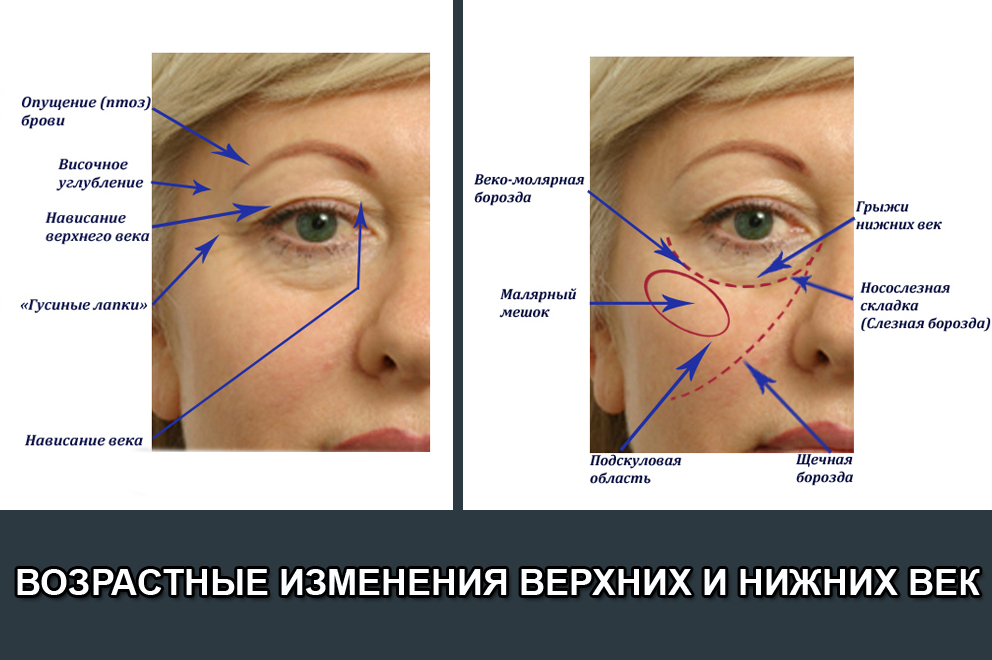
Как убрать отеки глаз и верхних век после Ботокса
Убрать отеки глаз после ботокса
Осложнение в косметологии возникают по разным причинам. Но каждый врач знает свое дело на уровне профессионализма. Но даже опытный косметолог, мастера получают нежелательные явления. Но нужно знать, как правильно пациенту решить проблему.
Появление препаратов и ботулотоксина производит в медицине особую ставку. Инъекция ботокса популярна, производство аналогов постоянно растет, услуги по введению инъекции становится доступной процедурой, общее количество потребителей. Но иногда после ботокса отекают верхние веки, неприятность эта возникает у пациентов.
Разновидности осложнений
Даже при опыте работы, косметолог может совершить ошибку, не проверив совместимость препарата с частицами тела. Непереносимость ботулотоксина проявляет нежелательный эффект, что создает неприятное впечатление. Осложнения после ботокса:
Осложнения после ботокса:
- Птозы и парезы. Осложнение — результат усиленной мышечной релаксацией, что в результате вызывает опущение бровей, выливание жидкости из уголков рта и многое другое.
- Асимметрия. Связанная с техническими нарушениями после ввода инъекции в неправильной зоне лица. Введение ботокса по неправильной дозе либо диффузии препарата в мышцы. Проявляются они в виде асимметрии бровей, губ, возможности открывать рта, изменение подбородка.
Ни один птоз, парез не может быть скорректирован за счет дополнительного введения ботулотоксина. Лечебные организации направлены на моментальное восстановление мышцы, ее активности. Но иногда все это имеет психологическое проявление.
Механизм появления отеков от ботокса
Для благоприятного питания кожных тканей, необходимыми витаминными элементами и кислородом, кровоснабжение циркулировало нормально и сбалансированно. Приток крови при исправной работе сердца. Поэтому отток крови в венах, лимфоток обычно стимулируют за счет следующих действий:
- На вдохе в области грудной клетки появляется неприятное давление.

- В момент сокращения мышц идет сокращение венозной крови, в результате лимфа проходит к сосудам сердца.
Иногда при введении ботокса либо диспорта все участки мышц в подкожных участках начинают сокращаться, что приводит к застою крови. Отеки образуются вокруг глаз, особенно на верхнем участке веко. Это все обычно связано с преимуществами строения кожной ткани, которая в этой области более тонкая, чем на других участках. Здесь нет костного каркаса, находится на слое жировой клетчатки, и немудрено, что отек образуется на данном участке.
В результате может сформироваться порочный круг, где образуется больше отека. Следующий отток крови и лимфы приводит к опухлости и появлению синяка. В сложных ситуациях механизм приводит к образованию отека на верхних и нижних участках веко. Развитие недостаточности, в области сердца приводит к заметному снижению способности органа к перекачиванию крови. Почему возникает отек на лице? Все довольно просто! Часть крови из сосудов просачивается к ткани кожи, и образуют синюшность.
Куда вводят ботокс?
На лице представлено несколько участков, на которые можно вводить ботокс, но при попадании в эти зоны препарат может вызвать выраженный отек, который развивается с увеличенной вероятностью. Итак, больше внимания мастера уделяют на лоб, глаза, особенно вокруг них. Правильно отмечать каждую зону расположения бровей, чтобы исключить отеки:
- Например, положительный эффект достигается за счет обездвижения верхних участков мышцы глаз. Это позволяет мышце лба поднять брови вверх, лицо становится выраженным, бодрым.
- На участке нижнего века введение средства подразумевает пополнение подкожного участка небольшой дозой препарата. При внутримышечном вводе появления отеков вокруг глаз просто не избежать.
- Придется отказаться от введения инъекции на лоб, чтобы в результате не провоцировать формирование отеков, постепенно ограничиваясь выключением мимической мышцы.
Только зная все данные нюансы можно определить квалификацию врача косметолога, поэтому эффект от процедуры будет зависеть только от выбора врача. В реальное время препараты ботокса вводятся экспертами со стажем. Доктора делают процесс на дому, что создает неприятные ощущения. Есть риск образования неприятных воздействий.
В реальное время препараты ботокса вводятся экспертами со стажем. Доктора делают процесс на дому, что создает неприятные ощущения. Есть риск образования неприятных воздействий.
Как удалить последствия после ввода ботулотоксина?
В зависимости от развития болезни, единственным осложнением после ввода препарата у пациентов — неправильность определения участков для ввода укола. Есть несколько вариантов действий, исключающие последствия:
- Устранение застоя лимфы и крови.
- Разработать комплексную программу для скорого восстановления нормализации мышц.
В первом варианте более эффективными считаются мочегонные средства, разные косметологические манипуляции. Притом у некоторых клиентов клиник свои индивидуальные особенности, поэтому и реакция организма может спровоцировать отеки. Необходимо отказаться от использования ботокса.
Юрий Иванович
Образование высшее. Окончил Смоленскую государственную медицинскую академию (г. Смоленск), факультет «Лечебный», специализация «Врач общей практики». Клиническая ординатура по специальности «Дермотовенерология». Ординатура по дерматовенерологии в Российском Университете Дружбы Народов. Повышение квалификации по специальности «Дерматокосметология» в Российском Университете Дружбы Народов. Член Национального Общества Мезатерапевтов.
Клиническая ординатура по специальности «Дермотовенерология». Ординатура по дерматовенерологии в Российском Университете Дружбы Народов. Повышение квалификации по специальности «Дерматокосметология» в Российском Университете Дружбы Народов. Член Национального Общества Мезатерапевтов.
Причины, когда обратиться к врачу и лечение
Существует множество возможных причин воспаления век, включая инфекции, травмы и проблемы с контактными линзами. Большинство проблем проходят сами по себе, но для некоторых могут потребоваться глазные капли или другое лечение.
Глаз — деликатная область, поэтому важно внимательно следить за симптомами. Если глазные симптомы ухудшаются или не улучшаются при домашнем лечении, человеку следует обратиться к врачу.
В этой статье мы рассмотрим возможные причины воспаленного века. Мы также рассказываем, когда обращаться к врачу, общее лечение и советы по профилактике.
Поделиться на PinterestУ человека с конъюнктивитом глаза могут быть красными, зудящими или опухшими.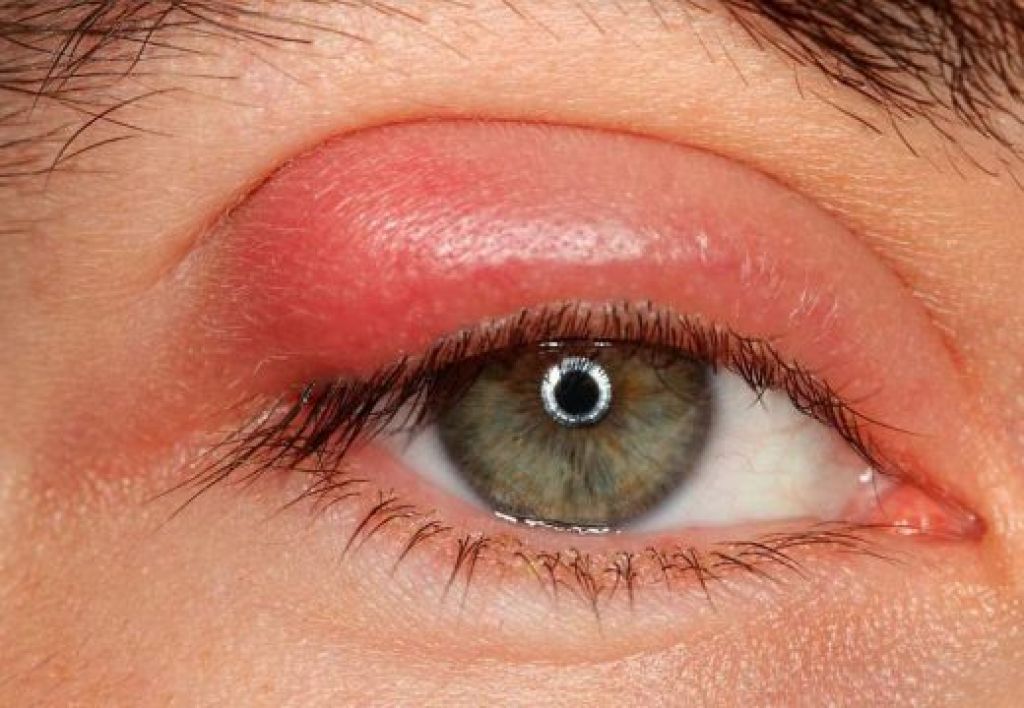
Конъюнктивит, или конъюнктивит, — это состояние, при котором воспаляется конъюнктива. Конъюнктива представляет собой прозрачный слой ткани, выстилающий переднюю часть глаза.
Причины конъюнктивита включают:
- бактериальные и вирусные инфекции
- аллергии, такие как сенная лихорадка
- вещества, раздражающие глаза, такие как мыло, шампуни и некоторые химические вещества
Симптомы конъюнктивита могут включать:
- покраснение, зуд или отек глаз
- болезненность в глазах и вокруг них
- слезотечение или выделения из глаз
Конъюнктивит может поражать один или оба глаза и часто встречается у детей.
Лечение
Лечение конъюнктивита зависит от причины и тяжести симптомов.
Легкий конъюнктивит может не требовать лечения и обычно проходит сам по себе. Однако в более тяжелых случаях врач может назначить антибиотики в глазных каплях или пероральные антибиотики людям с бактериальной инфекцией.
Людям с аллергическим конъюнктивитом врач может предложить противовоспалительные препараты или антигистаминные препараты.
Людям с инфекционными формами конъюнктивита следует регулярно мыть руки, особенно после прикосновения к области глаз.
Узнайте больше о том, как лечить конъюнктивит в домашних условиях, здесь.
Ячмень — это очень болезненная шишка, которая может появиться на веке или у основания ресниц.
Ячмень может развиваться, когда бактерии инфицируют мейбомиеву железу века. Эти железы обычно производят масло, которое помогает защитить глаза.
Ячмень также может вызывать слезотечение, чувствительность к свету и ощущение царапанья в глазах.
Лечение
Ячмень часто проходит сам по себе, хотя он может вызывать сильную болезненность, пока не заживет.
Прикладывание теплого компресса к глазу на 10–15 минут несколько раз в день может облегчить симптомы. Человек не должен пытаться выдавить ячмень, так как это может привести к распространению инфекции.
Врачи могут иногда прописывать мазь с антибиотиком или глазные капли людям с ячменем. В редких случаях врач может сделать небольшой надрез в ячмене, чтобы уменьшить давление и дренировать область.
Узнайте больше о ячмене, включая факторы риска и осложнения, здесь.
Халязион — это закупорка мейбомиевой железы, в результате которой на веке образуется опухшая шишка. В отличие от ячменя, халязион обычно безболезненный. Однако они могут стать нежными по мере роста.
Большой халязион может также вызвать отек всего века и привести к нечеткому зрению.
Лечение
Как и ячмень, халязион обычно проходит сам по себе. Применение теплого компресса и легкий массаж области могут помочь очистить железу.
Людям с очень большим халязионом врач может порекомендовать инъекцию стероидов для уменьшения отека.
В редких случаях хирургу может потребоваться дренировать халязион, чтобы улучшить зрение человека. Люди не должны пытаться сдавить или выдавить халязион.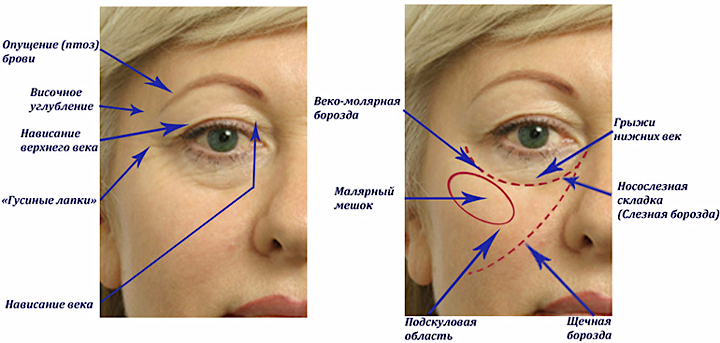
Узнайте больше о том, как лечить хазалию в домашних условиях здесь.
Травмы в результате ударов или операций на глазах, таких как блефаропластика, могут привести к воспалению или отеку века.
Поврежденные глаза иногда могут инфицироваться. Признаки инфекции могут включать:
- лихорадка
- усиление боли или припухлость
- гной или выделения из пораженной области
- припухлость, которая усиливается, а не улучшается
- тепло или приливы в пораженной области
их собственный. Однако людям с тяжелыми травмами или признаками инфекции следует обратиться за медицинской помощью.
Врач может прописать антибиотики или порекомендовать лечение для дренирования пораженного участка.
Неправильное использование контактных линз может привести к раздражению и болезненности глаз и вокруг них.
Лечение
Поделиться на PinterestТщательное мытье и сушка рук перед тем, как прикасаться к контактным линзам, поможет предотвратить раздражение.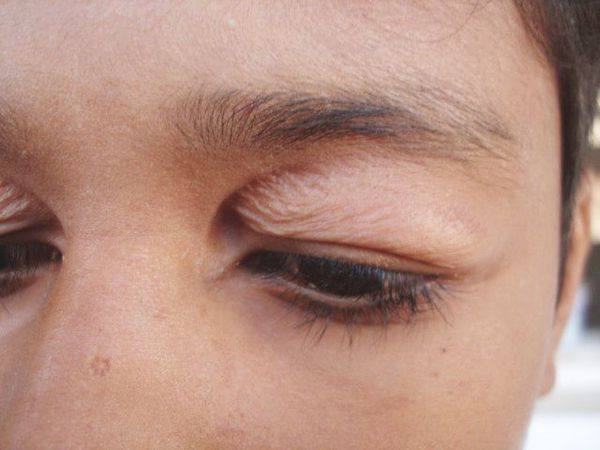
Шаги, которые человек может предпринять, чтобы предотвратить раздражение от ношения контактных линз, включают:
- не носить контактные линзы дольше, чем рекомендует окулист
- не плавать во время ношения контактных линз
- хранение и очистка контактных линз в соответствии с указаниями производителя или врача
- тщательное мытье и вытирание рук перед тем, как прикасаться к контактным линзам
- отказ от ношения поврежденных контактных линз вирус простого герпеса (ВПГ), который является тем же вирусом, который вызывает герпес.
Симптомы глазного герпеса часто схожи с симптомами конъюнктивита, что иногда затрудняет диагностику. Эти симптомы могут включать:
- красные, опухшие глаза
- боль или болезненность в глазах и вокруг глаз
- Blurred Vision
- Светочувствительность
- Водяние или выписывание с глаз
- A Rash
. выздоравливать самостоятельно. Однако более глубокие или более тяжелые инфекции могут привести к осложнениям, включая необратимое повреждение глаз.

Людям с симптомами глазного герпеса следует обратиться за медицинской помощью, чтобы снизить риск осложнений.
Варианты лечения глазного герпеса могут включать использование противовирусных глазных капель или таблеток и стероидных глазных капель. Офтальмолог также может удалить поврежденные клетки из глаз человека.
Узнайте больше о глазном герпесе, включая типы и диагностику, здесь.
Целлюлит — это серьезная бактериальная инфекция, которая развивается в более глубоких слоях кожи. На лице целлюлит также может поражать веки (периорбитальный целлюлит) и мягкие ткани глаз (орбитальный целлюлит).
Симптомы целлюлита в глазах могут включать в себя:
- покраснение и отеки в глазах и вокруг глаз
- Глазы
- ПРИБОЕ
Целлюлит — серьезное заболевание, которое может привести к серьезным осложнениям, если человек не получит своевременного лечения. Людям с симптомами целлюлита следует немедленно обратиться за медицинской помощью.

Лечение целлюлита обычно включает пероральные или внутривенные антибиотики. Врачу также может потребоваться слить жидкость из пораженного глаза.
Узнайте больше о целлюлите здесь.
Некоторые причины боли в веках проходят сами по себе. Тем не менее, люди должны проконсультироваться с глазным врачом, офтальмологом или оптометристом, если их зрение ухудшается или их симптомы не улучшаются.
Люди должны немедленно обратиться за медицинской помощью, если какой-либо из следующих симптомов сопровождает воспаленное веко:
- лихорадка
- выделения из глаз
- отек лица
- выпадение ресниц
- шелушение век
Большинство офтальмологов могут назначить неотложную помощь людям с неотложными или беспокоящими симптомами.
Ниже приведены советы по лечению воспаленного века в домашних условиях:
- Старайтесь не прикасаться к глазам и не тереть их. Человек всегда должен мыть руки до и после прикосновения к глазам.

- Снимите контактные линзы, если веки болят, чтобы уменьшить раздражение.
- Используйте новые полотенца и мочалки каждый раз, когда человек умывается или принимает ванну, чтобы снизить риск повторного заражения.
- Выбрасывайте использованные контактные линзы и косметику для глаз, так как они могут быть загрязнены. Людям также следует избегать обмена средствами личной гигиены или косметикой с другими людьми.
- Приложите к глазам теплый компресс на 10–15 минут за раз. Человек может сделать компресс, взяв мягкую чистую мочалку, смочив ее теплой, но не горячей водой, а затем отжав. Применение прохладного компресса также может помочь.
Поделиться на Pinterest Ношение солнцезащитных очков в сезон цветения пыльцы может помочь снизить риск воспалений век.
Соблюдение правил гигиены глаз может помочь снизить риск воспалений век и других проблем с глазами. Для обеспечения хорошей гигиены глаз:
- Всегда берите контактные линзы чистыми руками, храните их правильно и не носите дольше, чем рекомендует оптик или производитель.

- Носите соответствующие защитные очки, такие как защитные очки и лицевые маски, когда занимаетесь спортом или делаете что-либо, связанное с потенциальным риском для глаз, например, при работе с электроинструментами или опасными химическими веществами.
- По возможности избегайте контакта с аллергенами и носите солнцезащитные очки в сезон пыльцы.
- Используйте гипоаллергенные продукты без запаха, чтобы снизить риск раздражения глаз.
- Всегда мойте руки до и после прикосновения к глазам.
Причинами воспаления век могут быть ячмень и халязион, травмы, инфекции и проблемы с контактными линзами.
Болезненные веки обычно проходят без лечения. Тем не менее, человек должен обратиться к врачу или окулисту, если его зрение ухудшается или симптомы становятся серьезными или не улучшаются.
При появлении признаков инфекции человеку следует немедленно обратиться за медицинской помощью.
Ячмень: причины, профилактика и лечение
Ячмень — это воспаление века, связанное с небольшим скоплением гноя.
 В большинстве случаев причиной инфекции являются бактерии стафилококка.
В большинстве случаев причиной инфекции являются бактерии стафилококка.Ячмень — это воспаление сальной железы. Это иногда пишется как «ячмень» и также известно как ячмень. Бактериальная инфекция вызывает воспаление.
В большинстве случаев ячмень проходит в течение недели. Однако у других людей симптомы могут не заживать, и им может потребоваться дальнейшее лечение.
В этой статье будут описаны симптомы ячменя, диагностика, лечение и домашние средства, факторы риска и возможные осложнения.
Краткие факты о ячмене
Вот некоторые ключевые моменты о ячмене. Более подробная информация и вспомогательная информация находятся в основной статье.
- Ячмень может быть болезненным, но часто заживает без медицинского вмешательства.
- Если ячмень сохраняется более недели или влияет на зрение, человеку следует обратиться за медицинской помощью.
- Ячмень может быть внешним или внутренним.
- Домашние средства от ячменя включают теплый компресс и отпускаемые без рецепта обезболивающие.

Было ли это полезно?
У человека с ячменем на веке появляется болезненная красная припухлость, вызывающая слезы и покраснение глаза. Часто шишка выглядит как фурункул или прыщ.
Ячмень очень редко поражает оба глаза одновременно. У человека обычно бывает один ячмень на одном глазу. Однако возможно наличие более одного ячменя в одном глазу или по одному в каждом глазу.
Другие симптомы стиля могут включать в себя:
- Нежность
- Корка по краям век
- Ощущение сжигания
- Зуб глаз
- Blurry Vision
- Выгрузки Mucus от Eye
- Blurry Vision
- Выгрузки Mucus от Eye .
- слезоточивость
- дискомфорт при моргании
- ощущение, что в глаз попал предмет
Человеку следует обратиться к врачу, если:
- ячмень сохраняется более недели
- возникают проблемы со зрением
- опухоль становится особенно болезненной, кровоточит или распространяется на другие части лица
- веко или глаз краснеют
Большинство ячменей образуются на внешней стороне века и могут желтеть и выделять гной .
 Некоторые ячменя появляются внутри века, и внутренний ячмень, как правило, более болезненный.
Некоторые ячменя появляются внутри века, и внутренний ячмень, как правило, более болезненный.Существует две основные категории ячменя:
Наружный ячмень
Наружный ячмень появляется вдоль внешнего края века. Они могут стать желтыми, наполненными гноем и болезненными при прикосновении.
Инфекции в следующих областях могут вызвать внешний ячмень:
- Ресничный фолликул: Небольшие отверстия в коже, из которых растут ресницы.
- Сальная железа: Эта железа прикрепляется к фолликулу ресниц и вырабатывает кожное сало. Кожное сало помогает смазывать ресницы и предотвращает их высыхание.
- Апокриновая железа: Эта железа также помогает предотвратить высыхание ресниц. Это потовая железа, которая впадает в фолликул ресницы.
Внутренний ячмень
Отек развивается внутри века. Как правило, внутренний ячмень более болезненный, чем наружный. Врачи также называют их внутренним ячменем, и они чаще всего возникают из-за инфекции мейбомиевых желез.
 Эти железы вырабатывают секрет, составляющий часть пленки, покрывающей глаз.
Эти железы вырабатывают секрет, составляющий часть пленки, покрывающей глаз.Пациенты могут также испытывать чувство жжения в глазу, образование корок на краях век, зуд глазного яблока, чувствительность к свету, слезотечение, ощущение попадания предмета в глаз и дискомфорт при моргании.
Ячмень чаще встречается у подростков, но он может развиться у людей любого возраста. Следующие факторы могут увеличить риск развития ячменя:
- использование косметики после истечения срока годности
- не снимать макияж с глаз перед сном
- не дезинфицировать контактные линзы перед тем, как надеть их
- менять контактные линзы без мытья руки тщательно
- неадекватное питание
- лишение сна
Хотя ячмень не заразен, если у члена семьи есть ячмень, другие жильцы не должны пользоваться одними мочалками или полотенцами для лица. Избегание этого типа контакта сводит к минимуму риск перекрестного заражения, поскольку на полотенцах могут оставаться остаточные бактерии.

Иногда ячмень возникает как осложнение блефарита, воспаления век.
Бактериальная инфекция вызывает блефарит, но иногда она также может быть осложнением розацеа, воспалительного состояния кожи, которое в основном поражает кожу лица.
Большинство ячменей проходят сами по себе без необходимости медицинского вмешательства. Тем не менее, обезболивающие могут быть полезны, если ячмень особенно болит. Лучше не наносить макияж для глаз, лосьоны и не носить контактные линзы, пока ячмень полностью не исчезнет.
Врачи также рекомендуют следующие домашние средства и процедуры:
Теплый компресс
Врачи рекомендуют людям не лопать ячмень самостоятельно, а накладывать теплый компресс.
Теплый компресс, аккуратно приложенный к глазу, может облегчить симптомы и ускорить выделение гноя. Вода не должна быть слишком горячей. Если вы накладываете компресс на кого-то другого, человек должен проявлять особую осторожность, чтобы он не был слишком горячим или слишком сильно давил.

Прикладывать компресс к глазу следует на 10–15 минут 3–4 раза в день.
Как только ячмень вскрывается, симптомы, как правило, быстро улучшаются. Компресс не только облегчает дискомфорт, но и способствует отхождению гноя.
Антибиотики
Если ячмень сохраняется, врач может назначить местный крем с антибиотиком или глазные капли с антибиотиком. Если инфекция распространяется за пределы века, медицинский работник может назначить пероральные антибиотики.
Другие методы лечения
Если наружный ячмень очень болезненный, врач может удалить ближайшую к нему ресницу и слить гной, проткнув ее тонкой иглой. Эту процедуру должен проводить только профессионал. Если дела не улучшаются, врач может направить человека к узкому специалисту, например, к офтальмологу.
Осложнения, хотя и крайне редкие, иногда могут возникать, в том числе:
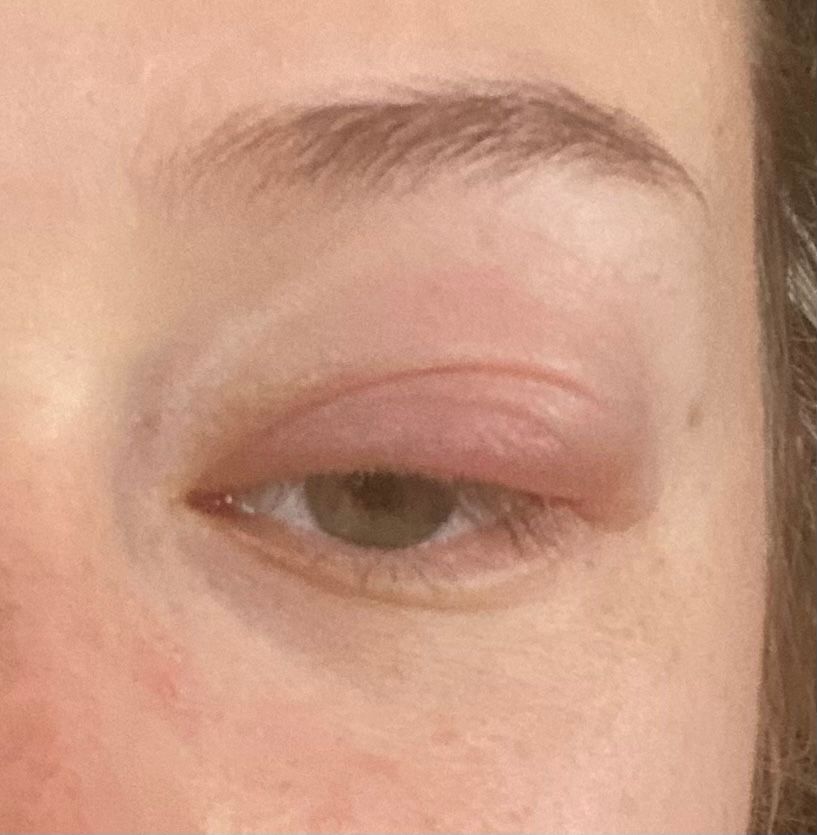
Мейбомиева киста
Мейбомиева киста представляет собой кисту мелких желез, расположенных в веке.




 В большинстве случаев причиной инфекции являются бактерии стафилококка.
В большинстве случаев причиной инфекции являются бактерии стафилококка.
 Некоторые ячменя появляются внутри века, и внутренний ячмень, как правило, более болезненный.
Некоторые ячменя появляются внутри века, и внутренний ячмень, как правило, более болезненный. Эти железы вырабатывают секрет, составляющий часть пленки, покрывающей глаз.
Эти железы вырабатывают секрет, составляющий часть пленки, покрывающей глаз.

