Лечение артроза — Ангио Плюс
Артроз (деформирующий артроз, народное название — отложение солей) — хроническое заболевание суставов дегенеративно-дистрофического характера, при котором происходит разрушение суставного хряща, капсулы сустава, деформация самой кости.
Следует отметить, что артрозы — это целая группа заболеваний суставов, имеющих разное происхождение и близкие механизмы развития.
Чаще всего встречаются артрозы крупных суставов: деформирующий артроз коленного сустава (гонартроз), деформирующий артроз тазобедренного сустава (коксартроз), артроз плечевого сустава, артроз голеностопного сустава.
Артрозы мелких суставов встречаются реже, это деформирующие артрозы межфаланговых суставов кистей, а также пястно-фаланговые суставов больших пальцев кисти. Больные отмечают боль в межфаланговых суставах, уменьшение их подвижности, появление возле суставов уплотнений (узелки Гебердена и Бушара). Это вид артроза чаще встречаются в пожилом возрасте. Нередко встречается артроз суставов стопы.
Нередко встречается артроз суставов стопы.
Артроз суставов позвоночника — спондилоартроз — относится к группе заболеваний позвоночника, хотя имеет сходный с другими артрозами механизм развития.
Основным клиническим симптомом артроза является боль в суставе, снижение его подвижности. Конкретные симптомы определяются стадией артроза и зависят от степени деструктивных изменений в суставе.
Причины артроза
Артроз принято разделять на первичный и вторичный. Первичный (идиопатический) артроз является следствием нарушения восстановительных процессов и усиления дегенерации в хрящевой ткани сустав без каких-либо отклонений в работе всего организма. Вторичный артроз возникает как результат других патологических процессов в организме, либо в уже поврежденном каким-либо внешним воздействием суставе, при частичном разрушении суставных поверхностей.
Травматический артроз диагностируется у молодых пациентов, это различные травмы суставов, внутрисуставные переломы костей, в результате которых нарушается структура сустава. К такому же результату приводит постоянная микротравматизация суставов в результате чрезмерных постоянных нагрузок, как статических, так и динамических (например, у спортсменов). Также к перегрузкам и травматизации суставов приводит ожирение, неправильная осанка.
К такому же результату приводит постоянная микротравматизация суставов в результате чрезмерных постоянных нагрузок, как статических, так и динамических (например, у спортсменов). Также к перегрузкам и травматизации суставов приводит ожирение, неправильная осанка.
Изменения при артрозе
Развитие артроза начинается с разрушения хряща. Считается, что в начале возникает нарушение кровообращения в капиллярах подхрящевого слоя надкостницы, что приводит к тому, что хрящ постепенно теряет эластичность, становится более тонким, на нем появляются трещины, гладкость суставных поверхностей нарушается, снижается количество синовиальной жидкости, обеспечивающей скольжение в суставе. В результате появляется боль и хруст при движениях.
Ширина суставной щели постепенно уменьшается, по краям суставных поверхностей образуются костные шипы-остеофиты. И в конечном итоге сустав деформируется, амплитуда движений в нем уменьшается.
Так развивается инволютивный артроз, связанный со старением организма. Развитие этой формы артроза обычно происходит постепенно, в течение многих лет.
Развитие этой формы артроза обычно происходит постепенно, в течение многих лет.
Другие формы артрозов крупных суставов, например, посттравматические, постинфекционные, метаболические, интоксикационные имеют несколько иные механизмы развития, но в результате мы получаем аналогичные изменения в суставе.
Степени артроза
1 степень — больной испытывает легкий болевой синдром в суставах, ему становится тяжело поменять расположение тела (из положения лежа быстро встать), при движении сустава слышится отчетливый хруст.
2 степень — боли значительно усиливаются, больной отмечает их длительное течение, начинается деформация костей суставов, что сопровождается ограничениями в движении — теряется возможность выполнять привычную работу.
3 степень — запущенная стадия, которая характеризуется:
деформационными процессами в суставах — они настолько выражены, что определяются визуально;
движения суставов резко ограничиваются — больные чаще находятся в лежачем положении, любое движение причиняет острую боль;
сильные боли во время покоя.
Артроз 4 степени — стадия заболевания, которая означает инвалидность: сустав полностью разрушен и утрачивает функциональность. Боли у пациента настолько сильные, что не помогают даже сильнодействующие обезболивающие средства. Пациент становится фактическим инвалидом — малейшее движение в суставе причиняет настоящие страдания, что и приводит к лежачему образу жизни.
Лечение артроза
Лечение артроза на начальной стадии заболевания:
Начинать лечить артроз лучше как можно раньше, при появлении первых признаков — хруста в суставах, затруднение движения. На этом этапе полезны препараты – протезы суставной жидкости, хондропротекторы, улучшающие структуру хрящевой ткани, витаминно-минеральные комплексы.
Важное значение имеет лечебная физкультура, правильное питание, а также профилактические мероприятия. Следует заметить, что профилактика артроза имеет большое значение и для предотвращения обострения заболевания.
Лечение артроза 2 — 3 степени:
Хотя полностью излечить артроз 2-3 степени уже невозможно, однако процесс его развития можно заметно затормозить.
В остром периоде лечение артроза начинается с устранения боли.
Для этого используются негормональные противовоспалительные препараты (НПВП), анальгетики. Возможны внутрисуставные инъекции кортикостероидов. Необходимо снизить нагрузку на сустав, нельзя долго ходить или стоять, поднимать тяжелые предметы.
После снятия острого болевого синдрома основной задачей становится обеспечить, насколько это возможно, активизацию восстановительных процессов в самом суставе и околосуставных тканях: улучшение кровообращения, повышение метаболизма, устранение воспалительных процессов. Назначаются препараты суставной жидкости (гиалуроновая кислота), хондропротекторы, сосудорасширяющие препараты, а также лечебная гимнастика, массаж, физиотерапия.
Лечение артроза 4 степени:
На этой стадии заболевания сустав уже практически полностью разрушен. В этом случае остается один выход — операция и замена больного сустава эндопротезом.
При наличии противопоказаний к оперативному лечению, показано проведение внутрисуставного введения лекарственных препаратов, параартикулярные блокады, введение препаратов гиалуроновой кислоты, массаж для улучшения подвижности сустава, амортизации и снижения болей.
Своевременно начатое лечение остеоартроза снижает необходимость оперативного лечения.
Не откладывайте лечение!
Симптомы артроза голеностопного сустава и его лечение
Голеностопный сустав подвергается большим нагрузкам почти у всех людей. Особенно часто появляются различные патологии этого сочленения у тех, кто занимается спортом, часто поднимает тяжести, длительное время проводит на ногах или имеет лишний вес. Под влиянием таких нагрузок может развиться деформирующий артроз голеностопного сустава.
Это хроническое заболевание, приводящее к постепенному разрушению сустава. Вызывает появление сильных болей и ограничение подвижности стопы. На поздних этапах приводит к полной деформации и блокировке сустава, из-за чего наступает инвалидность.
Только своевременное лечение голеностопного артроза способно избавить пациента от страданий и сохранить функции конечности.
Общая характеристика
Многие люди с возрастом узнают, что такое артроз. Это заболевание, которое характеризуется постепенным разрушением сустава в результате дегенеративно-дистрофических процессов. Такое может случиться по разным причинам, но довольно часто начинается болезнь с замедления обменных процессов и других возрастных изменений в организме.
Такое может случиться по разным причинам, но довольно часто начинается болезнь с замедления обменных процессов и других возрастных изменений в организме.
Из-за этого ткани сустава получают меньше питательных веществ. При этом сначала поражается синовиальная оболочка сустава и суставный хрящ. В норме он гладкий, что обеспечивает хорошее скольжение поверхностей.
Хрящ также эластичный, поэтому выполняет функции амортизации. Но при артрозе он высыхает, трескается. При движении хрящи трутся друг о друга, еще больше повреждаясь.
При этом потеря ими амортизационных функций приводит к травмированию костной ткани.
Постепенно края костей, составляющих сустав, начинают разрушаться, на них разрастаются остеофиты. Это приводит к повреждению окружающих мягких тканей, к их воспалению. Связки и капсула сустава утолщаются, перестают выполнять свои функции.
Из-за этого перераспределяется нагрузка на ногу, могут развиться патологии колена, тазобедренных суставов и позвоночника..jpg) На последних стадиях заболевания опорная функция конечности полностью утрачивается, движения в суставе прекращаются.
На последних стадиях заболевания опорная функция конечности полностью утрачивается, движения в суставе прекращаются.
Остеоартроз голеностопного сустава одинаково часто встречается и у мужчин, и у женщин. Эта патология имеет хроническое течение с периодическими ремиссиями и обострениями.
В основном подвержены артрозу люди после 45 лет, но в последнее время все чаще он диагностируется в более молодом возрасте. Это связано с малоподвижным образом жизни и неправильным питанием, что приводит к замедлению обменных процессов.
А именно артроз голеностопа встречается довольно часто из-за того, что этот сустав один из самых подвижных и принимает на себя весь вес тела человека.
Причины
В основе дегенеративных процессов, приводящих к разрушению сустава, лежит замедление обмена веществ. Такое чаще всего случается с возрастом, поэтому более 70% больных – это люди старше 60 лет. У молодежи чаще всего диагностируют посттравматический артроз голеностопного сустава, если лечение микроперелома, вывиха или растяжения связок проводилось неправильно.
Но причиной патологии могут стать и другие факторы:
- частые микротравмы сустава и сухожилий из-за повышенных нагрузок;
- лишний вес;
- длительное ношение неудобной обуви;
- постоянное пребывание на ногах, занятие силовыми видами спорта или легкой атлетикой;
- деформации стопы;
- сахарный диабет, подагра;
- ревматические заболевания;
- болезни позвоночника, сопровождающиеся ущемлением нервов;
- врожденные аномалии.
Симптомы
Начинается заболевание почти незаметно. Остеоартроз голеностопного сустава 1 степени проявляется только повышенной утомляемостью и несильными ноющими болями после повышенных нагрузок. Многие пациенты не обращают на это внимания, тем более что после отдыха дискомфорт исчезает. Артроз характеризуется болями в суставе и дискомфортом при ходьбеНо постепенно появляются более выраженные симптомы. Болевые ощущения становятся интенсивнее, возникают даже ночью. Сустав начинает деформироваться, ограничивается объем движений в нем. Пациент уже не может полноценно опираться на ногу, на последних стадиях заболевания передвижение возможно только с костылями.
Пациент уже не может полноценно опираться на ногу, на последних стадиях заболевания передвижение возможно только с костылями.
Чтобы не допустить такого, необходимо начать лечение патологии как можно раньше. Для этого нужно уметь распознать характерные симптомы артроза голеностопного сустава.
В отличие от других суставных патологий при артрозе есть такие особенности:
- боли возникают по утрам, а после активных движений стихают, поэтому они получили название стартовых;
- кроме того, болевые ощущения появляются после физических нагрузок, причем, быстро наступает утомляемость;
- движения в суставе сопровождаются хрустом или скрипом;
- часто возникают небольшие травмы из-за нестабильности сустава;
- объем движений ограничен;
- развивается атрофия мышц ноги;
- на поздних стадиях сустав деформируется.
Иногда дегенеративные процессы сопровождаются воспалением, или развиваются как последствия инфекционного или ревматоидного артрита. В этом случае ставят диагноз «артрозоартрит голеностопного сустава». При этом, кроме характерных симптомов дегенеративного заболевания, наблюдается отек, покраснение, повышение температуры. В самых тяжелых случаях сустав может полностью деформироваться, что нарушает функции стопы
В этом случае ставят диагноз «артрозоартрит голеностопного сустава». При этом, кроме характерных симптомов дегенеративного заболевания, наблюдается отек, покраснение, повышение температуры. В самых тяжелых случаях сустав может полностью деформироваться, что нарушает функции стопы
Разновидности
Классифицируют артроз в соответствии с причиной его появления и степенью проявления симптомов. Кроме самого распространенного остеоартроза иногда ставят другие диагнозы. Гемартроз голеностопного сустава развивается из-за скопления крови в суставной полости.
Это может случиться после травмы или из-за повреждения сосудов. Деформирующий артроз характеризуется быстрым разрушением тканей и серьезной деформацией сустава.
А посттравматический развивается из-за неправильного лечения переломов или как осложнение после хирургического вмешательства.В современной медицине выделяют три стадии развития артроза. Они выявляются при аппаратном обследовании, так как отличаются степенью деформации сустава. Поэтому лечение, а также прогноз выздоровления у них разный.
Поэтому лечение, а также прогноз выздоровления у них разный.
При артрозе первой и второй степени правильное комплексное лечение в большинстве случаев оказывается эффективным, оно может остановить разрушение сустава и вернуть его подвижность.
На последней стадии консервативная терапия может только немного облегчить состояние больного, так как хрящевая ткань почти разрушена. ДОА на этой стадии лечится только с помощью операции.
Поэтому очень важно знать, как начинается заболевание. При артрозе голеностопного сустава 1 степени не наблюдается сильных болей или видимых изменений в форме лодыжки.
Большинство пациентов на этой стадии даже не обращаются к врачу, так как испытывают только повышенную утомляемость и несильные ноющие боли в суставе после нагрузок.
Даже рентгеновское обследование не может определить никаких изменений.
Артроз 2 степени голеностопного сустава диагностировать легче. Пациенты обращаются к врачу по поводу сильных болей, которые не проходят после отдыха. Сустав может воспалиться, покраснеть, развивается отек.
Сустав может воспалиться, покраснеть, развивается отек.
При ходьбе пациент испытывает серьезный дискомфорт, так как стопа ограничена в движениях.
При этом артроз голеностопного сустава 2 степени хорошо распознается на рентгеновском снимке по сужению суставной щели и образованию остеофитов.
При переходе заболевания в 3 стадию сустав уже сильно деформируется. Если лечение не было начато раньше, может потребоваться операция. Ведь дегенеративные процессы часто приводят к окостенению хряща и потере его амортизационных функций. Из-за этого сустав теряет подвижность.
Диагностика
При артрозе первой степени диагноз поставить сложно, так как видимых изменений не наблюдается даже на рентгеновском снимке. Состояние хряща можно определить при МРТ. Позже с помощью рентгена можно увидеть, что суставная щель сужена, на краях костей образуются остеофиты. На поздних стадиях обнаруживается деформация сустава, остеосклероз кости, кистовидные разрастания.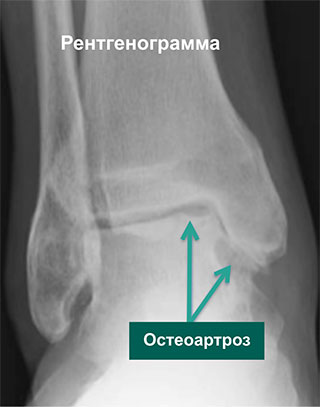 Для выбора правильной тактики лечения необходимо обследование суставаИногда необходимы дополнительные обследования, например, артроскопия, УЗИ или КТ сустава, а также консультации других специалистов. Это поможет точнее выяснить причину появления дегенеративных процессов, стадию заболевания. Только после такого комплексного обследования врач может определить, как лечить артроз более эффективно.
Для выбора правильной тактики лечения необходимо обследование суставаИногда необходимы дополнительные обследования, например, артроскопия, УЗИ или КТ сустава, а также консультации других специалистов. Это поможет точнее выяснить причину появления дегенеративных процессов, стадию заболевания. Только после такого комплексного обследования врач может определить, как лечить артроз более эффективно.
Лечение
Дегенеративные процессы в суставе при артрозе постоянно прогрессируют, даже если нет никаких внешних проявлений этого.
На начальных этапах, пока суставный хрящ еще не разрушен, этот процесс можно остановить. Поэтому лечение артроза голеностопного сустава должно быть начато как можно раньше.
При этом очень важно не только определить стадию развития патологии, но и причину дегенеративных процессов.
Терапия обязательно должна быть комплексной. Кроме обычных методов, применяемых при других суставных патологиях, при артрозе очень важен образ жизни пациента. Необходимо следить за правильным распределением нагрузки, не допускать увеличения веса, сбалансировано питаться. При артрозе стопы и голеностопного сустава очень важную роль в лечении играет правильный выбор обуви. Ограничение подвижности сустава поможет уменьшить боли во время обостренияВо время обострения очень важно снижение нагрузки на сустав, а в некоторых случаях – его полная иммобилизация. Обычно постельный режим назначается на 3-5 дней, пока не стихнут острые боли.
При артрозе стопы и голеностопного сустава очень важную роль в лечении играет правильный выбор обуви. Ограничение подвижности сустава поможет уменьшить боли во время обостренияВо время обострения очень важно снижение нагрузки на сустав, а в некоторых случаях – его полная иммобилизация. Обычно постельный режим назначается на 3-5 дней, пока не стихнут острые боли.
Но лечение посттравматического артроза голеностопного сустава может потребовать более длительного ограничения подвижности.
Иногда пациенту рекомендуется использовать ортопедические приспособления на сустав или ходить на костылях.
Задачей лечения этой патологии, прежде всего, становится купирование болевых ощущений. Чаще всего боль снимают лекарственными препаратами. Но делать это можно только в сочетании с другими методами.
Если самостоятельно избавиться от болевых ощущений и нагружать больной сустав, он будет разрушаться еще быстрее. Ведь обезболивающие препараты не убирают причину боли, и патология продолжает прогрессировать.
Поэтому лечение деформирующего артроза голеностопного сустава должно быть комплексным и проводиться под руководством врача с постоянным контролем изменений, происходящих в тканях.
Причем, консервативная терапия эффективна только на первых этапах заболевания. При артрозе 3 стадии остановить дегенеративные процессы уже очень сложно, а восстановить хрящевую ткань невозможно. Поэтому эффективно только хирургическое лечение.
В зависимости от степени разрушения тканей может быть проведена малоинвазивная артроскопия с удалением остеофитов и частей хряща, артродез, характеризующийся полным сращением костей.
В самых тяжелых случаях деформированный сустав заменяется эндопротезом. Сильные боли иногда снимаются только внутрисуставными инъекциями
Медикаментозная терапия
Основной метод лечения любых суставных патологий – это применение лекарственных препаратов. Но лечить артроз голеностопного сустава таким способом можно только под руководством врача. Ведь лишь комплексная терапия способна остановить дегенеративные процессы и восстановить функции сустава.
Ведь лишь комплексная терапия способна остановить дегенеративные процессы и восстановить функции сустава.
Обычно начинают лечение с обезболивающих препаратов. Чаще всего это НПВП. Назначаются Парацетамол, Диклофенак, Нимесулид, Индометацин, Кетанов и другие подобные средства. Они помогают уменьшить болевые ощущения и убрать воспаление.
Дополнительно могут применяться местные препараты на основе НПВП: Вольтарен, Долгит, Диклак, Найз. Если боли сильные и эти препараты не помогают, может быть назначено внутрисуставное введение гормональных средств.
Применяются Гидрокортизон, Кеналог и другие препараты, но только в крайнем случае, так как они могут ускорить разрушение хрящевой ткани.
Кроме обезболивающих средств обязательно при артрозе голеностопа назначаются хондропротекторы. Они помогают замедлить дегенеративные процессы и ускоряют восстановление хрящевой ткани. Такие препараты применяются в виде таблеток, мазей или инъекций.
Чаще всего назначаются Афлутоп, Румалон, Терафлекс, Хондролон, Артра. Кроме того, для восстановления функций хрящевой ткани в последнее время применяют внутрисуставные инъекции препаратов с гиалуроновой кислотой: Остенил, Ферматрон, Дюролан, Синокорм.
Кроме того, для восстановления функций хрящевой ткани в последнее время применяют внутрисуставные инъекции препаратов с гиалуроновой кислотой: Остенил, Ферматрон, Дюролан, Синокорм.
Физиопроцедуры
В лечении остеоартроза голеностопного сустава обязательно применяются физиотерапевтические процедуры. Кроме обычных электрофореза, магнитотерапии, импульсных токов в последнее время все более популярной становится лазерная терапия. Этот метод эффективно снимает боли, уменьшает воспаление и стимулирует восстановительные процессы в тканях.
Часто также при артрозе применяют внутрисуставную оксигенотерапию. Дополнительное поступление кислорода к тканям сустава помогает быстрее выводить продукты обмена, а также снижает нагрузку. Эффективно также применение лечебной грязи, сероводородных ванн, парафиновых аппликаций. Такая терапия помогает быстрее восстановить функции сустава. Физиотерапевтические процедуры облегчают состояние больного и помогают замедлить разрушение сустава
Лечебная физкультура
Дегенеративные процессы в суставе развиваются не столько из-за повышенных нагрузок, сколько из-за неспособности тканей противостоять им.
Ведь при нормальном функционировании всех компонентов сустава они выдерживают любые нагрузки и восстанавливаются после них.
Но для этого необходим крепкий мышечно-связочный аппарат, который бы обеспечивал правильную работу сустава. Поэтому основным методом лечения артроза является лечебная гимнастика.
Были разработаны разные комплексы упражнений, которые помогают разрабатывать мышцы и повышать их тонус. В результате занятий улучшается кровообращение и циркуляция внутрисуставной жидкости. Благодаря этому хрящевая ткань получает достаточное количество питательных веществ и может восстанавливать свои функции.
ЛФК назначается всем пациентам с артрозом, хотя упражнения выбираются строго индивидуально. Даже во время острой стадии не рекомендуется соблюдать постельный режим дольше 5 дней. После стихания болей постепенно начинают нагружать мышцы, окружающие сустав. Лечебная физкультура поможет сохранить подвижность сустава
Народные методы
Часто во время ремиссии пациентам дополнительно рекомендуется лечение народными средствами. Они помогают предотвратить обострения, ускорить восстановление тканей и избежать осложнений. Существует множество рецептов против суставных патологий, при артрозе чаще всего применяются такие:
Они помогают предотвратить обострения, ускорить восстановление тканей и избежать осложнений. Существует множество рецептов против суставных патологий, при артрозе чаще всего применяются такие:
- 0,5 г мумие смешать с розовым маслом, втирать в сустав;
- тертый сырой картофель использовать для компрессов;
- эффективна мазь из листьев окопника, оливкового масла, пчелиного воска и раствора витамина Е;
- полезно добавлять в еду растолченную яичную скорлупу;
- эффективны горячие ванночки с солью и содой;
- для компресса можно использовать смесь из яичного желтка, скипидара и яблочного уксуса;
- внутрь рекомендуется принимать отвары листьев брусники, настойку лаврового листа на спирту или чеснока на растительном масле.
Питание
В лечении остеоартроза голеностопного сустава 2 степени, как и первой, важную роль играет питание пациента. Необходимо чаще включать в рацион продукты, содержащие желатин, а также холодец, сваренный из хрящей. С пищей должно поступать достаточное количество витаминов и минеральных веществ, особенно кальция, магния, фосфора, витамина В6 и Д3.
С пищей должно поступать достаточное количество витаминов и минеральных веществ, особенно кальция, магния, фосфора, витамина В6 и Д3.
Для контроля веса пациенту нужно избегать высококалорийных продуктов, простых углеводов, жареной и жирной пищи, большого количества сахара. Рекомендуется отказаться от алкоголя, газированных напитков, фаст-фуда.
Артроз – это серьезное заболевание, способное без лечения быстро привести к инвалидности. Чтобы этого избежать, необходимо начинать терапию как можно раньше, применяя комплекс мер, рекомендованных врачом.
Артроз голеностопного сустава: симптомы и лечение в домашних условиях, фото
Считается, что с возрастом у человека повышается риск развития деструктивных изменений, особенно в функциях опорно-двигательной системы. Одно из дегенеративных заболеваний – артроз голеностопного сустава. Статистика показывает, что это заболевание затрагивает более 10% людей. Из них большая часть – взрослые люди, в возрасте от 40 лет.
Дегенеративный артроз представляет собой воспалительный процесс в суставном хряще между латеральной и медиальной лодыжками. Воспалиться могут соседние ткани, но это приведёт к разрушению, истончению хряща.
Воспалиться могут соседние ткани, но это приведёт к разрушению, истончению хряща.
Одновременно разрастается повреждённая костная ткань, которая постепенно деформируется, нарушая нормальные анатомические параметры.
Обязательно требуется лечение артроза голеностопного сустава, особенно, если причиной стала травма ноги, (растяжения, вывихи, ушибы).
Типы голеностопного артроза
Артроз голеностопного суставаВыделяются первичный и вторичный типы болезни. При первичном дегенерация затрагивает здоровый хрящ. Явный провокатор болезни – превышение физической нагрузки. Здесь болезнь носит вялотекущую форму. Вторичный артроз голеностопа вызывает более серьёзные изменения хрящей, обычно это последствие физического воздействия.
Поэтому вторичный ещё называют – посттравматический артроз голеностопного сустава. Его сложно вылечивать, так как практически невозможно докопаться до первопричин, и улучшение тянется долго и вяло. Деформирующий артроз голеностопного сустава нуждается в активном лечении, чтобы сохранить подвижность ноги от щиколотки до колена.
Заболевание считается достаточно серьёзным, и оба типа – причина не брать парня в армию. В перечне по МКБ выделена артропатия – вторичная болезнь голени, возникающая как последствие инфекций и острой простуды. Её код по МКБ – 10.
Симптоматика болезни
Боль в ноге при физических нагрузкахВозникновение начального этапа не проявляется признаками, и редко диагностируется. Человек жалуется только на незначительные боли, возникающие после двигательной нагрузки, на завал ног вбок от быстрой ходьбы. Позже появляется видимая деформация голени – гиперемия тканей, крепитация, опухоль.
Клиника заболевания:
- боль при физических нагрузках;
- усиление хруста;
- появление утренних болей;
- быстрая утомляемость;
- атрофия близлежащих мышц;
- частые подвывихи;
- отёчность лодыжки;
- искажение природной линии икр – она может принять искривление до Х- или О-образного изгиба, что зависит от вальгусного плоскостопия правой и левой ноги.

Врачи предупреждают, и не устают повторять, что начинать лечение надо с первых признаков проявления заболевания. Тогда можно будет получить положительный эффект лечебных процедур, и полностью вылечить заболевание. Цена грамотного отношения к своему здоровью – возможность двигаться без ограничений.
В начале заболевания, из беседы с пациентом, врач может предположить и причины, вызвавшие болезнь. На первой стадии исключение текущих причин может существенно помочь лечиться.
Изменения в естественном состоянии хрящевой ткани вызывают неравномерные и чрезмерные нагрузки на сустав, связки, которые возникают по причине ожирения, занятий спортом и танцами, диабета, остеохондроза, подагры, тиреотоксикоза.
Следует брать правильную обувь – высокий каблук наравне с приверженностью к шлепанцам одинаково отрицательно влияют на суставные поверхности и на весь двигательный аппарат.
Влияние разных причин на хрящи:
- истончение, истирание, раннее старение;
- потеря эластичности;
- появление микротрещин.

К сожалению, артрозом настигает и детей – спортсменов. Диагностируется вторичный артроз, который у ребенка становится последствием дисплазии, переломов, частых простудных обострений, наследственности.
Родителям надо делать все возможное, чтобы не запустить заболевание ребёнка, не дать ему деформировать ещё не выросший голеностоп.
Лечение артроза голеностопа
Боли в области голеностопного суставаСпецифика лечения основана на степени заболевания, но на всех этапах используются методы, улучшающие функциональность лодыжки, уменьшающие боли. Задача лечебных мероприятий – предотвратить острые воспалительные процессы; восстановить естественный объём движений. Лечить артроз голеностопного сустава можно и народными средствами, симптомы легко уходят, а болезнь остаётся.
Требуется серьёзное обследование у травматолога, чтобы лечить прежде всего артрит, бурсит, а с ними уйдут и симптомы. Обязательно необходимо заниматься гимнастикой, чтобы разрабатывать вылеченную лодыжку.
Если пациент обращается в больницу за медицинской помощью на первом этапе болезни, то врач гарантирует излечение в короткие сроки. Пока на рентгенодиагностике присутствуют минимальные морфологические изменения, ноги могут опухать от бытового утомления. Здесь помогут отдых, исключение нагрузки на больную ногу, диетическое питание.
Но всё это – на фоне активной медикаментозной терапии и физиолечения, лечения грязями, пиявками. С этого момента рекомендуется перейти на удобную обувь без каблуков, с супинатором, где нога не будет болеть.
Лечение артроза голеностопного сустава в домашних условиях проводится по симптомам, под наблюдением участкового терапевта.
Эффективная терапия позволит остановить патологические процессы, исключить развитие хронической и посттравматической формы.
Эффект даёт магнитотерапия, как наиболее современный способ физиотерапии.
На второй стадии в суставах развивается воспаление, которое легко переходит в хроническую форму. Воспалительный процесс буквально «съедает» голеностопный суставный хрящ, открывая кость, делая её незащищенной.
Это видит врач-диагностик на контрольном рентгенологическом обследовании. Вторая степень болезни обычно связана с механическими повреждениями. Пациента беспокоит ограничение движений, хруст сустава, увеличение сустава в размерах, привычный подвывих.
Требуется постоянно обезболивать, освобождать пациента от мучений. На рентгене чётко видна деформация суставного сочленения, которое выглядит чётким рисунком изменения костной и суставной тканей. Одновременно врач отмечает атрофию мягких тканей голени.
Лечебные технологии направлены на уменьшение болей, улучшение кровоснабжения и питания тканей, восстановление подвижности поврежденного сустава.
Боли купируются нестероидными противовоспалительными препаратами в таблетках – это Вольтарен, Диклофенак, Ацеклофенак, Мовалис, Напроксен, Ацетоминофен, Ибупрофен, Нимесулид, Индометацин.
Один препарат не применяется – обязательно в паре с уколами, мазями.Нестероидные протиововоспалительные уколы для лечения голеностопаСильнее внутримышечных уколов и таблеток действует мазь, бальзам, крем, потому что они моментально проникают в кровеносную систему, улучшают кровоснабжение.
Наиболее эффективны мази и гели – Финалгон, Ортофен, Диклофен-М, Фастум-гель.
С целью усиления метаболических процессов и улучшения питания пораженных тканей врач назначает средства в инъекциях – Артрозан, Агапурин, Пентоксифиллин, Никотиновую кислоту.
Все лекарства группы НПВП быстро избавляют от болей в суставах, однако у них есть осложнения – они поражают слизистые оболочки ЖКТ. Соответственно, их длительное употребление не желательно, при острой необходимости нестероидные обезболивающие принимаются пациентом только короткими курсами. Снять осложнения в ЖКТ отлично помогает народная медицина.
Уже на второй стадии заболевания, при отсутствии должного эффекта от проводимой терапии, хирург считает целесообразным провести курс уколов группы глюкокортикоидов, которые вводятся непосредственно в сустав. Одновременно с этим хирург смотрит снимки и решает вопрос о проведении санационной артроскопии.
Одновременно с этим хирург смотрит снимки и решает вопрос о проведении санационной артроскопии.
Это специальный метод по удалению из суставной полости кусочков повреждённой ткани. Именно эти элементы, не являющиеся природными, естественными, и вызывают у человека сильные боли. Артроскопия проводится при отсутствии желаемого эффекта от медикаментозной терапии, а рентгеновские снимки показывают наличие подобных тканей, которые можно извлечь с помощью артроскопа.
Эффект от проведения артроскопии может проявляться до нескольких лет.
Третья стадия заболевания исключает введение лекарства внутрь сустава, так как там практически не остаётся хрящевой ткани, она вся «съедена» воспалением. Клиническое проявление характеризуется визуально видимой деформацией лодыжки – она значительно увеличена в размерах, заметны атрофированные мышцы. Пациент становится зависимым от погоды.
На третьем этапе целесообразным признаётся использование хондропротекторов, содержащих строительный материал для регенерации хряща.
Такое лечение предполагает длительное время, курсы проводятся с перерывами. Однако введение хондропотекторов является наиболее действенным методом, позволяющим исправить функциональность суставов.
Это лекарства пролонгированного действия, они постепенно восстанавливают естественный синтез хрящей. Распространённые препараты из группы хондропротекторов – это Хондроитин, Глюкозамин, Диацереин, Терафлекс, Структум. Из наиболее прогрессивных хондропротекторов можно выделить Артрон – нестероидный препарат с противовоспалительным, противоревматическим активным действием.Смещение в области голеностопного суставаЭффект лечения хондропротекторами будет виден спустя 3-6 месяцев. Поэтому сроки лечения длительные, курсы приема препаратов проводятся с перерывами, и общий цикл составляет год-два, и обязательно включает выполнение упражнений ЛФК. Поэтому лечение проводится дома, где можно делать компрессы комнатной t по рецептам народной медицины.
Массаж надо делать обязательно медицинский – не косметологический и не спортивный. Когда же на обследовании отмечается обширные изменения хрящей, использование хондропротекторов бесполезно. Это обычно бывает на переходе к четвертой степени.
Когда же на обследовании отмечается обширные изменения хрящей, использование хондропротекторов бесполезно. Это обычно бывает на переходе к четвертой степени.
При четвертой стадии артроза лодыжки на рентгеновских снимках выражены патологические разрастания костей. Опасно тереть больную лодыжку – могут резко усилиться боли. Это говорит о разрушении хрящевой ткани, необходимости хирургического вмешательства.
Здесь выделяется артропластика, при которой врачам удаётся сохранить суставные ткани.
Ещё одна методика – артродез, операция по удалению остатков патологически поверженного хряща. Одновременно с этим производится «замыкание» костей без суставного соединения.
Прогноз такой операции – полная потеря движений в голеностопе.
Корригирующий трехсуставный артродез создаёт неподвижность в:
- таранно-пяточном;
- пяточно-кубовидном;
- таранно-ладьевидном суставах.
Это операция «отчаяния», потому что хирург намеренно нарушает биомеханику ступни, чтобы облегчить болевые симптомы.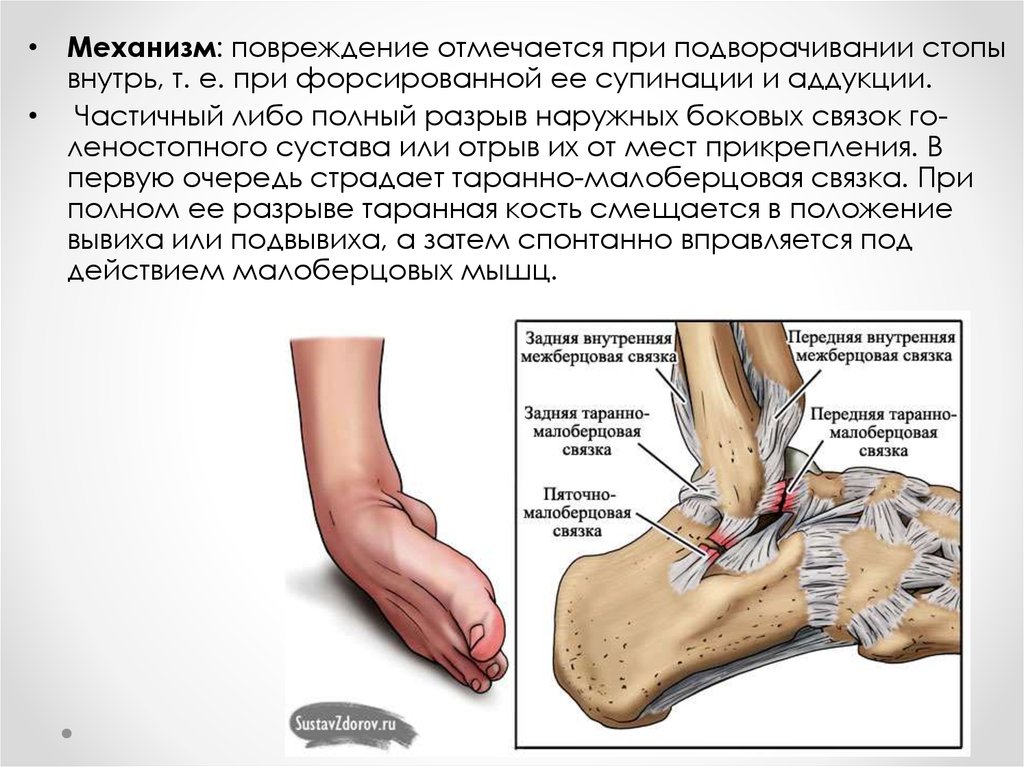 А главное – чтобы не проводить ампутацию ноги, ведь новая – не вырастет.
А главное – чтобы не проводить ампутацию ноги, ведь новая – не вырастет.
Артроз голеностопного сустава: симптомы, диагностика и лечение
С возрастом у человека повышается риск появления заболеваний позвоночника, суставов. Это объясняется дегенеративными и деструктивными изменениями в организме. Одной из частых патологий является артроз голеностопного сустава.
Артроз голеностопного сустава — что это
Артроз голеностопа является хроническим заболеванием и полностью не излечивается. По статистике это дистрофическое нарушение есть у 10% людей. Особенно ему подвержены лица, возрастом от 40 лет. Болезнь может приводить к инвалидизации. Поэтому ее требуется вовремя и грамотно лечить.Голеностоп состоит из малоберцовой, таранной и большеберцовой костей, двух лодыжек и суставных связок. При артрозе происходит воспаление и разрушение суставного хряща. Костная ткань по мере прогрессирования патологии повреждается и деформируется.
Код по МКБ 10
МКБ расшифровывается как международная классификация болезней. В таком документе каждому заболеванию присваивается определенный код. Этот код состоит из букв и цифр, указывается в больничном листе, при постановке диагноза. Благодаря ему врач в любой стране поймет, чем страдает пациент и где локализуется патологический очаг.
В таком документе каждому заболеванию присваивается определенный код. Этот код состоит из букв и цифр, указывается в больничном листе, при постановке диагноза. Благодаря ему врач в любой стране поймет, чем страдает пациент и где локализуется патологический очаг.
Диагноз артроз представлен блоком из 5 рубрик и нескольких подрубрик. Артрозы голеностопа находятся в рубрике М19. Эта рубрика подразделяется на 5 подрубрик. Знак после точки обозначает этиологию.
Так, 0 – это генетически обусловленные дегенеративные изменения, 1 – посттравматические изменения, 2 – дистрофические изменения на фоне эндокринной, сосудистой или воспалительной патологии, 8 – это другие уточненные причины, 9 – болезнь неустановленной причины происхождения.
Например, код М19.1 – это артроз голеностопа, возникший вследствие травмы.
Причины
Патология развивается по разным причинам. Провоцирующими факторами появления болезни у взрослых являются:
- Повышенная нагрузка на сустав.
 Дегенеративные изменения в хрящевой и костной тканях доктора часто наблюдают у пациентов с ожирением, профессиональных спортсменов (футболистов, бодибилдеров, бегунов и танцоров).
Дегенеративные изменения в хрящевой и костной тканях доктора часто наблюдают у пациентов с ожирением, профессиональных спортсменов (футболистов, бодибилдеров, бегунов и танцоров). - Сахарный диабет.
- Травмирование голеностопа.
- Ношение неудобной обуви, хождение на каблуках.
У детей патология развивается по таким причинам:
- Тиреотоксикоз.
- Дисплазия тканей.
- Ушиб.
- Генетическая предрасположенность.
- Перелом.
- Воспаление суставов.
- Вывих.
Симптомы
Для артроза голеностопа характерны такие проявления:
- Боль. Она появляется после пребывания в одной позе. Когда человек пытается встать и опереться на ногу, у него возникают пронизывающая (ноющая) боль, скованность движений. После нескольких шагов дискомфорт проходит. Появляется боль во время и после физических нагрузок.
- Щелчки, хруст в голеностопном суставе во время ходьбы.
- Ограничение движений.
- Отечность под лодыжками.

- Гипотрофия, слабость связочного аппарата.
- Деформирование сустава (характерно для запущенной болезни).
Степени
Выделяют несколько степеней артроза. От начала появления первых признаков дистрофических изменений в суставе до потери подвижности проходит много лет. Если начать терапию вовремя, есть шанс приостановить прогрессирование болезни. Успех лечения зависит от того, на какой стадии была обнаружена патология.
Степени артроза голеностопного сустава:
- Первая. Дегенеративный процесс только начал развиваться и не доставляет особого дискомфорта человеку. Единственными симптомами являются временная утренняя скованность в ногах, быстрая утомляемость и слабо выраженная боль. При сгибании и разгибании стопы возникает хруст. На рентгене патологических изменений не обнаруживается. Прогноз при медикаментозном лечении благоприятный.
- Вторая. Симптомы болезни усиливаются. Утренняя скованность не проходит около часа.
 В начале ходьбы появляются боли. Преодолев всего 1 км расстояния, человек ощущает сильную усталость в ногах. Во время движения голеностопа возникает хруст. Рентген показывает остеофиты, сближение концов костей. Показано хирургическое лечение.
В начале ходьбы появляются боли. Преодолев всего 1 км расстояния, человек ощущает сильную усталость в ногах. Во время движения голеностопа возникает хруст. Рентген показывает остеофиты, сближение концов костей. Показано хирургическое лечение. - Третья. Болевой синдром возникает не только при движении, но и в состоянии покоя. Человек не может нормально работать и отдыхать без анестезирующих средств. Передвигаться самостоятельно больной не способен. На рентгеновском снимке видны щели, уплощение поверхностей сустава, остеофиты, подвывих. Лечение оперативное и медикаментозное.
- Четвертая. Проявления болезни слабовыраженные. Боль проходит. Но скованность движений не дает возможности человеку ходить. Хрящи на четвертой стадии полностью разрушены. На рентгене видно зарастание суставной щели.
Диагностика
Во время диагностики доктор определяет степень болезни, выявляет обострение. Для этого применяют лабораторные и аппаратные методики:
- Анализ крови (развернутый).

- Ревматоидные пробы.
- УЗИ.
- КТ.
- Тест на СРБ.
- Рентгенография.
- МРТ.
Лечение
Терапия должна быть комплексной и включать прием медикаментов, использование методов физиотерапии, выполнение лечебных физических упражнений.
Из медикаментов пациенту выписывают:
- Противовоспалительные нестероидные препараты – Ибупрофен, Индометацин, Флурбипрофен.
- Хондропротекторы – Структум, Хондролон, Эльбона.
- Обезболивающие – Кетанов.
- Кортикостероидные гормоны – Дипроспан, Кеналог, Гидрокортизон.
Подвижность сустава восстанавливает мануальная терапия, процедуры с использованием аппарата типа Ormed. Физиотерапия ускоряет регенерацию, стимулирует кровообращение в пораженном суставе. Эффективны электростимуляция, лазеротерапия, ультразвуковое воздействие. При выраженных дистрофических изменениях проводится эндопротезирование.
Предупредить артроз голеностопа можно путем выполнения правил:
- Поддерживать вес в пределах норматива.
- Укреплять позвоночник специальными упражнениями.
- Избегать травматизации.
- Корректировать врожденные аномалии строения суставов.
- Отказаться от курения, приема спиртосодержащих напитков.
- Вовремя лечить эндокринные и сосудистые нарушения.
- Регулярно проходить профилактическое обследование при наличии генетической предрасположенности к болезни.
Артроз голеностопного сустава: симптомы и лечение
Причины артроза
Артроз – это патологический процесс в хронической форме, у которого наблюдается постепенная прогрессия и чередование периодов обострения и ремиссии. Заболевание возникает одинаково часто у мужчин и женщин старше 40 лет.
Болезнь бывает 2-х форм: первичная и вторичная. Первичный деформирующий артроз голеностопного сустава возникает сам по себе, а вторичный появляется вследствие воздействия каких-нибудь внешних факторов.
Выделяют следующие несколько главных причин, провоцирующих развитие артроза голеностопного сустава:
- сильные физические нагрузки на ноги;
- лишний вес;
- частое хождение на высоких каблуках, неудобной обуви;
- любые травмы, повреждения голеностопа;
- занятие силовым или активным спортом;
- солевые отложения;
- наследственность;
- врожденная или приобретенная деформация стопы;
- особенности профессиональной деятельности: длительное стояние, долгая ходьба;
- преклонный возраст;
- болезни, характеризующиеся сбоем в обмене веществ;
- ревматические болезни: артрит, остеоартроз, болезнь Бехтерева.
Также привести к развитию артроза голеностопа могут различные системные заболевания, инфекционное воспаление сустава, а также плохая экология.
Симптомы артроза голеностопного сустава
Суставы в нормальном состоянии гладкие и эластичные, благодаря чему они спокойно скользят друг о друга в процессе движения.
Но если произошло травмирование сустава или возникло нарушение обменных процессов, то хрящевая поверхность становится шершавой, неэластичной, вследствие чего хрящи трутся, травмируя друг друга и усугубляя тем самым патологические изменения.
По причине плохой амортизации, подлежащая кость подвергается чрезмерной нагрузке, из-за чего тоже деформируется, разрастаясь вокруг суставов.
Начальный этап развития артроза голеностопного сустава практически никак не проявляется, что препятствует ранней диагностике патологии.
Первые тревожные звоночки могут проявиться в виде незначительной боли в голеностопе после физической нагрузки, которая исчезает, когда человек пребывает в состоянии покоя.
С течением развития болезни эти болевые ощущения усиливаются и продолжаются все дольше. Артроз голеностопного сустава способен проявляться такими симптомами:
- хруст в суставе;
- боль в голеностопе, возникающая при переходе в стоячем положении после длительного сидения.
 Также наблюдается небольшая скованность. Симптомы проходят после совершения нескольких шагов;
Также наблюдается небольшая скованность. Симптомы проходят после совершения нескольких шагов; - быстрая утомляемость в ногах;
- атрофия мышц нижних конечностей;
- отеки в районе голеностопа, под лодыжками;
- ноющая боль ночью, в утреннее время;
- ограничение движений из-за скованности;
- искривление голени;
- частые вывихи, растяжения, подворачивания ноги;
- воспаление, сопровождающееся местным повышением температуры.
На последней стадии артроза голеностопного сустава возникает деформация сустава, движения сильно ограничиваются, трудно опираться на ноги.
Из-за всего этого человеку приходится использовать для поддержки палку или костыли.
Если заметили у себя хоть несколько из вышеперечисленных симптомов, то следует скорее обратиться к врачу, чтобы остановить развитие патологии на начальном этапе, пока сустав не разрушился основательно.
Симптомы артроза по стадиям развития
Симптомы артроза голеностопного сустава зависят от стадии развития патологического процесса. Всего выделяют 4 стадии развития заболевания:
Всего выделяют 4 стадии развития заболевания:
- 1-я стадия. Болезнь не причиняет человеку беспокойства, а единственные возможные симптомы – это небольшая скованность сустава утром после пробуждения, быстрая утомляемость и болевые ощущения после прохождения дистанции более 1 км. Деформация хряща уже началось, но рентгенограмма ничего не показывает. Лечение, начатое на 1 степени развития, является самым простым и эффективным;
- 2-я стадия. Симптоматика усиливается, утренняя скованность продолжается не менее получаса и сопровождается хромотой. Во время движений слышится хруст и поскрипывание в суставе, боль возникает уже по прохождению 500-700 метров. Кожный покров в месте воспаления становится красным и горячим. На рентгене можно увидеть остеофиты, а также эпифизов сустав. Артроз деформирующий 2 степени все еще можно вылечить консервативным лечением, но процесс будет довольно продолжительным и сложным;
- 3-я стадия. Клиническая картина выражена ярко, боль не исчезает даже в состоянии покоя, из-за чего нарушается сон и больному приходится постоянно принимать обезболивающие препараты.
 Движения сильно ограничены и практически невозможны без костылей. Деформация проявляется весьма отчетливо, размер голеностопы увеличивается, мышечные ткани атрофируются. Суставная щель сильно сужается, остеофиты разрастаются, что видно на рентгеновском снимке. На этом этапе может помочь только оперативное лечение, а медикаментозная терапия используется только для купирования симптомов;
Движения сильно ограничены и практически невозможны без костылей. Деформация проявляется весьма отчетливо, размер голеностопы увеличивается, мышечные ткани атрофируются. Суставная щель сильно сужается, остеофиты разрастаются, что видно на рентгеновском снимке. На этом этапе может помочь только оперативное лечение, а медикаментозная терапия используется только для купирования симптомов; - 4-я стадия. Симптоматика затихает, боль уменьшается, но движение становится невозможным. На рентгеновском фото видно сросшуюся суставную щель, подвывих. Применяется хирургическое вмешательство.
На 1-й стадии артроза голеностопного сустава человек считается работоспособным, но если патология 2 степени или более, то человек становится временно или полностью нетрудоспособным. С артрозом голеностопного сустава любой формы не берут также и в армию.
Лечение артроза голеностопного сустава
Заметив у себя признаки артроза, необходимо сразу обратиться к ортопеду-травматологу или ревматологу, который проведет тщательный осмотр и назначит необходимые диагностические обследования, на основании чего сможет поставить точный диагноз и подобрать лечение.
Лечение направлено на снятие болевого синдрома, предотвращение дальнейшей деформации хряща, а также улучшение функций сустава.
На первых двух стадиях болезни применяется консервативная терапия, необходимость в операции возникает на последних стадиях развития артроза или при неэффективности медикаментов и физиопроцедур.
Лечение должно быть комплексным. Кроме приема медикаментов, необходимо изменить образ жизни, заниматься специальной гимнастикой и посещать физиотерапию. Если имеется лишний вес, который стал причиной артроза, то нужно сесть на диету.
В случае, если заболевание стало последствие профессиональной или спортивной деятельности, нужно будет отказаться от работы или занятия спортом.
Существует специальный комплекс упражнений, а также тренажеры, которые разработал доктор Бубновский, при помощи которых может справиться с заболеванием и оставаться в прекрасной физической форме.
Оперативное вмешательство может быть нескольких видов, в зависимости от степени тяжести артроза:
- поверхность хряща выравнивается, подвижность сохраняется;
- остатки сустава удаляются, и он навсегда обездвиживается;
- голеностопный сустав заменяется протезом.

Также в сустав может вводиться протез синовиальной жидкости, выполняющей роль смазки.
Народные средства от артроза
Прекрасным дополнением к медикаментозной терапии и физиотерапевтическим процедурам станет нетрадиционная медицина, при помощи которой можно ускорить выздоровление в домашних условиях. Выделяют несколько эффективных народных средств при артрозе голеностопного сустава:
- розовое масло нужно смешать с 0,5 граммами мази мумие и эту смесь хорошо втирать в голеностоп. Также можно развести 0,2 грамма мумие в 50 мл кипятка и принимать внутрь дважды в день за 1 час до приема пищи;
- снять болезненные ощущения можно, если на 20 минут приложить к области голеностопа натертый сырой картофель;
- теплые ванночки для ног с добавлением сухой горчицы;
- мази на основе меда или прополиса;
- измельчите яичную скорлупу и добавляйте ее себе в еду;
- стакан растительного масла смешайте со стаканом листьев окопника, прокипятите 10 минут, после чего поцедите и добавьте в раствор витамин Е и пол стакана пчелиного воска.
 Смесь должна немного остыть, а затем ее нужно наносить на голеностоп 2 раза в день на полчаса.
Смесь должна немного остыть, а затем ее нужно наносить на голеностоп 2 раза в день на полчаса.
Народными средствами в сочетании с основной терапией можно добиться отличных результатов за короткий промежуток времени. Но ни в коем случае не пытайтесь лечить артроз голеностопного сустава при помощи одной нетрадиционной медицины.
Лекарства от артроза
Лечение артроза голеностопы посттравматического или другого характера, довольно длительное и сложное.
Большую роль для скорейшего выздоровления играет правильное питание, ЛФК, различные физиопроцедуры, а также медикаментозная терапия, которая подбирается в зависимости от стадии развития патологии и степени выраженности симптоматики. Могут назначаться следующие препараты для лечения артроза голеностопного сустава:
- противовоспалительные препараты: Диклофенак, Ибупрофен, Нимесулид. Все эти средства быстро снимают боль, но повреждают слизистую оболочку желудка, из-за чего не рекомендуются для длительного применения;
- хондропротекторы: Терафлекс, Артра.
 С их помощью нормализируется выработка синовиальной жидкости, улучшается состояние хрящевой ткани. Для достижения положительного результата необходимо пройти курс лечения несколько раз в год;
С их помощью нормализируется выработка синовиальной жидкости, улучшается состояние хрящевой ткани. Для достижения положительного результата необходимо пройти курс лечения несколько раз в год; - гормональные препараты: Гидрокортизон, Кеналог, Дипросан. Они вводятся инъекцией внутрисуставно;
- обезболивающие мази, гели: Диклофенак, Бутадион, индометациновая мазь;
- миорелаксанты;
- лекарства, улучшающие местное кровообращение: никотиновая кислота, Пентоксифиллин.
Восстановить подвижность голеностопа и устранить трение хрящей друг о друга можно при помощи мануальной терапии или вытягивания суставов на специальной аппаратуре.
это не болезнь, а образ жизни
Артроз можно было бы считать болезнью стариков, если бы современные люди, сами того не ведая, не губили свои суставы раньше времени
«Питание хрящей, как и других тканей организма, осуществляется через кровь. По мелким сосудам питательные вещества доставляются в зону сустава. И вот что интересно: когда мы двигаемся, работают, выполняют свои функции 4-5 из 5 капилляров. А когда сустав находится в состоянии покоя — только 1-2 капилляра, то есть пока наши суставы находятся в неподвижном состоянии, питание сокращается в 3-4 раза», — объясняет Муртуз Халимбекович Токай.
И вот что интересно: когда мы двигаемся, работают, выполняют свои функции 4-5 из 5 капилляров. А когда сустав находится в состоянии покоя — только 1-2 капилляра, то есть пока наши суставы находятся в неподвижном состоянии, питание сокращается в 3-4 раза», — объясняет Муртуз Халимбекович Токай.
Отсюда и одна из главных причин развития артроза у еще не старых людей — малоподвижный образ жизни: работа в офисе за компьютером, езда на машине, отдых дома на диване. Кроме того, на питании сустава сказываются холод и сырость, заболевания сосудов, повышенная вязкость крови, избыточный вес.
С какими проблемами чаще всего обращаются к травматологам-ортопедам клиники EMS:
- Травмы: переломы, вывихи, ушибы
- Возрастные изменения опорно-двигательного аппарата у детей: деформации позвоночника и стоп, болезнь Осгуда-Шляттера, болезнь Шинца и др.
- Болезнь Нотта («щелкающий палец»)
- Болезнь де Кервена («болезнь молодых мам», когда от постоянного ношения младенцев на руках через 2-4 месяца появляется боль в области лучезапястных суставов)
«Часто говорят, что плоскостопие приводит к артрозу. Это не совсем так. Плоскостопие не является непосредственной причиной этого заболевания, его можно считать лишь предрасполагающим фактором, — говорит Муртуз Халимбекович. — Интереснее другое. Часто артроз развивается у людей, которые, казалось бы, стараются следить за здоровьем. Например, ходят в фитнес-центры. В зале они активно занимаются по два-три часа пару раз в неделю. Это полезно для сердца, но не для суставов, которые получают сильные перегрузки. То же самое и при беге. Хорошая привычка, но нужно грамотно выбирать кроссовки — специальные, именно для бега, с хорошей амортизацией в области пятки».
Это не совсем так. Плоскостопие не является непосредственной причиной этого заболевания, его можно считать лишь предрасполагающим фактором, — говорит Муртуз Халимбекович. — Интереснее другое. Часто артроз развивается у людей, которые, казалось бы, стараются следить за здоровьем. Например, ходят в фитнес-центры. В зале они активно занимаются по два-три часа пару раз в неделю. Это полезно для сердца, но не для суставов, которые получают сильные перегрузки. То же самое и при беге. Хорошая привычка, но нужно грамотно выбирать кроссовки — специальные, именно для бега, с хорошей амортизацией в области пятки».
Кроме того, нередко с болью в области суставов к ортопеду приходят люди после диеты. Вроде бы похудели, вес уменьшился, суставы должны «радоваться», а они болят. Все дело в том, что во время диеты они недополучили важных питательных элементов, необходимых для постоянной регенерации, в том числе жиров, от которых чаще всего стараются отказаться во время похудения.
Артроз также может быть вызван травмами в области суставов, особенно переломами. Через некоторое время после травмы может возникнуть боль в суставе — это так называемый посттравматический артроз.
Через некоторое время после травмы может возникнуть боль в суставе — это так называемый посттравматический артроз.
«Лучший способ поддержать суставы — это регулярные спокойные нагрузки в виде высокоамплитудных движений в суставах и полноценное питание, — советует Муртуз Халимбекович. — Если уже есть артроз, то допустимые физические нагрузки нужно обсудить с травматологом».
Нельзя восстановить разрушенные хрящи, но можно двигаться без боли
Артроз может развиваться практически во всех суставах. Например, ношение обуви на высоком каблуке приводит к стиранию хрящей в мелких суставах стопы, особенно на большом пальце. Но чаще к доктору приходят пациенты с жалобами на боль в крупных суставах — плечевых и коленных.
«Заболевание может развиваться бессимптомно и 10, и 20 лет. Иногда удается его выявить до того, как начнется воспаление — на профосмотрах или при исследованиях, связанных с другими проблемами», — рассказывает травматолог.
Первые признаки артроза, которые пациенты начинают ощущать, — это скованность в суставе после долгого покоя, затекание суставов; если заболевание развивается в плечах, то трудно становится дотянуться рукой до поясницы, спины, если в ногах — больно спускаться по лестнице, появляется хромота, постепенно сокращается расстояние, которое человек проходит, не испытывая неприятных ощущений. Если суставы начинают болеть даже в покое, это говорит уже о значительной выраженности патологического процесса, когда от хряща почти ничего не остается. Обычно в этот момент пациенты и обращаются за помощью к врачам.
Если суставы начинают болеть даже в покое, это говорит уже о значительной выраженности патологического процесса, когда от хряща почти ничего не остается. Обычно в этот момент пациенты и обращаются за помощью к врачам.
Лучший способ поддержать суставы – это регулярные спокойные нагрузки и полноценное питание
«В первую очередь мы снимаем воспаление, назначая препараты и ограничивая нагрузку, уменьшая боли в области сустава. Резкая боль уходит в течение первых 1-2 недель, — объясняет Муртуз Халимбекович. — Но дальше обязательно нужно продолжить активное лечение, что обычно занимает около 1-2 месяцев. Главная задача — остановить процесс разрушения сустава и не допустить рецидива. Хрящ нельзя восстановить, нарастить, но можно добиться стойкой ремиссии, и тогда с артрозом можно будет качественно жить, то есть двигаться без боли и неудобства, еще долгие годы. Важно только соблюдать двигательный режим, правильно питаться, не переохлаждаться. Я часто объясняю своим пациентам, что артроз — это не заболевание, а образ жизни».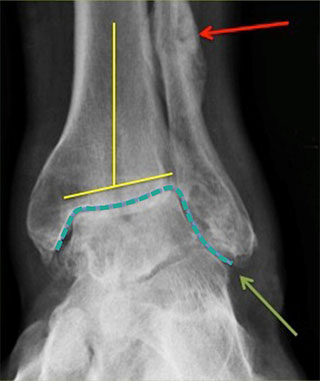
Современное оборудование в клинике EMS позволяет быстро и качественно оценить, что происходит с суставами. Проконсультироваться с ортопедом-травматологом, провести лабораторную диагностику, выполнить рентгенографию и УЗИ сустава можно и в целях профилактики, чтобы оценить состояние хрящей. А при болях эти обследования просто необходимы.
Симптомы и лечение артроза стопы
Симптомы артроза стопы
Артроз голеностопного сустава в большинстве случаев имеет приблизительно одинаковые признаки, указывающие на развитие данного заболевания. Единственная разница заключается в локализации боли, в зависимости от места нахождения пораженного сустава. Так как стопа имеет несколько суставных отделов, то боль может локализироваться в пятке, пальцах ног и срединной части.
Признаки артроза стопы
Обычно признаки артроза неспецифичны и характеризуются такими проявлениями:
- Дискомфорт при ходьбе, усиливающийся при длительном стоянии без возможности отдыха. Любая нагрузка на суставы может спровоцировать боль.

- На начальных этапах у многих людей боль в суставах в покое проходит. Если же болезнь запущена, то боль мучает пациента постоянно, независимо от положения тела.
- Ночью и сутра после пробуждения наблюдается сильная скованность в ногах.
- Если подвигать ногой и провести легкую гимнастику, то состояние больного улучшается.
- При движениях конечностью можно услышать легкий хруст костной ткани. При дальнейшем развитии патологии хруст слышится постоянно.
- Появляется ограничение подвижности в суставе при остеоартрозе. Это явление связано с разрастанием остеофитов (костные наросты), которые заменяют истонченную хрящевую ткань.
Чем запущеннее болезнь, тем более выраженные симптомы патологии.
Причины возникновения артроза стопы
Деформирующий остеоартроз может возникать по нескольким причинам:
- Аномалии в строении, анатомические дефекты – искривление пальцев или большая ширина стопы.
- Патология может проявиться, если носить тесную и узкую обувь.

- Возникновение деформационных процессов в осевом скелете – разная длина ног, выраженный сколиоз или опущение свода стопы.
- Большой вес тела, ожирение. Избыточная масса негативно влияет на состояние суставов.
- Механические травмы, ранее перенесенные переломы, ушибы, вывихи.
- Длительное воздействие низких температур – переохлаждение.
- Ношение обуви на высоком каблуке, что более актуально для женщин.
- Генетическая предрасположенность к появлению остеоартроза в данной локализации.
- Естественный износ ткани суставов, который возникает чаще в старшем возрасте.
- Тяжелые физические нагрузки, включающие работу на вредном производстве, профессиональные занятия спортом.
- Наличие деформации стопы, включающей плоскостопие из-за ношения неправильной обуви или неправильной походки (нарушение правильного двигательного паттерна).
- Хроническое нарушение кровообращения в конечностях, связанное с другими заболеваниями.
Важно понимать, если у пациента не было конкретных жалоб на здоровье, а заболевание обнаружили в возрасте за 60 лет, то это указывает на течение первичного остеоартроза.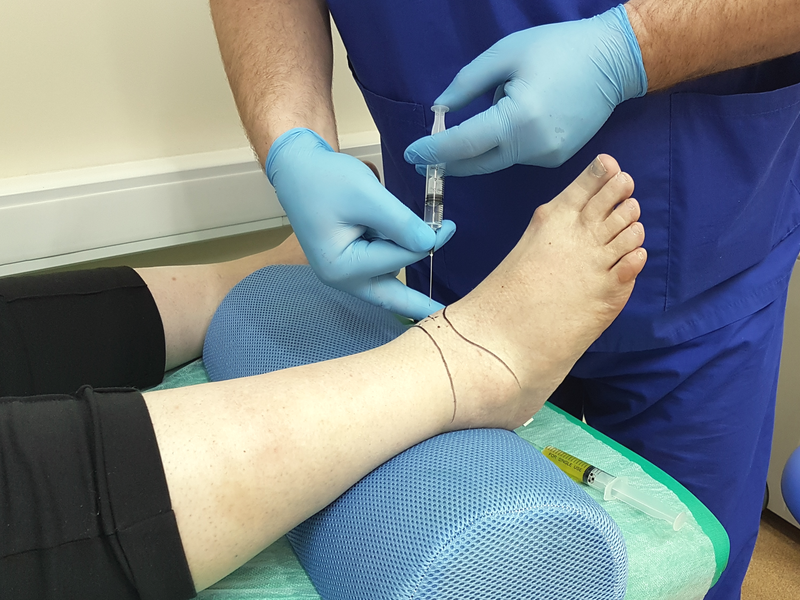 Чтобы узнать форму болезни, надо обратиться за помощью к специалисту.
Чтобы узнать форму болезни, надо обратиться за помощью к специалисту.
Какие болезни или факторы могут способствовать появлению остеоартроза стопы:
- Высокий рост.
- Женский пол (из-за ношения неудобной обуви, гендерный фактор).
- Наличие эндокринных расстройств, включающих остеопороз, гипертиреоз и сахарный диабет.
- Увеличение массы тела в период беременности. В особенности риск повышается при наборе веса свыше 15 кг за весь период.
- Наличие аутоиммунных патологий, включающих различные виды остеоартрита.
- Нарушение обмена веществ, включающих появление подагры.
- Наличие инфекции, провоцирующие воспаление в суставах.
- Гормональные расстройства.
- Гиподинамия.
- Инфекционное поражение, вызвавшее аутоиммунное поражение, на фоне которого в последствии появился остеоартроз, как результат воспалительной деструкции.
- Физические перегрузки, вызывающие сильное перенапряжение мышц.
- Неправильное питание, скудное витаминами и минералами.

- Злоупотребление алкоголем и курением.
Диагностика артроза суставов стопы
В большинстве случаев главным критерием диагностического подтверждения заболевания является проведение рентгенографии. Это простой и одновременно доступный метод исследования, который можно провести в любой поликлинике. Рентгенография хороша для рассматривания структурных изменений в суставах, костях и хрящах, когда уже имеются реальные деформации. Такие процессы возникают при развитии 2 стадии артроза. Если же болезнь только возникла, то с помощью рентгенографии не всегда удается выявить проблему.
Диагностика артроза стопы
При подозрении на начало болезни рекомендуется отправить пациента для проведения МРТ или КТ. Эти диагностические методы являются более точными, если есть признаки начала развития патологии. Если нет признаков воспаления, то назначают КТ, чтобы с точностью диагностировать проблемы, связанные с опорно-двигательным аппаратом. При вовлечении в воспалительный процесс мягких тканей рекомендуют вместо КТ делать МРТ. На основе полученных данных можно поставить предварительный диагноз, оценить степень появившихся поражений и разрушение структуры суставов.
На основе полученных данных можно поставить предварительный диагноз, оценить степень появившихся поражений и разрушение структуры суставов.
Помимо инструментальных исследований многие специалисты рекомендуют проводить дифференциальную диагностику, основанную на исключении других возможных проблем, по симптомам схожим с проявлениями остеоартроза стопы. Похожую симптоматику могут иметь некоторые ревматологические заболевания, включая ревматоидный, подагрический артрит, болезнь Бехтерева.
Для исключения этих болезней аутоиммунного характера важно провести ряд лабораторных анализов:
- ОАК с подсчетом скорости оседания эритроцитов.
- ОАМ при подагрическом артрите.
- Полный биохимический анализ крови с определением ревмофактора, АСЛ-О, С-реактивного белка и уровня мочевой кислоты.
- Определение ряда специфических анализов, характерных для серонегативных артритов и спондилоартритов – HLA-B27, ACC-P, Anti-MCV.
На основе полученных данных врач ставит окончательный диагноз.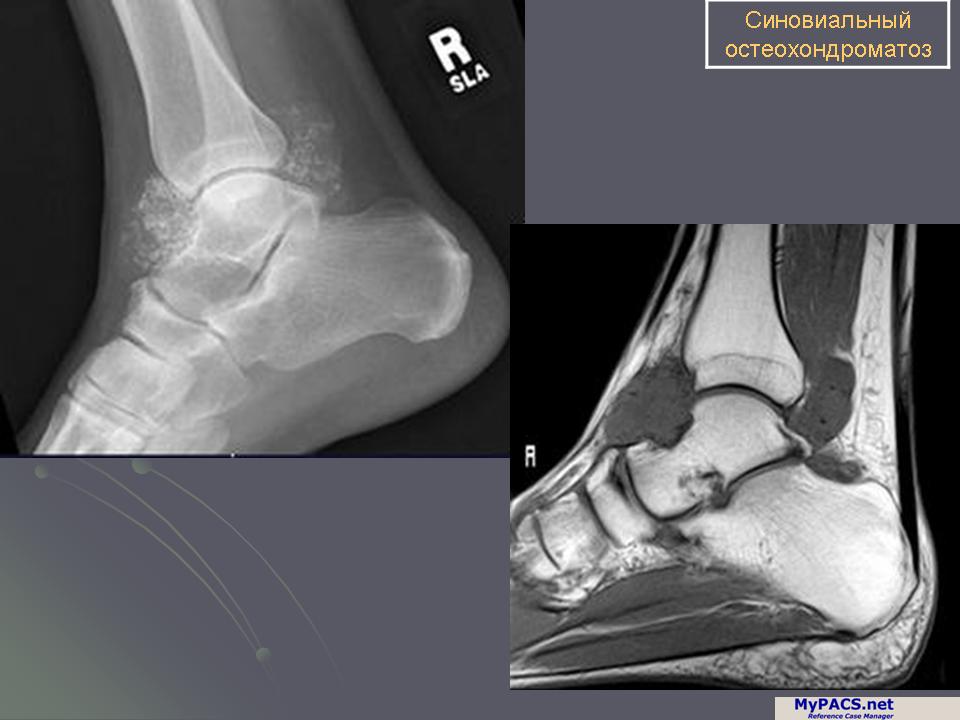 В редких случаях требуется дополнительно провести сцинтиграфию костей, денсинтометрию, УЗИ и суставную пункцию.
В редких случаях требуется дополнительно провести сцинтиграфию костей, денсинтометрию, УЗИ и суставную пункцию.
Артроз суставов стопы – стадии развития
Артроз имеет 3 стадии развития. В зависимости от конкретной стадии болезни, симптоматика также может отличаться.
Как проявляются стадии развития остеоартроза стопы в зависимости от запущенности случая:
- На начальных этапах болезни проявления могут быть незначительными либо вовсе отсутствовать. Данное явление связано с тем, что структурные изменения еще несущественные и в большей степени связаны с нарушением обменных процессов в организме и ухудшением кровообращения. Остеофиты обычно отсутствуют либо имеются в небольшом количестве. Чтобы определить их наличие требуется проводить высокоточные методы диагностики – МРТ или КТ, так как рентгенография на этом этапе окажется малоинформативной. Признаки первой стадии артроза стопы неспецифические и стертые, их можно спутать с переутомлением или ушибом. При физических нагрузках пациент может ощущать незначительный дискомфорт, который в период покоя проходит.
 Ощущаются тянущие боли в области пятки, голеностопа, пальцев.
Ощущаются тянущие боли в области пятки, голеностопа, пальцев. - Вторая стадия – период активных проявлений. Боль в стопе может стать постоянной и начать ощущаться в период отдыха. В большинстве ситуаций пациенты думают, что у них пяточная шпора, поэтому приходят на прием к терапевту или травматологу-ортопеду. Опытный специалист поставит предварительный диагноз по тесту движений и боли, а затем отправит больного на проведение рентгена. На этом этапе изменения в суставе отчетливо видны – прослеживается тенденция к сужению межсуставной щели, наблюдается истончение хрящевой ткани с последующим нарастанием краевых остеофитов. Если нет признаков воспалительного процесса, то диагноз ставят окончательно. При наличии второй стадии заболевания наблюдается ухудшение мобильности в пораженном месте, дискомфорт и боль при движении. Еще один характерный признак – продолжительный хруст при движениях. Могут наблюдаться периоды обострения и ремиссии. После сна наблюдается скованность, которая проходит в течение нескольких часов.

- Третья стадия развития артроза стопы – терминальная. Болевые ощущения стихают за счет сильной ограниченности в движениях. Больной не может нормально наступить на ногу, наблюдается сильная скованность, усиливающаяся в утреннее и ночное время. На этом этапе диагностики с помощью рентгена наблюдается практически полное сужение межсуставной щели и сильное истирание хрящевой пластины. Остеофиты достигают больших размеров и наблюдаются в большом количестве. Консервативные методы лечение в этом случае малоэффективны.
Лечение зависит от обнаруженной стадии заболевания.
Как лечить артроз стопы
Лечение артроза стопы ног зависит от нескольких факторов – стадии развития болезни, переносимости медикаментозной терапии, наличия сопутствующих патологий, образа жизни больного, тяжести протекания заболевания. Также могут учитывать возраст пациента и наличие тяжелых хронических болезней, не связанных с артрозом (примеры – ожирение, сахарный диабет, артериальная гипертензия, дислипидемия). В тяжелых случаях консервативная терапия не показана, поэтому требуется проведение хирургического вмешательства. Операция позволяет удалить остеофиты и провести замену разрушенного сустава.
В тяжелых случаях консервативная терапия не показана, поэтому требуется проведение хирургического вмешательства. Операция позволяет удалить остеофиты и провести замену разрушенного сустава.
Лечение артроза стопы
На начальных стадиях болезни, когда болевой синдром слабый или отсутствует, вместо медикаментов показана модификация образа жизни и проведение реабилитации. Важно работать над мобильностью суставов, проводить массаж, проходить процедуры физиотерапии и заниматься ЛФК, чтобы замедлить возникновение необратимых последствий в виде дальнейшего нарастания остеофитов. При 2 стадии артроза стопы показана комбинация из медикаментозного лечения и проведения физиопроцедур в восстановительном периоде.
Артроз стопы лечение, симптомы
Важное место в терапии заболевания играет роль симптоматическая терапия. Пациенты, страдающие от артроза стопы, вынужденно сталкиваются ежедневно с такими последствиями патологии – болью, скованностью, общим дискомфортом и слабостью. Для уменьшения боли при наличии повреждения важно использование медицинских препаратов, направленных на снятие отека, воспаления и боли.
Какие препараты в период обострения назначают:
- НПВС. Эти медикаменты быстрее всего убирают острую боль и дискомфорт, являются средствами первой линии выбора для симптоматической терапии неприятных ощущений. Вылечить заболевание полностью в колене или голеностопе с помощью НПВС нельзя, но можно существенно облегчить общее состояние. При кратковременном использовании этих лекарств риск серьезных побочных эффектов минимальный. Если нужно принимать нестероидные противовоспалительные препараты дольше, то рекомендуется использовать гастропротекторы или перейти на наружные формы выпуска в виде мазей или гелей. Рекомендуемые лекарства, используемые в период обострения – Диклофенак, Мовалис, Нимесулид.
- Миорелаксанты. Это препараты, расслабляющие мышцы. Когда сустав сильно болит и наблюдается скованность, то околосуставная мышечная ткань также становится ригидной, из-за чего болевые ощущения становятся еще сильнее. Чтобы убрать мышечную боль, можно курсами по рекомендации врача принимать каждый день миорелаксанты, с помощью которых удастся снизить дозировку НПВС (они усиливают эффективность обезболивающих средств).
 Перед назначением важно учитывать перечень побочных действий и противопоказаний. Примеры лекарств – Баклофен, Мидокалм, Сидралуд.
Перед назначением важно учитывать перечень побочных действий и противопоказаний. Примеры лекарств – Баклофен, Мидокалм, Сидралуд. - Хондропротекторы – препараты базовой терапии при артрозе. Эти медикаменты хороши тем, что если их применять постоянно, то они замедляют прогрессирование артроза, так как являются модифицирующими болезнь средствами. Быстрого эффекта от приема ждать не стоит, так как медикамент должен накопиться в организме. У хондропротекторов также имеется слабый обезболивающий и противовоспалительный эффект. Положительные эффекты начинают проявляться в течение нескольких месяцев. Пациент ощущает, что функции и подвижность позвоночника, перферических суставов заметно улучшились, а скованность не так сильно беспокоит в течение дня. Для лечения связок и суставов могут назначить препараты Артра, Дона, Румалон.
- Кортикостероиды. Это медикаменты, улучшающие состояние пациента при артрозе стопы за счет мощного противовоспалительного действия. Для системного использования при артрозе ГКС в медицине не применяют из-за нецелесообразности и высокого риска побочных эффектов.
 Гормоны хорошо помогают справиться с болью и накоплением жидкости в суставе в виде внутрисуставных инъекций. Вариант лечения с применением ГКС не основной, а вспомогательный, так как этот фармакологический медикаментозный ряд обладает большим перечнем побочных эффектов, включая негативное влияние на суставы. Инъекции проводятся максимум несколько раз подряд, и если нет эффекта от терапии, нужно менять подход. Примеры препаратов – Дипроспан, Депо-Медрол, Гидрокортизон.
Гормоны хорошо помогают справиться с болью и накоплением жидкости в суставе в виде внутрисуставных инъекций. Вариант лечения с применением ГКС не основной, а вспомогательный, так как этот фармакологический медикаментозный ряд обладает большим перечнем побочных эффектов, включая негативное влияние на суставы. Инъекции проводятся максимум несколько раз подряд, и если нет эффекта от терапии, нужно менять подход. Примеры препаратов – Дипроспан, Депо-Медрол, Гидрокортизон. - Витаминные средства. Один из способов лечения – применение мер профилактики против возможных последствий в виде остеопороза. Прочность суставов и костей зависит от того, сколько кальция поступает в организм пациента, ведь это основной строительный материал для костей. Если наблюдается хроническая нехватка минерала в рационе, то суставы и связки становятся подвержены травмам, а процессы восстановления хрящевой ткани существенно замедляются. Кальций практически не усваивается при нехватке витамина Д3. Поэтому рекомендуется прием этих добавок в виде комплекса, предпочтительно в осенне-зимний период.
 Примеры – Аквадетрим, Кальцемин, Кальций Д3 Никомед.
Примеры – Аквадетрим, Кальцемин, Кальций Д3 Никомед.
Как лечить артроз ног народными средствами
Важно понимать, что лечебная практика с помощью альтернативной медицины, с точки зрения официальной, сильно ограничена и не имеет убедительных доказательств в пользу эффективности. Поэтому использовать методы домашней терапии нужно с осторожностью и в качестве дополнения к основному лечению, а не вместо него. Если врач допускает народную терапию, то можно применять компрессы, мази и настойки для облегчения болевых ощущений при поражении суставов.
Перечень эффективных рецептов включает:
- Нередко боль в стопе связана не только с остеоартрозом, но и с отложением солей. В таких целях используют лечебные компрессы. Для этого необходимо смешать в равных пропорциях спиртовой раствор йода, 10% нашатырный спирт, цветочный майский мед, глицерин и желчь медицинскую. Далее компоненты тщательно размешивают и настаивают в темном месте неделю. Когда раствор будет готов, его нужно будет нанести на марлевую повязку и прикладывать в виде компресса на ночь к пораженному суставу.

- Противовоспалительный настой для приема внутрь. Нужно в равных пропорциях залить кипятком сухие цветки ромашки и зверобоя, настаивая их в горячей воде в течение 15 минут. Пить смесь нужно не чаще трех раз в день, за полчаса до еды. Длительность лечения – до 1 месяца.
- Компресс из капустного листа с медом. Необходимо взять свежий капустный лист и обмазать его медом. Компоненты прикладывают на ночь под марлю к больному месту в область стопы. Длительность лечения – 2 недели.
- Спиртовой настой из одуванчиков. Нужно взять свежие цветки растения и залить их водкой или спиртов в соотношении 1 к 5 (пример – на 100 г одуванчика 500 мл водки). Смесь настаивают в течение двух недель в темном и прохладном месте, периодически встряхивая содержимое резервуара с настоем. Когда средство настоится, его нужно процедить. Принимать по чайной ложке трижды в сутки за полчаса до еды.
Если имеются аллергические реакции или непереносимость каких-либо компонентов в составе рецептов, ими не следует пользоваться. Если возникают побочные эффекты в виде внезапного подъема или упадка артериального давления, тошноты или отечности, то от методов лечения нужно срочно отказаться.
Если возникают побочные эффекты в виде внезапного подъема или упадка артериального давления, тошноты или отечности, то от методов лечения нужно срочно отказаться.
Немедикаментозное лечение
При остеоартрозе стопы в период ремиссии уместно выполнять упражнения, направленные на улучшение мобильности в пораженном месте. Сначала выполняют лечебную гимнастику под присмотром реабилитолога или инструктора. Когда пациент полностью выучит правильную технику и последовательность упражнений, он может приступать к домашним занятиям. Выполнять ЛФК нужно ежедневно, желательно несколько раз в день по 10-15 минут. В противном случае, если нет регулярности, смысла от занятий не будет.
Второй важный пункт – обратиться к ортопеду, чтобы он подобрал индивидуально стельки. С помощью этих приспособлений можно снять нагрузку с пораженного участка стопы, укрепить слабые мышечные группы и расслабить перенапряженные. Если у пациента стоячая работа, рекомендуется отказаться от данного вида деятельности и перейти на сидячий вид заработка. Также могут в облегчении хронической боли в стопе помочь аппликатор Кузнецова или Ляпко.
Также могут в облегчении хронической боли в стопе помочь аппликатор Кузнецова или Ляпко.
Профилактические меры включают – ношение удобной и не тесной обуви, снижение массы тела до нормы, коррекция рациона, отказ от вредных привычек и малоподвижного образа жизни. Подъем тяжестей также не рекомендуется.
Мнение редакции
Лечение остеоартроза стопы заключается в комплексном подходе. Необходим прием медикаментов, выполнение ЛФК и ношение корректирующих стелек. На нашем сайте имеются другие статьи, содержание которых посвящено болезням опорно-двигательного аппарата. В этих источниках можно почерпнуть важную информацию. Если есть вопросы, оставляйте комментарии.
Голеностопный артроз — причины, симптомы, диагностика
Голеностопный сустав — один из важнейших в нашей ОДС, наиболее подверженный нагрузкам. Если стопа обеспечивает в основном опорную функцию, то голеностоп — двигательную. Когда он выходит из строя, то нормальная походка в том виде, к которому мы привыкли — пружинящая, с перекатом ступни с пятки на носок, становится просто невозможной. Люди, у которых не сгибается голеностоп, идут как роботы, медленно переставляя ноги и почти не отрывая их от земли. Часто причиной анкилоза голеностопа бывает деформирующий артроз и полное пренебрежение больного к восстановительному лечению при помощи комплекса лечебных упражнений.
Люди, у которых не сгибается голеностоп, идут как роботы, медленно переставляя ноги и почти не отрывая их от земли. Часто причиной анкилоза голеностопа бывает деформирующий артроз и полное пренебрежение больного к восстановительному лечению при помощи комплекса лечебных упражнений.
Содержание
- 1 Зачем нужны упражнения для восстановления голеностопа
- 1.1 Артроз после травмы голеностопа
- 1.1.1 Почему часто ничего не дает лечение
- 1.1.2 Причины плачевного результата
- 1.2 Комплекс упражнений для голеностопного сустава
- 1.2.1 ЛФК для стопы в острый период
- 1.2.2 ЛФК для укрепления стопы
- 1.1 Артроз после травмы голеностопа
- 2 Смотрите видео: Воспаление связок голеностопа у бегунов. Лечение.
Зачем нужны упражнения для восстановления голеностопа
Хоть первичный деформирующий артроз и возникает из-за сложной разбалансировки обменных процессов в самом организме, чаще мы имеем дело с вторичным артрозом, возникающим на почве других патологий:
- После перенесенной травмы или операции
- В результате врожденных дефектов:
- укорочение одной конечности
- плоскостопие
- вальгусная деформация и т.
 д
д
- На почве хронических воспалительных процессов, переохлаждений и перегрузок
- Из-за нарушенной биомеханики позвоночника
Видео: Артроз сустава
Артроз после травмы голеностопа
В молодом возрасте травмы особенно часто преследуют голеностоп, так как именно на этот сустав выпадают максимальные динамические нагрузки (занятия спортом, походы, экстремальные хобби), и риск травмы особенно велик
Вывихи и растяжения случаются чаще всего, переломы значительно реже.
Но как получается так, что даже после легкой травмы может впоследствии развиться артроз?
Как у нас проходит лечение травмы? В основном следующим образом:
- На стопу накладывается гипсовая повязка или фиксатор
- Предписывается режим минимальной нагрузки
- Назначаются средства от воспаления и боли
Для острого периода вполне оправданное лечение. Но если оно здесь хоть как-то контролируется лечащим ортопедом, то после снятия гипса больной предоставлен самому себе.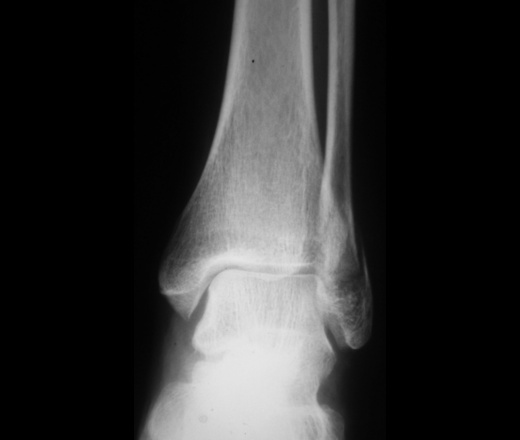 Да, ему говорят, что для восстановления и укрепления голеностопного сустава понадобятся какие-то упражнения. Но не всегда врач прямо ставит в известность своего пациента, что без правильной реабилитации и должной разработки сустава после травмы его ждет постравматический артроз, а затем и инвалидность.
Да, ему говорят, что для восстановления и укрепления голеностопного сустава понадобятся какие-то упражнения. Но не всегда врач прямо ставит в известность своего пациента, что без правильной реабилитации и должной разработки сустава после травмы его ждет постравматический артроз, а затем и инвалидность.
В итоге рекомендации врача пропускаются мимо ушей. Некоторое время больной пытается самостоятельно освоить раздобытый в интернете комплекс упражнений, но потом это надоедает. Занятия же с реабилитологом часто не по карману. Через полгода из-за контрактур стопа по-прежнему не гнется, вдобавок ко всему, появляется искривление, а больная нога делается тоньше. Возвращается бедолага к врачу, а там ему:
— Да что ж вы, батенька, неужто не знали, что упражнения нужны обязательно! А теперь уже ничего не поделать, будем лечить артроз!
Так что же делать? Во всем виноваты врачи? Нет, конечно. Виноваты вы сами, так как поленились включить свой собственный мозг.
Видео: Воспоминания человека с посттравматическим артрозом
Почему часто ничего не дает лечение
Боль при артрозе голеностопного сустава часто ставит больного в тупик. Первая приходящая в голову мысль — надо срочно что-то сделать, чтобы не болело. Начинается лихорадочный прием обезболивающих и хондропротекторов. Человек верит врачам и той чудодейственной коробочке с лекарством, на которой написано: восстанавливает хрящевую ткань. Таким образом он надеется на две, как минимум, вещи:
- Боль скоро пройдет
- Сустав восстановит хрящевую ткань
Проблема кажется полностью решенной. И впрямь, через несколько дней обострение проходит, и боль стихает. Но вот незадача — израсходовано десятки упаковок (тюбиков) с хондропротекторами, а воз и ныне там, и даже как будто едет вниз с ускорением. После дорогостоящего и длительного лечения наблюдается вот что:
- Голеностоп еле двигается и при движении все равно возникает боль
- Из-за этого походка сделалась неуклюжей, так как страшно нагружать сустав
- Ходьба превратилась в мучительную процедуру, и наиболее желанными стали горизонтальное и сидячее положение
- Начались проблемы в коленном и даже в тазобедренном суставе
- Из-за постоянного напряжения появились боли в спине и мигрень
- Рентген показывает, что ничего не изменилось:
- хрящ не вырос
- остеофиты не пропали, а наоборот, стали крупнее
- суставная щель еще больше сузилась
Общий итог таков — больной потихоньку превращается в развалину.
Разгневанный, он бежит к врачу:
— Что за лекарство вы мне выписали? Такое дорогое, а ничего не дало!
Врач вступается в защиту лекарства либо предлагает поменять его на новый и тоже дорогой препарат.
Причины плачевного результата
А ведь ларчик часто открывается так просто:
- Хондропротекторы не подошли, так как поезд уже ушел: лекарство может помочь лишь в первых двух стадиях, да и то, если не в тюбиках
- Боль никогда не пройдет, так как вы вступили в порочный круг: Страх боли — меньше движений — блокировка суставов — еще больше боли и меньше движений
- Боль в коленном суставе и выше началась потому, что включилась патологическая цепочка, разрушающая биомеханику позвоночника:
- Негнущийся голеностоп выключил и колено
- Возросла нагрузка на ТБС
- Возникли мышечные напряжения и искривления во всем позвоночнике
- Включилась неврологическая симптоматика
Артроз без упражнений вылечить нельзя.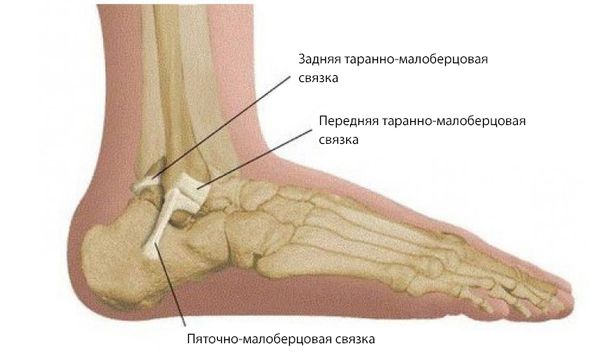
Разрушить порочный круг и вылечить голеностопный артроз могут только физические упражнения. Не верьте тому, кто советует вам как можно меньше нагружать больной сустав.
Нагружать суставы нужно, но не в период обострения, и при помощи соответствующих изометрических и статических упражнений, при которых нет возможности повредить больные косточки
Комплекс упражнений для голеностопного сустава
Разделим комплекс на более щадящий (для острого периода), и активный (период восстановления и укрепления)
ЛФК для стопы в острый период
- Сидя на стуле, выпрямите ноги
- Потяните носки на себя и 15 секунд удерживайте их так
- Расслабьте стопу на несколько секунд, после чего 10 раз повторите упражнение
- Находясь в том же положении, поворачиваем стопы вначале наружу, затем вовнутрь, не отрывая пяток от пола
- Сидя на стуле, отрываем от пола одну ногу
- Сохраняя полностью расслабленное состояние голени (все движение идет от бедра), совершаем маятниковые движение ступней (болтаем ею)
- В положении стоя, переводим одну ногу на шаг вперед, и согнув ее в колене, переносим на нее упор тела
- Вторая нога в выпрямленном состоянии
- Ступни обеих ног не отрывать от пола
- В таком положении задержаться на несколько секунд
- Расслабиться, затем перенести упор на другую ногу и повторить упражнение
ЛФК для укрепления стопы
- В положении сидя или стоя делаем перекаты с пятки на носок
- Сидя или стоя поднимаемся и опускаемся на цыпочки
- Ходим вначале на цыпочках, затем на носках
- Сидя на полу, наклоняемся к ноге и обхватив пальцы руками, тянем ступню на себя, отклоняясь назад вслед за ступней
- Сидя на полу с согнутыми коленями, руками совершаем со ступней следующие манипуляции:
- вращаем ее по кругу
- наклоняем максимально в стороны
- отгибаем по направлению к себе
- Повторяем те же упражнения без помощи рук
Видео: ЛФК для голеностопного сустава после травмы
Здоровья вам и успешной реабилитации суставов!
Смотрите видео: Воспаление связок голеностопа у бегунов.
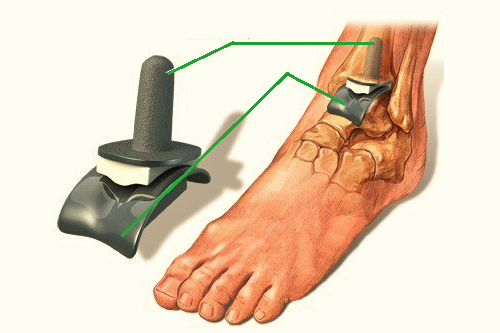 Лечение.
Лечение.Терминальная стадия артрита голеностопного сустава и полная замена голеностопного сустава
Введение
Тяжелый артрит голеностопного сустава является результатом прогрессирующего износа суставного хрящевого валика, выстилающего сустав, что в конечном итоге приводит к стиранию поверхности сустава между костями .
На левом изображении показана нормальная лодыжка; на изображении справа показана лодыжка в «конечной стадии» артрита.
Эта «конечная стадия» артрита приводит к боли в сочетании с потерей функции и подвижности, что серьезно ограничивает нормальную активность. Когда эта конечная стадия достигнута и неоперативные варианты (такие как лекарства, инъекции и фиксация) исчерпаны, пациентам предлагаются три метода хирургического лечения: спондилодез голеностопного сустава (также известный как артродез), полная замена голеностопного сустава (TAR). и, в некоторых случаях, дистракционная артропластика.
и, в некоторых случаях, дистракционная артропластика.
В нашем интервью с доктором Деландом мы в первую очередь сосредоточились на одном конкретном варианте – тотальной замене голеностопного сустава – и ее эволюции в оперативную процедуру, которая на сегодняшний день имеет большие перспективы в качестве действенной альтернативы спондилодезу голеностопного сустава для некоторых пациентов.
Варианты лечения терминальной стадии артрита голеностопного сустава
Традиционно при терминальной стадии артрита пациентам выполнялась операция слияния или артродез , при которой создаются необработанные поверхности кости, которые скрепляются металлическими пластинами и/ или винтами до тех пор, пока поверхности кости не сольются или не сольются. Цель спондилодеза — зафиксировать сустав в правильном положении; боль уменьшается за счет потери подвижности в голеностопном суставе. Голеностопный сустав обычно гипсуют примерно на 8-12 недель (пока сращение не станет прочным).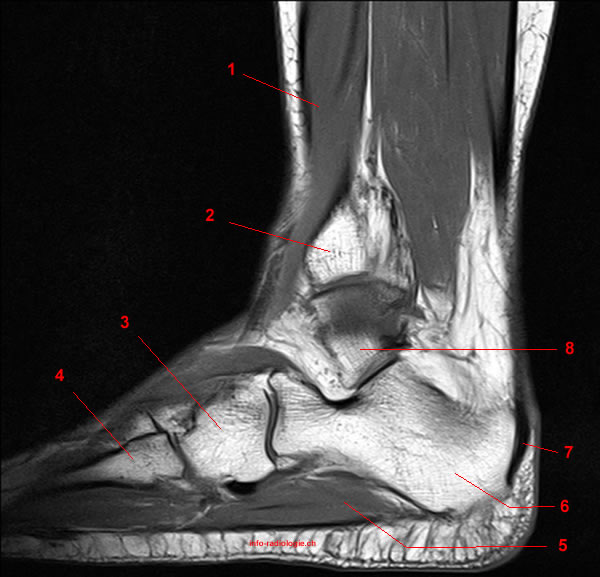
Артроз голеностопного сустава после операции спондилодеза (или артродеза).
Эта процедура продолжает быть полезной для пациентов как средство облегчения боли. Тем не менее, есть опасения относительно процедур артродеза. Поскольку сращение голеностопного сустава приводит к потере подвижности, суставы, окружающие голеностопный сустав, сгибаются и разгибаются, чтобы компенсировать это. Хотя это позволяет большинству пациентов со спондилодезом ходить, не прихрамывая, основная проблема заключается в том, что эти соседние суставы сами рискуют заболеть артритом.
В качестве альтернативы, полная замена голеностопного сустава является относительно новой процедурой, современный общепринятый дизайн которой получил широкое распространение только в конце 1990-х годов. Вместо процесса слияния эта процедура основана на замене пораженных артритом поверхностей искусственным имплантатом, состоящим из двух или трех компонентов, которые скользят друг относительно друга с использованием материалов с низким коэффициентом трения. Основным преимуществом является облегчение боли при сохранении подвижности голеностопного сустава.
Основным преимуществом является облегчение боли при сохранении подвижности голеностопного сустава.
Лечение артрита голеностопного сустава путем полной замены голеностопного сустава.
Хотя долгосрочных (> 10 лет) исследований TAR не проводилось, эта процедура требует более короткого периода иммобилизации и, как было показано, обеспечивает функциональный диапазон движений в голеностопном суставе, позволяя пациентам активно выполнять повседневные задачи ( малотравматичные виды спорта). Что еще более важно, TAR приводит к меньшей нагрузке на окружающие суставы, что также снижает риск артрита в этих областях.
Третьим вариантом для некоторых пациентов с терминальной стадией артрита является процедура, называемая дистракционной артропластикой, хирургический процесс, предназначенный для более молодых пациентов, который включает размещение лодыжки в каркасе из штифтов, вставленных в кости, а затем медленную регулировку этого каркаса, чтобы развести (растянуть) суставные поверхности. Теоретически это помогает организму регенерировать хрящ голеностопного сустава.
Теоретически это помогает организму регенерировать хрящ голеностопного сустава.
Чтобы процедура прошла успешно, у пациента должно быть правильное положение стопы. Фиксатор, удерживающий штифты вокруг лодыжки, обычно остается на месте в течение десяти недель; улучшение происходит постепенно, но через год боль в лодыжке обычно значительно уменьшается. Исследования показывают, что эта процедура имеет 60% успеха.
Определение надлежащего лечения
Независимо от состояния лодыжки каждому пациенту требуется лечение, индивидуально подходящее для его нужд. Факторы, определяющие правильность лечения, включают возраст (как правило, кандидатам на ТАР от 50 лет и старше), уровень активности, массу тела, качество костной ткани, общее выравнивание стопы, стабильность и степень тяжести артрита.
Чтобы определить некоторые из этих факторов, врач проведет медицинский осмотр и назначит рентген.
Как правило, кандидаты на полную замену голеностопного сустава имеют хорошую подвижность, хороший костный запас и выравнивание стопы. Если TAR считается подходящим методом лечения, доктор Деланд подчеркивает, что жизненно важно выбрать хирурга со значительным опытом. «Ни один хирург не должен проводить только одну или две процедуры TAR в год — они очень быстро приведут к проблемам», — объясняет он. «Вы должны знать о выравнивании стопы, и вы должны знать имплантат. Исследования показывают крутую кривую обучения при выполнении этой процедуры».
Если TAR считается подходящим методом лечения, доктор Деланд подчеркивает, что жизненно важно выбрать хирурга со значительным опытом. «Ни один хирург не должен проводить только одну или две процедуры TAR в год — они очень быстро приведут к проблемам», — объясняет он. «Вы должны знать о выравнивании стопы, и вы должны знать имплантат. Исследования показывают крутую кривую обучения при выполнении этой процедуры».
Хирург, хорошо разбирающийся в процедуре, сможет определить наилучший тип имплантата для пациента.
Имплантаты для полной замены голеностопного сустава
Трудности в создании эффективного имплантата для полной замены голеностопного сустава в значительной степени связаны со сложными движениями в голеностопном суставе. Центр вращения или ось голеностопного сустава не остается постоянным в процессе движения. «Хитрость» заключается в том, чтобы учитывать силы вращения при движении в диапазоне сгибания и разгибания.
Имплантаты для полной замены голеностопного сустава претерпели изменения в дизайне и материалах нескольких поколений.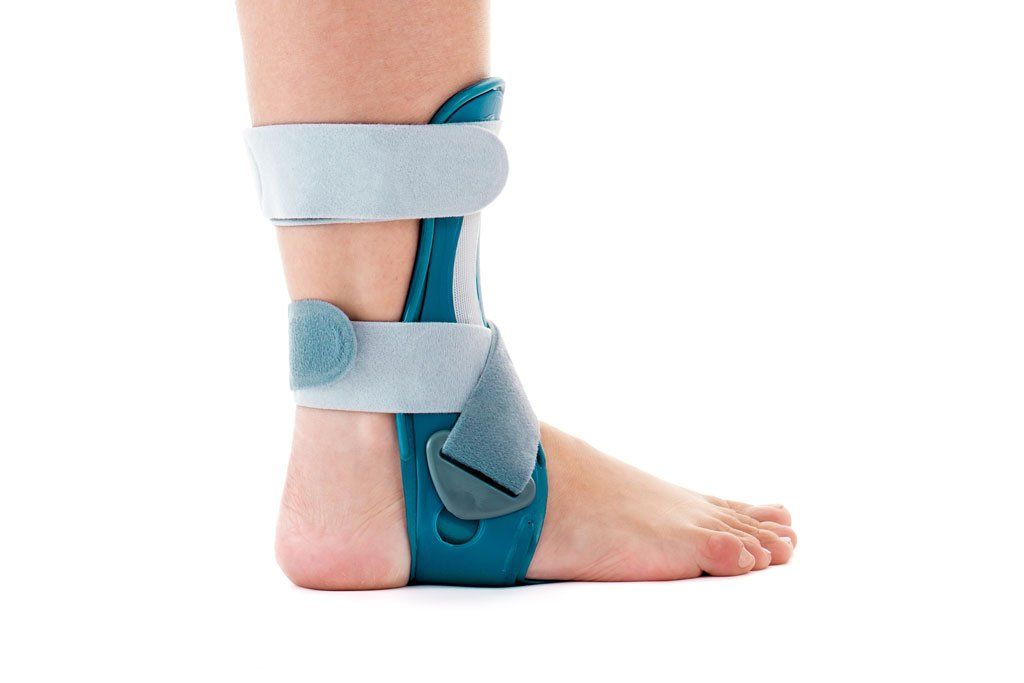 Доктор Деланд ожидает значительного прогресса в ближайшем будущем, но для определения эффективности этих имплантатов необходимы результаты долгосрочных исследований. Деланд говорит, что, хотя процедура требует высокой хирургической точности, он воодушевлен прогрессом в полной замене голеностопного сустава в последние годы.
Доктор Деланд ожидает значительного прогресса в ближайшем будущем, но для определения эффективности этих имплантатов необходимы результаты долгосрочных исследований. Деланд говорит, что, хотя процедура требует высокой хирургической точности, он воодушевлен прогрессом в полной замене голеностопного сустава в последние годы.
«Теперь нам нужно посмотреть, как работает следующее поколение», — отмечает он. «Будут некоторые текущие проблемы, связанные с дизайном и используемыми материалами, но это многообещающее время».
Заключение
Когда артрит голеностопного сустава прогрессирует до поздней стадии, когда нехирургические методы лечения уже неэффективны, доступно несколько вариантов. При определении наилучшего возможного лечения для каждого пациента хирург-ортопед, специализирующийся на хирургии стопы и голеностопного сустава, будет учитывать множество факторов, включая возраст, уровень активности, массу тела, качество костей, выравнивание и тяжесть артрита.
Артродез (спондилодез голеностопного сустава) был традиционным «золотым стандартом» лечения терминальной стадии артрита голеностопного сустава. Тем не менее, за последние два десятилетия полная замена голеностопного сустава стала эффективной альтернативой для многих пациентов. Важно проконсультироваться со специалистом по стопе и голеностопному суставу, который понимает факторы, влияющие на состояние голеностопного сустава, и может порекомендовать наилучший вариант облегчения артритной боли в голеностопном суставе.
Тем не менее, за последние два десятилетия полная замена голеностопного сустава стала эффективной альтернативой для многих пациентов. Важно проконсультироваться со специалистом по стопе и голеностопному суставу, который понимает факторы, влияющие на состояние голеностопного сустава, и может порекомендовать наилучший вариант облегчения артритной боли в голеностопном суставе.
Опубликовано: 06.09.2008
Резюме Майка Элвина
Авторы
Джонатан Т. Деланд, доктор медицины
Лечащий врач-ортопед, Больница специальной хирургии
Артрит голеностопного сустава – важная веха в ревматологической практике | Ревматология
Журнальная статья
Патрик Д.В. Кили,
Патрик Д. В. Кили
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Марк Э. Ллойд
Ллойд
Марк Э. Ллойд
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Ревматология , Том 60, Выпуск 1, январь 2021 г., страницы 23–33, https://doi.org/10.1093/rheumatology/keaa531
Опубликовано:
24 октября 2020 г.
История статьи
- Содержание статьи
- Рисунки и таблицы
- видео
- Аудио
- Дополнительные данные
Цитировать
Cite
Патрик Д.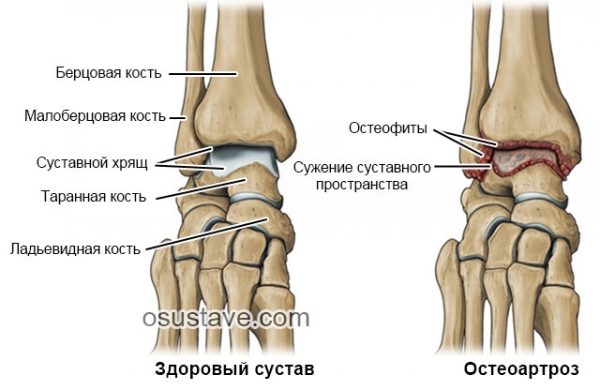 В. Кили, Марк Э. Ллойд, Артрит голеностопного сустава — важный ориентир в ревматологической практике, Ревматология , том 60, выпуск 1, январь 2021 г., страницы 23–33, https://doi.org/10.1093/ревматология/keaa531
В. Кили, Марк Э. Ллойд, Артрит голеностопного сустава — важный ориентир в ревматологической практике, Ревматология , том 60, выпуск 1, январь 2021 г., страницы 23–33, https://doi.org/10.1093/ревматология/keaa531
Выберите формат Выберите format.ris (Mendeley, Papers, Zotero).enw (EndNote).bibtex (BibTex).txt (Medlars, RefWorks)
Закрыть
Разрешения
- Электронная почта
- Твиттер
- Фейсбук
- Подробнее
Фильтр поиска панели навигации РевматологияЭтот выпускЖурналы Британского общества ревматологииРевматологияКнигиЖурналыOxford Academic Термин поиска мобильного микросайта
Закрыть
Фильтр поиска панели навигации РевматологияЭтот выпускЖурналы Британского общества ревматологииРевматологияКнигиЖурналыOxford Academic Термин поиска на микросайте
Advanced Search
Abstract
Артрит голеностопного сустава является полезным клиническим признаком для дифференциальной диагностики ревматических заболеваний. Биомеханические особенности и различия в физиологии хряща по сравнению с коленным суставом могут обеспечить защиту голеностопного сустава от факторов, предрасполагающих к определенным артритам. Распространенность ОА голеностопного сустава невелика и обычно является следствием травмы. Первичный ОА голеностопного сустава следует исследовать для выявления основных причин, особенно гемохроматоза. Новые проявления воспалительного моно/олигоартрита с вовлечением голеностопного сустава чаще связаны с недифференцированным артритом или спондилоартритом, чем с ревматоидным артритом, и с подагрой из-за CPPD. Лодыжка часто вовлекается в бактериальные и вирусные причины септического артрита, особенно бактериальные, чикунгунья и ВИЧ-инфекция, но редко туберкулез. Околосуставной отек заднего отдела стопы можно спутать с артритом голеностопного сустава, примерами которого являются синдром Лофгрена и гипертрофическая остеоартропатия, когда отек возникает из-за подкожного отека и остита соответственно, а голеностопный сустав поражается редко.
Биомеханические особенности и различия в физиологии хряща по сравнению с коленным суставом могут обеспечить защиту голеностопного сустава от факторов, предрасполагающих к определенным артритам. Распространенность ОА голеностопного сустава невелика и обычно является следствием травмы. Первичный ОА голеностопного сустава следует исследовать для выявления основных причин, особенно гемохроматоза. Новые проявления воспалительного моно/олигоартрита с вовлечением голеностопного сустава чаще связаны с недифференцированным артритом или спондилоартритом, чем с ревматоидным артритом, и с подагрой из-за CPPD. Лодыжка часто вовлекается в бактериальные и вирусные причины септического артрита, особенно бактериальные, чикунгунья и ВИЧ-инфекция, но редко туберкулез. Околосуставной отек заднего отдела стопы можно спутать с артритом голеностопного сустава, примерами которого являются синдром Лофгрена и гипертрофическая остеоартропатия, когда отек возникает из-за подкожного отека и остита соответственно, а голеностопный сустав поражается редко.
голеностопный сустав, остеоартрит, спондилоартрит, септический артрит, гемохроматоз, подагра, ревматоидный артрит, саркоидоз
Ключевые сообщения ревматологии
Первичный ОА голеностопного сустава встречается редко и требует проведения скрининга на гемохроматоз.
Возникновение воспалительного артрита голеностопного сустава чаще связано с СпА, чем с РА.
При синдроме Лофгрена отек заднего отдела стопы возникает скорее из-за периартикулярного отека, чем из-за артрита голеностопного сустава.
Введение
Несмотря на недавние значительные достижения в лечении ревматических заболеваний, клиническая диагностика может оставаться сложной задачей. Распознавание образов является важной частью этого процесса, охватывающего все аспекты пациента, анамнеза, осмотра и результатов исследований. Оценка отдельных пораженных суставов особенно важна при постановке дифференциального диагноза, например, с характерным поражением ДМФ и первого запястно-пястного сустава при ОА, в то время как при РА эти суставы, как правило, остаются незатронутыми.
В этой обзорной статье основное внимание уделяется голеностопному суставу при различных ревматических состояниях, где он по-разному поражается при одних артритах и сохраняется при других. В этом отношении лодыжка является интересным и, возможно, игнорируемым ориентиром в процессе дифференциальной диагностики. Мы также обращаем внимание на периартикулярную имитацию артрита голеностопного сустава, поскольку задний отдел стопы представляет собой сложную область, требующую тщательного клинического обследования для определения причины боли и отека.
Анатомия голеностопного сустава
Эволюционные соображения
Голеностопный сустав представляет собой сложную структуру, состоящую из диартроза между большеберцовой и таранной костью (голеностопного сустава) и межкостного синдесмоза между большеберцовой и малоберцовой костями [1]. Стабильность обеспечивается медиальной (дельтовидной) и латеральной коллатеральными связками, при этом движения происходят преимущественно по типу шарнира, обеспечивающего тыльно-подошвенное сгибание с дополнительной ротацией и инверсией/эверсией [1]. По сравнению с тазобедренным и коленным суставом диапазон движений голеностопного сустава при ходьбе относительно невелик, максимум 30°, увеличиваясь до 56° при спуске по лестнице [1].
По сравнению с тазобедренным и коленным суставом диапазон движений голеностопного сустава при ходьбе относительно невелик, максимум 30°, увеличиваясь до 56° при спуске по лестнице [1].
Развитие голеностопного сустава у человека разумного произошло позже коленного на многие тысячи лет. Образцы коленного сустава (проксимальной части большеберцовой кости), датируемые 2 миллиона лет назад, морфологически такие же, как у человека разумного, который, как считается, эволюционировал примерно 300 000 лет назад. Напротив, морфология лодыжки (дистальный отдел большеберцовой кости) у образцов, датируемых 1,6 миллиона лет назад, примитивна по сравнению с эволюционировавшей лодыжкой человека разумного [2]. Хотя это поразительное эволюционное различие, последствия с точки зрения предрасположенности к артриту не установлены.
Различия хряща по сравнению с коленным
Хрящ голеностопного сустава (таранной кости) отличается большей плотностью и жесткостью, чем хрящ колена, из-за более высокого содержания протеогликанов и сульфатированных гликозаминогликанов, более низкого содержания воды и гидравлической проницаемости [3, 4]. Различия в коэффициентах распределения подтверждают гипотезу о том, что различия в транспортных свойствах голеностопного и коленного хрящей могут объяснять различия в частоте ОА между этими суставами [3, 4]. Кроме того, хондроциты голеностопного сустава в восемь раз менее чувствительны, чем хондроциты коленного сустава, к ингибирующему действию интерлейкина-1 на синтез протеогликанов и (в отличие от хондроцитов коленного сустава) устойчивы к истощающему действию фрагментов фибронектина на протеогликан, что означает меньшую восприимчивость к потере матрикса при провоспалительных процессах. состояние [4].
Различия в коэффициентах распределения подтверждают гипотезу о том, что различия в транспортных свойствах голеностопного и коленного хрящей могут объяснять различия в частоте ОА между этими суставами [3, 4]. Кроме того, хондроциты голеностопного сустава в восемь раз менее чувствительны, чем хондроциты коленного сустава, к ингибирующему действию интерлейкина-1 на синтез протеогликанов и (в отличие от хондроцитов коленного сустава) устойчивы к истощающему действию фрагментов фибронектина на протеогликан, что означает меньшую восприимчивость к потере матрикса при провоспалительных процессах. состояние [4].
Остеоартрит
Палеопатологические исследования человеческих скелетных останков из археологических раскопок обычно не обнаруживают признаков ОА голеностопного сустава или обнаруживают очень низкую распространенность <8% [5]. В современных исследованиях сообщается, что около 15 % населения мира страдают симптоматическим ОА любого сустава, 6–10 % — симптомным ОА коленного сустава и только 1–4,4 % — голеностопным ОА [4, 6–8].
Голеностопный сустав отличается от тазобедренного и коленного с точки зрения этиологии ОА. На первичную этиологию, т.е. возникающую при отсутствии травмы или неблагоприятных биомеханических факторов, приходится большинство случаев ОА тазобедренного и коленного суставов (65% и 82% соответственно), при этом травма является гораздо менее частой причиной, отнесенной к 8% и 12,5% соответственно. [9]. Напротив, этиология ОА голеностопного сустава гораздо чаще связана с травмой, о которой сообщалось в 70% и 78% случаев в двух ортопедических сериях, по сравнению с первичной этиологией всего в 7,2% и 9% [8, 9]. Таким образом, голеностопный сустав кажется защищенным от первичного ОА, в отличие от тазобедренного и коленного суставов.
Очень низкая распространенность первичного ОА голеностопного сустава вызывает удивление, учитывая, что силы, передаваемые через голеностопный сустав, составляют от 5 до 13 × массы тела во время таких действий, как бег, и намного больше, чем через бедро и колено [1, 10]. Защитные факторы, по сравнению с тазобедренным или коленным суставом, могут включать (i) относительно высокий уровень конгруэнтности, при этом большая часть нагрузки приходится на купол таранной кости, (ii) большую площадь опорной поверхности, (iii) узкий диапазон движений в повседневной жизни. активностью и (iv) большей устойчивостью голеностопного хряща из-за различий в плотности, жесткости, содержании воды и проницаемости [4]. Неясно, позволила ли эволюционная задержка в развитии лодыжки у homo sapiens эти полезные характеристики.
Защитные факторы, по сравнению с тазобедренным или коленным суставом, могут включать (i) относительно высокий уровень конгруэнтности, при этом большая часть нагрузки приходится на купол таранной кости, (ii) большую площадь опорной поверхности, (iii) узкий диапазон движений в повседневной жизни. активностью и (iv) большей устойчивостью голеностопного хряща из-за различий в плотности, жесткости, содержании воды и проницаемости [4]. Неясно, позволила ли эволюционная задержка в развитии лодыжки у homo sapiens эти полезные характеристики.
Когда сообщалось, что ОА голеностопного сустава является вторичным по отношению к предшествующему артриту, состояния, перечисленные в серии из 390 пациентов с симптоматической конечной стадией заболевания, включали РА, гемохроматоз, гемофилию, аваскулярный некроз таранной кости и постинфекционный артрит [8] . Среди больных генетическим гемохроматозом (ГГ) хорошо описана артропатия, напоминающая ускоренный ОА, с ярко выраженными рентгенологическими признаками [11]. Артропатия голеностопного сустава была обнаружена у 32–61% пациентов с ГР, посещающих центры вторичной помощи, и о ней сообщили 35% пациентов с ГР, ответивших на вопросник [12, 13]. Связь между первичным остеоартритом голеностопного сустава, остеоартритом сустава MCP 2/3 и меньшей мутацией H63D в высоком железе 9Описан также ген 0105 HFE [14]. МРТ голеностопного сустава у пациентов с ГР с артропатией выявляет более тяжелые проявления по сравнению с парными первичными контролями ОА, со значительно более высокими показателями поражения костного мозга/размера и количества кист, наличия и степени потери хряща на всю толщину и остеофитов [15]. Примеры визуализации гемохроматозной артропатии голеностопного сустава показаны на рис. 1.0005
Артропатия голеностопного сустава была обнаружена у 32–61% пациентов с ГР, посещающих центры вторичной помощи, и о ней сообщили 35% пациентов с ГР, ответивших на вопросник [12, 13]. Связь между первичным остеоартритом голеностопного сустава, остеоартритом сустава MCP 2/3 и меньшей мутацией H63D в высоком железе 9Описан также ген 0105 HFE [14]. МРТ голеностопного сустава у пациентов с ГР с артропатией выявляет более тяжелые проявления по сравнению с парными первичными контролями ОА, со значительно более высокими показателями поражения костного мозга/размера и количества кист, наличия и степени потери хряща на всю толщину и остеофитов [15]. Примеры визуализации гемохроматозной артропатии голеностопного сустава показаны на рис. 1.0005
( A ) Обзорная рентгенограмма, показывающая уменьшение большеберцово-таранного суставного пространства и образование маргинального остеофита. ( B ) МРТ T2 с подавлением жира показывает периартикулярный отек костного мозга и множественные дистальные кисты большеберцовой кости и субхондральные кисты купола таранной кости.
Рецидивирующие гемартрозы вызывают артропатию, наблюдаемую при гемофилии, с последующей деструкцией суставов. Характерно поражение крупных суставов нижних конечностей, несущих нагрузку, что свидетельствует об этиологической комбинации механических факторов, а также внутренних нарушений свертывания крови, приводящих к специфическим суставным кровотечениям. При гемофилии голеностопный, а также коленный и локтевой суставы часто поражаются [16] и в одной серии наиболее часто поражаются суставы [17].
Возникновение воспалительного артрита
Моноартрит (исключая кристаллические и септические причины)
В норвежской серии исследований 347 пациентов с впервые возникшим моноартритом длительностью <16 недель и наблюдением в течение 2 лет [18] голеностопный сустав был поражен в 16,7%, второй по частоте поражения сустав после коленного (49,3%). Исходом моноартрита голеностопного сустава было разрешение, дегенеративное заболевание или подагра в 89,7% случаев, при этом в 10,3% случаев прогрессирование хронического воспалительного ревматического заболевания, либо хронического спондилоартрита (СпА), либо недифференцированного артрита (НС), и ни одного случая развития РА или псориатического артрита. ПсА). При многофакторном анализе отношение шансов развития любого хронического воспалительного артрита составило 0,5 (0,2–1,2) для голеностопного сустава и 2,0 (1,0–4,2) для запястья по сравнению со всеми другими суставами. В корейской серии из 171 пациента с моноартритом лодыжка была пораженным суставом в 18,7%, это третий наиболее часто поражаемый сустав после коленного (24%) и лучезапястного (22,8%). Прогрессирующий моноартрит голеностопного сустава наблюдался в 20/32 случаях (62,5%), а многофакторный анализ показал, что моноартрит голеностопного сустава предсказывает окончательный диагноз периферического СпА, отношение шансов 3,04, 1,13–8,19.[19]. Во французской серии исследований 50 пациентов с моноартритом <1 года (за исключением септического и кристаллического артрита) голеностопный сустав был поражен в 5 случаях (10%), при этом 2 полностью выздоровели, у 2 развился СпА и у 1 развился РА [20]. В британской серии из 25 случаев моноартрита голеностопного сустава начальным диагнозом был НС в 48%, саркоид в 24% и СпА в 12%.
ПсА). При многофакторном анализе отношение шансов развития любого хронического воспалительного артрита составило 0,5 (0,2–1,2) для голеностопного сустава и 2,0 (1,0–4,2) для запястья по сравнению со всеми другими суставами. В корейской серии из 171 пациента с моноартритом лодыжка была пораженным суставом в 18,7%, это третий наиболее часто поражаемый сустав после коленного (24%) и лучезапястного (22,8%). Прогрессирующий моноартрит голеностопного сустава наблюдался в 20/32 случаях (62,5%), а многофакторный анализ показал, что моноартрит голеностопного сустава предсказывает окончательный диагноз периферического СпА, отношение шансов 3,04, 1,13–8,19.[19]. Во французской серии исследований 50 пациентов с моноартритом <1 года (за исключением септического и кристаллического артрита) голеностопный сустав был поражен в 5 случаях (10%), при этом 2 полностью выздоровели, у 2 развился СпА и у 1 развился РА [20]. В британской серии из 25 случаев моноартрита голеностопного сустава начальным диагнозом был НС в 48%, саркоид в 24% и СпА в 12%. Персистирующее заболевание развилось в 8 случаях (32%), из них 3 саркоидных, 2 РА, 1 СКВ, 1 СпА и I НС [21].
Персистирующее заболевание развилось в 8 случаях (32%), из них 3 саркоидных, 2 РА, 1 СКВ, 1 СпА и I НС [21].
Таким образом, лодыжка в этих комбинированных сериях из 59У 3 пациентов с моноартритом отмечается поражение сустава в 10–18,7% всех случаев. Сообщается, что во многих случаях результатом является разрешение, возможно, преувеличенное, если первоначальный диагноз был не артритом голеностопного сустава, а другой причиной отека задней части стопы, такой как травматическое повреждение сухожилия или связки. У пациентов с персистирующей артропатией диагностический паттерн, скорее всего, будет СпА/НС или саркоидозом. Это в отличие от РА; в исследовании 102 пациентов с ранним РА продолжительностью <1 года моноартрит голеностопного сустава был начальным проявлением только у 6% [22].
Олиго/полиартрит
В британской серии из 324 случаев раннего воспалительного олигоартрита продолжительностью <3 месяцев [21] голеностопный сустав был поражен в 78 случаях (24%). Двустороннее поражение голеностопного сустава независимо связано с острым саркоидным артритом, а одностороннее поражение голеностопного сустава связано с последующим диагнозом СпА. У пациентов с олигоартритом и отрицательным результатом на RF и ACPA поражение голеностопного сустава также ассоциировалось с диагнозом саркоид, СпА и НС. Как и в случае моноартрита, авторы подчеркивали отсутствие связи с РА настолько, что задались вопросом, следует ли рассматривать артрит голеностопного сустава в условиях раннего олигоартрита как отрицательную переменную оценки для РА. В норвежской серии из 138 пациентов с олигоартритом голеностопный сустав был поражен у 60 пациентов (43%), с окончательным диагнозом НС у 25 (42%), реактивным артритом (РеА) у 18 (30%) и саркоидом у 15. (25%). Из всех пациентов с олигоартритом и окончательным диагнозом НС или РеА голеностопный сустав был вовлечен в 40% и 39 случаев.% соответственно [23]. В серии из 100 пациентов с РеА из Косово [24] наиболее частым проявлением был олигоартрит.
Двустороннее поражение голеностопного сустава независимо связано с острым саркоидным артритом, а одностороннее поражение голеностопного сустава связано с последующим диагнозом СпА. У пациентов с олигоартритом и отрицательным результатом на RF и ACPA поражение голеностопного сустава также ассоциировалось с диагнозом саркоид, СпА и НС. Как и в случае моноартрита, авторы подчеркивали отсутствие связи с РА настолько, что задались вопросом, следует ли рассматривать артрит голеностопного сустава в условиях раннего олигоартрита как отрицательную переменную оценки для РА. В норвежской серии из 138 пациентов с олигоартритом голеностопный сустав был поражен у 60 пациентов (43%), с окончательным диагнозом НС у 25 (42%), реактивным артритом (РеА) у 18 (30%) и саркоидом у 15. (25%). Из всех пациентов с олигоартритом и окончательным диагнозом НС или РеА голеностопный сустав был вовлечен в 40% и 39 случаев.% соответственно [23]. В серии из 100 пациентов с РеА из Косово [24] наиболее частым проявлением был олигоартрит.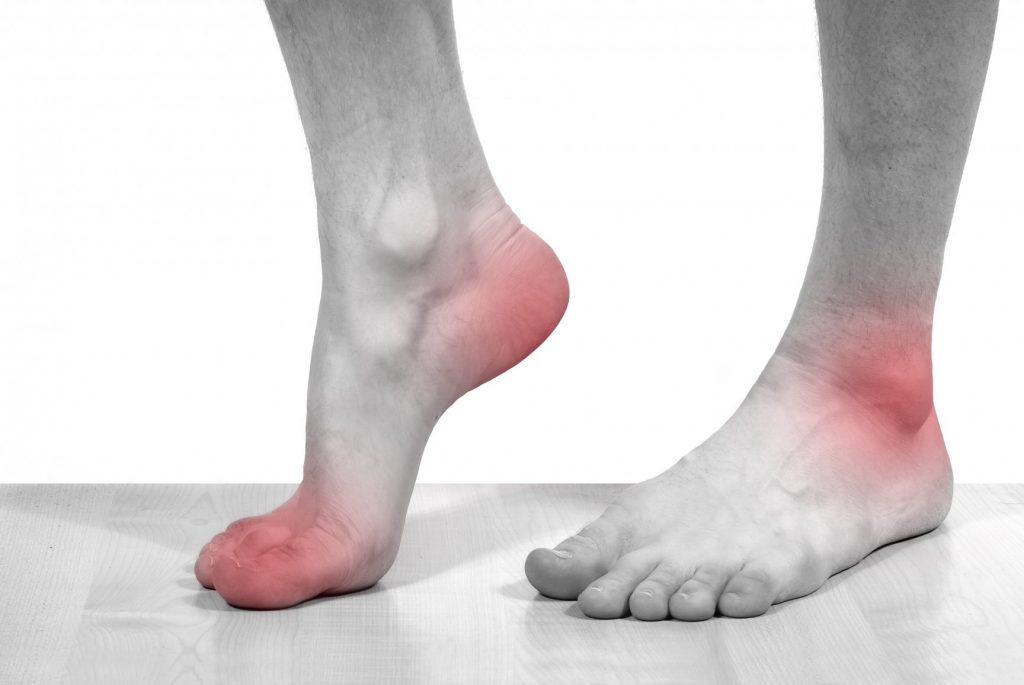 Голеностопный сустав был вторым наиболее часто поражаемым суставом, поражённым у 55% всех пациентов, чаще у мужчин (57,5% из 66 случаев), чем у женщин (50% из 34 случаев). Во французской серии исследований 220 пациентов с острым олигоартритом или полиартритом продолжительностью менее 1 года было поражено 64 голеностопных сустава, не указано, одностороннее или двустороннее, что дает распространенность от 14,5% до 29% [20].
Голеностопный сустав был вторым наиболее часто поражаемым суставом, поражённым у 55% всех пациентов, чаще у мужчин (57,5% из 66 случаев), чем у женщин (50% из 34 случаев). Во французской серии исследований 220 пациентов с острым олигоартритом или полиартритом продолжительностью менее 1 года было поражено 64 голеностопных сустава, не указано, одностороннее или двустороннее, что дает распространенность от 14,5% до 29% [20].
Оценка распределения суставов при проявлении РА в двух когортах с ранним артритом из Нидерландов ( n = 947) и Индии ( n = 947) показала, что голеностопный сустав регистрируется как отек в 5–15% случаев, незначительно тем более в случаях с отсутствием аутоантител в Нидерландах [25]. В большой серии из 1000 пациентов с РА из Швеции с установленным РА, средней продолжительностью 10 лет, 17% вспомнили о поражении заднего отдела стопы/голени при поступлении [26]. В исследовании 102 пациентов с ранним РА продолжительностью <1 года одностороннее поражение голеностопного сустава было зарегистрировано в 23–25%, двустороннее — в 18% [27]. В ряду ранних РА ( n = 61) и ранний ПсА ( n = 33) из Великобритании и Италии, при длительности заболевания <12 мес поражение голеностопного сустава было зарегистрировано в 40% случаев при РА и в 27% случаев при ПсА [28].
В ряду ранних РА ( n = 61) и ранний ПсА ( n = 33) из Великобритании и Италии, при длительности заболевания <12 мес поражение голеностопного сустава было зарегистрировано в 40% случаев при РА и в 27% случаев при ПсА [28].
Таким образом, в этой серии из 462 пациентов с олигоартритом или полиартритом голеностопный сустав поражается в 24–43% всех случаев. Как и в случае моноартрита, окончательный диагноз у пациентов с персистирующей артропатией, скорее всего, будет СпА/РеА, НС или саркоидоз, чем РА или другие состояния. При РА поражение голеностопного сустава при поступлении менее распространено, в сериях колеблется от 5 до 25%, за одним исключением, сообщающим о 40%. МРТ-картины серонегативного недифференцированного воспалительного артрита голеностопного сустава показаны на рис. 2.
Рис. 2
Открыть в новой вкладкеСкачать слайд
Серо-отрицательная недифференцированная периферическая спондилоартропатия голеностопного сустава — таранный сустав, заходящий в заднюю суставную ямку.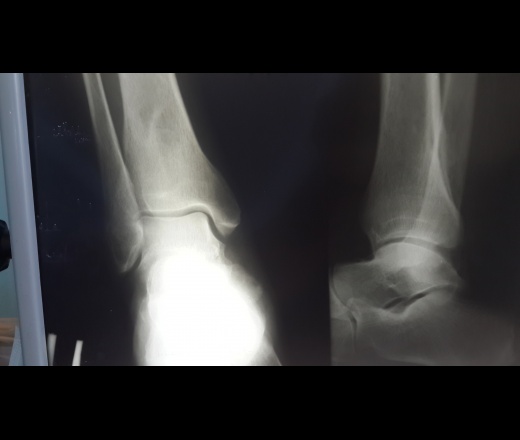
Подтвержденный воспалительный артрит
Аксиальный спондилоартрит
В бразильской серии исследований 147 пациентов с установленным анкилозирующим спондилитом [29], голеностопные суставы были наиболее часто вовлекаемыми внеосевыми суставами, пораженными в 39,5% случаев, за ними следовали тазобедренные (36,1%) и коленные (29,3%). Вовлечение голеностопного сустава было значительно более частым среди B27-положительных случаев (45,2% против 18,8%) и у пациентов с ювенильным против взрослых АС, встречаясь в 63,6% против 35,2% случаев соответственно.
Периферический спондилоартрит с псориазом
В британской серии исследований 87 пациентов с установленным псориазом, по данным, доступным в двух временных точках (исходная медиана продолжительности заболевания 11 лет, затем медиана 65 месяцев), распространенность артрита голеностопного сустава увеличилась на 10,3%.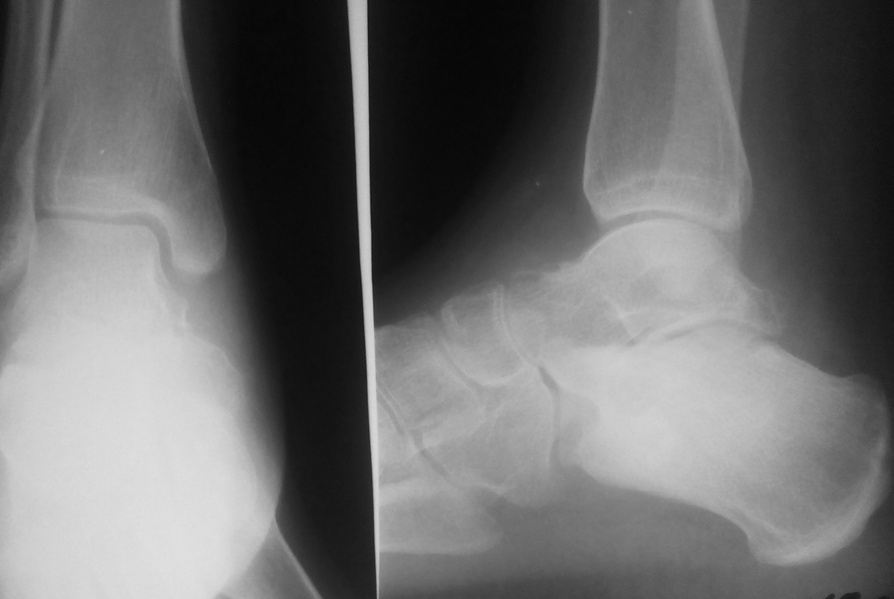 в последующем до 26,4% [30]. В отдельной британской серии из 50 пациентов с установленным ПсА средняя продолжительность заболевания составила 19 лет..5 лет голеностопный сустав поражался в 30–39% случаев, несколько реже у мужчин и лиц без поражения ногтей [31]. Во второй серии от того же автора из 77 пациентов с поздним ПсА из Великобритании и Италии поражение голеностопного сустава было зарегистрировано в 38,5% [28].
в последующем до 26,4% [30]. В отдельной британской серии из 50 пациентов с установленным ПсА средняя продолжительность заболевания составила 19 лет..5 лет голеностопный сустав поражался в 30–39% случаев, несколько реже у мужчин и лиц без поражения ногтей [31]. Во второй серии от того же автора из 77 пациентов с поздним ПсА из Великобритании и Италии поражение голеностопного сустава было зарегистрировано в 38,5% [28].
Периферический спондилоартрит с воспалительным заболеванием кишечника
В популяционной начальной когорте из 160 пациентов с ВЗК, средняя продолжительность заболевания 50 месяцев, периферический артрит был обнаружен в 17 случаях (10,6%), причем наиболее часто поражались коленный и голеностопный суставы. суставы в 9/17, 53% [32]. В большой серии британских госпиталей из 1459 пациентов с ВЗК со средним периодом наблюдения 10 лет артропатия голеностопного сустава была зарегистрирована у 29–34% пациентов с язвенным колитом и у 42–52% пациентов с болезнью Крона на фоне пауциев и полиартикулярных паттернов.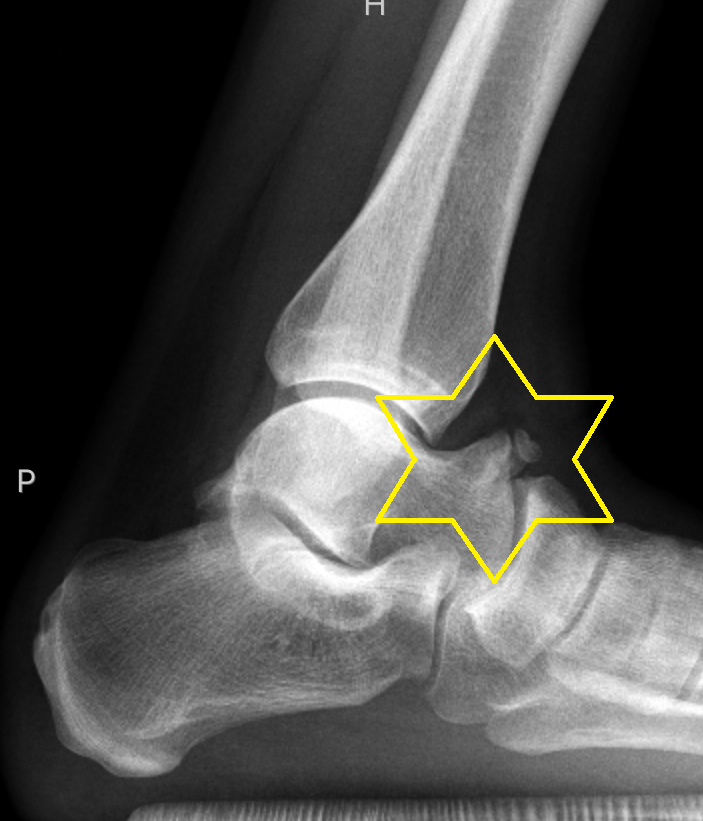 соответственно [33].
соответственно [33].
Таким образом, поражение голеностопного сустава при развившемся аксиальном и периферическом спондилоартрите является распространенным явлением, поражающим до 63% детей и 10–52% взрослых, хотя литература крайне скудна.
Ревматоидный артрит
Исследование, оценивающее достоверность и надежность подсчета суставов (28 против 66/68 суставов) с использованием данных 735 пациентов с установленным РА, сообщает о распространенности припухлости и боли в голеностопном суставе от 60% до 65% [34]. В шведском поперечном клиническом обследовании 1000 пациентов с РА со средней продолжительностью заболевания 10 лет у 52% было заболевание голеностопного сустава или заднего отдела стопы [26]. В серии случаев позднего РА ( n = 93) из Великобритании и Италии поражение голеностопного сустава было зарегистрировано в 65% случаев [28], а в британском исследовании раннего РА (ERAS) с участием 1237 пациентов было обнаружено уменьшение диапазона движений в голеностопном суставе. в 37% когда-либо, в течение периода наблюдения до 25 лет [35]. Из почтового опросника, полученного от 585 британских пациентов с РА со средней продолжительностью заболевания 12,7 лет, 42,7% сообщили о боли в голеностопном суставе на каком-либо этапе течения РА, а 30,6% сообщили о боли в голеностопном суставе в течение последнего месяца [36]. Корейская серия из 2046 пациентов с установленным РА выявила болезненность голеностопного сустава у 21% и отек голеностопного сустава у 17% [37].
в 37% когда-либо, в течение периода наблюдения до 25 лет [35]. Из почтового опросника, полученного от 585 британских пациентов с РА со средней продолжительностью заболевания 12,7 лет, 42,7% сообщили о боли в голеностопном суставе на каком-либо этапе течения РА, а 30,6% сообщили о боли в голеностопном суставе в течение последнего месяца [36]. Корейская серия из 2046 пациентов с установленным РА выявила болезненность голеностопного сустава у 21% и отек голеностопного сустава у 17% [37].
Таким образом, несмотря на то, что поражение голеностопного сустава является необычным в начале заболевания при РА, сообщается о его более высокой распространенности при установленном РА, в диапазоне 37–65%, с более низким показателем из Кореи, равным 17–21%.
Заболевания соединительной ткани
При СКВ артралгия без признаков синовита является частым признаком. Напротив, типичная неэрозивная деформирующая артропатия Жакку, при этом большинство исследований указывают на распространенность <5%, не сосредоточены в основном на руках [38, 39]. Сообщалось, что после решения проблем со стопами артропатия Жакку редко возникает без вовлечения рук [40]. Почтовый опрос симптомов у 131 новозеландского пациента с СКВ показал, что задняя часть стопы или лодыжка когда-либо были болезненными с момента постановки диагноза СКВ у 30% и 32% респондентов, а болезненность в последний месяц у 19 респондентов.% и 13%, без независимой клинической оценки или установления связи с самой СКВ в отличие от других биомеханических факторов [41].
Сообщалось, что после решения проблем со стопами артропатия Жакку редко возникает без вовлечения рук [40]. Почтовый опрос симптомов у 131 новозеландского пациента с СКВ показал, что задняя часть стопы или лодыжка когда-либо были болезненными с момента постановки диагноза СКВ у 30% и 32% респондентов, а болезненность в последний месяц у 19 респондентов.% и 13%, без независимой клинической оценки или установления связи с самой СКВ в отличие от других биомеханических факторов [41].
При ССД артралгия встречается чаще, чем артрит; однако при возникновении синовита преобладают MCP, PIP, запястья и лодыжки. На заднем отделе стопы следует проявлять осторожность, чтобы отличить артрит голеностопного сустава от заболевания сухожилий, поскольку тендопатия, часто сопровождающаяся шумом трения, является характерным признаком ССД, и могут поражаться передняя большеберцовая мышца, малоберцовое и ахиллово сухожилия [42].
Септический артрит
Бактериальная инфекция
Бактериальный сепсис потенциально может поражать любой сустав, хотя некоторые суставы поражаются чаще, чем другие, особенно коленный и голеностопный. В голландском исследовании 186 пациентов с бактериальным септическим артритом голеностопный сустав был третьим наиболее часто поражаемым суставом, зарегистрированным в 12% случаев, после коленного (48%) и тазобедренного (21%) [43]. Проспективное исследование 75 пациентов с бактериальным септическим артритом в Великобритании также показало, что коленный (56%) и тазобедренный (16%) суставы являются наиболее часто поражаемыми суставами, тогда как голеностопный сустав поражается только в 1% случаев [44]. Пример рентгенологических проявлений бактериального септического артрита голеностопного сустава показан на рис. 3.
В голландском исследовании 186 пациентов с бактериальным септическим артритом голеностопный сустав был третьим наиболее часто поражаемым суставом, зарегистрированным в 12% случаев, после коленного (48%) и тазобедренного (21%) [43]. Проспективное исследование 75 пациентов с бактериальным септическим артритом в Великобритании также показало, что коленный (56%) и тазобедренный (16%) суставы являются наиболее часто поражаемыми суставами, тогда как голеностопный сустав поражается только в 1% случаев [44]. Пример рентгенологических проявлений бактериального септического артрита голеностопного сустава показан на рис. 3.
Рис. 3
Открыть в новой вкладкеСкачать слайд
Септический артрит голеностопного сустава, вызванный инфекцией Staphylococcus aureus
Обычная рентгенограмма, показывающая нечеткость кортикальных краев дистального отдела большеберцовой кости, малоберцовой кости и обеих лодыжек.
Сообщение о 25 случаях полиартикулярного бактериального септического артрита и обзор 303 сообщений о случаях в литературе показали, что голеностопный сустав поражается в 24% из 25 случаев, реже, чем коленный, локтевой, плечевой, запястный и пястно-фаланговый суставы. Соединения ПИП. Из литературного обзора 303 случаев полиартикулярного бактериального сепсиса голеностопный сустав поражался в 54 случаях (18%) и реже, чем коленный, локтевой, плечевой и лучезапястный [45]. При гонококковом заболевании распознается острое олигоартритическое проявление, включая голеностопный сустав [46].
Соединения ПИП. Из литературного обзора 303 случаев полиартикулярного бактериального сепсиса голеностопный сустав поражался в 54 случаях (18%) и реже, чем коленный, локтевой, плечевой и лучезапястный [45]. При гонококковом заболевании распознается острое олигоартритическое проявление, включая голеностопный сустав [46].
Вирусная инфекция
Вирусные артриты часто бывают полиартикулярными, с вовлечением мелких и крупных суставов, неэрозивными и преходящими [47]. В частности, сообщается, что лодыжки поражаются гепатитом B, C, чикунгунья и ВИЧ-инфекцией [47, 48]. Обзор литературы 63 пациентов с артритом, связанным с гепатитом В, сообщает о поражении голеностопного сустава в 24% случаев, что является третьим наиболее часто поражаемым суставом после проксимального межфалангового (82%) и коленного (30%) [49]. В проспективной колумбийской когорте из 500 подтвержденных случаев инфекции чикунгунья боль в лодыжке была зарегистрирована в 87%, что является вторым по распространенности местом боли в суставах после запястья [50]. В двух группах пациентов с инфекцией чикунгунья из Индии и Шри-Ланки сообщалось, что лодыжка была местом артралгии в начале заболевания в 11,39.% и 33,7% случаев соответственно [51].
В двух группах пациентов с инфекцией чикунгунья из Индии и Шри-Ланки сообщалось, что лодыжка была местом артралгии в начале заболевания в 11,39.% и 33,7% случаев соответственно [51].
ВИЧ-ассоциированный артрит/болевой суставной синдром может возникать на любой стадии ВИЧ-инфекции, обычно проявляясь в виде самокупирующегося асимметричного олигоартрита с преимущественным поражением коленей, плеч и лодыжек [52]. Из 21 случая, зарегистрированного в одном центре, более половины были связаны с олигоартритом коленей и лодыжек. ВИЧ также связан с высокой распространенностью периферического СпА с преимущественным поражением нижних конечностей, включая высокую распространенность заболеваний голеностопного сустава [52–54]. В серии из 27 ВИЧ-позитивных пациентов с ПсА поражение суставов в начале заболевания включало коленный и/или голеностопный сустав в 9 случаях.0% на фоне псориаза с асимметричным полиартритом с преобладанием нижних конечностей и энтезитом [55]. В серии из 18 случаев РеА у ВИЧ-позитивных пациентов сообщалось о поражении голеностопного сустава в 27%, после колена (41%) и запястья (29%) [54]. Те же авторы сообщают о поражении голеностопного сустава в 50% из девяти случаев ПсА у ВИЧ-позитивных пациентов и о поражении голеностопного сустава в 20% случаев с недифференцированным СпА и ВИЧ.
Те же авторы сообщают о поражении голеностопного сустава в 50% из девяти случаев ПсА у ВИЧ-позитивных пациентов и о поражении голеностопного сустава в 20% случаев с недифференцированным СпА и ВИЧ.
Туберкулез
Туберкулез (ТБ) стопы и голеностопного сустава описывается редко, составляя 1–4% всех случаев костно-суставного ТБ [56]. Группа из 74 пациентов с туберкулезом стопы и голеностопного сустава сообщила о поражении голеностопного сустава в 13 случаях (17%) с аналогичной частотой поражения срединно-предплюсневого сустава и сустава Лисфранка [57].
Кристаллический артрит
Хорошо известно, что подагра склонна поражать первый плюснефаланговый сустав и потенциально любой другой сустав в организме. Часто вовлекается голеностопный сустав: 50% из 354 пациентов с хронической подагрой сообщают о поражении голеностопного сустава/стопы (не большого пальца стопы) в исторической серии исследований в Великобритании [58]. Это подтверждается результатами исследований 164 британских пациентов, у которых голеностопный сустав считается третьим наиболее часто поражаемым суставом при острой подагре, включая 12–15% случаев, после первого MTP и среднего отдела стопы [59].] и наиболее часто поражаемый сустав с первым MTP и коленным суставом в серии из Западной Африки [60]. Современный обзор подтверждает, что голеностопный сустав является частым местом острого подагрического артрита [61].
Это подтверждается результатами исследований 164 британских пациентов, у которых голеностопный сустав считается третьим наиболее часто поражаемым суставом при острой подагре, включая 12–15% случаев, после первого MTP и среднего отдела стопы [59].] и наиболее часто поражаемый сустав с первым MTP и коленным суставом в серии из Западной Африки [60]. Современный обзор подтверждает, что голеностопный сустав является частым местом острого подагрического артрита [61].
Кальций-пирофосфатная артропатия часто встречается в контексте ОА, независимо от того, является ли она первичной или посттравматической/воспалительной по происхождению. Коленный и лучезапястный суставы являются наиболее часто поражаемыми суставами [62], и хотя голеностопный сустав может поражаться [63], он упоминается реже, что, возможно, отражает низкую распространенность ОА этого сустава.
Артропатия Шарко
Невропатическая артропатия Шарко поражает людей с периферической невропатией и обычно поражает стопу, регистрируется у 0,1–0,9% людей с диабетом [64]. Средняя часть стопы является наиболее частым участком патологии, при этом голеностопный сустав поражается гораздо реже: в подтаранном суставе сообщается о 10% случаев по сравнению с предплюсне-плюсневым суставом в 40% и ладьевидно-кубовидным суставом в 30% [65].
Средняя часть стопы является наиболее частым участком патологии, при этом голеностопный сустав поражается гораздо реже: в подтаранном суставе сообщается о 10% случаев по сравнению с предплюсне-плюсневым суставом в 40% и ладьевидно-кубовидным суставом в 30% [65].
Периартикулярный отек
По мере того, как достижения в области медицины вводят в рутинную практику все больше исследований, навыки и ценность клинического обследования могут оказаться в тени в диагностическом процессе [66, 67]. Задняя часть стопы представляет собой особенно сложную анатомическую область, где может быть трудно отличить артрит голеностопного сустава от заболевания подтаранной кости, первое оценивается при пассивном сгибании и разгибании, а второе — при инверсии и вывороте. Многие неартикулярные заболевания также могут вызывать периартикулярный отек и/или снижение амплитуды сгибания и разгибания заднего отдела стопы. Это может быть связано с периостозом, подкожным отеком, нежной жировой тканью, панникулитом, повреждением сухожилий или связок и дерматологическими состояниями, такими как целлюлит, липодерматосклероз и хронические язвы ног (артропатическая язва) [68]. Исторические сообщения в литературе сбиты с толку этими клиническими ограничениями. При необходимости можно использовать УЗИ и другие методы визуализации для подтверждения наличия заболевания голеностопного сустава, в отличие от других причин отека заднего отдела стопы, наряду с тщательным клиническим обследованием и анализом походки, навыки, которые мы рискуем потерять [64].
Исторические сообщения в литературе сбиты с толку этими клиническими ограничениями. При необходимости можно использовать УЗИ и другие методы визуализации для подтверждения наличия заболевания голеностопного сустава, в отличие от других причин отека заднего отдела стопы, наряду с тщательным клиническим обследованием и анализом походки, навыки, которые мы рискуем потерять [64].
Саркоидоз
Острый саркоидный артрит развивается в контексте синдрома Лофгрена, классически характеризующегося у молодых пациентов (<40 лет) триадой узловатой эритемы, двусторонней внутригрудной лимфаденопатией и мигрирующим полиартритом, иногда с лихорадкой. Вовлечение голеностопного сустава при остром саркоидном артрите почти повсеместно описано [69]. Тем не менее, это историческая ошибка атрибуции, поскольку отек задней части стопы при синдроме Лофгрена, как было показано на УЗИ, чаще возникает из-за глубокого подкожного отека (панникулита) или теносиновита без каких-либо аномальных признаков в голеностопном суставе.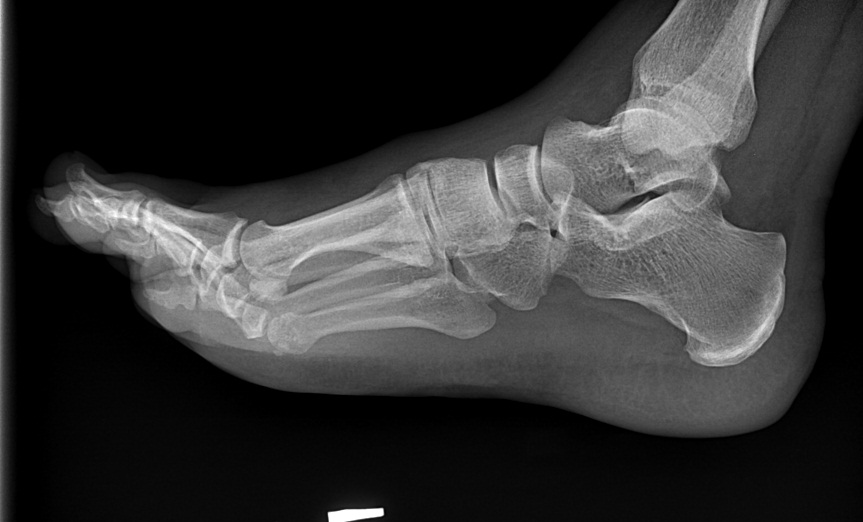 Три ультразвуковых исследования продемонстрировали это в 100 случаях, при этом в большинстве случаев признаки артрита отсутствовали, вместо этого в 25 % были обнаружены лишь небольшие выпоты, а повышенная васкуляризация — только в 5,6–7,5 % [70–72]. Это подтверждает МРТ пяти голеностопных суставов четырех пациентов с синдромом Лофгрена, с отеком, локализованным в подкожно-жировой клетчатке (панникулит), и небольшим выпотом в голеностопном суставе без утолщения синовиальной оболочки [73]. Таким образом, причина отека заднего отдела стопы при остром саркоидозе из-за синдрома Лофгрена в основном не связана с артритом голеностопного сустава, и любое поражение суставов, вероятно, будет реактивным. Пример клинических и МРТ-видов заднего отдела стопы при синдроме Лофгрена показан на рис. 4.
Три ультразвуковых исследования продемонстрировали это в 100 случаях, при этом в большинстве случаев признаки артрита отсутствовали, вместо этого в 25 % были обнаружены лишь небольшие выпоты, а повышенная васкуляризация — только в 5,6–7,5 % [70–72]. Это подтверждает МРТ пяти голеностопных суставов четырех пациентов с синдромом Лофгрена, с отеком, локализованным в подкожно-жировой клетчатке (панникулит), и небольшим выпотом в голеностопном суставе без утолщения синовиальной оболочки [73]. Таким образом, причина отека заднего отдела стопы при остром саркоидозе из-за синдрома Лофгрена в основном не связана с артритом голеностопного сустава, и любое поражение суставов, вероятно, будет реактивным. Пример клинических и МРТ-видов заднего отдела стопы при синдроме Лофгрена показан на рис. 4.
Рис. 4
Открыть в новой вкладкеСкачать слайд
Синдром Лофгрена клинические и МРТ инверсионные изображения восстановления
задняя стопа с обширным подкожным усилением (стрелки) и отсутствием заболевания голеностопного сустава.
Хронический саркоидный артрит встречается гораздо реже, чем болезнь Лофгрена, и, как говорят, обычно поражает лодыжки [69]. Сообщения в литературе представляют собой смешанные острые и хронические случаи, многие из которых разрешились, что делает неясным отнесение артрита к голеностопному суставу, а не к периартикулярному панникулиту. Тем не менее, в одном сообщении о хроническом саркоидном артрите голеностопный сустав был поражен во всех четырех случаях [74], и было высказано предположение, что наличие настоящего артрита голеностопного сустава при синдроме Лофгрена является фактором риска развития хронического артрита [72]. .
Гипертрофическая легочная остеоартропатия
Гипертрофическая остеоартропатия характеризуется триадой: утолщением пальцев, периостальной реакцией длинных костей (периостоз) и болью или болезненностью конечностей, иногда с невоспалительными выпотами в крупных суставах [75]. Часто вовлекаются дистальный отдел большеберцовой и малоберцовой кости, и радионуклидное сканирование костей является наиболее чувствительным методом визуализации для выявления этой патологии. В литературе сообщается о нескольких сериях случаев с поражением задних конечностей, некоторые из которых сопровождались выпотом в голеностопном суставе, имитирующим реактивный или другой воспалительный артрит [75, 76].
В литературе сообщается о нескольких сериях случаев с поражением задних конечностей, некоторые из которых сопровождались выпотом в голеностопном суставе, имитирующим реактивный или другой воспалительный артрит [75, 76].
Дисфункция сухожилия задней большеберцовой мышцы
Это частая причина болей и отека в задней части стопы, особенно у женщин старше 40 лет. Он может проявляться диффузным отеком заднего отдела стопы и максимальной болезненностью позади и ниже медиальной лодыжки по ходу сухожилия [77]. Хронические случаи неизменно связаны с вальгусной деформацией заднего отдела стопы и плоскостопием, которые можно легко оценить при анализе походки при визуальном осмотре заднего отдела стопы сзади.
Выводы
В этом обзоре подчеркивается диагностическое значение артропатии голеностопного сустава в спектре клинической ревматологической практики, показывая, что этот сустав является полезным указателем. Он структурно интересен, так как развился намного позже, чем коленный, со значительными различиями в свойствах хряща и реакции на воспалительные цитокины. Эти свойства могут сделать голеностоп менее восприимчивым к патологическим процессам, приводящим к некоторым артропатиям; в частности, ОА редко развивается при отсутствии травмы и реже поражает ранний РА, чем периферический СпА.
Он структурно интересен, так как развился намного позже, чем коленный, со значительными различиями в свойствах хряща и реакции на воспалительные цитокины. Эти свойства могут сделать голеностоп менее восприимчивым к патологическим процессам, приводящим к некоторым артропатиям; в частности, ОА редко развивается при отсутствии травмы и реже поражает ранний РА, чем периферический СпА.
Сводная информация, которую мы собрали, представлена в таблице 1 и в дополнительной таблице S1, доступных по адресу Rheumatology в Интернете, и мы предлагаем алгоритм, который поможет в диагностическом процессе (рис. 5). В качестве указателя обнаружение ОА голеностопного сустава должно побудить к тщательному обследованию. Если травматическая причина не может быть установлена, и кажется вероятным первичный ОА, это следует признать редкостью и вызвать поиск других состояний, особенно гемохроматоза. Вовлечение голеностопного сустава в случай воспалительного артрита также является признаком. Если это моноартикулярное представление, то объяснение кристаллов указывает на подагру, а не на заболевание ДПКВ. При септических причинах заболевание голеностопного сустава указывает на бактериальный, включая гонококк, но не на туберкулез, а при аутоиммунных артропатиях на НС или периферический СпА, а не на РА или ЗСТ в качестве окончательного диагноза. Если проявляется острым олиго или полиартритом, то, как и при моноартрите, заболевание голеностопного сустава указывает на НС или периферический СпА, а не на РА или ЗСТ, а септические причины — на бактериальные, включая гонококковые, и вирусы, включая чикунгунию и ВИЧ. Почему голеностопный сустав чаще поражается на ранних стадиях периферического СпА, в отличие от артропатий РА или ЗСТ, неясно, но это полезное клиническое наблюдение и указатель.
Если это моноартикулярное представление, то объяснение кристаллов указывает на подагру, а не на заболевание ДПКВ. При септических причинах заболевание голеностопного сустава указывает на бактериальный, включая гонококк, но не на туберкулез, а при аутоиммунных артропатиях на НС или периферический СпА, а не на РА или ЗСТ в качестве окончательного диагноза. Если проявляется острым олиго или полиартритом, то, как и при моноартрите, заболевание голеностопного сустава указывает на НС или периферический СпА, а не на РА или ЗСТ, а септические причины — на бактериальные, включая гонококковые, и вирусы, включая чикунгунию и ВИЧ. Почему голеностопный сустав чаще поражается на ранних стадиях периферического СпА, в отличие от артропатий РА или ЗСТ, неясно, но это полезное клиническое наблюдение и указатель.
Рис. 5
Открыть в новой вкладкеСкачать слайд
Алгоритм вероятной дифференциальной диагностики при поражении голеностопного сустава при раннем и развившемся артрите
Таблица 1
Распространенность артрита голеностопного сустава при ревматических заболеваниях в отдельных сериях случаев Состояние
. 
Распространенность поражения голеностопного сустава
. Число пациентов, число с поражением голеностопного сустава
. Автор (ссылка)
.
 0435
0435 5%
5% | Состояние . | Распространенность поражения голеностопного сустава . | Число пациентов, число с поражением голеностопного сустава . | Автор (ссылка) . |
|---|---|---|---|
| Ранний RA | 15% | 1894, 284 | Bergstra 2017 [25] |
| 17% | |||
| 17% | |||
| 17% | |||
| 17.0435 | 1000, 170 | Grondal 2008 [26] | |
| 25% | 102, 25 | Fleming 1976 [27] | |
| 40% | 61, 24 | Helliwell 2000 [ 28] | |
| Combined total | 16.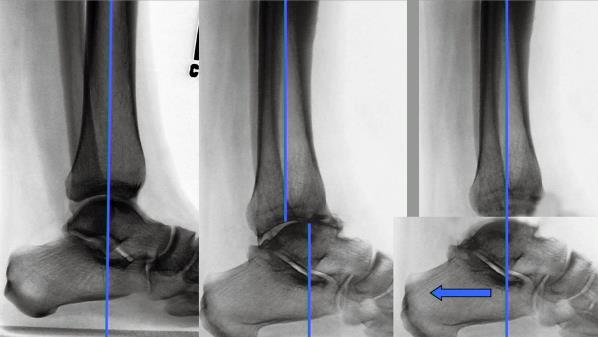 4% 4% | 3057, 503 | |
| Established RA | 65% | 735, 478 | Smolen 1995 [34] |
| 52% | 1000, 520 | Grondal 2008 [26] | |
| 37% | 1237, 458 | Backhouse 2011 [35] | |
| 65% | 93, 60 | Helliwell 2000 [28] | |
| 17% | 2046, 348 | Lee 2019 [37] | |
| Combined total | 36% | 5129, 1864 | |
| Early PsA | 27% | 33 | Helliwell 2000 [28] |
| Early ReA | 55% | 100, 55 | Lahu 2015 [24] |
| 39% | 46 , 18 | KVIEN 1996 [23] | |
| Общая сумма | 50% | 146, 73 | |
.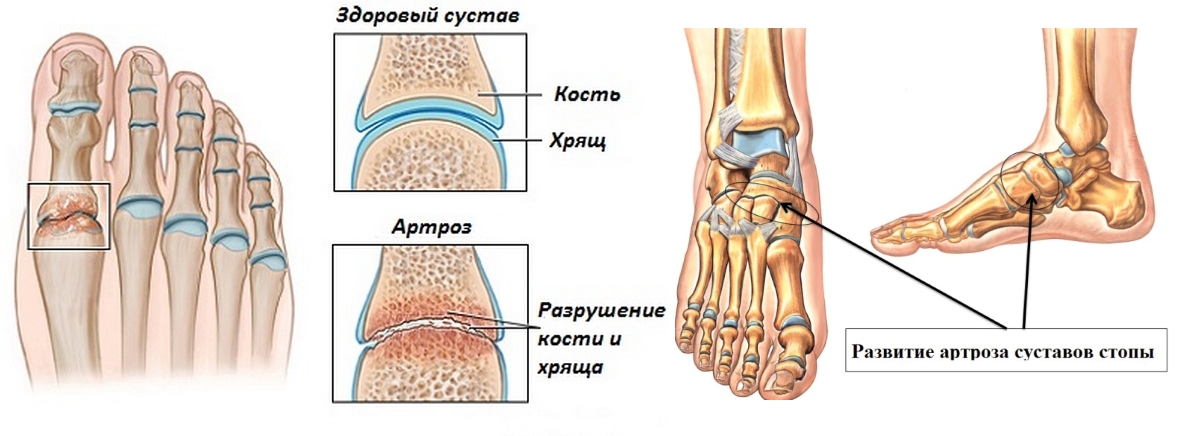 0435 0435 | |||
| 38.5% | 77, 30 | Helliwell 2000 [28] | |
| 26% | 87, 22 | McHugh 2003 [30] | |
| Combined total | 33% | 214, 71 | |
| Established AS | 39.5% | 147 | Sampaio-Barros 2001 [29] |
| Septic arthritis | 18% | 303, 55 | Dubost 1993 [45] |
| 12% | 186, 22 | Kaandorp 1997 [43] | |
| 1% | 75, 1 | Gupta 2001 [44] | |
| Общая сумма | 14% | 564, 78 |
Открыть в новой вкладке
Таблица 1
Распространенность артрита голеностопного сустава при ревматических заболеваниях в отдельных сериях случаев
Состояние
. | Распространенность поражения голеностопного сустава . | Число пациентов, число с поражением голеностопного сустава . | Автор (ссылка) . |
|---|---|---|---|
| Early RA | 15% | 1894, 284 | Bergstra 2017 [25] |
| 17% | 1000, 170 | Grondal 2008 [26] | |
| 25% | 102, 25 | Fleming 1976 [27] | |
| 40% | 61, 24 | Helliwell 2000 [28] | |
| Combined total | 16.4% | 3057, 503 | |
| Established RA | 65% | 735, 478 | Smolen 1995 [34] |
| 52% | 1000, 520 | Grondal 2008 [26] | |
| 37% | 1237, 458 | Backhouse 2011 [35] | |
| 65% | 93, 60 | Helliwell 2000 [28] | |
| 17% | 2046, 348 | Lee 2019 [37] | |
| Combined total | 36% | 5129, 1864 | |
| Early PsA | 27% | 33 | Helliwell 2000 [28] |
| Early ReA | 55% | 100, 55 | Lahu 2015 [24] |
| 39% | 46, 18 | Kvien 1996 [23] | |
| Combined total | 50% | 146, 73 | |
| Established PsA | 39% | 50, 19 | Helliwell 1991 [31] |
38. 5% 5% | 77, 30 | Helliwell 2000 [28 ] | |
| 26% | 87, 22 | McHugh 2003 [30] | |
| Combined total | 33% | 214, 71 | |
| Established AS | 39.5% | 147 | Sampaio-Barros 2001 [29] |
| Septic arthritis | 18% | 303, 55 | Dubost 1993 [45] |
| 12% | 186, 22 | Kaandorp 1997 [43] | |
| 1% | 75, 1 | Gupta 2001 [44] | |
| Combined total | 14% | 564, 78 |
| Состояние . | Распространенность поражения голеностопного сустава . | Число пациентов, число с поражением голеностопного сустава
.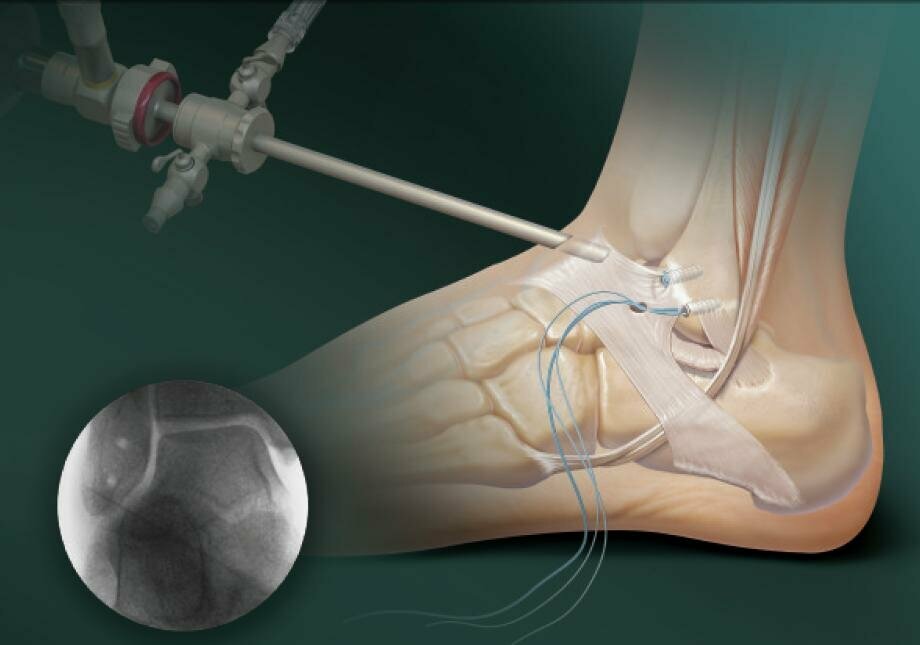 | Автор (ссылка) . | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Early RA | 15% | 1894, 284 | Bergstra 2017 [25] | |||||||||||||
| 17% | 1000, 170 | Grondal 2008 [26] | ||||||||||||||
| 25% | 102, 25 | Fleming 1976 [27] | ||||||||||||||
| 40% | 61, 24 | Helliwell 2000 [28] | ||||||||||||||
| Combined total | 16.4% | 3057, 503 | ||||||||||||||
| Established RA | 65% | 735, 478 | Smolen 1995 [34] | |||||||||||||
| 52% | 1000, 520 | Grondal 2008 [26] | ||||||||||||||
| 37% | 1237, 458 | Backhouse 2011 [35] | ||||||||||||||
| 65% | 93, 60 | Helliwell 2000 [28] | ||||||||||||||
| 17% | 2046, 348 | Lee 2019 [37] | ||||||||||||||
| Combined total | 36% | 5129, 1864 | ||||||||||||||
| Early PsA | 27% | 33 | Helliwell 2000 [28] | |||||||||||||
| Ранний Rea | 55% | 100, 55 | Lahu 2015 [24] | |||||||||||||
| 39% | 46, | 39% | 46, | 39% | 46, | 39% | 46, | 39% | 46, | 39% | , | . | 50% | 146, 73 | ||
| Established PsA | 39% | 50, 19 | Helliwell 1991 [31] | |||||||||||||
| 38.5% | 77, 30 | Helliwell 2000 [28] | ||||||||||||||
| 26% | 87, 22 | McHugh 2003 [30] | ||||||||||||||
| Combined total | 33% | 214, 71 | ||||||||||||||
| Established AS | 39.5% | 147 | Sampaio-Barros 2001 [29] | |||||||||||||
| Septic arthritis | 18% | 303, 55 | Dubost 1993 [45] | |||||||||||||
| 12% | 186, 22 | Kaandorp 1997 [43] | ||||||||||||||
| 1% | 75, 1 | Gupta 2001 [44] | ||||||||||||||
| Combined total | 14% | 564, 78 |
Открыть в новой вкладке
При установленном воспалительном артрите поражение голеностопного сустава является более универсальным, с такой же распространенностью при РА, как и аксиальный и периферический СпА, поэтому в этом контексте наличие заболевания голеностопного сустава имеет меньшее значение для диагностического процесса.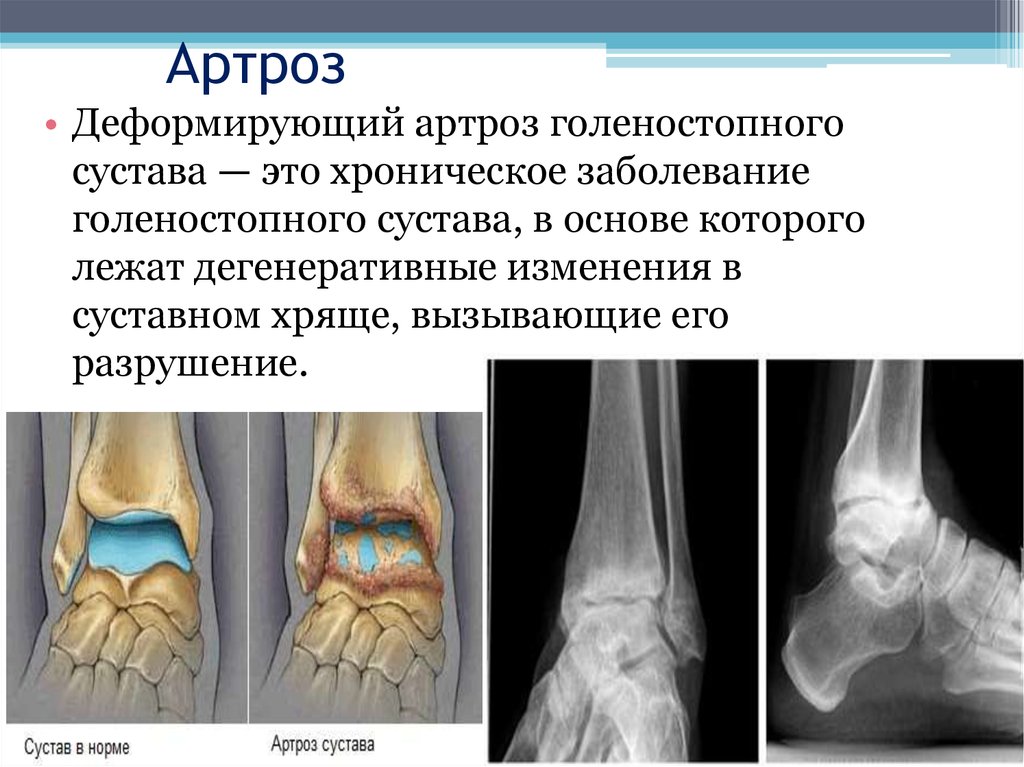
Ограничением этой статьи является то, что в литературе имеется на удивление мало сообщений о распределении и распространенности отдельных суставов при различных ревматических заболеваниях. Это не формальный систематический обзор, и некоторые опубликованные данные могли быть пропущены. Многие описания классических артропатий объединяют области суставов (например, «стопа» или «колено и лодыжка») или сообщают об общей распространенности периферической артропатии, а не предоставляют данные на уровне отдельных суставов. Кроме того, трудности в клинической оценке до введения УЗИ и МРТ делают вероятным, что некоторые исторические отчеты об артрите голеностопного сустава были неточными, если патологию нельзя было отличить от околосуставных причин боли или отека. Примером этого служит синдром Лофгрена с артритом голеностопного сустава, описанным в медицинской литературе как классический признак, в то время как УЗИ и МРТ показывают, что причиной отека заднего отдела стопы обычно является глубокий подкожный отек и лишь в редких случаях артрит голеностопного сустава. Пришло время переписать учебники в этом случае.
Пришло время переписать учебники в этом случае.
С появлением искусственного интеллекта и его применением в диагностической медицине было бы полезно документировать новые подробные отчеты о распространенности отдельных суставов на различных стадиях ревматических заболеваний и заболеваний опорно-двигательного аппарата. Точная документация клинических признаков может предоставить важные «большие данные» для информирования компьютерных алгоритмов для поддержки диагностики и классификации подгрупп. Это было применено к ювенильному идиопатическому артриту, где детальная оценка каждого сустава привела к возможности моделирования течения и исхода заболевания на основе семи представленных паттернов поражения суставов [78].
Тщательная клиническая оценка с помощью визуализации, где это необходимо, остается центральным элементом качественной клинической практики. Потенциальной слабостью телемедицины, ставшей необходимостью в условиях пандемии COVID-19, будет упор на визуализацию и лабораторные оценки, а не на результаты обследований [67, 68]. Кроме того, включение 28 подсчетов суставов в DAS28, индекс активности клинического заболевания (CDAI) и индекс активности простого заболевания (SDAI) при лечении РА способствует потере акцента на оценке дистального отдела нижней конечности в мышлении клинициста. Тем не менее, распознавание клинических паттернов имеет основополагающее значение для постановки диагноза, и наличие артрита голеностопного сустава особенно ценно. Относительная защита голеностопного сустава от ОА по сравнению с коленным и тазобедренным суставом, а также его дифференцированное участие в аутоиммунных артритах остаются интригующими и малоизученными вопросами исследований. Мы считаем, что голеностопный сустав является полезным ориентиром для дифференциальной диагностики в клинической ревматологической практике, и нас следует поощрять уделять ему особое внимание.
Кроме того, включение 28 подсчетов суставов в DAS28, индекс активности клинического заболевания (CDAI) и индекс активности простого заболевания (SDAI) при лечении РА способствует потере акцента на оценке дистального отдела нижней конечности в мышлении клинициста. Тем не менее, распознавание клинических паттернов имеет основополагающее значение для постановки диагноза, и наличие артрита голеностопного сустава особенно ценно. Относительная защита голеностопного сустава от ОА по сравнению с коленным и тазобедренным суставом, а также его дифференцированное участие в аутоиммунных артритах остаются интригующими и малоизученными вопросами исследований. Мы считаем, что голеностопный сустав является полезным ориентиром для дифференциальной диагностики в клинической ревматологической практике, и нас следует поощрять уделять ему особое внимание.
Благодарности
Авторы благодарят д-ра Дерека Свасти-Сали за МРТ-изображения синовита голеностопного сустава (рис. 2), д-ра Вивиан Эджунду за рентгеновское изображение септического артрита (рис. 3) и д-ра Брайана Бурка за МРТ-изображения болезни Лофгрена. синдром (рис. 4).
2), д-ра Вивиан Эджунду за рентгеновское изображение септического артрита (рис. 3) и д-ра Брайана Бурка за МРТ-изображения болезни Лофгрена. синдром (рис. 4).
Финансирование: От каких-либо финансирующих органов в государственном, коммерческом или некоммерческом секторе не было получено специального финансирования для выполнения работы, описанной в этой рукописи.
Заявление о раскрытии информации: Авторы заявили об отсутствии конфликта интересов.
Дополнительные данные
Дополнительные данные доступны по адресу Rheumatology онлайн.
Каталожные номера
1
Brockett
Класс
,
Чепмен
ГДж.
Биомеханика голеностопного сустава
.
Ортопедическая травма
2016
;
30
:
232
–
8
.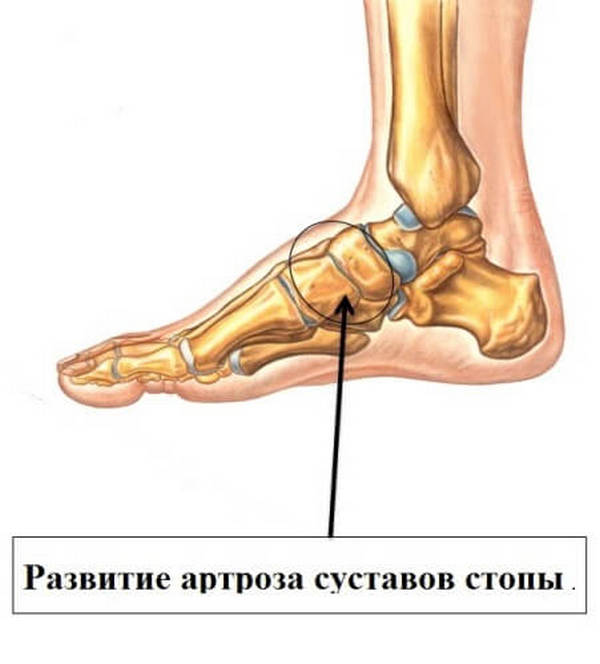
2
Фрелат
МА
,
Шоу
Китайская Народная Республика
,
Сухдео
С
и другие.
Эволюция колена и лодыжки гоминина
.
J Hum Evol
2017
;
108
:
147
–
60
.
3
Треппо
С
,
Кепп
Н
,
Цюань
ЕС
и другие.
Сравнение биомеханических и биохимических свойств хрящей пар коленных и голеностопных суставов человека
.
J Orthop Res
2000
;
18
:
739
–
48
.
4
Коул
АА
,
Кюттнер
КЕ.
Молекулярная основа различий между суставами человека
.
Cell Mol Life Sci CMLS
2002
;
59
:
19
–
26
.
5
Роджерс
Дж.
Палеопатология остеоартроза. В:
Брандт
КД
,
Доэрти
М
,
Ломандер
LS.
, ред.
Остеоартрит
.
Оксфорд
:
Издательство Оксфордского университета
,
1998
;
62
–
69
.
6
Кушнаган
Дж
,
Dieppe
P.
Исследование 500 пациентов с остеоартрозом суставов конечностей. I Анализ по возрасту, полу и распределению суставов с симптомами
.
Энн Реум Дис
1991
;
50
:
8
–
13
.
7
Пейрон
Дж. Г.
Г.
Эпидемиология остеоартроза. In:
Moskowitz
RW
,
Хауэлл
ДС
,
Гольдберг
ВМ
,
Манкин
ХДЖ
, ред.
Диагностика и лечение остеоартроза
.
Филадельфия, Пенсильвания
:
WB Saunders
,
1984
:
9
–
27
.
8
Вальдеррабано
В
,
Хорисбергер
М
,
Рассел
I
,
Дугалл
Н
,
Хинтерманн
Б.
Этиология остеоартрита голеностопного сустава
.
Clin Orthop Relat Res
2009
;
467
:
1800
–
6
.
9
Зальцман
CL
,
Саламон
МЛ
,
Бланшар
ГМ
и другие.
Эпидемиология артрита голеностопного сустава. Отчет о последовательной серии 639пациенты третичного ортопедического центра
.
Айова Ортоп J
2005
;
25
:
44
–
6
.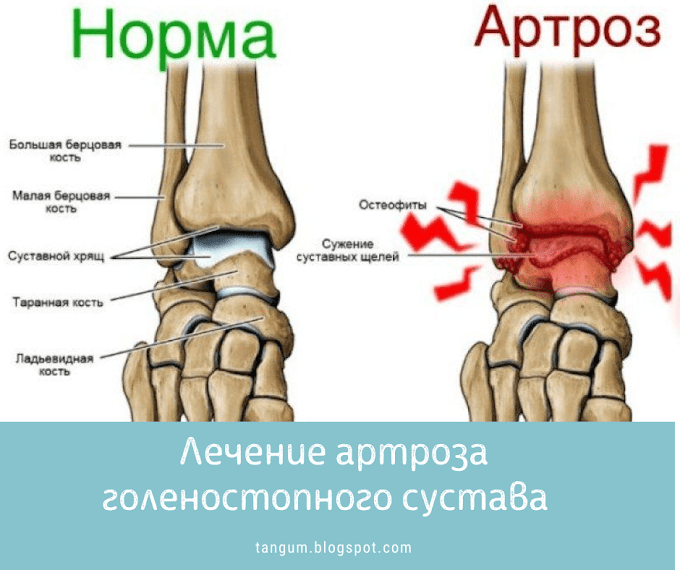
10
Риттерман
SA
,
Фелларс
ТА
,
Digiovanni
CW.
Текущие мысли об артрите голеностопного сустава
.
Род-Айленд Мед J
2013
;
96
:
30
–
3
.
11
Кили
PDW.
Гемохроматозная артропатия – загадка кельтского проклятия
.
JR Coll Physicians Edinb
2018
;
48
:
233
–
8
.
12
Шахинбегович
E
,
Даллос
Т
,
Айгнер
Е
и другие.
Заболевания опорно-двигательного аппарата, отягощенные наследственным гемохроматозом
.
Ревматоидный артрит
2010
;
62
:
3792
–
8
.
13
Ричардсон
А
,
Придо
А
,
Кили
PDW.
Гемохроматоз: необъяснимый MCP или артропатия голеностопного сустава требуют проведения диагностических тестов; результаты двух обсервационных когортных исследований в Великобритании
.
Scand J Rheumatol
2017
;
46
:
69
–
74
.
14
Кэрролл
ГДж.
Первичный остеоартроз голеностопного сустава связан с пястно-фаланговым остеоартритом пальцев и мутацией H63D в гене HFE: свидетельство гемохроматозоподобного полиартикулярного остеоартрита фенотипа
.
J Clin Rheumatol
2006
;
12
:
109
–
13
.
15
Эльстоб
А
,
Эджинду
В
,
Цапля
С
,
Кили
PDW.
Гемохроматозная артропатия: МРТ-характеристики заднего отдела стопы; исследование случай-контроль
.
Клин Рад
2018
;
73
:
323. e1-323
e1-323
–
e8
.
16
Мадхок
Р
,
Йорк
Дж
,
Старрок
РД.
Гемофильный артрит
.
Annals Rheum Dis
1991
;
50
:
588
–
91
.
17
Манко-Джонсон
МДж
,
Эбшир
ТК
,
Шапиро
AD
и другие.
Профилактика по сравнению с эпизодическим лечением для предотвращения заболевания суставов у мальчиков с тяжелой формой гемофилии
.
N Engl J Med
2007
;
357
:
535
–
44
.
18
Норли
ЕС
,
Бринкманн
ГХ
,
Квин
ТК
и другие.
Совместное распределение и 2-летний результат у 347 пациентов с моноартритом продолжительностью менее 16 недель
.
Рес для лечения артрита
2020
;
72
:
705
–
10
.
19
Чон
Х
,
Ким
АУ
,
Юн
ХДЖ
и другие.
Клиника и предикторы исходов у больных моноартритом: ретроспективное исследование 171 случая
.
Int J Rheum Dis
2013
;
17
:
502
–
10
.
20
Бинар
А
,
Алассан
S
,
Девошель-Пенсек
В
и другие.
Исход раннего моноартрита: последующее исследование
.
J Ревматол
2007
;
34
:
2351
–
7
.
21
Абхишек
А
,
де Пабло
P
,
Кадер
МЗ
и другие.
Диагностические результаты, связанные с синовитом голеностопного сустава при раннем воспалительном артрите: когортное исследование
.
Clin Exp Rheumatol
2014
;
32
:
533
–
8
.
22
Флеминг
А
,
Корона
ДжМ
,
Corbett
M.
Ранний ревматоидный артрит. I. Начало
.
Энн Реум Дис
1976
;
35
:
357
–
60
.
23
Квин
ТК
,
Гленнас
А
,
Мелби
К.
Прогнозирование диагноза при остром и подостром олигоартрите неясного генеза
.
Br J Ревматол
1996
;
35
:
359
–
63
.
24
Лаху
А
,
Бачка
Т
,
Исмаилиты
Дж
,
Лаху
В
,
Сайти
В.
Варианты проявления реактивного артрита в зависимости от пораженных суставов
.
Мед Арх
2015
;
69
:
42
–
5
.
25
Бергстра
ЮАР
,
Чопра
А
,
Салуя
М
и другие.
Оценка распределения суставов при проявлении болезни у пациентов с ревматоидным артритом: крупное исследование на разных континентах
.
РМД Открыто
2017
;
3
:
e000568
.
26
Грондаль
L
,
Тенгстранд
Б
,
Нордмарк
Б
,
Вретенберг
П
,
Stark
A.
Стопа: по-прежнему самая важная причина неспособности ходить при ревматоидном артрите: распределение симптоматических суставов у 1000 пациентов с РА
.
Acta Orthop
2008
;
79
:
257
–
61
.
27
Флеминг
А
,
Бенн
РТ
,
Корбетт
М
,
Древесина
PHN.
Ранний ревматоидный артрит. II. Модели совместного поражения
.
Энн Реум Дис
1976
;
35
:
361
–
4
.
28
Хеллиуэлл
PS
,
Хеттен
J
,
Сокол
К
и другие.
Симметрия суставов при раннем и позднем ревматоидном и псориатическом артрите
.
Ревматоидный артрит
2000
;
43
:
865
–
71
.
29
Сампайо-Баррос
PD
,
Бертоло
МБ
,
Кремер
МХ
,
Нету
JF
,
Самара
АМ.
Первичный анкилозирующий спондилит: характер заболевания в бразильской популяции из 147 пациентов
.
J Ревматол
2001
;
28
:
560
–
5
.
30
МакХью
Нью-Джерси
,
Балакришнан
С
,
Джонс
СМ.
Прогрессирование заболевания периферических суставов при псориатическом артрите: 5-летнее проспективное исследование
.
Ревматология
2003
;
42
:
778
–
83
.
31
Хеллиуэлл
ПС
,
Маркесони
А
,
Петерс
М
,
Баркер
М
,
Райт
В.
Повторная оценка костно-суставных проявлений псориаза
.
Br J Ревматол
1991
;
30
:
339
–
45
.
32
Сальварани
С
,
Влахониколис
ИГ
,
Ван дер Хейде
Немецкая марка
и другие.
Скелетно-мышечные проявления в популяционной когорте пациентов с воспалительными заболеваниями кишечника
.
Scand J Гастроэнтерол
2001
;
36
:
1307
–
13
.
33
Фруктовый сад
ТУ
,
Вордсворт
БП
,
Джуэлл
ДП.
Периферические артропатии при воспалительных заболеваниях кишечника: их суставное распространение и естественное течение
.
Гут
1998
;
42
:
387
–
91
.
34
Смолен
ЖС
,
Бридвельд
ФК
,
Эберл
Г
и другие.
Валидность и надежность подсчета двадцати восьми суставов для оценки активности ревматоидного артрита
.
Ревматоидный артрит
1995
;
38
:
38
–
43
.
35
Подсобное помещение
MR
,
Кинан
AM
,
Хенсор
ЭМА
и другие.
Использование консервативного и хирургического ухода за стопами в начальной группе пациентов с ревматоидным артритом
.
Ревматология
2011
;
50
:
1586
–
95
.
36
Выдра
SJ
,
Лукас
К
,
Спрингетт
К
и другие.
Боль в стопе при ревматоидном артрите Распространенность, факторы риска и лечение: эпидемиологическое исследование
.
Клин Ревматол
2010
;
29
:
255
–
71
.
37
Ли
SW
,
Ким
С-Й
,
Чанг
Ш.
Распространенность артрита стопы и голеностопного сустава и его влияние на клинические показатели у пациентов с ревматоидным артритом: перекрестное исследование
.
BMC Заболевания опорно-двигательного аппарата
2019
;
20
:
420
.
38
Шар
EMA
,
Белл
AL.
Волчаночный артрит – есть ли у нас клинически полезная классификация?
Ревматология
2012
;
51
:
771
–
9
.
39
Ван Вугт
RM
,
Дерксен
РХВМ
,
Катер
Л
,
Бийлсма
JWJ.
Деформирующая артропатия или волчаночно-красная кисть при системной красной волчанке
.
Энн Реум Дис
1998
;
57
:
540
–
4
.
40
Мизутани
Вт
,
Кисморио
FP
Младший
Волчаночная стопа: деформирующая артропатия стоп при системной красной волчанке
.
J Ревматол
1984
;
11
:
80
–
2
.
41
Выдра
S
,
Кумар
С
,
Гоу
П
и другие.
Характер жалоб на стопы при системной красной волчанке: поперечное обследование
.
J Резинка для щиколотки стопы
2016
;
9
:
10
.
42
Авуак
Дж
,
Клементс
ПД
,
Ханна
Д
,
Фурст
Германия
,
Allanore
Y.
Поражение суставов при системном склерозе
.
Ревматология
2012
;
51
:
1347
–
56
.
43
Каандорп
CJE
,
Динант
ХДЖ
,
Ван де Лаар
MAFJ
и другие.
Заболеваемость и источник инфекции нативных и протезированных суставов: проспективное исследование на базе сообщества
.
Энн Реум Дис
1997
;
56
:
470
–
5
.
44
Гупта
МН
,
Старрок
РД
,
Field
M.
Проспективное 2-летнее исследование 75 пациентов с септическим артритом, начинающимся у взрослых
.
Ревматология
2001
;
40
:
24
–
30
.
45
Дубост
Ж-Ж
,
Fis
I
,
Денис
П
и другие.
Полиартикулярный септический артрит
.
Медицина
1993
;
72
:
296
–
310
.
46
Парк
L
,
Нельсон
СБ
,
Турбетт
SE.
Случай 29-2017: 59-летняя женщина с болью и опухолью в правой руке и лодыжках
.
N Engl J Med
2017
;
377
:
1189
–
95
.
47
Знаки
М
,
Знаки
JL.
Вирусный артрит
.
Клин Мед
2016
;
16
:
129
–
34
.
48
Патхак
H
,
Мохан
МС
,
Равиндран
В.
Чикунгунья артрит
.
Клин Мед
2019
;
19
:
381
–
5
.
49
Инман
Р.
Ревматические проявления вирусной инфекции гепатита В
.
Семен Ревматоидный артрит
1982
;
11
:
406
–
20
.
50
Чанг
АУ
,
Энсиналес
L
,
Поррас
А
и другие.
Частота хронической боли в суставах после заражения вирусом чикунгунья. Колумбийское когортное исследование
Колумбийское когортное исследование
.
Ревматоидный артрит
2018
;
70
:
578
–
84
.
51
Родригес-Моралес
ЭйДжей
,
Кардона-Оспина
JA
,
Урбано-Гарсон
Сан-Франциско
,
Уртадо-Сапата
JS.
Распространенность хронического воспалительного артрита после инфекции чикунгуньи: систематический обзор и метаанализ
.
Рес для лечения артрита
2016
;
68
:
1849
–
58
.
52
Адизи
Т
,
Мутс
РДЖ
,
Ходкинсон
Б
,
Французский
N
,
Адебахо
АО.
Воспалительный артрит у ВИЧ-позитивных пациентов: практическое руководство
.
BMC Infect Dis
2016
;
16
:
100
.
53
Берк
С
,
Healy
J.
Скелетно-мышечные проявления ВИЧ-инфекции
.
Визуализация
2002
;
14
:
35
–
47
.
54
Моди
Г
,
Parke
F.
Суставные проявления ВИЧ-инфекции
.
Best Pract Res Clin Rheumatol
2003
;
17
:
265
–
87
.
55
Нджобву
П
,
McGill
P.
Псориатический артрит и ВИЧ-инфекция в Замбии
.
J Ревматол
2000
;
27
:
1699
–
702
.
56
Мюллер
F
,
Целльнер
М
,
Фюхтмайер
B.
Лечение и исход деструктивного туберкулеза таранной кости
.
Хирург лодыжки стопы
2015
;
21
:
e45
–
7
.
57
Диллон
МС
,
Наги
НА.
Туберкулез стопы и голеностопного сустава
.
Clin Orthop Relat Res
2002
;
398
:
107
–
13
.
58
Грэм
Р
,
Скотт
Дж.Т.
Клиническое обследование 354 больных подагрой
.
Энн Реум Дис
1970
;
29
:
461
–
8
.
59
Родди
Е
,
Чжан
Вт
,
Doherty
M.
Поражаются ли суставы, пораженные подагрой, остеоартритом?
Энн Реум Дис
2007
;
66
:
1374
–
7
.
60
Mijiyawa
M.
Подагра у пациентов ревматологического отделения больницы Ломе
.
Ревматология
1995
;
34
:
843
–
6
.
61
Roddy
E.
Еще раз о патогенезе подагры: почему подагра поражает стопы?
J Резинка для щиколотки
2011
;
4
:
13
.
62
Розенталь
АК
,
Райан
ЛМ.
Болезнь, связанная с отложением пирофосфата кальция
.
N Engl J Med
2016
;
374
:
2575
–
84
.
63
Песня
JS
,
Ли
YH
,
Ким
СС
,
Park
W.
Случай болезни отложения кристаллов дигидрата пирофосфата кальция в виде острого полиартрита
.
J Korean Med Sci
2002
;
17
:
423
–
5
.
64
Харрис
А
,
Виоланд
М.
Невропатическая остеоартропатия Шарко (сустав Шарко). StatPearls [Интернет] Остров сокровищ, Флорида: StatPearls Publishing; январь 2020 г. https://www.ncbi.nlm.nih.gov/books/NBK470164/.
65
Папанас
Н
,
Maltezos
E.
Патофизиология и классификация диабетической стопы Шарко
.
Диабетическая стопа Голеностопный сустав
2013
;
4
:
20872
.
66
Старший
А
,
Чи
Дж
,
Оздальга
Е
,
Куглер
Дж
,
Verghese
A.
Дорога обратно к постели
.
ДЖАМА
2020
;
323
:
1672
–
3
.
67
Эренштейн
Б
,
Понграц
Г
,
Флек
М
,
Хартунг
Западная
Способность ревматологов, не имеющих информации о предшествующем обследовании, диагностировать ревматоидный артрит только на основании клинической оценки: перекрестное исследование
.
Ревматология
2018
;
57
:
1592
–
601
.
68
Хелиуэлл
ПС
,
Чизбро
МДж.
Язвенная артропатика: исследование снижения подвижности голеностопного сустава в связи с хроническими язвами нижних конечностей
.
J Ревматол
1994
;
21
:
1512
–
4
.
69
Швейцария
N
,
Паттерсон
К
,
Савакед
Р
и другие.
Ревматологические проявления саркоидоза
.
Semin Respir Crit Care Med
2010
;
31
:
463
–
73
.
70
Гуссо
С
,
Альберт
J-D
,
Прическа
G
и другие.
Ультразвуковая характеристика поражения голеностопного сустава при синдроме Лофгрена
.
Совместная кость позвоночника
2018
;
85
:
65
–
9
.
71
Кельнер
Н
,
Шпетлинг
S
,
Herzer
P.
Данные УЗИ при синдроме Лофгрена: вызван ли отек голеностопного сустава артритом, теносиновитом или периартритом?
J Ревматол
1992
;
19
:
38
–
41
.
72
Ле Бра
E
,
Эренштейн
Б
,
Флек
М
,
Hartung
W.
Оценка отека голеностопного сустава из-за синдрома Лофгрена: пилотное исследование с использованием ультразвуковой допплерографии в B-режиме и энергетической допплерографии
.
Рес для лечения артрита
2014
;
66
:
318
–
22
.
73
Анандакумарасами
А
,
Педуто
А
,
Хоу
Г
,
Манолиос
N
,
Spencer
D.
Магнитно-резонансная томография при синдроме Лофгрена: проявление периартрита
.
Клин Ревматол
2007
;
26
:
572
–
5
.
74
Спилберг
I
,
Зильцбах
LE
,
McEwen
C.
Саркоидозный артрит
.
Ревматоидный артрит
1969
;
12
:
126
–
37
.
75
Боззао
Ф
,
Бернарди
С
,
Доре
Ф
,
Зандона
L
,
Fischetti
F.
Гипертрофическая остеоартропатия, имитирующая реактивный артрит: клинический случай и обзор литературы
.
BMC Заболевания опорно-двигательного аппарата
2018
;
19
:
145
.
76
Армстронг
DJ
,
МакКосленд
EMA
,
Райт
ГД.
Гипертрофическая легочная остеоартропатия (ГПОА) (синдром Пьера Мари-Бамбергера): два случая острого воспалительного артрита. Описание и обзор литературы
.
Rheumatol Int
2007
;
27
:
399
–
402
.
77
Колс-Гацулис
Дж
,
Ангел
JC
,
Сингх
Д
и другие.
Дисфункция задней большеберцовой мышцы: распространенная и излечимая причина приобретенного плоскостопия у взрослых
.
БМЖ
2004
;
329
:
1328
–
33
.
78
Англ
SWM
,
Эшлиманн
ФА
,
Ван Венендал
М
и другие.
Паттерны поражения суставов при ювенильном идиопатическом артрите и прогнозирование течения заболевания: проспективное исследование с многослойной неотрицательной матричной факторизацией
.
PLoS Med
2019
;
16
:
e1002750
.
© Автор(ы), 2020. Опубликовано Oxford University Press от имени Британского общества ревматологов.
Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/), которая разрешает некоммерческое повторное использование, распространение , а также воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. По вопросам коммерческого повторного использования обращайтесь по адресу [email protected]
© Автор(ы), 2020. Опубликовано Oxford University Press от имени Британского общества ревматологов.
Раздел выпуска:
Обзорные статьи
Скачать все слайды
Дополнительные данные
Дополнительные данные
keaa531_Supplementary_Data — файл docx
Реклама
Цитаты
Альтметрика
Дополнительная информация о метриках
Оповещения по электронной почте
Оповещение об активности статьи
Предварительные уведомления о статьях
Оповещение о новой проблеме
Оповещение о теме
Получайте эксклюзивные предложения и обновления от Oxford Academic
Ссылка на статьи через
Последний
Самые читаемые
Самые цитируемые
Новая мутация и расширение фенотипа при дефиците IRF2BP2
Текстовая шея ошибочно диагностирована как фибромиалгия
Сравнение использования медицинских услуг, затрат и качества жизни, связанного со здоровьем, в подгруппах, определенных с помощью Keele START MSK Tool
.
Доверие к лечащему ревматологу, надежда на здоровье и приверженность лечению у японских пациентов с системной красной волчанкой
Кожный васкулит, возникающий на фоне системной красной волчанки: многоцентровое когортное исследование
Реклама
Дегенеративные заболевания стопы и голеностопного сустава | Артрит стопы
Артрит стопы и голеностопного сустава
Артрит — это воспаление, возникающее в результате дегенерации хряща в суставе, вызывающее боль, отек и скованность в суставах, что приводит к ограничению движений. Артрит стопы и голеностопного сустава может возникать из-за перелома, вывиха, воспалительного заболевания или врожденной деформации. Суставы стопы, наиболее часто поражаемые артритом:
- Соединение голени (большеберцовой кости) и лодыжки (таранной кости)
- Три сустава стопы, включая пяточную кость, внутреннюю среднюю кость стопы и наружную среднюю кость стопы
- Соединение большого пальца ноги и кости стопы
Типы артрита
Существует три типа артрита стопы и голеностопного сустава, которые могут включать:
Остеоартрит : Также называемый дегенеративным заболеванием суставов, это наиболее распространенный тип артрита, который чаще всего встречается у пожилых людей. Это заболевание поражает хрящевую ткань, которая амортизирует и защищает концы костей в суставе. При остеоартрите хрящ со временем начинает изнашиваться. В крайних случаях хрящ может полностью изнашиваться, не оставляя ничего для защиты костей в суставе, вызывая контакт кости с костью. Кости также могут выпирать или торчать на конце сустава, что называется костной шпорой.
Это заболевание поражает хрящевую ткань, которая амортизирует и защищает концы костей в суставе. При остеоартрите хрящ со временем начинает изнашиваться. В крайних случаях хрящ может полностью изнашиваться, не оставляя ничего для защиты костей в суставе, вызывая контакт кости с костью. Кости также могут выпирать или торчать на конце сустава, что называется костной шпорой.
Ревматоидный артрит : Это аутоиммунное заболевание, при котором иммунная система организма (способ организма бороться с инфекцией) атакует здоровые суставы, ткани и органы. Это может вызвать боль, скованность, отек и потерю функции в суставах. Ревматоидный артрит поражает в основном суставы рук и ног и имеет тенденцию быть симметричным. Это означает, что заболевание поражает одни и те же суставы с обеих сторон тела (обе ноги) в одно и то же время и с одинаковыми симптомами.
Посттравматический артрит: Артрит, развивающийся после травмы лодыжки или стопы, называется посттравматическим артритом. Состояние может развиться спустя годы после травмы, такой как перелом, сильное растяжение связок или разрывы связок.
Состояние может развиться спустя годы после травмы, такой как перелом, сильное растяжение связок или разрывы связок.
Причины
Ревматоидный артрит часто возникает, когда гены, ответственные за заболевание, активируются инфекцией или какими-либо факторами окружающей среды. С помощью этого триггера организм вырабатывает антитела, защитный механизм организма, против сустава и может вызвать ревматоидный артрит.
Переломы суставных поверхностей и вывихи суставов могут предрасполагать человека к развитию посттравматического артрита. Считается, что ваше тело выделяет определенные гормоны после травмы, которые могут вызвать гибель хрящевых клеток.
Образование кристаллов мочевой кислоты является причиной подагры, а длительное накопление кристаллов в суставах может вызвать их деформацию.
Симптомы
Симптомы артрита стопы и голеностопного сустава включают боль или чувствительность, отек и скованность в суставе и ограниченный диапазон движений.
Диагностика
Диагноз артрита стопы и голеностопного сустава ставится на основании истории болезни, физического осмотра и рентгенографии пораженного сустава. Сканирование костей, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) также выполняются для диагностики артрита.
Варианты лечения
Варианты нехирургического лечения артрита стопы и голеностопного сустава включают лекарства (противовоспалительные препараты), инъекции (стероиды), физиотерапию, голеностопный ортез (AFO), снижение веса, ортопедические стельки, такие как подкладки или супинаторы, а также трости или скобы для поддержки суставы.
Для лечения артрита стопы и голеностопного сустава может потребоваться хирургическое вмешательство, если ваши симптомы не улучшаются при консервативном лечении. Операция по поводу артрита стопы и голеностопного сустава включает:
Артроскопическая хирургия : Артроскопия – это хирургическая процедура, во время которой исследуется внутренняя структура сустава для диагностики и лечения проблем внутри сустава. При артроскопическом исследовании на коже пациента делается небольшой надрез, через который вводятся инструменты размером с карандаш с небольшой линзой и системой освещения (артроскоп). Артроскоп увеличивает и освещает структуры сустава светом, который передается по оптоволоконному кабелю. Он прикреплен к телевизионной камере, и на телевизионном мониторе видна внутренняя часть сустава. Затем ваш хирург может использовать зонды, щипцы, ножи и бритвы, чтобы очистить область сустава от инородных тканей, воспаленных тканей или костных наростов (шпор).
При артроскопическом исследовании на коже пациента делается небольшой надрез, через который вводятся инструменты размером с карандаш с небольшой линзой и системой освещения (артроскоп). Артроскоп увеличивает и освещает структуры сустава светом, который передается по оптоволоконному кабелю. Он прикреплен к телевизионной камере, и на телевизионном мониторе видна внутренняя часть сустава. Затем ваш хирург может использовать зонды, щипцы, ножи и бритвы, чтобы очистить область сустава от инородных тканей, воспаленных тканей или костных наростов (шпор).
Артропластика или замена сустава : В ходе этой процедуры хирург удаляет поврежденный голеностопный сустав и заменяет его искусственным имплантатом. Обычно ее проводят, когда сустав сильно поврежден остеоартритом, ревматоидным артритом или посттравматическим артритом. Целью замены голеностопного сустава является облегчение боли и восстановление нормальной функции голеностопного сустава.
Артрит стопы или голеностопного сустава | Ортопедия и спортивная медицина
Обзор
Артрит — это общий термин для обозначения воспаления в суставах и вокруг них. Остеоартроз стопы или голеностопного сустава обычно поражает сустав, где большеберцовая кость соединяется с лодыжкой, пяточную кость, внутреннюю среднюю кость стопы или наружную среднюю кость стопы, или сустав стопы и кости большого пальца.
Остеоартроз стопы или голеностопного сустава обычно поражает сустав, где большеберцовая кость соединяется с лодыжкой, пяточную кость, внутреннюю среднюю кость стопы или наружную среднюю кость стопы, или сустав стопы и кости большого пальца.
По мере прогрессирования заболевания хрящи и мягкие ткани суставов со временем начинают изнашиваться.
Артрит стопы или голеностопного сустава часто вызывает боль и приводит к потере подвижности суставов, а также к деформации суставов.
Остеоартрит является наиболее распространенной формой артрита.
Причины артрита стопы или голеностопного сустава
Артрит стопы или голеностопного сустава обычно вызывается общим износом суставов. По мере того, как хрящ изнашивается, кости начинают тереться друг о друга, что приводит к боли в суставах и воспалению.
Другие причины остеоартрита стопы или голеностопного сустава могут включать:
- Травмы, связанные с сильным ударом ногой или падением чего-либо тяжелого на сустав стопы или голеностопного сустава.

- Перелом.
- Тяжелое растяжение связок.
- Плоскостопие или высокий свод стопы, которые приводят к нарушению механики стопы.
Симптомы артрита стопы или голеностопного сустава
Наиболее частым симптомом артрита стопы или голеностопного сустава является боль или болезненность в пораженном суставе.
Другие симптомы артрита стопы или голеностопного сустава включают:
- Боль при движении в суставе.
- Боль по утрам или после длительного бездействия.
- Тугоподвижность суставов, повышение температуры, покраснение или припухлость.
- Потеря способности двигаться или ходить.
- Болезненность при надавливании на пораженный сустав.
При отсутствии лечения артрит стопы и голеностопного сустава может повлиять на вашу способность ходить или заниматься повседневными делами. В редких случаях суставы могут искривляться или деформироваться.
Факторы риска артрита стопы или голеностопного сустава
Факторы риска развития артрита стопы или голеностопного сустава включают:
- Если у ваших родителей или братьев и сестер есть артрит, он, скорее всего, разовьется и у вас.
- Наиболее распространенные типы артрита, такие как остеоартрит и ревматоидный артрит, более распространены по мере старения человека.
- Женщины более склонны к развитию ревматоидного артрита. Мужчины более склонны к развитию подагры.
- Предыдущие травмы. Если вы получили травму, например, в результате спортивных травм или автомобильных аварий, у вас больше шансов развить артрит стопы и голеностопного сустава.
- Лишний вес. Люди, страдающие ожирением или избыточным весом, больше нагружают стопы и голеностопные суставы, что повышает их шансы на развитие артрита стопы или голеностопного сустава.
Профилактика артрита стопы или голеностопного сустава
Хотя все случаи артрита стопы или голеностопного сустава можно предотвратить, следуйте этим рекомендациям, чтобы снизить риск его развития.
- Поддерживайте здоровый вес. Поддержание здорового веса тела может снизить нагрузку на суставы более 30 стоп или голеностопные суставы. Это замедлит прогрессирование артрита стопы или голеностопного сустава.
- Укрепление тела с помощью упражнений поможет вам поддерживать здоровый вес и снизить риск развития артрита стопы или голеностопного сустава.
- Изучите биомеханику своей стопы. Ваш врач может предложить варианты лечения для пациентов с механическими проблемами, такими как плоскостопие или высокий свод стопы, чтобы снизить риск развития артрита стопы или голеностопного сустава.
- Ешьте здоровую пищу. Ограничение таких продуктов, как красное мясо и моллюски, может снизить уровень мочевой кислоты в крови и снизить риск развития подагры (артрита пальцев ног).
- Уход за травмами. Раннее вмешательство и лечение травм стопы и голеностопного сустава может помочь вам снизить риск развития артрита стопы и голеностопного сустава в более позднем возрасте.

Диагностика артрита стопы или голеностопного сустава
Ваш врач может диагностировать артрит стопы или голеностопного сустава. Во время визита в клинику ваш врач соберет полную историю болезни и проведет медицинский осмотр, во время которого он или она измерит ваш шаг и оценит то, как вы ходите.
Для подтверждения диагноза врач также сделает рентген.
Лечение артрита стопы или голеностопного сустава
Большинство пациентов могут контролировать свои симптомы с помощью нехирургических методов лечения, таких как;
- Пероральные обезболивающие, такие как нестероидные противовоспалительные (НПВП) препараты.
- Пероральные стероидные препараты.
- Вставки для обуви могут облегчить боль, улучшая механику стопы или смягчая суставы.
- Брекеты могут ограничивать подвижность суставов, уменьшая боль и предотвращая дальнейшее прогрессирование заболевания.
- Инъекции стероидов непосредственно в пораженный сустав.

- Упражнения для укрепления мышц стопы и голеностопного сустава могут помочь улучшить устойчивость стопы и избежать дальнейших травм.
Если необходима операция, ваш врач оценит ваше состояние, чтобы определить наиболее подходящее для вас лечение. Целью операции является уменьшение боли и улучшение подвижности и/или функции.
Варианты хирургического лечения артрита стопы и голеностопного сустава включают:
- Артроскопическая хирургия. Если вы находитесь на ранних стадиях артрита, артроскопическая хирургия очень эффективна. Во время процедуры врач вставит в сустав небольшой медицинский инструмент, чтобы очистить область сустава. Если у вас есть какие-либо инородные ткани, такие как костные шпоры в суставе, артроскопическая хирургия эффективно их удалит.
- Хирургия слияния. Во время операции слияния ваши кости будут соединены с помощью стержней, штифтов, винтов или пластин. Кости останутся сросшимися даже после выздоровления.
- Замена сустава.
 Во время операции по замене сустава ваш поврежденный сустав будет заменен искусственным имплантатом. Замена сустава является серьезной операцией и проводится только в самых тяжелых случаях.
Во время операции по замене сустава ваш поврежденный сустав будет заменен искусственным имплантатом. Замена сустава является серьезной операцией и проводится только в самых тяжелых случаях.
Когда обращаться за медицинской помощью
Если боль, отек или другие симптомы, связанные с артритом стопы и голеностопного сустава, ухудшаются и мешают вашей повседневной деятельности, запланируйте визит к своему лечащему врачу или ортопеду. Раннее вмешательство может помочь замедлить прогрессирование заболевания.
Дальнейшие действия
Перед визитом к врачу тщательно запишите свои симптомы, время их появления и наиболее сильную боль. Ваш врач также захочет узнать, есть ли у вас семейная история артрита.
Если у вас диагностирован артрит стопы или голеностопного сустава, следуйте инструкциям вашего врача по лечению. Если ваши симптомы ухудшаются, немедленно обратитесь к врачу.
Если вы перенесли операцию, полное выздоровление может занять до девяти месяцев. В течение этого периода восстановления ваш врач, скорее всего, порекомендует физиотерапию, чтобы помочь вам восстановить диапазон движений стопы или лодыжки.
В течение этого периода восстановления ваш врач, скорее всего, порекомендует физиотерапию, чтобы помочь вам восстановить диапазон движений стопы или лодыжки.
Некоторым пациентам после операции необходимо носить скобу, чтобы стабилизировать сустав во время восстановления.
Ревматоидный артрит голеностопных суставов: симптомы и лечение
Ревматоидный артрит может поражать голеностопные суставы так же, как и другие суставы, вызывая скованность, отек и боль.
Ревматоидный артрит (РА) — это аутоиммунное заболевание, вызывающее воспаление, отек и боль, обычно вовлекающие суставы.
Чаще всего РА поражает кисти и стопы, но реже может поражать и лодыжки.
Заболевание обычно сначала затрагивает более мелкие суставы, такие как суставы пальцев стопы. Затем он может перейти на более крупные суставы, такие как лодыжки. РА в лодыжках может препятствовать ходьбе и вызывать значительный дискомфорт.
В этой статье мы подробно рассмотрим, как РА влияет на лодыжки, включая симптомы и способы облегчения боли и отека.
Симптомы ревматоидного артрита проявляются циклами, называемыми обострениями, которые могут длиться от нескольких дней до нескольких недель. Без лечения они могут длиться месяцами. Люди могут заметить, что их симптомы ухудшаются утром или ночью.
Как и в других суставах, РА может вызывать воспаление и скованность в голеностопных суставах. Большая часть воспаления возникает из-за аутоиммунного аспекта РА — иммунная система посылает воспалительные клетки в сустав, вызывая там воспаление.
Со временем это может повлиять на структуру голеностопных суставов, что приведет к необратимым изменениям их формы.
Голеностопный сустав соединяет кости голени со стопой. Он состоит из двух меньших суставов, которые действуют как шарнир для движения стопы. Такие движения, как ходьба, зависят от правильно функционирующих голеностопных суставов.
Кости голеностопного сустава содержат хрящи, которые защищают их от трения друг о друга. РА заставляет этот хрящ со временем разрушаться, увеличивая трение между костями и обнажая нервные окончания.
Это трение между костями может вызвать дополнительное воспаление вокруг голеностопного сустава. Он также может повредить окружающие ткани, поддерживающие лодыжку, в результате чего они становятся слабыми и нестабильными и снижают их способность поддерживать сустав.
Это приводит к боли в лодыжке.
Во многих случаях у людей с ревматоидным артритом лодыжек также наблюдаются другие симптомы со стороны стоп. Наиболее часто поражаются следующие участки:
- пятка — особенно ахиллово сухожилие, когда появляются узелки (часто безвредные образования, которые образуются у людей с РА под кожей)
- середина стопы и кости ниже лодыжки — если повреждены сухожилия и связки стать слабым, это может вызвать плоскостопие
- свод стопы
- пальцы
Основным симптомом ревматоидного артрита в голеностопном суставе является воспаление, которое приводит к отеку, боли и скованности в суставе. Это может ограничить подвижность сустава и ухудшить способность человека ходить и стоять.
На ранних стадиях симптомы могут быть слабыми и нечастыми. Например, люди могут начать чувствовать дискомфорт при ходьбе в гору, так как это создает дополнительную нагрузку на голеностопные суставы.
Со временем воспаление может усиливаться, вызывая повреждение суставов и окружающих их тканей. Затем симптомы становятся более выраженными. Лодыжки могут часто становиться болезненными и жесткими, особенно при ходьбе или стоянии.
При длительном заболевании голеностопный сустав может срастаться и терять подвижность, что существенно влияет на походку, поскольку стопа не может сгибаться для необходимого отталкивания. Однако в результате развития методов лечения это теперь редкость.
Когда хронический ревматоидный артрит вызывает изменения в структуре стопы, это может привести к мозолям, бурситам, узелкам и мозолям.
Помимо воспаления в суставах, другими симптомами РА могут быть:
- утомляемость
- субфебрильная температура
- мышечная слабость
- потеря веса
Врачи часто могут диагностировать РА при физикальном обследовании. Они также визуально осмотрят лодыжки на наличие воспаления или других симптомов и проверят их диапазон движения.
Они также визуально осмотрят лодыжки на наличие воспаления или других симптомов и проверят их диапазон движения.
Хотя врачи диагностируют ревматоидный артрит в основном на основании симптомов, они также могут порекомендовать другие тесты для более детального изучения.
Например, врачи часто рекомендуют рентген, ультразвуковое сканирование или иногда МРТ для оценки степени и локализации повреждения суставов. Это может быть более вероятным, когда врач подозревает РА в лодыжке, так как раннее повреждение менее очевидно, чем в других областях.
Анализы крови могут помочь определить, указывают ли антитела в крови на РА или исключают другие заболевания.
Медицинские работники должны определить причину боли, чтобы обеспечить соответствующее лечение.
Точная причина РА неизвестна. Исследователи все еще изучают лучшие методы лечения этого заболевания.
Лечение ревматоидного артрита может включать сочетание нескольких методов, таких как упражнения, противовоспалительная диета и лекарства для уменьшения воспаления и боли.
Курение является известным фактором риска развития РА и ухудшения симптомов. Более раннее исследование 2009 года показало, что курение снижает эффективность метотрексата, популярного лекарства от ревматоидного артрита. Отказ от курения, если это применимо, может принести пользу человеку в долгосрочной перспективе.
Упражнения для голеностопных суставов
Сохранение подвижности голеностопных суставов в течение дня может улучшить гибкость и диапазон движений в этой области.
Физиотерапевты могут разработать упражнения, чтобы лодыжки оставались подвижными, не добавляя чрезмерной нагрузки и не вызывая дальнейшего повреждения.
Укрепление мышц вокруг суставов также может уменьшить дальнейшее повреждение за счет дополнительной поддержки.
Люди могут попробовать специальные упражнения, которые растягивают и укрепляют голеностопные суставы, чтобы уменьшить боль, скованность и отек. Они могут включать в себя упражнения для укрепления мышц стопы и голеностопного сустава, чтобы уменьшить давление на суставы, а также растяжку для снятия скованности в тканях, окружающих лодыжки.
Физиотерапевты могут создавать планы упражнений, которые они адаптируют для каждого человека. Людям нужно будет выяснить, какие упражнения лучше всего подходят для их нужд.
Изменение образа жизни
В некоторых случаях людям может потребоваться прекратить или ограничить действия, которые слишком сильно нагружают лодыжки.
При ходьбе человеку может потребоваться использовать вспомогательное оборудование, такое как трость или ходунки, чтобы ограничить воздействие на лодыжки. Также может пригодиться ортопедическая обувь.
Поддержание здорового веса может помочь уменьшить дискомфорт. Избыточный вес может вызвать дополнительную нагрузку на голеностопные суставы. Врач может рекомендовать здоровую противовоспалительную диету или новый режим упражнений.
Лекарства
Уменьшение воспаления имеет решающее значение для уменьшения отека лодыжек и облегчения боли.
Лекарства, отпускаемые без рецепта, которые могут помочь при симптомах РА, включают обезболивающие средства для снятия дискомфорта и нестероидные противовоспалительные препараты (НПВП) для уменьшения воспаления
Лекарства, отпускаемые по рецепту, такие как противоревматические препараты, модифицирующие заболевание (DMARDs) и биологические препараты, могут уменьшать или предотвращать долговременное повреждение суставов.
Лечение воспаления может помочь восстановить подвижность в голеностопном и других суставах. Если ревматоидный артрит вызвал необратимое повреждение голеностопного сустава, лекарства не обратят его, но могут помочь уменьшить боль, предотвратить дальнейшее повреждение и улучшить качество жизни.
Врачи также могут использовать инъекции кортикостероидов в лодыжку, чтобы быстро уменьшить сильное воспаление и боль. Использование этих инъекций в сочетании с биологическими препаратами или DMARD может предотвратить повреждение.
Люди должны знать, что у них может быть больше шансов заразиться, если они принимают DMARD и биологические препараты, поскольку эти лекарства могут подавлять иммунную систему.
Хирургия
Людям с запущенными формами ревматоидного артрита или с недостаточным ответом на лечение может потребоваться хирургическое вмешательство.
Какие хирургические вмешательства предложат врачи, зависит от типа артрита и степени повреждения. Некоторые операции включают в себя сращивание частей костей лодыжки, чтобы предотвратить их трение и воспаление и боль.
Некоторые операции включают в себя сращивание частей костей лодыжки, чтобы предотвратить их трение и воспаление и боль.
Операция по замене голеностопного сустава может помочь уменьшить боль и восстановить подвижность суставов в более тяжелых случаях, например, если спондилодез оказался неэффективным.
РА является хроническим заболеванием. Симптомы обычно начинаются слабо, но могут прогрессировать, вызывая значительный дискомфорт и проблемы с подвижностью. Когда РА поражает лодыжки, это может ограничивать способность человека правильно стоять или ходить.
Однако существует ряд эффективных методов лечения, и их сочетание может помочь улучшить качество жизни людей во время обострений.
Прочтите эту статью на испанском языке.
Дистракционная артропластика голеностопного сустава при тяжелом артрите голеностопного сустава | BMC Musculoskeletal Disorders
- Исследовательская статья
- Открытый доступ
- Опубликовано:
- Ян Сюй 1,2 ,
- Юань Чжу 1 и
- Сян-ян Сюй 1
BMC Заболевания опорно-двигательного аппарата том 18 , номер статьи: 96 (2017) Процитировать эту статью
7234 Доступы
14 цитирований
Детали показателей
Abstract
История вопроса
Дистракционная артропластика голеностопного сустава является одним из вариантов лечения тяжелого артрита голеностопного сустава у молодых пациентов. Исходы и факторы, предопределяющие успех дистракционного эндопротезирования, плохо изучены.
Исходы и факторы, предопределяющие успех дистракционного эндопротезирования, плохо изучены.
Методы
С января 2011 г. по май 2015 г. прооперировано 16 пациентов, перенесших дистракционное эндопротезирование голеностопного сустава по поводу артрита голеностопного сустава, в том числе шесть мужчин и десять женщин. Все пациенты были доступны для анализа. Основные результаты измерения включали суставную щель на рентгенограммах с весовой нагрузкой, баллы AOFAS-AH (балл голеностопного сустава Американского общества ортопедии стопы и голеностопного сустава), баллы ВАШ и баллы SF-36.
Результаты
Все 16 пациентов наблюдались в среднем в течение 40,9 ± 14,7 месяцев (диапазон 17–67 месяцев). Четырнадцать из 16 пациентов сохранили родные голеностопные суставы. Одному пациенту был выполнен артродез голеностопного сустава через 1 год после операции, а у одного пациента произошел спонтанный артродез голеностопного сустава через 3 года после операции. Оценка по ВАШ улучшилась с 5,9 ± 0,8 до 3,7 ± 2,2 ( p = 0,0028). Средний балл по шкале AOFAS-AH улучшился с 41,9 ± 7,2 до операции до 68,1 ± 20,0 после операции (9).5078 p = 0,001). Средний балл по шкале SF-36 улучшился с 43,1±7,6 до операции до 62,7±18,8 после операции ( p = 0,002). Пространство в лодыжке, на которое приходится нагрузка, более 3 мм через 1 год после дистракции является положительным прогностическим фактором.
Оценка по ВАШ улучшилась с 5,9 ± 0,8 до 3,7 ± 2,2 ( p = 0,0028). Средний балл по шкале AOFAS-AH улучшился с 41,9 ± 7,2 до операции до 68,1 ± 20,0 после операции (9).5078 p = 0,001). Средний балл по шкале SF-36 улучшился с 43,1±7,6 до операции до 62,7±18,8 после операции ( p = 0,002). Пространство в лодыжке, на которое приходится нагрузка, более 3 мм через 1 год после дистракции является положительным прогностическим фактором.
Выводы
В этом исследовании лечение отвлечения движения голеностопного сустава при терминальной стадии артрита голеностопного сустава показало пользу у 9/16 (56,25%) пациентов через 41 месяц. Это многообещающий метод для молодых пациентов с тяжелым артритом голеностопного сустава.
Отчеты экспертной оценки
История вопроса
Дистракционная артропластика голеностопного сустава является многообещающим методом лечения артрита голеностопного сустава, но результаты дистракционной артропластики плохо изучены. Это эффективное лечение молодых пациентов с терминальной стадией артрита голеностопного сустава, обеспечивающее уменьшение боли и функциональное улучшение. Кроме остеоартроза голеностопного сустава хороших результатов добились молодые пациенты с ревматоидным артритом голеностопного сустава [1]. Целью дистракции голеностопного сустава является обеспечение прерывистого внутрисуставного давления жидкости, снятие механического напряжения с хряща и стойкого уменьшения субхондрального склероза после процедуры [2, 3]. Все упомянутые выше механизмы полезны для восстановления хряща и уменьшения повреждения хряща. Однако в современной литературе отсутствуют хорошие исследования по дистракционной артропластике [4].
Это эффективное лечение молодых пациентов с терминальной стадией артрита голеностопного сустава, обеспечивающее уменьшение боли и функциональное улучшение. Кроме остеоартроза голеностопного сустава хороших результатов добились молодые пациенты с ревматоидным артритом голеностопного сустава [1]. Целью дистракции голеностопного сустава является обеспечение прерывистого внутрисуставного давления жидкости, снятие механического напряжения с хряща и стойкого уменьшения субхондрального склероза после процедуры [2, 3]. Все упомянутые выше механизмы полезны для восстановления хряща и уменьшения повреждения хряща. Однако в современной литературе отсутствуют хорошие исследования по дистракционной артропластике [4].
На основании имеющихся клинических данных мы провели это исследование и выдвинули гипотезу о том, что отвлечение движения голеностопного сустава облегчит симптомы, улучшит функцию голеностопного сустава и отсрочит время до эндопротезирования голеностопного сустава или артродеза при сохранении суставной щели в течение длительного периода времени.
Методы
Одобрение этого ретроспективного исследования было получено от этического комитета нашей больницы.
Критерии включения пациентов включали следующее: (1) симптоматический изолированный односторонний тяжелый остеоартрит голеностопного сустава; (2) моложе 60 лет; (3) болезненный артрит голеностопного сустава с консервативным лечением более 1 года, включая санацию голеностопного сустава и медикаментозное лечение.
Критерии исключения включали следующее: (1) острая или хроническая инфекция; (2) старше 60 лет; (3) плохое общее состояние здоровья; (4) пациенты, перенесшие операцию на голеностопном суставе, такую как супрамаллеолярная остеотомия, во время дистракции голеностопного сустава или во время последующего наблюдения. Потому что мы не были уверены, были ли результаты вызваны отвлечением лодыжки.
Все пациенты наблюдались, и никто не выбыл из исследования. Поскольку мы решили проанализировать результаты дистракции голеностопного сустава, все пациенты должны были приходить в нашу клинику в течение последних 3 месяцев до подачи этой статьи. За этот период мы получили рентгенограммы 15 пациентов и последнюю информацию. Другой пациент был оперирован 6 лет назад. Последний рентген был сделан через 4 года после операции. Но мы до сих пор поддерживаем с ней связь по телефону.
За этот период мы получили рентгенограммы 15 пациентов и последнюю информацию. Другой пациент был оперирован 6 лет назад. Последний рентген был сделан через 4 года после операции. Но мы до сих пор поддерживаем с ней связь по телефону.
Предоперационная подготовка
Все пациенты были обследованы и были собраны их полные истории болезни. Перед операцией были выполнены рутинные рентгенограммы с весовой нагрузкой, включая переднезаднюю, врезную и боковую проекции голеностопного сустава. Также было сделано изображение выравнивания заднего отдела стопы, чтобы помочь в оценке выравнивания заднего отдела стопы. Используемый нами вид выравнивания заднего отдела стопы был рекомендован Зальцманом и Эль-Хури [5]. Для оценки состояния хрящей и субхондральной кости голеностопного сустава перед операцией и при контрольных визитах выполняли КТ и МРТ.
Перед операцией пациентов обследовали и изготовили кольцевые внешние фиксаторы в зависимости от размера и длины голени и стопы каждого пациента. Все баллы по ВАШ, баллы AOFAS-AH (оценка голеностопного сустава Американского общества ортопедии стопы и голеностопного сустава) и баллы SF-36 были собраны до операции, как это принято в нашем центре. Для оценки степени боли использовали шкалу ВАШ. Для оценки функции голеностопного сустава использовали шкалу AOFAS-AH и шкалу SF-36.
Все баллы по ВАШ, баллы AOFAS-AH (оценка голеностопного сустава Американского общества ортопедии стопы и голеностопного сустава) и баллы SF-36 были собраны до операции, как это принято в нашем центре. Для оценки степени боли использовали шкалу ВАШ. Для оценки функции голеностопного сустава использовали шкалу AOFAS-AH и шкалу SF-36.
Хирургическая техника
Пациента уложили на операционный стол на спину. Сначала была проведена полная хейлэктомия для устранения импинджмента кости. Мы сделали адекватную резекцию остеофитов передней большеберцовой кости, чтобы убедиться, что при тыльном сгибании голеностопного сустава не было импинджмента. Для оценки резекции использовали интраоперационные боковые рентгеноскопические изображения. Полностью удалены все визуальные остеофиты вокруг голеностопного сустава. Остеофиты вокруг голеностопного сустава удаляли через передний открытый разрез или, при необходимости, боковой или задний разрез.
Аппарат внешней фиксации наложен стандартным образом. Внешний фиксатор включал два большеберцовых кольца и одно подальное кольцо. Весь внешний фиксатор был сконструирован и стерилизован перед операцией. В ось движения голеностопного сустава от кончика медиальной лодыжки до кончика латеральной лодыжки временно вводили спицу К и устанавливали каркас внешней фиксации, чтобы убедиться, что ось движения голеностопного сустава совпадает с осью движения аппарата внешней фиксации. Это был самый важный шаг. Каркас фиксировался К-спицами или полуштифтами при необходимости. Каждое большеберцовое кольцо фиксировали двумя перекрещивающимися спицами К. Если у пациента был остеопороз, для стабилизации внешнего фиксатора использовались полуштифты. Фиксация стопы включала четыре натянутых спицы К-спицы диаметром 2,0 мм. Две перекрещенные спицы были введены через пяточную кость, а две спицы были просверлены через плюсневые кости и средний отдел стопы для фиксации переднего и среднего отделов стопы. Для обеспечения идеального размещения проволоки использовалась рентгеноскопия с С-дугой.
Внешний фиксатор включал два большеберцовых кольца и одно подальное кольцо. Весь внешний фиксатор был сконструирован и стерилизован перед операцией. В ось движения голеностопного сустава от кончика медиальной лодыжки до кончика латеральной лодыжки временно вводили спицу К и устанавливали каркас внешней фиксации, чтобы убедиться, что ось движения голеностопного сустава совпадает с осью движения аппарата внешней фиксации. Это был самый важный шаг. Каркас фиксировался К-спицами или полуштифтами при необходимости. Каждое большеберцовое кольцо фиксировали двумя перекрещивающимися спицами К. Если у пациента был остеопороз, для стабилизации внешнего фиксатора использовались полуштифты. Фиксация стопы включала четыре натянутых спицы К-спицы диаметром 2,0 мм. Две перекрещенные спицы были введены через пяточную кость, а две спицы были просверлены через плюсневые кости и средний отдел стопы для фиксации переднего и среднего отделов стопы. Для обеспечения идеального размещения проволоки использовалась рентгеноскопия с С-дугой. После того, как все спицы и штифты были размещены правильно, временная спица К, введенная в ось движения голеностопного сустава, была удалена (рис. 1).
После того, как все спицы и штифты были размещены правильно, временная спица К, введенная в ось движения голеностопного сустава, была удалена (рис. 1).
Фотография дистрактора голеностопного сустава
Изображение в полный размер
Послеоперационное ведение
Дистракция на 1 мм в день выполнялась после операции и оценивалась рентгенографически. Полная нагрузка была разрешена через 2 недели после операции. Мы требовали от пациентов ходьбы с фиксаторами через 2 недели после операции, а двигательные упражнения выполнялись со 2-й по 12-ю неделю. После операции каждый пациент подвергался обычному точечному уходу каждый день. Дистрактор удален через 3 месяца после операции. Каждый пациент должен был ежегодно приходить в поликлинику для оценки функции голеностопного сустава и выполнения рентгенограмм. К сожалению, не каждый пациент выполнял это требование посещать его каждый год. Послеоперационные оценки по ВАШ, AOFAS-AH и SF-36, проанализированные в этом исследовании, были самой последней информацией, полученной по телефону или при амбулаторном посещении.
Статистические методы
Уровень значимости был установлен на уровне α = 0,05. Все анализы данных были выполнены с помощью программного обеспечения SAS версии 8.1 (SAS Institute, Inc, Cary, NC). Результаты были представлены в виде среднего значения и стандартного отклонения. Парный критерий Стьюдента t был использован для сравнения предоперационных и послеоперационных рентгенологических измерений и оценки функции голеностопного сустава.
Результаты
С января 2011 г. по май 2015 г. было обследовано 126 пациентов, и 17 пациентов были включены в это исследование. Одному пациенту была выполнена супрамаллеолярная остеотомия при дистракции голеностопного сустава, и он был исключен. В этом случае пациенты имели в анамнезе тяжелый перелом пилона и тяжелую посттравматическую варусную деформацию голеностопного сустава и артрит голеностопного сустава. Поэтому мы сделали супрамаллеолярную остеотомию, чтобы выровнять голеностопный сустав. Остальные 16 пациентов (6 мужчин и 10 женщин), перенесших дистракционное эндопротезирование голеностопного сустава, соответствовали критериям. В таблице 1 представлена подробная информация о пациенте. Средний возраст пациентов на момент операции составлял 30,3 ± 14,3 года (диапазон от 14 до 60 лет). Среди них 13 пациентов имели в анамнезе перелом лодыжки или перелом пилона. У одного пациента в анамнезе был старый перелом таранной кости. У одного пациента в анамнезе было растяжение связок голеностопного сустава за 10 лет до исследования, а у другого ранее не было травм голеностопного сустава. Одному пациенту одновременно была выполнена репозиция малоберцовой кости с дистракцией. Хирургическая обработка и удаление остеофитов выполнены у 6 пациентов. Ахилловы сухожилия у двух пациентов во время операции были удлинены чрескожным методом Хоке. Среднее время наблюдения составило 40,9.± 14,7 месяцев (диапазон от 17 до 67 месяцев) (таблица 1).
В таблице 1 представлена подробная информация о пациенте. Средний возраст пациентов на момент операции составлял 30,3 ± 14,3 года (диапазон от 14 до 60 лет). Среди них 13 пациентов имели в анамнезе перелом лодыжки или перелом пилона. У одного пациента в анамнезе был старый перелом таранной кости. У одного пациента в анамнезе было растяжение связок голеностопного сустава за 10 лет до исследования, а у другого ранее не было травм голеностопного сустава. Одному пациенту одновременно была выполнена репозиция малоберцовой кости с дистракцией. Хирургическая обработка и удаление остеофитов выполнены у 6 пациентов. Ахилловы сухожилия у двух пациентов во время операции были удлинены чрескожным методом Хоке. Среднее время наблюдения составило 40,9.± 14,7 месяцев (диапазон от 17 до 67 месяцев) (таблица 1).
Полноразмерная таблица
Во время наблюдения у одного пациента через 3 года после операции развился артрит таранно-ладьевидного сустава, но пациент был очень доволен функцией голеностопного сустава, хотя голеностопный сустав движения в суставах были сравнительно меньше, чем в норме. У одного пациента была остеотомия пяточной кости из-за вальгусной деформации заднего отдела стопы. У пяти пациентов голеностопный сустав стал таким же или уже, чем их дооперационная суставная щель. У одного пациента голеностопный сустав преобразовался в спонтанный спондилодез через 3 года наблюдения, и у этого пациента уменьшилась боль. Один из пациентов с тяжелым переломом пилона в конечном итоге был переведен на артродез голеностопного сустава в 2015 году, через 2 года после дистракционного эндопротезирования голеностопного сустава. остальные 9пациенты оставались с нормальной или более широкой суставной щелью при последнем наблюдении и имели положительные результаты. В общей сложности 14 пациентов имели нативные голеностопные суставы при последнем осмотре. В таблице 2 показано, что средний балл по ВАШ улучшился с 5,9 ± 0,8 до операции до 3,7 ± 2,2 после операции ( p = 0,0028). Средний балл по шкале AOFAS-AH улучшился с 41,9±7,2 до операции до 68,1±20,0 после операции ( p = 0,001).
У одного пациента была остеотомия пяточной кости из-за вальгусной деформации заднего отдела стопы. У пяти пациентов голеностопный сустав стал таким же или уже, чем их дооперационная суставная щель. У одного пациента голеностопный сустав преобразовался в спонтанный спондилодез через 3 года наблюдения, и у этого пациента уменьшилась боль. Один из пациентов с тяжелым переломом пилона в конечном итоге был переведен на артродез голеностопного сустава в 2015 году, через 2 года после дистракционного эндопротезирования голеностопного сустава. остальные 9пациенты оставались с нормальной или более широкой суставной щелью при последнем наблюдении и имели положительные результаты. В общей сложности 14 пациентов имели нативные голеностопные суставы при последнем осмотре. В таблице 2 показано, что средний балл по ВАШ улучшился с 5,9 ± 0,8 до операции до 3,7 ± 2,2 после операции ( p = 0,0028). Средний балл по шкале AOFAS-AH улучшился с 41,9±7,2 до операции до 68,1±20,0 после операции ( p = 0,001). Средний балл по шкале SF-36 улучшился с 43,1 ± 7,6 до операции до 62,7 ± 18,8 после операции (9).5078 p = 0,002) (таблица 2). В этом исследовании 3 пациента оценили свои результаты как «отличные», а «хороший» результат наблюдался у 6 пациентов. Пять пациентов оценили свои результаты как «удовлетворительные» из-за постоянного дискомфорта. С другой стороны, 2 дистракционные операции оказались неудачными: у одного пациента был выполнен артродез голеностопного сустава, а у другого — спонтанный спондилодез голеностопного сустава. Только у двух пациентов была инфекция в месте булавки. В этом исследовании использование отвлечения движения голеностопного сустава для лечения тяжелого артрита голеностопного сустава показало положительный эффект в 9 случаях./16 пациентов в возрасте 41 месяца. Среднее расстояние до лодыжки до операции составляло 1,9 мм (диапазон от 1,6 до 2,4 мм), среднее расстояние между лодыжками во время дистракции составляло 6,2 (диапазон от 5 до 8,83 мм), а среднее расстояние между лодыжками при последнем осмотре составляло 4,1 мм (диапазон от 5 до 8,8 мм).
Средний балл по шкале SF-36 улучшился с 43,1 ± 7,6 до операции до 62,7 ± 18,8 после операции (9).5078 p = 0,002) (таблица 2). В этом исследовании 3 пациента оценили свои результаты как «отличные», а «хороший» результат наблюдался у 6 пациентов. Пять пациентов оценили свои результаты как «удовлетворительные» из-за постоянного дискомфорта. С другой стороны, 2 дистракционные операции оказались неудачными: у одного пациента был выполнен артродез голеностопного сустава, а у другого — спонтанный спондилодез голеностопного сустава. Только у двух пациентов была инфекция в месте булавки. В этом исследовании использование отвлечения движения голеностопного сустава для лечения тяжелого артрита голеностопного сустава показало положительный эффект в 9 случаях./16 пациентов в возрасте 41 месяца. Среднее расстояние до лодыжки до операции составляло 1,9 мм (диапазон от 1,6 до 2,4 мм), среднее расстояние между лодыжками во время дистракции составляло 6,2 (диапазон от 5 до 8,83 мм), а среднее расстояние между лодыжками при последнем осмотре составляло 4,1 мм (диапазон от 5 до 8,8 мм). от 2,2 до 5,48 мм). Мы заметили, что у пациентов с лодыжечным пространством более 3 мм, как правило, наблюдались лучшие результаты. Пространство в лодыжке, на которое приходится нагрузка, более 3 мм через 1 год после дистракции является положительным прогностическим фактором.
от 2,2 до 5,48 мм). Мы заметили, что у пациентов с лодыжечным пространством более 3 мм, как правило, наблюдались лучшие результаты. Пространство в лодыжке, на которое приходится нагрузка, более 3 мм через 1 год после дистракции является положительным прогностическим фактором.
Полноразмерный стол
Средний диапазон тыльного сгибания голеностопного сустава до и после операции составлял 6,5° (диапазон от 0 до 12°) и 8° (диапазон от 0 до 15°) ( p > 0,05). Средние диапазоны подошвенного сгибания голеностопного сустава до и после операции составляли 33,2° (диапазон от 20° до 45°) и 36° (диапазон от 20° до 50°) ( p < 0,05). Средние предоперационные и послеоперационные диапазоны движений голеностопного сустава составляли 39,7° (диапазон от 20° до 55°) и 44° (диапазон от 25° до 60°) ( p < 0,05).
Точный критерий Фишера использовался для анализа того, является ли пол одним из прогностических факторов. А значение P было больше 0,05, что свидетельствовало о том, что пол не влиял на прогноз (рис. 2а) (б).
А значение P было больше 0,05, что свидетельствовало о том, что пол не влиял на прогноз (рис. 2а) (б).
a рентгенограммы женщины с тяжелым артритом голеностопного сустава. a предоперационный голеностопный сустав. b голеностопный сустав при дистракции голеностопного сустава. c голеностопный сустав после снятия аппарата внешней фиксации. d Через 1 год после операции. b Боковые рентгенограммы женщины с тяжелым артритом голеностопного сустава. а вид сбоку того же больного до операции. b Боковой вид той же пациентки через 1 год после операции
Изображение полного размера
Обсуждение
Посттравматический артрит — наиболее распространенная форма артрита голеностопного сустава. Переломы голеностопного сустава могут вызывать изменения биомеханики и структурные изменения даже при адекватной открытой репозиции и внутренней фиксации [3]. Повреждение связок является еще одной важной причиной посттравматического артрита голеностопного сустава.
Повреждение связок является еще одной важной причиной посттравматического артрита голеностопного сустава.
Целями лечения остеоартрита голеностопного сустава являются уменьшение боли и максимально возможное восстановление функции голеностопного сустава [6]. Консервативное лечение артрита голеностопного сустава на ранней стадии включает адаптацию образа жизни, пероральные препараты, такие как НПВП. Хирургические методы лечения для сохранения суставов включают санацию голеностопного сустава, остеотомию и дистракцию сустава. Лечение суставов включает артродез и замену сустава. Дистракция голеностопного сустава, артродез и эндопротезирование показаны при остеоартрите голеностопного сустава в терминальной стадии. Артродез сопряжен с потенциальным риском артрита смежных суставов, постоянной боли, несращения и снижения функции [7–10]. Замена голеностопного сустава связана с риском инфекции, связанной с устройством, и серьезной ревизионной хирургии [11, 12]. При артрите голеностопного сустава супрамаллеолярная остеотомия показана при раннем артрите голеностопного сустава с частично сохраненной поверхностью голеностопного сустава, деформациями фронтального схождения голеностопного сустава и сохранением подвижности голеностопного сустава [13–15]. Артроз голеностопного сустава с последующим подтаранным артритом является хорошим признаком большеберцово-пяточного артродеза [16].
Артроз голеностопного сустава с последующим подтаранным артритом является хорошим признаком большеберцово-пяточного артродеза [16].
Однако в относительно молодых случаях лучшим выбором может быть дистракция лодыжки. Механизмы дистракции голеностопного сустава могут объясняться снятием механического напряжения на хряще, формированием прерывистого давления жидкости, благоприятного для питания хряща, и уменьшением субкохондрального склероза [2].
Van valburg et al. рекомендовал проводить дистракцию на расстоянии 5 мм на рентгенограммах с нагрузкой [17]. Фрагомен и др. пришли к выводу в результате экспериментов с трупами, что дистракционный зазор 5,8 мм на рентгенограмме необходим в условиях нагрузки, а дистракционный зазор 7,0 мм на рентгенограмме необходим в условиях без нагрузки [18]. В нескольких исследованиях подчеркивается изменение пространства лодыжки после дистракции голеностопного сустава. В нашем исследовании мы заметили, что после снятия внешней фиксации произошло уменьшение лодыжечного пространства. Однако, если в течение 1 года после операции в области голеностопного сустава может сохраняться нормальное или большее пространство, суставная щель может оставаться в таком состоянии в течение длительного времени.
Однако, если в течение 1 года после операции в области голеностопного сустава может сохраняться нормальное или большее пространство, суставная щель может оставаться в таком состоянии в течение длительного времени.
Фиксатор, используемый при дистракционной артропластике, может быть фиксированным или подвижным. В нашем исследовании все фиксаторы пациентов были подвижны. В проспективном рандомизированном контролируемом исследовании Saltzman et al. сообщили, что результаты после отвлечения движением были значительно лучше, чем при фиксированной дистракции [19]. Более того, в своем последующем исследовании Nguyen et al. сообщили, что баллы AOS через 2 года после дистракции и возраст на момент операции были наиболее важными прогностическими факторами выживания голеностопного сустава. Они считали, что пациенты с оценкой AOS менее 42 и старше, как правило, достигают лучших результатов [20]. Они задались вопросом, превосходит ли отвлечение движением фиксированное отвлечение из-за ограниченного числа пациентов и того, что фиксированная группа со временем восстанавливала движение. Однако в их исследованиях не было описания дистракционного расстояния до и после операции и упоминания об улучшении суставной щели. Марийниссен и др. установили, что женский пол является предиктором неудачи дистракционного эндопротезирования [21]. Пациенты женского пола имели более высокую вероятность отказа, чем пациенты мужского пола, что аналогично обнаружению при дистракции тазобедренного сустава. В нашем исследовании мы обнаружили, что именно послеоперационное голеностопное пространство является наиболее важным прогностическим фактором. Если при послеоперационном наблюдении в течение 1 года в условиях нагрузки на лодыжку размер щиколотки оставался больше 3 мм, результаты, как правило, лучше, чем при лодыжке меньше 3 мм. Промежутки между голеностопными суставами у тех, кто добился облегчения боли или улучшения клинических симптомов, превышали 3 мм.
Однако в их исследованиях не было описания дистракционного расстояния до и после операции и упоминания об улучшении суставной щели. Марийниссен и др. установили, что женский пол является предиктором неудачи дистракционного эндопротезирования [21]. Пациенты женского пола имели более высокую вероятность отказа, чем пациенты мужского пола, что аналогично обнаружению при дистракции тазобедренного сустава. В нашем исследовании мы обнаружили, что именно послеоперационное голеностопное пространство является наиболее важным прогностическим фактором. Если при послеоперационном наблюдении в течение 1 года в условиях нагрузки на лодыжку размер щиколотки оставался больше 3 мм, результаты, как правило, лучше, чем при лодыжке меньше 3 мм. Промежутки между голеностопными суставами у тех, кто добился облегчения боли или улучшения клинических симптомов, превышали 3 мм.
В этом исследовании у шести пациентов была предшествующая артроскопическая санация или санация с открытым разрезом. В предыдущих исследованиях дистракция лодыжки давала статистически значимый лучший результат, чем санация, и было продемонстрировано, что улучшение клинического исхода после дистракции лодыжки не было связано с санацией [2, 22].
Наиболее частым осложнением дистракции является инфицирование места введения булавки. Сообщалось о других случаях, таких как остеомиелит, тромбоз глубоких вен и обрыв дуги К [23]. В нашем исследовании только у двух пациентов была инфекция в месте введения булавки, которая разрешилась пероральными антибиотиками и регулярной сменой повязок.
Это исследование имеет несколько ограничений. Во-первых, это было ретроспективное исследование серии случаев, контрольной группы не было. Таким образом, мы не были уверены, имел ли место эффект плацебо. Шести пациентам была проведена санация голеностопного сустава и иссечение остеофитов, а одному пациенту также была проведена репозиция малоберцовой кости. Мы не были уверены, насколько эти дополнительные процедуры могли повлиять на результаты, хотя предыдущее исследование показало, что улучшение клинических результатов не связано с санацией [2]. Суставная поверхность пациентов с тяжелым артритом голеностопного сустава размыта, что затрудняет измерение суставной щели. Хотя мы пытались измерить пространство столько раз, сколько возможно, оно может не соответствовать реальному пространству лодыжек. Таким образом, площадь лодыжек во время длительных посещений может не соответствовать реальному среднему значению. Поскольку мы заметили артродез голеностопного сустава во время последующего наблюдения, не следует пренебрегать возможностью спонтанного артродеза голеностопного сустава, даже если пациент испытал облегчение боли.
Хотя мы пытались измерить пространство столько раз, сколько возможно, оно может не соответствовать реальному пространству лодыжек. Таким образом, площадь лодыжек во время длительных посещений может не соответствовать реальному среднему значению. Поскольку мы заметили артродез голеностопного сустава во время последующего наблюдения, не следует пренебрегать возможностью спонтанного артродеза голеностопного сустава, даже если пациент испытал облегчение боли.
Заключение
В этом исследовании лечение дистракции при движении голеностопного сустава при тяжелом артрите голеностопного сустава показало пользу у 9/16 (56,25%) пациентов через 41 месяц. Это многообещающий метод для молодых пациентов с тяжелым артритом голеностопного сустава.
Сокращения
- AOFAS-AH:
Американское общество ортопедии стопы и голеностопного сустава лодыжка-задняя часть стопы
- AOS:
Шкала остеоартрита голеностопного сустава
- SF-36:
Краткая форма-36
- ВАС:
Визуально-аналоговая шкала
Литература
- «>
Marijnissen AC, van Roermund PM, van Melkebeek J, Lafeber FP. Клиническая польза дистракции суставов при лечении остеоартрита голеностопного сустава. Стопа лодыжки Clin. 2003;8(2):335–46.
Артикул пабмед Google ученый
Мартин Р.Л., Стюарт Г.В., Конти С.Ф. Посттравматический артрит голеностопного сустава: последние сведения о консервативном и хирургическом лечении. J Orthop Sports Phys Ther. 2007;37(5):253–9..
Артикул пабмед Google ученый
Smith NC, Beaman D, Rozbruch SR, Glazebrook MA.
 Доказательные показания к дистракционному эндопротезированию голеностопного сустава. Стопа лодыжки Int. 2012;33(8):632–6.
Доказательные показания к дистракционному эндопротезированию голеностопного сустава. Стопа лодыжки Int. 2012;33(8):632–6.Артикул пабмед Google ученый
Зальцман CL, Эль-Хури GY. Вид выравнивания задней части стопы. Стопа лодыжки Int. 1995;16(9):572-6.
КАС Статья пабмед Google ученый
Грюнфельд Р., Айдоган У., Джулиано П. Артрит голеностопного сустава: обзор диагностики и оперативного лечения. Мед Клин Норт Ам. 2014;98(2):267–89.
Артикул пабмед Google ученый
Buchner M, Sabo D. Слияние голеностопного сустава, связанное с посттравматическим артрозом: долгосрочное наблюдение за 48 пациентами. Clin Orthop Relat Relat Res. 2003; 406: 155–64.
Артикул Google ученый
«>Hendrickx RP, Stufkens SA, de Bruijn EE, Sierevelt IN, van Dijk CN, Kerkhoffs GM. Среднесрочные и долгосрочные результаты артродеза голеностопного сустава. Стопа лодыжки Int. 2011;32(10):940–7.
Артикул пабмед Google ученый
Coester LM, Saltzman CL, Leupold J, Pontarelli W. Долгосрочные результаты после артродеза голеностопного сустава при посттравматическом артрите. J Bone Joint Surg Am. 2001; 83-А(2):219–28.
КАС Статья пабмед Google ученый
SooHoo NF, Zingmond DS, Ko CY. Сравнение частоты повторных операций после артродеза голеностопного сустава и тотального эндопротезирования голеностопного сустава.
 J Bone Joint Surg Am. 2007;89(10):2143–9.
J Bone Joint Surg Am. 2007;89(10):2143–9.ПабМед Google ученый
Мацумото Т., Ясунага Х., Мацуи Х., Фушими К., Идзава Н., Ясуи Т. и др. Временные тенденции и факторы риска периоперационных осложнений при тотальном эндопротезировании голеностопного сустава: ретроспективный анализ с использованием национальной базы данных Японии. BMC Расстройство опорно-двигательного аппарата. 2016;17(1):450.
Артикул пабмед ПабМед Центральный Google ученый
Танака Ю. Концепция операции по сохранению голеностопного сустава: почему супрамаллеолярная остеотомия работает и как решить, когда делать остеотомию или замену сустава. Стопа лодыжки Clin. 2012;17(4):545–53.
Артикул пабмед Google ученый
Барг А., Пагенстерт Г.И., Хорисбергер М.
 , Пол Дж., Глоер М., Хеннингер Х.Б. и др. Супралодыжечные остеотомии при дегенеративных заболеваниях голеностопного сустава: показания, техника и результаты. Инт Ортоп. 2013;37(9):1683–95.
, Пол Дж., Глоер М., Хеннингер Х.Б. и др. Супралодыжечные остеотомии при дегенеративных заболеваниях голеностопного сустава: показания, техника и результаты. Инт Ортоп. 2013;37(9):1683–95.Артикул пабмед ПабМед Центральный Google ученый
Colin F, Gaudot F, Odri G, Judet T. Супралодыжечная остеотомия: методы, показания и результаты в серии из 83 случаев. Orthop Traumatol Surg Res. 2014;100(4):413–8.
КАС Статья пабмед Google ученый
Fang Z, Claassen L, Windhagen H, Daniilidis K, Stukenborg-Colsman C, Waizy H. Большеберцово-пяточный артродез с использованием ретроградного интрамедуллярного стержня с вальгусной деформацией. Ортоп Хирург. 2015;7(2):125–31.
Артикул пабмед Google ученый
ван Валбург А.А., ван Рурмунд П.
 М., Ламменс Дж., ван Мелкебек Дж., Вербут А.Дж., Лафебер Э.П. и др. Может ли дистракция сустава Илизарова отсрочить необходимость артродеза голеностопного сустава? Предварительный отчет. J Bone Joint Surg Br. 1995;77(5):720–5.
М., Ламменс Дж., ван Мелкебек Дж., Вербут А.Дж., Лафебер Э.П. и др. Может ли дистракция сустава Илизарова отсрочить необходимость артродеза голеностопного сустава? Предварительный отчет. J Bone Joint Surg Br. 1995;77(5):720–5.ПабМед Google ученый
Фрагомен А.Т., Маккой Т.Х., Мейерс К.Н., Розбруч С.Р. Минимальный дистракционный зазор: сколько места в голеностопном суставе достаточно при дистракционном эндопротезировании голеностопного сустава? HSS J. 2014;10(1):6–12.
Артикул пабмед Google ученый
Зальцман С.Л., Хиллис С.Л., Столли М.П., Андерсон Д.Д., Амендола А. Движение в сравнении с фиксированной дистракцией сустава при лечении остеоартрита голеностопного сустава: проспективное рандомизированное контролируемое исследование. J Bone Joint Surg Am. 2012;94(11):961–70.
Артикул пабмед ПабМед Центральный Google ученый
«>Marijnissen AC, Hoekstra MC, Pre BC, van Roermund PM, van Melkebeek J, Amendola A, et al. Характеристики пациентов как предикторы клинического исхода дистракции при лечении тяжелого остеоартроза голеностопного сустава. J Ортоп Res. 2014;32(1):96–101.
КАС Статья пабмед Google ученый
Marijnissen AC, Van Roermund PM, Van Melkebeek J, Schenk W, Verbout AJ, Bijlsma JW и др. Клиническая польза дистракции суставов при лечении тяжелого остеоартрита голеностопного сустава: доказательство концепции в открытом проспективном исследовании и в рандомизированном контролируемом исследовании.
 Ревмирующий артрит. 2002;46(11):2893–902.
Ревмирующий артрит. 2002;46(11):2893–902.Артикул пабмед Google ученый
Бернштейн М., Рейдлер Дж., Фрагомен А., Розбрух С.Р. Дистракционное эндопротезирование голеностопного сустава: показания, техника и результаты. J Am Acad Orthop Surg. 2017;25(2):89–99.
Артикул пабмед Google ученый
Nakasa T, Adachi N, Kato T, Ochi M. Дистракционная артропластика с артроскопическим микропереломом у больного ревматоидным артритом голеностопного сустава. J Foot Хирургия лодыжки. 2015;54(2):280–4.
Артикул пабмед Google ученый
Мьюир Д.С., Амендола А., Зальцман С.Л. Отдаленные результаты артродеза голеностопного сустава. Стопа лодыжки Clin. 2002;7(4):703–8.
Артикул пабмед Google ученый
Nguyen MP, Pedersen DR, Gao Y, Saltzman CL, Amendola A. Промежуточное наблюдение после дистракции голеностопного сустава для лечения остеоартрита на конечной стадии. J Bone Joint Surg Am. 2015;97(7):590–6.
Артикул пабмед ПабМед Центральный Google ученый
Скачать ссылки
Благодарности
Авторы выражают признательность всем сотрудничающим исследователям в сборе информации во время этого исследования. Мы также хотели бы поблагодарить испытуемых, чье участие сделало возможным это исследование.
Финансирование
Это исследование не получило какого-либо специального гранта от финансирующих агентств в государственном, коммерческом или некоммерческом секторах.
Наличие данных и материалов
Все соответствующие данные перечислены в таблице 1 и доступны у соответствующего автора.
Вклад авторов
YX: изучение литературы, экспериментальные исследования, статистический анализ и подготовка рукописи. YZ: экспериментальные исследования и редактирование рукописи. Концепции X-YX и дизайн исследования, экспериментальные исследования. Все авторы прочитали и одобрили окончательный вариант рукописи.
Конкурирующие интересы
Авторы заявляют, что у них нет конкурирующих интересов.
Согласие на публикацию
Неприменимо.
Одобрение этических норм и согласие на участие
Это исследование было одобрено комитетом по этике больницы Жуйцзинь Медицинской школы Шанхайского университета Цзяотун. Письменное согласие на участие было предоставлено участниками, включенными в исследование.
Информация об авторе
Примечания автора
Авторы и организации
Отделение ортопедии, Шанхайская больница Жуйцзинь, Шанхайский медицинский факультет университета Цзяотун, Шанхай, 200025, Китай
Ян Сюй, Юань Чжу и Сян-ян Сюй
- Институт травматологии Шанхая Ортопедия, Шанхай, Китай
Ян Сюй
Авторы
- Ян Сюй
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Юань Чжу
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Xiang-yang Xu
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Автор, ответственный за корреспонденцию
Сян-ян Сюй.
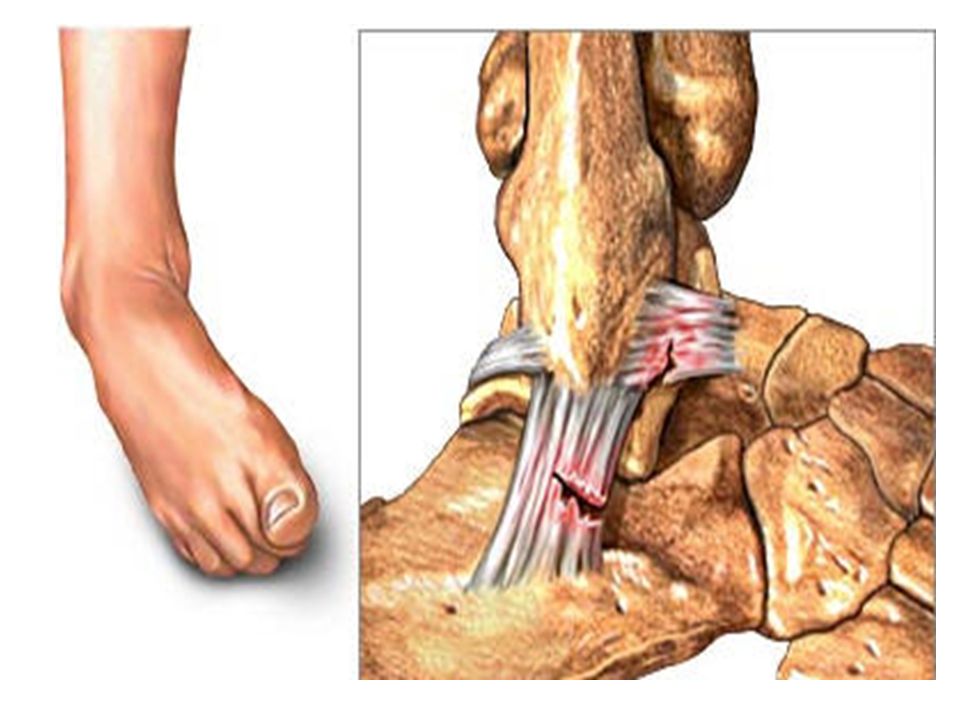 Дегенеративные изменения в хрящевой и костной тканях доктора часто наблюдают у пациентов с ожирением, профессиональных спортсменов (футболистов, бодибилдеров, бегунов и танцоров).
Дегенеративные изменения в хрящевой и костной тканях доктора часто наблюдают у пациентов с ожирением, профессиональных спортсменов (футболистов, бодибилдеров, бегунов и танцоров).
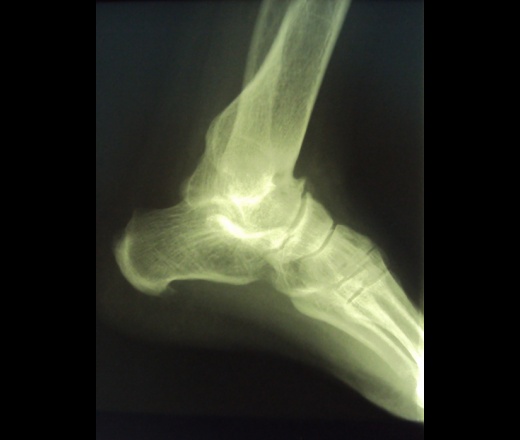 В начале ходьбы появляются боли. Преодолев всего 1 км расстояния, человек ощущает сильную усталость в ногах. Во время движения голеностопа возникает хруст. Рентген показывает остеофиты, сближение концов костей. Показано хирургическое лечение.
В начале ходьбы появляются боли. Преодолев всего 1 км расстояния, человек ощущает сильную усталость в ногах. Во время движения голеностопа возникает хруст. Рентген показывает остеофиты, сближение концов костей. Показано хирургическое лечение.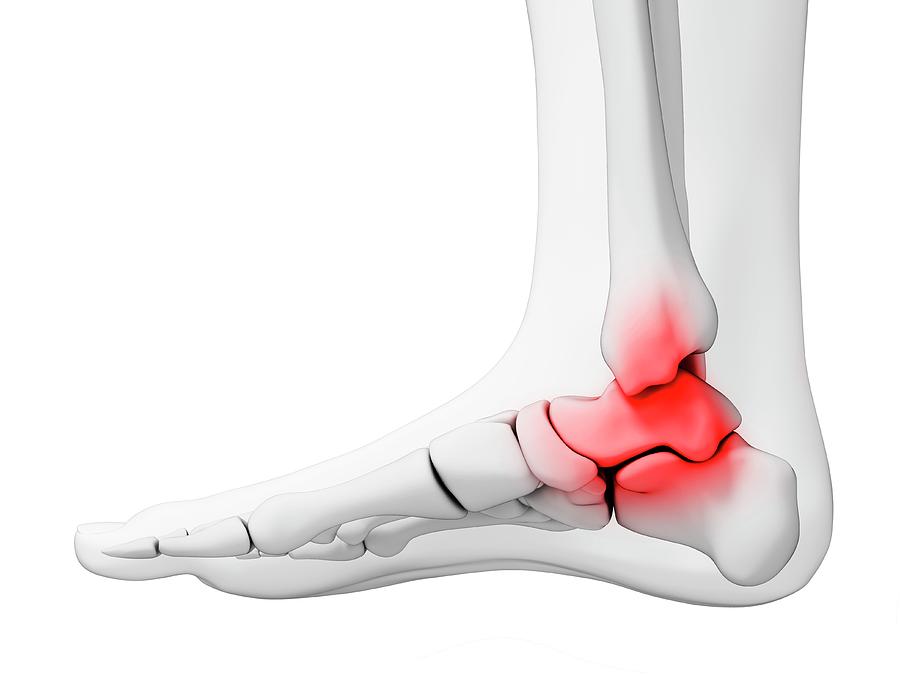
 Также наблюдается небольшая скованность. Симптомы проходят после совершения нескольких шагов;
Также наблюдается небольшая скованность. Симптомы проходят после совершения нескольких шагов; Движения сильно ограничены и практически невозможны без костылей. Деформация проявляется весьма отчетливо, размер голеностопы увеличивается, мышечные ткани атрофируются. Суставная щель сильно сужается, остеофиты разрастаются, что видно на рентгеновском снимке. На этом этапе может помочь только оперативное лечение, а медикаментозная терапия используется только для купирования симптомов;
Движения сильно ограничены и практически невозможны без костылей. Деформация проявляется весьма отчетливо, размер голеностопы увеличивается, мышечные ткани атрофируются. Суставная щель сильно сужается, остеофиты разрастаются, что видно на рентгеновском снимке. На этом этапе может помочь только оперативное лечение, а медикаментозная терапия используется только для купирования симптомов;
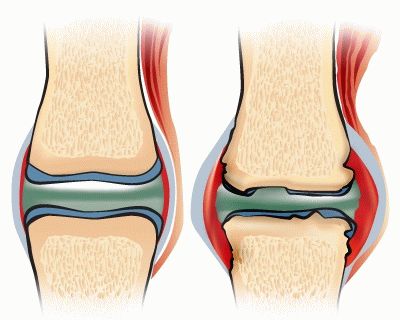 Смесь должна немного остыть, а затем ее нужно наносить на голеностоп 2 раза в день на полчаса.
Смесь должна немного остыть, а затем ее нужно наносить на голеностоп 2 раза в день на полчаса.

 Ощущаются тянущие боли в области пятки, голеностопа, пальцев.
Ощущаются тянущие боли в области пятки, голеностопа, пальцев.
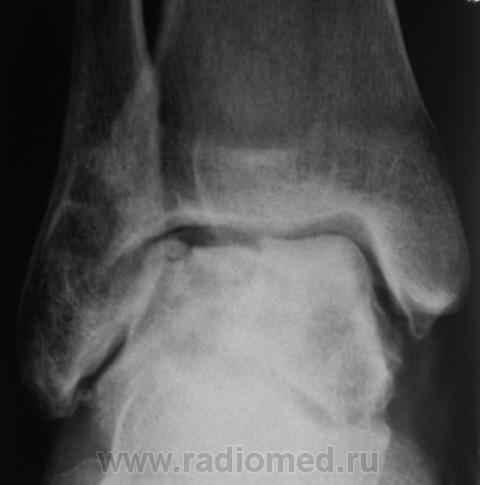 Перед назначением важно учитывать перечень побочных действий и противопоказаний. Примеры лекарств – Баклофен, Мидокалм, Сидралуд.
Перед назначением важно учитывать перечень побочных действий и противопоказаний. Примеры лекарств – Баклофен, Мидокалм, Сидралуд. Гормоны хорошо помогают справиться с болью и накоплением жидкости в суставе в виде внутрисуставных инъекций. Вариант лечения с применением ГКС не основной, а вспомогательный, так как этот фармакологический медикаментозный ряд обладает большим перечнем побочных эффектов, включая негативное влияние на суставы. Инъекции проводятся максимум несколько раз подряд, и если нет эффекта от терапии, нужно менять подход. Примеры препаратов – Дипроспан, Депо-Медрол, Гидрокортизон.
Гормоны хорошо помогают справиться с болью и накоплением жидкости в суставе в виде внутрисуставных инъекций. Вариант лечения с применением ГКС не основной, а вспомогательный, так как этот фармакологический медикаментозный ряд обладает большим перечнем побочных эффектов, включая негативное влияние на суставы. Инъекции проводятся максимум несколько раз подряд, и если нет эффекта от терапии, нужно менять подход. Примеры препаратов – Дипроспан, Депо-Медрол, Гидрокортизон. Примеры – Аквадетрим, Кальцемин, Кальций Д3 Никомед.
Примеры – Аквадетрим, Кальцемин, Кальций Д3 Никомед.
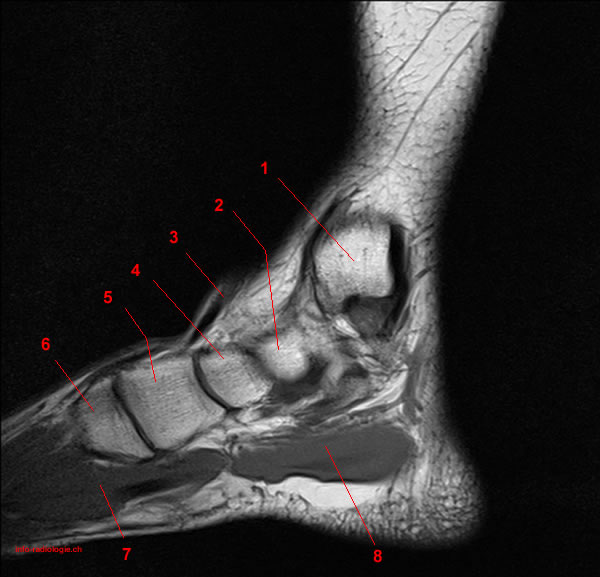 д
д 0435
0435