Шейный остеохондроз: симптомы и лечение
Шейный остеохондроз: симптомы и лечение | Клиника Ткачева ЕпифановаСтатьи
Время чтения 10 мин
shutterstock.com
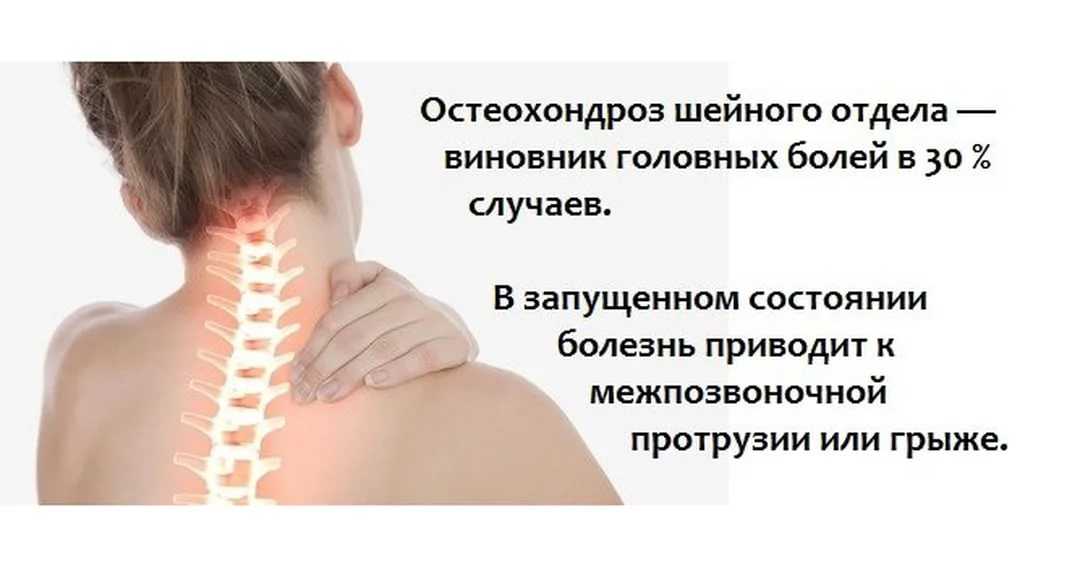
Боль в шее — тревожный знак. Возможно, это всего лишь перенапряжение и стоит просто расслабиться и отдохнуть. Но что, если боль связана с остеохондрозом шейного отдела позвоночника? Важно внимательно отнестись к симптомам и лечению, ведь осложнения могут затронуть самый важный орган — мозг.
Данная статья носит рекомендательный характер. Лечение назначает специалист после консультации.
Что такое шейный остеохондроз
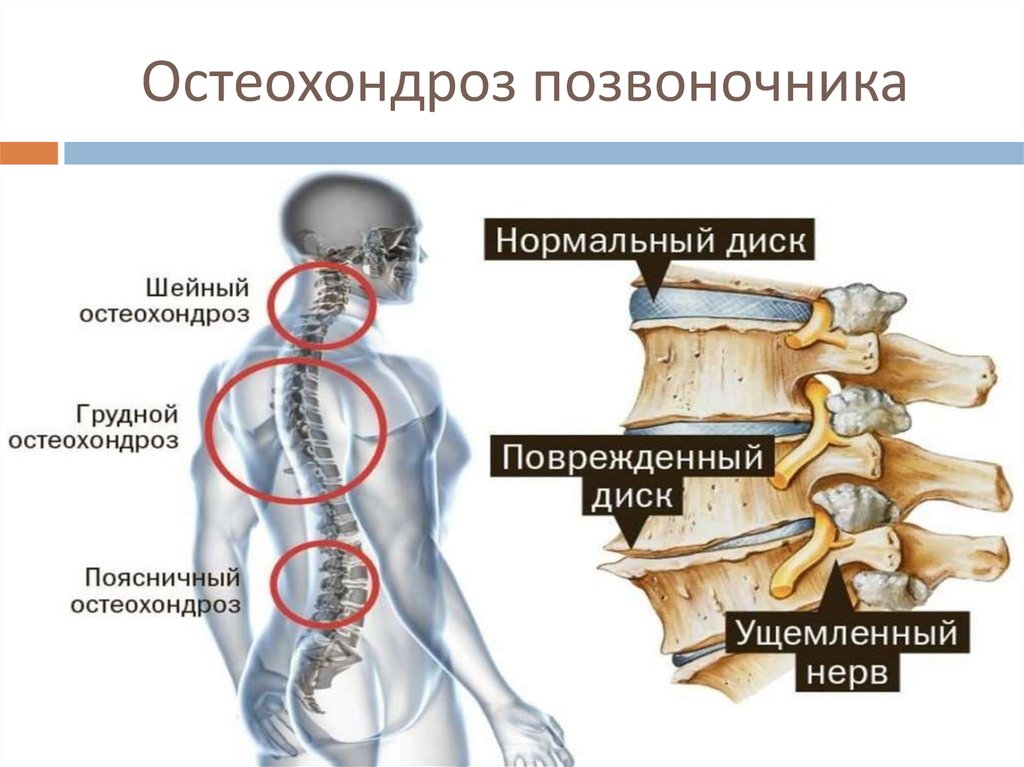
Остеохондроз шейного отдела позвоночника — это дегенеративное заболевание костно-хрящевой системы организма. Оно приводит к разрушению шейных межпозвонковых дисков, разрастанию костной ткани позвонков, образованию наростов на их поверхностях.
Рис. 1 Остеохондроз шейного отдела позвоночника
Шейный отдел позвоночника состоит из семи позвонков, первый из которых сочленяется с черепом. Анатомо-функциональной единицей позвоночника является позвоночно-двигательный сегмент. Это суставной комплекс, за счет которого и двигается позвоночный столб. Комплекс состоит из двух позвонков, межпозвонкового диска, суставных поверхностей позвонков (фасеток), нервов, связок и мышц.
Анатомо-функциональной единицей позвоночника является позвоночно-двигательный сегмент. Это суставной комплекс, за счет которого и двигается позвоночный столб. Комплекс состоит из двух позвонков, межпозвонкового диска, суставных поверхностей позвонков (фасеток), нервов, связок и мышц.
Остеохондроз начинается с повреждения межпозвонкового диска и затрагивает все окружающие ткани. Со временем процесс приводит к нарушению биомеханики позвоночника в целом. При развитии остеохондроза могут образовываться грыжи межпозвонковых дисков, сдавливание нервных корешков и кровеносных сосудов.
Патологические процессы в межпозвонковом диске проходят четыре стадии: нарушение питания, ослабление связок, повреждение диска и сдавливание нервов.
Стадия 1
Нарушаются условия питания и метаболизма межпозвонкового диска. Из-за особенностей строения, диски питаются только во время движения. Если его нет, начинаются дистрофические изменения ткани: диск голодает и обезвоживается.
 Потеря воды ведет к тому, что межпозвонковый диск не может выполнять функции амортизации. Нагрузка на фиброзное кольцо усиливается, в нем появляются трещины, разрывы. В этот момент возможно появление незначительных болей.
Потеря воды ведет к тому, что межпозвонковый диск не может выполнять функции амортизации. Нагрузка на фиброзное кольцо усиливается, в нем появляются трещины, разрывы. В этот момент возможно появление незначительных болей.Стадия 2
На втором этапе происходит ослабление связочного аппарата позвоночно-двигательного сегмента. Соединение становится патологически подвижным. Патологический процесс в диске усугубляется, начинается грыжеобразование (пролабирование) — просачивание пульпозного ядра через трещины в фиброзном кольце. Боли становятся периодическими.
Стадия 3
Далее межпозвонковый диск повреждается окончательно. Пульпозное ядро диска выходит за пределы фиброзного кольца. Образовавшаяся грыжа может ущемлять нервные корешки. Развивается воспалительный процесс. Это проявляется обострением боли, так называемым корешковым синдромом.
Стадия 4
На четвертой стадии поражение затрагивает близлежащие ткани.
 Возможно сдавливание корешковой артерии, что ведет к недостаточности кровоснабжения спинного мозга. В итоге участок позвоночника может полностью обездвижится.
Возможно сдавливание корешковой артерии, что ведет к недостаточности кровоснабжения спинного мозга. В итоге участок позвоночника может полностью обездвижится.
Рис. 2 Стадии шейного остеохондроза
Первые признаки и основные симптомы
В начале развития остеохондроза шейного отдела появляется дискомфорт, ограничение движения, болезненность области шеи. Зачастую этому не придают значения.
Со временем боли усиливаются, становятся ноющими, жгучими, болит голова, шея, лопатки, плечи — возможно, это развивается синдром позвоночной артерии. Артерия пережимается или спазмируется, кровоток нарушается.
На 1–2 стадии шейного остеохондроза часто возникают офтальмологические проблемы, связанные со спазмом в сосудах. Потемнение в глазах, мерцание, появление «мушек», цветных пятен перед глазами — всё это симптомы остеохондроза.
Наиболее частые симптомы шейного остеохондроза:
Мигрени, головокружения, тошнота и кашель;
Нарушение слуха, боль в ухе, лице;
Двигательные нарушения в руках, ногах.
 Может пропасть чувствительность участка кожи на голове;
Может пропасть чувствительность участка кожи на голове;Боль в руке. Если защемлен нервный корешок, то вся область, в которую он посылает импульсы может болеть или «выпадать».
Помимо вышеперечисленных симптомов, можно выделить три основных болевых синдрома, сопутствующих остеохондрозу шейного отдела позвоночника. Синдром — это целый комплекс симптомов. Определение ведущего болевого синдрома важно, поскольку вся схема лечения строится именно на устранении боли. А устранить ее, не зная происхождения, нельзя.
Миофасциальный синдром — боль в скелетных мышцах и прилегающих фасциях. Нарушение связано с перегрузкой, при которой возникает спазм, гипертонус, болезненные узлы внутри мышцы (триггерные точки).
Корешковый синдром — боль, вызванная длительным сдавливанием корешков спинномозговых нервов. Процесс грыжеобразования при остеохондрозе позвоночника приводит к защемлению нервных волокон и последующей воспалительной реакции.
 Боль распространяется по ходу нерва.
Боль распространяется по ходу нерва.Фасеточный синдром — боль в позвоночных суставах. Позвонки со второго шейного имеют суставные отростки, которые между собой соединяются дугоотросчатыми (фасеточными) суставами. При остеохондрозе разрушаются межпозвонковые диски, их высота уменьшается, и это ведет к тому, что суставные капсулы дугоотросчатых суставов находятся в постоянном натяжении. Это вызывает боль. Причем боль увеличивается к концу дня, особенно при длительной вынужденной позе.
Причины остеохондроза в шейном отделе позвоночника
Одна из ключевых причин остеохондроза — эволюционная неприспособленность позвоночника к высокой вертикальной нагрузке. Предки людей ходили на четырех ногах, как и другие млекопитающие. Они не страдали от остеохондроза, так как в горизонтальном положении тела внутридисковое давление в два раза меньше, чем в вертикальном. По меркам эволюции, переход к прямохождению произошел не так давно, и позвоночник просто не успел адаптироваться к высокой вертикальной нагрузке.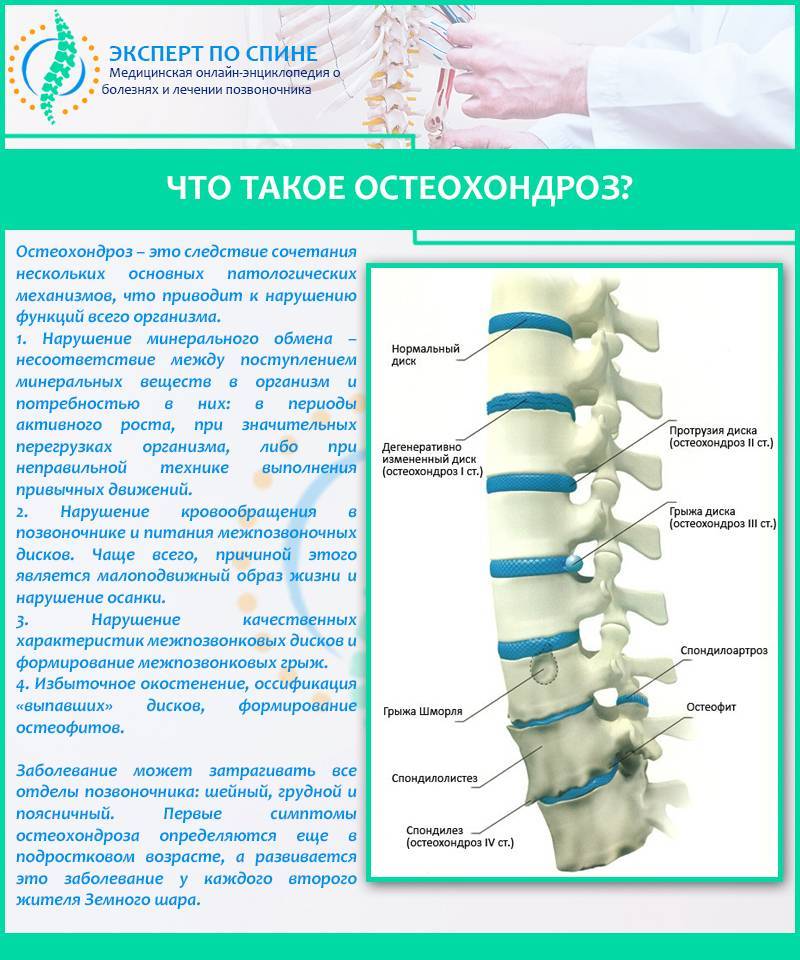 Так вместе с прямохождением человек приобрёл и заболевания опорно-двигательной системы.
Так вместе с прямохождением человек приобрёл и заболевания опорно-двигательной системы.
Еще более уязвимой шею человека делает её строение. Шейный отдел человека состоит из семи маленьких подвижных позвонков, которые сочленены между собой по типу детской пирамидки. Эту конструкцию сложно назвать устойчивой вне состояния покоя. К тому же мышечный каркас в этой зоне слабый, а нагрузки могут быть высокими — всё это делает шею уязвимой. Любое травмирование чревато последствиями. Даже если повреждение было в другом отделе позвоночника, перераспределение нагрузки может быть причиной остеохондроза.
Другим фактором является старение. Формирование скелета и хрящевой ткани завершается к 21 году и после этого начинается необратимый процесс старения (дегенерации). Питание хрящевой ткани осуществляется только за счет диффузии, и если межпозвонковый диск недополучает питательных веществ, он начинает постепенно разрушаться.
Кроме этого, развитию шейного остеохондроза способствуют:
- Аутоиммунные заболевания.
 Они вовлекают в патологический процесс разрушения хрящевой ткани собственные клетки организма.
Они вовлекают в патологический процесс разрушения хрящевой ткани собственные клетки организма. - Инфекции, гормональный сбой, замедление в обмене веществ — все эти нарушения кровообращения могут также служить факторами развития остеохондроза.
- Малоподвижный образ жизни, условия труда, при которых большую часть времени человек проводит в вынужденной статической позе.
- Высокие нагрузки, приводящие к травмам могут привести к сдавливанию.
- Дефекты генетического характера, связанные со слабостью опорно-двигательного аппарата и неполноценностью хрящевой ткани.
Позвоночный канал в шейном отделе позвоночника очень узкий, поэтому высокие нагрузки, любое нарушение или травма могут привести к сдавливанию спинного мозга. А это очень опасно.
К тому же, в этом участке проходит большое количество нервных окончаний и кровеносных сосудов. Если кровь перестанет поступать в головной мозг в должном объеме, может случиться инсульт.
Диагностика
При первичной диагностике шейного остеохондроза врач собирает анамнез пациента. Он выясняет, что и как болит, с какой интенсивностью, при нагрузке или в покое, в какое время суток болит сильнее, имели ли место травмы шейного отдела позвоночника.
Во время осмотра шеи врач ощупывает шейные позвонки и мышцы, лимфоузлы; оценивает объем движений, исключает или подтверждает корешковый синдром.
После этого, для исключения аутоиммунных заболевания назначается лабораторная диагностика: общий анализ крови, СОЭ, ревматоидный фактор, антиген HLA B27.
Основная роль в постановке диагноза отводится рентгенографии, компьютерной томографии и магнитно-резонансной томографии.
Рентгенография помогает оценить состояние костных структур, мягкие ткани и хрящи на снимках не отображаются. Для визуализации этих структур вводят контрастное вещество: ангиография, дискография, миелография.
Компьютерная томография (КТ).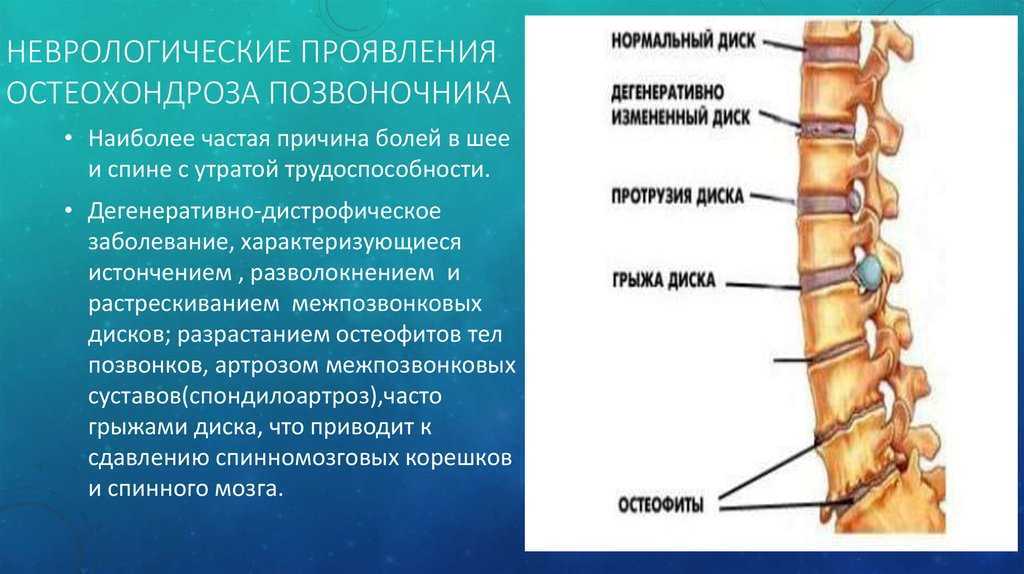 В данном методе также используется принцип рентгенографии, но с помощью компьютерной обработки можно получить серию снимков продольных и поперечных срезов, на которых можно увидеть костную и хрящевую ткань.
В данном методе также используется принцип рентгенографии, но с помощью компьютерной обработки можно получить серию снимков продольных и поперечных срезов, на которых можно увидеть костную и хрящевую ткань.
Магнитно-резонансная томография (МРТ). Является «золотым стандартом» в диагностике патологий, в том числе хрящей и мягких тканей. МРТ дает представление не только о строении органов и тканей, но и их функционировании. В случае остеохондроза частым осложнением бывает грыжа позвоночника. МРТ позволяет диагностировать процесс грыжеобразования на ранних этапах.
Запишитесь на консультацию невролога
Прием длится 60 минут, включает в себя диагностику, анализ вашего МРТ и составление плана лечения, проходит как в очном формате, так и онлайн.
Лечение
Лечение остеохондроза шейного отдела позвоночника сводится к консервативным методам. Вначале снимается болевой синдром, а затем назначаются различные процедуры. Но в самых крайних случаях, когда боль не проходит более трех месяцев и лекарственные средства не помогают, единственным выходом становится операция.
Безоперационные методы лечения
Остеохондроз поражал костно-хрящевую систему не один год, поэтому и лечение займёт время. Необходимо набраться терпения. Задачи консервативного лечения:
- Устранить боль.
- Снять воспаление.
- Восстановить функции спинномозговых корешков.
- Укрепить мышечный корсет и связки.
Консервативное лечение включает лекарственную терапию и физиотерапию. Препараты помогают снять боль в период обострения, а физиотерапия — запустить процессы самовосстановления организма.
Во время сильных болей при корешковом синдроме проводят так называемые «блокады»: лекарственный препарат вводится в непосредственной близости к воспаленному корешку спинномозгового нерва.
Физиотерапевтическое лечение основано на естественных и искусственно воссозданных физических факторах: холод, тепло, электрический ток, магнитное излучение, лазер и другие. Для их воссоздания используются специальные аппараты, приспособления, ручные методики.
Для их воссоздания используются специальные аппараты, приспособления, ручные методики.
Лазеротерапия — биологическая активация процессов регенерации межпозвонковых дисков. Организм начинает самовосстанавливаться.
Плазмотерапия (PRP-терапия) — инъекции плазмы, выделенной из крови пациента. Плазма богата тромбоцитами, факторами роста, гормонами. После инъекций повышается местный иммунитет, запускаются процессы регенерации.
Иглоукалывание — стимуляция нервных окончаний специальными иглами. Улучшает обмен веществ в пораженных участках, избавляет от боли.
Ударно-волновая терапия — воздействие высокочастотными волнами. Позволяет запустить естественные процессы восстановления.
Кинезитерапия — терапия движением. Может быть активной (ЛФК) и пассивной (массаж, вытяжение). ЛФК укрепляет мышцы спины, вытяжение снимает напряжение и боль. Подбирается с учетом индивидуальных особенностей пациента.

Мануальная терапия и массаж — воздействие на мягкие ткани и суставы с целью восстановления равновесия в теле и синхронизации процессов. Возвращают подвижность и устраняют боль.
Тейпирование — наклеивание специальных пластырей на кожу в местах, где необходимо воздействовать на рецепторы растяжения и сжатия мышц. Может как расслаблять, так и усиливать тонус.
Пациенту в период острой боли для разгрузки позвоночника рекомендуют носить специальные бандажи и воротники на шею.
Положительный эффект от консервативного лечения достигается за 2–3 месяца. Если результата нет, пациенту рекомендуют операцию.
Хирургические методы лечения остеохондроза
Операция в случае шейного остеохондроза — это крайняя мера, для которой необходимы особые показания. Операцию рекомендуют, если:
- Боль не удается снять путем терапевтического лечения более 3 месяцев.

- Есть грыжа межпозвоночного диска.
- Пропадает чувствительность в конечности
Послеоперационная реабилитация также занимает время и может включать терапевтическое лечение.
Шейный остеохондроз — это сложное дегенеративное заболевание. Не лечить его нельзя. Такие серьезные нарушения в опорно-двигательном аппарате могут привести к инвалидности. Боль в шее может стать хронической, остеохондроз распространится на несколько отделов позвоночника. Своевременная профилактика может предотвратить развитие этого заболевания.
Профилактика
Чтобы сохранить здоровье шейного отдела позвоночника, необходима ежедневная физическая активность. Питание межпозвонковых дисков происходит в движении, поэтому оно крайне необходимо. Важно, чтобы нагрузки были оптимальными и регулярными.
Если работа связана с постоянным нахождением в статичной позе, необходима периодическая разминка. А дома после рабочего дня можно некоторое время полежать на спине на ровной поверхности, подложив под шею валик. Этот способ поможет восстановить шейный изгиб позвоночника, убрать напряжение мышц.
А дома после рабочего дня можно некоторое время полежать на спине на ровной поверхности, подложив под шею валик. Этот способ поможет восстановить шейный изгиб позвоночника, убрать напряжение мышц.
В профилактике шейного остеохондроза важна правильная поза во время сна. Если человек с утра встает с болью в шее, значит, мышцы не успели отдохнуть и восстановиться. Тут поможет ортопедическая подушка, которую подбирают индивидуально, на 3–5 лет.
Не откладывайте лечение
Подобрать программу восстановления помогут врачи клиники Ткачева-Епифанова. Здесь прошли лечение более 1200 пациентов. О результатах можно узнать из разделов Клинические случаи и Отзывы пациентов.
Врачи клиники проводят бесплатные предварительные консультации. Они оценивают состояние позвоночника по снимкам МРТ, сообщают о вероятности резорбции и возможности лечения. Для консультации не нужно приезжать в Москву, общение происходит онлайн.
Воспользуйтесь чатом на сайте, чтобы получить ответ в течение 5 минут. Выберите удобный для вас канал связи для общения с оператором.
Выберите удобный для вас канал связи для общения с оператором.
Поделиться в соцсетях:
Лечение остеохондроза шеи — Доктор Позвонков
Дегенеративно-дистрофическое поражение межпозвоночных дисков в области шеи проявляется в том, что повреждаются позвонки, диски и суставы шейного отдела, высота дисков между позвонками уменьшается, они словно прижимаются друг к другу. Поскольку в этой зоне проходят жизненно важные артерии, то запущенный хондроз приводит к головокружениям, перепадам давления и все чаще беспокоят головные боли. При остеохондрозе шейного отдела важно своевременно обнаружить проблему и пролечить, ведь последствия неутешительны: сбой в циркуляции крови, протрузии и грыжи.
Специалисты после диагностики и определения локализации источника болевого синдрома разрабатывают индивидуальную схему лечения. Шейный остеохондроз осложняет жизнь еще и тем, что зачастую «маскируется» под другие болезни, в итоге пациент теряет ценное время на обследование у кардиолога, терапевта или ортопеда.
Основные факторы появления дистрофии позвоночника
Несмотря на то, что заболевание в последние годы заметно «молодеет», выбирая методы лечения шейного остеохондроза врач всесторонне оценивает состояние организма пациента. С одной стороны, большую роль играет степень старения систем и органов, а с другой — не нужно недооценивать возможные патологии.
- Физиология — естественные возрастные изменения, происходящие под воздействием окружающей среды и наследственности. Они необратимы и напрямую зависят от гормонального фона.
- Патологические процессы — межпозвонковые структуры, нервные окончания и кровеносные сосуды разрушаются под воздействием неподвижного и нездорового образа жизни, дефицита питания и авитаминоза.
Мнение профессионалов: как лечить остеохондроз шейного отдела?
На первой и второй стадии развития недуга можно легко избежать осложнений и поднять уровень качества жизни. В 90% случаев врачи используют консервативные методики, и схема лечения шейного остеохондроза стандартна — лишь конкретные средства подбираются с учетом персональных особенностей человека.
Чтобы избавиться от скованности, восстановить кровообращение и устранить головные боли при остеохондрозе шейного отдела рекомендуется комплексный план:
- Ограничить физическую активность, на время отказавшись от тренировок в зале и пробежек.
- Медикаментозное лечение — назначается комплекс из нестероидных противовоспалительных препаратов, миорелаксантов, лекарств для расширения сосудов, добавляются хондопротекторы и витамины группы В.
- Физиотерапия включают в себя электрофорез с препаратами для купирования боли, лазеротерапию для снятия воспаления, бальнеотерапию для улучшения микроциркуляции крови и другие методы лечения шейного остеохондроза.
- Лечебная физкультура — рекомендации с упражнениями составляются с учетом строения тела, возраста и веса, выполнять их нужно медленно, правильно и регулярно.
- Массаж — оптимальный и приятный способ укрепить мышцы и проводимость нервных клеток. Здесь важно получить профессиональную помощь, когда массажист аккуратно и уверенно выполнит все манипуляции, которые улучшат общее состояние.

- Мануальная терапия — позволяет за счет резких и быстрых движений поставить пораженный позвонок на место: боль утихает, снимается мышечный спазм, возвращается подвижность. Опытные и надежные руки мануального терапевта в большинстве случаев творят настоящие чудеса, и пациент на несколько месяцев забывает про боль.
Для максимального эффекта в клинике «Доктор Позвонков» проводится процедура вытяжения позвоночника, с применением специальных аппаратов. После сеансов вытяжения улучшается общее самочувствие и уходит головная боль.
Оперативное вмешательство рекомендуется при осложнениях, когда традиционной алгоритм медицинской помощи не приносит заметных результатов или проблема сказалась на других системах и органах.
Другие:
Боль в шее: обзор — InformedHealth.org
Создано: 24 августа 2010 г.; Последнее обновление: 14 февраля 2019 г.; Следующее обновление: 2022 г.
Введение
Острая боль в шее встречается очень часто и обычно не о чем беспокоиться. Часто в этом виноваты напряженные мышцы, например, после долгой работы за компьютером, пребывания на сквозняке или сна в неудобной позе. Но во многих случаях нет четкой причины. Острая боль в шее обычно проходит в течение одной-двух недель. У некоторых людей он возвращается снова в определенных ситуациях, например, после работы или интенсивных занятий спортом.
Часто в этом виноваты напряженные мышцы, например, после долгой работы за компьютером, пребывания на сквозняке или сна в неудобной позе. Но во многих случаях нет четкой причины. Острая боль в шее обычно проходит в течение одной-двух недель. У некоторых людей он возвращается снова в определенных ситуациях, например, после работы или интенсивных занятий спортом.
Если симптомы сохраняются более трех месяцев, это считается хронической болью в шее. Психологический стресс часто является фактором, если боль становится хронической.
Некоторые люди, страдающие от болей в шее, избегают физической активности, опасаясь усугубить ситуацию или нанести себе травму. Но нет причин для беспокойства, пока не появляются предупреждающие признаки более серьезных проблем. Это даже хорошая идея, чтобы оставаться активным и вести себя как обычно, несмотря на боль. Упражнения, направленные на шею, могут помочь предотвратить боль в шее.
Симптомы
Существует два основных типа боли в шее:
Осевая боль в основном ощущается в той части позвоночника, которая относится к шее (шейный отдел позвоночника), и иногда распространяется на плечи.

Корешковая боль стреляет («иррадиирует») вдоль нервов – например, вверх по затылку или вниз в одну из рук. Этот тип боли обычно вызывается раздражением нервов — например, из-за того, что один из спинномозговых дисков в области шеи изменился и давит на нерв. Это также может повлиять на рефлексы ваших рук и мышечную силу или привести к ощущению покалывания («булавки и иглы»).
Боль в шее лишь в очень редких случаях является признаком более серьезного состояния или неотложной ситуации, но срочная медицинская помощь важна при возникновении любого из следующего:
Симптомы возникают после несчастного случая
Потеря контроля над мочевым пузырем или кишечником
Головная боль вместе с тошнотой, рвотой, головокружением или чувствительностью к свету
Боль, которая остается неизменной, независимо от того, находитесь ли вы в состоянии покоя или при движении
Необъяснимая потеря веса, лихорадка или озноб
Заболевания нервной системы и признаки паралича, такие как покалывание или трудности с движением руки или пальцев «засыпание» рук или ног, слабость в ногах и проблемы с сохранением равновесия при ходьбе.

Причины
Боль в шее может быть вызвана разными причинами. К ним относятся:
Слабые и перегруженные мышцы шеи : Например, длительное сидение за столом, особенно в неудобной позе с легким напряжением мышц, может вызвать боль и скованность в области шеи или плеч, а иногда и головные боли. Действия, связанные с наклоном головы назад к шее, также могут вызвать проблемы с мышцами в области шеи. К ним относятся такие вещи, как покраска потолка или определенные виды спорта, такие как езда на гоночном велосипеде или плавание брассом с фиксированным положением головы.
Износ шейного отдела позвоночника : В течение жизни в позвоночнике возникают различные нормальные признаки износа. Спинные диски становятся более плоскими, а по краям тел позвонков (передняя часть костей позвоночника) могут образовываться небольшие костные разрастания (шпоры). Это называется остеохондроз. Остеоартроз суставов между шейными позвонками называется шейным спондилезом.
 Эти изменения могут затруднить движения шеей, но сами по себе они редко вызывают боль в шее.
Эти изменения могут затруднить движения шеей, но сами по себе они редко вызывают боль в шее.Хлыстовая травма : Это травма, которая может возникнуть, если кто-то въедет в заднюю часть вашего автомобиля в результате дорожно-транспортного происшествия. В результате столкновения голова резко дергается вперед, а затем снова назад. Обычно это вызывает небольшие повреждения мышц и соединительной ткани, болезненное напряжение мышц и трудности с движением головы в течение нескольких дней. Симптомы обычно полностью исчезают через короткое время.
Сужение позвоночного канала или смещение диска : Если позвоночный канал слишком узкий, или если ткань позвоночного диска выпячивается или просачивается и оказывает давление на нервный корешок, это может вызвать боль в шее, которая иррадиирует (простреливает) в плечо или руку. Проскальзывание диска может, но не всегда, вызывать симптомы.
Боль в шее также иногда возникает из-за воспалительных заболеваний позвоночника, проблем с челюстным суставом или сильных головных болей.

Часто невозможно найти точную причину боли в шее: кости, сухожилия и нервы в шейном отделе позвоночника обычно расположены слишком близко друг к другу, чтобы можно было точно определить, что вызвало симптомы.
Если не удается найти конкретную причину, врачи называют боль «неспецифической болью в шее». Часто особенно трудно определить причину боли в шее, если она носит хронический характер.
Структура шейного отдела позвоночника: кости, спинные диски и нервы
Распространенность и прогноз
Боль в шее встречается очень часто. Подсчитано, что около 1 из 3 человек заболевает один раз в год – женщины чаще, чем мужчины. Симптомы обычно безвредны и проходят сами по себе через некоторое время. Но они могут вернуться и снова.
Риск того, что боли в шее станут хроническими, обычно увеличивается с возрастом. Боль в шее также часто более постоянна у людей, у которых уже была боль в спине или грыжа межпозвонкового диска.
Продолжительность боли в шее, вызванной хлыстовой травмой, зависит от таких факторов, как сила удара.
 Проблема часто длится дольше и более серьезна у людей, которые были психологически травмированы несчастным случаем или сильно беспокоятся о последствиях.
Проблема часто длится дольше и более серьезна у людей, которые были психологически травмированы несчастным случаем или сильно беспокоятся о последствиях.Диагностика
Ваш врач сначала задаст вам несколько вопросов, например, попадали ли вы в аварию, где именно у вас болит и может ли играть роль физическое или психическое напряжение.
Затем они проведут медицинский осмотр, чтобы сначала исключить любые серьезные причины. Это будет включать в себя ощупывание («пальпацию») вашей шеи руками, проверку того, насколько хорошо вы можете двигать головой, а также проверку ваших рефлексов и силы мышц рук и плеч.
Рентген, компьютерная томография или магнитно-резонансная томография обычно необходимы только при наличии признаков серьезного заболевания или если врачи считают, что существует конкретная причина. Эти методы визуализации обычно не помогают, если таких признаков нет, потому что невозможно сделать какие-либо надежные выводы из изображений: одна из причин этого заключается в том, что у многих людей есть видимые признаки износа шейного отдела позвоночника, которые не вызвать какие-либо проблемы.
 Кроме того, у людей, страдающих от болей в шее, часто отсутствуют какие-либо видимые аномалии или имеются лишь незначительные аномалии. Таким образом, рентген и другие методы визуализации бесполезны при попытке найти причину неспецифической боли в шее.
Кроме того, у людей, страдающих от болей в шее, часто отсутствуют какие-либо видимые аномалии или имеются лишь незначительные аномалии. Таким образом, рентген и другие методы визуализации бесполезны при попытке найти причину неспецифической боли в шее.Лечение
Недостаточно исследований эффективности большинства методов лечения неспецифической боли в шее. Прикладывание тепла с помощью грелки или подушки — один из простых способов уменьшить боль. Другие процедуры включают упражнения на растяжку и укрепление, массаж и болеутоляющие средства.
Операция рассматривается только в том случае, если установлена явная причина и процедура может помочь. Это может быть вариантом, например, если ткань спинного диска сдавливает или «защемляет» нерв. Но проскальзывание межпозвоночных дисков часто проходит само по себе, поэтому операция обычно не дает каких-либо существенных преимуществ. Операции на позвоночнике в области шеи также сопряжены с риском, поэтому важно тщательно взвесить преимущества и недостатки операции, прежде чем принимать решение.

Людям, страдающим от сильной хронической боли, может помочь обезболивающая терапия. Это предлагают врачи или психотерапевты, которые специализируются на помощи людям с длительной или сильной болью. Терапия обезболивания может помочь вам справиться с болью таким образом, чтобы она больше не доминировала в вашей повседневной жизни.
Источники
Связующее AI. Шейный спондилез и боль в шее. БМЖ 2007; 334 (7592): 527-531. [Бесплатная статья PMC: PMC1819511] [PubMed: 17347239]
Коэн С.П., Хутен В.М. Достижения в диагностике и лечении болей в шее. БМЖ 2017; 358: j3221. [PubMed: 28807894]
Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). Накеншмерцен. Регистрационный номер AWMF: 053-007. 30 июня 2016 г. (DEGAM-Leitlinien; том 13).
Немецкое общество неврологии (DGN). Зервикале Радикулопатия (S2k-Leitlinie). Регистрационный номер AWMF: 030-082. 06 ноября 2017 г.
Юбэнкс Джей Ди.
 Шейная радикулопатия: консервативное лечение болей в шее и корешковых симптомов. Am Fam Врач 2010; 81(1): 33-40. [PubMed: 20052961]
Шейная радикулопатия: консервативное лечение болей в шее и корешковых симптомов. Am Fam Врач 2010; 81(1): 33-40. [PubMed: 20052961]Walton DM, Carroll LJ, Kasch H, Sterling M, Verhagen AP, Macdermid JC et al. Обзор систематических обзоров прогностических факторов боли в шее: результаты проекта международного сотрудничества по проблеме боли в шее (ICON). Открытый Ортоп J 2013; 7: 494-505. [Бесплатная статья PMC: PMC3793581] [PubMed: 24115971]
Информация о здоровье IQWiG написана с целью помочь люди понимают преимущества и недостатки основных вариантов лечения и здоровья услуги по уходу.
Поскольку IQWiG является немецким институтом, некоторая информация, представленная здесь, относится к Немецкая система здравоохранения. Пригодность любого из описанных вариантов у конкретного случае можно определить, поговорив с врачом. Мы не предлагаем индивидуальные консультации.
Наша информация основана на результатах качественных исследований.
 Это написано
команда
медицинских работников, ученых и редакторов, а также проверенных внешними экспертами. Вы можете
найти подробное описание того, как наша медицинская информация создается и обновляется в
наши методы.
Это написано
команда
медицинских работников, ученых и редакторов, а также проверенных внешними экспертами. Вы можете
найти подробное описание того, как наша медицинская информация создается и обновляется в
наши методы.
Артрит шеи | Интервенционная ортопедия Коннектикут
Об остеоартрозе шеи
Как и все остальное тело, диски и суставы шеи, называемые шейным отделом позвоночника, с возрастом медленно дегенерируют. Артрит шеи, известный с медицинской точки зрения как шейный спондилез, является результатом этих возрастных изменений, которые происходят с течением времени. Артрит шеи также может быть результатом предыдущей травмы, такой как автомобильная авария или контактные виды спорта, которые приводят к повторяющимся незначительным травмам шеи, например, футбол. Артрит шеи чрезвычайно распространен: более 85% людей старше 60 лет страдают от боли в шее и скованности в результате дегенеративных изменений.
Причины артрита шеи
Фасеточные суставы — это суставы позвоночника, которые делают его гибким.
 Здоровые дугоотростчатые суставы имеют хрящ, который позволяет вашим позвонкам плавно двигаться относительно друг друга без трения. Если он дегенерирует, вы можете испытать артрит шеи. Кроме того, если диски между позвонками сжимаются, просто изнашиваются из-за возраста или повторяющегося давления или травмы, может быть повышенное давление на фасеточные суставы. Поскольку фасеточные суставы испытывают повышенное давление, они также начинают дегенерировать и развиваться артритом. Если гладкий, скользкий суставной хрящ, который покрывает и защищает суставы, изнашивается, это приводит к артриту шеи.
Здоровые дугоотростчатые суставы имеют хрящ, который позволяет вашим позвонкам плавно двигаться относительно друг друга без трения. Если он дегенерирует, вы можете испытать артрит шеи. Кроме того, если диски между позвонками сжимаются, просто изнашиваются из-за возраста или повторяющегося давления или травмы, может быть повышенное давление на фасеточные суставы. Поскольку фасеточные суставы испытывают повышенное давление, они также начинают дегенерировать и развиваться артритом. Если гладкий, скользкий суставной хрящ, который покрывает и защищает суставы, изнашивается, это приводит к артриту шеи.Симптомы артрита шеи
Артрит шеи может вызывать боль, скованность, головные боли, «скрежет» или «треск» при повороте шеи, мышечные спазмы в шее и плечах, а иногда слабость и, возможно, даже онемение в ваши руки, кисти или пальцы. Когда вы испытываете эти симптомы, особенно боль, они могут варьироваться от легких до сильных и могут усугубляться, если смотреть вверх или вниз или держать голову в одном и том же положении в течение длительного периода времени, например, во время вождения или сидения за компьютером.
 или просто чтение книги. Боль обычно уменьшается в покое или в положении лежа.
или просто чтение книги. Боль обычно уменьшается в покое или в положении лежа.Нехирургическое лечение артрита шеи
Для большинства людей артрит шеи можно лечить безоперационным лечением, которое может включать физиотерапию, растяжку и лекарства. Могут быть полезны пероральные препараты, кремы и гели для местного применения для уменьшения воспаления. Для некоторых пациентов лечение артрита шеи может включать инъекции стероидов или других видов инъекций.
Чтобы узнать больше и получить помощь при артрите шеи, запишитесь на прием к специалисту по регенеративной ортопедии и спортивной медицине Дэниелу Саузерн, доктору медицины в Данбери или Уилтоне в округе Фэрфилд, штат Коннектикут, по телефону 203-456-5717.
Хирургическое лечение шейного артрита
Хирургическое вмешательство обычно не рекомендуется при шейном спондилезе и артритной боли в шее, если только врач не установит, что спинной нерв защемлен грыжей межпозвоночного диска или костью, или спинной мозг сдавлен.
 Хирургическое вмешательство также может быть рекомендовано, если у вас сильная боль, которую не удалось облегчить нехирургическим лечением. Тем не менее, большинству пациентов только с болью в шее и незначительной болью в руке или без нее не показано хирургическое вмешательство.
Хирургическое вмешательство также может быть рекомендовано, если у вас сильная боль, которую не удалось облегчить нехирургическим лечением. Тем не менее, большинству пациентов только с болью в шее и незначительной болью в руке или без нее не показано хирургическое вмешательство.Чтобы узнать больше и получить помощь при артрите шеи, запишитесь на прием к специалисту по регенеративной ортопедии и спортивной медицине Дэниелу Саузерн, доктору медицины в Данбери или Уилтоне в округе Фэрфилд, штат Коннектикут, по телефону 203-456-5717.
Регенеративная ортопедическая медицина Лечение артрита шеи
Процедуры Regenexx®
обеспечивают варианты нехирургического лечения для тех, кто страдает от боли, связанной с остеоартритом, травмами суставов, болями в позвоночнике, перегрузками и обычными спортивными травмами. Эти медицинские процедуры выполняются только высококвалифицированными врачами и используются для уменьшения боли и улучшения функции.
 Потеря воды ведет к тому, что межпозвонковый диск не может выполнять функции амортизации. Нагрузка на фиброзное кольцо усиливается, в нем появляются трещины, разрывы. В этот момент возможно появление незначительных болей.
Потеря воды ведет к тому, что межпозвонковый диск не может выполнять функции амортизации. Нагрузка на фиброзное кольцо усиливается, в нем появляются трещины, разрывы. В этот момент возможно появление незначительных болей. Возможно сдавливание корешковой артерии, что ведет к недостаточности кровоснабжения спинного мозга. В итоге участок позвоночника может полностью обездвижится.
Возможно сдавливание корешковой артерии, что ведет к недостаточности кровоснабжения спинного мозга. В итоге участок позвоночника может полностью обездвижится. Может пропасть чувствительность участка кожи на голове;
Может пропасть чувствительность участка кожи на голове; Боль распространяется по ходу нерва.
Боль распространяется по ходу нерва.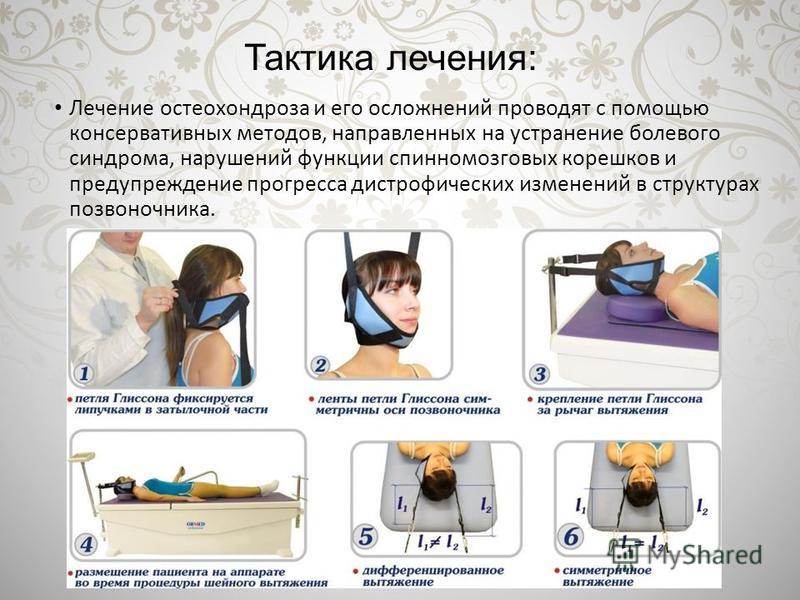 Они вовлекают в патологический процесс разрушения хрящевой ткани собственные клетки организма.
Они вовлекают в патологический процесс разрушения хрящевой ткани собственные клетки организма.