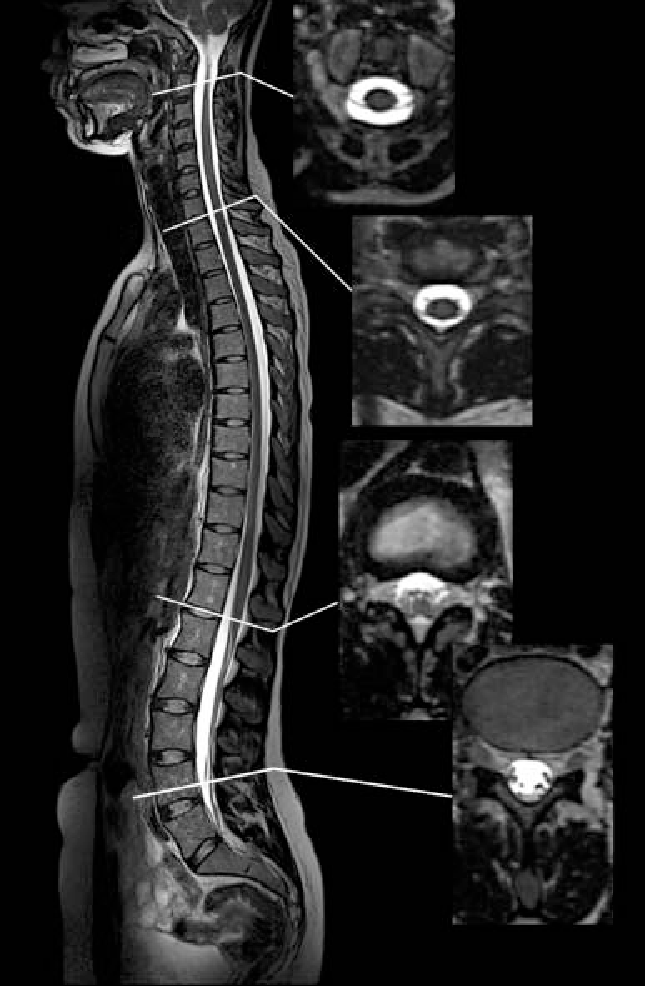
Остеохондроз на МРТ 🚩 покажет ли и нужно ли делать МРТ при остеохондрозе
На МРТ (Т2 ВИ в сагиттальной плоскости) грудной отдел позвоночника: грыжа Th5/6 с формированием секвестра
Магнитно-резонансная томография — информативная диагностическая процедура, применяемая во всех отраслях медицины для визуализации мягкотканных структур. При помощи МРТ получают детальные послойные изображения внутренних органов, суставов, позвоночного столба и пр. Врач видит на снимках нервную ткань, хрящи, мышцы, сосуды и т.д. Вертебрологи назначают МРТ при остеохондрозе для уточнения стадии патологического процесса, своевременного выявления осложнений. По результатам сканирования врач подбирает оптимальную тактику лечения и контролирует динамику заболевания.
Покажет ли МРТ остеохондроз?
Дегенеративно-дистрофические патологии позвоночного столба выявляют с помощью комплексной диагностики. Первичное обследование подразумевает сбор анамнеза, жалоб пациента, физикальный осмотр. Из инструментальных методов используют рентгенографию проблемного отдела позвоночника. По снимку оценивают положение костных структур, что позволяет заподозрить остеохондроз.
По снимку оценивают положение костных структур, что позволяет заподозрить остеохондроз.
Окончательный диагноз устанавливают с помощью уточняющих методов (МРТ или КТ). Магнитно-резонансная томография показывает остеохондроз, позволяет оценить особенности развития болезни, вовлеченность важных анатомических структур в патологический процесс, выявить осложнения.
Нужно ли МРТ при остеохондрозе?
МРТ поясничного отдела Т1 (слева) и Т2 (справа) ВИ в сагиттальной плоскости: на снимках видны множественные грыжи
Магнитно-резонансное сканирование не является рутинным методом диагностики патологий позвоночного столба. Врачи назначают МР-томографию при необходимости получения дополнительных сведений.
Процедура дорогостоящая. Подробное исследование структур позвоночника требует применения средне- и высокопольных томографов с большой разрешающей способностью. Оборудование имеется не во всех клиниках и диагностических центрах.
Нужно ли делать МРТ при остеохондрозе, зависит от состояния пациента. Исследование отражает полную картину развития заболевания и позволяет определить причины ярких клинических проявлений. Процедура особенно информативна при наличии:
Исследование отражает полную картину развития заболевания и позволяет определить причины ярких клинических проявлений. Процедура особенно информативна при наличии:
- острого болевого синдрома;
- хронического спазма мышечного корсета спины;
- частичной иммобилизации;
- головокружений;
- зрительных и слуховых нарушений;
- неврологической симптоматики — парезов, парестезий и пр.;
- нарушений в работе внутренних структур при отсутствии органических изменений.
МРТ отражает малейшие патологические процессы в межпозвонковых дисках и окружающих тканях, что позволяет объяснить природу клинических проявлений и подобрать оптимальный способ коррекции состояния больного. Врач не может обязать пациента пройти магнитно-резонансное сканирование. Объективная оценка позвоночных структур в интересах человека, от точности диагностики зависит эффективность лечения и качество жизни.
МРТ поясничного отдела позвоночника в режиме Т2 ВИ: экструзия диска L4-5
Расшифровка фото-снимков МРТ при остеохондрозе
Результатом магнитно-резонансной томографии является множество послойных сканов исследуемого отдела позвоночника, снимки выполнены в трех взаимно перпендикулярных плоскостях.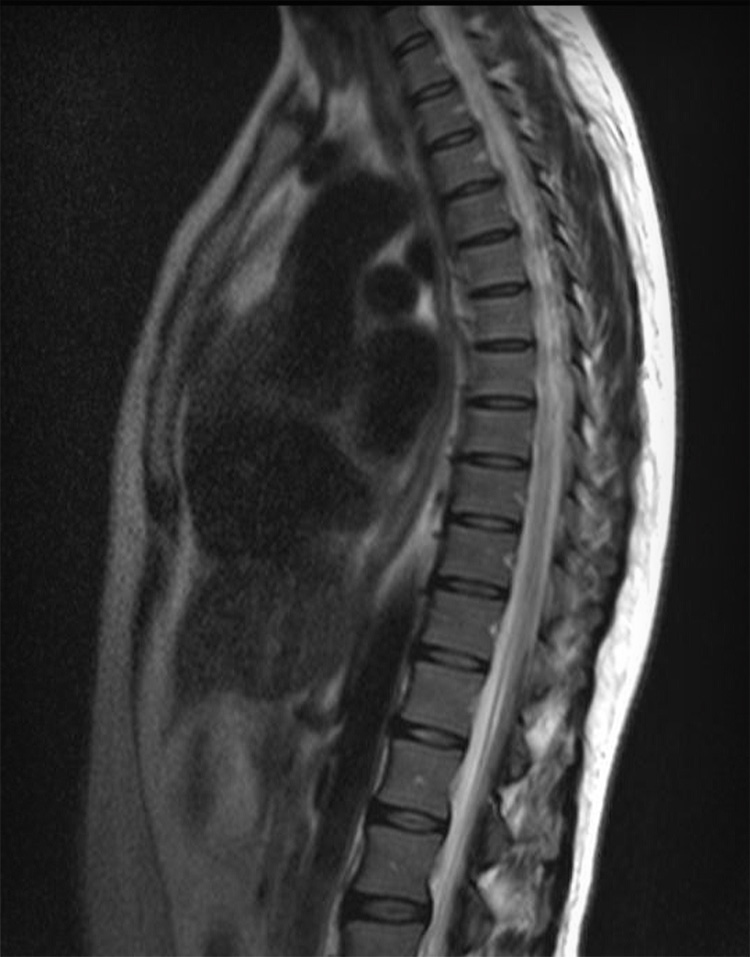
Расшифровкой сканов занимается врач-рентгенолог. Диагност рассматривает снимки, устанавливает отклонения от нормы, фиксирует обнаруженные изменения в заключении. По результатам МРТ позвоночника могут быть выявлены:
- пороки развития;
- компрессия или повреждение сосудов;
- дегенеративно-дистрофические изменения на любой стадии;
- искривление позвоночного столба;
- мышечные аномалии и патологии;
- нестабильность, деформация, повреждения позвонков;
- признаки защемления нервных корешков;
- повреждения межпозвонковых дисков.
МРТ или КТ, что лучше при остеохондрозе?
Метод диагностики выбирает лечащий врач. При начальных стадиях развития заболевания и отсутствии неврологических симптомов дополнительные сведения получают с помощью компьютерной томографии. КТ отражает состояние костных структур, но не визуализирует хрящевые диски, сосуды, мышцы, нервные волокна. Врач определяет патологии вышеперечисленных элементов по косвенным признакам. Преимуществами КТ признаны цена (дешевле, чем МРТ), скорость проведения исследования. Недостатками — низкая информативность относительно мягких тканей, лучевая нагрузка. КТ противопоказана беременным женщинам, диагностику маленьким детям выполняют в условиях стационара.
Врач определяет патологии вышеперечисленных элементов по косвенным признакам. Преимуществами КТ признаны цена (дешевле, чем МРТ), скорость проведения исследования. Недостатками — низкая информативность относительно мягких тканей, лучевая нагрузка. КТ противопоказана беременным женщинам, диагностику маленьким детям выполняют в условиях стационара.
МРТ актуальна при выраженных симптомах остеохондроза, когда нужно установить причины изменений. Преимущество МР-сканирования заключается в информативности и точности, недостатками признаны высокая цена и затраты времени на проведение исследования (15 минут на один отдел). Магнитно-резонансная томография не разрешена пациентам с металлическими и электронными имплантатами, беременным в первом триместре. Относительными противопоказаниями являются большой вес (от 120 кг), клаустрофобия, болевой синдром.
В диагностическом центре «Магнит» есть все условия для проведения КТ и МРТ позвоночника в кратчайшие сроки. Мы располагаем современным высокоточным оборудованием. В клинике постоянно есть скидки на процедуры. Для получения подробных сведений и оформления записи звоните по телефону +7 (812) 407-32-31.
В клинике постоянно есть скидки на процедуры. Для получения подробных сведений и оформления записи звоните по телефону +7 (812) 407-32-31.
ᐈ МРТ шейного отдела позвоночника и МР-ангиография сосудов шеи в СПб – цена с контрастированием, сделать томографию в «Ай-клиник»
Шейный отдел позвоночника испытывает колоссальную физическую нагрузку ежедневно. По этой причине анатомический регион находится в зоне уязвимости: человек может почувствовать сильную боль, дискомфорт в области шеи в любой момент. При появлении жалоб со стороны шеи врач рекомендует пройти комплексное обследование, в том числе МРТ шейного отдела позвоночника. Этот метод диагностики позволяет визуализировать как костные структуры, так и мягкие ткани, хрящевые структуры, спинной мозг и нервы.
Когда требуется МРТ шейного отдела?
Боли в шее имеют различное происхождение. Часто неприятные ощущения возникают по причине иррадиации (распространения) болевого синдрома из соседних органов. МРТ шейного отдела позвоночника позволяет врачу понять истинную причину заболеваний, так как на томограммах становятся отчетливо видны все без исключения анатомические структуры шейного отдела.
МРТ шейного отдела позвоночника позволяет врачу понять истинную причину заболеваний, так как на томограммах становятся отчетливо видны все без исключения анатомические структуры шейного отдела.
Основными показаниями для проведения МРТ шейного отдела в центре «ICLINIC» являются:
-
головные боли, мигрень;
-
головокружения, обморочные состояния;
-
остеохондроз, грыжеобразование, стеноз позвоночного канала;
-
болевые ощущения в шее, иррадиирующие в плечи, руки;
-
ограниченная подвижность в шейном отделе позвоночника, скованность;
-
перепады артериального давления;
-
онемение плечевого пояса или головы;
-
рассеянный склероз;
-
опухоли различной этиологии спинного мозга, нервных окончаний, мозговых оболочек, позвонков;
-
атеросклероз, стеноз, тромбоз сосудов;
-
инфекционные очаги, локализованные в шейном отделе позвоночника и спинного мозга;
-
нарушение кровообращения на шейном уровне.

Важно! МРТ шейного отдела может проводиться как комплексно с одномоментной МРТ сосудов шеи, так и как отдельная процедура в зависимости от назначения лечащего доктора.
Что визуализируется на МРТ шейного отдела позвоночника с ангиографией?
Благодаря скринингу доктор может выявить следующие патологии шеи:
-
межпозвонковые грыжи;
-
остеохондроз шейной зоны;
-
стеноз позвоночного канала;
-
опухолевые процессы в спинном мозге и сосудистом русле;
-
атеросклероз и тромбоз сосудов на шейном уровне, сосудистые мальформации;
-
травматические изменения;
-
воспалительные изменения.
Достоинства МРТ шейного отдела перед иными диагностическими процедурами
МРТ сосудов шеи, шейного отдела позвоночника имеет массу преимуществ перед стандартными видами обследования – компьютерной томографией, УЗИ и рентгенографией.
-
Шейная зона имеет много мягких тканей, которые невозможно визуализировать на КТ или рентгене. На МРТ шейного отдела, напротив, ткани отлично различаются, что позволяет врачу выявить любые патологии.
-
В сравнении с УЗИ в процессе МРТ шеи создается 3D-модель исследуемых структур, каждая из которых имеет свою локализацию, границу и истинный объем. Это облегчает анализ готового снимка, что снижает риск врачебной ошибки при постановке диагноза.
-
Рентгенография и компьютерная томография используют ионизирующее облучение, что может негативно отразиться на состоянии здоровья пациента. При МРТ шейного отдела компьютером интерпретируются ответные импульсы тканей на воздействие магнитного поля, которое полностью безвредно для человека.
Важно! МРТ сосудов шеи может проводиться неограниченное количество раз при наличии показаний без каких-либо «табу» для пациентов всех категорий, в том числе беременным женщинам и новорожденным детям.
Как проходит МРТ шейного отдела позвоночника с ангиографией?
МРТ шейного отдела позвоночника и МРА сосудов шеи осуществляется по общепринятому протоколу. Подготовка перед процедурой не требуется, поэтому пациент может вести привычный образ жизни.
Непосредственно перед сканированием пациент должен снять с себя любые вещи и изделия, которые содержат в своем составе металл. Также необходимо оставить за пределами манипуляционной комнаты электронные гаджеты, часы, ручки, съемные зубные протезы и слуховой аппарат.
Далее ассистент рентгенолога проводит пациента в процедурный кабинет, где больной ложится на спину на выдвижной стол томографа. Одевается специализированная шейная катушка. Пациентам, страдающим психомоторными заболеваниями и клаустрофобией, могут быть назначены седативные препараты. После этого стол перемещается в тоннель МР-томографа.
Аппарат начинает работу, совершая посрезные снимки в разных проекциях. После получения исходных изображений при наличии показаний пациенту вводится контрастный раствор. Совершается дополнительная серия снимков, которая позволит диагносту выявить самые минимальные отклонения от нормы.
После получения исходных изображений при наличии показаний пациенту вводится контрастный раствор. Совершается дополнительная серия снимков, которая позволит диагносту выявить самые минимальные отклонения от нормы.
Важно! В процессе МРТ шейного отдела позвоночника с контрастным усилением применяется раствор на основе гадолиния, который не вызывает аллергической реакции. Компонент полностью выводится из организма естественным путем в течение 24 часов.
Центр «ICLINIC» — точная диагностика заболеваний шейного отдела позвоночника
При поиске клиники, где можно пройти МР-томографию шеи следует учитывать несколько важных моментов:
- опыт медицинского персонала;
- качество и тип установленного оборудования;
- дополнительные услуги, предоставляемые в рамках учреждения.
Диагностический центр «ICLINIC» располагает томографом закрытого типа, который относится к оборудованию последнего поколения. Благодаря модификациям томографа удалось повысить качество томограмм, что дает возможность доктору-диагносту выявить патологию на раннем этапе формирования.
Благодаря модификациям томографа удалось повысить качество томограмм, что дает возможность доктору-диагносту выявить патологию на раннем этапе формирования.
Скрининг проводится под чутким контролем врачей-рентгенологов, которые имеют богатый опыт проведения МР-исследований. Квалификация сотрудников и новейшие технологии в диагностике – залог высокой точности диагностики заболеваний. При возникновении трудностей при интерпретации снимков или несогласии с расшифровкой каждый пациент может воспользоваться услугой «Второе мнение». Эксперт в области рентгенологии даст свое профессиональное заключение.
Продолжительность исследования
Средняя продолжительность одного исследования «МРТ шейного отдела позвоночника и МР-ангиография сосудов шеи» в нашем центре составляет до 25 минут (меньше, чем при обычных исследований за счет модификации томографа «SQ Engine»), однако, все зависит от выявленных изменений: иногда для уточнения заболевания врач-рентгенолог может расширить протокол исследования и прибегнуть к использованию контрастного усиления. В таких случаях время исследования увеличивается.
В таких случаях время исследования увеличивается.
Квалифицированное письменное заключение
Квалифицированное письменное заключение в центре магнитно-резонансной томографии «ICLINIC» — это основа для постановки лечащим врачом исключительно точного диагноза. Расшифровка снимков проводится высококвалифицированными специалистами, имеющими богатый практический опыт проведения МР-исследований и интерпретации результатов.
Наши врачи не только прокомментируют снимки, полученные во время магнитно-резонансной томографии, но и дадут рекомендации, к какому врачу следует обратиться пациенту для назначения грамотной терапии выявленной патологии, результатом чего будет уверенность в правильности назначенного лечения.
В чем отличие томографов?
Залогом правильной дифференцировки диагноза являются достоверные снимки, которые создаются только благодаря полному взаимодействию медицинского персонала и диагностического оборудования. Но при этом следует учитывать тот факт, что, несмотря на колоссальный практический опыт врача-рентгенолога, достичь качественной визуализации патологий на томографах с низкой индукцией магнитного поля (до 0,5 Тл) невозможно. Так, заболевания головного мозга не отображаются из-за сложной структуры органа и недостаточной точности и четкости изображений. Подробнее…
Так, заболевания головного мозга не отображаются из-за сложной структуры органа и недостаточной точности и четкости изображений. Подробнее…
Продолжительность и качество результата исследования в зависимости от напряженности магнитного поля томографа
Экспертное МРТ позвоночника в Колпино (СПб) Качественно и недорого! / МРТ позвоночника / ЦМРТ Колпино
Сделать МРТ позвоночникарекомендуется при первых же симптомах:
- резкой боли
- частичной потери подвижности
- ноющем характере боли
- дискомфорте при движениях
МРТ отделов позвоночника как неинвазивный метод позволяет получать несравнимо больше данных, необходимых для диагностики,
чем с помощью всех вместе взятых инвазивных методов. Патологические процессы в области позвоночника относятся к числу самых распространенных
заболеваний, которые развиваются вследствие систематических нарушений правил здорового питания, ведения неправильного образа жизни, чрезмерной
физической нагрузки, полученных травм.
МРТ пояснично-крестцового отдела позвоночника
МРТ пояснично-крестцового отдела позвоночника позволяет получить трехмерные изображения необходимого участка и полную информацию о состоянии поврежденных дисков. Чаще всего среди заболеваний позвоночника встречается остеохондроз, который характеризуется разрушением межпозвоночных дисков и может привести к образованию грыжи. Последствия проявляются в виде различных повреждений — вплоть до дисфункций спинного мозга и его нервных отростков, что может спровоцировать не только сильные локальные боли, но также паралич конечностей. Остеохондроз развивается вследствие дистрофии мышц спины, вызванных малоподвижным, так называемым сидячим образом жизни, и может поражать разные отделы позвоночника, но чаще всего — пояснично-крестцовый. Более половины всех случаев заболеваний приходится на эту зону. Лечение остеохондроза возможно только при комплексном подходе и точной диагностике.
Лечение остеохондроза возможно только при комплексном подходе и точной диагностике.
МРТ шейного и грудного отделов позвоночника
С этой же целью — диагностики остеохондроза и степени его патологического развития — проводится МРТ шейного отдела позвоночника. В каждом пятом случае при этом заболевании встречается поражение корешков спинного мозга. Кроме того, магнитно-резонансное обследование требуется после травмирования данной области костного каркаса. МРТ грудного отдела позвоночника проводится для выявления злокачественных опухолей с возможностью диагностики онкологии на самых ранних стадиях независимо от размера новообразования. Обследование в этом случае может занять чуть больше времени, чем при обычной процедуре: от 45 минут до полутора часов. В процессе сканирования необходимо сохранять неподвижность, чтобы полученные изображения были максимально четкими.
Особенность заболеваний позвоночника заключается в том, что в патологические процессы обязательно вовлекаются мышцы и соседствующие внутренние органы.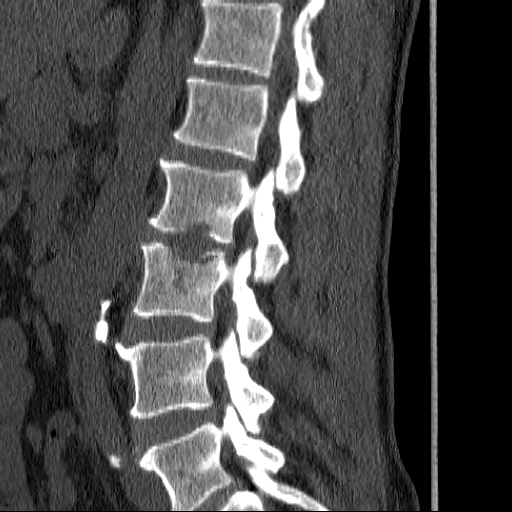 К примеру, нарушения в области шейного отдела позвоночника могут вызывать головные боли, головокружения, шумы в ушах, ухудшение зрения. При заболеваниях грудного отдела встречаютсяя нарушения дыхания и сбои в работе сердечно-сосудистой системы; пояснично-крестцового отдела — нарушение работы органов брюшной полости, пищеварения, возможны проблемы с потенцией. Магнитно-резонансная томография позвоночника позволяет точно определить, что является истинной причиной болей и обнаружить очаг воспалительного процесса.
К примеру, нарушения в области шейного отдела позвоночника могут вызывать головные боли, головокружения, шумы в ушах, ухудшение зрения. При заболеваниях грудного отдела встречаютсяя нарушения дыхания и сбои в работе сердечно-сосудистой системы; пояснично-крестцового отдела — нарушение работы органов брюшной полости, пищеварения, возможны проблемы с потенцией. Магнитно-резонансная томография позвоночника позволяет точно определить, что является истинной причиной болей и обнаружить очаг воспалительного процесса.
МРТ позвоночника в Колпино (Санкт-Петербург) можно сделать в нашем медицинском центре в любое удобное время: услуга предоставляется с 8:00 до 22:00.
МРТ имеет незначительный ряд противопоказаний. Принцип действия магнитно-резонансной томографии основан на действии сильного магнитного поля на атомы водорода в организме человека. Компьютер фиксирует ответный сигнал и преобразует полученные данные в трехмерные изображения. Из-за этого сканирование противопоказано пациентам, в теле которых установлены устройства, содержащие металлические детали, к примеру, кардиостимуляторы и другие поддерживающие жизненные функции аппараты.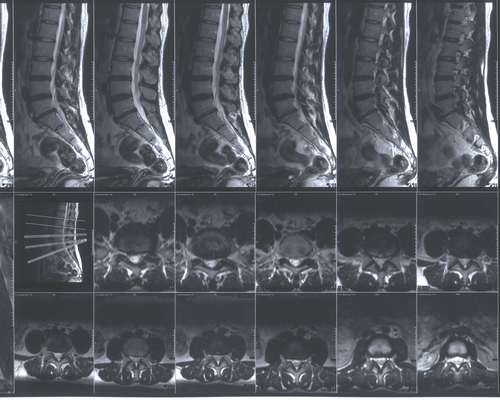 Кроме того, ограничения касаются женщин, находящихся на ранних сроках (первый триместр) беременности. В остальных случаях МРТ может проводиться всем пациентам независимо от возраста, в том числе детям, и не требует специальной подготовки.
Кроме того, ограничения касаются женщин, находящихся на ранних сроках (первый триместр) беременности. В остальных случаях МРТ может проводиться всем пациентам независимо от возраста, в том числе детям, и не требует специальной подготовки.
Показания к проведению МРТ позвоночника
Магнитно-резонансная томография назначается при болях различного характера: как локальных (в области отделов позвоночника), так и периферийных (проявляющихся в нарушении функционирования внутренних органов). К основным показаниям относятся:
- Остеохондроз.
- Сколиоз.
- Радикулит.
- Искривление позвоночника.
- Паралич.
- Частичная или полная потеря подвижностей конечностей.
- Головные боли, снижение остроты зрения и слуха, головокружения.
- Нарушение пищеварения.
- Ноющий характер боли в области пояснично-крестцового отдела позвоночника.
- Подозрения на злокачественные опухоли в грудном отделе.

- Резкая боль в шейном отделе позвоночника при сгибательно-разгибательных и вращательных движениях.
- Подготовка к хирургическому вмешательству и постоперационный контроль за процессом выздоровления.
преимущества, показания, результаты, цена в Красноярске
Обычно на диагностику позвоночного столба записываются при болях в спине. Но заболевания опорно-двигательной системы часто проявляют себя неприятными ощущениями в области сердца, желудка, головы, почек, половыми нарушениями, «отдают» в ногу.
Записаться онлайн
Узнать стоимость
- Остеохондроз позвоночника
- протрузии и грыжи дисков позвоночника
- метастазы на уровне любого отдела позвоночника, стеноз позвоночного канала
- травмы позвоночника (перелом, нестабильность позвоночника или смещение позвонков)
Среднее время процедуры
25-45 минут
Опередите болезнь — запишитесь прямо сейчас!
Стоимость
Противопоказания
Подготовка к исследованию
| Исследование | Стоимость |
|---|---|
| Магнитно-резонансная томография шейного отдела позвоночника | 4500 ₽ |
| Магнитно-резонансная томография мягких тканей шеи | ₽ |
| Магнитно-резонансная томография шейного отдела позвоночника с контрастом | 7700 ₽ |
| Магнитно-резонансная томография грудного отдела позвоночника | 4500 ₽ |
| Магнитно-резонансная томография грудного отдела позвоночника с контрастом | 7700 ₽ |
Магнитно-резонансная томография поясничного отдела позвоночника. | 4500 ₽ |
| Магнитно-резонансная томография поясничного отдела позвоночника с контрастом | 7700 ₽ |
| Магнитно-резонансная томография копчика. | 4500 ₽ |
| Магнитно-резонансная томография пояснично-крестцового отдела позвоночника и копчика. | 5000 ₽ |
| Магнитно-резонансная томография поясничного отдела позвоночника и копчика с контрастированием | 8200 ₽ |
| Магнитно-резонансная томография всех отделов позвоночника | 11000 ₽ |
| Краниовертебральный переход | ₽ |
| Крестцово-подвздошное сочленение | ₽ |
| Крестцово-подвздошное сочленение + пояснично-крестцовый отдел позвоночника | ₽ |
| Краниовертебральный переход + шейный отдел позвоночника | ₽ |
Абсолютным противопоказанием для магнитно-резонансной томографии является наличие у пациента кардиостимулятора (пейсмейкера, кардиовертера, искусственного водителя ритма), а также других программируемых имплантированных устройств.
Кроме того, запрещено МРТ при наличии металла около глаз или головного мозга.
Также перед прохождением МРТ необходимо сообщить врачу такие сведения:
- Есть ли внутри вашего тела какие-либо металлические устройства медицинского назначения или немедицинские объекты из металла (осколки, пули, стружки)?
- Были ли в анамнезе оперативные вмешательства на сердце, головном мозге или других органах?
- Страдаете ли вы судорогами, эпилепсией, внезапными потерями сознания?
- Не беременны ли вы?
Относительно последнего пункта, то беременность не является противопоказанием для проведения МРТ. Но и проводить его следует исключительно по назначению доктора и лучше во втором или третьем триместре. Врач в любом случае должен быть предупрежден.
Прохождение МРТ не требует специальной подготовки.
Процедура может длиться в среднем от 10 до 30 минут. Пациент должен оставить в раздевалке все предметы из металла (украшения, пирсинг, заколки), а также мобильный телефон, кредитные карточки, ключи, слуховой аппарат.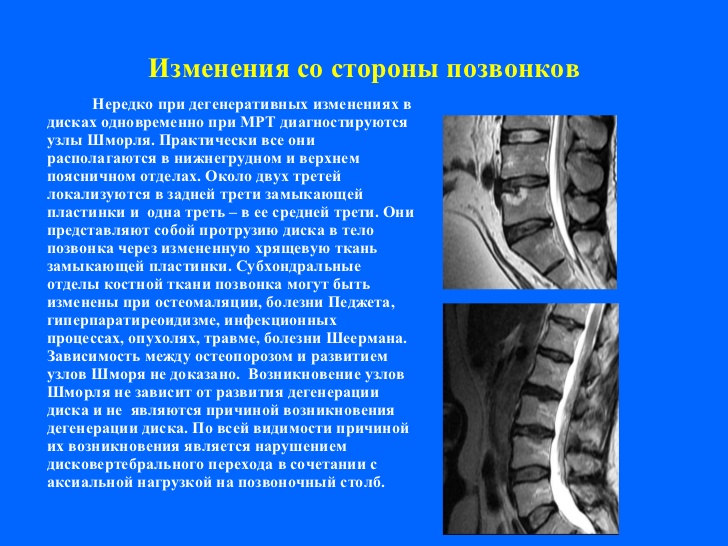
Результат обследования будет готов через час-два после его окончания.
Перед процедурой нет необходимости в соблюдении каких-либо диет, удержании от еды или питья. Исключение являет томография с использованием контрастного вещества.
Если у пациента есть проявления клаустрофобии (боязни замкнутого пространства), то, возможно, необходимо будет предварительно принять лекарство, помогающее преодолеть страх.
Под аппарат перемещается та часть тела, которая подлежит обследованию. Остальные находятся вне томографа. При обследовании головы на нее может быть надето специальное фиксирующее устройство.
В процессе МРТ старайтесь не шевелиться и дышать ровно. Томограф выдает ритмичные шумы, поэтому не стоит пугаться. Шум можно уменьшить при помощи вакуумных наушников. Если возникнет необходимость, всегда можно связаться с врачом через микрофон внутри аппарата.
Проблемы со спиной располагаются на одном из первых мест в «рейтинге» по распространённости. С помощью МР томографии выявляются:
Также диагностику полезно провести, чтобы определить анатомическое строение позвоночного столба, а также перед операцией и после для оценки состояния.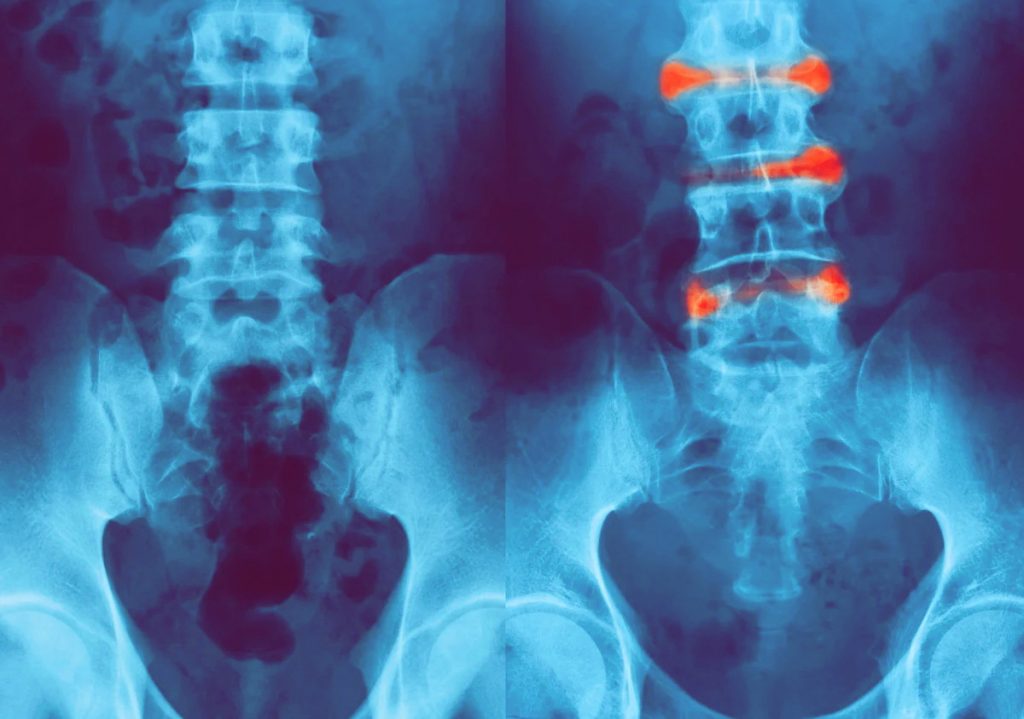
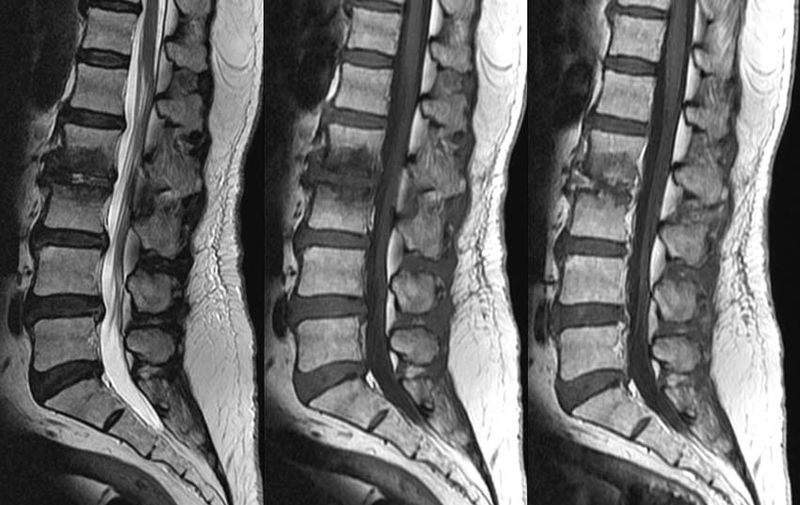
Дегенеративно-дистрофические изменения пояснично-крестцового отдела позвоночника на МРТ
Большое количество пациентов после 30 лет страдает последствиями дегенеративно-дистрофических изменений в спине, особенно в поясничное-крестцовом и шейном отделе позвоночника. Позвоночник — это не монолитная кость. Он состоит из позвонков и дисков, которые и позволяют ему выполнять огромный объем движения. Если диски теряют свою высоту, эластичность, это выражается болью и ограничением в движении. Этот дегенеративных процесс врачи называют остеохондрозом. В Санкт-Петербурге будет достаточно сложно найти пожилого человека без его проявлений. К сожалению, этот процесс также молодеет. Врачи медицинских клиник СПб отмечают, что, например, грыжи межпозвонковых дисков, которые являются проявлением остеохондроза, сейчас все чаще возникают у молодых 20-летних пациентов.
Содержание
Методы диагностики дегенеративно-дистрофических изменений пояснично-крестцового отдела позвоночника
В диагностике и лечении дегенеративных поражений пояснично-крестцового отдела позвоночника принимают участие различные специалисты: неврологии, нейрохирурги, ортопеды, реабилитологи. Основными методами лучевой диагностики при дегенеративно-дистрофических заболеваниях позвоночника являются спиральная компьютерная томография и магнитно-резонансная томография. При затруднениях в дифференциальной диагностике используется метод магнитно-резонансной томографии позвоночника с контрастным усилением. Наиболее информативным и комплексным исследованием при дегенеративных заболеваниях поясницы является МРТ пояснично-крестцового отдела позвоночника. Именно ее в 90% случаях назначают неврологи по результатам первичного осмотра. Для диагностики нестабильности сегмента позвонка проводят компьютерную томографию поясничного отдела. Диагностика фасеточного синдрома осуществляется путем блокады межпозвонковых суставов на пораженном уровне.
Основными методами лучевой диагностики при дегенеративно-дистрофических заболеваниях позвоночника являются спиральная компьютерная томография и магнитно-резонансная томография. При затруднениях в дифференциальной диагностике используется метод магнитно-резонансной томографии позвоночника с контрастным усилением. Наиболее информативным и комплексным исследованием при дегенеративных заболеваниях поясницы является МРТ пояснично-крестцового отдела позвоночника. Именно ее в 90% случаях назначают неврологи по результатам первичного осмотра. Для диагностики нестабильности сегмента позвонка проводят компьютерную томографию поясничного отдела. Диагностика фасеточного синдрома осуществляется путем блокады межпозвонковых суставов на пораженном уровне.
МРТ позвоночника при остеохондрозе
Остеохондроз — эта ситуация, когда межпозвонковые прокладки, хрящевые диски снижают свою высоту, становятся более плотными, менее эластичными, теряется подвижность в позвоночнике. В результате этого возникает боль в спине. Затем из диска возникает каплевидное образование, часть его выходит в просвет позвоночного канала. В спинномозговом канале проходят нервы. Они нервируют ногу и руку, обеспечивая чувствительность и движение. От зажима нервов новообразованием у пациента возникает следующая симптоматика:
В результате этого возникает боль в спине. Затем из диска возникает каплевидное образование, часть его выходит в просвет позвоночного канала. В спинномозговом канале проходят нервы. Они нервируют ногу и руку, обеспечивая чувствительность и движение. От зажима нервов новообразованием у пациента возникает следующая симптоматика:
- боли в конечностях;
- прострелы в спине;
- стопа или рука повисла.
В этой ситуации человеку надо срочно обратить к неврологу и сделать МРТ позвоночника. Это обследование поможет распознать, какой именно диск поражен, и в какой стадии находится процесс развития дегенеративно-дистрофических изменений. Не стоит пугаться, если в заключении МРТ Вы увидите такие термины, как протрузии, межпозвоночные грыжи, какие-то диффузные изменения. Дегенеративные изменения позвоночника — нормальный процесс старения спины. Важно о них знать, не доводить их до стадии защемления нервных отростков и предпринимать профилактические меры по поддержанию подвижности своих межпозвонковых дисков.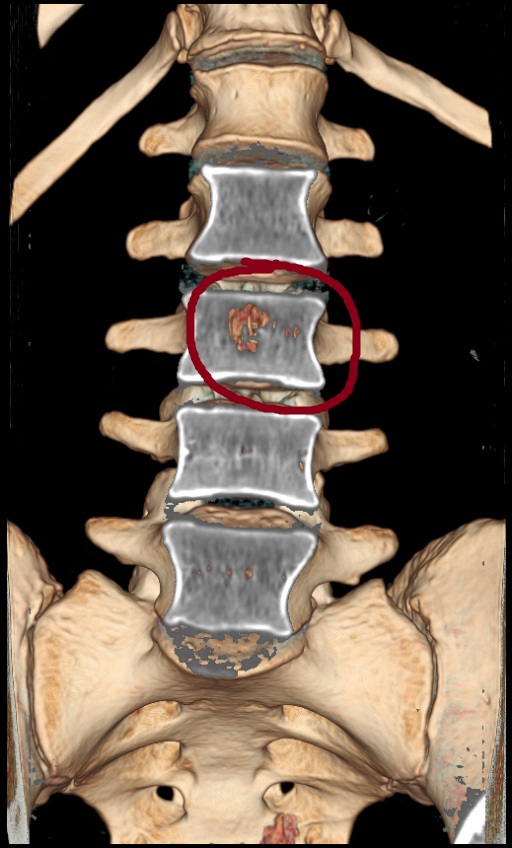
Нередко МРТ пояснично-крестцового отдела назначают после операций, чтобы оценить, какой результат получился в ходе хирургического вмешательства. Например, после резекции грыжи диска, хирурги часто направляют больного на МРТ спины, чтобы понять, в каком объеме грыжа удалена, не нарастают ли изменения в близлежащих структурах, есть ли воспалительный процесс.
Искривление позвоночника на МРТ
Очень частая проблема в грудном отделе позвоночника, с которым на прием к неврологу приходят молодые люди, это кифоз, сколиоз, лордоз позвоночника. На МРТ при кифозе прекрасно визуализируется, как позвонки формируются клиновидным образом, и доктор на основании томограмм может правильно спланировать лечение. Альтернативным методом обследования позвоночника на предмет искривления является рентген и компьютерная томография позвоночника. КТ лучше, чем МРТ, способна показать состояние костной ткани.
МРТ диагностика дегенеративно-дистрофических заболеваний поясничного отделов позвоночника у беременных женщин
Заболевания позвоночника, проявляющиеся поясничным болевым синдромом, занимают одно из первых мест в структуре патологии беременных женщин.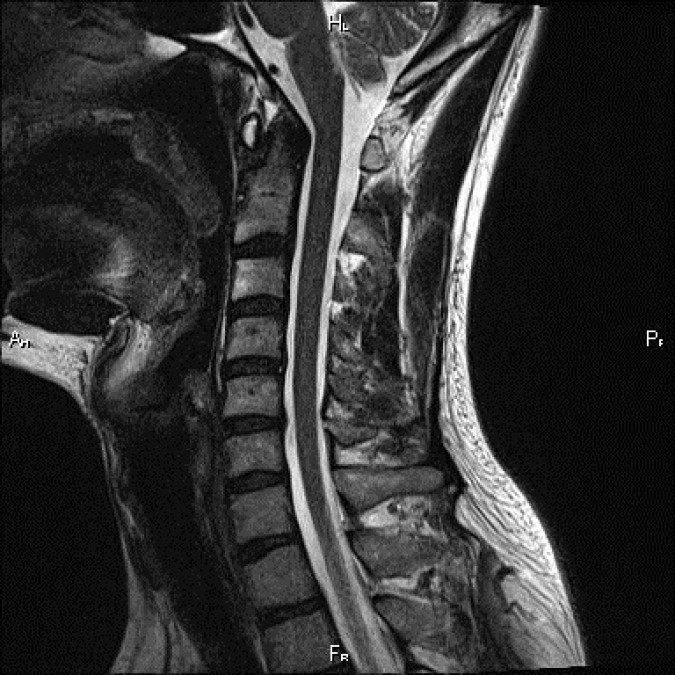 Более 60% беременных женщин на последних сроках вынашивания страдают люмбалгией. В общей структуре патологий позвоночника у беременных женщин первое место занимают остеохондроз, сколиотическая болезнь, спондилолистез.
Более 60% беременных женщин на последних сроках вынашивания страдают люмбалгией. В общей структуре патологий позвоночника у беременных женщин первое место занимают остеохондроз, сколиотическая болезнь, спондилолистез.
Первичная диагностическая процедура причин болевого синдрома должна включать:
- прием невролога;
- пальпацию и мануальную диагностику.
Если данных неврологического осмотра недостаточно, пациентку направят на МРТ поясничного отдела, поскольку как УЗИ, так и магнитно-резонансная томография — это два метода аппаратный обследований, разрешенных во время беременности. УЗИ позвоночника редко применяется для диагностике причин болей в поясницы, поскольку ультразвуковой сигнал не может проходить сквозь костные структуры, и исследование оказывается малоинформативным. Данных МРТ обычно бывает достаточно, чтобы оценить, носят ли дегенеративные изменения угрожающий характер (например, произошёл отрыв грыжевого мешка, выпадение грыжи в спинно-мозговой канал, который привел к сильному стенозу) и нужны оперативные лечебные действия, или патологии носят локальный умеренный характер, и лечебные действия могут ограничиться ЛФК, применением ортопедических изделий, расслабляющим массажем мышц поясничного отдела позвоночника и бедер.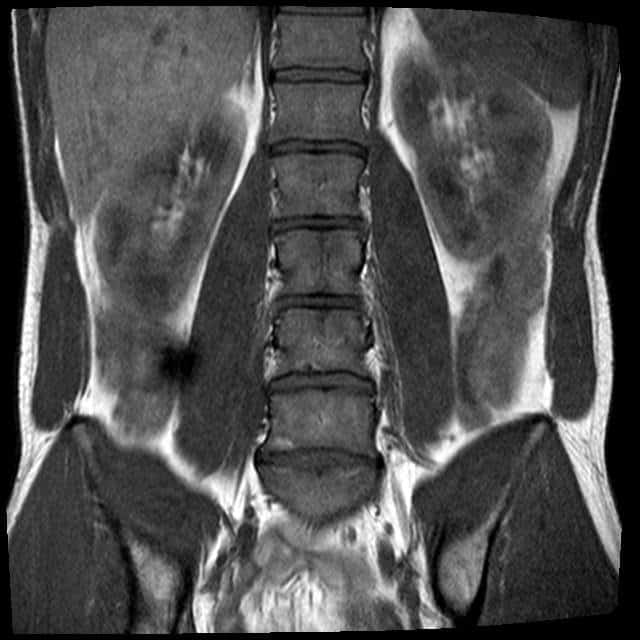
МРТ в профилактике дегенеративно-дистрофических изменений позвоночника
Сейчас врачи говорят о том, что в задачи современной медицины входит не только просто продлить жизнь человеку в абсолютном выражении в годах, но и улучшить качество жизни. Здоровый человек 21 века должен жить не только долго, но и без болезней. Поэтому люди даже пожилого возраста, которые раньше может быть уже рукой махнули на состояния своего позвоночника, сейчас активно лечатся и стремятся максимально улучшить состояние своего опорно-двигательного аппарата. Большому спектру пациентов именно магнитно-резонансная томография может помочь вовремя диагностировать изменения и принять превентивные шаги, чтобы дегенеративные изменения в спине замедлили или регрессировали свой ход.
У человека, к сожалению, есть определенный страх в принципе узнать, что внутри его организма происходит. Возникают опасения, а вдруг диагностика принесет вести о каком-то тяжелом заболевании.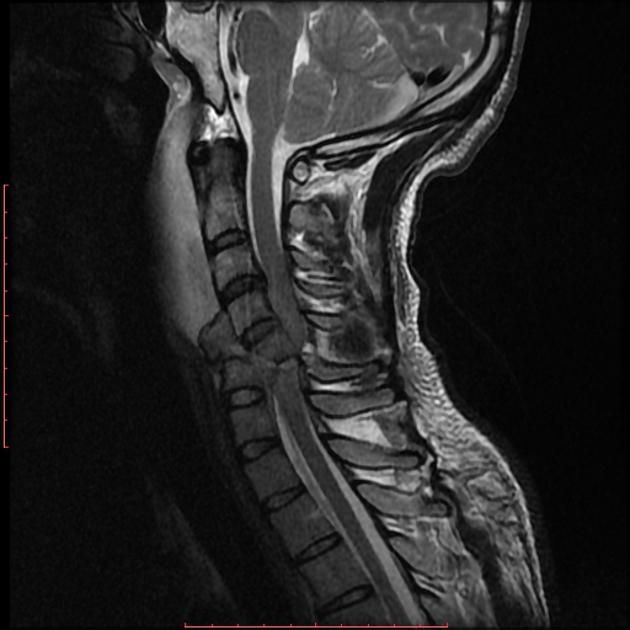 Но всегда нужно помнить, что современная медицина на месте не стоит. Методов лечения как консервативных, так и оперативных, становится все больше и больше. Многие болезни, которые раньше не лечились, сейчас прекрасно поддаются терапии. То, что любая болезнь легче и лучше лечится на раннем этапе, знают и понимают все. Поэтому страх перед профилактическими МРТ отделов позвоночника или всей центральной нервной системы человек должен преодолевать и, начиная с 30 лет, раз в два года делать МРТ 3 отделов позвоночника, чтобы в случае развития патологии перехватить ее на ранней стадии формирования.
Но всегда нужно помнить, что современная медицина на месте не стоит. Методов лечения как консервативных, так и оперативных, становится все больше и больше. Многие болезни, которые раньше не лечились, сейчас прекрасно поддаются терапии. То, что любая болезнь легче и лучше лечится на раннем этапе, знают и понимают все. Поэтому страх перед профилактическими МРТ отделов позвоночника или всей центральной нервной системы человек должен преодолевать и, начиная с 30 лет, раз в два года делать МРТ 3 отделов позвоночника, чтобы в случае развития патологии перехватить ее на ранней стадии формирования.
Поделиться:
Список литературы:
- Назаренко Г.И. Современная комплексная диагностика дегенеративно-дистрофических изменений межпозвонковых дисков Текст. / Г.И. Назаренко, А.М.Черкашов, А.В.Араблинский и др.// Мед. визуализация. -2000. №2.
- Ахадов, Т.
 А. Применение «магневиста» при заболеваниях позвоночника / Т.А. Ахадов, С.А. Белов, А.К. Кравцов, Л.А. Тютин // Клиническое применение магнитно-резонансной томографии с контрастным усилением. М.: Видар, 1996.
А. Применение «магневиста» при заболеваниях позвоночника / Т.А. Ахадов, С.А. Белов, А.К. Кравцов, Л.А. Тютин // Клиническое применение магнитно-резонансной томографии с контрастным усилением. М.: Видар, 1996. - Васильева, О.В. Особенности диагностики и лечения больных с грыжами поясничных межпозвонковых дисков при врожденном стенозе позвоночного канала / О.В. Васильева: автореф. дисс. . канд. мед. наук. -Курган, 2002.
- Васильев П.П., Шмырев В.И. Клинико-магнитно-резонансные соотношения при остеохондрозе пояснично-крестцового отдела позвоночника //Клиническая вертебрология. Сборник материалов Московского мануалогического общества. М., 1996. — Вып. 1.
- Гусев Е.И., Коновалов А.Н., Беляков В.В. и др. Методы исследования в неврологии и нейрохирургии. М.: «Нолидж», 2000.
- Жарков П.Л., Жарков А.П., Бубновский С.М. Поясничные боли. Диагностика, причины, лечение. М., 2001.
- Лихачевская М.А., Здоровец Л.А., Зюзькова И.В. и др. МРТ диагностика дегенеративных изменений позвоночника // Новости лучевой диагностики.
 -1998. -№ 5.
-1998. -№ 5. - Юмашев Г.С., Фурман М.Е. Остеохондрозы позвоночника. М., 1984.
-
Подчуфарова Е.В. Хронические боли в спине: патогенез, диагностика, лечение // Русский медицинский журнал. 2003. — Том 11, № 25.
-
Carragee E.J., Kim D.H. A prospective analysis of magnetic resonance imaging findings in patients with sciatica and lumbar disc herniation: correlation of outcomes with disc fragments and canal morphology // Spine. 1997. Vol. 22, № 14.
-
De Candido P., Reining J.M., Dwyer A.J. et al. Magnetic resonance assessment of the distribution of lumbar spine disc degenerative changes // J. Spinal Disord. -1988.-Vol. 1,№ l.
-
Floris R., Spallone A., Aref T.Y. et al. Early postoperative MRI findings following surgery for herniated lumbar disc // Acta Neurochir. 1997. — Vol. 139.
Дополнительная информация
Боли при остеохондрозе причины способы диагностики и лечения
Когда человека начинает беспокоить боль в спине, её появление практически сразу связывают с заболеваниями позвоночника, в частности с остеохондрозом. Но мало кто знает, что головная боль, боль в области груди, сердца, нижних и верхних конечностях тоже проявления остеохондроза. Боль при остеохондрозе отличается локализацией, интенсивностью, временем возникновения, и зависит от области поражения в позвоночном сегмента, механизма развития, сопутствующих заболеваний. Чтобы своевременно обнаружить болезнь и начать адекватное лечение, важно знать её симптомы, с чем можно перепутать боль при остеохондрозе, к какому врачу обратиться, какие меры предпринять, чтобы купировать боль.
Но мало кто знает, что головная боль, боль в области груди, сердца, нижних и верхних конечностях тоже проявления остеохондроза. Боль при остеохондрозе отличается локализацией, интенсивностью, временем возникновения, и зависит от области поражения в позвоночном сегмента, механизма развития, сопутствующих заболеваний. Чтобы своевременно обнаружить болезнь и начать адекватное лечение, важно знать её симптомы, с чем можно перепутать боль при остеохондрозе, к какому врачу обратиться, какие меры предпринять, чтобы купировать боль.
Причины возникновения
Под остеохондрозом понимают дегенеративно-дистрофические изменения в позвонках и межпозвоночных дисках. С учетом места поражения различают шейный остеохондроз, грудного и поясничного отдела. Атрофические изменения являются процессом старения организма, и раньше или позже возникают у всех людей преклонного возраста. Травмы спины, переохлаждения, физические перегрузки, искривление осанки способствуют более раннему развитию болезни.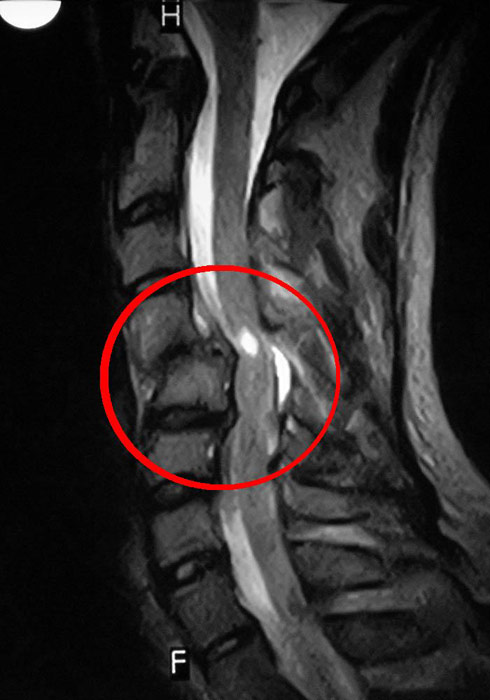
В условиях нарушения метаболизма или дефицита питательных веществ диск обезвоживается, утрачивает упругость, в фиброзном кольце образуются трещины, расстояние между соседними позвонками уменьшается, изменяется их положение относительно друг друга. В раннем периоде боль отсутствует или слабо выраженная, и появляется в момент поражения спинального корешка сместившимися позвонками. Болезненность может быть вызвана сдавлением спинного мозга костными выростами на телах позвонков (остеофитами).
Статью проверил
Информация актуальна на 2021 год
Содержание статьи
В фазу острой боли легко допустить ошибку. В своем диагностико-лечебном подходе я стараюсь максимально взвешенно относиться к тому, что вижу на МРТ. Обычно я говорю пациентам: «Понимаете, если вы сейчас пойдете с этими данными МРТ к нейрохирургу, высока вероятность, что вам предложат оперативное лечение». Дело в том, что есть устоявшийся шаблон и мои коллеги нейрохирургического профиля часто подходят к вопросу с дополнительной перестраховкой — это можно понять.
О чем говорит боль при остеохондрозе
Болезненные ощущения при остеохондрозе возникают, когда деструктивные процессы затрагивают фиброзное кольцо и продольную связку, из-за чего позвонки плохо удерживаются на месте, формируется их нестабильность. Следующим этапом может быть смещение межпозвоночного диска назад (протрузия) с последующим разрывом фиброзной капсулы и выпячиванием части диска в спинномозговой канал (межпозвоночная грыжа). Поэтому, важно диагностировать болезнь, как можно раньше, назначать адекватное лечение, которое поможет замедлить патологические изменения, облегчить тяжесть симптомов.
Разновидности боли и места локализации
Главный симптом остеохондроза — боль. Она может быть острой, возникать под действием определенных факторов (после физических занятий, переохлаждения, травмы), усиливаться при малейших движениях и проходить в состоянии покоя. На раннем этапе боль периодическая, по мере течения заболевания приобретает постоянный характер. Бывает ограниченная или распространяется на соседние части тела.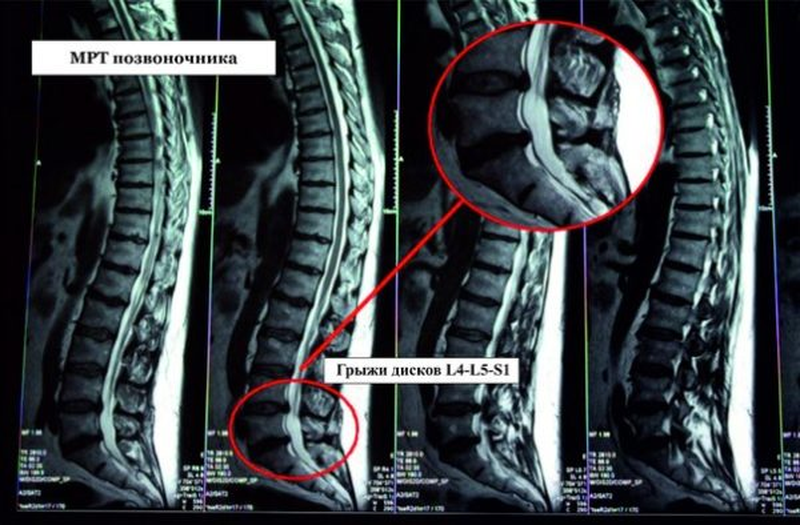
Боль при остеохондрозе может появляться на разных участках тела, что зависит от пораженного сегмента, места и степени сдавления спинального корешка:
- головная боль. Развивается в условиях остеохондроза шейного отдела из-за нарушения кровообращения. Вынуждает пациента ограничивать движения головой, усиливается при кашле, чихании, резких поворотах головой. Может отдавать в шею, надплечье, верхнюю часть плеча. Сочетается с шейным напряжением, расстройством чувствительности, болезненными движениями глазами, тяжестью в глазах;
- боль в груди. Возникает на фоне поражения позвонков грудного отдела. Чаще имеет опоясывающий характер, но может быть стреляющая, пекущая, режущая. При хроническом варианте течения боль ноющая, постоянная. Выраженность боли за грудиной усиливается при глубоком дыхании, кашле, чихании, распространяется на межреберье. Другие симптомы — пониженная кожная чувствительность в этой области, онемение, нарушение ритма сердцебиения, одышка, боль в спине;
- боль в сердце.
 Соответствует поражению грудных корешков, в частности D2. При локализации слева развиваются симптомы стенокардии. В других случаях болезненность может ощущаться в молочной железе;
Соответствует поражению грудных корешков, в частности D2. При локализации слева развиваются симптомы стенокардии. В других случаях болезненность может ощущаться в молочной железе; - боль в ушах. Это симптом шейного остеохондроза, возникает при неправильном положении позвонков С1-С3, от состояния которых зависит функциональность внутреннего и среднего уха, зрительного и слухового нерва. Кроме боли в ушах пациенты испытывают головную боль, снижение слуха, проблемы со сном, повышенное артериальное давление;
- боль в руках, кистях и ладонях. Вызывают патологические изменения в позвоночнике на уровне D1-D2 позвонков. Болезненность начинается от плеча и предплечья, далее распространяется на пальцы кистей. Характеризуется снижением мышечной силы, ограничением движений, ощущением онемения, покалывания, ползания мурашек.
Кроме того, боль может возникать и в других частях тела. Так остеохондроз шейного отдела выступает причиной боли в горле, в области шейных лимфоузлов. Для поражения позвонков грудного сегмента типичны болезненные ощущения в верхней и нижней части живота, в надлобковой и паховой области. Поясничному остеохондрозу соответствует боль от поясницы через внутреннюю/наружную поверхность бедра к коленному суставу, далее к пальцам стопы. Кроме того может боль может ощущаться в промежности, крестце.
Для поражения позвонков грудного сегмента типичны болезненные ощущения в верхней и нижней части живота, в надлобковой и паховой области. Поясничному остеохондрозу соответствует боль от поясницы через внутреннюю/наружную поверхность бедра к коленному суставу, далее к пальцам стопы. Кроме того может боль может ощущаться в промежности, крестце.
С чем можно перепутать
Боль при остеохондрозе имеет схожее течение, как с заболеваниями опорно-двигательного аппарата, таки и внутренних органов. В ходе диагностики важно отличить остеохондроз позвоночника от миозита, инфекционных поражений, опухолей, остеомиелита, онкологии, анкилозирующего спондилоартрита, артроза.
Остеохондроз грудного отдела имеет сходство с заболеваниями органов пищеварительной системы, как панкреатит, гастрит, дуоденит. Кроме того, имитирует картину острого живота, приступ стенокардии, опоясывающий герпес. Поясничный остеохондроз можно спутать с заболеваниями почек, мочекаменной болезнью, холециститом.
Как снять приступ боли при остеохондрозе
Боль на раннем этапе хорошо поддается лечения. Чтобы уменьшить её выраженность принимают внутрь или местно анальгетики, нестероидные противовоспалительные препараты. При отсутствии эффекта в условиях стационара выполняют лечебные блокады исключительно с анестетиками или в комбинации с витаминами группы В, глюкокортикостероидами, хондропротекторами.
Чтобы уменьшить её выраженность принимают внутрь или местно анальгетики, нестероидные противовоспалительные препараты. При отсутствии эффекта в условиях стационара выполняют лечебные блокады исключительно с анестетиками или в комбинации с витаминами группы В, глюкокортикостероидами, хондропротекторами.
К какому врачу обращаться
В зависимости от механизма развития и особенностей течения болезни диагностику и лечение остеохондроза осуществляют врачи разной специализации. Чаще это травматолог, ортопед, вертебролог, при неврологических нарушениях — нейрохирург и/или невролог. При боли неясного происхождения необходима консультация терапевта, который на основании внешнего осмотра, данных истории болезни и жалоб пациента перенаправит к узкопрофильному специалисту или назначит ряд дополнительных обследований.
Остеохондроз позвоночника — это хроническое заболевание, при котором происходят дегенеративные изменения позвонков и находящихся между ними межпозвонковых дисков.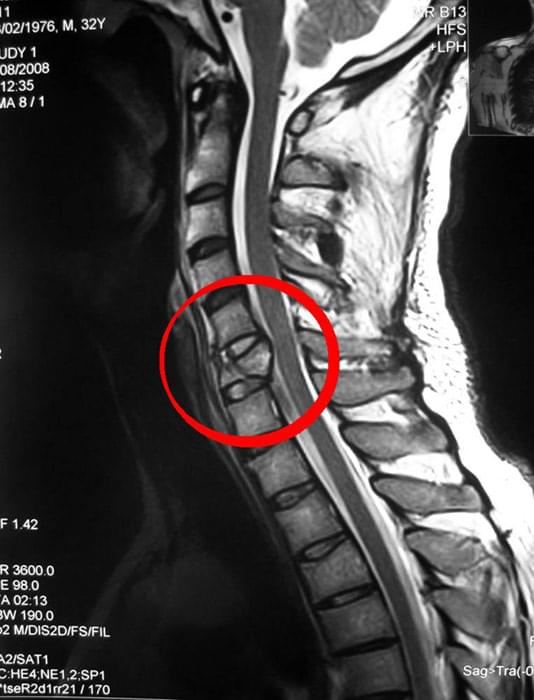 В зависимости от места поражения позвоночника различают: остеохондроз шейного отдела, остеохондроз грудного отдела и остеохондроз поясничного отдела. Для диагностики остеохондроза позвоночника необходимо проведение рентгенографии, а в случае его осложнений (например, грыжи межпозвонкового диска) — МРТ позвоночника. В лечении остеохондроза позвоночника наряду с медикаментозными методами широко применяют, рефлексотерапию, массаж, мануальную терапию, физиопроцедуры и лечебную физкультуру.
В зависимости от места поражения позвоночника различают: остеохондроз шейного отдела, остеохондроз грудного отдела и остеохондроз поясничного отдела. Для диагностики остеохондроза позвоночника необходимо проведение рентгенографии, а в случае его осложнений (например, грыжи межпозвонкового диска) — МРТ позвоночника. В лечении остеохондроза позвоночника наряду с медикаментозными методами широко применяют, рефлексотерапию, массаж, мануальную терапию, физиопроцедуры и лечебную физкультуру.
МКБ-10
Этиология и патогенез
В той или иной степени остеохондроз позвоночника развивается у всех людей в возрасте и является одним из процессов старения организма. Раньше или позже в межпозвонковом диске возникают атрофические изменения, однако травмы, заболевания и различные перегрузки позвоночника способствуют более раннему возникновению остеохондроза. Наиболее часто встречается остеохондроз шейного отдела и остеохондроз поясничного отдела позвоночника.
Разработано около 10 теорий остеохондроза: сосудистая, гормональная, механическая, наследственная, инфекционно-аллергическая и другие. Но ни одна из них не дает полного объяснения происходящих в позвоночнике изменений, скорее они являются дополняющими друг друга.
Но ни одна из них не дает полного объяснения происходящих в позвоночнике изменений, скорее они являются дополняющими друг друга.
Считается, что основным моментом в возникновении остеохондроза является постоянная перегрузка позвоночно-двигательного сегмента, состоящего из двух соседних позвонков с расположенным между ними межпозвонковым диском. Такая перегрузка может возникать в результате двигательного стереотипа — осанка, индивидуальная манера сидеть и ходить. Нарушения осанки, сидение в неправильной позе, ходьба с неровным позвоночным столбом вызывают дополнительную нагрузку на диски, связки и мышцы позвоночника. Процесс может усугубляться из-за особенностей строения позвоночника и недостаточности трофики его тканей, обусловленных наследственными факторами. Чаще всего пороки в строении встречаются в шейном отделе (аномалия Кимерли, краниовертебральные аномалии, аномалия Киари) и приводят к сосудистым нарушениям и раннему появлению признаков остеохондроза шейного отдела позвоночника.
Возникновение остеохондроза поясничного отдела чаще связано с его перегрузкой при наклонах и подъемах тяжести. Здоровый межпозвоночный диск может выдерживать значительные нагрузки благодаря гидрофильности находящегося в его центре пульпозного ядра. Ядро содержит большое количество воды, а жидкости, как известно, мало сжимаемы. Разрыв здорового межпозвонкового диска может произойти при силе сдавления более 500 кг, в то время как измененный в результате остеохондроза диск разрывается при силе сдавления в 200 кг. Нагрузку в 200 кг испытывает поясничный отдел позвоночника человека весом 70 кг, когда он удерживает 15-ти килограммовый груз в положении наклона туловища вперед на 200. Такое большое давление обусловлено малой величиной пульпозного ядра. При увеличении наклона до 700 нагрузка на межпозвонковые диски составит 489 кг. Поэтому часто первые клинические проявления остеохондроза поясничного отдела позвоночника возникают во время или после подъема тяжестей, выполнения работы по дому, прополки на огороде и т.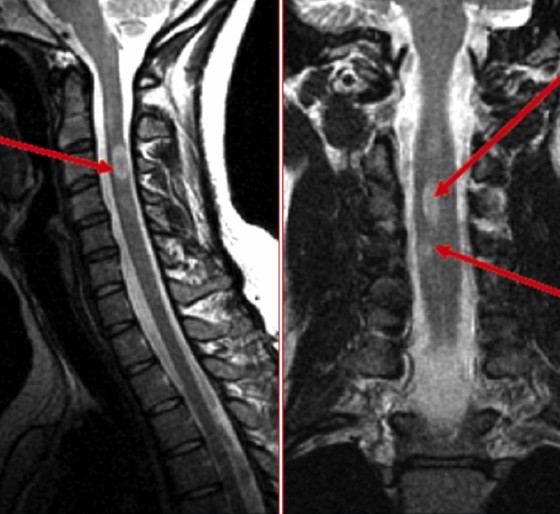 п.
п.
При остеохондрозе пульпозное ядро теряет свои гидрофильные свойства. Это происходит из-за нарушений в его метаболизме или недостаточного поступления необходимых веществ. В результате межпозвонковый диск становится плоским и менее упругим, в его фиброзном кольце при нагрузке появляются радиальные трещины. Уменьшается расстояние между соседними позвонками и они смещаются по отношению друг к другу, при этом происходит смещение и в фасеточных (дугоотростчатых) суставах, соединяющих позвонки.
Разрушение соединительной ткани фиброзного кольца диска, связок и капсул фасеточных суставов вызывает реакцию иммунной системы и развитие асептического воспаления с отечностью фасеточных суставов и окружающих их тканей. Из-за смещения тел позвонков происходит растяжение капсул фасеточных суставов, а измененный межпозвонковый диск уже не так прочно фиксирует тела соседних позвонков. Формируется нестабильность позвоночного сегмента. Из-за нестабильности возможно ущемление корешка спинномозгового нерва с развитием корешкового синдрома. При остеохондрозе шейного отдела позвоночника это часто возникает во время поворотов головой, при остеохондрозе поясничного отдела — во время наклонов туловища. Возможно формирование функционального блока позвоночно-двигательного сегмента. Он обусловлен компенсаторным сокращением позвоночных мышц.
При остеохондрозе шейного отдела позвоночника это часто возникает во время поворотов головой, при остеохондрозе поясничного отдела — во время наклонов туловища. Возможно формирование функционального блока позвоночно-двигательного сегмента. Он обусловлен компенсаторным сокращением позвоночных мышц.
Грыжа межпозвоночного диска образуется, когда диск смещается назад, происходит разрыв задней продольной связки и выпячивание части диска в спинномозговой канал. Если при этом в спинномозговой канал выдавливается пульпозное ядро диска, то такая грыжа называется разорвавшейся. Выраженность и длительность болей при такой грыже значительно больше, чем при неразорвавшейся. Грыжа диска может стать причиной корешкового синдрома или сдавления спинного мозга.
При остеохондрозе происходит разрастание костной ткани с образованием остеофитов — костных выростов на телах и отростках позвонков. Остеофиты также могут вызвать сдавление спинного мозга (компрессионную миелопатию) или стать причиной развития корешкового синдрома.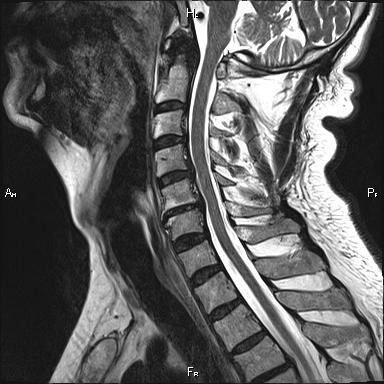
Симптомы остеохондроза позвоночника
Главным симптомом остеохондроза позвоночника является боль. Боль может быть острой с высокой интенсивностью, она усиливается при малейшем движении в пораженном сегменте и поэтому заставляет пациента принимать вынужденное положение. Так при остеохондрозе шейного отдела позвоночника пациент держит голову в наименее болезненной позе и не может ее повернуть, при остеохондрозе грудного отдела боль усиливается даже при глубоком дыхании, а при остеохондрозе поясничного отдела пациенту сложно садиться, вставать и ходить. Такой болевой синдром характерен для сдавления корешка спинномозгового нерва.
Примерно в 80% случаев наблюдается тупая боль постоянного характера и умеренной интенсивности. В подобных случаях при осмотре врачу необходимо дифференцировать проявления остеохондроза позвоночника от миозита мышц спины. Тупая боль при остеохондрозе обусловлена избыточным компенсаторным напряжением мышц, удерживающих пораженный позвоночно-двигательный сегмент, воспалительными изменениями или значительным растяжением межпозвонкового диска. У пациентов с таким болевым синдромом вынужденное положение отсутствует, но выявляется ограничение движений и физической активности. Пациенты с остеохондрозом шейного отдела позвоночника избегают резких поворотов и наклонов головой, с остеохондрозом поясничного отдела — медленно садятся и встают, избегают наклонов туловища.
У пациентов с таким болевым синдромом вынужденное положение отсутствует, но выявляется ограничение движений и физической активности. Пациенты с остеохондрозом шейного отдела позвоночника избегают резких поворотов и наклонов головой, с остеохондрозом поясничного отдела — медленно садятся и встают, избегают наклонов туловища.
Все симптомы остеохондроза, проявляющиеся только в районе позвоночного столба, относятся к вертебральному синдрому. Все изменения, локализующиеся вне позвоночника, формируют экстравертебральный синдром. Это могут быть боли по ходу периферических нервов при сдавлении их корешков на выходе из спинного мозга. Например, люмбоишиалгия — боли по ходу седалищного нерва при остеохондрозе поясничного отдела позвоночника. При остеохондрозе шейного отдела позвоночника это сосудистые нарушения в вертебро-базилярном бассейне головного мозга, вызванные сдавлением позвоночной артерии.
Осложнения остеохондроза позвоночника
Осложнения остеохондроза связаны с грыжей межпозвонкового диска. К ним относят сдавление спинного мозга (дискогенная миелопатия), для которого характерно онемение, слабость определенных мышечных групп конечностей (в зависимости от уровня сдавления), приводящая к появлению парезов, мышечные атрофии, изменение сухожильных рефлексов, нарушения мочеиспускания и дефекации. Межпозвоночная грыжа может стать причиной сдавления артерии, питающей спинной мозг, с образованием ишемических участков (инфаркт спинного мозга) с гибелью нервных клеток. Это проявляется появлением неврологического дефицита (нарушение движений, выпадение чувствительности, трофические расстройства), соответствующего уровню и распространенности ишемии.
К ним относят сдавление спинного мозга (дискогенная миелопатия), для которого характерно онемение, слабость определенных мышечных групп конечностей (в зависимости от уровня сдавления), приводящая к появлению парезов, мышечные атрофии, изменение сухожильных рефлексов, нарушения мочеиспускания и дефекации. Межпозвоночная грыжа может стать причиной сдавления артерии, питающей спинной мозг, с образованием ишемических участков (инфаркт спинного мозга) с гибелью нервных клеток. Это проявляется появлением неврологического дефицита (нарушение движений, выпадение чувствительности, трофические расстройства), соответствующего уровню и распространенности ишемии.
Диагностика остеохондроза позвоночника
Диагностику остеохондроза позвоночника проводит невролог или вертебролог. На начальном этапе производят рентгенографию позвоночника в 2-х проекциях. При необходимости могут сделать съемку отдельного позвоночного сегмента и съемку в дополнительных проекциях. Для диагностики межпозвонковой грыжи, оценки состояния спинного мозга и выявления осложнений остеохондроза применяют магнитно — резонансную томографию (МРТ позвоночника). Большую роль играет МРТ в дифференциальной диагностике остеохондроза и других заболеваний позвоночника: туберкулезный спондилит, остеомиелит, опухоли, болезнь Бехтерева, ревматизм, инфекционные поражения. Иногда в случаях осложненного остеохондроза шейного отдела позвоночника необходимо исключение сирингомиелии. В некоторых случаях при невозможности проведения МРТ показана миелография.
Большую роль играет МРТ в дифференциальной диагностике остеохондроза и других заболеваний позвоночника: туберкулезный спондилит, остеомиелит, опухоли, болезнь Бехтерева, ревматизм, инфекционные поражения. Иногда в случаях осложненного остеохондроза шейного отдела позвоночника необходимо исключение сирингомиелии. В некоторых случаях при невозможности проведения МРТ показана миелография.
МРТ поясничного отдела позвоночника. 1- выраженная дегидратация межпозвонковых дисков во всех сегментах. 2- дегидратация в сегментах L3-L4, L4-L5 справа (разные пациенты)
Прицельное исследование пораженного межпозвонкового диска возможно при помощи дискографии. Электрофизиологические исследования (вызванные потенциалы, электронейрография, электромиография) применяют для определения степени и локализации поражения нервных путей, наблюдения за процессом их восстановления в ходе терапии.
Лечение остеохондроза позвоночника
В остром периоде показан покой в пораженном позвоночно-двигательном сегменте.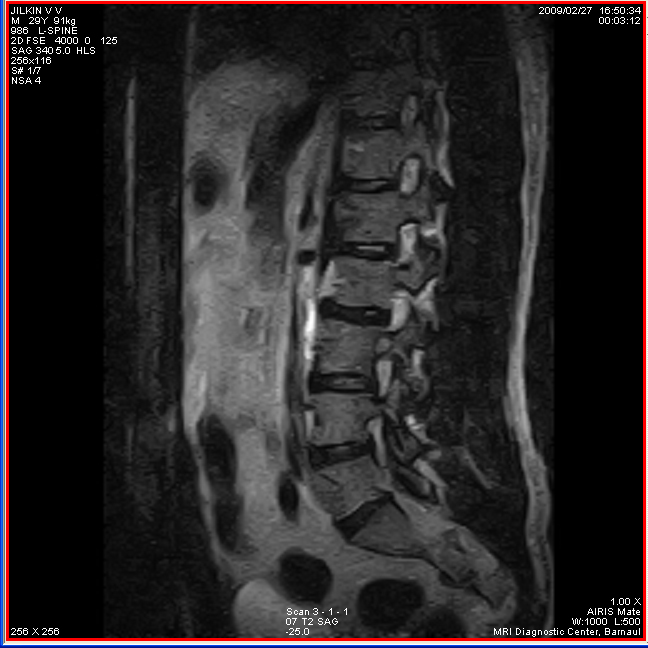 С этой целью при остеохондрозе шейного отдела позвоночника применяют фиксацию с помощью воротника Шанца, при остеохондрозе поясничного отдела — постельный режим. Фиксация необходима и при остеохондрозе шейного отдела с нестабильностью позвоночного сегмента.
С этой целью при остеохондрозе шейного отдела позвоночника применяют фиксацию с помощью воротника Шанца, при остеохондрозе поясничного отдела — постельный режим. Фиксация необходима и при остеохондрозе шейного отдела с нестабильностью позвоночного сегмента.
В медикаментозной терапии остеохондроза применяют нестероидные противовоспалительные препараты (НПВП): диклофенак, нимесулид, лорноксикам, мелоксикам, кеторалак. При интенсивном болевом синдроме показаны анальгетики, например, анальгетик центрального действия флупиртин. Для снятия мышечного напряжения используют миорелаксанты — толперизон, тизанидин. В некоторых случаях целесообразно назначение противосудорожных препаратов — карбамазепин, габапентин; антидепрессантов, среди которых предпочтение отдают ингибиторам обратного захвата серотонина (сертралин, пароксетин).
При возникновении корешкового синдрома пациенту показано стационарное лечение. Возможно локальное введение глюкокортикоидов, противоотечная терапия, применение вытяжения. В лечении остеохондроза широко используется физиотерапия, рефлексотерапия, массаж, лечебная физкультура. Применение мануальной терапии требует четкого соблюдения техники ее выполнения и особой осторожности при лечении остеохондроза шейного отдела позвоночника.
В лечении остеохондроза широко используется физиотерапия, рефлексотерапия, массаж, лечебная физкультура. Применение мануальной терапии требует четкого соблюдения техники ее выполнения и особой осторожности при лечении остеохондроза шейного отдела позвоночника.
Операции на позвоночнике показаны прежде всего при значительном сдавлении спинного мозга. Оно заключается в удалении грыжи межпозвонкового диска и декомпрессии спинномозгового канала. Возможно проведение микродискэктомии, пункционной валоризации диска, лазерной реконструкции диска, замены пораженного диска имплантатом, стабилизации позвоночного сегмента.
Остеохондроз — нарушение структуры позвонков и дисков между ними. Расстояние между позвонками становится меньше, страдает их эластичность и форма. Мышечные ткани находятся в постоянном напряжении. Нервы, отходящие от спинного мозга, могут быть защемлены.
Разновидности
Зависят от места поражения.
Шейный остеохондроз>. Позвонки в шейном отделе истончаются, функции щитовидной железы нарушаются, артериальные каналы сдавливаются. Пациент страдает мигренью, ему трудно пошевелить руками и головой. Пальцы рук немеют.
Пациент страдает мигренью, ему трудно пошевелить руками и головой. Пальцы рук немеют.
Грудной остеохондроз>. Симптомы схожи с заболеваниями сердца и сосудов. В области лопатки и груди появляются болезненные ощущения. Боли могут быть интенсивными или даже хроническими в месте деформации позвонков. Грудной остеохондроз негативно влияет на почки и поджелудочной.
Поясничный остеохондроз>. Появляются интенсивные болезненные ощущения в мышечных тканях ягодиц. Боль может отдавать в область промежности. Пациенту дискомфортно во время наклонов. При остеохондрозе поясничного отдела мышечные ткани атрофируются, могут возникнуть проблемы с работой половой системы.
Полисегментарный остеохондроз>. Это развитие заболевания в нескольких отделах позвоночника одновременно. У пациента нарушается работа речевого аппарата, область затылка становится нечувствительной.
Генерализованный остеохондроз>. Это поражение нескольких отделов позвоночника вместе с суставными тканями.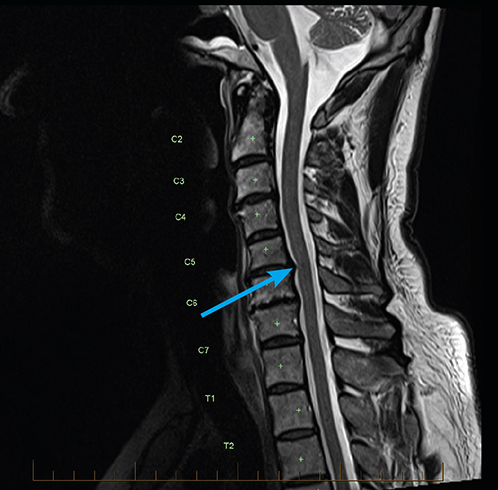 У пациента страдают процессы обмена веществ и ослабевает иммунитет. Болезнь отличается частыми обострениями.
У пациента страдают процессы обмена веществ и ослабевает иммунитет. Болезнь отличается частыми обострениями.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 07 Июня 2022 года
Содержание статьи
Причины
Неправильная нагрузка на позвоночник — это главная причина появления остеохондроза. Дело в том, что при большом и длительном напряжении меняется структура хрящей.
- сидячий образ жизни;
- сутулость;
- длительная неудобная поза;
- искривление позвоночника;
- контраст температур;
- переохлаждение организма;
- интенсивные физические нагрузки;
- резкие повороты корпусом;
- переноска тяжестей;
- вынашивание ребенка;
- перелом и другие повреждения позвонков;
- неудобная обувь;
- ослабленные мышечные ткани;
- нарушения гормонального характера;
- неправильное питание;
- нарушение обмена веществ;
- недостаток кальция, магния, фосфора;
- спиртные напитки, сигареты и наркотики;
- стресс;
- наследственность.

Симптомы остеохондроза
На первых стадиях остеохондроза пациента беспокоят:
- боли в области спины, шеи или других участков тела;
- дискомфорт при движении и скованность при наклонах или поворотах;
- постоянное напряжение и спазм мышц;
- мигрени и приступы головокружения;
- болезненные ощущения в области сердца;
- гипотония мышц — сниженные тонус и сила мышц;
- онемение конечностей;
- ломота рук и ног;
- мушки перед глазами;
- уменьшение температуры конечностей;
- простреливающие болезненные ощущения.
При запущенном остеохондрозе может быть:
- потеря сознания;
- уменьшение чувствительности конечностей;
- нарушение кровообращения сосудов;
- поражение или воспаление нервов;
- сужение и закупорка артерий.
Стадии развития остеохондроза
Выделяют четыре стадии:
- Пациенты жалуются на постоянную усталость, которую списывают на работу, и испытывают дискомфорт в области поражения.
 Первую стадию болезни могут диагностировать во время профилактического комплексного обследования.
Первую стадию болезни могут диагностировать во время профилактического комплексного обследования. - У пациента появляются болезненные ощущения. Хрящевая ткань начинает разрушаться. При отсутствии курса лечения прогрессирует сдавливание нервных корешков и артериальных каналов. Чтобы избавиться от боли хватает лекарств.
- Структура позвоночника меняется. На этой стадии диагностируют лордоз, искривление осанки. Может появиться горб. При своевременном лечении эти последствия можно минимизировать.
- Пациенту трудно передвигаться. При изменении положения тела появляются резкие болезненные ощущения. Позвонки смещаются, хрящевая ткань становится плотной. Развиваются остеофиты. На этой стадии появляются необратимые последствия, которые могут заканчиться инвалидностью.
Обострение остеохондроза
Может наступить после чрезмерной физической нагрузки, переохлаждения или травмы позвоночника. В этот момент пациент страдает от интенсивной боли, иногда не может полноценно двигаться. Длительность обострения зависит от стадии заболевания, общего состояния пациента и составляет от 1–2 дней до нескольких недель.
Длительность обострения зависит от стадии заболевания, общего состояния пациента и составляет от 1–2 дней до нескольких недель.
При обострении остеохондроза обязательно нужно обратиться к врачу.
Осложнения
- протрузия,
- грыжа,
- отложения соли между позвонками,
- кифоз,
- уменьшение мышц конечностей,
- инсульт спинного мозга,
- радикулит,
- паралич конечностей.
Диагностика
Для диагностики остеохондроза врач осматривает пациента и проводит аппаратное обследование.
Анализы крови при остеохондрозе. По результатам общего анализа крови можно выявить первые признаки остеохондроза: увеличенную скорость осадков эритроцитов и низкий уровень кальция. Чтобы подтвердить диагноз при подозрении на остеохондроз, проводят биохимический анализ. Так оценивают показатели свертываемости, активность ферментов, содержание цинка, кобальта, железа и других компонентов.
Рентгенография. Отдельно проверяют каждый позвоночник, делают снимки в прямой, боковой и двух косых проекциях. Если нужно, назначают функциональную рентгенографию и делают снимки в положении сгибания, боковых наклонов или разгибания. По особым показаниям в позвоночную артерию, межпозвоночный канал или поврежденный межпозвоночный диск вводят контрастное вещество.
Если нужно, назначают функциональную рентгенографию и делают снимки в положении сгибания, боковых наклонов или разгибания. По особым показаниям в позвоночную артерию, межпозвоночный канал или поврежденный межпозвоночный диск вводят контрастное вещество.
Компьютерная томография (КТ). Обычно КТ проводят после рентгенографии, чтобы уточнить состояние определенного межпозвоночного диска. Например, посмотреть его высоту, выявить краевые разрастания или нестабильность позвонков. Для этого делают снимки одного или двух сегментов позвоночника.
Магнитно-резонансная томография (МРТ). МРТ делают вместо или в дополнение к КТ. По снимкам томографа изучают сосуды, нервные отростки, межпозвоночные диски.
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Дуплексное сканирование
Компьютерная топография позвоночника Diers
Чек-ап (комплексное обследование организма)
К какому врачу обратиться
Остеохондроз лечит невролог. Он проводит первичный осмотр, направляет на обследования, ставит точный диагноз и назначает комплексное лечение. Невролог также корректирует курс лечения, если оно не приносит результатов.
Он проводит первичный осмотр, направляет на обследования, ставит точный диагноз и назначает комплексное лечение. Невролог также корректирует курс лечения, если оно не приносит результатов.
Шехбулатов Арслан Висрадиевич
Ефремов Михаил Михайлович
Ливанов Александр Владимирович
Соловьев Игорь Валерьевич
Славин Дмитрий Вячеславович
Профилактика остеохондроза
Важно вести правильный образ жизни, чередовать режимы труда и отдыха, отдыхать в отпусках и брать выходные, а также:
- избегать интенсивных физических нагрузок;
- гулять на свежем воздухе;
- при сидячей работе раз в час делать легкую гимнастику туловища и шеи;
- для сна использовать ортопетичедический матрас;
- составить правильный рацион питания;
- своевременно лечить инфекционные заболевания.
Лечение остеохондроза
Некоторые техники лечения или даже варианты массажа или мануальной терапии могут быть противопоказаны для конкретного случая, поэтому важна индивидуальная консультация. Чаще всего в качестве лечения используют двигательную терапию, массаж, мануальную терапию и иглоукалывание. Медикаменты стараются не использовать.
Чаще всего в качестве лечения используют двигательную терапию, массаж, мануальную терапию и иглоукалывание. Медикаменты стараются не использовать.
Также врач дает рекомендации по режиму дня и сна. Причиной проблемы может быть неудобное спальное место или неправильно организованное рабочее место.
Двигательная терапия
Лечение предпочитают во всех ведущих странах с хорошим уровнем медицины. Также этот способ хорош в качестве реабилитации и при небольшом искривлении позвоночника.
Это классическая лечебная физкультура, лечебно-физкультурные занятия в воде, плавание, тренажерные тренировки и компьютеризированные аппаратные комплексы. Стили подбираются врачом: бывает один стиль противопоказан, но разрешается другой. С плаванием также стоит быть осторожными: если пациент не обладает правильной техникой, этот вид физической нагрузки может пойти во вред.
Обычно люди, страдающие остеохондрозом, нуждаются в асимметричных нагрузках. Например, с правой стороны мышцы развиты лучше. Из-за этого дисбаланса возникают перекосы в опорно-двигательной системе и в костно-связочном аппарате. Искривление грудного отдела позвоночника характерно для людей с хорошо развитой правой рукой: армрестлеров, боксеров.
Из-за этого дисбаланса возникают перекосы в опорно-двигательной системе и в костно-связочном аппарате. Искривление грудного отдела позвоночника характерно для людей с хорошо развитой правой рукой: армрестлеров, боксеров.
Мануальная терапия при остеохондрозе
Этот вид лечения применяют на ранних стадиях заболевания. Мануальная терапия укрепляет мышечный каркас и устраняет блок и защемление нервных корешков. Такой вид лечения не рекомендуют, когда изменилась форма позвонков и образовались костные наросты.
Правильная мануальная терапия улучшает конфигурацию позвоночника. Могут быть стойкие функциональные блоки — участки тугоподвижности в позвоночнике и в области крестца таза, — которые пациенту тяжело самостоятельно убрать лечебными упражнениями.
Современная мануальная терапия — это не то, что практиковали, например, в Советском Союзе. Многие врачи уже не применяют жесткие техники, которые сопровождаются хрустом, а используют мягкие приемы. Они основаны на знаниях биомеханики, работы суставов, законов мышечного сокращения и расслабления. Риск побочных эффектов от таких техник ниже, а эффективность не изменилась.
Риск побочных эффектов от таких техник ниже, а эффективность не изменилась.
Иглоукалывание
В определенные участки тела врач вводит специальные иглы. После этого ускоряются кровообращение, циркуляция лимфы и обменные процессы, улучшается состояние позвоночника и всего организма. Иглоукалывание при остеохондрозе проводят на начальных стадиях заболевания, при интенсивной боли и слабой подвижности позвонков.
Также есть методика сухих игл, когда игла без медикаментов вводится в спазмированную мышцу, обычно грушевидную. Боль в спине и тазовой области купируется. Этот метод эффективен даже в хронических случаях.
Кинезиотейпирование
Это одна из самых безопасных методик. Она активно развивается в Южной Корее и часто используется в спортивной медицине.
Кинезиотейп — хлопковый пластырь с термоклеем. Есть специальные виды лечебных аппликаций при болях в шее, грудном отделе, спине и при проблемах с суставами. Сейчас проводят много обучающих семинаров по тейпированию в домашних условиях, но с самостоятельным тейпированием нужно быть осторожнее — могут быть осложнения.
При кинезиотейпировании нужно учитывать ограничения: для девушек — это беременность и критические дни. У некоторых пациентов может быть аллергическая реакция на пластырь.
Массаж при остеохондрозе
К этому виду лечения очень много противопоказаний, поэтому невролог назначает пациенту индивидуальный курс. Вместе с ним нужно выбрать компетентного массажиста. Сеансы массажа должны быть регулярными. Обычно врач назначает не меньше 2–3 сеансов в неделю в течение 1–3 месяцев.
Правильный медицинский массаж при остеохондрозе позвоночника:
- обеспечивает дополнительные нагрузки на мышцы и повышает их тонус;
- разгоняет скопления молочной кислоты и снимает мышечный спазм;
- улучшает кровообращение в пораженной области и прилегающих тканях;
- снимает боль.
Для лечения подходит только медицинский массаж, тайский — опасен. Большинство мастеров тайского массажа используют техники жесткой мануальной терапии и не интересуются физическим состоянием пациента.
Физиотерапия при остеохондрозе позвоночника
В зависимости от локализации и стадии заболевания пациентам назначают:
Магнитотерапию>. Это воздействие магнитного поля с постоянной частотой, которое запускает клеточную реакцию.
Электрофорез при остеохондрозе>. Воздействие на ткани электрического поля, которое ускоряет кровообращение и активизирует процессы регенерации.
Лазеротерапию>. Она активизирует биологические процессы в нервных волокнах, оказывает противовоспалительный, ранозаживляющий и обезболивающий эффект.
Ударно-волновую терапию>. Воздействие на больной участок тела акустическими волнами улучшает обменные процессы и микроциркуляцию, снимает отечность и боль.
Гирудотерапия
Это лечение медицинскими пиявками. Оно предотвращает повышенную свертываемость крови и образование тромбов, расширяет сосуды, устраняет воспалительные процессы и оказывает обезболивающий эффект. Пиявки при остеохондрозе ставят, чтобы улучшить кровоснабжение клеток и за счет этого активизировать восстановление поврежденных межпозвоночных дисков.
Медикаментозное лечение остеохондроза
Современная медицина старается уходить от медикаментов. Некоторые лекарства очень тяжелые и могут отрицательно отразиться на здоровье пациента.
Боль при остеохондрозе часто возникает на фоне незначительных изменений в позвоночнике. И если врач подберет пациенту правильное лечение без лекарств, то больной вряд ли столкнется с болью еще раз. Если же пациент будет принимать лекарства длительное время, скорее всего структурные изменения позвоночника станут хуже, а таблетки перестанут действовать. Также в медицине есть ситуации, когда медикаменты противопоказаны.
В современной медицине в качестве обезболивающего используют кинезиотейп. Это длинный пластырь, который стоит не дороже, чем упаковка лекарств. Его эффективность и безопасность выше, чем у медикаментозной терапии.
Другие способы лечения
Иногда назначают следующие препараты и процедуры:
Корсет>. Он фиксирует позвоночник и дополнительно поддерживают спину.
Дарсонваль при остеохондрозе>. Это воздействие переменного тока через стеклянный электрод с газом. Оно улучшает микроциркуляцию и кровоснабжение.
Горчичники и компрессы> оказывают согревающее воздействие и активизируют кровоток.
Витамины при остеохондрозе> улучшают состояние костей, суставов, мышечной ткани и нервных волокон.
Уколы и хондропротекторы> предотвращают дальнейшее разрушение хрящевой ткани.
Остеохондроз – дегенеративно-дистрофическое заболевание, при котором страдает межпозвонковый диск. Межпозвонковый остеохондроз и спондилёз относят к ортопедии и невропатологии. Боли при остеохондрозе являются ведущим симптомом заболевания. В клинике неврологии Юсуповской больницы для лечения пациентов, страдающих остеохондрозом, созданы все условия:
- палаты европейского уровня комфортности;
- диетическое питание;
- обследование с помощью современной аппаратуры ведущих фирм Европы и США;
- инновационные методы лечения с использованием эффективных, обладающих минимальным спектром побочных эффектов препаратов;
- нетрадиционные методы терапии;
- комплексные программы реабилитации.

Причины остеохондроза
Остеохондроз развивается из-за физиологического ослабления питания межпозвоночных дисков. Это приводит к плохому восстановлению хрящевой ткани даже после незначительных травм. Большинство людей, которые ведут малоподвижный образ жизни, неравномерно нагружают мышцы спины, пребывая длительное время в одной позе на рабочем месте, носят сумки на одном плече, подолгу говорят по телефону, прижав его ухом к плечу, используют слишком мягкие подушки и матрацы. Все эти факторы способствуют развитию остеохондроза.
К группе риска развития остеохондроза относятся люди среднего и старшего возраста. Остеохондроз развивается по причине плоскостопия, избыточной массы тела, гиподинамии, тяжёлых физических нагрузок. Причиной заболевания могут быть:
- гиподинамия;
- отягощённая наследственность;
- травмы позвоночника.
Если раньше считалось, что остеохондроз проявляется в основном после 35-ти лет, то в последние время с жалобами на боль в спине, вызванную остеохондрозом, к неврологам Юсуповской больницы обращаются пациенты совершеннолетнего возраста. Вероятными причинами распространённости остеохондроза среди молодых людей являются не только малоподвижный образ жизни, но и нарушения осанки, стрессы. К остеохондрозу приводят спортивные травмы при неправильных режимах тренировок. Заболевание часто настигает бывших профессиональных спортсменов, которые резко закончили интенсивные тренировки.
Вероятными причинами распространённости остеохондроза среди молодых людей являются не только малоподвижный образ жизни, но и нарушения осанки, стрессы. К остеохондрозу приводят спортивные травмы при неправильных режимах тренировок. Заболевание часто настигает бывших профессиональных спортсменов, которые резко закончили интенсивные тренировки.
Мнение эксперта
Автор:
Татьяна Александровна Косова
Заведующая отделением восстановительной медицины, врач-невролог, рефлексотерапевт
В современной медицине дегенеративно-дистрофические патологии позвоночника занимают лидирующие позиции. Ежегодно регистрируются новые случаи заболевания среди трудоспособного населения. Согласно статистическим данным, более 60 % случаев временной нетрудоспособности приходятся на обострение остеохондроза позвоночника. Чаще всего поражаются шейный и поясничный отделы. Дегенеративно-дистрофические заболевания составляют 20 % всех случаев инвалидности. Тяжелые осложнения остеохондроза сопровождаются постоянным болевым синдромом, отсутствием результатов после проводимой терапии. Статистика свидетельствует о том, что, несмотря на медикаментозную терапию, хирургическое вмешательство при остеохондрозе требуется в 15 % случаев. Чтобы не допустить подобных состояний, рекомендуется вовремя обращаться за медицинской помощью.
Статистика свидетельствует о том, что, несмотря на медикаментозную терапию, хирургическое вмешательство при остеохондрозе требуется в 15 % случаев. Чтобы не допустить подобных состояний, рекомендуется вовремя обращаться за медицинской помощью.
В условиях Юсуповской больницы проводится полный объем диагностики, необходимой для выявления остеохондроза. Врачи определяют локализацию дистрофического процесса и приступают к разработке индивидуальной программы лечения. Каждому пациенту предлагается комплексная терапия, включающая симптоматические и этиотропные средства.
Виды остеохондроза
Какие виды остеохондроза бывают? В зависимости от локализации патологического процесса выделяют несколько видов заболевания: остеохондроз шейного, грудного отдела и поясничного отдела позвоночника. Наиболее распространён остеохондроз поясничного отдела. Это объясняется большой нагрузкой, которая приходится на поясничный отдел позвоночника. Поясничный межпозвонковый остеохондроз приводит к межпозвоночной грыже или к сколиозу.
Остеохондроз шейного отдела часто возникает из-за вождения автомобиля, работы за компьютером. Мышцы шейного отдела развиты слабо, поэтому даже небольшая нагрузка на шею может вызвать смещение позвонков. Реже встречается остеохондроз грудного отдела, потому что этот отдел позвоночника наименее подвижен, хорошо защищён мышечным корсетом и рёбрами. Грудной остеохондроз часто возникает по причине сколиоза. Болезнь с трудом диагностируется, так как её симптомы легко перепутать с признаками других заболеваний. У пациентов, страдающих остеохондрозом грудного отдела позвоночника, часто возникают симптомы поражения сердца. Распространённый остеохондроз позвоночника поражает одновременно 2 или 3 отдела позвоночного столба.
Стадии остеохондроза
Различают 4 степени остеохондроза. Первая стадия, или начальный остеохондроз, характеризуется нестабильностью сегментов позвоночника. Остеохондроз 1 степени проявляется нарушением структуры диска. При второй стадии заболевания позвонки хуже фиксируются между собой из-за протрузии межпозвонкового диска. Щель между ними уменьшается.
Щель между ними уменьшается.
На третьей стадии патологического процесса возникают серьёзные деформации позвоночника: разрушение фиброзного кольца и образование межпозвонковой грыжи. Болевые синдромы и другие признаки заболевания во многом зависит от места расположения грыжи, её размера и формы. Пациентам, страдающим четвёртой стадией остеохондроза, трудно двигаться, резкие движения приводят к острой боли. Иногда болевой синдром уменьшается, и состояние пациента улучшается. Это кажущийся прогресс, который связан с тем, что между позвонками разрастается костная ткань, соединяющая вместе 2 позвонка.
Признаки остеохондроза
Основные симптомы остеохондроза – боль и ограниченность движений. Независимо от локализации патологического процесса пациенты всегда жалуются на боль. Что болит при остеохондрозе? Первым признаком остеохондроза является боль в той части позвоночника, где развился дегенеративный процесс. Боль может быть вызвана ущемлением нервных корешков или грыжами межпозвоночных дисков.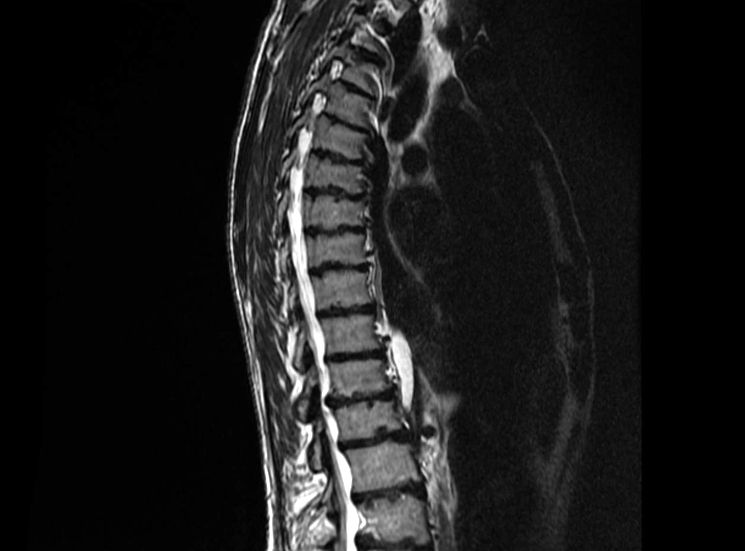
Грыжа межпозвонкового диска – это разрыв фиброзного кольца и выпячивание ядра диска, самой хрящевой ткани. Центральная часть межпозвонкового диска (студенистое ядро) сначала разбухает, а затем усыхает, теряет амортизирующие свойства. Фиброзное кольцо, которое расположено по периферии диска, становится тонким, в нём образуются трещины. При просачивании в трещину студенистого ядра появляется протрузия – выпячивание стенки межпозвоночного диска без разрыва фиброзного кольца самого диска. Если фиброзное кольцо разрывается, студенистое тело выпадает, образуя грыжу межпозвонкового диска.
При шейном остеохондрозе наблюдаются следующие симптомы:
- головные боли, головокружение;
- ноющие боли в области шеи или «простреливающая» боль, которая отдаёт в область лопаток, затылка или руки;
- напряжение мышц шеи, болезненные ощущения при пальпации;
- ощущение онемения и припухлости языка;
- чувство ползания мурашек, и покалываний в руке и шее;
- слабость плечевых и шейных мышц.

При остеохондрозе грудного отдела у пациентов появляются периодические резкие боли в грудной клетке, ощущение, что грудь сдавливает обруч, возникает межреберная боль при ходьбе. Болевой синдром кратковременный, усиливается при дыхании и не проходит после приёма нитроглицерина.
Признаками остеохондроза пояснично-крестцового отдела являются:
- боли в области поясницы, из-за которых невозможно разогнуть спину;
- боли, отдающие в крестец, паховую область и нижние конечности;
- потеря чувствительности и нарушение подвижности ног;
- покалывания, холод и ощущение ползания мурашек в нижних конечностях.
При обострении остеохондроза симптомы все признаки заболевания более выражены. При сдавлении нервных корешков возникает боль, которая распространяется по ходу тех или иных нервных волокон и соответственно отдаёт в поясницу или нижнюю конечность, в шею или руку.
Чем опасен остеохондроз? На начальных этапах развития заболевания симптомы неявные, и поэтому многие люди предпочитают не обращать на них внимание. Если не начать лечение на начальной стадии остеохондроза, это приводит к опасным осложнениям: нарушением работоспособности, заболеваниям сердца и сосудов головного мозга, органов малого таза. Запущенный остеохондроз приводит к инвалидности.
Если не начать лечение на начальной стадии остеохондроза, это приводит к опасным осложнениям: нарушением работоспособности, заболеваниям сердца и сосудов головного мозга, органов малого таза. Запущенный остеохондроз приводит к инвалидности.
Лечение и профилактика остеохондроза
При обострении остеохондроза необходимо снизит физические нагрузки. Неврологи Юсуповской больницы при выраженном болевом синдроме используют современные средства обезболивания. Снижение интенсивности болевого синдрома является важным фактором повышения двигательной активности. Наиболее востребованными препаратами при боле в спине являются нестероидные противовоспалительные средства. Они обладают противовоспалительным, анальгезирующим, жаропонижающим, антиагрегационным и иммуносупрессивным эффектом. Эффективным препаратом является селективный ингибитор ЦОГ-2 мелоксикам.
Для купирования острой боли в позвоночнике и конечностях врачи клиники неврологии проводят паравертебральные блокады местными анестетиками: растворами лидокаина, новокаина в сочетании с гидрокортизоном и витамином В12.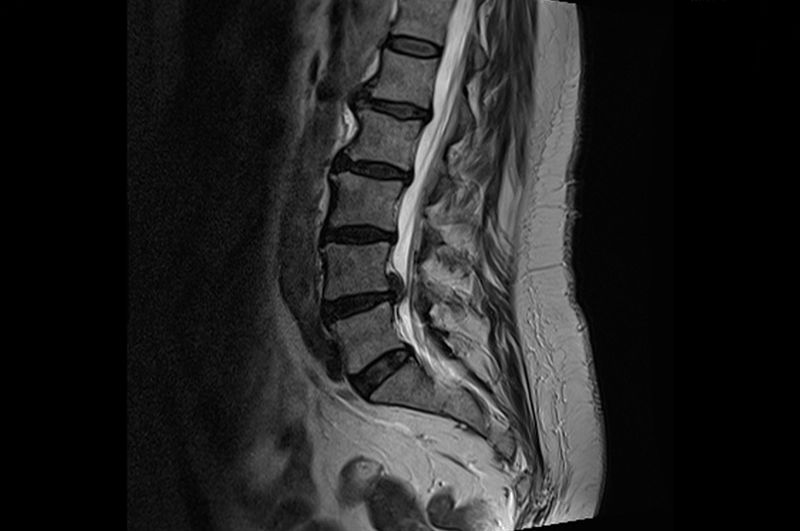 При повышении мышечного тонуса применяют миорелаксанты – тизанидин, мидокалм. Назначают лекарственные средства, улучшающие микроциркуляцию (пентоксифиллин), препараты альфа-липоевой кислоты (берлитион). Для улучшения энергетического обмена в комплексную терапию включают актовегин. С целью улучшения обменных процессов используют препараты, которые содержат комплекс витаминов группы В – комбилипен, мильгамма.
При повышении мышечного тонуса применяют миорелаксанты – тизанидин, мидокалм. Назначают лекарственные средства, улучшающие микроциркуляцию (пентоксифиллин), препараты альфа-липоевой кислоты (берлитион). Для улучшения энергетического обмена в комплексную терапию включают актовегин. С целью улучшения обменных процессов используют препараты, которые содержат комплекс витаминов группы В – комбилипен, мильгамма.
Комплексную терапию остеохондроза проводят физиотерапевтическими методами. Пациентам проводят сеансы амплипульстерапии, электрофореза с новокаином, димексидом, ультразвуковой и лазерной терапии. Реабилитологи Юсуповской больницы в совершенстве владеют методикой иглорефлексотерапии, малыми мануальными техниками, которые успешно принимают при обострении остеохондроза. При обострении остеохондроза эффективно применяют подвесные системы для снижения нагрузки на опорно-двигательный аппарат, которые действуют аналогично бассейну.
Профилактика заболевания заключается в здоровом образе жизни, дозировании физических нагрузок, укреплении мышц спины с помощью гимнастических упражнений и тренажёров. При наличии признаков остеохондроза звоните по телефону Юсуповской больницы. После курса медикаментозной терапии пациенты имеют возможность пройти комплексную реабилитацию по специальной программе.
При наличии признаков остеохондроза звоните по телефону Юсуповской больницы. После курса медикаментозной терапии пациенты имеют возможность пройти комплексную реабилитацию по специальной программе.
Суставной остеохондроз нижних конечностей
Клинический анамнез: 9-летний мальчик поступил на визуализацию с 4-недельным анамнезом медиальных и латеральных болей в лодыжках и прогрессирующего отека. (1a) Представлено одиночное сагиттальное Т1-взвешенное изображение через правую стопу. Каковы выводы? Какой диагноз?
1
Рис. 1:(1a) Одиночное сагиттальное Т1-взвешенное изображение через правую стопу.
Выводы
2
Рис. 2:Сагиттальное Т1-взвешенное изображение через лодыжку демонстрирует область низкой интенсивности сигнала (стрелка) по всей ладьевидной кости с небольшим уменьшением ее переднезаднего размера.
Диагноз
Суставной ладьевидный остеохондроз (болезнь Келера).
Ниже представлены дополнительные изображения из кейса.
3
Рис. 3:Сагиттальное Т2-взвешенное изображение с подавлением жира с центром в средней части стопы демонстрирует уменьшенный переднезадний размер и диффузно и неоднородно повышенную интенсивность сигнала (стрелка) по всей ладьевидной кости. Пятнистые области гиперинтенсивности костного мозга в заднем отделе стопы, вероятно, связаны с измененной биомеханикой или неиспользованием.
4
Рис. 4:Длинноосевое протонно-взвешенное по плотности изображение с подавлением жира через стопу демонстрирует уплощение коры (стрелки), более выраженное латерально, с аномальным сигналом, затрагивающим латеральные 2/3 ладьевидной кости.
Обсуждение
Остеохондроз – это любое заболевание, которое влияет на ход роста костей с вовлечением центров окостенения. Категория остеохондроза зависит от того, поражает ли он эпифиз (суставная форма), апофиз (несуставная форма) или физ. 1 В этой веб-клинике подробно описаны формы заболеваний суставов нижних конечностей, включая болезнь Келера, болезнь Фрайберга и болезнь Легга-Кальве-Пертеса.
1 В этой веб-клинике подробно описаны формы заболеваний суставов нижних конечностей, включая болезнь Келера, болезнь Фрайберга и болезнь Легга-Кальве-Пертеса.
Болезнь Келера, самокупирующееся заболевание ладьевидной кости стопы у детей, возникающее в результате временного нарушения костного кровоснабжения. Заболевание чаще встречается у мальчиков, обычно в возрасте от 3 до 10 лет. Хотя чаще одностороннее, заболевание может возникать двусторонне в 25% случаев. Пациенты обычно обращаются с отечностью и болью, которые чаще встречаются вдоль медиальной части стопы, вызывая хромоту с переносом веса на более латеральную сторону. Часто отмечается покраснение и повышение температуры над точечной нежной ладьевидной костью. Причина идиопатическая; однако травма также описывается как катализатор. Одна из теорий заключается в том, что замедленная оссификация ладьевидной кости по сравнению с окружающими окостеневшими костями приводит к аномальному сдавлению ладьевидной кости и ее кровеносных сосудов.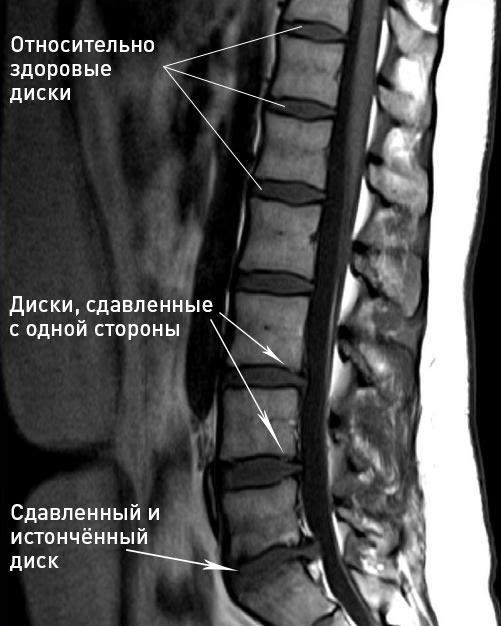 2 Кровеносные сосуды проникают в хрящевую часть кости, но в неоссифицированной ладьевидной кости нет зрелой артериальной сети анастомозов.
2 Кровеносные сосуды проникают в хрящевую часть кости, но в неоссифицированной ладьевидной кости нет зрелой артериальной сети анастомозов.
Типичными рентгенологическими данными являются сочетание уплощения, фрагментации и склероза ладьевидной кости. Обычно для постановки диагноза необходимо наличие двух или более из них. Многие считают, что это на самом деле не «болезнь», а скорее изменение в последовательности окостенения предплюсны, и некоторые выступают за требование увидеть изменение по сравнению с ранее нормальной костью, чтобы поставить этот диагноз. 3
Анатомия
Ладьевидная кость является последней костью предплюсны, которая окостеневает в стопе. Считается, что это замедленное развитие делает кость более восприимчивой к компрессии и последующему повреждению сосудов. Если повреждение серьезное, кровоснабжение ладьевидной кости может быть нарушено, что приведет к аваскулярному некрозу. Как правило, края ладьевидной кости получают наибольшее количество крови, кровоснабжаемой тыльной артерией стопы латерально и ветвями задней большеберцовой артерии медиально.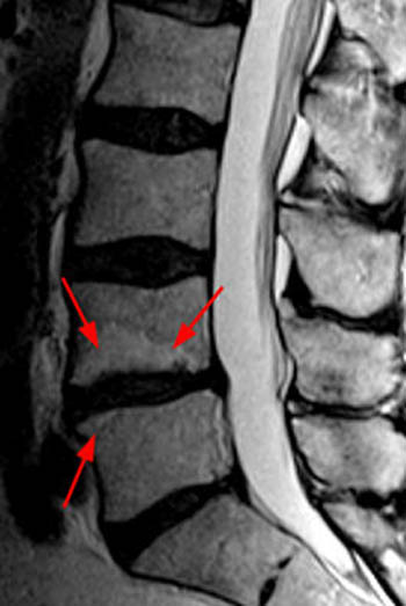 Центральная ладьевидная кость наименее хорошо снабжается кровью, происходящей из концевых ветвей.
Центральная ладьевидная кость наименее хорошо снабжается кровью, происходящей из концевых ветвей.
5
Рисунок 5:Трехмерное изображение кровоснабжения ладьевидной кости демонстрирует области сосудов, кровоснабжаемых латерально тыльной мышцей стопы и медиально задней большеберцовой артерией. Центральная область (синяя) относительно бессосудистая.
Рентгенологическое исследование и МРТ
Хотя болезнь Келера в основном является клиническим диагнозом, переднезадняя и боковая рентгенограммы в положении стоя могут показать характерные признаки аваскулярного некроза, включая фрагментацию, склероз и уплощение кости. Ранние рентгенологические изменения включают коллапс и повышенную плотность/склероз ладьевидной кости с последующей очаговой деоссификации и фрагментации. Наконец происходит заживление, и ладьевидная кость восстанавливается. 4 МРТ обычно показывает снижение сигнала при Т1-взвешивании и усиление сигнала при Т2-взвешивании на ранней и средней стадиях заболевания. Костное уплощение может присутствовать. Может произойти фрагментация центра окостенения ладьевидной кости, но вышележащий хрящ, как правило, не поврежден. Инфекция может имитировать клинические симптомы болезни Келера, и МРТ может быть полезна для дифференциации этих образований с признаками, характерными для остеомиелита, такими как эрозия коры, абсцесс прилегающих мягких тканей и покрывающий целлюлит (6a). Также может быть проведена ядерно-медицинская сцинтиграфия, которая обычно показывает снижение поглощения радиофармпрепарата в условиях болезни Келера.
Костное уплощение может присутствовать. Может произойти фрагментация центра окостенения ладьевидной кости, но вышележащий хрящ, как правило, не поврежден. Инфекция может имитировать клинические симптомы болезни Келера, и МРТ может быть полезна для дифференциации этих образований с признаками, характерными для остеомиелита, такими как эрозия коры, абсцесс прилегающих мягких тканей и покрывающий целлюлит (6a). Также может быть проведена ядерно-медицинская сцинтиграфия, которая обычно показывает снижение поглощения радиофармпрепарата в условиях болезни Келера.
6
Рис. 6: Сагиттальное Т2-взвешенное изображение с подавлением жира через среднюю часть стопы у 5-летней девочки с жалобами на боль вдоль медиальной стороны стопы с хромотой, отечностью и кровоподтеками. Изображение демонстрирует признаки остеомиелита с выраженной гиперинтенсивностью костного мозга (стрелка) в пределах окостеневшей части ладьевидной кости и дорсальной эрозии коры. Видно расширение мягких тканей, совместимое с флегмоной и целлюлитом (стрелка).
Видно расширение мягких тканей, совместимое с флегмоной и целлюлитом (стрелка).
Лечение
Лечение обычно консервативное и направлено на облегчение симптомов. Это включает в себя использование обезболивающих и поддержки свода стопы. Если симптомы не исчезают, накладывают короткую гипсовую повязку на 4-6 недель с модификацией обуви по мере необходимости. Длительные исследования показали восстановление функции почти у всех пациентов с болезнью Келера с восстановлением ладьевидной кости. 5
БОЛЕЗНЬ ФРЕЙБЕРГА (СУСТАВНОЙ ОСТЕОХОНДРОЗ МАЛОЙ ПЛЮСНОЙ ПЛИСТИ СТОПЫ) Болезнь Фрайберга — болезненный остеохондроз, поражающий головки плюсневых костей. Термин «нарушение» первоначально был придуман из-за связи этого состояния с травмой. Точная этиология остается неизвестной, основные факторы включают повторяющийся стресс и неправильное ношение обуви, включая высокие каблуки. 6 Это состояние возникает двусторонне менее чем в 10 процентах случаев. Болезнь Фрайберга обычно затрагивает 2-ю плюсневую кость чаще, чем 3-ю, но в редких случаях также описано поражение 4-й или 5-й плюсневой кости. Это состояние чаще всего возникает у девочек-подростков, занимающихся балетом и танцами. 7
Болезнь Фрайберга обычно затрагивает 2-ю плюсневую кость чаще, чем 3-ю, но в редких случаях также описано поражение 4-й или 5-й плюсневой кости. Это состояние чаще всего возникает у девочек-подростков, занимающихся балетом и танцами. 7
Анатомия
В плюсневых костях имеется два центра окостенения. Первичный центр окостенения виден для каждой из диафизов плюсневых костей, в то время как головки меньших плюсневых костей содержат эпифизарные центры окостенения. Эти дистальные центры окостенения начинают развиваться к третьему-четвертому годам жизни и полностью срастаются с диафизами к 17-20 годам. Кровоснабжение головок плюсневых костей осуществляется из двух артериальных источников, образующих богатую сеть внекостных анастомозов. К ним относятся тыльные плюсневые артерии (отходящие от тыльной артерии стопы) и подошвенные плюсневые артерии (ветви задней большеберцовой артерии). 8 Ишемический некроз вследствие повторяющихся травм, вероятно, приводит к нарушению конечного артериального кровоснабжения этой области.
7
Рисунок 7:Подобно ладьевидной кости, дистальная плюсневая кость кровоснабжается относительно богато по периферии, но центральная плюсневая головка снабжается небольшими концевыми артериальными ветвями.
Рентгенологическое и МРТ-обследование
Ранние рентгенологические признаки болезни Фрайберга включают выпот в сустав с расширением суставной щели ПФС, прогрессирующий до аваскулярного некроза, включая склероз, развитие кисты и, наконец, уплощение головки плюсневой кости. 9 Система классификации была разработана Смилли в 1957 году для постановки. 10
Стадия 1: тонкая линия перелома через эпифиз.
Стадия 2: ранний коллапс и центральная депрессия.
3 стадия: центральная депрессия (рассасывание).
4 стадия: формирование рыхлого тела за счет высвобождения центрального отломка.
5 стадия: уплощение головки плюсневой кости с вторичным артрозом.
МРТ наиболее полезна на ранних стадиях заболевания, когда тонкая линия перелома может быть незаметна. На ранних стадиях заболевания могут присутствовать только выпот в суставах и отек костного мозга. Более поздние стадии аналогичны ассоциированному уплощению коры и склерозу (8a, 8b).
8a
8b
Рис. 8:(8a) Длинноосевое коронарное Т1-взвешенное изображение через правую стопу демонстрирует потерю нормального костно-мозгового сигнала на всем протяжении эпифиза и диафиза 2-й плюсневой кости с уплощением эпифизарная головка (стрелка). (8b) Соответствующее сагиттальное Т2-взвешенное изображение с подавлением жира показывает выраженный отек костного мозга на всем протяжении 2-й плюсневой кости с дистальным уплощением суставной поверхности (стрелка). Также присутствует реактивный суставной выпот в плюснефаланговом суставе.
Лечение
В большинстве случаев болезнь Фрайберга на ранних стадиях разрешается с регрессом симптомов после консервативной терапии. Это включает противовоспалительные препараты и модификацию активности, обычно путем иммобилизации стопы на 4-6 недель с последующим постепенным возвращением к активности с модификацией ношения обуви, включая индивидуальные ортопедические стельки и прокладки. 11 Хирургическое вмешательство необходимо при неэффективности консервативных мер по купированию симптомов. Более поздние стадии заболевания также могут потребовать хирургического вмешательства из-за стойких симптомов артроза и свободных тел в суставе.
Это включает противовоспалительные препараты и модификацию активности, обычно путем иммобилизации стопы на 4-6 недель с последующим постепенным возвращением к активности с модификацией ношения обуви, включая индивидуальные ортопедические стельки и прокладки. 11 Хирургическое вмешательство необходимо при неэффективности консервативных мер по купированию симптомов. Более поздние стадии заболевания также могут потребовать хирургического вмешательства из-за стойких симптомов артроза и свободных тел в суставе.
Болезнь Легга-Кальве-Пертеса (БКП) представляет собой болезненный остеохондроз тазобедренного сустава, вызывающий хромоту у больного ребенка. Обычно это замечают в ранней аваскулярной фазе болезненного процесса. Вероятность развития этого заболевания у мальчиков в пять раз выше, чем у девочек, с пиком заболеваемости в возрасте 5-6 лет. Пациенты, как правило, представители европеоидной расы, и дети с более низким социально-экономическим статусом и отсроченным возрастом скелета подвергаются большему риску.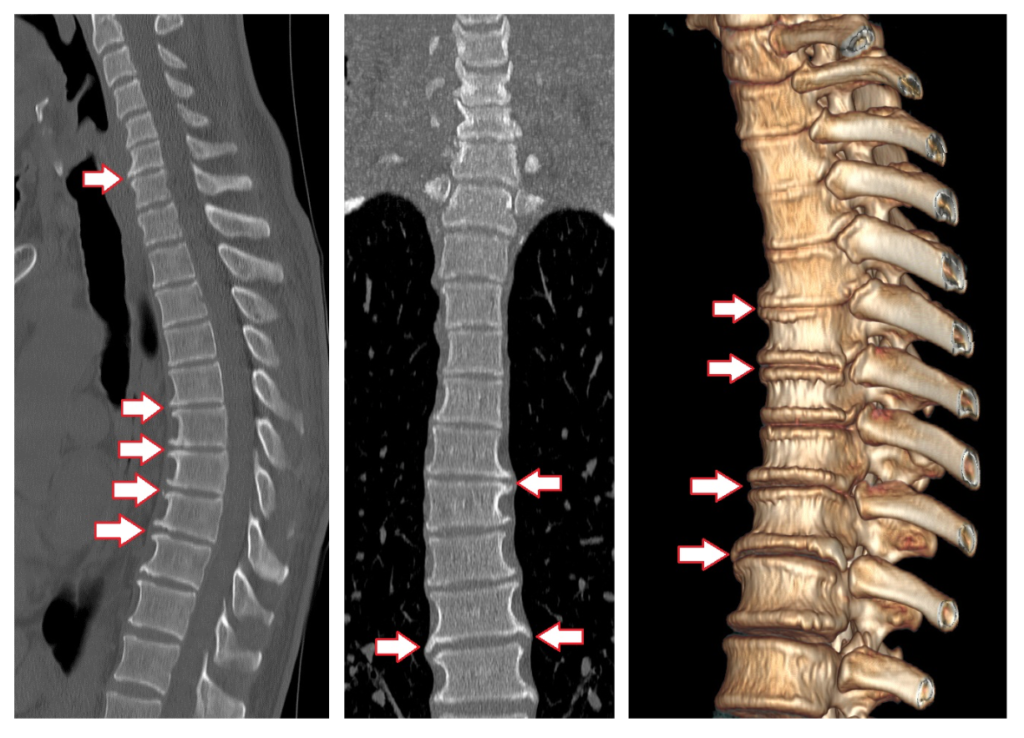 12 Причина является идиопатической, так как точная этиология прерывания сосудистого русла неизвестна, при этом диагноз ставится на основании исключения после устранения других причин аваскулярного некроза головки бедренной кости, таких как серповидно-клеточная анемия, лейкемия, длительный прием стероидов и болезнь Гоше. 13 LCP является двусторонним только в 15 процентах случаев, поэтому двустороннее обнаружение может указывать на одно из этих других системных заболеваний. Травма в анамнезе встречается примерно в 25% случаев LCP.
12 Причина является идиопатической, так как точная этиология прерывания сосудистого русла неизвестна, при этом диагноз ставится на основании исключения после устранения других причин аваскулярного некроза головки бедренной кости, таких как серповидно-клеточная анемия, лейкемия, длительный прием стероидов и болезнь Гоше. 13 LCP является двусторонним только в 15 процентах случаев, поэтому двустороннее обнаружение может указывать на одно из этих других системных заболеваний. Травма в анамнезе встречается примерно в 25% случаев LCP.
Анатомия
Сосудистый рисунок головки бедренной кости изменяется с течением времени по мере развития вторичного центра окостенения. Центр окостенения головки бедренной кости обычно одиночный, но иногда может начинаться с нескольких ядер примерно в возрасте 4 месяцев, кровоснабжаемых метафизарными и латеральными эпифизарными артериями, последняя из которых отходит от медиальной огибающей артерии. К 8-месячному возрасту восходящие метафизарные артерии плода начинают регрессировать с увеличением центра окостенения, а к 4-7 годам основное кровоснабжение происходит из латеральных эпифизарных артерий, плотно сгруппированных на латеральной стороне головы. . 14 Повреждение этих боковых сосудов предположительно является причиной БКП. Только к 9-10 годам сосудистые связки обеспечивают дополнительное кровоснабжение через медиальные эпифизарные артерии, образуя сеть эпифизарных анастомозов. В подростковом возрасте эпифизарная пластинка пересекается взрослыми метафизарными артериями по мере слияния.
. 14 Повреждение этих боковых сосудов предположительно является причиной БКП. Только к 9-10 годам сосудистые связки обеспечивают дополнительное кровоснабжение через медиальные эпифизарные артерии, образуя сеть эпифизарных анастомозов. В подростковом возрасте эпифизарная пластинка пересекается взрослыми метафизарными артериями по мере слияния.
9
Рис. 9:Трехмерное изображение кровоснабжения головки бедренной кости у ребенка 4–7 лет показывает первичное кровоснабжение, происходящее из латеральных эпифизарных артерий, которые, как считается, подвержены травмам у пациентов с разработать ЛКП.
Рентгенологическое и МРТ-обследование
Рентгенограмма переднезадней и лягушачьей лапки на ранней аваскулярной стадии заболевания может быть нормальной, в то время как МРТ более чувствительна при визуализации аномалий сигнала в центре бедренной кости. Может присутствовать отек костного мозга, демонстрируемый усилением сигнала на Т2-взвешенных или STIR-изображениях. Также обычно присутствует выпот, который на рентгенограмме можно увидеть, распознав расширенное слезоточивое расстояние, указывающее на латеральное смещение центра окостенения (симптом Вальденстрема). Признак «полумесяца», который можно увидеть как на рентгенограмме, так и на МРТ, обычно указывает на наличие субхондрального перелома, обычно поражающего передне-верхнюю часть головки бедренной кости (10a, 11a). Это может прогрессировать до некроза головки бедренной кости, характеризующегося слабым сигналом на всех последовательностях изображений (12a, 13a). Рентгенография и МРТ на поздней аваскулярной стадии могут выявить малые размеры ядра бедренной окостенения, трещины/трещины бедренного центра окостенения, уплощение и склероз бедренного центра окостенения или внутриэпифизарный газ. 13
Также обычно присутствует выпот, который на рентгенограмме можно увидеть, распознав расширенное слезоточивое расстояние, указывающее на латеральное смещение центра окостенения (симптом Вальденстрема). Признак «полумесяца», который можно увидеть как на рентгенограмме, так и на МРТ, обычно указывает на наличие субхондрального перелома, обычно поражающего передне-верхнюю часть головки бедренной кости (10a, 11a). Это может прогрессировать до некроза головки бедренной кости, характеризующегося слабым сигналом на всех последовательностях изображений (12a, 13a). Рентгенография и МРТ на поздней аваскулярной стадии могут выявить малые размеры ядра бедренной окостенения, трещины/трещины бедренного центра окостенения, уплощение и склероз бедренного центра окостенения или внутриэпифизарный газ. 13
Репаративно-реваскулярная стадия LCP обычно развивается в течение нескольких лет и включает резорбцию некротизированной кости. Возможно развитие метафизарных кист/люцентов (14a). Боковое смещение головки бедренной кости может сохраняться из-за продолжающегося синовита и утолщения хряща. Уплощение суставной поверхности (coxa plana) является частым признаком на более поздних стадиях (15a). Также можно увидеть расширение шейки и головки бедренной кости (coxa magna) (16а). Физиология также может быть вовлечена и может иметь волнообразную форму, углубление или перемычки костей, вызывающие раннюю остановку кости или несоответствие длины конечностей. Несоответствие головки бедренной кости может привести к вторичному остеоартрозу.
Уплощение суставной поверхности (coxa plana) является частым признаком на более поздних стадиях (15a). Также можно увидеть расширение шейки и головки бедренной кости (coxa magna) (16а). Физиология также может быть вовлечена и может иметь волнообразную форму, углубление или перемычки костей, вызывающие раннюю остановку кости или несоответствие длины конечностей. Несоответствие головки бедренной кости может привести к вторичному остеоартрозу.
10
Рис. 10:На сагиттальном изображении, протонно-взвешенном изображении с подавлением жира, у этого 10-летнего мальчика, жалующегося на боль в бедре, выявляется субхондральный «знак полумесяца» из-за линии перелома вдоль передне-верхней поверхности бедренной кости. центр окостенения (стрелка). Имеется локальный отек вокруг костного мозга и выпот в суставах.
11
Рис. 11: Соответствующая аксиальная протонная плотность с подавлением жира подтверждает субхондральную линию перелома «знак полумесяца» (стрелка). Присутствуют локальный отек костного мозга и суставной выпот. Обратите внимание на легкое разрушение поверхности вышележащего суставного хряща, что приводит к неконгруэнтности.
Присутствуют локальный отек костного мозга и суставной выпот. Обратите внимание на легкое разрушение поверхности вышележащего суставного хряща, что приводит к неконгруэнтности.
12
Рис. 12:Сагиттальное протонно-взвешенное изображение с подавлением жира у 6-летнего мальчика с болью в бедре. Аномально низкая интенсивность сигнала видна в центре бедренной кости (стрелка). Окружающий отек костного мозга отсутствует.
13
Рис. 13:Область, занимающая центр окостенения бедренной кости, также имеет низкую интенсивность сигнала на Т1-взвешенном коронарном изображении, что свидетельствует о склерозе (стрелка).
14
Рис. 14:Представлено аксиальное Т2-взвешенное изображение 4-летнего мальчика с болью в бедре. Присутствует метафизарная киста (стрелка).
15
Рис. 15:
15: Коронарное Т1-взвешенное изображение через таз у 43-летнего мужчины с болью в левом бедре и отдаленным анамнезом ЛКП. Присутствует уплощение суставной поверхности головки бедренной кости, совместимое с тазиком.
16
Рис. 16:Коронарное Т2-взвешенное изображение с подавлением жира у 50-летнего мужчины с болью в левом бедре и отдаленным анамнезом ЛКП. Демонстрируются головка бедренной кости, уплощение суставной поверхности (coxa plana) и расширение шейки бедра (coxa magna). Присутствуют суставной выпот и вторичные изменения остеоартроза.
Лечение
Подсчитано, что 60-70% тазобедренных суставов, пораженных болезнью LCP, заживают спонтанно без функциональных нарушений в зрелом возрасте; однако значительное количество тазобедренных суставов прогрессирует с болью и вторичной дегенерацией. 16 Лечение варьируется и основано на разных критериях. Консервативные меры включают увеличение диапазона движений с использованием физиотерапии и инъекций ботокса в приводящие мышцы. Также используются меры по облегчению боли и веса, включая использование различных шин и гипсовых повязок и постельный режим. Хирургия обычно предназначена для пожилых пациентов с ограниченным диапазоном движений для увеличения конгруэнтности тазобедренного сустава, но в настоящее время нет единого мнения о правильном подходе к лечению этих пациентов. 17
Также используются меры по облегчению боли и веса, включая использование различных шин и гипсовых повязок и постельный режим. Хирургия обычно предназначена для пожилых пациентов с ограниченным диапазоном движений для увеличения конгруэнтности тазобедренного сустава, но в настоящее время нет единого мнения о правильном подходе к лечению этих пациентов. 17
Заключение
Суставные остеохондрозы нижних конечностей могут быть болезненными и изнуряющими расстройствами, поражающими растущий скелет у детей и подростков. Раннее распознавание с помощью изображений и, в частности, МРТ, имеет решающее значение для принятия правильных управленческих решений и предотвращения долгосрочных осложнений.
Ссылки
1 Зифферт Р.С., Аркин А.М. Посттравматический асептический некроз дистального эпифиза большеберцовой кости. J Bone Joint Surg. 1950; 32А:691-695.
2 Сактхивел-Уэйнфорд, К. (2011). Самооценка при патологии опорно-двигательного аппарата. Рентген. (стр. 44) Издательство М&К.
Рентген. (стр. 44) Издательство М&К.
3 Резник Д. (1996). Остеохондроз. Визуализация костей и суставов (2-е изд., стр. 960-977) Philadelphia, W.B. Компания Сондерс.
4 Staheli, LT (2003). Основы детской ортопедии. (стр.58) Филадельфия, Липпинкотт Уильямс и Уилкинс.
5 Williams GA, Cowell HR. Болезнь Келера ладьевидной кости предплюсны. Clin Orthop Relat Relat Res. 1981; 158:53-58
6 Кармонт М.Р., Риз Р.Дж., Бланделл К.М. Обзор современных концепций: болезнь Фрейберга. Стопа лодыжки Int. 2009;30(2):167-176.
7 Air ME, Rietveld, AB. Болезнь Фрайберга как редкая причина ограниченного и болезненного веселья у танцоров. J Dance Med Sci. 2010 г.; 14(1)32-36.
8 Peterson WJ, Lankes JM, Paulsen F, Hassenpflug J. Артериальное снабжение головок малых плюсневых костей: исследование сосудистых инъекций на человеческих трупах. Междунар. лодыжка стопы. 2002 июнь; 23(6) 491-5.
9 Озонофф М.Б.: Стопа. В Ozonoff MB (ed): Детская ортопедическая радиология. Philadelphia, WB Saunders, 1992, стр. 304-396
10 Simillie. Лечение инфаркта Фрейберга. Proc R Soc Med. 1967; 60:29-31.
11 Mah, CD: Болезнь Фрейберга. См. www.podiatryinstitute.com/pdfs/Update_2008/2008_04.pdf Глава 4, стр. 13–15.
12 Баркер Д.Дж., Холл А.Дж. Эпидемиология болезни Пертеса. Clin Orthop Relat Relat Res 1986; 209:89-94
13 Диллман Дж. Р., Эрнандес Р. МРТ болезни Легга-Кальве-Пертеса. АЖР. 2009 ноябрь; 193: 1394-1407.
14 Trueta J. Нормальная сосудистая анатомия головки бедренной кости человека в процессе роста. Журнал костной и совместной хирургии. 1957 май; 39B (2): 358-394
15 Резник Д. (1996). Остеохондроз. Визуализация костей и суставов (2-е изд., стр. 960-977) Philadelphia, W.B. Компания Сондерс.
16 Диллман Дж. Р., Эрнандес Р. МРТ болезни Легга-Кальве-Пертеса. АЖР. 2009 г.ноябрь; 193: 1394-1407.
МРТ болезни Легга-Кальве-Пертеса. АЖР. 2009 г.ноябрь; 193: 1394-1407.
17 Fritz H, Clarke NMP. Ведение болезни Легга-Кальве-Пертеса, есть ли консенсус? Джей Чайлд Ортоп. 2007 г., март; 1(1) 19–25.
Рассекающий остеохондроз (остеохондроз): обзор и новая классификация МРТ
Обзор
. 1998;8(1):103-12.
doi: 10.1007/s003300050348.
К Бондорф 1
принадлежность
- 1 Отделение диагностической радиологии и нейрорадиологии, Центральная клиника Аугсбурга, Стенглинштрассе 2, D-86 356 Аугсбург, Германия.
- PMID: 9442140
- DOI:
10.
 1007/s003300050348
1007/s003300050348
Обзор
K Бондорф. Евро Радиол. 1998.
. 1998;8(1):103-12.
doi: 10.1007/s003300050348.
Автор
К Бондорф 1
принадлежность
- 1 Отделение диагностической радиологии и нейрорадиологии, Центральная клиника Аугсбурга, Стенглинштрассе 2, D-86 356 Аугсбург, Германия.
- PMID: 9442140
- DOI: 10.1007/s003300050348
Абстрактный
Рассекающий остеохондроз (ОКР) является распространенным заболеванием у детей, подростков и молодых людей. Описание ОКР вместе с костно-хрящевыми переломами и нарушениями эпифизарной оссификации и рассмотрение этих трех состояний как одного объекта вызвало много путаницы. Возрастное распределение и локализация в сочетании с рентгенологической и хирургической картиной отличают эти состояния. Рассекающий остеохондрит представляет собой костное поражение с вторичным вовлечением вышележащего хряща. Начавшись как аваскулярный остеонекроз, ОКР образует переходную зону, которая таит в себе потенциал восстановления с полным заживлением или прогрессированием до костного дефекта. Механические и травматические факторы этиологически преобладают при обсессивно-компульсивном расстройстве, но предрасположенность, по-видимому, является фактором, способствующим у некоторых пациентов. Рассекающий остеохондрит обычно диагностируется с помощью традиционной радиологии. Его терапия определяется стадией поражения, и МРТ станет методом выбора для стадирования. Интактный хрящ, контрастное усиление очага и отсутствие «кистозных» дефектов являются признаками МРТ I стадии и оправдывают консервативную терапию, исключающую артроскопию.
Описание ОКР вместе с костно-хрящевыми переломами и нарушениями эпифизарной оссификации и рассмотрение этих трех состояний как одного объекта вызвало много путаницы. Возрастное распределение и локализация в сочетании с рентгенологической и хирургической картиной отличают эти состояния. Рассекающий остеохондрит представляет собой костное поражение с вторичным вовлечением вышележащего хряща. Начавшись как аваскулярный остеонекроз, ОКР образует переходную зону, которая таит в себе потенциал восстановления с полным заживлением или прогрессированием до костного дефекта. Механические и травматические факторы этиологически преобладают при обсессивно-компульсивном расстройстве, но предрасположенность, по-видимому, является фактором, способствующим у некоторых пациентов. Рассекающий остеохондрит обычно диагностируется с помощью традиционной радиологии. Его терапия определяется стадией поражения, и МРТ станет методом выбора для стадирования. Интактный хрящ, контрастное усиление очага и отсутствие «кистозных» дефектов являются признаками МРТ I стадии и оправдывают консервативную терапию, исключающую артроскопию. Дефект хряща с неполным отделением фрагмента или без него, жидкость вокруг неотделившегося фрагмента и смещенный фрагмент являются признаками МРТ, наблюдаемыми на II стадии и требующими артроскопии с возможным вмешательством. Таким образом, МРТ может неинвазивно отделить нехирургические поражения от возможно хирургических и должна заменить диагностическую артроскопию.
Дефект хряща с неполным отделением фрагмента или без него, жидкость вокруг неотделившегося фрагмента и смещенный фрагмент являются признаками МРТ, наблюдаемыми на II стадии и требующими артроскопии с возможным вмешательством. Таким образом, МРТ может неинвазивно отделить нехирургические поражения от возможно хирургических и должна заменить диагностическую артроскопию.
Похожие статьи
[Рассекающий остеохондрит мыщелков бедра: отчет о 892 случаях].
Лефорт Г., Мойен Б., Бофилс П., де Билли Б., Бреда Р., Кадилхак К., Клавер Дж.М., Джиан П., Фенолл Б., Джакомелли М.С., Жикель П., Жикель-Шлеммер Б., Журно П., Каргер С., Лаптойу Д., Лефорт Г., Майнар-Симар Л., Мойен Б., Негреану И., Прове С., Роберт Х., Тонат М., Версье Г. Лефорт Г. и соавт. Rev Chir Orthop Reparatrice Appar Mot. 2006 Сентябрь; 92(5 Доп):2С97-2С141. Rev Chir Orthop Reparatrice Appar Mot.
 2006.
PMID: 17088780
Французский.
2006.
PMID: 17088780
Французский.Визуализация расслаивающего остеохондрита.
Моктасси А., Попкин К.А., Уайт Л.М., Мурнаган М.Л. Моктаси А. и др. Ортоп Клин Норт Ам. 2012 апр;43(2):201-11, v-vi. doi: 10.1016/j.ocl.2012.01.001. Epub 2012, 21 февраля. Ортоп Клин Норт Ам. 2012. PMID: 22480469 Обзор.
Возможности ядерно-магнитно-резонансной томографии в диагностике расслаивающего остеохондроза коленного сустава.
Йерош Дж., Лам А., Кастро В.Х., Ашхойер Дж. Йерош Дж. и соавт. Спортверлетц Спортшаден. 1992 март; 6(1):14-9. doi: 10.1055/s-2007-993520. Спортверлетц Спортшаден. 1992. PMID: 1585248 Немецкий.
[Рассекающий остеохондрит — простая классификация на МРТ].

Юргенсен И., Бахмам Г., Шлейхер И., Хаас Х. Юргенсен I и др. Z Orthop Ihre Grenzgeb. 2002 г., январь-февраль; 140(1):58-64. doi: 10.1055/s-2002-22092. Z Orthop Ihre Grenzgeb. 2002. PMID: 11898066 Немецкий.
Остеохондральные травмы.
Сандерс Р.К., Крим Младший. Сандерс Р.К. и соавт. Семин УЗИ КТ МР. 2001 авг; 22 (4): 352-70. doi: 10.1016/s0887-2171(01)-5. Семин УЗИ КТ МР. 2001. PMID: 11513159 Обзор.
Посмотреть все похожие статьи
Цитируется
«Горб» — новый артроскопический феномен, определяющий надежную терапию расслаивающего остеохондрита с переменным статусом стабильности.
Кортхаус А., Минен Н.
 М., Пагенстерт Г., Краузе М.
Кортхаус А. и др.
Arch Orthop Trauma Surg. 2 апреля 2022 г. doi: 10.1007/s00402-022-04409-1. Онлайн перед печатью.
Arch Orthop Trauma Surg. 2022.
PMID: 35366091
М., Пагенстерт Г., Краузе М.
Кортхаус А. и др.
Arch Orthop Trauma Surg. 2 апреля 2022 г. doi: 10.1007/s00402-022-04409-1. Онлайн перед печатью.
Arch Orthop Trauma Surg. 2022.
PMID: 35366091Обновление изображений хрящей.
Шах А.Дж., Патель Д. Шах А.Дж. и др. Дж. Клин, ортопедическая травма. 2021 Сен 25;22:101610. doi: 10.1016/j.jcot.2021.101610. электронная коллекция 2021 нояб. Дж. Клин, ортопедическая травма. 2021. PMID: 34722147 Обзор.
Рассекающий остеохондроз суставной впадины лопатки пострадавшего в Корейской войне.
Ли Х., Кох К., Ча М., Намкунг Т., Пак С.Дж., Ли Д.Х., Ким Дж.Е., Шин Д.Х. Ли Х и др. Анат Селл Биол. 2021 30 июня; 54 (2): 292-296. doi: 10.5115/acb.21.063.
 Анат Селл Биол. 2021.
PMID: 34162767
Бесплатная статья ЧВК.
Анат Селл Биол. 2021.
PMID: 34162767
Бесплатная статья ЧВК.Костно-хрящевые поражения купола таранной кости: современный подход к мультимодальной визуализации и хирургическим методам.
Гимарайнш Д.Б., да Круз И.А.Н., Нери С., Сильва Ф.Д., Ормонд Филью А.Г., Карнейру Б.К., Нико М.А.К. Guimarães JB, et al. Скелетный радиол. 2021 ноябрь;50(11):2151-2168. doi: 10.1007/s00256-021-03823-7. Epub 2021 15 июня. Скелетный радиол. 2021. PMID: 34129065 Обзор.
Хирургическое лечение остеохондральных дефектов коленного сустава: образовательный обзор.
Хауэлл М., Ляо К., Джи К.В. Хауэлл М. и соавт. Curr Rev Musculoskelet Med. 2021 Февраль;14(1):60-66. дои: 10.1007/s12178-020-09685-1. Epub 2021 15 фев.
 Curr Rev Musculoskelet Med. 2021.
PMID: 33587261
Бесплатная статья ЧВК.
Обзор.
Curr Rev Musculoskelet Med. 2021.
PMID: 33587261
Бесплатная статья ЧВК.
Обзор.
Просмотреть все статьи «Цитируется по»
Типы публикаций
термины MeSH
Диагноз, который нельзя пропустить
АЛЛЕН Л. ХИКСОН, доктор медицины, И ЛИЗА М. ГИББС, доктор медицины
Семейный врач. 2000;61(1):151-156
См. соответствующий информационный материал для пациентов по рассекающему остеохондриту, написанный авторами этой статьи .
Рассекающий остеохондрит является наиболее частой причиной подвижности тела в суставной щели у подростков. Поскольку клинические признаки часто малозаметны, диагностика требует высокой степени подозрительности. Ограниченный диапазон движений может быть единственным заметным клиническим признаком. Диагноз ставится при рентгенологическом исследовании, ключевую роль в определении стабильности поражения играет магнитно-резонансная томография. Консервативное лечение является основой лечения стабильных поражений. В то время как большинство пациентов реагируют на консервативное лечение, пациентам с нестабильными поражениями требуется артроскопическое лечение.
Оценка боли в колене у подростков представляет собой сложную задачу для врачей первичного звена. Рассекающий остеохондрит (ОКР) является наиболее частой причиной подвижности тела в суставной щели у подростков 1 и может привести к значительной слабости. ОКР является относительно редким заболеванием, характеризующимся фокальной областью субхондральной кости, которая подвергается некрозу. Исторически это наблюдалось преимущественно у молодых мужчин. В последнее время о нем все чаще сообщают среди молодых спортсменок. 2 Клинические признаки могут быть малозаметными, поэтому у клиницистов должен быть низкий порог подозрения при получении рентгенограмм. Ранняя диагностика и соответствующее лечение могут предотвратить долгосрочные последствия.
ОКР является относительно редким заболеванием, характеризующимся фокальной областью субхондральной кости, которая подвергается некрозу. Исторически это наблюдалось преимущественно у молодых мужчин. В последнее время о нем все чаще сообщают среди молодых спортсменок. 2 Клинические признаки могут быть малозаметными, поэтому у клиницистов должен быть низкий порог подозрения при получении рентгенограмм. Ранняя диагностика и соответствующее лечение могут предотвратить долгосрочные последствия.
Показательный случай
15-летняя девочка поступила в нашу клинику через неделю после того, как случайно врезалась в раздвижную стеклянную дверь. Она жаловалась на боль в колене, которая усиливалась при нагрузке на ногу и разгибании ноги. Небольшой отек на плато большеберцовой кости, вызванный инцидентом, оставался стойким. Хотя нога пациентки никогда не «отказывала», она чувствовала, что может. Ранее у нее не было проблем с коленями. Будучи активным подростком, она любила баскетбол и футбол, хотя при дальнейших расспросах она призналась, что в течение нескольких месяцев испытывала неясную боль в колене, которая мешала ей играть так энергично, как ей хотелось. Других совместных жалоб у нее не было. Менструации пациентки были регулярными и начались, когда ей было 12 лет. Ее семейный анамнез был отрицательным для ревматологических заболеваний.
Других совместных жалоб у нее не было. Менструации пациентки были регулярными и начались, когда ей было 12 лет. Ее семейный анамнез был отрицательным для ревматологических заболеваний.
При осмотре существенные признаки включали отек мягких тканей и болезненность по линии сустава. Обследование было отрицательным для субпателлярного выпота или болезненности. Проба Лахмана была отрицательной, медиальные и латеральные коллатеральные связки стабильны. Неврологическое исследование выявило симметричные рефлексы с нормальной чувствительностью и силой. У нее был дискомфорт при весовой нагрузке и 5-градусное ограничение до полного разгибания. Рентгенограммы были получены после того, как было выявлено ограничение вытяжения.
Рентгенограммы правого коленного сустава показали фрагмент кости в медиальном мыщелке бедренной кости (рис. 1) . Была проведена магнитно-резонансная томография (МРТ) правого колена для оценки разрыва хряща. Сканирование выявило остеонекроз латеральной поверхности медиального мыщелка бедренной кости (рис. 2) . Хрящ над областью некроза был интактен, суставная щель свободна от рыхлых тел. Были получены изображения другого колена, чтобы исключить контралатеральное поражение, и они были нормальными.
2) . Хрящ над областью некроза был интактен, суставная щель свободна от рыхлых тел. Были получены изображения другого колена, чтобы исключить контралатеральное поражение, и они были нормальными.
Пациент был впоследствии направлен и осмотрен врачом-ортопедом, который согласился с диагнозом. Клинически пациентка не могла полностью разогнуть правую ногу. Ей была проведена артроскопия для оценки наличия нестабильных некротических фрагментов. При обследовании под наркозом выявлена блокада разгибания правого коленного сустава 5 градусов. При артроскопии выявлен костно-хрящевой очаг размером 1,0 × 0,5 см, соответствующий рентгенологическим данным медиального мыщелка бедра. Рыхлый хрящ был отмечен на краю костно-хрящевого дефекта и был удален в этом месте. Не было никаких признаков обнаженной кости. Само поражение считалось стабильным после механического зондирования, и никаких дополнительных процедур не проводилось.
Пациент был направлен на физиотерапию и прошел три сеанса для увеличения объема движений и укрепления четырехглавой мышцы. Ее попросили воздержаться от спортивных соревнований. Пациентка была потеряна для наблюдения в течение девяти месяцев, после чего ее снова осмотрели в семейной клинике. Она была безболезненной с полным диапазоном движений и стабильным коленом. Она полностью участвовала в школьных спортивных состязаниях и не имела никаких дополнительных симптомов.
Ее попросили воздержаться от спортивных соревнований. Пациентка была потеряна для наблюдения в течение девяти месяцев, после чего ее снова осмотрели в семейной клинике. Она была безболезненной с полным диапазоном движений и стабильным коленом. Она полностью участвовала в школьных спортивных состязаниях и не имела никаких дополнительных симптомов.
Определение и патология
ОКР относится к фокальной области субхондральной кости, которая подвергается некрозу. Покрывающий хрящ остается интактным в различной степени, получая питание из синовиальной жидкости. По мере резорбции некротизированной кости хрящ теряет свою поддерживающую структуру. 2 Впоследствии костный фрагмент может быть смещен в суставную щель. Существует два основных типа ОКР: взрослая форма, возникающая после закрытия физа, и ювенильная форма, возникающая у пациентов с открытой эпифизарной пластинкой. 3 Многие исследователи считают, что взрослая форма представляет собой недиагностированное стойкое ювенильное обсессивно-компульсивное расстройство. 4
4
Эпидемиология
Заболеваемость ОКР среди населения в целом составляет от 15 до 30 случаев на 100 000 человек. 1,5 Несмотря на редкость, считается важной причиной боли в суставах у активных подростков. Обычно известно, что ОКР поражает мужчин в возрасте от 10 до 20 лет. Одно исследование показало, что мальчики в три-четыре раза чаще болеют, чем девочки. 3 Заболеваемость увеличивается у женщин 2 и у детей младшего возраста, 1 , возможно, из-за более активного участия в организованных спортивных состязаниях.
Наиболее часто поражаемые области включают, в порядке убывания частоты, мыщелки бедренной кости, купол таранной кости и головку плечевой кости. 6 Колено задействовано примерно в 75% случаев. 3 В классическом понимании медиальный мыщелок бедренной кости, не несущий нагрузку, является локализацией в 85% случаев ОКР коленного сустава. 7 Обсессивно-компульсивное расстройство контралатерального сустава должно быть исключено, потому что от 20 до 30 процентов случаев являются двусторонними. 3 Иногда отмечаются множественные поражения, хотя и редкие. 8 Менее частые локализации включают надколенник, головку бедренной кости, гленоид лопатки, плато большеберцовой кости, головку таранной кости и позвонки. 8,9 Капителлярные поражения плечевой кости часто встречаются у подростков-бейсболистов и гимнастов. 9,10
3 Иногда отмечаются множественные поражения, хотя и редкие. 8 Менее частые локализации включают надколенник, головку бедренной кости, гленоид лопатки, плато большеберцовой кости, головку таранной кости и позвонки. 8,9 Капителлярные поражения плечевой кости часто встречаются у подростков-бейсболистов и гимнастов. 9,10
Патофизиология
Наше понимание патофизиологии ОКР не сильно продвинулось за последние 100 лет. Генетическая предрасположенность, ишемия, повторяющиеся травмы и аномальная оссификация — все это теоретизируется как причины ОКР. Хотя этиология остается неясной, обычно считается, что она является многофакторной, при этом повторяющиеся силы сдвига и сжатия играют провоцирующую роль.
Многие пациенты не имеют в анамнезе значительных травм, а повторяющиеся микротравмы приводят к стрессу субхондральной кости, особенно у спортсменов. 1 Обсессивно-компульсивное расстройство коленного сустава связано с ущемлением или ущемлением большеберцовой ости и надколенника фрагментами мыщелка бедренной кости. 1 Из-за высокой частоты билатеральных поражений и областей, не несущих нагрузку, нетравматическая этиология может быть более вероятной. Определенную роль может играть ишемия, вызванная сосудистым спазмом, жировой эмболией, инфекцией или тромбозом. 1,3
1 Из-за высокой частоты билатеральных поражений и областей, не несущих нагрузку, нетравматическая этиология может быть более вероятной. Определенную роль может играть ишемия, вызванная сосудистым спазмом, жировой эмболией, инфекцией или тромбозом. 1,3
Пациенты педиатрического возраста могут иметь более высокую вероятность травм из-за менее тяжелой травмы, связанной с зонами роста, более пористой костью и подверженностью травмам во время всплесков роста в подростковом возрасте. 11 Аномальные центры окостенения, часто встречающиеся у детей в периоды быстрого роста, считаются предвестниками развития поражений при ОКР. 1 Предполагается, что добавочный костный островок со временем частично прикрепляется. Генетическая предрасположенность является менее вероятным фактором, хотя наследственные заболевания костей могут быть ошибочно приняты за обсессивно-компульсивное расстройство. 3
Клиническая картина
Возраст пациентов обычно от 12 до 20 лет, они активно занимаются гимнастикой, бейсболом или другими организованными видами спорта. Представленные жалобы часто включают тонкий и неопределенный дискомфорт в колене. На самом деле едва уловимое ограничение диапазона движений может быть наиболее важным клиническим признаком. Примерно 21 процент пациентов связывают появление симптомов с травмой. 5 У большинства возникает боль, связанная с активностью 5 , и скованность после периодов неиспользования. Общие жалобы включают ощущения «ловления» и «уступки» 9.0049 4 , а также невозможность полностью разогнуть конечность. Слабая постоянная или прерывистая боль обычно плохо локализована и усиливается при нагрузке. 4 При осмотре могут выявляться выпоты, крепитация 2 и болезненность суставных линий. Пациенты с ОКР коленного сустава могут ходить с наружной ротацией большеберцовой кости, а симптом Вильсона может быть положительным. 1 Последнее вызывается сгибанием колена на 90 градусов, внутренней ротацией большеберцовой кости и медленным разгибанием колена, наблюдая за болезненной реакцией.
Представленные жалобы часто включают тонкий и неопределенный дискомфорт в колене. На самом деле едва уловимое ограничение диапазона движений может быть наиболее важным клиническим признаком. Примерно 21 процент пациентов связывают появление симптомов с травмой. 5 У большинства возникает боль, связанная с активностью 5 , и скованность после периодов неиспользования. Общие жалобы включают ощущения «ловления» и «уступки» 9.0049 4 , а также невозможность полностью разогнуть конечность. Слабая постоянная или прерывистая боль обычно плохо локализована и усиливается при нагрузке. 4 При осмотре могут выявляться выпоты, крепитация 2 и болезненность суставных линий. Пациенты с ОКР коленного сустава могут ходить с наружной ротацией большеберцовой кости, а симптом Вильсона может быть положительным. 1 Последнее вызывается сгибанием колена на 90 градусов, внутренней ротацией большеберцовой кости и медленным разгибанием колена, наблюдая за болезненной реакцией. 3
3
Диагностика
Обсессивно-компульсивное расстройство — это рентгенологический диагноз. При подозрении на ОКР колена показаны рентгенограммы в переднезадней, боковой и туннельной проекциях (колено в сгибании). Одни только переднезадние снимки могут пропустить поражение задней поверхности медиального мыщелка бедренной кости. 1 При обнаружении поражения следует также обследовать контралатеральное колено. Простые пленки выявляют ограниченную область некроза, но являются плохим методом оценки суставного хряща и не могут использоваться для определения стабильности. 6 Если обычные рентгенограммы отрицательны, следует рассмотреть другую этиологию, и дальнейшее обследование на предмет обсессивно-компульсивного расстройства не рекомендуется.
Все очаги обсессивно-компульсивного расстройства, видимые на рентгенограммах, должны быть стадированы для стабильности с помощью МРТ. МРТ имеет 97-процентную чувствительность для обнаружения нестабильных поражений. 12 За исключением прямой визуализации, МРТ является наиболее точным методом определения стадии поражений и имеет решающее значение для клинического лечения. 13 Стадии I и II представляют собой стабильные поражения, в то время как стадии III и IV описывают нестабильные поражения, при которых не только разрывается хрящ, но и существует синовиальная жидкость между фрагментом и подлежащей костью (Таблица 1) .
12 За исключением прямой визуализации, МРТ является наиболее точным методом определения стадии поражений и имеет решающее значение для клинического лечения. 13 Стадии I и II представляют собой стабильные поражения, в то время как стадии III и IV описывают нестабильные поражения, при которых не только разрывается хрящ, но и существует синовиальная жидкость между фрагментом и подлежащей костью (Таблица 1) .
| Стадия I — утолщение суставного хряща и изменения слабого сигнала (стабильная) |
| Стадия II — нарушение суставного хряща, ободок со слабым сигналом позади фрагмента, указывающий на фиброзное прикрепление (стабильная) |
| Стадия III — суставной хрящ разорванные, высокосигнальные изменения позади фрагмента и нижележащей субхондральной кости (нестабильные) |
| Стадия IV — рыхлое тело (нестабильное) |
Томография, компьютерная томография, артрография и ядерное сканирование костей также использовались для оценки стабильности и потенциала заживления, но каждый из них имеет ограничения. 6 На МРТ наличие высокосигнальных изменений на изображениях T 2 свидетельствует о наличии жидкости между фрагментом и интактной костью. Вышележащий суставной хрящ может быть интактным в нестабильном фрагменте. 6 Различие между стадиями II и III важно при планировании операции. 13 Если МРТ показывает нестабильное поражение (стадия III или IV), следует использовать артроскопию для определения целостности хрящевой поверхности.
6 На МРТ наличие высокосигнальных изменений на изображениях T 2 свидетельствует о наличии жидкости между фрагментом и интактной костью. Вышележащий суставной хрящ может быть интактным в нестабильном фрагменте. 6 Различие между стадиями II и III важно при планировании операции. 13 Если МРТ показывает нестабильное поражение (стадия III или IV), следует использовать артроскопию для определения целостности хрящевой поверхности.
Клиническое лечение
После завершения стадирования нестабильные поражения лечат хирургическим путем (рис. 3) . Консервативное лечение стабильных поражений является общепринятым. Однако не существует проспективных рандомизированных клинических исследований для оценки различных методов лечения. 4 В существующей литературе часто группируются исследования взрослых и юношеских форм ОКР, а также различных пораженных суставов, что затрудняет выводы, основанные на фактических данных. Прогноз ухудшается с возрастом и закрытием физа. Таким образом, цель лечения ювенильного обсессивно-компульсивного расстройства состоит в том, чтобы способствовать разрешению поражения до закрытия физического тела. При взрослой форме терапия направлена на сохранение функции и предотвращение развития раннего дегенеративного остеоартроза. 3
Прогноз ухудшается с возрастом и закрытием физа. Таким образом, цель лечения ювенильного обсессивно-компульсивного расстройства состоит в том, чтобы способствовать разрешению поражения до закрытия физического тела. При взрослой форме терапия направлена на сохранение функции и предотвращение развития раннего дегенеративного остеоартроза. 3
Следует учитывать такие факторы, как локализация поражения, отношение к опорной поверхности, стабильность, закрытие физиса и клиническая картина. Нехирургическое лечение показано в случаях ювенильного обсессивно-компульсивного расстройства, особенно у пациентов с открытыми физическими пластинками. 3 Приблизительно половина поражений разрешается в течение 10–18 месяцев с помощью консервативных мер. У девочек моложе 11 лет и мальчиков моложе 13 лет шансы на выздоровление высоки, в то время как у пациентов старше 20 лет исходы обычно хуже, а вероятность хирургического вмешательства выше. 1 Нестабильные поражения (стадии III и IV) у пациентов с закрытой опухолью имеют особенно неблагоприятный прогноз. Более агрессивное вмешательство показано у пожилых пациентов с симптомами. 3
Более агрессивное вмешательство показано у пожилых пациентов с симптомами. 3
Нехирургическое лечение включает наблюдение. Соревновательных видов спорта следует избегать в течение шести-восьми недель. Цель модификации активности состоит в том, чтобы обеспечить бессимптомную повседневную деятельность. 1 Можно начать физиотерапию, включая упражнения на растяжку и увеличение диапазона движений. Упражнения на кондиционирование и укрепление четырехглавой мышцы также могут быть полезными. Исторически иммобилизация поощрялась; однако длительное шинирование приводит к атрофии и тугоподвижности четырехглавой мышцы, что может осложнить состояние. 5 Стойкие симптомы у послушных, получающих консервативное лечение пациентов или начало заедания или стирания суставов предполагают отслоение с развитием рыхлого тела и являются показанием для артроскопической оценки. 1
В этих случаях артроскопия необходима для оценки стабильности поражения и визуализации вышележащего хряща. В зависимости от хирургических данных может быть удалено рыхлое тело, иссечен фрагмент, очищен хрящ или просверлено поражение для обеспечения реваскуляризации. После операции следует рано начинать упражнения на увеличение амплитуды движений. Укрепление четырехглавой мышцы может способствовать общей стабильности колена. Пациенты должны находиться под наблюдением с трехмесячными интервалами, собирая анамнез и физикальное обследование до исчезновения симптомов. Визуализирующие исследования показаны для оценки клинического ухудшения.
В зависимости от хирургических данных может быть удалено рыхлое тело, иссечен фрагмент, очищен хрящ или просверлено поражение для обеспечения реваскуляризации. После операции следует рано начинать упражнения на увеличение амплитуды движений. Укрепление четырехглавой мышцы может способствовать общей стабильности колена. Пациенты должны находиться под наблюдением с трехмесячными интервалами, собирая анамнез и физикальное обследование до исчезновения симптомов. Визуализирующие исследования показаны для оценки клинического ухудшения.
Рассекающий остеохондрит (остеохондроз): обзор и новая классификация МРТ
- title={Рассекающий остеохондрит (остеохондроз): обзор и новая МРТ-классификация},
автор={Клаус Бондорф},
Journal={Европейская радиология},
год = {1998},
объем = {8},
страницы={103-112}
}
- K.
 Bohndorf
Bohndorf - Опубликовано в 1998 г.
- Медицина
- Европейская радиология
Резюме. Рассекающий остеохондроз (ОКР) является распространенным заболеванием у детей, подростков и молодых людей. Описание ОКР вместе с костно-хрящевыми переломами и нарушениями эпифизарной оссификации и рассмотрение этих трех состояний как одного объекта вызвало много путаницы. Возрастное распределение и локализация в сочетании с рентгенологической и хирургической картиной отличают эти состояния. Рассекающий остеохондрит представляет собой костное поражение со вторичным…
View on Springer
ncbi.nlm.nih.gov
Рассекающий остеохондрит коленного сустава
- S. Marlovits, P. Singer, C. Resinger, S. Aldrian, F. Kutscha-Lissberg, V. Vécsei 90
Медицина
Европейская хирургия
- 2004
Лечение расслаивающего остеохондрита зависит от возраста на момент поступления, размера фрагмента, местоположения фрагмента и стабильности фрагмента, и подавляющее большинство стабильных поражений у пациентов с незрелым скелетом можно успешно лечить лечится консервативным лечением.

Рассекающий остеохондрит коленного сустава у детей
Обсуждаются анатомия, этиология, оценка, классификация, лечение и ожидаемый исход поражений при расслаивающем остеохондрозе.
Лечение расслаивающего остеохондрита
- M. Kocher, J. Czarnecki
Медицина
- 2007
колена.
Лечение расслаивающего остеохондрита коленного сустава
В большинстве случаев расслаивающего остеохондрита у взрослых, а также у пациентов с незрелым скелетом с нестабильными поражениями и вторичными рыхлыми телами требуется фиксация и возможная костная пластика, а магнитно-резонансная томография может позволить раннее прогнозирование заживления поражений потенциал.
Рассекающий остеохондрит коленного сустава
- B. Heyworth, M. Kocher
Медицина
Обзоры JBJS
- 2015
3-этапный протокол консервативного лечения (краткие периоды иммобилизации, реабилитация, постепенное возвращение к активности) для пациентов с широко открытыми физиозами, а оперативное лечение предназначено для пациентов с отслоившимися или нестабильными поражениями, те, кто приближается к зрелости скелета, и те, кому консервативное лечение не помогло.

Стратегии лечения расслаивающего остеохондрита коленного сустава у спортсменов с незрелым скелетом.
Рекомендуется, чтобы реабилитация JOCD была адаптирована к индивидуальному пациенту, исходя из стадии и рентгенологического статуса поражения, а также способа хирургического вмешательства, используемого при хирургическом лечении.
[Рассекающий остеохондрит у детей – лечение артроскопическим сверлением].
Лечение ВПС с помощью артроскопического сверления показывает многообещающие результаты у когорты пациентов, и рекомендуется использовать артроскопическое сверление у пациентов с I-III стадией по данным рентгенографии, когда 3 месяца консервативного лечения не улучшают клиническую симптоматику , отек и ограничение движения.
Рассекающий остеохондрит височно-нижнечелюстного сустава: клинический случай.
- K. Orhan, A. Arslan, D. Koçyiğit
Medicine
Oral surgery, oral medicine, oral pathology, oral radiology, and endodontics
- 2006
Classification and assessment of juvenile osteochondritis dissecans knee lesions
Для того, чтобы детский хирург-ортопед мог более точно предсказать результаты лечения пациентов с поражениями коленного сустава JOCD, необходимо дальнейшее исследование рентгенографических характеристик, характерных для нестабильности и заживления J OCD поражения.

Рассекающий остеохондрит коленного сустава: рентгенологический клинический случай.
Рассекающий остеохондрит — распространенное заболевание неизвестной и, возможно, спорной причины, характеризующееся отделением фрагмента суставного хряща и субхондральной кости (остеохондральный фрагмент) от подлежащей кости.
ПОКАЗАНЫ 1-10 ИЗ 44 ССЫЛОК
СОРТИРОВАТЬ ПОРелевантности Наиболее влиятельные документыНедавность
Рассекающий остеохондрит коленного сустава: исторический обзор этиологии и лечения.
- D. Federico, J. Lynch, P. Jokl
Медицина
Артроскопия: журнал артроскопической и смежной хирургии: официальное издание Североамериканской ассоциации артроскопии и Международной ассоциации артроскопии
- 1990
- 3
Рассекающий остеохондрит и другие поражения мыщелков бедра.
Характерной чертой расслаивающего остеохондрита было расширяющееся концентрическое поражение на «классическом» участке медиального мыщелка бедренной кости, которое появилось на втором десятилетии жизни и прогрессировало до вогнутого дефекта с крутыми краями в зрелом скелете.

[Рассекающий остеохондроз коленного сустава и спорт].
- J. Bruns, H. Klima
Medicine
Sportverletzung Sportschaden : Organ der Gesellschaft fur Orthopadisch-Traumatologische Sportmedizin
- 1993
It seems that biomechanical factors have an important aetiological influence on the initiation of O.d. на колене.
Значение МРТ при стадировании остеохондрального поражения таранной кости (рассекающий остеохондрит): результаты у 14 пациентов.
Считается, что МРТ голеностопного сустава можно использовать для точной оценки стабильности остеохондрального поражения таранной кости и помощи в принятии клинических решений.
Результаты консервативного лечения ювенильного расслаивающего остеохондрита с использованием сцинтиграфии суставов тивное лечение, 50% этих пациентов оказались неэффективными и подверглись хирургическому вмешательству.

МР-контрастная артрография (МРА) при расслаивающем остеохондрозе.
Магнитно-резонансная артрография полезна для точной оценки суставного хряща, покрывающего поражения ОКР, а также для дифференциации частичного и полного разделения хрящевых или костно-хрящевых фрагментаций.
Рентгенологические и патологоанатомические проявления расслаивающего остеохондрита дистального отдела бедренной кости. Исследование 50 случаев.
- Дж. Милграм
Медицина
Радиология
- 1978
Патологические данные в образцах указывают на этиологию травмы, а не на аваскулярный некроз, а взаимосвязь прикрепленных поражений с межмыщелковой вырезкой бедренной кости создает спектр различных гистопатологических изменения в субхондральной кости тех образцов с прикрепленной костью.
Трансхондральные переломы (рассекающий остеохондрит) таранной кости.
Александр \ionro 52 считается, возможно ошибочно, первым, кто сообщил об обнаружении рыхлых костно-хрящевых тел в голеностопном суставе.
 Он объяснил это состояние травмой…
Он объяснил это состояние травмой…Рассекающий остеохондрит латерального мыщелка бедра у взрослых.
- J. Garrett, K. Kress, M. Mudanò
Медицина
Артроскопия: журнал артроскопической и смежной хирургии: официальное издание Североамериканской ассоциации артроскопии и Международной ассоциации артроскопии
- 3962 933
Этиология рассекающего остеохондрита тазобедренного сустава
- E. Chosa, Y. Nagatsuru, K. Totoribe, Shiro Tanaka, Katsushi Kudou, N. Tajima
Медицина
- 1991
Рассекающий остеохондрит, по-видимому, вызывается нарушением биомеханизма заживления, поскольку перегруженные силы концентрируются на пораженном участке головки бедренной кости, что сопровождается сосудистыми нарушениями и повторной незначительной травмой.
МРТ и конусно-лучевая КТ
Чтение: Стадирование остеохондральных поражений таранной кости: МРТ и конусно-лучевая КТ
Поделиться:
Скачать
- PDF (англ.
 )
) - XML (англ.)
А- А+
- Посмотреть Гарвардский стиль цитирования
- Посмотреть Ванкуверский стиль цитирования
- Просмотр стиля цитирования APA
Альт. Дисплей
Иллюстрированное эссе
Авторов:Магдалена Посадзи,
Отделение радиологии, Ортопедическая и реабилитационная университетская клиника им.
 В. Дега Университета медицинских наук им. Кароля Марцинковского Познань, PL
В. Дега Университета медицинских наук им. Кароля Марцинковского Познань, PLХ закрыть
Джули Дезимпель,
AZ Sint-Maarten, Duffel-Mechelen, Университетская клиника Антверпена, BE
Х закрыть
Филип М. Ванхёнакер
AZ Синт-Мартен и университет (больница) Антверпен/Гент, Бельгия
Х закрыть
Abstract
Костно-хрящевые поражения (OCL) таранной кости поражают как суставной хрящ, так и субхондральную кость купола таранной кости. Этот термин относится к широкому спектру патологий, включая легкую контузию костного мозга, а также тяжелый остеоартрит, возникающий в результате длительного заболевания. Хотя магнитно-резонансная томография (МРТ) при 1,5 Тесла является ведущим методом поперечного сечения для обнаружения и определения стадии OCL, отсутствие пространственного разрешения затрудняет точную оценку тонкого суставного хряща.
 Конусно-лучевая компьютерная томография (КЛКТ) артрография лучше подходит для точного определения стадии поражений хряща. Цель этого графического обзора — проиллюстрировать силу каждого метода визуализации.
Конусно-лучевая компьютерная томография (КЛКТ) артрография лучше подходит для точного определения стадии поражений хряща. Цель этого графического обзора — проиллюстрировать силу каждого метода визуализации.Ключевые слова: травма, артрография, магнитно-резонансная томография (МРТ), Конусно-лучевая компьютерная томография (КЛКТ), Опорно-двигательный сустав, Скелетно-мышечная кость
Как цитировать: Посадзи М., Десимпель Дж.
 , Ванхёнакер Ф.М. Стадирование остеохондральных поражений таранной кости: МРТ и конусно-лучевая КТ. Журнал Бельгийского общества радиологии. 2017;101(S2):1. DOI: http://doi.org/10.5334/jbr-btr.1377
, Ванхёнакер Ф.М. Стадирование остеохондральных поражений таранной кости: МРТ и конусно-лучевая КТ. Журнал Бельгийского общества радиологии. 2017;101(S2):1. DOI: http://doi.org/10.5334/jbr-btr.137738054
просмотров
4041
загрузок
8
Цитаты
Опубликован в 16 декабря 2017 г.
Рецензирование
CC BY 4.0
Введение
Костно-хрящевые поражения (OCL) таранной кости определяются как любое повреждение суставного хряща и субхондральной кости купола таранной кости.
 Этот термин охватывает широкий спектр патологий, включая (суб)хрящевую контузию, расслаивающий остеохондрит, костно-хрящевой перелом и остеоартрит, возникающий в результате длительного заболевания. Вовлечение субхондральной кости может проявляться отеком костного мозга (ОКМ), переломом, склерозом и/или образованием кисты. Повреждение хряща может проявляться по-разному: от небольшой трещины до отчетливого дефекта, образования лоскута или расслоения. Большинство этих повреждений возникают у активных пациентов и связаны с травмой. Расположение поражения на таранной кости связано с механизмом травмы и направлением приложенной силы (рис. 1).
Этот термин охватывает широкий спектр патологий, включая (суб)хрящевую контузию, расслаивающий остеохондрит, костно-хрящевой перелом и остеоартрит, возникающий в результате длительного заболевания. Вовлечение субхондральной кости может проявляться отеком костного мозга (ОКМ), переломом, склерозом и/или образованием кисты. Повреждение хряща может проявляться по-разному: от небольшой трещины до отчетливого дефекта, образования лоскута или расслоения. Большинство этих повреждений возникают у активных пациентов и связаны с травмой. Расположение поражения на таранной кости связано с механизмом травмы и направлением приложенной силы (рис. 1).Рисунок 1
Расположение ЗКС в зависимости от механизма травмы. Схематическое изображение травмы голеностопного сустава при пронации (a) приводит к растяжению медиальных коллатеральных связок (коричневый цвет) и латеральному OCL купола таранной кости и/или к поражению большеберцовой кости (оранжевые зоны), тогда как травма при супинации (b) вызывает растяжение латеральных связок и медиально-стороннего OCL купола таранной кости и/или повреждения на большеберцовой кости (оранжевые зоны).
 Красная стрелка указывает направление приложенной силы. Суставной хрящевой слой голеностопного сустава обозначен синим цветом.
Красная стрелка указывает направление приложенной силы. Суставной хрящевой слой голеностопного сустава обозначен синим цветом.Остеонекроз может развиться при нарушении васкуляризации поражения. Суставная поверхность таранной кости большая, а ее кровоснабжение критично в зонах водораздела [ 1 ], что объясняет нарушение процесса заживления и предрасположенность к посттравматическому некрозу в этих уязвимых зонах.
Точное определение стадии поражений хряща имеет первостепенное значение, так как оно оказывает большое влияние на стратегию лечения и окончательный прогноз. Нестабильные поражения, если их не лечить, предрасполагают к раннему остеоартриту. Артроскопическая оценка хряща считается золотым стандартом [9].0008 2 ], но в связи с его инвазивностью и необходимостью анестезии его следует зарезервировать для предоперационно документированных случаев и сочетать с хирургическими лечебными мероприятиями. Это подчеркивает ценность предоперационной визуализации.

Нормальная анатомия голеностопного сустава
Схематический рисунок показывает основную анатомию голеностопного сустава (рис. 2а). На обзорных снимках субхондральная кость видна как тонкий слой компактной кости с гладкой поверхностью и однородной прилегающей трабекулярной костью (рис. 2б). МРТ позволяет отличить нормальный хрящ от субхондральной кости, а также оценить прилегающий костный мозг, связки и другие окружающие мягкие ткани (рис. 2в). По сравнению с суставным хрящом колена, хрящ голеностопного сустава очень тонкий, и пространственное разрешение МРТ может быть недостаточным для обнаружения небольших поражений. Таким образом, для более точной оценки хрящевого покрытия суставных поверхностей купола таранной кости и дистальных отделов большеберцовой и малоберцовой костей могут быть полезны прямые методы артрографии в сочетании с КТ и МРТ (рис. 2г). Недавно конусно-лучевая компьютерная томография (КЛКТ) мелких суставов была внедрена в качестве альтернативы мультидетекторной КТ, сочетающей в себе очень высокое пространственное разрешение, низкую дозу облучения и низкую стоимость [9].
 0008 3 ].
0008 3 ].Рисунок 2
Анатомия голеностопного сустава. Схематическое изображение нормального голеностопного сустава (а). Суставной хрящ, покрывающий суставные поверхности (синий), кортикальный слой кости (черный), нормальный костный мозг (желтый) и связки (коричневый). Обычная рентгенография, Mortise View (б). Гладкие суставные поверхности (стрелки) голеностопного сустава с нормальным внешним видом трабекулярной кости (звездочки). МРТ коронарного PD с подавлением жира (оборудование 1,5 Тесла) голеностопного сустава (c) с нормальным внешним видом тонкого хрящевого слоя (стрелки) промежуточного сигнала, слабым сигналом субхондральной кости и однородным сигналом костного мозга (звездочки). КЛКТ-артрография (КЛКТ-А) голеностопного сустава, корональное переформатированное изображение (d) , показывающее гладкую хрящевую выстилку, покрывающую нормальную субхондральную кость таранной кости (стрелка) и большеберцовой кости (стрелка).
 Наличие внутрисуставного контраста и высокое пространственное разрешение улучшают визуализацию хрящевых поверхностей по сравнению с рутинной МРТ на 1,5 Тесла.
Наличие внутрисуставного контраста и высокое пространственное разрешение улучшают визуализацию хрящевых поверхностей по сравнению с рутинной МРТ на 1,5 Тесла.Стадирование OCL таранной кости
Для постановки OCL таранной кости было предложено несколько систем оценки. Первая система классификации была предложена Берндтом и Харти в 1959 г. [ 4 ], включающая четыре стадии, основанные на их рентгенологических проявлениях. Хотя традиционная рентгенография (КР) по-прежнему является первоначальным диагностическим методом, используемым для оценки боли в лодыжках, более поздние исследования показали, что 30–43% ОКЛ таранной кости, диагностированных на МРТ, были невидимы при КР [ 5 9].0009]. Позже эта система классификации была модифицирована для компьютерной томографической оценки и коррелирована с артроскопией, различая кистозное поражение свода таранной кости, наблюдаемое на начальных стадиях с сообщением или без связи с суставной поверхностью, и отслоившийся фрагмент при более поздних стадиях поражения [ 6 ].
 С появлением МРТ эта система классификации была дополнительно пересмотрена, включая оценку структур, невидимых при обычной радиологии, таких как целостность хряща и наличие BME. Модифицированная система оценок была предложена Хепплом в 1919 г.99 [ 5 ] и Dipaola et al. [ 7 ], который сопоставил МРТ с картиной артроскопии.
С появлением МРТ эта система классификации была дополнительно пересмотрена, включая оценку структур, невидимых при обычной радиологии, таких как целостность хряща и наличие BME. Модифицированная система оценок была предложена Хепплом в 1919 г.99 [ 5 ] и Dipaola et al. [ 7 ], который сопоставил МРТ с картиной артроскопии.Из-за широко распространенного использования жидкостно-чувствительных последовательностей на МРТ даже тонкие очаги BME могут быть видны рядом с дефектом хряща, особенно при острых или подострых поражениях OCL. С другой стороны, хотя МРТ является очень полезным и чувствительным методом для оценки субхондрального компартмента (показывающего либо BME, либо образование кисты), точная глубина и протяженность поражения вышележащего хряща часто не точно устанавливаются. У взрослых пациентов глубина поражения хряща часто недооценивается (рис. 3 и 4).
Рисунок 3
Пример недооценки дефекта хряща OCL на МРТ по сравнению с артрографией КЛКТ.
 Корональный жир с подавлением T2-WI (промежуточное взвешивание), показывающий BME (белая звездочка) в латеральном углу купола таранной кости (a). Незначительные неровные контуры хряща (белая стрелка). Т2-ВИ (промежуточное взвешивание) с подавлением сагиттального жира, показывающее BME (белая звездочка) в латеральном углу купола таранной кости (b). Незначительные неровные контуры хряща (белая стрелка). На соответствующей сагиттальной переформатированной КЛКТ-А (c) , наблюдается почти полное отслоение хряща в верхнелатеральной части купола таранной кости (черная стрелка).
Корональный жир с подавлением T2-WI (промежуточное взвешивание), показывающий BME (белая звездочка) в латеральном углу купола таранной кости (a). Незначительные неровные контуры хряща (белая стрелка). Т2-ВИ (промежуточное взвешивание) с подавлением сагиттального жира, показывающее BME (белая звездочка) в латеральном углу купола таранной кости (b). Незначительные неровные контуры хряща (белая стрелка). На соответствующей сагиттальной переформатированной КЛКТ-А (c) , наблюдается почти полное отслоение хряща в верхнелатеральной части купола таранной кости (черная стрелка).Рисунок 4
Пример улучшенной визуализации сообщения субхондральных кист с суставом через глубокие повреждения суставного хряща на артрографии КЛКТ. Сагиттальный (a) и корональный (b) Т2-ВИ с подавлением жира, показывающий многокамерные субхондральные кисты (черные стрелки) в медиальной части купола таранной кости.
 Хрящ купола таранной кости очерчен немного неправильно (белая стрелка). Корональный (c, d) переформатированная КЛКТ-A четко показывает обширное поражение хряща до кости с прилегающим хрящевым лоскутом (черная стрелка). Обратите также внимание на частичное заполнение субхондральной кисты (черная стрелка) контрастом как косвенный признак сообщения сустава через повреждение хряща.
Хрящ купола таранной кости очерчен немного неправильно (белая стрелка). Корональный (c, d) переформатированная КЛКТ-A четко показывает обширное поражение хряща до кости с прилегающим хрящевым лоскутом (черная стрелка). Обратите также внимание на частичное заполнение субхондральной кисты (черная стрелка) контрастом как косвенный признак сообщения сустава через повреждение хряща.Поскольку пластичность хряща у детей и подростков выше, чем у взрослых, поражения OCL у молодых пациентов часто характеризуются изолированными субхондральными костными изменениями без нарушения вышележащего хряща (рис. 5).
Рисунок 5
Пример точного стадирования состояния суставного хряща при OCL у детей. Корональный снимок (a) и сагиттальный снимок (b) с подавлением жира Т2-ВИ показывают соседние области отека костного мозга (белые стрелки) в дистальном отделе большеберцовой кости и своде таранной кости.
 Вышележащий хрящ трудно оценить на МРТ. Корональная (с) и сагиттальная (d) переформатированная КЛКТ-А показывает очаговое поражение костей с периферическим склерозом в дистальном отделе большеберцовой кости и таранной кости. Покрывающий хрящ не поврежден в области таранной кости, в то время как в дистальном отделе большеберцовой кости имеется незначительное повреждение хряща (стрелка).
Вышележащий хрящ трудно оценить на МРТ. Корональная (с) и сагиттальная (d) переформатированная КЛКТ-А показывает очаговое поражение костей с периферическим склерозом в дистальном отделе большеберцовой кости и таранной кости. Покрывающий хрящ не поврежден в области таранной кости, в то время как в дистальном отделе большеберцовой кости имеется незначительное повреждение хряща (стрелка).Альтернативная система стадирования МРТ была предложена Mintz [ 8 ] et al. в 2003 г. В настоящее время МР-стадирование ОКЛ на МРТ обычно выполняется по классификации Андерсона [ 9 ], которая является еще одной модификацией начальной системы стадирования, основанной на оценке простой пленки Берндтом и Харти (рис. 6).
Рисунок 6
Схематические рисунки классификации OCL по Андерсону.
Стадия 1 поражения возникают в результате ушиба костного мозга. МРТ является наиболее чувствительным методом для изображения этой стадии без каких-либо коррелирующих признаков CR или КЛКТ с введением внутрисуставного контраста.
 Выстилка суставного хряща остается однородной без каких-либо изменений сигнала (рис. 7).
Выстилка суставного хряща остается однородной без каких-либо изменений сигнала (рис. 7).Рисунок 7
Поражение 1 стадии по классификации Андерсона. Сагиттальное PD с подавлением жира МРТ-изображение (a) , показывающее BME (звезда) в заднемедиальной части купола таранной кости. МРТ-изображение (b) с подавлением жира на коронарном PD, показывающее BME (звездочка) в задне-медиальной части купола таранной кости.
Стадия 2 относится к частичному отслоению OCL с образованием субхондральной кисты или трещины, не полностью отделяющей поражение от купола таранной кости.
В стадии 3 на МРТ виден несмещенный полностью отделившийся фрагмент с прилежащим BME. На артрографических изображениях КЛКТ контраст, отделяющий фрагмент ЗКС от купола таранной кости, можно оценить с большей уверенностью (рис. 8).
Рисунок 8
Стадия 3 по классификации Андерсона.
 Корональное PD с подавлением жира корональное изображение (a) , показывающее фрагмент OCL, полностью отделенный от купола таранной кости без смещения (стрелка), отек костного мозга (звездочка) прилегающей части таранной кости. Коронковая переформатированная КЛКТ-А (б) более отчетливо виден фрагмент ЗЗС (стрелка), отделенный от прилежащей осыпи тонким ободком окружающего контраста (указатели стрелок).
Корональное PD с подавлением жира корональное изображение (a) , показывающее фрагмент OCL, полностью отделенный от купола таранной кости без смещения (стрелка), отек костного мозга (звездочка) прилегающей части таранной кости. Коронковая переформатированная КЛКТ-А (б) более отчетливо виден фрагмент ЗЗС (стрелка), отделенный от прилежащей осыпи тонким ободком окружающего контраста (указатели стрелок).Стадия 4 состоит из смещенного фрагмента, часто сопровождающегося отеком окружающего костного мозга.
Полезные параметры оценки МРТ включают локализацию поражения, размер поражения в 3 плоскостях, субхондральный отек костного мозга, образование субхондральной кисты и/или склероз, состояние вышележащего хряща, контурную депрессию суставной костной пластинки. Несмотря на комбинацию этих параметров МРТ, точная оценка хряща часто остается иллюзорной. Основная причина этого заключается в том, что нам нужны изображения с высоким пространственным разрешением для выявления ранних изменений суставного хряща голеностопного сустава.
 Чувствительность МРТ при обнаружении OCL таранной кости, коррелирующая с артроскопической корреляцией, варьируется в зависимости от различных исследований и достигает 81% [9].0008 10 ]. Точность также зависит от силы поля и ниже для магнитов 1,5 Тесла по сравнению с магнитами 3 Тл [ 11 ]. Исследования на трупах, проведенные с помощью КТ-артрографии [ 12 ], показали более точные измерения толщины хряща по сравнению со стандартной МРТ, что согласуется с превосходной оценкой OCL с помощью методов КТ-артрографии [ 13 ] (рис. 9). Помимо ограничений МРТ в этой области, он по-прежнему считается наиболее полным методом визуализации голеностопного сустава из-за его способности оценивать аномалии мягких тканей и костного мозга при одном исследовании. Более того, несмотря на несколько модификаций систем стадирования на МРТ, включаются не все сочетания степени поражения хряща и субхондральной кости, и поэтому эти системы классификации остаются неполными, сложными и менее ценными для использования в повседневной жизни.
Чувствительность МРТ при обнаружении OCL таранной кости, коррелирующая с артроскопической корреляцией, варьируется в зависимости от различных исследований и достигает 81% [9].0008 10 ]. Точность также зависит от силы поля и ниже для магнитов 1,5 Тесла по сравнению с магнитами 3 Тл [ 11 ]. Исследования на трупах, проведенные с помощью КТ-артрографии [ 12 ], показали более точные измерения толщины хряща по сравнению со стандартной МРТ, что согласуется с превосходной оценкой OCL с помощью методов КТ-артрографии [ 13 ] (рис. 9). Помимо ограничений МРТ в этой области, он по-прежнему считается наиболее полным методом визуализации голеностопного сустава из-за его способности оценивать аномалии мягких тканей и костного мозга при одном исследовании. Более того, несмотря на несколько модификаций систем стадирования на МРТ, включаются не все сочетания степени поражения хряща и субхондральной кости, и поэтому эти системы классификации остаются неполными, сложными и менее ценными для использования в повседневной жизни. Поскольку МРТ неточна для оценки суставного хряща, дальнейшее определение стадии с помощью прямых артрографических методов часто является обязательным, если OCL обнаруживается на МРТ и в тех сценариях, в которых рассматривается артросопическое лечение. Аналогично классификации Аутербриджа, широко используемой для определения стадии поражения хряща коленного сустава, в области голеностопного сустава можно использовать модифицированную систему стадирования для оценки глубины дефекта хряща с корреляцией с артроскопией (рис. 10).
Поскольку МРТ неточна для оценки суставного хряща, дальнейшее определение стадии с помощью прямых артрографических методов часто является обязательным, если OCL обнаруживается на МРТ и в тех сценариях, в которых рассматривается артросопическое лечение. Аналогично классификации Аутербриджа, широко используемой для определения стадии поражения хряща коленного сустава, в области голеностопного сустава можно использовать модифицированную систему стадирования для оценки глубины дефекта хряща с корреляцией с артроскопией (рис. 10).Рисунок 9
Понижение стадии OCL на КЛКТ по сравнению с МРТ. Корональный снимок (a) Т2-ВИ с подавлением жира показывает соседний BME (белая звездочка) в верхнелатеральной части купола таранной кости. Вышележащий хрящ трудно оценить на МРТ, но он выглядит немного неоднородным (белая стрелка). Корональная (b) и сагиттальная (c) переформатированная КЛКТ-А показывает тонкий субхондральный склероз (черная стрелка) в верхнелатеральной части купола таранной кости, но вышележащий хрящ не поврежден.

Рисунок 10
Модификация классификации дефектов хряща Аутербриджа.
Кроме того, поражения хряща могут быть изолированными (один дефект), сложными (одно поражение с различной глубиной поражения) или мультифокальными (вовлекающими несколько участков таранной кости или большеберцовой кости).
КЛКТ, который был впервые представлен для предоперационной оценки зубных имплантатов, в настоящее время также используется для костно-мышечных исследований. Он использует конический рентгеновский луч и плоскопанельный детектор, собирающий все объемные данные за один оборот гентри. Он сочетает в себе высокое пространственное разрешение, относительно низкую дозу облучения и низкую стоимость оборудования и полезен для оценки травмы мелких костей и суставов, особенно когда есть клиническое подозрение на перелом, несмотря на отрицательные простые рентгенограммы [9].0008 3 ]. Оборудование предназначено для проведения обследований в сидячем или лежачем положении и относительно компактно, что позволяет устанавливать его во многих рентгенологических отделениях и частных клиниках.
 КЛКТ после внутрисуставной инъекции йодсодержащего контраста (КЛКТ-артрография) может отображать мельчайшие детали суставного хряща с использованием очень тонких срезов и многоплоскостного преобразования. Кроме того, трабекулярная архитектура субхондральной кости гораздо лучше визуализируется на КЛКТ, чем на CR. В этом отношении КЛКТ-артрография (КЛКТ-А) может быть очень многообещающим методом для точного определения стадии поражения хряща голеностопного сустава в качестве альтернативы мультидетекторной компьютерной томографии (МДКТ). В отдельных случаях также могут быть поставлены альтернативные диагнозы на основании КЛКТ (рис. 11).
КЛКТ после внутрисуставной инъекции йодсодержащего контраста (КЛКТ-артрография) может отображать мельчайшие детали суставного хряща с использованием очень тонких срезов и многоплоскостного преобразования. Кроме того, трабекулярная архитектура субхондральной кости гораздо лучше визуализируется на КЛКТ, чем на CR. В этом отношении КЛКТ-артрография (КЛКТ-А) может быть очень многообещающим методом для точного определения стадии поражения хряща голеностопного сустава в качестве альтернативы мультидетекторной компьютерной томографии (МДКТ). В отдельных случаях также могут быть поставлены альтернативные диагнозы на основании КЛКТ (рис. 11).Рисунок 11
Альтернативный диагноз по КЛКТ по сравнению с МРТ. Сагиттальный (a) Т2-ВИ с подавлением жира показывает субхондральную лентовидную область слабого сигнала в субхондральной коре (белая стрелка) с окружающим BME (белая звездочка). Корональная протонная плотность (б) показывает очаговое гипоинтенсивное утолщение купола таранной кости (стрелка).
 Корональный переформатированный CBCT-A (c) едва показывает тонкий субхондральный склероз в верхнелатеральной части купола таранной кости и неповрежденный вышележащий хрящ. По совокупности данных МРТ и КЛКТ был поставлен диагноз субхондрального недостаточного перелома (СНП).
Корональный переформатированный CBCT-A (c) едва показывает тонкий субхондральный склероз в верхнелатеральной части купола таранной кости и неповрежденный вышележащий хрящ. По совокупности данных МРТ и КЛКТ был поставлен диагноз субхондрального недостаточного перелома (СНП).Заключение
Благодаря своей неинвазивности, отсутствию радиационного воздействия и способности визуализировать сопутствующие аномалии мягких тканей МРТ является начальным методом для исключения/подтверждения костно-хрящевого поражения голеностопного сустава. Однако дополнительная КЛКТ-артрография очень полезна для более точного определения стадии хряща и должна рассматриваться в тех клинических сценариях, где рассматривается артроскопическое лечение поражения.
Конкурирующие интересы
У авторов нет конкурирующих интересов.
Каталожные номера
Ломакс, А., Миллер, Р.Дж., Фогг, К.А., Джейн Мадли, Н. и Сентил Кумар, С. Количественная оценка субхондральной васкуляризации купола таранной кости: исследование на трупе.
 Хирург лодыжки стопы . 2014; 20(1): 57–60. DOI: https://doi.org/10.1016/j.fas.2013.10.005
Хирург лодыжки стопы . 2014; 20(1): 57–60. DOI: https://doi.org/10.1016/j.fas.2013.10.005Pritsch, M, Horoshovski, H и Farine, I. Артроскопическое лечение остеохондральных поражений таранной кости. J Bone Joint Surg Am . 1986 год; 68(6): 862–5. DOI: https://doi.org/10.2106/00004623-198668060-00007
Де Смет, Э., Де Претер, Г., Верстрате, К.Л., Воутерс, К., Де Беккелер, Л., и Ванхунакер, Ф.М. Прямое сравнение традиционной рентгенографии и конусно-лучевой КТ при небольшой травме костей и суставов. Скелетный радиол . 2015 г.; 44 (8): 1111–117. DOI: https://doi.org/10.1007/s00256-015-2127-3
Berndt, AL и Harty, M. Трансхондральные переломы (рассекающий остеохондрит) таранной кости. J Bone Joint Surg Am . 1959 год; 41–А: 988–1020. DOI: https://doi.org/10.2106/00004623-195941060-00002
Hepple, S, Winson, IG и Glew, D. Остеохондральные поражения таранной кости: пересмотренная классификация.
 Голеностопный сустав, внутренний . 1999 г.; 20(12): 789–93. DOI: https://doi.org/10.1177/107110079
Голеностопный сустав, внутренний . 1999 г.; 20(12): 789–93. DOI: https://doi.org/10.1177/1071100791206
Ferkel, RD, Zanotti, RM, Komenda, GA, Sgaglione, NA, Cheng, MS, Applegate, GR, et al. Артроскопическое лечение хронических остеохондральных поражений таранной кости: отдаленные результаты. Am J Sports Med . 2008 г.; 36 (9): 1750–1762. DOI: https://doi.org/10.1177/0363546508316773
Дипаола, Д.Д., Нельсон, Д.В. и Колвилл, М.Р. Характеристика костно-хрящевых поражений с помощью магнитно-резонансной томографии. Артроскопия . 1991 год; 7(1): 101–4. DOI: https://doi.org/10.1016/0749-8063(91)
-EМинц, Д.Н., Ташьян, Г.С., Коннелл, Д.А., Деланд, Дж.Т., О’Мэлли, М. и Поттер, Х.Г. Остеохондральные поражения таранной кости: новая магнитно-резонансная система классификации с артроскопической корреляцией. Артроскопия . 2003 г.; 19(4): 353–359. DOI: https://doi.
 org/10.1053/jars.2003.50041
org/10.1053/jars.2003.50041Anderson, IF, Crichton, KJ, Grattan-Smith, T, Cooper, RA и Brazier, D. Костно-хрящевые переломы купола таранной кости. J Bone Joint Surg Am . 1989 год; 71 (8): 1143–1152. DOI: https://doi.org/10.2106/00004623-198971080-00004
Ли, К.Б., Бай, Л.Б., Пак, Дж.Г. и Юн, ТР. Сравнение данных артроскопии и МРТ при стадировании костно-хрящевого поражения таранной кости. Коленный хирург Спортивный травматол Arthrosc . 2008 г.; 16 (11): 1047–1051. DOI: https://doi.org/10.1007/s00167-008-0607-x
Барр, С., Бауэр, Дж. С., Малфэр, Д., Ма, Б., Хеннинг, Т. Д., Стейнбах, Л., и другие. МРТ голеностопного сустава при 3 Тесла и 1,5 Тесла: оптимизация протокола и применение к патологии хрящей, связок и сухожилий в образцах трупов. Евро Радиол . 2007 г.; 17 (6): 1518–1528. DOI: https://doi.org/10.1007/s00330-006-0446-4
Эль-Хури, Г.Ю., Аллиман, К.Дж., Лундберг, Х.
 Дж., Рудерт, М.Дж., Браун, Т.Д. и Зальцман, CL. Толщина хряща в трупных лодыжках: измерение с помощью двухконтрастной мультидетекторной рядной КТ-артрографии в сравнении с МРТ. Радиология . 2004 г.; 233(3): 768–73. DOI: https://doi.org/10.1148/radiol.2333031921
Дж., Рудерт, М.Дж., Браун, Т.Д. и Зальцман, CL. Толщина хряща в трупных лодыжках: измерение с помощью двухконтрастной мультидетекторной рядной КТ-артрографии в сравнении с МРТ. Радиология . 2004 г.; 233(3): 768–73. DOI: https://doi.org/10.1148/radiol.2333031921Kirschke, JS, Braun, S, Baum, T, Holwein, C, Schaeffeler, C, Imhoff, AB, et al. Диагностическая ценность КТ-артрографии для оценки остеохондральных поражений голеностопного сустава. Биомед Рез Инт . 2016; 2016: 3594253. DOI: https://doi.org/10.1155/2016/3594253
Прыгать на Обсуждения Связанный контент
Остеохондроз | Скелетно-мышечный ключ
7 Остеохондроз
7.1 Анатомия, этиология и патогенез
Анатомия. Анатомию см. в главе 7.1 (рис. W7.1).
«Остеохондроз» — очень общий термин, который, строго говоря, означает не что иное, как «заболевание хрящей и костей» (греч.
 -osis = процесс или состояние). Решающим признаком является вовлечение кости и хряща в эпифиз, апофиз и зону роста растущего скелета. Считается вероятным, что недостаточность кровоснабжения вызывает нарушение энхондральной оссификации. Остеохондроз не имеет ничего общего с острым повреждением росткового хряща.
-osis = процесс или состояние). Решающим признаком является вовлечение кости и хряща в эпифиз, апофиз и зону роста растущего скелета. Считается вероятным, что недостаточность кровоснабжения вызывает нарушение энхондральной оссификации. Остеохондроз не имеет ничего общего с острым повреждением росткового хряща.7.1.1 Что общего у разных форм остеохондроза?
Развиваются главным образом в детей и подростков во время фазы роста . Важную роль в остеохондрозе играют факторы риска :
• Наследование: Об этом свидетельствует наличие остеохондроза у членов одной семьи или у близнецов.
• « Метаболические » и « Гормональные » Изменения: Хотя их трудно определить, эти изменения также должны играть роль. Таким образом, остеохондроз развивается, в частности, у детей с задержкой роста (особенно у мальчиков) или у детей с врожденными дисплазиями скелета.
 Остеохондроз также наблюдается, особенно во время сильных скачков роста.
Остеохондроз также наблюдается, особенно во время сильных скачков роста.• Анатомия: Похоже, это играет роль. Некоторые кости и суставы могут быть затронуты из-за некоторого несоответствия суставных поверхностей, что приводит к аномальным силам в этих местах. Дети с врожденной аномалией дискоидного мениска чаще страдают от рассекающего остеохондрита, чем другие дети. Точно так же остеохондроз локтевого сустава гораздо чаще развивается в головке, чем в блоке.
Остеохондроз болезнь а не нормальный вариант окостенения, но поразительно, что места склонности к вариантам совпадают с локализациями остеохондроза.
Остеохондроз проявляется во многих эпифизах и апофизах, а также в области пластинки роста. В настоящее время известно около 75 объектов, и большинство из них названы в честь тех, кто первым сообщил о них. Рассекающий остеохондрит не зря отнесен в этой книге к суставным остеохондрозам. В таблице 7.1 намеренно указаны только наиболее важные расстройства; для других заболеваний см.
 Ссылки к главе 7.1.
Ссылки к главе 7.1.Таблица 7.1 Классификация остеохондроза по Зифферту
Description
Location
Articular ( эпифизарные) остеохондроз
Болезнь Легга–Кальве–Пертеса
Головка бедренной кости
Freiberg’s disease (Köhler’s disease Type II)
Metatarsal heads II–IV
Köhler’s disease Type I
Navicular bone
Болезнь Паннера
Головка плечевой кости
Рассекающий остеохондрит1340
Any joint, especially knee, talus, and elbow
Nonarticular (apophyseal) osteochondroses
Osgood–Schlatter disease
Tibial tuberosity
Болезнь Синдинга-Ларсена-Йоханссона
Нижний полюс надколенника
Болезнь Севера
Calcaneal apophysis
Osteochondroses of the growth plate
Scheuermann’s disease
Hyaline cartilage end plate, and subchondral superior end plate of the spine
Болезнь Блаунта
Медиальная часть проксимального эпифиза большеберцовой кости
7.
 1.2 К каким заболеваниям неприменим термин «остеохондроз»?
1.2 К каким заболеваниям неприменим термин «остеохондроз»?Конечно, хрящ и субхондральная кость также могут быть поражены у взрослых, но, как правило, в анамнезе имеется какая-либо форма травмы. По этой причине к остеохондрозам отнесены следующие распространенные случаи , а не :
• Посттравматический остеоартроз.
• Посттравматический остеонекроз (например, купола таранной кости).
Они обычно вторичны по отношению к перелому суставных поверхностей (например, внутрисуставной перелом лучевой кости или костно-хрящевой перелом).
7.2 Суставные остеохондроз
7.2.1 Болезнь Пертеса
Болезнь Пертеса (синоним: болезнь Легга–Кальве–Пертеса) – остеохондроз головки бедренной кости. Его этиология остается неясной; его патогенез постепенно становится понятным. Болезнь Пертеса имеет самокупирующееся клиническое течение, протекает поэтапно и несет в себе риск неполного выздоровления.
Патология. Неизвестно, почему сосуды, питающие головку бедренной кости, выходят из строя.
 Также остается неясным, необходима ли одна или несколько ишемических атак для инициации заболевания. Понятие «остеонекроз» недостаточно далеко; в этом состоянии поражаются эпифизарный хрящ, центр окостенения эпифиза, пластинка роста и даже метафиз. Некротический центр окостенения чрезвычайно уязвим к механическим нагрузкам, и существует дисбаланс между деградацией и регенерацией кости. Расстройство является самоограничивающимся; происходит спонтанная реваскуляризация.
Также остается неясным, необходима ли одна или несколько ишемических атак для инициации заболевания. Понятие «остеонекроз» недостаточно далеко; в этом состоянии поражаются эпифизарный хрящ, центр окостенения эпифиза, пластинка роста и даже метафиз. Некротический центр окостенения чрезвычайно уязвим к механическим нагрузкам, и существует дисбаланс между деградацией и регенерацией кости. Расстройство является самоограничивающимся; происходит спонтанная реваскуляризация.Существует четыре характерных стадии:
• Ранняя стадия: Гибель клеток в костном эпифизе, приводящая к развитию микропереломов. Глубокий слой эпифизарного хряща некротизируется, энхондральное окостенение прекращается.
• Стадия уплотнения: Уплотнение и сужение окостеневшего эпифиза. Хрящ подвергается ранней реваскуляризации и становится гипертрофированным.
• Стадия фрагментации: Фиброзное ремоделирование кости и трабекулярная абсорбция приводят к нестабильности структуры с фрагментацией и дальнейшему уменьшению размера костного эпифиза.
 Деформация эпифизарного контура и чрезмерный рост эпифизарного хряща приводят к децентрализации головки бедренной кости и, таким образом, к латеральному подвывиху. Сопутствующее поражение метафиза приводит к расширению и укорочению шейки бедра.
Деформация эпифизарного контура и чрезмерный рост эпифизарного хряща приводят к децентрализации головки бедренной кости и, таким образом, к латеральному подвывиху. Сопутствующее поражение метафиза приводит к расширению и укорочению шейки бедра.• Фаза регенерации: Реваскуляризация головки бедренной кости происходит с образованием новой кости, обычно связанной с неполным восстановлением, хотя редко с полным восстановлением.
Клиническая картина. Заболевание проявляется в возрасте от 3 до 12 лет с пиком в возрасте от 5 до 6 лет. Основной симптом – хромота. Признаки и симптомы на ранней стадии неотличимы от транзиторного синовита. Прогноз болезни Пертеса зависит от раннего выявления.
Рис. 7.1 Болезнь Пертеса. Начальная стадия. (a) Очень тонкие изменения на изображении AP. (б) Типичный субхондральный перелом на виде лягушки сбоку.
Рис.
 7.3 Болезнь Пертеса. Стадия фрагментации. Помимо фрагментации, для этой стадии характерно уплощение эпифиза.
7.3 Болезнь Пертеса. Стадия фрагментации. Помимо фрагментации, для этой стадии характерно уплощение эпифиза.Рис. 7.2 Рентгенологическое течение болезни Пертеса. (a) Ступень конденсации. (б) Здоровая контралатеральная сторона для сравнения. (c) Стадия фрагментации. (d) Заключительный этап с ремоделированием, уплощением и латерализацией головки бедренной кости.
Рентгенография/КТ. Рентгенодиагностические исследования неадекватны на ранней стадии. Тем не менее, в течение болезни, AP и лягушачьи лапки сбоку полезны для установления диагноза и определения прогноза. Классификация рентгенологических аномалий основана на течении болезни, описанной выше. Использование 3D-реконструкции КТ в первую очередь предназначено для оперативного планирования.
• Начальная стадия: Минимальные рентгенологические признаки:
Расширение суставной щели.

Периартикулярный отек мягких тканей.
Тонкая неровность структуры и контура эпифиза (рис. 7.1).
• Стадия уплотнения: Увеличение плотности и уменьшение размеров костного эпифиза (рис. 7.2а и 7.2б).
• Стадия фрагментации: Уменьшенный размер и фрагментация эпифиза (рис. 7.2c–7.5 и W7.2).
• Ступень регенерации (рис. 7.6, 7.7 и W7.3):
Слияние центров окостенения с тенденцией к ремоделированию кости.
Неравномерное расширение физарной пластинки; позднее преждевременное закрытие физа в результате образования эпифизарно-метафизарного мостика.
Поражение метафиза с рентгенопрозрачными полосами, уплотнениями и кистозными поражениями.
• Конечная стадия (рис. 7.2d и 7.8):
Полная реставрация или
Расширение, уплощение и подвывих головки бедренной кости (грибовидная деформация, «плоский тазик») с вторичной гипоплазией вертлужной впадины (предрасположенность для дегенеративного остеоартрита см.
 рис. 7.8).
рис. 7.8).Расширение метафиза и укорочение шейки бедра.
Рис. 7.4 Болезнь Пертеса. Стадия фрагментации. (а) Фрагментация и уплощение эпифиза. (б) Фрагментация не затрагивает весь эпифиз.
Рис. 7.5 Болезнь Пертеса. Стадия фрагментации (см. также рис. W7.2).
Рис. 7.6 Болезнь Пертеса. Стадия регенерации. Боковая кальцификация эпифизарной пластинки и метафизарные кисты расцениваются как признаки высокого риска и предполагают неблагоприятный прогноз.
Рис. 7.7 Болезнь Пертеса. Стадия регенерации (см. также рис. W7.3).
Рис. 7.8 Болезнь Пертеса. Последний этап. Наряду с грибовидной деформацией головки бедренной кости (предостеоартроз) в этом примере также наблюдается большой дефект головки бедренной кости.
Классификация Catterall (рис.
 7.9) предоставляет прогностическую информацию для возможного хирургического вмешательства. Стадии III и IV представляют собой тяжелые формы, при которых поражается более половины головки бедренной кости. Кроме того, эти прогностически неблагоприятные рентгенологические признаки ( признаки риска головок ) также следует регистрировать:
7.9) предоставляет прогностическую информацию для возможного хирургического вмешательства. Стадии III и IV представляют собой тяжелые формы, при которых поражается более половины головки бедренной кости. Кроме того, эти прогностически неблагоприятные рентгенологические признаки ( признаки риска головок ) также следует регистрировать:• Децентрализация головки бедренной кости в латеральном направлении (рис. 7.4а).
• Боковая кальцификация физарной пластинки (рис. 7.5 и 7.6).
• Метафизарное поражение (рис. 7.5 и 7.6).
• Горизонтализация физарной пластины.
Заключительная стадия может быть далее классифицирована согласно Stulberg и соавт. (см. Ссылки к главе 7.2.1).
США. Ультразвук обеспечивает подтверждение суставного выпота.
МРТ. В начальной стадии МРТ позволяет провести раннюю диагностику с признаками отека костного мозга в центре окостенения эпифиза, пока рентгенограмма еще ничем не примечательна (рис.
 7.10а, б). Корональные с подавлением жира, чувствительные к жидкости, а также коронарные и сагиттальные последовательности T1W полезны для диагностики. При наличии отека костного мозга для определения стадии (ранняя стадия, стадия реваскуляризации) и раннего выявления нарушенной перфузии полезна дополнительная последовательность T1W с подавлением жира и усилением контраста или, что еще лучше, МРТ с динамическим контрастом (рис. 7.11).
7.10а, б). Корональные с подавлением жира, чувствительные к жидкости, а также коронарные и сагиттальные последовательности T1W полезны для диагностики. При наличии отека костного мозга для определения стадии (ранняя стадия, стадия реваскуляризации) и раннего выявления нарушенной перфузии полезна дополнительная последовательность T1W с подавлением жира и усилением контраста или, что еще лучше, МРТ с динамическим контрастом (рис. 7.11).Серийные МРТ-исследования выявляют развитие зоны некроза и гипертрофию эпифизарного хряща и, таким образом, децентрализацию эпифиза в пределах вертлужной впадины. Заключительная стадия показывает эквивалентный жиру сигнал (рис. 7.10в) или — в зависимости от тяжести течения — усиление склероза с потерей сигнала.
Функциональная МРТ (нейтральное положение, отведение и внутренняя ротация) полезна для предоперационного планирования в фазе неполного восстановления, чтобы задокументировать степень несоответствия и риск импинджмента между вертлужной впадиной и деформированной головкой бедренной кости.

НУК МЕД. Сканирование костей чувствительно на ранних стадиях, обнаруживая отсутствие или сниженное поглощение индикатора в переднебоковой части головки бедренной кости. Тем не менее, он был в значительной степени заменен МРТ.
ДД.
Транзиторный синовит и синовит другой этиологии. МРТ полезен для дальнейшего исследования сомнительных рентгенологических и/или лабораторных данных, а также для обнаружения выпота в суставе при ультразвуковом исследовании.
Другие причины остеонекроза головки бедренной кости. Одновременное развитие двустороннего остеонекроза головок бедренных костей свидетельствует о системном заболевании (серповидноклеточная анемия, гипотиреоз, болезнь Гоше).
Дисплазия Мейера. Это связано с задержкой, неравномерным окостенением головки бедренной кости, что приводит к множественным центрам окостенения. Если клинические и рентгенологические данные неясны, дифференциацию можно провести с помощью МРТ.

Рис. 7.9 Классификация болезни Пертеса по Catterall.
Рис. 7.10 Мониторинг прогрессирования заболевания при левосторонней болезни Пертеса. (а) Ранняя стадия. (b) В конечном итоге происходит полная потеря сигнала. (c) Наконец, жировой костный мозг очевиден в центре и реактивное отложение жирового костного мозга в метафизе. (г) Контрастное усиление в медиальной части эпифиза как признак репарации.
Рис. 7.11 Ранняя диагностика болезни Пертеса в начальной стадии. (Любезно предоставлено М. Андерсоном, Шарлоттсвилль, Вирджиния, США.) (a) Отсутствие явного обнаружения отека на Т1-изображении. (b) Однако имеются данные о нарушении перфузии головки правой бедренной кости из-за отсутствия поглощения контраста.
7.2.2 Болезнь Фрайберга (остеохондроз головок плюсневых костей)
Для этого состояния также используется термин «болезнь Келера II типа».
 Причина остеохондроза головок плюсневых костей (прежде всего второй плюсневой кости) неясна. Диагноз обычно ставится в подростковом возрасте (девочки болеют чаще, чем мальчики), но также рассматривается как случайная находка во взрослом возрасте.
Причина остеохондроза головок плюсневых костей (прежде всего второй плюсневой кости) неясна. Диагноз обычно ставится в подростковом возрасте (девочки болеют чаще, чем мальчики), но также рассматривается как случайная находка во взрослом возрасте.Рентгенография. В зависимости от того, когда поставлен диагноз, наблюдаются следующие рентгенологические признаки:
• Уплощение и расширение головки (рис. 7.12).
• Фрагментация.
• Возможно преждевременное закрытие зоны роста.
• Реактивный склероз.
• Суставная щель обычно сохраняется.
• В выраженных случаях наблюдается расширение противоположного основания проксимальной фаланги.
ДД. Недостаточность переломов, связанных с перегрузкой с последующим коллапсом суставной поверхности может привести к сходному внешнему виду головки плюсневой кости (рис. 7.13).
7.2.3 Болезнь Келера I типа
Остеохондроз ладьевидной кости может развиваться в возрасте от 2 лет и старше, чаще всего в 4-м и 5-м возрасте.
 Прогноз при болезни Келера I типа очень хороший. Ладьевидная кость приобретает нормальный вид после спонтанного заживления (~ 6–18 месяцев после постановки диагноза). Лишь в редких случаях боль сохраняется после созревания скелета.
Прогноз при болезни Келера I типа очень хороший. Ладьевидная кость приобретает нормальный вид после спонтанного заживления (~ 6–18 месяцев после постановки диагноза). Лишь в редких случаях боль сохраняется после созревания скелета.Рентгенография/КТ. Обычная рентгенография демонстрирует смешанные участки склероза и просветления в центре окостенения. В других случаях очаг окостенения разрушен и склерозирован (рис. 7.14), иногда только склерозирован, а иногда фрагментирован.
МРТ. МРТ часто используется даже перед рентгенографическим исследованием болезненной стопы неизвестного происхождения, поэтому рентгенолог также может столкнуться с результатами МРТ болезни Келера I типа, обычно склерозом и костным ремоделированием (рис. 7.15).
ДД. Мюллер – Синдром Вейса. Возраст пациента позволяет избежать путаницы с редким синдромом Мюллера-Вейсса (остеонекроз ладьевидной кости предплюсны у взрослых; рис.
 7.16).
7.16).7.2.4 Болезнь Паннера и болезнь Гегемана
Паннера ’ Болезнь – остеохондроз головки плечевой кости у детей в возрасте до 10 лет; чаще болеют мальчики. Большинство этих остеохондрозов заживают спонтанно. Случаи, когда коллапс головки приводит к вторичному остеоартрозу, очень редки. Рентгенологические признаки включают диффузные склеротические изменения центра окостенения латеральной поверхности плечевого сустава, сходные с болезнью Келера, хотя в некоторых случаях наряду с неровностью суставной поверхности наблюдаются смешанные литические и склеротические изменения. Во время спонтанного заживления литическое поражение без неровностей контура наблюдается у подростков непосредственно перед полным слиянием центра окостенения (рис. 7.17 и W7.4). Пациенты с болезнью Паннера не имеют в анамнезе серьезных травм или хронических перегрузок. Однако это также может быть связано с хроническим чрезмерным использованием метательных видов спорта.

- K.


 Кроме того, запрещено МРТ при наличии металла около глаз или головного мозга.
Кроме того, запрещено МРТ при наличии металла около глаз или головного мозга. А. Применение «магневиста» при заболеваниях позвоночника / Т.А. Ахадов, С.А. Белов, А.К. Кравцов, Л.А. Тютин // Клиническое применение магнитно-резонансной томографии с контрастным усилением. М.: Видар, 1996.
А. Применение «магневиста» при заболеваниях позвоночника / Т.А. Ахадов, С.А. Белов, А.К. Кравцов, Л.А. Тютин // Клиническое применение магнитно-резонансной томографии с контрастным усилением. М.: Видар, 1996. -1998. -№ 5.
-1998. -№ 5. Соответствует поражению грудных корешков, в частности D2. При локализации слева развиваются симптомы стенокардии. В других случаях болезненность может ощущаться в молочной железе;
Соответствует поражению грудных корешков, в частности D2. При локализации слева развиваются симптомы стенокардии. В других случаях болезненность может ощущаться в молочной железе;
 Первую стадию болезни могут диагностировать во время профилактического комплексного обследования.
Первую стадию болезни могут диагностировать во время профилактического комплексного обследования.