Артроз голеностопного сустава: симптомы, диагностика и лечение
Артроз голеностопного сустава характеризуется постепенным разрушением хрящевой и костной ткани. Патология носит хронический характер и чаще всего диагностируется у людей пожилого возраста. Среди пациентов старше 70 лет артроз является одной из самых частых причин инвалидизации. Разрушенный голеностопный сустав полностью утрачивает подвижность, причиняет сильную боль.
Лечением артрозов занимается врач-ревматолог или ортопед.
Причины артроза голеностопного сустава
Развитие дегенеративных процессов чаще всего провоцируют травмы, воспаления, врожденные нарушения опорно-двигательного аппарата.
Существуют также факторы риска, которые повышают вероятность артроза:
- Возраст. Естественное старение организма сопровождается замедлением обменных процессов. Суставной хрящ — постепенно разрушается, ресурсов регенерации уже не хватает, чтобы компенсировать естественный износ. Трофика тканей также снижается.
 В результате происходит сужение суставной щели и формирование остеофитов. Первые признаки артроза голеностопного сустава можно заметить уже после 40 лет.
В результате происходит сужение суставной щели и формирование остеофитов. Первые признаки артроза голеностопного сустава можно заметить уже после 40 лет. - Избыточный вес. Суставы человека с ожирением испытывают повышенные нагрузки. Факт взаимосвязи лишнего веса и формирования артрозов клинически доказан.
- Травмы и операции на суставе. Разрывы связок, вывихи, растяжения, повреждения хряща нарушают работу сустава. Даже если травма не имела явных клинических проявлений, – со временем может формироваться посттравматический артроз голеностопного сустава.
- Генетическая предрасположенность. Склонность к артрозам передается по наследству от родителей к детям.
- Гормональный дисбаланс. Имеет значение уровень половых гормонов. При недостаточной секреции снижается скорость регенерации хряща. Под нагрузкой сустав истончается, формируются остеофиты.
- Избыточные нагрузки. Среди профессиональных спортсменов и людей, занятых на физически тяжелых работах, артроз является распространенным заболеванием.
 Признаки разрушения сустава от избыточной нагрузки могут возникать в молодом возрасте.
Признаки разрушения сустава от избыточной нагрузки могут возникать в молодом возрасте. - Артриты. Запущенные или плохо пролеченные воспаления являются серьезным фактором риска. Причиной артроза может стать ревматоидный артрит и другие патологии.
Признаки болезни
Артроз прогрессирует медленно, симптоматика может нарастать в течение нескольких лет.
Когда необходимо обращаться к врачу:
- Появилась боль. На ранних стадиях это может быть просто дискомфорт, тянущие, ноющие ощущения после долгой ходьбы. Постепенно боль усиливается и нарушает нормальную работу сустава.
- Хромота, изменение походки. Это последствия болевого синдрома. Человек ставит ногу в наиболее удобное для него положение.
- Скованность движений. Симптом артроза голеностопного сустава хорошо заметен в утренние часы, когда после сна не получается пошевелить ногой. Через некоторое время подвижность восстанавливается.
- Деформация сустава.
 Видимые изменения развиваются в запущенных случаях и на поздних стадиях болезни. На суставных поверхностях образуются остеофиты, которые и деформируют ногу.
Видимые изменения развиваются в запущенных случаях и на поздних стадиях болезни. На суставных поверхностях образуются остеофиты, которые и деформируют ногу.
Степени артроза голеностопного сустава
Наиболее широко используется классификация — Kellgren и Лоуренса:
- Нулевая стадия. Признаки артроза отсутствуют.
- Первая стадия. Рентгенограмма вызывает сомнения врача. Визуализируются затемнения в местах изменения тканей.
- Вторая стадия. На снимке видны минимальные изменения в структуре сустава.
- Третья стадия. Признаки патологии выражены, хорошо визуализируются на рентгенограмме. Определяются изменения хряща и кости.
- Материал направляют на анализ для дифференциальной диагностики с воспалительным артритом, подагрой, инфекцией.
Лечение артроза голеностопного сустава
Терапия проводится комплексно. Результат лечения зависит не только от квалификации врачей, но и от старания самого пациента.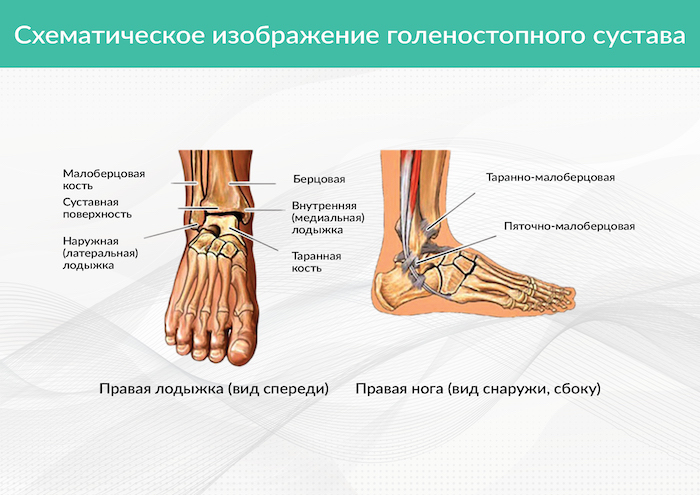 Собственная работа больного значительно повышает эффективность всех назначенных процедур.
Собственная работа больного значительно повышает эффективность всех назначенных процедур.
Изменение образа жизни
Рекомендуется избавиться от лишнего веса и снять с сустава избыточную нагрузку. Ходьбу чередуют с коротким отдыхом, по возможности не носят тяжести, меняют режим и тип питания, отказываются от вредных привычек. Можно использовать трость для разгрузки поврежденного голеностопного сустава. Изменение образа жизни благоприятно влияет на общее самочувствие больного.
Медикаментозная терапия
Врач подбирает лекарства для уменьшения боли, воспаления, для стимуляции обменных процессов, лечения сопутствующих болезней.
Для купирования болевого синдрома Чаще всего назначают нестероидные противовоспалительные средства (НПВС). Препараты эффективны, но требуют параллельного приема ингибиторов протонной помпы (для защиты слизистой желудка) и блокаторов Н2 гистаминовых рецепторов.
Для восстановления функции голеностопа назначают хондропротекторы. Средства улучшают регенерацию хряща, предотвращают его разрушение. Хондропротекторы принимают долгими курсами по несколько месяцев.
Хондропротекторы принимают долгими курсами по несколько месяцев.
В тяжелых случаях показано локальное лечение – назначают внутрисуставные и околосуставные инъекции. Врач подбирает глюкокортикоиды, гиалуроновую кислоту или противовоспалительные средства. Дополнительно облегчить симптомы помогают мази и гели.
Лечебная физкультура (ЛФК)
Гимнастика эффективна в лечении артрозов любой степени, в том числе посттравматических патологий. Курс ЛФК назначают после снятия обострения. Комплекс упражнений составляет врач с учетом состояния конкретного пациента.
После реабилитации в специализированном центре можно заниматься ЛФК дома самостоятельно. Регулярная гимнастика поможет сохранить функцию сустава, улучшить подвижность.
Физиотерапия
При артрозе назначают следующие процедуры:
- Электрофорез. Ток улучшает проникновение лекарства к больному суставу.
- Фонофорез. Активные вещества доставляются к участку воспаления с помощью ультразвука.

- Магнитотерапия. Индукторы воздействуют на пораженный сустав с двух сторон.
- Термические аппликации. Подбирают препараты для стимулирования регенерации хряща. Аппликации также выполняют с парафином, лечебными грязями.
Хирургическое лечение
Операции проводят при крайней степени артроза голеностопного сустава, когда вылечить пациента консервативными методами невозможно.
Артроскопия
Малоинвазивный метод лечения. В полость сустава вводят видеокамеру и микрохирургические инструменты. Врач проводит тщательный осмотр сустава, извлекает частицы остеофитов, разрушенного хряща, рубцовые ткани. Артроскопия помогает на время избавиться от боли и восстановить подвижность сустава.
Эндопротезирование
Операция показана при полном разрушении сустава. После установки искусственного сустава, восстанавливается подвижность и опороспособность конечности, постепенно регрессирует болевой синдром.
Диагностика и лечение артроза голеностопного сустава в Москве
В Кунцевском лечебно-реабилитационном центре созданы комфортные условия для пациентов с заболеваниями опорно-двигательного аппарата. Мы проведем комплексное обследование, составим программу лечения, обеспечим качественную реабилитацию после операции. Позвоните нам, чтобы записаться на прием.
Мы проведем комплексное обследование, составим программу лечения, обеспечим качественную реабилитацию после операции. Позвоните нам, чтобы записаться на прием.
Список литературы:
- Павлов Д.В., Горбатов Р.О., Малышев Е.Е., Горин В.В. КЛИНИКО-РЕНТГЕНОЛОГИЧЕСКАЯ ОЦЕНКА ЭФФЕКТИВНОСТИ ПРИМЕНЕНИЯ РАЗЛИЧНЫХ МЕТОДОВ АРТРОДЕЗА И СОВРЕМЕННЫХ ФИКСАТОРОВ ПРИ ОПЕРАТИВНОМ ЛЕЧЕНИИ ПОСТТРАВМАТИЧЕСКОГО АРТРОЗА ГОЛЕНОСТОПНОГО СУСТАВА // Современные проблемы науки и образования. – 2015
- Каплан, А. В. Причины, симптомы, степени и лечение артроза голеностопного сустава / А. В. Каплан. — М. : Медицина, 1982
- Косинская, Н. С. Дегенеративно-дистрофические поражения костно-суставного аппарата / Н. С. Косинская. — Л. : Медгиз, 1961
- Николаенко, З.В. Болезни суставов / З. В. Николаенко. — СПб. : Спецлит, 2009
Автор статьи:
Записаться на прием
Ваш запрос принят!
Наши менеджеры свяжутся с Вами в ближайшее время для уточнения всех деталей записи.
Задайте Ваш вопрос по телефону
+7 (495) 103-99-55
Заказать обратный звонок
Я согласен на обработку персональных данных
Артроз голеностопного сустава — Центр доктора Бубновского
Артрит
Артроз
Артроз голеностопного сустава — дегенеративное заболевание, при котором преждевременно изнашиваются гиалиновые хрящи костей, образующих сустав. Поражение артрозом голеностопного сустава встречается реже, чем коленного или тазобедренного, но оно не менее значимо и без лечения может привести к серьезным последствиям.
Первые признаки заболевания — появление хруста или щелчков при движении в голеностопном суставе. Затем человек начинает замечать умеренную боль, появляющуюся после продолжительной ходьбы и отек. Как правило, после отдыха эти ощущения бесследно проходят.Характерна так называемая «стартовая» боль и скованность в суставах, которая возникает после сна и любого другого длительного пребывания в неподвижном состоянии. Её обычно не воспринимают всерьез — «просто засиделся», «мышцы еще не размялись после сна» — так многие объясняют это явление.
Если не заподозрить артроз на данном этапе и не начать правильное лечение, симптомы станут более серьезными, и игнорировать их будет уже невозможно.
На 3-4 стадии боли становятся сильными, и появляются не только при утомлении, но и в покое. Часто они возникают ночью и долго не стихают, в результате нарушается сон. Хрящевые и костные ткани начинают разрастаться, сустав деформируется, нарушается его функция. Человек не может до конца сгибать и разгибать голеностопный сустав, походка становится неправильной, да и сама ходьба в таком состоянии очень затруднительна.
Болезнь обычно возникает в исходе других патологических состояний: старая травма, недолеченный артрит, перенапряжение сустава.
В связи со своим расположением и функцией голеностопный сустав ежедневно выдерживает колоссальные нагрузки. Но в некоторых случаях перегрузка сустава достигает такого уровня, с которым он не может справиться. Это избыточный вес, а также виды спорта, связанные с неравномерными и несбалансированными нагрузками на голеностоп — бег, большой теннис.
В результате нарушается питание синовиального хряща, возникает его дистрофия и истончение, появляются микротрещины, которые со временем увеличиваются и перерастают в серьезные повреждения и дегенеративную деформацию. Увы, главная опасность артроза в том, что полностью восстановить разрушенные структуры невозможно. На 3-4 стадии артроза повреждения становятся настолько выражены, что функция сустава может быть необратимо утрачена.
Чтобы избежать подобных последствий, необходимо вовремя распознать болезнь и начать правильное лечение. С этим отлично справятся специалисты Центра доктора Бубновского. Здесь занимаются наиболее полным и комплексным лечением артроза.
Здесь занимаются наиболее полным и комплексным лечением артроза.
В Центре доктора Бубновского лечение не только симптоматическое, то есть работающее с острой болью, но и патогенетическое — направленное на торможение механизма развития заболевания.
Применяемая методика кинезитерапии позволяет восстанавливать кровоток как в голеностопе, так и во всем организме за счет активации работы ослабленных или спазмированных мышц ног.
В результате правильной двигательной активности нормализуется питание хрящевой ткани сустава, устраняются последствия дистрофии и останавливается дегенеративное разрушение хряща, что не позволяет артрозу прогрессировать.
При первом обращении пациента в Центр врач-кинезитерапевт проводит полное обследование, чтобы подтвердить наличие артроза и определить его степень. Диагностика обязательно включает в себя мануальный осмотр, миофасциальные тесты, выявляющие ограничение движения в суставе и динамику боли.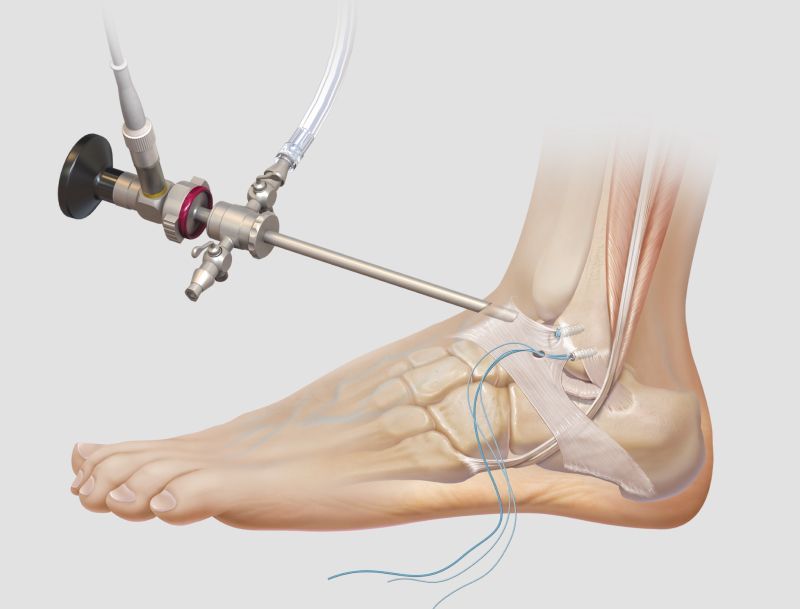
Дополнительно может назначается рентген, а при необходимости КТ или МРТ сустава, которые покажут типичное для артроза сужение суставной щели и разрастание окружающих её тканей.
После обследования составляется программа кинезитерапевтических упражнений, учитывающая индивидуальные особенности пациента. Она может корректироваться в процессе лечения при положительной динамике и при любой другой необходимости.
Основная часть упражнений выполняется на многофункциональном тренажере Бубновского, который разгружает сустав и делает процесс занятий безболезненным. Техника упражнений и состояние пациента всегда контролируются инструктором и врачом-кинезитерапевтом. Так достигается максимальная эффективность и безопасность двигательных нагрузок.
Благодаря такому разнообразному воздействию на сустав происходит наиболее полное и эффективное восстановление функции сустава и профилактика осложнений артроза.
Симптомы, лечение, упражнения, хирургия и многое другое
Остеоартроз голеностопного сустава возникает, когда хрящи между костями начинают изнашиваться. Это может вызвать скованность, отек и боль в суставе, что затрудняет ходьбу.
Это может вызвать скованность, отек и боль в суставе, что затрудняет ходьбу.
Диагностика включает физикальное обследование, анализ походки, рентген и анализы крови. После постановки диагноза врачи могут порекомендовать снижение веса, физические упражнения и изменение деятельности для уменьшения симптомов или контроля над ними.
Если лечение необходимо, препаратом первой линии выбора является ацетаминофен (тайленол), но доступны и другие лекарства, в том числе кремы для нанесения на сустав. Когда такое лечение не снимает боль, врачи рассмотрят возможность хирургического вмешательства.
В этой статье обсуждаются симптомы, диагностика и прогноз для людей с остеоартритом голеностопного сустава. Он также исследует упражнения и лечение этого состояния.
В здоровой лодыжке хрящ покрывает соприкасающиеся поверхности кости, выступая в качестве защитной прокладки.
При остеоартрозе голеностопного сустава это защитное пространство медленно уменьшается, поскольку хрящ постепенно изнашивается. В результате кости трутся друг о друга, что приводит к образованию болезненных костных наростов.
В результате кости трутся друг о друга, что приводит к образованию болезненных костных наростов.
Остеоартрозом голеностопного сустава страдает около 1% населения. Исследования 2018 года показывают, что основной причиной является травма, как правило, в результате ротационной травмы, приводящей к растяжению связок и переломам костей. Это, как правило, происходит у молодых людей.
Симптомы ухудшаются со временем и включают:
- скованность и боль, которые усиливаются по утрам
- припухлость с одной стороны или вокруг сустава
- уменьшение объема движений, то есть сустав не может полностью сгибаться
- болезненность при прикосновении или сдавливании сустава
- трудности при ходьбе
По данным Arthritis Foundation (AF), лечение включает немедикаментозные меры, лекарства и хирургическое вмешательство.
Немедикаментозное лечение
Рекомендации по немедикаментозному лечению включают:
- поддержание умеренного веса для снижения давления на лодыжку
- кремы для местного применения с ингредиентами, уменьшающими боль или воспаление, такими как капсаицин, каннабидиол, камфора и ментол
- физиотерапия
- отказ от деятельности, вызывающей наибольшую боль
- использование вкладышей в обувь, трости или бандажа
медикаментозное лечение
медикаментозное лечение включает лекарства в форме:
- крема
- таблетки
- инъекции
Таблетки
Таблетки содержат ацетаминофен (Тайленол) для облегчения боли или нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (Адвил), для облегчения боли и воспаления.
Ацетаминофен является терапией первой линии, тогда как НПВП являются терапией второй линии.
Кремы
Кремы или гели могут включать те, которые содержат один из следующих ингредиентов:
- лидокаин (Aspercreme), лекарство, снижающее чувствительность и помогающее облегчить боль , лекарства, уменьшающие боль, которые производители часто комбинируют с другими ингредиентами для изготовления продуктов, таких как Bengay
Инъекции
Инъекции включают глюкокортикоиды, такие как бетаметазон (Celestone Soluspan). Они обеспечивают кратковременное облегчение боли, и врачи дают их человеку только три или четыре раза в год.
Хирургическое лечение
Если другие методы лечения не купируют боль или не улучшают подвижность, врачи могут порекомендовать одну из следующих хирургических процедур:
- Артродез: Сращивание костей лодыжки.
- Артроскопическая хирургия: Это влечет за собой удаление костных наростов и рыхлых хрящей, что может помочь некоторым людям.
 Врачи редко используют его при остеоартрите.
Врачи редко используют его при остеоартрите. - Полная замена голеностопного сустава: Это включает удаление костей и хрящей и замену их пластиковыми или металлическими деталями.
Полное восстановление после операции может занять 4–9 месяцев, но большинство людей могут возобновить свою обычную деятельность через 3–4 месяца.
Специалисты рекомендуют легкие упражнения, не нагружающие голеностоп, например:
- ходьба
- плавание
- езда на велосипеде
Они также рекомендуют избегать определенных видов спорта, таких как кикбоксинг и футбол, и ограничивать виды деятельности с высокой нагрузкой, такие как бег или теннис.
Кроме того, физиотерапевты могут предложить индивидуальную программу упражнений для увеличения диапазона движений, гибкости и силы голеностопного сустава.
Человек также может выполнять различные двигательные упражнения дома. Делать их следует медленно, стремясь к небольшой растяжке. Люди не должны переусердствовать или двигаться дальше точки боли. Перед началом любых новых упражнений лучше проконсультироваться с врачом.
Люди не должны переусердствовать или двигаться дальше точки боли. Перед началом любых новых упражнений лучше проконсультироваться с врачом.
Как правило, специалисты рекомендуют выполнять упражнения на диапазон движений 3–10 раз в день. Выполняя эти упражнения, человек должен сидеть и сохранять правильную осанку, поставив ноги на пол. Ниже приведены некоторые варианты:
- Подошвенное сгибание: Опустите пальцы ног и оторвите пятки от пола, как будто нажимаете на педаль газа.
- Тыльное сгибание: Поднять пальцы ног к голеням. Делайте это медленнее, но постарайтесь поднять носки как можно выше, удерживая пятки на полу.
- Круговые движения лодыжками: Медленно двигайте лодыжками по кругу, как будто пытаясь написать букву «О». Делайте круги как по часовой, так и против часовой стрелки.
Американская академия хирургов-ортопедов (AAOS) предоставляет следующую информацию о диагностическом процессе.
Физикальное обследование
При медицинском осмотре врач проверяет наличие припухлости и болезненности и задает следующие вопросы:
- Когда началась боль?
- Были ли у вас травмы в прошлом?
- Боль приходит и уходит или продолжается постоянно?
- Где именно болит?
- Боль усиливается по утрам или при ходьбе?
Анализ походки
Врачи просят людей пройтись, чтобы проверить, не выявляются ли в их походке какие-либо последствия остеоартрита. Например, скованность и боль могут вызывать хромоту, указывая на локализацию и тяжесть состояния.
Анализ походки также включает:
- измерение шага
- оценка строения костей при ходьбе
- проверка силы голеностопного сустава и стопы
Обследования
Обследования могут включать рентгенологическое исследование, которое может выявить сужение суставной щели между костями голеностопного сустава, а также шпоры и другие изменения, такие как переломы или переломы. Кроме того, врачи могут назначить анализы крови, чтобы исключить другие виды артрита.
Кроме того, врачи могут назначить анализы крови, чтобы исключить другие виды артрита.
УЗИ опорно-двигательного аппарата также может быть полезным, особенно при обнаружении повреждения сухожилий или воспаления.
AF отмечает, что вылечить или обратить вспять остеоартрит невозможно, но лечение может уменьшить боль и позволить человеку выполнять свои повседневные дела.
Медицинские ресурсы рисуют несколько иную картину перспектив после операции. AAOS утверждает, что в большинстве случаев это уменьшает боль и позволяет людям функционировать.
Тем не менее, обзор 2019 года предупреждает, что хирургия имеет некоторые недостатки. Изучив современные варианты хирургического лечения остеоартрита голеностопного сустава, авторы обнаружили, что они либо ограничивают диапазон движений, либо имеют высокий уровень осложнений.
Доказательства связывают остеоартрит голеностопного сустава со значительным заболеванием. Люди с этим заболеванием, как правило, испытывают нарастающую тяжесть симптомов, достигающую кульминации в терминальной стадии остеоартрита голеностопного сустава, который является основной причиной хронической инвалидности в Северной Америке.
Остеоартроз голеностопного сустава обычно поражает молодых людей с повреждением сустава. По мере того, как хрящ между костями в лодыжке изнашивается, человек испытывает усиление симптомов, таких как боль и скованность, которые усиливаются по утрам.
Эксперты советуют людям с этим заболеванием участвовать в программе физиотерапии или заниматься легкими упражнениями, такими как ходьба или плавание. Если состояние прогрессирует, лекарства могут помочь справиться с болью. Хирургия является крайней мерой в лечении, поскольку она может привести к осложнениям.
Остеоартрит голеностопного сустава — Physiopedia
Оригинальные редакторы — Thijs Van Liefferinge
Ведущие участники — Скотт Бакстон , Рэйчел Лоу , Aminat Abolade , Kim Jackson , Admin , Maarten Cnudde ,
Содержание
- 1 Определение и описание
- 2 Клинически значимая анатомия
- 2.
 1 Голеностопный сустав
1 Голеностопный сустав - 2.2 Подтаранный сустав
- 2.3 Мускулатура
- 2.4 Задний отдел — поверхностный
- 2,5 Задний отсек — глубокий
- 2.6 Боковой отсек
- 2.7 Передний отдел
- 2.8 Обучающие видео по анатомии
- 2.
- 3 Эпидемиология и этиология
- 3.1 Эпидемиология
- 3.2 Этиология
- 3.2.1 Первичный остеоартрит
- 3.2.2 Вторичный остеоартрит
- 4 Характеристики и клиническая картина
- 5 Дифференциальная диагностика
- 6 Показатели результатов
- 7 Осмотр
- 8 Медицинский менеджмент
- 9 Управление физической терапией
- 10 Каталожные номера
Остеоартрит голеностопного сустава — это возникновение остеоартрита (ОА) в голеностопном суставе. Голеностопный сустав состоит из двух синовиальных суставов, а именно голеностопного сустава и подтаранного сустава. В обоих суставах остеоартроз может быть диагностирован в медиальном и латеральном отделах.
Голеностопный сустав гораздо реже поражается артритом, чем другие крупные суставы. Причины этого включают различия в суставном хряще, подвижности суставов и восприимчивость хряща к медиаторам воспаления. Голеностопный сустав имеет относительно хорошую локализацию и конформность, таранная кость прочно связана с трех сторон малоберцовой костью, большеберцовым плафоном и медиальной лодыжкой и их прочными связочными связями. Эта конструкция потенциально дает лодыжке лучший профиль нагрузки на хрящ. Наиболее частой причиной терминальной стадии артрита голеностопного сустава является травма. Дополнительные причинные факторы включают артропатии, хроническую нестабильность голеностопного сустава, смещение и некоторые медицинские состояния, такие как гемофилия.
Клинически значимая анатомия[править | править источник]
Остеоартрит голеностопного сустава может возникать в суставах голеностопного сустава, двумя основными из которых являются голеностопный (истинный голеностопный сустав) и подтаранный суставы [1] [2] . Существует также третий голеностопный сустав, нижний большеберцово-малоберцовый сустав, который действительно способствует движению в голеностопном суставе, но гораздо меньше, чем его аналоги [3] , и впоследствии будет уделяться меньше внимания.
Существует также третий голеностопный сустав, нижний большеберцово-малоберцовый сустав, который действительно способствует движению в голеностопном суставе, но гораздо меньше, чем его аналоги [3] , и впоследствии будет уделяться меньше внимания.
Всякий раз, рассматривая анатомию конкретного сустава, важно обращать внимание и учитывать влияние суставов выше и ниже вашего конкретного сустава, в данном случае колена и стопы, особенно, как это было показано. что различия в характеристиках стопы и колена влияют на частоту остеоартрита [4] . В качестве быстрого рассмотрения подумайте о 28 костях и 30 суставах стопы, примерно о 100 связках и о влиянии всего этого на биомеханику, баланс и походку, а также о последующем воздействии на голеностопный и подтаранный суставы [5] .
Голеностопный сустав[править | изменить источник]
Голеностопный сустав представляет собой синовиальный шарнирный сустав, состоящий из покрытых гиалином суставных поверхностей таранной, большеберцовой и малоберцовой костей, обеспечивающий тыльное сгибание до 20 градусов и подошвенное сгибание до 50 градусов. Дистальные концы большеберцовой и малоберцовой костей прочно удерживаются вместе связками медиального (дельтовидного) и латерального связочного комплекса голеностопного сустава, которые могут быть повреждены и способствовать артриту голеностопного сустава (растяжение связок голеностопного сустава). Связки удерживают большеберцовую и малоберцовую кости в виде глубокой скобки, в которой находится таранная кость 9.0298 [3] .
Дистальные концы большеберцовой и малоберцовой костей прочно удерживаются вместе связками медиального (дельтовидного) и латерального связочного комплекса голеностопного сустава, которые могут быть повреждены и способствовать артриту голеностопного сустава (растяжение связок голеностопного сустава). Связки удерживают большеберцовую и малоберцовую кости в виде глубокой скобки, в которой находится таранная кость 9.0298 [3] .
Таранная кость
- КРЫША сустава — дистальная нижняя поверхность большеберцовой кости
- МЕДИАЛЬНАЯ СТОРОНА сустава образована медиальной лодыжкой большеберцовой кости
- ЛАТЕРАЛЬНАЯ СТОРОНА сустава образована латеральной лодыжкой малоберцовой кости
Суставная часть таранной кости имеет вид цилиндра и плотно входит в скобу, образованную синдесмозами большеберцовой и малоберцовой костей, при осмотре на таранной кости суставная поверхность спереди шире, чем сзади. Впоследствии это увеличивает конгруэнтность и стабильность этого сустава, когда он находится в тыльном сгибании. Поскольку это синовиальный сустав, присутствует мембрана, а также фиброзная мембрана, обеспечивающая те же функции, что и синовиальная мембрана любого другого синовиального сустава [3][3][3]
Впоследствии это увеличивает конгруэнтность и стабильность этого сустава, когда он находится в тыльном сгибании. Поскольку это синовиальный сустав, присутствует мембрана, а также фиброзная мембрана, обеспечивающая те же функции, что и синовиальная мембрана любого другого синовиального сустава [3][3][3]
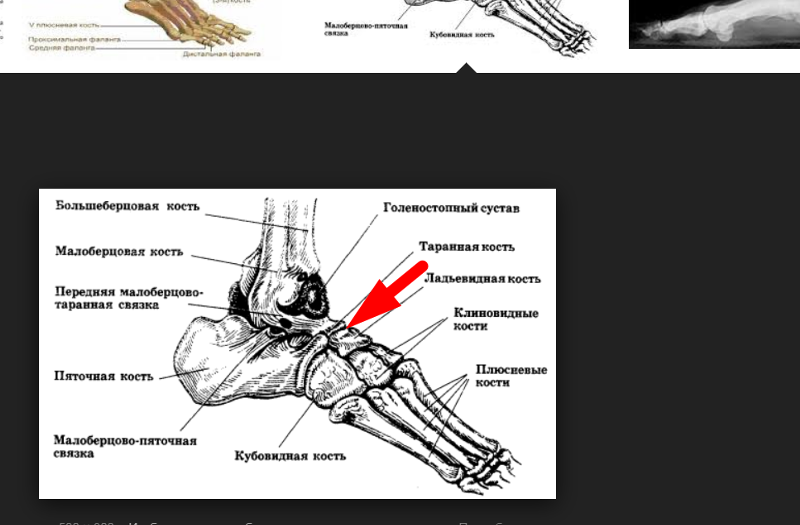
Подтаранный сустав[править | править код]
Суставы стопы (таранная кость удалена)
Подтаранный сустав также известен как таранно-пяточный сустав и находится между:
- Большая задняя пяточная фасетка на нижней поверхности таранной кости; и
- Соответствующая задняя фасетка на верхней поверхности пяточной кости [3]
Этот сустав, благодаря своей ориентации, допускает инверсионные (0-35°) и эверсионные (0-25°) движения, разорванные это должно означать, что сустав допускает некоторое скольжение и вращение. Он известен как простой синовиальный мыщелковый сустав. Существует большое количество крепких связок, поддерживающих:
- Передняя таранно-пяточная связка
- Задняя таранно-пяточная связка
- Латеральная таранно-пяточная связка
- медиальная таранно-пяточная связка
Мускулатура[edit | править исходный код]
Мышцы, действующие на стопу и голеностопный сустав, возможно, не имеют прямого отношения к базовому патологическому пониманию остеоартрита голеностопного сустава, однако они могут способствовать более сложной этиологии, но важно обеспечить целенаправленную, специфическую реабилитацию остеоартрита голеностопного сустава. ОА лодыжки. Проще говоря, на эти суставы действует большое количество мышц, и они действуют так же, как запястье и кисть, это может помочь вашему применению и функциональному пониманию.
ОА лодыжки. Проще говоря, на эти суставы действует большое количество мышц, и они действуют так же, как запястье и кисть, это может помочь вашему применению и функциональному пониманию.
Вот неполный список некоторых основных мышц голени и стопы, учитывайте их при реабилитации и механизме патологии.
Задний отдел — поверхностный[править | править источник]
- Икроножная
- Плантарис
- Камбаловидная мышца
Задний отдел — глубокий[править | править источник]
- Поплитеус
- Длинный сгибатель большого пальца стопы
- Длинный сгибатель пальцев
- Задняя большеберцовая мышца
Боковой отсек[edit | править источник]
- Peroneus Longus
- Короткая малоберцовая мышца
Передний отдел[править | править источник]
- Передняя большеберцовая мышца
- Длинный разгибатель большого пальца стопы
- Длинный разгибатель пальцев
- Peroneus Tertius
Обучающие видео по анатомии [edit | источник редактирования]
youtube.com/embed/lPLdoFQlZXQ?» frameborder=»0″ allowfullscreen=»true»>[6]
| [7] | [8] |
| [9] | [10] |
Эпидемиология[править | править источник]
Идиопатический остеоартрит является наиболее распространенным заболеванием суставов в мире, и, по оценкам, около 1% ОА возникает в голеностопном суставе, что, учитывая частоту встречаемости, является относительно редким [11] .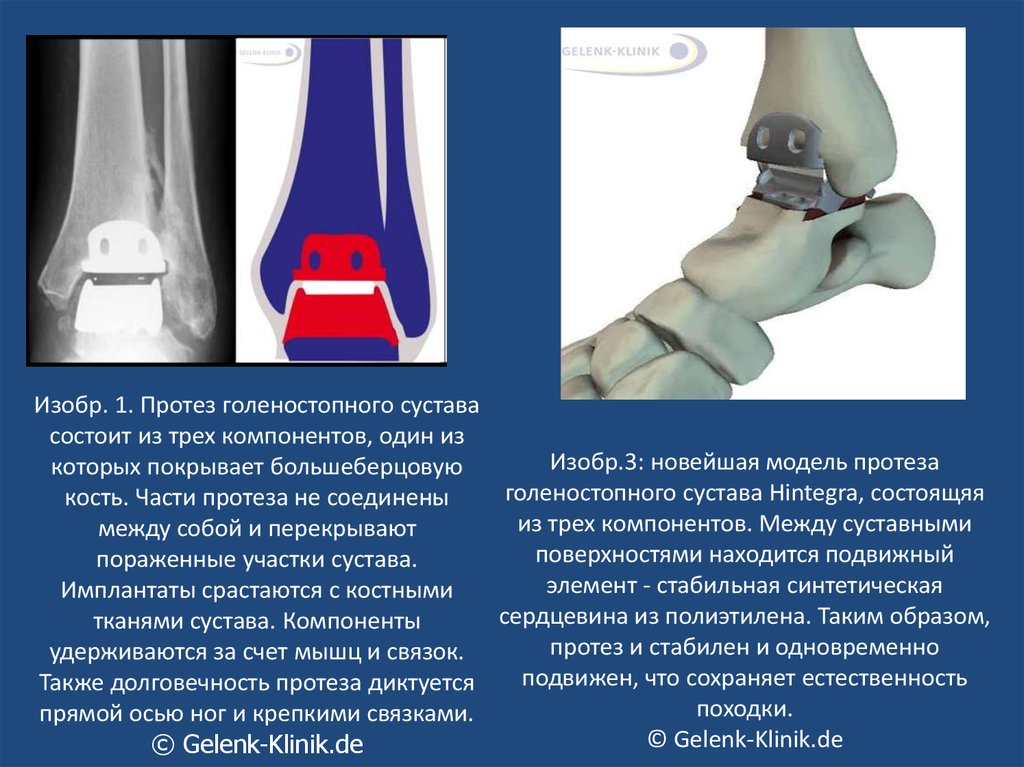 ОА обычно поражает население среднего и пожилого возраста и реже в возрасте до 40 лет, но не невозможно. Причинами обычно являются повреждения суставов, вторичные по отношению к воспалительным изменениям, травмам, инфекциям, сосудистым или неврологическим нарушениям и плохой биомеханике. Эти биомеханические повреждения могут быть вызваны чрезмерной слабостью суставов, ожирением, мышечной слабостью и длиной мышц, на все из которых физиотерапия может повлиять и изменить, что делает физиотерапию эффективным вариантом лечения для рассмотрения [12] [13] .
ОА обычно поражает население среднего и пожилого возраста и реже в возрасте до 40 лет, но не невозможно. Причинами обычно являются повреждения суставов, вторичные по отношению к воспалительным изменениям, травмам, инфекциям, сосудистым или неврологическим нарушениям и плохой биомеханике. Эти биомеханические повреждения могут быть вызваны чрезмерной слабостью суставов, ожирением, мышечной слабостью и длиной мышц, на все из которых физиотерапия может повлиять и изменить, что делает физиотерапию эффективным вариантом лечения для рассмотрения [12] [13] .
Чаще всего артрит голеностопного сустава является вторичным по отношению к травме или ревматоидному артриту. Это было подтверждено Saltzman et al., которые проанализировали различные причины артрита голеностопного сустава у пациентов, проходивших лечение в ортопедическом отделении Университета Айовы, принимая во внимание текущую и предыдущую историю болезни и механизмы травмы, а также текущую клиническую картину.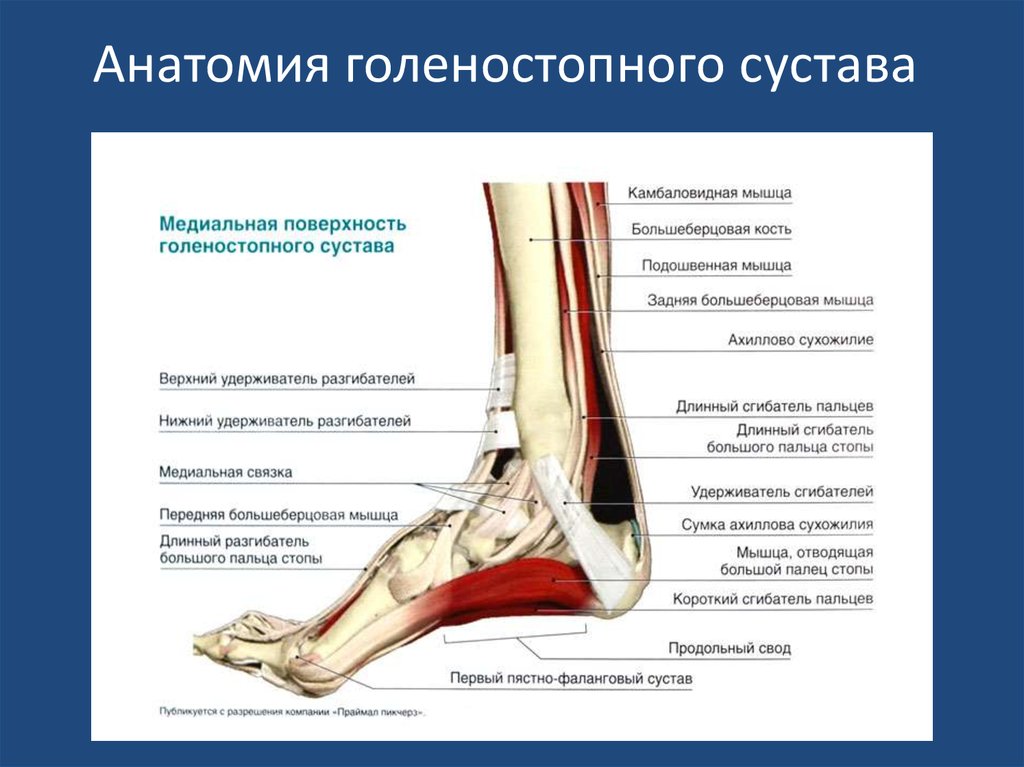 Из 639 случаев в период с 1999 по 2004 год 70% были посттравматическими, 12% были связаны с ревматоидным заболеванием и только 7% были связаны с идиопатическим остеоартритом. Таким образом, это можно считать уникальным явлением по сравнению с другими артритами голеностопного сустава [14] .
Из 639 случаев в период с 1999 по 2004 год 70% были посттравматическими, 12% были связаны с ревматоидным заболеванием и только 7% были связаны с идиопатическим остеоартритом. Таким образом, это можно считать уникальным явлением по сравнению с другими артритами голеностопного сустава [14] .
Этиология[править | править код]
Существует 2 типа остеоартрита: первичный и вторичный
Первичный остеоартрит[править | править код]
Это форма остеоартрита, при которой вы не знаете, что может спровоцировать заболевание. Вы ничего не можете сделать из анамнеза, клинического или рентгенологического исследования [15] .
По сравнению с результатами, опубликованными для коленного и тазобедренного суставов, первичный ОА голеностопного сустава встречается значительно реже. Хотя происходит ранняя дегенерация хряща, прогрессирование до тяжелых степеней дегенерации наблюдается не часто [16] . Считается, что это явление вызвано уникальными анатомическими, биомеханическими и хрящевыми характеристиками голеностопного сустава. В частности, лодыжка имеет меньшую площадь контакта, чем бедро или колено, при нагрузке, и, следовательно, распределение давления отличается, что объясняет различия между суставами [17] . В голеностопном суставе также имеется относительно более высокая резистентность хряща, что может защитить его от дегенеративных изменений, ведущих к первичному ОА. Это более высокое сопротивление хряща в голеностопном суставе связано с тем, что голеностопный сустав представляет собой в первую очередь вращающееся соединение с конгруэнтными поверхностями при высокой нагрузке, что позволяет ему выдерживать большие давления [18] . Хотя голеностопный хрящ тоньше по сравнению с коленным или тазобедренным хрящом, он демонстрирует более высокую компрессионную жесткость и плотность протеогликанов, более низкую деградацию матрикса и меньшую реакцию на катаболические стимуляции.
Считается, что это явление вызвано уникальными анатомическими, биомеханическими и хрящевыми характеристиками голеностопного сустава. В частности, лодыжка имеет меньшую площадь контакта, чем бедро или колено, при нагрузке, и, следовательно, распределение давления отличается, что объясняет различия между суставами [17] . В голеностопном суставе также имеется относительно более высокая резистентность хряща, что может защитить его от дегенеративных изменений, ведущих к первичному ОА. Это более высокое сопротивление хряща в голеностопном суставе связано с тем, что голеностопный сустав представляет собой в первую очередь вращающееся соединение с конгруэнтными поверхностями при высокой нагрузке, что позволяет ему выдерживать большие давления [18] . Хотя голеностопный хрящ тоньше по сравнению с коленным или тазобедренным хрящом, он демонстрирует более высокую компрессионную жесткость и плотность протеогликанов, более низкую деградацию матрикса и меньшую реакцию на катаболические стимуляции. Таким образом, голеностопный сустав, как правило, не является местом первичного ОА (это происходит только примерно в 7% всех случаев ОА голеностопного сустава [11] .
Таким образом, голеностопный сустав, как правило, не является местом первичного ОА (это происходит только примерно в 7% всех случаев ОА голеностопного сустава [11] .
Вторичный остеоартрит травмой, нарушением обмена веществ, врожденными пороками развития, преждевременной менопаузой и т. д. Иногда может случиться так, что пациентка страдает вторичным остеоартрозом в возрасте до 40 лет.
В большинстве случаев ОА голеностопного сустава развивается вторично по отношению к травмам, таким как переломы лодыжек, плафона большеберцовой кости, таранной кости, возможно некоторое варусное смещение , а также потенциально травмы связок голеностопного сустава [12] . Механизм повреждения связок, приводящий к ОА, может быть двояким: либо острое костно-хрящевое поражение, которое может возникнуть при тяжелых растяжениях голеностопного сустава, либо хроническое изменение механики голеностопного сустава, приводящее к повторной дегенерации хряща, как при рецидивирующих или хронических нестабильных голеностопных суставах [19] . В связи с тем, что этот вторичный механизм является основной причиной ОА голеностопного сустава, пациенты обычно моложе, чем пациенты с первичным ОА.
В связи с тем, что этот вторичный механизм является основной причиной ОА голеностопного сустава, пациенты обычно моложе, чем пациенты с первичным ОА.
Характеристики и клиническая картина[править | править код]
Как и при остеоартрите любого сустава, существуют субъективные и объективные закономерности, соответствующие симптомам остеоартрита, о которых вам необходимо знать. Ниже приведена таблица с наиболее распространенными признаками.
| Боль в суставах | Обычно поражает от 1 до нескольких суставов одновременно Коварное начало, медленное прогрессирование с течением времени Переменная интенсивность Потенциально рецидивирующий и прерывистый Хуже в весовой нагрузке Сначала облегчение после отдыха Может возникать сильная ночная боль |
| Жесткость | Кратковременная утренняя скованность (<30 минут) Кратковременная скованность, связанная с бездействием |
| Отек | Некоторые пациенты сообщают о припухлости, легком выпоте и деформации |
| Возраст | Обычно 40 лет+ |
| Системные симптомы | Отсутствует |
| Внешний вид | Отек над поверхностями костей и мягких тканей Защитное положение покоя Деформация Общая мышечная атрофия |
| На ощупь | Отсутствие тепла Отек костный или выпотной Выпот холодный и малый Суставная нежность Околосуставная болезненность |
| Движение | Грубая крепитация Уменьшить ПЗУ Слабые местные мышцы |
| Субъективные маркеры | Утренняя скованность Ручной труд Слабая боль с некоторыми периодами сильной Глубокая боль «Хруст, щелчки» Например, согреть колено, чтобы облегчить боль Ухудшение при ходьбе по лестнице или беге |
Как и при любом подозрении на патологию суставов, важно различать механическую и воспалительную патологию. Это особенно справедливо для голеностопного сустава, поскольку мы знаем, что частота возникновения воспалительной причины остеоартрита голеностопного сустава выше, чем первичный или вторичный остеоартрит.
Это особенно справедливо для голеностопного сустава, поскольку мы знаем, что частота возникновения воспалительной причины остеоартрита голеностопного сустава выше, чем первичный или вторичный остеоартрит.
- Визуальная аналоговая шкала (ВАШ) для определения боли в голеностопном суставе при ОА.
- Гониометр для определения объема движений двух синовиальных суставов голеностопного сустава.
- Индекс прерывистой и постоянной боли при остеоартрозе (ICOAP)
- Алгофункциональный индекс (AFI)
- Индекс остеоартрита университетов Западного Онтарио и Макмастера (WOMAC) Последние три — это анкеты для определения ОА голеностопного сустава [21]
- Индекс динамической походки
- Индекс инвалидности Освестри
- Индекс инвалидности стопы и голеностопного сустава
Объективное обследование остеоартроза голеностопного сустава состоит из [22] [23] [21] :
- Наблюдение, в частности:
- Отек/выпот голеностопного сустава (и степень этого отека)
- Активный воспалительный процесс
- Походка
- Поиск мышечной атрофии
- Выражение боли
- Деформация сустава
- Пальпация:
- Ощупывание в глубине суставных поверхностей суставов, поиск специфической болезненности и воспроизведение симптомов пациента
- Ощущение крепитации при движении
- Ощупывание типа припухлости/выпота
- Датчик температуры
- Любая потеря чувствительности при дерматомном паттерне
- Основные инструменты объектива
- ROM активный и пассивный, любые ограничения, ощущение крепитации, где начинается боль или скованность, воспроизведение симптомов
- Сила, любая слабость в определенных мышцах или группах во всем мире
- Функциональные задачи, такие как приседания, шаги, приседания и быстрая смена направления
- Специальные тесты
- Наклон талара для проверки нестабильности
- Передний и задний выдвижной ящик для проверки на нестабильность и артрокинематику
- Равновесие и проприоцепция, такие как стойка на одной ноге
В зависимости от типа и тяжести ОА существует несколько медикаментозных и нехирургических методов лечения:
- Противовоспалительные препараты для борьбы с периодическими воспалениями.

- Внутрисуставная инъекция кортикостероидов, препарата, уменьшающего воспаление.
- Инъекция гиалуроновой кислоты в сустав. Это повышение вязкости относится к концепции замещения синовиальной жидкости внутрисуставными инъекциями гиалуроновой кислоты для облегчения боли, связанной с ОА [23] [24] [25] .
Существуют также хирургические методы лечения. Какое хирургическое лечение требуется, зависит от локализации ОА, тяжести поражения сустава и степени тяжести состояния. Иногда требуется более одного вида хирургического лечения [23] . Наиболее распространенными хирургическими вмешательствами при ОА голеностопного сустава являются:
- очистка сустава с помощью операции «замочная скважина»: артроскопия.
- фиксация сустава: артродез.
- Замена сустава: протез голеностопного сустава [26] .
Управление физической терапией[править | править источник]
Недавние исследования показывают, что умеренные физические нагрузки (физическая активность) безопасны и эффективны для лечения ОА голеностопного сустава. Эта физическая активность приводит к уменьшению боли, укреплению мышц вокруг лодыжки, улучшению диапазона движений и улучшению баланса, координации и стабильности лодыжки, что способствует улучшению физической функции. Эти упражнения должны выполняться под наблюдением физиотерапевта [21] [22] [27]
Эта физическая активность приводит к уменьшению боли, укреплению мышц вокруг лодыжки, улучшению диапазона движений и улучшению баланса, координации и стабильности лодыжки, что способствует улучшению физической функции. Эти упражнения должны выполняться под наблюдением физиотерапевта [21] [22] [27]
- Упражнение: наиболее эффективно, когда оно состоит из комбинации:
- Силовая тренировка: упражнения для укрепления мышц икроножной, камбаловидной, передней большеберцовой и малоберцовой мышц (повторяющиеся упражнения с Терабандом).
- Тренировка на выносливость: упражнения для увеличения аэробных возможностей. Рекомендуются беговые тренировки и езда на велосипеде.
- Мобилизующие упражнения: комплекс двигательных упражнений. Рекомендуются упражнения, включающие подошвенное сгибание, тыльное сгибание, инверсию и выворот голеностопного сустава.
- Баланс и проприоцептивная тренировка при нестабильности голеностопного сустава.
 Рекомендуются упражнения (подошвенное сгибание, тыльное сгибание, инверсия и выворот голеностопного сустава) с подушкой airex и доской для качания.
Рекомендуются упражнения (подошвенное сгибание, тыльное сгибание, инверсия и выворот голеностопного сустава) с подушкой airex и доской для качания. - Также рекомендуются функциональные упражнения, такие как стояние на одной ноге, ходьба по различным поверхностям, приседание и вставание, вставание из положения лежа, подъем по лестнице, поскольку эти упражнения включают несколько компонентов одновременно [21] [22] .
- Гидротерапия: рекомендована международными стандартами. Это может быть полезно в тех случаях, когда боль слишком сильна, чтобы выполнять упражнения на суше. Некоторые исследования показывают, что плавание и упражнения в воде (включая подошвенное сгибание, тыльное сгибание, инверсию и выворот лодыжки) отлично подходят для пациентов с ОА. Обеспечивает расслабление (в случае принятия теплой ванны), уменьшение боли и улучшение подвижности [21] .
- Пассивная мобилизация: включает мобилизацию для подошвенного сгибания, тыльного сгибания, инверсии и выворота голеностопного сустава.
 Доказано, что он эффективен для устранения боли и неподвижности суставов. Эффективен только в сочетании с активной ЛФК [21] .
Доказано, что он эффективен для устранения боли и неподвижности суставов. Эффективен только в сочетании с активной ЛФК [21] . - Массаж: мышц голеностопного сустава. Это неэффективно при ОА голеностопного сустава. Однако осторожный и последовательный массаж болевой точки может привести к временному избавлению от локализованной боли [21] .
- Термотерапия: может быть эффективна для разогрева тканей (в случае очень тугоподвижных суставов) перед тренировкой. Пациентам с проблемами также полезно расслабиться. При воспалении сустава применение холодных компрессов со льдом обозначено [21] .
- Электротерапия: эффективность лечения ОА голеностопного сустава не доказана. Его можно рассматривать, если есть сильная боль, и тогда он служит для поддержки упражнения [21] .
- Ультразвук: не рекомендуется при лечении ОА голеностопного сустава [21] .
- Использование как лазера, так и ЧЭНС может оказать существенное влияние на остеоартрит.
 Однако доказательства воздействия лазера слабее, чем для ЧЭНС. [28]
Однако доказательства воздействия лазера слабее, чем для ЧЭНС. [28] - Внешние поддерживающие устройства: эффективность при ОА голеностопного сустава не доказана. Однако корсеты, тейпы и вставки в обувь могут помочь снять боль [21] .
- Рекомендуется обучение пациента и самопомощь. [29]
- ↑ Физиотерапия на бульваре. (2009) Остеоартрит голеностопного сустава. http://www.parkwayphysiotherapy.ca/article.php?aid=122.fckLR
- ↑ Reginster JY, Pelletier JP, Martel-Pelletier J, Henrotin Y, редакторы. Остеоартрит: клинические и экспериментальные аспекты. Springer Science & Business Media; 2012 6 декабря.
- ↑ 3,0 3,1 3.2 3.3 Дрейк, Р. Фогль, А. Митчелл, А. Грей. Анатомия для студентов. 2-е изд. 2010: 609. Черчилль Ливингстон: Эльзевир: Филадельфия.
- ↑ Reilly, A. Barker, L. Shamley D. Sandall S. Влияние характеристик стопы на локализацию остеоартрита нижних конечностей.
 Стопа и лодыжка International. 2006;(3):206-211
Стопа и лодыжка International. 2006;(3):206-211 - ↑ Американская академия хирургов-ортопедов. Артрит стопы и голеностопного сустава (2008 г.) [ОНЛАЙН] Доступно по адресу: http://orthoinfo.aaos.org/topic.cfm?topic=a00209Проверено 05.10.2014
- ↑ Голеностопный сустав — Зона анатомии — доступно на https://www.youtube.com/watch?v=lPLdoFQlZXQ.
- ↑ Мышцы голени — Часть 1 — Задний отдел — Зона анатомии. Доступно по адресу https://www.youtube.com/watch?v=F1J0HbV2n5s.
- ↑ Мышцы ноги. Часть 2. Передний и боковой отделы. Анатомическая зона.
- ↑ Muscles of the Foot Part 1 — Anatomy Zone — доступно на https://www.youtube.com/watch?v=ocUiJYXebHs
- ↑ Muscles of the Foot Part 2 — Anatomy Zone — доступно на https://www.youtube.com/watch?v=aOBHTkSamWw
- ↑ 11.0 11.1 Московиц RW. Остеоартроз, диагностика и лечение. Компания WB Saunders; 1984.
- ↑ 12,0 12,1 Вальдеррабано В.
 , Хорисбергер М., Рассел И., Дугалл Х., Хинтерманн Б. Этиология остеоартрита голеностопного сустава. Клиническая ортопедия и родственные исследования®. 2009 июль; 467 (7): 1800-6.
, Хорисбергер М., Рассел И., Дугалл Х., Хинтерманн Б. Этиология остеоартрита голеностопного сустава. Клиническая ортопедия и родственные исследования®. 2009 июль; 467 (7): 1800-6. - ↑ Чжан И, Джордан Дж.М. Эпидемиология остеоартроза. Клиники гериатрической медицины. 2010 1 августа; 26 (3): 355-69.
- ↑ Saltzman CL, Salamon ML, Blanchard GM, Huff T, Hayes A, Buckwalter JA, Amendola A. Эпидемиология артрита голеностопного сустава: отчет о последовательном исследовании 639 пациентов из третичного ортопедического центра. Ортопедический журнал Айовы. 2005; 25:44.
- ↑ http://www.physio-pedia.com/Остеоартрит
- ↑ Мюлеман С., Берзиньш А., Кепп Х., Эгер В., Коул А.А., Кюттнер К.Е., Самнер Д.Р. Плотность кости таранной кости человека не увеличивается с показателем дегенерации хряща. Анатомический отчет: официальное издание Американской ассоциации анатомов. 2002 1 февраля; 266 (2): 81-6.
- ↑ Кимидзука М., Куросава Х., Фукубаяси Т. Нагрузка на голеностопный сустав.
 Архив ортопедической и травматологической хирургии. 1980 март; 96(1):45-9.
Архив ортопедической и травматологической хирургии. 1980 март; 96(1):45-9. - ↑ Винарский Г.Т., Гринвальд А.С. Математическая модель голеностопного сустава человека. Журнал биомеханики. 1983 г., 1 января; 16 (4): 241–51.
- ↑ Мюлеман С., Берзиньш А., Кепп Х., Эгер В., Коул А.А., Кюттнер К.Е., Самнер Д.Р. Плотность кости таранной кости человека не увеличивается с показателем дегенерации хряща. Анатомический отчет: официальное издание Американской ассоциации анатомов. 2002 1 февраля; 266 (2): 81-6.
- ↑ Абхишек А., Доэрти М. Диагностика и клиническая картина остеоартрита. Клиника ревматических заболеваний. 2013 1 февраля; 39(1):45-66.
- ↑ 21.00 21.01 21.02 21.03 21.04 21.05 21.06 21.07 21.08 21.09 21.10 Vogels EM, Hendriks HJ, Van Baar ME, Dekker J, Hopman- Rock M, Oostendorp RA, Hulligie WA, Bloo H, Hilberdink WK, Munneke M, Verhoef J.
 KNGF-richtlijn Artrose heup-knie. Nederlands tijdschrift для физиотерапии. 2001; 111:1-34.
KNGF-richtlijn Artrose heup-knie. Nederlands tijdschrift для физиотерапии. 2001; 111:1-34. - ↑ 22.0 22.1 22.2 Ван Нугтерен К., Винкель Д., редакторы. Onderzoek en behandeling van artrose en artritis. Бон Стафлеу ван Логхум; 2010 13 мая.
- ↑ 23,0 23,1 23,2 Patientenbelangen. (2008) Voeten enkelartrose. http://www.patientenbelangen.nl/docs/File/Folders/Voet-en-enkelartrose.pdf.fckLR
- ↑ Сун С.Ф., Чжоу Ю.Дж., Хсу К.В., Чен В.Л. Гиалуроновая кислота в лечении артроза голеностопного сустава. Текущие обзоры в скелетно-мышечной медицине. 2009 г.Июн; 2(2):78-82.
- ↑ Кондуа А.Х., Бейкер III CL, Бейкер-младший CL. Лечение боли в суставах при остеоартрите: безопасность и эффективность hylan GF 20. Журнал исследований боли. 2009;2:87.
- ↑ Зальцман К.Л., Кадоко Р.Г., Су Дж.С. Лечение изолированного остеоартроза голеностопного сустава артродезом или полной заменой голеностопного сустава: сравнение ранних результатов.

 В результате происходит сужение суставной щели и формирование остеофитов. Первые признаки артроза голеностопного сустава можно заметить уже после 40 лет.
В результате происходит сужение суставной щели и формирование остеофитов. Первые признаки артроза голеностопного сустава можно заметить уже после 40 лет.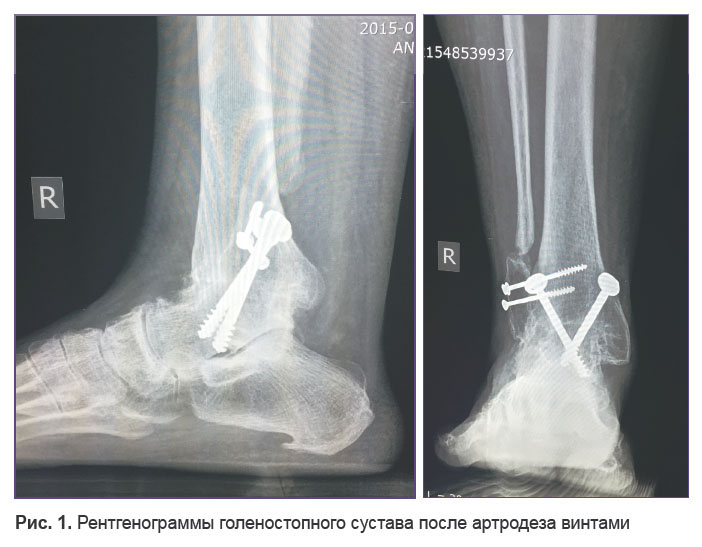 Признаки разрушения сустава от избыточной нагрузки могут возникать в молодом возрасте.
Признаки разрушения сустава от избыточной нагрузки могут возникать в молодом возрасте.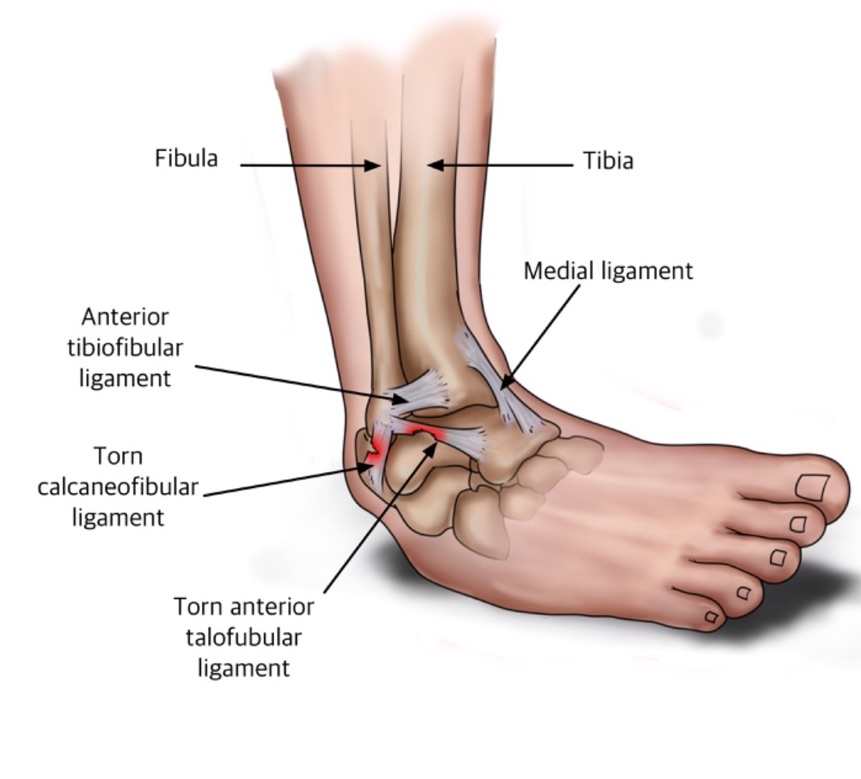 Видимые изменения развиваются в запущенных случаях и на поздних стадиях болезни. На суставных поверхностях образуются остеофиты, которые и деформируют ногу.
Видимые изменения развиваются в запущенных случаях и на поздних стадиях болезни. На суставных поверхностях образуются остеофиты, которые и деформируют ногу.
 Характерна так называемая «стартовая» боль и скованность в суставах, которая возникает после сна и любого другого длительного пребывания в неподвижном состоянии. Её обычно не воспринимают всерьез — «просто засиделся», «мышцы еще не размялись после сна» — так многие объясняют это явление.
Характерна так называемая «стартовая» боль и скованность в суставах, которая возникает после сна и любого другого длительного пребывания в неподвижном состоянии. Её обычно не воспринимают всерьез — «просто засиделся», «мышцы еще не размялись после сна» — так многие объясняют это явление.
 Врачи редко используют его при остеоартрите.
Врачи редко используют его при остеоартрите. 1 Голеностопный сустав
1 Голеностопный сустав
 Рекомендуются упражнения (подошвенное сгибание, тыльное сгибание, инверсия и выворот голеностопного сустава) с подушкой airex и доской для качания.
Рекомендуются упражнения (подошвенное сгибание, тыльное сгибание, инверсия и выворот голеностопного сустава) с подушкой airex и доской для качания. Доказано, что он эффективен для устранения боли и неподвижности суставов. Эффективен только в сочетании с активной ЛФК [21] .
Доказано, что он эффективен для устранения боли и неподвижности суставов. Эффективен только в сочетании с активной ЛФК [21] . Однако доказательства воздействия лазера слабее, чем для ЧЭНС. [28]
Однако доказательства воздействия лазера слабее, чем для ЧЭНС. [28]  Стопа и лодыжка International. 2006;(3):206-211
Стопа и лодыжка International. 2006;(3):206-211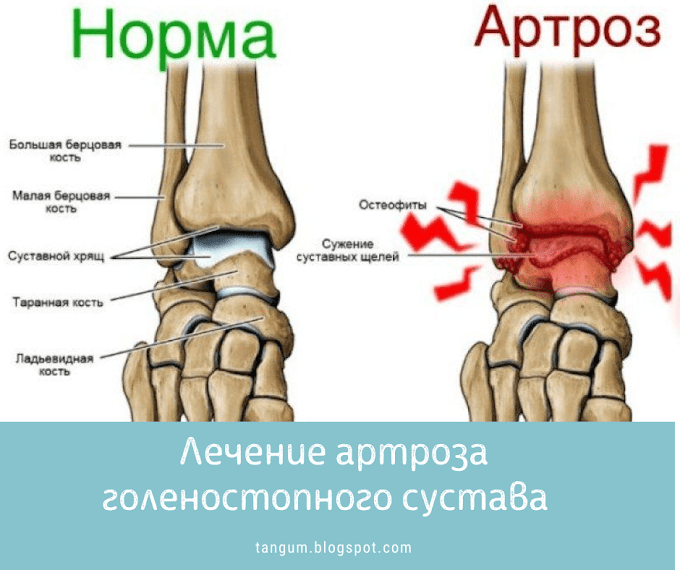 , Хорисбергер М., Рассел И., Дугалл Х., Хинтерманн Б. Этиология остеоартрита голеностопного сустава. Клиническая ортопедия и родственные исследования®. 2009 июль; 467 (7): 1800-6.
, Хорисбергер М., Рассел И., Дугалл Х., Хинтерманн Б. Этиология остеоартрита голеностопного сустава. Клиническая ортопедия и родственные исследования®. 2009 июль; 467 (7): 1800-6.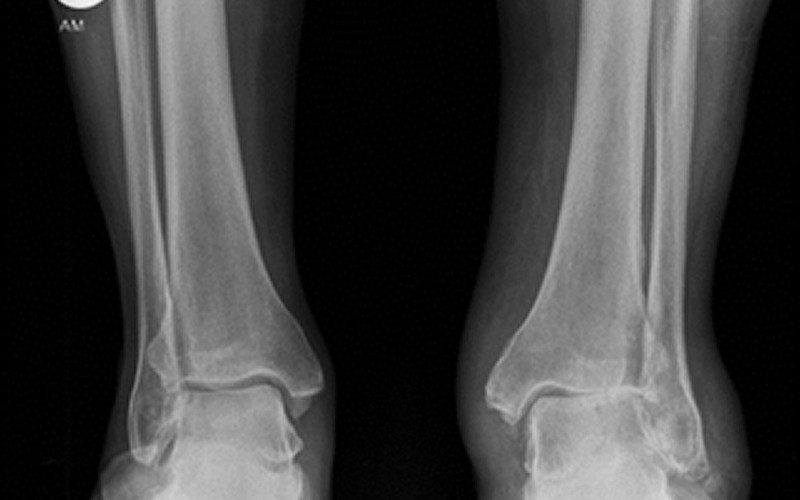 Архив ортопедической и травматологической хирургии. 1980 март; 96(1):45-9.
Архив ортопедической и травматологической хирургии. 1980 март; 96(1):45-9.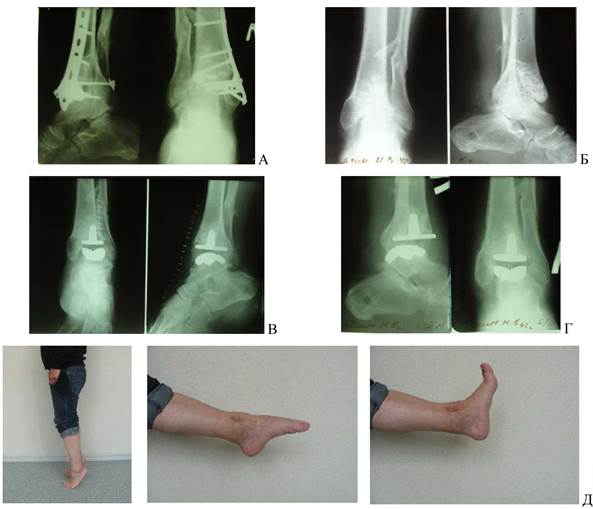 KNGF-richtlijn Artrose heup-knie. Nederlands tijdschrift для физиотерапии. 2001; 111:1-34.
KNGF-richtlijn Artrose heup-knie. Nederlands tijdschrift для физиотерапии. 2001; 111:1-34.