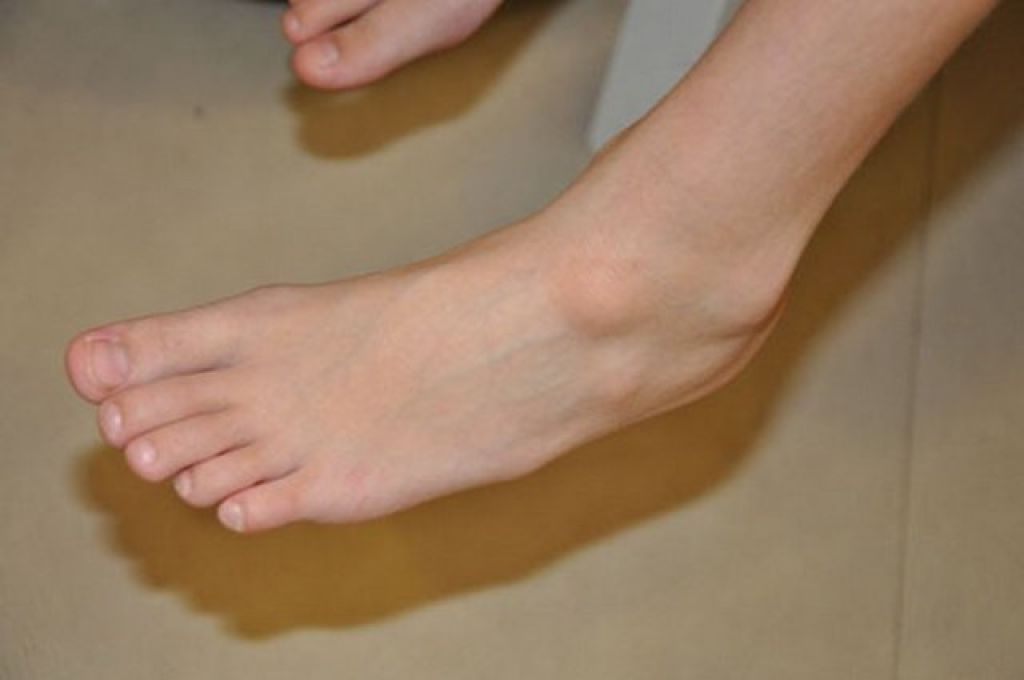
Экзостоз пальцев рук и ног
Оглавление
- 1Причины развития
- 2Симптомы
- 3Диагностика
- 4Лечение экзостозов пальцев рук и ног
- 4.1Противопоказания
- 4.2Реабилитация
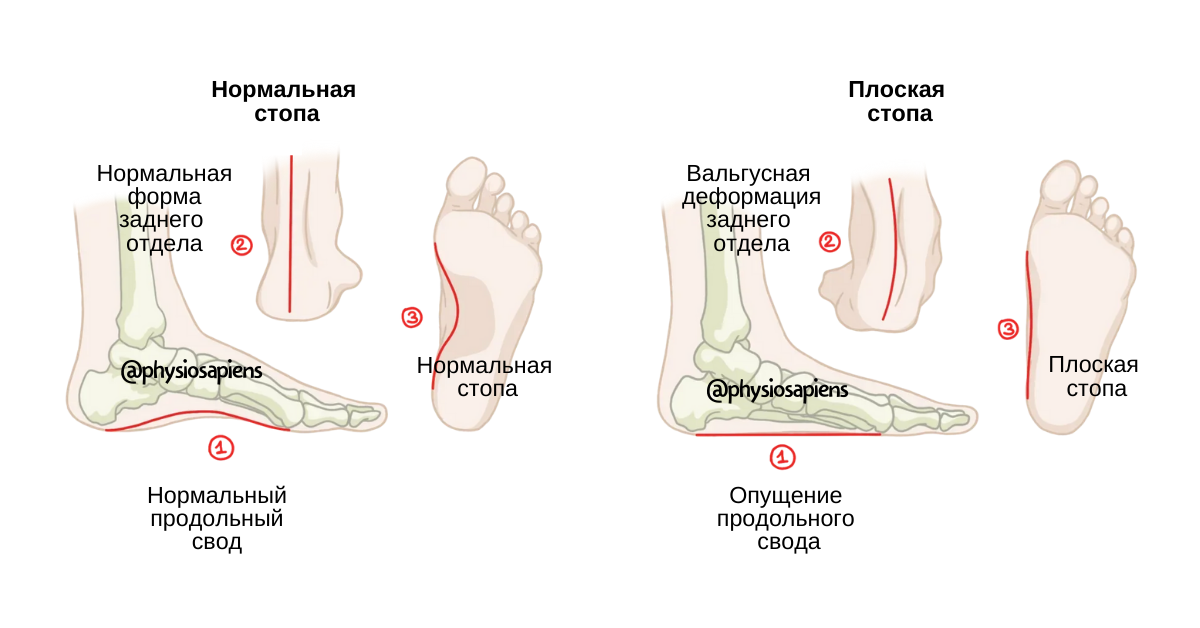
Экзостоз пальца – редкое и не представляющее серьезной опасности заболевание, но оно способно существенно снижать качество жизни больных. Новообразования такого рода редко встречаются на кистях, чаще они формируются в стопах, особенно на большом пальце. Под экзостозом подразумевают костно-хрящевой нарост на поверхности кости фаланги в виде линейного, шаровидного или гребенчатого образования. Оно может формироваться на любой части кости, в том числе под ногтевой пластиной. В последнем случае говорят о наличии подногтевого экзостоза.
Причины развития
Экзостозы пальцев рук и ног могут представлять собой остеохондрому, т. е. доброкачественную опухоль, или быть следствием травмы, хронического воспалительного процесса или даже длительного ношения тесной обуви.
Остеохондромы в основном типичны для детей и подростков до 20 лет. Они могут быть единичными или солитарными, а также множественными. Солитарные остеохондромы пальцев рук и ног – редкое явление. Чаще при наличии экзостозов с такой локализацией обнаруживаются аналогичные поражения других костей скелета, в частности бедренной, большеберцовой, плечевой, позвоночника, ключицы и т. д.
Еще до конца не установлены причины образования остеохондром. Считается, что единичные новообразования такого рода являются следствием смещения эпифизарной пластинки. Это может быть обусловлено нарушениями эмбрионального развития, прохождением в раннем возрасте лучевой терапии или действием другого рода ионизирующего облучения. Эпифизарные пластинки – зоны роста кости, представляющие собой хрящ и располагающиеся непосредственно под «головкой» кости. За счет того, что его клетки находятся в процессе постоянного митотического деления, происходит удлинение костей ребенка по мере взросления.
Если вследствие действия того или иного фактора фрагмент эпифизарной пластинки отходит в сторону, он продолжает синтезировать новые клетки, которые так же постепенно окостеневают. Так и формируется экзостоз у детей. Изначально он представлен только хрящевой тканью, но с течением лет становится плотным и твердым, но хрящевая шапочка сохраняется. Обычно он растет соотносимо скорости роста кости, а потому обычно обнаруживается в пубертатный период, когда происходит резкий скачок роста.
Множественную экзостозную болезнь принято считать наследственным заболеванием. Массивное поражение скелета экзостозами обычно обнаруживается в раннем детстве и требует динамического наблюдения, так как при ней вероятность озлокачествления новообразований возрастает. Единичные экзостозы малигнизируются менее чем в 1% случаев.
Симптомы
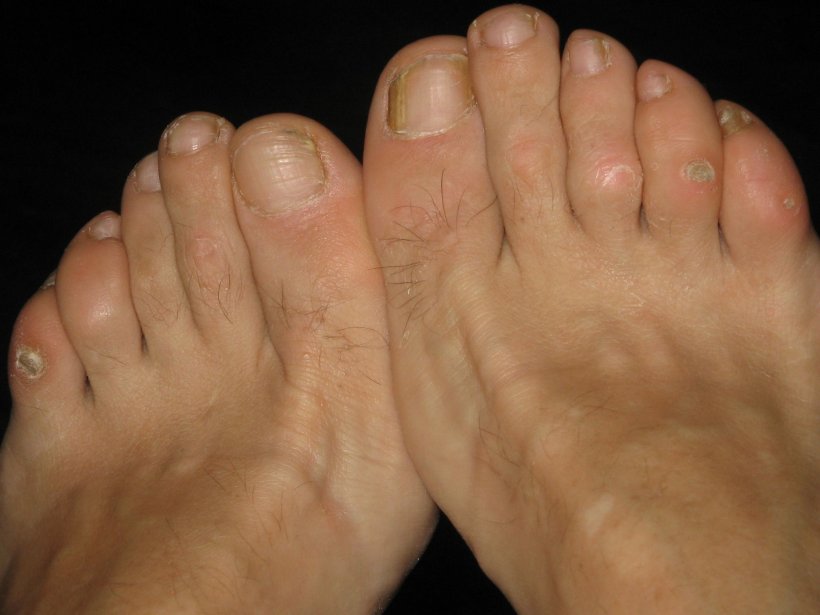
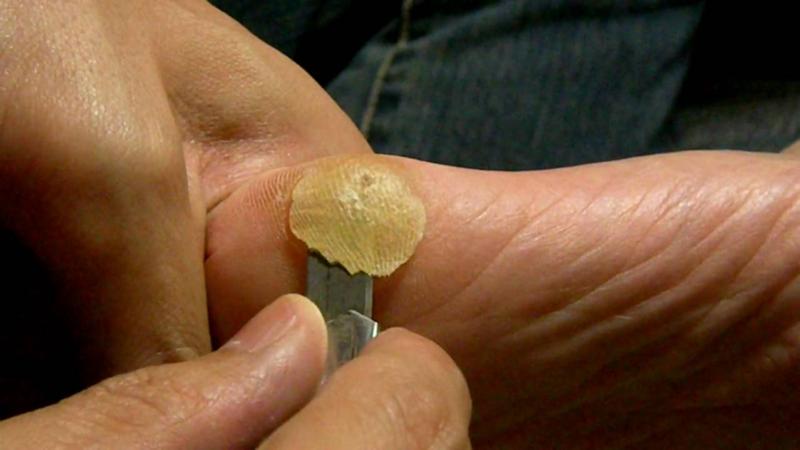
В части случаев экзостоз пальца ноги или руки протекает бессимптомно. Если он формируется со стороны боковой поверхности пальца, он может вызывать возникновение проявлений гиперкератоза мягких тканей. Но поскольку их объем относительно мал, полноценная мозоль не формируется. Если удалить участки утолщенной кожи, дискомфорт не проходит, а ткани скоро вновь ороговевают.
Если он формируется со стороны боковой поверхности пальца, он может вызывать возникновение проявлений гиперкератоза мягких тканей. Но поскольку их объем относительно мал, полноценная мозоль не формируется. Если удалить участки утолщенной кожи, дискомфорт не проходит, а ткани скоро вновь ороговевают.
При достижении крупных размеров экзостоз травмирует мягкие ткани, провоцирует воспалительные процессы в суставах. Это приводит к появлению неприятных ощущений или даже боли, особенно при ношении узкой обуви. Также он может выпирать за физиологические границы пальца. При прощупывании экзостоз представляет собой плотный костный выступ с гладкой или шершавой поверхностью. Это еще более усугубляет дискомфорт.
При активном росте новообразования фаланга может деформироваться, как и соседние пальцы. Это уже приводит к развитию эстетического недостатка.
При определенном расположении экзостоз может сдавливать сосудисто-нервный пучок. Следствием этого становится локальная отечность пальца, ощущение онемения или бегания мурашек.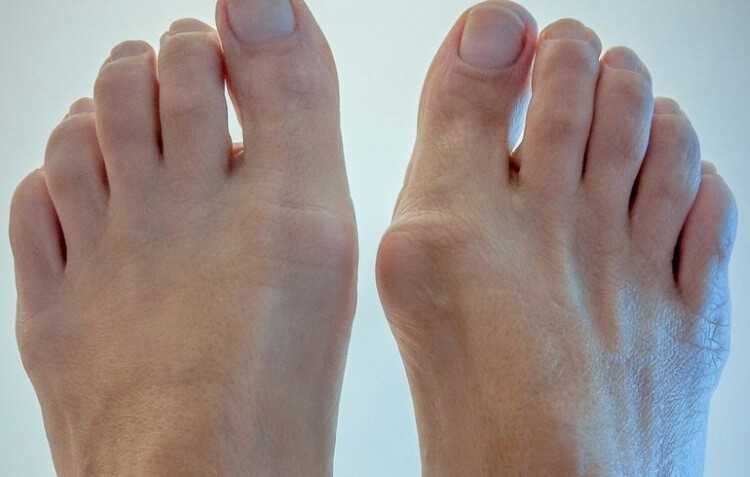
Чаще всего наблюдается экзостоз большого пальца ноги. Это может сопровождаться вальгусной деформацией этого пальца, что проявляется его отклонением от нормальной оси в сторону соседних пальцев. В результате могут деформироваться и 2—3 пальцы стопы, приобретая молоткообразную форму.
При подногтевом экзостозе присутствует выпячивание на конце фаланги пальца, внешне напоминающее утолщенный подногтевой валик. При этом наблюдается:
-
боль при надавливании на ноготь, кончик пальца, при физической активности;
-
нарушение роста ногтя, вплоть до врастания или отслаивания;
-
покраснение мягких тканей;
-
образование мозоли.
Диагностика
Появление признаков экзостоза требует обращения к ортопеду-травматологу. На приеме врач внимательно осматривает палец, прощупывает нарост и выясняет характер имеющихся симптомов. При обнаружении плотного костного образования показано проведение рентгена.
На приеме врач внимательно осматривает палец, прощупывает нарост и выясняет характер имеющихся симптомов. При обнаружении плотного костного образования показано проведение рентгена.
С его помощью можно не просто диагностировать экзостоз пальца стопы, но и оценить его расположение, размеры. Также снимки дают данные о степени деформации дистальных фаланг и позволяют спланировать наиболее эффективный ход лечения. В редких случаях дополнительно назначаются КТ и МРТ.
Лечение экзостозов пальцев рук и ног
Для купирования болевых ощущений и воспалительных процессов пациентам назначается медикаментозная терапия. Она подбирается индивидуально в зависимости от сложности ситуации и характера имеющихся у пациента хронических заболеваний. Чаще всего назначают препараты группы НПВС в форме мазей, гелей, кремов или пероральных форм. Но их применение не приводит к рассасыванию костно-хрящевого нароста, а лишь способствует устранению симптомов.
Единственным результативным способом лечения экзостоза фаланги пальца является хирургическое вмешательство. Оно показано при:
Оно показано при:
-
крупных размерах экзостоза;
-
деформации пальцев;
-
стойком болевом синдроме;
-
развитии осложнений или появлении признаков озлокачествления.
Операция не относится к числу технически сложных и может выполняться даже под местной анестезией. В основном прибегают к методу краевой резекции новообразования. Он подразумевает выполнение поперечного разреза в проекции костного нароста. Его величина зависит от размера образования, но обычно составляет порядка нескольких миллиметров. Мягкие ткани осторожно отделяют от кости, чтобы получить хороший обзор экзостоза и точно определить его границы.
После этого с помощью хирургического долота или другого инструмента производится осторожное удаление нароста в пределах здоровых тканей. Хирургу важно полностью удалить все новообразование вместе с его хрящевой шапочкой, так как в противном случае существует высокий риск рецидива.
Если у пациента диагностирована деформация фаланг пальцев, показано проведение корригирующей остеотомии. Операция подразумевает не только удаление костно-хрящевого экзостоза, но и распил кости с последующим сопоставлением образовавшихся фрагментов в таком положении, чтобы фаланга приобрела анатомически правильную форму. Кость фиксируется специальными металлическими системами в заданном положении, после чего рана ушивается и закрывается стерильной повязкой.
Противопоказания
Операция по удалению экзостоза большого пальца или любого другого не может быть проведена при:
-
наличии гнойно-воспалительных процессов в области проведения хирургического вмешательства;
-
обострении хронических заболеваний;
-
острых инфекционном заболевании.

Реабилитация
Длительность и сложность восстановительного периода определяются видом проведенной операции. После краевой резекции выписка может осуществляться в день выполнения хирургического вмешательства, но пациентам показано ограничение физической активности в течение 2-х суток. Также назначается медикаментозная терапия для снижения риска развития инфекционных осложнений и устранения болевых ощущений. Через 2 дня требуется перевязка, швы снимаются на 7—10 день.
При проведении корригирующей остеотомии восстановление более сложное и длительное. Оно подразумевает иммобилизацию прооперированного пальца, что необходимо для сращения искусственного перелома.
Таким образом, экзостозы пальцев рук и ног – редкое явление, но способное существенно снизить уровень физической активности, вызвать косметические недостатки, боли и в целом ухудшить качество жизни. Решение проблемы возможно только хирургическим путем. При этом обычно операция отличается простотой и не требует сложного восстановления. Главное, обратиться к ортопеду-травматологу как можно раньше после появления признаков экзостоза, пока его активный рост не спровоцировал деформацию пальцев.
При этом обычно операция отличается простотой и не требует сложного восстановления. Главное, обратиться к ортопеду-травматологу как можно раньше после появления признаков экзостоза, пока его активный рост не спровоцировал деформацию пальцев.
Отложение солей в суставах [лечения, симптомы и диагностика]
Лечение отложения солей в суставах к клиниках «Здоровье Плюс» под руководством квалифицированных специалистов, с использованием современных высокоэффективных методик, на новейшем оборудовании, с внушительными скидками.
Появление солевых отложений в области суставов, хрящей и сухожилий обусловлено целым рядом фактором. Нередко причиной формирования патологических разрастаний может стать несбалансированное питание, злоупотребление табачными изделиями и алкогольными напитками, сидячий образ жизни, частое воздействие термических факторов, повышенная нагрузка на суставы, эндокринные нарушения в организме. При этом пациент испытывает сильный болевой синдром, а в области суставных структур появляется характерная отечность. В запущенных случаях человек начинает испытывать дискомфорт во время двигательной активности и ухудшение самочувствия, вплоть до повышения температуры тела и появления общей слабости.
В запущенных случаях человек начинает испытывать дискомфорт во время двигательной активности и ухудшение самочувствия, вплоть до повышения температуры тела и появления общей слабости.
Чтобы не допустить подобных нежелательных проявлений, врачи рекомендуют своевременно обращаться в медицинское учреждение.
В нашем медцентре «Здоровье Плюс» работают грамотные специалисты, которые выполнят тщательную диагностику организма, составят правильный лечебный план, ориентируясь на новейшие и действенные способы устранения недуга. Одним из таких методов является процедура ударно-волновой терапии, которая успешно реализуется в нашей клинике с использованием высокоэффективного швейцарского оборудования.
Далее в статье мы дадим подобную информацию относительно процесса отложения солей и наиболее успешных способов устранения данной патологии. Надеемся, предложенный материал будет полезным.
1. Симптомы отложения солей в суставах
2. Причины отложения солей в суставах
2. 1. Может ли это быть связано с отложением солей кальция?
1. Может ли это быть связано с отложением солей кальция?
2.2. Подагра
2.3. Остеоартроз и отложение солей
3. Диагностика солей в суставах
4. Лечение отложений солей в суставах
4.1. Мази и медикаменты при отложении солей в суставах
4.2. Диета при отложении солей
4.3. Физиотерапевтические процедуры
4.4. Ударно-волновая терапия при отложении солей в суставах
4.5. Народные средства
Симптомы отложения солей в суставах
Похрустывание в области верхних и нижних конечностей, а также в мышцах плечевого пояса и тазобедренных суставах является привычным явлением для многих из нас. Нередко подобный хруст сопровождается болезненными ощущениями кратковременного или затяжного характера, что свидетельствует о наличии твердых образований в суставах. В запущенных случаях костные разрастания могут спровоцировать ощущение онемения, а также привести к воспалительным процессам в мышечной ткани. Как следствие, человек жалуется на повышенную нервную возбудимость, общую слабость, плохое самочувствие и ноющую боль во всем теле.
Как следствие, человек жалуется на повышенную нервную возбудимость, общую слабость, плохое самочувствие и ноющую боль во всем теле.
В худшем случае отложение солей в суставах может иметь следующие последствия:
- Спровоцировать поражение корешков спинного мозга;
- Привести к образованию камней в органах мочевыводящей системы;
- Вызвать дегенеративные изменения в области межпозвонкового диска;
- Спровоцировать развитие подагрического артрита.
Причины отложения солей в суставах
К числу основных факторов, способных вызвать отложение солей мочевой кислоты, относятся: ухудшение обменных процессов в суставах и нарушения деятельности мочевыводящей системы.
Также отложение солей в коленном или плечевом суставе могут спровоцировать следующие причины:
- Несбалансированное питание. Если в рационе человека присутствует большое количество жирных, острых или жареных блюд, это со временем приводит к увеличению массы тела и нарушению процесса вывода мочевой кислоты;
- Нарушение нормального кровотока.
 Из-за сниженной физической активности происходит дистрофия мышечной ткани и, как следствие, накопление солевых отложений. В группу риска входят школьники, студенты, а также лица, которые, в силу профессии, ведут сидячий образ жизни;
Из-за сниженной физической активности происходит дистрофия мышечной ткани и, как следствие, накопление солевых отложений. В группу риска входят школьники, студенты, а также лица, которые, в силу профессии, ведут сидячий образ жизни; - Эндокринные нарушения. Речь идет о сбоях в работе водно-солевого обмена, что является следствием нарушения деятельности желёз внутренней секреции;
- Злоупотребление табачными изделиями и алкогольными напитками;
- Повышенная нагрузка на суставы. Выполнение опасных трюков спортсменами и ношение обуви на высоком каблуке женщинами;
- Термическое воздействие. В группу риска входят люди, чья деятельность связана с ежедневным пребыванием на холоде, например, строители.
Здоровый организм в состоянии справиться с избыточным отложением солей мочевой кислоты. Однако, в случае нарушения работы обменной системы, кристаллы солей могут спровоцировать серьезные дегенеративные изменения в организме.
Может ли это быть связано с отложением солей кальция?
Часто патологические процессы в тканях возникают на фоне кальциноза. Речь идет о процессе отложения солей кальция в суставах, что обусловлено нарушением деятельности паращитовидных желез. Также заболевание может быть спровоцировано патологиями в области почек и костей, и D-витаминной интоксикацией.
Речь идет о процессе отложения солей кальция в суставах, что обусловлено нарушением деятельности паращитовидных желез. Также заболевание может быть спровоцировано патологиями в области почек и костей, и D-витаминной интоксикацией.
Известно два типа заболевания:
- Метаболический кальциноз. Возникает в силу местного ухудшения обменных процессов в тканях. При этом наблюдается появление солевых отложений в области кожи и мышечной ткани;
- Метастатический кальциноз. Может быть спровоцирован вследствие накопления соли во внутренних органах и на сосудистых стенках.
Таким образом, если в организме человека присутствует нормальное количество солей, они находятся в жидком виде и принимают участие в обменных процессах. При их избытке формируются солевые наросты в сосудах и тканях.
Как правило, солевые отложения встречаются в области крупных суставов, нижних и верхних конечностей, а также зубов и ушных раковин. Зоны с патологическими наростами отличаются повышенной плотностью и подвижностью, но при пальпации не вызывают неприятных ощущений.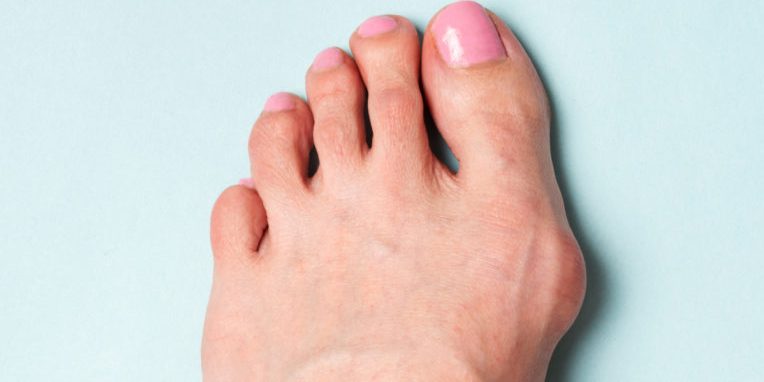 Кожные покровы над ними имеют значительное натяжение, но воспалительный процесс при этом отсутствует. Постепенно образования смягчаются, и их них выделяется известь.
Кожные покровы над ними имеют значительное натяжение, но воспалительный процесс при этом отсутствует. Постепенно образования смягчаются, и их них выделяется известь.
Подагра
Это заболевание, которое характеризуется нарушением обменных процессов и повышением концентрации солей мочевой кислоты в крови и суставных тканях. Отложение кристаллов утрата в соединительнотканной оболочке, защищающей сустав, со временем приводит к возникновению воспалительных процессов.
Различаются следующие формы подагрического артрита:
- Первичная. Обусловлена генетически атипичным строением белковых соединений, отвечающих за обмен мочевой кислоты и ее солей;
- Вторичная. Проявляется на фоне чешуйчатого лишая, врожденных дефектов в структуре сердца, почечной недостаточности, хронического миелоидного лейкоза и других патологий.
Для подагрического артрита характерны внезапные боли, проявляющиеся в ночное время. При этом поражению подвергается плюснефаланговый сустав 1-го пальца стопы. Данный патологический процесс может сопровождаться покраснением и посинением кожным покровов и повышением температуры тела. Затухание воспалительного процесса наблюдается через несколько суток, но возможны рецидивы.
Данный патологический процесс может сопровождаться покраснением и посинением кожным покровов и повышением температуры тела. Затухание воспалительного процесса наблюдается через несколько суток, но возможны рецидивы.
При легких формах недуга пациент ощущает лишь незначительный дискомфорт и небольшое покраснение в области сустава. Кроме первого пальца стопы, отложение солей может наблюдаться в лучезапястном или локтевом суставе.
При запущенных стадиях заболевания может возникать полиартрит, а в зоне патологии желтые узелковые образования, содержащие соли мочевой кислоты.
Остеоартроз и отложение солей
Нередко пациенты, страдающие остеоартрозом, считают, что у них обычное отложение солей. Однако возрастные изменения, присущие деформирующему артрозу, резко отличаются от проявлений данного недуга. Уплотнение сустава возникает на фоне разрастания костной ткани, расположенной под хрящом. Чем это обусловлено?
Поскольку хрящ обладает амортизационной функцией, на него постоянно оказывается ударное воздействие, что провоцирует утолщение кости в этой области. Кроме того, во время передвижения сустав подвергается нагрузкам, что сопровождается травмированием определенных зон. Это приводит к появлению костных наростов и шипов. Как следствие, хрящ утрачивает способность к амортизации и скольжению, и со временем разрушается.
Кроме того, во время передвижения сустав подвергается нагрузкам, что сопровождается травмированием определенных зон. Это приводит к появлению костных наростов и шипов. Как следствие, хрящ утрачивает способность к амортизации и скольжению, и со временем разрушается.
Для устранения патологии внутрь сустава вводят эндопротез синовиальной жидкости («Нолтрекс»). Основное предназначение препарата заключается в увеличении пространства между истертыми хрящевыми структурами и восстановлении функциональности сустава.
Диагностика солей в суставах
Чтобы определить, имеется ли отложение солей в суставе колена или в области других подвижных соединений, используют следующие диагностические способы:
- Применение артроскопа. Для исследования сустава, на его поверхности выполняют небольшой разрез и вводят специальный аппарат;
- Рентген. Данный метод отличается повышенной достоверностью. Однако при помощи него определить наличие патологического процесса может лишь спустя 5 лет после его возникновения;
- КТ.
 Современный и высокоинформативный способ, позволяющий изучить характеристики суставов и выявить заболевания, обусловленные появлением патологических наростов и разрастаний;
Современный и высокоинформативный способ, позволяющий изучить характеристики суставов и выявить заболевания, обусловленные появлением патологических наростов и разрастаний; - МРТ. Дает возможность изучить структуру костей, мягких тканей и остеофитов;
- Термография. Дополнительный способ, позволяющий определить аномалии развития суставов, локальные разности температур, индекс и другие термографические показатели.
Также, чтобы точно установить, имеется ли отложение солей в суставах, и назначить правильное лечение, важно сдать лабораторные анализы. В их число входят: определение количества лейкоцитов, оценка концентрационной способности почек, анализ мочевой кислоты, исследование синовиальной жидкости и др.
В медцентре «Здоровье Плюс» выполняется рентгенография и УЗИ. Все диагностические процедуры осуществляются на современном высокоточном оборудовании, что позволяет получить достоверную картину заболевания и поставить пациенту точный диагноз.
Лечение отложений солей в суставах
Если пациент предполагает, что у него отложение солей в плечевом или коленном суставе, ни один специалист не назначит лечение до постановки точного диагноза. Общим правилом для всех в этой ситуации является соблюдение диетического режима питания, что позволит исключить повторное проявление недуга и вывести избыток уратов из организма.
Общим правилом для всех в этой ситуации является соблюдение диетического режима питания, что позволит исключить повторное проявление недуга и вывести избыток уратов из организма.
Независимо от того, чем было спровоцировано отложение солей в суставах, каковы его симптомы и назначенное лечение, пациентам рекомендуется обеспечить «мягкую» самостоятельную терапию: пройти курс лечебного массажа, что позволит улучшить кровоток; а также заняться плаванием и выполнять комплекс упражнений с безопасной нагрузкой.
Мази и медикаменты при отложении солей в суставах
Если у пациента диагностировано отложение солей, например, в плечевом суставе, и он не знает, чем лечить данный недуг. В качестве первоочередной терапии специалисты рекомендует принимать следующие лекарственные препараты:
- Средства нестероидной противовоспалительной группы (Ибупрофен, Диклофенак, Кеторолак). НПВП можно использовать в виде таблеток. В качестве дополнительного средства врач может назначить специальную мазь, которая помогает купировать боль и снять воспаление при отложении солей в суставах;
- Препараты, содержащие гормоны;
- Урикозурические средства, которые блокируют обратное всасывание мочевой кислоты в почечных канальцах.

Одновременно с приемом лекарственных средств рекомендуется придерживаться диетического режима питания и пройти курс физиотерапии.
Диета при отложении солей
Если у Вас имеет место отложение солей в плечевом или коленном суставе, о чем говорят характерные симптомы, важным моментом при борьбе с этим недугом является соблюдение диеты. При несбалансированном режиме питания состояние суставов может ухудшаться, а обменные процессы ухудшаться. Особенно это имеет отношение к тем лицам, которые склонны переедать и злоупотреблять алкогольными напитками. Для уменьшения кристаллов урата в крови следует придерживаться специальных диетических рекомендаций.
Далее в таблице приводится список продуктов, от которых следует отказаться при подагре, и которые можно употреблять.
| Рекомендуется | Ограничить | Исключить |
| Хлеб из муки грубого помола | Свиное мясо | Белый хлеб |
| Овощные блюда | Студень | Сдобная выпечка |
| Фрукты | Сметана | Жиры |
| Говядина нежирных сортов | Яйца | Бобовые супы |
| Рыба нежирных сортов | Сыр | Колбасные изделия |
| Морепродукты | Крупы | Майонез |
| Куриное мясо | Маринованные продукты | Ветчина |
| Молоко | Сливочное масло | Консервы |
| Кисломолочные продукты | Копченые продукты | |
| Творог | Соусы |
Женщины старше 40-45 лет должны придерживаться вышеуказанной диеты в первоочередном порядке.
Физиотерапевтические процедуры
Если отложению солей подвергся тазобедренный или плечевой сустав, лечение в обязательном порядке должно включать физиотерапевтические процедуры. Они необходимы для улучшения метаболизма, помогают вывести кристаллы урата из суставов, позволяют восстановить костную и хрящевую ткань, купируют болевой синдром.
При этом наиболее действенными считаются следующие методики:
- Тепловая терапия с использованием парафина и озокерита. Позволяет купировать болевые ощущения, ускоряют восстановительные процессы в хрящевой ткани.
- Диадинамотерапия. Помогает быстро справиться с болевым синдромом даже при тяжелых формах патологии, когда пациент находится в лежачем состоянии.
- Воздействие магнитным полем. Магнитотерапия способствует улучшению обменных процессов, позволяет быстро справиться с болевыми проявлениями, увеличивает скорость выведения солей мочевой кислоты.
- Грязелечение. Использование лечебных грязей обеспечивает восстановление тканей и быстрый вывод кристаллов урата из суставных структур.

Ударно-волновая терапия при отложении солей в суставах
Под воздействием ударных волн удается быстро справиться с патологическими образованиями в хрящевых и костных структурах, устранить воспалительные процессы и снять отечность в суставах. Пациенты, страдающие подагрическим артритом, также могут использовать метод УВТ. Но подходить к лечению в этом случае следует комплексно, поскольку могут быть затронуты сразу несколько систем организма.
Как правило, заметить ощутимый эффект от ударно-волновой терапии Вы сможете уже после первого курса лечения. При этом исчезнет болевой синдром, уйдет неприятный хруст. Более того, лечебные сеансы пациент может проходить в амбулаторных условиях.
Механизм действия ударной звуковой волны заключается в следующем: она оказывает воздействие на патологические наросты в хрящах и суставах путем дробления, за счет чего улучшается кровообращение, уменьшаются воспалительные проявления и исчезают отеки. Кроме того, при помощи УВТ удается вывести избыточное количество солей урата и кальция, скапливающихся в суставах и сухожилиях.
В медицинской клинике «Здоровье Плюс» ударно-волновая терапия выполняется под руководством профессиональных специалистов, на аппаратуре европейского качества, в комфортных условиях и с возможностью 20%-ной скидки на первый визит. Оздоровительный эффект Вы увидите уже первых сеансов. При этом процедура является абсолютно безопасной для организма и не сопровождается какими-либо болевыми ощущениями.
Народные средства
В арсенале средств народной медицине присутствует несколько эффективных рецептов:
• Кони подсолнуха. Для приготовления целебного напитка используют плотную корневую часть растения, сбор которой осуществляют в осеннее время. Перед применением корень измельчают и заваривают в чайнике. Настой способствует растворению солевых отложений;
• Высокую эффективность при дроблении солей демонстрируют настои с полевым хвощом, сабельником, арбузными корками и спорышом;
• Сок черной редьки. Считается действенным средством при наличии солевых скоплений в желчном пузыре;
• Куриная и гусиная желчь. Позволяет быстро вывести избыточное количество солей.
Позволяет быстро вывести избыточное количество солей.
Ортопедическая помощь при опухолях – UR Medicine, Медицинский центр Университета Рочестера
Не все опухоли являются раковыми, но даже доброкачественные опухоли могут повлиять на качество вашей жизни. В UR Medicine мы успешно лечим все виды опухолей костей на регулярной основе. Свяжитесь с нами, чтобы записаться на осмотр, диагностику и план лечения вашей ортопедической опухоли.
Доброкачественные (незлокачественные) опухоли костей
- Аневризматическая костная киста (ABC) : Обычно встречается у людей моложе 20 лет, этот заполненный кровью мешочек образуется на позвонке (кости в позвоночнике) или в руке или нога. Костная стенка окружает мешок. Хотя эта опухоль не является раковой, она может вызывать боль, отек, скованность и трудности с движением, а также нарушать нормальный рост у детей и подростков. Опухоль должна быть удалена хирургическим путем.
- Доброкачественная сосудистая опухоль : Эта редкая одиночная опухоль возникает только в одной кости тела.
 У нее может вообще не быть симптомов, поэтому лечение часто состоит в выжидательном ожидании, пока опухоль не вызовет боль, отек или перелом. Опухоль может быть удалена хирургическим путем, если она становится неудобной.
У нее может вообще не быть симптомов, поэтому лечение часто состоит в выжидательном ожидании, пока опухоль не вызовет боль, отек или перелом. Опухоль может быть удалена хирургическим путем, если она становится неудобной.
- Хондробластома : Эта очень редкая опухоль чаще всего встречается у мальчиков-подростков, появляясь на конце кости в руке или ноге. Это помещает его очень близко к зоне роста, где он может нарушить нормальный рост конечности. Хирургия обычно является лучшим вариантом.
- Хондромиксоидная фиброма : Эта редкая опухоль чаще всего развивается у молодых людей в возрасте от 20 до 30 лет, хотя она может появиться у людей любого возраста. Слизистая опухоль обычно развивается на ноге, и для ее полного удаления требуется хирургическое вмешательство. После операции ваш врач захочет регулярно видеть вас в течение нескольких лет, чтобы убедиться, что опухоль не вернулась.
- Энхондрома : наиболее распространенные опухоли кисти, эти доброкачественные опухоли могут образовываться в кистях, стопах или длинных костях рук или ног, и они обычно обнаруживаются у детей в возрасте от 10 лет или старше.
 ранняя взрослость. Вы можете заметить увеличенный палец или другую деформацию, или ваша рука или нога могут сломаться без видимой причины. Правильный диагноз очень важен, чтобы быть уверенным, что у вас нет одного из нескольких синдромов, вызывающих эти опухоли, и что ваша опухоль действительно является энхондромой, а не раковой опухолью.
ранняя взрослость. Вы можете заметить увеличенный палец или другую деформацию, или ваша рука или нога могут сломаться без видимой причины. Правильный диагноз очень важен, чтобы быть уверенным, что у вас нет одного из нескольких синдромов, вызывающих эти опухоли, и что ваша опухоль действительно является энхондромой, а не раковой опухолью.
- Фиброзный кортикальный дефект (неоссифицирующая фиброма) :До 40 процентов всех детей в возрасте от 4 до 8 лет могут иметь эту распространенную опухоль (также называемую поражением) в бедренной кости. Скорее всего, ваш врач обнаружит его во время рентгена для другой цели — дефект вызывает очень небольшую боль и безвреден, если он не ослабляет кость. Оставленная в покое, опухоль исчезнет к тому времени, когда ребенок достигнет совершеннолетия. Однако, если кость выглядит ослабленной, врач может порекомендовать хирургическое удаление опухоли, чтобы избежать перелома.
- Фиброзная дисплазия : При этом редком генетическом заболевании фиброзная ткань вырастает вместо части нормальной кости.
 Кость становится слабой в области, содержащей эту ткань, вызывая деформацию или перелом. Фиброзная дисплазия имеет тенденцию проявляться у подростков и молодых людей.
Кость становится слабой в области, содержащей эту ткань, вызывая деформацию или перелом. Фиброзная дисплазия имеет тенденцию проявляться у подростков и молодых людей.
- Гигантоклеточная опухоль кости (ГКО) : Когда несколько отдельных клеток сливаются вместе, образуя комплекс клеток, они могут образовать эту доброкачественную опухоль кости. GCT обычно возникают на концах длинных костей руки или ноги, возле сустава. У вас может быть боль при сгибании пораженного сустава, или вы можете увидеть опухшую область рядом с суставом. Хотя эти опухоли не являются раковыми, они будут продолжать расти и разрушать кость, поэтому ваша кость может сломаться в области опухоли. Хирург использует процедуру, называемую кюретажем, чтобы удалить опухоль и заполнить образовавшуюся щель костным трансплантатом, взятым из другой части вашего тела.
- Лангергансоклеточный гистиоцитоз (эозинофильная гранулема) : Встречается в основном у подростков и молодых людей.
 Это редкое заболевание костей возникает, когда организм вырабатывает слишком много специфического вида лейкоцитов (клеток Лангерганса), одной из клеток, помогает бороться с инфекцией. В то время как только один или два взрослых на миллион ежегодно диагностируются с этим LCH, 46 процентов людей с LCH имеют опухоли костей, и у многих из этих пациентов будут затронуты и другие части их тела. Ортопедия UR Medicine будет тесно сотрудничать со всеми специалистами, необходимыми для лечения вашего LCH.
Это редкое заболевание костей возникает, когда организм вырабатывает слишком много специфического вида лейкоцитов (клеток Лангерганса), одной из клеток, помогает бороться с инфекцией. В то время как только один или два взрослых на миллион ежегодно диагностируются с этим LCH, 46 процентов людей с LCH имеют опухоли костей, и у многих из этих пациентов будут затронуты и другие части их тела. Ортопедия UR Medicine будет тесно сотрудничать со всеми специалистами, необходимыми для лечения вашего LCH.
- Множественный энхондроматоз (болезнь Олье) : Когда доброкачественные опухоли, известные как энхондромы (см. выше), формируются вблизи пластинок роста у детей, они могут привести к тому, что пораженная конечность станет короче здоровой. Когда эти опухоли обнаружены, хирург может удалить их и заполнить область костным трансплантатом из другой части тела.
- Остеобластома : Эта редкая доброкачественная опухоль развивается в ноге, руке, стопе или костях позвоночника.
 Чаще всего встречается у подростков мужского пола и молодых людей, он может стать довольно большим и разрушать кость по мере роста. Остеобластомы необходимо удалять хирургическим путем, чтобы они не причиняли значительного вреда.
Чаще всего встречается у подростков мужского пола и молодых людей, он может стать довольно большим и разрушать кость по мере роста. Остеобластомы необходимо удалять хирургическим путем, чтобы они не причиняли значительного вреда.
- Остеохондрома : У детей и подростков может развиться одна или несколько из этих доброкачественных опухолей. Опухоль растет на поверхности кости и обычно появляется возле зоны роста — участка хряща, который затвердевает в кость, когда ребенок полностью вырастает. Врачи будут следить за опухолью на предмет любых изменений, но в большинстве случаев лечение не требуется. Если опухоль вызывает боль или сдавливает нерв, ее можно удалить хирургическим путем.
- Остеоидная остеома : Эти небольшие опухоли чаще всего обнаруживаются в длинных костях бедра и голени и могут появляться в любой кости тела. Они вызывают тупую боль в области опухоли, и люди часто годами терпят эту ноющую боль, прежде чем обратиться к врачу для постановки диагноза.
 Хирургия — самый быстрый и эффективный способ удалить опухоль и прекратить боль. Однако у многих людей опухоли уменьшаются и исчезают в течение нескольких лет, поэтому некоторые пациенты предпочитают обезболивание хирургическому вмешательству.
Хирургия — самый быстрый и эффективный способ удалить опухоль и прекратить боль. Однако у многих людей опухоли уменьшаются и исчезают в течение нескольких лет, поэтому некоторые пациенты предпочитают обезболивание хирургическому вмешательству.
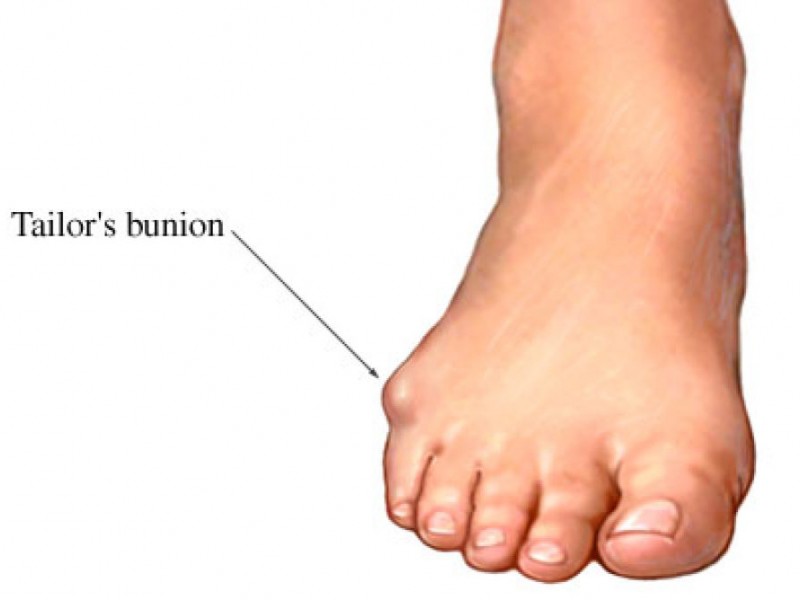
- Солитарный костно-хрящевой экзостоз (ОСЭ) или остеохондрома : В отличие от многих из упомянутых выше опухолей, эта доброкачественная опухоль кости вызвана генетическим дефектом. Он выглядит как твердый, безболезненный, неподвижный комок на конце кости с хрящевой крышкой, которая позволяет ему продолжать расти. Хирург может удалить эту опухоль, если она начинает вызывать боль или если кость может сломаться.
- Однокамерные костные кисты : Эти кисты обнаруживаются у детей, обычно на длинных костях рук или ног, и обнаруживаются при рентгенологическом исследовании с другой целью (например, при переломе кости). Терапия костных кист обычно включает серию инъекций в амбулаторных условиях, во время которых вы будете находиться под общим наркозом.
 В некоторых случаях может потребоваться стационарная хирургия, чтобы удалить кисты и заполнить область костным трансплантатом из другой части тела.
В некоторых случаях может потребоваться стационарная хирургия, чтобы удалить кисты и заполнить область костным трансплантатом из другой части тела.
Доброкачественные опухоли мягких (соединительных) тканей
- Фиброма и фиброматоз : Фиброматоз относится к группе доброкачественных опухолей, которые проходят через мышцы, соединенные с костями. Они могут быть очень болезненными, и они будут агрессивно расти, если их не лечить. Ваша медицинская бригада обсудит различные варианты лечения, которые могут включать лучевую терапию, хирургическое вмешательство или и то, и другое.
- Ганглиозная или синовиальная киста : Эти круглые или овальные уплотнения могут образовываться на сухожилиях или суставах лодыжек или стоп. Они не являются раковыми и заполнены желеобразной жидкостью, и они могут быть болезненными, если надавливают на нерв. Они часто проходят сами по себе, но ваш врач также может вылечить вашу кисту.

- Гемангиома : Опухоль, поражающая кровеносные сосуды. Гемангиома может принимать несколько форм: Она может включать только мельчайшие кровеносные сосуды (капилляры) или может проникать в ткани и вовлекать крупные сосуды или может захватить некоторые из обоих. После того, как вы сделали МРТ и ваш врач определил местоположение и размер опухоли, у вас будет несколько вариантов лечения. Многие гемангиомы можно лечить безрецептурными обезболивающими и компрессионными чулками, в то время как другие требуют операция. Несколько новых методов лечения могут подойти для вашей конкретной ситуации.
- Липома : Эта опухоль мягких тканей состоит из жира и обычно не вызывает никаких проблем, если только не начинает давить на окружающие нервы. У вас может быть эта медленно растущая опухоль в течение многих лет, прежде чем вы подумаете о ее лечении, особенно если она находится в месте на спине, плечах или животе, невидимом для широкой публики.
 Если он становится настолько большим, что мешает вашей повседневной жизни, или если он просто непригляден, возможно хирургическое удаление.
Если он становится настолько большим, что мешает вашей повседневной жизни, или если он просто непригляден, возможно хирургическое удаление.
- Оссифицирующий миозит : Это образование мягких тканей появляется после сильного удара, например, после несчастного случая. Костная масса может образовываться и продолжать расти над сухожилиями или мышцами в течение примерно 8–12 недель, и она может быть болезненной или не сопровождаться ею. В большинстве случаев эта опухоль появляется на ягодицах, плече или бедре. Рентген и компьютерная томография помогут вашему врачу определить, является ли растущая масса оссифицирующим миозитом или саркомой (раковой опухолью). Миозит можно удалить после того, как он созреет (в 12 недель), когда рецидив менее вероятен.
- Нейрофибромы и нейрофиброматоз : Опухоли, состоящие из нервной ткани, могут возникать группами или в виде одной опухоли, и они могут появляться практически в любом месте тела.
 Ваш врач может назвать этот вид роста опухолью оболочки нерва или шванномой, потому что ткань напоминает оболочку вокруг самого нерва. Эти опухоли являются генетическим заболеванием, которое проявляется в детстве, и хотя некоторые нейрофибромы очень малы, другие могут вырасти и превратиться в деформацию. Большие или болезненные опухоли можно удалить хирургическим путем.
Ваш врач может назвать этот вид роста опухолью оболочки нерва или шванномой, потому что ткань напоминает оболочку вокруг самого нерва. Эти опухоли являются генетическим заболеванием, которое проявляется в детстве, и хотя некоторые нейрофибромы очень малы, другие могут вырасти и превратиться в деформацию. Большие или болезненные опухоли можно удалить хирургическим путем.
- Пигментный виллонодулярный синовит (PVNS) : Выстилка сустава называется синовиальной оболочкой, и когда она становится толстой, сустав опухает и наполняется жидкостью. Это состояние обычно проявляется в бедре или колене, и хотя начальные симптомы могут быть похожи на многие другие состояния, МРТ покажет толстую оболочку сустава и жидкость, которые сигнализируют о ПВНС. Опухоль можно удалить хирургическим путем, и могут потребоваться дополнительные процедуры, если заболевание распространилось и сустав был поврежден.
Злокачественные опухоли костей
- Адамантинома : Эта очень редкая опухоль образуется в одной из длинных костей (руки или ноги), чаще всего в большеберцовой кости (голени).
 Вы можете почувствовать легкую боль в голени, а также твердое, но ощутимое образование в области голени. Кожа над этой массой будет натянутой и блестящей. После постановки диагноза хирург удалит опухоль и часть кости и заменит ее костной тканью от трупа. В некоторых случаях может потребоваться ампутация, чтобы предотвратить распространение рака.
Вы можете почувствовать легкую боль в голени, а также твердое, но ощутимое образование в области голени. Кожа над этой массой будет натянутой и блестящей. После постановки диагноза хирург удалит опухоль и часть кости и заменит ее костной тканью от трупа. В некоторых случаях может потребоваться ампутация, чтобы предотвратить распространение рака.
- Хондросаркома : Злокачественная опухоль, которая образует хрящ по мере роста, хондросаркома чаще всего возникает у взрослых в возрасте от 40 до 60 лет в области бедра, таза, бедренной кости, плеча или колена. Постоянная боль, похожая на артрит, часто является первым симптомом, наряду с образованием под кожей, которое со временем растет. Хирургическое вмешательство требуется для удаления опухоли и окружающей кости, а также для реконструкции кости с использованием металлической вставки или пожертвования от трупа (аллотрансплантат).
- Хордома : Эта медленно растущая опухоль располагается в крестце, треугольной кости у основания позвоночника.
 Хордома может вызывать неприятные симптомы, такие как запор, боль, отдающую в ноги, слабость в голени и потерю контроля над кишечником или мочевым пузырем. Для удаления опухоли требуется хирургическое вмешательство, а лучевая терапия может использоваться до и после операции. Отделение ортопедии UR Medicine и Онкологический центр Уилмота всегда в курсе новых разработок в области лечения хордомы, включая тепловую абляцию и протонно-лучевую терапию.
Хордома может вызывать неприятные симптомы, такие как запор, боль, отдающую в ноги, слабость в голени и потерю контроля над кишечником или мочевым пузырем. Для удаления опухоли требуется хирургическое вмешательство, а лучевая терапия может использоваться до и после операции. Отделение ортопедии UR Medicine и Онкологический центр Уилмота всегда в курсе новых разработок в области лечения хордомы, включая тепловую абляцию и протонно-лучевую терапию.
- Саркома Юинга : Необычный рак, поражающий детей и подростков. Этот рак возникает в результате изменения хромосомы, происходящего через некоторое время после рождения. Обычно он начинается в длинных костях ног и рук, но мы также находим его в груди, тазу, спине или голове. Ранняя диагностика может иметь важное значение в лечении этого рака костей.
- Злокачественная фиброзная гистиоцитома кости : Эта редкая опухоль кости сначала проявляется болью и отеком кости или сустава, либо костью, которая ломается без видимой причины.
 Врачи отделения ортопедии и физической работоспособности UR Medicine будут использовать рентген, компьютерную томографию и МРТ, чтобы определить точное положение опухоли, и биопсию, чтобы диагностировать ее причину. Операция по удалению опухоли является первым вариантом, за которым следует химиотерапия.
Врачи отделения ортопедии и физической работоспособности UR Medicine будут использовать рентген, компьютерную томографию и МРТ, чтобы определить точное положение опухоли, и биопсию, чтобы диагностировать ее причину. Операция по удалению опухоли является первым вариантом, за которым следует химиотерапия.
- Злокачественная лимфома кости : Менее 5% всех злокачественных опухолей костей составляют лимфомы. Эти виды рака обычно обнаруживаются, когда у пациента возникает боль, которая начинается в одной области — чаще всего в бедре — и со временем усиливается, в то время как в болезненной области развивается масса мягких тканей. Врачи будут использовать визуализацию, чтобы найти поврежденную область кости, и биопсию, чтобы исследовать клетки в этой области, чтобы определить, присутствует ли лимфома.
- Метастатические опухоли костей скелета : Когда рак начинается в органе и распространяется на кости, такое развитие болезни называется метастазированием.
 Многие формы рака могут распространяться на кости — наиболее распространенные из них начинаются в молочной железе, легких, щитовидной железе, почках и простате. Когда рак перемещается в кость, он вызывает боль и переломы, которые могут предупредить вашего врача о его присутствии в конечности или другой области. Лечение направлено на устранение боли и предотвращение дальнейшего распространения болезни.
Многие формы рака могут распространяться на кости — наиболее распространенные из них начинаются в молочной железе, легких, щитовидной железе, почках и простате. Когда рак перемещается в кость, он вызывает боль и переломы, которые могут предупредить вашего врача о его присутствии в конечности или другой области. Лечение направлено на устранение боли и предотвращение дальнейшего распространения болезни.
- Миелома Заболевания костей/Множественная миелома : Этот рак поражает костный мозг, где стволовые клетки развиваются в клетки крови (плазмы). У здорового человека новые костные клетки постоянно заменяют старые, изношенные клетки, сохраняя прочность костей. Когда у человека множественная миелома, костный мозг вырабатывает злокачественные раковые клетки вместо здоровых плазматических клеток и новой кости. Эти злокачественные клетки проникают в кости, заменяя утомленные костные клетки раковыми клетками. Кости ослабевают и ломаются, а рентген показывает темные участки, которые выглядят как отверстия в костях.
 Для этого заболевания доступно множество вариантов лечения — ваш врач будет работать с вами, чтобы выяснить, какие методы лечения подходят для вашего случая.
Для этого заболевания доступно множество вариантов лечения — ваш врач будет работать с вами, чтобы выяснить, какие методы лечения подходят для вашего случая.
- Остеосаркома (остеогенная саркома) : Это наиболее распространенная форма рака костей, которая начинается в костных клетках, образующих новую костную ткань. Дети и подростки производят много новой кости по мере своего роста, поэтому эти виды рака, как правило, проявляются у подростков, появляясь сначала на концах длинных костей руки или ноги. Как только опухоль обнаружена, хирургическое вмешательство и химиотерапия используются для удаления пораженной ткани и снижения вероятности рецидива рака.
Злокачественные опухоли мягких тканей
- Ангиосаркома : В этой редкой форме рака злокачественные опухоли развиваются из кровеносных сосудов в мышцах, сухожилиях или связках. Симптомы могут включать боль в костях, утомляемость, анемию, отек и видимое поражение кожи над опухолями.
 Хирургия, химиотерапия и лучевая терапия — все это варианты лечения, и вам может потребоваться дополнительное лечение состояний, вызванных раком, включая боль и анемию.
Хирургия, химиотерапия и лучевая терапия — все это варианты лечения, и вам может потребоваться дополнительное лечение состояний, вызванных раком, включая боль и анемию.
- Фибросаркома : Этот рак поражает фиброзную ткань, которая образует мышцы, связки и сухожилия. Обычно встречается на руках, ногах или туловище, чаще всего встречается у взрослых в возрасте от 20 до 60 лет. Фибросаркома растет медленно и обычно не распространяется на другие части тела.
- Лейомиосаркома : Эти опухоли чаще всего обнаруживаются в области позади живота и поражают внутренние органы, включая кровеносные сосуды, репродуктивную систему, желудок и кишечник. Этот рак поражает женщин в возрасте от 50 до 60 лет в два раза чаще, чем мужчин, обычно проявляясь в виде безболезненной массы, которая со временем увеличивается. Вы можете потерять вес без видимой причины, и у вас может появиться дискомфорт в области живота.
 Лечение зависит от типа вашей лейомиосаркомы, но вас будет лечить команда специалистов по саркоме UR Medicine в Онкологическом центре Джеймса П. Уилмота, где вам могут назначить операцию, лучевую терапию и/или химиотерапию в зависимости от стадии вашего заболевания. болезнь.
Лечение зависит от типа вашей лейомиосаркомы, но вас будет лечить команда специалистов по саркоме UR Medicine в Онкологическом центре Джеймса П. Уилмота, где вам могут назначить операцию, лучевую терапию и/или химиотерапию в зависимости от стадии вашего заболевания. болезнь.
- Липосаркома : Этот редкий вид рака начинается в жировых клетках в любой части тела, но чаще всего возникает на конечностях и животе. Вы можете обнаружить большое образование в мягких тканях руки или ноги, и оно может не быть болезненным в течение некоторого времени — поэтому многие пациенты не осознают, что это образование является опухолью, пока оно не повлияет на их способность функционировать. Ваш врач проведет биопсию опухоли, чтобы определить, является ли она саркомой. Операция по удалению рака обычно является лучшим вариантом лечения, за которым следует облучение для поражения любых оставшихся раковых клеток.
- Злокачественная фиброзная гистиоцитома (ЗФГ) : Самый распространенный рак мягких тканей, ЗФГ возникает у тысяч пациентов ежегодно, но исследователи еще не обнаружили его причину.
 Он может появиться в любой части тела, но чаще всего возникает на бедре или других частях ноги. Пациенты сначала замечают твердое образование в ноге, которое со временем увеличивается, обычно не вызывая боли, пока не начинает сдавливать нерв. Ваш врач проведет рентген и МРТ для осмотра образования, а затем биопсию, если он или она полагает, что у вас саркома. Хирургия, лучевая и химиотерапия возможны методы лечения.
Он может появиться в любой части тела, но чаще всего возникает на бедре или других частях ноги. Пациенты сначала замечают твердое образование в ноге, которое со временем увеличивается, обычно не вызывая боли, пока не начинает сдавливать нерв. Ваш врач проведет рентген и МРТ для осмотра образования, а затем биопсию, если он или она полагает, что у вас саркома. Хирургия, лучевая и химиотерапия возможны методы лечения.
- Злокачественная опухоль оболочки периферического нерва (злокачественная шваннома, нейрофибросаркома) : Рак соединительной ткани, окружающей нервы, этот тип саркомы находится в нервном сплетении, центральной точке, от которой нервы разветвляются в конечности. Пациенты могут иметь опухшие руки или ноги, затруднения при движении пораженной рукой или ногой, болезненность, боль, онемение, жжение, покалывание, головокружение и потерю равновесия. Хотя исследователи точно не знают, что вызывает заболевание, похоже, что оно возникает из-за дефекта в определенной хромосоме, что делает возможным, что эта форма рака является генетической.
 Ваш врач возьмет биопсию опухоли, чтобы проверить ее на рак, и он или она может провести МРТ, рентген, компьютерную томографию и сканирование костей, чтобы определить, есть ли у рака метастазы. Для удаления опухоли потребуется хирургическое вмешательство с последующей лучевой терапией и/или химиотерапией.
Ваш врач возьмет биопсию опухоли, чтобы проверить ее на рак, и он или она может провести МРТ, рентген, компьютерную томографию и сканирование костей, чтобы определить, есть ли у рака метастазы. Для удаления опухоли потребуется хирургическое вмешательство с последующей лучевой терапией и/или химиотерапией.
- Рабдомиосаркома : Эти злокачественные опухоли появляются в соединительных тканях ваших рук или ног и состоят из клеток, которые в норме становятся сухожилиями, связками или мышцами. Они обнаруживаются чаще всего у детей старшего возраста и подростков, в крупных мышцах рук, ног, туловища. Эти клетки быстро размножаются, что затрудняет лечение этого вида опухоли. Хирургия, химиотерапия, облучение и (в редких случаях) трансплантация стволовых клеток — все это возможные методы лечения.
- Синовиальная саркома : Чаще всего встречается на руках или ногах. Этот рак возникает в результате генетической мутации и ежегодно поражает трех человек из миллиона, что делает его редкой формой заболевания.
 Он проявляется в виде безболезненной, медленно растущей массы, и менее чем в 10 процентах случаев на момент постановки диагноза имеются какие-либо метастазы. Ваш врач будет использовать рентген, ультразвук, компьютерную томографию и/или МРТ для оценки образования. Если он или она подозревает саркому, у вас будет биопсия массы, чтобы увидеть, что клетки содержат. Вероятна операция по удалению опухоли, после которой вам может быть назначена химиотерапия, чтобы предотвратить распространение раковых клеток.
Он проявляется в виде безболезненной, медленно растущей массы, и менее чем в 10 процентах случаев на момент постановки диагноза имеются какие-либо метастазы. Ваш врач будет использовать рентген, ультразвук, компьютерную томографию и/или МРТ для оценки образования. Если он или она подозревает саркому, у вас будет биопсия массы, чтобы увидеть, что клетки содержат. Вероятна операция по удалению опухоли, после которой вам может быть назначена химиотерапия, чтобы предотвратить распространение раковых клеток.
Остеохондрома | Медицина Джона Хопкинса
Остеохондрома | Медицина Джона ХопкинсаЧто такое остеохондрома?
Остеохондрома — это чрезмерное разрастание хрящей и костей, которое происходит на конце кости рядом с зоной роста. Чаще всего поражаются длинные кости голени, таза или лопатки.
Остеохондрома является наиболее распространенным доброкачественным новообразованием костей. Чаще всего это происходит в возрасте от 10 до 30 лет.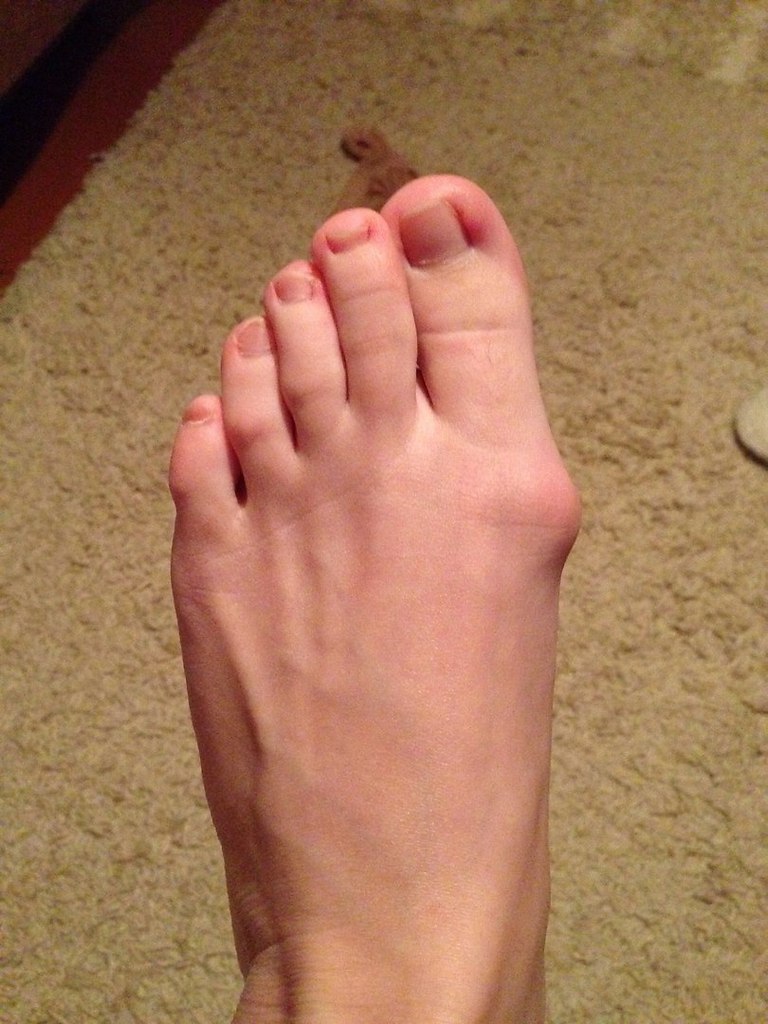 В равной степени поражает мужчин и женщин.
В равной степени поражает мужчин и женщин.
Что вызывает остеохондрому?
Пока точная причина остеохондромы не известна. Есть один тип, который наследуется, и один тип, который не наследуется.
Каковы симптомы остеохондромы?
Наиболее распространенные симптомы остеохондромы:
- Твердое образование, безболезненное и неподвижное
- Рост ниже нормального для возраста
- Одна нога или рука длиннее другой
- Давление или раздражение при упражнении
- Болезненность близлежащих мышц
Часто у людей с остеохондромой симптомы отсутствуют.
Когда симптомы остеохондромы все же возникают, они могут выглядеть как другие медицинские проблемы. Всегда консультируйтесь с врачом для постановки диагноза.
Как диагностируется остеохондрома?
Ваш лечащий врач просмотрит вашу историю болезни и проведет медицинский осмотр. Другие тесты включают:
- Рентген.
 В этом тесте используются невидимые лучи электромагнитной энергии для получения изображений тканей, костей и органов.
В этом тесте используются невидимые лучи электромагнитной энергии для получения изображений тканей, костей и органов. - Компьютерная томография. В этом тесте используются рентгеновские лучи и компьютерные технологии для создания изображений (часто называемых срезами) тела. Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. Компьютерная томография более подробна, чем обычный рентген.
- МРТ. В этом тесте используются большие магниты, радиочастоты и компьютер для получения подробных изображений органов и структур тела.
Как лечится остеохондрома?
Ваш лечащий врач определит наилучшее лечение на основе:
- Вашего возраста
- Ваше общее состояние здоровья и история болезни
- Насколько ты болен
- Насколько хорошо вы можете обращаться с определенными лекарствами, процедурами или терапией
- Ожидаемая продолжительность состояния
- Ваше мнение или предпочтение
Лечение остеохондромы зависит от размера новообразования и ваших симптомов.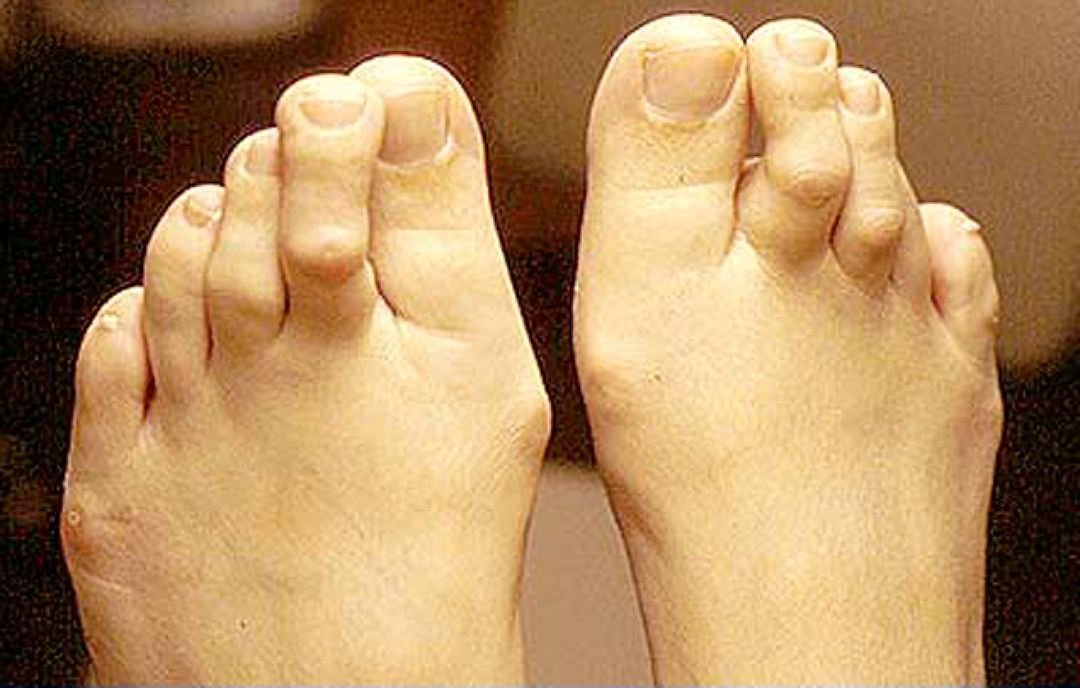 Лечение может включать:
Лечение может включать:
- Операция по удалению образования
- Лекарства для снятия боли
Если нет признаков ослабления костей или избыточного роста, ваш лечащий врач может захотеть наблюдать за ним через некоторое время. Может быть рекомендовано тщательное наблюдение у поставщика медицинских услуг для контроля роста костей.
Основные сведения об остеохондроме
Остеохондрома представляет собой разрастание хряща и кости на концах кости вблизи зоны роста. Поражает мужчин и женщин в равной степени.
- Чаще всего поражаются длинные кости голени, таза или лопатки.
- Точная причина остеохондромы неизвестна.
- Симптомы могут включать:
- Твердое образование, безболезненное и неподвижное
- Рост ниже нормального для возраста
- Болезненность близлежащих мышц
- Одна нога или рука длиннее другой
- Давление или раздражение при упражнении
- Лечение может включать:
- Операция по удалению образования
- Лекарства для снятия боли
- Может быть рекомендовано тщательное наблюдение у поставщика медицинских услуг для проверки роста костей.

Дальнейшие действия
Советы, которые помогут вам получить максимальную отдачу от визита к поставщику медицинских услуг:
- Знайте причину своего визита и то, что вы хотите, чтобы произошло.
- Перед посещением запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задавать вопросы и помнить, что говорит вам ваш лечащий врач.
- При посещении запишите название нового диагноза и любых новых лекарств, методов лечения или тестов. Также запишите все новые инструкции, которые дает вам ваш врач.
- Знайте, почему назначают новое лекарство или лечение и как оно вам поможет. Также знайте, каковы побочные эффекты.
- Спросите, можно ли лечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство или не пройдете тест или процедуру.


 Из-за сниженной физической активности происходит дистрофия мышечной ткани и, как следствие, накопление солевых отложений. В группу риска входят школьники, студенты, а также лица, которые, в силу профессии, ведут сидячий образ жизни;
Из-за сниженной физической активности происходит дистрофия мышечной ткани и, как следствие, накопление солевых отложений. В группу риска входят школьники, студенты, а также лица, которые, в силу профессии, ведут сидячий образ жизни; Современный и высокоинформативный способ, позволяющий изучить характеристики суставов и выявить заболевания, обусловленные появлением патологических наростов и разрастаний;
Современный и высокоинформативный способ, позволяющий изучить характеристики суставов и выявить заболевания, обусловленные появлением патологических наростов и разрастаний;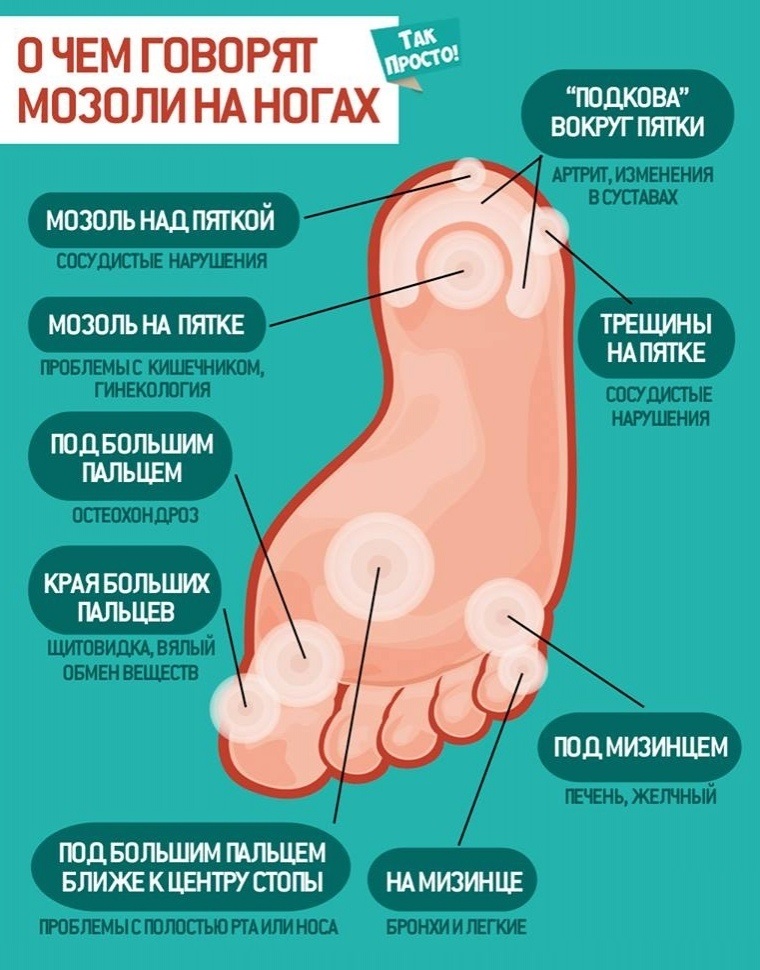
 У нее может вообще не быть симптомов, поэтому лечение часто состоит в выжидательном ожидании, пока опухоль не вызовет боль, отек или перелом. Опухоль может быть удалена хирургическим путем, если она становится неудобной.
У нее может вообще не быть симптомов, поэтому лечение часто состоит в выжидательном ожидании, пока опухоль не вызовет боль, отек или перелом. Опухоль может быть удалена хирургическим путем, если она становится неудобной. ранняя взрослость. Вы можете заметить увеличенный палец или другую деформацию, или ваша рука или нога могут сломаться без видимой причины. Правильный диагноз очень важен, чтобы быть уверенным, что у вас нет одного из нескольких синдромов, вызывающих эти опухоли, и что ваша опухоль действительно является энхондромой, а не раковой опухолью.
ранняя взрослость. Вы можете заметить увеличенный палец или другую деформацию, или ваша рука или нога могут сломаться без видимой причины. Правильный диагноз очень важен, чтобы быть уверенным, что у вас нет одного из нескольких синдромов, вызывающих эти опухоли, и что ваша опухоль действительно является энхондромой, а не раковой опухолью.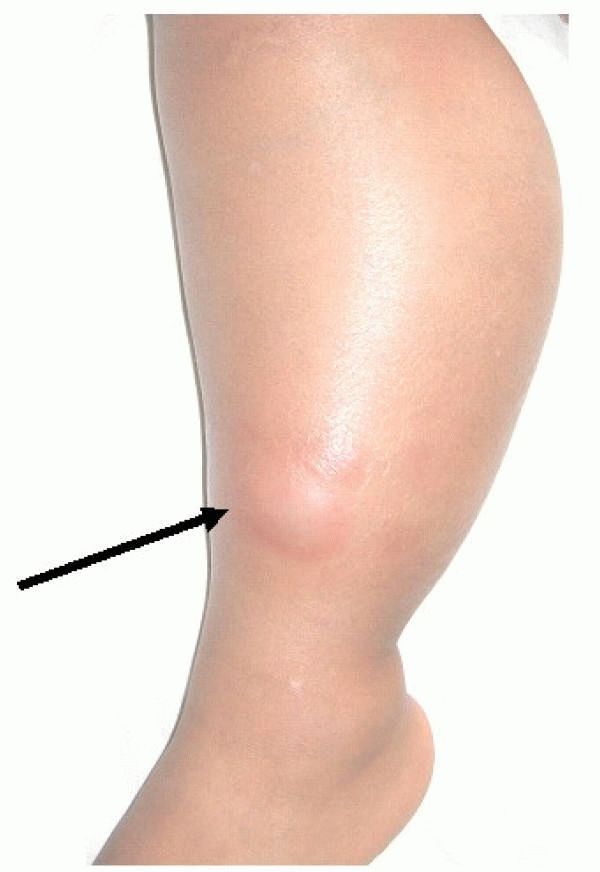 Кость становится слабой в области, содержащей эту ткань, вызывая деформацию или перелом. Фиброзная дисплазия имеет тенденцию проявляться у подростков и молодых людей.
Кость становится слабой в области, содержащей эту ткань, вызывая деформацию или перелом. Фиброзная дисплазия имеет тенденцию проявляться у подростков и молодых людей. Это редкое заболевание костей возникает, когда организм вырабатывает слишком много специфического вида лейкоцитов (клеток Лангерганса), одной из клеток, помогает бороться с инфекцией. В то время как только один или два взрослых на миллион ежегодно диагностируются с этим LCH, 46 процентов людей с LCH имеют опухоли костей, и у многих из этих пациентов будут затронуты и другие части их тела. Ортопедия UR Medicine будет тесно сотрудничать со всеми специалистами, необходимыми для лечения вашего LCH.
Это редкое заболевание костей возникает, когда организм вырабатывает слишком много специфического вида лейкоцитов (клеток Лангерганса), одной из клеток, помогает бороться с инфекцией. В то время как только один или два взрослых на миллион ежегодно диагностируются с этим LCH, 46 процентов людей с LCH имеют опухоли костей, и у многих из этих пациентов будут затронуты и другие части их тела. Ортопедия UR Medicine будет тесно сотрудничать со всеми специалистами, необходимыми для лечения вашего LCH.  Чаще всего встречается у подростков мужского пола и молодых людей, он может стать довольно большим и разрушать кость по мере роста. Остеобластомы необходимо удалять хирургическим путем, чтобы они не причиняли значительного вреда.
Чаще всего встречается у подростков мужского пола и молодых людей, он может стать довольно большим и разрушать кость по мере роста. Остеобластомы необходимо удалять хирургическим путем, чтобы они не причиняли значительного вреда. Хирургия — самый быстрый и эффективный способ удалить опухоль и прекратить боль. Однако у многих людей опухоли уменьшаются и исчезают в течение нескольких лет, поэтому некоторые пациенты предпочитают обезболивание хирургическому вмешательству.
Хирургия — самый быстрый и эффективный способ удалить опухоль и прекратить боль. Однако у многих людей опухоли уменьшаются и исчезают в течение нескольких лет, поэтому некоторые пациенты предпочитают обезболивание хирургическому вмешательству. В некоторых случаях может потребоваться стационарная хирургия, чтобы удалить кисты и заполнить область костным трансплантатом из другой части тела.
В некоторых случаях может потребоваться стационарная хирургия, чтобы удалить кисты и заполнить область костным трансплантатом из другой части тела.
 Если он становится настолько большим, что мешает вашей повседневной жизни, или если он просто непригляден, возможно хирургическое удаление.
Если он становится настолько большим, что мешает вашей повседневной жизни, или если он просто непригляден, возможно хирургическое удаление. Ваш врач может назвать этот вид роста опухолью оболочки нерва или шванномой, потому что ткань напоминает оболочку вокруг самого нерва. Эти опухоли являются генетическим заболеванием, которое проявляется в детстве, и хотя некоторые нейрофибромы очень малы, другие могут вырасти и превратиться в деформацию. Большие или болезненные опухоли можно удалить хирургическим путем.
Ваш врач может назвать этот вид роста опухолью оболочки нерва или шванномой, потому что ткань напоминает оболочку вокруг самого нерва. Эти опухоли являются генетическим заболеванием, которое проявляется в детстве, и хотя некоторые нейрофибромы очень малы, другие могут вырасти и превратиться в деформацию. Большие или болезненные опухоли можно удалить хирургическим путем. Вы можете почувствовать легкую боль в голени, а также твердое, но ощутимое образование в области голени. Кожа над этой массой будет натянутой и блестящей. После постановки диагноза хирург удалит опухоль и часть кости и заменит ее костной тканью от трупа. В некоторых случаях может потребоваться ампутация, чтобы предотвратить распространение рака.
Вы можете почувствовать легкую боль в голени, а также твердое, но ощутимое образование в области голени. Кожа над этой массой будет натянутой и блестящей. После постановки диагноза хирург удалит опухоль и часть кости и заменит ее костной тканью от трупа. В некоторых случаях может потребоваться ампутация, чтобы предотвратить распространение рака. Хордома может вызывать неприятные симптомы, такие как запор, боль, отдающую в ноги, слабость в голени и потерю контроля над кишечником или мочевым пузырем. Для удаления опухоли требуется хирургическое вмешательство, а лучевая терапия может использоваться до и после операции. Отделение ортопедии UR Medicine и Онкологический центр Уилмота всегда в курсе новых разработок в области лечения хордомы, включая тепловую абляцию и протонно-лучевую терапию.
Хордома может вызывать неприятные симптомы, такие как запор, боль, отдающую в ноги, слабость в голени и потерю контроля над кишечником или мочевым пузырем. Для удаления опухоли требуется хирургическое вмешательство, а лучевая терапия может использоваться до и после операции. Отделение ортопедии UR Medicine и Онкологический центр Уилмота всегда в курсе новых разработок в области лечения хордомы, включая тепловую абляцию и протонно-лучевую терапию.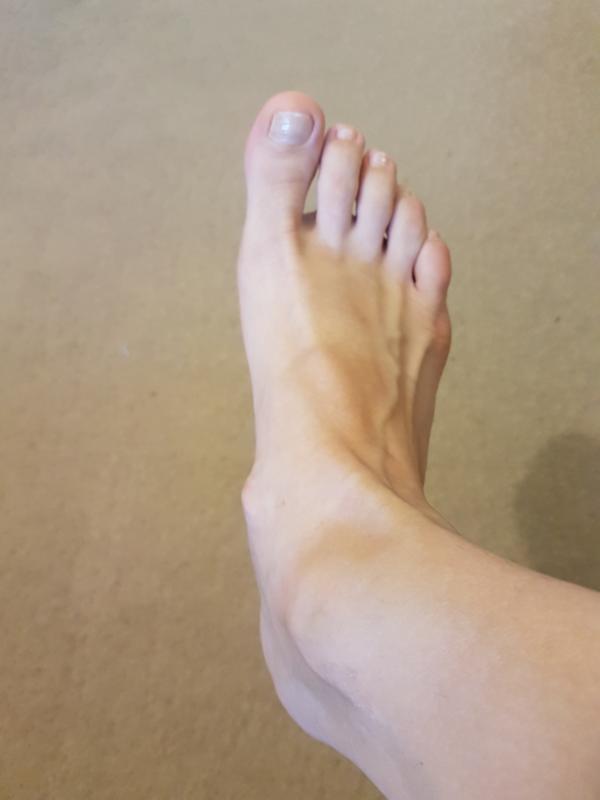 Врачи отделения ортопедии и физической работоспособности UR Medicine будут использовать рентген, компьютерную томографию и МРТ, чтобы определить точное положение опухоли, и биопсию, чтобы диагностировать ее причину. Операция по удалению опухоли является первым вариантом, за которым следует химиотерапия.
Врачи отделения ортопедии и физической работоспособности UR Medicine будут использовать рентген, компьютерную томографию и МРТ, чтобы определить точное положение опухоли, и биопсию, чтобы диагностировать ее причину. Операция по удалению опухоли является первым вариантом, за которым следует химиотерапия. Многие формы рака могут распространяться на кости — наиболее распространенные из них начинаются в молочной железе, легких, щитовидной железе, почках и простате. Когда рак перемещается в кость, он вызывает боль и переломы, которые могут предупредить вашего врача о его присутствии в конечности или другой области. Лечение направлено на устранение боли и предотвращение дальнейшего распространения болезни.
Многие формы рака могут распространяться на кости — наиболее распространенные из них начинаются в молочной железе, легких, щитовидной железе, почках и простате. Когда рак перемещается в кость, он вызывает боль и переломы, которые могут предупредить вашего врача о его присутствии в конечности или другой области. Лечение направлено на устранение боли и предотвращение дальнейшего распространения болезни. Для этого заболевания доступно множество вариантов лечения — ваш врач будет работать с вами, чтобы выяснить, какие методы лечения подходят для вашего случая.
Для этого заболевания доступно множество вариантов лечения — ваш врач будет работать с вами, чтобы выяснить, какие методы лечения подходят для вашего случая. Хирургия, химиотерапия и лучевая терапия — все это варианты лечения, и вам может потребоваться дополнительное лечение состояний, вызванных раком, включая боль и анемию.
Хирургия, химиотерапия и лучевая терапия — все это варианты лечения, и вам может потребоваться дополнительное лечение состояний, вызванных раком, включая боль и анемию. Лечение зависит от типа вашей лейомиосаркомы, но вас будет лечить команда специалистов по саркоме UR Medicine в Онкологическом центре Джеймса П. Уилмота, где вам могут назначить операцию, лучевую терапию и/или химиотерапию в зависимости от стадии вашего заболевания. болезнь.
Лечение зависит от типа вашей лейомиосаркомы, но вас будет лечить команда специалистов по саркоме UR Medicine в Онкологическом центре Джеймса П. Уилмота, где вам могут назначить операцию, лучевую терапию и/или химиотерапию в зависимости от стадии вашего заболевания. болезнь.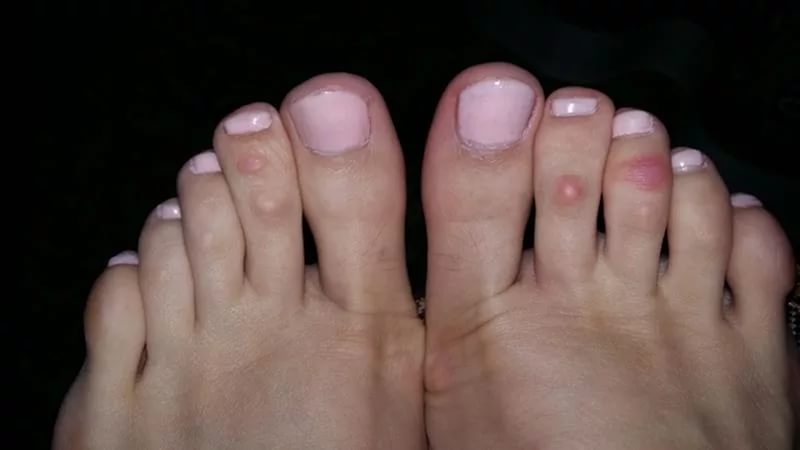 Он может появиться в любой части тела, но чаще всего возникает на бедре или других частях ноги. Пациенты сначала замечают твердое образование в ноге, которое со временем увеличивается, обычно не вызывая боли, пока не начинает сдавливать нерв. Ваш врач проведет рентген и МРТ для осмотра образования, а затем биопсию, если он или она полагает, что у вас саркома. Хирургия, лучевая и химиотерапия возможны методы лечения.
Он может появиться в любой части тела, но чаще всего возникает на бедре или других частях ноги. Пациенты сначала замечают твердое образование в ноге, которое со временем увеличивается, обычно не вызывая боли, пока не начинает сдавливать нерв. Ваш врач проведет рентген и МРТ для осмотра образования, а затем биопсию, если он или она полагает, что у вас саркома. Хирургия, лучевая и химиотерапия возможны методы лечения.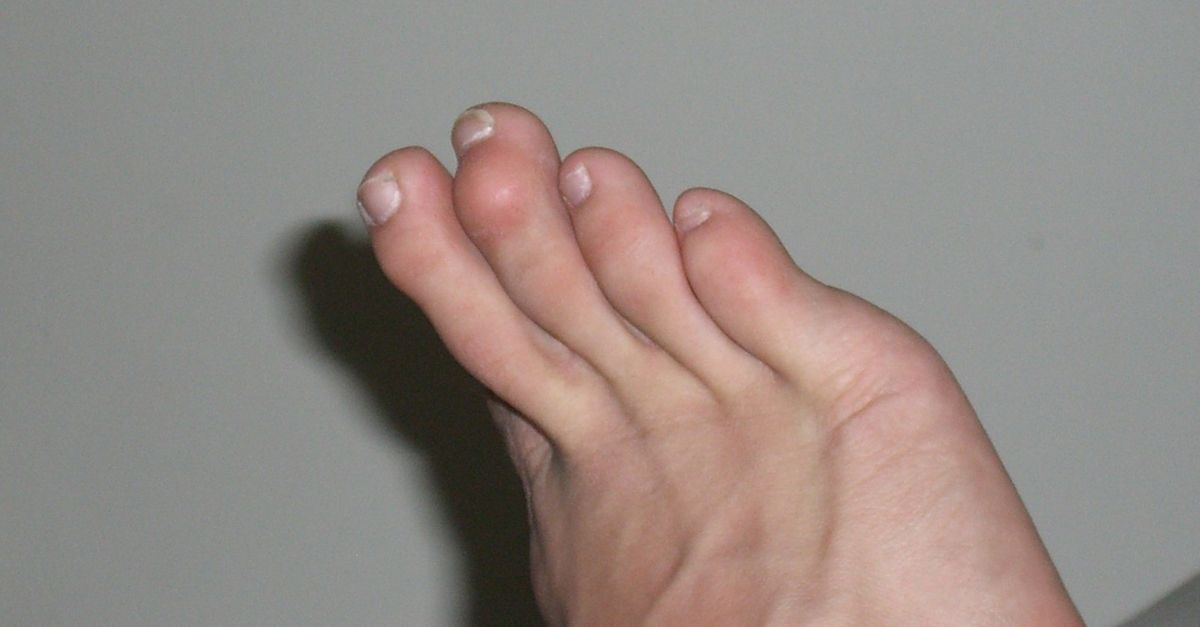 Ваш врач возьмет биопсию опухоли, чтобы проверить ее на рак, и он или она может провести МРТ, рентген, компьютерную томографию и сканирование костей, чтобы определить, есть ли у рака метастазы. Для удаления опухоли потребуется хирургическое вмешательство с последующей лучевой терапией и/или химиотерапией.
Ваш врач возьмет биопсию опухоли, чтобы проверить ее на рак, и он или она может провести МРТ, рентген, компьютерную томографию и сканирование костей, чтобы определить, есть ли у рака метастазы. Для удаления опухоли потребуется хирургическое вмешательство с последующей лучевой терапией и/или химиотерапией.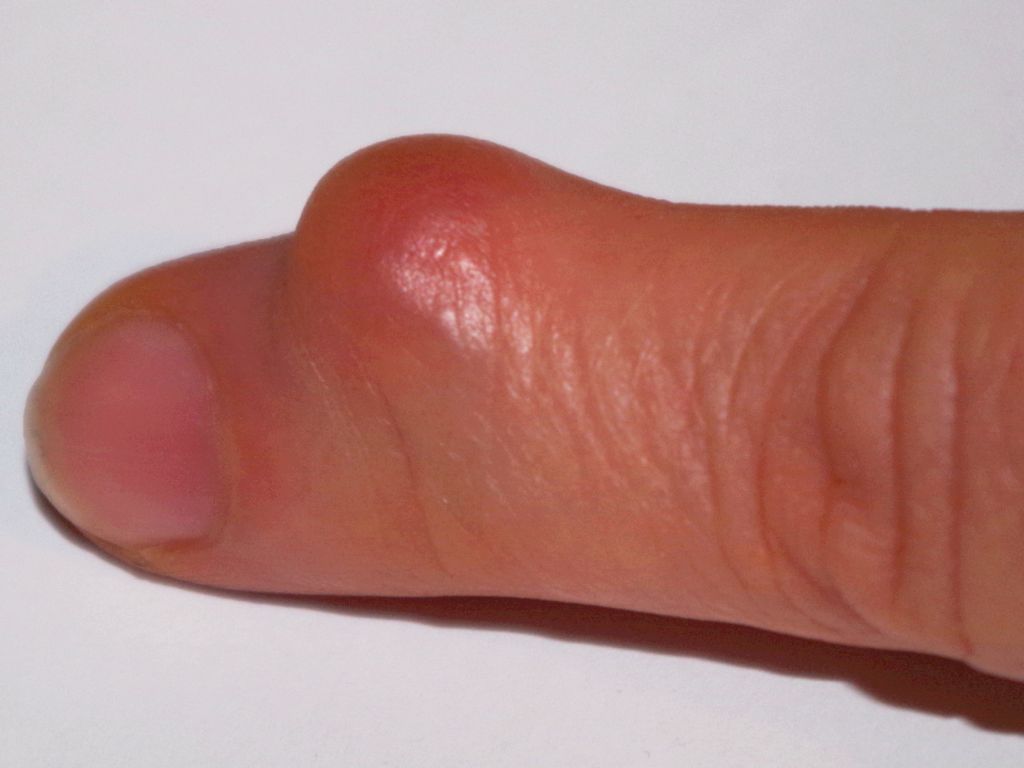 Он проявляется в виде безболезненной, медленно растущей массы, и менее чем в 10 процентах случаев на момент постановки диагноза имеются какие-либо метастазы. Ваш врач будет использовать рентген, ультразвук, компьютерную томографию и/или МРТ для оценки образования. Если он или она подозревает саркому, у вас будет биопсия массы, чтобы увидеть, что клетки содержат. Вероятна операция по удалению опухоли, после которой вам может быть назначена химиотерапия, чтобы предотвратить распространение раковых клеток.
Он проявляется в виде безболезненной, медленно растущей массы, и менее чем в 10 процентах случаев на момент постановки диагноза имеются какие-либо метастазы. Ваш врач будет использовать рентген, ультразвук, компьютерную томографию и/или МРТ для оценки образования. Если он или она подозревает саркому, у вас будет биопсия массы, чтобы увидеть, что клетки содержат. Вероятна операция по удалению опухоли, после которой вам может быть назначена химиотерапия, чтобы предотвратить распространение раковых клеток. В этом тесте используются невидимые лучи электромагнитной энергии для получения изображений тканей, костей и органов.
В этом тесте используются невидимые лучи электромагнитной энергии для получения изображений тканей, костей и органов.