Причины, симптомы и способы лечения надрыва мышц
Надрывы мышц в 70% случаев получают люди, которые профессионально занимаются спортом. В зоне риска футболисты, тяжелоатлеты, пловцы, теннисисты и танцоры. Но травмы мышц бывают не только у профессионалов. Обычные люди также сталкиваются с надрывами и микроповреждениями, только часто не знают, как диагностировать и лечить это заболевание.
1. Основные причины
2. Виды
3. Симптомы
4. Диагностика
5. Лечение
5.1. Эвакуация крови
5.2. Гипсовая повязка
5.3. Пероральные препараты
5.4. Препараты для наружного применения
5.5. Лечение ударно-волновой терапией
5.6. Электротерапия
5.7. Стретчинг и плавание
Основные причины
Зоны, где мышца переходит в сухожилие, наиболее уязвимые. Надрывы чаще всего появляются в спине, бедрах, предплечьях, икрах и плечах. Брюшные мышцы, шея и грудная клетка травмируются намного реже.
Повреждения мышечных волокон вызывают:
- резкие махи и повороты;
- неудобная тренировочная одежда, ограничивающая подвижность суставов;
- слишком короткая разминка перед тренировкой или ее отсутствие;
- слишком интенсивные нагрузки;
- тренировка в состоянии физического или эмоционального истощения.
К надрывам мышц приводят удары, падения и порезы. Риск серьезных повреждений возрастает, если пациент – пенсионер или человек, который недавно перенес инфекционное заболевание. В пожилом возрасте структура мышечных волокон нарушается, и они становятся более восприимчивыми к механическим повреждениям и растяжениям. Похожие изменения происходят в мягких тканях и во время серьезной болезни.
Виды
Надрывы условно делят на два типа:
- продольные;
- поперечные;
Продольные надрывы проходят вдоль волокон. Повреждения такого типа легче поддаются лечению, поэтому восстановление занимает 1–2 месяца. Поперечные надрывы более сложные и серьезные. Регенерация мышц длится в 1,5–2 раза дольше. При поперечном типе повышается риск повторного надрыва или даже разрыва мышечных волокон.
Регенерация мышц длится в 1,5–2 раза дольше. При поперечном типе повышается риск повторного надрыва или даже разрыва мышечных волокон.
Повреждения также бывают дегенеративными и травматическими. К дегенеративным относятся надрывы, которые появляются из-за частых микротравм мышечных волокон. Этот тип повреждений характерен не только для спортсменов, но и для учителей, парикмахеров, строителей и представителей других профессий, связанных с постоянными нагрузками на какую-то одну часть тела. Например, на руку или бедро.
Травматические надрывы – результат падения или резкого движения. Они делятся на три типа: свежие, несвежие и застаревшие.
Симптомы
Самый распространенный признак надрыва – внезапная и резкая боль в травмированной зоне. Дискомфортные ощущения усиливают при стретчинге (растяжке) и пальпации пострадавшего участка. Боль может сопровождаться спазмами, отеками и гематомами.
Если травмирована верхняя или нижняя конечность, то может ухудшиться подвижность сустава.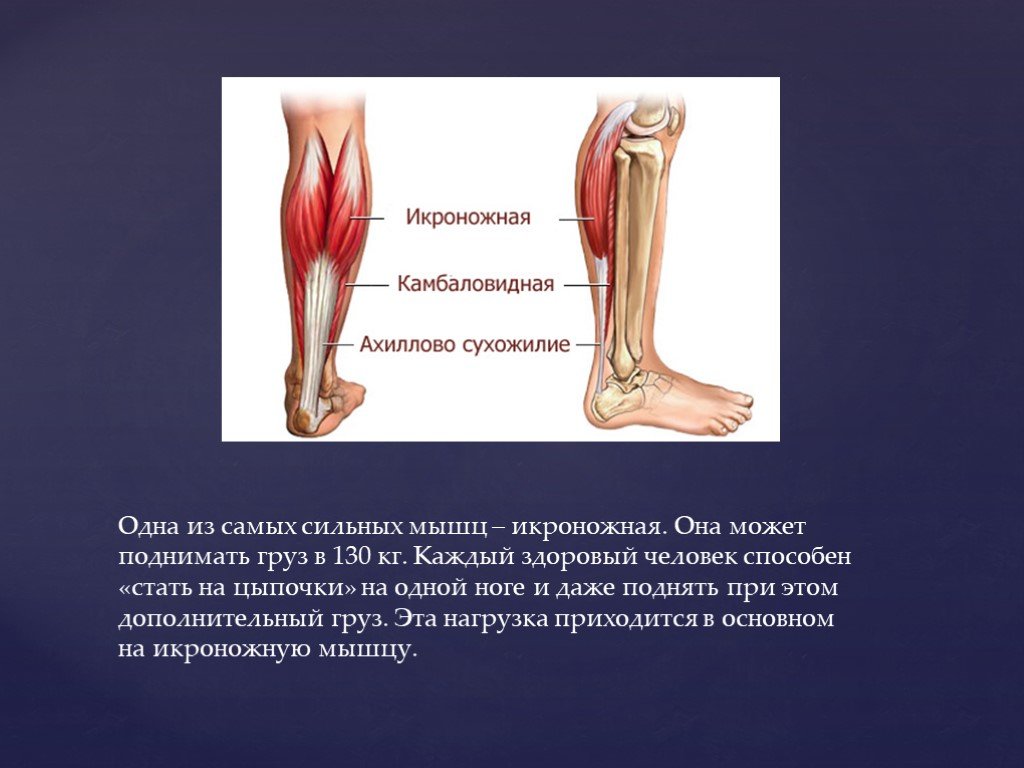 Человек не сможет разогнуть до конца локоть или выпрямить ногу, сжать пальцы в кулак или удержать мелкий предмет.
Человек не сможет разогнуть до конца локоть или выпрямить ногу, сжать пальцы в кулак или удержать мелкий предмет.
Неприятные ощущения при надрывах уменьшаются в состоянии покоя. Если же боль не проходит, а мышцы теряют подвижность, то можно говорить о разрыве волокон. Такие травмы требуют немедленной госпитализации и хирургического вмешательства.
Диагностика
Пациента с повреждениями осматривает травматолог. С помощью функциональных тестов и пальпации врач ставит предварительный диагноз. Затем направляет пострадавшего на дополнительную диагностику. Самыми популярными методами считают:
- рентгенографию;
- УЗИ мышц;
- МРТ.
После обследования врач составляет план лечения и реабилитации. Назначает мази и препараты, подбирает процедуры и рассказывает, когда и как возобновлять тренировки. При серьезных надрывах травматологи рекомендуют сделать повторное УЗИ или МРТ на 12–15 день лечения, чтобы понять, насколько быстро восстанавливаются поврежденные зоны.
Лечение
В первые сутки пациенту следует соблюдать покой и прикладывать к травмированной конечности компрессы со льдом. Холод уберет отеки, предупредит образование гематом и уменьшит боль в мышцах. Массаж и тепловые процедуры запрещены, они только ухудшат состояние больного и замедлят выздоровление.
Холодный компресс можно дополнить магнитотерапией. Аппаратная процедура восстанавливает кровообращение в травмированных тканях, убирает дискомфортные ощущения и отеки, стимулирует регенерацию и успокаивает воспаление.
Эвакуация крови
Если рядом с местом надрыва образовалась гематома, в подкожный слой вводят специальную иглу и проводят аспирацию (откачивание) крови. Эвакуацию застоявшейся жидкости повторяют и на вторые сутки, чтобы снизить риск образования тромба.
Гипсовая повязка
При крупных надрывах на травмированные участки накладывают гипсовую повязку. Она обездвижит поврежденную конечность и защитит мягкие ткани от нагрузок. Мышечным волокнам необходим покой для быстрого восстановления.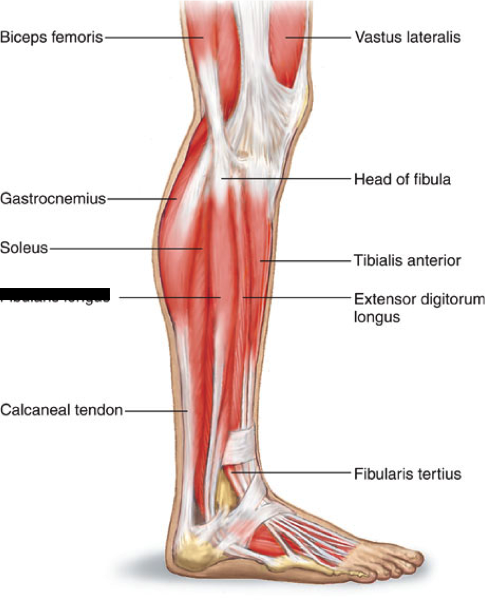 Особенно, при поперечных надрывах.
Особенно, при поперечных надрывах.
Пероральные препараты
Снять симптомы мышечного надрыва помогают анальгетики и миорелаксанты. Препараты первой группы притупляют боль. Миорелаксанты убирают спазмы и расслабляют мышцы, ускоряя их регенерацию. Препараты второй группы не назначают при сердечной и почечной недостаточности, глаукоме, обширных травмах.
Пациентам с надрывами мышечных волокон также противопоказаны нестероидные противовоспалительные средства. Они не ускоряют регенерацию мягких тканей, но ухудшают работу печени и обменные процессы в организме.
Препараты для наружного применения
Анальгетики дополняют мазями или гелями. Они бывают обезболивающими, противовоспалительными и разогревающими. Мази нужно втирать 2–3 раза в день легкими массажными движениями. Препараты для наружного применения уберут отеки, покраснение и припухлость.
Лечение ударно-волновой терапией
Пациентам с микротравмами и надрывами, не требующими оперативного вмешательства, назначают курс ударно-волновой терапии.
Поврежденную зону обрабатывают инфразвуком. Акустические волны улучшают кровообращение в мышечных волокнах и сухожилиях, стимулируют выработку коллагена для быстрой регенерации и снимают отеки. Ударно-волновая терапия возвращает суставам подвижность, а также убирает воспаление и спазмы.
Процедура также укрепляет мышцы и сухожилия, снижая вероятность повторных надрывов и разрывов. И она, в отличие от пероральных препаратов, не имеет противопоказаний и побочных эффектов.
Электротерапия
Электротерапия работает по принципу ударно-волновой, но вместо инфразвука использует слабые разряды тока. Электрические импульсы восстанавливают мышечные ткани, помогают при воспалении, спазмах и сильных отеках.
Процедура противопоказана при эпилепсии, беременности, высокой температуре и наличии кардиостимулятора.
Стретчинг и плавание
Постепенно к аппаратным процедурам добавляют лечебную физкультуру. Пациент начинает с легких разминок и растяжек. Стретчинг улучшает подвижность мышц и суставов, но его нужно выполнять строго по инструкции.
Травмированные части тела нельзя перегружать. Если во время растяжки появляются болезненные ощущения, нужно либо прекратить занятие, либо уменьшить амплитуду.
Пациентам с надрывами мышц полезно плавание. Занятия в бассейне улучшают кровообращение в мягких тканях, снимают дискомфортные ощущения и спазмы. Если травмированы икроножные или бедренные мышцы, плавание можно дополнить велотренажером, но тренироваться нужно под наблюдением специалиста.
Лечение надрывов длится от 1,5 до 2–3 месяцев. Конечно, если пациент своевременно обратиться к травматологу и будет соблюдать все рекомендации. Домашние массажи, примочки и другие альтернативные процедуры лишь замедляют выздоровление, а самодиагностика нередко заканчивается неправильными диагнозами и деформацией мягких тканей.
Serge Ibaka — повреждение икроножной мышцы — Травмы игроков NBA. Обсуждение. Прогнозы. Лечение.
Сердж Ибака получил травму икроножных мышц и не сможет помочь Оклахоме в борьбе за чемпионство.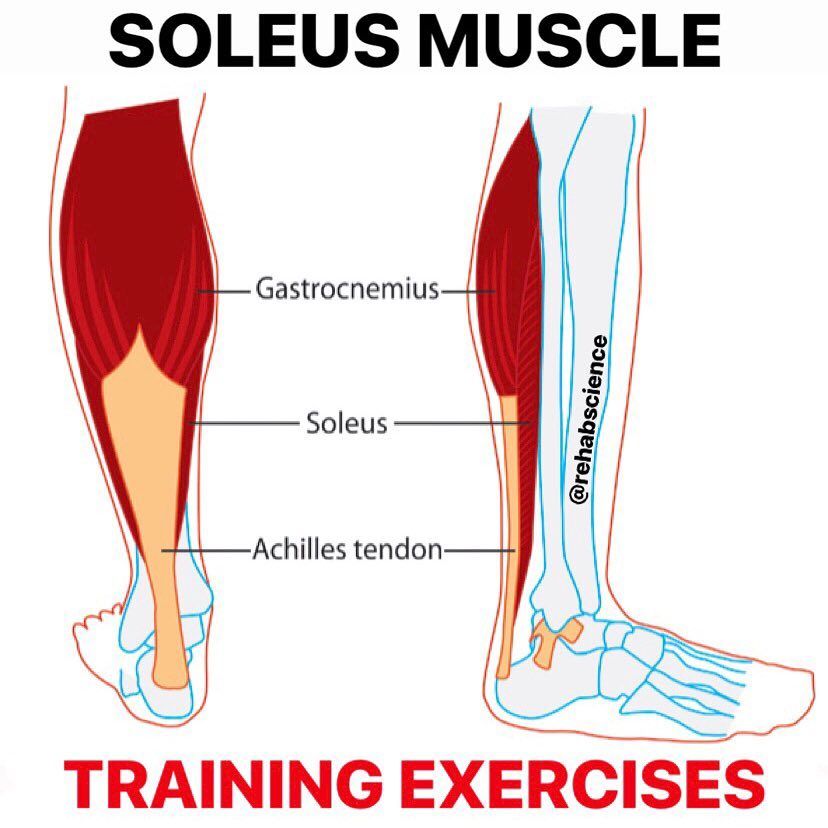
Диагноз: Растяжение левой икроножной мышцы II степени.
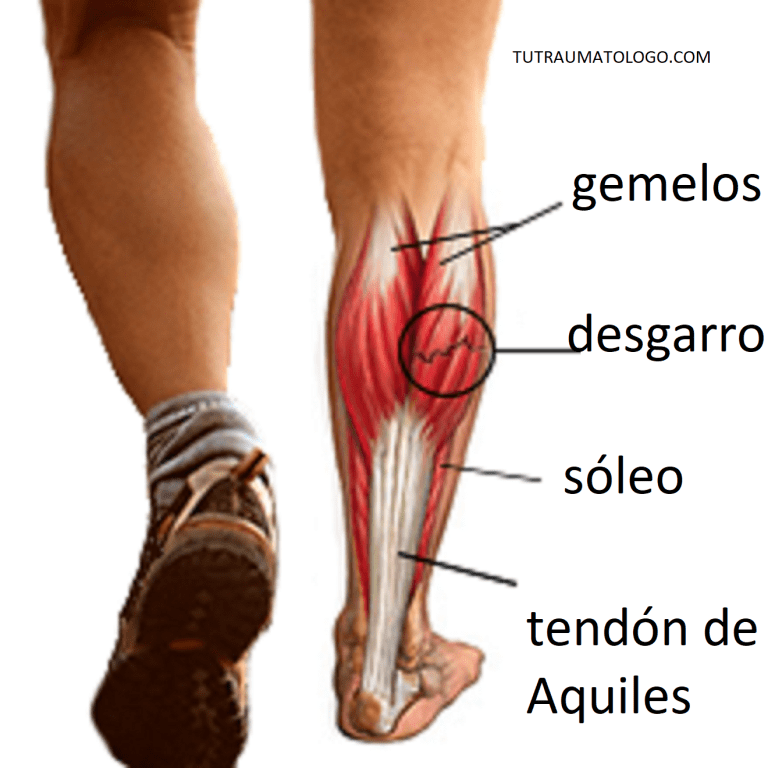
Анатомия: Икроножная мышца — двуглавая мышца на задней поверхности голени человека. Расположена над камбаловидной мышцей, вместе с которой крепится к пятке через толстое ахиллово сухожилие. Икроножная мышца образована двумя мощными головками — медиальной и латеральной.
Функция: движение стопы в сагиттальной плоскости (разгибание стопы) и стабилизация тела при движении.
Видео мышц задней поверхности голени:
Механизм травмы: при резком сокращении мышцы (в случае с Ибакой в момент резкого прыжка и неудачного приземления).
Чаще травмируется медиальная (внутренняя) головка икроножной мышцы.
Вторая степень растяжения мышцы означает повреждение от 10% до 90 % мышечных волокон.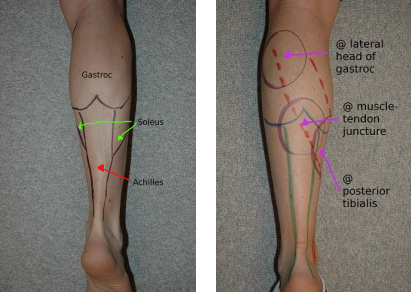
.
Симптомы: Боль, отек, кровоподтек, ограничение функции.
Диагностика: УЗИ и МРТ дают самую информативную картину о степени повреждения мышцы.
Лечение: Растяжение икроножной мышцы второй степени успешно лечится консервативно (без операции).
1. После травмы RICE — терапия.
2. Возвышенное положение.
3. Противовоспалительная терапия (таблетки, мази)
4. PRP (плазма обогащенная тромбоцитарными факторами роста)
5. Физиопроцедры.
6. 1-2 недели ношения ортопедического сапожка (скорость заживления увеличивается в положении полного сгибания стопы)
http://im5-tub-ru.yandex.net/i?id=104926079-13-72&n=21
Реабилитация: после того, как прошли боли, приступают к реабилитации.
— Пассивный и активный стретчинг
— Упражнения на укрепление мышцы
— Массаж (улучшение кровообращения и увеличение эластичности рубца)
— Бег на антигравитационной дорожке
— Кинезиотейпирование (улучшается лимфодренаж — > уменьшение межклеточной жидкости — > уменьшение отека)
https://encrypted-tbn0. gstatic.com/images?q=tbn:ANd9GcQgVotecSOOXFK7FlZTCEK8fzceJdBCAbzHHg-ac29drHim5iQu https://encrypted-tbn0.gstatic.com/images?q=tbn:ANd9GcS-7JCgpKKGNJKI94qQGT393it6sMSNYb0CGmDpvooz4tlgPl5y
gstatic.com/images?q=tbn:ANd9GcQgVotecSOOXFK7FlZTCEK8fzceJdBCAbzHHg-ac29drHim5iQu https://encrypted-tbn0.gstatic.com/images?q=tbn:ANd9GcS-7JCgpKKGNJKI94qQGT393it6sMSNYb0CGmDpvooz4tlgPl5y
После полного восстановления, когда вы приступаете к тренировкам, рекомендуется: активная разминка и выполнение упражнений на укрепление мышц перед тренировкой, кинезиотейпирование, бандаж или компрессионные чулки на икроножную мышцу.
https://encrypted-tbn3.gstatic.com/images?q=tbn:ANd9GcQYTUssWKL0Ngzgq5-XVHIOEAPUJHwToe7IpUZSdYtMJKeWuDOHgQ
https://encrypted-tbn3.gstatic.com/images?q=tbn:ANd9GcTaFp31Npgs12LQK6hA9Wjd4-2KcR-w3cBdMWCTR3HzgXRqPDV2Yw
https://encrypted-tbn2.gstatic.com/images?q=tbn:ANd9GcSUxIo86rSsb2N1Tfhzuf5R1n40FmtLKFKlxN6Y-t2ZTuy7FeWPuA
https://encrypted-tbn0.gstatic.com/images?q=tbn:ANd9GcSwtsuolcgii-N0glVXVes32z49xIpkeobiTT6V5Wzx3n4Ydv4y7A
https://encrypted-tbn3.gstatic.com/images?q=tbn:ANd9GcRBzxoyU68X9y__ncrD2r7CAwM8qbS35k-Dg8HM77u7snrMNx_QJA
Прогноз: 4-8 недель.
P.S. Как вы считаете, есть ли шанс у Оклахомы выиграть серию с Сан-Антонио без Серджа Ибаки?
Разрыв икроножной мышцы (Разрыв икроножной мышцы) — Здоровье при подъеме
Икроножная мышца, обычно называемая икроножной мышцей, отвечает за «отскок» или ускорение движений. Она расположена на задней части нижней части голени и состоит из двух мышц: медиальной (внутренней) головки и латеральной (наружной) головки. Медиальная головка прикрепляется к внутренней задней стороне основания бедренной кости (бедренная кость), а латеральная головка прикрепляется к внешней задней стороне основания бедренной кости. Другой конец икроножной мышцы прикрепляется к ахиллову сухожилию, сухожилию, которое прикрепляет икроножную мышцу к пяточной кости, на уровне лодыжки.
Разрыв икроножной мышцы может быть различной степени тяжести, каждая из которых классифицируется по тяжести травмы:
• Степень I: микроразрыв икроножной мышцы.
• Степень II: Частичный разрыв икроножной мышцы.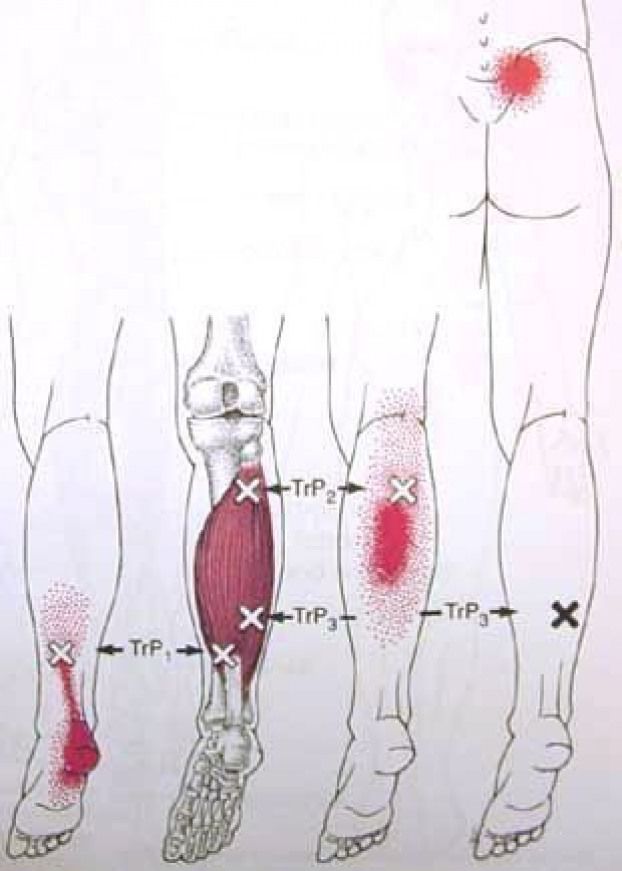
• Степень III: полностью разорвана икроножная мышца.
Медиальная икроножная мышца повреждается чаще, чем латеральная.
Что вызывает разрыв икроножной мышцы (разрыв икроножной мышцы)?
Разрывы икроножных мышц обычно возникают при отталкивающих движениях, когда колено выпрямлено.
Разрывы икроножных мышц часто встречаются в следующих видах спорта:
• Бейсбол
• Баскетбол
• Гольф
• Футбол
• Теннис
• Легкая атлетика (спринтерские гонки) боль в задней части голени в дополнение к одному или нескольким из следующих симптомов:
• В некоторых случаях ощущение хлопка
• Боль в верхней части голени с внутренней стороны ноги
• Боль при отталкивании
Когда обратиться к врачу
Если у вас есть симптомы разрыва икроножной мышцы, вы можете записаться на прием к врачу. Иногда разрыв икроножной мышцы можно спутать с разрывом ахиллова сухожилия, поскольку эти два повреждения могут возникать по одному и тому же механизму.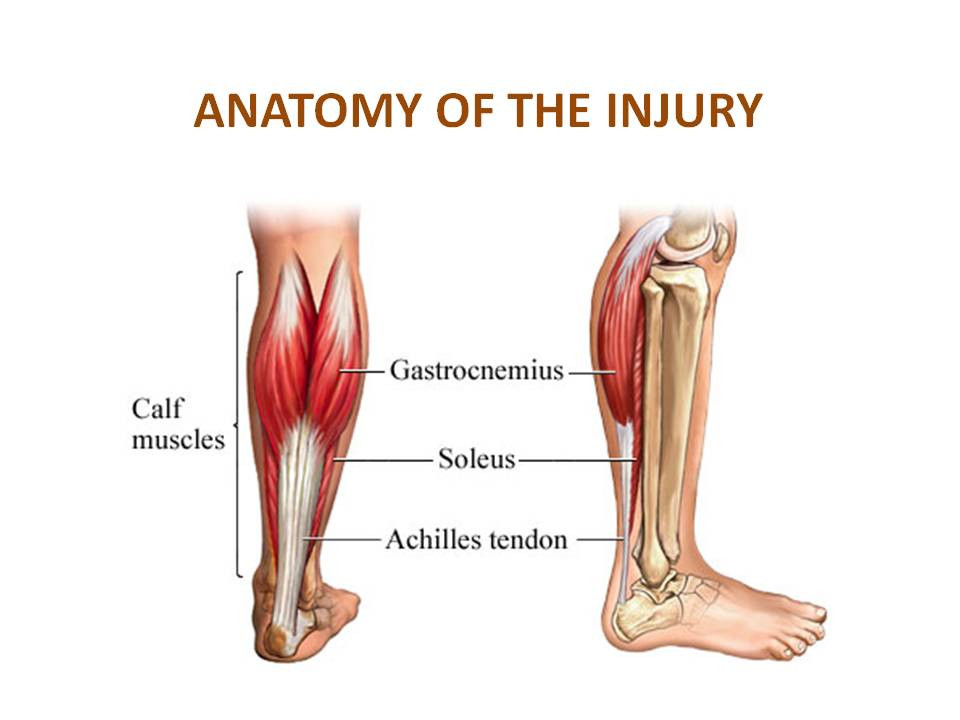
Для постановки диагноза врач внимательно осмотрит вас. Если есть какие-либо вопросы, ваш врач может назначить следующие тесты визуализации для оценки повреждения других структур, таких как ахиллово сухожилие.
• МРТ
• Ультразвук
Консервативное лечение
Разрывы икроножной мышцы лечат с помощью консервативного лечения, которое включает:
• Отдых для ноги поддержка и защита голени
• Домашние упражнения на растяжку
• Физическая терапия с лицензированным специалистом по растяжке и укреплению икроножной мышцы
Попробуйте эти упражнения, чтобы улучшить свое состояние:
Программа упражнений на растяжение/разрыв икроножных мышц
**Обратите внимание: наши программы упражнений основаны на Kemtai, который использует передовое компьютерное зрение для отслеживания ваших движений и предоставления обратной связи о вашей работе. После запуска разрешите программе доступ к вашей камере и следуйте инструкциям, чтобы обеспечить наилучшие результаты**
Ниже приведен PDF-файл с программой упражнений
Разрыв икроножной мышцы
Хирургическое лечение
Разрыв икроножной мышцы не требует хирургического лечения; они лечатся с использованием консервативных, неоперативных методов лечения..jpg)
Восстановление
Время восстановления будет зависеть от серьезности разрыва, а также от ваших конкретных потребностей в вашем виде спорта. Обычно восстановление после разрыва икроножной мышцы происходит следующим образом:
• Степень I: восстановление после разрыва икроножной мышцы I степени может занять до двух недель.
• Степень II: восстановление после разрыва икроножной мышцы II степени может занять несколько недель.
• Степень III: Восстановление после разрыва икроножной мышцы III степени может занять несколько месяцев.
Вы сможете вернуться к обычным тренировкам и игре, когда восстановите гибкость и силу ноги и не почувствуете боли. Будьте осторожны, чтобы не вернуться к игре слишком рано, так как иногда эти травмы могут повториться, если вы вернетесь к игре до полного выздоровления. Чтобы предотвратить дальнейшие травмы, продолжайте выполнять программу растяжки и укрепления обеих ног.
Теннисная нога (разрыв икроножной мышцы)
Перейти к содержимомуАнатомия
Причины
Признаки и симптомы
Диагностика
Лечение
Аспирация
Что такое теннисная нога?
Икра (мышцы задней части голени) образована двумя мышцами, икроножной и камбаловидной. Теннисная нога относится к разрыву соединительной ткани между этими двумя большими мышцами. Теннисная нога чаще всего возникает на внутренней (медиальной) стороне голени между медиальной икроножной и камбаловидной мышцами. Теннисная нога является очень распространенной травмой и связана с внезапной травмой голени с большой силой, например, во время быстрого спринта или прыжка во время занятий спортом или даже после неожиданного быстрого растяжения голени, например, неправильной оценки шага. Теннисная нога может случиться с кем угодно в любом возрасте, однако самые высокие зарегистрированные показатели заболеваемости наблюдаются среди спортсменов и мужчин среднего возраста.
Теннисная нога относится к разрыву соединительной ткани между этими двумя большими мышцами. Теннисная нога чаще всего возникает на внутренней (медиальной) стороне голени между медиальной икроножной и камбаловидной мышцами. Теннисная нога является очень распространенной травмой и связана с внезапной травмой голени с большой силой, например, во время быстрого спринта или прыжка во время занятий спортом или даже после неожиданного быстрого растяжения голени, например, неправильной оценки шага. Теннисная нога может случиться с кем угодно в любом возрасте, однако самые высокие зарегистрированные показатели заболеваемости наблюдаются среди спортсменов и мужчин среднего возраста.
Каковы симптомы «теннисной ноги»?
- Внезапная острая боль в икроножной мышце. Часто ощущается сразу после резкого движения.
- Во время инцидента вы можете услышать хлопающий звук в икре.
- Боль при прикосновении к икроножным мышцам.
- В случаях значительного разрыва икроножная мышца может изменить форму.

- Боль при ходьбе, из-за которой вы хромаете.
Какие другие условия могут возникнуть в качестве теннисного этапа?
- Тендинопатия ахиллова сухожилия
- Бурсит пятки
Тендинопатия ахиллова сухожилия в сравнении с тендинопатией ахиллова сухожилия
Местоположение боли является ключевым диагностическим фактором между этими состояниями. Теннисная нога ощущается намного выше голени в мышечном брюшке, тогда как тендинопатия ахиллова сухожилия ощущается на пяточной кости или чуть выше нее в сухожилии. Нога теннисиста вызывает болезненность в икроножной мышце, тогда как тендинопатия ахиллова сухожилия вызывает болезненность при сдавливании самого ахиллова сухожилия. Тендинопатия ахиллова сухожилия обычно развивается медленно и не связана с травматическим событием. Это отличается от теннисной ноги, которая возникает после внезапного быстрого движения.
Анатомия голени
Теннисная нога относится к повреждению икроножной мышцы, в частности, медиальной икроножной мышцы и апоневроза (соединение соединительной ткани) между медиальной икроножной и более глубокой камбаловидной мышцей голени.
Икроножная мышца начинается от бедренных мыщелков бедренной кости (крупные костные выступы на концах длинных костей бедра) чуть выше колена. Мышца имеет две головки; латеральная головка и медиальная головка. Камбаловидная мышца является самой крупной мышцей икроножного комплекса и располагается впереди (глубоко) икроножной мышцы.
Латеральная и медиальная головки икроножной мышцы и камбаловидная мышца сходятся, образуя ахиллово сухожилие, общую область боли. Ахиллово сухожилие прикрепляется к пяточной кости (пяточной кости). Икроножная мышца — это мощная мышца, которая используется для динамичных и взрывных движений, таких как бег и прыжки. Он также участвует в ходьбе и стоянии, но в гораздо меньшей степени (Prakash et al., 2017).
Камбаловидная мышца представляет собой широкую плоскую мышцу, расположенную под икроножной мышцей. Это мощная мышца, которая обеспечивает постуральный контроль и является основной мышцей, используемой во время ходьбы (Prakash et al. , 2017).
, 2017).
Разрыв икроножной мышцы или «теннисная нога» является третьей наиболее часто лечащейся травмой мышц нижней конечности. Только уступает место травмам двуглавой мышцы бедра (внешняя часть мышцы задней поверхности бедра) и прямой мышцы бедра (большая мощная мышца бедра) (Domeracki et al., 2018).
Как возникает травма ноги в теннисе?
Теннисная нога – это травматическое повреждение голени большой силы. Bright et al (2017) утверждают, что две трети всех травм ног в теннисе происходят в месте соединения медиальной головки икроножной мышцы с нижележащей камбаловидной мышцей. Теннисная нога относится к частичному или полному разрыву фасциального прикрепления между этими двумя мышцами. Оставшаяся треть травм теннисной ноги происходит либо в латеральной головке икроножной мышцы, либо в брюшке самой икроножной мышцы.
Теннисная нога может возникать после небольших безобидных движений, таких как растяжение голени или ходьба, однако чаще всего возникает после быстрых взрывных движений, когда колено быстро разгибается (выпрямляется) во время фазы отталкивания при беге или прыжках (Domeracki и др.
Несмотря на то, что теннисная нога регулярно наблюдается у спортивного населения, исследования показали, что самая высокая частота возникновения теннисной ноги наблюдается у мужчин старше 40 лет с плохой физической подготовкой (Bright et al., 2018).
Симптомы разрыва голени (теннисная нога) включают:
- Внезапная боль в голени
- Слышимый хлопающий звук, исходящий от голени
- Локализованная боль над медиальной частью икроножной мышцы при пальпации (прикосновении)
- Если произошел полный разрыв, мышечная масса голени может изменить форму
- Сильная боль, влияющая на способность ходить, приводящая к хромоте
Как диагностировать разрыв голени (теннисная нога)?
Диагноз «теннисная нога» требует диагностического ультразвукового сканирования, а также клинической оценки.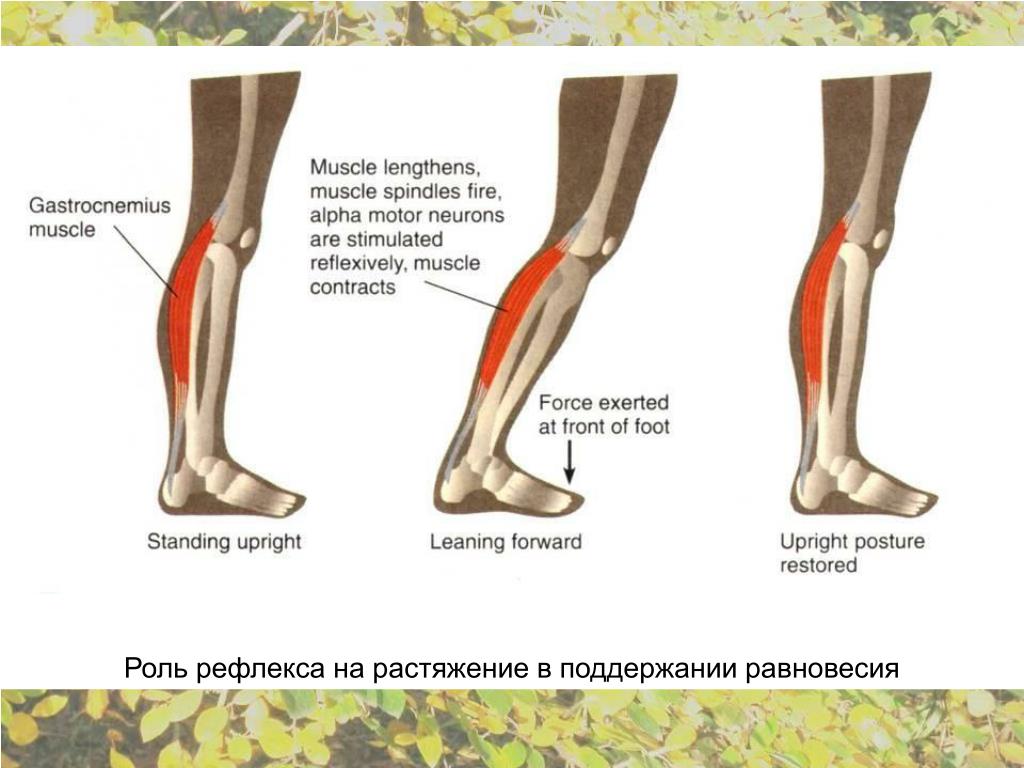
Клиническая оценка в Complete будет включать:
1. Клиническое интервью
Чтобы помочь сформулировать гипотезу теннисной ноги, клиницист задаст ряд вопросов, чтобы понять, как и почему у вас возникла боль. Также будет собран медицинский анамнез, чтобы исключить другие причины вашей боли, включая тромбоз глубоких вен (ТГВ). Дифференциальная диагностика ТГВ имеет решающее значение, поскольку ТГВ требует неотложной медицинской помощи, включая антикоагулянтные препараты.
2. Медицинское обследование
Медицинское обследование используется для определения источника симптомов и причин их возникновения. Он включает:
- Внимательное наблюдение за икроножной мышцей на предмет повышенной температуры, отека, синяков или изменения формы икроножной мышцы (указывающее на разрыв)
- Диапазон движений голеностопного сустава и голени
- Проверка силы икр – можете ли вы стоять на одной ноге или поднимать пятку?
- Осторожная пальпация (ощупывание) икроножного комплекса
- Оценка ходьбы
3. Диагностическое ультразвуковое исследование опорно-двигательного аппарата
Диагностическое ультразвуковое исследование опорно-двигательного аппарата
Диагностическое ультразвуковое исследование опорно-двигательного аппарата является наилучшим методом визуализации разрыва икроножной мышцы. Он визуализирует травму лучше, чем МРТ, а также предоставляет информацию о том, есть ли большая гематома (скопление жидкости — см. изображение ниже) в голени (обычное явление при этой травме). Во время вашего первого визита в Complete мы проведем сканирование (без дополнительной оплаты) и определим, следует ли аспирировать (сливать) жидкость, чтобы уменьшить боль и заживление разрыва (подробнее позже).
Bright et al (2018) описывают диагностическое ультразвуковое исследование как способное оценить наличие травмы голени, оценить степень тяжести и помочь в ее лечении путем регулярного наблюдения за процессом заживления на протяжении всей реабилитации.
Своевременное завершение диагностического ультразвукового исследования играет важную роль в обеспечении раннего направления на более целенаправленные исследования ТГВ, если это будет сочтено целесообразным (Bright et al. , 2018).
, 2018).
Если вам нужна дополнительная информация или вы хотите записаться на прием, пожалуйста, свяжитесь с нами по телефону 0207 4823875 или по электронной почте инъекции@complete-physio.co.uk.
Как лечить теннисную ногу?
Теннисная нога обычно лечится консервативно под наблюдением физиотерапевта. Большинство пациентов хорошо реагируют на физиотерапию с исчезновением симптомов и возвращаются к физическим упражнениям через 6-12 недель в зависимости от степени разрыва.
Физиотерапевтическое вмешательство часто включает:
- Консультации по изменению активности — настоятельно рекомендуется короткий период отдыха мышц от действий, которые усугубляют ваши симптомы, чтобы избежать дальнейших травм и позволить процессу заживления.
- Обезболивание может включать отдых, лед, компрессию и возвышение.
- Рекомендация по постепенной нагрузке — на начальных стадиях может потребоваться костыль, чтобы уменьшить давление на заживающую ткань и обеспечить надлежащее заживление.

- Сначала следует избегать легких упражнений на растяжку, но при необходимости их может ввести ваш физиотерапевт в зависимости от степени вашей травмы.
- Прогрессивные упражнения для укрепления икроножных мышц.
- Упражнения на равновесие и стабильность.
- Методы мягких тканей могут использоваться для уменьшения боли и облегчения процесса заживления.
Вышеупомянутые варианты будут обсуждаться с вами после того, как вы пройдете диагностическое ультразвуковое сканирование, чтобы оценить полную степень травмы.
Аспирация под контролем УЗИ (дренирование гематомы/отека)
Как обсуждалось ранее, между икроножной и камбаловидной мышцами могут скапливаться жидкости. Это может произойти из-за кровотечения из разорванных мышечных волокон и окружающей соединительной ткани и часто называется гематомой. Наличие гематомы может значительно повлиять на время восстановления и вызвать значительную боль и дискомфорт.
В некоторых случаях мы предлагаем аспирацию скопления жидкости (гематомы) под ультразвуковым контролем. Это простая, быстрая и относительно безболезненная процедура, которая окажет значительное положительное влияние на вашу боль и восстановление.
Это простая, быстрая и относительно безболезненная процедура, которая окажет значительное положительное влияние на вашу боль и восстановление.
Пациенты регулярно сообщают о значительном уменьшении боли сразу после аспирации и могут ходить с меньшей болью. За аспирацией следует несколько дней компрессии и относительного покоя. Для достижения максимальной пользы Complete рекомендует начать курс физиотерапии через 5-7 дней после аспирации.
Все клиницисты Complete имеют большой опыт выполнения методов аспирации под ультразвуковым контролем. Вы можете самостоятельно обратиться непосредственно в нашу службу без направления от врача. Если вам нужна дополнительная информация или вы хотите записаться на прием, пожалуйста, свяжитесь с нами по телефону 0207 4823875 или по электронной почте инъекции@complete-physio.co.uk.
Ссылки:
Брайт, Дж.М., Филдс, К.Б. и Дрейпер Р., 2017. Ультразвуковая диагностика травм голени. Спортивное здоровье, 9(4), стр. 352-355.
Домерацки, С.