Миогелоз шейного отдела позвоночника [эффективное лечение]
Зачастую люди, ведущие малоподвижный образ жизни, страдают от болей в шее и затылке, в том числе и от миогелоза. УВТ – эффективный метод лечения миогелоза шейного отдела позвоночника.
Боль в затылке может быть вызвана не только отсутствием физической активности, но и другими факторами, выявить которые самостоятельно не всегда возможно. Одной из причин неприятных ноющих и давящих ощущений может являться миогелоз шейного отдела позвоночника.
1. Причины и симптомы
2. Лечение миогелоза шейного отдела позвоночника
3. Профилактика болезней шейного отдела
Причины и симптомы
Отчего возникает миогелоз или уплотнение шейных мышц? Предпосылками к развитию заболевания могут послужить:
- долгая работа в неправильной для позвоночника позе;
- нарушения осанки;
- пребывание на сквозняке, особенно после того, как человек вспотеет;
- сильный стресс.

Характеризуется миогелоз не только мышечной болью в области шеи и затылка, но также скованностью в движениях плеч, шеи и головы и головокружением вследствие недостаточного снабжения сосудов кислородом. Если вы наблюдаете у себя острые симптомы, схожие с проявлением миогелоза, следует немедленно обратиться к врачу.
Лечение миогелоза шейного отдела позвоночника
Следует помнить, что при подозрении на уплотнение мышц шеи, как и при других болях в затылке нужно избегать резких поворотов головы – они могут привести к растяжению связок, круговых движений головы, а также долгого нахождения с запрокинутой головой – есть риск «получить» травму межпозвоночных дисков. Тщательно контролируйте свою осанку.
Лечение проводится несколькими методами:
1) Самостоятельно. Если врач не назначает иного курса, то для устранения симптомов достаточно регулярно выполнять комплекс упражнений, например, таких:
- Сесть с ровной спиной, руки, сцепленные в «замок», положить на затылок и, мягко надавливая, склонять голову вперед.
 Когда подбородок упрется в грудь, сосчитать до 20 и медленно поднять голову. Сделать 15-20 повторений.
Когда подбородок упрется в грудь, сосчитать до 20 и медленно поднять голову. Сделать 15-20 повторений. - Нащупать на затылке самую болезненную точку, установить на ней подушечки больших пальцев и медленно сделать 15-20 круговых движений пальцами по часовой стрелке. Затем несильно надавить на «больную» точку в течение 1-1,5 минут. Отпустить, через 3 минуты повторить. Можно делать до 6 повторов.
- Сидя на стуле, максимально выпрямить позвоночник и вытянуть шею вверх. Напрячь мышцы пресса, задержать дыхание, макушкой стремясь к небу. Сосчитать до 15, медленно расслабиться. Повторить несколько раз.
Проделывая упражнения, внимательно прислушивайтесь к своим ощущениям, при сильной боли немедленно прекращайте манипуляции.
2) Массаж и мануальная терапия. Назначенный курс массажа или терапии нужно пройти полностью и только у квалифицированного специалиста. Часто массажисты применяют разогревающие эфирные масла, поэтому убедитесь заранее, что у вас нет на них аллергии.
3) Ударно-волновая терапия. УВТ – один из новейших методов физиотерапии, абсолютно безопасный для здоровья и поэтому применяющийся для лечения даже таких легкотравмируемых зон, как шейный отдел позвоночника.
Профилактика болезней шейного отдела
Для того чтобы избежать возникновения болезненных ощущений в затылке и шее и развития таких болезней, как миогелоз, остеохондроз, спондилит врачи рекомендуют:
- Следить за осанкой, не сидеть подолгу в неудобной позе, сгорбившись.
- При выполнении сидячей работы регулярно делать разминку шеи и плечевого пояса.
- Спать на ортопедической или жесткой подушке.
- Избегать сквозняков.
Выполняя эти несложные рекомендации, вы сможете сохранить хорошую осанку и забыть о болях в шее. Однако если проблема все же возникла, то решать ее следует только с помощью квалифицированных врачей. В сети медицинских клиник «Здоровье Плюс» вам всегда дадут профессиональную консультацию и, при необходимости, назначат и проведут курс лечения – эффективного и безопасного.
Контрактура мышц
Эпикондилит локтевого сустава
Напряжение в шее в Марте в Санкт-Петербурге
- Главная >
- Справочник >
- Напряжение в шее
Напряжение в шее знакомо в наше время практически каждому человеку. Длительное сидение на одном месте, отсутствие даже малейших физических нагрузок и неправильная осанка добавляют шансы на возникновение неприятного ощущения.
Причины напряжения в шее
Наиболее частая причина тянущих болей в шее — неправильная
осанка. Если вы часто сидите и не делаете периодически упражнения
для позвоночника, уже есть шансы на развитие различных патологий.
Если же работа происходит в неудобном месте — на стуле без спинки,
за слишком низким или высоким столом, в физиологически нетипичной
для человека позе, — готовьтесь встретиться с напряжением в шейном
отделе позвоночника.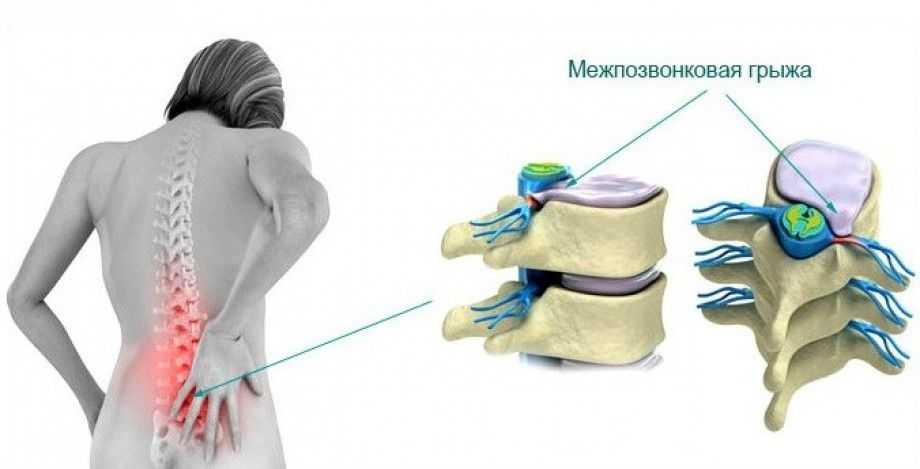
Второй возможный «виновник» тянущих болей в шее — сидячая работа. Да-да, офисный труд сказывается на здоровье! Шея постоянно находится в статическом напряжении, поддерживая достаточно тяжелую голову. Вы не растягиваете мышцы, не меняете позу, и вот результат! — неприятные ощущения к концу рабочего дня.
Справиться с вышеописанными проблемами достаточно легко — периодически делайте упражнения для снятия напряжения с шеи и следите за правильной позой во время сидения и ходьбы.
Менее распространенный, однако, наиболее опасный вариант, почему возникает напряжение в шее, — патология.
Патологии, проявляемые напряжением в шейном отделе
Врачи различают три наиболее часто встречаемые патологии, симптомом которых являются тянущие боли в шее:
- Миогелоз;
- Деформация либо разрастание остеофитов — шейный спондиллез;
- Остеохондроз шейного
отдела позвоночника.

Запишитесь на прием к врачу по телефону 8 (812) 308-00-18 или заполните форму обратной связи. Мы свяжемся с Вами и подберем удобное время визита в клинику.
Наш администратор
свяжется с Вами
и уточнит удобное
время записи
Написать в WhatsApp
Миогелоз — та патология, при которой пациент жалуется на ноюще-тянущие боли в шее. Именно эту проблему наши бабушки и дедушки привыкли называть «просквозило шею». И это неспроста. Именно сквозняк обычно провоцирует миогелоз. Другие возможные «виновники» патологии — неправильная осанка, длительное напряжение шеи, статическая работа и пр.
Когда связки тканей патологически изменяются и становятся костными
— такую проблему называют деформацией и разрастанием остеофитов или
шейным спондиллезом. Патологическая ткань давит на нервные
окончания, из-за чего и возникают болевые ощущения, зачастую
отдающие в плечи.
Шейный остеохондроз обычно возникает при проблемах с метаболическими процессами в позвоночнике. Из-за них стираются межпозвонковые диски, сближаясь и вызывая защемление нервных корешков. Возникает боль в шее. Ощущения могут быть тянущего характера, зачастую боль отдает в плечи либо над лопатки. Сильнее нервы сдавливаются при поворотах шеи. Соответственно, именно после них и усиливается боль. Как и при шейном спондилезе, фактор риска патологии – отсутствие периодической физической нагрузки, — а также травмы, стрессовые ситуации.
Обратите внимание! Шейный остеохондроз может быть наследственным
— если у ближайших родственников выявлена болезнь, риск развития
патологии увеличивается на 30%.
В нашей клинике вы можете недорого пройти консультацию квалифицированного врача-невропатолога. Длительный опыт работы с разными пациентами позволит нашему специалисту подобрать для вас индивидуальное лечение конкретной патологии.
Диагностика
Основные методы диагностики патологий шейного отдела позвоночника:
- МРТ
- Исследование рентгеновскими лучами;
- КТ
Чаще всего мы пользуемся методом магнитно-резонансной томографии – это один из наиболее современных и эффективных способов диагностики патологий позвоночника. МРТ позволяет оценить состояние мягких тканей позвоночных дисков, спинного мозга, позвонков и их отростков, нервов и т. п.
В клинике МАРТ
на Васильевском острове
- Доказательная медицина
- Опытные специалисты
- Контроль пациентов в течение 6 месяцев
- Диагностика (МРТ, УЗИ, анализы, маммография)
- Ежедневно 8:00 — 22:00
Записаться на прием
Лечение
Если вы чувствуете напряжение в шее из-за длительной нагрузки, то:
- Откройте форточку и проветрите комнату;
- Сделайте легкий расслабляющий массаж шеи, плеч и затылка;
- Расслабьтесь и немного отдохните.

При хронических болях имеет место патология!
В любом случае необходимо обязательно пройти обследование у врача-невропатолога! Он подберет комплекс расслабляющих упражнений и при необходимости назначит медикаментозное или хирургическое лечение.
Осложнения
Казалось бы, «безвредное» напряжение в шее грозит тяжелыми осложнениями, если оно связано с патологией позвоночника:
- Протрузия;
- Грыжа межпозвоночного диска;
- Нарушения сердечно-сосудистой системы;
- Проблемы со зрением, слухом, координацией движений и пр.
Избежать осложнений возможных патологий вам помогут врачи нашей клиники — своевременная консультация у специалиста избавит вас от напряжения в шее и обезопасит от последствий заболеваний.
Запишитесь в медицинский центр МАРТ в СПб (см. карту) по телефону: 8 (812) 308-00-18, 8 (921) 947-22-61
или оставьте заявку на сайте.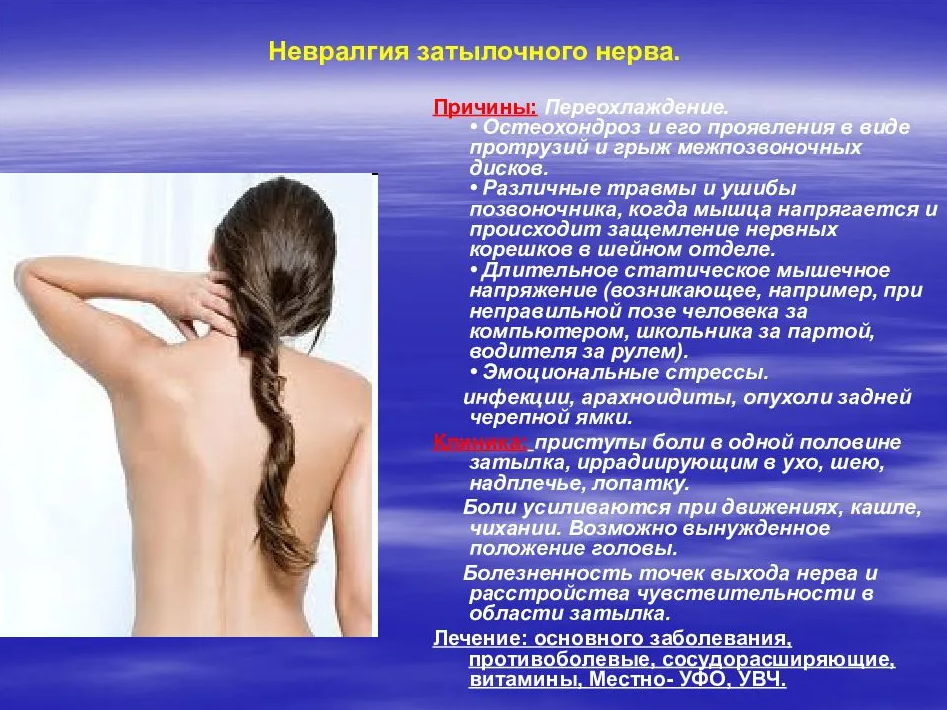
г. Санкт-Петербург
Малый пр. В.О., д. 54, к. 3
8 (812) 308-00-18
8 (921) 947-22-61
Записаться на прием
© 2014 — 2023. ООО Медицинский центр «МАРТ»
Имеются противопоказания. Проконсультируйтесь с
врачом. 16+
Информация на сайте не является публичной
офертой и носит справочный характер (ст. 437 ГК РФ).
Разработка,
ведение и продвижение сайта spb123.ru
Лечение болей в шее при миофасциальном болевом синдроме
Шейный миофасциальный болевой синдром — это состояние, при котором слой соединительной ткани, окружающий мышцы шеи (фасции), сжимается или повреждается. Результатом часто является:
- Напряжение или боль в мышцах шеи, которые могут ограничивать диапазон движений.
- Боль, которая распространяется от шеи к близлежащим частям тела, таким как голова и плечи.
- Узлы, которые вы можете почувствовать на шее и/или в верхней части спины, иногда называемые триггерными точками, которые болят при нажатии на них.
 (В медицинской литературе нет единого мнения о том, что такое триггерная точка и что ее вызывает.)
(В медицинской литературе нет единого мнения о том, что такое триггерная точка и что ее вызывает.)
Шейный миофасциальный болевой синдром часто приводит к возникновению триггерных точек — узлов в области шеи и/или верхней части спины, иногда вызывающих боль при нажатии. Прочтите Упражнения для триггерных точек при боли в шее
Часто считается, что это состояние вызвано предыдущей травмой, повторяющимися движениями шеи, чрезмерной нагрузкой, стрессом и/или плохой осанкой. Читайте дальше, чтобы узнать, как это лечить.
реклама
Советы по уходу за собой при лечении шейного миофасциального болевого синдрома
Есть несколько процедур, которые вы можете выполнять самостоятельно, чтобы уменьшить миофасциальную боль в шее:
- Упражнения . Выполняйте легкие упражнения, которые растягивают и укрепляют мышцы шеи и верхней части спины, чтобы снять напряжение, улучшить осанку и уменьшить миофасциальную боль.
 Также рекомендуются аэробные нагрузки, такие как езда на велосипеде, плавание и ходьба.
Также рекомендуются аэробные нагрузки, такие как езда на велосипеде, плавание и ходьба.См. Упражнения для шеи при боли в шее
- Массаж своими руками . Вы можете найти временное облегчение боли, сделав себе массаж триггерных точек. Лягте на спину и осторожно разгладьте тугие узлы с помощью пенопластового валика или теннисного мяча под шеей и/или верхней частью спины.
См. Использование пенопластового валика для облегчения боли в шее
- Тепловая терапия . Применение тепла успокаивает напряженные мышцы, расширяя местные кровеносные сосуды и увеличивая приток крови к болезненной области. Используйте тепловую терапию (например, электрическую грелку) на шее только в течение 20 минут за раз и всегда защищайте кожу барьером. См. Как применять тепловую терапию
- НПВП (нестероидные противовоспалительные препараты) . Прием безрецептурных препаратов, таких как ибупрофен (например, Advil, Motrin) и напроксен (например, Aleve), может помочь уменьшить воспаление и обеспечить достаточное облегчение для растяжки и физических упражнений.
 Внимательно следуйте инструкциям на этикетке перед использованием.
Внимательно следуйте инструкциям на этикетке перед использованием.См. Лекарства от болей в спине и шее
- Техники релаксации . Упражнения на глубокое дыхание и медитация могут уменьшить стресс и мышечное напряжение в теле.
См. 11 методов контроля хронической боли
Лучше всего заниматься самолечением под руководством врача. Если какой-либо из этих советов усилит вашу боль, немедленно прекратите.
Как медицинские работники могут лечить миофасциальный болевой синдром
Вот несколько способов, которыми медицинские работники могут предоставить вам лечение:
Мы надеемся, что это краткое руководство по шейному миофасциальному болевому синдрому даст вам полезную отправную точку для поиска лечения и облегчения.
Узнать больше:
Нервно-мышечный массаж
Лечение боли в шее
реклама
Лучшие выборы редактора
Все о боли в шее
Ригидность шеи Причины, симптомы и лечение
Треск и скрежет шеи: что это значит?
Растяжение шеи: причины и способы устранения
Упражнения для укрепления шеи
Видео по анатомии шейного отдела позвоночника
Миофасциальный болевой синдром – StatPearls
Ануфан Тантанатип; Ке-Вин Чанг.
Информация об авторе и организациях
Последнее обновление: 4 июля 2022 г.
Непрерывное обучение
Миофасциальный болевой синдром (МБС) часто встречается у пациентов с мышечно-скелетными болями. МПС — это болевой синдром, возникающий в мышцах и окружающих фасциях. Пациенты обычно обращаются с локализованной болью в ограниченной области или отраженной болью различного характера. Более того, физикальное обследование может выявить триггерные точки (ТрТ) на задействованных мышцах. МПС можно разделить на острую и хроническую формы. Острый МПС часто разрешается спонтанно или после простого лечения. Однако прогноз при хроническом МПС обычно хуже, а симптомы могут сохраняться в течение 6 месяцев и дольше. В этом упражнении рассматривается патофизиология и проявление миофасциального болевого синдрома и подчеркивается важность межпрофессиональной команды в его лечении.
Цели:
Определите этиологию миофасциального болевого синдрома с акцентом на патофизиологию мышечных триггерных точек.

Вспомните проявления миофасциального болевого синдрома и опишите методы обследования и оценки, используемые для постановки диагноза МПС.
Перечислите доступные варианты лечения и ведения миофасциального болевого синдрома.
Обсудите стратегии межпрофессиональной команды по улучшению координации помощи и коммуникации для улучшения лечения миофасциального болевого синдрома и улучшения результатов.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Миофасциальный болевой синдром (MPS) часто встречается у пациентов с мышечно-скелетными болями. МПС — это болевой синдром, возникающий в мышцах и окружающих фасциях. Пациенты обычно обращаются с локализованной болью в ограниченной области или отраженной болью различного характера. Более того, физикальное обследование может выявить триггерные точки (ТрТ) на задействованных мышцах.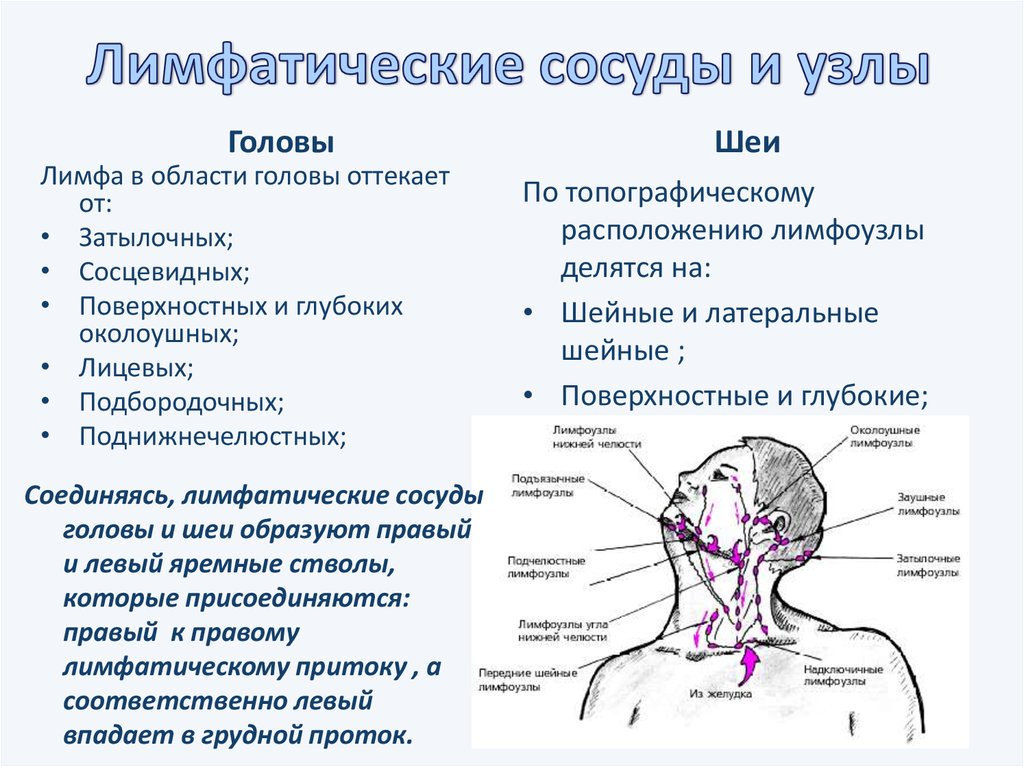 МПС можно разделить на острую и хроническую формы. Острый МПС часто разрешается спонтанно или после простого лечения. Однако прогноз при хроническом МПС обычно хуже, а симптомы могут сохраняться в течение 6 месяцев и дольше.
МПС можно разделить на острую и хроническую формы. Острый МПС часто разрешается спонтанно или после простого лечения. Однако прогноз при хроническом МПС обычно хуже, а симптомы могут сохраняться в течение 6 месяцев и дольше.
Этиология
Различные факторы могут способствовать развитию МПС. The common risk factors are[1]:
Traumatic events
Ergonomic factors (e.g., overuse activities, abnormal posture)
Structural factors (e.g., spondylosis, scoliosis, osteoarthritis)
Systemic факторы (например, гипотиреоз, дефицит витамина D, дефицит железа)
Эпидемиология
Точная распространенность МПС в общей популяции редко упоминается в существующей литературе. Тем не менее, от 30% до 85% пациентов с мышечно-скелетной болью страдают от этого состояния [2]. МПС обычно встречается у населения в возрасте от 27 до 50 лет [3]. Половые различия в заболеваемости МПС остаются неясными.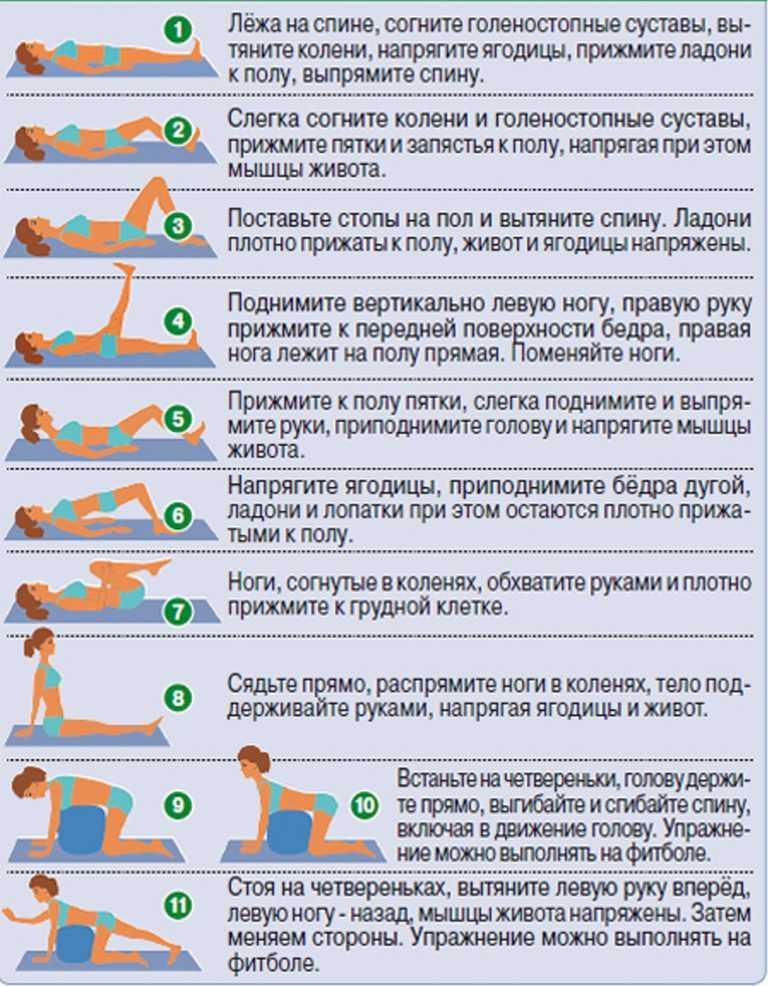
Патофизиология
В настоящее время точная патофизиология МПС до сих пор неизвестна. Многие исследователи пытаются найти научные доказательства и сформулировать гипотезы. Одной из наиболее распространенных теорий является энергетический кризис мышечных волокон[4]. Повторяющаяся или продолжительная деятельность может вызвать перегрузку мышечных волокон, что приводит к мышечной гипоксии и ишемии. Кроме того, внутриклеточные кальциевые насосы не функционируют из-за истощения энергии. Увеличение внутриклеточного кальция вызывает устойчивое сокращение мышц, что приводит к развитию тугих тяжей. Кроме того, медиаторы воспаления, вызванные повреждением мышц, способствуют боли и болезненности пораженных мышц. Помимо этой гипотезы, существует множество теорий, таких как нейрогенное воспаление, сенсибилизация и лимбическая дисфункция, которые предполагаются связанными с МПС.
Гистопатология
В прошлом было много статей, в которых сообщалось о гистопатологии TrPs мышц в моделях животных и человека. Световое микроскопическое исследование TrPs показало узел сокращения (локальное сокращение мышечных волокон) и сужение эндомизия (пространства между мышечными волокнами) [5][6][7]. Более того, с помощью электронного микроскопа было обнаружено уменьшение числа митохондрий и укорочение саркомера [8].
Световое микроскопическое исследование TrPs показало узел сокращения (локальное сокращение мышечных волокон) и сужение эндомизия (пространства между мышечными волокнами) [5][6][7]. Более того, с помощью электронного микроскопа было обнаружено уменьшение числа митохондрий и укорочение саркомера [8].
Анамнез и физикальное исследование
Большинство пациентов с МПС страдают от локальных мышечных болей и болей, отраженных в определенных формах. Например, миофасциальная боль в подостной мышце обычно возникает в передней части дельтовидной мышцы, латеральной части руки и лучевой половине кисти. Начало боли может быть острым или скрытым. У некоторых пациентов симптомы возникают после травм мышц или чрезмерной активности. С другой стороны, у некоторых пациентов симптомы развивались без идентифицируемых провоцирующих факторов.
При физикальном обследовании в пораженных мышцах обычно обнаруживаются тугие тяжи и TrPs. Тугой тяж представляет собой сокращенное мышечное брюшко, которое можно пропальпировать. TrP представляет собой выраженное болезненное пятно на натянутом тяже, которое может усиливать местную и иррадиирующую боль при сдавливании. Мы классифицируем TrP на активные и латентные. В то время как активные TrP обнаруживаются у пациентов с симптомами, мы можем обнаружить латентные TrPs у пациентов без боли [1].
TrP представляет собой выраженное болезненное пятно на натянутом тяже, которое может усиливать местную и иррадиирующую боль при сдавливании. Мы классифицируем TrP на активные и латентные. В то время как активные TrP обнаруживаются у пациентов с симптомами, мы можем обнаружить латентные TrPs у пациентов без боли [1].
Клинические признаки и симптомы обычно указывают на MPS. Существует множество клинических диагностических критериев МПС. Консенсус по большинству критериев включает: «TrP», «распознавание боли при пальпации TrP», «специфический паттерн направления боли» и «локальная реакция подергивания» (быстрое локальное сокращение мышц после пальпации или укола) [9].].
Оценка
Как упоминалось выше, MPS — это заболевание, основанное на клинических данных. Однако мы можем использовать медицинские устройства (например, электромиографию и ультразвук) для подтверждения диагноза. Шум концевой пластинки обычно обнаруживается в TrP с помощью электромиографии [1]. Ультразвуковая диагностика также может быть использована для различения TrPs, и область с TrPs может стать более гипоэхогенной по сравнению с окружающими мышцами [10][11][12].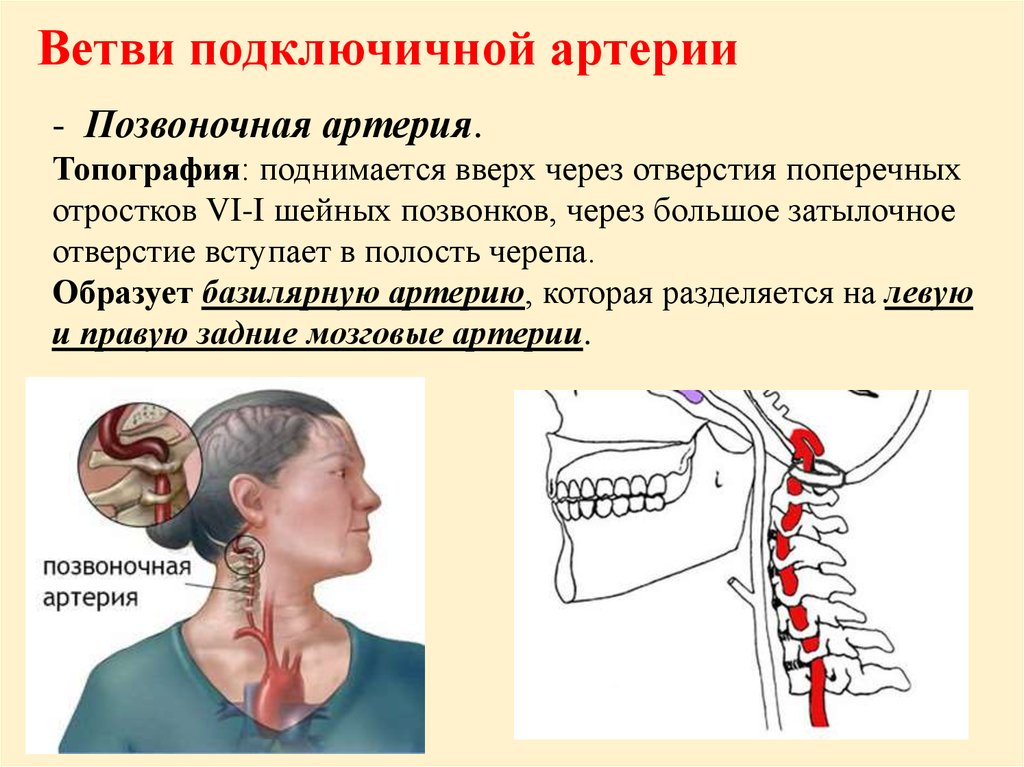
Важность использования медицинской визуализации и электрофизиологических исследований заключается в их ценности для исключения других заболеваний опорно-двигательного аппарата. Ультразвуковая диагностика может быть использована для исключения бурсита и тендинопатии. Обычная рентгенограмма может быть использована для выявления структурных дефектов костей, таких как спондилез, сколиоз, фораминальный стеноз и другие. Электромиография может использоваться для тщательного изучения нервно-мышечных заболеваний. Кроме того, мы можем использовать лабораторные тесты для выявления потенциального дефицита гормонов и питательных веществ, имеющих отношение к СМП, таких как гипотиреоз или дефицит витамина D.
Лечение/управление
Целями лечения МПС являются облегчение боли и коррекция провоцирующих факторов. Существует множество методов лечения МПС. Все пациенты должны быть проинформированы об упражнениях на растяжку и эргономических модификациях. Часто назначают нестероидные противовоспалительные препараты (НПВП) и миорелаксанты, но текущие данные об их эффективности остаются неубедительными [13]. Физические модальности играют важную роль в лечении СМП. Многие исследования показали, что экстракорпоральная ударная волна и маломощный лазер значительно уменьшают боль у пациентов с МПС [14]. Чрескожная электрическая стимуляция нервов оказывает краткосрочное, но не долгосрочное влияние на контроль боли. Терапевтический ультразвук обычно используется для лечения МПС, но доказательства его положительного эффекта остаются неубедительными [15]. У некоторых пациентов клиницисты могут использовать более инвазивные методы лечения МПС. Сухой иглой является полезная техника, при которой клиницисты используют маленькую иглу для высвобождения TrPs. Клиницисты также могут вводить местный анестетик в TrP для лучшего уменьшения боли. Систематические обзоры подтвердили, что сухие иглы и инъекции местного анестетика оказывают терапевтический эффект при МПС [16]. Иглоукалывание также можно использовать для лечения МПС[17][18].
Физические модальности играют важную роль в лечении СМП. Многие исследования показали, что экстракорпоральная ударная волна и маломощный лазер значительно уменьшают боль у пациентов с МПС [14]. Чрескожная электрическая стимуляция нервов оказывает краткосрочное, но не долгосрочное влияние на контроль боли. Терапевтический ультразвук обычно используется для лечения МПС, но доказательства его положительного эффекта остаются неубедительными [15]. У некоторых пациентов клиницисты могут использовать более инвазивные методы лечения МПС. Сухой иглой является полезная техника, при которой клиницисты используют маленькую иглу для высвобождения TrPs. Клиницисты также могут вводить местный анестетик в TrP для лучшего уменьшения боли. Систематические обзоры подтвердили, что сухие иглы и инъекции местного анестетика оказывают терапевтический эффект при МПС [16]. Иглоукалывание также можно использовать для лечения МПС[17][18].
Кроме того, успех в лечении МПС также зависит от коррекции сохраняющихся факторов, особенно при хроническом МПС.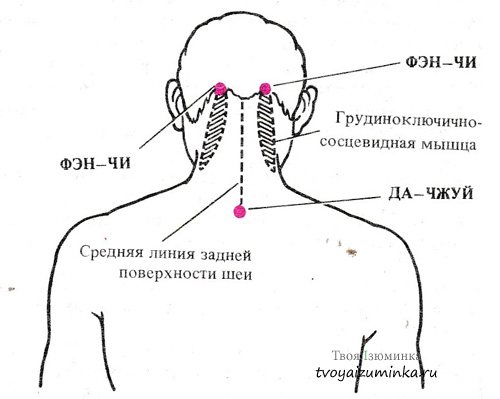 Например, пациенты с дефицитом витамина D могут плохо реагировать на обычные методы лечения. В результате врачи должны давать им добавки витамина D в сочетании с другими видами лечения.
Например, пациенты с дефицитом витамина D могут плохо реагировать на обычные методы лечения. В результате врачи должны давать им добавки витамина D в сочетании с другими видами лечения.
Дифференциальный диагноз
Многие заболевания, такие как МПС, проявляются региональной болью. Общие расстройства включают тендинопатию, артрит, бурсит и защемление нерва, которые следует исключить путем клинического обследования и обследования. Дифференциальный диагноз зависит от характера и локализации боли. Например, пациентов, которые страдали медиальной болью в локтевом суставе, следует обследовать на предмет возможного медиального эпикондилита или локтевого туннельного синдрома.
У пациентов с хроническими множественными TrPs следует подозревать фибромиалгию [19]. Фибромиалгия — это состояние широко распространенной хронической боли. Есть два основных отличия фибромиалгии от хронического МПС. Во-первых, у пациентов с фибромиалгией диффузные мышечные болезненные точки без тугих тяжей и отраженной боли.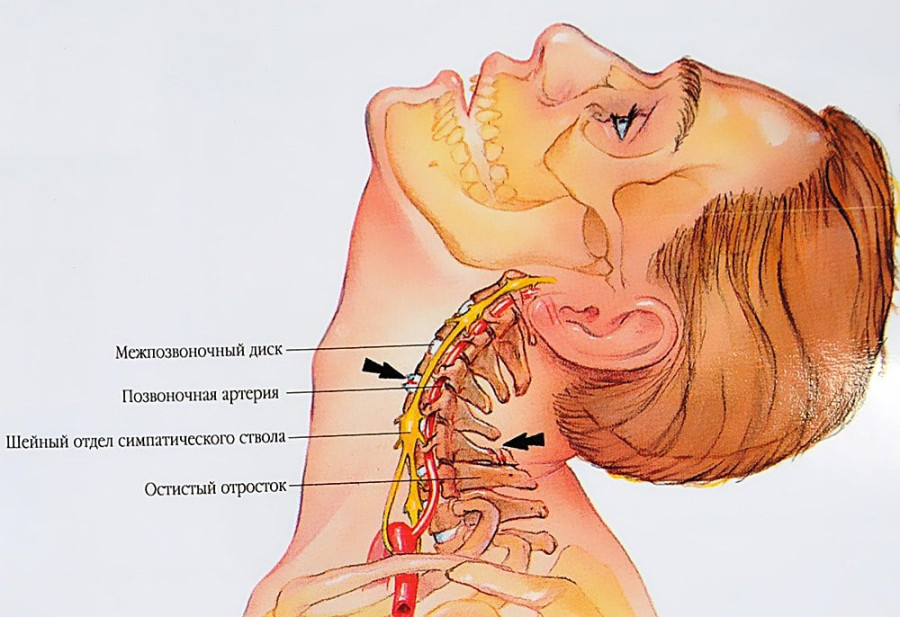 Поэтому врачи должны тщательно пальпировать область боли. Во-вторых, пациенты с фибромиалгией обычно имеют сопутствующие состояния, такие как депрессивное настроение, бессонница, головокружение, дисменорея, онемение и другие. Эти симптомы редко встречаются при МПС.
Поэтому врачи должны тщательно пальпировать область боли. Во-вторых, пациенты с фибромиалгией обычно имеют сопутствующие состояния, такие как депрессивное настроение, бессонница, головокружение, дисменорея, онемение и другие. Эти симптомы редко встречаются при МПС.
Стадирование
МПС обычно подразделяют на острый и хронический МПС. У пациентов с острым МПС отмечается боль в 1 или 2 локальных областях. Симптомы обычно начинаются после травмирующих событий или перегрузок. Большинство симптомов проходят через несколько недель. Однако у некоторых больных МПС прогрессирует до хронической формы. Хронический МПС сохраняется 6 месяцев и более. Больные с хроническим МПС имеют более распространенную боль, чем с острой формой. Интенсивность боли может колебаться. Почти все пациенты с хроническим МПС имеют какие-либо возмущающие факторы [19].].
Прогноз
Прогноз MPS зависит от продолжительности симптомов. При остром МПС симптомы обычно исчезают спонтанно или после простого лечения (теплофизические методы, упражнения на растяжку, инъекцию TrP или инъекцию местного анестетика). С другой стороны, хронический МПС длится гораздо дольше, чем острая форма. В предыдущем исследовании средняя продолжительность симптомов составляла 63 месяца; диапазон составлял от 6 до 180 месяцев. Хронический МПС может стать упорным, если основное заболевание не будет устранено [19].].
С другой стороны, хронический МПС длится гораздо дольше, чем острая форма. В предыдущем исследовании средняя продолжительность симптомов составляла 63 месяца; диапазон составлял от 6 до 180 месяцев. Хронический МПС может стать упорным, если основное заболевание не будет устранено [19].].
Улучшение результатов медицинского персонала
С миофасциальным болевым синдромом лучше всего справляется межпрофессиональная команда, в которую входит фармацевт. Не существует одного лечения, которое работает для всех, и не у всех одинаковая реакция. Специалист по боли должен быть привлечен к лечению на ранней стадии. Поскольку многие из этих пациентов имеют ряд психических расстройств, следует получить консультацию по психическому здоровью.
К сожалению, прогноз для большинства пациентов неблагоприятный из-за рецидива боли. Многие пациенты регулярно обращаются за альтернативной медицинской помощью из-за того, что традиционная медицина не может помочь им в облегчении боли.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.

Комментарий к этой статье.
Ссылки
- 1.
Саксена А., Чансориа М., Томар Г., Кумар А. Миофасциальный болевой синдром: обзор. Фармацевт J Pain Paliat Care. 2015 март; 29(1):16-21. [PubMed: 25558924]
- 2.
Скуцкий С.А., Джагер Б., Ойе Р.К. Распространенность миофасциальной боли в общей практике внутренних болезней. Уэст Дж. Мед. 1989 августа; 151(2):157-60. [Бесплатная статья PMC: PMC1026905] [PubMed: 2788962]
- 3.
Васкес-Дельгадо Э., Каскос-Ромеро Дж., Гей-Эскода С. Миофасциальный болевой синдром, связанный с триггерными точками: обзор литературы. (I): Эпидемиология, клиническое лечение и этиопатогенез. Med Oral Patol Oral Cir Bucal. 01 октября 2009 г .; 14 (10): e494-8. [PubMed: 19680218]
- 4.
Шах Дж. П., Такер Н., Хеймур Дж., Аредо Дж. В., Сикдар С., Гербер Л. Миофасциальные триггерные точки тогда и сейчас: историческая и научная перспектива.
 Премьер-министр Р. 2015 г., июль; 7 (7): 746-761. [Бесплатная статья PMC: PMC4508225] [PubMed: 25724849]
Премьер-министр Р. 2015 г., июль; 7 (7): 746-761. [Бесплатная статья PMC: PMC4508225] [PubMed: 25724849]- 5.
Симонс Д.Г., Столов В.К. Микроскопические особенности и временное сокращение пальпируемых тяжей в собачьих мышцах. Am J Phys Med. 1976 г., апрель; 55 (2): 65–88. [PubMed: 1266956]
- 6.
Се Ю.Л., Ян С.А., Ян К.С., Чжоу Л.В. Сухие иглы в миофасциальных триггерных точках скелетных мышц кролика модулируют биохимические процессы, связанные с болью, воспалением и гипоксией. Комплемент на основе Evid Alternat Med. 2012;2012:342165. [Бесплатная статья PMC: PMC3544533] [PubMed: 23346198]
- 7.
Zhang H, Lü JJ, Huang QM, Liu L, Liu QG, Eric OA. Гистопатологическая природа миофасциальных триггерных точек на разных стадиях восстановления после травмы на модели крыс. Иглоукалывание Мед. 2017 Декабрь;35(6):445-451. [Статья бесплатно PMC: PMC5738529] [PubMed: 29109129]
- 8.
Windisch A, Reitinger A, Traxler H, Radner H, Neumayer C, Feigl W, Firbas W.
 Морфология и гистохимия миогелоза. Клин Анат. 1999;12(4):266-71. [В паблике: 10398386]
Морфология и гистохимия миогелоза. Клин Анат. 1999;12(4):266-71. [В паблике: 10398386]- 9.
Tough EA, White AR, Richards S, Campbell J. Изменчивость критериев, используемых для диагностики миофасциального болевого синдрома триггерной точки — данные обзора литературы. Клин Джей Пейн. 2007 март-апрель; 23(3):278-86. [PubMed: 17314589]
- 10.
Кумбхаре Д.А., Эльзибак А.Х., Носворти, доктор медицины. Оценка миофасциальных триггерных точек с помощью ультразвука. Am J Phys Med Rehabil. 2016 Январь; 95 (1): 72-80. [PubMed: 26334421]
- 11.
Чанг К.В., Ву В.Т., Лью Х.Л., Озчакар Л. Ультразвуковая визуализация и управляемая инъекция в боковую и заднюю часть бедра. Am J Phys Med Rehabil. 2018 Апрель; 97 (4): 285-291. [PubMed: 29324458]
- 12.
Чанг К.В., Ву В.Т., Хан Д.С., Озчакар Л. Статическая и динамическая визуализация плеча для прогнозирования начальной эффективности и рецидива после субакромиальных инъекций кортикостероидов под ультразвуковым контролем.
 Arch Phys Med Rehabil. 2017 Октябрь; 98 (10): 1984-1994. [PubMed: 28245972]
Arch Phys Med Rehabil. 2017 Октябрь; 98 (10): 1984-1994. [PubMed: 28245972]- 13.
Борг-Стейн Дж., Яккарино М.А. Лечение миофасциального болевого синдрома. Phys Med Rehabil Clin N Am. 2014 май; 25(2):357-74. [PubMed: 24787338]
- 14.
Рамон С., Гляйц М., Эрнандес Л., Ромеро Л.Д. Обновленная информация об эффективности экстракорпоральной ударно-волновой терапии миофасциального болевого синдрома и фибромиалгии. Int J Surg. 2015 декабря; 24 (часть B): 201-6. [PubMed: 26363497]
- 15.
Xia P, Wang X, Lin Q, Cheng K, Li X. Эффективность ультразвуковой терапии при миофасциальном болевом синдроме: систематический обзор и метаанализ. Джей Боль Рез. 2017;10:545-555. [Бесплатная статья PMC: PMC5349701] [PubMed: 28331357]
- 16.
Ай С, Евчик Д, Тур БС. Сравнение методов инъекций при миофасциальном болевом синдроме: рандомизированное контролируемое исследование. Клин Ревматол. 2010 янв; 29(1):19-23.


 Когда подбородок упрется в грудь, сосчитать до 20 и медленно поднять голову. Сделать 15-20 повторений.
Когда подбородок упрется в грудь, сосчитать до 20 и медленно поднять голову. Сделать 15-20 повторений.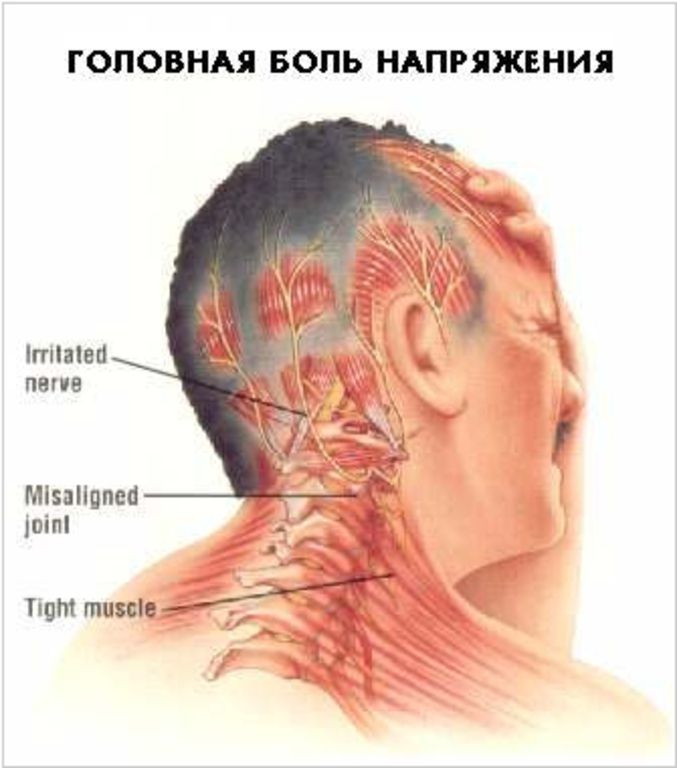

 (В медицинской литературе нет единого мнения о том, что такое триггерная точка и что ее вызывает.)
(В медицинской литературе нет единого мнения о том, что такое триггерная точка и что ее вызывает.) Также рекомендуются аэробные нагрузки, такие как езда на велосипеде, плавание и ходьба.
Также рекомендуются аэробные нагрузки, такие как езда на велосипеде, плавание и ходьба. Внимательно следуйте инструкциям на этикетке перед использованием.
Внимательно следуйте инструкциям на этикетке перед использованием.

 Премьер-министр Р. 2015 г., июль; 7 (7): 746-761. [Бесплатная статья PMC: PMC4508225] [PubMed: 25724849]
Премьер-министр Р. 2015 г., июль; 7 (7): 746-761. [Бесплатная статья PMC: PMC4508225] [PubMed: 25724849] Морфология и гистохимия миогелоза. Клин Анат. 1999;12(4):266-71. [В паблике: 10398386]
Морфология и гистохимия миогелоза. Клин Анат. 1999;12(4):266-71. [В паблике: 10398386] Arch Phys Med Rehabil. 2017 Октябрь; 98 (10): 1984-1994. [PubMed: 28245972]
Arch Phys Med Rehabil. 2017 Октябрь; 98 (10): 1984-1994. [PubMed: 28245972]