Боль в стопе: причины, симптомы, диагностика, лечение
По своей частоте эта боль встречается реже, чем боль в спине и в ноге в целом, но всё же достаточно часто является причиной обращения к ортопеду или ревматологу. Нередко причиной болей в стопе считают плоскостопие, но надо понимать, что деформации стоп формируются в течении всего периода роста ребенка и к 18-20 годам, когда эти деформации уже сформированы, человек не испытывает болевого дискомфорта в стопах ввиду хорошей адаптации. Пациента больше беспокоят «шишечки на пальцах», неправильное стаптывание каблука и трудности с подбором обуви т.е. не болевые проблемы. Если и появляется боль при этом, то не в стопах а выше, в голенях. При плоскостопии болят не стопы, а перегруженные мышцы голени. Но часто, при обращении к врачу пациента с болями в стопах, ничего, кроме необходимости носить стельки-супинато
Причины боли в стопе
Боль в стопах как главный симптом обычно появляется на 4-м десятке жизни и это говорит о том, что надо «пожить», чтобы иметь такие жалобы.
Боль в стопе связана с двумя группами проблем. Первая – это «механические неполадки», например неконгруентность поверхностей, образующих суставы стопы, попадание между трущимися поверхностями мягких тканей сустава, костные разрастания по краю суставных поверхностей. Более грубыми изменениями, отвечающими за боль, могут быть травматические повреждения костей и мягких тканей. Но чаще причиной боли является не «механика», а воспалительный отек в сухожильно-связо
При боли по подошвенной поверхности пятки говорят о «пяточной шпоре». Это апоневрозит – воспаление в месте прикрепления подошвенной фасции к пяточной кости. Такая боль возникает только в момент опоры на ногу и после периода «расхаживания» может полностью проходить и снова появляться после покоя, когда человек встает со стула и начинает идти.
Боль по задней поверхности пятки обычно связана с ахилловым сухожилием, его воспалением или воспалением рядом расположенных слизистых сумок. Эти боли также связаны с движениями и обычно уменьшаются после периода ходьбы, но очень усиливаются при прикосновении, поэтому требуют обуви удобной, широкой, без давления на зону боли. Спереди на стопе также есть «проблемные места». Это — межпальцевая боль, связанная с конфликтом между веточками пальцевых нервов и близко расположенными фиброзными структурами, бурситы в местах повышенного трения точек, соприкасающихся с опорой. Могут воспаляться сухожилия мышц голени, которые обильно представлены на стопе. Кроме того, патологический процесс может разыгрываться и в самих суставах стопы, которых здесь около 30.
Диагностика и лечение болей в стопах ног
Прежде чем приступать к лечению боли в стопе, нужно постараться разобраться откуда она и почему появилась. Поэтому клиника «Меддиагностика»
Обычно делается 2 исследования: УЗИ и рентген. МРТ проводится как третья ступень диагностики в 20-40% «непонятных» случаев. Не помешает и сдача анализов крови, мочи и др. т.к. часть болей в стопе может быть связана с хроническими леченными или не леченными инфекциями различной локализации. Когда в организме остается антигенный след о микробе — может разыгрываться аутоиммунное асептическое воспаление перечисленных выше структур стопы.
Мы считаем, что лечение начинается в процессе диагностики. И когда пациент знакомиться с тем, что является причиной боли, ему уже становится комфортнее и процесс лечения идет в нужном русле.
Перечисленные ниже заболевания могут быть причиной ваших жалоб на боль в стопе:
Эффективным лечение может быть только при верном диагнозе. Диагностика и лечение боли в стопе проводится в Центре «Меддиагностика».
ᐉ Лечение Бурсита в Киеве – Клинике 42 года
Бурсит – воспаление анатомических сумок, которые располагаются между сухожильными волокнами и костями в области суставов. Сумки наполнены жидкостью и служат гидравлической подушкой для нормального скольжения сухожилия вдоль кости, чтобы не было собственного повреждения сухожильных волокон.
Сумки наполнены жидкостью и служат гидравлической подушкой для нормального скольжения сухожилия вдоль кости, чтобы не было собственного повреждения сухожильных волокон.
Бурситы возникают вследствии механических повреждений при травмах, воспалительных процессах специфического (в основе которого лежит конкретный возбудитель) или неспецифического (чаще всего аутоиммунные процессы) характера, при непрвильной или «избыточной» эксплуатации сустава, подагре.
По локализации бурситы распределяют в зависимости от места поражения той или иной анатомической области: бурситы плечевого сустава (надакромиальный, подакромиальный, поддельтовидный, подклювовидный и т.п.), локтевого сустава (бурсит подкожной сумки в области локтевого отростка), коленного сустава (препателярный, супрапателярный, инфрапателярный бурсит и т.п.), области ахиллового сухожилия (ахиллобурсит) и т.п.
Проявления бурсита: боль, снижение подвижности сустава, покраснение, отёк и повышение температуры в области поражённого сустава.
Первые грамотные действия – ограничить нагрузку на сустав и обратиться к специалисту за правильным диагнозом и адекватным лечением.
Кто диагностирует и лечит боли в суставах
Гонгальский Владимир ВладимировичДоктор медицинских наук, ортопед-травматолог, невролог, вертеброневролог
Шитюк Михаил ЮрьевичВрач ортопед-травматолог, вертебролог
Копыл Евгений ГеннадиевичОртопед-травматолог, вертебролог
Жандаров Сергей ВладимировичВрач кардио-ревматолог
Максимов Григорий АлександровичПомощник директора
Оборудование Центра для диагностики
Диагностика и лечение в Центе «Меддиагностика» проводятся в одном здании.
Стоимость услугДоктор медицинских наук, В.В.Гонгальский
Украинский Институт мышечно-скелетной медицины и неврологии
www.gongalsky.com.ua
Читать больше о суставах и их лечении:
- Лечение боли в суставе в Киеве
- Лечение болей в коленях
- Роль диагностики в тактике лечения болей в суставах
- Как избежать операции на суставе
«Эффективным лечение может быть только при верном диагнозе». Или применительно к конкретному заболеванию: Диагностика и лечение бурсита проводится в Центре «Меддиагностика».
Или применительно к конкретному заболеванию: Диагностика и лечение бурсита проводится в Центре «Меддиагностика».
Варикоз на ногах — симптомы, диагностика, лечение
Варикозное расширение вен – это не просто эстетическая проблема, а серьезная угроза здоровью. При первых признаках заболевания необходимо обратиться к врачу и начать лечение. По статистике данной патологией страдают 75% женщин и 60% мужчин. Заболевание коварно тем, что на первой стадии пациент ощущает только небольшую тяжесть в ногах, не придавая этому особого значения. По какой причине развивается варикоз и как его лечить, расскажем в этой статье. Если вы много часов проводите на ногах и чувствуете боль и отёчность, тогда информация обязательна к прочтению.
Что происходит в организме во время варикозного расширения вен?
Направление тока крови в венах контролируют клапаны. Когда они перестают нормально работать, происходит чрезмерное накопление жидкости. В результате чего стенки сосудов растягиваются и теряют свою упругость. Чаще всего встречается именно варикоз ног, потому что эта часть человеческого тела более подвержена большим физическим нагрузкам. Изменениям подвергаются поверхностные и глубоко пролегающие вены на большой протяженности.
В результате чего стенки сосудов растягиваются и теряют свою упругость. Чаще всего встречается именно варикоз ног, потому что эта часть человеческого тела более подвержена большим физическим нагрузкам. Изменениям подвергаются поверхностные и глубоко пролегающие вены на большой протяженности.
Причины развития варикоза вен
- беременность – происходит сильное давление матки на остальные органы, сдавливание сосудов. Особая нагрузка приходится на ноги беременной женщины;
- после родов – неправильное тужение;
- генетическая предрасположенность;
- сидячий образ жизни и малая ежедневная активность;
- эндокринные заболевания;
- лишний вес и ожирение – увеличивается нагрузка на ноги;
- большие физические нагрузки – часто заболеванием страдают те, кто много стоит в течение дня;
- возраст – чем старше человек, тем слабее стенки сосудов;
- высокое венозное давление;
- развитие хронических заболеваний;
- механические травмы конечностей – нарушают работу клапанов сосудов;
- прием гормональных препаратов;
- гормональные изменения (период лактации, менопауза у женщин).

Предрасположенность к варикозу передается от родителей и других родственников по прямой линии. Генетическая предрасположенность влияет на развитие патологии, даже несмотря на образ жизни. Если в семье варикозом болеет хотя бы один из родителей, вероятность заболеть им у детей составляет 60%, если оба родителя – 90%.
Первые признаки развития венозной патологии
Самый первый симптом варикоза – болевые ощущения в ногах к концу рабочего дня. Это происходит при изменении глубоких и поверхностных сосудов из-за слабого кровоснабжения мягких тканей.
Боль может быть разной в зависимости от стадии – сначала она похожа на обычную усталость, зачем появляется жжение в ногах, затем тянущая боль и судороги икроножной мышцы. Ну и, конечно, болезнь сопровождается внешними изменениями. На ногах появляются синие выпуклые сосуды или звездочки в зависимости от стадии. Также болезнь может сопровождаться отёками стоп или лодыжек, изменением цвета кожи над пораженной веной.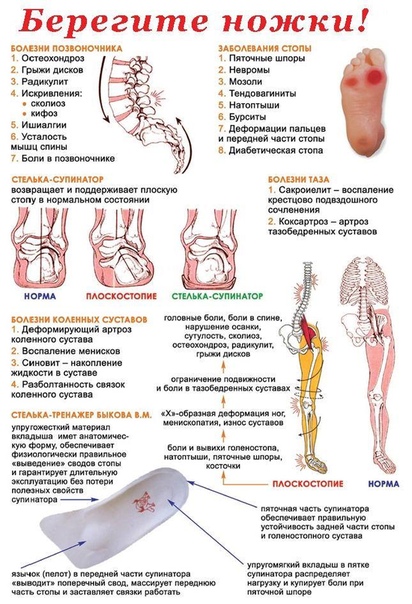
Опасность заболевания вовсе не в отёках и судорогах, а в высокой вероятности образования тромбов в сосудах. Это плотные кровяные сгустки. Они могут «прилипнуть» к стенке сосуда и сужать его просвет, а могут оторваться и отправиться с кровотоком в другие сосуды, повышая риск их закупорки. Такое состояние может даже привести к летальному исходу.
Стадии варикоза на ногах
Всего различают 4 стадии, среди которых:
- Начальная стадия заболевания длится у всех по-разному – у одних пациентов несколько лет, у других всего несколько месяцев, а затем переходит в следующую стадию. Причем варикоз может развиваться как у людей в возрасте, так и молодых.
- 2 стадия – имеет более выраженную симптоматику. После длительного положения сидя или стоя начинают появляться узелки и прощупываются вены. На этой стадии существует высокая вероятность образования тромбов.
- 3 стадия – более сложная форма заболевания, при которой не заметить неладное просто невозможно. Ко всем признакам теперь добавляются сильнейшие отёки конечностей, которые не проходят на утро, нарушается отток венозной крови, образуются долго незаживающие трофические язвы на ногах, сильная выпуклость вен.
- 4 стадия – При четвертой стадии варикоза сильно страдают не только сосуды ног, но и кожа нижних конечностей.
 Она становится обезвоженной, чрезмерно сухой, на ней образуются микротрещинки различной глубины. Кожа на ногах может приобретать темный цвет. Проявляется атрофия кожи. Трофические язвы перестают заживать.
Она становится обезвоженной, чрезмерно сухой, на ней образуются микротрещинки различной глубины. Кожа на ногах может приобретать темный цвет. Проявляется атрофия кожи. Трофические язвы перестают заживать. - Старайтесь долго не сидеть и не стоять в одном положении, больше двигайтесь и чаще бывайте на свежем воздухе. Физическая активность – лучшая профилактика варикоза.
- Когда отдыхаете после рабочего дня, приподнимите ноги вверх – это снимет боли и поможет правильному оттоку крови.
- Лучше постоянно держать себя в форме и не допускать появления ожирения, мы уже говорили выше, что лишний вес – это одна из причин патологии.
- Носите свободную одежду из натуральных тканей – не стоит создавать лишнего давления на ноги узкими брюками.

- От обуви на высоком каблуке стоит отказаться или носить реже. Любая обувь, которую вы носите, не должна сильно сдавливать стопу и голень. Желательно использовать стельки-супинаторы.
- Откажитесь от горячих и длительных ванн. Они способствуют снижению венозного тонуса.
- Придерживайтесь правильного питания и откажитесь от вредных привычек. Это укрепляет сосуды, уменьшает вязкость крови, снижает артериальное давление.
- Каждое утро можно делать гимнастику, она помогает привести все мышцы в тонус.
- Онлайн на нашем сайте medyunion.ru. Заполните электронную форму, указав ваши контактные данные, специализацию врача, удобные дату и время для приема.
- Закажите обратный звонок, указав ваше имя и номер телефона.
 Наши менеджеры перезвонят вам в течение 15 минут и ответят на интересующие вас вопросы.
Наши менеджеры перезвонят вам в течение 15 минут и ответят на интересующие вас вопросы. - Позвоните в регистратуру медицинской клиники по номеру телефона +7 391 201-03-03.
Начальная стадия проявляется усталостью и тяжестью в ногах после тяжелого рабочего дня. Могут присутствовать отеки стоп, лодыжек и нижней части голени, появляются сосудистые звездочки на ногах, ночные судороги в икрах и боли по ходу вен.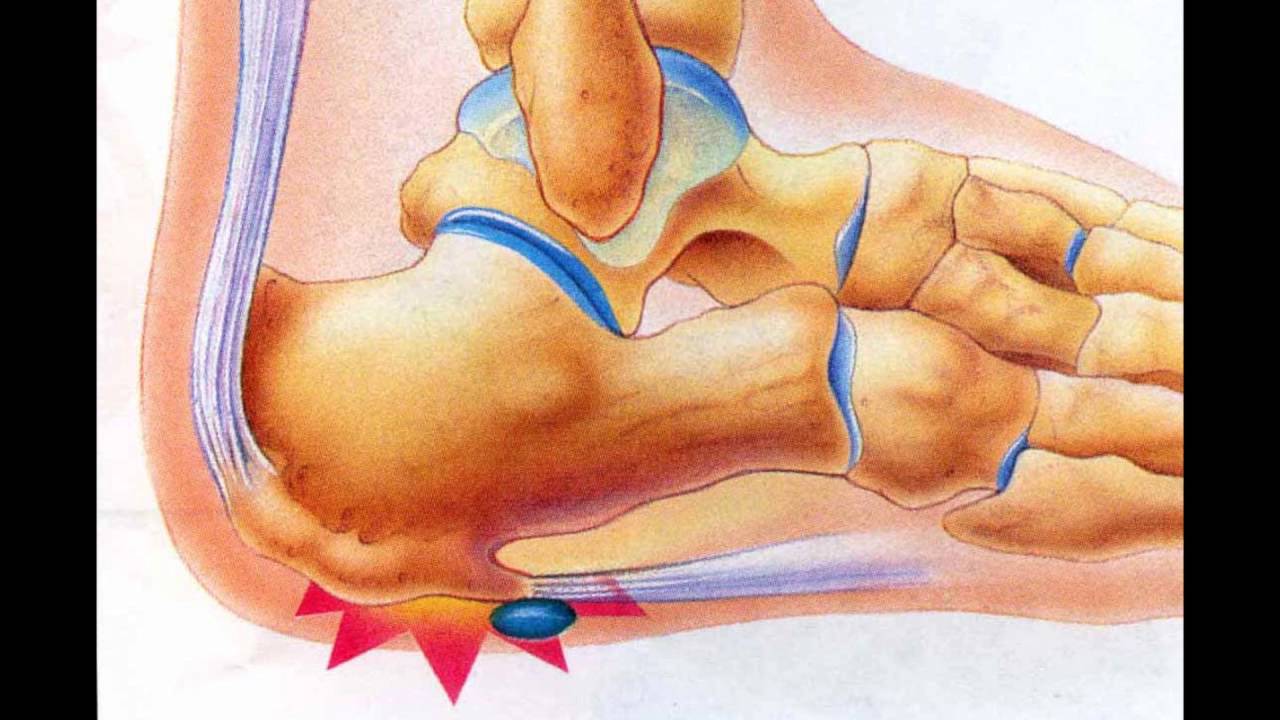 Эту стадию еще называют поверхностной из-за образования сосудистых паутинок. Часто такие симптомы проходят после ночного сна. У некоторых пациентов симптоматика обостряется и при плохой погоде, и после интенсивных нагрузок.
Эту стадию еще называют поверхностной из-за образования сосудистых паутинок. Часто такие симптомы проходят после ночного сна. У некоторых пациентов симптоматика обостряется и при плохой погоде, и после интенсивных нагрузок.
Не стоит ждать, пока болезнь перейдет во вторую стадию и появятся более болезненные и неприятные симптомы. Лучше сразу обратиться к врачу. Он поставит диагноз и назначит лечение.
Врач может порекомендовать 2 способа лечения: медикаментозный или оперативный. В первом случае используются мази, гели местного действия с противовоспалительным и обезболивающим эффектом, утягивающие чулки, эластичные бинты и препараты для улучшения кровообращения. Во втором – удаление вздутых вен при помощи лазера или радиочастотной коагуляции.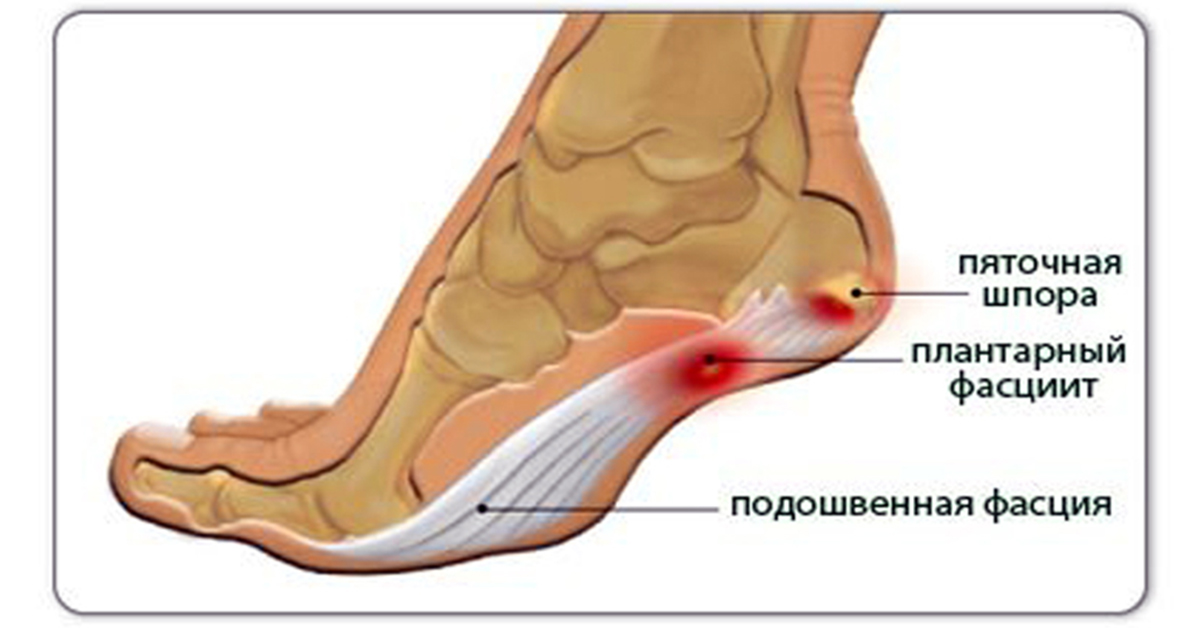
Пациент на этой стадии часто жалуется на сухость кожи и образование трещинок разной глубины на ногах. Данные симптомы патологии представляют большую опасность для здоровья человека, поэтому стоит немедленно обратиться к врачу.
На стадии декомпенсации, как её ещё называют, бессмысленно проводить консервативное лечение, помочь больному может только оперативное вмешательство. Во время такой операции происходит удаление пораженных вен. Кровь, проходящая через удаленный сосуд, будет перераспределена на глубокие вены, которые быстро привыкнут к повышенной нагрузке.
Единственно возможный вариант лечения, который может применяться на последней стадии болезни – хирургическое лечение с последующим использованием лекарственных средств. Пациент после лечения принимает препараты, разжижающие кровь и использует мази для снятия местного воспаления.
Как проводится диагностика варикоза?
При первом осмотре врач проведет беседу с пациентом и определит совокупность факторов, которые привели его к развитию заболевания. Затем специалист направит на лабораторные анализы: исследования крови и мочи, которые могут дать необходимую информацию о заболеваниях внутренних органов, нарушениях обмена веществ, нехватки витаминов и минералов, задержки воды в организме, что приводит к сосудистым патологиям.
Среди аппаратных методов исследования применяются УЗИ вен нижних конечностей, а именно ультразвуковая допплерография (метод, позволяющий оценить проходимость сосудов, клапанов) или ультразвуковое ангиосканирование (при наличии осложнений), компьютерная томография и МРТ вен нижних конечностей.
Методы лечение варикоза
На начальных стадиях патологию можно лечить при помощи консервативной терапии, используя лекарства от варикоза. Для этого используются антикоагулянты (уменьшают вязкость крови и улучшают питание тканей), антиагреганты (снижают риск тромбообразования и улучшают трофику тканей), венотоники (предотвращение дальнейшего растяжения вен, уменьшение воспалительных процессов и отечности).
На более поздних стадиях прибегают к использованию оперативного вмешательства. Современные операции, которые проводят с помощью лазера, радиочастотного метода или склеротерапии, делают под местной анестезией. Их цель – закрыть пораженную вену. Кровь начнет проходить по здоровым глубоким сосудам к сердцу, которые крайне редко подвержены варикозу – они толще и прочнее.
Важно во время лечения использовать компрессионные чулки, которые сжимают ноги, физически не позволяют венам разбухать. Со временем оно растягивается, поэтому уже через несколько месяцев его нужно менять.
Пациенту необходимо нагружать себя небольшой физической активностью – лёгкая физкультура или ходьба. Мышцы, которые постоянно сокращаются при ходьбе, помогают перекачивать кровь вверх, к сердцу, и уменьшают застойные явления.
Профилактика заболевания
Врачи рекомендуют придерживаться нескольких простых правил, чтобы избежать появления неприятного недуга:
Чтобы пройти диагностику и лечение варикоза нижних конечностей, обращайтесь в медицинский центр «Медюнион».
Записаться вы можете одним из удобных для вас способов:
Поражение сосудов ног
Поражение сосудов ног (нижних конечностей) Это бедренные, тибиальные артерии. С ними связаны такие заболевания как хроническая ишемия (кислородное и трофическое голодание) нижних конечностей.Ишемия часто развивается постепенно. В начале появляются боли в икроножных мышцах при ходьбе на некоторое расстояние, с течением времени промежутки безболевой ходьбы укорачиваются, больной вынужден останавливаться и пережидать боль, далее он продолжает движение (поэтому это состояние называется «перемежающаяся хромота«).
Ноги, в особенности стопы, начинают мерзнуть, становятся холодными, страдание усиливается в осенне-зимний период.
При запущенных стадиях заболевания появляются боли в покое — ноги болят постоянно, даже в положении сидя и лежа, лишают сна, появляются язвы и некрозы (черная кожа) на пальцах, стопах, голенях.
Финал заболевания — ишемическая гангрена конечности, заканчивающаяся гибелью пациента в случае отказа от ампутации. При своевременном начале лечения конечность, как правило, удается спасти.
Заболевания вен нижних конечностей — прежде всего это варикозное расширение и флеботромбоз глубоких вен.
Варикозное расширение очень коварное заболевание — причин тому несколько:
— во первых, эту патологию принято относить к не сложной и не срочной,
— во вторых варикозным расширением вен нижних конечностей люди страдают с молодых лет и склонны рассматривать эту проблему в большей мере как косметический дефект.
К сожалению, это далеко не так. Варикозное расширение, при своих осложнениях, приводит к одному из наиболее тяжелых состояний здоровья — тромбоэмболии легочной артерии (ТЭЛА)— при массивном характере процесс приводит к внезапной или быстрой смерти пациента вне зависимости от возраста. Трофические язвы также частое следствие варикоза и требуют гораздо больше усилий при лечении, чем ранние, неосложненные формы. Флеботромбоз не всегда связан с варикозным расширением, является следствием многих патологических процессов в организме человека и всегда требует сложного диагностического поиска. Непосредственным осложнением флеботромбоза также является тромбоэмболия легочной артерии.
Варикозное расширение, при своих осложнениях, приводит к одному из наиболее тяжелых состояний здоровья — тромбоэмболии легочной артерии (ТЭЛА)— при массивном характере процесс приводит к внезапной или быстрой смерти пациента вне зависимости от возраста. Трофические язвы также частое следствие варикоза и требуют гораздо больше усилий при лечении, чем ранние, неосложненные формы. Флеботромбоз не всегда связан с варикозным расширением, является следствием многих патологических процессов в организме человека и всегда требует сложного диагностического поиска. Непосредственным осложнением флеботромбоза также является тромбоэмболия легочной артерии.
симптомы и лечение, заболевания ступней у человека
Нижний отдел человеческого организма и конечностей называется ступня. Ступней в науке называют отдел конечностей, обладающий точками соприкосновения с землей. Когда болят ступни ног — причины таких ощущений разнообразны: как связанны с ногами, так и не характеризуются прямой связью с динамикой конечностей.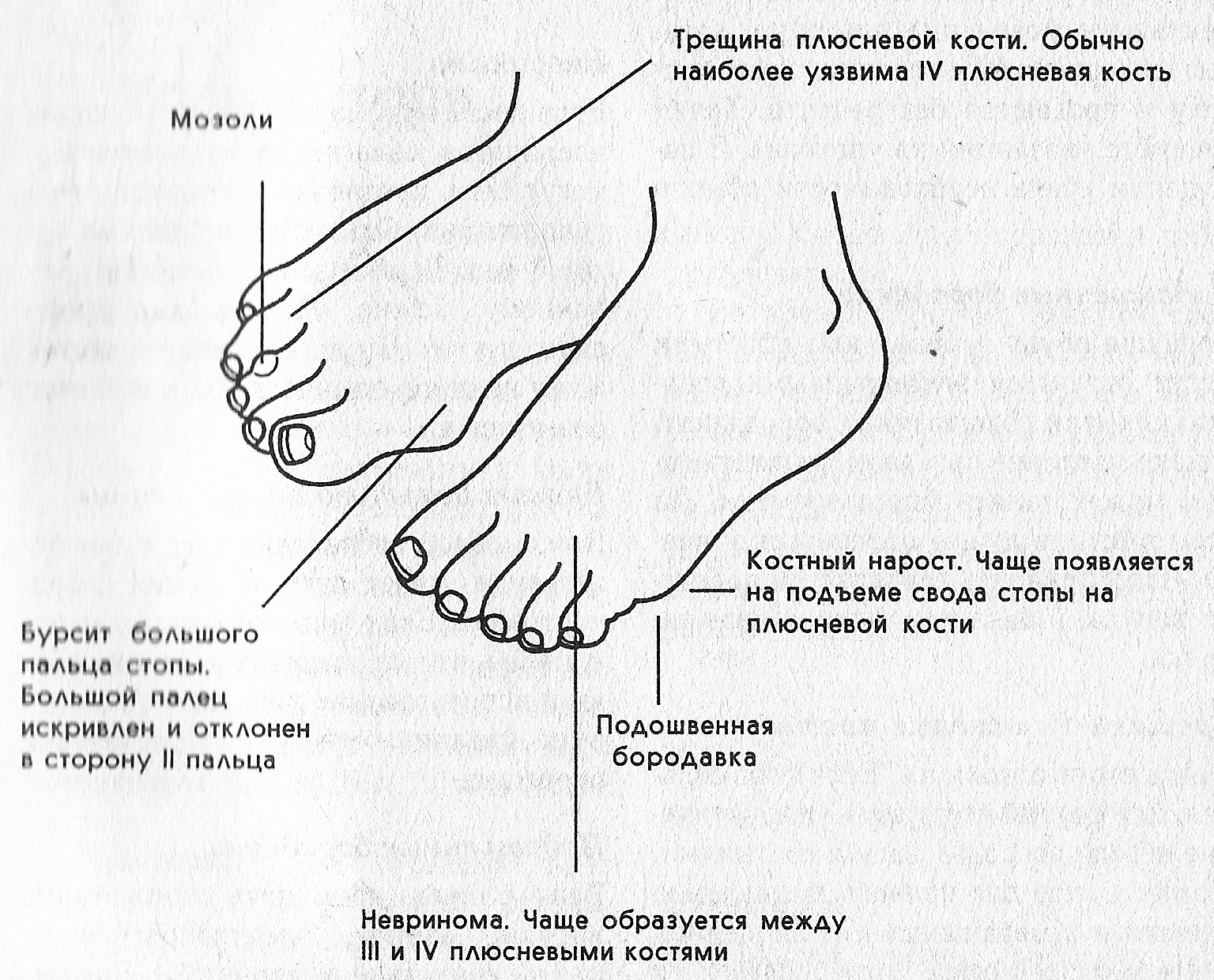
Строение ступни
Специалисту известно, что ступня оснащена 3-мя точками соприкосновения поверхностью, называющимися костная опора: 2-е,находящихся в переднем отделе (носке), и 1-а — в заднем (пятке).
В ступне насчитывается целых 24 кости, сотня мышц и достаточное число сухожилий со связками, призванные выполнять рессорсную функцию при передвижении человека.
Пальцы ног человека состоят из фаланг скелета ступни, чьи кости тянутся от пальцев до пятки. Плюсневые кости характеризуются сходством с пястями и фалангами пальцев руки, но показывают меньшую развитость — это связано с их меньшей подвижностью. В момент ходьбы с землей сначала сталкивается с препятствием пятка, боковая часть ступни, и только в конце — подушечки подошвы, а вслед — палец ноги.
Строение ступни обеспечивает мягкую нагрузку на организм в целом (за мягкость отвечают своды: продольный и поперечный).
Плоскостопие — гроза призывников наступает в процессе уплощения свода (продольного), к чему приводит деформация структуры связок и мышц. К огорчению, плоскостопие — не единственная проблема, связанная со стопой, поджидающая человека на долгом жизненном пути.
К огорчению, плоскостопие — не единственная проблема, связанная со стопой, поджидающая человека на долгом жизненном пути.
Когда болят ступни ног
Кому удавалось не сталкиваться с болями в ногах в конце тяжелого рабочего дня? А кто не чувствовал, как болят ступни ног после ходьбы долгое время? Взрослый человек в определенный период жизни сталкивался с неприятными (и болезненными!) ощущениями.
Но болевые ощущения в ногах наукой принято разделять на виды:
Общие, или диффузные, распространяющиеся на целую стопу
Диффузные боли в ногах порой напрямую связаны с определенной нагрузкой или перенесенным напряжением (когда болят ступни ног при ходьбе), но появляются и в случае нахождения стопы в покое.
Боли как следствие чрезмерной нагрузки, но без особых дополнительных проявлений клинической картины — явный и характерный признак недостаточности, связанной с нехваткой кальция (остеопатией). Остеопатия наблюдается у человека, страдающего болезнями: рахитом, остеопорозом у стариков, остеомаляцией.
Непривычный, но примечательный признак — это болезненность непосредственно костей в случае пальпации, или, попросту — надавливания.
Диффузные боли вызываются и следующими моментами:
- долгого соблюдения постельного режима при болезнях. Тут возникшие проблемы связаны не с болью костей, а, скорее, слабостью аппарата мышц.
- Увеличение массы тела в короткий периоддлительных нагрузок.
- Остеопороза, возникшего при повреждении тканей (костных либо мягких), либо суставов голеностопной группы (или их заболеваниях).
- Поражениях сосудистой системы органического характера, затрагивающие функционирование. Такие боли разнообразны по времени, и носят приступообразный характер.
Боли, очерченные четким местом (размер и объем места не принципиален)
Болят ступни и пальцы ног и в точечных места, т.е. локация болевых ощущений располагается в точных участках — и такому положению причиной называют разные моменты. Ощупывание и надавливание пальцами — основа постановки диагноза, что позволит выяснить характер и причину болей — и устранить.
Симптомы болезненности ступней
Множество болевых ощущений, подстерегающих человека при проблемах с ногами, умещаются в несколько пунктов. Они помогут определить, с чем придется столкнуться в момент лечения.
К таким причинам относятся:
- Болезненные симптомы в районе передней части ноги (пальцах) или в задней части
- Образование шишек (выступов), располагающихся на ноге
- Проблемы при ходьбе
- Болезненность при прикосновении
Проблемы со ступнями подстерегают и здорового в остальных отношениях человека. Причинами, ведущими к проблемам с ногами, называют:
Фасцит
Фасция — массивная полоска ткани, тянущаяся от пятки до костей пальцев и занимающая всю поверхность подошвы.
Фасция, подвергшаяся растяжению, доставляет человеку болезненные симптомы — и ярко это проявляется, когда болят ступни ног по утрам, после долгого момента покоя.
При длительном натяжении этой полоски, в той точке, где фасция закрепляется на кости, предполагается образование болезненного выступа, получившего название пяточной шпоры.
Артриты, и другие механические причины
К таким повреждениям относят нарушение кровоснабжения, повреждение нервов (их сдавление), и даже костные изменения и деформация.
Изменения, связанные с возрастом
С годами у человека уменьшается функция защиты, представляемая слоем амортизирующего свойства, образующегося возле головок костей. Уменьшение приводит к сжатию сумок суставов, и их воспалению, получившему название бурсит. Это же касается и ревматоидного артрита — так называется воспаление самих суставов.
Рост нервной ткани доброкачественного свойства
Разрастание ткани получило название неврома, и пациентами выступают обычно женщины. Неврома характеризуется локализацией на единственной ступне — у основания средних пальцев.
Травмы ступни
К травматическим повреждениям ног относят вывихи:
- плюсны
- подплюсны
- подтаранный
Пяточная шпора
Такая шпора, или костный нарост, образовывается на поверхности кости пятки из-за чрезмерной тяги.
Хоть и распространенное явление, такие шпоры зачастую не сопровождаются определенными болезненными ощущениями. Боли обычно возникают в области пятки, когда имеет место развитие воспалительных процессов, затрагивающих мягкие ткани, которые это образование окружают. Наиболее заметны эти ощущения после периода покоя: после сна или долгого сидения.
Плоскостопие
Это проблема, характеризующаяся тем, что нога прекращает осуществлять возложенную на нее функцию (рессорсную) в нужном объеме, что ведет к болевым ощущениям и повышенной утомляемости — при нагрузках, и в спокойном состоянии.
Плоскостопие в качестве исключения приобретается врожденно, как правило — это следствие перегрузок (они возможны в момент роста организма, или бывают связанны с определенной занятостью). Поспособствуют плоскостопию и повышенная масса тела либо чрезмерные нагрузки (спортивные или физические). Не исключено его появление и вследствие перенесенного перелома костей.
Эритромелалгия
Специфическое заболевание, сопровождающееся острейшей болью и изменением цвета кожных покровов (их покраснением). Эритромелалгия, как правило, возникает в качестве сопутствующих проблем при других болезнях.
Это не единственные проблемы, вызывающие болевые ощущения в ногах и доставляющие неприятности. И вариант решения болезненной ситуации- обращение к специалисту.
Проблемы с ногами и способы устранения
По природе наши ноги снабжены идеальной формой. И малейшие изменения данной от природы структуры приводят к тому, что ноги перестают выполнять возложенные на них функции полноценно — а это чревато проблемами.
Когда болят ступни ног, народные средства — первое, что хочется применить. В определенных ситуациях они работают, но стоит вести себя осторожно — ведь симптомы сигнализируют о возникших проблемах.
Что бы забыть о проблемах со ступнями, помните о правилах:
- Удобная и не сдавливающая движения обувь
- Осторожность и избегание травм
В моменты, когда болевые ощущения в ступнях мучают на постоянной основе, либо носят острый характер — не затягивайте с визитом к врачу. Советы врачей помогут избежать болезненных ощущений — и избавят от проблем.
Шаг к успешному лечению — осмотр специалиста-ортопеда. С его помощью и при обследовании внешних болезненных проявлений врач очертит круг проблем и причин формирования болевого симптома. Не обойтись без дополнительных анализов (рентген, МРТ), и, изучив их(основываясь и на предыдущей истории обращений) врач в состоянии поставить диагноз и назначить адекватное лечение.
Недостаточно информации?
Обратитесь к разделу нашего сайта «ГЛОССАРИЙ», в котором все статьи разбиты по основным медицинским направлениям.
Что может произойти с ногами при сахарном диабете
Что может произойти с ногами при сахарном диабете
Условно выделяют «большие» и «малые» поражения стоп при сахарном диабете. К «малым проблемам» относятся:
- Гиперкератоз (избыточное образование мозолей)
- Утолщение и изменение формы ногтей
- Грибковое поражение ногтей и кожи (особенно межпальцевых промежутков)
- Онемение стоп и другие нарушения чувствительности
- Боли в ногах (относятся к «малым проблемам» лишь условно)
Боли в ногах могут быть вызваны разными причинами (и не всегда являются осложнениями диабета): поражением нервных окончаний, поражением сосудов, болезнями суставов, остеохондрозом, заболеваниями вен. Для выяснения причины болей желательно специальное обследование. Лечение разных видов болей различно. Например, «сосудистые» препараты не приносят облегчения при болях, вызванных поражением нервных окончаний или болезнями суставов.
К «большим проблемам» относятся:
- Незаживающие раны и язвы на ногах
- Особая форма поражения суставов — диабетическая остеоартропатия
- Инфекционные процессы: абсцесс и флегмона (нагноение подкожной клетчатки), остеомиелит (инфекционный процесс в кости) и др.
- Гангрена
Эти осложнения можно предотвратить
Чтобы снизить риск, которому подвергаются ноги при сахарном диабете, разработаны специальные правила. Эти правила приводятся здесь:
- Самое незначительное воспаление на ногах при диабете может перерасти в большую проблему. Даже при небольшом воспалении необходимо обратиться к врачу.
- Ежедневно мойте ноги и осторожно (не растирая) вытирайте их. Не забывайте промыть и тщательно просушить межпальцевые промежутки! После душа или плавания ноги нужно тщательно просушить.
- Ежедневно осматривайте ноги, чтобы вовремя обнаружить волдыри, порезы, царапины и другие повреждения, через которые может проникнуть инфекция. Не забудьте осмотреть промежутки между пальцами! Подошвы стоп можно легко осмотреть с помощью зеркала. Если Вы сами не можете сделать это, попросите кого-нибудь из членов семьи осмотреть Ваши ноги.
- Не подвергайте ноги воздействию очень высоких и очень низких температур. Воду в ванной сначала проверяйте рукой, чтобы убедиться, что она не очень горячая. Если ноги мерзнут по ночам, надевайте теплые носки. Не пользуйтесь грелками или другими горячими предметами!
- Ежедневно осматривайте свою обувь — не попали ли в нее посторонние предметы, не порвана ли подкладка. Все это может поранить или натереть кожу ног. «Магнитные стельки» (с выступами) категорически противопоказаны при сахарном диабете: нередки случаи, когда они приводят к образованию пролежней и язв.
- Очень важно ежедневно менять носки или чулки. Носите только подходящие по размеру чулки или носки. Нельзя носить заштопанные носки или носки с тугой резинкой.
- Покупайте только ту обувь, которая с самого начала удобно сидит на ноге; не покупайте обувь, которую нужно разнашивать (или растягивать). Не носите обувь с узкими носками или такую, которая сдавливает пальцы. При значительной деформации стоп требуется изготовление специальной ортопедической обуви. Никогда не надевайте обувь на босую ногу. Никогда не носите сандалии или босоножки с ремешком, который проходит между пальцами. Никогда не ходите босиком и, тем более, по горячей поверхности.
- При травмах: йод, «марганцовка», спирт и «зеленка» противопоказаны из-за дубящего действия. Ссадины, порезы и т.п. обработайте перекисью водорода (3%-ный раствор) или специальными средствами (диоксидин, фурацилин) и наложите стерильную повязку.
- Никогда не пользуйтесь химическими веществами или препаратами для размягчения мозолей (типа пластыря «Салипод»). Никогда не удаляйте мозоли режущими инструментами (бритва, скальпель и т.п.). Для этой цели используйте пемзу и подобные специальные приспособления.
- Ногти на ногах нужно обрезать прямо, не закругляя уголки (уголки можно подпиливать).
- Вам не следует курить. Курение повышает риск ампутации в 2.5 раза.
- При сухости кожи ног смазывайте их (но не межпальцевые промежутки) жирным (содержащим персиковое, облепиховое и подобные масла) кремом или маслом «Johnson’s Baby Oil»
На первый взгляд может показаться, что эти правила слишком надуманы. Однако, в своей работе врачу часто приходится видеть повреждения ног, возникшие «там, где их абсолютно никто не ждет». При диабете это возможно. Например:
- Одна наша пациентка получила тяжелые ожоги при ходьбе босиком по горячему асфальту
- Очень часты ожоги грелками или горячей водой при мытье ног
- Неправильно подстригая ногти, часто повреждают кожу пальцев, не ощущая боли. Это может привести к развитию «больших повреждений» — язв, нагноения, гангрены.
- Одна из пациенток ходила по дому босиком и случайно наступила на лежащую на полу кнопку, не почувствовав боли. Это привело к развитию сильного воспаления.
Приходится осознавать, что все эти ситуации можно было бы предотвратить. Нужно лишь выполнять все 12 приведенных выше правил .
Если осложнения уже возникли: как лечить?
Приводим наиболее эффективные методы лечения при «малых проблемах»
- Поддержание уровня сахара в крови в допустимых пределах. Обычно «допустимыми пределами» считается от 5 до 10 ммоль/л в течение дня (а не только утром). Без нормализации уровня сахара лечение поражений ног никогда не будет эффективным.
- Соблюдение правил ухода за ногами. Это позволит предотвратить развитие более серьезных осложнений.
- Гимнастика для ног, массаж или самомассаж. При ежедневном выполнении в течение 10-15 минут уменьшаются болевые ощущения, восстанавливается чувствительность.
- При грибковых заболеваниях ногтей и кожи, поражении нервных окончаний и сосудов используются специальные лекарства. Для их применения необходимо посоветоваться с врачом.
При появлении «больших проблем» — немедленно обращайтесь к врачам (в нашей клинике эту проблему вам помогут решить в отделении рентгенхирургических методов диагностик и и лечения и Центре эндокринологии )
9 способов избавиться от боли в стопе
Боль — это симптом, характерный для многих заболеваний стопы, и обезболивающие часто помогают облегчить боль в стопе. Вы также можете попробовать другие подходы, либо перед тем, как прибегать к обезболивающим, либо в сочетании с ними. Например, вы можете попробовать пакет со льдом или теплую ванночку для ног, прежде чем принимать обезболивающие.
В общем, если ваша кожа теплая на ощупь (что указывает на воспаление и, возможно, отек стопы), приложите лед.Не прикладывайте тепло к воспаленному участку, потому что это только усилит кровоток и усугубит воспаление.
Если ваши ноги устали и болят, а кожа кажется нормальной или прохладной на ощупь, попробуйте погрузить ноги в теплую ванну, чтобы расслабиться и успокоить их. В аптеках продаются пакеты с гелем, которые можно заморозить или нагреть в микроволновой печи, а затем приложить к ногам. Вы также можете попробовать массаж (см. «Массаж стоп» ниже). Легкое растирание болезненных мышц и суставов часто может обеспечить необходимое облегчение.Но не массируйте стопу, которая воспалена или, по вашему мнению, может быть травмирована.
| Массаж стоп Когда вы думаете о массаже, вы можете подумать о растирании шеи или спины. Но ваши ноги также получают пользу от регулярного обтирания. И, возможно, вы даже сможете сделать это самостоятельно. Массаж улучшает кровообращение, стимулирует мышцы, снижает напряжение и часто облегчает боль. Это также дает вам время осмотреть свои ноги, давая вам возможность заметить проблему до того, как она усугубится.Для массажа:
Чтобы улучшить ваш массаж, вы можете купить массажные устройства в местных аптеках или магазинах товаров для здоровья. Ищите ролики для ног; Они могут обеспечить быстрый массаж ног дома или на работе — снимите обувь и перекатите ступни по массажерам, чтобы быстро прийти в себя. |
Что касается фармацевтического лечения, существует несколько различных вариантов.Некоторые лекарства актуальны, то есть вы наносите их на кожу. Другие носят системный характер; они обычно принимаются в форме таблеток. Ниже приводится краткое изложение основных категорий обезболивающих.
1. Оральные анальгетики. К этому классу лекарств относятся болеутоляющие, такие как парацетамол (тайленол), которые снимают боль, не снимая воспаления. Обязательно следуйте инструкциям, потому что прием слишком большого количества парацетамола может вызвать печеночную недостаточность.
2.Местные анальгетики. Местные обезболивающие доступны в форме лосьона, крема или геля. Они распространяются по коже и проникают внутрь, чтобы облегчить некоторые формы легкой боли в ногах. Некоторые препараты для местного применения, например, содержащие ментол, эвкалиптовое масло или скипидарное масло, уменьшают боль, отвлекая нервы с помощью различных ощущений. Другая группа доставляет салицилаты (тот же ингредиент, что и аспирин) через кожу. Третья группа борется с химическим веществом, известным как вещество P, которое является нейротрансмиттером, который, по-видимому, передает сигналы боли в мозг.Эти кремы содержат производное натурального ингредиента, содержащегося в кайенском перце. По этой причине они могут гореть или ужалить при первом использовании.
3. Нестероидные противовоспалительные препараты (НПВП). НПВП доступны как по рецепту, так и без него. Популярные безрецептурные НПВП включают аспирин (Байер, Буферин и другие), ибупрофен (Адвил, Мотрин и другие) и напроксен (Алив). Если вы принимаете нестероидные противовоспалительные препараты исключительно для облегчения боли, рассчитывайте принимать низкие дозы в течение ограниченного периода времени — обычно до тех пор, пока боль не исчезнет.Если у вас есть заболевание, которое сопровождается воспалением, а также боль, например тендинит ахиллова сухожилия или растяжение связок, ваш врач может посоветовать вам принимать НПВП в более высокой дозе и в течение более длительного периода, иногда до нескольких недель. В чем разница? Вы можете почувствовать болеутоляющее действие НПВП почти сразу, но вы не почувствуете полного противовоспалительного эффекта, пока в вашем кровотоке не накопится достаточное количество лекарства. Имейте в виду, что лекарства от НПВП имеют множество побочных эффектов, поэтому важно обсудить ваши личные риски для здоровья с врачом при рассмотрении их регулярного использования.
Если эти безрецептурные препараты не решают проблемы с болью в ногах, ваш врач может прописать различные рецептурные лекарства и варианты лечения, как описано ниже.
4. Ингибитор ЦОГ-2. Тип рецептурных НПВП, известный как ингибитор ЦОГ-2, такой как целекоксиб (Целебрекс), снимает боль и воспаление и может снизить риск язвы желудка и кровотечения, которые иногда затрудняют переносимость старых НПВП. Однако у ингибиторов ЦОГ-2 есть свои побочные эффекты, поэтому важно обсудить ваши личные риски для здоровья с врачом при рассмотрении вопроса о долгосрочном использовании этих лекарств.
5. Обезболивающие. Боль, вызванная повреждением нервов (невропатия), может плохо реагировать на ацетаминофен или НПВП. Три обычно назначаемых лекарства от невропатии — это амитриптилин (Элавил), габапентин (Нейронтин) и прегабалин (Лирика).
6. Нервные блоки. Нервная блокада — это инъекция, которая обезболивает определенный нерв, чтобы сигналы боли не доходили до вашего мозга (так же, как лидокаин в кабинете стоматолога). Он эффективен при сильной боли или для использования во время хирургической процедуры.
7. Кортикостероиды. Эти препараты представляют собой синтетические формы естественных гормонов, вырабатываемых надпочечниками. Кортикостероиды можно вводить в форме таблеток или инъекций, чтобы уменьшить воспаление и, таким образом, облегчить боль. Кортикостероиды местного действия, наносимые непосредственно на кожу, полезны только при лечении сыпи, а не при болях из-за травм опорно-двигательного аппарата.
Для получения дополнительной информации об уходе за ногами купите «Здоровые ноги: профилактика и лечение распространенных проблем со стопами», специальный отчет о состоянии здоровья Гарвардской медицинской школы.
Изображение: mheim3011 / Getty Images
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Боль в ступнях: причины и лечение
Наши ступни — жизненно важные амортизаторы.Ваши ноги поддерживают вес вашего тела, когда вы идете и ориентируетесь в течение дня, поэтому боль в ногах может нарушить вашу жизнь. Фактически, 77% взрослых боролись с болью в ногах, которая их замедлила (метафорически или буквально).
Что вызывает боль в нижней части стопы? Знание анатомии стопы поможет вам научиться справляться с такими проблемами, как подошвенный фасциит, метатарзалгия и невропатия.
Тереза Чиечи / Verywell
Возможные причины
У вас довольно сложные ступни: 26 костей, 30 суставов и почти 100 мышц и связок.Каждый из этих анатомических элементов, от пальцев ног до ахиллова сухожилия, помогает вам стоять в вертикальном положении и сохранять равновесие.
У здоровой стопы эти многочисленные кости, суставы и сухожилия работают вместе, поглощая давление от ваших шагов. Но травма стопы или осложнение могут стать довольно болезненными, потому что ноги выдерживают весь вес вашего тела, что может раздражать вашу ногу каждый раз, когда вы стоите.
Подошвенный фасциит
Один из наиболее частых виновников болей в стопах — подошвенный фасциит.Если у вас подошвенный фасциит, ткань вдоль свода стопы (между пяткой и пальцами ног) воспаляется. Это воспаление может вызвать резкую колющую боль в пятке или подошве стопы.
Люди, которые носят обувь с плохой опорой стопы, которые ходят или долго стоят на твердых поверхностях или ходят босиком, особенно склонны к развитию подошвенного фасциита.
Симптомы подошвенного фасциита часто наиболее серьезны в утром или во время длительного отдыха.Когда вы просыпаетесь и встаете с постели, вы можете почувствовать резкую боль в пятке или в другом месте стопы. Легкая растяжка, лед или теплые компрессы, а также упражнения с малой нагрузкой, такие как ходьба, могут помочь уменьшить боль.
Метатарзалгия
Метатарзалгия — еще одна потенциальная причина боли в стопе. Пациенты с метатарзалгией часто жалуются на боль и воспаление в подушечке стопы прямо за пальцами ног. Что вызывает этот дискомфорт? Метатарзалгия может развиться в результате интенсивных нагрузок на ступни, например прыжков или бега.
Медицинское исследование показало, что 80% людей в какой-то момент своей жизни испытывали метатарзалгию. Многие пациенты сообщают, что их боли в метатарзалгии от легкой до умеренной проходят после отдыха ног и использования ортопедических вкладышей для обуви.
Периферическая невропатия
Боль в ногах также может быть связана с вашей нервной системой. Воспаление тканей вызывает метатарзалгию и подошвенный фасциит, но миллионы людей испытывают нервную боль в ногах.
Нервную боль или невропатию лечить и идентифицировать сложнее, чем другие состояния стопы. При невропатии нервная система пациента либо повреждена, либо работает с перебоями.
Наша нервная система соединяет наши ступни и пальцы ног с нашим мозгом, передавая по всему телу сигналы, которые позволяют нам двигаться и чувствовать пальцы ног. Иногда травма или болезнь могут усложнить эти сигналы, что приведет к боли.
Боль в периферических нервах может ощущаться как покалывание, жжение или колющие ощущения.
Неврома
Неврома возникает из-за воспаления или увеличения пальцевых нервов. Эти нервы проходят по нижней части стопы и придают чувствительность пальцам ног. Те же действия, которые приводят к метатарзалгии, также могут вызвать формирование невромы. Сюда входят чрезмерные нагрузки, такие как бег, ношение обуви без надлежащей поддержки или частое ношение очень высоких каблуков. Пациенты могут чувствовать, будто на подошве стопы есть галька или посторонний предмет, обычно между вторым и третьим пальцами или третьим и четвертым пальцами.Обычно это связано с онемением / покалыванием / жжением двух соседних пальцев ног.
Сесамоидит или сесамовидный стресс-перелом
Сесамоиды — это две маленькие кости под подушечкой большого пальца ноги. Они помогают поддерживать функцию сухожилия, которое сгибает большой палец ноги. Эти кости могут быть перегружены и воспаляться, вызывая боль и отек. При сильной перегрузке в них может возникнуть стрессовый перелом. Повреждение этих костей вызывает боль непосредственно у основания большого пальца ноги.
Когда обращаться к врачу
У некоторых людей боль в ногах проходит без лечения за несколько дней. Но другие люди справляются с хронической болью в ногах. Любая боль в ногах, которая мешает вам заниматься повседневной жизнью, является потенциальной причиной для беспокойства со стороны врача.
Вам следует особенно подумать о консультации с врачом, если вы испытываете любое из следующего:
- Новая боль, продолжающаяся более нескольких дней
- Боль, которая мешает ходить
- Головокружение или тошнота, связанные с болью в стопе (что может указывать на перелом костей)
- Повышенная температура или припухлость, связанные с болью в стопе (что может указывать на инфекцию)
- Несчастный случай или травма, которая могла вызвать боль в ноге
- Ухудшились хронические боли в ногах
Диагноз
Ваш врач, скорее всего, начнет с медицинского осмотра, чтобы определить причину боли в стопе.Во время медицинского осмотра ваш врач попытается определить любую чувствительность или болезненность.
Они могут коснуться ваших ног, попросить вас растянуть пальцы ног и наблюдать за вашей ходьбой. Врач также будет искать воспаление или отек, синяк, вросшие ногти на ногах или другие травмы, которые могут усилить вашу боль.
После медицинского осмотра ваш врач может направить вас к врачу, специализирующемуся на лечении стопы и голеностопного сустава, например к ортопеду или ортопеду. Ортопеды специализируются на диагностике и лечении боли в ногах.Ваш общий врач или ортопед может назначить визуализационный тест, например рентген, если они подозревают, что у вас может быть перелом кости или другая проблема со скелетом.
Лечение
Чтобы избавиться от боли в ногах, врач может порекомендовать несколько изменений образа жизни, лекарства или методы лечения.
Хотя некоторые продукты рекламируются как чудодейственные средства от воспалительных заболеваний, таких как подошвенный фасциит, ни одна еда не является надежным средством от боли в ногах. Тем не менее, здоровая противовоспалительная диета может дополнить лечебный распорядок вашего врача.
Продукты с куркумой, лимонной водой и антиоксидантами могут помочь уменьшить воспаление тела, например отек ног.
Некоторые пациенты считают, что дополнительные или альтернативные методы лечения, такие как иглоукалывание, временно снимают боль в ногах. Медицинские исследователи обнаружили, что электроакупунктура, в частности, может помочь облегчить боли при подошвенном фасциите.
Чтобы избежать травм и перенапряжения стопы в будущем, пациенты могут купить ортопедические вкладыши или поддерживающую и удобную обувь.Осторожная ходьба и растяжка могут укрепить стопы после травмы, но пациенты должны избегать чрезмерного бега, прыжков или действий с высокой ударной нагрузкой, которые могут усилить их боль.
Врач может порекомендовать вам использовать безрецептурные болеутоляющие, такие как тайленол (ацетаминофен). Приложите к стопе холодный или горячий компресс, чтобы уменьшить отек. Однако, если у вас хроническая боль в ногах от умеренной до сильной, вам может потребоваться более сильное лекарство, которое поможет вам справиться с ней.
Пациентам с более серьезными осложнениями со стопами врач может порекомендовать опиоидные препараты, такие как оксикодон или гидрокодон.Используйте опиоиды только по назначению, чтобы избежать зависимости, и всегда консультируйтесь с врачом, прежде чем пробовать новое лечение или диету.
Инъекции кортизона рекомендуются после неудачного консервативного лечения подошвенного фасциита, сесамоидита и невриномы.
Если какое-либо из этих состояний является серьезным, ваш врач может порекомендовать разгрузить стопу с помощью коротких ботинок CAM или хирургической обуви в течение нескольких недель.
Слово Verywell
В лучшем случае боль в ноге может расстраивать.В худшем случае боль может показаться изнурительной. Однако вы не одиноки. Миллионы людей в той или иной степени испытывают боль в ногах. К счастью, есть способы найти облегчение. Если вы живете с метатарзалгией, невропатией, подошвенным фасциитом или другим заболеванием стопы, ваш врач может помочь вам составить план лечения, который подходит именно вам.
Боль в лодыжке / стопе | Рекомендации и информация по лечению боли
Растяжение связок голеностопного сустава — это распространенная травма, которая возникает, когда стопа поворачивается или поворачивается за пределы нормального диапазона движений, вызывая чрезмерное растяжение или разрыв связок лодыжки.По оценкам, 23000 американцев ежедневно испытывают растяжения связок голеностопного сустава. Из всех спортивных травм в США 45% связаны с растяжением связок голеностопного сустава; баскетболисты — спортсмены, которые чаще всего страдают. К людям с повышенным риском растяжения лодыжки относятся молодые спортсмены, военнослужащие и все, кто часто бегает, прыгает и быстро меняет направление во время выполнения спортивных упражнений («режущие движения»). Физиотерапевты помогают уменьшить боль людям, перенесшим растяжение связок голеностопного сустава; восстановить свою силу, движение и равновесие; вернуться к нормальному уровню активности; и избежать повторных травм.
Что такое растяжение связок голеностопного сустава?
Растяжение связок — это травма связок (полос тканей, скрепляющих суставы). Растяжение связок голеностопного сустава возникает, когда стопа скручивается или поворачивается за пределы нормального диапазона движения, в результате чего связки, соединяющие кости ноги, лодыжки и стопы, чрезмерно растягиваются или разрываются.
Связки на внешней (боковой) стороне голеностопного сустава являются наиболее часто травмируемыми. Связки на внутренней (медиальной) стороне голеностопного сустава или выше голеностопного сустава также могут быть растянуты, но повреждаются реже.
Растяжение связок голеностопного сустава обычно проходит от 2 недель до 2 месяцев. Лодыжка станет лучше через несколько недель и полностью укрепится через несколько месяцев. Однако для заживления сильно растянутой связки может потребоваться от 9 месяцев до 1 года.
Рецидивирующие растяжения связок голеностопного сустава являются обычным явлением; после растяжения связки голеностопного сустава она часто повреждается повторно. Фактически, 73% людей, которые однажды вывихнули лодыжку, вероятно, сделают это снова. Повторная травма особенно вероятна, если мышечная сила и равновесие не полностью восстановлены или не улучшены до уровней, существовавших до травмы.
Каково это?
Сразу после растяжения связок голеностопного сустава у вас могут возникнуть:
- Боль
- Отек
- Неспособность стоять или ходить на пораженной стопе
- Пульсация
- Скованность
- Слабость
- Чувство нестабильности в голеностопном суставе
После большинства растяжений вы сразу чувствуете боль в месте растяжения или разрыва связки. Часто щиколотка сразу начинает опухать и может появиться синяк. Область щиколотки обычно нежная на ощупь, и когда вы двигаете лодыжкой, она болит.При более тяжелых растяжениях вы можете услышать или почувствовать, как что-то рвется вместе с хлопком или треском.
Как это диагностируется?
Если вы сначала обратитесь к физиотерапевту, физиотерапевт осмотрит вашу лодыжку, изучит историю вашего здоровья и задаст такие вопросы, как:
- Как вы получили травму?
- Вы почувствовали хлопок, щелчок или разрыв?
- Какие действия у вас возникают проблемы с выполнением?
- Чем вы хотите вернуться?
Ваш физиотерапевт осторожно надавит на вашу лодыжку, чтобы убедиться, что она болезненна при прикосновении, и может использовать дополнительные тесты, чтобы определить, не повреждены ли другие части вашей стопы.Ваш физиотерапевт проверит вашу силу и гибкость, посмотрит, как вы можете двигать ступней и ногой, и посмотрит, как вы ходите.
В зависимости от того, насколько сильно повреждена связка или сколько связок повреждено, растяжение связок голеностопного сустава может быть классифицировано как:
- Степень 1 (легкая). Связка перенапрягается.
- 2 сорт (средний). Связка слишком растянута или частично разорвана.
- 3 степень (тяжелая). Связка полностью разорвана.
Ваш физиотерапевт также проверит и обследует другие, более серьезные состояния, которые могут вызывать боль и отек.Чтобы поставить окончательный диагноз, ваш физиотерапевт может сотрудничать с врачом-ортопедом или другим поставщиком медицинских услуг, который может назначить дополнительные тесты, такие как рентген, для подтверждения диагноза и исключения других повреждений голеностопного сустава, включая перелом.
Чем может помочь физиотерапевт?
Физиотерапевты помогают людям с растяжением связок голеностопного сустава выздороветь быстрее, чем без лечения. Время, необходимое для лечения растяжения связок голеностопного сустава, варьируется, но результаты часто достигаются через 2-8 недель.Ваш физиотерапевт будет работать с вами, чтобы разработать конкретную программу лечения, которая соответствует вашим потребностям и целям.
В течение первых 24–48 часов после постановки диагноза ваш физиотерапевт может посоветовать вам:
- Дать отдых в этой области, избегая любых действий, вызывающих боль.
- Прикладывайте к пораженному участку пакеты со льдом на 15–20 минут каждые 2 часа.
- Проконсультируйтесь с врачом для получения дополнительных услуг, таких как лекарства или диагностические тесты.
- Прогуляйтесь по пораженной стопе как можно скорее и сколько сможете, не усугубляя боль и не отек.
- Используйте костыли или другие вспомогательные средства для ходьбы, чтобы облегчить боль и поддержать равновесие.
- Оберните лодыжку или используйте фиксатор для поддержки и предотвращения отека.
Эти самолечения позволят вам быть максимально активными с наименьшей болью и помогут ускорить заживление.
Ваш физиотерапевт будет работать с вами, чтобы:
уменьшить боль и отек. Вы узнаете, как избегать или изменять свои повседневные и спортивные занятия, чтобы начать исцеление.Ваш физиотерапевт может использовать различные виды лечения и технологии для контроля и уменьшения боли и отека, включая лед, тепло, ультразвук, электрическую стимуляцию, тейпирование, специальные упражнения и практическую терапию, такую как специализированный массаж.
Улучшение движения. Ваш физиотерапевт выберет определенные виды деятельности и процедуры, которые помогут восстановить нормальную подвижность голеностопного сустава. Они могут начинаться с «пассивных» движений, которые физиотерапевт выполняет для вас, чтобы мягко двигать лодыжкой и стопой, и переходить к «активным» упражнениям и растяжкам, которые вы делаете сами.
Повышение гибкости. Ваш физиотерапевт определит, напряжены ли какие-либо мышцы стопы, голеностопного сустава или голени, начнет их растягивать и научит вас, как их растягивать.
Повышение прочности. Растяжение связок голеностопного сустава может быть связано со слабыми, поврежденными или несогласованными мышцами ног. Определенные упражнения помогут заживлению на каждом этапе выздоровления; Ваш физиотерапевт выберет и научит вас правильным упражнениям и оборудованию, которые помогут стабильно и безопасно восстановить ваши силы.Они могут включать использование манжет, эластичных лент и оборудования для поднятия тяжестей.
Повышение выносливости. Восстановление мышечной выносливости в голеностопном суставе и ноге важно после травмы. Ваш физиотерапевт научит вас упражнениям для повышения выносливости, чтобы вы могли вернуться к своим обычным занятиям. Можно использовать кардиотренажеры, например беговые дорожки или велотренажеры.
Улучшение баланса. После травмы важно восстановить чувство равновесия.Ваш физиотерапевт научит вас упражнениям, которые улучшат вашу способность сохранять равновесие.
Восстановить ловкость. Скорость и точность движений ног важны в легкой атлетике и во многих повседневных занятиях. Ваш физиотерапевт поможет вам восстановить эти навыки в рамках подготовки к возвращению к спорту и повседневной жизни.
Программа обучения на дому. Ваш физиотерапевт научит вас упражнениям на укрепление и растяжку, которые вы можете выполнять дома. Эти упражнения будут соответствовать вашим потребностям; если вы будете выполнять их в соответствии с предписаниями физиотерапевта, вы сможете ускорить выздоровление.
Вернуться к деятельности. Ваш физиотерапевт обсудит с вами цели активности и будет использовать их для определения ваших целей в области работы, спорта и восстановления дома. Ваша программа лечения поможет вам достичь поставленных целей самым безопасным, быстрым и эффективным способом. Ваш физиотерапевт научит вас упражнениям, мероприятиям по переподготовке, а также спортивным приемам и упражнениям, которые помогут вам в достижении ваших целей.
Время восстановления скорости. Ваш физиотерапевт обучен и имеет опыт в выборе лучших методов лечения и упражнений, которые помогут вам безопасно вылечиться, вернуться к обычному образу жизни и достичь своих целей быстрее, чем вы могли бы сделать самостоятельно.
Если операция необходима
Обычно операция не требуется при растяжении связок голеностопного сустава. Но если потребуется операция, вы будете следовать программе восстановления в течение нескольких недель под руководством вашего физиотерапевта. Ваш физиотерапевт поможет вам минимизировать боль, восстановить движение и силу и вернуться к нормальной деятельности самым безопасным и быстрым способом
Синдром медиального напряжения большеберцовой кости (MTSS) — это состояние, которое вызывает боль внутри голени (передняя часть ноги между коленом и щиколоткой).MTSS обычно называют «шиной голени» из-за локализации боли над костью голени; боль может ощущаться внутри или в передней части большеберцовой кости. MTSS — одна из самых распространенных спортивных травм. Он влияет как на мышцу на внутренней стороне голени, так и на кость, к которой она прикрепляется, вызывая раздражение связи между ними или даже незначительные разрывы из-за переутомления. MTSS может затронуть до 35% спортсменов, которые бегают и прыгают, таких как бегуны на длинные дистанции, спринтеры, баскетболисты, теннисисты или гимнасты.Военнослужащие, танцоры и другие активные люди также могут разрабатывать MTSS. Физиотерапевты помогают людям, у которых развивается MTSS, восстанавливать движения без боли и изучают упражнения и тактику предотвращения повторных травм.
Что такое голень (синдром стресса медиальной большеберцовой кости)?
Синдром медиального напряжения большеберцовой кости (MTSS) развивается, когда на большеберцовую кость (главную большеберцовую кость) оказывается слишком большая нагрузка. Мышцы, прикрепляющиеся к большеберцовой кости, могут вызвать перегрузку костей, а также перенапрягаться при их прикреплении к кости.Эти мышцы включают заднюю большеберцовую мышцу, камбаловидную мышцу и длинный сгибатель пальцев.
Наиболее распространенные факторы риска MTSS включают:
- Уплощение свода стопы (гиперпронация) при стоянии и ходьбе / беге
- Участие в спорте, требующем повторных прыжков и / или бега
- Чрезмерное движение бедра ( перемещение бедра в большем диапазоне, чем обычно)
- Высокий индекс массы тела (> 20,2 ИМТ)
- Предыдущая травма во время бега
Как вы себя чувствуете?
Если у вас развился MTSS, вы можете почувствовать боль в средней или нижней трети внутренней части голени.Боль может быть острой при прикосновении к болезненному участку или проявляться в виде боли во время или после тренировки. Однако, как правило, сначала боль возникает при физической активности и ослабевает в состоянии покоя. Когда MTSS развивается, боль может присутствовать в начале упражнения и становиться менее заметной по мере выполнения упражнения. Со временем состояние может ухудшиться, и боль может ощущаться во время любого режима упражнений и продолжаться после тренировки.
Как это диагностируется?
Ваш физиотерапевт проведет тщательное обследование, которое будет включать сбор полного анамнеза и наблюдение за вами во время ходьбы и выполнения действий, вызывающих ваши симптомы, например бега или прыжков.
Ваш физиотерапевт проведет серию тестов и измерений вашей опорно-двигательной системы, чтобы оценить вашу силу, подвижность, гибкость и реакцию на боль. Самый надежный симптом MTSS — это боль, возникающая при надавливании на определенные участки голени.
Если результаты обследования указывают на MTSS, ваш физиотерапевт обсудит с вами цели лечения и разработает для вас специализированную программу реабилитации. Если более серьезное заболевание может способствовать вашей боли, вас могут направить к врачу для проведения дальнейших анализов.
Чем может помочь физиотерапевт?
Ваш физиотерапевт определит, какие факторы риска вызвали ваш MTSS, и научит вас устранять эти причины. План лечения будет разработан специально для вас и того, что нужно вашему организму для восстановления и предотвращения повторных травм.
Для облегчения боли ваш физиотерапевт может прописать:
- Отдых от усугубляющих действий или упражнений
- Обледенение болезненной области в течение 5–10 минут, 1–3 раза в день
- Упражнения для мягкого растяжения мышц вокруг голень
- Тейпирование свода стопы или пораженных мышц ноги
- Ручной массаж поврежденной ткани
Чтобы помочь укрепить слабые мышцы, ваш физиотерапевт может научить вас:
- Упражнения, увеличивающие силу бедра вращение, отведение бедра (отведение ноги от другой ноги) и разгибание бедра (поднятие ноги за тело) для уменьшения нагрузки на голень
- Упражнения, которые увеличивают силу сводов и мышц голени для уменьшения гиперпронации (уплощения) out) свода стопы
Ваше лечение также может включать:
- Растяжка икроножных мышц и мышц стопы
- Упражнения на одну ногу, включая приседания, упражнения на вытягивание или подъем пятки
- Модифицированные техники отталкивания и приземления для спортсменов-прыгунов
- Модифицированный контроль ног и ступней во время ходьбы и бега
- Рекомендации по обуви, которая обеспечивает лучшую поддержку при ходьбе или тренировке
Ваше физическое терапевт также может прописать ортопедические стельки или стельки для обуви, которые поддерживают свод стопы, если ваши ступни слишком расплющены или если мышцы стопы ослаблены.
Физиотерапевты помогают спортсменам с MTSS изменить график тренировок, чтобы безопасно вернуться в спорт, и предлагают конкретные рекомендации по снижению вероятности повторной травмы.
Синдром тарзального канала (TTS) — это заболевание, которое развивается, когда нерв внутри тарзального канала внутренней лодыжки сжимается. TTS может привести к изменению чувствительности и движений стопы, лодыжки и голени и / или боли. Это часто связано с состояниями, вызывающими повышенное сжатие или отек голени.Физиотерапевты помогают людям, страдающим ТТС, облегчить боль и восстановить нормальное функционирование.
Что такое синдром предплюсневого туннеля?
Синдром запястного канала, который часто называют синдромом запястного канала нижней конечности, представляет собой состояние, которое возникает в результате сжатия заднего большеберцового нерва, когда он проходит через туннель предплюсны (структура, состоящая из кости и ткани (ретинакулум) на внутренняя сторона щиколотки). Проходя через туннель предплюсны, большеберцовый нерв делится на 3 ветви, которые обеспечивают чувствительность пятки и подошвы стопы и помогают в работе стопы.Когда эта структура сжимается, могут возникать такие симптомы, как боль, онемение и / или покалывание, которые распространяются на голень, ступню и пальцы ног. Люди также могут испытывать мышечную слабость в этой области.
Каково это?
Наиболее частые симптомы СТВ возникают в результате раздражения большеберцового нерва и его ветвей. Люди с TTS могут испытывать:
- Боль, онемение или покалывание в стопе или лодыжке, которые могут отдавать в голень, ступню и пальцы ног
- Слабость мышц голени и стопы
- Слабость большой палец ноги
- Отек стопы
- Симптомы, усиливающиеся при длительном стоянии или ходьбе
- Симптомы, уменьшающиеся при отдыхе
- Изменение температуры стопы и лодыжки
- Боль, нарушающая сон
Как диагностировать?
Существует несколько тестов, которые могут помочь врачу определить наличие TTS.Ваш физиотерапевт и / или врач сначала изучат подробный анамнез и спросят о ваших текущих симптомах. Затем ваш физиотерапевт может провести тесты, например:
- Осторожно постучав по заднему большеберцовому нерву, чтобы воспроизвести ваши симптомы.
- Напряжение заднего большеберцового нерва — маневр, который выглядит и ощущается как «растяжение» в попытке воспроизвести ваши симптомы.
- Проведение исследования состояния нерва — диагностического теста для определения скорости, с которой нерв передает информацию.
- Исключение других состояний, таких как плантарфасциит (воспаление ткани, проходящей вдоль нижней части стопы).
Чем может помочь физиотерапевт?
Физиотерапевты играют жизненно важную роль в оказании помощи людям, испытывающим СТТС, в улучшении и поддержании их повседневных функций и активности. Ваш физиотерапевт вместе с вами разработает план лечения, который поможет удовлетворить ваши конкретные потребности и цели.
Поскольку признаки и симптомы TTS могут различаться, подход к лечению также будет различным.Ваш физиотерапевт может дать следующие рекомендации и помощь:
Упражнения для нервного скольжения. Мягкие упражнения, которые двигают и «скользят» по нервам, могут помочь уменьшить симптомы и улучшить функции.
Упражнения для укрепления мышц. Усиление любых мышц, затронутых TTS, например задней большеберцовой мышцы задней части голени.
Баланс и координационная деятельность. Работайте над улучшением баланса и координации, на которые часто влияет TTS.
Ортопедия / тесьма / фиксация. Наложите тейп на лодыжку, специальные ортопедические приспособления или фиксаторы, чтобы расположить стопу и уменьшить нагрузку на задний большеберцовый нерв.
Как и во многих других условиях, образование является ключевым. Понимание основных механизмов TTS и умение распознавать ранние признаки и симптомы стресса могут помочь вам лучше справиться с этим состоянием.
Подошвенный фасциит — заболевание, вызывающее боль в пятке. Поддерживающая свод стопы подошвенная фасция, толстая полоса ткани, соединяющая пятку и подушечку стопы, может воспаляться или порваться.Вы испытываете боль, когда нагружаете ногу, особенно когда делаете первые шаги утром. Боль может ощущаться в пятке или по своду и подушечке стопы.
Подошвенный фасциит — распространенное заболевание стопы. Это происходит у 2 миллионов американцев в год и у 10% населения в течение всей жизни.
Факторы, способствующие развитию подошвенного фасциита, включают:
- Возраст (более 40 лет)
- Работа, спорт или хобби, которые связаны с длительным стоянием или другой нагрузкой на вес
- Быстрое увеличение длины тела или уровни активность, например, начало новой программы бега или переход на работу, которая требует гораздо большего стояния или ходьбы, чем вы привыкли
- Снижение гибкости икроножных мышц
- Повышенная масса тела (Индекс массы тела более 30)
- Склонность к плоскостопие (пронация)
Подошвенный фасциит поражает людей всех возрастов, как спортсменов, так и не спортсменов.Мужчины и женщины имеют равные шансы на развитие этого заболевания.
Лечение обычно уменьшает боль и восстанавливает вашу способность снова переносить вес на ногу.
Что такое подошвенный фасциит?
Подошвенный фасциит — заболевание, вызывающее боль в пятке. Поддерживающая свод стопы подошвенная фасция, толстая полоса ткани, соединяющая пятку и подушечку стопы, может воспаляться или порваться. Заболевание развивается, когда повторяющиеся упражнения с отягощением вызывают нагрузку на подошвенную фасцию.Люди, у которых диагностирован подошвенный фасциит, также могут иметь пяточную шпору — костный нарост, образующийся на пяточной кости. Однако люди с пяточной шпорой могут не испытывать боли.
Подошвенный фасциит чаще всего встречается у людей в возрасте от 40 лет, но может возникать во всех возрастных группах.
Заболевание может развиться у спортсменов, которые много бегают, и у спортсменов, не занимающихся спортом, которые большую часть дня находятся на ногах, таких как полицейские, кассиры или работники ресторанов.
Признаки и симптомы
Начало симптомов подошвенного фасциита часто возникает при внезапном повышении активности.Вы можете почувствовать колющую боль под пяткой и ощущение стянутости и / или нежности вдоль свода стопы.
Люди с подошвенным фасциитом могут испытывать боль:
- Утром, вставая с постели и делая первые шаги дня
- При длительном стоянии
- При вставании после долгого сидения
- После сильного веса -переносящая активность, такая как бег
- При подъеме по лестнице
- При ходьбе босиком или в обуви с плохой опорой
По мере того, как ваше тело нагревается, ваша боль может фактически уменьшаться в течение дня, но затем снова усиливается к концу дня, потому что длительной ходьбы.При тяжелых симптомах вы можете хромать.
Как это диагностируется?
Диагноз физиотерапевта основывается на вашем здоровье и истории активности, а также на клинической оценке. Ваш терапевт также изучит историю болезни, чтобы убедиться, что у вас нет других возможных состояний, которые могут вызывать боль. Обмен информацией о связи ваших симптомов с вашей работой и отдыхом и сообщение о любых изменениях образа жизни поможет физиотерапевту диагностировать ваше состояние и адаптировать программу лечения к вашим конкретным потребностям.
Чтобы диагностировать подошвенный фасциит, ваш терапевт может провести следующие физические тесты, чтобы увидеть, появляются ли симптомы:
- Массаж и надавливание на область пятки (пальпация)
- Слегка растягивая лодыжку, чтобы согнуть верхнюю часть стопы к ноге (тыльное сгибание)
- Слегка прижать пальцы ног к лодыжке
Чем может помочь физиотерапевт?
Физиотерапевты обучены оценивать и лечить подошвенный фасциит.
Когда вам поставят диагноз подошвенный фасциит, ваш физиотерапевт вместе с вами разработает программу по уменьшению симптомов, которая может включать:
- Упражнения на растяжку для улучшения гибкости голеностопного сустава и подошвенной фасции
- Использование ночная шина для поддержания правильного положения голеностопного сустава и пальцев ног
- Выбор поддерживающей обуви и / или вкладышей для обуви, которые минимизируют пронацию стопы и снижают нагрузку на подошвенную фасцию
- Применение льда для уменьшения боли и воспаления
- Ионтофорез (щадящий способ родоразрешения лекарство через кожу)
- Тейпирование стопы для кратковременного облегчения
Исследования показывают, что в большинстве случаев подошвенный фасциит со временем улучшается с помощью консервативных методов лечения, а хирургическое вмешательство требуется редко.
Бурсит большого пальца стопы (вальгусная деформация большого пальца стопы) — это большая шишка на боковой стороне стопы, которая развивается у основания большого пальца стопы. Бурсит большого пальца стопы часто воспаляется и опухает, вызывая боль в стопе. Хотя любой может развить бурсит большого пальца стопы, это заболевание чаще всего встречается у женщин и пожилых людей. Со временем сустав может увеличиваться, становиться жестким и болезненным, что вызывает проблемы с посадкой обуви, боль и трудности при ходьбе. Физиотерапевты помогают людям с бурситами улучшить угол большого пальца ноги, улучшить их мышечную силу и способность ходить, а также уменьшить боль.
Что такое бурсит большого пальца стопы?
Бурсит большого пальца стопы — это бугорок на боковой стороне стопы, который появляется у основания большого пальца стопы, когда он отклоняется внутрь. Бурсит большого пальца ноги классифицируется как легкий, средний, большой или тяжелый, в зависимости от размера измеренного угла на пальце ноги. Угол 20 ° или больше считается ненормальным.
Есть несколько факторов, которые могут вызвать образование бурсита, в том числе:
- Наследственность
- Форма стопы
- Плоские своды
- Слабость суставов (слишком большая гибкость сустава у основания большого пальца стопы)
- Остеоартрит
Обтягивающую обувь часто обвиняют в возникновении бурситов, но недавние исследования показывают, что обувь не может быть фактором их развития.Однако тесная обувь может вызвать раздражение бурсита, натирая ткань сустава, что приведет к еще большему отеку и боли.
Каково это?
Ощущение бурсита зависит от человека. Нет никакой связи между серьезностью бурсита и испытываемыми симптомами. Не все бурситы вызывают симптомы; однако люди с бурситом сообщают о симптомах от легких до тяжелых, в том числе:
- Боль и отек в суставе большого пальца ноги, которые усиливаются при стоянии и ходьбе.
- Постепенное увеличение шишки на стороне стопы, которая может воспаляться и опухать, вызывая боль в стопе.
- Боль при ношении обуви, из-за которой сложно найти удобную или стильную обувь.
- Изменения в вашей походке.
- Повышенная трудность ходьбы.
- Изменения баланса, повышающие риск падения, особенно у пожилых людей.
- Пересечение большого пальца стопы и малого пальца стопы, вызывающее скученность пальцев стопы и, возможно, вызывающее дополнительные деформации и боль.
- Снижение качества жизни из-за боли в ногах.
Признаки и симптомы
Если вы сначала обратитесь к физиотерапевту, физиотерапевт спросит о вашей истории болезни, о том, как развивались ваши симптомы и как они в настоящее время влияют на вас. Ваш физиотерапевт будет наблюдать за вашей походкой, особенно за тем, как вы переносите вес на пораженную стопу, и осмотрит стопу и большой палец ноги, чтобы заметить отек, деформацию или болезненность. Ваш физиотерапевт проверит силу вашей стопы и большого пальца ноги, измерит гибкость и диапазон движений вашей стопы, а также проверит вашу обувь на предмет правильной посадки и характера износа.Если ваш бурсит классифицирован как серьезный, ваш физиотерапевт может порекомендовать консультацию хирурга-ортопеда стопы.
Чем может помочь физиотерапевт?
Ваш физиотерапевт будет лечить ваши симптомы бурсита с помощью обезболивания, физических упражнений, тренировки походки и обучения правильной обуви и ухода за собой для снятия симптомов. Цель физиотерапевтического лечения — улучшить угол большого пальца ноги, улучшить мышечную силу и уменьшить боль.
Ваши физиотерапевтические процедуры могут включать:
Мануальная терапия. Ваш физиотерапевт может использовать мануальную (практическую) терапию, чтобы улучшить положение большого пальца ноги. Ваш физиотерапевт мягко пошевелит вашим большим пальцем ноги и лодыжкой, чтобы уменьшить напряжение в суставах и любую жесткость окружающих тканей, а также увеличить палец большого пальца ноги. изгиб диапазон движения.
Упражнение. Вас научат упражнениям на диапазон движений, растяжку и укрепление, чтобы улучшить выравнивание большого пальца ноги при стоянии и улучшить вашу походку. Ваш физиотерапевт разработает индивидуальную программу упражнений, основанную на ваших конкретных потребностях.
Обучение равновесию. Чтобы снизить риск падения, физиотерапевт научит вас упражнениям стоя и ходьбе, чтобы улучшить равновесие во время движения.
Управление симптомами. Вы узнаете, как использовать периодический подъем стопы, самомассаж, а также ледяные или тепловые компрессы для снятия любого воспаления / отека и боли.
Ваш физиотерапевт может также наложить специальную повязку на большой палец ноги, чтобы улучшить выравнивание большого пальца и уменьшить боль.Ваш физиотерапевт порекомендует вам обувь, наиболее подходящую для вашего состояния.
Ортопедические приспособления и приспособления. Ваш физиотерапевт может порекомендовать использовать шины, ортопедические стельки или вспомогательные приспособления, в зависимости от вашего состояния, и обучит вас их использованию. Они могут включать:
- Шины и разделители пальцев стопы для уменьшения боли и давления на большой палец ноги.
- Индивидуальные опоры для свода стопы (ортопедические стельки), помогающие удерживать стопу и лодыжку в среднем положении во время ходьбы.
- Трость, ходунки или костыли (вспомогательные устройства) для уменьшения боли и улучшения способности ходить.
Обучение деятельности. По мере того, как вы восстанавливаете силы и гибкость, физиотерапевт проведет тренировку, соответствующую вашей работе, занятиям в свободное время или спорту.
После операции
Если деформация большого пальца стопы прогрессирует до такой степени, что вы не можете найти удобную обувь или ходить становится затруднительно, вы можете выбрать операцию по исправлению положения большого пальца ноги.Физиотерапевт может помочь после операции восстановить силу и гибкость большого пальца ноги, уменьшить боль и улучшить способность ходить.
Реабилитация зависит от каждого человека в зависимости от его состояния и типа выполняемой хирургической процедуры.
После большинства операций вы будете носить специальную послеоперационную обувь, чтобы защитить ногу и избежать давления на операционную область в течение примерно 4 недель.
Больничный физиотерапевт научит вас ходить с тростью, ходунками или костылями, чтобы не перегружать операционную область и обеспечить хорошее заживление костей.Вам также дадут инструкции по использованию пакетов со льдом и поднятию ног для снятия боли и отека.
Реабилитацию с физиотерапевтом следует начинать через 3-4 недели после операции и продолжать в течение 4-6 недель. Лечение будет включать элементы, перечисленные выше. Первый сеанс будет посвящен уменьшению боли и отека с использованием легких упражнений на диапазон движений лодыжки, пакетов со льдом и легкого массажа. Вы начнете тренировку походки по конкретным инструкциям своего физиотерапевта и будете выполнять упражнения в клинике и дома.
Послеоперационная физиотерапия будет уделять особое внимание ходьбе и обучению правильному отталкиванию большого пальца ноги, чтобы восстановить нормальную способность ходить. Он также будет включать упражнения для укрепления большого пальца ноги и лодыжки, а также движения для восстановления лучшего сгибания большого пальца ноги. Важно восстановить силы и согнуть большой палец ноги, чтобы полностью восстановить способность ходить. Вам будет предложено выполнять программу домашних упражнений между посещениями физиотерапевта, а также после их завершения, чтобы помочь вам вернуться к работе, отдыху или занятиям спортом.
AllCare Foot & Ankle Center: Подиатрия
Считаете ли вы, что ломота в ногах в конце каждого дня — это нормально? Люди, страдающие хронической болью в ногах, сталкиваются с постоянным дискомфортом и более низким качеством жизни, потому что ноги несут вас везде, куда вам нужно. Важно обращать внимание на боль в ногах, потому что ее игнорирование может привести к серьезным проблемам со здоровьем.
Помимо диагностики ваших проблем и обеспечения надлежащего лечения, команда AllCare Foot & Ankle Center может помочь вам справиться с болью, вызванной ли она подошвенным фасциитом, подагрой или чем-то еще.Наши специалисты, расположенные в Арлингтоне и Далласе, штат Техас, проводят вас на каждом этапе диагностики и лечения.
Что вызывает хроническую боль в стопе?
Причин болей в ногах множество. Это может быть из-за отсутствия движений, неподходящей обуви, основного заболевания или травмы. Боль в стопе может появиться в любом возрасте и, в зависимости от степени тяжести, затронуть все остальное тело, например лодыжки, колени, бедра и спину. Некоторые частые причины:
- Костные шпоры
- Сломанная ступня или палец
- Бурсит большого пальца стопы
- Подагра
- Подошвенный фасциит
- Ревматоидный артрит
- Стресс-переломы
Это не исчерпывающий список.На самом деле, это даже не половина дела. Хроническую боль в стопе бывает сложно диагностировать, если вы не знаете, откуда она исходит.
Боль в дуге
Если вы испытываете боль именно в своде стопы, наши специалисты могут связать это со старением, увеличением веса, чрезмерной нагрузкой, стрессом или неврологической проблемой. Одной из частых причин боли в своде стопы является гиперпронация, которая представляет собой причудливый способ сказать, что внешняя часть пятки первой касается земли, когда вы ходите. Со временем гиперпронация повреждает ваши сухожилия, мышцы и связки, вызывая хроническую боль в стопе.
Боль в пятке
Вы чувствуете боль в основном в пятке стопы? Такой дискомфорт может быть вызван пяточной шпорой или подошвенным фасциитом. Подошвенный фасциит развивается, когда воспаляется ткань, соединяющая пяточную кость и пальцы ног. Иногда по утрам болит хуже, и вы можете даже почувствовать боль в своде стопы.
Болезненный комок стопы
Если вы чувствуете боль в подушечке стопы, это может быть связано с чрезмерной травмой, например, с метатарзалгией, которая вызывает болезненное воспаление.Менее распространенной причиной дискомфорта в подушечке стопы является неврома Мортона, которая представляет собой утолщенный участок нервной ткани между основанием пальцев ног. Женщины сталкиваются с этим заболеванием чаще, чем мужчины, потому что они часто носят высокие каблуки или тесную обувь.
Боль в пальце ноги
Самая частая причина боли в пальцах ног — подагра. Подагра — это разновидность артрита, который формируется в пальцах ног, вызывает боль и отек и чаще всего поражает большой палец ноги. Бурсит — еще одно распространенное заболевание стопы, которое проявляется на краю стопы.Это костлявая шишка, которая образуется рядом с большим пальцем ноги. Ношение обтягивающей или неудобной обуви может привести к образованию бурсита, и генетика также может сыграть роль.
Лечение хронической боли в стопе
Лечение зависит от основной проблемы, вызывающей боль в стопе. Обычно после того, как основная проблема решена, боль утихает.
Вы можете попробовать несколько средств самостоятельно. Лекарства, отпускаемые без рецепта, такие как ацетаминофен или ибупрофен, и некоторые местные анальгетики, такие как гели или кремы, могут облегчить легкую боль в ногах.Отдыхайте и ледуйте ногам в течение дня. Также рассмотрите возможность массажа ног, чтобы стимулировать кровообращение, уменьшить напряжение и успокоить мышцы. Носите удобную обувь, которая обеспечивает поддержку и не оказывает слишком сильного давления на ноги.
При сильной боли обратитесь к ортопеду. Наши врачи могут назначить обезболивающее или инъекции нервной блокады, чтобы обезболить ту часть стопы, которая болит. Мы можем снабдить вас индивидуальными ортопедическими вставками, чтобы поддерживать ваши ноги и снижать давление. Мы также предлагаем услуги регенеративной медицины.
Лучший способ справиться с хронической болью в стопе — позвонить нам в AllCare Foot & Ankle Center или записаться на прием с помощью нашего удобного онлайн-инструмента для записи. Никто не должен жить с хронической болью в ногах, и мы можем помочь.
Боль в пятке и стопе (подошвенный фасциит)
Анатомия вашей стопы
Не забывайте о ногах — они должны нести вес всего вашего тела. В каждой ступне много костей (см. Изображения ниже), и их можно кратко разделить на три части:
- Передняя часть стопы: состоит из пальцев стопы (фаланги) и пяти длинных костей (плюсневых костей).Они названы с первого по пятый. Первая плюсневая кость самая большая и соединяется с большим пальцем ноги. На каждом пальце ноги по три фаланги, за исключением большого пальца, у которого их всего две. Это означает, что на пальцах ноги три сустава (два на большом пальце).
- Срединная часть стопы: совокупность костей, образующих свод стопы.
- Задняя часть стопы: голеностопный сустав и кости предплюсны, включая самую большую, пяточную кость (пяточную кость).
Что такое ахиллово сухожилие?
Ахиллово сухожилие — важная часть ноги.Он находится сразу за пяткой и над ней. Он соединяет пяточную кость (пяточную кость) с икроножными мышцами. Функция ахиллова сухожилия — помогать ноге сгибать вниз в лодыжке, как вы это делаете, когда указываете пальцами ног. (Это движение называется подошвенным сгибанием.)
Что такое подошвенная фасция?
Подошвенная фасция — это прочная полоса ткани (например, связка), которая тянется от пятки (пяточной кости) до костей средней стопы. Он поддерживает свод стопы, а также действует как амортизатор в стопе.
Внутри вашей стопы также есть много других сухожилий, а также мышц и связок. Кости, связки и сухожилия в стопе образуют свод стопы. Эти арки называются продольными и поперечными арками. Именно свод стопы позволяет стопе выдерживать вес вашего тела. Нервы придают коже стопы ощущение чувствительности.
Что вызывает боль в ногах?
Доктор Сара Джарвис MBE
Что вызывает боль в пятке и стопе?
У вас болят ноги? Вы не одиноки — подошвенный фасциит — действительно частая причина боли под пяткой (пяточной костью).Хотя подошвенный фасциит является одной из наиболее частых причин боли в пятке и стопе, это не единственная причина:
Общие причины боли в пятке и стопе
- Подошвенный фасциит (см. Ниже).
- Воспаление ахиллова сухожилия (тендинопатия ахиллова сухожилия) может вызывать боль в задней части лодыжки, доходящую до задней части пятки.
- Разрыв ахиллова сухожилия может вызвать внезапную боль в пятке и проблемы при ходьбе.
- На подушечке стопы:
- Плоскостопие, напротив, может вызывать боль практически в любом месте стопы, хотя обычно это состояние не вызывает никаких симптомов.
- Болезнь Севера — болезненное воспаление пятки, которое может поражать детей в возрасте от 8 до 14 лет.
Есть также много состояний, которые могут вызывать проблемы в других частях тела, а также в ногах, например:
- Состояния, вызывающие болезненные ощущения в суставах, такие как:
- Подагра часто вызывает внезапную сильную боль в стопе. , обычно большой палец ноги.
- Бурсит большого пальца стопы (вальгусная деформация большого пальца стопы) также вызывает боль в большом пальце ноги, но она возникает постепенно.
- Проблемы с нервами стоп, такие как периферическая невропатия, радикулит или синдром тарзального канала.
- Проблемы с кровеносными сосудами стоп, которые обычно возникают из-за заболевания периферических артерий или диабета.
Плоскостопие может вызывать боль в любом месте стопы
Остальная часть этой брошюры посвящена подошвенному фасцииту.
Что такое подошвенный фасциит?
Что такое боль в пятке?
Dr Sarah Jarvis MBE
Подошвенный фасциит означает воспаление подошвенной фасции.
Это состояние, которым страдает примерно каждый десятый человек в какой-то момент своей жизни. Она также известна как «пятка бегуна», хотя вам не обязательно быть бегуном, чтобы ее развить. К счастью, со временем состояние обычно улучшается, но лечение может ускорить ваше выздоровление. Итак, что вы можете с этим поделать? Полезное лечение включает отдых, хорошую обувь, подкладки для пяток, обезболивающие и упражнения. В более тяжелых случаях могут использоваться инъекции стероидов или другие методы лечения.
Причины этого?
Считается, что причиной подошвенного фасциита являются повторяющиеся небольшие повреждения фасции (с воспалением или без него).Травма обычно находится рядом с местом прикрепления подошвенной фасции к пяточной кости.
Какова вероятность развития подошвенного фасциита?
В определенных ситуациях у вас больше шансов повредить подошвенную фасцию. Например:
- Если вы много времени находитесь на ногах или много ходите, бегаете, стоите и т. Д., Когда вы к этому не привыкли или ранее вели более сидячий образ жизни.
- Если вы недавно начали тренироваться на другом покрытии — например, бегаете по дороге вместо беговой дорожки.
- Если вы носили обувь с плохой амортизацией или плохой поддержкой свода стопы.
- Если у вас избыточный вес — это создаст дополнительную нагрузку на пятку.
- При чрезмерном использовании или внезапном растяжении подошвы. Например — спортсмены, увеличивающие интенсивность бега или дистанцию; плохая техника старта «с блоков» и т. д.
- Если у вас тугое ахиллово сухожилие (большое сухожилие в нижней части икроножных мышц над пяткой). Это может повлиять на вашу способность сгибать лодыжку и повысить вероятность повреждения подошвенной фасции.
Подошвенный фасциит можно спутать с «пяткой полицейского», но это разные вещи. Пятка полицейского называется подошвенным пяточным бурситом — воспалением мешка с жидкостью (бурсы) под пяточной костью (пяточной костью). Это не так часто, как подошвенный фасциит.
Часто очевидная причина подошвенного фасциита отсутствует, особенно у пожилых людей. Распространенное ошибочное мнение состоит в том, что боль возникает из-за роста костей или «шпор», исходящих из пяточной кости. У многих людей есть костная шпора пяточной кости, но не у всех развивается подошвенный фасциит.
Насколько это распространено?
Подошвенный фасциит встречается часто. Примерно у 1 из 10 человек в какой-то момент жизни разовьется подошвенный фасциит. Чаще всего встречается у людей в возрасте от 40 до 60 лет. Однако это может произойти в любом возрасте. У женщин он встречается в два раза чаще, чем у мужчин. Это также часто встречается у спортсменов.
Каковы симптомы?
Боль является основным симптомом, и она может проявляться в любом месте нижней части пятки. Однако обычно одна конкретная область оказывается основным источником боли.
Где находится подошвенная фасция?
На этой диаграмме показано положение подошвенной фасции по отношению к костям стопы. Воспаление этой полосы ткани вызывает симптомы подошвенного фасциита. («-ит» — медицинский термин, обозначающий воспаление).
Какие симптомы вызывает воспаление подошвенной фасции?
Боль — главный симптом. Вы можете себе представить, как может болеть воспаленная подошвенная фасция, когда вы давите на стопу во время ходьбы. Эта боль может быть где угодно на нижней стороне пятки.Однако, как правило, основным источником боли является одно пятно. Часто он находится примерно на 4 см вперед от пятки и может быть болезненным при прикосновении.
Боль часто усиливается, когда вы делаете первые шаги, вставая утром, или после длительных периодов отдыха, когда на вашу ногу не ложится никакой вес. Часто это описывается как колющая или ноющая боль. Легкие упражнения могут немного облегчить жизнь в течение дня. Однако длительная прогулка или долгое нахождение на ногах часто усиливают боль.Отдых для ног обычно облегчает боль — это может быть очень неприятно для людей, которые пытаются улучшить свою физическую форму, начав бегать!
Внезапное растяжение подошвы стопы может усилить боль — например, при ходьбе по лестнице или на цыпочках. Вы можете хромать от боли. У некоторых людей одновременно возникает подошвенный фасциит обеих стоп.
Как диагностируется?
Ваш врач обычно может диагностировать подошвенный фасциит, просто поговорив с вами и осмотрев ваши ступни.В редких случаях анализы необходимы, если диагноз не определен или чтобы исключить другие возможные причины боли в пятке. Это может быть рентген пятки или ультразвуковое сканирование фасции. Ультразвуковое сканирование обычно показывает утолщение и отек фасции при подошвенном фасциите.
Что такое лечение?
Обычно боль со временем проходит. Ткань фасции, как и ткань связки, заживает довольно медленно. Это может занять несколько месяцев или больше. Однако существует множество методов лечения, которые могут помочь ускорить выздоровление.Может помочь сочетание различных методов лечения. Они варьируются от отдыха и простых упражнений (чаще всего) до операции (редко).
В совокупности эти начальные методы лечения известны как «консервативные» методы лечения подошвенного фасциита:
Дайте отдых ногеЭто нужно делать как можно чаще. Избегайте бега, чрезмерной ходьбы или стояния, а также чрезмерного растяжения подошвы. Допускается легкая ходьба и упражнения, описанные ниже.
Обувь
Не ходите босиком по твердой поверхности.Выбирайте обувь с мягким каблуком и хорошей опорой для свода стопы. Пожалуй, лучше подойдет спортивная обувь со шнурками, чем открытые сандалии. Не надевайте старую или изношенную обувь, которая может не обеспечивать хорошую амортизацию пятки.
Пяточные упоры и упоры для свода стопы
Вы можете купить различные подкладки и вставки для обуви, чтобы смягчить пятку и поддержать свод стопы. Они работают лучше всего, если вы постоянно надеваете их на обувь. Цель состоит в том, чтобы приподнять пятку примерно на 1 см. Если у вас болезненная пятка, прорежьте небольшое отверстие в подушечке пятки на месте болезненного места.Это означает, что нежная часть пятки не будет касаться ничего внутри обуви. Поместите вкладыши / подушечки в обе туфли, даже если у вас болит только одна ступня. Ортопед может помочь со специальными вставками.
Обезболивающее
Обезболивающие, такие как парацетамол, часто облегчают боль. Иногда полезны противовоспалительные лекарства, такие как ибупрофен. Это обезболивающие, но они также уменьшают воспаление и могут работать лучше, чем обычные обезболивающие. Некоторые люди считают, что втирание в пятку крема или геля с противовоспалительным средством полезно.
Пакет со льдом (например, пакет с замороженным горошком, завернутый в кухонное полотенце), поднесенный к ноге в течение 15–20 минут, также может помочь облегчить боль.
Упражнения
Регулярное легкое растяжение ахиллова сухожилия и подошвенной фасции может помочь облегчить симптомы. Это связано с тем, что у большинства людей с подошвенным фасциитом имеется небольшая стянутость ахиллова сухожилия. В этом случае он имеет тенденцию тянуть заднюю часть пятки и, как следствие, удерживает подошвенную фасцию плотно.Кроме того, когда вы спите всю ночь, ваша подошвенная фасция имеет тенденцию стягиваться (поэтому обычно с утра это обычно наиболее болезненно). Цель этих упражнений — мягко расслабить сухожилия и фасции выше и ниже пятки. Ваш врач может направить вас к физиотерапевту для получения рекомендаций по выполнению упражнений.
Посмотрите, как наш физиотерапевт расскажет вам обо всех упражнениях при подошвенном фасциите в нашем видео.
Упражнения (выполняемые в обуви или без нее) для лечения подошвенного фасциита
Выбор правильной обуви может помочь уменьшить боль
- Встаньте на расстоянии 40 см от стены и положите обе руки на стену на уровне плеч, ступни слегка расставлены, одна ступня впереди другой.Согните переднее колено, но держите заднее колено прямо и наклонитесь к стене, чтобы растянуться. Вы должны почувствовать напряжение икроножных мышц. Сохраняйте это положение в течение нескольких секунд, затем расслабьтесь. Сделайте это примерно 10 раз, затем переключитесь на другую ногу. Теперь повторите то же упражнение для обеих ног, но на этот раз слегка выдвиньте заднюю ногу вперед, чтобы заднее колено также было слегка согнуто. Прислонитесь к стене, как и раньше, сохраните положение, расслабьтесь и затем повторите 10 раз, прежде чем переключиться на другую ногу.Повторяйте эту процедуру дважды в день.
- Встаньте на нижней ступеньке какой-нибудь лестницы, слегка расставив ноги и поставив пятки на край ступени. Удерживайте перила лестницы для поддержки. Опустите пятки, держа колени прямыми. Вы снова должны почувствовать растяжение икры. Сохраняйте это положение в течение 20-60 секунд, затем расслабьтесь. Повторить шесть раз. Попробуйте делать это упражнение два раза в день.
- Сядьте на пол, вытянув ноги перед собой. Оберните полотенце вокруг ступни.С выпрямленным коленом подтяните пальцы ног к носу. Удерживайте позицию 30 секунд и повторите три раза. Повторите то же упражнение для другой стопы. Постарайтесь делать это раз в день.
- Сядьте на стул, согнув колени под прямым углом, ступни и пятки поставив на пол. Поднимите ногу вверх, удерживая пятку на полу. Задержитесь в этом положении на несколько секунд, а затем расслабьтесь. Повторить примерно 10 раз. Попробуйте делать это упражнение пять-шесть раз в день.
- Для этого упражнения вам понадобится такой предмет, как скалка или банка для напитков.Сидя на стуле, положите предмет под свод стопы. Прокручивайте свод стопы по объекту в разные стороны. Выполняйте это упражнение по несколько минут для каждой стопы не реже двух раз в день. Это упражнение лучше всего выполнять без обуви.
Варианты лечения подошвенного фасциита
Каждый вариант лечения подошвенного фасциита имеет различные преимущества, риски и последствия. В сотрудничестве с health.org.uk мы составили сводное пособие по принятию решений, которое побуждает пациентов и врачей обсуждать и оценивать доступные варианты.
Есть ли другие методы лечения?
Если вышеуказанные методы лечения не помогают облегчить ваши симптомы, или если вы, например, спортсмен, которому необходимо быстрое выздоровление, доступны другие методы лечения. Не существует одного конкретного лечения, которое бы выделялось как лучшее.
Стероидные инъекции
Иногда пытаются сделать инъекцию стероидов (кортизона), если ваша боль остается сильной, несмотря на вышеуказанные «консервативные» меры. У некоторых людей это может облегчить боль на несколько недель, но не всегда устраняет проблему.Это не всегда бывает удачно и, возможно, сделать это больно. Стероиды уменьшают воспаление. Иногда пытаются сделать две или три инъекции в течение нескольких недель, если первая не приносит успеха. Инъекции стероидов несут определенный риск, включая (редко) разрыв подошвенной фасции.
Экстракорпоральная ударно-волновая терапия
При экстракорпоральной ударно-волновой терапии используется аппарат для доставки высокоэнергетических звуковых волн через кожу к болезненному участку стопы. Точно неизвестно, как это работает, но считается, что он может стимулировать заживление подошвенной фасции.Может потребоваться один или несколько сеансов лечения.
Эта процедура кажется безопасной, но неизвестно, насколько хорошо она работает. В основном это связано с отсутствием крупных, хорошо спланированных клинических испытаний. Вам следует подробно обсудить с врачом возможные преимущества и риски.
Согласно исследованиям, у большинства людей, прошедших экстракорпоральную ударно-волновую терапию, проблем почти не наблюдается. Однако возможные проблемы, которые могут возникнуть, включают боль во время лечения, покраснение кожи, отек стопы или синяк.Другая теоретическая проблема может включать ухудшение состояния из-за разрыва подошвенной фасции или повреждения тканей стопы. Необходимы дополнительные исследования в области экстракорпоральной ударно-волновой терапии подошвенного фасциита.
Другие возможные методы лечения
Были проведены различные исследования и испытания, посвященные другим возможным методам лечения подошвенного фасциита. Такие методы лечения включают инъекции ботулотоксина и лечение подошвенной фасции с помощью лучевой терапии.Эти методы лечения не могут быть широко доступны.
Некоторым людям полезно носить специальную шину на ночь, чтобы поддерживать ахиллово сухожилие и подошвенную фасцию слегка растянутыми. Цель состоит в том, чтобы предотвратить сжатие подошвенной фасции за ночь. В очень сложных случаях на голень иногда накладывают гипсовую повязку или съемный прогулочный бандаж. Это обеспечивает отдых, защиту, амортизацию и легкое растяжение подошвенной фасции и ахиллова сухожилия. Однако доказательства использования шин для лечения подошвенного фасциита ограничены.
А как насчет операции?
Это может быть рассмотрено в очень сложных случаях. Хирургия обычно рекомендуется только в том случае, если ваша боль не уменьшилась через 12 месяцев, несмотря на другие методы лечения. Операция включает отделение подошвенной фасции от места ее соединения с костью; это называется высвобождением подошвенной фасции. Это также может включать удаление шпоры на пяточной кости (пяточной кости), если таковая имеется. Операция не всегда бывает успешной. У некоторых людей это может вызвать осложнения, поэтому его следует рассматривать как крайнее средство.Осложнения могут включать инфекцию, усиление боли, повреждение близлежащих нервов или разрыв подошвенной фасции.
Каковы перспективы (прогноз)?
Большинство людей полностью излечились от эпизода подошвенного фасциита в течение года. Однако некоторые из описанных выше процедур могут помочь ускорить ваше выздоровление.
Можно ли это предотвратить?
Есть определенные способы предотвратить подошвенный фасциит, особенно если он у вас уже был.К ним относятся:
- Регулярно меняющая тренировочная обувь, используемая для бега или ходьбы.
- Ношение обуви с хорошей амортизацией в пятках и хорошей поддержкой свода стопы.
- Похудение при избыточном весе.
- Регулярная растяжка подошвенной фасции и ахиллова сухожилия, особенно перед тренировкой.
- Избегать физических упражнений на твердых поверхностях.
Лечение боли в ногах | Balcones Pain Consultants
Что вызывает боль в ногах?Боль в ногах — обычное дело, особенно с возрастом.Повторяющиеся чрезмерные травмы, травмы и воспалительные состояния могут способствовать возникновению болей в стопе. Даже простое ношение неподходящей обуви без достаточной амортизации может вызвать дискомфорт для ног. В Balcones Pain Consultants мы лечим множество различных типов причин и состояний боли в ногах, включая поврежденные или воспаленные сухожилия, мышцы, кости, нервы или соединительные ткани в стопе, которые вызывают постоянный дискомфорт. К счастью, многие виды боли в ногах поддаются лечению и легко справляются с помощью заботливого поставщика медицинских услуг.
Воспалительные состояния
Подошвенный фасциит — одно из наиболее частых болей в стопах. Подошвенная фасция — это толстая полоса соединительной ткани, которая проходит по нижней части стопы между пяточной костью и пальцами ног. Когда эта ткань воспаляется из-за повторяющегося чрезмерного использования или травмы, возникает острая боль. Боль, которая часто бывает хуже всего с утра, обычно описывается как колющие ощущения в нижней части стопы, обычно в пятке или около нее. Подошвенный фасциит распространен среди бегунов, а также среди людей с избыточным весом, тех, кто много работает на ногах, или людей, которые регулярно носят обувь на плоской подошве с небольшой амортизацией.
Еще одно воспалительное заболевание, которое может вызвать боль в стопе, — тендинит, воспаление сухожилий, соединяющих мышцы с костью. Тендинит может возникать в любом месте тела, в том числе в стопе, особенно в пятке. Это состояние может привести к тупой боли или болезненности в суставе, сопровождающимся легким отеком.
Различные типы артрита, включая остеоартрит, ревматоидный артрит и подагру, также являются воспалительными состояниями, которые могут вызывать боль в ногах.Обычно боль в ногах из-за артрита характеризуется болезненными опухшими суставами, которые могут быть теплыми на ощупь. Скованность и потеря гибкости также могут быть результатом артрита стопы. Иногда могут образовываться костные шпоры — костные выступы, которые развиваются в суставах, усугубляя боль в стопе. Подагра, которая обычно поражает сустав большого пальца ноги, возникает внезапно и часто характеризуется чрезмерной болезненностью или жжением в пальце ноги.
Травма и травма стопы
Травма или травма стопы могут быть еще одной причиной острой или хронической боли в стопе.Сломанные кости, стрессовые переломы и отрывные переломы требуют медицинской помощи, и каждый из них может привести к постоянной боли в ноге даже после заживления перелома. Растяжки и другие контролируемые упражнения, предназначенные для повышения гибкости и восстановления диапазона движений, могут значительно уменьшить боль в ногах, связанную с этими состояниями.
Повреждение нерва
Периферическая нейропатия и диабетическая невропатия возникают в результате повреждения нервов, которое может вызвать боль в стопе. Периферическая невропатия вызывает слабость, онемение и жгучую боль в ступнях и лодыжках.Когда это состояние является результатом высокого уровня сахара в крови, это называется диабетической невропатией. К счастью, в случае диабетической невропатии контроль уровня сахара в крови также может контролировать нервную боль в ногах.
Физические дефекты
Физические аномалии стоп также могут вызывать хроническую боль. Бурситы — выпуклые костлявые бугорки у основания самого большого или самого маленького пальца ноги — могут передаваться по наследству или быть вызваны артритом или повторяющимся стрессом. Ношение слишком узкой или тесной обуви также может вызвать или усугубить бурсит.Точно так же плоскостопие может передаваться по наследству или развиваться из-за травмы или повторяющегося стресса, а также может усугубляться неподходящей обувью. Плоскостопие не всегда вызывает боль, но когда это случается, оно может выходить за пределы ступней и поражать лодыжки и колени.
Молоток и молоток — это пороки развития пальцев стопы, которые могут быть вызваны наследственной генетикой, травмой или повторяющимся стрессом или усугубляться неправильным выбором обуви. К счастью, боль от этих состояний, наряду с болью от бурсита и плоскостопия, можно облегчить с помощью более просторной и мягкой обуви, ортопедической обуви или ортопедических вкладышей.
Как лечится боль в ногах?Некоторые состояния с болями в ногах можно лечить дома с помощью специальных техник и упражнений на растяжку, в то время как другие можно предотвратить или облегчить с помощью правильной диеты и обуви. Однако, если боль в ногах сильная или постоянная, консультанты Balcones по боли могут помочь советом экспертов, целевой физиотерапией и другими специализированными подходами.
Методы лечения боли в ногах могут различаться в зависимости от основной причины или состояния. Эксперты Balcones Pain Consultants могут помочь вам лечить определенные причины боли в ногах с помощью легких упражнений и техник растяжки, а также могут порекомендовать поддерживающие изменения образа жизни, такие как правильная обувь или изменения в питании.В случаях, когда боль постоянная или сильная, консультанты Balcones Pain Consultants могут лечить боль в ногах с помощью скоб, целевой физиотерапии, пероральных или местных лекарств, чрескожной электрической стимуляции нервов, суставных или эпидуральных инъекций стероидов, нервных блокад или хирургического вмешательства.
Лечение боли в ногах из-за воспалительных состояний
Боль в ногах из-за тендинита может быть очень изнурительной, так как мешает ходить и заниматься спортом. Противовоспалительные препараты, включая НПВП (нестероидные противовоспалительные препараты), могут помочь уменьшить боль и воспаление при тендините.
Подошвенный фасциит — это форма тендинита, которая часто встречается у людей с плоскостопием или высоким сводом стопы, у людей с избыточным весом или у тех, кто много работает на твердых поверхностях. По этим причинам лечение боли в стопе от подошвенного фасциита включает в себя как можно большее расстояние от стоп, чтобы воспаленное сухожилие могло зажить. Обледенение пятки также эффективно снижает боль и воспаление при этом состоянии, равно как и мягкие упражнения на растяжку и физиотерапевтические упражнения. Ортопедическая обувь с правильной опорой свода может значительно уменьшить боль при подошвенном фасциите.Некоторым людям с этим заболеванием необходимо временно носить повязку для ходьбы или позиционную шину во время сна, а хронические или тяжелые случаи подошвенного фасциита могут потребовать хирургического вмешательства.
Боль в ногах, вызванную артритом, включая остеоартрит, ревматоидный артрит и подагру, можно уменьшить с помощью НПВП. Изменения в образе жизни, направленные на снижение веса и увеличение количества отдыха для пораженной стопы, также являются важными способами лечения боли в стопе из-за артрита. Инъекции стероидов непосредственно в пораженные суставы также могут помочь уменьшить боль, наряду с ортопедическими вкладышами в обувь и физиотерапией.Некоторые упражнения могут помочь уменьшить боль в ногах, а другие могут усилить боль и отек. Для некоторых людей с сильной болью в ногах из-за артрита операция может быть необходимой частью плана лечения.
Травма и травма стопы
Лечение острой или хронической боли в стопе, вызванной травмой стопы, включает шинирование, фиксацию или наложение гипса вместе с костылями, обезболивающими и физиотерапией. Иногда лечение боли в стопе из-за травмы включает блокаду нервов или, в случае серьезных переломов, хирургическое вмешательство.
Повреждение нерва
Лечение боли в стопах, вызванной периферической или диабетической невропатией, включает лечение не только самой боли, но и основного состояния, которое вызывает повреждение нерва и связанный с ним дискомфорт. Некоторые лекарства, такие как обезболивающие и антидепрессанты, могут успешно лечить боль в ногах, вызванную невропатией. Кожные пластыри с анестезией также могут временно облегчить локализованную боль в ногах. В случае диабетической невропатии изменение диеты и образа жизни может уменьшить боль в ногах, связанную с этим заболеванием.Чрескожная электрическая стимуляция нервов также может быть эффективным средством лечения боли в ногах, связанной с повреждением нервов.
Физические дефекты
Поскольку бурсит и плоскостопие могут быть вызваны и усугублены из-за ношения неподходящей, слишком тесной или слишком плоской обуви, лечение боли в стопе, вызванной этими состояниями, может включать рекомендацию более качественной обуви. Точно так же такие состояния, как молоток и молоток, могут усугубляться неправильным выбором обуви и могут потребовать альтернативного выбора обуви.Боль в стопе от любого из этих состояний можно уменьшить, надев обувь с лучшей амортизацией или поддержкой свода стопы, специализированную ортопедическую обувь или ортопедические вставки. Как и в большинстве случаев боли в стопе, боль, возникающая в результате физических пороков развития стопы или пальцев ног, может быть временно уменьшена с помощью таких лекарств, как НПВП.
Расширенные методы лечения боли в ногах
Ваш лечащий врач в Balcones Pain Consultants будет работать с вами, чтобы разработать специальный план лечения для уменьшения или устранения боли в ногах.Сильную или хроническую боль, которая не поддается лечению другими методами или которая существенно влияет на вашу жизнь или уровень активности, можно лечить с помощью более совершенных методов. Важно, чтобы ваш лечащий врач в Balcones Pain Consultants знал обо всех ваших симптомах, чтобы мы могли помочь вам вернуться к жизни как можно быстрее и плавнее. Мы будем рады ответить на любые ваши вопросы о многих доступных вариантах лечения, в том числе:
Боль в ногах: причины и домашние средства
Боль в стопе вызвана различными состояниями, заболеваниями, деформациями или травмами.Лекарства — это распространенный метод облегчения, но существует множество вариантов лечения.
Причины боли в ногах
Болезни, вирусы, грибки и бактерии могут вызывать боль в ногах, но одной из наиболее частых причин боли в стопах является артрит. Боль в стопах связана с чрезмерным использованием связок или травмами нервов стоп. Вот некоторые другие распространенные причины боли в ногах:
- Вросший ноготь на ноге
- Подошвенные бородавки
- Стопа спортсмена
- Диабет
- Системные заболевания, такие как волчанка, подагра и ревматоидный артрит
- Туфли неподходящие или на высоком каблуке
- Тендинит
- Костные шпоры
Если вы испытываете боль в стопе, лучше сразу же обратиться к специалисту.Отсрочка лечения может привести к осложнениям, хронической боли или длительной инвалидности.
Как облегчить боль в ногах
Использование безрецептурных обезболивающих может помочь при воспалении и боли, но всегда проконсультируйтесь с врачом, прежде чем принимать что-либо от боли в ногах. Домашние средства могут помочь уменьшить боль.
RICE Метод
Отдых, Лед, сжатие, и Высота.
Если боль в стопе возникла из-за травмы или чрезмерного использования, отдых — один из лучших способов уменьшить боль.Отдых позволит тканям зажить и даст вашему телу время обработать травму. Не используйте лед более 20 минут за раз. Оберните лед полотенцем или полиэтиленовым пакетом, чтобы он не был слишком холодным для вашей кожи.
Как сжатие, так и возвышение помогают предотвратить отек болезненной или травмированной области. Отек может привести к растяжению нервных волокон, вызывая усиление боли. Уменьшение отека часто в некоторой степени облегчает боль.

 Она становится обезвоженной, чрезмерно сухой, на ней образуются микротрещинки различной глубины. Кожа на ногах может приобретать темный цвет. Проявляется атрофия кожи. Трофические язвы перестают заживать.
Она становится обезвоженной, чрезмерно сухой, на ней образуются микротрещинки различной глубины. Кожа на ногах может приобретать темный цвет. Проявляется атрофия кожи. Трофические язвы перестают заживать.
 Наши менеджеры перезвонят вам в течение 15 минут и ответят на интересующие вас вопросы.
Наши менеджеры перезвонят вам в течение 15 минут и ответят на интересующие вас вопросы.