Лечение хронического остеомиелита
Остеомиелитом называют воспалительный процесс, захватывающее все части кости – от надкостницы до костного мозга. Самые распространенные мета его появления – на челюсти и голени, позвонках, бедренных и плечевых костях, как наиболее подверженным травмам и инфекциям участкам, однако он может поражать и другие кости.
Причины и классификация хронического остеомиелита
Первичный остеомиелит развивается при контактировании кости с инфекцией. Самые распространенные причины его возникновения:
- бактерии – стафилококк, сальмонелла, стрептококк и кишечная палочка;
- осложнения иных болезней – кариеса, туберкулеза, сифилиса и других;
- травмы.
Его трансформация в хроническую форму происходит из-за гнойных процессов в кости, которые не были вовремя или достаточно купированы. Тогда на ней появляются омертвевшие участки-секвестры и остеомиелитические полости.
Классифицируют остеомиелит по методу заражения:
- Гематогенный (внутренний)

- Посттравматический (наружный) – инфекция попадает внутрь из внешнего источника при переломах, травмах, ранениях и других глубоких нестерильных повреждениях тканей и кости, нередко возникает на голени.
- Одонтогенный – проявляется на челюсти и вызван разнообразными стоматологическими проблемами, часто наблюдается у детей, может быть отнесен к гематогенному.
Также среди хронического остеомиелита выделяют:
- вторичный – наступает после острой фазы;
- первичный (атипичный) – не имеет острого периода и с самого начала вялый, без выраженных симптомов.
Симптомы хронического остеомиелита
Как гематогенный с одонтогенным, так и посттравматический остеомиелит в первичной форме в первое время практически бессимптомен и его трудно распознать. В дальнейшем во всех формах он имеет рецидивирующее течение – то обостряется, то начинается ремиссия.
При ремиссии симптомы не отмечаются, лишь можно наблюдать увеличение пораженного участка на кости, если он визуально заметен. Когда это одонтогенный остеомиелит, то есть появляющийся на челюсти, можно отметить расшатанность зубов в зоне воспаления.
Симптомы обострения хронического остеомиелита:
- повышенная температура, как всего тела, так и местная;
- болезненность пораженной области, она красная, отекшая, к ней больно притрагиваться;
- не хочется есть;
- нарушен сон;
- слабость и апатия;
- может открываться свищ с гноем и выходом секвестров и появиться абсцессы.
Но мы вам советуем не доводить до этого и не проходить несколько циклов болезни. Чем раньше вы обратитесь в нашу клинику, тем с меньшими осложнениями придется бороться.
Лечение хронического остеомиелита у взрослых
Благодаря инновационным разработкам нашей клиники и внедрении лучших мировых практик, мы предлагаем нашим пациентам эффективный комплексный курс лечения. Проводится он, как правило, в стационаре и объединяет в себе три направления:
Проводится он, как правило, в стационаре и объединяет в себе три направления:
- Консервативное медикаментозное лечение хронического остеомиелита
Оно включает комплекс антибиотиков, иммуностимуляторов, витаминов и иных препаратов, курс которых подбирает врач, исходя из индивидуального случая.
Это позволяет уничтожить инфекцию, однако полностью вылечить болезнь с их помощью можно только если она началась не так давно, так что, как правило, без хирургии не обойтись.
- Хирургическое лечение хронического остеомиелита
При операции удаляются секвестры, остеомиелитические полости, грануляции, иссекаются свищи, убирается гной и, при необходимости, восстанавливается форма кости.
Перед этим мы обязательно проводим терапевтические мероприятия, нужные для поддержки организма пациента, чтобы он перенес хирургию как можно легче.
Иногда, между началом лечения и операцией может пройти довольно много времени.
- Симптоматическое лечение хронического остеомиелита
Так как эта болезнь приводит к поражениям других органов, то мы в то же время боремся с ее последствиями, чтобы пациент мог как можно скорее вернуться к нормальной жизни.
Хронический остеомиелит длинных костей является одной из наиболее тяжелых форм осложнений среди больных травматолого-ортопедического профиля. Несмотря на увеличивающийся спектр антибактериальных препаратов и прочих средств терапевтического воздействия, частота встречаемости данной патологии не имеет тенденции к уменьшению.
Причиной стойкого персистирующего течения хирургической инфекции является сохраняющееся в очаге после купирования острого воспалительного процесса нарушение цитоархитектоники кости, несращение кости, часто с дефектом, локальные нарушения микроциркуляции. Поэтому большое внимание уделяется методам, направленным на местное улучшение остеорепаративных процессов и микроциркуляции. Одним из решений данной проблемы является использование клеточных технологий.
В частности, многочисленными исследованиями показано, что мононуклеарные клетки (МНК) костного мозга при местном введении способны стимулировать процессы васкулогенеза, а также, по некоторым данным, вызывать ангиогенез. Приводя к улучшению кровоснабжения пораженной конечности, это способствует повышению локальной резистентности в микроорганизмам.
Мезенхимальныестромальные клетки (МСК) костного мозга обладают остеогенными свойствами и способствуют консолидации кости, восстановлению ее цитоархитектоники, а также регенерации секвестральных полостей костной тканью. Это также повышает устойчивость остеомиелитического очага к имнфекционным агентам. Кроме того, восстановление целостности кости значительно улучшит качество жизни пациента с хроническим остеомиелитом.
Не откладывайте больше его лечение, в нашей клинике к вам вернется здоровье и вы снова узнаете – что такое жить без постоянного ожидания боли!
| Степень заболевания | Для граждан России | Для граждан СНГ | Для граждан Дальнего Зарубежья |
| Первичная госпитализация | 69 222 | 103 833 | 138 444 |
| Вторичная госпитализация | 15 681 | 23 522 | 31 363 |
| Индивидуальный курс | Инд. расчёт расчёт |
Инд.расчёт | Инд.расчёт |
- Главная
- ЗАБОЛЕВАНИЯ
- Лечение хронического остеомиелита
Остеомиелит — лечение и симптомы остемиелита челюсти (Москва)
Сохраняем прежние цены! Забронировать цену
Москва, ул. Большая Спасская, 10к1
Комсомольская Сухаревская Проспект Мира
+7 (495) 125-25-20
Время работы: понедельник — суббота с 10:00 до 21:00
- Клиника
- Услуги
- Имплантация
- Ортодонт
- Цены
- Врачи
- % АКЦИЯ %
- Наши работы
- Видео
- Контакты
Остеомиелит представляет собой гнойное воспаление костной ткани, развивающееся под воздействием патогенных бактерий, при котором требуется серьезное комплексное (как местное, так и общее) лечение. Данное заболевание может затронуть любую кость, однако, согласно статистике, не менее чем в трети случаев очаг находится именно в челюстной кости, а нижняя челюсть поражается чаще верхней. Причины недуга могут быть различными: от инфицирования больного зуба до травм челюсти и таких заболеваний, как тонзиллит, скарлатина или дифтерия. К счастью, при своевременном подтверждении диагноза и проведении комплекса необходимых лечебных мероприятий прогноз благоприятен.
стоматолог-хирург-имплантолог- ортопед, главврач
Медведев Роман Сергеевич
Запись на приём
+7 (495) 125-25-20
Бесплатная консультация
стоматолог-хирург-имплантолог- ортопед, главврач
Медведев Роман Сергеевич
Запись на приём
+7 (495) 125-25-20
Бесплатная консультация
Важность своевременного лечения остеомиелита челюсти
Опасность заболевания заключается в том, что при отсутствии лечения оно приводит к опасным осложнениям, таким, как менингит, абсцесс мозга, менингоэнцефалит, сепсис, пневмония и т.д. Промедление в данной ситуации может представлять серьезную угрозу для жизни пациента. Вот почему при появлении симптомов остеомиелита челюсти лечение нужно начать как можно скорее после подтверждения диагноза.
Остеомиелит: симптомы и лечение
- общая слабость, головная боль, повышение температуры
- сильная боль в области пораженного зуба, которая усиливается при надавливании
- отек слизистой оболочки десны
- опухание лица
- подвижность пораженного зуба
- неприятный запах изо рта
Кроме температуры, может изменяться также артериальное давление. В анализе крови имеются признаки воспалительного процесса. При переходе заболевания в подострую форму наблюдается выделение гноя из десневых карманов, появление свищей, ухудшение общего состояния. Если остеомиелит становится хроническим, острые симптомы стихают, однако появляются участки омертвения костной ткани.
В анализе крови имеются признаки воспалительного процесса. При переходе заболевания в подострую форму наблюдается выделение гноя из десневых карманов, появление свищей, ухудшение общего состояния. Если остеомиелит становится хроническим, острые симптомы стихают, однако появляются участки омертвения костной ткани.
Этапы лечения остеомиелита челюсти
- Удаление больного зуба (если именно он является причиной заболевания) или устранение других причин развития недуга.
- Фиксация подвижных зубов (при их наличии) с помощью шин или брекетов.
- Удаление гноя путем остеоперфорации.
- Установка дренажей, которые предотвратят повторное скопление гнойных масс.
Рекомендации после лечения остеомиелита челюсти
После завершения курса лечебных мероприятий в клинике пациенту необходимо придерживаться следующих рекомендаций:
- При наличии гнойной раны важно своевременно промывать ее, обрабатывать антисептическими средствами.

- Необходимо употреблять большое количество жидкости и обогатить рацион белковой пищей.
- Для скорейшего восстановления организма по согласованию с врачом рекомендуется прием витаминных комплексов.
стоматолог-хирург-имплантолог- ортопед, главврач
Медведев Роман Сергеевич
Запись на приём
+7 (495) 125-25-20
Бесплатная консультация
стоматолог-хирург-имплантолог- ортопед, главврач
Медведев Роман Сергеевич
Запись на приём
+7 (495) 125-25-20
Бесплатная консультация
Светлов Александр Станиславович
стоматолог-терапевт
ПодробнееМедведев Роман Сергеевич
стоматолог-хирург-имплантолог- ортопед, главврач
ПодробнееПопович Павел Леонидович
стоматолог – ортодонт
ПодробнееВасильева Евгения Васильевна
стоматолог-пародонтолог
ПодробнееМкртчян Каринэ Егиевна
стоматолог–ортодонт детский-стоматолог
ПодробнееКокуркина Мария Павловна
стоматолог-ортопед
Подробнее
Отзывы
Оставить отзывстоматолог-хирург-имплантолог- ортопед, главврач
Медведев Роман Сергеевич
Запись на приём
+7 (495) 125-25-20
Бесплатная консультация
стоматолог-хирург-имплантолог- ортопед, главврач
Медведев Роман Сергеевич
Запись на приём
+7 (495) 125-25-20
Бесплатная консультация
О нашей клинике на других площадках
Читать отзывыНаписать отзыв
Читать отзывыНаписать отзыв
Читать отзывыНаписать отзыв
Читать отзывыНаписать отзыв
Читать отзывыНаписать отзыв
Читать отзывыНаписать отзыв
Услуги стоматологии
Введите ваше имя*
Дата посещения клинники ЯнварьФевральМартАпрельМайИюньИюльАвгустСентябрьОктябрьНоябрьДекабрь20192018201720162015
Ваша оценка ОтличноХорошоНормальноПлохоОчень плохо
Введите ваш отзыв*
Написать в WhatsAppДиагностика и лечение остеомиелита
ДЖОН ХАТЦЕНБЮЛЕР, MD, И ТОМАС Дж. ПУЛЛИНГ, MD
ПУЛЛИНГ, MD
Заболеваемость хроническим остеомиелитом увеличивается из-за распространенности предрасполагающих состояний, таких как сахарный диабет и заболевания периферических сосудов. Повышение доступности чувствительных визуализирующих тестов, таких как магнитно-резонансная томография и сцинтиграфия костей, повысило точность диагностики и возможность охарактеризовать инфекцию. Обычная рентгенография является полезным начальным исследованием для выявления альтернативных диагнозов и возможных осложнений. Прямой забор раны для посева и определения чувствительности к противомикробным препаратам имеет важное значение для целевого лечения. Повышенная заболеваемость метициллин-резистентными Staphylococcus aureus Остеомиелит усложняет выбор антибиотика. Хирургическая обработка обычно необходима в хронических случаях. Частота рецидивов остается высокой, несмотря на хирургическое вмешательство и длительную антибактериальную терапию.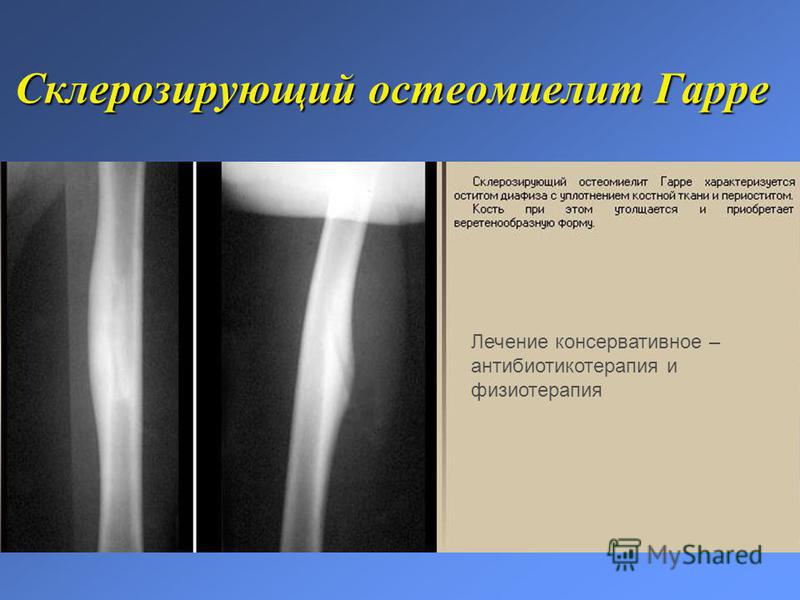 Острый гематогенный остеомиелит у детей обычно лечится четырехнедельным курсом антибиотиков. У взрослых продолжительность лечения антибиотиками при хроническом остеомиелите обычно на несколько недель больше. Однако в обоих случаях эмпирическое покрытие антибиотиками в течение Указывается S. aureus .
Острый гематогенный остеомиелит у детей обычно лечится четырехнедельным курсом антибиотиков. У взрослых продолжительность лечения антибиотиками при хроническом остеомиелите обычно на несколько недель больше. Однако в обоих случаях эмпирическое покрытие антибиотиками в течение Указывается S. aureus .
Остеомиелит обычно классифицируют как острый или хронический на основании гистопатологических данных, а не продолжительности инфекции. Острый остеомиелит связан с воспалительными изменениями костей, вызванными патогенными бактериями, и симптомы обычно проявляются в течение двух недель после заражения. Некротическая кость присутствует при хроническом остеомиелите, и симптомы могут не проявляться до шести недель после начала инфекции. 1 Дальнейшая классификация остеомиелита основана на предполагаемом механизме инфекции (например, гематогенный или прямой посев бактерий в кость из смежных мягких тканей или хронической открытой раны). 2 Более сложная классификационная система Cierny-Mader была разработана для облегчения хирургического лечения, но обычно не используется в первичной медико-санитарной помощи. 3
2 Более сложная классификационная система Cierny-Mader была разработана для облегчения хирургического лечения, но обычно не используется в первичной медико-санитарной помощи. 3
| Клиническая рекомендация | Рейтинг доказательств | Ссылки |
|---|---|---|
| Предпочтительным диагностическим критерием остеомиелита является положительный бактериальный посев из костной биопсии на фоне некроза кости. | C | 17 , 21 |
| Магнитно-резонансная томография столь же чувствительна и более специфична, чем сцинтиграфия костей, в диагностике остеомиелита. | С | 27–30 |
Парентеральное введение с последующей пероральной антибактериальной терапией столь же эффективно, как и длительная парентеральная терапия для лечения хронического остеомиелита у взрослых. | Б | 31 , 36 |
Этиология
Наиболее частые возбудители остеомиелита зависят от возраста больного. Staphylococcus aureus является наиболее частой причиной острого и хронического гематогенного остеомиелита у взрослых и детей. Стрептококк группы А, Streptococcus pneumoniae и Kingella kingae являются следующими наиболее распространенными возбудителями у детей. Стрептококковая инфекция группы В встречается преимущественно у новорожденных. 4 У взрослых S. aureus является наиболее частым возбудителем инфекций костей и протезов суставов. Все чаще у пациентов с остеомиелитом выделяют метициллин-резистентный штамм S. aureus (MRSA). В некоторых исследованиях на MRSA приходилось более одной трети стафилококковых изолятов. 5 В более хронических случаях, которые могут быть вызваны смежной инфекцией, могут быть выделены Staphylococcus epidermidis , Pseudomonas aeruginosa , Serratia marcescens и Escherichia coli . Сообщалось о грибковых и микобактериальных инфекциях у пациентов с остеомиелитом, но они встречаются редко и обычно обнаруживаются у пациентов с ослабленной иммунной функцией. 6
Сообщалось о грибковых и микобактериальных инфекциях у пациентов с остеомиелитом, но они встречаются редко и обычно обнаруживаются у пациентов с ослабленной иммунной функцией. 6
Клинические признаки
Острый гематогенный остеомиелит возникает в результате бактериемического обсеменения кости. Чаще всего страдают дети, потому что метафизарные (растущие) области длинных костей сильно васкуляризированы и восприимчивы даже к незначительным травмам. Более половины случаев острого гематогенного остеомиелита у детей приходится на пациентов младше пяти лет. 7 У детей в течение двух недель после начала заболевания обычно проявляются системные симптомы, включая лихорадку и раздражительность, а также местную эритему, отек и болезненность пораженной кости. 8 Хронический остеомиелит у детей встречается редко. 9
Хронический остеомиелит, как правило, является вторичным по отношению к открытым переломам, бактериемии или инфекции смежных мягких тканей. Сообщается, что частота серьезных инфекций в течение трех месяцев после открытого перелома достигает 27 процентов. 10 Заболеваемость не зависит от времени, прошедшего с момента травмы до операции. 10 Инфицируется только 1–2% суставов протезов. 11
Сообщается, что частота серьезных инфекций в течение трех месяцев после открытого перелома достигает 27 процентов. 10 Заболеваемость не зависит от времени, прошедшего с момента травмы до операции. 10 Инфицируется только 1–2% суставов протезов. 11
Гематогенный остеомиелит у взрослых встречается гораздо реже, чем у детей. Обычно он поражает позвонки, но может возникать и в длинных костях, тазу или ключице. Пациенты с остеомиелитом позвоночника часто имеют сопутствующие заболевания (например, сахарный диабет, рак, хроническое заболевание почек) или внутривенное употребление наркотиков в анамнезе. 12 Основным симптомом является боль в спине.
Хронический остеомиелит, вызванный инфекцией прилегающих мягких тканей, становится все более распространенным из-за растущей распространенности инфекций диабетической стопы и заболеваний периферических сосудов. Примерно у половины пациентов с сахарным диабетом развивается периферическая невропатия, которая может снижать их чувствительность к ранам и повышать риск нераспознанных инфекций. 13 Заболевание периферических сосудов, которое также часто встречается у пациентов с диабетом, снижает реакцию организма на заживление и способствует возникновению хронически открытых ран и последующей инфекции мягких тканей. Эти состояния могут действовать синергетически, значительно увеличивая риск остеомиелита у этих пациентов. 14
13 Заболевание периферических сосудов, которое также часто встречается у пациентов с диабетом, снижает реакцию организма на заживление и способствует возникновению хронически открытых ран и последующей инфекции мягких тканей. Эти состояния могут действовать синергетически, значительно увеличивая риск остеомиелита у этих пациентов. 14
Клинические симптомы остеомиелита могут быть неспецифическими и трудно распознаваемыми. Они включают хроническую боль, персистирующий синусит или выделения из раны, плохое заживление ран, недомогание и иногда лихорадку.
Диагностика
Острый остеомиелит у детей — это, прежде всего, клинический диагноз, основанный на быстром появлении и локализации симптомов. Могут присутствовать системные симптомы, такие как лихорадка, вялость и раздражительность. Физикальное обследование должно быть сосредоточено на выявлении общих признаков, таких как эритема, отек мягких тканей или выпот в суставах, уменьшение диапазона движений в суставах и болезненность костей.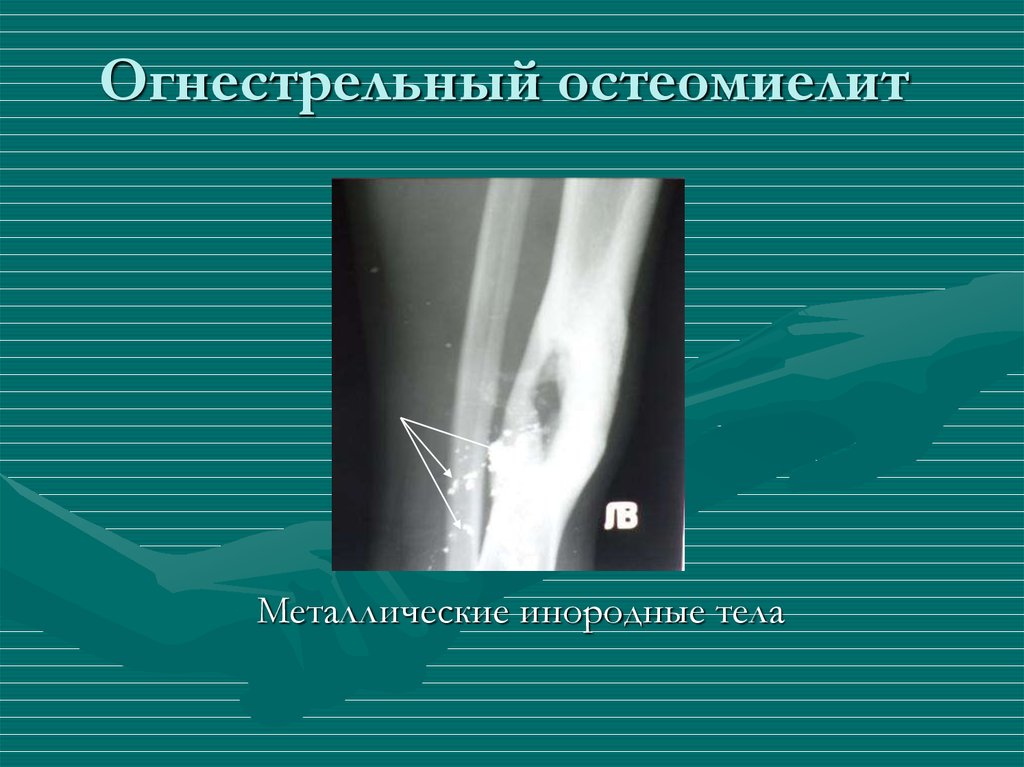 Идентификация бактериальной инфекции может быть затруднена, поскольку посев крови положителен примерно в половине случаев. 15 Из-за сложности диагностики, потенциальной тяжести инфекции у детей, высокой частоты рецидивов заболевания у взрослых и возможной необходимости хирургического вмешательства рекомендуется консультация узкого инфекциониста и узкого ортопеда или пластического хирурга. 16
Идентификация бактериальной инфекции может быть затруднена, поскольку посев крови положителен примерно в половине случаев. 15 Из-за сложности диагностики, потенциальной тяжести инфекции у детей, высокой частоты рецидивов заболевания у взрослых и возможной необходимости хирургического вмешательства рекомендуется консультация узкого инфекциониста и узкого ортопеда или пластического хирурга. 16
Диагностика остеомиелита у взрослых может быть затруднена. Требуется высокий индекс клинического подозрения, наряду с распознаванием клинических симптомов и вспомогательными лабораторными и визуализирующими исследованиями (Таблица 1) . 17 Первоначальная оценка должна включать вопросы для определения наличия в анамнезе системных симптомов (например, вялости, недомогания, болей в конечностях или спине, лихорадки) и предрасполагающих факторов (например, диабета, заболевания периферических сосудов, травм или внутривенного употребления наркотиков в анамнезе). ). Физикальное обследование должно быть сосредоточено на обнаружении возможного очага инфекции, оценке периферических сосудов и сенсорной функции, а также на исследовании любых язв на наличие кости. Если присутствует смежная инфекция с язвой, например, при инфекции диабетической стопы, использование стерильного стального зонда для обнаружения кости может быть полезным для подтверждения наличия остеомиелита. Хотя 1995 исследование показало, что этот тест имеет положительную прогностическую ценность 89 процентов, 18 более недавнее исследование среди населения с более низкой распространенностью остеомиелита показало положительную прогностическую ценность только 57 процентов. 19
). Физикальное обследование должно быть сосредоточено на обнаружении возможного очага инфекции, оценке периферических сосудов и сенсорной функции, а также на исследовании любых язв на наличие кости. Если присутствует смежная инфекция с язвой, например, при инфекции диабетической стопы, использование стерильного стального зонда для обнаружения кости может быть полезным для подтверждения наличия остеомиелита. Хотя 1995 исследование показало, что этот тест имеет положительную прогностическую ценность 89 процентов, 18 более недавнее исследование среди населения с более низкой распространенностью остеомиелита показало положительную прогностическую ценность только 57 процентов. 19
| Визуализирующие исследования (например, обзорная рентгенография, магнитно-резонансная томография, сцинтиграфия костей), демонстрирующие инфекцию смежных мягких тканей или разрушение костей | |
| Клинические признаки | |
| Exposed bone | |
| Persistent sinus tract | |
| Tissue necrosis overlying bone | |
| Chronic wound overlying surgical hardware | |
| Chronic wound overlying fracture | |
| Laboratory evaluation | |
| Положительный посев крови | |
| Повышенный уровень С-реактивного белка | |
| Повышенная скорость оседания эритроцитов | |
| Imaging modality | Sensitivity (%) | Specificity (%) | Comments |
|---|---|---|---|
| Computed tomography | 67 | 50 | Generally should not be used при оценке остеомиелита |
| Сцинтиграфия лейкоцитов | от 61 до 84 | 60–68 | в сочетании с техником-99 Сцинтиграфия костей может увеличить специфичность |
Магнитный резонанс. и определить степень заражения; менее полезен при размещении хирургических инструментов из-за искажения изображения и определить степень заражения; менее полезен при размещении хирургических инструментов из-за искажения изображения | |||
| Обычная рентгенография (переднезадняя, боковая и косая проекции) | от 14 до 54 лет | от 68 до 70 лет | Предпочтительный метод визуализации; полезно для исключения другой патологии |
| Позитронно-эмиссионная томография | 96 | 91 | Дорого; ограниченная доступность |
| Сцинтиграфия костей с технецием-99 | 82 | 25 | Низкая специфичность, особенно если пациент недавно перенес травму или операцию; полезна для дифференциации остеомиелита от целлюлита, а также у пациентов, которым противопоказана магнитно-резонансная томография |
Лабораторные исследования могут быть полезными, но, как правило, недостаточно специфичны для остеомиелита. Могут присутствовать лейкоцитоз и повышение скорости оседания эритроцитов и уровня С-реактивного белка. Повышение этих воспалительных маркеров особенно вероятно у детей с острым остеомиелитом. Стойко нормальная скорость оседания эритроцитов и уровень С-реактивного белка практически исключают остеомиелит. 20 Уровень С-реактивного белка коррелирует с клиническим ответом на терапию и может использоваться для мониторинга лечения. 8
Могут присутствовать лейкоцитоз и повышение скорости оседания эритроцитов и уровня С-реактивного белка. Повышение этих воспалительных маркеров особенно вероятно у детей с острым остеомиелитом. Стойко нормальная скорость оседания эритроцитов и уровень С-реактивного белка практически исключают остеомиелит. 20 Уровень С-реактивного белка коррелирует с клиническим ответом на терапию и может использоваться для мониторинга лечения. 8
Микробные культуры необходимы для диагностики и лечения остеомиелита. Предпочтительными диагностическими критериями остеомиелита являются положительный результат биопсии кости и гистопатология, свидетельствующая о некрозе. 17,21 В нескольких исследованиях оценивались результаты лечения, основанные главным образом на результатах биопсии кости. Положительные результаты посева крови могут устранить необходимость в биопсии кости, особенно когда они сочетаются со значительными клиническими или рентгенологическими признаками остеомиелита. Культуры поверхностных ран не вносят существенного вклада в диагностику остеомиелита; микроорганизмы, идентифицированные такими культурами, соответствуют результатам посева костной биопсии только примерно в одной трети случаев. 22 При хронических инфекциях чаще всего участвуют полимикробные микроорганизмы, включая анаэробные, микобактериальные и грибковые микроорганизмы. Для подозреваемых патогенов могут потребоваться специальные культуры или микробиологические тесты. 23
Культуры поверхностных ран не вносят существенного вклада в диагностику остеомиелита; микроорганизмы, идентифицированные такими культурами, соответствуют результатам посева костной биопсии только примерно в одной трети случаев. 22 При хронических инфекциях чаще всего участвуют полимикробные микроорганизмы, включая анаэробные, микобактериальные и грибковые микроорганизмы. Для подозреваемых патогенов могут потребоваться специальные культуры или микробиологические тесты. 23
ВИЗУАЛИЗАЦИЯ
Визуализация полезна для характеристики инфекции и исключения других потенциальных причин симптомов. Обычная рентгенография, сцинтиграфия костей с технецием-99 и магнитно-резонансная томография (МРТ) являются наиболее полезными методами (таблица 2 9).0006 24–30 ) . Обычная рентгенография обычно не выявляет аномалии, вызванные остеомиелитом, примерно через две недели после первоначальной инфекции, когда почти 50 процентов содержания минералов в кости было потеряно. 24 Типичные признаки включают неспецифическую периостальную реакцию и остеолиз (рис. 1) . Обычная рентгенография является полезным первым шагом, который может выявить другие диагнозы, такие как метастазы или остеопоротические переломы. Как правило, он дополняет информацию, предоставляемую другими методами, и его нельзя пропускать, даже если планируется более продвинутая визуализация. 25
24 Типичные признаки включают неспецифическую периостальную реакцию и остеолиз (рис. 1) . Обычная рентгенография является полезным первым шагом, который может выявить другие диагнозы, такие как метастазы или остеопоротические переломы. Как правило, он дополняет информацию, предоставляемую другими методами, и его нельзя пропускать, даже если планируется более продвинутая визуализация. 25
Роль компьютерной томографии в диагностике остеомиелита ограничена. Хотя компьютерная томография превосходит МРТ в обнаружении некротических фрагментов кости, ее общая ценность обычно меньше, чем у других методов визуализации. Компьютерную томографию следует использовать только для определения степени костной деструкции (особенно в позвоночнике), для направления биопсии или у пациентов с противопоказаниями к МРТ. 26
МРТ обеспечивает лучшую информацию для раннего выявления остеомиелита, чем другие методы визуализации (Рисунок 2) . МРТ может выявить остеомиелит в течение трех-пяти дней после начала заболевания. 24 В большинстве исследований диагностической точности МРТ при выявлении остеомиелита участвовали пациенты с диабетическими язвами стопы. 27 Чувствительность и специфичность МРТ в диагностике остеомиелита может достигать 90 процентов. 28,29 Поскольку МРТ также может обнаруживать некротизированную кость, свищевые ходы или абсцессы, она превосходит сцинтиграфию костей в диагностике и характеристике остеомиелита. 28 Однако его использование может быть ограничено при наличии хирургического оборудования.
МРТ может выявить остеомиелит в течение трех-пяти дней после начала заболевания. 24 В большинстве исследований диагностической точности МРТ при выявлении остеомиелита участвовали пациенты с диабетическими язвами стопы. 27 Чувствительность и специфичность МРТ в диагностике остеомиелита может достигать 90 процентов. 28,29 Поскольку МРТ также может обнаруживать некротизированную кость, свищевые ходы или абсцессы, она превосходит сцинтиграфию костей в диагностике и характеристике остеомиелита. 28 Однако его использование может быть ограничено при наличии хирургического оборудования.
Ядерная визуализация может помочь в диагностике остеомиелита (рис. 3) . Трехфазная сцинтиграфия костей с технецием-99 и сцинтиграфия лейкоцитов обычно дают положительный результат в течение нескольких дней после появления симптомов. 24 Чувствительность сцинтиграфии костей сравнима с МРТ, но специфичность низкая. Сцинтиграфия лейкоцитов также имеет низкую специфичность, но при сочетании с трехфазной сцинтиграфией костей чувствительность и специфичность улучшаются.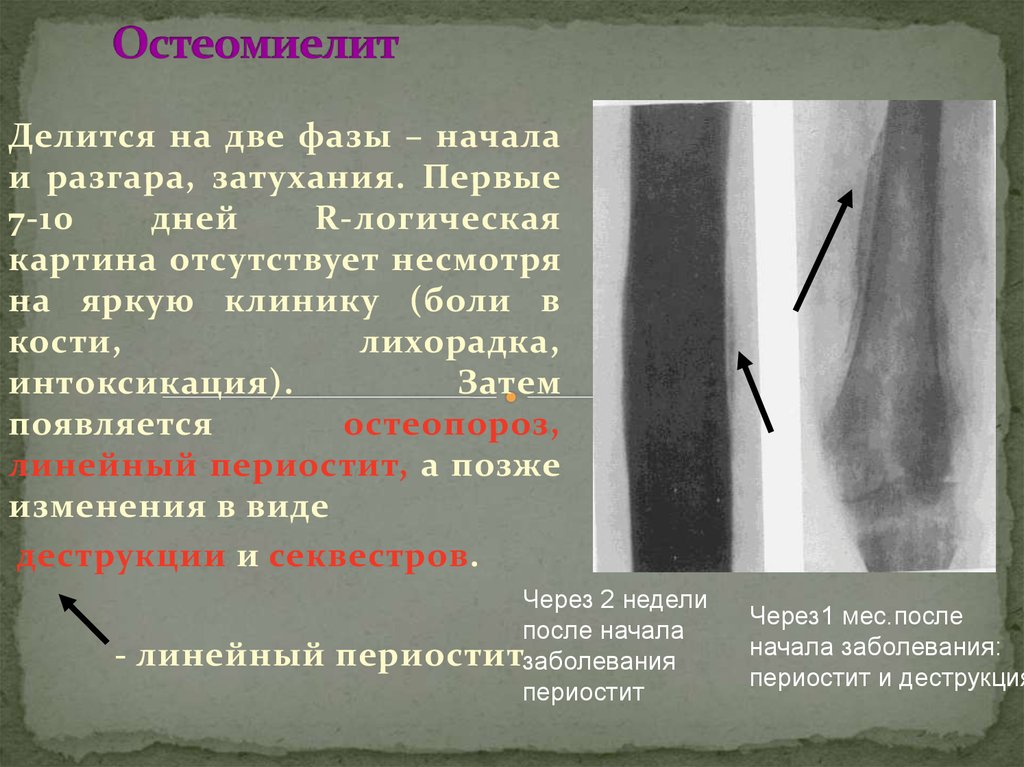 29 Сцинтиграфия костей и лейкоцитов может предоставить ценную информацию, если МРТ противопоказана или недоступна. 30
29 Сцинтиграфия костей и лейкоцитов может предоставить ценную информацию, если МРТ противопоказана или недоступна. 30
Другие методы визуализации кажутся многообещающими для диагностики остеомиелита, но обычно они не используются. Позитронно-эмиссионная томография обладает самой высокой чувствительностью и специфичностью — более 90 процентов, — но она дорога и не так широко доступна, как другие методы. 29 Роль УЗИ опорно-двигательного аппарата в диагностике остеомиелита постоянно растет. Некоторые исследования предполагают, что у некоторых пациентов, например, с серповидно-клеточной анемией, обнаружение поднадкостничных скоплений жидкости может быть полезным или даже диагностическим; однако надежные оценки чувствительности и специфичности отсутствуют. 26
Лечение
Лечение остеомиелита зависит от соответствующей антибактериальной терапии и часто требует хирургического удаления инфицированных и некротизированных тканей. Выбор антибактериальной терапии должен определяться результатами посева и чувствительности, если возможно (Таблица 3) . 31,32 При отсутствии такой информации следует назначать эмпирические антибиотики широкого спектра действия. Ложноотрицательные результаты посевов крови или биопсии часто встречаются у пациентов, начавших антибактериальную терапию. Если это клинически возможно, рекомендуется отложить введение антибиотиков до тех пор, пока не будут доступны результаты микробного посева и чувствительности. Показания к хирургическому вмешательству включают неэффективность антибиотиков, инфицирование хирургического оборудования и хронический остеомиелит с некрозом костей и мягких тканей. 33
Выбор антибактериальной терапии должен определяться результатами посева и чувствительности, если возможно (Таблица 3) . 31,32 При отсутствии такой информации следует назначать эмпирические антибиотики широкого спектра действия. Ложноотрицательные результаты посевов крови или биопсии часто встречаются у пациентов, начавших антибактериальную терапию. Если это клинически возможно, рекомендуется отложить введение антибиотиков до тех пор, пока не будут доступны результаты микробного посева и чувствительности. Показания к хирургическому вмешательству включают неэффективность антибиотиков, инфицирование хирургического оборудования и хронический остеомиелит с некрозом костей и мягких тканей. 33
| Organism | Preferred regimens | Alternative regimens |
|---|---|---|
| Anaerobes |
|
|
Enterobacteriaceae (e. g., Escherichia coli ), quinolone-resistant g., Escherichia coli ), quinolone-resistant |
| |
| Enterobacteriaceae, quinolone-sensitive | ||
| Pseudomonas aeruginosa |
| |
| Staphylococcus aureus , methicillin-resistant |
|
|
| S. aureus , methicillinsensitive |
|
|
| Streptococcus species |
|
Острый гематогенный остеомиелит у детей обычно требует более короткого курса антибиотикотерапии, чем хронический остеомиелит у взрослых. Несмотря на отсутствие рандомизированных контролируемых исследований, четырехдневная терапия парентеральными антибиотиками с последующим пероральным приемом антибиотиков в течение четырех недель, по-видимому, предотвращает рецидивы у детей, у которых нет серьезной сопутствующей патологии. 34 У детей с ослабленным иммунитетом переход на пероральные антибиотики следует отложить, а лечение следует продолжать не менее шести недель в зависимости от клинического ответа. 7 Частота рецидивов в этой популяции обычно выше. Хирургическое лечение иммунокомпетентных детей проводится редко.
Несмотря на отсутствие рандомизированных контролируемых исследований, четырехдневная терапия парентеральными антибиотиками с последующим пероральным приемом антибиотиков в течение четырех недель, по-видимому, предотвращает рецидивы у детей, у которых нет серьезной сопутствующей патологии. 34 У детей с ослабленным иммунитетом переход на пероральные антибиотики следует отложить, а лечение следует продолжать не менее шести недель в зависимости от клинического ответа. 7 Частота рецидивов в этой популяции обычно выше. Хирургическое лечение иммунокомпетентных детей проводится редко.
Несмотря на хирургическую обработку и длительную антибактериальную терапию, частота рецидивов хронического остеомиелита у взрослых составляет около 30 процентов в течение 12 месяцев. 35 Частота рецидивов в случаях, связанных с P. aeruginosa еще выше, приближаясь к 50 процентам. Оптимальная продолжительность лечения антибиотиками и способ доставки неясны. 36 При хроническом остеомиелите обычно рекомендуется парентеральная антибиотикотерапия в течение двух-шести недель с переходом на пероральные антибиотики в течение общего периода лечения от четырех до восьми недель. 31 Долгосрочная парентеральная терапия, вероятно, столь же эффективна, как и переход на пероральные препараты, но имеет аналогичную частоту рецидивов с повышенными побочными эффектами. 31,36 В некоторых случаях хирургическое вмешательство необходимо для сохранения жизнеспособных тканей и предотвращения повторной системной инфекции.
31 Долгосрочная парентеральная терапия, вероятно, столь же эффективна, как и переход на пероральные препараты, но имеет аналогичную частоту рецидивов с повышенными побочными эффектами. 31,36 В некоторых случаях хирургическое вмешательство необходимо для сохранения жизнеспособных тканей и предотвращения повторной системной инфекции.
Схемы антибиотикотерапии для эмпирического лечения острого остеомиелита, особенно у детей, должны включать агент, направленный против S. aureus . Беталактамные антибиотики являются препаратами первой линии, если нет подозрения на MRSA. Если резистентность к метициллину среди изолятов Staphylococcus , находящихся в сообществе, превышает 10 процентов, следует учитывать MRSA при первоначальном покрытии антибиотиками. 34 Внутривенный ванкомицин является препаратом выбора первой линии. У пациентов с инфекциями диабетической стопы или аллергией на пенициллин фторхинолоны являются альтернативой при стафилококковых инфекциях; эти агенты кажутся такими же эффективными, как бета-лактамы. 32 Фторхинолоны также охватывают чувствительные к хинолонам энтеробактерии и другие грамотрицательные палочки.
32 Фторхинолоны также охватывают чувствительные к хинолонам энтеробактерии и другие грамотрицательные палочки.
Источники данных: В Clinical Queries был выполнен поиск в PubMed с использованием ключевых терминов остеомиелит, визуализация, диагностика и лечение. Поиск включал метаанализы, рандомизированные контролируемые испытания, клинические испытания и обзоры. Также был проведен поиск в Агентстве по исследованиям в области здравоохранения и в отчетах о доказательствах качества, в Кокрановской базе данных, в Базе данных рефератов обзоров эффектов, в Национальном информационном центре руководящих указаний и в Dynamed. Дата поиска: 2 июня 2010 г.
Остеомиелит: подход к диагностике и лечению
- Список журналов
- Рукописи авторов HHS
- PMC2696389
ФизСпортмед. Авторская рукопись; доступно в PMC 2009 15 июня.
Авторская рукопись; доступно в PMC 2009 15 июня.
Опубликовано в окончательной редакции как:
Phys Sportsmed. 2008 г.; 36(1): nihpa116823.
doi: 10.3810/psm.2008.12.11
PMCID: PMC2696389
NIHMSID: NIHMS116823
PMID: 19652694
, MD 1 and , MD 2, 3
Author information Copyright and License информация Заявление об отказе от ответственности
Остеомиелит является распространенным заболеванием с множеством различных клинических и микробиологических подмножеств. Диагностика должна начинаться с простых рентгенограмм, но может включать различные методы визуализации. Культуры поверхности язв или дренирующих синусов часто вводят в заблуждение, а костные культуры необходимы для определения истинных возбудителей костных инфекций. Подход к лечению остеомиелита сложен и часто требует междисциплинарного подхода с участием рентгенологов, сосудистых и ортопедических хирургов, специалистов по инфекционным заболеваниям, а также специалистов по уходу за ранами и реабилитации.
Остеомиелит традиционно подразделяют на три категории. 1 Первая категория, гематогенный остеомиелит, представляет собой костную инфекцию, распространяющуюся через кровоток. Второй, остеомиелит из-за распространения из смежного очага инфекции без сосудистой недостаточности, чаще всего наблюдается после травмы или хирургического вмешательства и вызывается бактериями, которые проникают в кость путем прямой инокуляции (например, контаминированный сложный перелом) или растяжения. в кость из соседних загрязненных мягких тканей (например, протез сустава, загрязненный в момент имплантации). Третья категория, остеомиелит из-за смежной инфекции с сосудистой недостаточностью, наблюдается почти исключительно в нижних конечностях, чаще всего как инфекция стопы при диабете. Каждая из этих трех категорий остеомиелита может проявляться в острой или хронической фазе практически в любой кости, вызываемой различными бактериями и иногда грибками. Таким образом, подход к остеомиелиту должен руководствоваться несколькими принципами, но должен быть индивидуальным для каждой уникальной ситуации.
Нормальная кость обладает высокой устойчивостью к инфекциям. В экспериментальных моделях обычно требуется большой инокулят бактерий, чтобы вызвать остеомиелит. 2 Бактерии обладают различными факторами вирулентности, которые способствуют развитию и хронизации остеомиелита, такими как белки, называемые адгезинами, которые облегчают прикрепление к кости 3 , и способностью образовывать биопленку, слизистый слой, который защищает бактерии от противомикробных агенты. 4 Кроме того, иммунный ответ хозяина на инфекцию может повредить кость. Некоторые распространенные цитокины обладают остеолитическими свойствами, а фагоциты продуцируют токсичные радикалы кислорода и протеолитические ферменты, которые могут повредить клетки-хозяева. Воспалительная реакция приводит к повышению внутрикостного давления, что ухудшает кровоток и приводит к ишемическому некрозу. Эта мертвая кость, известная как секвестр, 1 может действовать как неживая поверхность для прикрепления биопленки, позволяя бактериям принимать более низкую скорость метаболизма и выживать в среде с более низким напряжением кислорода. иммунные клетки для доступа к бактериям. 4
иммунные клетки для доступа к бактериям. 4
Признаки и симптомы могут различаться в зависимости от категории инфекции, микроорганизма, анатомической локализации и хозяина. Гематогенный остеомиелит чаще всего возникает у детей препубертатного возраста и обычно поражает метафизы длинных костей, особенно большеберцовой и бедренной костей. Пациенты обычно обращаются с признаками острой инфекции, такими как лихорадка, озноб, боль и местные признаки воспаления. 4 У взрослых наиболее частой локализацией являются тела позвонков, за которыми следуют длинные кости, таз и ключицы. Первичным кровоснабжением позвонков являются сегментарные артерии, которые делятся на сегменты двух соседних позвонков. Таким образом, остеомиелит позвонков часто возникает в двух смежных телах позвонков и межпозвонковом диске. 5
При остеомиелите, обусловленном сопредельным очагом инфекции без сосудистой недостаточности, у больных часто отмечаются боль, лихорадка, гнойные выделения из травматической или операционной раны. Инфекции, связанные с протезным материалом, могут проявиться позже и с более тонкими признаками. 5
Инфекции, связанные с протезным материалом, могут проявиться позже и с более тонкими признаками. 5
У больных, у которых остеомиелит развивается на фоне сосудистой недостаточности, инфекция чаще всего возникает в мелких костях стоп. Эти пациенты могут испытывать минимальную боль из-за невропатии. Физикальное обследование часто выявляет признаки невропатии и нарушения кровоснабжения (например, ослабление пульса, плохое наполнение капилляров). Смежным очагом инфекции обычно является невропатическая язва, хотя это может быть паронихия, флегмона или колотая рана.
Обычные осмотры и анализы крови
Диагностика остеомиелита может быть затруднена. Если язва присутствует при осмотре, остеомиелит присутствует, если видна кость или если кость обнаруживается при зондировании язвы стерильным инструментом. 5 Однако невозможность зондирования кости не исключает остеомиелита.
Обычные лабораторные тесты обычно неспецифичны. Количество лейкоцитов часто нормальное даже при остром остеомиелите. Скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ) часто повышены; однако им обоим не хватает специфичности из-за отсутствия других рентгенологических и микробиологических данных. В случаях доказанного остеомиелита оба теста могут использоваться для оценки ответа на терапию или рецидива. СРБ может быть более надежным, чем СОЭ, для оценки ответа на лечение у детей. 6
Скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ) часто повышены; однако им обоим не хватает специфичности из-за отсутствия других рентгенологических и микробиологических данных. В случаях доказанного остеомиелита оба теста могут использоваться для оценки ответа на терапию или рецидива. СРБ может быть более надежным, чем СОЭ, для оценки ответа на лечение у детей. 6
Микробиология
При подозрении на остеомиелит всегда следует проводить посев крови, хотя он часто бывает отрицательным, за исключением случаев гематогенного остеомиелита. Золотым стандартом диагностики остеомиелита является биопсия кости с гистопатологическим исследованием и посевом ткани. Когда пациент клинически стабилен, следует рассмотреть возможность отсрочки эмпирического антимикробного лечения до проведения биопсии кости. Открытый доступ идеален для обеспечения получения адекватного образца, особенно когда речь идет о протезном материале. 7 Часто используется пункционная биопсия, чувствительность и специфичность которой составляют 87% и 93% соответственно. 8 Образцы должны подвергаться культуре как аэробных, так и анаэробных бактерий. Кроме того, при наличии клинического подозрения на эти микроорганизмы следует проводить посев грибков и микобактерий.
8 Образцы должны подвергаться культуре как аэробных, так и анаэробных бактерий. Кроме того, при наличии клинического подозрения на эти микроорганизмы следует проводить посев грибков и микобактерий.
Пациенты с подозрением на остеомиелит часто имеют язвы или дренирующие раны. Если нет гнойного материала, его не следует культивировать. Если биопсия кости не может быть получена, можно получить посев гнойного материала из таких участков, хотя он никогда не является окончательным и должен интерпретироваться с осторожностью. Поверхностные культуры часто выращивают только кожную флору и часто пропускают первичный патоген или вторичный патоген (ы) в случае полимикробной инфекции. Интенсивный рост распространенного патогена предполагает, но не является диагностическим признаком его участия. Наличие S. aureus в поверхностных культурах коррелирует с его присутствием в глубинных культурах 9 — 10 .
Радиология
Для оценки остеомиелита полезны несколько методов визуализации (). Простые рентгенограммы являются первым шагом в оценке, поскольку они недороги и безопасны и могут поставить диагноз. Деструкция кости и периостальная реакция обычно не наблюдаются до тех пор, пока инфекция не продержится в течение 10–21 дня. 4 Отрицательные снимки не исключают диагноз остеомиелита, особенно при острой инфекции.
Простые рентгенограммы являются первым шагом в оценке, поскольку они недороги и безопасны и могут поставить диагноз. Деструкция кости и периостальная реакция обычно не наблюдаются до тех пор, пока инфекция не продержится в течение 10–21 дня. 4 Отрицательные снимки не исключают диагноз остеомиелита, особенно при острой инфекции.
Table 1
Imaging for Osteomyelitis
| Modality | Sensitivity (%) | Specificity (%) |
|---|---|---|
| Plain radiographs | 43-75 | 75-83 |
| Компьютерная томография | 65-75 | 65-75 |
| Магнитно-резонансная томография | 82-100 | 75-96 | 73-79 |
| White blood cell scan | 80-90 | 80-90 |
Open in a separate window
Information from references 11 — 12 .
Сцинтиграфия костей, также известная как сканирование костей, используется для диагностики остеомиелита. Радиофармпрепарат, часто технеций-99, накапливается в областях повышенного кровотока и реактивного костеобразования. В условиях инфекции мягких тканей без инфекции костей трехфазное сканирование костей должно демонстрировать поглощение только на первых двух фазах с нормальным поглощением на поздних (3-часовых) изображениях; в случаях остеомиелита поглощение наблюдается во всех трех фазах. Специфичность снижается при недавней травме или хирургическом вмешательстве, ортопедических приспособлениях или диабете. 11 Сканирование лейкоцитов с радиоактивной меткой является альтернативой сканированию костей с сопоставимой чувствительностью и специфичностью, хотя требует большей технической подготовки и времени для выполнения. 12
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) могут иметь большое значение в диагностике и оценке остеомиелита. Оба метода показывают анатомические детали, включая разрушение коры и расширение мягких тканей. КТ осложняется артефактами, вызванными соседними металлическими имплантатами. МРТ нельзя проводить при наличии некоторых металлических имплантатов, хотя некоторые протезы-имплантаты совместимы с МРТ. 11
Оба метода показывают анатомические детали, включая разрушение коры и расширение мягких тканей. КТ осложняется артефактами, вызванными соседними металлическими имплантатами. МРТ нельзя проводить при наличии некоторых металлических имплантатов, хотя некоторые протезы-имплантаты совместимы с МРТ. 11
Из-за неоднородности тяжести заболевания, анатомической локализации, организма и хозяина лечение остеомиелита является сложным и должно подбираться индивидуально. Тем не менее, несколько общих концепций определяют терапию ().
Таблица 2
Основные принципы лечения остеомиелита
| 26
 часов
часов