Клиника VIVA
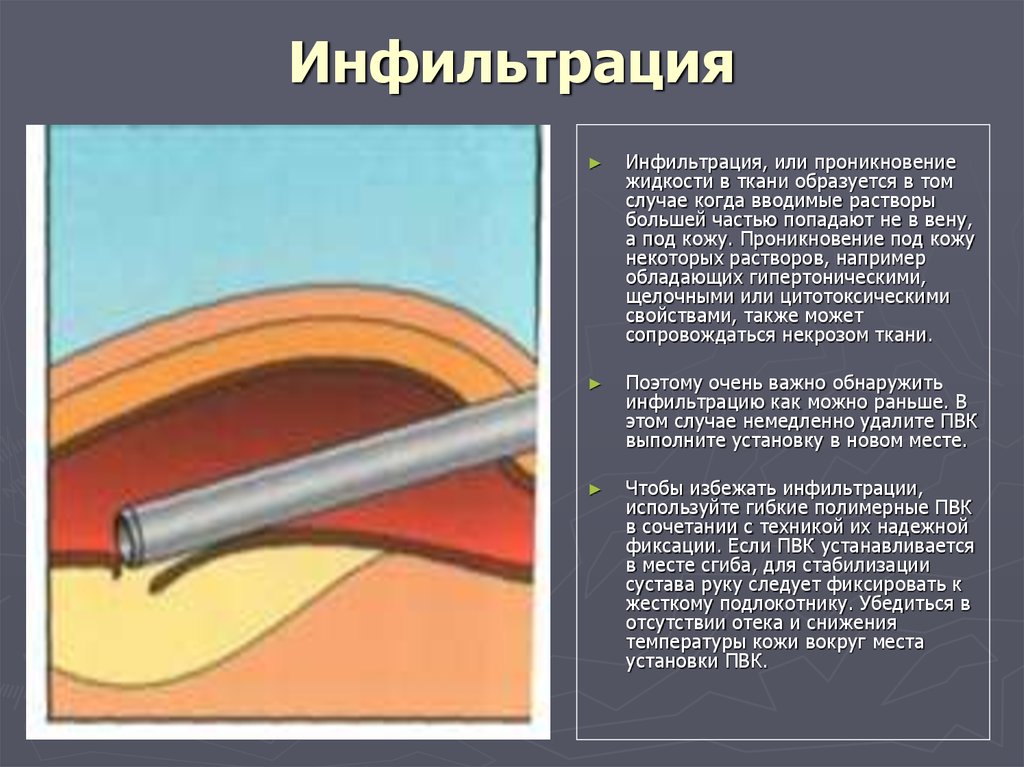
Постинъекционный флебит – это воспалительный процесс в венах, который нередко возникает вследствие применения внутривенных инъекций. При вводе лекарственных препаратов в вене происходит спазм, который провоцирует сужение просвета сосудов, замедляет кровоток и может изменить химический состав крови. Кроме того, при вводе иглы в вену существует опасность занесения инфекции. Постинъекционный флебит поддается лечению, но главное начать терапию на ранней стадии и не допустить появления осложнений.
Причины и симптомы постинъекционного флебита
Причинами возникновения постинъекционного флебита может быть:
- установка катетера на длительный срок
- использование низкокачественных медицинских инструментов (игл, катетеров, шприцов)
- нарушение санитарных ном во время проведения процедуры
- слишком высокая доза и высокая концентрация вводимого препарата
- самостоятельная (домашняя) установка капельниц или уколов
Первые симптомы постинъекционного флебита могут проявляться уже через несколько часов после процедуры и усугубляться в течение 2-3 дней. Это может быть:
Это может быть:
- уплотнение на месте укола
- появление пульсирующей боли
- отечность и припухлость места укола
- сначала покраснение в поражённом месте, затем бордовые пятна и посинение
- возрастание опухоли и отека
- высокая температура тела
- боль при движении или затрудненное сгибание конечностей
- в запущенных случаях возможно воспаление лимфатических узлов и нагноение стенок сосудов
Методы диагностики постинъекционного флебита
Для того чтобы точно диагностировать постинъекционный флебит, кроме стандартного осмотра, врач-флеболог может назначить:
- анализы крови и мочи
- рентгенографию и УЗИ воспаленного участка
- коагулограмму (исследование свертываемости крови)
- ультразвуковая доплерография (УЗДГ) вен нижних конечностей
Методы лечения постинъекционного флебита
- на ранних стадиях используют консервативное лечение (лекарства, мази, компрессы, физиотерапия)
- при осложнениях проводят хирургическую операцию (удаление нагноений)
Если вы заметили симптомы постинъекционного флебита, необходимо срочно обратиться к медикам, так как это воспаление развивается очень быстро и грозит серьезными осложнениями. В сети клиник «Viva» работают опытные врачи-флебологи и хирурги, которые готовы оперативно предоставить первую помощь при флебите и назначить комплексный курс лечения.
В сети клиник «Viva» работают опытные врачи-флебологи и хирурги, которые готовы оперативно предоставить первую помощь при флебите и назначить комплексный курс лечения.
Хирурги
Подразделения, где проводится процедура
- Клиника на Виноградарепр. В. Порика, 9а
- Клиника на Подолеул. Щекавицкая, 36
- Клиника на Троещинеул. Лаврухина, 6
- Клиника на Лыбедскойул. Антоновича, 155
- Клиника на Шулявскойул. Вадима Гетьмана, 1-в
- Клиника на Борщаговкеул. Якуба Коласа, 2-д
- Клиника на Троещинеул. Оноре де Бальзака, 85а
Остались вопросы?
Восстановление вен после химиотерапии: чем мазать, способы лечения вен после химиотерапии
Восстановление после химиотерапии должно быть не полностью самопроизвольным, растянутым на месяцы процессом с неизвестными результатами. В любом случае через некоторое время неприятности лекарственного противоопухолевого лечения существенно уменьшатся, но восстановление пойдет быстрее и успешнее только под контролем врача, а лучше команды специалистов, отлично разбирающихся во всех аспектах реабилитации онкологических пациентов.
В любом случае через некоторое время неприятности лекарственного противоопухолевого лечения существенно уменьшатся, но восстановление пойдет быстрее и успешнее только под контролем врача, а лучше команды специалистов, отлично разбирающихся во всех аспектах реабилитации онкологических пациентов.
Причины появления синяков
Синяк или гематома у онкологических больных встречаются часто, потому что химиотерапия связана с внедрением в организм посредством разрушения кожных покровов — внутривенными введениями лекарств, что не всегда удается без кровоизлияния в кожу и клетчатку вокруг сосуда. Противоопухолевые лекарства изменяют состав крови, в частности численность тромбоцитов, увеличивая кровоточивость, а также впятеро повышают вероятность образования тромбов, тогда как хронически существующая варикозная болезнь увеличивает тромбообразование всего лишь вдвое.
Злокачественная опухоль меняет реологические свойства крови, приводя к образованию тромбов. У каждого пятого пациента ещё до операции выявляют скрытый тромбоз.
Факторы риска тромбозов у онкобольных как у всех «обычных» людей: большой вес и возраст «после 40», хронические болезни сосудов и сердца, сахарный диабет, гипертония и конечно варикозная трансформация вен нижних конечностей.
К этим стандартным причинам у онкологического пациента примешиваются специфические, то есть инициируемые злокачественной опухолью и усугубляемые необходимым лечением:
- сдавливание опухолевым конгломератом кровеносных и лимфатических сосудов;
- лимфостаз после удаления подмышечных лимфоузлов, в результате облучения или удаления клетчатки малого таза с лимфоузлами, а также блок метастатическим паховыми узами оттока лимфы из ноги;
- длительный приём гормональных препаратов;
- стимуляция красного ростка кроветворения эритропоэтинами;
- постоянно установленный для частых вливаний лекарств венозный катетер;
- вынужденное из-за слабости ограничение подвижности;
- операции и облучение, а также побочные эффекты химиотерапии на сосуды и форменные элементы крови.

Для инициации тромба внутри сосуда больному раком достаточно всего трёх поводов и не обязательно сразу всех:
- повреждение внутренней оболочки сосуда, что для обычно для внутривенной химиотерапии;
- застой крови, что называют «нарушением кровообращения», в том числе в результате опухолевого конгломерата;
- избыточная свертываемость вместе с нарушением формирования сгустков.
Запись на консультацию круглосуточно
+7 (495) 668-82-28
Симптомы воспаления вен после химиотерапии
Большинство химиопрепаратов применяется только в растворе, не в таблетках, что объясняется нестойкостью лекарственных молекул к желудочному соку и сильнейшим раздражающим действием цитостатика на слизистые оболочки желудочно-кишечного тракта. При непосредственном контакте цитостатика с венозной стенкой происходит его проникновение в клетки эндотелия с изменением структуры ДНК. Произошедшая химическая реакция направляет эндотелиальную клетку к воспалительным изменениям либо к смерти — апоптозу. Повреждение усугубляется травмой стенки вены инъекционной иглой или катетером.
Повреждение усугубляется травмой стенки вены инъекционной иглой или катетером.
Воспаление венозной стенки — флебит, к которому быстро подключаются факторы риска образования тромбов, и в поврежденной химиотерапией вене развивается тромбофлебит.
Флебит проявляется болью, причём в процессе введения цитостатика боль может быть очень интенсивной, и не только в месте инъекции, но по всей руке, когда больной как будто ощущает движение лекарства по сосудистой сети, так и говорят, что «вена горит». Боль может быть краткой, а может остаться на несколько дней и даже неделю, зависит это не только от выраженности ожога эндотелия, но и личностных особенностей больного по восприятию болевых ощущений.
Боль при прохождении лекарства приводит к спастическому сокращению вены, в ответ на которое расширяются впадающие в неё мелкие венки, на внутренней поверхности руки появляется сеточка из расширенных синих сосудиков на фоне побледневшей из-за спазма артериол кожи.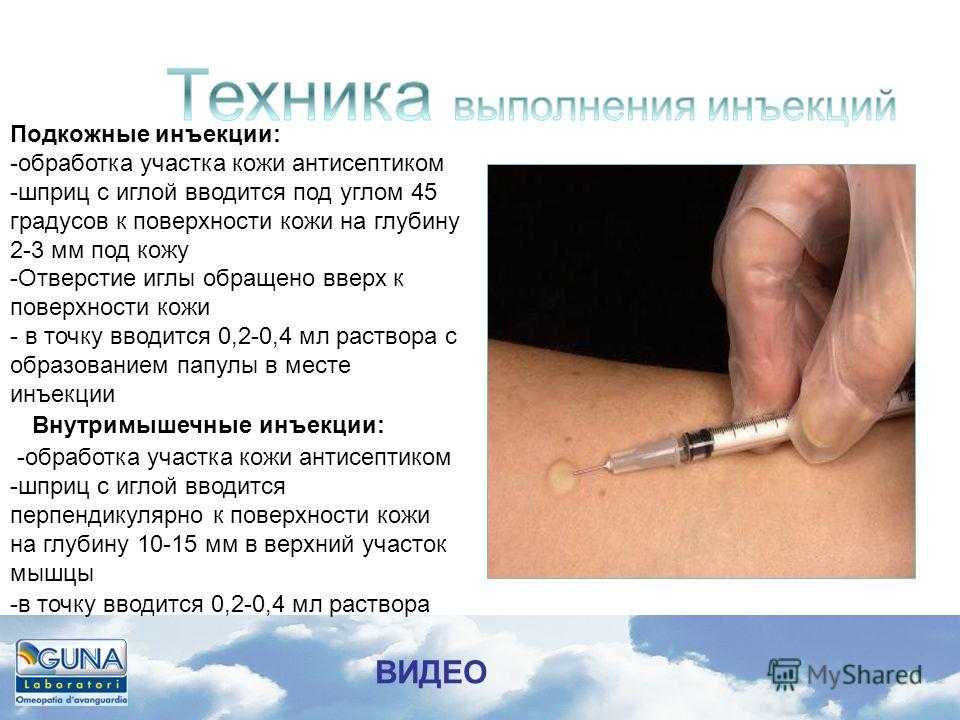
Воспаленную вену можно прощупать, она как тяж плотная из-за местной отечности тканей. Когда в просвете сосуда возникнет тромб, его тоже можно будет нащупать и увидеть при УЗ- дуплексном сканировании.
Со временем воспаление пройдет, уплотнение сосуда может остаться, кожа над ним может потемнеть. Внутренний просвет сосуда после нескольких химиотерапевтических ожогов уменьшится вплоть до закрытия — облитерации. За время течения флебита откроются и расширятся подходящие к больной вене мелкие сосудики — коллатерали, но останется вероятность небольшой отечности руки ниже места венозного повреждения.
Основные методы лечения вен
А теперь поговорим о том, как восстановить вены после капельниц с химиопрепаратами. После внедрения цитостатика внутрь клеток остается только ждать завершения побочного процесса и помогать восстановлению.
Патофизиология лекарственного токсического флебита мало изучена, клинических исследований по проблеме не проводилось, все рекомендации базируются только на личном опыте медицинского персонала. В каждом случае и после каждого введения необходимо консультироваться с лечащим врачом, знающим особенности локального взаимодействия цитостатика и спектр местных побочных реакций.
В каждом случае и после каждого введения необходимо консультироваться с лечащим врачом, знающим особенности локального взаимодействия цитостатика и спектр местных побочных реакций.
Для купирования болевого синдрома и уменьшения воспаления лучше всего подходят НПВС — нестероидные противовоспалительные средства, но не доказано преимуществ какого-либо одного препарата, лучше опираться на «житейские» предпочтения пациента, потому что и чувствительность к боли разная, и обезболивающий эффект тоже индивидуален.
При высоком риске легочной тромбоэмболии пациенту назначается специальная — «разжижающая кровь» терапия, как правило, длительная — никак не менее недели и при регулярном контроле свертываемости.
Можно использовать мазь для восстановления вен после уколов с гепарином – ее втирают в зону поврежденного сосуда. Любимый пациентами гель Гепатромбин™ состоит из гепарина и преднизолона, последний имеет противовоспалительное действие, препарат официально не сертифицирован для использования при периферическом флебите и тромбофлебите.
Хорошая репутация у мази Троксевазин™ (троксерутин), одновременно уменьшающей воспаление и отечность тканей, изменяющей реологические свойства крови в сторону разжижения, но меньше, чем это присуще гепарину. Тем не менее, исследования показали, что препарат способен растворять микротромбы.
Гель Индовазин™ представляет смесь троксерутина и НПВС индометацина, поэтому уменьшает выраженность боли и делает всё, что присуще Троксевазину™. Нецелесообразно сочетать обе мази, поскольку спектр действий комбинированного препарата больше, но с Индовазином™ вполне можно чередовать нанесение Гепатромбина™. Мазь для вен после капельниц всасывается в микроскопических дозах, она не подменяет собой принимаемые внутрь НПВС и антикоагулянты, но помогает перенести неприятные последствия лечения.
Как восстанавливаются вены после капельниц: полезные процедуры
Местное раздражение слизистой, выстилающей внутреннюю стенку вены, пытаются уменьшить большим разведением и медленным введением в капельницах, буквально часами. Не все цитостатики выдерживают большое разведение и долгое введение, некоторые теряют свои свойства, поэтому их вводят болюсно — шприцем. В этом случае сразу же после химиопрепарата вену «моют» физиологическим раствором, стараясь уменьшить её повреждение.
Не все цитостатики выдерживают большое разведение и долгое введение, некоторые теряют свои свойства, поэтому их вводят болюсно — шприцем. В этом случае сразу же после химиопрепарата вену «моют» физиологическим раствором, стараясь уменьшить её повреждение.
Обязательно до введения и в процессе капельницы неоднократно проверяется проходимость сосуда и возможность экстравазации — распространение цитостатика в клетчатке при микроскопических разрывах сосудистой стенки.
Рекомендуется не делать химиотерапию в одну и ту же вену, лучше чередовать руки. Это помогает дать время на восстановление вен после капельниц, чтобы внутренняя выстилка их стенок пришла в норму. Профилактическое использование мазей с гепарином или троксерутином до химиотерапии лишено патоморфологических оснований, то есть бесполезно.
При планировании многомесячной химиотерапии целесообразно подумать об установке венозного порта, срок его службы, как минимум, пятилетка. Устройство полностью исключает такой побочный эффект как лекарственный флебит, но от тромбозов спасает только приём антикоагулянтов.
Профилактика осложнений
Многие цитостатики повреждают вены, особенно усердны в инициации химических флебитов агрессивные цисплатин, антрациклины и винкаалкалоиды, а также сравнительно «мягкие» гемцитабин с фторурацилом. По действию на ткани антрациклины с винкаалкалоидами отнесены к кожно-нарывным, цисплатин всего лишь к раздражающим, а гемцитабин точно не кожно-нарывной. Тем не менее любой химиопрепарат, а тем более комбинация цитостатиков, способны повредить вену, поэтому во время внутривенного введения персонал должен строго исполнять инструкцию по длительности и способу инъекции.
Помогают восстановлению физиотерапевтические процедуры и акупунктура, фототерапия и инфракрасное облучение, стимуляция магнитным полем.
Лучше всего на вопрос о том, как восстановить вены после капельницы, ответит лечащий врач – к нему и нужно обратиться за консультацией. В клиниках «Евроонко» применяются все доступные методы лечения вен после химиотерапии, проводятся необходимые профилактические мероприятия. Наши доктора всегда стараются не только добиться высокой результативности лечения, но и сделать так, чтобы пациент перенес его максимально комфортно, без побочных эффектов.
Наши доктора всегда стараются не только добиться высокой результативности лечения, но и сделать так, чтобы пациент перенес его максимально комфортно, без побочных эффектов.
Запись на консультацию круглосуточно
+7 (495) 668-82-28
Список литературы:
- Российские клинические рекомендации по профилактике и лечению венозных тромбоэмболических осложнений у онкологических больных// М.: Планида; 2012
- Сомонова О.В., Антух Э.А., Елизарова А.Л., с соавтр. /Практические рекомендации по профилактике и лечению тромбоэмболических осложнений у онкологических больных // Злокачественные опухоли: Практические рекомендации RUSSCO #3s2; 2017 (том 7).
- Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines// Chest Am Coll Chest Phys.; 2012.
- Jones S., Holmes F., O´Shaughnessey J., et al. /Docetaxel with cyclophosphamide is associated with an overall survival benefit compared with doxorubicin and cyclophosphamide: 7-year follow-up of US Oncology Research trial 9735// JCO 2009; 27.

- International Society of Lymphology. The diagnosis and treatment of peripheral lymphedema: 2013 Consensus Document of the International Society of Lymphology// Lymphology; 2013 Mar; 46(1).
- Khorana A.A., Kuderer N.M., Culakova E., et al./ Development and validation of a predictive model for chemotherapy-associated thrombosis// Blood 2008; 15.
Инъекции и капельницы | Лечение рака
Лекарства от рака можно вводить в виде инъекций или капельно через вену, через центральный катетер, катетер PICC или Portacath. Иногда это может быть инъекция в мышцу или под кожу.
Инъекция или капельница в вену
Лекарства, вводимые в виде инъекций , обычно действуют очень быстро.
Инъекция в вену называется внутривенной инъекцией (IV). Вам делают инъекцию через маленькую трубку (канюлю), которую вводят в вену на одной из ваших рук. Это может остаться в течение нескольких дней, если это необходимо.
Ваша медсестра или врач прикрепляет шприц к канюле, чтобы ввести лекарство. На канюле есть резиновая пробка, через которую можно ввести лекарство.
На канюле есть резиновая пробка, через которую можно ввести лекарство.
Некоторые лекарства от рака растворяют в мешочке с жидкостью и принимают в виде капельницы.
Ваша медсестра или врач прикрепляет капельный мешок к канюле или центральной линии, и лекарство вводится в вашу вену в течение 20 минут или нескольких часов. Некоторые лекарства вводятся таким образом в течение нескольких дней, а небольшая электронная помпа поддерживает постоянную скорость дозы.
Инъекция в мышцу
Некоторые лекарства вводятся в мышцу (внутримышечные инъекции), обычно в ягодицы или верхнюю часть бедра.
У вас может быть жжение или тупая боль в течение короткого времени после этого типа инъекции, но обычно они не причиняют сильной боли.
Инъекция под кожу
Обычно вам делают подкожные инъекции (подкожные инъекции) в живот, бедро или верхнюю часть руки.
У вас может быть жжение или тупая боль в течение короткого времени после этого типа инъекции, но обычно они не очень болезненны. Кожа в этой области может некоторое время краснеть и зудеть.
Кожа в этой области может некоторое время краснеть и зудеть.
На видео ниже показано, как делать инъекцию непосредственно под кожу (подкожно).
Стенограмма
Медсестра: Это короткий фильм, показывающий, как делать инъекцию под кожу. Это называется подкожной или подкожной инъекцией. Это не заменяет того, что говорят вам ваши врачи и медсестры, поэтому всегда следуйте их советам.
Голос за кадром: Подкожные инъекции могут быть частью лечения рака. Или они могут понадобиться вам для предотвращения побочных эффектов лечения, таких как образование тромбов после операции. Или помочь контролировать симптомы рака, такие как боль или недомогание.
Большинство инъекций делается в предварительно заполненных шприцах.
Медсестра: Итак, сегодня я покажу вам, как делать подкожную инъекцию. Я начну с того, что положу его на тренировочную подушку, а затем вы сможете попробовать сделать ее сами.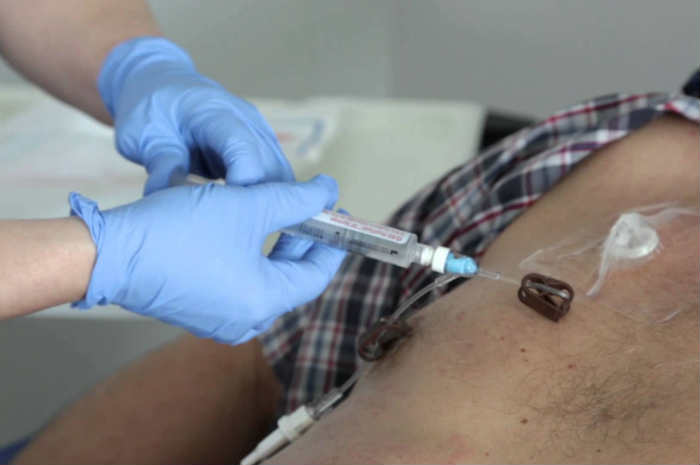 Прежде чем приступить к работе, вам нужно собрать свое оборудование. Вам понадобится спиртовая салфетка для очистки кожи, немного ваты, предварительно заполненный шприц и контейнер для острых предметов. Перед началом работы важно вымыть руки водой с мылом и тщательно высушить их. Убедитесь, что вы получили правильный препарат и что он в срок.
Прежде чем приступить к работе, вам нужно собрать свое оборудование. Вам понадобится спиртовая салфетка для очистки кожи, немного ваты, предварительно заполненный шприц и контейнер для острых предметов. Перед началом работы важно вымыть руки водой с мылом и тщательно высушить их. Убедитесь, что вы получили правильный препарат и что он в срок.
Вы можете сделать инъекцию в тыльную сторону руки, живот, бедро или внешнюю часть ягодиц. Важно, чтобы вы варьировали, где вы делаете инъекцию. Так что может случиться так, что вы дадите его один день в живот, а на следующий день в бедро.
Сначала протрите кожу спиртовой салфеткой и дайте ей высохнуть на воздухе. Затем вы снимаете колпачок с иглы, зажимаете кожу и держите ее немного, как ручку, и в вертикальном положении быстрым броском движением втыкаете ее прямо в кожу. Затем вы нажимаете на поршень до упора, быстро вытаскиваете иглу, промокаете ее ватой, засовываете иглу в контейнер для острых предметов. А потом нужно снова помыть руки.
Итак, вот что вам понадобится. Если начать с проверки препарата и срока годности. А затем спиртовой салфеткой очистите кожу. Вот и дайте ему несколько секунд, чтобы воздух высушил его. Хорошо, а потом, если хочешь, возьми шприц и сними колпачок с иглы. Затем сожмите кожу и под углом девяносто градусов осторожно введите иглу… затем нажмите на поршень… и затем быстро извлеките ее… промокните кожу ватой и поместите шприц в контейнер для острых предметов.
Центральные линии
Центральные линии обычно входят в тело в центре груди. Затем они поднимаются под кожу к крупной вене у ключицы.
Единственная часть, которую вы можете увидеть, — это длина линии, которая свисает из небольшого входного отверстия в коже на грудной клетке. Это изображение центральной линии на месте.
Центральная линия может оставаться в вашей вене в течение многих месяцев. Таким образом, вам не нужно втыкать иглы в руку каждый раз, когда вы принимаете лекарство от рака.
Перед введением центральной линии вам сделали общий наркоз или местную анестезию. Когда она введена, врач накладывает швы. Или они могут наложить на него повязку, чтобы она не могла выйти.
Ваш врач и медсестра могут брать кровь из линии для анализов. Они также могут использовать эту линию, чтобы дать вам жидкости или другое лечение, такое как антибиотики, если они вам нужны.
Стенограмма
Как укладывается туннельная центральная линия
Вы лежите на наклонной кровати, голова повернута влево и ниже ног.
Врач обрабатывает вашу кожу антисептическим раствором и вводит местный анестетик в шею и грудь.
Затем через кожу вводят иглу в вену и через иглу вводят в вену проводник.
Затем они делают небольшой разрез на шее и груди и с помощью туннельного аппарата проводят трубку через разрез на груди, пропуская ее под кожу и выходя из разреза на шее.
Затем они удаляют туннелер.
Затем они вводят закрытый расширитель по проводнику в вашу вену.
Затем удаляют проводник и расширитель, оставляя покрытие в вене.
Врач вводит катетер в колпачок в вашей вене, а затем снимает колпачок.
Затем они берут кровь, чтобы проверить, находится ли она в правильном месте, затем зашивают разрезы на шее и вокруг линии и накладывают на них повязки.
Наконец, у вас есть рентген, чтобы проверить положение линии. После этого линия готова к использованию.
Линии PICC
PICC расшифровывается как «Периферически вставленный центральный катетер». У вас это в вену на руке. Его можно поставить во время амбулаторного приема под местной анестезией.
Линия проходит вверх по вене на руке и заканчивается в большой вене на груди.
Линии PICCможно оставить на несколько месяцев, и они используются аналогично центральным линиям.
Транспортные тележки
Portacath — это особый тип центральной линии. У него есть небольшая камера или резервуар, который находится под вашей кожей. Вы можете почувствовать камеру, но если вы не очень худы, вы обычно не можете ее увидеть.
Вы можете почувствовать камеру, но если вы не очень худы, вы обычно не можете ее увидеть.
Когда вам нужно лечение, ваша медсестра вводит иглу в камеру и делает вам инъекции или прикрепляет капельницу. Игла остается на месте до тех пор, пока проводится лечение. Затем медсестра/медбрат извлекает иглу до следующего сеанса лечения.
Основное преимущество Portacath заключается в том, что вы не можете видеть его снаружи своего тела. Вам не нужно, чтобы трубка выходила из груди, как при центральной линии.
Но некоторые люди предпочитают центральную линию, потому что им не нравится, когда игла протыкает кожу каждый раз, когда им требуется лечение.
Если вы предпочитаете, вы можете обезболить область над Portacath кремом с местной анестезией до того, как медсестра введет иглу.
Шприцевые приводы и шприцевые насосы
Шприцевой привод или помпа могут быть:
- на батарейках
- часовой механизм
- подключен к обычной электрической розетке
Некоторые химиотерапевтические препараты вводятся с помощью шприцевого дозатора. Вы также можете воспользоваться шприцевым насосом или водителем, если вам нужна постоянная доза определенного препарата, но вам трудно глотать.
Вы также можете воспользоваться шприцевым насосом или водителем, если вам нужна постоянная доза определенного препарата, но вам трудно глотать.
Люди, которые очень больны и могут умереть, часто имеют водителей шприцев. Лекарства, вводимые таким образом, могут дать очень хороший контроль над болью и недомоганием. Это очень эффективный способ иметь обычные лекарства дома.
Фармацевт или медсестра набирает лекарство в шприц. Водитель или помпа вводит лекарство из шприца через мягкую пластиковую трубку в иглу, которая вводится прямо под кожу или прямо в вену. Ваша медсестра фиксирует иглу на месте с помощью прозрачной пластиковой повязки, надетой сверху.
Иногда в шприце находится более одного препарата. Ваша медсестра/медбрат настраивает помпу таким образом, чтобы каждый час вы получали именно ту дозу, которая вам нужна.
Ваша медсестра может менять шприц каждый день или около того. Некоторые наркотики нельзя использовать в шприц-водителях, потому что они раздражают кожу или не полностью растворяются в воде.
Сборник электронных лекарств
По состоянию на декабрь 2019 г.Королевское руководство Марсдена по клиническим сестринским процедурам, 9th Professional Edition
Л. Догерти и С. Листер (редакторы)
Wiley-Blackwell, 2015
Последнее рассмотрение:
19 декабря 2019 г.
Распечатать страницу
Химическая инфузия | Получение внутривенной или инъекционной химиотерапии
Многие виды химиотерапии вводятся в виде инфузий или инъекций. При химиоинфузии химиотерапевтические препараты вводятся в организм через тонкую трубку, называемую катетером , которую вводят в вену, артерию, полость тела или часть тела. В некоторых случаях химиопрепарат можно быстро ввести шприцем. Здесь вы узнаете о различных типах инъекционной химиотерапии.
Приведенная ниже информация описывает традиционную или стандартную химиотерапию. Существуют также другие препараты, которые используются для лечения рака различными способами, включая таргетную терапию, гормональную терапию и иммунотерапию.
Существуют также другие препараты, которые используются для лечения рака различными способами, включая таргетную терапию, гормональную терапию и иммунотерапию.
Внутривенная (IV) химиотерапия
Внутривенная или IV химиотерапия вводится прямо в кровоток через крошечную мягкую пластиковую трубку, называемую катетером . Игла используется для введения катетера в вену на предплечье или руке; затем игла вынимается, оставляя катетер.
Внутривенные препараты вводятся следующими способами:
- I V push: препараты можно быстро ввести через катетер прямо из шприца в течение нескольких минут.
- В/в инфузия : типичная инфузия может длиться от нескольких минут до нескольких часов. Смешанный раствор лекарственного средства вытекает из пластикового пакета по трубке, прикрепленной к катетеру. Поток обычно контролируется машиной, называемой внутривенным насосом.
- Непрерывная инфузия: Эти инфузии могут длиться от 1 до нескольких дней и контролируются электронными внутривенными помпами.

Что делать, если у меня плохие вены?
Иглы и катетеры могут оставить рубцы и повредить вены при продолжающейся химиотерапии. Одним из вариантов, который может быть предложен пациентам, нуждающимся в химиотерапии в течение длительного периода времени, является установка центрального венозного катетера (ЦВК). ЦВК — это катетер большего размера, который вводят в крупную вену на груди или руке. Он остается внутри, пока вы проходите курс лечения, поэтому вам не нужно каждый раз втыкать иглу. Доступны различные виды CVC.
Для установки ЦВК требуется небольшая хирургическая операция. Иногда это делается в клинике или больничной палате, а иногда и в операционной. Но как только ЦВК будет на месте, вы сможете получать все лечение через ЦВК, не будете несколько раз застревать на внутривенных вливаниях, сможете сдавать большинство анализов крови через него и сможете получать через него другие виды лечения, которые могут вам понадобиться, например, жидкости. , переливание крови или антибиотики.
Многие люди обсуждают варианты CVC со своим врачом еще до начала лечения. Некоторые узнают во время лечения, что им нужен ЦВК, потому что со временем становится все труднее найти подходящую вену на руке или руке для инфузий или инъекций. Ваша медицинская бригада может помочь вам решить, нужна ли вам ЦВК и какой тип подходит именно вам.
Другие способы введения химиопрепаратов или инъекций
Интратекальная (ИТ) химиотерапия
Интратекальная или ИТ-химия вводится в спинномозговой канал через катетер и попадает в жидкость, окружающую головной и спинной мозг, называемую спинномозговой жидкость или CSF . Этот способ введения химиопрепаратов может быть необходим при некоторых видах рака, поражающих головной мозг, поскольку большинство химиопрепаратов, вводимых внутривенно или перорально, не могут пройти через гематоэнцефалический барьер, защищающий мозг от многих токсинов.
При проведении химиотерапии ИТ ее можно доставить в спинномозговую жидкость через иглу, помещенную в область позвоночника, или через катетер длительного действия и порт, введенные под кожу головы во время операции.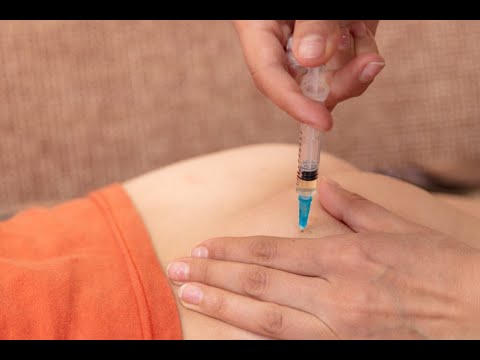 Этот особый вид порта называется водохранилищем Оммая . Оммайя представляет собой небольшое устройство, похожее на барабан, к которому прикреплена небольшая трубка. Трубка входит в спинномозговую жидкость в полости вашего мозга. Ommaya остается на месте под кожей головы до тех пор, пока лечение не будет завершено.
Этот особый вид порта называется водохранилищем Оммая . Оммайя представляет собой небольшое устройство, похожее на барабан, к которому прикреплена небольшая трубка. Трубка входит в спинномозговую жидкость в полости вашего мозга. Ommaya остается на месте под кожей головы до тех пор, пока лечение не будет завершено.
Внутриартериальная химиотерапия
При внутриартериальном лечении химиопрепарат вводят прямо в основную артерию, которая снабжает кровью опухоль. Его можно использовать для лечения одной области (например, печени, руки или ноги). Этот метод помогает проводить лечение более конкретно в одной области и может помочь ограничить влияние препарата на другие части тела.
Внутриполостная химиотерапия
Химиопрепараты можно вводить через катетер в закрытую область тела, такую как мочевой пузырь (называется i внутрипузырная или внутрипузырная al химиотерапия ), брюшная полость или живот (называется внутрибрюшинная химиотерапия ) или грудная клетка (называется внутриплевральная химиотерапия ).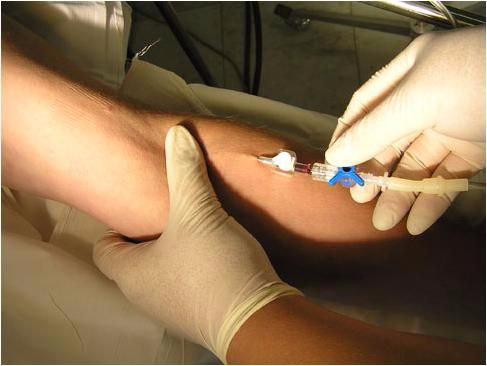
Внутримышечная (в/м) химиотерапия
Препарат вводится в мышцу через иглу, прикрепленную к шприцу (в виде инъекции или укола).
Внутриочаговая химиотерапия
Игла используется для введения лекарства прямо в опухоль. Это возможно только тогда, когда до опухоли можно безопасно добраться иглой.
Внутрипузырная химиотерапия
Химиотерапия вводится прямо в мочевой пузырь через мягкий катетер. Он остается в течение нескольких часов, а затем дренируется, а катетер удаляется.
Куда мне обратиться, чтобы сделать инфузию или инъекцию химиотерапии?
Место, где вам сделают инфузию или инъекцию химиотерапии, зависит от того, какие химиотерапевтические (химио) препараты вы получаете, дозы препаратов, правила вашей больницы, страховое покрытие, ваши предпочтения и рекомендации вашего врача.
Химиотерапию можно пройти:
- Дома
- В кабинете врача
- В клинике
- В амбулаторном инфузионном центре больницы
- В больнице
В некоторых учреждениях могут быть отдельные процедурные кабинеты, в то время как в других проводится лечение нескольких пациентов в одном большом помещении. Спросите об этом своего врача или медсестру заранее, чтобы знать, чего ожидать в первый день.
Спросите об этом своего врача или медсестру заранее, чтобы знать, чего ожидать в первый день.
Как часто мне потребуется химиотерапия и как долго она будет длиться?
Как часто вы проходите курс химиотерапии и как долго длится лечение, зависит от вида вашего рака, целей лечения, используемых лекарств и реакции вашего организма на них.
Вы можете получать процедуры ежедневно, еженедельно или ежемесячно, но обычно они назначаются циклами. Это означает, например, что вы можете пройти курс химиотерапии в течение первых 2 недель, а затем сделать неделю перерыва, что сделает цикл повторным каждые 3 недели. Свободное время позволяет вашему телу строить новые здоровые клетки и восстанавливать силы.
Ваша команда по лечению рака может сообщить вам, сколько циклов запланировано и как долго, по их мнению, продлится ваше лечение.
Многие люди задаются вопросом, как долго настоящие наркотики остаются в их организме и как они выводятся. Ваши почки и печень расщепляют большинство химиопрепаратов, которые затем выводятся из организма с мочой или стулом. Сколько времени потребуется вашему организму, чтобы избавиться от наркотиков, зависит от многих факторов, в том числе от типа химиотерапии, которую вы получаете, других лекарств, которые вы принимаете, от вашего возраста и от того, насколько хорошо работают ваши почки и печень. Ваша команда по лечению рака сообщит вам, нужно ли вам принимать какие-либо особые меры предосторожности в связи с лекарствами, которые вы получаете. Чтобы узнать больше, см. Безопасность химиотерапии .
Сколько времени потребуется вашему организму, чтобы избавиться от наркотиков, зависит от многих факторов, в том числе от типа химиотерапии, которую вы получаете, других лекарств, которые вы принимаете, от вашего возраста и от того, насколько хорошо работают ваши почки и печень. Ваша команда по лечению рака сообщит вам, нужно ли вам принимать какие-либо особые меры предосторожности в связи с лекарствами, которые вы получаете. Чтобы узнать больше, см. Безопасность химиотерапии .
Если ваш рак вернется, вам, возможно, снова сделают химиотерапию. На этот раз вам могут дать различные лекарства для облегчения симптомов или замедления роста или распространения рака. Побочные эффекты могут быть разными, в зависимости от препаратов, доз и способа их приема.
Что мне следует съесть перед первой химиотерапией?
Химия может занять от нескольких минут до многих часов. Убедитесь, что вы едите что-нибудь перед лечением, если только ваша медицинская команда не сказала вам что-то другое.