Блог клиники современной ортопедии и травматологии Ladisten
Блог клиники современной ортопедии и травматологии LadistenHallux valgus — патология костей. Ровнять ее компрессами и внешними методами просто невозможно
7 неэффективных народных методов для лечения дома
- Корректор от косточки на ноге. Это различные бандажи, шины и фиксаторы. Они немного отличаются по форме, но принцип у них один: зафиксировать косточку, оказывая давление на большой палец. Постепенно патология должна уменьшиться. На практике это происходит редко и только на ранних стадиях заболевания. Отдельная разновидность фиксаторов – стельки и носок от косточки на ноге. Обычно их одевают под обувь, чтобы облегчить боль.
- Аппарат от косточки на ноге. К аппаратному лечению относится ударно-волновая терапия. Это ультразвуковые и электромагнитные волны, незаметные глазу. Они проникают в кость и разрушают лишние отложения, которые спроецировали патологию.

- Крем от косточки на ноге. А также мазь, таблетки и другие фармацевтические средства. В некоторых ситуациях врачи действительно назначают противовоспалительные и обезболивающие препараты. Но они устраняют лишь неприятные симптомы патологии. Причина остается.
- Тейп для косточки на ноге. Тейпирование – новое направление в косметологии и медицине. Специальные пластыри накладываются на место, которое нужно «подтянуть». От морщин это действительно полезно, но «шишка» — патология иного рода;
- Лечение косточки на ноге фольгой. Это ничто иное, как самодельный фиксатор из обычной пищевой фольги. Метод заключается в обертывании ступней этим «целебным» материалом. Считается, что фольга ускоряет обменные процессы и кровообращение в воспаленной зоне. Как тонкий лист металла проделывает такое, никому неизвестно;
- Компресс для косточки на ноге .
 Компрессы с некоторыми веществами действительно могут снять болевые ощущения. Но боль – не самая главная проблема. Выровнять палец, устранить плоскостопие и скорректировать деформацию сустава «примочки» не помогают.
Компрессы с некоторыми веществами действительно могут снять болевые ощущения. Но боль – не самая главная проблема. Выровнять палец, устранить плоскостопие и скорректировать деформацию сустава «примочки» не помогают. - Физкультура. Физическая активность всегда полезна, но действенная ли она при «шишках»? Как убрать косточки на ногах: упражнения включают оттягивание большого пальца, его круговые вращения, массаж подушечки, сгибание и разгибание всех пальцев. Физкультура — не самый бесполезный метод. Его можно включить в комплексную терапию, он помогает на этапе восстановления после операции.
Вот такие народные методы советуют друг другу соседи, знакомые, маркетологи, обещая чудотворный эффект.
Hallux valgus — патология костей
К сожалению, Hallux valgus — патология костей. Ровнять ее компрессами и внешними методами просто невозможно. В легких формах и на начальных этапах болезни можно обойтись без операции. Но с годами Hallux valgus развивается и причиняет сильный дискомфорт.
- Создает пожизненный эффект;
- Эффективно устраняет дефект;
- Делает ноги красивыми, облегчает походку.
Ладистен Клиник занимается операциями на косточках уже более 30 лет с использованием малоинвазивных, нетравматичных и безопасных методов. Для диагностики и лечения вальгусной деформации стопы достаточно записаться на прием позвонив нам по телефонам:
+38 (044) 209 80 54 +38 (067) 794 46 86 или Написать В VIBER Мы подберем для Вас удобное время посещения клиники или online-консультации.
Поделится в социальных сетях:
[Sassy_Social_Share]
:
11 апреля 2022
Оставьте телефон, и мы свяжемся с вами
Лечение косточки на ноге — цена удаления вальгусной деформации большого пальца в СПб
Наши клиники
Многие люди страдают от деформации стоп, самая распространенная из которых – Hallux valgus (халюс вальгус) или косточки на ноге, деформации в области большого пальца. Помимо чисто косметического дефекта, вальгусная деформация большого пальца считается серьезной ортопедической проблемой, которая чаще встречается у женщин старше 40-50 лет. В результате влияния различных факторов фаланга большого пальца меняет положение относительно плюсневой кости на стопе. Изменения стопы ведут к нарушению походки, усталости ног при длительной ходьбе, проблемам с подбором обуви.
Помимо чисто косметического дефекта, вальгусная деформация большого пальца считается серьезной ортопедической проблемой, которая чаще встречается у женщин старше 40-50 лет. В результате влияния различных факторов фаланга большого пальца меняет положение относительно плюсневой кости на стопе. Изменения стопы ведут к нарушению походки, усталости ног при длительной ходьбе, проблемам с подбором обуви.
Почему возникают шишки на ногах
Чаще всего проблема имеет наследственную предрасположенность, но для того, чтобы стопа деформировалась, необходимо дополнительное влияние целого ряда факторов:
- частые травмы стопы и сустава;
- ношение неудобной, узкой обуви с высоким каблуком;
- ожирение, что формирует избыточное давление на стопы;
- нарушения гормонального фона, влияющие на состояние связок, костей и мышц;
- сосудистые нарушения;
- возрастные изменения суставов.
Чаще всего воздействует сразу несколько факторов, взаимно утяжеляющих влияние друг друга.
Симптомы заболевания
Определить вальгусную косточку легко невооруженным взглядом. На одной или обеих ногах большой палец занимает неправильное положение, его фаланга резко отклоняется наружу, образуя шишку на ступне. Страдают и остальные пальцы, они меняют свою форму.
Кроме того, типично:
- ощущение сильной усталости ног, быстрая утомляемость, особенно к вечеру;
- болезненность при ходьбе в области стопы;
- боль внутри суставов и костей, дискомфорт в области голеностопа;
- формирование отечности после нагрузок;
- трудности с выбором подходящей обуви и ее ношением;
- образование кератоз между пальцами.
Степени деформации
По мере развития деформации стопы меняется угол, образуемый между плюсневой костью и фалангой большого пальца. Чем выше градус изменения, тем серьезнее ситуация. Выделяют 4 стадии вальгусной деформации.
- Первая – смещение небольшое, до 20°, образуется шишка, краснота, сухость кожи в области косточки, страдают связки.
 Может возникать вывих, подвывих, проблемы с походкой.
Может возникать вывих, подвывих, проблемы с походкой. - Вторая – увеличение угла до 35°, возникает ноющая боль при ходьбе, нагрузка на ноги, образуются натоптыши, деформации сухожилий и фаланг. В коррекции применяют ортезы, корректоры стопы.
- Третья – угол достигает 50°, косточка выпирает сильно, возникает острая боль, хрящевые наросты; обувь носить невозможно; необходимо подбирать клинику, где сделать операцию.
- Четвертая – кость смещается на угол более 50°, боль не уходит даже в покое, возникают проблемы с ходьбой.
Диагностика и лечение
Предварительный диагноз ставится визуально, на основе имеющихся внешних признаков. Дополнительно выполняется:
Комплекс лабораторных исследований (анализы крови, мочи, гормональный скрининг), которые помогают выявить дополнительные проблемы в здоровье и могут стать препятствием для оперативного лечения.
Рентгенография стоп для оценки степени тяжести деформации, изменений в костно-мышечных структурах.
В начальных стадиях может применяться консервативное лечение – это применение ортопедических стелек, лонгет, гипсовых повязок, корректирующих ортезов. Дополняют их физиотерапия, массаж и лечебная гимнастика, инъекции препаратов в суставы, прием лекарств внутрь. Они не устраняют деформацию, но могут замедлить прогрессию. Чтобы радикально решить проблему, необходимо выбрать клинику в Санкт-Петербурге, где врачи могут удалить, убрать выступающую косточку по доступной цене, вернув стопе правильную форму.
Существует множество различных хирургических вмешательств, объем операции и тип процедуры подбирается врачом в зависимости от стадии. Определить точно, сколько стоит операция по удалению косточки, можно на консультации у ортопеда.
- В области мягких тканей при первой степени деформации. Вмешательство проводят для восстановления равномерной тяги у отводящих и приводящих мышц стопы.

- Костные операции при 2-3 степени применяют для удаления болезненности и выпирающих костных участков.
- Комбинированные операции показаны при тяжелых деформациях стоп, когда нужно восстановление нормальных функций и внешнего вида.
Перед операцией проводится полное обследование, определяется тип вмешательства и необходимые предварительные этапы подготовки. Подбирается вариант обезболивания, при необходимости общего наркоза необходимы консультации терапевта, анестезиолога и дополнительные анализы. Врач подробно расскажет суть вмешательства, что будет происходить, и какие рекомендации нужны после операции.
- Длительность реабилитации зависит от вмешательства, в первые сутки необходимо соблюдать постельный режим, со вторых можно осторожно ходить, не сильно опираясь на больную ногу. В некоторых случаях возможно применение костылей для полной разгрузки конечности.
- Врач порекомендует ношение специальной обуви, которая ускоряет заживление разрезов и восстановление правильной анатомии тканей.
 Длительность коррекции – до 4-6 недель, затем необходима обычная обувь с индивидуально подобранными ортопедическими стельками.
Длительность коррекции – до 4-6 недель, затем необходима обычная обувь с индивидуально подобранными ортопедическими стельками. - На протяжении реабилитации нужно чаще лежать с приподнятыми ногами, защищать раны от влаги до снятия швов, не наступать на всю стопу (только на пятку) в течение месяца, регулярно выполнять гимнастику, принимать все рекомендованные препараты.
Автор статьи
Карапетян Сергей Вазгенович
Специальность: Врач травматолог-ортопед. Кандидат медицинских наук
Стаж: 14 лет
Хотите, мы вам перезвоним?
Оставьте заявку и мы подробно ответим на все Ваши вопросы!
Имя
Телефон *
СМ-Клиника на Малой Балканской
Малая Балканская, д. 23 стр.1
23 стр.1
(м. Купчино, Фрунзенский р‑н)
Часы работы:
Ежедневно с 8.00 до 22.00
СМ-Клиника на Дунайском проспекте
Дунайский пр-т, д. 47
(м. Дунайская, Фрунзенский р‑н)
Часы работы:
Ежедневно с 9.00 до 22.00
СМ-Клиника на Выборгском шоссе
Выборгское ш., д. 17, к. 1
(м. Пр-т Просвещения, Выборгский р‑н)
Часы работы:
Ежедневно с 9.00 до 22.00
СМ-Клиника на Маршала Захарова
Маршала Захарова, д. 20
(м. Ленинский проспект, Красносельский р‑н)
Часы работы:
Ежедневно с 9.00 до 22.00
СМ-Клиника на проспекте Ударников
пр-т Ударников, д. 19, к. 1
(м. Ладожская, Красногвардейский р‑н)
Часы работы:
Ежедневно с 9.00 до 22.00
Болезнь Блаунта (для родителей) — Nemours KidsHealth
Что такое болезнь Блаунта?
Болезнь Блаунта — это нарушение роста, поражающее кости голени, в результате чего колени выгибаются наружу. У детей младшего возраста поражается только большеберцовая кость (голень). У подростков это обычно большая берцовая кость и бедренная кость (бедренная кость).
У детей младшего возраста поражается только большеберцовая кость (голень). У подростков это обычно большая берцовая кость и бедренная кость (бедренная кость).
Существует естественная форма искривления ног, которая является совершенно нормальной. Многие дети рождаются со слегка искривленными ногами из-за того, что находятся в тесном пространстве матки. Обычно это выпрямляется к тому времени, когда детям исполняется 2 года, когда они растут и ходят.
Болезнь Блаунта отличается. При болезни Блаунта искривление становится хуже, если его не лечить, поэтому очень важна ранняя диагностика.
Что вызывает тупую болезнь?
Большинство детей, заболевших болезнью Блаунта, имеют избыточный вес или очень быстро набирают вес в младенчестве. Это также чаще встречается у людей африканского происхождения, у детей, которые начали ходить в раннем возрасте, и у тех, у кого есть член семьи, у которого было это.
При болезни Блаунта слишком сильное давление оказывается на зону роста (участок растущей костной ткани) в верхней части большеберцовой кости. Таким образом, кость не может нормально расти. Латеральная (внешняя) сторона большеберцовой кости продолжает расти, а медиальная (внутренняя) сторона кости – нет.
Таким образом, кость не может нормально расти. Латеральная (внешняя) сторона большеберцовой кости продолжает расти, а медиальная (внутренняя) сторона кости – нет.
Этот неравномерный рост кости заставляет большеберцовую кость изгибаться наружу, а не расти прямо. Одна нога также может стать короче другой.
Каковы признаки и симптомы болезни Блаунта?
Наиболее очевидным признаком болезни Блаунта является искривление ноги ниже колена. У маленьких детей это обычно безболезненно, но может повлиять на их внешний вид и походку. У подростков и подростков болезнь Блаунта может вызывать боль в колене, которая усиливается при физической активности.
Большеберцовая кость обычно не только изогнута, но и повернута, поэтому у пациентов с искривлением ног также возникает состояние, называемое схождением внутрь (когда стопы направлены внутрь, а не прямо наружу).
При отсутствии лечения болезнь Блаунта может привести к артриту коленного сустава и проблемам при ходьбе.
Как диагностируется болезнь Блаунта?
При подозрении на болезнь Блаунта врачи могут порекомендовать показать ребенка врачу-ортопеду (костологу) для рентгенографии нижних конечностей и дальнейшего обследования.
У детей младше 2 лет трудно заметить легкие изменения костей, потому что искривление их ног может быть нормальным типом и выпрямляться самостоятельно. Врачам легче диагностировать болезнь Блаунта у детей после 2 лет.
Как лечится болезнь Блаунта?
Как врачи лечат болезнь Блаунта, зависит от возраста ребенка и степени искривления кости. Обычно они просто внимательно следят за состоянием детей младше 2 лет.
Детям в возрасте от 2 до 4 лет с тяжелым искривлением некоторые врачи рекомендуют ортезы для ног, называемые KAFO (ортопедические стельки для коленей, голеностопных суставов и стоп). KAFO, которые идут от бедра до пальцев ног, созданы для детей по слепку их ноги. Есть надежда, что брекеты со временем сместят кости ног в более прямое положение. Иногда их трудно использовать у активных малышей. Мнения о том, насколько хорошо работают KAFO, расходятся, поэтому не все врачи считают, что они нужны. Если у вас есть вопросы о них, поговорите со своим врачом.
Иногда их трудно использовать у активных малышей. Мнения о том, насколько хорошо работают KAFO, расходятся, поэтому не все врачи считают, что они нужны. Если у вас есть вопросы о них, поговорите со своим врачом.
Детям старшего возраста и подросткам, а также детям, которым не становится лучше в KAFO, может потребоваться операция:
- Хирург может разрезать кость и выпрямить ее. Это называется остеотомией . Разрезанные кости, возможно, потребуется зафиксировать пластиной и винтами с внутренней стороны под кожей или временными штифтами, выступающими сквозь кожу. Иногда используется устройство, называемое внешним фиксатором, чтобы удерживать кости на месте при постепенном выпрямлении ноги.
- Другие процедуры могут замедлить или остановить рост одной половины пластины роста, чтобы позволить другой стороне наверстать упущенное и выпрямить ногу. Они называются «управляемым ростом» и обычно требуют, чтобы устройство, подобное пластине, прикреплялось к кости под кожей на той стороне, где рост остановлен.

Детям, которым требуется операция, ее сделают под общим наркозом. Это означает, что они будут спать и ничего не почувствуют. После этого они могут некоторое время носить гипс или пользоваться костылями и инвалидной коляской. Им также может понадобиться физиотерапия.
Что еще я должен знать?
Большинство детей с болезнью Блаунта могут поправиться при лечении.
Если причиной болезни Блаунта является избыточный вес, родителям важно помочь своему ребенку достичь и поддерживать здоровый вес. Это может уменьшить нагрузку на кости и суставы и предотвратить другие долгосрочные проблемы, связанные с увеличением веса (например, диабет 2 типа и болезни сердца).
Если вам нужна помощь в приобщении вашего ребенка к более здоровому образу жизни, включающему сбалансированное питание и физические упражнения, поговорите со своим врачом.
Проверил: Кевин М. Нил, доктор медицинских наук
Дата проверки: январь 2022 г. Нога?
В ноге 4 кости. У взрослых останется только 206 костей, а у младенцев их почти на 100 больше. Кости не исчезают, когда мы становимся старше. Вместо этого эти крошечные кости сливаются вместе, образуя более крупные кости скелетной системы. Более половины (106 костей) находятся в ваших руках и ногах.
У взрослых останется только 206 костей, а у младенцев их почти на 100 больше. Кости не исчезают, когда мы становимся старше. Вместо этого эти крошечные кости сливаются вместе, образуя более крупные кости скелетной системы. Более половины (106 костей) находятся в ваших руках и ногах.
Анатомия костей ног
Что такое 4 кости ног?Четыре кости, из которых состоит нога:
- Бедренная кость
- Большеберцовая кость
- Малоберцовая кость
- Коленная чашечка
Кости ног являются самыми крепкими длинными костями, так как они поддерживают остальную часть тела.
Что за кость на передней части ноги?Большеберцовая кость — это более крупная кость в голени, также известная как большеберцовая кость. Это вторая по величине кость в человеческом теле после бедренной кости.
Бедренная кость Бедренная кость — это большая кость в верхней части ноги, также известная как бедренная кость. Это самая длинная кость в теле. Головка (верхняя часть) бедренной кости сочленяется или соединяется с тазовой костью, образуя тазобедренный сустав, а дистальная (нижняя) часть бедренной кости сочленяется с большеберцовой костью и коленной чашечкой, образуя коленный сустав. По большинству показателей бедренная кость является самой прочной костью в организме.
Это самая длинная кость в теле. Головка (верхняя часть) бедренной кости сочленяется или соединяется с тазовой костью, образуя тазобедренный сустав, а дистальная (нижняя) часть бедренной кости сочленяется с большеберцовой костью и коленной чашечкой, образуя коленный сустав. По большинству показателей бедренная кость является самой прочной костью в организме.
3D-иллюстрация суставов бедренной кости
Большеберцовая костьБольшеберцовая кость — это более крупная кость голени, также известная как большеберцовая кость. Он соединяет колено с костями лодыжки. Большеберцовая кость соединяется с малоберцовой костью межкостной мембраной голени, образуя тип фиброзного соединения, называемого синдесмозом, с очень небольшим движением. Это вторая по величине кость в человеческом теле после бедренной кости.
Большеберцовая кость с нескольких проекций
Малоберцовая кость Малоберцовая кость — длинная, тонкая и латеральная (наружная) кость голени. Он проходит параллельно большеберцовой кости или голени и играет важную роль в стабилизации голеностопного сустава и поддержке мышц голени. По сравнению с большеберцовой костью малоберцовая примерно такой же длины, но значительно тоньше.
Он проходит параллельно большеберцовой кости или голени и играет важную роль в стабилизации голеностопного сустава и поддержке мышц голени. По сравнению с большеберцовой костью малоберцовая примерно такой же длины, но значительно тоньше.
Кости ног
НадколенникНадколенник, также известный как надколенник, представляет собой плоскую кругло-треугольную кость, которая сочленяется с бедренной костью и покрывает и защищает переднюю суставную поверхность колена. соединение.
Самый большой сустав в вашем теле — это колено. В коленном суставе соединяются три кости: бедренная, большеберцовая и надколенник. Этим трем большим костям требуется одинаково большой сустав, чтобы соединить их. Чрезмерный износ между надколенником и бедренной костью может привести к хондромаляции надколенника.
Изображение наколенника
Защита костей ноги Кости рассчитаны на удары . Кости могут сломаться, но они рассчитаны на ежедневный износ. Например, некоторые кости голени должны быть способны поглощать силу, в два-три раза превышающую вес вашего тела. Они также должны быть устойчивыми. Вы делаете от 1 до 3 миллионов шагов в год, поэтому кости рассчитаны на постоянное использование. Кости со временем теряют прочность; но вы можете съесть свой путь к более сильным костям. Чтобы поддерживать их сильными, необходимо есть продукты, богатые кальцием, такие как молочные продукты, брокколи и немного рыбы. Упражнения, особенно упражнения с отягощениями, также помогают укрепить кости.
Например, некоторые кости голени должны быть способны поглощать силу, в два-три раза превышающую вес вашего тела. Они также должны быть устойчивыми. Вы делаете от 1 до 3 миллионов шагов в год, поэтому кости рассчитаны на постоянное использование. Кости со временем теряют прочность; но вы можете съесть свой путь к более сильным костям. Чтобы поддерживать их сильными, необходимо есть продукты, богатые кальцием, такие как молочные продукты, брокколи и немного рыбы. Упражнения, особенно упражнения с отягощениями, также помогают укрепить кости.
Скелетная система может поддерживать вас в движении на протяжении всей жизни. Правильный уход за ним гарантирует, что вы сможете дольше двигаться, получать больше впечатлений и иметь лучшее здоровье. Знание того, как правильно ухаживать за костями, может иметь большое значение для здоровой и полноценной жизни.
Автор: Трейси Уилкокс
Статьи по теме:
- Анатомия колена
- Болезнь Педжета
- Связки колена
- Анатомия колена
Если у вас есть проблемы с костями, у JOI есть решение.

 Компрессы с некоторыми веществами действительно могут снять болевые ощущения. Но боль – не самая главная проблема. Выровнять палец, устранить плоскостопие и скорректировать деформацию сустава «примочки» не помогают.
Компрессы с некоторыми веществами действительно могут снять болевые ощущения. Но боль – не самая главная проблема. Выровнять палец, устранить плоскостопие и скорректировать деформацию сустава «примочки» не помогают. 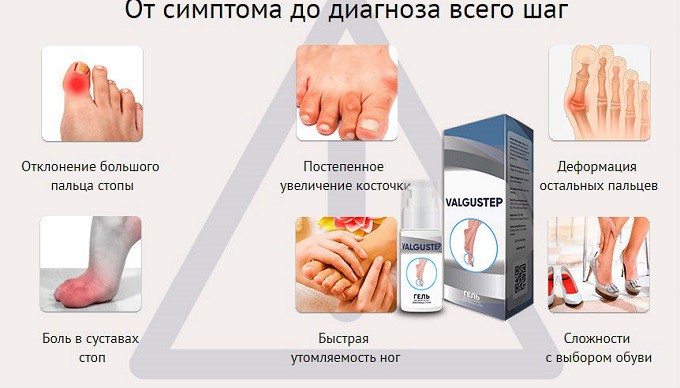 Может возникать вывих, подвывих, проблемы с походкой.
Может возникать вывих, подвывих, проблемы с походкой.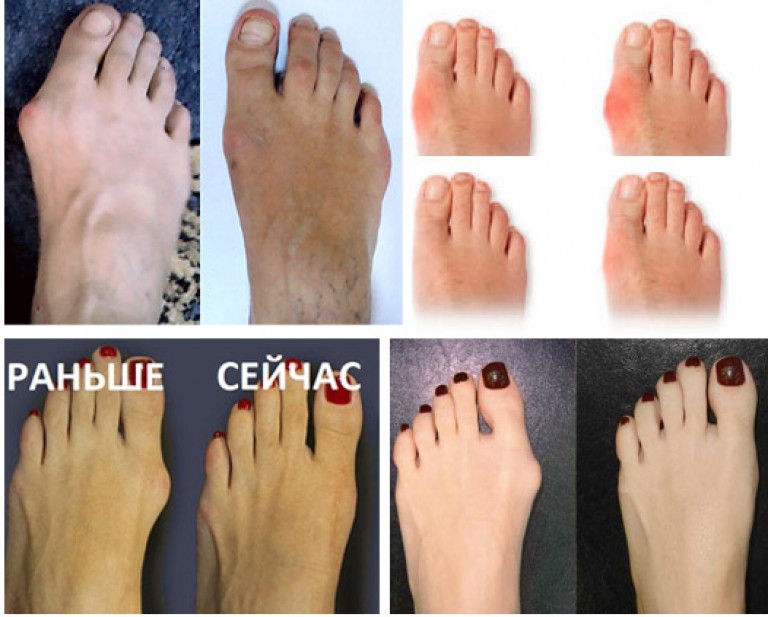
 Длительность коррекции – до 4-6 недель, затем необходима обычная обувь с индивидуально подобранными ортопедическими стельками.
Длительность коррекции – до 4-6 недель, затем необходима обычная обувь с индивидуально подобранными ортопедическими стельками.