Грыжи межпозвонковых дисков
Спинной мозг — грыжи поясничного отдела и други причины компрессии спинномозговых нервов. В данной статье представлен системный подход к пациентам с компрессией корешков спинномозговых нервов в поясничной области. Мы будем обсуждать грыжи межпозвонковых дисков, артроз межпозвонковых (фасеточных, дугоотросчатых) суставов, синовиальные кисты, спондилолистез и эпидуральный липоматоз. Изображения можно увеличить кликнув по ним.
Публикация является переводом статьи Robin Smithuis на Radiology Assistant Radiology department of the Rijnland hospital in Leiderdorp, the Netherlands
Системный подход
Четыре уровня компрессии спинномозговых нервов
У пациентов с симптомами компрессии нервных корешков должны быть исследованы следующие четыре уровня:
- Уровень диска
Это наиболее частая область компрессии нервов, преимущественно за счет грыж межпозвонковых дисков, реже за счет стеноза позвоночного канала.
- Уровень боковых карманов.
Эта зона ниже межпозвонкового диска где нерв идет латеральнее в направлении межпозвонкового отверстия. Сужение латерального кармана вызывается артрозом межпозвонковых суставов обычно в сочетании с гипертрофией желтых связок и выбухания межпозвонкового диска. - Фораминальная зона.
Это область между ножками выше и ниже лежащих позвонков, где нерв покидает позвоночный канал. Сужение межпозвонкового отверстия вызывается артрозом межпозвонковых суставов, спондилолистезом и фораминальными грыжами дисков — обычно с миграцией диска с более нижнего уровня. - Экстрафораминальная зона.
Область кнаружи от межпозвонкового отверстия. Компрессия спинномозгового нерва в этой зоне бывает редко, но иногда может вызываться боковыми грыжами.
На этих четырех уровнях могут сочетаться различные патологические процессы, например, грыжа межпозвонкового диска может привести к компрессии нерва не только на уровне на уровне диска, но и на уровне межпозвонкового отверстия или в экстрафораминальной зоне, при миграции грыжи диска.
Когда в ищите компрессию спинномозгового нерва, вы должны изучить все эти уровни.
Пролистывайте изображения что бы проследить ход нервов на уровне диска, боковых карманов, межпозвонковых отверстий и в экстрафораминальных зонах.
На каждом уровене может быть как локальные изменения, так и сочетание патологических процессов.
Например грыжа диска может вызывать компрессию спинномозгового нерва на уровне диска, а так же мигрировать уровнем ниже и компримировать нерв в боковом кармане или смещаться вверх и вызывать компрессию в фораминальной или экстрафораминальной зонах.
При выраженном артрозе с обеих сторон может развиваться стеноз позвоночного канала с компрессией всех корешков на данном уровне.
Анатомия
На изображении продемонстрированы структуры окружающие спинномозговые нервы в позвоночном канале.
Желтые связки
Желтые связки — короткие крепкие связки соединяющие расположенные по задней поверхности позвоночного канала и соединяющие суставные отростки позвонков. В результате артроза межпозвонковых суставов при старении и нестабильности позвоночного столба желтые связки испытывают повышенную нагрузку, которая приводит к их гипертрофии и фиброзу. Сочетание гипертрофии желтых связок с фасеточным артрозом ведет к сужению бокового кармана, а при двустороннем процессе к стенозу позвоночного канала.
Эпидуральная жировая клетчатка
Жировая клетчатка окружает дуральный мешок, содержащий спинномозговые нервы. Увеличение количества эпидуральной клетчатки может наблюдаться при приеме стероидов, чрезмерном ожирении и изредка идиопатически. Увеличение её объема может способствовать развитию стеноза позвоночного канала.
МРТ протокол
Протокол МРТ исследования при подозрении на компрессию спинномозговых нервов довольно прост.
В основном мы полагаемся на сагиттальные Т1 и Т2 изображения и соотносим найденные изменения с Т2 изображениями в аксиальной плоскости на уровнях с признаками патологии.
Что бы получить на изображениях паравертебральные мягкие ткани, не используйте полосу насыщения и прямоугольную область обзора.
Обращайте внимание на наличие аневризмы брюшной аорты, так как она может быть причиной болей в спине.
Иногда довольно трудно клинически отдифференцировать нейрогенную перемежающуюся хромоту от сосудистой хромоты, вызванной стенозом артерий.
Частное кодирование должно выполняться в передне-заднем (AP) направление а фазовое кодирование от ног к голове (feet-head).
Это дает ряд преимуществ:
- Пространственное разрешение выше в направлении частотного кодирования. Мы хотим получить большее разрешение в передне-заднем направление что бы поискать мелкие грыжи и увидеть корешки спинномозговых нервов.
- Направление кодирования частоты (frequency encoding) устанваливайте в AP.

- Кодирование частоты в направлении от ног к голове может приводить с снижению визуализации границ замыкательных пластинок тел позвонков из-за артефакта химического сдвига на границе между желтым костным мозгом и водой межпозвонкового диска. Это другая причина использовать кодирования фазы в направлении от ног к голове, а кодирования частоты в передне-заднем направлении.
Полезно широко позиционировать срезы под углом параллельно уровню на котором подозревается компрессия. Преимущество данного подхода заключается в том, что можно проследить ход нерва на всех четырех уровнях возможной компрессии.
При позиционировании несколькими уровнями под различными углами, как на изображении справа, вы не всегда можете проследить ход нерва целиком и можете не увидеть полной картины.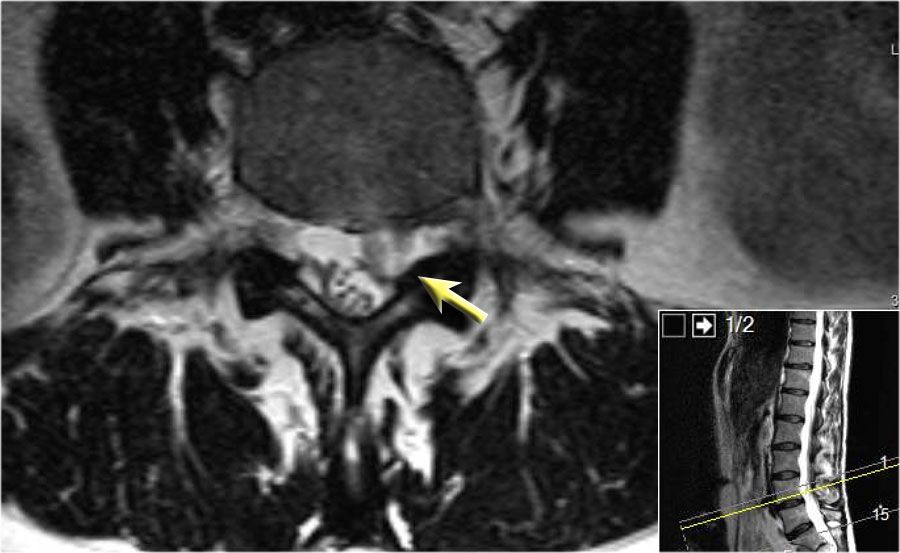
Интерпретация
Значительную часть информации несут сагиттальные Т1 изображения.
Прежде чем искать грыжу, сначала внимательно изучите превертебральные мягкие ткани и состояние костного мозга.
После того как вы обнаружите какие-либо отклонения, сопоставьте их с изменениями на Т2 изображениях (см иллюстрацию).
Используйте 3d маркеры
Когда вы видите изменения вы можете помочь себе используя 3d маркеры, что бы сопоставить их с изменениями на других сериях изображений.
Если вы увеличите изображение, вы увидите маленький желтый крест который указывает на искомую точку на разных сериях — синовиальную кисту, образовавшуюся в результате артроза с выпотом в межпозвонковом суставе, которая сдавливает L5 нерв.
Околопозвоночные мягкие ткани
На иллюстрации представлены изображения 25-летнего пациента с болями в пояснице.
Обратите внимание на множественные мелкие образование в брюшной полости, окружающие сосуды брыжейки и имеющие низкую интенсивность МР сигнала соответствующую интенсивности сигнала от костного мозга.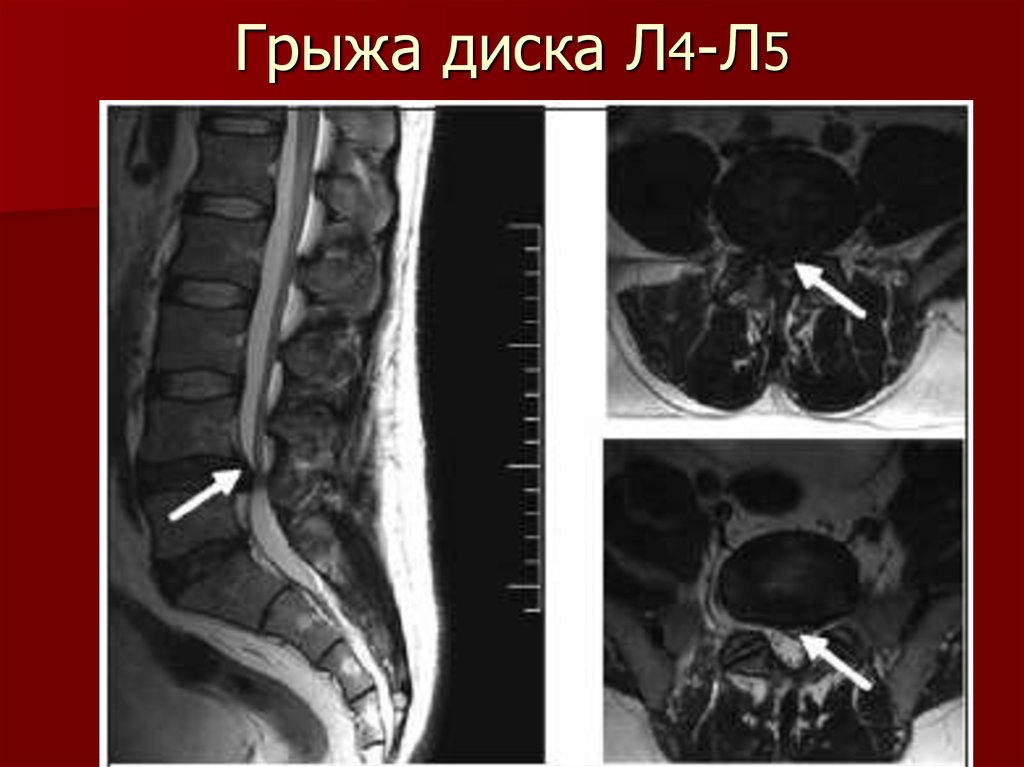
Интенсивность МР сигнала от межпозвонкового диска несколько выше сигнала от костного мозга (bright discus sign, признак светлого диска).
В данном примере это впервые выявленный рак ободочной кишки с метастатическим поражением костей и лимфатических узлов.
На данном изображении представлен следующий пациент с массивной лимфааднопатией брыжеечных из забрюшинных лимфатических узлов.
Изображения пациента с резкими болями в пояснице.
Иногда патологические изменения аорты являются случайными находками.
Грыжи дисков
Грыжа диска — смещение диска за пределы границы межпозвонкового пространства.
Грыжи бывают фокальными (<90º), на широком основании (90º-180º) и выпячиванием (>180º)
Протрузия: ширина между краями грыжи диска, меньше ширины у основания грыжи (подробнее о номенклатуре читайте в статье Протрузия диска).
Экструзия: ширина между краями грыжи диска, больше ширины у основания грыжи (подробнее о номенклатуре читайте в статье Экструзия диска).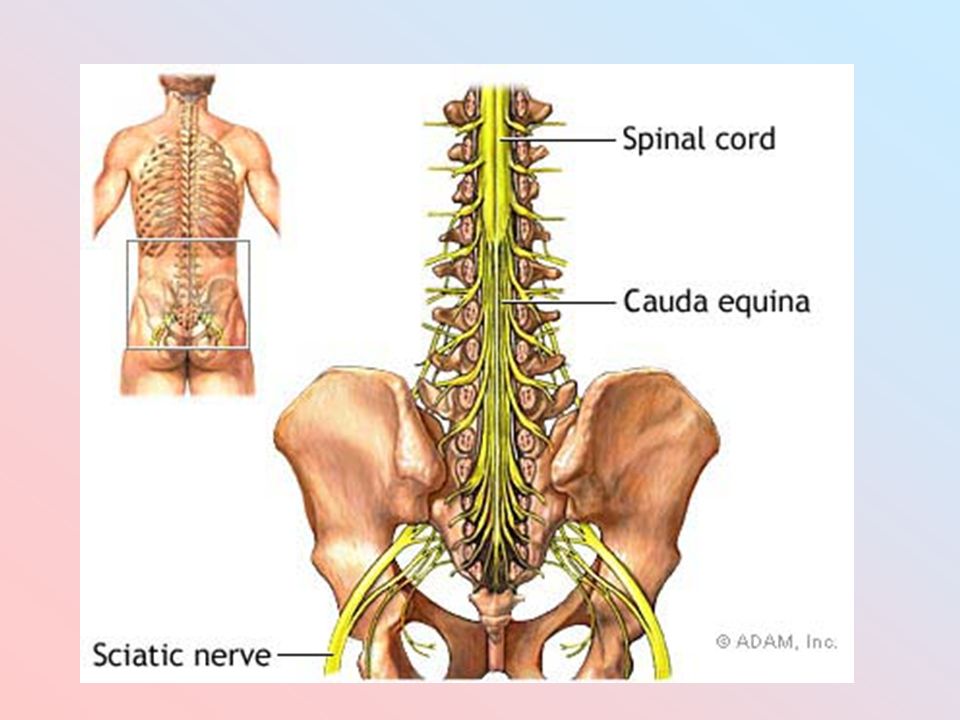
Read Spine — Disc Nomenclature for more information about disc herniation nomenclature.
Представлена фокальная протрузия на уровне L5/S1 с компрессией S1 спинного нерва (стрелка).
Пролистайте и опишите изображения, затем продолжите чтение.
Изменения на различных уровнях 1-4:
- На уровне межпозвонкового диска определяется минимально сужение позвоночного канала за счет выбухания диска и артроза межпозвонковых суставов.
- На данном уровне определяется значимый стеноз за счет выбухания диска и артроза межпозвонковых суставов. Так же определяется разрыв фиброзного кольца (повышен сигнал) сформирование грыжи диска (желтая стрелка).
- На уровне бокового кармана видна фокальная грыжа межпозвонкового диска с компрессией L5 нерва (желтая стрелка). Поскольку расстояние между краями грыжи больше, чем ширина у основания, это экструзия.
- Компрессия L5 нерва (синяя стрелка) в боковом кармане.
Грыжа диска мигрировала каудально и видна как округлая структура кпереди от нерва. Грыжа ничем не ограничена, то есть не покрыта волокнами фиброзного кольца.
Грыжа ничем не ограничена, то есть не покрыта волокнами фиброзного кольца.
Сначала изучите изображения.
Изображение можно увеличить.
Затем продолжите чтение.
Полученные данные:
- грыжа диска L4/L5
- миграция краниально
- компрессия L3 нерва в межпозвонковом отверстии
Грыжи обычно имеют промежуточный МР сигнал по Т1. Высокий сигнал по Т2 указывает на свежую грыжу, за счет сигнала от пульпозного ядра. Низкая интенсивность сигнала по Т2 указывает на старую грыжу.
На изображении представлена грыжа диска с повышеным МР сигналом (желтая стрелка на аксиальных изображениях), распространяющаяся через разрыв волокон фиброзного кольца а вызывающая компрессию L5 нерва слева (синяя стрелка).
На сагиттальных Т1 изображениях визуализируется зона резко гипоинтенсивного МР сигнала на уровнях L4/L5 (стрелка) и L5/S1.
Продолжение ниже.
На Т2 изображениях так же визуализируется зона низкой интенсивности МР сигнала.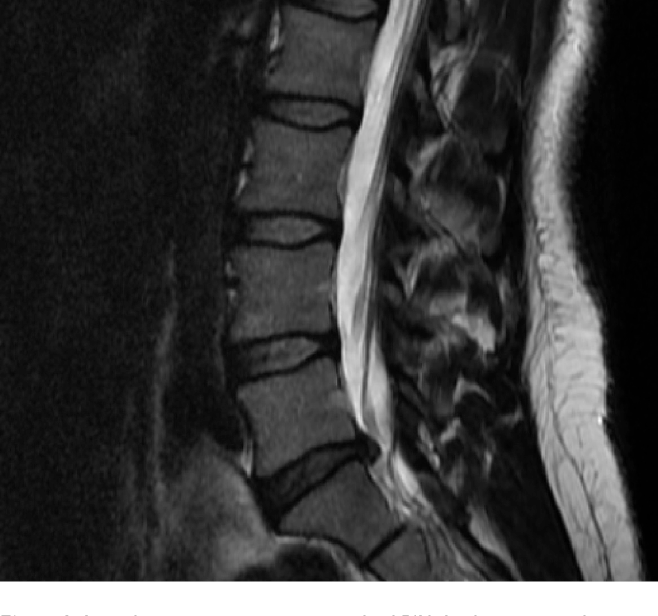
Была выполнено КТ с целью выявления кальцификации межпозвонковых дисков или иных изменений.
Продолжение ниже.
Низкая интенсивность МР сигнала была обусловлена вакуум-феноменом за счет газа с преобладанием азота в грыже как на уровне L4/L5 (красная стрелка) так и на уровне L5/S1 (синяя стрелка).
Сначала пролистайте представленные сагиттальные Т1 изображения.
Отметьте изменения. Затем продолжите чтение.
Наиболее бросающимися в глаза изменениями является зона с промежуточным МР сигналом, соответствующим сигналу от межпозвонкового диска на данном уровне, кзади от L3 позвонка (синяя стрелка).
Это грыжа диска с краниальной миграцией и компрессией L3 нерва справа.
На изображении представлен следующий пример миграции диска.
Обратите внимание как грыжа диска L3/L4 мигрирует каудально по задней поверхности тела L4 позвонка.
Так же обратите внимание что на уровне L4-L5 компонент диска симулирует нервный корешок (зеленая стрелка), в то время как нерв сдавлен и оттеснен кзади и прослеживается латерально в межпозвонковом отверстии (желтая стрелка).
Стеноз бокового кармана
Стеноз бокового кармана часто встречающаяся патология, особенно у пожилых пациентов.
При снижении статики развивается нестабильность.
Это ведет к гипертрофии межпозвонковых суставов и артрозу, выбухание диска и увеличение нагрузки на желтые связки приводят к их гипертрофии.
Все эти механизмы ведут к стенозу боковых карманов (схематическое изображение).
При запущенному артрозе могут формироваться синовиальные кисты, приводя к еще большему сужение боковых карманов.
на изображении представлен пациент с двусторонним артрозом межпозвонковых суставов ведущим к сужению боковых карманов с компрессией спинномозговых нервов с обеих сторон.
Синовиальные кисты
Синовиальные кисты часто визуализируются в сочетании с артрозом межпозвонковых суставов. В основном они вызывают стеноз в межпозвонковом суставе. При крупных размерах они могут распространяться в межпозвонковое отверстие вызывая его стеноз.
На изображении представлен пациент с выраженным артрозом межпозвонковых суставов.
Обратите внимание на множественные синовиальные кисты на фоне артроза.
На уровне L5/S1 крупная киста компримирует S1 нерв (желтая стрелка).
На сагиттальных Т2 изображениях представлен пациент с синовиальной кистой полностью выполняющей межпозвонковое отверстие (стрелка).
Обратите внимание на то что на первый взгляд отверстие выглядит неизменным, за исключением того что не виден спинномозговой нерв.
Он сдавлен кистой.
На аксиальных изображениях тот же пациент
Обратите внимание на гантелеобразную форму синовиальной кисты на уровне межпозвонкового отверстия (желтая стрелка).
Синовиальную кисту можно легко пропустить.
На представленных Т2 изображениях межпозвонковое отверстие выглядит не измененным.
Обратите внимание на отсутствие спинномозгового нерва.
В действительности межпозвонковое отверстие полностью выполнено синовиальной кистой, котороя сдавливает и оттесняет корешок спинномозгового нерва (стрелки).
При этом сам нерв тяжело различить.
Стеноз позвоночного канала
Причины стеноза позвоночного канала:
часто встречающиеся:
- двусторонний артроз межпозвонковых суставов в сочетании с выбуханием межпозвонковых дисков и гипертрофией желтых связок
менее частые:
- первично (анатомически, врожденный) узкий позвоночный канал
- спинальная травма с эпидуральной гематомой
- опухолевое или метастатическое поражение
- спондилодисцит с эпидуральным абсцессом
- спондилолистез
Обратите внимание на сужение позвоночного канала на нескольких уровнях, которое лучше визуализируется на МР-изображениях, но можно уже заподозрить и на рентгенограммах, поскольку ножки позвонков очень короткие.
Вы можете увеличить изображение что бы оценить это.
На аксиальных Т2 изображениях вы можете видеть что вокруг корешков спинномозговых нервов не визуализируется спинномозговая жидкость, что соответствует выраженному стенозу позвоночного канала, а эпидуральный жир сдавливает нервы сзади.
На изображениях представлен следующий пример стеноза позвоночного канала.
И снова по рентгенограммам можно заподозрить врожденный узкий позвоночный канал.
Даже мелких грыж или выбуханий диска, у таких пациентов, достаточно что бы вызвать компрессию нервов.
На аксиальных Т2 изображениях выраженный стеноз позвоночного канала.
Обратите внимание на короткие ножки тел позвонков в сочетании с артрозом межпозвонковых суставов и гипертрофией желтых связок.
На изображениях представлен пациент с множественными метастазами в тела позвонков.
На уровне L1/L2 за счет этого сформирован стеноз с компрессией нервов (красная стрелка).
Компрессия спинномозговых нервов на уровне поясничного отдела позвоночника не является типичной для метастатического поражения.
Гораздо чаще метастазы вызывают компрессию на шейном и грудном уровнях позвоночника, поскольку на данных уровнях позвоночный канал имеет меньший объем, а так же меньшее количество спинномозговой жидкости окружает спинной мозг.
Переломы могут вызывать стеноз позвоночного канала, особенно при смещении костных отломков при взрывных переломах, а так же при переломах с ротацией или смещением.
На изображениях представлен пациент с застарелым взрывным переломом.
Костный отломок смещен кзади с формированием клина Урбана (красная стрелка), сдавливающего конский хвост.
Эпидуральный липоматоз
Эпидуральный липоматоз значительное увеличение количества эпидуральной жировой клетчатки со сдавлением дурального мешка. На изображениях представлен пациент с симптомами стеноза позвоночного канала.
Видно что пациент страдает ожирением, являющейся следствием терапии стероидами.
Продолжение далее.
Пролистайте изображения.
Обратите внимание как позвоночный канал сужен эпидуральной клетчаткой. Не путайте высокую интенсивность МР сигнала от жира с сигналом от спинномозговой жидкости.
Стеноз межпозвонковых отверстий
Стеноз межпозвонковых отверстий вызывается:
- артрозом межпозвонковых суставов
- грыжами дисков с краниальной миграцией
- спондилолистезом
Обычно стеноз межпозвонкового отверстия вызывается сочетанием краниальной миграцией грыжи диска с артрозом межпозвонковых суставов.
Кроме того часто стеноз определяется у пациентов с спондилолистезом.
Спондилолистез — смещение выше лежащего позвонка (чаще кпереди) относительно ниже лежащего позвонка, чаще L4 относительно L5.
Смещение может развиваться в результате спондилолиза (стрессового перелома суставного отростка или вследствие неслияния двух ядер окостенения) или в результате артроза межпозвонковых суставов со смещением суставных отростков.
На изображениях представлен пациент с выраженым артрозом межпозвонкового сустава L4-L5 справа.
Пролистайте изображения пациента с спондилолистезом.
На изображении грыжа диска с краниальной миграцией.
Использование курсора позволяет сопоставить изменения на Т1 и Т2 изображениях.
То что это грыжа лучше видно на Т2 изображениях.
Нижние изображения с курсором.
Вы можете увеличить их что бы увидеть его.
Эту фораминальную грыжу диска легко пропустить.
Обратите внимание как незначительны изменений на Т2 изображениях.
Грыжа диска может быть принята за корешок спинномозгового нерва.
Сагиттальные Т1 изображения показывают что это грыжа диска с краниальной миграцией.
На изображениях представлен пациент с сочетанием спондилолизом (стрелка), минимальным листезом и грыжей диска вызывающими компрессию L3 нерва в межпозвонковом отверстии.
На изображениях представлен пациент с выраженным антелистезом и двусторонним спондилолизом.
Антелистез в сочетании с краниальной миграцией диска вызывают выраженное сужение межпозвонковых отверстий и компрессию спинномозговых нервов (желтая стрелка).
Обратите внимание на кальциноз верхней части диска (синяя стрелка).
Экстрафораминальная компрессия
Экстрафораминальная компрессия определяется в 5% случаев.
Почти всегда боковые грыжи дисков на нижних уровнях являются причиной экстрафораминальной компрессии.
На изображениях представлен пациент с боковой грыжей диска вызывающей компрессию выше лежащего нерва и спиннального ганглия.
Обратите внимание, L4 нерв (красная стрелка) смещается кзади грыжей диска L4/L5 (синяя стрелка).
Хроническая компрессия тела позвонка: эффект надежного лечения
Бесплатный прием
и диагностика
Снятие боли
за 1-2 сеанса
Авторский метод
лечения
Стажировки в США,
Израиле, Германии
Хроническая компрессия тела позвонка — это патологическое состояние, которое характеризуется появлением у пациента неврологических отклонений. Заболевание связано с различными симптомами, но чаще всего наблюдается при остеохондрозе. В клинике доктора Длина можно получить высококвалифицированную помощь на любой стадии заболевания. Врачи медицинского центра имеют большой опыт устранения патологий опорно-двигательного аппарата.
1
Позитивная динамика в 97% случаев
Результаты лечебного курса подтверждаются контрольными снимками МРТ.
2
Отсутствие побочных эффектов
Методы, применяемые в нашей клинике, безопасны и не оказывают побочных действий.
3
Долговременный эффект
Лечение минимизирует риск образования новых грыж в других сегментах, а также рецидив грыжи.
Причины развития заболевания
Основная причина хронической компрессии тела позвонка — дегенеративно-дистрофические изменения. Это патология, при которой в межпозвоночных дисках развивается структурный дисбаланс. Объем хрящевой ткани уменьшается, а это может привести к повышенному давлению на тела позвонков. Кроме остеохондроза аналогичные изменения наблюдаются при следующих состояниях:
- Малоподвижный образ жизни или длительное обездвиживание на фоне операций, травм. В хрящевой ткани возникает дистрофия и атрофия, так как для поддержания ее нормального состояния требуются физические нагрузки.
- Сниженный тонус мускулатуры спины, которая обуславливает нормальное расположение позвоночного столба, предупреждает его компрессию.
- Тяжелая степень искривления позвоночника, нарушений осанки.
 Указанные изменения сопровождаются потерей амортизационных свойств позвоночного столба, в результате чего отдельные позвонки начинают испытывать непомерную нагрузку.
Указанные изменения сопровождаются потерей амортизационных свойств позвоночного столба, в результате чего отдельные позвонки начинают испытывать непомерную нагрузку. - Ортопедические заболевания стоп, коленных и тазобедренных суставов.
У некоторых пациентов наблюдаются остеопороз или остеомаляция. Эти состояния характеризуются вымыванием солей кальция из костей, в том числе, из тел позвонков. В результате этого они становятся чувствительными к любому повышению давления.
Как проявляется хроническая компрессия: признаки и симптомы
Клинические проявления заболевания зависят от того, в каком отделе позвоночника произошли патологические изменения. Наиболее часто они наблюдаются в шейной и поясничной части позвоночного столба.
Компрессия позвонков в шейном отделе
Это тяжелая патология, которая может привести к осложнениям и даже гибели пациента. Прогрессирующая компрессия у больного без правильного лечения прогрессирует, приводя к сдавлению спинного мозга и параличу. Основные клинические признаки болезни выглядят следующим образом:
Основные клинические признаки болезни выглядят следующим образом:
- Появление головной боли, чувства распирания в области затылка, задней поверхности шеи. Болевой синдром может распространяться на лицо, плечо и руку, что связано со сдавлением спинномозговых нервов.
- Повышение внутричерепного давления, которое характеризуется ощущением непомерной нагрузки на глазные яблоки со стороны глазницы.
- Головокружения, тошнота. В утренние часы возможны позывы на рвоту. Затем неприятные симптомы проходят, но способны повторяться в течение дня.
- Предобморочные состояния, которые возникают без каких-либо причин.
- Тахи- или брадикардия, развивающиеся на фоне раздражения ветвей блуждающего нерва.
Указанные признаки требуют тщательного изучения, поэтому становятся показанием для обращения за медицинской помощью. Очень часто сам больной может воспринимать их как обычную усталость.
Успех лечения на 90% зависит от опыта
и квалификации врача.
Бесплатная консультация и диагностика врача
- Мануальный терапевт
- Вертебролог
- Остеопат
- Невролог
На консультации мы проводим тщательную диагностику всего позвоночника и каждого сегмента. Мы точно определяем какие сегменты и нервные корешки вовлечены и вызывают симптомы боли. По итогам консультации даем подробные рекомендации по лечению и если необходимо назначаем дополнительную диагностику.
1
Проведем функциональную диагностику позвоночника
2
Выполним манипуляцию, существенно облегчающую боль
3
Составим индивидуальную программу лечения
Запишитесь на бесплатный прием
Изменения в грудном отделе
Основная причина заболевания — травматические повреждения грудного отдела позвоночника. Зачастую подобные изменения характерны для ДТП при экстренном торможении. Заболевание сопровождается затруднением дыхания, появлением сухого кашля, который не приносит облегчения. Для состояния характерны нарушения сердечного ритма. У больных отмечается слабость в нижних конечностях. Нарушенная регуляция органов малого таза приводит к непроизвольному мочеиспусканию и опорожнению кишечника. В области спины появляются заметные болевые ощущения.
Зачастую подобные изменения характерны для ДТП при экстренном торможении. Заболевание сопровождается затруднением дыхания, появлением сухого кашля, который не приносит облегчения. Для состояния характерны нарушения сердечного ритма. У больных отмечается слабость в нижних конечностях. Нарушенная регуляция органов малого таза приводит к непроизвольному мочеиспусканию и опорожнению кишечника. В области спины появляются заметные болевые ощущения.
Компрессия в поясничном отделе
Хроническая компрессия тела позвонка часто выявляется у людей, которые подвергаются тяжелым физическим нагрузкам. Данная патология характерна для грузчиков, строителей, водителей. Также заболевание наблюдается у спортсменов.
Основная симптоматика:
- Хронические болевые ощущения в области поясничного отдела позвоночника, которые усиливаются при подъеме тяжестей и другой физической нагрузке.
- Резкие движения могут стать причиной острых болевых ощущений в виде прострела. В этот момент человек не может двигать ногами и принимает вынужденное положение, в котором чувствует хотя бы небольшое облегчение.

- Нарушения чувствительности, снижение мышечной силы в ногах. Эти проявления усиливаются при нагрузках.
- Сбой процессов мочеиспускания, дефекации.
Компрессия тела позвонка в поясничном отделе — наиболее частый вариант патологии.
Обследование при заболевании
Всем пациентам с болевым синдромом в области позвоночного столба показано проведение компьютерной или магнитно-резонансной томографии. Эти методы скрининга позволяют оценить состояние костных и хрящевых структур позвоночника, выявить компрессию тел позвонков и дегенеративные процессы в межпозвонковых дисках.
Дополнительно проводятся общеклинические исследования: общий и биохимический анализ крови, общий анализ мочи, электрокардиография. Применяются и другие методы лабораторной диагностики. Они необходимы для оценки общего состояния здоровья пациента, выявления сопутствующих патологий.
Подходы к лечению
Устранение хронической компрессии тел позвонка требует комплексного подхода. В нашем центре мы используем современные методы терапии, которые показали высокую эффективность в клинических и научных исследованиях. К ним относят остеопатию, мануальную терапию, Ди-Тазин терапию и физиолечение.
В нашем центре мы используем современные методы терапии, которые показали высокую эффективность в клинических и научных исследованиях. К ним относят остеопатию, мануальную терапию, Ди-Тазин терапию и физиолечение.
Остеопатия и мануальная терапия — современные методы устранения нарушений в опорно-двигательном аппарате. Во время процедур врач оказывает воздействие на организм только с помощью своих рук. Это позволяет добиться высокого уровня безопасности используемых методик. Во время работы остеопат или мануальный терапевт оценивает общее состояние организма, определяет участки, в которых нарушен мышечный тонус и состояние костной системы. Устранение патологических состояний приводит к исчезновению симптомов.
Ди-тазин терапия — это инновационный метод лечения. Он объединяет в себе три процедуры:
- Мягкое мануальное воздействие, устраняющее компрессию нервных корешков и нормализующее мышечный тонус в области поражения. Методика позволяет укрепить мышечный корсет, предупредить рецидивы.

- Фотодинамическая лазеротерапия с местной аппликацией Фотодитазина. Это лекарственное средство, которое поглощается пораженными клетками. При последующем воздействии специальной светодиодной установки Фотодитазин активируется и улучшает состояние тканей в месте поражения. В них улучшается кровоснабжение, усиливается регенерация.
- Лекарственный электрофорез с комплексом препаратов. Кроме положительного влияния электромагнитного поля свой эффект оказывают медикаменты: противовоспалительные, обезболивающие и другие группы.
Ди-тазин терапия пользуется большой популярностью в неврологии и ортопедии, благодаря высокой эффективности. После устранения острого болевого синдрома пациентам назначают физиолечение, лечебную физкультуру и массаж. Эти методы положительно влияют на прогноз для больного, снижают риск повторного возникновения компрессии.
Почему пациенты обращаются к нам?
Клиника доктора Длина ведет прием пациентов с признаками хронической компрессии тел позвонка. Это связано с несколькими факторами:
Это связано с несколькими факторами:
- Положительный опыт лечения патологий опорно-двигательного аппарата. Мы занимаемся терапией более 10 лет, имеем собственные эффективные методики устранения причин болезни и ее симптомов.
- Включение нашего центра в официальный реестр остеопатических клиник. Это подтверждает эффективность и безопасность нашего лечения, отмеченные сторонними экспертами.
- Квалифицированные врачи, которые проходят регулярное обучение в ведущих неврологических и остеопатических центрах России и Зарубежья.
- Индивидуальный подход к каждому пациенту.
Для записи на прием к нашим врачам позвоните нам по телефону или оставьте заявку на сайте. Консультант свяжется с вами и подробно расскажет о лечении в клинике доктора Длина.
Нас рекомендуют 94% пациентов.
Спасибо за доверие и ваш выбор.
Материал проверен экспертом
Михайлов Валерий Борисович
Врач мануальный терапевт, вертебролог, невролог
Опыт работы – 23 лет
Видео-отзывы пациентов
Грыжи в пояснице и в шее
В клинику доктора Длина я пришел с проблемами позвоночника. С двумя межпозвонковыми нижними грыжами и две межпозвонковые грыжи в шее. Мне была назначена комплексная программа из 10 шагов. За 4 месяца у меня полностью прошли нижние позвонки и исчезли хрусты в шее…
С двумя межпозвонковыми нижними грыжами и две межпозвонковые грыжи в шее. Мне была назначена комплексная программа из 10 шагов. За 4 месяца у меня полностью прошли нижние позвонки и исчезли хрусты в шее…
Грыжа пояснично-крестцового отдела
«Уже после первого раза спина перестала болеть. Я почувствовал облегчение. Сейчас уже прошел 7 сеансов и спина действительно не болит. Я забывать об этом стал. А вначале болело сильно.»
Воспаление седалищного нерва
«В течение 4 месяцев я страдала от тяжелейшего воспаления седалищного нерва с правой стороны. После первого посещения облегчение наступило сразу в течение шести часов. После 6 курсов боль практически прошла.»
Боли в пояснице и ноге
Яковлева Наталья Михайловна
Заведующий отделением, врач хирург высшей категории, врач онколог-маммолог
Хочу высказать огромную благодарность за то, что меня поставили на ноги в прямом смысле этого слова.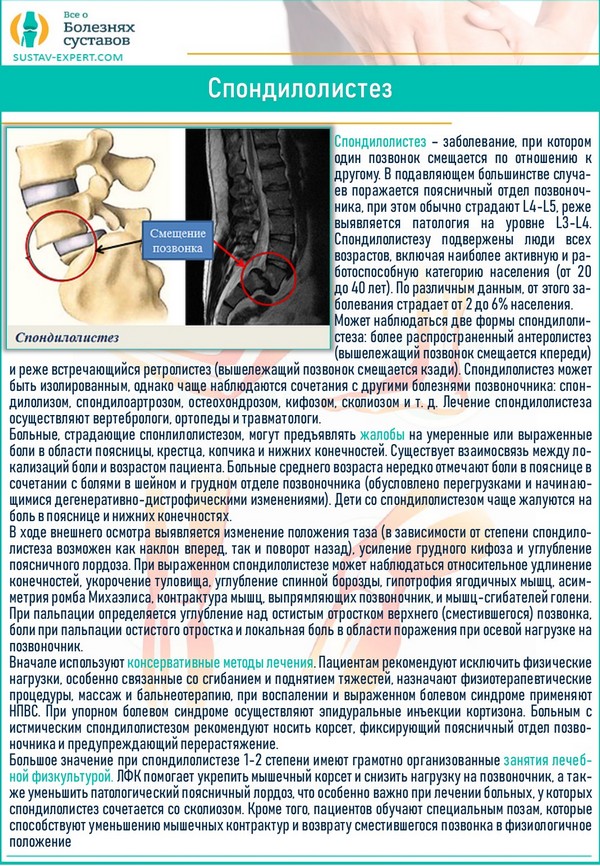 Пришла я в клинику полтора месяца назад с выраженными болями в пояснице и ноге. Достаточно длительного характера были эти жалобы и малоэффективным лечение, которое я применяла в прошлом. К счастью я оказалась в клинике доктора Длина и его команды супер профессионалов!
Пришла я в клинику полтора месяца назад с выраженными болями в пояснице и ноге. Достаточно длительного характера были эти жалобы и малоэффективным лечение, которое я применяла в прошлом. К счастью я оказалась в клинике доктора Длина и его команды супер профессионалов!
Остеохондроз шейного отдела
«Обратился 2 месяца назад с остеохондрозом шейного отдела позвоночника. У меня сидячая работа и очень сильно сводило мышцы шеи. Невозможно было работать. До этого обращался к другим докторам, но это проблему мою не решило. За 2 месяца у меня достаточно позитивная динамика. С каждой неделей становится все лучше и лучше.»
Болезнь Бехтерева
«У меня болезнь Бехтерева уже 10 лет. Стали съезжать позвонки, я стала сутулится. Обращалась к другим мануальным терапевтам, очень известным, медийным. В итоге результата я не получила. Уже после 2 сеанса я чувствовала себя гораздо лучше. Сейчас у меня ничего не болит.»
Боли в позвоночнике
«Я пришла с проблемами в спине, в шейном, грудном и поясничном отделе позвоночника. Мне назначили процедуры, сделали массаж, и назначали делать физкультуру дома. От этого мне стало намного легче. Я уже поворачиваю головой. У меня нет болевых ощущений.»
Мне назначили процедуры, сделали массаж, и назначали делать физкультуру дома. От этого мне стало намного легче. Я уже поворачиваю головой. У меня нет болевых ощущений.»
Плечелопаточный периартроз
Я обратилась в клинику с сильной болью в плече. У меня не поднималась рука, я не могла спать по ночам, просыпалась от боли. После первого сеанса процедур мне стало значительно легче. Где-то в середине курса у меня стала подниматься рука, я стала спать по ночам.
Артроз коленного сустава 2 степени
Обратилась с очень серьезным заболеванием. Я не могла ходить, у меня артроз 2 степени коленного сустава. Прошла в Клинике курс лечения и сейчас я иду на полностью 100%.
Межпозвоночная грыжа
«Я пришла в клинику после того, как у меня возникли боли в спине, и оказалась межпозвоночная грыжа. Я обращалась в другие места, но там только снимали приступы боли. Надежду на возвращение к обычной жизни подарил только Сергей Владимирович, его золотые руки!»
Сколиоз
«С подросткового возраста меня беспокоил сколиоз в грудном отделе. Ощущал чувство дискомфорта, натяжения, периодические боли в позвоночнике. Обращался к различным специалистам, массажисту, остеопату, но сильного эффекта я не почувствовал. После лечения у Длина С.В. у меня практически сейчас ровный позвоночник. В настоящее время не чувствую никаких проблем и дискомфорта.»
Ощущал чувство дискомфорта, натяжения, периодические боли в позвоночнике. Обращался к различным специалистам, массажисту, остеопату, но сильного эффекта я не почувствовал. После лечения у Длина С.В. у меня практически сейчас ровный позвоночник. В настоящее время не чувствую никаких проблем и дискомфорта.»
Межпозвоночная грыжа
«На 5-6 сеанс пошло улучшение. Я чувствовала себя намного лучше. Боль исчезла. Улучшение прогрессировало с каждым разом все больше и больше. Сегодня 10 занятие. Я чувствую себя прекрасно.»
Боли в поясничном и шейном отделе
«Мне 21 год. В клинику я обратился с дискомфортом в поясничном и шейном отделе. Также у меня иногда появлялись острые боли. После прохождения терапии, я ощутил значительное улучшение в спине. У меня отсутствуют боли. Состояние в целом улучшилось.»
Боли в спине
«Вначале пути лечебного очень сильно болела спина. Я уже не могла ходить. Сделаю 5 шагов и останавливаюсь. Весь мой путь состоял из таких остановок. В первую же процедуру я вышла из кабинета с отсутствием боли в позвоночнике.»
Сделаю 5 шагов и останавливаюсь. Весь мой путь состоял из таких остановок. В первую же процедуру я вышла из кабинета с отсутствием боли в позвоночнике.»
Грыжа шейного отдела
«Обратился с проблемой в шее и правая рука у меня сильно заболела. Шея не поворачивалась, рука не поднималась. После 3-го сеанса почувствовал себя лучше. После 5-го пошла на уменьшение вся эта боль. Оказывается у меня в шейном позвонке 2 грыжи. После сеансов я сделал МРТ и одна грыжа уменьшилась. Сейчас стал двигаться, рука заработала.»
Боли в шее
«Я обратился к доктору Длину потому, что у меня очень сильно болела шея с правой стороны. Я 5 лет назад упал на сноуборде, ходил даже к остеопату, но как-то не особо помогло. Сейчас уже все хорошо, остались кое-какие последствия, мышцы были спазмированные. Я когда пришел стальные мышцы были, сейчас очень мягенькая шея.»
Боли в грудном отделе
«Обратился в клинику с болью в спине, а именно в грудном отделе.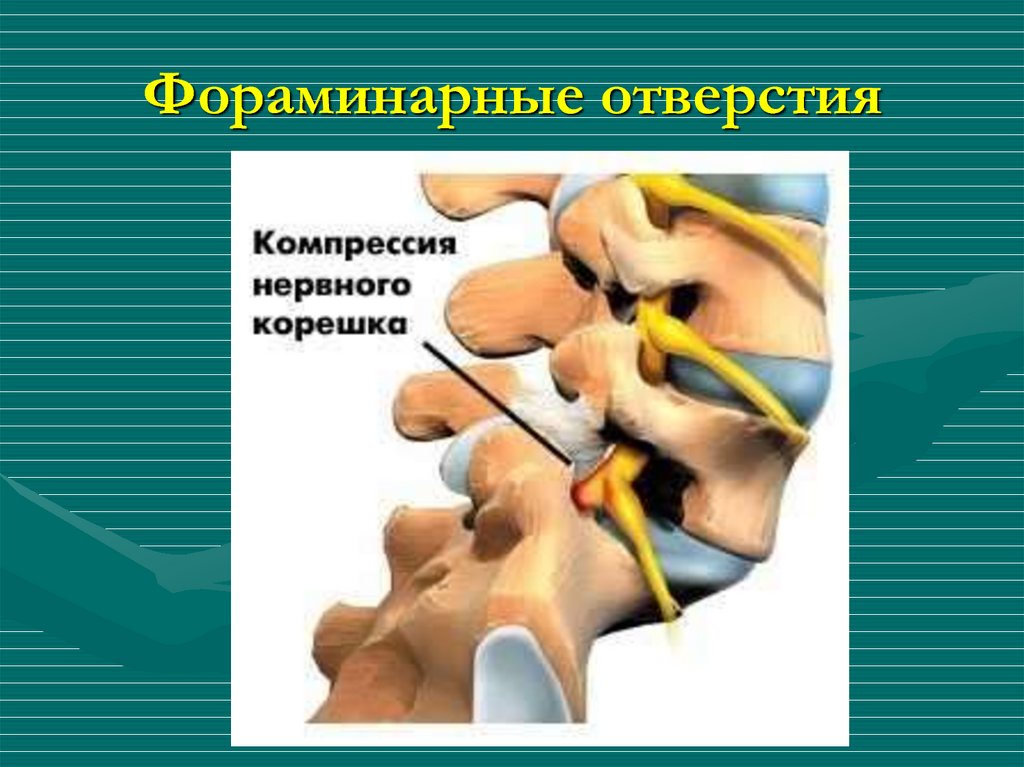 После 10 сеансов лечения, я мог уже спокойно совершать свои обычные дела, досидеть на работе до обеда, без того, чтобы завыть от боли. Сейчас уже я пришел на корректировку спустя 2 месяца. У меня все отлично, спина не болит.»
После 10 сеансов лечения, я мог уже спокойно совершать свои обычные дела, досидеть на работе до обеда, без того, чтобы завыть от боли. Сейчас уже я пришел на корректировку спустя 2 месяца. У меня все отлично, спина не болит.»
Грыжа и протрузия
«В клинику обратился с грыжей L4-L5 и протрузией L5-S1. Сегодня закончился курс лечения. Болела поясница, сложно было нагибаться. После прохождения курса и получения наставлений в виде физических упражнений, стало намного легче. После месяца лечения не чувствую никаких скованности движений.»
Боли в пояснице и тазобедренном суставе
«Меня с молодых лет беспокоили боли спине. Когда они стали невыносимыми, я обратилась в клинику доктора Длина. Уже после первой процедуры из тазобедренного сустава ушла боль. После третей процедуры простреливающие боли в пояснице прекратились.»
Очень эффективные процедуры
Процедуры очень эффектны оказались.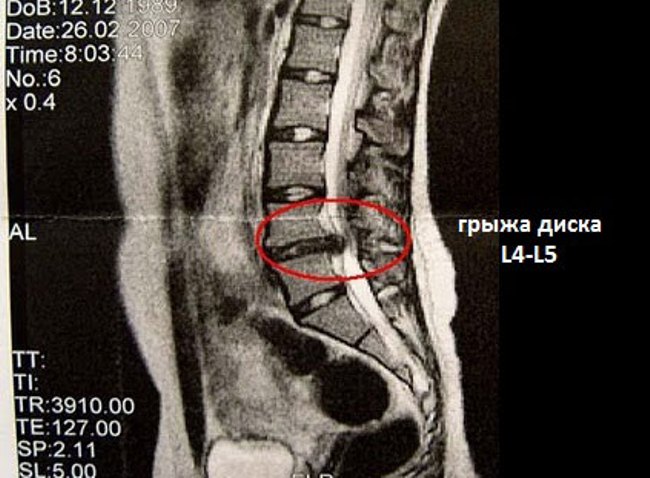 Раньше обращалась в другие клиники и стопроцентно у меня боли не снимались, беспокоили меня. После этого специалиста у меня через три-четыре сеанса функции восстановились, в суставах боль прошла.
Раньше обращалась в другие клиники и стопроцентно у меня боли не снимались, беспокоили меня. После этого специалиста у меня через три-четыре сеанса функции восстановились, в суставах боль прошла.
Обращение сегодня поможет
избежать операции завтра!
Снимем боль и воспаление
После 2-3 лечебных процедур изматывающая боль уходит, вам становится легче.
Устраним причину болезни
Комплексное оздоровление позвоночника улучшает самочувствие: вы ощущаете прилив сил и энергии.
Запустим процесс регенерации
Начинается процесс восстановления поврежденных тканей, грыжи и протрузии уменьшаются.
Укрепим мышечный корсет
Сильные мышцы спины поддерживают позвоночный столб, препятствуя повторному возникновению заболевания.
Мы лечим
- Защемление нерва в пояснице
- Авторская методика лечения спондилеза
- Лечение протрузии поясничного отдела позвоночника современными методами
- Спондилоартроз позвоночника: диганостика и лечение
- Лечение пяточной шпоры
- Лечение мигрени – симптомы, причины возникновения
ПОСМОТРЕТЬ ВСЁ
Синдром грушевидной мышцы: лечение cиндрома грушевидной мышцы
- Причины возникновения синдрома грушевидной мышцы
- Особенности грушевидной мышцы: топографо-анатомические и биомеханические
- Клиническая картина синдрома грушевидной мышцы
- Диагностика
- Лечение синдрома грушевидной мышцы
- Гимнастические упражнения, рекомендуемые для расслабления грушевидной мышцы
Синдром грушевидной мышцы – болевой синдром, локализирующийся в ягодичной области с возможной иррадиацией (распространением боли) в паховую область, верхнюю часть бедра и голени.
Синдром грушевидной мышцы является самой распространенной туннельной невропатией. Компрессия корешка L5 или S1, а также неудачные инъекции лекарственных веществ вызывают патологическое напряжение грушевидной мышцы, что ведет к сдавливанию седалищного нерва или (при высоком отхождении) его ветвей, а также сосудов, сопровождающих его в подгрушевидном пространстве.
Встречается синдром грушевидной мышцы не реже, чем у половины больных, страдающих дискогенным пояснично-крестцовым радикулитом. Рефлекторное напряжение, возникающее в мышце и происходящие в ней нейротрофические процессы, как правило, вызваны раздражением первого крестцового, а не пятого поясничного корешка. Если пациенту поставлен диагноз дискогенный пояснично-крестцовый радикулит, возможно возникновение предположения о наличии синдрома грушевидной мышцы при наличии упорных болей, ощущаемых по ходу седалищного нерва и не уменьшающихся не смотря на медикаментозное лечение. Гораздо сложнее определить присутствие данного синдрома, если в наличии болевые ощущения в области ягодицы, которые носят ограниченный характер и связаны с определенными положениями таза или его перемещениями при ходьбе.
Под ягодичной мышцей находится грушевидная мышца. Между ней и крестцово-остистой связкой проходит нижняя ягодичная артерия и седалищный нерв. При воспалении грушевидной мышцы ею или ее сухожилием сдавливается седалищный нерв (ишиас, ишиалгия).
Если тоническое напряжение данной мышцы длительное, появляется сдавливание (компрессия) нервно-сосудистого образования, что влечет за собой сосудистые нарушения и выраженный болевой синдром в пораженной нижней конечности. Однако данное заболевание редко встречается.
Врачам общей практики давно знаком синдром грушевидной мышцы. Он может быть следствием перегрузки грушевидной мышцы, связок и мышц пояса нижних конечностей, симптомом заболеваний органов малого таза, осложнением поясничного остеохондроза.
При миофасциальном болевом синдроме наблюдается первичное поражение грушевидной мышцы. Непосредственными причинами возникновения первичного поражения грушевидной мышцы могут быть:
- растяжение
- травма пояснично–крестцовой и ягодичной областей
- перетренированность мышц
- длительное пребывание в анталгической позе
- неудачная инъекция лекарственных средств в область грушевидной мышцы
- переохлаждение
- оссифицирующий миозит
Возникновение вторичного синдрома грушевидной мышцы может быть при:
- заболевании крестцово-подвздошного сочленения,
- заболевании малого таза, к примеру, при гинекологических болезнях.

Вертеброгенная патология может привести к рефлекторному спазму мышц. Развивающийся по этой схеме синдром грушевидной мышцы (не корешковый), имеющий мышечно-тонические проявления, является одним из наиболее часто встречающихся вариантов бедренных и поясничных болей. При дискогенных радикулопатиях с поражением спинномозговых корешков наблюдается патологическое напряжение грушевидной мышцы в виде спазма. В этом случае в наличии клиническое сочетание корешковых и рефлекторных механизмов с возникающими неврологическими проявлениями вертеброгенной патологии.
Таким образом, становится понятным, что могут быть вертеброгенные и невертеброгенные причины синдрома грушевидной мышцы.
Вертеброгенные причины:
- травмы позвоночника и спинномозговых корешков
- опухоли позвоночника и спинномозговых корешков
- радикулопатия L1 — S1 корешков
- поясничный стеноз
Невертеброгенные причины:
- миофасциальный болевой синдром
- отражённые боли, возникающие при заболеваниях внутренних органов.

Грушевидная мышца (m. piriformis) – это плоский равнобедренный треугольник. Начало мышца берет от передней поверхности крестцовой кости, дальше от оси (латеральнее) второго-четвертого крестцовых отверстий (основание треугольника). Дополняется грушевидная мышца волокнами, которые начинаются в большой седалищной вырезке подвздошной кости, иногда от крестцово-остистой связки.
Грушевидная мышца начинается в области капсулы крестцово-подвздошного сочленения. Дальше через большое седалищное отверстие ее пучки выходят из малого таза, после переходят в короткое и узкое сухожилие, которое прикрепляется к медиальной поверхности большого вертела бедра. Здесь находится слизистая сумка.
Грушевидная мышца не занимает всё седалищное отверстие, она образует верхнюю и нижнюю щель. Верхняя щель занята верхней ягодичной артерией и нервом. В нижней щели расположены нижняя ягодичная артерия и седалищный нерв. Иннервируется грушевидная мышца ветвями крестцового сплетения из спинномозговых корешков S1 и S2. Кровоснабжение поступает из верхней и нижней ягодичных артерий.
Кровоснабжение поступает из верхней и нижней ягодичных артерий.
Функционально грушевидная мышца предназначена для отведения бедра и ротации его кнаружи. Она одновременно разгибает и отводит бедро, а также вращает его при резкой флексорно-абдукционной позе. Эта мышца необходима для «приякоривания» головки бедра по аналогии с функцией надостной мышцы по отношению к головке плечевой кости. Она удерживает бедро от быстрой внутренней ротации в первой стадии бега и ходьбы. Также с ее помощью создается косое усилие крестцу и за счет нижней части мышцы обеспечивается «стригущее» усилие для крестцово-подвздошного сочленения — тянет вперед свою сторону основания крестца, а его вершину назад. Эта мышца способствует качанию (антинутации) крестца. Если нутирующие мышцы тянут крестец вперед, грушевидная мышца тянет назад его нижние отделы в сторону задних отделов безымянных костей.
Контрактура грушевидной мышцы приводит к легкому растяжению ее антагонистов — аддукторов бедра. Однако они одновременно вращают бедро кнаружи и являются в этом отношении синергистом грушевидной мышцы.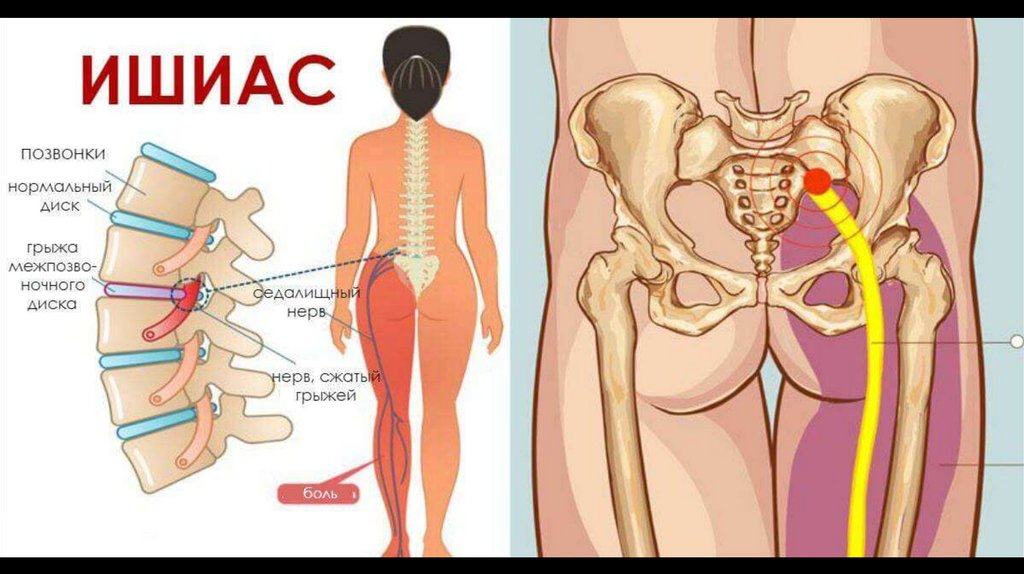 Частично средняя ягодичная мышца вращает бедро внутрь, также она отводит бедро, не являясь полным антагонистом грушевидной мышцы.
Частично средняя ягодичная мышца вращает бедро внутрь, также она отводит бедро, не являясь полным антагонистом грушевидной мышцы.
Таким образом, в отношении функции отведения бедра все ягодичные мышцы являются агонистами грушевидной мышцы, а все аддукторы — антагонистами. Более сложными комплексами мышц осуществляются вращательные движения.
Ствол седалищного нерва в 90% случаев выходит в ягодичную область из полости таза под грушевидной мышцей. В 10% случаев он при переходе в ягодичную область прободает грушевидную мышцу. Предпосылка к компрессии седалищного нерва — индурация грушевидной мышцы, возникающая при ее асептическом воспалении. Измененная грушевидная мышца способна сдавливать седалищный нерв, а также другие ветви второго-четвертого крестцовых нервов — нижний ягодичный нерв, задний кожный нерв бедра, половой нерв.
Таким образом, при возникновении синдрома грушевидной мышцы может быть:
- сдавление седалищного нерва между крестцово-остистой связкой и измененной грушевидной мышцей,
- сдавление седалищного нерва измененной грушевидной мышцей при его прохождении через мышцу (вариант развития седалищного нерва),
- сдавление ветвей второго, третьего, четвертого крестцовых нервов — нижнего ягодичного нерва, заднего кожного нерва бедра, полового нерва.

Состав клинической картины синдрома грушевидной мышцы:
- локальные симптомы
- симптомы сдавления седалищного нерва
- симптомы сдавления нижней ягодичной артерии, сосудов седалищного нерва
К локальным симптомам относятся:
- тянущая, ноющая, «мозжащая» боль в ягодице, в тазобедренном и крестцово-подвздошном суставах, усиливающаяся в положении стоя, при ходьбе, при приведении бедра и в полуприседе на корточках
- в положении лежа, в положении сидя с разведенными ногами боль немного стихает
- если хорошо расслабить большую ягодичную мышцу, под ней можно прощупать плотную, болезненную при натяжении грушевидную мышцу (симптом Бонне–Бобровниковой)
- в точке грушевидной мышцы на задней поверхности ноги появляется боль при перкуссии (симптом Виленкина),
- проявляется болезненность седалищной ости, на которую натыкается ощупывающий палец при интенсивном скольжении от седалищного бугра медиально вверх
- нередко тоническое напряжение грушевидной мышцы может сочетаться с подобным состоянием прочих мышц тазового дна – внутренней запирательной, копчиковой, леватора ануса и других, в таких случаях говорится о синдроме тазового дна.

Синдром грушевидной мышцы почти всегда сопровождают легкие сфинктерные нарушения: перед началом мочеиспускания возникает небольшая пауза.
Симптомами сдавления седалищного нерва и сосудов в подгрушевидном пространстве являются:
- боли при компрессии седалищного нерва имеют тупой, «мозжащий» характер с присутствующей вегетативной окраской (ощущения одеревенения, зябкости, жжения)
- происходит иррадиация боли по всей ноге или же преимущественно по зоне иннервации малоберцового и большеберцового нервов
- провоцирующими факторами сдавления являются стрессовые ситуации, перемена погоды, тепло
- иногда происходит снижение ахиллова рефлекса, поверхностной чувствительности
- если вовлечены преимущественно волокна, формирующие большеберцовый нерв, боль начинает локализоваться в задней группе мышц голени: при ходьбе, при пробе Ласега; также болезненность отмечается в икроножной и камбаловидной мышцах.
Симптомами сдавления сосудов седалищного нерва и нижней ягодичной артерии являются:
- резкий спазм сосудов ноги, который приводит к перемежающейся хромоте: пациенту при ходьбе приходится останавливаться, садиться, ложиться; кожа на ноге бледнеет; после отдыха больной способен продолжить ходьбу, но вскоре тот же приступ повторяется.

Важный диагностический тест, который подтверждает ведущую роль грушевидной мышцы в формировании клинической картины — инфильтрация новокаином грушевидной мышцы с оценкой положительных сдвигов, которые при этом возникают.
Проведение определенных мануальных тестов помогает при диагностике синдрома грушевидной мышцы:
- болезненность, возникающая при пальпации верхневнутренней области большого вертела бедренной кости (на месте прикрепления грушевидной мышцы),
- болезненность, возникающая при пальпации нижнего отдела крестцово-подвздошного сочленения (на проекции места прикрепления грушевидной мышцы),
- воспроизведение боли при пассивном приведение бедра и его одновременной ротацией внутрь (симптом Бонне-Бобровниковой),
- тест на исследование крестцово-остистой связки, который позволяет одновременно диагностировать состояние подвздошно-крестцовой и крестцово-остистой связок,
- при поколачивании с больной стороны ягодицы возникает боль и распространяется по задней поверхности бедра,
- при ударе по нижнепоясничным или верхнекрестцовым остистым отросткам молоточком (сложенными пальцами) происходит сокращение ягодичных мышц (симптом Гроссмана).

Алгоритм лечения синдрома грушевидной мышцы аналогичен алгоритму лечения боли, которая связана с компрессией (сдавливанием) нервных корешков пояснично-крестцового отдела позвоночника или с нестабильностью позвоночника. Данное заболевание не следует рассматривать как местное проявление боли. Проводимое лечение направлено не только на снятие болевого синдрома, но и на исключение самой причины, по которой возникло заболевание.
Если выражен болевой синдром, врач назначает медикаментозную терапию, которая направлена на уменьшение мышечного спазма околопозвоночных мышц и купирование (снятие) боли. Самым эффективным способом лечения синдрома грушевидной мышцы, а также любых хронических болей в пояснично-крестцовом отделе позвоночника является сочетание рефлекторных методов:
- иглорефлексотерапия
- фармакопунктура
- мокса-терапия
- вакуумная терапия
- лазеропунктура
- лечебная гимнастика и некоторые другие методы
В целом, своевременное обращение за врачебной помощью, полноценная диагностика для исключения влияния сопутствующей патологии, комплексный подход к терапии обеспечивают благоприятный исход заболевания. По опыту лечения пациентов с синдромом грушевидной мышцы можно сказать, что при своевременном и адекватном лечении улучшение состояния отмечается в первые дни от начала лечения заболевания.
По опыту лечения пациентов с синдромом грушевидной мышцы можно сказать, что при своевременном и адекватном лечении улучшение состояния отмечается в первые дни от начала лечения заболевания.
Для расслабления грушевидной мышцы, а также активации ее антагонистов рекомендуются гимнастические упражнения, проводимые в следующем порядке.
Пациент в положении лежа на спине, ноги полусогнуты и опираются подошвами о кушетку, выполняются плавные движения соединения и разведения коленей. Полусогнутые ноги соединены, пациент энергично толкает одно колено другим в течение 3-5 с. Упражнение «люлька» необходимо по возможности выполнять без помощи рук при активном сгибании бедер.
Пациент в положении сидя широко расставляет ступни, колени соединяет, ладонью одной вытянутой руки опирается о кушетку, начинает вставать с кушетки. В тот момент, когда ладонь опирающейся руки отрывается от кушетки, подает вторую руку инструктору, который помогает завершить выпрямление тела, соединенные колени при этом разъединяются.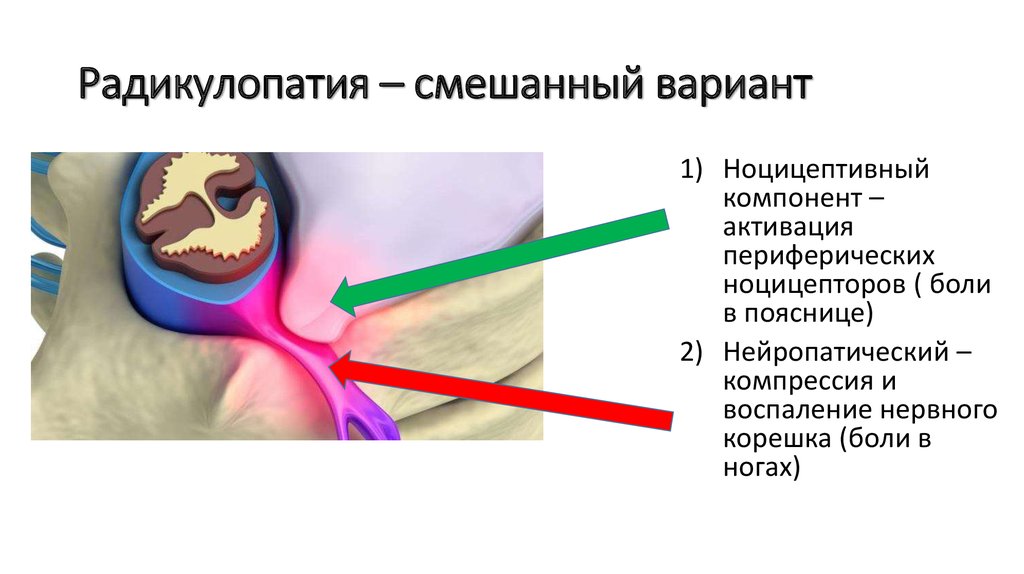
Если состояние улучшится, на этапе регрессии и в период ремиссии, рекомендовано сидеть в положении «нога на ногу» (часто, но не долго).
Автор статьи:
Локтионов Иван Викторович
Врач-невролог, специалист по немедикаментозному лечению позвоночника, автор способа лечения грыж и протрузий межпозвонковых дисков без операции
За 21 год врачебной практики помог более чем 9000 пациентов вернуться к привычной жизни.
Загрузка клиники 85%
Ср 05
Свободного времени нет
Чт 06
- Свободное время на 12:30
- Свободное время на 13:00
- Свободное время на 14:00
Пт 07
- Свободное время на 11:00
- Свободное время на 11:30
- Свободное время на 12:00
- Свободное время на 13:00
- Свободное время на 13:30
- Свободное время на 14:30
Грыжи межпозвонковых дисков в поясничном отделе
Грыжа межпозвонкового диска (неправильно — межпозвоночная грыжа) – это заболевание, при котором происходит выпячивание пульпозного ядра вследствие истончения или разрыва фиброзного кольца. Грыжи в поясничном отделе позвоночника чаще всего появляются на заднебоковой поверхности диска, между позвонками L4-L5 и L5-S1. Межпозвонковый диск в процессе дегенеративных его изменений или под воздействием травмы может смещаться за пределы своей естественной локализации, вызывая компрессию спинного мозга и спинномозговых корешков. Вследствие этого характерным признаком грыжи диска является корешковая симптоматика (боли, чувство онемения в соответствующих зонах верхних и нижних конечностей), а в запущенных случаях – парезы, параличи, нарушение функций тазовых органов.
Грыжи в поясничном отделе позвоночника чаще всего появляются на заднебоковой поверхности диска, между позвонками L4-L5 и L5-S1. Межпозвонковый диск в процессе дегенеративных его изменений или под воздействием травмы может смещаться за пределы своей естественной локализации, вызывая компрессию спинного мозга и спинномозговых корешков. Вследствие этого характерным признаком грыжи диска является корешковая симптоматика (боли, чувство онемения в соответствующих зонах верхних и нижних конечностей), а в запущенных случаях – парезы, параличи, нарушение функций тазовых органов.
Механизм образования грыжи межпозвонкового диска и симптомы заболевания
Дегенеративные процессы в позвоночнике, приводящие к появлению грыж межпозвонковых дисков, развиваются преимущественно у людей с соответствующей наследственной предрасположенностью, выявляемой у 48% населения. Примерно с 18-35 лет начинаются старение позвоночника и реактивные изменения в результате дистрофического процесса, возникающего в межпозвонковом диске. Так как диск плохо кровоснабжается, его питание осуществляется путем диффузии питательных веществ из связок, которые окружают диск по периферии и кровоснабжаемой кости, покрытой хрящем. С возрастом уменьшается уровень диффузии к пульпозному ядру, что влияет на синтез коллагена и протеогликанов, и приводит к высушиванию диска. По мере того, как диск высушивается, уменьшается его устойчивость к механическим воздействиям. Внутри фиброзного кольца и фасеточных сустовов образуются трещины. Этот процесс развивается под влиянием гормональных сдвигов и патологической импульсации из различных тканей, а основную роль в формировании заболевания играют статические и динамические нагрузки.
Так как диск плохо кровоснабжается, его питание осуществляется путем диффузии питательных веществ из связок, которые окружают диск по периферии и кровоснабжаемой кости, покрытой хрящем. С возрастом уменьшается уровень диффузии к пульпозному ядру, что влияет на синтез коллагена и протеогликанов, и приводит к высушиванию диска. По мере того, как диск высушивается, уменьшается его устойчивость к механическим воздействиям. Внутри фиброзного кольца и фасеточных сустовов образуются трещины. Этот процесс развивается под влиянием гормональных сдвигов и патологической импульсации из различных тканей, а основную роль в формировании заболевания играют статические и динамические нагрузки.
Пульпозное ядро сначала разбухает, затем высыхает, диск уплощается, и фиброзное кольцо начинает выпячиваться, формируя протрузию межпозвонкового диска. В дистрофически измененных коллагеновых волокнах фиброзного кольца появляются трещины и разрывы. Через эти трещины просачивается пульпозное ядро, которое за пределами фиброзного кольца образует экструзию, или грыжу межпозвонкового диска. Если это образование теряет связь с диском, то становится его секвестром. В случае проникновение дискового вещества в тело позвонка образуется так называемый «узелок Шморля»
Если это образование теряет связь с диском, то становится его секвестром. В случае проникновение дискового вещества в тело позвонка образуется так называемый «узелок Шморля»
Различают медианные, парамедианные и латеральные грыжи. Медиальными называются грыжи, которые располагаются кпереди от задней продольной связки. Парамедиальные грыжи образуются частично за задней продольной связкой, частично вне нее. Латеральные грыжи находятся вне задней продольной связки. Через трещины в фиброзном кольце в зону пульпозного ядра начинают прорастать сосуды, и в ядре начинается процесс фиброза и обызвествления, что в конечном итоге приводит к разболтанности позвоночно-двигательного сегмента.
Дегенеративному процессу в дисках под влиянием статико-динамической перегрузки позвоночно-двигательного сегмента способствуют приобретенные и врожденные особенности позвоночника. Уменьшение числа дисков также ведет к их перегрузке (сакрализация L5, врожденный синостоз, травма соседнего диска, компрессионные переломы прилежащих позвонков и др. ). К дистрофическим процессам в диске приводят также эндокринные нарушения, так например при гипотиреозе нарушается синтез коллагена, в котором участвует тироксин.
). К дистрофическим процессам в диске приводят также эндокринные нарушения, так например при гипотиреозе нарушается синтез коллагена, в котором участвует тироксин.
Кроме собственно позвоночника, опорность, статику и биомеханику позвоночного сегмента определяют окружающие его мышцы. Мышечно-тоническое напряжение, возникающее вследствие патологической импульсации из пораженного позвоночного сегмента, со временем становится стойким. В мышцах появляются болезненные затвердения, узелки и плотные тяжи. Развиваются дистрофические процессы в слабокровоснабжаемых местах прикреплений сухожилий и других фиброзных тканей к костным выступам (так называемый нейроостеофиброз, являющийся также результатом мышечно-тонического напряжения).
У лиц с недостаточно симметричной иннервацией, обладающих сниженной ловкостью, несовершенным прогнозированием моторных ситуаций, легко наступает дискоординация в работе мышц позвоночного сегмента и всего позвоночника. Это происходит при резком повороте, подъеме тяжести, беременности, в послеродовом периоде и др. При неожиданной нагрузке в позвоночном сегменте легко происходят сдвиг его элементов, выпячивание и выпадение диска .
При неожиданной нагрузке в позвоночном сегменте легко происходят сдвиг его элементов, выпячивание и выпадение диска .
При воздействии грыжи на спинномозговой корешок, появляются т.н. корешковая симптоматика: боли, чувство онемения, покалывания в соответствующем иннервируемому корешку сегменте руки или ноги. В запущенных случаях возникает слабость при определённых движениях (парезы) или их полное отсутствие (параличи), а также нарушение функции тазовых органов (например, неудержание мочи).
Диагностика
- Консультация хирурга-вертебролога
- Весь спектр лабораторных исследований
- МРТ пораженного отдела позвоночника
- Электронейромиография (при необходимости)
- Консультация профильных специалистов при сопутствующих заболеваний (при необходимости)
Хирургическое лечение грыжи межпозвонкового диска
В отделении хирургии позвоночника РНЦХ им. акад Б.В. Петровского, как правило, применяется микрохирургическая дискэктомия по Каспару — мировой «золотой стандарт» хирургического лечения грыж межпозвонковых дисков. Идея данной операции в малой инвазивности при сохранении широких возможностей для её осуществления.
Идея данной операции в малой инвазивности при сохранении широких возможностей для её осуществления.
Вначале производится точная разметка уровня пораженного межпозвонкового диска при помощи рентгеновского аппарата с электронно-оптическим преобразователем (ЭОП), что приводит к минимизации интраоперационной травмы мышц, связок и костных позвоночных структур. Операционный доступ производится через кожный разрез, размер которого не превышает 3-4 сантиметра. Костные структуры позвоночника не резецируются, что позволяет сохранить опорность и стабильность оперированного сегмента. Все манипуляции в позвоночном канале производятся под контролем современного операционного микроскопа, что гарантирует безопасность операции. Для стабилизации позвоночно-двигательного сегмента и ранней активизации пациентов без использования дополнительных поясничных корсетов между остистыми отростками смежных позвонков устанавливается динамический имплант DIAM, основным преимуществом которого является сохранение полного объёма движений в оперируемом сегменте. Операционная рана, при отсутствии противопоказаний, ушивается косметическим внутрикожным швом, что делает послеоперационный рубец практически неразличимым впоследствии.
Операционная рана, при отсутствии противопоказаний, ушивается косметическим внутрикожным швом, что делает послеоперационный рубец практически неразличимым впоследствии.
Послеоперационное ведение пациентов
Длительность строгого постельного режима — сутки с момента операции. Как правило, уже на следующий после операции день мы разрешаем пациентам вставать с постели, сидеть без использования корсетов на поясничный отдел позвоночника и каких-либо дополнительных средств опоры. Лечебно-охранительный режим длится 6 недель с момента операции, в течение которого пациентам разрешается гулять в полном объёме, сидеть, но без дополнительной нагрузки на поясничный отдел позвоночника. Запрещаются наклоны туловища, скручивание. По окончании щадяшего периода пациенты приступают к активной реабилитации — рекомендуется плавание в бассейне брассом не реже 3-х раз в неделю, лечебная физкультура, направленная на укрепление мышц спины, массаж. Пациенты возвращаются к нормальной физически активной жизни без каких либо ограничений.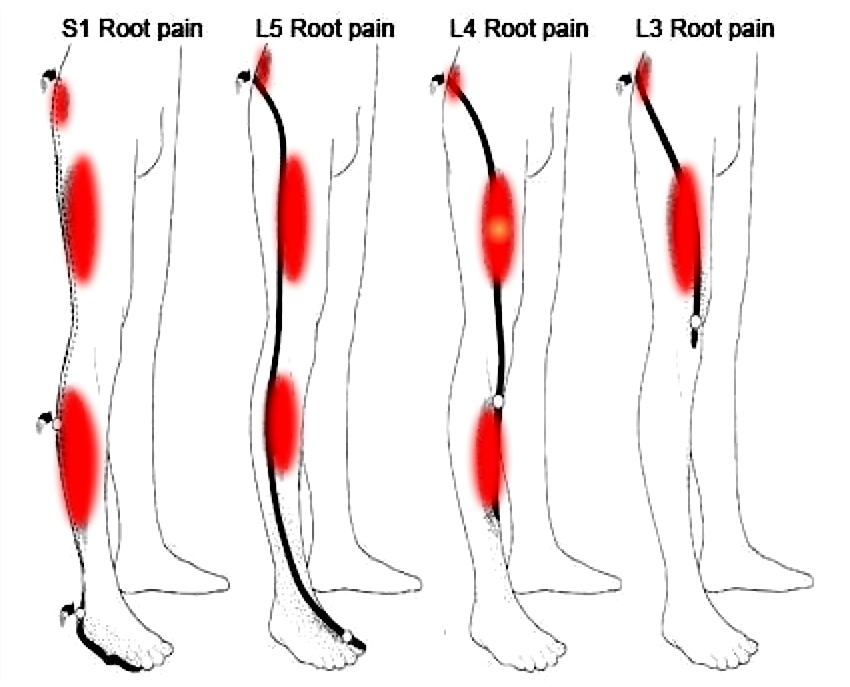 В том числе, разрешаются занятия такими видами спорта, как горные лыжи, сноуборд, футбол, волейбол, скалолазание.
В том числе, разрешаются занятия такими видами спорта, как горные лыжи, сноуборд, футбол, волейбол, скалолазание.
Проводимые операции
- Микрохирургическая дискэктомия с установкой динамического межостистого импланта DIAM
- Пункционная эндоскопическая дискэктомия
- Лазерная вапоризация межпозвонкового диска
Пациент М., 35 лет, поступил в клинику хирургии позвоночника РНЦХ с жалобами на тянущие боли в поясничном отделе позвоночника, иррадиирующие по наружной поверхности правой нижней конечности, периодически возникающее чувство онемения в правой нижней конечности.
Из анамнеза: жалобы беспокоят в течение 4 месяцев (резкая боль в пояснице возникла во время поднятия тяжести). Лечение не проводилось, приступ купировался самостоятельно. Впоследствии беспокоили незначительные ноющие боли в поясничном отделе позвоночника. Повторный приступ — за две недели до госпитализации, появилась иррадиация болей в правую нижнюю конечность.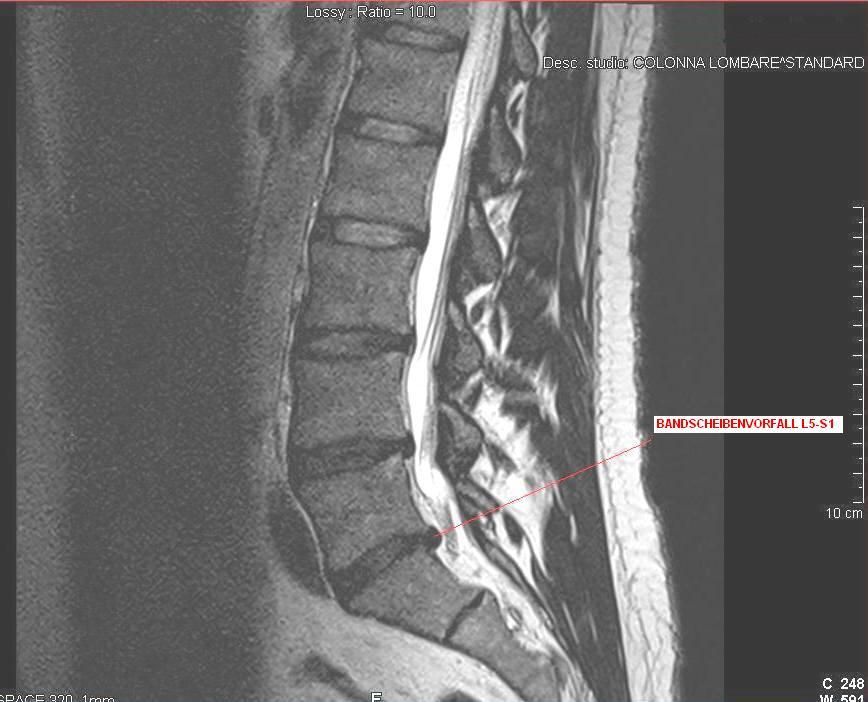
При осмотре: Зона снижения чувствительности по наружной поверхности верхней трети правой голени, парез разгибателя I пальца правой стопы до 3 баллов, отмечается снижение ахиллова рефлекса справа, коленные рефлексы сохранены. положительный симптом Ласега справа
По данным МРТ: парамедианная правосторонняя грыжа межпозвонкового диска L4-L5 с компрессией L5 корешка справа.
Пациенту была произведена операция: Микрохирургическая дискэктомия L4-L5 справа с установкой динамического межостистого импланта DIAM L4-L5
Пациент активизирован на следующие после операции сутки. Выписан из стационара на 4-е сутки. Швы сняты на 12-е сутки. Через 6 недель операции все ограничения по физической активности сняты. Пациенту рекомендовано: плавание в бассейне брассом не реже 3-х раз в неделю, комплекс упражнений для укрепления мышц спины.
Медианная грыжа позвоночника — вопрос от пациента медицинского центра ГУТА КЛИНИК
УЗИ
Дудин
Михаил Михайлович
Врач УЗД
Карпочев
Максим Викторович
Врач УЗД, ведущий специалист
Баранова
Юлия Викторовна
Акушер-гинеколог, гинеколог-эндокринолог, врач УЗД
Фроловская
Людмила Викторовна
Акушер-гинеколог, врач УЗД
Николаева
Марина Вячеславовна
Врач УЗД
Шуленина
Людмила Викторовна
Врач функциональной диагностики, врач УЗД
Бусуёк
Наталия Петровна
Уролог-андролог, нефролог, врач УЗД
Казакова
Светлана Николаевна
Гинеколог, врач УЗД
Рентгенология
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Мухин
Андрей Андреевич
Рентгенолог
Звездина
Дарья Максимовна
Рентгенолог
Андрианова
Вера Николаевна
Рентгенолог
Бунак
Марк Сергеевич
Рентгенолог
Масри
Амир Гази
Рентгенолог
Дубровин
Владислав Андреевич
Рентгенолог
Терапия
Горбачева
Елена Владимировна
Кардиолог, терапевт
Карданова
Ольга Дмитриевна
Кардиолог, терапевт (ведущий специалист)
Шашкова
Татьяна Валерьевна
Терапевт, кардиолог
Комиссаренко
Ирина Арсеньевна
Гастроэнтеролог, терапевт, кардиолог
Мирошникова
Регина Ринатовна
Терапевт
Физиотерапия
Филипенко
Марина Николаевна
Физиотерапевт
Кардиология
Горбачева
Елена Владимировна
Кардиолог, терапевт
Карданова
Ольга Дмитриевна
Кардиолог, терапевт (ведущий специалист)
Шашкова
Татьяна Валерьевна
Терапевт, кардиолог
Комиссаренко
Ирина Арсеньевна
Гастроэнтеролог, терапевт, кардиолог
Клеймёнова
Надежда Игоревна
Детский кардиолог
Аудиология и слухопротезирование
Паукова
Марина Владимировна
Сурдолог-оториноларинголог
Колтышева
Екатерина Борисовна
Врач функциональной диагностики
Левина
Юлия Викторовна
Сурдолог-оториноларинголог
Неврология и мануальная терапия
Замерград
Максим Валерьевич
Невролог, консультант Центра головокружения и нарушения равновесия
Небожин
Александр Иванович
Мануальный терапевт, невролог
Екушева
Евгения Викторовна
Невролог-алголог
Толстенева
Александра Игоревна
Невролог, детский невролог
Новиков
Сергей Александрович
Невролог, руководитель Центра алгологии
Ильченко
Георгий Петрович
Травматолог-ортопед (вертебролог)
Никольский
Андреас
Невролог
Лабораторные анализы
Черняева
Наталья Владимировна
Врач КЛД
Дерматология и трихология
Шуляк
Ирина Степановна
Дерматолог, трихолог, косметолог
Массаж
Ермуш
Станислав Геннадьевич
Массажист
Крашенинникова
Екатерина Михайловна
Детский массажист, врач ЛФК
Эндокринология
Бахтеева
Ирина Владимировна
Эндокринолог
Альфарадж
Анас
Эндокринолог
Гудожникова
Татьяна Сергеевна
Эндокринолог, диетолог
Аллергология-иммунология
Азарова
Эльвира Викторовна
Аллерголог-иммунолог
Стационар
Антоненко
Дмитрий Валерьевич
Анестезиолог-реаниматолог
Сагалович
Михаил Абрамович
Анестезиолог-реаниматолог
Ларченко
Евгений Владимирович
Анестезиолог-реаниматолог
Ильин
Владислав Валерьевич
Анестезиолог-реаниматолог
Кропачев
Александр Викторович
Анестезиолог-реаниматолог
Абрамкин
Николай Алексеевич
Анестезиолог-реаниматолог
Бычкова
Елена Владимировна
Анестезиолог-реаниматолог
Монастырев
Андрей Владимирович
Анестезиолог-реаниматолог
Флебология
Даньков
Дмитрий Васильевич
Консультация по поводу операции за 1р.
Косметология
Шуляк
Ирина Степановна
Дерматолог, трихолог, косметолог
Гепатология
Комиссаренко
Ирина Арсеньевна
Гастроэнтеролог, терапевт, кардиолог
Комкова
Эльвира Равиловна
Гастроэнтеролог
Титов
Валерий Викторович
Хирург, гастроэнтеролог
Гинекология
Душкина
Ирина Александровна
Акушер-гинеколог, гинеколог-эндокринолог
Горский
Сергей Леонидович
Ведущий хирург-гинеколог
Афанасьев
Максим Станиславович
Акушер-гинеколог, онкогинеколог
Баранова
Юлия Викторовна
Акушер-гинеколог, гинеколог-эндокринолог, врач УЗД
Фроловская
Людмила Викторовна
Акушер-гинеколог, врач УЗД
Моисеева
Анастасия Олеговна
Акушер-гинеколог
Таранов
Владислав Витальевич
Гинеколог
Проктология
Мормышев
Вячеслав Николаевич
Проктолог
Додусов
Вениамин Викторович
Проктолог
Педиатрия
Поддо
Галина Николаевна
Психотерапевт (ведущий специалист)
Небожин
Александр Иванович
Мануальный терапевт, невролог
Харина
Дарья Всеволодовна
Оториноларинголог, фониатр
Маркина
Елена Александровна
Нефролог, руководитель Центра нефрологии
Строк
Ирина Викторовна
Педиатр, неонатолог
Фроловская
Людмила Викторовна
Акушер-гинеколог, врач УЗД
Толстенева
Александра Игоревна
Невролог, детский невролог
Цибиков
Илья Владимирович
Травматолог-ортопед
Криворотько
Михаил Сергеевич
Травматолог-ортопед
Азарова
Эльвира Викторовна
Аллерголог-иммунолог
Никитенко
Иван Евгеньевич
Консультация по поводу операции за 1р.
Эндоскопия
Хайдурова
Татьяна Константиновна
Эндоскопист
Центр травматологии и ортопедии
ЛОР (оториноларингология)
Боклин
Андрей Кузьмич
Оториноларинголог-хирург
Марковская
Наталья Геннадьевна
Оториноларинголог
Харина
Дарья Всеволодовна
Оториноларинголог, фониатр
Коршунова
Наталья Александровна
Оториноларинголог
Джафарова
Марьям Зауровна
Хирург-оториноларинголог
Бебчук
Герман Борисович
Оториноларинголог, хирург
Еловиков
Владислав Алексеевич
Оториноларинголог
Фациус
Елена Александровна
Оториноларинголог, сомнолог
Мельников
Александр Юзефович
Сомнолог, руководитель Центра медицины сна
Шаповалова
Алеся Евгеньевна
Оториноларинголог
Гастроэнтерология
Комиссаренко
Ирина Арсеньевна
Гастроэнтеролог, терапевт, кардиолог
Комкова
Эльвира Равиловна
Гастроэнтеролог
Титов
Валерий Викторович
Хирург, гастроэнтеролог
Урология-андрология
Амосов
Никита Александрович
Уролог — андролог
Шакир
Фуад
Хирург-уролог, андролог
Бусуёк
Наталия Петровна
Уролог-андролог, нефролог, врач УЗД
Коломиец
Дмитрий Владимирович
Уролог, андролог
Стоматология.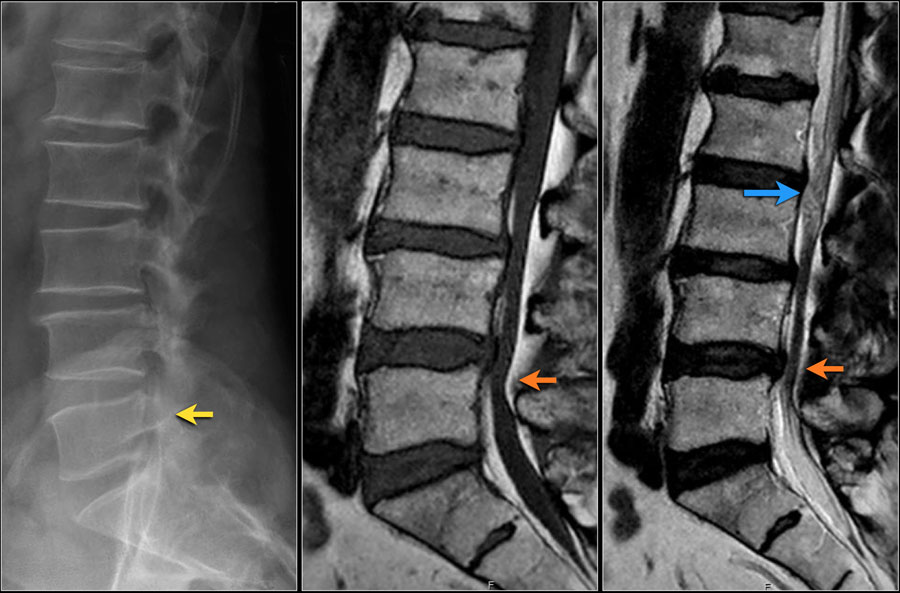 Терапия
Терапия
Лукиных
Вероника Андреевна
Стоматолог-терапевт, стоматолог-хирург, детский стоматолог.
Хирургия
Кипарисов
Владислав Борисович
Хирург
Мещеряков
Виталий Львович
Хирург
Дубровина
Юлия Игоревна
Хирург
Евстратов
Роман Михайлович
Хирург, маммолог, онколог
Титов
Валерий Викторович
Хирург, гастроэнтеролог
Психотерапия
Поддо
Галина Николаевна
Психотерапевт (ведущий специалист)
Лукшина
Анна Александровна
Психотерапевт
Офтальмология
Миронкова
Елена Александровна
Офтальмолог
Баева
Алёна Витальевна
Офтальмолог
Афанасова
Ирина Владимировна
Офтальмолог, детский офтальмолог
Центр головокружения и расстройств равновесия
Паукова
Марина Владимировна
Сурдолог-оториноларинголог
Замерград
Максим Валерьевич
Невролог, консультант Центра головокружения и нарушения равновесия
Колтышева
Екатерина Борисовна
Врач функциональной диагностики
Мельников
Олег Анатольевич
Отоневролог, руководитель Центра головокружения и нарушения равновесия
Травматология и ортопедия
Герасимов
Денис Олегович
Консультация по поводу операции за 1р.
Цибиков
Илья Владимирович
Травматолог-ортопед
Криворотько
Михаил Сергеевич
Травматолог-ортопед
Николаев
Антон Валерьевич
Травматолог-ортопед
Загородний
Николай Васильевич
Травматолог-ортопед
Ильченко
Георгий Петрович
Травматолог-ортопед (вертебролог)
Никитенко
Иван Евгеньевич
Консультация по поводу операции за 1р.
Кутепов
Илья Александрович
Травматолог-ортопед
Вахутина
Виктория Юрьевна
Консультация по поводу операции за 1р.
Кубашев
Александр Андреевич
Травматолог-ортопед
Омельченко
Константин Анатольевич
Травматолог-ортопед
Тарбеева
Таисия Владимировна
Травматолог-ортопед
Трихология
МРТ Ingenia 3.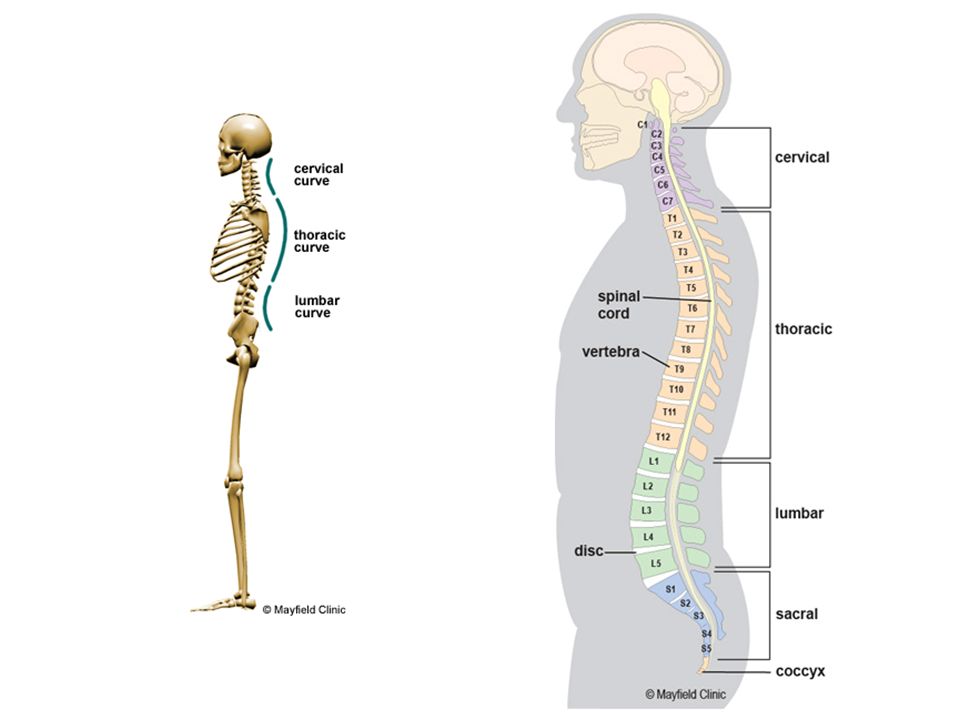 0T
0T
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Мухин
Андрей Андреевич
Рентгенолог
Звездина
Дарья Максимовна
Рентгенолог
Бунак
Марк Сергеевич
Рентгенолог
Масри
Амир Гази
Рентгенолог
Дубровин
Владислав Андреевич
Рентгенолог
Компьютерная томография (КТ)
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Мухин
Андрей Андреевич
Рентгенолог
Звездина
Дарья Максимовна
Рентгенолог
Бунак
Марк Сергеевич
Рентгенолог
Масри
Амир Гази
Рентгенолог
Дубровин
Владислав Андреевич
Рентгенолог
Маммография
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Денситометрия
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Мухин
Андрей Андреевич
Рентгенолог
Звездина
Дарья Максимовна
Рентгенолог
Нефрология
Маркина
Елена Александровна
Нефролог, руководитель Центра нефрологии
Бусуёк
Наталия Петровна
Уролог-андролог, нефролог, врач УЗД
Центр нефрологии ГУТА КЛИНИК
Детская стоматология
Лукиных
Вероника Андреевна
Стоматолог-терапевт, стоматолог-хирург, детский стоматолог.
Стоматология. Хирургия
Кулиш
Александр Александрович
Стоматолог-хирург, имплантолог
Лукиных
Вероника Андреевна
Стоматолог-терапевт, стоматолог-хирург, детский стоматолог.
Стоматология. Ортопедия
Богословский
Владимир Александрович
Стоматолог-ортопед, гнатолог
Сбикин
Антон Юрьевич
Стоматолог-ортопед, гнатолог
Диагностика COVID-19
Маммология
Евстратов
Роман Михайлович
Хирург, маммолог, онколог
Межецкий
Эдуард Петрович
Консультация по поводу операции за 1р.
Online-консультация врача от 2 200 ₽
Паукова
Марина Владимировна
Сурдолог-оториноларинголог
Душкина
Ирина Александровна
Акушер-гинеколог, гинеколог-эндокринолог
Карданова
Ольга Дмитриевна
Кардиолог, терапевт (ведущий специалист)
Марковская
Наталья Геннадьевна
Оториноларинголог
Шашкова
Татьяна Валерьевна
Терапевт, кардиолог
Поддо
Галина Николаевна
Психотерапевт (ведущий специалист)
Комиссаренко
Ирина Арсеньевна
Гастроэнтеролог, терапевт, кардиолог
Харина
Дарья Всеволодовна
Оториноларинголог, фониатр
Маркина
Елена Александровна
Нефролог, руководитель Центра нефрологии
Бахтеева
Ирина Владимировна
Эндокринолог
Строк
Ирина Викторовна
Педиатр, неонатолог
Баранова
Юлия Викторовна
Акушер-гинеколог, гинеколог-эндокринолог, врач УЗД
Коршунова
Наталья Александровна
Оториноларинголог
Герасимов
Денис Олегович
Консультация по поводу операции за 1р.
Толстенева
Александра Игоревна
Невролог, детский невролог
Комкова
Эльвира Равиловна
Гастроэнтеролог
Даньков
Дмитрий Васильевич
Консультация по поводу операции за 1р.
Шуляк
Ирина Степановна
Дерматолог, трихолог, косметолог
Амосов
Никита Александрович
Уролог — андролог
Филатова
Екатерина Евгеньевна
Ревматолог
Депозитная система
Служба помощи на дому
Медицинские справки
Стоматология. Имплантология
Имплантология
Кулиш
Александр Александрович
Стоматолог-хирург, имплантолог
МРТ открытого типа
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Мухин
Андрей Андреевич
Рентгенолог
Звездина
Дарья Максимовна
Рентгенолог
Бунак
Марк Сергеевич
Рентгенолог
Масри
Амир Гази
Рентгенолог
Дубровин
Владислав Андреевич
Рентгенолог
Центр маммологии
Стоматология. Ортодонтия
Ортодонтия
Шафоростова
Екатерина Васильевна
Стоматолог-ортодонт
Ревматология
Ушакова
Мария Анатольевна
Ревматолог
Старовойтова
Майя Николаевна
Ревматолог
Филатова
Екатерина Евгеньевна
Ревматолог
Вакцинация от COVID-19
Центр алгологии
Функциональная диагностика
Дневной стационар
Ультратонкие виниры (E-max) по мировым стандартам качества
Стоматология: специальные предложения
Элайнеры 3D Smile – невидимое исправление прикуса
Брекет-системы Damon – «золотой стандарт» ортодонтии
Имплантация зубов системами Astra Tech и Osstem
Восстановление и протезирование зубов
Информация о работе ГУТА КЛИНИК в системе ОМС
Центр медицины сна
Фациус
Елена Александровна
Оториноларинголог, сомнолог
Мельников
Александр Юзефович
Сомнолог, руководитель Центра медицины сна
Диагностика в ГУТА КЛИНИК
Радикулопатия — симптомы, диагностика, лечение.
 Определение
ОпределениеРадикулопатия — это симптом, а не самостоятельное заболевание, симптом заболевания периферической нервной системы, причина которого в большинстве случаев протрузия или грыжа межпозвонкового диска и артроз позвоночных суставов. И прежде чем продолжить, хотелось бы начать с анатомии позвоночника и строения нервной системы.
Согласно классификации позвонков выделяют свободные позвонки:
- шейные позвонки – 7шт.
- грудные позвонки – 12шт.
- поясничные позвонки – 5шт.
и сросшиеся:
- крестцовые позвонки – 5шт.
- копчиковые позвонки – 3-5шт.
Отличительным признаком шейных позвонков является наличие отверстия в поперечном отростке – через него проходят позвоночные артерии. Еще один отличительны признак – атлант и осевой позвонок (1 и 2 позвонки) они являются атипичными, у них отсутствуют тело, остистые и суставные отростки. 3 — 7 шейные позвонки — типичные.
У любого типичного позвонка различают тело, дугу и отросток, а соответственно частям позвонка выделяют их соединения.
Тела позвонков соединяются между собой посредством межпозвоночных дисков, передней и задней продольной связки.
Дуги соединяются посредством желтой связки.
Среди отростков выделяют остистые, поперечные и суставные (верхние и нижние). Остистые отростки соединяются посредством межостистой связки, поперечные – межпоперечной связкой, суставные – межпозвоночными суставами.
Все позвонки формируют между собой позвоночный столб, а при соединении позвонков образуются межпозвоночные отверстия (справа и слева), через которые проходят спинномозговые нервы и сосуды.
Позвоночный столб не занимает строго вертикального положения, у него имеются физиологические изгибы. Изгиб обращенный кзади называется кифозом, а кпереди – лордозом.
Спинной мозг расположенный внутри позвоночного канала начинается от большого затылочного отверстия и заканчивается до первого поясничного позвонка (LI) мужчин, 2 поясничного позвонка (LII) у женщин.
На протяжении спинного мозга отходят 124 корешка. 62 задних и 62 передних, из которых формируется 31 пара спинномозговых нервов.
62 задних и 62 передних, из которых формируется 31 пара спинномозговых нервов.
Разобравшись с анатомией позвоночника и формированием нервных корешков можно перейти к заболеванию.
Все боли в спине можно разделить на специфические, неспецифические и корешковые.
Так вот, радикулопатия – это заболевание, вызванное сдавлением (повреждением) нервного корешка, вызывающая корешковые боли в спине. Сдавление происходит за счет того что межпозвоночный диск, выполняющий в позвоночнике амортизирующую функцию, под действием нагрузок из вне и нефункционирующим мышечным корсетом, начинает выпячивать. Формируя, таким образом, протрузию, а в дальнейшем грыжу межпозвоночного диска.
Для понимания приведем статистку распространённости болей в спине:
- специфические – 85% (обусловлены мышцами, связками, сухожилиями, мелкими суставами),
- неспецифические – 10% (перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и др.
 )
) - корешковые до 4%.
Другими словами, частота распространенности радикулопатии — 4% от всех болевых синдромов в спине.
Причины возникновения радикулопатииПричины формирования заболевания:
- малоподвижный образ жизни
- сидячая работа
- избыточные физически нагрузки
- возрастные изменения в позвоночнике
- травмы
- новообразования
- генетическая предрасположенность.
На туловище области кожи с повышенной болевой чувствительностью поделены на определенные участки — дерматомы, или они еще называются зоны Захарьина-Геда, по фамилиям исследователей клиницистов, обнаруживших этот феномен – русского терапевта Г.А. Захарьина и английского врача невропатолога Г. Геда.
При радикулопатии возникает периферический вариант расстройства чувствительности. Он характеризуется нарушениями, возникающими при поражении чувствительных путей (периферические нервы, сплетения, корешки). И периферический паралич или парез, представляющий собой расстройства произвольных движений. В результате возникает нарушение чувствительности в соответствующем дерматоме. А мышцы, иннервируемые пораженным корешком, становятся слабыми и гипотоничными, что способствует их атрофии.
И периферический паралич или парез, представляющий собой расстройства произвольных движений. В результате возникает нарушение чувствительности в соответствующем дерматоме. А мышцы, иннервируемые пораженным корешком, становятся слабыми и гипотоничными, что способствует их атрофии.
Клинические проявления радикулопатии характеризуются внезапным началом, с постоянной или периодической стреляющей, пронизывающей, интенсивной болью, которая хоть изредка иррадиирует в дистальную зону дерматома, соответствующего пораженного нервного корешка.
Болевой синдром может появляться и усиливаться при движении, натуживании, подъеме тяжести, сидении в глубоком кресле, длительном пребывании в одной позе, кашле и чихании и ослабевает в покое, особенно если больной лежит на здоровом боку, согнув больную ногу в коленном и тазобедренном суставах. Первоначально боль может быть тупой, ноющей, но она постепенно нарастает, а иногда может сразу достигает своего максимума.
Во время осмотра
пациент чаще занимает вынужденное положение. Движения в пораженном сегменте
позвоночника и иннервируемой им конечности резко ограничен. При пальпации
отмечается выраженное напряжение паравертебральных мышц.
Движения в пораженном сегменте
позвоночника и иннервируемой им конечности резко ограничен. При пальпации
отмечается выраженное напряжение паравертебральных мышц.
В дифференциальной диагностике большое значение имеет неврологический осмотр пациента. В связи с поражением нервного корешка нарушается его функция, поэтому при радикулопатии характерны нарушение болевой, температурной, вибрационной и другой чувствительности (в том числе в виде парестезий, гипер- или гипоалгезии, аллодинии, гиперпатии) в соответствующем дерматоме, снижение или выпадение сухожильных рефлексов, замыкающихся через соответствующий сегмент спинного мозга, гипотония и слабость мышц, иннервируемых данным корешком.
ПатогенезНачалом развития заболевания
служат два фактора, которые связаны друг с другом: механическое раздражение
корешка и/или спинномозгового ганглия и воспалительные изменения в
периневральной ткани, которые возникают вследствие проникновения диска в эпидуральное
пространство.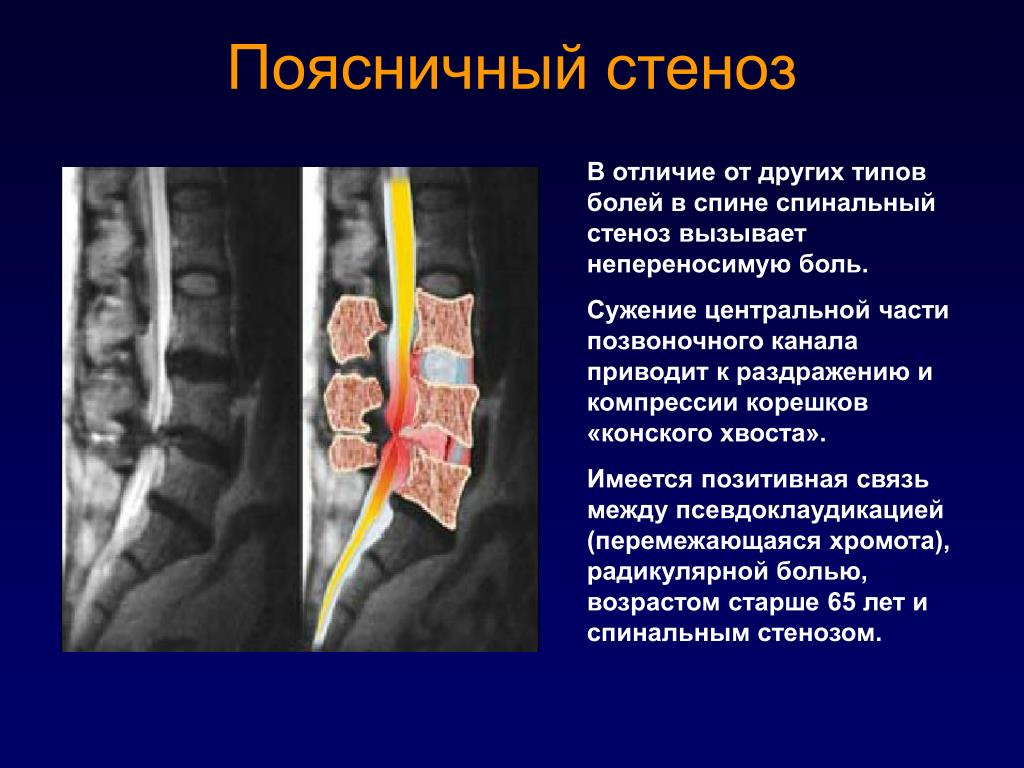
При этом факторами компрессии корешка могут быть как грыжи дисков, так и костные разрастания (унковертебральные, спондилоартрозные). Также сдавление может осуществляться гипертрофированными связками и периартикулярными тканями, сосудистыми структурами (эпи- и субдуральными гематомами, артерио-венозными мальформациями, эпидуральными гемангиомами).
До настоящего времени в патофизиологической концепции радикулярной боли остаются «белые пятна». Предполагается, что в основе радикулярной боли лежит аксональная дисфункция, обусловленная различными этиологическими факторами, включая невральную компрессию, ишемию, повреждение воспалительными и другими биологически активными субстанциями. Спинномозговые корешки (в отличие от периферических нервов) имеют слабый гематоневральный барьер, что делает аксон более восприимчивым к компрессионному повреждению.
Повышенная васкулярная проницаемость вследствие механической компрессии корешка приводит к эндоневральному отеку. В результате возникает прецедент, препятствующий полноценному капиллярному кровоснабжению и формирования интерневрального фиброза. Спинномозговой корешок получает до 58% питания из окружающей спинномозговой жидкости (СМЖ). Периневральный фиброз препятствует полноценному обеспечению аксональной ткани питательными веществами за счет диффузии из СМЖ, что также способствует повышенной чувствительности волокна к давлению.
Спинномозговой корешок получает до 58% питания из окружающей спинномозговой жидкости (СМЖ). Периневральный фиброз препятствует полноценному обеспечению аксональной ткани питательными веществами за счет диффузии из СМЖ, что также способствует повышенной чувствительности волокна к давлению.
Исследования с помощью экспериментальной компрессии корешка показали, что уже при минимальном давлении (5–10 мм рт. ст.) наступает прекращение венозного кровотока.
Окклюзионное давление радикулярных артериол существенно выше (приблизительно соответствует среднему АД), но зависит от потенциального венозного застоя. Ишемия нервных волокон или венозный застой приводят к биохимическим изменениям, которые способны поддерживать болевые ощущения.
Работы с экспериментальной компрессией корешка демонстрируют, что компенсаторная диффузияпитательных веществ из СМЖ ухудшается в условиях эпидурального воспаления или при наличии фиброза.
Недавние исследования показали, что дегенеративные изменения пульпозного ядра и фиброзного кольца могут привести к локальным невральным изменениям и синтезу альгогенных агентов, таких как металлопротеиназы, фактор некроза опухоли (ФНО), интерлейкин (ИЛ)-6 и простагландин E2. Патогенетически болевой синдром при радикулопатии носит смешанный характер, включающий ноцицептивный и нейропатический компоненты.
Патогенетически болевой синдром при радикулопатии носит смешанный характер, включающий ноцицептивный и нейропатический компоненты.
С годами в нашем теле происходят изменения, например кожа малыша нежная и упругая, а в 30 лет уже не такая. То же самое То же самое происходит с нашим позвоночником. Дегенеративные и дистрофические процессы в позвоночнике способствую формированию протрузий и грыж которые в дальнейшем могут и приводит к радикулопатии.
Различают дискогенную и вертеброгенную форму заболевания. Вертеброгенная радикулопатия является заболеванием вторичного типа, при котором корешок спинного мозга оказывается сдавленным в своеобразном туннеле, образованным различными патологическими процессами. Это может быть отек мягких тканей, опухоль, остеофиты, грыжа диска.
По мере развития дегенеративного воспалительного процесса туннель сужается, появляется вдавливание и сильная боль.
В зависимости от локализации различают следующие формы радикулопатии:
- шейную;
- пояснично-крестцовую;
- смешанную.

Заболевание может возникнуть у взрослых людей любого возраста, если запустить болезнь, она может привести к инвалидности. Другое название этого заболевания — корешковый синдром. В народе сложные названия не прижились, поэтому чаще можно услышать, что человек страдает от радикулита. Хотя это название не совсем верное.
Чаще других встречается пояснично-крестцовая радикулопатия. Она затрагивает позвонки L5, L4, S1. Чтобы понять, какие именно позвонки вовлечены в процесс воспаления, необходимо запомнить, что все отделы позвоночника обозначаются латинскими названиями. Крестцовый отдел — Os Sacrum, следовательно, позвонки обозначаются буквой S c 1 по 5. Поясничный отдел — Pars Lumbalis (L1-L5). Шейный отдел — Pars Cervicalis (C1-C7). Грудной отдел позвоночника — Pars Thoracalis (Th2-12).
Ознакомившись с этой
классификацией, легко понять, что Th4 означает повреждение третьего позвонка в
грудном отделе, а C2 — повреждение второго шейного позвонка. Уровень поражения
определяется при помощи рентгенограммы.
Существует международная классификация заболеваний — МКБ 10. Она является общепринятой для кодирования всех медицинских диагнозов. По МКБ радикулотерапии присваивается код М 54.1.
При отсутствии должного подхода к лечению и профилактике данного заболевания, корешковый синдром быстро переходит в хроническую форму. В результате такие изменения как резкое движение, переохлаждение или стресс могут вызвать приступ боли.
Другим осложнением может быть стойкое нарушение двигательной и чувствительной функции пораженной конечности и привести к инвалидности. Например, грыжа в поясничном отделе позвоночника без своевременного лечения вызывает периферический парез и парилич нижней конечности, нарушает функцию тазовых органов.
ДиагностикаДля установления уровня поражения большое значение имеет топическая диагностика. Основные корешковые синдромы представлены в таблице: [6]
| Корешок | Сенсорные нарушения | Двигательные нарушения | Рефлексы |
| С3, С4 | Надплечье | Диафрагма | |
| С5 | Передняя поверхность плеча, дельтовидная область | Дельтовидная мышца и частично двуглавая мышца плеча | Снижение рефлекса с двухглавой мышцы плеча |
| С6 | Лучевая поверхность плеча и предплечья, большой палец | Трехглавая мышца плеча, круглый пронатор, большая грудная мышца, часто мышцы возвышения большого пальца | Снижение или отсутствие рефлекса с двухглавой мышцы плеча |
| С7 | Средний и указательный пальцы | Мелкие мышцы кисти, особенно возвышения мизинца | Снижение или отсутствие рефлекса с трехглавой мышцы плеча |
| С8 | Мизинец | Четырехглавая мышца бедра | Снижение рефлекса с трехглавой мышцы плеча |
| L3 | Передняя поверхность бедра | Четырёхглавая мышца бедра, передняя большеберцовая мышца | Снижение коленного рефлекса |
| L4 | Медиальная поверхность голени | Разгибатели большого пальца стопы | |
| L5 | Медиальная поверхность стопы, большой палец | Сгибатели стопы | Снижение или выпадение ахиллова рефлекса |
| S1 | Латеральная поверхность стопы, мизинец |
Радикулопатия требует
проведения КТ или МРТ пораженного уровня позвоночника. Для того чтобы оценить
уровень исследования необходимо выяснить симптомы заболевания неврологический
статус во время приема. Если уровень поражения установить не возможно,
назначается электромиография, которая помогает топировать пораженный корешок,
но не позволяет установить причину.
Для того чтобы оценить
уровень исследования необходимо выяснить симптомы заболевания неврологический
статус во время приема. Если уровень поражения установить не возможно,
назначается электромиография, которая помогает топировать пораженный корешок,
но не позволяет установить причину.
Если нейровизуализация не выявляет атомических изменений, необходимо исследование спинномозговой жидкости для исключения инфекционных и воспалительных причин, а так же определение уровня глюкозы в крови для исключения диабета.
Лечение радикулопатииЛечением грыжи межпозвоночных дисков занимается врач невролог. Специалисты медицинского центра «Я здоров» имеют большой опыт лечения таких заболеваний. Все этапы лечения вы сможете пройти под контролем лечащего врача, который ответит на все ваши вопросы.
У большинства пациентов с корешковой болью консервативное лечение эффективно, тем не менее у 2% больных имеются абсолютные показания (прогрессирование чувствительных и моторных нарушений, синдром конского хвоста) к хирургическому лечению.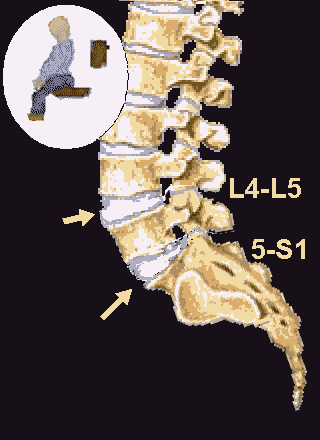
В целом можно сказать, что консервативная тактика ведения пациентов с таким заболеванием в большинстве случаев оказывается благоприятной и должна рассматриваться как приоритетная при отсутствии верифицированного компримирующего субстрата.
Первым этапом лечения назначаются нестероидные противовоспалительные препараты (НПВП). Они обладают анальгетическим и противовоспалительным эффектам. Инъекции с кортикостероидами (КС) могут рассматриваться как альтернативный использованию НПВП метод лечения радикулярной боли. Периневральные инъекции (трансламирные, эпидуральные, трансфораминальные или селективная блокада корешка) должны проводиться только после нейровизуализации (МРТ) клинического топического диагноза. Для воздействия на нейропатический компонент радикулярной боли могут быть использованы некоторые препараты из группы антиконвульсантов (карбамазепин, габапептин, прегабалин, ламотриджин).
Согласно проведенным исследованиям для оценки эффективности системными местными анальгезирующими препаратами лидокаина, мексилетина, токаинида и флекаинида показали хорошие результаты.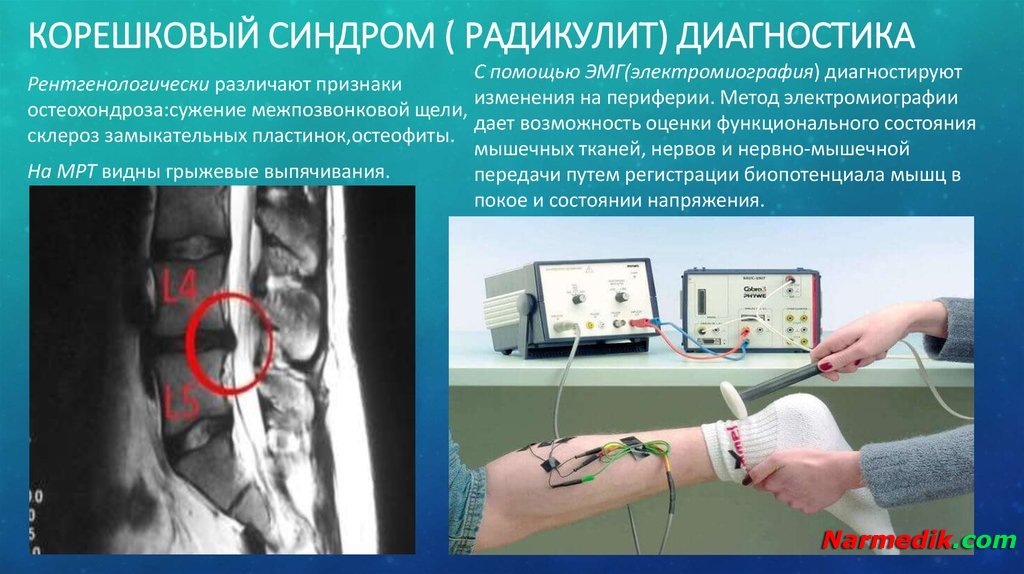
Необходимо рекомендовать больному по возможности быстрее возвращаться к привычной дневной активности, поскольку неадаптивное болевое поведение является основным барьером к выздоровлению. Кроме того, сопутствующая депрессия также негативно влияет на результаты лечения. При сохранении боли >4–6 нед целесообразно к анальгетической терапии добавить антидепрессанты. Патогенетически наиболее оправданно использовать для лечения болевых симптомов антидепрессанты, воздействующие на обе нейромедиаторные системы (серотонин- и норадренергическую). Трициклические антидепрессанты (ТЦА), блокирующие обратный захват серотонина и норадреналина, обладают бóльшими, чем селективные антидепрессанты, потенциальными возможностями. ТЦА успешнее воздействуют на болевые симптомы и приводят к более полноценной ремиссии депрессии. Новый класс препаратов – антидепрессанты двойного действия, блокирующие обратный захват серотонина и норадреналина, обладают высокой анальгетической эффективностью и более благоприятным спектром побочных эффектов, чем ТЦА. Соотношение эффективность/безопасность оптимальное именно у антидепрессантов двойного действия (дулоксетин, венлафаксин). В восстановительном периоде рекомендуются активные упражнения для укрепления мышечного корсета.
Соотношение эффективность/безопасность оптимальное именно у антидепрессантов двойного действия (дулоксетин, венлафаксин). В восстановительном периоде рекомендуются активные упражнения для укрепления мышечного корсета.
Все о L5-S1 (Пояснично-крестцовый сустав)
Подвижный сегмент L5-S1, также называемый пояснично-крестцовым суставом, представляет собой переходную область между поясничным и крестцовым отделами позвоночника в нижней части спины. В этой области искривление позвоночника изменяется от поясничного лордоза (изгиб вперед) до крестцового кифоза (изгиб назад). L5-S1 помогает переносить нагрузки с позвоночника на таз и ноги.
Видео анатомии поясничного отдела позвоночника Сохранить
Сегмент L5-S1 несет на себе весь вес верхней части тела и обеспечивает наибольшую гибкость движений, что делает этот сегмент позвоночника подверженным травмам. Смотреть: Анатомия поясничного отдела позвоночника Видео
Подвижный сегмент L5-S1 имеет отличительную анатомию и подвергается более высокой степени механического стресса и нагрузок по сравнению с сегментами выше.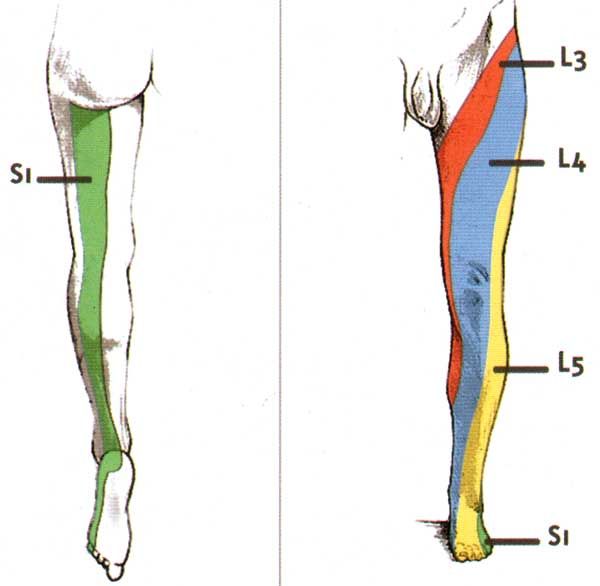 1 Эти характеристики могут сделать L5-S1 восприимчивым к травмам, дегенерации, грыже диска и/или невралгии.
1 Эти характеристики могут сделать L5-S1 восприимчивым к травмам, дегенерации, грыже диска и/или невралгии.
Анатомия позвоночно-двигательного сегмента L5-S1
Этот двигательный сегмент обычно включает следующие структуры: деликатные структуры.
См. «Анатомия поясничного отдела позвоночника и боль»
Общие проблемы на уровне L5-S1
L5-S1, расположенный в нижней части позвоночного столба, обычно подвергается чрезмерным биомеханическим нагрузкам, что приводит к большим нагрузкам и повышенному риску травм. Общие проблемы включают:
- Проблемы с диском. Грыжа межпозвонкового диска в нижней части спины обычно возникает на уровне L5-S1. 3 Более крутой наклон этого диска приводит к более высокой степени напряжения сдвига и повышает риск повреждения и дегенерации диска.
См. «Грыжа диска поясничного отдела: что следует знать»
- Боль в фасеточных суставах. В пояснично-крестцовом суставе со временем может развиться изнашивающийся артрит (остеоартрит) из-за его высокой несущей способности.
 4 Боль в фасеточных суставах также может возникать из-за воспалительных состояний, таких как ревматоидный артрит или дегенеративный спондилолистез. 5
4 Боль в фасеточных суставах также может возникать из-за воспалительных состояний, таких как ревматоидный артрит или дегенеративный спондилолистез. 5 См. Болезни фасеточных суставов и боль в спине
- Спондилолиз. Позвонок L5 подвержен спондилолизу, который представляет собой перелом межсуставной части (небольшой сегмент кости от дуги позвонка, соединяющий фасеточные суставы), чаще всего из-за повторяющихся нагрузок на кость. 1 Может возникать с одной или обеих сторон. Часто кость не ломается, а нагружается, и это состояние называется реакцией на напряжение парса.
Смотреть видео поясничного спондилолиза
- Спондилолистез. Если части позвонка L5 сломаны с обеих сторон, позвонок может соскользнуть с позвонка S1, что называется спондилолистезом. Чаще всего спондилолистез L5 вызывается повторяющимися нагрузками на межсуставную часть сустава и чаще всего наблюдается у детей и подростков.
 1 Перелом передней части в результате травмы встречается довольно редко.
1 Перелом передней части в результате травмы встречается довольно редко.
В редких случаях злокачественные опухоли, такие как крестцовые хондромы, могут возникать на уровне L5-S1. 6 Этот уровень также подвержен другим проблемам, возникающим из-за вариаций в развитии формы S1, слияния L5 с S1 и наличия дополнительных фасеточных суставов между L5-S1.
Общие симптомы и признаки, связанные с L5-S1
Боли в позвонках и дисках от L5-S1 могут возникать внезапно после травмы или постепенно развиваться в течение определенного периода времени. Как правило, в нижней части спины может ощущаться тупая или острая боль. Дискогенная боль обычно усиливается при длительном сидении, стоянии на одном месте, повторяющихся подъемах и наклонах.
Компрессия или воспаление корешка спинномозгового нерва L5 и/или S1 может вызывать симптомы радикулопатии или ишиаса, характеризующиеся: , голени, ступни и/или пальцы ног
Также возможна колющая боль или боль, локализованная в какой-либо из этих (дерматомальных) областей. Хотя эти симптомы обычно поражают одну ногу за раз, иногда обе ноги могут быть затронуты одновременно.
Хотя эти симптомы обычно поражают одну ногу за раз, иногда обе ноги могут быть затронуты одновременно.
См. Поясничная радикулопатия
Синдром конского хвоста может возникать на уровне L5-S1 из-за повреждения нервов конского хвоста, которые отходят от спинного мозга. Этот синдром требует неотложной медицинской помощи и обычно вызывает сильную боль, слабость, онемение и/или покалывание в паху, области гениталий и/или обеих ногах. Также может быть потеря контроля над кишечником и/или мочевым пузырем. Состояние необходимо лечить в срочном порядке, чтобы сохранить функцию ног и восстановить функцию кишечника и/или мочевого пузыря.
См. Синдром конского хвоста
Нехирургические методы лечения часто применяются в первую очередь при симптомах, связанных с L5-S1. В редких случаях может быть рассмотрено хирургическое вмешательство.
См. Нехирургические методы лечения болей в пояснице
Ссылки
Следующая страница: Лечение L5-S1
Страницы:
Лечение L5-S1
Заболевания, затрагивающие позвоночно-двигательный сегмент L5-S1, обычно лечат нехирургическими методами. Если симптомы со стороны нижней части спины и/или ног ухудшаются или не улучшаются, несмотря на эти методы лечения, или в случае определенных неотложных состояний, таких как опухоли или синдром конского хвоста, может быть рекомендовано хирургическое вмешательство.
Если симптомы со стороны нижней части спины и/или ног ухудшаются или не улучшаются, несмотря на эти методы лечения, или в случае определенных неотложных состояний, таких как опухоли или синдром конского хвоста, может быть рекомендовано хирургическое вмешательство.
Эпидуральные инъекции стероидов при болях в спине и ногах Видео Сохранить
При проблемах в сегменте L5-S1 можно использовать эпидуральную инъекцию стероидов для уменьшения воспаления вокруг спинномозговых нервов. Смотреть видео Эпидуральные инъекции стероидов при болях в спине и ногах
Нехирургическое лечение L5-S1
Лечение L5-S1 обычно начинается с:
- Лекарства. Лекарства, отпускаемые без рецепта (OTC), такие как нестероидные противовоспалительные препараты (НПВП), обычно сначала пробуют при боли, связанной с L5-S1. Для более сильной боли могут использоваться рецептурные лекарства, такие как опиоиды, трамадол и/или кортикостероиды.

См. Лекарства от болей в спине и шее
- Физиотерапия. Специальные упражнения и физиотерапия могут быть разработаны для устранения боли, связанной с L5-S1. Эти методы лечения помогают стабилизировать спину и поддерживать мышцы и суставы в хорошем состоянии для длительного облегчения, а также обеспечивают целебную среду для тканей в нижней части спины.
См. «Физическая терапия для облегчения боли в пояснице»
- Мануальная терапия. Манипуляции с поясничным отделом позвоночника с помощью хиропрактики могут помочь уменьшить боль, возникающую в L5-S1.
См. Хиропрактика при болях в пояснице
- Уход за собой. Боль от легкой до умеренной можно снять с помощью тепла и льда в домашних условиях. При боли при ишиасе рекомендуется оставаться активным и продолжать повседневную деятельность по мере переносимости. Хотя постельный режим может обеспечить временное облегчение симптомов, он обычно не способствует более быстрому или долгосрочному выздоровлению при ишиасе.

Соблюдение режима упражнений, отказ от курения и снижение веса у людей с избыточным весом могут помочь снизить риск возникновения проблем, связанных с L5-S1.
Инъекционное лечение L5-S1
Инъекции могут применяться для облегчения боли после применения нехирургических методов в течение нескольких недель и до рассмотрения вопроса об операции.
Общие инъекционные методы лечения L5-S1 включают:
При выполнении инъекционных процедур обычно используется рентгеноскопический (рентгеновский) контроль для правильного размещения иглы. Рентгеноскопический контроль и контрастный краситель помогают повысить точность диагностики и снизить процедурные риски.
Инъекции также могут использоваться в диагностических целях в качестве избирательной блокады нерва для подтверждения того, что нервный корешок является причиной боли в ноге, и могут быть полезны в качестве диагностического средства перед операцией.
Хирургическое лечение L5-S1
Когда неврологические нарушения, такие как онемение и/или слабость, продолжают ухудшаться, несмотря на несколько недель нехирургического лечения, может быть рекомендовано хирургическое вмешательство. Хирургическое вмешательство рассматривается при наличии структурного состояния, о котором известно, что оно поддается хирургическому лечению.
Хирургическое вмешательство рассматривается при наличии структурного состояния, о котором известно, что оно поддается хирургическому лечению.
Операции по уменьшению компрессии нервного корешка и/или конского хвоста включают:
- Микродискэктомию: Удаляют небольшую часть материала диска вблизи нервного корешка. Часть кости, прилегающая к корню нерва, также может быть усечена, чтобы уменьшить компрессию.
См. Микродискэктомия (Микродекомпрессия) Хирургия позвоночника
- Ламинэктомия: Часть или вся пластинка (область кости в задней части позвонка) удаляется, чтобы освободить место для конского хвоста.
См. «Поясничная ламинэктомия при спинальном стенозе (открытая декомпрессия)»
- Фораминотомия: Отверстие для корешка спинномозгового нерва (межпозвонковое отверстие) расширяют путем обрезания костного разрастания, уменьшая компрессию.
- Фасетэктомия: Фасеточные суставы обрезаются для уменьшения компрессии нервных корешков.

- Поясничный межтеловой спондилодез: Дегенерированный диск удаляется, а позвонки L5-S1 срастаются вместе с имплантатами или костными трансплантатами. При выполнении операции спондилодеза фиксация позвоночника в сегменте S1 обычно представляет больший риск неудачи (псевдоартроза) по сравнению с L5. Чтобы избежать этого осложнения, обычно рекомендуется добавление межтеловой опоры (устройство, которое удерживает позвонки вместе), чтобы увеличить вероятность успешного спондилодеза на уровне L5-S1.
См. Трансфораминальный межтеловой спондилодез (TLIF) Операция на спине
Хирурги могут выполнять более одной процедуры за раз. Например, ламинофораминотомия — это когда процедура ламинэктомии выполняется вместе с фораминотомией. Хотя для этих операций используются минимально инвазивные методы, в некоторых случаях могут выполняться открытые операции.
Некоторые пациенты, у которых нет прогрессирующих неврологических изменений, могут не реагировать на консервативное лечение. Они также могут быть неподходящими кандидатами на операцию из-за других проблем со здоровьем или наркомании, и это лишь некоторые из них.
Они также могут быть неподходящими кандидатами на операцию из-за других проблем со здоровьем или наркомании, и это лишь некоторые из них.
При операциях на позвоночнике возможен небольшой риск серьезных осложнений, таких как инфекции, повреждения нервов, чрезмерное кровотечение или тяжелые аллергические реакции. Прежде чем решиться на операцию, важно обсудить риски и альтернативы операции с хирургом. Также важно понимать возможные осложнения, если операция не будет проведена.
Следующая страница: Анатомия поясничного отдела позвоночника Видео
Страницы:
Декомпрессионная хирургия поясничного отдела позвоночника — NHS
Декомпрессионная хирургия поясничного отдела позвоночника — это тип операции, применяемой для лечения сдавленных нервов в нижнем (поясничном) отделе позвоночника.
Рекомендуется только в том случае, если нехирургические методы лечения не помогли.
Операция направлена на улучшение таких симптомов, как постоянная боль и онемение в ногах, вызванные давлением на нервы в позвоночнике.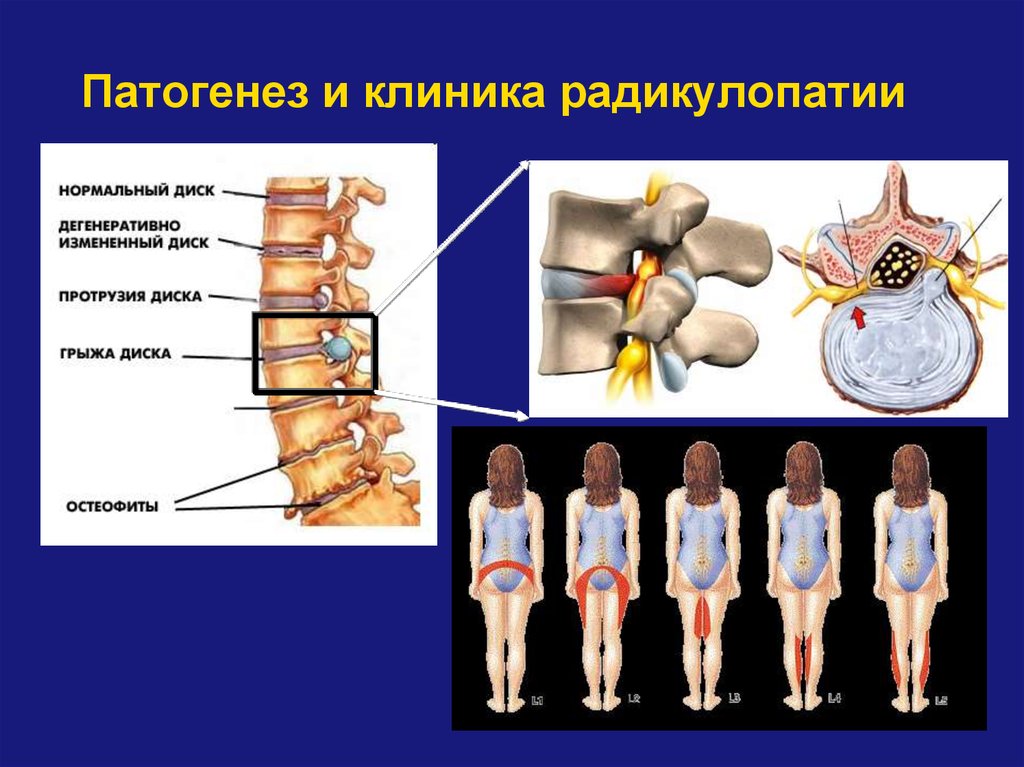
Поясничная декомпрессия используется для лечения:
- стеноз позвоночника – сужение участка позвоночного столба, оказывающее давление на нервы внутри
- a грыжа межпозвонкового диска и ишиас – при котором поврежденный межпозвонковый диск сдавливает нижележащий нерв
- травмы позвоночника – такие как перелом или отек ткани когда рак в одной части тела, например в легких, распространяется на позвоночник и сдавливает спинной мозг или нервы
Что происходит во время операции по декомпрессии поясничного отдела
Если операция по декомпрессии поясничного отдела рекомендована, вам обычно минимум 1 из следующих процедур:
- ламинэктомия – удаление участка кости из одного позвонка (позвоночных костей) для уменьшения давления на пораженный нерв
- дискэктомия нерв
- спондилодез – когда 2 или более позвонков соединяются вместе с участком кости для стабилизации и укрепления позвоночника
Во многих случаях может использоваться комбинация этих методов.
Поясничная декомпрессия обычно проводится под общей анестезией, что означает, что вы будете без сознания во время процедуры и не почувствуете боли во время ее проведения. Вся операция обычно занимает не менее часа, но может занять и больше времени, в зависимости от сложности процедуры.
Восстановление после декомпрессионной операции на поясничном отделе
Обычно вы достаточно хорошо себя чувствуете, чтобы покинуть больницу примерно через 1–4 дня после операции, в зависимости от сложности операции и уровня вашей подвижности до операции.
Большинство людей могут ходить без посторонней помощи в течение дня после операции, хотя более напряженных занятий необходимо избегать в течение примерно 6 недель.
Возможно, вы сможете вернуться к работе примерно через 4–6 недель, хотя вам может потребоваться больше времени, если ваша работа связана с длительным вождением или подъемом тяжелых предметов.
Эффективность поясничной декомпрессии
Имеются убедительные доказательства того, что декомпрессионная хирургия может быть эффективным методом лечения людей с сильной болью, вызванной защемлением нервов.
Многие люди, перенесшие операцию, испытывают значительное уменьшение боли. Люди, которым до операции было трудно ходить из-за болей или слабости в ногах, часто могут ходить дальше и легче после операции.
Риски поясничной декомпрессии
Несмотря на то, что поясничная декомпрессия часто бывает успешной, она, как и все виды операций, сопряжена с риском осложнений.
Осложнения, связанные с операциями по декомпрессии поясничного отдела позвоночника, включают:
- инфекция в месте операции или, в редких случаях, инфекция в другом месте; в редких случаях тромб может сместиться и попасть в легкие, вызывая серьезную проблему, называемую легочной эмболией
- повреждение спинномозговых нервов или спинного мозга, приводящее к сохраняющимся симптомам, онемению или слабости в одной или обеих ногах или в редких случаях некоторая степень паралича
Операция, как правило, безопаснее, если вы не курите, имеете хорошую физическую форму и при необходимости теряете вес.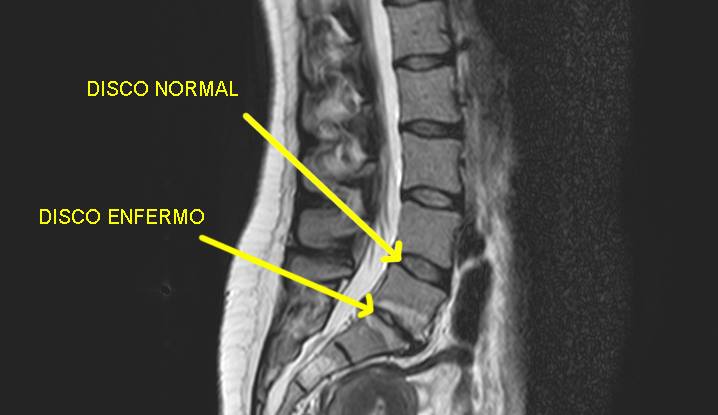
Позвоночник и спинной мозг
Позвоночник состоит из 33 сегментов, называемых позвонками, которые расположены друг над другом, образуя позвоночный столб. Между каждым позвонком находятся защитные круглые подушечки ткани, называемые дисками, которые амортизируют позвонки во время таких действий, как ходьба и бег.
Позвоночный канал проходит через центр позвоночного столба. Он содержит и защищает спинной мозг и нервы.
Видео: поясничная хирургия
В этом видео эксперт рассказывает о том, что происходит во время поясничной хирургии.
Последнее рассмотрение СМИ: 12 января 2021 г.
Срок рассмотрения СМИ: 12 января 2024 г.
Последняя проверка страницы: 28 апреля 2022 г.
Дата следующей проверки: 28 апреля 2025 г.
Травма поясничного отдела позвоночника L1-L5 | Спинной мозг
Травмы поясничного отдела позвоночника тяжелые, но не опасные для жизни. Раннее начало лечения
Раннее начало лечения
важно для прогноза.
Смотреть наше видео
Травмы поясничного отдела позвоночника тяжелые, но не опасные для жизни. Раннее лечение важно для прогноза.
Поясничный отдел позвоночника расположен в нижней части спины ниже шейного и грудного отделов позвоночника. Он состоит из пяти позвонков, известных как L1-L5. Эти поясничные позвонки (или поясничные кости) содержат ткань спинного мозга и нервы, которые контролируют связь между мозгом и ногами. Повреждение поясничного отдела спинного мозга впоследствии влияет на бедра и область паха, а также может повлиять на нижние мышцы живота и сгибание бедра.
Травмы поясничного отдела спинного мозга (ТСМ) могут быть полными или неполными и могут поражать одну или обе стороны тела. Как и в случае с другими травмами спинного мозга, полнота повреждения спинного мозга будет определять, насколько серьезными будут травмы и симптомы для пациента.
Также важно понимать, что поясничные позвонки сильно отличаются от верхних сегментов позвоночника, потому что спинной мозг не простирается на всю длину поясничного отдела позвоночника. L2 — самый нижний позвоночный сегмент, содержащий ткань спинного мозга. После этого нервные корешки выходят из каждого из оставшихся поясничных уровней за пределы спинного мозга.
L2 — самый нижний позвоночный сегмент, содержащий ткань спинного мозга. После этого нервные корешки выходят из каждого из оставшихся поясничных уровней за пределы спинного мозга.
Травмы ниже этого уровня (позвонков L3, L4 и L5) затрагивают бедра и ноги и могут вызвать онемение, распространяющееся на стопы (ишиас). Это может также повредить кончик спинного мозга, известный как конский хвост, который представляет собой пучок спинномозговых нервов и нервных корешков, которые иннервируют нижний поясничный отдел позвоночника до крестца.
Анатомия поясничного отдела позвоночника: где расположены позвонки L1-L5? Сегменты позвонков плода непосредственно связаны с сегментами спинного мозга. Во взрослом возрасте позвоночник становится длиннее спинного мозга, и они больше не связаны друг с другом. Спинной мозг у взрослых заканчивается вокруг L1 или L2 позвонков, образуя мозговой конус. Область в форме хвоща, которая выходит за пределы мозгового конуса, называется конским хвостом.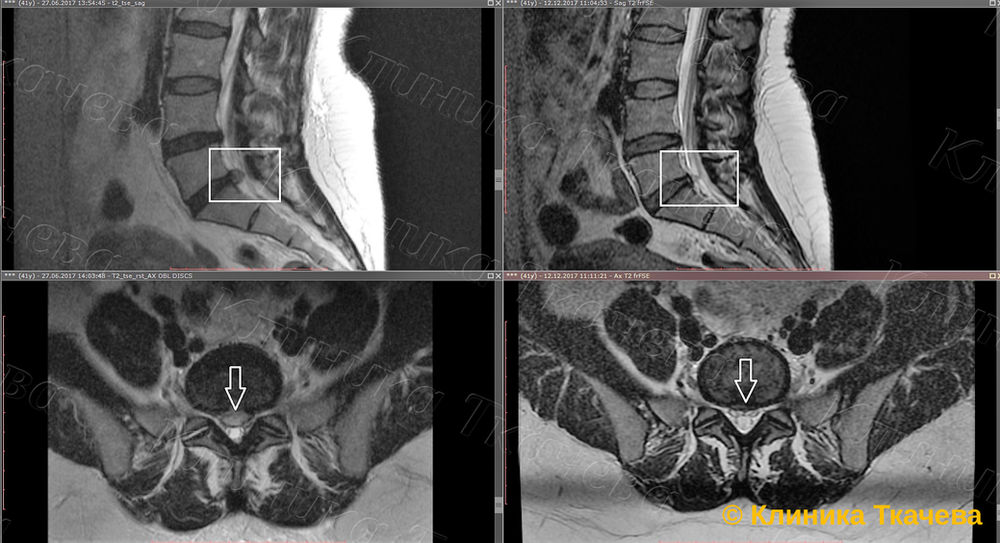
Сколько позвонков в позвоночнике? Ну, для поясничного отдела позвоночника есть пять отделов.
Анатомия поясничных позвонков обычно классифицируется путем разделения поясничного отдела позвоночника на пять отдельных отделов. Эти секции обозначены как позвонки L1-L5. Эти позвонки расположены у основания позвоночника и естественным образом образуют небольшой изгиб наружу в спине, чуть ниже внутреннего изгиба грудного отдела позвоночника. Поясничные позвонки удерживают и защищают окончания спинного мозга, а также поддерживают вес туловища.
Вот краткое объяснение того, как поясничный отдел позвоночника соответствует анатомии нижней части спины, а также возможные симптомы травм различных частей поясничного отдела позвоночника.
Что такое позвонок L1? Каковы симптомы травмы L1? Позвонок L1 является самой верхней частью поясничного отдела позвоночника. Этот отдел позвоночника содержит часть спинного мозга. Травмы позвоночника L1 могут повлиять на сгибание бедра, вызвать параплегию, потерю контроля над кишечником/мочевым пузырем и/или онемение ног.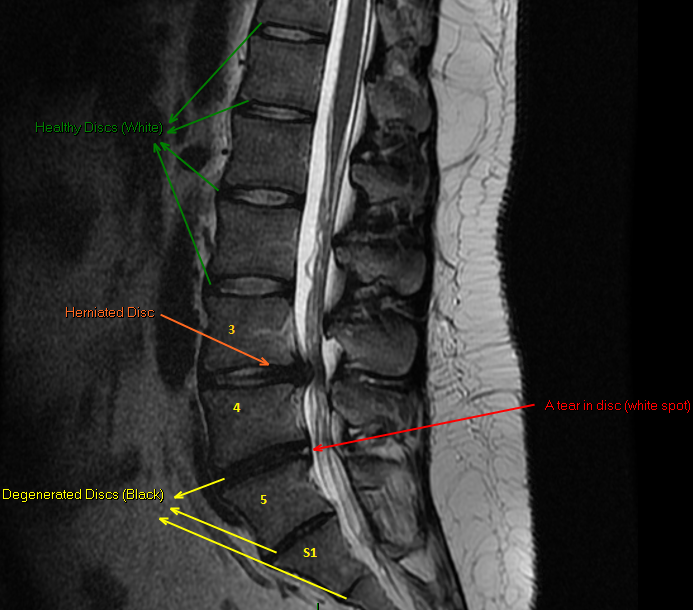
Позвонок L2 содержит конец собственно спинного мозга — все остальные позвонки ниже этой точки имеют только спинномозговые нервы, а не спинной мозг. Травмы позвонка L2 могут иметь последствия, аналогичные травме L1 (снижение сгибания бедра, параплегия и онемение).
Что такое позвонок L3? Каковы симптомы травмы L3?Это средний позвонок поясничного отдела позвоночника и первый позвонок, не содержащий отдел спинного мозга. Общие симптомы травмы поясничного отдела позвоночника L3 включают слабость, онемение и потерю гибкости в ногах, бедрах и/или паху.
Что такое позвонок L4? Каковы симптомы травмы L4?Предпоследний отдел поясничного отдела позвоночника. Хотя травмы позвонка L4, как правило, менее серьезны, чем травмы самого спинного мозга, симптомы включают неспособность сгибать ноги в определенном направлении.
Что такое позвонок L5? Каковы симптомы травмы L5? Позвонок L5 является конечным отделом поясничного отдела позвоночника (по крайней мере, для большинство человек). Повреждение пучка спинномозговых нервов L5 может вызвать онемение и слабость в ногах, но выраженность этих симптомов может варьироваться от случая к случаю.
Повреждение пучка спинномозговых нервов L5 может вызвать онемение и слабость в ногах, но выраженность этих симптомов может варьироваться от случая к случаю.
Что такое Люмбализация ? Редкий шестой поясничный позвонок
Хотя у большинства людей всего пять поясничных позвонков, бывают случаи, когда у кого-то может быть дополнительный поясничный позвонок. Это называется люмбализация. Обычно это результат того, что первая и вторая части крестца не сливаются, образуя дополнительную кость в позвоночнике.
В большинстве случаев это состояние безвредно. Однако некоторые люди, живущие с люмбаризацией, могут испытывать боли в пояснице, не зная почему, или могут быть более склонны к грыжам межпозвоночных дисков в позвоночнике.
Каковы последствия травмы поясничного отдела позвоночника? Травмы поясничного отдела позвоночника тяжелые, но не опасные для жизни. Раннее лечение важно для прогноза поясничного повреждения спинного мозга. Пациенты с поясничной травмой спинного мозга могут быть самостоятельными и заботиться о своей подвижности и гигиенических потребностях. Многие пациенты могут передвигаться в ручной инвалидной коляске и могут даже ходить на короткие расстояния. Слабость является основной проблемой пациентов с травмами поясничного нерва, поэтому физиотерапия является обязательной на этапе восстановления.
Раннее лечение важно для прогноза поясничного повреждения спинного мозга. Пациенты с поясничной травмой спинного мозга могут быть самостоятельными и заботиться о своей подвижности и гигиенических потребностях. Многие пациенты могут передвигаться в ручной инвалидной коляске и могут даже ходить на короткие расстояния. Слабость является основной проблемой пациентов с травмами поясничного нерва, поэтому физиотерапия является обязательной на этапе восстановления.
Синдром конского хвоста (CES), который часто трудно отличить от синдрома мозгового конуса аналогичной локализации, поражает поясничный отдел позвоночника и требует неотложной медицинской помощи. CES влияет на нервы поясничного отдела позвоночника, что может вызвать недержание мочи и потенциально необратимый паралич ног. Симптомы у пациента могут проявляться медленно, но после постановки диагноза требуется немедленная операция.
*Подробнее о синдроме конского хвоста или синдроме мозгового конуса.
Симптомы травмы поясничного отдела спинного мозга
Пациенты с поясничным повреждением спинного мозга могут испытывать:
- Параплегия с функциональной независимостью
- Необходимость ручной инвалидной коляски для частичного или постоянного использования
- Способность передвигаться с помощью скоб или других приспособлений для ходьбы
- Отсутствие контроля над кишечником или мочевым пузырем
Наиболее частыми причинами травм спинного мозга на поясничном уровне являются:
- Дорожно-транспортные происшествия
- Травма
- Водопад
- Врожденный дефект
- Вырождение
- Остеопороз
Существует несколько типов повреждений спинного мозга, которые могут повлиять на поясничный отдел позвоночника: сращение первого и второго крестцовых позвонков, сакрализация – это сращение L5 позвонка с крестцовым отростком.
Это состояние часто не имеет заметных симптомов. На самом деле люди могут прожить всю жизнь, не осознавая, что у них сакрализация позвонка L5. Когда симптомы действительно возникают, они часто включают артрит, снижение диапазона движений (из-за сросшихся костей) и/или боль в ногах или ягодицах.
Вообще говоря, сакрализация очень мягкая. Но это может усугубить другие типы травм спинного мозга.
КистыНекоторые травмы позвоночника могут привести к развитию кист внутри позвоночника. Эти наполненные жидкостью мешочки могут оказывать давление на спинномозговые нервы, вызывая боль, потерю чувствительности или потерю функции в месте повреждения.
Hopkinsmedicine.org отмечает, что «суставы в поясничном отделе» позвоночника особенно подвержены развитию кист позвоночника. Эти кисты чаще всего вызваны повторяющимися стрессовыми травмами (например, синдромом запястного канала). Такие кисты можно выявить с помощью магнитно-резонансной томографии (МРТ), но большинство врачей, вероятно, начнут с рентгена, чтобы исключить другие состояния, такие как переломы позвоночника.
При переломе или смещении позвонков, защищающих спинной мозг и спинномозговые нервы, осколки кости могут повредить или защемить спинномозговые нервы/мозг. Эти переломы чаще всего являются результатом травмирующей силы, такой как падения, выстрелы или физические удары, приложенные к позвоночнику.
Переломы сопряжены с высоким риском полного повреждения спинного мозга, препятствуя проникновению любых сигналов из центральной нервной системы ниже места повреждения. Таким образом, все переломы следует лечить с особой осторожностью, чтобы предотвратить ухудшение поясничного SCI.
Лечение травм поясничного отдела позвоночника
Современные методы лечения пациентов с травмами поясничного отдела позвоночника включают:
- Лекарства : Нестероидные противовоспалительные (НПВП) препараты используются при лечении травм спинного мозга. Чем быстрее эти препараты будут начаты после травмы, тем лучше будет результат для пациента за счет уменьшения воспаления вокруг спинного мозга.

- Хирургия : Хирургическая декомпрессия нервов и слияние позвонков проводятся для уменьшения давления вокруг спинномозговых нервов и фиксации позвоночного столба вокруг повреждения спинного мозга. Это может помочь восстановить некоторые функции анатомии нижней части спины человека, особенно путем удаления кист.
- Терапия : Физиотерапия проводится для повышения силы в областях, пораженных повреждением спинного мозга, а также для поддержания функции в неповрежденной области. В некоторых случаях терапия помогла восстановить функцию поясничных позвонков при частичной травме спинного мозга, помогая людям заново научиться пользоваться своим телом. Трудотерапия проводится, чтобы помочь пациенту помочь пациенту научиться функционировать после повреждения спинного мозга.
Важно знать, что не каждая травма спинного мозга и лечение одинаково влияют на анатомию поясничных позвонков человека. В некоторых случаях лечение может не привести к заметному улучшению симптомов поясничной ТСМ. Между тем, другой человек, проходящий точно такое же сочетание лекарств, операции и терапии, может увидеть заметное улучшение.
Между тем, другой человек, проходящий точно такое же сочетание лекарств, операции и терапии, может увидеть заметное улучшение.
Имея дело с травмой поясничного отдела спинного мозга или помогая близкому человеку справиться с ситуацией, необходимо набраться терпения и действовать по одному дню.
Также может помочь поиск групп поддержки SCI. Эти группы заполнены людьми, которые были в таких же ситуациях и преодолевали их, и у них могут быть отличные советы, которые помогут вам сделать то же самое. Они могут порекомендовать решения для помощи в передвижении, режимы упражнений и многое другое, что может помочь людям, страдающим травмой поясничного отдела позвоночника, вести здоровую, активную и полноценную жизнь.
Источники:
- Реабилитация при травмах спинного мозга, Центр пастуха.
- Травма спинного мозга, клиника Мэйо.
- Распространенные травмы поясничного отдела позвоночника, Balmain Sports Medicine.

- Лечение травм позвоночника, Институт позвоночника Хартленда.
Выпячивание диска L5-S1, смещение диска, стеноз и спондилолистез
Содержание
- Лучшее лечение выпячивания диска L5-S1 и грыжи при болях в спине или ногах
- Позвоночник разделен на пять отделов:
- Боль в спине & Сегмент позвоночника L5-S1
- Лучший вариант лечения L5-S1?
- Проблемы с сегментом позвоночника L5-S1, вызывающие боль в спине и симптомы в ногах
- Боль в спине, вызванная проблемами с L5-S1
- Выпячивание диска L5-S1 и грыжа диска, причины, признаки и симптомы -Проблемы сегмента позвоночника S1
- Ишиас и сегмент позвоночника L5-S1
- Стеноз позвоночного канала A Общие источники боли в спине
- Синдром конского хвоста и боль в спине
- Проскальзывание диска (выпячивание и грыжа диска)
- Лучшее лечение болей в спине и заболеваний позвоночника L5-S1
Центр хиропрактики Specilty Center® (CSC) предлагает лучшее целостное нехирургическое лечение выпячивания диска L5-S1, протрузия, пролапс, грыжа и экструзия.
Лечение CSC L5-S1 может исправить и устранить основные причины болей в спине и ногах; свяжитесь с нами сегодня для лучшей альтернативы хирургии L5-S1.
Сегмент позвоночника L5-S1 расположен прямо под линией пояса. Это последний сегмент нижней части спины, сочленяющийся с крестцом (копчиком). Опубликованные исследования показывают, что 80% взрослых хотя бы раз в жизни испытывают боль в спине. Наиболее частые причины болей в спине связаны с поражением трех последних поясничных сегментов; L3-L4, L4-L5 и L5-S1. L4-L5 и L5-S1 являются двумя наиболее распространенными сегментами, связанными с болью в спине.
В этой статье мы обсудили распространенные состояния L5-S1, которые вызывают боль в спине, слабость в ногах или корешковые симптомы в ягодицах или ногах (онемение, покалывание и боль).
Позвоночник делится на пять отделов:
- Шейный отдел позвоночника (шея) состоит из семи позвонков
- Грудной отдел позвоночника (верхний и средний отделы спины) состоит из двенадцати позвонков back) состоит из пяти позвонков
- Крестец, треугольная кость, которая сочленяется с L5, обоими тазовыми костями и копчиком, образуя копчик
- Копчик представляет собой небольшую структуру треугольной формы в нижней части позвоночника
Боль в спине и сегмент позвоночника L5-S1
Нижний поясничный отдел позвоночника подвержен травмам и износу.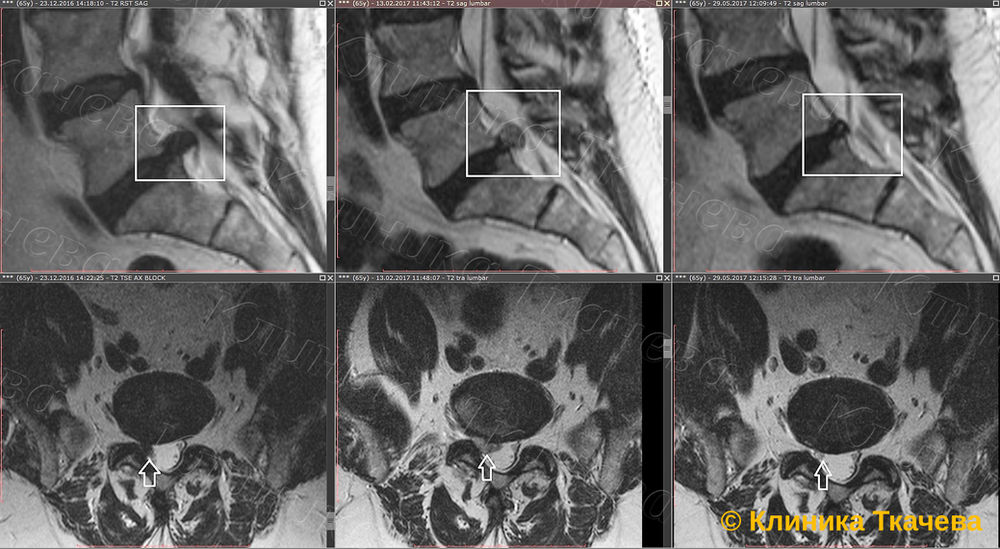 Заболевания и состояния поясничного отдела позвоночника могут вызвать множество проблем, которые мешают повседневной деятельности.
Заболевания и состояния поясничного отдела позвоночника могут вызвать множество проблем, которые мешают повседневной деятельности.
Вот некоторые из симптомов и состояний, связанных с поражением сегмента позвоночника L5-S1:
- Боль в спине, боль в ягодицах или боль в ногах
- Онемение, покалывание или жжение в ягодицах, ногах, ступнях, или пальцы
- Трудности при ходьбе или неспособность стоять в течение коротких периодов времени
- Паралич одной или обеих ног
- Заболевания кишечника и облысения
- Сексуальная дисфункция, включая бесплодие и импотенцию
Лучший вариант лечения L5-S1?
Заболевания позвоночника, в том числе связанные с L3-L4, L4-L5 и L5-S1, лучше всего лечить консервативно. Инвазивные процедуры, такие как инъекции стероидов, РЧА (радиочастотная абляция) или операции на позвоночнике, должны быть последним вариантом. Радиочастотная абляция или радиочастотная абляция — это минимально инвазивная хирургическая процедура на позвоночнике, предназначенная для уничтожения чувствительного к боли нерва в позвоночнике. Мы не рекомендуем пациентам проходить это лечение, так как оно вызывает дегенеративные изменения в позвоночнике в результате дестабилизации из-за повреждения мягких тканей и нервов.
Мы не рекомендуем пациентам проходить это лечение, так как оно вызывает дегенеративные изменения в позвоночнике в результате дестабилизации из-за повреждения мягких тканей и нервов.
Восстановление от боли в спине, связанной с L3-L4, L4-L5 или L5-S1, требует целенаправленного консервативного лечения, которое фиксирует и восстанавливает поврежденные участки. Лучшим лечением болей в спине и болей, связанных с L5-S1, является сочетание физиотерапии с хиропрактикой.
Специализированный центр хиропрактики® предлагает самое комплексное лечение боли в шее и спине в Малайзии. Наши хиропрактики и физиотерапевты обладают навыками, знаниями, опытом и передовыми терапевтическими устройствами, чтобы помочь пациентам выздороветь без хирургического вмешательства или инъекций. Нижние поясничные сегменты (L3-S1) являются частыми местами боли и инвалидности. Дегенеративные диски, артрит (костные шпоры) и скользящие диски являются распространенными источниками болей в спине и ногах.
Проблемы с сегментом позвоночника L5-S1, вызывающие боль в спине и симптомы в ногах
Сегмент позвоночника L5-S1 является частым проблемным сегментом позвоночника у пациентов с болями в спине. Боль в спине, возникающая в сегменте L5-S1, может быть результатом следующих состояний:
Боль в спине, возникающая в сегменте L5-S1, может быть результатом следующих состояний:
- Мышечные спазмы: В некоторых случаях мышечные спазмы являются первым признаком болей в спине.
- Проблемы с суставами (смещение позвоночника, артрит или дегенерация): Боль в спине, вызванная проблемами с суставами, является обычным явлением. Запущенная проблема с суставами позвоночника может привести к более серьезным проблемам, таким как костные шпоры, гипертрофия фасеточных суставов и грыжа диска.
- Защемление нерва: Защемление нерва возникает в результате смещения диска, костных наростов и утолщения связок, что видно при гипертрофии фасеточных суставов и гипертрофии желтой связки.
- L5-S1 Спондилолистез: L5-S1 Спондилолистез — это состояние, при котором 5 -й поясничный сегмент (L5) смещается вперед по отношению к первому крестцовому сегменту (S1). Сегмент L5-S1 является наиболее частой локализацией спондилолистеза.
 Спондилолистез чаще всего встречается на уровне L5-S1. Спондилолистез L5-S1 может быть врожденным (из-за перелома или спондилолиза) или врожденным.
Спондилолистез чаще всего встречается на уровне L5-S1. Спондилолистез L5-S1 может быть врожденным (из-за перелома или спондилолиза) или врожденным. - Дегенеративные изменения: Дегенерация дисков позвоночника, суставов позвоночника или мягких тканей (дегенерация мышц и связок является основной причиной боли в спине и смещения диска. Боль в спине может быть вызвана дегенерацией дисков позвоночника, дегенерацией суставов или дегенерация мягких тканей
- Смещение диска: Смещение диска — это термин, используемый неспециалистами для обозначения выпячивания диска, грыжи диска, протрузии диска или экструзии диска
- Ишиас: Седалищный нерв представляет собой совокупность или пучок нервов, образованных отходящими спинномозговыми нервами от L4-S3. Сегмент L5-S1 является одним из основных нервов, вовлеченных в ишиас или ишиасоподобные болевые синдромы.
- Спондилез L5-S1 : Спондилез или артритическая дегенерация краев тел позвонков или дисков позвоночника на уровне L5-S1 приводит к чрезмерной нагрузке или повторяющимся травмам, которые остаются без лечения.

- Гипертрофия задней фасеточной кости на уровне L5 – S1 : Медицинский термин для суставов позвоночника многогранный. Каждый сегмент имеет четыре грани. Позвоночные суставы образованы соединением фасеток позвонков, которые снизу соединяются с фасетками вышележащих позвонков. Гипертрофия фасеточных суставов является основной причиной болей в спине.
- Стеноз позвоночного канала на уровне L5 -S1: позвоночный канал представляет собой проход или туннель для спинного мозга или спинномозговых нервов, когда спинной мозг заканчивается. Спинной мозг заканчивается на уровне L1 и продолжается вниз в виде нервных волокон, которые напоминают волоски на хвосте лошади. Спондилез, спондилолистез, грыжа межпозвонкового диска и гипертрофия желтой связки и фасеточных суставов являются ведущими причинами стеноза или сморщивания позвоночного канала.
- Гипертрофия желтой связки на уровне L5-S1 : Желтая связка представляет собой важную связку, которая соединяет кости позвоночника и обеспечивает столь необходимую стабильность во время движений, особенно при сгибании и разгибании.
 Утолщение желтой связки может произойти в любом сегменте. Утолщение или гипертрофия желтой связки на уровне L5-S1 встречается не так часто, как в сегментах L3-L4 и L4-L5.
Утолщение желтой связки может произойти в любом сегменте. Утолщение или гипертрофия желтой связки на уровне L5-S1 встречается не так часто, как в сегментах L3-L4 и L4-L5. - L5-S1 Фораминальный стеноз: Боковые отверстия, через которые нервы выходят из позвоночника. Уменьшение размера этого отверстия (отверстия) вызывает защемление нерва. Вертебральный фораминальный стеноз или фораминальный стеноз часто встречается при смещении диска, спондилолистезе, гипертрофии фасеточных суставов и гипертрофии желтой связки.
Чтобы вылечиться от L5-S1, вам понадобится квалифицированная помощь, чтобы оценить и найти причину вашего состояния. Ниже приведены шаги, которые необходимо предпринять, чтобы оптимизировать лечение боли в спине.
Боль в спине, вызванная проблемами L5-S1
Сегменты L4-L5 и L5-S1 являются двумя наиболее распространенными сегментами, вызывающими боль в спине. Осевая нагрузка (упражнения с весовой нагрузкой) является основным причинным фактором, связанным с проблемами, возникающими в L5-S1. Люди, которые сидят или стоят в течение длительных периодов времени, испытывают огромную нагрузку на суставы позвоночника и диски сегментов L5-S1. Вредное воздействие продолжительной или чрезмерной нагрузки на суставы увеличивает давление на суставы и диски (повышенное внутридисковое давление).
Люди, которые сидят или стоят в течение длительных периодов времени, испытывают огромную нагрузку на суставы позвоночника и диски сегментов L5-S1. Вредное воздействие продолжительной или чрезмерной нагрузки на суставы увеличивает давление на суставы и диски (повышенное внутридисковое давление).
Внутридисковое давление измеряется в мм рт. ст. (миллиметры ртутного столба). Здоровое внутридисковое давление ниже 70 мм рт. Внутридисковое давление более 90 мм рт. ст. приводит к снижению кровотока. Кроме того, повышенное внутридисковое давление выводит питательные вещества и соединения, необходимые для поддержания здоровья позвоночного диска.
Давление на межпозвонковый диск (внутридисковое давление) напрямую связано с положением тела и повседневной деятельностью. Ниже приведены примеры среднего внутридискового давления в различных положениях:
- Положение на спине: Среднее внутридисковое давление 25 мм рт.ст.
- Стоя прямо: Внутридисковое давление повышается до 100+ мм рт.
 ст.
ст. - В вертикальном правильном положении сидя: Среднее внутридисковое давление 200 мм рт. ст.
- Сидя в плохой позе: Внутридисковое давление может повышаться до 250+ мм рт. ст.
Поясничный отдел позвоночника (нижняя часть спины) является наиболее восприимчивым сегментом позвоночника к вредному воздействию повышенного внутридискового давления, связанного с длительным сидением или стоянием.
L5-S1 Выпячивание диска и грыжа диска Причины, признаки и симптомы
Поясничный отдел позвоночника или нижняя часть спины является наиболее частым местом выпячивания диска и грыжи диска (смещение диска). Наиболее частая локализация проскальзывания диска в нижней части спины — L4-L5. Второй по частоте локализацией поражения является L5-S1. L3-L4 — третья по частоте локализация грыж поясничных дисков.
Преждевременный износ межпозвонковых дисков, наблюдаемый при остеохондрозе, является основной причиной грыж межпозвонковых дисков на уровне L5-S1. Все состояния, связанные с межпозвонковыми дисками, связаны с дегенерацией диска; чтобы образовалась грыжа диска L5-S1, он должен иметь ранее существовавшие дегенеративные изменения. Здоровые диски вообще не будут грыжами. Люди с поврежденными или дегенеративными дисками подвержены большему риску развития грыжи диска L5-S1. К частым причинам грыж межпозвонковых дисков относятся:
Все состояния, связанные с межпозвонковыми дисками, связаны с дегенерацией диска; чтобы образовалась грыжа диска L5-S1, он должен иметь ранее существовавшие дегенеративные изменения. Здоровые диски вообще не будут грыжами. Люди с поврежденными или дегенеративными дисками подвержены большему риску развития грыжи диска L5-S1. К частым причинам грыж межпозвонковых дисков относятся:
- Продолжительное сидение
- Сидение с наклоном вперед
- Чрезмерное сгибание или скручивание спины
- Неправильное поднятие тяжестей
- Поскальзывание и падение
- Травмы
Грыжа диска L5-S1 может сдавливать и ущемлять спинной мозг. Это сжатие может привести к дискомфорту, болям и болям в спине, ягодицах, бедрах, голенях, ступнях или пальцах ног. Это также может вызвать онемение, покалывание и слабость в бедрах, голенях, коленях, лодыжках, ступнях или пальцах ног.
Симптомы защемления нерва L5-S1 включают боль, скованность, онемение, покалывание и слабость. Нервная боль описывается как имеющая жгучие, острые или пульсирующие симптомы, которые распространяются на нижние конечности, вызывая у пациентов боль, подобную ишиасу.
Нервная боль описывается как имеющая жгучие, острые или пульсирующие симптомы, которые распространяются на нижние конечности, вызывая у пациентов боль, подобную ишиасу.
Боль при радикулите возникает в результате сдавливания или раздражения одного или нескольких нервов в шейном отделе позвоночника. Острая боль может ощущаться как стреляющее или жгучее ощущение, возникающее в нижней части спины и распространяющееся вверх по ноге, влияя на распределение определенных нервов в ногах. Боль при ишиасе может распространяться вниз по ягодицам, но ее распространение зависит от того, какие нервы поражены.
Боли в спине и симптомы в ногах, вызванные проблемами сегмента позвоночника L5-S1
Боль в ногах часто возникает при проблемах с позвоночником, затрагивающих межпозвонковый диск в нижней части спины. Однако пациенты с серьезными проблемами шеи, верхней части спины и средней части спины, которые сдавливают спинной мозг, также могут испытывать боль и слабость в ногах. Таким образом, экспертная помощь и анализ необходимы для выявления фактической причины боли в ногах. Хиропрактики CSC — это специалисты, которые вам нужны, чтобы отследить причину боли в ногах и разработать комплексный план лечения, который устраняет и устраняет причины боли в ногах без хирургического вмешательства или инъекций.
Хиропрактики CSC — это специалисты, которые вам нужны, чтобы отследить причину боли в ногах и разработать комплексный план лечения, который устраняет и устраняет причины боли в ногах без хирургического вмешательства или инъекций.
Когда смещенный диск (выпячивание диска или грыжа диска) сдавливает нерв, в той области тела, где проходит нерв, может возникнуть боль, онемение или слабость. Боль, ощущаемая в ягодицах или ногах, может быть результатом компрессии нервов или сдавления L4-L5 или L5-S1 спинномозговых нервов или компрессии дурального мешка.
Грыжа или выпячивание диска может возникнуть в любом сегменте, где есть межпозвонковый диск. Выпячивание и грыжа диска или грыжа межпозвоночного диска распространены в области шеи и нижней части спины. Проскальзывание дисков шеи может затрагивать сегменты С4-С5, С5-С6 или С6-С7. Проскальзывание дисков в нижней части спины чаще всего встречается на уровне L3-L4, L4-L5 или L5-S1.
Общие симптомы болей в спине, вызванные грыжами межпозвоночных дисков или смещением межпозвоночных дисков, включают ощущения, подобные ишиасу (боль и онемение в ягодицах, бедрах, голенях, стопах или пальцах ног). Это также вызовет боль и онемение в области гениталий, затрудненное мочеиспускание и слабость в ногах в тяжелых случаях.
Это также вызовет боль и онемение в области гениталий, затрудненное мочеиспускание и слабость в ногах в тяжелых случаях.
Ишиас и сегмент позвоночника L5-S1
Ишиас — это общий термин, используемый для описания боли в спине, бедрах и ногах, вызванной сдавлением седалищного нерва от нижнего конца спинного мозга до нижних конечностей.
Боль при ишиасе возникает, когда нервные волокна от седалищного нерва сдавливаются в спинном мозге, дуральном мешке или при выходе из позвоночника. Ишиас также может быть результатом врожденных аномалий или чрезмерной мышечной напряженности грушевидной мышцы — глубокой мышцы ягодиц.
Стеноз позвоночного канала Распространенные источники болей в спине
Позвоночный канал представляет собой туннель, образованный взаимосвязанными сегментами позвоночника, в котором находится спинной мозг. Спинной мозг представляет собой веревкообразный цилиндрический пучок нервов, берущий начало у основания черепа и продолжающийся вниз внутри позвоночного канала до L1 или первого поясничного сегмента. На уровне позвоночника L1-L2 спинной мозг из сплошного веревкообразного цилиндра превращается в пряди волос, похожие на конский хвост (твердая часть и пряди волос). Шнур называется cauda equina (от латинского «конский хвост») в том месте, где веревкообразные структуры превращаются в волосовидные пряди или корешки.
На уровне позвоночника L1-L2 спинной мозг из сплошного веревкообразного цилиндра превращается в пряди волос, похожие на конский хвост (твердая часть и пряди волос). Шнур называется cauda equina (от латинского «конский хвост») в том месте, где веревкообразные структуры превращаются в волосовидные пряди или корешки.
Синдром конского хвоста и боль в спине
Синдром конского хвоста возникает при сдавливании и ущемлении нервов в дуральном мешке (нервы в позвоночном канале) в нижнем отделе позвоночника. Тремя наиболее распространенными причинами конского хвоста являются грыжа межпозвонкового диска, артрит и гипертрофия желтой связки, которые сдавливают спинной мозг, дурной мешок или нервные корешки при выходе из позвоночного канала. У большинства пациентов с синдромом конского хвоста будет сочетание одной или всех трех причин, указанных выше.
Синдром конского хвоста связан с изнуряющей болью в нижней части спины и нижних конечностях. Вызывает затруднения при ходьбе в ногах, парестезии, слабость, в тяжелых случаях расстройства кишечника и мочевого пузыря.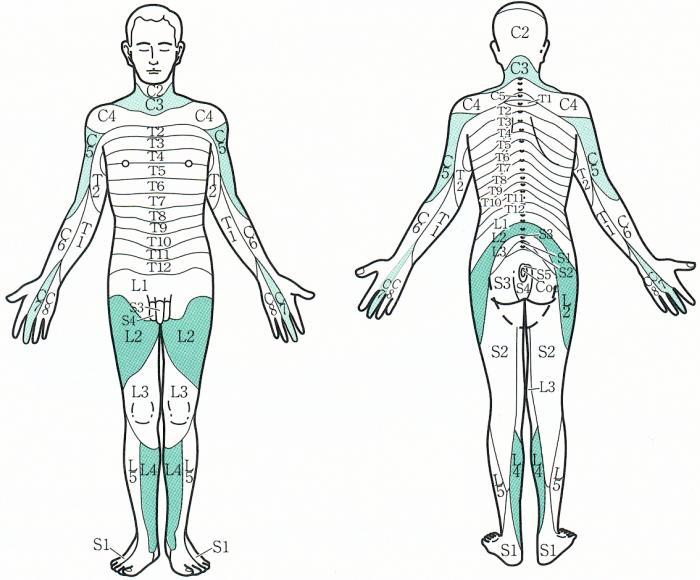
Типичные симптомы синдрома конского хвоста включают изнурительную боль в спине и нижних конечностях, трудности при ходьбе в ногах, парестезии и слабость в ногах. Другие распространенные симптомы конского хвоста включают сексуальные и репродуктивные дисфункции, проблемы с кишечником или кишечником и расстройства мочевого пузыря.
Сегменты позвоночника L4-L5 и L5-S1 являются наиболее распространенными причинами синдрома конского хвоста. Ведущими причинами являются такие состояния, как грыжа диска, утолщение задних тел позвонков (спондилез, артрит и костные шпоры) и гипертрофия желтой связки.
Смещение диска (выпячивание и грыжа диска)
Смещение диска, также известное как грыжа диска, выпячивание диска, протрузия диска, выпячивание диска или выпадение диска возникает, когда ядро давит на дуральный мешок, спинной мозг или спинномозговые нервы . При грыже диска гелеобразный центр межпозвонкового диска выпячивается, смещается или разрывается в слабых участках межпозвоночных дисков, сдавливая нервы.
Большинство людей, страдающих грыжей диска L5-S1, испытывают боль в спине. Но в некоторых случаях болей в спине может и не быть; Примером распространенного состояния L5-S1, которое проявляется без болей в спине, является ишиас или симптомы, подобные ишиасу.
Свяжитесь со специализированным центром Chiropractic Specialty Center® в Куала-Лумпуре, чтобы получить лучшее нехирургическое лечение грыжи межпозвонкового диска в L5-S1 уже сегодня!
Лучшее лечение болей в спине и заболеваний позвоночника L5-S1
Целостные методы целенаправленной хиропрактики и физиотерапии в сочетании являются лучшим средством устранения и устранения проблем, вызывающих боль в спине, включая сильное смещение межпозвоночного диска и стеноз канала. Компрессионное лечение, сочетающее в себе лучшее из хиропрактики и физиотерапии, устраняет необходимость в хирургическом вмешательстве или инъекциях.
Специализированный центр хиропрактики® лечил тысячи пациентов с болями в спине.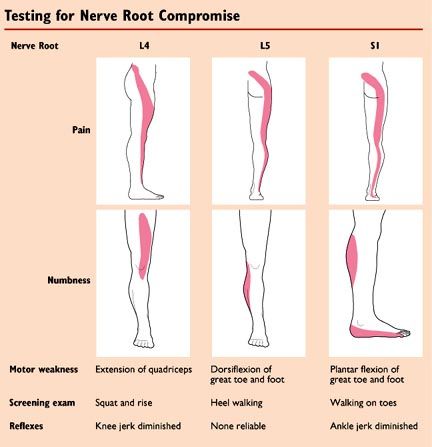 Подавляющее большинство наших пациентов с болями в спине имели нарушения L3-L4, L4-L5 или L5-S1. Наши клинические команды хиропрактиков и физиотерапевтов используют передовые и передовые методы лечения позвоночника, которые исправляют и восстанавливают поврежденные ткани позвоночника без инъекций или хирургического вмешательства. Наша методология и специализированная технология позвоночника могут помочь, даже если вы страдаете от серьезных заболеваний, влияющих на L3-14, L4-L5 или L5-S1.
Подавляющее большинство наших пациентов с болями в спине имели нарушения L3-L4, L4-L5 или L5-S1. Наши клинические команды хиропрактиков и физиотерапевтов используют передовые и передовые методы лечения позвоночника, которые исправляют и восстанавливают поврежденные ткани позвоночника без инъекций или хирургического вмешательства. Наша методология и специализированная технология позвоночника могут помочь, даже если вы страдаете от серьезных заболеваний, влияющих на L3-14, L4-L5 или L5-S1.
NSD Therapy® — наш метод выбора при смещении диска L5-S1, стенозе канала, гипертрофии фасеточных суставов или гипертрофии желтой связки. NSD Therapy® — это интегративный метод неинвазивной терапии и лечения, который включает в себя хиропрактику, физиотерапию и реабилитацию с помощью мануальных и терапевтических аппаратов для длительного облегчения. Chiropractic Specialty Center® — единственный центр, предоставляющий NSD Therapy® в Малайзии. Позвоните в наш главный центр в Букит-Дамансаре по телефону 03 2093 100 (также можно написать нам в WhatsApp по номеру 017-269).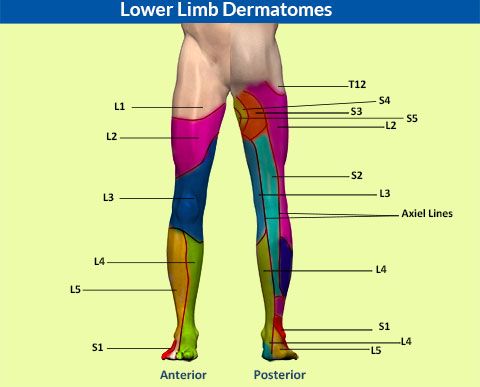 -1873) или свяжитесь с ближайшим к вам центром для получения дополнительной информации о нашем сегодняшнем лечении боли в спине или межпозвонкового диска L3-L4, L4-L5 и L5-S1.
-1873) или свяжитесь с ближайшим к вам центром для получения дополнительной информации о нашем сегодняшнем лечении боли в спине или межпозвонкового диска L3-L4, L4-L5 и L5-S1.
Что это такое, анатомия и заболевания
Поясничный отдел позвоночника удерживает вес вашего тела, защищает спинной мозг и позволяет совершать широкий диапазон движений тела.Что такое поясничный отдел позвоночника?
Поясничный отдел позвоночника состоит из пяти костей (позвонков) в нижней части спины. Ваши поясничные позвонки, известные как от L1 до L5, являются самыми большими во всем позвоночнике. Ваш поясничный отдел позвоночника расположен ниже 12 грудного (грудного) позвонка и над пятью сросшимися костями, которые составляют крестцовую кость треугольной формы.
По сравнению с другими позвонками позвоночника, ваши поясничные позвонки крупнее, толще и более похожи на блоки. Поясничные позвонки обеспечивают стабильность спины и позвоночника, а также обеспечивают точку крепления многих мышц и связок. Поясничные позвонки поддерживают большую часть веса вашего тела. Это также центр баланса вашего тела. Ваш поясничный отдел позвоночника и прикрепляющиеся к нему мышцы и связки позволяют вам ходить, бегать, сидеть, поднимать и перемещать тело во всех направлениях.
Поясничные позвонки поддерживают большую часть веса вашего тела. Это также центр баланса вашего тела. Ваш поясничный отдел позвоночника и прикрепляющиеся к нему мышцы и связки позволяют вам ходить, бегать, сидеть, поднимать и перемещать тело во всех направлениях.
Ваш поясничный отдел позвоночника имеет небольшой изгиб внутрь, называемый лордотическим изгибом.
Что делает поясничный отдел позвоночника?
Поясничный отдел позвоночника выполняет несколько функций, в том числе:
- Поддерживает верхнюю часть тела, распределяет вес тела. Поясничный отдел позвоночника поддерживает два верхних отдела позвоночника — семь позвонков в шее (шейный отдел позвоночника) и 12 позвонков в грудной клетке (грудной отдел позвоночника) — и вес вашей головы. Поясничный отдел позвоночника соединяется с тазом и несет на себе большую часть веса вашего тела, а также стресс от подъема и переноски предметов. Поясничный отдел позвоночника также переносит вес с верхней части тела на ноги.

- Перемещает ваше тело. Мышцы нижней части спины и гибкость поясничного отдела позвоночника позволяют вашему туловищу двигаться во всех направлениях — вперед-назад (сгибание и разгибание), из стороны в сторону (сгибание в сторону) и полный круг (вращение), а также скручивание. Последние два поясничных позвонка обеспечивают большую часть этого движения.
- Защищает спинной мозг и конский хвост. Спинной мозг, окруженный и защищенный костями позвоночника, начинается у основания черепа и заканчивается у первого поясничного позвонка. Позвонки в вашем позвоночнике также обеспечивают костную оболочку для отдельных нервов, которые спускаются от конца вашего спинного мозга. Этот «хвост нервов» называется конским хвостом.
- Управляет движением ног. Нервы, отходящие от нижней части спинного мозга и конского хвоста, контролируют ощущения и движения в ногах.
Какие мышцы и другие мягкие ткани поясничного отдела позвоночника?
Мышцы поясничного отдела позвоночника
Поясничные мышцы вместе с мышцами живота участвуют в движении туловища и нижней части спины. Ваши мышцы и связки обеспечивают силу и стабильность нижней части спины и позволяют наклоняться вперед, назад и вращаться. К мышцам, которые прикрепляются к поясничному отделу позвоночника, относятся:
Ваши мышцы и связки обеспечивают силу и стабильность нижней части спины и позволяют наклоняться вперед, назад и вращаться. К мышцам, которые прикрепляются к поясничному отделу позвоночника, относятся:
- Широчайшая мышца спины. Это большая, плоская, широкая мышца треугольной формы. Он начинается в нижней части шестого грудного позвонка и последних трех или четырех ребер и охватывает всю ширину средней и нижней части спины. Часть широчайших мышц прикрепляется к плечу. Ваши «широчайшие» помогают вам использовать руки, чтобы подтягивать вес тела, помогают вам дышать, поднимая грудную клетку, и помогают наклоняться в сторону.
- Подвздошно-поясничная. Эта группа из трех мышц приводит в движение тазобедренный сустав. Ваши подвздошно-поясничные мышцы, по одной с каждой стороны тела, сгибают и стабилизируют бедро и нижнюю часть спины, когда вы идете, бегаете и встаете со стула.
- Параспинальные нервы. Эта группа из трех мышц расположена вдоль позвоночника.
 Эти мышцы помогают вам разгибаться, наклоняться в стороны и вращаться. Они также помогают сохранять вертикальное положение тела.
Эти мышцы помогают вам разгибаться, наклоняться в стороны и вращаться. Они также помогают сохранять вертикальное положение тела.
Диски поясничного отдела позвоночника
Межпозвонковые диски представляют собой «амортизирующие подушки», расположенные между каждым позвонком. Пять дисков расположены между позвонками поясничного отдела позвоночника. Помимо функции амортизатора, они помогают поддерживать вес вашего тела, неся нагрузку, падающую на позвоночник, и обеспечивают движение между каждым позвонком. Диски в поясничной области, скорее всего, дегенерируют или образуют грыжи, что вызывает боль в нижней части спины или боль, отдающую в ноги и ступни.
Связки поясничного отдела позвоночника
Связки поясничного отдела позвоночника соединяют кость с костью, обеспечивая устойчивость поясничного отдела позвоночника, обеспечивая плавное движение позвоночника и помогая поглощать силу травмы. К связкам поясничного отдела позвоночника относятся:
- Передняя продольная связка.
 Эта связка проходит вниз по передней части поясничных позвонков. Эта связка поддерживает стабильность поясничных суставов и ограничивает разгибание (сгибание поясничного отдела позвоночника назад).
Эта связка проходит вниз по передней части поясничных позвонков. Эта связка поддерживает стабильность поясничных суставов и ограничивает разгибание (сгибание поясничного отдела позвоночника назад). - Задняя продольная связка. Эта связка проходит вниз по задней части поясничных позвонков. Он ограничивает сгибание (сгибание вперед) поясничного отдела позвоночника.
- Надостная/межостистая связка. Надостная связка соединяет кончики задних позвонков с L1 по L3. Ваша межостистая связка представляет собой тонкий слой соединительной ткани, который проходит между каждым позвонком, от корня остистого отростка до кончика. Обе связки ограничивают сгибание (сгибание вперед).
- Желтая связка. Эти связки выстилают заднюю часть внутреннего отверстия каждого позвонка, где проходит ваш спинной мозг. Эти связки покрывают и защищают спинной мозг сзади.
- Межпоперечная связка. Эта связка соединяет поперечные отростки позвонков.
 Они помогают противостоять боковому изгибу туловища.
Они помогают противостоять боковому изгибу туловища. - Подвздошно-поясничная связка. Эта связка проходит от кончика поперечного отростка L5 до верхней части задней части гребня подвздошной кости (таз). Это помогает стабилизировать пояснично-крестцовый отдел позвоночника.
Спинной мозг
Спинной мозг представляет собой пучок нервной ткани, который простирается от нижней части головного мозга примерно до позвонка L1. Он передает сообщения между вашим мозгом и мышцами. Остальные нервные корешки, называемые конским хвостом, спускаются вниз по остальной части позвоночного канала.
Нервы поясничного отдела позвоночника
У вас есть пять пар поясничных спинномозговых нервов, одна из которых отходит от правой и левой сторон от L1 до L5. Нервы спускаются от нижней части спины и сливаются с другими нервами, образуя сеть нервов, которые контролируют болевые сигналы и движения нижних конечностей.
- Спинномозговой нерв L1 обеспечивает чувствительность в области паха и половых органов и помогает двигать мышцами бедра.

- Спинномозговые нервы L2, L3 и L4 обеспечивают чувствительность передней части бедра и внутренней стороны голени. Эти нервы также контролируют движения мышц бедра и колена.
- Спинномозговой нерв L5 обеспечивает чувствительность внешней стороны голени, верхней части стопы и пространства между первым и вторым пальцами ноги. Этот нерв также контролирует движения бедра, колена, стопы и пальца ноги.
- Седалищный нерв состоит из нервов L4 и L5, а также других крестцовых нервов. Ваш седалищный нерв начинается в задней части таза и проходит по задней части ноги, заканчиваясь в стопе.
Кровеносные сосуды поясничного отдела позвоночника
Ветви большой брюшной аорты снабжают кровью и питательными веществами позвонки, мышцы и связки поясничного отдела.
Какие заболевания и нарушения поражают поясничный отдел позвоночника?
В поясничном отделе позвоночника может возникнуть множество проблем.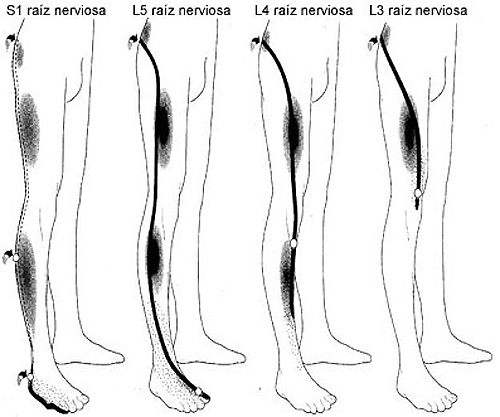 Эти проблемы могут ограничивать движения в спине или бедрах и вызывать боль, слабость, онемение или покалывание в спине, бедре, бедре или ноге.
Эти проблемы могут ограничивать движения в спине или бедрах и вызывать боль, слабость, онемение или покалывание в спине, бедре, бедре или ноге.
Болезни, расстройства и состояния, влияющие на поясничный отдел позвоночника, включают:
- Боли в пояснице. Боль в пояснице является распространенным симптомом многих различных травм и заболеваний. Общие причины включают дегенеративные состояния (остеоартрит, анкилозирующий спондилоартрит, стеноз позвоночника, грыжа диска, защемление нерва), деформации и растяжения спины, переломы позвоночника, новообразования (опухоли, кисты, костные шпоры) и спондилолистез.
- Поясничный отдел стеноз . Стеноз — это сужение пространства вокруг спинного мозга. В поясничном отделе позвоночника это означает меньше места для нервов, отходящих от спинного мозга. Зажатое пространство может вызвать раздражение, сжатие или защемление спинного мозга или нервов. Симптомы поясничного стеноза включают боль, онемение или слабость в ногах, паху, бедрах, ягодицах и нижней части спины.
 Симптомы обычно усиливаются при ходьбе или в положении стоя и могут уменьшаться в положении лежа, сидя или слегка наклонившись вперед.
Симптомы обычно усиливаются при ходьбе или в положении стоя и могут уменьшаться в положении лежа, сидя или слегка наклонившись вперед. - Спондилолистез. Это состояние возникает, когда поясничный позвонок смещается со своего места относительно нижележащего позвонка. Это может вызвать давление на нерв, что может вызвать боль в пояснице или ногах.
- Позвоночник компрессионный перелом . Перелом костей позвоночника может быть результатом компрессии (часто в результате незначительной травмы у человека с остеопорозом) или взрывным переломом (раздробление позвонка во всех направлениях), переломом-вывихом (в основном в результате дорожно-транспортных происшествий или падений). от высоты) или в результате опухоли на позвоночнике.
- Ишиас. Ишиас, также называемый поясничной радикулопатией, представляет собой нервную боль из-за травмы или раздражения седалищного нерва, который проходит через бедра, ягодицы и вниз по каждой ноге, заканчиваясь на стопе.
 Причины включают грыжу диска, спондилолистез, остеоартрит, травму позвоночника или нерва, опухоль в позвоночном канале, синдром грушевидной мышцы или синдром конского хвоста. Ишиас также известен как тип синдрома компрессии нерва.
Причины включают грыжу диска, спондилолистез, остеоартрит, травму позвоночника или нерва, опухоль в позвоночном канале, синдром грушевидной мышцы или синдром конского хвоста. Ишиас также известен как тип синдрома компрессии нерва. - Грыжа диска . Грыжа межпозвонкового диска представляет собой сжатый, разорванный или негерметичный позвоночный диск, который является прокладкой между каждым позвонком. Грыжа диска может вызвать боль в спине, покалывание или онемение в ногах или ступнях, а также мышечную слабость.
- Поясничный лордоз или «раскачивание назад». Это чрезмерный изгиб нижней части спины. Лордоз слишком сильно давит на поясничные позвонки. Это вызвано болезнью, плохой осанкой или чрезмерным изгибом спины.
- Мышечный спазм. Крупные мышцы поддерживают поясничный отдел позвоночника, позволяя вам двигать туловищем во всех направлениях. Эти мышцы могут сокращаться или напрягаться, что является частой причиной болей в пояснице
- Дегенеративная болезнь диска .
 Поясничный остеохондроз возникает, когда диски в поясничном отделе позвоночника изнашиваются. Уменьшение пространства между позвонками может привести к защемлению спинномозговых нервов, вызывая боль в спине. В этой области при радикулите чаще всего происходит защемление нерва.
Поясничный остеохондроз возникает, когда диски в поясничном отделе позвоночника изнашиваются. Уменьшение пространства между позвонками может привести к защемлению спинномозговых нервов, вызывая боль в спине. В этой области при радикулите чаще всего происходит защемление нерва. - Сколиоз взрослых. Сколиоз — это аномальное искривление позвоночника из стороны в сторону. У взрослых поясничный отдел позвоночника больше всего подвержен риску сколиоза из-за старения или дегенерации позвоночника.
- Синдром конского хвоста. Это состояние вызвано сдавлением скопления нервных корешков, которые выглядят как конский хвост и называются конским хвостом. Это состояние вызывает боль, слабость, недержание мочи (проблемы с выделением мочи) и другие симптомы.
Как диагностируются заболевания и состояния поясничного отдела позвоночника?
Во-первых, ваш лечащий врач соберет вашу историю болезни и историю приема лекарств, расспросит вас о ваших симптомах, проведет медицинский осмотр и назначит анализы и визуализирующие исследования.
Анализы и визуализация могут включать:
- Компьютерную томографию (КТ) . При этом сканировании используются рентгеновские лучи и компьютеры для получения изображений, представляющих собой очень тонкие «срезы» исследуемой области. Компьютерная томография может показать форму и размер позвоночного канала, его содержимое и кость вокруг него. Это помогает диагностировать костные шпоры, остеофиты, сращение костей, разрушение костей из-за инфекции или опухоли.
- Магнитно-резонансная томография (МРТ) . В этом тесте используется большой магнит, радиоволны и компьютер для получения подробных изображений. Это сканирование может выявить проблемы со спинным мозгом и нервами, выходящими из позвоночника, дегенерацию позвоночника, грыжу диска, инфекции и опухоли. Это позволяет получить более подробные изображения нервов, чем компьютерная томография.
- Рентген .
 Рентгеновские лучи создают изображения ваших костей и мягких тканей с использованием небольшого количества излучения. Рентген может показать переломы, проблемы с дисками, проблемы со смещением позвоночника и наличие артрита.
Рентгеновские лучи создают изображения ваших костей и мягких тканей с использованием небольшого количества излучения. Рентген может показать переломы, проблемы с дисками, проблемы со смещением позвоночника и наличие артрита. - Электромиограмма (ЭМГ) и исследования нервной проводимости. ЭМГ помогает оценить состояние и функцию нервов и мышц. Исследование нервной проводимости измеряет, насколько быстро электрический импульс проходит по вашему нерву. Эти тесты помогают определить продолжающееся повреждение нерва и место сдавления нерва.
- Миелограмма . Этот визуализирующий тест исследует взаимосвязь между вашими позвонками и дисками, описывает ваш спинной мозг и нервы, отходящие от позвоночника. Он показывает, давят ли такие возможные вещи, как опухоль, костные шпоры или грыжа межпозвоночного диска, на спинной мозг, нервы или нервные корешки и вызывают боль, онемение или слабость.
Как лечат заболевания поясничного отдела позвоночника?
Для лечения многих состояний, поражающих поясничный отдел позвоночника, доступны как нехирургические, так и хирургические методы лечения. Выбор зависит от причины проблемы с поясничным отделом позвоночника и ее тяжести.
Выбор зависит от причины проблемы с поясничным отделом позвоночника и ее тяжести.
Какие существуют варианты нехирургического лечения заболеваний поясничного отдела позвоночника?
Ваш лечащий врач может сначала порекомендовать менее инвазивные подходы при болях в пояснице, которые не вызваны травмой или опухолью. Некоторые распространенные варианты нехирургического лечения включают:
- Отдых.
- Лед или тепло.
- Избегайте напряженной или отягчающей физической активности.
- Физиотерапия.
- Лекарства, включая миорелаксанты, обезболивающие (такие как ацетаминофен) и противовоспалительные средства (такие как ибупрофен и напроксен).
- Стероидные инъекции. При болях в поясничной области можно рассмотреть три конкретных типа инъекций стероидов. Поясничная эпидуральная блокада — это процедура, при которой стероид вводится в эпидуральное пространство (пространство рядом с оболочкой спинного мозга).
 Блокада дугоотростчатых суставов поясничного отдела — это процедура, при которой стероид вводится в капсулу (покрытие из соединительной ткани) дугоотростчатого сустава (небольшой сустав в верхней и нижней части каждого позвонка, который соединяет позвонки для обеспечения движения). интерламинарная инъекция или трансфораминальная инъекция — это процедура, при которой стероид вводится в область между позвоночником и спинным мозгом.
Блокада дугоотростчатых суставов поясничного отдела — это процедура, при которой стероид вводится в капсулу (покрытие из соединительной ткани) дугоотростчатого сустава (небольшой сустав в верхней и нижней части каждого позвонка, который соединяет позвонки для обеспечения движения). интерламинарная инъекция или трансфораминальная инъекция — это процедура, при которой стероид вводится в область между позвоночником и спинным мозгом. - Блокада ветвей и радиочастотная абляция. Эта процедура рассматривается в некоторых случаях хронической поясничной боли. Сначала в нерв, который иннервирует дугоотростчатые суставы позвонков, вводят местный анестетик. Если ваша боль уменьшилась, следующим шагом будет попытка сделать обезболивание постоянным. Это делается путем повреждения нерва методом радиочастотной абляции. Снятие боли длится месяцами. Однако, если нерв регенерирует, боль может вернуться.
Как узнать, являюсь ли я кандидатом на операцию на поясничном отделе позвоночника?
Вам может быть показана операция на поясничном отделе позвоночника, если:
- Другие методы лечения не помогают.

- Симптомы, затрагивающие нижнюю часть спины, бедра и/или ноги, ухудшаются. Хирургия, как правило, больше при болях в ногах, чем при болях в спине.
- Вы достаточно здоровы, чтобы сделать операцию.
Хирургия позвоночника — это лечение первой линии, если вы перенесли травму (например, автомобильную аварию в поясничном отделе) или рак, эпидуральный абсцесс (инфекцию между позвоночником и оболочкой спинного мозга), остеомиелит (инфекцию костей), синдром конского хвоста или синдром мозгового конуса (разновидность повреждения спинного мозга).
Какие варианты хирургического лечения доступны при заболеваниях поясничного отдела позвоночника?
Общие хирургические подходы включают:
Операция по декомпрессии поясничного отдела позвоночника
Операция по декомпрессии поясничного отдела позвоночника — это общий термин, который относится к различным процедурам, используемым для облегчения симптомов, вызванных давлением или компрессией спинного мозга или нервных корешков.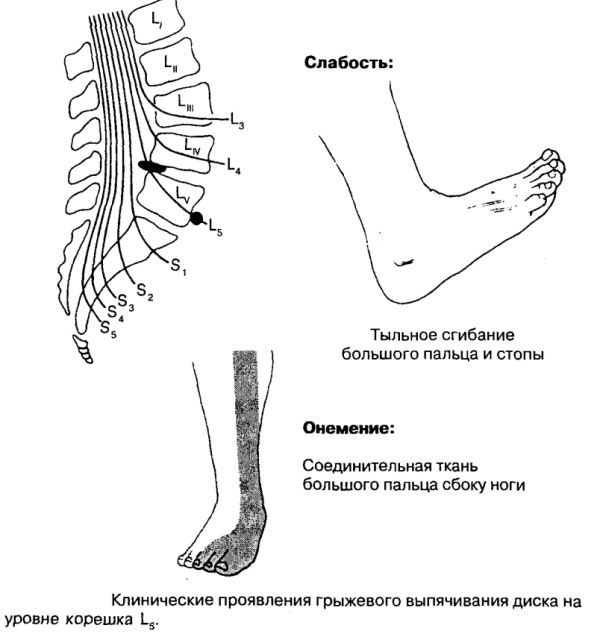 Нервные корешки — это первый сегмент нерва, который выходит из спинного мозга через небольшие впадины между позвонками. Общие хирургические методы декомпрессии включают:
Нервные корешки — это первый сегмент нерва, который выходит из спинного мозга через небольшие впадины между позвонками. Общие хирургические методы декомпрессии включают:
- Поясничная дискэктомия. В ходе этой процедуры хирург удаляет часть диска, чтобы уменьшить давление на близлежащие нервные корешки.
- Поясничная ламинотомия или ламинэктомия . В ходе этих процедур хирург удаляет небольшую часть костных дуг позвоночного канала, называемую пластинкой. При ламинотомии удаляется только небольшой участок пластинки. Вся пластинка удаляется при ламинэктомии вместе с любыми костными шпорами, материалом диска и утолщенной связкой, если это необходимо. Удаление пластинки увеличивает размер позвоночного канала, что снижает давление.
- Поясничная фораминотомия или фораминэктомия. Обе эти процедуры выполняются для расширения отверстий для выхода нервных корешков из спинного мозга путем удаления части кости в этой области.
 При фораминэктомии удаляется большое количество кости.
При фораминэктомии удаляется большое количество кости. - Корпэктомия поясничного отдела позвоночника. В ходе этой операции хирург удаляет тело позвонка (большую переднюю часть позвонка), а также диск, чтобы уменьшить давление на спинной мозг. В некоторых случаях за этим следует слияние позвонков (постоянное соединение двух или более позвонков), чтобы сохранить стабильность поясничного отдела позвоночника.
Операция по замене поясничного диска
Операция по замене поясничного диска включает удаление больного поясничного диска и замену его искусственным диском. Наиболее распространенной причиной этой процедуры является дегенерация поясничного диска. Эта процедура реже проводится в последние годы из-за осложнений после операции.
Спондилодез поясничного отдела позвоночника
Спондилодез поясничного отдела позвоночника — это хирургическая операция, при которой постоянно соединяются один или несколько поясничных позвонков. Операция устраняет движение между позвонками.
Операция устраняет движение между позвонками.
Функциональная электростимуляция при травмах спинного мозга
Функциональная электростимуляция при травмах спинного мозга. Эта процедура использует небольшие электрические импульсы для активации определенных мышц и нервов, чтобы восстановить функцию мышц нижней части тела, контролируемых поясничными нервами.
Возможна ли малоинвазивная операция на поясничном отделе позвоночника?
Поговорите со своим хирургом. В большинстве случаев малоинвазивная хирургия позвоночника заменила открытую хирургию. По сравнению с одним большим разрезом кожи при традиционной открытой хирургии, минимально инвазивная операция выполняется через один или несколько небольших разрезов. Работа через небольшие разрезы вызывает гораздо меньше повреждений мышц и мягких тканей, чем один длинный разрез.
Записка из клиники Кливленда
Поясничный отдел позвоночника — это нижний отдел позвоночника или позвоночника.


 Указанные изменения сопровождаются потерей амортизационных свойств позвоночного столба, в результате чего отдельные позвонки начинают испытывать непомерную нагрузку.
Указанные изменения сопровождаются потерей амортизационных свойств позвоночного столба, в результате чего отдельные позвонки начинают испытывать непомерную нагрузку.
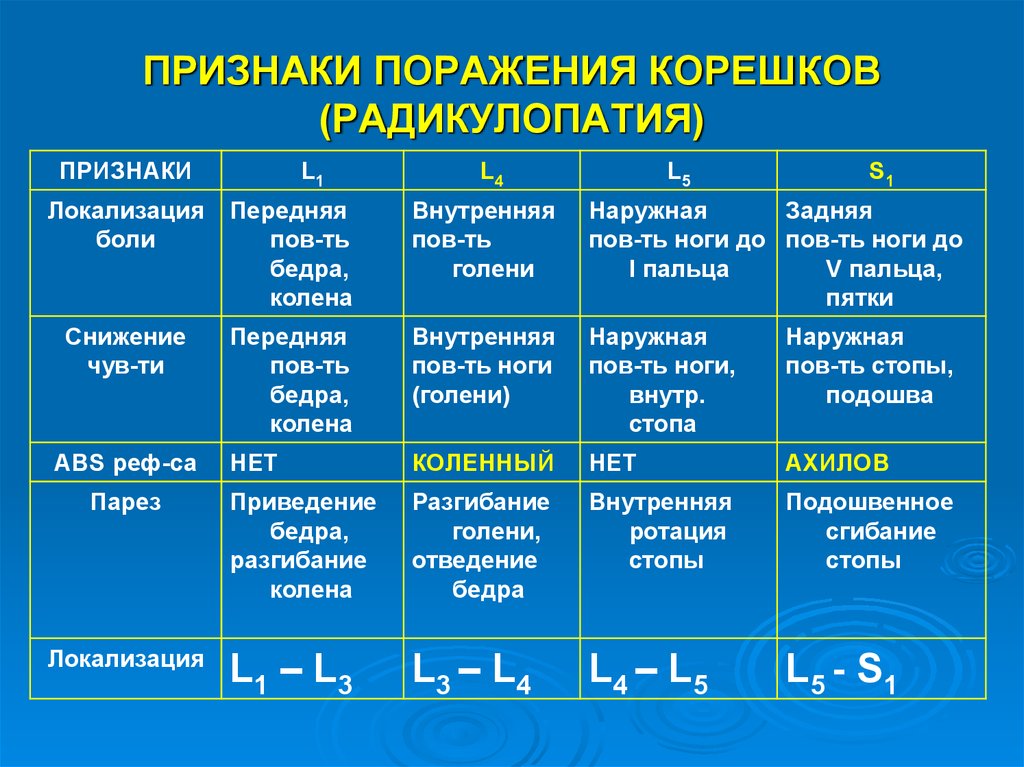




 )
)
 4 Боль в фасеточных суставах также может возникать из-за воспалительных состояний, таких как ревматоидный артрит или дегенеративный спондилолистез. 5
4 Боль в фасеточных суставах также может возникать из-за воспалительных состояний, таких как ревматоидный артрит или дегенеративный спондилолистез. 5  1 Перелом передней части в результате травмы встречается довольно редко.
1 Перелом передней части в результате травмы встречается довольно редко.
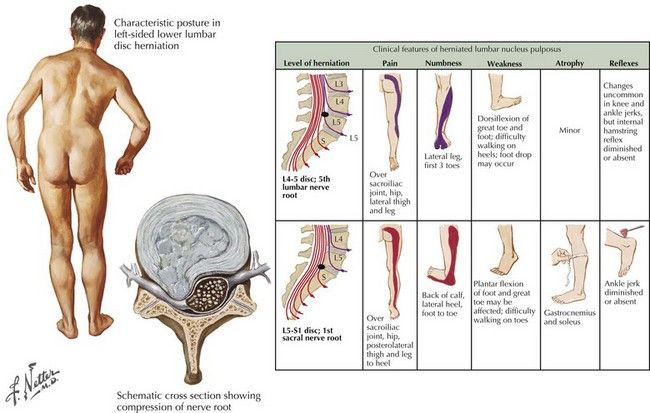



 Лечение CSC L5-S1 может исправить и устранить основные причины болей в спине и ногах; свяжитесь с нами сегодня для лучшей альтернативы хирургии L5-S1.
Лечение CSC L5-S1 может исправить и устранить основные причины болей в спине и ногах; свяжитесь с нами сегодня для лучшей альтернативы хирургии L5-S1. Спондилолистез чаще всего встречается на уровне L5-S1. Спондилолистез L5-S1 может быть врожденным (из-за перелома или спондилолиза) или врожденным.
Спондилолистез чаще всего встречается на уровне L5-S1. Спондилолистез L5-S1 может быть врожденным (из-за перелома или спондилолиза) или врожденным.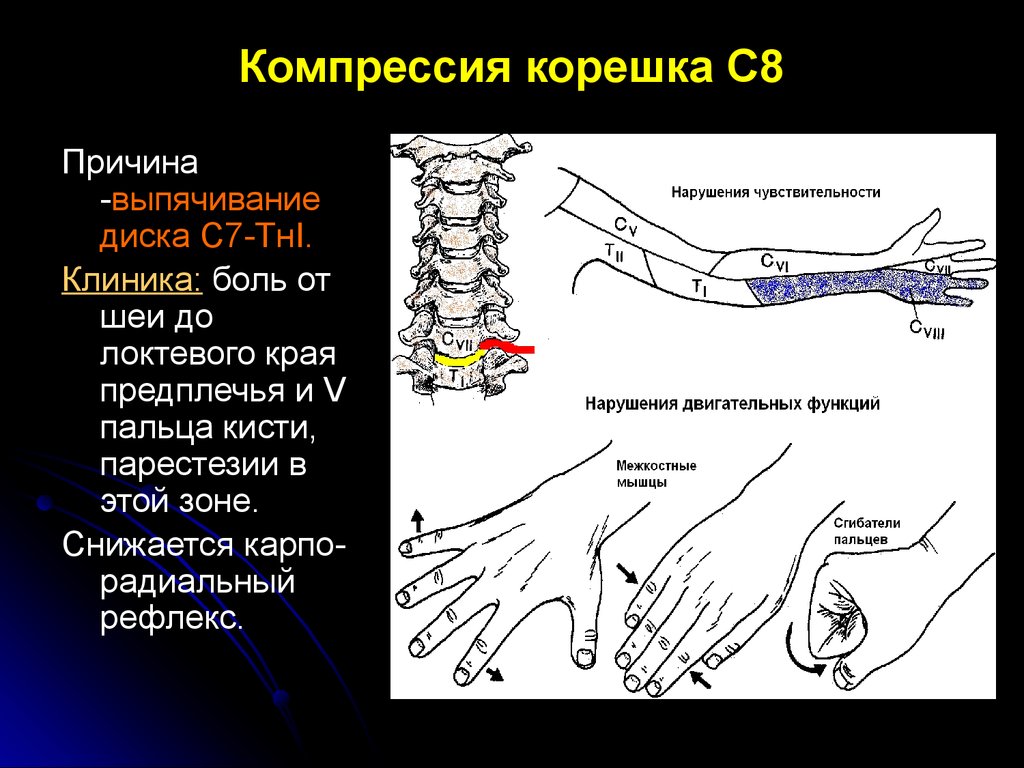
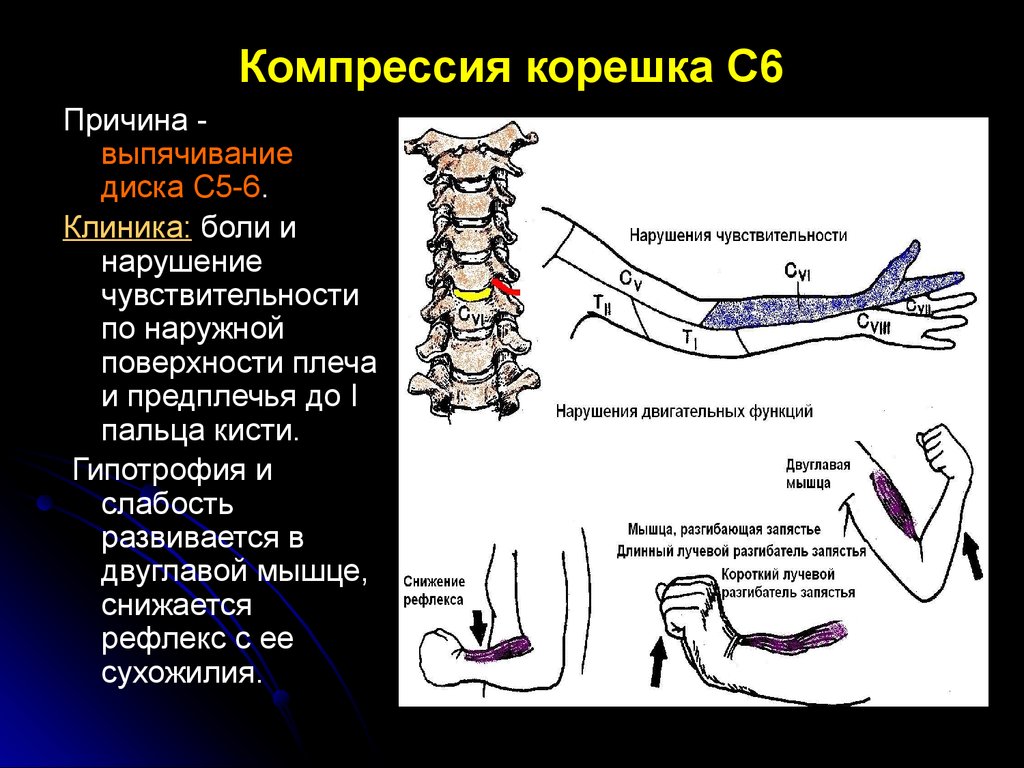 Утолщение желтой связки может произойти в любом сегменте. Утолщение или гипертрофия желтой связки на уровне L5-S1 встречается не так часто, как в сегментах L3-L4 и L4-L5.
Утолщение желтой связки может произойти в любом сегменте. Утолщение или гипертрофия желтой связки на уровне L5-S1 встречается не так часто, как в сегментах L3-L4 и L4-L5. ст.
ст.
 Эти мышцы помогают вам разгибаться, наклоняться в стороны и вращаться. Они также помогают сохранять вертикальное положение тела.
Эти мышцы помогают вам разгибаться, наклоняться в стороны и вращаться. Они также помогают сохранять вертикальное положение тела.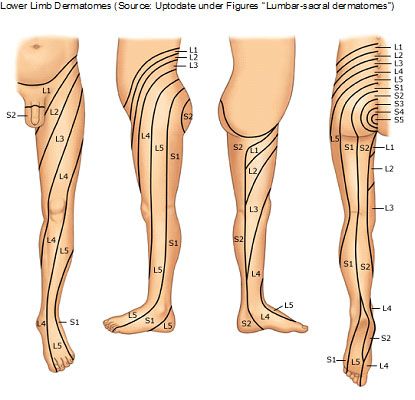 Эта связка проходит вниз по передней части поясничных позвонков. Эта связка поддерживает стабильность поясничных суставов и ограничивает разгибание (сгибание поясничного отдела позвоночника назад).
Эта связка проходит вниз по передней части поясничных позвонков. Эта связка поддерживает стабильность поясничных суставов и ограничивает разгибание (сгибание поясничного отдела позвоночника назад).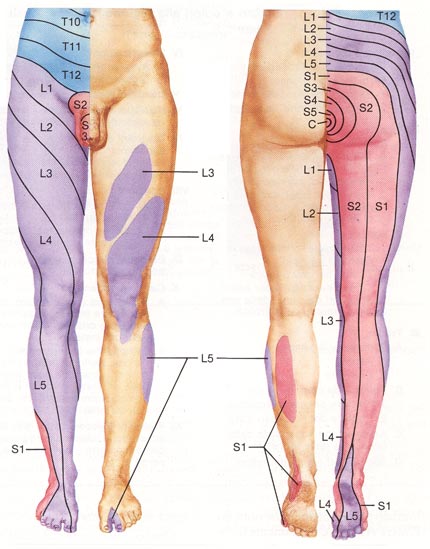 Они помогают противостоять боковому изгибу туловища.
Они помогают противостоять боковому изгибу туловища.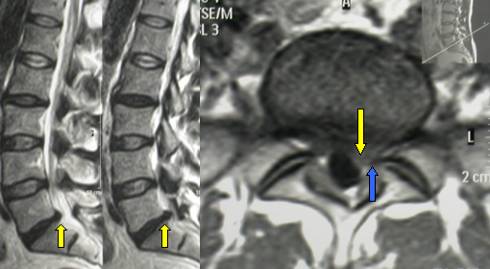
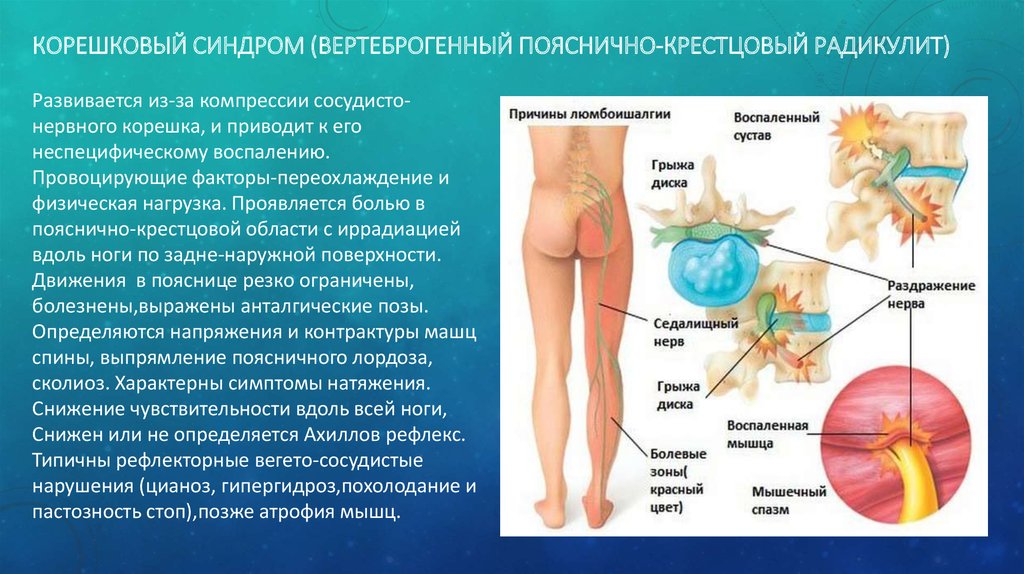 Симптомы обычно усиливаются при ходьбе или в положении стоя и могут уменьшаться в положении лежа, сидя или слегка наклонившись вперед.
Симптомы обычно усиливаются при ходьбе или в положении стоя и могут уменьшаться в положении лежа, сидя или слегка наклонившись вперед. Причины включают грыжу диска, спондилолистез, остеоартрит, травму позвоночника или нерва, опухоль в позвоночном канале, синдром грушевидной мышцы или синдром конского хвоста. Ишиас также известен как тип синдрома компрессии нерва.
Причины включают грыжу диска, спондилолистез, остеоартрит, травму позвоночника или нерва, опухоль в позвоночном канале, синдром грушевидной мышцы или синдром конского хвоста. Ишиас также известен как тип синдрома компрессии нерва.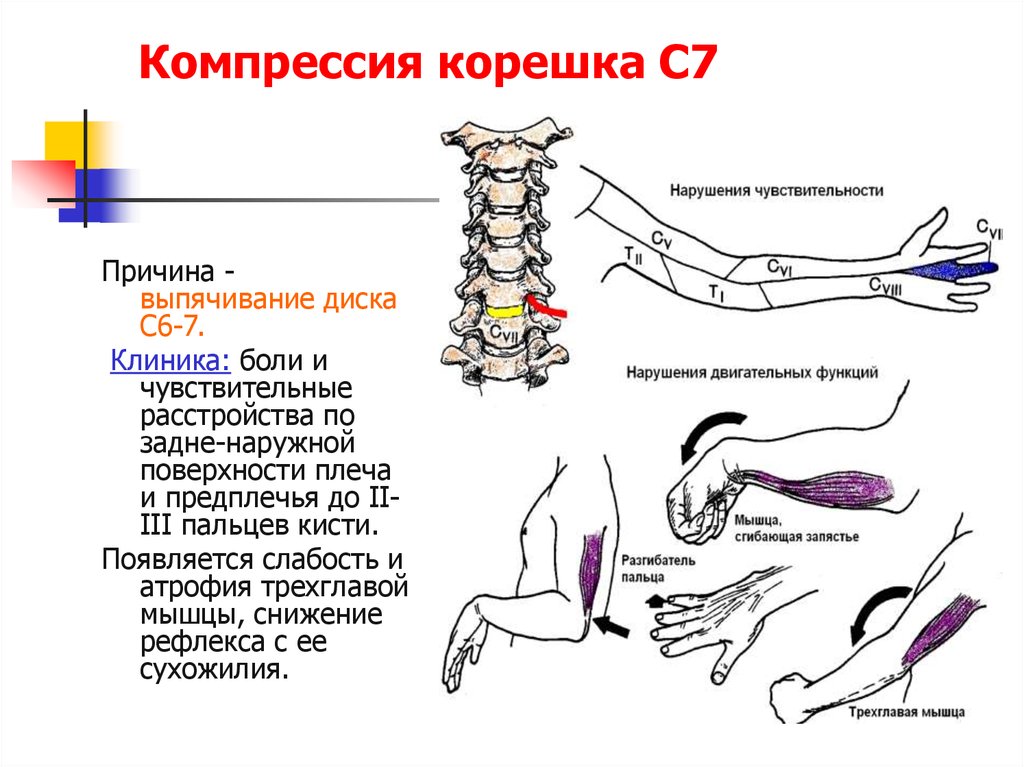 Поясничный остеохондроз возникает, когда диски в поясничном отделе позвоночника изнашиваются. Уменьшение пространства между позвонками может привести к защемлению спинномозговых нервов, вызывая боль в спине. В этой области при радикулите чаще всего происходит защемление нерва.
Поясничный остеохондроз возникает, когда диски в поясничном отделе позвоночника изнашиваются. Уменьшение пространства между позвонками может привести к защемлению спинномозговых нервов, вызывая боль в спине. В этой области при радикулите чаще всего происходит защемление нерва.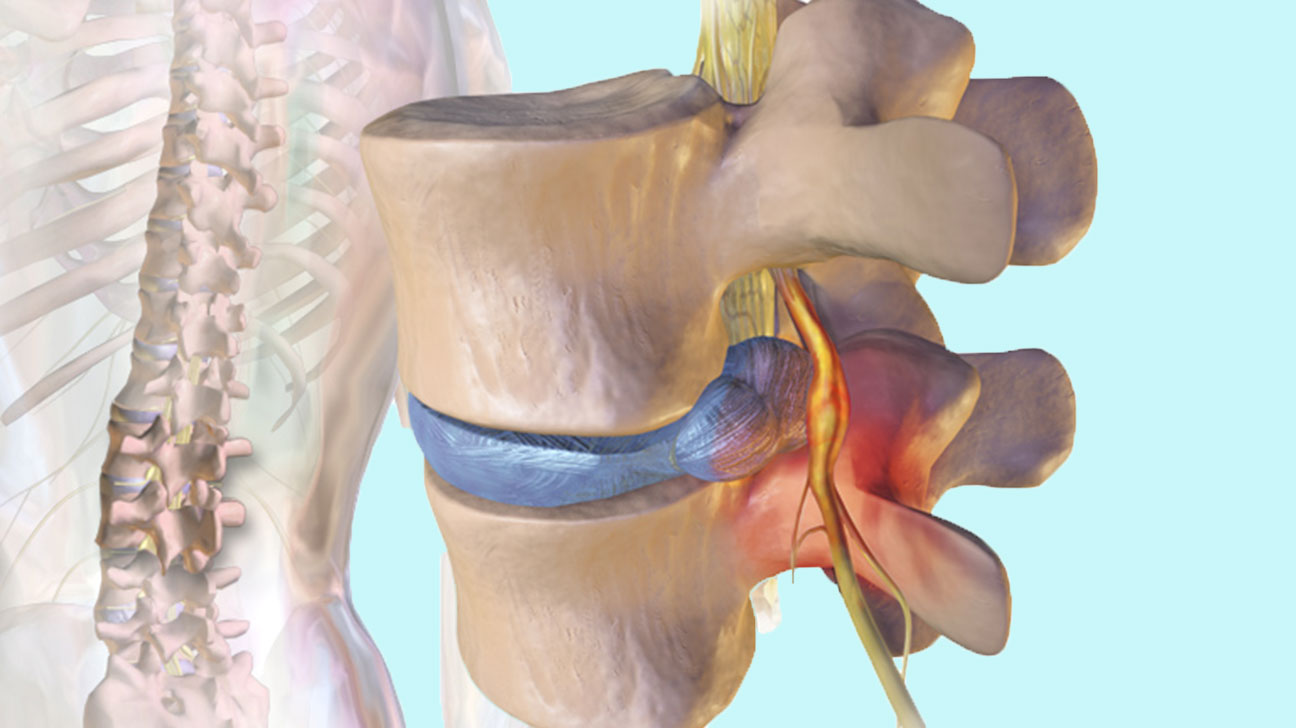 Рентгеновские лучи создают изображения ваших костей и мягких тканей с использованием небольшого количества излучения. Рентген может показать переломы, проблемы с дисками, проблемы со смещением позвоночника и наличие артрита.
Рентгеновские лучи создают изображения ваших костей и мягких тканей с использованием небольшого количества излучения. Рентген может показать переломы, проблемы с дисками, проблемы со смещением позвоночника и наличие артрита. Блокада дугоотростчатых суставов поясничного отдела — это процедура, при которой стероид вводится в капсулу (покрытие из соединительной ткани) дугоотростчатого сустава (небольшой сустав в верхней и нижней части каждого позвонка, который соединяет позвонки для обеспечения движения). интерламинарная инъекция или трансфораминальная инъекция — это процедура, при которой стероид вводится в область между позвоночником и спинным мозгом.
Блокада дугоотростчатых суставов поясничного отдела — это процедура, при которой стероид вводится в капсулу (покрытие из соединительной ткани) дугоотростчатого сустава (небольшой сустав в верхней и нижней части каждого позвонка, который соединяет позвонки для обеспечения движения). интерламинарная инъекция или трансфораминальная инъекция — это процедура, при которой стероид вводится в область между позвоночником и спинным мозгом.
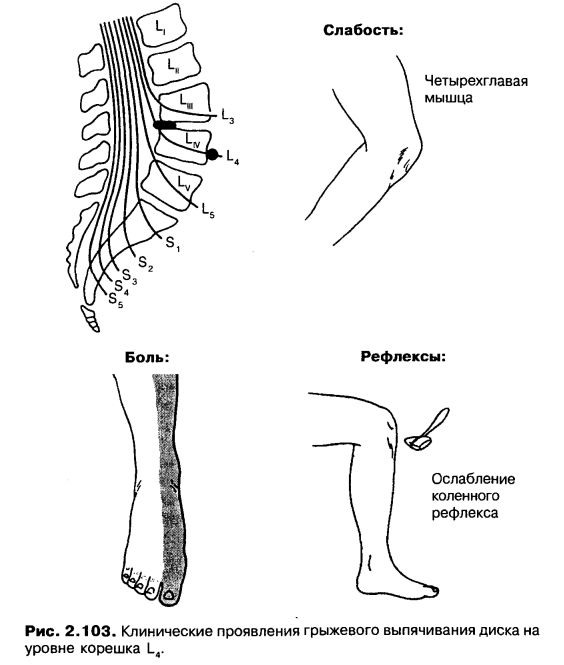 При фораминэктомии удаляется большое количество кости.
При фораминэктомии удаляется большое количество кости.