В каких случая и кому дают ли инвалидность при коксартрозе тазобедренного сустава
Если не лечить коксартроз на протяжении нескольких лет, то это может сделать человека инвалидом. Чтобы узнать, как это может произойти, нужно понимать суть болезни, а также поэтапность её проявления.
Если лечения не было или оно не принесло результата, то больной нуждается в социальной поддержке — выплатах по инвалидности. При коксартрозе тазобедренного сустава 3 степени человек вправе рассчитывать на эту помощь.
Но бывает, что группу получают и при 2 стадии.
Этапы развития болезни
Этапы развития болезни
Коксартроз ранее считался характерным для представителей пожилого возраста, но в последнее время участились случаи появления болезни и у более молодых людей, т. к.
первопричинами развития заболевания являются мутации в генах, которые возникают под воздействием определённых факторов, а также образ жизни человека.
Это может быть малоподвижность, частое переохлаждение суставов, стрессы и безразличие к первым симптомам на ранних стадиях, когда заболевание ещё излечимо.
Если диагностирована вторая степень коксартроза, то процесс уже необратим. Остаётся только принимать меры по приостановлению развития болезни и предотвращению ухудшений.
Для такого заболевания характерно нарушение функций хрящевых соединений, медленный процесс питания сустава полезными веществами и его деформация. Также у больного появляются болезненные ощущения, дискомфорт и ограничения двигательной активности.
Коксартроз развивается как следствие длительного остеоартроза и характеризуется несколькими стадиями:
- Начальный этап. Сперва болезнь малозаметна. Определить её не удастся даже по рентгеновским снимкам, поэтому, как правило, она переходит в следующую стадию. Тем не менее симптомы есть, но они зачастую не замечаются больными или списываются на другие причины. При ходьбе будет наблюдаться небольшой дискомфорт, а в области паха — незначительные тянущие боли. Присвоение инвалидности при артрозе тазобедренного сустава первой степени даже не будет обсуждаться комиссией.

- Вторая степень. На этом этапе симптомы заболевания становятся более ярко выраженными. Здесь признаки проявляются уже не только во время активности, но и в покое. Человеку становится сложно поднимать больную ногу, неприятные ощущения доходят до колена, что способствует появлению болевых ощущений и при сгибании ноги. Именно тогда в большинстве случаев больные обращаются за врачебной помощью. Инвалидность при коксартрозе 2 степени дать могут, но делают это нечасто.
- Третья степень. У больных на этом этапе наблюдаются сильные боли, а сустав подвержен сильным изменениям анатомически правильного положения. Как правило, при диагнозе третья степень коксартроза врачи рекомендуют делать операцию, но не всегда. Иногда пытаются бороться с болезнью традиционными методами. Ходить человеку становиться очень сложно, он не может выполнять многие виды работ. Вполне логично, что ему нужно присваивать группу инвалидности для получения социальной помощи, но этот процесс очень сложный, длительный и требует сдачи множества анализов, а также сбора документации для комиссии.
 Но в любом случае инвалидность при 3 степени коксартроза положена. Главное — с терпением подойти ко всем организационным моментам.
Но в любом случае инвалидность при 3 степени коксартроза положена. Главное — с терпением подойти ко всем организационным моментам. - Четвёртая стадия. На этом этапе возвратиться к обычному образу жизни невозможно, а лечение может проходить только радикальными методами. Для 4 стадии характерно полное отмирание сустава и тканей вокруг него. Проявляется хромота и очень сильные боли. Зачастую больной не может обойтись только костылями, поэтому нуждается в инвалидной коляске. Как правило, дают 1 группу инвалидности при коксартрозе 4 степени.
Критерии медицинской экспертизы
Государственная поддержка инвалидов гарантирует людям, получившим ту или иную группу, определенное количество льгот. Среди них:
- ежемесячная выплата социальной помощи;
- бесплатный проезд в общественном транспорте;
- скидки на покупку аптечных препаратов;
- выделение специальных условий для работы;
- скидки на оплату коммунальных платежей.
В связи с этим участились случаи мошенничества и получения незаслуженного статуса инвалида.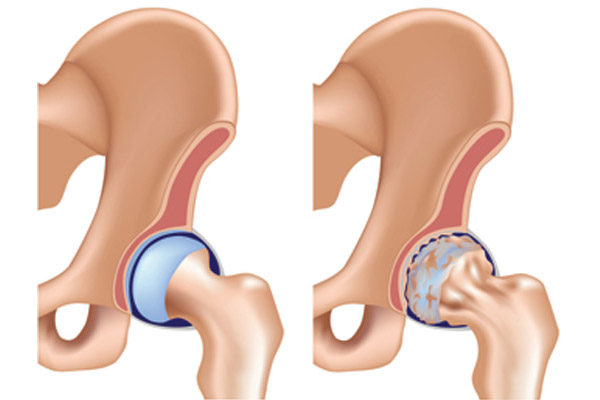
Это и является причиной создания специальных комиссий для обеспечения контроля. При проведении медико-социальной экспертизы они обращают внимание на некоторые важные факторы:
- Обследование. Все результаты исследований пациента (рентгеновские сними, результаты анализов) за 3 года члены комиссии берут во внимание в первую очередь. Учитывается степень поражения суставов, заключения врачей и т. п. Также оценивается, в какой степени тазобедренный сустав потерял возможность выполнять свои функции.
- Рецидивы болезни и её продолжительность. Комиссия тщательно изучает все осложнения, которые возникали за всё время, и длительность стационарного лечения.
- Трудовые функции. Невозможность выполнять свои рабочие обязанности также является важным последствием, благодаря которому могут дать группу инвалидности.
- Определяется возможность движения в целом. Если человек не может двигаться, встать с постели, то это обязательно учитывается комиссией и, как правило, больной получает 1 или 2 группу.

Простыми словами, специалистами учитываются операции, общее состояние здоровья и необходимость в социальной поддержке.
При этом инвалидность могут дать на определённое время. К примеру, на момент реабилитации для проведения более качественного лечения. После восстановления сустава группу снимут, а вместе с ней — и все социальные льготы.
Нюансы процесса
Нюансы процесса
Важно знать некоторые нюансы и условия, при которых больному дают группу инвалидности, чтобы перед заседанием комиссии рассчитывать на что-то. В большинстве случаев их необходимо знать людям со второй стадией коксартроза. Если уже наблюдаются симптомы третьей, то инвалидность дадут в любом случае.
Группа может быть присвоена на 2 стадии, если коксартроз двухсторонний, набирающий обороты, а также произошло укорочение или удлинение конечности более чем на 7 сантиметров.
Зачастую при таких условиях дают 3 группу инвалидности, но бывают случаи предоставления 2 группы.
В принципе, если есть диагноз 2 стадии коксартроза, можно получить какую-либо из трёх групп, но только при соответствующих показаниях.
Инвалиды третьей группы могут работать только в определённых условиях. Им полагается 50-процентная скидка на проезд в общественном транспорте, социальная помощь в установленном законом размере. Также предусмотрены льготы на коммунальные услуги и покупку лекарств.
Что касается 2 группы инвалидности, то здесь больному запрещено трудиться, так как двигательные функции существенно нарушены. Из-за этого социальные выплаты немного выше, чем у людей с 3 группой. Пациенты с таким статусом должны каждый год проходить комиссию и подтверждать болезнь. Если удалось её перебороть или наблюдаются существенные улучшения, то группу, скорее всего, снимут.
Первая группа инвалидности характеризуется полной утратой двигательных функций из-за разрушения сустава. Человек уже имеет запущенный коксартроз, и вылечить его невозможно.
Больной нуждается в постоянной посторонней поддержке.
После получения статуса инвалида человек имеет возможность получить много преимуществ:
- бесплатные лекарства или предоставление существенной скидки на них;
- бесплатные путёвки в санатории для оздоровления;
- отстранение от работы на вредном производстве;
- возможность эндопротезирования на льготных условиях и другое.
После операции человек вполне может возвратиться к нормальной жизни. В связи с этим лучше получить группу ради своего же здоровья.
Общие советы
Вопрос о назначении человеку инвалидности решается в составе членов комиссии от государственного органа социальной службы. Все члены после рассмотрения дела имеют право задавать больному необходимые уточняющие вопросы.
Для получения положительного решения нужно воспользоваться несколькими рекомендациями:
- пакет документов для подачи на получение группы должен быть заверен печатями 3 лечащих врачей и главного врача больницы;
- собрать все документы, включая фиксации вызова скорой помощи, выписки из санаториев и т.
 п.
п.
Таким образом, получить группу инвалидности при 2−4 стадиях коксартроза несложно, главное — правильно подойти к сбору необходимой документации. При 1 стадии инвалидность не полагается.
Какая группа инвалидности при коксартрозе тазобедренного сустава: экспертиза
В настоящее время заболевания опорно-двигательного аппарата встречаются в медицинской практике очень часто.
Страдают от данной патологии в большей степени лица пожилого возраста, но все чаще болезни костей и суставов наблюдаются у молодых людей.
Патология костной системы занимает одно из лидирующих мест в общей структуре причин инвалидности людей. Многих интересует вопрос о том, какая группа инвалидности при коксартрозе тазобедренного сустава ставится врачом.
В том случае, если заболевание протекает в хронической форме, имеется высокая степень тяжести, то есть большая вероятность того, что больной человек станет инвалидом. Деформирующий остеоартроз является основанием для проведения так называемой медико-социальной комиссии.
Деформирующий остеоартроз является основанием для проведения так называемой медико-социальной комиссии.
На основании заключений врачей определяется возможность выставления группы инвалидности данному пациенту. Одно дело стать инвалидом 2 группы и совсем другое, если врачи поставили 1 группу, при которой больной полностью утрачивает трудоспособность.
Рассмотрим более подробно, как осуществляется медико-социальная экспертиза, какова этиология, клиника коксартроза тазобедренного сустава.
Что представляет собой коксартроз
Артроз тазобедренного сустава — это заболевание, которое характеризуется развитием дегенеративно-дистрофических процессов в хрящевой ткани с вовлечением окружающих тканей (связок, кости, сустава).
Это одна из самых часто встречаемых патологий опорно-двигательного аппарата, которая способна сделать больного человека инвалидом. Интересен тот факт, что социальная значимость данного заболевания измеряется в дали.
Это дает понять, сколько лет активной жизни и трудоспособности было потеряно в результате болезни.
Артроз может возникать не только в тазобедренном суставе. Очень часто имеет место поражение коленных суставов. Что же касается половых различий в уровне заболеваемости, то в молодом возрасте поражение тазобедренного сустава выявляется чаще у мужчин, а в пожилом — у женщин.
Важно, что заболевание тазобедренного сустава протекает наиболее тяжело. Это связано с анатомическими особенностями и большой нагрузкой. Важно, что инвалидности можно избежать при своевременном лечении патологии на ранней стадии.
Если же имеется 3 стадия, то человек станет инвалидом.
Этиология заболевания
Коксоартроз может возникать по нескольким причинам. Выделяют внешние факторы и внутренние. Внешние включают в себя травматические повреждения. Это наиболее частая причина наступления инвалидности. Травмы возникают по разным причинам: в результате занятия спортом, неосторожности на производстве и в быту.
В некоторых случаях коксоартроз развивается на фоне плохо проведенной операции на суставе. Второй внешний этиологический фактор — это повышенная нагрузка. В результате систематического напряжения функция сустава нарушается, он может деформироваться. Среди внешних причин важное место занимает нерациональное питание.
От этого напрямую зависит масса тела, избыток которой также повышает нагрузку тазобедренного сустава. Что же касается эндогенных причин, то их намного больше. Во-первых, это генетическая предрасположенность. Установлено, что некоторые дефекты развития костной и хрящевой ткани могут передаваться по наследству.
Врожденная патология формирования тазобедренного сустава называется дисплазией. Во-вторых, большое значение имеют воспалительные заболевания, такие как ревматоидный артрит. В некоторых случаях воспаление суставов сопутствует сифилису, гонорее, клещевому энцефалиту.
Поражение тазобедренного сустава наблюдается при гемофилии.
При коксартрозе большую роль играют предрасполагающие факторы. К ним относится эндокринный дисбаланс, местное охлаждение сустава, снижение иммунитета, характер профессии и образ жизни человека, воздействие токсических веществ, недостаток микроэлементов (фосфора и кальция), нарушение обмена веществ в организме и некоторые другие.
Стадии при коксартрозе тазобедренного сустава
Для определения инвалидности больного человека потребуется выявить стадию заболевания. Выделяют 3 основные стадии данной патологии. Первая является самой легкой. При ней еще нет морфологических изменений в суставе и окружающих тканях. При коксартрозе тазобедренного сустава 1 стадии изменяется состав суставной жидкости, что несколько ухудшает обменные процессы в полости сустава. Больной может не испытывать боли при обычной повседневной нагрузке, но когда она становится большой, то может возникать болевой синдром.
Вторая стадия характеризуется тем, что начинает разрушаться сам хрящ тазобедренного сустава и мениски. В этот период начинают формироваться остеофиты. Они представляют собой костные выросты по краям сустава. Третья стадия протекает наиболее тяжело для любого человека.
В этот период начинают формироваться остеофиты. Они представляют собой костные выросты по краям сустава. Третья стадия протекает наиболее тяжело для любого человека.
Она отличается тем, что формируются контрактуры, наблюдается патологическая подвижность тазобедренного сустава. Мышцы растягиваются или укорачиваются. Все это способствует нарушению трофики и ограничению двигательной активности. Больным дают обезболивающие, но они не всегда помогают.
При коксартрозе 3 стадии может наступить анкилоз (неподвижность сустава и конечности).
Инвалидность при коксартрозе 3 степени
Инвалидность в подавляющем большинстве случаев наступает при 3 степени артроза. В данной ситуации человек делает свою работу с трудом либо совсем перестает ее выполнять.
При тяжелом течении заболевания наступает стойкая утрата трудоспособности. Нередко больной человек не может находиться долгое время в одном положении, в данной ситуации требуется оперативное вмешательство.
Наиболее эффективный метод — протезирование тазобедренного сустава.
Какая группа инвалидности ставится при наличии 3 степени артроза? Вопрос неоднозначный. Все зависит от тяжести болезни и состояния больного. Чаше всего ставится 2 группа инвалидности.
Эта инвалидность означает, что больной человек способен самостоятельно себя обслуживать без помощи других лиц вспомогательными средствами. В эту группу входят пациенты, которые способны передвигаться с помощью костылей или трости.
Что же касается трудоспособности, то при 2 группе инвалидности больные могут осуществлять некоторые виды работ, но только при помощи приспособлений.
Что такое медико-социальная экспертиза
То, какая группа инвалидности будет поставлена человеку, определяет врачебная комиссия. С этой целью проводится МСЭ. На подобное исследование при коксартрозе направляют по следующим показаниям:
- если артроз стремительно прогрессирует;
- если больному была проведена операция по поводу артроза;
- если у пациента имеется выраженное ограничение двигательной функции, мешающее работать и полноценно жить.

В первом случае должно иметься рентгенологическое подтверждение диагноза. При этом выраженные клинические признаки должны наблюдаться в течение не менее трех лет.
Обязательное условие — наличие периодов обострения артроза с частотой более 3 раз за год. Медико-социальная экспертиза проводится также при наличии сопутствующих осложнений, развитии реактивного синовита.
Чтобы определить, какая группа инвалидности у больного, должно быть организовано несколько этапов оценки состояния больного.
Первый этап включает в себя диагностику. При этом оцениваются все жалобы больного, проводятся лабораторные и инструментальные исследования с целью установления признаков воспаления и деструкции хрящевой ткани. На втором этапе проводится социальная диагностика.
От этого во многом зависит будущая группа инвалидности. Самый важный аспект — способность человека обслуживать себя, передвигаться, вести трудовую деятельность, степень адаптированности. Оценивается и психологическое состояние человека.
Оценивается и психологическое состояние человека.
Самый последний этап — это определение степени потребности человека в защите и социальной поддержке.
Когда ставится 1 группа инвалидности
Известно, что 1 группа инвалидности является самой тяжелой. Чтобы подобная степень инвалидности была зафиксирована комиссией врачей, необходимы определенные критерии.
Основной из них — это невозможность человека обслуживать себя самостоятельно, передвигаться, работать и учиться (если больной человек молодого возраста).
Необходимо помнить, что первая группа инвалидности ограничивает возможности больного, в результате чего он нуждается в постоянном уходе. Такие люди не способны ухаживать за собой, готовить пищу, ходить в магазины.
Таким образом, жизнь их во многом зависит от окружающих. 1 группа инвалидности оформляется тогда, когда артроз делает невозможным передвижение и нарушена способность стоять. 1 группа инвалидности имеет место при коксартрозе 3 степени, при анкилозе тазобедренного сустава. Если врачи дают первую группу, то это серьезное основание для того, чтобы подумать об операции.
Если врачи дают первую группу, то это серьезное основание для того, чтобы подумать об операции.
Вторая группа устанавливается комиссией при значительном ограничении возможности человека себя обслуживать и двигаться. Для этого ему требуется помощь других людей или специальные средства для ухода. Трудоспособность может быть частично сохранена.
При этом требуется организация специального места для работы. Вторая группа инвалидности имеет место при 3 степени болезни, анкилозе, уменьшении длины конечности более чем на 7 см. Реже врачи дают 3 группу.
3 группа инвалидности характерна для больных с небольшим ограничением подвижности.
Заключение, выводы, рекомендации
Таким образом, группа инвалидности при коксартрозе определяется на основании проведенной врачебной экспертизы. В процессе исследования оценивается состояние больного, проводятся анализы и другие исследования.
Чаще всего при коксартрозе тазобедренного сустава оформляется вторая группа инвалидности. Первая же является самой тяжелой. Человек в данной ситуации нуждается в тщательном и постоянном уходе.
Первая же является самой тяжелой. Человек в данной ситуации нуждается в тщательном и постоянном уходе.
Данное заболевание вылечить невозможно, можно лишь приостановить процесс, поэтому его лучше предупреждать.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
Коксартроз
Коксартроз — это артроз тазобедренного сустава. Развивается постепенно, в течение нескольких лет, склонен к прогрессированию, может быть как односторонним, так и двухсторонним. Сопровождается болями и ограничением движений в суставе. На поздних стадиях наблюдается атрофия мышц бедра и укорочение конечности. Диагноз устанавливается на основании клинической симптоматики и результатов рентгенографии. На ранних стадиях коксартроза лечение консервативное. При разрушении сустава, особенно – у пациентов молодого и среднего возраста показана операция (эндопротезирование).
Диагноз устанавливается на основании клинической симптоматики и результатов рентгенографии. На ранних стадиях коксартроза лечение консервативное. При разрушении сустава, особенно – у пациентов молодого и среднего возраста показана операция (эндопротезирование).
Коксартроз (остеоартроз или деформирующий артроз тазобедренного сустава) – это дегенеративно-дистрофическое заболевание. Обычно развивается в возрасте 40 лет и старше. Может быть следствием различных травм и заболеваний сустава.
Иногда возникает без видимых причин. Для коксартроза характерно постепенное прогрессирующее течение. На ранних стадиях применяются консервативные методы лечения.
На поздних этапах восстановить функцию сустава можно только оперативным путем.
В ортопедии и травматологии коксартроз является одним из самых распространенных артрозов. Высокая частота его развития обусловлена значительной нагрузкой на тазобедренный сустав и широкой распространенностью врожденной патологии – дисплазии сустава. Женщины болеют коксартрозом немного чаще мужчин.
Высокая частота его развития обусловлена значительной нагрузкой на тазобедренный сустав и широкой распространенностью врожденной патологии – дисплазии сустава. Женщины болеют коксартрозом немного чаще мужчин.
Коксартроз
Выделяют первичный (возникший по неизвестным причинам) и вторичный (развившийся вследствие других заболеваний) артроз тазобедренного сустава.
Вторичный коксартроз может стать следствием следующих заболеваний:
Коксартроз может быть как односторонним, так и двухсторонним. При первичном коксартрозе часто наблюдается сопутствующее поражение позвоночника (остеохондроз) и коленного сустава (гонартроз).
Факторы риска
К числу факторов, увеличивающих вероятность развития коксартроза можно отнести:
- Постоянную повышенную нагрузку на сустав. Чаще всего наблюдается у спортсменов и у людей с избыточной массой тела.
- Нарушения кровообращения, гормональные изменения, нарушения метаболизма.
- Патологию позвоночника (кифоз, сколиоз) или стоп (плоскостопие).

- Пожилой и старческий возраст.
- Малоподвижный образ жизни.
Сам по себе коксартроз по наследству не передается. Однако, определенные особенности (нарушения обмена веществ, особенности строения скелета и слабость хрящевой ткани) могут наследоваться ребенком от родителей. Поэтому при наличии кровных родственников, страдающих коксартрозом, вероятность возникновения болезни несколько увеличивается.
Тазобедренный сустав образован двумя костями: подвздошной и бедренной. Головка бедра сочленяется с вертлужной впадиной подвздошной кости, образуя своеобразный «шарнир». При движениях вертлужная впадина остается неподвижной, а головка бедренной кости двигается в различных направлениях, обеспечивая сгибание, разгибание, отведение, приведение и вращательные движения бедра.
Во время движений суставные поверхности костей беспрепятственно скользят друг относительно друга, благодаря гладкому, упругому и прочному гиалиновому хрящу, покрывающему полость вертлужной впадины и головку бедра. Кроме того, гиалиновый хрящ выполняет амортизирующую функцию и участвует в перераспределении нагрузки при движениях и ходьбе.
Кроме того, гиалиновый хрящ выполняет амортизирующую функцию и участвует в перераспределении нагрузки при движениях и ходьбе.
В полости сустава находится небольшое количество суставной жидкости, которая играет роль смазки и обеспечивает питание гиалинового хряща. Сустав окружен плотной и прочной капсулой.
Над капсулой находятся крупные бедренные и ягодичные мышцы, которые обеспечивают движения в суставе и, наряду с гиалиновым хрящом, также являются амортизаторами, предохраняющими сустав от травм при неудачных движениях.
При коксартрозе суставная жидкость становится более густой и вязкой. Поверхность гиалинового хряща высыхает, теряет гладкость, покрывается трещинами.
Из-за возникшей шероховатости хрящи при движениях постоянно травмируются друг о друга, что вызывает их истончение и усугубляет патологические изменения в суставе. По мере прогрессирования коксартроза кости начинают деформироваться, «приспосабливаясь» к увеличившемуся давлению.
Обмен веществ в области сустава ухудшается. На поздних стадиях коксартроза наблюдается выраженная атрофия мышц больной конечности.
К числу основных симптомов заболевания относятся боли в области сустава, паховой области, бедра и коленного сустава.
Также при коксартрозе наблюдается скованность движений и тугоподвижность сустава, нарушения походки, хромота, атрофия мышц бедра и укорочение конечности на стороне поражения.
Характерным признаком коксартроза является ограничение отведения (например, больной испытывает затруднения при попытке сесть «верхом» на стул). Наличие тех или иных признаков и их выраженность зависит от стадии коксартроза. Первым и наиболее постоянным симптомом является боль.
При коксартрозе 1 степени пациенты предъявляют жалобы на периодическую боль, которая возникает после физической нагрузки (бега или длительной ходьбы). Боль локализуется в области сустава, реже – в области бедра или колена. После отдыха обычно исчезает. Походка при коксартрозе 1 степени не нарушена, движения сохранены в полном объеме, атрофии мышц нет.
Боль локализуется в области сустава, реже – в области бедра или колена. После отдыха обычно исчезает. Походка при коксартрозе 1 степени не нарушена, движения сохранены в полном объеме, атрофии мышц нет.
На рентгенограмме пациента, страдающего коксартрозом 1 степени, определяются нерезко выраженные изменения: умеренное неравномерное сужение суставной щели, а также костные разрастания вокруг наружного или внутреннего края вертлужной впадины при отсутствии изменений со стороны головки и шейки бедренной кости.
При коксартрозе 2 степени боли становятся более интенсивными, нередко появляются в состоянии покоя, иррадиируют в бедро и область паха. После значительной физической нагрузки больной коксартрозом начинает прихрамывать. Объем движений в суставе уменьшается: ограничивается отведение и внутренняя ротация бедра.
На рентгеновских снимках при коксартрозе 2 степени определяется значительное неравномерное сужение суставной щели (более чем наполовину от нормальной высоты).
Головка бедренной кости несколько смещается кверху, деформируется и увеличивается в размере, а ее контуры становятся неровными.
Костные разрастания при этой степени коксартроза появляются не только на внутреннем, но и на внешнем крае вертлужной впадины и выходят за пределы хрящевой губы.
При коксартрозе 3 степени боли становятся постоянными, беспокоят пациентов не только днем, но и ночью. Ходьба затруднена, при передвижениях больной коксартрозом вынужден пользоваться тростью. Объем движений в суставе резко ограничен, мышцы ягодицы, бедра и голени атрофированы.
Слабость отводящих мышц бедра становится причиной отклонения таза во фронтальной плоскости и укорочения конечности на больной стороне. Для того, чтобы компенсировать возникшее укорочение, пациент, страдающий коксартрозом, при ходьбе наклоняет туловище в больную сторону.
Из-за этого центр тяжести смещается, нагрузки на больной сустав резко увеличиваются.
На рентгенограммах при коксартрозе 3 степени выявляется резкое сужение суставной щели, выраженное расширение головки бедра и множественные костные разрастания.
Диагноз коксартроза выставляется на основании клинических признаков и данных дополнительных исследований, основным из которых является рентгенография. Во многих случаях рентгеновские снимки дают возможность установить не только степень коксартроза, но и причину его возникновения.
Так, например, увеличение шеечно-диафизарного угла, скошенность и уплощение вертлужной впадины свидетельствуют о дисплазии, а изменения формы проксимальной части бедренной кости говорят о том, что коксартроз является следствием болезни Пертеса или юношеского эпифизиолиза.
На рентгенограммах больных коксартрозом также могут выявляться изменения, свидетельствующие о перенесенных травмах.
В качестве других методов инструментальной диагностики коксартроза могут использоваться КТ и МРТ. Компьютерная томография позволяет детально изучить патологические изменения со стороны костных структур, а магнитно-резонансная томография предоставляет возможность оценить нарушения со стороны мягких тканей.
Рентгенография тазобедренных суставов. Двухсторонний коксартроз: сужение суставной щели, склероз суставных поверхностей.
Дифференциальная диагностика
В первую очередь коксартроз следует дифференцировать от гонартроза (остеоартроза коленного сустава) и остеохондроза позвоночника.
Атрофия мышц, возникающая на 2 и 3 стадиях коксартроза, может стать причиной болей в области коленного сустава, которые нередко выражены ярче, чем боли в области поражения.
Поэтому при жалобах пациента на боли в колене следует произвести клиническое (осмотр, пальпация, определение объема движений) исследование тазобедренного сустава, а при подозрении на коксартроз направить пациента на рентгенографию.
Боли при корешковом синдроме (сдавливании нервных корешков) при остеохондрозе и некоторых других заболеваниях позвоночника могут имитировать болевой синдром при коксартрозе.
В отличие от коксартроза при сдавливании корешков боль возникает внезапно, после неудачного движения, резкого поворота, поднятия тяжестей и т. д., локализуется в области ягодицы и распространяется по задней поверхности бедра.
Выявляется положительный симптом натяжения – выраженная болезненность при попытке пациента поднять выпрямленную конечность, лежа на спине. При этом больной свободно отводит ногу в сторону, тогда как у пациентов с коксартрозом отведение ограничено.
Следует учитывать, что остеохондроз и коксартроз могут наблюдаться одновременно, поэтому во всех случаях необходимо тщательное обследование больного.
Кроме того, коксартроз дифференцируют с трохантеритом (вертельным бурситом) – асептическим воспалением в области прикрепления ягодичных мышц. В отличие от коксартроза болезнь развивается быстро, в течение 1-2 недель, обычно – после травмы или значительной физической нагрузки. Интенсивность болей выше, чем при коксартрозе. Ограничения движений и укорочения конечности не наблюдается.
Ограничения движений и укорочения конечности не наблюдается.
В отдельных случаях при нетипичном течении болезни Бехтерева или реактивного артрита могут наблюдаться симптомы, напоминающие коксартроз.
В отличие от коксартроза, при этих заболеваниях пик болей приходится на ночное время. Болевой синдром очень интенсивный, может уменьшаться при ходьбе.
Характерна утренняя скованность, которая возникает сразу после пробуждения и постепенно исчезает в течение нескольких часов.
Лечением патологии занимаются ортопеды-травматологи. Выбор методов лечения зависит от симптомов и стадии заболевания. На 1 и 2 стадиях коксартроза проводится консервативная терапия.
В период обострения коксартроза применяются инъекционные блокады, нестероидные противовоспалительные средства (пироксикам, индометацин, диклофенак, ибупрофен и т. д.).
Следует учитывать, что препараты этой группы не рекомендуется принимать в течение длительного времени, поскольку они могут оказывать негативное влияние на внутренние органы и подавлять способность гиалинового хряща к восстановлению.
Для восстановления поврежденного хряща при коксартрозе применяются средства из группы хондропротекторов (хондроитина сульфат, экстракт хрящей телят и др.).
Для улучшения кровообращения и устранения спазма мелких сосудов назначаются сосудорасширяющие препараты (циннаризин, кислоту никотиновую, пентоксифиллин, ксантинола никотинат).
По показаниям используются миорелаксанты (лекарственные средства для расслабления мышц).
При упорном болевом синдроме пациентам, страдающим коксартрозом, могут назначаться внутрисуставные инъекции с использованием гормональных препаратов (гидрокортизона, триамцинолона, метипреда). Лечение стероидами необходимо проводить с осторожностью.
Кроме того, при коксартрозе применяются местные средства – согревающие мази, которые не оказывают выраженного терапевтического эффекта, однако, в ряде случаев снимают спазм мышц и уменьшают боли за счет своего «отвлекающего» действия.
Также при коксартрозе назначают физиотерапевтические процедуры (светолечение, ультразвуковую терапию, лазеролечение, УВЧ, индуктотермию, магнитотерапию), массаж, мануальную терапию и лечебную гимнастику.
Диета при коксартрозе самостоятельного лечебного эффекта не имеет и применяется только как средство для снижения веса.
Уменьшение массы тела позволяет снизить нагрузку на тазобедренные суставы и, как следствие, облегчить течение коксартроза.
Для того чтобы уменьшить нагрузку на сустав врач, в зависимости от степени коксартроза, может порекомендовать пациенту ходить с тростью или с костылями.
На поздних стадиях (при коксартрозе 3 степени) единственным эффективным способом лечения является операция – замена разрушенного сустава эндопротезом. В зависимости от характера поражения может применяться либо однополюсный (заменяющий только головку бедра) или двухполюсный (заменяющий как головку бедра, так и вертлужную впадину) протез.
https://www.youtube.com/watch?v=YXmfEMmCA9U
Операция эндопротезирования при коксартрозе проводится в плановом порядке, после полного обследования, под общим наркозом. В послеоперационном периоде проводится антибиотикотерапия. Швы снимают на 10-12 день, после чего пациента выписывают на амбулаторное лечение. После эндопротезирования обязательно проводятся реабилитационные мероприятия.
Швы снимают на 10-12 день, после чего пациента выписывают на амбулаторное лечение. После эндопротезирования обязательно проводятся реабилитационные мероприятия.
В 95% случаев хирургическое вмешательство по замене сустава при коксартрозе обеспечивает полное восстановление функции конечности. Больные могут работать, активно двигаться и даже заниматься спортом. Средний срок службы протеза при соблюдении всех рекомендаций составляет 15-20 лет. После этого необходима повторная операция для замены изношенного эндопротеза.
Инвалидность при коксартрозе 3 (2,4) степени: дают ли группу при артрозе тазобедренного сустава
Коксартроз является серьезным видом заболевания в плане последствий опорно-двигательной системы.
Пациент в большинстве случаев оказывается длительное время нетрудоспособен, а последние стадии патологических изменений ставят вопрос об оформлении инвалидности.
Дают ли инвалидность при коксартрозе тазобедренного сустава, кому положена группа и какие для этого должны иметься основания, рекомендуется узнать заранее. Обладание необходимой информацией позволит сэкономить время и силы при прохождении процедуры.
Обладание необходимой информацией позволит сэкономить время и силы при прохождении процедуры.
Основания для получения инвалидности
Вопрос, дают ли группу инвалидности при коксартрозе 2 степени, задают пациенты, страдающие данным заболеванием.
Получить группу при поражении тазобедренного сустава можно при определённых обстоятельствах, так как само заболевание не является причиной для получения инвалидности. Необходимость использования данных привилегий еще нужно доказать.
Этот процесс занимает немало времени и сил, требуется посещение поликлиники и специальной медицинской организации.
Присвоить инвалидность можно при нарушении двигательной способности тазобедренного сустава, вызывающем неспособность к самостоятельному передвижению без специального устройства. Данный симптом намного важнее для определения у пациента группы инвалидности, чем ощущение боли.
Какую-либо группу инвалидности присваивают человеку, если у него появились ограничения, влияющие на трудоспособность.
Вторая стадия деформирующего коксартроза не характеризуется сильно выраженными симптомами и не вызывает потери двигательной способности человеком, потому сам по себе дистрофический процесс в тазобедренном суставе второй степени не является показанием для постановки на учет.
Назначить группу инвалидности могут в таких случаях:
- двусторонний артроз тазобедренного сустава 2 степени;
- двусторонний коксартроз в сочетании с гонартрозом – поражением колена 2 или 3 степени;
- укорочение ноги более чем на 6 – 7 см;
- быстро прогрессирующая патология, изменения которой зафиксированы на рентгеновских снимках.
- Главным основанием для присвоения статуса инвалида больному коксартрозом становится нужда использовать костыль или палку для передвижения.
- Но установленную группу можно и снять, так как при современном развитии технологий и медицины существует возможность полного излечения.
- Коксартроз 2 степени
Стадии течения болезни
Как утверждают медики, коксартроз на раннем этапе развития хорошо поддается лечению. Неэффективность терапии проявляется ограничением подвижности сустава.
Неэффективность терапии проявляется ограничением подвижности сустава.
Заболевание протекает в несколько стадий:
Инвалидность при аутизме у детей
- Недуг в 1 степени проявляется болью в зоне тазобедренного сустава. Сначала болезненность возникает на фоне физических нагрузок, которые проходят со временем.
- Коксартроз тазобедренного сустава 2 степени проявляется интенсивными болями, отдающими в бедро, пах, коленный сустав. У больного меняется походка, он начинает хромать.
- Для 3 степени характерны ночные боли. Резко ограничивается подвижность сустава, пораженная конечность становится короче. При ходьбе человек вынужденно опирается на носок стопы. На рентгеновских снимках выявляется сужение суставной щели, уплотнение хрящевых тканей, деструкция головки бедренной кости.
- 4 степень коксартроза характеризуется полным разрушением хрящевой ткани и развитием остеофитов.
Вне зависимости от стадии течения болезнь все время прогрессирует. Также не исключается развитие двустороннего коксартроза.
Где и как подтверждается инвалидность
Заболевание, начиная со 2 стадии, значительно снижает качество жизни человека. Больной ощущает дискомфорт даже при спокойной ходьбе. Болезнь нельзя повернуть вспять, наоборот, она постоянно прогрессирует.
Чтобы доказать свою нетрудоспособность и инвалидность, больному необходимо пройти медико-социальную экспертизу. Весь процесс длится долго. От больного требуется много терпения и сил, чтобы собрать все необходимые документы.
Группу инвалидности начинают присваивать со 2 степени заболевания, но при явном нарушении способности к передвижению. В большинстве случаев инвалидность при коксартрозе тазобедренного сустава присваивают с 3 степени, когда человек с трудом может работать или полностью утрачивает свою дееспособность.
Какая группа инвалидности положена больному со 2 или 3 степенью коксартроза, определить без врачебной комиссии невозможно. Все зависит от оценки состояния инвалида и тяжести течения заболевания.
Медико-социальная экспертиза
Специальная врачебная комиссия присваивает человеку группу инвалидности. На подобную экспертизу больного с каскартрозом направляют в следующих случаях:
Для определения группы инвалидности врачебная комиссия оценивает состояние больного в несколько этапов:
- Обращают внимание на жалобы больного, изучают историю болезни.
- Проводят социальную диагностику.
- Обращают внимание на трудовую способность, степень передвижения и умение больного обслуживать самого себя.
Опираясь на эти данные, медико-социальная комиссия присваивает человеку группу инвалидности
Когда выдается 1 группа при коксартрозе
Когда медики присваивают 1 группу инвалидности, то это серьезный повод задуматься об операции. Человек полностью теряет свою активность и нуждается в помощи посторонних. Только хирургическим путем можно заменить поврежденные части сустава на искусственные элементы и возвратить подвижность суставу.
Вторую группу присваивают при выраженном ограничении подвижности, когда больной с трудом на костылях передвигается. А третью группу инвалидности присваивают людям с незначительным ограничением подвижности.
А третью группу инвалидности присваивают людям с незначительным ограничением подвижности.
Заключение
Группа инвалидности может быть присвоена только врачебной экспертизой после оценки состояния больного. Коксартроз – это тяжелое заболевание, которое нельзя вылечить. Болезнь лучше предупреждать, проводить профилактику заболевания. На ранних стадиях развития при своевременном лечении можно приостановить прогрессирование недуга.
Куда обращаться для оформления инвалидности?
Рассмотрим более подробно условия получения группы инвалидности. Наибольшего внимания требует этот вопрос при наличии второй степени коксартроза, так как третья стадия уже сама является поводом для присвоения этого статуса.
Решение по вопросу, инвалидность при артрозе положена или нет, принимает МСЭК – медико-социальная экспертная комиссия. Направление на прохождение данной организации выдает лечащий врач. Происходит это следующим образом:
- Получение информации об имеющихся основаниях для получения инвалидности от врача.

- Если имеются на то основания, то врач выдает пациенту карту и направление для прохождения местной врачебной комиссии. В нее могут входить специалисты:
- терапевт;
- невролог;
- артролог.
Для обхода в карту вкладываются снимки рентгена, исследование КТ и МРТ, выписки из стационаров, если таковые имеются. Наибольший шанс на присвоение инвалидности у того, кто чаще проходил лечение в стационаре.
- После прохождения врачей в поликлинике можно обращаться в МСЭК. Для этого необходимо направление от врача, амбулаторная карта больного, выписки из стационара и результаты исследований.
В каких случая и кому дают ли инвалидность при коксартрозе тазобедренного сустава
Медицинское право › Пациентам › Инвалидам
Коксартроз — это недуг, который при отсутствии правильной терапии может привести к инвалидности за несколько лет. Еще не так давно коксартроз считался заболеванием пожилых людей, но в последнее время он все чаще встречается у молодых пациентов.
Еще не так давно коксартроз считался заболеванием пожилых людей, но в последнее время он все чаще встречается у молодых пациентов.
Причины данного заболевания в основном генетические, но патологический процесс может активизироваться при частых переохлаждениях суставов, при малоподвижном образе жизни, при невнимании к первым симптомам. 2 стадия коксартроза запускает необратимые процессы, при которых функции хрящевых соединений нарушаются, и единственное, что можно сделать в этом случае — замедлить прогрессирование заболевания.
Дают ли инвалидность при коксартрозе тазобедренного сустава — разберемся в этой статье.
Читайте также: инвалидность при артрозе
Содержание
- Этапы развития недуга и их связь с утратой трудоспособности
- Куда обращаться для оформления инвалидности
- Как проходит медицинская экспертиза
- Первый и второй этап получения инвалидности
- Третий этап экспертизы
- Критерии для присвоения группы
- Двухсторонний коксартроз 2 стадии: дают ли инвалидность
- Особенности присвоения инвалидности при коксартрозе 3 степени
- Когда выдается 1 группа при коксартрозе
- Инвалидность не дали: что делать
- Что дает присвоение инвалидности при заболевании тазобедренного сустава, льготы
Этапы развития недуга и их связь с утратой трудоспособности
Все артрозы — это группа патологий, при которых в тканях происходят дегенеративно-деформационные изменения. Коксартроз — это довольно частая патология, в большинстве случаев ее диагностируют у женщин.
Коксартроз — это довольно частая патология, в большинстве случаев ее диагностируют у женщин.
Механизм развития патологии следующий:
- Происходит сгущение суставной жидкости, в результате чего хрящевая поверхность сохнет и покрывается трещинами.
- Трещины провоцируют истончение хрящей, что приводит к патологическим процессам в тканях.
- Деформируются кости, подвижность тазобедренной зоны нарушается, локальный обмен веществ ухудшается, мышцы пораженной ноги атрофируются.
Развитие коксартроза происходит в несколько стадий:
- Начальная стадия — заметить ее сложно даже на рентгеновских снимках, поэтому заболевание очень быстро переходит в следующую стадию. Но внимательный к своему здоровью человек обязательно обратить внимание на боли в паховой области и появление дискомфорта при ходьбе. Инвалидность на этой стадии абсолютно исключена.
- Вторая стадия — клиническая картина более явная. Боль может появляться не только во время активности, но и в состоянии покоя.
 Пациент с трудом поднимает пораженную конечность, а дискомфорт в области колена затрудняет его сгибание. Если в этой стадии заболевания двигательные функции утрачиваются в значительной мере, инвалидность может быть присвоена, но происходит это не часто.
Пациент с трудом поднимает пораженную конечность, а дискомфорт в области колена затрудняет его сгибание. Если в этой стадии заболевания двигательные функции утрачиваются в значительной мере, инвалидность может быть присвоена, но происходит это не часто. - Третья стадия — боли очень сильные, так как в суставе происходят некротические изменения. Как правило, в этом случае пациенту рекомендуется операционное вмешательство. В этой стадии заболевания больному присваивается инвалидность.
- Четвертная стадия — конечная стадия, при которой сустав полностью отмирает, что провоцирует сильные боли и хромоту при ходьбе. В большинстве случаев больному требуется инвалидная коляска и инвалидность 1 группы.
Куда обращаться для оформления инвалидности
Чтобы подтвердить диагноз и получить группу инвалидности, больной должен пройти МСЭ — медико-социальную экспертизу. Только в этом случае пациенту может быть назначена группа.
Как проходит медицинская экспертиза
Для того чтобы комиссия начала рассматривать дело пациента, он должен пройти обследование:
- рентген;
- КТ;
- МРТ;
- другие инструментальные и лабораторные исследования.

Также необходимо пройти обследование у следующих специалистов:
- терапевт;
- невролог;
- артролог.
Специалисты экспертной комиссии проводят диагностику, учитывают жалобы больного и изучают результаты исследований. Также они оценивают возможность больного самостоятельно себя обслуживать и определяют выраженность потребности больного в социальной поддержке.
Справка! Оценка состояния пациента коллегиальная, окончательное решение о назначении инвалидности принимается путем общего голосования.
Первый и второй этап получения инвалидности
Первоначальное решение о направлении на медицинскую комиссию принимает лечащий врач, который осуществляет лечение больного. Он назначает следующие обследования и анализы:
- клинический анализ мочи и крови;
- флюорография;
- ЭКГ;
- рентген в 2 проекциях;
- МРТ — подтверждает наличие деформации кости и прогрессирование дегенеративных изменений;
- атроскопия.

Также к пакету документов должны быть приложены выписки и истории болезни, результаты анализов, заключение о степени нарушений от хирурга, терапевта, невролога и прочих узких специалистов.
Справка! Основным критерием для назначения инвалидности является степень ограничения двигательной функции.
Третий этап экспертизы
После того, как все необходимые документы собраны, лечащий врач дает свое заключение и направление на медико-социальную экспертную комиссию. Специалисты, которые входят в ее состав, должны оценить социальную адаптацию пациента, его психоэмоциональное состояние и эффективность лечение заболевания. Также особое внимание обращается на способность выполнения определенных видов работ, возможную реабилитацию и необходимость в посторонней помощи.
Важно! Боль не является показанием для назначения инвалидности, поскольку ее можно купировать с помощью медикаментозного лечения.
У многих пациентов вполне резонно возникает вопрос почему боль не может быть причиной присвоения инвалидности, ведь при данном заболевании боли могут быть настолько сильными, что человек вынужден ограничивать свою профессиональную деятельность. Но таков закон, и с ним не поспоришь.
Детально рассмотрев дело пациента, экспертная комиссия может либо утвердить инвалидность, либо отклонить заявление больного.
Критерии для присвоения группы
Вердикт о присвоении определенной группы инвалидности тоже выносит медико-социальная комиссия, при этом она отталкивается от результатов обследования, степени утраты работоспособности и возможности обслуживать себя самостоятельно.
Инвалидность может быть назначена в соответствии с тремя имеющимися группами:
- Первая группа инвалидности дается тем больным, которые полностью зависят от посторонних людей. Они не в состоянии самостоятельно передвигаться и совершать элементарные бытовые действия.
 Как правило, эта группа присваивается пациентам с 3 и 4 стадией патологии, а также при двустороннем коксартрозе, инвалидность при гонартрозе 3 степени или анкилозе.
Как правило, эта группа присваивается пациентам с 3 и 4 стадией патологии, а также при двустороннем коксартрозе, инвалидность при гонартрозе 3 степени или анкилозе. - Вторая группа инвалидности назначается при частичном нарушении двигательной функции. Пациент передвигается с помощью специальных средств или помощи посторонних людей. Также ее дают при прогрессировании недуга и укорачивании конечности на 7 см. 2 группа инвалидности назначается при подтверждении диагноза остеопороза и анкилоза крупных суставов 2 степени.
- Третья группа инвалидности может быть присвоена при 2 степени заболевании, когда утрачивается или существенно снижается возможность самообслуживания в быту, снижается работоспособность или появляется невозможность выполнять определенные профессиональные функции.
Обратите внимание! Нетрудоспособность больного подтверждается справкой, в которой указана присвоенная группа инвалидности и программа по реабилитации. Чтобы получить положенные льготы, нужно обратиться в органы социальной защиты, а чтобы начать получать пенсионные выплаты, больной должен встать на учет в пенсионный фонд по месту своей регистрации.
Двухсторонний коксартроз 2 стадии: дают ли инвалидность
Чаще всего при коксартрозе 2 степени пациенту назначается 3 группа инвалидности, 1 группу в этом случае получить практически невозможно. Конечно никакого запрета на присвоение 1 группы не существует, но доказать свои права на нее очень сложно.
Основным критерием для получения инвалидности считается ОЖД — ограничение жизнедеятельности. Это значит, что больной не может стоять и передвигаться без помощи специальных приспособлений — коляски, палки, костыли.
Группа инвалидности может быть присвоена при 2 стадии коксартроза в следующих случаях:
- Поражение правого и левого тазобедренного сустава — двусторонний коксартроз 2 степени.
- Коксартроз сочетается с гонартрозом 2 или 3 степени.
- Конечность укорочена на 7 и более см.
- Заболевание прогрессирует очень быстро — для этого надо предоставить серию рентгенологических снимков, которые свидетельствуют о прогрессирующим разрушении.

Вообще получить инвалидность — дело очень хлопотное, и требует от больного готовности ежегодно подтверждать свой статус. При отсутствии своевременного прохождения МСЭ пациент лишается инвалидности, и вместе с этим и государственной поддержки. Регулярность ежегодного подтверждения диагноза объясняется тем, что современная медицина может отлично избавить больного от коксартроза 2 степени при помощи хирургического вмешательства.
Справка! Если больному была проведена успешная операция, инвалидность может быть снята или понижена ее группа.
Особенности присвоения инвалидности при коксартрозе 3 степени
3 степень коксартроза свидетельствует о том, что больной утрачивает возможность выполнять свои профессиональные действия. В некоторых случаях человеку приходится отказываться от работы, и поэтому инвалидность в этом случае пациенту выдается обязательно. Но опередить группу инвалидности может только экспертная комиссия, поскольку каждый случай требует индивидуального подхода и рассмотрения.
Чаще всего при 3 степени коксартроза больному положена 2 группа инвалидности, но заболевание может быть как односторонним, так и двухсторонним, поэтому возможно присвоение и 1 группы инвалидности.
Когда выдается 1 группа при коксартрозе
Если человек полностью утрачивает активность и постоянно нуждается в помощи окружающих людей, ему определяют 1 группу инвалидности. Надо сказать, что данная группа инвалидности — это серьезный повод задуматься о хирургическом лечении заболевания — поврежденные части сустава заменяются на искусственные элементы, и подвижность сустава возвращается.
Инвалидность не дали: что делать
Когда человек подает заявление в МСЭК, это еще не гарантия того, что инвалидность будет присвоена в обаятельном порядке. Если верить статистике, только в 60% от всех обращений, комиссия выдает положительный ответ. Причем, в некоторых случаях комиссия выносит отрицательный вердикт даже тогда, когда медицинская комиссия поликлиники и сам лечащий врач видят все основания для присвоения пациенту инвалидности. В случае если в инвалидности было отказано, больной может оспорить решение комиссии в судебном порядке.
В случае если в инвалидности было отказано, больной может оспорить решение комиссии в судебном порядке.
Что дает присвоение инвалидности при заболевании тазобедренного сустава, льготы
Инвалидность — это всегда грустно, но надо сказать и о положительных моментах получения инвалидности при коксартрозе, в некоторых случаях это может стать причиной торможения процесса прогрессирования патологии:
- Ограничение трудовой деятельности, являющейся неблагоприятной при данном заболевании, что положительным образом отражается на состоянии суставов.
- Начисление пенсии, поскольку полноценно работать у больного коксартрозом возможности нет.
- Льготы на лекарственные препараты, выписываемые лечащим врачом.
- 50% скидка на оплату коммунальных платежей.
- Помощь в поиске подходящего рабочего места.
- Льготный проезд в общественном транспорте.
- Льготы на получение образования.
- Больной с 3 группой инвалидности имеет право на дополнительный отпуск за свой счет, увеличение продолжительности оплачиваемого отпуска, а также на уменьшение продолжительности рабочей недели без вычетов из ежемесячного оклада.

- Возможность пользоваться услугами социальных работников, что очень важно для людей не имеющих родных.
- Обследования, лечение и посещение профильных стационаров становится доступнее, так как на все это у инвалидов имеются льготы.
- Инвалид имеет право на бесплатное эндопротезирование, которое ему будет проведено в порядке очередности.
Конечно лучше своевременно лечить коксартроз, чем получить статус инвалида, поэтому лечение заболевания должно начинаться с первых же его признаков. Но если заболевание прогрессирует и существенно ухудшает подвижность больного, нужно начинать собирать пакет документов на получение инвалидности. Ведь в этом случае появляется возможность не только получить от государства помощь в приобретении инвалидной коляски и бесплатных лекарств, но и сделать операцию по эндопротезированию по льготной цене или абсолютно бесплатно.
Рейтинг
( 2 оценки, среднее 3 из 5 )
0 12 101 просмотров
Понравилась статья? Поделиться с друзьями:
Инвалидность после эндопротезирования тазобедренного и коленного суставов
Пожалуй, каждый пациент задается вопросом – положена ли ему инвалидность после эндопротезирования тазобедренного сустава? Скажем сразу, что подобная операция по протезированию компонентов опорно-двигательного аппарата была разработана и стала применяться совсем не для того, чтобы привести к инвалидизации больного. Замена тазобедренного сустава преследует совершенно другие задачи: не допустить инвалидность или же освободить человека от уже существующих признаков утраченной трудоспособности, вызванных дегенеративно-дистрофическими заболеваниями. И никак иначе.
Замена тазобедренного сустава преследует совершенно другие задачи: не допустить инвалидность или же освободить человека от уже существующих признаков утраченной трудоспособности, вызванных дегенеративно-дистрофическими заболеваниями. И никак иначе.
Другое дело, если оперативное вмешательство оказалось неудачным, что бывает не так уж и часто. Однако не исключено, что в ходе него были допущены ошибки, к примеру, не точно подобрано по размерам эндопротез, этапы хирургии не соблюдены, выполнена некорректная посадка эндопротеза и пр. Кроме того, плохие результаты двигательных и опорных способностей, болевой синдром могут быть следствием некачественного медицинского ухода, неправильной или неполной реабилитации, возможно, вообще отсутствия реабилитационного режима. Тогда об инвалидности после эндопротезирования тазобедренных суставов уже можно говорить.
Тогда об инвалидности после эндопротезирования тазобедренных суставов уже можно говорить.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Особенности установления инвалидности
Мы разобрались, дают ли инвалидность после эндопротезирования тазобедренного сустава. Да, она присваивается, но в исключительных случаях, при этом I группа очень редко кому назначается – на это должны быть серьезнейшие показатели физической ограниченности (3-4 ст. тяжести – полная профнепригодность). В основном дают III или II гр., но при объективных причинах, подтверждающих умеренную или легкую стадию ограниченной жизнеспособности. Пожизненная инвалидность после тотального эндопротезирования тазобедренного сустава, даже двухстороннего, – большая редкость.
- Отметим, что факт присутствия внутри организма имплантата сустава не является поводом для неоспоримого присуждения инвалидности.

- Только лишь болевая симптоматика не рассматривается как безусловное основание для установления группы.
- Первостепенно будет оцениваться выраженность нарушенных функций передвижения и определение, в какой степени нарушенная биомеханика препятствует рабочей деятельности по основной профессии.
- На категорию, помимо декомпенсации статодинамических функций, будут влиять также по основному направлению заболевания и имеющиеся сопутствующие патологии в эпикризе больного.
- Если у пациента заменены оба сустава, согласно приказу украинского МЗ, однозначно дается II группа. По российским законодательным постановлениям органа здравоохранения – количество эндопротезов не выступает поводом для безусловной инвалидизации.
Если послеоперационная травма не позволяет человеку войти в нормальный ритм жизни и ходить на работу, в обновленном отделе наблюдается стойкая сниженная функциональность, предполагается получение пособия по инвалидности 2-3 гр. (1-2 степень тяжесть нарушений), сроком на 12 месяцев с последующим переоформлением. За этот период необходимо пройти восстановительно-лечебные мероприятия в полном объеме, а при необходимости выполнить ревизионное эндопротезирование.
За этот период необходимо пройти восстановительно-лечебные мероприятия в полном объеме, а при необходимости выполнить ревизионное эндопротезирование.
По поводу того, дадут ли инвалидность после эндопротезирования тазобедренных суставов в вашем случае, и какой группы, лучше проконсультироваться с лечащим врачом. Если вы стабильно зависите от вспомогательных средств (костыли, ходунки), не способны выдержать пребывание на ногах и 2-х часов, сильно хромаете и не чувствуете уверенности при ходьбе, а может вовсе не можете обходиться без посторонней помощи и др., проконсультируйтесь с вашим специалистом, который сориентирует в вопросе оформления инвалидности.
Процедура оформления
Сначала дают направления на разностороннюю диагностику – нужно ли говорить, что инвалидность после просто так не получишь. Поэтому придется запастись большим терпением, всем известно, думаем, о сохранившихся бюрократических устоях отечественных больниц и нескончаемых очередях.
Поэтому придется запастись большим терпением, всем известно, думаем, о сохранившихся бюрократических устоях отечественных больниц и нескончаемых очередях.
Итак, пациенту необходимо будет выполнить ряд обязательных мероприятий. На начальном этапе нужно в пределах своей поликлиники по месту жительства пройти врачебный осмотр у:
- ортопеда;
- хирурга;
- врача-невролога;
- окулиста;
- ЛОРа и некоторых других специалистов.
Помимо этого, вам будут назначены диагностические лабораторные и инструментально-аппаратные обследования, а именно:
- биохимический и общий анализ крови;
- клинический анализ мочи;
- тест на энтеробиоз;
- ЭЭГ и ЭКГ;
- флюорография;
- УЗИ, рентген сустава;
- может потребоваться компьютерная томография ТБС.
Далее диагностическая документация поступает на рассмотрение врачебной комиссии при медучреждении, где пациент состоит на учете. Если серьезные патологические нарушения подтвердятся, весь пакет медицинских документов передается в организацию МСЭ (медико-социальная экспертиза) вместе с:
- заявлением нужной формы;
- направлением на МСЭ;
- ксерокопиями и оригиналами паспорта, СНИЛС;
- справкой с места работы или бумагой, удостоверяющей статус безработного;
- документом, где подтверждается, что было сделано эндопротезирование.

Пациенту назначается время прохождения МСЭ комиссии, которая в назначенный день и вынесет окончательное решение об установлении инвалидности.
Заключение
Если ваше восстановление продвигается в соответствии с нормой, без критических проблем, а по его завершении вы чувствуете себя хорошо, значит, вам нужно только радоваться жизни. И думать о получении группы, как-то нелогично, согласитесь. Вы не инвалид, и это победа! Ведь именно с этой целью вы пошли на замену сустава, осознавая, что идете на операцию не ради получения финансовой поддержки от государства, а ради того, чтобы исчезли боли и возобновился физический потенциал нижних конечностей, в конце концов, вернулась работоспособность и возможность самообслуживания.
К сведению! Как правило, такая крайняя мера, как эндопротезирование ТБС, позволяет вести нормальную жизнь в течение 15-30 лет, не становясь инвалидом.
» src=»https://www.youtube.com/embed/Kk6uhfS6VNU?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»>Лечение коксартроза в клиниках Германии
В настоящее время, в связи со сложностями, связанными с организацией лечения в Турции, Швейцарии, Южной Корее и Индии, мы приостановили обработку заявок по этим направлениям.
Если вас интересует организация лечения в Германии, оставьте, пожалуйста, заявку, и наши специалисты свяжутся с вами в ближайшее время.
Коксартроз – это дегенеративно-дистрофическое поражение тазобедренного сустава. Болезнь протекает тяжело и встречаются в основном у лиц трудоспособного возраста. Коксартроз – наиболее частое, и в то же время самое тяжелое из всех дегенеративно-дистрофических болезней суставов. У подавляющего большинства пациентов артроз тазобедренного сустава приводит к инвалидности.
На портале Booking Health представлены 81 немецких клиник по лечению коксартроза
Показать все клиники
Диагностика коксартроза
Диагноз легко устанавливается при помощи рентгенологического исследования. Для получения более полной информации о степени поражения сустава, при планировании лечебной тактики, а также с целью определения прогноза трудоспособности, могут использоваться и другие методы визуализации. Наибольшую информативность имеет магнитно-резонансная томография.
Для получения более полной информации о степени поражения сустава, при планировании лечебной тактики, а также с целью определения прогноза трудоспособности, могут использоваться и другие методы визуализации. Наибольшую информативность имеет магнитно-резонансная томография.
Критерии диагноза по лабораторным и рентгенологическим и критериям:
- Сужение суставной щели
- Наличие остеофитов бедренной кости или вертлужной впадины
- Скорость оседания эритроцитов ниже 20 мм/ч
Диагноз считают подтвержденным при наличии двух из трех перечисленных критериев.
Клинические критерии диагноза:
- Уменьшение внешней ротации бедра
- Время утренней скованности меньше 1 часа
- При внутренней ротации бедра возникают болевые ощущения
- Возраст пациента меньше 50 лет
Диагноз считается подтвержденным, если пациент испытывает боль в тазобедренном суставе в течение минимум 2 недель, а также при наличии 3 из 4 перечисленных клинических признаков.
Рекомендуемые клиники для диагностики коксартроза в Германии:
Католическая клиника Кобленц-Монтабаур
1502.5
Подробнее
Показать все программы диагностики
Лечение коксартроза
Устойчивого клинического эффекта можно добиться только при помощи хирургического лечения. Прочие методики дают лишь временные результаты в виде улучшения качества жизни.
Консервативные способы лечения, которые используются:
- Назначение препаратов (нестероидные противовоспалительные средства, хондропротекторы)
- Инъекции в сустав гиалуроновой кислоты
- Санаторно-курортное лечение
- Лечебная физкультура
- Физиотерапия
- Массаж
Для достижения значительного и длительного клинического улучшения используются операции. Основные виды хирургических вмешательств:
Декомпрессионная миотомия. Применяется в пожилом возрасте, при удовлетворительной амплитуде движений в суставе. Врач отсекает малый и большой вертелы бедренной кости, пересекает бедренную фасцию и приводящие мышцы бедра. Это позволяет устранить мышечные конрактуры и уменьшить боль, обусловленную спазмом мышц. В течение 2 недель после операции проводится тракция (вытяжение) конечности и разработка сустава.
Применяется в пожилом возрасте, при удовлетворительной амплитуде движений в суставе. Врач отсекает малый и большой вертелы бедренной кости, пересекает бедренную фасцию и приводящие мышцы бедра. Это позволяет устранить мышечные конрактуры и уменьшить боль, обусловленную спазмом мышц. В течение 2 недель после операции проводится тракция (вытяжение) конечности и разработка сустава.
Методики замещения хряща. Имеют ограниченное применение в связи с большим размером суставной поверхности. Выполняется пересадка хрящей – собственных или от донора. Применяемые операции:
- Мозаичная хондропластика – используется собственный биологический материал, который берут с разных частей тела
- Пересадка аллотрансплантатов – используется донорский биологический материал
- Аутотрансплантация измельченного хряща с гелем
Артропластика тазобедренного сустава. Выполняется операция, направленная на коррекцию структуры сустава. Врач удаляет хрящевые и костные разрастания, очаги некроза, выравнивает суставные поверхности. Дефект костной ткани замещается керамическими имплантатами.
Дефект костной ткани замещается керамическими имплантатами.
Эндопротезирование тазобедренного сустава. В настоящее время считается «золотым стандартом» лечения коксартроза. Пациенту ставят искусственный сустав. В результате операции уходит боль и возвращается подвижность конечности. Больной может вести обычный образ жизни. Трудоспособность возвращается.
Новые методы лечения коксартроза
В настоящее время разработаны новые способы восстановления суставного хряща. Они с успехом применяются в клиниках Германии.
Методики стимуляции костного мозга. Используется для воссоздания хрящевой ткани из собственных стволовых клеток. Это целая группа методов, направленная на создание дефектов костной ткани возле поврежденного сустава. В результате стволовые клетки выходят из костного мозга и созревают до хондроцитов, восполняя дефект суставной поверхности.
Применяемые методы:
- Туннелизация
- Формирование микропереломов
- Трансплантация надкостницы
- Индуцированный матриксом хондрогенез
Клеточные технологии с применением тканевой инженерии. На сегодняшний день наиболее прогрессивной и эффективной методикой остается имплантация матриксиндуцированных аутологичных хондроцитов. Суть метода состоит в том, что собственные хрящевые ткани пациента культивируются для получения большого количества клеток. В результате решается проблема недостатка аутологичного материала для трансплантации.
На сегодняшний день наиболее прогрессивной и эффективной методикой остается имплантация матриксиндуцированных аутологичных хондроцитов. Суть метода состоит в том, что собственные хрящевые ткани пациента культивируются для получения большого количества клеток. В результате решается проблема недостатка аутологичного материала для трансплантации.
Пациенту проводят две операции. Во время первой из них берут хрящевую ткань. Затем из нее выделяют хондроциты, которые культивируют несколько недель. Их фиксируют при помощи матрицы. Во время второй операции матрицу с хрящевыми клетками вводят в сустав, формируя из них новый хрящ. В результате наступает длительная ремиссия. Функция сустава восстанавливается, боли уходят.
Рекомендуемые клиники для лечения коксартроза в Германии:
Ортопедическая клиника Vitos Кассель
Двустороннее эндопротезирование тазобедренного сустава
9″>34772.9Подробнее
Эндопротезирование тазобедренного сустава
25769.85
Подробнее
Двустороннее эндопротезирование тазобедренного сустава с реабилитацией
48517.45
Подробнее
Показать все программы лечения
Реабилитация после лечения коксартроза
Ранний послеоперационный период человек проводит в стационаре. Реабилитация начинается практически сразу. Она продолжается в течение 3-4 месяцев.
Качественная реабилитационная программа позволяет:
- Избежать осложнений
- Быстрее восстановиться
- Максимально полноценно восстановить функцию прооперированной конечности или позвоночника
Реабилитация делится на раннюю и позднюю. Ранняя продолжается в течение 2 недель. Она проходит в стационаре, где пациента оперировали. В это время происходит эпителизация и заживление операционной раны.
В последующие 3 месяца происходит заживление костных структур. В течение этого периода желательно пройти реабилитацию в условиях специализированной клиники. Она включает:
- Физиотерапевтические процедуры и массаж для улучшения кровообращения, нормализации тонуса мышц
- Увеличение мышечной силы нижних конечностей
- Стабилизацию осанки и походки (они часто нарушены у людей, которые длительное время были вынуждены приспосабливаться к своему заболеванию)
- Увеличение объема движений в прооперированном суставе
В ходе реабилитации человек вырабатывает правильные стереотипы ходьбы и других движений: подъема из сидячего или лежачего положения, передвижения по лестнице и т.д. В этом ему помогают специалисты: реабилитологи, кинезитерапевты, физиотерапевты.
Рекомендуемые клиники для прохождения ортопедической реабилитации в Германии:
Клиника Лимбергер
811.47в день
Подробнее
Показать все программы реабилитации
Автор:
Статья составлена под редакцией эксперта в области медицины, врача-специалиста доктора Надежды Иванисовой. Для лечения состояний, о которых идет речь в статье, необходимо обратиться к врачу; информация в статье не предназначена для самолечения!
Для лечения состояний, о которых идет речь в статье, необходимо обратиться к врачу; информация в статье не предназначена для самолечения!
Источники:
Journal of Orthopaedic Trauma
Journal of Orthopaedic Surgery and Research
Sience Direct
Три правила, чтобы остановить коксартроз
Комсомольская правда
Лаборатория здоровьяЗДОРОВЬЕ
23 июля 2018 9:01
Хороших результатов можно достичь только, если сам больной настроен на серьезную работу
Коварство этого вида артроза в том, что боль появляется только на поздних стадиях
Коксартроз – это деформирующий артроз тазобедренного сустава, который характеризуется прогрессирующим течением и нарушением двигательной функции человека (читать подробнее).
Коварный коксартроз
Коварство этого вида артроза в том, что боль появляется только на поздних стадиях. И пациент, в первый раз придя на прием, нередко сразу получает диагноз – коксартроз III степени. А это очень серьезно! Ведь коксартроз на этой стадии вылечить практически невозможно. Но можно остановить прогрессирование болезни, чтобы жить нормально и не допустить операции по замене сустава.
Но можно остановить прогрессирование болезни, чтобы жить нормально и не допустить операции по замене сустава.
Почему появляется коксартроз
Для жизнедеятельности клеток хрящевой ткани нужно полноценное питание и выведение продуктов обмена. У хрящевой ткани нет собственного кровоснабжения. Кислород и питательные вещества хрящ получает из кости и синовиальной жидкости, находящейся внутри суставной сумки и омывающей хрящевые клетки. Процесс питания хрящевой ткани должен происходить беспрерывно по цепочке: стенки суставной сумки выделяют синовиальную жидкость, а из этой жидкости клетки хряща вбирают питательные вещества. Если в цепочке затрудняется работа одного звена, развивается коксартроз.
Движения должны быть очень бережными. Нельзя выполнять упражнения через силу, преодолевая боль!
Правила лечения
1. Восстановить кровоснабжение сустава. Вокруг больного сустава образовывается отек и спазм мышц, что приводит к нарушению кровообращения суставной сумки, ухудшается образование синовиальной жидкости. Вот почему при коксартрозе нужно сначала снять отечность и восстановить кровообращение. Для этого проводят магнитотерапию. Она восстанавливает нормальную жизнедеятельность в суставах, снимает отек, воспаление и мышечный спазм. Курсы магнитотерапии нужно проводить регулярно: 3-4 раза в год.
Вот почему при коксартрозе нужно сначала снять отечность и восстановить кровообращение. Для этого проводят магнитотерапию. Она восстанавливает нормальную жизнедеятельность в суставах, снимает отек, воспаление и мышечный спазм. Курсы магнитотерапии нужно проводить регулярно: 3-4 раза в год.
2. Больше двигаться. Только тогда синовиальная жидкость будет активно омывать хрящ, а клетки будут хорошо питаться и размножаться. Движения должны быть очень бережными. Нельзя выполнять упражнения через силу, преодолевая боль! Иначе сустав еще сильнее заболеет, а разрушение ускорится.
3. Изменить образ жизни и рацион питания. Нельзя поднимать тяжелые вещи, сидеть и стоять долго. В пище должны присутствовать продукты, обеспечивающие хрящ необходимыми элементами (фтор, магний, фосфор и витамины).
При соблюдении правил восстановить хрящ и вылечить коксартроз I и II степени обычно удается. При коксартрозе III степени реальность выздоровления или улучшения самочувствия зависит от упорства и пунктуальности пациента. Хороших результатов можно достичь только, если сам больной настроен на серьезную работу. Главная задача – сохранить родной сустав. Физиотерапия с ней успешно справляется.
Хороших результатов можно достичь только, если сам больной настроен на серьезную работу. Главная задача – сохранить родной сустав. Физиотерапия с ней успешно справляется.
Н. А. СТИЦЕНКО, к.м.н, врач-ортопед
Как избавиться от коксартроза за 15 минут в день?
Для лечения коксартроза предназначен магнитотерапевтический аппарат АЛМАГ-02.
АЛМАГ-02 дает возможность облегчить страдания и затормозить разрушение опорно-двигательного аппарата
Его применяют, чтобы снять боль, вернуть радость движения и избежать операции. И нужно всего 15 минут в день! Конечно, не за один раз. Надо регулярно проходить двухнедельный лечебный курс по 15-20 минут ежедневно. АЛМАГ-02 дает возможность облегчить страдания и затормозить разрушение опорно-двигательного аппарата.
Почему АЛМАГ-02?
1. Глубина проникновения магнитных импульсов АЛМАГа-02 позволяет лечить глубокий тазобедренный сустав.
2. В памяти АЛМАГа-02 записана специальная программа для лечения коксартроза. В ней параметры магнитного поля подобраны так, чтобы лечить как можно лучше.
В ней параметры магнитного поля подобраны так, чтобы лечить как можно лучше.
3. При коксартрозе нужно воздействовать не только на сам сустав, но и на окружающие мышцы. Для этого нужна большая площадь воздействия, которую АЛМАГ-02 может обеспечить.
Показания
• Коксартроз
• Полиартрит
• Атеросклероз
• Лимфедема
.
Приобрести Алмаг-02 можно в аптеках:
– Спрэй – Первомайский проспект, д. 35 тел. (4912) 93-77-01
– Ригла – Интернациональная, д.11 тел. (4912) 21-39-55.
Также заказать аппарат (в т.ч. наложенным платежом) вы можете по адресу:
391351, Рязанская обл., р.п. Елатьма, ул. Янина, 25, АО «Елатомский приборный завод» или на сайте завода: www.elamed.com
Бесплатный телефон завода: 8-800-200-01-13.
ОГРН 1026200861620
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПРОКОНСУЛЬТИРУЙТЕСЬ СО СПЕЦИАЛИСТОМ
На правах рекламы.
ЧИТАТЬ ТАКЖЕ
Что нужно знать о коксартрозе: причины, лечение и профилактика
Доцент РязГМУ Игорь Фокин рассказал читателям «Комсомолки» о коварности этого недуга и о том, как его можно избежать (подробнее).
Возрастная категория сайта 18+
Сетевое издание (сайт) зарегистрировано Роскомнадзором, свидетельство Эл № ФС77-80505 от 15 марта 2021 г.
И.О. ГЛАВНОГО РЕДАКТОРА — НОСОВА ОЛЕСЯ ВЯЧЕСЛАВОВНА.
Сообщения и комментарии читателей сайта размещаются без предварительного редактирования. Редакция оставляет за собой право удалить их с сайта или отредактировать, если указанные сообщения и комментарии являются злоупотреблением свободой массовой информации или нарушением иных требований закона.
Электронная почта: [email protected] Телефоны: 95-78-87 (редакция), 95-78-77 (коммерческий отдел) Адрес: 360000, город Рязань, улица Праволыбедская, дом 35 корпус 2, офис 4
Исключительные права на материалы, размещённые на интернет-сайте
www.kp.ru, в соответствии с законодательством Российской
Федерации об охране результатов интеллектуальной деятельности
принадлежат АО «Издательский дом «Комсомольская правда», и не
подлежат использованию другими лицами в какой бы то ни было
форме без письменного разрешения правообладателя.
Приобретение авторских прав и связь с редакцией: [email protected]
Инвалидность при коксартрозе тазобедренного сустава 2 и 3 степени
Содержание
- Стадии течения болезни
- Где и как подтверждается инвалидность
- Медико-социальная экспертиза
- Когда выдается 1 группа при коксартрозе
- Заключение
- Видео по теме
Заболевание опорно-двигательной системы все чаще встречается не только у лиц пожилого возраста, но также у молодых людей. Патологические изменения в костной системе могут привести к нетрудоспособности. Как оформить инвалидность при коксартрозе, рассмотрим подробнее.
Коксартроз возникает на фоне дегенеративно-дистрофического поражения соединительной ткани, которая нарушает двигательную способность тазобедренного сустава. Несвоевременное лечение и неправильный подход к терапии приводит человека к инвалидности.
На этиологию болезни влияют различные факторы. К наиболее распространенным причинам относят:
- травмы;
- неудачную операцию на суставе;
- интенсивную нагрузку на сустав;
- ожирение;
- наследственность;
- наличие врожденных заболеваний (дисплазия, вывих бедра).

Дать толчок к развитию коксартроза могут и предрасполагающие факторы: неправильный образ жизни человека, понижение иммунитета, сбой функции обмена веществ и т.д.
Стадии течения болезни
Как утверждают медики, коксартроз на раннем этапе развития хорошо поддается лечению. Неэффективность терапии проявляется ограничением подвижности сустава.
Заболевание протекает в несколько стадий:
- Недуг в 1 степени проявляется болью в зоне тазобедренного сустава. Сначала болезненность возникает на фоне физических нагрузок, которые проходят со временем.
- Коксартроз тазобедренного сустава 2 степени проявляется интенсивными болями, отдающими в бедро, пах, коленный сустав. У больного меняется походка, он начинает хромать.
- Для 3 степени характерны ночные боли. Резко ограничивается подвижность сустава, пораженная конечность становится короче. При ходьбе человек вынужденно опирается на носок стопы. На рентгеновских снимках выявляется сужение суставной щели, уплотнение хрящевых тканей, деструкция головки бедренной кости.

- 4 степень коксартроза характеризуется полным разрушением хрящевой ткани и развитием остеофитов.
Вне зависимости от стадии течения болезнь все время прогрессирует. Также не исключается развитие двустороннего коксартроза.
Где и как подтверждается инвалидность
Заболевание, начиная со 2 стадии, значительно снижает качество жизни человека. Больной ощущает дискомфорт даже при спокойной ходьбе. Болезнь нельзя повернуть вспять, наоборот, она постоянно прогрессирует.
Чтобы доказать свою нетрудоспособность и инвалидность, больному необходимо пройти медико-социальную экспертизу. Весь процесс длится долго. От больного требуется много терпения и сил, чтобы собрать все необходимые документы.
Группу инвалидности начинают присваивать со 2 степени заболевания, но при явном нарушении способности к передвижению. В большинстве случаев инвалидность при коксартрозе тазобедренного сустава присваивают с 3 степени, когда человек с трудом может работать или полностью утрачивает свою дееспособность.
Какая группа инвалидности положена больному со 2 или 3 степенью коксартроза, определить без врачебной комиссии невозможно. Все зависит от оценки состояния инвалида и тяжести течения заболевания.
Читайте также:
Медико-социальная комиссия по инвалидности
Медико-социальная экспертиза
Специальная врачебная комиссия присваивает человеку группу инвалидности. На подобную экспертизу больного с каскартрозом направляют в следующих случаях:
Для определения группы инвалидности врачебная комиссия оценивает состояние больного в несколько этапов:
- Обращают внимание на жалобы больного, изучают историю болезни.
- Проводят социальную диагностику.
- Обращают внимание на трудовую способность, степень передвижения и умение больного обслуживать самого себя.
Опираясь на эти данные, медико-социальная комиссия присваивает человеку группу инвалидности
Когда выдается 1 группа при коксартрозе
Когда медики присваивают 1 группу инвалидности, то это серьезный повод задуматься об операции. Человек полностью теряет свою активность и нуждается в помощи посторонних. Только хирургическим путем можно заменить поврежденные части сустава на искусственные элементы и возвратить подвижность суставу.
Человек полностью теряет свою активность и нуждается в помощи посторонних. Только хирургическим путем можно заменить поврежденные части сустава на искусственные элементы и возвратить подвижность суставу.
Вторую группу присваивают при выраженном ограничении подвижности, когда больной с трудом на костылях передвигается. А третью группу инвалидности присваивают людям с незначительным ограничением подвижности.
Заключение
Группа инвалидности может быть присвоена только врачебной экспертизой после оценки состояния больного. Коксартроз – это тяжелое заболевание, которое нельзя вылечить. Болезнь лучше предупреждать, проводить профилактику заболевания. На ранних стадиях развития при своевременном лечении можно приостановить прогрессирование недуга.
Боль в тазобедренном суставе и дефицит подвижности – остеоартрит тазобедренного сустава
1. Абрахам Э., Гонсалес М.Х., Пратап С., Амируш Ф., Атлури П., Саймон П. Клинические последствия анатомических характеристик износа при соскальзывании эпифиза головки бедренной кости и первичном остеоартрите. J Pediatr Orthop. 2007; 27: 788–795. http://dx.doi.org/10.1097/BPO.0b013e3181558c94. [PubMed] [Google Scholar]
J Pediatr Orthop. 2007; 27: 788–795. http://dx.doi.org/10.1097/BPO.0b013e3181558c94. [PubMed] [Google Scholar]
2. Altman R, Alarcon G, Appelrouth D, et al. Критерии Американской коллегии ревматологов для классификации и регистрации остеоартрита тазобедренного сустава. Ревмирующий артрит. 1991;34:505–514. [PubMed] [Google Scholar]
3. Altman RD, Abadie E, Avouac B, et al. Тотальное эндопротезирование тазобедренного или коленного сустава в качестве критерия исхода исследований по модификации структуры при остеоартрите. Хрящевой остеоартрит. 2005; 13:13–19. http://dx.doi.org/10.1016/j.joca.2004.10.012. [PubMed] [Google Scholar]
4. Altman RD, Bloch DA, Dougados M, et al. Измерение структурного прогрессирования остеоартрита тазобедренного сустава: группа консенсуса в Барселоне. Хрящевой остеоартрит. 2004; 12: 515–524. [PubMed] [Академия Google]
5. Altman RD, Fries JF, Bloch DA, et al. Рентгенологическая оценка прогрессирования остеоартроза. Ревмирующий артрит. 1987; 30: 1214–1225. [PubMed] [Google Scholar]
1987; 30: 1214–1225. [PubMed] [Google Scholar]
6. Альтман Р.Д., Хохберг М., Мерфи В.А., младший, Вулф Ф., Лекен М. Атлас индивидуальных рентгенологических признаков остеоартрита. Хрящевой остеоартрит. 1995; 3 (Приложение А): 3–70. [PubMed] [Google Scholar]
7. Американская академия хирургов-ортопедов. [По состоянию на 20 января 2008 г.]; Остеоартрит тазобедренного сустава: Сборник научно обоснованной информации и ресурсов. 2003 г. Доступно по адресу: http://www.aaos.org/research/documents/oainfo_hip.asp. [Академия Google]
8. Андрианакос А.А., Контелис Л.К., Карамитсос Д.Г., и соавт. Распространенность симптоматического остеоартрита колена, кисти и тазобедренного сустава в Греции. Исследование ESORDIG. J Ревматол. 2006; 33: 2507–2513. [PubMed] [Google Scholar]
9. Ангст Ф., Эшлиманн А., Мишель Б.А., Штуки Г. Минимальные клинически значимые реабилитационные эффекты у пациентов с остеоартрозом нижних конечностей. J Ревматол. 2002; 29: 131–138. [PubMed] [Google Scholar]
10. Ангст Ф., Эшлиманн А., Штуки Г. Наименьшие обнаруживаемые и минимальные клинически значимые различия реабилитационных вмешательств с их последствиями для требуемых размеров выборки с использованием инструментов измерения качества жизни пациентов WOMAC и SF-36. при остеоартрозе нижних конечностей. Ревмирующий артрит. 2001; 45: 384–39.1. http://dx.doi.org/10.1002/1529-0131(200108)45:4<384::AID-ART352>3.0.CO;2-0. [PubMed] [Google Scholar]
Ангст Ф., Эшлиманн А., Штуки Г. Наименьшие обнаруживаемые и минимальные клинически значимые различия реабилитационных вмешательств с их последствиями для требуемых размеров выборки с использованием инструментов измерения качества жизни пациентов WOMAC и SF-36. при остеоартрозе нижних конечностей. Ревмирующий артрит. 2001; 45: 384–39.1. http://dx.doi.org/10.1002/1529-0131(200108)45:4<384::AID-ART352>3.0.CO;2-0. [PubMed] [Google Scholar]
11. Arokoski MH, Arokoski JP, Haara M, et al. Сила мышц бедра и площадь поперечного сечения мышц у мужчин с остеоартрозом тазобедренного сустава и без него. J Ревматол. 2002; 29: 2185–2195. [PubMed] [Google Scholar]
12. Atamaz F, Hepguler S, Oncu J. Перевод и валидация турецкой версии шкалы измерения воздействия артрита 2 у пациентов с остеоартритом коленного сустава. J Ревматол. 2005; 32:1331–1336. [PubMed] [Академия Google]
13. Bartels EM, Lund H, Hagen KB, Dagfinrud H, Christensen R, Danneskiold-Samsoe B. Водные упражнения для лечения остеоартрита коленного и тазобедренного суставов. Кокрановская система базы данных, ред. 2007: CD005523. http://dx.doi.org/10.1002/14651858.CD005523.pub2. [PubMed] [Google Scholar]
Кокрановская система базы данных, ред. 2007: CD005523. http://dx.doi.org/10.1002/14651858.CD005523.pub2. [PubMed] [Google Scholar]
14. Беллами Н., Бьюкенен В.В., Голдсмит Ч., Кэмпбелл Дж., Ститт Л.В. Валидационные исследования WOMAC: инструмент состояния здоровья для измерения клинически значимых исходов антиревматической медикаментозной терапии у пациентов с остеоартритом тазобедренного или коленного сустава. J Ревматол. 1988;15:1833–1840. [PubMed] [Google Scholar]
15. Bierma-Zeinstra SM, Koes BW. Факторы риска и прогностические факторы остеоартроза тазобедренного и коленного суставов. Nat Clin Pract Rheumatol. 2007; 3: 78–85. http://dx.doi.org/10.1038/ncprheum0423. [PubMed] [Google Scholar]
16. Bierma-Zeinstra SM, Oster JD, Bernsen RM, Verhaar JA, Ginai AZ, Bohnen AM. Сужение суставной щели и связь с симптомами и признаками у взрослых, консультирующихся по поводу боли в бедре в первичной медицинской помощи. J Ревматол. 2002; 29: 1713–1718. [PubMed] [Академия Google]
17. Бинкли Дж.М., Стратфорд П.В., Лотт С.А., Риддл Д.Л. Функциональная шкала нижних конечностей (LEFS): разработка шкалы, свойства измерения и клиническое применение. Североамериканская исследовательская сеть ортопедической реабилитации. физ. тер. 1999; 79: 371–383. [PubMed] [Google Scholar]
Бинкли Дж.М., Стратфорд П.В., Лотт С.А., Риддл Д.Л. Функциональная шкала нижних конечностей (LEFS): разработка шкалы, свойства измерения и клиническое применение. Североамериканская исследовательская сеть ортопедической реабилитации. физ. тер. 1999; 79: 371–383. [PubMed] [Google Scholar]
18. Birrell F, Croft P, Cooper C, Hosie G, Macfarlane G, Silman A. Предсказание рентгенологического остеоартрита тазобедренного сустава по диапазону движения. Ревматология (Оксфорд) 2001;40:506–512. [PubMed] [Академия Google]
19. Биррелл Ф., Крофт П., Купер С., Хози Г., Макфарлейн Г.Дж., Силман А. Рентгенологические изменения часто встречаются у новых пациентов с болью в бедре в первичной медицинской помощи. Группа исследования тазобедренного сустава PCR. Ревматология (Оксфорд) 2000;39:772–775. [PubMed] [Google Scholar]
20. Birrell F, Silman A, Croft P, Cooper C, Hosie G, Macfarlane G. Синдром симптоматической дисплазии вертлужной впадины у взрослых (синдром SAAD) Ann Rheum Dis. 2003; 62: 356–358. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2003; 62: 356–358. [Бесплатная статья PMC] [PubMed] [Google Scholar]
21. Boutry N, Paul C, Leroy X, Fredoux D, Migaud H, Cotten A. Быстро деструктивный остеоартрит тазобедренного сустава: результаты МРТ. AJR Am J Рентгенол. 2002;179: 657–663. [PubMed] [Google Scholar]
22. Брандт К.Д. Влияние нестероидных противовоспалительных препаратов на метаболизм хондроцитов in vitro и in vivo. Am J Med. 1987; 83: 29–34. [PubMed] [Google Scholar]
23. Buckland-Wright JC. Количественная рентгенография остеоартроза. Энн Реум Дис. 1994; 53: 268–275. [Бесплатная статья PMC] [PubMed] [Google Scholar]
24. Buckwalter JA, Lane NE. Легкая атлетика и остеоартроз. Am J Sports Med. 1997; 25: 873–881. [PubMed] [Академия Google]
25. Баквалтер Дж.А., Мартин Дж.А. Спорт и артроз. Курр Опин Ревматол. 2004; 16: 634–639. [PubMed] [Google Scholar]
26. Callahan LF, Mielenz T, Freburger J, et al. Рандомизированное контролируемое исследование людей с артритом может включать программу упражнений: симптомы, функции, физическую активность и психосоциальные результаты. Ревмирующий артрит. 2008; 59: 92–101. http://dx.doi.org/10.1002/art.23239. [PubMed] [Google Scholar]
Ревмирующий артрит. 2008; 59: 92–101. http://dx.doi.org/10.1002/art.23239. [PubMed] [Google Scholar]
27. Чайлдс Дж. Д., Пива С. Р., Фриц Дж. М. Чувствительность числовой шкалы оценки боли у пациентов с болью в пояснице. Позвоночник. 2005;30:1331–1334. [PubMed] [Академия Google]
28. Цибулка MT. Определение и значение антеверсии шейки бедра. физ. тер. 2004; 84: 550–558. [PubMed] [Google Scholar]
29. Cichy B, Wilk M. Анализ походки при остеоартрите тазобедренного сустава. Медицинский научный монит. 2006; 12: CR507–CR513. [PubMed] [Google Scholar]
30. Cliborne AV, Wainner RS, Rhon Dl, et al. Клинические тесты тазобедренного сустава и функциональный тест на корточки у пациентов с остеоартрозом коленного сустава: надежность, распространенность положительных результатов теста и краткосрочный ответ на мобилизацию бедра. J Orthop Sports Phys Ther. 2004; 34: 676–685. http://dx.doi.org/10.2519/jospt.2004.1432. [PubMed] [Google Scholar]
31. Нажмите Fenter P, Bellew JW, Pitts TA, Kay RE. Надежность стабилизированных коммерческих динамометров для измерения силы отведения бедра: пилотное исследование. Бр Дж Спорт Мед. 2003; 37: 331–334. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Надежность стабилизированных коммерческих динамометров для измерения силы отведения бедра: пилотное исследование. Бр Дж Спорт Мед. 2003; 37: 331–334. [Бесплатная статья PMC] [PubMed] [Google Scholar]
32. Cochrane T, Davey RC, Matthes Edwards SM. Рандомизированное контролируемое исследование экономической эффективности водной терапии остеоартрита нижних конечностей. Оценка медицинских технологий. 2005; 9: 1–114. iii-iv, ix-xi. [PubMed] [Академия Google]
33. Conrozier T, Bertin P, Bailleul F, et al. Клинический ответ на внутрисуставные инъекции hylan G-F 20 при симптоматическом остеоартрите тазобедренного сустава: критерии OMER-ACT-OARSI, примененные к результатам пилотного исследования. Совместная кость позвоночника. 2006; 73: 705–709. http://dx.doi.Org/10.1016/j.jbspin.2006.02.008. [PubMed] [Google Scholar]
34. Conrozier T, Vignon E. Имеются ли доказательства в поддержку включения добавок, повышающих вязкость, в парадигму лечения пациентов с остеоартритом тазобедренного сустава? Клин Эксперт Ревматол. 2005; 23: 711–716. [PubMed] [Академия Google]
2005; 23: 711–716. [PubMed] [Академия Google]
35. Cooper C, Inskip H, Croft P, et al. Индивидуальные факторы риска остеоартроза тазобедренного сустава: ожирение, травма тазобедренного сустава и физическая активность. Am J Эпидемиол. 1998; 147: 516–522. [PubMed] [Google Scholar]
36. Croft P, Coggon D, Cruddas M, Cooper C. Остеоартрит тазобедренного сустава: профессиональное заболевание у фермеров. БМЖ. 1992; 304:1269–1272. [Бесплатная статья PMC] [PubMed] [Google Scholar]
37. Croft P, Cooper C, Wickham C, Coggon D. Определение остеоартрита тазобедренного сустава для эпидемиологических исследований. Am J Эпидемиол. 1990;132:514–522. [PubMed] [Google Scholar]
38. Croft PR, Nahit ES, Macfarlane GJ, Silman AJ. Надежность между наблюдателями при измерении сгибания, внутренней и внешней ротации бедра с использованием плюриметра. Энн Реум Дис. 1996; 55: 320–323. [Бесплатная статья PMC] [PubMed] [Google Scholar]
39. Dagenais S. Внутрисуставное введение гиалуроновой кислоты (вискосапплементация) при остеоартрите тазобедренного сустава. Проблемы Emerg Health Technol. 2007: 1–4. [PubMed] [Google Scholar]
Проблемы Emerg Health Technol. 2007: 1–4. [PubMed] [Google Scholar]
40. Дагенайс С., Гарбедиан С., Вай Э.К. Систематический обзор распространенности рентгенологического первичного остеоартрита тазобедренного сустава. Clin Orthop Relat Relat Res. 2009 г.;467:623–637. http://dx.doi.org/10.1007/sll999-008-0625-5. [Бесплатная статья PMC] [PubMed] [Google Scholar]
41. D’Ambrosia RD. Эпидемиология остеоартроза. Ортопедия. 2005; 28:s201–S205. [PubMed] [Google Scholar]
42. Dougados M, Gueguen A, Nguyen M, et al. Рентгенологические признаки позволяют прогнозировать рентгенографическое прогрессирование остеоартроза тазобедренного сустава. Rev Rhum Engl Ed. 1997; 64: 795–803. [PubMed] [Google Scholar]
43. Dougados M, Gueguen A, Nguyen M, et al. Рентгенологическое прогрессирование остеоартроза тазобедренного сустава: определение, факторы риска и взаимосвязь с клиническим статусом. Энн Реум Дис. 1996;55:356–362. [Бесплатная статья PMC] [PubMed] [Google Scholar]
44. Dougados M, Gueguen A, Nguyen M, et al. Необходимость тотального эндопротезирования тазобедренного сустава: критерий исхода остеоартрита тазобедренного сустава? J Ревматол. 1999; 26: 855–861. [PubMed] [Google Scholar]
Dougados M, Gueguen A, Nguyen M, et al. Необходимость тотального эндопротезирования тазобедренного сустава: критерий исхода остеоартрита тазобедренного сустава? J Ревматол. 1999; 26: 855–861. [PubMed] [Google Scholar]
45. Dougados M, Villers C, Amor B. Чувствительность к изменению различных рентгенологических систем оценки тяжести остеоартрита тазобедренного сустава. Rev Rhum Engl Ed. 1995; 62: 169–173. [PubMed] [Google Scholar]
46. Eh Rich EW, Davies GM, Watson DJ, Bolognese JA, Seidenberg BC, Bellamy N. Минимальное заметное клиническое улучшение с помощью опросника индекса остеоартрита Университетов Западного Онтарио и Макмастера и глобальных оценок у пациентов с остеоартрит. J Ревматол. 2000;27:2635–2641. [PubMed] [Академия Google]
47. Эллисон Дж. Б., Роуз С. Дж., Сарманн С. А. Паттерны диапазона движений при вращении тазобедренного сустава: сравнение между здоровыми людьми и пациентами с болью в пояснице. физ. тер. 1990; 70: 537–541. [PubMed] [Google Scholar]
48. Enright PL. Тест шестиминутной ходьбы. Уход за дыханием. 2003; 48: 783–785. [PubMed] [Google Scholar]
Enright PL. Тест шестиминутной ходьбы. Уход за дыханием. 2003; 48: 783–785. [PubMed] [Google Scholar]
49. Ezoe M, Naito M, Inoue T. Распространенность ретроверсии вертлужной впадины среди различных заболеваний тазобедренного сустава. J Bone Joint Surg Am. 2006; 88: 372–379. http://dx.doi.org/10.2106/JBJS.D.02385. [PubMed] [Академия Google]
50. Fagerson T. The Hip Handbook. Филадельфия, Пенсильвания: WB. Сондерс Ко; 1987. [Google Scholar]
51. Farrar JT, Young JR, Jr, LaMoreaux L, Werth JL, Poole RM. Клиническая значимость изменений интенсивности хронической боли, измеренная по 11-балльной числовой шкале оценки боли. Боль. 2001; 94: 149–158. [PubMed] [Google Scholar]
52. Felson DT, Lawrence RC, Dieppe PA, et al. Остеоартроз: новые идеи. Часть 1: болезнь и ее факторы риска. Энн Интерн Мед. 2000; 133: 635–646. [PubMed] [Академия Google]
53. Файф РС. Визуализация, артроскопия и маркеры остеоартрита. Курр Опин Ревматол. 1992; 4: 560–565. [PubMed] [Google Scholar]
54. Fitzgerald RH., Jr Разрывы верхней губы вертлужной впадины. Диагностика и лечение. Clin Orthop Relat Relat Res. 1995: 60–68. [PubMed] [Google Scholar]
Fitzgerald RH., Jr Разрывы верхней губы вертлужной впадины. Диагностика и лечение. Clin Orthop Relat Relat Res. 1995: 60–68. [PubMed] [Google Scholar]
55. Foley A, Halbert J, Hewitt T, Crotty M. Улучшает ли гидротерапия силу и физическую функцию у пациентов с остеоартритом — рандомизированное контролируемое исследование, сравнивающее программу укрепления на основе тренажерного зала и гидротерапии. Энн Реум Дис. 2003; 62: 1162–1167. [Бесплатная статья PMC] [PubMed] [Google Scholar]
56. Франсен М., МакКоннелл С., Белл М. Упражнения при остеоартрите тазобедренного или коленного сустава. Кокрановская система базы данных, ред. 2003: CD004286. http://dx.doi.org/10.1002/14651858.CD004286. [PubMed] [Google Scholar]
57. Франсен М., Нэрн Л., Уинстенли Дж., Лам П., Эдмондс Дж. Физическая активность для лечения остеоартрита: рандомизированное контролируемое клиническое исследование, оценивающее гидротерапию или занятия тайцзи. Ревмирующий артрит. 2007; 57: 407–414. http://dx. doi.org/10.1002/art.22621. [PubMed] [Академия Google]
doi.org/10.1002/art.22621. [PubMed] [Академия Google]
58. Фрайс Дж.Ф., Кэри С., Макшейн Д.Дж. Обучение пациентов артриту: рандомизированное контролируемое исследование почтовой программы. J Ревматол. 1997; 24:1378–1383. [PubMed] [Google Scholar]
59. Gelber AC, Hochberg MC, Mead LA, Wang NY, Wigley FM, Klag MJ. Индекс массы тела у молодых мужчин и риск последующего остеоартрита коленного и тазобедренного суставов. Am J Med. 1999; 107: 542–548. [PubMed] [Google Scholar]
60. Gelber AC, Hochberg MC, Mead LA, Wang NY, Wigley FM, Klag MJ. Травма суставов у молодых людей и риск последующего остеоартрита коленного и тазобедренного суставов. Энн Интерн Мед. 2000; 133:321–328. [PubMed] [Академия Google]
61. Гельберман Р.Х., Коэн М.С., Шоу Б.А., Кассер Дж.Р., Гриффин П.П., Уилкинсон Р.Х. Связь ретроверсии бедренной кости со смещением эпифиза головки бедренной кости. J Bone Joint Surg Am. 1986; 68: 1000–1007. [PubMed] [Google Scholar]
62. Гершуни Д.Х. Предварительная оценка и прогноз при болезни Легга-Кальве-Пертеса. Clin Orthop Relat Relat Res. 1980: 16–22. [PubMed] [Google Scholar]
Clin Orthop Relat Relat Res. 1980: 16–22. [PubMed] [Google Scholar]
63. Gofton JP. Исследования остеоартроза тазобедренного сустава. IV. Биомеханика и клинические аспекты. Can Med Assoc J. 1971;104:1007–1011. [Бесплатная статья PMC] [PubMed] [Google Scholar]
64. Gofton JP, Trueman GE. Исследования остеоартроза тазобедренного сустава. II. Остеоартроз тазобедренного сустава и несоответствие длины голени. Can Med Assoc J. 1971; 104: 791–799. [Бесплатная статья PMC] [PubMed] [Google Scholar]
65. Gofton JP, Trueman GE. Односторонний идиопатический остеоартроз тазобедренного сустава. Can Med Assoc J. 1967; 97: 1129–1132. [Бесплатная статья PMC] [PubMed] [Google Scholar]
66. Goker B, Doughan AM, Schnitzer TJ, Block JA. Количественная оценка прогрессирующего сужения суставной щели при остеоартрите тазобедренного сустава: продольный анализ контралатерального бедра после тотального эндопротезирования тазобедренного сустава. Ревмирующий артрит. 2000;43:988–994. http://dx.doi.org/10.1002/1529-0131(200005)43:5<988::AID-ANR5>3.0.CO;2-X. [PubMed] [Google Scholar]
http://dx.doi.org/10.1002/1529-0131(200005)43:5<988::AID-ANR5>3.0.CO;2-X. [PubMed] [Google Scholar]
67. Goldkind L, Simon LS. Пациенты, их врачи, нестероидные противовоспалительные препараты и восприятие риска. Артрит Res Ther. 2006; 8:105. http://dx.doi.org/10.1186/arl924. [Бесплатная статья PMC] [PubMed] [Google Scholar]
68. Golightly YM, Allen KD, Renner JB, Helmick CG, Salazar A, Jordan JM. Связь неравенства длины конечностей с рентгенологическим остеоартритом коленного и тазобедренного суставов. Хрящевой остеоартрит. 2007; 15: 824–829.. http://dx.doi.org/10.1016/j.joca.2007.01.009. [Бесплатная статья PMC] [PubMed] [Google Scholar]
69. Gossec L, Hawker G, Davis AM, et al. Инициатива OMERACT/OARSI по определению степени тяжести и показаний к эндопротезированию суставов при остеоартрозе тазобедренного и коленного суставов. J Ревматол. 2007; 34:1432–1435. [PubMed] [Google Scholar]
70. Gossec L, Tubach F, Baron G, Ravaud P, Logeart I, Dougados M. Прогностические факторы полной замены тазобедренного сустава из-за первичного остеоартрита: проспективное 2-летнее исследование 505 пациентов. Энн Реум Дис. 2005; 64: 1028–1032. http://dx.doi.org/10.1136/ard.2004.029546. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Энн Реум Дис. 2005; 64: 1028–1032. http://dx.doi.org/10.1136/ard.2004.029546. [Бесплатная статья PMC] [PubMed] [Google Scholar]
71. Green J, McKenna F, Redfern EJ, Chamberlain MA. Домашние упражнения так же эффективны, как амбулаторная гидротерапия при артрозе тазобедренного сустава. БрЖ Ревматол. 1993; 32: 812–815. [PubMed] [Google Scholar]
72. Gregory JS, Waarsing JH, Day J, et al. Раннее выявление рентгенологического остеоартрита тазобедренного сустава с использованием модели активной формы для количественной оценки изменений морфометрических характеристик кости: может ли форма тазобедренного сустава что-нибудь сказать нам о прогрессировании остеоартрита? Ревмирующий артрит. 2007; 56:3634–3643. http://dx.doi.org/10.1002/art.22982. [PubMed] [Google Scholar]
73. Гротле М., Хаген К.Б., Натвиг Б., Даль Ф.А., Квин Т.К. Ожирение и остеоартрит колена, бедра и/или руки: эпидемиологическое исследование среди населения в целом с последующим 10-летним наблюдением. BMC Расстройство опорно-двигательного аппарата. 2008; 9:132. http://dx.doi.org/10.1186/1471-2474-9-132. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2008; 9:132. http://dx.doi.org/10.1186/1471-2474-9-132. [Бесплатная статья PMC] [PubMed] [Google Scholar]
74. Gunther KP, Puhl W, Brenner H, Sturmer T. Клиническая эпидемиология артрозов тазобедренного и коленного суставов: обзор результатов «Ulm Osteoarthrosis Study» Z Ревматол. 2002; 61: 244–249.. [PubMed] [Google Scholar]
75. Guyatt GH, Sackett DL, Sinclair JC, Hayward R, Cook DJ, Cook RJ. Руководства пользователя медицинской литературы. IX. Метод классификации медицинских рекомендаций. Рабочая группа по доказательной медицине. ДЖАМА. 1995; 274:1800–1804. [PubMed] [Google Scholar]
76. Harding L, Barbe M, Shepard K, et al. Задне-переднее скольжение головки бедренной кости в вертлужной впадине: исследование трупа. J Orthop Sports Phys Ther. 2003; 33: 118–125. [PubMed] [Академия Google]
77. Харрис У.Х. Травматический артрит тазобедренного сустава после вывиха и перелома вертлужной впадины: лечение эндопротезированием слепком. Исследование конечных результатов с использованием нового метода оценки результатов. J Bone Joint Surg. Являюсь. 1969; 51: 737–755. [PubMed] [Google Scholar]
J Bone Joint Surg. Являюсь. 1969; 51: 737–755. [PubMed] [Google Scholar]
78. Harris-Hayes M, Wendl PM, Sahrmann SA, Van Dillen LR. Влияет ли стабилизация большеберцово-бедренного сустава на диапазон показателей пассивной ротации тазобедренного сустава на животе у здоровых людей? Предварительный отчет. Практика физиотермической теории. 2007; 23:315–323. http://dx.doi.org/10.1080/095
79. Hernandez-Molina G, Reichenbach S, Zhang B, Lavalley M, Felson DT. Влияние лечебной физкультуры на боль при остеоартрозе тазобедренного сустава: результаты метаанализа. Ревмирующий артрит. 2008; 59: 1221–1228. http://dx.doi.org/10.1002/fcrt.24010. [Бесплатная статья PMC] [PubMed] [Google Scholar]
80. Hinman RS, Heywood SE, Day AR. Водная физиотерапия при остеоартрозе тазобедренного и коленного суставов: результаты однократного слепого рандомизированного контролируемого исследования. физ. тер. 2007; 87: 32–43. http://dx.doi.org/10.2522/ptj. 20060006. [PubMed] [Академия Google]
20060006. [PubMed] [Академия Google]
81. Hoaglund FT, Steinbach LS. Первичный остеоартроз тазобедренного сустава: этиология и эпидемиология. J Am Acad Orthop Surg. 2001; 9: 320–327. [PubMed] [Google Scholar]
82. Hoeksma HL, Dekker J, Ronday HK, et al. Сравнение мануальной терапии и лечебной физкультуры при остеоартрите тазобедренного сустава: рандомизированное клиническое исследование. Ревмирующий артрит. 2004; 51: 722–729. http://dx.doi.org/10.1002/art.20685. [PubMed] [Google Scholar]
83. Holm I, Bolstad B, Lutken T, Ervik A, Rokkum M, Steen H. Надежность гониометрических измерений и визуальных оценок ROM бедра у пациентов с остеоартрозом. Physiother Res Int. 2000; 5: 241–248. [PubMed] [Академия Google]
84. Holmberg S, Stiernstrom EL, Thelin A, Svardsudd K. Скелетно-мышечные симптомы у фермеров и нефермеров: популяционное исследование. Int J Occup Environ Health. 2002; 8: 339–345. [PubMed] [Google Scholar]
85. Hopman-Rock M, Westhoff MH. Эффекты программы медицинского образования и упражнений для пожилых людей с остеоартритом тазобедренного или коленного сустава. J Ревматол. 2000; 27:1947–1954. [PubMed] [Google Scholar]
J Ревматол. 2000; 27:1947–1954. [PubMed] [Google Scholar]
86. Хугенберг С.Т., Брандт К.Д., Коул К.А. Влияние салицилата натрия, аспирина и ибупрофена на ферменты, необходимые хондроцитам для синтеза хондроитинсульфата. J Ревматол. 1993;20:2128–2133. [PubMed] [Google Scholar]
87. Хьюз С.Л., Сеймур Р.Б., Кэмпбелл Р., Поллак Н., Хубер Г., Шарма Л. Влияние подгонки и сильного вмешательства на пожилых людей с остеоартритом. Геронтолог. 2004; 44: 217–228. [PubMed] [Google Scholar]
88. Hughes SL, Seymour RB, Campbell RT, et al. Долгосрочное воздействие Fit and Strong! у пожилых людей с остеоартрозом. Геронтолог. 2006; 46: 801–814. [PubMed] [Google Scholar]
89. Ингварссон Т., Хагглунд Г., Ломандер Л.С. Распространенность остеоартрита тазобедренного сустава в Исландии. Энн Реум Дис. 1999;58:201–207. [Бесплатная статья PMC] [PubMed] [Google Scholar]
90. Inoue K, Wicart P, Kawasaki T, et al. Распространенность остеоартрита тазобедренного сустава и дисплазии вертлужной впадины у взрослых французов и японцев. Ревматология (Оксфорд) 2000;39:745–748. [PubMed] [Google Scholar]
Ревматология (Оксфорд) 2000;39:745–748. [PubMed] [Google Scholar]
91. Ippolito E, Tudisco C, Farsetti P. Долгосрочный прогноз развития болезни Легга-Кальве-Пертеса в подростковом возрасте. J Pediatr Orthop. 1985; 5: 652–656. [PubMed] [Google Scholar]
92. Якобсен С. Дисплазия тазобедренного сустава и остеоартрит у взрослых. Исследования в области радиологии и клинической эпидемиологии. Приложение Ада Ортоп. 2006; 77: 1–37. [PubMed] [Академия Google]
93. Jacobsen S, Romer L, Soballe K. Дегенерация при диспластических тазобедренных суставах. Компьютерное томографическое исследование. Скелетный радиол. 2005; 34: 778–784. http://dx.doi.org/10.1007/s00256-005-0019-7. [PubMed] [Google Scholar]
94. Jacobsen S, Sonne-Holm S. Дисплазия тазобедренного сустава: значительный фактор риска развития остеоартрита тазобедренного сустава. Поперечный опрос. Ревматология (Оксфорд) 2005; 44: 211–218. http://dx.doi.org/10.1093/rheumtology/keh536. [PubMed] [Google Scholar]
95. Jacobsen S, Sonne-Holm S, Soballe K, Gebuhr P, Lund B. Факторы, влияющие на пространство тазобедренного сустава у бессимптомных субъектов. Опрос 4151 субъекта исследования сердца в Копенгагене: подисследование остеоартрита. Хрящевой остеоартрит. 2004;12:698–703. http://dx.doi.0rg/10.1016/j.joca.2004.06.002. [PubMed] [Google Scholar]
Jacobsen S, Sonne-Holm S, Soballe K, Gebuhr P, Lund B. Факторы, влияющие на пространство тазобедренного сустава у бессимптомных субъектов. Опрос 4151 субъекта исследования сердца в Копенгагене: подисследование остеоартрита. Хрящевой остеоартрит. 2004;12:698–703. http://dx.doi.0rg/10.1016/j.joca.2004.06.002. [PubMed] [Google Scholar]
96. Jarvholm B, Lundstrom R, Malchau H, Rehn B, Vingard E. Остеоартрит тазобедренного сустава и вибрация всего тела в тяжелых транспортных средствах. Int Arch Occup Environ Health. 2004; 77: 424–426. http://dx.doi.org/10.1007/S00420-004-0528-z. [PubMed] [Google Scholar]
97. Джордан Дж.М., Линдер Г.Ф., Реннер Дж.Б., Фрайер Дж.Г. Влияние артрита на сельское население. Уход за артритом Рез. 1995; 8: 242–250. [PubMed] [Академия Google]
98. Карачалиос Т., Карантанас А.Х., Мализос К. Остеоартрит тазобедренного сустава: что хочет знать радиолог. Евр Дж Радиол. 2007; 63:36–48. http://dx.doi.org/10.1016/j.ejrad.2007.03.022. [PubMed] [Google Scholar]
99. Келлгрен Дж. Х., Лоуренс Дж. С. Рентгенологическая оценка остеоартроза. Энн Реум Дис. 1957; 16: 494–502. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Келлгрен Дж. Х., Лоуренс Дж. С. Рентгенологическая оценка остеоартроза. Энн Реум Дис. 1957; 16: 494–502. [Бесплатная статья PMC] [PubMed] [Google Scholar]
100. Kellgren JH, Lawrence JS, Bier F. Генетические факторы генерализованного остеоартроза. Энн Реум Дис. 1963; 22: 237–255. [Бесплатная статья PMC] [PubMed] [Google Scholar]
101. Кендалл Ф.П., Маккрири Э.К., Прованс П.Г., Роджерс М.М., Романи В.А. Мышцы: тестирование и функция с осанкой и болью. 5-е изд. Балтимор, Мэриленд: Липпинкотт, Уильямс и Уилкинс; 2005. [Google Scholar]
102. Kennedy DM, Stratford PW, Wessel J, Gollish JD, Penney D. Оценка стабильности и изменения четырех показателей эффективности: лонгитюдное исследование по оценке результатов тотального эндопротезирования тазобедренного и коленного суставов. BMC Расстройство опорно-двигательного аппарата. 2005; 6:3. http://dx.doi.org/10.1186/1471-2474-6-3. [Бесплатная статья PMC] [PubMed] [Google Scholar]
103. Ким Ю.Дж., Джарамилло Д., Миллис М. Б., Грей М.Л., Бурштейн Д. Оценка раннего остеоартрита при дисплазии тазобедренного сустава с помощью магнитно-резонансной томографии хряща с отсроченным усилением гадолиния. J Bone Joint Surg Am. 2003; 85А: 1987–1992. [PubMed] [Google Scholar]
Б., Грей М.Л., Бурштейн Д. Оценка раннего остеоартрита при дисплазии тазобедренного сустава с помощью магнитно-резонансной томографии хряща с отсроченным усилением гадолиния. J Bone Joint Surg Am. 2003; 85А: 1987–1992. [PubMed] [Google Scholar]
104. Классбо М., Ларссон Г., Хармс-Рингдал К. Многообещающие результаты школы тазобедренного сустава для пациентов с дисфункцией тазобедренного сустава. Ревмирующий артрит. 2003; 49: 321–327. http://dx.doi.org/10.1002Art.11110. [PubMed] [Google Scholar]
105. Ламберт Р.Г., Хатчингс Э.Дж., Грейс М.Г., Джангри Г.С., Коннер-Спади Б., Максимович В.П. Инъекции стероидов при остеоартрите тазобедренного сустава: рандомизированное двойное слепое плацебо-контролируемое исследование. Ревмирующий артрит. 2007; 56: 2278–2287. http://dx.doi.org/10.1002/art.22739. [PubMed] [Google Scholar]
106. Lane NE, Lian K, Nevitt MC, et al. Варианты белков, родственные Frizzled, являются факторами риска остеоартрита тазобедренного сустава. Ревмирующий артрит. 2006; 54:1246–1254. http://dx.doi.org/10.1002/art.21673. [PubMed] [Google Scholar]
2006; 54:1246–1254. http://dx.doi.org/10.1002/art.21673. [PubMed] [Google Scholar]
107. Lane NE, Michel B, Bjorkengren A, et al. Риск остеоартрита при беге и старении: 5-летнее продольное исследование. J Ревматол. 1993; 20: 461–468. [PubMed] [Google Scholar]
108. Lane NE, Nevitt MC, Cooper C, Pressman A, Gore R, Hochberg M. Дисплазия вертлужной впадины и остеоартрит тазобедренного сустава у пожилых белых женщин. Энн Реум Дис. 1997;56:627–630. [Бесплатная статья PMC] [PubMed] [Google Scholar]
109. Lanyon P, Muir K, Doherty S, Doherty M. Оценка генетического вклада в остеоартрит тазобедренного сустава: исследование братьев и сестер. БМЖ. 2000; 321:1179–1183. [Бесплатная статья PMC] [PubMed] [Google Scholar]
110. Laslett M, Aprill CN, McDonald B. Провокационные тесты на крестцово-подвздошные суставы имеют право на диагностику боли в крестцово-подвздошных суставах. Arch Phys Med Rehabil. 2006; 87: 874–875. ответ автора 874–875 http://dx.doi.Org/10.1016/j. apmr.2006.04.007. [PubMed] [Академия Google]
apmr.2006.04.007. [PubMed] [Академия Google]
111. Ledingham J, Dawson S, Preston B, Milligan G, Doherty M. Рентгенологическое прогрессирование госпитализированного остеоартрита тазобедренного сустава. Энн Реум Дис. 1993; 52: 263–267. [Бесплатная статья PMC] [PubMed] [Google Scholar]
112. Leibold MR, Huijbregts PA, Jensen R. Сопутствующая связанная с критериями валидность тестов физического обследования для поражений тазобедренного сустава: систематический обзор. Джей Ман Манип Тер. 2008;16:E24–E41. [Бесплатная статья PMC] [PubMed] [Google Scholar]
113. Lian K, Zmuda JM, Nevitt MC, et al. Полиморфизм сайта связывания фактора транскрипции альфа1 Sp1 коллагена I типа связан со сниженным риском остеоартрита тазобедренного сустава, определяемого выраженным сужением суставной щели у пожилых женщин. Ревмирующий артрит. 2005; 52:1431–1436. http://dx.doi.org/10.1002/art.21011. [PubMed] [Академия Google]
114. Lievense A, Bierma-Zeinstra S, Verhagen A, Verhaar J, Koes B. Влияние работы на развитие остеоартрита тазобедренного сустава: систематический обзор. J Ревматол. 2001; 28: 2520–2528. [PubMed] [Google Scholar]
Влияние работы на развитие остеоартрита тазобедренного сустава: систематический обзор. J Ревматол. 2001; 28: 2520–2528. [PubMed] [Google Scholar]
115. Lievense AM, Bierma-Zeinstra SM, Verhagen AP, Bernsen RM, Verhaar JA, Koes BW. Влияние занятий спортом на развитие остеоартроза тазобедренного сустава: систематический обзор. Ревмирующий артрит. 2003; 49: 228–236. http://dx.doi.org/10.1002/art.11012. [PubMed] [Академия Google]
116. Lievense AM, Bierma-Zeinstra SM, Verhagen AP, van Baar ME, Verhaar JA, Koes BW. Влияние ожирения на развитие остеоартроза тазобедренного сустава: систематический обзор. Ревматология (Оксфорд) 2002;41:1155–1162. [PubMed] [Google Scholar]
117. Lievense AM, Bierma-Zeinstra SM, Verhagen AP, Verhaar JA, Koes BW. Прогностические факторы прогрессирования остеоартроза тазобедренного сустава: систематический обзор. Ревмирующий артрит. 2002; 47: 556–562. http://dx.doi.org/10.1002/art.10660. [PubMed] [Академия Google]
118. Lievense AM, Koes BW, Verhaar JA, Bohnen AM, Bierma-Zeinstra SM. Прогноз боли в тазобедренном суставе в общей практике: проспективное последующее исследование. Ревмирующий артрит. 2007; 57: 1368–1374. http://dx.doi.org/10.1002/art.23094. [PubMed] [Google Scholar]
Прогноз боли в тазобедренном суставе в общей практике: проспективное последующее исследование. Ревмирующий артрит. 2007; 57: 1368–1374. http://dx.doi.org/10.1002/art.23094. [PubMed] [Google Scholar]
119. Lincoln TL, Suen PW. Общие ротационные вариации у детей. J Am Acad Orthop Surg. 2003; 11: 312–320. [PubMed] [Google Scholar]
120. Lloyd-Roberts GC. Роль капсулярных изменений при остеоартрозе тазобедренного сустава. J Bone Joint Surg. бр. 1953;35-Б:627–642. [PubMed] [Google Scholar]
121. Лафлин Дж. Генетическая эпидемиология первичного остеоартрита человека: текущее состояние. Эксперт Rev Mol Med. 2005;7:1–12. http://dx.doi.org/10.1017/S146239
122. Loughlin J, Dowling B, Chapman K, et al. Функциональные варианты внутри секретируемого гена белка 3, родственного frizzled, связаны с остеоартритом тазобедренного сустава у женщин. Proc Natl Acad Sci U S A. 2004;101:9757–9762. http://dx.doi.org/10.1073/pnas.0403456101. [Бесплатная статья PMC] [PubMed] [Google Scholar]
123. MacDonald CW, Whitman JM, Cleland JA, Smith M, Hoeksma HL. Клинические результаты после мануальной физиотерапии и упражнений при остеоартрите тазобедренного сустава: серия случаев. J Orthop Sports Phys Ther. 2006; 36: 588–599. http://dx.doi.org/10.2519/jospt.2006.2233. [PubMed] [Google Scholar]
MacDonald CW, Whitman JM, Cleland JA, Smith M, Hoeksma HL. Клинические результаты после мануальной физиотерапии и упражнений при остеоартрите тазобедренного сустава: серия случаев. J Orthop Sports Phys Ther. 2006; 36: 588–599. http://dx.doi.org/10.2519/jospt.2006.2233. [PubMed] [Google Scholar]
124. МакГрегор А.Дж., Антониадес Л., Мэтсон М., Эндрю Т., Спектор Т.Д. Генетический вклад в рентгенографический остеоартрит тазобедренного сустава у женщин: результаты классического исследования близнецов. Ревмирующий артрит. 2000;43:2410–2416. http://dx.doi.org/10.1002/1529-0131(200011)43:11<2410::AID-ANR6>3.0.CO;2-E. [PubMed] [Google Scholar]
125. Maetzel A, Makela M, Hawker G, Bombardier C. Остеоартрит тазобедренного и коленного суставов и механическое профессиональное воздействие — систематический обзор доказательств. J Ревматол. 1997; 24:1599–1607. [PubMed] [Google Scholar]
126. Mannoni A, Briganti MP, Di Bari M, et al. Эпидемиологический профиль симптоматического остеоартрита у пожилых людей: популяционное исследование в Дикомано, Италия. Энн Реум Дис. 2003; 62: 576–578. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Энн Реум Дис. 2003; 62: 576–578. [Бесплатная статья PMC] [PubMed] [Google Scholar]
127. Marks R, Allegrante JP. Индексы массы тела у больных с инвалидизирующим остеоартрозом тазобедренного сустава. Артрит рез. 2002; 4: 112–116. [Бесплатная статья PMC] [PubMed] [Google Scholar]
128. Матиас С., Наяк США, Исаакс Б. Равновесие у пожилых пациентов: тест «встань и иди». Arch Phys Med Rehabil. 1986; 67: 387–389. [PubMed] [Google Scholar]
129. Матлес А.Л. Движение тазобедренного сустава. Булл Хосп Джойнт Дис. 1975; 36: 170–176. [PubMed] [Google Scholar]
130. McAlindon T. Почему клинические испытания глюкозамина больше не являются однозначно положительными? Реум Дис Клин Норт Ам. 2003;29: 789–801. [PubMed] [Google Scholar]
131. McAlindon T, Formica M, LaValley M, Lehmer M, Kabbara K. Эффективность глюкозамина при симптомах остеоартрита коленного сустава: результаты интернет-рандомизированного двойного слепого контролируемого исследования. Am J Med. 2004; 117: 643–649. http://dx.doi.org/10.1016/j.amjmed.2004.06.023. [PubMed] [Google Scholar]
http://dx.doi.org/10.1016/j.amjmed.2004.06.023. [PubMed] [Google Scholar]
132. McAlindon TE, LaValley MP, Gulin JP, Felson DT. Глюкозамин и хондроитин для лечения остеоартрита: систематическая оценка качества и метаанализ. ДЖАМА. 2000;283:1469–1475. [PubMed] [Google Scholar]
133. McGibbon CA, Krebs DE, Mann RW. Давление в бедре in vivo при ходьбе с тростью и с нагрузкой. Уход за артритом Рез. 1997; 10: 300–307. [PubMed] [Google Scholar]
134. McGibbon CA, Krebs DE, Scarborough DM. Реабилитационное влияние на компенсаторную механику походки у людей с артритом и снижением силы. Ревмирующий артрит. 2003; 49: 248–254. http://dx.doi.org/10.1002/art.11005. [PubMed] [Google Scholar]
135. Minor MA, Hewett JE, Webel RR, Anderson SK, Kay DR. Эффективность занятий физической культурой у больных ревматоидным артритом и остеоартрозом. Ревмирующий артрит. 1989;32:1396–1405. [PubMed] [Google Scholar]
136. Minor MA, Hewett JE, Webel RR, Dreisinger TE, Kay DR. Толерантность к физической нагрузке и меры, связанные с заболеванием, у пациентов с ревматоидным артритом и остеоартритом. J Ревматол. 1988; 15: 905–911. [PubMed] [Google Scholar]
Толерантность к физической нагрузке и меры, связанные с заболеванием, у пациентов с ревматоидным артритом и остеоартритом. J Ревматол. 1988; 15: 905–911. [PubMed] [Google Scholar]
137. Митчелл Б., МакКрори П., Брукнер П., О’Доннелл Дж., Колсон Э., Хауэллс Р. Патология тазобедренного сустава: клиническая картина и корреляция между магнитно-резонансной артрографией, ультразвуком и артроскопическими данными в 25 случаев подряд. Клин Джей Спорт Мед. 2003; 13: 152–156. [PubMed] [Академия Google]
138. Мерфи В.А., младший, Альтман Р.Д. Обновленный эталонный стандарт остеоартрита. J Rheumatol Suppl. 1995; 43: 56–59. [PubMed] [Google Scholar]
139. Nagasawa F, Miyake Y, Akazawa H, et al. Предсказуемость течения вторичного остеоартроза после врожденного вывиха бедра с использованием дистанции нижний край (каплевидной формы) — центр (головки бедра). J Ортоп Sci. 2000; 5:10–17. [PubMed] [Google Scholar]
140. Nahoda J. Разница длины нижних конечностей при коксартрозе. Ада Чир Ортоп Травматол Чех. 1977;44:218–220. [PubMed] [Google Scholar]
Ада Чир Ортоп Травматол Чех. 1977;44:218–220. [PubMed] [Google Scholar]
141. Nahoda J. Значение своевременной коррекции неравенства длины ног в профилактике остеоартрозов. Beitr Rheumatol. 1972; 18: 146–148. [PubMed] [Google Scholar]
142. Нойманн Д.А. Биомеханический анализ избранных принципов защиты тазобедренного сустава. Уход за артритом Рез. 1989; 2: 146–155. [PubMed] [Google Scholar]
143. Neumann DA, Cook TM. Влияние нагрузки и положения при ношении на электромиографическую активность средней ягодичной мышцы при ходьбе. физ. тер. 1985;65:305–311. [PubMed] [Google Scholar]
144. Nevitt MC. Определение остеоартроза тазобедренного сустава по эпидемиологическим исследованиям. Энн Реум Дис. 1996; 55: 652–655. [Бесплатная статья PMC] [PubMed] [Google Scholar]
145. O’Connor MI. Половые различия в остеоартрозе тазобедренного и коленного суставов. J Am Acad Orthop Surg. 2007; 15 (Приложение 1): S22–S25. [PubMed] [Google Scholar]
146. Oostendorp RA, vanden Heuvel JH, Dekker J, van Baar ME. Лечебная физкультура у пациентов с остеоартрозом коленного или тазобедренного сустава: протокол. Амерсфорт/Утрехт: Нидерланды: NPI/NIVEL; 1998. [Google Scholar]
Лечебная физкультура у пациентов с остеоартрозом коленного или тазобедренного сустава: протокол. Амерсфорт/Утрехт: Нидерланды: NPI/NIVEL; 1998. [Google Scholar]
147. Палмоски М.Дж., Брандт К.Д. Истощение протеогликанов, а не фибрилляция, определяет эффекты салицилата и индометацина на остеоартритный хрящ. Ревмирующий артрит. 1985; 28: 548–553. [PubMed] [Google Scholar]
148. Pearson JR, Riddell DM. Идиопатический остеоартроз тазобедренного сустава. Энн Реум Дис. 1962; 21:31–39. [Бесплатная статья PMC] [PubMed] [Google Scholar]
149. Perera S, Mody SH, Woodman RC, Studenski SA. Значимые изменения и отзывчивость в общих показателях физической работоспособности у пожилых людей. J Am Geriatr Soc. 2006; 54: 743–749.. http://dx.doi.org/10.1111/j.1532-5415.2006.00701.x. [PubMed] [Google Scholar]
150. Pisters MF, Veenhof C, van Meeteren NL, et al. Долгосрочная эффективность лечебной физкультуры у пациентов с остеоартрозом тазобедренного или коленного сустава: систематический обзор. Ревмирующий артрит. 2007; 57: 1245–1253. http://dx.doi.org/10.1002/art.23009. [PubMed] [Google Scholar]
Ревмирующий артрит. 2007; 57: 1245–1253. http://dx.doi.org/10.1002/art.23009. [PubMed] [Google Scholar]
151. Podsiadlo D, Richardson S. Timed Up & Go: тест базовой функциональной мобильности для ослабленных пожилых людей. J Am Geriatr Soc. 1991;39:142–148. [PubMed] [Google Scholar]
152. Pua YH, Wrigley TV, Cowan SM, Bennell KL. Надежность повторных тестов внутриэкспертного теста диапазона движений тазобедренного сустава и измерения силы мышц бедра у лиц с остеоартритом тазобедренного сустава. Arch Phys Med Rehabil. 2008; 89: 1146–1154. http://dx.doi.org/10.1016/j.apmr.2007.10.028. [PubMed] [Google Scholar]
153. Puett DW, Griffin MR. Опубликованные испытания немедикаментозных и неинвазивных методов лечения остеоартрита тазобедренного и коленного суставов. Энн Интерн Мед. 1994; 121:133–140. [PubMed] [Академия Google]
154. Quintana JM, Arostegui I, Escobar A, Azkarate J, Goenaga JI, Lafuente I. Распространенность остеоартрита коленного и тазобедренного суставов и целесообразность замены суставов у пожилых людей. Arch Intern Med. 2008; 168:1576–1584. http://dx.doi.org/10.1001/archinte.168.14.1576. [PubMed] [Google Scholar]
Arch Intern Med. 2008; 168:1576–1584. http://dx.doi.org/10.1001/archinte.168.14.1576. [PubMed] [Google Scholar]
155. Qvistgaard E, Christensen R, Torp-Pedersen S, Bliddal H. Внутрисуставное лечение остеоартрита тазобедренного сустава: рандомизированное исследование гиалуроновой кислоты, кортикостероидов и изотонического солевого раствора. Хрящевой остеоартрит. 2006; 14: 163–170. http://dx.doi.org/10.1016/j.joca.2005.09.007. [PubMed] [Google Scholar]
156. Rasch A, Bystrom AH, Dalen N, Berg HE. Снижение рентгенологической плотности мышц, площади поперечного сечения и силы основных мышц бедра и колена у 22 пациентов с остеоартрозом тазобедренного сустава. Ада Ортоп. 2007; 78: 505–510. http://dx.doi.org/10.1080/17453670710014158. [PubMed] [Google Scholar]
157. Ravaud P, Giraudeau B, Logeart I, et al. Лечение остеоартрита (ОА) с помощью неконтролируемой программы упражнений на дому и / или инструментов оценки, назначаемых пациентом. Кластерное рандомизированное контролируемое исследование с факторным дизайном 2×2. Энн Реум Дис. 2004; 63: 703–708. http://dx.doi.org/10.1136/ard.2003.009803. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Энн Реум Дис. 2004; 63: 703–708. http://dx.doi.org/10.1136/ard.2003.009803. [Бесплатная статья PMC] [PubMed] [Google Scholar]
158. Reichenbach S, Sterchi R, Scherer M, et al. Мета-анализ: хондроитин при остеоартрозе коленного или тазобедренного сустава. Энн Интерн Мед. 2007; 146: 580–590. [PubMed] [Google Scholar]
159. Reijman M, Bierma-Zeinstra SM, Pols HA, Koes BW, Strieker BH, Hazes JM. Есть ли связь между применением различных типов нестероидных противовоспалительных препаратов и рентгенологическим прогрессированием остеоартрита? Роттердамское исследование. Ревмирующий артрит. 2005; 52:3137–3142. http://dx.doi.org/10.1002/art.21357. [PubMed] [Академия Google]
160. Reijman M, Hazes JM, Pols HA, Bernsen RM, Koes BW, Bierma-Zeinstra SM. Роль рентгенографии в прогнозировании прогрессирования остеоартроза тазобедренного сустава: проспективное когортное исследование. БМЖ. 2005; 330:1183. [Бесплатная статья PMC] [PubMed] [Google Scholar]
161. Reijman M, Pols HA, Bergink AP, et al. Индекс массы тела, связанный с началом и прогрессированием остеоартрита коленного, но не тазобедренного сустава: Роттердамское исследование. Энн Реум Дис. 2007; 66: 158–162. http://dx.doi.org/10.1136/ard.2006.053538. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Индекс массы тела, связанный с началом и прогрессированием остеоартрита коленного, но не тазобедренного сустава: Роттердамское исследование. Энн Реум Дис. 2007; 66: 158–162. http://dx.doi.org/10.1136/ard.2006.053538. [Бесплатная статья PMC] [PubMed] [Google Scholar]
162. Reikeras O, Bjerkreim I, Kolbenstvedt A. Антеверсия вертлужной впадины и шейки бедренной кости в норме и у пациентов с остеоартритом тазобедренного сустава. Acfa Orthop Scand. 1983; 54: 18–23. [PubMed] [Google Scholar]
163. Робинсон П., Кинан А.М., Конаган П.Г. Клиническая эффективность и доза-ответ внутрисуставной инъекции кортикостероидов под визуальным контролем при остеоартрозе тазобедренного сустава. Ревматология (Оксфорд) 2007; 46: 285–291. http://dx.doi.org/10.1093/rheumatology/kel217. [PubMed] [Академия Google]
164. Roddy E, Zhang W, Doherty M, et al. Основанные на фактических данных рекомендации о роли упражнений в лечении остеоартрита тазобедренного или коленного сустава — консенсус MOVE. Ревматология (Оксфорд) 2005;44:67–73. [PubMed] [Google Scholar]
Ревматология (Оксфорд) 2005;44:67–73. [PubMed] [Google Scholar]
165. Rooks DS, Huang J, Bierbaum BE, et al. Влияние предоперационных упражнений на показатели функционального состояния у мужчин и женщин, перенесших тотальное эндопротезирование тазобедренного и коленного суставов. Ревмирующий артрит. 2006; 55: 700–708. http://dx.doi.org/10.1002/art.22223. [PubMed] [Академия Google]
166. Роос Э.М., Классбо М., Ломандер Л.С. Индекс остеоартрита WOMAC. Надежность, валидность и отзывчивость у пациентов с артроскопически оцениваемым остеоартритом. Университеты Западного Онтарио и Макмастер. Scand J Ревматол. 1999; 28: 210–215. [PubMed] [Google Scholar]
167. Salaffi F, Carotti M, Stancati A, Grassi W. Рентгенологическая оценка остеоартрита: анализ прогрессирования заболевания. Старение Clin Exp Res. 2003; 15: 391–404. [PubMed] [Google Scholar]
168. Singleton MC, LeVeau BF. Тазобедренный сустав: структура, стабильность и нагрузка; Обзор. физ. тер. 1975;55:957–973. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
169. Soderman P, Malchau H. Валидность и надежность шведского индекса остеоартрита WOMAC: анкета для самостоятельного заполнения по конкретному заболеванию (WOMAC) по сравнению с универсальными инструментами (SF-36 и NHP) Acta Orthop Scand . 2000;71:39–46. http://dx.doi.org/10.1080/00016470052
170. Штеффен Т.М., Хакер Т.А., Моллинджер Л. Эффективность теста, связанного с возрастом и полом, у пожилых людей, проживающих в сообществе: тест шестиминутной ходьбы, шкала равновесия Берга, тест Timed Up & Go. , и скорости ходьбы. физ. тер. 2002; 82: 128–137. [PubMed] [Академия Google]
171. Steultjens MP, Dekker J, van Baar ME, Oostendorp RA, Bijlsma JW. Мышечная сила, боль и инвалидность у пациентов с остеоартрозом. Клиника реабилитации. 2001; 15: 331–341. [PubMed] [Google Scholar]
172. Steultjens MP, Dekker J, van Baar ME, Oostendorp RA, Bijlsma JW. Объем движений в суставах и инвалидность у пациентов с остеоартрозом коленного или тазобедренного сустава. Ревматология (Оксфорд) 2000;39:955–961. [PubMed] [Google Scholar]
Ревматология (Оксфорд) 2000;39:955–961. [PubMed] [Google Scholar]
173. Стурниекс Д.Л., Тидеманн А., Чепмен К., Манро Б., Мюррей С.М., Лорд С.Р. Физиологические факторы риска падений у пожилых людей с артритом нижних конечностей. J Ревматол. 2004; 31: 2272–2279.. [PubMed] [Google Scholar]
174. Superio-Cabuslay E, Ward MM, Lorig KR. Вмешательства по обучению пациентов остеоартриту и ревматоидному артриту: метааналитическое сравнение с лечением нестероидными противовоспалительными препаратами. Уход за артритом Рез. 1996; 9: 292–301. [PubMed] [Google Scholar]
175. Sutlive TG, Lopez HP, Schnitker DE, et al. Разработка правила клинического прогноза для диагностики остеоартрита тазобедренного сустава у лиц с односторонней болью в тазобедренном суставе. J Orthop Sports Phys Ther. 2008; 38: 542–550. http://dx.doi.org/10.2519/jospt.2008.2753. [PubMed] [Google Scholar]
176. Tak E, Staats P, Van Hespen A, Hopman-Rock M. Эффекты программы упражнений для пожилых людей с остеоартритом тазобедренного сустава. J Ревматол. 2005; 32:1106–1113. [PubMed] [Google Scholar]
J Ревматол. 2005; 32:1106–1113. [PubMed] [Google Scholar]
177. Теппер С., Хохберг М.С. Факторы, связанные с остеоартритом тазобедренного сустава: данные Первого национального обследования состояния здоровья и питания (NHANES-I) Am J Epidemiol. 1993; 137:1081–1088. [PubMed] [Google Scholar]
178. Terjesen T, Benum P, Anda S, Svenningsen S. Повышенная антеверсия бедренной кости и остеоартрит тазобедренного сустава. Акта Ортоп Сканд. 1982;53:571–575. [PubMed] [Google Scholar]
179. Телин А. Артроз тазобедренного сустава: профессиональное заболевание среди фермеров. Am J Ind Med. 1990; 18: 339–343. [PubMed] [Google Scholar]
180. Телин А., Холмберг С. Остеоартрит тазобедренного сустава у мужчин в сельской местности: проспективное популяционное регистровое исследование. Am J Ind Med. 2007; 50: 604–607. http://dx.doi.org/10.1002/ajim.20484. [PubMed] [Google Scholar]
181. Телин А., Янссон Б., Якобссон Б., Стром Х. Коксартроз и работа на ферме: тематическое исследование. Am J Ind Med. 1997;32:497–501. http://dx.doi.org/10.1002/(SICI)1097-0274(1
Am J Ind Med. 1997;32:497–501. http://dx.doi.org/10.1002/(SICI)1097-0274(1
182. Thelin A, Vingard E, Holmberg S. Остеоартроз тазобедренного сустава и работа на ферме. Am J Ind Med. 2004; 45: 202–209. http://dx.doi.org/10.1002/ajim.10330. [PubMed] [Google Scholar]
183. Thumboo J, Chew LH, Soh CH. Валидация индекса остеоартрита Университета Западного Онтарио и Макмастера у азиатов с остеоартритом в Сингапуре. Хрящевой остеоартрит. 2001;9: 440–446. http://dx.doi.org/10.1053/joca.2000.0410. [PubMed] [Google Scholar]
184. Токухаси Ю., Мацудзаки Х., Уэмацу Ю., Ода Х. Симптомы грыжи межпозвоночного диска грудопоясничного перехода. Позвоночник. 2001; 26: E512–E518. [PubMed] [Google Scholar]
185. Tonnis D, Heinecke A. Антеверсия вертлужной и бедренной костей: связь с остеоартритом тазобедренного сустава. J Bone Joint Surg Am. 1999; 81: 1747–1770. [PubMed] [Google Scholar]
186. Tonnis D, Heinecke A. Снижение антеверсии вертлужной впадины и антеверсии шейки бедренной кости вызывают боль и артроз. 1: Статистика и клинические последствия. Z Orthop Ihre Grenzgeb. 1999;137:153–159. [PubMed] [Google Scholar]
Снижение антеверсии вертлужной впадины и антеверсии шейки бедренной кости вызывают боль и артроз. 1: Статистика и клинические последствия. Z Orthop Ihre Grenzgeb. 1999;137:153–159. [PubMed] [Google Scholar]
187. Tonnis D, Heinecke A. Снижение антеверсии вертлужной впадины и антеверсии шейки бедренной кости вызывают боль и артроз. 2: Этиология, диагностика и терапия. Z Orthop Ihre Grenzgeb. 1999; 137: 160–167. [PubMed] [Google Scholar]
188. Тоннис Д., Хайнеке А. Синдром уменьшенной антеторсии бедренной кости: причина боли и остеоартрита. J Pediatr Orthop. 1991; 11: 419–431. [PubMed] [Google Scholar]
189. Towheed TE, Hochberg MC. Систематический обзор рандомизированных контролируемых исследований фармакологической терапии остеоартрита тазобедренного сустава. J Ревматол. 1997;24:349–357. [PubMed] [Google Scholar]
190. van Baar ME, Assendelft WJ, Dekker J, Oostendorp RA, Bijlsma JW. Эффективность лечебной физкультуры у пациентов с остеоартритом тазобедренного или коленного сустава: систематический обзор рандомизированных клинических исследований. Ревмирующий артрит. 1999;42:1361–1369. http://dx.doi.org/10.1002/1529-0131(199907)42:7<1361::AID-ANR9>3.0.CO;2-9. [PubMed] [Google Scholar]
Ревмирующий артрит. 1999;42:1361–1369. http://dx.doi.org/10.1002/1529-0131(199907)42:7<1361::AID-ANR9>3.0.CO;2-9. [PubMed] [Google Scholar]
191. van Baar ME, Dekker J, Lemmens JA, Oostendorp RA, Bijlsma JW. Боль и инвалидность у пациентов с остеоартрозом тазобедренного или коленного сустава: связь с суставными, кинезиологическими и психологическими характеристиками. J Ревматол. 1998;25:125–133. [PubMed] [Google Scholar]
192. van Baar ME, Dekker J, Oostendorp RA, Bijl D, Voorn TB, Bijlsma JW. Эффективность физических упражнений у пациентов с остеоартритом тазобедренного или коленного сустава: наблюдение за девятью месяцами. Энн Реум Дис. 2001;60:1123–1130. [Бесплатная статья PMC] [PubMed] [Google Scholar]
193. van Baar ME, Dekker J, Oostendorp RA, et al. Эффективность лечебной физкультуры у пациентов с остеоартрозом тазобедренного или коленного сустава: рандомизированное клиническое исследование. J Ревматол. 1998;25:2432–2439. [PubMed] [Google Scholar]
194. van den Bekerom MP, Lamme B, Sermon A, Mulier M. Каковы доказательства использования добавок, повышающих вязкость, при лечении пациентов с остеоартритом тазобедренного сустава? Систематический обзор литературы. Arch Orthop Trauma Surg. 2008; 128: 815–823. http://dx.doi.org/10.1007/s00402-007-0447-z. [PubMed] [Google Scholar]
van den Bekerom MP, Lamme B, Sermon A, Mulier M. Каковы доказательства использования добавок, повышающих вязкость, при лечении пациентов с остеоартритом тазобедренного сустава? Систематический обзор литературы. Arch Orthop Trauma Surg. 2008; 128: 815–823. http://dx.doi.org/10.1007/s00402-007-0447-z. [PubMed] [Google Scholar]
195. van den Bekerom MP, Rys B, Mulier M. Viscosupplementation в бедре: оценка составов гиалуроновой кислоты. Arch Orthop Trauma Surg. 2008; 128: 275–280. http://dx.doi.org/10.1007/s00402-007-0374-z. [Бесплатная статья PMC] [PubMed] [Google Scholar]
196. Ван дер Эш М., Хейманс М., Деккер Дж. Факторы, способствующие владению и использованию вспомогательных средств для ходьбы у лиц с ревматоидным артритом и остеоартритом. Ревмирующий артрит. 2003; 49: 838–842. http://dx.doi.org/10.1002/art.11463. [PubMed] [Google Scholar]
197. van Dijk GM, Veenhof C, Schellevis F, et al. Коморбидные ограничения в деятельности и боль у пациентов с остеоартрозом тазобедренного или коленного сустава. BMC Расстройство опорно-двигательного аппарата. 2008; 9:95. http://dx.doi.org/10.1186/1471-2474-9-95. [Бесплатная статья PMC] [PubMed] [Google Scholar]
BMC Расстройство опорно-двигательного аппарата. 2008; 9:95. http://dx.doi.org/10.1186/1471-2474-9-95. [Бесплатная статья PMC] [PubMed] [Google Scholar]
198. Вильянуэва И., Дель Мар Гусман М., Хавьер Тойос Ф., Ариса-Ариза Р., Наварро Ф. Относительная эффективность и свойства достоверности визуального аналога по сравнению с категориальной шкалированной версией Индекс остеоартрита университетов Западного Онтарио и Макмастера (WOMAC): версии на испанском языке. Хрящевой остеоартрит. 2004; 12: 225–231. http://dx.doi.org/10.1016/j.joca.2003.11.006. [PubMed] [Google Scholar]
199. Vinciguerra C, Gueguen A, Revel M, Heuleu JN, Amor B, Dougados M. Предикторы необходимости тотального эндопротезирования тазобедренного сустава у пациентов с остеоартритом тазобедренного сустава. Преподобный Рум англ. Эд. 1995;62:563–570. [PubMed] [Google Scholar]
200. Вингард Э. Избыточный вес предрасполагает к коксартрозу. Изучен индекс массы тела у 239 мужчин с эндопротезированием тазобедренного сустава. Ада Ортоп Сканд. 1991; 62: 106–109. [PubMed] [Google Scholar]
Ада Ортоп Сканд. 1991; 62: 106–109. [PubMed] [Google Scholar]
201. Вингард Э., Альфредссон Л., Голди И., Хогстедт С. Профессия и остеоартроз тазобедренного и коленного суставов: когортное исследование на основе регистров. Int J Эпидемиол. 1991; 20:1025–1031. [PubMed] [Google Scholar]
202. Vingard E, Alfredsson L, Malchau H. Факторы образа жизни и артроз тазобедренного сустава. Референтное исследование индекса массы тела, курения и гормональной терапии у 503 шведских женщин. Ада Ортоп Сканд. 1997;68:216–220. [PubMed] [Google Scholar]
203. Vingard E, Alfredsson L, Malchau H. Остеоартроз тазобедренного сустава у женщин и его связь с физической нагрузкой на работе и дома. Энн Реум Дис. 1997; 56: 293–298. [Бесплатная статья PMC] [PubMed] [Google Scholar]
204. Вингард Э., Хогстедт С., Альфредссон Л., Феллениус Э., Голди И., Костер М. Коксартроз и физическая нагрузка. Scand J Work Environment Health. 1991; 17: 104–109. [PubMed] [Google Scholar]
205. Vlad SC, LaValley MP, McAlindon TE, Felson DT. Ревмирующий артрит. 2007; 56: 2267–2277. http://dx.doi.org/10.1002/art.22728. [PubMed] [Академия Google]
Vlad SC, LaValley MP, McAlindon TE, Felson DT. Ревмирующий артрит. 2007; 56: 2267–2277. http://dx.doi.org/10.1002/art.22728. [PubMed] [Академия Google]
206. Воссинакис И.С., Георгиадес Г., Кафидас Д., Хартофилакидис Г. Односторонний остеоартрит тазобедренного сустава: можем ли мы предсказать исход другого бедра? Скелетный радиол. 2008; 37: 911–916. http://dx.doi.org/10.1007/s00256-008-0522-8. [PubMed] [Google Scholar]
207. Vossinakis LC, Karnezis LA, Parry K, Learmonth ID. Рентгенологические ассоциации «первичного» остеоартроза тазобедренного сустава: ретроспективное когортное исследование 47 пациентов. Ада Ортоп Сканд. 2001; 72: 600–608. http://dx.doi.org/10.1080/000164701317269021. [PubMed] [Google Scholar]
208. Уокер-Боун К., Палмер К.Т. Нарушения опорно-двигательного аппарата у фермеров и сельскохозяйственных рабочих. Occup Med (Лондон) 2002; 52: 441–450. [PubMed] [Google Scholar]
209. Всемирная организация здравоохранения. Международная классификация болезней. МКБ-10. Женева, Швейцария; 2005. [Google Scholar]
МКБ-10. Женева, Швейцария; 2005. [Google Scholar]
210. Всемирная организация здравоохранения. Международная классификация функционирования, инвалидности и здоровья. Женева, Швейцария; 2001. [Google Scholar]
211. Xu L, Nevitt MC, Zhang Y, Yu W, Alibadi P, Felson DT. Высокая распространенность остеоартрита коленного сустава, но не остеоартрита бедра или кисти у пожилых людей в Пекине: сравнение с данными по европеоидам в США. Чжунхуа И Сюэ За Чжи. 2003; 83: 1206–1209.. [PubMed] [Google Scholar]
212. Yang KG, Raijmakers NJ, Verbout AJ, Dhert WJ, Saris DB. Валидация краткой функциональной шкалы WOMAC для оценки остеоартрита коленного сустава. J Bone Joint Surg Br. 2007; 89: 50–56. http://dx.doi.org/10.1302/0301-620X.89B1.17790. [PubMed] [Google Scholar]
213. Юдас Дж. В., Мраз С. Т., Норстад Б. Дж., Шинке Дж. Дж., Холлман Дж. Х. Определение значимых изменений силы мышц, отводящих бедро, полученных с помощью ручной динамометрии. Практика физиотермической теории. 2008; 24: 215–220. http://dx.doi.org/10.1080/0363
2008; 24: 215–220. http://dx.doi.org/10.1080/0363
214. Yrjonen T. Долгосрочный прогноз болезни Легга-Кальве-Пертеса: метаанализ. J Pediatr Orthop B. 1999; 8: 169–172. [PubMed] [Google Scholar]
215. Zhang W, Doherty M, Arden N, et al. Основанные на доказательствах рекомендации EULAR по лечению остеоартрита тазобедренного сустава: отчет целевой группы Постоянного комитета EULAR по международным клиническим исследованиям, включая терапию (ESCISIT) Ann Rheum Dis. 2005; 64: 669–681. http://dx.doi.org/10.1136/ard.2004.028886. [Бесплатная статья PMC] [PubMed] [Google Scholar]
216. Zhang W, Moskowitz RW, Nuki G, et al. Рекомендации OARSI по лечению остеоартрита тазобедренного и коленного суставов, часть I: критическая оценка существующих руководств по лечению и систематический обзор текущих научных данных. Хрящевой остеоартрит. 2007; 15: 981–1000. http://dx.doi.org/10.1016/j.joca.2007.06.014. [PubMed] [Google Scholar]
Терминальная стадия коксартроза и гонартроза.
 Этиология, клиника и рентгенологические особенности идиопатического остеоартрита | Ревматология
Этиология, клиника и рентгенологические особенности идиопатического остеоартрита | РевматологияЖурнальная статья
Дж. Читнавис,
Дж. Читнавис
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Дж. С. Зиншаймер,
Дж. С. Зиншаймер
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
М. А. Сушард,
М. А. Сушард
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
К. Клипшем,
Клипшем,
К. Клипшем
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Эй Джей Карр
Эй Джей Карр
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google ученый
Rheumatology , Volume 39, Issue 6, June 2000, Pages 612–619, https://doi.org/10.1093/rheumatology/39.6.612
Опубликовано:
01 июня 20030
История статьиПолучено:
06 апреля 1999 г.
Пересмотр получено:
20 декабря 1999 г.
Опубликовано:
01 июня 2000 г.
Фильтр поиска панели навигации РевматологияЭтот выпускЖурналы Британского общества ревматологииРевматологияКнигиЖурналыOxford Academic Термин поиска мобильного микросайта
Закрыть
Фильтр поиска панели навигации РевматологияЭтот выпускЖурналы Британского общества ревматологииРевматологияКнигиЖурналыOxford Academic Термин поиска на микросайте
Расширенный поиск
Определить и сравнить этиологический фон, клиническую картину и рентгенологические особенности идиопатического остеоартрита (ОА) тазобедренного и коленного суставов, требующие эндопротезирования.Методы. Было опрошено 402 европеоида, последовательно перенесших тотальное эндопротезирование тазобедренного сустава (THR) или тотальное эндопротезирование коленного сустава (TKR) по поводу идиопатического ОА в крупном центре.
Результаты. Предшествующая травма сустава чаще встречалась в группе TKR ( P < 0,0001). Однако обе группы отличались смешанным профессиональным фоном, сходными с общей популяцией индексами массы тела и преобладанием женского пола (Ж:М = 1,3–1,4:1). Группа TKR имела значительно более молодой возраст появления симптомов (56 лет), чем группа THR (61 год), но обе группы имели тенденцию к билатеральному эндопротезированию (33%), поражению узлов (54–59%), значительному превышению правосторонние замены (1,8:1, THR; 2,2:1, TKR) и аналогичные уровни предоперационной боли и инвалидности. До 40% тазобедренных суставов имели дисплазию вертлужной впадины, а в 10% возможно предшествующее соскальзывание верхних эпифизов бедра. Восемьдесят пять процентов пациентов с терминальной стадией коксартроза или гонартроза имели идентичный рентгенологический образец заболевания на противоположной стороне.
До 40% тазобедренных суставов имели дисплазию вертлужной впадины, а в 10% возможно предшествующее соскальзывание верхних эпифизов бедра. Восемьдесят пять процентов пациентов с терминальной стадией коксартроза или гонартроза имели идентичный рентгенологический образец заболевания на противоположной стороне.
Выводы. Наши данные свидетельствуют о важности конституциональной склонности к идиопатической терминальной стадии ОА, расстройству, традиционно связанному с факторами окружающей среды, ведущими к «износу».
Остеоартрит, идиопатический, терминальная стадия, симптоматический, тазобедренный, коленный, этиологический, клинический, рентгенологический.
Большинство случаев остеоартрита (ОА), самой распространенной из артропатий, являются идиопатическими. Суставы, предрасположенные к симптоматическому ОА, включают тазобедренный и коленный. Ежегодно в Великобритании около 40 000 человек проходят первичную тотальную замену тазобедренного сустава (THR) и 12 000 — первичную тотальную замену коленного сустава (TKR) по поводу ОА на «терминальной стадии» [1, 2].
Понимание этиологии идиопатического коксартроза и гонартроза было получено путем эпидемиологических исследований бессимптомного рентгенологического заболевания [3]. Эти исследования выявили возраст, пол, расу, ожирение, профессию, травму, наследственность и пороки развития как вероятные факторы риска ОА. Существуют различия в значении этих факторов при ОА тазобедренного и коленного суставов, при травмах и ожирении, например, связанных с гонартрозом, в то время как профессия и дисплазия связаны с коксартрозом. Исследования, изучающие важность таких факторов при симптоматическом ОА, были ограничены размером [4], включением случаев вторичного ОА [5] и исключением пациентов женского пола [6]. Несмотря на распространенность коксартроза и гонартроза, ни в одном исследовании не проводилось сравнение возможных этиологических факторов этих состояний. Отсутствие долгосрочных проспективных исследований не позволяет прогнозировать долю пациентов с бессимптомным рентгенологическим заболеванием, у которых прогрессирует ОА, требующий терапевтического вмешательства. Действительно, факторы риска бессимптомного ОА могут отличаться от факторов риска симптоматического заболевания.
Действительно, факторы риска бессимптомного ОА могут отличаться от факторов риска симптоматического заболевания.
Несмотря на распространенность идиопатического ОА, требующего THR и TKR, нам не хватает базовой информации о клинической картине заболевания. Доля с односторонним или двусторонним заболеванием и локализованным или генерализованным ОА неизвестна и не позволяет нам классифицировать терминальную стадию ОА по общепринятым критериям [7]. Скорость прогрессирования заболевания от появления симптомов до эндопротезирования остается неясной. Характер и продолжительность болей в суставах и связанные с ними нарушения трудоспособности являются факторами, определяемыми в повседневной клинической практике, но практически не обсуждаемыми в литературе.
Несмотря на то, что рентгенологические исследования в популяции описывают проявления бессимптомного ОА тазобедренных и коленных суставов [8, 9], а в некоторых исследованиях описываются рентгенографические картины при коксартрозе в терминальной стадии, для локализации заболевания использовались разные системы оценки [10]. –12]. Рентгенологические исследования, выявляющие дисплазию вертлужной впадины и проксимального отдела бедра на фоне «идиопатического» коксартроза, широко известны [13, 14], но не прошли валидацию. Опубликованной литературы по внутрисуставной локализации гонартроза, требующей эндопротезирования, немного.
–12]. Рентгенологические исследования, выявляющие дисплазию вертлужной впадины и проксимального отдела бедра на фоне «идиопатического» коксартроза, широко известны [13, 14], но не прошли валидацию. Опубликованной литературы по внутрисуставной локализации гонартроза, требующей эндопротезирования, немного.
Мы провели исследование пациентов с идиопатическим ОА, перенесших THR или TKR, чтобы описать и сравнить этиологические ассоциации, клинические особенности и рентгенологические проявления коксартроза и гонартроза на «терминальной стадии».
Наиболее важным критерием отбора в исследование было отсутствие определенной идентифицируемой причины ОА в замененном(ых) суставе(ах). Во избежание путаницы из-за расовой изменчивости пациенты неевропеоидной расы были исключены. Используемые критерии отбора и причины исключения подробно описаны в предыдущей публикации [15].Через несколько дней после эндопротезирования 402 пациента были приглашены для участия в опросе, предназначенном для установления связи заболеваний и клинических моделей. Интервью проводил один исследователь. Девять пациентов, которых не удалось опросить до выписки из больницы, были обзвонены и опрошены с помощью той же анкеты, что и пациенты, обследованные в больнице.
Информация, полученная от каждого пациента, приведена в Приложении 1.
Руки опрошенных были исследованы на наличие узлов Гебердена.
Пациенты были разделены по анамнезу THR или TKR при ОА в течение жизни, исключая тех, кто перенес обе процедуры.
Мы оценили связь места замены с потенциальными ковариантами [например, возрастом на момент появления симптомов; Пол; индекс массы тела (ИМТ) в 20 лет, 40 лет или в настоящее время; деформация; профессиональный риск; профессиональный суммарный балл и предыдущая травма сустава] с использованием анализа дерева классификации и регрессии (CART) [16] и логистической регрессии. CART использовался для определения ковариат, значения которых улучшили способность различать THR и TKR. Поскольку CART менее подвержен ошибкам выбора из-за мультиколлинеарности среди ковариат, и поскольку его непараметрический алгоритм построения дерева не предполагает нормально распределенную дисперсию ошибки, CART был предпочтительнее других методологий при первоначальном выборе прогностических переменных. Хотя CART ранжирует переменные по важности, он не присваивает статистическую значимость. Поэтому после того, как CART был использован для выбора ковариатов, мы использовали регрессию для оценки модели. Линейный и логистический регрессионный анализ выполняли с использованием STATA (пакет статистического анализа, версия 5.0, Stata Corp., Техас, США). Анализ CART проводили с помощью SYSTAT [17].
CART использовался для определения ковариат, значения которых улучшили способность различать THR и TKR. Поскольку CART менее подвержен ошибкам выбора из-за мультиколлинеарности среди ковариат, и поскольку его непараметрический алгоритм построения дерева не предполагает нормально распределенную дисперсию ошибки, CART был предпочтительнее других методологий при первоначальном выборе прогностических переменных. Хотя CART ранжирует переменные по важности, он не присваивает статистическую значимость. Поэтому после того, как CART был использован для выбора ковариатов, мы использовали регрессию для оценки модели. Линейный и логистический регрессионный анализ выполняли с использованием STATA (пакет статистического анализа, версия 5.0, Stata Corp., Техас, США). Анализ CART проводили с помощью SYSTAT [17].
Доступные стандартные рентгенограммы тазобедренного и коленного суставов, сделанные непосредственно перед эндопротезированием, были получены из больничных карт. Переднезадние проекции таза и верхней части бедра, переднезадние и боковые проекции обоих колен с нагрузкой были изучены и оценены по степени тяжести и локализации ОА двумя исследователями, работающими вместе. Тяжесть ОА тазобедренного и большеберцово-бедренного суставов оценивали по шкале Kellgren и Lawrence [18], а по схеме Burnett et al.05:00 . [19] использовали для оценки пателлофеморального ОА в сочетании с рентгенографическим атласом. Измерения «центрально-краевого угла» (CEA) [13] и «соотношения головки бедренной кости» (FHR) [14] были выполнены на доступных рентгенограммах одним исследователем.
Тяжесть ОА тазобедренного и большеберцово-бедренного суставов оценивали по шкале Kellgren и Lawrence [18], а по схеме Burnett et al.05:00 . [19] использовали для оценки пателлофеморального ОА в сочетании с рентгенографическим атласом. Измерения «центрально-краевого угла» (CEA) [13] и «соотношения головки бедренной кости» (FHR) [14] были выполнены на доступных рентгенограммах одним исследователем.
Подвыборка рентгенограмм была повторно исследована для оценки воспроизводимости измерений CEA и FHR.
Результаты
В общей сложности было исследовано 249 пациентов с THR и 125 с TKR, за исключением 28 пациентов, которые перенесли как THR, так и TKR. Таблицы 1 и 2 показывают результаты однофакторного анализа этиологических ассоциаций и клинических моделей. В таблицах 3 и 4 представлены результаты рентгенологического обследования при коксартрозе и гонартрозе. Результаты многомерного анализа этиологических ассоциаций приведены в Приложении 2.
Table 1.
Aetiological associations of end‐stage coxarthrosis and gonarthrosis
| Individuals with THR | Individuals with TKR | |||||
| Aetiological association | Men | Женщины | Мужчины | Женщины | ||
| Средний возраст в годах (диапазон, n ) | ||||||
| At survey | 68.9 (48–91, 107) | 70.2 (46–90, 142) | 69.9 (51–87, 52) | 73.82 ( 47–89, 73) | ||
| при начале симптомов | 60,1 (16–86, 107) | 61,6 (25–87, 141) | 52,9 (19–74, 51) | 98888888888888888888888888888888888 888888888888 88888888888 гг. 86, 73)|||
| При первичном эндопротезировании | 67,3 (46–87, 107) | 69. 1 (46–90, 142) 1 (46–90, 142) | 69,1 (51–87, 52) | 73,2 (47–89, 73) | ||
| Женщина: мужское соотношение | ,333333333333333333.10648. 1.40 (73/52) | |||||
| BMI (mean, n ) | ||||||
| specified range: n , % | ||||||
| Текущий | 26.4, 100 | 26.3, 134 | 26.2, 45 | 26.2, 68 | ||
| BMI 25–30: n , % | 46, 46.0 | 44, 32.8 | 21, 46.7 | 23, 33.8 | ||
| BMI >30: n , % | 15, 15.0 | 30, 22.4 | 6, 13.3 | 15, 22.1 | ||
| At 20 yr | 23.1, 106 | 22,2, 142 | 23,0, 52 | 21.8, 73 | ||
| BMI 25–30: n , % | 20, 18. 9 9 | 13, 9.2 | 9, 17.3 | 4, 5.5 | ||
| BMI >30: n , % | 4, 3.7 | 4, 2.8 | 1, 1.9 | 3, 4.1 | ||
| At 40 yr | 25.4, 107 | 24.7, 142 | 25.4, 52 | 24.5, 73 | ||
| ИМТ 25–30: N , % | 40, 37,4 | 41, 28,9 | 19, 37,0 | 22, 30,1 | ||
| BMI> 30: 9099, | ||||||
| BMI> 30: 9099, | ||||||
| BMI> 30: 9099, | ||||||
| BMI> 30: 9099, | ||||||
| . 6, 11.5 | 6, 8.2 | |||||
| At 60 yr | 26.8, 85 | 26.0, 121 | 26.3, 45 | 25.7, 69 | ||
| BMI 25–30: n , % | 42, 49,4 | 40, 33,1 | 22, 48.9 | 27, 39.1 | ||
| BMI >30: n , % | 13, 15.3 | 16, 13. 2 2 | 6, 13.3 | 9, 13.0 | ||
| Occupational factors (range , n ) | ||||||
| Mean number of different occupations | 2.5 (1–7, 107) | 2.2 (1–8, 141) | 3.2 (1–10, 52) | 2,4 (1–7, 73) | ||
| Средние годы в занятости | 44,4 (6–58, 107) | 27,8 (2–58, 141) | 45,3 (13–61, 52) | 25,1 (3–566, 73) | 666666666666666666666666666666666666666666,366666666666666, | |
| Средний профессиональный риск преобладающего занятия | 2,1 (1–3, 107) | 1,6 (1–3, 141) | 2,2 (1–3, 52) | 1.8 (1–3, 73) | 999999991,8 (1–3, 73) | 9999999999999999999991.8 (1–3, 73) | 999999999999962)
| Средний суммарный балл по профессии | 96,6 (7–168, 107) | 45,0 (2–141, 141) | 99.9 (34–168, 52) | 44. 3 (4–148, 73) 3 (4–148, 73) | ||
| Commonest three occupations (%) | ||||||
| Farmer 16% | Administrator 33 % | Administrator 9% | Administrator 22% | |||
| Administrator 10% | Shop assistant 13% | Farmer 7% | Housekeeper 16% | |||
| Engine operator 8% | Teacher 8% | Construction | Shop assistant 11% | |||
| worker 4% | ||||||
| Joint injury prior to joint replacement (total, %, N ) | 5*, 4,7, 107 | 6*, 4,2, 142 | 17*, 32,7, 52 | 18*, 24,7, 73 | ||
| 8, 24,7, 73 | ||||||
| 8, а после. п ) | 1**, 0.9, 107 | 1**, 0.7, 142 | 10**, 19. 2, 52 2, 52 | 4**, 5.5, 73 | ||
| Individuals with THR | Individuals with TKR | |||||
| Aetiological association | Men | Women | Men | Women | ||
| Mean age in years (range, n ) | ||||||
| At survey | 68.9 (48–91, 107) | 70.2 (46–90, 142) | 69.9 (51–87, 52) | 73.82 (47–89, 73) | ||
| At onset of symptoms | 60.1 (16–86, 107) | 61.6 (25–87, 141) | 52.9 (19–74, 51) | 57.9 ( 22–86, 73) | ||
| При первичном эндопротезировании | 67,3 (46–87, 107) | 69.1 (46–90, 142) | 69,1 (51–87, 52) | 73,2 (47–89, 73) | ||
| Женщина: мужское соотношение | ,333333333333333333. 10648. 1.40 (73/52) 10648. 1.40 (73/52) | |||||
| BMI (mean, n ) | ||||||
| specified range: n , % | ||||||
| Текущий | 26.4, 100 | 26.3, 134 | 26.2, 45 | 26.2, 68 | ||
| BMI 25–30: n , % | 46, 46.0 | 44, 32.8 | 21, 46.7 | 23, 33.8 | ||
| BMI >30: n , % | 15, 15.0 | 30, 22.4 | 6, 13.3 | 15, 22.1 | ||
| At 20 yr | 23.1, 106 | 22,2, 142 | 23,0, 52 | 21.8, 73 | ||
| BMI 25–30: n , % | 20, 18.9 | 13, 9.2 | 9, 17.3 | 4, 5.5 | ||
| BMI >30: n , % | 4, 3. 7 7 | 4, 2.8 | 1, 1.9 | 3, 4.1 | ||
| At 40 yr | 25.4, 107 | 24.7, 142 | 25.4, 52 | 24.5, 73 | ||
| ИМТ 25–30: N , % | 40, 37,4 | 41, 28,9 | 19, 37,0 | 22, 30,1 | ||
| BMI> 30: 9099, | ||||||
| BMI> 30: 9099, | ||||||
| BMI> 30: 9099, | ||||||
| BMI> 30: 9099, | ||||||
| . 6, 11.5 | 6, 8.2 | |||||
| At 60 yr | 26.8, 85 | 26.0, 121 | 26.3, 45 | 25.7, 69 | ||
| BMI 25–30: n , % | 42, 49,4 | 40, 33,1 | 22, 48.9 | 27, 39.1 | ||
| BMI >30: n , % | 13, 15.3 | 16, 13.2 | 6, 13.3 | 9, 13.0 | ||
| Occupational factors (range , n ) | ||||||
| Mean number of different occupations | 2. 5 (1–7, 107) 5 (1–7, 107) | 2.2 (1–8, 141) | 3.2 (1–10, 52) | 2,4 (1–7, 73) | ||
| Средние годы в занятости | 44,4 (6–58, 107) | 27,8 (2–58, 141) | 45,3 (13–61, 52) | 25,1 (3–566, 73) | 666666666666666666666666666666666666666666,366666666666666, | |
| Средний профессиональный риск преобладающего занятия | 2,1 (1–3, 107) | 1,6 (1–3, 141) | 2,2 (1–3, 52) | 1.8 (1–3, 73) | 999999991,8 (1–3, 73) | 9999999999999999999991.8 (1–3, 73) | 999999999999962)
| Средний суммарный балл по профессии | 96,6 (7–168, 107) | 45,0 (2–141, 141) | 99.9 (34–168, 52) | 44.3 (4–148, 73) | ||
| Commonest three occupations (%) | ||||||
| Farmer 16% | Administrator 33 % | Administrator 9% | Administrator 22% | |||
| Administrator 10% | Shop assistant 13% | Farmer 7% | Housekeeper 16% | |||
| Engine operator 8% | Teacher 8% | Construction | Shop assistant 11% | |||
| worker 4% | ||||||
| Joint injury prior to joint replacement (total, %, N ) | 5*, 4,7, 107 | 6*, 4,2, 142 | 17*, 32,7, 52 | 18*, 24,7, 73 | ||
| 8, 24,7, 73 | ||||||
8, а после. п ) п ) | 1 **, 0,9, 107 | 1 **, 0,7, 142 | 10 **, 19,2, 52 | 4 **, 5,5, 73 | ||
*
*99. 0,00010101,0001,0,000101,010819*. точный тест, ТКР по сравнению с ТКР, оба пола. Отношение шансов 0,1, 95% ДИ 0,03–0,29, мужчины; отношение шансов 0,13, 95% ДИ 0,05–0,36, женщины.
** P < 0,0001, точный критерий Фишера, TKR в сравнении с THR, мужчины, отношение шансов 0,04, 95% ДИ 0,005–0,3 2. отношение шансов 0,12, 95% ДИ 0,01–1,1 2
Открыть в новой вкладке
Table 1.
Aetiological associations of end‐stage coxarthrosis and gonarthrosis
| Individuals with THR | Individuals with TKR | |||||
| Aetiological association | Men | Женщины | Мужчины | Женщины | ||
| Mean age in years (range, n ) | ||||||
| At survey | 68. 9 (48–91, 107) 9 (48–91, 107) | 70.2 (46–90, 142) | 69,9 (51–87, 52) | 73,82 (47–89, 73) | ||
| на начало симптомов | 60,1 (16–86, 107) | 6648 60,1 (16–86, 107) | 6648 60648 60,1 (16–86, 107) | 66648 60,6 (16–86, 107) | 6648 6648 60,6. 52,9 (19–74, 51) | 57,9 (22–86, 73) |
| At primary arthroplasty | 67.3 (46–87, 107) | 69.1 (46–90, 142) | 69.1 (51–87, 52) | 73.2 (47–89, 73) | ||
| Female: male ratio | 1.33 (142/107) | 1.40 (73/52) | ||||
| BMI (mean, n ) | ||||||
| specified range: п , % | ||||||
| Current | 26.4, 100 | 26.3, 134 | 26.2, 45 | 26. 2, 68 2, 68 | ||
| BMI 25–30: n , % | 46, 46.0 | 44, 32.8 | 21, 46.7 | 23, 33.8 | ||
| BMI >30: n , % | 15, 15.0 | 30, 22.4 | 6, 13.3 | 15, 22.1 | ||
| В 20 лет | 23.1, 106 | 22.2, 142 | 23.0, 52 | 21.8, 73 | ||
| BMI 25–30: n , % | 20, 18.9 | 13, 9.2 | 9, 17.3 | 4, 5.5 | ||
| BMI >30: n , % | 4, 3.7 | 4, 2.8 | 1, 1.9 | 3, 4.1 | ||
| At 40 yr | 25.4, 107 | 24,7, 142 | 25,4, 52 | 24.5, 73 | ||
| BMI 25–30: n , % | 40, 37.4 | 41, 28.9 | 19, 37.0 | 22, 30.1 | ||
| BMI >30: n , % | 13, 12. 2 2 | 11, 7.7 | 6, 11.5 | 6, 8.2 | ||
| At 60 yr | 26.8, 85 | 26.0, 121 | 26.3, 45 | 25.7, 69 | ||
| ИМТ 25–30: n , % | 42, 49.4 | 40, 33.1 | 22, 48.9 | 27, 39.1 | ||
| BMI >30: n , % | 13, 15.3 | 16, 13.2 | 6, 13.3 | 9, 13.0 | ||
| Occupational factors (range, n ) | ||||||
| Mean number of different occupations | 2.5 (1–7, 107) | 2,2 (1–8, 141) | 3,2 (1–10, 52) | 2,4 (1–7, 73) | ||
| Средние годы в занятости | 44,4 (6–58, 107) | 988888888888888888 888 88888888888 гг. (2–58, 141)45.3 (13–61, 52) | 25.1 (3–56, 73) | |||
| Mean occupational risk of predominant occupation | 2. 1 (1–3, 107) 1 (1–3, 107) | 1.6 (1–3, 141) | 2,2 (1–3, 52) | 1,8 (1–3, 73) | ||
| Средний суммарный балл по профессии | 96,6 (7–168, 107) | 45,0 (2–141, 141) | 99,9 (34–168, 52) | 44,3 (4–148, 73) | 906244,3 (4–148, 73) | 9062|
| Farmer 16% | Administrator 33% | Administrator 9% | Administrator 22% | |||
| Administrator 10% | Shop assistant 13% | Farmer 7% | Housekeeper 16% | |||
| Engine operator 8% | Teacher 8% | Construction | Shop assistant 11% | |||
| worker 4% | ||||||
| Joint injury Перед заменой совместного (общее количество, %, N ) | 5*, 4,7, 107 | 6*, 4,2, 142 | 17*, 32,7, 52 | 18*, 24,7, 73 | 9066 2||
. 0648 Посттравматическая менисэктомия (всего, %, n ) 0648 Посттравматическая менисэктомия (всего, %, n ) | 1**, 0,9, 107 | 1**, 0,7, 142 | 10**, 19,2, 52, 52 5, 52 | 9064** 9064**|||
| Individuals with THR | Individuals with TKR | ||||||||||||||||||
| Aetiological association | Men | Women | Men | Women | |||||||||||||||
| Mean age in years (range, n ) | |||||||||||||||||||
| At survey | 68.9 (48–91, 107) | 70.2 (46– 90, 142) | 69,9 (51–87, 52) | 73,82 (47–89, 73) | |||||||||||||||
| при начале симптомов | 60,1 (16–86, 107) | 60,1 (16–86, 107) | 61648 60,1 (16–86, 107) | 960648 60,1 (16–86, 107) | 60648 60,1 (16–86, 107) | 60648 60,1 (16–86, 107) | 60648 60,1 (16–86, 107) | . 141) 141) | 52,9 (19–74, 51) | 57,9 (22–86, 73) | |||||||||
| при первичной артропластике | 67,3 (46–87, 107) | 69,1 (46–90, 142) | 69,1 (51–87, 52) | 73,2 (51–87, 52) | 73,2 (51–87, 52). | Female:male ratio | 1.33 (142/107) | 1.40 (73/52) | |||||||||||
| BMI (mean, n ) | |||||||||||||||||||
| specified диапазон: n , % | |||||||||||||||||||
| Current | 26.4, 100 | 26.3, 134 | 26.2, 45 | 26.2, 68 | |||||||||||||||
| BMI 25–30: n , % | 46, 46.0 | 44, 32.8 | 21, 46.7 | 23, 33.8 | |||||||||||||||
| BMI >30: n , % | 15, 15.0 | 30, 22.4 | 6, 13.3 | 15, 22. 1 1 | |||||||||||||||
| At 20 yr | 23.1, 106 | 22.2, 142 | 23.0, 52 | 21.8, 73 | |||||||||||||||
| BMI 25–30: n , % | 20, 18.9 | 13, 9.2 | 9, 17,3 | 4, 5,5 | |||||||||||||||
| ИМТ> 30: N , % | 4, 3,7 | 4, 2,8 | 1, 1,9 | 4, 2,8 | 1, 1,9 | 4, 2,8 | 1, 1,7 | 4, 2,8 | 1, 1,7 | 4, 2,8 | 1,9 | 4, 2,8 | 1,9 | 4, 2,8 | 1, | 25,4, 107 | 24,7, 142 | 25.4, 52 | 24.5, 73 |
| BMI 25–30: n , % | 40, 37.4 | 41, 28.9 | 19, 37.0 | 22, 30.1 | |||||||||||||||
| BMI > 30: n , % | 13, 12.2 | 11, 7.7 | 6, 11.5 | 6, 8.2 | |||||||||||||||
| At 60 yr | 26. 8, 85 8, 85 | 26.0, 121 | 26.3, 45 | 25,7, 69 | |||||||||||||||
| ИМТ 25–30: N , % | 42, 49,4 | 40, 33.1 | 22, 48,9 | 27, 39,1 | |||||||||||||||
| 27, 39,1 | |||||||||||||||||||
| 8, 39,1 | |||||||||||||||||||
| , 39,1 | |||||||||||||||||||
| 27, 39,1 | |||||||||||||||||||
| 27, 39,1 | . | 16, 13.2 | 6, 13.3 | 9, 13.0 | |||||||||||||||
| Occupational factors (range, n ) | |||||||||||||||||||
| Mean number of different occupations | 2.5 (1– 7, 107) | 2.2 (1–8, 141) | 3.2 (1–10, 52) | 2.4 (1–7, 73) | |||||||||||||||
| Mean years in employment | 44.4 (6–58, 107) | 27,8 (2–58, 141) | 45,3 (13–61, 52) | 25,1 (3–56, 73) | |||||||||||||||
| Средний риск профессионального роста 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 9064 4064 1,6 (1–3, 141) | 2,2 (1–3, 52) | 1,8 (1–3, 73) | |||||||||||||||||
| Средний суммарный балл по профессии | 96,6 (7–168, 107) | 45,0 (2–141, 141) | 99,9 (34–168, 52) | 44,3 (4–148, 73) | 906244,3 (4–148, 73) | 9062||||||||||||||
| Farmer 16% | Administrator 33% | Administrator 9% | Administrator 22% | ||||||||||||||||
| Administrator 10% | Shop assistant 13% | Farmer 7% | Housekeeper 16% | ||||||||||||||||
| Engine operator 8% | Teacher 8% | Construction | Shop assistant 11% | ||||||||||||||||
| worker 4% | |||||||||||||||||||
| Joint injury Перед заменой совместного (общее количество, %, N ) | 5*, 4,7, 107 | 6*, 4,2, 142 | 17*, 32,7, 52 | 18*, 24,7, 73 | 9066 2|||||||||||||||
| .0648 Посттравматическая менисэктомия (всего, %, n ) | 1**, 0,9, 107 | 1**, 0,7, 142 | 10**, 19,2, 52 5, 52 | 9064** 9064**||||||||||||||||
* P < 0,0001, точный критерий Фишера, TKR по сравнению с TKR, оба пола. Отношение шансов 0,1, 95% ДИ 0,03–0,29, мужчины; отношение шансов 0,13, 95% ДИ 0,05–0,36, женщины.
Отношение шансов 0,1, 95% ДИ 0,03–0,29, мужчины; отношение шансов 0,13, 95% ДИ 0,05–0,36, женщины.
** P < 0,0001, точный критерий Фишера, TKR в сравнении с THR, мужчины, отношение шансов 0,04, 95% ДИ 0,005–0,3 2. P = 0,046, точный критерий Фишера, TKR в сравнении с THR, женщины, отношение шансов 0,12, 95% ДИ 0,01–1,1 2
Открыть в новой вкладке
Table 2.
Clinical patterns in end‐stage coxarthrosis and gonarthrosis
| Individuals with THR | Individuals with TKR | |||||||||||||
| Clinical pattern | Men | Women | Men | Women | ||||||||||
| Disease distribution | ||||||||||||||
| Bilateral THR or TKR only ( n , %) | 42, 39. 3 3 | 39, 27,5 | 19, 36,5 | 23, 31,5 | ||||||||||
| Справа: Левое соотношение в одностороннем THR или TKR | 36:29 (1,24) A | 8 36:29 (1,24) A 999836:29 (1,24) .2498 a | 24:9 (2.67) a | 34:16 (2.13) a | ||||||||||
| Pain in unreplaced hips ( n , %) | 4, 6.2 | 19, 18.4 | 6, 11.5 | 11, 15.1 | ||||||||||
| Pain in unreplaced knees ( n , %) | 23, 21.5 | 39, 27.5 | 12, 36.4 | 20, 40.0 | ||||||||||
| Mean количество других объединенных групп, затронутых | ||||||||||||||
| Pain in two or more joint groups other than hip/knee ( n , %) | 13, 12. 1 1 | 30, 21.1 | 7, 13.5 | 20, 27.4 | ||||||||||
| По крайней мере один узел Гебердена ( N , %) | 47, 44,8 | 84, 60,1 | 26, 51,0 | 46, 63,9 | ||||||||||
| Средние номера Heberdens Ados, numbers, number at of number at of number at at of number at at of number at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at of hodes. | 2.8, 0–10, 138 | 2.3, 0–10, 51 | 2.9, 0–10, 72 | |||||||||||
| Patient’s perceptions of limitation from OA ( n , %) | ||||||||||||||
| Нет | 1, 0.9 | 1, 3.5 | 0, 0 | 1, 1.4 | ||||||||||
| Limited handicap | 13, 12.1 | 11, 7.8 | 8, 15.4 | 10, 13.7 | ||||||||||
| Инвалидные, но независимые | 77, 72,0 | 78, 54,9 | 38, 73,1 | 41, 56,2 | ||||||||||
| Частично в зависимости | 16, 15. 0647 0647 | , отчасти в зависимости | 16, 15.0647 | .0649 | 21, 28.8 | |||||||||
| Completely disabled | 0, 0 | 0, 0 | 0, 0 | 0, 0 | ||||||||||
| Pain from OA ( n , %) | ||||||||||||||
| 34, 23.9 | 18, 34.6 | 18, 24.7 | ||||||||||||
| Pain at night | 75, 70.1 | 118, 83.1 | 37, 71.2 | 58, 79.4 | ||||||||||
| Analgesics for OA ( n , %, number unknown) | ||||||||||||||
| Used | 89, 83.2, 0 | 133, 93.7, 0 | 36, 69.2, 0 | 66, 90.4, 0 | ||||||||||
| Non‐steroidals | 57, 53.3, 0 | 76, 53.5, 0 | 49, 100.0, 3 | 36, 51.4, 3 | ||||||||||
| Steroids | 7, 6. 5, 0 5, 0 | 5, 3.5 , 0 | 8, 15,4, 0 | 2, 2,7, 0 | ||||||||||
| Средние годы использования. 26, 94 | 3,1, 0–30, 127 | 4.1, 0–28, 45 | 5,8, 0–30, 66 | |||||||||||
| 599 | 66666666666666666666666666666666666666666666666666666666666668666666666666666666666666666669EN6666666666666666666666666666666666666666666666666666666666666666666649н.||||||||||||||||||||||||||||||
| Clinical pattern | Men | Women | Men | Women | ||||||||||||||||||||||||||
| Disease distribution | ||||||||||||||||||||||||||||||
| Bilateral THR or TKR only ( n , %) | 42, 39.3 | 39, 27.5 | 19, 36.5 | 23, 31.5 | ||||||||||||||||||||||||||
| Right:left ratio В одностороннем THR или TKR | 36:29 (1,24) A | 72:31 (2,32) A | 24: 9 (2,67) A | 8 24: 9 (2,67) A 98 24: 9 (2,67).|||||||||||||||||||||||||||
| Боль в несмещенных бедрах ( n , %) | 4, 6.2 | 19, 18.4 | 6, 11.5 | 11, 15.1 | ||||||||||||||||||||||||||
| Pain in unreplaced knees ( n , %) | 23, 21.5 | 39, 27.5 | 12, 36.4 | 20, 40.0 | ||||||||||||||||||||||||||
| Mean number of other joint groups affected by | ||||||||||||||||||||||||||||||
| chronic pain, range, number of patients | 0.5, 0–3 , 107 | 0,8, 0–4, 142 | 0,7, 0–4, 52 | 0,9, 0–5, 73 | ||||||||||||||||||||||||||
| боль в двух или более группах суставов, кроме HIP/колено ( n , %) | 13, 12.1 | 30, 21.1 | 7, 13.5 | 20, 27.4 | ||||||||||||||||||||||||||
| At least one Heberden’s node ( n , %) | 47, 44.8 | 84, 60.1 | 26, 51,0 | 46, 63,9 | ||||||||||||||||||||||||||
| Среднее число узлов Гебердена, диапазон, количество пациентов | 1,7, 0–9, 105 | 2,8, 0–10, 138 | 2,3, 0–10, 51 | 2,9, 0–10, 72 | ||||||||||||||||||||||||||
. , %) , %) | ||||||||||||||||||||||||||||||
| None | 1, 0.9 | 1, 3.5 | 0, 0 | 1, 1.4 | ||||||||||||||||||||||||||
| Limited handicap | 13, 12.1 | 11 , 7,8 | 8, 15,4 | 10, 13.7 | ||||||||||||||||||||||||||
| Handicapped but independent | 77, 72.0 | 78, 54.9 | 38, 73.1 | 41, 56.2 | ||||||||||||||||||||||||||
| Partially dependent | 16, 15.0 | 48, 33.8 | 6, 11.5 | 21, 28.8 | ||||||||||||||||||||||||||
| Completely disabled | 0, 0 | 0, 0 | 0, 0 | 0, 0 | ||||||||||||||||||||||||||
| Pain from OA ( n , %) | ||||||||||||||||||||||||||||||
| Prior to arthroplasty | 107, 100 | 141, 99.3 | 51, 98.1 | 73, 100 | ||||||||||||||||||||||||||
| Pain on movement only | 33 , 23. 2 2 | 34, 23.9 | 18, 34.6 | 18, 24.7 | ||||||||||||||||||||||||||
| Pain at night | 75, 70.1 | 118, 83.1 | 37, 71.2 | 58, 79.4 | ||||||||||||||||||||||||||
| Analgesics for OA ( n , %, number unknown) | ||||||||||||||||||||||||||||||
| Used | 89, 83.2, 0 | 133, 93.7, 0 | 36, 69.2, 0 | 66, 90.4, 0 | ||||||||||||||||||||||||||
| Non‐steroidals | 57, 53.3, 0 | 76, 53.5, 0 | 49, 100.0, 3 | 36, 51.4, 3 | ||||||||||||||||||||||||||
| Steroids | 7, 6,5, 0 | 5, 3,5, 0 | 8, 15,4, 0 | 2, 2,7, 0 | ||||||||||||||||||||||||||
| Средние годы | 9649 | . | 3,0, 0–26, 94 | 3,1, 0–30, 127 | 4,1, 0–28, 45 | 5,8, 0–30, 66 | ||||||||||||||||||||||||
A 2. , ТКР: THR, отличие от единицы, P < 0,001 для обоих полов, P < 0,001 для женщин и P > 0,5 для мужчин; TKR, отличие от единицы, P < 0,001 для обоих полов, P < 0,001 для женщин и P < 0,05 для мужчин.
Открыть в новой вкладке
Таблица 2.0649

 0
0  3
3  30, 66
30, 66 | Individuals with THR | Individuals with TKR | |||||||||||||
| Clinical pattern | Men | Women | Men | Women | ||||||||||
| Disease distribution | ||||||||||||||
| Bilateral THR or TKR only ( n , %) | 42, 39.3 | 39, 27,5 | 19, 36,5 | 23, 31,5 | ||||||||||
| Справа: Левое соотношение в одностороннем THR или TKR | 36:29 (1,24) A | 8 36:29 (1,24) A 999836:29 (1,24) .2498 a | 24:9 (2.67) a | 34:16 (2.13) a | ||||||||||
| Pain in unreplaced hips ( n , %) | 4, 6. 2 2 | 19, 18.4 | 6, 11.5 | 11, 15.1 | ||||||||||
| Pain in unreplaced knees ( n , %) | 23, 21.5 | 39, 27.5 | 12, 36.4 | 20, 40.0 | ||||||||||
| Mean количество других объединенных групп, затронутых | ||||||||||||||
| Pain in two or more joint groups other than hip/knee ( n , %) | 13, 12.1 | 30, 21.1 | 7, 13.5 | 20, 27.4 | ||||||||||
| По крайней мере один узел Гебердена ( N , %) | 47, 44,8 | 84, 60,1 | 26, 51,0 | 46, 63,9 | ||||||||||
| Средние номера Heberdens Ados, numbers, number at of number at of number at at of number at at of number at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at at of hodes. | 2. 8, 0–10, 138 8, 0–10, 138 | 2.3, 0–10, 51 | 2.9, 0–10, 72 | |||||||||||
| Patient’s perceptions of limitation from OA ( n , %) | ||||||||||||||
| Нет | 1, 0.9 | 1, 3.5 | 0, 0 | 1, 1.4 | ||||||||||
| Limited handicap | 13, 12.1 | 11, 7.8 | 8, 15.4 | 10, 13.7 | ||||||||||
| Инвалидные, но независимые | 77, 72,0 | 78, 54,9 | 38, 73,1 | 41, 56,2 | ||||||||||
| Частично в зависимости | 16, 15.0647 | , отчасти в зависимости | 16, 15.0647 | .0649 | 21, 28.8 | |||||||||
| Completely disabled | 0, 0 | 0, 0 | 0, 0 | 0, 0 | ||||||||||
| Pain from OA ( n , %) | ||||||||||||||
| 34, 23.9 | 18, 34.6 | 18, 24.7 | ||||||||||||
| Pain at night | 75, 70.1 | 118, 83.1 | 37, 71.2 | 58, 79.4 | ||||||||||
| Analgesics for OA ( n , %, number unknown) | ||||||||||||||
| Used | 89, 83.2, 0 | 133, 93.7, 0 | 36, 69.2, 0 | 66, 90.4, 0 | ||||||||||
| Non‐steroidals | 57, 53.3, 0 | 76, 53.5, 0 | 49, 100.0, 3 | 36, 51.4, 3 | ||||||||||
| Steroids | 7, 6.5, 0 | 5, 3.5 , 0 | 8, 15,4, 0 | 2, 2,7, 0 | ||||||||||
| Средние годы использования. 26, 94 | 3.1, 0–30, 127 | 4.1, 0–28, 45 | 5,8, 0–30, 66 | |||||||||||
A Прямо к левому. P < 0,001 для обоих полов, P < 0,001 для женщин и P > 0,5 для мужчин; TKR, отличие от единицы, P < 0,001 для обоих полов, P < 0,001 для женщин и P < 0,05 для мужчин.
Открыть в новой вкладке
Table 3.
Radiographic patterns of end‐stage coxarthrosis
| All patients | Men | Women | |
| Number of patients | 173 | 76 | 98 |
| Количество обследованных тазобедренных суставов | 176 | 77 | 99 |
| Средний возраст (лет) при рентгенографии, диапазон, число | 69.0, 47–89, 176 | 66.9, 48–87, 77 | 70.6, 47–89, 99 |
| Predominant site ( n , %) | |||
| None | 66, 37.5 | 28, 36.4 | 38, 38.4 |
| Superolateral | 12, 6.8 | 4, 5.2 | 8, 8.1 |
| Superior | 72, 40. 9 9 | 35, 45.5 | 37, 37.4 |
| Superomedial | 6, 3.4 | 5, 6.5 | 1, 1.0 |
| Medial/inferior | 20, 11.4 | 5, 6.5 | 15, 15.2 |
| Концентрический паттерн ( N , %) | 104, 59,1 | 47, 61,0 | 57, 57,6 |
| Kellgren/Gallrence | |||
| Kellgren/Gallrence | |||
| Kellgren/Gallrence | |||
| Kellgren/Gallrence | |||
| Kellgren/40649 | |||
| Kellgren/40649 | |||
| .0648 Grade 3 ( n , %) | 15, 8.5 | 2, 2.6 | 13, 13.1 |
| Grade 4 ( n , %) | 161, 91.5 | 75, 97.4 | 86, 86.9 |
| Contralateral hip involved ( n , %) | 119, 69.6 a | 56, 74. 7 b 7 b | 63, 63.6 c |
| Similar pattern of OA in контралатеральное бедро ( n , %) | 101, 84.9 | 46, 82.1 | 55, 87.3 |
| Mean CEA (°), range, number | 28.2, 6–29, 110 d | 30.4, 13–30, 45 e | 26.6, 6–26, 65 f |
| n , %, <20° | 22, 20.0 | 6, 13.3 | 16, 24.6 |
| n , %, <25° | 43, 39,0 | 14, 31,1 | 29, 44,6 |
| Среднее FHR, диапазон, номер | 1,0, 0,53–0,93, 108 G | 1,08, 0,69–1,05, 449999 , | , 1,08, 0,69–1,05, 449999989,08, 1,08, 0,69–1,05, 44999989,08,08, 0,69–1,05, 449999989,08,08, 0,69–1,05, 449999989,08, 1,08, 0,69–1,05, 449999989,08, 1,08, 0,69–1,05, 4499 | .
n , % >1. 35 35 | 11, 10.2 | 7, 15.9 | 4, 6.3 |
| All patients | Men | Women | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Number of patients | 173 | 76 | 98 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Number of hips surveyed | 176 | 77 | 99 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Mean age (yr) when radiographed, range, number | 69.0, 47–89, 176 | 66.9, 48–87, 77 | 70.6, 47–89, 99 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Predominant site ( n , %) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| None | 66, 37.5 | 28, 36.4 | 38, 38.4 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Superolateral | 12, 6.8 | 4, 5.2 | 8, 8.1 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Superior | 72, 40.9 | 35, 45,5 | 37, 37,4 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Superomedial | 6, 3,4 | 5, 6,5 | 1, 1,0 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 1, 1,0 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 1,0 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 1,0 | 1, 1,0 | 1, 1,0 | 1, 1,0 | 1, 1,0 | . | 15, 15.2 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Concentric pattern ( n , %) | 104, 59.1 | 47, 61.0 | 57, 57.6 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Kellgren/Lawrence score | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Grade 3 ( n , %) | 15, 8.5 | 2, 2.6 | 13, 13.1 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Grade 4 ( n , %) | 161, 91.5 | 75 , 97.4 | 86, 86.9 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Contralateral hip involved ( n , %) | 119, 69.6 a | 56, 74.7 b | 63, 63.6 c | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Similar pattern OA в контралатеральном бедре ( N , %) | 101, 84,9 | 46, 82,1 | 55, 87,3 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Среднее значение CEA (°), № | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| . г | 30.4, 13–30, 45 e | 26.6, 6–26, 65 f | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| n , %, <20° | 22, 20. 0 0 | 6, 13.3 | 16, 24.6 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| n , %, <25° | 43, 39.0 | 14, 31.1 | 29, 44.6 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Mean FHR, range, number | 1.0, 0.53–0.93, 108 g | 1.08, 0.69–1.05 , 44 ч | 0.94, 0.53–0.92, 64 I | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| N , %> 1,35 | 11, 10,2 | 7, 15,9 | 4, 6,3 | 081 | 4603 9013, не было. Одно бедро проявлялось протрузией вертлужной впадины, в то время как другое имело хондрокальциноз. a,b,c Не все контралатеральные бедра можно было оценить: некоторые из них были заменены, а предоперационные изображения были недоступны. d,e,f В нескольких случаях СЕА не удалось измерить из-за потери контура или замены головки бедренной кости (контралатеральной или ипсилатеральной). Коэффициент корреляции для повторных измерений КЭА с использованием 15 тазобедренных суставов составил r = 0,96. g,h,i В нескольких случаях ЧСС не удалось измерить либо по причинам, указанным выше, либо из-за того, что проксимальный отдел бедра был чрезмерно ротирован, закрывая малый вертел. Коэффициент корреляции для повторных измерений ЧСС с использованием 15 бедер составил 9.0499 р = 0,44. Открыть в новой вкладке Table 3. Radiographic patterns of end‐stage coxarthrosis
Несмотря на то, что все суставы имели склероз, переломов или аваскулярного некроза не было ни в одном. Одно бедро проявлялось протрузией вертлужной впадины, в то время как другое имело хондрокальциноз. a,b,c Не все контралатеральные бедра можно было оценить: некоторые из них были заменены, а предоперационные изображения были недоступны. d,e,f В нескольких случаях КЭА не удалось измерить из-за потери контура или замены головки бедренной кости (контралатеральной или ипсилатеральной). Коэффициент корреляции для повторных измерений КЭА с использованием 15 тазобедренных суставов составил r = 0,96. g,h,i В нескольких случаях ЧСС не удалось измерить либо по причинам, указанным выше, либо из-за того, что проксимальный отдел бедра был чрезмерно ротирован, закрывая малый вертел. Открыть в новой вкладке Table 4. Radiographic patterns of end‐stage gonarthrosis
Склероз всех коленных суставов. Случаев переломов, аваскулярного некроза или дисплазии не было. Открыть в новой вкладке Table 4. Radiographic patterns of end‐stage gonarthrosis
Все колени склерозированы. Случаев переломов, аваскулярного некроза или дисплазии не было. Открыть в новой вкладке Обсуждение4″> Возраст появления симптомов и хирургического вмешательства: скорость прогрессирования заболевания до эндопротезирования. | 8″> Возраст.|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 2. Отдел патологии Wrexami. Батра Отделение ортопедии, больница Гвинед, Северо-Западный Уэльс NHS Trust, Бангор, Гвинед, Великобритания A McMurtrie & AK Sinha Авторы
Автор, ответственный за корреспонденцию Самир Батра. Дополнительная информацияКонкурирующие интересы«Авторы заявляют, что у них нет конкурирующих интересов». За последние пять лет вы не получали компенсаций, гонораров, финансирования или заработной платы от организаций, которые могут каким-либо образом получить или потерять финансовые средства от публикации этой рукописи ни сейчас, ни в будущем. Вклад авторовSB задумал исследование, провел сбор данных, подготовил рукопись. AM провел сбор данных и помог в подготовке рукописи; М. участвовал в подготовке рукописи и обзоре литературы. AKS участвовала в разработке и координации и помогла составить рукопись и отредактировать ее. Все авторы прочитали и одобрили окончательный вариант рукописи. Оригинальные файлы изображений, представленные авторамиНиже приведены ссылки на оригинальные файлы изображений, представленные авторами. Оригинальный файл авторов для рисунка 1Оригинальный файл авторов для рисунка 2Оригинальный файл авторов для рисунка 3АВТОРЫ ‘Оригинальный файл на рисунке 49000 246 А. файл для рисунка 5 файл для рисунка 5Права и разрешенияЭта статья опубликована по лицензии BioMed Central Ltd. Это статья с открытым доступом, распространяемая в соответствии с условиями лицензии Creative Commons Attribution (http://creativecommons.org/licenses/ by/2.0), что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы. Перепечатки и разрешения Об этой статьеЛечение коксартроза в клиниках Германии ⭐ Booking Health
В связи со сложностями, связанными с организацией лечения в Турции, Швейцарии, Южной Корее и Индии, в настоящее время мы не обработка запросов в эти регионы. Если Вас интересует лечение в Германии, оставьте заявку и наши специалисты свяжутся с Вами в ближайшее время.
Коксартроз – дегенеративно-дистрофическое поражение тазобедренного сустава. Заболевание протекает тяжело и наиболее характерно для лиц активного трудоспособного возраста.
На портале Booking Health представлена 81 немецкая клиника по лечению коксартроза (артроза тазобедренного сустава)Показать все клиники
Диагностика коксартрозаДиагноз легко устанавливается с помощью рентгенологического исследования. Другие методы визуализации могут быть использованы для получения детальной информации о стадии поражения сустава для определения лечебной тактики и уточнения прогноза дальнейшей работоспособности. МРТ является наиболее информативным методом из всех. Критерии диагностики по данным лабораторных и рентгенологических исследований следующие:
Диагноз считается подтвержденным при наличии 2 из 3 перечисленных ниже критериев. Клинические критерии диагноза:
Диагноз считается подтвержденным, если пациент ощущает боль в тазобедренном суставе в течение не менее 2 недель и при наличии 3 из 4 клинических критериев.
Лучшие клиники для диагностики коксартроза в Германии:
Ортопедическая клиника Vitos в Касселе 1493.8 Узнать больше Показать все диагностические программы
Лечение коксартрозаСтойкий клинический эффект достигается только хирургическим путем. Остальные методики дают лишь временный эффект, вроде улучшения качества жизни. Применяются следующие консервативные методы лечения:
Значительное и длительное клиническое улучшение достигается с помощью операций. Декомпрессионная миотомия выполняется у лиц пожилого возраста при удовлетворительной амплитуде движений в суставе. Хирург отсекает малый и большой вертел бедренной кости, рассекает бедренную фасцию и приводящие мышцы бедра. Это позволяет устранить мышечные сокращения и уменьшить боль, вызванную мышечным спазмом. Тракцию (разгибание) конечности и тренировку сустава проводят в течение 2 недель после операции. Методы замены хряща имеют ограничения из-за большого размера суставной поверхности. Материал для замены хряща может быть как собственным, так и донорским. Применяются следующие операции:
Артропластика тазобедренного сустава – это операция по коррекции строения сустава. Эндопротезирование тазобедренного сустава в настоящее время считается золотым стандартом лечения коксартроза. Врачи вживляют искусственный сустав вместо поврежденного. В результате операции исчезают боли и возвращается подвижность конечности. Пациент может вести нормальный образ жизни и восстановить трудоспособность.
Инновационное лечение коксартрозаНа данный момент в клиниках Германии изобретены и успешно внедряются новые способы восстановления суставных хрящей. Методики стимуляции костного мозга используются для воссоздания хрящевой ткани из собственных стволовых клеток. Это группа методов, направленных на создание особых дефектов костной ткани вокруг поврежденного хряща. В результате стволовые клетки выходят из костного мозга, дифференцируются в хондроциты и покрывают дефект суставной поверхности. С этой целью применяются такие методики:
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

 Но в любом случае инвалидность при 3 степени коксартроза положена. Главное — с терпением подойти ко всем организационным моментам.
Но в любом случае инвалидность при 3 степени коксартроза положена. Главное — с терпением подойти ко всем организационным моментам.
 Больной нуждается в постоянной посторонней поддержке.
Больной нуждается в постоянной посторонней поддержке. п.
п.
