Температура у ребенка — КГБУЗ Горбольница №12, г. Барнаул: статьи
Температура у ребёнка – это защитная реакция, которая помогает бороться с болезнью. Но она не определяет причину заболевания и редко помогает поставить точный диагноз. Однако понимание того, откуда появился этот симптом, поможет родителям и врачам правильно помочь малышу любого возраста.
Как правильно измерить температуру
Прежде, чем давать дочери или сыну какое-то лекарство, следует убедиться, что действительно поднялась температура. Измерить её помогают градусники, поэтому они должны быть в домашней аптечке.
Можно использовать следующие методы:
- 1. Воспользоваться обычным стеклянным ртутным термометром. И хотя этот способ считается не модным сегодня, он показывает самые точные цифры.
- 2. Ушной термометр – хороший прибор для совсем маленьких деток, так как получить результат можно буквально за несколько секунд, а контакта с кожей при этом не требуется.
- 3.
 Цифровые не такие точные, как классические, однако они особенно нравятся родителям всех возрастов.
Цифровые не такие точные, как классические, однако они особенно нравятся родителям всех возрастов. - 4. Лобные чаще всего встречаются в больших клиниках. В домашней практике – большая редкость.
- 5. Термометр – соска станет идеальным помощником для мам и пап, если ребёнку ещё не исполнилось и года.
Каждый из представленных вариантов работает по-своему. Поэтому перед тем, как начинать им пользоваться, следует прочитать инструкцию.
Причины повышения
Высокая температура у ребёнка не появляется без причины. Однако найти причину в домашних условиях родителям очень сложно. Именно по этой причине желательно обязательно показать малыша педиатру.
Самыми распространёнными причинами считаются:
- 1. Простудные и вирусные заболевания.
- 2. Кишечные инфекции.
- 3. Воспалительные болезни внутренних органов.
- 4. Пневмония и другие заболевания лёгких.
- 5. Воспаления ушей, особенно отит.
- 6. Ангина.
При этом родителям надо понимать, что такое нормальное значение температуры.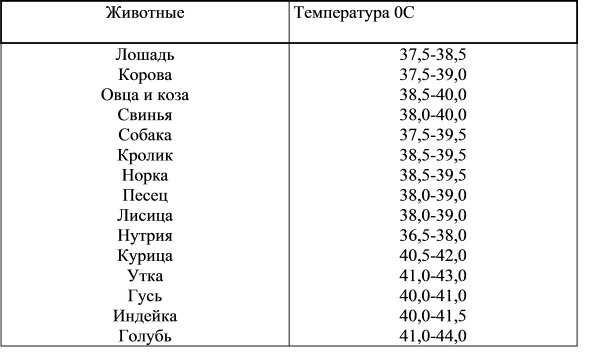 Средняя температура тела человека держится на уровне 36,6 – 36, 9 градусов. Всё, что ниже этой цифры называется гипотермия. Всё, что выше – гипертермия. Этот показатель классифицируется и по другой шкале, которую часто применяют врачи.
Средняя температура тела человека держится на уровне 36,6 – 36, 9 градусов. Всё, что ниже этой цифры называется гипотермия. Всё, что выше – гипертермия. Этот показатель классифицируется и по другой шкале, которую часто применяют врачи.
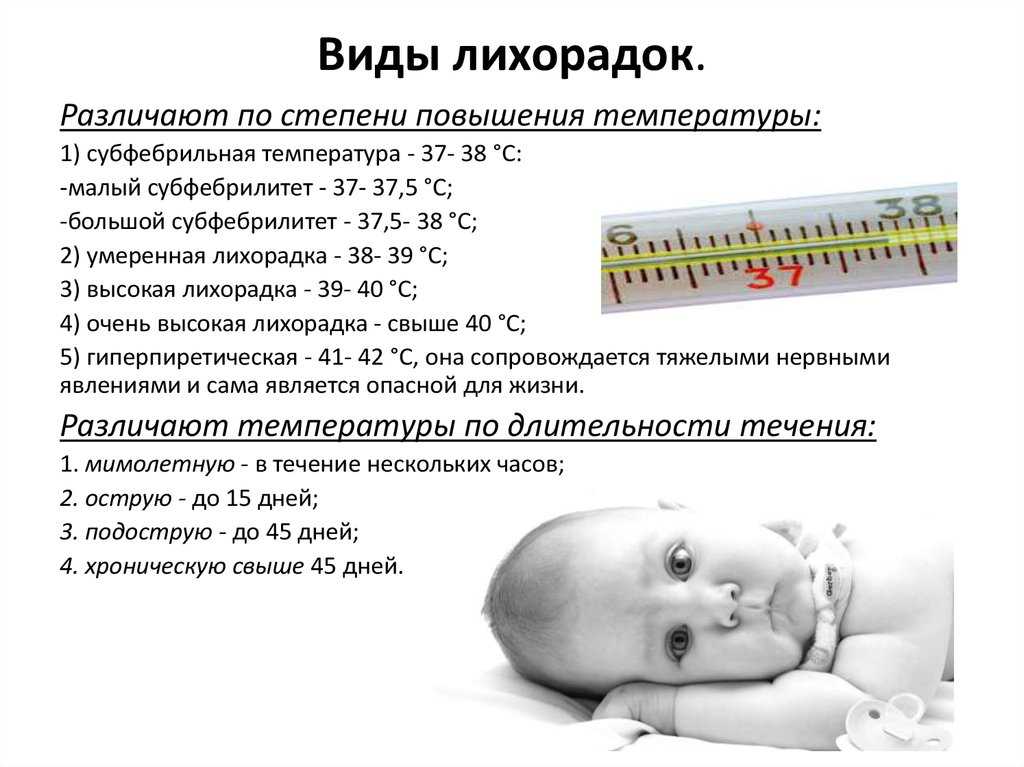
Субфебрильная находится в пределах 37 – 37,9. Далее следует фебрильная, которая начинается от 38 и заканчивается на уровне 38,9. Если на градуснике более высокие цифры, то это уже паретическая, а выше 41 градуса называется гиперпиретической.
Что будет, если не сбивать высокую температуру
Высокая температура может вызвать различные осложнения – судороги, рвоту, обезвоживание, похолодание рук и ног, общее ухудшение состояния. Чем меньше возраст, тем больше риск таких осложнений.
Длительное повышение без попыток сбить показатели создаёт сильную нагрузку на сердце, учащается пульс, страдает головной мозг. Именно по этой причине педиатры всё же советуют сбивать температуру, особенно, если она уже перевалила за 38,5 градусов, и ребёнок чувствует себя очень плохо.
Действительно ли вырабатывается иммунитет
Единого мнения на этот счёт нет. Считается, что высокая температура – это ответная реакция организма на проникновение в него вирусов, микробов, бактерий. А пиретический механизм, который включается в этот момент, помогает буквально «изжарить» всех этих вредоносных чужаков.
Когда же необходимы жаропонижающие лекарства? Многие педиатры советуют родителям поступать следующим образом – если у малыша лихорадка, и он её переносит довольно неплохо, продолжает заниматься своими делаем, играет и не испытывает слабость – то до максимального предела 38,5 градусов давать жаропонижающие не следует.
Если же малыш буквально лежит пластом, а в прошлые случаи гипертермии у него были судороги или рвота, то лекарство надо давать обязательно, а не ждать цифры 38,5 на градуснике.
Максимально допустимые значения
Точного понимания того, какая температура для ребёнка опасна, сегодня нет. Всё зависит от того, как себя чувствует малыш. Однако если на градуснике появились цифры выше 38,5, то следует обязательно дать лекарство. Вызывать «Скорую помощь» следует при цифрах 39 и выше.
Однако если на градуснике появились цифры выше 38,5, то следует обязательно дать лекарство. Вызывать «Скорую помощь» следует при цифрах 39 и выше.
Если не сбивается температура у ребенка после принятия жаропонижающих средств, то что делать? Следует обязательно вызвать врача на дом или же отправиться в поликлинику для установления точной причины этого непонятного для родителей состояния.
Сколько дней держится высокая температура у ребёнка
Всё зависит от того, что стало причиной появления этого симптома. Температура у ребёнка без симптомов болезни может держаться всего пару дней, а после бесследно исчезнуть.
Если же причиной стала инфекция либо какое-то заболевание, то здесь всё зависит от того, как скоро начато лечение и как правильно оно подобрано.
Как снизить температуру у ребёнка лекарствами – таблетки, сиропы
Сегодня один из самых популярных препаратов – это нурофен. Он выпускается в форме сиропа, капсул и ректальных свечей. Для каждого возраста можно подобрать свой вариант, чтобы безопасно и безболезненно дать лекарство малышу.
Хорошим эффектом обладает парацетамол, который в аптеке можно найти в форме таблеток или сиропа.
Некоторые родители используют ибупрофен, который рекомендуется при острых воспалительных заболеваниях, прорезывании зубов и других патологических состояниях, начиная с 6 месяцев.
Цены на прием врача-педиатра
Врач приедет в день обращения либо в любой удобный для вас день. Специалисты выезжают по адресу как в Екатеринбурге, так и за город.
Иногда у детей на фоне полного здоровья вдруг возникает вялость и недомогание, при этом резко поднимается температура, которая может достигать 39 ℃ и выше. При этом никаких иных жалоб и внешних симптомов у малыша нет. Родителей может сильно беспокоить подобный факт, ведь для классической простуды должно быть еще и наличие респираторных симптомов – насморка или кашля, боли в горле. Насколько опасна температура 39 ℃, когда ее нужно немедленно сбивать, в каких ситуациях необходим вызов скорой помощи, что делать дальше?
Повышение температуры до 39 ℃ у детейЛихорадка всегда является тревожным симптомом, наиболее очевидно отражающим нездоровье ребенка. Причем, чем выше ее значения, тем тревожнее родителям. Сразу стоит отметить, что это защитная реакция тела, активация иммунитета на производство особых веществ – пирогенов, разогревающих тело, чтобы инициировать усиление метаболизма и борьбу с инфекцией. Именно наличие вирусных или микробных инфекций – ведущая причина подобной температуры, но далеко не единственная.
Причем, чем выше ее значения, тем тревожнее родителям. Сразу стоит отметить, что это защитная реакция тела, активация иммунитета на производство особых веществ – пирогенов, разогревающих тело, чтобы инициировать усиление метаболизма и борьбу с инфекцией. Именно наличие вирусных или микробных инфекций – ведущая причина подобной температуры, но далеко не единственная.
Наличие температуры в 39 ℃ само по себе не опасно, если лихорадка хорошо купируется, быстро снижается и ребенку более 3-х лет. Если же она резистентна к стандартным жаропонижающим и имеется тенденция к дальнейшему ее повышению, а ребенку нет и года – ситуация опасная.
Самой тревожной будет ситуация, когда температура достигает 40 ℃, это граница коагуляции собственных белков тела, при подобной высокой лихорадке возможно поражение мозгового вещества, а при опасных причинах ее развития – летальный исход у малышей и даже детей постарше. Поэтому одна только изолированная лихорадка, если нет практически никаких других симптомов, должна быть поводом для вызова врача, а детям до трех лет – скорой помощи.
Перед тем, как хвататься за подручные способы снижения температуры, либо применять жаропонижающие, родителям нужно правильно и быстро определить тип лихорадки. Существует две разновидности температуры – белая и красная, они связаны с определенными механизмами реакций сосудов и метаболических процессов, а способы снижения температуры при них различаются.
Некоторые вмешательства, по типу обтираний или приема стандартных жаропонижающих при неверном определении типа могут навредить или не быть эффективными.
«Красная» лихорадка типична для детей при различных видах патологий, при ней выражено покраснение лица и тела, руки и ноги, грудь и лоб горячие на ощупь. Это говорит о том, что избыточное тепло тела активно отдается в окружающую среду, поры кожи расширены, сосуды активно перегоняют кровь по телу. В этом случае от родителей требуется не перекутать ребенка, чтобы он не перегревался сильнее, коже и телу надо дать доступ свежего воздуха, чтобы отводилось лишнее тепло. Каждый час нужен контроль температуры, чтобы не допустить ее дальнейшего повышения более 38,5-39 °C, когда понадобится уже прием жаропонижающих препаратов.
Каждый час нужен контроль температуры, чтобы не допустить ее дальнейшего повышения более 38,5-39 °C, когда понадобится уже прием жаропонижающих препаратов.
Совсем иное дело «белая» лихорадка, при ней ребенок вялый и очень бледный, он постоянно жалуется на холод и пытается закутаться в одеяло, у него ледяные ноги и руки, а также типичен озноб. Это совершенно иная ситуация с резким спазмом сосудов и централизацией кровотока, когда разогревается ядро тела. Важно в этом случае согреть ребенка, приложив к рукам и ногам теплые грелки, чтобы ушел сосудистый спазм, нужно укутывание одеялом и теплые напитки. Если же лихорадка высокая, параллельно с жаропонижающими нужны спазмолитики, чтобы расширить сосуды и дать доступ крови к коже, чтобы выходило лишнее тепло.
Белая лихорадка без симптомов опаснее, при ней нужен осмотр врача.
Причины лихорадки выше 38,5 °C у детейНаиболее часто причинами подобных реакций становятся инфекционные заболевания, преимущественно вирусные, а также как вариант – в летнее время могут быть солнечные ожоги и перегревание (тепловой удар) у детей. Возможны также неврологические патологии и неоплазии (опухолевый рост), аутоиммунные заболевания и соматические, воспалительные процессы.
Возможны также неврологические патологии и неоплазии (опухолевый рост), аутоиммунные заболевания и соматические, воспалительные процессы.
Среди всех причин, формирующих лихорадочные реакции без дополнительных симптомов, лидируют инфекции, преимущественно вирусной природы. На внедрение возбудителя организм реагирует подъемом температуры, и только затем уже по мере размножения вирусных частиц могу проявляться дополнительные симптомы – насморк, кашель, боль в горле. Температурная реакция связана с реакцией иммунной системы на возбудителей и на те пирогены, которые производят поврежденные ткани в месте поражения. Это защитная реакция тела, так как большая часть бактерий и вирусов при температуре выше 38,5 °C не выживает, их размножение тормозится. Поэтому при хорошей переносимости лихорадки у детей старше 3-х лет ее не рекомендовано снижать.
Среди ведущих причин такой температуры можно назвать грипп, ветряную оспу, корь, некоторые виды ОРВИ, ротавирус или герпес.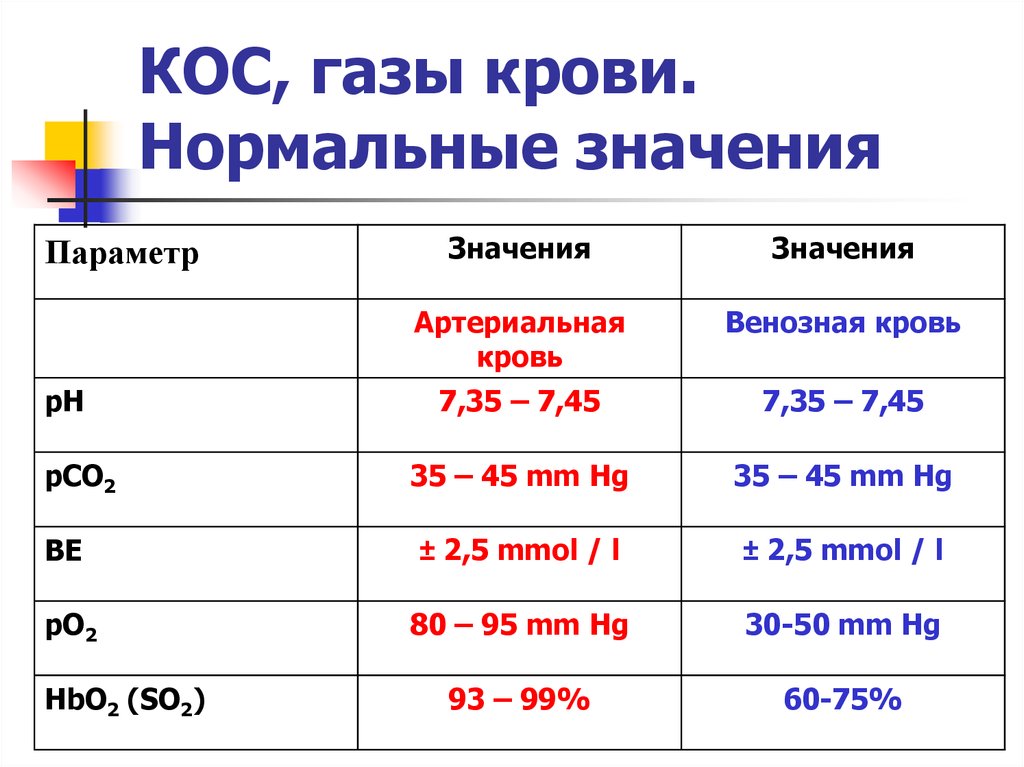 Реже высокую температуру могут дать микробные инфекции или иные виды вирусов.
Реже высокую температуру могут дать микробные инфекции или иные виды вирусов.
Не менее часто температура до 39℃ может быть вызвана воспалительными процессами полости рта, миндалин, внутренних органов и тканей. При многих из них у маленьких детей, которые не могут адекватно причислить свои жалобы, нет особых внешних проявлений. Повреждение тканей при воспалении приводит к массивному поступлению в кровь медиаторов воспаления, обладающих, в том числе, и пирогенным эффектом.
Наиболее часто это бывает ангина, отиты, пневмония, пиелонефрит. Также это могут быть герпетический стоматит и некоторые иные его виды.
Ребенок не может толком рассказать о своих жалобах, а внешне нет особых признаков, кроме лихорадки. Именно она становится лидирующим и одним из первых проявлений, а дополнительные симптомы и признаки могут выявляться уже позднее, или их определяет врач.
Онкопатологии у детейОни могут давать упорную лихорадку, которая плохо поддается жаропонижающей терапии. Такое бывает редко, и на фоне лихорадки зачастую имеются выраженные изменения в анализах. Кроме того, в этом случае ищут признаки истощения, снижения аппетита, сильной слабости, а также синячки на ногах и руках, бледность и склонность к кровотечениям.
Такое бывает редко, и на фоне лихорадки зачастую имеются выраженные изменения в анализах. Кроме того, в этом случае ищут признаки истощения, снижения аппетита, сильной слабости, а также синячки на ногах и руках, бледность и склонность к кровотечениям.
Иные влияния у детей могут также приводить к лихорадке, которая обычно кратковременна. Сюда относят длительную истерику или нервное перенапряжение, перегревание на открытом солнце или длительные переезды, обезвоживание в жару, пребывание в душных помещениях.
Температура без симптомов у ребенкаБольшинство детских инфекций и воспалительных процессов начинается именно с лихорадки, а местные проявления существенно запаздывают. Но важно на фоне температуры отмечать такие проявления как:
- Реакции лимфоузлов (осматривать затылок, шею, подчелюстную область, подмышки и паховую зону)
- Мелкую бледную сыпь по телу, которая непостоянна и может исчезать
- Красноту горла, проявляющуюся по мере подъема температуры
- Отказ от еды, бледность, вялость ребенка, неестественный блеск глаз, пылающие щеки.

Подобные симптомы наиболее подозрительны в плане простудных и детских инфекций. Если же дети на фоне лихорадки часто мочатся, при этом они плачут на горшке, капризничают и отказываются на него садиться, стоит подозревать мочевые инфекции (цистит и пиелонефрит). Для них типична лихорадка на протяжении 3 дней и более, на фоне бледности и вялости.
На фоне лихорадки в пользу инфекций будет свидетельствовать изменения анализа крови – лимфоцитоз нередко бывает на фоне вирусных заболеваний, в то время как для микробных и воспалительных типично повышение лейкоцитов, иногда со сдвигом формулы до более молодых клеток.
Это реакция иммунной системы и активация работы костного мозга по производству защитных клеток, которые активно включаются в борьбу с воспалением и возбудителями. Они и производят пирогены, те соединения, которые влияют на центр терморегуляции в головном мозге и повышают температуру тела.
Сама по себе лихорадка – это не болезнь, это одна из закономерных реакций тела, она не опасна, но если цифры на градуснике высокие, это говорит о резком напряжении обменных процессов, тогда нужно вмешательство родителей
. Важно снизить температуру и облегчить состояние до прихода врача и постановки диагноза.Когда нужно вызывать «Скорую помощь» при повышении температуры
Важно снизить температуру и облегчить состояние до прихода врача и постановки диагноза.Когда нужно вызывать «Скорую помощь» при повышении температурыЕсть ряд ситуаций, когда родителям нужно вызвать скорую помощь на фоне лихорадки у детей. Это ситуации, когда:
- Ребенку нет и трех лет, и у него температура достигает 39-39.2℃ и постепенно растет.
- Важно вызвать скорую помощь, если на фоне температуры выше 39-39.2℃ у детей посте трех лет на протяжении 2-х часов нет эффекта от принятых жаропонижающих средств.
- На фоне лихорадки возникают судороги, сильно болит голова, повышен тонус мышц.
- Лихорадка сопровождается рвотой и диареей, есть боль в животе.
- У ребенка имеются хронические заболевания почек, сердца или легких, врожденные аномалии развития, обменные патологии.
Самое основное, что нужно при повышении температуры до 39-39. 2℃ — это применение жаропонижающих средств в строго возрастной дозировке. Дополняется лечение приемом обильного питья, увлажнением воздуха и проветриванием, охлаждением воздуха до 20-22 градусов.
2℃ — это применение жаропонижающих средств в строго возрастной дозировке. Дополняется лечение приемом обильного питья, увлажнением воздуха и проветриванием, охлаждением воздуха до 20-22 градусов.
Допустимо применение только препаратов на основе парацетамола или ибупрофена в форме свечей, сиропов, а для более старших детей – таблеток. Строго нужно соблюдать не только дозировку, но и кратность приема, они допустимы не чаще, чем раз в 6-8 часов. Недопустимо применение жаропонижающих курсами, если нет лихорадки, они применяются только, чтобы сбить температуру.
На фоне лихорадки ребенок потеет и теряет больше жидкости, чем обычно. Поэтому необходимо много пить, чтобы восполнять объем потерянной жидкости. Обезвоживание усиливает лихорадку. Пить нужно теплую воду, компоты, морсы, сильно разбавленные водой соки или чай с лимоном и медом. Питье должно быть теплым (не ледяным и не горячим – это усиливает жар).
Если ребенок не хочет есть – не нужно насильно его кормить, при желании покушать питание должно быть легким и хорошо усваивающимся (каши, пюре, легкие супчики).
На фоне температуры лучше раздеть ребенка и накрыть его одеялом или оставить в хлопковых маечке и трусиках. Тело должно отдавать тепло. Если ребенок сильно потеет, надо постоянно менять одежду на сухую, если ребенок носит подгузник, на время лихорадки его лучше снять.
При лихорадке допустимы отбирание влажной салфеткой, смоченной в теплой воде (не ледяной). Можно приложить влажное полотенце ко лбу, меняя его по мере нагревания.
Что нельзя делать при лихорадке?Категорически запрещено при лихорадке в 39 ℃ и выше применять для детей взрослые жаропонижающе препараты, даже уменьшив их дозу. Категорически запрещены Анальгин или Аспирин. Они могут привести к жизнеугрожающим осложнениям.
Нельзя растирать ребенка спиртом ил водкой, это приведет только к усилению лихорадки, запрещено применение уксуса – едкие пары этих жидкостей, попадая в респираторный тракт, только ухудшат состояние.
Нельзя до осмотра врача поить ребенка потогонными иди жаропонижающими отварами, настоями трав, давать антибиотики, противовирусные и иные препараты.
Высокая температура – это самая частая причина родительского беспокойства по поводу здоровья детей. Нередко именно измерение температуры тела помогает определить, что происходит с ребенком – у него просто плохое настроение или малыш все-таки заболел.
Где, чем и как следует измерять температуру?
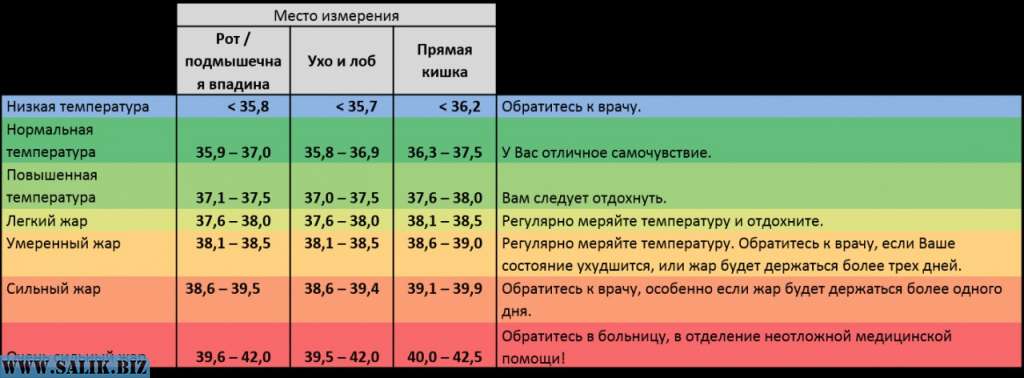
Температура тела может измеряться в самых разных местах – в подмышечной впадине, в прямой кишке, во рту, в наружном слуховом проходе (кстати, это не теоретические рассуждения – в разных странах температура измеряется по разному). В России принято измерять температуру под мышкой – именно так и следует делать, поскольку для каждого варианта измерения температуры есть свои нормальные цифры, а ваш российский врач привык ориентироваться на подмышечную температуру. В свою очередь, находясь в другой стране, есть смысл сообщить доктору, что температура измерялась именно под мышкой.
Сегодня наряду с привычными ртутными термометрами широкое распространение получили термометры электронные. Если Вы человек не очень аккуратный, лучше пользоваться именно таким термометром – один разбитый ртутный термометр проблем не создаст, но если Вы привыкли бить их регулярно, уровень паров ртути в Вашей квартире может достигнуть цифр, опасных для здоровья. Многие жалуются на некорректную работу электронного термометра – есть несколько хитростей, которые помогут справиться с этой проблемой. Во первых, купив электронный термометр, следует его проверить, измерив свою температуру одновременно электронным и ртутным термометром – допустимая разница не должна превышать 0,2 º. Во вторых, особенно при измерении температуры у детей, звук зуммера следует проигнорировать и подержать термометр еще минуту – результат будет надежней.
Несколько слов о так называемых ушных инфракрасных термометрах: к их несомненным достоинствам следует отнести быстроту измерения – всего две секунды. Однако при этом Вы в лучшем случае получаете температуру барабанной перепонки – достаточно для отслеживания динамики температуры, но может не удовлетворить Вашего врача, т. к. разница между ушной и подмышечной температурой не является постоянной величиной и точный пересчет невозможен. В худшем (и весьма частом) случае слуховой проход бывает заполнен серой – при этом цифры на дисплее Вашего термометра будут иметь весьма отдаленное отношение к температуре тела ребенка. То же самое можно сказать и о дистанционных инфракрасных термометрах для измерения температуры лба – их точность также далека от идеала.
к. разница между ушной и подмышечной температурой не является постоянной величиной и точный пересчет невозможен. В худшем (и весьма частом) случае слуховой проход бывает заполнен серой – при этом цифры на дисплее Вашего термометра будут иметь весьма отдаленное отношение к температуре тела ребенка. То же самое можно сказать и о дистанционных инфракрасных термометрах для измерения температуры лба – их точность также далека от идеала.
Из «продвинутых» новинок можно обратить внимание на т.н. «умный детский термометр Xiaomi – c обзором этого модного устройства можно ознакомиться здесь https://news.rambler.ru/other/38877929-obzor-detskogo-termometra-xiaomi-vse-zhivy/
отзывы реальных пользователей об удобстве и точности – неплохие. Купить этот девайс сегодня нетрудно, но все продаваемое – «серые» поставки, поскольку обязательной сертификации в соответствии с российскими требованиями этот прибор сегодня не имеет.
Таким образом, наиболее точным все-таки является старый добрый ртутный термометр. Пользоваться им умеют все, однако, хотелось бы остановиться на нескольких моментах. Во-первых, если ребенок вспотел, следует сначала просушить подмышку. Во-вторых, поставив термометр, следует убедиться, что его кончик находится именно под мышкой, а не торчит снаружи. В третьих, держать термометр под мышкой следует не менее пяти минут. Иногда эти пять минут могут стать тяжелым испытанием для родительской психики – некоторым детям процедура термометрии категорически не нравится. В этом случае можно воспользоваться старым бабушкиным способом – поставить термометр не спереди назад, а сзади наперед. При этом ребенок не видит торчащего градусника и нередко ведет себя спокойнее.
Пользоваться им умеют все, однако, хотелось бы остановиться на нескольких моментах. Во-первых, если ребенок вспотел, следует сначала просушить подмышку. Во-вторых, поставив термометр, следует убедиться, что его кончик находится именно под мышкой, а не торчит снаружи. В третьих, держать термометр под мышкой следует не менее пяти минут. Иногда эти пять минут могут стать тяжелым испытанием для родительской психики – некоторым детям процедура термометрии категорически не нравится. В этом случае можно воспользоваться старым бабушкиным способом – поставить термометр не спереди назад, а сзади наперед. При этом ребенок не видит торчащего градусника и нередко ведет себя спокойнее.
Известен способ измерения температуры, не требующий термометра вообще – многие родители (и, особенно, бабушки) нередко утверждают, что способны определить температуру ребенка с точностью до десятых, прикоснувшись к нему рукой или губами. Пользоваться этим способом категорически не советую – дело не только в том, что такие утверждения, мягко говоря, несколько преувеличены. К сожалению, этот способ дает максимальные ошибки именно тогда, когда знание точной температуры тела особенно необходимо — при так называемой «бледной» лихорадке (подробнее об этом неприятном состоянии мы поговорим позже).
К сожалению, этот способ дает максимальные ошибки именно тогда, когда знание точной температуры тела особенно необходимо — при так называемой «бледной» лихорадке (подробнее об этом неприятном состоянии мы поговорим позже).
Какую температуру следует считать повышенной?
Формально таковой считается температура выше 37º. Однако, у здоровых детей любого возраста после беспокойства, физической нагрузки или просто после еды температура может повышаться до 37,5 и даже до 38º. Здоровые дети первого месяца жизни также не отличаются точностью в регуляции собственной температуры, а у недоношенных детей и детей с неврологическими проблемами нестабильность температуры может наблюдаться и в более старшем возрасте. В перечисленных случаях температура, измеренная через час, обычно оказывается нормальной.
Еще одно состояние, способное приводить к повышению температуры у здорового ребенка – это прорезывание зубов (или, иначе, дентация). При этом состоянии температура может повышаться до 38 и более градусов и держаться более суток. Однако, родителям не следует самостоятельно решать вопрос, связано ли длительное повышение температуры именно с прорезыванием зубов. В этом случае ребенка следует показать врачу – ведь зубы у ребенка режутся практически непрерывно с 4х месяцев до 2х лет, и, расценивая любое повышение температуры как дентацию, вы можете пропустить начало серьезного заболевания, единственным видимым для Вас (но не для врача) симптомом которого была повышенная температура.
Однако, родителям не следует самостоятельно решать вопрос, связано ли длительное повышение температуры именно с прорезыванием зубов. В этом случае ребенка следует показать врачу – ведь зубы у ребенка режутся практически непрерывно с 4х месяцев до 2х лет, и, расценивая любое повышение температуры как дентацию, вы можете пропустить начало серьезного заболевания, единственным видимым для Вас (но не для врача) симптомом которого была повышенная температура.
Общее перегревание организма также может приводить к повышению температуры, при этом через несколько часов пребывания в комфортных условиях температура становится нормальной и более не повышается.
Нередко температура повышается после профилактических прививок. Несмотря на то, что умеренное повышение температуры после некоторых прививок считается нормальной вакцинальной реакцией, в этом случае лучше показать ребенка врачу.
Высокая температура у ребенка без симтомов
Температура тела у больного ребенка обычно бывает повышенной. Обращая Ваше внимание на эту общеизвестную истину, я просто хочу подчеркнуть, что если повышенная температура у «здорового» ребенка – повод для серьезного беспокойства и обращения к врачу, то повышенная температура (или, иначе, лихорадка) у ребенка больного, осмотренного врачом и получающего лечение – это вполне нормальная ситуация, с которой родители обычно способны справиться сами (естественно, используя врачебные назначения). Опасность высокой температуры для ребенка значительно преувеличена – истории о том, что может не выдержать сердце и многие другие страшилки имеют отношение скорее не к медицине, а к фольклору.
Обращая Ваше внимание на эту общеизвестную истину, я просто хочу подчеркнуть, что если повышенная температура у «здорового» ребенка – повод для серьезного беспокойства и обращения к врачу, то повышенная температура (или, иначе, лихорадка) у ребенка больного, осмотренного врачом и получающего лечение – это вполне нормальная ситуация, с которой родители обычно способны справиться сами (естественно, используя врачебные назначения). Опасность высокой температуры для ребенка значительно преувеличена – истории о том, что может не выдержать сердце и многие другие страшилки имеют отношение скорее не к медицине, а к фольклору.
Однако, с высокой температурой действительно могут быть связаны определенные медицинские проблемы. Первая (и самая частая) из них – плохое самочувствие температурящего ребенка. Действительно, хотя дети обычно переносят повышенную температуру легче, чем взрослые, длительная лихорадка способна ухудшить настроение, сон и аппетит малыша. Другая проблема — это высокая температура у детей с рвотой или поносом: у таких детей главной опасностью является риск обезвоживания, а на фоне высокой температуры значительно возрастают потери жидкости, связанные с дыханием (жидкость тратится на увлажнение выдыхаемого воздуха). Третья проблема (относительно редкая) — это проблема фебрильных судорог (т.е. судорог связанных с высокой температурой).
Третья проблема (относительно редкая) — это проблема фебрильных судорог (т.е. судорог связанных с высокой температурой).
Действительно, у некоторых детей на фоне высокой температуры может развиться судорожный приступ. Однако, эта проблема не так страшна, как может показаться – во-первых, приступ фебрильных судорог всегда бывает коротким, проходит самостоятельно и никогда не дает серьезных осложнений, во-вторых, у детей старше трех лет фебрильных судорог не бывает, в третьих, если Ваш ребенок уже болел с высокой температурой и без судорог, эта проблема вообще не имеет к нему отношения.
Является ли степень повышения температуры абсолютным критерием тяжести состояния ребенка?
Безусловно, нет – обычное неосложненное ОРВИ может сопровождаться температурой выше 39º, в то же время многие тяжелые и опасные заболевания могут протекать с умеренно повышенной или даже нормальной температурой.
Как сбить высокую температуру у ребенка
Нужно ли бороться с высокой температурой? Если да, как это следует делать?
Ответ на эти вопросы зависит не только от конкретных цифр температуры, но и от особенностей Вашего ребенка, от характера заболевания, вызвавшего повышение температуры и многих других факторов, известных только вам и вашему педиатру
(автор данной статьи с вашим ребенком незнаком). В любом случае, назначения врача, осмотревшего ребенка, будут значительно ценнее любых заочных рекомендаций.
В любом случае, назначения врача, осмотревшего ребенка, будут значительно ценнее любых заочных рекомендаций.
Однако, вы можете оказаться в ситуации, когда экстренная консультация врача невозможна. Для этого не обязательно отправляться на необитаемый остров – достаточно оказаться в купе поезда дальнего следования или на садовом участке с отключенным мобильником. Кроме того, знание рациональных принципов снижения температуры поможет Вам правильно скомплектовать домашнюю аптечку: врачебные рекомендации, высказанные устно или записанные на бумаге, самостоятельным жаропонижающим эффектом не обладают, а до ближайшей дежурной аптеки еще нужно добраться.
В большинстве случаев температура менее 38º не представляет опасности, не отражается на самочувствии ребенка и в снижении не нуждается. Желание родителей добиться нормальной температуры у больного ребенка совершенно неоправданно – дело даже не в том, что при этом отключается один из естественных факторов сопротивляемости организма, просто ненужное применение жаропонижающих препаратов нежелательно, т. к. абсолютно безопасных и безвредных лекарств не существует.
к. абсолютно безопасных и безвредных лекарств не существует.
Температуру выше 38º следует снижать, если ребенок ее плохо переносит (нередко он так и делает). Температура выше 39º безусловно нуждается в снижении, при этом жаропонижающие препараты Вам все таки применять придется, соответственно, мне придется рассказать о них подробнее.
При взгляде на аптечную полку с надписью «жаропонижающие» Вы будете удивлены количеством флаконов и коробочек с разными названиями. На самом деле это разнообразие кажущееся – дело в том, что имя на упаковке является торговым названием и не отражает состав препарата. Так, например, ПАНАДОЛ, ЭФФЕРАЛГАН, ТАЙЛЕНОЛ, КАЛПОЛ, ДАЛЕРОН, ПАРАМОША, ЦЕФЕКОН Д (все эти препараты встречаются в наших аптеках) – это обычный парацетамол. Находясь за границей, вы можете встретить тот же парацетамол под названиями ДОЛИПРАН, АЛВЕДОН, ПАРАМОЛ и другими (кстати, не стоит рассчитывать, что тамошний врач все подробно объяснит — во многих странах это просто не принято). Разобраться в этой путанице Вам поможет только хорошее зрение – дело в том, что на каждой упаковке обязательно есть написанное мелкими буковками международное название препарата: для парацетамола это и будет «paracetamol», «acetomiphen» или «acetominophen». На сегодняшний день парацетамол является самым распространенным детским жаропонижающим препаратом.
На сегодняшний день парацетамол является самым распространенным детским жаропонижающим препаратом.
Применение парацетамола в обычных дозах безвредно для большинства детей, однако, если Ваш ребенок страдает хроническим заболеванием печени, перенес гепатит или затяжную желтуху новорожденных, без консультации с врачом этот препарат применять не стоит. Аллергические реакции на парацетамол встречаются редко, значительно чаще ребенок реагирует на красители и улучшающие вкус вещества, входящие в состав препаратов парацетамола для детей. Поэтому, если у ребенка появилась сыпь после приема Панадола, есть смысл попробовать Эффералган или Тайленол – возможно, все будет в порядке.
НУРОФЕН ДЛЯ ДЕТЕЙ – жаропонижающий препарат на основе ибупрофена (за границей ищите на упаковке слово «ibuprofen»). По своему жаропонижающему эффекту ибупрофен мало отличается от парацетамола, но действует несколько дольше. Этот препарат в обычных дозах мало токсичен и широко применяется в современной педиатрии. К сожалению, препараты ибупрофена доступны только для приема через рот, ректальные свечи на его основе не производятся.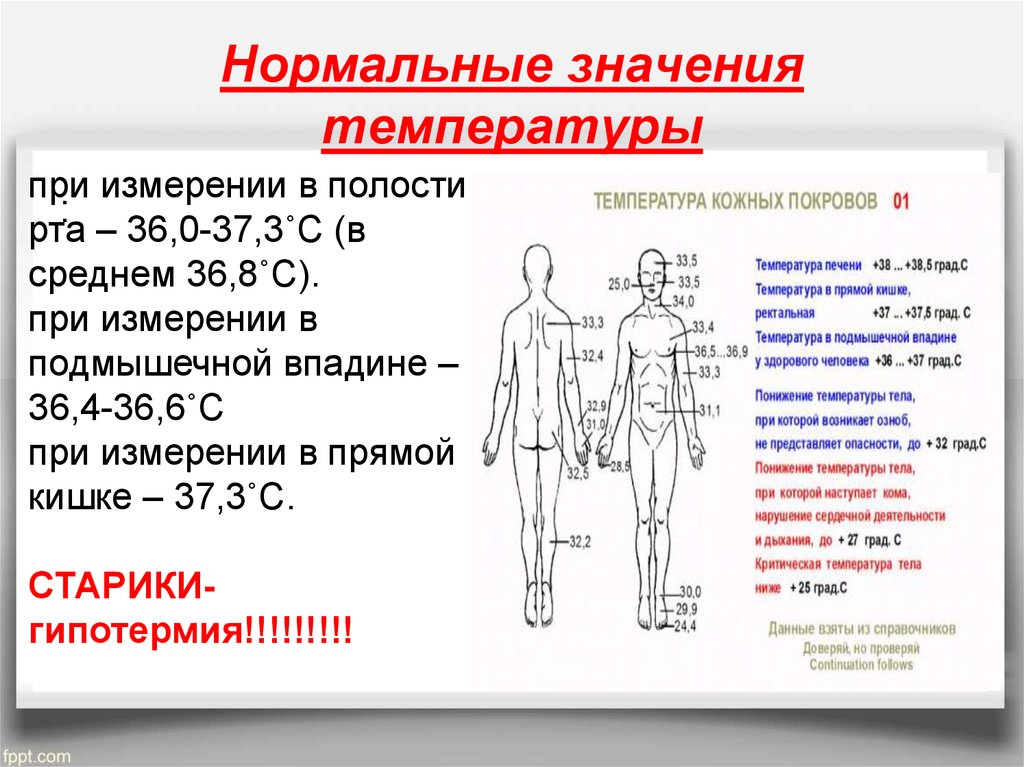 Следует только помнить, что ибупрофен не разрешен для детей с массой тела менее 5 кг. Кроме того, препараты ибупрофена не следует применять, если у ребенка когда либо отмечалось снижение количества лейкоцитов в периферической крови.
Следует только помнить, что ибупрофен не разрешен для детей с массой тела менее 5 кг. Кроме того, препараты ибупрофена не следует применять, если у ребенка когда либо отмечалось снижение количества лейкоцитов в периферической крови.
Ацетилсалициловая кислота (АСПИРИН) – одно из самых старых жаропонижающих средств. Однако, сегодня этот препарат запрещен к применению до 15 лет – возрастные особенности обмена веществ обуславливают более высокую токсичность этого препарата именно для детей. Особенно опасно применение аспирина у детей первых двух лет жизни, а также страдающих бронхиальной астмой или склонных к носовым кровотечениям.
АНАЛЬГИН (международное название — метамизол) – весьма эффективный жаропонижающий препарат. Особенностью этого препарата является быстрое наступление жаропонижающего эффекта (особенно – при внутримышечном применении), однако длительность этого эффекта невысока. Во многих странах этот препарат не разрешен к применению — при длительном и частом приеме анальгин способен нарушать кроветворение, приводя к снижению числа лейкоцитов. В России этот препарат применяется в основном как средство экстренной помощи – лейкопения (снижение числа лейкоцитов) – осложнение весьма редкое и при эпизодическом применении анальгина практически не встречается. Выводы: во-первых, анальгин у детей применять можно, но только как дополнительный жаропонижающий препарат, во-вторых, если Вы предполагаете пользоваться анальгином при выезде за границу, Вам придется взять его с собой. Дополнительным доводом в пользу применения анальгина можно считать следующее соображение: если Вам не удастся с помощью парацетамола снизить температуру до приемлемых цифр, придется вызывать неотложную помощь, врач которой Вашему ребенку непременно поможет – введя внутримышечно тот же анальгин. Безусловно, не следует применять анальгин у детей с лейкопенией любого происхождения.
В России этот препарат применяется в основном как средство экстренной помощи – лейкопения (снижение числа лейкоцитов) – осложнение весьма редкое и при эпизодическом применении анальгина практически не встречается. Выводы: во-первых, анальгин у детей применять можно, но только как дополнительный жаропонижающий препарат, во-вторых, если Вы предполагаете пользоваться анальгином при выезде за границу, Вам придется взять его с собой. Дополнительным доводом в пользу применения анальгина можно считать следующее соображение: если Вам не удастся с помощью парацетамола снизить температуру до приемлемых цифр, придется вызывать неотложную помощь, врач которой Вашему ребенку непременно поможет – введя внутримышечно тот же анальгин. Безусловно, не следует применять анальгин у детей с лейкопенией любого происхождения.
Как применять жаропонижающие препараты?
Большинство из них выпускаются в удобных для ребенка формах – сиропах с фруктовым вкусом. Однако, если Ваш ребенок страдает пищевой аллергией, возможно, лучше отделить, растолочь в порошок и с небольшим количеством воды дать ребенку часть таблетки – таким образом Вы избежите риска аллергических реакций на красители и вкусовые добавки. Не следует забывать, что у ребенка кроме рта есть еще и другие физиологические отверстия, пригодные для введения лекарств – имеется в виду применение ректальных свечей. Большинство жаропонижающих препаратов выпускаются в свечах различной дозировки. Если же в наличии имеются только свечи со слишком большой дозой препарата, с ними поступают так же, как с таблетками — нужную часть свечи (естественно, переднюю, заостренную) отделяют ножом и вводят в задний проход, не забыв предварительно смазать детским кремом или задний проход, или саму свечу. Что предпочтительней, рот или попа? Принципиальных отличий в действии препарата или скорости всасывания нет, выбирайте, что Вам удобнее.
Не следует забывать, что у ребенка кроме рта есть еще и другие физиологические отверстия, пригодные для введения лекарств – имеется в виду применение ректальных свечей. Большинство жаропонижающих препаратов выпускаются в свечах различной дозировки. Если же в наличии имеются только свечи со слишком большой дозой препарата, с ними поступают так же, как с таблетками — нужную часть свечи (естественно, переднюю, заостренную) отделяют ножом и вводят в задний проход, не забыв предварительно смазать детским кремом или задний проход, или саму свечу. Что предпочтительней, рот или попа? Принципиальных отличий в действии препарата или скорости всасывания нет, выбирайте, что Вам удобнее.
Как часто можно применять жаропонижающие препараты?
Парацетамол рекомендуется принимать не более четырех раз в день, однако, при необходимости, интервал между приемами можно сокращать до четырех часов. Анальгин и ибупрофен (нурофен) чаще трех раз в день принимать не следует.
Как рассчитать дозу жаропонижающего препарата? Вот этого самим делать не стоит, болезнь ребенка – не лучшее время для математических упражнений, следует заранее посоветоваться с лечащим врачом. Разумеется, в каждой упаковке жаропонижающего препарата есть вкладыш-листовка с указаниями по его дозированию, но эти указания не учитывают особенности Вашего ребенка. Кстати, в этих листовках нередко встречается указание, окончательно дезориентирующее родителей: «не рекомендован прием препарата свыше трех дней» — можете это указание смело игнорировать. Оно предназначено для стран, где не принято показывать ребенка врачу в первые дни заболевания, и имеет следующий смысл – если за три дня самостоятельного лечения температура не стала нормальной, следует прекратить самодеятельность и показать малыша педиатру.
Разумеется, в каждой упаковке жаропонижающего препарата есть вкладыш-листовка с указаниями по его дозированию, но эти указания не учитывают особенности Вашего ребенка. Кстати, в этих листовках нередко встречается указание, окончательно дезориентирующее родителей: «не рекомендован прием препарата свыше трех дней» — можете это указание смело игнорировать. Оно предназначено для стран, где не принято показывать ребенка врачу в первые дни заболевания, и имеет следующий смысл – если за три дня самостоятельного лечения температура не стала нормальной, следует прекратить самодеятельность и показать малыша педиатру.
Что делать, если четыре часа еще не прошли, а температура снова начала повышаться и превысила 38º?
В этом случае Вашему ребенку помогут обтирания водой комнатной температуры. Большим куском ваты, смоченным в смеси, следует (как кистью) смочить всю кожу ребенка от шеи до пяток, при этом промежность желательно прикрыть, а подмышечные и паховые области (места расположения крупных сосудов) следует обработать несколько раз. После обтирания ребенка необходимо оставить открытым на 1-2 минуты, после чего можно аккуратно промокнуть. Правильно проведенное обтирание действует быстро и эффективно, однако этот эффект довольно кратковременен. Это не страшно, т.к. обтирания можно проводить как угодно часто. А вот на фоне сильного озноба, бледности, холодных стоп (признаков бледной лихорадки) обтираться не стоит, сначала нужно перевести бледную лихорадку в розовую, о чем несколько позже.
После обтирания ребенка необходимо оставить открытым на 1-2 минуты, после чего можно аккуратно промокнуть. Правильно проведенное обтирание действует быстро и эффективно, однако этот эффект довольно кратковременен. Это не страшно, т.к. обтирания можно проводить как угодно часто. А вот на фоне сильного озноба, бледности, холодных стоп (признаков бледной лихорадки) обтираться не стоит, сначала нужно перевести бледную лихорадку в розовую, о чем несколько позже.
Что делать, если жаропонижающие препараты не помогают?
Дело в том, что повышенная температура (лихорадка) у детей может протекать в двух вариантах: лихорадка розовая и лихорадка бледная. При розовой лихорадке у ребенка кожные покровы выглядят ярче, чем у здорового, на ощупь они горячие, в том числе на кистях и стопах, у детей старше года розовая лихорадка обычно сопровождается усилением потоотделения. При розовой лихорадке нет нарушений теплоотдачи, поэтому прием жаропонижающих обычно бывает эффективным.
При бледной лихорадке горячими обычно остаются только голова и естественные складки, особенно холодными могут быть стопы или кисти. Кожные покровы бледные или мраморные (т.е. с неравномерной окраской). Озноб, «гусиная кожа» также являются признаками бледной лихорадки. Причины этого состояния – спазм кожных сосудов, следствия – нарушение теплоотдачи, невозможность определить температуру «на ощупь», отсутствие ответа на обычные жаропонижающие препараты и обтирания.
Кожные покровы бледные или мраморные (т.е. с неравномерной окраской). Озноб, «гусиная кожа» также являются признаками бледной лихорадки. Причины этого состояния – спазм кожных сосудов, следствия – нарушение теплоотдачи, невозможность определить температуру «на ощупь», отсутствие ответа на обычные жаропонижающие препараты и обтирания.
Бледная лихорадка – состояние весьма неприятное: спазм сосудов не ограничивается кожей, при этом нарушается кровообращение в тканях, нарастают патологические изменения обмена веществ, нарушается кислотно-щелочное равновесие. Поэтому первоочередной задачей при бледной лихорадке является ликвидация сосудистого спазма, т.е. перевод бледной лихорадки в розовую. Этого можно добиться применением сосудорасширяющих препаратов – таблеток НО-ШПЫ или свечей ПАПАВЕРИНА (кстати, НО-ШПУ Вы за границей тоже не найдете, берите с собой). Отвратительно горький вкус НО-ШПЫ Вы можете замаскировать, давая ее в одной ложке с жаропонижающим сиропом. Дополнительным мероприятием по ликвидации сосудистого спазма является согревание стоп. Бояться этой процедуры не надо — приложенная к стопам грелка к дополнительному повышению температуры не приведет, за счет снятия сосудистого спазма и улучшения теплоотдачи температура может только снизиться. Ни в коем случае (несмотря на озноб) не следует тепло укутывать ребенка – это дополнительно ухудшит теплоотдачу. Вообще, идеальная одежда для лихорадящего ребенка — это собственная кожа плюс шерстяные носки.
Бояться этой процедуры не надо — приложенная к стопам грелка к дополнительному повышению температуры не приведет, за счет снятия сосудистого спазма и улучшения теплоотдачи температура может только снизиться. Ни в коем случае (несмотря на озноб) не следует тепло укутывать ребенка – это дополнительно ухудшит теплоотдачу. Вообще, идеальная одежда для лихорадящего ребенка — это собственная кожа плюс шерстяные носки.
Что делать, если Вам непонятно, есть ли у Вашего ребенка признаки бледной лихорадки?
В этом случае следуйте очень простому правилу – лучше дать сосудорасширяющие препараты, когда в них нет необходимости (эти препараты в возрастных дозах практически безвредны), чем пропустить их прием, когда они нужны. Кстати, лихорадку выше 39º всегда следует считать бледной (без нарушений теплоотдачи температура до таких цифр просто не поднимется).
Все перечисленные рекомендации можно представить в виде краткой схемы, которую удобно переписать и положить в детскую аптечку.
СХЕМА ПРИМЕНЕНИЯ ЖАРОПОНИЖАЮЩИХ И СОСУДОРАСШИРЯЮЩИХ ПРЕПАРАТОВ ПРИ ВЫСОКОЙ ТЕМПЕРАТУРЕ У ДЕТЕЙ.
1. Температура ниже 38º — в снижении не нуждается.
2. Температура 38 — 39º
2.1 РОЗОВАЯ ЛИХОРАДКА
Признаки: розовая кожа, теплые стопы, озноба нет.
Препараты: ПАРАЦЕТАМОЛ или НУРОФЕН
2.2 БЛЕДНАЯ ЛИХОРАДКА
Признаки: бледная или мраморная кожа, холодные стопы, озноб или «гусиная кожа».
Препараты: ПАРАЦЕТАМОЛ или НУРОФЕН+ НО-ШПА или ПАПАВЕРИН
3. Температура выше 39º
Препараты:
ПАРАЦЕТАМОЛ или НУРОФЕН + НО-ШПА или ПАПАВЕРИН + АНАЛЬГИН
Примечание: данная схема не может применяться, если:
1. Ребенок младше трех месяцев.
2. Ребенок страдает тяжелым хроническим заболеванием.
3. У ребенка в прошлом отмечены необычные реакции на один из рекомендованных препаратов.
4. Имеются противопоказания к применению одного из рекомендованных препаратов.
5. Лечащим врачом предписан другой порядок применения лекарств.
Что делать, если, несмотря на выполнение всех рекомендаций, столбик термометра не опускается ниже 39º или сохраняются признаки сосудистого спазма (бледной лихорадки)?
В этом случае Вам все-таки придется вызвать неотложную помощь. Экстренный осмотр врача в этой ситуации является абсолютно необходимым – возможно, пора что-то изменить в схеме лечения.
В заключение хотелось бы привести примерный список жаропонижающих препаратов для Вашей домашней аптечки. Комплектовать аптечку следует заранее – дети нередко заболевают в самый неподходящий момент, когда бежать в аптеку некогда и некому.
1. Любой сироп с ПАРАЦЕТАМОЛОМ или НУРОФЕН ДЛЯ ДЕТЕЙ.
2. Свечи с ПАРАЦЕТАМОЛОМ или ИБУПРОФЕНОМ в рекомендованной лечащим врачом дозе.
3. Таблетки НО-ШПА 40мг.
4. Свечи ПАПАВЕРИН 20мг.
5. Таблетки АНАЛЬГИН 500мг.
6. Телефон неотложной помощи.
Многие родители при виде высоких цифр на градуснике впадают в панику, вызывают скорую помощь, ищут возможность срочно показать ребенка врачу. Врач-педиатр Текутьева Ольга Николаевна рассказала – когда стоит волноваться из-за высокой температуры у ребенка и чем ему можно помочь до того, как его осмотрит специалист.
Врач-педиатр Текутьева Ольга Николаевна рассказала – когда стоит волноваться из-за высокой температуры у ребенка и чем ему можно помочь до того, как его осмотрит специалист.
Содержание
Когда сбивать температуру у ребенка? Из этой методички вы узнаете, как правильно действовать при повышении температуры у ребенка и когда нужно сбивать температуру.
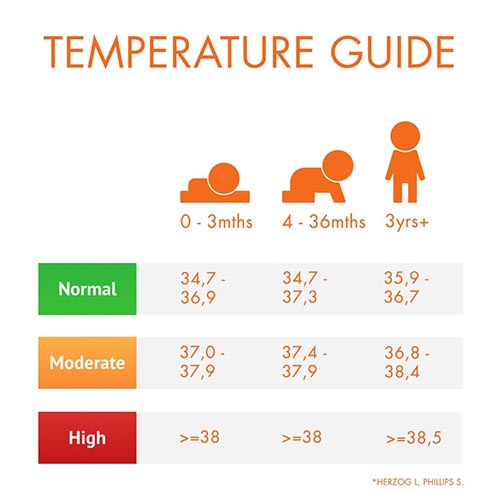
Для начала, стоит определиться с нормальными показателями температуры. Температура тела считается повышенной, если она:
У малышей до года нормой будет считаться более высокая цифра – до 37,4°С в подмышечной впадине.
На период пандемии коронавирусной инфекции данные показатели температуры могут считаться одним из симптомов COVID-19. Для исключения данной инфекции требуется очная консультация врача.
Существуют три типа термометров, применяемых для измерения температуры тела у ребенка:
Для точности измерения важно правильно пользоваться термометром. Ртутный термометр необходимо плотно прижимать к коже. Его надо держать пока ртутный столбик не перестанет подниматься. У электронных термометров обычно есть звуковой сигнал конца измерения. Нужно обязательно его дождаться.
Ртутный термометр необходимо плотно прижимать к коже. Его надо держать пока ртутный столбик не перестанет подниматься. У электронных термометров обычно есть звуковой сигнал конца измерения. Нужно обязательно его дождаться.
1. У грудничка до года из-за несовершенства системы терморегуляции повышение температуры тела может возникать как ответ на высокую температуру окружающей среды. Вегетативная нервная система у малышей не сформирована окончательно, потоотделение не совершенно, их организм не может так хорошо и быстро подстраиваться под условия окружающей среды, как у взрослых. Летом, причина — жаркая погода. Зимой – излишнее количество одежды.
2. Повышение температуры у грудничка может возникнуть, как реакция на проведенную вакцинацию. Обычно такое повышение бывает непродолжительным – один-два дня. Показатели на градуснике, при этом, не достигают слишком высоких цифр – до 38,5°С. Нет ничего страшного в такой реакции на прививку. Наоборот – это может говорить о том, что у малыша формируется крепкий иммунитет.
Обычно, такое состояние не требует от родителей никаких особенных действий. Просто уход и питье. Если при этом у ребенка наблюдается плохое самочувствие – температуру можно сбить так же, как и при любом другом состоянии. Если повышение температуры затянулось надолго, цифры на градуснике слишком высокие, или у малыша появились другие жалобы – необходима консультация педиатра.
Подробнее о поствакцинальных реакциях у детей читайте в нашей статье «Что может произойти с ребенком после прививки?«.
3. Иногда повышение температуры у ребенка связанно с нарушением работы нервной системы. При этом температура сохраняется длительно, не достигает высоких цифр и не влияет на общее самочувствие ребенка. Причиной такого повышения температуры являются травмы или перенесенные инфекции головного мозга. Например: сотрясения, ушибы головного мозга, менингиты или энцефалиты. Это состояние требует обращения к педиатру и неврологу, дополнительного обследования и специфического лечения.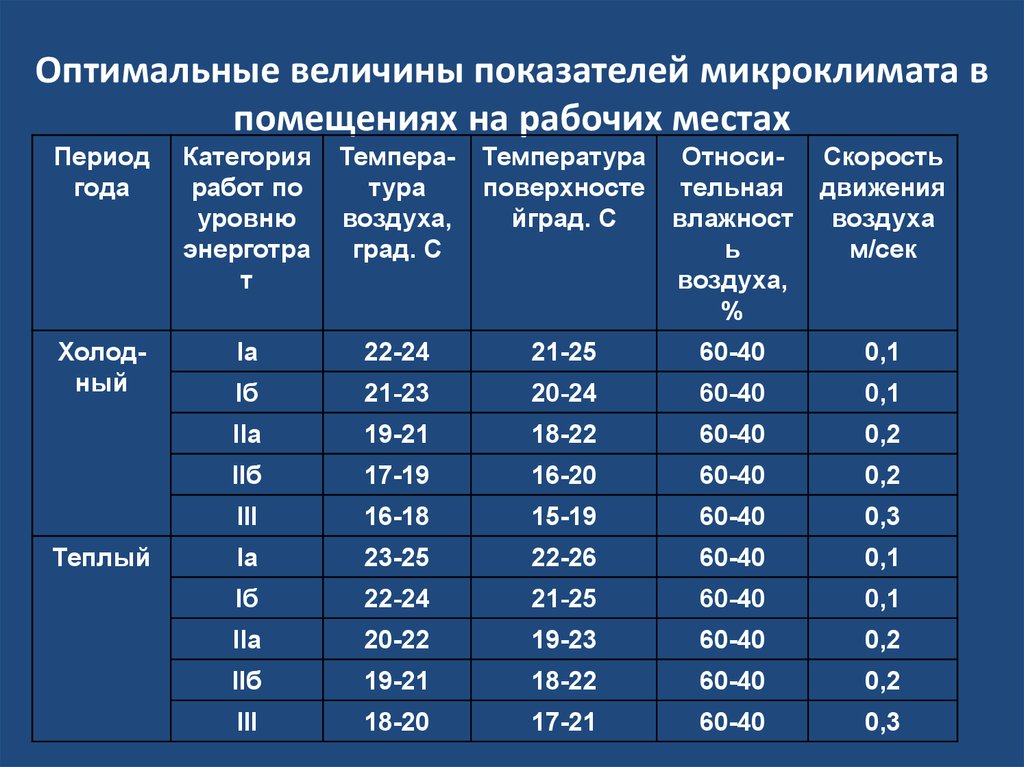
4. Наиболее частой причиной высокой температуры у грудничка является инфекция. О ней мы поговорим подробнее.
Нужно помнить о том, что высокая температура при инфекции – это защитный механизм. В ответ на попадание вируса или бактерии в кровь, клетки нашего тела начинают вырабатывать пирогены (вещества, вызывающие повышение температуры тела, лихорадку). Они стимулируют определенные отделы нервной системы, ответственные за терморегуляцию. Нервные окончания этих отделов дают сосудам сигнал сократиться. Так организм сохраняет уже имеющееся тепло. Поэтому температурящий ребенок выглядит бледным.
В это время мышечные ткани поступает сигнал для активной работы. Это позволяет организму производить большее количество тепла. Поэтому малыша знобит. Когда температура достигает оптимального уровня, по мнению нашей нервной системы, организм дает команду расширить сосуды. Кожа ребенка краснеет, дрожь прекращается, начинается потоотделение. Происходит это примерно при 38,5-39°С. Почему именно при таких цифрах?
Во-первых, при такой температуре вырабатываются медиаторы воспаления —вещества, которые в нашем организме ведут борьбу с инфекцией.
Выходит, что высокая температура – это совсем не страшно, а очень даже полезно во время инфекции. Если ребенок хорошо переносит повышенную температуру – можно не торопиться ее сбивать, а дать иммунной системе побороться с болезнью.
Карта сайта — Нижневартовская городская станция скорой медицинск
- Главная
- Об учреждении
- Документы
- Структура учреждения
- Общественный совет
- Сведения о медицинских работниках
- Показатели доступности
- Режим работы медицинской организации
- Вакансии
- Контролирующие органы
- Фотоотчеты
- Деятельность
- Информация о работе в системе ОМС
- Профориентация.
 Целевое обучение. Трудоустройство выпускников
Целевое обучение. Трудоустройство выпускников - Антикоррупционная деятельность
- Информация для пациентов
- Социальные услуги населению
- Анкета пациента
- Как получить высокотехнологичную медицинскую помощь
- Нормативы объема медицинской помощи
- Информация для граждан нуждающихся в обезболивании
- Целевые значения критериев доступности и качества медицинской помощи
- Условия и порядок оказания медицинской помощи, установленные территориальной программой ОМС
- Информационные материалы по реализации программы государственных гарантий
- Перечень лекарственных препаратов, медицинских изделий и специализированных продуктов лечебного питания
- Перечень видов, форм и условий предоставления медицинской помощи, оказание которой осуществляется бесплатно
- Перечень лекарственных препаратов, применяемых при амбулаторном лечении детей из многодетных семей
- Права и обязанности граждан в сфере охраны здоровья
- Права и обязанности застрахованных лиц
- Контакты
- Записаться на прием к врачу
- Для специалистов
- Телефонный справочник
- Вакансии
- Информация для медицинского персонала
|
|
чем опасна пониженная температура при омикроне
Автор фото: shutterstock
07:1405 февраля 2022
298617просмотров
07:1405 февраля 2022
Заболевшие коронавирусом сталкиваются с понижением температуры тела.
 Врачи считают, что причин для паники нет, Но игнорировать симптом не стоит.
Врачи считают, что причин для паники нет, Но игнорировать симптом не стоит.Пониженная температура тела зачастую вызывает больший испуг, чем высокая. В ряде случаев такое беспокойство абсолютно ничем не оправдано, однако бывают ситуации, когда температура, падающая ниже нормы, требует незамедлительной медицинской помощи. Сейчас к этому симптому приковано повышенное внимание, так как именно он проявляется у многих при заражении новым омикрон–штаммом коронавируса. На самом деле круг возможных причин необычного состояния гораздо шире.
Подвижная норма
Мы все привыкли считать эталоном 36,6°С. Однако врачи напоминают, что в зависимости от ряда факторов температура человека может отклоняться от этого значения на 1–2 градуса и всё равно не выходить за пределы нормы.
В первую очередь температура может значительно отличаться в разных точках поверхности тела. Например, температура у здоровых людей в подмышечной впадине находится в пределах 36,4–37,2°С, в ротовой полости 37,2–37,7°С, а ректальная и вагинальная — в диапазоне от 36,6 до 37,9°С.
Имеет значение и время суток, в которое производится измерение. До минимальных значений температура падает в промежуток между 5 и 6 часами утра. А ровно через 12 часов (между 17 и 18 часами вечера) достигает максимума. Эксперты также отмечают, что почти у всех людей можно обнаружить суточные колебания, составляющие обычно 0,1–0,6 градуса. Поэтому в идеале для максимально точного определения диагноза каждый должен знать верхнюю и нижнюю границы своей нормы.
Продолжительные стрессы, недосыпание, скудный рацион при жёстких диетах нередко приводят к замедлению метаболизма и кровообращения. Как следствие, температура может опуститься ниже нормы на 1–2 градуса и находиться на уровне 35–35,5°С.
Когда пора бить тревогу
В России традиционно измеряют температуру в подмышечной впадине. Как объяснила Юлия Закиева, врач–терапевт Международного медицинского центра «СОГАЗ», при измерении в этой точке нормальной считается температура тела от 35,8 до 37,4°С. Если температура опускается ниже 35,8°С, то пациенту ставится диагноз «гипотермия».
«Это может не являться патологией для людей старше 65 лет в связи с тем, что с годами обмен веществ замедляется, пожилые люди меньше двигаются», — оговаривается специалист.
Температурные показатели после 65 лет могут снижаться на 1–2 градуса. Благодаря этому пожилым людям бывает проще переносить жару. Более низкая температура тела характерна и для курильщиков, так как никотин препятствует нормальному кровообращению и снижает поступление кислорода в сосуды.
«Маленькие дети, напротив, из–за интенсивности обменных процессов имеют более высокую планку нормальной температуры», — добавляют эксперты «Инвитро».
По словам Суны Исаковой, врача медицинского онлайн–сервиса «СберЗдоровье», у здоровых людей гипотермия часто может быть вызвана переохлаждением. Например, если человек выпьет очень много жидкости со льдом или долгое время находится на морозе, в холодной воде, в мокрой или влажной одежде. В группе риска в этом случае находятся как раз пожилые люди, а также маленькие дети.
«При переохлаждении может быть общая гипотермия всего тела и локальная гипотермия (обморожение отдельного участка тела), — поясняет Александр Александров, семейный врач клиники “Скандинавия”. — В зависимости от тяжести переохлаждения температура может упасть вплоть до 31°С. Это очень опасно для жизни. Вызывать скорую немедленно нужно, если температура тела 35°С и ниже».
По словам Юлии Закиевой, снижение температуры тела может быть признаком различных патологических состояний (декомпенсации сердечной, дыхательной и почечной деятельности, диабета, гипотиреоза, болезни надпочечников), а также возникать при приёме некоторых лекарств.
Ковидное снижение
Суна Исакова подтверждает, что у выздоравливающих от коронавируса пациентов тоже иногда наблюдается снижение температуры тела до 35°C. «Причины такой особенности пока не известны, но она не несёт угрозы. Если общее состояние пациента не вызывает опасений, то и снижение температуры не требует повышенного внимания», — успокаивает медик.
По мнению Александра Александрова, для коронавирусной инфекции как таковой низкая температура не характерна. «Всё–таки при ковиде температура тела повышается — это один из основных симптомов новой инфекции. Если же температура тела снижается, то это нестандартная ситуация, указывающая на наличие у пациента какой–то сопутствующей патологии. В таком случае не стоит пренебрегать медицинской помощью. Только доктор может оценить клиническую ситуацию и дать необходимые рекомендации», — комментирует он.
Среди возможных причин резкого понижения температуры у больных коронавирусной инфекцией Юлия Закиева называет декомпенсацию хронических заболеваний, гипогликемию, нарушение функции щитовидной железы, выраженную астенизацию в восстановительном периоде, нарушение работы центра терморегуляции, крайне чувствительного к вирусным токсинам. Сниженная температура тела может быть также признаком слабой реакции иммунной системы. В частности, слабой выработки интерлейкина–1, который является одним из способов борьбы организма с инфекцией.
«Гипотермию нужно рассматривать вместе с общей клинической картиной. Поэтому при возникновении заболевания необходимо обязательно обращаться за медицинской помощью, чтобы избежать развития тяжёлой формы заболевания и присоединения осложнений», — резюмирует Юлия Закиева.
Лента новостей
Только бизнес новости
Показать ещё
Тема недели
Омикрон убил надежду Петербурга на отмену QR-кодов и запретов
Самое читаемое
1.СМИ: Абрамович на своём самолёте угостил освобождённых британских наёмников стейком
2.В Ленобласти продадут землю под новый город-спутник
3.Ценовой пузырь на вторичном рынке Петербурга начал сдуваться
Лихорадка у детей: обзор — InformedHealth.org
Создано: 18 декабря 2013 г.; Последнее обновление: 6 июня 2019 г.; Следующее обновление: 2022 г.
Введение
«У моего ребенка высокая температура» – нередкое событие в жизни родителей с маленькими детьми. Дети чаще болеют лихорадкой, чем взрослые. Лихорадка является одной из наиболее частых причин, по которым детей приводят к врачу или в больницу для получения медицинской консультации в нерабочее время.
Дети чаще болеют лихорадкой, чем взрослые. Лихорадка является одной из наиболее частых причин, по которым детей приводят к врачу или в больницу для получения медицинской консультации в нерабочее время.
Лихорадка у детей считается при температуре тела 38,5°C (101,3°F) или выше, а у детей в возрасте до трех месяцев уже считается лихорадкой при температуре тела 38,0°C (100,4°F). °F) или более.
По мере того, как у ребенка повышается температура, возрастает и забота многих родителей о своем ребенке. Но у большинства детей с лихорадкой есть безвредный вирус. Затем о ребенке можно будет заботиться дома, и через два-три дня он снова почувствует себя лучше. Их тела могут бороться с вирусами без какой-либо дополнительной помощи.
Только у 1 из 100 детей с лихорадкой возникает серьезная проблема со здоровьем, требующая лечения у врача. В большинстве случаев виноваты бактериальные инфекции, такие как пневмония.
Симптомы
Часто можно сказать, что у ребенка высокая температура, просто взглянув на него. Типичные признаки включают красное лицо, усталые или остекленевшие глаза и бледность кожи. Горячий лоб или шея также могут быть признаком лихорадки. Некоторые дети теряют аппетит или много плачут.
Типичные признаки включают красное лицо, усталые или остекленевшие глаза и бледность кожи. Горячий лоб или шея также могут быть признаком лихорадки. Некоторые дети теряют аппетит или много плачут.
Важно показать ребенка врачу, если
его температура выше 39°C (102,2°F) или у ребенка в возрасте до трех месяцев температура выше 38°C (100,4°F),
лихорадка приходит и уходит,
лихорадка держится более трех дней,
у них фебрильные судороги,
у них ригидность затылочных мышц, они не реагируют, беспокойны или спутаны
у них рвота, понос или боль в животе,
у них кожная сыпь,
они отказываются пить в течение длительного периода времени или
их состояние ухудшилось с момента последнего визита к доктору.
Причины
Даже такие вещи, как бег, волнение или очень теплая одежда, могут вызвать повышение температуры тела у детей, хотя они и не больны. Одна из причин этого заключается в том, что дети потеют не так сильно и не так легко, как взрослые, когда согреваются. Прорезывание зубов также может привести к повышению температуры тела ребенка.
Одна из причин этого заключается в том, что дети потеют не так сильно и не так легко, как взрослые, когда согреваются. Прорезывание зубов также может привести к повышению температуры тела ребенка.
Но лихорадка обычно вызывается микробами. Это признак того, что ваше тело пытается бороться с ними. Так что это не заболевание. Наоборот, это реакция организма на ускорение определенных метаболических процессов и помощь иммунной системе в борьбе с вирусом.
Возможные причины лихорадки включают следующее:
Вирусы или бактерии: например, простуда, инфекция среднего уха, инфекция мочевыводящих путей (ИМП) или гастроэнтерит. Или типичные детские болезни, такие как эпидемический паротит, корь, краснуха, скарлатина, ветряная оспа и шестая болезнь (розеола).
Вакцинация: потому что иммунная система ребенка вырабатывает антитела для борьбы с микробами, от которых вакцина призвана защитить их.
Обезвоживание: у ребенка жар, потому что он мало пьет и его тело обезвожено.
 Этот вид лихорадки из-за обезвоживания также может быть вызван сильной рвотой и диареей.
Этот вид лихорадки из-за обезвоживания также может быть вызван сильной рвотой и диареей.Солнечный ожог, солнечный удар или кожные заболевания, такие как крапивница.
В редких случаях: тяжелые заболевания, такие как пневмония, менингит, аппендицит или инфекции суставов или костного мозга.
В очень редких случаях: нарушения обмена веществ, ревматические заболевания или аллергические реакции на пищевые продукты или лекарства.
Если после поездки в отдаленное место – даже через несколько недель после возвращения – у вас развилась лихорадка, важно сообщить своему врачу о поездке. Можно сделать специальные тесты, чтобы выяснить, не подхватил ли ребенок инфекцию во время путешествия.
Эффекты
Многие родители опасаются, что высокая температура может стать опасной для жизни. Сама по себе лихорадка редко бывает вредной и обычно остается ниже 41°C (105,8°F). Более высокие температуры могут быть опасны, но встречаются редко.
Лихорадка может привести к обезвоживанию (слишком мало жидкости в организме). Медицинская помощь необходима, если ребенок отказывается пить или проявляет признаки обезвоживания, такие как:
Запавший родничок (мягкое место на макушке ребенка)
Сухость во рту и сухие губы
Запавшие глаза
Отсутствие слез
Обычно ребенок выглядит больным месяцев и пяти лет. Хотя простые фебрильные судороги могут быть очень тревожными, они обычно длятся всего несколько минут и не представляют опасности. Но после этого все же лучше отвести ребенка к врачу.
Диагноз
У здоровых детей температура тела находится в пределах от 36,5°C (97,7°F) до 37,5°C (99,5°F). Эта температура меняется в течение дня: обычно вечером она примерно на 0,5°C выше, чем утром. Температура от 37,5 (99,5°F) до 38,5°C (101,3°F) считается повышенной температурой тела.
Считается лихорадкой при температуре 38,5 (101,3°F) или выше у детей и при температуре 38,0°C (100,4°F) или выше у младенцев в возрасте до трех месяцев.

Температуру тела можно измерить разными способами. С маленькими детьми особенно важно, чтобы это можно было сделать быстро и с минимальными усилиями, например, одевание и раздевание или сохранение неподвижности. Многие родители сначала кладут руку на лоб или шею ребенка, чтобы проверить, не жарко ли ему.
Затем они могут использовать термометр для измерения температуры ребенка – в идеале три раза в день, если это возможно. Лучший способ получить достоверные показания — вставить цифровой термометр в попку ребенка (ректальная температура). Многие родители предпочитают использовать цифровой ушной или лобный термометр. Вы также можете измерять температуру у ребенка во рту или под мышкой, но это подходит только для детей в возрасте от четырех лет и старше. Время, необходимое для измерения температуры, зависит от того, где она измеряется и какой термометр используется — дополнительную информацию вы найдете в инструкциях, прилагаемых к термометру.
Лечение
Когда у детей жар, им часто не нужно давать лекарства для ее снижения.

Однако лечение жаропонижающими препаратами, такими как ацетаминофен (парацетамол) или ибупрофен, может помочь, если у ребенка высокая температура – выше 39,5°C (103,1°F) – или если он чувствует себя очень плохо. Это лекарство можно использовать в виде сиропа или суппозитория. Правильная доза будет зависеть от возраста и массы тела ребенка, как указано на листке-вкладыше. Если лихорадку лечат парацетамолом или ибупрофеном, но она не снижается через 1-4 часа, лучше всего обратиться за медицинской помощью.
Ацетилсалициловая кислота (препарат, например, аспирина) может вызывать у детей и подростков редкий, но опасный побочный эффект, называемый синдромом Рея. Таким образом, дети не должны использовать ацетилсалициловую кислоту, если врач не разрешит ее использовать.
Домашние средства, такие как охлаждение голеней ребенка мокрыми полотенцами или купание ребенка в теплой ванне, популярны, но они охлаждают только внешнюю часть тела. Если ребенок говорит, что чувствует себя хорошо, в этом нет ничего плохого.
 Но неясно, действительно ли они помогают снизить лихорадку.
Но неясно, действительно ли они помогают снизить лихорадку.Главное не одевать ребенка слишком тепло, иначе его тело не сможет остыть.
Повседневная жизнь
О большинстве детей с лихорадкой можно хорошо заботиться дома. Если у вашего ребенка нет каких-либо признаков серьезного заболевания, описанных выше, или если врач диагностировал безобидную инфекцию, нет причин не ухаживать за ним дома.
Детям с лихорадкой необходимо получать достаточное количество жидкости. Поэтому важно убедиться, что дети, в том числе находящиеся на грудном вскармливании, пьют достаточно. Дети довольно хорошо чувствуют, что для них хорошо. Так что это хорошая идея, чтобы спросить их, что им нужно, например, что они хотят есть или пить.
Дети могут играть весь день, несмотря на лихорадку. Пока они не бегают слишком много, это прекрасно. Ребенок с температурой болен и не должен ходить в детские сады, детские сады и школы. Это верно, даже если в остальном кажется, что все в порядке.
 Они все еще могут заразить других.
Они все еще могут заразить других.Когда у детей жар, он почти всегда проходит сам по себе. Время, отдых и любящая забота обычно являются лучшими средствами.
Источники
Chiappini E, Bortone B, Galli L, de Martino M. Руководство по симптоматическому лечению лихорадки у детей: систематический обзор литературы и оценка качества с AGREE II. БМЖ Опен 2017; 7(7): e015404. [Бесплатная статья PMC: PMC5642818] [PubMed: 28760789]
Lim J, Kim J, Moon B, Kim G. Прохладный массаж для детей с лихорадкой: систематический обзор и метаанализ. Международная практика Нурс 2018; 24(5): e12649. [PubMed: 29744960]
Massignan C, Cardoso M, Porporatti AL, Aydinoz S, Canto GDL, Mezzomo LAM et al. Признаки и симптомы прорезывания молочных зубов: метаанализ. Педиатрия 2016; 137(3): e20153501. [PubMed: 26
- 9]
Меремикву М., Ойо-Ита А. Физические методы в сравнении с лекарственным плацебо или отсутствием лечения для лечения лихорадки у детей.
 Кокрановская система баз данных, ред. 2003 г.; (2): CD004264. [Бесплатная статья PMC: PMC6532675] [PubMed: 12804512]
Кокрановская система баз данных, ред. 2003 г.; (2): CD004264. [Бесплатная статья PMC: PMC6532675] [PubMed: 12804512]Меремикву М., Ойо-Ита А. Парацетамол в сравнении с плацебо или физическими методами лечения лихорадки у детей. Кокрановская система базы данных, ред. 2002 г.; (2): CD003676. [Бесплатная статья PMC: PMC6532671] [PubMed: 12076499]
Mewasingh LD. Фебрильные судороги. BMJ Clin Evid 2014: pii: 0324.
Национальный институт здравоохранения и передового опыта (NICE). Лихорадка в возрасте до 5 лет: оценка и начальное лечение. 22 мая 2013 г. (Клинические рекомендации NICE, том 160).
Оффринга М., Ньютон Р., Козийнсен М.А., Невитт С.Дж. Лекарственная профилактика фебрильных судорог у детей. Кокрановская система базы данных, ред. 2017 г.; (2): CD003031. [Бесплатная статья PMC: PMC6464693] [PubMed: 28225210]
Wong T, Stang AS, Ganshorn H, Hartling L, Maconochie IK, Thomsen AM et al. Комбинированная и чередующаяся терапия парацетамолом и ибупрофеном у лихорадящих детей.
 Кокрановская система базы данных, ред. 2013 г.; (10): CD009572. [Бесплатная статья PMC: PMC6532735] [PubMed: 24174375]
Кокрановская система базы данных, ред. 2013 г.; (10): CD009572. [Бесплатная статья PMC: PMC6532735] [PubMed: 24174375]Информация о здоровье IQWiG написана с целью помочь люди понимают преимущества и недостатки основных вариантов лечения и здоровья услуги по уходу.
Поскольку IQWiG является немецким институтом, некоторая информация, представленная здесь, относится к Немецкая система здравоохранения. Пригодность любого из описанных вариантов у конкретного случае можно определить, поговорив с врачом. Мы не предлагаем индивидуальные консультации.
Наша информация основана на результатах качественных исследований. Это написано команда медицинских работников, ученых и редакторов, а также проверенных внешними экспертами. Вы можете найти подробное описание того, как наша медицинская информация создается и обновляется в наши методы.
Лихорадка или озноб, 11 лет и младше – Библиотека медицинской информации
Как вы думаете, может ли у вашего ребенка быть лихорадка или озноб?
Да
Лихорадка или озноб
Нет
Лихорадка или озноб
Сколько вам лет?
Менее 3 месяца
Менее 3 месяца
3 месяца до 3 лет
3 месяца до 3 лет
4-6 лет
4-6 лет
7–11 лет
7–11 лет.

12 лет и старше
12 лет и старше
Вы мужчина или женщина?
Мужской
Мужской
Женский
Женский
- Если вы трансгендер или небинарный человек, выберите пол, соответствующий частям тела (таким как яичники, яички, простата, грудь, пенис или влагалище) сейчас иметь в области, где у вас есть симптомы.
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть некоторые органы обоих полов, вам может потребоваться дважды пройти этот инструмент сортировки (один раз как «мужской» и один раз как «женский»). Это позволит убедиться, что инструмент задает правильные вопросы для вас.
Были ли у вашего ребенка приступы лихорадки?
Приступы лихорадки — это неконтролируемые мышечные спазмы, которые могут возникнуть при быстром повышении температуры тела ребенка.
Да
Судороги с лихорадкой
Нет
Судороги с лихорадкой
Были ли у вашего ребенка операции за последние 2 недели?
Да
Хирургическое вмешательство в течение последних 2 недель
Нет
Хирургическое вмешательство в течение последних 2 недель
Есть ли у вашего ребенка симптомы шока?
Да
Признаки шока
Нет
Признаки шока
Есть ли у вашего ребенка симптомы теплового удара?
Да
Симптомы теплового удара
Нет
Симптомы теплового удара
Ваш ребенок кажется больным?
Больной ребенок, вероятно, не будет вести себя нормально.
 Например, ребенок может быть гораздо более беспокойным, чем обычно, или не хотеть есть.
Например, ребенок может быть гораздо более беспокойным, чем обычно, или не хотеть есть.Да
Ребенок кажется больным
Нет
Ребенок кажется больным
Как вы думаете, насколько болен ваш ребенок?
Крайне болен
Ребенок очень болен (вялый и не реагирует)
Болен
Ребенок болен (сонный больше обычного, не ест и не пьет, как обычно)
Считаете ли вы, что ваш ребенок может быть обезвожен?
Да
Возможен обезвоживание
Нет
Возможен обезвоживание
Являются ли симптомы тяжелыми, умеренными или легкими?
Тяжелое
Тяжелое обезвоживание
Среднее
Умеренное обезвоживание
Легкое
Легкое обезвоживание
Считаете ли вы, что ваш ребенок может быть обезвожен?
У младенца или ребенка младшего возраста это может быть труднее сказать, чем у ребенка старшего возраста.
Да
Возможен обезвоживание
Нет
Возможен обезвоживание
Являются ли симптомы тяжелыми, умеренными или легкими?
Симптомы у ребенка отличаются от симптомов у ребенка старшего возраста.

Тяжелое
Тяжелое обезвоживание
Среднее
Умеренное обезвоживание
Легкое
Легкое обезвоживание
Ваш ребенок не может пить достаточное количество жидкости, чтобы восполнить потерю жидкости?
Маленьких глотков жидкости обычно недостаточно. Ребенок должен иметь возможность принимать и удерживать большое количество жидкости.
Да
Не может пить достаточное количество жидкости
Нет
Способен пить достаточное количество жидкости
У вашего ребенка проблемы с дыханием?
Иногда у младенцев могут быть проблемы с дыханием из-за заложенного носа. Если нос вашего ребенка заложен, может помочь прочищение носа резиновой грушей.
Да
Затрудненное дыхание
Нет
Затрудненное дыхание
Как бы вы описали проблему с дыханием: серьезную, умеренную или легкую?
Тяжелая
Сильная затрудненность дыхания
Умеренная
Умеренная затрудненность дыхания
Легкое
Легкое затруднение дыхания
У вашего ребенка проблемы с дыханием (более чем заложенный нос)?
Симптомы затрудненного дыхания у ребенка старшего возраста могут отличаться от симптомов у младенца или ребенка младшего возраста.

Да
Затрудненное дыхание больше, чем заложенность носа
Нет
Затрудненное дыхание больше, чем заложенность носа
У вашего ребенка слюнотечение и он не может глотать, плакать или издавать звуки?
Да
Слюнотечение и неспособность глотать
Нет
Слюнотечение и неспособность глотать
Как бы вы описали проблему с дыханием как тяжелую, умеренную или легкую?
Тяжелая
Сильная затрудненность дыхания
Умеренная
Умеренная затрудненность дыхания
Легкая
Легкая затрудненность дыхания
Способность вашего ребенка дышать:
Становится хуже?
Проблемы с дыханием ухудшаются
Остается примерно таким же (не лучше и не хуже)?
Проблемы с дыханием не изменились
Становится лучше?
Проблемы с дыханием проходят
Есть ли у вашего ребенка симптомы серьезного заболевания?
Симптомы у ребенка отличаются от симптомов у ребенка старшего возраста.

Да
Симптомы серьезного заболевания
Нет
Симптомы серьезного заболевания
Вы измеряли ректальную температуру?
Измерение ректальной температуры — единственный способ убедиться, что у ребенка этого возраста нет лихорадки. Если вы не знаете ректальную температуру, безопаснее всего предположить, что у ребенка жар и его нужно показать врачу. Любая проблема, которая вызывает лихорадку в этом возрасте, может быть серьезной.
Да
Измерена ректальная температура
Нет
Измерена ректальная температура
100,4°F (38°C) или выше?
Да
Температура не менее 100,4°F (38°C)
Нет
Температура не менее 100,4°F (38°C)
Внезапно появились крошечные красные или фиолетовые пятна или синяки?
Да
Внезапное появление красных или пурпурных пятен или кровоподтеков
Нет
Внезапное появление красных или пурпурных пятен или кровоподтеков
Ваш ребенок чувствует боль?
Да
Похоже на боль
Нет
Похоже на боль
Насколько сильна боль по шкале от 0 до 10, если 0 — отсутствие боли, а 10 — самая сильная боль, которую вы можете себе представить?
Признаки боли у младенцев или детей младшего возраста отличаются от признаков боли у детей старшего возраста.

от 5 до 10: боль от умеренной до сильной
боль от умеренной до сильной
от 1 до 4: слабая боль
слабая боль
У вашего ребенка озноб или сильное потоотделение?
Озноб — тяжелая, интенсивная форма озноба. Сильное потоотделение означает, что пот стекает с ребенка или пропитывает его или ее одежду.
Да
Озноб или обильное потоотделение
Нет
Озноб или обильное потоотделение
Ваш ребенок имеет проблемы со здоровьем или принимает лекарства, ослабляющие его или ее иммунную систему?
Да
Болезнь или лекарство, вызывающее проблемы с иммунной системой
Нет
Болезнь или лекарство, вызывающее проблемы с иммунной системой
Помимо лихорадки, есть ли у вас другие симптомы более серьезной инфекции?
Да
Симптомы более серьезной инфекции
Нет
Симптомы более серьезной инфекции
У вашего ребенка есть сыпь, похожая на солнечный ожог?
Да
Солнечная сыпь
Нет
Солнечная сыпь
Измеряли ли вы ребенку температуру?
Да
Измерение температуры
Нет
Измерение температуры
Насколько высока температура? Ответ может зависеть от того, как вы измеряли температуру.

ПРИМЕЧАНИЕ : У большинства людей средняя температура тела составляет около 98,6°F (37°C). Но он может варьироваться на градус или больше и все же считаться нормальным. Если низкая температура тела является вашим единственным симптомом, обычно не о чем беспокоиться. Но обязательно следите за другими симптомами.
Высокая: 104°F (40°C) или выше, перорально
Высокая температура: 104°F (40°C) или выше, перорально
Умеренная: от 100,4°F (38°C) до 103,9°F (39,9°C), перорально
Умеренная лихорадка: 100,4°F (38 °C) до 103,9°F (39,9°C), перорально
Легкая: 100,3°F (37,9°C) или ниже, перорально
Легкая лихорадка: 100,3°F (37,9°C) или ниже, перорально
Как как вы думаете высокая лихорадка?
Высокая
Ощущается высокая температура
Умеренная
Ощущается умеренная лихорадка
Легкая или низкая
Ощущается легкая температура
Как долго у вашего ребенка жар?
Менее 2 дней (48 часов)
Лихорадка менее 2 дней
От 2 дней до менее 1 недели
Лихорадка более 2 дней, но менее 1 недели
1 неделя или дольше
Лихорадка в течение 1 недели или более
Считаете ли вы, что лихорадка может быть вызвана лекарством или вакциной?
Подумайте, началась ли лихорадка вскоре после того, как вы начали принимать новое лекарство или более высокую дозу лекарства.
 Или это началось после того, как вы сделали прививку или вакцину?
Или это началось после того, как вы сделали прививку или вакцину?Да
Лекарство или вакцина могут вызывать лихорадку
Нет
Лекарство или вакцина могут вызывать лихорадку
Многие факторы могут повлиять на то, как ваш организм реагирует на симптом, и на то, какой уход вам может понадобиться. К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, заболевают быстрее.
- Ваше общее состояние здоровья . Если у вас есть такие заболевания, как диабет, ВИЧ, рак или сердечно-сосудистые заболевания, возможно, вам придется уделять больше внимания определенным симптомам и как можно скорее обратиться за медицинской помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, растительные лекарственные средства или добавки, могут вызывать симптомы или усугублять их.

- Недавние события со здоровьем , такие как операция или травма. Подобные события могут вызвать симптомы впоследствии или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, сексуальный анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему в домашних условиях.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшаются или у вас есть какие-либо опасения (например, если симптомы не улучшаются, как вы ожидаете). Возможно, вам понадобится уход раньше.
Младенцы могут быстро обезвоживаться , когда они теряют жидкость из-за таких проблем, как рвота или лихорадка.
Симптомы обезвоживания могут варьироваться от легких до тяжелых.
 Например:
Например:- Ребенок может быть суетливым или капризным (легкое обезвоживание), или ребенок может быть очень сонным, и его трудно разбудить (сильное обезвоживание).
- У ребенка может быть немного меньше мочи, чем обычно (легкое обезвоживание), или ребенок может вообще не мочиться (тяжелое обезвоживание).
Вы можете получить обезвоженный , если вы теряете много жидкости из-за таких проблем, как рвота или лихорадка.
Симптомы обезвоживания могут варьироваться от легких до тяжелых. Например:
- Вы можете чувствовать усталость и раздражительность (легкое обезвоживание) или слабость, потерю сознания и неспособность ясно мыслить (сильное обезвоживание).
- У вас может быть меньше мочи, чем обычно (легкое обезвоживание), или вы можете вообще не мочиться (тяжелое обезвоживание).
Сильное обезвоживание означает:
- Ребенок может быть очень сонным, и его трудно разбудить.
- У ребенка может быть очень сухо во рту и очень сухо в глазах (без слез).

- Ребенок может не иметь мокрых подгузников в течение 12 или более часов.
Умеренное обезвоживание означает:
- Ребенок может не иметь мокрых подгузников через 6 часов.
- У ребенка может быть сухость во рту и глаза (меньше слез, чем обычно).
Легкое обезвоживание означает:
- Ребенок может выделять немного меньше мочи, чем обычно.
Симптомы затрудненного дыхания могут варьироваться от легких до тяжелых. Например:
- Вы можете немного запыхаться, но все еще можете говорить (легкое затруднение дыхания), или вы можете так запыхаться, что вообще не сможете говорить (сильное затруднение дыхания).
- Вам может быть трудно дышать при физической активности (легкое затруднение дыхания), или вам, возможно, придется очень тяжело дышать, даже когда вы находитесь в состоянии покоя (серьезное затруднение дыхания).
Симптомы затрудненного дыхания у младенцев или детей младшего возраста могут варьироваться от легких до тяжелых.
 Например:
Например:- Ребенок может дышать немного быстрее, чем обычно (легкое затруднение дыхания), или у ребенка может быть такое сильное беспокойство, что ноздри раздуваются, а живот втягивается и выпячивается при каждом вдохе (серьезное затруднение дыхания).
- Может показаться, что ребенок немного запыхался, но все еще может есть или говорить (легкое затруднение дыхания), или ребенок может дышать так тяжело, что не может есть или говорить (сильное затруднение дыхания).
Внезапное слюнотечение и проблемы с глотанием могут быть признаками серьезной проблемы, называемой эпиглоттит . Эта проблема может возникнуть в любом возрасте.
Надгортанник — это лоскут ткани в задней части глотки, который нельзя увидеть, заглянув в рот. Когда вы глотаете, он закрывается, чтобы не допустить попадание пищи и жидкости в трубку (трахею), которая ведет в легкие. Если надгортанник воспаляется или инфицируется, он может опухнуть и быстро перекрыть дыхательные пути.
 Из-за этого очень тяжело дышать.
Из-за этого очень тяжело дышать.Симптомы появляются внезапно. Человек с эпиглоттитом, вероятно, выглядит очень больным, у него жар, слюнотечение, проблемы с дыханием, глотанием и звуками. В случае с ребенком вы можете заметить, что ребенок пытается сесть и наклониться вперед с выдвинутой вперед челюстью, потому что в таком положении легче дышать.
Многие рецептурные и безрецептурные лекарства могут вызвать аллергическую реакцию и вызвать лихорадку. Вот несколько примеров:
- Антибиотики.
- Барбитураты, такие как фенобарбитал.
- Аспирин, если вы приняли слишком много.
Лихорадка может быть симптомом практически любого типа инфекции. Симптомы более серьезной инфекции могут включать следующее:
- Кожная инфекция: Боль, покраснение или гной
- Инфекция суставов : Сильная боль, покраснение или жар в суставе или вокруг него
- Инфекция мочевого пузыря : Жжение при мочеиспускании и частые позывы к мочеиспусканию без возможности выделения большого количества мочи
- Инфекция почек : Боль
- Абдоминальная инфекция : Боль в животе
Симптомы теплового удара могут включать:
- Проблемы с дыханием.

- Сильно или совсем не потеет (может быть, прекратилось потоотделение).
- Кожа красная, горячая и сухая, даже в подмышечных впадинах.
- Потеря сознания.
- Конфискация.
- Тошнота и рвота.
Тепловой удар возникает, когда организм не может контролировать собственную температуру и температура тела продолжает повышаться.
Тяжелое обезвоживание означает:
- Рот и глаза ребенка могут быть очень сухими.
- Ребенок может выделять мало мочи или вообще не мочиться в течение 12 и более часов.
- Ребенок может казаться несообразительным или неспособным ясно мыслить.
- Ребенок может быть слишком слабым или у него может кружиться голова, чтобы стоять.
- Ребенок может потерять сознание.
Умеренное обезвоживание означает:
- Ребенок может испытывать гораздо большую жажду, чем обычно.
- Рот и глаза ребенка могут быть более сухими, чем обычно.

- Ребенок может выделять мало мочи или вообще не мочиться в течение 8 и более часов.
- У ребенка может кружиться голова, когда он встает или садится.
Легкое обезвоживание означает:
- Ребенок может испытывать более сильную жажду, чем обычно.
- Ребенок может выделять меньше мочи, чем обычно.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями. Некоторые примеры для детей:
- Такие заболевания, как диабет, кистозный фиброз, серповидно-клеточная анемия и врожденный порок сердца.
- Стероидные препараты, используемые для лечения различных состояний.
- Лекарства, принимаемые после трансплантации органов.
- Химиотерапия и лучевая терапия рака.
- Отсутствие селезенки.
Температура немного меняется в зависимости от того, как вы ее измеряете. Для детей до 11 лет приведены диапазоны высокой, средней и легкой температуры в зависимости от того, как вы измеряли температуру.
Перорально (через рот), через ухо или ректально Температура
- Высокая: 104°F (40°C) и выше
- Умеренная: 100,4°F (38°C) до 103,9°F (39,9°C)
- Слабая: 100,3°F (37,9°C) и ниже
Сканер лба (височный) обычно на 0,5° F (0,3° C) до 1° F (0,6° C) ниже, чем оральная температура.
Подмышка (подмышечная) Температура
- Высокая: 103° F (39,5° C) и выше
- Умеренная: 99,4° F (37,4° C) до 102,9° F (39,4° C) Легкая . °F (37,3°C) и ниже
Примечание. Для детей младше 5 лет ректальная температура является наиболее точной.
Внезапные крошечные красные или лиловые пятна или внезапные синяки могут быть ранними симптомами серьезного заболевания или проблемы с кровотечением. Есть два типа.
Петехии (скажите «пу-ти-ки-ай»):
- Крошечные плоские пятна красного или лилового цвета на коже или слизистой оболочке рта.
- Не белеют при нажатии на них.

- Размеры от булавочной точки до размера небольшой горошины, не вызывают зуда и боли.
- Может распространяться на большие участки тела в течение нескольких часов.
- Отличаются от крошечных плоских красных пятен или родимых пятен, которые присутствуют постоянно.
Пурпура (скажите «УРР-пьюх-рух» или «ПУРР-пьюх-рух»):
- Внезапное сильное кровоподтек, возникающий без ясной причины.
- Может быть в одной области или повсюду.
- Отличается от синяка, который появляется после того, как вы наткнетесь на что-то.
Вы можете использовать небольшую резиновую грушу (называемую аспирационной грушей) до удалить слизь из носа или изо рта вашего ребенка, когда простуда или аллергия мешают ребенку есть, спать или дышать.
Чтобы использовать грушу :
- Перед тем, как начать, закапайте несколько капель в нос с каждой стороны носа ребенка.
- Уложите ребенка так, чтобы его голова была слегка запрокинута назад.

- Сожмите круглое основание лампочки.
- Аккуратно плотно вставьте кончик груши в нос ребенка.
- Отпустите грушу, чтобы удалить (отсосать) слизь из носа.
Не делайте это чаще 5-6 раз в день. Делая это слишком часто, вы можете усугубить заложенность носа, а также вызвать отек или кровотечение слизистой оболочки носа.
Серьезные проблемы с дыханием означает:
- Ребенок не может есть и говорить, потому что он или она очень тяжело дышит.
- Ноздри ребенка раздуваются, а живот втягивается и выпячивается при каждом вдохе.
- Кажется, ребенок устал.
- Ребенок выглядит очень сонным или растерянным.
Умеренное затруднение дыхания означает:
- Ребенок дышит намного быстрее, чем обычно.
- Ребенок должен делать перерывы в еде или разговоре, чтобы дышать.
- Ноздри расширяются или живот втягивается и выпячивается во время дыхания ребенка.
Легкое нарушение дыхания означает:
- Ребенок дышит немного быстрее, чем обычно.

- Кажется, ребенок немного запыхался, но все еще может есть и говорить.
Шок — это опасное для жизни состояние, которое может возникнуть вскоре после внезапного заболевания или травмы.
Младенцы и маленькие дети часто имеют несколько симптомов шока. К ним относятся:
- Потеря сознания.
- Сильная сонливость или трудности с пробуждением.
- Не реагирует на прикосновения или разговор.
- Дыхание намного быстрее, чем обычно.
- Путаница. Ребенок может не знать, где он или она.
Если вы не уверены, высокая ли температура у ребенка, умеренная или легкая, подумайте об этих вопросах:
С высокой температурой :
- Ребенку очень жарко.
- Это, вероятно, одна из самых высоких лихорадок, которые когда-либо были у ребенка.
При умеренной лихорадке :
- Ребенку тепло или жарко.
- Вы уверены, что у ребенка жар.
С легкой лихорадкой :
- Ребенку может быть немного жарко.

- Вы думаете, что у ребенка жар, но вы не уверены.
Ребенок, который очень болен :
- Может быть вялым и вялым, как тряпичная кукла.
- Может вообще не реагировать на то, что его держат, трогают или разговаривают.
- Может быть трудно проснуться.
Ребенок, который болен (но не сильно болен):
- Может быть более сонным, чем обычно.
- Может не есть и не пить столько, сколько обычно.
Боль у детей в возрасте до 3 лет
Трудно сказать, насколько сильную боль испытывает младенец.
- Сильная боль (от 8 до 10) устраивайтесь поудобнее и постоянно плачет, что бы вы ни делали. Ребенок может брыкаться, сжимать кулаки или гримасничать.
- Умеренная боль (от 5 до 7) : Ребенок очень беспокойный, сильно цепляется за вас, у него могут быть проблемы со сном, но он реагирует, когда вы пытаетесь его утешить.
- Легкая боль (от 1 до 4) : Ребенок немного беспокойный и немного цепляется за вас, но реагирует, когда вы пытаетесь его утешить.

Боль у детей в возрасте 3 лет и старше
- Сильная боль (от 8 до 10) : Боль настолько сильная, что ребенок не может выдержать ее более нескольких часов, не может спать и не делайте ничего другого, кроме как сосредоточиться на боли. Никто не может терпеть сильную боль более нескольких часов.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить нормальную деятельность и сон ребенка, но ребенок может терпеть ее в течение нескольких часов или дней.
- Легкая боль (от 1 до 4) : Ребенок замечает боль и может жаловаться на нее, но она не настолько сильна, чтобы нарушать его или ее сон или деятельность.
Симптомы серьезного заболевания у ребенка могут включать следующее:
- Ребенок вялый и вялый, как тряпичная кукла.
- Ребенок вообще не реагирует на то, что его берут на руки, трогают или разговаривают с ним.
- Ребенка трудно разбудить.
Симптомы серьезного заболевания могут включать:
- Сильная головная боль.

- Ригидность шеи.
- Психические изменения, такие как спутанность сознания или снижение бдительности.
- Крайняя усталость (до такой степени, что вам трудно функционировать).
- Озноб.
Обратитесь за медицинской помощью сейчас
Судя по вашим ответам, вам может понадобиться помощь немедленно . Проблема может усугубиться без медицинской помощи.
- Позвоните своему врачу прямо сейчас, чтобы обсудить симптомы и договориться о лечении.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, за исключением случаев, когда:
- Вы не можете безопасно путешествовать, управляя автомобилем самостоятельно или поручив кому-то другому.
- Вы находитесь в районе, где интенсивное движение или другие проблемы могут замедлить ваше движение.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните в службу 911 или в другую экстренную службу сейчас .
Иногда люди не хотят звонить в службу 911. Они могут думать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь отвезти их. Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую вам помощь — это позвонить по номеру 911 для медицинской транспортировки в больницу.
Обратитесь за медицинской помощью сегодня
Судя по вашим ответам, вам может понадобиться медицинская помощь в ближайшее время . Проблема, вероятно, не улучшится без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и договориться о лечении.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за медицинской помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за медицинской помощью.

Записаться на прием
Судя по вашим ответам, проблема может не решиться без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- При необходимости попробуйте домашнее лечение, пока вы ждете приема.
- Если симптомы ухудшаются или у вас есть какие-либо опасения, позвоните своему врачу. Возможно, вам понадобится уход раньше.
Приступы лихорадки
Лихорадка или озноб, в возрасте 12 лет и старше
Послеоперационные проблемы
Что считается лихорадкой у детей? Когда следует беспокоиться и когда можно расслабиться
Они могут быть обычным симптомом вирусов простуды и гриппа, но лихорадка у детей способна нервировать даже самых опытных родителей и опекунов. Но вот некоторый (эмоциональный) комфорт: температура выше нормы не так уж и плоха.
«Лихорадка — это хорошо продуманное естественное оружие, которое организм использует для борьбы с инфекциями или воспалениями», — говорит доктор Брэндон Смит, научный сотрудник педиатрического отделения отделения педиатрии Университета Джонса Хопкинса в Балтиморе. «Инфекция или воспаление в организме посылает сигналы в кровь, которые говорят телу повысить температуру. Повышение температуры помогает посылать клетки иммунной системы для борьбы с инфекцией или уменьшения воспаления в организме».
«Инфекция или воспаление в организме посылает сигналы в кровь, которые говорят телу повысить температуру. Повышение температуры помогает посылать клетки иммунной системы для борьбы с инфекцией или уменьшения воспаления в организме».
При всем при этом, когда цифры на термометре продолжают расти, расслабиться не так-то просто. Здесь эксперты и родители обсуждают, на что обращать внимание и что делать, когда у ребенка поднимается температура, а также дают советы о том, как обеспечить ему комфорт, потому что вы хотите сохранять спокойствие, когда ему жарко.
Какая температура считается лихорадкой у ребенка?
По словам доктора Амны Хусейн, педиатра Pure Direct Pediatrics в городке Мальборо, штат Нью-Джерси, лихорадкой считается любая температура выше 100,4 градусов по Фаренгейту (F) или 38 градусов по Цельсию (C). «Многие родители считают, что 99-100 F — это лихорадка для детей, но они считаются нормальными колебаниями температуры тела — настоящая температура у детей составляет 100,4 F», — объясняет Хусейн. «В то время как средняя средняя температура ядра составляет 98,6 F, нормальная температура колеблется в течение дня».
«В то время как средняя средняя температура ядра составляет 98,6 F, нормальная температура колеблется в течение дня».
Как наиболее точно измерить температуру у ребенка?
Следует иметь в виду: когда дело доходит до измерения температуры у ребенка, оценка внутренней (внутренней) температуры даст более надежные результаты, чем внешняя температура кожи.
«Хотя существует множество методов измерения температуры у детей, наиболее точными являются ректальное измерение у младенцев и детей младшего возраста и пероральное у детей старшего возраста», — говорит Смит. «Под мышкой, на лбу и простое прикосновение — простые, но не лучшие способы измерения температуры».
Когда температура слишком высока для младенца или ребенка?
Хотя может возникнуть соблазн навязчиво проверить температуру ребенка, когда он плохо себя чувствует, его поведение и самочувствие, а также продолжительность лихорадки важнее, чем число на термометре.
Единственный абсолютный факт, что у ребенка слишком высокая температура и следует немедленно вызвать врача, — это когда ректальная температура 100,4 F или выше у младенцев в возрасте 12 недель или младше, так как это может быть признаком опасного заболевания. инфекционное заболевание. «Это считается неотложной медицинской помощью», — говорит доктор Ник ДеБлазио, педиатр в педиатрическом центре первичной медицинской помощи в медицинском центре детской больницы Цинциннати в Цинциннати.
инфекционное заболевание. «Это считается неотложной медицинской помощью», — говорит доктор Ник ДеБлазио, педиатр в педиатрическом центре первичной медицинской помощи в медицинском центре детской больницы Цинциннати в Цинциннати.
«Для детей старше 12 недель не существует точной температуры, которая требует медицинского обследования, поскольку многое зависит от того, как ведет себя ребенок, какие у него другие симптомы и как долго длится лихорадка. ». Если ребенок в целом чувствует себя и ведет себя нормально, а других симптомов, кроме лихорадки, нет, ДеБлазио любит оценивать его состояние в течение трех дней. «Если они ведут себя больными или жалуются на другие вещи, такие как боль в горле, боль в ушах, плохое выделение мочи или проблемы с дыханием, я хотел бы увидеть их раньше», — говорит он.
Стоит также отметить, что высокая температура не вызывает повреждения головного мозга. «Иногда родители беспокоятся, что более высокая температура может нанести вред мозгу или привести к смерти их ребенка. Это неправда», — говорит Смит, который отмечает, что температура редко — если вообще когда-либо — поднимается выше 106 градусов по Фаренгейту. «Лихорадка не наносит вреда телу. Вместо этого они помогают бороться с любой инфекцией или воспалением».
Это неправда», — говорит Смит, который отмечает, что температура редко — если вообще когда-либо — поднимается выше 106 градусов по Фаренгейту. «Лихорадка не наносит вреда телу. Вместо этого они помогают бороться с любой инфекцией или воспалением».
Когда мне следует показать ребенка врачу по поводу лихорадки?
Вот когда родители и опекуны должны вызвать педиатра при лихорадке, по словам Смита:
- Ребенок в возрасте до 3 месяцев (12 недель) имеет ректальную температуру 100,4 F или выше.
- У ребенка очень низкий уровень энергии, крайняя усталость, он не ведет себя самостоятельно.
- Лихорадка продолжается более трех дней.
- Присутствуют другие симптомы, такие как боль в горле, рвота, боль в ушах, боль в животе или боль при мочеиспускании.
- Ребенок пьет меньше, чем обычно, и у него было менее четырех мокрых подгузников в течение 24 часов или два мочеиспускания, пока он бодрствует в течение дня.
- У ребенка проблемы с дыханием (это должно послужить поводом для обращения к врачу независимо от того, есть ли лихорадка).

Другие признаки того, что ребенка должен осмотреть врач, согласно данным Американской академии педиатрии (AAP):
- Ребенок находился в очень жарком месте, например, в машине.
- Присутствуют ригидность затылочных мышц, сильная головная боль или необъяснимая сыпь.
- У ребенка проблемы с иммунной системой, например рак, или он принимает стероиды.
- Произошел припадок.
- Кажется, ребенку становится хуже.
Child fever temperature chart
| Child’s age | When to see a doctor |
|---|---|
Infants and babies (newborn – 3 mos.) | 100.4 degrees or высшие |
Младенцы (3 мес.+), а также малыши, дети старшего возраста и подростки | 100,4 градуса или выше И любое из следующего: • Очень низкий уровень энергии, сильная усталость, отсутствие действий. 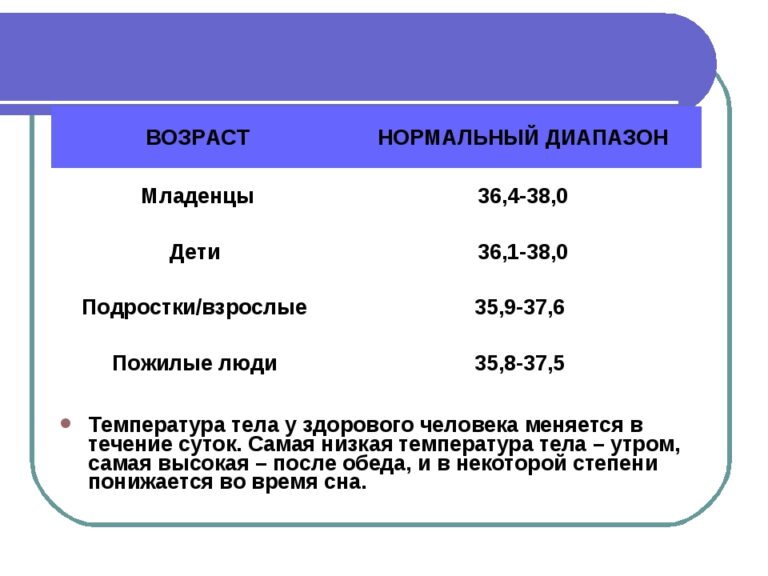 Лихорадка более 3 дней. Другие симптомы, такие как боль в горле, рвота, боль в ушах, боль в животе или боль при мочеиспускании. Лихорадка более 3 дней. Другие симптомы, такие как боль в горле, рвота, боль в ушах, боль в животе или боль при мочеиспускании. • Ребенок пьет меньше, чем обычно, и у него менее четырех мокрых подгузников в течение 24 часов или двух мочеиспусканий во время бодрствования в течение дня. • У ребенка проблемы с дыханием. |
Что вызывает лихорадку?
Согласно AAP, лихорадка обычно вызывается инфекциями, вызванными вирусами (например, простуда и грипп) или бактериями (например, стрептококком). И сама лихорадка — это не болезнь, а побочный продукт инфекции — и хороший.
«Лихорадка — это защитный механизм иммунной системы, — говорит Хусейн. «Это признак того, что иммунная система настроена против любого патогена, с которым борется организм».
Другими, менее распространенными причинами лихорадки у детей являются:
- прививки. По данным Американской академии педиатрии (AAP), у некоторых детей после вакцинации может быть субфебрильная температура.

- Верхняя одежда. У младенцев, которые не регулируют температуру тела так же хорошо, как у детей старшего возраста, может подняться температура, если они слишком тепло одеты или находятся в жарком помещении. (Даже если вы подозреваете, что это является причиной лихорадки, обязательно позвоните врачу, если ребенку 12 недель или меньше.)
- Прорезывание зубов. Иногда прорезывание зубов может привести к небольшому повышению температуры тела, но обычно температура не превышает 100 F. «Когда у кого-то из моих детей режутся зубки, они всегда чувствуют себя немного теплее, чем обычно, и у них наблюдается небольшое повышение температуры. », — говорит мама двоих детей Алисса Давенпорт из Рочестера, штат Нью-Йорк. «Если они были немного горячими и пускали тонны слюни, я обычно знал, что у них режутся зубы».
Как сбить лихорадку у ребенка
Если у ребенка жар, но в целом он выглядит нормально — он играет, ест и пьет и имеет обычную энергию — возможно, лечение лихорадки не требуется. «Как педиатр и мать, я выступаю за лечение лихорадки, если ребенку некомфортно», — говорит Хусейн. «Если они бегают и играют как обычно, зачем лечить? С другой стороны, я лечил свою дочь тайленолом, когда она болела вирусным процессом, но без лихорадки, чтобы обеспечить комфорт и облегчить боль».
«Как педиатр и мать, я выступаю за лечение лихорадки, если ребенку некомфортно», — говорит Хусейн. «Если они бегают и играют как обычно, зачем лечить? С другой стороны, я лечил свою дочь тайленолом, когда она болела вирусным процессом, но без лихорадки, чтобы обеспечить комфорт и облегчить боль».
Если ребенок обычно плохо себя чувствует во время лихорадки, можно использовать либо ибупрофен (только после 6-месячного возраста), либо ацетаминофен в соответствующих дозах. «Многие педиатры советуют придерживаться только одного из этих лекарств, чтобы не было путаницы и не вводились дополнительные дозы», — говорит Смит.
Некоторые родители и опекуны также любят принимать ванну, чтобы сбить лихорадку — это нормально, если температура подходящая. «Обтирание губкой или мочалкой может помочь ребенку почувствовать себя лучше и снизить температуру, но важно, чтобы вода была теплой, а не холодной», — отмечает Смит. «Холодные ванны или обтирание холодной водой просто заставят вашего ребенка дрожать и не помогут ему почувствовать себя лучше».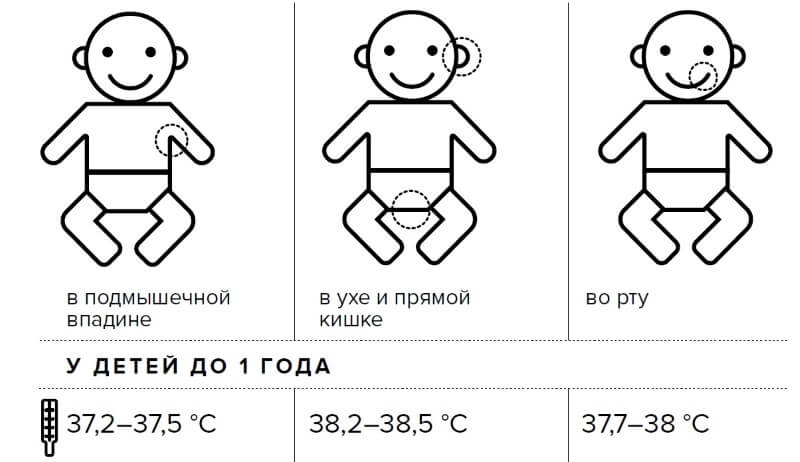
Что нужно знать о лихорадке, детях и COVID-19
Учитывая текущее состояние здоровья, родителям и опекунам вполне разумно беспокоиться о COVID-19, когда у ребенка поднимается температура. Однако важно знать, что, хотя лихорадка является признаком COVID-19, это не обязательно означает, что у ребенка есть COVID-19. Тем не менее, сохранять бдительность по-прежнему крайне важно.
«Лихорадка — один из наиболее распространенных симптомов у людей с COVID-19, но она также может быть признаком другой инфекции, — говорит Смит. «Мы все еще многое узнаем о детях и COVID-19., но одними из первых признаков у маленьких детей часто являются лихорадка и кашель. У детей постарше обычно бывает жар и кашель, а иногда это сопровождается мышечными или головными болями».
Смит также отмечает, что важно также учитывать риск заражения ребенка COVID-19. «Риск выше, если они были в тесном контакте с людьми без маски, но он может быть меньше, если они и их семья хорошо относились к социальному дистанцированию в общественных местах, ношению масок и не нахождению в больших группах людей.

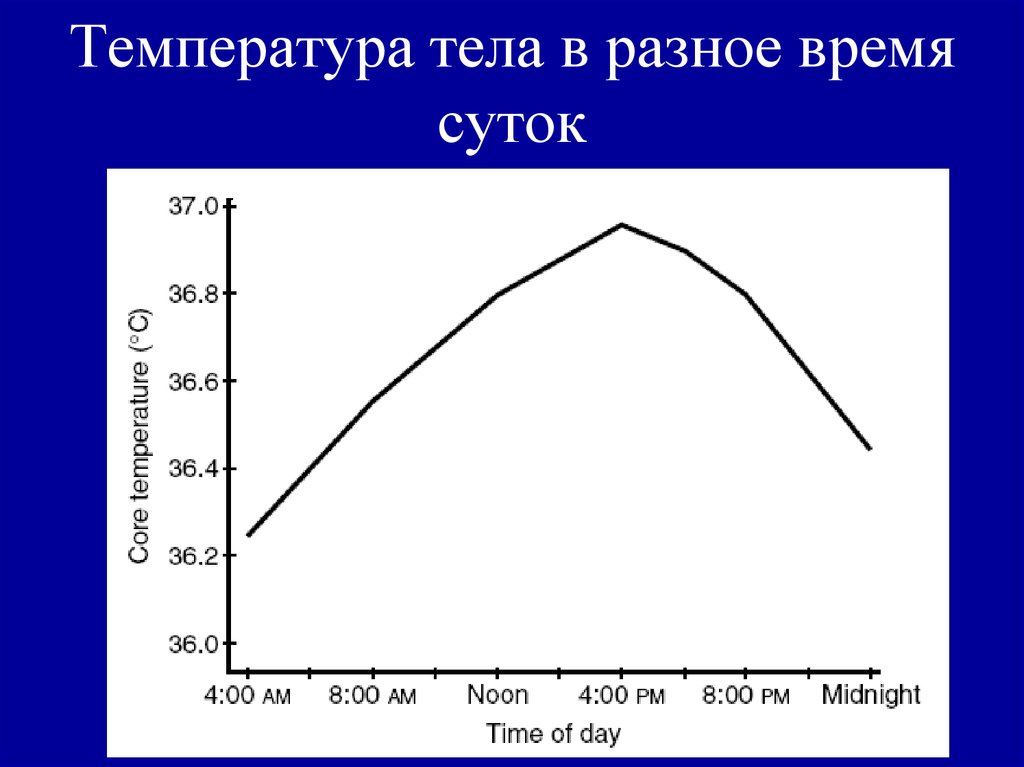 Целевое обучение. Трудоустройство выпускников
Целевое обучение. Трудоустройство выпускников Целевое обучение. Трудоустройство выпускников
Целевое обучение. Трудоустройство выпускников Этот вид лихорадки из-за обезвоживания также может быть вызван сильной рвотой и диареей.
Этот вид лихорадки из-за обезвоживания также может быть вызван сильной рвотой и диареей.

 Но неясно, действительно ли они помогают снизить лихорадку.
Но неясно, действительно ли они помогают снизить лихорадку. Они все еще могут заразить других.
Они все еще могут заразить других.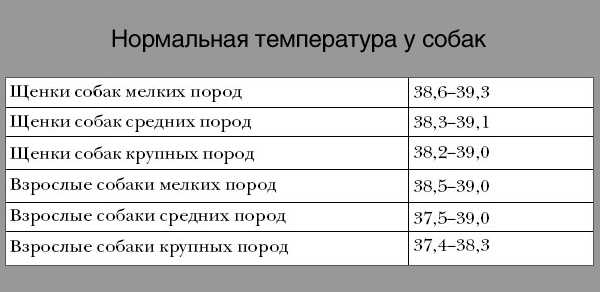 Кокрановская система баз данных, ред. 2003 г.; (2): CD004264. [Бесплатная статья PMC: PMC6532675] [PubMed: 12804512]
Кокрановская система баз данных, ред. 2003 г.; (2): CD004264. [Бесплатная статья PMC: PMC6532675] [PubMed: 12804512] Кокрановская система базы данных, ред. 2013 г.; (10): CD009572. [Бесплатная статья PMC: PMC6532735] [PubMed: 24174375]
Кокрановская система базы данных, ред. 2013 г.; (10): CD009572. [Бесплатная статья PMC: PMC6532735] [PubMed: 24174375]
 Например, ребенок может быть гораздо более беспокойным, чем обычно, или не хотеть есть.
Например, ребенок может быть гораздо более беспокойным, чем обычно, или не хотеть есть.
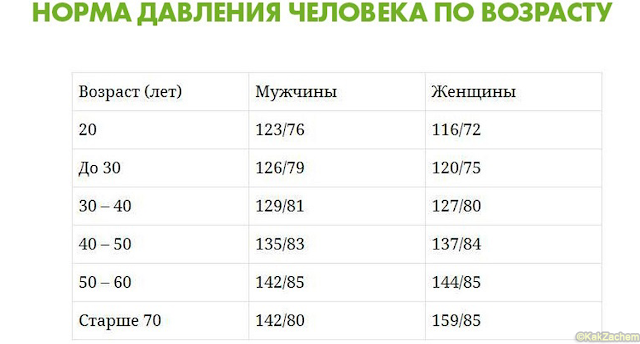
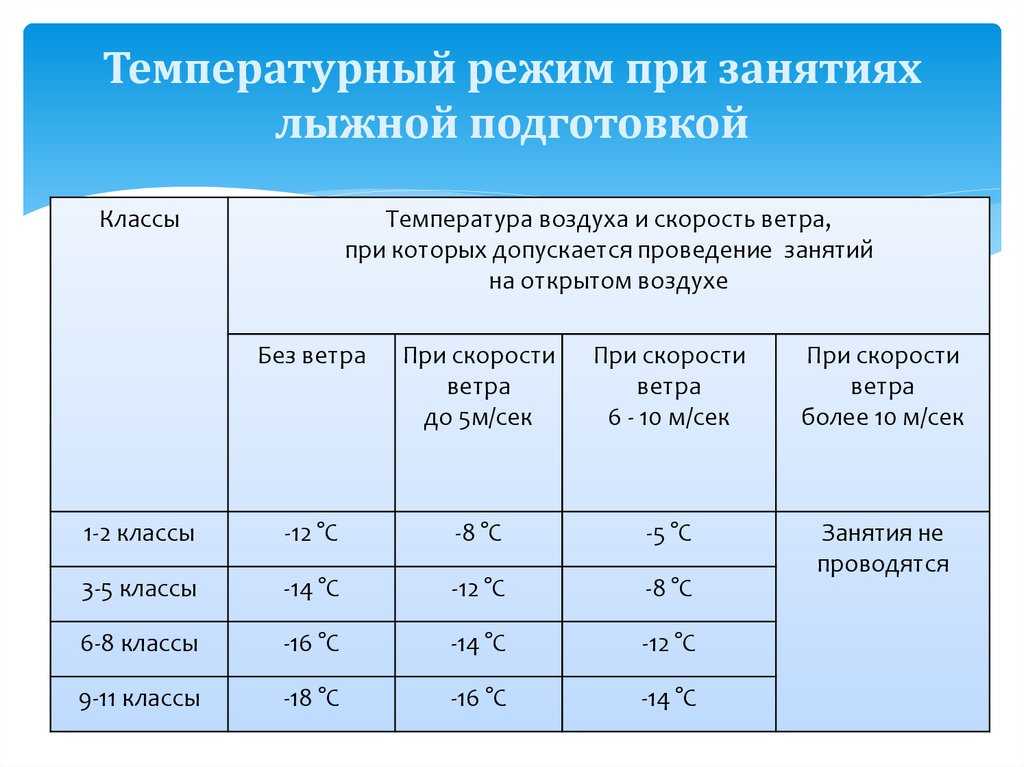

 Или это началось после того, как вы сделали прививку или вакцину?
Или это началось после того, как вы сделали прививку или вакцину?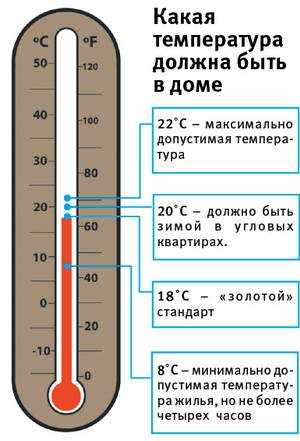
 Например:
Например: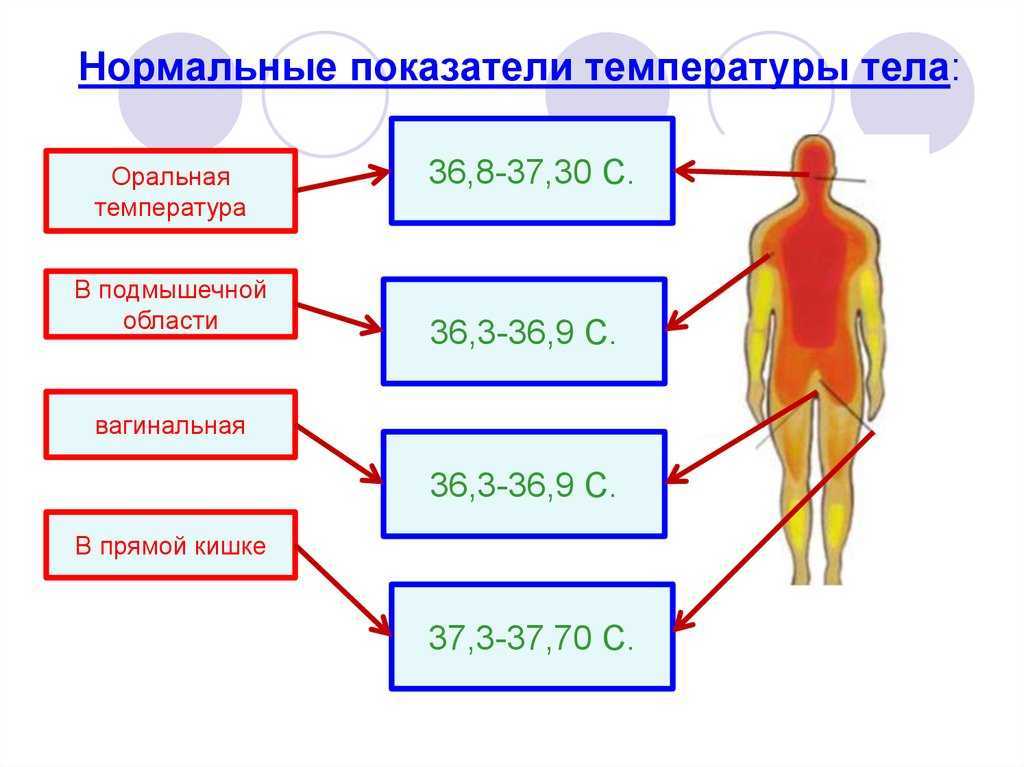
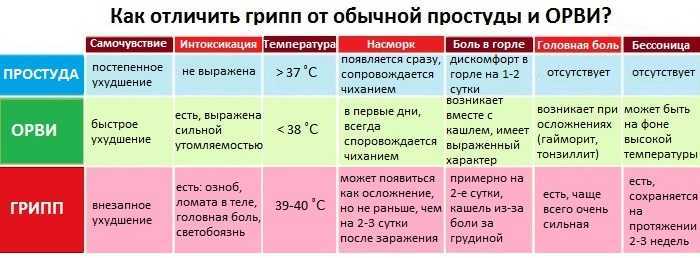 Например:
Например: Из-за этого очень тяжело дышать.
Из-за этого очень тяжело дышать.