Острый аппендицит — Клиника 29
Аппендицит — воспаление червеобразного отростка слепой кишки (аппендикса). Одно из наиболее частых заболеваний брюшной полости, требующих хирургического лечения.
История
Впервые описание червеобразного отростка встречается в трудах Леонардо да Винчи, а также Андреаса Везалия в XVI веке. Позже европейскими врачами описаны случаи находок воспалённого червеобразного отростка на вскрытиях. Этому не придавали большого значения, так как считали, что аппендицит есть следствие воспаления слепой кишки. В XIX веке британские хирурги Брайт и Аддисон подробно описали клинику острого аппендицита и привели доказательства существования данного заболевания и его первичности по отношению к воспалению кишки. Это коренным образом изменило тактику при лечении больных острым аппендицитом, поставив на первое место оперативное лечение. Первую достоверную аппендэктомию выполнил в 1735 году в Лондоне королевский хирург, основатель госпиталя Святого Георгия Claudius Amyand.
В России первая операция удаления червеобразного отростка была сделана в 1888 г., провёл её врач К. П. Домбровский в Петропавловской больнице. Активно же оперировать аппендицит начали только в 1909 году, после Съезда российских хирургов.
Частота и распространение
Аппендицит проявляется в любом возрасте, однако чаще в возрасте 10—30 лет, частота встречаемости у детей не более 1-3 %; болеют и мужчины, и женщины. Заболеваемость острым аппендицитом составляет 4—5 случаев на 1000 человек в год. Среди острых хирургических заболеваний органов брюшной полости острый аппендицит составляет 89,1 %, занимая среди них первое место. Острый аппендицит — наиболее частая причина развития перитонита.
Этиология и патогенез
Основной причиной развития острого аппендицита является активация кишечной флоры червеобразного отростка на фоне механической обтурации его просвета. Обтурацию (закупорку) просвета отростка вызывают каловые камни (35 % наблюдений), гиперплазия лимфоидных фолликулов.
Это ведёт к скоплению слизи в просвете отростка и чрезмерному развитию микроорганизмов, что вызывает воспаление слизистой оболочки и подлежащих слоёв, тромбозу сосудов, некрозу стенки червеобразного отростка, что в свою очередь может приводить к перфорации стенки отростка (возникновению отверстия, «аппендицит лопнул», по народной терминологии) — внутрибрюшная катастрофа, которая приводит к излиянию гнойного содержимого, содержащего огромное количество микробов, в стерильную брюшную полость. Возникает угрожающее жизни больного осложнение — разлитой гнойный перитонит. В некоторых случаях при несвоевременном оказании медицинской помощи у больных могут возникать и другие осложнения: периаппендикулярный инфильтрат, периаппендикулярный абсцесс, острый пилефлебит.
Хронический аппендицит — редкая форма аппендицита, развивающаяся после перенесённого острого аппендицита, характеризующаяся склеротическими и атрофическими изменениями в стенке червеобразного отростка. Некоторыми исследователями допускается возможность развития первично-хронического аппендицита (без ранее перенесённого острого), но в то же время, многими авторами исключается наличие хронического аппендицита.
Некоторыми исследователями допускается возможность развития первично-хронического аппендицита (без ранее перенесённого острого), но в то же время, многими авторами исключается наличие хронического аппендицита.
Клинические проявления
Боль в животе, сначала в эпигастральной области или околопупочной области; нередко она имеет нелокализованный характер (боли «по всему животу»), через несколько часов боль мигрирует в правую подвздошную область — симптом «перемещения» или симптом Кохера. Несколько реже болевое ощущение появляются сразу в правой подвздошной области.
Боли носят постоянный характер; интенсивность их, как правило, умеренная. По мере прогрессирования заболевания они несколько усиливаются, хотя может наблюдаться и их стихание за счет гибели нервного аппарата червеобразного отростка при гангренозном воспалении. Боли усиливаются при ходьбе, кашле, перемене положения тела в постели.
Отсутствие аппетита;
Тошнота, рвота 1-2 кратная и носит рефлекторный характер. Появление тошноты и рвоты до возникновения болей не характерно для острого аппендицита;
Появление тошноты и рвоты до возникновения болей не характерно для острого аппендицита;
Подъём температуры до 37-38 °С
Возможны: жидкий стул, частое мочеиспускание
Острый аппендицит при беременности
Острый аппендицит — самая частая причина неотложных хирургических вмешательств у беременных. Частота острого аппендицита у беременных: 1 случай на 700—2000 беременных.
Анатомо-физиологические особенности женского организма затрудняют своевременную диагностику аппендицита. Это приводит к большей частоте развития осложнённых форм, что может привести к прерыванию беременности и гибели плода.
У беременных при остром аппендиците отмечается острая боль в животе, которая приобретает постоянный ноющий характер и перемещается в место локализации отростка (правый боковой отдел живота, правое подреберье).
Диагностика
Клинические признаки и симптомы
- болезненность в правой подвздошной области при пальпации;
- напряжение мышц в правой подвздошной области при пальпации;
- болезненность передней стенки ампулы прямой кишки за счёт наличия выпота в кармане Дугласа, или в дугласовом пространстве при ректальном исследовании;
- симптом Бартомье-Михельсона — болезненность при пальпации слепой кишки усиливается в положении больного на левом боку;
- симптом Воскресенского — врач левой рукой натягивает рубашку больного за нижний край (для равномерного скольжения).
 Во время вдоха больного кончиками пальцев с умеренным давлением на живот осуществляют быстрое скользящее движение сверху вниз по направлению к правой подвздошной области. В момент окончания движения больной отмечает резкое усиление болезненности;
Во время вдоха больного кончиками пальцев с умеренным давлением на живот осуществляют быстрое скользящее движение сверху вниз по направлению к правой подвздошной области. В момент окончания движения больной отмечает резкое усиление болезненности; - симптом Клемма (Klemm) — скопление газа в илеоцекальном отделе кишечника, определяемое при рентгенологическом исследовании;
- симптом Раздольского (Менделя-Раздольского) — при перкуссии брюшной стенки определяется болезненность в правой подвздошной области;
- симптом Ровзинга (Rovsing) — появление или усиление болей в правой подвздошной области при сдавлении сигмовидной кишки и толчкообразном давлении на нисходящий отдел ободочной кишки;
- симптом Ситковского — возникновение или усиление болей в правой подвздошной области в положении больного на левом боку;
- симптом Черемских-Кушниренко (Караваевой) — усиление болей в правой подвздошной области при кашле;
- симптом Щёткина — Блюмберга — обратная чувствительность, усиление боли при резком отнятии руки, по сравнению с пальпацией;
Лапароскопия
Диагностическая лапароскопия показана в сомнительных случаях, может переходить в лечебную лапароскопию (лапароскопическую аппендэктомию).
При остром аппендиците наблюдаются неспецифические изменения анализов крови, характерные для воспалительной реакции как таковой: Повышение числа лейкоцитов в крови, повышение скорости оседания эритроцитов, подъём С-реактивного белка после первых 12 часов, небольшое количество эритроцитов и лейкоцитов в моче («токсические изменения мочи»).
Ультразвуковое исследование при остром аппендиците не всегда специфично. Наиболее частый ультразвуковой признак острого аппендицита — наличие свободной жидкости в правой подвздошной ямке (то есть, вокруг отростка) и (или) в полости малого таза (наиболее отлогом месте брюшной полости) — симптомы местного перитонита.
Аппендицит необходимо дифференцировать со следующими заболеваниями: пиелонефрит, почечная колика, острый сальпингоофорит (аднексит), апоплексия яичника, разрыв кисты яичника, внематочная беременность, острый эндометрит, воспаление дивертикула Меккеля, прободная язва, обострение язвенной болезни, гастрит, энтерит, колит, кишечная колика, холецистит, панкреатит, кетоацидоз, кишечная непроходимость, пневмония, болезнь Крона, геморрагический васкулит (болезнь Шенляйна — Геноха), пищевое отравление и др.
Лечение
На догоспитальном этапе запрещается: применять местное тепло (грелки) на область живота, вводить наркотики и другие болеутоляющие средства, давать больным слабительное и применять клизмы.
Постановка диагноза острого аппендицита является показанием к проведению экстренного оперативного лечения.
Консультация по платным услугам
Показать телефоны
Аппендицит — болезнь «хамелеон» | Морозовская ДГКБ ДЗМ
Острый аппендицит — одно из наиболее распространенных заболеваний брюшной полости, требующих хирургического лечения. В Морозовской детской больнице ежегодно выполняется порядка 600 аппендэктомий — операций по удалению червеобразного отростка слепой кишки. Почти в 10% случаев заболевание имеет осложненную форму (перитонит, периаппендикулярные инфильтрат и абсцесс).
Как правило, осложнения возникают из-за несвоевременного обращения за специализированной медицинской помощью, ведь симптомы аппендицита могут маскироваться под ряд других болезней. Как вовремя распознать заболевание, какие методики лечения наиболее эффективны рассказал заведующий хирургическим отделением Морозовской детской больницы, врач-колопроктолог, врач-детский хирург высшей категории, кандидат медицинских наук, обладатель статуса «Московский врач» Михаил Козлов.
Как вовремя распознать заболевание, какие методики лечения наиболее эффективны рассказал заведующий хирургическим отделением Морозовской детской больницы, врач-колопроктолог, врач-детский хирург высшей категории, кандидат медицинских наук, обладатель статуса «Московский врач» Михаил Козлов.
Как часто детям ставят диагноз «острый аппендицит»?
Острый аппендицит — острое воспаление червеобразного отростка слепой кишки. Общая заболеваемость составляет от 3 до 6 на 1 000 детей. Девочки и мальчики болеют одинаково часто. Может возникнуть в любом возрасте, в том числе у новорожденных. До 3 лет частота возникновения не превышает 8%. Пик заболеваемости приходится на детей в возрасте 9 — 12 лет. Причем, у детей аппендицит развивается быстрее, а деструктивные изменения в отростке, приводящие к аппендикулярному перитониту, возникают значительно чаще, чем у взрослых.
Почему возникает заболевание?
Острый аппендицит является энтерогенной аутоинфекцией.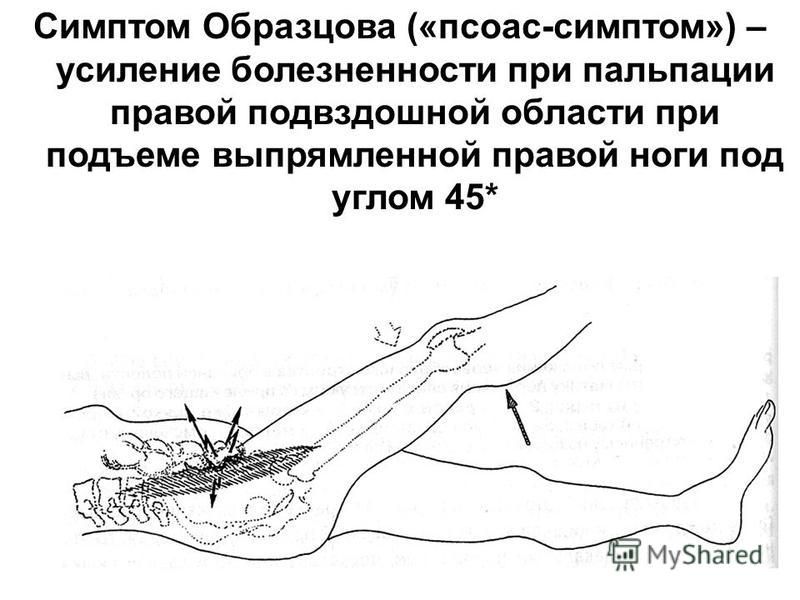 Болезнь вызывает собственная условно-патогенная микробная флора — группа микроорганизмов, которые постоянно присутствуют на слизистых оболочках и в кишечнике человека, мирно сосуществуя с организмом. При неблагоприятных условиях, например, при ослаблении иммунитета или вирусной инфекции, количество условно патогенных микробов достигает концентрации, вызывающей развитие заболевания. В червеобразном отростке возникает воспаление. Просвет отростка отекает и секрет слизистой, не имея выхода из отростка, накапливается и инфицируется.
Болезнь вызывает собственная условно-патогенная микробная флора — группа микроорганизмов, которые постоянно присутствуют на слизистых оболочках и в кишечнике человека, мирно сосуществуя с организмом. При неблагоприятных условиях, например, при ослаблении иммунитета или вирусной инфекции, количество условно патогенных микробов достигает концентрации, вызывающей развитие заболевания. В червеобразном отростке возникает воспаление. Просвет отростка отекает и секрет слизистой, не имея выхода из отростка, накапливается и инфицируется.
Как проявляется заболевание у детей? На что родителям обратить внимание?
Основные симптомы заболевания — боль в области живота, повышение температуры. Но клиническая картина аппендицита может быть разнообразной. В зависимости от расположения червеобразного отростка, степень выраженности и характер боли могут значительно отличаться. Если аппендикс имеет особую локализацию, что бывает примерно в половине случаев, клинические проявления болезни нетипичные. Например, если аппендикс находится глубоко в малом тазу, то при пальпации живота боли может не быть. При этом необходимо обращать внимание на характер стула, позывы к дефекации, частоту мочеиспускания. Такое расположение аппендикса у девочек пубертатного периода может имитировать воспаление придатков.
Например, если аппендикс находится глубоко в малом тазу, то при пальпации живота боли может не быть. При этом необходимо обращать внимание на характер стула, позывы к дефекации, частоту мочеиспускания. Такое расположение аппендикса у девочек пубертатного периода может имитировать воспаление придатков.
Если отросток располагается вверху под печенью, то при пальпации живота через верхнюю брюшную стенку болевой синдром также будет не выражен. Если аппендицит имитирует почечную колику — пациент будет жаловаться на боль в пояснице. В том случае, когда аппендикс расположен медиально в центре живота, ребенок будет чувствовать выраженную боль в пупке. При расположении отростка на прямой кишке, пациент может жаловаться на учащенный стул.
Сложности при диагностике заболевания на раннем этапе связаны еще и с тем, что симптомы, характерные острому аппендициту, могут наблюдаться при многих других заболеваниях. К примеру, ОРВИ часто протекает с абдоминальным синдромом. Достоверно определить заболевание может только врач-хирург с учетом осмотра пациента и исследований. В некоторых случаях рекомендовано динамическое наблюдение.
В некоторых случаях рекомендовано динамическое наблюдение.
Какие виды диагностики наиболее информативны?
Чаще всего для подтверждения диагноза достаточно осмотра врача-хирурга и выполнения общего анализа крови. При неясной клинической картине рекомендовано УЗИ органов брюшной полости. Аппараты УЗИ экспертного класса, которыми оснащена Морозовская больница, позволяют точно визуализировать ткани и провести дифференцировку червеобразного отростка. Также вспомогательные виды диагностики имеют огромное значение при установке диагноза новорожденным и детям до года. В год мы оперируем 10 — 15 малышей с острым аппендицитом.
Как лечат аппендицит?
Лечение аппендицита подразумевает удаление червеобразного отростка слепой кишки. В последние несколько лет выполняются, как правило, только лапароскопические операции. У нас накоплен огромный опыт проведения малоинвазивного вмешательства при данной патологии — еще в Измайловской больнице мы одними из первых начали проводить малотравматичные аппендэктомии.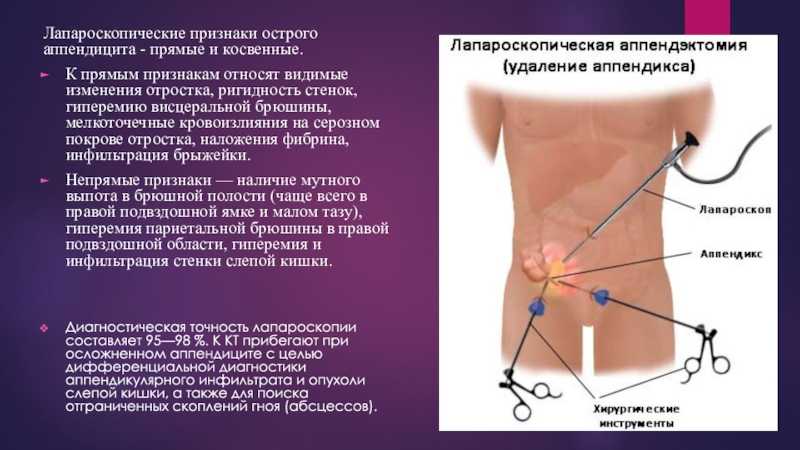 При такой операции доступ осуществляется через небольшие проколы передней брюшной полости. При типично расположенном не осложненном аппендиците операция длится около 15-20 минут. Ребенок быстро восстанавливается и уже на 2-3 сутки выписывается из стационара.
При такой операции доступ осуществляется через небольшие проколы передней брюшной полости. При типично расположенном не осложненном аппендиците операция длится около 15-20 минут. Ребенок быстро восстанавливается и уже на 2-3 сутки выписывается из стационара.
Чем опасно несвоевременное обращение за медицинской помощью?
Через сутки-двое с начала заболевания воспаление с червеобразного отростка слепой кишки начинает распространяться на окружающие ткани: мочеточник, придатки, мочевой пузырь, прямую кишку. Аппендицит осложняется перитонитом. Если ребенок поступает через 10 дней с момента заболевания или более — аппендикс фрагментируется и мы фиксируем разлитой каловый перитонит. Это очень тяжелое состояние, при котором, в крайне редком случае, ребенку может потребоваться выполнение полостной операции, с установлением на некоторое время стомы. Повторная санация проводится только после полного очищения и устранения воспалительного процесса.
Можно ли удалять аппендикс с профилактической целью?
Хирургическое вмешательство в брюшную полость без медицинских показаний недопустимо.
Диагностика и лечение острого аппендицита у взрослых: обзор | Экстренная медицина | ДЖАМА
Эта проблема
Просмотр показателей
- Скачать PDF
- Полный текст
- НМО и МОС
Поделиться
Твиттер Фейсбук Электронная почта LinkedIn
- Процитировать это
- Разрешения
Обзор
14 декабря 2021 г.
Димитриос Морис, MD, MSc, PhD 1 ; Эрик Карл Полсон, MD 2 ; Теодор Н. Паппас, MD 1
Информация об авторах Информация о статье
1 Отделение хирургии, Медицинский центр Университета Дьюка, Дарем, Северная Каролина
ДЖАМА. 2021;326(22):2299-2311. дои: 10.1001/jama.2021.20502
Полный текст
Абстрактный
Важность Острый аппендицит является наиболее распространенным неотложным хирургическим заболеванием органов брюшной полости в мире, с ежегодной заболеваемостью от 96,5 до 100 случаев на 100 000 взрослых.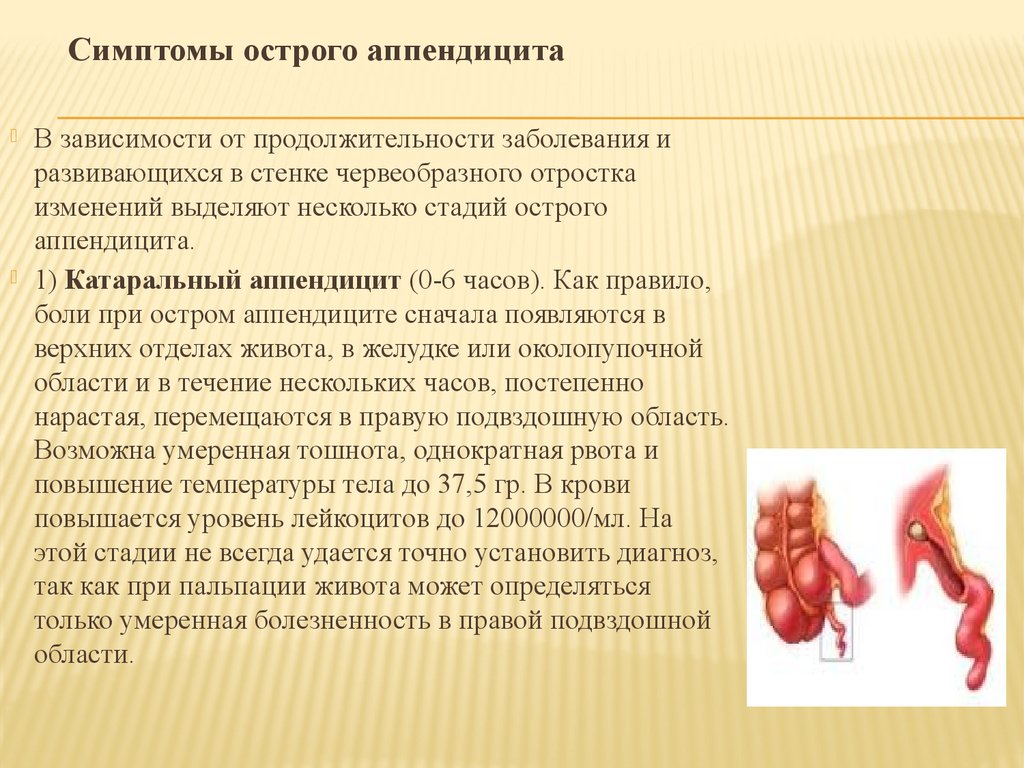
Наблюдения Клинический диагноз острого аппендицита основывается на данных анамнеза, физикальных и лабораторных данных, а также данных визуализации. Классические симптомы аппендицита включают неопределенную боль в околопупочной области, анорексию/тошноту/перемежающуюся рвоту, миграцию боли в правый нижний квадрант и субфебрилитет. Диагноз острого аппендицита ставится примерно в 90% пациентов с этими симптомами. Лапароскопическая аппендэктомия остается наиболее распространенным методом лечения. Однако все больше данных свидетельствует о том, что антибиотики широкого спектра действия, такие как монотерапия пиперациллином-тазобактамом или комбинированная терапия либо цефалоспоринами, либо фторхинолонами с метронидазолом, успешно лечат неосложненный острый аппендицит примерно у 70% пациентов. Специфические визуализационные данные компьютерной томографии (КТ), такие как дилатация аппендикса (диаметр аппендикса ≥7 мм) или наличие аппендиколитов, определяемых как конгломерат фекалий в просвете аппендикса, позволяют выявить пациентов, для которых стратегия лечения в первую очередь антибиотиками предпочтительнее. скорее всего потерпит неудачу. КТ-обнаружение аппендиколита, масс-эффекта и расширенного аппендикса более 13 мм связаны с более высоким риском неэффективности лечения (≈40%) при назначении антибиотиков в первую очередь. Таким образом, хирургическое лечение следует рекомендовать пациентам с КТ-обнаружениями аппендиколита, масс-эффекта или расширенного аппендикса, которые подходят для операции, определяемой как имеющие относительно низкий риск неблагоприятных исходов или послеоперационной смертности и заболеваемости. У пациентов без результатов КТ высокого риска либо аппендэктомия, либо антибиотики могут рассматриваться как терапия первой линии. У непригодных пациентов без этих данных КТ высокого риска рекомендуется лечение антибиотиками в первую очередь, а в случае неэффективности лечения антибиотиками может быть рассмотрено хирургическое вмешательство. У непригодных пациентов с результатами КТ высокого риска следует учитывать оценку периоперационного риска, а также предпочтения пациента.
скорее всего потерпит неудачу. КТ-обнаружение аппендиколита, масс-эффекта и расширенного аппендикса более 13 мм связаны с более высоким риском неэффективности лечения (≈40%) при назначении антибиотиков в первую очередь. Таким образом, хирургическое лечение следует рекомендовать пациентам с КТ-обнаружениями аппендиколита, масс-эффекта или расширенного аппендикса, которые подходят для операции, определяемой как имеющие относительно низкий риск неблагоприятных исходов или послеоперационной смертности и заболеваемости. У пациентов без результатов КТ высокого риска либо аппендэктомия, либо антибиотики могут рассматриваться как терапия первой линии. У непригодных пациентов без этих данных КТ высокого риска рекомендуется лечение антибиотиками в первую очередь, а в случае неэффективности лечения антибиотиками может быть рассмотрено хирургическое вмешательство. У непригодных пациентов с результатами КТ высокого риска следует учитывать оценку периоперационного риска, а также предпочтения пациента.
Выводы и актуальность Острый аппендицит поражает от 96,5 до 100 человек на 100 000 взрослых в год во всем мире. Аппендэктомия остается терапией первой линии при остром аппендиците, но у некоторых пациентов с неосложненным аппендицитом целесообразно лечение антибиотиками, а не хирургическое вмешательство.
Полный текст
Добавить или изменить учреждение
- Академическая медицина
- Кислотно-основное, электролиты, жидкости
- Аллергия и клиническая иммунология
- Анестезиология
- Антикоагулянты
- Искусство и изображения в психиатрии
- Кровотечение и переливание
- Кардиология
- Уход за тяжелобольным пациентом
- Проблемы клинической электрокардиографии
- Клиническая задача
- Поддержка принятия клинических решений
- Клинические последствия базовой нейронауки
- Клиническая фармация и фармакология
- Дополнительная и альтернативная медицина
- Заявления о консенсусе
- Коронавирус (COVID-19)
- Медицина интенсивной терапии
- Культурная компетентность
- Стоматология
- Дерматология
- Диабет и эндокринология
- Интерпретация диагностических тестов
- Разработка лекарств
- Электронные медицинские карты
- Неотложная медицинская помощь
- Конец жизни
- Гигиена окружающей среды
- Справедливость, разнообразие и инклюзивность
- Этика
- Пластическая хирургия лица
- Гастроэнтерология и гепатология
- Генетика и геномика
- Геномика и точное здоровье
- Гериатрия
- Глобальное здравоохранение
- Руководство по статистике и методам
- Рекомендации
- Заболевания волос
- Модели медицинского обслуживания
- Экономика здравоохранения, страхование, оплата
- Качество медицинской помощи
- Реформа здравоохранения
- Медицинская безопасность
- Медицинские работники
- Различия в состоянии здоровья
- Несправедливость в отношении здоровья
- Информатика здравоохранения
- Политика здравоохранения
- Гематология
- История медицины
- Гуманитарные науки
- Гипертония
- Изображения в неврологии
- Наука внедрения
- Инфекционные болезни
- Инновации в оказании медицинской помощи
- JAMA Инфографика
- Право и медицина
- Ведущее изменение
- Меньше значит больше
- ЛГБТК-медицина
- Образ жизни
- Медицинский код
- Медицинские приборы и оборудование
- Медицинское образование
- Медицинское образование и обучение
- Медицинские журналы и публикации
- Меланома
- Мобильное здравоохранение и телемедицина
- Нарративная медицина
- Нефрология
- Неврология
- Неврология и психиатрия
- Примечательные примечания
- Сестринское дело
- Питание
- Питание, Ожирение, Упражнения
- Ожирение
- Акушерство и гинекология
- Гигиена труда
- Онкология
- Офтальмологические изображения
- Офтальмология
- Ортопедия
- Отоларингология
- Лекарство от боли
- Патология и лабораторная медицина
- Уход за пациентами
- Информация для пациентов
- Педиатрия
- Повышение производительности
- Показатели эффективности
- Периоперационный уход и консультации
- Фармакоэкономика
- Фармакоэпидемиология
- Фармакогенетика
- Фармация и клиническая фармакология
- Физическая медицина и реабилитация
- Физиотерапия
- Руководство врача
- Поэзия
- Здоровье населения
- Профилактическая медицина
- Профессиональное благополучие
- Профессионализм
- Психиатрия и поведенческое здоровье
- Общественное здравоохранение
- Легочная медицина
- Радиология
- Регулирующие органы
- Исследования, методы, статистика
- Реанимация
- Ревматология
- Управление рисками
- Научные открытия и будущее медицины
- Совместное принятие решений и общение
- Медицина сна
- Спортивная медицина
- Трансплантация стволовых клеток
- Наркомания и наркология
- Хирургия
- Хирургические инновации
- Хирургические жемчужины
- Обучаемый момент
- Технологии и финансы
- Искусство JAMA
- Искусство и медицина
- Рациональное клиническое обследование
- Табак и электронные сигареты
- Токсикология
- Травмы и травмы
- Приверженность лечению
- УЗИ
- Урология
- Руководство пользователя по медицинской литературе
- Вакцинация
- Венозная тромбоэмболия
- Здоровье ветеранов
- Насилие
- Женское здоровье
- Рабочий процесс и процесс
- Уход за ранами, инфекция, заживление
Сохранить настройки
Политика конфиденциальности | Условия использования
Острый аппендицит — симптомы, диагностика и лечение
Войдите в систему или подпишитесь, чтобы получить доступ ко всем рекомендациям BMJ Best Practice
Последняя проверка: 10 января 2023 г.
Последнее обновление: 16 августа 2022 г.
Острый аппендицит — это острое воспаление червеобразного отростка .
Обычно проявляется острой болью в животе, начинающейся в середине живота и позже локализующейся в правом нижнем квадранте.
Ассоциируется с лихорадкой, анорексией, тошнотой, рвотой и повышением количества нейтрофилов.
Диагноз обычно ставится клинически. Если требуется исследование, компьютерная томография или ультразвуковое исследование могут показать расширение наружного диаметра червеобразного отростка более чем на 6 мм.
Окончательное лечение — хирургическая аппендэктомия. Неоперативное лечение только антибиотиками может быть целесообразно в некоторых группах пациентов.
Определение
Острый аппендицит представляет собой острое воспаление червеобразного отростка, наиболее вероятное из-за закупорки просвета червеобразного отростка (фекалиями, нормальным стулом, инфекционными агентами или лимфоидной гиперплазией).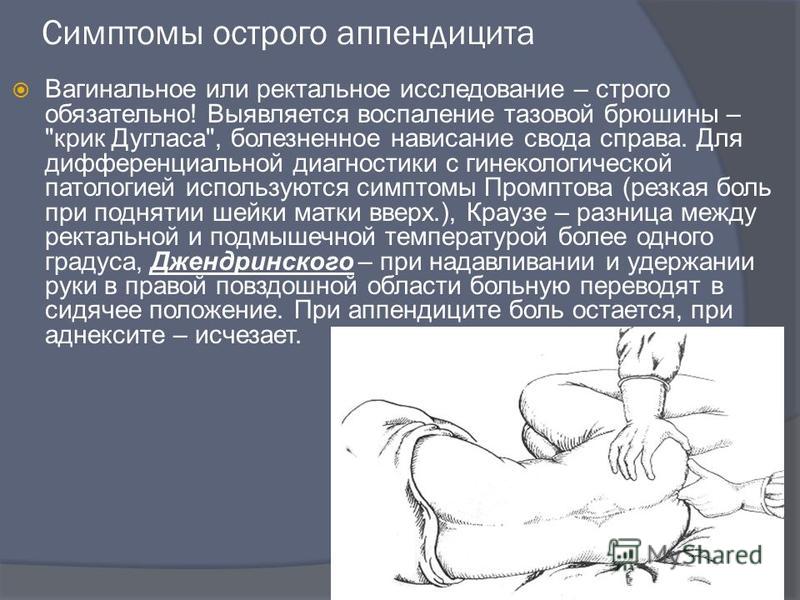 [1]Fitz RH. Перфоративное воспаление червеобразного отростка с особым вниманием к его ранней диагностике и лечению. Am J Med Sci. 1886;92:321-46.[2] Ицковиц М.С., Джонс С.М. Аппендицит. Эмер Мед. 2004;36:10-5. [Подпись к рисунку и начало цитирования предыдущего изображения]: Острый аппендицит — интраоперационный образец. Насим Ахмед, MBBS, FACS; используется с разрешения [Цитирование заканчивается].
[1]Fitz RH. Перфоративное воспаление червеобразного отростка с особым вниманием к его ранней диагностике и лечению. Am J Med Sci. 1886;92:321-46.[2] Ицковиц М.С., Джонс С.М. Аппендицит. Эмер Мед. 2004;36:10-5. [Подпись к рисунку и начало цитирования предыдущего изображения]: Острый аппендицит — интраоперационный образец. Насим Ахмед, MBBS, FACS; используется с разрешения [Цитирование заканчивается].
Анамнез и осмотр
Ключевые диагностические факторы
- боль в животе
- анорексия
- болезненность в правом нижнем квадранте
Другие ключевые диагностические факторы
Другие диагностические факторы
- Age Of Ecadurence
- NAUSEA
- Лихорадка
- Убываемые звуки кишечника
- Tachycardia
- .
- <6 месяцев грудного вскармливания
- низкое содержание пищевых волокон
- улучшенная личная гигиена
- курение
больше факторов риска
Войдите в систему или подписку на доступ к всей BMJ Best Practice
Диагностические исследования
1 -е исследование на заказ
- CBC
- CRP
- HORDINAL и PELVIC CT SCANAIN
- Ур
.

 Во время вдоха больного кончиками пальцев с умеренным давлением на живот осуществляют быстрое скользящее движение сверху вниз по направлению к правой подвздошной области. В момент окончания движения больной отмечает резкое усиление болезненности;
Во время вдоха больного кончиками пальцев с умеренным давлением на живот осуществляют быстрое скользящее движение сверху вниз по направлению к правой подвздошной области. В момент окончания движения больной отмечает резкое усиление болезненности;