симптомы и первые признаки воспаления аппендицита у взрослых
Что это такое?
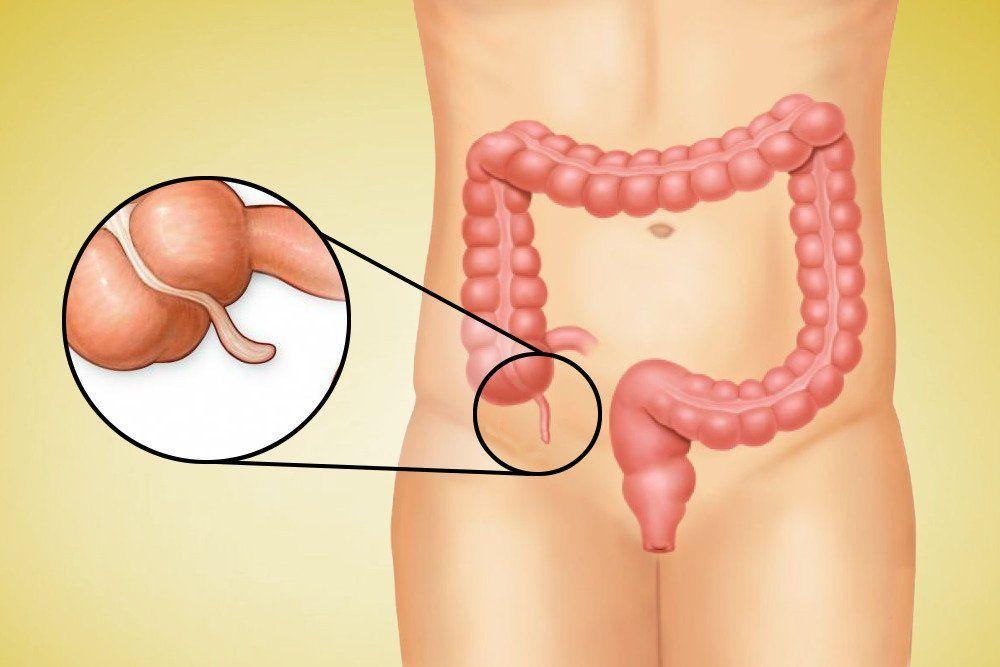
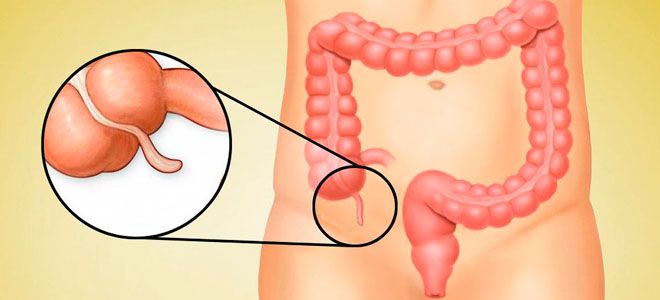
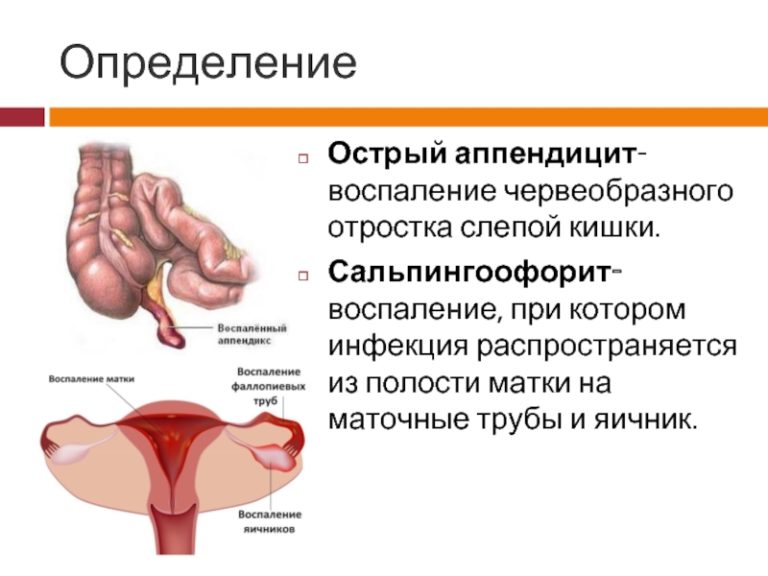
Аппендицит – это острое воспаление придатка слепой кишки, также известного как аппендикс (рис. 1).
Рисунок 1. Аппендикс (а), мешкообразный отросток слепой кишки длиной около 7-9 см, расположен в нижнем правом квадранте живота. При воспалении аппендикса (b) развивается аппендицит. Источник: СС0 Public DomainАппендицит всегда заявляет о себе неожиданно. Это не тот случай, когда острым проявлениям болезни предшествует так называемый продромальный период. Если болит аппендикс, пациенту может понадобиться экстренная помощь.
Среди острых хирургических заболеваний брюшной полости аппендицит занимает почетное первое место – 89% от общего числа. Чаще всего он встречается у молодых людей в возрасте 15-30 лет, причем женщины больше подвержены этой патологии. Однако это не означает, что взрослые и пожилые люди не страдают от этого заболевания – он может возникнуть и в 50, и даже в 70 лет. Пусть подобные случаи редки, все же они встречаются, а опасность для здоровья при этом намного выше, ведь чем человек старше, тем больше у него сопутствующих заболеваний, тормозящих процесс выздоровления.
Причины
На сегодняшний день специалисты не могут с полной уверенностью утверждать, что именно является пусковым механизмом воспаления аппендикса.
Принято считать, что главной причиной воспаления аппендикса является закупорка его просвета, в результате чего происходит скопление слизи и ее последующее инфицирование.
Роль наследственной предрасположенности к аппендициту пока изучена недостаточно хорошо. Однако уже сейчас некоторые отечественные и зарубежные специалисты, основываясь на своих клинических наблюдениях, выдвигают предположение, что генетические факторы все же могут способствовать развитию аппендицита. Кроме того, существуют такие врожденные особенности, как изгибы или сужение червеобразного отростка — они могут вызывать застойные явления и воспалительные процессы.
Существуют и менее популярные, но все же принятые к рассмотрению в широких научных кругах теории, затрагивающие возможные причины аппендицита:
- Сосудистая. Есть предположение, что системные васкулиты и другие заболевания сосудов, приводящие к нарушению кровоснабжения слепой кишки, могут стать причиной воспаления червеобразного отростка.

- Эндокринная. Слизистая оболочка толстого кишечника содержит т.н. энтерохромаффинные клетки, которые выделяют вещества, способствующие воспалительным процессам. Именно в аппендиксе таких клеток очень много, поэтому теория считается жизнеспособной.
- Инфекционная. Многие ученые полагают, что инфекционные заболевания (например, амёбиаз или брюшной тиф) способны вызывать воспаление аппендикса. Правда, пока никто не может внятно объяснить, какие именно бактерии можно отнести к специфическим возбудителям аппендицита.
Виды болезни
Чаще всего аппендицит имеет острое течение. Некоторые ученые настаивают на возможности развития хронического аппендицита у пациентов, ранее не переносивших острую форму болезни, однако это утверждение до сих пор остается предметом споров в научных кругах.
Таким образом, клиническая классификация включает следующие виды аппендицита:
- Острый неосложненный.
- Острый осложненный (об осложнениях читайте в следующем разделе статьи).

- Хронический.
Острый аппендицит, в свою очередь, принято классифицировать по характеру патологических изменений в тканях, определяемых при гистологическом исследовании.
Такая классификация называется клинико-морфологической и разделяет острую форму аппендицита на следующие виды:
- Катаральный. Наиболее распространенный и при этом наименее опасный вид аппендицита, при котором воспаляется только слизистая оболочка червеобразного отростка. Приступ начинается с разлитой боли в верхней части живота, которая через несколько часов смещается в правую подвздошную область. Живот не напряжен и принимает участие в дыхательных движениях. Температура может быть нормальной, но чаще отмечается повышение примерно до 37,5 С
- Гнойный (флегмонозный). Очаги гнойного воспаления охватывают весь аппендикс, при этом он существенно увеличивается в размерах, отмечается отек стенок кишечника. Может возникнуть воспаление брюшины (перитонит). Основной признак — боли в правой подвздошной области с постоянно усиливающейся интенсивностью.
 Язык обложен, отмечается рвота (иногда — многократная). Мышцы живота умеренно напряжены.
Язык обложен, отмечается рвота (иногда — многократная). Мышцы живота умеренно напряжены. - Гангренозный. Отмечается обширный некроз стенок аппендикса, а его цвет становится черно-зеленым. Клиническая картина напоминает флегмонозный аппендицит, но интенсивность боли обычно меньше, поскольку многие нервные окончания в аппендиксе к этому времени отмирает. Пульс слабого наполнения, часто наблюдается озноб.
- Перфоративный. В стенке червеобразного отростка образуется прободное отверстие, что чревато попаданием гнойного содержимого в брюшную полость. Интенсивные боли спустя несколько часов ослабевают, но вскоре возобновляются, причем уже по всему животу. Отмечается жар, тошнота, но сам больной почти не предъявляет жалоб. Это объясняется эйфорией на фоне выраженной общей интоксикации. Мышцы живота напряжены и не принимают участия в дыхательных движениях.
Чем опасен аппендицит: осложнения
Отсутствие своевременной медицинской помощи может привести к перфорации (разрыву стенки) аппендикса и развитию опасных для жизни осложнений:
- перитонит (воспаление брюшины),
- гнойное воспаление тканей — абсцессы (поддиафрагмальные, межкишечные, забрюшинные, периапендикулярные, печеночные),
- пилефлебит (воспаление и тромбоз воротной вены),
- сепсис (распространение инфекции по всему организму).

Все перечисленные состояния сопровождаются тяжелой клинической картиной: невыносимая боль в животе, высокая температура, рвота, спутанное сознание. При отсутствии неотложной медицинской помощи наступает смерть.
Симптомы аппендицита
Для острого аппендицита характерно острое начало. Обычно симптомы появляются ночью или ранним утром, при этом клиническая картина разворачивается стремительно. Первый признак — появление разлитой тянущей боли в верхней части живота (эпигастральная область). По мере усиления болевые ощущения становятся резкими и пульсирующими, перемещаясь при этом в нижнюю правую часть живота. К общим симптомам «острого живота» относят (рис. 2):
- повышение температуры (обычно до 37,5 Со, но при осложненных формах отмечается повышение до 40 Со),
- тошнота и рвота,
- сухость во рту,
- отсутствие аппетита,
- нарушения стула (возможны как запоры, так и диарея),
- учащенное сердцебиение,
- сероватый налет на языке,
- вздутие живота и метеоризм.

У аппендицита существует несколько специфических симптомов, которые позволяют отличить его от других заболеваний:
- симптом Бартомье-Михельсона – боль при пальпации слепой кишки усиливается, если пациент лежит на левом боку,
- симптом Воскресенского – врач кончиками пальцев делает быстрое и легкое скользящее движение сверху вниз по направлению к правой подвздошной области, при этом боль усиливается в конечной точке движения,
- симптом Долинова – усиление болевых ощущений в правой нижней части живота при его втягивании,
- симптом Волковича-Кохера – сначала боль возникает в верхней части живота, а спустя несколько часов перемещается в правую подвздошную область,
- симптом Крымова-Думбадзе – усиление болевых ощущений при пальпации пупочного кольца,
- симптом Раздольского (Менделя-Раздольского) – перкуссия брюшной стенки сопровождается усилением боли в правой подвздошной области,
- симптом Ситковского – возникновение или усиление болей в правой нижней части живота, если пациент лежит на левом боку,
- симптом Ровзинга – возникновение или усиление интенсивности болевых ощущений в правой нижней части живота при сдавлении сигмовидной кишки и толчкообразном давлении на нисходящий отдел ободочной кишки.

С какой стороны болит?
Как правило, боли при аппендиците локализуются в нижней правой части живота, поскольку именно там находится аппендикс — между пупком и правой подвздошной костью (рис. 3).
Рисунок 3. Боль при аппендиците обычно сильнее всего в месте воспаления — внизу живота с правой стороны. Источник: СС0 Public DomainОднако в редких случаях боль отмечается с левой стороны. Причин у этого феномена сразу несколько:
- Излишняя подвижность ободочной кишки.
- Иррадиация. Аппендицит известен тем, что при надавливании на живот боль может отдавать в любую часть живота (в том числе – влево).
- Зеркальное расположение внутренних органов (то есть органы, которые в норме должны находиться справа, располагаются с левой стороны, и наоборот).
Характер боли
В начале боль при аппендиците может быть разлитая, тянущая. Позднее, по мере развития болезни, она становится резкой и пульсирующей. В редких случаях боль появляется внезапно, одновременно с приступами не приносящей облегчения рвоты и скачками температуры.
Как отличить от других заболеваний?
Боль, возникшая из-за воспаления аппендикса, обычно становится сильнее во время кашля и чихания, при движении и дыхании. Существует также характерное для аппендицита явление, которое получило название «симптом Образцова» — усиление болевых ощущений, когда больной в положении стоя поднимает правую ногу.
Характерная особенность аппендицита, позволяющая отличить его от других заболеваний брюшной полости – боль стихает, если принять позу лежа на боку с подтянутыми к животу коленями.
Диагностика
Диагностические мероприятия начинаются с пальпации. При надавливании на живот справа и резком убирании руки боль усиливается – это называют симптомом Щеткина-Блюмберга.
Лабораторная диагностика:
- Анализ крови (о наличии аппендицита говорит повышенное содержание лейкоцитов и незрелых нейтрофилов).
- Анализ мочи (проводят, чтобы убедиться, что причина боли — не заболевание мочевыделительной системы).
Инструментальная диагностика:
- Ультразвуковое исследование брюшной полости.

- Компьютерная томография.
- Рентгенография.
В сомнительных случаях врач может назначить диагностическую лапароскопию: через надрез в брюшной стенке вводится эндоскоп, при помощи которого производится прямой осмотр аппендикса. Эту процедуру относят к диагностическим операциям, но точность исследования стремится к 100%.
Лечение
Как правило, аппендицит лечится хирургически — при подтверждении диагноза аппендикс удаляют.
Неотложная помощь
Если все симптомы указывают на аппендицит, не нужно предпринимать самостоятельных попыток облегчить состояние, единственно верное решение — вызов скорой медицинской помощи. Тепловые процедуры строго противопоказаны (то есть грелку прикладывать нельзя).
Важно! При подозрении на острый аппендицит нужно срочно звонить в скорую помощь по номеру 103. Если приступ начался вдали от города, можно позвонить в единую службу спасения по номеру 112.
До приезда бригады скорой помощи нельзя принимать обезболивающие препараты. Больному придется запастись терпением, поскольку обезболивание может изменить клиническую картину и затруднит диагностику. Запрещено принимать пищу (в редких случаях при аппендиците может усиливаться аппетит), не рекомендуют даже пить. Если мучает сильная жажда, можно сделать пару небольших глотков воды, но не более.
Больному придется запастись терпением, поскольку обезболивание может изменить клиническую картину и затруднит диагностику. Запрещено принимать пищу (в редких случаях при аппендиците может усиливаться аппетит), не рекомендуют даже пить. Если мучает сильная жажда, можно сделать пару небольших глотков воды, но не более.
Важно! Больной не должен передвигаться самостоятельно – любая физическая нагрузка может спровоцировать разрыв аппендикса.
Как проходит операция
Стандартная операция по удалению аппендикса проходит под общим наркозом и длится в среднем 40-50 минут. При классической аппендэктомии делается надрез 6-8 см в правой подвздошной области, ткани раздвигают при помощи специальных инструментов. Хирург извлекает наружу часть слепой кишки и удаляет аппендикс, после чего ушивает сосуды и ткани.
При лапароскопическом удалении аппендикса производят проколы брюшной стенки . В одно отверстие врач вводит эндоскоп, который помогает ему контролировать ход операции. В два других отверстия вводятся хирургические инструменты (рис. 4).
В два других отверстия вводятся хирургические инструменты (рис. 4).
В случае разрыва аппендикса и развития перитонита необходима более сложная операция – срединная лапаротомия (длина разреза – примерно 10 см) с санацией брюшной полости, осуществляемой при помощи дренажных приспособлений. В послеоперационном периоде больному необходимо пройти курс антибиотиков широкого спектра действия.
Медикаментозная терапия
Отечественные специалисты считают медикаментозное лечение аппендицита малоэффективным. В Европе подход несколько отличается: при обострении аппендицита врач сначала назначает курс антибиотиков, и только если он не помог, больного отправляют на операцию. Российские хирурги считают такой подход неоправданно рискованным, поскольку промедление с оперативным удалением аппендикса может привести к развитию осложнений и даже — летальному исходу.
Профилактика
Чтобы снизить вероятность острого аппендицита, следует придерживаться следующих правил:
- включать в рацион достаточное количество клетчатки для профилактики запоров и гнилостных процессов в кишечнике,
- избегать бесконтрольного употребления антибиотиков, чтобы не допустить развития дисбактериоза,
- повышать иммунитет: вести активный образ жизни, избегать вредных привычек, регулярно принимать витаминные комплексы,
Раньше за рубежом практиковалась профилактическая аппендэктомия – американские врачи удаляли детям аппендиксы с таким же рвением, как советские врачи вырезали детям гланды при малейших признаках простуды. Однако сейчас от этой практики отказались, поскольку после профилактической аппендэктомии дети страдали от регулярных расстройств пищеварения и были подвержены частым простудам из-за ослабления иммунитета.
Однако сейчас от этой практики отказались, поскольку после профилактической аппендэктомии дети страдали от регулярных расстройств пищеварения и были подвержены частым простудам из-за ослабления иммунитета.
Заключение
Таким образом, для профилактики аппендицита важно употреблять достаточное количество клетчатки, повышать защитные силы организма и избегать вредных привычек. Как правило, воспаление червеобразного отростка развивается стремительно, поэтому при подозрении на аппендицит следует без промедления вызвать бригаду скорой помощи. При своевременном обращении к врачу прогноз благоприятный.
Источники
- А.А. Назаров // Острый и хронический аппендицит
- А.В.Алекберзаде, Е.М.Липницкий // Острый аппендицит
- С.А. Совцов // Острый аппендицит — клиника, диагностика, лечение
Аппендицит — причины возникновения, симптомы заболевания, диагностика и лечение болезни
Аппендицит — это острое воспаление аппендикса, то есть червеобразного отростка слепой кишки — одна из самых распространенных хирургических патологий во всем мире.
Роль аппендикса в организме
Аппендикс у взрослых — это участок кишечника, который долгое время считался рудиментом, то есть «бесполезным отростком». При этом он — «пороховая бочка» для организма, готовая «взорваться», то есть воспалиться в любой момент.
В связи с этим в начале прошлого века врачи провели эксперимент — плановое удаление аппендикса (не дожидаясь его гипотетического воспаления) у новорожденных в Америке и военных в Германии. Результаты были неожиданными — без аппендикса люди чаще страдали от ОРВИ и других инфекционных патологий, а также от нарушения работы кишечника.
Позже выяснилось, что аппендикс является «резервуаром» лимфоидной ткани и отвечает за иммунный ответ, в том числе за защиту кишечника от вторжения инфекционных агентов.
С какой стороны аппендицит?
Аппендикс — это отросток длиной до десяти сантиметров, который отходит от кишки и слепо заканчивается в брюшной полости. При этом, являясь частью кишечника, в пищеварении он участия не принимает.
Расположение червеобразного отростка — справа, в нижней части живота, поэтому при его воспалении пациент чувствует дискомфорт в этой области.
Как часто случается приступ?
Считается, что приступ аппендицита диагностируется у 4-6 пациентов на 1000 человек нашей страны ежегодно. По статистике, он чаще встречается у женщин молодого возраста, но иногда случается и у детей.
Причины: от чего возникает аппендицит?
Еще пару десятилетий назад среди основных причин развития аппендицита называли нарушения питания, точнее употребление продуктов-провокаторов: семечки, орешки, обилие мяса в рационе и др. Однако, на данный момент нет веских факторов, подтверждающих эту теорию.
Иногда в удаленном воспаленном аппендиксе обнаруживают инородные тела — непереваренную пищу, пломбу, мелкие предметы и др. Попадая внутрь отростка, они провоцируют воспаление и болевой приступ.
Также в аппендикс «обратным током» может заноситься содержимое из кишечника, что приводит к закупорке отростка и последующему воспалению. У детей причиной аппендицита могут стать глистные инвазии. При малейшем подозрении на аппендицит нужно проконсультироваться с врачом.
Симптомы аппендицита
Аппендицит протекает у каждого пациента по индивидуальному сценарию, среди характерных симптомов можно выделить боль, повышение температуры тела, тошноту и изменение стула.
Самый главный симптом и признак
Основным признаком аппендицита у взрослых является боль. Она возникает в низу живота справа и усиливается в утреннее и ночное время. У детей нередко наблюдаются нечётко выраженные неприятные ощущения по всему животу.
Важный диагностический признак заболевания — симптом Кохера — смещение и локализация боли в правой подвздошной области, то есть на середине расстояния между паховой складкой и пупком. Если у вас возникли подозрения в симптомах — получите дистанционную консультацию нашего гастроэнтеролога..
Повышение температуры
Температура при аппендиците может повышаться до субфебрильных цифр или же оставаться в пределах нормы. Опытные диагносты обращают внимание на разницу между измерением температуры в подмышке и в прямой кишке — увеличение разницы на градус выше нормы может служить косвенным признаком острой патологии.
Тошнота и рвота
Нередко на фоне боли возникает тошнота и одно-двукратная рвота. Это происходит в результате раздражения нервных окончаний брюшины в области воспаления. В отсутствии своевременной помощи в течение нескольких дней тошнота может усиливаться, а рвота возобновляться на фоне общей интоксикации организма. Если не обратиться за помощью, через двое суток от момента начала заболевания рвота может возобновиться, но уже на фоне развивающегося перитонита и общей интоксикации организма.
Если не обратиться за помощью, через двое суток от момента начала заболевания рвота может возобновиться, но уже на фоне развивающегося перитонита и общей интоксикации организма.
Нарушение стула
Иногда наблюдается разжижение и учащение стула, однако понос не является характерным признаком заболевания.
Учащение мочеиспускания
Этот симптом аппендицита чаще наблюдается у женщин, что связано с раздражением тазовой брюшины или с воздействием воспаленного аппендикса на мочевой пузырь или правый мочеточник при их близком расположении.
Общая слабость
Недомогание, снижение аппетита, слабость и головокружение развиваются на фоне общей интоксикации организма.
Неприятные ощущения при аппендиците могут стихать, а потом возобновляться вновь. Это не должно успокаивать — важна консультация опытного врача и исключение хирургической патологии.
Признаки аппендицита
Как и любое другое заболевание, аппендицит имеет свои особенности и отличительные признаки. Разберемся, разнятся ли они у разных групп людей.
Разберемся, разнятся ли они у разных групп людей.
У мужчин
Аппендицит у мужчин и женщин протекает с одинаковой симптоматикой. Однако, при острой боли в ряде случаев у представительниц прекрасной половины человечества исключают гинекологические проблемы.
У ребенка
Острый аппендицит у ребенка врачи нередко связывают с быстрым ростом и активной перестройкой организма. Большой сальник у детей является менее развитым, в связи с чем он не может выполнять свои функции так же активно, как у взрослых.
У беременных
Расположение внутренних органов, в том числе слепой кишки с червеобразным отростком, в период ожидания ребенка меняется. Они «отодвигаются» постоянно растущей маткой в стороны и вверх. В связи с чем, острый аппендицит у беременных, сама боль, локализуется выше, чем у обычного взрослого человека. Причем, чем больше срок беременности, тем выше находится область дискомфорта. Также будущие мамы предъявляют жалобы на тянущие ощущения внизу живота, тошноту, рвоту и ухудшение самочувствия.
Также будущие мамы предъявляют жалобы на тянущие ощущения внизу живота, тошноту, рвоту и ухудшение самочувствия.
Обратите внимание! Важно, чтобы врач, ведущий беременность и роды, учитывал проведенную аппендэктомию и наличие свежих швов на брюшной стенке при выборе тактики родовспоможения.
Как определить, что начался приступ?
Несмотря на то, что каждый хирург неоднократно сталкивался с этим диагнозом, установить его бывает непросто. Это связано с атипичными проявлениями, в том числе и локализацией боли слева и даже в области поясницы. Такая ситуация наблюдается в 5-8 % случаев диагностированного аппендицита при альтернативном расположении аппендикса — например, в малом тазу или забрюшинном пространстве.
Как распознать аппендицит у взрослого
Предварительный диагноз хирург ставит на основании жалоб пациента, характерных признаков и данных осмотра.
Ряд зарубежных специалистов предполагают, что при аппендиците в биохимическом анализе крови можно обнаружить повышение уровня общего билирубина, однако, научных подтверждений это предположение пока не имеет.
Не доказала свою обоснованность и рентгенография кишечника, которая может лишь косвенно указывать на какую-либо патологию в брюшной полости и чаще всего требует определенной подготовки к проведению, осуществить которую в экстренной ситуации не всегда возможно.
Осложнения аппендицита
При отсутствии своевременной помощи и лечения аппендицит нередко осложняется перитонитом или острым воспалением брюшины. Происходит это после разрыва аппендикса, когда содержимое отростка и даже гной буквально «растекаются» по брюшной полости. Некоторые пациенты рассказывают, что почувствовали внутри себя звук лопнувшего шарика, для других же основным признаком является резкое ухудшение самочувствия.
К сожалению, перитонит является тяжелым состоянием и требует интенсивного лечения в условиях стационара, в противном случае высока вероятность летального исхода. Получите консультацию нашего врача по телефону — он ответит на все интересующие вас вопросы в любое удобное время.
Диагностика заболевания
Аппендицит выявляется посредством сбора анамнеза и осмотра пациента, подтвердить диагноз помогают анализы крови и ультразвуковое исследование органов брюшной полости.
1. Осмотр и сбор анамнеза
Этот этап в диагностике аппендицита является основным и ведущим. Доктор подробно расспрашивает где и когда появились боли, куда они «отдают», есть ли дополнительные жалобы.
При осмотре обращают на себя специфические признаки:
|
Название симптома |
Описание |
|
Симптом Щёткина-Блюмберга |
резкое усиление боли в животе при быстром снятии руки с передней брюшной стенки после надавливания |
|
Симптом Ровзинга |
появление или усиление болей в правой части живота при толчковых движениях пальпирующей руки |
|
Симптом Ситковского |
появление или усиление болей в правой нижней части живота при положении пациента на левом боку |
|
Симптом Воскресенского |
его еще называют симптомом скольжения по рубашке — доктор через одежду совершает очень аккуратное скольжение по передней брюшной стенке сверху вниз по и это вызывает усиление неприятных ощущений в конечной точке движения |
|
Симптом Образцова |
появление неприятных ощущений в правой подвздошной области при поднятии пациентом прямой правой ноги |
|
Симптом Коупа |
появление боли в области малого таза в положении лежа при сгибании и повороте кнаружи правой ноги |
2. Лабораторные анализы
Лабораторные анализы
В анализах крови могут обнаруживаться воспалительные изменения, в том числе увеличение уровня С-реактивного белка и рост уровня лейкоцитов.
3. Инструментальная диагностика
Среди всего арсенала инструментальной диагностики эффективно использование только УЗИ органов брюшной полости, позволяющее визуализировать воспаленный червеобразный отросток.
Важно! Это исследование информативно не всегда и может быть использовано только в составе комплексного обследования.
Можно ли сразу точно поставить диагноз
Диагностика базируется на осмотре и тщательном сборе анамнеза. Однако, в некоторых случаях требуется наблюдение в условиях стационара прежде, чем будет выполнена операция. Это необходимо для уточнения необходимости хирургического вмешательства и выбора оптимальной тактики лечения.
Как лечить аппендицит
Острый аппендицит без лечения чреват тяжелейшими последствиями, представляющими угрозу для жизни. Поэтому важно без промедления провести оперативное лечение — удалить воспаленный аппендикс и назначить антибактериальную и противовоспалительную терапию.
Поэтому важно без промедления провести оперативное лечение — удалить воспаленный аппендикс и назначить антибактериальную и противовоспалительную терапию.
Раньше операция выполнялась через открытый доступ, то есть через разрез на передней брюшной стенке. В настоящее время такой подход практикуется у беременных женщин на поздних сроках, а также при наличии осложнений или невозможности определения локализации аппендикса.
Во всех остальных случаях операцией выбора является лапароскопическое вмешательство — удаление воспаленного червеобразного отростка через небольшие проколы/разрезы в брюшной стенке. Это позволяет добиться хороших результатов, при этом уменьшить болевые ощущения и риск осложнения после операции, а также сократить период восстановления.
Обезболивающие средства «смазывают» клиническую картину, поэтому до приезда Скорой помощи не рекомендуется принимать анальгетики и спазмолитики. Мы можем обеспечить приезд врачей в кратчайшие сроки для быстрой постановки диагноза и помощи. .
.
Кому нельзя делать операцию
Временным противопоказанием к аппендэктомии является аппендикулярный инфильтрат — в таком случае врачи сначала проводят антибактериальную терапию, добиваются уменьшения выраженности воспалительного процесса и затем оперируют пациента.
Рекомендации по восстановлению в послеоперационный период
При малоинвазивной лапароскопической операции период восстановления занимает не более недели. В это время рекомендуется придерживаться щадящего рациона питания, ограничить физическую активность, отказаться от посещения бани, бассейна, сауны и пляжа. Вернуться к занятиям спортом можно спустя 2-3 месяца после вмешательства.
Как вылечить аппендицит средствами народной медицины
Использование при аппендиците средств народной медицины не только неэффективно, но и по-настоящему опасно для здоровья и жизни человека. Единственным эффективным способом лечения при данном заболевании является операция.
Единственным эффективным способом лечения при данном заболевании является операция.
Важно! Нельзя использовать грелку и любые другие тепловые приспособления для того, чтобы уменьшить неприятные ощущения в животе. Такое воздействие усилит воспаление и быстрее спровоцирует осложнения, в том числе и перитонит.
Частые вопросы
Как выглядит аппендицит?
+
Это воспаленный червеобразный отросток, который выглядит увеличенным в размере и отекшим.
Симптомы при аппендиците всегда одинаковы?
+
К сожалению, это совсем не так. Локализация неприятных симптомов не может считаться определяющей, так нередко она возникает не только справа, но и в районе пупка, а также «разливается» по всему животу. Заболевание имеет немало атипичных проявлений, особенно, если речь идет о детях, беременных женщинах и пожилых людях.
Аппендицит может сопровождаться тошнотой и рвотой?
+
Тошнота и рвота не являются характерными симптомами для аппендицита, однако такие жалобы могут возникать и сопровождаться снижением аппетита и диареей.
Как выявить аппендицит самостоятельно?
+
Врачи не рекомендуют заниматься самолечением и терять драгоценное время. При интенсивной боли в животе рекомендуется вызвать Скорую помощь и предоставить врачам возможность поставить диагноз и подобрать оптимальное лечение.
Сколько дней болит аппендицит?
+
Каждый случай аппендицита индивидуален. Кто-то терпит и откладывает визит ко врачу несколько дней, у других же происходит разрыв аппендикса и развивается перитонит в течение нескольких часов.
Какова локализация боли?
+
Чаще всего она возникает в нижней части живота справа и усиливается в утреннее и ночное время. У детей нередко наблюдаются нечётко выраженные боли по всему животу.
Какой врач определяет аппендицит?
+
Диагностикой и лечение аппендицита и его осложнений занимается хирург.
Как проявляется аппендицит — характерные признаки и симптомы?
+
У каждого человека индивидуально, характерными признаками является ухудшение самочувствия, боль в животе, повышение температуры тела.
с какой стороны находится, причины, симптомы, признаки, диагностика, лечение (операция по удалению), осложнения у детей, женщин, мужчин
Причины
Классификация
Симптомы
Диагностика
Лечение
Осложнения
Прогноз
Аппендицит – воспаление аппендикса, который представляет собой червеобразный отросток слепой кишки. Он имеет длину от 4 до 10 см, а диаметр от 5 до 7 мм. Аппендикс находится обычно в нижней части правой стороны живота. Его строение аналогично строению остального кишечника: он также имеет стенку из 4-х слоев и толщину, как у любой другой кишки.
Он имеет длину от 4 до 10 см, а диаметр от 5 до 7 мм. Аппендикс находится обычно в нижней части правой стороны живота. Его строение аналогично строению остального кишечника: он также имеет стенку из 4-х слоев и толщину, как у любой другой кишки.
Аппендикс не участвует в пищеварении и долгое время считался бесполезным органом. Но было установлено, что его профилактическое удаление в раннем возрасте приводит к развитию хронических кишечных заболеваний и различным инфекциям. В самом отростке есть много лимфоидной ткани, поэтому сейчас считается, что он входит в иммунную систему, и его удаление выполняется лишь при воспалении, представляющем угрозу для жизни.
Острый аппендицит – одно из наиболее распространенных заболеваний в хирургии, однако диагностировать его не так просто. Проблема в том, что симптомы в каждом случае могут несколько отличаться, и приходится дифференцировать эту патологию с множеством других, имеющих похожие проявления.
Аппендицит у детей чаще всего встречается в возрасте от 6 до 12 лет, у взрослых – от 18 до 42 лет, причем у женщин вдвое чаще, чем у мужчин.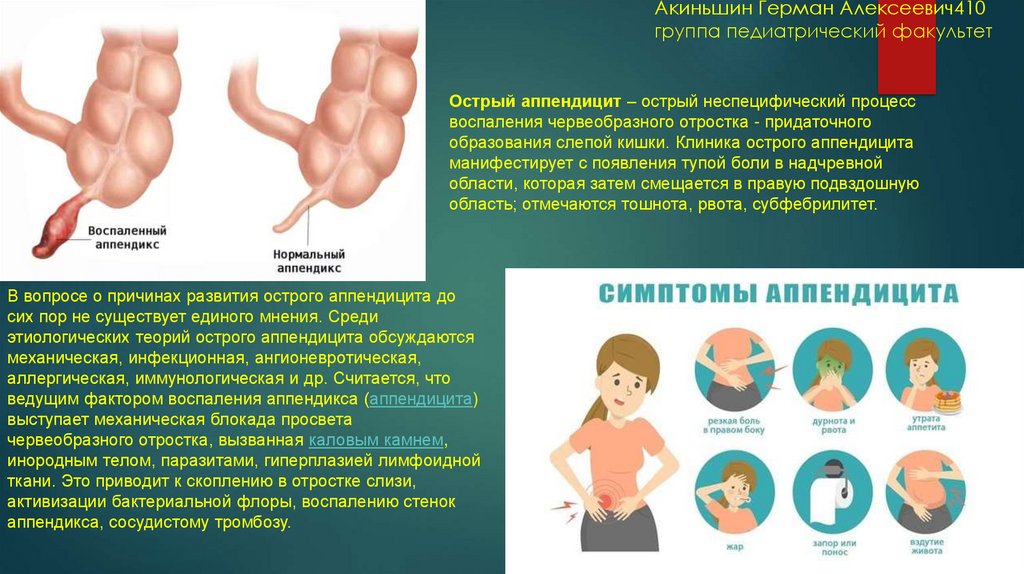 Общая заболеваемость составляет до 6 человек на 1000 человек населения, что и делает эту патологию самой распространенной в хирургии после панкреатита и холецистита.
Общая заболеваемость составляет до 6 человек на 1000 человек населения, что и делает эту патологию самой распространенной в хирургии после панкреатита и холецистита.
Причины и провоцирующие факторы
Несмотря на широкую распространенность заболевания, точные причины аппендицита до сих пор не установлены. Дело в том, что воспаление отростка может вызываться различными причинами, и в каждом случае они индивидуальны. Обычно оно вызывается закупоркой просвета аппендикса и начавшимся в нем воспалительным процессом.
Первопричиной же чаще всего становится невозможность эвакуации из отростка любой попадающей в него пищи, так как перистальтика в нем недостаточна, и он представляет собой узкий глухой карман. Поэтому в него могут попадать любая непереваренная пища, а также любые тяжелые проглоченные предметы, например, зубные пломбы. По статистике, частое употребление мяса тоже повышает процент заболеваемости аппендицитом среди населения.
В аппендиксе быстро начинаются гнилостные процессы, что и вызывает воспаление – острый аппендицит. Процесс начинается со слизистой и распространяется на более глубокие слои, но если причиной стал тромбоз одного из сосудов в аппендиксе, то развивается гангрена, которая исходит из глубоких слоев и быстро охватывает весь орган.
Возбудителями воспалительного процесса обычно становятся анаэробные бактерии, для жизнедеятельности которых не требуется кислород. Они проникают в отросток извне вместе с пищей и вызывают приступ аппендицита в 90% случаев. У людей со слабым иммунитетом возможен другой путь инфицирования – путем переноса бактерий через кровь или лимфу, но такие случаи сравнительно редки.
Также патология может развиться при закупорке отростка гельминтами, каловыми массами или при отеке кишечника, если развилось другое воспалительное кишечное заболевание.
Классификация
Аппендицит бывает разных форм:
- катаральный или простой, он поражает лишь слизистую отростка;
- флегмонозный – задевает все слои, как поверхностные, так и более глубокие;
- гангренозный – с развитием гангрены, то есть омертвения тканей во всех слоях;
- перфоративный – с образованием отверстия в стенке отростка;
-
эмпиема – разновидность флегмонозной формы, но отличается тем, что в закупоренном отростке появляется полость с гноем.

Данная система классификации повсеместно используется в России.
Симптомы
Основной симптом аппендицита – это боль, чаще появляющаяся ночью или к утру. Сначала она ощущается в области эпигастрия – слева под ребрами, где расположен желудок. Иногда она имеет разлитой характер, когда пациент не может точно сказать, где болит, так как такая боль при аппендиците слабая, и ее расположение сложно установить.
Первые болезненные ощущения обычно несильные, непостоянные, и могут временами затихать, а потом снова появляются. Возможен спастический характер болей.
Однако спустя 2-3 часа боль становится уже определенной, сильной и постоянной – она смещается в правую область живота, ниже пупка. Такое явление называется симптомом Кохера, и это один из важных признаков аппендицита.
Кроме того, возможны другие проявления в различных сочетаниях и степени выраженности:
- Тошнота, рвота бывает в 70% случаев, из-за раздражения нервных окончаний в брюшине.
 Рвота обычно однократная или двукратная.
Рвота обычно однократная или двукратная. - Повышение температуры – первые 12 часов она обычно держится до отметки 37,5 °С, редко выше. Затем поднимается до 38 °С и выше, с появлением сопутствующих симптомов: озноба, потливости, слабости.
- Жидкий стул обычно бывает при близком расположении аппендикса к прямой кишке и раздражении ее нервных окончаний.
- Учащенное мочеиспускание также происходит при раздражении нервных окончаний мочевого пузыря и мочеточника при близком расположении аппендикса. Чаще бывает у женщин.
- Общая слабость – следствие интоксикации организма.
Каждый из перечисленных симптомов имеет общий характер и сам по себе не дает возможности поставить диагноз. Однако их совокупность позволяет заподозрить воспаление аппендикса с большой вероятностью.
Симптомы в любом возрасте как у женщин, так и у мужчин проявляются одинаково, но у детей они более выражены, что позволяет быстрее установить диагноз.
Перечисленные симптомы – классические, они проявляются при типичном положении отростка, что на практике встречается не всегда.
Аппендикс не всегда располагается строго в правой нижней части брюшной полости. У некоторых людей он бывает и в других местах – это индивидуальные особенности организма и строения кишечника.
До 8% случаев встречается с атипичным расположением, которое имеет собственную классификацию:
- ретроцекальное – позади кишечника;
- подпеченочное – под печенью;
- тазовое – в малом тазу;
- левостороннее – слева.
Соответственно, боли также появляются в различных местах – в правом подреберье, с левой стороны живота, и даже в бедре, смотря с какой стороны аппендицит развивается. Поэтому такая боль может вводить в заблуждение, и атипичные формы аппендицита сложно диагностировать на основе только ее локализации, требуются дополнительные исследования.
Диагностика
Так как проверить аппендицит самостоятельно практически невозможно из-за неоднозначности симптомов, при малейшем подозрении на это заболевание пациент должен быть осмотрен врачом-хирургом.
Врач проводит опрос, оценивает имеющиеся проявления, в том числе симптом Кохера, а также другие типичные для этой патологии диагностические симптомы – Ровзинга, Ситковского, Воскресенского, Образцова, Коупа. Они основаны на появлении или усилении боли в определенном положении пациента или при определенном движении.
Также выполняется анализ крови, где врача особенно интересует уровень лейкоцитов: уже в первый день болезни он повышается до 11-15 тыс/мкл, затем еще больше. В крови появляются незрелые лейкоциты, увеличивается количество эозинофилов.
Из инструментальных методов при диагностике аппендицита используется УЗИ, но этот метод не дает гарантий, однако позволяет исключить многие другие заболевания с похожими проявлениями. УЗИ позволяет подтвердить или исключить аппендицит на 90%.
УЗИ позволяет подтвердить или исключить аппендицит на 90%.
Более надежен метод КТ, его информативность составляет 95%.
При диагностике воспаление аппендикса дифференцируют с другими патологиями брюшной полости: почечной коликой, пиелонефритом, холециститом, панкреатитом, гастроэнтеритом и некоторыми другими. Иногда требуются дополнительная консультация других профильных специалистов и проведение дополнительных исследований для исключения похожих патологий.
Лечение
Обычно лечение аппендицита выполняется одним методом – удалением. Операция проводится разными способами, однако предпочтительнее лапароскопия аппендицита, как более щадящий способ.
Но многое определяется тяжестью состояния пациента, сроками, в которые он попал в больницу, и развившимися осложнениями. Так, на 3-4-е сутки воспаления, если уже возник гнойный перитонит, операция выполняется только с разрезом, так как требуется полная дезинфекция брюшной полости, что невозможно сделать лапароскопическим методом.
При развитии аппендикулярного инфильтрата операцию откладывают, и назначается антибиотикотерапия. Также выполняется дренирование инфильтрата для выведения гнойного содержимого из него. Дренаж в некоторых случаях устанавливается на несколько месяцев. В случае аппендикулярного абсцесса также сначала проводится лечение антибиотиками, а удаление аппендикса выполняется позже – спустя 1-3 месяца.
При катаральном аппендиците отросток удаляется, и курс антибиотиков не требуется, а при флегмонозном или гангренозном они назначаются всегда, сразу после операции. Также в ходе операции берется материал из аппендикса и выполняется посев для изучения микрофлоры и ее чувствительности к антибиотикам – для дальнейшей коррекции лечения.
После удаления аппендицита на период восстановления назначается ограничение тяжелой физической нагрузки на 2-3 месяца. Диета после аппендицита используется щадящая: пища не должна раздражать кишечник, пока не произойдет заживление.
Осложнения
Воспаление аппендикса в первую очередь опасно своими последствиями. Уже спустя 2 суток возможно развитие осложнений:
Уже спустя 2 суток возможно развитие осложнений:
- перитонита – воспаления брюшины, которое быстро приобретает гнойный характер и приводит к летальному исходу;
- аппендикулярного абсцесса – образования ограниченного гнойника внутри брюшины при разрыве отростка;
- абсцессов брюшной полости – отдельных гнойников;
- флегмоны – обширного воспаления тканей брюшной стенки с образованием гноя;
- пилефлебита – септического тромбофлебита вен;
- сепсиса – общего заражения крови.
Все эти осложнения крайне опасны для жизни и требуют немедленного лечения.
Прогноз
При отсутствии осложнений и быстром обращении в больницу прогноз хороший – пациент проводит в больнице всего несколько дней и быстро возвращается к привычной жизни.
При развитии перитонита и других опасных осложнений прогноз зависит от их тяжести и объемов хирургического вмешательства. Поэтому при первом подозрении на аппендицит следует обращаться в больницу или вызвать «Скорую».
Поэтому при первом подозрении на аппендицит следует обращаться в больницу или вызвать «Скорую».
Автор статьи:
Громов Юлий Сергеевич
Главный врач «Поликлиника.ру» на Сухаревской, хирург
отзывы оставить отзыв
Клиника
м. Сухаревская
Перейти в профиль врача
Услуги
- Название
- Прием (осмотр, консультация) врача-специалиста к.м.н.3000
- Прием, консультация врача хирурга для выдачи заключения перед операцией2100
Статьи о здоровье
Все статьиАллергологГастроэнтерологГематологГинекологДерматологИммунологИнфекционистКардиологКосметологЛОР врач (отоларинголог)МаммологМассажНеврологНефрологОзонотерапияОнкологОфтальмологПроктологПсихотерапевтПульмонологРевматологТерапевтТравматологТрихологУЗИ (ультразвуковое исследование)УрологФизиотерапевтФлебологФункциональная диагностика и ЭКГХирургЭндокринологДругие специалисты
Специализация врачаАллергологАндрологАнестезиологВызов врача на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтНаркологНеврологНефрологОнкологОперационный блокОстеопатОтделение педиатрии м. ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
Магомедов Максуд Гаджиевич
заведующий стационарным отделением на м.Красные ворота, КМН, флеболог, проктолог
отзывы Записаться на прием
Клиника
м. Красные Ворота
м. Сухаревская
Мосесов Александр Григорьевич
хирург, КМН
отзывы Записаться на прием
Клиника
м. Улица 1905 года
Улица 1905 года
м. Сухаревская
Бажанова Юлия Александровна
хирург, маммолог, флеболог, проктолог
отзывы Записаться на прием
Клиника
м. Автозаводская
Косых Иван Валерьевич
хирург, флеболог, КМН
отзывы Записаться на прием
Клиника
м. Автозаводская
Махиянов Артур Ильдарович
хирург
отзывы Записаться на прием
Клиника
м. Таганская
Старочкин Константин Анатольевич
травматолог-ортопед
отзывы Записаться на прием
Клиника
м.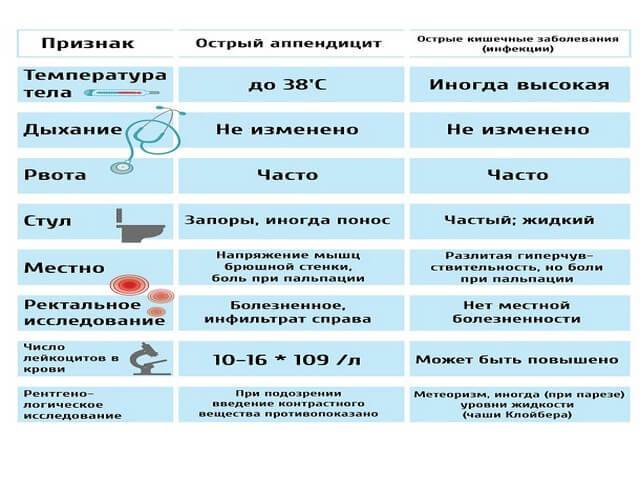 Сухаревская
Сухаревская
Телепанов Дмитрий Николаевич
хирург, эндоскопист
отзывы Записаться на прием
Клиника
м. Красные Ворота
м. Сухаревская
Чернов Глеб Андреевич
сердечно-сосудистый хирург, врач ультразвуковой диагностики
отзывы Записаться на прием
Клиника
м. Полянка
Алексахин Сергей Юрьевич
хирург
отзывы Записаться на прием
Клиника
м. Сухаревская
Арутюнян Анжелика Сергеевна
хирург
отзывы Записаться на прием
Клиника
м. Красные Ворота
Красные Ворота
Ранние симптомы, причины, локализация боли, хирургия, выздоровление
Авторы редакторов WebMD
Медицинский обзор Джабин Бегум 13 октября 2021 г.
В этой статье
- Что такое аппендицит?
- Где ваше приложение?
- Что вызывает аппендицит?
- Каковы симптомы аппендицита?
- Как диагностируется аппендицит?
- Что такое лечение аппендицита?
- Что ожидать во время аппендэктомии
- Осложнения аппендицита
- Профилактика аппендицита
Что такое аппендицит?
Аппендицит – это воспаление червеобразного отростка. Это неотложная медицинская помощь, которая почти всегда требует скорейшей операции по удалению аппендикса. К счастью, вы можете прекрасно жить и без него.
Где ваше приложение?
Эта трубка ткани длиной 3 1/2 дюйма выходит из толстой кишки в нижней правой части тела. Аппендикс имеет специализированную ткань, которая может вырабатывать антитела, но никто точно не знает, какова его функция.
Что вызывает аппендицит?
В США каждый 20-й человек в какой-то момент своей жизни заболевает аппендицитом. Хотя аппендицит может развиться в любом возрасте, он редко встречается у детей младше 2 лет. Чаще всего он поражает людей в возрасте от 10 до 30 лет. внутри вас, чего там быть не должно), или рак. Закупорка также может быть результатом инфекции, поскольку аппендикс может набухнуть в ответ на любую инфекцию в организме.
Каковы симптомы аппендицита?
К классическим симптомам аппендицита относятся:
- Боль в нижней правой части живота или боль в области пупка, которая смещается вниз. Обычно это первый признак.
- Потеря аппетита
- Тошнота и рвота вскоре после появления болей в животе
- Вздутие живота
- Лихорадка 99-102 F0010 Тупая или острая боль в верхней или нижней части живота, спине или задней части тела
- Болезненное или затрудненное мочеиспускание
- Рвота до появления болей в животе
- Сильные спазмы
- Запор или диарея с газами
Если у вас есть этих симптомов, немедленно обратитесь к врачу. Важна своевременная диагностика и лечение. Не ешьте, не пейте и не используйте обезболивающие, антациды, слабительные или грелки.
Важна своевременная диагностика и лечение. Не ешьте, не пейте и не используйте обезболивающие, антациды, слабительные или грелки.
Как диагностируется аппендицит?
Диагностика аппендицита может быть непростой задачей. Симптомы часто неясны или похожи на симптомы других заболеваний, включая проблемы с желчным пузырем, инфекции мочевого пузыря или мочевыводящих путей, болезнь Крона, гастрит, камни в почках, кишечные инфекции и проблемы с яичниками.
Эти тесты могут помочь в диагностике аппендицита:
- Осмотр брюшной полости на наличие воспаления
- Анализ мочи (мочи) для исключения инфекции мочевыводящих путей
- Ректальное исследование
- Анализ крови, чтобы определить, борется ли ваше тело с инфекцией
- КТ
- УЗИ
Что такое лечение аппендицита?
Аппендицит почти всегда лечится как неотложная помощь. Операция по удалению аппендикса, называемая аппендэктомией, является стандартным методом лечения почти всех случаев аппендицита.
Как правило, если ваш врач подозревает, что у вас аппендицит, он быстро удалит его, чтобы избежать разрыва. Если у вас абсцесс, вам могут назначить две процедуры: одну для дренирования гноя и жидкости из абсцесса, а вторую — для удаления аппендикса. Но некоторые исследования показывают, что лечение острого аппендицита антибиотиками может помочь вам избежать хирургического вмешательства.
Чего ожидать во время аппендэктомии
Перед удалением аппендикса вы будете принимать антибиотики для борьбы с инфекцией. Обычно вам делают общую анестезию, то есть вы будете спать во время процедуры. Врач удаляет ваш аппендикс через надрез длиной 4 дюйма или с помощью устройства, называемого лапароскопом (тонкий инструмент, похожий на телескоп, который позволяет им заглянуть внутрь вашего живота). Эта процедура называется лапароскопией. Если у вас перитонит, хирург также очистит ваш живот и удалит гной.
Вы можете вставать и двигаться в течение 12 часов после операции. Вы сможете вернуться к своему обычному распорядку через 2-3 недели. Если у вас была лапароскопия, восстановление происходит быстрее.
Вы сможете вернуться к своему обычному распорядку через 2-3 недели. Если у вас была лапароскопия, восстановление происходит быстрее.
После аппендэктомии позвоните своему врачу, если у вас есть:
- Неконтролируемая рвота
- Усиление боли в животе
- Головокружение/ощущение обморока
- Кровь в рвоте или моче
- Усиление боли и покраснение в месте разреза, нанесенного врачом живот
- Лихорадка
- Гной в ране
Осложнения аппендицита
Если не лечить, воспаленный аппендикс лопнет, выливая бактерии и мусор в брюшную полость, центральную часть вашего тела, которая содержит печень, желудок и кишечник. Это может привести к перитониту, серьезному воспалению слизистой оболочки брюшной полости (брюшины). Он может быть смертельным, если его быстро не лечить сильными антибиотиками и хирургическим вмешательством по удалению гноя.
Иногда абсцесс формируется вне воспаленного аппендикса. Затем рубцовая ткань «отгораживает» аппендикс от остальных органов. Это препятствует распространению инфекции. Но абсцесс аппендикса может разорваться и привести к перитониту.
Это препятствует распространению инфекции. Но абсцесс аппендикса может разорваться и привести к перитониту.
Профилактика аппендицита
Невозможно предотвратить аппендицит. Но это может быть менее распространено у людей, которые едят продукты с высоким содержанием клетчатки, такие как свежие фрукты и овощи.
Ранние симптомы, причины, локализация боли, хирургия, восстановление
Написано авторами редакции WebMD
Медицинский обзор Джабин Бегум от 13 октября 2021 г.
В этой статье
- Что такое аппендицит?
- Где ваше приложение?
- Что вызывает аппендицит?
- Каковы симптомы аппендицита?
- Как диагностируется аппендицит?
- Что такое лечение аппендицита?
- Что ожидать во время аппендэктомии
- Осложнения аппендицита
- Профилактика аппендицита
Что такое аппендицит?
Аппендицит – это воспаление червеобразного отростка. Это неотложная медицинская помощь, которая почти всегда требует скорейшей операции по удалению аппендикса. К счастью, вы можете прекрасно жить и без него.
К счастью, вы можете прекрасно жить и без него.
Где ваше приложение?
Эта трубка ткани длиной 3 1/2 дюйма выходит из толстой кишки в нижней правой части тела. Аппендикс имеет специализированную ткань, которая может вырабатывать антитела, но никто точно не знает, какова его функция.
Что вызывает аппендицит?
В США каждый 20-й человек в какой-то момент своей жизни заболевает аппендицитом. Хотя он может развиться в любом возрасте, аппендицит редко встречается у детей младше 2 лет. Чаще всего он поражает людей в возрасте от 10 до 30 лет.
Аппендицит возникает, когда аппендикс блокируется, часто из-за экскрементов, инородного тела (чего-то внутри вас, чего там быть не должно) или рака. Закупорка также может быть результатом инфекции, поскольку аппендикс может набухнуть в ответ на любую инфекцию в организме.
Каковы симптомы аппендицита?
К классическим симптомам аппендицита относятся:
- Боль в нижней правой части живота или боль в области пупка, которая смещается вниз.
 Обычно это первый признак.
Обычно это первый признак. - Потеря аппетита
- Тошнота и рвота вскоре после появления болей в животе острая боль в верхней или нижней части живота, спине или задней части тела
- Болезненное или затрудненное мочеиспускание
- Рвота до появления болей в животе
- Сильные спазмы
- Запор или диарея с газами
Если у вас есть какие-либо из этих симптомов, немедленно обратитесь к врачу. Важна своевременная диагностика и лечение. Не ешьте, не пейте и не используйте обезболивающие, антациды, слабительные или грелки.
Как диагностируется аппендицит?
Диагностика аппендицита может быть непростой задачей. Симптомы часто неясны или похожи на симптомы других заболеваний, включая проблемы с желчным пузырем, инфекции мочевого пузыря или мочевыводящих путей, болезнь Крона, гастрит, камни в почках, кишечные инфекции и проблемы с яичниками.
Эти тесты могут помочь в диагностике аппендицита:
- Осмотр брюшной полости на предмет воспаления
- Анализ мочи (мочи) для исключения инфекции мочевыводящих путей
- Ректальный осмотр
- Анализ крови инфекция
- КТ
- УЗИ
Что такое лечение аппендицита?
Аппендицит почти всегда лечится как неотложная помощь.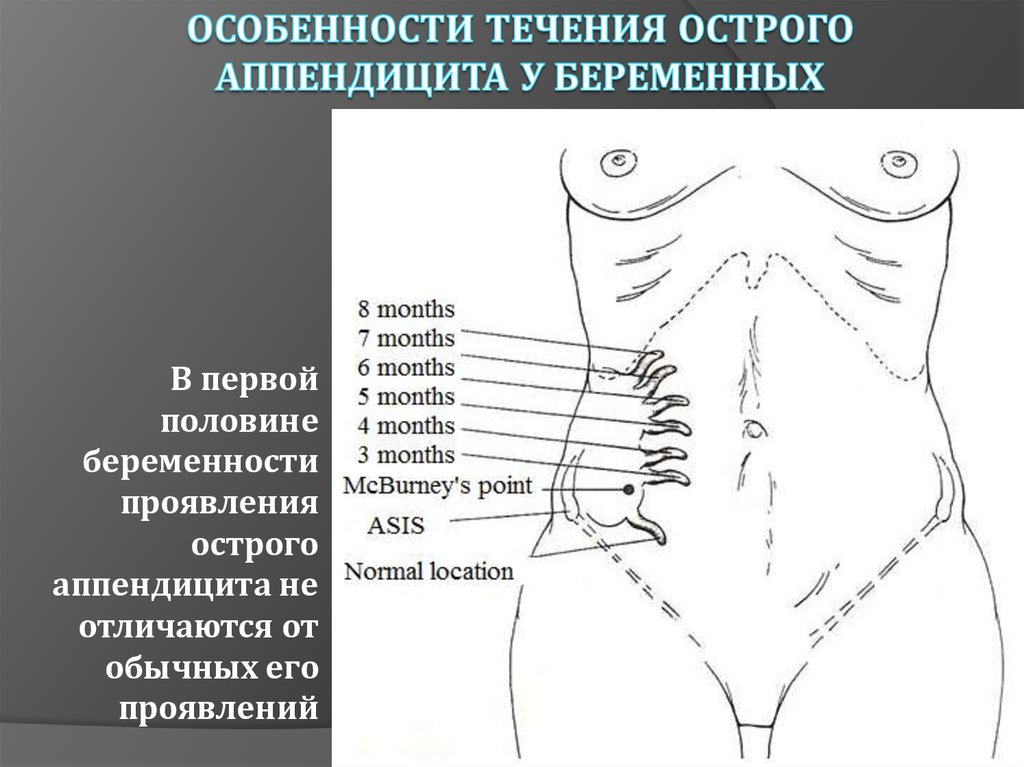 Операция по удалению аппендикса, называемая аппендэктомией, является стандартным методом лечения почти всех случаев аппендицита.
Операция по удалению аппендикса, называемая аппендэктомией, является стандартным методом лечения почти всех случаев аппендицита.
Как правило, если ваш врач подозревает, что у вас аппендицит, он быстро удалит его, чтобы избежать разрыва. Если у вас абсцесс, вам могут назначить две процедуры: одну для дренирования гноя и жидкости из абсцесса, а вторую — для удаления аппендикса. Но некоторые исследования показывают, что лечение острого аппендицита антибиотиками может помочь вам избежать хирургического вмешательства.
Чего ожидать во время аппендэктомии
Перед удалением аппендикса вы будете принимать антибиотики для борьбы с инфекцией. Обычно вам делают общую анестезию, то есть вы будете спать во время процедуры. Врач удаляет ваш аппендикс через надрез длиной 4 дюйма или с помощью устройства, называемого лапароскопом (тонкий инструмент, похожий на телескоп, который позволяет им заглянуть внутрь вашего живота). Эта процедура называется лапароскопией. Если у вас перитонит, хирург также очистит ваш живот и удалит гной.
Вы можете вставать и двигаться в течение 12 часов после операции. Вы сможете вернуться к своему обычному распорядку через 2-3 недели. Если у вас была лапароскопия, восстановление происходит быстрее.
После аппендэктомии позвоните своему врачу, если у вас есть:
- Неконтролируемая рвота
- Усиление боли в животе
- Головокружение/ощущение обморока
- Кровь в рвоте или моче
- Усиление боли и покраснение в месте разреза, нанесенного врачом живот
- Лихорадка
- Гной в ране
Осложнения аппендицита
Если не лечить, воспаленный аппендикс лопнет, выливая бактерии и мусор в брюшную полость, центральную часть вашего тела, которая содержит печень, желудок и кишечник. Это может привести к перитониту, серьезному воспалению слизистой оболочки брюшной полости (брюшины). Он может быть смертельным, если его быстро не лечить сильными антибиотиками и хирургическим вмешательством по удалению гноя.
Иногда абсцесс формируется вне воспаленного аппендикса. Затем рубцовая ткань «отгораживает» аппендикс от остальных органов. Это препятствует распространению инфекции. Но абсцесс аппендикса может разорваться и привести к перитониту.
Затем рубцовая ткань «отгораживает» аппендикс от остальных органов. Это препятствует распространению инфекции. Но абсцесс аппендикса может разорваться и привести к перитониту.
Профилактика аппендицита
Невозможно предотвратить аппендицит. Но это может быть менее распространено у людей, которые едят продукты с высоким содержанием клетчатки, такие как свежие фрукты и овощи.
Симптомы, получение медицинской помощи и многое другое
Острая боль в животе часто может быть вызвана скоплением газов, но также может быть симптомом проблемы с аппендиксом.
Очень важно знать, как отличить эти два заболевания, так как воспаленный аппендикс может быть опасным для жизни состоянием, требующим неотложной медицинской помощи.
Если аппендикс закупорен, это может вызвать воспаление и инфекцию. Это то, что известно как аппендицит. Лечение чаще всего включает хирургическое удаление аппендикса.
Боль, вызванная газами, как правило, непродолжительна и обычно не требует лечения.
Боль от газов может быть вызвана заглатыванием воздуха во время еды или питья. Газ также может накапливаться в пищеварительном тракте из-за бактерий в кишечнике, которые расщепляют пищу, выделяя при этом газ. Прохождение газов часто может помочь уйти боли.
Местоположение приложения
Этот небольшой продолговатый мешочек выходит из толстой кишки в нижней правой части живота. Он не выполняет никаких жизненно важных функций.
Узнайте больше о приложении.
Характерным симптомом аппендицита является внезапная острая боль, которая начинается в правой части нижней части живота.
Он также может начинаться возле пупка, а затем перемещаться ниже вправо. Сначала боль может ощущаться как судорога, и она может усиливаться при кашле, чихании или движении.
Боль обычно не проходит до тех пор, пока воспаленный аппендикс не будет удален хирургическим путем.
Другие симптомы аппендицита часто включают:
- тошноту и рвоту
- субфебрильную температуру, обычно ниже 100,4°F (38°C)
- диарею или запор
Симптомы разрыва аппендикса
Риск аппендицита заключается в том, что, если его не лечить, ваш аппендикс может разорваться (разорваться).
Сколько времени это обычно занимает? С того момента, как вы впервые заметили какие-либо симптомы, до разрыва аппендикса может пройти от 48 до 72 часов.
В некоторых случаях этот срок может быть даже короче. Вот почему так важно серьезно относиться к этим ранним симптомам.
Признаки того, что ваш аппендикс разорвался, могут проявиться через несколько часов. Поскольку давление — и источник боли — внутри вашего аппендикса уменьшается, когда он лопается, вы можете поначалу чувствовать себя лучше.
Однако, как только ваш аппендикс лопнет, бактерии, которые были внутри вашего аппендикса, могут попасть в брюшную полость, вызывая воспаление и инфекцию. Это состояние называется перитонит.
Симптомы перитонита
Перитонит — серьезное состояние, требующее немедленной медицинской помощи.
Симптомы перитонита могут включать:
- боль и болезненность во всем животе
- боль, усиливающуюся при движении или прикосновении
- тошнота и рвота
- вздутие живота
- диарея или запор
- позывы к отхождению газов
- лихорадка и озноб
Эти симптомы могут сохраняться до начала лечения и могут ухудшаться с каждым часом.
Симптомы аппендицита у детей
Аппендицит может возникнуть в любом возрасте, но чаще всего в возрасте от 10 до 20 лет.
Большинство детей, вероятно, жалуются на острую боль в животе. Есть и другие симптомы, такие как:
- ходьба согнувшись в пояснице
- лежа на боку с подтянутыми вверх коленями
- тошнота и рвота
- болезненность в животе при прикосновении
Имейте в виду, что дети могут быть не в состоянии описать свои симптомы или боль очень хорошо или подробно.
Узнайте, как распознать признаки аппендицита у детей.
Симптомы аппендицита во время беременности
Хотя редко, аппендицит может также возникать во время беременности.
Признаки аппендицита во время беременности аналогичны признакам аппендицита у небеременных людей. Однако во время беременности аппендикс располагается выше в брюшной полости, потому что растущий ребенок меняет положение кишечника.
В результате острая боль, связанная с воспаленным аппендиксом, может ощущаться выше в правой части живота.
Разрыв аппендикса может быть опасен как для родителя, так и для ребенка.
Боль от газов может ощущаться как узлы в животе. У вас может даже возникнуть ощущение, что газ проходит через ваш кишечник.
В отличие от аппендицита, который обычно вызывает боль, локализованную в нижней правой части живота, боль от газа может ощущаться в любом месте живота. Вы даже можете почувствовать боль в груди.
Боль от газов обычно длится от нескольких минут до нескольких часов и обычно проходит без какого-либо лечения. Если вы почувствуете облегчение симптомов в животе после отрыжки или отхождения газов, то, вероятно, у вас была типичная газовая боль.
Если у вас болит газ, который длится более нескольких часов, это может быть признаком чего-то более серьезного. Возможные основные причины включают запор и снижение моторики толстой кишки.
При запоре вы не можете удалить газы и стул, обычно из-за непроходимости кишечника ниже по течению. Снижение моторики толстой кишки означает, что ваши пищеварительные мышцы не сокращаются так часто, как должны. Это может произойти при некоторых желудочно-кишечных заболеваниях.
Это может произойти при некоторых желудочно-кишечных заболеваниях.
Если боль возникает внезапно и локализуется в правой нижней части живота, обратите особое внимание на другие симптомы, такие как лихорадка, тошнота и желудочно-кишечные расстройства.
Если у вас есть некоторые из этих симптомов, а боль не проходит или усиливается, обратитесь в отделение неотложной помощи. Если у вас аппендицит, вам потребуется немедленная медицинская помощь.
Постановка диагноза
Врач должен провести медицинский осмотр, чтобы поставить правильный диагноз. При этом врач мягко надавливает на болезненную область.
Если боль усиливается, когда врач нажимает, а затем отпускает, это может указывать на воспаление ткани вокруг аппендикса.
Реакция, известная как «защита», может также свидетельствовать о том, что ваше тело пытается защитить воспаленный аппендикс. Это означает, что, ожидая давления на болезненную область, вы напрягаете мышцы живота, а не расслабляете их.
Обзор ваших недавних симптомов и истории болезни также имеет решающее значение для постановки диагноза.
Вопросы, которые может задать врач
Врачу или медицинскому работнику необходимо знать подробности о вашей истории болезни и симптомах.
Будьте готовы ответить на следующие вопросы:
- Когда появились симптомы?
- Как бы вы описали боль (острая, ноющая, спастическая и т.д.)?
- Были ли у вас раньше подобные симптомы?
- Боль пришла и ушла, или она была постоянной с самого начала?
- Что вы ели за последние 24 часа?
- Выполняли ли вы в последнее время какое-либо упражнение, которое могло вызвать у вас растяжение мышц или появление судорог?
Анализы, на которые можно рассчитывать
Не существует анализа крови, который мог бы конкретно выявить аппендицит или газы. Однако существует тест, который может показать, есть ли увеличение количества лейкоцитов (лейкоцитов).
Если количество лейкоцитов высокое, это может означать, что вы боретесь с какой-то инфекцией.
Врач также может порекомендовать анализ мочи. Это может помочь определить, вызывают ли ваши симптомы инфекция мочевыводящих путей (ИМП) или камни в почках.
Врач может использовать визуализацию, чтобы определить, воспален ли ваш аппендикс. УЗИ и компьютерная томография являются высокоточными устройствами визуализации.
Визуализирующий тест не всегда может выявить убедительные доказательства аппендицита, но он может выявить другие потенциальные причины ваших симптомов.
Одним из примеров является кишечная непроходимость, которая возникает, когда такие материалы, как пища, перестают двигаться по кишечнику должным образом. Если у вас кишечная непроходимость, результаты визуализирующих исследований могут показать расширенную (или расширенную) толстую кишку, заполненную газом.
Лечение аппендицита обычно включает аппендэктомию, хирургическое удаление червеобразного отростка. Эта процедура часто может быть выполнена как амбулаторная операция.
Существует два типа аппендэктомии. При обоих типах операций антибиотики часто назначают для лечения любой оставшейся инфекции.
При обоих типах операций антибиотики часто назначают для лечения любой оставшейся инфекции.
Открытая операция
Открытая операция включает один разрез в нижней правой части живота. Это особенно полезно, если ваш аппендикс лопнул, и область вокруг аппендикса нуждается в лечении инфекции.
Лапароскопическая хирургия
Лапароскопическая хирургия включает несколько небольших разрезов.
Трубка, называемая канюлей, вставляется в один из разрезов. Эта трубка наполняет брюшную полость газом, который расширяет брюшную полость и помогает хирургу лучше рассмотреть аппендикс.
Затем через этот разрез вводится другой тонкий гибкий инструмент, называемый лапароскопом. Он содержит крошечную камеру, которая отображает изображения на соседнем мониторе. Камера помогает хирургу удалить аппендикс. Они будут использовать инструменты, которые вводятся через другой небольшой разрез.
Лапароскопическая операция сопряжена с меньшим риском, чем открытая хирургия, и требует более короткого периода восстановления.
Лечение во время беременности
Традиционная аппендэктомия во время беременности может быть более сложной.
Однако, согласно исследованию 2016 года, лапароскопическая аппендэктомия представляется безопасной процедурой во время беременности с низким риском осложнений. Лапароскопическая аппендэктомия является минимально инвазивной.
Большинство газовых болей вызвано диетой, поэтому некоторые изменения в том, что вы едите и пьете, могут помочь вам избежать или ограничить этот тип боли.
Возможно, будет полезно вести пищевой дневник всего, что вы едите и пьете, и отмечайте, когда вы испытываете боль от газов. Это может помочь вам определить связь между едой или напитками и вашими симптомами.
Общие триггеры газообразования включают:
- бобы
- молочные продукты
- газированные напитки
- продукты с высоким содержанием клетчатки
- жирные продукты
Безрецептурные (OTC) средства, такие как симетикон, могут помочь склеить пузырьки газа вместе, чтобы они могли легче проходить. Симетикон является основным ингредиентом Gas-X и содержится в меньших количествах в различных формах Mylanta.
Симетикон является основным ингредиентом Gas-X и содержится в меньших количествах в различных формах Mylanta.
Добавки лактазы могут быть полезны, если у вас непереносимость лактозы и у вас есть боль и другие симптомы после употребления молочных продуктов.
Ходьба и другая физическая активность также могут помочь вам выпустить скопившийся газ. Если боль от газа не проходит или это постоянная проблема, обязательно обратитесь к врачу, чтобы выяснить причину.
Вздутие живота и аппендицит — это лишь два из многих состояний, которые могут вызывать боль в животе.
Other causes of pain can include:
- UTIs
- kidney stones
- gallstones
- viral or bacterial gastroenteritis
- peptic ulcers
- ovarian cysts
- ovulation pain
- ectopic pregnancy
- food allergies
- food poisoning
Боль в животе из-за аппендицита и газов поначалу может ощущаться одинаково.

 Язык обложен, отмечается рвота (иногда — многократная). Мышцы живота умеренно напряжены.
Язык обложен, отмечается рвота (иногда — многократная). Мышцы живота умеренно напряжены.


 Рвота обычно однократная или двукратная.
Рвота обычно однократная или двукратная.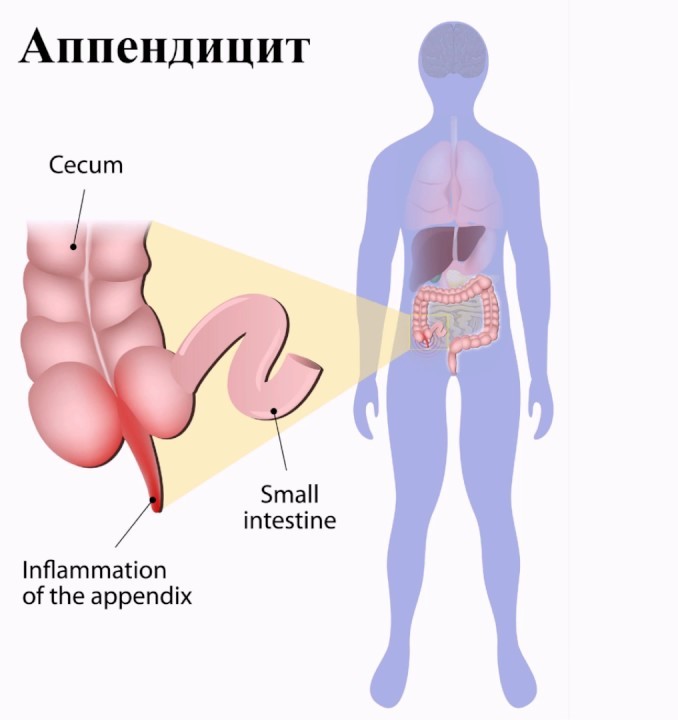 Обычно это первый признак.
Обычно это первый признак.