Лечение протрузии поясничного отдела позвоночника
Боль в пояснице и ногах чаще всего вызвана протрузией диска. На начальных стадиях болезнь не проявляет себя, но с ростом протрузии происходит ее выпячивание в область спинального канала, вследствие чего появляется корешковый синдром или стеноз спинального канала. Это сопровождается болезненными ощущениями. В поясничном отделе протрузии диагностируются довольно часто, поскольку на эту область приходится сильная физическая нагрузка. Со временем патология при отсутствии надлежащего лечения переходит в грыжу.
Маленькие протрузии не заметны на рентгене или МРТ, не требуют особого лечения. Если патология вызывает сильную боль в спине, требуется медикаментозная терапия. Операция проводится, когда у больного обнаруживается сдавливание нервных структур, ухудшающее работу внутренних органов.
Причины протрузии
Протрузии развиваются вследствие изнашивания межпозвоночных дисков. Данный процесс ускоряется при травмах, ожирении, недостаточной физической активности. Другими факторами, которые приводят к возникновению указанной патологии, являются:
Другими факторами, которые приводят к возникновению указанной патологии, являются:
- тяжелые условия труда, связанные с регулярным поднятием тяжестей;
- неправильная осанка;
- курение;
- сидячий образ жизни;
- длительное пребывание в неудобной позе;
- плохое питание.
Данное заболевание возникает при внезапной нагрузке на позвоночник, что возможно при аварии и нарушении техники подъема тяжестей.
Предрасположены к образованию протрузии люди, имеющие генетические дефекты и склонные к дегенеративным повреждениям. Патология вероятна и у пациентов с врожденными аномалиями позвоночника.
С возрастом склонность к протрузиям поясничного отдела возрастает. Чтобы не допустить развития патологии, рекомендуется вести активный образ жизни и правильно питаться.
Основные признаки
Главной симптоматикой является боль. Она может быть дискогенной, локализирующейся в области поясничного дерматома, либо радикулярной. Последнюю характеризуют как острую, простреливающую. Возникает она при выполнении некоторых движений, и усиливается ночью. Радикулярная боль распространяется на нижнюю конечность.
Возникает она при выполнении некоторых движений, и усиливается ночью. Радикулярная боль распространяется на нижнюю конечность.
При компрессии корешка проявляется дерматомальная боль. Локализация такой боли зависит от того, какой именно корешок сдавлен. При компрессии корешка L1 пациенты отмечают болезненность в области пахового дерматома. Жалобы на боль в передней и боковой поверхности средней части бедра свидетельствуют о сдавливании корешка L2.
Болевые ощущения по внутренней и передне-нижней части бедра отмечаются при компрессии корешка L3. Локализация боли в передней или задней части голени является признаком сжатия корешка L4 P, а боковой области — корешка L5 P. В последнем случае болезненность переходит на зону стопы пациента.
Болезненность в боковой области стоп говорит о компрессии корешка S1. При сдавливании S2 отмечается боль в бедренной зоне и в области голени.
Покалывание отмечается по дерматоме нервных корешков L1-S2. В этой области распространяется и онемение. Сильную боль у пациента вызывает спазм мышц, связанный со скоплением в них молочной кислоты. Происходит он между позвонками L1 и L5.
Сильную боль у пациента вызывает спазм мышц, связанный со скоплением в них молочной кислоты. Происходит он между позвонками L1 и L5.
В результате протрузии поясницы больные ощущают слабость в нижней конечности, движения даются им с трудом. При поражении корешков L1 и L2 возникают проблемы со сгибанием бедра. Если помимо этого пациент с усилием разгибает коленный сустав, присутствует проблема на уровне корешка L3.
Движения в коленных суставах и вытягивание пальцев стопы усложняется при повреждении корешка L4. Большой палец стопы невозможно поднять вверх при поражении L5. Мышечная слабость при выполнении движений в коленных суставах характерна для поражения корешка S1.
Помимо этого, повреждение корешков L4-5 и S1 приводит к уменьшению или полному исчезновению у больного ахиллового рефлекса. Аномальный рефлекс коленного сустава свидетельствует о патологии корешков L2 и L3.
При протрузии пациенты теряют аппетит, вследствие чего снижается их вес. Потеря мышечной массы является основной причиной слабости и приводит к истощению конечностей. Из-за постоянной боли пациенты страдают бессонницей. В тяжелых случаях в результате усугубления патологии нарушаются функции мочевого пузыря. Больной также может потерять контроль над дефекацией.
Из-за постоянной боли пациенты страдают бессонницей. В тяжелых случаях в результате усугубления патологии нарушаются функции мочевого пузыря. Больной также может потерять контроль над дефекацией.
Рекомендуется обращаться к врачу при появлении первых симптомов протрузии, тогда лечение будет коротким и наиболее эффективным.
Диагностика
Диагностировать протрузии врач может после полного обследования больного. Для этого применяются следующие методы:
- МРТ;
- КТ.
Пациента направляют также на анализ крови, который позволяет установить причину появления протрузии. Если исследование показывает высокий СОЭ, причиной патологии может быть опухоль или эпидуральный абсцесс. Повышенное содержание С-реактивного белка наблюдается у больных с ревматологическими заболеваниями. Чрезмерное количество лейкоцитов характерно для инфекционной патологии, остеомиелита и эпидурального абсцесса.
Оценить степень повреждения нервов в результате протрузии помогает ЭМГ. При подозрении на опухоль или инфекцию пациента направляют на сканирование костей по методике ПЭТ.
При подозрении на опухоль или инфекцию пациента направляют на сканирование костей по методике ПЭТ.
Рентгенография не показывает протрузии, но может выявить травмы и аномалии позвоночника, которые могли стать причиной данного состояния.
При подозрении, что протрузия поясничного отдела вызвана остеопорозом, проводят денситометрию костей, которая определяет их плотность.
Лечение
Лечение протрузии поясничного отдела позвоночника должно быть направлено на снятие боли и воспаления, а также восстановление функций. Для облегчения состояния пациенту рекомендуют носить корсет.
Если боль при протрузии слабо выражена, достаточно медикаментозного лечения. Пациенту прописывают анальгетики и противовоспалительные препараты. При сильной боли помогут обезболивающие средства, отпускаемые согласно рецепту. С этой целью применяются глюкокортикостероиды, Трамал, опиаты и опиоиды. Указанные медикаменты быстро снимают боль, но при длительном приеме вызывают привыкание. По этой причине лечение протрузии поясничного отдела позвоночника с их помощью проходит в стационаре.
Терапия протрузии поясничного отдела обязательно включает прием мышечных релаксантов. Они стимулируют голубое пятно в стволе мозга и увеличивают выработку норэпинефрина, благодаря чему снижается спазм в скелетных мышцах. Из мышечных релаксантов практикуется применение Скелаксина, Робаксина, Циклобензаприма.
При протрузиях поясничного отдела пациенту прописывают антидепрессанты. Они применяются при хронических болях, а также в ситуациях, когда рецептурные анальгетики дают много побочных эффектов. Успокаивающее воздействие оказывают Милнаципран, Дулоксетин, трициклические антидепрессанты.
Поскольку сильные боли становятся причиной беспокойства пациентов и ухудшают их сон, необходимо принимать седативные препараты.
Справиться с хронической невропатической болью в ситуациях, когда нестероидные противовоспалительные средства, глюкокортикостероиды, опиаты и опиоды тяжело переносятся, могут антиэпилептические препараты. С этой целью назначают Прегабалин или Габапентин. Прием таких медикаментов осуществляется под наблюдением врача.
Прием таких медикаментов осуществляется под наблюдением врача.
При протрузиях эффективны также интервенционные методы терапии, назначаемые при сильной боли. Проводятся они с применением рентгена. Снимать воспаление диска и корешка позволяет трансламинарная или каудальная эпидуральная инъекция кортикостероидов.
В область компрессии корешка вводят транс-фораминальную эпидуральную инъекцию. Благодаря интервенционным методам лекарственные препараты попадают непосредственно в очаг поражения в максимальной концентрации. Процедура проводится под местной анестезией и длится около 20 минут. Пациент остаётся под наблюдением врача 2 часа, после чего отпускается домой. Преимуществом данного терапевтического метода является быстрый результат и снятие воспаления на длительное время.
Медикаментозное лечение протрузии поясничного отдела позвоночника лишь облегчает симптомы патологии. Положительная динамика наблюдается лишь при укреплении мышечного каркаса и позвоночника посредством физических упражнений.
Мануальная терапия при протрузиях
Если протрузии небольших размеров, состояние пациента облегчает мануальная терапия. Она помогает быстро вылечить патологию без применения интервенционных методов и операции.
При первых признаках боли достаточно эффективной является остеопатическая мануальная терапия. Для улучшения кровоснабжения и снятия мышечных спазмов пациента направляют на массаж. Массируют поясничный и крестцовый отделы. При этом учитывается, что постукивающие и похлопывающие движения приводят к выпадению диска. Следует проходить процедуру в медицинском учреждении, поскольку при протрузии применяется особая методика массажа.
Двигательную активность позвоночника улучшает лечебная физкультура. Тренировки должны быть направлены на развитие гибкости и включать элементы стретчинга. Позвоночник укрепляется благодаря упражнениям на отягощение. Рекомендуется как можно чаще менять позу и меньше времени проводить в сидячем положении, поскольку при этом на позвоночник приходится наибольшая нагрузка.
Болезненные ощущения снимают иглорефлексотерапия и физиотерапия. Особенно эффективны чрескожная электрическая стимуляция, ультразвук, магнитотерапия, криотерапия. Ускорить восстановление поврежденных дисков позволяет MBST-терапия. Указанные методики не допустимы в период острой боли.
Мануальную терапию, массаж и физиотерапию рекомендуют также в качестве профилактики протрузий поясничного отдела позвоночника.
Операция
Если медикаментозное лечение оказалось не эффективным, пациенту рекомендуют операционное вмешательство. Таким образом, удаётся снизить давление на нервы. Подходящую методику подбирают с учетом тяжести протрузии. При малоинвазивных процедурах реабилитация проходит быстро.
К хирургическим методикам относятся:
1. Микродискэктомия. Данный метод относится к менее инвазивным, редко приводит к отрицательным последствиям. Операция позволяет не только снизить компрессию, но и заменить поврежденный диск. Из осложнений возможны разрыв спинномозговой оболочки, повреждение нервного корешка, кровотечение и инфицирование.
2. Перкутанная нуклеопластика. Методика также является малоинвазивной и предполагает введение пункционной иглы. Воздействие на пораженную область оказывает холодная плазма. Во время операции обязательно применяется рентген. Пациент может ходить через 2 часа после вмешательства.
3. Дискэктомия. Данная операция предполагает удаление повреждённого диска. Ее назначают в ситуациях, когда у пациента повреждается нерв, что приводит к потере чувствительности в конечностях и нарушению функций мочевого пузыря. Вмешательство может быть открытым или минимально инвазивным, с использованием микроскопа.
4. Ламинэктомия подразумевает удаление фрагмента костной ткани над корешком и небольшой части диска под ним. Методика практикуется нечасто, поскольку существуют менее инвазивным способы снятия компрессии. Во время операции при необходимости проводят стабилизацию позвоночника.
5. Если хирургическое вмешательство по устранению декомпрессии не дало ожидаемого эффекта, рекомендуют операцию слияния.
Для лечения протрузии поясничного отдела в большинстве случаев хватает медикаментозных препаратов и лечебной физкультуры. К операции прибегают довольно редко, в основном, если улучшения не наступили в течение 3 недель после начала терапии. В период реабилитации необходимо уменьшить нагрузку. Для восстановления функций позвоночника требуется несколько месяцев. Чтобы снизить вероятность рецидивов болезни, требуется следить за осанкой и заниматься физкультурой. Упражнения подбираются индивидуально и требуют регулярных повторений.
Преимущества MBST-терапии
Справиться с протрузиями поясничного отдела можно и без операции. Для лечения спины рекомендуется инновационная методика MBST-терапии. Она полностью безопасна для пациента и не вызывается никаких осложнений. Достаточно пройти 10 процедур, чтобы полностью устранить болевые симптомы и воспаление.
MBST-терапия запускает естественный процесс регенерации в поясничном отделе. Именно это позволяет устранить саму причину заболевания, чтобы оно впоследствии не появилось снова. MBST-терапия поможет избежать приема медикаментов, которые вызывают негативные побочные эффекты для организма.
MBST-терапия поможет избежать приема медикаментов, которые вызывают негативные побочные эффекты для организма.
причины, симптомы, лечение в клинике доктора Явида
Протрузия поясничного отдела позвоночника возникает при остеохондрозе, когда из-за существующего разрушения межпозвонкового диска он теряет способность восстанавливать свою форму, расплющивается и частично выдавливается наружу за пределы тел позвонков.
По сравнению с другими отделами позвоночника в поясничном отделе протрузия встречается наиболее часто. Это связано с тем, что на нижнепоясничный отдел позвоночника падает наибольшая нагрузка, в покое и особенно при движениях. Многие специалисты склонны рассматривать протрузию, как стадию предшествующую грыже межпозвоночного диска. Это неправильно. В классической медицине протрузия диска определяется как первая, начальная стадия грыжи позвоночного диска.
Механизм возникновения
Протрузия дисков поясничного отдела является результатом течения остеохондроза позвоночника, как его неизбежное осложнение.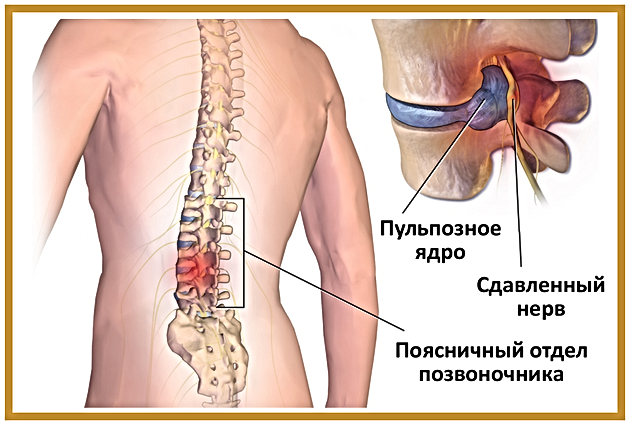 При остеохондрозе межпозвонковый диск растрескивается и постепенно теряет находящуюся в нем жидкость. Результатом этого является не только повреждение структуры самого диска, но и потеря диском своих физических свойств. Он становится неспособным выдерживать нагрузки, поскольку при потере жидкости теряются его амортизационные свойства.
При остеохондрозе межпозвонковый диск растрескивается и постепенно теряет находящуюся в нем жидкость. Результатом этого является не только повреждение структуры самого диска, но и потеря диском своих физических свойств. Он становится неспособным выдерживать нагрузки, поскольку при потере жидкости теряются его амортизационные свойства.
Состояние осложняется тем, что на нижнепоясничные диски в позвоночнике падает максимальная нагрузка, которая многократно увеличивается при подъёме тяжестей. Процесс разрушения дисков поясничного отдела часто усугубляется неравномерностью распределения нагрузки на диск, которое всегда возникает при любой форме искривления позвоночника (сколиозировании).
Теряя жидкость диск оказывается не в состоянии не только выдерживать нагрузки, но и также сохранять свою форму. В результате этого высота диска постепенно уменьшается и диск выдавливается наружу за пределы тел позвонков, формируя таким образом выпячивание или протрузию.
Симптомы
При небольших протрузиях дисков в поясничном отделе, не превышающих нескольких миллиметров, симптомы могут быть минимальными.
Прежде всего, при протрузиях дисков в поясничном отделе позвоночника, возникает защитное мышечное напряжение, которое может не ощущаться пациентом, но которое усиливается при нагрузках на позвоночник (наклоны, подъем тяжестей, вынужденная поза и пр.). В этом случае мышечное напряжение нарастает и начинает захватывать более поверхностные мышечные слои. На этом этапе пациент начинает испытывать чувство напряжения в пояснице или боли сжимающего, спастического характера, которые могут быстро проходить после прекращения нагрузки, после разминки или отдыха.
В некоторых случаях боли могут достаточно сильными и длительными. Кроме того, они могут распространяться в область ягодицы, чаще всего с одной стороны, или область паха или тазобедренного сустава.
Чем опасно заболевание
Протрузия диска в поясничном отделе позвоночника это не статичное состояние, а прогрессивно протекающий патологический процесс. Процесс, при котором вне зависимости от наличия симптомов болезни или их отсутствия, происходит постепенное дальнейшее разрушение дисковой ткани.
Этот процесс может протекать медленно или, при наличии провоцирующих факторов, более быстро.
Этими факторами могут быть
- сильные физические нагрузки,
- длительные вынужденные позы (работа внаклон, офисная работа),
- травмы,
- занятие травмирующими видами спорта и другие.
Далее происходит постепенноеразрушение диска, сопровождающееся надрывами фиброзного кольца, повреждением гиалиновой замыкательной пластинки и прогрессирующей потерей диском жидкости.
В результате протекающего патологического процесса выдавливание диска может усугубляться, и состояние грыжи диска переходит в следующую стадию которая носит название пролапса или экструзии. В этом случае усугубляются симптомы болезни и болезнь требует более серьёзного и длительного лечения.
Как выявляется
Наиболее эффективный метод диагностики протрузий – магнитно-резонансная томография (МРТ). Она показывает место расположения патологии, направление и размеры выпячивания, степень повреждения диска.
Дополнительно для выявления патологии и определения тактики лечения протрузий позвоночника поясничного отдела применяются: рентген и компьютерная томография (КТ).
Как мы лечим протрузию дисков поясничного отдела
Чем скорее начато лечение, тем лучше будет его результат, и тем меньше вероятность того что болезнь перейдет в более выраженную степень. При протрузиях в поясничном отделе позвоночника при обострениях проводится противовоспалительная терапия, которая в данной ситуации обычно не бывает длительной. В немалом количестве случаев противовоспалительная терапия не требуется. Параллельно с этим необходимо устранить резвившееся мышечное напряжение в поясничном отделе и укрепить мышцы позвоночника.
Поскольку протрузия является результатом разрушения тканей межпозвонкового диска главным этапом в лечении будет терапия, направленная на их восстановление и укрепление. Для этого необходимо обязательно провести курс «ревитализирующей» терапии, после применения которой диск должен, пусть даже частично, восстановить свою структуру и функцию.
После проведения восстановительного «ревитализирующего» курса лечения пациенту может рекомендоваться курс физиотерапии, для ускорения процесса заживления диска, и препараты хондропротекторы, содержащие вещества необходимые для «питания» диска, а также рекомендуется лечебная гимнастика.
Профилактика
Не допустить развития заболевания помогают умеренные физические нагрузки, правильное питание, употребление достаточного количества витаминов и минералов. Регулярные курсы массажа и лечебная гимнастика очень полезны для профилактики разрушения хрящевой ткани в поясничном отделе, особенно при искривлениях позвоночника любой степени выраженности.
В пожилом возрасте, когда заболевание наиболее вероятно, доктора рекомендуют воздерживаться от тяжелых и особенно неравномерных нагрузок на спину.
Отзывы пациентов
Дмитрий Алексеевич!
Большое спасибо за многолетнюю дружбу, за человеческое отношение и понимание всех проблем.
Очень рад, что много лет назад познакомился с вами, не только как с врачом, но и как с очень хорошим человеком! Буду рад общаться с вами и дальше, вне зависимости от того, болею или нет. В свою очередь сам, если смогу помогу вам в каких-либо вопросах. Еще раз спасибо.
Огромное спасибо Явиду Дмитрию Алексеевичу! За его золотые руки, чуткое отношение и внимание к каждому пациенту. Дмитрий Алексеевич, Вы дарите людям здоровье, которое невозможно объяснить словами, его можно только чувствовать. Спасибо Вам, что Вы есть! Успехов, процветания и крепкого здоровья! С уважением, Буйнова Вера Ольга Николаевна! Спасибо Вам за прекрасное отношение к клиентам, за Вашу отзывчивость и доброту. Очень приятно приходить в клинику и видеть милого, дружелюбного администратора.
С уважением Буйнова Вера
Рада, что нашла Вас, Дмитрий Алексеевич! Теперь я человек, а не существо, живущее от обезболивающего до обезболивающего! Благополучия Вам и всему вашему коллективу!!! Спасибо!
Я также хочу поблагодарить специалистов клиники я лично Дмитрия Алексеевича.
Лечение протрузии поясничного отдела позвоночника, лечить протрузию диска в поясничном отделе в Киеве
СПЕЦИАЛЬНОЕ ПРЕДЛОЖЕНИЕ к открытию Центра в Ирпене! подробнее X
СПЕЦИАЛЬНОЕ ПРЕДЛОЖЕНИЕ к открытию Центра в Ирпене! подробнее X
Горячая линия! X
+38 (098) 988-22-98
пн-сб с 8:00 до 21:00
Call Centr: +38 (098) 988-22-98
Тараса Шевченка: +38 (098) 888-03-25 +38 (066) 888-03-25
Левобережная: +38 (096) 126-05-46 +38 (066) 089-99-69
Позняки: +38 (067) 357-64-54
Васильковская: +38 (096) 258-39-39
Житомирская: +38 (098) 988-22-98
г.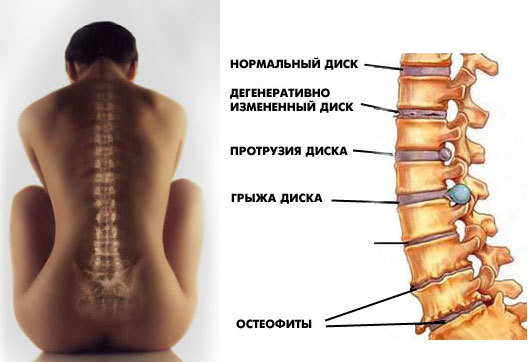 Ирпень
+38 (067) 320-19-13
Ирпень
+38 (067) 320-19-13
E-mail для связи: [email protected]
Горячая линия!
Поясничный отдел позвоночника – место, на которое оказывается наибольшая нагрузка. Чрезмерные спортивные тренировки, лишний вес, травмы и многие другие причины могут стать пусковым крючком для развития заболеваний спины, которые, чаще всего, локализуются именно в области поясницы. Протрузия поясничного отдела – одно из них.
Протрузии в пояснично-крестцовом отделе: что это
Как правило, протрузия в поясничном отделе является следствием уже имеющихся заболеваний, вызывающих дегенеративные процессы в межпозвоночном пространстве. Протрузия поясничных позвонков представлена выпячиванием одного из дисков, вызванным нарушением структуры фиброзного кольца. Если обнаружены протрузии поясничного отдела, лечение которых не проводится, следствием могут стать грыжи и осложнения текущего состояния в разы.
Протрузия диска пояснично-крестцового отдела: причины
Нередко причиной развития такого заболевания как протрузия дисков поясничного отдела, является остеохондроз этой области позвоночного столба и дегенеративные изменения, вызванные им под воздействием внешних или внутренних факторов. Один из симптомов остеохондроза – снижение эластичности межпозвоночных структур, приводит к выпячиванию диска и проявлению сопутствующих этому процессу симптомов.
В каких ситуациях чаще всего возникает протрузия позвонков поясничного отдела? К факторам риска можно отнести:
- • недостаточность активности, малоподвижный образ жизни, сидячую работу;
- • нарушение распределения нагрузки на позвоночный столб;
- • искривления осанки;
- • травмы, переломы;
- • сбои в работе эндокринных желез, избыточный вес;
- • остеохондроз, возрастные изменения.

Протрузия позвонка поясничного отдела образуется в несколько стадий, сопровождаемых разной степенью выпячивания диска и разной симптоматикой. На начальных этапах протрузия диска поясничного отдела может никак себя не проявлять.
Протрузия в поясничном отделе позвоночника: симптоматика
Если на ранних стадиях развития заболевания симптомы проявляются очень редко и протрузии дисков пояснично-крестцового отдела легко не заметить, то при достижении выпячиванием размера в 2–3 мм симптоматика проявляется достаточно ярко и может быть выражена:
- • болями в области поясницы;
- • сложностями в управлении корпусом;
- • болезненными ощущениями при наклонах, поворотах тела;
- • потеря чувствительности в нижних конечностях;
- • покалывание и дискомфорт в зоне поясницы и крестца.

Лечение протрузии поясницы поможет не просто избавиться от боли, но и устранить причину ее появления. Еще недавно для решения проблемы использовались исключительно медикаментозные и хирургические методы. Сегодня лечение протрузии пояснично-крестцового отдела позвоночника проводится методом кинезитерапия
Протрузия поясничного отдела позвоночника: лечение движением
Лечение с использованием кинезитерапии подразумевает прохождение пациентом комплекса упражнений и занятия на декомпрессионных тренажерах. В некоторых случаях, если была диагностирована протрузия пояснично-крестцового отдела, лечение может включать проведение сеансов массажа и тейпирование. Мануальная терапия при протрузии поясничного отдела также показывает положительные, но краткосрочные результаты.
Оздоровительный центр «Здоровий Рух» – это возможность проходить лечение в удобном для пациента районе Киева или в Ирпене. Это – помощь профессионалов, оказываемая на базе современного оборудованного центра. Мы лечим множество заболеваний спины, среди которых – протрузии пояснично-крестцового отдела позвоночника, и используем только персональный подход к разработке реабилитационных программ. Каждый пациент и каждая болезнь – это комплекс нюансов которые нельзя упускать из вида. После того, как подтверждена протрузия дисков поясничного отдела, лечение будет подобрано и назначено с учетом индивидуальных особенностей организма, симптоматики болезни и результатов предыдущего лечения (при его прохождении).
Мы лечим множество заболеваний спины, среди которых – протрузии пояснично-крестцового отдела позвоночника, и используем только персональный подход к разработке реабилитационных программ. Каждый пациент и каждая болезнь – это комплекс нюансов которые нельзя упускать из вида. После того, как подтверждена протрузия дисков поясничного отдела, лечение будет подобрано и назначено с учетом индивидуальных особенностей организма, симптоматики болезни и результатов предыдущего лечения (при его прохождении).
Как записаться на консультацию в оздоровительный центр «Здоровий Рух»? Позвоните нам или оставьте заявку на сайте. Пройти лечение могут пациенты со всех уголков Украины. Если у вас возникли вопросы – свяжитесь с нашими консультантами. Подробная информация о центре и особенностях применения кинезитерапии при протрузиях поможет понять метод и принять взвешенное решение.
Отзывы на fb Отзывы на youtube
Заболевания и истории пациентов
- Все
- Остеохондроз
- Протрузия
- Межпозвоночная грыжа
- Сколиоз
- Артроз коленного сустава
- Артроз тазобедренного сустава
- Реабилитация после травм
- Реабилитация после операций
- Лечение остеохондроза шейного отдела позвоночника
- Лечение остеохондроза грудного отдела позвоночника
- Лечение остеохондроза поясничного отдела позвоночника
- Лечение протрузии шейного отдела позвоночника
- Лечение протрузии грудного отдела позвоночника
- Лечение протрузии поясничного отдела позвоночника
- Лечение грыжи грудного отдела позвоночника
- Лечение грыжи поясничного отдела позвоночника
- Лечение артроза суставов
- Лечение плоскостопия
- Реабилитация после переломов
- Реабилитация после перелома позвоночника
- Реабилитация после перелома шейки бедра
- Реабилитация после перелома колена
- Реабилитация после операции позвоночника
- Реабилитация после замены тазобедренного сустава
Показать еще
Женщина, 42 года. Диагноз: протрузия поясничного отдела.
Диагноз: протрузия поясничного отдела.
С- сколиоз 1-2 степени. Функциональный перекос таза. Распространенный остеохондроз, осложненный протрузиями поясничного отдела. Постоянная боль в пояснице.
Результаты:
- • Пройдено 12 занятий кинезитерапии+массажа, курс кинезиотейпирования.
- • Уменьшение искривления позвоночника.
- • Улучшение осанки.
- • Уменьшение функционального перекоса таза.
- • Укрепление собственного мышечного корсета.
- •
Полное отсутствие боли в пояснице.

- На фото пациент ДО и ПОСЛЕ 1-го курса кинезитерапии в центре ЗДОРОВИЙ РУХ
Хотите избавиться от протрузий, остеохондроза или сколиоза?
Запишитесь на прием к нашим специалистам!
Записаться на прием
Женщина, 45 лет. Диагноз: протрузии поясничного отдела.
С — сколиоз 1-2 степени. Распространенный остеохондроз, осложненный протрузиями нижней части спины. Постоянная боль в пояснице так же отдающая в ногу по задней поверхности бедра. Функциональный перекос таза
Результаты:
- • Пройдено 48 занятий кинезитерапии+массажа, курс кинезиотейпирования.
- • Значительное уменьшение искривления позвоночника.
- •
Уменьшение функционального перекоса таза.

- • Укрепление собственного мышечного корсета.
- • Отсутствие боли в пояснице и по задней поверхности бедра.
- На фото пациент ДО и ПОСЛЕ 4-х курсов кинезитерапии+ массажа в центре ЗДОРОВИЙ РУХ
Хотите избавиться от протрузий, грыж, остеохондроза или сколиоза?
Запишитесь на прием к нашим специалистам!
Записаться на прием
Женщина, 67 лет. Диагноз: протрузии шейного и поясничного отделов.
Распространенный остеохондроз, протрузии шейного и поясничного отделов.Артроз тазобедренного сустава.
Результаты:
- •
Пройдено 60 занятий кинезитерапии, несколько курсов кинезиотейпирования и массажа.

- • Уменьшились боли в шейном отделе и пояснице.
- • Улучшилось самочувствие и подвижность тела.
- • Улучшилась амплитуда движений ног.
- • Укрепили мышечный корсет.
- • После небольшого перерыва, продолжаем работу.
- • В домашних условиях работа с эспандером.
- На фото пациент ПОСЛЕ 5-ти курсов занятий кинезитерапии в центре ЗДОРОВИЙ РУХ
Хотите избавиться от боли в спине, улучшить физическое состояние?
Запишитесь на прием к нашим специалистам!
Записаться на прием
Наши контакты
VIBER online
Протрузия дисков позвоночника поясничного отдела: симптомы, как лечить
Протрузия межпозвонковых дисков поясничного отдела является состоянием, требующим незамедлительного лечения. Все дело в том, что не вылеченная протрузия способна приводить к возникновению межпозвоночной грыжи и, как следствие, инвалидизации человека. Стоит узнать о том, что представляет собой такой недуг, а также как он лечится, чтобы заподозрить у себя возможную патологию, своевременно ее диагностировать и устранить.
Все дело в том, что не вылеченная протрузия способна приводить к возникновению межпозвоночной грыжи и, как следствие, инвалидизации человека. Стоит узнать о том, что представляет собой такой недуг, а также как он лечится, чтобы заподозрить у себя возможную патологию, своевременно ее диагностировать и устранить.
Что такое протрузия поясничного отдела позвоночника
Протрузией в пояснице называется состояние, когда выявляется смещение в сторону межпозвоночного диска. Сам по себе такой диск представляет прослойку хрящевой ткани, расположенную между двумя позвонками и обеспечивающую должный уровень амортизации.
При отсутствии такой амортизации позвонки начинают соприкасаться и тереться друг о друга, а нервные ткани защемляются образовавшимся выпячиванием. Все это ведет к возникновению стойкого болевого синдрома, который сложно устранить при помощи обычных анальгетиков, продающихся без рецепта.
Причины болезни
Прежде чем узнать, как лечить протрузию дисков позвоночника поясничного отдела, нужно понять, по каким причинам может возникать такая патология. Проявления болезни могут беспокоить, если в наличии:
Проявления болезни могут беспокоить, если в наличии:
- повышенные физические нагрузки без возможности отдыха – спорт, издержки работы и пр.;
- отсутствие нагрузок как таковых – сидячий образ жизни;
- воспаления и инфекции;
- остеохондроз;
- травмы позвоночника в поясничной области;
- генетическая предрасположенность к развитию патологии.
Поясничная протрузия возникает куда чаще, чем, к примеру, грудная или шейная. Все нагрузки в процессе жизнедеятельности человека приходятся именно на поясницу вследствие анатомических особенностей позвоночника. Поэтому узнавать симптомы и лечение протрузии поясничного отдела позвоночника придется даже в том случае, если у пациента избыточный вес и неправильный образ жизни.
Этапы развития болезни
Протрузия появляется не сразу. Первым этапом развития патологии считается выпячивание диска в одну или несколько сторон. При этом пульпозное ядро смещается и оказывает давление на внешние стороны фиброзного кольца.
При этом пульпозное ядро смещается и оказывает давление на внешние стороны фиброзного кольца.
За этим следует образование выпячивания, размер которого может составлять до половины самого диска. За этим следует сама по себе протрузия – ядро еще находится в пределах кольца, однако оно заметно увеличивается, а затем начинает давить на нервную ткань. Отсутствие лечения протрузии межпозвонковых дисков поясничного отдела приводит к тому, что фиброзное кольцо рвется и появляется грыжа, а она является серьезной болезнью.
Симптомы и признаки
Первый симптом, который появляется после возникновения выпячивания, – боль. Человек может ощущать ее периодически или постоянно, ее интенсивность может быть разной, в зависимости от степени прогрессирования болезни. Кроме того, могут появляться следующие признаки:
- «Мурашки» по коже ног или в пораженной области.
- Ощущение покалывания.
- Онемение пальцев ног или стоп, поясничной области.

- Проблемы с функционированием органов малого таза.
- Боли в животе, ощущение покалывания.
- Проблемы с мочеиспусканием, недержание – в запущенных случаях.
Наблюдая у себя стойкую боль и подобные симптомы, не затягивайте с посещением доктора. Специалист сможет определить, есть ли у вас протрузия дисков позвоночника поясничного отдела, как лечить заболевание, а также как вернуть себе былую подвижность и здоровье.
Диагностика
Диагностировать патологию не так сложно. Сначала пациент проходит осмотр и опрос у врача-невролога, после чего при наличии показаний доктор направляет человека на МРТ или КТ. Такие методы позволят визуализировать структуры позвоночника и рассмотреть их, определив состояние позвонков и хрящевой ткани. УЗИ и обычный рентген не дадут того же уровня информации, поэтому назначаются лишь как вспомогательные диагностические методы.
Способы лечения
Лечение протрузий межпозвонковых дисков в поясничном отделе, как правило, не требует оперативного вмешательства. Заболевание часто хорошо лечится консервативными способами и устраняется операцией только тогда, когда симптоматика, провоцируемая протрузией, очень серьезная.
Заболевание часто хорошо лечится консервативными способами и устраняется операцией только тогда, когда симптоматика, провоцируемая протрузией, очень серьезная.
Медикаментозное лечение
Медикаментозная терапия предполагает прием разного вида препаратов. В целом, врач подбирает индивидуально:
- анальгетики;
- противовоспалительные;
- хондропротекторы;
- витаминно-минеральный комплекс;
- лекарства против отеков.
В зависимости от стадии заболевания, нужно будет определить дозировку. Кроме того, доктор учитывает наличие у вас осложняющих ситуацию факторов, индивидуальную переносимость препаратов, а также наличие сопутствующих заболеваний.
Физиотерапия
Посещение физиотерапевта станет хорошей поддержкой для медикаментозного лечения. Такие воздействия позволят существенно увеличить действенность лекарств, а также улучшить общее самочувствие пациента.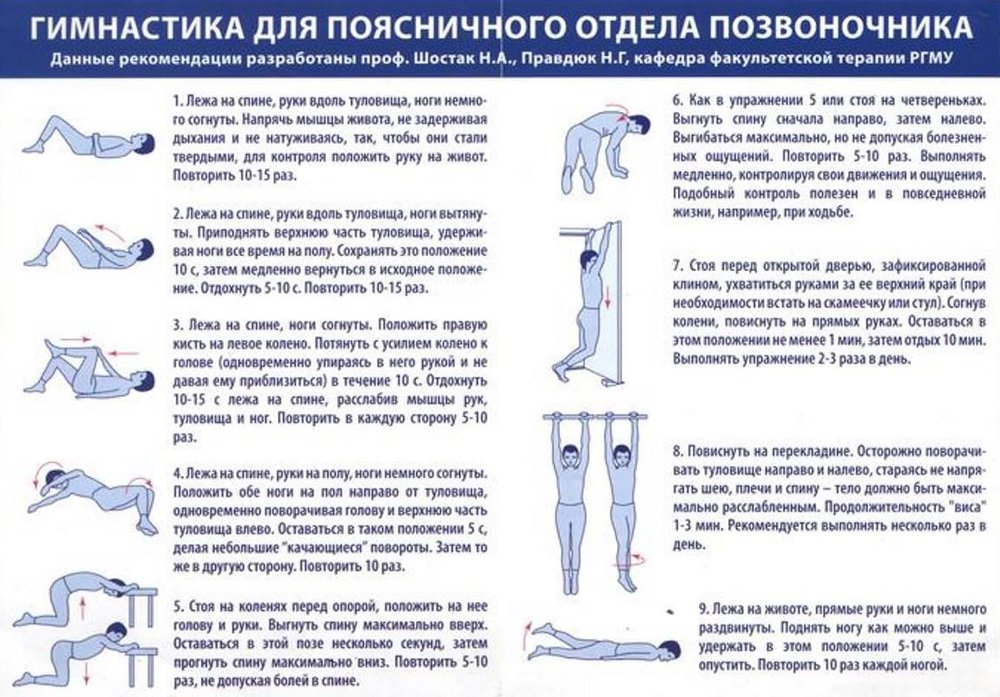 Лечение протрузии дисков позвоночника в поясничном отделе физиотерапевтическими воздействиями может предполагать:
Лечение протрузии дисков позвоночника в поясничном отделе физиотерапевтическими воздействиями может предполагать:
- Лазеротерапию.
- Магнитотерапию.
- Акупунктуру.
Каждая процедура может проводиться только профессионалом, поскольку требует не только специального оборудования, но знаний и умений.
Массаж
Если пришлось думать над тем, что это такое, протрузия дисков позвоночника поясничного отдела, а также как она лечится массажами, стоит понять, что такие воздействия являются незаменимыми. Они позволяют:
- улучшить крово- и лимфоток;
- снять отеки и воспаление;
- расслабить зажатые мышцы;
- снять боли и улучшить общее состояние пациента.
Делать массаж должен только профессионал, поскольку неграмотное вмешательство способно привести к защемлениям и даже разрывам.
Мануальная терапия
Мануальный терапевт способен поспособствовать лечению протрузии поясничного отдела позвоночника при путем воздействия на активные точки в организме человека, посредством нажатий, сдавливаний, растягиваний и пр. Хороший специалист способен снять боли и дискомфорт уже с первого сеанса, однако стойкий результат будет только после прохождения курса.
Хороший специалист способен снять боли и дискомфорт уже с первого сеанса, однако стойкий результат будет только после прохождения курса.
Лечебная физкультура
Задаваясь вопросом о том, как нужно лечить протрузию поясничного отдела позвоночника, стоит понимать, что определенные упражнения, выполняемые на протяжении длительного времени, способны существенно улучшить качество вашей жизни. Упражнения индивидуально подберет доктор после постановки диагноза.
Профилактика
Чтобы не сталкиваться с протрузией поясничного отдела, профилактируйте ее появление. Сделать это просто: достаточно вести здоровый образ жизни, соблюдать верный режим труда и отдыха, правильно организовать рабочее место и место для сна, а также отказаться от вредных привычек.
Лечение протрузии поясничного отдела – современные и эффективные методы
К травматологам и невропатологам по статистическим данным, наиболее часто обращаются больные с жалобами на дискомфорт в позвоночнике. Из-за прямохождения происходит сильная перегрузка хрящей и межпозвоночных дисков, что чревато протрузиями, грыжами и остеохондрозом. Следует узнать, как лечить протрузию.
Из-за прямохождения происходит сильная перегрузка хрящей и межпозвоночных дисков, что чревато протрузиями, грыжами и остеохондрозом. Следует узнать, как лечить протрузию.
Как возникает протрузия поясничного отдела позвоночника
Существует 4 стадии появления патологии. Первая – нулевая. У пациента еще нет никаких видимых признаков при обследовании аппаратным методом протрузий, но деструктивные изменения в хрящевой ткани межпозвонковых дисков позвоночного столба уже происходят. Ухудшается питание и увлажнение хрящей, возможно появление усиленной костной резорбции, что приводит в будущем к размягчению костей и переломам.
На этом этапе может возникнуть в скором времени протрузия – вторая стадия грыжи. В этом случае выпячивание частичное и характеризуется растяжением фиброзного кольца, через которое постепенно просачивается пульпозное ядро. Предшествуют появлению растяжения микротрещины фиброзного кольца. Со временем протрузия переходит в пролапс – промежуточную третью стадию грыжи, когда происходит частичный разрыв фиброзного кольца с небольшим выходом содержимого в полость межпозвоночного диска.
Финальная стадия протрузии – межпозвоночная грыжа. Характеризуется полным разрывом фиброзной оболочки с выходом студенистого ядра. В зависимости от стороны выпячивания, бывают внутренние, внешние, правосторонние и левосторонние протрузии или грыжи.
Причины появления протрузии
Основной фактор возникновения – прямохождение. Животные, чей позвоночник расположен в горизонтальной плоскости, не подвержены подобным заболеваниям. Другие факторы, влияющие на появление болезни, включают:
- Генетическую предрасположенность. Доказано, что лица, чьи близкие родственники сталкивались с грыжами или протрузиями, имеют выше риск появления осложнения у себя.
- Ожирение. При наличии патологически увеличенной массы тела, давление на позвоночник также увеличивается. Нормализация веса решает данную проблему. Подобный пункт относится к людям, обладающим большой мышечной массой также. У культуристов увеличен ИМТ, по сравнению с обычным человеком, что также создает дополнительную нагрузку на позвоночник.

- Чрезмерные физические нагрузки. При хронической перегрузке мышцы и костная ткань не выдерживают, что со временем приводит к возникновению выпячивания в межпозвоночном пространстве. Пациентам, увлекающимся занятиями спортом, необходимо пересмотреть подход к тренировочному процессу, избегая подъема больших весов и осевых нагрузок.
- Беременность и частые роды. В период вынашивания плода смещается центр тяжести вперед, а увеличенный живот создает дополнительную нагрузку на весь организм, особенно на поясничный отдел. Если мышцы спины слабые, поясница сильно перегружается, что провоцирует появление грыжи или протрузии. Наиболее повышены риски при многоводии и многоплодной беременности, когда живот достигает внушительных размеров. Также сильную нагрузку на позвоночник создают тяжелые роды. Чем больше доношенных беременностей у женщины, тем большему риску она себя подвергает. Профилактика – активный образ жизни, ношение бандажа.
- Гипотрофия мышц. Данное явление носит приобретенный и врожденный характер.
 В первом случае плохой мышечный тонус связан с малоподвижным образом жизни. Гиподинамия – это болезнь современности. Лица без физической активности во взрослом возрасте сильно обрастают жиром и теряют мышечную ткань, что чревато слабостью костей, включая позвоночник. Врожденная слабость связана с гипоплазией соединительной ткани, из-за чего мышцы не выдерживают обыденной нагрузки, переходящей на спину. Нужны тренировки и активный образ жизни.
В первом случае плохой мышечный тонус связан с малоподвижным образом жизни. Гиподинамия – это болезнь современности. Лица без физической активности во взрослом возрасте сильно обрастают жиром и теряют мышечную ткань, что чревато слабостью костей, включая позвоночник. Врожденная слабость связана с гипоплазией соединительной ткани, из-за чего мышцы не выдерживают обыденной нагрузки, переходящей на спину. Нужны тренировки и активный образ жизни. - Возрастные дегенеративные изменения в соединительной и хрящевой ткани. Доказано, что по мере старения организма происходит истончение и дегенерация хрящей. Количество коллагена и влаги в межсуставных отростках снижается, что повышает риски протрузии. Обычно после 40 лет такие изменения обнаруживают практически у каждого пациента.
- Ранее перенесенные травмы позвоночника.
- Наличие врожденных аномалий хребта.
- Наличие сколиоза.
Учитывая перечисленные факторы, можно скорректировать образ жизни таким способом, что риск получения протрузии или грыжи в будущем минимизируется.
Симптомы протрузии дисков поясничного отдела позвоночника
Главное проявление – наличие боли в поясничном отделе, которая сама по себе не проходит. Даже до начала появления грыжи у многих больных возникает ощутимый дискомфорт, связанный с дегенеративным изменением в пораженной области позвоночника.
Другой характерный признак – чувство скованности по утрам. В период обострения возникает воспалительный процесс, который отраженно затрагивает мелкие позвоночные мышцы. В результате возникает спазм, проявляющийся ограничением мобильности в пораженной зоне. Наиболее сильное чувство скованности возникает сутра, сразу после пробуждения. Разминание и разогревание пальцами болезненной зоны может ненадолго улучшить состояние пациента.
При наличии выпячивания любого размера часто появляются парестезии, которые характеризуются онемением пальцев нижних конечностей. Состояние связано с пережатием нервного корешка, что проявляется плохой чувствительностью в пальцах. Болевые ощущения нарастают при резкой смене положения тела, во время физических нагрузок и при длительном пребывании в одном положении стоя или сидя.
Иногда у пациента может появляться слабость в ногах или руках, с ощущением тяжести. Реже нарушается потоотделение, а кожа вокруг ступней краснеет или немеет. В запущенных случаях нарушается дефекация и мочеиспускание. При резком подъеме или движении могут возникнуть стреляющие боли в области таза и бедер. Часто обнаруживают сопутствующий мышечный синдром грушевидной мышцы, проявляющийся патологическим сдавливанием седалищного нерва.
При наличии подобной симптоматики необходимо провести тщательную диагностику. На основе полученных данных устанавливают соответствующий диагноз.
Диагностика протрузии поясничного отдела
Когда у больного возникают сильные боли, напоминающие поражение поясничного отдела позвоночника, его направляют к травматологу или неврологу. Специалист проводит визуальный осмотр больного, проверяет на наличие сколиоза, ощупывает, собирает подробный анамнез. На основе полученных данных ставят предварительный диагноз. Затем отправляют на диагностику другими способами, чтобы подтвердить заболевание.
Какие диагностические процедуры назначают:
- Рентген поясничного отдела и крестцовой области в нескольких проекциях. С помощью рентгеновского снимка удается оценить общее состояние здоровья костной системы позвоночника. Специалист внимательно расценивает расстояние по межпозвоночным дискам. Если имеются признаки проседания и снижения расстояния между дисками, можно заподозрить наличие выпячивания. При таких признаках назначают дополнительные процедуры.
- Компьютерная томография. Это усовершенствованный вариант рентгена, позволяющий рассмотреть детальнее кости, если имеются мелкие дефекты хрящевой ткани. Этот вид диагностики реже назначается при протрузиях и грыжах. Показана КТ вместо МРТ в том случае, если у пациента имеются прямые противопоказания к назначению указанной процедуры – имплантаты или протезы в месте проведения исследования.
- МРТ или магнитно-резонансная томография. С помощью этого вида диагностики обычно окончательно устанавливают диагноз – протрузия или грыжа поясничного отдела.
 МРТ отлично видит мягкие ткани и самые незначительные патологические изменения на снимках.
МРТ отлично видит мягкие ткани и самые незначительные патологические изменения на снимках. - Лабораторная диагностика. Обычно входит в стандартный перечень диспансеризации. Пациента могут потребовать сдать общий анализ крови и мочи, чтобы поверхностно оценить состояние здоровья.
На основе полученных данных делают выводы и ставят окончательный диагноз – протрузия диска пояснично-крестцового отдела. Затем расписывают схему лечения.
Протрузия позвоночника – как лечить
Существует несколько вариантов терапии, в зависимости от тяжести состояния больного. В острый период показано медикаментозное лечение, направленное на купирование боли и восстановление нормальной двигательной функции. После устранения обострения назначают консервативную терапию, направленную на поддержание здоровья позвоночника. В запущенных случаях требуется оперативное вмешательство.
Как лечить протрузию позвоночника с помощью медикаментов
Препараты используют в остром периоде и при реконселевации.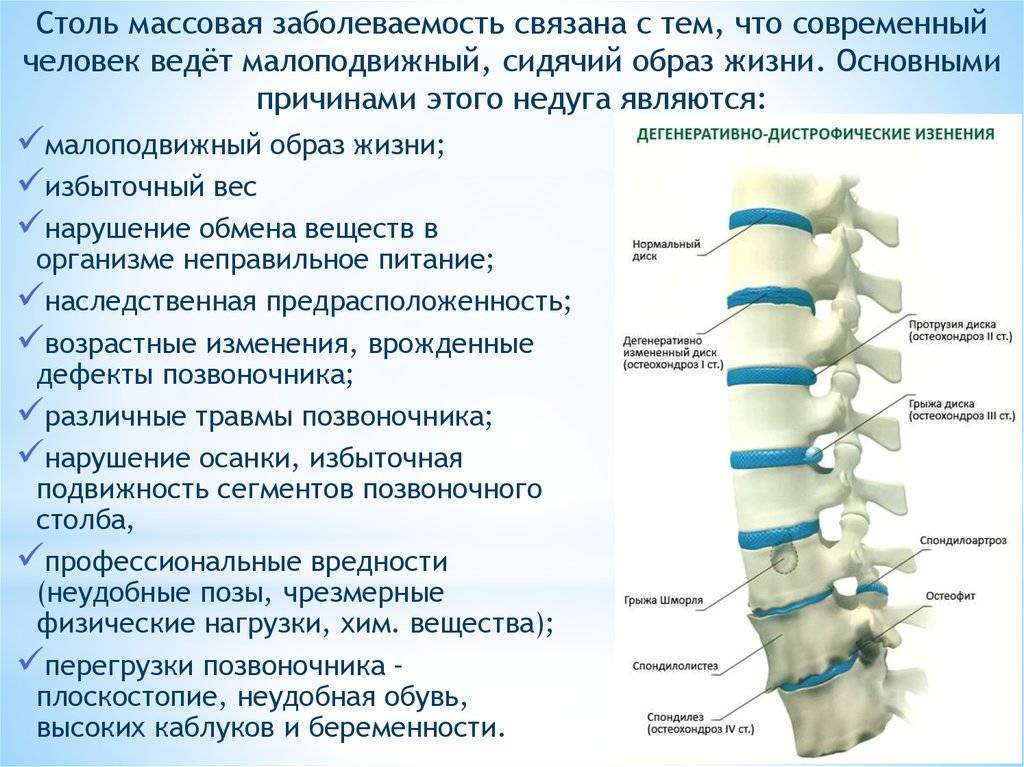 В зависимости от фазы обострения схема медикаментов может отличаться. При сильной боли назначают такие лекарства:
В зависимости от фазы обострения схема медикаментов может отличаться. При сильной боли назначают такие лекарства:
- Нестероидные противовоспалительные средства. НПВС являются первым выбором в лечении обострения и болевого синдрома. Эти лекарства имеют множество плюсов – быстро купируют сильную боль и снимают воспаление. НПВС быстро включаются в работу, поэтому пациент способен почувствовать облегчение за считанные часы. Минусы НПВС – высокая гастротоксичность, они противопоказаны лицам, страдающим от желудочных болезней. Неселективные НПВС не рекомендуется принимать дольше 2-5 дней. Нестероидные противовоспалительные средства избирательного типа действия используют не более 2-3 недель. Примеры лекарств – Диклофенак, Налгезин, Мелоксикам, Нимесил.
- Кортикостероиды. В тяжелых ситуациях используют инъекционные формы выпуска для внутрисуставной инъекции. Желательно использовать пролонгированное средство. Таблетки кратковременного действия не подойдут, так как эти препараты обладают множеством побочных эффектов, которые сильнее, чем у НПВС.
 Системные кортикостероиды устраняют сильное воспаление, отек и боль. введение внутрисуставной блокады с таким компонентом позволяет забыть о боли надолго. Пример средства – Дипроспан.
Системные кортикостероиды устраняют сильное воспаление, отек и боль. введение внутрисуставной блокады с таким компонентом позволяет забыть о боли надолго. Пример средства – Дипроспан. - Миорелаксанты. Действующие вещества в составе миорелаксантов обладают миотропным действием – происходит расслабление спазмированного мышечного участка спины, что часто встречается при наличии протрузии или грыжи. Обычно при курсовом приеме миорелаксантов удается без проблем разжать даже чрезмерно сжатые большие мышечные группы. Миорелаксанты проявляют выраженный расслабляющий и обезболивающий эффект. Их также используют при остеохондрозе. Примеры торговых названий – Тизалуд, Мидостад-Комби, Баклосан.
- Нейротропные витамины группы В. Витамины В1, В6 и В12 в больших количествах обладают обезболивающим действием. Эти компоненты при приступе протрузии поясничного отдела помогают в одном случае – если возникло защемление нервного корешка. Эти витамины питают нервную ткань, участвуют в построении миелиновых оболочек, влияют на обмен веществ и усвоение нутриентов из пищи, повышают иммунитет.
 Схема приема подбирается врачом индивидуально. Примеры торговых названий – Нейронорм, Нейрорубин, Мильгамма.
Схема приема подбирается врачом индивидуально. Примеры торговых названий – Нейронорм, Нейрорубин, Мильгамма.
Из наружных средств при острой боли могут использовать разогревающие и обезболивающие мази с НПВС.
Когда острый период миновал, назначают медикаменты для поддерживающего лечения:
- Хондропротекторы. Эти средства питают хрящевую ткань и обладают слабым обезболивающим действием. Их принимают длительным курсом. Эти медикаменты не наращивают хрящи и не останавливают развитие болезни, но улучшают питание хрящевой ткани, поэтому больше подходят для профилактики. Обычно назначают уколы или таблетки с глюкозамином, ходроитином либо в комбинации.
- Витаминные и минеральные комплексы. Пациенту с ослабленным позвоночником важно получать достаточное количество витамина Д и кальция с пищей. В современных условиях это проблематично, поэтому разумнее использовать добавки.
- Гомеопатия, наружные мази или гели. Эти препараты всегда используют в составе комплексного лечения либо в том случае, когда развитие протрузии не сопровождается выраженным болевым синдромом.

Консервативные методы лечения протрузии диска
Консервативное лечение больше направлено на предупреждение рецидива острой стадии, когда больному требуется медикаментозная помощь. В период восстановления рекомендуется проведение таких процедур:
- Физиотерапевтические методы терапии. Это сочетание аппаратного и медикаментозного метода воздействия на поврежденные ткани. Методом электрофореза или магнитной терапии направляют излучение необходимой частоты в пораженное место, предварительно налив на спину лечебное средство на основе витаминов группы В или никотиновой кислоты. Под действием аппаратов устраняется хронический воспалительный процесс, ускоряются процессы регенерации, обменные процессы, улучшается кровоток. При курсовом прохождении физиопроцедур, пациент практически перестает ощущать боль. Нельзя проводить такие методы лечения лицам, страдающим от сниженной свертываемости крови, психических заболеваний или дерматологических обострений в месте воздействия.

- Мануальная терапия. Этот вид лечения при протрузии дисков позвоночника нужно проводить с большой осторожностью. Неправильно примененные техники лечения вызывают сильное ухудшение. Поход к мануальному терапевту возможен только по рекомендации лечащего врача. Мануальная терапия не относится к доказательной медицине, но многим пациентам с заболеваниями опорно-двигательного аппарата помогает.
- Ношение поддерживающего корсета. Этот вид лечения поможет в том случае, если мышцы пациента настолько атрофированы, что при малейшей нагрузке он испытывает сильную боль в спине. В такой ситуации корсет является временной мерой при протрузии дисков поясничного отдела, пока больной не займется лечебной физкультурой. Носить приспособление нужно только днем, и не более 2-3 часов не снимая. В противном случае атрофия усилится и пациенту станет еще хуже. Эластичные бандажи больше принесут пользы беременным, когда их позвоночник испытывает действительно большие нагрузки в третьем триместре.

- Занятия специальными упражнениями. Мышечная слабость неминуемо начинает приводить к нарушению осанки. В результате некоторые мускулы работают напряженно, так как находятся в максимально сокращенном состоянии. Большинство других мышц пребывают в гипотонусе, что приводит к боли в области позвонков. Регулярное выполнение лечебной гимнастики должно облегчить состояние пациента. От правильной техники работы зависит конечный результат, поэтому рекомендуется первое время проводить занятия с инструктором, который составит программу тренировок. Главное правило выполнения ЛФК – не спешить, выполнять движения плавно и без резких рывков. Перед началом занятия полезно делать разминку, а в конце – заминку. Это дает возможность мышцам расслабляться.
- Массаж. Хоть подобные методы воздействия на тело человека не являются областью доказательной медицины, но эффективные массажные техники вылечили многих пациентов от боли в спине при протрузии диска. Хоть заболевание и связано с поражением спинного мозга, но в большинстве случаев боль возникает по мышечной части, ведь повреждению диска предшествует перегрузка мускулатуры или ее атония.
 Массажные техники улучшают кровообращение, способствуют расслаблению зажатых участков, что снимает болевые ощущения. Рекомендуется посещать массажный кабинет хотя бы раз в месяц.
Массажные техники улучшают кровообращение, способствуют расслаблению зажатых участков, что снимает болевые ощущения. Рекомендуется посещать массажный кабинет хотя бы раз в месяц.
Реже в составе комплексной терапии выпячивания диска назначают менее известные техники нетрадиционной медицины – акупунктуру, гирудотерапию, ароматерапию, остеопатию. Самостоятельно посещать подобные процедуры не следует, лучше предварительно собрать информацию у лечащего врача.
Хирургическое вмешательство при поражении позвоночного диска
Диагноз протрузия не является показанием к хирургическому вмешательству. Вторая стадия выпячивания в исключительных случаях вызывает тяжелые последствия для организма пациента. Удалить поражение диска могут только в том случае, если оно достигло внушительных размеров в короткие сроки, а пациент испытывает сильный дискомфорт в пояснице, который не купируется приемом обезболивающих препаратов. Обычно такое состояние характерно для запущенной стадии грыжи.
Абсолютные показания к удалению выпячивания диска включают:
- Хроническая боль, лишающая больного нормальной жизни и приковывающая к постели.
- Нарушение мочеиспускания или дефекации из-за раздражения нервных окончаний в диске грыжей.
- Размер грыжи свыше 7 мм.
- Отказ конечностей.
Относительные показания:
- Снижение чувствительности в пальцах.
- Хронический дискомфорт.
- Невозможность комфортного и полноценного существования при наличии патологии межпозвоночного диска.
Если у пациента нарушено мочеиспускание или дефекация из-за нарушения иннервации, его срочно госпитализируют и проводят оперативное вмешательство по жизненным показаниям.
Какие виды операций проводят:
- Дискэктомия. Этот вариант хирургического вмешательства уже практически не практикуют. Могут сделать только в экстренных случаях, когда на аппаратную подготовку нет времени. Суть метода заключается в полном удалении пораженного межпозвоночного диска.
 Реабилитационный период долгий, пациента ждет длительное восстановление.
Реабилитационный период долгий, пациента ждет длительное восстановление. - Микродискэктомия – разновидность предыдущего метода лечения, но более точная и щадящая для пациента. С помощью современных методов нейрохирургии прицельно удаляют только выпячивание. Обычно после процедуры больной быстро приходит в себя.
- Лазерное удаление. Один из современных методов лечения, позволяющий с помощью высокочастотного излучения уменьшить выпячивание диска в размерах.
При выборе хирургического метода лечения грыжи диска, важно прислушиваться к комментариям нейрохирурга. Метод удаления выбирают, исходя из типа выпячивания диска, запущенности ситуации и размеров грыжи.
Профилактика выпячивания диска
Специфических способов предупредить появление протрузии не существует. Методы общие и основаны на поддержании здорового образа жизни, борьбе с гиподинамией. Больной должен избегать тяжелых осевых нагрузок, нужно больше ходить, следить за правильностью осанки и выполнять ежедневно упражнения ЛФК. Если своевременно обнаружить патологию, слушать врачебные рекомендации и не перегружать тело чрезмерными физическими нагрузками, удастся избежать многих осложнений, связанных с прогрессированием роста выпячивания. Приветствуется ношение ортопедической обуви и использование ортопедических постельных принадлежностей.
Если своевременно обнаружить патологию, слушать врачебные рекомендации и не перегружать тело чрезмерными физическими нагрузками, удастся избежать многих осложнений, связанных с прогрессированием роста выпячивания. Приветствуется ношение ортопедической обуви и использование ортопедических постельных принадлежностей.
Мнение редакции
Диагноз протрузия межпозвоночного диска поясницы – не приговор. Комплекс консервативных мер позволяет успешно бороться с неприятными симптомами болезни. В запущенных случаях поможет операция. Рекомендуется прочитать другие статьи на нашем сайте, посвященном заболеваниям позвоночника.
Лечение протрузий межпозвоночных дисков в Новосибирске
Протрузия межпозвоночных дисков является весьма распространенной проблемой. Сама по себе протрузия — не заболевание, но опасна тем, что представляет собой раннюю стадию межпозвоночной грыжи, при которой человек испытывает постоянную сильную боль в спине. Однако именно на этой стадии возможно остановить прогрессирование заболевания. Центр Новых Медицинских Технологий — одна из немногих клиник в России, где для лечения начальных форм заболевания применяется современная нейрохирургическая малоинвазивная технология, позволяющая избежать обширной хирургической операции на позвоночнике и сократить время и финансовые затраты на дорогостоящие анальгетики.
Центр Новых Медицинских Технологий — одна из немногих клиник в России, где для лечения начальных форм заболевания применяется современная нейрохирургическая малоинвазивная технология, позволяющая избежать обширной хирургической операции на позвоночнике и сократить время и финансовые затраты на дорогостоящие анальгетики.
КАК ОБРАЗУЕТСЯ ПРОТРУЗИЯ
Учитывая то, что протрузия является одним из первых проявлений остеохондроза, который с годами развивается практически у каждого из-за малоподвижного образа жизни, длительного сидения за столом, работы за компьютером, эта проблема сегодня, к сожалению, далеко не редкость. Другими причинами возникновения протрузий могут быть спинальные травмы и даже возрастные изменения организма.
Обычно патология возникает в поясничном или шейном отделе позвоночника, поскольку именно на них приходятся наибольшие статико-динамические нагрузки.
Сначала происходит выпячивание диска. Пульпозное ядро смещается и начинает давить на внешние границы фиброзного кольца диска.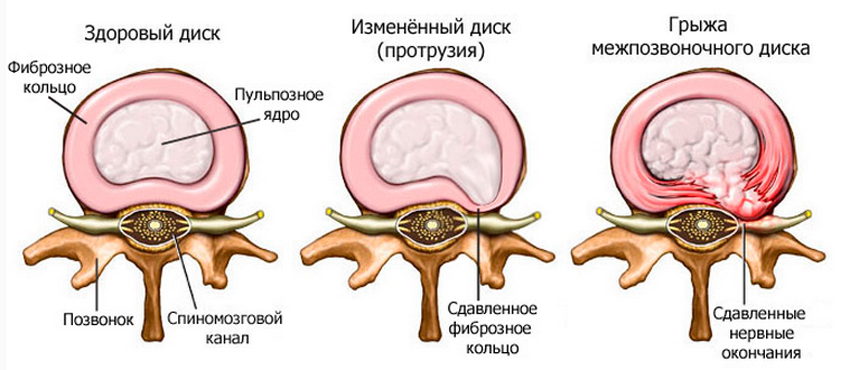 В результате появляется небольшая выпуклость, которая в некоторых случаях может составлять до половины окружности диска.
В результате появляется небольшая выпуклость, которая в некоторых случаях может составлять до половины окружности диска.
Данная стадия и есть собственно протрузия межпозвоночного диска. Выпуклость увеличивается, оказывая значительное давление на нервные окончания, что вызывает боль и другие симптомы. Однако ядро все еще удерживается фиброзным кольцом диска.
Фиброзное кольцо диска не выдерживает нагрузки, истончается, и происходит прорыв грыжевого мешка (пульпозного ядра).
Последняя стадия — грыжа межпозвоночного диска. Фиброзное кольцо разрывается, и часть пульпозного ядра выплескивается за его пределы.
О ЧЕМ НУЖНО ЗНАТЬ
Сразу отмечу, что, несмотря на то, что протрузии развиваются у многих, это не значит, что всем, у кого они есть, следует их лечить. На них приходится воздействовать, лишь когда боли возникают достаточно регулярно и мешают полноценно жить и работать.
Методом диагностики протрузии межпозвоночных дисков является магнитно-резонансная (МРТ) или компьютерная томография (КТ). По результатам обследования невропатологи, как правило, назначают медикаментозное лечение, а в случае, если оно долгое время не приносит результатов, — хирургическую операцию.
По результатам обследования невропатологи, как правило, назначают медикаментозное лечение, а в случае, если оно долгое время не приносит результатов, — хирургическую операцию.
Медикаментозное лечение заключается в назначении анальгетиков, которые снимают болевой синдром и воспаление. Однако протрузия при этом никуда не исчезает, и при малейшем обострении проблема, а значит и боль, вновь возвращается. Дело в том, что компрессия (сдавление) нервных корешков, которая происходит при протрузии, — проблема чисто механическая: диск проседает и, выпячиваясь, давит на корешок.
Хирургическое же вмешательство на этапе протрузии допустимо лишь в самых крайних случаях и по большому счету нецелесообразно. Открытая операция на позвоночнике уже сама по себе — очень серьезный шаг, требующий всестороннего обдумывания и четкого представления о возможных последствиях и рисках.
Статистика Около 20 % больных, которым была сделана традиционная открытая операция на поясничном или шейном отделе позвоночника, даже при относительно благоприятном исходе операции сразу попадают в группу больных с синдромом оперированного позвоночника, т. е. боли в спине видоизменяются, но остаются.
е. боли в спине видоизменяются, но остаются.
Таким образом, не стоит сразу соглашаться на «большую» хирургическую операцию или, наоборот, терпеть боль и постоянно пить болеутоляющие. С годами боль будет только усиливаться, а учитывая стоимость медикаментозных средств, есть смысл подумать об альтернативных способах решения этой проблемы.
Сегодня терапия протрузии межпозвоночных дисков с помощью новой технологии, основанной на применении специального прибора — декомпрессора, во многих случаях является оптимальным способом лечения. Метод относится к малоинвазивным нейрохирургическим технологиям и полностью замещает тяжелую для пациента открытую операцию на позвоночнике.
ЦНМТ — одна их немногих клиник в России, в которой есть необходимое оборудование и квалифицированные кадры для проведения такой операции.
Могу сказать, что уже почти 100 пациентов, которым мы провели лечение с применением данной технологии, почувствовали значительное облегчение болей уже в первые часы после процедуры с сохранением стойкого положительного результата на многие месяцы и годы активной жизни.
Действительно, технология позволяет очень быстро добиться значимого улучшения состояния пациента, снятия болевого синдрома и также является реальной альтернативой бесконечному приему медикаментозных препаратов.
СУТЬ ТЕХНОЛОГИИ
Поскольку протрузия, как я уже говорил, проблема механическая, наиболее эффективно и правильно решать ее механическим же способом.
Декомпрессор — это одноразовое устройство для удаления содержимого грыжевого мешка (пульпозного ядра), давящего на корешки нервов.
Содержимое диска вновь не восстанавливается — не регенерирует, что является залогом того, что после операции с применением декомпрессора проблема не вернется.
Наш опыт показывает, что технология абсолютно применима и высокоэффективна для лечения протрузий и на шейном отделе позвоночника.
Безусловный плюс технологии еще и в том, что запаса мощности батареи и остроты буравчика декомпрессора хватает для того, чтобы во время одной операции провести манипуляции на нескольких уровнях, поскольку часто у одного пациента имеется сразу несколько протрузий.
Применение декомпрессора имеет преимущества даже в сравнении с другими малоинвазивными методами лечения протрузий. Так, в результате применения технологий, основанных на температурном воздействии (например, лазерная, нуклеопластика, или коабляция диска), межпозвоночный диск высушивается и таким образом искусственно старится, что чревато возвратом болей и развитием осложнений в ближайшем времени, а для молодого пациента вообще катастрофично.
ПРЕИМУЩЕСТВА МАЛОИНВАЗИВНОЙ ТЕХНОЛОГИИ:
- Минимальная инвазивность процедуры (сравнима с уколом инъекционной иглы), без разрезов и швов.
- Безболезненно и бескровно.
- Без наркоза, под местной анестезией.
- Длительность операции — около 30 минут.
- Высокий уровень безопасности — пациент находится в сознании.
- Минимум побочных эффектов и осложнений.
- Нет необходимости постоянно принимать сильнодействующие анальгетики, пагубно влияющие на здоровье.
- Нет температурной реакции, токсичных продуктов распада тканей.

- Положительный эффект сохраняется годами.
- Отсутствие длительной реабилитации — после операции пациент находится в палате под
наблюдением врача всего 3–4 часа. - Не требуется фиксации спины.
- Пациент может вернуться к повседневной активности через 1 неделю.
РЕКОМЕНДАЦИИ:
Ограничить сгибания, вращения и наклоны туловища в течение 3–5 суток после операции.
Обязательные занятия плаванием, ЛФК в воде в послеоперационном периоде.
Повторная консультация нейрохирурга через 4 недели.
Грыжа межпозвонкового диска в нижней части спины — OrthoInfo
Во многих районах возобновились несущественные ортопедические процедуры, которые были отложены из-за COVID-19. Для информации: Вопросы и ответы для пациентов, касающиеся плановой хирургии и COVID-19. Для пациентов, чьи процедуры еще не были перенесены: Что делать, если ваша ортопедическая операция отложена.
Грыжа межпозвоночного диска — это состояние, которое может возникнуть в любом месте вдоль позвоночника, но чаще всего в нижней части спины. Иногда его называют выпячиванием, выпячиванием или разрывом диска. Это одна из наиболее распространенных причин болей в пояснице, а также болей в ногах или ишиаса.
Иногда его называют выпячиванием, выпячиванием или разрывом диска. Это одна из наиболее распространенных причин болей в пояснице, а также болей в ногах или ишиаса.
От 60 до 80% людей хоть раз в жизни испытывали боль в пояснице. У некоторых из этих людей будут боли в пояснице и боли в ногах, вызванные грыжей межпозвоночного диска.
Хотя грыжа межпозвонкового диска может быть очень болезненной, большинство людей чувствуют себя намного лучше уже после нескольких недель или месяцев нехирургического лечения.
Ваш позвоночник состоит из 24 костей, называемых позвонками, которые расположены друг над другом. Эти кости соединяются, образуя канал, защищающий спинной мозг.
Нижняя часть спины состоит из пяти позвонков. Эта область называется поясничным отделом позвоночника.
Части поясничного (нижнего) позвоночника.
Другие части позвоночника включают:
Спинной мозг и нервы. Эти электрические кабели проходят через позвоночный канал, передавая сообщения между вашим мозгом и мышцами. Нервные корешки отходят от спинного мозга через отверстия в позвонках, называемые отверстиями.
Нервные корешки отходят от спинного мозга через отверстия в позвонках, называемые отверстиями.
Межпозвонковые диски. Между вашими позвонками находятся гибкие межпозвоночные диски. Эти диски плоские и круглые, толщиной около полдюйма.
Межпозвонковые диски действуют как амортизаторы при ходьбе или беге. Они состоят из двух компонентов:
- Фиброзное кольцо. Прочное и гибкое внешнее кольцо диска.
- Студенистое ядро. Это мягкий желеобразный центр диска.
Здоровый межпозвонковый диск (поперечный разрез).
Грыжа диска начинается, когда его желеобразное ядро давит на наружное кольцо из-за износа или внезапной травмы. Это давление на внешнее кольцо может вызвать боль в пояснице.
При грыже межпозвонкового диска мягкий желеобразный центр диска может проталкиваться через внешнее кольцо. (Показаны виды сбоку и поперечное сечение.)
Если давление продолжится, желеобразное ядро может полностью протолкнуться через внешнее кольцо диска или вызвать вздутие кольца. Это оказывает давление на спинной мозг и близлежащие нервные корешки. Это не только механическое сдавливание нервов, но и материал диска выделяет химические раздражители, которые способствуют воспалению нервов. При раздражении нервного корешка возможны боль, онемение и слабость в одной или обеих ногах — состояние, называемое ишиасом.
Это оказывает давление на спинной мозг и близлежащие нервные корешки. Это не только механическое сдавливание нервов, но и материал диска выделяет химические раздражители, которые способствуют воспалению нервов. При раздражении нервного корешка возможны боль, онемение и слабость в одной или обеих ногах — состояние, называемое ишиасом.
Смотреть: грыжа межпозвонкового диска в нижней части спины, анимация
Грыжа диска чаще всего является результатом естественного возрастного износа позвоночника. Этот процесс называется дегенерацией диска. У детей и молодых людей диски имеют высокое содержание воды. С возрастом содержание воды в дисках уменьшается, и диски становятся менее гибкими. Диски начинают уменьшаться, а промежутки между позвонками сужаются. Этот нормальный процесс старения делает диски более склонными к грыжам.
Травматическое событие, такое как падение, также может вызвать грыжу диска.
Факторы риска Определенные факторы могут увеличить риск грыжи диска. К ним относятся:
К ним относятся:
Пол. Мужчины в возрасте от 20 до 50 лет чаще всего страдают грыжей диска.
Неправильный подъем. Использование мышц спины вместо ног для подъема тяжестей может вызвать грыжу межпозвоночного диска. Скручивание во время подъема также может сделать вашу спину уязвимой. Подъем ногами, а не спиной, может защитить ваш позвоночник.
Вес. Избыточный вес создает дополнительную нагрузку на диски в нижней части спины.
Повторяющиеся действия, напрягающие позвоночник. Многие работы требуют физических усилий. Некоторые требуют постоянного подъема, вытягивания, сгибания или скручивания. Использование безопасных методов подъема и движения может помочь защитить вашу спину.
Частое вождение. Длительное пребывание в сидячем положении, а также вибрация от двигателя автомобиля могут оказывать давление на позвоночник и диски.
Малоподвижный образ жизни. Регулярные физические упражнения важны для предотвращения многих заболеваний, включая грыжу межпозвоночного диска.
Регулярные физические упражнения важны для предотвращения многих заболеваний, включая грыжу межпозвоночного диска.
Курение. Считается, что курение снижает поступление кислорода к диску и вызывает более быструю дегенерацию. Узнать больше: Курение и здоровье опорно-двигательного аппарата
В большинстве случаев боль в пояснице является первым симптомом грыжи диска. Эта боль может продолжаться в течение нескольких дней, а затем проходит. Другие симптомы могут включать:
- Ишиас. Это острая, часто стреляющая боль, которая распространяется от ягодицы вниз по задней части одной ноги. Это вызвано давлением на спинномозговой нерв.
- Онемение или покалывание в ноге и/или стопе
- Слабость в ноге и/или стопе
- Потеря контроля над мочевым пузырем или кишечником. Это бывает крайне редко и может указывать на более серьезную проблему, называемую синдромом конского хвоста. Это состояние вызвано сдавлением корешков спинномозговых нервов.
 Это требуется немедленная медицинская помощь .
Это требуется немедленная медицинская помощь .
К началу
История болезни и медицинский осмотрПосле обсуждения ваших симптомов и истории болезни ваш врач проведет медицинский осмотр. Обследование может включать следующие тесты:
- Неврологический осмотр. Неврологический осмотр поможет вашему врачу определить, есть ли у вас мышечная слабость или потеря чувствительности. Во время осмотра врач:
- Проверьте силу мышц голени, оценив, как вы ходите на пятках и носках. Мышечная сила в других частях тела также может быть проверена.
- Определите потерю чувствительности, проверив, чувствуете ли вы легкое прикосновение к ноге и ступне.
- Проверьте свои рефлексы на коленях и лодыжках. Иногда они могут отсутствовать, если в вашем позвоночнике есть сдавленный нервный корешок.
- Тест с подъемом прямой ноги (SLR). Это специализированный тест для прогнозирования наличия грыжи диска, особенно у молодых пациентов.
 Во время теста вы лежите на спине, а врач осторожно поднимает пораженную ногу. Ваше колено остается прямым. Если вы чувствуете боль в ноге и ниже колена, это явный признак того, что у вас грыжа межпозвоночного диска.
Во время теста вы лежите на спине, а врач осторожно поднимает пораженную ногу. Ваше колено остается прямым. Если вы чувствуете боль в ноге и ниже колена, это явный признак того, что у вас грыжа межпозвоночного диска.
Клиническое фото врача, выполняющего тест с поднятием прямой ноги.
Воспроизведено из JF Sarwak, изд.: Essentials of Musculoskeletal Care, изд. 4. Роузмонт, Иллинойс, Американская академия хирургов-ортопедов, 2010 г.
Исследования изображенийМагнитно-резонансная томография (МРТ). МРТ обеспечивает четкое изображение мягких тканей тела, в том числе межпозвонковых дисков. Ваш врач может назначить МРТ, чтобы подтвердить диагноз и узнать больше о том, какие спинномозговые нервы поражены.
Если вы не можете переносить МРТ, вместо этого можно заказать компьютерную томографию (КТ) или КТ-миелограмму.
МРТ показывает грыжу диска в нижней части спины (стрелка). Диск выпячивается в сторону позвоночного канала, оказывая давление на спинной мозг и нервные корешки.
Диск выпячивается в сторону позвоночного канала, оказывая давление на спинной мозг и нервные корешки.
Воспроизведено из Truumees E, Prather H (eds): Orthopaedic Knowledge Update 5. Rosemont, IL. Американская академия хирургов-ортопедов, 2017 г., стр. 243-251.
У большинства пациентов грыжа поясничного диска постепенно улучшается в течение периода от нескольких дней до недель. Как правило, у большинства пациентов симптомы исчезают через 3–4 месяца. Тем не менее, некоторые пациенты испытывают приступы боли во время выздоровления.
Нехирургическое лечениеПервоначальное лечение грыжи диска обычно не хирургическое.
Нехирургическое лечение может включать:
Остальные. Один-два дня постельного режима обычно помогают облегчить боль в спине и ногах. Однако не оставайтесь на ногах дольше. Когда вы возобновите деятельность, попробуйте сделать следующее:
- Делайте перерывы на отдых в течение дня, но избегайте длительного сидения.

- Сделайте всю свою физическую активность медленной и контролируемой, особенно наклоны вперед и подъемы.
- Измените свою повседневную деятельность, чтобы избежать движений, которые могут вызвать дополнительную боль.
Нестероидные противовоспалительные препараты (НПВП). Противовоспалительные препараты, такие как ибупрофен или напроксен, могут облегчить боль.
Физиотерапия. Специальные упражнения помогут укрепить мышцы поясницы и брюшного пресса.
Эпидуральная инъекция стероидов. Инъекция препарата, подобного кортизону, в пространство вокруг нерва может обеспечить кратковременное облегчение боли за счет уменьшения воспаления.
Имеются убедительные доказательства того, что эпидуральные инъекции могут успешно облегчить боль у многих пациентов, которым не помогли другие нехирургические методы лечения в течение 6 недель или более.
Имеются некоторые данные, свидетельствующие о том, что эпидуральная инъекция стероидов в течение 3 месяцев после операции может немного увеличить риск инфицирования. Обсудите эти риски со своим хирургом.
Обсудите эти риски со своим хирургом.
Важно отметить, что эти нехирургические методы лечения не излечивают грыжу диска. Скорее, они могут помочь облегчить ваши симптомы, пока ваше тело работает над излечением диска. Во многих случаях грыжа диска со временем естественным образом рассасывается и рассасывается организмом.
Хирургическое лечениеТолько небольшому проценту пациентов с грыжей поясничного отдела позвоночника требуется хирургическое вмешательство. Хирургия позвоночника обычно рекомендуется только после того, как период консервативного лечения не уменьшил болезненные симптомы, или для пациентов, которые испытывают следующие симптомы:
- Мышечная слабость
- Трудности при ходьбе
- Потеря контроля над мочевым пузырем или кишечником
Микродискэктомия. Наиболее распространенной процедурой, используемой для лечения одиночной грыжи диска, является микродискэктомия. Процедура выполняется через небольшой разрез на уровне грыжи диска и часто включает использование микроскопа.
Грыжа диска удаляется вместе со всеми дополнительными фрагментами, оказывающими давление на спинномозговой нерв.
При наличии грыжи диска более чем на одном уровне может потребоваться более масштабная процедура.
Реабилитация. Ваш врач или физиотерапевт может порекомендовать простую программу ходьбы (например, 30 минут каждый день) вместе со специальными упражнениями, которые помогут восстановить силу и гибкость спины и ног.
Чтобы снизить риск повторной грыжи, вам может быть запрещено наклоняться, поднимать и скручивать в течение первых нескольких недель после операции.
СоображенияКак при хирургическом, так и при нехирургическом лечении существует 20-25% вероятность повторной грыжи межпозвонкового диска в течение жизни.
Риск консервативного лечения заключается в том, что для устранения ваших симптомов может потребоваться много времени. Пациенты, которые слишком долго пробуют нехирургическое лечение, прежде чем решиться на операцию, могут испытывать меньшее улучшение боли и функции, чем те, кто решил сделать операцию раньше. Исследования показывают, что в возрасте от 9 до 12 месяцев результаты хирургического вмешательства не так благоприятны, как если бы вы сделали операцию до 9 месяцев.месяцы. Ваш врач обсудит с вами, как долго вы должны пробовать нехирургические меры, прежде чем рассматривать операцию.
Исследования показывают, что в возрасте от 9 до 12 месяцев результаты хирургического вмешательства не так благоприятны, как если бы вы сделали операцию до 9 месяцев.месяцы. Ваш врач обсудит с вами, как долго вы должны пробовать нехирургические меры, прежде чем рассматривать операцию.
Хирургические риски . Существуют незначительные риски, связанные с каждой хирургической процедурой. К ним относятся кровотечение, инфекция и реакция на анестезию.
Специфические осложнения после операции по поводу грыжи межпозвонкового диска включают:
- Травма нерва
- Инфекция
- Разрыв мешка, покрывающего нервы (разрыв твердой мозговой оболочки)
- Гематома, вызывающая сдавление нерва
- Рецидивирующая грыжа диска
- Необходимость повторной операции
В целом результаты микродискэктомии очень хорошие. Пациенты, как правило, видят больше улучшения боли в ногах, чем боли в спине. Большинство пациентов могут возобновить свою обычную деятельность после периода восстановления после операции. Как правило, первым симптомом, который улучшается, является боль, за которой следует общая сила в ноге, а затем и чувствительность.
Как правило, первым симптомом, который улучшается, является боль, за которой следует общая сила в ноге, а затем и чувствительность.
В последние годы были проведены обширные исследования по лечению грыжи диска. Ваш врач сможет поговорить с вами о преимуществах и недостатках как хирургического, так и нехирургического лечения.
К началу
Информация по этой теме также доступна в виде раздаточного материала OrthoInfo Basics PDF.
Для получения дополнительной информации:
Раздаточный материал по основам
Спинальные инъекции — OrthoInfo — AAOS
Эпидуральная инъекция Эпидуральные инъекции используются для лечения боли, которая начинается в позвоночнике и иррадиирует в руку или ногу. Боль в руке или ноге часто возникает при воспалении или сдавлении нерва (защемление нерва). Эти инъекции также могут быть использованы для диагностики источника боли.
Эпидуральная инъекция в позвоночник.
- Терапевтические эпидуральные спинальные инъекции включают введение анестетика и/или противовоспалительного препарата, такого как стероид (кортизон), рядом с пораженным нервом. Иглу вводят в эпидуральное пространство, расположенное сразу за мембраной, защищающей спинной мозг. Лекарство уменьшает воспаление и уменьшает или устраняет боль.
- Диагностическая эпидуральная спинальная инъекция может быть выполнена в очень специфический изолированный нерв, чтобы определить, является ли этот конкретный нерв источником боли. Иногда вводят только анестетик. Немедленная реакция на инъекцию тщательно контролируется. Если боль полностью или почти полностью утихла, то этот конкретный нерв является основной причиной болевых симптомов. Если облегчение боли незначительное, значит, существует другой источник боли.
Инъекции в фасеточные суставы также можно делать как в диагностических, так и в терапевтических целях.
Инъекция в дугоотростчатые суставы поясничного отдела позвоночника.
Эти типы инъекций вводятся в фасеточные суставы и вокруг них, которые представляют собой небольшие суставы, расположенные между каждым позвонком в задней части позвоночника. Инъекции в фасеточные суставы часто используются, когда боль вызвана дегенеративными/артритными состояниями или травмами. Они используются для лечения боли в шее, средней части спины или пояснице. Боль не обязательно должна быть ограничена исключительно средней линией позвоночника, так как эти проблемы могут вызывать иррадиацию боли в плечи, ягодицы или верхнюю часть ног.
Инъекция фасеточного сустава в шейный отдел позвоночника.
В диагностических целях фасеточные суставы можно инъецировать двумя способами:
- Введение анестетика непосредственно в сустав
- Анестезия нервов, несущих болевые импульсы от сустава (медиальные ветви нерва).
Если большая часть боли снимается введением анестетика в сустав, терапевтическая инъекция стероида может обеспечить длительное облегчение боли в шее или пояснице.
Если инъекции анестетика указывают на то, что нерв является источником боли, следующим шагом является более постоянное блокирование болевых сигналов. Это делается с помощью радиочастотной абляции или повреждения нервов, которые снабжают сустав техникой сжигания. Обожженный нерв — это чувствительный нерв, который регенерирует, поэтому эффект от этого лечения обычно длится несколько месяцев.
Инъекция в крестцово-подвздошный сустав Инъекциив крестцово-подвздошные суставы во многом аналогичны инъекциям в фасеточные суставы. Крестцово-подвздошные суставы расположены между крестцом и подвздошными (тазовыми) костями.
Было показано, что проблемы с крестцово-подвздошными суставами вызывают боль в нижней части спины, ягодицах и ногах. Как правило, один сустав болезненный и вызывает боль с одной стороны нижней части тела. Реже бывает, что оба крестцово-подвздошных сустава болят одновременно.
В этот сустав также можно вводить инъекции как в диагностических, так и в терапевтических целях.
- Инъекционная анестезия крестцово-подвздошного сустава под контролем рентгена считается золотым стандартом диагностики боли в крестцово-подвздошном суставе. Диагностическая инъекция анестетика в крестцово-подвздошный сустав должна заметно уменьшить интенсивность боли в определенном месте поясницы, ягодицы или бедра.
- Терапевтическая инъекция обычно включает стероидный препарат с целью обеспечения более длительного обезболивания.
Инъекция в крестцово-подвздошный сустав в области таза.
Инъекция в триггерную точкуДругой тип инъекции называется инъекцией триггерной точки. Общие состояния, которые лечат инъекциями в триггерные точки, включают фибромиалгию, головную боль напряжения и миофасциальный болевой синдром.
Подобно эпидуральным инъекциям и инъекциям в фасеточные суставы, инъекции в триггерную точку включают введение комбинации местного анестетика и, как правило, противовоспалительного препарата (например, стероида) в проблемную область. Инъекции в триггерные точки обычно можно делать без рентгенологического контроля.
Инъекции в триггерные точки обычно можно делать без рентгенологического контроля.
Похожий метод, называемый сухим иглоукалыванием, при котором игла без лекарства вводится в триггерную точку, может выполняться в кабинете физиотерапии.
Провокация ДискографияПровокационная дискография — это тип инъекции в позвоночник, который делается только для диагностики боли. Никакого болеутоляющего эффекта он не оказывает. Фактически, цель состоит в том, чтобы попытаться воспроизвести точную или типичную боль человека, чтобы определить источник давней боли в спине, которая не уменьшилась при комплексном консервативном лечении. Этот тип инъекции может сильно усугубить существующую боль в спине.
Дискография проводится гораздо реже, чем другие виды спинальных инъекций, рассмотренные выше. Он часто используется только в том случае, если рассматривается хирургическое лечение боли в пояснице. Информация, полученная из дискографии, может помочь в планировании операции.
- Дискография включает стимуляцию и давление на межпозвонковый диск путем введения жидкости в желеобразный центр (студенистое ядро) диска.
- Вводится более одного диска, чтобы отличить проблемный диск от диска без симптомов.
- Критерии используются для выявления болезненного диска с помощью провокационной дискографии, включая тип и локализацию боли, а также внешний вид диска на рентгеновском снимке или компьютерной томографии (КТ) после процедуры.
Подготовка к операции на нижней части спины — OrthoInfo
Во многих районах возобновились несущественные ортопедические процедуры, которые были отложены из-за COVID-19. Для информации: Вопросы и ответы для пациентов, касающиеся плановой хирургии и COVID-19.. Для пациентов, чьи процедуры еще не были перенесены: Что делать, если ваша ортопедическая операция отложена.
Если вы и ваш хирург-ортопед определили, что ваша проблема с поясницей может быть решена с помощью хирургического вмешательства, вы можете сделать несколько вещей, которые помогут вам подготовиться к процедуре.
В этой статье содержится информация о том, как наилучшим образом спланировать операцию. В нем также содержится подробная информация о том, чего ожидать во время пребывания в больнице и восстановления дома.
Предоперационный осмотрВ зависимости от вашего возраста и общего состояния здоровья ваш хирург может попросить вас пройти осмотр (также называемый допуском) у вашего семейного врача и у любого другого врача, к которому вы регулярно обращаетесь, например, у кардиолога (кардиолога). доктор).
КурениеЕсли вы курите или употребляете бездымный табак, вам следует бросить курить за несколько месяцев до операции.
Люди, употребляющие никотин, подвергаются большему риску серьезных осложнений после операции, включая раневые инфекции и задержку заживления кости, что необходимо для успешного проведения операций по сращению.
Чрезвычайно важно сообщить хирургу о том, что вы употребляете никотин, перед процедурой, чтобы вместе вы могли определить план отказа от курения. любой вид никотина, включая никотиновый пластырь, вреден.
любой вид никотина, включая никотиновый пластырь, вреден.
Узнайте больше: Хирургия и курение
ЛекарстваНекоторые лекарства могут повлиять на ход операции, вызывая кровотечение или препятствуя анестезии. Эти лекарства включают аспирин и другие нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен и напроксен. Некоторые безрецептурные пищевые добавки и лечебные травы также могут помешать хирургическому вмешательству.
Ваш хирург скажет вам, какие добавки и лекарства вам следует прекратить принимать при подготовке к процедуре.
Узнайте больше: Подготовка к операции: контрольный список безопасности лекарств
Сдача крови Обычно нет необходимости сдавать кровь для операции на пояснице. Однако всегда есть вероятность, что во время процедуры произойдет некоторая потеря крови. Ваш хирург обсудит с вами преимущества и недостатки сдачи собственной крови по сравнению с использованием чужой крови. Если вы решите стать донором собственной крови, ваш хирург может прописать вам препараты железа, которые помогут восстановить вашу кровь перед операцией.
Если вы решите стать донором собственной крови, ваш хирург может прописать вам препараты железа, которые помогут восстановить вашу кровь перед операцией.
После операции вы сможете ходить, но по возвращении домой вам может понадобиться помощь в таких действиях, как стирка, одевание, уборка, стирка и походы по магазинам. Перед процедурой позаботьтесь о помощи в выполнении этих действий в течение первых нескольких недель после операции.
Даже после незначительной операции на позвоночнике врач может порекомендовать вам не садиться за руль в течение определенного периода времени. По этой причине вам необходимо будет заранее организовать транспортировку на приемы в больницу и обратно, а также в другие места, которые вам необходимо посетить в это время.
Вам следует заранее проконсультироваться с врачом, если во время выздоровления у вас запланирована длительная поездка на автомобиле. Ваш хирург может порекомендовать вам отложить поездку до полного выздоровления.
Если после операции необходима госпитализация, пациенты обычно госпитализируются в день операции.
После поступления Вас отведут в зону предоперационной подготовки, где Вас проведет врач анестезиологического отделения. Анестезиолог изучит вашу историю болезни и отчеты о медицинском осмотре.
Вместе с анестезиологом вы определите тип используемой анестезии. В некоторых случаях это обсуждение будет проходить во время амбулаторного визита за 7 дней до операции.
Наиболее распространенные типы анестезии, используемые при операциях на нижней части спины:
- Общая анестезия (вы спите всю операцию)
- Спинальная анестезия (вы можете быть в сознании, но не будете чувствовать ниже пояса)
Вы должны сообщить анестезиологу о любых прошлых или текущих проблемах со здоровьем и о любых предыдущих операциях, которые у вас были. Кроме того, сообщите анестезиологу, если у вас или у кого-либо из членов вашей семьи в прошлом были проблемы с анестезией.
Хирургия нижней части спины, а также хирургия шеи обычно занимает от 1 до 3 часов, в зависимости от процедуры. некоторые более крупные операции могут длиться от 10 до 12 часов. Спросите своего хирурга, какова предполагаемая продолжительность операции.
Когда операция закончится, вас переведут в послеоперационную палату, где медсестра будет наблюдать за вами до тех пор, пока вы не очнетесь от анестезии. Вам введут внутривенный (IV) катетер в вену на руке (вероятно, перед операцией). Вам также могут вставить катетер в мочевой пузырь, чтобы облегчить мочеиспускание.
Когда вы полностью проснетесь и придете в себя, вас отведут в вашу больничную палату.
При амбулаторных процедурах медсестры в послеоперационной палате позаботятся о том, чтобы вы могли ходить, есть и ходить в туалет, прежде чем выписать вас домой. Они также обсудят с вами любые послеоперационные инструкции и удостоверятся, что вы понимаете инструкции по приему обезболивающих. Возможно, вы захотите поговорить с медицинским персоналом о времени приема обезболивающих препаратов непосредственно перед выпиской, чтобы сделать вашу поездку домой более комфортной.
Возможно, вы захотите поговорить с медицинским персоналом о времени приема обезболивающих препаратов непосредственно перед выпиской, чтобы сделать вашу поездку домой более комфортной.
После операции вы почувствуете боль. Ваш врач и медсестры будут работать над уменьшением боли, что поможет вам быстрее восстановиться после операции. Цель после операции — сделать боль более управляемой, а не устранить ее полностью.
Доступны многие типы лекарств, помогающих справиться с болью, включая опиоиды, нестероидные противовоспалительные препараты (НПВП) и местные анестетики. Ваш врач может использовать комбинацию этих препаратов для облегчения боли и минимизации потребности в опиоидах. Спросите своего врача, можно ли вам принимать НПВП, так как эти лекарства могут усилить кровотечение в некоторых случаях и могут помешать заживлению сращения кости, если принимать их слишком часто.
Опиоиды прекрасно снимают боль; однако они являются наркотиком и могут вызывать привыкание. Важно использовать опиоиды только по указанию врача и прекратить их прием, как только ваша боль начнет уменьшаться. Поговорите со своим врачом, если ваша боль не уменьшилась в течение нескольких дней после операции.
Важно использовать опиоиды только по указанию врача и прекратить их прием, как только ваша боль начнет уменьшаться. Поговорите со своим врачом, если ваша боль не уменьшилась в течение нескольких дней после операции.
Прикладывание льда к области также может уменьшить воспаление, связанное с операцией, и помочь уменьшить боль. Не кладите лед непосредственно на кожу и над разрезом. Оберните лед полотенцем или положите его в пакет со льдом и ограничьте обледенение до 30 минут в час.
Ограничения движенийВаш позвоночник должен быть в правильном положении. Вас научат правильно двигаться, менять положение, сидеть, стоять и ходить.
В постели вам будет предложено часто переворачиваться, используя технику «перекатывания бревна». Этот маневр позволяет всему телу двигаться как единое целое, избегая искривления позвоночника.
Вас могут выписать из больницы с корсетом или гипсовой повязкой. Вашу семью научат, как ухаживать дома.
Осложнения Частота осложнений после операций на нижней части спины низкая. Риски для любого типа операции включают кровотечение, инфекцию и реакцию на анестезию. Осложнения, характерные для хирургии позвоночника, включают:
Риски для любого типа операции включают кровотечение, инфекцию и реакцию на анестезию. Осложнения, характерные для хирургии позвоночника, включают:
- Затрудненное мочеиспускание (задержка)
- Проблемы с функцией кишечника
- Сердечный приступ
- Ход
- Сгустки крови
- Рецидивирующая грыжа диска
- Проблемы, связанные со стержнями или винтами
- Повреждение нерва, вызывающее боль, онемение и/или слабость
- Спинальная головная боль
Ваш врач обсудит с вами, как распознать предупреждающие признаки тромба или инфекции. Эти осложнения наиболее вероятны в течение первых нескольких недель после операции.
Сгустки крови
Предупреждающие знаки включают:
- Отек голени, лодыжки или стопы
- Болезненность или покраснение, которые могут распространяться выше или ниже колена
- Боль в икре
Иногда тромб попадает в кровоток и может осесть в легких. Если это произойдет, вы можете почувствовать внезапную боль в груди, одышку или кашель. Если вы испытываете какие-либо из этих симптомов, немедленно сообщите об этом своему врачу. Если вы не можете связаться со своим врачом, позвоните по номеру 911 или попросите кого-нибудь отвезти вас в отделение неотложной помощи.
Если это произойдет, вы можете почувствовать внезапную боль в груди, одышку или кашель. Если вы испытываете какие-либо из этих симптомов, немедленно сообщите об этом своему врачу. Если вы не можете связаться со своим врачом, позвоните по номеру 911 или попросите кого-нибудь отвезти вас в отделение неотложной помощи.
: предотвращение образования тромбов после ортопедической хирургии
Инфекция
Инфекция после операции на позвоночнике возникает редко. Предупреждающие признаки инфекции включают:
- Покраснение, болезненность и припухлость по краям раны
- Дренаж из раны
- Боль или нежность
- Озноб
- Повышенная температура, обычно выше 100°F при измерении с помощью орального термометра
При появлении любого из этих симптомов следует немедленно обратиться к врачу или обратиться в ближайшее отделение неотложной помощи.
После выписки из больницы вам необходимо тщательно следовать указаниям врача, чтобы обеспечить успешное выздоровление.
- Вам следует организовать транспортировку домой после операции; вы не сможете водить машину.
- Вернувшись домой, вы можете делать для себя все, что в ваших силах, пока вы сохраняете сбалансированное положение позвоночника.
- Вы можете сидеть, стоять, подниматься и спускаться по лестнице; однако вам следует избегать длительного сидения или стояния, чтобы ваш позвоночник зажил после операции.
- Не стесняйтесь обращаться за помощью к членам семьи или друзьям, если это необходимо. При необходимости больница может помочь вам заранее договориться о домашнем медицинском работнике.
- Если ваша рана была закрыта стежками (швами) или скобами, их снимут примерно через 2 недели после операции.
- Если ваша рана была закрыта рассасывающимися швами, их можно не снимать.
- Если после возвращения из раны у вас появились выделения из раны, накройте рану повязкой и позвоните своему хирургу.

- Некоторая потеря аппетита является обычным явлением после операции.
- Во время выздоровления важно хорошо сбалансированно питаться и пить много жидкости.
- Ваш врач может порекомендовать добавки железа или витамины до и после операции.
- Не рекомендуется садиться на диету для похудения сразу после операции. Отсутствие необходимого питания может замедлить заживление ран или костей. Вместо этого вы должны сосредоточиться на употреблении питательных продуктов и получении достаточного количества белка и клетчатки.
Если у вас есть вопросы о диете после операции, обратитесь к своему врачу.
Деятельность- Многие люди испытывают упадок сил после серьезной операции, но со временем это проходит.
- Очень важно не оставаться в постели в течение длительного периода времени сразу после операции. Вы должны вставать каждый час или около того и делать хотя бы несколько шагов.
 Это поможет в реабилитации и уменьшит вероятность образования тромбов.
Это поможет в реабилитации и уменьшит вероятность образования тромбов. - Ваш врач может назначить программу упражнений, предназначенную для постепенного увеличения силы и выносливости.
- Сначала ваш врач порекомендует вам заниматься легкой деятельностью, например ходьбой. Позже вам будет предложено поплавать или использовать велотренажер или беговую дорожку, чтобы улучшить общее физическое состояние.
После того, как вы восстановились после операции, у вас может продолжаться ноющая боль в пояснице, которая может быть постоянной. Вы можете уменьшить эту боль, оставаясь в хорошей физической форме. После выздоровления, если у вас избыточный вес, вам следует записаться на программу, которая поможет вам похудеть и удержать его.
Ваш врач осмотрит вас после операции, чтобы убедиться, что ваше выздоровление идет так, как ожидалось.
К началу
Ламинэктомия — клиника Майо
Обзор
Поясничная ламинэктомия
Поясничная ламинэктомия
Поясничная ламинэктомия включает удаление пластинки, задней части позвоночника в нижней части спины. Это создает больше места в спинномозговом канале.
Это создает больше места в спинномозговом канале.
Шейная ламинэктомия
Шейная ламинэктомия
Шейная ламинэктомия включает удаление пластинки, задней части позвоночника в области шеи. Это создает больше места в спинномозговом канале.
Ламинэктомия — это операция, при которой создается пространство путем удаления костных наростов и тканей, связанных с артритом позвоночника. Обычно это удаление небольшого кусочка задней части (пластины) мелких костей позвоночника (позвонков). Ламинэктомия расширяет позвоночный канал, чтобы уменьшить давление на спинной мозг или нервы. Ламинэктомия часто проводится как часть операции по декомпрессии.
Это давление чаще всего вызывается костными разрастаниями в позвоночном канале, которые могут возникать у людей с артритом позвоночника. Эти разрастания иногда называют костными шпорами. Для некоторых людей они являются побочным эффектом старения. Костные шпоры также могут передаваться по наследству.
Ламинэктомия обычно используется только в том случае, если более консервативные методы лечения, такие как медикаментозное лечение, физиотерапия или инъекции, не помогли облегчить симптомы. Ламинэктомия также может быть рекомендована, если симптомы тяжелые или ухудшаются.
Продукты и услуги
- Книга: Здоровье спины и шеи
Почему это делается
Костные разрастания суставов позвоночника могут образовываться внутри позвоночного канала. Они могут сузить пространство для спинного мозга и нервов. Это давление может вызвать боль, слабость или онемение, которые могут иррадиировать в руки или ноги.
Поскольку ламинэктомия восстанавливает пространство в позвоночном канале, она, скорее всего, уменьшит давление, вызывающее иррадиирующую боль. Но процедура не излечивает артрит, вызвавший сужение. Таким образом, это вряд ли уменьшит боль в спине.
Медицинский работник может порекомендовать ламинэктомию, если:
- Консервативное лечение, такое как медикаментозное лечение или физиотерапия, не улучшает симптомы
- Мышечная слабость или онемение затрудняют стояние или ходьбу
- Симптомы включают потерю контроля над кишечником или мочевым пузырем
В некоторых случаях может потребоваться ламинэктомия как часть операции по лечению грыжи межпозвонкового диска. Хирургу может потребоваться удалить часть пластинки, чтобы добраться до поврежденного диска.
Хирургу может потребоваться удалить часть пластинки, чтобы добраться до поврежденного диска.
Записаться на прием в клинику Майо
Риски
Ламинэктомия, как правило, безопасна. Но, как и при любой операции, могут возникнуть осложнения. Потенциальные осложнения включают:
- Кровотечение
- Инфекция
- Сгустки крови
- Травма нерва
- Утечка спинномозговой жидкости
Как вы готовитесь
Вам необходимо воздержаться от еды и питья в течение определенного времени перед операцией. Ваш поставщик медицинских услуг может дать вам инструкции о типах лекарств, которые вы должны и не должны принимать перед операцией.
Чего ожидать
Во время ламинэктомии
Хирурги обычно выполняют ламинэктомию под общим наркозом, поэтому во время процедуры вы находитесь без сознания.
Хирургическая бригада контролирует частоту сердечных сокращений, артериальное давление и уровень кислорода в крови на протяжении всей процедуры. Если вы потеряли сознание и не чувствуете боли:
Если вы потеряли сознание и не чувствуете боли:
- Хирург делает надрез на спине над пораженными позвонками и при необходимости отодвигает мышцы от позвоночника. Хирург использует небольшие инструменты для удаления костных шпор и минимально необходимого количества пластинки. Размер разреза может варьироваться в зависимости от вашего состояния и размера тела. При малоинвазивных операциях обычно используются меньшие разрезы, чем при открытых процедурах.
- Если ламинэктомия выполняется как часть хирургического лечения грыжи диска, хирург также удаляет грыжу диска и все его части, которые оторвались (дискэктомия).
- В случае соскальзывания позвонка над другим или искривления позвоночника может потребоваться спондилодез для стабилизации позвоночника. Во время спондилодеза хирург навсегда соединяет два или более позвонков после удаления пораженных артритом суставов. Операция может включать использование костных трансплантатов и, при необходимости, металлических стержней и винтов.

- В зависимости от вашего состояния и ваших потребностей хирург может использовать меньший (минимально инвазивный) разрез и специальный операционный микроскоп для проведения операции.
После ламинэктомии
После операции вас переводят в послеоперационную палату, где медицинские работники наблюдают за осложнениями после операции и анестезии. Вас также могут попросить пошевелить руками и ногами. Ваш поставщик медицинских услуг может прописать лекарства для облегчения боли в месте разреза.
Скорее всего, вы проведете ночь или две в больнице. Ваш врач может порекомендовать физиотерапию после ламинэктомии, чтобы улучшить вашу силу и гибкость.
В зависимости от того, сколько работы приходится поднимать, ходить и сидеть, вы сможете вернуться к работе через несколько недель. Если у вас также есть спондилодез, время восстановления будет больше.
Результаты
Большинство людей сообщают об ощутимом улучшении симптомов после ламинэктомии, особенно об уменьшении боли, отдающей в ногу или руку. Но это преимущество может со временем уменьшаться при некоторых формах артрита. Ламинэктомия с меньшей вероятностью уменьшит боль в спине.
Но это преимущество может со временем уменьшаться при некоторых формах артрита. Ламинэктомия с меньшей вероятностью уменьшит боль в спине.
Клинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, посвященными тестам и процедурам, помогающим предотвращать, выявлять, лечить или управлять состояниями.
Персонал клиники Мэйо
Сопутствующие товары и услуги
Десять важных советов по лечению пациента с грыжей поясничного диска
1. Джордан Дж., Константину К., О’Дауд Дж. Грыжа поясничного диска. БМЖ Клин Эвид. 2009;2009:1118. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Мехротра А., Слосс Э.М., Хасси П.С., Адамс Дж.Л., Лавджой С., СуХу Н.Ф. Оценка программы центра передового опыта в области хирургии позвоночника. Мед уход. 2013; 51: 748–757. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Барзин М., Малеки И. Заболеваемость гемангиомой позвонков при магнитно-резонансной томографии позвоночника в Северном Иране. Пак Дж. Биол. Науки. 2009; 12: 542–544. [PubMed] [Google Scholar]
Пак Дж. Биол. Науки. 2009; 12: 542–544. [PubMed] [Google Scholar]
4. Urban JP, Roberts S. Дегенерация межпозвонкового диска. Артрит Res Ther. 2003; 5: 120–130. [Бесплатная статья PMC] [PubMed] [Google Scholar]
5. Каличман Л., Ким Д.Х., Ли Л., Гермази А., Беркин В., Хантер Д.Дж. Спондилолиз и спондилолистез: распространенность и связь с болью в пояснице у взрослого населения. Позвоночник (Фила Па, 1976) 2009; 34: 199–205. [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Сехараппа В., Амритананд Р., Кришнан В., Дэвид К.С. Пояснично-крестцовый переходный позвонок: распространенность и значение. Asian Spine J. 2014; 8:51–58. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Park HJ, Jeon YH, Rho MH, et al. Случайные находки поясничного отдела позвоночника на МРТ при оценке грыжи межпозвонкового диска. AJR Am J Рентгенол. 2011;196: 1151–1155. [PubMed] [Google Scholar]
8. Voyadzis JM, Bhargava P, Henderson FC. Кисты Тарлова: исследование 10 случаев с обзором литературы. Дж Нейрохирург. 2001; 95 (1 Приложение): 25–32. [PubMed] [Google Scholar]
Дж Нейрохирург. 2001; 95 (1 Приложение): 25–32. [PubMed] [Google Scholar]
9. Webster BS, Bauer AZ, Choi Y, Cifuentes M, Pransky GS. Ятрогенные последствия ранней магнитно-резонансной томографии при острой, производственной, инвалидизирующей боли в пояснице. Позвоночник (Фила Па, 1976) 2013; 38: 1939–1946. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Graves JM, Fulton-Kehoe D, Martin DP, Jarvik JG, Franklin GM. Факторы, связанные с ранним использованием магнитно-резонансной томографии при острой профессиональной боли в пояснице: популяционное исследование компенсации работникам штата Вашингтон. Позвоночник (Фила Па 1976) 2012;37:1708–1718. [PubMed] [Google Scholar]
11. Akhaddar A, Boucetta M. Неожиданный спондилолиз у пациентов с поясничной грыжей на МРТ: полезность заднего эпидурального жира. Нейрохирургия. 2012; 58: 346–352. [PubMed] [Google Scholar]
12. Shen YX, Zheng ZG, Cheng MH, Dong QR, Zhou XZ. Диагностика и оперативное лечение далеко латеральной грыжи поясничного отдела позвоночника. Чжунхуа Вай Кэ За Чжи. 2006; 44: 559–561. [PubMed] [Google Scholar]
Чжунхуа Вай Кэ За Чжи. 2006; 44: 559–561. [PubMed] [Google Scholar]
13. Сингх К., Хелмс К.А., Фиорелла Д., Мейджор Н.А. Аксиальные МР-изображения поясничного отдела позвоночника под углом, ориентированные на дисковое пространство: потенциальный источник диагностических ошибок. Скелетный радиол. 2007; 36: 1147–1153. [PubMed] [Академия Google]
14. Warner WC, Sawyer JR, Kelly DM. Сколиоз и кифоз. В: Campbell WC, Canale ST, Beaty JH, редакторы. Оперативная ортопедия Кэмпбелла. Филадельфия, Пенсильвания: Elsevier/Mosby; 2013. стр. 1838–1856. [Google Scholar]
15. Леоне А., Чианфони А., Черазе А., Магарелли Н., Бономо Л. Поясничный спондилолиз: обзор. Скелетный радиол. 2011;40:683–700. [PubMed] [Google Scholar]
16. Kulcu DG, Naderi S. Дифференциальная диагностика интраспинального и экстраспинального недискогенного ишиаса. Дж. Клин Нейроски. 2008; 15:1246–1252. [PubMed] [Академия Google]
17. Battie MC, Videman T. Дегенерация поясничного диска: эпидемиология и генетика. J Bone Joint Surg Am. 2006; 88 (Приложение 2): 3–9. [PubMed] [Google Scholar]
J Bone Joint Surg Am. 2006; 88 (Приложение 2): 3–9. [PubMed] [Google Scholar]
18. Кришнан А., Дэйв Б.Р., Камбар А.К., Рам Х. Сосуществующий поясничный и шейный стеноз (тандемный спинальный стеноз): нечастое проявление. Ретроспективный анализ одноэтапной хирургии (53 случая) Eur Spine J. 2014;23:64–73. [Бесплатная статья PMC] [PubMed] [Google Scholar]
19. Swezey RL. Псевдорадикулопатия при подостром вертельном бурсите большой подъягодичной мышцы. Arch Phys Med Rehabil. 1976;57:387–390. [PubMed] [Google Scholar]
20. Зоррилла Эрнандес Э., Фрати Мунари А., Лосано Кастанеда О., Вильяльпандо Эрнандес С., Боултон А.Дж. Диабетическая невропатия: современные представления об этиопатогенезе, диагностике и лечении. Гак Мед Мекс. 1994; 130:18–25. [PubMed] [Google Scholar]
21. Mygland A. Хроническая полинейропатия: оценка и диагностика. Тидскр Нор Легефорен. 2007; 127: 291–295. [PubMed] [Google Scholar]
22. Yu JK, Yang JS, Kang SH, Cho YJ. Клиническая характеристика паралича малоберцового нерва в зависимости от положения тела. J Korean Neurosurg Soc. 2013;53:269–273. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Korean Neurosurg Soc. 2013;53:269–273. [Бесплатная статья PMC] [PubMed] [Google Scholar]
23. Shin BJ. Факторы риска рецидивирующей грыжи поясничного отдела позвоночника. Asian Spine J. 2014; 8: 211–215. [PMC free article] [PubMed] [Google Scholar]
24. Carragee EJ, Spinnickie AO, Alamin TF, Paragioudakis S. Проспективное контролируемое исследование ограниченной и субтотальной задней дискэктомии: краткосрочные результаты у пациентов с грыжами поясничных межпозвонковых дисков и большой задний анулярный дефект. Позвоночник (Фила Па, 1976) 2006; 31: 653–657. [PubMed] [Академия Google]
25. Кляйниг Т.Дж., Брофи Б.П., Махер К.Г. Практическая неврология: 3. Боль в спине и слабость в ногах. Мед J Aust. 2011; 195:454–457. [PubMed] [Google Scholar]
26. Шварц К.Р., Трост Г.Р. Рецидивирующая грыжа поясничного отдела позвоночника. Нейрохирург Фокус. 2003;15:E10. [PubMed] [Google Scholar]
27. Бабар С., Сайфуддин А. МРТ поясничного отдела позвоночника после дискэктомии. Клин Радиол. 2002; 57: 969–981. [PubMed] [Google Scholar]
Клин Радиол. 2002; 57: 969–981. [PubMed] [Google Scholar]
28. Junge A, Dvorak J, Ahrens S. Предикторы плохих и хороших результатов хирургии поясничного диска: проспективное клиническое исследование с рекомендациями по скринингу, чтобы избежать плохих результатов. Позвоночник (Фила Па 1976) 1995;20:460–468. [PubMed] [Google Scholar]
29. Kim TW, Oh CH, Shim YS, Yoon SH, Park HC, Park CO. Психопатологическое влияние грыжи поясничного диска у подростков мужского пола. Yonsei Med J. 2013; 54:813–818. [Бесплатная статья PMC] [PubMed] [Google Scholar]
30. den Boer JJ, Oostendorp RA, Beems T, Munneke M, Oerlemans M, Evers AW. Систематический обзор биопсихосоциальных факторов риска неблагоприятного исхода после операции на поясничном диске. Европейский позвоночник Дж. 2006; 15: 527–536. [Бесплатная статья PMC] [PubMed] [Google Scholar]
31. D’Angelo C, Mirijello A, Ferrulli A, et al. Роль личностной тревожности в стойкой корешковой боли после операции по поводу грыжи поясничного отдела позвоночника: лонгитюдное исследование в течение 1 года. Нейрохирургия. 2010;67:265–271. [PubMed] [Google Scholar]
Нейрохирургия. 2010;67:265–271. [PubMed] [Google Scholar]
32. Батчер Дж., Дальстром В.Г., Грэм Дж.Р., Теллеген А., Кеммер Б. Миннесотский многофазный личностный опросник-2 (MMPI-2): руководство по администрированию и подсчету очков. Миннеаполис, Миннесота: University of Minnesota Press; 1989. [Google Scholar]
33. Main CJ, Wood PL, Hollis S, Spanswick CC, Waddell G. Метод оценки дистресса и риска: простая классификация пациентов для выявления дистресса и оценки риска неблагоприятного исхода. Позвоночник (Фила Па 1976) 1992; 17:42–52. [PubMed] [Google Scholar]
34. Гревитт М., Панде К., О’Дауд Дж., Уэбб Дж. Учитываются ли первые впечатления? Сравнение субъективной и психологической оценки спинальных пациентов. Eur Spine J. 1998; 7: 218–223. [Бесплатная статья PMC] [PubMed] [Google Scholar]
35. Фрэнсис Т., Бензел Э. Хирургия позвоночника на неправильном уровне: перспектива. Мировой нейрохирург. 2013; 79: 451–452. [PubMed] [Google Scholar]
36. Irace C, Usai S. «Кошмар» неправильного уровня в хирургии позвоночника: критическая оценка. Пациент Саф Сург. 2012;6:14. [Бесплатная статья PMC] [PubMed] [Google Scholar]
«Кошмар» неправильного уровня в хирургии позвоночника: критическая оценка. Пациент Саф Сург. 2012;6:14. [Бесплатная статья PMC] [PubMed] [Google Scholar]
37. Бернштейн М. Хирургия изнанки: системы профилактики. Может J Surg. 2003; 46: 144–146. [Бесплатная статья PMC] [PubMed] [Google Scholar]
38. Manchikanti L, Hirsch JA. Клиническое лечение корешковых болей. Эксперт преподобный Нейротер. 2015;15:681–693. [PubMed] [Google Scholar]
39. Singh V, Manchikanti L, Calodney AK, et al. Чрескожная поясничная лазерная декомпрессия диска: обновление текущих данных. Врач боли. 2013; 16 (2 Дополнение): SE229–SE260. [PubMed] [Академия Google]
40. Сингх В., Манчиканти Л., Беньямин Р.М., Хелм С., Хирш Дж.А. Чрескожная лазерная декомпрессия поясничного отдела позвоночника: систематический обзор современных данных. Врач боли. 2009; 12: 573–588. [PubMed] [Google Scholar]
41. Broekman ML, van Beijnum J, Peul WC, Regli L. Нейрохирургия и бритье: каковы доказательства? Дж Нейрохирург. 2011; 115:670–678. [PubMed] [Google Scholar]
2011; 115:670–678. [PubMed] [Google Scholar]
42. Park HJ, Kwon KY, Woo JH. Сравнение кровопотери при использовании аспирина у пациентов с поясничным спондилодезом. Eur Spine J. 2014; 23:1777–1782. [PubMed] [Академия Google]
43. DePasse JM, Palumbo MA, Haque M, Eberson CP, Daniels AH. Осложнения, связанные с положением на животе при плановых операциях на позвоночнике. Мир J Ортоп. 2015; 6: 351–359. [Бесплатная статья PMC] [PubMed] [Google Scholar]
44. Ип С.Л., Ву С.Б., Квок Т.К., Мак К.Х. Кошмар поясничной дискэктомии: разрыв аорты. Позвоночник (Фила Па, 1976) 2011; 36: E1758–E1760. [PubMed] [Google Scholar]
45. Озкара Г.О., Озген М., Озкара Э., Армаган О., Арслантас А., Атасой М.А. Эффективность физиотерапевтических и реабилитационных программ, начинающихся сразу после операции на поясничном отделе позвоночника. Турк Нейрохирург. 2015;25:372–379. [PubMed] [Google Scholar]
46. Соренсен И.Г., Якобсен П., Гинтельберг Ф., Суадикани П. Профессиональные и другие предикторы грыжи поясничного диска — 33-летнее наблюдение в Копенгагенском исследовании мужчин. Позвоночник (Фила Па, 1976) 2011; 36: 1541–1546. [PubMed] [Google Scholar]
Позвоночник (Фила Па, 1976) 2011; 36: 1541–1546. [PubMed] [Google Scholar]
47. Cao P, Chen Z, Zheng Y, et al. Сравнение простой дискэктомии и инструментального заднего поясничного межтелового спондилодеза при лечении грыжи поясничного отдела позвоночника в сочетании с изменениями замыкательной пластинки Modic. Chin Med J (Англия) 2014; 127:2789–2794. [PubMed] [Google Scholar]
48. Чо К.Р., Ли С.Х., Ким Э.С., Эох В. Среднесрочные клинические результаты автономного заднего межтелового спондилодеза с использованием прямоугольных кейджей: минимум 4 года наблюдения. Корейский Джей Спайн. 2013;10:126–132. [Бесплатная статья PMC] [PubMed] [Google Scholar]
49. Амири А.Р., Канесалингам К., Кро С., Кейси А.Т. Влияют ли источник финансирования и конфликт интересов на результаты и качество исследований позвоночника? Спайн Дж. 2014; 14:308–314. [PubMed] [Академия Google]
Боль в спине – проблемы с диском
Термин «диск» является сокращением от «межпозвонковый диск». Это губчатые подушечки, разделяющие кости позвоночника (позвонки). Диски обеспечивают амортизацию, сохраняют стабильность позвоночника и дают позвонкам «точки опоры», позволяющие двигаться.
Это губчатые подушечки, разделяющие кости позвоночника (позвонки). Диски обеспечивают амортизацию, сохраняют стабильность позвоночника и дают позвонкам «точки опоры», позволяющие двигаться.
Диски состоят из двух частей: эластичной внешней оболочки («фиброзное кольцо») и внутренней желеобразной субстанции («пульпозного ядра»). Внешняя оболочка окружает и удерживает «внутреннее желе» внутри ядра диска.
Диски без проблем выдерживают довольно большое давление или нагрузку. Но определенные виды давления могут вызвать растяжение и раздражение внешней оболочки. В некоторых случаях это может привести к вытеснению его содержимого. Это известно как протрузия диска.
Изменения дисков происходят на протяжении всей нашей жизни, так как с возрастом изменяются соединительные ткани, а структуры позвоночника приспосабливаются к физическим нагрузкам повседневной жизни. Эти «возрастные» или «дегенеративные изменения» можно увидеть на рентгене или сканировании спины даже у здоровых людей без болей в спине. Выпячивание диска, сужение дискового пространства (или потеря высоты диска) и обезвоживание диска являются нормальными, распространенными возрастными изменениями.
Выпячивание диска, сужение дискового пространства (или потеря высоты диска) и обезвоживание диска являются нормальными, распространенными возрастными изменениями.
Симптомы проблем с диском
Симптомы раздражения диска могут различаться в зависимости от его местоположения и серьезности. Сканирование спины часто бесполезно для определения того, вызвана ли боль в спине у человека проблемой с диском, поскольку диски меняются с возрастом и с использованием. Тем не менее, симптомы могут включать:
- боль в спине
- усиление боли в спине при повторяющихся наклонах или длительном сидении
- усиление боли в спине при кашле, чихании, смехе или натуживании
- боль, онемение или покалывание, иррадиирующие в руку или ногу, если диск вызвал раздражение близлежащего нерва.
Факторы риска проблем с дисками
Некоторые люди более подвержены проблемам с дисками, чем другие. Факторы риска включают:
- повышенный индекс массы тела (например, ожирение)
- отсутствие физической подготовки
- отсутствие регулярных физических упражнений
- курение сигарет
- пожилой возраст
- плохая осанка
- диабет
- подъем тяжелых грузов.

Однако часто изменения диска развиваются без распознаваемого фактора риска.
Типы проблем с дисками
Общие проблемы, связанные с дисками, включают:
- деформации и растяжения дисков
- дегенеративное заболевание дисков (которое также может быть обнаружено у людей, у которых нет никаких симптомов)
- протрузии дисков (также называемые грыжа», «пролапс», «экструзия» или «смещение» диска). У некоторых людей протрузия дисков может вызвать раздражение близлежащих нервов и привести к ишиасу (нервной боли, распространяющейся на нижние конечности).
Растяжение диска
Растяжение диска происходит так же, как и любое растяжение связок в других частях тела. Длительная или чрезмерная нагрузка на любые мягкие ткани тела (такие как связки, сухожилия или мышцы) может вызвать боль. Если сила или нагрузка больше, чем могут выдержать мягкие ткани, это может вызвать раздражение и воспаление. Это может не отображаться на рентгене или сканировании.
Дегенеративная болезнь дисков
Диски маленького ребенка пухлые и влажные (наполнены жидкостью и хорошо гидратированы). Но содержание воды в дисках уменьшается с возрастом, пока они не становятся сравнительно тонкими и твердыми. Считается, что этот нормальный процесс старения увеличивает трение между костями, что приводит к наростам вокруг дисков. Их называют костными шпорами.
Часто эти возрастные изменения не вызывают проблем, но у некоторых людей могут возникать боли. Эти изменения часто называют «дегенеративным заболеванием диска». Наиболее распространенным симптомом является боль в спине, которая может усиливаться при физической активности или длительном сидении. Часто считается, что это самая частая причина болей в спине у пожилых людей.
Протрузия диска
«Скольжение диска» — неточный термин, который до сих пор иногда используется для описания протрузии диска. Это предполагает, что диск сместился из своего положения, но это не так. Диски прочно удерживаются на месте связками, мышцами и самими позвонками.
Такие термины, как «выпячивание», «грыжа», «выпячивание», «выпячивание» или «выпадение» лучше описывают ситуацию. Проблема не в том, что весь диск «соскальзывает» со своего места, а в том, что небольшой участок жесткой внешней оболочки диска ослабевает. Это позволяет мягкому желеобразному содержимому вытекать наружу. Когда это «желе» вступает в контакт с другими структурами, особенно с близлежащими спинномозговыми нервами, оно может вызывать:
- отраженную нервную боль (болевая иррадиация в нижние конечности)
- изменение функции нерва (онемение или покалывание).
Наиболее частая локализация протрузии диска — поясница, симптомом которой может быть боль в пояснице. Когда мы становимся старше, мы менее подвержены риску протрузии диска. Это связано с тем, что диски «высыхают», и содержимое в меньшей степени способно просачиваться через любые ослабленные участки внешней оболочки диска.
Ишиас
Ишиас – это нервная боль, вызванная раздражением седалищного нерва. Боль иррадиирует от позвоночника вниз в ягодицу, заднюю часть бедра, голень и подошву стопы. Ишиас часто связан с измененной функцией нерва. Это может вызвать изменение чувствительности в пораженной нижней конечности, такое как покалывание или онемение.
Боль иррадиирует от позвоночника вниз в ягодицу, заднюю часть бедра, голень и подошву стопы. Ишиас часто связан с измененной функцией нерва. Это может вызвать изменение чувствительности в пораженной нижней конечности, такое как покалывание или онемение.
Протрузия диска является частой причиной ишиаса. Спинномозговые нервы обычно имеют пространство для скольжения вверх и вниз внутри позвоночника всякий раз, когда тело движется. Тем не менее, выпячивание диска может вызвать иррадиирующую боль в нижних конечностях, выступая в позвоночник и сдавливая спинномозговые нервы. Это затрудняет их движение. Если из-за выпячивания диска часть его содержимого вытекает вокруг нервов, это может вызвать местное химическое раздражение или воспаление.
Диагностика проблем с дисками
Диагностика проблем с дисками включает:
- собрать историю болезни:
- определить предрасполагающие факторы риска и состояния
- выявить любое сопутствующее поражение спинного мозга
- провести физикальное обследование.

Исследования проводятся, если:
• симптомы сохраняются более шести недель, несмотря на то, что они остаются активными, или
• есть опасения, что диск затрагивает спинномозговой нерв.
Лечение проблем с дисками
Большинство проблем с дисками проходят со временем, независимо от лечения, точно так же, как растяжения мягких тканей в других частях тела. Кратковременный постельный режим в течение нескольких дней может помочь в начальном лечении тяжелого ишиаса. Тем не менее, большинство людей могут оставаться активными с некоторыми ограничениями в зависимости от уровня боли. Соответствующее обезболивание и предоставление человеку возможности оставаться активным в пределах его болевых ощущений, как правило, является лучшим подходом.
Некоторые методы лечения, используемые для облегчения боли, включают:
- тепловое лечение (например, тепловые обертывания или горячие компрессы)
- постепенное повышение уровня активности в пределах боли
- программа упражнений, предназначенная для улучшения силы, гибкости и физической формы
- короткая — долгосрочная (менее 12 недель) попытка массажа, мобилизации позвоночника или мануальной терапии
- нестероидные противовоспалительные препараты (НПВП) или стероиды
- обезболивающие препараты, такие как парацетамол.

Боль при ишиасе можно снять с помощью инъекции противовоспалительных стероидов в область пораженного спинномозгового нерва. В тяжелых случаях ишиаса, вызванного большой протрузией межпозвонкового диска, боль может быть облегчена хирургическим вмешательством по устранению протрузии межпозвонкового диска. Это может быть сделано для уменьшения давления на пораженный спинной нерв.
В тяжелых случаях дегенеративного заболевания диска может быть рассмотрена операция по удалению диска и сращению двух позвонков с обеих сторон.
Однако тяжелые случаи ишиаса и остеохондроза встречаются редко.
Помните, что большинство проблем с дисками решаются без специального лечения.
Самопомощь при проблемах с диском
Со временем большинство протрузий диска заживают сами и уменьшаются в размерах. Постоянные стратегии самоконтроля могут помочь снизить будущий риск дальнейших проблем с диском. Следуйте указаниям своего врача или медицинского работника, но общие рекомендации включают:
- стараться избегать сидячего образа жизни
- избегать подъема предметов, которые слишком тяжелы для вас
- помните, что такие движения, как наклоны и скручивания (особенно в одно и то же время), могут увеличить давление или нагрузку на диски
- если вы обнаружите, что определенные позы вызывают у вас боль, вам может потребоваться решить проблемы, связанные с вашей осанкой, когда вы сидите, стоите и ходьба
- стараются поддерживать хорошую общую физическую форму.
 Это означает оставаться физически активным и поддерживать хороший уровень мышечной силы в руках, ногах и туловище. Регулярные упражнения для улучшения гибкости могут улучшить подвижность и помочь уменьшить мышечное напряжение и боль в спине
Это означает оставаться физически активным и поддерживать хороший уровень мышечной силы в руках, ногах и туловище. Регулярные упражнения для улучшения гибкости могут улучшить подвижность и помочь уменьшить мышечное напряжение и боль в спине - выполните программу упражнений для укрепления спины
- занятия пилатесом, регулярные прогулки, занятия тай-чи или йогой могут помочь улучшить силу и гибкость у людей с проблемами спины. Итак, найдите упражнение, которое вам нравится и которое вы можете делать регулярно.
Другие причины болей в спине
Существуют и другие причины болей в спине, поэтому обратитесь к врачу, если боль сильная, непрекращающаяся или продолжается всю ночь. К другим причинам боли в спине относятся:
- мышечная боль – это обычное явление, которое обычно не распространяется на ноги. Очень вероятно, что это пройдет само по себе без необходимости специального лечения
- переломы – чаще встречаются в:
- пожилые люди
- люди с остеопорозом
- люди, принимающие лекарства, вызывающие потерю костной массы (например, стероиды, противосудорожные препараты или лекарства от эпилепсии).

Переломы также могут произойти после прямого повреждения или травмы спины (например, в результате автомобильной аварии)
- рак – некоторые виды рака могут вызывать боль в спине. Обратитесь к врачу, если у вас есть:
- сильная боль
- постоянная боль
- ночная боль
- неожиданная потеря веса или аппетита
- диагноз рака в другой части тела в анамнезе
- любые другие симптомы, которые вас беспокоят как хирургия или стоматологическая работа). Он также может возникать у людей с ослабленным иммунитетом или у людей, употребляющих запрещенные наркотики путем инъекций. Симптомы, которые должны быть немедленно оценены врачом, включают:
- сильная боль
- ночная боль
- лихорадка
- потливость
- усталость
- неожиданная потеря веса и аппетита
- анкилозирующий спондилоартрит – вызывает постепенное появление постоянной боли в спине и скованности, которые усиливаются по утрам.








 В первом случае плохой мышечный тонус связан с малоподвижным образом жизни. Гиподинамия – это болезнь современности. Лица без физической активности во взрослом возрасте сильно обрастают жиром и теряют мышечную ткань, что чревато слабостью костей, включая позвоночник. Врожденная слабость связана с гипоплазией соединительной ткани, из-за чего мышцы не выдерживают обыденной нагрузки, переходящей на спину. Нужны тренировки и активный образ жизни.
В первом случае плохой мышечный тонус связан с малоподвижным образом жизни. Гиподинамия – это болезнь современности. Лица без физической активности во взрослом возрасте сильно обрастают жиром и теряют мышечную ткань, что чревато слабостью костей, включая позвоночник. Врожденная слабость связана с гипоплазией соединительной ткани, из-за чего мышцы не выдерживают обыденной нагрузки, переходящей на спину. Нужны тренировки и активный образ жизни. МРТ отлично видит мягкие ткани и самые незначительные патологические изменения на снимках.
МРТ отлично видит мягкие ткани и самые незначительные патологические изменения на снимках. Системные кортикостероиды устраняют сильное воспаление, отек и боль. введение внутрисуставной блокады с таким компонентом позволяет забыть о боли надолго. Пример средства – Дипроспан.
Системные кортикостероиды устраняют сильное воспаление, отек и боль. введение внутрисуставной блокады с таким компонентом позволяет забыть о боли надолго. Пример средства – Дипроспан. Схема приема подбирается врачом индивидуально. Примеры торговых названий – Нейронорм, Нейрорубин, Мильгамма.
Схема приема подбирается врачом индивидуально. Примеры торговых названий – Нейронорм, Нейрорубин, Мильгамма.


 Массажные техники улучшают кровообращение, способствуют расслаблению зажатых участков, что снимает болевые ощущения. Рекомендуется посещать массажный кабинет хотя бы раз в месяц.
Массажные техники улучшают кровообращение, способствуют расслаблению зажатых участков, что снимает болевые ощущения. Рекомендуется посещать массажный кабинет хотя бы раз в месяц.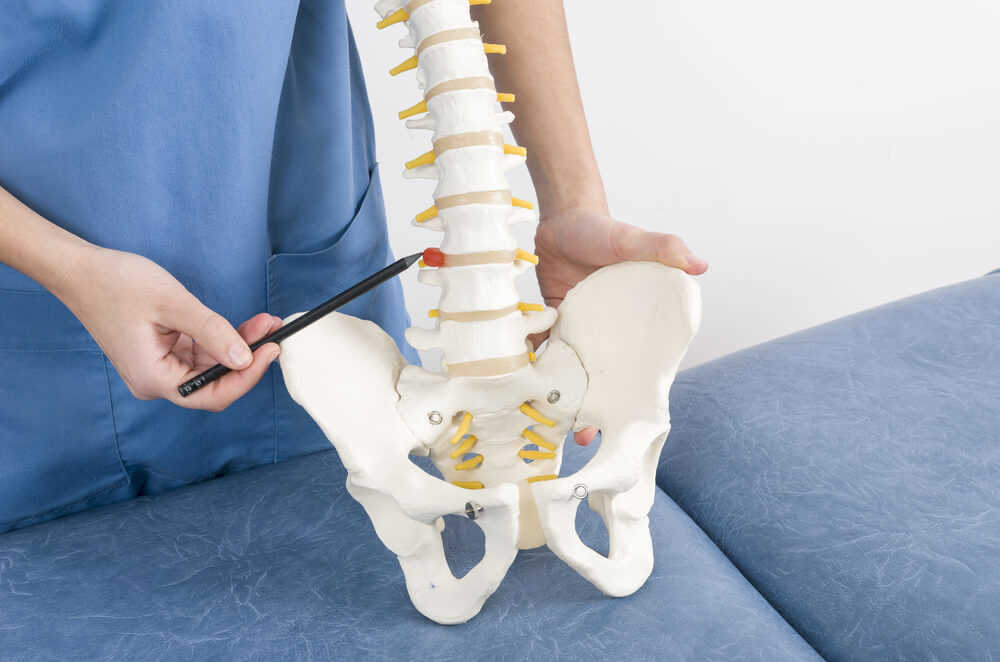 Реабилитационный период долгий, пациента ждет длительное восстановление.
Реабилитационный период долгий, пациента ждет длительное восстановление.