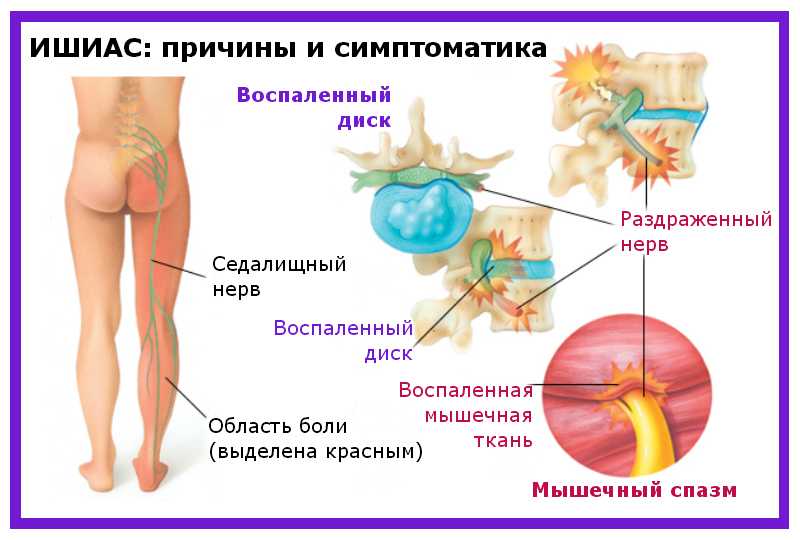
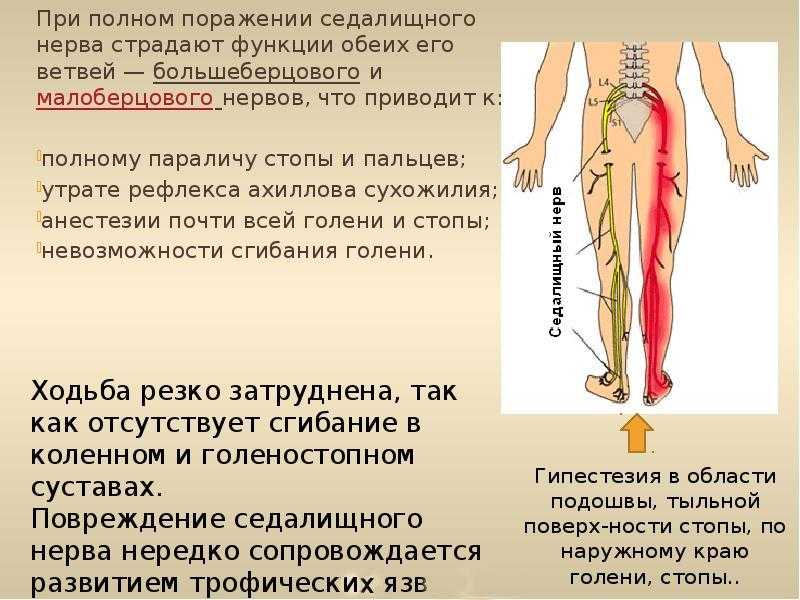
Защемление седалищного нерва, как лечить воспаление, ишиас
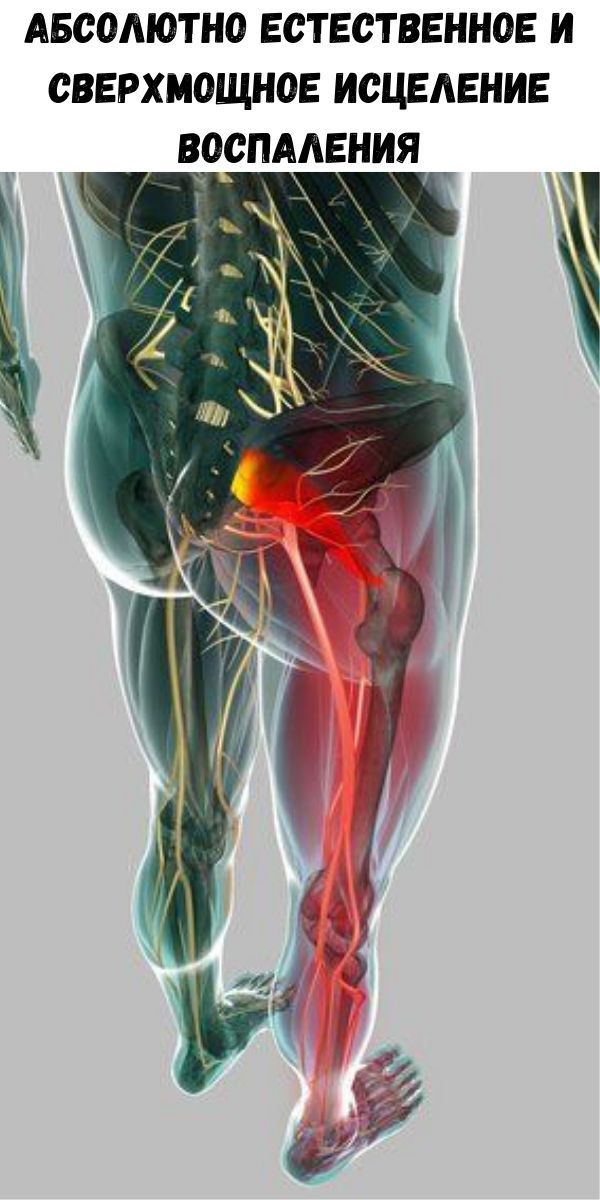
Седалищный нерв проходит от поясничного отдела позвоночника, ягодиц и задней части бедер до ступней. Он поддерживает заднюю часть мышц бедра, а также всю голень и ступню. Седалищный нерв представляет собой объединение корешков нервных окончаний, выходящих из позвоночника. Когда нерв защемлен, возникает патологическое состояние, которое называется ишиас – человек чувствует дискомфорт, тянущую или острую боль.
Любое быстрое движение – когда вы встаете, наклоняетесь или поднимаете тяжелые предметы — может спровоцировать боль в спине. Ишиас может характеризоваться острой, резкой или даже жгучей болью в спине, иррадиирующей в поясницу, бедро или ступню – в зависимости от того, какая часть седалищного нерва защемлена. В некоторых случаях ишиас приводит к ограничению мобильности, так как болезненные симптомы увеличиваются при малейшей активности. У пациента могут возникнуть сенсорные нарушения в нижних конечностях, а также мышечная слабость и онемение.
Ишиас усиливается при кашле, чихании и смехе: ведь из этих действий увеличивает давление спинномозговой жидкости, что вызывает дополнительное давление на корни седалищного нерва. Распознать заболевание самостоятельно можно, проведя неложный тест – нужно лечь на твердую поверхность и попытаться поднять прямую ногу. Внезапная боль при этом является поводом для обращения к остеопатам.
Пациент, страдающий от симптомов, типичных для ишиаса, может иметь проблемы с дефекацией и даже страдать от мышечного пареза. Это признаки значительных повреждений внутри дисков и в данной форме заболевание может потребовать нейрохирургического лечения.
Ишиас – причины
Ишиас — это набор симптомов, который развивается в результате сдавливания седалищного нерва на уровне дисков L5, L4 или S1. Основными причинами ишиаса являются дископатия и дегенеративные изменения в межпозвоночных дисках.
Между позвонками находятся фиброзно-хрящевые диски с желатиновым ядром – они обеспечивают амортизацию, упругость и ударопрочность.
- Давление на седалищный нерв также может быть вызвано избыточным весом/ожирением, диабетом, местным воспалением или раком.
- Другие возможные причины ишиаса – сужение позвоночного канала, спондилолистез и чрезмерное увеличение напряжения мышц грушевидной мышцы.
- Седалищный нерв может повредиться из-за диеты с низким содержанием кальция, минеральных солей и витаминов.
- Случается, что ишиас возникает у людей, которые подверглись переохлаждению – например, лежа на влажной земле или купаясь в холодной воде в жаркий день.
Факторы риска боли в седалищном нерве
Факторы риска, на фоне которых может развиться защемление седалищного нерва, включают в себя:
-
Возраст.
 Возрастные изменения в позвоночнике, такие как грыжа межпозвонкового диска, являются наиболее распространенными причинами ишиалгии.
Возрастные изменения в позвоночнике, такие как грыжа межпозвонкового диска, являются наиболее распространенными причинами ишиалгии. - Род занятий. Работа, требующая частого поворота спины, переноса тяжелых грузов или вождения автомобиля.
- Сидячий образ жизни. Люди, которые долго сидят и физически неактивны, более подвержены данной патологии, чем активные люди.
- Диабет. Это состояние, определяющее, как ваше тело использует сахар в крови, увеличивает риск повреждения нервов.
Ишиас при беременности
Одним из состояний организма, которое может способствовать появлению ишиаса, является беременность, в частности ее второй триместр. Во время беременности женщина прибавляет в весе, ребенок растет, связки позвоночника ослабевают. Чрезмерная нагрузка на позвоночник или его неправильное положение может привести к выпадению диска. Нередко беременность способствует увеличению давления на седалищный нерв.
Важно понимать, что боль в спине во время беременности является довольно распространенным симптомом и не обязательно означает наличие ишиаса. Она может быть вызвана расширением костей таза, поэтому необходима качественная диагностика и консультация нескольких специалистов – от гинеколога, до невролога и остеопата.
Она может быть вызвана расширением костей таза, поэтому необходима качественная диагностика и консультация нескольких специалистов – от гинеколога, до невролога и остеопата.
Диагностика
Диагностика аномалий седалищного нерва основывается, прежде всего, на истории болезни. На основании симптомов пациента и клинического обследования врач может определить причину боли и предложить лечение и реабилитацию. Однако часто для получения дополнительной информации требуются диагностические тесты. Люди, борющиеся с болью в седалищном нерве, получают направление:
- На магнитно-резонансную томографию
- Рентгенографию
- Компьютерную томографию.
Лечение
Боль в седалищном нерве не следует недооценивать! Хотя домашние средства могут облегчить некоторые симптомы, важно понимать, что длительная компрессия может необратимо повредить структуру седалищного нерва. Чтобы облегчить боль в седалищном нерве, можно принимать обезболивающие, но лишь до возможности показаться специалисту.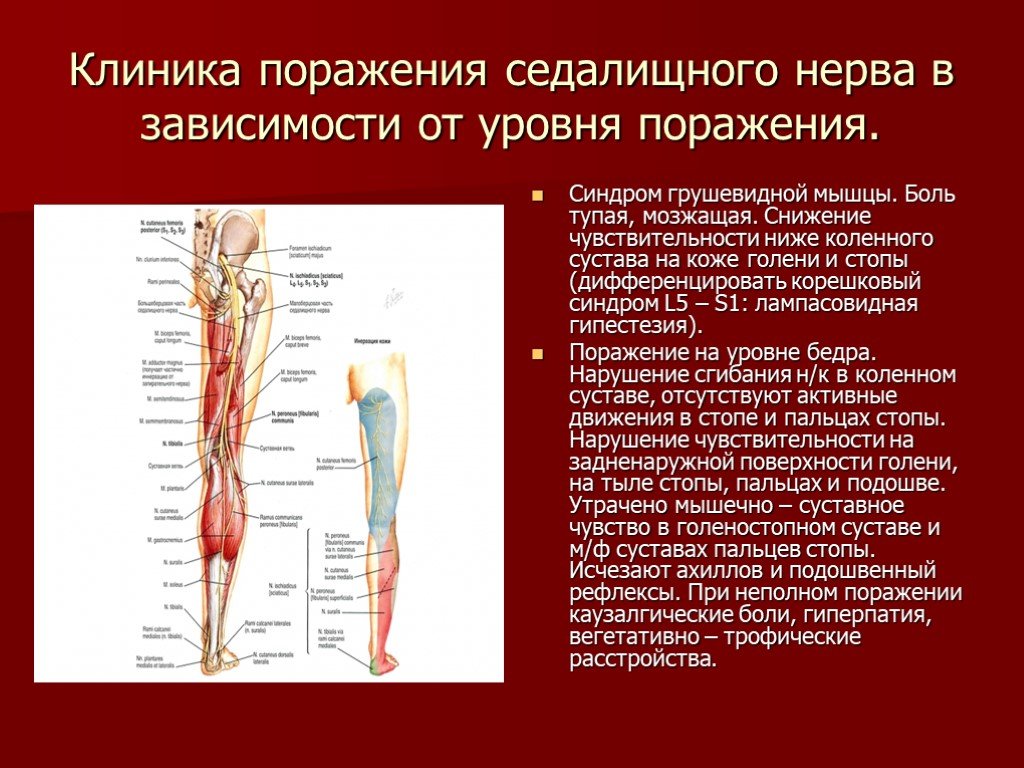 Далее после диагностики он поставит точный диагноз, определит наличие или отсутствие ишиаса, его степень выраженности.
Далее после диагностики он поставит точный диагноз, определит наличие или отсутствие ишиаса, его степень выраженности.
Подходящие методы лечения подбираются с учетом истории болезни, ее причин, а также индивидуальных противопоказаний. Важно определить степень поражения или повреждения нервных окончаний, изучить патологические процессы в дисках, чтобы не усугубить их.
Стандартное лечение – прием обезболивающих и противовоспалительных препаратов и покой. К сожалению, такой подход к лечению защемленного седалищного нерва, лишь на время исправляет ситуацию. Вначале патология возникает редко, но со временем ишиас появляется все чаще, боли могут мучить человека по несколько раз в год. Очевидно, что лучшее решение этой ситуации – найти и устранить источник проблемы. Квалифицированный остеопат может помочь в этом.
Профилактика
Лечение запущенного ишиаса может потребовать длительного времени. Сама болезнь мучительна и привносит в жизнь человека не только боль, но и социальный дискомфорт ввиду ограничения мобильности. Поэтому важно знать профилактические методы, которые обеспечат здоровье опорно-двигательного аппарата. Не забывайте о своем позвоночнике не на минуту:
Поэтому важно знать профилактические методы, которые обеспечат здоровье опорно-двигательного аппарата. Не забывайте о своем позвоночнике не на минуту:
- Когда садитесь, равномерно нагружайте ягодицы и спину, не поднимайте тяжести, при необходимости – приседайте только с прямой спиной
- Гигиена сна также имеет большое значение: матрас должен быть достаточно твердым (чтобы обеспечить качественную поддержку спины), подушка под голову должна быть небольшой.
- Вы должны опираться на живот, сидя за компьютером, часто менять положение и не сутулиться.
- Тяжелую сумку через плечо лучше заменить рюкзаком, а большую дорожную сумку — чемоданом на колесиках.
Остеопатические методы для борьбы с ишиасом
Поскольку существует множество причин, вызывающих ишиас, остеопат в первую очередь ищет причину симптомов ишиаса. Он собирает анамнез, расспрашивает пациента о симптомах и двигательной активности в повседневной жизни, позвоночника, использует ортопедические и неврологические тесты, чтобы поставить точный диагноз.
Основное остеопатическое лечение включает устранение причины раздражения седалищного нерва для уменьшения болевых симптомов. В результате:
- Улучшается подвижность позвоночника,
- Исправляются нефизиологические изменения в малом тазу
- Балансируется работа мышц и связок нижних конечностей
- Активизируется работа внутренних органов
- Исправляется осанка.
Лечение зависит от того, что привело к защемлению седалищного нерва. Остеопаты владеют рядом ручных техник, направленных на улучшение подвижности позвоночника, исправление нефизиологического положения таза или ослабление компрессии и восстановление правильной механики внутренних органов. Эти методы являются безболезненными и безопасными, но приносят человеку, страдающему от защемления седалищного нерва, облегчение и ускоряют процесс выздоровления.
Остеопатическая стратегия лечения ишиаса всегда подбирается индивидуально для каждого пациента. В дополнение к мануальным практикам, остеопат проконсультирует, каких позиций или движений следует избегать и как их можно заменить в повседневной жизни, чтобы не спровоцировать повторное появление болезни.
В дополнение к мануальным практикам, остеопат проконсультирует, каких позиций или движений следует избегать и как их можно заменить в повседневной жизни, чтобы не спровоцировать повторное появление болезни.
Лечение и диагностика ишиаса в Санкт-Петербурге. Симптомы, причины.
Как известно, все человеческое тело пронизано нескончаемым количеством нервных окончаний, без которых нормальная деятельность организма просто невозможна. Однако, нервная система настолько уязвима, что любой сбой в ее работе может привести к серьезным неврологическим последствиям.
Седалищный нерв берет свое начало в нижней части спины и через ягодичную часть проходит через всю нижнюю конечность, таким образом, это самый длинный по протяженности нерв. Воспаление седалищного нерва (ишиас, невралгия седалищного нерва) в пояснично-крестцовом отделе позвоночника является последствием именно такого сбоя. Как лечить ишиас, а также правильная диагностика и причины его появления – вот главные вопросы, требующие ответа.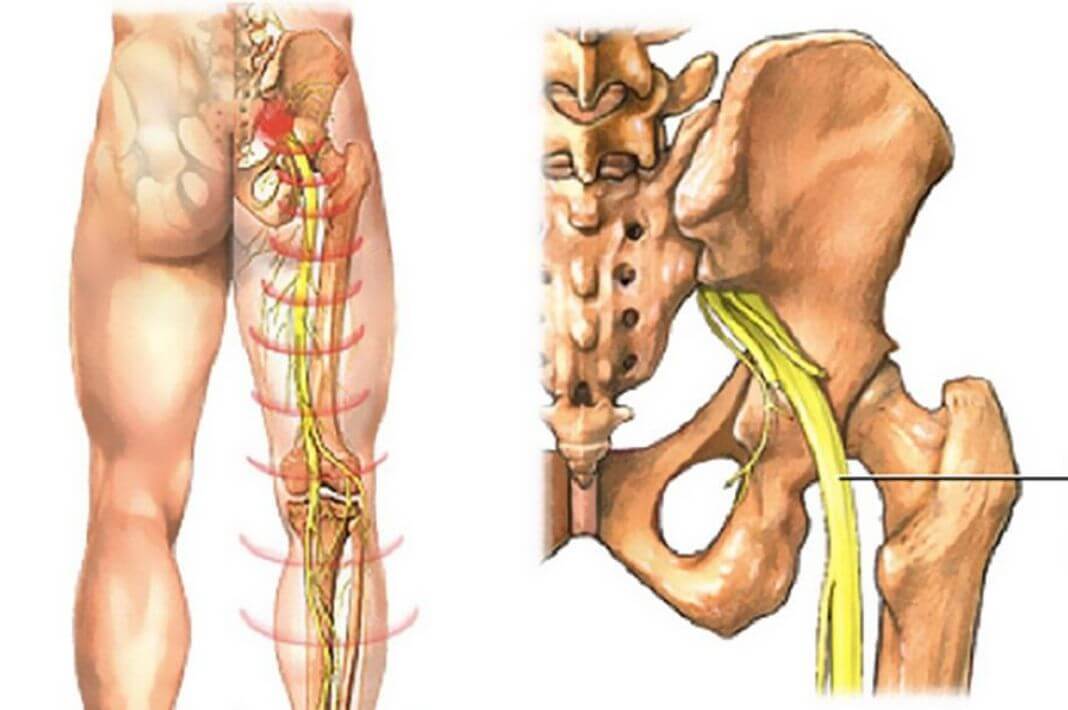
Откуда берется ишиас
Главной причиной воспаления и болей при ишиасе является защемление, зажатие или раздражение седалищного нерва, а также образующих его нервных корешков. Но из-за чего же происходят такие патологии, что их провоцирует:
- межпозвонковая грыжа, которая увеличиваясь, зажимает корешки седалищного нерва, вызывает наибольшую вероятность возникновения ишиаса;
- на втором месте можно поставить костные образования (остеофиты) на позвоночнике, возникающие вследствие развития таких заболеваний как спондилоартроз или остеохондроз;
- серьезной патологией позвоночника является смещение позвонков относительно друг другу (спондилолистез) также приводят к сдавливанию корешков;
- воспалительные процессы в ягодичных или поясничных мышцах, а также спазмы;
- опухоли, внутренние кровотечения, различные гинекологические и инфекционные заболевания также могут стать причинами приступов.
Поскольку причин возникновения ишиаса седалищного нерва очень много, то своевременная диагностика поможет установить истинную, и своевременно назначить эффективное лечение.
Симптомы
Коварство данного заболевания заключается в том, что симптомы воспаления седалищного нерва проявляются не сразу, а в течение некоторого времени. Изначально это могут быть не сильные боли в пояснице или ягодицах, постепенно дополняющееся усталостью, напряжением и ломотой в ногах, перерастающие в затяжные болевые ощущения. Чаще всего люди списывают такие симптомы на обычную усталость и не предпринимают никаких действий для лечения ишиаса.
Тем более, что особенностью ишиаса является периодическое ослабление болей и даже полное их прекращение. Это приводит к тому, что болезненные ощущения возобновляются, становятся более сильными и длительными, и в конце концов, под воздействием различных факторов (переохлаждение, резкое движение, падение и т.д.) становятся причиной серьезного обострения.
Как правило, боли локализируются только в правой или левой конечности, возникая изначально в поясничном отделе и постепенно опускаясь до кончиков пальцев. Однако, при двухстороннем ишиасе, боли распространяются одновременно на обе конечности.
Сходным по симптоматике заболеванием является люмбаго или острая дискогенная люмбалгия, характерными признаками которой являются острая сильная боль в пояснице («прострел»).
Своевременная диагностика – залог правильного лечения
При первых подозрениях на ишиас седалищного нерва не стоит затягивать и заниматься лечением в домашних условиях, найдите время записаться на прием к врачу и вы сможете избегать последствий и дальнейшего развития болезни. Правильный диагноз поставит только врач-невролог после осмотра, а при, необходимости, после проведения специальных исследований. При диагностировании используют магнитно-резонансную томографию, электромиографию и рентгеноскопию.
Наиболее эффективные способы лечения ишиаса
Наиболее эффективным, безусловно, является медикаментозное лечение ишиаса. Однако, обезболивающие и противовоспалительные препараты или мази способны только на время снять болезненные ощущения, однако не способны излечить саму болезнь. Только специалист, после проведения осмотра и обследования, может назначить комплексное лечение, направленное на устранение первопричин заболевания, а не только снятия болевых ощущений.
Помимо медикаментов, лечебный процесс при ишиасе и люмбаго подразумевает также выполнение упражнений, направленных на снижение боли, стимулирование кровотока и улучшения обмена веществ. Упражнения выполняются согласно рекомендациям врача и под его наблюдением.
Народное лечение ишиаса подразумевает использование компрессов и настоек на основе лекарственных трав, скипидара или воска.
В дополнение к медикаментозному лечению ишиаса, можно также пройти несколько курсов массажа. Такое комплексное лечение, совмещающее народные средства и терапию, уже в скором времени даст нужный эффект.
Профилактикой же возникновения ишиаса является регулярные занятия спортом, защита от переохлаждений и воздержание от поднятия тяжелых предметов.
Причины, симптомы, лечение, профилактика и обезболивание
Обзор
Истинный ишиас — это повреждение или раздражение седалищного нерва, который начинается в ягодичной/ягодичной области.Что такое радикулит?
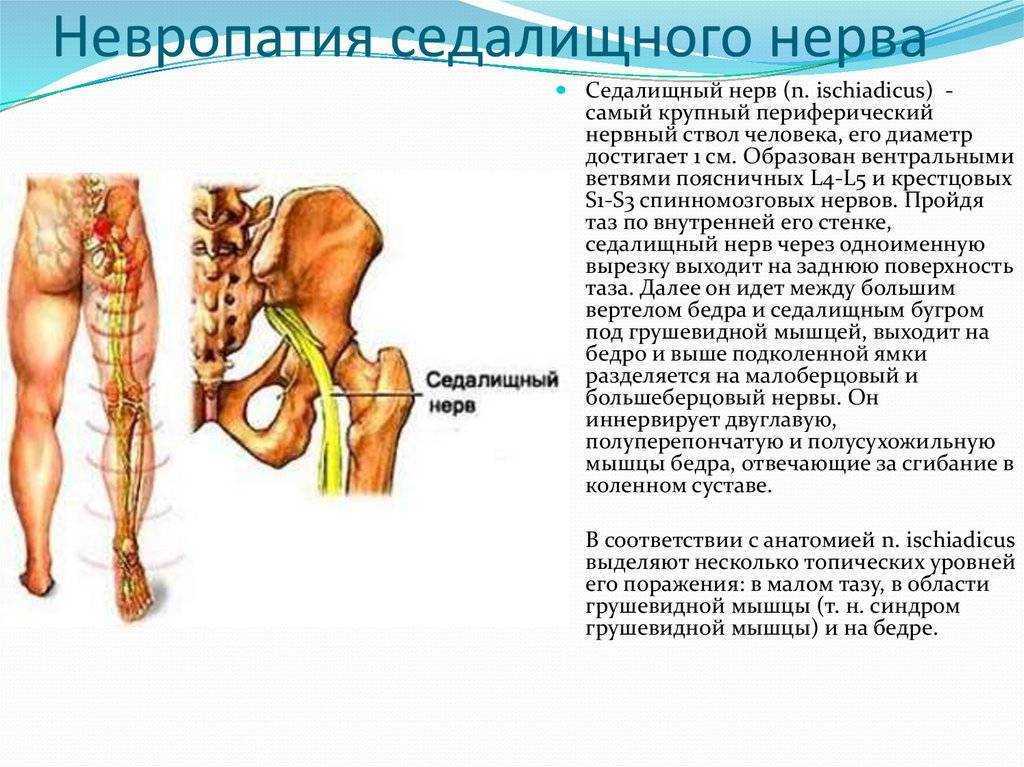
Ишиас — это нервная боль, возникающая в результате травмы или раздражения седалищного нерва, которая возникает в ягодичной/ягодичной области. Седалищный нерв является самым длинным и толстым (почти шириной с палец) нервом в организме. На самом деле он состоит из пяти нервных корешков: двух из нижней части спины, называемых поясничным отделом позвоночника, и трех из последнего отдела позвоночника, называемого крестцом. Пять нервных корешков объединяются, образуя правый и левый седалищный нерв. С каждой стороны тела по одному седалищному нерву проходит через бедра, ягодицы и вниз по ноге, заканчиваясь чуть ниже колена. Затем седалищный нерв разветвляется на другие нервы, которые продолжаются вниз по ноге, к стопе и пальцам ног.
Седалищный нерв является самым длинным и толстым (почти шириной с палец) нервом в организме. На самом деле он состоит из пяти нервных корешков: двух из нижней части спины, называемых поясничным отделом позвоночника, и трех из последнего отдела позвоночника, называемого крестцом. Пять нервных корешков объединяются, образуя правый и левый седалищный нерв. С каждой стороны тела по одному седалищному нерву проходит через бедра, ягодицы и вниз по ноге, заканчиваясь чуть ниже колена. Затем седалищный нерв разветвляется на другие нервы, которые продолжаются вниз по ноге, к стопе и пальцам ног.
Истинное повреждение седалищного нерва «ишиас» на самом деле встречается редко, но термин «ишиас» обычно используется для описания любой боли, которая возникает в нижней части спины и иррадиирует вниз по ноге. Общим для этой боли является повреждение нерва — раздражение, воспаление, защемление или сжатие нерва в нижней части спины.
Если у вас «ишиас», вы испытываете боль от легкой до сильной в любом месте по ходу седалищного нерва, то есть в любом месте от нижней части спины до бедер, ягодиц и/или вниз по ногам. слабость в ноге и ступне, онемение в ноге и неприятное покалывание в ноге, ступне и пальцах ног.
слабость в ноге и ступне, онемение в ноге и неприятное покалывание в ноге, ступне и пальцах ног.
На что похожа боль при ишиасе?
Люди описывают боль при ишиасе по-разному, в зависимости от ее причины. Некоторые люди описывают боль как острую, стреляющую или толчкообразную. Другие описывают эту боль как «жгучую», «электрическую» или «колющую».
Боль может быть постоянной или может приходить и уходить.Кроме того, боль обычно более сильная в ноге, чем в нижней части спины.Боль может усиливаться, если вы долго сидите или стоите, когда вы встаете и когда вы скручиваете верхнюю часть тела.Принудительное и резкое движение тела, такое как кашель или чихание, также может усилить боль.
Может ли ишиас распространяться на обе ноги?
Ишиас обычно поражает только одну ногу. Однако ишиас может возникать на обеих ногах. Это просто вопрос того, где нерв защемляется вдоль позвоночника.
Возникает ли ишиас внезапно или для его развития требуется время?
Ишиас может возникать внезапно или постепенно. Это зависит от причины. Грыжа диска может вызвать внезапную боль. Артрит позвоночника развивается медленно с течением времени.
Это зависит от причины. Грыжа диска может вызвать внезапную боль. Артрит позвоночника развивается медленно с течением времени.
Насколько распространен ишиас?
Ишиас — очень распространенная жалоба. Около 40% людей в США хоть раз в жизни страдают ишиасом. Боль в спине является третьей наиболее распространенной причиной, по которой люди обращаются к врачу.
Каковы факторы риска ишиаса?
Вы подвергаетесь повышенному риску ишиаса, если:
- У вас есть травма/предыдущая травма:
- Живая жизнь: При нормальном старении происходит естественное изнашивание костной ткани и дисков в позвоночнике. Нормальное старение может подвергнуть ваши нервы риску повреждения или защемления из-за изменений и сдвигов в костях, дисках и связках.
- Лишний вес: Ваш позвоночник подобен вертикальному подъемному крану.
 Ваши мышцы являются противовесом. Вес, который вы несете в передней части тела, должен поднимать ваш позвоночник (кран). Чем больше у вас вес, тем больше должны работать мышцы спины (противовесы). Это может привести к деформации спины, болям и другим проблемам со спиной.
Ваши мышцы являются противовесом. Вес, который вы несете в передней части тела, должен поднимать ваш позвоночник (кран). Чем больше у вас вес, тем больше должны работать мышцы спины (противовесы). Это может привести к деформации спины, болям и другим проблемам со спиной. - Отсутствие сильного кора: Ваш «кор» — это мышцы спины и живота. Чем сильнее ваш кор, тем больше поддержки вы получите для нижней части спины. В отличие от области грудной клетки, где грудная клетка обеспечивает поддержку, единственная опора для нижней части спины — это мышцы.
- Иметь активную физическую работу: Работа, связанная с поднятием тяжестей, может увеличить риск возникновения проблем с поясницей и использование спины, а работа с длительным сидением может увеличить риск возникновения проблем с поясницей.
- Отсутствие правильной осанки в тренажерном зале: Даже если вы физически здоровы и активны, вы все равно можете быть склонны к ишиасу, если не будете соблюдать правильную форму тела во время поднятия тяжестей или других силовых упражнений.

- Диабет: Диабет повышает вероятность повреждения нервов, что повышает вероятность ишиаса.
- Наличие остеоартрита: Остеоартрит может привести к повреждению позвоночника и риску повреждения нервов.
- Ведите малоподвижный образ жизни: Сидя в течение длительного периода времени, не занимаясь физическими упражнениями и поддерживая мышцы в движении, гибкости и тонусе, вы можете увеличить риск ишиаса.
- Дым: Содержащийся в табаке никотин может повредить ткани позвоночника, ослабить кости и ускорить изнашивание позвоночных дисков.
Является ли вес во время беременности причиной того, что так много беременных женщин заболевают ишиасом?
Это правда, что ишиас часто встречается у беременных, но увеличение веса не является основной причиной возникновения ишиаса у беременных. Лучшее объяснение состоит в том, что определенные гормоны беременности вызывают ослабление их связок. Связки удерживают позвонки вместе, защищают диски и обеспечивают стабильность позвоночника. Ослабление связок может привести к нестабильности позвоночника и смещению дисков, что приводит к защемлению нервов и развитию ишиаса. Вес и положение ребенка также могут усилить давление на нерв.
Связки удерживают позвонки вместе, защищают диски и обеспечивают стабильность позвоночника. Ослабление связок может привести к нестабильности позвоночника и смещению дисков, что приводит к защемлению нервов и развитию ишиаса. Вес и положение ребенка также могут усилить давление на нерв.
Хорошей новостью является то, что есть способы облегчить боль при ишиале во время беременности, и боль проходит после родов. Могут помочь физиотерапия и лечебный массаж, теплый душ, тепло, лекарства и другие меры. Если вы беременны, обязательно соблюдайте правильную технику осанки во время беременности, чтобы облегчить боль.
Симптомы и причины
Что вызывает ишиас?
Ишиас может быть вызван несколькими различными заболеваниями, включая:
- Грыжа или смещение межпозвонкового диска, вызывающее давление на нервный корешок. Это самая распространенная причина ишиаса. Примерно от 1% до 5% всех людей в США хоть раз в жизни страдают от грыжи межпозвонкового диска.
 Диски — это амортизирующие прокладки между каждым позвонком позвоночника. Давление со стороны позвонков может привести к выпячиванию (грыже) гелеобразного центра диска из-за слабости его внешней стенки. Когда грыжа диска происходит с позвонком в нижней части спины, он может сдавливать седалищный нерв.
Диски — это амортизирующие прокладки между каждым позвонком позвоночника. Давление со стороны позвонков может привести к выпячиванию (грыже) гелеобразного центра диска из-за слабости его внешней стенки. Когда грыжа диска происходит с позвонком в нижней части спины, он может сдавливать седалищный нерв.
- Дегенеративный остеохондроз – это естественное изнашивание дисков между позвонками позвоночника. Изнашивание дисков укорачивает их высоту и приводит к сужению нервных путей (спинальный стеноз). Спинальный стеноз может защемить корешки седалищного нерва, когда они покидают позвоночник.
- Спинальный стеноз – это аномальное сужение позвоночного канала. Это сужение уменьшает доступное пространство для спинного мозга и нервов.
- Спондилолистез – это смещение одного позвонка так, что он выходит за линию позвонка над ним, сужая отверстие, через которое выходит нерв. Растянутая позвоночная кость может защемить седалищный нерв.

- Остеоартроз. Костные шпоры (зубчатые края костей) могут образовываться в стареющих позвонках и сдавливать нижние спинные нервы.
- Травматическое повреждение поясничного отдела позвоночника или седалищного нерва.
- Опухоли поясничного отдела позвоночника, сдавливающие седалищный нерв.
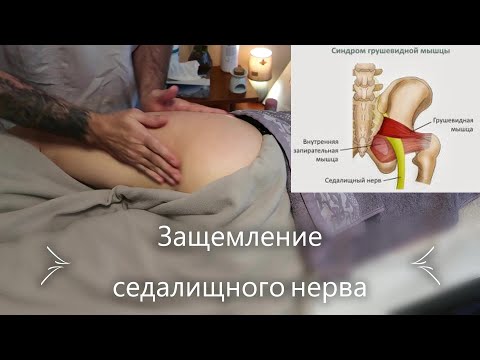
- Синдром грушевидной мышцы — это состояние, которое развивается, когда грушевидная мышца, небольшая мышца, лежащая глубоко в ягодицах, становится напряженной или спазмируется. Это может вызвать давление и раздражение седалищного нерва. Синдром грушевидной мышцы — редкое нервно-мышечное заболевание.
- Синдром конского хвоста — это редкое, но серьезное заболевание, поражающее пучок нервов в конце спинного мозга, называемый конским хвостом. Этот синдром вызывает боль в ноге, онемение вокруг ануса и потерю контроля над кишечником и мочевым пузырем.
Каковы симптомы ишиаса?
Симптомы ишиаса включают:
- Боль от умеренной до сильной в нижней части спины, ягодицах и вниз по ноге.

- Онемение или слабость в нижней части спины, ягодицах, ногах или ступнях.
- Боль, усиливающаяся при движении; потеря движения.
- Ощущение покалывания в ногах, пальцах ног или ступнях.
- Потеря контроля над кишечником и мочевым пузырем (из-за конского хвоста).
Диагностика и тесты
Тест с поднятием прямой ноги помогает выявить болевые точки. Этот тест помогает определить проблему с диском.Как диагностируется ишиас?
Сначала ваш лечащий врач просмотрит вашу историю болезни. Затем они спросят о ваших симптомах.
Во время физического осмотра вас попросят пройтись, чтобы ваш лечащий врач мог увидеть, как ваш позвоночник переносит ваш вес. Вас могут попросить пройтись на носочках и пятках, чтобы проверить силу икроножных мышц. Ваш врач может также провести тест с поднятием прямой ноги. Для этого теста вы ляжете на спину с прямыми ногами. Медицинский работник будет медленно поднимать каждую ногу и отмечать точку, в которой начинается боль. Этот тест помогает точно определить пораженные нервы и определить, есть ли проблема с одним из ваших дисков. Вас также попросят сделать другие упражнения на растяжку и движения, чтобы точно определить боль и проверить гибкость и силу мышц.
Этот тест помогает точно определить пораженные нервы и определить, есть ли проблема с одним из ваших дисков. Вас также попросят сделать другие упражнения на растяжку и движения, чтобы точно определить боль и проверить гибкость и силу мышц.
В зависимости от того, что ваш лечащий врач обнаружит во время физического осмотра, могут быть выполнены визуализирующие и другие тесты. Сюда могут входить:
- Рентгенография позвоночника для выявления переломов позвоночника, проблем с дисками, инфекций, опухолей и костных наростов.
- Магнитно-резонансная томография (МРТ) или компьютерная томография (КТ) позволяют получить подробные изображения костей и мягких тканей спины. МРТ может показать давление на нерв, грыжу диска и любое артритическое состояние, которое может сдавливать нерв. МРТ обычно назначают для подтверждения диагноза ишиаса.
- Исследования скорости нервной проводимости/электромиография для изучения того, насколько хорошо электрические импульсы проходят через седалищный нерв и реакцию мышц.

- Миелограмма, чтобы определить, является ли причиной боли позвонок или диск.
Управление и лечение
Как лечить ишиас?
Целью лечения является уменьшение боли и повышение подвижности. В зависимости от причины многие случаи ишиаса со временем проходят с помощью некоторых простых процедур по уходу за собой.
Процедуры по уходу за собой включают:
- Прикладывание льда и/или горячих компрессов: Во-первых, используйте пакеты со льдом, чтобы уменьшить боль и отек. Прикладывайте к пораженному участку пакеты со льдом или пакет с замороженными овощами, завернутый в полотенце. Наносить на 20 минут несколько раз в день. Перейдите на горячее обертывание или грелку после первых нескольких дней. Применять на 20 минут за один раз. Если вы все еще испытываете боль, переключитесь между горячими и холодными компрессами — в зависимости от того, что лучше уменьшит дискомфорт.
- Прием безрецептурных лекарств: Принимайте лекарства для уменьшения боли, воспаления и отека.
 Многие распространенные безрецептурные препараты этой категории, называемые нестероидными противовоспалительными препаратами (НПВП), включают аспирин, ибупрофен (Advil®, Motrin®) и напроксен (Naprosyn®, Aleve®). Будьте бдительны, если решите принять аспирин. У некоторых людей аспирин может вызывать язвы и кровотечения. Если вы не можете принимать НПВС, вместо них можно принять ацетаминофен (тайленол®).
Многие распространенные безрецептурные препараты этой категории, называемые нестероидными противовоспалительными препаратами (НПВП), включают аспирин, ибупрофен (Advil®, Motrin®) и напроксен (Naprosyn®, Aleve®). Будьте бдительны, если решите принять аспирин. У некоторых людей аспирин может вызывать язвы и кровотечения. Если вы не можете принимать НПВС, вместо них можно принять ацетаминофен (тайленол®). - Мягкая растяжка: Научитесь правильной растяжке у инструктора, имеющего опыт лечения болей в пояснице. Работайте над другими общеукрепляющими, укрепляющими мышцами кора и аэробными упражнениями.
Как долго я должен пытаться самостоятельно лечить ишиас, прежде чем обратиться к врачу?
Каждый человек с ишиалом индивидуален. Тип боли может быть разным, интенсивность боли разной и причина боли может быть разной. У некоторых пациентов сначала можно попробовать более агрессивное лечение. Однако, как правило, если шестинедельный курс консервативных процедур по уходу за собой, таких как лед, тепло, растяжка, отпускаемые без рецепта лекарства, не принес облегчения, пришло время вернуться к врачу и попробовать другие методы лечения. опции.
опции.
Другие варианты лечения включают:
- Лекарства, отпускаемые по рецепту: Ваш лечащий врач может прописать миорелаксанты, такие как циклобензаприн (Amrix®, Flexeril®), для облегчения дискомфорта, связанного с мышечными спазмами. Другие лекарства с обезболивающим действием, которые можно попробовать, включают трициклические антидепрессанты и противосудорожные препараты. В зависимости от вашего уровня боли, обезболивающие лекарства, отпускаемые по рецепту, могут быть использованы в начале вашего плана лечения.
- Физиотерапия: Целью физиотерапии является поиск упражнений, которые уменьшают ишиас за счет уменьшения давления на нерв. Программа упражнений должна включать упражнения на растяжку для улучшения гибкости мышц и аэробные упражнения (такие как ходьба, плавание, водная аэробика). Ваш поставщик медицинских услуг может направить вас к физиотерапевту, который будет работать с вами, чтобы разработать вашу собственную программу упражнений на растяжку и аэробные упражнения и порекомендовать другие упражнения для укрепления мышц спины, живота и ног.

- Спинальные инъекции : Инъекция кортикостероида, противовоспалительного препарата, в нижнюю часть спины может помочь уменьшить боль и опухоль вокруг пораженных нервных корешков. Инъекции обеспечивают кратковременное (обычно до трех месяцев) обезболивание и проводятся под местной анестезией в качестве амбулаторного лечения. Во время инъекции вы можете почувствовать некоторое давление и ощущение жжения или покалывания. Спросите своего поставщика медицинских услуг о том, сколько инъекций вы можете получить, и о рисках, связанных с инъекциями.
- Альтернативные методы лечения: Альтернативные методы лечения становятся все более популярными и используются для лечения всех видов боли. Альтернативные методы облегчения боли при ишиале включают манипуляции с позвоночником у лицензированного мануального терапевта, йогу или иглоукалывание. Массаж может помочь при мышечных спазмах, которые часто возникают при ишиасе. Биологическая обратная связь — это вариант, помогающий справиться с болью и снять стресс.

Когда рассматривается операция?
Операция на позвоночнике, как правило, не рекомендуется, за исключением случаев, когда другие методы лечения, такие как растяжка и медикаментозное лечение, не привели к улучшению, ваша боль усиливается, у вас сильная слабость в мышцах нижних конечностей или вы потеряли контроль над мочевым пузырем или кишечником.
Срок рассмотрения вопроса об операции зависит от причины ишиаса. Хирургическое вмешательство обычно рассматривается в течение года после продолжающихся симптомов. Сильная и непрекращающаяся боль, которая мешает вам стоять или работать, и вы были госпитализированы, потребует более агрессивного лечения и более короткого времени до операции. Потеря контроля над мочевым пузырем или кишечником может потребовать экстренной операции, если будет установлено, что это синдром конского хвоста.
Целью операции на позвоночнике при ишиале является снятие давления на защемленные нервы и обеспечение стабильности позвоночника.
Хирургические варианты лечения ишиаса включают:
Микродискэктомию: Это минимально инвазивная процедура, используемая для удаления фрагментов грыжи межпозвонкового диска, сдавливающих нерв.
- Ламинэктомия : При этой процедуре удаляется пластинка (часть позвоночной кости; крыша позвоночного канала), вызывающая давление на седалищный нерв.
Сколько времени занимает операция на позвоночнике и каково типичное время восстановления?
Выполнение дискэктомии и ламинэктомии обычно занимает от одного до двух часов. Время восстановления зависит от вашей ситуации; ваш хирург сообщит вам, когда вы сможете вернуться к полноценной деятельности. Обычно время, необходимое для восстановления, составляет от шести недель до трех месяцев.
Каковы риски операции на позвоночнике?
Хотя эти процедуры считаются очень безопасными и эффективными, все операции сопряжены с риском. Риски хирургии позвоночника включают:
Риски хирургии позвоночника включают:
- Кровотечение.
- Инфекция.
- Сгустки крови.
- Повреждение нерва.
- Утечка спинномозговой жидкости.
- Потеря контроля над мочевым пузырем или кишечником.
Какие осложнения связаны с ишиасом?
Большинство людей полностью выздоравливают от ишиаса. Однако хроническая (постоянная и длительная) боль может быть осложнением ишиаса. Если защемленный нерв серьезно поврежден, может возникнуть хроническая мышечная слабость, такая как «вислая стопа», когда онемение в стопе делает невозможным нормальную ходьбу. Ишиас потенциально может привести к необратимому повреждению нервов, что приведет к потере чувствительности в пораженных ногах. Немедленно позвоните своему врачу, если вы потеряете чувствительность в ногах или ступнях или у вас возникнут какие-либо проблемы во время выздоровления.
Профилактика
Можно ли предотвратить ишиас?
Некоторые источники ишиаса невозможно предотвратить, например остеохондроз, радикулит вследствие беременности или случайных падений. Несмотря на то, что предотвратить все случаи ишиаса невозможно, следующие шаги могут помочь защитить вашу спину и снизить риск: стояние, поднятие предметов и сон помогает уменьшить давление на нижнюю часть спины. Боль может быть ранним предупредительным признаком того, что вы неправильно выровнены. Если вы начинаете чувствовать боль или скованность, скорректируйте осанку.
Несмотря на то, что предотвратить все случаи ишиаса невозможно, следующие шаги могут помочь защитить вашу спину и снизить риск: стояние, поднятие предметов и сон помогает уменьшить давление на нижнюю часть спины. Боль может быть ранним предупредительным признаком того, что вы неправильно выровнены. Если вы начинаете чувствовать боль или скованность, скорректируйте осанку.
 Эти мышцы работают, чтобы поддерживать ваш позвоночник. Кроме того, не сидите в течение длительного периода времени.
Эти мышцы работают, чтобы поддерживать ваш позвоночник. Кроме того, не сидите в течение длительного периода времени.Перспективы/прогноз
Чего мне ожидать, если у меня диагностирован ишиас?
Хорошей новостью о боли при ишиале является то, что она обычно проходит сама по себе со временем и некоторыми средствами по уходу за собой. Большинство людей (от 80% до 90%) с ишиасом выздоравливают без хирургического вмешательства, и около половины из них полностью выздоравливают от эпизода в течение шести недель.
Обязательно свяжитесь со своим лечащим врачом, если боль при ишиасе не уменьшается, и у вас есть опасения, что вы не выздоравливаете так быстро, как хотелось бы.
Жить с
Когда мне следует обратиться к поставщику медицинских услуг?
Немедленно обратитесь к врачу, если вы испытываете:
- Сильные боли в ногах, длящиеся более нескольких часов, невыносимые.
- Онемение или мышечная слабость в той же ноге.
- Потеря контроля над кишечником или мочевым пузырем. Это может быть связано с состоянием, называемым синдромом конского хвоста, которое поражает пучки нервов в конце спинного мозга.
- Внезапная и сильная боль в результате дорожно-транспортного происшествия или другой травмы.
Даже если ваш визит не окажется экстренной ситуацией, лучше провериться.
Является ли седалищный нерв единственным источником боли при ишиасе?
Нет, седалищный нерв не является единственным источником того, что обычно называют «ишиасом» или ишиасом.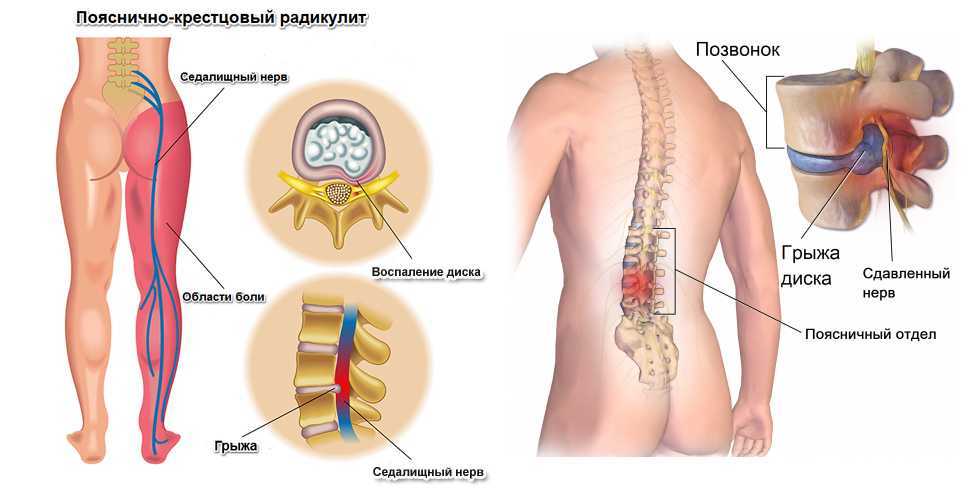 Иногда источник боли находится выше в поясничном отделе позвоночника и вызывает боль в передней части бедра или в области тазобедренного сустава. Эту боль еще называют ишиасом.
Иногда источник боли находится выше в поясничном отделе позвоночника и вызывает боль в передней части бедра или в области тазобедренного сустава. Эту боль еще называют ишиасом.
Как узнать, является ли боль в бедре проблемой бедра или ишиасом?
Проблемы с тазобедренным суставом, такие как артрит тазобедренного сустава, обычно вызывают боль в паху, боль при нагрузке на ногу или при движении ноги.
Если ваша боль начинается в спине и перемещается или иррадиирует в бедро или вниз по ноге, и вы чувствуете онемение, покалывание или слабость в ноге, наиболее вероятной причиной является ишиас.
Радикулопатия — это то же самое, что ишиас?
Радикулопатия — более широкий термин, описывающий симптомы, вызванные защемлением нерва в позвоночнике. Ишиас является специфическим и наиболее распространенным типом радикулопатии.
Должен ли я отдыхать, если у меня радикулит?
Может потребоваться отдых и изменение уровня активности. Однако слишком долгий отдых, постельный режим и отсутствие физической активности могут усилить боль и замедлить процесс заживления.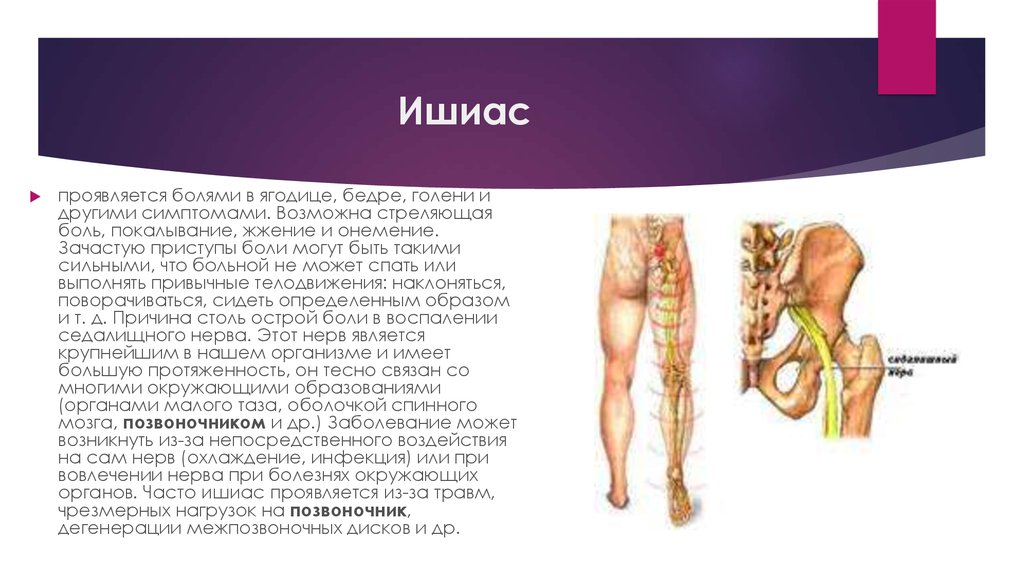 Важно поддерживать как можно большую активность, чтобы мышцы оставались гибкими и сильными.
Важно поддерживать как можно большую активность, чтобы мышцы оставались гибкими и сильными.
Прежде чем приступить к собственной программе упражнений, обратитесь к своему лечащему врачу или к специалисту по позвоночнику, чтобы поставить правильный диагноз. Этот медицинский работник направит вас к соответствующему физиотерапевту или другому обученному специалисту по физическим упражнениям или механике тела, чтобы разработать программу упражнений и укрепления мышц, которая лучше всего подходит для вас.
Может ли ишиас вызвать отек ноги и/или лодыжки?
Ишиас, вызванный грыжей межпозвоночного диска, спинальным стенозом или костной шпорой, сдавливающей седалищный нерв, может вызвать воспаление или отек пораженной ноги. Осложнения синдрома грушевидной мышцы также могут вызывать отек ноги.
Хотя все эти состояния поражают спинной мозг, нервы, мышцы, связки или суставы и могут вызывать боль, ни одно из них не имеет прямого отношения к ишиасу. Основные причины этих состояний различны. Ишиас затрагивает только седалищный нерв. При этом наиболее похожим состоянием будет синдром запястного канала, который также включает сдавление нерва.
Ишиас затрагивает только седалищный нерв. При этом наиболее похожим состоянием будет синдром запястного канала, который также включает сдавление нерва.
Напоследок о ишиасе. . . .
В большинстве случаев радикулит не требует хирургического вмешательства. Как правило, все, что нужно, — это время и самолечение. Однако, если простые процедуры по уходу за собой не облегчают вашу боль, обратитесь к врачу. Ваш лечащий врач может подтвердить причину вашей боли, предложить другие варианты лечения и/или при необходимости направить вас к другим специалистам по лечению позвоночника.
Причины, симптомы, лечение, профилактика и обезболивание
Обзор
Истинный ишиас — это повреждение или раздражение седалищного нерва, который начинается в ягодичной/ягодичной области.Что такое радикулит?
Ишиас — это нервная боль, возникающая в результате травмы или раздражения седалищного нерва, которая возникает в ягодичной/ягодичной области. Седалищный нерв является самым длинным и толстым (почти шириной с палец) нервом в организме. На самом деле он состоит из пяти нервных корешков: двух из нижней части спины, называемых поясничным отделом позвоночника, и трех из последнего отдела позвоночника, называемого крестцом. Пять нервных корешков объединяются, образуя правый и левый седалищный нерв. С каждой стороны тела по одному седалищному нерву проходит через бедра, ягодицы и вниз по ноге, заканчиваясь чуть ниже колена. Затем седалищный нерв разветвляется на другие нервы, которые продолжаются вниз по ноге, к стопе и пальцам ног.
На самом деле он состоит из пяти нервных корешков: двух из нижней части спины, называемых поясничным отделом позвоночника, и трех из последнего отдела позвоночника, называемого крестцом. Пять нервных корешков объединяются, образуя правый и левый седалищный нерв. С каждой стороны тела по одному седалищному нерву проходит через бедра, ягодицы и вниз по ноге, заканчиваясь чуть ниже колена. Затем седалищный нерв разветвляется на другие нервы, которые продолжаются вниз по ноге, к стопе и пальцам ног.
Истинное повреждение седалищного нерва «ишиас» на самом деле встречается редко, но термин «ишиас» обычно используется для описания любой боли, которая возникает в нижней части спины и иррадиирует вниз по ноге. Общим для этой боли является повреждение нерва — раздражение, воспаление, защемление или сжатие нерва в нижней части спины.
Если у вас «ишиас», вы испытываете боль от легкой до сильной в любом месте по ходу седалищного нерва, то есть в любом месте от нижней части спины до бедер, ягодиц и/или вниз по ногам. слабость в ноге и ступне, онемение в ноге и неприятное покалывание в ноге, ступне и пальцах ног.
слабость в ноге и ступне, онемение в ноге и неприятное покалывание в ноге, ступне и пальцах ног.
На что похожа боль при ишиасе?
Люди описывают боль при ишиасе по-разному, в зависимости от ее причины. Некоторые люди описывают боль как острую, стреляющую или толчкообразную. Другие описывают эту боль как «жгучую», «электрическую» или «колющую».
Боль может быть постоянной или может приходить и уходить.Кроме того, боль обычно более сильная в ноге, чем в нижней части спины.Боль может усиливаться, если вы долго сидите или стоите, когда вы встаете и когда вы скручиваете верхнюю часть тела.Принудительное и резкое движение тела, такое как кашель или чихание, также может усилить боль.
Может ли ишиас распространяться на обе ноги?
Ишиас обычно поражает только одну ногу. Однако ишиас может возникать на обеих ногах. Это просто вопрос того, где нерв защемляется вдоль позвоночника.
Возникает ли ишиас внезапно или для его развития требуется время?
Ишиас может возникать внезапно или постепенно.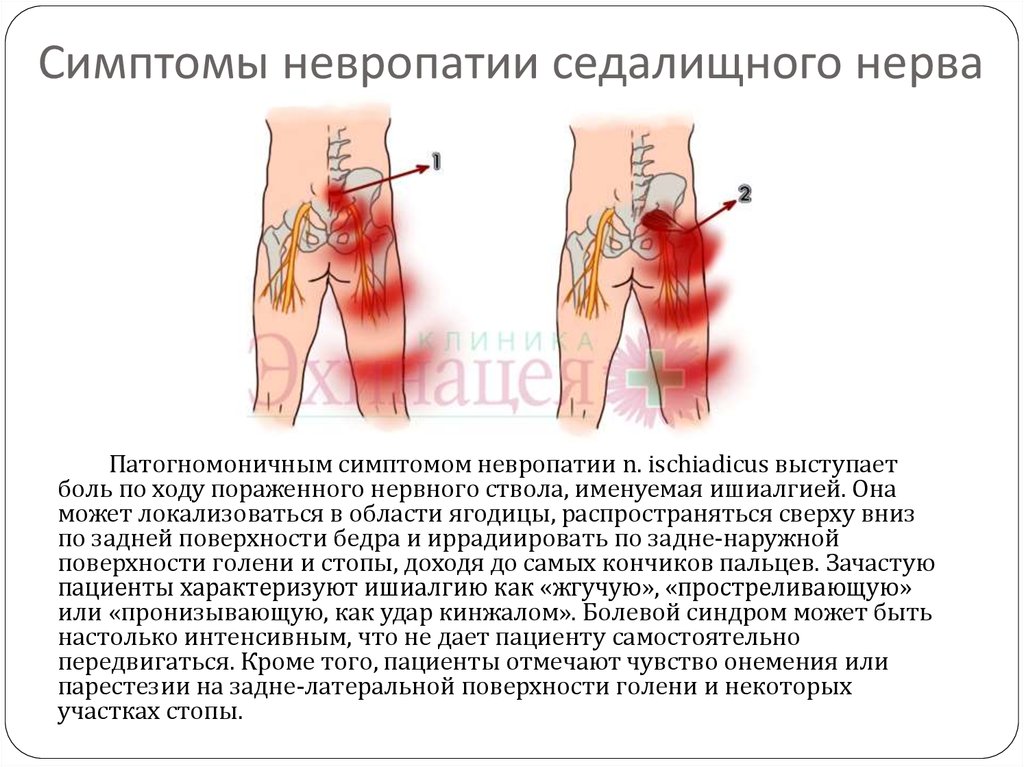 Это зависит от причины. Грыжа диска может вызвать внезапную боль. Артрит позвоночника развивается медленно с течением времени.
Это зависит от причины. Грыжа диска может вызвать внезапную боль. Артрит позвоночника развивается медленно с течением времени.
Насколько распространен ишиас?
Ишиас — очень распространенная жалоба. Около 40% людей в США хоть раз в жизни страдают ишиасом. Боль в спине является третьей наиболее распространенной причиной, по которой люди обращаются к врачу.
Каковы факторы риска ишиаса?
Вы подвергаетесь повышенному риску ишиаса, если:
- У вас есть травма/предыдущая травма: Травма нижней части спины или позвоночника подвергает вас повышенному риску ишиаса.
- Живая жизнь: При нормальном старении происходит естественное изнашивание костной ткани и дисков в позвоночнике. Нормальное старение может подвергнуть ваши нервы риску повреждения или защемления из-за изменений и сдвигов в костях, дисках и связках.
- Лишний вес: Ваш позвоночник подобен вертикальному подъемному крану.
 Ваши мышцы являются противовесом. Вес, который вы несете в передней части тела, должен поднимать ваш позвоночник (кран). Чем больше у вас вес, тем больше должны работать мышцы спины (противовесы). Это может привести к деформации спины, болям и другим проблемам со спиной.
Ваши мышцы являются противовесом. Вес, который вы несете в передней части тела, должен поднимать ваш позвоночник (кран). Чем больше у вас вес, тем больше должны работать мышцы спины (противовесы). Это может привести к деформации спины, болям и другим проблемам со спиной. - Отсутствие сильного кора: Ваш «кор» — это мышцы спины и живота. Чем сильнее ваш кор, тем больше поддержки вы получите для нижней части спины. В отличие от области грудной клетки, где грудная клетка обеспечивает поддержку, единственная опора для нижней части спины — это мышцы.
- Иметь активную физическую работу: Работа, связанная с поднятием тяжестей, может увеличить риск возникновения проблем с поясницей и использование спины, а работа с длительным сидением может увеличить риск возникновения проблем с поясницей.
- Отсутствие правильной осанки в тренажерном зале: Даже если вы физически здоровы и активны, вы все равно можете быть склонны к ишиасу, если не будете соблюдать правильную форму тела во время поднятия тяжестей или других силовых упражнений.

- Диабет: Диабет повышает вероятность повреждения нервов, что повышает вероятность ишиаса.
- Наличие остеоартрита: Остеоартрит может привести к повреждению позвоночника и риску повреждения нервов.
- Ведите малоподвижный образ жизни: Сидя в течение длительного периода времени, не занимаясь физическими упражнениями и поддерживая мышцы в движении, гибкости и тонусе, вы можете увеличить риск ишиаса.
- Дым: Содержащийся в табаке никотин может повредить ткани позвоночника, ослабить кости и ускорить изнашивание позвоночных дисков.
Является ли вес во время беременности причиной того, что так много беременных женщин заболевают ишиасом?
Это правда, что ишиас часто встречается у беременных, но увеличение веса не является основной причиной возникновения ишиаса у беременных. Лучшее объяснение состоит в том, что определенные гормоны беременности вызывают ослабление их связок.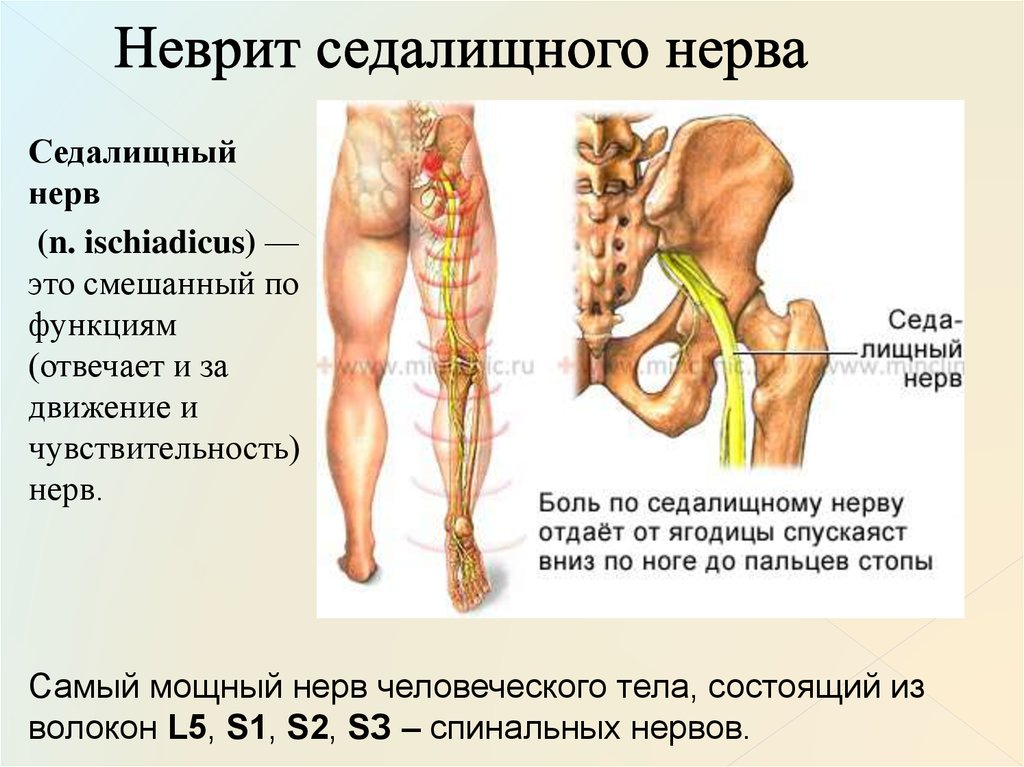 Связки удерживают позвонки вместе, защищают диски и обеспечивают стабильность позвоночника. Ослабление связок может привести к нестабильности позвоночника и смещению дисков, что приводит к защемлению нервов и развитию ишиаса. Вес и положение ребенка также могут усилить давление на нерв.
Связки удерживают позвонки вместе, защищают диски и обеспечивают стабильность позвоночника. Ослабление связок может привести к нестабильности позвоночника и смещению дисков, что приводит к защемлению нервов и развитию ишиаса. Вес и положение ребенка также могут усилить давление на нерв.
Хорошей новостью является то, что есть способы облегчить боль при ишиале во время беременности, и боль проходит после родов. Могут помочь физиотерапия и лечебный массаж, теплый душ, тепло, лекарства и другие меры. Если вы беременны, обязательно соблюдайте правильную технику осанки во время беременности, чтобы облегчить боль.
Симптомы и причины
Что вызывает ишиас?
Ишиас может быть вызван несколькими различными заболеваниями, включая:
- Грыжа или смещение межпозвонкового диска, вызывающее давление на нервный корешок. Это самая распространенная причина ишиаса. Примерно от 1% до 5% всех людей в США хоть раз в жизни страдают от грыжи межпозвонкового диска.
 Диски — это амортизирующие прокладки между каждым позвонком позвоночника. Давление со стороны позвонков может привести к выпячиванию (грыже) гелеобразного центра диска из-за слабости его внешней стенки. Когда грыжа диска происходит с позвонком в нижней части спины, он может сдавливать седалищный нерв.
Диски — это амортизирующие прокладки между каждым позвонком позвоночника. Давление со стороны позвонков может привести к выпячиванию (грыже) гелеобразного центра диска из-за слабости его внешней стенки. Когда грыжа диска происходит с позвонком в нижней части спины, он может сдавливать седалищный нерв.
- Дегенеративный остеохондроз – это естественное изнашивание дисков между позвонками позвоночника. Изнашивание дисков укорачивает их высоту и приводит к сужению нервных путей (спинальный стеноз). Спинальный стеноз может защемить корешки седалищного нерва, когда они покидают позвоночник.
- Спинальный стеноз – это аномальное сужение позвоночного канала. Это сужение уменьшает доступное пространство для спинного мозга и нервов.
- Спондилолистез – это смещение одного позвонка так, что он выходит за линию позвонка над ним, сужая отверстие, через которое выходит нерв. Растянутая позвоночная кость может защемить седалищный нерв.

- Остеоартроз. Костные шпоры (зубчатые края костей) могут образовываться в стареющих позвонках и сдавливать нижние спинные нервы.
- Травматическое повреждение поясничного отдела позвоночника или седалищного нерва.
- Опухоли поясничного отдела позвоночника, сдавливающие седалищный нерв.
- Синдром грушевидной мышцы — это состояние, которое развивается, когда грушевидная мышца, небольшая мышца, лежащая глубоко в ягодицах, становится напряженной или спазмируется. Это может вызвать давление и раздражение седалищного нерва. Синдром грушевидной мышцы — редкое нервно-мышечное заболевание.
- Синдром конского хвоста — это редкое, но серьезное заболевание, поражающее пучок нервов в конце спинного мозга, называемый конским хвостом. Этот синдром вызывает боль в ноге, онемение вокруг ануса и потерю контроля над кишечником и мочевым пузырем.
Каковы симптомы ишиаса?
Симптомы ишиаса включают:
- Боль от умеренной до сильной в нижней части спины, ягодицах и вниз по ноге.

- Онемение или слабость в нижней части спины, ягодицах, ногах или ступнях.
- Боль, усиливающаяся при движении; потеря движения.
- Ощущение покалывания в ногах, пальцах ног или ступнях.
- Потеря контроля над кишечником и мочевым пузырем (из-за конского хвоста).
Диагностика и тесты
Тест с поднятием прямой ноги помогает выявить болевые точки. Этот тест помогает определить проблему с диском.Как диагностируется ишиас?
Сначала ваш лечащий врач просмотрит вашу историю болезни. Затем они спросят о ваших симптомах.
Во время физического осмотра вас попросят пройтись, чтобы ваш лечащий врач мог увидеть, как ваш позвоночник переносит ваш вес. Вас могут попросить пройтись на носочках и пятках, чтобы проверить силу икроножных мышц. Ваш врач может также провести тест с поднятием прямой ноги. Для этого теста вы ляжете на спину с прямыми ногами. Медицинский работник будет медленно поднимать каждую ногу и отмечать точку, в которой начинается боль. Этот тест помогает точно определить пораженные нервы и определить, есть ли проблема с одним из ваших дисков. Вас также попросят сделать другие упражнения на растяжку и движения, чтобы точно определить боль и проверить гибкость и силу мышц.
Этот тест помогает точно определить пораженные нервы и определить, есть ли проблема с одним из ваших дисков. Вас также попросят сделать другие упражнения на растяжку и движения, чтобы точно определить боль и проверить гибкость и силу мышц.
В зависимости от того, что ваш лечащий врач обнаружит во время физического осмотра, могут быть выполнены визуализирующие и другие тесты. Сюда могут входить:
- Рентгенография позвоночника для выявления переломов позвоночника, проблем с дисками, инфекций, опухолей и костных наростов.
- Магнитно-резонансная томография (МРТ) или компьютерная томография (КТ) позволяют получить подробные изображения костей и мягких тканей спины. МРТ может показать давление на нерв, грыжу диска и любое артритическое состояние, которое может сдавливать нерв. МРТ обычно назначают для подтверждения диагноза ишиаса.
- Исследования скорости нервной проводимости/электромиография для изучения того, насколько хорошо электрические импульсы проходят через седалищный нерв и реакцию мышц.

- Миелограмма, чтобы определить, является ли причиной боли позвонок или диск.
Управление и лечение
Как лечить ишиас?
Целью лечения является уменьшение боли и повышение подвижности. В зависимости от причины многие случаи ишиаса со временем проходят с помощью некоторых простых процедур по уходу за собой.
Процедуры по уходу за собой включают:
- Прикладывание льда и/или горячих компрессов: Во-первых, используйте пакеты со льдом, чтобы уменьшить боль и отек. Прикладывайте к пораженному участку пакеты со льдом или пакет с замороженными овощами, завернутый в полотенце. Наносить на 20 минут несколько раз в день. Перейдите на горячее обертывание или грелку после первых нескольких дней. Применять на 20 минут за один раз. Если вы все еще испытываете боль, переключитесь между горячими и холодными компрессами — в зависимости от того, что лучше уменьшит дискомфорт.
- Прием безрецептурных лекарств: Принимайте лекарства для уменьшения боли, воспаления и отека.
 Многие распространенные безрецептурные препараты этой категории, называемые нестероидными противовоспалительными препаратами (НПВП), включают аспирин, ибупрофен (Advil®, Motrin®) и напроксен (Naprosyn®, Aleve®). Будьте бдительны, если решите принять аспирин. У некоторых людей аспирин может вызывать язвы и кровотечения. Если вы не можете принимать НПВС, вместо них можно принять ацетаминофен (тайленол®).
Многие распространенные безрецептурные препараты этой категории, называемые нестероидными противовоспалительными препаратами (НПВП), включают аспирин, ибупрофен (Advil®, Motrin®) и напроксен (Naprosyn®, Aleve®). Будьте бдительны, если решите принять аспирин. У некоторых людей аспирин может вызывать язвы и кровотечения. Если вы не можете принимать НПВС, вместо них можно принять ацетаминофен (тайленол®). - Мягкая растяжка: Научитесь правильной растяжке у инструктора, имеющего опыт лечения болей в пояснице. Работайте над другими общеукрепляющими, укрепляющими мышцами кора и аэробными упражнениями.
Как долго я должен пытаться самостоятельно лечить ишиас, прежде чем обратиться к врачу?
Каждый человек с ишиалом индивидуален. Тип боли может быть разным, интенсивность боли разной и причина боли может быть разной. У некоторых пациентов сначала можно попробовать более агрессивное лечение. Однако, как правило, если шестинедельный курс консервативных процедур по уходу за собой, таких как лед, тепло, растяжка, отпускаемые без рецепта лекарства, не принес облегчения, пришло время вернуться к врачу и попробовать другие методы лечения. опции.
опции.
Другие варианты лечения включают:
- Лекарства, отпускаемые по рецепту: Ваш лечащий врач может прописать миорелаксанты, такие как циклобензаприн (Amrix®, Flexeril®), для облегчения дискомфорта, связанного с мышечными спазмами. Другие лекарства с обезболивающим действием, которые можно попробовать, включают трициклические антидепрессанты и противосудорожные препараты. В зависимости от вашего уровня боли, обезболивающие лекарства, отпускаемые по рецепту, могут быть использованы в начале вашего плана лечения.
- Физиотерапия: Целью физиотерапии является поиск упражнений, которые уменьшают ишиас за счет уменьшения давления на нерв. Программа упражнений должна включать упражнения на растяжку для улучшения гибкости мышц и аэробные упражнения (такие как ходьба, плавание, водная аэробика). Ваш поставщик медицинских услуг может направить вас к физиотерапевту, который будет работать с вами, чтобы разработать вашу собственную программу упражнений на растяжку и аэробные упражнения и порекомендовать другие упражнения для укрепления мышц спины, живота и ног.

- Спинальные инъекции : Инъекция кортикостероида, противовоспалительного препарата, в нижнюю часть спины может помочь уменьшить боль и опухоль вокруг пораженных нервных корешков. Инъекции обеспечивают кратковременное (обычно до трех месяцев) обезболивание и проводятся под местной анестезией в качестве амбулаторного лечения. Во время инъекции вы можете почувствовать некоторое давление и ощущение жжения или покалывания. Спросите своего поставщика медицинских услуг о том, сколько инъекций вы можете получить, и о рисках, связанных с инъекциями.
- Альтернативные методы лечения: Альтернативные методы лечения становятся все более популярными и используются для лечения всех видов боли. Альтернативные методы облегчения боли при ишиале включают манипуляции с позвоночником у лицензированного мануального терапевта, йогу или иглоукалывание. Массаж может помочь при мышечных спазмах, которые часто возникают при ишиасе. Биологическая обратная связь — это вариант, помогающий справиться с болью и снять стресс.

Когда рассматривается операция?
Операция на позвоночнике, как правило, не рекомендуется, за исключением случаев, когда другие методы лечения, такие как растяжка и медикаментозное лечение, не привели к улучшению, ваша боль усиливается, у вас сильная слабость в мышцах нижних конечностей или вы потеряли контроль над мочевым пузырем или кишечником.
Срок рассмотрения вопроса об операции зависит от причины ишиаса. Хирургическое вмешательство обычно рассматривается в течение года после продолжающихся симптомов. Сильная и непрекращающаяся боль, которая мешает вам стоять или работать, и вы были госпитализированы, потребует более агрессивного лечения и более короткого времени до операции. Потеря контроля над мочевым пузырем или кишечником может потребовать экстренной операции, если будет установлено, что это синдром конского хвоста.
Целью операции на позвоночнике при ишиале является снятие давления на защемленные нервы и обеспечение стабильности позвоночника.
Хирургические варианты лечения ишиаса включают:
Микродискэктомию: Это минимально инвазивная процедура, используемая для удаления фрагментов грыжи межпозвонкового диска, сдавливающих нерв.
- Ламинэктомия : При этой процедуре удаляется пластинка (часть позвоночной кости; крыша позвоночного канала), вызывающая давление на седалищный нерв.
Сколько времени занимает операция на позвоночнике и каково типичное время восстановления?
Выполнение дискэктомии и ламинэктомии обычно занимает от одного до двух часов. Время восстановления зависит от вашей ситуации; ваш хирург сообщит вам, когда вы сможете вернуться к полноценной деятельности. Обычно время, необходимое для восстановления, составляет от шести недель до трех месяцев.
Каковы риски операции на позвоночнике?
Хотя эти процедуры считаются очень безопасными и эффективными, все операции сопряжены с риском.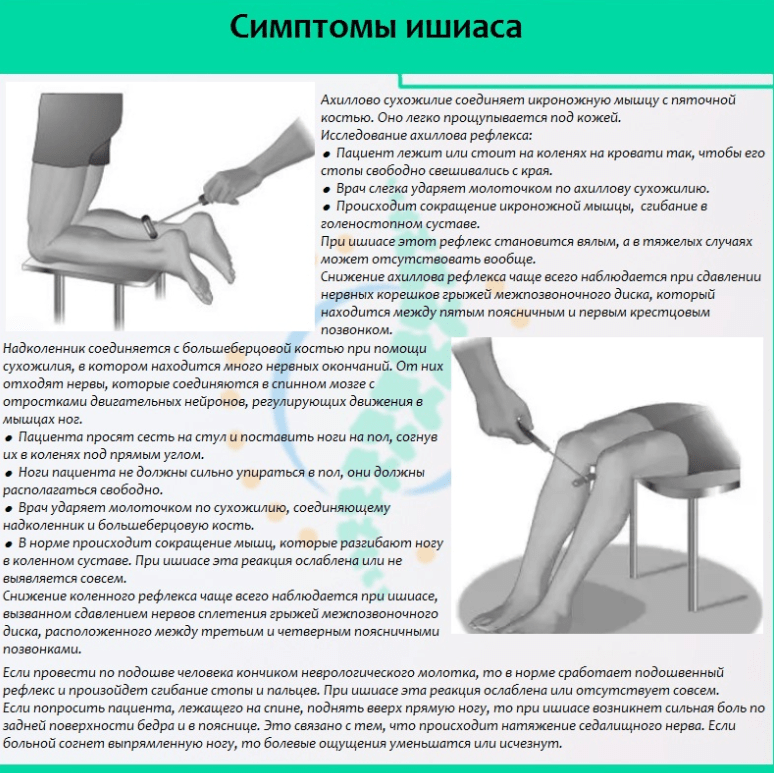 Риски хирургии позвоночника включают:
Риски хирургии позвоночника включают:
- Кровотечение.
- Инфекция.
- Сгустки крови.
- Повреждение нерва.
- Утечка спинномозговой жидкости.
- Потеря контроля над мочевым пузырем или кишечником.
Какие осложнения связаны с ишиасом?
Большинство людей полностью выздоравливают от ишиаса. Однако хроническая (постоянная и длительная) боль может быть осложнением ишиаса. Если защемленный нерв серьезно поврежден, может возникнуть хроническая мышечная слабость, такая как «вислая стопа», когда онемение в стопе делает невозможным нормальную ходьбу. Ишиас потенциально может привести к необратимому повреждению нервов, что приведет к потере чувствительности в пораженных ногах. Немедленно позвоните своему врачу, если вы потеряете чувствительность в ногах или ступнях или у вас возникнут какие-либо проблемы во время выздоровления.
Профилактика
Можно ли предотвратить ишиас?
Некоторые источники ишиаса невозможно предотвратить, например остеохондроз, радикулит вследствие беременности или случайных падений. Несмотря на то, что предотвратить все случаи ишиаса невозможно, следующие шаги могут помочь защитить вашу спину и снизить риск: стояние, поднятие предметов и сон помогает уменьшить давление на нижнюю часть спины. Боль может быть ранним предупредительным признаком того, что вы неправильно выровнены. Если вы начинаете чувствовать боль или скованность, скорректируйте осанку.
Несмотря на то, что предотвратить все случаи ишиаса невозможно, следующие шаги могут помочь защитить вашу спину и снизить риск: стояние, поднятие предметов и сон помогает уменьшить давление на нижнюю часть спины. Боль может быть ранним предупредительным признаком того, что вы неправильно выровнены. Если вы начинаете чувствовать боль или скованность, скорректируйте осанку.
 Эти мышцы работают, чтобы поддерживать ваш позвоночник. Кроме того, не сидите в течение длительного периода времени.
Эти мышцы работают, чтобы поддерживать ваш позвоночник. Кроме того, не сидите в течение длительного периода времени.Перспективы/прогноз
Чего мне ожидать, если у меня диагностирован ишиас?
Хорошей новостью о боли при ишиале является то, что она обычно проходит сама по себе со временем и некоторыми средствами по уходу за собой. Большинство людей (от 80% до 90%) с ишиасом выздоравливают без хирургического вмешательства, и около половины из них полностью выздоравливают от эпизода в течение шести недель.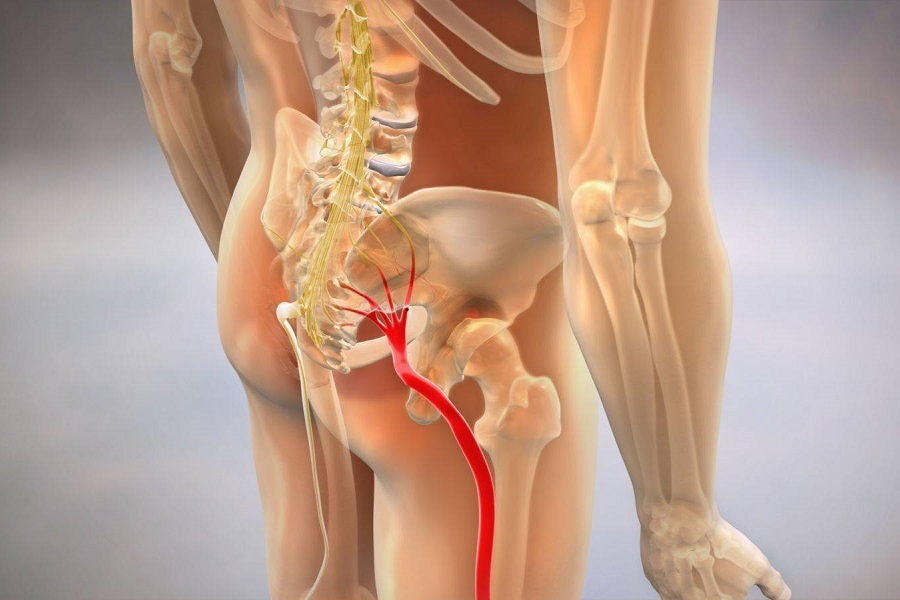
Обязательно свяжитесь со своим лечащим врачом, если боль при ишиасе не уменьшается, и у вас есть опасения, что вы не выздоравливаете так быстро, как хотелось бы.
Жить с
Когда мне следует обратиться к поставщику медицинских услуг?
Немедленно обратитесь к врачу, если вы испытываете:
- Сильные боли в ногах, длящиеся более нескольких часов, невыносимые.
- Онемение или мышечная слабость в той же ноге.
- Потеря контроля над кишечником или мочевым пузырем. Это может быть связано с состоянием, называемым синдромом конского хвоста, которое поражает пучки нервов в конце спинного мозга.
- Внезапная и сильная боль в результате дорожно-транспортного происшествия или другой травмы.
Даже если ваш визит не окажется экстренной ситуацией, лучше провериться.
Является ли седалищный нерв единственным источником боли при ишиасе?
Нет, седалищный нерв не является единственным источником того, что обычно называют «ишиасом» или ишиасом. Иногда источник боли находится выше в поясничном отделе позвоночника и вызывает боль в передней части бедра или в области тазобедренного сустава. Эту боль еще называют ишиасом.
Иногда источник боли находится выше в поясничном отделе позвоночника и вызывает боль в передней части бедра или в области тазобедренного сустава. Эту боль еще называют ишиасом.
Как узнать, является ли боль в бедре проблемой бедра или ишиасом?
Проблемы с тазобедренным суставом, такие как артрит тазобедренного сустава, обычно вызывают боль в паху, боль при нагрузке на ногу или при движении ноги.
Если ваша боль начинается в спине и перемещается или иррадиирует в бедро или вниз по ноге, и вы чувствуете онемение, покалывание или слабость в ноге, наиболее вероятной причиной является ишиас.
Радикулопатия — это то же самое, что ишиас?
Радикулопатия — более широкий термин, описывающий симптомы, вызванные защемлением нерва в позвоночнике. Ишиас является специфическим и наиболее распространенным типом радикулопатии.
Должен ли я отдыхать, если у меня радикулит?
Может потребоваться отдых и изменение уровня активности. Однако слишком долгий отдых, постельный режим и отсутствие физической активности могут усилить боль и замедлить процесс заживления. Важно поддерживать как можно большую активность, чтобы мышцы оставались гибкими и сильными.
Важно поддерживать как можно большую активность, чтобы мышцы оставались гибкими и сильными.
Прежде чем приступить к собственной программе упражнений, обратитесь к своему лечащему врачу или к специалисту по позвоночнику, чтобы поставить правильный диагноз. Этот медицинский работник направит вас к соответствующему физиотерапевту или другому обученному специалисту по физическим упражнениям или механике тела, чтобы разработать программу упражнений и укрепления мышц, которая лучше всего подходит для вас.
Может ли ишиас вызвать отек ноги и/или лодыжки?
Ишиас, вызванный грыжей межпозвоночного диска, спинальным стенозом или костной шпорой, сдавливающей седалищный нерв, может вызвать воспаление или отек пораженной ноги. Осложнения синдрома грушевидной мышцы также могут вызывать отек ноги.
Хотя все эти состояния поражают спинной мозг, нервы, мышцы, связки или суставы и могут вызывать боль, ни одно из них не имеет прямого отношения к ишиасу. Основные причины этих состояний различны.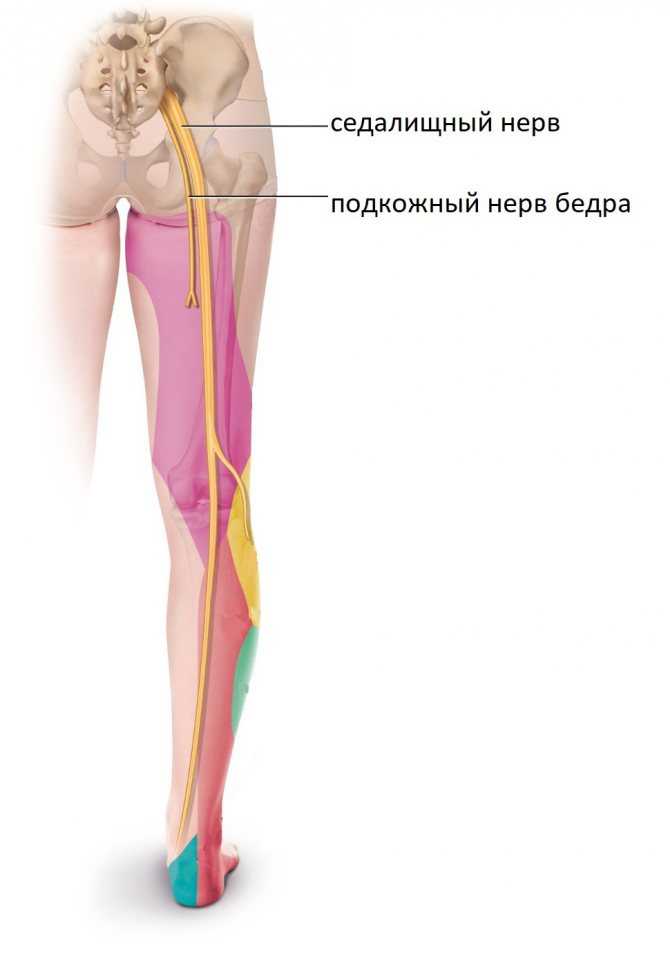
 Возрастные изменения в позвоночнике, такие как грыжа межпозвонкового диска, являются наиболее распространенными причинами ишиалгии.
Возрастные изменения в позвоночнике, такие как грыжа межпозвонкового диска, являются наиболее распространенными причинами ишиалгии. Ваши мышцы являются противовесом. Вес, который вы несете в передней части тела, должен поднимать ваш позвоночник (кран). Чем больше у вас вес, тем больше должны работать мышцы спины (противовесы). Это может привести к деформации спины, болям и другим проблемам со спиной.
Ваши мышцы являются противовесом. Вес, который вы несете в передней части тела, должен поднимать ваш позвоночник (кран). Чем больше у вас вес, тем больше должны работать мышцы спины (противовесы). Это может привести к деформации спины, болям и другим проблемам со спиной.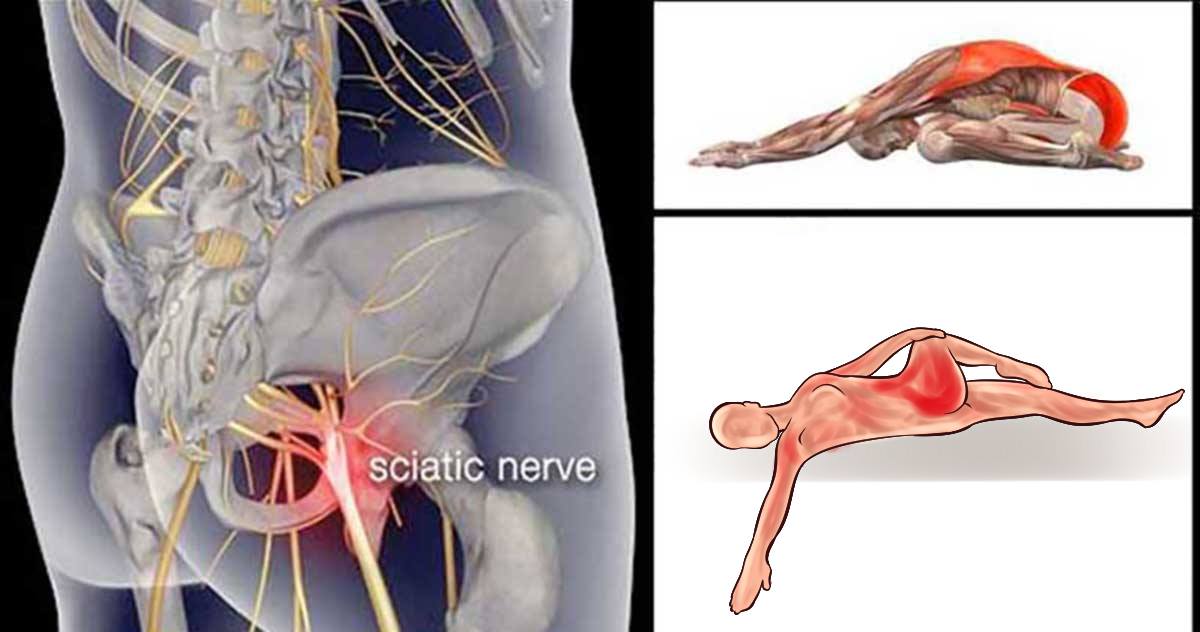
 Диски — это амортизирующие прокладки между каждым позвонком позвоночника. Давление со стороны позвонков может привести к выпячиванию (грыже) гелеобразного центра диска из-за слабости его внешней стенки. Когда грыжа диска происходит с позвонком в нижней части спины, он может сдавливать седалищный нерв.
Диски — это амортизирующие прокладки между каждым позвонком позвоночника. Давление со стороны позвонков может привести к выпячиванию (грыже) гелеобразного центра диска из-за слабости его внешней стенки. Когда грыжа диска происходит с позвонком в нижней части спины, он может сдавливать седалищный нерв.

 Многие распространенные безрецептурные препараты этой категории, называемые нестероидными противовоспалительными препаратами (НПВП), включают аспирин, ибупрофен (Advil®, Motrin®) и напроксен (Naprosyn®, Aleve®). Будьте бдительны, если решите принять аспирин. У некоторых людей аспирин может вызывать язвы и кровотечения. Если вы не можете принимать НПВС, вместо них можно принять ацетаминофен (тайленол®).
Многие распространенные безрецептурные препараты этой категории, называемые нестероидными противовоспалительными препаратами (НПВП), включают аспирин, ибупрофен (Advil®, Motrin®) и напроксен (Naprosyn®, Aleve®). Будьте бдительны, если решите принять аспирин. У некоторых людей аспирин может вызывать язвы и кровотечения. Если вы не можете принимать НПВС, вместо них можно принять ацетаминофен (тайленол®).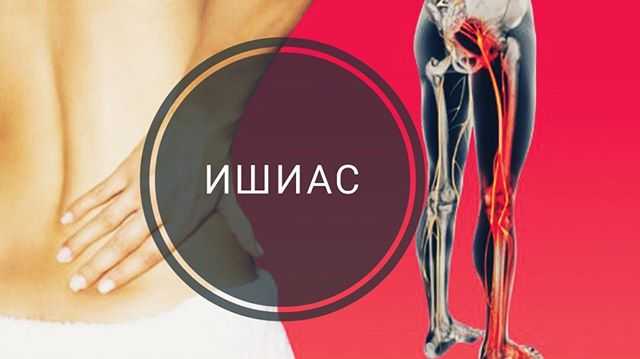

 Ваши мышцы являются противовесом. Вес, который вы несете в передней части тела, должен поднимать ваш позвоночник (кран). Чем больше у вас вес, тем больше должны работать мышцы спины (противовесы). Это может привести к деформации спины, болям и другим проблемам со спиной.
Ваши мышцы являются противовесом. Вес, который вы несете в передней части тела, должен поднимать ваш позвоночник (кран). Чем больше у вас вес, тем больше должны работать мышцы спины (противовесы). Это может привести к деформации спины, болям и другим проблемам со спиной.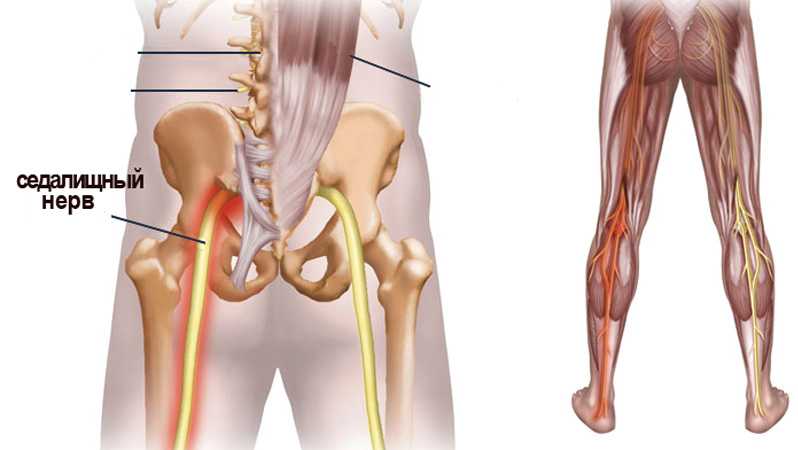
 Диски — это амортизирующие прокладки между каждым позвонком позвоночника. Давление со стороны позвонков может привести к выпячиванию (грыже) гелеобразного центра диска из-за слабости его внешней стенки. Когда грыжа диска происходит с позвонком в нижней части спины, он может сдавливать седалищный нерв.
Диски — это амортизирующие прокладки между каждым позвонком позвоночника. Давление со стороны позвонков может привести к выпячиванию (грыже) гелеобразного центра диска из-за слабости его внешней стенки. Когда грыжа диска происходит с позвонком в нижней части спины, он может сдавливать седалищный нерв.

 Многие распространенные безрецептурные препараты этой категории, называемые нестероидными противовоспалительными препаратами (НПВП), включают аспирин, ибупрофен (Advil®, Motrin®) и напроксен (Naprosyn®, Aleve®). Будьте бдительны, если решите принять аспирин. У некоторых людей аспирин может вызывать язвы и кровотечения. Если вы не можете принимать НПВС, вместо них можно принять ацетаминофен (тайленол®).
Многие распространенные безрецептурные препараты этой категории, называемые нестероидными противовоспалительными препаратами (НПВП), включают аспирин, ибупрофен (Advil®, Motrin®) и напроксен (Naprosyn®, Aleve®). Будьте бдительны, если решите принять аспирин. У некоторых людей аспирин может вызывать язвы и кровотечения. Если вы не можете принимать НПВС, вместо них можно принять ацетаминофен (тайленол®).