Эффективность комбинации таблетированных и гелевых форм ибупрофена при лечении остеохондроза | #08/08
Остеохондроз позвоночника представляет собой одно из наиболее распространенных состояний в общемедицинской практике. Это заболевание занимает одно из ведущих мест среди причин обращаемости к врачу и получения нетрудоспособности у лиц различного возраста. Остеохондроз позвоночника — одна из хорошо изученных причин вертеброгенных дорсалгий. Первично процесс локализуется в студенистом ядре межпозвонкового диска, которое из-за потери влаги становится менее упругим. Под влиянием механических нагрузок студенистое ядро может секвестрироваться и выпячиваться в сторону фиброзного кольца диска. Со временем на фиброзном кольце образуются трещины. К развитию остеохондроза позвоночника и его прогрессированию приводят врожденные костные аномалии, избыточные физические нагрузки и иные причины, способствующие изнашиванию хрящевой ткани. Причины развития остеохондроза недостаточно ясны. Вероятнее всего, очевидная роль принадлежит возрастному изнашиванию. Однако первые признаки дегенеративно-дистрофических изменений позвоночника обнаруживаются уже в молодом возрасте. Источником боли при компрессионных синдромах являются патологически измененные структуры позвоночного столба, которые либо раздражают ноцицепторы тканей, либо сдавливают спинальные корешки. При рефлекторных синдромах источником боли может быть как сам позвоночник, так и рефлекторно спазмированные мышцы, формирующие туннельные синдромы. Медикаментозное лечение должно быть построено с учетом всех звеньев патогенеза болевого синдрома и включать в себя воздействие как на очаг поражения в позвоночно-двигательном сегменте, так и на факторы, способствующие появлению болевого синдрома.
Вероятнее всего, очевидная роль принадлежит возрастному изнашиванию. Однако первые признаки дегенеративно-дистрофических изменений позвоночника обнаруживаются уже в молодом возрасте. Источником боли при компрессионных синдромах являются патологически измененные структуры позвоночного столба, которые либо раздражают ноцицепторы тканей, либо сдавливают спинальные корешки. При рефлекторных синдромах источником боли может быть как сам позвоночник, так и рефлекторно спазмированные мышцы, формирующие туннельные синдромы. Медикаментозное лечение должно быть построено с учетом всех звеньев патогенеза болевого синдрома и включать в себя воздействие как на очаг поражения в позвоночно-двигательном сегменте, так и на факторы, способствующие появлению болевого синдрома.
В остром периоде заболевания, когда болевой синдром выражен значительно, основной задачей врача является купирование боли. Для успешного выполнения этой задачи необходимо соблюдать определенные условия, одним из которых является выбор препарата.
Особенностью современных НПВС является многообразие лекарственных форм, в том числе для местного применения в виде мазей, гелей, спреев, а также свечей и препаратов для парентерального введения. Основные узловые механизмы универсальны для большинства препаратов, хотя различная их химическая структура предполагает преимущественное воздействие на какие-то определенные процессы.
В настоящее время наряду со многими другими представителями этой группы анальгетиков широкое признание получил Нурофен форте, который имеет не только таблетированную форму, но и выпускается в виде геля. Причем клиническая эффективность этого анальгетика подтверждается не только при использовании его в качестве препарата выбора при остеохондрозе, но и при других синдромах, сопровождающихся болью.
Фармакодинамика препарата
Вместе с ацетилсалициловой кислотой и диклофенаком ибупрофен (Нурофен форте) принадлежит к кислотным жаропонижающим и противовоспалительным обезболивающим препаратам. Его обезболивающее, жаропонижающее и противовоспалительное действие в 2,5–3 раза сильнее, чем у ацетилсалициловой кислоты. Механизм его действия состоит в обратимом конкурентном подавлении циклооксигеназы, причем Нурофен форте конкурирует с арахидоновой кислотой при связывании в активном центре энзима.
Подавление циклооксигеназы препятствует синтезу простагландина и, следовательно, сенсибилизации болевых рецепторов через простагландин Е2. Помимо этого, главным образом, периферийного действия ибупрофен также оказывает обезболивающее действие в центральной нервной системе в апикальном роге спинного мозга и в вышестоящих структурах болевых путей.
В терапевтических дозах Нурофен форте на 70–80% снижает образование брадикинина и высвобождение биогенных аминов, которые играют существенную роль в воспалительном процессе. Анальгетическая активность комбинации таблетированного Нурофен форте в сочетании с гелевой формой препарата «Нурофен» в отношении воспаленных тканей не уступает активности наркотических анальгетиков, в отличие от которых НПВС не влияют на способность ЦНС к суммации подпороговых раздражений. Анальгезирующий эффект НПВС при остеохондрозе в большей степени проявляется при болях слабой и средней интенсивности, которые локализуются в мышцах, суставах, сухожилиях, нервных стволах. При сильных вертеброгенных синдромах в сочетании с такими дегенеративно-дистрофическими процессами, как остеохондроз, комбинация таблеток Нурофен форте + гель Нурофен обладает не меньшей эффективностью, чем сильнодействующие анальгетики. Таблетированная форма Нурофена форте хорошо всасывается в желудочно-кишечном тракте, практически полностью связывается с альбуминами плазмы (99%), причем вытесняет некоторые другие лекарственные средства.
Анальгетическая активность комбинации таблетированного Нурофен форте в сочетании с гелевой формой препарата «Нурофен» в отношении воспаленных тканей не уступает активности наркотических анальгетиков, в отличие от которых НПВС не влияют на способность ЦНС к суммации подпороговых раздражений. Анальгезирующий эффект НПВС при остеохондрозе в большей степени проявляется при болях слабой и средней интенсивности, которые локализуются в мышцах, суставах, сухожилиях, нервных стволах. При сильных вертеброгенных синдромах в сочетании с такими дегенеративно-дистрофическими процессами, как остеохондроз, комбинация таблеток Нурофен форте + гель Нурофен обладает не меньшей эффективностью, чем сильнодействующие анальгетики. Таблетированная форма Нурофена форте хорошо всасывается в желудочно-кишечном тракте, практически полностью связывается с альбуминами плазмы (99%), причем вытесняет некоторые другие лекарственные средства.
Максимальная концентрация в плазме достигается через 1–3 часа. Метаболизируется в печени в неактивные метаболиты, 90% дозы выделяется почками, частично в свободной форме, частично в виде конъюгатов. Небольшие количества выделяются с желчью. Период полувыведения составляет около 2 часов. Т1/2 для ретардированной формы (замедленно высвобождают ибупрофен) —10–12 ч. Полное выведение завершается через 24 часа.
Метаболизируется в печени в неактивные метаболиты, 90% дозы выделяется почками, частично в свободной форме, частично в виде конъюгатов. Небольшие количества выделяются с желчью. Период полувыведения составляет около 2 часов. Т1/2 для ретардированной формы (замедленно высвобождают ибупрофен) —10–12 ч. Полное выведение завершается через 24 часа.
По сравнению с другими нестероидными обезболивающими препаратами Нурофен имеет относительно мало побочных воздействий, что является причиной его необычайно частого использования. Он занимает ведущее место среди наиболее часто назначаемых врачами нестероидных обезболивающих препаратов.
Фармакокинетика Нурофена форте
Фармакокинетика Нурофена форте хорошо исследована. По физико-химическим характеристикам Нурофен форте, как уже было сказано выше, относится к кислотным обезболивающим препаратам и состоит из гидрофильной и липофильной части, которая является важной для их фармакокинетических характеристик.
Ибупрофен (как активное вещество Нурофена) почти нерастворим в воде, но растворяется в разбавленных водных растворах гидроксидов и карбонатов щелочи. Ибупрофен также хорошо растворяется в различных органических растворителях.
Величина рКа для Нурофена форте составляет 4,5, для ацетилсалициловой кислоты около 3,5, для кетопрофена — 5,5.
При увеличении дозировки доля активного вещества, не связываемого с протеинами плазмы, увеличивается. Кислотные обезболивающие поглощаются в верхнем желудочно-кишечном тракте с разной скоростью. Нурофен форте в основном впитывается в тонкой кишке. Растворимость в воде играет решающую роль для поглощения, для Нурофена форте она также зависит от величины рН. При рН=2 она является наименьшей и далее очень сильно увеличивается. При рН>7 Нурофен форте почти свободно растворяется в воде. С другой стороны, растворяемость липидов является наивысшей при рН =2–4 и снижается с ростом величины рН. Прием 400 мг Нурофена форте натощак приводит к наивысшей концентрации его в плазме в размере около 34 мкг/мл. Биологическая усвояемость составляет от 80 до 100%. После метаболизации в печени фармакодинамически пассивные метаболиты выводятся главным образом через почки.
Прием 400 мг Нурофена форте натощак приводит к наивысшей концентрации его в плазме в размере около 34 мкг/мл. Биологическая усвояемость составляет от 80 до 100%. После метаболизации в печени фармакодинамически пассивные метаболиты выводятся главным образом через почки.
Всасываемость Нурофена форте
Нурофен форте впитывается быстро после перорального приема. Наивысшие концентрации в плазме достигаются при пероральном применении за 1–2 часа. Высказывается мнение о том, что быстрое всасывание препарата обусловливает малое время его контакта со слизистой оболочкой желудка и, соответственно, относительно невысокий риск ульцерогенного действия. Быстро всасывается в кишечнике и быстро элиминируется, не кумулирует даже при нарушении метаболических процессов. При необходимости быстрого наступления действия для снижения боли рекомендуется пероральный прием с наиболее быстрым началом действия активного вещества.
Нурофен форте и лечение остеохондроза
Для лечения региональных болевых синдромов позвоночника, сопровождающихся выраженным болевым синдромом, рекомендуется комплексное применение таблеток Нурофена форте и Нурофена в форме геля. Комбинация Нурофен форте в дозе 400 мг/сут и его трансдермальной формы Нурофена в виде геля при остеохондрозе позвоночника обладает мощной обезболивающей и противовоспалительной активностью, сочетающейся с хорошей переносимостью, а следовательно, и клинической эффективностью. Нурофен (в форме геля), который наносится непосредственно на болезненный участок, быстро впитывается и оказывает хорошее противоболевое воздействие, особенно в дебюте заболевания. Периферический антиноцицептивный эффект может быть результатом активации некоторых типов К+-каналов мембраны нейрона, вызывающих гиперполяризацию периферических терминалей первичных афферентов. Важной особенностью фармакологического действия Нурофена форте является отсутствие отрицательного влияния на метаболизм хрящевой ткани.
Комбинация Нурофен форте в дозе 400 мг/сут и его трансдермальной формы Нурофена в виде геля при остеохондрозе позвоночника обладает мощной обезболивающей и противовоспалительной активностью, сочетающейся с хорошей переносимостью, а следовательно, и клинической эффективностью. Нурофен (в форме геля), который наносится непосредственно на болезненный участок, быстро впитывается и оказывает хорошее противоболевое воздействие, особенно в дебюте заболевания. Периферический антиноцицептивный эффект может быть результатом активации некоторых типов К+-каналов мембраны нейрона, вызывающих гиперполяризацию периферических терминалей первичных афферентов. Важной особенностью фармакологического действия Нурофена форте является отсутствие отрицательного влияния на метаболизм хрящевой ткани.
Широко используется пролонгированная форма Нурофена (содержит 400 мг активного вещества). Среди НПВП, применяемых местно, можно выделить Нурофен гель, отвечающий требованиям безопасности и обладающий рядом преимуществ. Гелевая форма лекарственного средства обеспечивает более быстрое проникновение в глубокие ткани, чем при использовании других форм (мази, кремы), и вызывает дополнительный обезболивающий эффект. Активным ингредиентом препарата является ибупрофен (5%). Рядом исследований было доказано, что ибупрофен обладает аффинитетом к соединительной ткани.
Гелевая форма лекарственного средства обеспечивает более быстрое проникновение в глубокие ткани, чем при использовании других форм (мази, кремы), и вызывает дополнительный обезболивающий эффект. Активным ингредиентом препарата является ибупрофен (5%). Рядом исследований было доказано, что ибупрофен обладает аффинитетом к соединительной ткани.
Выводы
Биологическая усвояемость Нурофена форте после перорального применения определяется прежде всего его растворимостью, его выделением из лекарственной формы и его поглощением из желудочно-кишечного тракта. Поглощение Нурофена форте происходит быстро и полностью; после перорального применения наивысшие уровни плазмы достигаются через 1–2 часа.
Так как при использовании обезболивающих препаратов часто требуется быстрое начало действия, быстро выделяемые продукты располагают при этом терапевтическим преимуществом. В структуре распространенности хронических болевых синдромов скелетно-мышечные боли занимают первое место. Для предупреждения развития и хронизации боли необходимо как можно более раннее начало симптоматической анальгетической терапии НПВП (например, указанной комбинацией). Следует помнить, что комбинация разных лекарственных форм НПВП особенна эффективна на ранних стадиях развития боли. Именно на этом раннем этапе — этапе острой и подострой боли с помощью традиционных НПВП (Нурофен и др.) возможно воздействовать на периферические компоненты болевого синдрома.
Для предупреждения развития и хронизации боли необходимо как можно более раннее начало симптоматической анальгетической терапии НПВП (например, указанной комбинацией). Следует помнить, что комбинация разных лекарственных форм НПВП особенна эффективна на ранних стадиях развития боли. Именно на этом раннем этапе — этапе острой и подострой боли с помощью традиционных НПВП (Нурофен и др.) возможно воздействовать на периферические компоненты болевого синдрома.
Как принимать Ибупрофен при остеохондрозе шейного отдела: отзывы об эффективности
Остеохондроз шейного отдела позвоночника – заболевание, сопровождающееся сильными болями, головокружением, скованностью движений. Специалисты рекомендуют принимать Ибупрофен при остеохондрозе в качестве обезболивающего и противовоспалительного препарата в составе комплексной терапии.
Формы выпуска, что подходит для лечения
Ибупрофен – нестероидный препарат, который выпускается в таблетках, драже, капсулах, в виде геля и готовых суспензий. Решение о предпочтении той или иной формы выпуска принимает доктор. Гель оказывает местное воздействие на область, пораженную шейным остеохондрозом. Его зачастую назначают как дополнительное средство при многокомпонентном лечении. При остеохондрозе шейного отдела хребта лечение продолжительное, поэтому до наступления максимального эффекта рекомендуется купировать приступы боли Ибупрофеном в таблетированной форме.
Решение о предпочтении той или иной формы выпуска принимает доктор. Гель оказывает местное воздействие на область, пораженную шейным остеохондрозом. Его зачастую назначают как дополнительное средство при многокомпонентном лечении. При остеохондрозе шейного отдела хребта лечение продолжительное, поэтому до наступления максимального эффекта рекомендуется купировать приступы боли Ибупрофеном в таблетированной форме.
Применение Ибупрофена практикуется невропатологами при шейном остеохондрозе, если нет аллергии на препарат.
Часто употребляют Ибупрофен в таблетках дозировкой от 200 до 400 мг. Препарат понизит жар, снимет боль, купирует воспаление, он гораздо безопаснее Парацетамола с точки зрения токсичности. Применение Ибупрофена практикуется невропатологами при шейном остеохондрозе, если нет аллергии на препарат. В противном случае средство заменяют аналогами.
Состав препарата и механизм воздействия на недуг
Действующее вещество ибупрофен изобрели в прошлом столетии при разработке модифицированного аспирина усиленного действия. Ибупрофен при лечении остеохондроза шейного отдела не только снимет боль, но и избавит от отека, воспаления, приостановит дегенеративные процессы в поврежденных межпозвоночных дисках.
Ибупрофен при лечении остеохондроза шейного отдела не только снимет боль, но и избавит от отека, воспаления, приостановит дегенеративные процессы в поврежденных межпозвоночных дисках.
Ибупрофен не только снимает боль, но и избавляет от отека шеи.
Состав таблеток, выпуклых с двух сторон, покрытых пленкой, следующий:
- Действующее вещество – ибупрофен.
- Микрокристаллическая целлюлоза.
- Карбоксиметилкрахмал натрия.
- Пищевая добавка – диоксид кремния (безводный, коллоидный).
- Кислота октадекановая (иначе – стеариновая).
- Полисорбат.
Также в состав включен тальк и стеариновая кислота, а оболочка состоит из диоксида титана.
Растворимые таблетки НПВС Ибупрофен – производное пропионовой кислоты, содержат другие вспомогательные вещества: сахаринат и карбонат натрия, ксилитол, повидон, аспартам, ароматизатор «Лимон», водную эмульсию.
Противовоспалительный нестероидный препарат действует как блокиратор фермента, провоцирующего процесс воспаления – циклооксигеназы. Таким образом цепочка, приводящая к боли при шейном остеохондрозе, разрывается.
Таким образом цепочка, приводящая к боли при шейном остеохондрозе, разрывается.
Ибупрофен внесен в перечень жизненно необходимых препаратов на территории РФ.
Способ применения: дозы и курс
Ибупрофен при остеохондрозе назначают в стандартной дозировке – по 200–400 мг до 3 раз в сутки. Это доза для взрослого человека. В некоторых особо сложных случаях в сутки допустимо использовать до 6 таблеток. Превышать указанный предел не рекомендуется. Применение при шейном остеохондрозе данного нестероидного лекарства вполне оправданно – лечение не проводят исключительно Ибупрофеном, но он способен значительно ускорить выздоровление, увеличить эффективность терапии, улучшить качество жизни пациента.
Гели на основе Ибупрофена служат вспомогательным средством, наносят их трижды в сутки.
Гели на его основе также эффективны. Наносят средства трижды в сутки тонким слоем на пораженную область и тщательно втирают.
Курс лечения Ибупрофеном при шейном остеохондрозе составляет от 5 до 14 дней. Передозировка вызывает следующие побочные эффекты:
Передозировка вызывает следующие побочные эффекты:
- Диспепсические расстройства.
- Отсутствие аппетита.
- Тошнота.
- Боли, рези в животе.
- Мигрень.
- Изжога.
- Нарушения сна.
- Трещины и язвы на слизистой желудка (особенно если препарат принят до еды).
- Эмоциональный сбой.
При местном применении препарата для терапии остеохондроза шейного отдела могут возникать дерматологические проблемы: покраснение, высыпания, кожный зуд. Наиболее серьезный, но очень редкий побочный эффект – отек Квинке.
Кому противопоказано: при каких патологиях нельзя
Прием Ибупрофена при шейном остеохондрозе позвоночника показан не всем. Не стоит использовать препарат (в таблетках, гель можно) следующим группам пациентов:
- Страдающим заболеваниями ЖКТ, особенно в период обострения. Абсолютное табу – язва желудка.
- Проблемы с работой селезенки (кроветворением).
- Почечные и печеночные патологии.
- Сердечно-сосудистые нарушения.

- Аспириновая триада (непереносимость ацетилсалициловой кислоты, астма, полипы).
- Миопия и прочие проблемы со зрением.
- Аллергия на один или несколько компонентов.
- Возраст до 12 лет.
Препарат противопоказано детям до 12 лет.
Невропатологи при назначении обращают внимание не только на прямые противопоказания, но и на комбинации НПВС с иными группами препаратов. Нельзя принимать одновременно с диуретиками, поскольку замедляется эффективность последних, Метотрексатом – нарушается структура костного мозга, с антикоагулянтами – увеличивается кровоточивость.
Препарат более полувека востребован на фармацевтическом рынке. Применяемый при остеохондрозе шейной области позвоночника, он останавливает деструктивные процессы в дисках, суставах и тканях, избавляет от болей, снижает показатели температуры. Отзывы больных о лекарстве положительные, а невропатологи настоятельно рекомендуют Ибупрофен – препарат нестероидной группы – в комплексной терапии остеохондроза.
Как пить ибупрофен при остехондрозе? Ибупрофен при остеохондрозе шейного отдела
Избавиться от остеохондроза полностью не представляется возможным, но облегчить боли и снизить чувство дискомфорта вполне реально, если внимательно относиться к рекомендациям врача и следить за своим здоровьем.
В статье рассмотрим, как применяется препарат Ибупрофен при остеохондрозе для устранения болевого синдрома и улучшения самочувствия.
Ибупрофен от остехондроза
Главное в лечении – остановить процесс разрушения хряща, расположенного между позвонками и обеспечить обезболивание пораженного участка. Снизить болевой порог помогают нестероидные противовоспалительные препараты.
Из наиболее действенных при остеохондрозе следует выделить Диклофенак, Мовалис и Ибупрофен. Последний препарат является одним из самых востребованных на рынке, поскольку за 60 лет он показал целенаправленное воздействие на нервную систему человека.
Отличительной особенностью данного лекарственного средства является его полная безопасность для пищеварительной системы.
Пациенты теряются в принятии решения, что лучше: Диклофенак или Ибупрофен при остеохондрозе? По факту, оба продукта идеально справляются с поставленной задачей.
- Стоимость Ибупрофена в разы ниже, чем у его более дорогостоящего аналога. При этом Диклофенак может оказать негативное воздействие на организм, вызвав раздражение желудка и печени.
- Еще одним важным отличием Ибупрофена при остеохондрозе является его абсолютная безопасность. Доказано, что применять лекарственное средство могут беременные и кормящие женщины, пожилые люди и дети.
О препарате
Действующее вещество препарата синтезировали фармацевты в середине прошлого века в процессе разработки усиленного аспирина. Во время исследований были обнаружены болеутоляющие и жаропонижающие, а также противовоспалительные свойства полученного лекарства. В Российской Федерации Ибупрофен внесен в список жизненно необходимых средств.
В Российской Федерации Ибупрофен внесен в список жизненно необходимых средств.
Принцип действия заключается в подавлении фермента циклооксигеназы, что помогает целенаправленно действовать на простагландины, после чего оказывается интенсивное воздействие лекарственного средства на очаг воспаления.
Форма выпуска, показания и противопоказания
Один из лучших обезболивающих препаратов выпускается в виде драже, таблеток, капсул и суспензий.
В качестве дополнительной терапии врач может порекомендовать нанесение тонкого слоя геля или крема на основе ибупрофена.
Опытный специалист предварительно оценит общее состояние больного и только после осмотра назначит применение Ибупрофена при шейном остеохондрозе.
Назначают недорогой анальгетик:
- при невралгиях,
- ревматоидном артрите,
- бурсите,
- головных и зубных болях,
- остеоартрозе,
- болезни Бехтерева,
- воспалениях хрящевой ткани при шейном остеохондрозе и других заболеваниях опорно-двигательной системы.

Препарат нежелательно употреблять малышам, не достигшим шестилетнего возраста. Анальгетики не рекомендуется использовать при наличии язвы, дискинезии желчевыводящих путей и ярко выраженных нарушениях функций почек и печени. Случаи аллергии бывают крайне редко.
Как принимать ибупрофен при остехондрозе?
Маленьким пациентам иногда могут позволить вводить ибупрофеновые свечи ректально. Для взрослых людей и подростков доза строго фиксируется врачом. В случае превышения рекомендуемого количества таблеток могут появиться тошнота, изжога, головокружения, отсутствие сна, кожные высыпания и снижение зрения.
Принимать Ибупрофен при шейном остеохондрозе нужно после еды, по две-три таблетки, три раза в день. В случаях интенсивных непрекращающихся болей и для постепенного высвобождения поврежденного участка позвонка доза может быть увеличена до 12 таблеток в течение дня.
Согласно инструкции, предельно допустимая норма потребления препарата в сутки следующая:
- Для детей трехлетнего возраста и ниже – 100 мг;
- Малышам от четырех до шести лет пропишут 150 мг;
- Дети от шести до девяти лет могут принимать 200 мг;
- Начиная с десяти лет и старше – 300 мг и больше.

Неплохо справляются с задачей облегчения болей и снятия воспаления гели, кремы и мази. Особых рекомендаций по втиранию данных лекарственных средств врачи обычно не дают. Наносить тонкий слой мази лёгкими поглаживающими движениями до полного впитывания следует не менее трех раз в сутки, но можно и больше.
Средний курс применения Ибупрофена при остеохондрозе шейного отдела составляет две-три недели. Тюбики желательно хранить в недосягаемом для детей месте.
При остеохондрозе поясничного отдела Ибупрофен также показан к применению.
Поможет ли Ибупрофен от шейного остеохондроза? Конечно, нет. Лекарственный препарат оказывает противовоспалительное и анальгезирующее воздействие, но никак не способствует восстановлению поврежденной хрящевой ткани.
При этом нельзя нивелировать значимость данного препарата, поскольку данное средство существенно повышает качество жизни больного.
Внимание! Информация о препарате приведена с целью общего ознакомления, ни в коем случае не назначайте себе лечение самостоятельно, обязательно обратитесь к лечащему врачу.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
Оставьте комментарий
Комментарии для сайта Cackle
Лечебно-диагностические блокады при заболеваниях позвоночника
Если мучают боли в спине, и препараты из группы нестероидных противовоспалительных средств (НПВС), такие как ибупрофен, почти не помогают, врач может предложить провести блокаду. Во время этой процедуры раствор лекарственного препарата вводят с помощью иглы и шприца непосредственно туда, где находится источник боли. Фактически это то же самое, что местная анестезия, которую проводят при «мелких» хирургических вмешательствах.
Во время этой процедуры раствор лекарственного препарата вводят с помощью иглы и шприца непосредственно туда, где находится источник боли. Фактически это то же самое, что местная анестезия, которую проводят при «мелких» хирургических вмешательствах.
Обычно для блокады применяют местный анестетик, например, новокаин или лидокаин. Также врачи используют глюкокортикоиды – гормональные препараты, которые подавляют воспаление и боль. Комбинация анестетика с гормональным препаратом помогает добиться более выраженного и продолжительного эффекта.
Блокады более эффективно снимают боль по сравнению с обезболивающими препаратами из группы НПВС, они помогают улучшить состояние быстро и надолго – от нескольких часов до нескольких месяцев.
Блокада – это не только лечебная, но и диагностическая процедура. Она помогает выявить источник боли. Врачи часто сталкиваются с ситуациями, когда жалобы пациента и данные обследования не соответствуют друг другу, и не удается установить точный диагноз. Например, пациент может жаловаться на боли, а компьютерная томография и МРТ не обнаруживают каких-либо патологических изменений. Зачастую в таких сложных случаях помогают разобраться именно диагностические блокады. Если после инъекции боль прошла, значит, источник проблемы находится именно там, куда введено лекарство.
Например, пациент может жаловаться на боли, а компьютерная томография и МРТ не обнаруживают каких-либо патологических изменений. Зачастую в таких сложных случаях помогают разобраться именно диагностические блокады. Если после инъекции боль прошла, значит, источник проблемы находится именно там, куда введено лекарство.
При каких заболеваниях назначают блокады?
Блокады показаны при различных патологиях позвоночника, которые приводят к сильной боли, нарушениям движений и чувствительности, вегетативным расстройствам. Процедуру проводят при остеохондрозе, межпозвонковых грыжах, спондилоартритах, радикулитах, плекситах люмбаго, ишиасе и пр.
Куда вводят лекарство?
Когда врач выбирает вид блокады, лекарственные препараты, количество процедур и интервалы между ними, он должен учитывать такие факторы, как интенсивность боли, характер и длительность течения заболевания, наличие тех или иных неврологических расстройств, индивидуальные особенности пациента. Если решено использовать только один препарат, то блокаду называют однокомпонентной, а если сочетание разных препаратов – многокомпонентной. Иногда к анестетикам и гормонам добавляют витамины, АТФ, лидазу и другие препараты.
Иногда к анестетикам и гормонам добавляют витамины, АТФ, лидазу и другие препараты.
Лекарство можно вводить в разные места, в зависимости от этого выделяют несколько разновидностей блокад:
- Паравертебральные – препарат вводят рядом с позвоночником. Это самый распространенный вид блокад. В зависимости от того, куда именно вводят лекарство, паравертебральная блокада может быть подкожной, внутрикожной, периневральной, мышечной, корешковой, дугоотростчатых суставов позвонков.
- Эпидуральные (перидуральные) – препарат вводят в пространство, которое находится внутри позвоночного канала, между надкостницей и твердой мозговой оболочкой, окружающей спинной мозг. При этом лекарство поступает к нервным корешкам.
- Межреберные – препарат вводят в промежуток между соседними ребрами, возле грудины, позвоночника или сбоку.
- Блокада седалищного нерва – лекарство вводят в области крестца, там, где проходит седалищный нерв. При поражении этого нерва (как правило, в результате остеохондроза или межпозвонковой грыжи) возникает ишиас – боль по задней поверхности ноги, которая может распространяться от ягодицы до стопы.

- При определенных состояниях проводят блокады нижней косой мышцы головы, мышц лопатки, субдельтовидную блокаду (лекарство вводят под дельтовидную мышцу рядом с плечевым суставом).
Для того чтобы правильно выполнить процедуру, врач должен хорошо знать анатомию и иметь определенный опыт. В клинике «Сова» работают доктора, которые в совершенстве владеют навыками проведения разных видов блокад.
Как проводят процедуры?
Врачи в клинике «Сова» проводят блокады позвоночника с соблюдением всех правил асептики и антисептики. Доктор обязательно обрабатывает руки дезинфицирующим раствором и надевает стерильные перчатки. Кожу пациента в месте инъекции трижды тщательно протирают антисептиком.
Сначала раствор анестетика вводят на небольшую глубину, обезболивают кожу, так, чтобы на ней появилась «лимонная корочка». Затем иглу продвигают глубже, при этом постоянно понемногу вводят лекарство, так, чтобы оно следовало впереди кончика иглы и обеспечивало обезболивание. Врач периодически потягивает за поршень шприца. Это нужно для контроля: если в шприце появилась кровь, значит, игла попала в сосуд, и вводить препарат дальше нельзя. Нужно изменить положение иглы.
Врач периодически потягивает за поршень шприца. Это нужно для контроля: если в шприце появилась кровь, значит, игла попала в сосуд, и вводить препарат дальше нельзя. Нужно изменить положение иглы.
Когда кончик иглы достигает нужного места, вводят всю дозу анестетика и других препаратов. Спустя некоторое время боль должна отступить.
Это безопасно?
Блокады – безопасная процедура, если ее проводит опытный врач с соблюдением всех правил. Осложнения встречаются редко, и их возникновение, как правило, говорит о том, что доктор что-то сделал неправильно:
- Если лекарство попадает в кровеносный сосуд, возникает шум в ушах, головокружение, тошнота, пациент становится возбужденным.
- Если игла проткнула сосуд, на коже останется синяк.
- При нарушении правил асептики и антисептики в месте инъекции может возникнуть нагноение.
- У некоторых пациентов в ответ на введение препарата развивается аллергическая реакция. Иногда это можно предвидеть, иногда – нет.

- Если игла попала в нерв, она может повредить его, возникнут неврологические расстройства – нарушение движений, чувствительности.
- Если ввести большой объем раствора с препаратами, он может сдавить нерв.
Блокады нельзя проводить, если известно, что у пациента аллергия на анестетик, при гнойных процессах в месте, где планируется выполнять инъекцию, при острых инфекционных заболеваниях. Относительные противопоказания: психические расстройства, прогрессирующие заболевания нервной системы, тяжелые расстройства со стороны внутренних органов, беременность, сахарный диабет.
Лечебный эффект блокад позвоночника
Через некоторое время после введения анестетика боль сильно уменьшается или проходит совсем, движения становятся более свободными. Обычно контраст в состоянии пациента «до и после» очень хорошо заметен. Эффект сохраняется до нескольких месяцев.
Если вас беспокоят сильные боли в спине, шее, пояснице, которые долго не проходят, приглашаем вас посетить врача-специалиста в клинике «Сова». Наш доктор оценит ваше состояние, назначит обследование, установит точный диагноз и порекомендует эффективное лечение. Наши опытные врачи проводят блокады и другие процедуры, которые помогают избавиться от болей в спине, вернуть свободу движений и способность вести активную, полноценную жизнь.
Наш доктор оценит ваше состояние, назначит обследование, установит точный диагноз и порекомендует эффективное лечение. Наши опытные врачи проводят блокады и другие процедуры, которые помогают избавиться от болей в спине, вернуть свободу движений и способность вести активную, полноценную жизнь.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача!
Лечение спондилоартроза: |современный подход | эффективные методы
Спондилоартроз – это дегенеративное заболевание позвоночника, которое сопровождается смещением и истончением межпозвоночных дисков. Чаще всего оно диагностируется в шейном отделе позвоночного столба, реже – в грудном отделе. Мы выполняем лечение спондилоартроза с использованием проверенных консервативных методик. Специалисты нашего центра грамотно поставят диагноз и разработают эффективную схему терапии с учетом индивидуальной клинической картины.
Мы выполняем лечение спондилоартроза с использованием проверенных консервативных методик. Специалисты нашего центра грамотно поставят диагноз и разработают эффективную схему терапии с учетом индивидуальной клинической картины.
Спондилоартроз: причины и симптомы
Спондилоартроз относится к возрастным заболеваниям. При его развитии происходит воспаление суставов с образованием костных наростов (остеофитов), которые приводят к боли, ограничению подвижности. Болезнь появляется по разным причинам. Чаще всего ее возникновение провоцируют травмы, нарушение обменных процессов, остеохондроз, плохая осанка, повышенные физические нагрузки или малоподвижный образ жизни.
В зависимости от локализации воспалительного процесса различают следующие виды спондилоартроза:
- Поясничного отдела – проявляется болью в пояснице, которая отдает в ноги и ягодицы.
- Пояснично-крестцового отдела – затрагивает поясницу и область крестца.
 Если у пациента развился спондилоартроз пояснично-крестцового отдела, это может проявляться неприятными ощущениями при продолжительной ходьбе или сидении на стуле.
Если у пациента развился спондилоартроз пояснично-крестцового отдела, это может проявляться неприятными ощущениями при продолжительной ходьбе или сидении на стуле. - Шейного отдела – сопровождается болью в шее, к которой могут присоединяться симптомы из области неврологии (тошнота, зрительные расстройства, головокружения).
- Грудного отдела – вызывает дискомфорт в груди, усложняет прогибы и наклоны тела, приводит к онемению пальцев.
Диагностика спондилоартроза
Чтобы поставить точный диагноз, врач может направить пациента на такие обследования:
- рентгенография;
- компьютерная томография;
- МРТ;
- ангиография;
- диагностическая блокада;
- радиоизотопное сканирование.
Лечение спондилоартроза позвоночника
В нашем центре профессионально лечат спондилоартроз грудного отдела и других сегментов позвоночника. Проблемами пациента занимаются неврологи, вертебрологи, терапевты, травматологи-ортопеды. В зависимости от локализации и сложности патологии могут применяться следующие методы лечения:
В зависимости от локализации и сложности патологии могут применяться следующие методы лечения:
- Фармакологический – предусматривает назначение лекарственных средств (анальгетиков, миорелаксантов, НПВП). При сильном болевом синдроме используется блокада, при которой в область нервных окончаний вводят болеутоляющие препараты. В тяжелых случаях могут быть назначены иммуносупрессоры и цитостатики.
- Немедикаментозный – включает в себя широкий спектр процедур, направленных на устранение боли и спазмов, регенерации тканей, укрепление мышечного корсета. Врач может назначить физиотерапию, иглоукалывания, лечебные массажи и множество других процедур с учетом клинического случая. Наиболее эффективными при лечении являются фонофорез, магнит, ионогальванизация. Хорошие результаты дает мануальная терапия, которая оптимизирует нагрузку на позвонки, расслабляет мышцы и повышает объем движений. Благодаря ее применению можно устранить скованность и боль, улучшить осанку.
- Хирургический – применяется только в тех случаях, когда другие методики не дают должного результата.
 При проведении операции используют специальную конструкцию, которую устанавливают между остеофитами. После ее внедрения позвоночник испытывает не столь высокую нагрузку, а его задние отделы и связки начинают растягиваться. Это приводит к расширению фораминальных отверстий, что обеспечивает полноценный выход нервных окончаний.
При проведении операции используют специальную конструкцию, которую устанавливают между остеофитами. После ее внедрения позвоночник испытывает не столь высокую нагрузку, а его задние отделы и связки начинают растягиваться. Это приводит к расширению фораминальных отверстий, что обеспечивает полноценный выход нервных окончаний.
Профилактика спондилоартроза
Не существует мер, которые могли бы полностью предупредить патологию. Но при желании можно минимизировать риски развития заболевания. Для этого следует исключить чрезмерные физические нагрузки, наладить рацион питания, включить в него достаточное количество витаминов. Укрепить мышечный каркас поможет лечебная гимнастика, которая предусматривает упражнения для шеи, поясницы и других отделов спины. В нашем центре вам дадут индивидуальные рекомендации по ЛФК. Мы поможем пройти процедуры, которые будут положительно влиять на ваше здоровье.
Почему нам стоит доверять?
У нас работают опытные врачи, которые хорошо знают, как лечить спондилоартроз. Специалисты используют только высококачественное медицинское оборудование, которое обеспечивает безболезненное и безопасное проведение процедур. Пациентам предоставляются комплексные услуги и полный спектр медицинской помощи – от консультаций и разработки плана лечения до предоставления рекомендаций по питанию и образу жизни.
Специалисты используют только высококачественное медицинское оборудование, которое обеспечивает безболезненное и безопасное проведение процедур. Пациентам предоставляются комплексные услуги и полный спектр медицинской помощи – от консультаций и разработки плана лечения до предоставления рекомендаций по питанию и образу жизни.
Запишитесь к нам на прием +375 29 628 85 82, чтобы пройти лечение профессионального уровня. Мы поможем вам справиться с заболеванием и улучшить свое состояние!
Боль в спине: обзор обезболивающих препаратов
В этом году лето ждали, пожалуй, как никогда, чтобы забыть о дистанционном обучении и разъехаться по дачам. Но, если домашняя самоизоляция нас несколько ограничивала в движении, то предоставленная свобода, загородный отдых, поездки и возможности для активного отдыха могут стать причинами для травм и болей в спине.
В статье рассмотрим причины болей в спине, причинах и симптомах, как её устранить и какими средствами воспользоваться.
Боль в спине
Позвоночник — важнейшая часть нашего тела, на котором, буквально, держится жизнь. Внутри него и от него проходят сотни нервных волокон, которые связаны с внутренними органами, мышцами, связками и головным мозгом. При “естественном износе” в совокупности с нагрузками и травмами эта “деталь” рано или поздно начинает давать сбои в работе: заклинило шею, прострелила поясница, онемели лопатки, истирание межпозвоночных дисков, протрузии, грыжи, защемления, остеохондроз.
Больная спина лишает нормальной подвижности, сковывает движения, причиняет дискомфорт и даже страдания. В этом случае важно быстро оказать помощь и принять меры для устранения неприятных симптомов.
Как снять боль в спине
Расскажем о наиболее часто встречающихся в практике причинах и видах боли в спине, а также о методах снятия болевого синдрома.
Истирание межпозвоночного диска
Или истончение межпозвоночных дисков — хрящей, которые действуют как прокладка между костями позвоночника и амортизатор. Истирание может иметь как естественное течение, то есть усугубляться с возрастом, а может быть следствием заболеваний и патологий:
Истирание может иметь как естественное течение, то есть усугубляться с возрастом, а может быть следствием заболеваний и патологий:
- избыточная масса тела
- сидячая работа и малоподвижный образ жизни
- чрезмерная и неравномерная нагрузка на позвоночный столб
- частые воспаления мышц возле позвоночного столба
- недостаток жидкости в организме, неправильное питание, вследствие чего организм недополучает достаточное количество витаминов и минералов
- нарушения осанки
- разрешительные процессы в суставах нижних конечностей
- косолапость, плоскостопие, полая стопы и другие виды нарушения постановку ноги при ходьбе и занятиях спортом
Истирание межпозвоночного диска — частый спутник и одна из причин остеохондроза. Характер болей может быть очень разнообразным: тупые, ноющие боли, возникающие в результате сдавливания нервных окончаний, отходящих от спинномозговых нервов. Иногда появляется желание, в буквальном смысле слова, встряхнуть позвоночник, как белье после стирки, потянуться, расправиться, чтобы не испытывать тянущего ощущения, давления, покалывания в местах патологии.
Иногда появляется желание, в буквальном смысле слова, встряхнуть позвоночник, как белье после стирки, потянуться, расправиться, чтобы не испытывать тянущего ощущения, давления, покалывания в местах патологии.
Лечением в этом случае должен заниматься только специалист, но для облегчения неприятных ощущений подойдет систематическое использование массажных ковриков и аппликаторов (аппликатор Кузнецова), массажных роллеров и валиков, лекарственные средства:
Остеохондроз
Начало остеохондроза протекает незаметно. Деформация, истирание и обезвоживание межпозвоночного диска провоцирует появление микротрещин и потерю эластичности. Все, что может ощущать человек на начальном этапе — дискомфорт между лопаток и в шее при длительной неподвижности, желание потянуться, прострелы при интенсивных нагрузках, резких движениях.
Часто эти боли можно принять за сердечный приступ или боли в сердце. Главные отличия сердечной боли от невралгии:
при невралгии происходит резкое защемление грудины с невозможностью сделать вдох, покашлять, повороты и любые движения тела становятся болезненными. Боль невралгического характера нарастает при пальпации в районе ее распространения. Зона локации невралгии утрачивает чувствительность
Боль невралгического характера нарастает при пальпации в районе ее распространения. Зона локации невралгии утрачивает чувствительность
В таких ситуациях облегчить состояние могут:
- Найз гель
- Кетонал гель
- Фастум гель
- Нурофен Экспресс гель
Протрузия
Это осложненная стадия остеохондроза, при котором происходит выпирание контура диска за пределы физиологических границ при сохранении целостности фиброзной оболочки. Протрузия — это ещё обратимое состояние. Если расслабить мышцы поясницы, она за несколько часов исчезает. Для этих целей подойдет мануальная терапия, всё те же массажные коврики и аппликаторы для спины, массажные вакуумные банки. Правда банками дозволительно массировать только мышцы вдоль позвоночника без захвата самого позвоночника. Быстро расслабить мышцы можно горячим 10-минутным душем.
Чаще боль локализуется в области шейного отдела и поясницы. Объясняется это тем, что в шее и в поясничном отделе позвоночника проходит наибольшее количество нервных окончаний и две крупные артерии. Из-за чего могут мучить частые головные боли (характерные в принципе для любых патологий, связанных с позвоночником) и головокружения (из-за недостаточности кровообращения и кислорода в головном мозге).
Объясняется это тем, что в шее и в поясничном отделе позвоночника проходит наибольшее количество нервных окончаний и две крупные артерии. Из-за чего могут мучить частые головные боли (характерные в принципе для любых патологий, связанных с позвоночником) и головокружения (из-за недостаточности кровообращения и кислорода в головном мозге).
Поэтому для облечения именно “позвоночных” головных болей подойдут: таблетки баралгин, найз, ибупрофен, миг, новиган, пенталгин. А также:
- Тералив 275
- Налгезин
- Кетонал
- Кетонал дуо
- Нурофен
- Артрозан
- Аэртал
- Дексалгин
- Дексонал
- Диклофенак-Акрихин
- Нимесил
- Мелоксикам-Акрихин
Протрузия — серьезный звоночек, который важно вовремя услышать, потому что следующей необратимой стадией становится межпозвоночная грыжа.
Грыжа позвоночника
В зависимости от тяжести течения заболевания, может потребоваться как наблюдение и терапевтическое лечение, так и хирургическое вмешательство. Однако, чтобы не довести дело до ножа, лучшее, что можно делать — максимально сдерживать патологию и добиться устойчивой ремиссии.
Стоит помнить о том, что грыжа позвоночника не принадлежит к возрасту и затронуть может человека даже в юном возрасте. Провоцирующие факторы разрушения и дегенерации межпозвоночного диска и, как следствие, грыжи до конца не ясны и не изучены. Среди многочисленных причин существенное и главенствующее значение имеют генетический и наследственный факторы. Остальное в руках самого человека. Но даже при неблагоприятном генетическом прогнозе, грыжа — не приговор.
Болевой синдром при грыже — настоящее страдание для тех, кому не посчастливилось заиметь этот диагноз. Часто проявляется внезапно, очень ярко и резко, с парализацией движения, острая, кинжальная, с трудом переносимая. Одними ковриками и физкультурой тут не обойтись.
Одними ковриками и физкультурой тут не обойтись.
Экстренно снять боль при грыже позвоночника можно
При сильнейших болях, когда человек становится практически обездвижен, следует делать внутримышечные инъекции, используя:
- раствор кетонал
- вольтарен раствор
- раствор кетанов
-
диклофенак раствор
- артрозан
- мовалис раствор
Чаще всего лекарства рецептурные и перед применением важно либо проконсультироваться со специалистом, либо обратиться в неотложную службу.
Другие причины болей в спине
Так или иначе, деструктивные изменения позвоночника имеют одно общее начало — остеохондроз, который позже развивается в фасеточный синдром, радикулит, люмбаго и другие заболевания.
Фасеточный синдром
По-другому — артроз позвоночных костей и суставов. При котором происходят дегенеративные изменения в костной ткани, характерные для любого другого вида артрозов. Причины возникновения артроза позвоночника распространенные: спондилит — разрушение тканей позвоночника, имеющее воспалительный и инфекционный характер, ожирение и нарушение обмена веществ в организме; артрит по ревматоидному типу; воспалительные процессы в тканях и суставах, травмы.
Причины возникновения артроза позвоночника распространенные: спондилит — разрушение тканей позвоночника, имеющее воспалительный и инфекционный характер, ожирение и нарушение обмена веществ в организме; артрит по ревматоидному типу; воспалительные процессы в тканях и суставах, травмы.
Спутником фасеточного синдрома — постоянное воспаление в зоне локации заболевания. Но воспаление может постепенно распространяться и на близлежащие ткани. Поэтому важно точно диагностировать патологию и начать своевременную терапию.
Остеофиты
Это патологические наросты на костной ткани. Разрастается костная ткань по краю кости, при этом процесс этот может затрагивать не только позвоночник. Остеофиты на костях стопы, к примеру, имеют второе название — пяточная шпора.
Разрастаясь со временем остеофиты лишают подвижности и вызывают болевые ощущения, потому что растут в форме характерного шипа.
Причиной появления остеофитов могут становиться различные нарушения в обмене веществ. Костные разрастания часто возникают вследствие больших нагрузок на сустав, что приводит к разрушению хрящевой ткани. Также причиной может стать прямая травма сустава или позвоночника.
Костные разрастания часто возникают вследствие больших нагрузок на сустав, что приводит к разрушению хрящевой ткани. Также причиной может стать прямая травма сустава или позвоночника.
На сегодняшний день остеофиты удаляются только хирургическим путём. Местнодействующие средства и инъекции способны облегчить состояние лишь на время.
Воспаление, миозит
Миалгия — патология мышечного и сухожильного характера. Любое воспаление, миалгия — это не самостоятельные заболевания, а всегда являются следствием.
При лечении миалгии стараются комбинировать симптоматический и этиологический подход. Проще всего справиться с миалгией с помощью полноценного отдыха, анальгетиков и расслабляющих процедур, которые приносят быстрое облегчение. Воспалительный процесс и острые боли купируются нестероидными противовоспалительными средствами: найз, кетонал, нурофен. При инфекционном происхождении миалгии назначают антивирусные или антибактериальные препараты и обильное питье для быстрого выведения микробных токсинов из организма.
После устранения болевого синдрома переходят к физиотерапевтическим процедурам, которые активизируют местный обмен веществ и ускоряют регенерацию. В число рекомендуемых методик входят: микротоки; ИК-терапия; магнитотерапия с помощью аппарата Алмаг; лечебный массаж.
Аппарат Алмаг из этого списка является наиболее доступным средством для домашней физиотерапии.
Подробнее про аппарат Алмаг и Алмаг Плюс здесь…
Радикулит и люмбаго
Радикулит — механическое защемление одного или нескольких спинномозговых нервных корешков, которое возникает вследствие происходящих в позвоночнике и опорно-двигательном аппарате патологических процессов. К таким патологиям относится, кроме остеохондроза, сколиоз, кифоз, лордоз (виды искривлений).
- Иногда развитие радикулита провоцируют грипп, туберкулез, ревматизм, сифилис, цереброспинальный менингит, клещевой энцефалит, опухоли. Но подобные первопричины требуют врачебного наблюдения.

-
Лечение радикулита в домашних условиях подразумевает применение местно сухого тепла или холода (при экстренной первой помощи). В качестве местно тепла — подходит предложение местнораздражающих и местноразогревающих мазей: салвисар, финалгон
- Обезболиванию может также способствовать фиксация нижней половины туловища (с помощью плотной круговой повязки или поясничного бандажа). Варианты фиксирующих поясов: фиксатор пояснично-крестцовый ORTO, фиксатор поясничный
В период острой боли обязательно подключение медикаментозных препаратов — таких, например, как Диклофенак-Акрихин, Кетонал дуо, Дексонал, Нимесил.
- А также в лечении радикулита важен щадящий малоподвижный режим, но не более 3-5 дней.
-
Мануальная терапия, лечебная гимнастика и физиотерапия, специальные тренажеры и массажеры для домашнего использования обязательно подключаются только по мере снижения болевых симптомов, не в острый период течения заболевания.

Люмбаго
Часто люмбаго путают с радикулитом из-за очень похожих симптомов — появляется боль, внезапная, острая, пульсирующая, которая локализуется в поясничном отделе позвоночника. Больной «застывает» в той позе, в которой его настиг приступ, и принимает вынужденное полусогнутое положение. Сильный болевой синдром может продолжаться от нескольких минут до нескольких часов. Характерная причина возникновения острых прострелов в поясничной части спины (люмбаго) — физические нагрузки, как следствие, смещение позвонков и межпозвонковых дисков. А также, перегрев поясницы или переохлаждение. Одной из причин рецидивирующих прострелов может быть межпозвоночная грыжа в неоперабельной стадии, которая сдавливает нервные корешки.
Профилактика болей в спине
Сложно назвать профилактику заболеваний спины профилактикой. Потому что это, в идеале, — это образ жизни, который по умолчанию подразумевает уход за собой во всех смыслах: физкультура, питание, ортопедические стельки и корректоры стопы, ежегодные курсы витаминов и массажа и полный антистресс режим.
Будьте здоровы!
Хроническая боль в пояснице: оценка и лечение
АЛЛЕН Р. ПОСЛЕДНИЙ, MD, MPH, И КАРЕН ХАЛБЕРТ, MD
Хроническая боль в нижней части спины является распространенной проблемой в первичной медико-санитарной помощи. Анамнез и физикальное обследование должны относить пациентов к одной из нескольких категорий: (1) неспецифическая боль в пояснице; (2) боль в спине, связанная с радикулопатией или спинальным стенозом; (3) боль в спине, связанная с неспинномозговым источником; или (4) боль в спине, связанная с другой конкретной причиной позвоночника. Для пациентов с болью в спине, связанной с радикулопатией, стенозом позвоночника или другой конкретной причиной позвоночника, магнитно-резонансная томография или компьютерная томография могут установить диагноз и направить лечение. Поскольку доказательства улучшения результатов отсутствуют, рентгенографию поясничного отдела позвоночника следует отложить как минимум на один-два месяца у пациентов с неспецифической болью. Ацетаминофен и нестероидные противовоспалительные препараты являются препаратами первой линии при хронической боли в пояснице. Трамадол, опиоиды и другие дополнительные препараты могут помочь некоторым пациентам, которые не реагируют на нестероидные противовоспалительные препараты. Иглоукалывание, лечебная физкультура, междисциплинарные реабилитационные программы, массаж, поведенческая терапия и манипуляции с позвоночником эффективны в определенных клинических ситуациях. Пациентам с корешковыми симптомами могут помочь эпидуральные инъекции стероидов, но исследования дали неоднозначные результаты. Большинству пациентов с хронической болью в пояснице операция не поможет. Хирургическая оценка может быть рассмотрена для отдельных пациентов с функциональными нарушениями или рефрактерной болью, несмотря на многочисленные нехирургические методы лечения.
Поскольку доказательства улучшения результатов отсутствуют, рентгенографию поясничного отдела позвоночника следует отложить как минимум на один-два месяца у пациентов с неспецифической болью. Ацетаминофен и нестероидные противовоспалительные препараты являются препаратами первой линии при хронической боли в пояснице. Трамадол, опиоиды и другие дополнительные препараты могут помочь некоторым пациентам, которые не реагируют на нестероидные противовоспалительные препараты. Иглоукалывание, лечебная физкультура, междисциплинарные реабилитационные программы, массаж, поведенческая терапия и манипуляции с позвоночником эффективны в определенных клинических ситуациях. Пациентам с корешковыми симптомами могут помочь эпидуральные инъекции стероидов, но исследования дали неоднозначные результаты. Большинству пациентов с хронической болью в пояснице операция не поможет. Хирургическая оценка может быть рассмотрена для отдельных пациентов с функциональными нарушениями или рефрактерной болью, несмотря на многочисленные нехирургические методы лечения.
Большинство врачей первичной медико-санитарной помощи могут ожидать как минимум одного пациента с болью в пояснице в неделю. Острые эпизоды боли в спине обычно проходят самостоятельно. Пациенты с постоянной или флюктуирующей болью, которая длится более трех месяцев, определяются как страдающие хронической болью в пояснице. Пациенты с хронической болью в пояснице чаще обращаются к семейному врачу (65,0%) по поводу боли по сравнению с ортопедом (55,9%).процентов), физиотерапевты (50,5 процента) и мануальные терапевты (46,7 процента). 1 Экономические последствия хронической боли в пояснице связаны с длительной потерей функции, что приводит к снижению производительности труда, затратам на лечение и выплатам по нетрудоспособности. Оценки этих расходов варьируются от 12,2 до 90,6 млрд долларов в год. 1
| Клинические рекомендации | Рейтинг доказательств | Ссылки | |
|---|---|---|---|
Ацетаминофен и НПВС являются препаратами первой линии для лечения хронической боли в пояснице. | A | 2 , 14 | |
| Визуализация, такая как рентгенография поясничного отдела позвоночника, должна быть отложена по крайней мере на один-два месяца у пациентов с неспецифической болью в пояснице без признаков серьезного заболевания. | C | 6 | |
| Оценка психосоциальных проблем и «желтых флажков» полезны при выявлении пациентов с хронической болью в пояснице с неблагоприятным прогнозом. | B | 8 , 9 | |
| Treatment options | |||
| Beneficial | |||
| Analgesics (acetaminophen, tramadol [Ultram]) | A | 2 , 15–17 | |
| NSAIDS | A | 2 , 14 , 17 9003 | |
| Acupuncul0034 2 , 22–24 | |||
| Multidisciplinary rehabilitation | A | 2 , 27 , 28 | |
| Likely to be beneficial | |||
| Herbal medications (дьявольский коготь, кора белой ивы, красный перец) | B | 18 | |
| Трициклические антидепрессанты | B | 208,21 | |
УПРАЖНЕНИЯ. | B | 2 , 29 | |
| Spinal manipulation | B | 2 , 30 , 31 | |
| Компромисс между пособием и вредом | |||
| Мышечные релаксанты (краткосрочное использование) | B | 17 9008 | |
| 7000 9003 | |||
| 4 | 44444444444444444444444444444444444444444444444444444444444444444444444444443444444434444444н. | ||
| Недостаточные или противоречивые данные | |||
| Противоэпилептические препараты (габапентин [нейронтин]) при корешковых симптомах | C | ||
| Viniyoga | C | 2 | |
| Back school | C | 35 | |
| Low-level laser therapy | C | 2 | |
| Поясничная опора | C | 2 | |
| Пролотерапия | C | 34 | |
| 4 34 | |||
| 44 | |||
| 440033 | C | 2 | |
| Traction | C | 2 , 33 | |
| Transcutaneous electrical nerve stimulation | C | 2 | |
| Ultrasound | C | 2 | |
| Эпидуральная инъекция стероидов | C | 8 , 36 0 90, 0033 | |
Оценка
При первоначальном обследовании, включая сбор анамнеза и физикальное обследование, пациентов с хронической болью в пояснице следует попытаться отнести к одной из следующих категорий: (1) неспецифическая боль в пояснице; (2) боль в спине, связанная с радикулопатией или спинальным стенозом; (3) боль в спине, связанная с неспинномозговым источником; или (4) боль в спине, связанная с другой конкретной причиной позвоночника 2 (Таблица 1 3 ) . Для пациентов с болью в спине, связанной с радикулопатией, спинальным стенозом или другой специфической причиной позвоночника, магнитно-резонансная томография (МРТ) или компьютерная томография (КТ) могут установить диагноз и направить лечение.
Для пациентов с болью в спине, связанной с радикулопатией, спинальным стенозом или другой специфической причиной позвоночника, магнитно-резонансная томография (МРТ) или компьютерная томография (КТ) могут установить диагноз и направить лечение.
| Неспецифический или идиопатический (70 процентов) | |||
| Растяжение или деформация поясничного отдела | |||
| Механическое (27 процентов) 30015 | Degenerative processes of disks and facets | ||
| Herniated disk | |||
| Osteoporotic fracture* | |||
| Spinal stenosis | |||
| Traumatic fracture* | |||
| Congenital disease | |||
| Severe kyphosis | |||
| Тяжелый сколиоз | |||
| Переходные позвонки | |||
| Спондилез | |||
| Internal disk disruption or discogenic pain | |||
| Presumed instability | |||
| Referred pain (2 percent) | |||
| Aortic aneurysm | |||
| Diseases of the pelvic organs | |||
| Prostatitis | |||
| Эндометриоз | |||
| Хронические воспалительные заболевания органов малого таза | |||
| Желудочно-кишечные заболевания | |||
| Pancreatitis | |||
| Cholecystitis | |||
| Penetrating ulcer | |||
| Renal disease | |||
| Nephrolithiasis | |||
| Pyelonephritis* | |||
| Perinephric abscess* | |||
| Nonmechanical ( 1 процент) | |||
| Неоплазия | |||
| Множественная миелома | |||
| Metastatic carcinoma | |||
| Lymphoma and leukemia | |||
| Spinal cord tumors | |||
| Retroperitoneal tumors | |||
| Primary vertebral tumors | |||
| Inflammatory arthritis, often associated with human leukocyte antigen-B27 | |||
| Анкилозирующий спондилит | |||
| Псориатический спондилит | |||
| Синдром Рейтера | |||
| Inflammatory bowel disease | |||
| Infection* | |||
| Osteomyelitis | |||
| Septic diskitis | |||
| Paraspinous abscess | |||
| Epidural abscess | |||
| Shingles | |||
| Болезнь Шейермана (остеохондроз) | |||
| Болезнь Педжета кости | |||
История болезни должна включать вопросы об остеопорозе, остеоартрите и раке, а также обзор любых предшествующих визуализирующих исследований. Обзор систем должен быть сосредоточен на необъяснимой лихорадке, потере веса, утренней скованности, гинекологических симптомах и проблемах с мочеиспусканием и желудочно-кишечным трактом.
Обзор систем должен быть сосредоточен на необъяснимой лихорадке, потере веса, утренней скованности, гинекологических симптомах и проблемах с мочеиспусканием и желудочно-кишечным трактом.
Физикальное обследование должно включать подъем прямой ноги и целенаправленное нервно-мышечное обследование. Положительный тест с подъемом прямой ноги (боль при полном разгибании ноги в колене и согнутой в бедре под углом от 30 до 70 градусов) может свидетельствовать о грыже поясничного отдела позвоночника, при этом ипсилатеральная боль более чувствительна (т. е. лучше исключает грыжу диска при отрицательном результате). ), а контралатеральная боль более специфична (т. е. лучше определяется при грыже, если она положительная). 4 Проверка глубоких сухожильных рефлексов, силы и чувствительности может помочь определить, какие нервные корешки задействованы.
Лабораторное обследование, включая скорость оседания эритроцитов, общий анализ крови и уровень С-реактивного белка, следует проводить при наличии настораживающих признаков, указывающих на возможность серьезного основного заболевания (Таблица 2 5,6 ) . Анализ мочи может быть полезен при подозрении на инфекции мочевыводящих путей, а уровни щелочной фосфатазы и кальция могут помочь выявить состояния, такие как костная болезнь Педжета, которые влияют на костный метаболизм; однако эти тесты не нужны всем пациентам с хронической болью в пояснице.
Анализ мочи может быть полезен при подозрении на инфекции мочевыводящих путей, а уровни щелочной фосфатазы и кальция могут помочь выявить состояния, такие как костная болезнь Педжета, которые влияют на костный метаболизм; однако эти тесты не нужны всем пациентам с хронической болью в пояснице.
| Finding | Diagnosis of concern | Evaluation strategy | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Cauda equine syndrome | Fracture | Cancer | Infection | CBC/ESR /Уровень СРБ | Обзорная рентгенография | МРТ | |||||
| Возраст старше 50 лет | X | X | 1* | 1 | 2 | ||||||
| Лихорадка; озноб; недавняя инфекция мочевыводящих путей или кожи; penetrating wound near spine | X | 1 | 1 | 1 | |||||||
| Significant trauma | X | 1 | 2 | ||||||||
| Unrelenting night pain or pain at rest | Х | X | 1* | 1 | 2 | ||||||
| Progressive motor or sensory deficit | X | X | 1E | ||||||||
| Saddle anesthesia; двусторонний радикулит или слабость в ногах; затрудненное мочеиспускание; fecal incontinence | X | 1E | |||||||||
| Unexplained weight loss | X | 1* | 1 | 2 | |||||||
| History of cancer or strong suspicion for current cancer | X | 1* | 1 | 2 | |||||||
| History of osteoporosis | X | 1 | 2 | ||||||||
| Иммуносупрессия | x | 1 | 1 | 2 | |||||||
. 0078 0078 | X | 1 | 1 | 2 | |||||||
| Intravenous drug use | X | X | 1 | 1 | 2 | ||||||
| Substance abuse | X | X | 1 | 1 | 2 | ||||||
| Неспособность совершенствоваться после шести недель консервативной терапии | x | x | 1* | 1 | 2 (или | 1* | 1 | 2 (или | 1.0033 | ||
Визуализация имеет ограниченную полезность, потому что у большинства пациентов с хронической болью в пояснице при визуализирующих исследованиях обнаруживаются неспецифические признаки, 7 , а у бессимптомных пациентов часто обнаруживаются аномальные результаты. 6 Первичная визуализация с помощью МРТ, которая является предпочтительным исследованием, или КТ рекомендуется только для пациентов с настораживающими признаками серьезного или быстро прогрессирующего заболевания ( Таблица 2 5,6 ) или радикулярными симптомами, которые не проходят спонтанно после шесть недель. Поскольку доказательства улучшения результатов отсутствуют, визуализирующие исследования, такие как рентгенография поясничного отдела позвоночника, должны быть отложены как минимум на один-два месяца у пациентов с неспецифической болью без признаков серьезного заболевания. 6
6 Первичная визуализация с помощью МРТ, которая является предпочтительным исследованием, или КТ рекомендуется только для пациентов с настораживающими признаками серьезного или быстро прогрессирующего заболевания ( Таблица 2 5,6 ) или радикулярными симптомами, которые не проходят спонтанно после шесть недель. Поскольку доказательства улучшения результатов отсутствуют, визуализирующие исследования, такие как рентгенография поясничного отдела позвоночника, должны быть отложены как минимум на один-два месяца у пациентов с неспецифической болью без признаков серьезного заболевания. 6
Психосоциальные проблемы играют важную роль в лечении пациентов с хронической болью в пояснице. Одно исследование показало, что пациенты с хронической болью в пояснице, которые имеют сниженное чувство контроля над жизнью, нарушенное настроение, отрицательную самоэффективность, высокий уровень тревожности и психические расстройства, а также склонные к катастрофизации, как правило, плохо реагируют на такие виды лечения, как эпидуральные инъекции стероидов. 8 «Желтые флажки» — психосоциальные факторы риска длительной нетрудоспособности 9 ( Таблица 3 9–11 ). Оценка психосоциальных проблем и «желтых флажков» полезна для выявления пациентов с неблагоприятным прогнозом. 8,9
8 «Желтые флажки» — психосоциальные факторы риска длительной нетрудоспособности 9 ( Таблица 3 9–11 ). Оценка психосоциальных проблем и «желтых флажков» полезна для выявления пациентов с неблагоприятным прогнозом. 8,9
| Аффект |
| Беспокойство; депрессия; чувство ненужности; раздражительность |
| Поведение |
| Неблагоприятные стратегии выживания; нарушение сна из-за болей; пассивное отношение к лечению; уход от деятельности |
| Beliefs |
| Thinks “the worst” or that pain is harmful or uncontrollable, or that it needs to be eliminated (before returning to activities or work) |
| Social |
| История сексуального насилия, физического насилия или злоупотребления психоактивными веществами; отсутствие поддержки; старший возраст; чрезмерно опекающая семья |
| Работа |
| Ожидание усиления боли при работе и активности; незавершенный судебный процесс; проблемы с компенсацией или претензиями работника; низкая удовлетворенность работой; неблагоприятная рабочая среда |
Лечение
ОБЩИЕ ПРИНЦИПЫ
Цели лечения хронической боли в пояснице часто меняются со временем, переходя от первоначального намерения вылечить к улучшению боли и улучшению функции. Пациенты часто имеют нереалистичные ожидания полного облегчения боли и полного возвращения к прежнему уровню активности. Часто существует большой разрыв между желаемым пациентом уровнем уменьшения боли и минимальным процентом улучшения, которое делает лечение стоящим. 12 Может оказаться полезным документирование целей и ожиданий и их пересмотр во время последующих посещений.
Пациенты часто имеют нереалистичные ожидания полного облегчения боли и полного возвращения к прежнему уровню активности. Часто существует большой разрыв между желаемым пациентом уровнем уменьшения боли и минимальным процентом улучшения, которое делает лечение стоящим. 12 Может оказаться полезным документирование целей и ожиданий и их пересмотр во время последующих посещений.
Пациенты должны получить информацию об эффективных способах самопомощи, и им следует рекомендовать оставаться активными (поскольку мышцы, которые не двигаются, со временем могут стать гиперчувствительными к боли). 13 Оценка ответа на терапию должна быть сосредоточена на улучшении боли, настроения и функции.
Лечение следует начинать с максимальных рекомендуемых доз нестероидных противовоспалительных препаратов (НПВП) и ацетаминофена с последующим назначением дополнительных препаратов. Немедикаментозные методы лечения эффективны в определенных клинических ситуациях и могут быть добавлены в программу лечения в любое время. Для пациентов с тяжелыми функциональными нарушениями, корешковыми симптомами или рефрактерной болью может быть целесообразным направление на эпидуральную инъекцию стероидов или хирургическое обследование (9).0017 Рисунок 1 2 ).
Для пациентов с тяжелыми функциональными нарушениями, корешковыми симптомами или рефрактерной болью может быть целесообразным направление на эпидуральную инъекцию стероидов или хирургическое обследование (9).0017 Рисунок 1 2 ).
ВАРИАНТЫ ФАРМАКОЛОГИЧЕСКОГО ЛЕЧЕНИЯ
Ацетаминофен является терапией первой линии из-за его высокого профиля безопасности. НПВП обеспечивают аналогичную анальгезию, но имеют значительные желудочно-кишечные и реноваскулярные побочные эффекты. 2,14 Существует несколько классов НПВП, и если один класс не помогает, можно попробовать препараты других классов, прежде чем полностью отказаться от них (Таблица 4) . Трамадол (Ультрам), опиоиды и другие дополнительные препараты могут помочь некоторым пациентам, которые не реагируют на НПВП.
| Класс | Generic (бренд) | Стандартная дозировка | Максимальная дозировка (мг в день) | . Аспирин Аспирин | 325–650 мг каждые четыре часа | 4000 | 3 доллара за дозу 325 мг | |
|---|---|---|---|---|---|---|---|---|
| Дифлунисал (долобид) | 500 мг два раза в день | 1 500 | $ 77 (дженерик) и 73 долл. США (бренд) | |||||
| Салсалат | 1 500 мг. | 1500 мг два раза в день | 3000 | от 44 до 54 долларов | ||||
| Уксусная кислота | Диклофенак калия (Катафлам) | 20034 50 мг 3 раза в день | 0033от 140 до 173 долларов (генерик) и 327 долларов (торговая марка) | |||||
| Диклофенак натрия, отсроченное высвобождение (Вольтарен) | 50 мг два или три раза в день ) для 50 мг два раза в день | |||||||
| Etodolac | 200-400 мг. до 50 мг 3 раза в день до 50 мг 3 раза в день | 200 | $ 5 до 30 долларов США (универсальный) и 80 долларов США (бренд) для дозы 25 мг | |||||
| Индометацин, расширенный выпуск (индоцин SR) | 25–50 мг. Один или два раза в день | 15033334 | 25–50 мг. 60 долларов США (дженерик) и 84 долл. США (бренд) за 25 мг один раз в день | |||||
| Sulindac (Clinoril) | 200 мг два раза в день | 400 | долл. США 72 до 80 долл. | Толметин | 200–600 мг 3 раза в день | 1 800 | $ 67 за дозу 200 мг | |
| Oxicam | Meloxicam (Mobic) | 7,5 до 15 мг. Доза | ||||||
| Piroxicam (Feldene) | 20 мг один раз в день | 20 | $ 79 до $ 104 (дженерика) и 133 долл. мг три раза в день мг три раза в день | 2,400 | $30 to $35 (generic) and $48 for 600-mg dose | |||
| Ketoprofen | 50 to 100 mg three times daily | 300 | $60 to $204 for 50-mg dose | |||||
| Напроксен (напросин) | 250 до 500 мг два раза в день | 1 500 | $ 42 до 72 долл. США (общий) и 70 долларов США (бренд) для 250-мг дозы | |||||
| Naproxen Sodium (ANDAPRO) | (ANPURORO) | . мг два раза в день | 1 650 | $ 50-53 (дженерик) и 63 долл. США (бренд) для дозы 275 мг | ||||
| Oxaprozin (DayPro) | 1,200 мг. Бренд) Бренд) | |||||||
| Антраниловая кислота | Меклофенамат | 50 до 100 мг четыре раза в день | 400 | $ 220 для 50-мг дозы | ||||
| CICLooxyGEGEGEGEGEGEGEGERASE | ||||||||
| CICLOOXEGEGEGEGEGEGEGERASE | ||||||||
| CICLOOXEGEGEGEGEGEGEGEGEGERASE | ||||||||
| .0034 200 мг два раза в день | 400 | $ 240 | ||||||
| Неацидический агент | Набуметон | 1000 до 2000 мг один или два раза в день | 2003 | ,4,4,77 до 77 до 77 до 987 ($ 9003). мг один раз в день |
Трамадол является анальгетиком со слабой активностью опиоида и ингибитора обратного захвата серотонина-норэпинефрина (SNRI). Исследования демонстрируют краткосрочные улучшения боли и улучшения функции, но долгосрочные данные отсутствуют. 15,16 Из-за его опиоидной активности трамадол, как правило, не следует применять у пациентов, выздоравливающих от наркотической зависимости. Побочные эффекты включают сонливость, запор и тошноту.
15,16 Из-за его опиоидной активности трамадол, как правило, не следует применять у пациентов, выздоравливающих от наркотической зависимости. Побочные эффекты включают сонливость, запор и тошноту.
Все миорелаксанты обеспечивают сходные краткосрочные улучшения боли и улучшения функции, но нет доказательств в поддержку их длительного применения при хронической боли в пояснице. Седативный эффект является распространенным побочным эффектом, а хроническое использование бензодиазепинов и каризопродола (сома) сопряжено с риском развития зависимости. 17
Кокрановский обзор 2006 г. 18 показал, что некоторые растительные препараты кажутся эффективными в краткосрочных рандомизированных исследованиях, но отсутствуют долгосрочные данные о безопасности. Harpagophytum procumbens (дьявольский коготь) в дозе 50 мг в день, Salix alba (кора белой ивы, источник салициловой кислоты) в дозе 240 мг в день и Capsicum frutescens (каенский перец), пластырь для местного применения каждый день, по-видимому, лучше, чем плацебо, в снижении хронической боли в пояснице. Ограниченные исследования показали, что дьявольский коготь и кора белой ивы столь же эффективны, как и НПВП. 18
Ограниченные исследования показали, что дьявольский коготь и кора белой ивы столь же эффективны, как и НПВП. 18
Опиоидные анальгетики короткого действия (немедленного высвобождения) и длительного действия (замедленного высвобождения) иногда используются при хронической боли в пояснице. Было проведено несколько высококачественных испытаний для оценки эффективности и потенциальных рисков этих лекарств при хронической боли в пояснице. 19
Прием опиоидов может привести к развитию толерантности, гипералгезии (усиление болевой реакции на вредные раздражители) и аллодинии (усиление болевой реакции на безобидные раздражители). 20 Сочетание толерантности и гипералгезии может со временем снижать эффективность опиоидов. Одной из проблем лечения хронической боли в пояснице является дифференциация толерантности, вызванной опиоидами гипералгезии и прогрессирования заболевания. Гипералгезия включает в себя усиление боли, несмотря на усиление лечения опиоидами, боль, которая становится более диффузной и выходит за пределы распространения ранее существовавшей боли, а также явное изменение болевого порога или переносимости. 20 В этой ситуации следует уменьшить дозу опиоидов или полностью прекратить прием лекарств.
20 В этой ситуации следует уменьшить дозу опиоидов или полностью прекратить прием лекарств.
Селективные ингибиторы обратного захвата серотонина, СИОЗСН и противоэпилептические препараты не помогают пациентам с хронической болью в пояснице. Однако трициклические антидепрессанты приносят некоторую пользу и могут быть полезным дополнением к анальгетической терапии. 21 Габапентин (нейронтин) может обеспечить кратковременное облегчение у пациентов с радикулопатией. 2
НЕФАРМАКОЛОГИЧЕСКИЕ ВАРИАНТЫ ЛЕЧЕНИЯ
Пациенты обычно используют немедикаментозные варианты лечения, с консультацией врача или без нее. Сорок пять процентов пациентов с болями в пояснице обращаются к мануальному терапевту, 24 процента используют массаж, 11 процентов прибегают к иглоукалыванию и 7 процентов пробуют медитацию. 22
Иглоукалывание обеспечивает кратковременное облегчение хронической боли в пояснице, улучшает функционирование и работает в качестве дополнения к другим терапевтическим методам. Не было доказано, что он более эффективен, чем другие методы лечения. 23,24 От 51 до 64 процентов пациентов готовы попробовать иглоукалывание, если их врач рекомендует. 22
Не было доказано, что он более эффективен, чем другие методы лечения. 23,24 От 51 до 64 процентов пациентов готовы попробовать иглоукалывание, если их врач рекомендует. 22
Лечебная физкультура, направленная на укрепление и стабилизацию основных групп мышц живота и спины, приводит к небольшому уменьшению боли и улучшению функционирования у пациентов с хронической болью в пояснице. Однако лишь немногие исследования (например, шесть из 43 исследований, включенных в Кокрановский обзор) смогли продемонстрировать клинически важные и статистически значимые различия между экспериментальной и контрольной группами. 25,26
Поведенческая терапия столь же эффективна, как и лечебная физкультура, для кратковременного облегчения хронической боли в пояснице. Последовательные данные поддерживают когнитивно-поведенческую терапию и прогрессивную релаксацию для краткосрочного улучшения, тогда как методы биологической обратной связи дали неоднозначные результаты. Сочетание поведенческой терапии с другими модальностями не дает аддитивного эффекта. 2
Сочетание поведенческой терапии с другими модальностями не дает аддитивного эффекта. 2
Мультидисциплинарные реабилитационные программы, включающие посещение врача и по крайней мере одно дополнительное вмешательство (психологическое, социальное или профессиональное), уменьшают субъективную инвалидность, уменьшают боль, возвращают человека к работе на пять недель раньше, а после возвращения на работу уменьшают количество больничного в первый год на семь дней. Преимущества сохраняются до пяти лет. 27,28
Акупунктурный массаж и точечный массаж умеренно помогают уменьшить хроническую боль в пояснице, а эффект длится до одного года. Массаж оказывается наиболее эффективным в сочетании с упражнениями, растяжкой и обучением. 29
Манипуляции на позвоночнике обеспечивают умеренное краткосрочное и долгосрочное облегчение болей в спине, улучшают психологическое самочувствие и повышают работоспособность. 2,30 Полученные преимущества не зависят от типа обучения манипулятора, поскольку результаты остеопатии и хиропрактики кажутся схожими. 31
31
Один терапевтически направленный стиль йоги (винийога) может облегчить хроническую боль в спине. Шесть недель занятий йогой уменьшили использование лекарств и облегчили боль в большей степени, чем упражнения и уход за собой. Другие формы йоги показали неоднозначные результаты в небольших исследованиях, и в настоящее время нет достаточных доказательств, чтобы рекомендовать их. 32
Школы спины, низкоинтенсивная лазерная терапия, поясничная поддержка, пролотерапия, коротковолновая диатермия, вытяжение, чрескожная электрическая стимуляция нервов и ультразвук имеют отрицательные или противоречивые доказательства эффективности. 32–35
ЭПИДУРАЛЬНЫЕ ИНЪЕКЦИИ СТЕРОИДОВ
Эпидуральные инъекции стероидов могут помочь пациентам с корешковыми симптомами. Исследования дали противоречивые результаты, но наблюдается тенденция к небольшому улучшению в течение трех месяцев после инъекции. 36 Нет доказательств в поддержку использования эпидуральных инъекций стероидов у пациентов без корешковых симптомов, 37 и инъекции менее эффективны у пациентов с тяжелым спинальным стенозом и у пациентов со стенозирующими поражениями, охватывающими более трех поясничных уровней. 37,38
37,38
ОПЕРАЦИЯ
Большинству пациентов с болями в спине операция не поможет. Однако, если выявляются анатомические аномалии, согласующиеся с распределением боли, хирургическое вмешательство может быть рассмотрено у лиц со значительными функциональными нарушениями и у лиц с непрекращающейся болью, особенно с болью, длящейся более 12 месяцев, несмотря на многократное нехирургическое лечение. Надежные данные подтверждают использование спондилодеза для лечения болей в спине, вызванных переломами, инфекциями, прогрессирующей деформацией или нестабильностью со спондилолистезом. 7 Декомпрессия позвоночника, декомпрессия нервных корешков и спондилодез широко оценивались для лечения дегенеративных заболеваний позвоночника, в основном с краткосрочными результатами, давая противоречивые результаты и сомнительную пользу для пациента. 39 Артропластика диска (замена исходного межпозвонкового диска искусственным) представляется столь же эффективной, как и поясничный спондилодез, для кратковременного облегчения хронической боли в пояснице, но нет доказательств долгосрочного облегчения, и существуют опасения относительно долговечность искусственных дисков. Внутридисковая электротермальная терапия — это метод, при котором тепло воздействует на поврежденный диск через катетер, вызывая сокращение коллагена для структурной поддержки и удаляя близлежащие чувствительные к боли нервы для уменьшения боли. Было показано, что он обеспечивает умеренное облегчение боли, но незначительное функциональное улучшение. 40
Внутридисковая электротермальная терапия — это метод, при котором тепло воздействует на поврежденный диск через катетер, вызывая сокращение коллагена для структурной поддержки и удаляя близлежащие чувствительные к боли нервы для уменьшения боли. Было показано, что он обеспечивает умеренное облегчение боли, но незначительное функциональное улучшение. 40
НАПРАВЛЕНИЕ
Направление к специалисту по обезболиванию целесообразно для пациентов, которые продолжают испытывать серьезные функциональные нарушения или непрекращающуюся боль, или когда пациенты или врачи считают, что прогресс остановился, или хотят получить второе мнение. При отсутствии доказательств для определения показаний и сроков направления решение о направлении должно быть оставлено на усмотрение врача и пациента. 2
Распространенные НПВП при болях в спине и шее
Нестероидные противовоспалительные препараты (НПВП) — популярный класс лекарств, помогающих облегчить боль в спине и шее. В США продается около 20 типов НПВП, но четыре доминируют на рынке:
В США продается около 20 типов НПВП, но четыре доминируют на рынке:
- Аспирин
- Ибупрофен
- Напроксен
- Целекоксиб
См. «Лекарства от болей в спине и шее»
Действие этих лекарств варьируется. Как правило, рецептурная версия в 2-4 раза сильнее, чем продаваемая без рецепта. Врачи, выписывающие рецепты, часто дают конкретные инструкции по дозировке и графику приема лекарств в зависимости от индивидуальной ситуации; важно внимательно следовать этим указаниям и не превышать указанную дозу.
Аспирин
Аспирин доступен в нескольких дозировках, от 75 до 325 миллиграммов на таблетку. Люди обычно принимают аспирин одним из двух способов.
- Аспирин обычной силы от боли . Типичный аспирин обычной силы содержит 325 миллиграммов на таблетку. Взрослый может принимать аспирин каждые 2–4 часа при болях в спине, шее или суставах. Люди не должны принимать более 12 таблеток (3900 мг) в течение 24 часов.

- Малые дозы аспирина каждый день для профилактики сердечного приступа . Хотя НПВП обычно несут более высокий риск проблем с сердцем, аспирин является исключением. Типичная низкая доза аспирина может уменьшить слипание тромбоцитов в кровотоке, что может помочь предотвратить образование тромбов, вызывающих сердечный приступ. По этой причине врачи часто рекомендуют пациентам с риском сердечно-сосудистых заболеваний принимать одну маленькую дозу аспирина каждый день.
Люди, ежедневно принимающие аспирин, должны знать, что одновременное использование других НПВП может блокировать важнейшую способность аспирина препятствовать свертыванию крови и повышать риск желудочного кровотечения. Когда аспирин принимается ежедневно для лечения сердца, его следует принимать первым делом утром, и никакие другие НПВП не следует принимать в течение по крайней мере 1 или 2 часов после этого.
Аспирин не следует давать детям младше 12 лет или подросткам с симптомами ветряной оспы или гриппа из-за возможности развития синдрома Рея. Звон в ушах может возникать у пациентов, принимающих высокие дозы.
Звон в ушах может возникать у пациентов, принимающих высокие дозы.
Ибупрофен
Ибупрофен (Адвил, Мотрин) чаще всего рекомендуется для облегчения легкой или умеренной боли и воспаления в спине. В некоторых случаях, например, у людей с определенными типами артрита, врач может порекомендовать рецепт ибупрофена для длительного применения.
- Ибупрофен, отпускаемый без рецепта, варьируется от 200 до 400 мг на таблетку . Рекомендуемая доза для взрослых при легкой и умеренной боли составляет до 600 мг каждые 4 часа.
- Дозы, отпускаемые по рецепту, могут достигать 800 миллиграммов . У медицинского работника часто будут рекомендации по дозировке и времени приема, основанные на истории болезни и состоянии человека.
Максимальная доза в течение 24 часов составляет 3200 мг, что соответствует четырем максимальным дозам для взрослых. Ибупрофен можно назначать детям в возрасте от 6 месяцев.
Напроксен
Напроксен (Aleve, Anaprox DS, Naprosyn) часто назначают людям с болью в суставах, отеком и некоторыми формами артрита, такими как анкилозирующий спондилоартрит. Он также используется для лечения менструальной боли и других симптомов.
Он также используется для лечения менструальной боли и других симптомов.
Анализ нескольких исследований показал, что напроксен был связан с более низким риском сердечно-сосудистых заболеваний, чем другие НПВП; однако FDA не сочло доказательств достаточно убедительными, чтобы отметить эту разницу на этикетках НПВП. 1
Напроксен выпускается в двух формах:
- Напроксен натрия продается без рецепта (Aleve) и по рецепту (Anaprox, Anaprox DS, Naprelan).
- Основание напроксена немного сильнее, чем напроксен натрия, в пересчете на миллиграмм на миллиграмм. Он доступен только по рецепту (EC-Naprosyn, Naprosyn).
Обычная доза для взрослых составляет одну или две таблетки по 220 мг, принимаемые в течение часа. Если обезболивание все еще необходимо через 8-12 часов, можно принять еще одну таблетку. В течение 24 часов можно принять не более трех таблеток. Доступны более высокие дозировки по рецепту, которые могут быть назначены врачом в зависимости от ситуации пациента. Пожилые люди должны использовать напроксен с осторожностью и принимать наименьшую возможную дозу.
Пожилые люди должны использовать напроксен с осторожностью и принимать наименьшую возможную дозу.
Целекоксиб
Целекоксиб (целебрекс) представляет собой тип НПВП, называемый ингибитором ЦОГ-2. В отличие от других НПВП, ингибиторы ЦОГ-2 не ухудшают свертываемость крови, поэтому они считаются более безопасными для людей, принимающих разжижающие кровь препараты, такие как варфарин (кумадин).
См. О целебрексе (целекоксибе), ингибиторе ЦОГ-2
Целекоксиб выпускается в таблетках по 100 и 200 мг один или два раза в день, максимальная суточная доза составляет 800 мг. Целекоксиб используется для лечения ювенильного ревматоидного артрита у детей в возрасте от 2 лет. Целекоксиб не рекомендуется лицам с аллергией на сульфаниламиды, аспирин или НПВП, а также лицам с определенными сердечно-сосудистыми или желудочно-кишечными факторами риска.
См. «Потенциальные риски и осложнения целекоксиба»
Люди сильно различаются по реакции организма на лекарства. Если первое испробованное лекарство не дает желаемого эффекта, может потребоваться попробовать другие виды, чтобы получить облегчение.
Если первое испробованное лекарство не дает желаемого эффекта, может потребоваться попробовать другие виды, чтобы получить облегчение.
Ссылки
Следующая страница: Потенциальные риски и осложнения НПВП
Страницы:
Обезболивающие для лечения остеохондроза
Существует множество лекарств, которые могут облегчить боль в пояснице, связанную с остеохондрозом. Некоторые из этих препаратов могут использоваться в сочетании друг с другом. Обезболивающие обычно рекомендуются вместе с предписанной программой упражнений и рядом мероприятий по уходу за собой для реабилитации спины.
Лекарства могут быть доступны как по рецепту, так и без него, а некоторые доступны в таких формах, как крем или инъекция.
Безрецептурные лекарства от болей в пояснице
Стандартным лечением первой линии при болях в пояснице являются безрецептурные обезболивающие препараты, 1 , такие как ацетаминофен, ибупрофен и напроксен. Применение местного крема или теплового обертывания также может быть полезным средством, которое не требует рецепта. 2 — 5
2 — 5
Как и все лекарства, лекарства, отпускаемые без рецепта, сопряжены с потенциальными рисками и побочными эффектами, некоторые из которых могут быть серьезными. Эти препараты следует принимать только по показаниям и под наблюдением врача.
Ацетаминофен
Ацетаминофен (такой как тайленол) — обезболивающее лекарство, которое снижает восприятие боли мозгом. Ацетаминофен не лечит основные источники боли, такие как воспаление дегенеративного диска.
Ацетаминофен является рекомендацией первой линии как относительно безопасное и эффективное болеутоляющее средство при периодически возникающих болезненных обострениях в нижней части спины. Непрерывное использование ацетаминофена в больших дозах может иметь потенциальные риски и побочные эффекты, такие как незначительное повышение артериального давления и повышенный риск кровотечения в кишечнике, а также другие риски. 6
НПВП
НПВП, или нестероидные противовоспалительные препараты, представляют собой большой класс обезболивающих, которые уменьшают воспаление, связанное с болезненным остеохондрозом. Некоторые НПВП требуют рецепта, а другие нет.
Некоторые НПВП требуют рецепта, а другие нет.
Безрецептурные НПВП, наиболее часто используемые для лечения болей в пояснице, вызванных остеохондрозом, включают:
- Ибупрофен (например, Advil, Motrin)
- Напроксен (например, Алеве, Напросын)
Регулярное применение НПВП в рекомендуемых дозах позволяет препарату накапливаться в организме, обеспечивая противовоспалительный эффект и улучшая лечебную среду для поясницы. НПВП менее эффективны, если их принимать только в начале боли в пояснице.
НПВП и ацетаминофен можно комбинировать для более выраженного общего обезболивания, чем любой препарат по отдельности. Врачи могут порекомендовать эту комбинацию препаратов для устранения как боли, так и основного воспаления, учитывая ожидаемую продолжительность боли и риск побочных эффектов.
См. Потенциальные риски и осложнения НПВП
Травяные кремы и добавки
Альтернативные методы лечения обычно востребованы при болях в спине, особенно из-за риска побочных эффектов, а иногда и сильного привыкания к некоторым лекарствам.
Некоторые травяные лекарственные средства и добавки могут включать 8 :
- Кремы или бальзамы с капсаицином (стручковым перцем), 5 , 9 , такие как тигровый бальзам. Основное химическое вещество получают из перца чили.
- Добавки Harpagoside (дьявольский коготь). Это растение родом из Южной Африки.
- Кремы или добавки с салицином. Это химическое вещество получают из коры белой ивы.
- Кремы из окопника. Окопник получают из корней цветкового растения.
- Эфирное масло лаванды. Применение масла с точечным массажем может быть эффективным. 10
Все травяные кремы и добавки предназначены для кратковременного облегчения боли, и врачи должны быть осведомлены об используемых травах. Не все безрецептурные кремы считаются безопасными для всех людей. Например, продукты из окопника для местного применения могут быть вредными при использовании на поврежденной коже, в больших количествах или в течение более 10 дней.
Лекарства, отпускаемые по рецепту, при остеохондрозе
Постоянную боль, вызванную дегенеративным заболеванием диска, или сильную боль можно лечить обезболивающими, отпускаемыми по рецепту. Большинство лекарств используются в качестве краткосрочного лечения, чтобы помочь уменьшить боль и облегчить физиотерапию и упражнения. Наиболее часто назначаемые обезболивающие препараты при дегенеративном заболевании диска включают следующее:
- Пероральные стероиды являются мощными противовоспалительными препаратами, которые могут быть эффективным средством для лечения болей в пояснице, вызванных остеохондрозом. Как правило, пероральные стероиды прописывают в упаковке Medrol Dose Pack, начиная с высокой дозы для первоначального облегчения боли в пояснице, а затем снижая дозу до более низкой в течение 5 или 6 дней. Из-за нескольких возможных осложнений использование стероидов ограничивается лечением обострений сильной боли в течение 1–2 недель.
- Наркотические обезболивающие препараты , такие как кодеин (тайленол № 3), гидрокодон (викодин) и оксикодон (перкоцет или оксиконтин), обладают диссоциативным эффектом, помогающим справиться с болью.
 Наркотические обезболивающие обычно используются только при тяжелых эпизодах боли в пояснице на краткосрочной основе, поскольку они потенциально вызывают привыкание. Толерантность к наркотикам может развиться быстро, в течение 1-2 недель.
Наркотические обезболивающие обычно используются только при тяжелых эпизодах боли в пояснице на краткосрочной основе, поскольку они потенциально вызывают привыкание. Толерантность к наркотикам может развиться быстро, в течение 1-2 недель.См. Опиоидные обезболивающие
- НПВП, отпускаемые по рецепту , такие как диклофенак (Вольтарен) или целекоксиб (Целебрекс), блокируют стимулирующий воспаление фермент ЦОГ-2. Хотя целекоксиб, ингибитор ЦОГ-2, может иметь меньший риск, чем безрецептурные НПВП, 11 ингибиторы ЦОГ-2 используются в низких дозах на краткосрочной основе, чтобы избежать более серьезных рисков для здоровья, таких как сердечно-сосудистые заболевания. приступ или инсульт.
- Миорелаксанты , такие как каризопродол (Soma), циклобензаприн (Flexeril) и диазепам (Valium), оказывают общее седативное действие на организм. Как правило, миорелаксанты назначают на ранних стадиях боли в пояснице для облегчения боли, вызванной мышечными спазмами.
 Препараты этого класса обычно назначают только для краткосрочного применения, поскольку длительное применение может быстро привести к толерантности и зависимости даже при низких дозах. 12 , 13
Препараты этого класса обычно назначают только для краткосрочного применения, поскольку длительное применение может быстро привести к толерантности и зависимости даже при низких дозах. 12 , 13 См. Побочные эффекты и риски миорелаксантов
- Трамадол , наркотическое средство, работает в головном мозге и не оказывает противовоспалительного действия. Трамадол можно принимать с противовоспалительными таблетками или с ацетаминофеном (тайленол). Ultracet — торговая марка обезболивающего, в состав которого входят трамадол и ацетаминофен, поэтому Ultracet не следует сочетать с дополнительным ацетаминофеном.
См. Трамадол от боли в спине
- Противосудорожные препараты , такие как габапентин (нейронтин), иногда назначают для контроля хронической боли в пояснице. Они могут быть особенно полезны при болях в нервах, таких как радикулит или периферическая невропатия, вызванные дегенерацией диска.
 Использование противосудорожных препаратов обычно подходит для длительного облегчения хронической боли, поскольку они обычно хорошо переносятся.
Использование противосудорожных препаратов обычно подходит для длительного облегчения хронической боли, поскольку они обычно хорошо переносятся.
Узнайте больше о лекарствах от болей в спине и шее
Все лекарства, включая лекарства, отпускаемые без рецепта (без рецепта), должны приниматься под наблюдением врача.
Большинство обезболивающих требуют осторожности и учета потенциальных побочных эффектов. Например, ацетаминофен не рекомендуется лицам с заболеваниями печени, а ибупрофен не рекомендуется кормящим женщинам.
Ссылки
Всесторонний обзор безрецептурного лечения хронической боли в пояснице
1. Vos T, Allen C, Arora M, Barber RM, Brown A, Carter A, et al. Глобальная, региональная и национальная заболеваемость, распространенность и годы жизни с инвалидностью для 310 заболеваний и травм, 1990–2015: систематический анализ исследования глобального бремени болезней, 2015 г. Lancet. 2016;388(10053):1545–1602. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Vos T, Barber RM, Bell B, Bertozzi-Villa A, Biryukov S, Bolliger I, et al. Глобальная, региональная и национальная заболеваемость, распространенность и годы жизни с инвалидностью по 301 острому и хроническому заболеванию и травмам в 188 странах, 1990–2013 гг.: систематический анализ исследования глобального бремени болезней, 2013 г. Lancet. 2015;386(9995):743–800. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Vos T, Barber RM, Bell B, Bertozzi-Villa A, Biryukov S, Bolliger I, et al. Глобальная, региональная и национальная заболеваемость, распространенность и годы жизни с инвалидностью по 301 острому и хроническому заболеванию и травмам в 188 странах, 1990–2013 гг.: систематический анализ исследования глобального бремени болезней, 2013 г. Lancet. 2015;386(9995):743–800. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Deyo RA, Dworkin SF, Amtmann D, Andersson G, Borenstein D, Carragee E, et al. Отчет рабочей группы NIH о стандартах исследований хронической боли в пояснице. физ. тер. 2015;95(2):e1–e18. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Hoy D, Brooks P, Blyth F, Buchbinder R. Эпидемиология боли в пояснице. Best Pract Res Clin Rheumatol. 2010;24(6):769–781. [PubMed] [Google Scholar]
5. Maher C, Underwood M, Buchbinder R. Неспецифическая боль в пояснице. Ланцет. 2017;389(10070): 736–747. [PubMed] [Google Scholar]
6. Уилл Дж., Бери Д., Миллер Дж. А. Механическая боль в пояснице: профилактика. Ам семейный врач. 2018;98(7):421–428. [PubMed] [Google Scholar]
А. Механическая боль в пояснице: профилактика. Ам семейный врач. 2018;98(7):421–428. [PubMed] [Google Scholar]
7. Чапарро Л.Е., Фурлан А.Д., Дешпанде А., Майлис-Ганьон А., Атлас С., Терк Д.К. Опиоиды по сравнению с плацебо или другими методами лечения хронической боли в пояснице. Cochrane Database Syst Rev. 2013 doi: 10.1002/14651858.CD004959.pub4. [PubMed] [CrossRef] [Google Scholar]
8. Прескотт Л. Кинетика и метаболизм парацетамола и фенацетина. Бр Дж Клин Фармакол. 1980; 10 (Прил. 2): 291S–298S. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Chandrasekharan NV, Dai H, Roos KLT, Evanson NK, Tomsik J, Elton TS, et al. ЦОГ-3, вариант циклооксигеназы-1, ингибируемый ацетаминофеном и другими анальгетиками/антипиретиками: клонирование, структура и экспрессия. Proc Natl Acad Sci USA. 2002;99(21):13926–13931. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Йозвяк-Бебениста М., Новак Дж.З. Парацетамол: механизм действия, применение и безопасность. Акта Пол Фарм. 2014;71(1):11–23. [PubMed] [Академия Google]
Акта Пол Фарм. 2014;71(1):11–23. [PubMed] [Академия Google]
11. Сараджотто Б.Т., Мачадо Г.К., Феррейра М.Л., Пинейро М.Б., Абдель Шахид С., Махер К.Г. Парацетамол при болях в пояснице. Cochrane Database Syst Rev. 2016; 2016(6):CD012230. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Остойич П., Радунович Г., Лазович М., Томанович-Вуядинович С. Ибупрофен плюс парацетамол по сравнению с ибупрофеном при острой боли в пояснице: рандомизированное открытое многоцентровое клиническое исследование. Порт Акта Реуматол. 2017;42(1):18–25. [PubMed] [Google Scholar]
13. Miki K, Ikemoto T, Hayashi K, Arai YC, Sekiguchi M, Shi K, et al. Рандомизированное открытое исследование не меньшей эффективности ацетаминофена или локсопрофена у пациентов с острой болью в пояснице. J Ортоп Sci. 2018;23(3):483–487. [PubMed] [Академия Google]
14. Бедайви М.К., Сари И., Уоллис Д., О’Ши Ф.Д., Салонен Д., Харун Н. и др. Клиническая эффективность целекоксиба по сравнению с ацетаминофеном при хронической неспецифической боли в пояснице: результаты рандомизированного контролируемого исследования. Arthritis Care Res (Hoboken) 2016;68(6):845–852. [PubMed] [Google Scholar]
Arthritis Care Res (Hoboken) 2016;68(6):845–852. [PubMed] [Google Scholar]
15. Williams CM, Maher CG, Latimer J, McLachlan AJ, Hancock MJ, Day RO, et al. Эффективность парацетамола при острой боли в пояснице: двойное слепое рандомизированное контролируемое исследование. Ланцет. 2014;384(9954): 1586–1596. [PubMed] [Google Scholar]
16. Chou R, Deyo R, Friedly J, Skelly A, Weimer M, Fu R, et al. Системная фармакологическая терапия боли в пояснице: систематический обзор руководства по клинической практике Американского колледжа врачей. Энн Интерн Мед. 2017;166(7):480–492. [PubMed] [Google Scholar]
17. Тецунага Т., Тетсунага Т., Танака М., Нисида К., Такей Ю., Одзаки Т. Влияние трамадола/ацетаминофена на мотивацию у пациентов с хронической болью в пояснице. Боль Res Manag. 2016;2016:7458534. [Бесплатная статья PMC] [PubMed] [Google Scholar]
18. Oliveira CB, Maher CG, Pinto RZ, Traeger AC, Lin CWC, Chenot JF, et al. Клинические практические рекомендации по лечению неспецифической боли в пояснице в условиях первичной медико-санитарной помощи: обновленный обзор. Eur Spine J. 2018;27(11):2791–2803. [PubMed] [Google Scholar]
Eur Spine J. 2018;27(11):2791–2803. [PubMed] [Google Scholar]
19. Эджаз П., Бходжани К., Джоши В.Р. НПВП и почки. J Assoc врачей Индии. 2004; 52: 632–640. [PubMed] [Google Scholar]
20. Grosser T. Сердечно-сосудистая безопасность целекоксиба, напроксена или ибупрофена при артрите. N Engl J Med. 2017;375:2519–2529. [PubMed] [Google Scholar]
21. Enthoven WTM, Roelofs PDDM, Deyo RA, van Tulder MW, Koes BW. Нестероидные противовоспалительные препараты при хронической боли в пояснице. N Engl J Med. 2016;375(26):2519–2529. [Google Scholar]
22. Allegrini A, Nuzzo L, Pavone D, Tavella-Scaringi A, Giangreco D, Bucci M, et al. Эффективность и безопасность пластыря с пироксикамом по сравнению с кремом с пироксикамом у пациентов с поясничным остеоартритом: рандомизированное плацебо-контролируемое исследование. Arzneimittel-Forschung Drug Res. 2009 г.;59(8):403–409. [PubMed] [Google Scholar]
23. Берри Х., Блум Б., Гамильтон EBD, Суинсон Д.Р. Напроксен натрия, дифлунисал и плацебо при лечении хронической боли в спине. Энн Реум Дис. 1982;41(2):129–132. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Энн Реум Дис. 1982;41(2):129–132. [Бесплатная статья PMC] [PubMed] [Google Scholar]
24. Birbara CA, Puopolo AD, Munoz DR, Sheldon EA, Mangione A, Bohidar NR, et al. Лечение хронической боли в пояснице эторикоксибом, новым селективным ингибитором циклооксигеназы-2: уменьшение боли и инвалидности — рандомизированное плацебо-контролируемое 3-месячное исследование. Джей Пейн. 2003;4(6):307–315. [PubMed] [Академия Google]
25. Коутс Т.Л., Боренштейн Д.Г., Нангия Н.К., Браун МТ. Эффекты вальдекоксиба при лечении хронической боли в пояснице: результаты рандомизированного плацебо-контролируемого исследования. Клин Тер. 2004;26(8):1249–1260. [PubMed] [Google Scholar]
26. Kivitz AJ, Gimbel JS, Bramson C, Nemeth MA, Keller DS, Brown MT, et al. Эффективность и безопасность танезумаба по сравнению с напроксеном при лечении хронической боли в пояснице. Боль. 2013;154(7):1009–1021. [PubMed] [Google Scholar]
27. Driessens M, Famaey JP, Orloff S, Chochrad I, Cleppe D, de Brabanter G, et al. Эффективность и переносимость ибупрофена пролонгированного действия при лечении пациентов с хронической болью в спине. Curr Ther Res. 1994;55(11):1283–1292. [Google Scholar]
Эффективность и переносимость ибупрофена пролонгированного действия при лечении пациентов с хронической болью в спине. Curr Ther Res. 1994;55(11):1283–1292. [Google Scholar]
28. Видеман Т., Остерман К. Двойное слепое параллельное исследование пироксикама по сравнению с индометацином при лечении болей в пояснице. Энн Клин Рез. 1984;16(3):156–160. [PubMed] [Google Scholar]
29. Zerbini C, Ozturk ZE, Grifka J, Maini M, Nilganuwong S, Morales R, et al. Эффективность эторикоксиба в дозе 60 мг/сут и диклофенака в дозе 150 мг/сут в уменьшении боли и инвалидности у пациентов с хронической болью в пояснице: результаты 4-недельного многонационального рандомизированного двойного слепого исследования. Curr Med Res Opin. 2005;21(12):2037–2049.. [PubMed] [Google Scholar]
30. Хики РФ. Хроническая боль в пояснице: сравнение дифлунизала с парацетамолом. N Z Med J. 1982; 95 (707): 312–314. [PubMed] [Google Scholar]
31. О’Доннелл Дж. Б., Экман Э. Ф., Спалдинг В. М., Бхадра П. , Маккейб Д., Бергер М. Ф. Эффективность слабого опиоидного препарата по сравнению с нестероидным противовоспалительным препаратом, селективным к циклооксигеназе-2 (ЦОГ-2), при лечении обострений хронической боли в пояснице: результаты двух рандомизированных, двойных слепых, 6- неделю учебы. J Int Med Res. 2009 г.;37(6):1789–1802. [PubMed] [Google Scholar]
, Маккейб Д., Бергер М. Ф. Эффективность слабого опиоидного препарата по сравнению с нестероидным противовоспалительным препаратом, селективным к циклооксигеназе-2 (ЦОГ-2), при лечении обострений хронической боли в пояснице: результаты двух рандомизированных, двойных слепых, 6- неделю учебы. J Int Med Res. 2009 г.;37(6):1789–1802. [PubMed] [Google Scholar]
32. Romanò CL, Romanò D, Bonora C, Mineo G. Прегабалин, целекоксиб и их комбинация для лечения хронической боли в пояснице. J Ортоп Трауматол. 2009;10(4):185–191. [Бесплатная статья PMC] [PubMed] [Google Scholar]
33. Koes BW, Backes D, Bindels PJE. Фармакотерапия хронической неспецифической боли в пояснице: текущие и будущие возможности. Эксперт Опин Фармаколог. 2018;19(6):537–545. [PubMed] [Google Scholar]
34. Moore RA, Chi CC, Wiffen PJ, Derry S, Rice ASC. Пероральные нестероидные противовоспалительные препараты при нейропатической боли. Кокрановская база данных Syst Rev. 2015; 2015(10):CD010902. [Бесплатная статья PMC] [PubMed] [Google Scholar]
35. Shackelford S, Rauck R, Quessy S, Blum D, Hodge R, Philipson R. Рандомизированное, двойное слепое, Ингибитор ЦОГ-2, GW406381, у пациентов с постгерпетической невралгией. Джей Пейн. 2009;10(6):654–660. [PubMed] [Google Scholar]
Shackelford S, Rauck R, Quessy S, Blum D, Hodge R, Philipson R. Рандомизированное, двойное слепое, Ингибитор ЦОГ-2, GW406381, у пациентов с постгерпетической невралгией. Джей Пейн. 2009;10(6):654–660. [PubMed] [Google Scholar]
36. Винк Р., Нечифор М. Магний в центральной нервной системе. Аделаида: Университет Аделаиды Press; 2011. [Google Scholar]
37. Юсеф А.А., Аль-Диб А.Е. Двойное слепое рандомизированное контролируемое исследование ценности последовательной внутривенной и пероральной терапии магнием у пациентов с хронической болью в пояснице с нейропатическим компонентом. Анестезия. 2013;68(3):260–266. [PubMed] [Академия Google]
38. Саймон К.Б., Райли Дж.Л., Филлингим Р.Б., Бишоп М.Д., Джордж С.З. Сравнение возрастных групп ответа ЧЭНС среди людей с хронической аксиальной болью в пояснице. Джей Пейн. 2015;16(12):1268–1279. [Бесплатная статья PMC] [PubMed] [Google Scholar]
39. Pivec R, Stokes M, Chitnis AS, Paulino CB, Harwin SF, Mont MA. Клинические и экономические последствия ЧЭНС у пациентов с хронической болью в пояснице: анализ общероссийской базы данных. Ортопедия. 2013;36(12):922–928. [PubMed] [Google Scholar]
Ортопедия. 2013;36(12):922–928. [PubMed] [Google Scholar]
40. Garaud T, Gervais C, Szekely B, Michel-Cherqui M, Dreyfus JF, Fischler M. Рандомизированное исследование влияния программы терапевтического обучения на пациентов, страдающих хронической болью в пояснице. которым проводят чрескожную электрическую стимуляцию нервов. Медицина (Балтимор) 2018;97(52):e13782. [Бесплатная статья PMC] [PubMed] [Google Scholar]
41. Jauregui JJ, Cherian JJ, Gwam CU, Chughtai M, Mistry JB, Elmallah RK, et al. Метаанализ чрескожной электрической стимуляции нервов при хронической боли в пояснице. Surg Technol Int. 2016; 28: 296–302. [PubMed] [Google Scholar]
42. Wu LC, Weng PW, Chen CH, Huang YY, Tsuang YH, Chiang CJ. Обзор литературы и метаанализ чрескожной электрической стимуляции нервов при лечении хронической боли в спине. Reg Anesth Pain Med. 2018;43(4):425–433. [Бесплатная статья PMC] [PubMed] [Google Scholar]
43. Resende L, Merriwether E, Rampazo P, Dailey D, Embree J, Deberg J, et al. Метаанализ чрескожной электрической стимуляции нервов для облегчения боли в позвоночнике. Евр Джей Пейн. 2018;22(4):663–678. [PubMed] [Google Scholar]
Метаанализ чрескожной электрической стимуляции нервов для облегчения боли в позвоночнике. Евр Джей Пейн. 2018;22(4):663–678. [PubMed] [Google Scholar]
44. Ferrándiz MEA, Nijs J, Gidron Y, Roussel N, Vanderstraeten R, van Dyck D, et al. Автоцелевая нейростимуляция не превосходит плацебо при хронической боли в пояснице: четырехкратное слепое рандомизированное клиническое исследование. Врач боли. 2016;19(5):E707–E719. [PubMed] [Академия Google]
45. Pivec R, Minshall ME, Mistry JB, Chughtai M, Elmallah RK, Mont MA. Снижение использования и стоимости опиоидов в течение одного года у пациентов с хронической болью в пояснице, получавших чрескожную электрическую стимуляцию нервов (ЧЭНС) Surg Technol Int. 2015;31(27):268–274. [PubMed] [Google Scholar]
46. Барон Р., Биндер А., Аттал Н., Казале Р., Дикенсон А.Х., Триде Р.Д. Нейропатическая боль в пояснице в клинической практике. Евр Джей Пейн. 2016;20(6):861–873. [Бесплатная статья PMC] [PubMed] [Google Scholar]
47. Uhl RL, Roberts TT, Papaliodis DN, Mulligan MT, Dubin AH. Лечение хронической скелетно-мышечной боли. J Am Acad Orthop Surg. 2014;22(2):101–110. [PubMed] [Google Scholar]
Uhl RL, Roberts TT, Papaliodis DN, Mulligan MT, Dubin AH. Лечение хронической скелетно-мышечной боли. J Am Acad Orthop Surg. 2014;22(2):101–110. [PubMed] [Google Scholar]
48. Морлион Б. Фармакотерапия боли в пояснице: воздействие на ноцицептивные и нейропатические компоненты боли. Curr Med Res Opin. 2011;27(1):11–33. [PubMed] [Google Scholar]
49. Wagner T, Poole C, Roth-Daniek A. Пластырь с капсаицином 8% для нейропатической боли в клинической практике: ретроспективный анализ. Боль Мед. 2013;14(8):1202–1211. [Бесплатная статья PMC] [PubMed] [Google Scholar]
50. Моу Дж., Пайярд Ф., Тернбулл Б., Трюдо Дж., Стокер М., Кац Н.П. Эффективность 8% пластыря Qutenza® (капсаицин) при нейропатической боли: метаанализ базы данных клинических испытаний qutenza. Боль. 2013;154(9):1632–1639. [PubMed] [Google Scholar]
51. Argoff CE, Galer BS, Jensen MP, Oleka N, Gammaitoni AR. Эффективность лидокаинового пластыря 5% в отношении болевых качеств при трех состояниях хронической боли: оценка по шкале нейропатической боли. Curr Med Res Opin. 2004; 20 (Приложение 2): S21–S28. [PubMed] [Академия Google]
Curr Med Res Opin. 2004; 20 (Приложение 2): S21–S28. [PubMed] [Академия Google]
52. Хашми Дж.А., Балики М.Н., Хуанг Л., Паркс Э.Л., Чанда М.Л., Шнитцер Т. и соавт. Лидокаиновый пластырь (5%) не более эффективен, чем плацебо, при лечении хронической боли в спине при тестировании в рандомизированном двойном слепом плацебо-контролируемом исследовании мозга. Мол Боль. 2012;24(8):29. [Бесплатная статья PMC] [PubMed] [Google Scholar]
53. Baron R, Treede RD, Birklein F, Cegla T, Freynhagen R, Heskamp ML, et al. Лечение болезненных радикулопатий накожным пластырем с 8% капсаицином. Curr Med Res Opin. 2017; 33:1401–1411. [PubMed] [Академия Google]
54. Chrubasik S, Weiser T, Beime B. Эффективность и безопасность местного крема с капсаицином при лечении хронической боли в мягких тканях. Фитотер Рез. 2010;24(12):1877–1885. [PubMed] [Google Scholar]
55. Zis P, Bernali N, Argira E, Siafaka I, Vadalouca A. Эффективность и влияние 8% капсаицинового пластыря на качество жизни пациентов с пояснично-крестцовой болью: открытое исследование. Боль Res Manag. 2019;2019:8346161. [PubMed] [Google Scholar]
Боль Res Manag. 2019;2019:8346161. [PubMed] [Google Scholar]
Стеноз поясничного отдела позвоночника | HealthLink до н.э.
Обзор темы
Эта тема для вас?
Эта тема посвящена спинальному стенозу в нижней части спины, также известном как поясничный отдел. Если вам нужна информация о стенозе шейного отдела позвоночника, см. тему Стеноз шейного отдела позвоночника.
Что такое стеноз поясничного отдела позвоночника?
Поясничный спинальный стеноз представляет собой сужение позвоночного канала в нижней части спины, известное как поясничная область.
Обычно это происходит, когда кость или ткань (или и то, и другое) разрастаются в отверстиях позвоночника. Этот рост может сдавливать и раздражать нервы, отходящие от спинного мозга.
Этот рост может сдавливать и раздражать нервы, отходящие от спинного мозга.
Результатом может быть боль, онемение или слабость, чаще всего в ногах, ступнях и ягодицах.
Что вызывает стеноз поясничного отдела позвоночника?
Чаще всего это вызвано изменениями, происходящими с возрастом. Например:
- Соединительные ткани, называемые связками, становятся толще.
- Артрит приводит к росту костных отростков, которые давит на нервы, отходящие от спинного мозга.
- Диски между костями могут смещаться назад в спинномозговой канал.
Каковы симптомы?
Симптомы могут включать:
- Онемение, слабость, судороги или боль в ногах, ступнях или ягодицах.
 Эти симптомы ухудшаются, когда вы идете, стоите прямо или наклоняетесь назад. Боль уменьшается, когда вы садитесь или наклоняетесь вперед.
Эти симптомы ухудшаются, когда вы идете, стоите прямо или наклоняетесь назад. Боль уменьшается, когда вы садитесь или наклоняетесь вперед. - Скованность в ногах и бедрах.
- Боль в пояснице.
- В тяжелых случаях потеря контроля над мочевым пузырем и кишечником.
Временами симптомы могут быть серьезными, а в другое время — не такими тяжелыми. Большинство людей не являются серьезными инвалидами. На самом деле, многие люди вообще не имеют симптомов.
Как диагностируется стеноз поясничного отдела позвоночника?
Ваш врач может определить, есть ли у вас заболевание, задав вопросы о ваших симптомах и состоянии здоровья в прошлом, а также проведя медицинский осмотр.
Возможно, вам потребуются визуализирующие исследования, такие как МРТ, компьютерная томография и иногда рентген.
Как лечится?
Скорее всего, вы сможете контролировать симптомы от легких до умеренных с помощью обезболивающих, физических упражнений и физиотерапии. Ваш врач может также назначить вам спинальную инъекцию кортикостероидов, лекарства, которое уменьшает воспаление.
Вам может потребоваться операция, если ваши симптомы ухудшатся или если они ограничивают ваши возможности. Операция по удалению костей и тканей, сдавливающих нервные корешки, может облегчить боль в ногах и позволить вам вернуться к нормальной деятельности. Но это может не так сильно помочь при болях в спине.
Инструменты для здоровья
Инструменты для здоровья помогут вам принимать мудрые решения о своем здоровье или принимать меры для улучшения своего здоровья.
Пункты принятия решений сосредоточены на ключевых решениях по медицинскому обслуживанию, которые важны для решения многих проблем со здоровьем.
Причина
Наиболее распространенной причиной стеноза поясничного отдела позвоночника являются изменения в позвоночнике, которые могут произойти с возрастом.
Эти изменения включают утолщение мягких тканей, развитие костных наростов и постепенное разрушение дисков и суставов позвоночника. Любое из этих состояний может привести к сужению позвоночного канала.
Стеноз позвоночника обычно развивается постепенно. Симптомы могут начаться, когда изменения начинают сдавливать спинной мозг или его нервные корешки.
Эти возрастные изменения часто возникают при наличии определенных заболеваний:
- Артрит позвоночника изнашивает суставной хрящ и вызывает костные разрастания (шпоры).

- Некоторые заболевания костей, такие как болезнь Педжета или анкилозирующий спондилоартрит, могут размягчать кости позвоночника или вызывать чрезмерный рост костей.
Стеноз позвоночника могут вызывать и другие состояния, например:
- Аномально узкий позвоночный канал, который может передаваться по наследству.
- Спондилолиз, представляющий собой дефект или перелом одной или обеих крыловидных частей позвонка. Позвонок может скользить вперед или назад по нижележащей кости и может сдавливать спинной мозг или нервный корешок.
- Перелом позвоночника.
- Рак.
- Фиброз, представляющий собой избыточную тягучую ткань, очень похожую на рубцовую ткань. Это может произойти из-за операции на позвоночнике в прошлом.
Симптомы
Многие люди, особенно люди старше 50 лет, имеют некоторое сужение позвоночного канала, но не имеют симптомов.
Симптомы возникают при сдавливании нервных корешков.
Боль в ногах
Наиболее распространенным симптомом является боль в ногах, возникающая при ходьбе или вставании, которая облегчается, когда вы сидите. Вы чувствуете боль в ногах, потому что нервные корешки, проходящие через нижний отдел позвоночника, тянутся к ногам.
Люди часто испытывают боль в ногах, когда позвоночник вытянут, например, когда они стоят прямо или наклоняются назад.
И они часто чувствуют себя лучше, когда позвоночник согнут, например, когда они сидят, идут в гору, едут на велосипеде или наклоняются над тележкой с продуктами.
Люди с тяжелым стенозом могут иметь привычку наклоняться вперед в сутулом положении, чтобы облегчить боль.
Другие симптомы
Другие симптомы могут включать:
- Онемение, слабость и судороги в ногах, ступнях или ягодицах.
- Скованность в ногах и бедрах.
- Боль в пояснице.
- В тяжелых случаях потеря контроля над мочевым пузырем и кишечником.
Некоторые другие состояния имеют симптомы, сходные со спинальным стенозом.
Что происходит
Стеноз поясничного отдела позвоночника обычно начинается постепенно и ухудшается в течение длительного периода времени. Сужение позвоночного канала может сдавливать и раздражать нервные корешки, отходящие от спинного мозга. Это то, что вызывает боль и другие симптомы.
Стеноз чаще всего возникает в поясничной (поясничной) области. Когда это происходит в шее, это называется стенозом шейного отдела позвоночника.
Течение спинального стеноза может быть разным: оно может оставаться прежним, улучшаться или ухудшаться.
Тяжелая инвалидность встречается нечасто. Но когда симптомы очень плохие, они могут помешать вам заниматься своими обычными повседневными делами. Они могут оказать большое влияние на качество вашей жизни. Если симптомы все еще серьезны после того, как вы какое-то время пробовали другое лечение, можно рассмотреть возможность хирургического вмешательства.
Операция может быть слишком рискованной для некоторых пожилых людей, у которых есть другие серьезные проблемы со здоровьем.
Что повышает риск
Риск стеноза поясничного отдела позвоночника увеличивается, если вы:
- Возраст старше 50 лет.

- Имеют в анамнезе травму позвоночника.
- У вас артрит позвоночника, который может повредить суставы.
- Заболевание костей, которое может привести к размягчению позвоночника или образованию отложений кальция. Примеры включают:
- Болезнь Педжета.
- Анкилозирующий спондилит.
- Родились со спондилолизом.
- Имеют аномально узкий позвоночный канал, который может передаваться по наследству или развиваться при искривлении позвоночника (сколиоз).
- Имеют генетическое (наследственное) заболевание, при котором кости рук и ног не растут до нормального размера, а позвонки позвоночника не растут нормально (ахондропластическая карликовость).
- Перенесли операцию на пояснице, которая может привести к образованию рубцов, оказывающих давление на спинномозговые нервы. Прогрессирующий спинальный стеноз может возникнуть даже после успешной операции на спине.
Когда следует позвонить своему врачу?
Немедленно звоните по номеру
911
или в другие службы экстренной помощи по номеру , если у человека появились признаки повреждения позвоночника после травмы (например, в результате автомобильной аварии, падения или прямого удара по позвоночнику). Признаки могут включать сильную боль в спине или слабость, покалывание или онемение в одной или обеих ногах.
Признаки могут включать сильную боль в спине или слабость, покалывание или онемение в одной или обеих ногах.
Позвоните своему врачу прямо сейчас по номеру , если:
- У вас новая потеря контроля над кишечником или мочевым пузырем.
- У вас есть боль в ноге наряду с постоянной слабостью, покалыванием или онемением в любой части ноги от ягодицы до лодыжки или стопы.
- У вас боли в пояснице, рвота, лихорадка или и то, и другое.
- Боль в ногах, слабость, онемение, которое приходит и уходит (прерывистое), или покалывание длится дольше 1 недели, даже если вы используете домашнее лечение.
- Значительная боль в спине либо не проходит, либо усиливается в течение 2 недель.
Бдительное ожидание
Стеноз поясничного отдела позвоночника обычно ухудшается постепенно в течение месяцев или лет. Если у вас внезапно появились симптомы, у вас может быть другое серьезное заболевание, и вам следует обратиться к врачу.
Если у вас внезапно появились симптомы, у вас может быть другое серьезное заболевание, и вам следует обратиться к врачу.
Если вы начинаете регулярно испытывать боль в ногах при ходьбе и стоянии, позвоните своему врачу.
Обследования и тесты
Стеноз поясничного отдела позвоночника обычно можно диагностировать на основании истории симптомов, физического осмотра и визуализирующих тестов — тестов, которые позволяют получить различные изображения вашего тела. Эти тесты включают в себя:
- МРТ, чтобы проверить ваши спинномозговые нервы и найти проблемы с дисками.
- Компьютерная томография, чтобы проверить ваши кости и суставы.
- Рентгеновские снимки для измерения степени артрита или повреждений позвонков.

- Сканирование костей, чтобы исключить рак и другие заболевания костей.
- Электромиограмма и тесты нервной проводимости, чтобы увидеть, могут ли другие проблемы вызывать или усиливать ваши симптомы.
- Миелограмма для поиска сужения позвоночного канала или аномалий нервов, отходящих от канала. Это редко используется для диагностики спинального стеноза.
Ваш врач может попробовать нехирургическое лечение, такое как обезболивающие препараты, физические упражнения и физиотерапия, в течение определенного периода времени, прежде чем назначать визуализирующие исследования. Если лечение работает, вам могут не понадобиться тесты.
Визуализирующие исследования могут помочь подтвердить диагноз или исключить другие проблемы. Но даже если визуализация покажет стеноз позвоночника, ваши симптомы могут не совпадать с результатами тестов. Таким образом, лечение основывается на ваших симптомах и степени влияния стеноза позвоночника на вашу жизнь, а не только на результатах визуализирующих исследований.
Таким образом, лечение основывается на ваших симптомах и степени влияния стеноза позвоночника на вашу жизнь, а не только на результатах визуализирующих исследований.
Обзор лечения
Целями лечения стеноза позвоночника являются облегчение боли, онемения и слабости в ногах, облегчение передвижения и улучшение качества жизни.
Лечение включает:
- Домашнее лечение, включая физические упражнения, прием безрецептурных обезболивающих и снижение лишнего веса.
- Лекарства, отпускаемые по рецепту, для облегчения боли.
- Физиотерапия, чтобы предоставить образование, обучение и поддержку для вашего ухода за собой.
- Операция, хотя в большинстве случаев это лечение не требуется.
Профилактика
Не всегда можно предотвратить изменения в спине, которые могут возникнуть с возрастом.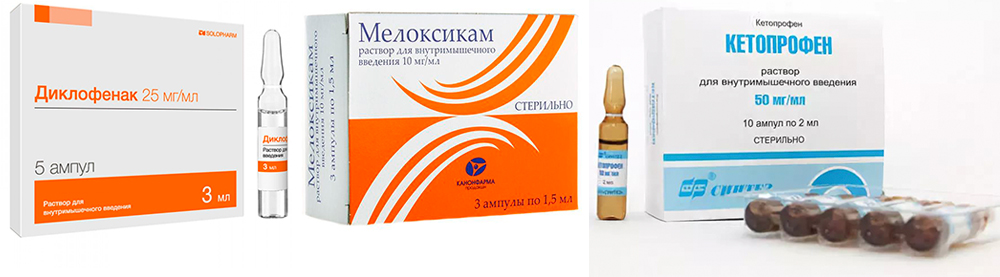 Но вы можете уменьшить симптомы спинального стеноза, сохранив спину как можно более здоровой:
Но вы можете уменьшить симптомы спинального стеноза, сохранив спину как можно более здоровой:
- Регулярно выполняйте физические упражнения, в том числе растяжку на гибкость.
- Поддерживайте здоровый вес.
- Иметь хорошую осанку.
- Не кури. Курение было связано с болью в спине и проблемами с дисками. Это снижает плотность костей и увеличивает риск переломов и разрушения костей. Кроме того, курение может затруднить заживление кости после спондилодеза.
Домашнее лечение
Вы можете принять меры для лечения симптомов стеноза поясничного отдела позвоночника в домашних условиях:
- Узнайте о стенозе и о том, как облегчить симптомы.
- Прием лекарств , таких как нестероидные противовоспалительные препараты (НПВП) или ацетаминофен, для облегчения боли.
 Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке. - Похудеть , что не только может облегчить симптомы, но и замедлить прогрессирование стеноза.
- Упражнение. Аэробные упражнения, а также упражнения на растяжку и укрепление мышц нижней части спины и живота могут облегчить симптомы и улучшить мышечную силу, особенно если выполнять их 4–5 раз в неделю. Наиболее полезными аэробными упражнениями являются езда на велотренажере (с согнутым позвоночником в переднем положении) и ходьба по беговой дорожке с наклоном.
- Ограничьте деятельность , которая усугубляет ваши симптомы. В зависимости от тяжести и локализации стеноза эти действия могут включать ходьбу (особенно ходьбу под гору) и стояние в течение длительного времени.
Перед началом домашнего лечения обязательно поговорите со своим врачом.
Предотвращение падений
Боль и онемение в ногах могут увеличить риск потери равновесия. Падение может усугубить симптомы. Примите меры, чтобы снизить риск падения:
Падение может усугубить симптомы. Примите меры, чтобы снизить риск падения:
- Ограничьте употребление алкоголя и седативных препаратов, включая флуразепам (далман) и диазепам (например, валиум). Они вызывают сонливость и головокружение.
- Устраните бытовые опасности: скользкие полы, плохое освещение, электрические шнуры, загроможденные дорожки и ковры.
- Принимайте лекарства только по назначению врача. Регулярно проверяйте лекарственные препараты у своего лечащего врача, особенно если их выписывает несколько врачей. Такие лекарства, как снотворные и обезболивающие, могут увеличить риск падения.
- Носите туфли на низком каблуке, которые хорошо сидят.
Лекарства
Прием лекарств вместе с другим нехирургическим лечением часто бывает достаточным, чтобы облегчить боль и позволить вам заниматься обычной повседневной деятельностью.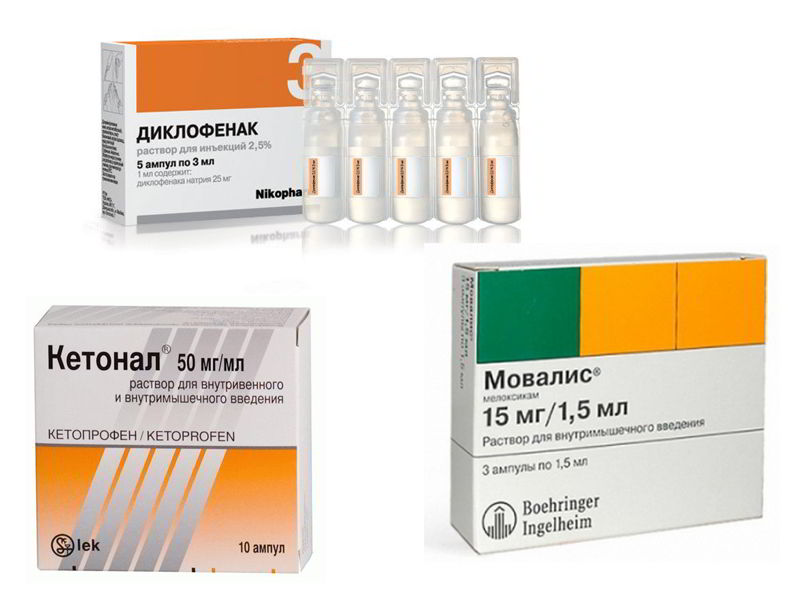 Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Выбор лекарств
Лекарства, используемые для облегчения симптомов спинального стеноза, включают:
- Ацетаминофен, который может облегчить боль, но не уменьшает воспаление.
- Нестероидные противовоспалительные препараты (НПВП), такие как напроксен и ибупрофен. Они могут облегчить боль и уменьшить воспаление.
- Опиоидные обезболивающие для облегчения сильной боли, не поддающейся лечению другими лекарствами. Опиоиды обычно используются только в течение коротких периодов времени, чтобы избежать побочных эффектов.
- Эпидуральные инъекции стероидов (ESI). Иногда их пытаются облегчить боль в ногах, уменьшая воспаление нервных корешков.
Хирургия
Хирургия проводится для уменьшения давления на нервные корешки. Это поможет уменьшить боль, онемение и слабость в ногах.
Это поможет уменьшить боль, онемение и слабость в ногах.
Операция может быть рекомендована, если:
- Ваша боль, онемение или слабость настолько сильны, что мешают нормальной повседневной деятельности и ухудшают качество вашей жизни.
- В остальном у вас хорошее здоровье.
Цель операции — облегчить боль, онемение или слабость в ногах, а не облегчить боль в спине. Люди, перенесшие операцию только по поводу болей в спине, менее удовлетворены результатами, чем те, кто перенес операцию по поводу симптомов нервных корешков и болей в спине и ногах. Кроме того, после операции могут вернуться онемение, слабость и боль.
- Стеноз поясничного отдела позвоночника: нужна ли операция?
Выбор операции
Декомпрессивная ламинэктомия, которая снимает давление на корешки спинномозговых нервов, является наиболее распространенной процедурой для уменьшения спинального стеноза. Эта операция может быть выполнена со спондилодезом или без него.
Эта операция может быть выполнена со спондилодезом или без него.
Другое лечение
Физиотерапия является важным методом лечения спинального стеноза. Это может помочь с болью и нарастить мышечную силу.
Ваш физиотерапевт может научить вас упражнениям для укрепления брюшных (животных) мышц, которые помогут поддерживать позвоночник. Вы также можете выучить упражнения, которые помогут сохранить гибкость и уменьшить воспаление.
Альтернативные и дополнительные методы лечения, такие как иглоукалывание, используются некоторыми людьми для облегчения боли при спинальном стенозе.
Ученые разработали небольшие металлические устройства, которые можно вставлять между костями позвоночника, рядом с местом выхода нервных корешков из спинного мозга. Их называют межостистыми отростками. Идея состоит в том, чтобы создать больше пространства между костями, чтобы снять давление с нервных корешков. Эта процедура может быть вариантом для некоторых людей.
Их называют межостистыми отростками. Идея состоит в том, чтобы создать больше пространства между костями, чтобы снять давление с нервных корешков. Эта процедура может быть вариантом для некоторых людей.
Ссылки
Другие работы, консультации
- Американская академия хирургов-ортопедов и Американская академия педиатрии. (2010). Стеноз позвоночного канала поясничного отдела. В JF Sarwark, изд., Essentials of Musculoskeletal Care, 4-е изд., стр. 9.57–960. Роузмонт, Иллинойс: Американская академия хирургов-ортопедов.
- Атлас С.Дж. и др. (2005). Долгосрочные результаты хирургического и нехирургического лечения ишиаса, вторичного по отношению к грыже поясничного диска: 10-летние результаты исследования поясничного отдела позвоночника в штате Мэн. Позвоночник, 30 (8): 927–935.
- Чоу Р. и др. (2009). Интервенционная терапия, хирургия и междисциплинарная реабилитация при болях в пояснице: научно-обоснованное руководство по клинической практике Американского общества боли.
Позвоночник, 34 (10): 1066–1077.
- Джурасович М. и др. (2010). Современное лечение симптоматического стеноза поясничного отдела позвоночника. Ортопедические клиники Северной Америки, 41(2): 183–191.
- Friedly JL, et al. (2014) Рандомизированное исследование эпидуральных инъекций глюкокортикоидов при спинальном стенозе. Медицинский журнал Новой Англии, 371(1): 11–21. DOI: 10.1056/NEJMoa1313265. По состоянию на 5 февраля 2015 г.
- Исаак З., Лопес Э. (2015). Стеноз позвоночного канала поясничного отдела. В WR Frontera et al., Ред., Основы физической медицины и реабилитации, 3-е изд., стр. 257–263. Филадельфия: Сондерс.
- Мерсье ЛР (2008 г.). Стеноз поясничного отдела позвоночника. В практической ортопедии, 6-е изд., стр. 152–153. Филадельфия: Мосби Эльзевир.
- Резник Д. и др. (2005). Руководство по выполнению процедур спондилодеза при дегенеративных заболеваниях поясничного отдела позвоночника — Часть 9: Спондилодез у пациентов со стенозом и спондилолистезом.
Журнал нейрохирургии, 2: 679–685.
- Резник Д.К. и др. (2005). Руководство по выполнению процедур спондилодеза при дегенеративных заболеваниях поясничного отдела позвоночника — Часть 10: Спондилодез после декомпрессии у пациентов со стенозом без спондилолистеза. Журнал нейрохирургии, 2 (6): 686–69.1.
- Тай БКБ и др. (2014). Заболевания, заболевания и травмы позвоночника. В HB Skinner, PJ McMahon, eds. Текущая диагностика и лечение в ортопедии, 5-е изд., стр. 156–229. Нью-Йорк: Макгроу-Хилл.
- Weinstein JN, et al. (2007). Хирургическое и нехирургическое лечение поясничного дегенеративного спондилолистеза. Медицинский журнал Новой Англии, 356 (22): 2257–2270.
Кредиты
Лекарства от остеохондроза поясничного отдела
Лекарственные препараты при поясничном остеохондрозе
Остеохондроз — комплексное заболевание, поражающее межпозвонковые соединительные ткани и хрящи. Ввиду возникшего воспалительного процесса в возбужденное состояние приходят и многочисленные нервные окончания вокруг позвонков. Более того, замедляется прохождение импульса по нервным волокнам, вследствие чего в окружающих сосудах возникает спазм. Таким образом, спазмированные артерии не питают должным образом ткани и органы. Недостаток кислорода в отдельных участках тела может привести к возникновению различных заболеваний. Ткань, хрящ или даже тело не могут функционировать в полную силу при недостатке питательных веществ и кислорода. Лекарства от остеохондроза поясничного отдела, как правило, подходят для терапии других видов заболевания, кроме шейного остеохондроза.
Более того, замедляется прохождение импульса по нервным волокнам, вследствие чего в окружающих сосудах возникает спазм. Таким образом, спазмированные артерии не питают должным образом ткани и органы. Недостаток кислорода в отдельных участках тела может привести к возникновению различных заболеваний. Ткань, хрящ или даже тело не могут функционировать в полную силу при недостатке питательных веществ и кислорода. Лекарства от остеохондроза поясничного отдела, как правило, подходят для терапии других видов заболевания, кроме шейного остеохондроза.
Медикаментозное лечение
Лечение остеохондроза поясничного отдела не может проходить без приема лекарственных препаратов. К сожалению, никакие народные средства в тандеме с ЛФК, массажем и физиотерапией не могут полностью избавить человека от этого недуга. Для того чтобы уменьшить болевой синдром, могут быть назначены спазмолитики, но не только они помогут человеку вылечить столь назойливую болезнь.
instagram viewer
Остеохондроз поражает хрящевую и соединительную ткань.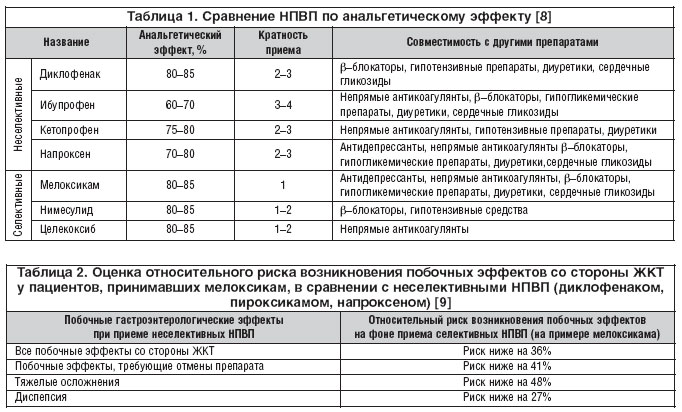 Следовательно, для быстрого выздоровления требуется стимуляция регенерации клеток этих тканей. Причем лечение должно быть направлено на расширение сосудов, так как они страдают и приступами остеохондроза. В этом аспекте не все виды этого заболевания схожи. Дело в том, что шейный остеохондроз подразумевает спазм сосудов головного мозга и головы в целом. Поэтому для этого типа требуются другие препараты, способные расширять сосуды головы.
Следовательно, для быстрого выздоровления требуется стимуляция регенерации клеток этих тканей. Причем лечение должно быть направлено на расширение сосудов, так как они страдают и приступами остеохондроза. В этом аспекте не все виды этого заболевания схожи. Дело в том, что шейный остеохондроз подразумевает спазм сосудов головного мозга и головы в целом. Поэтому для этого типа требуются другие препараты, способные расширять сосуды головы.
Хрящевая ткань должна быстро восстанавливаться, чтобы болезнь быстрее отступила. Существуют лекарства от остеохондроза, называемые хондропротекторами. Эти препараты направлены на быструю регенерацию суставных тканей. Без них лечение не дает колоссального результата и полного излечения.
Нестероидные противовоспалительные препараты помогают блокировать воспалительный процесс, купировать болевой синдром. Стоит сказать, что длительный прием этих лекарств может повредить желудочно-кишечный тракт, поэтому курс лечения этими препаратами, чаще всего, не превышает 10-14 дней.
Психотропные препараты применяются также при лечении остеохондроза и других заболеваний. Многим может показаться, что применение таких серьезных препаратов лишнее, но это ни в коем случае не так. Дело в том, что остеохондроз может вызывать невыносимую боль, с которой не могут справиться обычные спазмолитики и нестероидные противовоспалительные препараты. Чтобы избавить человека от страданий, врачи могут прибегнуть к назначению психотропных препаратов, которые позволят больному отойти от боли, расслабиться, уснуть. Справедливости ради, эти лекарства используются очень редко. Купить их можно только по рецепту, так как многие из них могут вызывать привыкание, привыкание.
Витамины необходимы при лечении любого недуга. Среди причин появления остеохондроза – острая нехватка некоторых микроэлементов и витаминов. В первую очередь в организме может не хватать кальция, цинка и железа. Поэтому кости, хрящи, суставы и соединительные ткани ослаблены, легко подвергаются разрушению. В том случае, если биохимический анализ крови выявил нехватку какого-либо микроэлемента, врач может назначить прием даже витаминизированных комплексов. Их можно приобрести в любой аптеке, хотя стоимость их может быть весьма деликатной.
В том случае, если биохимический анализ крови выявил нехватку какого-либо микроэлемента, врач может назначить прием даже витаминизированных комплексов. Их можно приобрести в любой аптеке, хотя стоимость их может быть весьма деликатной.
Нужны не только лекарства для лечения остеохондроза, но и диета, посещение ЛФК, массаж и физиотерапия, но все по порядку.
Таким образом, задаваясь вопросом, какие лекарства принимать при остеохондрозе, можно выделить следующие группы:
octeohondroz.ru
Препараты при остеохондрозе поясничного отдела
Остеохондроз поясничного отдела
Остеохондроз – заболевание, при котором наблюдаются тяжелые нарушения происходят в позвоночнике. При заболевании поражается межпозвонковый диск, что влечет за собой нарушение правильной работы позвонков и боль. Кроме того, результатом остеохондроза может быть поражение суставов и даже нервной системы.
Пораженный остеохондроз позвоночника
Это заболевание может поражать поясничный, шейный или грудной отдел позвоночника. При этом чаще всего встречается остеохондроз поясничного отдела позвоночника. Боли в спине — очень распространенное явление, особенно среди людей с сидячей работой. Но мало кто знает, что зачастую именно остеохондроз является основной причиной болей в спине.
При этом чаще всего встречается остеохондроз поясничного отдела позвоночника. Боли в спине — очень распространенное явление, особенно среди людей с сидячей работой. Но мало кто знает, что зачастую именно остеохондроз является основной причиной болей в спине.
На сегодняшний день это заболевание считается одним из самых опасных заболеваний позвоночника. Его серьезность заключается еще и в том, что это хроническое заболевание, имеющее период обострения. Обострение остеохондроза может произойти в любое время, особенно часто его провоцирует тяжелая физическая работа, травма, переохлаждение и даже стресс. Поэтому люди с таким диагнозом должны очень ответственно относиться к своему здоровью и вести правильный образ жизни.
Причины поясничного остеохондроза
Это заболевание не имеет конкретной причины возникновения, так как может быть следствием различных факторов. Безусловно, наиболее частой причиной поясничного остеохондроза является перенапряжение, которое приводит к перегрузке позвонков.
Причины остеохондроза
Кроме того, известны случаи, когда остеохондроз поясничного отдела возникает в результате нарушений в организме, травм, неправильного питания и даже наследственной предрасположенности. Стоит отметить, что это заболевание ранее считалось возрастным заболеванием, так как довольно часто поражает пожилых людей. Это связано с тем, что со временем нарушается подвижность позвонков, теряется их эластичность – это результат появления остеохондроза. Несмотря на это, к сожалению, это заболевание все чаще встречается у людей среднего возраста, и связано оно в основном с неправильным образом жизни.
Это далеко не все причины остеохондроза, кроме того, он может быть следствием других воспалительных заболеваний. При этом данная причина довольно часто бывает у людей с диагнозом остеохондроз.
Как выявить остеохондроз
Если человека беспокоят боли в области спины – это явный признак проявления остеохондроза, поэтому следует немедленно обратиться к врачу для диагностики. Болевые ощущения могут возникать неожиданно вследствие каких-то действий и даже в состоянии покоя. При этом характер боли может быть разным, она может носить острый характер и ощущаться в определенном участке позвоночника. Кроме того, появляются рассеянные болезненные ощущения, которые могут распространяться по всей спине, отдавать в ногу или ягодицу.
Болевые ощущения могут возникать неожиданно вследствие каких-то действий и даже в состоянии покоя. При этом характер боли может быть разным, она может носить острый характер и ощущаться в определенном участке позвоночника. Кроме того, появляются рассеянные болезненные ощущения, которые могут распространяться по всей спине, отдавать в ногу или ягодицу.
Диффузная боль при остеохондрозе
На начальных стадиях заболевания боль появляется только после тяжелых физических нагрузок или длительного пребывания в одном положении. Но если не проводить лечебных мероприятий, болевые ощущения не только усиливаются, они могут возникать в результате вздоха, кашля или простого поворота туловища. То есть, чем больше прогрессирует заболевание, тем хуже самочувствие больного и снижается качество жизни. Следствием постоянных болей в спине может быть нарушение подвижности позвоночника. То есть больной не может спокойно передвигаться, наклоняться и выполнять какие-либо действия. Соответственно, он становится раздражительным, чувствует усталость, появляется бессонница, а это в свою очередь приводит к нарушению работы нервной системы.
Учитывая все вышеперечисленные симптомы остеохондроза, их сложно назвать незаметными, главное вовремя реагировать на тревожные изменения в работе организма. Изучение этого заболевания показывает, что оно может привести к более серьезным нарушениям в работе организма. Остеохондроз может вызывать патологии в мочеполовой системе, что приводит к болезненным ощущениям в почках и болям при мочеиспускании.
Осложнения остеохондроза
Принцип лечения остеохондроза
Для избавления от симптомов остеохондроза человеку следует изменить свои привычки и ответственно отнестись к курсу лечения, так как оно требует ежедневных усилий. А учитывая тот факт, что это заболевание хроническое, над его профилактикой нужно работать всю жизнь. Если больной, избавившись от симптомов остеохондроза, через определенный промежуток времени перестанет выполнять профилактические действия, обострение может наступить снова.
Итак, как лечить остеохондроз? Конкретного ответа на этот вопрос нет, так как данное заболевание требует комплексного лечения. Часто лечение состоит из приема лекарств, массажей, лечебной гимнастики, диеты, физиопроцедур и так далее. Лекарственные препараты при остеохондрозе поясничного отдела позвоночника очень важны, но их необходимо усиливать специальными процедурами. Лечение назначается каждому пациенту индивидуально, в связи с разными причинами и разным течением заболевания.
Часто лечение состоит из приема лекарств, массажей, лечебной гимнастики, диеты, физиопроцедур и так далее. Лекарственные препараты при остеохондрозе поясничного отдела позвоночника очень важны, но их необходимо усиливать специальными процедурами. Лечение назначается каждому пациенту индивидуально, в связи с разными причинами и разным течением заболевания.
Что касается лекарственных средств при остеохондрозе, то их также принимают комплексы. Это связано с тем, что в зоне поражения необходимо устранить причину, снять воспаление, обезболить и запустить восстановительные процессы. Для всех этих процессов нужна определенная категория лекарств. Кроме того, препараты могут отличаться по форме и способу введения, например, при этом заболевании используются таблетки, растворы для инъекций, мази и бальзамы.
Лечение остеохондроза лекарственными препаратами
С чего начать лечение остеохондроза
При первых симптомах этого заболевания необходимо немедленно обратиться к врачу. Даже профилактические меры требуют предварительного согласования с врачом, это поможет избежать неприятных последствий. Прежде всего, как лечение, так и профилактика остеохондроза должны начинаться с выбора правильного постельного белья и избегания чрезмерных физических нагрузок. Безусловно, первым этапом лечения этого заболевания будет назначение медикаментов.
Даже профилактические меры требуют предварительного согласования с врачом, это поможет избежать неприятных последствий. Прежде всего, как лечение, так и профилактика остеохондроза должны начинаться с выбора правильного постельного белья и избегания чрезмерных физических нагрузок. Безусловно, первым этапом лечения этого заболевания будет назначение медикаментов.
Это связано с тем, что нужно быстро облегчить состояние больного и снять боль. Учитывая тот факт, что при остеохондрозе организм теряет необходимые ему витамины, курс включает лечение витаминными комплексами. Что касается массажей и упражнений, то они необходимы для усиления действия лекарств.
Лечение остеохондроза массажем
Массажи и ЛФК должны выполняться профессионалами, так как они точно знают, как стимулировать процесс заживления и как правильно манипулировать. Не забывайте, что больной должен правильно питаться, ведь организм должен получать все необходимые компоненты для эффективного лечения. Еще одной причиной остеохондроза можно считать лишний вес, поэтому во время лечения очень важно избавиться от лишних килограммов.
Видео — Препараты для поясничного отдела
med-shkola.ru
Лечение остеохондроза поясничного отдела медицины
Остеохондроз спины
Кто подвержен остеохондрозу
Остеохондроз – это заболевание, которое возникает у любого человека. Причем довольно часто, особенно подвержены люди, ведущие малоподвижный образ жизни и наоборот, люди, часто подвергающиеся тяжелым физическим нагрузкам. Боль в спине – очень частое явление, но часто причиной этого симптома является остеохондроз. Итак, что такое остеохондроз? Остеохондроз поражает межпозвонковые диски, в результате возникает нарушение в суставе.
Позвонки, пораженные остеохондрозом Специалисты настоятельно не рекомендуют игнорировать симптомы этого заболевания и проводить лечение в домашних условиях. Это обусловлено тем, что чем раньше начать правильное лечение остеохондроза, тем легче от него избавиться. В основном за помощью к врачам люди обращаются, когда боль становится ярко выраженной, а это значит, что болезнь прогрессирует и вылечить ее будет сложнее.
Симптом остеохондроза
Для того, чтобы вовремя среагировать на признаки остеохондроза, необходимо точно знать симптомы, сопровождающие это заболевание. Конечно, видимые признаки болезни зависят от ее стадии, чем она прогрессирует, тем сильнее симптомы. Боль в поясничной области появляется на ранних стадиях остеохондроза, но если не начать лечение, боль может дополниться другими неприятными симптомами. Различают три вида болей, которые могут сопровождать остеохондроз.
Первый тип – это острая боль, которая может возникать при подъеме тяжестей, а иногда даже из-за неправильного положения тела. Боль настолько сильная, что больному трудно разогнуть спину во время очередного приступа. Второй тип боли – болевой, чаще всего формируется при длительном нахождении тела в одном положении или после физической нагрузки. Ну и третий тип боли – это рассеянная боль, которая распространяется по всей пояснице и может отдавать в ноги.
Что касается второстепенных симптомов, появляющихся при более сложных стадиях заболевания, то к ним относятся онемение, снижение чувствительности, появление ощущения покалывания, искривление позвоночника.
Искривление позвоночника
Еще одним серьезным последствием остеохондроза может быть защемление нерва. Это может привести к проблемам с мочеиспусканием и даже импотенции.
Принципы лечения поясничного остеохондроза
Очень важным условием лечения остеохондроза является то, что оно должно быть комплексным. Это необходимо для того, чтобы воздействовать на все аспекты патологии. Чтобы полностью искоренить заболевание, необходимо изначально устранить причины его появления. То есть необходимо избавиться от раздражителей, воздействующих на поясничную область. После этого необходимо подавить негативные процессы и стимулировать позитивные. Ну и в итоге необходимо полностью восстановить функцию пораженного участка и его активность.
Основным и наиболее эффективным при остеохондрозе считается медикаментозное лечение. Лечение остеохондроза поясничного отдела позвоночника поможет быстро уменьшить неприятные симптомы заболевания и снять воспаление с пораженного участка. Анестезия может быть как в виде таблеток, так и в виде инъекций, но препарат должен назначать врач, ведь самолечение может только усугубить ситуацию. Кроме того, медикаментозное лечение должно включать прием сосудорасширяющих препаратов, способствующих восстановлению кровообращения.
Анестезия может быть как в виде таблеток, так и в виде инъекций, но препарат должен назначать врач, ведь самолечение может только усугубить ситуацию. Кроме того, медикаментозное лечение должно включать прием сосудорасширяющих препаратов, способствующих восстановлению кровообращения.
Вторым компонентом лечения этого заболевания является витаминотерапия. То есть пациент получает необходимый курс приема витаминов разных групп. Чаще всего при таком заболевании приписывают антиоксиданты, а также препараты, насыщающие организм витамином В.
Помимо лекарств и витаминов, для лечения остеохондроза необходимо использовать специальные мази и крема.
Мази при остеохондрозе
Мази для лечения этого вида заболеваний включают гидролизованный коллаген, этот компонент входит в состав хрящей, поэтому может воздействовать на пораженный отдел позвоночника. Для того чтобы использование мазей было эффективным и действенным, необходимо пройти полный курс лечения, который занимает определенный период времени. Это необходимо для того, чтобы коллаген мог накапливаться в костной ткани, тем самым способствуя ее восстановлению и убирая воспаление.
Это необходимо для того, чтобы коллаген мог накапливаться в костной ткани, тем самым способствуя ее восстановлению и убирая воспаление.
Обязательным условием избавления от остеохондроза является регулярное выполнение специальной гимнастики и массажа.
Гимнастика при остеохондрозе
Массаж и ЛФК необходимы не только в период реабилитации и в качестве профилактики, но и для усиления эффекта от лечения. Но для этого подойдут не все упражнения и не любой массаж, так как действия нужно делать правильно, только тогда они будут эффективны. Часто курс массажа и физических упражнений назначается врачами и больной должен неукоснительно выполнять все предписания. Такие процедуры помогут избавиться от застойных явлений, мышечных спазмов, восстановить кровообращение.
Какие препараты применяют для лечения остеохондроза
Лечение остеохондроза происходит с помощью препаратов различных фармацевтических групп.
Препараты для лечения остеохондроза
Первоначально назначают противовоспалительные препараты. К таким препаратам относятся анальгетики, а также нестероидные препараты. Они необходимы для устранения боли, снятия отека и воспаления. Такие препараты могут быть в виде таблеток, мазей и даже инъекций. Второй вид медикаментов, применяемых при остеохондрозе, – это сосудорасширяющие препараты. Это заболевание сопровождается сужением сосудов, это может привести к нарушению работы органов человека. Именно во избежание таких последствий и нужны препараты этой группы.
К таким препаратам относятся анальгетики, а также нестероидные препараты. Они необходимы для устранения боли, снятия отека и воспаления. Такие препараты могут быть в виде таблеток, мазей и даже инъекций. Второй вид медикаментов, применяемых при остеохондрозе, – это сосудорасширяющие препараты. Это заболевание сопровождается сужением сосудов, это может привести к нарушению работы органов человека. Именно во избежание таких последствий и нужны препараты этой группы.
Учитывая тот факт, что при остеохондрозе наблюдается мышечное напряжение, прием релаксантов просто необходим. Такие препараты расслабляют мышцы, а соответственно, улучшается кровообращение, уменьшаются боли и возвращается к норме подвижность пораженных суставов. Лекарства такого типа просто необходимы, так как значительно ускоряют процесс выздоровления. Следующий этап выздоровления – применение лекарственных средств, восстанавливающих хрящевую ткань. Эти препараты также обязательны, так как в процессе заболевания хрящевые ткани разрушаются.
Все вышеперечисленные лекарственные группы направлены на лечение остеохондроза и уменьшение его симптомов. Но не забывайте, что сильная боль на протяжении длительного периода времени может вызвать расстройство нервной системы. Например, большинство пациентов с таким диагнозом испытывают стресс и даже депрессию. Для этого курс лечения должен содержать седативные средства, способные успокаивать и восстанавливать нервные клетки.
Выводы
Учитывая все вышеизложенное, можно сделать вывод, что к лечению остеохондроза нужно подходить с особой ответственностью. Только своевременное обращение к врачу поможет быстро справиться с болезнью и полностью восстановить функции поврежденного участка.
Здоровая поясница
После обращения к врачу пациент получит все необходимые рекомендации и ему будет назначен необходимый в его случае курс лечения. Главное, что должен делать пациент, — это полностью соблюдать предписания врача и следовать всем указаниям. Остеохондроз – заболевание, не терпящее головокружения, поэтому лечить его нужно вовремя и правильно. Нельзя забывать, что самолечение может быть не только бесполезным, но и крайне вредным, так как последствия могут быть очень серьезными.
Нельзя забывать, что самолечение может быть не только бесполезным, но и крайне вредным, так как последствия могут быть очень серьезными.
Прием лекарственных препаратов должен быть полностью согласован с лечащим врачом, а инструкция по применению должна полностью соблюдаться.
Видео — Лечение остеохондроза поясничного отдела
med-shkola.ru
Препараты при остеохондрозе поясничного отдела
Наиболее распространена группа диклофенака. Диклофенак выпускается как в виде самостоятельного препарата, так и в составе других лекарственных средств, среди которых чаще всего используются Дикло-Ф, Ортофен, Вольтарен. Эти препараты быстро снимают воспаление и усиливают действие ранее принятых анальгетиков.
Группа ибупрофена является второй по популярности. Сюда входят Ибупром и Нурофен. Они действуют аналогично препаратам группы диклофенака. А вот средства, входящие в группу ибупрофена, можно принимать беременным и кормящим женщинам, а также детям.
Группа индометацина включает индометацин и индовазин. Для них характерно точечное воздействие на пораженный участок.
Для них характерно точечное воздействие на пораженный участок.
Представителями группы кетопрофенов являются Кетонал, Фастум гель, Быструм гель. Их отличительной чертой является скорость действия, которая в 10 раз выше, чем у других лекарственных средств.
Группа нимесулидов, к которой относятся Нимулид и Найз, совсем недавно появилась в мире медицины. Поэтому эти препараты имеют минимум побочных эффектов.
Миорелаксанты
Миорелаксанты оказывают успокаивающее действие на мышцы и расслабляют их, что приводит к облегчению боли. В результате расслабления мышц улучшается кровообращение и ускоряется регенерация тканей. Чаще всего применяют Мидокалм, Сирдалуд, Баклофен, Циклобензаприн.
Сосудорасширяющие средства
Болевой синдром сопровождается напряжением мышц и сужением сосудов, что приводит к кислородному голоданию и нарушению работы различных систем организма. Во избежание этих осложнений больным назначают сосудорасширяющие препараты: Эуфиллин, Пентоксифиллин, Трентал, Берлитион, Актовегин, Никотинат.
Хондропротекторы
Хондропротекторы способствуют регенерации хрящевых тканей и восстановлению подвижности суставов. Это основные лекарства при остеохондрозе поясничного отдела. Без них не может быть полного излечения. Чаще всего назначают хондроксид, структум, терафлекс и коллаген ультра.
Успокоительные препараты
Успокоительные средства помогают успокоить организм и вывести его из состояния депрессии и стресса. В основном рекомендуются валериана, настойка пустырника, реланиум, диазепам, зопиклон.
Психотропные средства
Психотропные средства назначают только в крайних случаях, если больной испытывает нестерпимую боль, которая не проходит после приема других обезболивающих средств. Они могут вызывать привыкание. Поэтому продается только по рецепту.
Психотропные препараты делятся на антидепрессанты (прозак, кломипрамин, эглонил, тразодон, гидазепам, амитриптилин) и нейролептики (галоперидол).
Витаминные комплексы
При остеохондрозе в организме часто не хватает витаминов и минералов. В этом случае назначают витаминные комплексы: Мильгамма, Нейроплекс, Нейрорубин, Нейробион.
В этом случае назначают витаминные комплексы: Мильгамма, Нейроплекс, Нейрорубин, Нейробион.
spina-info.ru
Препараты при остеохондрозе поясничного отдела
В целом все препараты данной категории направлены на:
- для устранения болей и воспалений и очагов;
- для улучшения кровообращения в тех частях тела, ткани которых больше всего поражены;
- для восстановления хрящевой ткани, а также подвижности суставов;
- для устранения или купирования депрессивного синдрома, возникающего у больного вследствие постоянной и изнуряющей боли.
Нестероидные противовоспалительные препараты
Эта группа препаратов назначается больному для устранения боли, отека и воспаления. Сюда входят различные мази гели, таблетки и инъекции. Это: Диклофенак, Ибупрофен, Индометацин, Кетопрофен, Нимесил и другие. Эти препараты направлены на усиление обезболивающего и противовоспалительного действия других анальгетиков.
Препараты на основе индометацина действуют непосредственно на пораженные ткани и считаются более эффективными и действенными, чем препараты групп «Диклофенак», «Ибупрофен». Их назначают специально для лечения остеохондроза поясничного отдела.
Их назначают специально для лечения остеохондроза поясничного отдела.
Сосудорасширяющие препараты
Лечение остеохондроза также включает сосудорасширяющие препараты. Каков принцип их работы? Дело в том, что болевой синдром и напряжение мышц постепенно приводят к сужению сосудов. В результате возникает кислородное голодание тканей и нарушение работы и функций некоторых внутренних органов. Для предотвращения таких последствий специалисты назначают ряд сосудорасширяющих препаратов при остеохондрозе поясничного отдела.
Для восстановления кровообращения для расширения сосудов назначают препараты: Пентоксифиллин, Трентал, Эуфиллин, Берлитион, Актовегин. Кроме того, эти лекарства направлены на восстановление периферического кровообращения, нарушенного питания кожи, тонуса сосудов.
Миорелаксанты
Остеохондроз поясничного отдела лечат миорелаксантами. Они предназначены для расслабления мышц и оказывают успокаивающее действие, восстанавливают кровообращение, уменьшают боль, стабилизируют подвижность, стимулируют регенерацию пораженных тканей и участков. Как показывает практика, процесс восстановления без миорелаксантов занимает много времени и недостаточно эффективен.
Как показывает практика, процесс восстановления без миорелаксантов занимает много времени и недостаточно эффективен.
Однако следует иметь в виду, что многие таблетки, например, «Баклофен», «Мидокалм», «Тизанидин», «Циклобензаприн» и другие, хотя и достаточно эффективны для снятия мышечного спазма, но имеют побочное действие . Именно по этой причине применение этих препаратов осуществляется под строгим контролем врача. При любых негативных проявлениях врач может либо отменить лекарства, либо заменить их другими, более мягкими.
Препараты, восстанавливающие хрящевую ткань
Одной из основных задач при лечении поясничного остеохондроза является восстановление хрящевой ткани. Такой подход требует применения хондропротекторов и комплекса витаминов. Первые, хондропротекторы, обладают противовоспалительным и восстанавливающим действием и направлены на улучшение подвижности в суставах. Это: «Осооартизи», «Терафлекс», «Хондроксид», «Коллаген Ультра».
Что касается витаминов, то их назначают для улучшения кальциевого обмена и максимального восстановления поврежденных тканей, связок и сухожилий. Витаминный комплекс содержит витамины группы В, С, D, Е, А, а также кальций и фосфор. Это: Нейробион, Нейроплекс, Мильгама, Нейрорубин и другие, снимающие боль, повышающие чувствительность пораженных нервных волокон и улучшающие обменные процессы, нарушенные при запущенности болезни.
Витаминный комплекс содержит витамины группы В, С, D, Е, А, а также кальций и фосфор. Это: Нейробион, Нейроплекс, Мильгама, Нейрорубин и другие, снимающие боль, повышающие чувствительность пораженных нервных волокон и улучшающие обменные процессы, нарушенные при запущенности болезни.
Седативные препараты
Так как при остеохондрозе поясничного отдела больного постоянно беспокоят боли, то рекомендуются такие седативные средства, которые обладают седативным эффектом. Если не принимать эти лекарства, больной может находиться в состоянии нервного напряжения, стресса и депрессии, что в свою очередь становится причиной малоэффективного и затяжного лечения.
Во избежание подобных проблем больному назначают настойку валерианы и пустырника, а также ряд успокаивающих настоев лекарственных трав. Параллельно (в случае выраженных расстройств и болезненных ощущений) можно использовать антидепрессанты. Речь идет о «Гидазепаме», «Эглониле», «Донормиле» и других.
Что мне нужно знать?
Следует отметить, что некоторые из вышеперечисленных и перечисленных препаратов могут ослаблять действие других. В результате лечение может затянуться, а иногда и не дает положительного результата. Поэтому заниматься самолечением в таких случаях не только нецелесообразно, но и противопоказано. Только квалифицированный специалист сможет правильно и точно подобрать комплекс лекарственных средств (мази, гели, таблетки, инъекции) и помочь больному избавиться от остеохондроза поясничного отдела позвоночника.
В результате лечение может затянуться, а иногда и не дает положительного результата. Поэтому заниматься самолечением в таких случаях не только нецелесообразно, но и противопоказано. Только квалифицированный специалист сможет правильно и точно подобрать комплекс лекарственных средств (мази, гели, таблетки, инъекции) и помочь больному избавиться от остеохондроза поясничного отдела позвоночника.
StopHondroz.ru
Основные категории и функции препаратов при остеохондрозе
Остеохондроз – заболевание, при котором в хрящевой, а также костной ткани шейного, грудного или поясничного отделов позвоночника возникают деструктивно-дистрофические процессы, сопровождающиеся воспалением мягких тканей, нарушение нервных отростков, болевой синдром. Заболевание поражает целый комплекс органов и систем, поэтому лечение должно быть направлено на устранение сразу нескольких проблем:
- устранение воспалений;
- нормализация кровотока в зоне поражения;
- стимуляция регенерации костной, хрящевой ткани;
- восстановление двигательной активности;
- вывод больного из состояния депрессии, причиной которого часто являются стойкие сильные боли.

Полностью избавиться от остеохондроза невозможно, однако остановить дегенеративный процесс, вернуть человека к прежней двигательной активности, избавиться от болей все это реально 9№ 1416 при условии точного соблюдения назначенного врачом комплексного лечения, при этом главная роль отводится правильно подобранным лекарственным препаратам.
Для лечения остеохондроза пояснично-шейного и грудного отделов позвоночника применяют несколько категорий лекарственных средств:
- препараты нестероидной группы, менее гормональные, так как вызывают много побочных эффектов;
- сосудорасширяющие средства;
- препараты для снятия спазмов;
- препараты группы седативных средств;
- хондропротекторные препараты, способствующие восстановлению хрящевой ткани, останавливают дегенеративный процесс.
Перед назначением терапии врач проводит тщательную диагностику заболевания. Он выявляет возможные противопоказания к применению того или иного лекарства и исходя из тяжести заболевания (на начальной стадии остеохондроза лекарства не требуются, достаточно физиотерапевтических процедур, которые практически в 100% случаев полностью излечивают больного), и приема с учетом всех индивидуальных параметров больного, назначает лекарства от остеохондроза.
Группы лекарственных средств, применяемых при остеохондрозе
При остеохондрозе чаще всего применяют:
- НСВС (нестероидные противовоспалительные средства) — препараты нового поколения с обезболивающим, болеутоляющим, жаропонижающим действием. Выпускается в таблетках, ампулах для инъекций. Это Нимесил, Ибупрофен, Диклофенак, Нимесулид и другие.
- Сосудорасширяющие средства – это могут быть Трентал, Пентоксифиллин, Актовегин и другие препараты, действие которых направлено на снятие спазмов сосудов и нормализацию процессов кровообращения.
- Релаксанты (снятие мышечных спазмов) – баклофен, мидокалм, тизанидин и другие средства, угнетающие спинномозговой рефлекс.
- Препараты седативной группы — восстанавливают психоэмоциональное состояние больного, которое часто нарушается регулярным ощущением сильной боли. Это могут быть успокаивающие настойки трав, валерианы, пустырника.
 Более серьезные случаи требуют использования Донормила, Эглонила и Гидазепама.
Более серьезные случаи требуют использования Донормила, Эглонила и Гидазепама. - Хондропротекторы — назначают прием препаратов совместно с витаминами группы В, А, Е, D, а также глюкозаминами. Эти препараты способствуют восстановлению костной, хрящевой тканей, отмечено благотворное влияние на суставы препарата Хондроксид.
Все лекарственные препараты, применяемые для лечения остеохондроза, следует применять строго по назначению и под наблюдением врача, с соблюдением допустимой дозировки.
Препараты для лечения шейного остеохондроза
Первое, что включает в себя лечение остеохондроза шейного отдела позвоночника в принципе, так же как и грудного и поясничного это снятие всех основных симптомов заболевания, главное на начальном этапе это устранение болевого синдрома синдром. В этом могут помочь как местные анестетики (лидокаин), так и НПВП – Анальгин, Кеторолак, Мелоксикам, которые вводят внутривенно.
Для коррекции шейного остеохондроза важно наладить кровоток, так как защемление позвоночной артерии нарушает кровоснабжение головного мозга. Для этого назначают неоотропные препараты, например Пентоксифиллин. Также для лечения шейного остеохондроза используют хондропротекторы вместе с глюкозаминами и витаминами. Кроме лекарств, врач назначает физиотерапевтические процедуры, улучшающие поступление лекарств в зону поражения и неважно, какой у вас вид остеохондроза в поясничном, грудном или шейном отделах.
Для этого назначают неоотропные препараты, например Пентоксифиллин. Также для лечения шейного остеохондроза используют хондропротекторы вместе с глюкозаминами и витаминами. Кроме лекарств, врач назначает физиотерапевтические процедуры, улучшающие поступление лекарств в зону поражения и неважно, какой у вас вид остеохондроза в поясничном, грудном или шейном отделах.
Препараты для лечения грудного остеохондроза
Препараты для лечения остеохондроза грудного отдела позвоночника – это в первую очередь обезболивающие, анальгетики из НПВП, которые вначале вводят внутримышечно для купирования болевого синдрома, а затем переходят на пероральный (таблетки) или ректальный ( суппозитории) аппликации. Далее терапия грудного остеохондроза подразумевает нормализацию кровотока, врач может назначить применение Трентала, Эуфиллина и других препаратов. Для снятия мышечных спазмов грудного отдела позвоночника в течение 2-3 недель рекомендуется принимать такие релаксанты, как Сирдалуд, Мидокалм.


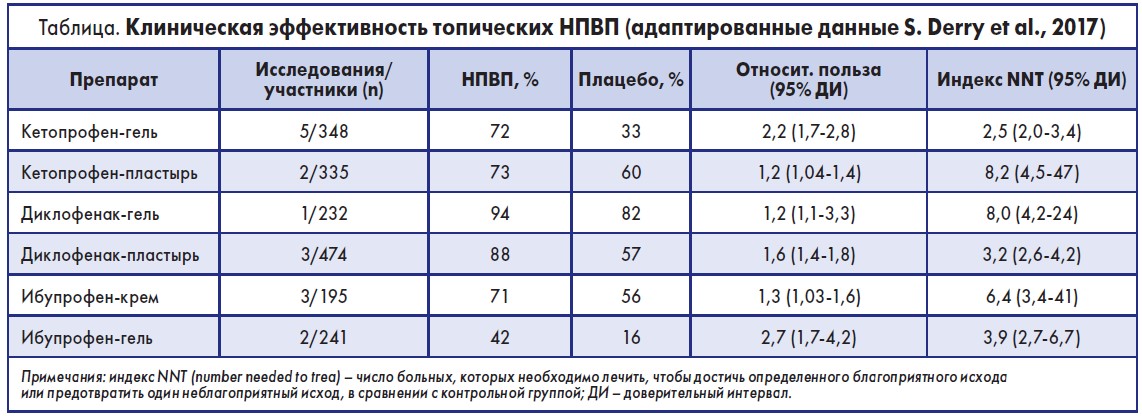


 Если у пациента развился спондилоартроз пояснично-крестцового отдела, это может проявляться неприятными ощущениями при продолжительной ходьбе или сидении на стуле.
Если у пациента развился спондилоартроз пояснично-крестцового отдела, это может проявляться неприятными ощущениями при продолжительной ходьбе или сидении на стуле. При проведении операции используют специальную конструкцию, которую устанавливают между остеофитами. После ее внедрения позвоночник испытывает не столь высокую нагрузку, а его задние отделы и связки начинают растягиваться. Это приводит к расширению фораминальных отверстий, что обеспечивает полноценный выход нервных окончаний.
При проведении операции используют специальную конструкцию, которую устанавливают между остеофитами. После ее внедрения позвоночник испытывает не столь высокую нагрузку, а его задние отделы и связки начинают растягиваться. Это приводит к расширению фораминальных отверстий, что обеспечивает полноценный выход нервных окончаний.

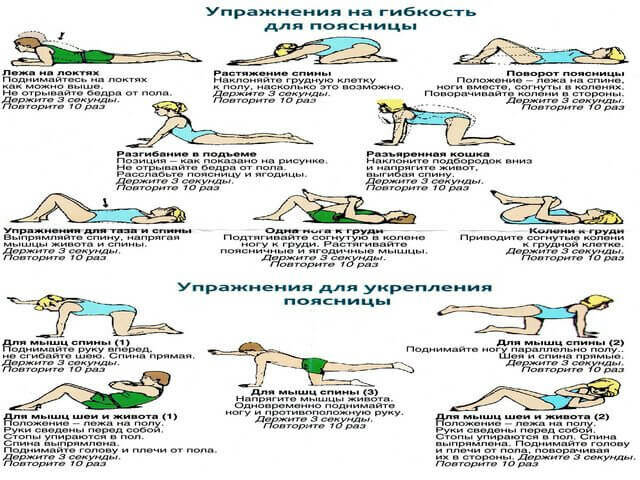
 Наркотические обезболивающие обычно используются только при тяжелых эпизодах боли в пояснице на краткосрочной основе, поскольку они потенциально вызывают привыкание. Толерантность к наркотикам может развиться быстро, в течение 1-2 недель.
Наркотические обезболивающие обычно используются только при тяжелых эпизодах боли в пояснице на краткосрочной основе, поскольку они потенциально вызывают привыкание. Толерантность к наркотикам может развиться быстро, в течение 1-2 недель.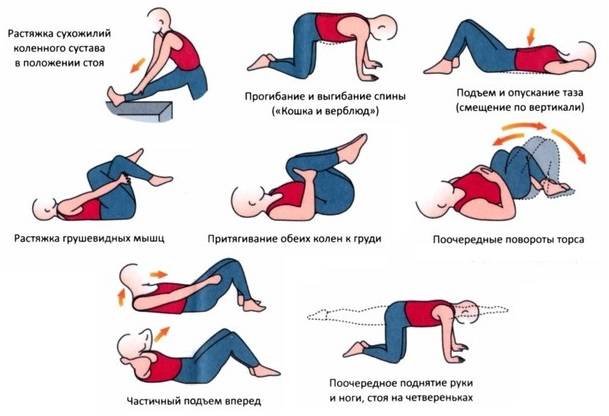 Препараты этого класса обычно назначают только для краткосрочного применения, поскольку длительное применение может быстро привести к толерантности и зависимости даже при низких дозах. 12 , 13
Препараты этого класса обычно назначают только для краткосрочного применения, поскольку длительное применение может быстро привести к толерантности и зависимости даже при низких дозах. 12 , 13  Использование противосудорожных препаратов обычно подходит для длительного облегчения хронической боли, поскольку они обычно хорошо переносятся.
Использование противосудорожных препаратов обычно подходит для длительного облегчения хронической боли, поскольку они обычно хорошо переносятся. Эти симптомы ухудшаются, когда вы идете, стоите прямо или наклоняетесь назад. Боль уменьшается, когда вы садитесь или наклоняетесь вперед.
Эти симптомы ухудшаются, когда вы идете, стоите прямо или наклоняетесь назад. Боль уменьшается, когда вы садитесь или наклоняетесь вперед.


 Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке. Позвоночник, 34 (10): 1066–1077.
Позвоночник, 34 (10): 1066–1077. Журнал нейрохирургии, 2: 679–685.
Журнал нейрохирургии, 2: 679–685.