Остеохондроз поясничный — цены на диагностику, лечение и реабилитацию Кунцевский лечебно-реабилитационный центр
Что такое остеохондроз
Поясничный остеохондроз — это дистрофическая патология позвонков в области поясницы. Заболевание воздействует не только на позвоночник, но и на нервно-сосудистую систему. Симптоматика разделяется на вертебральный и внепозвоночный синдромы. В первом случае симптомы проявляются только на позвонках, а вот втором оказывают воздействие на нервы и сосуды.
Симптомы остеохондроза поясничного отдела
Вертебральный синдром:
-
искривление позвоночника;
-
напряжение мышц поясничного отдела;
-
снижение подвижности позвонков в районе поясницы;
-
болевые ощущения.
Внепозвоночные симптомы могут быть рефлекторными и корешковыми.
Рефлекторный синдром сопровождается:
-
постоянной или резкой болью в поясничном отделе после физической активности;
-
утренней скованностью и снижением подвижности из-за постоянного напряжения мышц;
-
прострелами в поясницу или ногу;
-
онемением, покалыванием или жжением, а также снижением чувствительности нижних конечностей;
-
нарушениями в работе кишечника и мочевого пузыря, а также в работе половой функции;
-
раздражительностью, резкими сменами настроения и быстрой утомляемостью.
Корешковые симптомы возникают из-за влияния остеохондроза поясницы на нервную систему. К ним относятся:
-
слабость в мышцах;
-
снижение чувствительности;
-
корешковая боль;
-
снижение рефлексов или полное их выпадение.

Причины возникновения поясничного остеохондроза
Главная причина развития остеохондроза поясницы — нагрузка на позвоночник распределяется неравномерно. Заболевание может начать развиваться из-за привычки носить на одном плече сумку, спать в сидячем положении или слишком мягкой поверхности, носить анатомически неправильно сконструированную обувь. Кроме того, в этиологии остеохондроза поясничного отдела играют роль такие факторы, как:
-
физическая нагрузка, превышающая норму для организма;
-
нервно-эмоциональный кризис;
-
нарушения в процессе обмена веществ;
-
заболевания желудочно-кишечного тракта;
-
генетическая предрасположенность;
-
нарушение осанки во время развития опорно-двигательной системы;
-
гиповитаминоз, вызванный неправильным питанием;
-
многоплодная беременность;
-
курение.

К дополнительным причинам можно отнести малоподвижный образ жизни, избыточный вес и травмы спины.
Диагностика
Для постановки диагноза следует обращаться к неврологу. Лечение поясничного остеохондроза без заключения невролога не только малоэффективно, но и опасно. В зависимости от клинической ситуации, врач направит пациента на МРТ, УЗИ, КТ. Наша клиника располагает требуемой диагностической базой для комплексного выявления и лечения патологии.
Какой врач лечит
Главный и высокоэффективный способ лечения остеохондроза поясничного отдела — мягкая мануальная терапия. Медикаментозное лечение, физиотерапия и ЛФК могут быть вспомогательными методами. Именно мануальный терапевт поможет быстро справиться с заболеванием.
Методы лечения
Мануальная терапия — это комплекс высокоэффективных методов, который позволяет вернуть мышцам природную физиологию, устраняет спазмы и стабилизирует питание позвонков. Межпозвонковые диски — это единственная часть человеческого организма, которая питается только благодаря работе мышечных структур и не имеет сосудов. Питание самих позвонков также напрямую связано с мышцами, которые их окружают. При этом во время поясничного остеохондроза болят именно мышечные ткани. В нашей клиники используются продвинутые техники мануальной терапии при остеохондрозе поясничного отдела:
Межпозвонковые диски — это единственная часть человеческого организма, которая питается только благодаря работе мышечных структур и не имеет сосудов. Питание самих позвонков также напрямую связано с мышцами, которые их окружают. При этом во время поясничного остеохондроза болят именно мышечные ткани. В нашей клиники используются продвинутые техники мануальной терапии при остеохондрозе поясничного отдела:
Квалификация наших специалистов позволяет эффективно использовать все эти методы для лечения заболевания.
Реабилитация и восстановление образа жизни
Пациенту может быть назначена специальная диета, которая улучшить метаболические процессы и поможет насытить организм витаминами, питательными веществами и минералами. Питаться при остеохондрозе рекомендуется дробно, около 5-6 раз в день. В основу рациона страдающих остеохондрозом должны входить кисломолочные и молочные продукты, нежирное мясо, рыба и птица, а также холодец, оливковое масло и заливные блюда.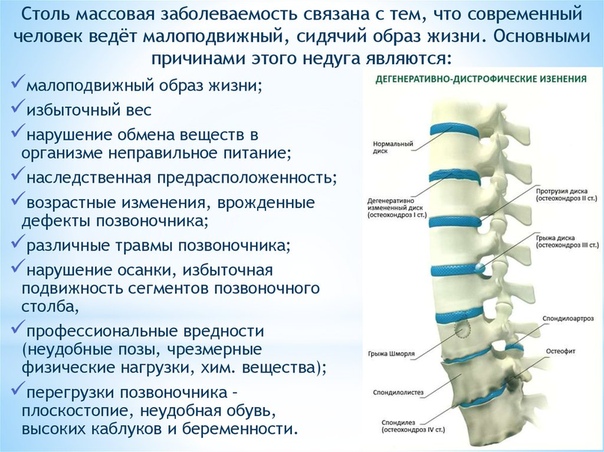
Следует ограничить прием мучных и кондитерских изделий, а также употребоять в пищу меньше соленого и сладкого. В течение дня важно выпивать не меньше 1,5 л жидкости: желательно, чтобы это была вода. Стоит пить меньше крепкого чая, кофе, газированных и алкогольных напитков.
Образ жизни при остеохондрозе
Людям, страдающим поясничным остеохондрозом, рекомендуется следующее:
-
посещать баню или сауну, чтобы прогревать мышцы и суставы;
-
регулярно делать лечебный массаж, если проявления патологии усугубляются;
-
плавать, заниматься спортивной ходьбой, играть в активные игры;
-
выполнять специальные упражнения для развития опорно-двигательного аппарата.
При остеохондрозе нельзя:
-
поднимать и переносить тяжести;
-
долго заниматься физической работой в согнутом положении;
-
спать на мягкой кровати и высокой или неудобной подушке;
-
носить обувь на высоком каблуке;
Все эти ограничения помогут быстрее справиться с заболеванием и усилить эффект от мануальной терапии.
Содержание данной статьи проверено и подтверждено на соответствие медицинским стандартам врачом-неврологом, рефлексотерапевтом Сысуевым Олегом Михайловичем
Остеохондроз поясничного отдела позвоночника — лечение и симптомы
Одной из самых распространенных проблем позвоночника является неспецифическая боль внизу спины. По данным National Center for Health Statistics, 26-32% взрослого населения страдает от хронических болей в пояснице. Частой причиной таких болей является остеохондроз.Остеохондроз — это преждевременное изнашивание и старение межпозвоночных дисков и позвонков. Остеохондроз может возникнуть любом отделе позвоночника: шейном, грудном, поясничном или пояснично-крестцовом. Наиболее часто поражается сегмент поясничного отдела и развивается поясничный остеохондроз. Если вовремя не начать лечить, заболевание может затронуть сразу несколько отделов.
Разница между здоровым диском и диском с остеохондрозом
Остеохондроз поясничного отдела — это хроническое дегенеративное заболевание, при котором разрушается хрящевая ткань межпозвоночных дисков в поясничной области. В межпозвоночном диске есть две основные части: ядро и фиброзное кольцо. При повышенной нагрузке эти структуры разрушаются, что приводит к сдавлению нервов и появлению острой боли.
В межпозвоночном диске есть две основные части: ядро и фиброзное кольцо. При повышенной нагрузке эти структуры разрушаются, что приводит к сдавлению нервов и появлению острой боли.
Поскольку заболевание развивается медленно, его признаки сначала сложно заметить. Пациент не обращает внимание или даже не понимает, где именно болит. Из-за этого часто к врачу уже приходят в тот момент, когда развивается межпозвоночная грыжа.
Причины появления остеохондроза
Поясничный остеохондроз, как и большинство заболеваний опорно-двигательного аппарата, имеет неинфекционную этиологию. Факторы риска развития остеохондроза в основном связаны с двигательной активностью человека, образом жизни, профессиональными условиями труда, а также наследственностью. Остановимся на основных и, пожалуй, самых важных факторах. Нарушение осанки и снижение двигательной активности. Учитывая современный ритм жизни, людям приходится продолжительно находиться в одном положении, будь то офисная работа, вождение автомобиля или учеба.
 Из-за этого у большого количества людей появляются проблемы со спиной – нарушение осанки, в том числе сколиоз. Когда осанка нарушена, нагрузка на позвоночный столб распределяется неравномерно: одни диски оказываются нагружены сильнее, чем другие. Больше других страдает поясничный отдел. А в случае поясничного отдела эта нагрузка во много раз больше, чем на другие отделы.
Из-за этого у большого количества людей появляются проблемы со спиной – нарушение осанки, в том числе сколиоз. Когда осанка нарушена, нагрузка на позвоночный столб распределяется неравномерно: одни диски оказываются нагружены сильнее, чем другие. Больше других страдает поясничный отдел. А в случае поясничного отдела эта нагрузка во много раз больше, чем на другие отделы.Избыточная физическая нагрузка. Когда человек не занимается спортом и его мышцы спины слабые, интенсивные тренировки могут навредить. Упражнения с дополнительным отягощением и чрезмерной нагрузкой на поясничный отдел приводят к травмам, межпозвоночные диски изнашиваются раньше времени.
Избыточная масса тела и ожирение повышают осевую нагрузку на позвоночник. При этом нарушается питание межпозвоночных дисков из-за чего развиваются дистрофические процессы.
Возрастные изменения. После 60 лет замедляются процессы восстановления тканей, поэтому у пожилых людей вероятность развития межпозвоночных грыж выше.
Наследственные факторы. Если у человека от природы нарушены свойства хрящевой и костной тканей, то у него остеохондроз развивается раньше и прогрессировать будет быстрее.
Первые признаки и основные симптомы поясничного остеохондроза
Межпозвоночные диски смягчают толчки во время ходьбы, бега и прыжков. Из-за структурных изменений, которые сопровождают поясничный остеохондроз, страдает именно эта функция.
Когда межпозвоночные диски при остеохондрозе становятся тоньше, это приводит к повышению уязвимости нервов и сосудов. Нервы защемляются и их питание нарушается, появляется острая боль и другие симптомы поясничного остеохондроза.
Острая и хроническая боль в пояснице — это основная жалоба при поясничном остеохондрозе. Вызвать боль может физическая нагрузка, переохлаждение, неудобная поза. Иногда боль распространяется на всю спину и в ногу.
Покалывание, жжение и онемение (парестезия) в области поясницы и ног — частый симптом поясничного остеохондроза, который появляется из-за сдавления нервов.
Повышение тонуса мышц спины в поясничной области может усиливать боль и приводить к уменьшению подвижности.
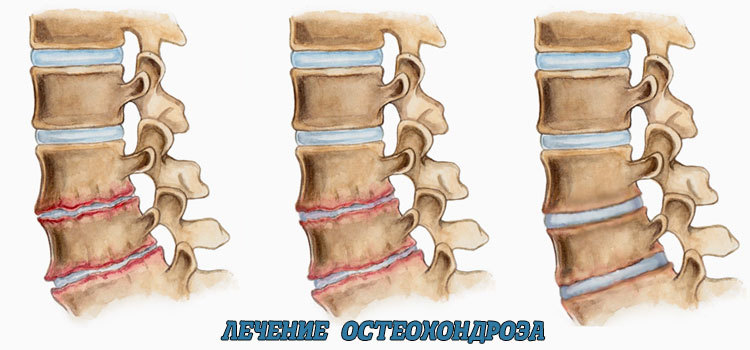
Стадии остеохондроза поясничного отдела
Изменения хрящевой и костной ткани происходят медленно. В зависимости от распространенности патологического процесса выделяют четыре стадии поясничного остеохондроза.
1 стадия
2 стадия. Из-за смещения дисков уменьшается межпозвоночная щель, в дисках появляются трещины. Нервы сдавливаются, и пациент страдает от острых болей в пояснице.
3 стадия. Межпозвоночные диски полностью повреждены, разрушается фиброзное кольцо. На этой стадии высок риск развития межпозвоночной грыжи. Боль усиливается, появляется чаще и имеет разный характер: от острой до хронической ноющей.
4 стадия. Заболевание распространяется на близлежащие ткани. В поясничном отделе снижается подвижность, боль возникает даже при незначительных изменениях положения тела. В эту стадию развиваются межпозвоночные грыжи и высок риск сдавления нервов и сосудов в поясничной области.
Различные стадии дегенеративного изменения позвоночника (стадии остеохондроза)
Диагностика остеохондроза поясничного отдела
Если вас мучает острая боль в пояснице как при движении, так и в покое, онемение ног — обратитесь к неврологу. Он проведет осмотр, определит вероятную причину болей и назначит необходимую диагностику.
Основные методы исследования — это рентгенография и томография.
- Обзорная, прицельная и функциональная рентгенография позвоночника в двух проекциях. Этот метод позволяет оценить состояние позвоночника, но мягкие ткани (например, мышцы) и хрящи на снимках не отображаются.
- Компьютерная томография позволяет получить больше информации, так как снимки получаются в разных проекциях.
 По результатам исследования врач может определить степень поражения поясничного отдела позвоночника.
По результатам исследования врач может определить степень поражения поясничного отдела позвоночника. - Магнитно-резонансная томография — это «золотой стандарт» для точной постановки диагноза «поясничный остеохондроз». По МРТ врач может оценить состояние мягких тканей и выявить межпозвоночную грыжу.
Лечение поясничного остеохондроза
После постановки диагноза невролог индивидуально подбирает лечение. Оно зависит от стадии заболевания и выраженности симптомов. Большинству пациентов помогает комплексное консервативное лечение (медикаментозная терапия, лечебная физкультура, физиотерапия). Если пациенту не становится лучше и развиваются серьёзные осложнения, назначают операцию.
Консервативное лечение
Задачи консервативного лечения:
- Купировать боль.
- Уменьшить воспаление.
- Предотвратить развитие осложнений.
- Снизить нагрузку на позвоночник за счет укрепления мышц спины.
- Уменьшить сдавливание нервов.

- При межпозвоночной грыже — создать условия для ее резорбции и естественного заживления.
В острую фазу болезни врач в первую очередь уменьшает боль и воспаление с помощью анальгетиков и противовоспалительных препаратов. После этого невролог составляет индивидуальную программу, состоящую из физиотерапии, мануальной терапии и лечебной физкультуры.
Физиотерапия основана на использовании физических факторов: холод, тепло, электрический ток, магнитное излучение, лазер и др. Они помогают снизить интенсивность боли и улучшают питание тканей, что способствует их естественному восстановлению.
Кинезитерапия бывает активной (ЛФК) и пассивной (массаж, вытяжение). Она позволяет укрепить мышцы спины, снять напряжение мышц, улучшить микроциркуляцию и активизировать восстановительные процессы.
Мануальная терапия и массаж снимают повышенный тонус мышц в области поясницы, восстанавливают подвижность. За счет этого улучшается питание поврежденной области и уменьшается степень защемления нервов.
Тейпирование или кинезитейпирование основано на применении эластичных пластырей, которые приклеивают на кожу, чтобы ослабить или усилить тонус мышц. Так укрепляется мышечный каркас, улучшается микроциркуляция в поясничной области и нормализуется распределение нагрузки на позвоночник.
Лазеротерапия основана на применении низкоинтенсивного лазерного излучения и его положительных эффектах на работу клеток. Она способствует естественному восстановлению межпозвонковых дисков за счет улучшения их питания.
Плазмотерапия (PRP-терапия) — метод улучшения процессов регенерации. Инъекции очищенной плазмы пациента стимулируют его иммунитет.
Рефлексотерапия, иглоукалывание улучшают кровоснабжение пораженных участков, снижают боль.
Ударно-волновая терапия — это воздействие высокочастотными волнами на пораженную область. Стимулирует естественные процессы регенерации тканей и улучшает питание тканей.
Ортопедия — индивидуальный подбор корсетов для дополнительной поддержки позвоночника. Позволяет частично компенсировать нагрузку на позвоночник. При ношении корсета уменьшается боль, повышается мобильность и качество жизни пациента.
Поясничный остеохондроз — это хроническое заболевание. Важно, чтобы пациент изменил свой образ жизни и научился жить с этим заболеванием. Для этого существуют специальные образовательные программы, которые позволяют повысить качество жизни пациента.
Положительный эффект от консервативного лечения достигается за 2–3 месяца. Если такое лечение оказывается неэффективным, назначают операцию.
Операция
При развитии межпозвоночных грыж поясничного отдела проводят малоинвазивные хирургические операции. Выбор в сторону нейрохирургического лечения делают при особых показаниях, в тяжелых, угрожающих жизни пациента случаях.
Операция — это сложный инвазивный метод лечения, который связан с рисками. Во время или после операции могут развиться осложнения.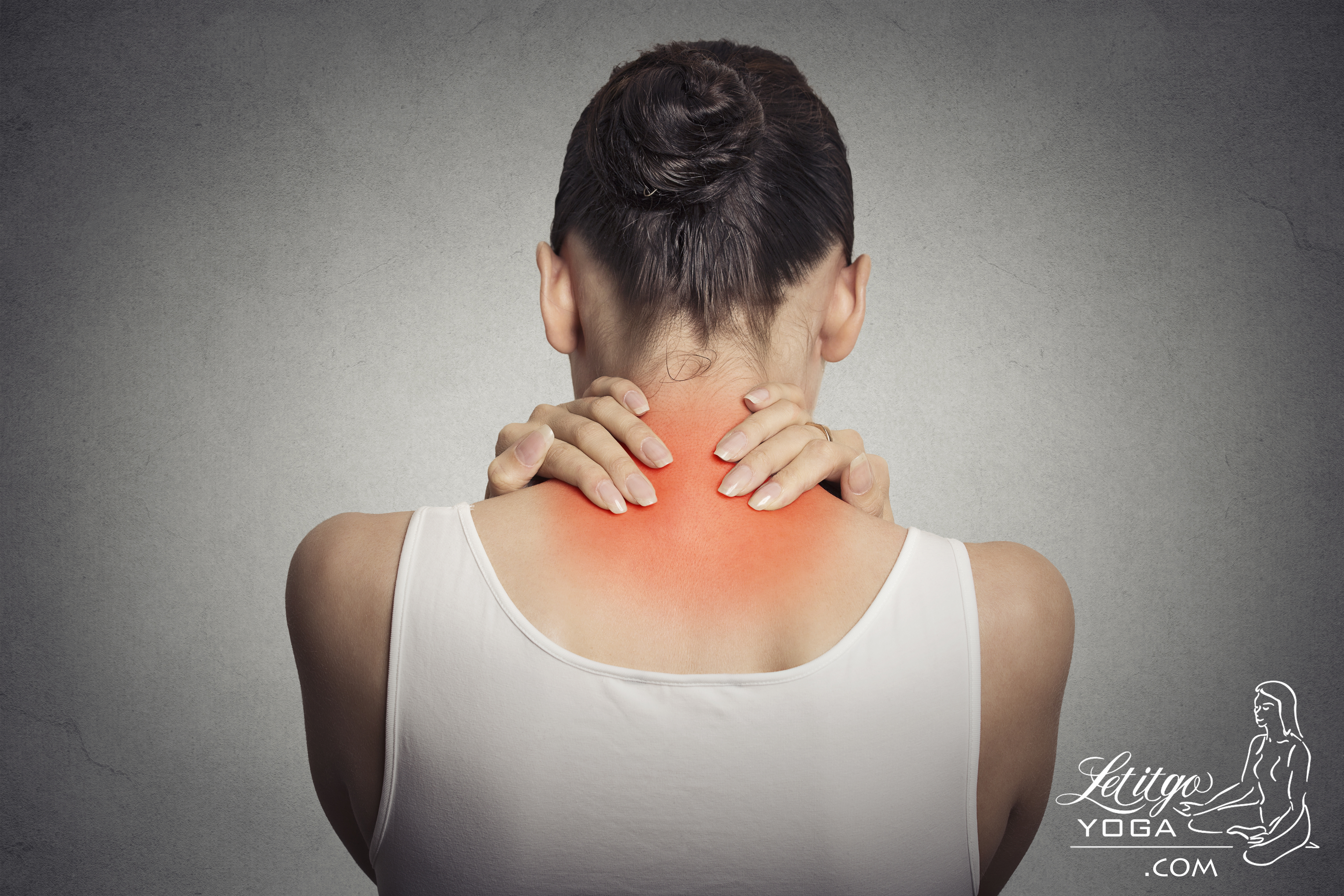 А успех лечения зависит ещё и от послеоперационной реабилитации, которая включает в себя методы консервативной терапии и ортопедической коррекции.
А успех лечения зависит ещё и от послеоперационной реабилитации, которая включает в себя методы консервативной терапии и ортопедической коррекции.
Не откладывайте лечение
Поясничный остеохондроз — прогрессирующее заболевание. Если его вовремя не обнаружить и не начать лечить, оно может привести к инвалидности и снижению качества жизни. Со временем поражается несколько отделов позвоночника, боль из острой переходит в хроническую.
Своевременная профилактика симптомов и лечение поясничного остеохондроза на начальных стадиях может предотвратить развитие болезни и ухудшение состояния.
Подобрать программу восстановления помогут врачи клиники Ткачева-Епифанова. Здесь прошли лечение более 1200 пациентов. О результатах можно узнать из разделов Клинические случаи и Отзывы пациентов.
Врачи клиники проводят бесплатные предварительные консультации. Они оценивают состояние позвоночника по снимкам МРТ, сообщают о вероятности резорбции и возможности лечения. Для консультации не нужно приезжать в Москву, общение происходит онлайн.
Для консультации не нужно приезжать в Москву, общение происходит онлайн.
Поясничный остеохондроз
Поясничный остеохондроз — самый распространенный тип заболевания позвоночника. Происходит изменение формы позвонков и уменьшение эластичности межпозвоночных дисков.
Симптомы поясничного остеохондроза
На начальных стадиях заболевание может протекать незаметно, симптомы нарастают постепенно. Самый ранний общий симптом — боль в области поясницы, может отдавать в в бедра и ягодицы. Возникает во время поднятия тяжестей, при резких движениях. Важно обратиться к врачу уже на этом этапе, так как в дальнейшем заболевание осложняется. Боль становится регулярной, появляется скованность движений, покалывание, распространяющееся от поясницы до стопы. В ответ на защемление корешков спинного мозга возникают ощущения жара или холода, расходящегося по пояснице.
Также может появляться онемение, слабость в мышцах ног, понижение температуры и изменение цвета кожи в области поясницы. На последней стадии к симптомам добавляются проблемы с органами таза — недержание или, наоборот, задержка выведения мочи и кала.
Причины поясничного остеохондроза
К развитию поясничного остеохондроза могут приводить:
- низкая двигательная активность;
- тяжелый физический труд;
- лишний вес и ожирение;
- нарушение осанки;
- травмы спины;
- поднятие чрезмерного веса на тренировках;
- сидячая работа;
- генетическая предрасположенность.
Кроме того, поясничный остеохондроз может быть следствием других заболеваний позвоночника. Поэтому важно обследовать позвоночник в целом и проводить лечение комплексно.
Лечение поясничного остеохондроза
Чтобы разработать план лечения, врач собирает анамнез и направляет на обследование, обычно — на магнитно-резонансную томографию.
В остром периоде применяются медикаментозные обезболивающие и противовоспалительные препараты.
Очень важно лечение заболевания в период ремиссий, включающее физиотерапевтические процедуры, массаж, лечебную физкультуру. При лечении поясничного остеохондроза хорошо себя показывают кинезиотерапия и ударно-волновая терапия.
Профилактика поясничного остеохондроза
- Не допускайте ожирения, питайтесь правильно, занимайтесь спортом;
- избегайте травм, не поднимайте чрезмерных тяжестей, тренируйтесь с инструктором;
- соблюдайте правильную осанку, делайте разминку каждые полчаса-час сидячей работы;
- не реже одного раза в год проходите обследование;
- по возможности пользуйтесь ортопедическим матрасом;
- при первых симптомах обращайтесь к врачу.
Определим точную причину боли
Снимем болевые ощущения, воспаление и отёк
Предупредим развитие осложнений
Вернём прежнюю подвижность
Остеохондроз поясничного отдела
Поясничный остеохондроз считается самым частым заболеванием позвоночника. Обычно эта болезнь проявляется после тридцати лет, но в зависимости от обстоятельств может развиться и раньше. На ранних стадиях остеохондроз поддается лечению, но запущенная форма лечится с большим трудом.
Причины остеохондроза поясничного отдела
Обстоятельства развития этого заболевания до конца не изучены. Основными причинами называются следующие факторы:
Основными причинами называются следующие факторы:
- неправильная осанка, приводящая к искривлению позвоночника;
- травмы позвоночника;
- быстрое изменение веса;
- регулярное переохлаждение поясницы;
- тяжелый труд;
- занятия силовыми видами спорта.
Симптомы поясничного остеохондроза
Незначительные признаки этого заболевания проявляются уже на первой стадии, со временем они усиливаются.
Симптомы болезни:
- боль в пояснице с иррадиацией преимущественно по задней поверхности бедра, может растекаться вверх по спине;
- боль при поднятии тяжести или перемене позы;
- люмбаго (прострел спины) при переохлаждении поясницы;
- после длительного сидения без перемены позы трудно сделать любое движение;
- перенапряжение мышц спины;
- онемение ягодиц и ног.
Консервативное лечение
На ранней стадии, когда каких-либо нарушений межпозвонковых дисков еще не видно, остеохондроз поясничного отдела можно вылечить без лекарств.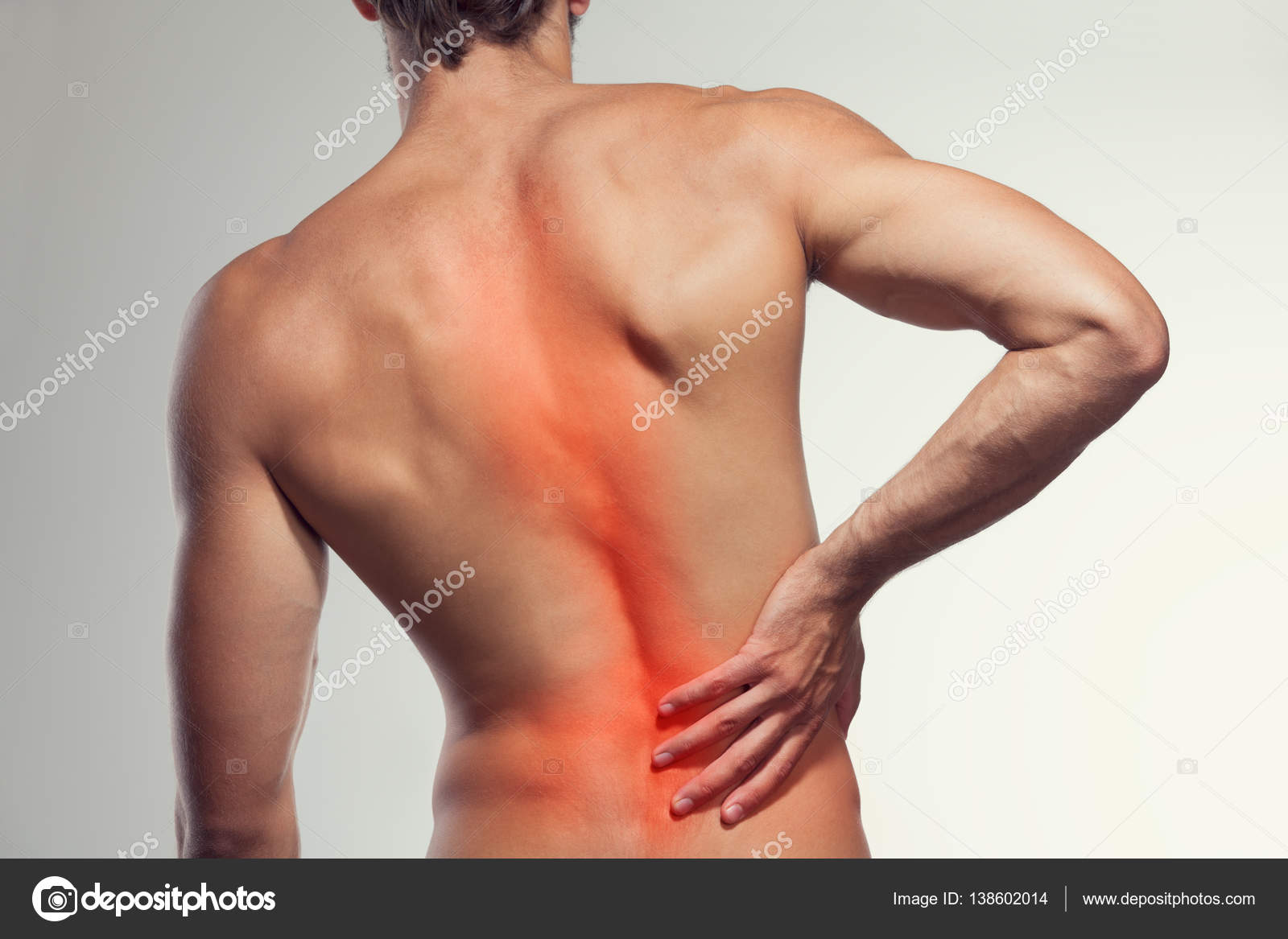 Для коррекции веса и оздоровления позвоночника врач порекомендует плавание и лечебную физкультуру. На этом этапе нужно отказаться от сильных физических нагрузок и пить витаминно-минеральные комплексы.
Для коррекции веса и оздоровления позвоночника врач порекомендует плавание и лечебную физкультуру. На этом этапе нужно отказаться от сильных физических нагрузок и пить витаминно-минеральные комплексы.
На второй и последующей стадии остеохондроза придется принимать противовоспалительные средства, анальгетики и хондропротекторы. При сильных приступах боли назначаются новокаиновые блокады.
Кроме медикаментозного лечения при поясничном остеохондрозе используется аппаратная физиотерапия – магнитная, лазерная и ультразвуковая, а также грязелечение и тейпирование.
Наиболее эффективным методом наряду с медикаментозным курсом считается мануальная терапия и лечебные массажи. При этом позвоночник вытягивается, освобождая защемленные нервы, и межпозвонковые диски возвращаются в первоначальное состояние.
Хирургическое вмешательство при поясничном остеохондрозе позвоночника
Консервативное лечение этой болезни помогает только на первых стадиях. На поздних приходится делать хирургическую операцию.
При остеохондрозе проводится несколько типов оперативного вмешательства:
- Дискэктомия. Иссечение поврежденного межпозвонкового диска, частичное или полное.
- Динамическая стабилизация. Имплантация силиконовой вставки, амортизирующей нагрузку на позвоночник.
- Лазерная вапоризация диска. Удаление грыжи медицинским лазером. Наименее травматичная операция.
Посетите нашу клинику при первых признаках поясничного остеохонрдроза. У нас работают врачи с большим опытом, а современное диагностическое оборудование позволит установить верный диагноз.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.
 Маршала Жукова 28к2
Маршала Жукова 28к2Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Лечение остеохондроза поясничного отдела позвоночника в Москве в клинике Дикуля: цены, запись на прием
Остеохондроз (дегенеративная болезнь дисков) в поясничном отделе позвоночника или нижней части спины обусловлен инволюционными изменениями в дисках, что приводит к болям в пояснице.
Межпозвонковые диски — это жесткие, волокнистые структуры, которые действуют как связки между позвонками, поглощают удары и обеспечивают амортизацию позвоночника. Диски эластичные, но достаточно прочные, чтобы облегчать движения, например наклон туловища, вперед, назад или в стороны.
Несмотря на название, остеохондроз не считается истинным заболеванием и симптоматика со временем, как правило, не ухудшается. Диски, также как и все структуры организма , по мере старения деградируют , и дегенерация дисков развивается у всех людей ,как часть инволюционного процесса .
Характерной чертой остеохондроза является постепенное снижение симптоматики по мере того, как позвоночник начинает стабилизироваться. Лечение остеохондроза поясничного отдела позвоночника фокусируется на минимизации боли, стабилизации позвоночника и улучшении или поддержании подвижности.
Симптомы
Большинство случаев проявления остеохондроза поясничного отдела позвоночника, заключается в наличии незначительной, постоянной боли в спине, которая время от времени усиливается в течение нескольких дней или более.
Симптомы могут различаться, но наиболее характерные включают:
- Умеренная, постоянная боль в пояснице. Боли в области поврежденного диска являются наиболее распространенным симптомом дегенерации дисков. Боль может распространяться в ягодицы, пах и верхние части бедра. Эта боль обычно ощущается как тупая, и интенсивность может варьировать от легкой до тяжелой.
- Периодические острые эпизоды боли. Боль в спине может усиливаться в течение нескольких дней или недель, а затем вернуться на более умеренный уровень. Вспышки боли возникают по мере дегенерации и утихают по мере того, как позвоночник постепенно стабилизируется. Вспышки боли могут возникать внезапно и болевые проявления нередко приводят к снижению мобильности.
- Местная болезненность. Область нижней части спины, окружающей дегенерированный диск, может быть чувствительной к прикосновению. Местная болезненность вызвана воспалением и мышечным напряжением в области поврежденного дегенерацией диска.

- Боль в ноге. Неврологические симптомы, в том числе онемение, слабость или резкие, простреливающие боли в ягодицах, бедрах и / или задней части ноги, могут ощущаться, если высота диска значительно снижается, и возникают условия для компрессии нервного корешка. Боль в ногах при остеохондрозе поясничного отдела позвоночника обычно не опускается ниже колена.
- Чувство внезапной слабости или нестабильности может возникать при значительном ослаблении диска и у пациента создается ощущение, что нижняя часть спины неполноценно выполняет свои функции.
Кроме того, боль может усиливаться или уменьшаться при выполнении некоторых движений или определенных позах, таких как:
- Боль при сидении. Сидение в течение длительных периодов часто вызывает усиление боли в пояснице и скованность и уменьшается после вставания или смены положения .
- Усиление боли при наклонах или ротации. Скручивание позвоночника и наклон вперед, назад или вбок могут вызвать интенсивную, боль в области поврежденного диска.

- Уменьшение боли при ходьбе или изменении положения. Когда позвоночник меняет положение, давление на диски уменьшается или перераспределяется с дисков на мышцы и суставы. Часто меняющиеся положения, чередование стояния и сидения, а также короткие прогулки могут помочь уменьшить скованность и свести боль к минимуму.
Дегенерация диска не должна вызывать симптомы дисфункции кишечника / мочевого пузыря, лихорадку с болями в спине, необъяснимую и быструю потерю веса или интенсивную боль в животе. Эти симптомы указывают на более серьезные состояния и часто требуют оперативных методов лечения .
Ассоциированные симптомы
При остеохондрозе поясничного отдела позвоночника, в дополнение к болям в пояснице, могут возникнуть другие симптомы, ассоциированные с дегенерацией диска. Например:
- Белки, содержащиеся внутри диска, могут вызвать значительное воспаление, если они вступают в контакт с окружающими спинальными структурами, и это воспаление может привести к спазмам мышц поясницы, а также болям корешкового характера, с иррадиацией в бедра и по задней поверхности нижних конечностей (также называемый ишиас).

- Дегенерация поясничного диска может способствовать развитию поясничного стеноза и / или поясничного остеоартроза, а также других состояний в нижней части спины.
- Дегенерированный диск также может привести к появлению грыжи поясничного межпозвоночного диска. Неврологические симптомы при грыже диска могут быть острыми и интенсивными.
- Симптомы, вызванные дегенерацией диска в поясничном отделе позвоночника, могут широко варьироваться в зависимости от того, насколько быстро или полностью диск подвергся дегенерации и как он воздействует на окружающие спинальные структуры.
- Боль при остеохондрозе обычно вызвана деформацией мышц, поддерживающих позвоночник и воспалением вокруг структур близлежащих к диску.
Причины остеохондроза поясничного отдела позвоночника
Остеохондроз возникает из-за возрастного изнашивания и нарушения структуры диска, и процесс дегенерации может ускоряться из-за травмы, общего состояния, здоровья и образа жизни, и, возможно, генетической предрасположенностью к развитию патологических процессов в опорно-двигательном аппарате.
Остеохондроз редко начинается с серьезной травмы, такой как автомобильная авария. Более вероятно, что инициация дегенеративных процессов связана с низкоэнергетической травмой диска.
Боли в пояснице, связанные с поясничным остеохондрозом, обычно генерируются одним или несколькими патологическими процессами:
- Воспаление, белки из диска раздражают окружающие нервы – как небольшие нервы в самом диске, так и потенциально большие нервы, которые идут в ноги (седалищный нерв).
- Аномальная неустойчивость микродвижений, когда наружные кольца диска, называемые фиброзным кольцом, изнашиваются и не могут эффективно поглощать силовые векторы на позвоночник, что приводит к движениям вдоль сегмента позвонков.
- В течение длительного периода времени боль при остеохондрозе поясничного отдела позвоночника в конечном итоге уменьшается, а не становится все хуже. Это облегчение боли возникает потому, что полностью поврежденный дегенерацией диск больше не имеет каких-либо воспалительных белков (которые могут вызвать боль) и спавший диск переходит в стабильное положение, устраняя микро-движения, которые вызывают боль.

Факторы риска
Факторы образа жизни, которые влияют на общее состояние здоровья, могут влиять на межпозвонковые диски. Факторы риска дегенеративного заболевания диска ( остеохондроза) включают:
- Семейная история болей в спине или скелетно-мышечных расстройств
- Чрезмерная нагрузка на нижнюю часть спины, обусловленная занятиями спортом, или характером работы
- Длительные статические нагрузки на диски из-за длительного сидения и / или плохой осанки
- Отсутствие поддержки дисков из-за слабых мышц спины
- Ожирение
- Курение или любая форма потребления никотина
Дегенерация диска является частью старения организма, но не у всех людей развивается боль или какие-либо особые симптомы. Симптомы имеют тенденцию возникать при возникновении нестабильности, мышечного напряжения и, возможно, раздражения нервного корешка.
Диагностика
- История заболевания включает подробное изучение симптомов у пациента, их интенсивность и связь болей с нагрузками или положением тела.
 Также необходима информация о регулярной физической активности, привычках сна и прошлых травмах.
Также необходима информация о регулярной физической активности, привычках сна и прошлых травмах. - Физическое обследование необходимо для изучения диапазона движений и состояния мышечного корсета. Также определяется наличие болезненных участков при пальпации или физических аномалий . Кроме того , проводятся неврологические тесты для определения неврологического дефицита .
- Вышеуказанные методы диагностики обычно достаточны для диагностики остеохондроза, но точный диагноз требует применения методов визуализации.
- КТ
- Рентгенография
- МСКТ
- ПЭТ
- МРТ — это метод диагностики позволяет уточнить степень дегенерации, наличие переломов, грыж дисков стеноза. Нередко МРТ исследование необходимо при подготовке к операционному лечению, чтобы точно определить местонахождение дегенерированного диска и спланировать операцию.
Исследования показали, что результаты МРТ с умеренной или значительной дегенерацией дисков обнаруживаются при сканировании пациентов, как с наличием сильной боли, так и минимальной или отсутствием боли.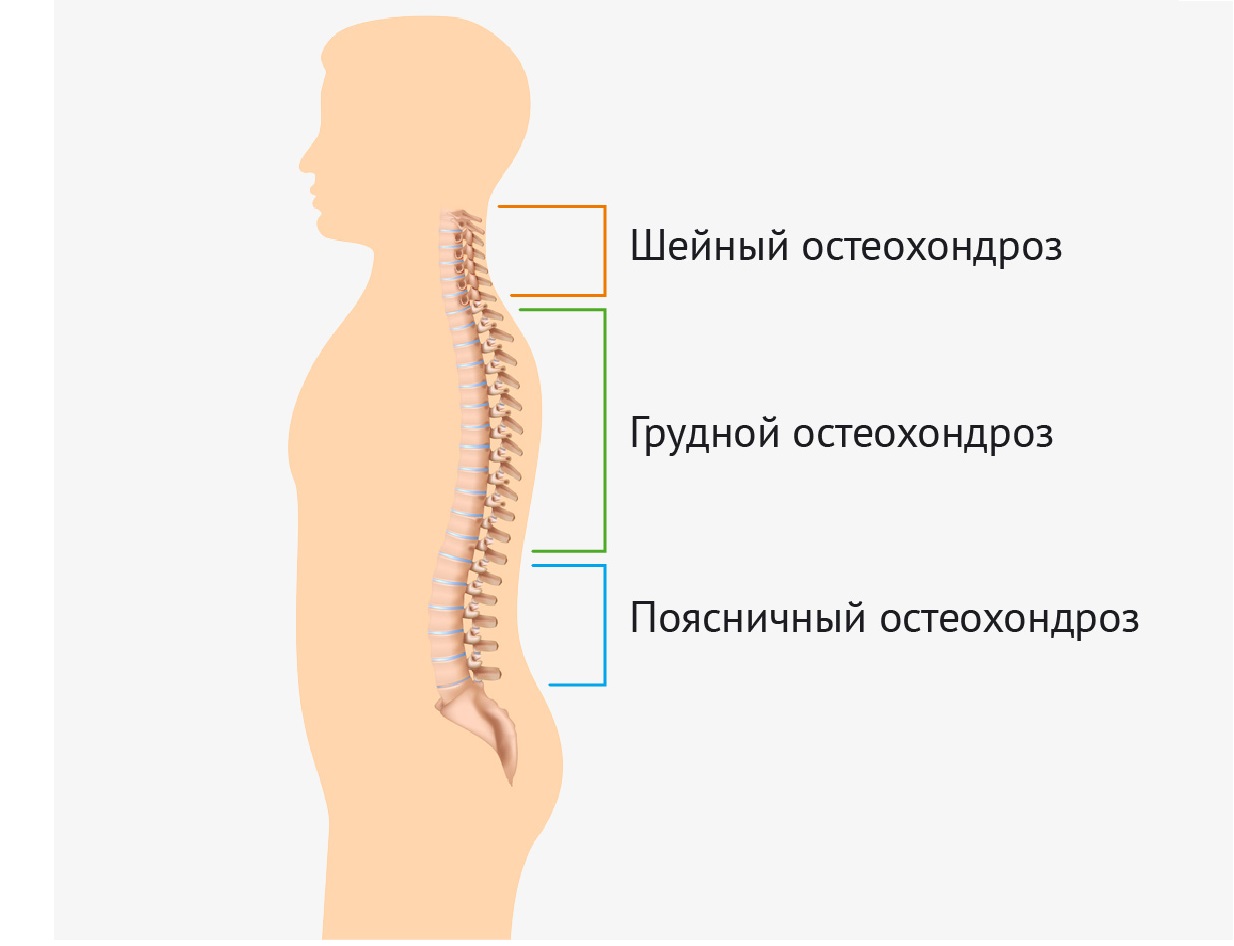 Кроме того, многие болезненные состояния могут не проявляться на МРТ. По этой причине диагноз не может выставляться исключительно на основании результатов визуализации, и верификация диагноза возможна только на основе совокупности всех клинических и инструментальных методов обследования.
Кроме того, многие болезненные состояния могут не проявляться на МРТ. По этой причине диагноз не может выставляться исключительно на основании результатов визуализации, и верификация диагноза возможна только на основе совокупности всех клинических и инструментальных методов обследования.
Лечение
Первоначальные методы лечения остеохондроза поясничного отдела позвоночника и болевых проявлений обычно включают в себя следующие комбинации:
- Безрецептурные обезболивающие препараты — аспирин (Bayer), ибупрофен (Advil) или напроксен (Aleve), могут уменьшить воспаление, которое способствует дискомфорту, скованности и раздражению нервных корешков.
- Рецептурные обезболивающие препараты. При тяжелой боли могут быть назначены миорелаксанты или наркотические болеутоляющие средства. Эти препараты обычно используются для лечения интенсивной, острой боли, которая, как ожидается, не продлится более нескольких дней или недель. Эти лекарства могут вызывать привыкание и вызывать серьезные побочные эффекты, поэтому их следует использовать с осторожностью.

- Тепло и лед. Применение тепла в нижней части спины улучшает кровообращение, что уменьшает мышечные спазмы и напряжение и улучшает подвижность. Пакеты со льдом могут уменьшить воспаление и снять умеренные боли. Полезно применять тепло перед физическими упражнениями для расслабления мышц и применять лед после физической активности, чтобы свести к минимуму воспаление.
- Мануальная терапия.Манипулирование которое проводится специалистом , является популярным методом управления болью при болях в пояснице. Практикующие врачи, мануальные терапевты, используют свои руки для воздействия на различные области тела с целью уменьшения напряжения в мышцах и суставах. Было обнаружено, что манипуляции являются эффективной мерой для временного уменьшения боли, а в некоторых случаях является такой же эффективной, как и медикаментозная терапия.
- Массаж. Воздействие методами массажа может уменьшить напряжение и спазмы в мышцах нижней части спины, уменьшить давление на позвоночник и облегчить боль.
 Кроме того, лечебный массаж может улучшить кровообращение, обеспечивая доставку питательных веществ и кислорода в напряженные мышцы.
Кроме того, лечебный массаж может улучшить кровообращение, обеспечивая доставку питательных веществ и кислорода в напряженные мышцы. - Эпидуральные инъекции стероидов (ESI). Введение стероида в пространство, окружающее позвоночник, может уменьшить болевые импульсы, а также воспаление. Инъекцию стероида можно использовать в сочетании с программой физической терапии для облегчения боли во время физических упражнений и реабилитации. Как правило, эпидуральная инъекция стероидов позволяет снизить боль на период от нескольких недель до одного года.
Во многих случаях, для эффективного обезболивания необходима комбинация методов лечения. Процесс проб и ошибок, как правило, необходим для того, чтобы подобрать лечение, которое окажется наиболее эффективным.
Длительный постельный режим не рекомендуется, и, как правило, иммобилизация возможна при сильной боли на короткий промежуток времени, так как отсутствие физической активности может привести к ослаблению мышц и нормальной поддержки позвоночника.
ЛФК и модификация активности
Для поддержания здоровой подвижности позвоночника необходимы физические упражнения. Эффективная программа упражнений для поясничного отдела позвоночника должна включать:
- Упражнения на растяжку для мышц поясницы, бедер и таза, а также мышц хармстринга. Уплотнение этих мышц увеличивает давление на поясничный отдел позвоночника и способствует развитию боли в пояснице.
- Силовые упражнения на мышцы нижней части спины и живота позволяют сохранять хорошую осанку и лучше поддерживать позвоночник. Программа упражнений на усиление мышц может включать в себя индивидуальную программу ЛФК, динамическую стабилизацию поясничной отдела позвоночника, тай-чи, пилатес или другие.
- Аэробные упражнения с низким уровнем нагрузки, которые повышают частоту сердечных сокращений, улучшают кровообращение и обеспечение питательными веществами и кислородом, что необходимо для восстановления тканей организма. Например, это может быть ходьба, плавание и водная аэробика.
Программы физических упражнений обычно адаптируются в каждом конкретном случае, в зависимости от общего состояния здоровья, тяжести боли и личных предпочтений.
Кроме того, небольшие корректировки повседневной деятельности (модификации образа жизни) могут эффективно смягчить боль. Например, одевать корсета при подъеме тяжестей или избегать скручивания при подъеме тяжестей, может предотвратить усиление боли из-за чрезмерных нагрузок на диски. Использование эргономичного кресла и ортопедического матраса также может улучшить осанку и уменьшить нагрузку на диски.
Хирургическое лечение
Хирургическое лечение остеохондроза поясничного отдела позвоночника необходимо в тех случаях, когда консервативное лечение в течение 6 месяцев оказалось неэффективно. Хирургическое лечение при остеохондрозе всегда является избирательным, а это означает, что пациент сам решает, следует ли проходить операцию или нет.
Рекомендуется принимать во внимание все факторы, прежде чем принять решение о проведении операции по поводу остеохондроза, включая продолжительность периода восстановления, лечение болей во время выздоровления, реабилитацию позвоночника.
Операция слияния позвонков
Стандартное хирургическое лечение остеохондроза поясничного отдела позвоночника представляет собой операцию по слиянию, в которой два позвонка сращиваются вместе. Цель операции слияния (спондилодеза)- уменьшить боль и устранить нестабильность в двигательном сегменте позвоночника.
Все операции спинального слияния состоят в следующем:
- Поврежденный диск полностью удаляется из межпозвонкового пространства (дискэктомия).
- Проводится стабилизация с помощью костного трансплантата и / или инструментария (имплантаты, пластины, стержни и / или винты).
- Затем позвонки срастаются, образуя твердую, неподвижную структуру. Сращение происходит в течение нескольких месяцев после процедуры, а не во время самой операции.
После операции назначается ношение корсета, прием анальгетиков. Физические упражнения подключаются очень аккуратно ,с учетом индивидуальных особенностей пациента и степени регенерации тканей . Полное восстановление после операции слияния может занять период до года, пока позвонки срастутся вместе.
Хирургическая замена искусственным диском
Замена поврежденного диска искусственным имплантом была разработана в последние годы как альтернатива операции слияния. Операция замены диска состоит в полном удалении поврежденного дегенерацией диска (дискэктомия), восстановление дискового пространства на естественную высоту и имплантация искусственного диска.
Эта процедура предназначена для поддержания движения в позвоночнике, аналогичного естественным движениям, уменьшая вероятность увеличения давления на соседние сегменты позвоночника (достаточно распространенного осложнения спинального слияния).
Восстановление после операции замены диска обычно длится до 6 месяцев.
Лечение остеохондроза поясничного отдела позвоночника
Остеохондроз пояснично-крестцового отдела – это болезнь межпозвоночных дисков в нижней части спины, причина боли в пояснице, ягодице, ноге.
Болевые синдромы при этом заболевании диагностируются как радикулит, поясничная невралгия, ишиас, люмбаго, люмбалгия. Обезболивающие мази и компрессы при этих синдромах приносят лишь временный эффект. В клинике «Тибет» мы воздействуем на причину болей. Это далеко не всегда воспаление, но всегда – сдавление нервного корешка в пояснично-крестцовом отделе.
Эффективность лечения поясничного остеохондроза в нашей клинике превышает 96-97%. Это означает стойкие, позитивные результаты, которые сохраняются долгое время.
Остеохондроз пояснично-крестцового отдела означает изменения в межпозвоночных дисках, которые происходят в несколько стадий. Главные причины этих изменений – недостаток питания и высокие нагрузки. Нормальный обмен веществ обеспечивает обновление соединительных тканей по мере их износа. Его замедление, ухудшение означает, что диски не успевают обновляться, их структура и свойства нарушаются.
Главный фактор развития заболевания – сидячий образ жизни, хроническое мышечное напряжение и стойкие спазмы мышц в пояснице. Приток и отток крови в области позвоночника ухудшается, возникают застойные явления. Диски лишаются нормального кровоснабжения, поступления коллагена, кислорода, обмен веществ в них ухудшается.
Кроме того, при сидячем образе жизни значительно повышается нагрузка на диски позвоночника в пояснично-крестцовом отделе.
Второй по важности фактор – лишний вес. Он существенно увеличивает давление на межпозвоночные диски и служит причиной мышечных спазмов, напряжения, скованности, ригидности мышц. В положении лежа вес перестает давить на диски, но мышечные спазмы сохраняются и продолжают создавать нагрузку.
Возрастной фактор также имеет значение. В пожилые годы происходит общее обезвоживание организма. Соединительные ткани, в том числе межпозвоночные диски, теряют влагу, усыхают, теряют амортизацию. Этим объясняется постепенное уменьшение роста у пожилых людей.
Стадии остеохондроза пояснично-крестцового отдела, симптомы
Пояснично-крестцовый отдел состоит из 5 поясничных позвонков (L1-L5) и пяти сросшихся крестцовых позвонков (S1-S5). Чаще всего остеохондроз возникает на границе этих структур в сегменте L5-S1 или в нижней части поясничного отдела L3-L5.
На ранней, первой стадии заболевания происходит постепенное обезвоживание дисков. Их амортизация снижается, и они становятся более плотными, усыхают и все хуже справляются с нагрузками. Усыхание дисков приводит к снижению высоты зазоров между позвонками. Тела позвонков сближаются. При наклонах, поднятии тяжестей, резких поворотах тела возможно умеренное защемление нервных корешков. Это вызывает боль в пояснице, которая относительно быстро проходит.
Провоцирующим фактором может послужить также сквозняк, холодный, резкий ветер, охлаждение поясницы. Холод вызывает мышечный спазм, который стягивает позвоночник, вызывает защемление нерва и боль. Если начать лечение на первой стадии, развитие остеохондроза можно обратить вспять. Проблема в том, что мало кто начинает лечение поясничного остеохондроза на этой стадии.
На второй стадии поясничного остеохондроза давление на межпозвоночные диски становится настолько сильным, что это приводит к их выпячиванию. Оно называется протрузией. Выпячивание диска может быть направленным, в одну сторону, или по всей окружности. В первом случае это латеральная или дорзальная протрузия, во втором – диффузная протрузия.
На этой стадии боль усиливается, становится длительной или постоянной, ноющей. Появляются онемение в ноге, боль по ходу нерва – в ягодице, бедре и вниз до голени. Нарушается чувствительность в ноге, возникает ощущение мурашек, покалывания кожи, холода в ноге, онемение и холод в пальцах ступни, мышечная слабость ноги.
Самые опасные симптомы возникают при сдавливании спинного мозга, когда диск выпячивается в заднем направлении. Это нарушение мочеиспускания, ухудшение потенции, частичный паралич ноги. В этом случае затягивать с лечением уже нельзя.
Третья стадия поясничного остеохондроза означает образование грыжи. Если ее размеры не слишком велики, а сдавление спинного мозга незначительно или отсутствует, ситуацию можно исправить без операции. В более тяжелых случаях остается только удалить часть диска. После этого нужно пройти лечение, чтобы предотвратить образование грыжи в соседних сегментах.
В клинике «Тибет» проводится эффективное лечение поясничного остеохондроза на всех трех стадиях. Чем раньше будет начато лечение, тем меньше усилий и времени оно потребует.или позвонить:
+7 495 781-57-57 (Москва) +7 812 643-20-70 (Санкт-Петербург)Бесплатная консультация
Опрос, осмотр,
пульсовая диагностика
от 30 минут
Диагностика
УЗИ, МРТ, лабораторные
исследования (по назначению)
Лечение
Индивидуальный
план
Лечение остеохондроза поясничного отдела позвоночника
Лечебный курс при поясничном остеохондрозе включает от 3-4 до 10-11 сеансов. Острая боль облегчается за 1-3 сеанса. Комплексное лечение требует больше времени, но его результаты сохраняются значительно дольше.Для снятия острой боли врач применяет мануальную терапию, точечный массаж, иглоукалывание и точечное прогревание моксами. Прежде всего он должен быть уверен в отсутствии серьезной грыжи и сдавления спинного мозга. Об этом говорит характер симптомов, но для полной уверенности врач может назначить МРТ.
Перед тем как начать лечение, врач проводит диагностику. Он подробно опрашивает о характере жалоб, после этого проводит внешний осмотр. Нажимая на точки вблизи позвоночника, врач находит области напряжения мышц, боли, спазмов. После этого он проверяет неврологические рефлексы. В зависимости от картины заболевания, врач использует те или иные комбинации процедур, схемы иглотерапии, точечного массажа.
Иглоукалывание
Для лечения пояснично-крестцового остеохондроза врач вводит иглы не только в области поясницы, но и по дистальным точкам на руках, голенях, ступнях, голове. С помощью акупунктуры он уменьшает воспаление и отек при защемлении нервных корешков, уменьшает напряжение мышц, улучшает кровоток. Обезболивающий эффект иглоукалывания при поясничном остеохондрозе не уступает сильнодействующим средствам.
Точечный массаж
Обязательная часть лечения. С помощью тибетского массажа врач снимает напряжение мышц, расслабляет их и облегчает приток крови к позвоночнику. Уменьшается боль и нагрузка на межпозвоночные диски, начинается их восстановление.
Фармакопунктура
Инъекции гомеопатических препаратов используются при воспалении сдавленного нервного корешка, они усиливают эффект иглоукалывания.
Мануальная терапия
При поясничном остеохондрозе используется техника тракции – мягкого, ручного вытягивания позвоночника. Она применяется только после расслабления мышц, снятия спазмов и напряжения точечным тибетским массажем и иглоукалыванием.
С помощью мануального воздействия врач уменьшает нагрузку на диски и суставы позвоночника, улучшает подвижность в пояснице, устраняет нервные защемления, сдавления, восстанавливает нормальный приток крови.
Гирудотерапия
Улучшает кровообращение в пояснице, помогает устранить застой крови, уменьшает воспаление, стимулирует обменные процессы.
Моксотерапия
Точечное прогревание сигарой или тлеющим конусом ускоряет восстановление дисков, улучшает процессы метаболизма, кровообращение, оказывает дополнительное обезболивающее и противовоспалительное действие. Нагревание игл усиливает эффект акупунктуры.
Тибетские фитопрепараты
Улучшают работу сосудов, кровообращение, работу нервной системы, помогают при онемении, улучшают работу печени, синтез коллагена, оказывают хондропротекторное действие, ускоряют восстановление межпозвоночных дисков и суставов.
Вакуум-терапия, стоун-терапия
Эти процедуры хорошо расслабляют мышцы, нормализуют лимфоток, стимулируют кровообращение, дополняют действие иглоукалывания, точечного массажа, повышают лечебный эффект комплексного сеанса.
На границе поясничного и крестцового отдела может использоваться УВТ (ударно-волновая терапия). Эта процедура создает эффект внутреннего массажа, улучшает кровообращение, облегчает боль, уменьшает воспаление и ускоряет лечение остеохондроза.Результаты лечения остеохондроза
Лечение поясничного и пояснично-крестцового остеохондроза в клинике «Тибет» дает стойкие, долговременные результаты:
-
существенное облегчение или полное устранение боли в пояснице, ягодице, ноге,
-
восстановление чувствительности в стопе, ноге, устранение онемения, холода, мышечной слабости,
-
восстановление гибкости поясницы, устранение скованности, тугоподвижности нижней части спины,
-
предупреждение пареза, паралича, импотенции и других осложнений,
-
улучшение работы органов мочеполовой системы.
Домашние, народные средства при лечении остеохондроза поясничного отдела позвоночника
Упомянуть о народных средствах следует только потому, что многие привыкли пользоваться ими при поясничном радикулите и других проявлениях пояснично-крестцового остеохондроза. Как правило, это лечение теплом – компрессами, согревающими, жгучими мазями, укусами пчел.
Чаще всего в компрессах, согревающих пластырях и мазях используются горчица, острый красный перец, хрен, чеснок, камфора. В качестве средства от воспаления может использоваться пюре или сок алоэ.
Тепло уменьшает мышечное напряжение и снижает нагрузку на сдавленные нервные корешки и межпозвоночные диски. Этим объясняется временное облегчение боли, улучшение подвижности в пояснице. Эти средства не заменяют лечение, обычно они используются при острых болевых приступах.Преимущества лечения остеохондроза поясничного отдела позвоночника в нашей клинике
- «Тибет» – клиническая база ФГАОУ ВО Первый МГМУ
имени И. М. Сеченова Минздрава России (Сеченовский университет). - Лечение остеохондроза в «Тибете» проводят более 30 врачей с высшим медицинским образованием, в совершенстве владеющих методами восточной медицины. Наши специалисты
- Клиника «Тибет» работает более 10 лет. За это время более 3 000 пациентов прошли у нас успешное лечение остеохондроза.
- Эффективность наших методик подтверждается фактами. Позитивная динамика при лечении остеохондроза достигаются в 95-98% случаев.
- В «Тибете» действует уникальная система контроля качества лечения.
- Клиника «Тибет» — лауреат престижной европейской премии «Aurora Beauty&Health», победитель в номинации «Лучшая клиника восточной медицины». Подробнее
Позвоночный артроз при поясничном остеохондрозе
Поясничный спондилоартроз и остеохондроз часто возникают в силу общих причин, поэтому развиваются параллельно. Артроз межпозвоночных суставов означает истощение хрящевой ткани. Как и остеохондроз, он проявляется болями в пояснице, которые усиливаются при движениях, поднятии тяжестей и других физических нагрузках. Но есть некоторые различия в симптомах.
Боль при артрозе позвоночных суставов может быть особенно сильной после ночного сна, утром, в начале движений. Такие боли называются стартовыми. Через некоторое время их интенсивность уменьшается. Характерный симптом заболевания – утренняя скованность, тугоподвижность в пояснице.
Заболевание суставов приводит к напряжению и мышечным болям в ягодицах, затруднению движений в тазобедренных суставах. Такие симптомы как онемение и слабость в ногах увеличивают сходство артроза позвоночных суставов с пояснично-крестцовым остеохондрозом.
Методы лечения этих заболеваний во многом схожи. Они направлены на расслабление мышц, усиление притока крови и кровоснабжения поясничного отдела позвоночника, стимуляцию процессов восстановления. Строительным материалом для межпозвоночных суставов и дисков служит коллаген. Поэтому лечение спондилоартроза и остеохондроза включает улучшение работы печени, от которой зависит синтез коллагена и его поступление к позвоночнику.Питание при пояснично-крестцовом остеохондрозе
Пояснично-крестцовый остеохондроз нередко развивается на фоне избыточного веса. Это требует индивидуальной коррекции питания в сочетании с другими методами лечения. Лучшие результаты дают комплексные программы снижения веса в клинике «Тибет».
Поясничный остеохондроз относится к болезням холода и связан с расстройством систем Бад-кан (Слизь) и Рлунг (Ветер). Дисбаланс этих систем связан с воздействием и накоплением холода, поэтому питание при поясничном остеохондрозе должно давать максимум тепла для организма. Но при этом нельзя перегружать печень острой, соленой, копченой, жирной, жареной пищей.
Сырые овощи, фрукты и фруктовые соки охлаждают организм. В качестве источника витаминов эти продукты можно использовать, но только после термической обработки. Сахар, белый хлеб охлаждают, поэтому их лучше исключить. Сахар по возможности можно заменить медом. Картофель, как и другие охлаждающие продукты можно скорректировать топленым маслом, чесноком, пряностями (мускатным орехом, куркумой, имбирем, корицей, черным и красным острым перцем).
Перепелиные и куриные яйца согревают, поэтому их можно употреблять при поясничном остеохондрозе. Рекомендуются твердые, выдержанные сыры, топленое масло, мясо птицы. Самый полезный продукт – рыба, особенно жирные лососевые породы. Помимо того что рыба идеально согревает и помогает при расстройствах Слизи и Ветра, она дополнительно укрепляет и восстанавливает межпозвоночные диски и суставы благодаря содержанию хондроитина. Полезны также блюда из рыбных, животных соединительных тканей (хрящей, сухожилий), костного мозга и костей, в том числе наваристые бульоны, холодцы, заливные.
Лечение остеохондроза поясничного отдела позвоночника в санатории Шахтер (Ессентуки)
Лечение остеохондроза поясничного отдела позвоночника в санатории Шахтер (Ессентуки) Мы заботимся о наших гостях и принимаем меры по борьбе с распространением вируса COVID-19. Мы заботимся о безопасности наших гостей. Подробнее
Гарантия лучшей цены!
Большой крытый бассейн на 25м
Дети до 4х лет проживают бесплатно
Удобное расположение — 100 метров до лечебного парка и бювета с минеральной водой
Бесплатная доставка багажа в номер
Ежедневная анимационная программа
VIP сервис в номерах повышенной комфортности
Уникальные лечебные программы
Деформация хрящевой ткани – процесс необратимый, поэтому лечение остеохондроза сводится к остановке развития заболевания и к избавлению от болевых ощущений. Основа борьбы с остеохондрозом – медикаментозная терапия. Назначаются противовоспалительные, обезболивающие, препараты, а так же лекарства, улучшающие обменные процессы и расслабляющие мышцы. Важным фактором выздоровления являются специальные физические нагрузки, способствующие укреплению мышечных тканей спины. Лечение и реабилитация в санаторно-курортных учреждениях также является эффективным методом борьбы с остеохондрозом.
В санатории для лечения остеохондроза назначаются различные физиотерапевтические процедуры, такие как электрофорез, магнитотерапия, грязевые аппликации, лечение ультразвуком. Кроме того, положительно влияют на процесс выздоровления различные массажи и мануальная терапия. Еще одним важным шагом является лечебная физкультура, которая благотворно влияет на мышцы спины, на укрепление связочного аппарата позвоночника.
Противопоказания
Выраженный болевой синдром и развившиеся изменения в позвоночнике ограничивающие самообслуживание и самостоятельное передвижение человека.
Результаты лечения
Лечение в санатории устраняет признаки заболевания и уменьшает частоту его проявлений. Обменный процесс в позвоночных тканях восстанавливается, что ведёт к уменьшению болевых симптомов и улучшению общего состояния пациента.Последствия отсутствия лечения
Среди распространённые последствий остеохондроза: ишемия, грыжа диска, эффект «узкого ложка», неконтролируемое сужение сосуда.Остеохондроз – заболевание тканей связочного аппарата позвоночника, нарушение обменного процесса в межпозвоночных хрящах. По статистике каждый второй житель планеты страдает остеохондрозом. К причинам развития остеохондроза относят наследственную предрасположенность, искривление позвоночника, слабые мышцы спины, тяжелый физический труд, «неподвижные» профессии (нахождение в одной позе в течение долго времени), нарушенный обмен веществ.
Лечение по данному заболеванию назначают врачи-консультанты санатория «Шахтёр» как сопутствующую патологию к основным заболеваниям, являющимся профильными для санатория – заболевания органов пищеварения и эндокринной системы.
Более подробную консультацию можно получить в отделе продаж курорта: +7 (863) 310-01-43
Санаторно-курортные программы
Программа «Движение без боли»
Путевки от 7 до 14 дней
Когда боль в спине может означать артрит
Около 80% боли в спине являются острыми и обычно длятся от одного до семи дней. В противном случае это считается хроническим заболеванием и может быть вызвано артритом. Нижняя часть спины — наиболее частое место боли в спине при артрите. Несколько типов артрита являются частью группы состояний, называемых спондилоартропатиями (что означает артрит позвоночника). Спондилоартропатии могут поражать взрослых и детей.
Если вы испытываете боль, отек и скованность в спине, у вас может быть один из следующих типов артрита или связанных с ним состояний.
Аксиальный спондилоартрит
Осевой спондилоартрит (axSpA) — хроническое воспалительное заболевание, которое в первую очередь поражает тазобедренные суставы и сустав, соединяющий нижнюю часть позвоночника с тазом (крестцово-подвздошный).
Существует два типа axSpA: рентгенографический axSpA (также называемый анкилозирующим спондилитом или AS) включает повреждение крестцово-подвздошных суставов и позвоночника, которое можно увидеть на рентгеновских снимках, и нерадиографическое axSpA (nr-axSpA) не включает повреждения, которые вы можете увидеть. на рентгеновских лучах, но может появиться на магнитно-резонансных изображениях (МРТ).
Остеоартроз
Остеоартрит (ОА) — наиболее распространенная форма артрита. ОА, также известное как артрит «изнашивания», представляет собой хроническое заболевание, вызванное разрушением хряща, который смягчает концы костей, где они встречаются, образуя суставы. В результате этого разрушения кости трутся друг о друга, вызывая скованность, боль и потерю подвижности суставов. При ОА позвоночника этот разрыв поражает фасеточные суставы, в которых соединяются позвонки. В результате движение костей может вызвать раздражение, дальнейшее повреждение и образование костных выростов, называемых шпорами.Эти шпоры могут давить на нервы, вызывая боль.
Псориатический артрит
Псориатический артрит — это форма артрита, поражающая суставы и обычно кожу (псориаз). Примерно у 20 процентов людей с ПсА заболевание поражает позвоночник (осевой артрит). В некоторых случаях чрезмерное разрастание костей может привести к срастанию двух или более позвонков (сращению), вызывая скованность.
Реактивный артрит
Реактивный артрит часто возникает после инфицирования половых органов, мочевыводящей или желудочно-кишечной системы.Это состояние может вызвать воспаление суставов, глаз, а также кишечника, почек или мочевого пузыря. Могут быть поражены крестцово-подвздошные суставы.
Энтеропатический артрит
Эта форма артрита встречается примерно у пяти процентов людей с воспалительными заболеваниями кишечника, включая язвенный колит и болезнь Крона. Обычно поражается крестцово-подвздошный сустав, вызывая боль в пояснице.
Стеноз позвоночного канала
Стеноз позвоночного канала возникает из-за разрастания костной ткани позвонков и утолщения связок.Обычно это происходит вместе с остеоартритом или анкилозирующим спондилитом. Чрезмерный рост может вызвать сужение позвоночника и давление на нервы. Поскольку пораженные нервы выполняют множество функций, это состояние может вызывать множество проблем с нижней частью тела, включая боль в спине, боль или онемение в ногах и проблемы с кишечником.
Другие связанные с артритом состояния, которые могут вызывать боль в спине, включают ревматическую полимиалгию (PMR), фибромиалгию и болезнь Педжета.
Получение правильной диагностики
Другие распространенные источники боли в спине: мышечные спазмы, переломы мышц, аномальное искривление позвоночника (сколиоз), воспаление седалищного нерва (самый большой нерв в организме, который проходит от нижней части спинного мозга через ягодицу и вниз по спине. ноги) или травма диска (амортизатора) в спине.
Артрит сложно диагностировать самостоятельно. Как можно скорее поговорите со своим лечащим врачом о своих симптомах. Вас могут направить к ревматологу или ортопеду для постановки точного диагноза и получения необходимой медицинской помощи. Если не поставить диагноз и не лечить, ваше состояние может ухудшиться и стать причиной инвалидности.
Артроскопия (проблемное колено) — Orthopaedic Associates of Hartford
Что это?
Сегодняшний активный образ жизни может требовать от наших колен слишком многого.Спортсмены часто получают травмы колена в результате внезапного удара, падения или просто скручивания. Женщины особенно склонны к проблемам с коленной чашечкой, в то время как пожилые люди могут иметь проблемы из-за старения суставов. Многие проблемы с коленями возникают из-за повреждения мягких тканей (хрящей и связок) внутри сустава. До недавнего времени их не всегда было легко диагностировать.
Анатомия колена
Колено — самый большой сустав тела. Он классифицируется как шарнирный сустав и соединяет кости верхней и нижней части ног (бедренную и большеберцовую).Суставной хрящ покрывает концы этих костей и нижнюю часть коленной чашечки (надколенника). Латеральный и медиальный мениски — это хрящевые подушки между костями. Связки и четырехглавые мышцы придают коленям стабильность и силу.
История болезни / физический осмотр / диагностические тесты
Поскольку колено уязвимо для мягких тканей и других травм, хирурги-ортопеды сталкиваются с большим количеством проблем с коленом. Перед лечением хирург должен поставить точный диагноз, основанный на анамнезе, физическом осмотре, рентгеновских снимках и лабораторных исследованиях, если это будет сочтено целесообразным.С помощью артроскопии врач теперь может смотреть прямо в колено, чтобы подтвердить диагноз и, во многих случаях, одновременно хирургическим путем исправить проблему.
Скорее всего, вас спросят, возникла ли боль постепенно или от внезапной травмы. Врач вручную осмотрит ваше колено на предмет болезненности и припухлости, уменьшения диапазона движений и нестабильности.
Рентген
Обычное рентгенологическое исследование обычно используется для диагностики состояний костей, в то время как специальные рентгеновские снимки с напряжением могут потребоваться для определения стабильности суставов.Мягкие ткани не видны, но часто можно определить аномальную анатомию костей и артриты.
Магнитно-резонансная томография (МРТ)
Магнитно-резонансная томография — это современная технология, которая может предоставить информацию о мягких тканях колена, например хрящи и связки, которые не могут обеспечить обычные рентгеновские лучи. Однако результаты МРТ не всегда точны на 100%.
Что такое артроскопия?
Артроскопия — это хирургическая процедура, которая позволяет врачу лечить поврежденное или проблемное колено, не делая большого разреза на внешней поверхности кожи, который защищает коленный сустав.
Оптоволоконная технология привела к созданию артроскопа, инструмента, который позволяет нашей команде смотреть прямо в колено и диагностировать большинство проблем. Артроскопический стержень содержит стеклянные волокна с покрытием и серию увеличительных линз, которые излучают интенсивный холодный свет, передавая увеличенное изображение зрителю. Глядя в окуляр или на телеэкран, хирург имеет четкий обзор и доступ к большинству участков сустава.
До появления артроскопа хирург-ортопед не мог напрямую идентифицировать многие проблемы с коленом.Чтобы диагностировать и лечить проблемное колено, хирург прибегает к обычной открытой хирургии, требующей больших разрезов, пребывания в больнице и часто длительного восстановления. Артроскопия позволяет провести прямое и тщательное обследование колена. Артроскоп вводится через крошечные разрезы, называемые порталами. После установки артроскопа можно ввести несколько различных инструментов для лечения пораженного сустава. Щипцы, зонды, электродвигатели для бритья и хирургические лазеры — одни из наиболее распространенных инструментов, используемых вместе с артроскопом.Большинство проблем можно точно диагностировать и, во многих случаях, одновременно лечить хирургическим путем. Вся процедура обычно может проводиться в амбулаторных условиях.
Альтернативы
Альтернативой артроскопии являются противовоспалительные таблетки, инъекции, наблюдение, физиотерапия, переносимость проблемы, полная замена сустава, остеотомия и т. Д. Альтернативы зависят от возраста и симптомов.
Распространенные проблемы с коленом, обнаруженные при артроскопии
Повреждения мениска (хряща)
Восстановление после травмы мениска зависит от того, какая часть вашего мениска и других тканей колена повреждена.При легкой травме выздоровление может занять 1-2 недели или меньше. При тяжелой травме ваше выздоровление может занять до 1 месяца или дольше.
Результаты артроскопии
Ваш мениск может разорваться по-разному. При легкой травме наша команда может обнаружить небольшой разрыв по краю мениска, который можно просто обрезать. При тяжелой травме разрыв бывает больше, часто затрагивая большую часть мениска. При большем повреждении мениска вы можете испытывать отек, дискомфорт и более длительное восстановление.
Хирургия мениска
Если у вас легкая травма, наша команда удалит разорванный лоскут мениска и обрежет ваш мениск до здоровой ткани, оставив сбалансированный, устойчивый край. При более серьезной травме ему может потребоваться удалить больше мениска, но при этом останется как можно больше здорового мениска. После артроскопии поверхностный хрящ поглощает удары удаленного мениска. В некоторых случаях разорванный мениск можно спасти с помощью наложения швов.
Важно знать, что при восстановлении мениска можно сделать открытый разрез, и у вас будет продолжительный период восстановления: до шести недель на костылях и до шести месяцев ограниченных занятий.Эта процедура все еще может потерпеть неудачу и потребовать дополнительной операции. |
Проблемы износа
Восстановление после проблемы износа зависит от степени повреждения поверхностного хряща и объема необходимой операции. При легкой проблеме ваше выздоровление может занять от одной до двух недель. При серьезной проблеме ваше выздоровление может занять до двух месяцев, или МОЖЕТ ПОМОЧЬ ТОЛЬКО АРТРОСКОПИЧЕСКАЯ ХИРУРГИЯ. По мере того, как вы становитесь старше, вероятность облегчения с помощью артроскопии снижается, и к нему следует подходить с меньшими ожиданиями и осторожностью после того, как другое более консервативное лечение не даст результатов.
Результаты артроскопии
При незначительном износе мы можем обнаружить изношенный или потрескавшийся поверхностный хрящ. При сильном износе поверхностный хрящ может полностью изнашиваться, обнажая кости ваших колен. Также распространены рыхлые тела из хрящей, костные шпоры (избыточный рост костей) и повреждение мениска. (В этих тяжелых случаях нельзя ожидать, что артроскоп облегчит симптомы, и в дальнейшем может потребоваться дополнительная операция) Артроскопическое обследование, однако, помогает в планировании и выборе времени будущей операции.
Хирургия поверхностного хряща
В случае легкого износа наша команда может сбрить и сгладить шероховатый хрящ. В случае более серьезной проблемы износа участков обнаженной кости хирург использует специальный бор, чтобы стереть нижележащую кость, чтобы стимулировать рост нового хряща. Он также может удалить все незакрепленные тела и костные шпоры и обрезать поврежденный мениск. Вам могут сделать биопсию на предмет роста хряща в лаборатории.
Проблема надколенника (коленной чашечки)
(см. Также Проблемы надколенника)
Восстановление после проблемы с надколенником зависит от степени повреждения надколенника и поверхностного хряща.При легкой проблеме ваше выздоровление может занять всего 1-2 недели. При серьезной проблеме ваше выздоровление может занять до одного или двух месяцев, или может не помочь артроскопическая операция, и может потребоваться дополнительная операция.
Результаты артроскопии
У вас может быть шероховатая поверхность хряща под коленной чашечкой, с болью и болезненностью (так называемая хондромаляция). Другая возможность заключается в том, что ваш хирург может обнаружить проблему смещения, то есть ваша коленная чашечка неправильно отцентрирована в бороздке на бедренной кости.При смещении у вас также может быть хондромаляция, обнаженные костные поверхности и рыхлые хрящевые тела.
Хирургия надколенника
В случае хондромаляции наша команда может сгладить лохматый поверхностный хрящ под коленной чашечкой. Если у вас также есть проблема смещения, ваш хирург может освободить полосы плотной соединительной ткани, которые смещают вашу коленную чашечку «не по центру», с помощью процедуры, называемой латеральным выпуском. Мы также можем сгладить любую шероховатую поверхность хряща и изношенные костные поверхности.
Восстановление после всех артроскопических операций
Насколько быстро и полно вы выздоровеете после артроскопии, в большой степени зависит от вас. Даже если у вас всего несколько крошечных разрезов, ваше колено требует особого ухода в домашних условиях. Подъем и лед помогают контролировать отек или дискомфорт, а упражнения на кровообращение помогают предотвратить послеоперационные осложнения. Эти простые меры предосторожности помогут вам чувствовать себя комфортно, а также позволят вам как можно скорее приступить к восстановительным упражнениям в домашних условиях.
Elevation уменьшает отек, что, в свою очередь, снимает боль и ускоряет заживление. Поднятие также предотвращает скопление крови в ноге. Чтобы правильно поднять колено, держите колено и лодыжку выше сердца. Лучшее положение — лежа, положив подушки вдоль всей ноги. Поднимите колено, если в первые дни после артроскопии вы не находитесь на ногах. Лед — это естественный анестетик, который помогает облегчить боль. Лед также контролирует отек, замедляя кровообращение в колене.Чтобы заморозить колено, наполните небольшой пластиковый мешок для мусора льдом (лучше всего измельченным). Оберните пакет со льдом небольшим полотенцем, чтобы защитить кожу. Полностью накройте колено, оставляя лед на 30-60 минут несколько раз в день в течение первых двух или трех дней после артроскопии. Избегайте гидромассажных ванн, джакузи или грелок, если не рекомендовано иное.
Обезболивающее позволяет комфортно отдохнуть и начать восстановительные упражнения с минимумом дискомфорта. Рекомендуется принимать обезболивающее на ночь, даже если вы не испытываете сильной боли, чтобы обеспечить хороший ночной сон.Боль часто сигнализирует о чрезмерной активности, поэтому вы можете попробовать отдохнуть и подняться, чтобы облегчить дискомфорт. Избегайте алкоголя, если вы принимаете обезболивающие.
Упражнения на кровообращение помогают предотвратить послеоперационные осложнения, такие как свертывание крови в ноге. Вытягивайте и сгибайте ногу и шевелите пальцами ног каждые несколько минут, когда вы бодрствуете в течение недели или двух после артроскопии. Ваша повязка сохраняет колено в чистоте и помогает предотвратить заражение. На швы будет повязка, а поверх нее — растягивающая повязка.Повязка должна оставаться на вашем колене, пока вы не увидите нашу команду. Коленный бинт НЕОБХОДИМО снять на ночь, а затем снова надеть утром.
Через ЧЕТЫРЕ дня идут дожди. Накройте ногу полиэтиленовым пакетом для мусора, привязанным к повязке. Дождитесь первого душа, когда сможете комфортно постоять 10-15 минут.
Возвращайтесь к работе только после того, как наша команда почувствует, что это безопасно. Это может быть несколько дней или несколько недель, в зависимости от того, как быстро вы вылечитесь и насколько ваша работа возлагает на вас колени.В общем, вы можете рассчитывать на то, что после артроскопии вернетесь к работе раньше, чем после открытой операции на колене. Очевидно, что офисный работник, работающий за столом, может вернуться раньше, чем рабочий.
Упражнения по восстановлению дома
Восстановление мышц, поддерживающих колено — четырехглавой мышцы, подколенных сухожилий и икроножных мышц — один из лучших способов помочь вашему колену полностью восстановиться. Чем раньше вы начнете выполнять эти упражнения, тем лучше. Ваша цель — избегать как чрезмерного использования этих мышц (это вызывает воспаление, боль и отек), так и недостаточного использования (это вызывает жесткость и атрофию).Вы получите наибольшую пользу от этих упражнений, если будете выполнять их медленными, равномерными движениями на обеих ногах, чтобы поддерживать равновесие мышц.
Для прочности
НаборыQuadriceps помогают восстановить мышцы передних бедер, которые обеспечивают максимальную способность колена. «Четверные сеты» можно выполнять где угодно и когда угодно, лежа или сидя. Просто напрягите квадрицепсы, прижимая колено к полу или кровати. Задержитесь на 5-10 секунд, а затем расслабьтесь. Положите руку на коленную чашечку и почувствуйте, как она слегка поднимается вверх, когда вы напрягаете мышцы.
Подъем прямых ног — еще одно упражнение, которое помогает восстановить все мышцы, поддерживающие колено. Лягте на спину и сделайте «сет на квадроциклах». Поднимите ногу на 8-12 дюймов, задержите 4-6 секунд, затем медленно опустите и повторите. Если это допустимо, добавьте веса или попросите друга прижать вашу ногу, чтобы оказать сопротивление.
Ходьба также помогает восстановить диапазон движений лодыжки, колена и бедра. Даже если вы находитесь на костылях и еще не несете полную нагрузку на ногу, вы можете начать ходить, чтобы улучшить кровообращение и ускорить процесс заживления в ноге.Постарайтесь, чтобы ваши лодыжки, колени и бедра сгибались как можно более нормально. Постепенно увеличивайте нагрузку на ногу и идите немного дальше, если это допустимо.
Физиотерапия
После артроскопии ваш врач может назначить терапию для полной программы реабилитации коленного сустава, чтобы помочь вам полностью восстановить свой потенциал колена. Однако обычно большинству людей формальная физиотерапия не требуется. Член вашей группы поддержки восстановления, ваш физиотерапевт — специалист, который поможет вам восстановить силу и диапазон движений в колене.Ваш физиотерапевт может разработать индивидуальную программу для вас, основанную на вашей травме колена и ваших целях восстановления, а также может помочь ответить на ваши вопросы о безопасном возвращении к своей обычной деятельности. Ваша программа может включать упражнения для колен, специальное оборудование и другие виды лечения.
Аэробные упражнения
Еще до того, как ваше колено полностью восстановится, вы можете вернуться к измененной программе упражнений. Самый безопасный способ вернуться в форму — это упражнения без отягощения, такие как езда на велосипеде или плавание.Это отличные формы аэробных упражнений, так как они обеспечивают стабильную и непрерывную тренировку вашего сердца и легких. Обязательно проконсультируйтесь с нашей командой, прежде чем вернуться к бегу трусцой или другим любимым занятиям фитнесом.
Ваша группа поддержки восстановления
Ваш хирург, медперсонал и, если назначено, ваш физиотерапевт могут научить вас безопасному и быстрому выздоровлению после артроскопии. Как спортсмен на тренировке, ВЫ в конечном итоге отвечаете за свой прогресс и успех.Члены вашей службы поддержки могут объяснить, почему вам нужно приподнять, заморозить и потренировать колено. Вы должны следовать их советам, чтобы снова встать на ноги и безопасно вернуться к занятиям спортом и другим занятиям, которые вам нравятся.
Полезные советы
Удаление небольшого фрагмента мениска не увеличивает риск развития остеоартрита в дальнейшем.
Оставление нестабильного фрагмента мениска в колене, вызывающее боль и отек при активности, значительно увеличивает риск остеоартрита.
Удаление нестабильного разорванного фрагмента мениска у искривленного человека — это только часть решения. В будущем, когда пациент станет старше, может потребоваться коррекция деформации (остеотомия) или полная замена коленного сустава.
Удаление фрагмента разорванного мениска коленного сустава с остеоартритом имеет осторожный прогноз из-за основного остеоартрита.
Правильное лечение хондроза — залог здоровья позвоночника
Многие люди знают, что такое хондроз и как появляются его симптомы.Заболевание вызывает боли в пояснице, шее, пояснице. Они мешают поворачиваться, наклоняться, ходить. В широком смысле термин «остеохондроз» получил широкое распространение в странах бывшего Союза, зарубежная медицина оперирует таким определением, как «хондропатия» — наиболее серьезное заболевание позвоночника.
Хондроз подразделяется на несколько типов, в зависимости от того, какая часть позвоночника поражена и почему: люмбаго, радикулопатия, спондилолистез, спондилез, торакалгия, цервикалгия, радикулит и др.
Несмотря на множество различий в причинах и локализации заболеваний, их традиционно объединяет общий термин остеохондроз. В лечении хондроза есть несколько общих рекомендаций. Помимо методов традиционной медицины, не исключена эффективность использования народных средств, появившихся задолго до современных способов борьбы с недугом.
Основная цель любого лечения — снять боль и предотвратить ее повторение.
При лечении хондроза народная медицина советует применять компрессы, растирание, ванны с полезными травами и мумие.Для лечения и профилактики заболеваний позвоночника врачи рекомендуют плавание и лечебную гимнастику (ходьба, йога, езда на велосипеде).
ЛФК следует проводить при отсутствии обострения, занятия при наличии болевого синдрома не допускаются. Массаж и водные процедуры снимают напряжение и укрепляют мышцы. Чаще всего само напряжение мышц воспринимается как боль, оно усиливает ее и приводит к появлению в позвоночнике невыносимых ощущений.
Народными средствами лечение хондроза позволяет унять боль и надолго загнать болезнь в угол.
Несколько рецептов втирания для повышения эффективности лечения хондроза.
Для наружного применения приготовить настойку из корня барбариса. Для этого берут на стакан спирта 100 грамм измельченного корня. Состав настаивается десять дней при комнатной температуре, ежедневно встряхивая. Готовую настойку используют для растирания спины при болях.
Также используют корни сабельника, измельченные на куски длиной не более 1 сантиметра. На 50 грамм корней берут пол-литра спирта и настаивают не менее 12 дней.После выдавливания из полученного раствора накладываются компрессы и растирается спина до исчезновения боли. Настой меди при заболеваниях опорного аппарата принимают также внутрь, ежедневно, запивая настоем или чаем из листьев брусники. Курс терапии составляет 2,5-3 месяца.
Лечение гидроза проводится с помощью ванн с лечебными травами, а также обертываниями. Контрастные души и ванны имеют лечебный эффект, если их применять вне острой стадии.Они обладают эффектом закаливания и участвуют в повышении сопротивляемости организма обострениям остеохондроза. Контрастные травяные и солевые ванны имеют двойную пользу благодаря наличию в своем составе лечебных компонентов.
Хорошо действует горчичная ванна, устраняющая резкую боль в шейном и поясничном отделах позвоночника. С помощью блендера или другого метода разводят 200 грамм горчичного порошка в теплой воде до получения однородной массы, к которой добавляют пару капель эфирного масла перечной мяты, эвкалипта или пихтового масла.Полученный состав выливают в горячую ванну, на которую принимают около 15 минут. По окончании процедуры горчицей смыть с тела горчицу, протереть кожу сухим полотенцем, надеть теплое белье и носки и лечь под теплое одеяло. Боль должна уйти.
Правильное лечение хондроза — залог здоровья позвоночника
Многие знают, что такое хондроз и как проявляются его симптомы. Заболевание вызывает боли в пояснице, шее, пояснице.Они мешают поворачиваться, наклоняться, ходить. В самом широком смысле термин «остеохондроз» получил распространение в странах бывшего Союза, зарубежная медицина оперирует таким определением, как «хондропатия» — серьезное заболевание позвоночника.
Хондроз подразделяется на несколько видов, в зависимости от того, какая часть позвоночника поражена и почему: люмбаго, радикулопатия, спондилолистез, спондилез, торакалгия, цервикалгия, радикулит и т. Д. Боль в спине является причиной временной нетрудоспособности, заставляет человека остановиться. любой деятельности и занимают первые позиции по количеству заболевших.
Несмотря на множество различий в причинах заболеваний и локализации, их традиционно объединяет общий термин остеохондроз. При лечении хондроза есть несколько общих рекомендаций. Помимо методов традиционной медицины, не исключена эффективность использования народных средств, появившихся задолго до современных методов борьбы с недугом.
Основная цель любого лечения — облегчить боль и предотвратить ее повторение.
При лечении хондроза народная медицина советует применять компрессы, растирание, ванны с полезными травами и мумие.Для лечения и профилактики заболеваний позвоночника врачи рекомендуют плавание и лечебную гимнастику (ходьба, йога, езда на велосипеде).
Физиотерапию следует изучать при отсутствии обострения, упражнения недопустимы при наличии боли. Массаж и водные процедуры позволяют снять напряжение и укрепить мышцы. Чаще всего само напряжение мышц воспринимается как боль, усиливает ее и приводит к появлению невыносимых ощущений в позвоночнике.
Применение народных средств лечения хондроза позволяет унять боль и навсегда загнать болезнь в угол.
Несколько рецептов втирания для повышения эффективности лечения хондроза.
Для наружного применения приготовьте настойку из корня барбариса. Для этого на стакан спирта берут 100 грамм измельченного корня. Состав настаивают десять дней при комнатной температуре, ежедневно встряхивая. Готовую настойку применяют при растирании спины при болях.
Также используют корни сабли, измельченные на куски длиной не более 1 сантиметра. На 50 грамм корней берут пол-литра спирта и настаивают не менее 12 дней.После выталкивания полученного раствора прикладывают компрессы и растирают спину до исчезновения боли. Настойку саберника при заболеваниях опорного аппарата также принимают внутрь, ежедневно, запивая настоем или чаем из листьев клюквы. Курс терапии составляет 2,5-3 месяца.
Лечение годроза проводится с помощью ванн с лечебными травами, а также обертываниями. Контрастные души и ванны обладают лечебным эффектом при применении вне стадии обострения.Они обладают эффектом закаливания и участвуют в повышении сопротивляемости организма обострениям остеохондроза. Контрастные травяные и солевые ванны имеют двойную пользу благодаря наличию в их составе лечебных компонентов.
Хорошее действие оказывает горчичная ванна, устраняющая резкие боли в шейном и поясничном отделах позвоночника. Блендером или другим средством разводят 200 грамм горчичного порошка в теплой воде до получения однородной массы, в которую добавляют пару капель мятного эфирного, эвкалиптового или пихтового масла.Полученный состав выливают в горячую ванну, на которую принимают около 15 минут. После завершения процедуры с помощью душа горчицу смывают с тела, натирают сухим полотенцем, надевают теплое белье и носки, ложатся под теплое одеяло. Боль должна уйти.
p >>Правильное лечение хондроза — залог здоровья позвоночника
Многие знают, что такое хондроз и как проявляются его симптомы. Заболевание вызывает боли в пояснице, шее, пояснице.Они мешают поворачиваться, наклоняться, ходить. В самом широком смысле термин «остеохондроз» получил распространение в странах бывшего Советского Союза, зарубежная медицина оперирует таким определением, как «хондропатия» — серьезное заболевание позвоночника.
Хондроз подразделяется на несколько типов, в зависимости от того, какая часть позвоночника поражена и почему: люмбаго, радикулопатия, спондилолистез, спондилез, торакалгия, цервикалгия, радикулит. Боль в спине является причиной временной нетрудоспособности, заставляет человека прекратить любую деятельность и занять первые позиции по количеству больничных дней.
Несмотря на множество различий в причинах заболевания и локализации, их традиционно объединяет общий термин остеохондроз. Лечение хондроза осуществляется некоторыми общими рекомендациями. Помимо традиционной медицины, есть еще эффективность использования национальных ресурсов, которая появилась задолго до современных способов борьбы с болезнями.
Основная цель любого лечения — обезболивание и предотвращение его рецидива.
Выполняю лечение хондроза народной медициной, советует применять компрессы, растирание, ванны с лечебными травами и мумие.Для лечения и профилактики заболеваний позвоночника врачи рекомендуют плавание и лечебную гимнастику (ходьба, йога, велоспорт).
К физиотерапии следует обращаться без усугубления инвалидных занятий при наличии боли. Массаж и водные процедуры позволяют снять напряжение и укрепить мышцы. Часто напряжение мышц воспринимается как боль, усиливает ее и приводит к непереносимым ощущениям в позвоночнике.
Рекомендуется
Что делать, если у вас потрескалась кожа на руках?
Каждый из нас хоть раз в жизни сталкивается с небольшой, но очень, когда трещина на коже на руках.В это время появляются раны разного размера, которые болят и доставляют неудобства, особенно при контакте с водой или моющими средствами. …
Использование народных средств лечения хондроза позволяет облегчить боль и надолго загнать болезнь в угол.
Несколько рецептов шлифовки, чтобы лечение хондроза было более эффективным.
Для местного применения приготовьте настойку из корня барбариса. На стакан спирта возьмите 100 грамм измельченного корня.Состав десять дней настаивать при комнатной температуре, ежедневно встряхивая. Готовую настойку применяют для растирания спины при боли.
Также используются корни лапчатки болотной, которую измельчают на куски длиной не более 1 сантиметра. 50-граммовые корни берут на пол-литра спирта и настаивают не менее 12 дней. После отжимания от полученного раствора и компресса сделайте растирание спины до исчезновения боли. Настойку из лапчатки при заболеваниях опорно-двигательного аппарата также принимают внутрь ежедневно, запивая настоем или чаем из листьев клюквы.Курс лечения составляет 2,5-3 месяца.
Лечебная хокоса производится ваннами с травами и изготовлением обертываний. Контрастные души и ванны оказывают лечебное действие при применении вне острой стадии. Они обладают закаливающим действием и участвуют в повышении сопротивляемости организма обострениям остеоартроза. Контрастные травяные и солевые ванны имеют двойную пользу благодаря наличию в своем составе лечебных компонентов.
Хорошо действует горчичная ванна, которая устраняет резкие боли в шейном и поясничном отделах позвоночника.С помощью блендера или другим способом в теплой воде разводят 200 г горчичного порошка до однородной массы, в которую добавляют несколько капель эфирного масла мяты перечной, эвкалипта или соснового масла. Полученный состав выливается в горячую ванну, на это уходит около 15 минут. После завершения процедуры под душем смыть тело горчицей, вытереть кожу насухо полотенцем, надеть теплое белье и носки и лечь под теплое одеяло. Боль должна уйти.
Симптомы, причины, диагностика и лечение
Рецензирование
Универсальное руководство по боли в спине: все, что вы когда-либо хотели знать, прямо от экспертов.
В этой статье: Части позвоночника | Ткань | У кого болит спина? | Типы боли в спине | Факторы риска | Состояния, вызывающие боли в спине | Другие симптомы | Диагностика | Лечебная бригада | Безоперационное лечение | Хирургия | Источники
Боль в спине — одна из наиболее частых причин, по которой люди занимаются самолечением и обращаются за медицинской помощью. Это повлияет примерно на трех из четырех взрослых в течение их жизни.
Это вызвано, прямо или случайно, огромным количеством заболеваний, из-за которых очень сложно выявить основную причину боли в спине.Иногда причина очевидна, а иногда даже команда врачей не может понять, почему у вас болит спина. Многие случаи проходят сами по себе, но некоторые остаются на несколько месяцев или даже лет.
Боль в спине — большая тема, потому что между верхней частью спины и копчиком находятся 17 тел позвонков, множество суставов, крестец и копчик. Источник фото: 123RF.com.
Да, когда вы имеете дело с болью в спине, существует масса неуверенности, но SpineUniverse здесь, чтобы вам помочь. Ниже вы найдете руководство по всему, что касается боли в спине: ее причины, осложнения, способы диагностики, способы лечения, как с ней жить, как бороться с ней и предотвращать ее.Читать дальше.
Какие части позвоночника?Изучение анатомии позвоночника может помочь вам глубже понять боль в спине.
Реджинальд К. Найт, доктор медицины, хирург-ортопед и директор Института лечения позвоночника Бассетта в Куперстауне, штат Нью-Йорк, повреждает области позвоночника.
«Шейный отдел позвоночника — это очень подвижный сегмент позвоночника, подверженный дегенеративным изменениям», — говорит д-р Найт. С возрастом боль чаще возникает в так называемой «переходной зоне» между гибкими шейными позвонками и более жесткой грудной частью позвоночника.
Грудной отдел позвоночника связан с грудной клеткой и соединяется с ребрами. Доктор Найт говорит, что особенно пожилые люди могут испытывать компрессионные переломы в этой области в результате потери костной массы.
Поясничный отдел позвоночника обычно называют поясницей. «Это наиболее частая область болей в спине», — говорит д-р Найт. «Молодые пациенты более склонны к дискогенной боли в спине, тогда как пожилые пациенты более склонны к фасеточным проблемам с суставами». Дискогенная боль означает, что один или несколько межпозвонковых дисков вызывают боль, в то время как проблемы с фасеточными суставами возникают в верхней и нижней частях каждого позвонка.
Наконец, крестцовая область — это самый низ позвоночника. Он состоит из плоской крестцовой кости треугольной формы, которая соединяется с бедрами, и копчика, также известного как копчик, оставшегося от эволюции. Доктор Найт упоминает, что дегенерация этой области чаще встречается у пожилых пациентов. Вы также можете сломать крестец или копчик, сильно упав на спину.
Понимание позвоночника — его частей и целого — может помочь вам понять вашу боль в спине.
Какие мышцы, кости и другие ткани составляют позвоночник?Боль в спине — большая тема.Между верхней частью спины и копчиком расположены 17 тел позвонков, множество суставов, крестец и копчик, а также фиброзные и мышечные опорные структуры, межпозвонковые диски, спинной мозг и нервные корешки, а также кровеносные сосуды. Позвоночник — это не просто сумма его частей, но вот что вам нужно знать об этих частях.
Прежде чем говорить о мышцах, нам нужно поговорить о позвонках. Позвонки — это серия мелких костей, составляющих позвоночник, к которому прикрепляются мышцы. Позвоночник обычно состоит из 33 позвонков, каждый из которых разделен межпозвоночным диском.
Каждый позвонок состоит из двух частей: передней части тела позвонка, которая защищает спинной мозг и нервные корешки, и задней дуги позвонка, которая прилегает к каналу и защищает спинной мозг.
Мышцы спины делятся на три группы:
- Промежуточные мышцы образуют так называемые мышцы, выпрямляющие позвоночник, в состав которых входят длинная мышца, подвздошно-костная и спинальная мышцы. Эти мышцы позволяют ребрам двигаться по мере необходимости.
- Внутренние мышцы стабилизируют позвоночник и расположены под мышцами, выпрямляющими позвоночник; также известны как «глубокие» мышцы спины и контролируют движение и положение позвоночного столба.
- Поверхностные мышцы находятся непосредственно под кожей и прикрепляются к костям плеча, помогая в движениях шеи и плеч, а также контролируя движения верхних конечностей.
Мышцы, поддерживающие позвоночник, имеют многослойную структуру, — говорит доктор Найт. Некоторые мышцы простираются от основания черепа до таза. Другие группы мышц покрывают более короткие расстояния в зависимости от сегмента позвоночника: шейный, грудной или поясничный. Он добавляет: «Эти группы мышц действуют как основные стабилизаторы костных и связочных структур.Напряжение этих мышц влияет на все возрастные группы ».
Есть несколько других частей позвоночника, которые стоит учитывать при определении боли в спине. К ним относятся:
- Связки и сухожилия. В то время как сухожилия являются частью мышечной структуры, прикрепляющей мышцу к кости, связки прикрепляют кость к кости без промежуточных мышц. И связки, и сухожилия содержат эластичные волокна.
- Межпозвоночные диски, которые действуют как миниатюрные амортизаторы, которые располагаются между позвонками и предотвращают трение между костями.Диски могут со временем деградировать.
- Шарнирно-фасеточные суставы, которые соединяют каждый позвонок с одним над ним и с другим под ним. Они обеспечивают оптимальное сочетание подвижности и стабильности: каждый позвонок может двигаться независимо, но, поскольку все они связаны, позвоночник может действовать как единое целое. На каждый позвонок приходится четыре фасеточных сустава — два сверху и два снизу.
Позвонки или позвоночник могут быть более сложными, чем кажется на первый взгляд. Узнайте о том, как они работают, чтобы понять, как они могут навредить. У кого болит спина?
Ну это смотря где болит. Хроническая боль в верхней части спины затрагивает от 15 до 19% людей во всем мире. Страдающие обычно попадают в определенные возрастные группы. Например, одно исследование показало, что женщины в постменопаузе подвергаются большему риску, вероятно, из-за риска остеопороза и компрессионных переломов позвонков.
Ваш выбор карьеры также может привести к болям в верхней части спины. Те, кому приходится долго горбиться, например стоматологи и окулисты, сообщают о более высокой частоте болей в верхней части спины.Офисные работники часто испытывают боли в верхней части спины из-за плохой эргономики.
Итак, как насчет боли в средней части спины — в нижней части грудного отдела позвоночника и даже в верхней части поясницы? Подростки часто это понимают. Согласно исследованию 2016 года, от 13% до 45% детей и подростков будут испытывать боли в середине спины в течение определенного четырехлетнего периода ». В датском отчете, в котором изучалась общая боль в спине у 11 и 13-летних, сообщалось об усилении боли в средней части спины, если дети были более физически активными, чем большинство. Боль в средней части спины также является частым результатом автомобильных аварий.
Часто боль в пояснице возникает из-за того, что вы слишком сильно толкаете тело, но боль в пояснице может возникать из-за недостаточной нагрузки. Сидячий образ жизни в значительной степени способствует возникновению болей в пояснице. В одном исследовании говорится, что количество сообщений о хронической боли в пояснице снизилось с 3,9% в 1992 году до 10,2% в 2006 году. Хотя причины этого увеличения неясны, существует пара возможных факторов, включая более высокие показатели ожирения и депрессии.
Какие бывают типы боли в спине?Первое, что вам, вероятно, следует знать о боли в спине, — это то, что она может длиться от нескольких дней до лет, и эта временная шкала имеет большое значение для диагностики и лечения вашей боли.
Острая боль в спине определяется как сильная, но непродолжительная, обычно от 7 до 10 дней. Подострая боль может длиться от двух до шести недель. Хроническая боль в спине обычно возникает каждый день и длится более шести-восьми недель. Он может быть тяжелым и длиться несколько месяцев или даже лет, но может характеризоваться как легкий, глубокий, болезненный, жгучий или электрический.
Помимо «когда» есть еще «где». Механическая боль означает, что источником боли могут быть фасеточные суставы, диски, мягкие ткани или позвонки.Боль в спине, которая проникает в другую часть тела, например, в ногу, может считаться корешковой болью (потому что она излучает ; понимаете?), Особенно когда она распространяется ниже колена. Этот сценарий обычно называют поясничной радикулопатией (например, радикулитом). К счастью, не все случаи боли в спине включают боль в ногах.
Возможно, вы слышали о воспалительной боли. Хотя это звучит так, как будто это может быть отдельный тип боли от механической и корешковой, на самом деле это элемент того и другого.Доктор Найт объясняет: «Симптомы боли, механической или корешковой, имеют общий компонент воспаления». Проще говоря, воспаление — это когда ваше тело знает, что что-то не так, и в результате «вспыхивает».
Каковы некоторые факторы риска болей в спине?Существует множество заболеваний, которые могут привести к болям в спине. Доктор Найт указывает, что помимо этих конкретных условий, существуют также общие факторы.
Он говорит: «Основными заболеваниями [и поведением], связанными с болью в спине, являются ожирение и курение.Влияние лишнего веса и его влияние на анатомию позвоночника значительно. Курение и неблагоприятное воздействие на сосудистую систему — макро и микро — связаны с усилением тяжести и частоты болей в спине ». Курение ухудшает доставку питательных веществ к структурам в спине, а также может затруднить заживление травм спины или хирургического вмешательства и сделать его менее эффективным.
Пожалуйста, уйдите. Вам действительно нужна еще одна причина? Другие элементы, которые могут иметь значение, включают уровень физической подготовки, генетику, психологические факторы и выбор карьеры.
Какие условия могут вызвать боль в спине?Среди различных областей боли в спине — боли в шее, боли в верхней части спины, боли в пояснице и боли в копчике — существует множество состояний, которые могут ее вызвать.
Есть несколько болезней, расстройств и недомоганий, которые могут вызывать боли в спине. Вот некоторые из наиболее распространенных причин:
- Компрессионные и клиновые переломы: тело позвонка, почти всегда из-за слабости костей из-за остеопороза, разрушается под тяжестью позвоночника
- Грыжа межпозвоночного диска: когда подушечки между позвонками смещаются и давят на нервы; это может происходить в поясничной области, вызывая ишиас
- Стеноз позвоночного канала: когда сужается позвоночный канал, обычно из-за грыжи межпозвоночного диска, но иногда из-за костных шпор из-за остеоартрита или травмы; структура, вызывающая сужение, часто сдавливает нервный корешок или сам спинной мозг (миелопатия)
- Беременность: от 50 до 80% беременных женщин испытывают боли в спине
- Спортивные травмы шейного отдела матки: также называемые «укусом», эти травмы возникают при ударе головы или шеи в сторону.
- Хлыст: растяжение шеи или напряжение в результате гиперэкстензии и гиперфлексии
- Сколиоз: аномальное искривление позвоночника, которое также может наблюдаться в детстве; может быть болезненным, когда вызывает дегенеративные изменения у взрослых
- Кифоз: аномальное искривление, вызывающее горбатое или сутулое положение
- Спондилолистез: когда один позвонок скользит вперед по позвонку под ним
Менее распространенные причины боли в спине могут включать:
- Депрессия: депрессия может вызвать боль в спине или депрессия может возникнуть в результате хронической боли
- Стресс: ежедневное давление может усилить боль в спине
Иногда боль в спине — это не просто боль в спине.Наряду с этим могут появиться и другие симптомы, некоторые из которых могут вызывать беспокойство. Иррациональная боль в ногах — довольно распространенный симптом, сопровождающий боль в спине, но есть и другие, которые должны побудить вас позвонить врачу. В их числе:
- Проблемы с кишечником или мочевым пузырем
- Лихорадка
- Недавняя травма
- Внезапная и необъяснимая потеря веса
- Слабость, онемение или покалывание в ногах
Все они могут указывать на неотложную медицинскую помощь.По крайней мере, сразу же позвоните своему врачу, но будьте готовы отправиться в скорую помощь.
Другой, касающийся симптомов боли в спине.
Как получить диагноз боли в спине?Вне зависимости от того, попадает ли ваша боль в спине в список «обратитесь за неотложной медицинской помощью» выше, или вы следуете своей кишечной реакции, которая говорит: «Сходите к врачу», ниже вы можете ожидать.
- Обзор вашей истории болезни, в том числе ближайших родственников, у которых есть проблемы со спиной.Некоторые проблемы со спиной (например, сколиоз, остеопороз) имеют генетический потенциал.
- Обсудите, когда началась боль в спине, что вы делали, когда началась боль, текущую тяжесть и характеристики боли (например, колющие, жгучие), как боль могла измениться с момента ее возникновения и другие вопросы. Ваш врач хочет узнать как можно больше о вашей боли и симптомах, прежде чем осмотреть вас — хотя обследование может спровоцировать боль, ваш врач не хочет делать процесс невыносимым!
- Физический осмотр позволяет оценить ваши жизненно важные признаки (например, частоту сердечных сокращений).Повышение артериального давления из-за боли не является чем-то необычным. Врач осматривает позвоночник на предмет аномалий и болезненных участков.
- Неврологическое обследование включает оценку ощущений и функций. Врач может использовать тест на укол булавкой, чтобы определить, одинаковы ли ощущения на обеих сторонах определенных частей тела (например, ног). Функциональность, гибкость и диапазон движений оцениваются во время ходьбы, наклонов вперед и назад (если это возможно) и во время других движений.Врач тоже проверяет ваши рефлексы.
После тщательного изучения ваш врач, вероятно, пришел к одному или двум выводам относительно того, что вызывает боль в спине и другие симптомы. Чтобы получить дополнительную информацию о проблеме со спиной и подтвердить диагноз, врач может назначить рентген, компьютерную томографию или МРТ. Иногда заказываются и лабораторные анализы. Помните, что точный диагноз необходим для хорошо разработанного плана лечения.
Кто может быть в вашей бригаде по лечению боли в спине?При возникновении боли в спине, будь то острой, подострой или хронической, вы будете рады узнать, что несколько профессионалов могут вам помочь.
- Хирург-ортопед: хирург, специализирующийся на заболеваниях костей, суставов, сухожилий, связок, мышц и нервов
- Нейрохирург: хирург, специализирующийся на центральной и периферической нервной системе
- Невролог: медицинский работник, специализирующийся на заболеваниях головного мозга и нервной системы; «Неврологи часто обследуют пациентов с корешковыми симптомами или более необычными жалобами», — добавляет доктор Найт.
- Физиотерапевт: эксперт по движениям, который специализируется на определенных упражнениях и обеспечивает «основу ухода для большинства пациентов с механическими симптомами», — сказал д-р.- говорит Найт.
- Хиропрактик: профессионал, специализирующийся на манипуляциях с позвоночником и альтернативных методах лечения; Доктор Найт заявляет: «Хиропрактики играют давнюю роль в оценке и лечении механических симптомов».
- Иглотерапевт: Доктор Найт отмечает, что иглотерапевт, профессионал, специализирующийся на введении тонких игл в определенные точки тела, является «еще одним методом лечения сложных механических симптомов».
Может быть утешительно знать, что вам не всегда — или даже обычно — приходится идти хирургическим путем при устранении боли в спине.В дополнение к традиционным безоперационным методам лечения, таким как обезболивающие, отпускаемые без рецепта и по рецепту, миорелаксанты и местное обезболивающее, доктор Найт говорит, что различные физические нагрузки и формы дополнительной и альтернативной медицины могут помочь вашей боли в спине, например:
Дополнительные неоперационные методы лечения могут включать следующее:
- Лекарства: д-р Найт объясняет: «В моей практике лекарства первой линии — это НПВП (нестероидные противовоспалительные препараты).Кроме того, иногда используются миорелаксанты, и в редких случаях показаны наркотики. Нервной боли могут помочь мембраностабилизирующие препараты, такие как габапентин или лирика. И в зависимости от специальности врача, другие лекарства из категории антидепрессантов могут использоваться для усиления лечения ».
- Инъекции кортикостероидов: также известные как инъекции кортизона, эти инъекции действуют как эпидуральная анестезия для облегчения боли. «На мой взгляд, инъекции кортикостероидов наиболее подходят для лечения корешковых симптомов, резистентных к другим лекарствам, перечисленным выше», — говорит Найт.
- Физиотерапия: Этот тип терапии эффективен для того, чтобы помочь людям вернуться к нормальному активному диапазону движений. Доктор Найт также отмечает, что, поскольку физиотерапия может уменьшить боль, она может уменьшить или устранить потребность в приеме опиоидов.
Варианты консервативного лечения боли в спине.
Какие варианты хирургии боли в спине доступны?Если вы пробовали все или у вас есть заболевание, требующее хирургического вмешательства, это некоторые из основных доступных в настоящее время вариантов хирургии спины.
- Микродискэктомия: Дискэктомия — это удаление частей грыжи межпозвоночного диска, сдавливающих нервные корешки. Это основной хирургический метод лечения межпозвоночной грыжи. Это может быть выполнено традиционным открытым способом (так называемая дискэктомия).
Однако более вероятно, что вам сделают микродискэктомию. При микродискэктомии хирург использует малоинвазивные методы и специальные увеличительные стекла, называемые лупами. Лупы действуют как микроскопы, отсюда и термин «микродискэктомия».’
Специальные очки, называемые лупами, помогают хирургам выполнять микродискэктомию.
Подобная операция рекомендуется, если у человека наблюдаются корешковые симптомы, имеется визуально подтвержденная грыжа межпозвоночного диска и не наблюдается улучшения симптомов после терапевтической программы.
- Ламинэктомия: это процедура, при которой удаляется часть позвоночной кости, также называемая пластинкой. Рекомендуется, если боль в спине или шее не проходит после лечения или есть симптомы повреждения нервов, в том числе онемение рук или ног.
Время восстановления может варьироваться от нескольких дней при легкой ламинэктомии до нескольких месяцев, когда она сочетается со спондилодезом. Во время дискэктомии также может произойти ламинэктомия. Доктор Найт говорит: «Частичная ламинотомия обычно является частью процедуры дискэктомии».
- Вертебропластика и кифопластика: Эти операции выполняются при компрессионном переломе позвоночника, который может возникнуть в результате травмы или остеопороза. Они используют костный цемент, вводимый в тело позвонка, чтобы восстановить его высоту и форму.
«Обе процедуры обычно используются для лечения остеопоротических компрессионных переломов», — говорит д-р Найт. «Разница между этими процедурами связана с консистенцией используемого цемента и подготовкой позвонка. При вертебропластике цемент вводится под более высоким давлением, с более тонкой консистенцией и без удаления керна или другой подготовки тела позвонка. При кифопластике цемент вводится при более низком давлении, более густой консистенции и после подготовки тела позвонка к приему цемента.”
Большинство пациентов сообщают об уменьшении боли сразу или в течение 24-48 часов.
- Спондилодез: Спондилодез — это использование костного трансплантата для соединения двух противоположных костных поверхностей, как правило, в случае деформации позвоночника, такой как сколиоз. Полное выздоровление требует физиотерапии и периода времени от трех до шести месяцев.
Мы знаем, что нужно усвоить много информации — спина представляет собой сложную структуру. Вот почему мы создали целый веб-сайт, посвященный позвоночнику! Но на самом деле знания — это сила, и эта информация может помочь вам в поиске диагноза боли в спине или желании узнать больше о заболевании, которое, как вы уже знаете, у вас есть.
Чтобы узнать больше о боли в спине и сопутствующих ей заболеваниях и состояниях, мы рекомендуем посетить ближайшего к вам специалиста по позвоночнику, который может помочь.
Источники
Интересная статистика боли в спине: BMC Musculoskeletal Disorders. (июнь 2009 г.) «Боль в грудном отделе позвоночника среди населения в целом: распространенность, частота и связанные факторы у детей, подростков и взрослых. Систематический обзор »https://bmcmusculoskeletdisord.biomedcentral.com/articles/10.1186 / 1471-2474-10-77
Интересная статистика боли в спине: PLOS.org. (июль 2019 г.) «Боль в верхней части спины у женщин в постменопаузе и соответствующие физические характеристики» https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0220452
Интересная статистика боли в спине: European Spine Journal. (июль 2019 г.) «Распространенность, интенсивность и сопутствующие факторы боли в спине у французских стоматологов: национальное исследование среди 1004 специалистов» https: // link.springer.com/article/10.1007/s00586-019-06080-4
Интересная статистика боли в спине: Медицина труда. (декабрь 2015 г.) «Боль в шее и верхней части спины у офтальмологов» https://academic.oup.com/occmed/article/65/9/753/1442878
Интересная статистика боли в спине: Южноафриканский журнал физиотерапии. № (ноябрь 2015 г.) «Влияние регулировки высоты кресла и экрана компьютера на скелетно-мышечную боль в шее и верхней части спины, а также на комфорт сидения офисных работников» https: // www.ncbi.nlm.nih.gov/pmc/articles/PMC6093093/
Интересная статистика боли в спине: Дополнительные методы лечения в медицине. (октябрь 2016 г.) «Кратковременное влияние традиционного тайского массажа на электромиограмму, мышечное напряжение и боль у пациентов с болью в верхней части спины, связанной с миофасциальными триггерами» https://www.sciencedirect.com/science/article/abs/pii / S096522991630084X
Интересная статистика боли в спине: European Journal of Pain. (май 2016 г.) «Заболеваемость и прогноз боли в средней части спины среди населения в целом: систематический обзор» https: // onlinelibrary.wiley.com/doi/full/10.1002/ejp.884
Интересная статистика боли в спине: BMJ Open Sport & Exercise Medicine. (май 2016 г.) «Наиболее физически активные датские подростки подвержены повышенному риску развития боли в спине: двухлетнее проспективное когортное исследование» https://bmjopensem.bmj.com/content/2/1/e000097?cpetoc=&utm_source = trendmd & utm_medium = cpc & utm_campaign = bmjosem & utm_content = consumer & utm_term = 1-A
Интересная статистика боли в спине: European Journal of Pain. (февраль 2015 г.) «Популяционное когортное исследование заболеваемости болью в пояснице после дорожно-транспортных происшествий: факторы, связанные с глобальным восстановлением» https://onlinelibrary.wiley.com/doi/full/10.1002/ejp.681
Интересная статистика боли в спине: Научный журнал физиотерапии. (2015) «Влияние программы упражнений для коррекции осанки на мышечно-скелетную боль» https://www.jstage.jst.go.jp/article/jpts/27/6/27_jpts-2015-023/_article/-char/ ja /
Интересная статистика боли в спине: Архив внутренней медицины. (февраль 2015 г.) «Растущая распространенность хронической боли в пояснице» https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4339077/
Интересная статистика боли в спине: Annals of Internal Medicine. (апрель 2017 г.) «Неинвазивные методы лечения острой, подострой и хронической боли в пояснице: клиническое руководство Американской коллегии врачей» https://www.acpjournals.org/doi/full/10.7326/M16-2367
Интересная статистика боли в спине: Кокрановский систематический обзор. (сентябрь 2015 г.) «Массаж при боли в пояснице» https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD001929.pub3/abstract
Интересная статистика боли в спине: JAMA. (март 2016 г.) «Эффект снижения стресса на основе осознанности в сравнении с когнитивно-поведенческой терапией или обычным уходом на боль в спине и функциональные ограничения у взрослых с хронической болью в пояснице» https://jamanetwork.
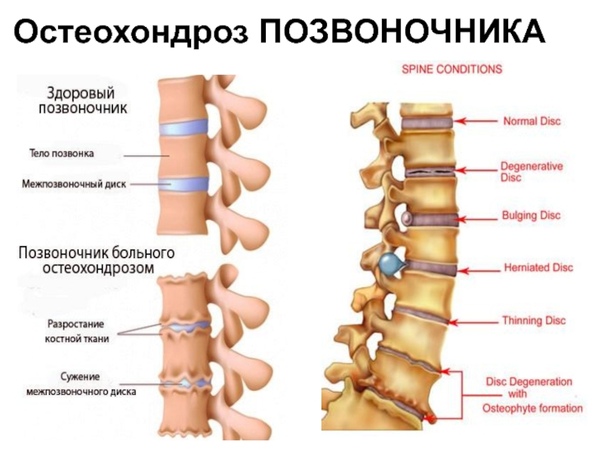

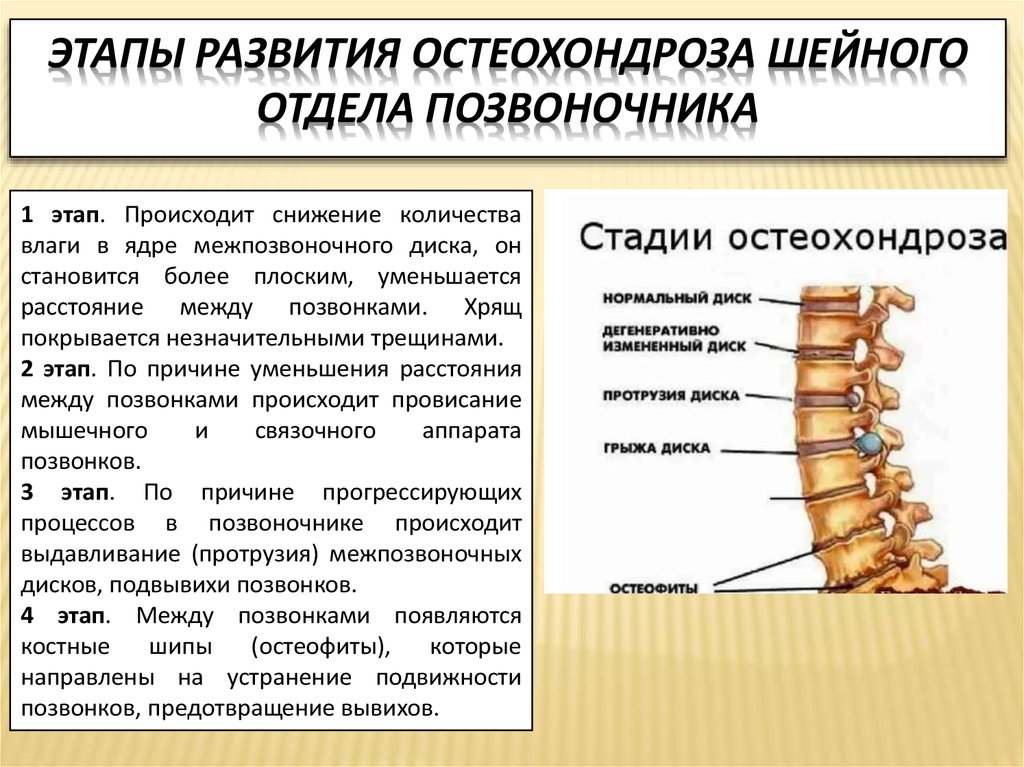 По результатам исследования врач может определить степень поражения поясничного отдела позвоночника.
По результатам исследования врач может определить степень поражения поясничного отдела позвоночника.



 Также необходима информация о регулярной физической активности, привычках сна и прошлых травмах.
Также необходима информация о регулярной физической активности, привычках сна и прошлых травмах.
 Кроме того, лечебный массаж может улучшить кровообращение, обеспечивая доставку питательных веществ и кислорода в напряженные мышцы.
Кроме того, лечебный массаж может улучшить кровообращение, обеспечивая доставку питательных веществ и кислорода в напряженные мышцы.