Курение и хроническая обструктивная болезнь легких — Кировский клинико-диагностический центр (бывшая Кировская клиническая больница № 8)
Среда, 18 Ноября 2015
Курение и хроническая обструктивная болезнь легких.Употребление табака – это не столько вредная привычка, сколько серьезная физиологическая и психологическая зависимость. Зависимость от табака является хроническим заболеванием, которое часто требует длительного лечения и неоднократных попыток отказа. Никотин, содержащийся в табаке, признан веществом, вызывающим наркотическую зависимость.
Во всем мире курят 1 300 000 000 человек, т.е. каждый третий взрослый
житель Земли. Курение табака – серьезная медико-социальная проблема и одна из главных предотвратимых причин смертности и инвалидности во всем мире.
Распространенность курения в Российской Федерации является одной из самых высоких в мире. В настоящее время в России курят около 60% мужчин и 30% женщин, в сумме это — 44 млн.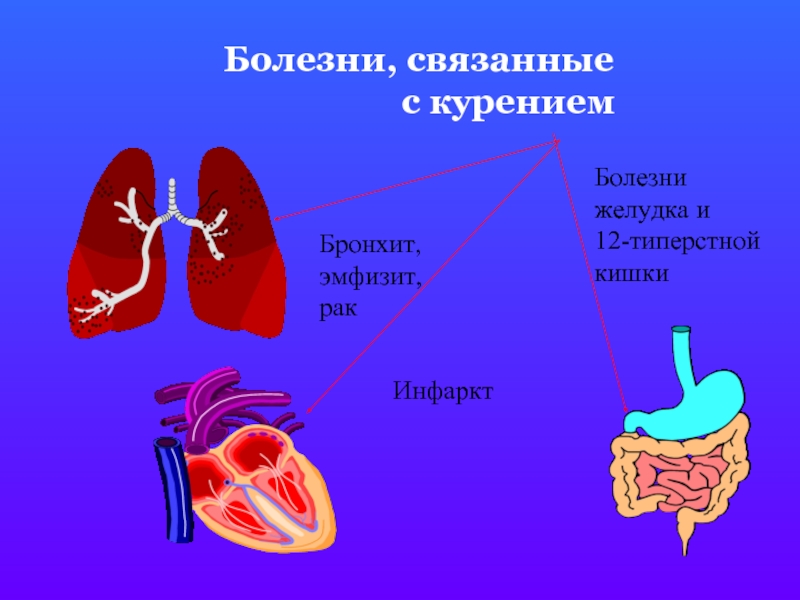
Интенсивность курения: мужчины – 18 сигарет/день, женщины – 13 сигарет/день, больше половины из них (59%) выкуривают первую сигарету в течение первого получаса после пробуждения, т.е. у 26 млн. россиян – никотиновая зависимость высокой степени.
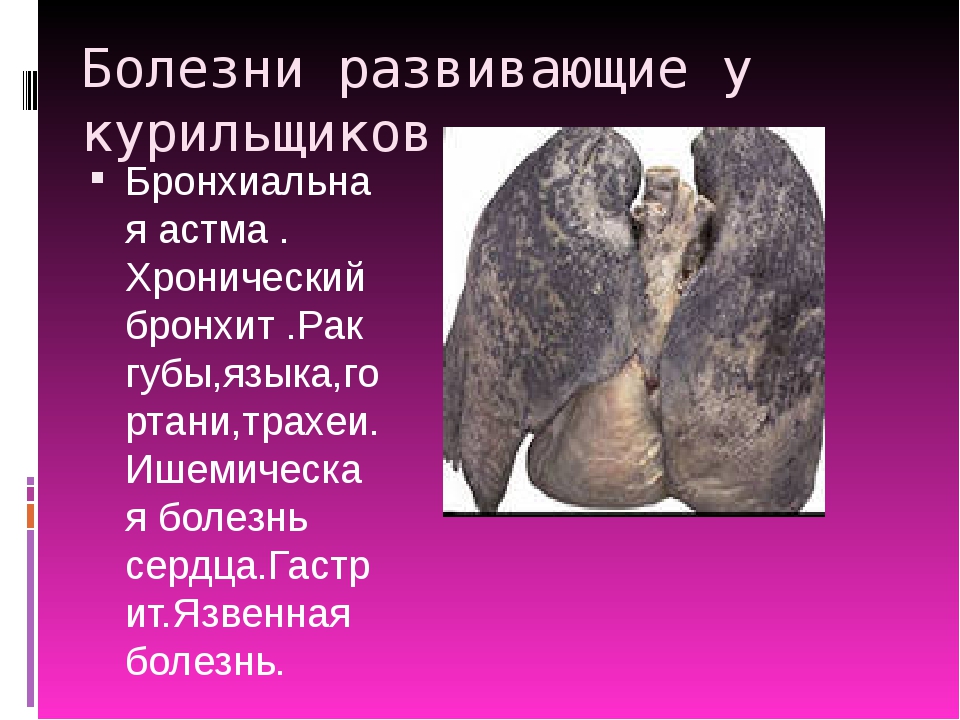
Курение табака является наиболее частой причиной респираторных заболеваний, у курильщиков в 6 раз выше риск заболеть хронической обструктивной болезнью легких — ХОБЛ (у 9 курильщиков из 10 – развивается ХОБЛ). Каждый 10-й курильщик заболевает раком легких. В среднем курящие люди сокращают себе жизнь на 10-15 лет. В России ежегодно гибнут более 300 000 человек от болезней связанных с потреблением табака, при этом трое из четырех умирают в возрасте 35-69 лет.
Имеется тенденция к росту распространенности курения среди молодежи и особенно женщин.
 Так в возрастной группе 20-29 лет курит около 60% мужчин и 25% женщин.
Так в возрастной группе 20-29 лет курит около 60% мужчин и 25% женщин.Пассивное курение: около 50 млн женщин ежегодно вынуждены вдыхать дым во время беременности. Врачи давно выяснили, насколько серьезен вред курения во время беременности. Табачный дым сильно воздействует на плод – курение (в том числе пассивное) может стать причиной преждевременных родов и выкидыша, гибели плода, рождения маловесного ребенка. Дети курящих родителей чаще подвержены синдрому внезапной младенческой смерти, заболеваниям органов дыхания и другим проблемам со здоровьем и развитием.
Почти половина всех детей в мире – пассивные курильщики, что существенно увеличивает риск развития астмы. То есть, каждый второй ребенок может серьезно заболеть только потому, что рядом курят взрослые.
Проживание и совместная работа с курильщиками на 22 % увеличивают риск возникновения рака легких у людей, которые никогда не курили.
 Особое беспокойство вызывает распространённость курения среди подростков 15-17 лет – курит 30% юношей и 18% девушек.
Особое беспокойство вызывает распространённость курения среди подростков 15-17 лет – курит 30% юношей и 18% девушек.В табачном дыму содержится около 4000 химических соединений, в том числе 70, вызывающих рак, даже при пассивном курении.
Курение является причиной заболевания и смертности от многих социально значимых болезней, таких как злокачественные опухоли, сердечно-сосудистые заболевания, хронические болезни легких, заболевания органов мочевыделительной и половой систем, заболевания органов желудочно-кишечного тракта, заболевания глаз, заболевания опорно-
двигательного аппарата.
Существует три доказанных фактора риска ХОБЛ – курение (в т.ч. пассивное курение, особенно в детском возрасте), наследственность (тяжелая недостаточность a1-антитрипсина), высокая запыленность и загазованность (профессиональные вредности: горнодобывающая промышленность, шахтеры, строители, контактирующие с цементом, рабочие металлургической (за счет испарений расплавленных металлов) и целлюлозно-бумажной промышленности, железнодорожники, рабочие, занятые переработкой зерна, хлопка).

80–90 % людей, страдающих ХОБЛ, либо курят, либо длительное время регулярно курили (в т.ч. пассивное курение). Гораздо реже встречаются другие причины развития ХОБЛ: сильное загрязнение воздуха, (профессиональные вредности), наследственная предрасположенность. Сочетанное влияние факторов риска окружающей среды и генетической предрасположенности ведут к развитию хронического воспалительного процесса, который распространяется на проксимальный и дистальный отделы дыхательный путей. ХОБЛ является актуальной проблемой, так как следствиями заболевания являются ограничение физической работоспособности и инвалидизация пациентов.
Нарушение носового дыхания
Заболевания носоглотки (хронический
тонзиллит, ринит, фарингит, синусит)
Охлаждения
Злоупотребление алкоголем
Проживание в местности, где в атмосфере
имеется большое количество поллютантов (газы, пыль, дым, и т.
 д.)
д.) Патология опорно — двигательного аппарата (сколиоз, болезнь Бехтерева).
По данным Минздравсоцразвития РФ в России зарегистрировано 2,4 млн. больных ХОБЛ, однако результаты эпидемиологических исследований позволяют предположить, что их число может составлять около 16 млн. человек. Это связано с тем, что большинство курильщиков долгое время не обращается к врачам, в результате чего специалисты диагностируют у них ХОБЛ на поздних стадиях развития, когда самые современные лечебные программы уже не позволяют затормозить неуклонное прогрессирование заболевания.
В Российской Федерации число ежегодно регистрируемых больных с диагнозом хронической обструктивной болезни легких, которая в 90% случаев развивается в результате табакокурения, увеличивается на 10-15%.
ХОБЛ — это хроническое заболевание, при котором у человека развивается серьезное затруднение дыхания. ХОБЛ постоянно прогрессирует – то есть состояние больного становится со временем хуже.
Что означает каждое слово?
Хроническая – означает длительное, а не кратковременное заболевание.
Oбструктивная – обструкция означает полное или частичное нарушение проходимости бронхов, в результате чего воздух не может свободно проходить в легкие.
Болезнь – заболевание, нездоровье
Легких – имеется в виду бронхи и легочная ткань, плевра, дыхательные мышцы, сосуды (вовлекаются в патологический процесс впоследствии).
Чтобы понять, почему развивается ХОБЛ, надо знать, как работают легкие. Когда человек делает вдох, воздух попадает в так называемое дыхательное горло — трахею, а затем в бронхи.
Система органов дыхания включает следующие отделы: трахея (самая крупная трубка, по которой воздух поступает из гортани в легкие), два главных бронха (по ним воздух проходит в правое и левое легкие), бронхи и бронхиолы более мелкого диаметра (мелкие ветви).
 По бронхам воздух поступает в альвеолы (крошечные воздушные «пузырьки» в форме виноградной грозди, которые заполняют все пространство внутри легких), в их стенках происходит обмен кислорода и углекислого газа из легких в кровь и обратно. Иначе говоря, система бронхов напоминает перевернутое вверх корнями дерево. Вместо ее цветов – воздушные мешочки, называемые альвеолами.
По бронхам воздух поступает в альвеолы (крошечные воздушные «пузырьки» в форме виноградной грозди, которые заполняют все пространство внутри легких), в их стенках происходит обмен кислорода и углекислого газа из легких в кровь и обратно. Иначе говоря, система бронхов напоминает перевернутое вверх корнями дерево. Вместо ее цветов – воздушные мешочки, называемые альвеолами. И дыхательные пути, и альвеолы обладают упругостью – они могут расширяться при вдохе и сужаться при выдохе, выталкивая воздух.
Дыхательные пути изнутри покрыты слизистой оболочкой, которая вырабатывает жидкость, увлажняющую и смягчающую дыхательные пути. Эта жидкость также смывает частицы пыли и другие чужеродные вещества, попадающие в дыхательные пути во время вдоха. У людей, страдающих ХОБЛ, вырабатывается слишком много этой жидкости, поэтому ее приходится откашливать в виде слизи или мокроты. Дыхательные пути окружены мышечной тканью, которая поддерживает их в открытом состоянии, а при необходимости заставляет их сжиматься.

Первыми признаками, с которыми пациенты обычно обращаются к врачу, являются кашель с выделением мокроты и одышка, иногда сопровождающиеся свистящим дыханием. Эти симптомы более выражены по утрам.
ХОБЛ характеризуется медленным, постепенным началом, развитие и прогрессирование болезни происходит в условиях действия факторов риска.
Кашель — наиболее ранний симптом болезни. Он часто недооценивается пациентами, будучи ожидаемым при курении и воздействии различных химических веществ. На первых стадиях заболевания он появляется эпизодически, но позже возникает ежедневно, изредка — появляется только по ночам. Вне обострения кашель, как правило, не сопровождается отделением мокроты. В ряде случаев кашель отсутствует при наличии спирометрических подтверждений бронхиальной обструкции.

Мокрота — относительно ранний симптом заболевания. В начальных стадиях она выделяется в небольшом количестве, как правило, по утрам, и имеет слизистый характер. Гнойная, обильная мокрота — признак обострения заболевания.
Одышка возникает примерно на 10 лет позже кашля и отмечается вначале только при значительной и интенсивной физической нагрузке, усиливаясь при респираторных инфекциях. На более поздних стадиях одышка варьирует от ощущения нехватки воздуха при обычных физических нагрузках до тяжелой дыхательной недостаточности, и со временем становится более выраженной.
Выделяют две клинические формы ХОБЛ — эмфизематозную и бронхитическую. Эмфизематозную форму (тип) ХОБЛ связывают преимущественно с панацинарной эмфиземой. Таких больных образно называют “розовыми пыхтельщиками”, поскольку для преодоления преждевременно наступающего экспираторного коллапса бронхов выдох производится через сложенные в трубочку губы и сопровождается своеобразным пыхтением. В клинической картине преобладает одышка в покое.
Бронхитическая форма (тип) – кожные покровы синюшные. Такие больные тучные, в клинической картине преобладает кашель с обильным выделением мокроты, происходит быстрое развитие легочного сердца. Этому способствуют стойкая легочная гипертензия, пониженное содержание кислорода в крови, эритроцитоз и постоянная интоксикация вследствие выраженного воспалительного процесса в бронхах.
Выделение двух форм имеет прогностическое значение. Так, при эмфизематозном типе в более поздних стадиях наступает декомпенсация легочного сердца по сравнению с бронхитическим вариантом ХОБЛ. В клинических же условиях чаще встречаются больные со смешанным типом заболевания.

Кашель с выделением или без мокроты может беспокоить пациентов на протяжении многих лет, но его расценивают как «Кашель курильщика» и к врачу не обращаются. И только одышка, которая появляется и постепенно нарастает, а также частые инфекции заставляют пациента обратиться к врачу. Вашему вниманию предлагается «Анкета на выявление ХОБЛ»: при наличии 3-х ответов «Да» из 5-ти диагноз ХОБЛ требует подтверждения.
Ведущее значение в диагностике ХОБЛ и объективной оценке степени тяжести заболевания имеет исследование функции внешнего дыхания (спирометрия). Прибор, с помощью которого осуществляется спирометрическое исследование, называется спирометром. Спирометрия включает в себя измерение объёмных и скоростных показателей дыхания.
Для диагностики ХОБЛ проводится спирометрия до и после применения бронхорасширяющего препарата, причем тяжесть ХОБЛ определяется по результатам спирометрии после бронхорасширяющего препарата. При нормальной спирометрии диагноз ХОБЛ не может быть выставлен.

Обязательно определяют следующие объемные и скоростные показатели: жизненная емкость легких (ЖЕЛ), форсированная жизненная емкость легких (ФЖЕЛ), объем форсированного выдоха за 1 с (ОФВ1), максимальные скорости выдоха на различных уровнях ФЖЕЛ (МСВ 75-25). Изучение этих показателей формирует функциональный диагноз ХОБЛ.
Функциональные расстройства при ХОБЛ проявляются не только нарушением бронхиальной проходимости, но также изменением структуры статических объемов, нарушением эластических свойств, диффузионной способности легких, снижением физической работоспособности. Определение этих видов расстройств является дополнительным.
Стадии развития ХОБЛ:
Стадия I: легкое течение ХОБЛ
На этой стадии больной может не замечать, что функция легких у него нарушена. Обычно, но не всегда, хронический кашель и продукция мокроты.
Стадия II: среднетяжелое течение ХОБЛ
Эта стадия, при которой пациенты обращаются за медицинской помощью в связи с одышкой и обострением заболевания.
 Отмечается усиление симптомов с одышкой, появляющейся при физической нагрузке. Наличие повторных обострений влияет на качество жизни пациентов и требует соответствующей тактики лечения.
Отмечается усиление симптомов с одышкой, появляющейся при физической нагрузке. Наличие повторных обострений влияет на качество жизни пациентов и требует соответствующей тактики лечения.Стадия III: тяжелое течение ХОБЛ
Характеризуется дальнейшим увеличением ограничения воздушного потока, нарастанием одышки, частоты обострений заболевания, что влияет на качество жизни пациентов.
Влияние ХОБЛ на здоровье: происходит нарушение функции легких (бронхиальная обструкция), возникает нетрудоспособность и снижение возможности выполнять повседневные действия (снижение толерантности к физической нагрузке) и, следовательно, возникает необходимость изменения образа жизни (снижение качества жизни).
Зачастую, именно одышка является поводом для обращения
к врачу большей части пациентов и основной причиной нетрудоспособности (т.к. ограничивают физическую активность пациентов) и тревоги, связанной с ХОБЛ.
Уменьшение ОФВ1 при проведении спирометрии является общепризнанным показателем прогрессирования болезни.
 Скорость снижения ОФВ1 у здорового взрослого человека обычно составляет около 30 мл/год, а скорость снижения ОФВ1 у больных ХОБЛ приблизительно до 60 мл/год. По мере прогрессирования ХОБЛ пациенты утрачивают способность жить полной жизнью и даже выполнять простую повседневную работу (GOLD). Именно поэтому для оценки течения заболевания необходимо регулярно проводить спирометрию.
Скорость снижения ОФВ1 у здорового взрослого человека обычно составляет около 30 мл/год, а скорость снижения ОФВ1 у больных ХОБЛ приблизительно до 60 мл/год. По мере прогрессирования ХОБЛ пациенты утрачивают способность жить полной жизнью и даже выполнять простую повседневную работу (GOLD). Именно поэтому для оценки течения заболевания необходимо регулярно проводить спирометрию. Физическая активность у больных ХОБЛ: обычно больные ХОБЛ сознательно или не осознанно изменяют свою жизнь таким образом, чтобы уменьшать проявления одышки — они начинают ограничивать свою физическую активность, по мере развития ХОБЛ больные постепенно теряют способность выполнять даже простую повседневную работу, впоследствии наступает инвалидность и растет социальная изоляция.
Для оценки степени выраженности одышки предложена шкала одышки
Шкала одышки
Степень Тяжесть Описание
0 Нет Одышка только при очень интенсивной нагрузке
1 Лёгкая Одышка при быстрой ходьбе, небольшом подъёме
2 Средняя Одышка вынуждает пациента передвигаться при ходьбе медленнее, чем здоровые люди того же возраста
3 Тяжёлая Одышка заставляет останавливаться при ходьбе примерно через каждые 100 метров
4 Очень тяжёлая Одышка не позволяет выйти за пределы дома или появляется при переодевании
Осложнения ХОБЛ: эмфизема легких, кровохарканье, дыхательная недостаточность, хроническое легочное сердце, тромбоэмболия легочной артерии вследствие полицитемии и повышения свертываемости крови, бронхопневмония, спонтанный пневмоторакс.
К сожалению, ХОБЛ, раз начавшись, не может исчезнуть. От нее нельзя выздороветь. Более того, болезнь прогрессирует, и для нее не найдено такого лечения, которое может радикально изменить ее течение. Одышка свидетельствует о наступлении уже необратимых изменений в бронхах, легких и легочных сосудах. Однако затормозить прогрессирование, уменьшить проявления симптомов, бороться с дыхательной недостаточностью, улучшить качество своей жизни – вполне выполнимая задача.
Цели лечения больных ХОБЛ: снижение темпов прогрессирования заболевания, уменьшение частоты и продолжительности обострений, улучшение переносимости физической нагрузки, улучшение качества жизни, предупреждение и терапия осложнений и обострений, снижение смертности.
Особенности образа жизни при ХОБЛ:
1) исключение, факторов вызвавших развитие ХОБЛ:
— отказ от курения. Мнение о том, что заядлым курильщикам нельзя полностью бросать курить, даже если они заболели из-за этой привычки, ошибочно. Избавление от табачной зависимости всегда оказывает благотворное влияние на организм и существенно снижает нагрузку на сердце и легкие.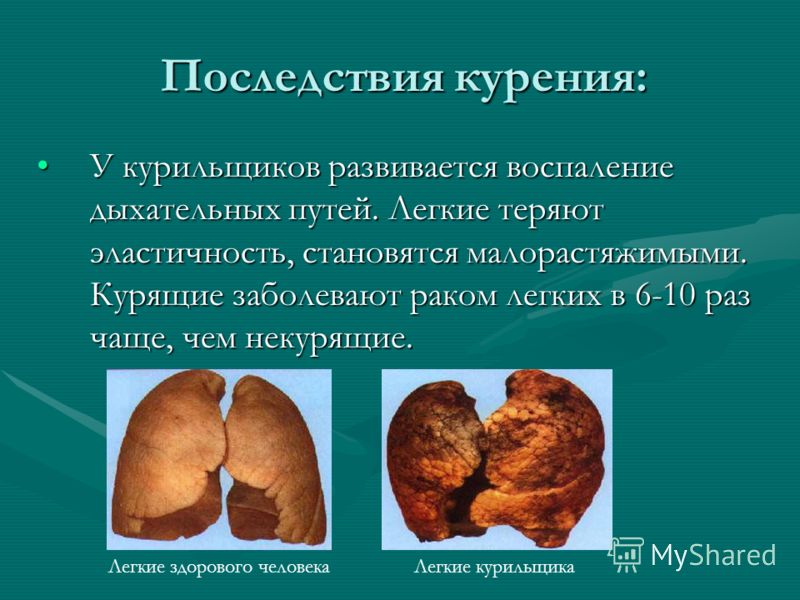 Известно, что никотин начинает выводиться из организма уже через два часа после отказа от табака, через 12 часов уровень окиси углерода в крови нормализуется, и человек перестает ощущать нехватку воздуха. Уже через два дня вкус и обоняние станут острее, а через 12 недель человеку будет заметно легче ходить и бегать из-за улучшений в системе кровообращения. До 9 месяцев нужно на то, чтобы исчезли проблемы с дыханием: кашель и одышка. В течение 5 лет риск инфаркта миокарда снизится примерно вдвое. Именно поэтому стоит отказаться от сигарет, даже если человек уже пострадал от связанных с курением заболеваний. «Организм уже привык к никотину и должен его получать» – самоубийственная тактика.
Известно, что никотин начинает выводиться из организма уже через два часа после отказа от табака, через 12 часов уровень окиси углерода в крови нормализуется, и человек перестает ощущать нехватку воздуха. Уже через два дня вкус и обоняние станут острее, а через 12 недель человеку будет заметно легче ходить и бегать из-за улучшений в системе кровообращения. До 9 месяцев нужно на то, чтобы исчезли проблемы с дыханием: кашель и одышка. В течение 5 лет риск инфаркта миокарда снизится примерно вдвое. Именно поэтому стоит отказаться от сигарет, даже если человек уже пострадал от связанных с курением заболеваний. «Организм уже привык к никотину и должен его получать» – самоубийственная тактика.
-уход с вредного предприятия.
Если не исключить вредные факторы – все лечение в целом будет практически бесполезно.
2) Особенности питания при ХОБЛ:
— увеличить количество потребляемых витаминов
— Сырые овощи и фрукты не менее 500 гр в день.
— Белок – при большом количестве мокроты потеря белка (в суточном рационе должны обязательно присутствовать мясные продукты и/или рыбные блюда, кисломолочные продукты и творог).
— при избыточном количестве углекислого газа в крови углеводная нагрузка может вызвать острый дыхательный ацидоз
вследствие повышения образования углекислого газа
и снижения чувствительности дыхательного центра –
поэтому требуется снижение калорийности рациона с ограничением углеводов в течение 2 — 8 недель.
Из-за развивающейся одышки многие больные пытаются избегать физических нагрузок. Это в корне неправильно. Необходима ежедневная двигательная активность. Например, ежедневные прогулки в темпе, который позволяет ваше состояние.
Ежедневно, 5-6 раз в день надо делать упражнения, стимулирующие диафрагмальное дыхание. Для этого надо сесть, положить руку на живот, чтобы контролировать процесс и дышать животом. Потратьте на эту процедуру 5-6 минут за раз. Данный способ дыхания помогает задействовать весь объем легких и укрепить дыхательные мышцы. Диафрагмальное дыхание может также помочь уменьшить одышку при физической нагрузке.
Основой лечения уже сформировавшейся ХОБЛ является медикаментозное лечение. На нынешнем уровне развития медицины лекарственные препараты могут только предотвратить усугубление тяжести состояния и повысить качество жизни, но не способны полностью устранить морфологические изменения возникшие в ходе развития болезни.
На нынешнем уровне развития медицины лекарственные препараты могут только предотвратить усугубление тяжести состояния и повысить качество жизни, но не способны полностью устранить морфологические изменения возникшие в ходе развития болезни.
Бронхорасширяющие средства – основной метод лекарственного лечения ХОБЛ. Их применяют по потребности (то есть когда возникает или усиливается одышка, а также для предупреждения ее возникновения) или на регулярной основе, то есть как профилактическое лечение.
Применяются различные группы препаратов, вызывающих расширение бронхов, преимущественно за счет расслабления гладкой мускулатуры их стенок:
b 2-агонисты длительного действия (Сальметерол и Формотерол):
— применяются у пациентов с интермиттирующими симптомами;
— у больных с преобладанием ночных симптомов более оправдано применение оральных форм или ингаляционных препаратов длительного действия;
— за сутки допустимо использовать не более 4-8 ингаляций препаратов короткого действия и не более 2-4 ингаляций препаратов длительного действия;
— предпочтительно использовать b2-агонисты при необходимости
(по требованию), так как не доказано, что их регулярное применение более предпочтительно;
— с осторожностью применяют у пожилых пациентов и больных
с патологией сердечно-сосудистой системы;
— наиболее частые побочные эффекты – аритмогенное действие, сердцебиение, тремор, тревожность.
М – холинолитики (Атровент, Спирива):
— препараты более безопасны, чем b2-агонисты, и практически не имеют противопоказаний;
— эффект при использовании по необходимости слабее, чем при постоянном приеме;
— показаны при лечении пациентов с постоянными симптомами;
— клинический эффект продолжительный и выраженный;
— Атровент назначается по 2-4 ингаляции 4-6 раз в день;
препараты теофиллина:
— препарат «третьей» линии так как бронходилатирующий эффект ограничен, а терапевтический интервал узкий. Назначается при неэффективности препаратов «первой» линии;
— уменьшает одышку и улучшает качество жизни;
— имеет потенциально значимые взаимодействия с макролидами и фторхинолонами.
Кортикостероиды:
— эффективность пероральных форм только у 20-30% больных ХОБЛ;
— предпочтительнее использовать ингаляционные кортикостероиды при неэффективности обычной терапии или утяжелении заболевания;
— наиболее частые побочные эффекты – вторичные инфекции, диабет, катаракта, остеопороз.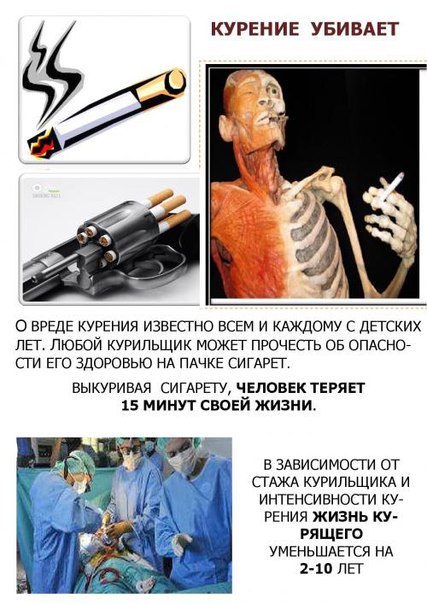
Иногда врач может рекомендовать прием комбинированных лекарств, содержащих ингаляционный гормон и бронхорасширяющее средство длительного действия. При этом один препарат усиливает действие другого (серетид, форадил, симбикорт и т.д.).
Обеспечивается более эффективное предотвращение обострений ХОБЛ, чем монотерапия бронхорасширяющим средством длительного действия.
Ежедневный прием базисной терапии крайне важен, даже в случае улучшения самочувствия и выраженности симптомов. Отмена терапии может быть осуществлена только по инициативе врача.
Антибиотики (по показаниям, строго по назначению врача):
— для назначения антибиотиков необходимо наличие лихорадки, лейкоцитоза и изменений на рентгенограмме;
— клиническими показаниями для назначения антибиотиков во время обострения является усиление двух из трех симптомов: одышка, объем мокроты, гнойности мокроты;
— антибиотикопрофилактика проводится у пациентов, имеющих 4 и более обострений ХОБЛ в год. Используется тот препарат и в той дозировке, который перед этим был эффективен в процессе лечения;
— важно соблюдать продолжительность лечения антибиотиками.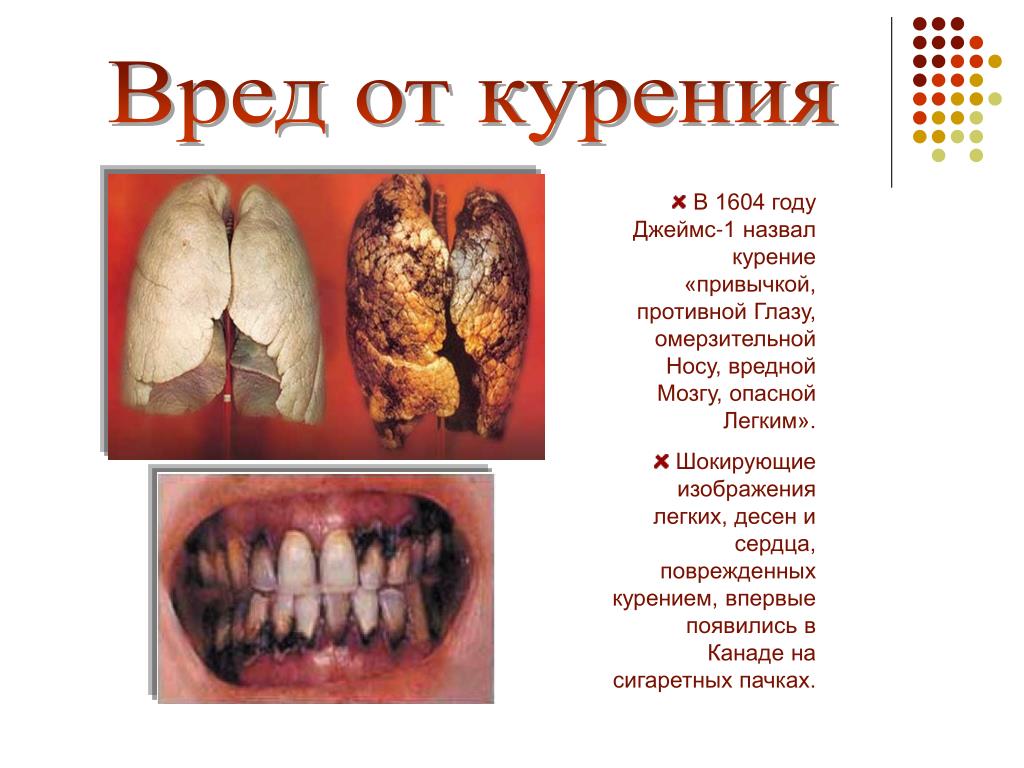
Муколитики:
— чрезмерная продукция слизи при развитии ХОБЛ способствует её накоплению в дыхательных путях, в результате чего формируется благоприятная среда для развития бактериальной инфекции. Чтобы избежать этого используются муколитические препараты, которые приводят к разжижению слизи и облегчают её эвакуацию из бронхов.
Оксигенотерапия по показаниям.
Обострение – тяжелый эпизод в жизни человека, болеющего ХОБЛ. При обострении происходит усиление кашля, увеличение количества и состава отделяемой мокроты (может становиться гнойной), иногда повышается температура, усиливается одышка. Обострение всегда ухудшает снабжение тканей организма кислородом. Тяжелое обострение может угрожать жизни. Поэтому очень важно принимать меры по предупреждению обострений, а также по облегчению их течения, если обострение все-таки наступило. Промежутки между фазами обострения ХОБЛ соответственно именуются как фазы ремиссии.
Причины, вызывающие обострения могут быть самыми разнообразными. Бронхолегочная инфекция, хотя и частая, но не единственная причина развития обострения. Наряду с этим возможны обострения заболевания, связанные с повышенным действием экзогенных повреждающих факторов (переохлаждение, перегрев, приготовление пищи в непроветриваемых помещениях, выхлопные газы, неблагоприятная экология) или курение. В этих случаях признаки инфекционного поражения респираторной системы бывают минимальными. По мере прогрессирования ХОБЛ промежутки между обострениями становятся короче.
Бронхолегочная инфекция, хотя и частая, но не единственная причина развития обострения. Наряду с этим возможны обострения заболевания, связанные с повышенным действием экзогенных повреждающих факторов (переохлаждение, перегрев, приготовление пищи в непроветриваемых помещениях, выхлопные газы, неблагоприятная экология) или курение. В этих случаях признаки инфекционного поражения респираторной системы бывают минимальными. По мере прогрессирования ХОБЛ промежутки между обострениями становятся короче.
Независимо от тяжести обострения ХОБЛ и причин его вызвавших необходимо, как можно более раннее увеличение доз и/или кратности приема бронхолитических препаратов. Во время обострения изменяется терапия и добавляются другие лекарственные препараты.
Бронходилататоры являются препаратами первой линии терапии обострения ХОБЛ.
Основными препаратами при терапии обострения ХОБЛ являются антихолинергические препараты (ипратропиум бромид) и b2-агонисты (сальбутамол, фенотерол), которые, по сравнению с теофиллином, являются более сильными бронходилаторами и обладают меньшим числом побочных эффектов. Комбинация b2-агонистов (беротек) и антихолинергических препаратов (атровент) более эффективна, чем каждый из них в отдельности. Эффективность данных препаратов при обострении ХОБЛ примерно одинакова, преимуществом b2-агонистов является более быстрое начало действия, а антихолинергических препаратов – высокая безопасность и хорошая переносимость.
Комбинация b2-агонистов (беротек) и антихолинергических препаратов (атровент) более эффективна, чем каждый из них в отдельности. Эффективность данных препаратов при обострении ХОБЛ примерно одинакова, преимуществом b2-агонистов является более быстрое начало действия, а антихолинергических препаратов – высокая безопасность и хорошая переносимость.
Применение препаратов для снятия приступов удушья помогает справиться с ситуациями резкого ухудшения состояния. Всегда имейте при себе препарат для экстренного купирования приступа удушья.
Правила, которые помогут предотвратить обострения и прогрессирование ХОБЛ:
— стоит избегать контакта с разными химическими веществами, которые могут раздражать легкие (дым, выхлопные газы, загрязненный воздух). Кроме того, приступ могут спровоцировать холодный или сухой воздух;
— в доме лучше использовать кондиционер или воздушный фильтр;
— во время рабочего дня необходимо брать перерывы на отдых;
— регулярно заниматься физическими упражнениями, чтобы оставаться в хорошей физической форме так долго, насколько это возможно;
— хорошо питаться, чтобы не испытывать дефицита в питательных веществах. Если потеря веса все-таки происходит, то нужно обратиться к врачу или диетологу, который поможет в выборе рациона питания для восполнения ежедневных энергетических затрат организма.
При лечении ХОБЛ ингаляционная терапия является предпочтительной (ингалятор, спейсер).
Преимущества ингаляционного пути введения:
— поступление лекарственного вещества непосредственно в легкие
— создание высокой концентрации препарата в дыхательных путях
— быстрота наступления эффекта
— минимум побочных эффектов
Ингаляционные бронхорасширяющие лекарства бывают в виде аэрозоля (Атровент, Беротек, Вентолин, Сальбутамол, Саламол, Беродуал — это комбинированный препарат (состоит из двух лекарств: Атровент+Беротек), расширяющий бронхи, действующий на разные отделы бронхиального дерева (как на мелкие, так и на крупные), оказывает быстрый эффект благодаря содержанию, но обладает меньшими побочными эффектами со стороны ССС и лучшей переносимостью, не содержит гормонов) или порошка для вдыхания (Спирива).
При использовании ингаляционных гормонов в виде дозированного аэрозоля рекомендуется (так же, как и при приеме бронхорасширяющих препаратов) применять спейсер — специальная колба, в которую сначала впрыскивается аэрозоль, а потом из нее делается ингаляция. При этом количество лекарства, попадающего в бронхи, значительно увеличивается. При вдыхании лекарств в виде порошка спейсер не используют.
Препараты могут быть разными – обладающими коротким или длительным действием, с быстро наступающим эффектом или замедленным началом действия, например, Спирива – одного из самых современных лекарств, представляющего собой порошок для ингаляции, который находится в маленькой капсуле. Это лекарство применяется всего один раз в день, что делает его применение очень удобным и более эффективным по сравнению с лекарствами, которые надо принимать несколько раз в день.
Спирива (тиотропия бромид) – первый антихолинергический препарат продолжительного действия для ингаляционной терапии ХОБЛ, который позволяет с помощью одной ингаляции в день улучшить дыхание в течение всех суток – днем и ночью. Спирива являются препаратом первой линии при терапии ХОБЛ. Доказано, что действует на причину практически единственно обратимого компонента сужения бронхов при ХОБЛ (повышение тонуса блуждающего нерва).
Это препарат для поддерживающей терапии, а это значит, что его нельзя применять для срочного, быстрого уменьшения симптомов. При регулярном применении спиривы достигается стойкое уменьшение симптомов ХОБЛ любой степени тяжести 24 часа в сутки, значительно снижается частота обострений и улучшается качество жизни. Препарат эффективен, хорошо переносится и высоко безопасен. Включен в льготный список ДЛО.
Практически все исследования продемонстрировали, что у больных, принимавших Спириву, через одну неделю от начала приема препарата показатели функции легких значительно увеличились по сравнению с исходными значениями, и данное улучшение поддерживалось на протяжении всего периода исследования без развития привыкания.
Спирива выпускается в виде капсул с порошком, содержащих 18 мкг препарата. Капсула помещается в специальный ингалятор ХандиХалер, прокалывается, и порошок вдыхается из ингалятора. Ингаляция производится 1 раз в сутки в одно и то же время. Капсулы не предназначены для глотания.
Ингалятор ХандиХалер специально изготовлен для ингаляции лекарственного вещества, заключенного в капсулу. Не применяется для других лекарственных веществ. Можно использовать в течение 1 года.
Устройство ХандиХалер состоит:
1. защитный колпачок,
2. мундштук,
3. основание,
4. прокалывающая кнопка,
5. камера
Профилактика ХОБЛ:
• Прекращение курения почти всегда улучшает состояние здоровья, уменьшаются кашель и одышка, улучшаются показатели вентиляционной функции легких.
• Бывшие курильщики живут дольше, чем те,
кто продолжает курить
• Риск возникновения болезни после прекращения курения уменьшается с течением времени
• Борьба с профессиональными факторами вредности, приводящими к развитию поражения дыхательных путей.
Основная причина ХОБЛ — курение
Во второй половине ноября отмечается Всемирный день борьбы с ХОБЛ (хроническая обструктивная болезнь легких). Зачастую люди узнают об этом заболевании только тогда, когда кашель, затруднение дыхания и хрипы в легких становятся нестерпимыми. Ирина Павловна Белоглазова, врач-пульмонолог, руководитель 4-ого терапевтического отделения ГКБ № 52, рассказывает, чем опасна ХОБЛ, как она возникает, почему ее нельзя не лечить. Врач подчеркивает: курение — основной фактор риска развития ХОБЛ. Знание о последствиях коварной болезни, возможно, кому-то поможет избавиться от вредной привычки.
Аббревиатуру ХОБЛ в последнее время приходится слышать все чаще. Однако мы мало знаем об этой болезни.
Хроническая обструктивная болезнь легких (ХОБЛ) была выделена в качестве отдельного заболевания только в самом конце ХХ века. Проявления ХОБЛ и бронхиальной астмы похожи, но природа заболеваний разная. Сейчас мы больше знаем о специфике ХОБЛ и используем специальные методы для ее диагностики и лечения. Понимание особенностей развития болезни помогает врачу отслеживать состояние пациента. Наблюдение специалиста важно — ХОБЛ может привести к очень тяжелым последствиям.
Чем опасна ХОБЛ? Как она возникает?
Слово «обструкция» обозначает помеху, преграду. И при бронхиальной астме, и при ХОБЛ происходит сужение просвета бронхов, то препятствует нормальному прохождению воздуха в легкие. В результате возникает одышка, кашель, затрудненное дыхание, хрипы, удушье. При астме сужение бронхов — иммунный ответ организма на попавший в бронхи раздражитель-аллерген. Потом (например, после того, как человек подышал ингалятором), просвет бронха снова расширяется, и неприятные симптомы исчезают. Астма — хорошо контролируемое заболевание при разумном поведении пациента. Иная ситуация при ХОБЛ.
Если посмотреть на бронх в электронном микроскопе, можно увидеть эпителий (слизистую оболочку) с ворсинками, которые движутся, выгоняя всё ненужное наружу и очищая легкие. Если ворсинки повреждаются, очищение не происходит или происходит недостаточно. Потом повреждается и сама стенка бронхов, становится толстой и жесткой. Сужение бронхов при ХОБЛ в отличие от астмы — необратимый процесс.
ХОБЛ — очень коварная болезнь. Большинству астматиков, если они следят за собой, с возрастом не грозит дыхательная недостаточность. При ХОБЛ процесс повреждения бронхов и легких продолжается. Когда воздух проходит точку, где бронх уже сужен, возможен экспираторный коллапс: воздух не может полностью выйти из легких. В результате лёгочная ткань растягивается, теряет эластичность, начинает постепенно разрушаться, что сопровождается возникновением булл (воздушных пузырьков) и развитием эмфиземы. Легкие пациента оказываются перераздутыми. Это не только препятствует нормальному дыханию, но и способствует развитию патологических процессов в органах дыхательной и других систем, поскольку все в организме взаимосвязано.
Каковы причины заболевания?
Основной причиной возникновения ХОБЛ является курение. Воздействие продуктов горения на бронхиальную стенку приводит к ее изменениям. Вероятность возникновения ХОБЛ у курильщика крайне высока. Тем, кто курит и не боится онкологических заболеваний, точно стоит бояться ХОБЛ. Исследования показывают, что смертность от дыхательной недостаточности в результате рака легких — примерно 20%, по причине ХОБЛ — более 23%.
Если пациент не курит, врач, скорее заподозрит другую болезнь. Однако фактором риска для ХОБЛ является и частое пребывание в зоне сжигания биосырья. Повышенная вероятность заболеть есть у поваров, у людей, которые живут или проводят много времени в домах с печным отоплением, там, где продукты сгорания могут попадать в воздух жилого помещения.
Почему надо обращаться к врачу? Многие пациенты с ХОБЛ этого не делают.
Возможно, люди не знают симптомы, на которые стоит обратить внимание. Кто-то боится, что доктор скажет не самые приятные вещи. Первым делом, предложит бросить курить. Узнать, что болезнь неизлечима — тоже невесело. Однако врач, во-первых, правильно диагностирует заболевание. Не все обструктивные нарушения являются проявлениями ХОБЛ или астмы, причиной может быть и онкологическое заболевание, и вирусная инфекция. Во-вторых, врач назначит лечение, которое затормозит прогрессирование ХОБЛ и те страшные последствия, с которыми люди попадают в стационар.
В каких случаях пациенты с ХОБЛ попадают в стационар?
Курильщикам было бы полезно посмотреть на больных с ХОБЛ, вынужденных жить с кислородной подушкой «в обнимку». В больницы попадают люди с инфекционными обострениями, с температурой, кашлем, с гнойной мокротой, усилением одышки, приступами удушья. Со временем болезнь переходит в стадию, когда справиться с ней дома своими силами уже не удается. Мы пытаемся пациентов убедить, объясняем, что будет просто нечем дышать, будут ощущения как у рыбы, выброшенной на берег. Инсультом и инфарктом напугать можно, многие, узнав, что угроза серьезна, бросают курить. ХОБЛ боятся меньше, а зря!
Каковы первые признаки заболевания? Когда надо обращаться к врачу и как диагностируется ХОБЛ?
Первый признак заболевания — одышка, которая возникает сначала при интенсивной, а затем и при обычной физической нагрузке. С развитием болезни одышка беспокоит уже и в покое. Затем появляются признаки кислородной недостаточности — синеют руки, губы, иногда меняется даже внешний вид ногтей и пальцев. Может появится свист и жужжание в легких.
Люди с одышкой далеко не всегда осознают и признают, что у них есть дыхательные проблемы — вроде бы нормально себя чувствуют, надо работать, не хочется болеть. Врачу часто удается понять, что проблемы есть, только путем наводящих вопросов. Однако если человек курит больше 20 лет, и него есть одышка, ХОБЛ весьма вероятна. Всем курящим людям в возрасте после 40 лет (учитывая, что курить начинают примерно в 20 лет) необходимо делать спирометрию — измерение показателей дыхания. Один из параметров, вычисляемых при спирометрии — индекс Тиффно — указывает на возможное наличие необратимой обструкции бронхов. Обструкция может быть вызвана разными причинами, и иногда мы просим пациента прийти на повторный текст через год. Однако, если индекс Тиффно менее 70%, есть одышка и пациент курит, диагноз ХОБЛ не вызывает сомнений. Тогда на основании остальных показателей спирометрии мы обсуждаем выбор ингаляторов для постоянного приёма.
Как лечить ХОБЛ?
Как я уже сказала, полностью остановить процесс нельзя, но можно его существенно замедлить. Делать это надо обязательно, не теша себя примерами знакомых, которые всю жизнь курили и «дожили до 100 лет». У каждого своя генетика, у кого-то процесс идет медленнее, а у кого-то очень быстро и приводит к необходимости постоянной кислородотерапии.
Основной метод терапии при ХОБЛ, так же как при астме — ингаляторы. Ни капельницы, ни таблетки, а ингаляторы. Их должен подобрать врач. Но если у больных астмой эффект от использования ингалятора чувствуется практически сразу, то с ХОБЛ это не так. Пациентам надо понимать, что даже если принципиальных изменений нет, применять ингаляторы надо все равно, это поможет отсрочить кислородотерапию, избежать осложнений и снизить риск обострений заболевания.
Если бросить курить — это поможет?
ХОБЛ в среднем развивается после 20 лет курения. Если бросить курить раньше, заболевания можно избежать. Если бросить курить при первых признаках заболевания, изменения можно замедлить. Если ХОБЛ диагностирована, отказаться от вредной привычки надо обязательно!
Курение и заболевания легких. — Клиническая больница №6 им. Г.А. Захарьина
- Подробности
Опубликовано: 29 Май 2019
Просмотров: 20571
Курение и заболевания легких.
Курение – не единственный фактор развития заболеваний легких; есть еще загрязненность окружающей среды, постоянный контакт с отравляющими химическими веществами, наследственная предрасположенность… Но все это составляет лишь малую долю во вкладе в болезни легких. За все остальные случаи ответственно именно курение. Так, известно и окончательно доказано, что причиной хронической обструктивной болезни легких в 86-90% случаев является курение, как и в 80-85% случаев заболевания раком легких. Это означает, что, отказавшись от курения, вы снижаете риск развития этих болезней до минимума.
Курение и заболевания легких .Главное оружие сигарет против нашего здоровья – это не только отравляющие вещества (смолы, никотин, горячий дым), но и постоянный характер их воздействия на организм. Постоянство творит чудеса: всякий знает, что чтобы накачать мышцы, нужно качать их постоянно, каждый день, в течение долгого времени. То же и с курением. Хотите заполучить хроническую обструктивную болезнь легких и целый букет других заболеваний дыхательной системы? Отравляйте свои легкие каждый божий день в течение года, двух, десяти. Вуаля!
Список заболеваний, характерных для курильщиков со стажем, не ограничивается болезнями легких. В этом списке также злокачественные опухоли горла, полости рта, гортани, половых органов, кожи, мочевого пузыря; сердечно-сосудистые заболеваний – от хронической гипертонии до острого инфаркта; широкий спектр патологий кожи – от псориаза до лейкоплакии и раннего старения; нарушения пищеварительного тракта; разрушение зубов и десен; повышение риска заболевания сахарным диабетом. Но заболевания легких в этом ряду стоят особняком, потому что риск развития соответствующих болезней – бронхита, ОБЛ, рака легких – крайне высок; это «фирменные» заболевания курильщиков, которые могли бы быть предотвращены, если бы человек вовремя одумался. Кроме того, следует отметить, что эти заболевания легких либо неизлечимы вовсе, либо поддаются только контролю и незначительной нейтрализации симптомов.
Хроническая обструктивная болезнь легких
Хроническая обструктивная болезнь легких – это комплексное заболевание, которое в более чем 90% случаев развивается из-за курения и ведет к значительному затруднению дыхания, причем прогрессирующему, и впоследствии – к прекращению дыхательной функции легких. Это неизлечимое заболевание, которое развивается достаточно медленно, в течение 10-20 лет, и на разных этапах, при различных обстоятельствах проявляется в тех или иных симптомах и болезненных состояниях.
При развитии хронической обструктивной болезни легких ваша дыхательная система угнетается сразу несколькими способами. Во-первых, курение провоцирует хроническое воспаление дыхательных путей, просветы в которых постепенно сужаются, увеличивается объем выделяемой слизи. Вы начинаете дышать тяжелее, а также кашлять. Сначала кашель длится недолго, но затем становится постоянным и усиливается со временем. Так развивается хронический бронхит. «Кашель курильщика» звучит сухо и надрывно, попутно образуется много мокроты, слизи. Хронический бронхит не поддается лечению: если человек продолжает курить, кашель будет мучить его, несмотря ни на что. Все, что вы можете сделать, — это ослабить симптомы и боль в горле.
Во-вторых, курение становится причиной процесса образования эмфиземы легких. Деструктивное воздействие на дыхательные пути внутри легких приводит к повреждению альвеол, которые увеличиваются в размерах, разрушаются и сливаются в одну полость. Так теряется эластичность легких, возможность выполнять свои функции. Кроме того, при развитии обструктивной болезни легких происходит нарушение газообмена, легочная гипертензия, развивается «легочное сердце».
Симптомы хронической обструктивной болезни легких трудно не заметить, это:
Кашель.
Выделение мокроты (гнойной – при обострениях).
Затрудненное дыхание (с развитием болезни затрудненность все более выражена, человеку все сложнее дышать).
Усталость, частые простуды, болезненные ощущения в грудной клетке.
Обструктивная болезнь легких, как уже было сказано ранее, не лечится. В ее течении выделяют острые стадии (обострения) и периоды ремиссии. Лечение по сути заключается в улучшении качества жизни человека; все меры направлены на то, чтобы уменьшить вероятность обострений, снизить их интенсивность, повысить работоспособность человека и, конечно, на максимально возможный срок продлить человеку жизнь.
Рак легких
Курение и рак легких Рак легких на данный момент является самой распространенной формой рака в мире; для него характерна высокая летальность — и главной причиной развития этой злокачественной опухоли по праву считается курение. Наиболее высока вероятность развития рака легких у курильщиков со стажем, которые продолжают курить во время постановки диагноза. Если человек бросает курить, риск рака легких для него начинает падать и уменьшается с каждым днем, прожитым без сигарет. Вероятность заболеть раком легких у человека, который бросил давно и курил не очень долго, ненамного превышает аналогичную вероятность у того, кто никогда не курил. Также в последнее время ученые обнародовали множество тревожащих результатов исследований, согласно которым пассивное курение является серьезным фактором риска развития рака легких.
Симптомы рака легких пересекаются с симптомами других заболеваний дыхательной системы, характерных для курильщиков. Кашель, часто с мокротой, одышка, стесненность дыхания, боль в груди. На ранних стадиях и в том случае, если опухоль локализуется в мелких бронхах, симптомов может и вовсе не быть. Так как для рака легких характерно протекание в соответствии со стадиями (как и для других форм онкологических заболеваний), чем раньше диагностируется злокачественная опухоль, тем больше шансов выздороветь. К сожалению, рак легких относится к заболеваниям с высоким уровнем смертности.
Чтобы избежать вышеописанных заболеваний и других осложнений, связанных с дыхательной системой, вам нужно сделать не так уж много: не курите. А если уже курите, незамедлительно бросайте, так как риск заболеть для людей, которые отказываются от курения, после прекращения воздействия никотина и смол на организм постепенно снижается.
Болезни от курения
Есть распространенная то ли шутка, то народная мудрость, гласящая, что все болезни от нервов. У поговорки этой есть довольно пикантное продолжение, которое можно переиначить: и самые тяжелые из них — болезни от курения!
Составлять список болезней от курения — труд титанический и даже, можно сказать, неблагодарный. Ведь убедить кого-то, что врожденная патология у ребенка связана с курением его отца — очень трудно. Будут приводиться самые разные аргументы, всевозможные доводы — лишь бы оправдать опасную привычку.
Что «дарит» курение? Радость жизни? Нет! Решение проблем? Нет! А что же? Высокий уровень смертности — в среднем на 55% выше, чем среди некурящих. Отчего? От болезней и их — легион.
Самые очевидные — болезни дыхательной системы и легких. Самые «легкие» заболевания — хронический ларингит (из-за него у курильщиков типичный тембр голоса), застойные явления в легких с избыточной секрецией мокроты.
С течением времени от курения развиваются такие болезни легких, как эмфизема, хронический бронхит с обструкцией избыточной мокротой и, как следствие, хронический кашель. Этот «кашель курильщика» свидетельствует также о том, что функция реснитчатого эпителия легких угнетена, а значит, они практически беззащитны перед внешней средой и раздражителями, поступающими с дымом.
Такой дисфункциональный букет приводит к частым «простудным» заболеваниям, бронхоэктазам, туберкулезу. Финальный итог — рак легких, который можно назвать типичной онкопатологией курильщиков.
К «золотому стандарту» легочных болезней от курения присоединяются патологии сердечно-сосудистой системы. Ишемическая болезнь сердца, атеросклероз, облитерирующий эндартериит, тромбофлебит, гипертония, хронический сосудистый спазм — все эти заболевания сами по себе существенно ухудшают качество жизни и при этом являются основой для других, куда более серьезных патологий.
Инсульты и инфаркты у курильщиков возникают в 3 раза чаще, чем у некурящих людей. Более того, развиваются они острее, а лечение затруднено, так как сосуды под многолетним влиянием никотина настолько изменены структурно и функционально, что стандартные лекарственные дозы и терапевтические схемы практически не срабатывают.
К проблемам сердечно-сосудистой системы можно отнести и хроническую гипоксию всех тканей и систем организма. Связано это с несколькими причинами, и ведущие из них — повышение вязкости крови, анемия курильщиков, малое поступление кислорода из легких.
Желудочно-кишечный тракт не остался в стороне. Эзофагиты, рефлюксная болезнь, нарушение моторики желудка, изменения ферментной системы ЖКТ. Все это приводит к раннему формированию хронического гастрита, синдрома Мелори-Вейса, патологии гепатобилиарной системы, язвенной болезни желудка и двенадцатиперстной кишки. Нарушения моторики кишечника приводит к формированию типичного «кишечника курильщика», когда жидкий стул чередуется с запорами, урчанием в животе, мигрирующими болями.
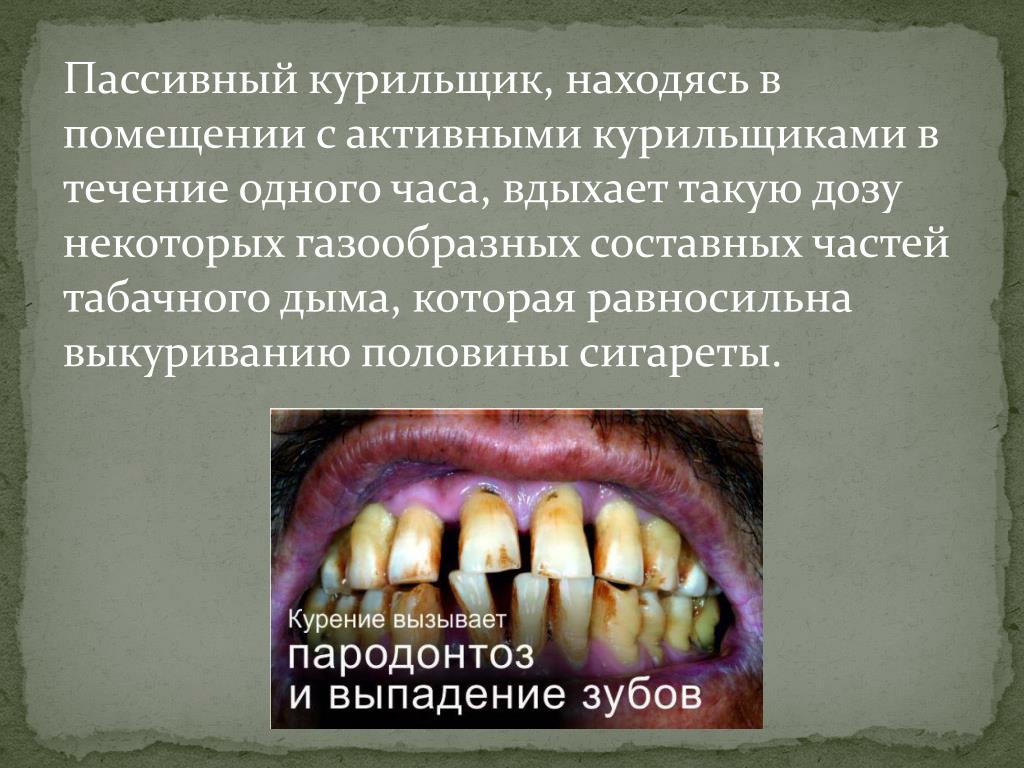
Полость рта, являющаяся начальным отделом ЖКТ, достойна отдельного рассказа. Потемневшие зубы, заболевания пародонта, язвы слизистой, нарушения работы чувствительных сосочков языка, эпиглоттит, рак языка и губ — нет ни одного участка во рту, который бы не получил свою дозу яда.
Курение — смерть для половой и репродуктивной функций, причем как у женщин, так и у мужчин. В этом случае сказывается все — и непосредственное токсическое влияние никотина и его производных на половые клетки, и спазм сосудов органов малого таза, гипоксия тканей и множество других причин.
Сходные причины становятся и причиной частых патологий со стороны мочевыделительной системы — цистита, гломерулонефрита, поражения жировой капсулы, птоза почки.
Болезни от курения — не мифы в поддержку антитабачной компании. Это реалии жизни — жаль только, что верят этому слишком поздно.
Врач лабораторной диагностики (зав.лабораторией) Антипова А.Л.
ХОБЛ- эпидемия 21-ого века
Хроническая Обструктивная Болезнь Легких (ХОБЛ) — болезнь поражающая все отделы дыхательной системы человека.
Основными причинами ХОБЛ являются табакокурение, производственная пыль и газы, неблагоприятная экологическая обстановка. —
Хроническая — означает длительное, а не кратковременное заболевание.
Oбструктивная — обструкция означает нарушение проходимости бронхов, в результате чего воздух не может свободно проходить в
легкие.
Болезнь-заболевание,нездоровье.
Легких — имеется в виду вся система органов дыхания, которая доставляет воздух от носа и рта в легкие.
Прогрессирующее сужение дыхательных путей (бронхов) в ответ на хроническое раздражение их табачным дымом, промышленной пылью или газами приводит к нарастающему ухудшению функции легких, уменьшению физической выносливости, одышке, частым инфекциям дыхательных путей, быстрой утрате трудоспособности вследствие развития дыхательной недостаточности. Миллионы людей на земном шаре страдают ХОБЛ, при этом многие об этом даже не подозревают.
Симптомы, особенно на ранних стадиях заболевания, нередко ошибочно расценивают как проявления бронхиальной астмы, а постоянный кашель считают возрастными изменениями или неизбежным спутником курильщика. Многие считают ХОБЛ болезнью пожилых людей; на самом деле, у некоторых заболевание начинается уже в 40-летнем возрасте.
Причины развития ХОБЛ
Основной причиной развития ХОБЛ является табакокурение. В России курит 70% мужчин и 30% женщин. По данным статистики ХОБЛ развивается у 50% курильщиков и характеризуется прогрессирующим ухудшением функции легких .Группу риска ХОБЛ составляют, как правило, курильщики со стажем, выкуривающие по одной пачке сигарет в день на протяжении 20 лет. Средний возраст начала заболевания — 40 лет. Проверить, входит ли человек в группу риска можно по индексу ИК (индексу курящего человека). ИК = число выкуриваемых сигарет в день х стаж курения (годы)/20 .Если ИК больше 10, то это является достоверным фактором риска развития ХОБЛ. У разных людей ХОБЛ проявляется различными симптомами. Некоторые пациенты чувствуют себя плохо лишь в определенные дни, у других симптомы болезни присутствуют постоянно. Очень важно, что при правильном лечении всегда есть надежда на улучшение.
Основные симптомы болезни :
— постепенно нарастающая одышка.
Многим больным ХОБЛ приходится останавливаться при подъеме по лестнице, чтобы перевести дыхание. Сначала одышка может возникать при значительных усилиях (пробежка к автобусу, работа в огороде, подъем в гору), а со временем при обычных нагрузках (спокойная ходьба, одевание, наклоны туловища).
— хронический кашель, также называемый «кашлем курильщика».
Кашель и выделение мокроты могут наблюдаться в течение всего дня или только утром после пробуждения.
— хрипы и ощущение тяжести в грудной клетке.
ХОБЛ и Ваше эмоциональное состояние.
Появление симптомов ХОБЛ может привести к изменению эмоционального состояния. Из-за одышки многие пациенты ограничивают общение с членами семьи и друзьями. Они изолируют себя от окружающих, проводя все больше времени в одиночестве, и не пытаются поддерживать отношения с близкими людьми. Пациенты с ХОБЛ также могут опасаться того, что повышенная утомляемость постепенно будет нарастать. Они не понимают, что с ними происходит, и что нужно предпринять. Некоторые больные испытывают чувство вины за свое состояние, связывая свою болезнь с курением.
Важно понять, что эти переживания вполне нормальны. Лечение ХОБЛ эффективными препаратами и изменение образа жизни позволит Вам
улучшить качество жизни.
Как не допустить усиления симптомов? Никогда не поздно бросить курить и, таким образом, приостановить развитие заболевания. Результаты исследований показывают, что при отказе от курения болезнь перестает прогрессировать. Помните, что при ХОБЛ качество жизни снижается постепенно и очень медленно. Вы можете даже не заметить, что уже перестали выполнять какие-то привычные для Вас раньше нагрузки. На ранней стадии заболевания, Вы можете испытывать всего лишь легкую одышку.
Лечение ХОБЛ При наличии симптомов ХОБЛ или попадании в группу риска необходимо провести несложную экспресс-диагностику — спирометрию. Если результат показывает нарушение функции легких, необходимо проконсультироваться с врачом о методах профилактики и лечения ХОБЛ.Отказ от курения является важнейшим шагом в программе лечения ХОБЛ. Чем скорее курильщик бросает курить, тем дольше его легкие остаются в нормальном состоянии и «стареют» медленнее. Бронхорасширяющие средства являются основным методом лекарственного лечения ХОБЛ, их использование в виде ингаляций более эффективно, так как при этом они попадают прямо в бронхи и не оказывают действия на весь организм. Сейчас в арсенале врачей появились новые препараты, доказавшие свою высокую эффективность как у тех, кто бросил курить, так и у тех, кто не смог отказаться от курения. Самые современные лекарства, например СПИРИВА (тиотропия бромид), представляют собой мельчайший порошок для ингаляции, который находится в маленькой капсуле. Капсулу помещают в небольшой ингалятор, прокалывают и вдыхают лекарство. Современный ингаляционный препарат, применяемый всего один раз в день, не просто удобен. Его регулярное применение увеличивает выносливость, уменьшает одышку, частоту обострений ХОБЛ (например, инфекций дыхательных путей), и улучшает функцию легких (возвращает им их «истинный возраст»). Ингаляционные бронхорасширяющие препараты — негормональные лекарства, и их длительное применение никакой зависимости не вызывает. Потребность в их использовании определяется состоянием бронхов.
Болезни, вызванные курением.
Вакцинация против COVID-19
Card subtitle
Для вакцинации против COVID-19 в нашей поликлинике Вам необходимо предварительно записаться по телефонам 28-07-34, 28-15-57 через порталы Госуслуг и «Медицина онлайн» или обратившись в регистратуру лично.
При посещении прививочного кабинета обязательно иметь при себе паспорт, и желательно — заполненную анкету вакцинируемого и согласие за вакцинацию.
Записаться через ГосуслугиВ связи со сложившейся эпидемиологической ситуацией просим Вас не приходить в поликлинику без необходимости. При признаках ОРВИ или гриппа вызывать врача на дом через интернет (в правом нижнем углу страницы) или по телефонам регистратуры (в верхней части сайта)
В целях информирования граждан а также для тех, кто вернулся с территорий, где зарегистрирован nCoV-2019, организована круглосуточная «горячая линия» по телефонам: 8-962-448-59-80 и 8-8652-36-78-74, а также создан веб-сайт Стопкоронавирус.рф
Психологическая помощь для тех, кто испытывает тревогу и стресс из-за ситуации с коронавирусом оказывается круглосуточно и бесплатно по телефону 8-8652-99-17-86
Нажмите сюда, чтобы получить дополнительную информацию
Независимая оценка качества условий оказания услуг медицинскими организациями
В целях анализа качества предоставления медицинских услуг, просим Вас оценить качество нашей работы.
Просим Вас с пониманием отнестись к анкетированию и внимательно ответить на задаваемые вопросы. Выберите один из вариантов на каждый вопрос.
При этом не нужно указывать свое имя, Ваши личные данные нигде не прозвучат. Ваше мнение нам очень важно и будет учтено в дальнейшей работе.
Открыто тестирование на антитела к COVID-19
Card subtitle
Сообщаем, что с 7 апреля наша поликлиника предоставляет услуги по определению антител класса G (lgG) и класса M (lgM) к коронавирусной инфекции COVID-19 в крови, результаты анализа можно будет получить уже на следующий день.
Стоимость услуги по определению антител составляет:
- для антител класса G (lgG) — 660 ₽
- для антител класса M (lgM) — 660 ₽
- для антител обоих классов (lgG, lgM) — 1 145 ₽
За подробной информацией можете обращаться в кассу поликлиники. Будем рады видеть вас!
Расписание приёма на праздничные и нерабочие дни 1-11 мая
Card subtitle
В период праздничных и нерабочих дней с 1 по 11 мая 2021 года специалисты нашей поликлиники будут работать по следующему графику:
- Терапевтические отделения (№1, №2, №3) — приём пациентов в поликлинике (8.00 – 12.00), обслуживание вызовов на дому (12.00 – 14.00)
- Женская консультация — 4, 7 мая (8.00 – 14.00)
- Кабинет функциональной диагностики (офис №1), Клинико-диагностическая лаборатория, Процедурный кабинет — 4, 6 мая (8.00 – 14.00)
- Дневной стационар (офис №2), Отделение лучевой диагностики — 4-7 мая (8.00 – 14.00)
-
Отделение первичной специализированной медико-санитарной помощи (8.00 – 14.00)
- 4 мая — хирург, невролог
- 6 мая — оториноларинголог
-
Отделение первичной специализированной медико-санитарной помощи (офис №1)(8.00 – 14.00)
- 4 мая — офтальмолог, уролог, оториноларинголог
- 5 мая — хирург, невролог
- 6 мая — хирург, офтальмолог
- 7 мая — невролог
ОТКАЗЫВАЕМСЯ ОТ КУРЕНИЯ
Христофор Колумб в 1492 году не только открыл американский остров Сан-Сальвадор, но и обнаружил на нем жителей, куривших листья растения табака, свернутые в трубочки и подсушенные на солнце. Местные жители называли их «сигаро». Так человечество впервые узнало о курении.
В 1493 году растение стали культивировать: порошок, полученный из сушеных листьев, назвали табаком. В Европе впервые табак из семян вырастил Жан Нико (от имени которого и произошло слово «никотин»). В 1596 году табак начали использовать при лечении головной боли, путем вдыхания его запаха. Люди поверили в лечебные свойства табака, и он стал быстро приобретать популярность. Так, к концу 16 века курение распространилось практически по всей Европе. В Россию табак был завезен английскими купцами в 1585 году через Архангельск.
Но вскоре выяснилось, что курение вызывало тяжелые отравления, многие из которых заканчивались смертью. Испанская королева Изабелла прокляла табак вместе с теми, кто его употреблял. Ее поддержал французский король Людовик XIV. В Англии «виновных» в курении подвергали казни через обезглавливание. На Руси, в царствование Михаила Федоровича, уличенных в курении первый раз наказывали 60 ударами палок по стопам, во второй раз – отрезанием носа или ушей. А после опустошительного пожара Москвы в 1634 году, причиной которого оказалось курение, оно было запрещено под страхом смертной казни. Однако, к сожалению, даже такие устрашающие меры не имели успеха. Официально торговля табаком и курение были разрешены Петром I в 1697 году.
В настоящее время курение является актуальной проблемой во всем мире. Более 1 миллиарда человек в мире курят (1,2 млрд.). По статистическим данным в Европе 14% всех смертей происходит по причине табакокурения. Ежегодно табак вызывает около 5 миллионов смертей (800 каждый день). Каждые 8 секунд от заболеваний, вызванных табаком, умирает один человек. Специалисты здравоохранения считают, что более 25 болезней связаны с табаком. Одна выкуренная сигарета укорачивает жизнь человека на 6-15 минут. Курильщики укорачивают свою жизнь в среднем на 8-10 лет.
Продолжительное курение является главным фактором таких болезней как ишемическая болезнь сердца, инсульт, рак легких, рак пищевода, рак глотки, хронический бронхит, облитерирующий атеросклероз периферических артерий и др. В 25% случаев сердечно-сосудистых заболеваний их первопричиной является именно курение. Отрицательно табак влияет не только на курильщика, но и на окружающих людей. Вдыхание дыма некурящими людьми также вызывает заболевания дыхательной системы, рак легких и сердечно-сосудистые заболевания.
Россия – одна из самых курящих стран мира.
В прошлом году на каждого россиянина, включая младенцев, приходилось 13 выкуренных сигарет в день или 103 пачки в год. В мире всего осталось 9 стран, включая Россию, где курят без ограничений.
Процесс курения состоит в том, что через подожженный и медленно тлеющий табак всасывается воздух. Кислород, содержащийся во вдыхаемом воздухе, проходя через слой тлеющего табака, усиливает его тление, и продукты горения вместе с оставшейся частью воздуха попадают в легкие. Степень наполнения легких дымом зависит от интенсивности вдоха и при глубокой затяжке, дым заполняет весь объем легких.
Продуктом курения табака является дым. Он представляет физико-химическую систему, состоящую из воздуха и взвешенных в нем продуктов горения табака, находящихся в виде твердых частиц и капелек жидкости, размеры которых колеблются от 0,1 микрона до 1 миллимикрона, а число частиц измеряется десятками и сотнями тысяч миллиардов от одной сигареты!
Но частицы дыма – только одна из его составных частей. При курении табака происходит так называемая сухая перегонка: воздух при затяжке, преодолев слой тлеющего табака, нагревается до высокой температуры и извлекает из него различные вещества, которые вместе с дымом, в составе успевающего охладиться воздуха, поступают в легкие.
Сигаретный дым содержит более 4000 химических веществ. Все они обладают токсическим действием на организм. В состав табачного дыма входят: никотин, окись углерода, синильная кислота, аммиак, бензпирен, сероводород, радиоактивный полоний-210, радиоактивный калий, тяжелые металлы и их соединения (кадмий, стронций, никель, свинец, хром).
Кстати, о сигаретных фильтрах, которые, как полагают курильщики, освобождая дым сигарет от содержащихся в них веществ, делают его безвредным. К сожалению, это не соответствует действительности. Все предлагаемые в качестве поглотителей вещества не достигают желаемой цели, а наиболее часто употребляемые сигаретные фильтры, изготовленные из специально обработанных сортов бумаги, задерживают не более 20% содержащихся в дыме веществ. Таким образом, подавляющая масса химических веществ, входящих в состав дыма при сухой перегонке табака, поступает в легкие.
Кроме того, курящие должны знать, что «легких» сигарет не существует. «Легкие сигареты» подразумевают незначительное понижение количества никотина и смол в сигаретах, и поэтому считаются более «безопасными».
Однако исследования показывают, что:
a. смысл термина «легкие» сигареты существенно варьирует применительно к различным маркам, и многие «легкие» сигареты вообще не являются легкими. Многие так называемые «мягкие» сорта сигарет характеризуются крайне высоким содержанием смол.
b.если даже курение сигарет с очень низким содержанием смолы и может способствовать снижению рака легкого, то этот эффект будет крайне незначительным по сравнению с полным отказом от курения. В отношении сердечно-сосудистых заболеваний, этот риск не снижается вообще.
c. употребляя «легкие» сигареты, курильщик выкуривает их гораздо большее количество, чтобы «утолить жажду» и обеспечить необходимую концентрацию никотина в крови.
- при курении количество токсичных компонентов, попадающих в организм при каждой затяжке, прямо зависит от того, как именно сигарета выкуривается: если сигарету с объявленным содержанием смолы в 6мг выкурить быстро и интенсивно, то в организм может попасть вчетверо большее количество смолы. Таким образом, курильщики легких сигарет часто модифицируют процесс курения, чтобы компенсировать потерю смолы и никотина: они затягиваются чаще, глубже, оставляют более короткие окурки, выкуривают больше сигарет и закрывают вентиляционные отверстия в фильтре.
e. наиболее негативным аспектом сигарет с низким содержанием токсичных веществ, является то, что они мешают курильщикам бросить курить.
Как же курение действует на организм человека?
Тепло – это единственный физический агент курения – первым начинает разрушительное действие на организм. Горячий дым в первую очередь воздействует на зубную эмаль, со временем на ней появляются микроскопические трещины – ворота для болезнетворных микробов, в результате их жизнедеятельности вещество зуба начинает разрушаться раньше и быстрее, чем у некурящих людей. На зубах оседает деготь, и они темнеют, издают специфический запах.
Температура дыма оказывает влияние на слизистые оболочки рта и носоглотки. Капиллярные сосуды их расширяются, слизистая оболочка щек, неба, десен, подвергаясь хроническому раздражению, воспаляется. На табачный дым реагируют и слюнные железы. Выделение слюны усиливается, ее сплевывают, глотают – вместе с аммиаком и сероводородом. Все это попадает в желудочно-кишечный тракт. Курящий со временем теряет аппетит, могут появиться боли в области желудка, а вместе с болью и болезни – гастрит, язва, рак.
Из полости рта табачный дым попадает к слизистой оболочке гортани, трахеи и бронхов. Табачный дым раздражает слизистые оболочки дыхательных путей на всем их протяжении. В этом легко убедиться на реакции человека, впервые закурившего сигарету. При первой же попытке вдохнуть дым она прерывается кашлем, а кашель – это рефлекторные, ритмично повторяющиеся, толчкообразные выдохи, с помощью которых организм стремится удалить попавшее в дыхательные пути инородное тело, в данном случае — дым. При постоянном курении возникает бронхит, который проявляется кашлем по утрам, наступающим после пробуждения и сопровождающимся отхаркиванием сероватой, грязно-коричневой мокроты. Табачный дым влияет и на голосовые связки – они утолщаются и голос становится сиплым, хриплым.
Курение ослабляет деятельность легких и затрудняет процесс обмена углекислого газа, приносимого кровью из тканей в легкие, на кислород, поступающий из воздуха при дыхании, ведет к недостаточному поступлению кислорода в кровь. Под воздействием курения значительно снижается сопротивляемость легких к различным инфекционным заболеваниям, в частности к туберкулезу. Емкость легких уменьшается, как и проходимость бронхов, что ведет к возникновению спазмов, а наличие в табачном дыме радиоактивных веществ, смол ведет к образованию опухолей. Табачный деготь оседает на стенках воздухоносных путей. Часть его выделяется при кашле с мокротой, а часть проникает в ткань слизистых оболочек, придавая им более темный цвет.
Курение табака вызывает нарушения деятельности головного мозга, так как нервная система наиболее чувствительна к табачным ядам, что влечет за собой тяжелые заболевания центральной нервной системы. Никотин по характеру своего действия является наркотическим веществом. У человека, начинающего курить, постепенно развивается пристрастие к никотину: никотинизм, «никотиновая наркомания» или табакомания.
Никотин – сильный нейротропный яд. Он нарушает обмен веществ, в том числе в нервных клетках дыхательного и сосудодвигательного центров. Никотин в малых дозах вначале повышает возбудимость коры головного мозга, а затем угнетает ее. Никотин возбуждает дыхательный и сосудодвигательный центры, что приводит к повышению артериального давления, увеличению частоты сердечных сокращений. Он увеличивает также концентрацию адреналина и норадреналина в крови, что также ведет к повышению артериального давления и учащению пульса. Особенно это выражено у больных ишемической болезнью сердца. Все это приводит к повышению потребления мышцей сердца кислорода и неэкономичной работе сердца. Систематическое воздействие никотина способствует развитию так называемой никотиновой гипертонии.
Постоянное «подстегивание» никотином приводит к истощению нервных клеток и развитию функциональных нервных расстройств. У курильщиков часто бывают головные боли, головокружения, снижается память, ослабляется внимание, и частая бессонница. Изменения также происходят в мышлении, слухе, зрении, координации движений. Расстраивается восприятие запахов, особенно у лиц, выпускающих дым через ноздри. Нарушается ощущение вкуса.
Установлено, что после 3 сигарет, выкуренных летчиком перед полетом, уменьшается:
- зрительное восприятие информации от приборов – на 25%;
- скорость двигательной реакции – на 20%;
- заметно снижается восприятие красного и зеленого цветов;
- замедляется адаптация в темноте.
Указанные нарушения нервной деятельности быстрее появляются у людей с напряженной умственной работой, при беспокойном характере жизни в быту и на производстве. Все это ведет к гибели нервных клеток. Так нервная система преждевременно старится, дряхлеет.
У злостных курильщиков формируется комплекс явлений, характерных для невроза: раздражительность, утомляемость, ослабление памяти, головные боли.
Доказано, что одной из причин отставания детей в учебе является курение, вследствие отрицательного влияния на головной мозг. Изучение, проведенное в нескольких школах Москвы показало, что число неуспевающих учеников оказалось выше там, где выявлено много курящих школьников. Так, среди мальчиков курящие составили – 35,1%, из них не успевающих в учебе – 26,4%; среди курящих девочек – 6,5%, третья часть из них отставала в учебе.
Окись углерода табачного дыма приводит к снижению чувствительности нервных клеток сетчатки глаза, отчего курящие хуже видят, у них притупляется острота зрения. Кроме того, окись углерода вызывает образование стойкого соединения с гемоглобином – карбоксигемоглобина. Вследствие этого резко нарушается доставка кислорода к сердечной мышце, а также и к другим органам и тканям. Окись углерода повышает сахар в крови, чаще появляются нарушения ритма сердца.
Также нарушается работа желез внутренней секреции, в частности увеличивается работа надпочечников, выделяющих адреналин. Адреналин сильно суживает мелкие кровеносные сосуды, уменьшается приток крови, поступающей для питания сердечной мышцы; повышается кровяное давление, что может привести к стойкой гипертонии.
Хроническое сужение сосудов при наличии других вредных факторов (охлаждение, сырость и др.) может стать причиной облитерирующего эндартериита, стойкого спазма сосудов нижних конечностей, сопровождающегося хромотой и омертвением конечности.
Длительное сужение сосудов сердца при систематическом курении нарушает нормальное питание сердечной мышцы, а это в свою очередь способствует учащению заболеваний ишемической болезнью. Ишемическая болезнь сопровождается приступами сильной боли в области сердца и за грудиной. Эти приступы известны под названием стенокардии или грудной жабы. Может развиться инфаркт миокарда, сущность инфаркта состоит в полном прекращении притока крови в определенный участок сердечной мышцы. Выключенный участок отмирает и заменяется рубцовой тканью, неспособной к сокращению. Обширные инфаркты нередко кончаются внезапной смертью.
Но сосуды суживаются не только под влиянием адреналина, курение способствует более быстрому развитию атеросклероза – хронического отложения жироподобных веществ в стенках сосудов. Сужение просвета сосудов приводит к постепенному увеличению размеров сердца и жировому перерождению сердечной мышцы. Совместное действие никотина, окиси углерода и других компонентов табака способствует более раннему, более частому и более выраженному развитию атеросклероза.
Кожа лица курильщика, особенно у женщин, за несколько лет делается сероватой или желтушного цвета с пепельным оттенком («никотиновое лицо»). Кожа становится сухой, дряблой и морщинистой. Эластичность и упругость кожи исчезают. Это особенно касается женщин, у них появляются специфические морщины на верхних губах и у глаз, щурящихся от едкого дыма. Волосы тускнеют, делаются ломкими, нередко усиливается их выпадение, что является результатом нарушения питания волос из-за ослабления кровоснабжения кожи и подкожной клетчатки головы.
С курением связывается повышенный риск бесплодия. Курящие женщины более подвержены инфекциям репродуктивной системы, а их фертильность может быть снижена. Например, у женщин, которые выкуривают более 20 сигарет в день, в 3 раза больше (по сравнению с некурящими) вероятность зачатия в более отдаленные сроки, в 3 раза больше риск первичной непроходимости маточных труб и увеличенный риск внематочной беременности. По статистическим данным, бездетность встречается в 41,5% случаев у курящих, у некурящих только в 4,6%. Женщины, которые курят и принимают пероральные противозачаточные средства, подвергаются большей опасности развития сердечно-сосудистых заболеваний, чем те, кто не курит, но пользуется теми же контрацептивами.
Нарушения менструального цикла очень часто связаны с курением. Климакс у курящих женщин, как правило, начинается на 2-3 года раньше, чем у некурящих (преждевременный климакс наблюдается в 65% у курящих, у некурящих – в 4,6%). Курение сигарет увеличивает риск развития болезней, связанных с дефицитом эстрогенов (например, постклимактерический остеопороз – «вымывание» кальция из костей, что вызывает их повышенную хрупкость).
Доказано, что опасность курения табака заключается и в радиоактивности табачного дыма. В дыме сигарет содержится вещество полоний-210, который проникает в бронхи и задерживается в них продолжительное время, тем самым вызывает злокачественные опухоли в легких. Человек, выкуривающий в день 1 пачку сигарет, получает дозу облучения в 3,5 раза выше предельно допустимого коэффициента. Если бы курящий, подобно радиометрическому счетчику, мог бы фиксировать радиологический состав табачного дыма, попадающего в организм, он бы смог убедиться, что, выкуривая в течение года ежедневно в среднем по 20 сигарет, вводит в себя такую дозу ионизирующей радиации, которую смог бы получить, сделав в течение этого времени от 200 до 300 рентгеновских снимков. Не меньшее количество радиоактивных веществ попадает и в организм некурящих, проживающих или работающих рядом с курящим.
Большой вред организму приносит синильная кислота, которая также содержится в табачном дыме. Синильная кислота, легко проникая через альвеолярно-капиллярную стенку в кровь, снижает способность клеток воспринимать кислород из притекающей крови. Наступает кислородное голодание клеток, а так как нервные клетки больше всех остальных клеток нуждаются в кислороде, они первыми и страдают от действия синильной кислоты. При большой дозе синильной кислоты быстро проявляется отравление: вслед за сильнейшим возбуждением центральной нервной системы наступает ее паралич, останавливается дыхание, а затем и сердце. Правда, содержание синильной кислоты в дыме сигарет мало: в дневной дозе среднего курильщика ее в 40 раз меньше смертельной дозы. Кроме того синильная кислота оказывает выраженное разрушающее действие на витамины группы В (особенно витамина В12).
В табачном дыме содержится и аммиак. Аммиак – газ. В альвеолы аммиак поступает в очень малых количествах, успевая на пути к ним почти полностью раствориться во влаге слизистых оболочек верхних дыхательных путей с образованием щелочного раствора – нашатырного спирта. Нашатырный спирт раздражает слизистые оболочки, вызывая повышенное отделение слизи, которая в составе мокроты выделяется с кашлем, усиливая хронический бронхит курильщика.
Серьезную опасность для здоровья человека несут с собой присутствующие в табачном дыму тяжелые металлы (кадмий, никель, свинец, хром, стронций) и их соединения. Эти компоненты при определенной концентрации их в организме приводят к развитию рака, тяжелых хронических заболеваний органов дыхания, пищеварения.
Особенно коварным и токсичным является никель, так как этот элемент с трудом выводится из организма, задерживаясь в клетках различных органов (в больших количествах он откладывается в клетках печени, легких, головного мозга, почек, кожи, крови). Кстати, никель – один из основных компонентов табачного дыма, который вызывает кашель, притом нередко с развитием астматических реакций. Никель заметно снижает активность иммунитета. Кроме того, попадая в организм человека, никель активно способствует вымыванию таких элементов, как кальций и магний, которые необходимы для нормальной жизнедеятельности костной ткани и сердечно-сосудистой системы.
Пассивное курение – это непроизвольное курение или вдыхание попадающего в окружающую среду табачного дыма. Точнее назвать не пассивное курение, а принудительное курение.
Большинство из некурящих считают, что пассивное курение если и не совсем безвредно для них, то вполне терпимо. На самом деле все обстоит иначе: 25% вредных веществ табачного дыма поступает в легкие курящего, 5% остается в окурке , 20% — сгорает, 50% токсических веществ поступает в воздух. Установлено, что табачный дым при пассивном курении более агрессивен, чем при активном. Невольный курильщик в сильно накуренной комнате вдыхает за 1 час никотина столько же, сколько курильщик при выкуривании 2-4 сигарет. В накуренном помещении в организме пассивного курильщика количество окиси углерода через 1 час увеличивается в 2 раза, а в легких оседает большое количество сажи. Концентрация никотина в крови увеличивается в течение 1,5 часов в 8 раз. По набору вредных для здоровья веществ табачный дым можно, пожалуй, сравнить с выхлопными газами неисправного автомобиля.
Кроме того, организм курящего в той или иной степени адаптирован к табачным токсинам, его ферментная система, пусть и в недостаточном количестве, но все же «научилась» продуцировать противоборствующие компоненты. Этого нельзя сказать об организме некурящих, особенно детей. В любом случае пассивные курильщики со временем сталкиваются с теми же медицинскими проблемами отрицательного действия табачных ядов, что и курящие. У пассивных курильщиков, как и у активных, табачный дым вызывает вялость, головные боли, чувство дискомфорта, обострение бронхиальной астмы, аллергических и других заболеваний, в том числе и туберкулеза. Миллионы людей на Земле страдают аллергическими заболеваниями из-за принудительного курения.
Дети, родители которых курят, чаще болеют ОРВИ, у них более выраженная клиническая симптоматика, медленнее развиваются легочные функции по мере развития легких по сравнению с теми детьми, родители которых не курят. У ребенка, находящегося рядом с курящим отцом или матерью, в моче появляются вещества табачного дыма, способные вызвать рак. Пассивное курение является важным фактором, способствующим формированию атопического (аллергического) дерматита у детей. При курении родителей у 60% детей формируется сенсибилизация к табаку, а также отмечается повышение чувствительности бронхов к неспецифическим раздражителям, увеличение частоты обострений бронхолегочной патологии (бронхиальной астмы, хронического бронхита).
Самой уязвимой системой у вынужденных «курить» являются органы дыхания. Если не так давно рак легких считался главным образом уделом курящих, то, как показали специальные исследования, теперь он нередко встречается у людей, часто пребывающих в окружении курящих. Главной причиной развития опухолей у вынужденных дышать воздухом с примесью табачного дыма является не столько никотин и канцерогенные смолы, сколько радиоактивные вещества табака, особенно полоний-210. Вообще же, кроме полония-210, в органах пассивных курильщиков найдено до 40 табачных компонентов с канцерогенным эффектом.
Особенно вредно действует табачный дым на больных с бронхиальной астмой. Опыты на добровольцах показали, что пребывание в накуренном помещении всего лишь в течение часа спровоцировало у них приступ удушья.
Хроническая табачная интоксикация некурящих приводит к заметному ухудшению здоровья больных с сердечно-сосудистыми заболеваниями. У них чаще развиваются различного рода аритмии, усиливаются неприятные ощущения в области сердца, цифры артериального давления заметно повышаются.
Конечно, организм некурящих обладает способностью очищаться от табачных частиц, попадающих в органы и ткани, но защитно-приспособительные механизмы, как известно, не могут сопротивляться беспредельно. Рано или поздно в них происходят поломки, функции самоочищения снижаются.
Беременность и курение.
Все компоненты табачного дыма могут нарушать генетическую информацию в яйцеклетке, которая затем ляжет в основу будущего ребенка. Нарушения в хромосомах у курящих возникают в 2 раза чаще, вот почему у курящих беременных женщин часты рождения больных детей. Мутагенное влияние продуктов табачного дыма продолжает действовать на плод в течение всей беременности. Так, врожденные пороки сердца у детей, матери которых во время беременности курили, бывают в 2 раза чаще.
Организм будущего ребенка привыкает к никотину уже в утробе курящей матери, то есть ребенок фактически курит вместе с матерью. Никотин ускоряет сердцебиение плода. При одной затяжке оно ускоряется от 130 до 185 ударов в минуту. Кстати, некурящая женщина и ее ребенок, если они находятся среди курящих, подвержены такому же вредному воздействию табачного дыма. У 40% детей курящих матерей увеличивается предрасположенность к судорогам.
У курящей женщины снабжение плода через плаценту питательными веществами и кислородом нарушено. Ребенок получает их на 25% меньше, следовательно, он отстает в развитии. У таких женщин в 2 раза чаще рождаются дети с малым весом. Чем больше беременная женщина курит, тем меньше масса тела новорожденного. Курение является причиной различных дефектов в развитии плаценты, нарушений в развитии плода, самопроизвольных выкидышей. Дети, рожденные курящей матерью, в 2 раза чаще имеют синдром внезапной младенческой смерти. У курящих женщин чаще встречаются осложнения беременности, преждевременные роды – в 2 раза чаще, чем у некурящих.
После рождения ребенок курящей матери продолжает получать никотин и другие яды с грудным молоком. Такие дети плохо спят, раздражительны, плаксивы. Большинство таких детей первого года жизни с первых же дней отстают в росте и весе. У них часто нарушается аппетит, они неохотно берут грудь, сосут мало. Родители нередко отмечают у них беспричинное повышение температуры. Такие дети позднее обычных начинают становиться на ноги, ходить, у них позже развивается речь.
Различного рода психические отклонения встречаются в 2 раза чаще, чем у потомства некурящих родителей. Причем, скрытая психоневротизация может проявиться и спустя годы или язвенной болезнью, или гипертонией.
Врачебные наблюдения показывают, что грудничковые дети при регулярном поступлении в их организм табачного дыма постепенно привыкают к «курению» и «требуют» очередную порцию никотина, успокаиваясь лишь тогда, когда в их присутствии закуривают. В кровеносное русло малышей табачные яды легко проникают не только через легкие, но и через кожу. Возможность же обезвреживания токсических веществ у малышей резко снижена из-за несовершенства ферментативных систем, прежде всего печени и почек, способной нейтрализовать поступающие яды.
В течение первых семи лет жизни дети курящих родителей отстают в психическом и физическом развитии. Они более раздражительны и болезненны. Дети, где в семье курят, часто имеют болезни верхних дыхательных путей и легких, аллергические заболевания; имеют большую вероятность заболеть бронхиальной астмой.
Дети курящих матерей имеют большой риск развития сахарного диабета или ожирения. Так утверждают специалисты Каролинского института в Стокгольме. Они обнаружили, что дети, матери которых во время беременности выкуривали в неделю 10 и больше сигарет, имели почти четырехкратное увеличение риска развития раннего диабета. Предполагается, что курение во время беременности может быть причиной метаболических нарушений возможно вследствие недостаточного питания плода.
Дети женщин, которые бросили курить в начале беременности, не отстают в развитии от детей некурящих женщин.
Современные методы лечения табакокурения
Большинство курящих в той или иной степени осведомлены о вреде курения, но, тем не менее, продолжают курить. В чем же причина такой привязанности?
Никотин и другие составные части табачного дыма легко всасываются в кровь и разносятся ею по организму. Через 2-3 минуты после вдыхания табачного дыма никотин уже достигает головного мозга, проникает внутрь его клеток и производит на них своеобразное действие. Субъективно курильщик ощущает освежающий приток новых сил, своеобразное чувство приподнятости и успокоения.
Это действие, в общем, непродолжительно. Спустя некоторое время чувство прилива энергии, «успокоительного просветления» и приподнятости исчезает. Физиологически это связано с наступающим вслед за расширением сосудов мозга их сужением и понижением активности его клеток. Вот ради желания вернуть и опять почувствовать угасшее состояние приподнятости и бодрой настроенности курящий спустя некоторое время вновь тянется за сигаретой, невзирая на остающуюся после курения горечь во рту, обильное слюноотделение, специфический табачный запах изо рта.
Кажущиеся подъем энергии, улучшение состояния, успокоенность, закрепляясь в сознании курящего с выкуренной сигаретой, переходят в условный рефлекс. Как и некоторые другие сильные яды, никотин становится при дальнейшем его употреблении привычным возбудителем, без которого в силу установившихся рефлексов курящему человеку становится трудно обходиться.
Бросить курить не легко, но выгода от этого почувствуется очень быстро.
Преимущества прекращения курения заключаются в следующем:
- восстановится чувствительность вкусовых луковиц языка – человек сможет получать удовольствие от принимаемой пищи;
- улучшится обоняние;
- исчезнет неприятный запах изо рта, перестанут желтеть зубы;
- возрастет работоспособность;
- улучшится сексуальное здоровье;
- уменьшится риск рака легкого: через 10-15 лет после прекращения курения он станет такой же, как у никогда не курившего сверстника;
- уже через год резко сократится риск развития острого инфаркта миокарда;
- уменьшится частота обострений хронического бронхита и инфекций верхних дыхательных путей;
- не будут раньше времени появляться морщины, исчезнет сероватый цвет лица;
- члены семьи и друзья перестанут быть пассивными курильщиками;
- уменьшится риск осложнения беременности.
Основное направление лечения табакокурения – поддержание установки на отказ от курения, замещение или «компенсация» привычки к курению, выработка отвращения к табаку (психологического или физиологического), снятие никотиновой абстиненции и симптомов табачной интоксикации.
Приемы, которые помогают при отказе от курения:
- ешьте больше овощей и фруктов – моркови, сельдерея, сухофруктов; цитрусовых – они уменьшают тягу к курению;
- употребляйте жевательную резинку и леденцы без сахара;
- больше гуляйте, общайтесь с природой;
- избегайте компаний, где курят;
- не заменяйте курение алкоголем и постоянным приемом высококалорийной пищи;
- пейте воду и соки;
- не сомневайтесь в правильности отказа от курения;
- найдите увлечения, которые помогут отвлечься от мысли о курении;
- обучитесь простейшим методам релаксации;
- не смотрите теле- и не слушайте радиопередачи, которые Вас раздражают, выводят из себя;
- не ставьте себе задачу: «не курить всю оставшуюся жизнь» — найдите в себе силы воздержаться от курения только один день; завтра – снова только один день и т.д.; продолжайте выполнять намеченную программу, постепенно продлевая срок воздержания; помните, что самыми сложными являются первый день и первая неделя;
- если желание закурить становится нестерпимым, попытайтесь чем-нибудь себя отвлечь; сделайте следующее упражнение: закройте глаза, расслабьтесь, медленно сделайте вдох, считая до 5, и также медленно выдохните; повторите это упражнение 10 раз, — за это время желание закурить пройдет.
Цивилизованный мир успешно борется с курением. Причем, уже видны результаты этой борьбы. Так, в США пик смертности, связанный с курением, приходился на 70-е годы прошлого столетия. Снижение числа курящих людей становится весомым фактором увеличения продолжительности жизни. Например, за последние 20 лет в США отмечено снижение уровня смертности от ишемической болезни сердца на 47%, от инсультов – на 38%.
ОТКАЗЫВАЕМСЯ ОТ КУРЕНИЯ
Перестать курить — трудная задача для курильщика, но возможная. Это зависит:
- от стадии развития никотиновой зависимости;
- от желания курильщика бросить курить;
- от индивидуальных особенностей организма;
- от причин курения.
Существуют многочисленные способы отказа от курения. Есть способы постепенные, есть мгновенные — раз и навсегда. Одни курильщики сами справляются с этой привычкой, другим нужны поддержка и помощь. Существующие методы кому-то помогают, а кому-то — нет. Но самое лучшее — не начинать курить.
История свидетельствует, что никакие запреты — жестокое преследование курильщиков и продавцов табака, уменьшение выпуска табачных изделий, увеличение цен на них — не привели к значительному снижению числа курящих. В Европе была создана межнациональная организация борьбы с курением, так как курение стало самым настоящим бедствием. ВОЗ взяла на себя задачу осуществления координации государств в борьбе с курением.
Считается, что программы по предупреждению курения должны преследовать следующие цели (Д. Симпсон, Великобритания):
— изменение поведения курящего и поддержка некурящего;
— изменение взгляда на курение, которое часто рассматривается как признак успеха, как взросление у подростков; утверждение мнения о курении как опасной привычке;
— принятие экономических и правовых мер к тому, чтобы табачная продукция стала менее доступной;
— устранение факторов, содействующих распространению курения;
— усиление воспитательной и информационной программ о вреде курения и преимуществах некурящих;
— изменение состава сигарет и другой табачной продукции, чтобы они были менее вредны для тех, кто не может или не хочет бросить курить;
— установление взгляда: некурение – норма поведения в обществе.
Исследования показали, что внедрение и проведение антиникотиновых программ за последние десятилетия привели к значительному снижению числа курящих, особенно в экономически развитых странах (США, Канаде, Японии, Англии, Швеции, Норвегии).
Основным направлением в проведении антиникотиновых программ является профилактика начала и закрепление отказа от курения среди детей и молодежи. Подростковый возраст является возрастом риска для начала курения, поэтому проведение профилактических программ на данном этапе является наиболее эффективным в предупреждении начала и закреплении отказа от курения, а также в предупреждении развития многих заболеваний в будущем.
ПРОФИЛАКТИКА КУРЕНИЯ
СТРОИТСЯ НА СЛЕДУЮЩИХ ПОЛОЖЕНИЯХ:
• выработка у подростков твердого убеждения, что курить вредно, опасно для жизни;
• принятие законов, запрещающих курить в общественных местах, особенно в школах и вузах;
• продажа табачных изделий лицам моложе 18 лет, размещение рекламы сигарет в СМИ;
• сокращение числа курящих вследствие осознанного понимания, что курить вредно;
• внедрение и проведение профилактических программ в школах, колледжах, вузах;
• информация о последствиях табакокурения;
• поддержка некурящих и поощрение желающих бросить курить;
• взросление у подростков;
• утверждение мнения о курении как опасной привычке;
• принятие экономических и правовых мер к тому, чтобы табачная продукция стала менее доступной;
• устранение факторов, содействующих распространению курения;
• усиление воспитательной и информационной программ о вреде курения и преимуществах некурящих;
• изменение состава сигарет и другой табачной продукции, чтобы они были менее вредны для тех, кто не может или не хочет бросить курить;
• установление взгляда: некурение – норма поведения в обществе.
Исследования показали, что внедрение и проведение антиникотиновых программ за последние десятилетия привели к значительному снижению числа курящих, особенно в экономически развитых странах (США, Канаде, Японии, Англии, Швеции, Норвегии).
При прекращении курения нужно помнить, что возможны рецидивы.
КАКИЕ СУЩЕСТВУЮТ СПОСОБЫ ОТКАЗА ОТ КУРЕНИЯ?
• получение никотина другим способом. Это жевательная резинка («Никоретте», «Гамибазин»), пластыри, таблетки и др.;
• психотерапия;
• рефлексотерапия;
• лекарственная терапия;
• аверсионная терапия (выработка отвращения) и др.
Бросить курить — трудная задача, но с ней можно справиться. Главными условиями являются желание курильщика и помощь специалиста.
Курение и респираторные заболевания | Johns Hopkins Medicine
Факты о курении и респираторных заболеваниях
По данным Центров по контролю и профилактике заболеваний (CDC), от болезней, вызванных курением, ежегодно умирают более 480 000 человек в США. Фактически, курение является прямой причиной почти 90% смертей от рака легких и ХОБЛ. Даже несмотря на кампании по борьбе с курением и предупреждения о вреде для здоровья, многие люди продолжают курить или начинают курить каждый год. Около 8% детей в возрасте до 18 лет употребляют табак.
Какие риски связаны с курением?
Курильщики повышают риск заболеваний легких, включая рак легких. Но они также увеличивают риск других заболеваний, таких как сердечные заболевания, инсульт и рак ротовой полости. Риски, связанные с курением, поскольку они связаны с заболеваниями легких, включают следующее:
Хроническая обструктивная болезнь легких (ХОБЛ). Сюда входят:
Хронический бронхит. Это длительное (хроническое) воспаление крупных дыхательных путей (бронхов).Симптомы включают длительный кашель со слизью.
Эмфизема. Это хроническое заболевание легких поражает воздушные мешочки (альвеолы) в легких. Симптомы включают одышку, кашель, усталость, проблемы со сном и сердцем, потерю веса и депрессию.
Рак легких. Это ненормальный рост клеток, который может привести к образованию шишек, масс или опухолей. Это может начаться в подкладке бронхов или других областях дыхательной системы.Курение, в том числе пассивное курение, является основной причиной рака легких. Симптомы рака легких включают:
Кашель
Боль в груди
Одышка
Свистящее дыхание
Рецидивирующие легочные инфекции
Мокрота с кровью или ржавчиной
Охриплость
Отек шеи и лица
Боль и слабость в плечах, руках или кистях
Необъяснимая лихорадка
Другие виды рака.Курение увеличивает риск рака легких и полости рта. Но это также увеличивает риск других видов рака дыхательной системы. К ним относятся рак носа, носовых пазух, голосового аппарата и горла. Курение также увеличивает риск многих других видов рака желудочно-кишечного тракта, мочевыводящих путей и женской репродуктивной системы.
Симптомы заболеваний легких, связанных с курением, могут быть похожи на другие заболевания легких или проблемы со здоровьем. Если у вас есть какие-либо симптомы заболевания легких, как можно скорее обратитесь к врачу.
Насколько опасно пассивное курение?
Пассивный дым — это дым, выдыхаемый курильщиками, и дым, исходящий от горящего конца зажженной сигареты, сигары или трубки. Он вызывает более 7000 смертей от рака легких у людей, которые не курят. Это также может привести к заболеваниям легких и сердечно-сосудистых заболеваний. Симптомы, связанные с пассивным курением, могут включать:
Раздражение глаз, носа и горла
Кашель
Слишком много слизи в дыхательных путях
Дискомфорт или боль в груди
Дети и младенцы, подвергающиеся воздействию табачного дыма, чаще страдают ушными инфекциями и астмой.Они также подвержены более высокому риску синдрома внезапной детской смерти (СВДС), чем дети и младенцы, не подвергающиеся воздействию пассивного курения.
Каковы преимущества отказа от курения?
Люди, бросившие курить, действительно могут обратить вспять некоторые повреждения легких. Другие преимущества отказа от курения могут включать следующее:
Снижение риска заболеваний легких
Снижение риска сердечных заболеваний
Снижение риска рака
Уменьшение пятен от сигарет на пальцах и зубах
Снижение кашля
Устранение запаха несвежих сигарет на одежде и волосах
Улучшенный запах и вкус
Экономия денег, не покупая сигареты
Как курение сигар влияет на риск рака легких и других видов рака?
На самом деле сигары представляют такой же, если не больший, риск рака полости рта, как сигареты.Хотя многие курильщики сигар не вдыхают их, их риск рака полости рта, горла и пищевода такой же, как и у курильщиков сигарет. Рассмотрим эти факты из CDC:
По сравнению с некурящими курильщиками сигар, которые вдыхают, более вероятно развитие рака полости рта, пищевода и гортани.
Курильщики сигар, которые вдыхают и выкуривают 5 сигар в день, могут иметь риск рака легких, как у курильщиков сигарет, выкуривающих одну пачку сигарет в день.
Пассивный сигаретный дым содержит токсины и канцерогены, аналогичные пассивному сигаретному дыму, но в более высоких концентрациях.
Как бросить курить?
Бросить курить очень сложно. Следующие советы помогут вам бросить курить табачные изделия:
Подумайте, почему вы хотите бросить курить. Составьте список причин.
Установите дату прекращения курения.
Постарайтесь выбрать время, когда у вас как можно меньше стресса.
Просите поддержки и ободрения у семьи, друзей и коллег.
Если вы еще не занимаетесь спортом, начните увеличивать физическую активность, чтобы улучшить свое здоровье.
Старайтесь высыпаться каждую ночь и есть здоровую пищу. Наряду с физическими упражнениями, здоровый сон и пищевые привычки помогут вам отказаться от курения.
Присоединяйтесь к программе или группе поддержки по отказу от курения. Эти программы доступны в большинстве сообществ. Есть также программы, доступные по телефону и онлайн:
Попробуйте Smokefree.gov веб-сайт.
Попробуйте позвонить на телефонную линию вашего штата. Позвоните по номеру 800-QUIT-NOW (800-784-8669).
Лекарства, помогающие бросить курить
Существуют как рецептурные, так и безрецептурные лекарства, которые могут помочь вам бросить курить. Поговорите со своим врачом об этих лекарствах и о том, подходят ли они вам.
Лекарства, отпускаемые без рецепта:
Никотиновый пластырь.Никотин доставляется через кожу.
Никотиновая камедь. Жевательная резинка быстро выводит никотин.
Никотиновая пастилка. Пастилки похожи на леденцы.
Лекарства, отпускаемые по рецепту:
Никотиновый спрей для носа. Никотин тоже доставляется быстро.
Никотиновый ингалятор. Использование ингалятора похоже на курение сигарет.
Лекарство-антидепрессант (бупропион).Это помогает уменьшить тягу к никотину.
Тартрат варениклина. Это помогает уменьшить дискомфорт при отказе от курения. Это также уменьшает удовольствие, которое вы получаете от курения.
Последствия, риски, зависимость, прекращение курения, лечение
Как курение влияет на сердечную анимацию.Вредно ли курение для вашего здоровья?
По крайней мере, с 1950-х годов эксперты в области здравоохранения связывают курение с раком легких.Исследования продолжают указывать на другие способы, которыми табак вредит вашему здоровью, от рака до хронических (долгосрочных) заболеваний.
По оценкам экспертов, 16 миллионов американцев живут с болезнями, вызванными курением. Ежегодно около 480 000 человек умирают от болезней, связанных с курением. Это означает, что на каждого человека, который умирает от курения, приходится не менее 30 человек, страдающих серьезным заболеванием, связанным с курением.
Являются ли другие формы табака более безопасными?
Многие люди считают, что выкурить сигару безопаснее, чем выкурить сигарету.Но курильщики сигар сталкиваются со многими из тех же потенциальных рисков, что и курильщики сигарет, включая рак. Жевательный табак или бездымные табачные изделия также не безопаснее сигарет. Бездымный табак содержит почти 30 канцерогенных химических веществ.
Электронные сигареты (вейпы), новая форма доставки никотина, отличаются от традиционных табачных изделий. Вейпинг обеспечивает более концентрированный никотин, чем сигареты, в бездымном вдыхаемом тумане (парах). Риски для здоровья от вейп-продуктов варьируются от астмы до хронической обструктивной болезни легких и рака.
Как курение влияет на ваше тело?
Употребление табака вредит каждому органу вашего тела. При курении табака в легкие, кровь и органы попадает не только никотин, но и более 5000 химических веществ, в том числе многочисленные канцерогены (химические вещества, вызывающие рак).
Ущерб, нанесенный курением, может значительно сократить продолжительность вашей жизни. Фактически, курение — причина номер один предотвратимой смерти в Соединенных Штатах.
Курящие беременные женщины также подвергают риску своих будущих детей.Возможное воздействие на беременность включает:
- Внематочная беременность, опасное для жизни состояние, при котором эмбрион имплантируется вне матки.
- Выкидыши.
- Мертворожденных.
- Врожденные дефекты, такие как волчья пасть.
- Низкая масса тела при рождении.
Как жевательный табак влияет на ваше здоровье?
Бездымный табак может вызвать никотиновую зависимость. У людей, употребляющих жевательный табак, может развиться рак ротовой полости, пищевода и поджелудочной железы.А жевательный табак вызывает заболевания десен, кариес и их потерю.
Вейпинг безопаснее, чем курить сигарету?
Безопасность и опасность электронных сигарет остаются неясными. Многие электронные сигареты содержат большое количество никотина. А вейпинг может стать входом в другие формы никотина, такие как сигареты или жевательный табак.
Пары электронных сигарет содержат и другие вредные вещества. Вдыхание этих ингредиентов, не содержащих никотин, может вызвать серьезное, иногда смертельное повреждение легких (так называемое EVALI).
Как диагностируются проблемы со здоровьем, вызванные табаком?
Диагноз зависит от ваших конкретных симптомов. Например, потребителю бездымного табака, у которого развивается рак желудка из-за проглатывания сока с никотином, потребуются другие тесты, чем у человека, который вдыхает дым.
Если вы курите, ваш лечащий врач спросит подробности о том, как вы употребляете табак, физически осмотрит вас и иногда назначит тесты (например, рентген для проверки повреждений органов или электрокардиограмму и другие тесты, связанные с сердцем).
Какие еще состояния могут быть вызваны или усугублены употреблением табака?
Помимо известного риска рака, курение вызывает множество других хронических (долгосрочных) проблем со здоровьем, которые требуют постоянного ухода. Конкретные проблемы, связанные с курением, которые требуют лечения, включают:
- Снижение уровня холестерина ЛПВП (хорошего) и повышение артериального давления (повышение риска сердечного приступа и инсульта).
- Эректильная дисфункция.
- Снижение поступления кислорода к сердцу и другим тканям тела (повышение риска ишемической болезни сердца, болезни периферических артерий и диабета).
- Более частые обычные заболевания, такие как простуда, особенно у детей, живущих с курильщиками.
- Плохая функция легких (способность получать достаточно кислорода), приводящая к ХОБЛ, астме, бронхиту или эмфиземе.
Как лечить заболевание, вызванное курением?
Большинство заболеваний, вызванных курением, можно лечить у врача. Вам может понадобиться:
- Кардиолог (кардиолог) вылечит любое повреждение вашего сердца.
- Специалист по легким для лечения проблем с дыханием, таких как ХОБЛ.
- Бригада онкологов лечит любые виды рака, которые у вас могут развиться.
Как я могу не заболеть от курения?
Лучший способ избежать курения — это никогда не начинать. Если вы все-таки курите, отказ от курения как можно скорее может предотвратить или обратить вспять проблемы со здоровьем. Не курить можно:
- Живи дольше.
- Снизьте риск сердечно-сосудистых заболеваний.
- Снизьте риск развития множества других заболеваний.
- Почувствуйте себя здоровее и получите больше энергии.
- Смотри и чувствуй себя лучше.
- Улучшите чувство вкуса и запаха.
- Экономьте деньги.
Как я могу бросить курить?
Есть много разных способов бросить курить. Чтобы добиться успеха, вы должны найти план отказа от курения, который работает на вашу личность. Нужно быть готовым эмоционально и морально. Вам следует бросить курить для себя, а не только для семьи или друзей, подвергшихся воздействию пассивного курения.
Когда вы решите бросить курить, вам могут помочь следующие указатели:
- Избавьтесь от сигарет и всего, что связано с курением, например зажигалок и пепельниц.
- Живете с другим курильщиком? Попросите их не курить рядом с вами или убедите их бросить курить вместе с вами.
- Когда возникает тяга, не зацикливайтесь на ней. Тяга носит временный характер, поэтому вместо этого сосредоточьтесь на том, почему вы хотите бросить курить.
- Займитесь чем-нибудь своими руками — рисуйте или играйте карандашом или соломкой. Измените также любые занятия, связанные с курением. Прогуляйтесь или почитайте книгу вместо того, чтобы делать перерыв.
- Когда у вас возникнет желание закурить, сделайте глубокий вдох.Удерживайте его в течение десяти секунд и медленно отпустите. Повторите это несколько раз, пока желание закурить не исчезнет. Вы также можете попробовать медитацию, чтобы снизить базовый уровень стресса.
- Избегайте мест, людей и ситуаций, которые у вас ассоциируются с курением. Проводите время с некурящими или посещайте места, где запрещено курение (например, фильмы, музеи, магазины или библиотеки).
- Не заменяйте сигареты пищевыми продуктами или продуктами на основе сахара. Это может вызвать увеличение веса. Вместо этого выбирайте низкокалорийную здоровую пищу.Попробуйте палочки из моркови или сельдерея, леденцы без сахара или жевательную резинку.
- Пейте много жидкости, но ограничьте употребление алкогольных напитков и напитков с кофеином. Они могут вызвать желание курить.
- Напомните себе, что вы некурящий и не курите.
- Не забывайте заниматься спортом, потому что это полезно для здоровья и помогает расслабиться.
Если я курил какое-то время, не поздно ли бросить?
Отказ от курения в любом возрасте улучшит ваше здоровье. Годы вреда, нанесенного курением, со временем могут измениться.
Когда вы бросаете курить, выгода наступает практически сразу:
- Через 20 минут ваше кровяное давление и частота сердечных сокращений упадут, а температура ваших рук и ног повысится. К тому же вы перестанете загрязнять воздух.
- Через восемь часов, ваша кровь будет содержать более низкий уровень окиси углерода и более высокий уровень кислорода.
- Через 24 часа ваш риск сердечного приступа снижается.
- Через 48 часов, ваши нервные окончания приспосабливаются к отсутствию никотина, и вы начинаете восстанавливать способность чувствовать вкус и запах.
- Через две недели или три месяца ваше кровообращение улучшается, и вы можете переносить больше физических упражнений.
- После одного-девяти месяцев ваш общий уровень энергии повышается, и вы меньше кашляете. Плюс к этому уменьшаются заложенность носовых пазух, утомляемость и одышка.
- Через год ваш риск сердечных заболеваний снижается вдвое по сравнению с курильщиком в настоящее время.
- Через 5–15 лет ваш риск инсульта снижается до уровня людей, которые никогда не курили.
- Через 10 лет ваш риск смерти от рака легких снижается почти до того же уровня, что и у некурящих на протяжении всей жизни. Кроме того, вы уменьшаете риск других видов рака.
- Спустя 15 лет ваш риск сердечных заболеваний, наконец, достигает уровня людей, которые никогда не курили.
Что может помочь бросить курить?
Когда вы готовы бросить курить, у вас будет много дополнительных ресурсов на выбор. Медицинские клиники, местные аптеки и группы поддержки, такие как Nicotine Anonymous, готовы помочь вам бросить курить.Приложения и веб-сайты предлагают поддержку и ответственность, когда вы пытаетесь бросить курить.
Записка из клиники Кливленда
Решение бросить курить — огромный шаг на пути к здоровому образу жизни. Хотя это может показаться непреодолимым, это не так. Отказ от курения — это правильный шаг для вашего здоровья.
Каковы риски для здоровья при курении?
Курение — одна из основных причин смерти и болезней в Великобритании.
Ежегодно около 78 000 человек в Великобритании умирают от курения, и гораздо больше людей живут с изнурительными заболеваниями, связанными с курением.
Курение увеличивает риск развития более 50 серьезных заболеваний.
Некоторые из них могут быть смертельными, а другие могут нанести необратимый долгосрочный ущерб вашему здоровью.
Вы можете заболеть:
- если вы курите сами
- если люди вокруг курят (пассивное курение)
Риск для здоровья от курения
Курение вызывает около 7 из каждых 10 случаев рака легких (70%).
Он также вызывает рак во многих других частях тела, в том числе:
- устье
- горло
- голосовой аппарат (гортань)
- пищевод (трубка между ртом и желудком)
- мочевой пузырь
- кишечник
- шейка матки
- почка
- печень
- желудок
- поджелудочная железа
Курение вредит вашему сердцу и кровообращению, повышая риск развития таких заболеваний, как:
Курение также повреждает ваши легкие, вызывая такие состояния, как:
Курение также может усугубить или продлить симптомы респираторных заболеваний, таких как астма, или инфекций дыхательных путей, таких как простуда.
У мужчин курение может вызвать импотенцию, поскольку ограничивает кровоснабжение полового члена.
Он также может снизить фертильность как мужчин, так и женщин.
Опасность пассивного курения для здоровья
Пассивный дым исходит от кончика зажженной сигареты и дыма, который выдыхает курильщик.
Вдыхание пассивного курения, также известного как пассивное курение, увеличивает риск получения таких же заболеваний, как и курильщики.
Например, если вы никогда не курили, но у вас есть супруг (а), который курит, ваш риск развития рака легких увеличивается примерно на четверть.
Младенцы и дети особенно уязвимы к воздействию пассивного курения.
Ребенок, подвергающийся пассивному курению, подвергается повышенному риску развития инфекций грудной клетки, менингита, постоянного кашля, а если у него астма, их симптомы ухудшатся.
Они также подвержены повышенному риску смерти в детской кроватке и ушной инфекции, называемой клеевым ушком.
Подробнее о пассивном курении.
Опасность курения во время беременности для здоровья
Если вы курите во время беременности, вы подвергаете риску не только свое здоровье, но и здоровье вашего будущего ребенка.
Курение во время беременности увеличивает риск таких осложнений, как:
Подробнее о том, как бросить курить во время беременности.
Получение помощи
Ваш терапевт может дать вам информацию и посоветовать, как бросить курить.
Вы также можете позвонить на горячую линию NHS Smokefree по номеру 0300 123 1044.
Прочтите ответы на другие вопросы о том, как бросить курить.
Дополнительная информация
Последняя проверка страницы: 9 октября 2018 г.
Срок следующей проверки: 9 октября 2021 г.
Риск для здоровья от курения табака
Употребление табака остается основной предотвратимой причиной смерти в США, на него приходится примерно 1 из 5 смертей каждый год.
В среднем люди, которые курят, умирают примерно на 10 лет раньше, чем люди, которые никогда не курили.
Большинство людей знают, что курение может вызвать рак. Но он также может вызывать ряд других заболеваний и повреждать почти все органы тела, включая легкие, сердце, кровеносные сосуды, репродуктивные органы, рот, кожу, глаза и кости.
Как курение табака влияет на риск рака
Курение вызывает около 20% всех случаев рака и около 30% всех случаев смерти от рака в Соединенных Штатах.
Около 80% случаев рака легких, а также около 80% всех смертей от рака легких происходят из-за курения. Рак легких — основная причина смерти от рака как у мужчин, так и у женщин.
Курение также увеличивает риск рака:
Он также повышает риск острого миелоидного лейкоза.
Сигареты, сигары и трубки могут вызывать рак. Безопасной формы табачного дыма не существует.
Как курение табака вредит вашим легким
Курение повреждает дыхательные пути и небольшие воздушные мешочки в легких.Это повреждение начинается вскоре после того, как кто-то начинает курить, и функция легких продолжает ухудшаться, пока человек курит. Тем не менее, могут пройти годы, прежде чем проблема станет достаточно заметной для диагностики заболевания легких.
Дымовое поражение легких может привести к серьезным долгосрочным заболеваниям легких, таким как хроническая обструктивная болезнь легких (ХОБЛ) . Курение также может увеличить риск легочных инфекций, таких как пневмония и туберкулез , и может усугубить некоторые существующие легочные заболевания, такие как астма .
ХОБЛ
ХОБЛ, которая является одной из основных причин смерти в Соединенных Штатах, включает как хронический бронхит, так и эмфизему (обсуждается ниже). У большинства людей с ХОБЛ есть оба этих состояния, но тяжесть каждого из них варьируется от человека к человеку.
При ХОБЛ повреждение мелких дыхательных путей в легких затрудняет доставку кислорода остальным частям тела.
Курение — самая частая причина ХОБЛ. Риск возрастает, чем больше вы курите и дольше курите.
Некоторые из ранних признаков и симптомов ХОБЛ могут включать шумы в груди (например, хрипы, хрипы или свист), одышку в активном состоянии и откашливание слизи (мокроты). Со временем ХОБЛ может затруднить дыхание и в покое, иногда даже когда человек получает кислород через маску или носовую трубку.
ХОБЛ имеет тенденцию к ухудшению со временем, особенно если человек продолжает курить. От ХОБЛ нет лекарства, хотя некоторые лекарства могут помочь с симптомами.
Хронический бронхит
Хронический бронхит — распространенная проблема у людей, которые курят в течение длительного времени. При этом заболевании из дыхательных путей выделяется слишком много слизи, что вынуждает человека пытаться ее откашлять. Дыхательные пути воспаляются (опухают), и кашель становится хроническим (продолжительным). Иногда симптомы могут улучшаться, но кашель возвращается. Со временем дыхательные пути могут блокироваться рубцовой тканью и слизью, что может привести к тяжелым инфекциям легких (пневмония).
От хронического бронхита нет лекарства, но отказ от курения может помочь держать симптомы под контролем и предотвратить усугубление повреждений.
Эмфизема
При эмфиземе стенки между крошечными воздушными мешочками в легких разрушаются, что приводит к образованию более крупных, но меньших мешочков. Это снижает количество кислорода, попадающего в кровь. Со временем эти мешочки могут разрушиться до такой степени, что человеку с эмфиземой будет трудно получить достаточно воздуха, даже в состоянии покоя.
Люди с эмфиземой подвержены риску многих других проблем, связанных со слабой функцией легких, включая пневмонию. На более поздних стадиях заболевания пациентам часто требуется кислородная маска или трубка, чтобы помочь им дышать.
Эмфизему нельзя вылечить, но ее можно вылечить и замедлить, если человек бросает курить.
Почему у курящих людей наблюдается «кашель курильщика»?
Табачный дым содержит множество химических веществ и частиц, которые могут раздражать верхние дыхательные пути и легкие. Когда человек вдыхает эти вещества, организм пытается избавиться от них, выделяя слизь и вызывая кашель.
Ранний утренний кашель, распространенный среди курящих, возникает по многим причинам. Обычно крошечные волоскоподобные структуры (называемые ресничками ) в дыхательных путях помогают вымывать вредный материал из легких.Но табачный дым замедляет это сметание, поэтому часть слизи и частиц дыма остается в легких и дыхательных путях. Пока человек спит (и не курит), некоторые реснички восстанавливаются и снова начинают работать. После пробуждения человек кашляет, потому что легкие пытаются избавиться от раздражителей и слизи, накопившихся накануне.
Так называемый «кашель курильщика» может быть ранним признаком ХОБЛ.
Как курение табака влияет на ваше сердце и кровеносные сосуды
Курение табака повреждает ваше сердце и кровеносные сосуды (сердечно-сосудистую систему), повышая риск сердечных заболеваний и инсульта.
Курение является основной причиной ишемической болезни сердца (ИБС) , при которой артерии сердца не могут снабжать сердечную мышцу кровью, богатой кислородом. ИБС — основная причина сердечных приступов и основная причина смерти в Соединенных Штатах.
Курение вызывает высокое кровяное давление, снижает вашу способность заниматься спортом и повышает вероятность свертывания крови. Он также снижает уровень ЛПВП (хорошего) холестерина в крови. Все это факторы риска сердечных приступов и инсультов .
Курение является основным фактором риска заболеваний периферических артерий (ЗПА) . При ЗПА бляшки накапливаются в артериях, несущих кровь к голове, органам и конечностям. Это увеличивает риск сердечных заболеваний, сердечного приступа и инсульта.
Курение увеличивает риск развития аневризмы аорты . Это выпуклость в виде воздушного шара в аорте, главной артерии, по которой кровь от сердца идет к другим органам. Это вызвано ослаблением стенки аорты.Аневризмы аорты со временем могут увеличиваться в размерах, и они могут быть опасными для жизни в случае разрыва (разрыва).
Курение может вызвать или ухудшить приток крови к рукам и ногам, что называется заболеванием периферических сосудов или (PVD) . Это может привести к боли в ногах при ходьбе и появлению незаживающих открытых язв.
Поскольку курение влияет на кровоток, оно может снизить способность организма к заживлению порезов. Вот почему многие врачи не будут делать определенные операции пациентам, пока они не бросят курить.
Как курение табака может повлиять на вашу сексуальную жизнь и репродуктивную систему
Женщины
Употребление табака может нанести вред репродуктивному здоровью женщины. Например, женщины, которые курят, чаще испытывают проблемы с беременностью .
Курение во время беременности также может привести к проблемам со здоровьем, которые могут затронуть как мать, так и ребенка. Женщины, курящие во время беременности, имеют более высокий риск:
- внематочная беременность (при имплантации эмбриона вне матки), которая может угрожать жизни матери
- Проблемы с плацентой — органом, соединяющим мать и плод.Плацента может быть не в том месте ( предлежание плаценты ) или может слишком рано отделиться от матки ( отслойка плаценты ). Эти проблемы могут привести к серьезному кровотечению, преждевременным родам (преждевременным родам) или другим проблемам с родами, некоторые из которых могут потребовать экстренного кесарева сечения (кесарево сечение).
- P r недоношенных и маловесных детей
- Выкидыши и мертворожденные
- Наличие ребенка с заячьей губой, волчьей пастью и, возможно, другими дефектами
Младенцы матерей, которые курят во время и после беременности, также чаще умирают от синдрома внезапной детской смерти (СВДС) .
Мужчины
Курение может повредить кровеносные сосуды в любом месте тела. Кровоток в половом члене — ключевая часть мужской эрекции. Мужчины, которые курят, имеют более высокий риск эректильной дисфункции . Этот риск увеличивается, чем больше они курят и дольше курят.
Курение также может влиять на сперматозоиды, снижая фертильность и увеличивая риск выкидышей и врожденных дефектов.
Другие способы воздействия курения табака на ваше здоровье
Курение может повлиять на здоровье человека и многими другими способами, нанося вред почти каждому органу в организме.Вот несколько примеров того, как курение табака может повлиять на ваше здоровье:
- Повышенный риск заболеваний десен и потери зубов
- Снижение функции иммунной системы
- Повышенный риск диабета 2 типа
- Снижение обоняния и вкуса
- Преждевременное старение кожи
- Неприятный запах изо рта и окрашенные зубы
- Более низкая плотность костей (более тонкие кости), что означает более высокий риск перелома костей, включая перелом бедра
- Повышенный риск ревматоидного артрита
- Повышенный риск катаракты (помутнение хрусталика глаз)
- Повышенный риск возрастной дегенерации желтого пятна, которая может привести к слепоте
- Раны залечиваются дольше
Многие проблемы со здоровьем, связанные с курением, могут снизить качество жизни человека.Заболевание, связанное с курением, может затруднить дыхание, передвижение, работу или игры. Отказ от курения, особенно в более молодом возрасте, может снизить инвалидность, связанную с курением.
Как курение табака может повлиять на детей и подростков
Курение сигарет и употребление табачных изделий могут вызвать проблемы со здоровьем у детей и подростков. Со временем они могут включать в себя описанные выше серьезные проблемы со здоровьем, которые могут начаться даже в более раннем возрасте.
Одна из самых серьезных проблем — никотиновая зависимость, которая часто приводит к длительному употреблению табака по мере взросления детей.Есть также некоторые свидетельства того, что никотин вредит развитию мозга подростков. Важно знать, что большинство электронных сигарет и подобных продуктов также содержат никотин.
Регулярно курящие дети и подростки имеют больше проблем со здоровьем, чем дети, которые не курят, например:
- Приступы от кашля
- Одышка, даже когда не тренируется
- Свистящее дыхание
- Более частые головные боли
- Увеличение мокроты (слизи)
- Обострение и частые респираторные заболевания
- Ухудшение симптомов простуды и гриппа
- Пониженная физическая подготовка
- Плохой рост и функция легких, что увеличивает риск развития ХОБЛ в более позднем возрасте
Употребление табака связано с другим вредным поведением подростков
Исследования показали, что подростки, употребляющие табак, с большей вероятностью будут употреблять алкоголь и запрещенные наркотики, чем не употребляющие табак.Курящие подростки также чаще вступают в драки, носят оружие, совершают попытки самоубийства, страдают от проблем с психическим здоровьем, таких как депрессия, и вступают в рискованное сексуальное поведение. Это не обязательно означает, что такое поведение вызвано употреблением табака, но они чаще встречаются у подростков, употребляющих табак.
Кроме того, использование электронных сигарет (также известное как вейпинг) может сыграть определенную роль в том, что ребенок или подросток хочет поэкспериментировать с другими табачными изделиями. Чтобы узнать больше об электронных сигаретах, см. Что мы знаем об электронных сигаретах?
Курение | Бросить курить | Последствия курения
Каковы последствия курения для здоровья?
Обойти это невозможно; курение вредно для вашего здоровья.Он вредит почти каждому органу тела, чего вы даже не ожидали. Курение сигарет является причиной почти каждой пятой смерти в Соединенных Штатах. Это также может вызвать многие другие виды рака и проблемы со здоровьем. К ним относятся
Женщины, которые курят во время беременности, имеют больше шансов на определенные проблемы с беременностью. Их дети также подвергаются более высокому риску смерти от синдрома внезапной детской смерти (СВДС).
Курение также вызывает привыкание к никотину, стимулятору, содержащемуся в табаке. Никотиновая зависимость значительно затрудняет отказ от курения.
Каковы риски для здоровья от пассивного курения?
Ваш дым вреден и для других людей — они вдыхают ваш дым вторично и могут получить многие из тех же проблем, что и курильщики. Сюда входят болезни сердца и рак легких. Дети, подвергающиеся воздействию пассивного курения, имеют более высокий риск развития ушных инфекций, простуды, пневмонии, бронхита и более тяжелой астмы. Матери, которые вдыхают пассивное курение во время беременности, с большей вероятностью имеют преждевременные роды и дети с низкой массой тела при рождении.
Опасны ли также другие формы табака?
Помимо сигарет, существует несколько других форм табака. Некоторые курят табак в сигарах и кальянах. Эти формы табака также содержат вредные химические вещества и никотин. Некоторые сигары содержат столько же табака, сколько целая пачка сигарет.
Электронные сигареты часто выглядят как сигареты, но работают по-другому. Это устройства для курения с батарейным питанием. Использование электронной сигареты называется вейпингом. О вреде для здоровья при их использовании известно немного.Мы знаем, что они содержат никотин, то же самое вызывающее привыкание вещество, которое содержится в табачных сигаретах. Электронные сигареты также подвергают некурящих воздействию пассивных аэрозолей (а не пассивного курения), которые содержат вредные химические вещества.
Бездымный табак, такой как жевательный и нюхательный табак, также вреден для здоровья. Бездымный табак может вызывать определенные виды рака, в том числе рак полости рта. Это также увеличивает риск сердечных заболеваний, заболеваний десен и поражений полости рта.
Почему я должен бросить курить?
Помните, безопасного уровня употребления табака не существует.Выкуривание хотя бы одной сигареты в день в течение всей жизни может вызвать связанные с курением рак и преждевременную смерть. Отказ от курения может снизить риск проблем со здоровьем. Чем раньше вы бросите курить, тем больше пользы. Некоторые немедленные преимущества отказа от курения включают
- Понижение ЧСС и артериального давления
- Меньше оксида углерода в крови (оксид углерода снижает способность крови переносить кислород)
- Лучшее обращение
- Меньше кашля и хрипов
Национальный институт рака NIH
Рак легких у никогда не куривших — другое заболевание
Parkin, D.М., Брей, Ф., Ферли, Дж. И Пизани, П. Глобальная статистика рака, 2002 г. CA Cancer J. Clin. 55 , 74–108 (2005).
Артикул Google Scholar
Брамбилла, Э., Трэвис, У. Д., Колби, Т. В., Коррин, Б. и Шимосато, Ю. Новая классификация опухолей легких Всемирной организацией здравоохранения. Eur. Респир. J. 18 , 1059–1068 (2001).
CAS PubMed Статья Google Scholar
Худер, С.A. Влияние курения сигарет на основные гистологические типы рака легких: метаанализ. Рак легких 31 , 139–148 (2001).
CAS PubMed Статья Google Scholar
Kreuzer, M., Kreienbrock, L., Muller, K. M., Gerken, M. & Wichmann, E. Гистологические типы рака легкого и возраст начала. Рак 85 , 1958–1965 (1999).
CAS PubMed Статья Google Scholar
То, К.K. et al. Никогда не курильщики с раком легких: эпидемиологическое свидетельство отдельного заболевания. J. Clin. Онкол. 24 , 2245–2251 (2006).
PubMed Статья Google Scholar
Диббл, Р., Лангебург, В., Бэр, С., Уорд, Дж. И Акерли, В. Естественная история немелкоклеточного рака легкого у некурящих. 23 , 7252 (2005).
Lee, C.-T. и другие. Характеристики рака легких в Корее, 1997 г. Рак легких 30 , 15–22 (2000).
CAS PubMed Статья Google Scholar
Рахтан Дж. Курение, пассивное курение и типы клеток рака легких среди женщин в Польше. Рак легких 35 , 129–136 (2002).
PubMed Статья Google Scholar
Браунсон, Р. К., Алаванджа, М. К., Капорасо, Н., Simoes, E. J. и Chang, J. C. Эпидемиология и профилактика рака легких у некурящих. Epidemiol. Ред. 20 , 218–236 (1998).
CAS PubMed Статья Google Scholar
Boffetta, P. et al. Многоцентровое исследование воздействия табачного дыма и рака легких в Европе по типу случай-контроль. J. Natl Cancer Inst. 90 , 1440–1450 (1998).
CAS PubMed Статья Google Scholar
Ду, Ю.X. et al. Эпидемиологическое исследование факторов риска рака легких в Гуанчжоу, Китай. Рак легкого 14 (Приложение 1), S9 – S37 (1996).
PubMed Статья Google Scholar
Prasad, R. et al. Клинико-патологическое исследование бронхогенной карциномы. Respirology 9 , 557–560 (2004).
PubMed Статья Google Scholar
Радзиковская, Е., Глаз, П. и Рошковски, К. Рак легкого у женщин: возраст, курение, гистология, статус производительности, стадия, начальное лечение и выживаемость. Популяционное исследование 20 561 случая. Ann. Онкол. 13 , 1087–1093 (2002).
CAS PubMed Статья Google Scholar
Кабат Г. и Виндер Э. Л. Рак легких у некурящих. Рак 53 , 1214–1221 (1984).
CAS PubMed Статья Google Scholar
Маскат, Дж.Э. и Виндер, Э. Л. Патология рака легких у курильщиков, бывших курильщиков и никогда не куривших. Cancer Lett. 88 , 1–5 (1995).
CAS PubMed Статья Google Scholar
Stockwell, H.G. et al. Табачный дым в окружающей среде и риск рака легких у некурящих женщин. J. Natl Cancer Inst. 84 , 1417–1422 (1992).
CAS PubMed Статья Google Scholar
Гурсель, Г., Levent, E., Ozturk, C. и Karalezli, A. Обследование рака легких на базе больниц в Турции, развивающейся стране, где курение широко распространено. Рак легких 21 , 127–132 (1998).
CAS PubMed Статья Google Scholar
Ko, Y.C. et al. Факторы риска первичного рака легких среди некурящих женщин на Тайване. Внутр. J. Epidemiol. 26 , 24–31 (1997).
CAS PubMed Статья Google Scholar
Ю.И.Т., Чиу, Ю. Л., Ау, Дж. С., Вонг, Т. В. и Танг, Дж. Л. Зависимость «доза-реакция» между воздействием кулинарных паров и раком легких у некурящих китайских женщин. Cancer Res. 66 , 4961–4967 (2006).
CAS PubMed Статья Google Scholar
Чжун, Л., Голдберг, М. С., Гао, Ю. Т. и Джин, Ф. Исследование рака легких и табачного дыма в окружающей среде среди некурящих женщин, живущих в Шанхае, Китай. Контроль причин рака 10 , 607–616 (1999).
CAS PubMed Статья Google Scholar
Габриельсон Э. Мировые тенденции в патологии рака легких. Respirology 11 , 533–538 (2006).
PubMed Статья Google Scholar
Stratton, K. et al. Очистка от дыма: оценка научной базы снижения вреда от табака.National Academy Press, Вашингтон, округ Колумбия, 2001.
Шилдс П.Г. Молекулярная эпидемиология курения и рака легких. Онкоген 21 , 6870–6876 (2002).
CAS PubMed Статья Google Scholar
Грей, Н. Последствия нерегулируемой сигареты. Tob. Контроль 15 , 405–408 (2006).
PubMed PubMed Central Статья Google Scholar
Лю Н.S. et al. Аденокарцинома легкого у молодых пациентов: опыт М. Д. Андерсона. Рак 88 , 1837–1841 (2000).
CAS PubMed Статья Google Scholar
Hecht, S. S. Курение сигарет и рак легких: химические механизмы и подходы к профилактике. Ланцет Онкол. 3 , 461–469 (2002).
CAS PubMed Статья Google Scholar
Джемал, А., Чу К. и Тарон Р. Э. Последние тенденции смертности от рака легких в Соединенных Штатах. J. Natl Cancer Inst. 93 , 277–283 (2001).
CAS PubMed Статья Google Scholar
Джемаль, А., Уорд, Э. и Тун, М. Дж. Современные тенденции рака легких среди женщин США. Cancer Epidemiol. Биомаркеры Пред. 14 , 582–585 (2005).
PubMed Статья Google Scholar
Брей, Ф., Tyczynski, J. E. и Parkin, D. M. Подниматься или опускаться? Изменяющиеся фазы эпидемии рака легких с 1967 по 1999 год в 15 странах Европейского Союза. евро. J. Cancer 40 , 96–125 (2004).
CAS Статья Google Scholar
Купер, Х., Боффетта, П. и Адами, Х. О. Употребление табака и причинность рака: ассоциация по типу опухоли. J. Intern. Med. 252 , 206–224 (2002).
CAS PubMed Статья Google Scholar
Боффетта П., Ярвхолм Б., Бреннан П. и Найрен О. Заболеваемость раком легких в большой группе некурящих мужчин из Швеции. Внутр. J. Cancer 94 , 591–593 (2001).
CAS PubMed Статья Google Scholar
Thun, M. J. et al. Показатели смертности от рака легких среди некурящих на протяжении всей жизни. J. Natl Cancer Inst. 98 , 691–699 (2006). Авторы исправляют важное клиническое мнение, а именно, что уровень смертности от рака легких у женщин не выше, чем у никогда не куривших мужчин, и мало свидетельств того, что он увеличивался с течением времени в отсутствие курения. Обсуждаются факторы, влияющие на интерпретацию тенденций развития рака легких.
PubMed Статья Google Scholar
Висбаль, А.L. et al. Гендерные различия в выживаемости при немелкоклеточном раке легкого: анализ 4 618 пациентов, диагностированных между 1997 и 2002 годами. Ann. Грудной. Surg. 78 , 209–215 (2004).
PubMed Статья Google Scholar
Cerfolio, R.J. et al. Женщины с патологическим немелкоклеточным раком легкого I, II и III стадии выживают лучше, чем мужчины. Сундук 130 , 1796–1802 (2006).
PubMed Статья Google Scholar
Wakelee, H.A. et al. Заболеваемость раком легких у никогда не куривших. J. Clin. Онкол. 25 , 472–478 (2007).
PubMed PubMed Central Статья Google Scholar
Koyi, H., Hillerdal, G. & Branden, E. Проспективное исследование общего материала о раке легких из округа Швеции в 1997–1999 годах: пол, симптомы, тип, стадия и привычки к курению. Рак легких 36 , 9–14 (2002).
PubMed Статья Google Scholar
Brennan, P. et al. Высокий совокупный риск смерти от рака легких среди курильщиков и некурящих в Центральной и Восточной Европе. Am. J. Epidemiol. 164 , 1233–1241 (2006).
PubMed Статья Google Scholar
Симидзу, Х., Tominaga, S., Nishimura, M. & Urata, A. Сравнение клинико-эпидемиологических особенностей пациентов с раком легких, курящих и не курящих в анамнезе. Jpn J. Clin. Онкол. 14 , 595–600 (1984).
CAS PubMed Google Scholar
Perng, D. W., Perng, R. P., Kuo, B. I. и Chiang, S. C. Изменение распределения типов клеток при раке легкого: исследование 10 910 случаев в медицинском центре на Тайване в период с 1970 по 1993 гг. Jpn J. Clin. Онкол. 26 , 229–233 (1996).
CAS PubMed Статья Google Scholar
Wakai, K. et al. Табакокурение и риск рака легких: оценка, основанная на систематическом обзоре эпидемиологических данных среди населения Японии. Jpn J. Clin. Онкол. 36 , 309–324 (2006).
PubMed Статья Google Scholar
Джиндал, С.K. et al. Бронхогенная карцинома в Северной Индии. Грудь 37 , 343–347 (1982).
CAS PubMed PubMed Central Статья Google Scholar
Badar, F. et al. Характеристика больных раком легкого — опыт Мемориала Шаукат Ханум. Asian Pac. J. Cancer Prev. 7 , 245–248 (2006).
PubMed Google Scholar
Газдар, А.Ф. и Тун, М. Дж. Рак легких, воздействие дыма и секс. J. Clin. Онкол. 25 , 469–471 (2007).
PubMed Статья Google Scholar
Субраманиан, Дж. И Говиндан, Р. Рак легких у никогда не куривших: обзор. J. Clin. Онкол. 25 , 561–570 (2007).
PubMed Статья Google Scholar
Боффетта, П.Рак человека от загрязнителей окружающей среды: эпидемиологические данные. Mutat. Res. 608 , 157–162 (2006).
CAS PubMed Статья Google Scholar
Альберг, А. Дж., Брок, М. В. и Самет, Дж. М. Эпидемиология рака легких: взгляд в будущее. J. Clin. Онкол. 23 , 3175–3185 (2005).
PubMed Статья Google Scholar
Табачный дым и недобровольное курение. IARC Monogr. Eval. Канцерогенный. Риски Hum. 83 , 1–1438 (2004).
Браун, К. в Влияние пассивного курения на здоровье органов дыхания: рак легких и другие заболевания (ред. Бейард, С., Джинот, Дж. И Коппикар, AM) Глава 6, 1–29 (Агентство по охране окружающей среды, Вашингтон, округ Колумбия, США, 1992).
Google Scholar
Wu, A. in Влияние на здоровье табачного дыма в окружающей среде .(ред. Shopland, D., Zeise, L. и Dunn, A.) 282–308 (Национальный институт рака, Бетесда, США, 1999).
Google Scholar
Vineis, P. et al. Табак и рак: недавние эпидемиологические данные. J. Natl Cancer Inst. 96 , 99–106 (2004).
CAS PubMed Статья Google Scholar
Stayner, L. et al. Риск рака легких и воздействие табачного дыма на рабочем месте. Am. J. Public Health 97 , 545–551 (2007).
PubMed PubMed Central Статья Google Scholar
Министерство здравоохранения и социальных служб США. Последствия для здоровья недобровольного воздействия табачного дыма: отчет главного хирурга. 2006.
Lubin, J. H. et al. Совместный анализ 11 исследований подземных горняков. Национальные институты здоровья, Бетесда, США, 1994.
Cross, F. T. Приглашенный комментарий: радоновые риски в жилых помещениях с точки зрения экспериментальных исследований на животных. Am. J. Epidemiol. 140 , 333–339 (1994).
CAS PubMed Статья Google Scholar
Биологические эффекты ионизирующего излучения (BEIR) VI Отчет: «Воздействие радона на здоровье в помещении». Национальный исследовательский совет США, 1999.
Darby, S.и другие. Радон в домах и риск рака легких: совместный анализ индивидуальных данных из 13 европейских исследований «случай-контроль». BMJ 330 , 223 (2005).
CAS PubMed PubMed Central Статья Google Scholar
Krewski, D. et al. Комбинированный анализ североамериканских исследований случай-контроль рака легких и радона в жилых помещениях. J. Toxicol. Environ. Здравоохранение A 69 , 533–597 (2006).
CAS PubMed Статья Google Scholar
Ли С., Пан Д. и Ван Г. Анализ полициклических ароматических углеводородов в парах растительного масла. Arch. Environ. Здоровье 49 , 119–122 (1994).
CAS PubMed Статья Google Scholar
Шилдс, П. Г. и др. Мутагены из нагретых китайских и американских кулинарных масел. J. Natl Cancer Inst. 87 , 836–841 (1995).
CAS PubMed Статья Google Scholar
Chiang, T. A. et al. Мутагенность и содержание полициклических ароматических углеводородов в дымах нагретых кулинарных масел, производимых на Тайване. Mutat. Res. 381 , 157–61 (1997).
CAS PubMed Статья Google Scholar
Ян, С.C., Jenq, SN, Kang, ZC & Lee, H. Идентификация бензо [a] пирена 7, 8-диола 9, 10-эпоксида N2-дезоксигуанозина в клетках аденокарциномы легких человека, подвергшихся воздействию паров кулинарного жира от жарки рыбы в домашних условиях. условия. Chem. Res. Toxicol. 13 , 1046–1050 (2000).
CAS PubMed Статья Google Scholar
Gao, Y. T. et al. Рак легких у китаянок. Внутр. J. Cancer 40 , 604–609 (1987).
CAS PubMed Статья Google Scholar
Ван, Т. Дж., Чжоу, Б. С. и Ши, Дж. П. Рак легких у некурящих китайских женщин: исследование случай-контроль. Рак легкого 14 (Приложение 1), S93 – S98 (1996).
PubMed Статья Google Scholar
Wu-Williams, A.H. et al. Рак легких у женщин на северо-востоке Китая. Br J Cancer 62 , 982–7 (1990).
CAS PubMed PubMed Central Статья Google Scholar
Ko, Y.C. et al. Приготовление китайской еды и рак легких у некурящих женщин. Am. J. Epidemiol. 151 , 140–147 (2000).
CAS PubMed Статья Google Scholar
Metayer, C. et al. Пары растительного масла и риск рака легких у женщин в сельской местности Ганьсу, Китай. Рак легких 35 , 111–117 (2002).
PubMed Статья Google Scholar
Kleinerman, R. et al. Рак легких и загрязнение воздуха в помещениях в сельских районах Китая. Ann. Эпидемиол. 10 , 469 (2000).
CAS PubMed Статья Google Scholar
Чжун, Л., Гольдберг, М. С., Гао, Ю. Т. и Цзинь, Ф. Рак легких и загрязнение воздуха в помещениях в результате китайской кулинарии среди некурящих женщин, живущих в Шанхае, Китай. Эпидемиология 10 , 488–494 (1999).
CAS PubMed Статья Google Scholar
Чжоу, Б. С., Ван, Т. Дж., Гуань, П. и Ву, Дж. М. Загрязнение воздуха в помещениях и аденокарцинома легких среди женщин: исследование случай-контроль в Шэньяне, Китай. Онкол. Реп. 7 , 1253–1259 (2000).
CAS PubMed Google Scholar
Сеу, А.и другие. Пары от приготовления мяса и риск рака легких у китаянок. Cancer Epidemiol. Биомаркеры Пред. 9 , 1215–1221 (2000).
CAS PubMed Google Scholar
Чжао, Ю., Ван, С., Аунан, К., Сэйп, Х. М., Хао, Дж. Загрязнение воздуха и риски рака легких в Китае — метаанализ. Sci. Total Environ. 366 , 500–513 (2006).
CAS PubMed Статья Google Scholar
Мамфорд, Дж.Л., Хелмес, К. Т., Ли, X. М., Зайденберг, Дж. И Несноу, С. Исследования онкогенности кожи мышей при сжигании угля в помещениях и выбросах древесины из домов жителей Сюань Вэй, Китай, с высокой смертностью от рака легких. Канцерогенез 11 , 397–403 (1990).
CAS PubMed Статья Google Scholar
Mumford, J. L. et al. Рак легких и загрязнение воздуха в помещениях в Сюань Вэй, Китай. Science 235 , 217–220 (1987).
CAS PubMed Статья Google Scholar
Xu, Z. Y. et al. Курение, загрязнение воздуха и высокие показатели рака легких в Шэньяне, Китай. J. Natl Cancer Inst. 81 , 1800–1806 (1989).
CAS PubMed Статья Google Scholar
Kleinerman, R.A. et al. Рак легких и воздействие угля и биомассы в помещениях в сельских районах Китая. J. Occup. Environ. Med. 44 , 338–344 (2002).
PubMed Статья Google Scholar
Lan, Q., Chapman, R. S., Schreinemachers, D. M., Tian, L. & He, X. Улучшение бытовой печи и риск рака легких в Сюаньвэе, Китай. J. Natl Cancer Inst. 94 , 826–835 (2002).
PubMed Статья Google Scholar
Стабиле, Л.P. et al. Немелкоклеточные опухоли легких человека и клетки, полученные из нормального легкого, экспрессируют как рецепторы эстрогена α, так и β, и проявляют биологический ответ на эстроген. Cancer Res. 62 , 2141–2150 (2002).
CAS PubMed Google Scholar
Mollerup, S., Jorgensen, K., Berge, G. & Haugen, A. Экспрессия рецепторов эстрогена альфа и бета в ткани легких и клеточных линиях человека. Рак легких 37 , 153–159 (2002).
PubMed Статья Google Scholar
Fasco, M.J., Hurteau, G.J. и Spivack, S.D. Гендерно-зависимая экспрессия альфа- и β-рецепторов эстрогена в неопухолевой и опухолевой ткани легких человека. Мол. Клеточный эндокринол. 188 , 125–140 (2002).
CAS PubMed Статья Google Scholar
Kawai, H. et al. Рецепторы эстрогена α и β являются прогностическими факторами немелкоклеточного рака легкого. Clin. Cancer Res. 11 , 5084–5089 (2005).
CAS PubMed Статья Google Scholar
Schwartz, A. G. et al. Ядерный рецептор эстрогена бета при раке легких: различия в экспрессии и выживаемости в зависимости от пола. Clin. Cancer Res. 11 , 7280–7287 (2005).
CAS PubMed Статья Google Scholar
Wu, C.T., Chang, Y. L., Shih, J. Y. & Lee, Y. C. Значение рецептора эстрогена бета в 301 хирургическом лечении немелкоклеточного рака легких. J. Thorac. Кардиоваск. Surg. 130 , 979–986 (2005).
CAS PubMed Статья Google Scholar
Pietras, R.J. et al. Взаимодействие рецепторов эстрогенов и факторов роста в клетках молочной железы человека и немелкоклеточного рака легких. Стероиды 70 , 372–381 (2005).
CAS PubMed Статья Google Scholar
Hershberger, P. A. et al. Регулирование экспрессии эндогенных генов в клетках немелкоклеточного рака легких человека лигандами рецептора эстрогена. Cancer Res. 65 , 1598–1605 (2005).
CAS PubMed Статья Google Scholar
Маркес-Гарбан, Д. К., Чен, Х. В., Фишбейн, М.C., Goodglick, L. & Pietras, R.J. Пути передачи сигналов рецептора эстрогена при немелкоклеточном раке легкого человека. Стероиды 72 , 135–143 (2007).
CAS PubMed Статья Google Scholar
Зигфрид, Дж. М. Женщины и рак легких: играет ли эстроген роль? Lancet Oncol 2 , 506–513 (2001).
CAS PubMed Статья Google Scholar
Ягер, Дж.Д. и Лир, Дж. Г. Молекулярные механизмы канцерогенеза эстрогенов. Annu. Rev. Pharmacol. Toxicol. 36 , 203–232 (1996).
CAS PubMed Статья Google Scholar
Кавальери, Э. и Роган, Э. Катехолхиноны эстрогенов в инициировании рака груди, простаты и других видов рака человека: основная лекция. Ann. NY Acad. Sci. 1089 , 286–301 (2006).
CAS PubMed Статья Google Scholar
Дубей, С., Зигфрид, Дж. М. и Трейнор, А. М. Немелкоклеточный рак легкого и карцинома груди: химиотерапия и не только. The Lancet Oncology 7 , 416–424 (2006).
CAS PubMed Статья Google Scholar
Stabile, L.P. et al. Комбинированное нацеливание на рецептор эстрогена и рецептор эпидермального фактора роста при немелкоклеточном раке легкого демонстрирует усиленные антипролиферативные эффекты. Cancer Res. 65 , 1459–1470 (2005).
CAS PubMed Статья Google Scholar
Taioli, E. & Wynder, E. L. Эндокринные факторы и аденокарцинома легкого у женщин. J. Natl Cancer Inst. 86 , 869–870 (1994).
CAS PubMed Статья Google Scholar
Лю, Ю., Иноуэ, М., Собуэ, Т., Цугане, С.Репродуктивные факторы, использование гормонов и риск рака легких среди никогда не курящих японских женщин среднего возраста: крупномасштабное популяционное когортное исследование. Внутр. J. Cancer 117 , 662–666 (2005).
CAS PubMed Статья Google Scholar
Ганти, А. К., Сахмун, А. Е., Панвалкар, А. В., Тендулкар, К. К. и Потти, А. Заместительная гормональная терапия связана с уменьшением выживаемости у женщин с раком легких. J. Clin. Онкол. 24 , 59–63 (2006).
CAS PubMed Статья Google Scholar
Schabath, M. B., Wu, X., Vassilopoulou-Sellin, R., Vaporciyan, A. A. & Spitz, M. R. Заместительная гормональная терапия и риск рака легких: анализ случай-контроль. Clin. Cancer Res. 10 , 113–123 (2004).
CAS PubMed Статья Google Scholar
Крейцер, М., Gerken, M., Heinrich, J., Kreienbrock, L. & Wichmann, H.E. Гормональные факторы и риск рака легких у женщин? Внутр. J. Epidemiol. 32 , 263–271 (2003).
PubMed Статья Google Scholar
Ву, А. Х., Ю, М. С., Томас, Д. К., Пайк, М. К. и Хендерсон, Б. Е. Личный и семейный анамнез заболевания легких как факторов риска аденокарциномы легких. Cancer Res. 48 , 7279–7284 (1988).
CAS PubMed Google Scholar
Blackman, J. A. et al. Заместительная терапия эстрогенами и риск рака легких. Pharmacoepidemiol. Drug Saf. 11 , 561–567 (2002).
CAS PubMed Статья Google Scholar
Rossouw, J. E. et al. Риски и преимущества эстрогена и прогестина у здоровых женщин в постменопаузе: основные результаты Рандомизированного контролируемого исследования Инициативы по охране здоровья женщин. JAMA 288 , 321–333 (2002).
CAS Статья Google Scholar
Matakidou, A., Eisen, T. & Houlston, R. S. Систематический обзор взаимосвязи между семейным анамнезом и риском рака легких. Br. J. Cancer 93 , 825–833 (2005).
CAS PubMed PubMed Central Статья Google Scholar
Кот, М.Л., Кардиа, С. Л., Венцлафф, А. С., Ракдешель, Дж. К. и Шварц, А. Г. Риск рака легких среди белых и чернокожих родственников людей с ранним началом рака легких. JAMA 293 , 3036–3042 (2005).
CAS PubMed Статья Google Scholar
Bailey-Wilson, J. E. et al. Главный локус восприимчивости к раку легких отображается на хромосоме 6q23-25. Am. J. Hum. Genet. 75 , 460–474 (2004). Первая идентификация главного локуса восприимчивости в 6q23-25, влияющего на риск рака легких.
CAS PubMed PubMed Central Статья Google Scholar
Шварц, А. Г., Присак, Г. М., Бок, К. Х. и Кот, М. Л. Молекулярная эпидемиология рака легких. Канцерогенез 28 , 507–518 (2007).
CAS PubMed Статья Google Scholar
Хунг, Р.J. et al. Генетические полиморфизмы CYP1A1 и GSTM1 и риск рака легких у некурящих европеоидов: объединенный анализ. Канцерогенез 24 , 875–882 (2003).
CAS PubMed Статья Google Scholar
Раймонди, С. и др. Полиморфизм метаболических генов и риск рака легких у некурящих. Обновление исследования GSEC. Mutat. Res. 592 , 45–57 (2005).
CAS PubMed Статья Google Scholar
Чжоу, W.и другие. Полиморфизм генов репарации ДНК XRCC1 и ERCC2, курение и риск рака легких. Cancer Epidemiol. Биомаркеры Пред. 12 , 359–365 (2003).
CAS PubMed Google Scholar
zur Hausen, Вирусы папилломы H. при раковых заболеваниях человека. Proc. Доц. Являюсь. Врачи 111 , 581–587 (1999).
CAS PubMed Статья Google Scholar
Cheng, Y.W. et al. Связь инфекции вируса папилломы человека 16/18 с раком легких среди некурящих тайваньских женщин. Cancer Res. 61 , 2799–2803 (2001).
CAS PubMed Google Scholar
Fei, Y. et al. Различные инфекции вируса папилломы человека 16/18 у китайских пациентов с немелкоклеточным раком легких, проживающих в Ухане, Китай. Jpn J. Clin. Онкол. 36 , 274–279 (2006).
PubMed Статья Google Scholar
Леру, К.и другие. Ретровирус овец Jaagsiekte (JSRV): от вируса к раку легких у овец. Вет. Res. 38 , 211–228 (2007).
CAS PubMed Статья Google Scholar
Лю Г., Чжоу В. и Кристиани Д. С. Молекулярная эпидемиология немелкоклеточного рака легкого. Семин. Респир. Крит. Care Med. 26 , 265–272 (2005).
CAS PubMed Статья Google Scholar
Шарма, С.В., Белл, Д. В., Сеттлман, Дж. И Хабер, Д. А. Мутации рецепторов эпидермального фактора роста при раке легких. Nature Rev. Cancer 7 , 169–181 (2007). Всесторонний обзор актуальной и важной темы.
CAS Статья Google Scholar
Шеперд, Ф. А. и др. Эрлотиниб при ранее леченном немелкоклеточном раке легкого. N. Engl. J. Med. 353 , 123–32 (2005). Первое рандомизированное клиническое испытание, демонстрирующее улучшение выживаемости при терапии ингибитором EGFR TKI при ранее леченном НМРЛ.
CAS PubMed Статья Google Scholar
Тэтчер, Н. и др. Гефитиниб в сочетании с наилучшей поддерживающей терапией у ранее леченных пациентов с рефрактерным распространенным немелкоклеточным раком легкого: результаты рандомизированного плацебо-контролируемого многоцентрового исследования (Iressa Survival Evaluation при раке легких). Ланцет 366 , 1527–1537 (2005).
CAS PubMed Статья Google Scholar
Herbst, R. S. et al. Достоинство: исследование III фазы гидрохлорида эрлотиниба (OSI-774) в сочетании с химиотерапией карбоплатином и паклитакселом при запущенном немелкоклеточном раке легкого. J. Clin. Онкол. 23 , 5892–5899 (2005).
CAS PubMed Статья Google Scholar
Линч, Т.J. et al. Активирующие мутации в рецепторе эпидермального фактора роста, лежащие в основе реакции немелкоклеточного рака легкого на гефитиниб. N. Engl. J. Med. 350 , 2129–2139 (2004). Первая идентификация (вместе со ссылкой 116) мутаций в гене EGFR , связанных с клиническим ответом на ингибиторы EGFR TKI.
CAS PubMed Статья Google Scholar
Паес, Дж.G. et al. Мутации EGFR при раке легких: корреляция с клиническим ответом на терапию гефитинибом. Наука 304 , 1497–1500 (2004).
CAS PubMed Статья Google Scholar
Шигемацу, Х. и Газдар, А. Ф. Соматические мутации сигнального пути рецептора эпидермального фактора роста при раке легких. Внутр. J. Cancer 118 , 257–262 (2006).
CAS PubMed Статья Google Scholar
Фам, Д.и другие. Использование истории курения сигарет для оценки вероятности мутаций в экзонах 19 и 21 гена рецептора эпидермального фактора роста при аденокарциномах легких. J. Clin. Онкол. 24 , 1700–1704 (2006).
CAS PubMed Статья Google Scholar
Kosaka, T. et al. Мутации гена рецептора эпидермального фактора роста при раке легких: биологические и клинические последствия. Cancer Res. 64 , 8919–8923 (2004).
CAS PubMed Статья Google Scholar
Nomura, M. et al. Полиморфизмы, мутации и амплификация гена EGFR при немелкоклеточном раке легких. PLOS Med. 4 , e25 (2007).
Артикул CAS Google Scholar
Downward, J. Нацеливание на пути передачи сигналов RAS в терапии рака. Nature Rev. Cancer 3 , 11–22 (2003).
CAS Статья Google Scholar
Shigematsu, S. et al. Клинические и биологические особенности, связанные с мутациями гена рецептора эпидермального фактора роста при раке легких. J. Natl Cancer Inst. 97 , 339–346 (2005).
CAS PubMed Статья Google Scholar
Там, И.Y. et al. Различный рецептор эпидермального фактора роста и паттерны мутаций KRAS у пациентов с немелкоклеточным раком легкого с различным воздействием табака и клинико-патологическими особенностями. Clin. Cancer Res. 12 , 1647–1653 (2006).
CAS PubMed Статья Google Scholar
Mascaux, C. et al. Роль онкогена RAS в выживаемости пациентов с раком легкого: систематический обзор литературы с метаанализом. Br. J. Cancer 92 , 131–139 (2005).
CAS PubMed Статья Google Scholar
Pao, W. et al. KRAS Мутации и первичная резистентность аденокарцином легких к гефитинибу или эрлотинибу. PLOS Med. 2 , e17 (2005).
PubMed PubMed Central Статья CAS Google Scholar
Джонсон, Л.и другие. Соматическая активация онкогена K-ras вызывает у мышей раннее начало рака легких. Nature 410 , 1111–1116 (2001).
CAS PubMed PubMed Central Статья Google Scholar
Politi, K. et al. Аденокарциномы легких, индуцированные у мышей мутантными рецепторами EGF, обнаруженными при раке легких человека, отвечают на ингибитор тирозинкиназы или на подавление рецепторов. Genes Dev. 20 , 1496–1510 (2006).
CAS PubMed PubMed Central Статья Google Scholar
Вистуба И. и Газдар А. Ф. Пренеоплазия рака легкого. Annu. Преподобный Патол. Мех. Дис. 1 , 331–348 (2006).
CAS Статья Google Scholar
Сенгупта, С. и Харрис, К. С. p53: гаишник на перекрестке репарации и рекомбинации ДНК. Nature Rev. Mol. Cell Biol. 6 , 44–55 (2005).
CAS Статья Google Scholar
Вахакангас, К. Х. и др. Мутации p53 и K-ras при раке легких у бывших и никогда не курящих женщин. Cancer Res. 61 , 4350–4356 (2001).
CAS PubMed Google Scholar
Le Calvez, F. et al. TP53 и Нагрузка и типы мутаций KRAS при раке легких в связи с табачным дымом: различные закономерности у никогда, бывших и нынешних курильщиков. Cancer Res. 65 , 5076–5083 (2005). Скромное, но хорошо проведенное исследование взаимосвязи паттерна мутации TP53 , курения и рака легких.
CAS PubMed Статья Google Scholar
Дениссенко, М. Ф., Чен, Дж. Х., Танг, М. С. и Пфайфер, Г. П. Метилирование цитозина определяет горячие точки повреждения ДНК в гене Р53 человека. Proc. Natl Acad. Sci. США 94 , 3893–3898 (1997). Важная ранняя работа, демонстрирующая нацеливание на сайты CpG аддуктами канцерогенов табака.
CAS PubMed Статья Google Scholar
Sozzi, G. et al. Связь между курением сигарет и изменениями гена FHIT при раке легких. Cancer Res. 57 , 2121–2123 (1997).
CAS PubMed Google Scholar
Маркетти, А.и другие. Генетический анализ опухолей легких у некурящих: мутации гена p53 постоянно связаны с потерей гетерозиготности в локусе FHIT. Br. J. Cancer 78 , 73–78 (1998).
CAS PubMed PubMed Central Статья Google Scholar
Takeuchi, T. et al. Классификация аденокарциномы легких, определяемая профилем экспрессии, показывает тесную связь с основными генетическими изменениями и клинико-патологическим поведением. J. Clin. Онкол. 24 , 1679–1688 (2006).
CAS PubMed Статья Google Scholar
Lam, D.C. et al. Установление и профили экспрессии новых клеточных линий рака легких у китайских курильщиков и никогда не куривших на протяжении всей жизни. J. Thorac. Онкол. 1 , 932–942 (2006).
PubMed Статья Google Scholar
Дуту, Т.и другие. Дифференциальная экспрессия биомаркеров аденокарциномы легких: сравнительное исследование между курильщиками и никогда не курившими. Ann. Онкол. 16 , 1906–1914 (2005).
CAS PubMed Статья Google Scholar
Ку, Л. К., Хо, Дж. Х. и Ли, Н. Анализ некоторых факторов риска рака легких в Гонконге. Внутр. J. Cancer 35 , 149–155 (1985).
CAS PubMed Статья Google Scholar
Нордквист, Л.Т., Саймон, Г. Р., Кантор, А., Альбертс, В. М. и Беплер, Г. Повышение выживаемости у никогда не куривших по сравнению с нынешними курильщиками с первичной аденокарциномой легкого. Сундук 126 , 347–351 (2004).
PubMed Статья Google Scholar
Tammemagi, C. M., Neslund-Dudas, C., Simoff, M. & Kvale, P. Курение и выживаемость при раке легких: роль сопутствующей патологии и лечения. Сундук 125 , 27–37 (2004).
PubMed Статья Google Scholar
Зелл, Дж. А., Оу, С. Х., Зиогас, А. и Антон-Калвер, Х. Эпидемиология бронхиолоальвеолярной карциномы: улучшение выживаемости после выпуска классификации опухолей легких ВОЗ 1999 г. J. Clin. Онкол. 23 , 8396–8405 (2005).
PubMed Статья Google Scholar
Toh, C.K. et al. Влияние статуса курения на поведение и выживаемость пациентов с распространенным немелкоклеточным раком легкого: ретроспективный анализ. Сундук 126 , 1750–1756 (2004).
PubMed Статья Google Scholar
Tsao, A. S., Liu, D., Lee, J. J., Spitz, M. & Hong, W. K. Курение влияет на результат лечения пациентов с запущенным немелкоклеточным раком легкого. Рак 106 , 2428–2436 (2006).
PubMed Статья Google Scholar
Миллер В. А. и др. Бронхиолоальвеолярный патологический подтип и история курения позволяют прогнозировать чувствительность к гефитинибу при распространенном немелкоклеточном раке легкого. J. Clin. Онкол. 22 , 1103–1109 (2004).
CAS PubMed Статья Google Scholar
Lim, S. T. et al. Гефитиниб более эффективен у некурящих людей с немелкоклеточным раком легкого: опыт азиатских пациентов. Br. J. Cancer 93 , 23–28 (2005).
CAS PubMed PubMed Central Статья Google Scholar
Газдар, А. Ф. Восстановление ДНК и выживание при раке легких — два лица Януса. N. Engl. J. Med. 356 , 771–773 (2007).
CAS PubMed Статья Google Scholar
Kim, C.F. et al.Идентификация бронхоальвеолярных стволовых клеток при нормальном раке легких и легких. Cell 121 , 823–835 (2005).
CAS PubMed Статья Google Scholar
Маеда Ю., Дэйв В. и Уитсетт Дж. А. Транскрипционный контроль морфогенеза легких. Physiol. Ред. 87 , 219–244 (2007).
CAS PubMed PubMed Central Статья Google Scholar
Ятабэ, Ю.Мутации рецепторов эпидермального фактора роста при раке легких. Pathol. Int. 57 , 233–244 (2007).
CAS PubMed Статья Google Scholar
Yatabe, Y., Mitsudomi, T. & Takahashi, T. Экспрессия TTF-1 в аденокарциномах легких. Am. J. Surg. Патол. 26 , 767–773 (2002).
PubMed Статья Google Scholar
Ятабэ, Ю., Kosaka, T., Takahashi, T. & Mitsudomi, T. Мутация EGFR специфична для аденокарциномы терминального типа дыхательных единиц. Am. J. Surg. Патол. 29 , 633–639 (2005). Частично гипотеза, частично факт, что мутации EGFR нацелены на стволовые клетки периферических дыхательных путей.
PubMed Статья Google Scholar
Джангреко А., Рейнольдс С. Д. и Стрипп Б.R. Терминальные бронхиолы содержат уникальную популяцию стволовых клеток дыхательных путей, которая локализуется в соединении бронхоальвеолярных протоков. Am. J. Pathol. 161 , 173–182 (2002).
PubMed PubMed Central Статья Google Scholar
Эберхард Д. А. и др. Мутации рецептора эпидермального фактора роста и KRAS являются прогностическими и прогностическими индикаторами у пациентов с немелкоклеточным раком легкого, получавших только химиотерапию и в комбинации с эрлотинибом. J. Clin. Онкол. 23 , 5900–5909 (2005).
CAS PubMed Статья Google Scholar
Soung, Y.H. et al. Мутационный анализ генов EGFR и K-RAS в аденокарциномах легких. Арка Вирхова. 446 , 483–488 (2005).
CAS PubMed Статья Google Scholar
Blons, H. et al. Мутации рецептора эпидермального фактора роста при раке легких связаны с бронхиолоальвеолярной дифференцировкой. Am. J. Surg. Патол. 30 , 1309–1315 (2006).
PubMed Статья Google Scholar
Ahrendt, S.A. et al. Курение сигарет тесно связано с мутацией гена K-ras у пациентов с первичной аденокарциномой легкого. Рак 92 , 1525–1530 (2001).
CAS PubMed PubMed Central Статья Google Scholar
Toyooka, S., Цуда, Т. и Газдар, А. Ф. Ген TP53 , воздействие табака и рак легких. Hum. Мутат. 21 , 229–239 (2003).
CAS PubMed Статья Google Scholar
Lissowska, J. et al. Рак легких и загрязнение помещений в результате отопления и приготовления пищи с использованием твердого топлива: международное многоцентровое исследование IARC в Восточной / Центральной Европе и Великобритании. Am. Дж.Эпидемиол. 162 , 326–333 (2005).
PubMed Статья Google Scholar
Раманакумар, А. В., Родитель, М. Э. и Семятицкий, Дж. Риск рака легких из-за топлива для отопления и приготовления пищи в Монреале, Канада. Am. J. Epidemiol. 165 , 634–642 (2007).
PubMed Статья Google Scholar
Хунг, Р.Дж., Холл, Дж., Бреннан, П. и Боффетта, П. Генетические полиморфизмы в пути эксцизионной репарации оснований и риск рака: обзор HuGE. Am. J. Epidemiol. 162 , 925–942 (2005).
PubMed Статья Google Scholar
Hung, R.J. et al. Масштабное исследование генетических полиморфизмов эксцизионной репарации оснований и риска рака легких в многоцентровом исследовании. J. Natl Cancer Inst. 97 , 567–576 (2005).
CAS PubMed Статья Google Scholar
Toyooka, S. et al. Мутационные и эпигенетические доказательства независимых путей развития аденокарциномы легких у курильщиков и никогда не куривших. Cancer Res. 66 , 1371–1375 (2006).
CAS PubMed Статья Google Scholar
Divine, K. K. et al. Множественность аномального метилирования промотора в аденокарциномах легких у курильщиков и никогда не куривших. Внутр. J. Cancer 114 , 400–405 (2005).
CAS PubMed Статья Google Scholar
Курение и его воздействие на кожу
Автор: д-р Сьюзан Симпкин, медицинский регистратор, больница Вайкато, Гамильтон, Новая Зеландия, 2010 г. Обновлено достопочтенным профессором Амандой Окли, дерматологом, больница Вайкато, Гамильтон, Новая Зеландия, ноябрь 2016 г.
Введение
Кожа и волосы подвергаются воздействию различных вредных факторов окружающей среды, включая табачный дым.Табачный дым состоит из тысяч веществ, повреждающих кожу, а сам никотин вреден.
Помимо известных связей с раком, заболеваниями легких и сердца, курение связано с преждевременным старением кожи, замедленным заживлением ран и увеличением числа инфекций, а также с рядом кожных заболеваний, в частности с псориазом, гнойным гидраденитом и кожной красной волчанкой. Существует общее наблюдение, что курильщики, как правило, более серьезно страдают, чем некурящие, от большинства воспалительных кожных заболеваний — даже угрей, — а различные состояния у курильщиков часто труднее лечить.
окурки
Как курение вредит коже?
Табачный дым вызывает окислительный стресс, поэтому к коже поступает недостаточное количество кислорода, что приводит к ишемии тканей и закупорке кровеносных сосудов. Он снижает врожденный иммунный ответ и иммунный ответ хозяина и индуцирует металлопротеиназу MMP-1, фермент, который специфически расщепляет коллаген.
Замена никотина безопаснее для кожи, чем курение, хотя сам никотин вызывает сужение сосудов, подавляет воспаление, замедляет заживление ран и ускоряет старение кожи.
Курение и стареющая кожа
Табакокурение оказывает временное неприятное воздействие на кожу и слизистые оболочки:
В долгосрочной перспективе истощенная кожа 40-летнего заядлого курильщика напоминает кожу некурящих 70-летнего:
- морщины и борозды (например, гусиные лапки на латеральном уголке глаза, вертикальная складка уха, морщинки курильщика вокруг губ)
- Мешковатые веки и дряблая линия подбородка
- Неравномерная окраска кожи: сероватая, желтая с выступающими кровеносными сосудами (телеангиэктазии)
- Кожа сухая, грубая.
Линии курильщика
Как курение вызывает старение кожи?
Точно неизвестно, как курение вызывает преждевременное старение кожи лица. Теории включают:
- Тепло от сигареты, непосредственно обжигающее кожу
- Изменения эластических волокон кожи (эластоз)
- Сужение кровеносных сосудов (сужение сосудов), которое снижает кровоснабжение кожи и может вызвать изменения эластичных волокон кожи и потерю коллагена
- Снижение уровня витамина А и увлажнения кожи.
Курение и заживление ран
Курение замедляет заживление ран, в том числе кожных и хирургических ран. Это увеличивает риск инфицирования раны, отказа трансплантата или лоскута, гибели тканей и образования тромбов. Причины этого неясны, но включают:
- Сужение сосудов и недостаток кислорода, достигающего клеток кожи
- Задержка миграции кератиноцитов
- Снижение синтеза коллагена
- Задержка роста новых кровеносных сосудов в ране.
Курение способствует развитию и сохранению язв на ногах, особенно артериальных язв, диабетических язв стопы и кальцифилаксии.
Медленно заживающие раны у курильщиков
Курение и инфекции
Курение связано с большей вероятностью или серьезностью:
Если у вас есть остроконечные кондиломы и вы курите, у вас больше шансов заболеть раком, связанным с вирусом бородавки, включая рак шейки матки, внутриэпителиальный рак вульвы рак вульвы или интраэпителиальный рак полового члена.
Курение и рак кожи
Курение сигарет увеличивает вдвое риск развития рака кожи, называемого плоскоклеточной карциномой, по сравнению с некурящими. Также существует повышенный риск лейкоплакии полости рта (предрака) и рака полости рта; 75% случаев рака полости рта и рака губ приходится на курильщиков. Курение не увеличивает риск базальноклеточного рака.
Отказ от курения снижает риск метастазирования (распространения) рака губы в 2–3 раза.
Курение и рак кожи
Курение и ладонно-подошвенный пустулез
Ладонно-подошвенный пустулез — резистентный к лечению хронический дерматоз, приводящий к инвалидности, характеризующийся пустулами, эритемой и шелушением на подошвах и ладонях. В основном он поражает женщин среднего возраста,> 90% из которых курят. Механизм связан с связыванием никотина с рецепторами ацетилхолина в потовых железах и протоках, чтобы изменить их структуру и вызвать воспаление.
Отказ от курения постепенно приводит к улучшению, и у многих пациентов пустулы со временем могут исчезнуть.
Ладонно-подошвенный пустулез
Курение и псориаз
Несколько исследований подтвердили, что курильщики, как правило, болеют более обширным и тяжелым псориазом, чем те, кто этого не делает. Пациенты с хроническим бляшечным псориазом курят больше, чем пациенты без псориаза. Исследование противоречит тем, кто страдает ожирением или метаболическим синдромом, а также проблемами качества жизни.
Механизм, по-видимому, заключается в том, что курение индуцирует воспалительные медиаторы и способствует пролиферации кератиноцитов.Сам никотин связывается с дендритными клетками, Т-клетками и кератиноцитами.
Хронический бляшечный псориаз
Курение и гнойный гидраденит
Большинство пациентов с гнойным гидраденитом (ГГ) являются курильщиками, и у курильщиков бремя болезней выше, чем у некурящих. Существует генетическая предрасположенность к HS, особенно у женщин с ожирением. Патогенез включает вызванную никотином / ацетилхолином окклюзию фолликулов, разрыв фолликулов и нарушение иммунной регуляции.Курильщики плохо реагируют на существующие методы лечения.
Гнойный гидраденит (инверсные угри)
Курение и сосудистые заболевания
Никотин вызывает сужение сосудов и гиперкоагуляцию, увеличивая вероятность закупорки кровеносных сосудов тромбами.
Курение может усугубить или стать причиной:
Сосудистые эффекты курения
Курение и кожная красная волчанка
Существует более чем десятикратный риск хронической кожной красной волчанки (особенно дискоидной красной волчанки) у курильщиков по сравнению с некурящими.Курение увеличивает аутоиммунную активность за счет активации лимфоцитов. Есть также подозрение, что лечение хронической кожной ЛЭ менее эффективно у курильщиков.
Лечение кожной красной волчанки гидроксихлорохином и другими лекарствами менее эффективно у курильщиков.
Дискоидная красная волчанка: тяжелая форма у курильщиков
Курение и болезни полости рта
Состояния, поражающие ротовую полость, чаще встречаются у курильщиков. К ним относятся:
Болезнь полости рта: хуже у курильщиков
Влияние курения на лекарства
Полициклические ароматические углеводороды, образующиеся при курении, индуцируют ферменты CYP1A2 в печени.Эти ферменты разрушают токсины. В результате курильщики нуждаются в более высоких дозах многих лекарств по сравнению с некурящими для достижения того же результата. К ним относятся инсулин, болеутоляющие, нейролептики, антикоагулянты, кофеин и алкоголь.
Потребление алкоголя и кофеина у курильщиков в среднем увеличивается вдвое. Эта толерантность к алкоголю и кофеину быстро теряется, когда курильщик бросает курить. Таким образом, ранее переносимые количества алкоголя и кофеина могут вызвать неожиданную токсичность.
Употребление алкоголя может привести к еще большему курению.
Есть ли у курильщиков менее тяжелые условия, чем у некурящих?
Некоторые воспалительные заболевания менее распространены или менее тяжелы у курильщиков, чем у некурящих. К ним относятся:
Однако курение не рекомендуется в качестве лечения из-за его побочных эффектов и риска зависимости.
Как мне помочь бросить курить?
Если вы хотите бросить курить или думаете о том, чтобы бросить курить, есть люди и службы, которые могут вам помочь.
- Поддержка по телефону.Линия для прекращения курения может помочь вам составить план отказа от курения и предложить вам информацию о средствах помощи при отказе от курения и услугах поддержки в вашем районе. В Новой Зеландии позвоните в Quitline по телефону 0800 778 778. .
- Проконсультируйтесь с семейным врачом. Большинство врачей общей практики могут предложить помощь и информацию о том, как бросить курить.
- Замена никотина. Никотинсодержащие пластыри, жевательная резинка, леденцы, назальный спрей и / или ингаляторы могут помочь в первые несколько недель. Для заядлых курильщиков или пьющих могут потребоваться более высокие дозы.
- Агонист никотина, такой как варениклин (Champix ™), или ингибитор обратного захвата дофамина, такой как бупропион (Zyban ™). Ваш врач может посоветовать вам лекарства, которые помогут вам избавиться от этой привычки.
- Вейпинг или электронные сигареты (также называемые электронными системами доставки никотина). Ознакомьтесь с плюсами и минусами. Главный хирург США называет электронные сигареты «серьезной проблемой для здоровья», особенно для молодежи, из-за зависимости и потенциального долгосрочного вреда для развития мозга и респираторного здоровья, включая рак.
- Другие варианты включают услуги, предлагаемые гипнотерапевтами, фармацевтами, иглотерапевтами и натуральными терапевтами.
Часто лучше всего комбинировать подходы. Измеритель для измерения содержания окиси углерода в выдыхаемом воздухе может использоваться для определения курса лечения.
Каковы кожные эффекты отказа от курения?
Никотинсодержащие пластыри, жевательные резинки, леденцы, назальный спрей, ингаляторы и электронные сигареты могут быть полезны или не оказывать положительного воздействия на кожу пациентов, пытающихся бросить курить.
Кожные побочные эффекты могут привести к плохой приверженности пациента лечению.
- Метакрилаты и никотин в трансдермальных пластырях вызывают лейкоцитокластический васкулит и аллергический контактный дерматит.
- Никотиновая жевательная резинка / пастилки / спрей / средство для ингаляции могут вызывать болезненные ощущения во рту / горле / носу и были связаны с острой крапивницей.
- Агонисты никотиновых рецепторов ацетилхолина варениклин могут вызывать сухость во рту, экзантему и острый генерализованный пустулез.