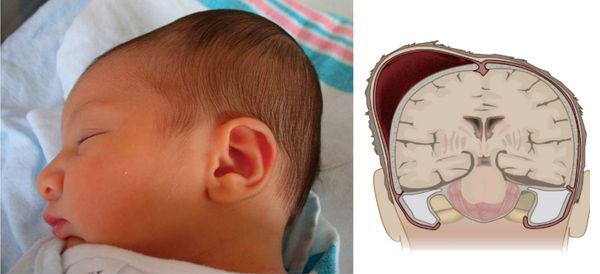
Внутримозговое кровоизлияние у новорожденных
От кровоизлияния в мозг и вокруг него особенно страдают преждевременно рожденные дети. Риск кровоизлияния в мозг является наибольшим в течение первых 5 дней жизни. Причинами кровоизлияний являются недоразвитые кровеносные сосуды, которые могут лопнуть во время тяжелых родов или в связи с осложнениями у новорожденного.
Наиболее чувствительные участки мозга – те, где нервные клетки сформировались на ранних стадиях развития плода. После этого клетки перемещаются к коре головного мозга, оставляя легкие кровоточащие образования с сосудами рядом с полостями мозга, так называемыми желудочками.
Группа риска
Кровоизлияние в мозг в основном встречается у преждевременно рожденных младенцев, а у детей постарше случается очень редко.
Диагностика
Стандартной процедурой в неонатальном отделении является проведение УЗИ головного мозга у всех недоношенных детей, в целях выявить кровотечение.
Прогноз
Кровоизлияния называются внутрижелудочковыми и классифицируются по четырем степеням сложности. Самая легкая форма, 1 степень, ограничена областью роста и не является строго внутрижелудочковой, то есть кровь не попадает в желудочки. При кровоизлиянии 2 степени в желудочек мозга поступает небольшое количество крови, а на при 3 степени кровоизлияние настолько обширно, что кровью заполняется более половины желудочка. Кровоизлияния 1-3 степени не затрагивают нервные клетки головного мозга. Кровоизлияние 4 степени затрагивает ткани мозга, прилегающие к желудочкам, и всегда приводит к необратимому повреждению головного мозга.
Кровоизлияния 1–2 степени проходят спонтанно и очень редко вызывают неврологические проблемы в будущем.
Текст: Кайса Булин Бленноу, лицензированный врач
Подробнее
-
Гидроцефалия
Webbredaktör: Annaklara Martin-Löf
Granskare: Kajsa Bohlin Blennow , Sektionschef
Uppdaterad:
Как красноярские врачи спасли пятимесячного малыша с травмой головы
В реанимационно-консультативный центр (РКЦ) Красноярского краевого клинического центра охраны материнства и детства позвонили врачи из Канска. К ним обратилась мама маленького Ярослава. Со слов мамы, мальчик упал с дивана, когда переворачивался, немного поплакал и уснул. Визуально никаких повреждений родители не увидели и забили тревогу, когда не смогли разбудить малыша, который долго не просыпался.
К ним обратилась мама маленького Ярослава. Со слов мамы, мальчик упал с дивана, когда переворачивался, немного поплакал и уснул. Визуально никаких повреждений родители не увидели и забили тревогу, когда не смогли разбудить малыша, который долго не просыпался.
Родители самостоятельно обратились в травмпункт Канской городской больницы. Ребенку был сделан рентген черепа, но повреждений не нашли. Так как у детей такого возраста кости черепа еще не до конца сформированы, еще подвижные, не окостеневшие, мягкие, на рентгене перелом может и не зафиксироваться. Позже врачи объяснили, что отчасти благодаря такой особенности строения черепа исход получился положительным. Но несмотря на это врачи расценили состояние ребенка как очень тяжелое и госпитализировали Ярослава в отделение реанимации местной больницы. Дежурный реаниматолог связался с РКЦ, мальчика сразу же поставили на учет с диагнозом: закрытая черепно-мозговая травма, кома I, сотрясение головного мозга, нарушение сознания.
Рассказывает заведующий РКЦ Краевого центра охраны материнства и детства Николай Попандопуло:
— Канским врачам были даны рекомендации для осмотра узкими специалистами для уточнения диагноза. Здесь в Красноярске параллельно велись консультации с нашими детскими хирургами и нейрохирургами 20-ой больницы. Тактика ведения пациента была согласована. При дополнительных обследованиях обнаружилась отрицательная динамика лабораторных показателей: резкое снижение гемоглобина. В ходе наблюдения были выставлены все показания для экстренного оперативного лечения ребенка. Мы понимаем, что в Канске нет необходимых условий для оказания помощи и нет детских нейрохирургов. Единственным спасением для этого малыша было попасть на операционный стол в многопрофильную специализированную клинику краевого центра, но попасть туда можно только силами выездной бригады РКЦ.
Здесь в Красноярске параллельно велись консультации с нашими детскими хирургами и нейрохирургами 20-ой больницы. Тактика ведения пациента была согласована. При дополнительных обследованиях обнаружилась отрицательная динамика лабораторных показателей: резкое снижение гемоглобина. В ходе наблюдения были выставлены все показания для экстренного оперативного лечения ребенка. Мы понимаем, что в Канске нет необходимых условий для оказания помощи и нет детских нейрохирургов. Единственным спасением для этого малыша было попасть на операционный стол в многопрофильную специализированную клинику краевого центра, но попасть туда можно только силами выездной бригады РКЦ.
Поэтому по жизненным показаниям было принято решение о вылете на территорию для оперативной транспортировки малыша к нейрохирургам. Пока одни красноярские врачи готовились принять пациента на операционный стол, другие добирались до пациента, канские врачи, совместно с заведующим РКЦ, занимались поддержкой жизненно важных функций малыша в режиме онлайн.
Изначально после падения визуально у ребенка не наблюдалось никаких повреждений головы, но к приезду красноярских врачей у малыша уже проявилась деформация черепа и клинические проявления внутри черепной гематомы.
Специалисты отмечают, что риск транспортировки был высоким. По прилете в Канск доктора уже на месте занимались стабилизацией состояния, коррекцией гемодинамики, оценили показатели после лабораторных исследований и проведенной гемотрансфузии. Сложность транспортировки заключалась в возрасте пациента, он был на искусственной вентиляции легких, в тяжелом состоянии, гематома могла вызвать смещение структур головного мозга, что могло повлечь остановку сердца и дыхания. На борту во время транспортировки проводился мониторинг и контроль витальных (жизненно важных) функций организма с поддержанием гемодинамики.
Малыш все время был под пристальным присмотром врачей. По прилете в Красноярск ребенку было сразу же проведено дополнительно исследование на КТ, так как только выездные бригады РКЦ оснащены транспортным переносным оборудованием для маленьких пациентов, что позволило сделать КТ пациенту, находящемуся на ИВЛ.
— В ту ночь нас возил авиаборт Ильи Житкова, — вспоминают врачи, — это вдохновило и придало сил, ведь у него на борту никто не умирал, и здесь мы не могли подвести коллегу.
Ребенок был срочно доставлен в Красноярскую межрайонную клиническую больницу №20 имени И. С. Берзона, где находится краевой центр детской хирургии и работают единственные в крае детские нейрохирурги неотложной помощи.
Рассказывает лечащий врач Ярослава, детский нейрохирург 20-й больницы Николай Жуков:
— После проведенной компьютерной томографии диагноз был выставлен непростой: закрытая черепно-мозговая травма, обширная эпидуральная гематома теменной области. Для понимания: эпидуральная гематома возникает при тяжелой травме головы — рвется сосуд, и кровь выливается между черепом и твердой оболочкой головного мозга. Обширные гематомы сдавливают ткани и нарушают работу органа. Длительное сдавление головного мозга опасно для любого человека. Но для маленького ребенка такая кровопотеря может быть просто губительна. Ребенку требовалась неотложная операция.
Ребенку требовалась неотложная операция.
Надо сказать, что при оказании первой помощи в районной больнице и при транспортировке мальчика из Канска в Красноярск было сделано все необходимое для подготовки его к операции, были выполнены необходимы лабораторные исследования, проведена минимальная инвазивная терапия. Чтобы обеспечить неподвижность поврежденной головы, мальчик в течение всего пути в Красноярск находился на медицинской седации и аппарате ИВЛ.
В первые же часы после госпитализации в 20-ю больницу пятимесячному Ярославу была выполнена костно-пластическая трепанация черепа, хирург удалил сгусток крови объемом 140 мл, сдавливавший ткани мозга. Ребенка перевели в реанимационное отделение, где специалисты буквально боролись за его жизнь.
— Ситуация осложнилась тем, что в первые послеоперационные сутки у Ярослава возобновилось внутреннее диффузное кровотечение, образовалась повторная гематома, меньшая по объему, — продолжает Николай Сергеевич. — Такое бывает, когда при длительной компрессии мозга у человека нарушается свертываемость крови. Было принято решение провести еще одну операцию.
Было принято решение провести еще одну операцию.
Хирургам удалось устранить главный болезненный фактор, а реаниматологи сделали все для того, чтобы выходить мальчишку, стабилизировать его систему гемостаза, не допустить рецидива гематомы, избежать грубого неврологического дефицита. Для восполнения кровопотери Ярославу несколько раз переливали донорскую плазму и кровь.
Почти неделю Ярослав провел в реанимации, с каждым днем его состояние улучшалось, он стал самостоятельно дышать и кушать, двигал ручками и ножками. Когда его перевели в обычную палату детского нейрохирургического отделения, здесь его встретила мама, которая все эти дни была на связи с реаниматологами и лечащим врачом.
— Я очень благодарна всем, кто оказал помощь моему ребенку, — сказала мама Ярослава Яна Борисовна. — Отдельное спасибо бригаде красноярских врачей, которая вовремя оказалась рядом с моим малышом и привезла его к руководителю детского нейрохирургического отделения Ивану Григорьевичу Малыхину.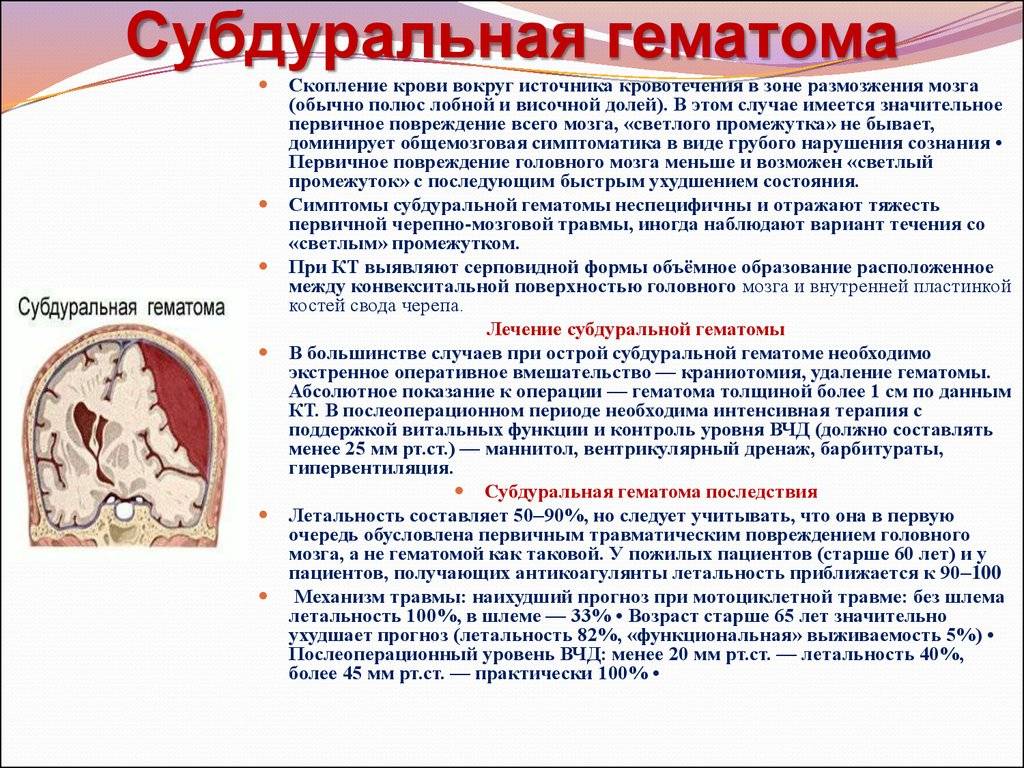 Мы почувствовали настоящую заботу и внимание. Благодаря красноярским врачам мой ребенок выжил при такой тяжелой травме. Дома нас ждут муж, бабушка, два старших сына. Мы каждый день на видеосвязи. Когда старший сын увидел, как Ярик играет, удивился: «Мам, он выглядит так, будто никакой травмы не было». Мы так рады, что все обошлось!
Мы почувствовали настоящую заботу и внимание. Благодаря красноярским врачам мой ребенок выжил при такой тяжелой травме. Дома нас ждут муж, бабушка, два старших сына. Мы каждый день на видеосвязи. Когда старший сын увидел, как Ярик играет, удивился: «Мам, он выглядит так, будто никакой травмы не было». Мы так рады, что все обошлось!
Свои полгодика Ярослав встретил уже в родном городе. После проведения основного лечения и стабилизации состояния мальчика перевели в Канскую районную больницу. Здесь лечение будет продолжено, Ярослава ждут консервативная терапия и реабилитация (массаж, ЛФК, физиолечение), контрольные КТ-исследования. При первой же необходимости канские врачи и родители смогут получить консультацию у красноярских нейрохирургов.
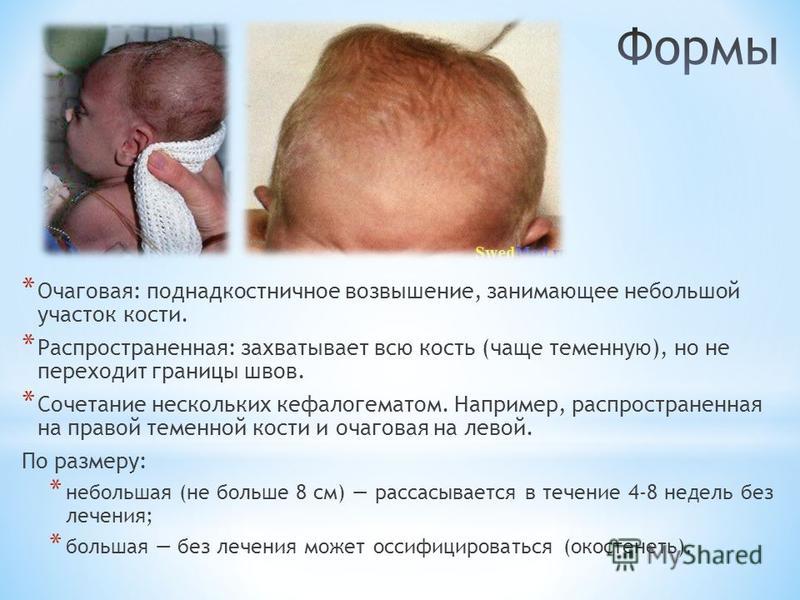
Кефалогематома
Кефалогематома у новорожденных является относительно распространенным заболеванием, при котором небольшая лужица крови превращается в массу непосредственно под скальпом ребенка вне черепа. Кефалогематомы крови возникают, когда давление на голову ребенка во время вагинальных родов повреждает или разрывает очень мелкие кровеносные сосуды в коже головы. Повреждение кровеносных сосудов вызывает их кровоизлияние (внутреннее кровотечение), и кровь собирается в лужу, которая превращается в доброкачественную массу.
Повреждение кровеносных сосудов вызывает их кровоизлияние (внутреннее кровотечение), и кровь собирается в лужу, которая превращается в доброкачественную массу.
Если вы родитель и паникуете из-за цефалогематомы вашего ребенка, это совершенно нормально. Но цефалогематомы являются очень частым результатом родов и редко бывают серьезными. Приблизительно у 2 из каждых 100 детей развивается кефалогематома после рождения (1–2 % спонтанных вагинальных родов и 3–4 % родов с применением щипцов или вакуум-ассистента). Кефалогематомы не вредны и не опасны для здоровья ребенка, потому что скопившаяся масса крови развивается вне черепа. Череп защищает мозг от любого потенциального повреждения кефалогематомами.
Симптомы кефалогематомы
Отличительным признаком цефалогематомы является выпячивание или выпуклость на затылке ребенка, которое образуется вскоре после рождения. Сначала выпуклость (которая представляет собой скопление внутренней крови) будет мягкой на ощупь. Постепенно скопившаяся кровь под кожей головы начнет кальцифицироваться, а выпуклость станет более твердой и плотной. Постепенно кальцифицированная кровь, скопившаяся под кожей головы, будет разрушаться, заставляя затвердевшую выпуклость двигаться в обратном направлении и начинать уменьшаться. Очень часто область в центре выпуклости кефалогематомы разрушается первой, в то время как внешние края массы исчезают немного дольше. В результате выпуклость выглядит как кольцо или кратер.
Постепенно скопившаяся кровь под кожей головы начнет кальцифицироваться, а выпуклость станет более твердой и плотной. Постепенно кальцифицированная кровь, скопившаяся под кожей головы, будет разрушаться, заставляя затвердевшую выпуклость двигаться в обратном направлении и начинать уменьшаться. Очень часто область в центре выпуклости кефалогематомы разрушается первой, в то время как внешние края массы исчезают немного дольше. В результате выпуклость выглядит как кольцо или кратер.
В дополнение к внешней выпуклости на затылке у новорожденных с цефалогематомой также могут быть более тонкие внутренние симптомы. Внутренние симптомы, связанные с кефалогематомой, включают:
- Инфекция : инфекция в кефалогематоме является потенциально опасным осложнением, которое возникает в некоторых случаях.
- Желтуха : кефалогематома может увеличить риск развития у ребенка желтухи новорожденных, распространенного состояния, возникающего в результате повышенного уровня билирубина в крови.

- Анемия : низкий уровень эритроцитов (анемия) является распространенным симптомом, связанным с кефалогематомой.
Причины и факторы риска кефалогематомы
Кефалогематома возникает в результате незначительного повреждения головы ребенка в результате внешней физической травмы или давления во время родов. Головка ребенка проходит через очень тяжелые испытания, когда ее проталкивают через родовые пути матери во время вагинальных родов. Кефалогематома возникает, когда острое давление или внешняя травма головы ребенка во время родов повреждает и разрывает мелкие хрупкие кровеносные сосуды, окружающие голову под скальпом. Порванные кровеносные сосуды по существу пропускают кровь, которая собирается в лужу под кожей головы ребенка, образуя характерную выпуклость цефалогематомы.
Точный источник травмы головы при родах, которая приводит к разрыву кровеносных сосудов вокруг головы ребенка, может быть разным.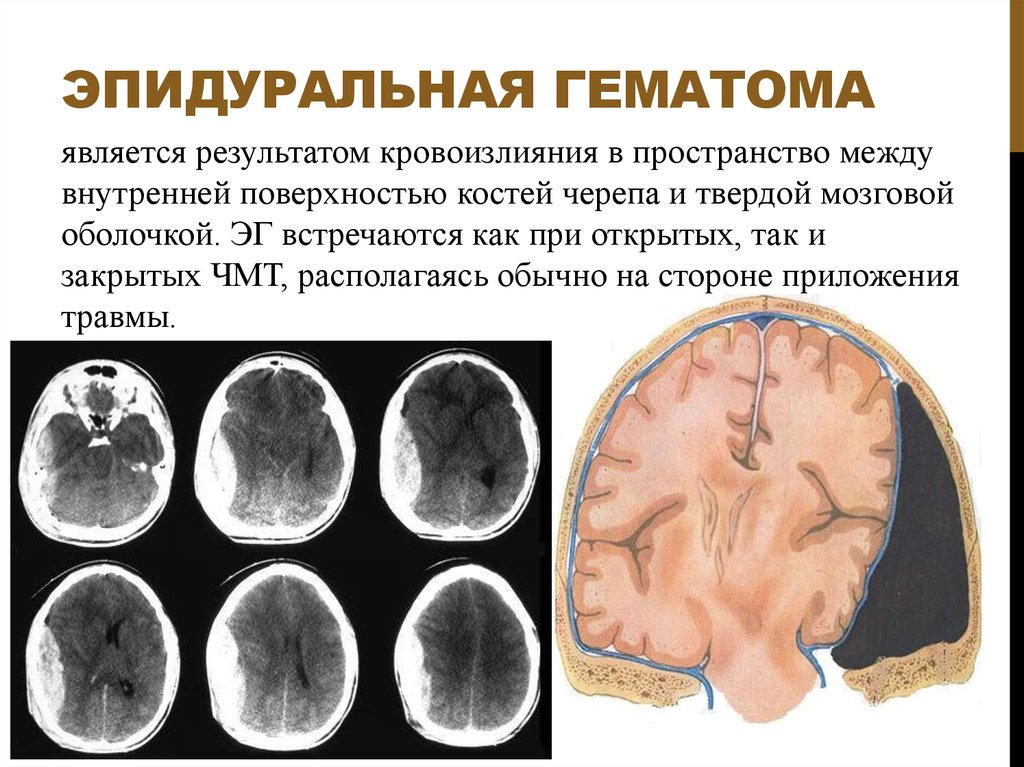 Одним из наиболее распространенных источников травм является удар головки ребенка о тазовую кость матери при продвижении по родовым путям. Когда это происходит, сила родовых схваток будет продолжать прижимать головку к тазу, пока она не обойдет вокруг и не пройдет через родовые пути.
Одним из наиболее распространенных источников травм является удар головки ребенка о тазовую кость матери при продвижении по родовым путям. Когда это происходит, сила родовых схваток будет продолжать прижимать головку к тазу, пока она не обойдет вокруг и не пройдет через родовые пути.
Инструменты для родовспоможения являются еще одним очень распространенным источником травм головы при родах, ведущих к кефалогематоме. К вспомогательным средствам при родах относятся такие устройства, как акушерские щипцы и вакуумные экстракторы. Врачи в родильном зале используют эти медицинские устройства, чтобы облегчить вагинальные роды, когда ребенок не проталкивается через родовые пути только благодаря сокращениям матки матери. И вакуум-экстракторы, и акушерские щипцы работают, захватывая головку ребенка. Даже когда эти устройства используются правильно и с высокой степенью мастерства и осторожности, они все равно могут воздействовать на голову ребенка достаточно сильно, чтобы повредить кровеносные сосуды и вызвать кефалогематому.
Любой ребенок, рожденный естественным путем, подвержен риску развития кефалогематомы, однако известно, что существуют различные факторы, значительно повышающие риск цефалогематомы. Все, что продлевает процесс родов и родоразрешения или делает его более сложным или трудным, автоматически увеличивает риск кефалогематомы по двум причинам. Во-первых, ребенок гораздо больше похож на травму таза или родовых путей во время более длительных, напряженных родов. Во-вторых, длительные, тяжелые роды делают более вероятным использование вспомогательных средств при родах, что еще больше увеличивает риск кефалогематомы. Факторы риска кефалогематомы включают:
- Макросомия плода: макросомия плода — это медицинский термин, обозначающий ребенка, который во время беременности становится большим (более 9 фунтов). Чем больше ребенок, тем больше трудностей у него неизменно будет при прохождении через узкие родовые пути.
- Эпидуральная анестезия: эпидуральная анестезия является очень распространенным методом обезболивания у матери во время родов.
 Однако эпидуральная анестезия вызывает онемение нижней части тела матери и делает ее менее способной эффективно вытолкнуть ребенка наружу.
Однако эпидуральная анестезия вызывает онемение нижней части тела матери и делает ее менее способной эффективно вытолкнуть ребенка наружу. - Вспомогательные средства при родах: всякий раз, когда врачи используют вакуум-экстрактор или щипцы, чтобы захватить головку ребенка и провести его через родовые пути, риск кефалогематомы немедленно возрастает.
Возможные осложнения кефалогематомы
Кефалогематома сама по себе является совершенно безвредным состоянием, которое проходит без какого-либо лечения. Однако в некоторых случаях кефалогематома может привести к другим осложнениям со здоровьем. Наиболее частым осложнением кефалогематомы является желтуха. Когда кровь в массе цефалогематомы в конечном итоге разрушается и реабсорбируется, это вызывает повышение уровня билирубина в крови. Желтуха является результатом избытка билирубина в крови, поэтому дети с цефалогематомой подвержены повышенному риску развития желтухи.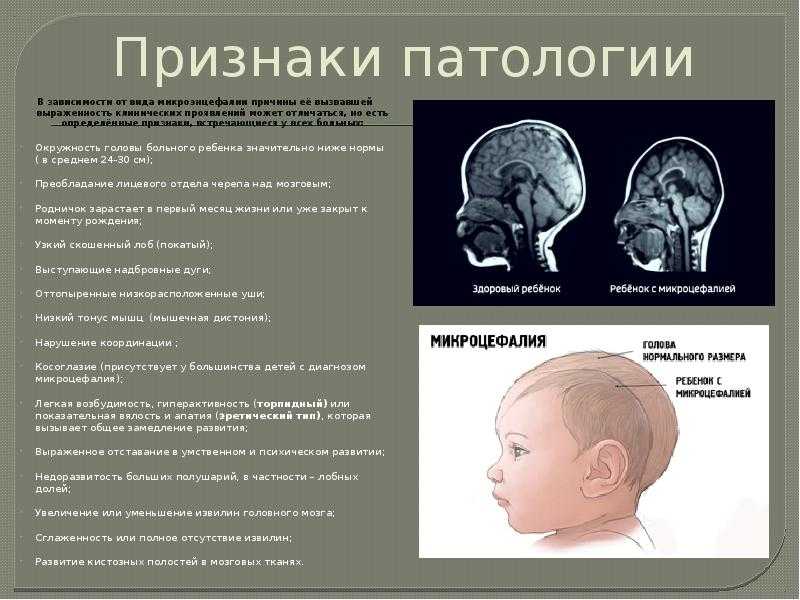
Редким, но потенциально опасным осложнением кефалогематомы является инфекция. Место кефалогематомы представляет небольшой риск первичной или вторичной инфекции. Поражения на коже могут сделать место цефалогематомы более уязвимым для бактериальных инфекций. Подавляющее большинство инфекций кефалогематомы вызывается возбудителем кишечной палочки. Инфекция кефалогематомы обычно развивается в первую или вторую неделю после рождения, и симптомы включают лихорадку и воспаление вблизи места выпячивания. Если вы подозреваете, что цефалогематома вашего ребенка может быть инфицирована, вам следует немедленно показать его врачу. Инфекции кефалогематомы могут быть очень серьезными и требуют немедленного медицинского вмешательства.
- Исследование аспирации иглы на больших цефалохематомах
- Краниосакральная терапия для этой и аналогичной травмы головы
- Разница между цефалогематомой и Caput Succedaneum
Cephalohematoma: Dausesess, Outlook, и Mote
99
9
9
9
9.
 скопление крови между кожей головы ребенка и черепом. Поврежденные кровеносные сосуды выделяют кровь, и кровь собирается в массу под кожей головы. Кровеносные сосуды часто повреждаются во время родов.
скопление крови между кожей головы ребенка и черепом. Поврежденные кровеносные сосуды выделяют кровь, и кровь собирается в массу под кожей головы. Кровеносные сосуды часто повреждаются во время родов.От 1 до 2 процентов всех рожденных детей заболевают СН во время или после рождения, так что это не редкое заболевание. Это тоже не опасно. Кровь находится на макушке черепа, а не под черепом. Это означает, что мозг не пострадал.
Наиболее очевидным симптомом ВГ будет мягкая, необычная выпуклость на задней части черепа ребенка. Скорее всего, вы не увидите пореза или синяка на поверхности кожи над выпуклостью.
В течение нескольких недель выпуклость может ощущаться тверже из-за кальцификации крови. Через несколько недель кровь начнет исчезать, а выпуклость сожмется. Однако иногда центр выпуклости исчезает раньше краев. Это может придать пятну ощущение кратера.
Помимо этой выпуклости, у младенцев с ВГ могут не проявляться какие-либо очевидные симптомы или поведенческие различия. Вместо этого симптомы могут быть более внутренними. Они могут включать:
Вместо этого симптомы могут быть более внутренними. Они могут включать:
- анемию или низкое количество эритроцитов
- желтуху или пожелтение
- инфекцию
Для диагностики CH ваш врач проведет полное обследование тела вашего ребенка. Часто одного появления выпуклости достаточно, чтобы поставить диагноз.
В качестве дополнительной меры предосторожности ваш врач может запросить дополнительные анализы, в том числе:
- Рентген
- КТ
- МРТ
- УЗИ
Если эти тесты визуализации не выявят дополнительных проблем, ваш врач будет рассматривать эту область как CH. Однако и вы, и ваш врач должны следить за изменением симптомов или признаков других проблем у вашего ребенка.
CH — легкая травма, которая чаще всего возникает во время родов. Например, если голова младенца больше, чем область таза матери, более вероятен СН. Младенец может удариться головой о таз матери во время родов и разорвать нежные кровеносные сосуды.
Вспомогательные приспособления, такие как щипцы или вакуум, также повышают вероятность этих травм. Эти приспособления могут понадобиться женщинам с тяжелыми или продолжительными родами, а продолжительное время родов может увеличить риск ВГ у ребенка.
ВГ может развиться у всех младенцев, но некоторые факторы повышают риск травмы у ребенка. У женщин с более длительными родами или осложненными родами чаще рождается ребенок с ВГ. Длительные роды также увеличивают потенциальную потребность в родовспомогательных устройствах. Эти устройства делают травмы более вероятными.
Эти факторы риска могут увеличить продолжительность родов у женщины или повысить вероятность осложненных родов:
- Крупному ребенку может быть трудно продвигаться по родовым путям, что замедляет роды.
- Родовой канал слишком мал для младенца.
- Слабые сокращения матки не выталкивают ребенка в родовые пути.
- Младенец не находится лицом вниз головой вниз. Ненормальное положение может сделать роды более продолжительными и сложными.

- У вас несколько штук.
Некоторые лекарства, особенно обезболивающие, также могут ослаблять схватки и замедлять роды.
Подробнее: Проблемы с родовыми путями »
Практически во всех случаях ребенку не требуется лечение ВГ. Это потому, что большинство этих травм заживают сами по себе. Вы можете ожидать, что шишка исчезнет через несколько недель или месяцев. Полное заживление некоторых травм может занять до трех месяцев.
В редких случаях врач может принять решение о дренировании скопившейся крови. Это не всегда необходимо, и это увеличивает риск инфекции и абсцесса у ребенка.
Любые осложнения ВГ носят временный характер и часто исчезают вместе с выпячиванием. У большинства детей не будет долгосрочных осложнений из-за ВГ, и не следует ожидать каких-либо задержек в развитии в результате травмы.
CH увеличивает риск развития анемии и желтухи у вашего ребенка.
Если у вашего ребенка в результате СН развилась анемия, может потребоваться переливание крови. Скопление крови, такое как СН, увеличивает риск низкого количества эритроцитов у вашего ребенка. Переливание увеличивает количество эритроцитов и, вероятно, облегчает любые симптомы анемии.
Скопление крови, такое как СН, увеличивает риск низкого количества эритроцитов у вашего ребенка. Переливание увеличивает количество эритроцитов и, вероятно, облегчает любые симптомы анемии.
Желтуха является результатом избытка билирубина в крови. Билирубин — это желтый пигмент, содержащийся в красных кровяных тельцах. По мере того как кровь из ЦГ расщепляется и реабсорбируется, уровень билирубина в крови ребенка повышается. Если эти уровни выше нормы, у вашего ребенка может развиться желтуха. Наиболее распространенным симптомом является желтоватое обесцвечивание кожи и глаз. Наиболее распространенным методом лечения желтухи является фототерапия или светотерапия. Специальные лампы расщепляют лишний билирубин, и он выводится из организма ребенка с мочой и стулом.
Скорее всего, вашему ребенку не придется оставаться в больнице, если у него разовьется СН. Врач вашего ребенка попросит вас следить за накоплением и предупредить его о новых симптомах, если они появятся до следующего осмотра вашего ребенка.

 Однако эпидуральная анестезия вызывает онемение нижней части тела матери и делает ее менее способной эффективно вытолкнуть ребенка наружу.
Однако эпидуральная анестезия вызывает онемение нижней части тела матери и делает ее менее способной эффективно вытолкнуть ребенка наружу.