Начались схватки: что делать — пошаговая инструкция от гинеколога — Parents.ru
РодыБеременность
- Фото
- Grinvalds/Getty Images/iStockphoto
Будущие мамы начинают с волнением прислушиваться к себе за много дней до того, как малыш решит появиться на свет. О том, что роды действительно начались, можно говорить лишь тогда, когда у женщины появляются регулярные схватки. Другие варианты: изредка возникающие тянущие боли в области лобка или крестца, «постреливания» в пояснице — это лишь предвестники грядущих событий. А вот когда болевые ощущения происходят с определенной периодичностью, не затихают, а усиливаются и становятся все чаще, долгожданное рождение малыша не за горами. Тут-то и вступает в силу ряд правил и ограничений, о которых стоит помнить будущей маме.
Собираемся в роддом
Можно и нужно засечь периодичность схваток.
 Как часто они возникают — это первый вопрос, который вы услышите в такой ситуации от любого медика. В самом начале родов промежуток между схватками достигает 30–60 минут, и это значит, что вы можете оставаться дома и спокойно заниматься своими делами как минимум час-другой. Если интервал составляет около 7–10 минут — пора собираться в роддом, но без лишней суеты. Поторопиться стоит в том случае, когда схватки возникают каждые 5–7 минут и каждая следующая длится дольше и сильнее предыдущей. Если же схватки происходят каждые 2–3 минуты — срочно вызывайте акушерскую бригаду «скорой помощи» и отправляйтесь в роддом в сопровождении медиков.
Как часто они возникают — это первый вопрос, который вы услышите в такой ситуации от любого медика. В самом начале родов промежуток между схватками достигает 30–60 минут, и это значит, что вы можете оставаться дома и спокойно заниматься своими делами как минимум час-другой. Если интервал составляет около 7–10 минут — пора собираться в роддом, но без лишней суеты. Поторопиться стоит в том случае, когда схватки возникают каждые 5–7 минут и каждая следующая длится дольше и сильнее предыдущей. Если же схватки происходят каждые 2–3 минуты — срочно вызывайте акушерскую бригаду «скорой помощи» и отправляйтесь в роддом в сопровождении медиков.Нельзя ни минуты медлить с отъездом в родильный дом, если у вас начали изливаться околоплодные воды. Их появление не спутать ни с чем: в отличие от мочеиспускания, воды нельзя остановить мышечным усилием. Запомните время, когда они излились, их цвет, запах и примерное количество. А еще лучше — с их появлением сразу же подложите под промежность тканевую пеленку и захватите ее с собой в роддом, чтобы показать акушеру.
 Цвет вод свидетельствует, не испытывает ли ребенок нехватки кислорода; а от этого будет зависеть тактика родов.
Цвет вод свидетельствует, не испытывает ли ребенок нехватки кислорода; а от этого будет зависеть тактика родов.
Никогда нельзя медлить с приездом в роддом, если у будущей мамы отошли или начали подтекать околоплодные воды, появились кровянистые выделения, возникла острая боль в низу живота, резко ухудшилось самочувствие (например, появилась сильная головная боль или дурнота).
- Фото
- Dougal Waters/Getty Images
Пока вы дома, можно заняться финальными приготовлениями к отъезду в роддом. Проверьте документы: самое важное — паспорт, страховой полис и обменная карта, но иногда требуется также копия больничного листа по беременности и родовой сертификат. Проверьте, на месте ли вещи, которые понадобятся вам во время родов (все остальное вам смогут передать после рождения малыша). Их не так много: это моющиеся тапочки, бутылка воды без газа (0,5–1 л), мобильник с зарядным устройством (и при необходимости наушниками).
 Женщинам с варикозной болезнью или тем, кто отправляется на плановое кесарево сечение, нужно взять компрессионные чулки. Можно захватить с собой и маленькую плитку шоколада или несколько кусочков сахара — это поддержит ваши силы, если роды затянутся и вы проголодаетесь (но будьте готовы к тому, что не во всех роддомах это разрешается).
Женщинам с варикозной болезнью или тем, кто отправляется на плановое кесарево сечение, нужно взять компрессионные чулки. Можно захватить с собой и маленькую плитку шоколада или несколько кусочков сахара — это поддержит ваши силы, если роды затянутся и вы проголодаетесь (но будьте готовы к тому, что не во всех роддомах это разрешается).Собираясь в роддом, можно привести себя в порядок: принять душ, сбрить волосы в интимной зоне, а лучше еще и снять лак с ногтей и коротко постричь их. Под длинными накрашенными ногтями незаметны загрязнения, грибковые поражения и изменения цвета (если ногти синеют, это говорит об острой нехватке кислорода). Что же касается бритья, то, хотя оно требуется уже не во всех роддомах, в большинстве учреждений все же считается необходимым. Если женщине во время родов потребуется рассечение промежности или экстренное кесарево сечение, область вмешательства все равно придется побрить, чтобы с волосков в рану не попала инфекция. Будущей маме могут провести эту процедуру уже в роддоме; на этот случай лучше иметь с собой одноразовый бритвенный станок или новое сменное лезвие, если вы предпочитаете многоразовый.

При редких схватках можно немного перекусить, если вы чувствуете, что голодны: выпейте полстакана кефира или йогурта, съешьте пару ложек нежирного творога или кусочек шоколада. Допускается небольшое количество пищи, которая легко усваивается. Важно, чтобы съеденное успело перевариться и покинуть желудок до того, как роды будут в разгаре. Во-первых, при открытии шейки матки у женщины может возникнуть тошнота и рвота. Во-вторых, если понадобится экстренное кесарево сечение (а от этого не застрахованы ни одни роды) и общий наркоз, возникает риск заброса желудочного содержимого в легкие, что приведет к тяжелым осложнениям. Вот почему категорически нельзя есть, когда схватки уже активно развиваются. Зато в течение всех родов можно пить — понемногу, небольшими глотками.
Вплоть до начала потуг можно занимать то положение, в котором будущей маме комфортнее: ходить, лежать, сидеть полулежа. А вот сидеть прямо женщине не стоит, чтобы не нарушать кровоток у малыша, да это будет неприятно и ей самой из-за давления на промежность.

Нельзя принимать ванну: вряд ли вам удастся сделать ее поверхность стерильной, и загрязненная микробами вода может попасть в родовые пути. Если плодный пузырь окажется надорван (а это определит только врач), к ребенку может проникнуть инфекция. Нельзя и самостоятельно делать клизму, даже если вы хорошо знакомы с этой процедурой — она может ускорить процесс родов; или, наоборот, чтобы избежать ее, принимать слабительное.
- Фото
- Getty Images/Science Photo Library RF
С момента начала сборов в роддом и до приезда не принимайте никаких таблеток, в том числе обезболивающих и успокоительных, микстур и не делайте никаких уколов. По приезду предупредите врачей о всех имеющихся у вас болезнях и аллергии.
В роддоме
Приехав на роды, женщина поступает в распоряжение врачей и акушерок; что можно и нельзя делать, теперь подскажут ей они. В каждом роддоме свои правила, но универсальными остаются несколько моментов.
В каждом роддоме свои правила, но универсальными остаются несколько моментов.
Можно и нужно рассказать врачу о том, что предшествовало приезду в роддом: когда начались схватки, какие ощущения вы при этом испытывали, наблюдались ли выделения и так далее. Ничего не скрывайте и не стесняйтесь озвучивать даже интимную информацию — например, если незадолго до начала родов у вас был секс. То, что представляется несущественным женщине, может оказаться принципиально важным для врача.
Можно интересоваться происходящим, задавать врачам вопросы, выяснять названия препаратов, которые вам дают. Вы имеете полное право знать, что с вами происходит и что делают доктора.
Пока идет период схваток, можно с разрешения врачей двигаться, прогуливаться по коридору, принимать любое удобное положение. Если вам хочется, можно пританцовывать, массировать себе поясницу, делать дыхательные упражнения. Женщина интуитивно чувствует, что нужно ее организму, поэтому навредить себе вы не сможете.
 Если вас клонит в сон, можно поспать или подремать.
Если вас клонит в сон, можно поспать или подремать.
Пока идут схватки, можно посидеть и даже слегка попрыгать на большом надувном мяче. Это полезное приспособление хорошо снимает напряжение в пояснице и облегчает боль многим будущим мамам. Фитболы сейчас есть во многих роддомах, так что вы можете попросить его, если понадобится.
Нельзя тужиться (даже если вам хочется), пока этого не разрешил врач. Важно, чтобы потуги происходили после того, как шейка матки полностью раскрылась, — иначе это может повредить и родовым путям женщины, и ребенку.
Нельзя кричать и стонать: помимо того что это мешает врачам и другим роженицам, крик ухудшает поступление кислорода к малышу. Вместо этого пытайтесь глубоко дышать или даже петь: вполголоса протяжно выпевая гласные, вы расслабляетесь и насыщаете легкие кислородом. Нельзя и зажиматься: например, стискивать кулаки или напрягать мышцы лица. Из-за мышечного напряжения боль чувствуется острее, так что пробуйте, например, хотя бы расслабить кисти рук — это один из приемов релаксации.

Больше полезных материалов для будущих мам — в нашем канале на Яндекс.Дзен.
Любовь Пришлая
Кесарево сечение сегодня — Клиника «9 месяцев»
Когда-то в далеком прошлом эта операция была равноценна смертному приговору для женщины, и прибегали к ней лишь в критических случаях. Проводилась она без обезболивания, шовного материала, и антибиотиков не было…
В наши дни из «операции отчаяния» кесарево сечение превратилось в операцию, o выборе которой зачастую известно задолго до срока родов, к которой готовятся и исходы которой значительно благоприятнее как для матери, так и для ребенка.
О том, когда необходимо кесарево сечение, об анестезии и возможности самостоятельных родов после такой операции мы поговорили с врачом акушером-гинекологом клиники «9 месяцев», к.м.н. Головановым Леонидом Аркадьевичем.
— Леонид Аркадьевич, в наши дни кесарево сечение (КС) стало настолько обычным явлением, что находятся женщины, которые, боясь рожать самостоятельно, настаивают на оперативном родоразрешении.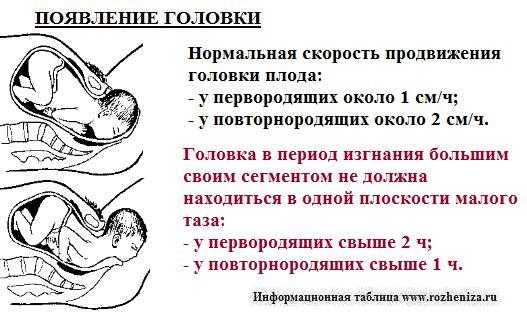 Насколько оправдан их выбор?
Насколько оправдан их выбор?
— Идеальные роды всегда лучше идеальной операции. Хотя в нашей стране беременная имеет право написать заявление и настаивать на КС, но пока процент таких операций крайне низкий. Проходивший у нас ординатуру индус поведал, что у них на родине примерно 80 % пациенток, имеющих возможность родить в клиническом учреждении, идут на КС по собственному желанию, без медицинских на то показаний.
— Что считается показаниями к КС?
— Показания к операции могут быть абсолютными, когда роды представляют опасность для жизни матери (например, предлежание плаценты, несоответствие размеров таза женщины и головки плода и др.), и относительными, при которых рождение живого и здорового ребенка через естественные родовые пути сомнительно (аномалии родовой деятельности, кислородное голодание плода, не поддающиеся лечению, тазовое предлежание или поперечное положение плода, многоплодная беременность и т. д.). Конечно, лет двести назад, с учетом возможностей медицины тех времен, только полное предлежание плаценты и было показанием к КС, а, например, наложение акушерских щипцов для вытягивания ребенка за головку и плодоразрушающие операции были привычным явлением. А еще в поле рожали… Но тогда был естественный отбор: по некоторым данным, до 30 % родившихся в поле — в поле и оставались! Разумеется, в наши дни, в нашей стране такое недопустимо.
А еще в поле рожали… Но тогда был естественный отбор: по некоторым данным, до 30 % родившихся в поле — в поле и оставались! Разумеется, в наши дни, в нашей стране такое недопустимо.
— Если операция показана заранее, что лучше — проводить ее планово, назначив на определенный день, или делать КС экстренно, когда уже начались схватки или отошли воды?
— Считается, что во время схваток происходит «дозревание» плода: легочная ткань, ферменты в кишечнике, центр терморегуляции, печень — органы и системы активируются, и плод, побыв в родах, извлекается максимально зрелым. Такой ребенок активнее, он лучше усваивает молочко, у него меньше риск развития желтушки и т. д. Для матери тоже есть свои плюсы: матка лучше опорожняется, быстрее сокращается, послеоперационных лечебных манипуляций приходится проводить гораздо меньше. Таким образом, если начались роды, но тужиться нельзя, то выжидательная тактика оправдана. Все решается индивидуально. Бывают случаи, когда схватки вовсе противопоказаны, например, при полном предлежании плаценты — тогда КС делается планово, причем, не дожидаясь доношенного срока.
— Сегодня в акушерстве всё чаще применяют эпидуральную анестезию (ЭДА). Однако многие женщины боятся данного вида обезболивания, считая его небезопасным и для ребенка, и для собственного здоровья. Обоснованы ли подобные страхи?
— Большинство страхов, связанных с ЭДА, основываются на слухах и незнании. На сегодняшний день клинически доказано и научно обосновано преимущество ЭДА перед другими видами обезболивания при полостных операциях, в том числе КС. Например, при ЭДА не возникает медикаментозной депрессии у матери и плода, быстрее восстанавливается работа кишечника и мочевого пузыря, пациентка может раньше вставать и самостоятельно передвигаться. Мама находится в сознании во время появления ребенка на свет, слышит его первый крик, ей могут приложить кроху к груди, что, кстати, очень полезно для новорожденного. Разумеется, многое зависит от анестезиолога, акушера-гинеколога и, конечно, самой пациентки.
И это касается не только КС. ЭДА с успехом применяют также при самостоятельных родах. Здесь используется так называемая мобильная ЭДА — дозировка подбирается индивидуально таким образом, чтобы сохранялось ощущение родовой деятельности: роженица чувствует схватки, потуги и ведет себя при этом адекватно. Абсолютное обезболивание (как при КС) в родах недопустимо. Схватки проходят немного быстрее, улучшается питание, снабжение кислородом и кровообращение плода. Риск родовых травм у матери (внутренние разрывы, травмы промежности) и плода (травмы плечевого пояса, шейного отдела) уменьшается.
Здесь используется так называемая мобильная ЭДА — дозировка подбирается индивидуально таким образом, чтобы сохранялось ощущение родовой деятельности: роженица чувствует схватки, потуги и ведет себя при этом адекватно. Абсолютное обезболивание (как при КС) в родах недопустимо. Схватки проходят немного быстрее, улучшается питание, снабжение кислородом и кровообращение плода. Риск родовых травм у матери (внутренние разрывы, травмы промежности) и плода (травмы плечевого пояса, шейного отдела) уменьшается.
— То есть, можно сказать, что рожать лучше с анестезией, чем без нее?
— Конституционно любая манипуляция, которая болезненна и может быть обезболена, должна быть обезболена. Я не утверждаю, что если роды проводятся с «эпидуралкой», то все очень хорошо, а если без нее, то обязательно будут травмы. Но вероятность травматизма, чисто родового, механического, снижается. А опираться на принцип «бабушки так рожали — и я потерплю», думаю, неправильно.
Тут дело не только в умении «не кричать». Например, расслабить промежность во время потуги даже йоги не могут. Кто рожал, тот поймет.
Например, расслабить промежность во время потуги даже йоги не могут. Кто рожал, тот поймет.
— Есть ли какие-то противопоказания к ЭДА?
— Противопоказаниями, например, могут послужить травмы и аномалии позвоночника, гнойничковые высыпания на спине, продолжающееся обильное кровотечение, применение некоторых препаратов, влияющих на свертывание крови, аллергия на используемые для анестезии лекарства. Все это обязательно оценивается анестезиологом, и совместно с акушером принимается решение о возможности и способе обезболивания.
— Многие женщины, пройдя через КС, имеют желание повторно родить естественным путем. Насколько опасны роды с рубцом на матке?
— Рубцовая ткань менее эластична, и риск разрыва матки по рубцу всегда имеет место. Поэтому здесь нужны хорошая диагностическая база, высокопрофессиональные врачи и тщательный контроль. В период беременности желательно в динамике отслеживать состояние области рубца на матке. При УЗИ лучше смотреть не просто толщину рубца, а наблюдать его послойно, следить за кровообращением в этой области. В комплексе это дает возможность оценить, будет ли рубец состоятелен, выдержит ли схватки и потуги. УЗИ-контроль непосредственно в родах дает еще больше гарантий и возможностей для принятия адекватного и своевременного акушерского решения. Роды с рубцом на матке — манипуляция достаточно рискованная, канительная и трудоемкая, но себя оправдывающая. Те женщины, которые после КС рожали самостоятельно, практически все остались довольны — им есть, с чем сравнивать. Послеродовый период проходит мягче, детишки активнее, маме можно носить малыша на руках и спокойно кормить грудью — нет такой лекарственной нагрузки, как после «кесарева».
В комплексе это дает возможность оценить, будет ли рубец состоятелен, выдержит ли схватки и потуги. УЗИ-контроль непосредственно в родах дает еще больше гарантий и возможностей для принятия адекватного и своевременного акушерского решения. Роды с рубцом на матке — манипуляция достаточно рискованная, канительная и трудоемкая, но себя оправдывающая. Те женщины, которые после КС рожали самостоятельно, практически все остались довольны — им есть, с чем сравнивать. Послеродовый период проходит мягче, детишки активнее, маме можно носить малыша на руках и спокойно кормить грудью — нет такой лекарственной нагрузки, как после «кесарева».
— Через какое время после КС лучше всего планировать новые роды?
— Самый прочный и эластичный рубец бывает примерно через 1,5-2 года. Если женщина беременеет вскоре после операции, то рубец незрелый и может стать несостоятельным. Если беременность наступает через 10-15 лет, то риск разрыва матки также повышается. Но тут все очень индивидуально. В наше время, учитывая хороший шовный материал, возможности ухода и наблюдения, шансы благополучно родить и через 15 лет после КС велики. В нашей практике были случаи самостоятельных родов после двух операций КС, да еще и крупным плодом. Главное, повторюсь, это тщательный контроль от начала беременности и до момента появления ребенка на свет. Тактика ведения беременности с рубцом на матке отличается от обычной беременности, требует большего внимания, более часто приходится прибегать к дополнительным обследованиям. До 40 недель с рубцом на матке дохаживают редко — рожать лучше чуть раньше, но чтобы плод был зрелым и родовые пути готовы.
В нашей практике были случаи самостоятельных родов после двух операций КС, да еще и крупным плодом. Главное, повторюсь, это тщательный контроль от начала беременности и до момента появления ребенка на свет. Тактика ведения беременности с рубцом на матке отличается от обычной беременности, требует большего внимания, более часто приходится прибегать к дополнительным обследованиям. До 40 недель с рубцом на матке дохаживают редко — рожать лучше чуть раньше, но чтобы плод был зрелым и родовые пути готовы.
И напоследок от себя лично. Дорогие будущие счастливые мамочки, выбрав себе врача, доверьтесь ему, побольше спрашивайте, правильно вовремя жалуйтесь и ничего не бойтесь! Врачи сделают все возможное, чтобы вы выписались здоровой со здоровым ребенком.
Идеальные роды всегда лучше идеальной операции.
Большинство страхов, связанных с ЭДА, основываются на слухах и незнании.
Опираться на принцип «бабушки так рожали — и я потерплю» неправильно.
Роды с рубцом на матке — манипуляция достаточно рискованная, но себя оправдывающая. Те женщины, которые после КС рожали самостоятельно, практически все остались довольны.
Те женщины, которые после КС рожали самостоятельно, практически все остались довольны.
Назад к списку статей
Преждевременные роды и преждевременные роды: вы в группе риска?
Преждевременные роды и преждевременные роды происходят слишком рано, до 37 недель беременности.
Дети, рожденные раньше срока, чаще имеют проблемы со здоровьем, чем дети, рожденные в срок.
Узнайте о признаках и симптомах преждевременных родов, чтобы быстро получить помощь, если они произойдут с вами.
Мы не всегда знаем, что вызывает преждевременные роды и преждевременные роды. Мы знаем, что определенные факторы риска могут сделать вас более склонными к преждевременным родам.
Поговорите со своим врачом о том, что вы можете сделать, чтобы снизить риск преждевременных родов и преждевременных родов.
Что такое преждевременные роды и преждевременные роды?
Преждевременный и недоношенный означают одно и то же — ранний. Преждевременные роды — это роды, которые начинаются рано, до 37 недель беременности. Роды — это процесс, через который проходит ваше тело, чтобы родить ребенка. Преждевременные роды могут привести к преждевременным родам. Преждевременные роды — это когда ваш ребенок рождается раньше срока, до 37 недель беременности. Вашему ребенку нужно около 40 недель в утробе матери, чтобы расти и развиваться до рождения.
Преждевременные роды — это роды, которые начинаются рано, до 37 недель беременности. Роды — это процесс, через который проходит ваше тело, чтобы родить ребенка. Преждевременные роды могут привести к преждевременным родам. Преждевременные роды — это когда ваш ребенок рождается раньше срока, до 37 недель беременности. Вашему ребенку нужно около 40 недель в утробе матери, чтобы расти и развиваться до рождения.
Дети, рожденные до 37 недель беременности, называются недоношенными. У недоношенных детей могут быть серьезные проблемы со здоровьем при рождении и в дальнейшей жизни. Каждый год в США преждевременно рождается примерно 1 из 10 младенцев.
Каковы признаки и симптомы преждевременных родов?
Признаки заболевания — это то, что кто-то может увидеть или узнать о вас, например, сыпь или кашель. Симптомы — это то, что вы чувствуете сами, чего не видят другие, например, боль в горле или головокружение. Узнайте о признаках и симптомах преждевременных родов, чтобы вы могли быстро получить помощь, если они произойдут с вами.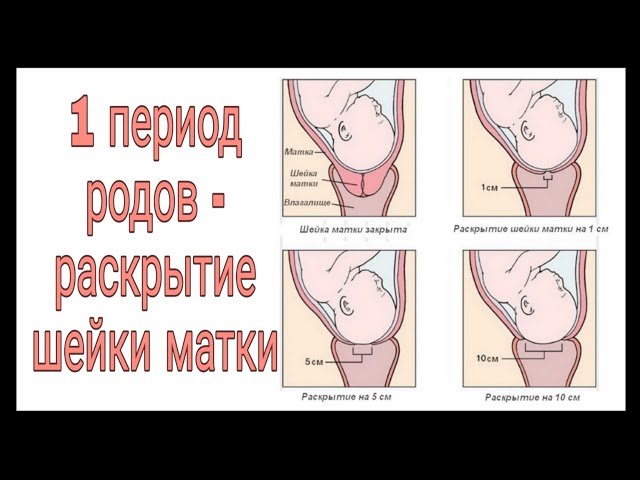
Если у вас есть хотя бы один из этих признаков и симптомов преждевременных родов, немедленно позвоните своему поставщику медицинских услуг:
- Изменение выделений из влагалища (водянистые, слизистые или кровянистые) или большее количество выделений из влагалища, чем обычно
- Давление в области таза или нижней части живота, как будто ваш ребенок давит вниз
- Постоянная низкая, тупая боль в спине
- Спазмы живота с диареей или без нее
- Регулярные или частые сокращения, от которых живот сжимается, как кулак. Схватки могут быть болезненными, а могут и не быть.
- У вас отошли воды
Когда вы обратитесь к врачу, он может провести гинекологический осмотр или трансвагинальное УЗИ, чтобы увидеть, не начала ли шейка матки истончаться и открываться для родов. Шейка матки — это отверстие в матку (матку), которое находится в верхней части влагалища (родовых путей). Трансвагинальное УЗИ проводится во влагалище, а не снаружи живота. Как и обычное УЗИ, оно использует звуковые волны и компьютер для создания изображения вашего ребенка. Если у вас есть схватки, ваш врач наблюдает за ними, чтобы увидеть, насколько они сильны и далеки друг от друга. Вы можете пройти другие тесты, чтобы помочь вашему поставщику услуг выяснить, действительно ли вы рожаете.
Как и обычное УЗИ, оно использует звуковые волны и компьютер для создания изображения вашего ребенка. Если у вас есть схватки, ваш врач наблюдает за ними, чтобы увидеть, насколько они сильны и далеки друг от друга. Вы можете пройти другие тесты, чтобы помочь вашему поставщику услуг выяснить, действительно ли вы рожаете.
Если у вас преждевременные роды, ваш врач может назначить вам лечение, чтобы остановить их. Или вы можете получить лечение, чтобы помочь улучшить здоровье вашего ребенка до рождения. Поговорите со своим врачом о том, какие методы лечения могут подойти вам.
Есть ли у вас риск преждевременных родов и преждевременных родов?
Мы не всегда точно знаем, что вызывает преждевременные роды и преждевременные роды. Иногда роды начинаются сами по себе без предупреждения. Даже если вы все делаете правильно во время беременности, вы все равно можете родить раньше срока.
Мы знаем, что некоторые факторы могут повысить вероятность преждевременных родов и преждевременных родов. Это так называемые факторы риска. Наличие фактора риска не означает, что у вас будут преждевременные роды или преждевременные роды. Но это может повысить ваши шансы. Поговорите со своим лечащим врачом о том, что вы можете сделать, чтобы снизить риск.
Это так называемые факторы риска. Наличие фактора риска не означает, что у вас будут преждевременные роды или преждевременные роды. Но это может повысить ваши шансы. Поговорите со своим лечащим врачом о том, что вы можете сделать, чтобы снизить риск.
Поскольку многие недоношенные дети рождаются с низкой массой тела при рождении, многие факторы риска преждевременных родов и преждевременных родов такие же, как и для рождения ребенка с низкой массой тела при рождении. Низкий вес при рождении — это когда ребенок рождается с весом менее 5 фунтов 8 унций.
Эти три фактора риска повышают вероятность преждевременных родов и преждевременных родов:
- В прошлом у вас был недоношенный ребенок.
- Вы беременны многоплодной беременностью (двойней, тройней и более).
- У вас сейчас есть проблемы с маткой или шейкой матки или они были в прошлом. Ваша матка (также называемая маткой) — это место, где ваш ребенок растет внутри вас.
Медицинские факторы риска преждевременных родов и преждевременных родов до наступления беременности
- Низкий или избыточный вес до беременности.

- Наличие преждевременных родов в семейном анамнезе. Это означает, что у кого-то в вашей семье (например, у вашей матери, бабушки или сестры) родился недоношенный ребенок. Если вы родились раньше срока, у вас больше шансов родить раньше, чем у других.
- Слишком рано снова забеременеть после рождения ребенка. Для большинства женщин лучше подождать не менее 18 месяцев, прежде чем снова забеременеть. Поговорите со своим поставщиком медицинских услуг о подходящем для вас количестве времени.
Медицинские факторы риска преждевременных родов и преждевременных родов во время беременности
Наличие определенных заболеваний во время беременности может увеличить риск преждевременных родов и преждевременных родов, в том числе: синдромы (также называемые EDS) и сосудистый синдром Элерса-Данлоса (также называемый vEDS)
. Соединительная ткань – это ткань, которая окружает и поддерживает другие ткани и органы. EDS может привести к расшатыванию суставов и их легкому вывиху; кожа тонкая, легко растягивается и покрывается синяками; и кровеносные сосуды должны быть хрупкими и маленькими. Это также может повлиять на вашу матку и кишечник. vEDS является наиболее серьезным видом EDS, потому что он может привести к разрыву (разрыву) артерий и органов (например, матки). EDS и vEDS — это генетические состояния, которые могут передаваться от родителей к детям через гены.
EDS может привести к расшатыванию суставов и их легкому вывиху; кожа тонкая, легко растягивается и покрывается синяками; и кровеносные сосуды должны быть хрупкими и маленькими. Это также может повлиять на вашу матку и кишечник. vEDS является наиболее серьезным видом EDS, потому что он может привести к разрыву (разрыву) артерий и органов (например, матки). EDS и vEDS — это генетические состояния, которые могут передаваться от родителей к детям через гены.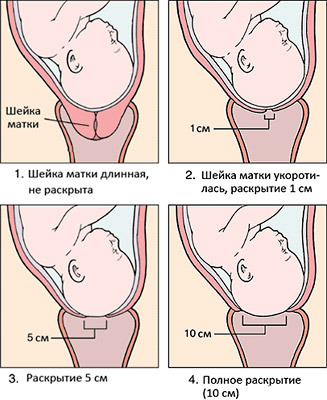
Другие медицинские факторы риска во время беременности включают:
- Опоздание или отсутствие дородового ухода. Дородовой уход — это медицинская помощь, которую вы получаете во время беременности.
- Недостаточный набор веса во время беременности. Это может включать расстройство пищевого поведения, такое как анорексия или булимия.
- Кровотечение из влагалища во втором или третьем триместре
- Преждевременный преждевременный разрыв плодных оболочек (также называемый PPROM).
 Преждевременный разрыв плодных оболочек (также называемый PROM) — это разрыв амниотического мешка вокруг вашего ребенка (ваши воды отходят) до начала родов. PPROM — это когда это происходит до 37 недель беременности. Если у вас подтекает какая-либо жидкость из влагалища, позвоните своему врачу и отправляйтесь в больницу.
Преждевременный разрыв плодных оболочек (также называемый PROM) — это разрыв амниотического мешка вокруг вашего ребенка (ваши воды отходят) до начала родов. PPROM — это когда это происходит до 37 недель беременности. Если у вас подтекает какая-либо жидкость из влагалища, позвоните своему врачу и отправляйтесь в больницу. - Беременность после экстракорпорального оплодотворения (также называемого ЭКО). ЭКО — это метод лечения бесплодия, который помогает женщинам забеременеть.
- Беременность ребенком с определенными врожденными дефектами, такими как пороки сердца или расщелина позвоночника. Врожденные дефекты – это состояния здоровья, которые присутствуют при рождении. Они изменяют форму или функцию одной или нескольких частей тела. Врожденные дефекты могут вызвать проблемы со здоровьем в целом, с тем, как организм развивается или работает. Spina bifida — это врожденный дефект позвоночника.
Повседневные факторы риска преждевременных родов и преждевременных родов
- Курение, употребление алкоголя, употребление уличных наркотиков или злоупотребление лекарствами, отпускаемыми по рецепту.

- Много стресса в жизни, Низкий социально-экономический статус (также называемый СЭС). SES — это сочетание таких факторов, как ваше образование, ваша работа и ваш доход (сколько денег вы зарабатываете).
- Насилие в семье. Это когда ваш партнер причиняет вам боль или оскорбляет вас. Оно включает физическое, сексуальное и эмоциональное насилие.
- Долгие часы работы или необходимость много стоять
- Воздействие загрязнения воздуха, свинца, радиации и химических веществ, таких как краска, пластик и пассивное курение. Пассивное курение – это дым от чужой сигареты, сигары или трубки.
Возраст и раса как факторы риска преждевременных родов и преждевременных родов
Если вы моложе 17 или старше 35 лет, у вас больше шансов, чем у других женщин, рожать раньше срока. В Соединенных Штатах чернокожие женщины чаще рожают раньше срока. Ежегодно почти 17 процентов чернокожих детей рождаются преждевременно.
Можете ли вы снизить риск преждевременных родов и преждевременных родов?
Да, вы можете снизить риск преждевременных родов. Некоторые факторы риска — это вещи, которые вы не можете изменить, например, преждевременные роды во время предыдущей беременности. С другими можно что-то сделать, например, бросить курить.
Вот что вы можете сделать, чтобы снизить риск преждевременных родов и преждевременных родов:
- Набрать нормальный вес до беременности и набрать нужный вес во время беременности. Поговорите со своим врачом о том, какой вес вам нужен до и во время беременности.
- Не курите, не употребляйте алкоголь, не употребляйте уличные наркотики и не злоупотребляйте отпускаемыми по рецепту лекарствами.
 Узнайте у своего поставщика услуг о программах, которые могут помочь вам бросить курить.
Узнайте у своего поставщика услуг о программах, которые могут помочь вам бросить курить. - Пройдите первый профилактический осмотр, как только вы решите, что беременны . Во время беременности посещайте все дородовые осмотры, даже если чувствуете себя хорошо. Дородовой уход помогает вашему медицинскому работнику следить за тем, чтобы вы и ваш ребенок были здоровы.
- Получите лечение от хронических заболеваний , таких как высокое кровяное давление, диабет, депрессия и проблемы с щитовидной железой. Депрессия — это медицинское состояние, при котором сильное чувство грусти длится долгое время и мешает вашей повседневной жизни. Нужно лечение, чтобы стало лучше. Щитовидная железа — это железа на шее, которая вырабатывает гормоны, помогающие организму накапливать и использовать энергию из пищи.
- Защитите себя от инфекций . Поговорите со своим врачом о прививках, которые могут защитить вас от определенных инфекций.
 Мойте руки водой с мылом после посещения туалета или сморкания. Не ешьте сырое мясо, рыбу или яйца. Займитесь безопасным сексом. Не трогайте кошачьи какашки.
Мойте руки водой с мылом после посещения туалета или сморкания. Не ешьте сырое мясо, рыбу или яйца. Займитесь безопасным сексом. Не трогайте кошачьи какашки. - Уменьшите стресс . Ешьте здоровую пищу и занимайтесь чем-нибудь активным каждый день. Попросите семью и друзей помочь вам по дому или позаботиться о других детях. Получите помощь, если ваш партнер оскорбляет вас. Поговорите со своим начальником о том, как снизить стресс на работе.
- Подождите не менее 18 месяцев между родами и повторной беременностью . Используйте противозачаточные средства, пока не будете готовы снова забеременеть. Если вы старше 35 лет или у вас был выкидыш или мертворождение, поговорите со своим врачом о том, как долго ждать между беременностями. Выкидыш – это смерть ребенка в утробе матери до 20 недель беременности. Мертворождение – это смерть ребенка в утробе матери после 20 недель беременности.
Последняя проверка: март 2018 г.
См.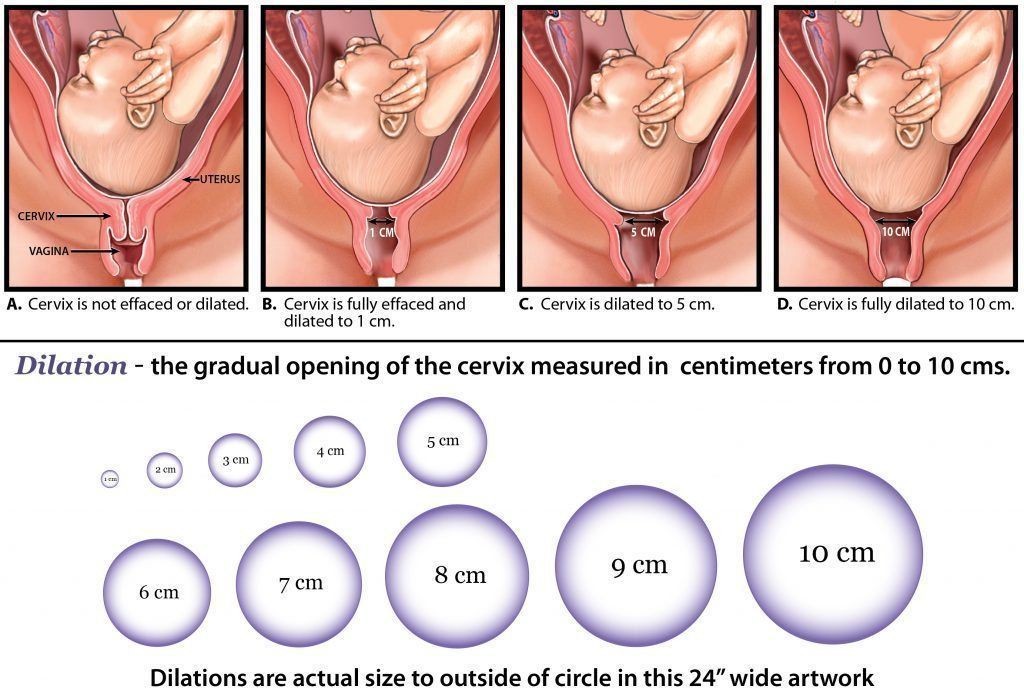 также: Признаки и симптомы преждевременных родов инфографика
также: Признаки и симптомы преждевременных родов инфографика
Роды — схватки | Беременность Роды и младенец
Роды — схватки | Беременность Рождение и ребенок начало содержания5-минутное чтение
Слушать
Схватки — это когда мышцы матки (матки) напрягаются, а затем расслабляются. Схватки могут возникать в любое время во время беременности, но вы вряд ли почувствуете их на ранних сроках беременности. Во время родов схватки становятся сильнее, регулярнее и болезненнее. Поговорите со своим врачом или акушеркой во время дородового визита о том, что вам следует делать, когда вы начинаете чувствовать схватки.
Что такое сокращение? Какие признаки?
Во время схватки матка напрягается, чтобы раскрыть (раскрыть) шейку матки (шейку матки) и опустить ребенка вниз во время первого периода родов.
Схватки могут ощущаться как волна, которая начинается в верхней части матки и движется вниз. Если вы положите руку на живот во время схватки, вы почувствуете, как живот становится твердым, а затем смягчается, когда схватка заканчивается.
Схватки становятся более частыми и интенсивными по мере прогрессирования родов. Вы почувствуете облегчение боли между схватками. Схватки продолжаются до тех пор, пока шейка матки не раскроется и не станет шириной около 10 см, достаточной для рождения ребенка.
На что похожи схватки?
Женщины могут испытывать схватки по-разному. Ваши схватки могут ощущаться как спазмы в нижней части живота и могут начинаться с ощущения менструальной боли. У вас может быть тупая боль в пояснице или боль во внутренней части бедра, которая ощущается в ногах.
Сначала схватки будут короткими с интервалом около 30 минут. По мере продвижения родов ваши схватки будут становиться сильнее и ближе друг к другу. Ваши схватки в конечном итоге будут длиться до минуты и происходить каждые 2-3 минуты.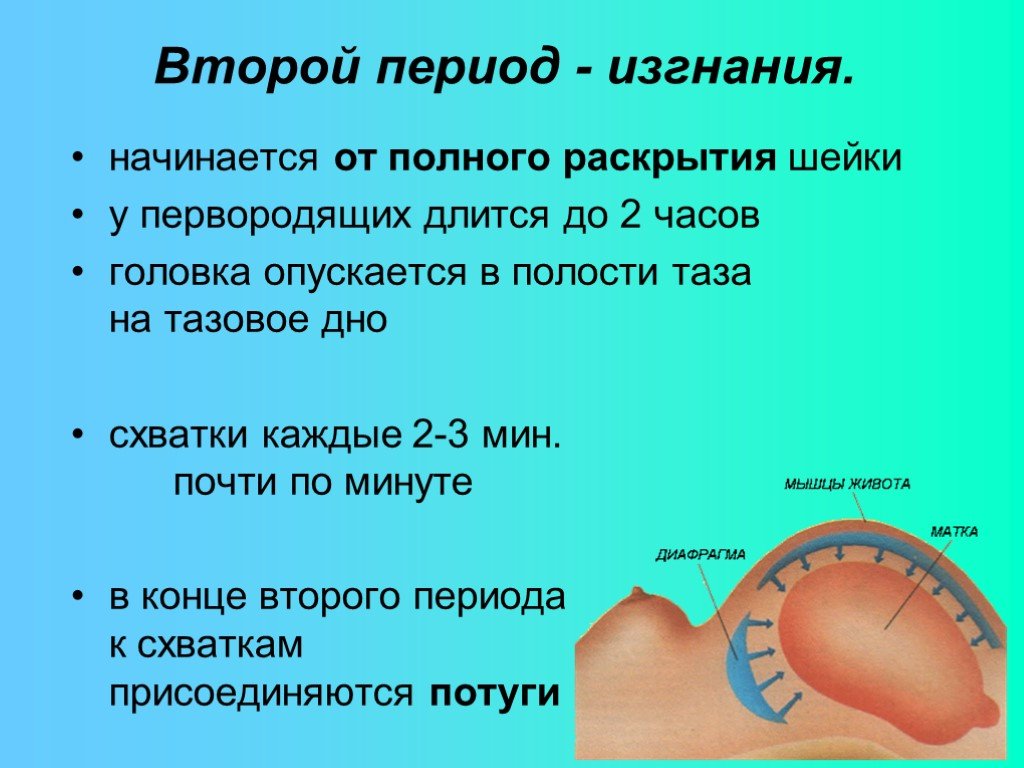
Что такое схватки Брекстона-Хикса?
Схватки Брэкстона-Хикса происходят на протяжении всей беременности, но часто вы не почувствуете их до второго триместра. Это сокращения, которые тонизируют матку, но не раскрывают шейку матки. Схватки Брэкстона-Хикса иногда называют «ложными схватками», поскольку они могут быть сильными и доставлять дискомфорт.
Вы можете отличить схватки Брэкстона-Хикса от «настоящих родов», поскольку схватки Брэкстона-Хикса прекратятся, если вы измените свое положение или примете теплый душ. Труд не остановится, если вы сделаете это.
Что делать, когда начнутся схватки?
Когда у вас начинаются схватки, вам не всегда нужно сразу ехать в больницу. Если вы чувствуете себя комфортно и у вас была нормальная беременность, вы можете оставаться дома и отдыхать, пока вы находитесь на ранних стадиях родов.
Тем не менее, вы должны немедленно обратиться в больницу в любой из следующих ситуаций:
- у вас отошли воды (обратите внимание на время, цвет и количество жидкости)
- ваши схватки становятся болезненными и регулярными
- роды начались, и врач или акушерка посоветовали вам обратиться в больницу раньше
- вы рожаете и планируете кесарево сечение
- у вас есть известное заболевание, которое означает, что вам потребуется тщательное наблюдение во время родов
- движения вашего ребенка изменились
Позвоните в тройной ноль (000) и вызовите скорую помощь в любой из следующих ситуаций:
- если роды идут быстро и вы думаете, что не сможете вовремя добраться до больницы
- при сильном кровотечении из влагалища
- , если у вас сильная головная боль или нарушение зрения
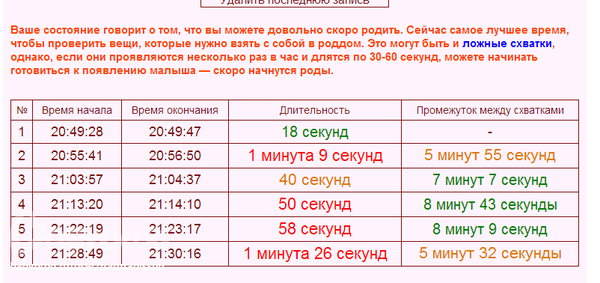
Как рассчитываются схватки?
Рассчитывайте схватки от начала одной схватки до начала следующей. Вы также должны измерить продолжительность ваших схваток.
Вы также должны измерить продолжительность ваших схваток.
При настоящих родах ваши схватки со временем станут регулярными и сближаются. При ложных родах ваши схватки останутся нерегулярными.
Истинные схватки длятся около 30 секунд в начале родов и со временем становятся длиннее — до 75 секунд. Ложные схватки различаются по продолжительности и силе.
Как облегчить боль при схватках?
Есть несколько способов облегчить боль во время схваток.
Немедикаментозные стратегии включают:
- пребывание в ванне или бассейне
- тепловые пакеты
- теплый душ
- иглоукалывание
- массаж, гипноз и другие техники релаксации
Существуют также лекарства, которые акушерка или врач могут дать вам, чтобы облегчить боль во время схваток. Примеры включают:
- закись азота (болеутоляющее для ингаляций)
- морфин или петидин (лекарство, вводимое под кожу)
- эпидуральная анальгезия (лекарство, вводимое в эпидуральное пространство позвоночника)
Что произойдет, если схватки начнутся слишком рано?
Дети, рожденные до 37-й недели беременности, считаются недоношенными. Если у вас появились схватки или другие признаки родов до 37-й недели беременности, немедленно обратитесь в больницу.
Если у вас появились схватки или другие признаки родов до 37-й недели беременности, немедленно обратитесь в больницу.
Многие женщины с ранними схватками не рожают преждевременно. Срочная медицинская помощь поможет обеспечить здоровое продолжение беременности.
Источники:
Королевский колледж акушеров и гинекологов Австралии и Новой Зеландии (Труд и рождение) , Здоровье Нового Южного Уэльса (Рождение ребенка – роды) , Правительство Квинсленда (Когда мне приехать в больницу?) , Правительство Квинсленда (На что похожи схватки?) , Правительство Квинсленда (Как считать время схваток?) , Правительство Южной Австралии (Работа и родовспоможение) , Правительство Южной Австралии (Руководство по перинатальной практике, Обезболивание при родах) , Министерство здравоохранения Австралии (Риск преждевременных родов) , Госпиталь матерей матерей (Угроза преждевременных родов) Узнайте больше о разработке и обеспечении качества контента HealthDirect.
Последнее рассмотрение: март 2022 г.
Наверх
Связанные страницы
- Роды — первый период родов
- Роды — второй период родов
- Роды — ранние признаки родов
- Роды — отошли воды
Нужна дополнительная информация?
Схватки Брэкстона-Хикса
Схватки Брэкстона-Хикса — это нормальная часть беременности, а не признак того, что вы готовы к родам.
Узнайте больше на веб-сайте Беременность, роды и младенец
Многоплодие — тройня или более
Если вы беременны тройней или более, роды требуют тщательного планирования. Главный риск заключается в том, что ваши дети родятся раньше срока. Узнайте больше здесь.
Узнайте больше здесь.
Узнайте больше на веб-сайте Беременность, роды и младенец
Рождение и далее — Нгала
Впереди захватывающие времена!Роды приходят после долгих ожиданий и приготовлений
Подробнее на сайте Ngala
Подготовка к родам
Решение о том, где вы хотите рожать, является важным решением, которое вам необходимо принять. Здесь вы найдете информацию о том, какие варианты доступны для вас.
Узнайте больше на веб-сайте Беременность, роды и младенец
Разработка плана родов — Better Health Channel
План родов — это письменное изложение ваших предпочтений относительно времени родов.
Узнайте больше на веб-сайте Better Health Channel
Составление плана родов
Многие будущие родители составляют письменный план того, что они хотели бы, чтобы происходило во время родов. Знайте, что включить, если вы создаете свой собственный план.
Узнайте больше на веб-сайте Беременность, роды и младенец
Ваши следующие роды после кесарева сечения – здоровье матери, ребенка и семьи
Брошюра для потребителей с информацией о вариантах родов, доступных женщинам, планирующим следующие роды после кесарева сечения.
Подробнее на веб-сайте NSW Health
Вагинальные роды после кесарева сечения (ВБАК)
Если вы родили ребенка с помощью кесарева сечения (кесарева сечения), у вас может быть выбор при следующей беременности: вагинальные роды после кесарева сечения (ВБАК) или плановое (факультативное) кесарево сечение.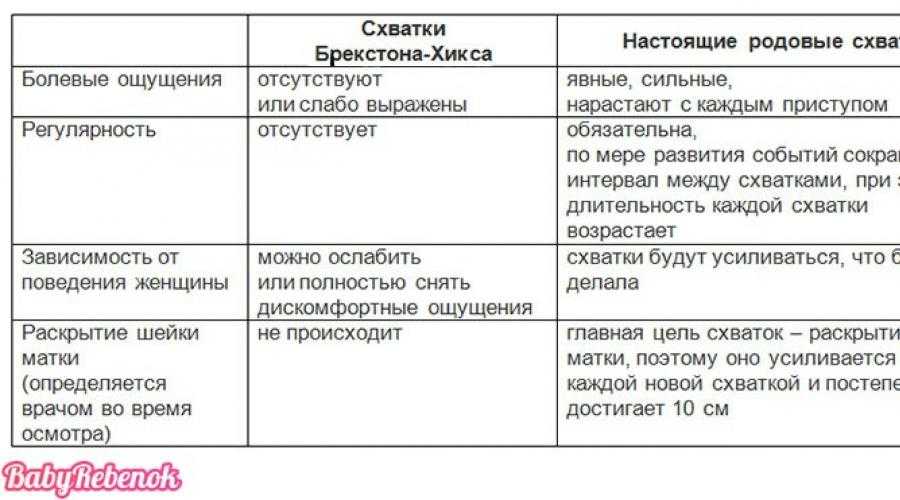
Узнайте больше на веб-сайте Беременность, роды и младенец
Планирование родов – попадание в больницу при рождении ребенка
Беременная и собираешься в больницу? Не забудьте составить план, как добраться до родов вовремя, помня о том, что бензобаки заканчиваются, а некоторые автомобили имеют привычку ломаться в самый неподходящий момент.
Подробнее на сайте Parenthub
VBAC: вагинальные роды после кесарева сечения | Сеть «Воспитание детей»
Для многих женщин вагинальные роды после кесарева сечения — VBAC — безопасный и позитивный способ родить ребенка. Наше руководство объясняет возможные преимущества и риски VBAC.
Подробнее на сайте raisingchildren.net.au
Отказ от ответственности
Pregnancy, Birth and Baby не несет ответственности за содержание и рекламу на внешнем веб-сайте, на котором вы сейчас находитесь. вход.
вход.
Нужен дополнительный совет или руководство от наших медсестер по охране здоровья матерей и детей?
1800 882 436
Видеовызов
- Свяжитесь с нами
- О нас
- темы от А до Я
- Средство проверки симптомов
- Сервисный поиск
- Ссылка на нас
- Информационные партнеры
- Условия использования
- Конфиденциальность
Беременность, роды и младенец финансируется правительством Австралии и управляется Healthdirect Australia.
Беременность, роды и младенец предоставляется от имени Департамента здравоохранения
Информация и рекомендации по беременности, родам и ребенку разрабатываются и управляются в рамках строгой клинической системы управления. Этот веб-сайт сертифицирован фондом Health On The Net (HON) — стандартом достоверной медицинской информации.
Этот веб-сайт сертифицирован фондом Health On The Net (HON) — стандартом достоверной медицинской информации.
Этот сайт защищен reCAPTCHA и Google Политика конфиденциальности и Применяются Условия использования.
Эта информация предназначена только для вашего общего ознакомления и использования и не предназначена для использования в качестве медицинской консультации и не должна использоваться для диагностики, лечения или предотвращения каких-либо заболеваний, а также не должна использоваться в терапевтических целях.
Эта информация не заменяет независимый профессиональный совет и не должна использоваться в качестве альтернативы профессиональной медицинской помощи. Если у вас есть конкретная медицинская проблема, обратитесь к врачу.
За исключением случаев, разрешенных Законом об авторском праве 1968 г., эта публикация или любая ее часть не могут воспроизводиться, изменяться, адаптироваться, храниться и/или распространяться в любой форме и любыми средствами без предварительного письменного разрешения Healthdirect Australia.
 Как часто они возникают — это первый вопрос, который вы услышите в такой ситуации от любого медика. В самом начале родов промежуток между схватками достигает 30–60 минут, и это значит, что вы можете оставаться дома и спокойно заниматься своими делами как минимум час-другой. Если интервал составляет около 7–10 минут — пора собираться в роддом, но без лишней суеты. Поторопиться стоит в том случае, когда схватки возникают каждые 5–7 минут и каждая следующая длится дольше и сильнее предыдущей. Если же схватки происходят каждые 2–3 минуты — срочно вызывайте акушерскую бригаду «скорой помощи» и отправляйтесь в роддом в сопровождении медиков.
Как часто они возникают — это первый вопрос, который вы услышите в такой ситуации от любого медика. В самом начале родов промежуток между схватками достигает 30–60 минут, и это значит, что вы можете оставаться дома и спокойно заниматься своими делами как минимум час-другой. Если интервал составляет около 7–10 минут — пора собираться в роддом, но без лишней суеты. Поторопиться стоит в том случае, когда схватки возникают каждые 5–7 минут и каждая следующая длится дольше и сильнее предыдущей. Если же схватки происходят каждые 2–3 минуты — срочно вызывайте акушерскую бригаду «скорой помощи» и отправляйтесь в роддом в сопровождении медиков.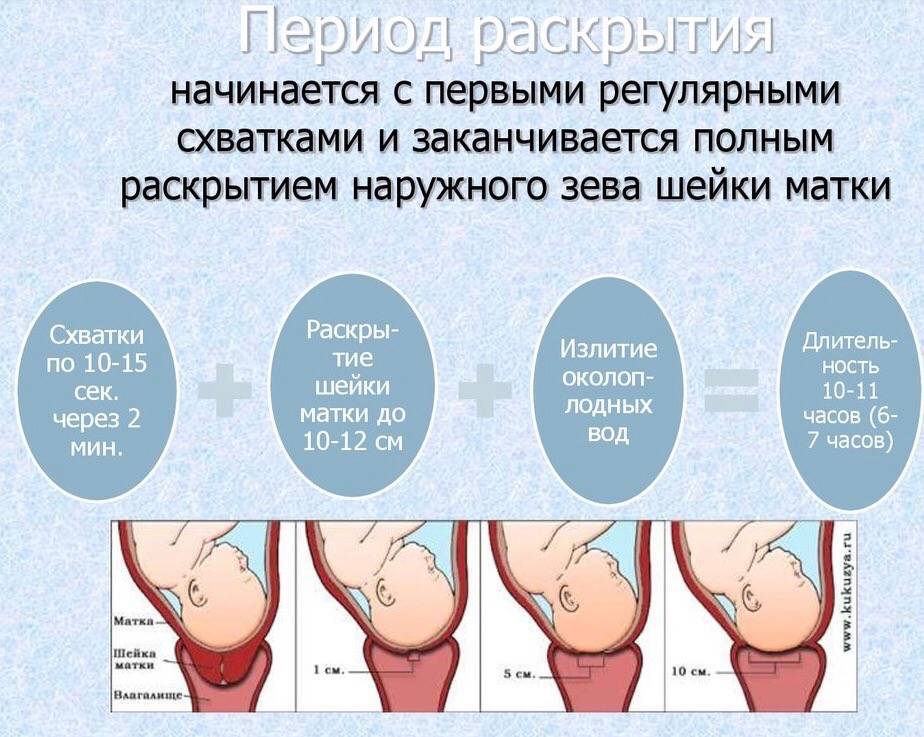 Цвет вод свидетельствует, не испытывает ли ребенок нехватки кислорода; а от этого будет зависеть тактика родов.
Цвет вод свидетельствует, не испытывает ли ребенок нехватки кислорода; а от этого будет зависеть тактика родов. Женщинам с варикозной болезнью или тем, кто отправляется на плановое кесарево сечение, нужно взять компрессионные чулки. Можно захватить с собой и маленькую плитку шоколада или несколько кусочков сахара — это поддержит ваши силы, если роды затянутся и вы проголодаетесь (но будьте готовы к тому, что не во всех роддомах это разрешается).
Женщинам с варикозной болезнью или тем, кто отправляется на плановое кесарево сечение, нужно взять компрессионные чулки. Можно захватить с собой и маленькую плитку шоколада или несколько кусочков сахара — это поддержит ваши силы, если роды затянутся и вы проголодаетесь (но будьте готовы к тому, что не во всех роддомах это разрешается).

 Если вас клонит в сон, можно поспать или подремать.
Если вас клонит в сон, можно поспать или подремать.

 Преждевременный разрыв плодных оболочек (также называемый PROM) — это разрыв амниотического мешка вокруг вашего ребенка (ваши воды отходят) до начала родов. PPROM — это когда это происходит до 37 недель беременности. Если у вас подтекает какая-либо жидкость из влагалища, позвоните своему врачу и отправляйтесь в больницу.
Преждевременный разрыв плодных оболочек (также называемый PROM) — это разрыв амниотического мешка вокруг вашего ребенка (ваши воды отходят) до начала родов. PPROM — это когда это происходит до 37 недель беременности. Если у вас подтекает какая-либо жидкость из влагалища, позвоните своему врачу и отправляйтесь в больницу.
 Узнайте у своего поставщика услуг о программах, которые могут помочь вам бросить курить.
Узнайте у своего поставщика услуг о программах, которые могут помочь вам бросить курить. Мойте руки водой с мылом после посещения туалета или сморкания. Не ешьте сырое мясо, рыбу или яйца. Займитесь безопасным сексом. Не трогайте кошачьи какашки.
Мойте руки водой с мылом после посещения туалета или сморкания. Не ешьте сырое мясо, рыбу или яйца. Займитесь безопасным сексом. Не трогайте кошачьи какашки.