Хондропротектор для лечения заболеваний суставов
діючі речовини: D-глюкозаміну гідрохлорид та натрію хондроїтину сульфат;
1 капсула містить 500 мг D-глюкозаміну гідрохлориду, 400 мг натрію хондроїтину сульфату;
допоміжні речовини: желатин, кислота стеаринова, магнію стеарат, марганцю сульфат моногідрат.
Лікарська форма. Капсули.
Основні фізико-хімічні властивості: тверді, прозорі желатинові капсули, що містять порошок від білуватого до світло-бежевого кольору з кристалічними частинками.
Фармакотерапевтична група.
Засоби, що застосовуються при патології опорно-рухового апарату. Код АТХ М09А Х.
Фармакологічні властивості.
Фармакодинаміка.
Цей лікарський засіб стимулює регенерацію хрящової тканини. Хондроїтин та глюкозамін ефективні при остеоартрозі. Лікарський засіб чинить протизапальну дію на клітинному рівні, стимулює синтез як ендогенних протеогліканів, так і ендогенної гіалуронової кислоти, знижує катаболічну активність хондроцитів шляхом інгібування деяких ферментів, що руйнують хрящ, таких як колагеназа, еластаза, протеоглікіназа, фосфоліпаза-А2, N-ацетилглікозамінідаза тощо, а також інгібує формування інших речовин, які можуть ушкоджувати хрящові тканини (in vitro), таких як супероксидні радикали; активність лізосомальних ферментів.
Хондроїтин – один з головних елементів хряща. Він знижує активність запального процесу на ранніх стадіях і, таким чином, сповільнює дегенерацію хрящової тканини. Сприяє зменшенню болю, поліпшує функцію суглобів та зменшує потребу у нестероїдних протизапальних засобах при остеоартрозі колінних та кульшових суглобів.
Глюкозамін фізіологічно присутній у людському організмі та має хондропротекторні властивості. Дослідження in vitro та in vivo показали, що глюкозаміну гідрохлорид стимулює синтез фізіологічних глікозаміногліканів та протеогліканів хондроцитами та синтез гіалуронової кислоти синовіоцитами.
Фармакокінетика.
Після одноразового перорального прийому терапевтичної дози максимальний рівень хондроїтину сульфату в плазмі досягається через 3‒4 години. Біодоступність дози, що була застосована перорально, становить 12 %.
У крові 85 % хондроїтину та його деполімеризованих похідних зв’язуються з декількома протеїнами плазми.
Щонайменше 90 % застосованої дози хондроїтину спочатку метаболізуються лізосомальними фосфатазами, після чого деполімеризуються гіалуронідазою, β-глюкуронідазою та β-N-ацетилгексозамінідазою у печінці, нирках та інших органах.
Хондроїтин та його деполімеризовані похідні виводяться переважно шляхом ниркової екскреції. Період напіввиведення становить від 5 до 15 годин.
Після перорального застосування глюкозаміну гідрохлорид швидко та майже повністю всмоктується у кишечнику. Фармакокінетика глюкозаміну лінійна до стандартної дози 1500 мг один раз на день, а вищі дози не призведуть до пропорційно вищого збільшення максимальної концентрації глюкозаміну.
Більше 25 % прийнятої дози глюкозаміну переходять з плазми крові до хрящової тканини та синовіальної суглобової мембрани.
Згідно з ефектом першого проходження у печінці більше ніж 70 % глюкозаміну метаболізується до сечовини, вуглекислого газу та води.
Екскретується у незміненому вигляді переважно нирками із сечею та частково з калом. Період напіввиведення становить 68 годин.
Фармакологічні властивості.
Показання.
Первинні та вторинні остеоартрози; остеохондрози; плечолопатковий періартрит; переломи (для прискорення утворення кісткової мозолі).
Протипоказання.
Підвищена чутливість до будь-якого з компонентів препарату (алергічні реакції), схильність до кровотеч, тромбофлебіти, порушення функції печінки або нирок у стадії декомпенсації. Не застосовувати пацієнтам з підвищеною чутливістю (алергією) до морепродуктів.
Взаємодія з іншими лікарськими засобами та інші види взаємодій.
Жодних спеціальних досліджень лікарської взаємодії не було проведено, однак фізико-хімічні і фармакокінетичні властивості глюкозаміну та хондроїтину свідчать про низьку імовірність взаємодії.
Лікарський засіб сумісний з нестероїдними протизапальними засобами та кортикостероїдами.
Хондроїтину сульфат може посилювати дію антикоагулянтів, що потребує частішого контролю показників згортання крові при одночасному застосуванні. У деяких джерелах вказується, що при одночасному застосуванні глюкозаміну та варфарину можливе підвищення міжнародного нормованого співвідношення (INR) та розвиток кровотечі. Тому при одночасному застосуванні необхідно контролювати параметри згортання крові.
Тому при одночасному застосуванні необхідно контролювати параметри згортання крові.
Ефективність лікування підвищується при збагаченні раціону вітамінами А, С та солями марганцю, магнію, міді, цинку, селену.
Особливості застосування.
— Не перевищувати рекомендовану добову дозу.
— Пацієнтам з цукровим діабетом доцільно частіше проводити контроль рівня цукру в крові, особливо на початку лікування.
— Було описано загострення симптомів астми у пацієнтів з астмою після початку лікування глюкозаміном, тому такі пацієнти мають знати про потенційне погіршення симптомів.
— У рідкісних випадках у пацієнтів з серцевою та/або нирковою недостатністю спостерігалися набряки та/або затримка води в організмі. Це може бути пов’язано з осмотичним ефектом хондроїтину сульфату.
Застосування у період вагітності або годування груддю.
У зв’язку з тим, що клінічні дані щодо ефективності та безпеки застосування препарату у період вагітності або годування груддю відсутні, його не слід застосовувати у цей період.
Здатність впливати на швидкість реакції при керуванні автотранспортом або іншими механізмами. Не було проведено досліджень щодо впливу на здатність керувати автотранспортом або іншими механізмами. Однак пацієнт має слідкувати за змінами швидкості своєї реакції перед тим, як керувати автотранспортом або іншими механізмами.
Спосіб застосування та дози.
Приймати внутрішньо, запиваючи невеликою кількістю води. Дорослим застосовувати по 1 капсулі 3 рази на добу. Мінімальна тривалість лікування – 2 місяці. Рекомендований курс лікування – від 3 до 6 місяців. Якщо необхідно, курс лікування можна повторити з інтервалом 3 місяці.
Цей лікарський засіб не призначений для лікування гострих больових відчуттів. Полегшення симптомів (особливо полегшення болю) може не спостерігатися навіть після декількох тижнів лікування, а в деяких випадках і довше. Якщо після 2–3 місяців лікування полегшення не спостерігається, слід звернутися до лікаря.
Пацієнти мають звернутися до лікаря, якщо симптоми посилюються після початку застосування цього лікарського засобу.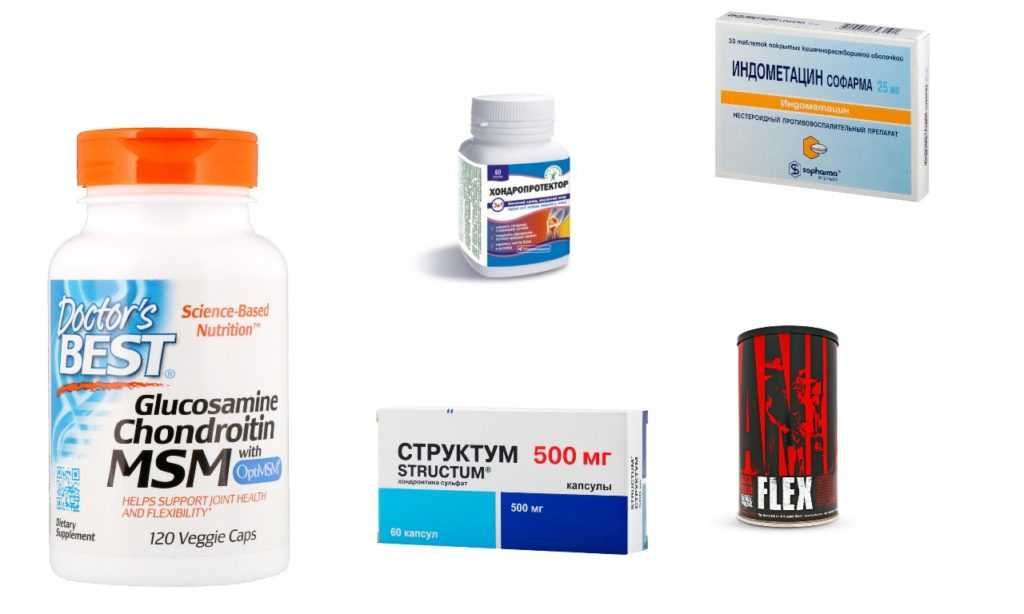
Діти. У зв’язку з тим, що досвіду застосування дітям недостатньо, не рекомендується застосовувати дітям.
Передозування.
Не було описано жодних випадків передозування. За результатами досліджень гострої та хронічної токсичності, жодних токсичних симптомів не очікується, навіть за умов застосування високих доз. Однак якщо виникає передозування, його лікування має бути симптоматичним. Слід застосувати стандартні підтримувальні заходи.
Побічні реакції.
Доступні дані вказують на те, що глюкозамін та хондроїтину сульфат у дозах, що зазвичай призначаються (1500 мг/добу та 1200 мг/добу відповідно), не токсичні та не спричиняють відомих моделей несприятливих реакцій.
Нижчеописані побічні дії було відмічено у постреєстраційний період застосування лікарського засобу. Оскільки інформацію надавали добровільно із популяції невстановленої чисельності, частоту цих реакцій встановити не завжди можливо.
З боку шлунково-кишкового тракту.
Біль в епігастральній ділянці, диспепсія, запор, метеоризм, діарея, нудота та блювання.
З боку імунної системи.
Алергічні реакції, у тому числі шкірні висипання, кропив’янка, відчуття свербежу, еритема, дерматит, макулопапульозні висипання, набряки, ангіоневротичний набряк. Якщо виникають алергічні реакції, лікування має бути припинене, необхідна консультація спеціаліста.
З боку нервової системи.
Запаморочення, головний біль, сонливість, безсоння, підвищена втомлюваність.
Інші побічні реакції, що згадуються у літературних джерелах.
Надходили повідомлення про екстрасистоли, розлади зору та алопецію при прийомі 1200 мг хондроїтину сульфату, однак вони дуже рідкісні.
Термін придатності.
3 роки.
Умови зберігання.
Зберігати в оригінальній упаковці при температурі не вище 25 оC. Зберігати у недоступному для дітей місці.
Упаковка.
Пластиковий флакон по 30 або 60, або 120 капсул у картонній коробці.
Категорія відпуску.
Без рецепта.
Виробник.
Контракт Фармакал Корпорейшн, США /
Contract Pharmacal Corporation, USA.
Місцезнаходження виробника та його адреса місця провадження діяльності.
135 Адамс Авеню, Хопог, Нью-Йорк 11788, США/
135 Adams Avenue, Hauppauge, New York 11788, USA.
Дата останнього перегляду.
17.01.2018.
Новости медицины фармации и здравоохранения
Новости медицины фармации и здравоохранения | Remedium.ruПопулярное
- ФФОМС: что изменится для пациентов в системе ОМС в 2023 г.
- Фиксируется уверенный тренд на ежегодное снижение числа новых больных ВИЧ-инфекцией во всех регионах России
- В России антимикробная резистентность на законодательном уровне рассматривается как фактор биологической угрозы
- Россия и Индия обсудили перспективы сотрудничества в области медицины
- Медицинская помощь взрослым при ожирении
Карта портала
- СМИ — Новости
- Пресс-Релизы
- Фармацевтам
- Врачам
- Акушерство и гинекология
- Аллергология
- Гастроэнтерология
- Гепатология
- Дерматология
- Инфекционные заболевания
- Исследования и разработки
- Кардиология
- Неврология
- Онкология
- Оториноларингология
- Педиатрия
- Психиатрия
- Психология
- Пульмонология
- Ревматология
- Стоматология
- Терапия
- Травматология
- Урология
- Хирургия
- Эндокринология
- Специалистам здравоохранения
- Фармацевтический рынок
- Промышленность
- Фармацевтическая промышленность
- Медтехника +
- Правовая хроника
- Аналитика
- Законодательство
- Документы для аптечных учреждений
- Документы о здравоохранении
- Разные документы
- Медицинские издания
- Журналы
- Книги
- Мероприятия
- О компании
- О проекте
- Реклама
- Контакты
- Поиск
- Еnglish
| Логин: | |
| Пароль: | |
| Запомнить меня | |
| Регистрация | |
| Забыли свой пароль? | |
Подписка Онлайн
Книги Журналы
Новости
29 ноября 2022
Кардиологи и кардиохирурги получили престижную экспертную премию
В 2022 году премию «Врач с большой буквы» получили 118 кардиологов и кардиохирургов.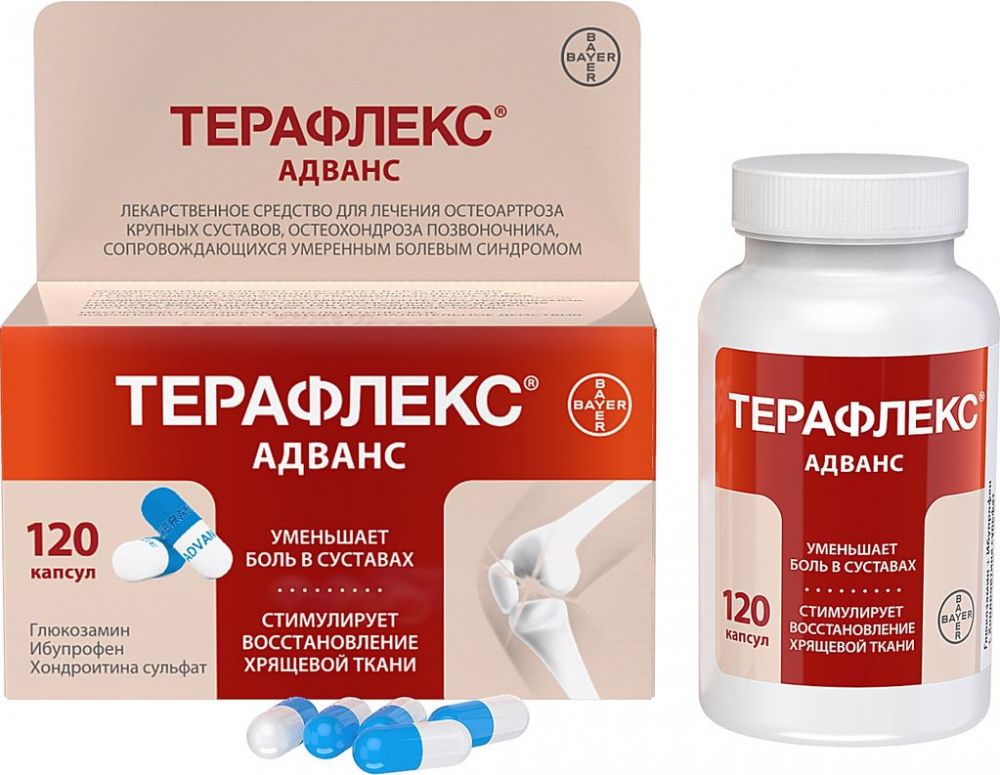
Подробнее
В октябре 2022 г. поставки иностранных готовых ЛП в Россию сократились в упаковках на 20%.
29 ноября 2022
Ярославль при поддержке «Р-Фарм» становится центром биотехнологических компетенций
/pharmacy/detail.php%3fid%3d62722%26pagen_5%3d2
Врачам
29 ноября 2022
Алгоритмы диагностики и лечения хронического тонзиллита
Т.Ю. Владимирова1, Н.Ю. Леньшина2; 1 СамГМУ, 2 ООО «Призвание» (Самара)
Введение.
Подробнее
28 ноября 2022
Обеспеченность витамином D и уровень провоспалительных цитокинов у новорожденных от матерей с эндокринными заболеваниями
24 ноября 2022
Лекция: Траектория кашля
Фармацевтам
24 октября 2022
Открытие конкурентов рядом с аптечной организацией
Совсем рядом с нашей аптекой, стенка в стенку, открылись конкуренты. Это законно?
Подробнее
30 августа 2022
Отпуск сразу большого количества упаковок ОТС-препарата
9 августа 2022
Душно в торговом зале аптеки – улучшение условий труда в такой ситуации
Искать
Раздел не найден.
Раздел не найден.
Восстановление суставного хряща | Восстановление хряща
Суставной хрящ — это белая ткань, выстилающая концы костей, где эти кости соединяются, образуя суставы. Хрящ действует как амортизирующий материал и способствует плавному скольжению костей во время движения. Травма сустава может повредить этот хрящ, который не может восстановиться самостоятельно. Хрящ может быть поврежден с возрастом, естественным износом или травмой. Поврежденный хрящ не может смягчить суставы во время движения, и суставы могут тереться друг о друга, вызывая сильную боль и воспаление.
Восстановление хряща — это хирургическая процедура, при которой хирурги-ортопеды стимулируют рост нового хряща, который восстанавливает нормальную функцию. С помощью этой процедуры состояние артрита можно отсрочить или предотвратить.
Для восстановления хряща используется несколько методов, включая пищевые добавки, микропереломы, сверление, абразивную артропластику, костно-хрящевой аутотрансплантат и трансплантацию аллотрансплантата.
Пищевые добавки: Пищевые добавки, такие как глюкозамин и хондроитин, являются нехирургическими вариантами лечения для восстановления хряща. Хрондроитинсульфат и глюкозамин являются естественными веществами в организме, которые предотвращают разрушение хрящей и способствуют образованию новых хрящей. Хрондроитинсульфат и глюкозамин, полученные из животных источников, доступны без рецепта и рекомендуются для восстановления хрящей. Помимо этого, также рекомендуются различные другие пищевые добавки, такие как кальций с магнием и витамином D в виде комбинации, S-аденозилметионин и метилсульфонилметан.
Микроперелом: В этом методе на поверхности поврежденного сустава создаются многочисленные отверстия с помощью острого инструмента. Эта процедура стимулирует реакцию заживления, создавая новое кровоснабжение. Кровоснабжение приводит к росту нового хряща.
Сверление: в этом методе сверлильный инструмент используется для создания отверстий на поверхности поврежденного сустава.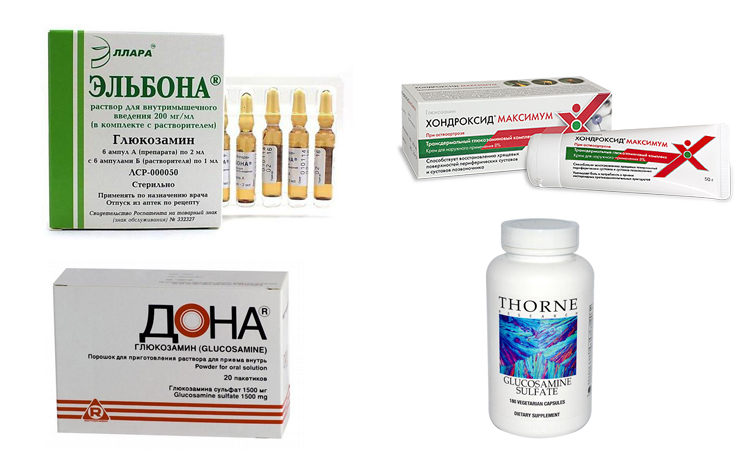
Абразивная артропластика: для удаления поврежденного хряща используется высокоскоростной металлический предмет. Эта процедура выполняется с помощью артроскопа.
Трансплантация костно-хрящевого аутотрансплантата: Здоровая хрящевая ткань (трансплантат) берется из кости с меньшим весом и переносится на место травмированного сустава. Этот метод используется при небольших дефектах хряща.
Трансплантация костно-хрящевого аллотрансплантата: хрящевую ткань (трансплантат) берут у донора и пересаживают в место повреждения. Техника аллотрансплантата рекомендуется, если повреждена большая часть хряща.
Имплантация аутологичных хондроцитов: в этом методе кусок здорового хряща из другого участка удаляется с помощью артроскопической техники и культивируется в лаборатории.
Костно-суставная система переноса (OATS): Костно-суставная система переноса (OATS) представляет собой хирургическую процедуру для лечения изолированных дефектов хряща, размер которых обычно составляет от 10 до 20 мм. Процедура заключается в переносе хрящевых пробок, взятых из ненесущих частей сустава, в поврежденные участки сустава.
Эта процедура не показана при широко распространенном повреждении хряща, наблюдаемом при остеоартрите.
Процедура обычно проводится с помощью артроскопии. Во время процедуры извлекаются заглушки, как правило, большего размера, поэтому для заполнения области повреждения хряща требуется только одна или две заглушки. Область поврежденного хряща препарируют с помощью керна, который делает идеально круглое отверстие в кости в области повреждения. Отверстие просверливается под размер дюбеля. Затем заглушка из нормального хряща извлекается из области колена, не несущей вес, затем имплантируется в отверстие, созданное в поврежденной области.
Возможные осложнения OATS включают болезненность донорского участка, вызывающую боль, аваскулярный некроз и перелом. Также могут возникнуть другие осложнения, такие как гемартроз, выпот и боль. После реабилитации ОАТС рекомендуется использование костылей и ограничение объема движений.
Видео о восстановлении хряща | Медицинская видеотека
Суставной хрящ представляет собой гладкую, блестящую, белую ткань, покрывающую концы костей, образующих сустав. Суставной хрящ уменьшает трение, когда кости скользят друг по другу, делая движения плавными и безболезненными. Он также действует как амортизатор, помогая предотвратить травматические повреждения костей. Повреждение хряща может вызвать болезненные движения и ограничение подвижности суставов, что в конечном итоге может привести к остеоартриту.
Повреждение хрящей может происходить в результате нормального износа суставов организма по мере старения, а также в результате травм или других болезненных состояний. Из-за бессосудистого характера (отсутствие кровоснабжения) хрящ не может восстановиться сам по себе, поэтому обычно требуется хирургическое лечение для восстановления функции хряща и предотвращения прогрессирования повреждения в артрит.
Причины
Суставной хрящ может быть поврежден в результате случайных падений, спортивных травм или прогрессирующей дегенерации (изнашивания). Клетки хряща могут зажить, но это зависит от степени повреждения и места повреждения. Однако способность к заживлению минимальна из-за отсутствия кровоснабжения.
Диагностика.
Ваш хирург проведет медицинский осмотр, чтобы определить изменение диапазона движений, отек и выравнивание костей. Часто требуется оценка с помощью магнитно-резонансной томографии (МРТ) или артроскопии, поскольку хрящ не кальцинирован и не отображается на рентгеновских снимках.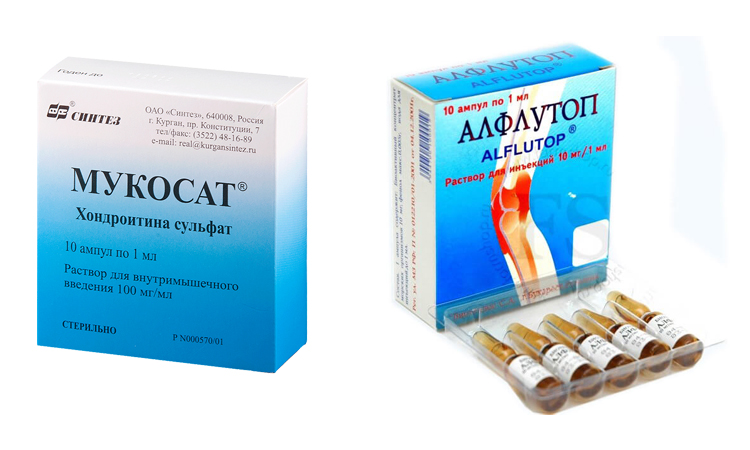
Хирургическое лечение
Молодые люди с повреждением хряща являются идеальными кандидатами на операцию по восстановлению хряща, поскольку эти методы помогают предотвратить прогрессирование повреждения в остеоартрит.
Наиболее частым суставом, требующим восстановления хряща, является коленный сустав, другие суставы включают плечевой и голеностопный суставы.
Поврежденный хрящ можно лечить двумя разными методами – восстановлением и регенерацией. Техника восстановления включает замену поврежденного хряща новыми клетками и внеклеточным матриксом, что стимулирует заживление поврежденного хряща. Регенерация включает замену поврежденного хряща новой суставной поверхностью, которая функционально имитирует рост исходного хряща.
Операция часто не рекомендуется при небольших дефектах хряща. Дефекты менее 2 см поддаются артроскопическому лечению и имеют хороший прогноз. Более крупные дефекты могут потребовать трансплантации хряща.
Хирургическое лечение
Большинство процедур по восстановлению хряща можно проводить артроскопически, это малоинвазивная хирургия с использованием артроскопа, небольшой гибкой трубки со светом и видеокамерой на конце, позволяющей заглянуть внутрь сустава и выполнить операцию.
Во время артроскопии вокруг сустава делается несколько небольших проколов. В некоторых случаях может потребоваться открытая операция для доступа к пораженному участку, требующему более длинных разрезов. Ваш хирург обсудит наилучшие хирургические варианты для конкретного состояния вашего ребенка.
Хирургические процедуры для восстановления хряща включают:
Микроперелом
Сверление
Абразивная артропластика
Имплантация аутологичных хондроцитов
Трансплантация остеохондрального аутотрансплантата
Трансплантация остеохондрального аллотрансплантата
Микропереломы.
Техника микропереломов заключается в протыкании нескольких отверстий с помощью артроскопа в субхондральной кости ниже хряща с помощью острого инструмента, называемого шилом. Это создает приток крови к поврежденному хрящу и стимулирует образование нового хряща. Молодые пациенты с одиночным поражением и здоровой костью являются подходящими кандидатами для процедуры микроперелома.
Сверление
Сверление представляет собой артроскопическую процедуру, аналогичную микроперелому, при которой в субхондральной кости делают несколько отверстий с помощью хирургической дрели или проволоки для создания реакции заживления. Ограничивающим фактором этой процедуры является то, что тепло, выделяемое при сверлении, может повредить окружающие ткани, поэтому некоторые хирурги не рекомендуют эту процедуру.
Имплантация аутологичных хондроцитов
Имплантация аутологичных хондроцитов (ACI) выполняется в два этапа. Первый этап включает в себя выращивание новых хрящевых клеток с последующей имплантацией этих новых клеток в дефект.
Первый этап выполняется артроскопически, во время которого здоровые хрящевые клетки удаляются из участка кости, не несущего нагрузку. Затем эти клетки культивируют в лаборатории в течение 3-5 недель, чтобы увеличить их количество.
Имплантация новых хрящевых клеток осуществляется посредством открытой хирургической процедуры, называемой артротомией.
Артротомия включает препарирование дефекта, после чего над дефектом накладывают слой костной выстилки (надкостницу) и герметизируют фибриновым клеем. Затем культивированные клетки вводят в дефект чуть ниже покрытия.
Имплантация аутологичных хондроцитов показана более молодым пациентам с единичным поражением более 2 см в диаметре. Поскольку используются собственные клетки пациента, отсутствует риск отторжения тканей.
Трансплантация остеохондрального аутотрансплантата
Трансплантация костно-хрящевого аутотрансплантата – это процедура, при которой здоровая хрящевая ткань берется из не несущей вес части кости и помещается в область дефекта, создавая более гладкую поверхность хряща сустава. Эта процедура проводится при небольших дефектах и может выполняться с помощью артроскопической техники.
Трансплантация костно-хрящевого аллотрансплантата
Трансплантация костно-хрящевого аллотрансплантата проводится, когда дефект хряща достаточно велик для использования аллотрансплантата. Используется аллотрансплантат, блок хряща или кости, полученный от умершего донора. Аллотрансплантат стерилизуется и подготавливается таким образом, чтобы точно вписаться в область дефекта. Эта процедура требует большего открытого разреза.
Используется аллотрансплантат, блок хряща или кости, полученный от умершего донора. Аллотрансплантат стерилизуется и подготавливается таким образом, чтобы точно вписаться в область дефекта. Эта процедура требует большего открытого разреза.
После завершения операции вам будет рекомендовано практиковать определенные меры послеоперационного ухода, чтобы обеспечить лучшие результаты. Они включают:
Уход за швами: Поверх швов будет наложена повязка, и вас проинструктируют, когда ее можно будет снять (обычно через 3 дня). Вы можете прикладывать лед поверх повязки на 20 минут каждый час, чтобы уменьшить отек и боль.
Упражнения: физиотерапию обычно начинают в течение 1-2 недель после операции, чтобы помочь восстановить подвижность пораженного сустава.
Ограничения активности: Ваш хирург назначит вам ограничения активности, которые вы должны соблюдать во время процесса заживления, в зависимости от того, какой сустав поражен.
Риски и осложнения
Как и любая операция, восстановление хряща связано с определенными рисками и осложнениями.