Камни в почках | Симптомы, осложнения, диагностика и лечение
Камни в почках (почечный литоизм, нефролитиаз) представляют собой твердые отложения из минералов и солей, которые образуются внутри почек. Камни в почках имеют много причин и могут влиять на любую часть мочевого тракта – от почек до мочевого пузыря. Часто образуются камни, когда моча концентрируется, позволяя минералам кристаллизоваться и склеиваться.
Прохождение камней в почках может быть довольно болезненным, но камни обычно не наносят постоянного повреждения, если они распознаются своевременно. В зависимости от ситуации вам может понадобиться не больше, чем принимать обезболивающие средства и пить много воды, чтобы пройти почечный камень. В других случаях, например, если камни попадают в мочевыводящих путей, они связаны с инфекцией мочевыводящих путей или вызывают осложнения, может потребоваться хирургическое вмешательство.
Врач может рекомендовать профилактическое лечение, чтобы снизить риск повторных камней в почках, если у вас повышенный риск повторного развития.
Почечный камень не может вызывать симптомы до тех пор, пока он не перемещается внутри почки или не проникает в мочеточник – трубку, соединяющую почку и мочевой пузырь. В этот момент вы можете испытать эти признаки и симптомы:
- Тяжелая боль в боку и сзади, ниже ребер
- Боль, которая отдает в нижнюю часть живота и пах
- Боль, которая приходит в волнах и колеблется в интенсивности
- Боль при мочеиспускании
- Розовая, красная или коричневая моча
- Тошнота и рвота
- Постоянная потребность в мочеиспускании
- Мочеиспускание чаще, чем обычно
- Лихорадка и озноб, если присутствует инфекция
- Боль, вызванная камнем в почках, может измениться, например, перемещение в другое место или увеличение интенсивности, по мере того, как камень проходит через мочевой путь
Обратитесь к врачу, если у вас есть признаки и симптомы, которые вас беспокоят. Немедленно обратитесь за медицинской помощью, если присутствуют следующие симптомы:
Немедленно обратитесь за медицинской помощью, если присутствуют следующие симптомы:
- Боль настолько сильная, что вы не можете сидеть или найти удобную позицию.
- Боль, сопровождающаяся тошнотой и рвотой.
- Боль, сопровождающаяся лихорадкой и ознобом.
- Кровь в моче.
- Трудность прохождения мочи.
Причины
Камни в почках часто не имеют определенной, единственной причины, хотя несколько факторов могут увеличить риск. Камни в почках образуются, когда моча содержит больше кристаллообразующих веществ, таких как кальций, оксалат и мочевая кислота, чем жидкость в моче может изменить. В то же время моча может не содержать веществ, препятствующих слипанию кристаллов, создавая идеальную среду для образования камней в почках.
Факторы, повышающие риск развития камней в почках:
- Наследственность или личные особенности.
 Если у кого-то в вашей семье есть камни в почках, у вас больше шансов тоже стать их обладателем. И если у вас уже есть один или несколько камней в почках, у вас повышенный риск развития другого.
Если у кого-то в вашей семье есть камни в почках, у вас больше шансов тоже стать их обладателем. И если у вас уже есть один или несколько камней в почках, у вас повышенный риск развития другого. - Обезвоживание. Не пить достаточное количество воды каждый день может увеличить риск возникновения камней в почках. Люди, которые живут в теплом климате, и те, кто потеет много, могут подвергаться более высокому риску, чем другие.
- Определенные диеты. Питание диеты с высоким содержанием белка, натрия (соли) и сахара может увеличить риск возникновения некоторых типов камней в почках. Это особенно верно в отношении диеты с высоким содержанием натрия. Слишком много соли в вашем рационе увеличивает количество кальция, которое ваши почки должны фильтровать и значительно увеличивает риск возникновения камней в почках.
- Избыточный вес. Высокий индекс массы тела (ИМТ), большой размер талии и увеличение веса были связаны с повышенным риском камней в почках.

- Пищеварительные болезни и хирургия. Операция шунтирования желудка, воспалительное заболевание кишечника или хроническая диарея могут вызывать изменения в пищеварительном процессе, которые влияют на поглощение кальция и воды, увеличивая уровень каменнообразующих веществ в моче.
- Другие медицинские условия. Заболевания и состояния, которые могут увеличить риск возникновения камней в почках, включают почечный трубчатый ацидоз, цистинурию, гиперпаратиреоз, некоторые лекарства и некоторые инфекции мочевых путей.
Симптомы, причины, хирургия и восстановление
Автор Келли Миллер
В этой статье
- Что такое разрыв селезенки?
- Что вызывает разрыв селезенки?
- Симптомы разрыва селезенки
- Как диагностируется разрыв селезенки?
- Как лечить разрыв селезенки?
- Что ожидать после разрыва селезенки
Селезенка представляет собой хрупкий орган размером с кулак под левой грудной клеткой рядом с желудком. Он содержит специальные лейкоциты, которые уничтожают бактерии и помогают организму бороться с инфекциями. Селезенка также вырабатывает эритроциты и помогает удалять или фильтровать старые клетки из кровотока.
Он содержит специальные лейкоциты, которые уничтожают бактерии и помогают организму бороться с инфекциями. Селезенка также вырабатывает эритроциты и помогает удалять или фильтровать старые клетки из кровотока.
Слой ткани полностью покрывает селезенку в виде капсулы, кроме тех мест, где в орган впадают вены и артерии. Эта ткань, называемая селезеночной капсулой, помогает защитить селезенку от прямого повреждения.
Что такое разрыв селезенки?
Разрыв селезенки — это состояние, требующее неотложной медицинской помощи, которое возникает, когда капсулообразная оболочка селезенки разрывается, изливая кровь в брюшную полость. В зависимости от размера разрыва может возникнуть большое внутреннее кровотечение.
Ваш врач может называть разрыв селезенки «разрывом селезенки».
Что вызывает разрыв селезенки?
Селезенка может разорваться при сильном прямом ударе или тупой травме живота. Селезенка является наиболее частым органом, который повреждается при тупой травме живота.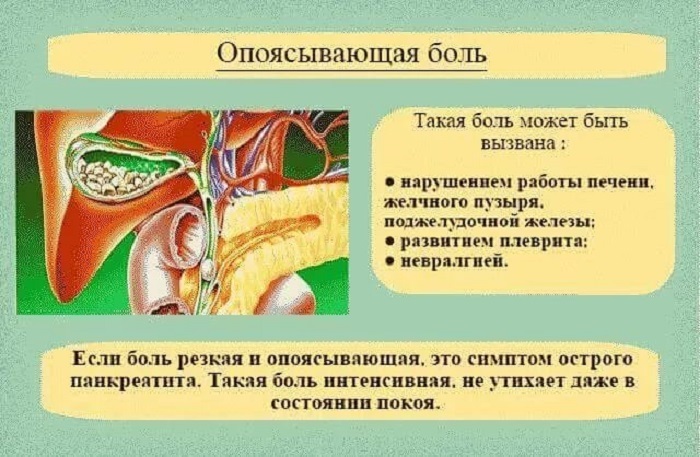 Это верно независимо от вашего возраста.
Это верно независимо от вашего возраста.
К числу частых причин повреждений селезенки относятся следующие:
- Автомобильные аварии
- Травмы при контактных видах спорта, таких как футбол и хоккей
- Несчастный случай с велосипедистом, например, падение на руль велосипеда
- Насилие в семье
Некоторые болезни также могут привести к разрыву селезенки. В таких случаях селезенка набухает, а капсуловидная оболочка истончается. Это делает орган особенно хрупким и повышает вероятность его разрыва при прямом попадании в брюшную полость.
Заболевания, повышающие риск разрыва селезенки, включают:
- Инфекционный мононуклеоз. В некоторых случаях разрыв селезенки является первым признаком болезни.
- Болезни крови (гематологические), такие как гемолитическая анемия и некоторые виды лимфомы
- Малярия
Симптомы разрыва селезенки
Разрыв селезенки вызывает боль в животе, обычно сильную, но не всегда. Тяжесть и даже локализация боли зависят от того, насколько сильно разорвалась селезенка и сколько крови вытекает. Боль может ощущаться в следующих местах:
Тяжесть и даже локализация боли зависят от того, насколько сильно разорвалась селезенка и сколько крови вытекает. Боль может ощущаться в следующих местах:
- Левая сторона живота под грудной клеткой
- Левое плечо, поскольку нервы левого плеча и левой стороны диафрагмы происходят из одного и того же места, и разрыв может раздражать эти нервы
Внутреннее кровотечение, вызванное разрывом селезенки, может привести к падению артериального давления. Это неотложная медицинская помощь, которая может вызвать:
- Затуманенное зрение
- Спутанность сознания
- Головокружение
- Обморок
- Признаки шока, включая беспокойство, беспокойство, тошноту и бледность
Диагностирован?
Врач проведет медицинский осмотр, спросит об истории болезни пациента и прощупает область живота. Область живота может ощущаться твердой и выглядеть опухшей (растянутой), потому что она наполнена кровью. Если произошла большая потеря крови из селезенки, у пациента может быть низкое кровяное давление и учащенное сердцебиение. Внезапное снижение артериального давления у человека с подозрением на повреждение селезенки, особенно у молодого человека, является признаком того, что состояние особенно тяжелое и требуется срочная операция.
Внезапное снижение артериального давления у человека с подозрением на повреждение селезенки, особенно у молодого человека, является признаком того, что состояние особенно тяжелое и требуется срочная операция.
Как диагностируется разрыв селезенки?
Визуализирующие исследования необходимы для диагностики разрыва селезенки. Компьютерная томография (КТ) брюшной полости является одним из наиболее распространенных методов. Во время теста в вену, обычно на руке, вводят специальное вещество, называемое контрастом. Контраст помогает врачу определить объем кровотечения из селезенки. Активное кровотечение из селезенки может быть не видно на КТ без контраста.
Однако компьютерную томографию брюшной полости можно проводить только в том случае, если позволяет время. КТ с контрастом может занять некоторое время, и некоторые люди с разрывами селезенки умерли, ожидая проведения теста. По этой причине компьютерная томография не рекомендуется пациентам с разрывом селезенки, у которых наблюдаются нестабильные жизненные показатели или низкое кровяное давление из-за травмы (предполагая шок). У них будет быстрое УЗИ, а затем, если обнаружится кровотечение, сразу же перейдут к операции.
У них будет быстрое УЗИ, а затем, если обнаружится кровотечение, сразу же перейдут к операции.
Другие люди имеют аллергию на КТ-контраст или не могут его получить, потому что их почки не работают должным образом.
В этих случаях для диагностики разрыва селезенки могут использоваться другие тесты. К ним относятся:
Фокусированная абдоминальная сонография (FAST). Это ультразвуковой метод проверки наличия крови в области живота. Его можно использовать для диагностики разрыва селезенки у нестабильных пациентов, но исследования показали, что КТ лучше подходит для неотложной помощи.
Диагностический перитонеальный лаваж . Это метод быстрого определения скопления крови в области живота. Это быстро и недорого, и его можно проводить у пациентов с разрывом селезенки и низким кровяным давлением.
Если состояние человека стабильно и ему не требуется экстренное хирургическое вмешательство, лабораторные анализы, такие как общий анализ крови (CBC) или уровень гемоглобина, могут проводиться с обычными интервалами для проверки кровопотери.
Как лечить разрыв селезенки?
В прошлом лечение повреждения селезенки всегда подразумевало удаление всего органа, что называлось спленэктомией. Однако теперь врачи говорят, что некоторые травмы селезенки могут зажить сами по себе, особенно не очень серьезные. Люди с травмами селезенки, которым не требуется хирургическое вмешательство, должны по-прежнему находиться под наблюдением в больнице, и им может потребоваться переливание крови.
Немедленная экстренная операция по удалению или восстановлению селезенки проводится в следующих случаях:
- Если врач считает наличие массивного внутреннего кровотечения
- Если у человека с подозрением на разрыв селезенки низкое кровяное давление или нестабильные показатели жизнедеятельности
После операции селезенка обычно удаляется целиком. Но в случае небольших разрывов хирург может вместо этого попытаться сохранить селезенку. Это включает в себя восстановление разрыва и оказание давления на селезенку или кровеносные сосуды до тех пор, пока кровь не сгустится и не остановит утечку. Другая процедура, называемая артериальной эмболизацией, может быть безопасным способом сохранения селезенки, но только в том случае, если ее можно провести немедленно.
Другая процедура, называемая артериальной эмболизацией, может быть безопасным способом сохранения селезенки, но только в том случае, если ее можно провести немедленно.
Что ожидать после разрыва селезенки
Восстановление зависит от серьезности разрыва. В целом, результат превосходен для пациентов с более легкими разрывами селезенки (травмы I и II степени). Чем тяжелее повреждение селезенки, тем более предсказуем результат. Риск осложнений, по-видимому, самый высокий у людей старше 55 лет.
Смерти, вызванные разрывом селезенки, возможны и все еще имеют место, даже в лучших травматологических центрах.
Без селезенки можно жить. Однако, поскольку селезенка играет решающую роль в способности организма бороться с некоторыми бактериями, жизнь без органа подвергает вас более высокому риску опасных для жизни инфекций. Все должны получить вакцину против пневмококка, а некоторые должны получить вакцину против менингококка и гемофильной палочки типа b. Эти вакцины обычно вводят за 14 дней до плановой спленэктомии или через 14 дней после операции.
Детям, у которых удалена селезенка, может потребоваться ежедневный прием антибиотиков, чтобы они не заболели. Взрослым обычно не требуется ежедневный прием антибиотиков, если только они не заболеют или есть вероятность, что они могут заболеть. Независимо от возраста, если вам удалили селезенку, рекомендуется носить медицинский браслет.
Болезнь Гоше: причины, симптомы и лечение
Автор: Редакторы WebMD
Что такое болезнь Гоше?
Если вы только что узнали, что у вас или у вашего ребенка болезнь Гоше, у вас может возникнуть множество вопросов и опасений по поводу того, чего ожидать. Это редкое состояние, которое может вызывать различные симптомы, от ослабления костей до легких синяков.
Хотя лекарства не существует, важно помнить, что в зависимости от того, какой у вас тип, лечение может помочь вам справиться с некоторыми симптомами.
Гоше вызывает проблемы с тем, как ваше тело избавляется от определенного вида жира. При всех типах этого заболевания фермент, необходимый для его расщепления, работает неправильно. Жир накапливается, особенно в печени, селезенке и костном мозге, вызывая проблемы.
Жир накапливается, особенно в печени, селезенке и костном мозге, вызывая проблемы.
Существует три основных типа болезни Гоше. Тип 1 является наиболее распространенным. Если он у вас есть, ваши симптомы могут быть легкими, умеренными или тяжелыми, но некоторые люди вообще не замечают никаких проблем. Существует несколько методов лечения типа 1.
Типы 2 и 3 более серьезны. Тип 2 поражает головной и спинной мозг. Младенцы с типом 2 обычно не доживают до двухлетнего возраста. Тип 3 также вызывает поражение головного и спинного мозга, но симптомы обычно проявляются в более позднем возрасте.
Болезнь Гоше может иметь множество симптомов, включая вздутие живота, кровоподтеки и кровотечение.
Ваша кровь может плохо сворачиваться или у вас может развиться анемия. Это также может вызвать потерю минеральных веществ костной ткани, что приводит к боли и легкому перелому костей.
Болезнь передается по наследству — примерно 1 из 450 человек еврейского происхождения ашкенази (из Восточной и Центральной Европы) страдает этим заболеванием. Это самое распространенное генетическое заболевание, поражающее евреев.
Это самое распространенное генетическое заболевание, поражающее евреев.
Независимо от того, болеете ли вы этим заболеванием или являетесь родителем больного ребенка, важно получить поддержку, которая поможет вам справиться с грядущими проблемами. Обратитесь к своей семье и друзьям, чтобы получить необходимую поддержку. Спросите своего врача о том, как присоединиться к группе поддержки, где вы можете встретиться с другими людьми, которые проходят через то же, что и вы.
Причины
Болезнью Гоше нельзя «заразиться», как простудой или гриппом. Это наследственное заболевание, вызванное проблемой с геном GBA.
Вы заболеваете, когда оба ваших родителя передают вам поврежденный ген GBA. Вы можете передать дефектный ген своим детям, даже если у вас нет болезни Гоше.
Симптомы
То, как вы себя чувствуете, зависит от типа вашей болезни Гоше.
Тип 1. Наиболее распространенная форма. Обычно это не влияет на головной или спинной мозг.
Симптомы типа 1 могут появиться в любой момент вашей жизни, но обычно они проявляются в подростковом возрасте. Иногда болезнь протекает легко, и вы не заметите никаких проблем.
Некоторые симптомы, которые у вас могут иметь:
- Легкие ушины
- носовые кровотечения
- усталость
- Увеличенная селезенка или печень, что заставляет ваш живот опухший
- Тип костей, такие как боль, разрывы или артрит
- Медленные возвратно-поступательные движения глаз
- Отсутствие прибавки в весе или роста, что называется «задержкой развития»
- Высокий звук при дыхании
- Судороги
- Повреждение головного мозга, особенно ствола мозга
- Увеличение печени или селезенки
Тип 3. Этот тип также поражает головной и спинной мозг. Симптомы аналогичны типу 2, но они обычно проявляются позже в детстве и требуют больше времени, чтобы ухудшиться.
Симптомы аналогичны типу 2, но они обычно проявляются позже в детстве и требуют больше времени, чтобы ухудшиться.
Перинатальная летальная болезнь Гоше . Это самый тяжелый тип. Младенец с этой формой обычно живет всего несколько дней. Эти симптомы являются непреодолимыми для новорожденного:
- Избыток жидкости в организме ребенка до или вскоре после рождения
- Сухая, шелушащаяся кожа и другие кожные проблемы
- Увеличение печени и селезенки
- Тяжелые заболевания головного и спинного мозга
Сердечно-сосудистая болезнь Гоше (тип 3C). Это редкое заболевание, в основном поражающее сердце. У вас могут быть такие симптомы, как:
- Затвердение сердечных клапанов и кровеносных сосудов
- Болезнь костей
- Увеличение селезенки
- Проблемы с глазами
Постановка диагноза
Когда вы пойдете к врачу, вас могут спросить:
- 3 симптомы?
Если ваш врач считает, что это болезнь Гоше, он может подтвердить это с помощью анализа крови или слюны. Они также будут регулярно делать тесты, чтобы отслеживать состояние. Вы можете пройти МРТ (магнитно-резонансную томографию), чтобы увидеть, не опухла ли ваша печень или селезенка. Вы также можете пройти тест плотности костной ткани, чтобы проверить потерю костной массы.
Они также будут регулярно делать тесты, чтобы отслеживать состояние. Вы можете пройти МРТ (магнитно-резонансную томографию), чтобы увидеть, не опухла ли ваша печень или селезенка. Вы также можете пройти тест плотности костной ткани, чтобы проверить потерю костной массы.
Если болезнь Гоше встречается в вашей семье, анализы крови или слюны могут помочь вам выяснить, можете ли вы передать болезнь своему ребенку.
Вопросы к врачу
- Изменятся ли мои симптомы со временем? Если да, то как?
- Какие процедуры лучше всего подходят для меня?
- Имеют ли эти методы лечения побочные эффекты? Что я могу с ними сделать?
- Есть ли клинические испытания, которые могли бы помочь?
- Есть ли новые симптомы, на которые мне следует обратить внимание?
- Как часто мне нужно тебя видеть?
- Есть ли другие специалисты, которых мне следует посетить?
- Влияет ли это заболевание на риск других заболеваний?
- Должен ли я внести свое имя в реестр болезней Гоше?
- Если у меня будет больше детей, каковы шансы, что у них будет болезнь Гоше?
Лечение
Способ лечения зависит от того, какой у вас тип болезни Гоше.
Заместительная терапия ферментами является одним из вариантов для людей с типом 1 и некоторых с типом 3. Она помогает уменьшить анемию и уменьшить увеличенную селезенку или печень.
Препараты для заместительной ферментной терапии могут включать:
- Имиглюцеразу (Церезим)
- Талиглюцеразу альфа (Элелизо)
- Альфа-велаглюцераза (VPRIV)
Другими препаратами для лечения типа 1 являются элиглустат (Cerdelga) и миглустат (Zavesca). Это таблетки, которые сдерживают процесс в вашем организме, который формирует жировые материалы, когда у вас нехватка ферментов.
Не существует лечения, которое могло бы остановить тип 3 от повреждения головного мозга, но исследователи всегда ищут новые способы борьбы с этим заболеванием.
Другие методы лечения, которые могут облегчить ваши симптомы:
- Переливание крови при анемии
- Лекарства для укрепления костей, предотвращения накопления жира и облегчения боли
- Операция по замене сустава, чтобы помочь вам лучше двигаться
- Операция по удалению опухшей селезенки
- Трансплантация стволовых клеток для устранения симптомов типа 1.
 Эта процедура сложна и может вызвать как краткосрочные, так и долгосрочные проблемы, поэтому ее редко используют.
Эта процедура сложна и может вызвать как краткосрочные, так и долгосрочные проблемы, поэтому ее редко используют.
Чего ожидать
Поскольку болезнь у каждого человека индивидуальна, вам необходимо проконсультироваться со своим врачом, чтобы убедиться, что вы получаете надлежащее лечение. Лечение может помочь вам почувствовать себя лучше и продлить жизнь.
Возможно, вы захотите принять участие в клиническом испытании. Ученые используют их для изучения новых методов лечения болезни Гоше. Эти испытания проверяют новые лекарства, чтобы увидеть, безопасны ли они и работают ли они. Они часто являются способом для людей попробовать новое лекарство, которое доступно не всем. Ваш врач может сказать вам, подходит ли вам одно из этих испытаний.
Если у вашего ребенка болезнь Гоше, он может расти не так быстро, как другие дети. Они могут поздно достичь половой зрелости.
В зависимости от ваших симптомов вам может потребоваться избегать контактных видов спорта или ограничить свою активность.
 Если у кого-то в вашей семье есть камни в почках, у вас больше шансов тоже стать их обладателем. И если у вас уже есть один или несколько камней в почках, у вас повышенный риск развития другого.
Если у кого-то в вашей семье есть камни в почках, у вас больше шансов тоже стать их обладателем. И если у вас уже есть один или несколько камней в почках, у вас повышенный риск развития другого.
 Эта процедура сложна и может вызвать как краткосрочные, так и долгосрочные проблемы, поэтому ее редко используют.
Эта процедура сложна и может вызвать как краткосрочные, так и долгосрочные проблемы, поэтому ее редко используют.