Лечение артроза тазобедренного сустава (коксартроза)
Лечение артроза тазобедренного сустава (коксартроза)Центр восстановительной ортопедии
068 617 6737
Артроз тазобедренного сустава (коксартроз, деформирующий артроз тазобедренного сустава, остеоартроз тазобедренного сустава) – это хроническое, постоянно прогрессирующее заболевание тазобедренного сустава, при котором в тканях сустава (капсульном аппарате, костной и хрящевой тканях) развиваются дегенеративно-дистрофическое изменения, приводящие к постоянным болям, деформации суставных поверхностей и значительному ограничению движений в суставе.
Прежде всего, необходимо отметить, что артроз тазобедренного сустава значительно «помолодел». Если 20-30 лет назад диагноз «артроз тазобедренного сустава» ставился лицам в возрасте 50 лет и старше, то в последнее время все чаще и чаще этот диагноз ставится людям в возрасте до 40 лет.
Как правило, боли возникают в одном из суставов.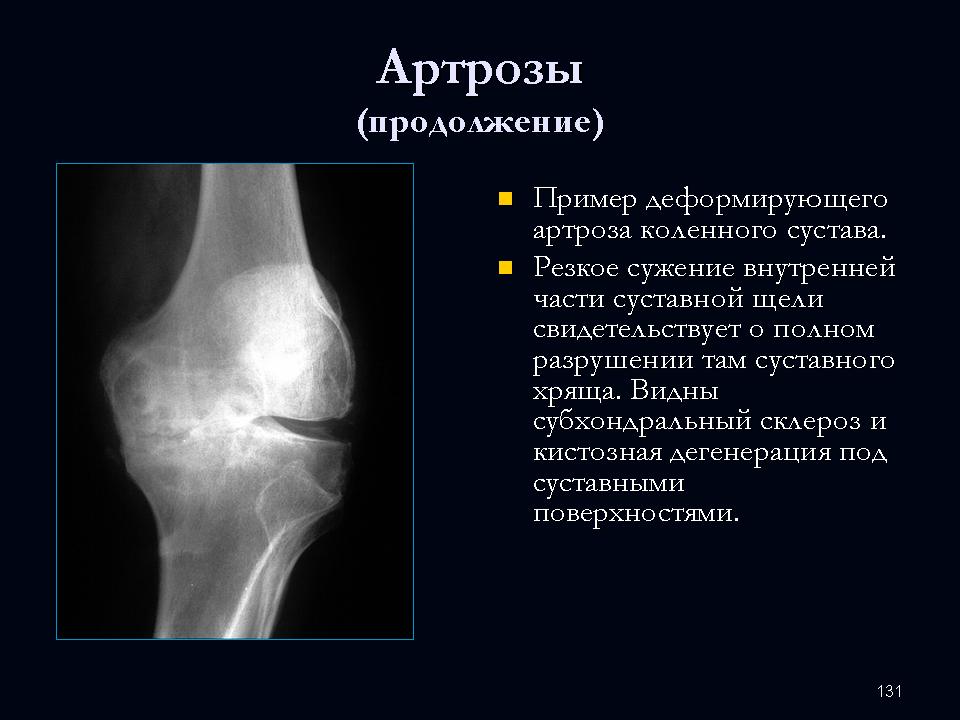 И тогда ставится диагноз одностороннего (правостороннего или левостороннего) коксартроза. Но это не значит, что противоположный тазобедренный сустав абсолютно здоров. Односторонний коксартроз встречается крайне редко. Обычно у пациентов имеется двусторонний коксартроз. Когда ставится диагноз «Правосторонний или левосторонний коксартроз» это говорит о том, что в одном из суставов артрозные изменения начали развиваться раньше и выражены больше, чем в противоположном. Обычно артроз и связанные с ним боли начинают развиваться в одном из тазобедренных суставов. Эти боли подсознательно заставляют пациента щадить эту ногу и больше нагружать другую, «здоровую» ногу. В результате это второй сустав также начинает перегружаться и в нем тоже начинаются развиваться дегенеративно-дистрофические процессы. Но тогда возникает вопрос: «Если в «здоровом» суставе тоже развивается артроз, то почему в нем нет боли?» В медицине есть такое понятие, как «превалирование боли». То есть более сильная боль подавляет ощущение более слабой боли.
И тогда ставится диагноз одностороннего (правостороннего или левостороннего) коксартроза. Но это не значит, что противоположный тазобедренный сустав абсолютно здоров. Односторонний коксартроз встречается крайне редко. Обычно у пациентов имеется двусторонний коксартроз. Когда ставится диагноз «Правосторонний или левосторонний коксартроз» это говорит о том, что в одном из суставов артрозные изменения начали развиваться раньше и выражены больше, чем в противоположном. Обычно артроз и связанные с ним боли начинают развиваться в одном из тазобедренных суставов. Эти боли подсознательно заставляют пациента щадить эту ногу и больше нагружать другую, «здоровую» ногу. В результате это второй сустав также начинает перегружаться и в нем тоже начинаются развиваться дегенеративно-дистрофические процессы. Но тогда возникает вопрос: «Если в «здоровом» суставе тоже развивается артроз, то почему в нем нет боли?» В медицине есть такое понятие, как «превалирование боли». То есть более сильная боль подавляет ощущение более слабой боли.
В настоящее время на начальных стадиях артроза тазобедренного сустава (коксартроза) проводится консервативное лечение. Назначаются обезболивающие и противовоспалительные препараты, хондропротекторы, медикаменты, содержащие гиалуроновую кислоту и т.д. Группой немецких ученых было проведено изучение эффективности консервативного (медикаментозного) лечения артроза тазобедренного сустава. Результаты этих исследований оказались несколько неожиданными. Авторы пришли к выводу, что ни один из медикаментозных препаратов, используемых при лечении артроза тазобедренного сустава, не оказывает какого-либо существенного влияния на состояние сустава.
В основе развития любых дегенеративно-дистрофических изменений тканей лежит длительная гипоксия. Кровоснабжение головки тазобедренного сустава осуществляется сосудами, которые проникают в нее через огибающие шейку головки артерии, капсулу сустава и круглую связку. Капсула сустава очень плотная, крепится к шейке бедренной кости и устроена таким образом, что во время обычных движений она практически не напрягается. Такая анатомическая особенность капсулы сустава позволяет сохранять просвет питающих головку сосудов во время ходьбы и бега.
 И только в возрасте 15-20 лет, в зависимости от выраженности угла деформации, появляются первые симптомы: незначительные периодические боли в области ягодицы и пояснично-крестцовом отделе, по наружной поверхности бедра в области большого вертела, но на них редко обращают внимание или связывают с проблемами в области позвоночника.
И только в возрасте 15-20 лет, в зависимости от выраженности угла деформации, появляются первые симптомы: незначительные периодические боли в области ягодицы и пояснично-крестцовом отделе, по наружной поверхности бедра в области большого вертела, но на них редко обращают внимание или связывают с проблемами в области позвоночника.Лечение артроза тазобедренного сустава достаточно сложный и длительный процесс и зависит от стадии заболевания. Наиболее эффективно лечение на начальных стадиях. И поэтому важно вовремя поставить диагноз. Как уже было написано ранее на ранних стадиях артроза ни при рентгенологическом, ни при КТ и МРТ обследованиях никаких изменений со стороны головки бедренной кости не отмечается. При МРТ-обследовании области тазобедренного сустава наблюдается набор так называемых малых симптомов: незначительный синовит сустава и незначительные изменения в месте прикрепления ряда мышц, окружающих сустав. Но практически всегда на эти малые симптомы не обращают внимания, особенно пациентов в возрасте до 30 лет. Рекомендуют ограничить физическую нагрузку, похудеть, может попить противовоспалительные препараты. А именно при этом состоянии проведение правильного лечения позволяет остановить артрозный процесс и добиться его регресса.
Рекомендуют ограничить физическую нагрузку, похудеть, может попить противовоспалительные препараты. А именно при этом состоянии проведение правильного лечения позволяет остановить артрозный процесс и добиться его регресса.
При лечении артроза тазобедренного сустава мы используем оригинальный (разработанный нами) комплекс консервативных и хирургических лечебных мероприятий, который позволяет осуществить коррекцию осевых нагрузок на тазобедренный сустав, создать условия для улучшения кровоснабжения головки бедренной кости, восстановления костной и хрящевой тканей и предотвращения эндопротезирования сустава. Как и любое другое реконструктивно-восстановительное лечение наше лечение имеет ряд ограничений и, прежде всего, это ограничение касается состояния формы головки. В тех случаях, когда головка бедренной кости сохраняет свою форму, наше лечение является эффективным и позволяет избежать протезирования. Но, если головка бедренной кости сильно деформирована, то выбор один – это протезирование тазобедренного сустава.
Читать далее ➝
Результаты нашего лечения
Юлия, 26 лет
Девушка обратилась с жалобами на постоянные боли в области тазобедренных суставов, которые усиливаются во время ходьбы.
Боли появились 2 года назад.
Консультировалась в разных медицинских учреждениях, где был поставлен диагноз: «Артроз обоих тазобедренных суставов 1 стадии» и назначено консервативное лечение с рекомендациями протезирования тазобедренных суставов при усилении боли в суставах.
При обследовании в нашем центре у пациентки было выявлено значительное отклонение оси нагрузки обоих тазобедренных суставов, и дегенеративные изменения со стороны приводящей мышц бедра.
Пациентке была выполнена оперативная коррекция осевой нагрузки правого тазобедренного сустава. Через 3 месяца после операции болевые ощущения в области сустава перестали беспокоить. В течение 2-х лет после операции, болевые ощущения в суставе не беспокоили.
Иван, 21 год
Парень обратился к нам с жалобами на боли в области правого тазобедренного сустава и выраженную хромоту на правую ногу.
В анамнезе — дисплазия правого тазобедренного сустава. В восемнадцать лет ему предложили выполнить протезирование правого тазобедренного сустава. Но в день, когда была запланирована операция, врач порекомендовал не делать замену сустава, а поискать альтернативные способы лечения (рекомендация достойна уважения).
При обследовании нами было выявлено:
— значительное укорочение шейки правой бедренной кости с грибовидной деформацией головки, шеечно-диафизарный угол в пределах 130°
— укорочение правой нижней конечности до 5 см
— вальгусная деформация голени.
Нами было проведено этапное оперативное лечение – на первом этапе выполнено удлинение правой бедренной кости, а на втором – устранена вальгусная деформация голени.
Данные операции позволили максимально возможно восстановить осевую нагрузку правой нижней конечности, что позволило устранить болевой синдром в области правого тазобедренного сустава. После завершения лечения головка бедренной кости стала более округлой, что способствовало увеличению объема движений в суставе.
В настоящее время (два года после завершения лечения) пациент ходит без хромоты, боли в области правого тазобедренного сустава отсутствуют, он ощущает себя полноценным человеком. Работает администратором и практически весь день проводит на ногах.
Коксартроз — Первая Медицинская Клиника
Коксартроз — это болезнь, которая постепенно разрушает тазобедренный сустав. Другое название заболевания — остеоартроз тазобедренного сустава.
Другое название заболевания — остеоартроз тазобедренного сустава.
Коксартроз обычно развивается после 40 лет. Женщины болеют им чаще мужчин. Болезнь поражает как один, так и оба тазобедренных сустава.
Тазобедренный сустав ежедневно выдерживает большую нагрузку. Поэтому артроз тазобедренного сустава — это наиболее распространённое заболевание опорно-двигательного аппарата.
Коксартроз бывает первичным и вторичным. Причина возникновения первичного артроза тазобедренного сустава неизвестна. Часто он сопровождается поражением колена и позвоночника. Вторичный коксартроз тазобедренного сустава появляется как следствие других заболеваний.
Причины деформирующего коксартроза
Болезнь вызывают патологии позвоночника и суставов:
- врождённый вывих бедра;
- асептический некроз головки бедренной кости;
- дисплазия тазобедренного сустава;
- травмы, вывихи;
- воспаление тазобедренного сустава, болезнь Пертеса;
- сколиоз, кифоз, плоскостопие.

Коксартроз возникает на фоне нарушения кровообращения, обмена веществ, перегрузки тазобедренного сустава, гормональных изменений и затяжного стресса.
Коксартрозу подвержены спортсмены, пожилые и полные люди, родственники больных коксартрозом и люди, которые мало двигаются. Если вы входите в группу риска или вам знакомы проблемы с тазобедренным суставом, займитесь профилактикой коксартроза. Мы расскажем о ней немного позже.
Симптомы коксартроза
К симптомам болезни относятся:
- боль в паху, бедре;
- болезненные ощущения при ходьбе, подъёме со стула или кровати;
- хруст в больном суставе при движении;
- ограничение подвижности больной ноги;
- атрофия мышц бедер, небольшое прихрамывание.
Как развивается болезнь
Кости тазобедренного сустава покрыты слоем упругого и прочного суставного хряща. Хрящ обеспечивает мягкое скольжение костей относительно друг друга, помогает в распределении нагрузки при ходьбе. Он покрыт слоем суставной жидкости, которая обеспечивает защиту и питание хряща.
Артроз тазобедренного сустава меняет свойства суставной жидкости, она становится вязкой, густой и не смазывает хрящ должным образом. В результате хрящ подсыхает, покрывается трещинами и становится тоньше. Кости сустава обнажаются, давление на них увеличивается, и они начинают деформироваться.
Чем опасен коксартроз
Болезнь постоянно прогрессирует. Без своевременного лечения она способна вызвать следующие осложнения:
- постоянные боли в ноге, которые беспокоят даже ночью;
- ухудшение осанки, развитие остеохондроза позвоночника;
- больная нога становится короче;
- в запущенном состоянии болезни человек не может ходить без трости.
Степени коксартроза
Выделяют три стадии болезни:
- Коксартроз тазобедренного сустава 1 степени характеризуется слабой болью в области бедра. Она появляется периодически и проходит после отдыха. Человек свободно ходит, походка не меняется.
- При коксартрозе 2 степени боль усиливается, чувствуется даже в состоянии покоя, может отдавать в область паха или колена.
 Человек начинает хромать.
Человек начинает хромать. - Коксартроз 3 степени — самая серьёзная стадия болезни. Боль становится постоянной, не проходит даже ночью. Больному трудно ходить, он вынужден опираться на трость.
Диспластический коксартроз
Диспластический коксартроз развивается на фоне дисплазии тазобедренного сустава. Диспластический артроз тазобедренного сустава деформирует суставные компоненты и без лечения может привести к инвалидности.
Чаще всего диспластический коксартроз тазобедренного сустава развивается в возрасте от 25 лет. Болезнь обычно начинается после прекращения занятий спортом, во время беременности, менопаузы, после родов или травмы сустава.
К симптомам диспластического коксартроза относятся боль в тазобедренном суставе, трудности при отведении бедра в сторону и поворотах.
Двухсторонний коксартроз
Двухсторонний коксартроз поражает оба тазобедренных сустава. Эта форма болезни встречается довольно редко. Болезнь сопровождается синдромом «связанных» ног.
Боль при двухстороннем коксартрозе чувствуется в обоих тазобедренных суставах. Болезненные ощущения появляются при физической нагрузке и в состоянии покоя. Среди других симптомов: прихрамывание, скованность при движении, ослабление мышц.
Лечение двухстороннего коксартроза нужно начать как можно раньше. В запущенных случаях болезни человек теряет способность двигаться.
Лечение коксартроза
Рекомендуем обращаться к врачу при первых признаках болезни. Врачи «Первой Медицинской Клиники» используют для лечения коксартроза больше 20 видов консервативных методов. Они помогают лечить остеоартроз тазобедренного сустава без операции, останавливают развитие болезни и оздоравливают организм.
Наш доктор назначает пациенту индивидуальный курс лечения с учётом стадии болезни, возраста, пола и особенностей организма. Лечение коксартроза займёт максимум полтора месяца. Пациент проходит процедуры 2-3 раза в неделю.
Лечение артроза тазобедренного сустава в «Первой Медицинской Клинике» снимает боль и воспаление в суставах, улучшает питание хряща и ускоряет его восстановление. Лечебные процедуры активизируют кровообращение, возвращают свободу движения. Наш доктор даст пациенту советы, что делать для профилактики болезни.
Лечебные процедуры активизируют кровообращение, возвращают свободу движения. Наш доктор даст пациенту советы, что делать для профилактики болезни.
Профилактика болезни
Врачи «Первой Медицинской Клиники» дают следующие рекомендации, чтобы избежать болезни:
- заниматься спортом, танцами, больше ходить пешком;
- не перегружать суставы и связки;
- не переохлаждать суставы;
- пить не меньше полутора литров воды в день;
- не переутомляться и не прибавлять в весе;
- есть больше молочных продуктов, рыбы, нежирного мяса, фасоли, гречневой каши;
- включить в рацион холодец, желе и другие продукты с желатином.
- Причины деформирующего коксартроза
- Симптомы коксартроза
- Как развивается болезнь
- Чем опасен коксартроз
- Степени коксартроза
- Диспластический коксартроз
- Двухсторонний коксартроз
- Лечение коксартроза
- Профилактика болезни
запишитесь на бесплатную консультацию
Передовые методы лечения суставов и позвоночника
Безоперационная программа восстановление позвоночника в Санкт-Петербурге.
 Комплекс процедур, не только снимающий болевой синдром, но и обеспечивающий восстановление пациента без боли и операции.
Комплекс процедур, не только снимающий болевой синдром, но и обеспечивающий восстановление пациента без боли и операции.Инновационный способ восстановления суставов в любом возрасте, практически не имеющий противопоказаний. Есть возможность провести процедуру на первом приеме, и почувствовать улучшения уже через 2 недели.
Не только снятие болевого синдроса, но и эффективное лечение суставов и позвоночника
снятие боли
на первом приеме
такси до клиники
бесплатно
5 вариантов лечения остеоартрита тазобедренного сустава
Поделиться на PinterestМы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
При остеоартрите тазобедренного сустава (ОА) хрящ, который амортизирует ваши суставы, изнашивается, вызывая трение, повреждение костей и воспаление.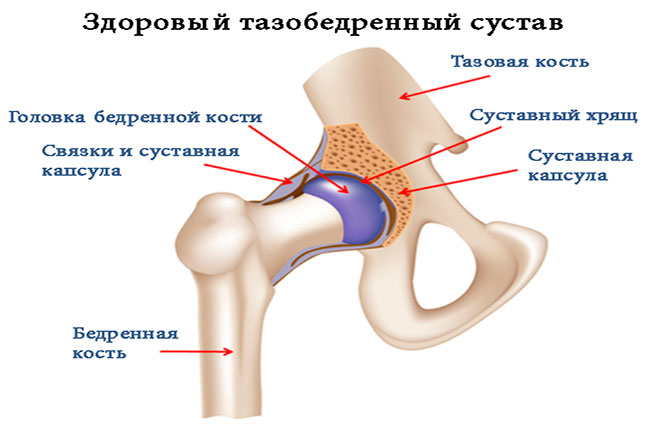 Это может привести к боли и скованности.
Это может привести к боли и скованности.
Ваш лечащий врач порекомендует лечение на основании:
- ваше общее состояние здоровья
- тяжесть поражений суставов
- тяжесть симптомов
- ограничения движений и нагрузки
- другие индивидуальные факторы.
Все методы лечения остеоартрита тазобедренного сустава направлены на снятие боли и улучшение подвижности, но правильный выбор зависит от конкретного человека. Первоначальное лечение может заключаться в простом выполнении упражнений и растяжке.
Однако остеоартрит является дегенеративным заболеванием, а это означает, что симптомы часто ухудшаются со временем. Если это произойдет, ваш лечащий врач может порекомендовать операцию по замене тазобедренного сустава.
Читайте дальше, чтобы узнать о доступных вариантах лечения артрита тазобедренного сустава.
Люди с высоким индексом массы тела (ИМТ) имеют более высокий риск развития остеоартрита. Дополнительный вес создает дополнительную нагрузку на суставы. Более высокий ИМТ, в том числе ожирение, также может способствовать воспалению.
Более высокий ИМТ, в том числе ожирение, также может способствовать воспалению.
Эти факторы могут ухудшить симптомы и ускорить их прогрессирование.
Людям с избыточным весом или ожирением медицинские эксперты настоятельно рекомендуют похудеть.
Ваш лечащий врач может помочь вам решить, подходит ли вам этот вариант, и если да, то как лучше всего подойти к снижению веса.
Они, скорее всего, порекомендуют изменения в питании и программу упражнений.
Обезболивающие препараты могут играть роль в лечении этого расстройства наряду с физическими упражнениями и контролем веса.
Людям с легкими симптомами пероральные нестероидные противовоспалительные препараты (НПВП) могут помочь справиться с болью и воспалением. Они доступны без рецепта.
Примеры:
- ибупрофен
- ацетаминофен
- напроксен
Людям с ОА тазобедренного сустава от умеренной до тяжелой степени могут потребоваться рецептурные обезболивающие, такие как дулоксетин или трамадол.
Кроме трамадола, специалисты не рекомендуют другие опиоидные препараты, так как высок риск зависимости.
Инъекции
Медицинские работники могут назначать инъекции стероидов для уменьшения сильной боли и отека.
Стероиды могут помочь справиться с болью, уменьшая воспаление. Однако они предлагают лишь временное облегчение боли. Длительное использование может привести к негативным последствиям.
Упражнения необходимы для снижения риска развития остеоартрита и замедления его прогрессирования. Упражнения не только помогают вам контролировать свой вес, но также улучшают силу, гибкость и подвижность.
Упражнения с низкой ударной нагрузкой с меньшей вероятностью вызывают нагрузку на поврежденный сустав. Эксперты настоятельно рекомендуют тай-чи людям с остеоартритом тазобедренного сустава.
Другие варианты:
- йога
- езда на велосипеде или велотренажер
- плавание или водные упражнения
- укрепляющие упражнения
- ходьба
Если вы какое-то время не занимались спортом, посоветуйтесь со своим лечащим врачом или физиотерапевтом. Они могут помочь вам составить программу, которая подойдет именно вам и сведет к минимуму вероятность получения травмы.
Они могут помочь вам составить программу, которая подойдет именно вам и сведет к минимуму вероятность получения травмы.
Мотивация важна при занятиях спортом для здоровья.
Американский колледж ревматологии и Фонд артрита (ACR/AF) рекомендуют заниматься с другим человеком или тренером и выбирать занятие, которое вам нравится.
Интернет-магазин велотренажеров.
Регулярная растяжка может помочь уменьшить скованность, ноющие или болезненные ощущения в суставах. Вот несколько советов, которые помогут вам безопасно растянуться:
- Начните с обращения к физиотерапевту за советом и советом.
- Делайте все упражнения на растяжку осторожно и медленно наращивайте гибкость.
- Остановитесь, если почувствуете боль.
- Медленно увеличивайте интенсивность.
Если вы не чувствуете боли после первых нескольких дней занятий, постепенно уделяйте им больше времени. Поначалу вам может быть трудно растянуться очень далеко, но со временем ваша гибкость будет увеличиваться по мере практики.
Вот несколько возможных растяжек:
Сгибание вперед
Поставьте ноги на ширине плеч или сядьте на стул. Медленно наклонитесь вперед, удерживая верхнюю часть тела расслабленной. Вы должны почувствовать растяжение в бедрах и нижней части спины.
Подтягивание колен
Лягте на спину. Подтяните согнутое колено к груди, пока не почувствуете растяжение. Если ваше тело позволяет, используйте другую ногу, чтобы усилить растяжку.
Баланс на вытянутых ногах
Это то же упражнение, что и тяга колена, но вы начинаете из положения стоя. Положите одну руку вдоль стены для поддержки.
Кобра
Начните с лежания лицом вниз на полу. Ваши ладони должны быть на полу на уровне плеч или груди. Надавите на ладони, чтобы оторвать грудь от пола. Почувствуйте растяжение в нижней части спины и бедрах. Задержитесь в этом положении на 10 секунд. Выпускать. Повторите два или три раза.
Вот некоторые другие растяжки, о которых вы можете узнать у своего поставщика медицинских услуг:
- сгибатели бедра стоя
- растяжка сидя
- поза бокового угла
- скручивание позвоночника сидя
Спросите своего врача, прежде чем начинать какие-либо упражнения на растяжку или упражнения для бедра.
Эксперты говорят, что самоконтроль необходим для лечения остеоартрита.
Это включает:
- узнать как можно больше о своем состоянии
- знать, какие у вас есть варианты лечения
- принимать активное участие в лечении вашей боли и других симптомов
- обсуждение того, что лучше для вас с вашим лечащим врачом
- забота о себе в отношении диеты и питания, восстановительного сна и соответствующих упражнений
Факторы образа жизни, которые могут способствовать артриту тазобедренного сустава, включают:
- выбор диеты
- тип и уровень физической активности
- употребление табака и алкоголя
- получение надлежащей помощи при других состояниях психического и физического здоровья
- формирование здорового сна
Остеоартрит также может повлиять на психическое здоровье человека.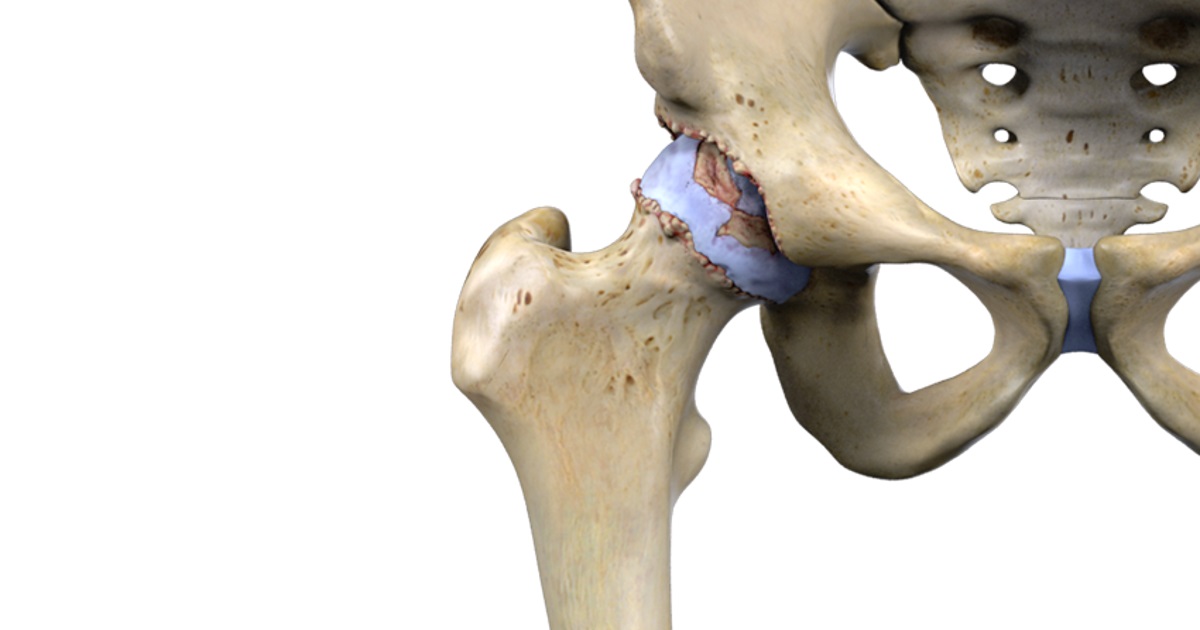 Сохранение активности и выбор позитивного образа жизни могут помочь снизить риск депрессии и беспокойства при остеоартрите.
Сохранение активности и выбор позитивного образа жизни могут помочь снизить риск депрессии и беспокойства при остеоартрите.
Вот несколько советов по уходу за собой, которые могут принести облегчение:
- Достаточно отдыхайте. Установите регулярный режим сна и отдыха, когда симптомы становятся хуже, чем обычно.
- Управление стрессом. Упражнения, медитация и прослушивание музыки могут помочь вам расслабиться, избежать стресса и поднять настроение.
- Соблюдайте здоровую диету. Диета, богатая свежими фруктами и овощами и с низким содержанием добавленного сахара и жира, может помочь вам чувствовать себя лучше и поддерживать здоровый вес. Отдавайте предпочтение свежим, цельным продуктам, а не обработанным.
- Оставайтесь на связи. Встречи с друзьями, возможно, для занятий спортом, помогут снять стресс и сохранить здоровье.
- Избегайте курения и ограничьте потребление алкоголя.
 Они усугубляют общие проблемы со здоровьем и могут усилить воспаление.
Они усугубляют общие проблемы со здоровьем и могут усилить воспаление.
Некоторые люди также пытались использовать естественные методы лечения артрита тазобедренного сустава. Есть некоторые доказательства того, что следующее может помочь:
- иглоукалывание
- когнитивно-поведенческая терапия (КПТ)
- применение грелки
- использование местных мазей, которые согревают пораженную область, таких как капсаицин
некоторые люди 9005 альтернативы 9005 используйте добавки с глюкозамином, рыбьим жиром, витамином D или хондроитинсульфатом, но недостаточно доказательств того, что они безопасны и эффективны.
Если вы выберете добавки, всегда сначала поговорите со своим лечащим врачом. Некоторые добавки могут вызывать побочные эффекты или взаимодействовать с другими лекарствами.
ACR/AF не рекомендует следующее при ОА тазобедренного сустава:
- мануальную терапию
- массажную терапию
- чрескожную электрическую стимуляцию нервов (ЧЭНС)
- терапию стволовыми клетками
- ботокс
- трость
- ходунки
- Убедитесь, что трость не слишком высокая или короткая. Вы не должны сутулиться или сутулиться при использовании трости. Его высота должна доходить до верхней части запястья.
- Используйте трость на своей «сильной» стороне. Если у вас поражено правое бедро, держите трость левой рукой. Когда вы делаете шаг вперед правой ногой, трость обеспечивает поддержку.
 Потренируйтесь двигать больной ногой и тростью одновременно.
Потренируйтесь двигать больной ногой и тростью одновременно. - Продвиньте трость на соответствующее расстояние. Переместите трость примерно на 2 дюйма вперед или сбоку от себя. Если он будет слишком далеко от вашего тела, вы можете потерять равновесие.
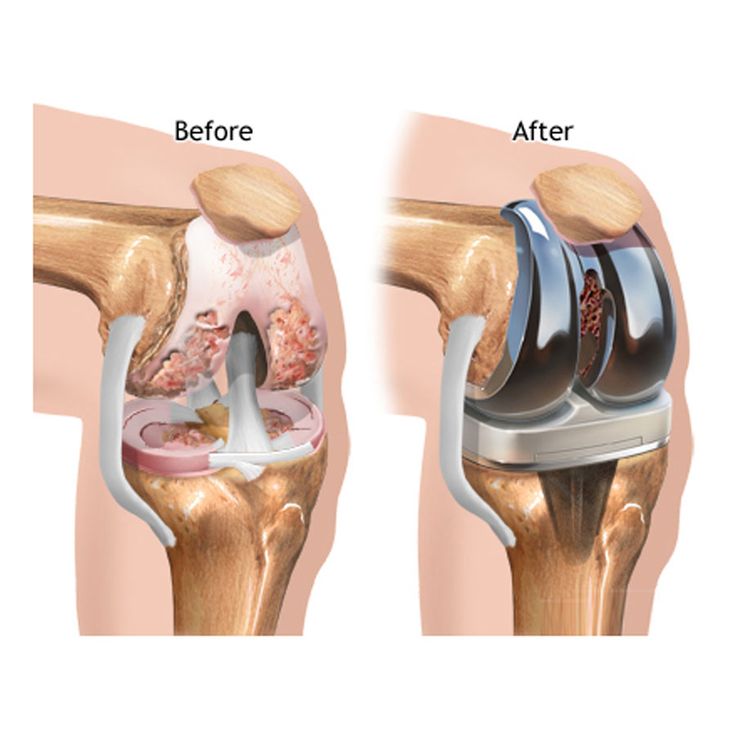
- Замена тазобедренного сустава. Хирург обрезает поврежденную кость и хрящ и покрывает их металлической оболочкой, образуя искусственную поверхность.

- Полная замена тазобедренного сустава . Хирург заменяет гнездо и головку бедренной кости искусственным суставом.
- уменьшения боли
- увеличения подвижности
- снижение риска осложнений, таких как вывих бедра
- ваше общее состояние здоровья
- тяжесть поражений суставов
- тяжесть симптомов
- ограничения движений и нагрузки
- другие индивидуальные факторы.
- ибупрофен
- ацетаминофен
- напроксен
- йога
- езда на велосипеде или велотренажер
- плавание или водные упражнения
- укрепляющие упражнения
- ходьба
- Начните с обращения к физиотерапевту за советом и советом.
- Делайте все упражнения на растяжку осторожно и медленно наращивайте гибкость.
- Остановитесь, если почувствуете боль.
- Медленно увеличивайте интенсивность.
- сгибатели бедра стоя
- растяжка сидя
- поза бокового угла
- скручивание позвоночника сидя
- узнать как можно больше о своем состоянии
- знать, какие у вас есть варианты лечения
- принимать активное участие в лечении вашей боли и других симптомов
- обсуждение того, что лучше для вас с вашим лечащим врачом
- забота о себе в отношении диеты и питания, восстановительного сна и соответствующих упражнений
- выбор диеты
- тип и уровень физической активности
- употребление табака и алкоголя
- получение надлежащей помощи при других состояниях психического и физического здоровья
- формирование здорового сна
- Достаточно отдыхайте. Установите регулярный режим сна и отдыха, когда симптомы становятся хуже, чем обычно.
- Управление стрессом. Упражнения, медитация и прослушивание музыки могут помочь вам расслабиться, избежать стресса и поднять настроение.
- Соблюдайте здоровую диету. Диета, богатая свежими фруктами и овощами и с низким содержанием добавленного сахара и жира, может помочь вам чувствовать себя лучше и поддерживать здоровый вес. Отдавайте предпочтение свежим, цельным продуктам, а не обработанным.
- Оставайтесь на связи. Встречи с друзьями, возможно, для занятий спортом, помогут снять стресс и сохранить здоровье.
- Избегайте курения и ограничьте потребление алкоголя.
 Они усугубляют общие проблемы со здоровьем и могут усилить воспаление.
Они усугубляют общие проблемы со здоровьем и могут усилить воспаление. - иглоукалывание
- когнитивно-поведенческая терапия (КПТ)
- применение грелки
- использование местных мазей, которые согревают пораженную область, таких как капсаицин
- мануальную терапию
- массажную терапию
- чрескожную электрическую стимуляцию нервов (ЧЭНС)
- терапию стволовыми клетками
- ботокс
- трость
- ходунки
- Убедитесь, что трость не слишком высокая или короткая. Вы не должны сутулиться или сутулиться при использовании трости. Его высота должна доходить до верхней части запястья.
- Используйте трость на своей «сильной» стороне. Если у вас поражено правое бедро, держите трость левой рукой. Когда вы делаете шаг вперед правой ногой, трость обеспечивает поддержку.
 Потренируйтесь двигать больной ногой и тростью одновременно.
Потренируйтесь двигать больной ногой и тростью одновременно. - Продвиньте трость на соответствующее расстояние. Переместите трость примерно на 2 дюйма вперед или сбоку от себя. Если он будет слишком далеко от вашего тела, вы можете потерять равновесие.
- Замена тазобедренного сустава. Хирург обрезает поврежденную кость и хрящ и покрывает их металлической оболочкой, образуя искусственную поверхность.

- Полная замена тазобедренного сустава . Хирург заменяет гнездо и головку бедренной кости искусственным суставом.
- уменьшения боли
- увеличения подвижности
- снижение риска осложнений, таких как вывих бедра
9 недостаточно доказательств чтобы показать, что эти варианты помогут.
Некоторые поставщики медицинских услуг предлагают терапию ботоксом или стволовыми клетками при ОА, но для этих вариантов нет стандартного лечения и нет достаточных доказательств их безопасности и эффективности. Специалисты не советуют их.
Вспомогательное приспособление для ходьбы снимает нагрузку с бедер и обеспечивает дополнительную поддержку суставов. Это также может снизить риск падения, помогая вам сохранять устойчивость и равновесие.
Примеры:
Советы по использованию трости
При использовании трости помните следующие советы:
Физиотерапевт может помочь вам разработать безопасную технику.
Ваша страховая компания может покрыть стоимость этих вспомогательных средств. Ваш лечащий врач может выписать рецепт на эти средства передвижения, чтобы помочь в процессе возмещения расходов.
Интернет-магазин тростей.
Если физические упражнения, потеря веса и меры по изменению образа жизни больше не работают или если ОА влияет на вашу подвижность или качество жизни, ваш поставщик медицинских услуг может порекомендовать операцию.
Возможные варианты:
Операция по замене тазобедренного сустава может улучшить качество вашей жизни за счет:
Медицинский работник может помочь вам понять плюсы и минусы операции на бедре и решить, подходит ли вам этот вариант.
ОА тазобедренного сустава неизлечимо, но есть способы замедлить его прогрессирование и справиться с симптомами.
Варианты образа жизни включают контроль веса, физические упражнения, избежание стресса и соблюдение здоровой диеты.
Медицинские услуги включают отпускаемые без рецепта и отпускаемые по рецепту лекарства. Если эти варианты не могут помочь с уровнями боли и проблемами с подвижностью, поставщик медицинских услуг может порекомендовать хирургическое вмешательство.
Если вы начинаете замечать такие симптомы, как боль и скованность, обратитесь к своему лечащему врачу. Раннее начало лечения может помочь улучшить прогноз и устранить необходимость в хирургическом вмешательстве.
Боль в костной шпоре?
ОА может вызывать костные шпоры, представляющие собой крошечные костные выступы вокруг суставов. Костные шпоры могут вызывать боль или ограничивать движения. Лечение костных шпор может варьироваться от обезболивающих до хирургического удаления в сочетании с другими процедурами, такими как полная замена сустава.
5 вариантов лечения остеоартрита тазобедренного сустава
Поделиться на PinterestМы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
При остеоартрите тазобедренного сустава (ОА) хрящ, который амортизирует ваши суставы, изнашивается, вызывая трение, повреждение костей и воспаление. Это может привести к боли и скованности.
Это может привести к боли и скованности.
Ваш лечащий врач порекомендует лечение на основании:
Все методы лечения остеоартрита тазобедренного сустава направлены на снятие боли и улучшение подвижности, но правильный выбор зависит от конкретного человека. Первоначальное лечение может заключаться в простом выполнении упражнений и растяжке.
Однако остеоартрит является дегенеративным заболеванием, а это означает, что симптомы часто ухудшаются со временем. Если это произойдет, ваш лечащий врач может порекомендовать операцию по замене тазобедренного сустава.
Читайте дальше, чтобы узнать о доступных вариантах лечения артрита тазобедренного сустава.
Люди с высоким индексом массы тела (ИМТ) имеют более высокий риск развития остеоартрита. Дополнительный вес создает дополнительную нагрузку на суставы. Более высокий ИМТ, в том числе ожирение, также может способствовать воспалению.
Более высокий ИМТ, в том числе ожирение, также может способствовать воспалению.
Эти факторы могут ухудшить симптомы и ускорить их прогрессирование.
Людям с избыточным весом или ожирением медицинские эксперты настоятельно рекомендуют похудеть.
Ваш лечащий врач может помочь вам решить, подходит ли вам этот вариант, и если да, то как лучше всего подойти к снижению веса.
Они, скорее всего, порекомендуют изменения в питании и программу упражнений.
Обезболивающие препараты могут играть роль в лечении этого расстройства наряду с физическими упражнениями и контролем веса.
Людям с легкими симптомами пероральные нестероидные противовоспалительные препараты (НПВП) могут помочь справиться с болью и воспалением. Они доступны без рецепта.
Примеры:
Людям с ОА тазобедренного сустава от умеренной до тяжелой степени могут потребоваться рецептурные обезболивающие, такие как дулоксетин или трамадол.
Кроме трамадола, специалисты не рекомендуют другие опиоидные препараты, так как высок риск зависимости.
Инъекции
Медицинские работники могут назначать инъекции стероидов для уменьшения сильной боли и отека.
Стероиды могут помочь справиться с болью, уменьшая воспаление. Однако они предлагают лишь временное облегчение боли. Длительное использование может привести к негативным последствиям.
Упражнения необходимы для снижения риска развития остеоартрита и замедления его прогрессирования. Упражнения не только помогают вам контролировать свой вес, но также улучшают силу, гибкость и подвижность.
Упражнения с низкой ударной нагрузкой с меньшей вероятностью вызывают нагрузку на поврежденный сустав. Эксперты настоятельно рекомендуют тай-чи людям с остеоартритом тазобедренного сустава.
Другие варианты:
Если вы какое-то время не занимались спортом, посоветуйтесь со своим лечащим врачом или физиотерапевтом.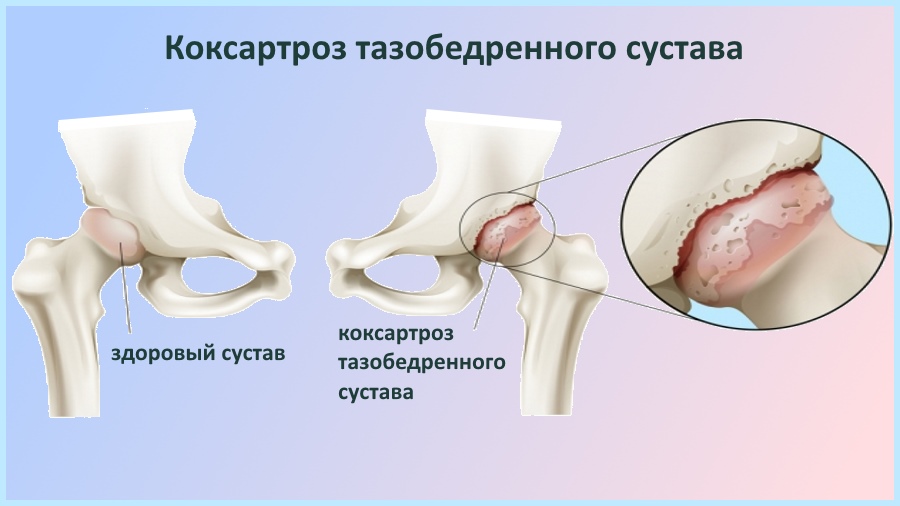 Они могут помочь вам составить программу, которая подойдет именно вам и сведет к минимуму вероятность получения травмы.
Они могут помочь вам составить программу, которая подойдет именно вам и сведет к минимуму вероятность получения травмы.
Мотивация важна при занятиях спортом для здоровья.
Американский колледж ревматологии и Фонд артрита (ACR/AF) рекомендуют заниматься с другим человеком или тренером и выбирать занятие, которое вам нравится.
Интернет-магазин велотренажеров.
Регулярная растяжка может помочь уменьшить скованность, ноющие или болезненные ощущения в суставах. Вот несколько советов, которые помогут вам безопасно растянуться:
Если вы не чувствуете боли после первых нескольких дней занятий, постепенно уделяйте им больше времени. Поначалу вам может быть трудно растянуться очень далеко, но со временем ваша гибкость будет увеличиваться по мере практики.
Вот несколько возможных растяжек:
Сгибание вперед
Поставьте ноги на ширине плеч или сядьте на стул. Медленно наклонитесь вперед, удерживая верхнюю часть тела расслабленной. Вы должны почувствовать растяжение в бедрах и нижней части спины.
Подтягивание колен
Лягте на спину. Подтяните согнутое колено к груди, пока не почувствуете растяжение. Если ваше тело позволяет, используйте другую ногу, чтобы усилить растяжку.
Баланс на вытянутых ногах
Это то же упражнение, что и тяга колена, но вы начинаете из положения стоя. Положите одну руку вдоль стены для поддержки.
Кобра
Начните с лежания лицом вниз на полу. Ваши ладони должны быть на полу на уровне плеч или груди. Надавите на ладони, чтобы оторвать грудь от пола. Почувствуйте растяжение в нижней части спины и бедрах. Задержитесь в этом положении на 10 секунд. Выпускать. Повторите два или три раза.
Вот некоторые другие растяжки, о которых вы можете узнать у своего поставщика медицинских услуг:
Спросите своего врача, прежде чем начинать какие-либо упражнения на растяжку или упражнения для бедра.
Эксперты говорят, что самоконтроль необходим для лечения остеоартрита.
Это включает:
Факторы образа жизни, которые могут способствовать артриту тазобедренного сустава, включают:
Остеоартрит также может повлиять на психическое здоровье человека. Сохранение активности и выбор позитивного образа жизни могут помочь снизить риск депрессии и беспокойства при остеоартрите.
Сохранение активности и выбор позитивного образа жизни могут помочь снизить риск депрессии и беспокойства при остеоартрите.
Вот несколько советов по уходу за собой, которые могут принести облегчение:
Некоторые люди также пытались использовать естественные методы лечения артрита тазобедренного сустава. Есть некоторые доказательства того, что следующее может помочь:
некоторые люди 9005 альтернативы 9005 используйте добавки с глюкозамином, рыбьим жиром, витамином D или хондроитинсульфатом, но недостаточно доказательств того, что они безопасны и эффективны.
Если вы выберете добавки, всегда сначала поговорите со своим лечащим врачом. Некоторые добавки могут вызывать побочные эффекты или взаимодействовать с другими лекарствами.
ACR/AF не рекомендует следующее при ОА тазобедренного сустава:
9 недостаточно доказательств чтобы показать, что эти варианты помогут.
Некоторые поставщики медицинских услуг предлагают терапию ботоксом или стволовыми клетками при ОА, но для этих вариантов нет стандартного лечения и нет достаточных доказательств их безопасности и эффективности. Специалисты не советуют их.
Вспомогательное приспособление для ходьбы снимает нагрузку с бедер и обеспечивает дополнительную поддержку суставов. Это также может снизить риск падения, помогая вам сохранять устойчивость и равновесие.
Примеры:
Советы по использованию трости
При использовании трости помните следующие советы:
Физиотерапевт может помочь вам разработать безопасную технику.
Ваша страховая компания может покрыть стоимость этих вспомогательных средств. Ваш лечащий врач может выписать рецепт на эти средства передвижения, чтобы помочь в процессе возмещения расходов.
Интернет-магазин тростей.
Если физические упражнения, потеря веса и меры по изменению образа жизни больше не работают или если ОА влияет на вашу подвижность или качество жизни, ваш поставщик медицинских услуг может порекомендовать операцию.
Возможные варианты:
Операция по замене тазобедренного сустава может улучшить качество вашей жизни за счет:
Медицинский работник может помочь вам понять плюсы и минусы операции на бедре и решить, подходит ли вам этот вариант.
ОА тазобедренного сустава неизлечимо, но есть способы замедлить его прогрессирование и справиться с симптомами.
Варианты образа жизни включают контроль веса, физические упражнения, избежание стресса и соблюдение здоровой диеты.
Медицинские услуги включают отпускаемые без рецепта и отпускаемые по рецепту лекарства. Если эти варианты не могут помочь с уровнями боли и проблемами с подвижностью, поставщик медицинских услуг может порекомендовать хирургическое вмешательство.

 Человек начинает хромать.
Человек начинает хромать. Они усугубляют общие проблемы со здоровьем и могут усилить воспаление.
Они усугубляют общие проблемы со здоровьем и могут усилить воспаление. Потренируйтесь двигать больной ногой и тростью одновременно.
Потренируйтесь двигать больной ногой и тростью одновременно.
 Они усугубляют общие проблемы со здоровьем и могут усилить воспаление.
Они усугубляют общие проблемы со здоровьем и могут усилить воспаление. Потренируйтесь двигать больной ногой и тростью одновременно.
Потренируйтесь двигать больной ногой и тростью одновременно.