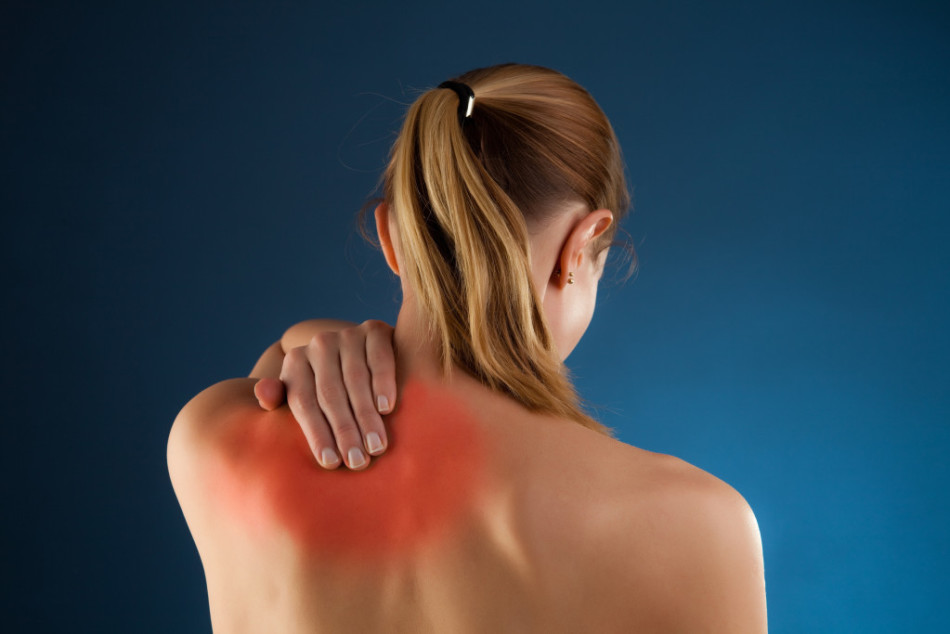
симптомы и признаки. Лечение лопаточного остеохондроза в Москве
Содержание↓[показать]
Остеохондроз является одним из наиболее распространённых заболеваний, характеризующихся разрушительными процессами в хрящевой структуре и межпозвоночных дисках. В Юсуповской больнице проводится комплексный подход к лечению лопаточного остеохондроза.
Лопаточный остеохондроз — это заболевание, которое проявляется в виде болей между лопаток или под левой лопаткой. Из-за смещения и поражения дисков позвоночника возникает воспалительный процесс, который и является причиной болевых ощущений.
Симптомы и признаки лопаточного остеохондроза:
- болевые ощущения в лопаточной области;
- нарушение свободы движения в области лопаток;
- отдающая боль под левой лопаткой при кашле;
- хруст в лопаточной области;
- боль под левой лопаткой;
- онемение левой руки;
- потливость ладоней.
Причины лопаточного остеохондроза и его лечение
Очень часто причиной заболевания является грудной или шейный остеохондроз, вызывающий патологию лопаточной области.
Причины остеохондроза лопатки:
- ранее полученные травмы;
- отсутствие активного образа жизни;
- долгое сидение и сутулость;
- у женщин – хождение на каблуках;
- профессиональный спорт;
- подъём больших тяжестей;
- неправильное положение во время сна;
- неудобный матрац и подушка.
Несвоевременное обращение к специалисту может повлечь за собой развитие ряда патологий и заболеваний. Кроме того, прогрессируя, остеохондроз лопаточной области запускает воспалительные процессы в организме, что приводит к острой фазе заболевания. Вышеперечисленные симптомы могут быть признаками заболеваний сердечно-сосудистой системы, поэтому за помощью следует обраться к опытным специалистам.
В Юсуповской больнице врачи проводят комплексную диагностику с помощью новейших методик исследования и оборудования:
- МРТ, КТ;
- ЭМГ;
- ВЭЭГ;
- дуплексное сканирование;
- нейровизуализация.

В случае, когда пациенту необходимо более тщательное обследование, в Юсуповской больнице проводят лабораторные исследования любой сложности, сотрудничают с лучшими НИИ в сфере сложных и редких анализов. Высокий уровень проведения диагностики пациента является залогом успешной реабилитации и выздоровления. Профессиональные реабилитологи подбирают индивидуальный комплекс лечения остеохондроза лопаточной области.
Методы лечения остеохондроза лопаточной области
1. консервативный метод – предполагает медикаментозное лечение (для снятия воспалительных процессов), лечебную гимнастику и массаж.
Задача медикаментозного лечения – снять спазм, блокировать острую боль в лопаточной области. Среди препаратов, которые применяются, могут быть такие:
- блокирующие препараты;
- противовоспалительные препараты;
- спазмолитики;
- хондропротекторы;
- ангиопротекторы;
- мази, гели, кремы для местного применения.
2. Хирургический метод (в крайних, запущенных случаях)
Хирургический метод (в крайних, запущенных случаях)
В Юсуповской больнице лучшие врачи реабилитологи и инструкторы по ЛФК проводят эффективную реабилитацию и лечение остеохондроза лопаточной области. Квалифицированная диагностика и точный диагноз являются залогом успешного выздоровления.
Реабилитация в Юсуповской больнице проводится с помощью таких процедур:
- массаж;
- ЛФК;
- Vojta-терапия;
- ММТ;
- кинезиотерапия;
- бобат-терапия и другие.
Врачи Юсуповской больницы используют новейшее оборудование для лечения остеохондроза лопаточной области:
- механические, роботизированные тренажёры;
- вертикализаторы;
- аппараты Экзарта;
- подвесные системы для снижения нагрузки на опорно-двигательный аппарат (являются аналогичными бассейну).
Главная задача, которую ставит перед собой коллектив Юсуповской больницы, это – максимально эффективное лечение лопаточного остеохондроза и восстановление утраченных функций опорно-двигательного аппарата.
Эффективность лечения остеохондроза лопаточной области
Для эффективного лечения остеохондроза лопатки следует придерживаться нескольких правил:
- своевременно обратиться к специалисту, не дожидаясь усугубления симптомов;
- пройти обследование в больнице;
- после того, как диагноз будет поставлен, можно приступать к лечению шейного остеохондроза с помощью процедур физиотерапии.
Физиотерапию для пациента может подобрать только врач. В Юсуповской больнице проводят лечение остеохондроза лопаточной области лучшие врачи-реабилитологи, инструктора по ЛФК в спортивной медицине, имеющие научные степени кандидатов медицинских наук. Врачи Юсуповской больницы регулярно проходят повышение квалификации.
Врачи Юсуповской больницы являются специалистами в области нейрореабилитации, входят с состав членов Союза реабилитологов РФ, Российской ассоциации по спортивной медицине и реабилитации больных и инвалидов, владеют новейшими методиками реабилитации с различными патологиями, методикой онтогенетически обусловленной кинезиотерапии и медицинского массажа. Лечение остеохондроза лопаточной области в Юсуповской больнице осуществляется с помощью слаженной работы терапевтов, неврологов, ортопедов и других специалистов, что позволяет проводить лечение даже очень тяжёлых пациентов. Врачи Юсуповской больницы выявляют причину заболевания, проводят эффективное лечение, устраняют сопутствующие осложнения, такие как проявления остеохондроза под левой лопаткой. Такой комплексный подход позволяет возвращать к здоровому образу жизни пациентов, от которых отказались в других больницах. Персонал Юсуповской больницы нацелен на максимально комфортное пребывание пациентов в клинике и достижение максимально высокого результата лечения остеохондроза лопаточной области. Пациентов принимают в любое время суток, день недели и время года. Контакт центр работает круглосуточно. Записаться на приём к доктору можно по номеру телефона Юсуповской больницы.
Лечение остеохондроза лопаточной области в Юсуповской больнице осуществляется с помощью слаженной работы терапевтов, неврологов, ортопедов и других специалистов, что позволяет проводить лечение даже очень тяжёлых пациентов. Врачи Юсуповской больницы выявляют причину заболевания, проводят эффективное лечение, устраняют сопутствующие осложнения, такие как проявления остеохондроза под левой лопаткой. Такой комплексный подход позволяет возвращать к здоровому образу жизни пациентов, от которых отказались в других больницах. Персонал Юсуповской больницы нацелен на максимально комфортное пребывание пациентов в клинике и достижение максимально высокого результата лечения остеохондроза лопаточной области. Пациентов принимают в любое время суток, день недели и время года. Контакт центр работает круглосуточно. Записаться на приём к доктору можно по номеру телефона Юсуповской больницы.
Лечение остеохондроза позвоночника ✓ лечение остеохондроза шейного и поясничного отдела ✓ лечение суставов в медицинском центре М+ в Тюмени
Острая боль в спине и в шее знакома многим людям. Чаще всего обращаясь за помощью пациенты называют это заболевание «остеохандроз», «зажим», правильное же название — дегенеративно-дистрофическая болезнь позвоночника. Встречаются истории, когда больные посещают многих врачей-специалистов. Окулисту они жалуются на мелькание «мушек» перед глазами и снижение остроты зрения. ЛОР-врачу рассказывают о шуме в ушах, снижении слуха, дискомфорте при глотании и частом поперхивании, неврологу – о головных болях, головокружении и шаткости походки. Капли в глаза и уши, различные лекарственные средства им не помогают. Причиной такого состояния может быть дегенеративно-дистрофическая болезнь позвоночника.
Чаще всего обращаясь за помощью пациенты называют это заболевание «остеохандроз», «зажим», правильное же название — дегенеративно-дистрофическая болезнь позвоночника. Встречаются истории, когда больные посещают многих врачей-специалистов. Окулисту они жалуются на мелькание «мушек» перед глазами и снижение остроты зрения. ЛОР-врачу рассказывают о шуме в ушах, снижении слуха, дискомфорте при глотании и частом поперхивании, неврологу – о головных болях, головокружении и шаткости походки. Капли в глаза и уши, различные лекарственные средства им не помогают. Причиной такого состояния может быть дегенеративно-дистрофическая болезнь позвоночника.
Причина заболевания – это дистрофия, или иначе говоря, нарушение питания тканей межпозвонкового диска с ослаблением его амортизирующих свойств. При заболевании ухудшается фиксирующая способность позвоночника, состояние околопозвоночных мышц и связок, особенно при нагрузке, делая их не эластичными и слабыми. Так к негативным изменениям в позвоночнике ведет сидячая работа, эмоциональные и физические нагрузки, неправильная осанка и нерациональное питание.
Улучшить качество жизни, вернуть прежнюю активность и легкость можно благодаря комплексному лечению в нашем медицинском центре. С Вами будут работать квалифицированные специалисты по индивидуально разработанной программе!
Записаться на приём
Больничный листок не выдаётся
Показания к процедуре
- Острые и хронические боли в позвоночнике, суставах
- Различные виды головной боли
- Ухудшение остроты зрения
- Хроническая усталость
- Колебания артериального давления
- Шум в голове
Этапы ведения пациента
1
Консультация
2
Назначение плана выздоровления
3
Курс процедур
4
Контрольная консультация
Врачи и персонал
Никифоров Андрей Иванович
Невролог
1985 г. — Тюменский государственный медицинский институт, высшее образование, специальность «Лечебное дело» (диплом МВ 743718)
— Тюменский государственный медицинский институт, высшее образование, специальность «Лечебное дело» (диплом МВ 743718)
Cтаж работы в медицине — более 38 лет
Подробнее о враче
Киселёва Светлана Юрьевна
врач-невролог, рефлексотерапевт
2012 г. — Тюменская государственная медицинская академия, специальность «Лечебное дело» (диплом №72120)
Стаж работы в медицине — более 9 лет
Подробнее о враче
Стоимость услуг
427
Контакты
Страницы
Мы в соц. сетях
© 2022 «Медицинский центр»
Создание сайта:
Продвижение сайта Digital — агентство «Приоритет»
Задайте вопрос
Соглашаюсь на обработку персональных данных и с политикой конфиденциальности
Оставьте отзыв
Соглашаюсь на обработку персональных данных и с политикой конфиденциальности
Хондроз латерального отдела IV степени – ортопедическая клиника Rosenberg Cooley Metcalf
Диагноз
Ваш диагноз: полная (IV степень) потеря хряща наружного (латерального) опорного отдела.
Травма или состояние
Растрескивание, фрагментация и эрозия хряща с течением времени привели к полной потере толщины вашего несущего вес (суставного) хряща, обнажению кости и часто к изменению положения нижней конечности (постукивание коленом). Это состояние также называют остеоартритом.
Причина
Наиболее частая причина — ненормальный «износ» суставного (несущего нагрузку) хрящевого слоя в латеральном (внешнем) несущем отсеке. Это могло произойти из-за нераспознанной травмы с сильным ударом, чрезмерной массы тела или длительного нахождения на твердой поверхности. Это часто возникает в результате повреждения или потери амортизирующего волокнистого хряща (мениска) в латеральном (внешнем) компартменте.
Симптомы
Типичным симптомом является усиление боли, связанной с нагрузкой, которая уменьшается в покое. Боль часто локализуется вдоль латеральной (внешней) стороны колена. Часто присутствуют отечность и слабость. Часто наблюдаются потеря подвижности (разгибание или сгибание колена) и хромота.
Лечение
Стандартное лечение включает:
- Потеря веса: 1 фунт веса верхней части тела соответствует 4 фунтам. силы на колено.
- Регулярные упражнения без нагрузки, такие как езда на велосипеде, гребля или плавание.
- Питательные вещества для хрящей и костей, такие как глюкозамин, хондроитин, кальций и витамин К, два раза в день.
- Тайленол и/или противовоспалительные препараты (например, диклофенак/вольтарен или ибупрофен/мотрин).
- Ходьба и стояние на более мягких поверхностях.
- Ношение обуви с мягкой подошвой.
- Артроскопическая хирургия для удаления поврежденных и воспаленных тканей. Может потребоваться хирургическая стабилизация дефекта хряща. Хирургическая стимуляция для замены утраченного хряща успешна в тех случаях, когда окружающий хрящ здоров.
- Открытая хирургическая процедура, включающая разрез кости (остеотомия), может потребоваться для повторного выпрямления нижней конечности и разгрузки пораженного отдела.

Меры предосторожности
Важные меры предосторожности:
- Избегайте насильственных действий, связанных с ударами или сдвигающей нагрузкой на колено, таких как теннис и бег.
- Противовоспалительные препараты следует принимать во время еды. Если вы продолжаете принимать противовоспалительные препараты в течение шести месяцев, показан анализ крови для проверки наличия побочных эффектов.
- Ваша деятельность и диета должны быть структурированы таким образом, чтобы оптимизировать плотность костей. Безопасные умеренные физические нагрузки обычно лучше всего подходят для ежедневного использования.
- Ни одно лечение не может быть оптимально успешным. Следуйте всем рекомендациям, чтобы облегчить боль и свести к минимуму прогрессирование остеоартроза.
Восстановление
Полное восстановление происходит редко. Лечение направлено на улучшение функции коленного сустава и отсрочку необходимости операции по замене коленного сустава. В случаях лечения только артроскопической хирургией выздоровление происходит постепенно, в течение 2-6 месяцев. Если выполняется корректирующий разрез кости (остеотомия), костыли обычно используются в течение одного месяца, а полное восстановление может занять 6-9 месяцев.месяцы.
В случаях лечения только артроскопической хирургией выздоровление происходит постепенно, в течение 2-6 месяцев. Если выполняется корректирующий разрез кости (остеотомия), костыли обычно используются в течение одного месяца, а полное восстановление может занять 6-9 месяцев.месяцы.
Лечение поражений суставного хряща коленного сустава
1. Альмквист К.Ф., Долландер А.А., Вердонк П.С., Форсайт Р., Вердонк Р., Вербрюгген Г. Лечение дефектов хряща коленного сустава с использованием альгинатных шариков, содержащих зрелые аллогенные хондроциты человека. Am J Sports Med. 2009;37(10):1920–1929. doi: 10.1177/0363546509335463. [PubMed] [CrossRef] [Google Scholar]
2. Алпарслан Б., Озкан И., Акар У., Куллу Э., Савк С.О. Техника микропереломов в лечении полнослойных хрящевых поражений коленного сустава. Acta Orthop Traumatol Turc. 2007; 41 (Приложение 2): 62–69.. [PubMed] [Google Scholar]
3. Behrens P, Bitter T, Kurz B, Russlies M. Индуцированная матриксом трансплантация/имплантация аутологичных хондроцитов (MACT/MACI) — 5-летнее наблюдение. Колено. 2006;13(3):194–202. doi: 10.1016/j.knee.2006.02.012. [PubMed] [CrossRef] [Google Scholar]
Индуцированная матриксом трансплантация/имплантация аутологичных хондроцитов (MACT/MACI) — 5-летнее наблюдение. Колено. 2006;13(3):194–202. doi: 10.1016/j.knee.2006.02.012. [PubMed] [CrossRef] [Google Scholar]
4. Bentley G (2008) Достижения в трансплантации хрящевых клеток. Симпозиум по восстановлению хрящей. 8-й конгресс EFFORT, Ницца, Франция, май 2008 г.
5. Бьянки Г., Падерни С., Тигани Д., Меркури М. Рассекающий остеохондрит латерального мыщелка бедра. Чир Органи Мов. 1999;84(2):183–187. [PubMed] [Google Scholar]
6. Боден Б.П., Пирсолл А.В., Гарретт В.Е., младший, Фейгин Дж.А., младший Пателлофеморальная нестабильность: оценка и лечение. J Am Acad Orthop Surg. 1997;5(1):47–57. [PubMed] [Google Scholar]
7. Brittberg M, Faxen E, Peterson L. Каркасы из углеродного волокна в лечении раннего остеоартрита коленного сустава. Проспективное 4-летнее наблюдение за 37 пациентами. Клин Ортоп. 1994; 307: 155–164. [PubMed] [Google Scholar]
8. Browne JE, Branch TP. Хирургические альтернативы для лечения поражений суставного хряща. J Am Acad Orthop Surg. 2000;8(3):180–189.. [PubMed] [Google Scholar]
Хирургические альтернативы для лечения поражений суставного хряща. J Am Acad Orthop Surg. 2000;8(3):180–189.. [PubMed] [Google Scholar]
9. Chang PC, Pradhan RM, Mitra AK, Sim CS, Tay BK. Результаты применения аутогенных надкостничных трансплантатов большеберцовой кости при дефектах хряща полной толщины в коленных суставах свиней. Энн Академ Мед Сингапур. 1999;28(1):8–14. [PubMed] [Google Scholar]
10. Крейг В. Текущий обзор биологии и лечения дефектов суставного хряща. J Musculoskelet Res. 2003; 7: 157–181. doi: 10.1142/S0218957703001125. [CrossRef] [Google Scholar]
11. Craig W, David JW, Ming HZ. Текущий обзор биологии и лечения дефектов суставного хряща (часть I и часть II) J Musculoskelet Res. 2003; 7 (3 и 4): 157–181. [Академия Google]
12. Curl WW, Krome J, Gordon ES, Rushing J, Smith BP, Poehling GG. Травмы хряща: обзор 31 516 артроскопий коленного сустава. Артроскопия. 1997;13(4):456–460. [PubMed] [Google Scholar]
13. D’Anchise R, Manta N, Prospero E, Bevilacqua C, Gigante A. Аутологическая имплантация хондроцитов на твердый коллагеновый каркас: клинические и гистологические результаты после двух лет наблюдения. J Ортоп Трауматол. 2005; 6: 36–43. doi: 10.1007/s10195-005-0078-5. [Перекрестная ссылка] [Академия Google]
Аутологическая имплантация хондроцитов на твердый коллагеновый каркас: клинические и гистологические результаты после двух лет наблюдения. J Ортоп Трауматол. 2005; 6: 36–43. doi: 10.1007/s10195-005-0078-5. [Перекрестная ссылка] [Академия Google]
14. Desmyter S, Goubau Y, Benahmed N, Wever A, Verdonk R. Роль костного морфогенетического белка-7 (остеогенный белок-1) в лечении несращений переломов большеберцовой кости. Обзор использования в Бельгии. Акта Ортоп Бельгия. 2008;74(4):534–537. [PubMed] [Google Scholar]
15. Dye SF, Chew MH. Использование сцинтиграфии для выявления повышенной костной метаболической активности в области колена. Инструкторский курс, лекция. 1994; 43: 453–469. [PubMed] [Google Scholar]
16. Erggelet C, Kreuz PC, Mrosek EH, Schagemann JC, Lahm A, Ducommun PP, Ossendorf C (2009) Имплантация аутологичных хондроцитов по сравнению с ACI с использованием 3D-биоразлагаемого трансплантата для лечения крупных полнослойных поражений хряща коленного сустава. Arch Orthop Trauma Surg. doi:10.1007/s00402-009-0957-y [PubMed]
Arch Orthop Trauma Surg. doi:10.1007/s00402-009-0957-y [PubMed]
17. Farnworth L. Костно-хрящевые дефекты коленного сустава. Ортопедия. 2000;23(2):146–157. [PubMed] [Google Scholar]
18. Fritz J, Gaissmaier C, Schewe B, Weise K. Восстановление хряща в коленном суставе. Unfallchirurg. 2006;109(7):563–574. doi: 10.1007/s00113-006-1121-6. [PubMed] [CrossRef] [Академия Google]
19. Гргич М., Елич М., Басич В, Басич Н, Печина М, Вукичевич С. Регенерация дефектов суставного хряща у кроликов остеогенным белком-1 (костным морфогенетическим белком-7) Acta Med Хорватия. 1997;51(1):23–27. [PubMed] [Google Scholar]
20. Grande DA, Southerland SS, Manji R. Восстановление дефектов суставного хряща с использованием мезенхимальных стволовых клеток. Ткань англ. 1995; 1: 345–353. doi: 10.1089/ten.1995.1.345. [PubMed] [CrossRef] [Google Scholar]
21. Грубая АЭ. Свежие костно-хрящевые аллотрансплантаты при посттравматических дефектах коленного сустава: хирургическая техника. Опер Тех Ортоп. 1997;7:334–339. doi: 10.1016/S1048-6666(97)80037-7. [CrossRef] [Google Scholar]
Опер Тех Ортоп. 1997;7:334–339. doi: 10.1016/S1048-6666(97)80037-7. [CrossRef] [Google Scholar]
22. Handl M, Trc T, Hanus M, Stastny E, Fricova-Poulova M, Neuwirth J, Adler J, Havranova D, Varga F. Терапия тяжелых хрящевых дефектов надколенника с помощью аутологичных имплантация хондроцитов. Acta Chir Orthop Traumatol Cech. 2006;73(6):373–379. [PubMed] [Google Scholar]
23. Handl M, Trc T, Hanus M, Stastny E, Fricova-Poulova M, Neuwirth J, Adler J, Havranova D, Varga F. Имплантация аутологичных хондроцитов при лечении поражений хряща голеностопный сустав. Acta Chir Orthop Traumatol Cech. 2007;74(1):29–36. [PubMed] [Google Scholar]
24. Hangody L, Kish G, Karpati Z. Костно-хрящевые вилки: аутогенная костно-хрящевая мозаикопластика для лечения очаговых хрящевых и остеохондральных суставных дефектов. Опер Тех Ортоп. 1997;7:312. doi: 10.1016/S1048-6666(97)80035-3. [CrossRef] [Google Scholar]
25. Herzog RJ. Рентгенологическое исследование в реабилитации. В: Kibler WB, Herring SA, Press JM, Lee PA, редакторы. Функциональная реабилитация при спортивных и костно-мышечных травмах. Гейтерсбург: Аспен; 1998. С. 20–56. [Google Scholar]
Функциональная реабилитация при спортивных и костно-мышечных травмах. Гейтерсбург: Аспен; 1998. С. 20–56. [Google Scholar]
26. Hunziker EB (1992) Строение суставного хряща у человека и экспериментальных животных. В: Kuettner KE, Peyron JP, Schleyerbach R, Hascall VC (eds) Суставной хрящ и остеоартрит, Elsevier Sciences Ltd, стр. 183–199
27. Jackson RW. Артроскопическое лечение дегенеративного артрита. В: McGinty JB, редактор. Оперативная артроскопия. Нью-Йорк: Рейвен Пресс; 1991. С. 319–323. [Google Scholar]
28. Джексон Р.В., Маранс Х.Дж., Сильвер Р.С. Артроскопическое лечение дегенеративного артрита коленного сустава. J Bone Joint Surg Br. 1998;70:332. [Google Scholar]
29. Jelic M, Pecina M, Haspl M, Kos J, Taylor K, Maticic D, McCartney J, Yin S, Rueger D, Vukicevic S. Регенерация дефектов хряща суставного хряща остеогенным белком-1 ( костный морфогенетический белок-1) у овец. Факторы роста. 2001;19(2):101–113. doi: 10.3109/0897719010
79. [PubMed] [CrossRef] [Google Scholar]
30. Johnson LL. Артроскопическая абразивная артропластика. В: McGinty JB, Caspari RB, Jackson RW, Poehling GG, редакторы. Оперативная артроскопия. 2. Липпинкотт-Рейвен: Филадельфия; 1996. стр. 427–446. [Google Scholar]
Johnson LL. Артроскопическая абразивная артропластика. В: McGinty JB, Caspari RB, Jackson RW, Poehling GG, редакторы. Оперативная артроскопия. 2. Липпинкотт-Рейвен: Филадельфия; 1996. стр. 427–446. [Google Scholar]
31. Kirker-Head CA, Sickle DC, Ek SW, McCool JC. Безопасность, биологический и функциональный ответ на новый металлический имплантат для лечения очаговых полнослойных дефектов хряща: предварительная оценка на животной модели в течение 1 года. J Ортоп Res. 2006;24(5):1095–1108. doi: 10.1002/jor.20120. [PubMed] [CrossRef] [Google Scholar]
32. Kreuz PC, Erggelet C, Steinwachs MR, Krause SJ, Lahm A, Niemeyer P, Ghanem N, Sudkamp N. Связаны ли микропереломы хрящевых дефектов коленного сустава с различными результатами у пациентов в возрасте 40 лет и младше? Артроскопия. 2006;22(11):1180–1186. doi: 10.1016/j.arthro.2006.06.020. [PubMed] [CrossRef] [Академия Google]
33. Левандровски К., Мюллер Дж., Шолльмайер Г. Сопутствующее поражение менисков и суставов в бедренно-большеберцовом суставе. Am J Sports Med. 1997; 25: 486–494. doi: 10.1177/036354659702500411. [PubMed] [CrossRef] [Google Scholar]
Am J Sports Med. 1997; 25: 486–494. doi: 10.1177/036354659702500411. [PubMed] [CrossRef] [Google Scholar]
34. Marcacci M, Kon E, Delcogliano M, Filardo G, Busacca M, Zafagnini S. Артроскопическая аутологичная костно-хрящевая пластика при дефектах хряща коленного сустава: результаты проспективного исследования минимум 7 годы наблюдения. Am J Sports Med. 2007;35(12):2014–2021. doi: 10.1177/0363546507305455. [PubMed] [CrossRef] [Академия Google]
35. Мейсон Дж.М., Гранде Д.А., Барсия М., Грант Р., Перголицци Р.Г., Брейтбарт А.С. Экспрессия человеческого костного морфогенного белка-7 в первичных периостальных клетках кролика: потенциальная полезность в генной терапии для остеохондрального восстановления. Джин Тер. 1998;5(8):1098–1104. doi: 10.1038/sj.gt.3300703. [PubMed] [CrossRef] [Google Scholar]
36. Matthews LS (2004) Есть ли роль радиочастотной абляции в лечении хондральных поражений?; Круглый стол Американской ассоциации Северной Америки — AANA; опубликовано в Amer J Orthop 2005;154(8S):3–4
37. Messner K, Maletius W. Долгосрочный прогноз при тяжелом повреждении опорного хряща колена: 14-летнее клиническое и рентгенологическое наблюдение за 28 молодыми спортсменами. Акта Ортоп Сканд. 1996; 67: 165–168. doi: 10.3109/17453679608994664. [PubMed] [CrossRef] [Google Scholar]
Messner K, Maletius W. Долгосрочный прогноз при тяжелом повреждении опорного хряща колена: 14-летнее клиническое и рентгенологическое наблюдение за 28 молодыми спортсменами. Акта Ортоп Сканд. 1996; 67: 165–168. doi: 10.3109/17453679608994664. [PubMed] [CrossRef] [Google Scholar]
38. Odenbring S, Egund N, Lindstrand A, Lohmander LS, Wille’n H. Регенерация хряща после проксимальной остеотомии большеберцовой кости при медиальном гонартрозе: артроскопическое, рентгенографическое и гистологическое исследование. Клин Ортоп. 1992;277:210–216. [PubMed] [Google Scholar]
39. О’Дрисколл С.В., Маркс Р.Г., Битон Д.Е., Миура И., Галлай С.Х., Фитцсиммонс Д.С. Валидация простой гистолого-гистохимической системы оценки хряща. Ткань англ. 2001;7(3):303–312. doi: 10.1089/10763270152044161. [PubMed] [CrossRef] [Google Scholar]
40. Outerbridge RE. Этиология хондромаляции надколенника. J Bone Joint Surg Br. 1961; 43: 752–757. [PubMed] [Google Scholar]
41. Озтюрк А., Оздемир М. Р., Озкан Ю. Остеохондральная аутотрансплантация (мозаикопластика) при дефектах хряща IV степени в коленном суставе: результаты 2–7 лет. Инт Ортоп. 2006;30(3):200–204. doi: 10.1007/s00264-005-0068-5. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Р., Озкан Ю. Остеохондральная аутотрансплантация (мозаикопластика) при дефектах хряща IV степени в коленном суставе: результаты 2–7 лет. Инт Ортоп. 2006;30(3):200–204. doi: 10.1007/s00264-005-0068-5. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
42. Палетта Г.А., мл., Мэннинг Т., Снелл Э., Паркер Р., Бергфельд Дж. Влияние замены мениска аллотрансплантатом на площадь внутрисуставного контакта и давление в коленном суставе человека: биомеханическое исследование. Am J Sports Med. 1997; 25: 692–698. doi: 10.1177/036354659702500519. [PubMed] [CrossRef] [Google Scholar]
43. Pate DV, Breazeale NM, Behr CT, Warren RF, Wickiewicz TL, O’Brien SJ. Остеонекроз коленного сустава: современные клинические представления. Knee Surg Sports Traumatol Artrosc. 1998;6(1):2–11. doi: 10.1007/s001670050064. [PubMed] [CrossRef] [Академия Google]
44. Печина М., Елич М., Ивкович А., Худец Д. Применение генной терапии в ортопедии. Инт Ортоп. 2006;30(3):215–216. doi: 10.1007/s00264-005-0047-x.
45. Печина М., Джелич М., Мартинович С., Хаспл М., Вукичевич С. Восстановление суставного хряща: роль костных морфогенетических белков. Инт Ортоп. 2002;26(3):131–136. doi: 10.1007/s00264-002-0338-4. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
46. Pridie AH. Способ шлифовки остеоартроза коленного сустава. J Bone Joint Surg [Br] 1959;41:618–623. [Google Scholar]
47. Руано-Равина А., Ято Д.М. Имплантация аутологичных хондроцитов: системный обзор. Остеоартрит хрящ. 2006;14(1):47–51. doi: 10.1016/j.joca.2005.07.017. [PubMed] [CrossRef] [Google Scholar]
48. Смайли И.С. Лечение расслаивающего остеохондрита. J Bone Joint Surg [Br] 1957; 39: 248. [PubMed] [Google Scholar]
49. Станицкий КЛ. Суставная гипермобильность и повреждение хряща у пациентов с острым вывихом надколенника. Am J Sports Med. 1995;23:146–150. doi: 10.1177/036354659502300203. [PubMed] [CrossRef] [Google Scholar]
50. Steadman JR, Rodkey WG, Singleton SB, Briggs KK. Техника микрофрактурирования полнослойных хрящевых дефектов: техника и клинические результаты. Опер Тех Ортоп. 1997; 7: 300–307. doi: 10.1016/S1048-6666(97)80033-X. [CrossRef] [Google Scholar]
Steadman JR, Rodkey WG, Singleton SB, Briggs KK. Техника микрофрактурирования полнослойных хрящевых дефектов: техника и клинические результаты. Опер Тех Ортоп. 1997; 7: 300–307. doi: 10.1016/S1048-6666(97)80033-X. [CrossRef] [Google Scholar]
51. Steinwachs M (2008) Стратегии восстановления суставного хряща на основе клеток. Симпозиум по восстановлению хрящей. 8-й конгресс EFFORT, Ницца, Франция, май 2008 г.
52. Steinwachs M, Kreuz PC. Имплантация аутологичных хондроцитов в дефекты хряща коленного сустава с коллагеновой мембраной типа I/III: проспективное исследование с 3-летним наблюдением. . Артроскопия. 2007;23(4):381–387. [PubMed] [Google Scholar]
53. Типпет Дж.В. Сверление суставного хряща и остеотомия при остеоартрозе коленного сустава. В: McGinty JB, редактор. Оперативная артроскопия. Нью-Йорк: Рэйвен; 1991. С. 325–339. [Google Scholar]
54. Ueda H, Hong L, Yamamoto M, Shigeno K, Inoue M, Toba T, Yoshitani M, Nakamura T, Tabata Y, Shimizu Y. Использование коллагеновой губки, включающей трансформирующий фактор роста бета1, для продвижения восстановление кости при дефектах черепа у кроликов.