Почему боль в спине и пояснице отдает в ноги
Почему боль в спине и пояснице отдает в ноги — причины и методы лечения у мужчин и женщинГимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 21 декабря, 2022
Боль в пояснице с иррадиацией в ногу говорит о проблемах позвоночника, почек или органов малого таза. Столкнувшись с этим, особенно если болезненный приступ оставляет после себя чувство онемения, немедленно обратитесь к врачу.
Часто, впервые чувствуя дискомфорт в этой области, мы не придаем никакого значения, списываем на усталость. Слишком долгое нахождение в одной позе или чрезмерные разовые физические нагрузки. Но это уже повод обратиться к неврологу.
Помните, задаваясь вопросом, могут ли болеть ноги от спины, позвоночника или поясничного отдела, что эти части организма связаны напрямую, а значит влияют друг на друга.
Содержание статьи:
- 1 Виды болей
- 2 Причины
- 3 Возможные заболевания
- 3.1 Болезнь Бехтерева
- 3.2 Грыжи и остеохондроз
- 3.3 Кифоз и сколиоз
- 3.4 Спондилоартроз
- 3.5 Панкреатит
- 4 Факторы риска и последствия
- 5 Диагностика
- 6 Лечение
- 6.1 Медикаментозное лечение
- 6.2 Немедикаментозные методы
- 6.3 Хирургическое вмешательство
- 7 Профилактика
- 7.1 Упражнения для профилактики
- 8 Список использованной литературы:
Виды болей
От того, какая именно боль в спине в области поясницы: сильная или слабая, стреляет, тянет, отдает в левую или правую ногу, переходящая ли она и отказывают ноги, определяется почему она наступила и подбирается лечение болей.
По продолжительности она бывает:
- Острая. Возникает внезапно, имеет высокую интенсивность. Иногда отказывает нога при болях в пояснице.
 Продолжительность от одного дня до 4-6 недель с перерывами.
Продолжительность от одного дня до 4-6 недель с перерывами. - Подострая. Случается регулярно или дискомофорт не проходит на протяжении 1,5- 3 месяцев.
- Хроническая. Беспокоит более нескольких месяцев, а иногда– годами.
По силе выделяют три группы:
- Сильная.
- Средней интенсивности.
- Слабая.
По ощущениям:
- Острая.
- Преходящая.
- Тянущая или ноющая.
- Тупая, непроходящая.
Выделяют несколько вариантов болезненности по локализации:
- Боль в пояснице, отдающая в бедро. Часто появляется после перенапряжения, постепенно усиливается и плохо поддается купированию обезболивающими средствами.
- Тупая боль в спине с переходом в заднюю часть ноги.
 Спровоцирована воспалением мышечной ткани, часто приводящим к защемлению седалищного нерва.
Спровоцирована воспалением мышечной ткани, часто приводящим к защемлению седалищного нерва.
- Болезненные ощущения, отдающиеся в боковую часть нижних конечностей. Часто сопровождают возникновение межпозвоночных грыж или возникновение туннельного синдрома.
- Болит не только спина, но и колено.
Точную причину, почему болят ноги и поясница у женщин или мужчин, можно понять только по тому, как распространяется боль: от поясницы до колен или ступней, тянет ли она и отдает от спины в правую ногу до стопы, или из-за позвоночника в левое бедро.
Причины
Разобраться, почему сильно ломит и тянет спину, болит поясница и отдает в ноги у женщин и мужчин, сложно, так как причин подобного самочувствия много.
Наиболее частыми причинами для такого самочувствия становятся:
- Сквозняки.
- Неправильное распределение нагрузки
- Инфекционные заболевания
- Гормональные изменения
- Начало воспаления.

- Новообразования.
- Патологии костей.
- Болезни ЖКТ, мочеполовой системы.
- Травмы.
При жалобах на боль в пояснице, из-за которой отнимаются ноги, боль стреляет и отдается в левую или правую ногу у женщины или мужчины, проводится полное обследование, так как велика вероятность не временных проблем, а наличия серьезной болезни. [1]
Возможные заболевания
Болезнь Бехтерева
Из-за медленного бессимптомного протекания поздно диагностируется, что снижает эффективность лечения.
Основные признаки:
- Ноющая болезненность в спине, переходящая на конечности, возникающая в период покоя. Чаще приступы начинаются во второй половине ночи или по утрам.
- Исчезновение после утренней зарядки.
- Скованность подвижности, постепенно распространяющаяся вверх.
- Быстрое действие обезболивающих препаратов.

На ранних стадиях заболевания терапия дает результаты. Когда болезнь Бехтерева развивается долго и остается без необходимого лечения, человек может стать инвалидом.
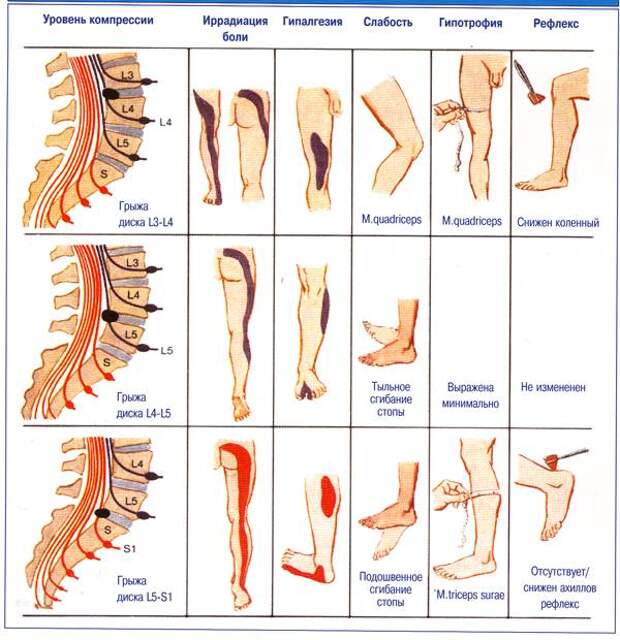
Грыжи и остеохондроз
Эти проблемы похожи по симптоматике и могут быть одновременно. При развитии остеохондроза в поясничном отделе задеваются нервные корешки при каждом движении. Постепенно разрываются межпозвоночные диски, а на последней стадии они выпячиваются, начинают формироваться грыжи, делая боль постоянной даже в состоянии покоя.
Основные признаки:
- Болезненность резкая, сильная, сковывающая.
- Невозможно лежать на животе. Не подложив подушку.
- Тяжело вставать из лежачего или сидячего положения без дополнительной поддержки.
- Невозможно поднимать тяжести.
Кифоз и сколиоз
В начале развития сильнее, чем раньше, чувствуется усталость мышц.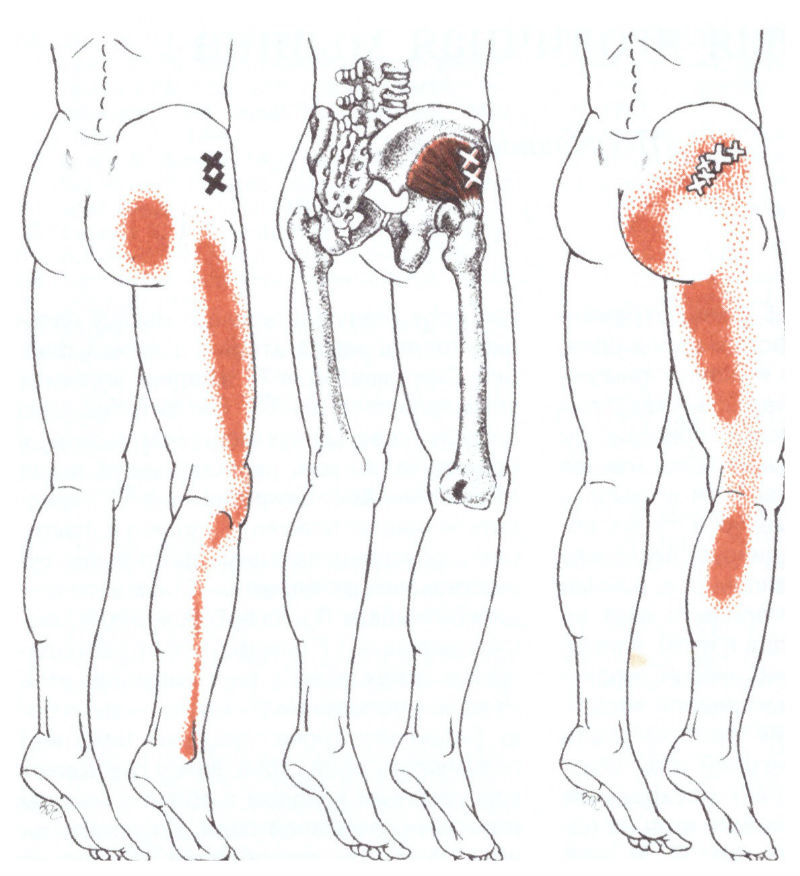 Непреодолимо тянет лечь и расслабиться.
Непреодолимо тянет лечь и расслабиться.
Постепенно возникает чувство онемения в конечностях при длительной активной деятельности. Оно сменяется через некоторое время приступами.
Дискомфорт появляется после активной деятельности, как реакция на усталость.
Спондилоартроз
Дискомфорт снижается или проходит после отдыха и отказа от физических нагрузок.
Панкреатит
Боль возникает внезапно. Ее характер зависит от распространения поражения поджелудочной железы. Может отдаваться как в правом, так и в левом подреберье, носить опоясывающий характер и отдаваться в бедро, пах, копчик.
Состояние считается опасным и требующим немедленного обращения в больницу, так как может перерасти в опасное для жизни.
Почему мужчину или женщину постигла сильная ноющая боль сзади и слева или справа в пояснице, такая, что отдает в ногу, в колено или бедро так, что не разогнуться, тянет от позвоночника до самых стоп, что это и какого лечения требует, должен разбираться врач после тщательного осмотра и проведения аппаратных исследований.
Факторы риска и последствия
Исключив их, можно снизить риск заболеть [2] :
- Недостаток витаминов и микроэлементов.
- Большие физические нагрузки без периода отдыха.
- Сидячий образ жизни.
- Беременность и вынашивание ребенка.
- Регулярный стресс.
- Избыточная масса тела. Лишний вес, ожирение становится основным фактором риска для развития многих хронических заболеваний.
- Наличие вредных привычек. Постоянное употребление алкоголя, наркотиков, никотина негативно сказывается на всех системах организма.
- Постоянное длительное нахождение в неудобной позе. На работе старайтесь подбирать более удобное положение.
- Врожденные патологии.
- Нарушение кровообращения.
- Травмы, включая регулярные микротравмы, например, при занятиях спортом без соблюдения мер безопасности.

Осложнения:
- Разрастание грыж.
- Критичные нарушения в работе внутренних органов.
- Полный или частичный паралич нижних конечностей.
- Хромота.
- Спондилез.
- Нарушения в работе спинного мозга.
Некоторые из осложнений в запущенных случаях устранить уже невозможно.
Диагностика
Первая жалоба – болела поясница, теперь болит нога. Она требует тщательной диагностики. При первом посещении врач выясняет:
- Время появления симптомов и сопутствующие обстоятельства.
- Их локализацию.
- Их характер, интенсивность и отличительные черты.
- Причины, когда они усиливаются.
- Способы, с помощью которых пациенту удавалось подавить болевой симптом, облегчить с состояние.
- Проводится подробный осмотр.

- Выясняется анамнез. Важно определить, были ли в прошлом проблемы органов, расположенных в этой области.
Даже после тщательного осмотра решить, что делать и чем лечить пациента невозможно, понять, почему болит спина в пояснице, отдает в левую или правую ногу, одновременно тянет слева и сводит, так как причины боли у мужчин и женщин могут быть разными.
Для постановки точного диагноза и подбора терапии используют:
- ОА крови и ОА мочи (общие анализы).
- Биохимия. Она определяет, есть ли патологии почек, желчного пузыря, поджелудочной железы.
- Рентген или магнитно-резонансная томография.
- Ультразвуковое исследование органов брюшной полости, если выявлено воспаление.
- УЗИ органов половой системы. Особенно актуально это исследование для женщин, так как позволяет выявить кисты и другие новообразования.
Назначая лечение, врач учитывает, что у женщин тянущая или острая боль в поясничном отделе позвоночника, отдающая в ногу от поясницы может возникать по причине периода менструального цикла.
Лечение
Перед тем, как определить, как снять или чем лечить резкую острую сильную боль в пояснице у мужчин и женщин, которая отдает в правую или левую ногу, либо тянущую справа или слева на уровне бедра, необходимо понять причины. [3]
Медикаментозное лечение
- НПВС – обезболивающие средства, прием которых начинается еще на этапе диагностики. Выпускаются не только в виде таблеток, но может использоваться как наружные средства (мази, гели) и как инъекции.
- Нейротропные витамины в больших дозах вводят не только как поддерживающее средство. Витамины группы B усиливают действие препаратов другой направленности, позволяя применять меньшие дозы.
- Противоотечные средства в случае получения травм или воспаления мышечной ткани используются чаще всего внешнего воздействия. Дополнительно они имеют обезболивающий эффект.
- Седативные препараты при необходимости в зависимости от состояния.

Немедикаментозные методы
- Массаж. Нельзя делать его самостоятельно, так как он может ухудшать состояние.
- Электрофорез, магнитотерапию, лазеротерапию.
- Лечебная физкультура.
- Иглорефлексотерапия.
- Мануальная терапия и сеансы у остеопата.
Что делать, какое лечение применять, если у женщин или мужчин сильно болит поясница и отдает в правую или левую ногу от бедра до стопы, тянет так, что отнимаются мышцы ноги до колена, стреляет слева или справа, можно решить, только узнав причину состояния. Поэтому применять методы физиотерапии самостоятельно, без назначения врача не только не эффективно, но и опасно. Многие из них могут принести дополнительный вред пациенту, усугубив его состояние.
Хирургическое вмешательство
Проблемы с жалобами на то, что ноет поясница и отдает в ноги, а в правой части чувствуется тяжесть, в большинстве случаев решаются с помощью консервативных методов медицины. Но в некоторых случаях без хирургического вмешательства обойтись невозможно.
Но в некоторых случаях без хирургического вмешательства обойтись невозможно.
Каждое решение о проведении операций индивидуально и принимается только после обследования в тех случаях, когда другого выхода нет.
Профилактика
Для того, чтобы не беспокоила боль в пояснице, переходящая в ногу, нужно заниматься профилактикой. Скорректировав образ жизни, вы сможете не только избавиться от приступов недомогания, но и значительно улучшить свое самочувствие. Главным условием успешных профилактических действий является их регулярность.
Для того, чтобы не беспокоила боль в ноге от позвоночника, нужно:
- Избегать резких движений при смене положения. Вставая с постели из кресла, старайтесь двигаться плавно.
- Поднимать тяжести аккуратно. Делайте это не резко, правильно распределяя нагрузку
- Избегать переохлаждения. Причем внимание этому стоит уделять не только зимой и осенью, но и в теплое время года.

- Правильно питаться. Соблюдая баланс жиров, белков и углеводов.
- Соблюдать питьевой режим. Необходимо ежедневно пить чистую воду. При этом сладкие и энергетические напитки лучше исключить, а кофе ограничить.
- Проходить периодические курсы массажа.
- Исключить или уменьшить употребление алкоголя и никотина.
- Заниматься спортом. Для поддержания здоровья достаточно утренней зарядки и непрофессиональных тренировок два-три раза в неделю. Наиболее полезным видом спорта является плавание.
- Регулярное прохождение медицинских осмотров. Эта процедура обязательна хотя бы раз в год после 30 лет, так как позволяет скорректировать формирующиеся проблемы на первых стадиях.
Особое внимание профилактическим мерам необходимо уделять людям, уже имеющим проблемы с спиной.
Упражнения для профилактики
Для того, чтобы никогда не испытать боль в пояснице, от которой подкашиваются ноги, необходимо регулярно выполнять комплекс упражнений:
- В положении лежа вытянете ноги прямо.
 Напрягите стопы и направляйте носки то к себе, то от себя. Повторите движение 10 раз обеими ногами.
Напрягите стопы и направляйте носки то к себе, то от себя. Повторите движение 10 раз обеими ногами. - Лечь на пол на спину. Ноги согнуть в коленях и приподнять перпендикулярно к полу. По очереди наклонять ноги на правую и левую стороны, стараясь коснуться ими пола. Минимальное количество повторений – по 10 в каждую из сторон. Если физическая форма позволяет, количество подходов можно увеличить.
- Встать прямо, опустив руки вдоль тела. Расставив ноги на ширину плеч, немного согнуть в коленях. Затем максимально прогибая поясницу начать плавно и медленно опускать корпус к полу, пока голова не окажется в 30-20 см от пола. Заем так же медленно и без резких движений принять вертикальное положение. Повторите упражнение минимум 5 раз. Важно каждое движение делать плавно, не торопясь.
- Лечь на пол, вытянуть руки вдоль тела. Ноги согнуть в коленях, плотно прижать при этом стопы к полу. Можно чуть раздвинуть ноги на ширину плеч. Из такого положения плавным движением приподнимите таз, напрягая мышцы спины.
 Задержитесь в верхней точке на пять секунд, а затем также плавно опуститесь в первое положение. Необходимо минимум 5 повторений.
Задержитесь в верхней точке на пять секунд, а затем также плавно опуститесь в первое положение. Необходимо минимум 5 повторений. - Встать на четвереньки. Плавным движением вытянуть вперед прямую правую руку, оставив левую в качестве опоры. Одновременно вытянуть вверх левую ногу, так, чтобы спина была максимально прямая. Рука и нога должны находиться с ней в одной плоскости и быть параллельными полу. Задержавшись в этой позиции на несколько секунд, вернитесь в исходное положение и проделайте то же движение другими рукой и ногой. Это упражнение можно выполнять даже при уже появившихся болях в спине и после того, как будет поставлен диагноз. Кроме укрепляющей, оно имеет еще и обезболивающую функцию.
- Встаньте на четвереньки. Расслабьтесь. Затем плавным движением поднимите голову, постарайтесь максимально откинуть ее назад. Одновременно плавно прогнитесь в пояснице. Затем вернитесь в исходное положение. Повторите 10 раз, стараясь двигаться без резких движений.
 Oliveira, Crystian B et al. “Epidural corticosteroid injections for lumbosacral radicular pain.” Cochrane Database Syst Rev. 2020 Apr 9;4(4):CD013577.
Oliveira, Crystian B et al. “Epidural corticosteroid injections for lumbosacral radicular pain.” Cochrane Database Syst Rev. 2020 Apr 9;4(4):CD013577. - Поражения пояснично-крестцового отдела позвоночника.
- Артропатии тазобедренного сустава
- Бедренная невропатия
- Физические травмы области бедра
- Трохантерит
- Миофасциальные болевые синдромы
- Дисфункция суставов стопы и плоскостопие.
- Консультация врачей смежных специальностей для верификации дифференциальной диагностики.
- Боли, которая увеличивается при перемещении
- Сложность движения суставов
- Обухание в суставах
- Рейка и потрескивание при движении суставов
- Слабая в растях
- Дотонные DOCTOR.
 лечение тендинита.
лечение тендинита.- Отдых – избегайте частых движений сустава в течение 2–3 дней
- Прикладывайте лед к пораженному участку на 20 минут с интервалом в 2–3 часа трубчатая повязка
- Поднятие ног выше уровня сердца во время отдыха
Артрит
Артрит — воспаление суставов. Это происходит, когда ткани амортизатора начинают изнашиваться. Хотя это распространено среди взрослых старше 65 лет, оно может поражать людей любого возраста. Существует много типов артрита, наиболее распространенным из которых является остеоартрит.
Симптомы
- Тугоподвижность, боль и припухлость суставов
- Затруднение движений в суставах
- Усталость
Лечение
Артрит неизлечим. Различные методы лечения могут облегчить боль и симптомы. Они включают;
- Прием противовоспалительных препаратов
- Здоровое питание
- Хирургия
- Физиотерапия
Ишиас
Ишиас – это боль, возникающая в результате травмы или раздражения седалищного нерва.
 Это происходит из-за грыжи диска или костной шпоры, что приводит к боли в нижней части спины и ногах. Боль может иррадиировать и вызывать боль в ногах и бедрах.
Это происходит из-за грыжи диска или костной шпоры, что приводит к боли в нижней части спины и ногах. Боль может иррадиировать и вызывать боль в ногах и бедрах.Симптомы
- Сильная боль после несчастного случая или травмы
- Слабость и онемение в ногах
- Неспособность контролировать кишечник или мочевой пузырь
Лечение
Целью лечения ишиаса является увеличение подвижности и уменьшение боли. Лечение включает
- Нестероидные противовоспалительные препараты (НПВП)
- Мышечные релаксанты
- Прикладывание холодных компрессов к поврежденному участку
- Горячие компрессы. Применять через 2–3 дня после травмы
- Растяжение
- Операции, такие как ламинэктомия или микродискэктомия
Вывих
Вывих — это удар по суставу, в результате которого концы костей смещаются из своего обычного положения. Например, когда колено ударяется о приборную панель впереди во время автомобильной аварии, из-за чего тазобедренный сустав смещается со своего положения.
 Вывих может произойти в коленях, пальцах, плечах или бедре, что приводит к сильной боли и отеку, препятствующим движению.
Вывих может произойти в коленях, пальцах, плечах или бедре, что приводит к сильной боли и отеку, препятствующим движению.Симптомы
- Симптомы вывиха бедра
- Стук и хлопки в бедре
- Сильная боль после травмы
- Суставная ямка кажется свободной
- Симптомы вывиха колена
- Боль8
- Отек
Лечение
- Перемещение костей в нужное место хирургическим путем
- Репозиция — перемещение костей обратно в их положение вручную
- Обезболивающие
- Шина или гипс для удержания вывиха на месте во время заживления
Бурсит
Это воспаление или отек бурс, небольших мешочков между сухожилиями, мышцами, костями и связками. Это результат длительного давления на бурсу. Повторяющиеся движения суставов также могут привести к бурситу.
Симптомы
- Повышение температуры кожи вокруг бурсы
- Боль
- Снижение подвижности сустава
- Отек и покраснение
Лечение
- Прием антибиотиков, если это вызвано инфекцией
- Физиотерапия или упражнения для укрепления пораженных участков
- Инъекции кортикостероидов в бурсу для уменьшения боли и воспаления
- Временное использование вспомогательное устройство для снижения давления
- Хирургия
Получите помощь при болях в бедрах и ногах сегодня
Хотя существует множество потенциальных причин болей в бедрах и ногах, наиболее распространенными являются артрит, бурсит, тендинит, вывих и ишиас.
 Если вы испытываете какие-либо из этих симптомов, важно обратиться к врачу, чтобы получить точный диагноз и план лечения. При правильном уходе вы можете избавиться от боли и вернуться к жизни.
Если вы испытываете какие-либо из этих симптомов, важно обратиться к врачу, чтобы получить точный диагноз и план лечения. При правильном уходе вы можете избавиться от боли и вернуться к жизни.Если вы страдаете от болей в бедрах и ногах, обратитесь за помощью в клинику Southern Pain Clinic. Заполните форму ниже, чтобы начать сегодня.
Заболевания тазобедренного сустава – травмы мышц, костей и суставов
Заболевания тазобедренного сустава могут вызывать ряд симптомов, включая:
- боль
- жесткость
- слабость
Во многих случаях новая боль или обострение давних проблем с тазобедренным суставом должны начать проходить в течение 6 недель без необходимости обращения к врачу.
Когда обращаться за помощью
Что вызывает проблемы с тазобедренным суставом?
Проблемы с тазобедренным суставом могут быть вызваны травмой или нормальными возрастными изменениями.
По мере того, как вы становитесь старше, нормальные возрастные изменения могут привести к обострению проблемы с тазобедренным суставом время от времени, часто без всякой причины.

Может ли боль в тазобедренном суставе вызывать какие-либо другие проблемы?
Вы можете почувствовать некоторую боль в ягодице, паху, спине, бедре или колене.
Если вы испытываете эти симптомы в течение более 6 недель, вам может потребоваться обратиться к врачу.
Иногда проблемы с бедром могут быть вызваны проблемами со спиной, даже если вы не чувствуете боли в спине. Люди с такого рода проблемами часто описывают боль как покалывание, острую, горячую или жгучую боль, обычно в ноге.
Если у вас есть какие-либо из этих симптомов, было бы полезно прочитать о проблемах со спиной.
Самопомощь
Есть ряд вещей, которые вы можете сделать, чтобы решить проблему с бедром.
Неотъемлемой частью вашего лечения и восстановления является движение тела.
Как начать двигаться
В течение первых 24-48 часов после того, как у вас возникла проблема с бедром, вы должны попытаться:
- уменьшить свою активность, но двигаться столько, сколько позволяют ваши симптомы
- осторожно двигайте бедром в течение короткого периода времени каждый час, когда вы бодрствуете
- избегайте длительного пребывания на ногах
При подъеме по лестнице может помочь следующее:
- ведите здоровой ногой при подъеме по лестнице, чтобы уменьшить нагрузку на бедро
- ведите проблемную ногу, когда спускаетесь вниз, чтобы уменьшить нагрузку на бедро
- используйте поручни (если есть) при подъеме и спуске по лестнице
Через 48 часов:
- попытаться медленно вернуться к нормальной активности, постепенно наращивая активность
- делайте все, что обычно, и оставайтесь на работе или возвращайтесь к работе — это важно и является лучшим способом поправиться
Полезно выполнять специальные упражнения, которые помогут восстановиться.
 Поначалу они могут быть сложными, поэтому просто делайте все, что в ваших силах, и старайтесь наращивать их со временем.
Поначалу они могут быть сложными, поэтому просто делайте все, что в ваших силах, и старайтесь наращивать их со временем.Упражнения, помогающие при проблемах с тазобедренным суставом
Преимущества активного образа жизни
Активный образ жизни — это лучшее, что вы можете сделать для своего общего здоровья.
Физическая активность может:
- поддерживать ваш текущий уровень физической подготовки – даже если вам придется изменить то, что вы обычно делаете, любая активность лучше, чем ничего
- сохраните другие мышцы и суставы сильными и гибкими
- предотвратить повторение проблемы
- поможет вам достичь здоровой массы тела
Избегайте занятий спортом или поднятия тяжестей, пока не почувствуете меньший дискомфорт и не почувствуете себя хорошо. Не забудьте полностью разогреться перед началом тренировки.
Обезболивающие средства
Следующие средства могут помочь уменьшить боль:
- обезболивающие средства — они помогут вам двигаться более комфортно, что поможет вашему выздоровлению
- грелки или пакеты со льдом
Подробнее о приеме обезболивающих.

Лечение льдом или теплом
Тепло или лед могут быть полезны при лечении скелетно-мышечной боли.
Лед наиболее полезен, если проблема с бедром связана с травмой. Вы можете попробовать тепло, чтобы уменьшить боль, если нет отека и ваши симптомы не связаны с недавней травмой.
Никогда не прикладывайте лед или тепло непосредственно к коже. Используйте барьер, например полотенце, чтобы защитить кожу от ожога.
Продолжительность лечения льдом может варьироваться. Однако, как правило, следует прикладывать тепло или лед на срок до 15 минут. Вы также должны оставить несколько часов между процедурами.
Если вы заметили усиление покраснения, обесцвечивание или образование волдырей на коже, вам следует прекратить прикладывать к пораженному месту лед или тепло и обратиться за советом к врачу.
Если у вас есть какие-либо проблемы с кровообращением или чувствительностью, вы не должны использовать лед или тепло для лечения боли в бедре.
Работа
Во время выздоровления рекомендуется оставаться на работе или вернуться к ней как можно быстрее.

Была ли эта статья полезна?
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Ваш e-mail
Согласен (-на)с политикой конфиденциальности и обработки персональных данных
Please leave this field empty.
Приносим извинения!
Как можно улучшить эту статью?
Please leave this field empty.
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Перейти на форум
ДОБАВИТЬ/ПОСМОТРЕТЬ КОММЕНТАРИИ
Гимранов Ринат Фазылжанович
Записаться к специалисту
×
Тянущая боль в бедре, ягодице и паху
Тянущая боль в бедре, ягодице или паху – частый симптом, заставляющий людей незамедлительно искать лечение у врачей разных специальностей. Большинство людей хотя бы раз в жизни отмечали у себя подобные жалобы. Самостоятельный прием лекарственных препаратов, нанесение обезболивающих мазей, прогревание могут усугубить развитие и проявление болевых ощущений без точно поставленного диагноза.
Большинство людей хотя бы раз в жизни отмечали у себя подобные жалобы. Самостоятельный прием лекарственных препаратов, нанесение обезболивающих мазей, прогревание могут усугубить развитие и проявление болевых ощущений без точно поставленного диагноза.
Постараемся разобраться в причинах возникновения, возможных заболеваниях, связанных с проявлением подобных симптомов, а также методах диагностики и лечения.
Основные причины тянущей боли в бедре, ягодице или пахуПоиск исходной точки такой жалобы нередко вызывает сложности в дифференциальной диагностике, поскольку причины появления неприятных ощущений в указанных областях могут быть следствием ряда патологических состояний опорно-двигательного аппарата человека. Существуют бытовые причины ( образ жизни, позы в работе), острые заболевания (травмы, обострения хронических состояний), функциональный отклонения в работе мышечного корсета.
Среди провокаторов данного болевого синдрома следует выделить:
— чрезмерные физические нагрузки, связанные с трудовой деятельностью
— «сидячая» работа;
— проблемы с избыточным весом;
— период вынашивания ребенка.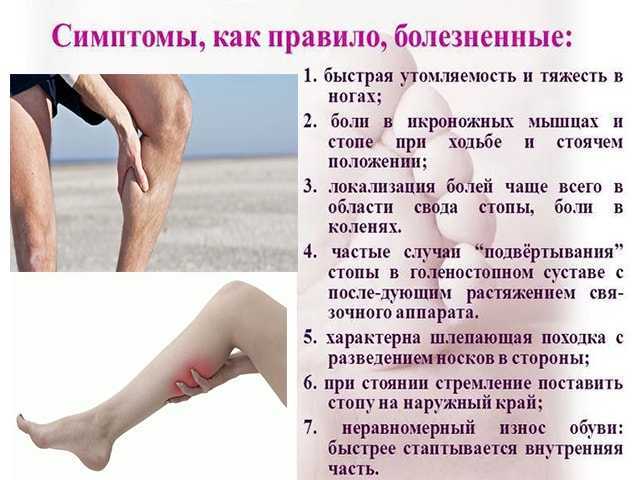
Дегенеративно-дистрофические процессы в позвоночнике часто становятся главной причиной появления болей в бедре, ягодице. Связано это с патологическим каскадом изменений в состоянии межпозвонковых дисков, межпозвонковых суставов связочно-мышечного корсета. При прогрессировании межпозвоночной протрузии или грыжи может возникнуть сдаление и раздражение нервов, вследствие чего появляются болевые симптомы. В зависимости от уровня этого влияния будет меняться и локализации проблемы.
Среди поражения тазобедренных суставов на первое место нужно выделить коксартроз. Распространенность этой патологии, по данным научной литературы, достигает 18% в группе заболеваний опорно-двигательного аппарата. Клинические проявления коксартроза, а именно ограничение подвижности в суставе, щажение ноги при ходьбе, болезненность при прощупывании мягких тканей, мышечный спазм могут обуславливать боли как в спине, так и в области бедра. Вторым поражением
Клинические проявления коксартроза, а именно ограничение подвижности в суставе, щажение ноги при ходьбе, болезненность при прощупывании мягких тканей, мышечный спазм могут обуславливать боли как в спине, так и в области бедра. Вторым поражением
Бедренная невропатия относится к достаточно частым мононевропатиям нижних конечностей. Существует несколько участков, в которых анатомотопографические особенности бедренного нерва предрасполагают его к повышенному риску компрессии или травматизации — в области подвздошно-поясничной мышцы, под паховой связкой, в области канала Гюнтера и при выходе из него. У зависимости от уровня поражения клинические проявления бедренной невропатии существенно варьируют.
Любые травматические воздействия на мышечные структуры нижней конечности дают спектр болевых симптомов. Ушибы, растяжения и перенапряжение мышечно-связочного аппарата, последствия переломов бедренной кости следует рассматривать как возможную причину боли.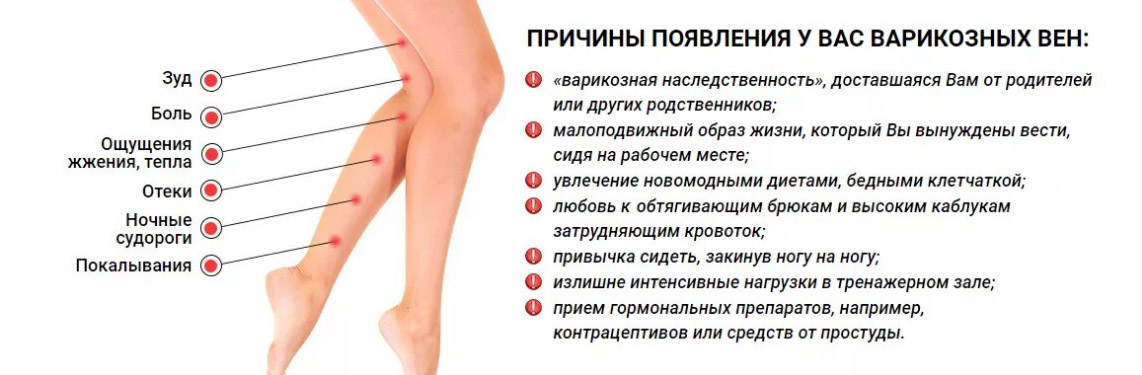 Даже отдаленные проявления часто являются следствием травм.
Даже отдаленные проявления часто являются следствием травм.
Это воспаление верхней точки бедренной кости, называемой трохантером, к которому прикрепляются сухожилия и мышечные волокна. Учитывая воспалительный характер тронхатерита, это заболевание часто принимают за артроз. Для этого состояния характерны боль при вертикализации, движении. Чаще затрагивается передне-боковая поверхность бедер. В отличие от коксартроза, движение в суставе обьективно не ограничивается.
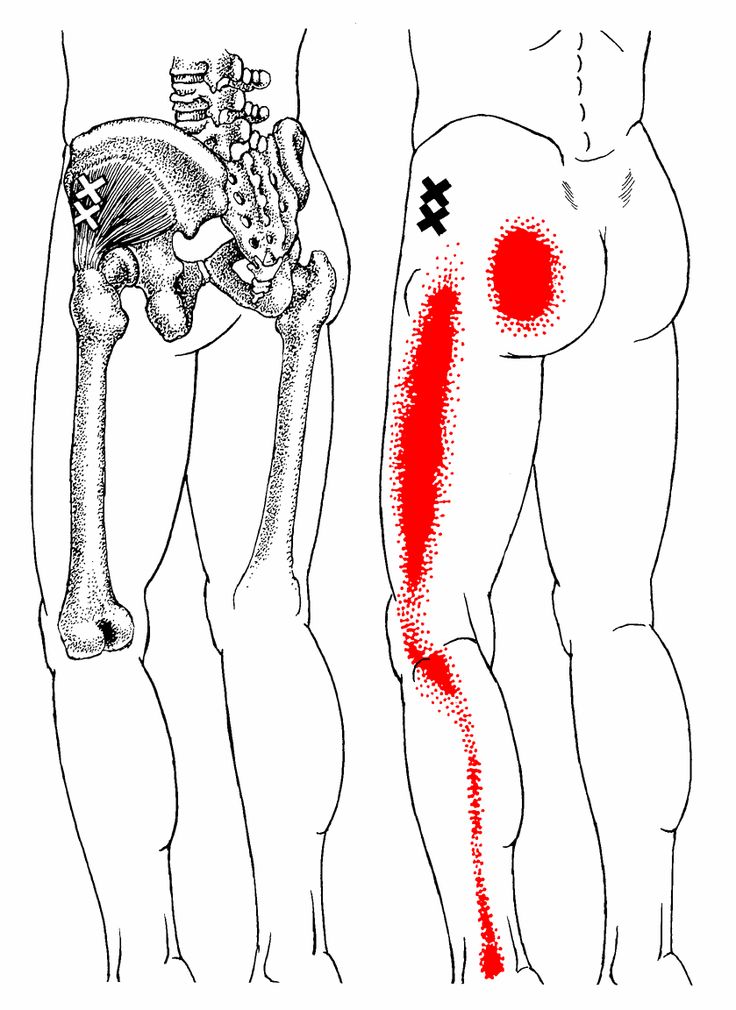
Мышечно-связочные нарушение также являются одним из факторов болей в области бедра, ягодиц. Наиболее ярко подобную патологию отражают миофасциальные болевые синдромы, характеризующиеся развитием мышечной дисфункции и образованием локальных болезненных уплотнений в мышечной ткани. Самыми частыми из таковых синдромов выделяют синдром грушевидной мышцы и синдром Подвздошно-большеберцового тракта.
Синдром грушевидной мышцы – это состояние, которому особенно присущи боль в ягодице и/или бедре. В некоторых статьях этот синдром определяется как периферический неврит ветвей седалищного нерва, вызванный нефизиологичным перенапряжением грушевидной мышцы.. У женщин СГМ диагностируют чаще, чем у мужчин (соотношение составляет 6:1)
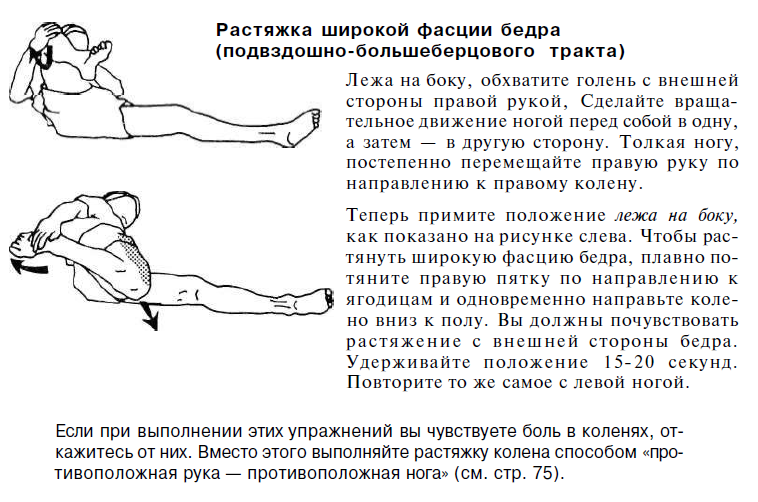
Подвздошно-большеберцовый тракт – это длинная утолщенная «полоса» фасции (соединительной ткани, которая охватывает все мышцы вашего тела)соединительно ткани, пролегающая от верхней части таза вниз по внешней поверхности бедра, пересекающая наружную часть колена и крепящаяся к самому верху большеберцовой кости. Данная анатомическая структура служит связующим звеном между основными мышцами таза и коленом. Основная функция этого тракта — во время бега заключается в стабилизации колена во время удара стопы об землю. Синдром подвздошно-большеберцового тракта чаще всего развивается на фоне его повреждения. Боль локализуется в области наружной части колена или областью чуть выше него, хотя она может распространяться и вверх вплоть до верхней части бедренной кости.
Прослеживая прямую мышечно-фасциальную взаимосвязь дистальных и проксимальных отделов нижней конечности, нужно учитывать патологические изменения в голеностопных суставах и стопах. Регулярные физические перегрузки, а также деформация анатомическую структуру стоп дают восходящие причины развития болевых симптомов в верхних отделах ног, в области тазобедренного сустава, связок и мышц. Научно доказанная миофасциальная кинематическая цепь с высокой частотой приводит к развитию боли в области ранее упомянутых регионов. Однако, не всегда такая клиническая картина имеет под собой органические поражения в суставах, мышцах или костно-связочных элементах. Локализация болевых ощущений может меняться в зависимости от нарушения в той или иной биомеханической двигательной цепочки.
Заболевания и патологические состояния несвязанные в поражением опорно-двигательного аппарата и способные вызвать подобную боль— Заболевания неврологического спектра ( острые нарушения мозгового кровообращения, вызывающие двигательные и чувствительные нарушения в нижних конечностях; нервно-мышечные генетически обусловленные заболевания)
— Заболевания инфекционной или паразитарной природы, сопровождающиеся лихорадкой, выраженной интоксикацией, поражением сосудистые оболочки головного и спинного мозга ( бактериальные или вирусные инфекции, клещевой энцефалит, боррелиоз, ботулизм, трихинеллез)
— Поражение сосудистого и лимфатического русла тазовой области и нижних конечностей ( варикозное расширение вен, атеросклеротические изменения в стенках сосудов, лимфостаз)
— Состояния, характеризующиеся дефицитом витаминов и микроэлементов
— Фибромиалгия
— Доброкачественные и злокачественные новообразования в тканях мышц и соединительных тканях (рабдомиосаркомы, лейомиосаркомы,
— Побочные действия лекарственных препаратов (глюкокортикостероиды, гиполипидемические лекарственные препараты)
— Эндокринологические заболевания ( сахарный диабет)
— Физиологические болевые симптомы во время беременности на фоне постуральной перестройки вертикальной оси тела
— Синдром Экомба (синдром беспокойных ног)
— Аутоимунные заболевания
ДиагностикаПостановка правильного диагноза – залог эффективного и качественного лечения. Поэтому существует определенный алгоритм обследования, обьем которого може определить врач. Диагностический путь пациента строится из следующих шагов:
Поэтому существует определенный алгоритм обследования, обьем которого може определить врач. Диагностический путь пациента строится из следующих шагов:
1.Консультативный осмотр и сбор анамнеза.
2.Мануально-мышечное тестирование, оценка двигательных стереотипов, выявление нарушений биомеханической цепи опорно-двигательного аппарата.
3.Выполнение пациентом специфических тестов и проб
4.Прохождение дополнительных лабораторных и инструментальных методов исследования: общий и биохимический анализ крови, лабораторные анализы на специфические маркеры, рентгенография, УЗИ, Электронейромиография, МРТ, МСКТ.
Такой объём диагностики позволяет точно определить патологию и причину, вызвавшую болевые ощущения, поскольку боль в области бедра, ягодицы, паха может иметь разные этиологические факторы. Грамотно построенная диагностическая стратегия позволяется врачу в короткие сроки назначение необходимый спектр лечебных мероприятий.
Лечение
Любой физический дискомфорт, изменяющий качество жизни и движения, будет заставлять человека искать пути решения и избавления от недуга. Часто отсутствие клинического мышления и доверие средствам массовой информации несут негативный отпечаток на развитии и прогрессировании болевого синдрома. Длительный отказ от посещения врача, самостоятельное назначение лекарственных препаратов и проведение разного рода процедур могут привести к хронизации и затруднению в консервативном лечении, обращению к радикальным, хирургическим методам лечения с последующей утратой функций и ограничений.
В медицинском центре «Свобода движения» опытная команда квалифицированных врачей помогут точно диагностировать и создать индивидуальный комплекс лечебных процедур для достижений выздоровления. Этапность приема врачей позволяет обеспечить пациенту плавность и мягкость воздействия терапевтических инструментов.
1 этап – это первичный прием и диагностика.
2 этап – лечение.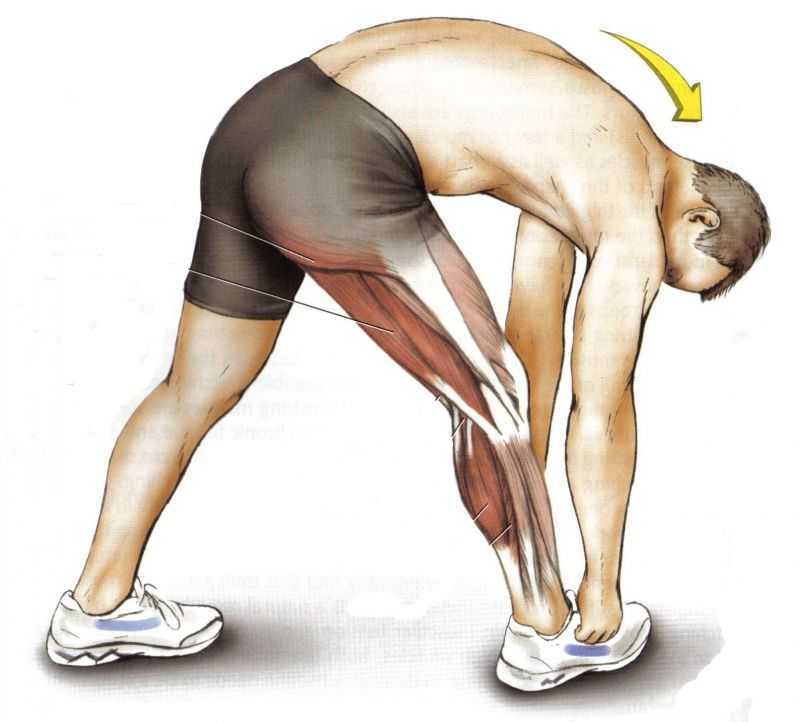
После выставления окончательного диагноза формируется план лечения, который может включать в себя процедуры:
— мануальной терапии
— остеопатии
— медицинского массажа
— иглорефлексотерапии
— физиотерапии
-медикаментозной терапии ( лечебные внутрисуставные и околопозвоночные инъекции, PRP-терапия, ACF-терапия, капельницы)
3 этап – стабилизация результата
После достижения стойкого улучшения ранее нарушенной функции, снижения болевого синдрома пациент переходит к фазе стабилизации. Основой такого закрепления результат является комплекс средств лечебной физической культуры (ЛФК). Цели ЛФК укрепить мышечный корсет, улучшить баланс и координацию движений, увеличить объём движений в суставах, развить гибкость и эластичность мышечно-связочного аппарата.
Возвращаясь к возможным провокаторам болевого синдрома, в частности боли в области ягодицы, бедра или паху, пациенту четко и доступно объясняется необходимость формирования здоровых привычек и оптимального образа жизни:
— организация удобного рабочего места
— гигиена положения в ночные часы
— здоровое сбалансированное питание
— профилактические осмотры
— поддерживающие результат лечения процедуры
— выполнения домашнего индивидуального комплекса упражнений.
5 основных причин боли в бедре и ноге
Боль в бедре или ноге может быть вызвана различными медицинскими проблемами, начиная от проблем с мышцами и сухожилиями и заканчивая заболеваниями, поражающими нервы и кости. Как и при любой боли, важно понять, что может быть причиной ваших симптомов, чтобы вы могли как можно скорее получить соответствующее лечение.
Тендинит
Тендинит – это воспаление, возникающее в результате дегенерации сухожилия и разрыва сухожилия. Когда сухожилия, прикрепленные к бедренной кости, раздражаются и воспаляются из-за травмы или чрезмерного использования, это вызывает боль и ломоту в пораженной области.
Лица, занимающиеся спортом или профессиями, требующими повторяющихся движений, подвергаются более высокому риску тендинита. Это более распространено среди пожилых людей.
 Продолжительность от одного дня до 4-6 недель с перерывами.
Продолжительность от одного дня до 4-6 недель с перерывами. Спровоцирована воспалением мышечной ткани, часто приводящим к защемлению седалищного нерва.
Спровоцирована воспалением мышечной ткани, часто приводящим к защемлению седалищного нерва.
.jpg)
 Напрягите стопы и направляйте носки то к себе, то от себя. Повторите движение 10 раз обеими ногами.
Напрягите стопы и направляйте носки то к себе, то от себя. Повторите движение 10 раз обеими ногами.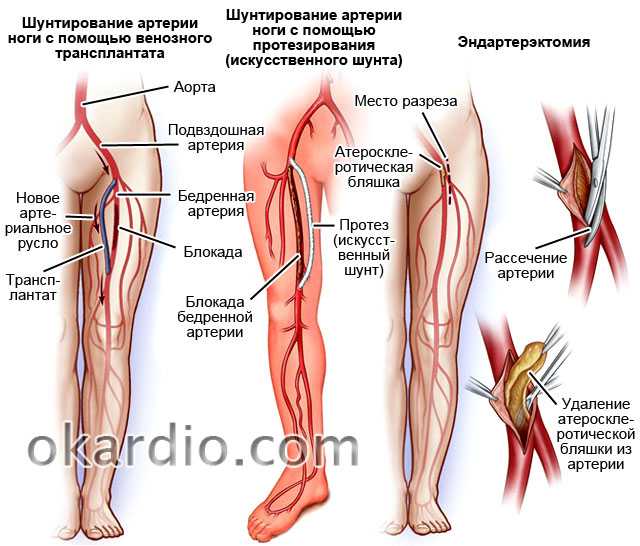 Задержитесь в верхней точке на пять секунд, а затем также плавно опуститесь в первое положение. Необходимо минимум 5 повторений.
Задержитесь в верхней точке на пять секунд, а затем также плавно опуститесь в первое положение. Необходимо минимум 5 повторений.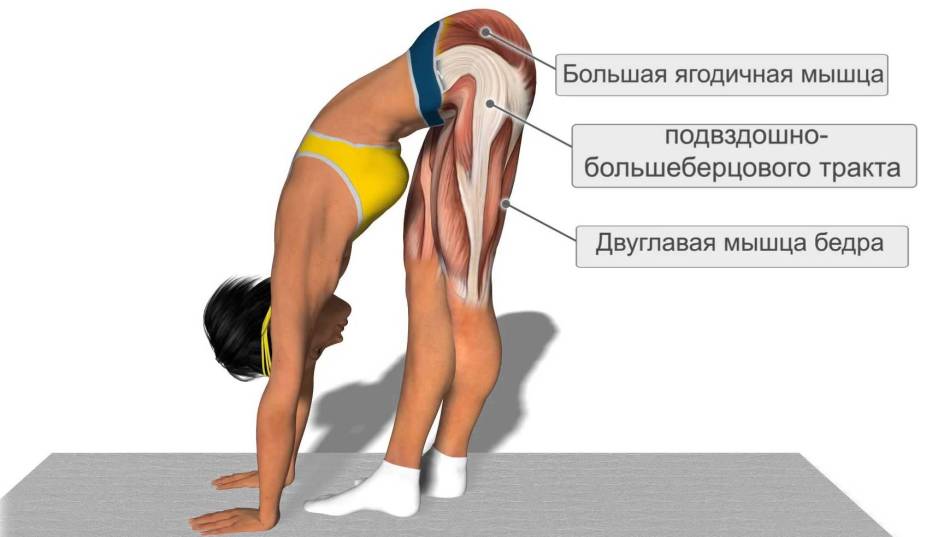 Oliveira, Crystian B et al. “Epidural corticosteroid injections for lumbosacral radicular pain.” Cochrane Database Syst Rev. 2020 Apr 9;4(4):CD013577.
Oliveira, Crystian B et al. “Epidural corticosteroid injections for lumbosacral radicular pain.” Cochrane Database Syst Rev. 2020 Apr 9;4(4):CD013577.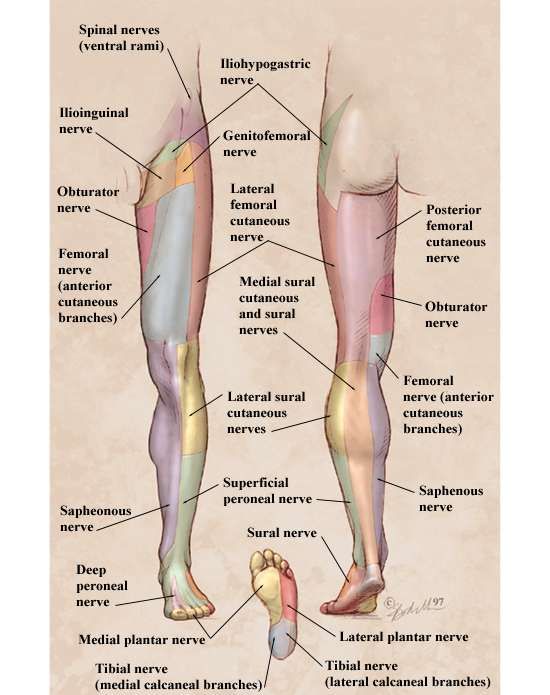 лечение тендинита.
лечение тендинита. Это происходит из-за грыжи диска или костной шпоры, что приводит к боли в нижней части спины и ногах. Боль может иррадиировать и вызывать боль в ногах и бедрах.
Это происходит из-за грыжи диска или костной шпоры, что приводит к боли в нижней части спины и ногах. Боль может иррадиировать и вызывать боль в ногах и бедрах.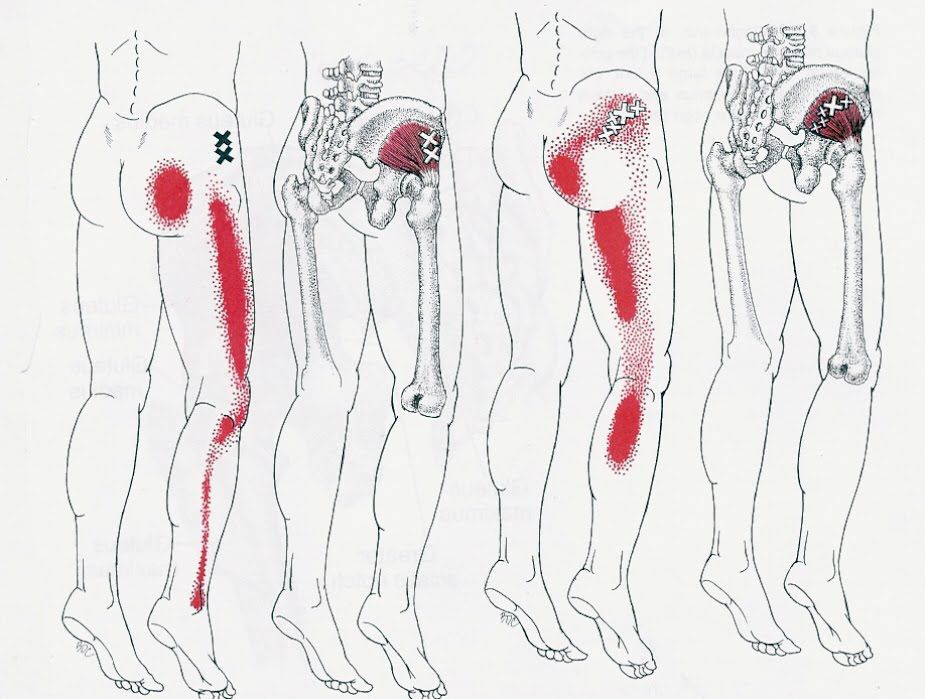 Вывих может произойти в коленях, пальцах, плечах или бедре, что приводит к сильной боли и отеку, препятствующим движению.
Вывих может произойти в коленях, пальцах, плечах или бедре, что приводит к сильной боли и отеку, препятствующим движению. Если вы испытываете какие-либо из этих симптомов, важно обратиться к врачу, чтобы получить точный диагноз и план лечения. При правильном уходе вы можете избавиться от боли и вернуться к жизни.
Если вы испытываете какие-либо из этих симптомов, важно обратиться к врачу, чтобы получить точный диагноз и план лечения. При правильном уходе вы можете избавиться от боли и вернуться к жизни.
 Поначалу они могут быть сложными, поэтому просто делайте все, что в ваших силах, и старайтесь наращивать их со временем.
Поначалу они могут быть сложными, поэтому просто делайте все, что в ваших силах, и старайтесь наращивать их со временем.
