АСД-3Ф (100мл) (авз) — Группа компаний Капитал ПРОК
АСД-3Ф – антисептик стимулятор Дорогова фракция 3 для лечения дерматитов, инфицированных ран, трофических язв и других поражений кожи и копыт у животных .
Фракция 3 является продуктом сухой перегонки сырья животного происхождения и содержит — 90% комплекса биологически активных веществ, в том числе карбоновые кислоты, алифатические и циклические углеводороды, алкилбензолы и замещенные фенолы, диалкилпроизводные пиррола, алифатические амины и амиды и воду.
ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВААСД-3Ф — Антисептик-стимулятор Дорогова фракция 3 относится к препаратам регулирующим метаболические процессы.
Биологически активные вещества, входящие в состав лекарственного препарата, оказывают антисептическое и противовоспалительное действие, стимулируют активность ретикулоэндотелиальной системы, нормализуют трофику и ускоряют восстановление поврежденных тканей.
Лекарственный препарат по степени воздействия на организм относится к умеренно опасным веществам (3 класс опасности по ГОСТ 12.1.007).
ПОКАЗАНИЯАСД-3Ф — Антисептик-стимулятор Дорогова фракция 3 назначают животным для лечения инфицированных вяло заживающих ран, дерматитов, хронических воспалительных поражений кожи и копыт, трофических язв, свищей, копытной гнили овец и некробактериоза животных.
ПРИМЕНЕНИЕЛекарственный препарат применяют животным наружно в неразбавленном виде или в виде 25-50% масляных растворов.
Масляные растворы препарата готовят в асептических условиях с использованием стерильных касторового, льняного, подсолнечного масел или рыбьего жира, в которые при тщательном перемешивании добавляют стерильный АСД-3Ф — Антисептик-стимулятор Дорогова фракция 3 в соотношении 1 :4 или 1: 1.
При лечении инфицированных вяло заживающих ран и свищей, пораженный участок промывают 15-20% водным раствором АСД-2Ф -Антисептик-стимулятор Дорогова фракция 2 до прекращения выделения гнойного экссудата, и после этого накладывают смоченную 25% масляным раствором АСД-3Ф — Антисептик-стимулятор Дорогова фракция 3 марлевую салфетку, которую фиксируют бинтом. Смену салфеток с лекарственным препаратом проводят ежедневно до выздоровления животного.
Смену салфеток с лекарственным препаратом проводят ежедневно до выздоровления животного.При экземах, пролежнях, дерматитах, хронических воспалительных поражениях кожи, пиодермии и трофических язвах на пораженные участки кожи наносят 25-50% масляные растворы препарата один раз в сутки, с захватом 2-3 см здоровой кожи (с целью предупреждения распространения очага воспаления). Лечение проводят до выздоровления животного, но не более 21 суток.
При обширных поражениях кожи 50% раствор лекарственного препарата наносят попеременно на разные участки, покрывая за одну обработку не более 10% поверхности тела животного.
При некробактериозе животных и копытной гнили овец после соответствующего туалета пораженные участки конечностей смазывают лекарственным препаратом в нативном виде один раз в день. Лечение проводят в комплексе с местными хирургическими обработками и лекарственными препаратами специфической и симптоматической терапии до выздоровления животного, но не более 28 суток.
Препарат не исключает использование других лекарственных средств специфической или симптоматической терапии. Молоко дойных животных и яйцо птицы после применения препарата используется без ограничений. В случае вынужденного убоя животных мясо используется без ограничений.
ПРОТИВОПОКАЗАНИЯПротивопоказанием к применению препарата является индивидуальная повышенная чувствительность животного к компонентам препарата.
ПОБОЧНЫЕ ДЕЙСТВИЯПобочных явлений и осложнений при применении лекарственного препарата в соответствии с настоящей инструкцией, как правило, не наблюдается. При повышенной индивидуальной чувствительности к компонентам лекарственного препарата и появлении аллергических реакций его использование прекращают и назначают животному антигистаминные препараты и средства симптоматической терапии.
СРОК ГОДНОСТИ И ХРАНЕНИЯСрок годности лекарственного препарата в закрытой упаковке производителя — 3 года со дня производства, после вскрытия флакона- 30 суток. Запрещается применение препарата по истечении срока годности.
Запрещается применение препарата по истечении срока годности.
Хранят лекарственный препарат в закрытой упаковке производителя, отдельно от продуктов питания и кормов, в защищенном от прямых солнечных лучей месте при температуре от 4° С до 35 °С.
УПАКОВКАВыпускают лекарственный препарат расфасованным по 100мл в стеклянные флаконы соответствующей вместимости, укупоренные резиновыми пробками, укрепленными алюминиевыми колпачками.
Показания и оценка закрытия ДМПП
Дефект межпредсердной перегородки (ДМПП) является одним из наиболее
виды врожденных пороков сердца. 1 Это
составляет от 6% до 10% всех сердечных аномалий
и встречается у одного из каждых 1500 живорождений. Ан
ДМПП представляет собой связь между правым и левым предсердиями. Там
различают несколько видов межпредсердных сообщений. Большинство
общим сообщением является открытое овальное окно
(ПФО). Этот дефект существует внутриутробно и закрывается после рождения. хотя время запечатывания этого дефекта вариабельно.
PFO не является истинным отверстием в межпредсердной перегородке; скорее, это
щелевидное или лоскутное разделение между первичной перегородкой и
секундум. После рождения повышается давление в левом предсердии.
отверстие закрывается из-за прилегания перегородки
от первичной до вторичной перегородки.
хотя время запечатывания этого дефекта вариабельно.
PFO не является истинным отверстием в межпредсердной перегородке; скорее, это
щелевидное или лоскутное разделение между первичной перегородкой и
секундум. После рождения повышается давление в левом предсердии.
отверстие закрывается из-за прилегания перегородки
от первичной до вторичной перегородки.
Небольшое патентованное отверстие зонда может остаться, несмотря на превосходное Приложение, которое называется PFO . PFO может стать истинным отверстием при увеличении левого или правого предсердия происходит, и если перекрытие septum primum к Вторичная перегородка исчезает. Независимо от местоположения и Тип открытия, как правило, решает загадку того, дефект представляет собой PFO или настоящий ASD. Рисунок 1 показывает анатомию межпредсердной перегородки с лоскутообразной первичной перегородкой.
При истинном дефиците первичной перегородки,
приводит к сообщению между двумя предсердиями, это называется секундум ASD . Размер дефекта в первую очередь зависит от
степени недостаточности перегородки. перегородка
secundum всегда присутствует у этих пациентов, хотя
может быть дефицит в некоторых областях. При дефиците
secundum, дефект может быть очень большим и технически
трудно закрыть. Вторичная перегородка представляет собой
края межпредсердной перегородки. Аорта, верхняя, верхняя полая вена
(ВПВ), задняя, нижняя полая вена (НПВ) и атриовентрикулярная
Все ободки клапанов (AV) составляют вторичную перегородку.
Размер дефекта в первую очередь зависит от
степени недостаточности перегородки. перегородка
secundum всегда присутствует у этих пациентов, хотя
может быть дефицит в некоторых областях. При дефиците
secundum, дефект может быть очень большим и технически
трудно закрыть. Вторичная перегородка представляет собой
края межпредсердной перегородки. Аорта, верхняя, верхняя полая вена
(ВПВ), задняя, нижняя полая вена (НПВ) и атриовентрикулярная
Все ободки клапанов (AV) составляют вторичную перегородку.
В дополнение к secundum ASD существуют другие типы
предсердные сообщения, не поддающиеся закрытию устройства,
и, следовательно, полное знание этих дефектов
необходимо для того, чтобы исключить их, прежде чем приступить к
вмешательство. Эти дефекты включают ДМПП венозного синуса, первичный
или частичная ДМПП атриовентрикулярного канала и ДМПП коронарного синуса.
Венозный синус ДМПП расположен близко к ВПВ или НПВ.
Последующее обсуждение будет сосредоточено на secundum ASD закрытие, так как это единственные дефекты (за исключением PFO), которые поддается закрытию устройства.
ПОКАЗАНИЯ ДЛЯ ЗАКРЫТИЯ ДМПП
Показания к закрытию вторичного ДМПП были четко изложенные в Американском колледже 2008 г. Руководящие принципы кардиологии/Американской кардиологической ассоциации, были опубликованы в журнале
 1). 2
1). 2 Показания к закрытию у детей и взрослых население практически одинаково. У педиатрических пациентов, однако основное внимание направлено на симптоматику рецидивирующей инфекции дыхательных путей и задержке развития. У взрослых респираторные симптомы, такие как одышка чаще возникают после 40 лет.
Показания к закрытию ДМПП основаны на типе дефект и устройства, доступные для лечения дефекта. В В настоящее время есть два устройства, которые были одобрен для закрытия устройства Управлением по контролю за продуктами и лекарствами США Администрация. Окклюдер перегородки Amplatzer (St. Jude Medical, Inc., Сент-Пол, Миннесота) может закрывать дефекты до 40 мм, и септальный окклюдер Helex (Gore & Associates, Flagstaff, AZ) может закрывать дефекты диаметром до 17 мм.
Следует отметить, что зная показания
для закрытия устройства недостаточно для закрытия ASD.
Хотя критерии закрытия выполняются на одном уровне,
быть параллельными данными, которые исключают закрытие таких дефектов. Естественно, если дефект больше 40 мм, его нельзя
закрыт с устройством, потому что нет доступного устройства
что может закрыть дефекты такого размера. Аналогично, если у пациента
сопутствующее поражение сердца, требующее хирургического вмешательства, ДМПП
Дефект лучше всего закрыть во время операции. закрытие АСД
противопоказан больным с необратимой легочной
гипертония. РАС у таких пациентов действует как «всплывающее окно».
механизм, и закрытие может быть вредным, когда правильный
сердце не может быть декомпрессировано во время легочной
гипертонический криз. Мы рекомендуем этим пациентам
пройти катетеризацию сердца для расчета легочного
сосудистое сопротивление.
Естественно, если дефект больше 40 мм, его нельзя
закрыт с устройством, потому что нет доступного устройства
что может закрыть дефекты такого размера. Аналогично, если у пациента
сопутствующее поражение сердца, требующее хирургического вмешательства, ДМПП
Дефект лучше всего закрыть во время операции. закрытие АСД
противопоказан больным с необратимой легочной
гипертония. РАС у таких пациентов действует как «всплывающее окно».
механизм, и закрытие может быть вредным, когда правильный
сердце не может быть декомпрессировано во время легочной
гипертонический криз. Мы рекомендуем этим пациентам
пройти катетеризацию сердца для расчета легочного
сосудистое сопротивление.
Если легочное сосудистое сопротивление (PVR) < 7 Woods
ед., то дефект можно закрыть в той же настройке.
Обструктивное заболевание легочных сосудов редко встречается до 30 лет.
лет и чаще встречается у женщин. Можно рассмотреть
использование фенестрированного устройства, если есть опасения по поводу повышенного
давления в легочной артерии из-за фенестрации
может действовать как всплывающее окно, когда давление в правом желудочке
высокая. 3 Имеются некоторые данные, показывающие, что это может быть эффективным
в краткосрочной перспективе. 4 Некоторым пациентам может потребоваться противолегочная гипертензивная терапия и кислород на ночь в течение нескольких
месяцев после закрытия. Если PVR > 7 единиц Вуда, лучше
не закрывать АСД. Имеются данные, свидетельствующие
что закрытие может быть выполнено у пациентов с ЛСС столь же высокого
как 10 единиц Вуда из-за симптомов легочной гипертензии
регресс после закрытия. 5
3 Имеются некоторые данные, показывающие, что это может быть эффективным
в краткосрочной перспективе. 4 Некоторым пациентам может потребоваться противолегочная гипертензивная терапия и кислород на ночь в течение нескольких
месяцев после закрытия. Если PVR > 7 единиц Вуда, лучше
не закрывать АСД. Имеются данные, свидетельствующие
что закрытие может быть выполнено у пациентов с ЛСС столь же высокого
как 10 единиц Вуда из-за симптомов легочной гипертензии
регресс после закрытия. 5
Мы считаем, что в закрытии ASD следует воздержаться, если PVR
> 10 единиц Вуда. Мы рекомендуем, чтобы пациент был
начал противолегочную гипертензивную терапию,
с помощью пульмонолога, не менее 6 мес.
По истечении этого времени пациент должен пройти повторную катетеризацию.
для оценки ЛСС и степени сброса крови слева направо. Если критерии соблюдены, то дефект может быть закрыт в том же
параметр. В целом, закрытие ДМПП рекомендуется при всех симптомах.
и бессимптомные пациенты с PVR < 10 Woods
единицы. Однако он категорически противопоказан больным
с PVR 15 единиц Вуда и более. Пациенты с ПВР
между 10 и 15 должны иметь агрессивные противолегочные
гипертензивное лечение и оценка перед исследованием
Закрытие АСД.
Однако он категорически противопоказан больным
с PVR 15 единиц Вуда и более. Пациенты с ПВР
между 10 и 15 должны иметь агрессивные противолегочные
гипертензивное лечение и оценка перед исследованием
Закрытие АСД.
Пациенты с признаками дисфункции левого желудочка,
будь то диастолическое или систолическое, представляют собой группу, которая находится на уровне
Повышенный риск. Эти пациенты с РАС обычно старше
старше 60 лет и имеют в анамнезе застойную сердечную недостаточность.
Левый желудочек менее податлив, чем правый желудочек
у этих пациентов. РАС имеет тенденцию действовать как поп-офф для
левый желудочек (в отличие от правого желудочка в
у больных с легочной гипертензией), что приводит к компенсаторному
задержка жидкости. Таким образом, закрытие ASD может
приводит к острой левожелудочковой недостаточности и застою в легких.
Во время процедуры катетеризации сердца оценка
давление в левом предсердии или давление заклинивания легочных капилляров
после временного закрытия дефекта очень помогает.
Значительное повышение давления в левом предсердии и падение сердечного выброса является явным признаком того, что пациент требуют агрессивного диуреза и препаратов против сердечной недостаточности. После закрытия АСД также рекомендуется оставить катетер в легочной артерии для измерения легочной артериальное давление в течение ночи у этих пациентов для оптимальное измерение давления. Иногда лучше всего оптимизировать этих пациентов с помощью препаратов против сердечной недостаточности и диуретики перед закрытием устройства. Эти пациенты было обнаружено, что они очень хорошо справляются с последующим устройством закрытие. Противопоказания к закрытию ДМПП резюмирует врезку что мы считаем основными противопоказаниями размещению устройства во вторичном АСД.
ОЦЕНКА ДЛЯ ЗАКРЫТИЯ ДМПП
Выполнено первое закрытие ДМПП транскатетерным доступом
в 1976 году. 6 После перерыва в несколько лет закрытие
процесс возобновился в конце 1980-х годов и значительно продвинулся
в течение последних 12 лет.
Физикальное обследование пациента с РАС обычно
выявляет тонкие признаки, и, следовательно, диагноз может быть
пропущенный. Эхокардиографическое исследование может подтвердить диагноз.
Эхокардиография важна не только для диагностики
но имеет решающее значение при определении пригодности для закрытия устройства.
Кроме того, это основная модальность, на которой
интервенционист зависит во время процедуры закрытия.
можно определить, является ли конкретный ASD
подходит для транскатетерного закрытия — не только из-за типологического
перспективы, но и для определения размера и адекватности
ободков для размещения устройства. Для Амплатцера
устройство, ободки должны быть 5 мм или больше (исключая
обод аорты), как это предлагает производитель в инструкции-
брошюра для использования. Если 5 мм считается достаточным
размер ободка, тогда дефицит ободка аорты будет обычным явлением
потому что более 40% пациентов с РАС имеют аортальный
обод < 5 мм. 7 Таким образом, недостаточность края аорты не является общим противопоказанием для закрытия устройства. аортальный
обод, однако, является самым важным ободком, когда дело доходит до
осложнения, связанные с устройством, такие как эрозия. 8 Обод аорты
недостаточность множественной чреспищеводной эхокардиографии
(TEE) следует рассматривать как противопоказание к
закрытие устройства.
аортальный
обод, однако, является самым важным ободком, когда дело доходит до
осложнения, связанные с устройством, такие как эрозия. 8 Обод аорты
недостаточность множественной чреспищеводной эхокардиографии
(TEE) следует рассматривать как противопоказание к
закрытие устройства.
Перегородочный окклюдер Amplatzer представляет собой самоцентрирующееся устройство, и его размер определяется талией. Левый диск 6 мм. больше талии для устройств до 10 мм, больше 7 мм для устройств до 32 мм и больше на 8 мм для устройств до 40 мм. Диск правого предсердия на 4 мм больше ширины талии. устройства размером до 10 мм и на 5 мм больше для всех остальных размеров. Поскольку диск правого предсердия перегородки Амплацера окклюдер на 5 мм больше талии, считал, что ободки межпредсердной перегородки длиной 5 мм должно быть адекватным. Однако научных исследований нет поддерживая адекватность 5-мм обода.
Если бы кто-то использовал устройство Helex, не было бы известных
Критерии дефицита края предсердий. Helex не является самоцентрирующимся
устройство. Номинальный диаметр устройства должен быть
в два раза больше диаметра ASD в растянутом баллоне.
Helex не является самоцентрирующимся
устройство. Номинальный диаметр устройства должен быть
в два раза больше диаметра ASD в растянутом баллоне.
Следует определить наличие единичного дефекта
или является ли межпредсердная перегородка фенестрированной. В случаях множественного
дефекты, важно оценить перегородку, разделяющую
дефекты, потому что расстояние между дефектами определяет
потребуется ли пациенту более одного
устройство. Трансторакальная эхокардиография в детском возрасте
группа является полезным инструментом перед выполнением катетеризации сердца.
Истинное очерчивание анатомии межпредсердной перегородки,
его связь с близлежащими структурами и легочными
разграничение венозного оттока становится все более трудным
у взрослых, у которых обычно плохие акустические окна. ТРОЙНИК
был использован для успешного проведения транскатетерного закрытия
secundum ASD и PFO. 9,10 Внутрисердечная эхокардиография
(ICE) может предоставить информацию, очень похожую на TEE. Оно имеет
заменили использование ЧПЭхоКГ при закрытии ДМПП в некоторых центрах
и некоторые считают, что он превосходит TEE.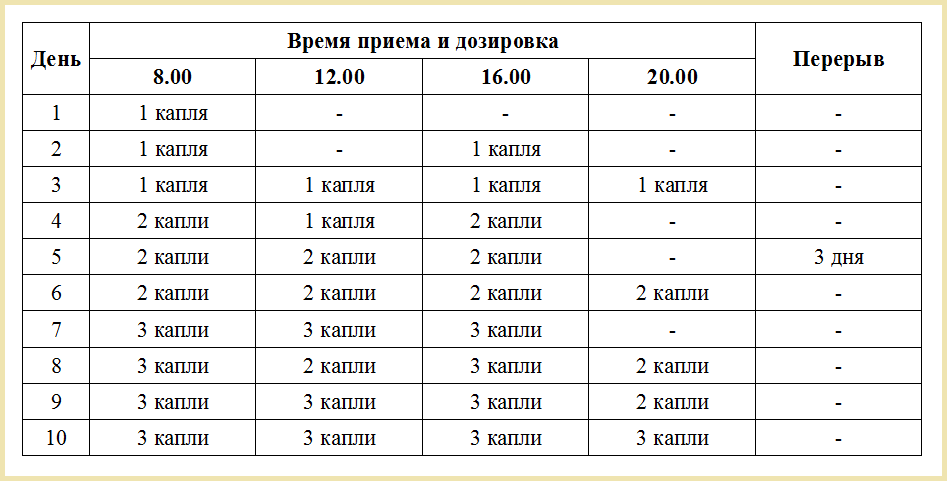 11 Однако при
на этот раз ЧПЭхоКГ остается золотым стандартом закрытия ДМПП.
11 Однако при
на этот раз ЧПЭхоКГ остается золотым стандартом закрытия ДМПП.
Недостатки ДВС — потребность в квалифицированных опыт, трудная кривая обучения, размещение от 8 до 11-F венозная линия, широкий изгиб катетера ICE (который больше подходит для взрослых), невозможность получения четырехкамерного вид (катетер ICE находится в одной из четырех камер), и дополнительные расходы, связанные с использованием одноразовых катетеры ICE. Преимуществом ICE является возможность четко очерчивают НПВ и верхний край.
Правильный размер устройства имеет решающее значение. Настоятельно рекомендуется
для измерения дефекта в трех проекциях при использовании TEE
и два вида при использовании ICE (четырехкамерный вид не
можно получить через ICE). ASD следует измерять в четырехкамерном,
короткая ось и бикавальные проекции с TEE, как указано
на рисунках 4 и 5. При использовании ДВС (рисунок 6) короткоосный
проекции аорты и бикавальной полости аналогичны проекциям TEE. Третий
вид ICE называется предсердным видом , который показывает верхнюю
обод (обод между аортой и ободком ВПВ) может
быть видимым при вращении зонда от бикавального к короткой оси
Посмотреть. Следует приложить все усилия для того, чтобы не было
обструкция окружающих структур, таких как атриовентрикулярные клапаны,
правая верхняя легочная вена и венечный синус после
размещение устройства.
Следует приложить все усилия для того, чтобы не было
обструкция окружающих структур, таких как атриовентрикулярные клапаны,
правая верхняя легочная вена и венечный синус после
размещение устройства.
Когда пациент находится в лаборатории катетеризации сердца, необходимо провести полную катетеризацию правых отделов сердца. на всех больных. Артериальная линия обычно не требуется. Катетер можно продвигать в левый желудочек. через ASD для насыщения и системного давления. Легочное сосудистое сопротивление рассчитывается, если артериальное давление высокое. Если у больного легочная артериальная гипертензия, катетеризация правых отделов сердца на воздухе помещения и с последовательным введением 100% кислорода, за которым может следовать добавление оксида азота. Некоторые учреждения используют аденозин для определения обратимости повышенное сопротивление легочных сосудов. 12
ЗАКЛЮЧЕНИЕ
Закрытие устройства – одна из наиболее часто выполняемых процедур
в лабораториях катетеризации сердца. Заболеваемость
и показатели смертности, связанные с этой процедурой, должны
быть как можно ниже, потому что технически это простая процедура.
Тем не менее, проблемы остаются в попытках уменьшить
заболеваемость и смертность сведены к абсолютному минимуму. Мы
твердо убеждены, что риски закрытия устройства могут быть
сведены к минимуму с подробным и полным
оценка дефектов и исключение дефектов, которые
не должен быть закрыт. Этого можно добиться при детальном
оценка, ожидание гемодинамических последствий, если
дефекты закрываются, улучшается понимание
доступные устройства и их ограничения, а также эхокардиографические
экспертиза интервента.
Заболеваемость
и показатели смертности, связанные с этой процедурой, должны
быть как можно ниже, потому что технически это простая процедура.
Тем не менее, проблемы остаются в попытках уменьшить
заболеваемость и смертность сведены к абсолютному минимуму. Мы
твердо убеждены, что риски закрытия устройства могут быть
сведены к минимуму с подробным и полным
оценка дефектов и исключение дефектов, которые
не должен быть закрыт. Этого можно добиться при детальном
оценка, ожидание гемодинамических последствий, если
дефекты закрываются, улучшается понимание
доступные устройства и их ограничения, а также эхокардиографические
экспертиза интервента.
Йоланди Белл-Чеддер, доктор медицинских наук, третий курс кардиолога. в Центре врожденного и структурного сердца Rush Болезнь, Медицинский центр Университета RUSH в Чикаго, Иллинойс. Она сообщила, что не имеет финансовых интересов, связанных с эта статья.
Захид Амин, доктор медицины, FAAP, FSCAI, FACC, профессор и
Директор кардиологических гибридных комплексов Медицинского университета Раш
Центр в Чикаго, штат Иллинойс. Он сообщил, что является платным
консультант St. Jude Medical, и что он получает
грант/финансирование исследований от Gore. Можно связаться с доктором Амином
по адресу (312) 942-7496; [email protected].
Он сообщил, что является платным
консультант St. Jude Medical, и что он получает
грант/финансирование исследований от Gore. Можно связаться с доктором Амином
по адресу (312) 942-7496; [email protected].
- Амин З. Транскатетерное закрытие вторичных дефектов межпредсердной перегородки. Катетер Cardiovasc Interv. 2006;68:778-787.
- Warnes CA, Williams RG, Bashore TM, et al. Дефект межпредсердной перегородки: рекомендации ACC/AHA 2008 г.
ведение взрослых с врожденными пороками сердца. Доклад Американского колледжа
Кардиология/Специальная рабочая группа Американской кардиологической ассоциации по практическим рекомендациям (Комитет по написанию
Разработать рекомендации по ведению взрослых с врожденными пороками сердца). Разработано в
Сотрудничество с Американским обществом эхокардиографии, Обществом сердечного ритма, Международным
Общество взрослых врожденных пороков сердца, Общество сердечно-сосудистой ангиографии и
Вмешательства и Общество торакальных хирургов.
 J Am Coll Кардиол. 2008;52:e1-121.
J Am Coll Кардиол. 2008;52:e1-121. - Amin Z, Danford D, Pedra C. Новое устройство для поддержания проходимости фенестраций Фонтена и предсердий септальные дефекты. Катетер Cardiovasc Interv. 2002;57:246-251.
- Брух Л., Винкельманн А., Зонтааг С. и др. Окклюдеры с фенестрацией для лечения РАС у пожилых людей пациентов с легочной гипертензией и/или правожелудочковой сердечной недостаточностью. J Интерв Кардиол. 2008;21:44-49.
- Steele PM, Fuster V, Cohen M, et al. Изолированный дефект межпредсердной перегородки с обструкцией легочных сосудов заболевания — длительное наблюдение и прогнозирование исхода после хирургической коррекции. Тираж. 1987;76:1037-1042.
- King TD, Thompson SL, Steiner C, et al. Вторичный дефект межпредсердной перегородки: консервативное закрытие во время катетеризация сердца. ДЖАМА. 1976; 235:2506-2509.
- Поднар Т., Мартанович П., Гавора П. и др. Морфологические вариации межпредсердной перегородки вторичного типа
дефекты: возможность чрескожного закрытия с помощью септальных окклюдеров Amplatzer.
 Катетер сердечно-сосудистый
Интерв. 2001;53:386-391.
Катетер сердечно-сосудистый
Интерв. 2001;53:386-391. - Амин З., Хиджази З.М., Басс Д.Л. и др. Эрозия септальных окклюдеров Amplatzer после закрытия ASD: обзор реестра и рекомендации по предотвращению будущих рисков. Катетер Cardiovasc Interv. 2004;63:496-502.
- Клейнман С.С. Эхокардиографическое руководство при катетерном лечении дефекта межпредсердной перегородки: чреспищеводная эхокардиография остается золотым стандартом. Педиатр Кардиол. 2005; 26:128-134.
- Hellenbrand WE, Fahey JT, McGowan FX и др. Чреспищеводное эхокардиографическое руководство транскатетерное закрытие дефекта межпредсердной перегородки. Am J Кардиология. 1990;66:207-213.
- Bartel T, Konorza T, Arjumand J. Внутрисердечная эхокардиография превосходит традиционный мониторинг для наведения устройства на закрытие межпредсердных сообщений. Тираж. 2003;107:795-797.
- Haywood GA, Sneddon JF, Bashir Y, et al. Инфузия аденозина для купирования легочной
сужение сосудов при бивентрикулярной недостаточности.
 Хороший тест, но плохая терапия. Тираж. 1992;86:896-
902.
Хороший тест, но плохая терапия. Тираж. 1992;86:896-
902.
Закрытие дефекта межпредсердной перегородки: показания и противопоказания
1. Миллс Н.Л., Кинг Т.Д. Неоперативное закрытие шунтов слева направо. J Грудной сердечно-сосудистый хирург 1976; 72: 371–378. [PubMed] [Google Scholar]
2. Du ZD, Hijazi ZM, Kleinman CS, et al. Сравнение транскатетерного и хирургического закрытия вторичного дефекта межпредсердной перегородки у детей и взрослых: результаты многоцентрового нерандомизированного исследования. J Am Coll Кардиол 2002;39: 1836-44. 10.1016/S0735-1097(02)01862-4 [PubMed] [CrossRef] [Google Scholar]
3. Butera G, Romagnoli E, Carminati M, et al. Лечение изолированных вторичных дефектов межпредсердной перегородки: влияние возраста и морфологии дефекта у 1013 последовательных пациентов. Ам Харт Дж 2008;156:706-12. 10.1016/j.ahj.2008.06.008 [PubMed] [CrossRef] [Google Scholar]
4. Warnes CA, Williams RG, Bashore TM, et al.
Рекомендации ACC/AHA 2008 по ведению взрослых с врожденными пороками сердца: отчет Целевой группы Американского колледжа кардиологов/Американской кардиологической ассоциации по практическим рекомендациям (Составной комитет по разработке рекомендаций по ведению взрослых с врожденными пороками сердца). Разработано в сотрудничестве с Американским обществом эхокардиографии, Обществом сердечного ритма, Международным обществом взрослых врожденных пороков сердца, Обществом сердечно-сосудистой ангиографии и вмешательств и Обществом торакальных хирургов.
J Am Coll Кардиол
2008; 52:e143-e263. 10.1016/j.jacc.2008.10.001 [PubMed] [CrossRef] [Google Scholar]
Разработано в сотрудничестве с Американским обществом эхокардиографии, Обществом сердечного ритма, Международным обществом взрослых врожденных пороков сердца, Обществом сердечно-сосудистой ангиографии и вмешательств и Обществом торакальных хирургов.
J Am Coll Кардиол
2008; 52:e143-e263. 10.1016/j.jacc.2008.10.001 [PubMed] [CrossRef] [Google Scholar]
5. Baruteau AE, Hascoët S, Fraisse A. Трансторакальная эхокардиография является безопасной альтернативой для оценки и контроля транскатетерного закрытия вторичного дефекта межпредсердной перегородки у детей. Дж. Торак Дис 2017;9:1247-56. 10.21037/jtd.2017.04.47 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
6. Assaidi A, Sumian M, Mauri L, et al. Транскатетерное закрытие сложных дефектов межпредсердной перегородки эффективно под внутрисердечным эхокардиографическим контролем. Arch Cardiovasc Dis 2014;107:646-53. 10.1016/j.acvd.2014.06.010 [PubMed] [CrossRef] [Google Scholar]
7. Gonzalez-Barlatay F, Fournier A, Raboisson MJ, et al. Закрытие дефекта межпредсердной перегородки окончатым устройством Occlutech® ASD у ребенка с тяжелой легочной гипертензией.
Педиатр Кардиол
2017;38:202-5. 10.1007/s00246-016-1530-4 [PubMed] [CrossRef] [Google Scholar]
Закрытие дефекта межпредсердной перегородки окончатым устройством Occlutech® ASD у ребенка с тяжелой легочной гипертензией.
Педиатр Кардиол
2017;38:202-5. 10.1007/s00246-016-1530-4 [PubMed] [CrossRef] [Google Scholar]
8. Kammache I, Mancini J, Ovaert C, et al. Возможность транскатетерного закрытия у неотобранных пациентов со вторичным дефектом межпредсердной перегородки с использованием устройств Amplatzer и модифицированной методики баллона. Катетер Cardiovasc Interv 2011;78:665-74. 10.1002/ccd.23077 [PubMed] [CrossRef] [Google Scholar]
9. Du ZD, Koenig P, Cao QL, et al. Сравнение транскатетерного закрытия вторичного дефекта межпредсердной перегородки с использованием септального окклюдера Amplatzer, связанного с дефицитом и достаточным ободком. Ам Джей Кардиол 2002;90:865-9. 10.1016/S0002-9149(02)02709-1 [PubMed] [CrossRef] [Google Scholar]
10. Thanopoulos BD, Dardas P, Ninios V, et al.
Транскатетерное закрытие больших дефектов межпредсердной перегородки с недостаточностью аорты или заднего края с использованием «греческого маневра». Многоцентровое исследование.
Инт Джей Кардиол
2013;168:3643-6. 10.1016/j.ijcard.2013.05.011 [PubMed] [CrossRef] [Google Scholar]
Многоцентровое исследование.
Инт Джей Кардиол
2013;168:3643-6. 10.1016/j.ijcard.2013.05.011 [PubMed] [CrossRef] [Google Scholar]
11. Папа М., Гаспардон А., Фрагассо Г. и соавт. Возможность и безопасность транскатетерного закрытия дефектов межпредсердной перегородки с недостаточным задним краем. Катетер Cardiovasc Interv 2013;81:1180-7. 10.1002/ccd.24633 [PubMed] [CrossRef] [Google Scholar]
12. Dalvi B, Sheth K, Jain S, et al. Транскатетерное закрытие больших дефектов межпредсердной перегородки с помощью окклюдера Amplatzer 40 мм: опыт одной группы с краткосрочным и среднесрочным наблюдением. Катетер Cardiovasc Interv 2017;89: 1035-43. 10.1002/ccd.26858 [PubMed] [CrossRef] [Google Scholar]
13. Baruteau AE, Petit J, Lambert V, et al. Транскатетерное закрытие крупных дефектов межпредсердной перегородки: осуществимость и безопасность у большого количества взрослых и детей. Circ Cardiovasc Interv 2014;7:837-43. 10.1161/CIRCINTERVENTIONS.113.001254 [PubMed] [CrossRef] [Google Scholar]
14. Pillai AA, Satheesh S, Pakkirisamy G, et al.
Методы и исходы транскатетерного закрытия сложных дефектов межпредсердной перегородки — опыт одного центра
Индийское сердце J
2014;66:38-44. 10.1016/j.ihj.2013.12.016 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Pillai AA, Satheesh S, Pakkirisamy G, et al.
Методы и исходы транскатетерного закрытия сложных дефектов межпредсердной перегородки — опыт одного центра
Индийское сердце J
2014;66:38-44. 10.1016/j.ihj.2013.12.016 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
15. Оно Н., Чатурведи Р., Ли К.Дж. и др. Характеристики вторичного дефекта межпредсердной перегородки, не закрытого чрескожно. Катетер Cardiovasc Interv 2015;85:234-9. 10.1002/ccd.25700 [PubMed] [CrossRef] [Google Scholar]
16. Houeijeh A, Hascoët S, Bouvaist H, et al. Транскатетерное закрытие больших дефектов межпредсердной перегородки (ДМПП) у симптоматических детей с соотношением устройство/вес ≥1,5. Инт Джей Кардиол 2018;267:84-7. 10.1016/j.ijcard.2018.05.069 [PubMed] [CrossRef] [Google Scholar]
17. Seo JS, Song JM, Kim YH, et al.
Влияние формы дефекта межпредсердной перегородки, оцениваемой с помощью трехмерной чреспищеводной эхокардиографии, на измерения размеров при чрескожном закрытии. J Am Soc Эхокардиог
2012;25:1031-40. 10.1016/j.echo.2012.07.017 [PubMed] [CrossRef] [Google Scholar]
J Am Soc Эхокардиог
2012;25:1031-40. 10.1016/j.echo.2012.07.017 [PubMed] [CrossRef] [Google Scholar]
18. Hascoet S, Hadeed K, Marchal P, et al. Взаимосвязь между формой, диаметром и площадью дефекта межпредсердной перегородки с использованием трехмерной чреспищеводной эхокардиографии и размером баллона во время чрескожного закрытия у детей. Eur Heart J Cardiovasc Imaging 2015;16:747-55. 10.1093/ehjci/jeu316 [PubMed] [CrossRef] [Google Scholar]
19. Wang Z, Liu Y, Xu Y и др. Чрескожное транскатетерное закрытие дефекта межпредсердной перегородки вторичного дефекта межпредсердной перегородки под контролем трехмерной печати: первая серия на людях. Кардиол Дж 2016;23:599-603. 10.5603/CJ.a2016.0094 [PubMed] [CrossRef] [Google Scholar]
20. McElhinney DB, Quartermain MD, Kenny D, et al.
Относительные факторы риска эрозии сердца после транскатетерного закрытия дефектов межпредсердной перегородки: исследование случай-контроль.
Тираж
2016; 133:1738-46. 10.1161/ТИРАЖАГА.115. 019987 [PubMed] [CrossRef] [Google Scholar]
019987 [PubMed] [CrossRef] [Google Scholar]
21. Numan M, El Sisi A, Tofeig M, et al. Закрытие фенестрированных дефектов межпредсердной перегородки устройством Cribriform Amplatzer: осуществимость и технические аспекты. Педиатр Кардиол 2008;29:530-5. 10.1007/s00246-007-9079-x [PubMed] [CrossRef] [Google Scholar]
22. Dong HJ, Fan TB, Li B, et al. Трансъюгулярное закрытие вторичных дефектов межпредсердной перегородки. J Card Surg 2017;32:151-3. 10.1111/jocs.12930 [PubMed] [CrossRef] [Google Scholar]
23. Gatzoulis MA, Freeman MA, Siu SC, et al. Предсердная аритмия после хирургического закрытия дефектов межпредсердной перегородки у взрослых. N Engl J Med 1999;340:839-46. 10.1056/NEJM199903183401103 [PubMed] [CrossRef] [Google Scholar]
24. Mantovan R, Gatzoulis MA, Pedrocco A, et al. Наджелудочковые аритмии до и после хирургического закрытия дефектов межпредсердной перегородки: спектр, прогноз и лечение. Европейс 2003;5:133-8. 10.1053/eupc.2002.0294 [PubMed] [CrossRef] [Google Scholar]
25. Komar M, Przewłocki T, Olszowska M, et al.
Нарушение проводимости и аритмия после транскатетерного закрытия дефекта межпредсердной перегородки.
Цирк J
2014;78:2415-21. 10.1253/circj.CJ-14-0456 [PubMed] [CrossRef] [Google Scholar]
Komar M, Przewłocki T, Olszowska M, et al.
Нарушение проводимости и аритмия после транскатетерного закрытия дефекта межпредсердной перегородки.
Цирк J
2014;78:2415-21. 10.1253/circj.CJ-14-0456 [PubMed] [CrossRef] [Google Scholar]
26. Fraisse A, Losay J, Bourlon F, et al. Эффективность транскатетерного закрытия дефекта межпредсердной перегородки у маловесных (< 15 кг) и симптомных детей. Кардиол Янг 2008;18:343-7. 10.1017/S1047951108002291 [PubMed] [CrossRef] [Google Scholar]
27. Wyss Y, Quandt D, Weber R, et al. Интервенционное закрытие дефектов межпредсердной перегородки вторичного типа у детей с массой тела менее 10 кг: показания и результаты процедуры. Дж Интерв Кардиол 2016;29:646-53. 10.1111/joic.12328 [PubMed] [CrossRef] [Google Scholar]
28. Бишной Р.Н., Эверетт А.Д., Рингел Р.Е., и соавт. Аппаратное закрытие вторичных дефектов межпредсердной перегородки у детей с массой тела менее 8 кг. Педиатр Кардиол 2014;35:1124-31. 10.1007/s00246-014-0905-7 [PubMed] [CrossRef] [Google Scholar]
29.
 J Am Coll Кардиол. 2008;52:e1-121.
J Am Coll Кардиол. 2008;52:e1-121. Катетер сердечно-сосудистый
Интерв. 2001;53:386-391.
Катетер сердечно-сосудистый
Интерв. 2001;53:386-391. Хороший тест, но плохая терапия. Тираж. 1992;86:896-
902.
Хороший тест, но плохая терапия. Тираж. 1992;86:896-
902.