Артроз лучезапястного сустава – диагностика и лечение
Артроз лучезапястного сустава — причины
Существует несколько весомых причин, объясняющих возникновение заболевания, но чаще всего появление дегенеративно-дистрофического процесса в этой области связано с ранее перенесенной травмой. Если пациент раньше травмировал эту область руки, то артроз лучезапястного сустава можно отнести к посттравматическому виду артроза. Механизм развития болезни связан с возникновением дегенеративного процесса на фоне ухудшенного кровообращения в данной области. Подобное явление также связано с хроническими воспалительными процессами, микроповреждениями, связанными с постоянной перегрузкой.
Посттравматический артроз возникает в течение нескольких недель или месяцев с момента заживления травмы. К факторам риска возникновения патологии относят такие причины развития:
- Работа во вредных условиях труда, связанная с хронической перегрузкой лучезапястного сустава. Примеры – работа с отбойным молотком, сварка, сверление.

- Естественные процессы старения, сопровождающиеся дегенеративными процессами в суставах.
- Наличие врожденных дефектов в строении кисти.
- Наличие сильного и хронического воспаления на фоне постоянных микротравм.
- Аутоиммунные процессы, приводящие к суставному воспалению. Примеры – анкилозирующий спондилоартрит, ревматоидный артрит.
- Сильное переохлаждение.
- Выраженный дефицит минералов – кальция, магния и цинка.
- Наличие заболеваний соединительной ткани.
Также на фоне механических повреждений хрящи и суставы начинают усиленно разрушаться. Со временем это приводит к стойкой деформации, что провоцирует разрастание остеофитов – наростов из костной ткани, которые замещают истонченный хрящ. Это явление провоцирует сильное воспаление, сопровождающееся скованностью и плохой подвижностью.
Артроз лучезапястного сустава — патогенез
Болезнь по характеру возникновения классифицируют как первичную и вторичную. При первичном поражении структуры хряща возникают естественные нарушения, связанные со старением и возрастным износом сустава. С возрастом происходит постепенное нарушение кровообращения и ускоренная резорбция костной ткани на фоне худшей усвояемости минеральных веществ. Также эти процессы негативно влияют на качественный состав синовиальной жидкости, которая участвует в амортизации сустава при движениях. Если количество смазки снижено, то хрящи начинают тереться друг об друга, что приводит к их быстрому истончению. Когда хрящевая ткань полностью стирается, возникает полная обездвиженность суставной сумки.
С возрастом происходит постепенное нарушение кровообращения и ускоренная резорбция костной ткани на фоне худшей усвояемости минеральных веществ. Также эти процессы негативно влияют на качественный состав синовиальной жидкости, которая участвует в амортизации сустава при движениях. Если количество смазки снижено, то хрящи начинают тереться друг об друга, что приводит к их быстрому истончению. Когда хрящевая ткань полностью стирается, возникает полная обездвиженность суставной сумки.
Вторичный лучезапястный артроз – результат травмы или любых других патологических процессов, спровоцировавших возникшее ухудшение. В данном случае артроз – это следствие патологических процессов, ранее возникших в организме. Хронические травмы часто связаны с перегрузкой. Давление на сустав приводит к нарушению целостности хрящевой ткани. Со временем артроз затрагивает кости, что сказывается на их целостности. Костная ткань становится хрупкой и нередко возникает на фоне посттравматического артроза остеопороз, не связанный с нарушением кальциево-фосфорного обмена. Когда происходит интенсивное нарастание остеофитов, они начинают перекрывать сосуды, питающие хрящевую ткань необходимыми веществами, что еще сильнее усугубляет течение болезни.
Когда происходит интенсивное нарастание остеофитов, они начинают перекрывать сосуды, питающие хрящевую ткань необходимыми веществами, что еще сильнее усугубляет течение болезни.
Симптомы и лечение артроза лучезапястного сустава
Симптомы при этой болезни неспецифичны и напрямую зависят от стадии развития патологического процесса. Общие признаки можно выделить по такой симптоматике, которая не проходит самостоятельно в течение нескольких недель:
- Скованность и снижение объема движений в кисти в утреннее время после пробуждения. Пациенту необходимо потратить от 20 до 60 минут на то, чтобы кисть начала нормально двигаться. Этому способствуют разрабатывающие упражнения, заключающиеся в движениях руки в разные стороны.
- Болевой синдром. Интенсивность боли тоже тесно связана со стадией болезни. Если артроз на начальных этапах развития, то боль будет незначительной. Обычно дискомфорт возникает при нагрузке, но как только дать отдых, боль проходит. В более запущенных случаях неприятные ощущения чувствуются постоянно и могут не проходить даже в состоянии покоя.

- Хруст и скрип. При суставном артрозе возникают характерные щелчки и хрустящие звуки, которые слышно практически постоянно во время движений. В состоянии покоя звуки затихают.
В большинстве случаев встречается односторонний артроз кисти. Худший прогностический вариант развития болезни наблюдается при двухстороннем артрозе лучезапястного сустава. Также у большинства лиц наблюдают артроз правой кисти значительно чаще, ведь 90% населения планеты – правши. Соответственно, на правую руку ложится больше нагрузки, чем на левую руку.
Стадии развития деформирующего артроза лучезапястного сустава
Медики классифицируют болезнь тремя стадиями:
- 1 степень артроза лучезапястного сустава характеризуется наличием незначительных рентгенологических изменений на снимке. Наблюдается легкое сужение межсуставной щели и умеренное нарастание остеофитов.
 На этом этапе нет ярких симптоматических проявлений, поэтому пациенты редко на начальной стадии заболевания обращаются к лечащему врачу.
На этом этапе нет ярких симптоматических проявлений, поэтому пациенты редко на начальной стадии заболевания обращаются к лечащему врачу. - При артрозе лучезапястного сустава 2 степени появляются первые симптомы поражения запястья, которые игнорировать невозможно. Вторая стадия по рентгенологическим признакам запястного сустава указывает на умеренное сужение межсуставной щели и усиленное нарастание остеофитов. Болевой синдром развивается внезапно, поэтому на этом этапе и назначают детальное исследование руки, ведь пациент больше не в состоянии терпеть сильную боль. Также наблюдается сильная скованность сутра, но при активных движениях дискомфорт становится легче.
- Третья стадия развития болезни – терминальная. В основе пораженного сустава практически полностью отсутствует хрящ, он стерт. Наблюдается обширное разрастание остеофитов. Межсуставная щель значительно сужена. На этой стадии наблюдается полная обездвиженность суставной сумки, больной не в состоянии пошевелить рукой, поэтому дискомфорт ощущается слабо.

В зависимости от установленной стадии болезни, подбирают методы терапии, как лечить артроз лучезапястного сустава.
Диагностика артроза лучезапястного сустава
Основные диагностические методы включают проведение инструментального исследования. В большинстве случаев используют рентгеновский аппарат, применения которого достаточно для постановки точного диагноза, если симптомы болезни уже проявились у пациента. Если же артроз только начинает развиваться, то для исследования суставов рентгенография не подходит. Этот аппарат не фиксирует начальные патологические изменения в костях и суставах. Для раннего определения артроза необходимо проводить компьютерную или магнитно-резонансную томографию.
Чтобы дифференцировать артроз или артрит лучезапястного сустава у пациента, необходимо провести ряд лабораторных анализов. Нередки ситуации, когда артроз спровоцирован хроническим воспалительным процессом, связанным с аутоиммунными процессами в организме. Поэтому важно узнать точную причину болезни, ведь от этого зависит дальнейшая тактика лечения.
Нередки ситуации, когда артроз спровоцирован хроническим воспалительным процессом, связанным с аутоиммунными процессами в организме. Поэтому важно узнать точную причину болезни, ведь от этого зависит дальнейшая тактика лечения.
Какие лабораторные анализы проводят при диагностике артроза, для исключения артрита:
- Общий анализ крови. Определяют уровень лимфоцитов, лейкоцитов, нейтрофилов и скорость оседания эритроцитов. Если эти показатели выше нормы, то в организме протекает воспалительный процесс.
- Общий анализ мочи. Указывает на наличие скрытых воспалительных и хронических болезней почек и мочевыделительной системы.
- Биохимический анализ крови. Выявляют уровни мочевой кислоты, чтобы исключить развитие подагрического артрита.
- Ревмопробы и С-реактивный белок. Проводят с целью выявления ревматоидного артрита.
- Другие специфические анализы включают: антиген HLA-B27, антитела к цитруллинированному виментину, циклический цитруллиновый пептид.
 Для определения скрытого течения аутоиммунной болезни суставов.
Для определения скрытого течения аутоиммунной болезни суставов.
Если обнаружено воспаление в крестцовом отделе, то требуется дополнительное проведение МРТ и колоноскопии. На основе всех полученных данных устанавливают окончательный диагноз.
Методы лечения артроза лучезапястного сустава
Алгоритм выбора лечебной помощи зависит от тяжести протекания болезни. При отсутствии сильного дискомфорта требуется периодическое проведение осмотра руки, с целью предупреждения возможных ухудшений. Показано комплексное физиотерапевтическое лечение. При развитии второй стадии болезни возникают обострения, проявляющиеся скованностью и воспалением. Требуется медикаментозная помощь, использование противовоспалительных средств в комбинации с методами физической реабилитации. При развитии терминальной стадии болезни вылечить артроз невозможно. Необходимо провести эндопротезирование сустава.
Консервативные методы лечения включают:
- Использование наружных средств. Локальной терапии обычно поддаются легкие формы артроза.
 Для достижения терапевтического эффекта используют методы народного лечения. Полезно использование разогревающих компрессов и примочек на основе лекарственных трав. Хорошим противовоспалительным действием обладает календула, подорожник, ромашка.
Для достижения терапевтического эффекта используют методы народного лечения. Полезно использование разогревающих компрессов и примочек на основе лекарственных трав. Хорошим противовоспалительным действием обладает календула, подорожник, ромашка. - Применение обезболивающих и противовоспалительных препаратов. В период обострения назначают НПВС, кортикостероиды, анальгетики и анестетики. Эти фармакологические средства подходят только для кратковременной симптоматической терапии. Для длительного использования назначают хондропротекторы, витамины и минеральные комплексы, которые не только лечат, но и предупреждают рецидивы обострения и переломов.
- Физиотерапевтические процедуры. Электрофорез и магнитотерапия – один из лучших способов немедикаментозного лечения хронической боли при артрозе у человека. С помощью процедур устраняется хроническая боль в скованность.
- Массаж – эффективный метод расслабления мышц. Мускулы рук часто бывают ригидны, поэтому их необходимо расслабить, чтобы они не тянули на себя сустав, тем самым, усиливая воспаление в руке.
 Требуется 5-10 сеансов, чтобы пациент хорошо себя чувствовал.
Требуется 5-10 сеансов, чтобы пациент хорошо себя чувствовал. - ЛФК. Ежедневно выполняемый комплекс упражнений может помочь разработать сустав, что убирает скованность и улучшает подвижность.
Конкретных методов профилактики артроза суставов не существует. Важно не поднимать большие тяжести, наладить правильное питание, снизить лишний вес и вести активный образ жизни. Улучшение качества жизни минимизирует риск появления болезни.
Мнение редакции
Артроз лучезапястного сустава – хроническое дегенеративное заболевание, приводящее к деформации и истончению хряща. Болезнь проявляется мучительными симптомами. Чтобы не допустить ухудшения состояния, важно вовремя начать терапию. На нашем сайте также есть другие статьи, посвященные болезням опорно-двигательного аппарата.
Лечение артроза кисти и запястья в клинике Линько
Лечение артроза кисти и запястья
После постановки диагноза лечение остеоартрита кисти будет зависеть от:
- степени развития артрита,
- вашего возраста,
- уровня активности
- и других факторов.

Лечение запястья и кисти может включать в себя обучение тому, как избежать перенапряжения пораженных суставов, прием лекарств, инъекций, наложения шин или хирургического вмешательства.
Тип лечения, который вы получите, будет зависеть от того, насколько далеко зашел ваш артрит, сколько суставов поражено, вашего возраста, уровня активности и других заболеваний, а также от того, влияет ли артрит на вашу доминирующую или недоминантную руку.
Артроз — заболевание, приводящее к дегенерации и постепенному разрушению суставов. На уровне кисти чаще всего остеоартрозу подвержены суставы пальцев и сустав в основании большого пальца. Как правило артроз встречаются у всего населения, но чаще у женщин старше сорока. Различают два типа артрозов: первичный — без определённой этиологии и вторичный, причины возникновения которого связаны с травмами, например, переломами или специфическими видами активности кисти. Клинически заболевание проявляет себя, главным образом, по утрам. Пациенты жалуются на ощущение жесткости конечности и трудности при движениях сразу после пробуждения. Доминирующая жалоба при этом заболевании — боль.
Пациенты жалуются на ощущение жесткости конечности и трудности при движениях сразу после пробуждения. Доминирующая жалоба при этом заболевании — боль.
Лечение артроза:
К сожалению, лечения способного излечить или остановить процесс дегенерации на данный момент не существует. На ранних стадиях развития заболевания обязательно консервативное лечение. В этом случае могут помочь специальные шины, изготавливаемые физиотерапевтом, наряду с принятием нестероидных противовоспалительных препаратов, хондропротекторов. В отдельных случаях иньекция стероидов может облегчить симптомы.
Хирургическое вмешательство в любом случае должно оставаться крайней мерой. К нему следует прибегать только в случае сильных болей или значительного повреждения функций кисти. Рекомендуется множество хирургических процедур: артродез (замыкание соответствующих суставов), артропластика и установка протезов.
В наше время доступно новое поколение:
- пирокарбоновых имплантатов пястно-фалангового сустава,
- межфаланговых суставов, костей кисти (STPI и RCP),
- сустава в основании большого пальца (PI2, PYRODISC и CMC),
- а также для дегенеративных или посттравматических заболеваний запястья (APSI и DRUJ).

Какие есть варианты хирургического лечения запястья и кисти?
Хирургическое вмешательство рассматривается, когда другие процедуры, больше не снимают боль или когда деформация не позволяет пациенту использовать свою руку. Деформация, потеря движения и боль, которую не контролируют должным образом, являются основными причинами хирургического вмешательства.
Хирургические варианты включают множество реконструктивных процедур, а также сращивание суставов:
Реконструктивная хирургия при артрозе основания большого пальца часто выполняется и очень эффективна. Процедура включает удаление одной из артрозных костей и замену ее куском свернутого сухожилия из предплечья (часть руки между запястьем и локтем) той же руки. Эта процедура обеспечивает отличное обезболивание, обеспечивает хороший диапазон движений и восстанавливает функцию большого пальца.
Сращение суставов (также называемое артродезом) используется для лечения артрита многих суставов рук и запястий.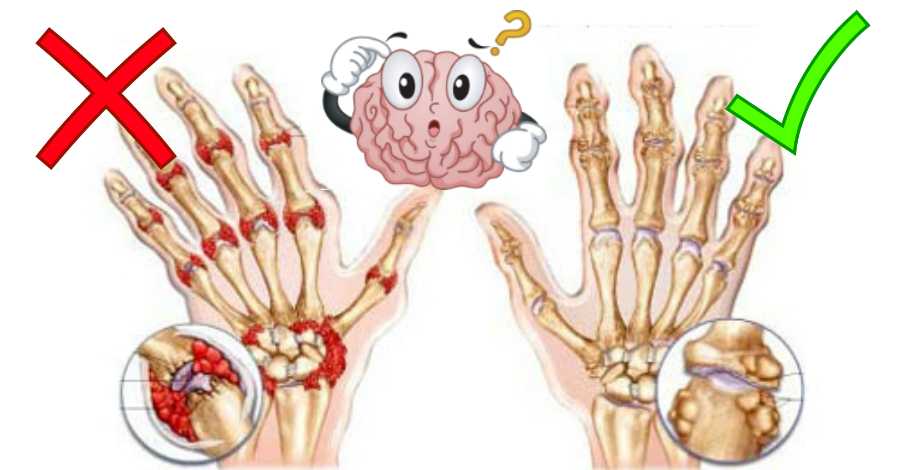 Например, сустав на кончике пальца часто поражается остеоартритом. Сращивание этого сустава с суставом под ним стабилизирует и выпрямляет сустав, что устраняет боль. Однако сустав больше не сгибается.
Например, сустав на кончике пальца часто поражается остеоартритом. Сращивание этого сустава с суставом под ним стабилизирует и выпрямляет сустав, что устраняет боль. Однако сустав больше не сгибается.
Эндопротезирование суставов кисти рекомендуется пациентам с «низкой потребностью», особенно с ревматоидным артритом, поражающим суставы у основания пальцев. У этих пациентов замена суставов может улучшить диапазон движений, делая пальцы более полезными. Уменьшается боль, как и при использовании руки. Однако искусственные суставы не обеспечивают такой же стабильности, как сращивание суставов, и со временем изнашиваются.
Хотя артроз кистей и запястий является обычным явлением и может быть болезненным и функционально ограничивающим заболеванием, существует множество методов лечения для уменьшения симптомов и помощи пациентам. Новые лекарства для лечения ревматоидного артрита привели к значительному сокращению серьезных деформаций рук. Хирургическое лечение остеоартрита и ревматоидного артрита может облегчить боль и позволить пациентам вернуться ко многим занятиям, которые им нравятся.
Что я могу сделать?
- Как можно раньше обратитесь к ортопеду. Врач может диагностировать артроз и убедиться, что вы получаете правильный курс врачевания. Если у вас артроз и вы не посещали ортопеда, попросите у врача направление.
- Узнайте об артрозе и принимайте активное участие в своем лечении. Не вся информация, которую вы читаете или слышите, заслуживает доверия, поэтому всегда говорите со своим врачом или медицинскими работниками о методах лечения, которые вы думаете попробовать. Надежные источники дополнительной информации также перечислены в разделе ниже. Курсы самоуправления направлены на то, чтобы помочь вам развить навыки для активного участия в медицинском обслуживании. Свяжитесь с вашим местным отделением по лечению артрита для получения подробной информации об этих курсах.
- Узнайте, как справиться с болью .
- Живите здоровой жизнью. Оставайтесь физически активными , соблюдайте здоровую диету , бросайте курить и уменьшайте стресс, чтобы улучшить свое здоровье и благополучие.

- Узнайте, как защитить суставы и справиться с усталостью .
- Признайте свои чувства и ищите поддержки . Поскольку в настоящее время нет лекарства от этой болезни, и он может повлиять на многие аспекты вашей жизни, естественно чувствовать себя напуганным, разочарованным, грустным, а иногда и злым. Помните об этих чувствах и обратитесь за помощью, если они начнут влиять на вашу повседневную жизнь.
Вальгусная деформация первого пальца стопы (hallux valgus)
Артрит запястья: симптомы, лечение и многое другое
Что такое артрит запястья?
Боль и скованность являются распространенными симптомами артрита. Ваше запястье состоит из множества мелких суставов, и воспаление в этих областях может быть признаком артрита. Артрит атакует ваши кости, разрушая хрящи, заставляя ваши кости тереться друг о друга. Другие признаки и симптомы артрита запястья включают:
- тугоподвижность
- слабость
- отек
- ограниченный диапазон движений
- щелчки, треск или скрежет при движении
Существует четыре типа артрита, которые могут поражать запястье:
- остеоартрит (ОА): развивается со временем по мере естественного износа хряща артрит (РА): аутоиммунное заболевание, при котором организм атакует собственные ткани
- псориатический артрит: воспалительное заболевание кожи и суставов
- посттравматический артрит (ПА): возникает после травмы запястья
У больных ревматоидным артритом чаще развивается артрит запястий.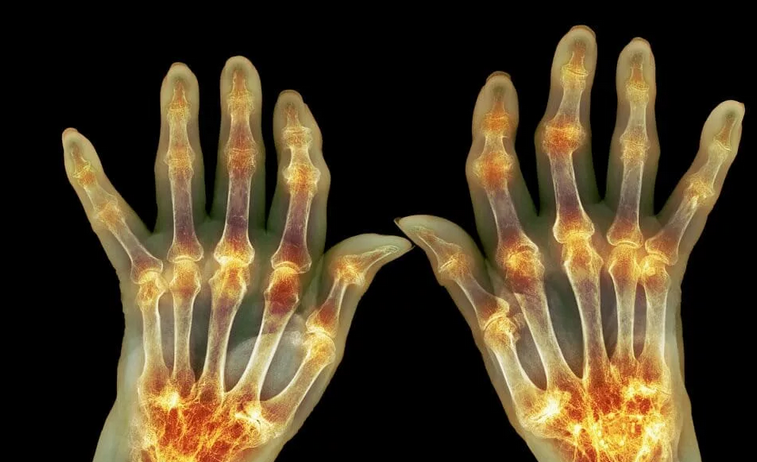 Со временем артрит может затруднить сгибание запястий или выполнение повседневных действий.
Со временем артрит может затруднить сгибание запястий или выполнение повседневных действий.
Симптомы артрита не у всех одинаковы. Развитие симптомов зависит от типа артрита и тяжести вашего состояния. РА имеет тенденцию вызывать длительную скованность, отек и покраснение суставов. Люди с РА также могут чувствовать усталость, общий дискомфорт и отсутствие аппетита.
Легкая
При легких симптомах вам может быть трудно описать врачу, как именно вы себя чувствуете в запястье. Вы можете описать боль как необычное ощущение глубоко в запястье или сказать, что это просто больно. Вы также можете почувствовать боль или раздражение в запястье, когда:
- поворачиваете дверную ручку
- берете в руки теннисную ракетку или клюшку для гольфа
- крутите крышку банки
скованность по утрам. После отдыха к полудню может стать лучше, но к вечеру может снова появиться боль. Активность также может вызывать боль, которая может приходить и уходить в течение нескольких дней или недель.
Умеренная
При умеренном артрите запястья вы, скорее всего, скажете своему врачу, что постоянно чувствуете слабую пульсацию. Движение может быть немного ограничено, а ежедневные задачи также могут стать сложными. Вы даже можете чувствовать боль, когда отдыхаете. Может пройти время, прежде чем возникнет новая вспышка, но с каждым разом вспышки могут быть все хуже.
Признаки последствий воспаления также станут более очевидными. Ваше запястье может опухнуть и стать чувствительным к прикосновению. Рентген может выявить потерю суставной щели.
Тяжелая
У вас может быть тяжелый артрит, если запястье болит практически при любой деятельности. В тяжелых и хронических случаях вы все еще можете испытывать обострения, но боль, как правило, постоянна, даже в состоянии покоя. Вы также почувствуете снижение подвижности в этой области, а физическая деформация может стать более заметной по мере износа тканей. Возможно, вы даже не захотите, чтобы врач прикасался к вашему запястью во время осмотра.
Тяжелый артрит может быть болезненным до такой степени, что вам потребуются лекарства, отпускаемые по рецепту, чтобы справиться с ним. Боль также может вызывать тревогу и депрессию, затрудняя выполнение физических упражнений или сосредоточение внимания на других вещах.
На ранних стадиях симптомы артрита запястья могут быть похожи на синдром запястного канала или тендинит. Артрит может повысить риск обоих состояний из-за воспаления.
Артрит запястья или кистевой туннельный синдром?
Подробнее: 3 упражнения для запястья для лечения запястного канала »
Артрит запястья или тендинит?
Поговорите со своим врачом, если у вас проявляются другие симптомы, не соответствующие артриту запястья.
Сначала ваш врач спросит о ваших симптомах и истории болезни и проведет медицинский осмотр. Во время физического осмотра врач осмотрит ваше запястье на наличие отека, боли и чувствительности. Расположение припухлости может подсказать врачу, какие лучезапястные суставы поражены больше всего. Проблемы с запястьем могут повлиять на периферические сухожилия, вызывая тендинит.
Проблемы с запястьем могут повлиять на периферические сухожилия, вызывая тендинит.
Затем врач проверит диапазон движений самого запястья. Это может показать, насколько легким или тяжелым является артрит, или есть ли у вас синдром запястного канала. Ваш врач попросит вас покрутить и согнуть оба запястья во всех направлениях. Наконец, они будут манипулировать вашим запястьем и суставами большого пальца и спросят, чувствуете ли вы боль.
Тесты
Если ваш врач подозревает, что у вас может быть артрит, он также может сделать рентген и анализ крови, чтобы определить, какой тип артрита у вас может быть. Анализы крови, которые показывают антитела, известные как ревматоидный фактор или антитела против цитруллинового пептида/белка, указывают на РА.
Артрит неизлечим, но лечение может помочь справиться с симптомами и облегчить боль. Вы также можете попробовать ограничить деятельность, которая вызывает боль в запястье, если это возможно. В этом может помочь шина, так как она снимает физическое напряжение и обеспечивает поддержку. Вы можете заказать изготовленную на заказ шину, чтобы покрыть запястье и предплечье, или получить перчатку от артрита. Они позволяют шевелить пальцами.
Вы можете заказать изготовленную на заказ шину, чтобы покрыть запястье и предплечье, или получить перчатку от артрита. Они позволяют шевелить пальцами.
Противовоспалительные и другие лекарства
Нестероидные противовоспалительные препараты (НПВП) уменьшают воспаление лучезапястных суставов. Аспирин и ибупрофен являются НПВП. Есть также противовоспалительный гель, который не имеет побочных эффектов, которые могут быть у пероральных препаратов.
Если у вас почечная недостаточность или проблемы с желудочно-кишечным трактом, врач вряд ли назначит вам НПВП в течение длительного времени.
Если у вас тяжелые острые обострения артрита, вам могут помочь стероиды. Стероидный препарат, называемый метилпреднизолоном, может быть назначен в качестве пульсовой терапии с постепенно снижающимся режимом дозирования, чтобы облегчить вашу боль.
Инъекции
Если ваши симптомы умеренные или тяжелые, врач может предложить вам инъекции стероидов или кортизона. Эти инъекции оказывают противовоспалительное действие. Они могут принести облегчение и улучшение симптомов артрита. Но эти эффекты могут быть только временными.
Эти инъекции оказывают противовоспалительное действие. Они могут принести облегчение и улучшение симптомов артрита. Но эти эффекты могут быть только временными.
Если вы испробовали все эти методы, врач может предложить вам перейти на другие. Более продвинутые методы лечения, особенно для ревматоидного артрита, включают базисные противоревматические препараты (БМАРП), которые в настоящее время используются очень рано в лечении и иногда в качестве терапии первой линии. Если показано хирургическое вмешательство, хирург может удалить кости, срастить кости или заменить их, пытаясь уменьшить боль и, в некоторых случаях, улучшить функцию.
Подробнее: Лечение боли при артрите »
Другие виды лечения
Упражнения: Вы можете тренировать суставы дома, чтобы стимулировать полный диапазон движений в запястье. Делайте эти упражнения для рук осторожно каждый день для достижения наилучших результатов.
Горячая и холодная терапия: Прикладывание тепла или льда к пораженному участку помогает уменьшить боль и отек.
Травяные добавки: Некоторые добавки могут помочь при боли и отеках. Эти добавки включают капсаицин, куркуму, рыбий жир и многое другое. Читайте о травяных добавках для артрита здесь.
Другие природные средства могут включать медитацию, иглоукалывание и массаж. Нажмите здесь, чтобы прочитать, что говорят исследования об этих методах лечения.
Подробнее: Советы по профилактике артрита кисти »
Артрит запястья — OrthoInfo
Во многих районах возобновились второстепенные ортопедические процедуры, которые были отложены из-за COVID-19. Для информации: Вопросы и ответы для пациентов, касающиеся плановой хирургии и COVID-19. Для пациентов, чьи процедуры еще не были перенесены: Что делать, если ваша ортопедическая операция отложена.
Артрит включает воспаление одного или нескольких суставов. Боль и скованность являются распространенными симптомами артрита, и когда они возникают в запястье, простые повседневные действия могут стать более трудными.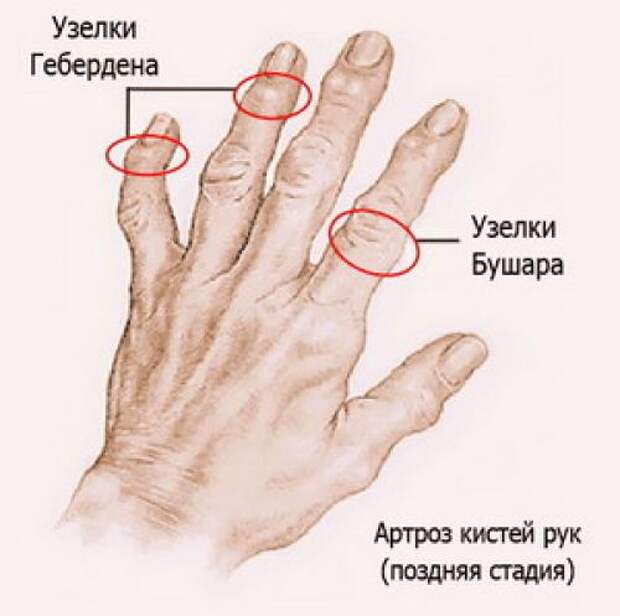
Существует много типов артрита, и большинство из них может поражать запястье. Хотя тяжесть симптомов, связанных с артритом, может варьироваться, большинство заболеваний, связанных с артритом, являются хроническими. Это означает, что они являются длительными — даже постоянными — и могут в конечном итоге привести к серьезному повреждению суставов.
Ваше запястье представляет собой сложный сустав — на самом деле оно состоит из множества мелких суставов. В здоровом состоянии кости легко скользят друг по другу во время движения, защищенные гладким хрящом, покрывающим суставные поверхности. Артрит повреждает этот хрящ. По мере прогрессирования заболевания наблюдается постепенная потеря хряща. Без гладкой суставной поверхности кости трутся друг о друга, что приводит к повреждению суставов, которое невозможно восстановить.
Хотя на сегодняшний день нет лекарства от артрита, существует множество вариантов лечения, которые помогут облегчить ваши симптомы. Некоторые варианты могут также замедлить прогрессирование повреждения суставов. При правильном лечении многие люди могут справиться со своими симптомами и оставаться активными.
При правильном лечении многие люди могут справиться со своими симптомами и оставаться активными.
Запястье представляет собой сложный сустав, соединяющий кисть с предплечьем. Он образован двумя костями предплечья — лучевой и локтевой — и восемью маленькими костями запястья. Кости запястья расположены в два ряда у основания кисти. В каждом ряду по четыре кости.
Кости запястья. Хрящ покрывает концы костей, создавая скользящее соединение.
Воспроизведено из JF Sarwark, изд.: Essentials of Musculoskeletal Care, изд. 4. Rosemont, IL, American Academy of Orthopedic Surgeons, 2010.
Поверхность сустава каждой кости покрыта суставным хрящом — скользким веществом, которое защищает и смягчает кости при движении руки и запястья.
Несмотря на то, что существует много типов артрита, три из них наиболее часто поражают запястье:
- Остеоартрит
- Ревматоидный артрит
- Посттравматический артрит
Остеоартрит может развиться из-за нормального «износа» запястья, особенно у людей, у которых есть семейная история артрита. Это обычная проблема для многих людей после достижения ими среднего возраста, хотя она может возникать и у молодых людей.
Это обычная проблема для многих людей после достижения ими среднего возраста, хотя она может возникать и у молодых людей.
При остеоартрозе гладкий, скользкий суставной хрящ, покрывающий концы костей, со временем постепенно изнашивается. Поскольку поверхность хряща практически не имеет кровоснабжения, у него мало возможностей для заживления или регенерации при повреждении или износе.
По мере изнашивания хряща он становится изношенным и шероховатым, а защитное пространство между костями уменьшается. Это может привести к трению кости о кость и вызвать боль и скованность в суставе.
( Left ) На этом рентгеновском снимке здорового запястья показана нормальная суставная щель. ( Справа ) В этом запястье с остеоартритом хрящ изнашивается, а здоровое пространство между костями сужается.
(справа) Воспроизведено из JF Sarwark, изд.: Essentials of Musculoskeletal Care, изд. 4. Rosemont, IL, American Academy of Orthopedic Surgeons, 2010.
Остеоартроз запястья также может развиться на фоне болезни Кинбека. При болезни Кинбека нарушается кровоснабжение одной из костей запястья — полулунной, в результате чего кость отмирает и медленно разрушается. Со временем этот коллапс может привести к изменениям и артриту в суставах вокруг полулунной кости.
Хирургическое фото полулунной кости у пациента с болезнью Кинбека. Хрящ в центре суставной поверхности изношен, обнажая кость под ним (красная стрелка). Черные стрелки указывают на область здорового хряща.
Ревматоидный артритРевматоидный артрит — это хроническое заболевание, которое может поражать несколько суставов по всему телу. Состояние часто начинается в более мелких суставах, таких как суставы кисти и запястья. Он симметричен, что означает, что он обычно поражает один и тот же сустав с обеих сторон тела.
Ревматоидный артрит является аутоиммунным заболеванием. Это означает, что иммунная система организма атакует собственные ткани. При ревматоидном артрите защитные силы, которые обычно защищают организм от инфекции, вместо этого повреждают нормальные ткани (такие как хрящи и связки) и могут размягчать кости.
При ревматоидном артрите защитные силы, которые обычно защищают организм от инфекции, вместо этого повреждают нормальные ткани (такие как хрящи и связки) и могут размягчать кости.
Ревматоидный артрит часто поражает сустав между двумя костями предплечья, лучевой и локтевой костями. Деформация локтевой кости может вызвать изнашивание и возможный разрыв сухожилий, разгибающих пальцы. Это может привести к большей деформации и потере функции вашей руки.
Точная причина ревматоидного артрита неизвестна — нет явных генетических факторов или факторов окружающей среды. Хотя это не наследственное заболевание, исследователи полагают, что у некоторых людей есть гены, которые могут сделать их более склонными к ревматоидному заболеванию.
В этом запястье с запущенным ревматоидным артритом произошло разрушение выравнивания костей запястья, что привело к потере суставного пространства между костями.
Посттравматический артрит Посттравматический артрит может развиться после травмы, такой как перелом запястья или разрыв связки. Эта травма может вызвать прямое повреждение хряща или замедленное изнашивание хряща из-за изменения способа движения костей, например, после разрыва связок.
Эта травма может вызвать прямое повреждение хряща или замедленное изнашивание хряща из-за изменения способа движения костей, например, после разрыва связок.
Посттравматический артрит может развиваться в течение многих лет после первоначальной травмы. Несмотря на правильное лечение, поврежденный сустав со временем может стать артритом.
Не у всех пациентов с артритом проявляются симптомы. Когда они возникают, тяжесть сильно варьируется от пациента к пациенту. У некоторых пациентов симптомы непостоянны, а могут появляться и исчезать в зависимости от уровня их активности и других факторов.
Симптомы артрита могут включать:
- Боль
- Отек
- Ограниченный диапазон движений или скованность
- Слабость в суставе
К началу
Физикальное обследованиеВаш врач обсудит с вами общее состояние вашего здоровья и историю болезни и попросит вас описать симптомы. Он или она проведет тщательный осмотр вашей руки и запястья в поисках:
- Уменьшенный диапазон движения
- Любые области боли или чувствительности
- Нестабильность сустава
- Отек или другие изменения внешнего вида
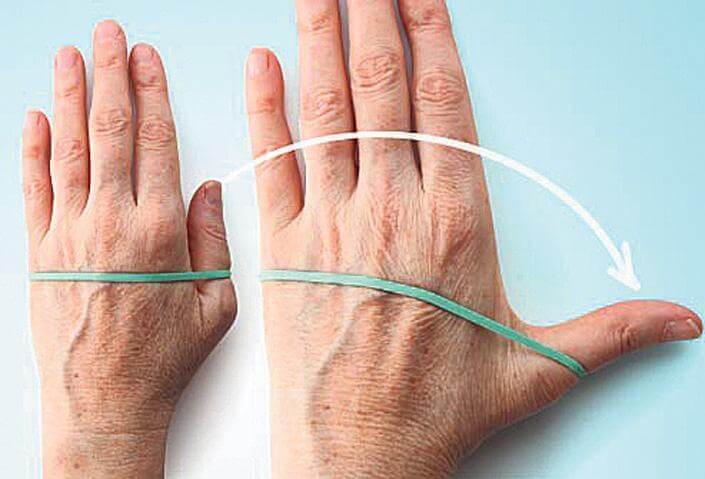
Во время осмотра врач измерит диапазон движений вашего запястья.
Во время осмотра врач также может оценить:
- Подвижность пальцев и пальцев — чтобы определить, насколько хорошо функционируют ваши сухожилия и суставы
- Функция нерва — чтобы определить, есть ли у вас другое заболевание, которое может влиять на запястье, например синдром запястного канала (сдавление нерва)
Рентген. Рентгеновские снимки обеспечивают детальное изображение плотных структур, таких как кость. Рентген запястья поможет врачу узнать больше о точном местоположении и степени тяжести артрита. Они также могут помочь вашему врачу различать различные типы артрита.
Анализы крови. Ваш врач может порекомендовать анализы крови, чтобы определить, какой у вас тип артрита. При ревматоидном и других видах воспалительного артрита для постановки точного диагноза важны анализы крови. Остеоартрит не связан с аномалиями крови.
Артрит неизлечим, но существует ряд методов лечения, которые могут помочь уменьшить частоту ваших симптомов и облегчить боль и потерю функций, которые он может вызвать.
Как правило, начальное лечение артрита носит нехирургический характер и предназначено для сведения к минимуму ваших симптомов.
Варианты нехирургического лечения могут включать:
- Модификация деятельности. Ограничение или прекращение действий, которые усиливают боль, — это первый шаг к облегчению симптомов.
- Иммобилизация. Ношение шины на запястье в течение короткого времени поможет поддержать сустав и снизить нагрузку на него при частом использовании и деятельности.
- Лекарства. Нестероидные противовоспалительные препараты (НПВП), такие как аспирин, напроксен и ибупрофен, могут уменьшить как боль, так и отек. Местные НПВП можно наносить непосредственно на кожу в области сустава.
- Упражнение. Специальные упражнения помогут улучшить подвижность и функциональность запястья. Ваш врач или физиотерапевт могут помочь разработать программу упражнений, соответствующую вашим конкретным потребностям.

- Стероидные инъекции. Кортизон — мощное противовоспалительное средство, которое можно вводить в пораженный артритом сустав. Хотя инъекция кортизона может принести облегчение и уменьшить воспаление, эффект может быть временным.
- Другие методы лечения. Это может включать «контрастные ванночки» из теплой и холодной воды, чтобы уменьшить отек.
Если ваши симптомы ревматоидного артрита не контролируются должным образом вышеуказанными методами лечения, ваш врач может назначить дополнительные лекарства. Эти лекарства, называемые болезнь-модифицирующими антиревматическими препаратами (БМАРП), предназначены для предотвращения атаки иммунной системы на суставы.
Как и все лекарства, DMARD имеют как риски, так и преимущества. Ваше использование DMARD будет направлено ревматологом.
Хирургическое лечение Если консервативное лечение не облегчает вашу боль, а качество вашей жизни значительно ухудшилось из-за артрита, врач может порекомендовать операцию.
Целью операции является облегчение боли при сохранении или улучшении функции кисти. Как правило, это делается путем сведения к минимуму или устранения контакта кости с костью. Существует ряд процедур при артрите запястья. Ваш врач обсудит с вами, какая процедура лучше всего подойдет в вашем случае.
Карпэктомия проксимального ряда. В ходе этой процедуры врач удаляет три кости запястья из ряда костей, ближайшего к предплечью. Процедура предназначена для уменьшения боли при сохранении некоторого движения запястья.
(слева) Три кости запястья, удаляемые при карпэктомии проксимального ряда. (справа) Рентгенограмма запястья после процедуры.
Фьюжн. Если причиной боли является движение, врач может порекомендовать слияние. Плавка — это, по сути, процесс «сварки». Основная идея состоит в том, чтобы срастить кости так, чтобы они срослись в единую твердую кость. Теория слияния заключается в том, что если болезненные кости не двигаются, они не должны болеть.
Во время процедуры врач удаляет поврежденный хрящ, а затем использует штифты, пластины или винты, чтобы удерживать сустав в постоянном положении. Со временем кости срастаются или срастаются — подобно тому, как сломанные концы кости срастаются.
В некоторых случаях врач может выполнить частичное сращение, при котором срастаются только некоторые кости запястья. Это воздействует на поврежденные суставные поверхности, но оставляет здоровые суставы нетронутыми, чтобы сохранить некоторую подвижность запястья.
При этом частичном спондилодезе запястья ладьевидная кость была удалена, а четыре кости запястья удерживались на месте винтами.
Однако, если у вас обширный артрит, может потребоваться полное спондилодез запястья. В ходе этой процедуры все кости запястья срастаются вместе с лучевой костью (одной из костей предплечья). Хотя все движения запястья устраняются при полном слиянии, вращение предплечья и движение пальца/большого пальца обычно сохраняются.
В этом полном соединении запястья кости удерживаются вместе с помощью комбинации пластин, винтов и штифтов.
Полная замена запястья (артропластика). При тотальной замене запястья врач удаляет поврежденный хрящ и кость в запястье, а затем размещает новые металлические или пластиковые суставные поверхности для восстановления функции сустава. Замена лучезапястного сустава облегчает боль при артрите, позволяя больше двигаться в запястье, чем сращивать.
В этой тотальной замене запястья (артропластика) изношенные кости были заменены имплантатом из металла и пластика.
Известие о том, что у вас артрит, может обескураживать, но есть некоторые вещи, которые вы можете сделать, чтобы уменьшить влияние этого заболевания на вашу жизнь. К ним относятся:
- Поговорите со своим врачом. Если ваши симптомы ухудшаются или вам трудно с ними справляться, попросите своего врача пересмотреть ваш план лечения и определить, нужны ли изменения.
- Измените свою деятельность. Если определенные действия усугубляют артрит, сократите или исключите эти действия, чтобы свести к минимуму симптомы.



 На этом этапе нет ярких симптоматических проявлений, поэтому пациенты редко на начальной стадии заболевания обращаются к лечащему врачу.
На этом этапе нет ярких симптоматических проявлений, поэтому пациенты редко на начальной стадии заболевания обращаются к лечащему врачу.
 Для определения скрытого течения аутоиммунной болезни суставов.
Для определения скрытого течения аутоиммунной болезни суставов. Для достижения терапевтического эффекта используют методы народного лечения. Полезно использование разогревающих компрессов и примочек на основе лекарственных трав. Хорошим противовоспалительным действием обладает календула, подорожник, ромашка.
Для достижения терапевтического эффекта используют методы народного лечения. Полезно использование разогревающих компрессов и примочек на основе лекарственных трав. Хорошим противовоспалительным действием обладает календула, подорожник, ромашка. Требуется 5-10 сеансов, чтобы пациент хорошо себя чувствовал.
Требуется 5-10 сеансов, чтобы пациент хорошо себя чувствовал.



