Курс «Голеностопный сустав» пройти в медцентре Эволайф, Екатеринбург
Голеностопный сустав испытывает постоянное воздействие массы всего тела, а его состояние напрямую влияет на качество жизни, ведь больной голеностоп ограничивает передвижение.
Верните подвижность ногам — запишитесь на курс!
Показания для обращения:
- Деформирующий остеоартроз 1-2 степени
- Травмы голеностопного сустава
- Состояние после остеосинтеза (оперативного лечения).
Общая клиническая картина болезни
- «Первоначальные» боли, которые появлялись еще в самом начале болезни после нагрузок на сустав
- Боли, которые постоянно усиливаются при любых нагрузках
- Хрусты в суставах, скрипы и щелчки
- Болезненные ощущения, возникающие по утрам
- Боли при ходьбе, быстрая утомляемость (данный симптом характерен при посттравматическом артрозе)
- Атрофия мышц, которые близко расположены к пораженному суставу
- Подвывихи, которые случаются часто по причине ослабленных сухожилий и мышц
- Припухлость суставов (если артроз возникает при воспалительных процессах), при этом место поражение горячее на ощупь
- Ограничение движения, а так же скованность в суставах
- Искривление естественной оси голени (например, когда она принимает Х-образную форму или О-образную).

Кто назначает курс? Программа назначается после первичного осмотра врачом травматологом-ортопедом после сбора анамнеза и с учетом имеющихся противопоказаний.
Ожидаемый результат
Купирование болевого синдрома, отека и воспалительного процесса. Восстановление объема движений и функции сустава.
Продолжительность курса лечения:
2-3 недели, далее курс повторяется до наступления купирования болевого синдрома.
Описание лечебных процедур
Кинезиотерапия в зале
Лечебная физкультура способствует оздоровлению организма, улучшает кровообращение и предупреждает застойные явления.
Программа тренировок составляется индивидуально для каждого пациента, с учетом его состояния и наличия заболеваний и включает занятие на медицинских тренажерах.
Массаж с разработкой
Массаж ног с элементами разработки проблемных зон предупреждает развитие патологических изменений.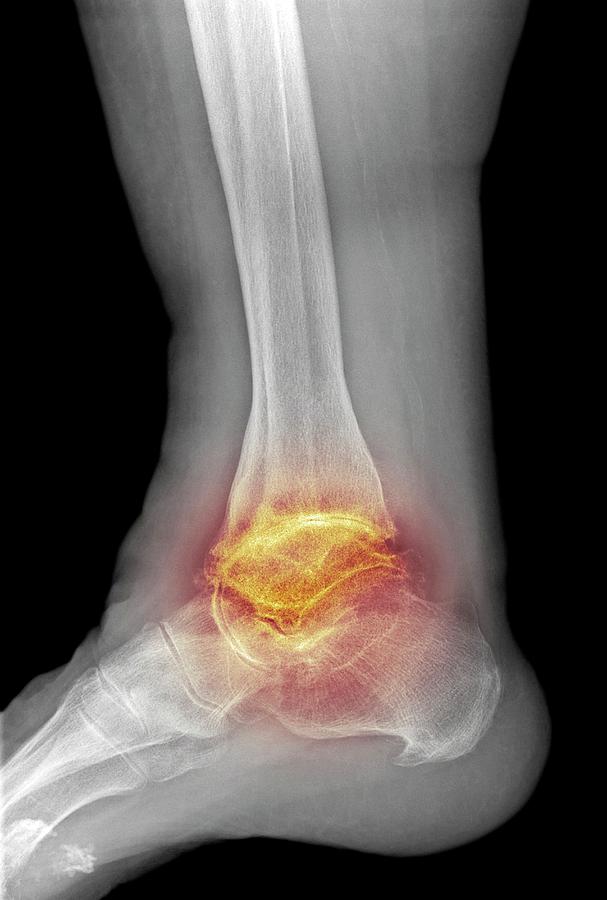 Он незаменим после травм или оперативного вмешательства. Массаж голеностопного сустава способствуют снятию атрофии мышц, улучшает отток лимфы, насыщает ткани кислородом и полезными веществами.
Он незаменим после травм или оперативного вмешательства. Массаж голеностопного сустава способствуют снятию атрофии мышц, улучшает отток лимфы, насыщает ткани кислородом и полезными веществами.
подробнее
Прием невролога
На приеме врач-невролог проводит диагностику нервной системы, оценивает эффективность проводимого лечения и дает рекомендации по закреплению лечебного эффекта.
подробнее
ACP и PRP терапия
При наличии серьезных патологий и заболеваний сустава, требующих операционного вмешательства, мы предлагаем эффективную альтернативу — ACP / PRP терапию.
Эта современная методика использует в качестве лекарственных веществ собственную плазму пациента, обогащенную тромбоцитами.
подробнее
Лечение и диагностика артроза в Санкт-Петербурге. Симптомы, причины.
При артрозе медленно разрушаются хрящевые прослойки суставов и между позвонками. Из-за этого больные ощущают хруст и боль в суставах, а при запущенной болезни заметно ограничивается движение.
Из-за этого больные ощущают хруст и боль в суставах, а при запущенной болезни заметно ограничивается движение.
Статистические данные говорят, что 15% всех людей (после 30 лет) на планете знакомы с этой бедой. Так что же это за болезнь такая, опасная для всех?
Деформирующий артроз – это не воспалительный процесс в сравнении с артритом, он носит хронический характер. Данное заболевание – это следствие естественного износа суставов и процесс этот неизбежен.
Если вы до сих пор думаете, что треск и хруст в суставах это от усталости — вы ошибаетесь. С возрастом боли будут только усиливаться, скованность суставов будет все хуже, а запущенный артроз может привести к неподвижности сустава и инвалидности. Как видите это не шуточное заболевание, и знать о нем нужно как можно больше – симптомы, признаки, причины заболевания, как лечить артроз. А лучше вовремя обратитесь к врачу, пройдите обследование и начните лечение, назначенное квалифицированным врачом.
Что нужно знать о признаках заболевания?
Симптомы артроза начальной стадии – боль при движении. Если оставить ее без внимания, то она станет постоянным спутником при передвижении и в состоянии покоя.
Если оставить ее без внимания, то она станет постоянным спутником при передвижении и в состоянии покоя.
Для 1 степени артроза характерны хрусты и скрипы в суставах. Боль только при сильных физических нагрузках и быстро проходит при отдыхе.
Артроз тазобедренного, коленного, голеностопного сустава, стопы 2 степени в стадии обострения характеризуется более сильными болями, отдающими в бедро и пах, которые даже в состоянии покоя продолжают напоминать о себе, портится походка, человек начинает прихрамывать и долго не может находиться в вертикальном положении.
При 3 степени происходит полная деформация больного сустава, гипотрофия мышц, двигательная способность сустава снижается. Даже в ночью боли не проходят. Больной вынужден пользоваться палочкой, перенося вес тела с пятки на пальцы, что вызывает поясничный лордоз. Это деформирует сустав еще сильнее.
Чаще всего встречается артроз ног, стопы, но не редки случаи, когда артроз касается пальцев рук, искривляя кисти, плечевого пояса и других отделов позвоночника.
Истоки заболевания
Причины возникновения артроза могут быть:
- патологическое строение суставов;
- дефекты развития;
- прием некоторых препаратов;
- последствия заболеваний крови и соединительных тканей;
- чрезмерные нагрузки, лишний вес, остеохондроз, воспаление суставов;
- гормональные сдвиги, обменные нарушения;
- заболевания щитовидной железы;
- инфекции и паразитарные болезни;
- радиационное и химическое воздействие;
- травмы, ушибы.
Диагностика и лечение
К какому врачу обратиться, чтобы поставить правильный диагноз? Диагностика артроза проводится ревматологом, в некоторых сложных случаях подключаются другие специалисты. При обнаружении описанных симптомов не затягивайте с посещением диагностического центра, запишитесь на прием. Чем быстрее будет начато лечение, тем эффективнее будут результаты.
Лечение артроза должно быть комплексное – лекарственные препараты, таблетки, мази, компрессы, другие методики.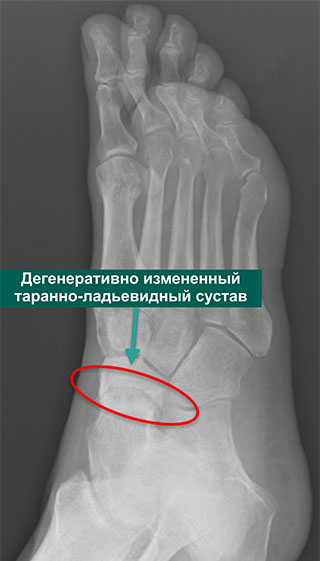 Современные методы предлагают медикаментозные препараты, состоящие из гиалуроновой кислоты – гиалюкс, ферматрон, синвикс и пр., кроме того назначают физиотерапевтическое лечение – лечение ультразвуком высокой частоты, лечение лазером, фонофорез, электрофорез, гидрокортизон.
Современные методы предлагают медикаментозные препараты, состоящие из гиалуроновой кислоты – гиалюкс, ферматрон, синвикс и пр., кроме того назначают физиотерапевтическое лечение – лечение ультразвуком высокой частоты, лечение лазером, фонофорез, электрофорез, гидрокортизон.
Для более сложных и тяжелых случаев, когда консервативное лечение не приносит облегчения, необходимо оперативное вмешательство. На сегодняшний день это самый эффективное лечение артроза, причем не только среди пожилых людей, но и среди молодежи.
В любом случае, надо помнить, что схема лечения артроза определяется вашим лечащим врачом, который точно знает, как лечить артроз. Все препараты для лечения данного заболевания очень сильные и большинство являются гормональными, поэтому бесконтрольное их применение может сказаться негативно на печени, кровеносной системе, могут появиться аллергии. Заниматься самолечением не стоит. Профилактика в молодом возрасте, а также в зрелом людям с предрасположенностью к артрозу, должна состоять из лечебной гимнастики, массажа, водных процедур, прогреваний, лечение движением (кинезотерапия), минеральные и радоновые ванны.
Остеотомия с внутрисуставным отверстием в сочетании с реконструкцией латеральной связки при варусном артрите голеностопного сустава | Журнал ортопедической хирургии и исследований
- Исследовательская статья
- Открытый доступ
- Опубликовано:
- Ян Сюй 1,2 ,
- Син-чэнь Ли 1,2 ,
- Чан-цзюнь Го 1,2 и
- …
- Сян-ян Сюй 1,2
Журнал ортопедической хирургии и исследований том 16 , Номер статьи: 7 (2021) Процитировать эту статью
893 доступа
3 Цитаты
Сведения о показателях
Abstract
История вопроса
Артрит голеностопного сустава Takakura 3B характеризуется облитерацией голеностопного пространства с субхондральным контактом с костью.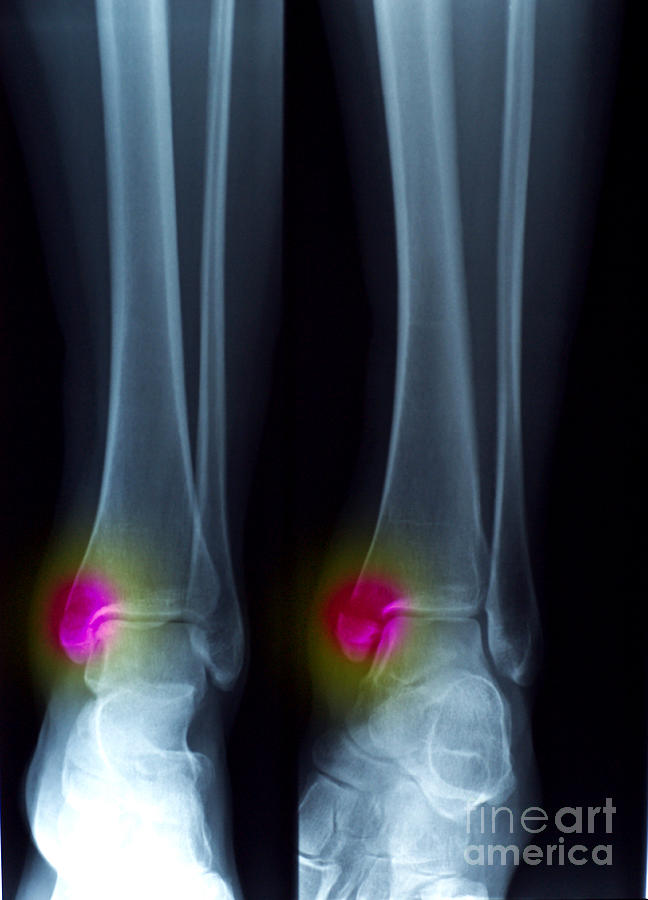 Среди этих пациентов у некоторых имеется эрозия медиальной дистальной большеберцовой платформы. Лечить таких больных тяжело. Цель этого исследования состояла в том, чтобы оценить терапевтические результаты остеотомии с внутрисуставным отверстием в сочетании с реконструкцией латеральной связки при артрите голеностопного сустава Такакура 3В с эрозией медиальной дистальной большеберцовой платформы.
Среди этих пациентов у некоторых имеется эрозия медиальной дистальной большеберцовой платформы. Лечить таких больных тяжело. Цель этого исследования состояла в том, чтобы оценить терапевтические результаты остеотомии с внутрисуставным отверстием в сочетании с реконструкцией латеральной связки при артрите голеностопного сустава Такакура 3В с эрозией медиальной дистальной большеберцовой платформы.
Методы
С сентября 2009 г. по май 2016 г. было обследовано 17 пациентов с артритом голеностопного сустава Такакура 3B, в том числе 3 мужчины и 14 женщин. Всем выполнена операция внутрисуставной открывающейся остеотомии в сочетании с реконструкцией латеральной связки. Все пациенты были доступны для анализа. Основные измерения результатов включали угол ТТ, оценку AOFAS, оценку ВАШ, шкалу SF-36 и шкалу AOS.
Результаты
Все пациенты наблюдались в среднем в течение 87,2 месяцев (диапазон 49до 129 месяцев). Шкала ВАШ улучшилась с 5,5 ± 1,6 до 2,3 ± 1,9. Средний балл по шкале AOFAS улучшился с 47,7 ± 15,7 до 75,8 ± 12,0. Шкала SF-36 улучшилась с 41,6 ± 14,0 до 67,7 ± 14,6. AOS улучшился с 60,9 ± 13,9 до 28,2 ± 17,7. Угол ТТ улучшился с 14,3 ± 5,0° до 5,3 ± 4,0°. TAS и TLS изменились с 83,4 ± 2,6° и 77,5 ± 2,3° до 90,7 ± 2,3° и 78,6 ± 2,2°. Тем не менее, LTAS не был существенно скорректирован.
Шкала ВАШ улучшилась с 5,5 ± 1,6 до 2,3 ± 1,9. Средний балл по шкале AOFAS улучшился с 47,7 ± 15,7 до 75,8 ± 12,0. Шкала SF-36 улучшилась с 41,6 ± 14,0 до 67,7 ± 14,6. AOS улучшился с 60,9 ± 13,9 до 28,2 ± 17,7. Угол ТТ улучшился с 14,3 ± 5,0° до 5,3 ± 4,0°. TAS и TLS изменились с 83,4 ± 2,6° и 77,5 ± 2,3° до 90,7 ± 2,3° и 78,6 ± 2,2°. Тем не менее, LTAS не был существенно скорректирован.
Заключение
Внутрисуставная открывающаяся остеотомия в сочетании с реконструкцией латеральной связки является эффективным методом лечения варусного артрита голеностопного сустава с эрозией медиально-дистального отдела большеберцовой кости.
Исходная информация
Согласно Takakura и Tanaka, варусный артрит голеностопного сустава подразделяют на четыре типа: 1 стадия, ранний склероз и образование остеофитов без изменения щели голеностопного сустава; 2 стадия — сужение медиальной суставной щели без субхондрального контакта с костью; 3 стадия – облитерация лодыжечной щели с субхондральным костным контактом; и стадия 4, варусный голеностопный сустав с полным контактом с костью. Стадия 3 была далее разделена на стадии 3А и 3В. Артрит голеностопного сустава стадии 3В определяли как облитерацию лодыжечной щели с распространением на крышу купола таранной кости с субхондральным костным контактом [1, 2].
Стадия 3 была далее разделена на стадии 3А и 3В. Артрит голеностопного сустава стадии 3В определяли как облитерацию лодыжечной щели с распространением на крышу купола таранной кости с субхондральным костным контактом [1, 2].
Для молодых людей и тех, кто не хочет жертвовать нативным голеностопным суставом, очень важны суставосохраняющие методы вместо полной замены голеностопного сустава или артродеза голеностопного сустава. Супралодыжечная остеотомия является эффективным суставосохраняющим хирургическим методом лечения варусного артрита голеностопного сустава, особенно с малыми углами TAS [1, 2, 3, 4, 5, 6, 7].
В нашей практике мы отмечаем положительные результаты супрамаллеолярной остеотомии по поводу артрита голеностопного сустава 3В стадии [8]. Однако в некоторых случаях варусная таранная кость неоднократно стирает медиальную дистальную большеберцовую площадку после длительной ходьбы. Медиальная большеберцовая платформа разрушена, но угол латеральной поверхности большеберцовой кости (LTAS) в норме. В предыдущих исследованиях сообщалось о новом виде техники, известной как медиальная клиновидная остеотомия большеберцовой кости с внутрисуставным отверстием, с хорошими результатами [9]., 10]. Однако голеностопный сустав стадии 3В считался непригодным для этой остеотомии. В исследовании Myerson у 4 пациентов была деформация типа 3B. Двум из них был выполнен артродез голеностопного сустава, а двум — эндопротезирование голеностопного сустава после остеотомии с внутрисуставным отверстием [9].
В предыдущих исследованиях сообщалось о новом виде техники, известной как медиальная клиновидная остеотомия большеберцовой кости с внутрисуставным отверстием, с хорошими результатами [9]., 10]. Однако голеностопный сустав стадии 3В считался непригодным для этой остеотомии. В исследовании Myerson у 4 пациентов была деформация типа 3B. Двум из них был выполнен артродез голеностопного сустава, а двум — эндопротезирование голеностопного сустава после остеотомии с внутрисуставным отверстием [9].
Целью данного исследования была оценка терапевтических результатов остеотомии с внутрисуставным отверстием в сочетании с реконструкцией латеральной связки при артрите голеностопного сустава Такакура 3В с эрозией медиально-дистального отдела большеберцовой кости.
Материалы и методы
Текущее исследование было одобрено нашим экспертным советом. С сентября 2009 г. по май 2016 г. было обследовано 17 пациентов (17 лодыжек, 7 левых и 10 правых) с артритом лодыжки Такакура 3B, в том числе 3 мужчины и 14 женщин.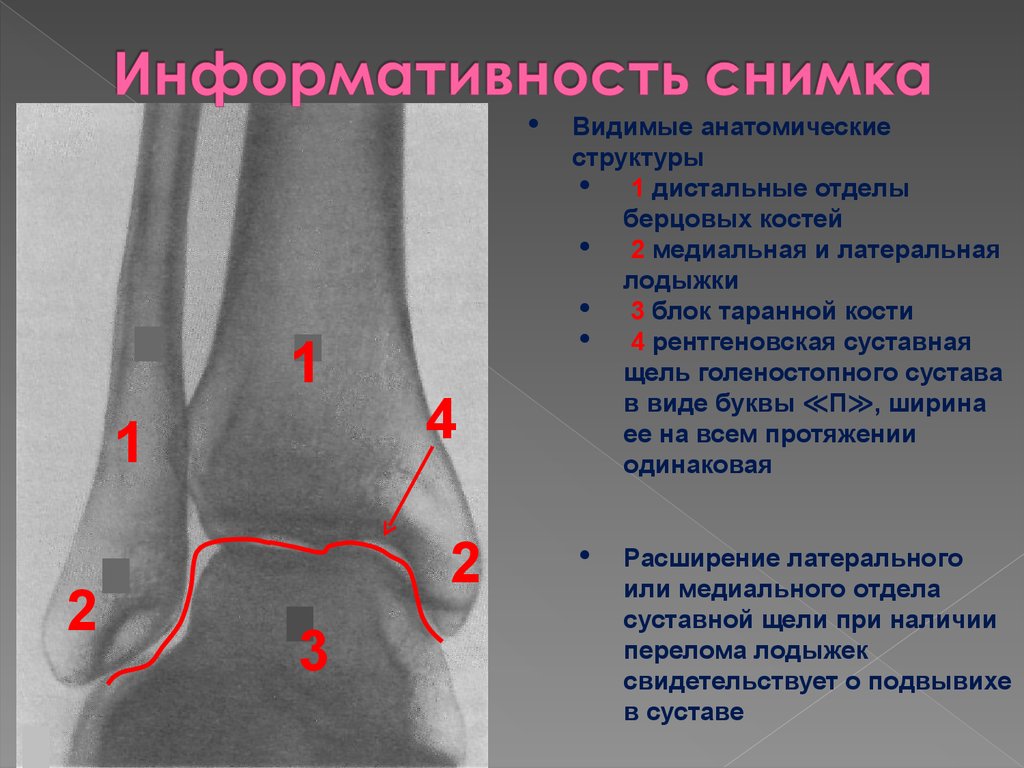 Всем выполнена операция внутрисуставной открывающейся остеотомии в сочетании с реконструкцией латеральной связки. Средний возраст составил 52,35 ± 8,05 года. Критерии включения: (1) артрит голеностопного сустава стадии 3B по Такакуре, (2) эрозия медиальной дистальной большеберцовой платформы, (3) нормальная латеральная поверхность большеберцовой кости и (4) болезненный артрит голеностопного сустава, подвергающийся консервативному лечению не менее 1 года.
Всем выполнена операция внутрисуставной открывающейся остеотомии в сочетании с реконструкцией латеральной связки. Средний возраст составил 52,35 ± 8,05 года. Критерии включения: (1) артрит голеностопного сустава стадии 3B по Такакуре, (2) эрозия медиальной дистальной большеберцовой платформы, (3) нормальная латеральная поверхность большеберцовой кости и (4) болезненный артрит голеностопного сустава, подвергающийся консервативному лечению не менее 1 года.
Критериями исключения были (1) терминальная стадия артрита голеностопного сустава, (2) пациенты с нейропатической артропатией или ревматоидным артритом, (3) пациенты с регионарной инфекцией вокруг голеностопного сустава или перенесшие другие операции на голеностопном суставе и (4) пациенты с тяжелой остеопороз или большая потеря костной массы.
Рентгенограмма голеностопного сустава с нагрузкой выполнялась каждому пациенту до и после операции, включая переднезаднюю проекцию голеностопного сустава (AP) и боковую проекцию голеностопного сустава.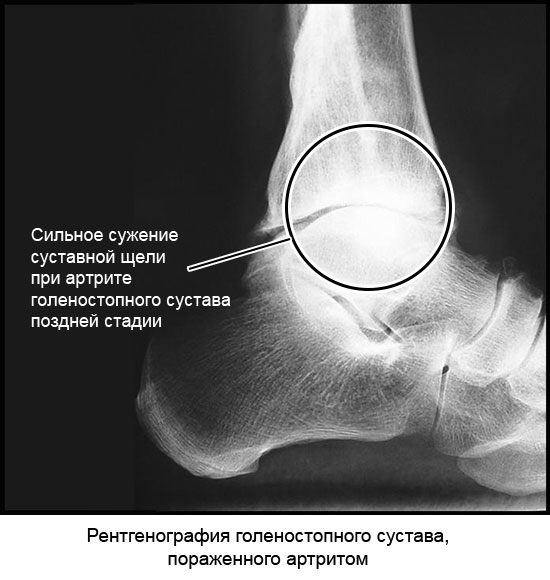 В этом исследовании мы определили угол латеральной большеберцовой суставной поверхности (LTAS) как угол между осью большеберцовой кости и латеральной большеберцовой поверхностью. Угол наклона таранной кости (УТ) расценивали как угол между дистальной суставной поверхностью большеберцовой кости и верхней поверхностью таранной кости. Общий угол большеберцовой суставной поверхности (ОСУ) определяли как угол между осью большеберцовой кости и всей большеберцовой поверхностью. Вся большеберцовая поверхность представляла собой линию, проведенную от медиальной вершины паза к латеральной вершине паза. Угол латеральной поверхности большеберцовой кости (TLS) обозначается как угол между осью большеберцовой кости и поверхностью дистального отдела большеберцовой кости в боковой проекции. Проекция выравнивания заднего отдела стопы, рекомендованная Saltzman и el-Khoury, также выполнялась для оценки состояния выравнивания заднего отдела стопы [11]. Ось большеберцовой кости на переднезадней и боковой рентгенограммах была проведена путем соединения средней точки между корой на 13 см и 8 см проксимальнее линии сустава.
В этом исследовании мы определили угол латеральной большеберцовой суставной поверхности (LTAS) как угол между осью большеберцовой кости и латеральной большеберцовой поверхностью. Угол наклона таранной кости (УТ) расценивали как угол между дистальной суставной поверхностью большеберцовой кости и верхней поверхностью таранной кости. Общий угол большеберцовой суставной поверхности (ОСУ) определяли как угол между осью большеберцовой кости и всей большеберцовой поверхностью. Вся большеберцовая поверхность представляла собой линию, проведенную от медиальной вершины паза к латеральной вершине паза. Угол латеральной поверхности большеберцовой кости (TLS) обозначается как угол между осью большеберцовой кости и поверхностью дистального отдела большеберцовой кости в боковой проекции. Проекция выравнивания заднего отдела стопы, рекомендованная Saltzman и el-Khoury, также выполнялась для оценки состояния выравнивания заднего отдела стопы [11]. Ось большеберцовой кости на переднезадней и боковой рентгенограммах была проведена путем соединения средней точки между корой на 13 см и 8 см проксимальнее линии сустава.
(1) Угол суставной поверхности большеберцовой кости (TAS). (2) Угол наклона таранной кости (TT). (3) Угол латеральной поверхности большеберцовой кости (TLS). (4) Угол латеральной суставной поверхности большеберцовой кости (LTAS)
Изображение в натуральную величину
Хирургическая техника
В этом исследовании все артриты голеностопного сустава были варусного типа. Доступ к остеотомии осуществлялся через медиальный продольный разрез. К-спица была помещена в качестве проводника остеотомии.
 Голеностопный сустав был подвижным, и мы фиксировали его в нейтральном положении с помощью 1–2 спиц К, которые удаляли через 3–4 недели после операции. В этом положении ушивали медиальные связки и реконструировали латеральные связки.
Голеностопный сустав был подвижным, и мы фиксировали его в нейтральном положении с помощью 1–2 спиц К, которые удаляли через 3–4 недели после операции. В этом положении ушивали медиальные связки и реконструировали латеральные связки.Реконструкция латеральной связки выполнена малоинвазивным методом [12]. Аллотрансплантат использовали 15 пациентов, аутотрансплантат — 2 пациента. В дистальном конце малоберцовой кости вводили два проводника, затем делали туннель. На латеральной стороне шейки таранной кости было сделано отверстие. Все это было через боковой разрез. Был сделан небольшой разрез на латеральной стороне средней части пяточной кости и сделано отверстие. Сухожильный трансплантат вводили через туннель, а затем два конца сухожилия пропускали над поверхностью кости к отверстиям, сделанным в шейке таранной кости и пяточной кости, фиксируя их двумя биодеградируемыми установочными винтами. Операции на связках выполняли после фиксации остеотомии (рис. 2).
 2
2 Интраоперационные фотографии остеотомии
Изображение в полный размер
Гипсовая повязка использовалась в течение 6 недель. Частичная нагрузка была разрешена через 6 недель после операции с гипсовой повязкой. Полная нагрузка разрешается через 2-3 месяца после операции. Пациенты поступали в стационар через 2 недели, 6 недель, 3 месяца и 1 год после операции. Все пациенты наблюдались ежегодно.
Статистические методы
Все анализы проводились с помощью программного обеспечения SAS версии 8.1 (SAS Institute Inc, Кэри, Северная Каролина). Результаты были представлены в виде среднего значения и стандартного отклонения. Парные 9Тест 0111 t использовали для оценки различий между предоперационными и послеоперационными измерениями. Считалось, что значение p менее 0,05 указывает на статистическую значимость.
Результаты
Все пациенты наблюдались. Пациенты наблюдались в течение среднего периода наблюдения 87,2 месяца (диапазон от 49 до 129 месяцев). Потерь наблюдения не было. Шкала ВАШ улучшилась с 5,5 ± 1,6 до 2,3 ± 1,9. Средний балл по шкале AOFAS улучшился с 47,7 ± 15,7 до 75,8 ± 12,0. Шкала SF-36 улучшилась с 41,6 ± 14,0 до 67,7 ± 14,6. AOS улучшилась с 60,9± 13,9 до 28,2 ± 17,7. Угол ТТ улучшился с 14,3 ± 5,0° до 5,3 ± 4,0°. TAS и TLS изменились с 83,4 ± 2,6° и 77,5 ± 2,3° до 90,7 ± 2,3° и 78,6 ± 2,2°. Тем не менее, LTAS не был существенно скорректирован.
Потерь наблюдения не было. Шкала ВАШ улучшилась с 5,5 ± 1,6 до 2,3 ± 1,9. Средний балл по шкале AOFAS улучшился с 47,7 ± 15,7 до 75,8 ± 12,0. Шкала SF-36 улучшилась с 41,6 ± 14,0 до 67,7 ± 14,6. AOS улучшилась с 60,9± 13,9 до 28,2 ± 17,7. Угол ТТ улучшился с 14,3 ± 5,0° до 5,3 ± 4,0°. TAS и TLS изменились с 83,4 ± 2,6° и 77,5 ± 2,3° до 90,7 ± 2,3° и 78,6 ± 2,2°. Тем не менее, LTAS не был существенно скорректирован.
В этом исследовании 2 пациента оценили свои результаты как «отличные», а 7 пациентов оценили свои результаты как «хорошие». Четверо пациентов оценили свои результаты как «удовлетворительные». С другой стороны, «плохой» результат наблюдался у 4 пациентов из-за постоянного дискомфорта. Однако ни один из пациентов не подвергался эндопротезированию или артродезу голеностопного сустава из-за высокой стоимости или других причин.
Десяти пациентам выполнена остеотомия пяточной кости. Тринадцать пациентов вспомнили историю растяжения связок голеностопного сустава. Все они имели длительный анамнез растяжения связок голеностопного сустава (от 5 до 38 лет). У одного пациента в анамнезе был перелом латеральной лодыжки. У трех пациентов не было стимула (рис. 3 и 4) (таблицы 1 и 2).
У одного пациента в анамнезе был перелом латеральной лодыжки. У трех пациентов не было стимула (рис. 3 и 4) (таблицы 1 и 2).
Женщина, 55 лет, с артритом голеностопного сустава до ( a ) и после ( b ) операции
Изображение в полный размер
Рис. 4A 49-летний мужчина с артритом голеностопного сустава до ( a ) и после ( b ) операции
Изображение в натуральную величину
Таблица в натуральную величинуОбсуждение
Причины варусного артрита голеностопного сустава до сих пор остаются неизвестными. В других исследованиях, как правило, артрит голеностопного сустава развивается вторично по отношению к травме [4, 7, 13]. Тем не менее, в этом исследовании больше пациентов вспоминали старые истории растяжения связок голеностопного сустава. Мы подумали, что, возможно, это было из-за слабости латеральной связки, которая привела к варусному артриту голеностопного сустава.
Такакура и Танака разделили варусный артрит голеностопного сустава на 4 стадии: стадии 1, 2, 3 (3А, 3В) и 4 [1, 2]. Развился ли артрит голеностопного сустава стадии 3B непосредственно из стадии 3A? Это спорно. Мы не думаем, что все артриты голеностопного сустава стадии 3B развились из артрита голеностопного сустава стадии 3A. Когда таранная кость выворачивается в пазуху лодыжки, при длительной ходьбе варусная таранная кость касается поверхности большеберцовой кости и постепенно истирает ее. Таким образом, возможно, артроз голеностопного сустава стадии 3В развился непосредственно из стадии 2. У таких пациентов LTAS обычно нормальный, а угол TAS мал. Мы думали, что остеотомия с внутрисуставным отверстием была полезна при артрите голеностопного сустава 3B с эрозией медиальной дистальной большеберцовой платформы, и результаты подтверждают это.
Одной из причин варусного артрита голеностопного сустава была хроническая нестабильность голеностопного сустава [14, 15]. В этом исследовании всем пациентам была выполнена реконструкция латеральной связки.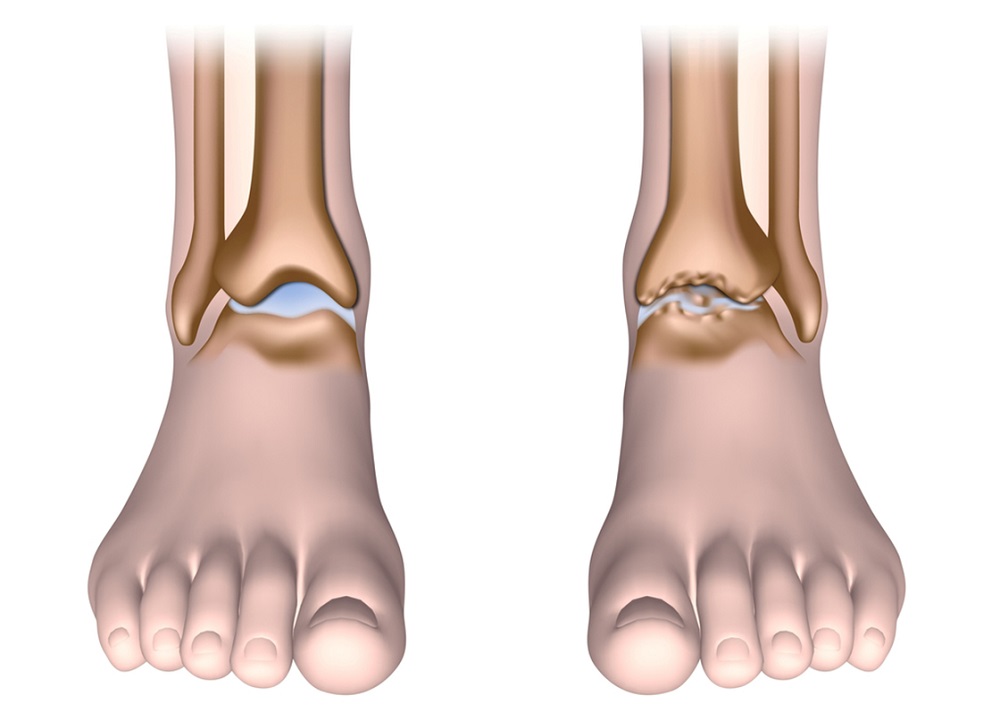 Большинство пациентов в нашем исследовании вспомнили повторяющиеся истории растяжения связок голеностопного сустава. Слабая латеральная связка привела к хронически нестабильной варусной деформации голеностопного сустава. Медиально смещенная таранная кость вызывает хроническое давление на медиальную лодыжку, из-за чего медиальная лодыжка больше не является вертикальной [9]. Хотя у некоторых пациентов в этом исследовании не было в анамнезе растяжения связок голеностопного сустава, все же сохранялась нестабильность голеностопного сустава после освобождения связок вокруг голеностопного сустава и удаления остеофитов. Когда таранная кость могла вернуться в нормальное состояние во время операции, мы считаем, что реконструкция латеральной связки была очень важна для удержания таранной кости в этом положении.
Большинство пациентов в нашем исследовании вспомнили повторяющиеся истории растяжения связок голеностопного сустава. Слабая латеральная связка привела к хронически нестабильной варусной деформации голеностопного сустава. Медиально смещенная таранная кость вызывает хроническое давление на медиальную лодыжку, из-за чего медиальная лодыжка больше не является вертикальной [9]. Хотя у некоторых пациентов в этом исследовании не было в анамнезе растяжения связок голеностопного сустава, все же сохранялась нестабильность голеностопного сустава после освобождения связок вокруг голеностопного сустава и удаления остеофитов. Когда таранная кость могла вернуться в нормальное состояние во время операции, мы считаем, что реконструкция латеральной связки была очень важна для удержания таранной кости в этом положении.
При варусном артрите голеностопного сустава, особенно при артрите голеностопного сустава стадии 3 или 4 по Такакуре, в предыдущих исследованиях сообщалось о хороших результатах артродеза или эндопротезирования голеностопного сустава [16,17,18,19,20]. Тем не менее, артродез голеностопного сустава является методом жертвоприношения сустава для лечения артрита голеностопного сустава, который ограничивает подвижность голеностопного сустава. В этом исследовании средний возраст пациентов составил 52,35 ± 8,05 лет. Пациенты относительно молоды, поэтому эндопротезирование голеностопного сустава может им не подойти. Эти пациенты по-прежнему очень позитивны и хотят сохранить родной голеностопный сустав. Остеотомия обеспечила возможность сохранения родного голеностопного сустава.
Тем не менее, артродез голеностопного сустава является методом жертвоприношения сустава для лечения артрита голеностопного сустава, который ограничивает подвижность голеностопного сустава. В этом исследовании средний возраст пациентов составил 52,35 ± 8,05 лет. Пациенты относительно молоды, поэтому эндопротезирование голеностопного сустава может им не подойти. Эти пациенты по-прежнему очень позитивны и хотят сохранить родной голеностопный сустав. Остеотомия обеспечила возможность сохранения родного голеностопного сустава.
В предыдущих исследованиях сообщалось, что противопоказанием является ригидность варусной деформации голеностопного сустава, которая не может быть скорректирована до нормального состояния при рентгеноскопическом исследовании перед операцией [9, 21]. Однако в нашем исследовании нас больше беспокоит вопрос о том, может ли варусная деформация голеностопного сустава вернуться к норме во время операции или нет. Мы проводили тщательный релиз связок и капсулы вокруг голеностопного сустава, если варусную деформацию не удалось исправить после остеотомии. После процедуры освобождения и санации голеностопный сустав был гибким, и мы фиксировали его в нейтральном положении с помощью 1-2 К-спиц, которые удаляли через 3-4 недели после операции. В этом положении ушивали медиальные связки и реконструировали латеральные связки. Мы считаем, что возможность восстановления варусной деформации голеностопного сустава во время операции имеет большее значение, чем дооперационное состояние. Мы больше заботимся о суставном хряще, чем о предоперационном угле наклона таранной кости.
После процедуры освобождения и санации голеностопный сустав был гибким, и мы фиксировали его в нейтральном положении с помощью 1-2 К-спиц, которые удаляли через 3-4 недели после операции. В этом положении ушивали медиальные связки и реконструировали латеральные связки. Мы считаем, что возможность восстановления варусной деформации голеностопного сустава во время операции имеет большее значение, чем дооперационное состояние. Мы больше заботимся о суставном хряще, чем о предоперационном угле наклона таранной кости.
Мы считаем, что наиболее важным аспектом такой операции является наличие достаточного количества остаточного суставного хряща. Прогноз голеностопного сустава с остаточным суставным хрящом более 50%, как правило, лучше, чем у суставов без такового. Итак, мы сделали процедуру остеотомии для этого вида артрита голеностопного сустава. Мы не проводим операцию остеотомии при артрите голеностопного сустава 4 стадии. Суставной хрящ при артрите голеностопного сустава 4 стадии всегда был сильно разрушен.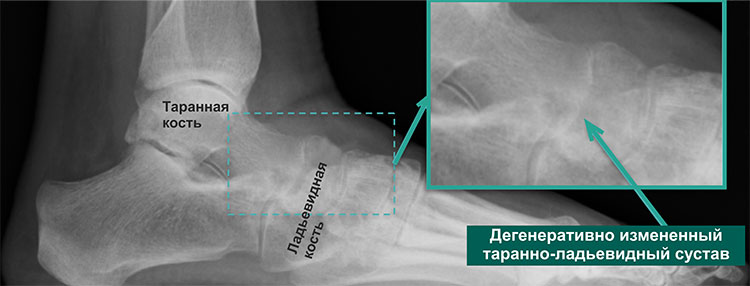 У таких пациентов, несмотря на то, что вправление голеностопного сустава может облегчить симптомы, повреждение сустава вскоре будет прогрессировать.
У таких пациентов, несмотря на то, что вправление голеностопного сустава может облегчить симптомы, повреждение сустава вскоре будет прогрессировать.
Заключение
При артрите голеностопного сустава Takakura 3B с медиально-дистальной эрозией большеберцовой кости внутрисуставная открывающаяся остеотомия в сочетании с реконструкцией латеральной связки является эффективным методом лечения этого вида варусного артрита голеностопного сустава.
Наличие данных и материалов
Все данные и материалы полностью соответствовали политике журнала.
Сокращения
- АОФАС:
Американское общество ортопедии стопы и голеностопного сустава голеностопного сустава и задней части стопы получает 9 баллов0037
- СФ-36:
Краткая форма (36) Медицинское обследование
- ВАС:
Визуально-аналоговая шкала
- AOS:
Весы для остеоартрита голеностопного сустава
- ТТ:
Угол наклона талара
- ТАС:
Угол суставной поверхности большеберцовой кости
- TLS:
Угол боковой поверхности большеберцовой кости
- LTAS:
Угол латеральной суставной поверхности большеберцовой кости
Ссылки
- «>
Tanaka Y, Takakura Y, Hayashi K, Taniguchi A, Kumai T, Sugimoto K. Низкая остеотомия большеберцовой кости при варусном остеоартрите голеностопного сустава. J Bone Joint Surg (Br). 2006;88(7):909–13.
Артикул КАС Google Scholar
Krahenbuhl N, Zwicky L, Bolliger L, Schadelin S, Hintermann B, Knupp M. Средне- и долгосрочные результаты надлодыжечной остеотомии. Стопа лодыжки Int. 2017;38(2):124–32.
Артикул пабмед Google Scholar
Хинтерманн Б., Кнупп М., Барг А. Супралодыжечные остеотомии для лечения артрита голеностопного сустава.
 J Am Acad Orthop Surg. 2016;24(7):424–32.
J Am Acad Orthop Surg. 2016;24(7):424–32.Артикул пабмед Google Scholar
Ан Т.К., Йи И., Чо Дж.Х., Ли В.К. Когортное исследование пациентов, перенесших дистальную остеотомию большеберцовой кости без остеотомии малоберцовой кости по поводу медиального артрита голеностопного сустава с расширением паза. J Bone Joint Surg Am. 2015;97(5):381-8.
Артикул пабмед Google Scholar
Lee WC, Moon JS, Lee K, Byun WJ, Lee SH. Показания к супрамаллеолярной остеотомии у больных с остеоартрозом голеностопного сустава и варусной деформацией. J Bone Joint Surg Am. 2011;93(13):1243–8.
Артикул пабмед Google Scholar
Такакура Ю., Такаока Т., Танака Ю., Ядзима Х., Тамаи С. Результаты клиновидной остеотомии при лечении посттравматической варусной деформации голеностопного сустава.
 J Bone Joint Surg Am. 1998;80(2):213–8.
J Bone Joint Surg Am. 1998;80(2):213–8.Артикул КАС пабмед Google Scholar
Сюй Y, Сюй XY. Медиальная надлодыжечная остеотомия с открытым клином у пациентов с остеоартритом голеностопного сустава Такакура 3B: среднесрочное и долгосрочное исследование. Биомед Рез Инт. 2019;2019:7630868.
ПабМед ПабМед Центральный Google Scholar
Манн Х.А., Филиппи Дж., Майерсон М.С. Медиальная клиновидная остеотомия большеберцовой кости с внутрисуставным отверстием (пластика плафона) для лечения внутрисуставного варусного артрита и нестабильности голеностопного сустава. Стопа лодыжки Int. 2012;33(4):255–61.
Артикул пабмед Google Scholar
Беккер А.С., Майерсон М.С. Показания и техника супрамаллеолярной остеотомии. Стопа лодыжки Clin.
 2009;14(3):549–61.
2009;14(3):549–61.Артикул пабмед Google Scholar
Зальцман КЛ. el-Khoury GY: вид выравнивания заднего отдела стопы. Стопа лодыжки Int. 1995;16(9):572-6.
Артикул КАС пабмед Google Scholar
Xu X, Hu M, Liu J, Zhu Y, Wang B. Минимально инвазивная реконструкция латеральных связок голеностопного сустава с использованием полусухожильного аутотрансплантата или сухожильного аллотрансплантата. Стопа лодыжки Int. 2014;35(10):1015–21.
Артикул пабмед Google Scholar
Knupp M, Bolliger L, Hintermann B. Лечение посттравматической варусной деформации голеностопного сустава с супрамаллеолярной остеотомией. Стопа лодыжки Clin. 2012;17(1):95–102.
Артикул пабмед Google Scholar
«>Ногучи К. Биомеханический анализ остеоартрита голеностопного сустава. Нихон Сейкейгека Гаккай Засси. 1985;59(2):215–22.
КАС пабмед Google Scholar
Джу С.Д., Ли К.Б. Сравнение результатов тотального эндопротезирования голеностопного сустава при остеоартрозе с умеренным и тяжелым варусным смещением и с нейтральным смещением. Bone Joint J. 2017; 99-B(10):1335–42.
Артикул пабмед Google Scholar
Ли Г.В., Ван Ш., Ли К.Б. Сравнение промежуточных и отдаленных результатов тотального эндопротезирования голеностопного сустава при дооперационном варусном, вальгусном и нейтральном положении.
 J Bone Joint Surg Am. 2018;100(10):835–42.
J Bone Joint Surg Am. 2018;100(10):835–42.Артикул пабмед Google Scholar
Trajkovski T, Pinsker E, Cadden A, Daniels T. Результаты эндопротезирования голеностопного сустава с предоперационной варусной деформацией коронарной плоскости 10 градусов или более. J Bone Joint Surg Am. 2013;95(15):1382–1388.
Артикул пабмед Google Scholar
Маенохара Ю., Танигути А., Томива К., Цубояма Д., Курокава Х., Кумай Т. и др. Результаты двустороннего и одностороннего артродеза голеностопного сустава. Стопа лодыжки Int. 2018;39(5): 530–4.
Артикул пабмед Google Scholar
Грасс Р., Раммельт С., Бивенер А., Цвипп Х. Артродез голеностопного сустава. Clin Podiatr Med Surg. 2004;21(2):161–78.
Артикул пабмед Google Scholar
«>
Takakura Y, Tanaka Y, Kumai T, Tamai S. Низкая остеотомия большеберцовой кости при остеоартрозе голеностопного сустава. Результаты новой операции у 18 больных. J Bone Joint Surg (Br). 1995;77(1):50–4.
Артикул КАС Google Scholar
Харрингтон К.Д. Дегенеративный артрит голеностопного сустава, вторичный по отношению к длительной нестабильности латеральной связки. J Bone Joint Surg Am. 1979;61(3):354–61.
Артикул КАС пабмед Google Scholar
Hintermann B, Ruiz R, Barg A. Новый метод двойной остеотомии дистального отдела большеберцовой кости для коррекции асимметричного варусного остеоартрита голеностопного сустава. Стопа лодыжки Int. 2017;38(9): 970–81.
Артикул пабмед Google Scholar
Скачать ссылки
Благодарности
Авторы выражают признательность всем сотрудничающим исследователям в сборе информации во время этого исследования. Мы также хотели бы поблагодарить испытуемых, чье участие сделало возможным это исследование.
Финансирование
Это исследование финансировалось за счет грантов Национального фонда естественных наук Китая (№ 81772372).
Информация об авторе
Авторы и организации
Больница Жуйцзинь, Шанхайский медицинский факультет университета Цзяо Тонг, Шанхай, Китай
Ян Сюй, Син-чень Ли, Чанг-цзюнь Го и Сян-ян Сюй
Северная больница Жуйцзинь, Шанхайский медицинский университет Цзяо Тонг, Шанхай, Китай
Ян Сюй, Син-чень Ли, Чанг-цзюнь Го и Сян-ян Сюй
Авторы
- Ян Сюй
Посмотреть публикации авторов
Вы также можете искать этого автора в PubMed Google Scholar
- Xing-chen Li
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Chang-jun Guo
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Xiang-yang Xu
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
Пожертвования
YX проводил литературные исследования, экспериментальные исследования, статистический анализ и подготовку рукописи. X-CL и G-CJ участвовали в экспериментальных исследованиях и редактировании рукописи. X-YX разработал концепции, дизайн исследования и экспериментальные исследования. Все авторы прочитали и одобрили окончательный вариант рукописи.
X-CL и G-CJ участвовали в экспериментальных исследованиях и редактировании рукописи. X-YX разработал концепции, дизайн исследования и экспериментальные исследования. Все авторы прочитали и одобрили окончательный вариант рукописи.
Автор, ответственный за переписку
Сян-ян Сюй.
Декларация этики
Одобрение этики и согласие на участие
Это исследование было одобрено комитетом по этике больницы Жуйцзинь Медицинской школы Шанхайского университета Цзяотун. Письменное согласие на участие было предоставлено участниками, включенными в исследование.
Согласие на публикацию
Все пациенты, включенные в исследование, дают согласие на использование данных пациентов для исследования.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате, при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/. Отказ Creative Commons от права на общественное достояние (http://creativecommons. org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если иное не указано в кредитной линии данных.
org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если иное не указано в кредитной линии данных.
Перепечатки и разрешения
Об этой статье
Хондромаляция голеностопного сустава и стопы Лос-Анджелес
Хондромаляция может развиваться в любом суставе, включая стопу и голеностопный сустав, который включает 33 различных сустава. В каждом из этих суставов есть подушка из хряща, которая действует как амортизатор. Хондромаляция развивается, когда этот хрящ изнашивается и размягчается. При раннем обнаружении это заболевание часто обратимо при правильном сочетании биологических методов лечения и физиотерапии.
Диагностика хондромаляции
Доктор Юн тщательно осмотрит вас на наличие признаков отека или чувствительности, выполняя ряд движений ступней и голеностопных суставов, слегка надавливая. После того, как он учтет вашу физическую историю и уровень активности, эффективный план лечения может быть адаптирован к вашему конкретному состоянию.
Общие причины
Хондромаляция — это состояние, которое обычно возникает в результате одного или нескольких из следующих действий:
- Травмы, такие как растяжения связок, переломы и переломы костей.
- Чрезмерное использование, особенно при повторяющихся движениях.
- Мышечный дисбаланс между более слабыми и более сильными мышцами.
- Ревматоидный артрит или остеоартрит.
- Чрезмерное использование инъекций стероидов для лечения воспаления.
Симптомы
- Общая болезненность стопы
- Усиление боли в ступнях/лодыжках после периода, когда вы не можете стоять на ногах.
- Ощущение трения или растирания при выпрямлении или сгибании стоп.
- Боль в стопе или лодыжке во время или после интенсивной активности
- Боль может быть в голеностопном суставе или в любом из суставов стопы или пальцев ног.
Как лечится хондромаляция?
Первая цель — уменьшить воспаление. Это заболевание часто может излечиться естественным путем, в отличие от остеоартрита и других форм артрита. Если степень боли в стопе или лодыжке чрезвычайно неприятна, влияет на качество жизни, или если быстрое заживление имеет большое значение, как в случае с профессиональными спортсменами, доктор Юн при необходимости применит комбинацию биологических методов лечения. Терапия аутологичной сывороткой может быть лечением, которое быстро уменьшит воспаление, поскольку это лечение зависит от места.
Это заболевание часто может излечиться естественным путем, в отличие от остеоартрита и других форм артрита. Если степень боли в стопе или лодыжке чрезвычайно неприятна, влияет на качество жизни, или если быстрое заживление имеет большое значение, как в случае с профессиональными спортсменами, доктор Юн при необходимости применит комбинацию биологических методов лечения. Терапия аутологичной сывороткой может быть лечением, которое быстро уменьшит воспаление, поскольку это лечение зависит от места.
В более хронических или тяжелых случаях могут потребоваться инъекции PRP для ускорения заживления. Хотя консервативные меры, такие как отдых, избегание действий, вызывающих боль, и физиотерапия, могут быть полезными, на их устранение могут уйти недели или даже месяцы. Плавание часто рекомендуется для поддержания силы тела и гибкости суставов, не нагружая травму сустава во время ее заживления.
Первопричины хондромаляции
Доктор Юн также проверит, не связана ли основная причина хондромаляции с нарушением выравнивания или мышечным дисбалансом.

 J Am Acad Orthop Surg. 2016;24(7):424–32.
J Am Acad Orthop Surg. 2016;24(7):424–32. J Bone Joint Surg Am. 1998;80(2):213–8.
J Bone Joint Surg Am. 1998;80(2):213–8. 2009;14(3):549–61.
2009;14(3):549–61.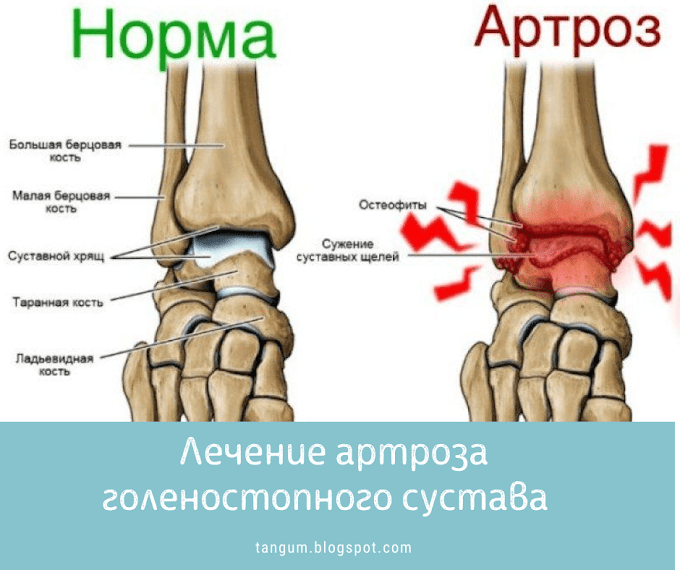 J Bone Joint Surg Am. 2018;100(10):835–42.
J Bone Joint Surg Am. 2018;100(10):835–42.